Онемение: немеют конечности, палец, рука, нога
Причины возникновения онемения
Онемение – это ощущение, для которого характерно возникновение на определенных участках кожи. Наиболее частыми спутниками онемения являются покалывание, зябкость, жжение и стягивание. Подобные симптомы, по большей части, оказываются признаками таких болезней:
- мигрень;
- остеохондроз;
- наличие межпозвонковых грыж;
- нарушение кровообращения в области руки или ноги;
- сахарный диабет;
- являются признаками дефицита витаминов, микроэлементов и чрезмерного употребления алкогольных напитков;
- транзиторных ишемических атак, которые включают одну руку или одну ногу, тот или иной участок тела, а могут и все конечности;
- сжимание нерва в узких областях, где он проходит, в зонах запястья, локтя, паха, лодыжек, образуются туннельные синдромы;
- поражение нервов в результате деформирования суставов. Это ревматоидный артрит и иные болезни;
- рассеянный склероз;
- некоторые болезни, передающиеся по наследству, которые взаимосвязаны с поражением нервов.
Люди, которые сталкиваются с приступами онемения, часто задаются вопросом: как правильно поступить – обратится к врачу или подождать, пока симптомы пройдут самостоятельно. На самом деле, если приступы онемения случаются достаточно часто – обращение к врачу обязательно. Тем более, если помимо онемения возникают болевые ощущения, неловкость, слабость, либо потеря чувствительности, а также, если с онемением появляется нарушение координации движений. Помимо этого, посещение невролога обязательно, если вы не можете отличить холодную воду от теплой.
Онемения конечностей (немеют конечности)
Онемение конечностей является весьма неприятным ощущением, возникающем при непродолжительном прижатии нерва, когда человеком принимается неудобное положение на некоторое время. При смене позы онемение проходит в течении нескольких минут.
Онемение конечностей может говорить о наличии заболевания артериальных сосудов (чаще всего в ногах). Данное заболевание может вызвать воспаление внутренней оболочки сосудов, формирование непроходимости в артериях (болезнь Рейно, облитерирующий атеросклероз, инсульт), нарушение обращения крови. Результатом этого может стать частичная гангрена конечности. Онемение конечностей может происходить из-за травмирования нервов, причиной которого являются такие заболевания, как: туннельная нейропатия, остеохондроз, синдром запястного канала.
Онемение кистей – весьма широко распространенная болезнь. Её причина – сжатие нервов, снабжающих кровью срединный нерв. В случае, когда не выполняется своевременное лечение этого заболевания, его последствия могут быть весьма негативными. Сначала заболевание проявляется в онемении пальцев, затем ладони, руки, со временем, оно может переходить в боль, возникающую в ночное время, потом она может появляться и в утренние часы. Позже, боль появляется и днем, а особенно усиливается при поднятии рук вверх.
Онемение конечностей может быть обусловлено следующими причинами:
- некомфортная поза при лежании и сидении. В таких ситуациях, после онемения возникает покалывание, которое проходит при смене позы;
- защемление нерва, вызванное проблемами позвоночника, например, при остеохондрозе;
- из-за синдрома запястного канала. В этом случае обычно немеют первый, второй и третий пальцы кисти, так как происходит сдавливание, проходящего в области кисти, среднего нерва.
Часто причиной такого заболевания оказывается продолжительная работа с компьютерной мышью. Сначала онемевают пальцы, после приходит покалывание, переходящее в сильную боль;
- недостаток витамина B12 в организме. Данный витамин включается в обменные процессы нервных волокон и его малое содержание в организме вызывает не только быструю утомляемость и общую слабость, но также приводит к нарушению чувствительности, нарушению ритма сердца и раздражительности;
- болезнь Рейно.
 Проявляется это заболевание приступообразными расстройствами кровообращения артерий, которые, чаще всего, проявляются в области стоп и кистей. Возникновение заболевания может быть обусловлено стрессами, наследственными факторами (заключаются в особенностях строении нервной системы), интоксикацией (никотиновой и алкогольной).
Проявляется это заболевание приступообразными расстройствами кровообращения артерий, которые, чаще всего, проявляются в области стоп и кистей. Возникновение заболевания может быть обусловлено стрессами, наследственными факторами (заключаются в особенностях строении нервной системы), интоксикацией (никотиновой и алкогольной).
Наиболее подвержены этому заболеванию перенесшие переохлаждения, заболевания инфекционного характера, переутомления или длительное солнечное воздействие молодые женщины. Помимо этого, в группе риска находятся молодые женщины, которые много работают с компьютером, а также пианисты. При болезни Рейно ощущается не только онемение, но и быстрое замерзание, а также приобретение синего оттенка пальцев рук на холоде и при волнениях. Чаще всего болезнь воздействует на вторые, третьи и четвертые пальцы ног и рук.
Если не оказать должного внимания таким симптомам и не лечиться, болезнь может поразить и другие органы (подбородок, уши, нос). Сначала поражаются руки, а позже – ноги;
- облитерирующий эндартериит. Этой болезни подвергаются артериальные сосуды (чаще всего, нижних конечностей). Из-за значительного сужения сосудов, нарушается обращение крови, сопровождающееся ощущением онемения, а также охлаждением конечностей. Прогрессирующее заболевание приводит к полному перекрытию сосудов, в результате чего, возникает гангрена;
- нейропатия. Эта болезнь поражает нервы. Вызывают его метаболические нарушения или интоксикация. Симптомами, характерными при данном заболевании, являются: зуд, покалывание, жжение, ощущения стягивания в пальцах ног и рук, и на выступающих частях стопы. Часто больные описывают свои ощущения, как «одеревенение». Встречается проявление спонтанной боли. Характерна нейропатия и при таких болезнях, как ревматоидный артрит, сахарный диабет, рассеянный склероз и так далее;
- ишемический инсульт позвоночной и нижней мозжечковой артерий. Зачастую онемение конечностей сопутствует этому заболеванию;
- встречаются случаи, когда онемение конечностей происходит из-за гипервентиляции, сопровождающейся учащенным и поверхностным дыханием в состоянии тревоги или страха.

Онемение конечностей и является симптомами, вызываемыми перегибанием нервных пучков, либо сосудов, при неудобном положении тела, нарушением обращения крови или более опасными заболеваниями, которые были описаны выше. Онемением называется изменение чувствительной функции конечностей, зачастую сопровождающиеся болезненными ощущениями и покалываниями.
Последствия онемения конечностей могут значительно различаться: от нарушений обращения крови и вплоть до гангрены конечностей (частичной). Эти последствия зависят от того, что стало причиной возникновения онемения. Тем не менее, независимо от причин, если онемение возникает часто – это означает, что работа кровообращения и сосудов в конечностях нарушена. Это подразумевает, что есть риск наличия опасных заболеваний и следует обратиться к врачу, чтобы вовремя диагностировать заболевание и предупредить его развитие.
Онемение рук (немеют руки)
Самой распространенной причиной, по которой возникает онемение рук, считается сжимание нервно-сосудистого пучка соединительной тканью, а также мышцами. Данным пучком выполняется питание и иннервация мышц. Существует семь мест, где может появиться сдавливание. Проведя диагностику, врач может идентифицировать пораженное место и устранить компрессию сосуда или нерва. В случаях, когда онемение конечностей связано с нарушениями в функциях позвоночника, врачом также будет определено место поражения и предприняты действия по его устранению.
Онемение пальцев рук (немеют пальцы рук)
Онемение пальцев на руках, или синдром запястного канала, до 1980 годов распространено не было и почти не встречалось. Тем не менее, с этого времени, начало стремительно увеличиваться число людей, пользующихся компьютерами. Ежедневная работа с компьютерной клавиатурой является значительным фактором риска в развитии этого синдрома. Но не только люди, связанные с компьютерами входят в группу риска этого заболевания, к ней относятся и столяры, маляры, швеи, то есть те люди, которым приходится совершать ежедневно однотипные движения кистью руки. На практике, синдром запястного канала возникает, когда, после напряжения, отекают сухожилия, тем самым, сдавливая нерв, отвечающий за чувствительность ладони, среднего, указательного и большого пальцев. Нерв и сухожилия проходят через один и тот же достаточно узкий канал. Такое сдавливание нерва при отеке сухожилия, приводит к покалыванию, онемению, а также пульсирующей боли, локализирующейся в области пальцев. Боль и другие симптомы данного синдрома, зачастую, сильнее ощущаются ночью, либо под утро. Отсутствие своевременного лечения может стать причиной отмирания мышцы, отвечающей за движение большого пальца. В итоге, человек не сможет сгибать большой палец, так же, как и сжимать руку в кулак. Большому числу людей, в такой ситуации, приходится менять профессию. Статистика показывает, что женщины сильнее подвержены синдрому запястного канала. Наиболее распространенный возраст, в котором возникает заболевание – это 40-60 лет.
На практике, синдром запястного канала возникает, когда, после напряжения, отекают сухожилия, тем самым, сдавливая нерв, отвечающий за чувствительность ладони, среднего, указательного и большого пальцев. Нерв и сухожилия проходят через один и тот же достаточно узкий канал. Такое сдавливание нерва при отеке сухожилия, приводит к покалыванию, онемению, а также пульсирующей боли, локализирующейся в области пальцев. Боль и другие симптомы данного синдрома, зачастую, сильнее ощущаются ночью, либо под утро. Отсутствие своевременного лечения может стать причиной отмирания мышцы, отвечающей за движение большого пальца. В итоге, человек не сможет сгибать большой палец, так же, как и сжимать руку в кулак. Большому числу людей, в такой ситуации, приходится менять профессию. Статистика показывает, что женщины сильнее подвержены синдрому запястного канала. Наиболее распространенный возраст, в котором возникает заболевание – это 40-60 лет.
Онемение ног (немеют ноги)
Онемение ног является весьма частым симптомом у людей работоспособного возраста. Данное проявление заболевания вызывает большое число неудобств и беспокойств. В этом случае, беспокойство не беспочвенно, так как нарушенная нервная чувствительность – признак серьезной болезни. По статистике, 90 процентов онемений ног вызвано проблемами позвоночника: межпозвоночными грыжами, остеохондрозом и так далее.
Позвоночник ответственен за множество функций в нашем организме. Нормальное функционирование ног и рук – это тоже под ответственностью позвоночника. В ногах боли могут возникать, как следствие изменений в поясничном отделе позвоночника. Периодичность и характер онемений могут быть разными, в зависимости от причин, по которым они возникли.
Межпозвонковые грыжи могут сжимать нервные корешки, тем самым, вызывая рефлекторный спазм тканей, как следствие, у больных немеют ноги, появляется ощущение «ватности», возникает боль, чувство «ползанья мурашек», длительное стояние, сидение, наклоны головы, кашель и так далее приводят к усилению боли.
Остеохондроз является заболеванием, которое прогрессирует продолжительное время и может сопровождаться различными клиническими проявлениями. Для определения причин онемения ног, зачастую, следует произвести дополнительные обследования. С целью уточнения диагноза используется рентген позвоночника, а именно его поясничного отдела, применяют МРТ и УЗД.
Для того чтобы установить причину онемения ног нередко требуются дополнительные методы исследования. Для уточнения диагноза используют МРТ, рентген поясничного отдела позвоночника, УЗД.
Обычно, прежде чем возникает онемение ног, больной испытывает другие симптомы заболеваний, связанных с позвоночником, такие симптомы смогут проявляться еще в двадцатилетнем возрасте и носить характер хронических болей поясницы. Если медицинская помощь не будет вовремя оказана, то заболевание продолжит прогрессировать, несмотря на то, что боль проходит со временем, оставляя после себя чувство скованности позвоночника, потом появляются разные боли в ногах.
Если причиной онемения оказывается радикулит, грыжа, остеохондроз (в 95% случаев), то очень важной является своевременная помощь специалиста, который сможет выяснить причины заболевания, а также выполнить все меры по предотвращению его развития. Нашей клиникой предлагается высокоточная диагностика заболеваний, а также их эффективное лечение.
Онемение пальцев ног (немеют пальцы ног)
Причин, вызывающих онемение пальцев ног, существует множество. К примеру, привести к онемению ног могут различные нарушения, носящие обменный характер, радикулоневрит. Также к подобным причинам относится и остеохондроз позвоночника, сопровождающийся сужением межпозвоночных щелей, нарушения в сосудах, туберкулез позвоночника, и, иногда развитие ракового заболевания.
Онкологические заболевания приводят к онемению пальцев из-за разрастания опухоли снаружи или изнутри спинного мозга, создается давление, в свою очередь, вызывающее онемение. Данный процесс не несет в себе опасности, что человек не сможет ходить. Тем не менее, если онемение вызывается развитием опухоли в ногах, то риск того, что у человека быстро разовьется недееспособность – очень высок.
Данный процесс не несет в себе опасности, что человек не сможет ходить. Тем не менее, если онемение вызывается развитием опухоли в ногах, то риск того, что у человека быстро разовьется недееспособность – очень высок.
Если онемение вызвано остеохондрозом – утрата возможности ходить может возникнуть, как довольно быстро, так и развиваться медленно – все зависит от степени поврежденности позвоночника.
Очевидно, что при ощущении онемения ног необходимо незамедлительно обратиться к врачу. Доктор должен провести все необходимые обследования и, только после этого, поставить диагноз. Поставить диагноз, только основываясь на жалобах пациента – невозможно.
Затягивать с обращением к специалисту – нельзя, так как общеизвестен факт, что, чем раньше начато лечение, тем эффективнее и быстрее оно будет.
Почему немеют ноги — причины онемения в стопах и голенях, что делать / НВ
18 октября 2020, 05:42
Цей матеріал також доступний українськоюПочему у вас немеют ноги (Фото: Nobilior/Depositphotos)
НВ уже писал о том, почему немеют руки, и что делать в таких случаях. Теперь поговорим о не менее распространенном явлении. Итак, что делать, если у вас немеют ноги.
Поначалу многие не обращают на это внимания. Ну подумаешь, ноги затекли во время сна.
На самом деле, онемение ног может быть весьма красноречивым симптомом.
Для нервной и кровеносной системы наши ноги, в частности, стопы являются «конечной станцией». Если у вас немеют ноги, значит, либо кровь, либо нервные импульсы не доходят до конечной точки назначения, теряются где-то по пути.
Попробуем разобраться, почему это может происходить и может ли онемение ног свидетельствовать об опасной болезни.
Итак, первой и самой распространенной причиной онемения ног бывает… неудобная обувь. Порой из-за узкой обуви переживаются подошвенные нервы. Иногда сдавливаются нервы в голеностопной области из-за того, что вы слишком туго затягиваете шнурки.
Однако, чаще всего такие несистемные повреждения проявляются на одной ноге, редко — на двух сразу.
А вот если немеют обе ноги сразу, значит, дело не в обуви или внешних факторах, а в системных нарушениях в вашем организме.
Но и здесь не все возможные объяснения сразу носят характер приговора. На самом деле, чаще всего онемение ног вызывает банальная нехватка витамина В12.
Но есть и более опасные варианты.
Для того, чтобы распознать их, стоит глубже разобраться в симптомах. Именно о них вас начнет расспрашивать врач, к которому, кстати, стоит обратиться как можно скорее, в случае, если вы убедились в том, что ноги немеют не из-за обуви.
Самодиагностикой заниматься не стоит, лучше пусть диагнозы ставит врач. Однако, для того, чтобы понимать масштаб проблемы, следует знать о потенциальных вариантах.
Если ноги немеют ниже колен, возможно, речь идет о проблемах с позвоночником.
Если немеют стопы, скорее всего, речь идет о неправильном кровообращении или же сахарном диабете.
Если немеет большой палец, вероятно, расстройство периферической нервной системы или сбои в метаболизме.
Среди других потенциальных объяснений могут быть и варикозная болезнь ног, поражение нервов, гормональная перестройка, атеросклероз.
Как видите, существует вероятность, что онемение ног свидетельствует о каком-то серьезном системном заболевании.
Стоит обратиться к врачу, не откладывая, чтобы установить правильный диагноз и начать лечение как можно раньше.
остановись и подумай о здоровье!
Фото с сайта https://pixabay.comЕсли у вас при ходьбе на определенные расстояния появляется чувство онемения ног и, чтобы боли прошли, необходимы остановки – это должно вас насторожить. Облитерирующий атеросклероз нижних конечностей – серьезная проблема. В основе заболевания лежит сужение или закупорка атеросклеротической бляшкой артерий ног.
Другими сигналами могут быть: выпадение волос на ногах, замедленный рост ногтей, разница в температуре кожи между конечностями. У вас появилась незаживающая рана, обычно в области стопы или голени? Все это является поводом для обращения к врачу. Это в конечном счете поможет избежать инвалидности, сохранить ноги, а иногда и жизнь.
У вас появилась незаживающая рана, обычно в области стопы или голени? Все это является поводом для обращения к врачу. Это в конечном счете поможет избежать инвалидности, сохранить ноги, а иногда и жизнь.
Но что приводит к атеросклерозу нижних конечностей? Прежде всего, высокое артериальное давление, курение, высокий уровень холестерина в крови, сахарный диабет, малоподвижный образ жизни, ожирение, наследственность.
Что надо делать, чтобы избежать осложнений атеросклероза?
Вот несколько важных советов:
1. Полностью откажитесь от курения! Табак и атеросклероз – два неразлучных спутника. Если сравнить нашу кровеносную систему с водопроводом, то поврежденная внутренняя часть трубы может либо забиться ржавчиной, либо истончиться и лопнуть. Таким повреждающим агентом в наших сосудах выступают агрессивные смолы табачного дыма.
2. Контролируйте артериальное давление и поддерживайте его на рекомендуемом уровне (не более 140/90 мм рт. ст.).
3. Контролируйте уровень глюкозы крови при сахарном диабете.
4. Держите ноги постоянно в тепле! Избегайте переохлаждения и сырости.
5. Всеми силами снижайте вес при полноте и ожирении: каждый лишний килограмм приближает вас к ампутации, а то и к преждевременной смерти.
6. Соблюдайте диету! С помощью питания можно снизить на 30% уровень общего холестерина в крови, не прибегая к приему специальных препаратов. Сведите к минимуму потребление продуктов, содержащих холестерин в повышенных количествах и твердые жиры животного происхождения (сливочное масло, молоко и сметана высокой жирности). Полностью исключите из рациона переработанное мясо. Привычная многим белорусам магазинная колбаса или сосиски – одни из худших продуктов для ваших сосудов и здоровья в целом.
7. Регулярно используйте дозированную ходьбу. Ходить надо обязательно. Но надо ходить правильно. Например, боли в ногах у вас возникают приблизительно каждые 100 метров ‒ значит, проходить надо 80–90 метров (вместо 100 метров) до возникновения боли в ногах. Постоять, отдохнуть и идти дальше. Подобной ходьбой вы развиваете коллатеральное (то есть окольное) кровообращение. Ведь магистральные артерии закупорены бляшками и кровь ищет обходные пути. При отсутствии коллатерального кровообращения гангрена развивается быстрее.
Постоять, отдохнуть и идти дальше. Подобной ходьбой вы развиваете коллатеральное (то есть окольное) кровообращение. Ведь магистральные артерии закупорены бляшками и кровь ищет обходные пути. При отсутствии коллатерального кровообращения гангрена развивается быстрее.
Если вам установлен диагноз облитерирующий атеросклероз ног, проходите 2 раза в год стационарное консервативное лечение – сосудорасширяющую инфузионную терапию. В обязательном порядке проходите обследование у хирурга или при необходимости у сосудистого хирурга 1 раз в год.
Уверен, что, придерживаясь этих советов, вы сбережете свое здоровье и сможете избежать грозных осложнений атеросклероза.
Врач-хирург Барановичской центральной поликлиники В.В. Колесник.
Невропатические расстройства | Stimsmart
Проблемы возникают постепенно — сначала неприятное покалывание, жжение, даже прикосновение одеяла к коже вызывает дискомфорт… Спокойный сон становится «дефицитом». Со временем нарушаются функции нервной системы – начинается снижение чувствительности к прикосновению, появляется чувство тепла (жар) и боли, в основном в крайних частях нижних конечностей. Без лечения, зона поражения расширяется. Инфицированный человек теряет способность координировать движения (потеря ловкости руки, спотыкание, шатание при ходьбе) …
Нервная система состоит из сети нервных волокон, которые проводят сигналы (импульсы) от головного и спинного мозга к иным, периферийным, частям тела. Процесс передачи нервных импульсов может страдать от повреждения определенных частей этой сети. Следовательно, нарушается способность корректировать движение наших мышц и суставов, нарушаются функции кожи и внутренних органов.
Утрата чувствительности нервных окончаний часто происходит из-за периферийной невропатии. Первые симптомы обычно появляются в ногах, в виде постепенного онемения, покалывания или боли. В конце концов он может легко расшириться до верхних конечностей или частей туловища. Другим признаком периферической невропатии может быть крайняя чувствительность к прикосновению. Онемение и покалывание кожи известно как парестезия.
Другим признаком периферической невропатии может быть крайняя чувствительность к прикосновению. Онемение и покалывание кожи известно как парестезия.
Серьезное осложнение, особенно в случае сочетания невропатии с диабетом, может привести к потере чувствительности ног. Любые возникшие на ногах волдыри и язвы на могут затем быстро развиваться и остаться незамеченным. Последующие травмы и инфекции (образование воспаленных ран) могут распространиться на более глубокие ткани, и даже кости! Последствия могут быть плачевными — потребуется ампутация
Наиболее распространенные невропатические проблемы:
- нарушение чувствительности (особенно в нижних конечностях)
- покалывание
- ощущение холода в конечностях
- интенсивная боль в состоянии покоя (в основном в ночное время)
- потеря полного ощущения в конечностях
Stimsmart терапия помогает восстановить чувствительность ваших конечностей
Для Stimsmart терапии не важны причины невропатии, лишь ее проявление и время, необходимое для того, чтобы полностью ее устранить. Невропатические проблемы – это не просто проблемы с конечностями. Усталость и плохой сон, как их последствия, оказывают влияние на общее психологическое состояние пациента. Stimsmart терапия помогает решить эти проблемы комплексно.
Лечение онемения ног в клинике Тибет
Главные причины, по которым немеют ноги – проблемы позвоночника, сосудов и нервов. Большинство этих заболеваний поддаются успешному лечению в клинике «Тибет».Немеют ноги при остеохондрозе
Более чем в 70% случаев онемение ноги связано с остеохондрозом поясничного и крестцового отделов позвоночника. Причина этого – защемление нервного корешка отростками или телами позвонков. Онемение при остеохондрозе, как правило, одностороннее, ощущается по внутренней поверхности бедра, голени, сопровождается болью в пояснице, которая усиливается при движениях.
Остеохондроз и его осложнения в виде грыжи позвоночника или протрузии диска успешно лечатся в клинике «Тибет». Благодаря этому симптомы проходят.
При межпозвоночной грыже
Онемение ноги при межпозвоночной грыже и протрузии связано с выпиранием или разрушение диска позвоночника. При этом немеет правая или левая нога. Симптом более выраженный, чем при остеохондрозе, сопровождается болью в пояснице, ягодице, мышечной слабостью, покалыванием и мурашками в ноге. Если грыжа или протрузия возникла сегменте L4-L5, немеет большой палец на ноге. При защемлении седалищного нерва немеет ниже колена. При защемлении нервного корешка в сегменте L5-S1 немеют пальцы на ногах (на правой или на левой).При атеросклерозе
При атеросклерозе нога немеет и болит из-за сужения просвета сосудов, нарушения кровоснабжения и питания тканей. Онемение при атеросклерозе сопровождается болью, которая усиливается при ходьбе (перемежающаяся хромота), слабостью и судорогами в ноге. При атеросклерозе бедренной артерии сначала немеют пальцы ноги, затем голень и бедро.При нейропатии
При нейропатии нога немеет вследствие поражения иннервирующего ее нерва. Это может произойти в силу различных причин. Онемение сопровождается жжением, покалыванием, ощущением стянутости стопы, иногда резкой, ноющей болью. Для лечения нейропатии назначается иглоукалывание, точечный массаж. При полинейропатиии немеют обе ноги по всей поверхности.При болезни Рейно
При болезни Рейно немеют руки и ноги из-за дистрофии нервов на фоне нарушения кровоснабжения. Онемение сопровождается чувством холода в конечностях, побледнением, посинением кистей и стоп. На поздней стадии присоединяется боль. Симптомы болезни Рейно усиливаются при нервных стрессах, на холоде.При подагре, мочекаменной болезни
Развитие подагры может начаться с того, что немеет большой палец на ноге. Затем развивается воспаление, пястно-фаланговый сустав опухает, возникает сильная боль. Заболевание связано с отложением солей мочевой кислоты (уратов) в суставе. Подагре нередко предшествует мочекаменная болезнь, при которой немеет левая или правая нога.
Заболевание связано с отложением солей мочевой кислоты (уратов) в суставе. Подагре нередко предшествует мочекаменная болезнь, при которой немеет левая или правая нога. При тромбозе
При тромбозе нога немеет из-за нарушения проходимости глубокой вены образовавшимся тромбом. В результате венозная кровь застаивается. Онемение сопровождается отеком и тяжестью в ноге.
Другие возможные причины проблемы – ревматоидный артрит, сахарный диабет (диабетическая ангиопатия) облитерирующий эндартериит, болезни сердца, беременность, недостаток витамина В12. Почему немеют ноги и что делать, если немеет нога, показывает диагностика. Первичная диагностика методами восточной медицины проводится в «Тибете» бесплатно, после этого врач выписывает направление на МРТ, лабораторные анализы или иные обследования.
или позвонить:
+7 495 781-57-57 (Москва) +7 812 643-20-70 (Санкт-Петербург)Бесплатная консультация
Опрос, осмотр,
пульсовая диагностика
от 30 минут
Диагностика
УЗИ, МРТ, лабораторные
исследования (по назначению)
Лечение
Индивидуальный
план
Наши специалисты
Главный врач в г.Москве, врач-рефлексотерапевт, врач-невролог. Кандидат медицинских наук
Стаж 36 лет
Зам. главного врача в г.Москве, врач-рефлексотерапевт, врач-уролог, невролог, мануальный терапевт, остеопат
Стаж 44 года
Главный врач в г. Санкт-Петербурге. Врач-рефлексотерапевт, врач-невролог
Санкт-Петербурге. Врач-рефлексотерапевт, врач-невролог
Стаж 27 лет
Зам.главного врача в г.Санкт-Петербурге, врач-рефлексотерапевт, педиатр, реабилитолог, мануальный терапевт
Стаж 27 лет
Врач – психоневролог. Профессор, доктор медицинских наук, член Профессиональной психотерапевтической лиги. Награжден знаком «Отличник здравоохранения» Минздрава РФ
Стаж 26 лет
Заведующая консультативно-диагностическим отделением, невролог, фитотерапевт. Врач высшей категории, член Профессиональной ассоциации натуротерапевтов
Стаж 31 год
Врач-консультант, врач-рефлексотерапевт
Стаж 16 лет
Врач-кардиолог. Доктор медицинских наук, профессор, профессор кафедры терапии, кардиологии и функциональной диагностики ЦГМА Управления делами Президента РФ
Стаж 29 лет
Врач-рефлексотерапевт, невролог
Стаж 25 лет
Врач-рефлексотерапевт, невролог
Стаж 30 лет
Врач-рефлексотерапевт, гинеколог
Стаж 27 лет
Кандидат медицинских наук, врач высшей квалификационной категории, эндокринолог, терапевт, диетолог, специалист УЗИ
Стаж 35 лет
Врач-рефлексотерапевт. Врач высшей квалификационной категории
Врач высшей квалификационной категории
Стаж 38 лет
Врач-рефлексотерапевт, врач-психотерапевт
Стаж 31 год
Мануальный терапевт, рефлексотерапевт
Стаж 18 лет
Врач-рефлексотерапевт, гирудотерапевт. Кандидат медицинских наук, доцент кафедры нелекарственных методов лечения и клинической физиологии Первого МГМУ
Стаж 25 лет
Врач-рефлексотерапевт
Стаж 31 год
Врач-рефлексотерапевт
Стаж 45 лет
Врач-рефлексотерапевт, невролог
Стаж 23 года
Врач-остеопат, рефлексотерапевт
Стаж 27 лет
Врач-рефлексотерапевт, невролог. Кандидат медицинских наук, доцент восстановительной медицины. Награждена знаком «Отличник здравоохранения» Минздрава РФ
Кандидат медицинских наук, доцент восстановительной медицины. Награждена знаком «Отличник здравоохранения» Минздрава РФ
Стаж 41 год
Мануальный терапевт
Стаж 40 лет
Врач-рефлексотерапевт, невролог
Стаж 37 лет
Врач-рефлексотерапевт, невролог
Стаж 25 лет
Врач-рефлексотерапевт, дерматовенеролог. Врач первой квалификационной категории
Стаж 21 год
Врач-рефлексотерапевт, невролог
Стаж 11 лет
Врач-рефлексотерапевт
Стаж лет
Специалист по массажу
Стаж лет
Главный редактор газеты «Тибетская медицина», автор книги «Правильное питание в тибетской медицине»
Стаж лет
Врач ультразвуковой диагностики (УЗИ)
Стаж 16 лет
Специалист по физиотерапии
Стаж лет
Врач-рефлексотерапевт, терапевт, г.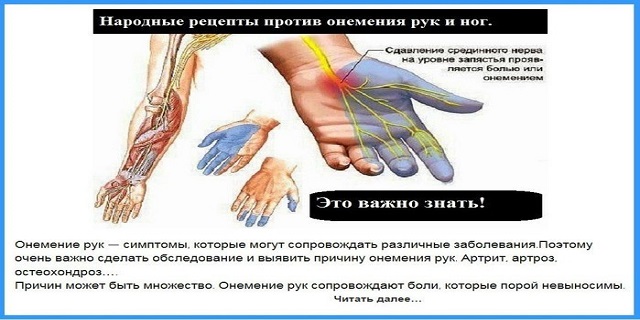 Санкт-Петербург. Член Российской Ассоциации Акупунктуры и Традиционной медицины (РААТМ), Международной Ассоциации медицинской Акупунктуры
Санкт-Петербург. Член Российской Ассоциации Акупунктуры и Традиционной медицины (РААТМ), Международной Ассоциации медицинской Акупунктуры
Стаж 40 лет
Врач-рефлексотерапевт, гирудотерапевт, специалист по УЗИ, г. Санкт-Петербург
Стаж 23 года
Врач-рефлексотерапевт, невролог, г.Санкт-Петербург
Стаж 6 лет
Врач-рефлексотерапевт, невролог, гирудотерапевт, г. Санкт-Петербург
Стаж 30 лет
Врач-рефлексотерапевт, врач традиционной китайской медицины, фитотерапевт, г. Санкт-Петербург
Стаж 35 лет
Врач-рефлексотерапевт, мануальный терапевт
Стаж 28 лет
Врач-рефлексотерапевт, гинеколог, г. Санкт-Петербург
Санкт-Петербург
Стаж 42 года
Врач-невролог, рефлексотерапевт, г. Санкт-Петербург
Стаж 31 год
Врач-рефлексотерапевт, г. Санкт-Петербург
Стаж 19 лет
Врач-рефлексотерапевт, г.Санкт-Петербург
Стаж 11 лет
Врач-рефлексотерапевт, невролог, гирудотерапевт, г. Санкт-Петербург
Стаж 12 лет
ВВрач-рефлексотерапевт, невролог, мануальный терапевт, г.Санкт-Петербург
Стаж 11 лет
Врач-рефлексотерапевт, врач-невролог, г. Санкт-Петербург
Стаж 13 лет
Онемение ноги от колена до стопы — причины и лечение
Мануальная терапия и лечения в домашних условиях Диагностика причины появления онемения Физиотерапия для лечения онемения ног от колена до стопы Болезни, которые вызывают онемение Причины онемения ноги от колена до стопыОнемение ноги от колена до стопы сложно не заметить, поскольку «ватная» конечность доставляет ощутимый дискомфорт, как в процессе ходьбы, так и в покое. При возникновении данного состояния рекомендуется срочно обратиться к врачу для выяснения причины, которая может быть признаком серьёзных заболеваний в организме. Потерю чувствительности не стоит терпеть и оставлять без внимания – на ранних этапах диагностика весьма информативна, а лечение – эффективно. Рассмотрим, почему немеет нога от колена до ступни, получите рекомендации по обследованию и способе устранения данного недуга.
При возникновении данного состояния рекомендуется срочно обратиться к врачу для выяснения причины, которая может быть признаком серьёзных заболеваний в организме. Потерю чувствительности не стоит терпеть и оставлять без внимания – на ранних этапах диагностика весьма информативна, а лечение – эффективно. Рассмотрим, почему немеет нога от колена до ступни, получите рекомендации по обследованию и способе устранения данного недуга.
Причины потери чувствительности
Причин онемения ног ниже колена множество – от небольших расстройств в организме до серьёзных патологических отклонений. Данное состояние не относится к самостоятельной болезни, но является симптомом, возникающим вследствие нарушения иннервации кожи при различных патологиях.
Когда виновата физиология
Иногда онемение правой или левой ноги ниже колена развивается на фоне физиологических отклонений, которые не относятся к определённым заболеваниям. Для этих состояний не характерно поражение органов, но снижение чувствительности в нижних конечностях периодически возникает. Сюда можно отнести:
- Переутомление – не только физическая нагрузка может стать причиной онемения ног. Если повышена активность головного мозга, это сказывается на его кровообращении и возникновении расстройств, в том числе и нарушение восприятия собственных частей тела;
- Неудобная поза – сюда можно отнести особенности трудовой деятельности или нарушения положения ног во время сна. При таких условиях пережимаются сосуды, а также нервы с последующим сдавливанием их волокон. Постепенно нарушается проводимость, конечность покалывает, возникает онемение колена, голени, а иногда – немеют ступни;
- Стрессы – иногда возникает онемение ноги от колена до стопы по вследствие психоэмоционального перенапряжения. Все органы и ткани находятся в организме в постоянной взаимосвязи, под контролем нервной системы. Если её деятельность нарушена, появление временного дискомфорта в виде потери чувствительности в ногах является допустимым.

Физиологические отклонения, способствующие появлению «ватных» ног не так опасны, поскольку быстро проходят при восстановлении режима дня или небольшого отдыха. Более опасны патологические причины.
Важно!
Если немеют икры ног, следует заподозрить не только неврологическую симптоматику, но и недостаток витаминов и минеральных веществ, вызывающих спазмы мышц.
Причины онемения ноги от колена до стопыКогда онемение – симптом заболевания
Если болят и немеют ноги ниже колен, а дискомфорт не проходит – следует заподозрить хроническое заболевание в организме. Патология формирует стойкие нарушения кровообращения и может повреждать нервную ткань. Постепенно чувствительные импульсы от поражённых областей ослабевают и плохо воспринимаются мозгом.
К наиболее распространённым болезням относят:
- Атеросклероз – наличие бляшек на стенках артерий, а иногда и вен является самой распространённой причиной возникновения онемения ниже колена. Холестериновые отложения перекрывают просвет сосуда, уменьшая циркуляцию крови и клеточное питание;
- Тромбофлебиты – аналогичная симптоматика наблюдается при закупорке вен нижних конечностей тромбами. Помимо онемения регистрируется боль и чувство тяжести ниже колена;
- Болезнь Рейно – при данном состоянии нарушается кровоток в сосудах стопы, но застой крови возникает по всему ходу артерии. В результате немеет не только стопа, но и голень;
- Нейропатия – механизм развития потери чувствительности заключается в повреждении нервной ткани, по которой затрудняется проведение от тактильных рецепторов к мозгу. При поражении берцовых ветвей возникает онемение голени и стопы;
- Обморожения и травмы – обширное повреждение опасно тем, что новая кожа, образующаяся в результате регенерации, лишена рецепторов. В результате пациент не только перестаёт чувствовать боль, но и утрачивает ощущение конечности в пространстве;
- Артриты – виновниками онемения могут стать и заболевания суставов.
 Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением;
Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением; - Бурситы – у коленного сустава пять синовиальных сумок, вблизи которых проходят нервы. При их повреждении немеет левая нога от колена до стопы или правая;
- Ишиас – для защемления седалищного нерва также характерна потеря чувствительности. Если немеет правая нога ниже колена, значит, сдавлены волокна правого корешка, идущие к берцовым ветвям. При регистрации симптомов на левой стороне следует предположить поражение нерва слева;
- Инсульт – для кровоизлияния или ишемии мозга характерны выпадения чувствительности. Данный симптом говорит о поражении корковых анализаторов больших полушарий;
- Склероз – эта патология возникает у некоторых больных с возрастом, характеризуется постепенным отмиранием клеток мозга. Усугубить картину может расстройство кровообращения;
- Болезни позвоночника – сюда относятся искривления, грыжи, протрузии и спондилолистез, а также врождённая аномалия – стеноз позвоночного канала. При сдавливании диском или костной тканью определённых корешков поясничного сплетения регистрируется местная боль и онемение ноги.
Мнение специалиста!
Почему немеют ноги ниже колен – причиной дискомфорта в большинстве случаев являются заболевания позвоночника или нервной системы. В силу опасности данных состояний настоятельно рекомендую не затягивать с обследованием и лечением.
Клиническая картина
Онемение ног редко протекает изолированно – пациентов обычно беспокоят определённые симптомы неврологического характера, а также признаки поражения сосудов и элементов опорно-двигательного аппарата.
Поговорим коротко про сопутствующую симптоматику. К ней можно отнести:
- Чувство тяжести в ногах – регистрируется преимущественно в вечернее время, но может возникать и утром. Данное нарушение говорит о расстройстве венозного оттока и застое крови в ногах;
- Боль – возникает преимущественно в икрах, говорит о снижении клеточного питания.
 Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог;
Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог; - Парестезию – это неприятные ощущения, характеризующееся появлением «ватности». Пациент ощущает ноги, но они чувствуются «деревянными» и как-бы «не своими»;
- Уменьшение пульса – возникает на фоне расстройств кровообращения. Причиной может стать нарушение иннервации или поражение сосудов;
Постепенно регистрируются трофические поражения из-за недостатка притока крови к ногам. Ниже колена можно наблюдать бледность и шелушение кожи, выпадение волос, ломкость ногтей.
Диагностика
Поиск причины онемения ног ниже колена начинается с посещения врача. Начать следует с визита к терапевту, который выслушает ваши жалобы и направит вас к одному из следующих специалистов:
- Невролог – занимается диагностикой в большинстве случаев, т.к. причиной чаще всего является поражение нервов;
- Флеболог – если предполагаемая причина заключается в заболевании сосудов;
- Хирург и ортопед – при подозрении на искривления позвоночного столба.
На заметку!
После прохождения осмотра потребуется подтвердить диагноз данным инструментального обследования. Для окончательной диагностики назначается рентген, КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) соответствующих областей, при подозрении на воспаление – анализы крови.
Диагностика причины появления онеменияЛечение
Рассмотрим, как лечить онемение в ноге ниже колена. Обычно терапия включает медикаменты, физиопроцедуры, лечебную гимнастику и некоторые методы альтернативной медицины.
Медикаментозное лечение
Для устранения признаков онемения ниже колена доктор обязательно назначит лекарственные средства. Это могут быть:
- Нестероидные противовоспалительные препараты (Найз, Диклофенак, Вольтарен) – снимают боль, уменьшают отёк и воспаление.
 Лучше использовать мази для наружного применения;
Лучше использовать мази для наружного применения; - Глюкокортикостероиды (Преднизолон, Гидрокортизон) – эффект аналогичен предыдущим, но средства более сильные. Назначаются только по рецепту врача;
Помимо перечисленных препаратов используются специфические лекарства, назначаемые при определённых заболеваниях. Это могут быть ноотропы для улучшения работы мозга, противоревматические средства, витамины.
Физиотерапия
С целью укрепления нервной ткани, уменьшения признаков различных патологий, ставших причиной онемения ног ниже колена – назначаются физиотерапевтические методы. К ним относятся:
- Прогревающие сеансы;
- Ударно-волновая терапия;
- Лекарственный электрофорез;
- Лечение лазером;
- Магнитотерапия.
Хорошо себя зарекомендовали радоновые ванны, контрастный душ для активации кровотока.
Физиотерапия для лечения онемения ног от колена до стопыЛФК
Лечебная гимнастика отлично дополняет медикаментозное лечение потери чувствительности. Для составления программы лучше обратиться к врачу, самостоятельный подбор упражнений может навредить организму, усугубив основную патологию.
Мануальная терапия
Одним из популярных методов альтернативной медицины является мануальная терапия. Согласно утверждениям специалистов, на кости человека оказывается действие, подобное массажу. Элементы смещаются в более естественные физиологические позиции, убирая защемления сосудов и нервов, стабилизируя кровообращение, улучшая обменные процессы в ногах.
Как лечить онемение в домашних условиях
Что делать, если возможность посещения врача отсутствует – снять признаки онемения ног можно в домашних условиях. С этой целью используется терапия народными средствами и медикаментозными препаратами:
- Лекарственные средства – первое, с чего следует начать лечение. Главной задачей является восстановление чувствительности, для этого подойдут разогревающие мази, а при наличии боли – анальгетики;
- Хорошо себя зарекомендовал контрастный душ, при котором используется перепад температур – от умеренно холодной до горячей и наоборот.
 При данных процедурах улучшается кровообращение, стимулируется нервная проводимость;
При данных процедурах улучшается кровообращение, стимулируется нервная проводимость; - Рекомендуется регулярно проводить специальную гимнастику – упражнения восстановят терморегуляцию, улучшает клеточное питание.
Популярные народные рецепты для устранения онемения ног ниже колена:
- Смесь на основе чёрного перца – возьмите 100 г специи, добавьте к одному литру растительного масла, проварите смесь на медленном огне. Массу остудите и втирайте в проблемные зоны 2-3 раза в день. Через несколько дней улучшится кровоток, разогреются ноги, вернётся чувствительность;
- Настойка – для приготовления потребуется 300 мл сока чеснока и вдвое больше водки. Настаивать раствор необходимо 2 недели, принимать внутрь, добавляя по пять капель на одну чайную ложку воды;
- Компресс с мёдом – пчелиный продукт наносится на кожу, нога оборачивается целлофаном и утепляется пуховым платком или одеялом. Данные процедуры проводятся на ночь, 2-3 раза в неделю.
Внимание!
Лечение онемения ног ниже колена народными средствами следует проводить осторожно. Это симптоматическая терапия, устраняющая дискомфорт, но не лечащая основное заболевание. Перед проведением процедур рекомендуется проконсультироваться с врачом.
Онемение ноги ниже колена чаще всего развивается при поражении спинного мозга или его корешков в области поясницы. Нередко виновниками могут быть заболевания сосудов и периферических нервов. На начальных этапах эффективна консервативная терапия.
Что делать при онемении ноги от колена до стопы
Онемение ноги от колена до стопы – распространенный симптом, который может проявляться на одной или двух конечностях. Об особенностях терапии заболеваний, вызывающих ухудшение чувствительности, рассказано ниже.
Причины
В большинстве примеров немеют ноги ниже колен из-за расстройств позвоночника. Остальная часть расстройств вызвана патологиями ЦНС или системы кровоснабжения. Часто чувствительность в конечностях ухудшается из-за остеохондроза. Болезнь проявляется из-за недостаточно подвижного образа жизни и плохой наследственности.
Часто чувствительность в конечностях ухудшается из-за остеохондроза. Болезнь проявляется из-за недостаточно подвижного образа жизни и плохой наследственности.
Из-за межпозвоночной грыжи не так часто немеет нога ниже колена. Такой признак расстройства проявляется только при прогрессирующих формах патологии.
Другие причины:
- Мало полезных микроэлементов.
- Проблемы с кровообращением в ногах.
- Много сахара в крови.
- Рассеянный склероз.
- Деформация суставов и связанные с ней патологии.
Онемение в ногах проявляется у девушек во время беременности. Зачастую ухудшается чувствительность в районе бедра, ниже колена возникает отечность, только в некоторых случаях онемение распространяется по всей ноге.
Такой симптом всегда возникает в результате онемения, поэтому важно определить первопричину и направить курс терапии на нее.
Рассмотрим патологические причины онемения и особенности их развития:
- Остеохондроз. Развивается по причине структурных преобразований позвоночного столба. Нервные волокна спинного мозга защемляются, ноги немеют. Болезнь возникает из-за недостаточно подвижного образа жизни.
- Межпозвоночная грыжа давит на нервные корешки, в результате чувствуется онемение.
- Тромбоз глубоких сосудов. В венах появляются кровяные сгустки, чувствуется, как будто ноги тяжелеют, пересыхает кожный покров, потемнение возникает в запущенных ситуациях.
- Атеросклероз. Патология кровеносных сосудов зачастую встречается у пациентов, которым за 50. Из-за холестериновых накоплений стенки артерий становятся не такими эластичными. В результате в ногах появляется боль, возникают приступы онемения.
- Патология Рейно. Разрушаются артериальные окончания в конечностях. На первых этапах повреждение затрагивает только руки, по мере усугубления состояния симптомы переходят на ноги в область ниже колен. Признаки болезни зачастую проявляются симметрично.

- Для нейропатии свойственно повреждение нервных волокон в нижних конечностях. Патология появляется из-за рассеянного склероза или диабета.
- Подагра возникает из-за повышения количества мочевой кислоты в суставах. Сначала теряется чувствительность в больших пальцах, потом пораженный участок расширяется. Постоянная боль сопутствует симптому.
- Ревматический артрит. Инфекционное расстройство, при развитии которого пережимаются нервные волокна, отвечающие за подвижность ног, это вызывает онемение. У людей болят и отекают колени.
Проблемы с позвоночником
Позвоночник является связующим звеном нервных волокон. Иногда нервы пережимаются, в итоге снижается чувствительность ноги от колена до пальцев. Такой симптом возникает при остеохондрозе, межпозвоночной грыже, остеопорозе. Вывих или перелом тоже становится причиной онемения. В описанных ситуациях помощь необходимо оказывать обязательно, только опытный врач может вправлять позвонки.
Терапевтические методики, способствующие укреплению позвоночника:
- Массаж.
- Оперативное вмешательство.
- Противовоспалительные, обезболивающие средства, препараты, устраняющие артроз.
Нервные болезни
Когда причина ухудшения чувствительности ноги от колена до стопы происходит по причине нервного расстройства, возникают симптомы:
- Пальцы холодеют.
- Под коленом чувствуется покалывание.
- Ухудшается чувствительность правой или левой ноги.
- Движение в области колен усложняется.
Нейропатия
При нейропатии преобразуется структура нервных пусков. Это случается под действием инфекции из-за ухудшения кровоснабжения или интоксикации. Терапия заключается в возобновлении работы пострадавших волокон. Способы лечения:
- Лазерная терапия.
- Иглоукалывание.
- Электрофорез.
Проблемы с сосудами
Кровообращение ухудшается из-за проблем с сосудами, появляется онемение. Перечислим распространенные сосудистые патологии:
Перечислим распространенные сосудистые патологии:
- При тромбозе кровь может только застаиваться. Появляется отечность на ноге, кожа синеет, сохнет. Терапию выполняют с помощью лекарств, разрежающих крови и насыщающих полезными микроэлементами сосуды. В отдельных ситуациях используются противовоспалительные препараты.
- Кровообращение усугубляется через облитерирующий эндартерит. Патология вызывает онемение, покалывание в пальцах. Бороться с болезнью нужно медикаментами, повышающими качество крови.
- Синдром Рейно выражается в спазмах сосудов. Терапия подразумевает расширение сосудистых стенок и устранения спазмов.
- Боли в сердце. Если выявляются проблемы с работой сердца, кровеносная система плохо питает внутренние органы.
Потеря чувствительности ног при беременности
В указанной ситуации причина обусловлена преобразованиями, возникающими в организме у девушки. Сердце беременной должно работать сильнее, чтобы кровоснабжение всего организма обеспечивалось в полной мере. Поэтому во сне или после пробуждения иногда чувствуется онемение.
Другие причины
- Обморожение. После обморожения стопы, органы хуже снабжаются полезными микроэлементами. Если своевременно не принять меры, удастся получить некроз или гангрену.
- Атеросклероз. Патология проявляется чаще у пенсионеров. Ухудшается чувствительность, появляется дрожь под коленом.
- Инсульт. Предпосылкой инсульта является онемение в районе левой ноги. При подозрениях на инсульт нужно сразу обратиться за медицинской консультацией.
Сопутствующие симптомы
При появлении парестезии появляется нарушение чувствительности кожи. Перечислим сопутствующие симптомы:
- Покалывание.
- Чешется кожа.
- Отечность.
- Мурашки.
- Болит поясница.
- Синеют кожные покровы.
- Ускоренная утомляемость.
- Тяжесть в подреберье.
- Меняется походка.

- Кружится голова.
- Мышечные спазмы.
При невралгии и проблемах с кровообращением кожа холодеет. Люди жалуются на замерзание или затекание ног во сне. Во время пальпации чувствуется дискомфорт в суставах. Симптоматика может быть разной в зависимости от причин онемения. Гипестезия или парестезия ноги может предшествовать ишемической атаке или кровоизлиянию.
Когда не рекомендуется откладывать визит к специалисту
Когда у пациентов немеют ноги от ступней до колен на протяжении 5 дней и дольше, нужно обращаться к врачу. Хроническая парестезия в большинстве примеров является признаком сложной патологии, терапия которой, кроме таблеток, может подразумевать проведение операции.
Нежелательно откладывать визит к врачу при появлении таких признаков:
- Кружится голова.
- Мигрень.
- Судороги.
- Спина болит.
- Отечности.
- Высокий показатель АД.
- Цианоз кожного покрова.
- Ухудшение обоняния.
- Проблемы с дыханием.
- Неконтролируемое опорожнение кишечника.
Поврежденные конечности холодеют в результате проблем с кровообращением, обусловленных облитерацией сосудов, проблемами с сократительной способностью миокарда или ухудшением тонуса вен. Пальцы и область бедра могут онеметь из-за неврологических патологий или новообразований в нервной системе.
Диагностика
При парестезии ног нужно нанести визит невропатологу или терапевту. При ознакомлении с анамнезом и образом жизни больного, а также всеми его жалобами, специалист посоветует пройти аппаратное обследование для выявления функционального состояния позвоночника, сосудов и органов.
Перечислим способы диагностики:
- КТ – помогает определить скрытые переломы костей и структурные преобразования в хрящах.
- Электромиография выявляет болезненные преобразования в биоэлектрических потенциалах, проявляющихся в скелетных мышцах.
- Магнитно-ядерный резонанс дает возможность выявить расположение поврежденных нервных пучков.

- Доплерография кровеносной системы определяет места с плохой проходимостью сосудов.
- Рентген с использованием контрастных веществ позволяет выявить новообразование в нервной системе.
- УЗИ нижних конечностей позволяет диагностировать сосуды.
При выявлении в мозге и других частях тела болезненных очагов пациентам назначают пункционную биопсию, целью которой считается гистологические анализ взятых тканей. На основе полученных сведений врач может поставить диагноз и определить терапевтическую методику.
Как справиться с онемением
К способам терапии заболевания относятся:
- Противовоспалительные средства.
- Витамины.
- Венотоники.
- Антиагреганты.
Эффективным лечением болезни является инфекция. После этого нужно принимать лекарства в таблетках. Только врач определяет, что можно пить пациенту. Самолечение всегда приводит к негативным последствиям.
Профилактика
Существует много способов борьбы с чувством дискомфорта, возникающим из-за онемения. Перечислим популярные:
- Занятие ЛФК.
- Пешие прогулки на свежем воздухе.
- Велосипедные прогулки.
- Отказ от табачных изделий и спиртного.
- Употребление продуктов, обогащенных железом, микроэлементами.
- Применение ванны или контрастного душа.
- Устранение переохлаждений.
Чтобы не доводить патологию до обострения, нужно выполнять советы специалистов, пользоваться назначенными средствами. Нужно избегать переохлаждения. Лучше пользоваться хорошей обувью по сезону, избегать ушибов, инфекционных заражений.
Народная медицина
Чтобы возобновить кровообращение, нужно пользоваться народными средствами:
- Когда онемение возникает на пальцах ступней на ногах, предпочтительно пользоваться яичной скорлупой. Нужно снять с нее пленку и растереть до порошкообразного состояния. Смесь необходимо добавлять в еду по 1 чай. лож. раз в неделю. Через каждые 30 дней проблемные участки можно обрабатывать йодом, если на вещество нет аллергии.

- Нужно налить в большую емкость холодную и горячую воду в соотношении 2:1, потом опустить на дно сначала левую, потом правую ногу на 30 секунд. Нужно выполнить по 5 подобных погружений. По завершении ступни обрабатывают скипидарной мазью, обматывают шерстяным платком или другой теплой тканью.
- Мед намазывают тонкой прослойкой на кожу, накрывают бумагой, обматывают чем-то теплым. Для устранения онемения нужно поставить 4 таких компресса.
Онемение ноги от колена до стопы устраняется разными способами. Все зависит от патологии, которая спровоцировала данный симптом. Самолечением без предварительной консультации у врача заниматься нежелательно.
Онемение ноги от колена до стопы: причины, что делать
Онемение ноги от колена до стопы может возникать по разным причинам. Некоторые из них не представляют опасности для организма.
Если нижняя конечность немеет временно, из-за неудобной позы – беспокоиться не стоит. Другое дело, если онемение возникает часто, затрагивает обе конечности, присутствуют дополнительные симптомы.
Часто такие признаки указывают на патологию позвоночника, заболевание сосудов или нервов.
Онемение голени может случиться из-за неудобной позы, но если оно возникает спонтанно и часто, необходимо обратиться к врачуО чем говорит симптом
Онемение (парестезия) – это одна из форм нарушений чувствительности. Парестезии характеризуются следующими признаками:
- покалывание;
- ползание мурашек;
- онемение;
- жжение кожи.
Такие ощущения могут возникать в любом участке тела. В большинстве случаев они указывают на нарушение чувствительной иннервации. Реже – на нарушение кровообращения в пораженной области. То есть, при онемении следует искать патологию нервной ткани, вен или артерий.
За чувствительную иннервацию голени отвечает два нерва:
- Большеберцовый нерв – обеспечивает чувствительность задней поверхности голени.

- Общий малоберцовый нерв – обеспечивает чувствительность передней и наружной поверхности голени.
Эти нервы парные. При поражении одного нерва симптомы возникают только с одной стороны – правая или левая нога немеет от колена до стопы. Но чаще встречается двустороннее поражение.
Немеют ноги ниже колен: причины
Почему нижние конечности могут неметь? Зачастую это случается из-за неудачной позы, ношения неудобной обуви. В таких случаях онемение проходит быстро, не оставляя никаких последствий. Реже голени немеют из-за поражения сосудов и нервов. Причиной может быть поражение периферических нервов, ущемление нервных корешков, закупорка артерий.
Причины, не связанные с болезнью
К наиболее частым не патологическим причинам онемения относятся:
- Поза, которая приводит к пережатию сосудов в области колена. Например, закидывание ноги на ногу.
- Неподходящая обувь. Тесная обувь ухудшает кровообращение, сдавливает нервы. Это может привести к онемению нижней конечности.
- Длительная ходьба. Резкое повышение нагрузки на мышцы голени также может привести к онемению.
Особенностью этих причин является то, что неприятные ощущения кратковременны.
Остеохондроз позвоночника
К онемению конечностей часто приводят заболевания позвоночника – остеохондроз, протрузия диска, межпозвонковая грыжа. Если патология локализуется в пояснично-крестцовом отделе позвоночника, немеют нижние конечности – бедро, голень, пальцы ступни.
Имеются и другие симптомы:
- боль в пояснице, усиливающаяся при резких движениях;
- болезненность нижних конечностей;
- покалывание, жжение в ногах.
Парестезии возникают из-за ущемления нервов, которые отвечают за чувствительную иннервацию.
Нейропатия
Часто ноги немеют из-за поражения периферических нервов. Нейропатия может иметь разную этиологию:
Причины поражения могут быть разные, но суть одна – периферические нервы перестают выполнять свои функции. Если поражены чувствительные нервы, то клинически это проявляется онемением, покалыванием, жжением, ощущением ползания мурашек, потерей чувствительности. При поражении двигательных нервов развиваются другие симптомы: мышечная слабость, парезы и параличи.
Если поражены чувствительные нервы, то клинически это проявляется онемением, покалыванием, жжением, ощущением ползания мурашек, потерей чувствительности. При поражении двигательных нервов развиваются другие симптомы: мышечная слабость, парезы и параличи.
При полинейропатии симптомы развиваются с двух сторон, одностороннее поражение нервов не характерно.
Атеросклероз
Нижние конечности могут неметь из-за нарушения кровоснабжения. Чаще всего причиной является атеросклеротическое поражение сосудов. При атеросклерозе в просвете сосудов откладываются липиды (формируются атеросклеротические бляшки). Это приводит к сужению просвета сосудов, ухудшению кровотока.
К основным симптомам атеросклероза нижних конечностей относятся:
- боль – чаще ноги болят после ходьбы, другой физической нагрузки;
- быстрая утомляемость;
- мышечная слабость;
- бледность и похолодание кожи;
- слабый пульс.
Уровень поражения конечностей зависит от того, в каком сосуде сформировались атеросклеротические бляшки. Неметь может не только голень, но и бедро, стопа.
- 9 правил здорового позвоночника
- Как выбрать обувь, безопасную для здоровья?
- 8 продуктов, помогающих улучшить кровообращение
Варикозная болезнь
Еще одна причина онемения ног – патология вен. Симптом возникает при варикозном расширении вен, когда венозное давление изменяется.
Онемение – не единственный симптом варикозной болезни. На первый план выходят следующие признаки:
- отечность ног;
- боль по ходу вен;
- чувство тяжести в ногах;
- повышенная утомляемость;
- жжение, покалывание, распирание.
Что делать, если левая или правая нога немеет от колена до стопы
Обычно от временного онемения можно быстро избавиться при помощи простых способов. Если же ноги немеют из-за неврологического или сосудистого заболевания – таких способов недостаточно. Нужно пройти обследования для обнаружения причины. Только после этого назначается лечение.
Только после этого назначается лечение.
Общие рекомендации
Если ноги немеют нечасто, вполне можно обойтись общими рекомендациями. Что рекомендуется делать, чтобы избавиться от симптома:
- Поменять позу, встать со стула и пройтись. Это улучшит кровообращение в голени.
- Подобрать удобную обувь. Выбирать обувь лучше во второй половине дня, так как в это время стопы отекают больше.
- Сделать ванночку для ног. Можно использовать народные средства – ромашку, петрушку, мяту, морскую соль. После теплой ванночки можно протереть кожу ног кубиком льда.
- Сделать массаж ступней и ног.
- Сделать растяжку, заняться йогой.
Это эффективные рекомендации, которые помогут избавиться от онемения, если оно не связано с каким-либо заболеванием. Если же причиной является болезнь нервов или сосудов, соблюдения этих рекомендаций недостаточно.
Массаж голени может помочь при онеменииОбследование
Обследование при онемении конечностей назначает врач. Могут назначаться как лабораторные, так и инструментальные исследования.
Медикаментозное лечение
Лечить онемение нужно с учетом причины, которая вызвала его появление. Лечение подбирает врач после комплексного обследования и выявления основного заболевания. Симптоматическое лечение не применяется.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Онемение ноги от колена до стопы
Netbolezni.Net » Неврология » Вернуться назад
Онемение, или парестезии нижней части ноги – от голеностопного сустава до коленной чашечки – распространенное явление. Патология может касаться левой ноги, правой, а также обеих конечностей – у каждого типа явления свои причины и особенности лечения.
Почему начинают неметь ноги
Основная причина онемения ноги (85% случаев) – проблемы с позвоночником. Остальная часть патологий спровоцирована заболеваниями ЦНС или сердечно-сосудистой системы. Чаще всего онемелость выступает признаком остеохондроза. Патология возникают из-за малоподвижного образа жизни или генетической предрасположенности.
Патология возникают из-за малоподвижного образа жизни или генетической предрасположенности.
Вторая по частоте болезнь, которая провоцирует онемение – грыжа межпозвоночных дисков. Такой симптом проявляется не всегда, характерен лишь для прогрессирующих форм заболевания.
Среди причин онемения, не имеющих отношения работе опорно-двигательного аппарата, встречаются такие:
- нехватка важных микроэлементов, витаминов в организме;
- ухудшенное кровообращение в нижней части тела;
- чрезмерное количество сахара в крови;
- рассеянный склероз;
- деформирование суставов и заболевания, связанные с этим процессом.
Онемелость в ногах возникает у женщин в период беременности. Чаще всего снижается чувствительность верхней части ноги, а область ниже колена только отекает. Но иногда онемение может распространиться на всю ногу.
Болезни, на фоне которых возникает онемение ног
Важно понимать, что онемелость ноги – это последствие образовавшейся ранее болезни, потому важно правильно установить первопричину и направить лечение конкретно на неё.
| Причина онемения | Особенности протекания |
| Остеохондроз | Развивается из-за структурных изменений в позвоночном столбе. Нервные волокна в спинном мозге защемляются, что и провоцирует снижение чувствительности нижних конечностей. Основная причина развития остеохондроза – малоподвижный характер жизни. |
| Межпозвоночная грыжа | Онемение ноги от колена до стопы также возникает из-за защемления нервных корешков. Изменения происходят в междисковом пространстве, после нарушения целостности фиброзного кольца и смещения дискового ядра. |
| ТГВ (тромбоз глубоких вен) | В венах образуются значительные сгустки крови, что ведет к ее застаиванию. Ноги кажутся тяжелыми, отекают, кожа становится сухой. В запущенных случаях может меняться цвет кожи. |
| Атеросклероз | Заболевание кровеносных сосудов, чаще всего наблюдается у людей в возрасте старше 50 лет. Из-за отложений холестерина стенки теряют эластичность, впоследствии в ногах возникают болезненные ощущения, случаются периодические приступы онемения, сохраняется постоянная усталость. Из-за отложений холестерина стенки теряют эластичность, впоследствии в ногах возникают болезненные ощущения, случаются периодические приступы онемения, сохраняется постоянная усталость. |
| Болезнь Рейно | Происходит повреждение артериальных окончаний в конечностях. На начальных этапах поражаются только руки, но со временем болезненные спазмы, отек и онемелость могут возникнуть и в ногах – в зоне ниже колен. Обычно симптомы проявляются симметрично. |
| Нейропатия | Характеризуется поражением нервных окончаний в ногах. Часто болезнь возникает, как последствие рассеянного склероза или сахарного диабета. |
| Подагра | Развивается из-за большого скопления в суставах солей мочевой кислоты. В первую очередь онемение возникает в больших пальцах ног, позже пораженная площадь может расшириться. Онемение сопровождается постоянной болью. |
| Ревматический артрит | Заболевание инфекционного характера. В процессе развития защемляются нервные окончание, которые отвечают за подвижность нижних конечностей, что и приводит к онемению. Также пациент ощущает сильные боли в коленях, возможен сильный отек. |
Как проявляется онемелость в ноге
Чаще всего пациенты ощущают онемелость на внутренней или боковой части ноги, в области икроножной мышцы. Вместе с этим, могут проявляться такие симптомы:
- нижняя часть ноги зудит, колет, ноет;
- кожа становится сухой, может измениться ее цвет;
- в голени периодически покалывают «мурашки»;
- появляются болевые ощущения в поясничном отделе, в области ягодиц;
- пораженная нога чаще мерзнет, кожа на голени становится чуть холоднее;
- учащается затекание в голеностопном суставе, дискомфорт усиливается при наклонах.
Онемелость в правой и левой ноге
Имеет значение, в какой из конечностей ощущается онемелость:
- Если немеет правая нога, скорее всего имеет место невропатия правого седалищного нерва, спровоцированная остеохондрозом или грыжей.
 При своевременном лечении избавиться от заболевания несложно;
При своевременном лечении избавиться от заболевания несложно; - С осторожностью стоит относиться к ситуациям, когда снижение чувствительности наблюдается в левой ноге, при этом отсутствуют другие болезненные ощущения. Такое состояние может быть предпосылкой к инсульту, микроинсульту или транзитной ишемической атаке. Игнорирование онемелости в таком случае лишь усугубит ситуацию;
- В редких случаях пациент ощущает онемение в двух ногах одновременно – это признак серьезного заболевания позвоночника. На начальных этапах чувствительность снижается лишь периодически, по мере же развития болезни явление может стать постоянным.
Чтобы правильно диагностировать болезнь, которая спровоцировала онемение, пациенту нужно пройти полное обследование, в частности сделать УЗИ и МРТ позвоночного столба и поясничного отдела.
Лечение онемелости ног
После того, как пациент прошел комплексную диагностику, и врач установил точный диагноз, в индивидуальном порядке формируется программа лечения. Терапия напрямую зависит от того, на фоне какого заболевания появилась онемелость.
Основная причина сниженной чувствительности нижних конечностей – зажимы нервных корешков, вызванные остеохондрозом поясничного отдела и его осложнениями. Потому главной целью лечения является обеспечить нормальное функционирование защемленных окончаний и развить подвижность нижней части тела.
Программа терапии может включать такие методы:
- Медикаментозное лечение. В основном врач назначает обезболивающие и нестероидные противовоспалительные препараты. Возможен также прием стероидных медикаментов (в частности, при сильно выраженной симптоматике межпозвоночной грыжи). В комплекс лечения могут входить недостающие организму витамины и минералы, миорелаксанты (для снятия напряжения с мышечных тканей), а также лекарства для стимуляции микроциркуляции;
- Методы мануальной терапии, основная цель которых – снять мышечные блоки, высвободить зажатые нервные окончания и сосуды и восстановить естественную подвижность пораженных суставов;
- ЛФК.
 Упражнения лечебной гимнастики помогают обеспечить нормальное кровоснабжение пораженного участка и укрепить мышцы, что является профилактикой повторного онемения;
Упражнения лечебной гимнастики помогают обеспечить нормальное кровоснабжение пораженного участка и укрепить мышцы, что является профилактикой повторного онемения; - Физиотерапия. Для того, чтобы стимулировать регенеративные процессы в разрушенных тканях, врач может назначить ультразвук, электрофорез, лазерное излучение (низкой интенсивности), магнитотерапию;
Нетрадиционная восточная медицина. Ускорить процесс восстановления помогут иглорефлексотерапия, гирудотерапия (лечение пиявками), стоун-терапия (с применением нагретых камней).
Одновременно с основной терапией пациент может проходить дополнительные процедуры, направленные на снятие состояния напряжения и усталости с позвоночного столба. Регулярно выполняя упражнения и придерживаясь нижеперечисленных рекомендаций, вполне реально убрать дискомфортные ощущения и восстановить чувствительность онемелых конечностей.
Рекомендации для восстановления чувствительности ног
В процессе лечения онемелости ног можно использовать такие способы:
- Заниматься спортом. Нагрузки должны быть умеренными, но достаточными. Чтобы убрать жжение или онемелость с ног, рекомендуется больше ходить пешком, почаще кататься на велосипеде, посещать бассейн. Подходят и другие виды спорта, основная нагрузка в которых направлена на нижнюю часть тела. Длительные пешие прогулки выступают также профилактикой проблем с суставами;
- Ускорить выздоровление помогает отказ от вредных привычек, в том числе употребления кофеина – в чае, кофе;
- В ежедневном рационе должно присутствовать максимальное количество разных микроэлементов. Важно добавить продукты с высоким содержанием железа. Наиболее подходящая пища во время лечения – горячие каши;
- Чтобы избавиться от дискомфорта в суставах, стимулировать кровоток и восстановить нормальную чувствительность в ногах, полезно принимать контрастные ванны;
- Категорически запрещено переохлаждения нижних конечностей;
- Дополнительным способом лечения могут послужить рецепты народной медицины.
 Эффективны компрессы, примочки и растирания растворами, приготовленными на основе меда, чеснока, цветков сирени, а также растительных масел.
Эффективны компрессы, примочки и растирания растворами, приготовленными на основе меда, чеснока, цветков сирени, а также растительных масел.
Независимо от того, насколько сильно ощущается онемение, сопровождается ли оно дополнительными симптомами, важно оперативно обратиться к врачу и выявить главную причину такого явления.
i Пожалуйста оцените статью, мы старались:
01.11.2016 Можно ли отлежать руку или ногу насовсем!
Часто бывает по утрам трудно проснутся, но что если мы уже встали а наша рука никак не хочет просыпаться. Мы крутим и трясем рукой, щиплем ее изо всех сил, но она совершенно онемела. Выглядит забавно, но нам не до смеха ведь нашу конечность как будто колит тысячи иголок, знакомое ощущение правда.
Обычно родители говорят нам, что это из- за недостатка крови, сосуды оказались пережатыми и часть тела начала отмирать, а когда кровь возвращается в руку или ногу она как бы оживает. Тоже самое происходит, когда мы долго сидим, поджав под себя ноги или на корточках. Но ведь мы знаем, что если мозг лишить притока крови он умирает всего через 5 минут.
Почему тогда мы всегда просыпаемся вовремя? Почему мы никогда не слышали о невезучих людях, которые лишились конечностей во сне или после скучной лекции?
Дело в том, что большинство тканей из чего сделаны наши руки и ноги, например мышцы и кожа, могут жить без крови гораздо дольше. Рука или нога могут прожить до 6-ти часов вовсе без притока крови и не умереть, но если подумать это не так уж удивительно. Мы знаем, что умелый хирург может пришить оторванный палец или даже целую руку, через несколько часов после аварии. Главное положить оторванный кусок на лед, низкая температура замедляет жизненные процессы в клетках, чтобы они медленнее тратили кислород.
Но есть один тип клеток, который потребляет просто огромное количество энергии и кислорода, это нервные клетки. Вот почему наш мозг так легко можно убить, каждый день наш огромный компьютер потребляет 120 грамм глюкозы или пол чашки сахара. Это почти 1/4 энергии, которую использует человек за день. А ведь нервные ткани в отличие от мышц еще и не умеют запасаться топливом.
Это почти 1/4 энергии, которую использует человек за день. А ведь нервные ткани в отличие от мышц еще и не умеют запасаться топливом.
На самом деле, когда мы отлеживаем руку или ногу, мы вовсе не рискуем ее потерять. Да если пережать сосуды приток крови замедляется, но мы же не надели на руку жгут. Кровь все равно поступает в конечность просто ее меньше и первыми страдают самые прожорливые потребители кислорода нервы.
Когда нервы начинают задыхаться они отправляют в мозг случайные сигналы, особенно шумно бьют тревогу рецепторы боли ноцицепторы. Обычно мы сразу это чувствуем и меняем позу, чтобы восстановить кровоток. Но если мы спим нервы со временем тоже засыпают и конечность немеет. вместо этого начинает срабатывать нейроны в позвоночнике и мозге, просто чтобы запомнить тишину. То есть мурашки находятся вовсе не в отсиженной ноге, а сообщение об ошибке в нашем собственном мозге. А вот когда нервы начинают просыпаться они посылают в мозг сильные всплески электричества и вот тогда мы чувствуем мучительные уколы тысячи иголок.
Так опасно это или все таки нет? Зависит от того надолго ли мы лишили нервы кислорода, если мурашки, иголки, онемения проходят за несколько секунд или минут, то нервы повреждены лишь чуть- чуть. Если бы кровоток был нарушен дольше боль была бы достаточно сильной чтобы проснуться. Но бывает, что человек не реагирует на боль. Вот почему хирурги следят, чтобы люди под наркозом не пережали себе сосуды. А иногда человек сам себя кладет под наркоз с помощью алкоголя или наркотиков, это называется Невропатия Оучевого Нерва или Сонный паралич. Если пьяница уснул в неловкой позе, например упершись подмышкой на спинку скамейки, лучевой нерв сжимается на много часов и частично отмирает, на следующий день онемение долго не проходит и может вернуться позже, а также дело может дойти до операции.
В особо тяжелых случаях например в полной отключке или если человека заставляют сохранять неудобную позу конечности могут отмереть целиком. Так стал инвалидом солдат, которого заставляли часами сидеть на корточках.
Врач невролог ТОГБУЗ «ГКБ №3 г. Тамбова» Бреева Е.А.
Что делать при переломах ног, растяжении связок голеностопного сустава и т. Д.
Ваши ноги поддерживают ваше тело и позволяют вам ходить, бегать и прыгать. Но, как и любая другая часть вашего тела, они могут получить травмы или износиться. Узнайте о некоторых распространенных травмах ног и о том, что с ними делать.
Основы работы с ногами
Ваши ноги — это связка костей, мышц и соединительных тканей, которая проходит от таза, также называемого тазовыми костями, до лодыжки и стопы.
В каждой ноге по четыре кости:
- Бедренная кость , которая проходит от таза до колена, является самой большой костью в теле.
- Коленная чашечка , или коленная чашечка, защищает коленный сустав.
- Большеберцовая кость или большеберцовая кость и малоберцовая кость соединяют колено и лодыжку.
Кости соединяются друг с другом кусочками гибкой волокнистой ткани, называемой связками. Подобные части, называемые сухожилиями, соединяют мышцы, которые перемещают вашу ногу с костями. Когда вы повреждаете ногу, обычно это перелом кости или травма мягких тканей, например растяжение связок или связок.
Переломы
Перелом — это перелом кости. Обычно это случается, когда вы падаете или когда что-то сильно ударяет вас. Иногда болезнь или длительное выполнение одних и тех же движений может сделать ваши кости слабыми и их легче сломать.
Переломы могут представлять собой простую трещину в кости или полный перелом, в результате которого кость остается на несколько частей. Существует два основных типа переломов:
Простой перелом . Кость может быть треснута или сломана, но кожа не сломана.
Сложный перелом . Это также называется открытым переломом, когда сломанная кость прорезает кожу. Часто кости торчат из кожи. Это опасно, потому что могут инфицироваться как кожа, так и кость.
Часто кости торчат из кожи. Это опасно, потому что могут инфицироваться как кожа, так и кость.
Сломанная кость требует неотложной медицинской помощи. Немедленно обратитесь за помощью.
Симптомы
Иногда можно сказать, что кость сломана. Иногда ты не можешь. Признаки перелома могут включать:
- Боль
- Сгибание ног под нечетным углом
- Вы не можете стоять или весить травмированную ногу
- Проблемы с перемещением ноги или сгибанием колена или стопы
- Отек, синяк, или покраснение
Продолжение
Лечение
Если ваш врач считает, что у вас перелом ноги, он сделает рентгеновский снимок или проведет аналогичный визуализирующий тест, чтобы определить место перелома и проверить, насколько он серьезен.
- В большинстве случаев врач может соединить сломанные части кости и удерживать их на месте с помощью гипса или пластика. Они не дают вам сдвинуть сломанную кость, пока части снова срастаются.
- Если трещину трудно удержать вместе или ее невозможно удержать на месте, для соединения сломанных частей можно использовать искусственные детали, такие как металлические винты или стержни.
- Иногда вам нужно потянуть кости, чтобы они выровнялись правильно. Это называется тяговым усилием, и для этого используются грузы, стропы и шкивы, установленные над вашей кроватью.
Восстановление
Полное заживление сломанной ноги может занять несколько недель или месяцев. Время, которое потребуется, зависит от того, насколько тяжелым был перерыв и насколько вы здоровы. Молодые люди выздоравливают быстрее, чем люди постарше. Большинство людей поправляются через 6-8 недель.
Продолжение
Если вы не можете опереться на ногу, вам могут понадобиться костыли, трость или ходунки, чтобы какое-то время передвигаться.
Возможно, вы не сможете делать определенные движения или выполнять упражнения сразу после того, как врач снимет повязку. Но с согласия врача упражнения могут помочь вам быстрее вернуться к нормальному диапазону движений и силы.
Но с согласия врача упражнения могут помочь вам быстрее вернуться к нормальному диапазону движений и силы.
Растяжение связок
Когда вы сгибаете или выкручиваете колено или лодыжку, растягивая или разрывая связки, это называется растяжением. Особенно часто растяжения связок голеностопного сустава случаются у спортсменов — это самая распространенная травма в спорте.
Симптомы
Признаки растяжения сустава включают:
- Боль
- Хлопающий шум при травме
- Отек
- Ушиб
- Мышечное напряжение
Лечение
Если растяжение связок мягкий, только растянул связки.Сокращение RICE может помочь вам вспомнить, как с этим бороться:
- R est помогает вашей связке вернуть свою форму.
- I ce и c сжатие нижнее набухание.
- E levation также помогает при отеках. Держите травмированный сустав поднятым.
Продолжение
Когда обращаться к врачу
В большинстве случаев растяжение связок проходит через несколько дней. Но если ваша нога не выдерживает вашего веса, или сустав кажется расслабленным или онемевшим, возможно, вы порвали связку.
Если вы думаете, что это могло произойти, как можно скорее обратитесь к врачу. Для ее восстановления может потребоваться операция, а на заживление связки могут уйти недели или месяцы.
Вам также следует обратиться за медицинской помощью, если область вокруг сустава станет красной или вы увидите красные полосы. Это признак инфекции.
Растяжения
Подобно растяжению, растяжение затрагивает соединительную ткань ноги. Но напряжение возникает, когда растяжение или разрыв происходит в мышцах или сухожилиях, соединяющих ваши кости с мышцами.Это может произойти, если вы не разминаетесь или не растягиваетесь перед физической нагрузкой.
Напряжение может произойти внезапно, например, когда вы поднимаете что-то тяжелое, поскользнулись на мокром полу или начали бегать. У бегунов и других спортсменов часто бывает напряжение. То же самое и с людьми, которые делают одни и те же движения снова и снова на работе или во время занятий спортом, например, теннисом.
У бегунов и других спортсменов часто бывает напряжение. То же самое и с людьми, которые делают одни и те же движения снова и снова на работе или во время занятий спортом, например, теннисом.
Продолжение
Группа мышц задней поверхности бедра, называемая подколенным сухожилием, является одной из наиболее частых точек растяжения.
Симптомы
Штамм обычно вызывает:
Лечение
Вы можете лечить растяжение так же, как растяжение связок.Расслабьте напряженную мышцу, заморозьте ее и наложите компрессионную повязку. Держите область выше, над сердцем, чтобы опухоль спала. Ваш врач, тренер или физиотерапевт может показать вам упражнения, которые помогут заживить ваши мышцы и заставят вас снова двигаться.
Иногда вам может потребоваться операция по поводу вашего напряжения. Если вы не можете пошевелить суставом, чувствуете онемение или не можете сделать более нескольких шагов без боли, обратитесь к врачу. Также обратитесь за медицинской помощью, если ваша боль распространяется прямо над костями поврежденного сустава.
Вывих
Это происходит, когда вы выбиваете кости из сустава, обычно когда вы падаете или врезаетесь в что-то или кого-то. Чаще всего это случается с плечом или пальцем. Но также можно вывихнуть тазобедренные и коленные суставы.
Продолжение
Вывихнутый сустав может выглядеть как сломанная кость или явно не на своем месте. Вероятно, он будет болезненным и опухшим, и вы не сможете его пошевелить. Люди, вывихнувшие бедро, часто получают другие травмы, например, перелом костей таза.Обычно это случается в автомобильных авариях.
Вам следует немедленно обратиться за медицинской помощью при вывихе сустава. Положите лед на место, чтобы уменьшить опухоль, но не пытайтесь вернуть сустав на место самостоятельно.
Травма ноги
Это симптом вашего ребенка?
- Травмы ноги (бедра и стопы)
- Травмы костей, мышц, суставов или связок
- Боль в мышцах, вызванная чрезмерными упражнениями или работой (чрезмерная нагрузка).Чрезмерное использование описано в «Боли в ногах»
- Исключено: только травма пальца ноги. См. Это руководство по уходу.
Типы травм ног
- Перелом. Это медицинское название сломанной кости. Самая частая сломанная кость в ноге — большеберцовая кость. Большеберцовая кость — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить.
- Вывих. Это происходит, когда кость вырывается из сустава. Самая распространенная проблема на ноге — вывих коленной чашечки (надколенника).
- Растяжения. Растяжение связок — это растяжение и разрыв связок. Растяжение связок голеностопного сустава является наиболее частой травмой связок ноги. Обычно это вызвано поворотом лодыжки внутрь. Также называется «вывихнутой лодыжкой». Основные симптомы — боль и припухлость за пределами лодыжки.
- Штаммы. Растяжения — это растяжения и разрывы мышц (растянутые мышцы).
- Перегрузка мышц. Боль в мышцах может возникнуть без травм. Нет ни падения, ни прямого удара.Травмы, вызванные чрезмерной нагрузкой на мышцы, возникают в результате занятий спортом или физических упражнений. Шина голени голени часто возникает из-за бега в гору.
- Ушиб мышцы от прямого удара. Кровотечение в квадрицепс (мышцы бедра) очень болезненно.
- Ушиб кости от прямого удара (как в бедро). Называется «указатель бедра».
- Травма кожи. Примеры: порез, царапина, царапина или синяк. Все они типичны для травм ног.
Шкала боли
- Легкая: Ваш ребенок чувствует боль и рассказывает вам о ней.Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренно: Боль мешает вашему ребенку заниматься нормальной деятельностью. Это может разбудить его или ее ото сна.
- Сильная: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда обращаться в случае травмы ноги
Позвоните в службу 911 сейчас
- Сильное кровотечение, которое невозможно остановить
- Серьезная травма со множеством переломов
- Кость торчит через кожу
- Похоже на вывих сустава (бедра, колена или лодыжки)
- Вы думаете, что ваш у ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Кожа расколота или зияет, может потребоваться наложение швов
- Возраст менее 1 года
- Сильная боль, не лучше через 2 часа после приема обезболивающего
- Не могу нормально двигать бедром, коленом или лодыжкой
- Травма колена с «щелчком» или «хлопком» во время удара
- Вы думаете, что ваш ребенок получил серьезную травму
- Вы думаете, что ваш ребенок должен быть виден, проблема актуальна
Обратиться к врачу в течение 24 часов
- Прихрамывает при ходьбе
- Очень большой синяк
- Присутствует большой отек
- Боль не проходит через 3 часа дней
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Травма ограничивает занятия спортом или учебу
- Грязные порезы и отсутствие прививки от столбняка более 5 лет
- Чистый разрез и отсутствие прививки от столбняка более 10 лет
- Боль длится более 2 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Ушиб мышцы или кости от прямого удара
- Боль в мышце от малая растянутая мышца
- Боль вокруг сустава из-за незначительной растянутой связки
- Незначительный порез или царапина
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легких травмах ног
- Что следует знать о легких травмах ног:
- Во время занятий спортом ушибают мышцы и кости.
- Мышцы растягиваются.
- Эти травмы можно лечить дома.
- Вот несколько советов по уходу, которые должны помочь.
- Лечение растянутой мышцы, ушиба мышцы или ушиба кости:
- Лекарство от боли. Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Ибупрофен лучше помогает при этом типе боли.
- Холодная упаковка. При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Нанесите на больные мышцы на 20 минут. Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
- Тепловой пакет. Если боль длится более 2 дней, приложите тепло к больной мышце. Используйте грелку, грелку или теплую влажную мочалку. Делайте это в течение 10 минут, затем по мере необходимости. Осторожно: Избегайте ожогов. Чтобы снять жесткость по всему телу, используйте горячую ванну. Переместите больные мышцы ног под теплой водой.
- Остальное. Дайте травмированной части отдыхать как можно дольше в течение 48 часов.
- Растяжка. Если вы хотите растянуть мышцы, научите своего ребенка растяжке и силовым тренировкам.
- Легкое растяжение связок (растяжение связок) лодыжки или колена Лечение:
- Первая помощь: приложите лед, чтобы уменьшить кровотечение, отек и боль.Чем больше кровотечений и отеков, тем больше времени потребуется, чтобы выздороветь. Оберните эластичным бинтом.
- Обработать R.I.C.E. (отдых, лед, сжатие и подъем) в течение первых 24-48 часов.
- Сожмите плотной эластичной повязкой на 48 часов. Онемение, покалывание или усиление боли означают, что повязка слишком тугая.
- Холодный компресс: При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Положите его на щиколотку или колено на 20 минут.Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Продолжайте как минимум 48 часов.
- Держите поврежденную лодыжку или колено в приподнятом положении и в состоянии покоя в течение 24 часов.
- Через 24 часа разрешите любые действия, не вызывающие боли.
- Обработка небольших порезов или царапин
- Используйте прямое давление, чтобы остановить кровотечение.Делайте это в течение 10 минут или до остановки кровотечения.
- Промыть рану водой с мылом в течение 5 минут. Попробуйте промыть срез проточной водой.
- Осторожно сотрите загрязнения мочалкой.
- Используйте мазь с антибиотиком (например, Полиспорин). Рецепт не требуется. Затем накройте повязкой. Менять ежедневно.
- Чего ожидать:
- Пик боли и отека обычно приходится на 2 или 3 день.
- Чаще всего отек проходит через 7 дней.
- Боль может полностью исчезнуть через 2 недели.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль не уменьшается через 3 дня
- Боль длится более 2 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 08.04.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
7 советов по восстановлению после перелома ноги
Последнее обновление: 6 ноября 2020 г.
Это помогло?(599)
Более пристальный взгляд на процесс восстановления
Сломанная нога может лишить вас активности на несколько недель или месяцев.Восстановление после перелома или перелома ноги зависит от типа, местоположения и сложности перелома. Например, перелом бедренной кости (бедренной кости) обычно требует больше времени и сложного лечения, чем перелом малоберцовой кости голени. Читайте дальше, чтобы узнать больше о сломанных ногах и советах, как сделать ваше восстановление максимально плавным.1. Обсудите стратегии восстановления
Ваши цели во время выздоровления — управлять своими симптомами и восстановить безболезненную функцию ноги, которая была до травмы.Это может занять много времени и быть довольно сложной задачей в зависимости от типа перелома ноги. В некоторых случаях функция ног и походка могут никогда не вернуться к уровню, который был до травмы. С самого начала поговорите со своим врачом о лучших стратегиях для достижения ваших целей выздоровления и о том, чего вы можете ожидать.2. Избавьтесь от симптомов
Общие симптомы перелома ноги включают боль, болезненность, синяки и отек.Вы можете управлять этими симптомами, следуя ЦЕНЕ — защита, отдых, лед, сжатие и подъем. Это может потребоваться не менее 48 часов. Спросите своего врача о приеме безрецептурных болеутоляющих, таких как ибупрофен (Адвил, Мотрин) или напроксен (Алив). Сложные переломы могут потребовать приема наркотических обезболивающих и других мер.3. Вес медведя согласно указаниям
Ваш врач может посоветовать вам не прибавлять в весе в течение нескольких недель или месяцев, пока кость заживает.В это время вам помогут правильно подогнанные костыли или ходунки. Некоторые типы переломов можно зажить под действием веса тела, но вы, скорее всего, наденете жесткий ботинок, чтобы обеспечить устойчивость при ходьбе. Когда вы готовы ходить без посторонней помощи, важно не перегружать кости. В зависимости от вашего возраста и травмы, восстановление полной прочности костей может занять от нескольких месяцев до года или больше.4. Следуйте инструкциям по выполнению действий
Некоторые простые переломы ног позволяют сразу же передвигаться.Сложные переломы и переломы бедренной кости (бедра) могут потребовать периода вытяжения и постельного режима или хирургического вмешательства. В любом случае вы будете постепенно добавлять занятия и интенсивность. Следуйте инструкциям врача. Чрезмерное выполнение может вызвать проблемы, например движение сломанной кости. Если ваша нога начинает болеть или опухать, пора дать ей отдых. Спросите своего врача, когда можно безопасно вернуться к повседневной деятельности, работе и другим занятиям.5. Перейти к физиотерапии
Ваш врач, скорее всего, порекомендует вам лечебные упражнения или физиотерапию, чтобы помочь вам выздороветь.Это включает в себя диапазон движений, упражнения на растяжку и укрепление. При простых переломах врач может порекомендовать упражнения, которые можно выполнять дома. В других случаях вы можете работать с физиотерапевтом. Поначалу эти упражнения могут быть болезненными. Поговорите со своим врачом или терапевтом о том, как справиться с болью, чтобы вы могли достичь своих целей выздоровления.6. Следите за проблемами
Важно помнить о возможных осложнениях, пока ваша нога выздоравливает.Немедленно позвоните своему врачу, если у вас повысилась температура, изменился цвет стопы или ноги, онемение, покалывание, опухоль или боль стали сильнее, чем ожидалось. Это могут быть признаки осложнения. Артрит и хроническая боль могут возникать в течение длительного времени после перелома ноги. Поговорите со своим врачом, если ваши симптомы не исчезнут или вернутся после заживления ноги.7. Предотвращение будущих травм
Ваш врач или физиотерапевт порекомендует способы предотвращения травм в будущем.Это включает наращивание мышечной силы вокруг кости и медленное начало новых занятий. Возможно, вам придется изменить режим упражнений, чтобы снизить нагрузку на кости. Получение достаточного количества кальция и витамина D жизненно важно для прочности костей. Спросите своего врача, нужны ли вам добавки. Меры безопасности также являются ключевыми, включая ношение защитного спортивного снаряжения, устранение опасностей дома, которые могут привести к падению, а также использование ремней безопасности или автомобильных сидений.Успешное восстановление
Идеальное восстановление после перелома ноги возвращает вам ногу, которая была до травмы, без боли.Это может быть невозможно во всех случаях, но вы можете внести свой вклад, чтобы добиться этого. Не забывайте начинать медленно. Слишком ранняя нагрузка на ногу может вызвать проблемы. Ваш врач будет следить за вашим прогрессом по мере заживления ноги. Следуйте своему плану выздоровления и реабилитации и обязательно звоните своему врачу, если у вас возникнут какие-либо проблемы.
7 советов по восстановлению после перелома ноги
Это помогло?(599)
Медицинский обозреватель: Уильям К.Ллойд III, доктор медицины, FACS
Дата последнего пересмотра: 6 ноября 2020 г.
ДАННЫЙ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИЕ КОНСУЛЬТАЦИИ. Он предназначен только для информационных целей. Это не заменяет профессиональные медицинские консультации, диагностику или лечение. Никогда не игнорируйте профессиональные медицинские советы, обращаясь за лечением из-за того, что вы прочитали на сайте.Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или наберите 911.
Проблемы с ногами без травм | HealthLink BC
У вас проблемы с ногами?
Сюда входят такие симптомы, как боль, онемение и нарушение нормального движения ноги.
Сколько тебе лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы травмировали ногу за последний месяц?
Да
Травма ноги в прошлом месяце
Нет
Травма ноги в прошлом месяце
Переносили ли вы операцию на ноге в прошлом месяце?
Если причиной проблемы являются гипсовая повязка, шина или скоба, следуйте полученным инструкциям по их ослаблению.
Да
Операция на ноге за последний месяц
Нет
Операция на ноге за последний месяц
Повлияла ли внезапная сильная слабость или сильное онемение на всю ногу или всю ступню?
Слабость — это невозможность нормально использовать ногу или ступню, как бы вы ни старались.Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
Да
Сильное или внезапное онемение или слабость во всей ноге или стопе
Нет
Сильное или внезапное онемение или слабость во всей ноге или стопе
Когда это началось?
Подумайте, когда вы впервые заметили слабость или онемение или когда вы впервые заметили серьезное изменение симптомов.
Менее 4 часов назад
Онемение или слабость началось менее 4 часов назад
От 4 часов до 2 дней (48 часов) назад
Онемение или слабость началось с 4 до менее 48 часов назад
От 2 дней до 2 недель назад
Онемение или слабость началось от 2 дней до 2 недель назад
Более 2 недель назад
Онемение или слабость началось более 2 недель назад
Есть ли у вас все еще слабость или онемение?
Слабость или онемение, которые не проходят, могут быть более серьезными.
Да
Онемение или слабость сейчас присутствует
Нет
Онемение или слабость теперь присутствует
Есть слабость или онемение:
Стало хуже?
Онемение или слабость ухудшаются
Остались примерно такими же (не лучше и не хуже)?
Онемение или слабость без изменений
Стало лучше?
Онемение или слабость улучшаются
Нога синяя, очень бледная или холодная и отличается от другой ноги?Если нога в гипсе, шине или бандаже, следуйте полученным инструкциям о том, как ее ослабить.
Да
Нога синяя, очень бледная или холодная и отличается от другой ноги
Нет
Нога синяя, очень бледная или холодная и отличается от другой ноги
Есть ли боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Боль в ноге?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Как долго длилась боль?
Менее 2 полных дней (48 часов)
Боль менее 2 дней
От 2 дней до 2 недель
Боль от 2 дней до 2 недель
Более 2 недель
Боль более 2 недель
Имеет боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Как вы думаете, причиной лихорадки является проблема?
Некоторые проблемы с костями и суставами могут вызывать жар.
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Есть ли у вас проблемы с перемещением ноги?
Боль и отек могут ограничивать движение.
Очень тяжело двигаться или несколько трудно двигаться?
«Очень сложно» означает, что вы не можете двигать его в любом направлении, не вызывая сильной боли. «Скорее сильно» означает, что вы можете пошевелить им хотя бы немного, хотя при этом может возникнуть некоторая боль.
Очень сложно
Очень трудно двигать
Довольно сложно
Довольно сложно двигаться
Как долго у вас были проблемы с перемещением ноги?
Менее 2 дней (48 часов)
Затруднения при движении ноги менее 2 дней
От 2 дней до 2 недель
Затруднения при перемещении ноги от 2 дней до менее 2 недель
Более 2 недель
Затруднения при движении нога более 2 недель
Была ли потеря движения:
Ухудшилось?
Трудности с передвижением ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Сложность передвижения не изменилась
Становится лучше?
Сложность движений уменьшается
У вас появилась одышка или боль в груди?
Когда это происходит с отеком или глубокой болью в одной ноге, это может быть симптомом тромба, который переместился из ноги в легкое.
Да
Одышка или боль в груди
Нет
Одышка или боль в груди
Вы в последнее время мочились намного меньше, чем обычно?
Набухание усиливается (через часы или дни)?
Да
Отек усиливается
Нет
Отек усиливается
Как вы думаете, может ли лекарство вызвать проблему с ногой?Да
Лекарства могут вызывать проблемы с ногами
Нет
Лекарства могут вызывать проблемы с ногами
У вас есть боль, покраснение или кровотечение по ходу варикозного расширения вены?
Да
Боль, покраснение или кровотечение вдоль варикозной вены
Нет
Боль, покраснение или кровотечение вдоль варикозной вены
Были ли у вас симптомы со стороны ног более 2 недель?
Да
Симптомы более 2 недель
Нет
Симптомы более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок или малыш.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать, не может чувствовать себя комфортно и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Боль у детей от 3 лет
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может терпеть ее более нескольких часов, не может спать и не может делать ничего, кроме как сосредоточиться на боли.Никто не может терпеть сильную боль дольше нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную деятельность ребенка и его сон, но ребенок может терпеть ее часами или днями.
- Легкая боль (от 1 до 4) : ребенок замечает боль и может жаловаться на нее, но ее недостаточно, чтобы нарушить его или ее сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Когда область становится синей, очень бледной или холодной , это может означать, что произошло внезапное изменение кровоснабжения этой области. Это может быть серьезно.
Есть и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может посинеть или побледнеть, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы ее переместите.То, что вы ищете, — это изменение внешнего вида области (она становится синей или бледной) и ощущения (она становится холодной на ощупь), и это изменение никуда не денется.
Некоторые лекарства могут вызывать проблемы с ногами. Вот несколько примеров:
- Противозачаточные таблетки и эстроген. Это может увеличить риск образования тромбов в ноге, что может вызвать боль или отек.
- Блокаторы кальциевых каналов, которые используются для лечения высокого кровяного давления. Это может вызвать отек ног.
- Мочегонные средства.Это может вызвать судороги в ногах.
- Фторхинолоны. Это может увеличить риск тендинита или разрыва сухожилия.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарственные средства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Обратитесь за помощью сейчас
На основании ваших ответов вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может скоро потребоваться медицинская помощь .Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Запишитесь на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911.Они могут подумать, что их симптомы несерьезны или что они могут просто заставить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Травмы ног
Послеоперационные проблемы
Тесты нервной функции для оценки проблем с поясницей
Обзор темы
Нервы, передающие сообщения к ногам и от них, исходят из нижней части спины. Проверяя вашу мышечную силу, ваши рефлексы и ваши ощущения (ощущения), ваш врач может определить, есть ли давление на нервный корешок, исходящий от позвоночника.Он или она также часто может сказать, какой нервный корешок поражен.
Мышечная сила
Тесты на мышечную силу позволяют выявить истинную мышечную слабость, которая является одним из признаков давления на нервный корешок. (Иногда слабость в ногах на самом деле возникает из-за боли, а не давления на нерв.) У большинства людей с грыжей межпозвоночного диска, вызывающей симптомы, также наблюдается сдавление нервных корешков. Сдавление нервных корешков обычно происходит в пояснично-крестцовой области.
Определенные мышцы получают импульсы от определенных нервов, поэтому выяснение того, какие мышцы слабые, покажет вашему врачу, где сдавливаются нервные корешки.
Тесты на мышечную силу включают:
- Сгибание бедра. Вы сидите на краю экзаменационного стола, согнув колени и свесив ступни. Затем вы поднимаете бедро со стола, в то время как врач нажимает на вашу ногу рядом с вашим коленом. (Этот тест также можно провести, когда вы лежите на спине.) Если ваша болезненная нога слабее, чем другая нога, у вас может быть сжатие нервного корешка в верхней части нижней части спины, в области последнего грудного и нижнего отделов позвоночника. первый, второй и третий поясничные позвонки (область T12, L1, L2, L3).
- Разгибание колена. В сидячем положении вы выпрямляете колено, в то время как врач нажимает на вашу ногу около щиколотки. Если ваша болезненная нога слабее, чем другая нога, у вас может быть сдавление нервного корешка на втором, третьем или четвертом поясничных позвонках (области L2, L3 или L4).
- Тыльное сгибание голеностопного сустава. Когда вы находитесь в сидячем положении, ваш врач надавливает на ваши ступни, а вы пытаетесь подтянуть лодыжки вверх. Если есть слабость в одной ноге, лодыжка уступит место давлению вниз.Это признак возможной компрессии нервного корешка на уровне пятого поясничного позвонка (область L4 или L5).
- Разгибание большого пальца стопы. Когда вы находитесь в сидячем положении, ваш врач надавливает на ваши большие пальцы ног, а вы пытаетесь их вытянуть (согнуть их назад к себе). Если в одной ноге слабость, большой палец ноги уступит место давлению. Это признак возможной компрессии нервного корешка на уровне пятого поясничного позвонка (область L5).
- Сила подошвенного сгибания. Вы встаете и встаете на носках на обе ноги, а затем на каждую ногу по отдельности. Поднимать пальцы ног сложно, если вообще возможно, если сдавлена определенная область нерва. Это признак возможной компрессии нервного корешка на уровне первого крестцового позвонка (область S1).
Сенсорное тестирование
Точно так же, как ваши мышцы получают сигналы через определенные нервы, другие нервы передают сигналы обратно в спинной мозг от определенных участков вашей кожи и других тканей.Проверка вашего чувства поможет вашему врачу выяснить, какой нервный корешок может быть сдавлен.
Ваше чувство чувств можно проверить несколькими способами. Ваш врач, вероятно, попросит вас закрыть глаза во время этого теста, потому что легко представить себе это чувство, если вы видите, как проходит тест. Тестирование может включать легкое прикосновение к коже ватным диском или легкое уколы кожи булавкой.
Область кожи | Уровень нерва | ||
|---|---|---|---|
Передняя часть бедра53 9102 L, L, | L, передняя часть бедра54 L 910|||
Внутренняя часть голени, от колена до внутренней части щиколотки и свода стопы | L4 | ||
Верхняя часть стопы и пальцы ног | L5 053 | Наружная поверхность лодыжки и стопы | S1 |
Рефлексы
Сухожилия прикрепляют мышцы к костям.Рефлексы — это небольшие движения мышцы при постукивании по сухожилию. Рефлекс может быть снижен или отсутствовать, если есть проблемы с нервным питанием. Чтобы проверить ваши рефлексы, врач резиновым молотком сильно постучит по сухожилию. Если определенные рефлексы снижены или отсутствуют, это покажет, какой нерв может быть сдавлен. Не все нервные корешки имеют связанный с ними рефлекс.
- Сухожильный рефлекс надколенника. Вы сидите на столе для осмотра, согнув колени и свесив ступню вниз, не касаясь пола.Врач резиновым молотком сильно постучит по сухожилию чуть ниже коленной чашечки. В нормальном тесте ваше колено разгибается и немного приподнимает ногу. Снижение или отсутствие рефлекса может означать наличие компрессии в области L2, L3 или L4.
- Рефлекс ахиллова сухожилия. Вы сидите на столе, согнув колени и свесив ступни, или вас могут попросить лечь на живот, выпрямив ноги и поставив ступни за край экзаменационного стола. Врач резиновым молотком сильно постучит по ахиллову сухожилию, которое соединяет мышцу задней части голени с пяточной костью.В обычном тесте ваша ступня будет двигаться так, как если бы вы собирались показать пальцами ног. Снижение или отсутствие рефлекса может означать, что в области S1 имеется компрессия.
Кредиты
Текущий по состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х. Блахд-младший, доктор медицины, FACEP — экстренная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
По состоянию на 16 ноября 2020 г. Автор: Здоровый персонал
Медицинский обзор: Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина
Информация о радикулите и боли в седалищном нерве
Рецензирование
Универсальное руководство по ишиасу: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое радикулит? | Что такое седалищный нерв? | Каковы общие симптомы ишиаса? | Что вызывает радикулит? | Как диагностируется радикулит? | Какие бывают нехирургические методы лечения радикулита? | Вам нужна хирургия радикулита? | Какой тип хирургии радикулита вам нужен? | Источники
Острая стреляющая нервная боль при ишиасе может захватить дух.Когда боль в пояснице распространяется через ягодицы и вниз по ноге, симптомы известны как ишиас. Хотя ишиас является распространенным заболеванием, которым страдают до 40% взрослых, существует много неправильных представлений о том, что такое ишиас.
Боль в ноге, спускающаяся ниже колена, является классическим признаком радикулита, разновидности поясничной радикулопатии. Источник фото: 123RF.com.
Что такое радикулит?Ишиас сам по себе не является заболеванием, это общий термин, используемый для описания боли, которая возникает, когда нервные корешки в пояснично-крестцовом отделе позвоночника (нижняя часть спины) сжимаются (защемляются), раздражаются или воспаляются, часто из-за грыжи межпозвоночного диска или другого сужения позвоночный канал (так называемый стеноз).Ишиас может сопровождаться онемением / покалыванием и мышечной слабостью.
«Ишиас означает раздражение или проблему с седалищным нервом, который обычно исходит из нижней части спины, от нервных корешков в позвоночнике», — поясняет хирург-ортопед Джеффри Ван, доктор медицины, руководитель отделения ортопедической службы позвоночника. и содиректор Центра позвоночника Университета Южной Калифорнии в Лос-Анджелесе. По его словам, раздражение или сжатие нерва активирует седалищный нерв и вызывает боль и другие симптомы в ноге на пути пораженного нерва.
Не всякая боль, излучающая в области ягодиц или вниз по ноге, является ишиасом. В большинстве случаев ишиас боль распространяется ниже колена, говорит доктор Ван. Кроме того, истинный ишиас вызывается защемлением или воспалением седалищного нерва, тогда как симптомы, подобные ишиасу, могут быть связаны с проблемами суставов или мышц. Важно работать с врачом, чтобы определить причину ишиаса, чтобы найти лучшее лечение для облегчения боли.
Что такое седалищный нерв?Седалищный нерв — самый длинный и самый большой нерв в организме; его диаметр составляет около трех четвертей дюйма.Берет начало в крестцовом сплетении; сеть нервов в пояснице (пояснично-крестцовый отдел). Под пояснично-крестцовым отделом понимаются поясничный отдел позвоночника ( lumbo ) и крестец ( крестцовый ) вместе взятые, расположенные ниже у основания позвоночника и выше копчика (копчик).
Седалищный нерв — самый длинный и самый большой нерв в организме.
Седалищный нерв выходит из крестца (области таза) через нервный проход, называемый седалищным отверстием. В верхней части седалищного нерва образуются две ветви; суставные и мышечные ветви.Суставная ветвь идет к тазобедренному суставу (суставное средство, относящееся к суставу). Мышечная ветвь обслуживает мышцы ноги.
Седалищный нерв состоит из нескольких нервов меньшего размера, ответвляющихся от главного нерва. Эти нервы — малоберцовые и большеберцовые нервы — обеспечивают движение и чувствительность (двигательные и сенсорные функции) в бедрах, коленях, икрах, лодыжках, ступнях и пальцах ног.
Каковы общие симптомы ишиаса?Ишиас — наиболее частый симптом поясничной радикулопатии, состояния, описываемого как боль, и таких ощущений, как онемение или покалывание, мышечная слабость или плохие рефлексы, обнаруживаемые на пути прохождения нерва.
«Радикулопатия» означает раздражение или повреждение нервного корешка, которое вызывает боль и другие симптомы, исходящие от пораженного нервного корешка. В случае ишиаса обычно боль ощущается как боль в пояснице, которая распространяется вниз по ноге.
Боль является отличительным признаком ишиаса. Хотя симптомы ишиаса могут ощущаться на любом участке седалищного нерва, классический ишиас распространяется от нижней части спины к ягодицам и вниз по ноге до уровня ниже колена. Фактически, ваш врач обычно проверяет наличие ишиаса, если у вас болит поясница.Реже боль при ишиасе начинается в области ягодиц или бедер и распространяется вниз по ноге.
Боль при ишиасе часто описывается как электрическая, жгучая или острая. Нервная боль может варьироваться от легкой до мучительной и может усиливаться, когда вы наклоняетесь, скручиваете позвоночник или кашляете.
Хотя у вас есть два седалищных нерва (по одному с каждой стороны тела), симптомы ишиаса обычно возникают только на одной стороне тела. Если у вас иррадирует боль в обеих ногах, маловероятно, что она вызвана защемлением седалищного нерва.Ван говорит.
Помимо боли, если седалищный нерв сдавлен, мышцы, которые он обслуживает, могут ослабнуть. Может быть трудно согнуть колено, свести бедра вместе (приведение) и направить ступню и / или пальцы ног вверх или вниз.
Что вызывает радикулит?Наиболее частые причины радикулита.
Короче говоря, все, что сжимает или защемляет седалищный нерв (особенно там, где он выходит из позвоночника), может вызвать ишиас, — говорит доктор Ван. Некоторые из наиболее распространенных включают:
- Грыжа межпозвоночных дисков: Резиновый межпозвоночный диск в нижней части спины может вздуться или образоваться грыжа, вызывая раздражение и / или сдавление корешков седалищного нерва.Грыжа или выпуклость межпозвоночного диска — наиболее частая причина ишиаса.
- Дегенеративная болезнь диска : С возрастом позвоночные диски могут начать изнашиваться. Если диски становятся слишком тонкими, пространство между каждым позвонком сжимается, оказывая давление на корешок седалищного нерва. Если внешнее покрытие дисков изнашивается, жидкость из диска может вытечь и раздражать седалищный нерв.
- Костные шпоры : Разрастание кости (остеофит) на позвонках может оказывать давление на корешки седалищного нерва.Эти костные шпоры часто образуются возле позвонков, пораженных остеоартритом.
- Стеноз позвоночного канала: Стеноз позвоночного канала — это сужение пространства, через которое проходят спинной мозг и корешки седалищного нерва, вызывающее сжатие. Это сужение может быть вызвано артритом или старением.
- Спондилолистез : Позвонки спроектированы таким образом, чтобы их можно было ставить друг на друга для обеспечения устойчивости. Если один из позвонков в нижней части спины скользит вперед по позвонку под ним (спондилолистез), он может давить на седалищный нерв.
- Перелом позвонка: Седалищный нерв может быть сдавлен, если часть позвонка, образующая сустав (pars interrticularis), имеет трещины или переломы, что называется спондилолизом.
- Синдром грушевидной мышцы : мышца грушевидной мышцы обычно проходит поверх седалищного нерва в ягодицах и может сдавливать седалищный нерв, если мышца становится слишком напряженной. Симптомы могут ухудшиться после длительного сидения, подъема по лестнице, ходьбы или бега.Грушевидная мышца — это плоская ленточноподобная мышца, которая проходит от крестца (треугольной кости под позвоночником) до верхней части бедренной кости в тазобедренном суставе.
Дополнительные частые причины радикулита.
Другие состояния могут имитировать симптомы ишиаса, но на самом деле не вызваны поражением седалищного нерва, объясняет доктор Ван. Например, дисфункция крестцово-подвздошного сустава — это проблема суставов в тазу, которая вызывает боль в ягодицах, которая может распространяться вниз в верхнюю часть ноги.
Плотная подвздошно-большеберцовая перевязка (сухожилие, проходящее по всей длине внешней поверхности бедра) или подколенная мышца могут имитировать иррадиирующие симптомы ишиаса. Кроме того, «нагрузка на позвоночник в результате беременности может вызвать иррадирующую боль в спине, которая обычно не является ишиасом в классическом понимании», — говорит доктор Ван.
«Если излучающая боль остается в области ягодиц и не распространяется вниз по бедру или распространяется только на половину бедра, то вероятность возникновения ишиаса снижается», — говорит доктор Ван.
Другое тяжелое состояние, называемое синдромом конского хвоста (часто вызываемое грыжей межпозвоночного диска, давящим на нервные корешки конского хвоста в конце позвоночника), может быть ошибочно принято за ишиас.Помимо излучающей боли и слабости, синдром конского хвоста может привести к недержанию кишечника или мочевого пузыря. Синдром конского хвоста требует неотложной медицинской помощи и может привести к проблемам с постоянством. Немедленно обратитесь к врачу, если у вас появились симптомы.
Как диагностируется радикулит?При поиске причины симптомов ишиаса специалисты по позвоночнику «обычно начинают с позвоночника только потому, что наиболее частой причиной ишиаса является защемление или сжатие корешков седалищного нерва в позвоночнике, чаще всего из-за грыжи межпозвоночного диска», — сказал доктор. .Ван.
Ваш врач изучит историю болезни и задаст такие вопросы, как улучшение или ухудшение симптомов, а также место их проявления. Затем во время медицинского осмотра ваш врач увидит, какие движения ухудшают ваши симптомы, и проверит мышечную силу, снижение чувствительности и рефлексы.
«Если есть дефицит и симптомы соответствуют тому же нервному корешку, мы начинаем думать, что причиной, вероятно, является защемление нерва, и мы можем локализовать причину в конкретном нервном корешке», -Ван объясняет.
Одно обследование называется тестом на поднятие прямой ноги, когда вы ложитесь на стол лицом вверх, и ваш врач медленно поднимает одну ногу вверх, чтобы посмотреть, не усугубляет ли это ваши симптомы и в какой момент они начинаются. Этот тест растягивает седалищный нерв, поэтому, если есть какое-либо защемление, тест вызовет симптомы ишиаса. Кроме того, если симптомы усиливаются, когда вы наклоняетесь определенным образом и / или меняете положение позвоночника, это признак того, что симптомы ишиаса могут исходить от вашего позвоночника.
Тест на поднятие прямой ноги может помочь врачу диагностировать ишиас.
Для подтверждения диагноза ваш врач, скорее всего, назначит визуализационное исследование. Доктор Ван объяснил, что рентген обнаружит проблемы с костями, а МРТ определит, где находится сдавление нерва.
Какие существуют нехирургические методы лечения радикулита?Большинство пациентов с симптомами ишиаса или поясничной радикулопатией со временем улучшаются и хорошо реагируют на нехирургические методы лечения, такие как лекарства, упражнения и специальные растяжки при ишиасе, а также физиотерапия (ФТ).Спинальные манипуляции, такие как хиропрактика, также могут помочь уменьшить симптомы ишиаса. В большинстве случаев ишиас проходит через 4-6 недель.
«Стандартные методы лечения радикулита включают физкультуру, упражнения, избегание действий, которые усугубляют симптомы, а также безрецептурные нестероидные противовоспалительные препараты (НПВП)», — говорит доктор Ван. «Если это не помогает и боль острая, следующим шагом обычно является эпидуральная инъекция стероидов или блокада нервного корешка».
В некоторых случаях перед попыткой инъекций стероидов может быть рассмотрен короткий курс пероральных стероидов.По рекомендации врача или медицинского работника отпускаемые без рецепта нестероидные противовоспалительные препараты (НПВП) могут помочь уменьшить отек и боль в седалищном суставе. Существует много типов безрецептурных лекарств, таких как ацетаминофен (например, тайленол), ибупрофен (например, Advil) или напроксен (например, Aleve).
Вам нужна хирургия радикулита?Большинство пациентов с симптомами ишиаса или поясничной радикулопатией хорошо реагируют на нехирургические методы лечения, такие как лекарства, упражнения и специальные растяжки при ишиасе, а также физиотерапия.
«Если качество вашей жизни хорошее, но вы все еще можете работать и делать то, что хотите делать, нет причин для операции», — отмечает доктор Ван. Однако, если человек приходит в свой офис и с трудом может сесть, не может работать и не может позаботиться о своей семье, операция может быть лучшим вариантом.
«Если вы попробуете консервативные методы лечения и боль не исчезнет, если у вас прогрессирующая неврологическая слабость, которая не улучшается, или если вы испытываете невыносимую боль, операцию можно будет рассмотреть раньше, чем позже», — сказал доктор.Ван говорит. «Я всегда рассматриваю операцию как последний шаг», — говорит доктор Ван, добавляя, что решение о проведении операции обычно приходит к людям естественным образом.
Иногда ишиас и боль в пояснице могут быть серьезными и требовать хирургического вмешательства. Хирургическое лечение радикулита рекомендуется пациентам с:
.- Нарушение функции кишечника и / или мочевого пузыря (это симптом редкого состояния — синдрома конского хвоста)
- Сильная слабость в ногах
- Безоперационное лечение радикулита неэффективно или больше не уменьшает боль при ишиасе
- Прогрессирующе усиливающаяся боль
Для правильного пациента операция может быть очень эффективной.В небольшом исследовании 2020 года, опубликованном в журнале New England Journal of Medicine, пациентов с ишиасом из-за грыжи межпозвоночного диска, перенесших операцию, сообщили о гораздо более низком уровне боли, чем люди, перенесшие только PT.
Медицинские руководства также заявляют, что для пациентов с тяжелыми симптомами дискэктомия по поводу грыжи межпозвоночного диска с радикулопатией (иррадиирующей болью) «предлагает более эффективное облегчение симптомов», чем нехирургические методы лечения, такие как ПК и инъекции стероидов.
«Исследования показали, что операция может быть очень успешной при ишиасе, особенно когда есть реальная компрессия нерва, будь то грыжа межпозвоночного диска, стеноз позвоночного канала, дегенерация диска, костные шпоры или спондилолистез», -Ван объясняет. «Тип выбранной операции зависит от причины ишиаса».
Какой тип хирургии радикулита вам нужен?Тип рекомендованной операции зависит от диагноза, количества позвоночных уровней, требующих лечения, и хирургических целей. В общем, «мы стараемся делать минимально возможные операции», — говорит доктор Ван.
Большинство операций по облегчению ишиаса называется операциями по спинальной декомпрессии. Это процедуры, которые хирург-позвоночник выполняет для удаления всего, что давит на седалищный нерв, например грыжи диска.Некоторым пациентам для облегчения симптомов ишиаса требуется сочетание этих операций.
Многие пациенты проходят декомпрессионную операцию в амбулаторных или амбулаторных центрах позвоночника без госпитализации. Кроме того, многие из этих процедур могут быть выполнены с использованием минимально инвазивной хирургии позвоночника (MISS). В MISS хирурги используют специальные инструменты и инструменты визуализации (например, крошечные камеры), которые позволяют им работать с очень маленькими разрезами.
В малоинвазивной хирургии позвоночника используются небольшие разрезы, небольшие инструменты и гибкая камера.Она сопряжена с меньшим риском и может быть легче восстановлена, чем традиционная открытая операция.
Преимущества минимально инвазивного подхода включают меньшую боль и более быстрое восстановление после операции, отчасти потому, что меньше разрезает мягкие ткани (например, связки, мышцы). Этот подход также связан с меньшим риском заражения и меньшей кровопотерей в результате операции.
Минимально инвазивная хирургия — хороший вариант для пациентов с грыжей межпозвоночного диска или стенозом позвоночного канала только на одном позвонке.Для пациентов, которым требуется операция на нескольких позвонках или более сложная операция, лучше всего подойдет традиционная открытая операция.
Микродискэктомия«Если ишиас вызван грыжей межпозвоночного диска в поясничном отделе позвоночника, что является одной из наиболее частых причин ишиаса, то используется простая минимально инвазивная микродискэктомия», — говорит доктор Ван. «Результаты микродискэктомии обычно очень хорошие».
Микродискэктомия включает небольшой разрез, представляет собой короткую операцию и обычно выполняется в амбулаторных условиях.Ван отмечает. Во время любой процедуры хирург удаляет весь диск или часть сжимающего нерва (ов) диска. В некоторых случаях заменяют искусственный диск, чтобы помочь восстановить пространство и движение между позвонками.
Ламинотомия и ламинэктомияЛаминотомия и ламинэктомия обычно используются для лечения стеноза позвоночника и включают удаление части позвоночника, называемой пластиной — тонкой костной пластинки, которая защищает позвоночный канал. Пластинка расположена на задней или задней части позвоночника между двумя позвонками.Разница между этими процедурами заключается в количестве удаляемой пластинки для доступа к кости, диску или другим мягким тканям, сдавливающим корешки спинномозговых нервов.
- Ламинотомия включает частичное удаление пластинки.
- Ламинэктомия включает полного удаления пластинки.
Частично или полностью удаляя пластинку, хирург может получить доступ к выпуклому или грыже межпозвоночного диска из заднего отдела позвоночника. Конечно, хирург может удалить другую ткань (например, костную шпору), давящую на корешок спинномозгового нерва на определенном уровне позвоночника (например, L4-L5).
ФораминотомияФораминотомия увеличивает отверстие (называемое отверстием), в котором корешок спинномозгового нерва выходит из позвоночного канала. Небольшой разрез используется для удаления небольших кусочков кости, защемляющих корешок седалищного нерва.
Межостистые распоркиМаленькие устройства, называемые межостистыми прокладками, иногда используются для людей со стенозом позвоночника, чтобы помочь сохранить позвоночный канал открытым, чтобы нервы больше не защемлялись.
СпондилодезУ пациентов с нестабильностью позвоночника в результате спондилолистеза или остеохондроза на разных уровнях позвоночника может потребоваться спондилодез позвонков.Ван говорит. Это более обширная операция, направленная на укрепление позвоночника и предотвращение болезненных движений. При сращении позвоночника диски двух или более позвонков удаляются, а позвонки сращиваются (соединяются) с помощью костных трансплантатов и / или металлических устройств, которые ввинчиваются на место.
Хорошая новость заключается в том, что ишиас у многих людей с консервативным лечением со временем проходит, и что хирургические варианты также имеют высокий уровень успеха, говорит доктор Ван. Самый важный шаг — обратиться к врачу, чтобы убедиться, что нет неотложных проблем и найти первопричину ишиаса.
Пора избавиться от радикулита раз и навсегда. Шаг первый — выяснить конкретную причину вашего радикулита, чтобы вы могли получить наиболее эффективное лечение вашего конкретного состояния. Погрузитесь глубже в , шесть общих причин радикулита . А когда вы будете готовы поставить точный диагноз или вам понадобится лечение, по телефону найдите ближайшего к вам специалиста по позвоночнику , который может помочь.
Продолжить чтение: Симптомы и причины радикулита
Источники
Американская академия семейных врачей.(2018.) «Синдром грушевидной мышцы». familydoctor.org/condition/piriformis-syndrome/
Американская академия хирургов-ортопедов. (2016) «Спондилолиз и спондилолистез». orthoinfo.aaos.org/en/diseases—conditions/spondylolysis-and-spondylolisthesis/
Американская ассоциация неврологических хирургов. (нет данных) «Синдром конского хвоста». www.aans.org/en/Patients/Neurosurgical-Conditions-and-Treatments/Cauda-Equina-Syndrome
Американская ассоциация неврологических хирургов.(нет данных) Минимально инвазивная хирургия позвоночника. www.aans.org/Patients/Neurosurgical-Conditions-and-Treatments/Minimally-Invasive-Spine-Surgery
Cureus . (2019) «Обзор поясничной радикулопатии, диагностики и лечения». www.ncbi.nlm.nih.gov/pmc/articles/PMC6858271/
Национальный институт артрита и костно-мышечной и кожных заболеваний. (2020.) «Спинальный стеноз». www.niams.nih.gov/health-topics/spinal-stenosis
Национальные институты здоровья. (2019.) «Ишиас.”Medlineplus.gov/sciatica.html.
Национальный институт неврологических расстройств и инсульта. (2020.) «Информационный бюллетень о боли в пояснице». www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet
Североамериканское общество позвоночника. (2012.) «Клинические рекомендации по диагностике и лечению грыжи поясничного диска с радикулопатией». www.spine.org/Portals/0/assets/downloads/ResearchClinicalCare/Guidelines/LumbarDiscHerniation.pdf
StatPearls [Интернет].(2020) «Анатомия, седалищный нерв». www.ncbi.nlm.nih.gov/books/NBK482431/
StatPearls [Интернет]. (2020) «Ишиас». www.ncbi.nlm.nih.gov/books/NBK507908/
Обновлено: 30.03.21
Посттромботический синдром | Сидарс-Синай
Не то, что вы ищете?Что такое посттромботический синдром?
Посттромботический синдром — это состояние, которое может случиться с людьми, перенесшими тромбоз глубоких вен (ТГВ) нога.Это состояние может вызвать хроническую боль, отек и другие симптомы в ноге. Это может развиться через несколько недель или месяцев после ТГВ.
Вены — это кровеносные сосуды, вернуть в сердце кровь с низким содержанием кислорода и продукты жизнедеятельности. Артерии — это кровь сосуды, по которым в организм поступает богатая кислородом кровь и питательные вещества. ТГВ — это кровь сгусток, образующийся в вене глубоко внутри тела. В большинстве случаев этот сгусток образует внутри 1 из глубоких вен бедра или голени.
Вены на ногах крошечные клапаны, которые помогают крови возвращаться к сердцу. Но ТГВ может повредить 1 или несколько из этих клапанов. Это заставляет их ослабевать или становиться негерметичными. Когда это происходит, кровь начинает стекать в ноги.
ТГВ — обычное заболевание, особенно у людей старше 65 лет. Посттромботический синдром поражает большое количество люди, у которых был ТГВ.Это может случиться у мужчин и женщин любого возраста.
Что вызывает посттромботический синдром?
Различные условия могут увеличьте ваши шансы получить DVT, например:
- Недавняя операция, уменьшающая ваша подвижность и увеличивает воспаление в организме, что может привести к свертывание
- Медицинские условия, ограничивающие ваше подвижность, например травма или инсульт
- Длительные путешествия, которые ограничьте вашу мобильность
- Травма глубокой вены
- Наследственные болезни крови, которые увеличить свертываемость
- Беременность
- Лечение рака
Кто подвержен риску посттромботического синдрома?
Некоторые факторы могут увеличиваться ваш риск посттромботического синдрома, например:
- Избыточный вес
- ТГВ, вызывающий симптомы
- Получение тромбоза над колено, а не ниже
- Имеющие более 1 ТГВ
- При повышении давления в вены на ногах
- Отказ от приема антикоагулянтов после ваш DVT
Каковы симптомы посттромботического синдрома?
В некоторых случаях посттромботический синдром вызывает лишь несколько легких симптомов.В других случаях это может вызвать тяжелые симптомы. Симптомы возникают в той же ноге, где был ТГВ, и могут включать:
- Ощущение тяжести в нога
- Зуд, покалывание или спазмы в твоя нога
- Боль в ноге, усиливающаяся при стоя, лучше после отдыха или подъема ноги
- Расширение вен ног
- Отек ноги
- Потемнение или покраснение кожи вокруг ноги
Как диагностируется посттромботический синдром?
Ваш лечащий врач будет спросите о вашей истории болезни, в том числе о том, был ли у вас ТГВ.Он или она спросит о ваших симптомах и проведите медицинский осмотр. Это будет включать в себя тщательный экзамен вашей ноги. Вам также могут понадобиться некоторые тесты, например:
- УЗИ. Это сделано для поиска проблем с ногой. клапаны вен.
- Кровь контрольная работа. Это сделано, чтобы проверить наличие проблем со свертыванием крови в вашем кровь.
Поставщики медицинских услуг часто используют так называемая шкала Вильяльты для оценки посттромботического синдрома. Эта шкала оценивает серьезность ваших симптомов и признаков. Оценка выше 15 означает, что вы имеют тяжелый посттромботический синдром.
Как лечится посттромботический синдром?
Сжатие является основным лечение посттромботического синдрома.Это помогает увеличить кровоток в ваши вены и уменьшат ваши симптомы.
Вам могут дать компрессионные чулки по рецепту. Они оказывают большее давление, чем тип вы можете купить без рецепта. Их носят в течение дня на ноге, ТГВ. Вам также могут назначить устройство прерывистого пневматического сжатия (IPC). Это устройство оказывает давление на вены на ноге.
Правильный уход за кожей также существенный. Ваш лечащий врач может посоветовать вам использовать продукт для смазки ваша кожа, например, вазелин. Барьерные кремы, содержащие оксид цинка, также могут оказаться полезным. В некоторых случаях вам может потребоваться стероидный крем или мазь для лечения вашего кожа. Если у вас появятся язвы на ногах, возможно, потребуется специальное лечение.
В некоторых случаях ваш провайдер может посоветуйте операцию.Это можно сделать, чтобы удалить закупорку основной вены. Он также может нужно сделать, чтобы восстановить клапаны в венах ног.
Жители посттромботического синдрома
Симптомы часто улучшаются при лечение, но не все ваши симптомы могут исчезнуть. Может помочь, если вы:
- Спросите своего врача о физических упражнениях обучение
- Ходьба каждый день для увеличения теленка сила мышц и общее состояние здоровья
- Ежедневно сгибайте голеностопный сустав упражнения для укрепления икроножных мышц
- Поднять (приподнять) ноги на несколько раз в день и когда вы отдыхаете
- Будьте осторожны, чтобы высохнуть, кожный зуд и любые кожные изменения.Спросите своего поставщика, какие типы увлажняющие средства для кожи для использования.
Какие возможны посттромботические осложнения? синдром?
Посттромботический синдром может вызывают язвы на ногах. В таком случае вам понадобится уход за раной. Аспирин и лекарство под названием пентоксифиллин может помочь заживлению язвы. Если язва становится инфицированы, вам могут потребоваться антибиотики.Тяжелые язвы, которые не проходят лекарства и лечение ран могут потребовать хирургического вмешательства для удаления поврежденной ткани.
Что я могу сделать, чтобы предотвратить посттромботический синдром?
Вы можете снизить риск посттромботический синдром за счет снижения риска ТГВ. Не двигаться и не ходить в течение длительные периоды времени повышают риск ТГВ. Если вы обездвижены из-за медицинского состояние или операцию, ваш лечащий врач посоветует вам, как предотвратить ТГВ.Это может включать:
- Прием разжижающих кровь лекарств, например варфарин
- По рецепту компрессионные чулки
- Использование компрессионного устройства
- Движение и ходьба, как только вы способны
Немедленное лечение ТГВ — это лучший способ предотвратить посттромботический синдром.Принимайте разжижающие кровь лекарства точно так же, как предписано. Не пропустите ни одного контрольного теста, чтобы проверить уровень в крови медицина. Используйте свои компрессионные устройства точно так, как предписано.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу сразу если у вас есть:
- Язва или теплая болезненная область на ноге
- Симптомы заражения язвы на ноге (жар, покраснение, тепло, утечка жидкости или лихорадка)
- Симптомы ТГВ, например ноги опухоль, боль или тепло
Ключевые моменты посттромботического синдрома
- Посттромботический синдром — это состояние, которое может случиться с людьми, перенесшими тромбоз глубоких вен (ТГВ) нога.
- Может вызвать хроническую боль, отек и другие симптомы в ноге. Это может развиться через несколько недель или месяцев. после ТГВ.
- Определенные медицинские условия увеличьте ваши шансы получить ТГВ.
- Компрессионная терапия — основная лечение посттромботического синдрома. Вам также могут потребоваться лекарства местного действия. кремы или хирургия.
- Посттромботический синдром может вызывать кожные язвы, требующие специальной терапии.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визита к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам задавайте вопросы и запоминайте, что вам говорит ваш провайдер.
- При посещении запишите имя нового диагноза и любых новых лекарств, лечения или тестов. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или прописано лечение, и как оно вам поможет. Также знаю, какая сторона эффекты есть.
- Спросите, может ли ваше состояние лечили другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы этого не сделаете. примите лекарство или пройдите тест или процедуру.
/ankle-pain-185113224-59700511b501e800112f9d06.jpg) Проявляется это заболевание приступообразными расстройствами кровообращения артерий, которые, чаще всего, проявляются в области стоп и кистей. Возникновение заболевания может быть обусловлено стрессами, наследственными факторами (заключаются в особенностях строении нервной системы), интоксикацией (никотиновой и алкогольной).
Проявляется это заболевание приступообразными расстройствами кровообращения артерий, которые, чаще всего, проявляются в области стоп и кистей. Возникновение заболевания может быть обусловлено стрессами, наследственными факторами (заключаются в особенностях строении нервной системы), интоксикацией (никотиновой и алкогольной).
 Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением;
Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением; Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог;
Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог; Лучше использовать мази для наружного применения;
Лучше использовать мази для наружного применения; При данных процедурах улучшается кровообращение, стимулируется нервная проводимость;
При данных процедурах улучшается кровообращение, стимулируется нервная проводимость;



 При своевременном лечении избавиться от заболевания несложно;
При своевременном лечении избавиться от заболевания несложно; Упражнения лечебной гимнастики помогают обеспечить нормальное кровоснабжение пораженного участка и укрепить мышцы, что является профилактикой повторного онемения;
Упражнения лечебной гимнастики помогают обеспечить нормальное кровоснабжение пораженного участка и укрепить мышцы, что является профилактикой повторного онемения; Эффективны компрессы, примочки и растирания растворами, приготовленными на основе меда, чеснока, цветков сирени, а также растительных масел.
Эффективны компрессы, примочки и растирания растворами, приготовленными на основе меда, чеснока, цветков сирени, а также растительных масел.