Остеохондроз шейного отдела — причины, симптомы, диагностика, лечение и профилактика
На данный момент шейный остеохондроз, причины которого могут быть самыми разными, поражает каждого третьего человека. Но, несмотря на его массовость, он крайне коварен и не прощает небрежного к себе отношения. Как лечить остеохондроз шейный независимо от стадии развития? Для начала нужно понять, что за болезнь это – остеохондроз шейного отдела и причины, его вызвавшие.
Причины возникновения остеохондроза шейного отдела
Главная причина развития болезни та же, что и для других отделов позвоночника – малоподвижный, больше сидячий образ жизни. Это относится как к молодому поколению старше 20-ти лет, так и к людям, только перешагнувшим 40-летний рубеж: с возрастом острее чувствуются результаты несбалансированного питания, недостаток витаминов и кальция в организме, нарушение обменных процессов, отложение солей.
Добавьте сюда инфекционные, токсические, эндокринные заболевания и генетическую расположенность и вот уже болит голова при остеохондрозе, шею сложно повернуть в сторону, тупая ноющая боль не дает думать ни о чем другом.
Изначально развитие остеохондроза шейного отдела начинается с межпозвонковых дисков: под влиянием негативных факторов пульпозное ядро начинает терять влагу, эластичность и образуются микротрещины. В результате амортизирующие функции диска ухудшаются и возрастает нагрузка на нижлежащие позвонки. В них также образуются микротрещины и появляются остеофиты (костяные наросты) для того, чтобы позвонок мог справляться с возрастающей площадью нагрузки. Но дополнительная масса остеофитов начинает давить на нервные корешки либо сдавливает позвоночную артерию. И головная боль при шейном остеохондрозе – самый первый симптом, на который нужно обратить внимание.
В дальнейшем в межпозвонковых суставах возникают подвывихи, мышцам шеи приходится быть все время в напряжении, чтобы удерживать позвонки в прежнем состоянии. Но и мышцы устают от напряжения и нагрузка снова падает на позвонки, тем самым усугубляя процесс развития остеохондроза.
Если у вас болит голова при остеохондрозе, чувствуете постоянный спазм мышц шеи, вам периодически хочется сделать массаж – обратитесь к врачу. ММЦ ОН КЛИНИК предлагает квалифицированную медицинскую помощь по многим направлениям, в том числе лечение шейного остеохондроза медикаментозно, мануальная терапия и массаж.
Диагностика остеохондроза шейного отдела
Если вас стали мучить головокружение, онемение в мышцах шеи и спины, головные боли – поспешите к врачу, налицо явные признаки проявлений остеохондроза. Шейно-плечевой остеохондроз, проявляющийся вышеперечисленными симптомами – заболевание неприятное, если его не лечить.
Группу риска составляют:
- водители со стажем;
- люди, постоянно сидящие за компьютером;
- люди с заболеваниями позвоночника;
- школьники.
Все эти люди проводят большую часть времени в позе с фиксированным положением мышц, что приводит к их спазму.
Остеохондроз шейный 1 степени характеризуется резкой болью, прострелом. Аналогичные прострелы возникают при люмбаго пояснично-крестцового остеохондроза. Нетренированные вследствие сидячего образа жизни мышцы не получают достаточно питания и начинают стареть. Это может произойти и в 20 лет, и в 50. Дегенеративное разрушений позвонков далее переходит в остеохондроз шейного отдела 2 степени.
Признаки остеохондроза шейного отдела позвоночника во 2 стадии – воспалительные процессы, разрывы капсул и появление остеофитов. Этот процесс может длиться несколько лет, то потухая, то вновь воспаляясь, попутно вызывая «синдром падающей головы», когда для видимого уменьшения головной боли пациент вынужден сжимать голову руками. Еще один симптом, указывающий на шейный остеохондроз – головокружение, лечение которого нельзя запускать.
Еще один симптом, указывающий на шейный остеохондроз – головокружение, лечение которого нельзя запускать.
Раньше, для того, чтобы поставить диагноз, требовался лишь внешний осмотр и рентген. Но в этом случае диагностика шейного остеохондроза не была бы достоверной, так как полную картину развития болезни рентгеновские снимки показать не смогут. Для этого нужна КТ и МРТ – процедуры, указывающие на очаги воспаления, нарушение кровообращения, патологии и новообразования.
Лечение остеохондроза шейного отдела
Лечение остеохондроза шейного отдела позвоночника начинается с диагностирования, в первую очередь – восстановления тонуса спазмированных мышц. Боли при шейном остеохондрозе на начальной стадии заболевания не такие сильные и медикаментозного лечения не требуют. Достаточно будет пройти курс специального массажа или мануальной терапии, пересмотреть условия труда и перейти к более здоровому образу жизни: меньше сидеть за компьютером, больше двигаться и заниматься легким физическим трудом.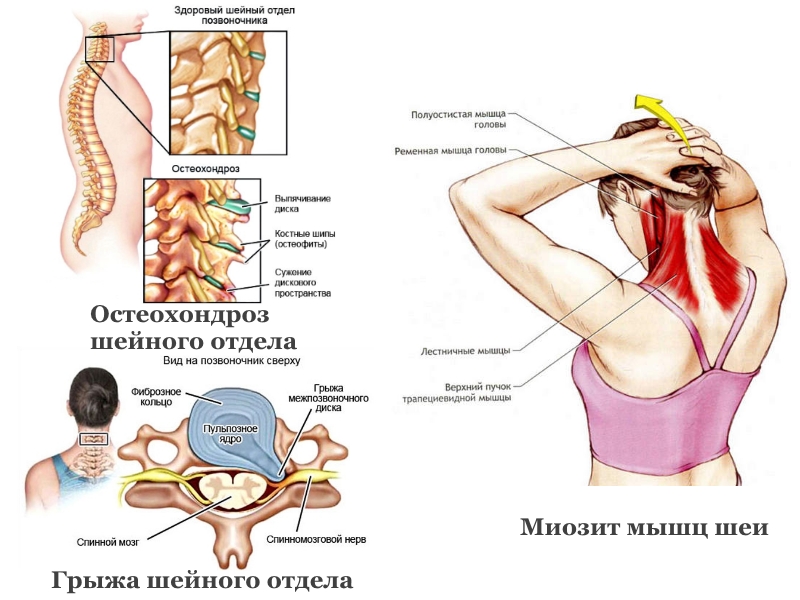
Но, если кружится голова, остеохондроз не дает повернуть шею и боль не дает покоя – нужно комплексное и медикаментозное лечение. В этом случае для снятия болевого синдрома врач прописывает анальгетики (в стадии обострения – уколы), затем таблетки, мази и гели с согревающим эффектом. Массаж при шейном остеохондрозе, сделанный профессионально – также принесет большое облегчение и снимет боль на время.
Основными этапами в лечении остеохондроза шейного отдела являются:
- снятие болевого синдрома;
- снятие отека;
- нормализация кровообращения;
- укрепление мышц и повышение тонуса;
- восстановление регенерации тканей.
Комплексное лечение при шейном остеохондрозе состоит из лечения медикаментами и приемами акупунктуры, иглоукалыванием и рефлексотерапией, мануальной терапией и массажем, народными средствами и гомеопатическими препаратами.
Все назначения врача и терапевтические процедуры можно получить в ОН КЛИНИК. К вашим услугам оснащенные современным оборудованием кабинеты, стационары и профессиональные врачи с большим опытом. Для того чтобы диагностика остеохондроза шейного отдела была сделана верно и предпринято соответствующее лечение, потребуется целая команда врачей узкой специальности: вертебролог и хирург, массажист и невролог, физиотерапевт.
К вашим услугам оснащенные современным оборудованием кабинеты, стационары и профессиональные врачи с большим опытом. Для того чтобы диагностика остеохондроза шейного отдела была сделана верно и предпринято соответствующее лечение, потребуется целая команда врачей узкой специальности: вертебролог и хирург, массажист и невролог, физиотерапевт.
Профилактика остеохондроза шейного отдела
Шейный остеохондроз, головная боль, головокружение, прострелы, жгучая боль в шее и плечах – это симптомы, мешающие человеку нормально жить. Но всего этого можно избежать, если придерживаться простых вещей: правильный и здоровый образ жизни, сбалансированное питание, больше двигательной активности и лечебная гимнастика.
Шейный остеохондроз: симптомы и лечение
Статьи
Время чтения 10 мин
shutterstock.com
Боль в шее — тревожный знак. Возможно, это всего лишь перенапряжение и стоит просто расслабиться и отдохнуть. Но что, если боль связана с остеохондрозом шейного отдела позвоночника? Важно внимательно отнестись к симптомам и лечению, ведь осложнения могут затронуть самый важный орган — мозг.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Что такое шейный остеохондроз
Остеохондроз шейного отдела позвоночника — это дегенеративное заболевание костно-хрящевой системы организма. Оно приводит к разрушению шейных межпозвонковых дисков, разрастанию костной ткани позвонков, образованию наростов на их поверхностях.
Рис. 1 Остеохондроз шейного отдела позвоночника
Шейный отдел позвоночника состоит из семи позвонков, первый из которых сочленяется с черепом. Анатомо-функциональной единицей позвоночника является позвоночно-двигательный сегмент. Это суставной комплекс, за счет которого и двигается позвоночный столб. Комплекс состоит из двух позвонков, межпозвонкового диска, суставных поверхностей позвонков (фасеток), нервов, связок и мышц.
Остеохондроз начинается с повреждения межпозвонкового диска и затрагивает все окружающие ткани. Со временем процесс приводит к нарушению биомеханики позвоночника в целом. При развитии остеохондроза могут образовываться грыжи межпозвонковых дисков, сдавливание нервных корешков и кровеносных сосудов.
При развитии остеохондроза могут образовываться грыжи межпозвонковых дисков, сдавливание нервных корешков и кровеносных сосудов.
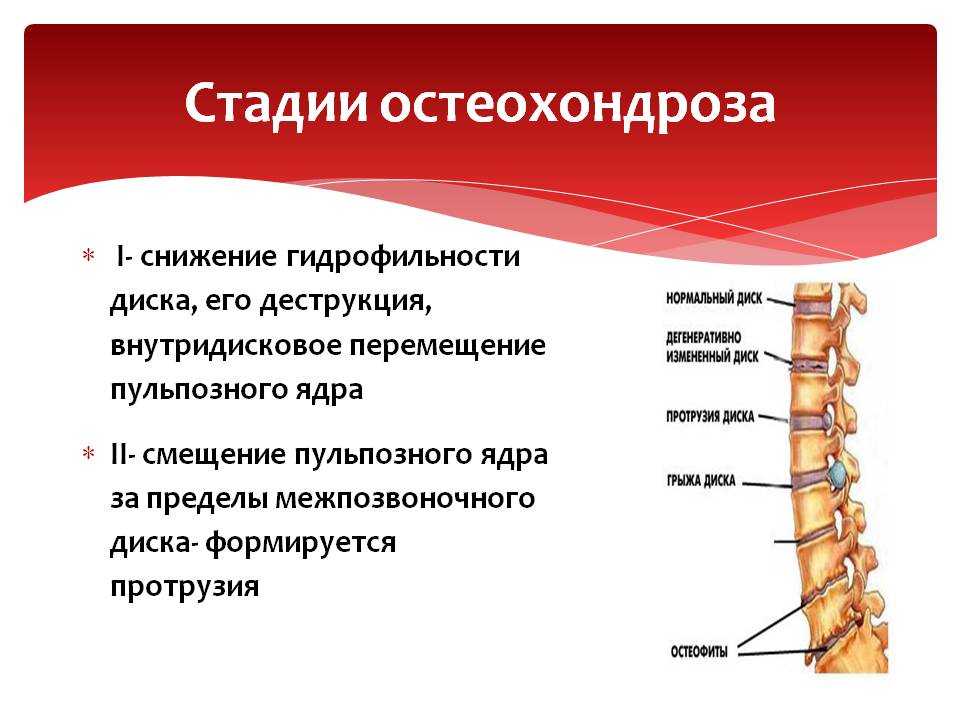
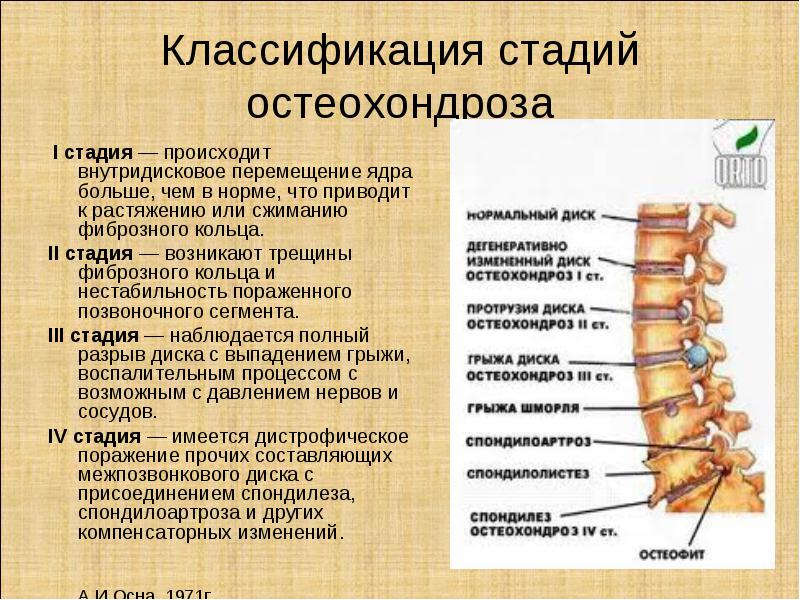
Патологические процессы в межпозвонковом диске проходят четыре стадии: нарушение питания, ослабление связок, повреждение диска и сдавливание нервов.
Стадия 1
Нарушаются условия питания и метаболизма межпозвонкового диска. Из-за особенностей строения, диски питаются только во время движения. Если его нет, начинаются дистрофические изменения ткани: диск голодает и обезвоживается. Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей.
Стадия 2
На втором этапе происходит ослабление связочного аппарата позвоночно-двигательного сегмента. Соединение становится патологически подвижным. Патологический процесс в диске усугубляется, начинается грыжеобразование (пролабирование) — просачивание пульпозного ядра через трещины в фиброзном кольце.
 Боли становятся периодическими.
Боли становятся периодическими.Стадия 3
Далее межпозвонковый диск повреждается окончательно. Пульпозное ядро диска выходит за пределы фиброзного кольца. Образовавшаяся грыжа может ущемлять нервные корешки. Развивается воспалительный процесс. Это проявляется обострением боли, так называемым корешковым синдромом.
Стадия 4
На четвертой стадии поражение затрагивает близлежащие ткани. Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится.
Рис. 2 Стадии шейного остеохондроза
Первые признаки и основные симптомы
В начале развития остеохондроза шейного отдела появляется дискомфорт, ограничение движения, болезненность области шеи. Зачастую этому не придают значения.
Со временем боли усиливаются, становятся ноющими, жгучими, болит голова, шея, лопатки, плечи — возможно, это развивается синдром позвоночной артерии.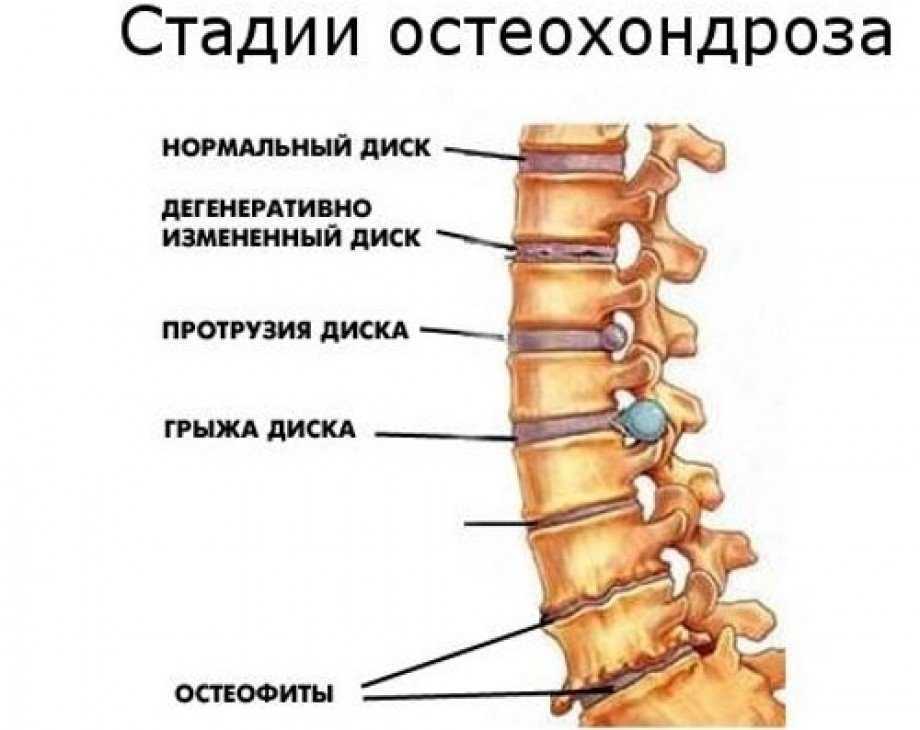 Артерия пережимается или спазмируется, кровоток нарушается.
Артерия пережимается или спазмируется, кровоток нарушается.
На 1–2 стадии шейного остеохондроза часто возникают офтальмологические проблемы, связанные со спазмом в сосудах. Потемнение в глазах, мерцание, появление «мушек», цветных пятен перед глазами — всё это симптомы остеохондроза.
Наиболее частые симптомы шейного остеохондроза:
Мигрени, головокружения, тошнота и кашель;
Нарушение слуха, боль в ухе, лице;
Двигательные нарушения в руках, ногах. Может пропасть чувствительность участка кожи на голове;
Боль в руке. Если защемлен нервный корешок, то вся область, в которую он посылает импульсы может болеть или «выпадать».
Помимо вышеперечисленных симптомов, можно выделить три основных болевых синдрома, сопутствующих остеохондрозу шейного отдела позвоночника. Синдром — это целый комплекс симптомов. Определение ведущего болевого синдрома важно, поскольку вся схема лечения строится именно на устранении боли. А устранить ее, не зная происхождения, нельзя.
А устранить ее, не зная происхождения, нельзя.
Миофасциальный синдром — боль в скелетных мышцах и прилегающих фасциях. Нарушение связано с перегрузкой, при которой возникает спазм, гипертонус, болезненные узлы внутри мышцы (триггерные точки).
Корешковый синдром — боль, вызванная длительным сдавливанием корешков спинномозговых нервов. Процесс грыжеобразования при остеохондрозе позвоночника приводит к защемлению нервных волокон и последующей воспалительной реакции. Боль распространяется по ходу нерва.
Фасеточный синдром — боль в позвоночных суставах. Позвонки со второго шейного имеют суставные отростки, которые между собой соединяются дугоотросчатыми (фасеточными) суставами. При остеохондрозе разрушаются межпозвонковые диски, их высота уменьшается, и это ведет к тому, что суставные капсулы дугоотросчатых суставов находятся в постоянном натяжении. Это вызывает боль. Причем боль увеличивается к концу дня, особенно при длительной вынужденной позе.

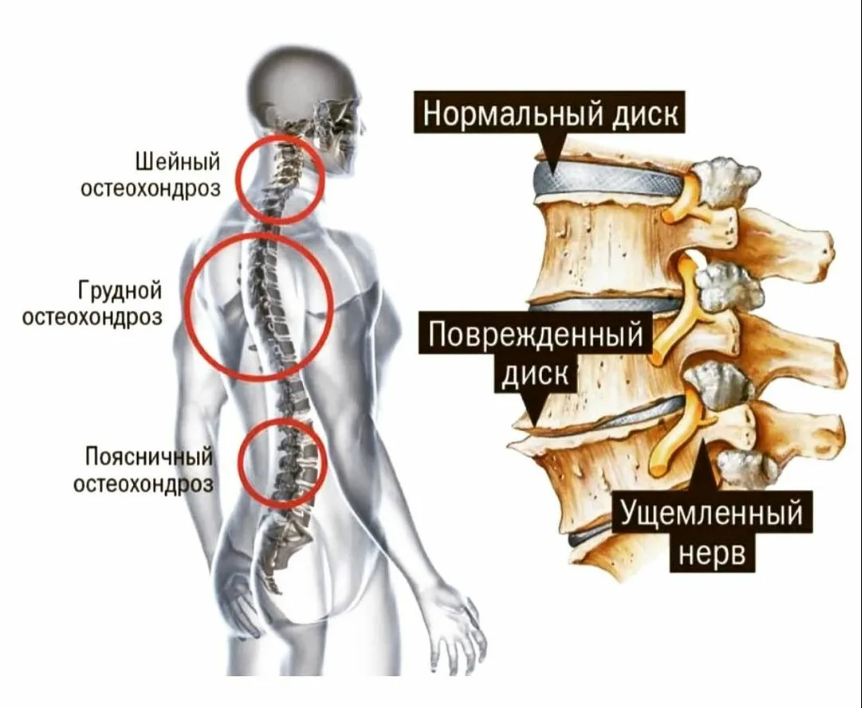
Причины остеохондроза в шейном отделе позвоночника
Одна из ключевых причин остеохондроза — эволюционная неприспособленность позвоночника к высокой вертикальной нагрузке. Предки людей ходили на четырех ногах, как и другие млекопитающие. Они не страдали от остеохондроза, так как в горизонтальном положении тела внутридисковое давление в два раза меньше, чем в вертикальном. По меркам эволюции, переход к прямохождению произошел не так давно, и позвоночник просто не успел адаптироваться к высокой вертикальной нагрузке. Так вместе с прямохождением человек приобрёл и заболевания опорно-двигательной системы.
Еще более уязвимой шею человека делает её строение. Шейный отдел человека состоит из семи маленьких подвижных позвонков, которые сочленены между собой по типу детской пирамидки. Эту конструкцию сложно назвать устойчивой вне состояния покоя. К тому же мышечный каркас в этой зоне слабый, а нагрузки могут быть высокими — всё это делает шею уязвимой. Любое травмирование чревато последствиями. Даже если повреждение было в другом отделе позвоночника, перераспределение нагрузки может быть причиной остеохондроза.
Любое травмирование чревато последствиями. Даже если повреждение было в другом отделе позвоночника, перераспределение нагрузки может быть причиной остеохондроза.
Другим фактором является старение. Формирование скелета и хрящевой ткани завершается к 21 году и после этого начинается необратимый процесс старения (дегенерации). Питание хрящевой ткани осуществляется только за счет диффузии, и если межпозвонковый диск недополучает питательных веществ, он начинает постепенно разрушаться.
Кроме этого, развитию шейного остеохондроза способствуют:
- Аутоиммунные заболевания. Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма.
- Инфекции, гормональный сбой, замедление в обмене веществ — все эти нарушения кровообращения могут также служить факторами развития остеохондроза.
- Малоподвижный образ жизни, условия труда, при которых большую часть времени человек проводит в вынужденной статической позе.
- Высокие нагрузки, приводящие к травмам могут привести к сдавливанию.

- Дефекты генетического характера, связанные со слабостью опорно-двигательного аппарата и неполноценностью хрящевой ткани.
Позвоночный канал в шейном отделе позвоночника очень узкий, поэтому высокие нагрузки, любое нарушение или травма могут привести к сдавливанию спинного мозга. А это очень опасно.
К тому же, в этом участке проходит большое количество нервных окончаний и кровеносных сосудов. Если кровь перестанет поступать в головной мозг в должном объеме, может случиться инсульт.
Диагностика
При первичной диагностике шейного остеохондроза врач собирает анамнез пациента. Он выясняет, что и как болит, с какой интенсивностью, при нагрузке или в покое, в какое время суток болит сильнее, имели ли место травмы шейного отдела позвоночника.
Во время осмотра шеи врач ощупывает шейные позвонки и мышцы, лимфоузлы; оценивает объем движений, исключает или подтверждает корешковый синдром.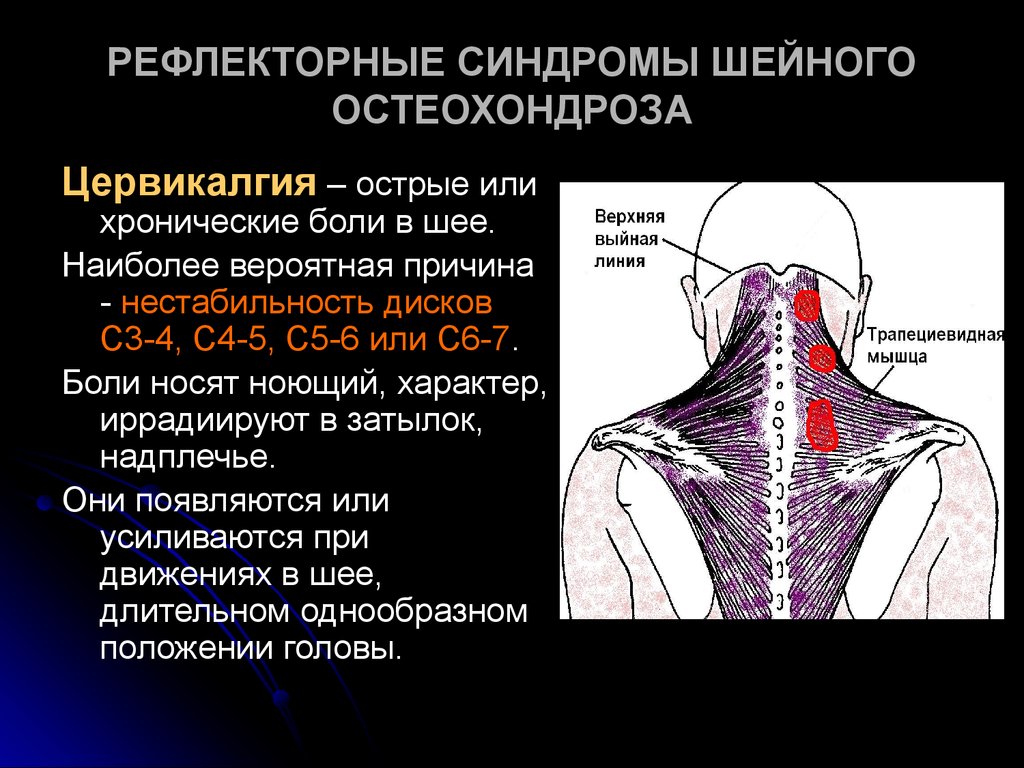
После этого, для исключения аутоиммунных заболевания назначается лабораторная диагностика: общий анализ крови, СОЭ, ревматоидный фактор, антиген HLA B27.
Основная роль в постановке диагноза отводится рентгенографии, компьютерной томографии и магнитно-резонансной томографии.
Рентгенография помогает оценить состояние костных структур, мягкие ткани и хрящи на снимках не отображаются. Для визуализации этих структур вводят контрастное вещество: ангиография, дискография, миелография.
Компьютерная томография (КТ). В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткань.
Магнитно-резонансная томография (МРТ). Является «золотым стандартом» в диагностике патологий, в том числе хрящей и мягких тканей. МРТ дает представление не только о строении органов и тканей, но и их функционировании. В случае остеохондроза частым осложнением бывает грыжа позвоночника. МРТ позволяет диагностировать процесс грыжеобразования на ранних этапах.
В случае остеохондроза частым осложнением бывает грыжа позвоночника. МРТ позволяет диагностировать процесс грыжеобразования на ранних этапах.
Запишитесь на консультацию невролога
Прием длится 60 минут, включает в себя диагностику, анализ вашего МРТ и составление плана лечения, проходит как в очном формате, так и онлайн.
Лечение
Лечение остеохондроза шейного отдела позвоночника сводится к консервативным методам. Вначале снимается болевой синдром, а затем назначаются различные процедуры. Но в самых крайних случаях, когда боль не проходит более трех месяцев и лекарственные средства не помогают, единственным выходом становится операция.
Безоперационные методы лечения
Остеохондроз поражал костно-хрящевую систему не один год, поэтому и лечение займёт время. Необходимо набраться терпения. Задачи консервативного лечения:
- Устранить боль.

- Снять воспаление.
- Восстановить функции спинномозговых корешков.
- Укрепить мышечный корсет и связки.
Консервативное лечение включает лекарственную терапию и физиотерапию. Препараты помогают снять боль в период обострения, а физиотерапия — запустить процессы самовосстановления организма.
Во время сильных болей при корешковом синдроме проводят так называемые «блокады»: лекарственный препарат вводится в непосредственной близости к воспаленному корешку спинномозгового нерва.
Физиотерапевтическое лечение основано на естественных и искусственно воссозданных физических факторах: холод, тепло, электрический ток, магнитное излучение, лазер и другие. Для их воссоздания используются специальные аппараты, приспособления, ручные методики.
Лазеротерапия — биологическая активация процессов регенерации межпозвонковых дисков. Организм начинает самовосстанавливаться.
Плазмотерапия (PRP-терапия) — инъекции плазмы, выделенной из крови пациента.
 Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации.
Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации.Иглоукалывание — стимуляция нервных окончаний специальными иглами. Улучшает обмен веществ в пораженных участках, избавляет от боли.
Ударно-волновая терапия — воздействие высокочастотными волнами. Позволяет запустить естественные процессы восстановления.
Кинезитерапия — терапия движением. Может быть активной (ЛФК) и пассивной (массаж, вытяжение). ЛФК укрепляет мышцы спины, вытяжение снимает напряжение и боль. Подбирается с учетом индивидуальных особенностей пациента.
Мануальная терапия и массаж — воздействие на мягкие ткани и суставы с целью восстановления равновесия в теле и синхронизации процессов. Возвращают подвижность и устраняют боль.
Тейпирование — наклеивание специальных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц.
 Может как расслаблять, так и усиливать тонус.
Может как расслаблять, так и усиливать тонус.
Пациенту в период острой боли для разгрузки позвоночника рекомендуют носить специальные бандажи и воротники на шею.
Положительный эффект от консервативного лечения достигается за 2–3 месяца. Если результата нет, пациенту рекомендуют операцию.
Хирургические методы лечения остеохондроза
Операция в случае шейного остеохондроза — это крайняя мера, для которой необходимы особые показания. Операцию рекомендуют, если:
- Боль не удается снять путем терапевтического лечения более 3 месяцев.
- Есть грыжа межпозвоночного диска.
- Пропадает чувствительность в конечности
Послеоперационная реабилитация также занимает время и может включать терапевтическое лечение.
Шейный остеохондроз — это сложное дегенеративное заболевание. Не лечить его нельзя.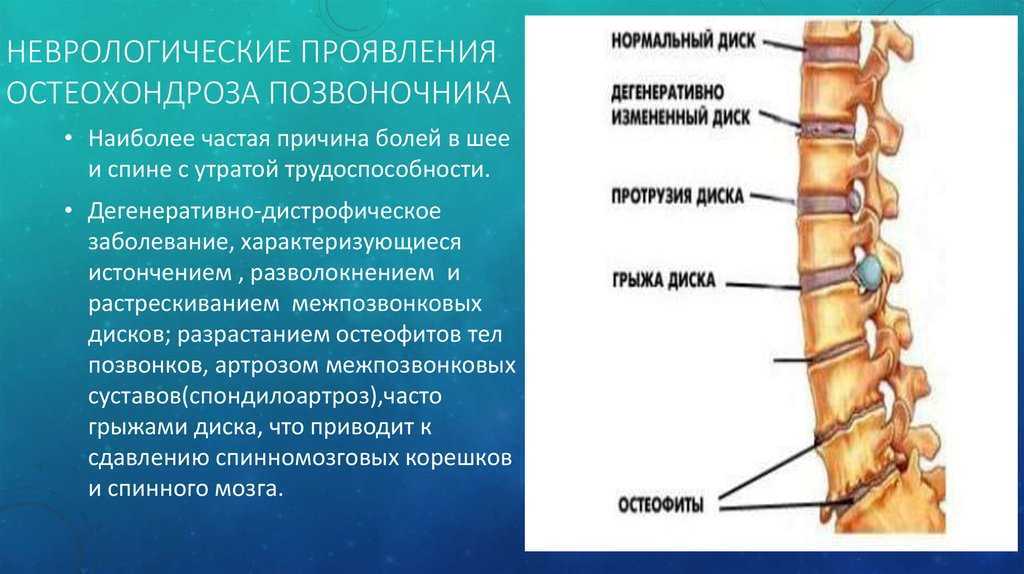 Такие серьезные нарушения в опорно-двигательном аппарате могут привести к инвалидности. Боль в шее может стать хронической, остеохондроз распространится на несколько отделов позвоночника. Своевременная профилактика может предотвратить развитие этого заболевания.
Такие серьезные нарушения в опорно-двигательном аппарате могут привести к инвалидности. Боль в шее может стать хронической, остеохондроз распространится на несколько отделов позвоночника. Своевременная профилактика может предотвратить развитие этого заболевания.
Профилактика
Чтобы сохранить здоровье шейного отдела позвоночника, необходима ежедневная физическая активность. Питание межпозвонковых дисков происходит в движении, поэтому оно крайне необходимо. Важно, чтобы нагрузки были оптимальными и регулярными.
Если работа связана с постоянным нахождением в статичной позе, необходима периодическая разминка. А дома после рабочего дня можно некоторое время полежать на спине на ровной поверхности, подложив под шею валик. Этот способ поможет восстановить шейный изгиб позвоночника, убрать напряжение мышц.
В профилактике шейного остеохондроза важна правильная поза во время сна. Если человек с утра встает с болью в шее, значит, мышцы не успели отдохнуть и восстановиться. Тут поможет ортопедическая подушка, которую подбирают индивидуально, на 3–5 лет.
Тут поможет ортопедическая подушка, которую подбирают индивидуально, на 3–5 лет.
Не откладывайте лечение
Подобрать программу восстановления помогут врачи Клиники Temed. Здесь прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов.
Врачи клиники проводят бесплатные предварительные консультации. Они оценивают состояние позвоночника по снимкам МРТ, сообщают о вероятности резорбции и возможности лечения. Для консультации не нужно приезжать в Москву, общение происходит онлайн.
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Поделиться в соцсетях:
Шейный остеоартрит | Уход за позвоночником
Обзор
Шейный остеоартрит, также известный как шейный спондилез или артрит шеи, представляет собой состояние, которое возникает по мере того, как кости, диски и суставы шеи изнашиваются с возрастом.
Диски шейного отдела позвоночника постепенно разрушаются, обезвоживаются и с возрастом становятся жесткими.
Приблизительно 85 процентов людей старше 60 лет страдают шейным спондилезом.
Некоторые пациенты не испытывают симптомов, а когда они появляются, симптомы обычно можно облегчить с помощью нехирургического лечения.
Причины шейного остеоартрита
Шейный спондилез может развиться по мере того, как кости и хрящи шеи со временем изнашиваются. Изменения, которые могут ускорить дегенеративный процесс, включают:
- Диски, которые обезвоживаются и начинают сморщиваться, что приводит к большему контакту кости с костью.
- Выпячивание дисков, которое может возникнуть при растрескивании дисков. Диски могут давить на нервы в спинном мозге.
- В позвоночнике может вырасти лишняя кость, которая может защемить нервы в спинном мозге.
- Связки, которые с возрастом становятся жесткими, могут сделать шею менее гибкой.

Симптомы шейного остеоартрита
Хотя большинство людей не испытывают симптомов, связанных с шейным спондилезом, когда они все же возникают, наиболее распространенными симптомами являются:
- Боль или скованность в шее, плечах или руках
- Головная боль
- Трудно поворачивать голову или сгибать шею
- Ощущение скрежета при движении шеи
Большинство симптомов шейного остеоартрита улучшаются со временем в покое. Боль обычно наиболее выражена утром или вечером.
Осложнения шейного остеоартрита
Если шейный спондилез оказывает давление на спинной мозг, это может привести к состоянию, называемому шейной миелопатией. Когда это происходит, у вас могут быть проблемы с ходьбой, мышечные спазмы, потеря контроля над мочевым пузырем или кишечником, а также покалывание или онемение в конечностях.
Если костная шпора давит на нервы, когда они выходят из костей в позвоночнике, может развиться шейная радикулопатия.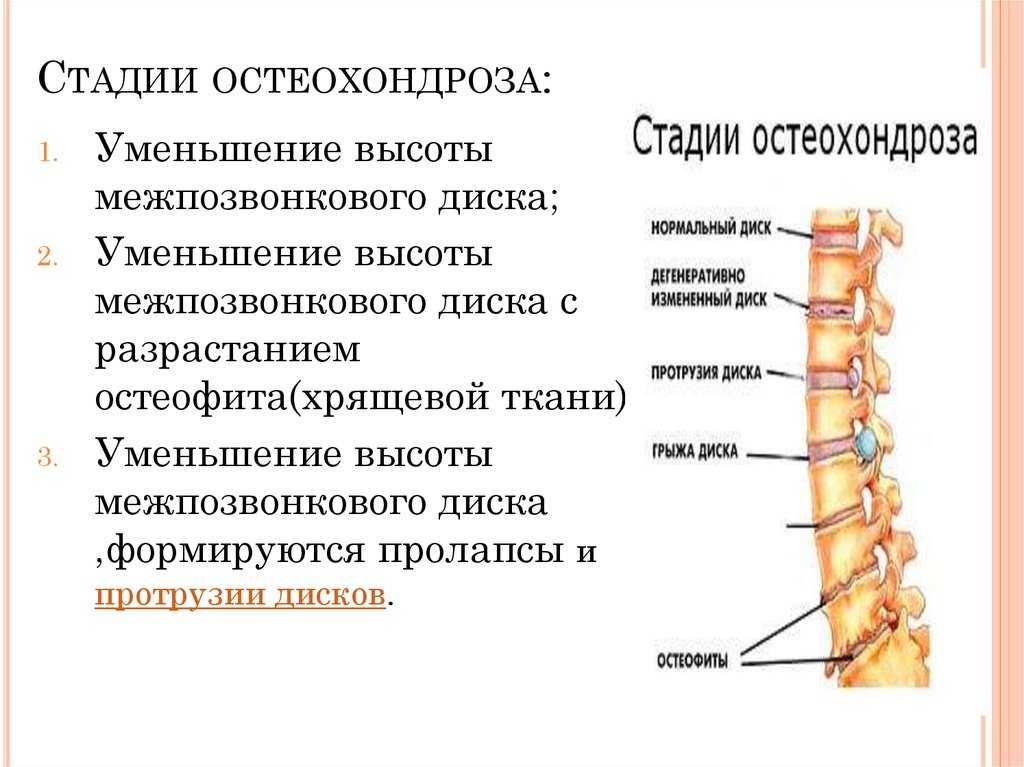 Когда это происходит, вы можете испытывать стреляющую боль в руках.
Когда это происходит, вы можете испытывать стреляющую боль в руках.
Факторы риска шейного остеоартрита
Наиболее распространенным фактором риска шейного остеоартрита является старение. Люди среднего и пожилого возраста чаще страдают шейным остеоартрозом.
Люди, перенесшие ранее травму шеи, также могут подвергаться риску развития шейного остеоартрита.
Профилактика шейного остеоартрита
Хотя шейный спондилез нельзя предотвратить у многих пациентов, следуйте этим рекомендациям, чтобы снизить риск и замедлить прогрессирование заболевания.
- Упражнение
- Поддерживать правильную осанку
- Используйте правильное оборудование при занятиях спортом
- Избегайте травм шеи
Диагностика шейного остеоартрита
Ваш врач может диагностировать шейный спондилез. Как правило, врач исключает другие состояния с похожими симптомами. Во время физического осмотра врач оценит ваши движения и определит, где расположены пораженные нервы, кости и мышцы.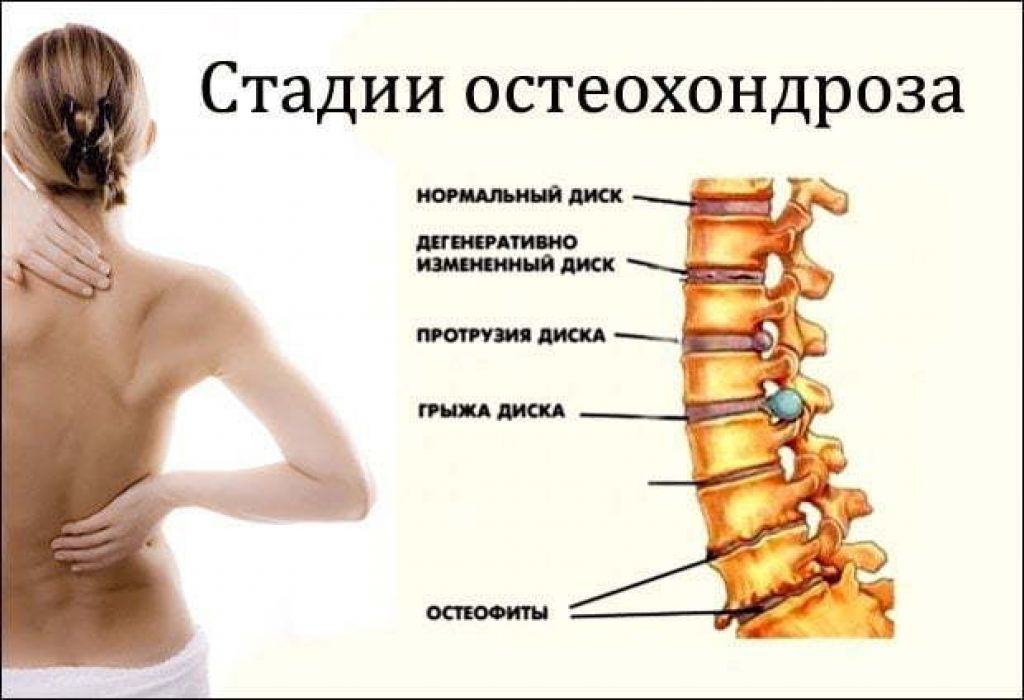
Ваш врач, скорее всего, назначит визуализирующие обследования, такие как:
- Рентген для выявления костных шпор
- КТ
- МРТ для обнаружения защемленных нервов
- Миелограмма
- Электромиограмма
- Исследование нервной проводимости для проверки скорости и силы ваших нервных сигналов
В зависимости от тяжести вашего состояния врач направит вас к специалисту, например к ортопеду, неврологу или нейрохирургу.
Лечение шейного остеоартрита
Целью лечения шейного спондилеза является облегчение боли, снижение риска развития долговременного повреждения и возвращение к повседневной деятельности. В большинстве случаев нехирургические методы могут эффективно лечить ваше состояние.
Дополнительные варианты лечения включают:
- Физиотерапия. Целью физиотерапии является укрепление мышц шеи и плеч для облегчения боли.
- Вытяжение шеи. Тракция шеи увеличивает пространство между шейными суставами и уменьшает давление на шейные диски и нервные корешки при тракции шеи.

- Ваш врач попробует безрецептурные препараты в качестве терапии первой линии. Если этих лекарств недостаточно, вам могут потребоваться миорелаксанты, противоэпилептические препараты, инъекции стероидов или нестероидные противовоспалительные препараты.
- В качестве крайней меры хирургическое вмешательство может быть рекомендовано, если вы не можете двигать руками из-за шейного спондилеза. Ваш врач может удалить костные шпоры, части шейных позвонков или грыжу диска.
Когда обращаться за медицинской помощью
Если вы внезапно почувствовали онемение или покалывание в конечностях или потеряли контроль над кишечником или мочевым пузырем, немедленно обратитесь к врачу отделения неотложной помощи.
Если ваши симптомы влияют на вашу способность выполнять повседневные действия, запишитесь на прием к врачу.
Дальнейшие действия
- Запишитесь на прием к врачу.
- При подготовке к приему запишите свои симптомы, время их появления и любую другую информацию о своем состоянии.

- Ваш врач разработает план лечения специально для вас. Внимательно следуйте указаниям своего врача, и если ваши симптомы ухудшаются или усиливаются, позвоните своему врачу для дальнейших шагов.
Симптомы шейного остеоартрита | Spine-health
Симптомы шейного остеоартрита могут варьироваться от случайного легкого дискомфорта до непрекращающейся сильной боли, ежедневно нарушающей качество жизни.
Шейный остеоартрит может вызывать головные боли, скованность, иррадиирующую боль и другие симптомы боли в шее. Подробнее
Боль при шейном остеоартрите
Когда шейный остеоартрит становится симптоматическим, он обычно характеризуется болью, которая:
- Начинается постепенно и может усиливаться или не усиливаться с течением времени
- Ощущение скованности и боли, а не остроты, особенно на ранних стадиях
- Хуже с утра, затем улучшается после вставания и движения
реклама
- К концу дня снова становится хуже
- Утихает во время отдыха во время обострения
- иррадиирует в плечо или между лопатками
- Ощущение нежности при нажатии на шею
- Нарушает сон посреди ночи
- Вызывает головные боли, особенно в затылке
У человека с шейным остеоартрозом могут наблюдаться все эти симптомы или только некоторые из них, и симптомы могут прогрессировать или изменяться с течением времени.
В этой статье:
- Шейный остеоартрит (шейный артрит)
- Симптомы шейного остеоартроза
- Диагностика шейного остеоартроза
- Лечение шейного остеоартрита
- Видео о шейном фасеточном остеоартрите
Тяжелые симптомы шейного остеоартрита
Шпоры шейных костей (остеофиты) являются распространенным маркером шейного остеоартрита. У некоторых людей с шейным остеоартрозом эти костные разрастания могут сдавливать спинномозговой нерв, вызывая симптомы шейной радикулопатии в виде боли, покалывания, онемения и/или слабости, которые иррадиируют вниз в плечо, руку и/или кисть.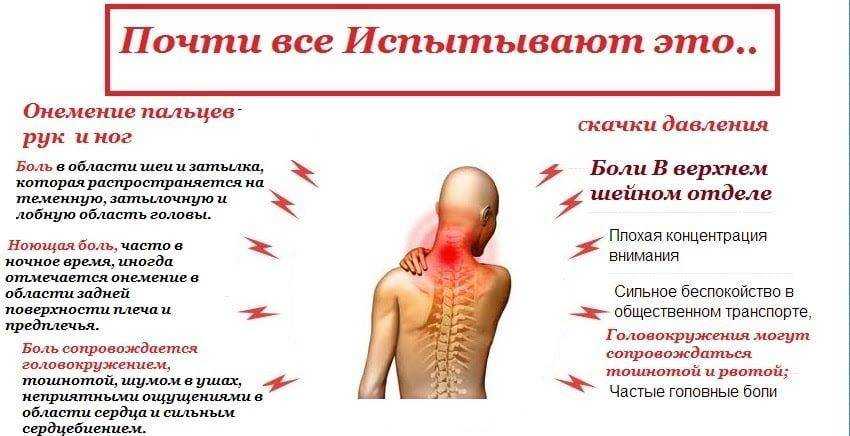
См. Причины и факторы риска шейной радикулопатии
Если остеоартрит поражает спинной мозг, это может привести к дисфункции спинного мозга, называемой цервикальной миелопатией. Это состояние может включать боль, покалывание, онемение и/или слабость в любой части тела ниже шеи, а также потенциальные проблемы с координацией. Например, у человека с цервикальной миелопатией могут возникнуть проблемы с ходьбой, застегиванием рубашки или контролем функции мочевого пузыря и кишечника.
реклама
В некоторых случаях шейный спондилолистез (когда один шейный позвонок скользит вперед поверх другого) может быть вторичной причиной артрита шейных фасеточных суставов, хотя спондилолистез гораздо чаще встречается в поясничном отделе позвоночника (нижняя часть спины).
Остеоартрит отличается от ревматоидного артрита
И остеоартрит, и ревматоидный артрит могут возникать в шейном отделе позвоночника и иметь много схожих симптомов. Однако, в отличие от остеоартрита, ревматоидный артрит является аутоиммунным заболеванием, которое может сопровождаться многими другими симптомами, в том числе усталостью, потерей аппетита и потенциальными осложнениями для органов, таких как глаза, кожа, легкие и другие.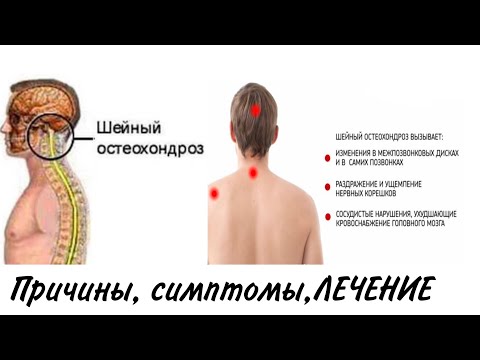
 Боли становятся периодическими.
Боли становятся периодическими.

 Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации.
Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации. Может как расслаблять, так и усиливать тонус.
Может как расслаблять, так и усиливать тонус.