Остеохондроз – причины, симптомы, лечение остеохондроза в Москве в клинике Спина Здорова
Что такое остеохондроз?
Чтобы понять, что такое остеохондроз нужно немного окунуться в историю. Термин был введён в 1928 году Христианом Георгом Шморлем. Но, курьёз заключается в том, что Шморль был патологоанатомом и, как вы понимаете, ему не у кого было спрашивать: «Где у вас болит?» (извините за чёрный юмор). В ходе исследований патологоанатомического материала Шморль обнаружил неизвестные ранее изменения на стыке кости и хряща, в частности, в области дисков позвоночника. После того, как эти изменения были описаны — оставалось придумать им название. Для этого он взял латинское слово «кость»/ос и греческое слово «хрящ»/хондрос и, соединив их, получил термин остеохондроз.
Что такое остеохондроз, что именно Шморль назвал этим словом? Оказывается, это вовсе не боль и, вообще, не ощущения. Словом остеохондроз Шморль обозначил три следующих изменения:
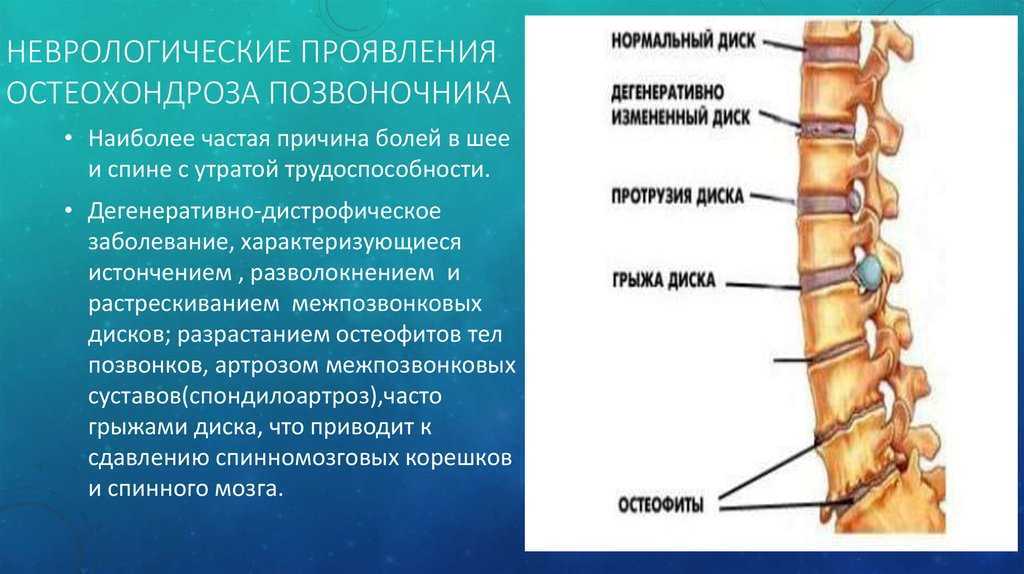
- снижение высоты межпозвонкового диска;
- субхондральный склероз;
- краевые костные разрастания.

В переводе на обычный язык, это значит, что высота диска снизилась, а поверхность позвонка, прилежащая к диску, уплотнилась и разрослась в виде каёмки. Вот, что такое остеохондроз в его исконном значении, которое вложил в него Христиан Георг Шморль.
Заболевание остеохондроз
Давайте ещё раз, обратим внимание на то, что Шморль описал не заболевание остеохондроз, а только изменение тканей, а это — разные вещи. Понятие «заболевание» намного шире, оно включает жалобы, симптомы, лабораторные и рентгенологические изменения, способы лечения и профилактики.
Но, Шморль ни о чём таком не писал и, вообще — не считал остеохондроз заболеванием. Но, почему же тогда принято говорить, что остеохондроз — болезнь, интересоваться причинами возникновения, его признаками, симптомами и лечением остеохондроза?
А дело в том, что у Шморля были последователи. Вот они-то и решили выяснить, как проявляется остеохондроз и, какие симптомы беспокоят человека? В итоге было установлено, что непосредственно сам остеохондроз боли не вызывает, как, впрочем, и другие ощущения.
Вторым важным открытием стало то, что остеохондроз является частью общего дистрофического процесса, охватывающего все наши органы и ткани. Дистрофия — это нарушение питания тканей на клеточном уровне, она протекает всю жизнь и постепенно состаривает наш организм. То есть, остеохондроз, по сути — это часть процесса старения. Но, как известно – важны детали. А детали в том, что не все дистрофические процессы такие же безболезненные, как остеохондроз. В частности, дистрофическая патология мышц, окружающих позвоночник, почти всегда связана с болью. Ведь мышцы, в отличие от позвонков и дисков — имеют болевые рецепторы. Типичным примером служит миофасциальный синдром. Он обычно, протекает параллельно с остеохондрозом и носит яркий болевой характер. А теперь, вспомните, в начале статьи мы говорили, что сам остеохондроз не вызывает боли, но боль возможна? Так вот, именно такие случаи, когда к безболезненному остеохондрозу присоединяется болевая патология – тот же миофасциальный синдром — прекрасно объясняют смысл сказанного.
Вы спросите, а где же ответ на вопрос, почему принято говорить, что остеохондроз — заболевание? Ну, собственно, мы уже подошли к нему. Дело в том, что, хотя сам остеохондроз болезнью, по сути, не является, но будучи отправной точкой в изучении дистрофических процессов, слово «остеохондроз» так прижилось в нашем языке, что, со временем, стало сленговым обобщающим названием всех болезней позвоночника.
Причины остеохондроза
Причины можно условно разделить на внешние и внутренние.
К внутренним (эндогенным) причинам относится, в первую очередь, дистрофический процесс, о котором мы говорили выше. Сюда же можно отнести генетическую предрасположенность, а также — гормональные, минеральные, витаминные, белковые и прочие нарушения обмена веществ, в результате которых костная и хрящевая ткани не получают необходимого питания. Всё это, так называемые, биологические факторы, влиять на которые, безусловно, можно, но делать это — довольно сложно и затратно. В пику этому, есть простые и дешёвые способы, позволяющие достигнуть не менее убедительных результатов устранением одних лишь внешних причин.
В пику этому, есть простые и дешёвые способы, позволяющие достигнуть не менее убедительных результатов устранением одних лишь внешних причин.
Внешними (экзогенными) причинами принято считать малоподвижный образ жизни, плохую тренированность мышц корсета позвоночника, микротравмы спины и позвоночника, недостаточную физическую активность, привычку сутулиться, «сидячую» работу, постоянные стрессовые ситуации, отсутствие профилактических визитов к мануальному терапевту и многое другое.
Как видите, внешние причины, во многом обусловлены либо нашими неправильными действиями, например, низкой физической активностью, либо нашим бездействием и пренебрежением к своему здоровью, например, игнорированием профилактики.
Согласитесь, внешние причины устранить куда проще, чем внутренние. Безусловно, есть пациенты, которым без медикаментозного лечения внутренних причин не обойтись, но таких — единицы. В большинстве случаев, вполне достаточно избавиться от внешних причин остеохондроза, чтобы получить убедительные результаты с меньшими затратами.
Симптомы и признаки остеохондроза
Симптомы и признаки принято делить на те, которые развиваются в пределах самого позвоночника и те, которые носят внепозвоночный характер.
Как вы думаете, какие симптомы при остеохондрозе доставляют больше проблем? На самом деле, тут многое зависит не только от самих симптомов, но и от других факторов: возраста, веса, наличия у пациента сопутствующих заболеваний и пр.
Но, вернёмся к симптомам позвоночного остеохондроза: как мы сказали, они бывают позвоночными, их ещё называют вертебральными и вне-позвоночными – экстравертебральными. Экстравертебральные, в свою очередь, тоже делятся на две группы – рефлекторные и корешковые симптомы остеохондроза.
Для простоты, эту классификацию симптомов спины лучше представить следующим образом:
- Позвоночные / вертебральные
- Внепозвоночные / экстравертебральные:
а) корешковые симптомы
б) рефлекторные симптомы
Позвоночные симптомы остеохондроза представляют собой искривление позвоночника (не путать со сколиозом), локальную болезненность, напряжение мышц и нарушение подвижности.
Корешковые симптомы возникают из-за воздействия на нервы, выходящие из позвоночника. Проявляется это снижением рефлексов, слабость мышц, нарушением чувствительности и корешковой болью.
И здесь нужно пояснить, что все наши позвонки, диски и «корешки» имеют определённое обозначение. Поэтому говорить о корешковых симптомах можно лишь тогда, когда все эти симптомы и признаки чётко указывают на конкретный «корешок», а не тогда, когда любую боль «от балды» называют корешковой.
Очень редкими, но опасными признаками и симптомами остеохондроза являются парезы, параличи и нарушение работы тазовых органов. Они свидетельствуют о развитии спинального инсульта. Это грозное осложнение остеохондроза, при котором поражаются корешковые артерии.
Рефлекторные симптомы, в первую очередь, зависят от того, какой отдел позвоночника поражён. По статистике, чаще всего, поражается шейный отдел.
Суть шейного остеохондроза состоит в большом количестве рефлекторных симптомов.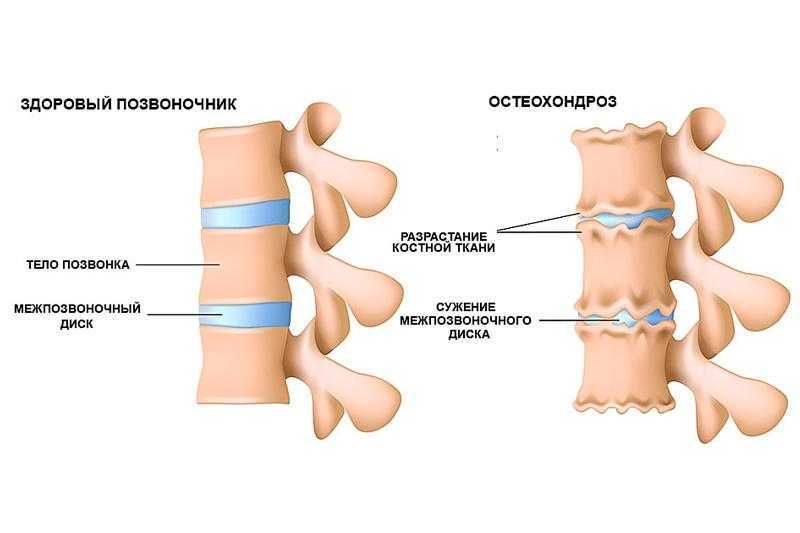 Боль в шее, затылке и воротниковой области. Хруст позвонков, напряжение мышц и затруднение движений. Головная боль. Головокружение. Внутричерепное давление. Утренняя скованность. Онемение, «иголочки», «мурашки» и слабость в руках. Боль в плечах и под лопаткой. Жжение между лопатками и в области сердца (напоминает стенокардию). Онемение кистей или пальцев рук. «Шишка» в области седьмого шейного позвонка. Временное потемнение или «мушки» в глазах. Шум или звон в ушах. Тошнота, вплоть до рвоты. Скачки давления. Предобморочное состояние. Комок в горле при остеохондрозе, ослабление голоса, охриплость, чувство нехватки воздуха проблемы с глотанием и боль в горле при остеохондрозе – всё это вполне распространённые рефлекторные симптомы. А также могут быть нарушения сна, частые бессонницы, разбитость по утрам. Общая слабость. Раздражительность. Быстрая утомляемость.
Боль в шее, затылке и воротниковой области. Хруст позвонков, напряжение мышц и затруднение движений. Головная боль. Головокружение. Внутричерепное давление. Утренняя скованность. Онемение, «иголочки», «мурашки» и слабость в руках. Боль в плечах и под лопаткой. Жжение между лопатками и в области сердца (напоминает стенокардию). Онемение кистей или пальцев рук. «Шишка» в области седьмого шейного позвонка. Временное потемнение или «мушки» в глазах. Шум или звон в ушах. Тошнота, вплоть до рвоты. Скачки давления. Предобморочное состояние. Комок в горле при остеохондрозе, ослабление голоса, охриплость, чувство нехватки воздуха проблемы с глотанием и боль в горле при остеохондрозе – всё это вполне распространённые рефлекторные симптомы. А также могут быть нарушения сна, частые бессонницы, разбитость по утрам. Общая слабость. Раздражительность. Быстрая утомляемость.
Как видите, симптомы и признаки болезни при остеохондрозе весьма разнообразны. Особенно это касается рефлекторных симптомов.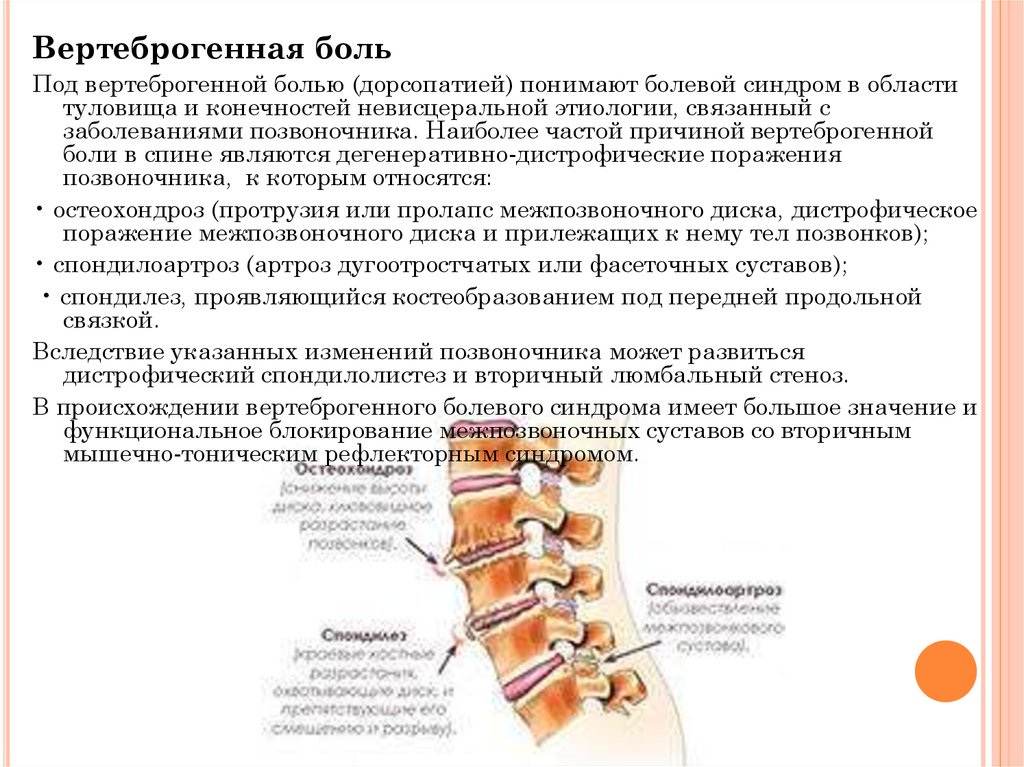
Диагностика остеохондроза
Диагностика — залог правильного лечения. Современные методы аппаратной диагностики позволяют безошибочно подтверждать этот диагноз. Как известно, наиболее точными обследованиями считаются МРТ и КТ. Но, по-прежнему, главным фактором при постановке диагноза остаётся клиническая диагностика. Это, когда опытный врач сопоставляет данные, минимум, трёх источников: жалоб пациента, результатов МРТ и тех симптомов, которые были выявлены им при осмотре.
Такой подход к диагностике позволяет устанавливать точный диагноз и вырабатывать индивидуальную программу эффективного лечения.
Эффективное лечение остеохондроза
Эффективное лечение остеохондроза возможно лишь при строгом соблюдении научного подхода. Это значит, что необходима правильная расстановка приоритетов, в первую очередь, в выборе главного и вспомогательных видов лечения позвоночного остеохондроза.
Как вы думаете, какое лечение является главным? Чтобы ответить на этот вопрос, вовсе не обязательно быть врачом. Можно просто следовать логике. Остеохондроз – это патология опорно-двигательной системы. Система эта, по своей природе — биомеханическая. Ключевое слово – «механическая». Следовательно, механические нарушения требуют таких же – механических — методов лечения. Поэтому главный вид лечения остеохондроза — мануальная терапия. Она, как нельзя лучше, подходит для восстановления биомеханики опорно-двигательной системы. А вспомогательными методами служат медикаменты, физиопроцедуры, массаж, ЛФК и др. И ещё – важно знать, что среди всех разновидностей мануального лечения самым безопасным видом является мягкая мануальная терапия. Она превосходит обычную мануальную — своей эффективностью, мягкостью и безопасностью. Чтобы понять, в чём заключается лечение остеохондроза мануальным терапевтом, нужно знать, что межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц позвоночника. Сбой в работе этих мышц незамедлительно ухудшает питание дисков.
Можно просто следовать логике. Остеохондроз – это патология опорно-двигательной системы. Система эта, по своей природе — биомеханическая. Ключевое слово – «механическая». Следовательно, механические нарушения требуют таких же – механических — методов лечения. Поэтому главный вид лечения остеохондроза — мануальная терапия. Она, как нельзя лучше, подходит для восстановления биомеханики опорно-двигательной системы. А вспомогательными методами служат медикаменты, физиопроцедуры, массаж, ЛФК и др. И ещё – важно знать, что среди всех разновидностей мануального лечения самым безопасным видом является мягкая мануальная терапия. Она превосходит обычную мануальную — своей эффективностью, мягкостью и безопасностью. Чтобы понять, в чём заключается лечение остеохондроза мануальным терапевтом, нужно знать, что межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц позвоночника. Сбой в работе этих мышц незамедлительно ухудшает питание дисков.
Эффективное лечение мягкой мануальной терапией в корне отличается от обычной мануальной терапии. Это, вовсе, не «вправление позвонков», как думают некоторые люди — это совсем другое. Мягкая мануальная терапия представляет собой целую систему специальных методов воздействия, позволяющих устранить мышечные спазмы и зажимы. Вернуть мышцам их нормальную физиологию и улучшить питание дисков.
Профилактика остеохондроза
Профилактика необходима для того, чтобы избежать рецидивов. Для этого нужно создать себе удобные условия для работы и отдыха. Поддерживать физическую активность. Избегать переутомления. Следить за правильным питанием и весом. Но главное — не пренебрегать своим здоровьем.
Помните, профилактика – это, в первую очередь, врачебный контроль и своевременная коррекция опорно-двигательной системы. Старайтесь посещать мануального терапевта, хотя бы один раз в три-шесть месяцев. Это снизит факторы риска и вовремя устранит возникшие нарушения. Запущенный остеохондроз ведёт к осложнениям — протрузиям и грыжам дисков. Не забывайте об этом. Берегите себя!
Старайтесь посещать мануального терапевта, хотя бы один раз в три-шесть месяцев. Это снизит факторы риска и вовремя устранит возникшие нарушения. Запущенный остеохондроз ведёт к осложнениям — протрузиям и грыжам дисков. Не забывайте об этом. Берегите себя!
Остеохондроз позвоночника. Причины и симптомы, лечение
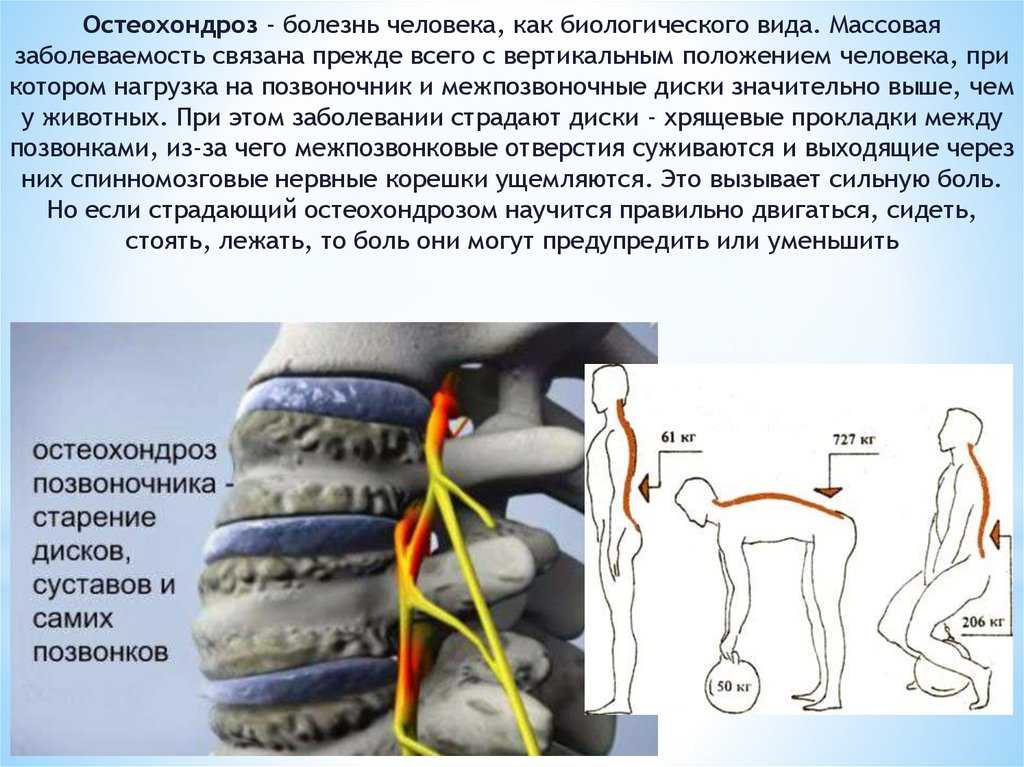
Остеохондроз позвоночника – полифакторное дегенеративно-дистрофическое заболевание позвоночного — двигательного сегмента, поражающее первично межпозвонковый диск, а вторично другие отделы позвонкового — двигательного сегмента, опорно-двигательного аппарата, нервной системы, сосудов. Если представить позвоночный столб в виде стопки кирпичиков, то каждый кирпичик будет соответствовать функциональной единице позвоночного столба – позвонковому — двигательному сегменту. Позвонковый — двигательный сегмент это два соседних позвонка, соединенных межпозвонковым диском и окружающих их мышцами и связками. О том, что заболевание уже началось, мы узнаем обычно тогда, когда появляются боли в спине, мышечное напряжение, ограничение подвижности позвоночника.
Кто болеет остеохондрозом?
В наше время остеохондрозом страдают от 40 до 90% населения земного шара. Чаще всего болезнь поражает людей старше 30 лет. Однако первые симптомы остеохондроза могут проявляться в подростковом возрасте.
Этапы развития остеохондроза позвоночника.
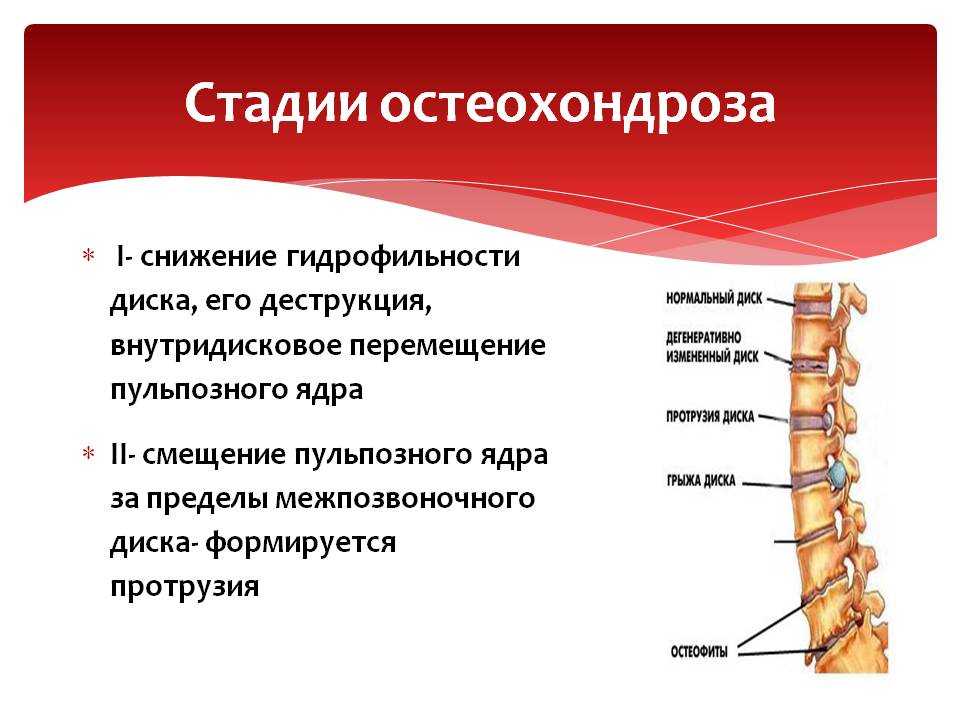
1. Первый этап развития остеохондроза.
Начинается дегидратация (потеря жидкости) пульпозного ядра. Это приводит к снижению высоты стояния диска. Появляются трещины в фиброзном кольце, но патологический процесс не выходит за пределы межпозвонкового диска.
2. Второй этап развития остеохондроза.
В результате снижения высоты стояния диска, точки прикрепления мышц и связок, принадлежащие двум соседним позвонкам, сближаются. Поэтому мышцы и связки провисают. Это может приводить к избыточной подвижности двух позвонков относительно друг друга, т.е. формируется нестабильность позвонкового — двигательного сегмента. На этом этапе характерно соскальзывание или смещение позвонков относительно друг друга с формированием спондилолистеза.
3. Третий этап развития остеохондроза.
На данном этапе, прежде всего, страдают сами межпозвонковые диско и формируются выпячивания дисков (протрузии и грыжи), страдает и суставный аппарат позвонкового двигательного сегмента. В этот период происходят наиболее выраженные морфологические изменения, двигательного сегмента. В межпозвонковых суставах возникают подвывихи, формируются артрозы.
4. Четвертый этап развития остеохондроза.
На этом этапе в пораженных сегментах позвоночника происходят приспособительные изменения. Организм пытается преодолеть избыточную подвижность позвонков, иммобилизовать позвоночник для сохранения его опорной и защитной функций. В связи с этим появляются краевые костные разрастания на смежных поверхностях тел позвонков, иначе говоря, остеофиты. Выросший «не там» остеофит вызывает микротравматизацию нервного корешка. На четвертом этапе обычно начинаются процессы фиброзного анкилоза в межпозвонковых дисках и суставах. В конечном итоге позвонковый — двигательный сегмент оказывается как бы замурованным в панцирь, клинические проявления затихают.
В конечном итоге позвонковый — двигательный сегмент оказывается как бы замурованным в панцирь, клинические проявления затихают.
Причины остеохондроза позвоночника.
В каждой из множества существующих теорий развития остеохондроза выделяются различные причины, способствующие возникновению заболевания, к примеру, механическая травма, наследственная предрасположенность или нарушение обмена веществ. Особенная трудность в определении причины остеохондроза связана с тем, что это заболевание может встречаться как у пожилых, так и у молодых людей, как у хорошо физически сложенных, так и у менее тренированных. Распространенным является ложное убеждение, что причиной остеохондроза является «отложение солей» в позвоночнике: якобы на рентгеновских снимках «соли» можно увидеть в виде «наростов» или «крючков» на позвонках. Если при движении возникает похрустывание и скрип в суставах, как будто между ними насыпали песок, для многих пациентов единственным объяснением такого состояния является пресловутое «отложение солей».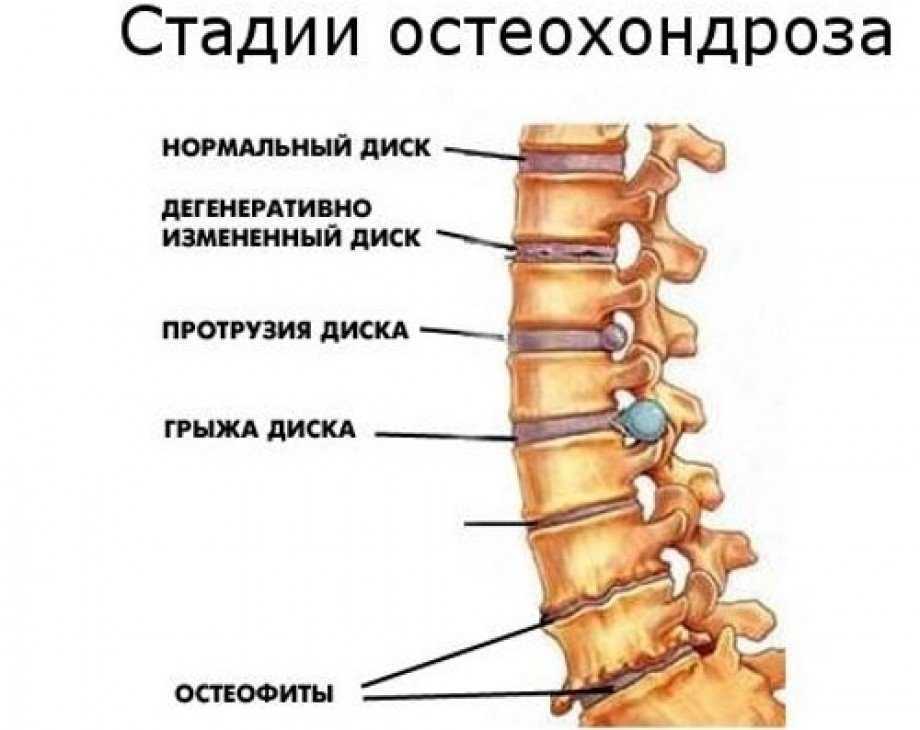
Термин «остеохондроз» произошел от греческих корней osteon – «кость» и chondr –«хрящ». Окончание «-оз» обозначает, что заболевание кости и хряща не связано с воспалительными процессами, носит дегенеративно-дистрофический характер, то есть в основе заболевания лежит нарушение питания тканей и, как следствие, перерождение ее структуры. Как все живые ткани, костная ткань позвонков и хрящевая ткань межпозвонковых дисков постоянно перестраиваются и самообновляются. Под действием регулярно оказываемых физических нагрузок они приобретают прочность и упругость, а при отсутствии нагрузок прочность тканей снижается. Связано это с особенностями питания и кровоснабжения костной и хрящевой тканей. Диски взрослых людей не имеют собственных сосудов, они из соседних тканей получают питательные вещества и кислород. Поэтому для полноценного питания дисков необходима активизация кровообращения в окружающих диски тканях. А это может быть достигнуто только за счет интенсивной мышечной работы. По составу межпозвонковый диск можно поделить на две части: это придающее диску упругость студенистое ядро, расположенное в центре и окружающее его прочное волокнистое кольцо. Из-за ухудшения питания межпозвонковых дисков сложная структура биополимерных соединений, составляющая студенистое ядро, разрушается. Уменьшается содержание влаги в студенистом ядре, и оно становится более хрупким. При воздействии даже незначительных перегрузок студенистое ядро может распасться на фрагменты. Это приводит к снижению его упругости в еще большей степени. Также происходит уменьшение прочности волокнистых колец дисков. Для восстановления функции позвоночника необходимо рубцевание поврежденного межпозвонкового диска, мобилизация компенсаторных возможностей позвоночника, а также костно-мышечного аппарата в целом, а не рассасывание «отложения солей» или устранение «шипов» на позвонках. При проведении рентгенологического обследования после окончания лечения можно увидеть, что позвонки не изменили свою форму. А пресловутые «шипы» являются не причиной остеохондроза, а следствием приспособительных процессов. Краевые разрастания увеличивают площадь опорной поверхности тела позвонка.
Из-за ухудшения питания межпозвонковых дисков сложная структура биополимерных соединений, составляющая студенистое ядро, разрушается. Уменьшается содержание влаги в студенистом ядре, и оно становится более хрупким. При воздействии даже незначительных перегрузок студенистое ядро может распасться на фрагменты. Это приводит к снижению его упругости в еще большей степени. Также происходит уменьшение прочности волокнистых колец дисков. Для восстановления функции позвоночника необходимо рубцевание поврежденного межпозвонкового диска, мобилизация компенсаторных возможностей позвоночника, а также костно-мышечного аппарата в целом, а не рассасывание «отложения солей» или устранение «шипов» на позвонках. При проведении рентгенологического обследования после окончания лечения можно увидеть, что позвонки не изменили свою форму. А пресловутые «шипы» являются не причиной остеохондроза, а следствием приспособительных процессов. Краевые разрастания увеличивают площадь опорной поверхности тела позвонка.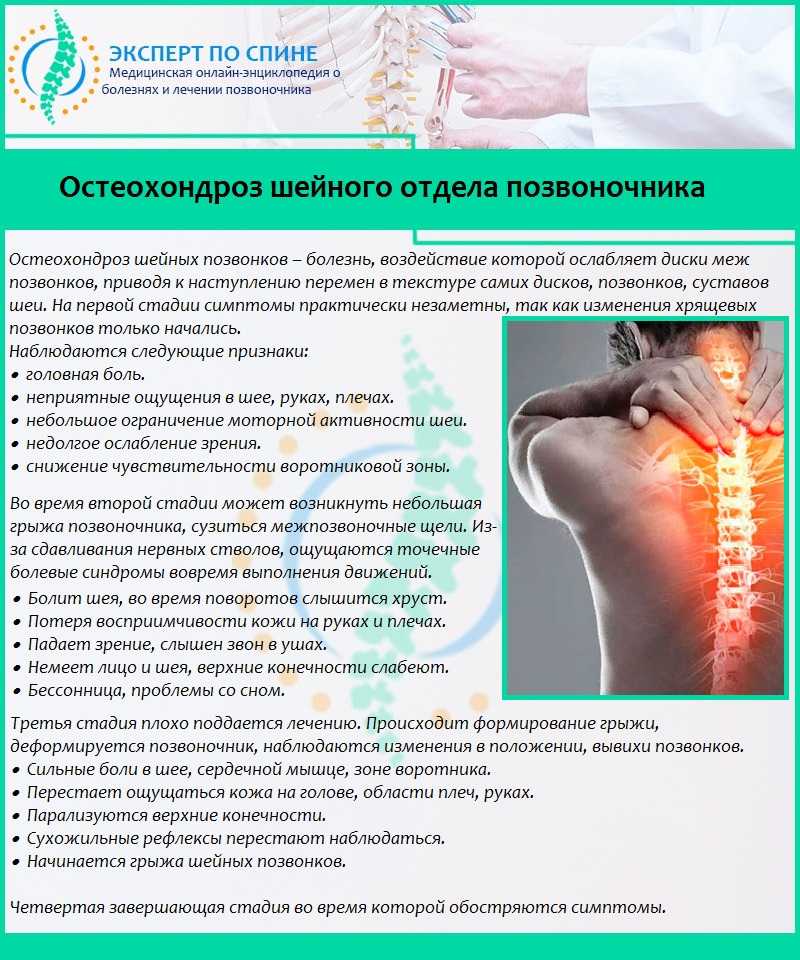 Благодаря увеличению площади уменьшается удельное давление, что позволяет компенсировать снижение прочности и упругости межпозвонкового диска. Происходящие в позвоночнике дегенеративно-дистрофические изменения сопровождает обызвествление (кальцификация) поврежденных дисков, отдельных участков суставных связок, хрящей, капсул. Этот процесс назвать отложением солей можно только условно. Таким образом, это не причина остеохондроза, а лишь следствие и конечная стадия вышеописанного процесса. Обратное развитие структурных изменений в позвоночнике практически невозможно. Но сведение их к минимуму является вполне реальной задачей. Если не прилагать никаких усилий, чтобы поддерживать позвоночник в том же состояния, которое достигнуто в результате лечения, боли могут возобновиться.
Благодаря увеличению площади уменьшается удельное давление, что позволяет компенсировать снижение прочности и упругости межпозвонкового диска. Происходящие в позвоночнике дегенеративно-дистрофические изменения сопровождает обызвествление (кальцификация) поврежденных дисков, отдельных участков суставных связок, хрящей, капсул. Этот процесс назвать отложением солей можно только условно. Таким образом, это не причина остеохондроза, а лишь следствие и конечная стадия вышеописанного процесса. Обратное развитие структурных изменений в позвоночнике практически невозможно. Но сведение их к минимуму является вполне реальной задачей. Если не прилагать никаких усилий, чтобы поддерживать позвоночник в том же состояния, которое достигнуто в результате лечения, боли могут возобновиться.
Клинические проявления остеохондроза позвоночника.
Клинические проявления остеохондроза весьма разнообразны, они зависят от этапа развития остеохондроза. Основные клинические симптомы остеохондроза возникают, когда патологический процесс распространяется на задний отдел фиброзного кольца и заднюю продольную связку. В зависимости от стадии дегенерации межпозвоночных дисков происходит раздражение, сдавление или нарушение проводимости корешков спинного мозга, сдавление сосудов или спинного мозга. Развиваются различные неврологические синдромы — рефлекторные и компрессионные. Главной причиной болевого синдрома при остеохондрозе является раздражение нервного корешка. При этом происходит нарушение кровообращения, возникает отек и в дальнейшем может развиться фиброз окружающих его структур, что сопровождается повышением чувствительности корешков к различным воздействиям (движения в пораженном сегменте позвоночника и др.). Сосудистые расстройства при остеохондрозе чаще связаны с нарушением сосудодвигательной иннервации. Также возможно и механическое сдавление сосудов остеофитами, например в шейном отделе позвоночника.
В зависимости от стадии дегенерации межпозвоночных дисков происходит раздражение, сдавление или нарушение проводимости корешков спинного мозга, сдавление сосудов или спинного мозга. Развиваются различные неврологические синдромы — рефлекторные и компрессионные. Главной причиной болевого синдрома при остеохондрозе является раздражение нервного корешка. При этом происходит нарушение кровообращения, возникает отек и в дальнейшем может развиться фиброз окружающих его структур, что сопровождается повышением чувствительности корешков к различным воздействиям (движения в пораженном сегменте позвоночника и др.). Сосудистые расстройства при остеохондрозе чаще связаны с нарушением сосудодвигательной иннервации. Также возможно и механическое сдавление сосудов остеофитами, например в шейном отделе позвоночника.
Одной из характерных черт остеохондроза позвоночника является обширность его симптоматики. Это могут быть боли в позвоночнике и конечностях, боли в мышцах, мышечное напряжение, ограничение подвижности позвоночника и суставов, признаки страдания внутренних органов. Боли могут иррадиировать в руку или ногу, может появиться слабость в конечностях, головные боли, головокружение, расстройства мочеиспускания. Таким образом, важен внимательный анализ своего состояния и изменений, происходящих в организме. Необходимо своевременно обратиться к врачу, пройти необходимое обследование, установить диагноз и начинать лечение под наблюдением лечащего врача. К первым симптомам остеохондроза позвоночника относятся, в первую очередь, боли и дискомфорт в спине. При этом, боли могут быть периодическими то, появляясь, то исчезая. Но уже первое ощущение дискомфорта или болей в позвоночнике должно Вас насторожить. При появлении болей постарайтесь вспомнить ситуацию, при которой они появились. Такой причиной может быть поднятие тяжелого предмета, резкое движение, падение и т.д. Подводя итоги, можно сказать, что к основным симптомам остеохондроза относятся боль и дискомфорт в спине, мышечное напряжение, ограничение подвижности позвоночника.
Боли могут иррадиировать в руку или ногу, может появиться слабость в конечностях, головные боли, головокружение, расстройства мочеиспускания. Таким образом, важен внимательный анализ своего состояния и изменений, происходящих в организме. Необходимо своевременно обратиться к врачу, пройти необходимое обследование, установить диагноз и начинать лечение под наблюдением лечащего врача. К первым симптомам остеохондроза позвоночника относятся, в первую очередь, боли и дискомфорт в спине. При этом, боли могут быть периодическими то, появляясь, то исчезая. Но уже первое ощущение дискомфорта или болей в позвоночнике должно Вас насторожить. При появлении болей постарайтесь вспомнить ситуацию, при которой они появились. Такой причиной может быть поднятие тяжелого предмета, резкое движение, падение и т.д. Подводя итоги, можно сказать, что к основным симптомам остеохондроза относятся боль и дискомфорт в спине, мышечное напряжение, ограничение подвижности позвоночника.
Диагностика остеохондроза позвоночника.

Для правильной диагностики остеохондроза позвоночника необходимо уточнить жалобы, историю развития страдания, провести детальное объективное обследование, в том числе ортопедическое и неврологическое, назначить рентгенологическое и МРТ — исследование. Наиболее доступным методом является рентгенологическое исследование. Чаще всего выполняется прицельная рентгенография – основываясь на симптомах заболевания и жалобах больного и объективного обследования, определяется место поражения позвоночника. На рентгенограмме можно увидеть уменьшение высоты межпозвоночных дисков, склерозировоние замыкательных пластин, появление костных выростов тел позвонков, частичное растворение костной ткани тела позвонка, изменение изгибов позвоночника, ограниченную или повышенную подвижность позвоночника. Компьютерная томография и магнитно — резонансная томография являются самыми современными, но и самыми дорогостоящими методами диагностики остеохондроза. Применяют эти методы диагностики обычно при необходимости проведения дифференциального диагноза между остеохондрозом и другими заболеваниями позвоночника, которые имеют сходную симптоматику, исключения опухолей, подтверждение наличия грыжи диска.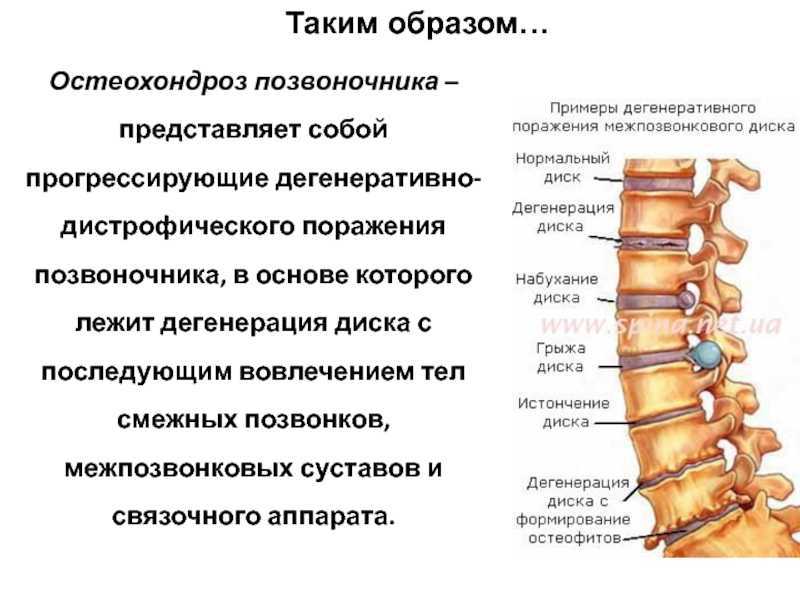
Лечение остеохондроза позвоночника.
Основными задачами при лечении остеохондроза позвоночника являются быстрейшее купирование болевого синдрома, снятие воспаления, мышечного спазма, восстановление функции позвоночного — двигательного сегмента, дальнейшая реабилитация с целью формирования полноценного мышечного корсета и предотвращения обострения. Медикаментозное лечение включает назначение нестероидных противовоспалительных препаратов, обезболивающих препаратов, препаратов снимающих мышечный спазм, при наличии диско-радикулярного конфликта применяют противосудорожные препараты, назначают физиотерапевтическое лечение. После уменьшения болей мануальная терапия, массаж. С первых дней назначается лечебная физкультура, в дальнейшем плавание, постоянная лечебная физкультура, кинезиотерапия. Дальнейший прогноз во многом зависит от пациента, насколько упорно он занимается лечебной физкультурой и насколько правильно себя ведет.
Рассекающий остеохондрит (ОКР) — Дэвид Сток, хирург-ортопед-консультант
Что такое рассекающий остеохондрит (ОКР)?
Рассекающий остеохондрит (OCD) представляет собой образование трещин в суставном хряще (поверхность кости) и нижележащей кости.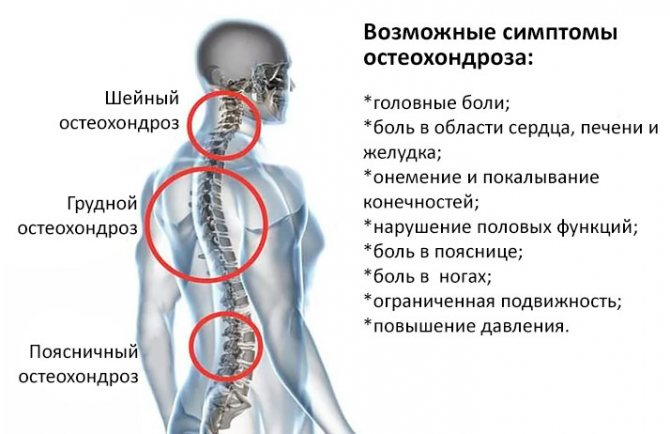 Чаще всего поражается колено.
Чаще всего поражается колено.
Что вызывает ОКР?
Причина обсессивно-компульсивного расстройства еще не выяснена, так как считается, что причиной являются как травма (повреждение), так и ишемия (отсутствие кровоснабжения).
Существует 2 формы ОКР. Ювенильная (детская) форма появляется до закрытия физарных пластинок (зон роста) и взрослая форма.
Виды спорта с высокой ударной нагрузкой, такие как гимнастика, футбол, баскетбол, лакросс, футбол, теннис и бейсбол, связаны с повышенным риском развития ОКР.
Предполагается, что другие факторы, такие как быстрый рост в период полового созревания, дефицит и дисбаланс в соотношении кальция и фосфора, аномалии формирования костей, играют роль в развитии обсессивно-компульсивного расстройства, но четких доказательств недостаточно.
Может иметь место генетическая предрасположенность (передается по наследству).
Какие симптомы может вызвать ОКР?
Повреждение слизистой оболочки сустава может проявляться болью, отеком, блокировкой и подгибанием.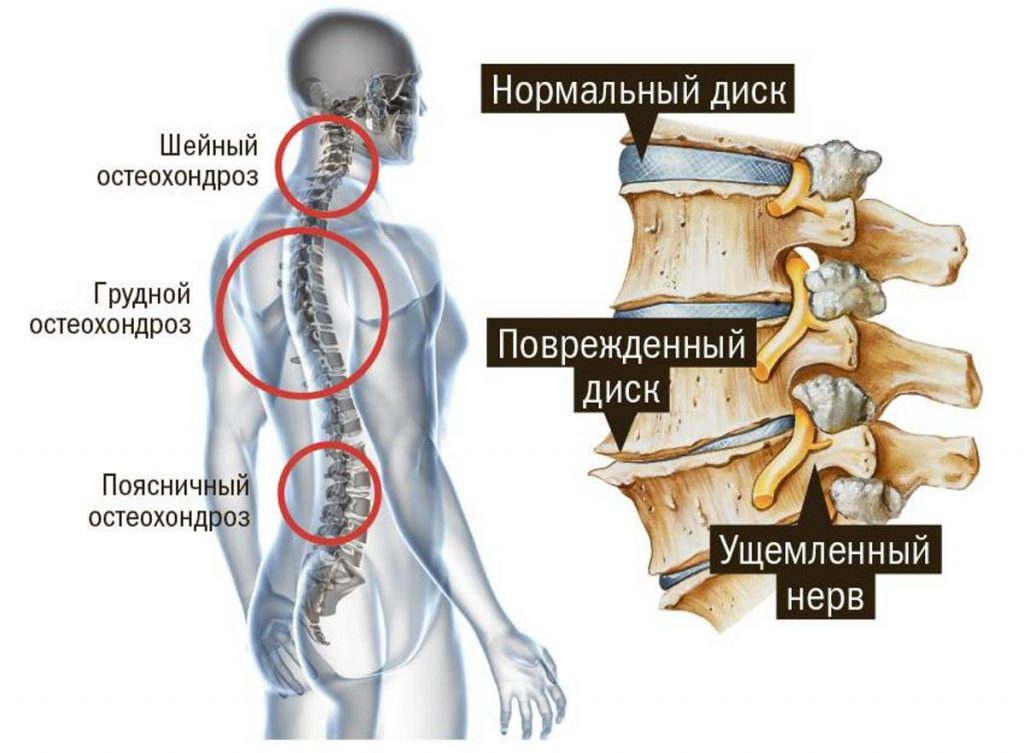 Симптомы могут ухудшаться при активности. Иногда симптомы могут отсутствовать.
Симптомы могут ухудшаться при активности. Иногда симптомы могут отсутствовать.
Фрагмент OCD может оставаться прикрепленным, частично или полностью отсоединенным. Полностью отделившийся фрагмент становится рыхлым телом. Фрагмент может перемещаться по суставу, вызывая дальнейшее повреждение поверхности футеровки.
Какие признаки можно обнаружить в суставе при осмотре?
При поражении ноги пациенты часто хромают.
Клинические признаки включают припухлость суставов, болезненность в области повреждения при надавливании, атрофию мышц и слабость.
Если фрагмент полностью отделится, это может привести к блокировке и прогибанию. Иногда можно пальпировать рыхлое тело. У пациента может отсутствовать полное выпрямление колена.
Насколько распространено ОКР?
Обсессивно-компульсивное расстройство— редкое заболевание, ежегодно встречающееся у 15–30 человек на 100 000 населения в целом.
Обсессивно-компульсивное расстройство, как правило, поражает молодых пациентов, средний возраст которых составляет 10-20 лет (но это может произойти у людей любого возраста).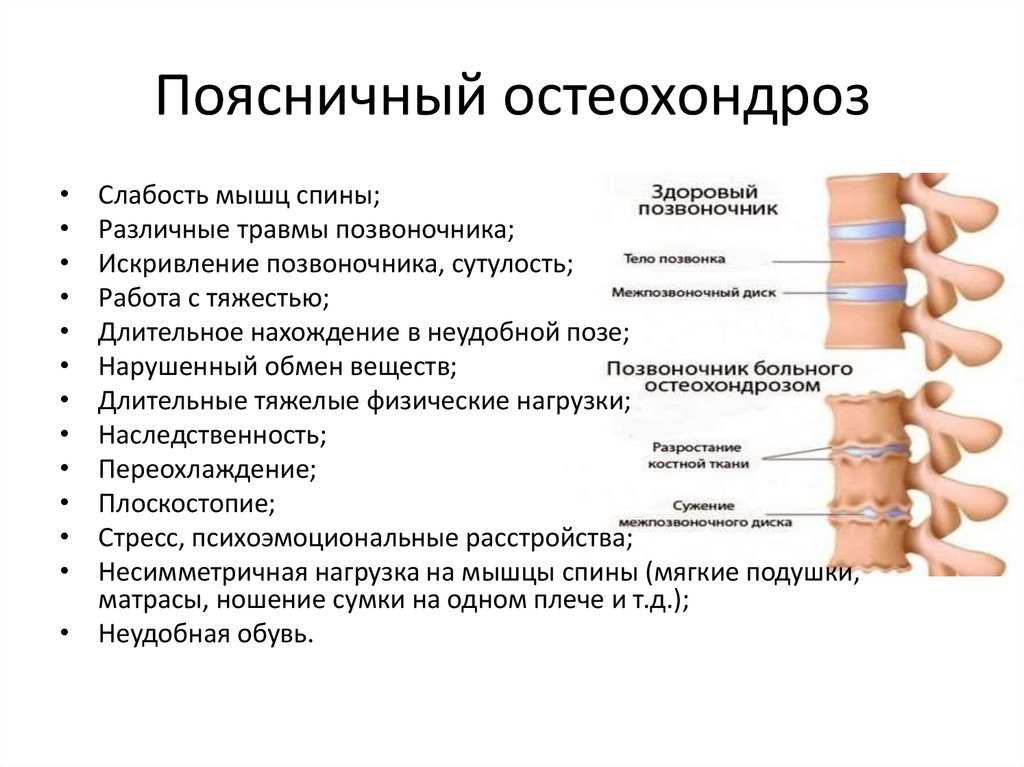 В два раза чаще встречается у мужчин.
В два раза чаще встречается у мужчин.
Заболеваемость увеличивается с повышением уровня участия в спортивных соревнованиях как среди мальчиков, так и среди девочек.
Какие суставы поражаются больше всего?
Колено поражается в 75% случаев, локоть — в 6% случаев, голеностопный сустав — в 4% случаев.
Диагностика
Диагноз любого состояния включает в себя сбор анамнеза у пациента, его осмотр и последующее проведение соответствующих исследований.
Пациент может предоставить классический анамнез и результаты обследования или нет.
Обычно делают рентген или МРТ. МРТ является лучшим тестом и может помочь показать поражение и его стабильность.
Как лечить ОКР?
Лечение ОКР коленного сустава зависит от возраста пациента и серьезности проблемы. В общем, чем моложе пациент, тем лучше прогноз, особенно если он все еще растет.
У детей с несмещенными фрагментами, которые все еще растут, начальное лечение включает ограничение активности, ограничение диапазона движений, криотерапию и пероральные анальгетики.
У детей, которые приближаются к концу роста или имеют большой дефект, может быть рекомендовано пробное консервативное лечение в течение 3-6 месяцев. Если симптомы сохраняются или фрагмент не срастается, пациентов следует лечить хирургическим путем.
Взрослым также может быть назначено консервативное (нехирургическое) лечение. Тем не менее, они с меньшей вероятностью улучшатся без хирургического вмешательства. Поэтому у взрослых порог хирургического вмешательства ниже.
Операция обычно проводится артроскопически. В настоящее время существует несколько хирургических вариантов, включая высверливание фрагмента для стимуляции заживления, фиксацию фрагмента штифтом или винтом, удаление свободных тел, трансплантацию костно-хрящевого аутотрансплантата или аллотрансплантата и имплантацию аутологичных хондроцитов.
Показатели успеха вышеупомянутых процедур различаются в разных исследованиях и зависят от возраста пациента и степени ОКР.
Если у вашего ребенка рассекающий остеохондрит
У вашего ребенка диагностирован рассекающий остеохондрит (ОКР). Это когда небольшой кусочек кости и хряща в части сустава отделяется от кости вокруг него. Обсессивно-компульсивное расстройство чаще всего поражает коленный сустав, но может возникать и в других суставах, таких как локтевой и голеностопный. Состояние может быть легким, средним или тяжелым.
Это когда небольшой кусочек кости и хряща в части сустава отделяется от кости вокруг него. Обсессивно-компульсивное расстройство чаще всего поражает коленный сустав, но может возникать и в других суставах, таких как локтевой и голеностопный. Состояние может быть легким, средним или тяжелым.
Легкое обсессивно-компульсивное расстройство. Часть кости начала отделяться от сустава, но эта часть все еще прочно удерживается на месте хрящевым покрытием (плотной эластичной тканью, которая помогает смягчить сустав).
Умеренное обсессивно-компульсивное расстройство. Кусок кости отделяется сильнее. Покрытие хряща может порваться.
Тяжелое обсессивно-компульсивное расстройство. Кусочек кости и хрящевой покров расшатываются и «плавают» в суставе.

Ваш ребенок может посетить ортопеда. Это врач, который лечит проблемы с костями и суставами. Они оценят и вылечат сустав вашего ребенка.
Каковы причины расслаивающего остеохондрита?
Эксперты точно не знают, почему у некоторых детей развивается ОКР. Они знают эти вещи:
Отделение кости от сустава может быть связано с потерей кровоснабжения этого фрагмента кости.
Чрезмерная нагрузка на сустав и повторяющийся стресс (например, от прыжков или бега) повышают вероятность развития у ребенка обсессивно-компульсивного расстройства.
У детей, которые занимаются спортом, ОКР развивается чаще, чем у детей, не занимающихся спортом.
ОКР чаще всего встречается у мальчиков в возрасте от 10 до 16 лет.

ОКР может передаваться по наследству.
Каковы признаки и симптомы расслаивающего остеохондрита?
Общие признаки и симптомы ОКР включают:
Болезненность суставов
Припухлость суставов, которая иногда может появляться и исчезать
Боль при использовании сустава, но дети иногда не могут определить, где болит
Тугоподвижность сустава, когда он не используется
Ощущение, что сустав «блокируется» или «заедает»
Хромота (при поражении колена или голеностопного сустава)
Как диагностируется расслаивающий остеохондрит?
Врач спросит об истории болезни и симптомах вашего ребенка. Если они решат, что у вашего ребенка ОКР, вам сделают рентген. В некоторых случаях также может быть проведен тест, называемый МРТ (магнитно-резонансная томография). Во время этого теста сильные магниты и радиоволны используются для создания изображения внутренней части сустава.
Если они решат, что у вашего ребенка ОКР, вам сделают рентген. В некоторых случаях также может быть проведен тест, называемый МРТ (магнитно-резонансная томография). Во время этого теста сильные магниты и радиоволны используются для создания изображения внутренней части сустава.
Как лечится расслаивающий остеохондрит?
Целью лечения ОКР является излечение сустава. Отделенный кусок кости и хряща должен снова прирасти к суставу. Это заживление требует времени, часто до 6 месяцев. За это время:
Облегчить симптомы, чтобы помочь вашему ребенку чувствовать себя более комфортно. Для этого:
При необходимости приложите лед к суставу от боли. Это следует делать не более 15 минут за раз. Используйте пакет со льдом или пакет с замороженным горошком, завернутый в тонкое полотенце. Никогда не кладите лед прямо на кожу ребенка.

По указанию врача вашего ребенка, пусть ваш ребенок принимает НПВП (нестероидные противовоспалительные препараты). НПВП включают ибупрофен и напроксен. Давайте эти лекарства вашему ребенку только по назначению.
Дайте ребенку отдохнуть суставу, чтобы он зажил. Для этого:
Попросите ребенка прекратить любую деятельность, которая вызывает боль. Не позволяйте им бегать или прыгать.
По назначению врача пусть ваш ребенок использует костыли, чтобы уменьшить нагрузку на коленный или голеностопный сустав.
Пусть ваш ребенок наденет бандаж или гипс на сустав, если это предписано. Корсет или гипс удерживают сустав в неподвижном состоянии, помогая заживлению.

По назначению врача посещайте лечебную физкультуру для улучшения силы, подвижности и гибкости
В тяжелых случаях врач может посоветовать операцию. Во время операции в свободный кусок кости можно вставить штифт, чтобы прикрепить его к остальной части сустава. Или свободный кусок кости удаляется. После операции ваш ребенок будет пользоваться костылями в течение 1–3 месяцев, чтобы обеспечить заживление сустава.
Что такое долгосрочные проблемы?
При лечении ОКР часто проходит хорошо. Если поражение не заживает, у вашего ребенка может развиться боль в суставах, которая не проходит. Взрослый, у которого было ОКР в детстве, может быть более склонен к развитию артрита. Детский врач может рассказать вам больше об этом.
© 2000-2022 Компания StayWell, ООО. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.