Лечение одностороннего артроза коленного сустава с помощью частичного эндопротеза коленного сустава по Repicci | ortoped
- Что такое латеральный артроз коленного сустава?
- Причины возникновения одностороннего артроза коленного сустава
- Что важно при планировании частичного протезирования колена по Repicci?
- Как проводится операция по частичному протезированию коленного сустава по Repicci?
- Каким пациентам показана трансплантация частичного коленного эндопротеза?
- Долговечность частичного эндопротеза по Repicci?
- Когда возможна нагрузка на ногу?
Анатомия коленного сустава:Артроз может появляться на отдельных участках колена — на внутреннем, наружном и ретропателлярном (бедренно-надколенниковом) суставе за коленной чашечкой.
Частичный эндопротез коленного сустава по Repicci. © ViewMedica
Имплантация частичного протеза является наиболее распространенной ортопедической операцией, которая позволяет тысячам людей в Германии обрести свободу передвижения и тем самым вернуться назад к активной жизни.
При частичном эндопротезировании происходит замена только изношенных частей колена металлическим или пластиковым имплантатом; при этом сохраняются все здоровые части хряща и все связки. По сравнению с полным протезом сохраняется около 80% собственной структуры сустава.
Что такое латеральный артроз коленного сустава?
Очень часто артроз повреждает не обе части колена- внутреннюю и внешнюю, а только одну. Это означает, что хрящ в одной части колена уже износился, а в другой находится еще в хорошем состоянии.
При повреждении хряща внутри колена говорят о медиальном гонартрозе. Если поврежден хрящ с наружной стороны сустава, то говорят о латеральном гонартрозе.
Причины возникновения одностороннего артроза коленного сустава
Рентген в положении стоя, вид спереди, показывает односторонний артроз колена: сужение межсуставной щели наблюдается лишь во внешней части сустава. Внутри колена хрящ еще здоров. Частичный эндопротез коленного сустава по Repicci © Gelenk-Klinik
Причиной одностороннего артроза может быть особенно выраженная X-деформация ног (вывернутые внутрь колени). При X-оси ног большая часть веса тела приходится при стоянии и ходьбе на внешнюю часть колена. Поэтому хрящ там изнашивается быстрее.
При X-оси ног большая часть веса тела приходится при стоянии и ходьбе на внешнюю часть колена. Поэтому хрящ там изнашивается быстрее.
Несчастные случаи могут также привести к одностороннему артрозу. После тяжелой травмы колена может произойти изменение оси ноги.
Нестабильность колена, возникающая в результате разрыва передней крестообразной связки, может также привести к одностороннему (латеральному) артрозу коленного сустава.
Что важно при планировании частичного протезирования колена по Repicci?
Особенно в случае гонартроза наружной суставной щели необходимо точное восстановление её исходного положения.
Гораздо более высокая степень вращения и наклона колена с внешней стороны по сравнению с внутренней стороной во время движения влияет на хирургическую технику. Бедренная кость (верхняя компонента) должна быть очень точно выровнена по голени (нижней компоненты).
Поэтому операция по частичному протезированию коленного сустава Repicci требует большого опыта и точности хирурга, а также точного планирования хирургического вмешательства.
До проведения операции специалист должен проверить состояние хряща во внутреннем отсеке колена и под коленной чашечкой. Это обычно делается с помощью диагностической артроскопии, во время которой тщательно проверяется состояние хряща, связок и костей.
медицинский запрос
Как проводится операция по частичному протезированию коленного сустава по Repicci?
Частичный эндопротез HemiCap® закрепляется при помощи специального винта для остеосинтеза. Этот метод может исправить небольшие дефекты хряща в различных областях колена.
Частичные эндопротезы коленного сустава бывают разные. Модель протеза выбирается в индивидуальном порядке, в зависимости от локализации и степени повреждения суставного хряща. Замена суставной поверхности при помощи надколеннико-бедренных протезов HEMICAP® связана с наименьшими сложностями.
Надколеннико-бедренный протез HEMICAP®. © 2med
Данный вид частичного эндопротеза зачастую используют для лечения локальных дефектов хряща во всех суставах организма.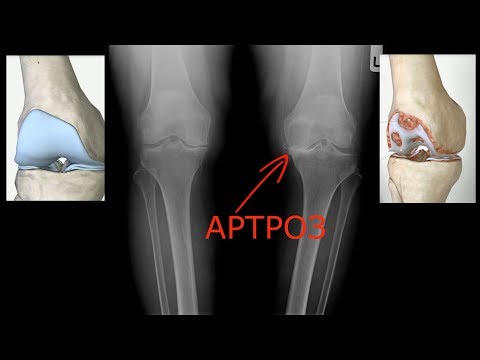
Частичное (поверхностное) протезирование коленного сустава по Repicci
Каким пациентам показано протезирование частичного коленного эндопротеза
В основном имплантация частичного коленного эндопротеза проводится у молодых и активных пациентов. Чем меньше при этом приносится в жертву кости, тем больше в будущем возможностей у пациента установления тотального эндопротеза коленного сустава .
Долговечность частичного протеза коленного сустава по Repicci?
Долгосрочные исследования подтверждают отличное качество и прочность современных имплантатов. 87% пациентов очень довольны результатами операции. Шанс на успех у пациентов моложе 65 лет значительно выше, чем у пожилой группы. Но решающее значение для успеха лечения является точность, с которой устанавливается имплантат. А это напрямую зависит от опыта и знаний хирурга.
87% пациентов очень довольны результатами операции. Шанс на успех у пациентов моложе 65 лет значительно выше, чем у пожилой группы. Но решающее значение для успеха лечения является точность, с которой устанавливается имплантат. А это напрямую зависит от опыта и знаний хирурга.
Противопоказания по частичному эндопротезированию колена:
- артроз также и внутренней части коленного сустава
- артроз надколенника
- фиксированная X-деформация ноги более чем на 10 °
Проверка объема движений является частью послеоперационного обследования. 90° должны быть достигнуты как можно быстрее. От этого зависит подвижность во время типичных повседневных ситуаций, например, сидение, езда на велосипеде и вождение автомобиля. Целью такой операции на колене является восстановление полного объема движений коленного сустава.
В день операции уже разрешена полная нагрузка на ногу с применением костылей, через 4 недели разрешена езда на велосипеде, беговые виды спорта разрешены после 6 месяцев.
Согласно независимому опросу 94% пациентов, перенесших частичное эндопротезирование коленного сустава в Геленк Клинике, отмечают значительные улучшения их состояния и уменьшение жалоб. Также 94% клиентов Геленк Клиники готовы обратиться к нам снова.
медицинский запрос
Артроз коленного сустава и мрт коленного сустава
Гонартроз — деформирующий артроз коленного сустава – хроническое дегенеративно-дистрофическое заболевание коленного сустава.
По частоте и тяжести занимает второе место после коксартроза.
Заболевание может развиваться вследствие перенесённых травм, врожденных (дисплазий) или приобретённых, даже небольших изменений скелета, перенесённых инфекций, инволютивных процессов и ряда других факторов.
В основе развития заболевания лежит несоответствие между нагрузкой, испытываемой гиалиновым хрящём, и его способностью этой нагрузке сопротивляться. Это несоответствие вызывается либо чрезмерной нагрузкой на хрящ (при избыточной массе тела, особенностях профессиональной деятельности — грузчики, профессиональные спортсмены), либо функциональной неполноценностью самого хряща в связи с поражениями синовиальной оболочки сустава (отвечает за питание гиалинового хряща), нарушением трофики хряща (при некоторых заболеваниях обмена веществ, эндокринных, неврологических и профессиональных болезнях, при которых в патологический процесс вовлекаются суставы).
В своём развитии гонартроз, так же как и другие артрозы, проходит ряд стадий.
Специфических симптомов раннего деформирующего артроза коленного сустава не существует, такт как первоначальные клинические признаки дистрофического процесса весьма вариабельны. Наиболее типичными являются боли в коленном суставе при приседании, при спуске по лестнице, после охлаждения, или длительной нагрузки, к концу дня. Постепенно боли усиливаются, могут возникать не только при нагрузке, но и в покое. Мягкие ткани над суставом становятся пастозными. При обострениях артроза сустав увеличивается в объёме, в полости сустава скапливается избыточное количество воспалительной синовиальной жидкости, что усиливает боль.
При деформирующих артрозах третьей-четвёртой степени возникает деформация сустава. Развивается контрактура. При выраженном деформирующем артрозе коленного сустава больные вынуждены пользоваться дополнительной опорой – трость, костыли. Диагностика основывается на клинической картине, данных рентгенологического исследования, УЗИ, магнитно-резонансной томографии.
Лечение деформирующего артроза коленного сустава зависит от стадии и фазы процесса (ремиссия или обострение).
В начальных стадиях гонартроза проводится консервативное лечение, направленное на купирование болевого синдрома, синовита (при его наличии), улучшении трофики сустава, укрепление мускулатуры, увеличение подвижности сустава.
Лечение деформирующего артроза коленного сустава должно быть комплексным, включать в себя медикаментозную терапию, физиолечение, массаж, ЛФК, санаторно-курортное лечение. Большую роль в лечении деформирующего артроза коленного сустава играет лечебная физкультура, назначаемая в период ремиссии. Применение дозированных физических упражнений снижает боль, улучшает подвижность сустава, уменьшает мышечное напряжение, повышает тонус ослабленных мышц, усиливает питание тканей сустава, улучшает функциональные способности больного. Комплекс упражнений должен подбираться индивидуально с учётом стадии процесса, общего состояния организма.
В лечении деформирующего артроза с успехом используются так называемые протезы синовиаольной жидкости – «Ферматрон», «Дьюралан», «Остенил» и др. Эти препараты по своим физико-химическим свойствам практически аналогичны нормальной синовиальной жидкости человека.
Эти препараты по своим физико-химическим свойствам практически аналогичны нормальной синовиальной жидкости человека.
Будучи введенными в полость сустава, протезы синовиальной жидкости уменьшают трение хрящевых поверхностей, тем самым защищая хрящ от дальнейшего изнашивания.В случаях тяжёлого деформирующего артроза показано оперативное лечение, например эндопротезирование тазобедренного сустава.
В нашем центре Вы можете получить консультацию врача-ортопеда и сделать при необходимости узи или мрт коленного сустава по доступным ценам.
Автор: В.И. Дикуль
Рассекающий остеохондрит коленного сустава
1. Cahill BR. Рассекающий остеохондрит коленного сустава: лечение ювенильной и взрослой форм. J Am Acad Orthop Surg. 1995; 3: 237–247. [PubMed] [Google Scholar]
2. Clanton TO, DeLee JC. Рассекающий остеохондрит. История, патофизиология и современные концепции лечения. Clin Orthop Relat Relat Res. 1982; (167): 50–64. [PubMed] [Google Scholar]
3. Glancy GL. Ювенильный рассекающий остеохондрит. Am J Knee Surg. 1999;12:120–124. [PubMed] [Академия Google]
Glancy GL. Ювенильный рассекающий остеохондрит. Am J Knee Surg. 1999;12:120–124. [PubMed] [Академия Google]
4. Кохер М.С., Микели Л.Дж. Педиатрическое колено: оценка и лечение. В: Insall JN, Scott WN, редакторы. Хирургия колена. 3-е изд. Нью-Йорк, штат Нью-Йорк: Черчилль-Ливингстон; 2001. стр. 1356–1397. [Google Scholar]
5. Паппас А. Рассекающий остеохондроз. Clin Orthop Relat Relat Res. 1981; (158): 59–69. [PubMed] [Google Scholar]
6. Pape D, Filardo G, Kon E, et al. Специфические клинические проблемы, связанные с субкондральной костью. Knee Surg Sports Traumatol Artrosc. 2010; 18:448–462. [PubMed] [Академия Google]
7. Обедиан Р.С., Грелсамер Р.П. Рассекающий остеохондрит дистального отдела бедренной кости и надколенника. Клин Спорт Мед. 1997; 16: 157–174. [PubMed] [Google Scholar]
8. Schenck RC, Jr, Goodnight JM. Рассекающий остеохондрит. J Bone Joint Surg Am. 1996; 78: 439–456. [PubMed] [Google Scholar]
9. O’Driscoll SW. Заживление и регенерация суставного хряща.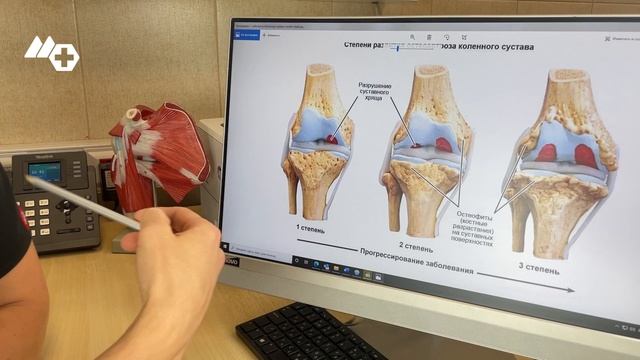 J Bone Joint Surg Am. 1998; 80: 1795–1812. [PubMed] [Google Scholar]
J Bone Joint Surg Am. 1998; 80: 1795–1812. [PubMed] [Google Scholar]
10. Линден Б. Заболеваемость расслаивающим остеохондритом мыщелков бедренной кости. Акта Ортоп Сканд. 1976;47:664–667. [PubMed] [Google Scholar]
11. Cahill BR, Phillips MR, Navarro R. Результаты консервативного лечения ювенильного расслаивающего остеохондрита с помощью сцинтиграфии суставов. Перспективное исследование. Am J Sports Med. 1989; 17: 601–606. [PubMed] [Google Scholar]
12. Green WT, Banks HH. Рассекающий остеохондрит у детей. J Bone Joint Surg Am. 1953; 35-А: 26–47. [PubMed] [Google Scholar]
13. Hefti F, Beguiristain J, Krauspe R, et al. Рассекающий остеохондрит: многоцентровое исследование Европейского педиатрического ортопедического общества. J Pediatr Orthop B. 1999;8:231–245. [PubMed] [Google Scholar]
14. Brittberg M, Winalski CS. Оценка повреждений хряща и восстановление. J Bone Joint Surg Am. 2003; 85 (Прил. 2): 58–69. [PubMed] [Google Scholar]
15. Hughston JC, Hergenroeder PT, Courtenay BG. Рассекающий остеохондрит мыщелков бедра. J Bone Joint Surg Am. 1984; 66: 1340–1348. [PubMed] [Google Scholar]
Hughston JC, Hergenroeder PT, Courtenay BG. Рассекающий остеохондрит мыщелков бедра. J Bone Joint Surg Am. 1984; 66: 1340–1348. [PubMed] [Google Scholar]
16. Петри П.В. Этиология расслаивающего остеохондрита. Неспособность установить семейный фон. J Bone Joint Surg Br. 1977;59:366–367. [PubMed] [Google Scholar]
17. Эннекинг В.Ф. Клиническая патология опорно-двигательного аппарата. Изд. 3. Гейнсвилл, Флорида: University of Florida Press; 1990. с. 166. [Google Scholar]
18. Rogers WM, Gladstone H. Сосудистые отверстия и артериальное кровоснабжение дистального конца бедренной кости. J Bone Joint Surg Am. 1950; 32 (А: 4): 867–874. [PubMed] [Google Scholar]
19. Cahill BR, Berg BC. Сцинтиграфия суставов с 99m-технецием фосфатом в лечении ювенильного расслаивающего остеохондрита мыщелков бедренной кости. Am J Sports Med. 1983;11:329–335. [PubMed] [Google Scholar]
20. Де Смет А.А., Илахи О.А., Граф Б.К. Нелеченный рассекающий остеохондрит мыщелков бедренной кости: прогнозирование исхода пациента с использованием данных рентгенографии и МРТ. Скелетный радиол. 1997; 26: 463–467. [PubMed] [Google Scholar]
Скелетный радиол. 1997; 26: 463–467. [PubMed] [Google Scholar]
21. Pill SG, Ganley TJ, Milam RA, et al. Роль магнитно-резонансной томографии и клинических критериев в прогнозировании успешного консервативного лечения расслаивающего остеохондрита у детей. J Pediatr Orthop. 2003; 23:102–108. [PubMed] [Академия Google]
22. Choi YS, Cohen NA, Potter HG, et al. Магнитно-резонансная томография в оценке расслаивающего остеохондрита надколенника. Скелетный радиол. 2007; 36: 929–935. [PubMed] [Google Scholar]
23. Бондорф К. Рассекающий остеохондрит (остеохондроз): обзор и новая МРТ-классификация. Евро Радиол. 1998; 8: 103–112. [PubMed] [Google Scholar]
24. Paletta GA, Jr, Bednarz PA, Stanitski CL, et al. Прогностическое значение количественного сканирования костей при рассекающем остеохондрозе коленного сустава: предварительный опыт. Am J Sports Med. 1998;26:7–14. [PubMed] [Google Scholar]
25. Twyman RS, Desai K, Aichroth P. Рассекающий остеохондрит коленного сустава: долгосрочное исследование. J Bone Joint Surg Br. 1991; 73: 461–464. [PubMed] [Google Scholar]
J Bone Joint Surg Br. 1991; 73: 461–464. [PubMed] [Google Scholar]
26. Ewing JW, Voto SJ. Артроскопическое хирургическое лечение расслаивающего остеохондрита коленного сустава. Артроскопия. 1988; 4: 37–40. [PubMed] [Google Scholar]
27. Guhl JF. Артроскопическое лечение расслаивающего остеохондрита. Clin Orthop Relat Relat Res. 1982; (167): 65–74. [PubMed] [Академия Google]
28. Гаррет Дж.К. Рассекающий остеохондрит. Клин Спорт Мед. 1991; 10: 569–593. [PubMed] [Google Scholar]
29. Michael JW, Wurth A, Eysel P, et al. Отдаленные результаты после оперативного лечения расслаивающего остеохондрита коленного сустава — 30 лет. Инт Ортоп. 2008; 32: 217–221. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Bradley J, Dandy DJ. Результаты сверления расслаивающего остеохондрита до достижения скелетной зрелости. J Bone Joint Surg Br. 1989; 71: 642–644. [PubMed] [Академия Google]
31. Kawasaki K, Uchio Y, Adachi N, et al. Сверление межмыщелковой области для лечения расслаивающего остеохондрита коленного сустава. Колено. 2003; 10: 257–263. [PubMed] [Google Scholar]
Колено. 2003; 10: 257–263. [PubMed] [Google Scholar]
32. Lebolt JR, Wall EJ. Ретроартикулярное бурение и костная пластика ювенильного расслаивающего остеохондрита коленного сустава. Артроскопия. 2007;23:794.e1–794.e4. [PubMed] [Google Scholar]
33. Aglietti P, Buzzi R, Bassi PB, et al. Артроскопическое сверление при ювенильном расслаивающем остеохондрозе медиального мыщелка бедренной кости. Артроскопия. 1994;10:286–291. [PubMed] [Google Scholar]
34. Андерсон А.Ф. Антеградное сверление при расслаивающем остеохондрозе коленного сустава. Артроскопия. 1997; 13: 319–324. [PubMed] [Google Scholar]
35. Ganley TJF, Amro RR, Gregg JR, et al. Антеградное сверление при расслаивающем остеохондрозе коленного сустава. Документ представлен на ежегодном собрании Педиатрического ортопедического общества Северной Америки в 2002 г .; 3–5 мая 2002 г .; Солт-Лейк-Сити, Юта. [Google Scholar]
36. Kocher MS, Micheli LJ, Yaniv M, et al. Функциональные и рентгенологические результаты лечения ювенильного расслаивающего остеохондрита коленного сустава с помощью трансартикулярного артроскопического сверления. Am J Sports Med. 2001;29: 562–566. [PubMed] [Google Scholar]
Am J Sports Med. 2001;29: 562–566. [PubMed] [Google Scholar]
37. Weckström M, Parviainen M, Kiuru MJ, et al. Сравнение биорассасывающихся штифтов и гвоздей при фиксации фрагментов коленного сустава при рассекающем остеохондрозе у взрослых: результат 30 коленных суставов. Am J Sports Med. 2007; 35: 1467–1476. [PubMed] [Google Scholar]
38. Tabaddor RR, Banffy MB, Andersen JS, et al. Фиксация поражений коленного сустава при ювенильном остеохондрозе с помощью биорассасывающихся имплантатов из сополимера поли 96L/4D-лактида. J Pediatr Orthop. 2010;30:14–20. [PubMed] [Академия Google]
39. Андерсон А.Ф., Липскомб А.Б., Кулам С. Антеградное выскабливание, костная пластика и закрепление рассекающего остеохондрита в скелетно зрелом колене. Am J Sports Med. 1990; 18: 254–261. [PubMed] [Google Scholar]
40. Cugat R, Garcia M, Cusco X, et al. Рассекающий остеохондрит: исторический обзор и его лечение канюлированными винтами. Артроскопия. 1993; 9: 675–684. [PubMed] [Google Scholar]
41. Johnson LL, Uitvlugt G, Austin MD, et al. Рассекающий остеохондрит коленного сустава: артроскопическая фиксация компрессионным винтом. Артроскопия. 1990;6:179–189. [PubMed] [Google Scholar]
Johnson LL, Uitvlugt G, Austin MD, et al. Рассекающий остеохондрит коленного сустава: артроскопическая фиксация компрессионным винтом. Артроскопия. 1990;6:179–189. [PubMed] [Google Scholar]
42. Дервин Г.Ф., Кин Г.К., Чисселл Х.Р. Биоразлагаемые стержни при рассекающем остеохондрозе коленного сустава у взрослых. Clin Orthop Relat Relat Res. 1998;(356):213–221. [PubMed] [Google Scholar]
43. Friederichs MG, Greis PE, Burks RT. Подводные камни, связанные с фиксацией фрагментов расслаивающего остеохондрита биодеградируемыми винтами. Артроскопия. 2001; 17: 542–545. [PubMed] [Google Scholar]
44. Kim SJ, Shin SJ. Свободные тела после артроскопической костно-хрящевой аутотрансплантации при расслаивающем остеохондрозе коленного сустава. Артроскопия. 2000;16:E16. [PubMed] [Академия Google]
45. Bentley G, Biant LC, Carrington RW, et al. Проспективное рандомизированное сравнение имплантации аутологичных хондроцитов и мозаичной пластики при костно-хрящевых дефектах коленного сустава. J Bone Joint Surg Br. 2003; 85: 223–230. [PubMed] [Google Scholar]
J Bone Joint Surg Br. 2003; 85: 223–230. [PubMed] [Google Scholar]
46. Outerbridge HK, Outerbridge AR, Outerbridge RE. Использование аутотрансплантата латеральной надколенника для пластики большого костно-хрящевого дефекта коленного сустава. J Bone Joint Surg Am. 1995; 77: 65–72. [PubMed] [Академия Google]
47. Yoshizumi Y, Sugita T, Kawamata T, et al. Цилиндрический костно-хрящевой трансплантат при расслаивающем остеохондрозе коленного сустава: отчет о трех случаях. Am J Sports Med. 2002; 30: 441–445. [PubMed] [Google Scholar]
48. Erickson BJ, Chalmers PN, Yanke AB, et al. Хирургическое лечение расслаивающего остеохондрита коленного сустава. Curr Rev Musculoskelet Med. 2013;6:102–114. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Peterson L, Minas T, Brittberg M, et al. Лечение расслаивающего остеохондрита коленного сустава трансплантацией аутологичных хондроцитов: результаты от двух до десяти лет. J Bone Joint Surg Am. 2003; 85-А (Приложение 2): 17–24. [PubMed] [Академия Google]
[PubMed] [Академия Google]
50. Филардо Г., Кон Э., Ди Мартино А. и др. Лечение расслаивающего остеохондрита коленного сустава бесклеточным биомиметическим костно-хрящевым каркасом: клиническая и визуализирующая оценка при 2-летнем наблюдении. Am J Sports Med. 2013;41:1786–1793. [PubMed] [Google Scholar]
Рассекающий остеохондрит коленного сустава — StatPearls
Непрерывное образование
Рассекающий остеохондрит (ОКР) коленного сустава — довольно редкая причина дисфункции коленного сустава и боли, которая была признана более ста лет, но этиология до сих пор плохо изучена. Самая высокая заболеваемость наблюдается у пациентов в возрасте от 10 до 20 лет, причем у мужчин гораздо выше заболеваемость рассекающим остеохондритом, чем у женщин. Наиболее частой локализацией поражения коленного сустава при остеохондрозе является дистальный отдел бедренной кости, особенно в латеральной части медиального мыщелка бедренной кости. В этом мероприятии рассматривается оценка и ведение пациентов с остеохондритом дессеканцев коленного сустава, а также подчеркивается роль межпрофессиональной команды в улучшении ухода за пациентами с этим заболеванием.
Цели:
Опишите патофизиологию рассекающего остеохондрита коленного сустава.
Кратко опишите диагностическую процедуру при подозрении на рассекающийся остеохондрит коленного сустава, включая все необходимые диагностические изображения.
Опишите различные варианты лечения расслаивающегося остеохондрита коленного сустава.
Объясните возможные стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации для улучшения оценки и лечения рассекающего остеохондрита коленного сустава и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Рассекающий остеохондрит (ОКР) коленного сустава — довольно редкая причина дисфункции коленного сустава и болей, которая известна уже более ста лет, но этиология до сих пор плохо изучена [1]. Исследовательская группа ROCK (Исследование рассекающего остеохондрита коленного сустава) недавно резюмировала признанную в настоящее время патофизиологию расслаивающего остеохондрита как приобретенное субхондральное поражение, характеризующееся резорбцией костей, коллапсом и образованием секвестров. Хотя термин «рассекающий остеохондрит» был первоначально предложен Кенигом в 1887 г., чтобы предположить воспалительную этиологию этих загадочных остеохондральных поражений, точная этиология до сих пор неизвестна. Самая высокая заболеваемость наблюдается у пациентов в возрасте от 10 до 20 лет, причем у мужчин заболеваемость рассекающим остеохондритом гораздо выше, чем у женщин.[5] Наиболее частая локализация рассекающего остеохондрита коленного сустава — дистальный отдел бедренной кости, особенно в латеральной части медиального мыщелка бедренной кости.[6]
Хотя термин «рассекающий остеохондрит» был первоначально предложен Кенигом в 1887 г., чтобы предположить воспалительную этиологию этих загадочных остеохондральных поражений, точная этиология до сих пор неизвестна. Самая высокая заболеваемость наблюдается у пациентов в возрасте от 10 до 20 лет, причем у мужчин заболеваемость рассекающим остеохондритом гораздо выше, чем у женщин.[5] Наиболее частая локализация рассекающего остеохондрита коленного сустава — дистальный отдел бедренной кости, особенно в латеральной части медиального мыщелка бедренной кости.[6]
Пациенты с рассекающим остеохондритом могут предъявлять первичную жалобу на боль в колене, или рассекающий остеохондрит может быть обнаружен случайно на рентгенограммах, полученных при несвязанных травмах.[1] Поражения при расслаивающем остеохондрите диагностируются с помощью визуализации, и большинство из них можно идентифицировать с помощью обычных рентгенограмм.[1] Наиболее важным прогностическим фактором является скелетный возраст пациента на момент появления симптомов [7]. Более чем в половине случаев расслаивающего остеохондрита у детей, леченных консервативно, наступает выздоровление в течение 6–18 месяцев, в то время как взрослым с расслаивающим остеохондритом колена часто требуется хирургическое вмешательство.[6]
Более чем в половине случаев расслаивающего остеохондрита у детей, леченных консервативно, наступает выздоровление в течение 6–18 месяцев, в то время как взрослым с расслаивающим остеохондритом колена часто требуется хирургическое вмешательство.[6]
Этиология
Хотя прошло более 125 лет с тех пор, как Кониг впервые описал термин «рассекающий остеохондрит», точная этиология остается загадкой. Существует множество гипотез относительно точной этиологии расслаивающего остеохондрита, включая воспалительные, сосудистые/ишемические, травмы/микротравмы и наследственные/генетические причины, хотя ни одна из них не была доказана окончательно.[8] Хотя нет единого мнения относительно этиологии рассекающего остеохондрита коленного сустава, повторяющаяся травма была признана наиболее распространенной причиной.[1]
Эпидемиология
Рассекающий остеохондрит коленного сустава гораздо чаще диагностируется у молодых пациентов, в основном у пациентов в возрасте от 10 до 20 лет. [3][7] У пациентов в возрасте от 12 до 19 лет заболеваемость расслаивающим остеохондритом коленного сустава в 3,3 раза выше, чем у пациентов в возрасте от 6 до 11 лет. заболеваемость рассекающим остеохондритом в 2–4 раза выше, чем у женщин.[2][7][11]
[3][7] У пациентов в возрасте от 12 до 19 лет заболеваемость расслаивающим остеохондритом коленного сустава в 3,3 раза выше, чем у пациентов в возрасте от 6 до 11 лет. заболеваемость рассекающим остеохондритом в 2–4 раза выше, чем у женщин.[2][7][11]
Патофизиология
Латеральная сторона медиального мыщелка бедренной кости (64%) является наиболее частым местом поражения коленного сустава при расслаивающем остеохондрите, за которым следует латеральный мыщелок бедренной кости (32%).[9][10] По мере прогрессирования расслаивающего остеохондрита поражения коленного сустава могут изменяться от стабильных до нестабильных. Это прогрессирование может вызвать разрушение суставного хряща, что приведет к образованию рыхлых тел, а также к потере костно-хрящевой ткани.[9] Механические симптомы или выпот в коленном суставе могут указывать на нестабильные очаги расслаивающего остеохондрита, которые можно оценить с помощью МРТ. Нестабильные очаги рассекающего остеохондрита на МРТ могут показать повышенный сигнал Т2 в месте сочленения принимающей кости и поражение или деструкцию вышележащего суставного хряща. Наличие множественных кистоподобных очагов или единичного очага размером более 5 мм также может быть признаком нестабильности очага расслаивающего остеохондрита на МРТ [9].][12]
Наличие множественных кистоподобных очагов или единичного очага размером более 5 мм также может быть признаком нестабильности очага расслаивающего остеохондрита на МРТ [9].][12]
Анамнез и физикальное исследование
Следует поддерживать высокую клиническую настороженность, поскольку проявления остеохондральных поражений могут имитировать несколько гораздо более распространенных причин боли в колене. Исторические особенности и симптомы поражений рассекающего остеохондрита варьируются в зависимости от возраста пациента и прогрессирования заболевания при поступлении. Бессимптомный расслаивающий остеохондрит может быть обнаружен случайно на простых рентгенограммах, сделанных по другим причинам, в то время как поздние стадии могут проявляться аналогично острой травме колена, когда присутствует рыхлое тело. Важный исторический опрос включает историю травм, недавнее повышение уровня активности, предыдущие травмы колена и наличие механических симптомов. Боль при нагрузке является наиболее частым симптомом, возникающим примерно в 80% случаев симптоматического рассекающего остеохондрита.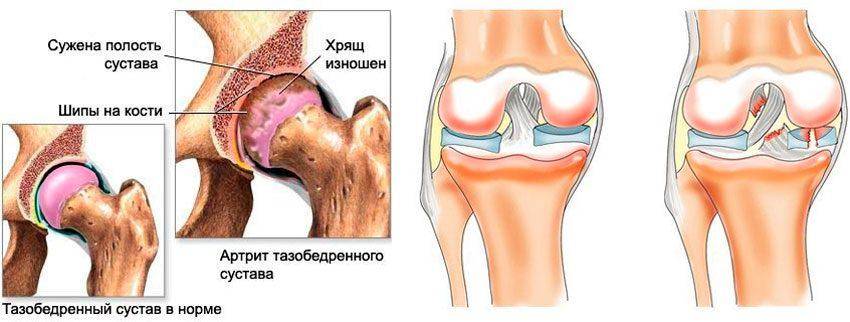 [13] Обычно проводится различие между ювенильным и взрослым рассекающим остеохондритом коленного сустава на основании зрелости скелета пациента на момент постановки диагноза. При ювенильном рассекающем остеохондрите боль часто носит прерывистый характер, связана с активностью и плохо локализуется вокруг передней части сустава, в то время как у взрослых с рассеивающим остеохондритом поражения чаще проявляются выпотом, ограниченным диапазоном движений или механическими симптомами, такими как заедание или блокировки.[2] В зависимости от хронического характера поражения пациенты могут жаловаться на дисфункцию четырехглавой мышцы бедра и периодическую нестабильность коленного сустава.[6]
[13] Обычно проводится различие между ювенильным и взрослым рассекающим остеохондритом коленного сустава на основании зрелости скелета пациента на момент постановки диагноза. При ювенильном рассекающем остеохондрите боль часто носит прерывистый характер, связана с активностью и плохо локализуется вокруг передней части сустава, в то время как у взрослых с рассеивающим остеохондритом поражения чаще проявляются выпотом, ограниченным диапазоном движений или механическими симптомами, такими как заедание или блокировки.[2] В зависимости от хронического характера поражения пациенты могут жаловаться на дисфункцию четырехглавой мышцы бедра и периодическую нестабильность коленного сустава.[6]
Как упоминалось выше, остеохондрит расслаивающих поражений колена может протекать полностью бессимптомно, что подчеркивает важность комплексного физического обследования для исключения других причин боли в колене. Осмотр выравнивания коленного сустава может выявить genu varus, связанный с поражением медиального мыщелка бедренной кости, или genu valgus, что чаще встречается при рассекающем остеохондрите латерального мыщелка бедренной кости. [13] Пальпация может выявить выпот или болезненность костей вдоль мыщелков бедренной кости при разной степени сгибания коленного сустава. Диапазон движений пациента может быть ограничен из-за боли, отека или ослабления тела по сравнению с контралатеральным коленом. Были описаны специальные тесты на очаги расслаивающего остеохондрита, хотя и ограниченные. Тест Вильсона, специфичный для поражения медиального мыщелка бедра, включает одновременную внутреннюю ротацию голени и пассивное разгибание колена от 9от 0 до 30 градусов. Боль, возникающая при внутреннем вращении и уменьшающаяся при наружном вращении, указывает на положительный тест, который, как предполагается, отражает сдавление очага остеохондрита рассекающим медиальным бугорком большеберцовой кости.[13] Имея это в виду, рекомендуется наблюдать за ходьбой пациента, что может выявить вращение пораженной большеберцовой кости, чтобы уменьшить давление на поражение при расслаивающем остеохондрозе.
[13] Пальпация может выявить выпот или болезненность костей вдоль мыщелков бедренной кости при разной степени сгибания коленного сустава. Диапазон движений пациента может быть ограничен из-за боли, отека или ослабления тела по сравнению с контралатеральным коленом. Были описаны специальные тесты на очаги расслаивающего остеохондрита, хотя и ограниченные. Тест Вильсона, специфичный для поражения медиального мыщелка бедра, включает одновременную внутреннюю ротацию голени и пассивное разгибание колена от 9от 0 до 30 градусов. Боль, возникающая при внутреннем вращении и уменьшающаяся при наружном вращении, указывает на положительный тест, который, как предполагается, отражает сдавление очага остеохондрита рассекающим медиальным бугорком большеберцовой кости.[13] Имея это в виду, рекомендуется наблюдать за ходьбой пациента, что может выявить вращение пораженной большеберцовой кости, чтобы уменьшить давление на поражение при расслаивающем остеохондрозе.
Оценка
Как и при многих ортопедических заболеваниях, оценка начинается с простых рентгенограмм, чтобы локализовать поражение, оценить зоны роста и исключить другие состояния.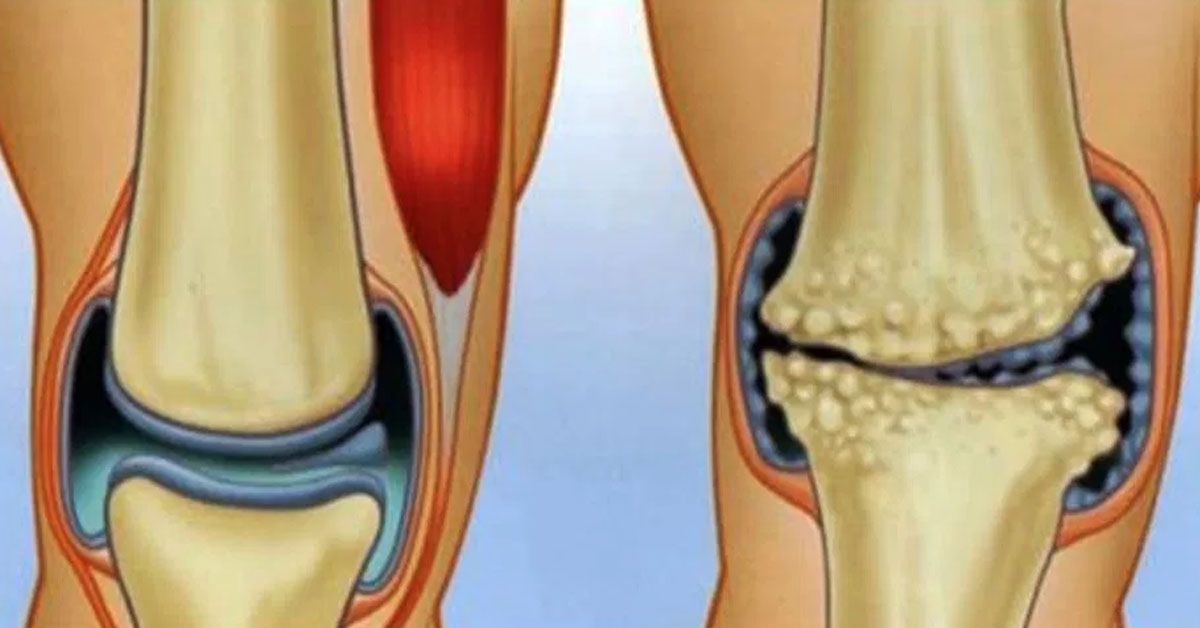
Простые рентгенограммы ограничены в определении стабильности очагов рассекающего остеохондрита, что жизненно важно для принятия клинических решений. В результате магнитно-резонансная томография часто показана для дальнейшего обследования. МРТ позволяет более точно оценить размер поражения в дополнение к структуре вышележащего хряща. Хефти и др. al разработал систему классификации, основанную на результатах магнитного резонанса, как указано ниже.
В результате магнитно-резонансная томография часто показана для дальнейшего обследования. МРТ позволяет более точно оценить размер поражения в дополнение к структуре вышележащего хряща. Хефти и др. al разработал систему классификации, основанную на результатах магнитного резонанса, как указано ниже.
Этап
Небольшое изменение сигнала в субхондральной кости без четких краев
Остеохондральное поражение с четкими краями, отсутствие жидкости между фрагментом и костью
Жидкость частично видна между фрагментом и подлежащей костью
3
3
3
3
3
3
3 Жидкость полностью окружает фрагмент, фрагмент остается на месте. Де Смет и др. описали несколько Т2-взвешенных МРТ-признаков, которые могут быть связаны с нестабильными поражениями, включая линию интенсивного сигнала, равную линии жидкости на границе отломок-кость, длиной 5 мм или более, дискретный круглый фокус интенсивного сигнала в глубине остеохондрита dissecans размером 5 мм и более, очаговый дефект в вышележащем суставном хряще шириной 5 мм и более и интенсивный сигнал, равный сигналу жидкости, которая пересекает как суставной хрящ, так и субхондральную кость и проникает в очаг поражения [16].

В конечном счете, артроскопия является золотым стандартом для оценки стабильности поражения и определения надлежащего лечения. Международное общество восстановления хряща разработало интраоперационную классификацию, которая определяет целостность и стабильность фрагмента, как описано ниже.[18]
Типы
Размягчение интактного хряща
Разрыв хряща, стабильный фрагмент при зондировании
Прерывистость фрагмента, нестабильность при зондировании, фрагмент на месте
Костно-хрящевой кратер и рыхлое тело
Лечение/управление
Лечение рассекающего остеохондрита коленного сустава включает как консервативные, так и хирургические подходы. Подход зависит от тяжести, возраста и локализации заболевания.

Консервативные подходы к лечению могут быть рассмотрены у несовершеннолетних пациентов с I–III стадиями заболевания и бессимптомных взрослых с I стадией заболевания. Консервативное лечение предпочтительнее, если поражения стабильны, нет свободных тел или имеются открытые физиодистрофии. Если расслаивающий остеохондрит коленного сустава диагностирован случайно у бессимптомного пациента, лечение не требуется, но пациент должен находиться под наблюдением до тех пор, пока не произойдет подтвержденное рентгенологическим исследованием заживление.[13] Для пациентов с симптоматическим рассекающим остеохондритом коленного сустава консервативные стратегии включают в себя отсутствие нагрузки и иммобилизацию на 1–2 недели, ограничение активности с последующим переходом к легкой активности без высокой ударной нагрузки в течение 6–12 недель. Стратегии физиотерапии включают изометрические упражнения на четырехглавую мышцу в дополнение к растяжке и модальностям мягких тканей. Возвращение к активности может произойти, когда нет боли, нормальное обследование и рентген, показывающий заживление.
 [19]
[19]Хирургический подход к рассекающему остеохондриту коленного сустава используется, если консервативная терапия не подходит или если консервативная терапия не дает результатов через 3–6 месяцев. Хирургический подход является основным методом лечения у взрослых с любыми симптомами, связанными с рассекающим остеохондритом, или у пациентов с болезнью как минимум II стадии. Несовершеннолетних начинают с хирургического вмешательства, если поражение нестабильно, если есть свободные тела или если физы закрылись. Можно рассмотреть несколько хирургических методов. Артроскопический подход может быть рассмотрен, если консервативная терапия пациента неэффективна, имеется угроза закрытия физарного отдела или нестабильность сустава [20]. Если во время артроскопии рассекающий остеохондрит выглядит стабильным, пациенту может быть выполнено субхондральное сверление с размещением спицы К, что приводит к формированию фиброзно-хрящевой ткани и является хорошим подходом для пациентов с незрелым скелетом.
 Если артроскопия показывает нестабильное рассекающее остеохондритное поражение или если МРТ показывает поражение более 2 см, то повреждение следует исправить путем фиксации нестабильного поражения.[21] Для поражений размером более 2 см на 2 см также можно рассмотреть шлифовку хряща, и для этого можно использовать несколько различных методов. Хирургия микропереломов стимулирует заживление для увеличения волокнистого хряща, что приводит к хорошим краткосрочным результатам; однако у него снизилась долговечность и увеличилась частота отказов. Остеохондральные аллотрансплантаты также можно рассмотреть, но они очень дороги. Процедуры аутологичных трансплантатов приводят к заживлению нативной кости, что может привести к более быстрому выздоровлению. Кроме того, периостальные заплаты представляют собой имплантаты, которые регенерируют хрящ и показали клинические результаты [22]. Наконец, для пациентов старше 60 лет обычно рекомендуется эндопротезирование [20].
Если артроскопия показывает нестабильное рассекающее остеохондритное поражение или если МРТ показывает поражение более 2 см, то повреждение следует исправить путем фиксации нестабильного поражения.[21] Для поражений размером более 2 см на 2 см также можно рассмотреть шлифовку хряща, и для этого можно использовать несколько различных методов. Хирургия микропереломов стимулирует заживление для увеличения волокнистого хряща, что приводит к хорошим краткосрочным результатам; однако у него снизилась долговечность и увеличилась частота отказов. Остеохондральные аллотрансплантаты также можно рассмотреть, но они очень дороги. Процедуры аутологичных трансплантатов приводят к заживлению нативной кости, что может привести к более быстрому выздоровлению. Кроме того, периостальные заплаты представляют собой имплантаты, которые регенерируют хрящ и показали клинические результаты [22]. Наконец, для пациентов старше 60 лет обычно рекомендуется эндопротезирование [20].Дифференциальный диагноз
Поскольку симптоматика рассекающего остеохондрита коленного сустава может варьироваться от бессимптомной до неясной боли при нагрузке до крайних проявлений выпота и механических симптомов, дифференциальный диагноз является широким.
 Для типичного пациента с рассекающим остеохондритом в педиатрическом возрасте, испытывающего атравматическую боль в колене при нагрузке, дифференциальная диагностика будет включать пателлофеморальный синдром, тендинит надколенника, болезнь Осгуда-Шлаттера, синдром Синдинга-Ларсена-Йоханнсона, импинджмент жировой ткани, симптоматический дискоидный мениск, и симптоматическая синовиальная складка. Для взрослых с типичной болью в колене при весовой нагрузке дифференциальная диагностика будет включать боль в надколеннике, остеоартроз коленного сустава, хондромаляцию, тендинит надколенника, разрыв мениска, импинджмент жировой ткани и симптоматическую синовиальную складку. Для взрослых с более тяжелым атравматическим отеком, а также механическими симптомами в колене дифференциальный диагноз будет включать разрыв мениска, костно-хрящевое рыхлое тело и новообразование.
Для типичного пациента с рассекающим остеохондритом в педиатрическом возрасте, испытывающего атравматическую боль в колене при нагрузке, дифференциальная диагностика будет включать пателлофеморальный синдром, тендинит надколенника, болезнь Осгуда-Шлаттера, синдром Синдинга-Ларсена-Йоханнсона, импинджмент жировой ткани, симптоматический дискоидный мениск, и симптоматическая синовиальная складка. Для взрослых с типичной болью в колене при весовой нагрузке дифференциальная диагностика будет включать боль в надколеннике, остеоартроз коленного сустава, хондромаляцию, тендинит надколенника, разрыв мениска, импинджмент жировой ткани и симптоматическую синовиальную складку. Для взрослых с более тяжелым атравматическим отеком, а также механическими симптомами в колене дифференциальный диагноз будет включать разрыв мениска, костно-хрящевое рыхлое тело и новообразование.Прогноз
Прогноз расслаивающего остеохондрита коленного сустава зависит от возраста пациента, локализации и внешнего вида поражения при визуализации.
 В целом, молодые пациенты чувствуют себя лучше, чем взрослые, с рассекающим остеохондритом коленного сустава. В частности, педиатрические пациенты с открытым дистальным отделом бедренной кости имеют наилучший прогноз полного выздоровления при консервативных мероприятиях. Взрослые с этим заболеванием часто прогрессируют до артрита, если его не лечить. Местоположение поражения также имеет значение, так как у пациентов с остеохондритом рассекающего поражения на латеральном мыщелке бедренной кости или надколеннике частота полного выздоровления ниже. Пациенты с более высокими стадиями заболевания при визуализации также имеют худший прогноз. Поражения, которые показывают склероз на рентгенограмме или синовиальную жидкость за поражением на МРТ, восстанавливаются менее успешно.[23] Пациенты, которые позволяют своему телу полностью исцелиться, обычно могут полностью восстановить свои функции. У пациентов с более тяжелыми поражениями III или IV стадии, у которых не происходит полного выздоровления, часто прогрессируют хронические боли, механические симптомы и артрит.
В целом, молодые пациенты чувствуют себя лучше, чем взрослые, с рассекающим остеохондритом коленного сустава. В частности, педиатрические пациенты с открытым дистальным отделом бедренной кости имеют наилучший прогноз полного выздоровления при консервативных мероприятиях. Взрослые с этим заболеванием часто прогрессируют до артрита, если его не лечить. Местоположение поражения также имеет значение, так как у пациентов с остеохондритом рассекающего поражения на латеральном мыщелке бедренной кости или надколеннике частота полного выздоровления ниже. Пациенты с более высокими стадиями заболевания при визуализации также имеют худший прогноз. Поражения, которые показывают склероз на рентгенограмме или синовиальную жидкость за поражением на МРТ, восстанавливаются менее успешно.[23] Пациенты, которые позволяют своему телу полностью исцелиться, обычно могут полностью восстановить свои функции. У пациентов с более тяжелыми поражениями III или IV стадии, у которых не происходит полного выздоровления, часто прогрессируют хронические боли, механические симптомы и артрит.
Осложнения
Как упоминалось выше в разделе о лечении, пациентам, у которых консервативные методы лечения рассекающего остеохондрита коленного сустава не дают результата, обычно требуется хирургическое вмешательство для полного выздоровления. Как указано в разделе прогнозов, у пациентов с более высокими стадиями остеохондрита рассекающие поражения, которые не полностью заживают или у которых неэффективно хирургическое лечение, часто прогрессируют до хронической боли, механических симптомов и артрита.
Сдерживание и обучение пациентов
Точная этиология рассекающего остеохондрита коленного сустава не подтверждена, и нет четких рекомендаций по профилактике или сдерживанию рассекающего остеохондрита коленного сустава. Пациенты с рассекающим остеохондритом коленного сустава в возрасте от 10 до 20 лет должны получать образование и поддержку в отношении высоких показателей успеха консервативного лечения. Взрослых с рассекающим остеохондритом колена следует проинформировать о том, что для полного выздоровления с высокой вероятностью потребуется хирургическое лечение.

Улучшение результатов медицинского персонала
Остеохондрит колена может представлять диагностическую дилемму, поскольку поражение может быть либо бессимптомным, либо имитировать другие причины боли в колене. Для лечения расслаивающего остеохондрита коленного сустава требуется межпрофессиональная команда медицинских работников, в которую входят врач, физиотерапевты для консервативного лечения, рентгенолог, обученный считыванию изображений скелетно-мышечной системы, и опытный хирург-ортопед. Врач должен будет учитывать рассекающий остеохондрит колена в своем дифференциальном диагнозе для возможных нечетких проявлений боли в колене и должен заказать правильные рентгенограммы, а также МРТ для правильной идентификации и определения стадии этих поражений. Физиотерапевты должны будут правильно вести большинство пациентов с рассекающим остеохондритом колена, независимо от того, получают ли они консервативное лечение или хирургическое лечение и нуждаются в укреплении, а также в переобучении походке после периода отсутствия нагрузки.
 Для правильной идентификации и оценки расслаивающих поражений коленного сустава при остеохондрозе требуется хорошо обученный радиолог. Опытный хирург-ортопед имеет важное значение для предоставления рекомендаций относительно вероятности успешного лечения с помощью консервативной терапии по сравнению с хирургическим вмешательством. Своевременная диагностика и распознавание имеют решающее значение, поскольку стабильные очаги расслаивающего остеохондрита с интактными суставными поверхностями, скорее всего, заживут при консервативном лечении, особенно у детей.[6] (Уровень V). Поскольку точная этиология рассекающего остеохондрита коленного сустава остается загадкой, профилактика этого диагноза по-прежнему представляется несостоятельной.
Для правильной идентификации и оценки расслаивающих поражений коленного сустава при остеохондрозе требуется хорошо обученный радиолог. Опытный хирург-ортопед имеет важное значение для предоставления рекомендаций относительно вероятности успешного лечения с помощью консервативной терапии по сравнению с хирургическим вмешательством. Своевременная диагностика и распознавание имеют решающее значение, поскольку стабильные очаги расслаивающего остеохондрита с интактными суставными поверхностями, скорее всего, заживут при консервативном лечении, особенно у детей.[6] (Уровень V). Поскольку точная этиология рассекающего остеохондрита коленного сустава остается загадкой, профилактика этого диагноза по-прежнему представляется несостоятельной.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье. Рис. Предоставлено Кевином Картером, DO
Рисунок
МРТ Т1 колено — медиальный мыщелок бедренной кости Рассекающий остеохондрит 2 степени.
 Предоставлено Кевином Картером, DO
Предоставлено Кевином Картером, DOРисунок
МРТ ПД сагиттального колена — медиальный мыщелок бедра 2 степени рассекающий остеохондрит. Предоставлено Кевином Картером, DO
Рисунок
Сухой остеохондрит. Изображение предоставлено S Bhimji MD
Figure
Рассекающий остеохондрит Оперативная фотография, демонстрирующая костно-хрящевой дефект головки 1-й плюсневой кости, вторичный по отношению к острой травме. Обратите внимание на полнослойную эрозию центрального хряща. Предоставлено Марком А. Дрейером, DPM, FACFAS
Ссылки
- 1.
Edmonds EW, Polousky J. Обзор знаний о расслаивающем остеохондрите: 123 года минимальной эволюции от König до исследовательской группы ROCK. Clin Orthop Relat Relat Res. 2013 г., апрель; 471(4):1118-26. [Бесплатная статья PMC: PMC3586043] [PubMed: 22362466]
- 2.
Кроуфорд, округ Колумбия, Safran MR. Рассекающий остеохондрит коленного сустава. J Am Acad Orthop Surg.
 2006 февраля; 14 (2): 90-100. [PubMed: 16467184]
2006 февраля; 14 (2): 90-100. [PubMed: 16467184]- 3.
Кочер М.С., Такер Р., Гэнли Т.Дж., Флинн Дж.М. Лечение расслаивающего остеохондрита коленного сустава: обзор современных концепций. Am J Sports Med. 2006 г., июль; 34(7):1181-91. [PubMed: 16794036]
- 4.
Кениг Ф. Классика: О свободных телах в суставе. 1887. Clin Orthop Relat Res. 2013 г., апрель; 471(4):1107-15. [Бесплатная статья PMC: PMC3586001] [PubMed: 23404416]
- 5.
Линден Б. Заболеваемость расслаивающим остеохондритом мыщелков бедренной кости. Акта Ортоп Сканд. 1976 декабрь; 47 (6): 664-7. [PubMed: 1015263]
- 6.
Круз А.И., Ши К.Г., Гэнли Т.Дж. Детский остеохондрит коленного сустава Рассекающие поражения. Ортоп Клин Норт Ам. 2016 окт; 47 (4): 763-75. [PubMed: 27637663]
- 7.
Andriolo L, Crawford DC, Reale D, Zaffagnini S, Candrian C, Cavicchioli A, Filardo G. Рассекающий остеохондрит коленного сустава: этиология и патогенетические механизмы.
 Систематический обзор. Хрящ. 2020 июль;11(3):273-290. [Бесплатная статья PMC: PMC7298596] [PubMed: 29998741]
Систематический обзор. Хрящ. 2020 июль;11(3):273-290. [Бесплатная статья PMC: PMC7298596] [PubMed: 29998741]- 8.
Grimm NL, Weiss JM, Kessler JI, Aoki SK. Рассекающий остеохондрит коленного сустава: патологоанатомия, эпидемиология, диагностика. Клин Спорт Мед. 2014 апр; 33(2):181-8. [PubMed: 24698037]
- 9.
Nepple JJ, Milewski MD, Shea KG. Исследование рассекающего остеохондрита коленного сустава: обновление 2016 г. J Хирургия Коленного сустава. 2016 окт; 29 (7): 533-538. [PubMed: 27532280]
- 10.
Кесслер Д.И., Никизад Х., Ши К.Г., Джейкобс Д.С., Бебчук Д.Д., Вайс Д.М. Демография и эпидемиология расслаивающего остеохондрита коленного сустава у детей и подростков. Am J Sports Med. 2014 г., февраль; 42(2):320-6. [PubMed: 24272456]
- 11.
Парик А., Сандерс Т.Л., Ву И.Т., Ларсон Д.Р., Сарис Д.Б.Ф., Крич А.Дж. Заболеваемость симптоматическим расслаивающим поражением коленного сустава остеохондритом: популяционное исследование в округе Олмстед.
 Хрящевой остеоартрит. 2017 Октябрь; 25 (10): 1663-1671. [Бесплатная статья PMC: PMC5798004] [PubMed: 28711583]
Хрящевой остеоартрит. 2017 Октябрь; 25 (10): 1663-1671. [Бесплатная статья PMC: PMC5798004] [PubMed: 28711583]- 12.
Киёвски Р., Бланкенбейкер Д.Г., Шинки К., Файн Дж.П., Граф Б.К., Де Смет А.А. Ювенильный и взрослый рассекающий остеохондрит коленного сустава: соответствующие МРТ-критерии нестабильности. Радиология. 2008 г., август; 248 (2): 571-8. [PubMed: 18552309]
- 13.
Accadbled F, Vial J, Sales de Gauzy J. Рассекающий остеохондрит колена. Orthop Traumatol Surg Res. 2018 Февраль; 104 (1S): S97-S105. [PubMed: 29197636]
- 14.
Уолл Э.Дж., Хейворт Б.Е., Ши К.Г., Эдмондс Э.В., Райт Р.В., Андерсон А.Ф., Эйсманн Э.А., Майер Г.Д. Рассекающий остеохондрит трохлеарной борозды коленного пателлофеморального сустава. J Pediatr Orthop. 2014 сен; 34 (6): 625-30. [PubMed: 25126843]
- 15.
Hefti F, Beguiristain J, Krauspe R, Möller-Madsen B, Riccio V, Tschauner C, Wetzel R, Zeller R. Рассекающий остеохондрит: многоцентровое исследование Европейской детской ортопедии Общество.
 J Pediatr Orthop B. 1999 октября; 8 (4): 231-45. [PubMed: 10513356]
J Pediatr Orthop B. 1999 октября; 8 (4): 231-45. [PubMed: 10513356]- 16.
Де Смет А.А., Фишер Д.Р., Граф Б.К., Ланге Р.Х. Рассекающий остеохондрит коленного сустава: значение МРТ для определения стабильности поражения и наличия дефектов суставного хряща. AJR Am J Рентгенол. 1990 г., сен; 155 (3): 549-53. [PubMed: 2117355]
- 17.
Збойневич А.М., Лаор Т. Визуализация расслаивающего остеохондрита. Клин Спорт Мед. 2014 Апрель; 33 (2): 221-50. [PubMed: 24698040]
- 18.
Джейкобс Дж. К., Арчибальд-Сейффер Н., Гримм Н. Л., Кэри Дж. Л., Ши К. Г. Обзор систем артроскопической классификации расслаивающего остеохондрита коленного сустава. Клин Спорт Мед. 2014 апр; 33(2):189-97. [PubMed: 24698038]
- 19.
Andriolo L, Candrian C, Papio T, Cavicchioli A, Perdisa F, Filardo G. Рассекающий остеохондрит коленного сустава — стратегии консервативного лечения: систематический обзор. Хрящ. 2019 июль; 10 (3): 267-277.
 [Бесплатная статья PMC: PMC6585290] [PubMed: 29468901]
[Бесплатная статья PMC: PMC6585290] [PubMed: 29468901]- 20.
Бауэр К.Л., Полоуски Д.Д. Лечение расслаивающего остеохондрита коленного, локтевого и голеностопного суставов. Клин Спорт Мед. 2017 июль; 36 (3): 469-487. [PubMed: 28577707]
- 21.
Гул Дж. Ф. Артроскопическое лечение расслаивающего остеохондрита. Clin Orthop Relat Relat Res. 1982 июль; (167): 65-74. [PubMed: 7047040]
- 22.
Sacolick DA, Kirven JC, Abouljoud MM, Everhart JS, Flanigan DC. Лечение рассекающего остеохондрита у взрослых с имплантацией аутологичного хряща: систематический обзор. J Хирургия Коленного сустава. 201932 ноября (11): 1102-1110. [PubMed: 30396204]
- 23.
Уолл Э.Дж., Вуразерис Дж., Майер Г.Д., Эмери К.Х., Дивайн Дж.Г., Ник Т.Г., Хьюитт Т.Е. Лечебный потенциал стабильного ювенильного остеохондрита рассекающих поражений коленного сустава. J Bone Joint Surg Am. 2008 декабрь; 90 (12): 2655-64. [Бесплатная статья PMC: PMC2663329] [PubMed: 19047711]
- 24.


 [19]
[19] Если артроскопия показывает нестабильное рассекающее остеохондритное поражение или если МРТ показывает поражение более 2 см, то повреждение следует исправить путем фиксации нестабильного поражения.[21] Для поражений размером более 2 см на 2 см также можно рассмотреть шлифовку хряща, и для этого можно использовать несколько различных методов. Хирургия микропереломов стимулирует заживление для увеличения волокнистого хряща, что приводит к хорошим краткосрочным результатам; однако у него снизилась долговечность и увеличилась частота отказов. Остеохондральные аллотрансплантаты также можно рассмотреть, но они очень дороги. Процедуры аутологичных трансплантатов приводят к заживлению нативной кости, что может привести к более быстрому выздоровлению. Кроме того, периостальные заплаты представляют собой имплантаты, которые регенерируют хрящ и показали клинические результаты [22]. Наконец, для пациентов старше 60 лет обычно рекомендуется эндопротезирование [20].
Если артроскопия показывает нестабильное рассекающее остеохондритное поражение или если МРТ показывает поражение более 2 см, то повреждение следует исправить путем фиксации нестабильного поражения.[21] Для поражений размером более 2 см на 2 см также можно рассмотреть шлифовку хряща, и для этого можно использовать несколько различных методов. Хирургия микропереломов стимулирует заживление для увеличения волокнистого хряща, что приводит к хорошим краткосрочным результатам; однако у него снизилась долговечность и увеличилась частота отказов. Остеохондральные аллотрансплантаты также можно рассмотреть, но они очень дороги. Процедуры аутологичных трансплантатов приводят к заживлению нативной кости, что может привести к более быстрому выздоровлению. Кроме того, периостальные заплаты представляют собой имплантаты, которые регенерируют хрящ и показали клинические результаты [22]. Наконец, для пациентов старше 60 лет обычно рекомендуется эндопротезирование [20]. Для типичного пациента с рассекающим остеохондритом в педиатрическом возрасте, испытывающего атравматическую боль в колене при нагрузке, дифференциальная диагностика будет включать пателлофеморальный синдром, тендинит надколенника, болезнь Осгуда-Шлаттера, синдром Синдинга-Ларсена-Йоханнсона, импинджмент жировой ткани, симптоматический дискоидный мениск, и симптоматическая синовиальная складка. Для взрослых с типичной болью в колене при весовой нагрузке дифференциальная диагностика будет включать боль в надколеннике, остеоартроз коленного сустава, хондромаляцию, тендинит надколенника, разрыв мениска, импинджмент жировой ткани и симптоматическую синовиальную складку. Для взрослых с более тяжелым атравматическим отеком, а также механическими симптомами в колене дифференциальный диагноз будет включать разрыв мениска, костно-хрящевое рыхлое тело и новообразование.
Для типичного пациента с рассекающим остеохондритом в педиатрическом возрасте, испытывающего атравматическую боль в колене при нагрузке, дифференциальная диагностика будет включать пателлофеморальный синдром, тендинит надколенника, болезнь Осгуда-Шлаттера, синдром Синдинга-Ларсена-Йоханнсона, импинджмент жировой ткани, симптоматический дискоидный мениск, и симптоматическая синовиальная складка. Для взрослых с типичной болью в колене при весовой нагрузке дифференциальная диагностика будет включать боль в надколеннике, остеоартроз коленного сустава, хондромаляцию, тендинит надколенника, разрыв мениска, импинджмент жировой ткани и симптоматическую синовиальную складку. Для взрослых с более тяжелым атравматическим отеком, а также механическими симптомами в колене дифференциальный диагноз будет включать разрыв мениска, костно-хрящевое рыхлое тело и новообразование. В целом, молодые пациенты чувствуют себя лучше, чем взрослые, с рассекающим остеохондритом коленного сустава. В частности, педиатрические пациенты с открытым дистальным отделом бедренной кости имеют наилучший прогноз полного выздоровления при консервативных мероприятиях. Взрослые с этим заболеванием часто прогрессируют до артрита, если его не лечить. Местоположение поражения также имеет значение, так как у пациентов с остеохондритом рассекающего поражения на латеральном мыщелке бедренной кости или надколеннике частота полного выздоровления ниже. Пациенты с более высокими стадиями заболевания при визуализации также имеют худший прогноз. Поражения, которые показывают склероз на рентгенограмме или синовиальную жидкость за поражением на МРТ, восстанавливаются менее успешно.[23] Пациенты, которые позволяют своему телу полностью исцелиться, обычно могут полностью восстановить свои функции. У пациентов с более тяжелыми поражениями III или IV стадии, у которых не происходит полного выздоровления, часто прогрессируют хронические боли, механические симптомы и артрит.
В целом, молодые пациенты чувствуют себя лучше, чем взрослые, с рассекающим остеохондритом коленного сустава. В частности, педиатрические пациенты с открытым дистальным отделом бедренной кости имеют наилучший прогноз полного выздоровления при консервативных мероприятиях. Взрослые с этим заболеванием часто прогрессируют до артрита, если его не лечить. Местоположение поражения также имеет значение, так как у пациентов с остеохондритом рассекающего поражения на латеральном мыщелке бедренной кости или надколеннике частота полного выздоровления ниже. Пациенты с более высокими стадиями заболевания при визуализации также имеют худший прогноз. Поражения, которые показывают склероз на рентгенограмме или синовиальную жидкость за поражением на МРТ, восстанавливаются менее успешно.[23] Пациенты, которые позволяют своему телу полностью исцелиться, обычно могут полностью восстановить свои функции. У пациентов с более тяжелыми поражениями III или IV стадии, у которых не происходит полного выздоровления, часто прогрессируют хронические боли, механические симптомы и артрит.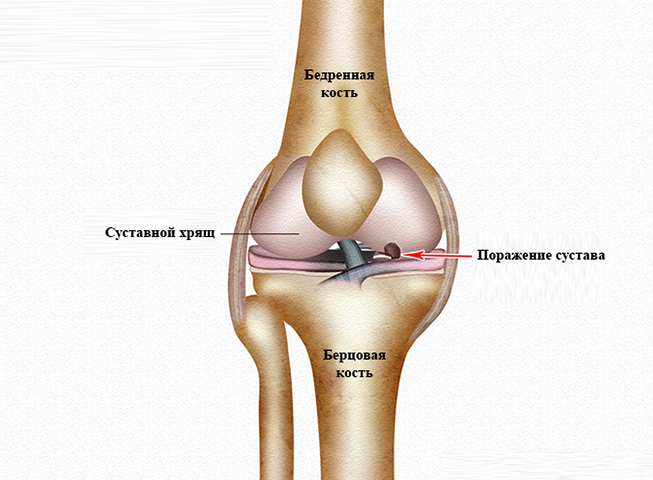

 Для правильной идентификации и оценки расслаивающих поражений коленного сустава при остеохондрозе требуется хорошо обученный радиолог. Опытный хирург-ортопед имеет важное значение для предоставления рекомендаций относительно вероятности успешного лечения с помощью консервативной терапии по сравнению с хирургическим вмешательством. Своевременная диагностика и распознавание имеют решающее значение, поскольку стабильные очаги расслаивающего остеохондрита с интактными суставными поверхностями, скорее всего, заживут при консервативном лечении, особенно у детей.[6] (Уровень V). Поскольку точная этиология рассекающего остеохондрита коленного сустава остается загадкой, профилактика этого диагноза по-прежнему представляется несостоятельной.
Для правильной идентификации и оценки расслаивающих поражений коленного сустава при остеохондрозе требуется хорошо обученный радиолог. Опытный хирург-ортопед имеет важное значение для предоставления рекомендаций относительно вероятности успешного лечения с помощью консервативной терапии по сравнению с хирургическим вмешательством. Своевременная диагностика и распознавание имеют решающее значение, поскольку стабильные очаги расслаивающего остеохондрита с интактными суставными поверхностями, скорее всего, заживут при консервативном лечении, особенно у детей.[6] (Уровень V). Поскольку точная этиология рассекающего остеохондрита коленного сустава остается загадкой, профилактика этого диагноза по-прежнему представляется несостоятельной. Предоставлено Кевином Картером, DO
Предоставлено Кевином Картером, DO 2006 февраля; 14 (2): 90-100. [PubMed: 16467184]
2006 февраля; 14 (2): 90-100. [PubMed: 16467184] Систематический обзор. Хрящ. 2020 июль;11(3):273-290. [Бесплатная статья PMC: PMC7298596] [PubMed: 29998741]
Систематический обзор. Хрящ. 2020 июль;11(3):273-290. [Бесплатная статья PMC: PMC7298596] [PubMed: 29998741]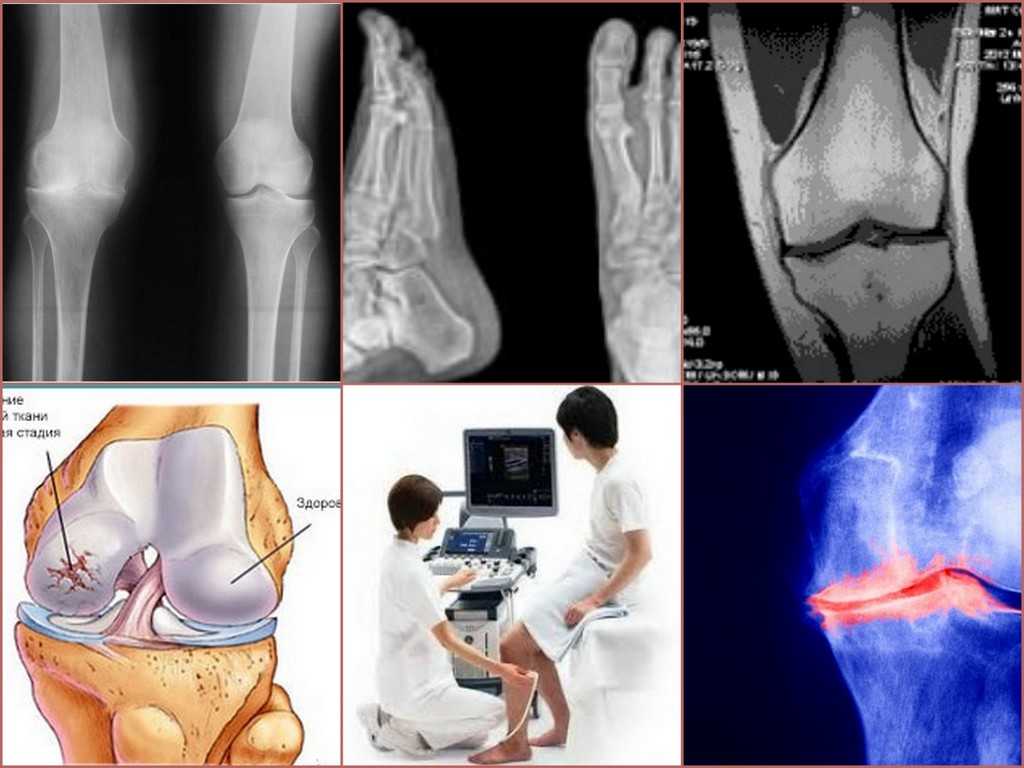 Хрящевой остеоартрит. 2017 Октябрь; 25 (10): 1663-1671. [Бесплатная статья PMC: PMC5798004] [PubMed: 28711583]
Хрящевой остеоартрит. 2017 Октябрь; 25 (10): 1663-1671. [Бесплатная статья PMC: PMC5798004] [PubMed: 28711583] J Pediatr Orthop B. 1999 октября; 8 (4): 231-45. [PubMed: 10513356]
J Pediatr Orthop B. 1999 октября; 8 (4): 231-45. [PubMed: 10513356] [Бесплатная статья PMC: PMC6585290] [PubMed: 29468901]
[Бесплатная статья PMC: PMC6585290] [PubMed: 29468901]