Нарушение зрения при синдроме позвоночной артерии
Множество мифов, касающихся организма человека – это не только недостоверная информация о причинах заболеваний или их симптомах, но и скрытая угроза для здоровья. Основная опасность таких заблуждений заключается в запоздалом обращении к врачу из-за неверного понимания рисков отсутствия лечения.
Одним из состояний, окруженных подобными мифами, является нарушение остроты зрения. Многие люди полагают, что близорукость или дальнозоркость вызывает только неблагоприятная наследственность, возраст или чрезмерные нагрузки на глаза. Но проблема может прийти оттуда, откуда ее не ждут: из шейного отдела позвоночника.
Транспортировка порядка 40% питательных веществ и кислорода в головной мозг осуществляется посредством позвоночной артерии, которая берет свое начало в подключичной артерии, входит в отверстие 6-го шейного позвонка и ведет в полость черепа.
Но при остеохондрозе, протрузии межпозвонковых дисков и других патологиях артерия оказывается сдавленной «просевшими» хрящами или костными образованиями, вследствие чего ее просвет сужается. В результате нарушается поступление в мозг питательных веществ и кислорода, и сильнее всего страдает задняя его часть – та, в которой находится зрительный анализатор.
В результате нарушается поступление в мозг питательных веществ и кислорода, и сильнее всего страдает задняя его часть – та, в которой находится зрительный анализатор.
Последствия, как правило, не заставляют себя долго ждать. Если боль и нарушения подвижности в шейном отделе могут развиться спустя несколько месяцев или лет после начала заболевания, то зрительные нарушения дают о себе знать очень скоро. Кислородное голодание тканей мозга достаточно быстро приводит к тому, что глаза и зрительный нерв перестают получать необходимые им вещества, а зоны мозга, отвечающие за обработку визуальной информации, не справляются со своими функциями.
Особенности нарушений зрения при синдроме позвоночной артерии
При синдроме позвоночной артерии зрение в полной мере «демонстрирует» то, что в организме человека все взаимосвязано, и нарушения в одной области неизбежно ведут к дисбалансу в другой.
Сужение просвета позвоночной артерии выражается следующими офтальмологическими проблемами:
- напряжение и боль в глазных яблоках, особенно при взгляде в сторону или вниз;
- мельтешение «мушек» или темных пятен, которое нередко сопровождается потерей пространственной ориентации на несколько секунд;
- выраженное сужение поля зрения – человек определяет только движение на периферии зрения, но способен идентифицировать движущийся объект только посмотрев на него прямо;
- раздвоение изображения, трудности с фокусировкой зрения на предмете или объекте;
- быстрая и «непрогнозируемая» зрительная усталость – острота зрения может колебаться в пределах нескольких диоптрий в течение короткого промежутка времени, и быть связанной с наклоном головы и положением тела;
- частая или постоянная сухость глаз, вызывающая ощущения рези или «песка» в глазах.

Лечение нарушений остроты зрения при синдроме позвоночной артерии
Как при лечении любого другого заболевания, снижение остроты зрения требует, в первую очередь, устранения причины этого состояния. Но параллельно с терапией, направленной на восстановление функций позвоночной артерии и кровообращения в головном мозге, необходимо принять меры по профилактике устойчивых проблем со зрением.
Для этого, помимо назначенных врачом физиотерапевтических процедур и медикаментозного лечения, следует придерживаться следующих рекомендаций:
- Совершайте регулярные прогулки на свежем воздухе: 30-40 минут, проведенные в парке или пробежка в зеленой городской зоне восполнят дефицит кислорода, обусловленный синдромом позвоночной артерии.
- Не допускайте чрезмерных зрительных нагрузок: колебания остроты зрения требуют продуманных решений – например, использования луп с подсветкой или электронных видеоувеличителей с возможностью регулировки степени увеличения.
 Применение этих устройств позволит снизить утомляемость глаз и сохранить качество жизни в период лечения.
Применение этих устройств позволит снизить утомляемость глаз и сохранить качество жизни в период лечения. - Следите за тем, чтобы продолжительность ночного сна составляла не менее 7 часов: за это время головной мозг восстанавливает свои ресурсы что, соответственно, благоприятно отражается на общем тонусе и на остроте зрения в частности.
Но не забывайте, что только комплексное лечение и организация правильного образа жизни способны справиться с заболеванием и восстановить остроту зрения.
Ангиопатия — Болезни — Медицинский центр Клиника Здоровья
Описание
Ангиопатия сетчатки глаза — это не самостоятельное заболевание, а лишь проявление болезней, поражающих кровеносные сосуды всего организма, в том числе и кровеносные сосуды сетчатки глаза. Ангиопатия проявляется в патологическом изменении кровеносных сосудов вследствие нарушения нервной регуляции. Основой классификации стали заболевания, ставшие причинами ангиопатии сетчатки.
Виды
-
Диабетическая. В данном случае поражение кровеносных сосудов клетчатки происходит вследствие запущенности сахарного диабета, при котором поражаются не только капилляры сетчатки глаз, но и все кровеносные сосуды организма. Это приводит к значительному замедлению кровотока, закупорке сосудов и, как следствие, снижению зрения;
-
Гипертоническая. Имеющаяся у человека гипертоническая болезнь очень часто приводит к ангиопатии сетчатки глаз. Это проявляется в ветвистости вен, их расширении, частых точечных кровоизлияниях в глазное яблоко, помутнениях глазного яблока. В случае успешного лечения гипертонии ангиопатия сетчатки обоих глаз пройдёт сама собой;
-
Гипотоническая. Проявляется в снижении тонуса мелких сосудов, что приводит к переполнению сосудов кровью, а также снижении кровотока и, как следствие, тромбообразовании.
 В данном случае пациент ощущает сильную пульсацию глазных сосудов;
В данном случае пациент ощущает сильную пульсацию глазных сосудов;
-
Травматическая. Может развиваться при повреждениях позвоночника шейного отдела, травмах головного мозга или резком сдавливании грудной клетки. Появление ангиопатии сетчатки глаз в этом случае связано со сдавливанием кровеносных сосудов в шейном отделе позвоночника или с повышением внутричерепного давления;
-
Юношеская. Самый неблагоприятный вид ангиопатии сосудов сетчатки глаз, причины которой не до конца исследованы. Наиболее частые проявления: воспаление сосудов, частые кровоизлияния как в сетчатку, так и в стекловидное тело. Также возможно образование соединительной ткани на сетчатке глаза. Такие симптомы зачастую приводят к катаракте, глаукоме, отслойке сетчатки и слепоте.
Причины ангиопатии сетчатки глаза
-
Расстройство нервной регуляции, которая отвечает за тонус стенок сосудов;
-
Травма шейного отдела позвоночника или головного мозга;
-
Высокое внутричерепное давление;
-
Шейный остеохондроз;
-
Курение;
-
Различные болезни крови;
-
Пожилой возраст;
-
Вредные условия труда;
-
Интоксикация организма;
-
Артериальная гипертензия;
-
Индивидуальные особенности строения стенок сосудов.

Симптомы ангиопатии сетчатки глаза
-
Ухудшение или помутнение зрения;
-
Потеря зрения;
-
-
Прогрессирование близорукости;
-
Дистрофия сетчатки;
-
Молнии в глазах.
Диагностика
Заболевание диагностируется врачом при учёте симптомов ангиопатии сетчатки и общем осмотре пациента. В целях уточнения диагноза используются специальные исследования, такие как ультразвуковое сканирование сосудов (проводится с целью получения информации о скорости кровообращения и изучения состояния стенок сосудов) и рентгенологическое исследование (проводится с помощью ввода рентгенконтрастного вещества с целью получения информации о проходимости сосудов).
Лечение
В случае ангиопатии врач всегда назначает препараты, улучшающие кровообращение в сосудах глазного яблока: пентилин, солкосерил, трентал, вазонит, арбифлекс, эмоксипин и другие. Данные препараты повышают изгибаемость эритроцитов, что способствует нормализации кровотока в капиллярах. Для пациентов с хрупкими сосудами назначается добезилат кальция. Препарат разжижает кровь, значительно улучшает циркуляцию крови в сосудах, нормализует проницаемость стенок сосудов.
В некоторых случаях лечение ангиопатии сетчатки обоих глаз предусматривает использование физиотерапевтических методов, таких как магнитотерапия, иглорефлексотерапия и лазерное облучение. Данные процедуры способны улучшить общее состояние пациента при ангиопатии.
При гипертонической ангиопатии важную роль в лечении играет нормализация кровеносного артериального давления и понижение уровня холестерина в крови.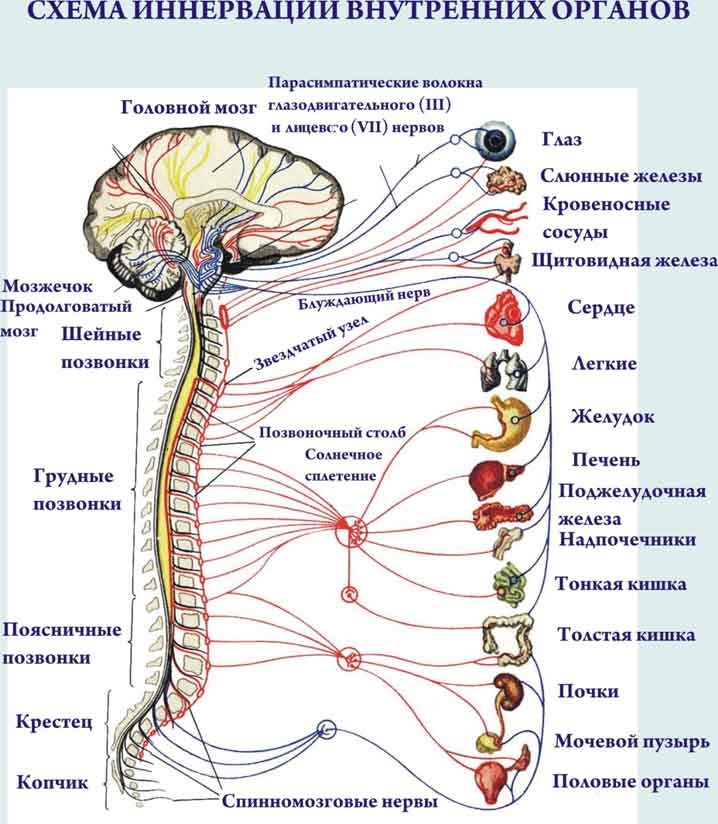
Для лечения ангиопатии сетчатки, вызванной сахарным диабетом, к назначенным препаратам всегда добавляют специальную диету, исключающую из рациона богатые углеводами продукты. Также полезны небольшие физические нагрузки, улучшающие работу сердечно-сосудистой системы.
Последствия невмешательства и осложнения
Ангиопатия сетчатки глаза — побочное обратимое заболевание, которое многие не воспринимают всерьёз. Но, несмотря на это, в запущенной форме без своевременного лечения основной болезни, можно пострадать от сильного ухудшения зрения и даже полной его потери.
Остеохондроз – Хирургия крупных животных – Дополнительные примечания
Заболевания суставов лошадей
Патофизиология
Рассекающий остеохондроз (OCD) относится к поражениям суставов, которые возникают, когда хрящ отделяется от подлежащей кости. Дальнейшее разделение продолжается до тех пор, пока кусочки хряща или хряща+кости не будут свободно плавать в суставе. Обычные места ОКР у лошадей включают латеральный блоковый гребень дистального отдела бедренной кости, краниальный промежуточный гребень дистального отдела большеберцовой кости (поражения DIRT), латеральный блок таранной кости и каудальную часть головки плечевой кости.
Обычные места ОКР у лошадей включают латеральный блоковый гребень дистального отдела бедренной кости, краниальный промежуточный гребень дистального отдела большеберцовой кости (поражения DIRT), латеральный блок таранной кости и каудальную часть головки плечевой кости.
Субхондральные костные кисты – еще одна форма остеохондроза. Однако вместо того, чтобы вышележащий суставной хрящ отделялся от субхондральной кости, хрящ сворачивался. Кисты также могут возникать вторично после травмы. Общие места развития кист включают медиальный мыщелок бедренной кости, суставную ямку и дистальный отдел берцовой кости.
Гистологически остеохондроз характеризуется аномальной дифференцировкой хондроцитов и образованием дефектного внутриклеточного матрикса. Процесс окостенения прерывается и развивается аномально толстый хрящ. Сопутствующее плохое кровоснабжение утолщенного хряща приводит к неадекватному питанию хондроцитов. Аномальный хрящ является областью очаговой слабости и может отделяться или сворачиваться. Это называется аномальной эндохондральной оссификации.
Это называется аномальной эндохондральной оссификации.
Этиология
Было предложено несколько факторов, провоцирующих остеохондроз. К ним относятся генетическая предрасположенность, быстрый рост, неправильное питание и травмы. Ни один из этих факторов нельзя назвать наиболее важным.
Остеохондроз часто поражает быстрорастущих животных; однако, по-видимому, это более тесно связано с высококалорийной диетой, чем с быстрым ростом. Исследования контролируемой диеты убедительно указывают на избыток усвояемой энергии (часто чрезмерное количество углеводов) как на фактор развития остеохондроза. Избыток белка, похоже, не имел значения. Диета с высоким содержанием кальция и фосфора может вызвать остеохондроз, как и аномальные уровни меди (низкий) и цинка (высокий). В другом исследовании кобылы с синдромом воблера (вероятно, цервикальное обсессивно-компульсивное расстройство) были скрещены с жеребцами с аналогичным заболеванием. Потомство не было воблером, но имело высокую частоту развития ортопедических заболеваний.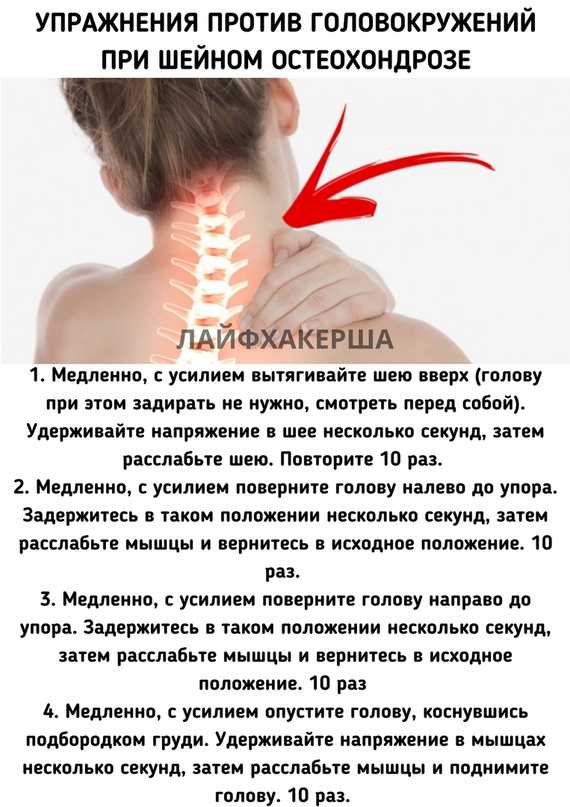 У Standardbred OCD предплюсны и голеней имеет коэффициент наследуемости 0,52 (высокий). Наконец, травма может спровоцировать заболевание, когда биомеханические силы воздействуют на структурно аномальный хрящ. Это коррелирует с выявлением клинических признаков у лошадей, только начинающих обучение.
У Standardbred OCD предплюсны и голеней имеет коэффициент наследуемости 0,52 (высокий). Наконец, травма может спровоцировать заболевание, когда биомеханические силы воздействуют на структурно аномальный хрящ. Это коррелирует с выявлением клинических признаков у лошадей, только начинающих обучение.
У пожилых лошадей могут развиваться костно-хрящевые кисты и фрагменты из-за износа суставов и связанных с этим изменений в структуре костей и хрящей.
Диагностика
Остеохондроз чаще всего диагностируется у молодых лошадей, поступающих в работу. Это время скорее связано с более тщательным изучением лошади, чем с развитием на данном этапе жизни. Суставной выпот является наиболее частой жалобой. Хромота может быть или не быть очевидной, но чаще наблюдается при кистах из-за расположения весовой нагрузки. Диагноз подтверждается рентгенограммами. Поскольку это нарушение развития, оба сустава (например, оба коленных или оба скакательных сустава) должны быть рентгенографированы, как и любые другие суставы (особенно путовые суставы) с выпотом. Рентгенограммы могут не показать поражения в легких случаях; УЗИ и/или артроскопия могут потребоваться для полной оценки суставов.
Рентгенограммы могут не показать поражения в легких случаях; УЗИ и/или артроскопия могут потребоваться для полной оценки суставов.
Терапия
Нехирургическое лечение включает отдых, контролируемые физические упражнения и минимизацию воспаления суставов. Это может быть успешным в зависимости от места поражения и предполагаемого использования лошади. Поскольку фрагменты могут привести к остеоартриту из-за повреждения синовиальной оболочки, рекомендуется хирургическое удаление. Хирургическое лечение стало методом выбора и включает удаление свободных фрагментов хряща и санацию дефектной субхондральной кости. В кисты можно вводить стероиды под ультразвуковым контролем. Прогноз благоприятный для скакательного и коленного суставов, в зависимости от степени повреждения хряща во время операции (до 70-80% успеха). Прогноз менее благоприятен при поражении плечевого, пястного и пястного суставов. Эти области склонны к развитию прогрессирующего остеоартрита.
Остеохондроз — это аномальное развитие хряща (нарушение эндохондральной оссификации), приводящее к остеохондральным фрагментам (мышиные суставы) или кистам.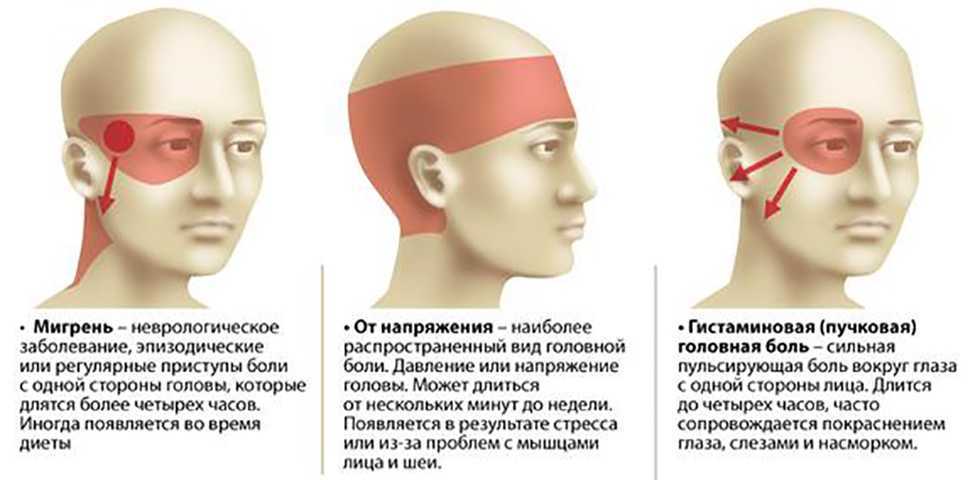 Фрагменты возникают в областях, не несущих нагрузки, но приводят к локальному воспалению и изменениям в суставах. Кисты возникают в зонах опоры. Первичной жалобой часто является синовиальный выпот (жидкость в суставе). Хромота чаще связана с кистами; многие лошади с костно-хрящевыми фрагментами имеют суставной выпот, но не хромают. Поражения часто бывают двусторонними.
Фрагменты возникают в областях, не несущих нагрузки, но приводят к локальному воспалению и изменениям в суставах. Кисты возникают в зонах опоры. Первичной жалобой часто является синовиальный выпот (жидкость в суставе). Хромота чаще связана с кистами; многие лошади с костно-хрящевыми фрагментами имеют суставной выпот, но не хромают. Поражения часто бывают двусторонними.
Ресурсы
Патогенез расслаивающего остеохондроза: как это проявляется в ведении клинического случая? Ветеринар по лошадям. Образовательный (2016) 28 (3) 155-166
Отчет мастерской. Третий международный семинар по остеохондрозу лошадей, Стокгольм, 29–30 мая 2008 г., ветеринарный врач лошадей. Ж. (2009) 41 (5) 504-507
Болезнь Осгуда-Шлаттера Информация | Гора Синай
Остеохондроз; Боль в колене — Osgood-Schlatter
Болезнь Осгуда-Шлаттера представляет собой болезненный отек шишки в верхней части большеберцовой кости, чуть ниже колена. Этот бугорок называется передним бугорком большеберцовой кости.
Этот бугорок называется передним бугорком большеберцовой кости.
Боль в ногах у детей старшего возраста или у подростков может возникать по многим причинам. Повреждение Осгуда-Шлаттера возникает в результате продолжающейся травмы передней большеберцовой кости и вызывает видимую шишку ниже колена.
Причины
Считается, что болезнь Осгуда-Шлаттера вызывается небольшими травмами в области колена в результате чрезмерной нагрузки до того, как колено перестанет расти.
Четырехглавая мышца представляет собой крупную сильную мышцу передней части бедра.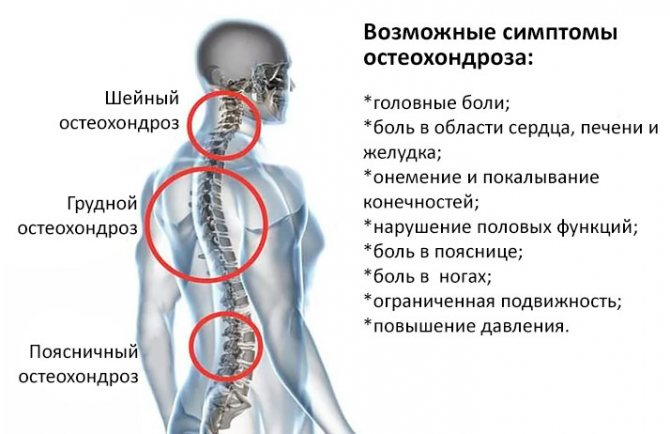 Когда эта мышца сжимается (сокращается), она выпрямляет колено. Четырехглавая мышца является важной мышцей для бега, прыжков и скалолазания.
Когда эта мышца сжимается (сокращается), она выпрямляет колено. Четырехглавая мышца является важной мышцей для бега, прыжков и скалолазания.
Когда четырехглавая мышца бедра интенсивно используется во время занятий спортом во время скачка роста ребенка, эта область становится раздраженной или опухшей и вызывает боль.
Часто встречается у подростков, играющих в футбол, баскетбол и волейбол, а также занимающихся гимнастикой. Болезнью Осгуда-Шлаттера чаще страдают мальчики, чем девочки.
Симптомы
Основным симптомом является болезненная припухлость над шишкой на кости голени (голени). Симптомы проявляются на одной или обеих ногах.
У вас могут возникнуть боли в ногах или коленях, которые усиливаются при беге, прыжках и подъеме по лестнице.
Область болезненна при надавливании, припухлость варьируется от легкой до сильной.
Обследования и анализы
Ваш лечащий врач может определить, есть ли у вас это заболевание, проведя медицинский осмотр.
Рентгенограмма кости может быть нормальной или может показать отек или повреждение бугорка большеберцовой кости. Это костлявая шишка ниже колена. Рентген используется редко, если врач не хочет исключить другие причины боли.
Лечение
Болезнь Осгуда-Шлаттера почти всегда проходит сама по себе, как только ребенок перестает расти.
Лечение включает:
- Отдых для колена и снижение активности при появлении симптомов
- Прикладывание льда к болезненному участку 2–4 раза в день и после занятий
- Прием ибупрофена или других нестероидных противовоспалительных препаратов (НПВП), или ацетаминофен (тайленол)
Во многих случаях эти методы улучшают состояние.
Подростки могут заниматься спортом, если это занятие не вызывает слишком сильную боль. Тем не менее, симптомы улучшаются быстрее, когда активность ограничена. Иногда ребенку необходимо сделать перерыв в большинстве или всех видах спорта на 2 или более месяцев.
В редких случаях гипсовая повязка или скоба могут использоваться для поддержки ноги до заживления, если симптомы не исчезают. Чаще всего это занимает от 6 до 8 недель. При ходьбе можно использовать костыли, чтобы уменьшить нагрузку на больную ногу.
В редких случаях может потребоваться хирургическое вмешательство.
Перспективы (Прогноз)
В большинстве случаев состояние улучшается само по себе через несколько недель или месяцев.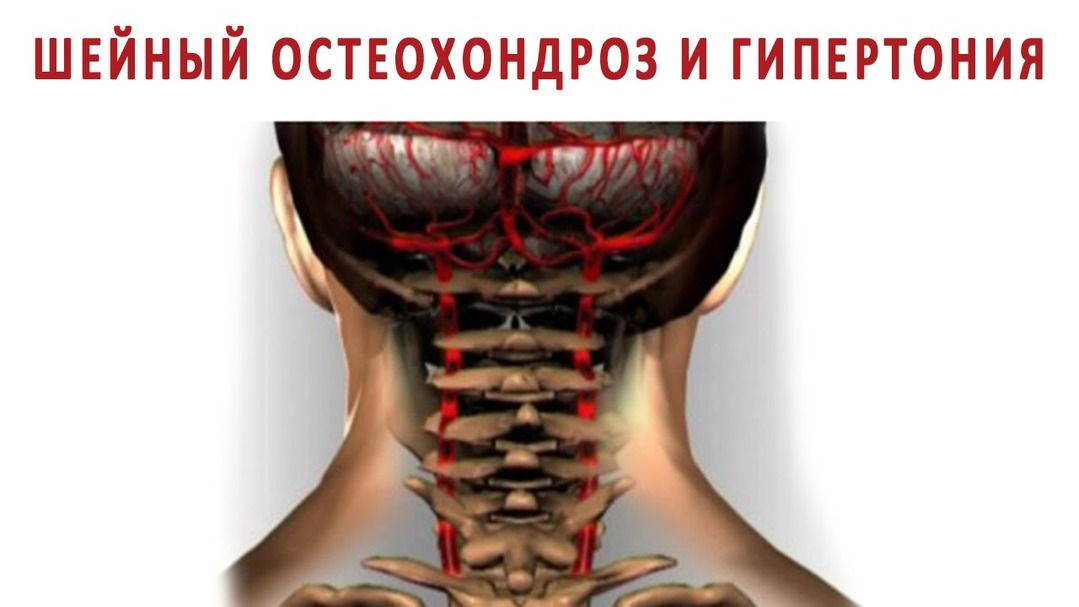 Большинство случаев исчезают, как только ребенок перестает расти.
Большинство случаев исчезают, как только ребенок перестает расти.
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если у вашего ребенка болит колено или нога или если боль не проходит после лечения.
Профилактика
Небольшие травмы, которые могут вызвать это расстройство, часто остаются незамеченными, поэтому профилактика может оказаться невозможной. Регулярная растяжка как до, так и после физических упражнений и занятий легкой атлетикой может помочь предотвратить травмы.

 Применение этих устройств позволит снизить утомляемость глаз и сохранить качество жизни в период лечения.
Применение этих устройств позволит снизить утомляемость глаз и сохранить качество жизни в период лечения. В данном случае пациент ощущает сильную пульсацию глазных сосудов;
В данном случае пациент ощущает сильную пульсацию глазных сосудов;