Остеоартроз коленного сустава первой степени лечение причины симптомы недуга
При остеоартрозе 1 степени тяжести боли в коленном суставе возникают достаточно редко, движения ограничены незначительно. Дискомфортные ощущения после физических нагрузок человек принимает за обычное мышечное переутомление, поэтому к врачу не обращается. Это приводит к прогрессированию заболевания, его распространению на здоровые костные и хрящевые ткани. Если боль в коленном суставе появляется чаще 2-3 раз в месяц, то необходимо обратиться за медицинской помощью.
Особенности остеоартроза 1 степени
Остеоартроз — дегенеративно-дистрофическая патология, вначале поражающая хрящи коленного сустава. При отсутствии врачебного вмешательства постепенно деформируются кости, провоцируя частичное или полное обездвиживание колена. При остеоартрозе 1 степени возникшие изменения в структурах колена обратимы. Терапия на начальном этапе его развития может обходиться даже без использования фармакологических препаратов. Достаточно снижения нагрузок на сустав и регулярных занятий лечебной физкультурой.
Достаточно снижения нагрузок на сустав и регулярных занятий лечебной физкультурой.
Причины возникновения заболевания
Первичным называется остеоартроз, который развивается из-за снижения функциональной выносливости гиалинового хряща. По мере старения организма процессы регенерации протекают более медленно. Даже при незначительном микротравмировании ткани не успевают своевременно восстанавливаться. Ситуация усугубляется снижением выработки в организме коллагена — строительного материала связок и сухожилий.
Вторичный остеоартроз возникает на фоне уже имеющихся повреждений хряща. Они появляются из-за поражения коленного сустава подагрой, ревматоидным, реактивным, псориатическим артритом. Развитие остеоартроза провоцируют травмы, эндокринные и гормональные патологии, малоподвижный образ жизни, чрезмерные физические нагрузки.
Механизм развития
В норме суставные поверхности большеберцовой и бедренной кости покрывает плотноэластичный гиалиновый хрящ.
Симптоматика патологии
Заболевания на начальном этапе может клинически не проявляться вовсе. По мере его прогрессирования возникают первые дискомфортные ощущения при подъеме или спуске по лестнице, после бега, интенсивных спортивных тренировок или длительных прогулок.
На приеме у врача пациенты жалуются на некоторую скованность движений сразу после пробуждения, чувство «стягивания» на внешней стороне колена. Эти ощущения быстро исчезают и редко сопровождаются болезненностью.
Каких-либо внешних изменений сустава не наблюдается. Только изредка колено выглядит немного отечным. Припухлость кожи может указывать на синовит — воспаление синовиальной оболочки. Другими с его специфическими признаками являются ощущение тяжести и ограничение подвижности.
Методы диагностики
Основаниями для выставления диагноза становятся жалобы пациентов, результаты внешнего осмотра и рентгенографии. Это инструментальное исследование наиболее информативно, но при остеоартрозе 1 степени характерные признаки могут отсутствовать. На конечном этапе заболевания 1 рентгенологической стадии обнаруживаются единичные остеофиты, сужение суставной щели и уплотнение субхондральной зоны.
При неинформативности рентгенографических снимков могут быть назначены МРТ, КТ, УЗИ. На полученных изображениях хорошо визуализируются хрящевые ткани, связочно-сухожильный аппарат, кровеносные сосуды, нервные стволы.
Дифференциальная диагностика проводится для исключения поражения коленного сустава артритом, синовитом, бурситом, тендинитом, тендовагинитом.
Как правильно лечить остеоартроз 1 степени
Остеоартроз 1 степени хорошо поддается консервативному лечению, особенно у молодых пациентов. Используются физиотерапевтические и массажные процедуры, ЛФК, препараты для восстановления поврежденных хрящей, рекомендуется внесение коррективов в рацион. Пациентам назначается ношение эластичных наколенников в дневные часы для снижения нагрузок на сустав.
Медикаментозная терапия
Так как возникающие боли не отличаются выраженностью, то анальгетики в форме таблеток или инъекционных растворов используются редко. Для устранения слабых дискомфортных ощущений пациентам назначаются мази, гели, кремы, бальзамы для локального нанесения на коленный сустав. В терапевтические схемы могут быть включены препараты следующих групп:
- средства для улучшения кровообращения — Пентоксифиллин, Ксантинола никотинат;
- препараты с комплексом витаминов группы B — Мильгамма, Комбилипен, Нейромультивит;
- сбалансированные комплексы витаминов и микроэлементов — Супрадин, Компливит, Витрум, Центрум, Мультитабс.

Обязательно назначаются системные хондропротекторы Терафлекс, Структум, Артра, Дона, Хондроксид для длительного курсового приема (от 3 месяцев). Активные ингредиенты этих средств стимулируют частичное восстановление поврежденного хряща.
| Наружные средства для лечения остеоартроза колена 1 степени | Терапевтическое действие |
| Нестероидные противовоспалительные средства (Вольтарен, Фастум, Артрозилен, Найз, Кеторол, Диклофенак, Индометацин) | Купируют воспалительные процессы, снижают выраженность болевого синдрома, стимулируют рассасывание отеков |
| Мази с согревающим действием (Випросал, Финалгон, Апизартрон, Наятокс) | Устраняют утреннюю припухлость и скованность движений, устраняют боли |
Оперативное вмешательство
При остеоартрозе 1 степени тяжести хирургическое вмешательство не требуется. Артропластика, направленная на восстановление размеров, формы и соответствия поверхностей коленного сустава друг другу, проводится при множественных костных наростах (остеофитах).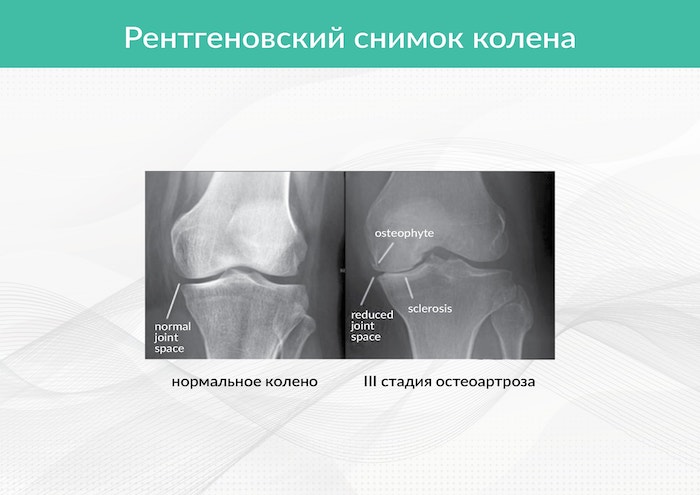 Для этой стадии заболевания подобные изменения не характерны.
Для этой стадии заболевания подобные изменения не характерны.
Дозированные физические нагрузки — самый эффективный метод терапии остеоартроза на начальном этапе развития. Основными задачами ЛФК становятся укрепление мышц колена и улучшение кровоснабжения его структур питательными веществами. Комплекс упражнений составляется врачом ЛФК сразу выставления диагноза. Обязательно учитывается возраст пациента и его физическая подготовка, общее состояние здоровья.
Наиболее часто больным рекомендованы следующие упражнения:
- сгибание и разгибание ног в коленных суставах в положении лежа на спине;
- имитация езды на велосипеде в положении лежа или сидя с упором на выставленные назад руки;
- в положении стоя взмахи ногами вперед-назад, из стороны в сторону;
- неглубокие приседания;
- ходьба по комнате с высоко поднятыми коленями.
Появление даже слабого болезненного ощущения — сигнал о прекращении занятия. К тренировке можно приступать только после часового перерыва. Во время выполнения упражнений движения должны быть плавными, немного замедленными, без рывков.
Во время выполнения упражнений движения должны быть плавными, немного замедленными, без рывков.
Массаж
В начале лечения проводится около 5 сеансов классического массажа. При их проведении используются все традиционные массажные движения — разминания, растирания, хлопки, вибрации. Для улучшения самочувствия пациента применяется также вакуумный массаж, в том числе аппаратный. Перед установкой пластиковых или стеклянных банок из них удаляется воздух для лучшего контакта с кожей. Это стимулирует прилив крови к колену, выработку биоактивных веществ с анальгетическим действием. Терапевтический эффект процедуры усиливается, когда массажист начинает плавно сдвигать банки, выполнять ими разминания и растирания.
Мануальная терапия
К помощи мануального терапевта прибегают при остеоартрозе, сопровождающимся повышенным мышечным напряжением. Врач воздействует на спазмированную скелетную мускулатуру пальцами. Мышцы расслабляются, что способствует улучшению кровообращения и лимфоотока.
Мышцы расслабляются, что способствует улучшению кровообращения и лимфоотока.
Помимо распространенных массажных движений, мануальный терапевт использует приемы поверхностной и глубокой пальпации.
Питание
Так как развитие остеоартроза связано с ухудшением кровоснабжения тканей, то целью диеты становится восстановление оптимального кровообращения. Для этого следует исключить из рациона продукты с большим содержанием жира, откладывающегося холестериновыми блоками на стенках сосудов. Нужно отказаться от полуфабрикатов, фастфуда, при готовке использовать растительные масла, а не маргарин или кулинарный жир. В ежедневном меню должны обязательно быть свежие овощи и фрукты, кисломолочные продукты, каши из злаков.
Народные методы лечения
После проведения основного лечения в реабилитационный период пациентам разрешается использовать народные средства. Это мази, растирания, настои, отвары, ускоряющие очищение сустава от продуктов распада тканей и минеральных солей, оказывающие мягкое согревающее действие.
- травяной чай. В керамический чайник всыпать по чайной ложке кукурузных рылец, зверобоя, шалфея, девясила, залить 2 стаканами кипятка. Через час процедить, пить по 100 мл три раза в день;
- компресс. Свежий лист хрена хорошо размять, смазать медом, приложить на час к больному колену.
С весны можно начинать готовить полезную настойку. Нужно собирать, складывать в банку и заливать водкой молодые листочки или цветки календулы, одуванчика, подорожника, клевера, пастушьей сумки, ромашки, мать-и-мачехи. К концу осени настойка для втирания в колено готова.
Какие могут быть осложнения
Остеоартроз медленно, но упорно прогрессирует. Его течение осложняется вторичными реактивными синовитами, спонтанными кровоизлияниями в полость сустава (гемартрозами), остеонекрозом мыщелка бедра, наружными подвывихами надколенника. На 4 рентгенографической стадии суставная щель сращивается, что приводит к полному или частичному обездвиживанию.
Профилактика болезни
Основные профилактические мероприятия — это исключение чрезмерных нагрузок на колено, регулярные занятия лечебной физкультурой и гимнастикой, отказ от курения и употребления алкоголя. Во время спортивных тренировок ортопеды рекомендуют использовать эластичные наколенники.
Прогноз
Прогноз благоприятный. Лечение остеоартроза коленного сустава 1 степени проходит успешно при соблюдении больным всех врачебных рекомендаций касательно приема хондропротекторов, регулярных занятий физкультурой и гимнастикой.
Остеоартрит – это патологический процесс, характеризующийся хроническим течением с поражением хрящевой и костной ткани суставов. По современным представлениям остеоартрит – это заболевание, при котором патологический процесс затрагивает все ткани сустава: хрящевую и костную ткань, синовиальную оболочку, а также связки и мышцы в окружении сустава. Остеоартрит развивается как вторичный процесс на фоне уже начавшихся дегенеративно-дистрофических изменений в хрящевой ткани суставов.
Остеоартрит развивается как вторичный процесс на фоне уже начавшихся дегенеративно-дистрофических изменений в хрящевой ткани суставов.
Сустав – это подвижное соединение костей, заключенных в плотную соединительнотканную суставную сумку. Суставные поверхности костей покрыты тонким слоем гиалинового хряща, который не содержит ни кровеносных сосудов, ни нервных окончаний. Суставная сумка обеспечивает прочность и стабильность суставу, а ее внутренняя стенка продуцирует жидкость, которая омывает и питает хрящевую ткань. При движениях хрящ, выступая в роли амортизатора, смягчает давление на суставные поверхности и обеспечивает им свободное движение относительно друг друга. Связочный аппарат фиксирует соединение между костями, а также определяет амплитуду и направление движения в суставе.
Причины развития остеоартритаОсновная причина первичного остеоартрита – это преобладание процессов разрушения хряща над синтезом хрящевой ткани. У молодых людей хондроциты (хрящевые клетки) интенсивно размножаются, заменяя собой отжившие клетки. Чем старше становится организм, тем менее активной становится метаболическая активность хряща.
У молодых людей хондроциты (хрящевые клетки) интенсивно размножаются, заменяя собой отжившие клетки. Чем старше становится организм, тем менее активной становится метаболическая активность хряща.
К провоцирующим факторам, которые ускоряют течение патологических процессов в хряще относятся:
- Генетически детерминированная патология развития хрящевой ткани.
- Дегенеративные процессы в организме, обусловленные естественным старением.
- Несбалансированное питание с дефицитом витаминов и минералов.
- Избыточная масса тела.
- Малоподвижный образ жизни.
- Частое травмирование области суставов: растяжения, вывихи, ушибы, переломы при занятиях спортом или в результате тяжелого физического труда.
- Врожденная гипермобильность суставов из-за слабости соединительной ткани связок.
- Коллагенозы: ревматизм, системная красная волчанка.
- Эндокринные патологии и гормональные расстройства, приводящие к нарушению обменных процессов в организме: диабет, гипотиреоз, гиперфункция коры надпочечников, климакс.

Патологический процесс начинается незаметно с незначительного воспаления синовиальной оболочки хряща, покрывающего суставные поверхности. В силу различных причин продукция хрящевых клеток уменьшается. Слой гиалинового хряща из-за плохого восстановления становится тонким, на нем появляются трещины, разломы. Снижается выработка синовиальной жидкости, питающей хрящевую ткань.
На месте погибших клеток хряща формируются рубцы из соединительной ткани. Организм, пытаясь восстановить целостность хряща, стимулирует разрастание костной ткани (остеофитов), что еще более усугубляет болезнь. На суставные поверхности, лишенные защитного хрящевого покрытия, оказывается повышенное давление, а механическое трение вызывает сильное травмирование костей сочленения.
Стадии остеоартритаСтепени остеоартрита совпадают с этапами развития остеохондроза:
1 стадия. Часто клинические симптомы неспецифичны и проявляются лишь в виде скованности мышц и быстрой утомляемости конечности. Боль, как правило, отсутствует. Структура хряща уже подверглась морфологическим изменениям: истончение и обезвоживание хрящевой пластины.
Боль, как правило, отсутствует. Структура хряща уже подверглась морфологическим изменениям: истончение и обезвоживание хрящевой пластины.
2 стадия. Характерны «стартовые» боли, которые возникают в начале движения, но проходят на фоне двигательной активности. Появляются ограничения движения, сопровождаемые крепитацией. Сустав деформируется, мышцы в окружении больного сустава подвергаются гипотрофии. Суставная щель суживается, по краям сустава разрастаются костные ткани (остеофиты), увеличивается площадь суставных поверхностей, оставшихся без хряща. Болевой синдром носит волнообразное течение.
3 стадия. Развивается значительная потеря подвижности в суставах. Боль постоянная, сохраняется и в покое. Отмечается полное разрушение хряща, патологический процесс переходит на костную ткань. Если процесс локализуется в нижних конечностях, больной утрачивает способность к свободному передвижению – при ходьбе пользуется тростью, костылями или ходунками.
Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
СимптомыК основным симптомам при остеоартрите относятся:
- Суставная боль, усиливающаяся при нагрузке.
- Деформация сустава.
- Гиперемия и отечность кожных покровов в зоне пораженного сустава.
- Ограничение амплитуды движения.
Остеоартрит на начальных стадиях редко проявляется яркой клинической картиной.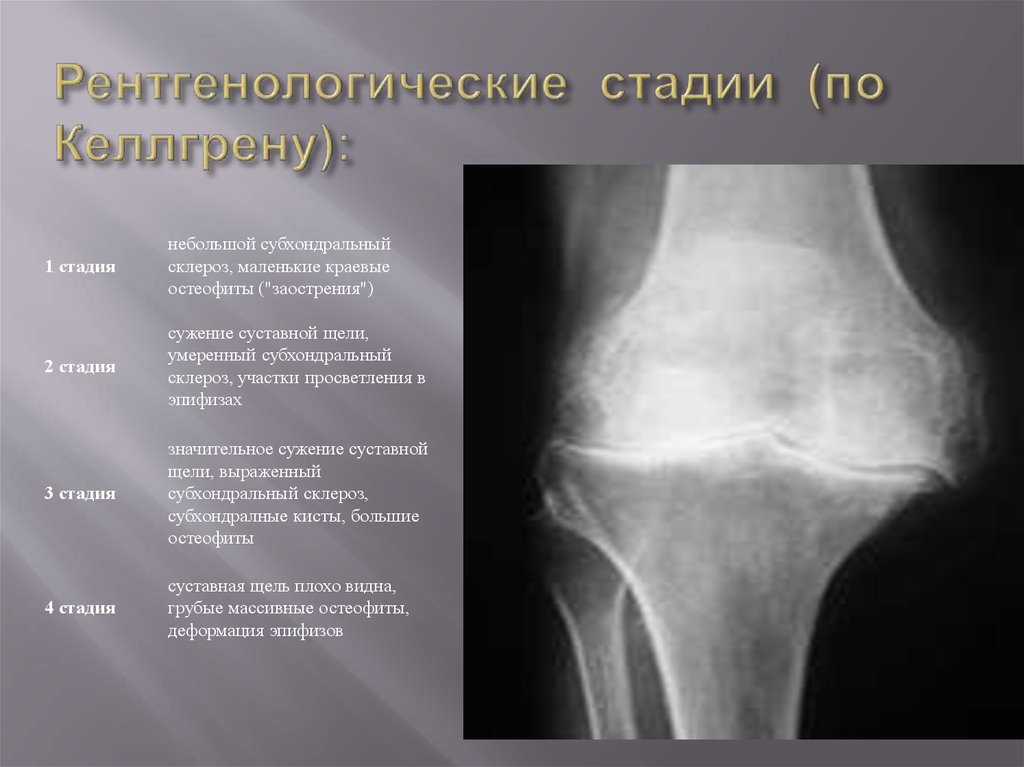 Обычно пациента беспокоят небольшие болезненные ощущения после физической нагрузки или скованность суставов по утрам, которые вскоре проходят после начала активной деятельности.
Обычно пациента беспокоят небольшие болезненные ощущения после физической нагрузки или скованность суставов по утрам, которые вскоре проходят после начала активной деятельности.
При прогрессировании заболевания, когда уже имеются морфологические изменения в суставах, симптомы становятся более выраженными: боль возникает при малейшей физической активности, а иногда и в покое. Появляются признаки ограничения подвижности в больном суставе, а раздражение синовиальной оболочки остеофитами приводит к локальному воспалению, сопровождающемуся повышением температуры кожи в области сустава, отеком и припухлостью.
На третьей – заключительной стадии – боли становятся постоянными, больные суставы деформированы, практически теряют подвижность. Если поражены крупные суставы ног, пациент перестает самостоятельно передвигаться.
Диагностика остеоартритаДиагностика включает:
- Сбор сведений о болезни и выявление факторов риска.
- Осмотр врача.
 Оценка тяжести клинической картины.
Оценка тяжести клинической картины. - Анализы крови: общий, биохимический.
- Исследование синовиальной жидкости.
- Инструментальные методы: рентгенография, УЗИ, МРКТ, КТ.
Консервативная терапия эффективна на 1–2 стадии остеоартрита. При 3 стадии показано хирургическое лечение.
Основатель клиники, Сергей Владимирович Длин, на базе прогрессивных западных технологий в области мануальной терапии, разработал авторскую методику – Ди-Тазин терапию патологий опорно-двигательного аппарата, которая дает длительный и стабильный результат.
Ди-Тазин терапияВ комплексный метод лечения входят:
Внутрисуставные инъекции анестетиков и противовоспалительных препаратов снимают боль, воспаление. Для усиления регенерации хряща в суставную капсулу вводят хондрорепаранты и препараты гиалуроновой кислоты.
Лазерная фотосенсибилизация – это метод воздействия фотоактивных веществ на патологически измененные клетки. При остеоартрите оказывает противовоспалительное, противоболевое, противоотечное действие.
При остеоартрите оказывает противовоспалительное, противоболевое, противоотечное действие.
Метод остеопатии заключается в восстановлении структурно-анатомических нарушений в суставе при помощи рук.
Кинезиотейпирование. Эта процедура используется для стабилизации сустава с помощью специальных клейких лент. Метод применяется для уменьшения нагрузки на сустав, избавляет от боли, оказывает лимфодренажный эффект.
Суставные техники мануальной терапии позволяют восстановить не только полноценную функцию сустава, но и предотвратить дальнейшее прогрессирование патологии.
Физиотерапия: электрофорез с разными лекарственными средствами, способствующими уменьшению боли, воспаления, отека.
Иглорефлексотерапия – воздействие на биологически активные точки запускает механизмы восстановления утраченных функций.
Массаж улучшает питание тканей суставной сумки, препятствует атрофии мышц, насыщает мускулы кислородом, снижает вероятность развития контрактур.
Лечебная физкультура. Физические упражнения усиливают кровоток и лимфоотток –это ускоряет обменные процессы, что способствует быстрому восстановлению функции сустава.
Физические упражнения усиливают кровоток и лимфоотток –это ускоряет обменные процессы, что способствует быстрому восстановлению функции сустава.
Ударно-волновая терапия. Под воздействием ультразвука повышается проницаемость клеточных мембран, в результате улучшается трофика и метаболизм пораженных тканей. Метод позволяет значительно снизить интенсивность болей или вовсе избавиться от них.
В клинике доктора Длина каждому пациенту подбирается индивидуальный набор процедур, виды и количество которых зависят от состояния пораженного сустава, клинической картины, возраста.
Остеоартроз коленного сустава – следствие его хронического воспаления, которое вызывает дегенеративные изменения в тканях. Причины этого явления многочисленны и разнообразны, но все они дают одинаковый эффект – воспалительный процесс, затрагивающий хрящевую ткань, связки, мениск и т.д. В результате хрящ истончается, и кости при движении начинают тереться друг об друга, одновременно раздражая расположенные рядом нервные волокна. Возникают выраженные отеки и ощутимый болевой синдром, сустав теряет подвижность и становится более жестким. Постепенно происходит окостенение хрящевых тканей с образованием остеофитов. Современная медицина знает, как справиться с этим, и гарантирует пациентам избавление от неприятных и опасных симптомов с сохранением подвижности колена.
Возникают выраженные отеки и ощутимый болевой синдром, сустав теряет подвижность и становится более жестким. Постепенно происходит окостенение хрящевых тканей с образованием остеофитов. Современная медицина знает, как справиться с этим, и гарантирует пациентам избавление от неприятных и опасных симптомов с сохранением подвижности колена.
Причины
Большинство случаев заболевания встречается после 45 лет, но в последнее время патология уверенно «молодеет» и часто диагностируется лицам более раннего возраста, преимущественно женщин. В числе причин, вызывающих воспаление и остеоартроз коленного сустава, стоит назвать:
- возраст, вызывающий целый букет дегенеративных изменений в тканях организма;
- избыточный вес, вследствие которого нагрузка на нижние конечности и суставы резко увеличивается, и ткани быстрее изнашиваются под интенсивным механическим воздействием;
- атеросклероз;
- сахарный диабет, дающий осложнение в виде воспалительных заболеваний суставов;
- гормональные нарушения;
- генетическая предрасположенность, которая связана с особой формой нижних конечностей либо нарушениями в структуре тканей сустава;
- последствия травм и регулярных перегрузок;
- профессиональные занятия спортом, увеличивающие получение пациентом микротравм и повреждений;
- ревматоидный артрит;
- нарушения обмена веществ и т.
 д.
д.
Симптомы
Проявления заболевания зависят от пола и возраста пациента, уровня его физической активности и прочих симптомов остеоартроза коленного сустава. Обычно жалобы поступают на:
- сильную боль в коленном суставе во время активности, которая постепенно сходит на нет после длительного отдыха;
- отечность колена;
- ощущение тепла внутри сустава, что может быть вызвано воспалительным процессом и нагреванием костной ткани при трении;
- заметная жесткость коленного сустава после длительного неподвижного положения;
- сокращение диапазона подвижности сустава, которое затрудняет выполнение обычных движений: подъем по лестнице, выход из автомобиля, вставание со стула и т.д.
- посторонние звуки в коленном суставе: скрипы, хрусты и трески;
- реакция сустава на погодные условия.
Методы диагностики
Быстро и точно поставить пациенту верный диагноз позволяет изучение истории болезни и анализ жалоб на самочувствие, а также уточнение наличия такого же заболевания в семье и перечня факторов, влияющих на развитие болевого синдрома и его угасание. Кроме того, для уточнения характера патологии хирург-ортопед может выписать направление на:
Кроме того, для уточнения характера патологии хирург-ортопед может выписать направление на:
- рентгенографию, чтобы оценить состояние и тяжесть поражения костной ткани: наличие остеофитов, неправильную ось конечности, склерозирование, уменьшение хрящевой ткани;
- ультразвуковое обследование для оценки структуры сустава;
- магнитно-резонансную томографию, позволяющую точно указать причины болевых ощущений в суставе;
- анализ крови, который назначается в рамках дифференцированной диагностики для исключения ревматоиодных заболеваний, борелиоза и т.д.
Дополнительные способы диагностики назначаются по решению врача с целью уточнить нюансы развития остеоартроза коленного сустава 1, 2 или 3 степени и оценить заболевание в динамике.
Способы лечения
Еще недавно оптимальным способом лечения заболевания считалось эндопротезирование. Сегодня современная медицина готова предложить эффективные курсы консервативного лечения, позволяющие:
- справиться с болью;
- вернуть суставу подвижность;
- снизить риск прогрессирования заболевания и развития осложнений.

В рамках консервативного лечения пациенту показаны:
- меры по снижению массы тела;
- ежедневное выполнение физических упражнений;
- прием препаратов общего и местного действия;
- специальная диета при остеоартрозе коленного сустава.
В перечень препаратов для регулярного приема входят:
- анальгетики и противовоспалительные средства нестероидной группы;
- инъекции кортикостероидов;
- инъекции препаратов под ультразвуковым контролем;
- инъекции гиалуроновой кислоты, смягчающей движения костей и снижающей их взаимное трение;
- противовоспалительные мази для снятия неприятных ощущений и временного восстановления подвижности отекшего сустава;
- стабилизаторы и ортрезы колена;
- методы физиотерапии – массаж, мануальная терапия, ионофорез, ультразвук.
Оперативное лечение остеоартроза 1-3 степени
Если консервативные методы оказались малоэффективными, пациент направляется на хирургическое лечение. Практикуется несколько видов операций, которые выбираются с учетом сложности патологии и возможностей ее механической коррекции:
Практикуется несколько видов операций, которые выбираются с учетом сложности патологии и возможностей ее механической коррекции:
- артроскопия – малоинвазивное вмешательство, позволяющая восстановить поврежденную структуру сустава, снять дискомфорт и даже на длительный срок отказаться от эндопротезирования;
- остеотомия – частичное иссечение костной ткани с существенными повреждениями, после которого пациент проходит длительный реабилитационный период;
- эндопротезирование – установка в колено части или всего сустава на место поврежденных тканей. Сравнительно сложная операция, результаты которой во многом зависят от квалификации хирурга.
При условии ранней диагностики и своевременного лечения с проблемой удастся справиться без серьезных последствий для сустава и его подвижности.
Вопросы и ответы
Как лечить остеоартроз коленного сустава 1 степени?
Лечение заболевания может быть консервативным или оперативным. В курс препаратов включают составы для устранения воспалительного процесса, кортикостероиды для восстановления разрушенной хрящевой ткани, составы местного действия для снятия отечности, инъекции гиалуроновой кислоты и т. д. Если прием назначенных препаратов не дал результата, или повреждения сустава значительны, принимается решение о хирургическом вмешательстве.
д. Если прием назначенных препаратов не дал результата, или повреждения сустава значительны, принимается решение о хирургическом вмешательстве.
Какой врач лечит остеоартроз коленного сустава
Диагностика и лечение остеоартроза – сфера компетенции хирурга-ортопеда. Он проводит осмотр пациента, назначает основные исследования для постановки точного диагноза и назначает курс лечения, ход которого контролирует с помощью снимков, дополнительных анализов и отзывов пациента. Возможно привлечение к исследованиям ревматолога, травматолога и физиотерапевта.
Возможно ли действие наследственного фактора при постановке диагноза «остеоартроз коленного сустава 2 степени»?
Наличие в анамнезе родителей остеоартроза в разы увеличивает вероятность постановки диагноза их детям. Помимо непосредственной передачи генетической склонности к заболеванию, возможно наследование неправильного положения конечности с искривлением ее оси, что вызывает деформацию сустава, его интенсивный износ и быстрое разрушение.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 126-41-31 , или можете прочитать более подробно здесь ВМП по ОМС
Деформирующий остеоартроз (ОА) — одно из самых распространенных заболеваний человека, известное еще в глубокой древности. Признаки О.А. найдены в останках первобытных людей, египетских фараонов. ХХ век ознаменовался множеством технических новшеств, которые во многом изменили быт людей. С одной стороны, облегчение физического труда уменьшило нагрузки на суставы человека, с другой стороны, именно появление многих технических приспособлений привело к увеличению развития артроза у людей определенных профессий: бурильщиков, шахтеров, работников на виброустановках и т. д. Развитие транспортных средств привело к снижению двигательной активности значительной части населения, возрастание материального благополучия — к увеличению массы тела выше нормы более чем у половины населения земного шара. В настоящий момент распространенность ОА неуклонно возрастает, как и доля лиц преклонного возраста [37].
В настоящий момент распространенность ОА неуклонно возрастает, как и доля лиц преклонного возраста [37].
В 1986 г. подкомитет по остеоартрозу Комитета по диагностическим и терапевтическим критериям American College of Rheumatology (ACR) предложил следующее определение OA: «Остеоартроз — это гетерогенная группа болезней, которые ведут к появлению симптомов со стороны суставов, обусловленных нарушением целости суставного хряща, а также изменениями подлежащей кости» [13].
В 2003 г. В.А. Насонова в книге «Рациональная фармакотерапия ревматических заболеваний» дала более полное определение данному заболеванию. ОА — гетерогенная группа заболеваний различной этиологии, но со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы и околосуставных мышц [23].
Высокие функциональные требования, предъявляемые к коленному суставу, уникальность анатомического строения и биомеханики — все эти факторы обусловливают высокую частоту его поражения в течение всей жизни человека [19].
Из всех заболеваний опорно-двигательной системы ОА (по международной классификации — остеоартрит) (М15—М19 по МКБ-10) представляет наиболее сложную социально-экономическую и медицинскую проблему [30]. По официальной статистике России, в 2004 г. общее количество зарегистрированных больных с поражением костно-мышечной системы составило более 14 млн человек [8].
По данным Международной декады, посвященной костно-суставным нарушениям, в США артритами страдают более 42 млн человек, а более чем у 7 млн человек ограничена подвижность. Инвалидность вследствие артрита сопровождается большим экономическим ущербом для самих больных, их семей и общества. В США ежегодно 39 млн больных артритами обращаются к врачу за помощью, более 500 тыс. из них госпитализируются. При этом затраты на медицинскую помощь составили 15 млрд долларов, а общие экономические потери — 65 млрд. Прогностические статистические данные показывают, что если не вмешиваться в ситуацию, то к 2020 г. артритами могут заболеть 60 млн человек, т. е. почти 20% популяции, и 11 млн из них могут стать инвалидами. Имеют ли болезни опорно-двигательной системы значение для российского общества и российского здравоохранения? Безусловно, общая распространенность заболеваний опорно-двигательного аппарата за 10 лет (1988—1997 гг.) выросла с 7,5 млн до 11,2 млн, увеличившись более чем на 49% [21, 22].
артритами могут заболеть 60 млн человек, т. е. почти 20% популяции, и 11 млн из них могут стать инвалидами. Имеют ли болезни опорно-двигательной системы значение для российского общества и российского здравоохранения? Безусловно, общая распространенность заболеваний опорно-двигательного аппарата за 10 лет (1988—1997 гг.) выросла с 7,5 млн до 11,2 млн, увеличившись более чем на 49% [21, 22].
По данным многочисленных авторов (Н.И. Коршунов, В.В. Марасаева, Э.Я. Баранова, Е.С. Цветкова, Э.Р. Агабабова, Н.А. Богомолова, Р.М. Тихилова, 2006; K. Blanc, 2004; E. Roos, 2007), социально-экономическая значимость проблемы определяется преимущественным (до 60—82,5%), поражением лиц среднего, наиболее трудоспособного возраста и высоким удельным весом (до 35%) пациентов, получивших инвалидность по поводу данного заболевания. Социально-экономическую значимость проблеме придает факт широкого распространения патологии у пациентов среднего возраста среди всего населения [15].
Распространенность ОА в популяции (6,43%) увеличивается с возрастом и достигает максимальных величин (13,9%) у лиц старше 45 лет [32]. По данным немецких ученых, опубликовавших статистику по ОА коленного и тазобедренного суставов, частота встречаемости ОА — 10 человек из 2230 и распространенность заболевания — от 0,5 до 36% в зависимости от возраста. Оценка результатов проводилась в 29 исследованиях на примере 14 стран Евразийского континента [53].
По данным немецких ученых, опубликовавших статистику по ОА коленного и тазобедренного суставов, частота встречаемости ОА — 10 человек из 2230 и распространенность заболевания — от 0,5 до 36% в зависимости от возраста. Оценка результатов проводилась в 29 исследованиях на примере 14 стран Евразийского континента [53].
По данным ВОЗ, деформирующим артрозом суставов болеют более 12% населения земного шара (700 млн человек), он является причиной инвалидности и ухудшения качества жизни больных. По экспертным оценкам О.М. Фоломеевой и соавт. (2006), N. Bellamy и соавт. (2006), с 1990 г. до 2020 г. за счет увеличения продолжительности жизни и старения населения число больных OA может увеличиться вдвое. У лиц в возрасте до 45 лет распространенность ОА увеличивается на 57%, а у людей старше 65 лет достигает 90%. По данным О.М. Фоломеевой и соавт. (2003), Л.И. Алексеевой (2003), В.В. Поворознюк (2004), J. Pelletier и соавт. (2006), показатели временной и стойкой утраты трудоспособности при OA сопоставимы с таковыми при сердечно-сосудистой патологии.
Долгие годы развитие ОА считали следствием процесса старения. В настоящее время взгляды на патогенез ОА существенно изменились. Предполагают, что патогенез ОА состоит из 2 компонентов: «патологического стресса», т. е. патологической нагрузки на сустав, которая может быть связана также с травмой и дисплазиями, и «патологического хряща», в формировании которого основная роль принадлежит нарушению метаболизма, в значительном числе случаев обусловленному старением [18, 52].
В основе заболевания лежит нарушение адаптации суставного хряща к механической нагрузке, прежде всего смещение баланса обмена хрящевой ткани в сторону катаболических процессов. В норме синтез и деградация элементов хряща находятся в сбалансированном состоянии. Изменения суставного хряща при ОА могут быть обусловлены как генетическими, так и разнообразными средовыми факторами, т. е. ОА — заболевание мультифакториальное [36].
В настоящее время полагают, что в основе прогрессирования дегенеративно-деструктивного процесса в суставах лежит множество сложно взаимодействующих друг с другом причин и механизмов, только частично связанных с возрастными изменениями. В последние годы получены доказательства влияния на развитие ОА генетической предрасположенности, биомеханических и метаболических изменений, локального воспаления и т. д. [35].
В последние годы получены доказательства влияния на развитие ОА генетической предрасположенности, биомеханических и метаболических изменений, локального воспаления и т. д. [35].
Главными этиологическими факторами развития гонартроза являются макро- и микротравмы коленного сустава, вызываемые интенсивными физическими нагрузками: спортивными, профессиональными, избыточной массой тела [31].
При этом происходит неравномерное распределение нагрузки по поверхности суставного хряща, и максимальное давление сосредоточивается на небольшой площади, в месте наибольшего сближения суставных поверхностей, приводя к дистрофии и дегенерации хряща.
В основе этих дегенеративных изменений лежит нарушение метаболизма хряща, сопровождающееся уменьшением содержания протеогликанов и разрывом коллагеновых волокон. В целом содержание протеогликанов в хрящевом матриксе достигает 3—10%. Основным протеогликаном хрящевой ткани является аггрекан, который собирается в агрегаты с гиалуроновой кислотой [7]. Крупные агрегаты протеогликанов чрезвычайно гидрофильны и связывают большую часть воды, содержащейся в хряще. На долю воды приходится приблизительно 70% общей массы суставного хряща. В нормальном, не поврежденном, хряще крупные гидрофильные агрегаты протеогликанов переплетены друг с другом и стянуты сетью волокон коллагена, придавая хрящу эластичность [11].
Крупные агрегаты протеогликанов чрезвычайно гидрофильны и связывают большую часть воды, содержащейся в хряще. На долю воды приходится приблизительно 70% общей массы суставного хряща. В нормальном, не поврежденном, хряще крупные гидрофильные агрегаты протеогликанов переплетены друг с другом и стянуты сетью волокон коллагена, придавая хрящу эластичность [11].
В нормальном хряще взрослого человека компоненты матрикса синтезируются хондроцитами с невысокой скоростью. Существует строгая регуляция скорости обновления матрикса — тонкий баланс между синтезом и разрушением. При О.А. наиболее выраженные патоморфологические изменения происходят в хрящевом матриксе. Функционально хондроциты, регулируя обмен, осуществляют, с одной стороны, синтез хрящевой ткани (анаболизм), а с другой — процессы деградации, т. е. распада (катаболизм) аггреканов (крупный протеогликан) и других компонентов хрящевой ткани. При О.А. баланс нарушается, усиливается как синтез, так и распад матрикса, причем преобладают катаболические процессы [33].
ОА характеризуется двумя параллельными процессами: деградацией и синтезом экстрацеллюлярного матрикса суставного хряща и субхондральной кости, основная роль в регуляции этих процессов принадлежит системе цитокинов [28].
Наиболее выраженные патоморфологические изменения при артрозе происходят в хрящевом матриксе. Они приводят к развитию прогрессирующей эрозии хряща и разрушению коллагеновых волокон II типа, а также деградации протеогликановых макромолекул. В основе нарушения метаболизма хряща лежат количественные и качественные изменения протеогликанов — белково-полисахаридных комплексов, обеспечивающих стабильность структуры коллагеновой сети, которая является основой хрящевого матрикса. Повреждение хряща при артрозе возникает в результате повышенного синтеза и освобождения из хондроцитов коллагеназы, стромелизина (металлопротеиназ), разрушающих протеогликаны и коллагеновую сеть (рис. 1). Возрастание в пораженном хряще синтеза коллагеназы и стромелизина может быть генетически обусловленным, оно находится под контролем цитокинов, освобождаемых из синовиальной мембраны, и приводит к дальнейшей деградации матрикса хряща [39].
Рис. 1. Морфологические изменения хряща при остеоартрозе.
В норме суставной хрящ эластичен и способен сжиматься, поверхности суставного хряща при высоких нагрузках давления покрываются особой смазкой, что обеспечивает плавное движение почти без трения. За эти свойства хряща ответственны, главным образом, коллаген, протеогликаны и гиалуроновая кислота. Форма и прочность хряща при растяжении обеспечиваются коллагеном II типа, который характерен только для суставов. Другим важным компонентом хряща является протеогликан (макромолекулы, в которых стержневой белок связан с одной или несколькими цепями гликозаминогликанов — ГАГ). ГАГ разделяют на две группы: несульфатированные (гиалуроновая кислота, хондроитин) и сульфатированные (хондроитинсульфат, кератансульфат). Совместно с коллагеновыми волокнами ГАГ обеспечивают устойчивость хряща к внешним воздействиям (рис. 2). При О.А. синтез хондроцитами ГАГ снижается. Снижается также и синтез коллагена II типа с повышением синтеза коллагена I, III, X типов. На ранних стадиях ОА происходит активация хондроцитов, которые вырабатывают ряд цитокинов (интерлейкин-1β, фактор некроза опухоли α) и ферментов (металлопротеиназ, индуцируемой синтетазы оксида азота, циклооксигеназы-2), способствующих разрушению хряща, развитию воспалительных изменений в пораженном суставе [29].
На ранних стадиях ОА происходит активация хондроцитов, которые вырабатывают ряд цитокинов (интерлейкин-1β, фактор некроза опухоли α) и ферментов (металлопротеиназ, индуцируемой синтетазы оксида азота, циклооксигеназы-2), способствующих разрушению хряща, развитию воспалительных изменений в пораженном суставе [29].
Рис. 2. Протеогликановый агрегат хрящевого матрикса.
Исследования последних лет свидетельствуют о роли провоспалительных цитокинов ИЛ-1β, ФНО-α в патогенезе ОА и иммунном характере воспаления. Оба цитокина в повышенных количествах выявлены в синовиальной оболочке, синовиальной жидкости и хряще у больных ОА. В хондроцитах эти цитокины повышают синтез протеаз, особенно металлопротеиназ, снижают синтез коллагена II и IХ типов, протеогликанов, тканевого ингибитора металлопротеиназ, стимулируют выработку кислородных радикалов, оксида азота, что способствует прогрессированию катаболических процессов в хряще [6].
Определенную роль в патогенезе ОА отводят воспалению, при этом причина его развития не всегда ясна. Воспаление участвует в деградации хряща за счет выработки провоспалительных цитокинов (интерлейкинов-1β и -6, фактора некроза опухоли и др.), которые способствуют высвобождению ферментов, повреждающих коллаген и протеогликаны, коллагеназ, стромелизина, а также простагландинов и ингибитора-1 активатора плазминогена (рис. 3) [16].
Воспаление участвует в деградации хряща за счет выработки провоспалительных цитокинов (интерлейкинов-1β и -6, фактора некроза опухоли и др.), которые способствуют высвобождению ферментов, повреждающих коллаген и протеогликаны, коллагеназ, стромелизина, а также простагландинов и ингибитора-1 активатора плазминогена (рис. 3) [16].
Рис. 3. Роль IL-1 в патогенезе остеоартроза (iNOS — индуцибельная синтетаза; NO — оксид азота; ММП — матриксная металлопротеиназа).
Эти факторы играют важную роль в моделировании воспаления и формировании боли. Начавшееся высвобождение биологически активных веществ поддерживает воспаление в тканях сустава при ОА, в результате чего в последующем происходит повреждение синовиальной оболочки сустава с развитием реактивного синовита и повышением продукции провоспалительных цитокинов.
Освобождающиеся протеогликаны, продукты распада хондроцитов и коллагена, являясь антигенами, могут индуцировать образование аутоантител с формированием локального воспалительного процесса [20].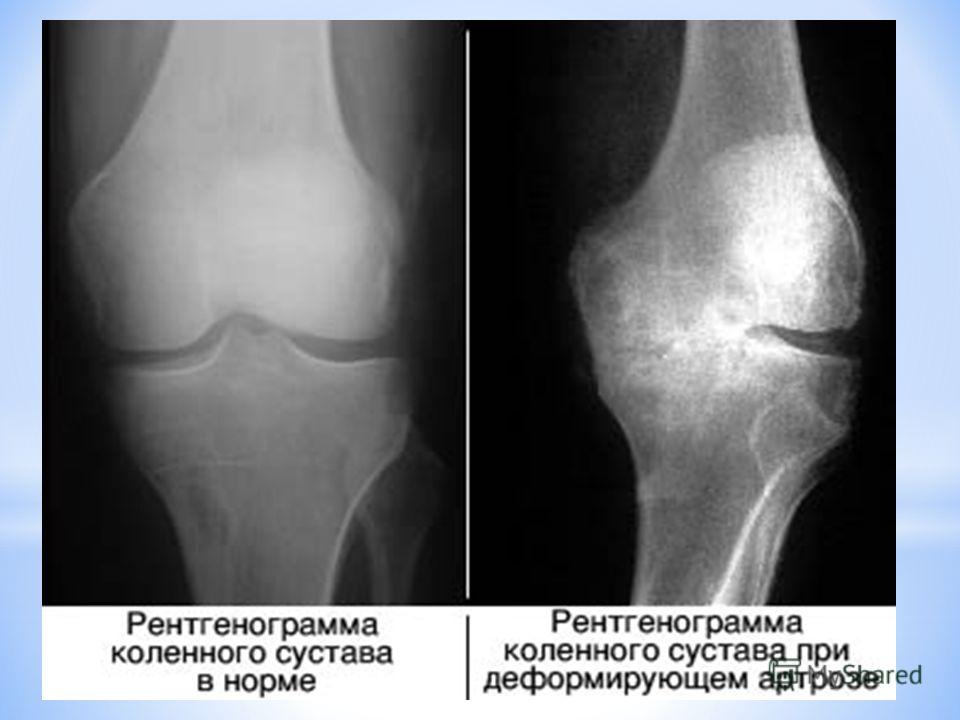 Образовавшийся комплекс антиген— антитело действует на макрофаги в синовиальной мембране. Это способствует выделению большого количества медиаторов воспаления: кислородных радикалов, простагландинов, лейкотриенов и интерлейкинов. Медиаторы воспаления, обладая повреждающим действием, разрушают хондроциты. Вследствие этого возникает реактивный синовит. Воспаленная синовиальная оболочка в свою очередь выделяет биологические медиаторы воспаления, что поддерживает синовит и способствует деструкции хряща. Так образуется замкнутый круг воспалительной реакции [4].
Образовавшийся комплекс антиген— антитело действует на макрофаги в синовиальной мембране. Это способствует выделению большого количества медиаторов воспаления: кислородных радикалов, простагландинов, лейкотриенов и интерлейкинов. Медиаторы воспаления, обладая повреждающим действием, разрушают хондроциты. Вследствие этого возникает реактивный синовит. Воспаленная синовиальная оболочка в свою очередь выделяет биологические медиаторы воспаления, что поддерживает синовит и способствует деструкции хряща. Так образуется замкнутый круг воспалительной реакции [4].
В результате описанных процессов страдает образование синовиальной жидкости и эндогенной гиалуроновой кислоты. Ситуацию усугубляют медиаторы воспаления, которые способствуют повышению проницаемости сосудов и усиленной трансфузии плазмы в синовиальную жидкость, что приводит к уменьшению концентрации гиалуроновой кислоты и снижению вязкоэластических и лубрикантных свойств синовиальной жидкости и, как следствие, ее защитных возможностей [1]. Снижение вязкоэластических свойств синовиальной жидкости повышает чувствительность хряща к повреждению и другим воздействиям. Очевидно, что вязкоэластические свойства синовиальной жидкости, зависящие от гиалуроновой кислоты, играют важную роль в функционировании сустава как в норме, так и при патологии [43].
Снижение вязкоэластических свойств синовиальной жидкости повышает чувствительность хряща к повреждению и другим воздействиям. Очевидно, что вязкоэластические свойства синовиальной жидкости, зависящие от гиалуроновой кислоты, играют важную роль в функционировании сустава как в норме, так и при патологии [43].
Анализируя данные многих авторов, В.Н. Павлова (1980), Т.Н. Брыленкова и соавт. (2000), С.Ф. Ермаков (2002) и др., при остеоартрите концентрация гиалуроновой кислоты в синовиальной жидкости снижается, а содержание протеогликанов в экстрацеллюлярном матриксе суставного гиалинового хряща возрастает, что приводит к ухудшению свойств и ускоренной деструкции хрящевой поверхности [46].
При ОА гиалуроновая кислота в синовиальной жидкости коленного сустава имеет массу молекулы меньше, чем в норме. Уменьшение концентрации гиалуроновой кислоты, нарушение синтеза этого вещества и свободной радикальной деградации сопровождаются уменьшением эластовискозного защитного эффекта — это требует изучения возможности дополнять синовиальную жидкость экзогенным гиалуронатом [51].
Поскольку суставной хрящ не содержит нервных окончаний, изменения в нем могут оставаться бессимптомными в течение длительного времени [25]. По данным многочисленных авторов (В.И. Мазурова (2005), Н.Г. Кашеварова, Л.И. Алексеева (2006), Н.А. Хитров (2009), Ю.А. Олюнин (2012)), первым и ведущим симптомом заболевания является боль. Обычно она усиливается под влиянием физической нагрузки и уменьшается после отдыха.
В настоящее время значительно расширены и уточнены представления о клинической картине О.А. Естественно, что боль в пораженных суставах — ведущий признак болезни, но важно обратить внимание и на предшествующие боли симптомы: скованность в пораженном суставе после покоя не более 30 мин, разной степени нарушения подвижности сустава при выполнении отдельных движений, ощущение нестабильности в пораженном суставе и функциональные ограничения, болевые точки вокруг сустава, увеличение объема сустава, крепитация при движении, тугоподвижность [21].
Оценка интенсивности болевого синдрома при ОА обязательна, так как именно боль является ведущей жалобой у большинства пациентов. Интенсивность боли можно определять по 4-балльной шкале вербальной оценки (ШВО): 0 баллов — нет боли, 1 балл — слабая, незначительная боль, 2 балла — умеренная боль, 3 балла — сильная боль, 4 балла — очень сильная боль. Оценка боли по ШВО проводится самим пациентом и носит субъективный характер. Более точное представление об интенсивности боли дает визуальная аналоговая шкала (ВАШ). Оценка боли по ВАШ проводится с помощью 100-миллиметровой линейки, не имеющей делений с одной стороны и градуированной миллиметровой шкалой с другой стороны. По этой линейке перемещается двусторонний бегунок — указатель. Отметка «0» означает отсутствие боли, отметка «100» — максимальную, нестерпимую боль.
Также среди субъективных опросников, заполняемых самими пациентами, наиболее распространенными являются шкалы для оценки нарушений при ОА: тазобедренного сустава — Hip disability and Osteoarthritis Outcome (HOOS), коленного сустава — Knee Injury and Osteoarthritis Outcome (KOOS), а также WOMAK — для тазобедренного и коленного суставов, OXFORD — для тазобедренного, коленного, плечевого и локтевого суставов.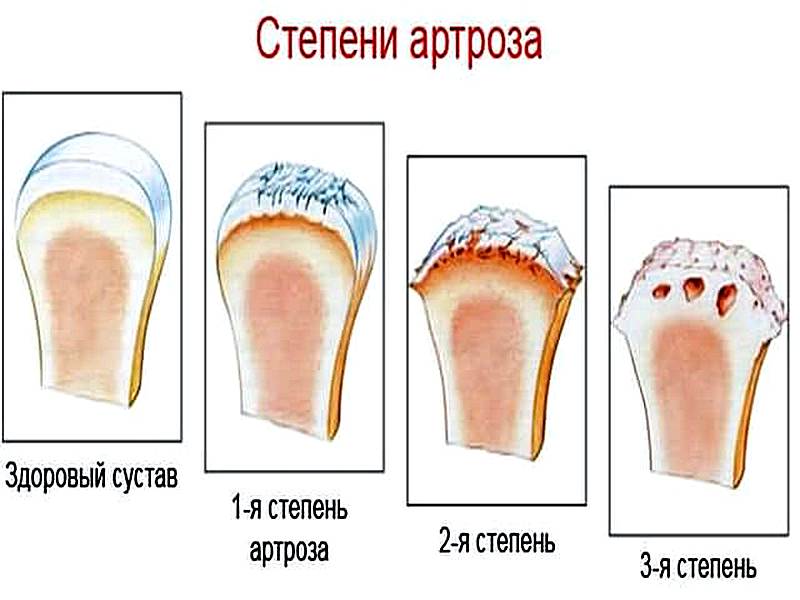 Большинство шкал, включающих объективную оценку функции суставов врачом, применяются в посттравматическом и послеоперационном периодах, но могут применяться и при ОА [9].
Большинство шкал, включающих объективную оценку функции суставов врачом, применяются в посттравматическом и послеоперационном периодах, но могут применяться и при ОА [9].
Артроз коленного сустава: причины, симптомы, диагностика и лечение
Артроз коленного сустава – это дегенеративно-дистрофическая патология, которая приводит к деформации, разрушению суставного хряща. Постепенно конечность утрачивает подвижность. По статистике практически каждый третий житель планеты страдает артрозом, и это число не уменьшается. В группе риска пожилые люди, особенно с лишним весом. После 65 лет артроз диагностируют в 70-85 % случаях обращения по поводу болей в колене.
Сохранить качество жизни пациента при патологии суставов помогает врач-ревматолог.
Причины артроза
- Разрушение сустава вследствие естественного износа (старение организма).
- Гормональные нарушения (климакс, эндокринные заболевания).
- Врожденные дефекты опорно-двигательной системы.

- Травмы, хирургические операции на коленном суставе.
- Профессиональные занятия спортом.
- Однообразный физический труд с повышенной нагрузкой на коленные суставы.
- Избыточная масса тела.
- Генетическая предрасположенность.
- Аутоиммунные заболевания.
Симптомы болезни
Деформирующий артроз коленного сустава (гонартроз) развивается медленно, протекает в хронической форме. На ранних стадиях болезнь не причиняет боли: человек ощущает только дискомфорт, скованность в нижней конечности. Постепенно двигательные ограничения усиливаются. Без адекватного лечения колено заметно деформируется. Двигательные функции нарушаются настолько, что человеку сложно ходить, садиться, вставать. Деформирующий артроз прогрессирует до инвалидизации больного. Чтобы сохранить сустав, необходимо обращаться к врачу при появлении первых симптомов патологии.
По степени тяжести различают три степени артроза коленного сустава:
- 1 степень.
 Клинические проявления болезни выражены слабо. Большинство пациентов не обращают внимания на симптомы и продолжают вести привычный образ жизни. При артрозе 1 степени человек может ощущать дискомфорт в колене после долгого пребывания на ногах, интенсивной ходьбы, физических нагрузок. На рентгеновском снимке различимо сужение суставной щели, видны остеофиты, растущие внутрь сустава. Если артроз случайно выявляют в первой стадии, например, во время диспансеризации, его развитие удается значительно замедлить и даже остановить.
Клинические проявления болезни выражены слабо. Большинство пациентов не обращают внимания на симптомы и продолжают вести привычный образ жизни. При артрозе 1 степени человек может ощущать дискомфорт в колене после долгого пребывания на ногах, интенсивной ходьбы, физических нагрузок. На рентгеновском снимке различимо сужение суставной щели, видны остеофиты, растущие внутрь сустава. Если артроз случайно выявляют в первой стадии, например, во время диспансеризации, его развитие удается значительно замедлить и даже остановить. - 2 степень. Боль при артрозе коленного сустава становится интенсивной, ее сложно игнорировать. Особенно сильно нога беспокоит рано утром или вечером. Днем в состоянии покоя сохраняется ноющая боль. Дегенеративные процессы в суставе отражаются на походке: человек начинает прихрамывать. Во время движения в колене слышен хруст. Артроз 2 степени может осложняться «суставной мышью» — это состояние, при котором в синовиальную полость попадает частица кости или разрушенного хряща.
 Инородное тело становится причиной сильной боли, которая мешает движению конечности. При осмотре очевидна деформация колена. Возможно присоединение воспаления, отечность. На рентгене видна суженная суставная щель и остеофиты, утолщение кости.
Инородное тело становится причиной сильной боли, которая мешает движению конечности. При осмотре очевидна деформация колена. Возможно присоединение воспаления, отечность. На рентгене видна суженная суставная щель и остеофиты, утолщение кости. - 3 степень. Тяжелая форма заболевания, которая развивается при отсутствии лечения. Артроз 3 степени является причиной стойкой инвалидности. Боль в колене очень сильная, подвижность ограничена, человек не может самостоятельно ходить, каждый шаг мучителен. Нога деформируется и начинает сильно хрустеть. На рентгенограмме врач определяет дистрофию хрящевой ткани, разрушение связок, менисков, разрастание соединительной ткани.
Диагностика артроза
Для обследования пациента используют физикальные, лабораторные, инструментальные методы диагностики:
- Анализ крови общий, биохимический, иммунологический.
- Анализ синовиальной жидкости.
- Рентгенография.
- УЗИ коленного сустава.

- КТ или МРТ по показаниям.
План обследования всегда индивидуальный и зависит от состояния пациента.
Лечение артроза коленного сустава
Терапия включает комплекс процедур, медикаментозное лечение, рекомендации по изменению образа жизни. Важно не пытаться лечить артроз самостоятельно. Часто пациенты на первых этапах болезни пользуются обезболивающими мазями и обращаются к врачу, когда сустав уже разрушен. Чем раньше начато лечение, тем оно эффективнее.
Медикаментозное лечение
Врач назначает препараты для снятия воспаления, отека, для уменьшения боли, активизации обменных процессов и регенерации тканей. Лекарства подбирают индивидуально.
Возможен прием следующих средств:
- Нестероидные противовоспалительные препараты (НПВС) в форме таблеток, мазей, инъекций. Средства хорошо снимают боль, отек, улучшают самочувствие больного.
- Глюкокортикостероиды в виде уколов непосредственно в коленный сустав. Инъекции показаны при тяжелом течении болезни, когда конечность практически обездвижена.

- Обезболивающие блокады. Помогают справиться с симптомами и облегчить течение болезни.
- Хондропротекторы. Препараты способствуют восстановлению хрящевой ткани и замедляют разрушение сустава.
Консервативное лечение
Ударно-волновая терапия
Метод неинвазивный, способствует снятию солевых отложений, улучшению трофики соединительной ткани. Физиотерапия улучшает циркуляцию крови, благоприятно влияет на эластичность связок. Ударно-волновую терапию проводят курсами по 4-10 процедур.
Плазмолифтинг (PRP –терапия)
В сустав делают инъекцию собственной плазмы пациента, обогащенной тромбоцитами. Курс плазмолифтинга ускоряет регенерацию тканей.
Фонофорез
Метод сочетает воздействие ультразвука и лечебных мазей. Средства для физиотерапии, как правило, имеют сложный состав и готовятся в аптеке по рецепту. Ультразвук повышает проникающую способность действующего вещества.
Массаж
Процедура противопоказана в стадии обострения артроза. Когда воспаление снято, болевой синдром уменьшен, можно начинать курс массажа. Лимфодренажная методика помогает предотвратить скопление синовиальной жидкости. Массаж также улучшает кровообращение в колене, снимает спазм мышц. Наиболее эффективно проведение процедуры после выполнения специальных упражнений при артрозе коленного сустава.
Когда воспаление снято, болевой синдром уменьшен, можно начинать курс массажа. Лимфодренажная методика помогает предотвратить скопление синовиальной жидкости. Массаж также улучшает кровообращение в колене, снимает спазм мышц. Наиболее эффективно проведение процедуры после выполнения специальных упражнений при артрозе коленного сустава.
Принятие ванн
Можно провести курс дома по назначению врача или в рамках санаторно-курортного лечения. При артрозе показаны радоновые, скипидарные, сероводородные ванны. Процедуры благоприятно воздействуют не только на коленные, но и на тазобедренные, голеностопные суставы.
Гирудотерапия
Медицинских пиявок размещают вокруг деформированного сустава. В слюне этих существ содержатся активные вещества, которые способствуют восстановлению хряща. Гирудотерапию обычно назначают при артрозе 1 и 2 степени для снятия отечности и уменьшения боли.
Лечебная физкультура
Гимнастика при артрозе коленного сустава – это обязательная часть комплексного лечения. Специальные упражнения помогают сохранять тонус мышц в больной конечности, предотвращать застойные явления. Гимнастику начинают делать утром, не вставая с постели. Затем в течение дня выполняют еще 3-4 комплекса упражнений по несколько минут. Лечебную гимнастику при артрозе коленного сустава полезно дополнить плаванием.
Специальные упражнения помогают сохранять тонус мышц в больной конечности, предотвращать застойные явления. Гимнастику начинают делать утром, не вставая с постели. Затем в течение дня выполняют еще 3-4 комплекса упражнений по несколько минут. Лечебную гимнастику при артрозе коленного сустава полезно дополнить плаванием.
Хирургическое лечение
Оперативное вмешательство показано при артрозе 2 и 3 степени:
- Пункция. С помощью шприца из полости сустава откачивают скопившуюся жидкость. Снижается внутреннее давление, уменьшается отек, воспаление, улучшается подвижность. Процедуру проводят амбулаторно, на приеме хирурга.
- Артроскопия. Метод используют для санации коленного сустава. Артроскопию проводят через небольшие проколы, поэтому операция переносится достаточно легко, период реабилитации короткий.
- Корригирующая остеотомия. Классическая методика лечения деформирующего артроза, которая заключается в исправлении деформированной анатомической оси нижней конечности с последующей фиксацией участка клиновидной резекции кости титановой пластиной.
 После остеотомии пациенту требуется реабилитация в течение нескольких месяцев.
После остеотомии пациенту требуется реабилитация в течение нескольких месяцев. - Эндопротезирование. Установка искусственного сустава выполняется при крайней степени деформирующего артроза коленного сустава и позволяет вернуть колену прежний объем движений без боли. После тотального эндопротезирования пациенту требуется длительная (около 2-3-х месяцев) реабилитация.
Диагностика и лечение артроза коленного сустава в Москве
Врачи Кунцевского реабилитационного центра имеют большой опыт в лечении заболеваний опорно-двигательного аппарата. Мы проведем полное обследование и предложим индивидуальный план восстановления вашего здоровья. Записаться на прием можно по телефону, указанному на сайте.
Артроскопия
Малоинвазивный метод лечения. В полость сустава вводят видеокамеру и микрохирургические инструменты. Врач проводит тщательный осмотр сустава, извлекает частицы остеофитов, разрушенного хряща, рубцовые ткани. Артроскопия помогает на время избавиться от боли и восстановить подвижность сустава.
Артроз коленного сустава : |симптомы | препараты
Артроз – это одно из наиболее распространенных суставных заболеваний, сопровождающееся разрушением гиалинового хряща. Со временем в патологический процесс вовлекаются кости, связки и мышцы.
Артрозы крупных суставов имеют свои названия: тазобедренного – коксартроз, коленного – гонартроз.
При отсутствии своевременной медицинской помощи патология неуклонно прогрессирует и становится причиной сильных болей, снижения двигательной способности. При отсутствии адекватного лечения, прогрессирование артроза может привести к необходимости протезирования сустава.
Симптомы
Одним из первых признаков артроза является боль в колене при ходьбе и движениях. На ранних стадиях пациенты ощущают дискомфорт и временную тугоподвижность после отдыха. Сначала боль появляется периодически и не имеет четкой локализации, но нарастает при физической нагрузке.
В дальнейшем симптоматика становится более яркой, амплитуда движений заметно снижается.
Для болевого синдрома при гонартрозе характерны:
- стартовые боли, возникающие по утрам или после долгого отдыха;
- связь с физической активностью – колено болит сильнее при продолжительной ходьбе, стоянии или беге. В состоянии покоя боль стихает;
- связь с метеоусловиями – боль усиливается при повышении влажности и атмосферного давления, похолодании;
- блокады сустава, которым сопутствует резкая боль. Заклинивание происходит из-за ущемления фрагмента хряща или кости, отделившегося от хрящевого покрытия или эпифиза кости.
Артроз протекает волнообразно, обострения чередуются с периодами ремиссий. Обострения вызывает воспаление синовиальной оболочки сустава, поэтому характер боли меняется на постоянный, ноющий и распирающий. Она беспокоит как при движениях, так и покое.
Причины
Артроз не всегда имеет очевидную причину, и тогда говорят об идиопатическом, первичном гонартрозе. Причиной вторичного артроза может быть:
Причиной вторичного артроза может быть:
- травма – переломы, вывихи, повреждения менисков и связок колена;
- врожденный дефект;
- слабость соединительной ткани, гипермобильность суставов;
- аутоиммунное заболевание – ревматоидный артрит, красная волчанка;
- инфекционно-воспалительный процесс – гнойный артрит, туберкулез;
- высокие нагрузки: особенно опасны для коленей бег и интенсивные приседания;
- лишний вес.
Артроз коленного сустава: лечение, препараты, уколы
Консервативная терапия эффективна на 1-2 стадии болезни, на поздних этапах избежать операции вряд ли удастся.
Острые симптомы снимают нестероидными противовоспалительными средствами – таблетками Диклофенака, Ибупрофена и их аналогов. Если НПВС не помогают, то назначают кортикостероидные препараты.
Для замедления деградации хряща используются хондропротекторы.
Чтобы улучшить кровоснабжение и питание суставных структур, применяются средства для улучшения микроциркуляции – Нормовен, Никотиновая Кислота, Циннаризин, Пентоксифиллин.
Однако, наилучшим лечением артроза на сегодняшний день является иньекционная терапия.
Внутримышечно назначаются:
- нестероиды – Фламакс, Кетонал, Амелотекс, Мовалис, Лорноксикам, Диклофенак, Наклофен;
- гормоны – Целестон, Флостерон, Дипроспан, Гидрокортизон;
- витамины – Нейрорубин, Комбилипен, Мильгамма, Тригамма, Комплигам.
Внутрисуставно назначаются препараты гиалуроновой кислоты, частота инъекций и дозировка подбирается врачом на основании диагноза. Внутрь сустава можно вводить глюкокортикостероиды, однако следует назначать их с осторожностью, так как при частом применении они могут ухудшить состояние хрящевой ткани и усугубить течение артроза.
Внутрисуставные инъекции
Одной из последних разработок чешских ученых является карбокситерапия. Она основана на введении в полость сустава углекислого газа, провоцирующего внутритканевую гипоксию. Газ подается через специальный прибор, вызывая в суставных структурах острое кислородное голодание.
Результатом становится резкий приток крови к больному участку и стремительное ускорение обмена веществ. В течение нескольких минут газ выводится, а запущенный механизм работает еще долго.
Еще один современный метод предполагает введение в сустав плазмы – жидкости с форменными элементами крови. В данном случае используется плазма с тромбоцитами, которая отлично снимает воспаление и боль, в разы замедляя разрушительный процесс.
Физиотерапия
Комплексное лечение артроза коленного сустава включает физиопроцедуры. Они улучшают локальное кровообращение, повышают объем движений и потенцируют эффект лекарственных препаратов.
Врач может назначить:
- УВТ – ультразвук – низкочастотные токи способствуют удалению остеофитов;
- магнит – магнитное поле стимулирует обменные процессы, ускоряя тем самым регенерацию тканей;
- лазер – под действием излучения внутриклеточные обменные процессы значительно улучшаются, химические реакции ускоряются, поскольку лазер «работает» как проводник и усиливает эффект других методов лечения;
- миостимуляцию – импульсные токи восстанавливают естественную функцию периартикулярных структур;
- электро-, фонофорез – введение болеутоляющих или хондропротекторных препаратов посредством электротока или ультразвука;
- озонотерапию – насыщение кислородом «слабых» мест для активизации их регенерации.

Важную роль в лечении артроза исполняет лечебная гимнастика, по показаниям могут проводиться массажные процедуры.
Операция
К оперативному вмешательству прибегают в запущенных случаях, на 3-ей стадии гонартроза. Чаще всего выполняют эндопротезирование – на сегодняшний день это самая надежная методика.
После операции организм восстанавливается за 3-6 месяцев. Побочные эффекты и осложнения возникают достаточно редко.
Существуют также органосохраняющие операции:
- лазерная и санационная артроскопия;
- плазменная абляция;
- хондропластика.
Если вам назначены внутрисуставные уколы, или необходимо повторить курс, обращайтесь к нам. В центре предоставляется услуга введения лекарств в суставную полость, манипуляции проводят опытные врачи высшей категории, поэтому пациенты чувствуют себя во время и после процедур максимально комфортно.
Записывайтесь на прием по телефону +375 29 628 85 82
Артроз коленного сустава — хирургическое лечение в Днепре в стационарном отделении Garvis
Коленные суставы человека выполняют важную функцию в организме. На них идет основная нагрузка всей массы тела. Каждый день они поддаются испытаниям, что, со временем, может спровоцировать появление неприятной болезни.
Артроз коленного сустава или остеоартроз – это изменение в хрящевых тканях. При подобном состоянии боли могут быть различной степени интенсивности. При отсутствии правильного лечения колено полностью потеряет способность двигаться. Болезнь появляется в основном у женщин. У мужчин его диагностируют немного реже. Большой риск заболеть остеоартрозом имеют люди, которые страдают лишним весом.
Артроз коленного сустава бывает односторонним, когда поражена одна нога, либо двусторонним, в случае деформации обоих колен. Остеоартроз может развиваться и в юном возрасте, например у спортсменов.
Остеоартроз может развиваться и в юном возрасте, например у спортсменов.
Изначально, изменения в хрящевой ткани протекают незаметно. Но, со временем они начинают все больше разрушаться, хрящ размягчается, трескается и расслаивается. Если вовремя не начать лечение, ткани окончательно разрушаются и кость оголяется.
Основные причины развития недуга
Толчком к началу болезни могут являться разнообразные факторы:
- травмы различной тяжести. К ним можно отнести любые повреждения ног, вывихи, растяжения и повреждения менисков. Именно в этом случае остеоартроз появляется в раннем возрасте. Лечение механических повреждений колена, в этом случае, подразумевает накладывание повязки для фиксации и обездвиживания конечности. Такие методы приводят к тому, что к ноге плохо поступает кровь и, как следствие, может развиться данное заболевание..
- повреждение мениска. Такие травмы нередко приводят к заклиниванию колена. Если он был удален, то практически в каждом случае развивается остеоартроз.

- избыточный вес. Те, кто страдает подобными проблемами, имеют наибольший риск получить такое заболевания, как деформирующий остеоартроз коленного сустава. Когда появляется повышенная нагрузка на ноги, а в частности, колени человека, могут случаться различные травмы. У людей с лишним весом тяжело происходит процесс восстановления и может развиваться остеоартроз. Если же к этому всему еще и прибавить варикоз, то есть риск получить сложную форму деформирующего артроза коленного сустава.
- чрезмерные нагрузки. Многие пожилые люди, чтобы оставаться в хорошей форме, продолжают заниматься спортом так же, как и в 20 лет. Это большая ошибка, поскольку состояние суставов с годами ухудшается и такими бесконтрольными занятиями можно себе навредить и вызвать остеоартроз коленного сустава.
- Ослабленные связки. Как правило, человек с такими суставами обладает хорошей гибкостью тела и выполняет сложные упражнения без какой-либо подготовки. Вот только, подобная чрезмерная активность приводит к небольшим повреждениям, которые не сразу ощущаются человеком.
 И, как итог, появляется деформирующий артроз коленного сустава.
И, как итог, появляется деформирующий артроз коленного сустава.
Артроз коленного сустава: симптомы
Боль.
По началу болевые ощущения могут возникать лишь изредка и не приносить особых страданий человеку. Подобное состояние может сохраняться на протяжение нескольких месяцев.
Во время небольших физических нагрузок боль может проявляться сильнее и ослабевать в режиме покоя. Если болезненность в колене появилась внезапно, это не может свидетельствовать о остеоартрозе, скорее всего произошел вывих или перелом.
Деформация.
На более поздних сроках колено может практически незаметно деформироваться, но продолжать сохранять свою привычную форму. Сустав выглядит опухшим и становится достаточно болезненным.
Лишняя жидкость.
Подобный симптом носит название синовит. Сустав начинает накапливать в себе много жидкости. На задней стенке колена появляютя эластичные образования, которые именуются, как киста Бейкера. В таком случае лечение артроза коленного сустава легко поддается лечению без оперативного вмешательства.
Хруст в коленях.
Он может проявляться уже при последней степени артроза коленного сустава. Подобный хруст издают и вполне здоровые колени у большинства людей. Поэтому, их нужно отличать. При остеоартрозе вместе с хрустом больной ощущает сильную, пронизывающую боль в колене. Если их не возникает, значит все абсолютно безобидно.
Ограниченная подвижность.
Отсутствие подвижности колена проявляется на третьей степени остеоартроза коленного сустава. Человек не может согнуть ногу больше, чем на 90 градусов и испытывает сильные боли в коленях. Движения становятся ограниченными и причиняют мучения больному. Деформация сустава очень хорошо выражена и заметна даже не профессионалу.
На последней степени болезни колено может стать абсолютно обездвиженным. Человек не способен передвигаться на прямых ногах. А сильные ночные боли можно унять только сильными противовоспалительными препаратами.
Степени остеоартроза
Болезнь развивается постепенно, и ее принято делит на три фазы:
Артроз 1 степени коленного сустава.

Изначально могут быть незначительные боли, на которые мало кто обращает внимание. Они могут слегка усиливаться при нагрузках. В положении покоя болевые ощущения утихают и колено не беспокоит до следующей активности человека.
На этом этапе начинает скапливаться жидкость. При остеоартрозе 1 степени коленного сустава деформация незаметна. Рентгеновский снимок не покажет всей картины, поэтому подтвердить диагноз, чтобы вовремя начать лечение остеоартроза коленного сустава бывает довольно сложно.
Артроз коленного сустава 2 степени.
На этом этапе суставная щель начинает сужаться и на хрящевой ткани появляются более значимые повреждения. На рентгене уже отчетливо видно разрастание кости. Интенсивность боли нарастает, особенно при сильных нагрузках.
Когда развивается остеоартроз коленного сустава 2 степени может появляться болезненный хруст в коленях. Если не начать лечение, сустав постепенно деформируется и потеряет свою подвижность.
Артроз 3 степени коленного сустава
На этой стадии хрящевая ткань почти полностью истончается и некоторые участки кости начинают оголяться. На снимке уже четко видно отложение солей в самом суставе. Становятся отчетливо видны внешние изменения. При остеоартрозе 3 степени коленного сустава избавиться от болей уже можно только с помощью лекарственных препаратов, так как она больше не проходит самостоятельно.
На снимке уже четко видно отложение солей в самом суставе. Становятся отчетливо видны внешние изменения. При остеоартрозе 3 степени коленного сустава избавиться от болей уже можно только с помощью лекарственных препаратов, так как она больше не проходит самостоятельно.
Лечение остеоартроза
Чтобы справиться с подобным недугом существует несколько способов:
- лечение озонотерапией. В этом случае больной сустав поддается воздействию озона. Его можно вводить в виде инъекций или же применять наружно. Этот способ используют большинство врачей на ранних стадиях заболевания. Он практически безболезненный и дает хорошие результаты. Введение озоновых инъекций не имеет особых противопоказаний, поэтому назначается многим пациентам по показаниям лечащего доктора. Подобная методика имеет противовоспалительное действие на сустав и улучшает кровообращение в нем.
- кинезитерапия. Эта методика подразумевает использование некоторых упражнений. Нагрузку должен подбирать лечащий врач, который определит степень болезни и эффективность от занятий.
 При выполнении упражнений можно использовать различные приспособления или тренажеры. Очень важно соблюдать технику правильного дыхания. Только в таком случае будет видна польза от занятий.
При выполнении упражнений можно использовать различные приспособления или тренажеры. Очень важно соблюдать технику правильного дыхания. Только в таком случае будет видна польза от занятий. - оперативное вмешательство. Когда предыдущие методы являются не эффективными, может понадобиться проведение операции. Существует несколько видов оперативного вмешательства. Наиболее используемый – это эндопротезирование. Врачи просто заменяют больной сустав на специальный имплант. Он позволяет пациенту на 20 лет забыть о мучительных болях в коленях.
Если степень повреждения небольшая, доктора предлагают проведение артроскопии. Это самое щадящее оперативное вмешательство при артрозе коленного сустава. Операция проводится под местным наркозом через маленькие надрезы. Обычно восстановительный период после такого метода сокращается в несколько раз.
В клинике «Гарвис» работают настоящие профессионалы, которые имеют большой опыт в лечении проблем опорно – двигательного аппарата.
Записывайтесь на консультацию по телефонам: 056 79410 20; 095 28 310 20, 067 35 310 20 или с помощью формы записи на нашем сайте
Артроз суставов (остеоартроз): причины, симптомы и лечение
Специалисты отмечают, что артроз – это одно из наиболее частых заболеваний опорно-двигательного аппарата. Этот недуг крайне негативно влияет на качество жизни и без лечения приводит к инвалидности. Однако артроз суставов вовсе не приговор – грамотная терапия поможет значительно замедлить дегенеративные процессы в суставах, а хирургическое лечение даст возможность вновь свободно двигаться.
Что такое артроз?Артроз – это дегенеративно-дистрофическое заболевание суставов (еще его называют остеоартроз). Недуг поражает хрящевую ткань суставов – при артрозе она истончается и постепенно разрушается. Согласно статистике, на земле каждый 10-ый страдает артрозом. Это заболевание может поражать все суставы нашего тела, однако чаще всего диагностируют артроз коленного и тазобедренного суставов (гонартроз и коксартроз).
Принято считать, что артроз – это заболевание людей пожилого возраста. Действительно, чаще всего артроз развивается из-за возрастных изменений в суставах, однако спровоцировать разрушение хрящевой ткани могут и другие причины. Поэтому артроз в молодом возрасте тоже встречает достаточно часто. Артроз может быть следствием:
- Травм и повреждений суставов (посттравматический артроз)
- Заболеваний – артритов, воспалительных и инфекционных заболеваний, болезней щитовидной железы и др.
- Переохлаждений
- Чрезмерных нагрузок на сустав (тяжелый физический труд)
- Нарушений обмена веществ и лишнего веса
Первые признаки артроза – это боли в суставах. Сначала это незначительный дискомфорт в суставе, но по мере прогрессирования заболевания неприятные ощущения усиливаются. Если на первых этапах артроза боль в суставе может появляться после значительной физической нагрузки, то на более поздних стадиях сустав болит даже в состоянии покоя.
При артрозе разрушается хрящевая ткань, во время движения кости соприкасаются, поэтому появляется хруст, треск в суставе. Также все чаще сустав «сковывает», движения нужно совершать через силу. Обычно это ощущение возникает после пробуждения, но стоит какое-то время подвигаться, и амплитуда движений восстанавливается.
Когда сустав полностью разрушен, он деформируется, меняет форму (деформирующий остеартроз). Из-за этого конечность, пораженная заболеванием, становится короче. Пациент с трудом передвигается, у него возникают проблемы с позвоночником.
Виды артрозаАртроз суставов классифицируют по нескольким признакам. В зависимости от степени артрозных изменений хрящевой ткани выделяют 4 стадии артроза. Также артроз делят на первичный и вторичный. Причиной развития первичного артроза становятся возрастные изменения. Вторичный артроз возникает из-за травм и заболеваний суставов (например, травматичный артроз или ревматоидный артроз). Болезнь также может медленно развиваться годами или буквально за несколько лет привести к разрушению сустава (прогрессирующий артроз).
Еще есть разновидности артроза в зависимости от зоны поражения:
- Гонартроз – артроз коленного сустава
- Коксартроз – артроз тазобедренного сустава
- Унковертебральный артроз – артроз шейных позвонков
- Вертебральный артроз – поражение позвоночника
- Пателлофеморальный артроз – вид гонартроза, при котором страдает надколенник и часть бедренной кости.
Особенности артроза в том, что этот недуг поражает сустав постепенно. В зависимости от изменений, который происходят в хрящевой ткани, выделяют 4 степени артроза сустава
Артроз 1 степени – это начальная стадия артроза. На этом этапе болезнь почти не проявляется, и многие пациенты даже не подозревают о наличии недуга
Артроз 2 степени – артроз понемногу заявляет о себе. Пациента беспокоит легкая боль в суставах, он слышит хруст и чувствует небольшую скованность движений
Артроз 3 степени – симптомы артроза усиливаются, а разрушение хряща прогрессирует. Боль, ограничение движений, хромота – постоянные спутники пациента с артрозом суставов. Ему сложно самостоятельно передвигаться, работать, вести привычный образ жизни
Боль, ограничение движений, хромота – постоянные спутники пациента с артрозом суставов. Ему сложно самостоятельно передвигаться, работать, вести привычный образ жизни
Артроз 4 степени – запущенная стадия артроза суставов, когда суставный хрящ полностью разрушен. В такой ситуации не обойтись без замены суставов.
Диагностика артроза суставовВыявляется артроз суставов с помощью рентгенографии. На рентген-снимке видно, насколько сустав деформирован и как сильно сужается суставная щель. Также может понадобиться прохождение МРТ или артроскопии, но лишь в особо сложных и неоднозначных случаях. Обычно рентгенографии суставов достаточно, чтобы диагностировать заболевание.
Лечение артроза суставовПри диагнозе «артроз» лечение может быть консервативным (медикаментозное и физиотерапевтические методы) или хирургическим. Какое будет эффективнее в каждом конкретном случае – подбирает специалист с учетом множества факторов.
Главная цель такой терапии – убрать проявления артроза. Медикаментозное лечение артроза суставов включает в себя:
- Нестероидные противовоспалительные препараты. При артрозе человек испытывает боль, сустав воспаляется. Чтобы исключить неприятные симптомы и остановить воспаление назначается эта группа препаратов.
- Гормональные инъекции в сустав. Кортикостероидные препараты чаще всего вводят при острой стадии артроза.
- Хондропротекторы (хондроитин и глюкозамин). Главная задача этих препаратов – остановить дегенеративные процессы в хрящевой ткани, чтобы не допустить ее дальнейшего разрушения.
- Внутрисуставные инъекции гиалуроновой кислоты. Препараты гиалуроновой кислоты схожи с синовиальной жидкостью, которая обеспечивает скольжение и плавные свободные движения в суставе. При артрозе синовиальной жидкости выделяется недостаточно, поэтому ортопеды часто назначают уколы гиалуроновой кислоты (уколы в сустав при артрозе).

- Биологическая терапия артроза (PRP и цитокинтерапия). Новый инновационный метод терапии артроза, который не так давно вошел в практику, но набирает популярности. Это применение препаратов на основе плазмы крови пациента, обогащенной тромбоцитами. Благодаря биологической терапии активизируется кровоснабжение сустава, активизируется выработка внутрисуставной жидкости, хрящевая ткань снабжается питательными веществами.
Важно! Медикаментозное лечение артроза эффективно на ранних стадиях заболевания. Также специалисты акцентируют внимание, что лекарственная терапия не в силах восстановить поврежденный сустав, однако даст возможность устранить симптомы и замедлить прогрессирование артроза.
Физиотерапия и другие консервативные методы лечения артрозаВ борьбе с артрозом также используется физиотерапевтическое лечение. Назначаются различные процедуры (лазер, фонофорез, электрофорез, магнитотерапия, УВТ) и ЛФК, чтобы улучшить обменные процессы и кровообращение, укрепить мышцы.
Кроме того, при артрозе просто необходимо внести некоторые корректировки в свой образ жизни:
- Избегать перенагрузок – важно равномерно распределять активность и делать перерывы, чтобы не перегружать сустав
- Позаботиться о питании и следить за весом – так как лишний вес лишь усугубляет проблему с суставами, нужно пересмотреть свой рацион и снизить массу тела
- Помнить об осторожности и по максимуму избегать травм
- Использовать дополнительную опору для передвижения – на поздних стадиях артроза самостоятельное передвижение становится под вопросом, поэтому нужно использовать трость или костыли. Для более комфортной ходьбы можно также пользоваться ортопедическими стельками – они снизят нагрузку на сустав.
Есть также множество народных рецептов, которые «помогут победить артроз». Однако лечение артроза в домашних условиях также далеко не всегда приносит результат. Более того использование всяческих примочек и мазей собственного приготовления чаще всего только провоцируют аллергические реакции и никак не влияют на здоровье сустава.
Как лечить артроз, если все вышеперечисленные способы не приносят результата? В таком случае назначается хирургическое лечение остеоартроза. В зависимости от степени поражения сустава, индивидуальных особенностей каждого пациента подбирается разновидность операции.
Артроскопия суставов – это малотравматичное вмешательство, внутрисуставная операция через несколько микропроколов в суставе. При артрозе она применяется как временная мера, чтобы «почистить сустав»: удалить части хрящевой ткани, наросты остеофиты, которые мешают свободному движению. Такое лечение снижает болевые ощущения в суставе, но не является решением проблемы артроза.
Остеотомия – операция по выравниванию оси сустава. Дело в том, что при артрозе, как правило, одна часть сустава страдает больше (на нее приходится большая нагрузка). В результате остеотомии нагрузка на сустав перераспределяется. Стоит отметить, что артроз – это прогрессирующее заболевание суставов. Поэтому остеотомия – способ отсрочить дальнейшее лечение, но не избежать его.
Поэтому остеотомия – способ отсрочить дальнейшее лечение, но не избежать его.
Эндопротезирование суставов – это эффективный, а в некоторых случаях и единственный метод лечения артроза суставов. Суть операции в удалении разрушенного болезнью сустава и имплантации на его место искусственного эндопротеза. Искусственный сустав подбирается индивидуально, идеально подходит каждому пациенту и полностью восполняет функции поврежденного сустава после периода реабилитации.
Противопоказания при артрозеНа что нужно обратить внимание при артрозе суставов:
Нагрузки на сустав – при артрозе нужно отказаться от подъема тяжестей, чрезмерных статических нагрузок. Для разгрузки сустава можно использовать трость. Обувь – правильно подобранная обувь уменьшает нагрузку на сустав. Желательно отказаться от обуви на высоком каблуке.
Вес – избыточная масса тела еще один фактор прогрессирования артроза. Поэтому важно поддерживать вес в норме и сбалансированно питаться.
Занятия спортом тоже нужно пересмотреть. При артрозе нужно исключить резкие рваные движения (контактные виды спорта, борьба), бег на длительные дистанции, подъем тяжестей. Но это не значит, что физические нагрузки нужно прекратить вовсе. Умеренная активность только пойдет суставу на пользу.
Профилактика артроза включает в себя:- Умеренную физическую активность
- Защиту суставов от переохлаждения
- Лечение сопутствующих заболеваний (соблюдение рекомендаций специалиста при ревматоидном артрите и др патологиях)
- Здоровое сбалансированное питание и контроль веса
- Достаточный отдых
- Своевременное обращение к ортопеду и лечение при возникновении проблем с суставами
Какой врач лечит артроз?
Наиболее эффективный результат достигается, когда лечением заболевания занимается врач узкой специализации. Поэтому с диагнозом артроз нужно обращаться на консультацию к ортопеду-травматологу.
Можно ли вылечить артроз?
Вылечить артроз можно с помощью операции по замене суставов (эндопротезирование). Физиотерапия, медикаменты и другие способы помогут только замедлить прогрессирование заболевания.
Чем обезболить суставы при артрозе?
Снять болевой синдром при артрозе можно с помощью обезболивающих и нестероидных противовоспалительных препаратов. Максимально действенный препарат подбирает врач.
Как предотвратить артроз?
Профилактика артроза – это здоровый образ жизни, физическая активность, сбалансированное питание, контроль веса.
Чем опасен артроз?
Артроз – это прогрессирующее заболевание суставов, которое приводит к разрушению суставов.
Каковы последствия артроза?
Без эффективного лечения артроз может привести к инвалидности.
лечение и диагностика. Классификация остеоартроза.
Остеоартроз — заболевание суставов, наиболее часто встречающееся у людей пожилого возраста. Как правило, недуг поражает суставы кистей рук, тазобедренные и коленные суставы, а также поясничный и шейный отдел позвоночника.
Как правило, недуг поражает суставы кистей рук, тазобедренные и коленные суставы, а также поясничный и шейный отдел позвоночника.
Нередко патология фиксируется у людей определенной профессии. Так, для футболистов и хоккеистов характерен остеоартроз коленного сустава, для журналистов и секретарей — остеоартроз пальцев рук, для балерин — воспаление стоп, для штукатуров, каменщиков и маляров — поражение суставов плеча.
1
Рентген шейного отдела позвоночника
2
Рентген тазобедренных суставов
3
Рентген стоп
Виды остеоартроза
В зависимости от причины возникновения заболевания выделяют первичный и вторичный остеоартроз.
Первичный остеоартроз появляется по невыясненной причине, а вторичная патология суставов может возникнуть после травм, воспалительных процессов (ревматоидный остеоартроз, гнойное воспаление сустава, артрит при системной красной волчанке и т. д.), при эндокринных заболеваниях и нарушении метаболизма.
д.), при эндокринных заболеваниях и нарушении метаболизма.
Классификация по месту локализации:
- генерализованный остеоартроз — воспаление всех суставов организма;
- остеоартроз позвоночника может охватывать также шейный и поясничный отделы. При данной патологии человек чувствует боль, как при движении, так и при длительном стоянии и сидении;
- остеоартроз тазобедреннорого сустава характеризуется болью в области бедра, ягодиц и паха. Пациент хромает, ему трудно передвигаться. В запущенных случаях атрофируются мышцы бедра, начинает разрушаться костная ткань;
- остеоартроз коленного сустава возникает при травме колена. При движении человек чувствует боль, ограничение в движении, что в дальнейшем приводит к деформации сустава;
- остеоартроз локтевого сустава — проблема со сгибанием руки, в пораженном суставе чувствуется покалывание;
- остеоартроз плечевого сустава характеризуется невозможностью поднять руку наверх, в дальнейшем плечо становится полностью неподвижным;
- остеоартроз кистей рук появляется у женщин в период менопаузы, симптомы заболевания — опухшие суставы и скованность движений в утренние часы.

Не стоить недооценивать остеоартроз! Запущенное заболевание может привести к нарушению подвижности и деформации суставов. а также к полной потере трудоспособности!
Только своевременное квалифицированное лечение поможет вашим суставам!
Симптомы остеоартроза
Остеоартроз может развиваться в течение длительного времени, порой незаметно. Обратите внимание на следующие признаки патологии суставов:
- локализованная периодическая боль в суставе, которая появляется при нагрузке и вновь затихает в состоянии покоя;
- утренняя скованность в суставах;
- появление воспалений в суставных тканях;
- возникновение отека в суставе, треск при движении;
- уменьшение объема движений в суставе;
- потеря подвижности и деформация сустава.
Степени остеоартроза
Остеоартроз 1 степени. Боль при нагрузке и в состоянии покоя, подвижность сустава немного ограничена.
Остеоартроз 2 степени. Боль усиливается, при движении суставов слышится хруст. Ограничение подвижности в суставах, появление ограничения в амплитуде движений. Лечение консервативное, без операций.
Боль усиливается, при движении суставов слышится хруст. Ограничение подвижности в суставах, появление ограничения в амплитуде движений. Лечение консервативное, без операций.
Остеоартроз 3 степени. Постоянная боль в суставах, которая усиливается при движении, стойкие контрактуры. Значительное ограничение подвижности в суставах. При поражении ног человек может передвигаться только с помощью трости, костылей, ходунков.
1
Общий анализ крови
2
Диагностика остеоартроза
3
Консультация ревматолога
Причины заболевания
Появлению заболевания может способствовать ряд причин:
- травма или перенапряжение суставов в связи с усиленной физической нагрузкой;
- снижение количества эстрогенов у женщин в период менопаузы;
- пожилой возраст;
- операция на суставах;
- избыточная масса тела;
- наследственная предрасположенность;
- нарушение деятельности эндокринных органов;
- остеопороз и т.
 д.
д.
Диагностика остеоартроза
Остеоартроз суставов выявляют с помощью следующих исследований:
- рентген-диагностика;
- УЗИ суставов;
- МРТ суставов;
- анализы крови: общий и биохимический;
- диагностика синовиальной жидкости.
1
МРТ суставов
2
Диагностика остеоартроза
3
Консультация ревматолога
Лечение остеоартроза
Лечение остеоартроза — долгий по времени процесс, в течение которого необходимо выполнять все рекомендации врача-ортопеда и ревматолога.
При терапии деформирующего остеоартроза применяются анальгетики и нестероидные противовоспалительные препараты, снимающие боль и улучшающие работу больного сустава.
Для уменьшения воспаления синовиальной оболочки сустава и купирования острой боли врач может прописать инъекции кортикостероидных гормональных препаратов, которые делаются внутрь сустава.
Для предупреждения разрушения суставной ткани назначаются хондопротекторы.
В случае необходимости могут применяться хирургические манипуляции, которые включают в себя извлечение пораженных частей сустава и эндопротезирование. Одним из оптимальных методов лечения является артроскопия.
Для чего нужна артроскопия?
Артроскопия — малоинвазивная хирургическая процедура, применяющаяся для диагностики и лечения пораженной части сустава.
На сегодняшний день артроскопическую хирургию считают одним из лучших видов хирургического лечения, с помощью которого можно не только заменять и удалять поврежденные ткани, но и восстанавливать сам сустав. А также проводить анализ состояния различных костей.
Основные виды атроскопии:
- Артроскопия коленного сустава (или мениска). При разрыве мениска, задней и передней крестообразных связок могут применяться искусственные трансплантаты или взятые из собственных связок пациента.

- Артроскопия плечевого сустава. Незаменима для профилактики и лечения поражений сустава плеча. У спортсменов часто встречается разрыв вращательной манжеты, у остальных пациентов — нестабильность суставов, вывих плеча.
- Артроскопия тазобедренного сустава. Применяется для оценки состояния бедренной кости и других суставных элементов и соответствующего лечения. Эта манипуляция проводится намного реже и лишь специалистами с большим опытом.
- Артроскопия локтевого сустава, назначается в качестве диагностики при болях в руке и любых проблемах со сгибанием-разгибанием конечностей. При артритах возможен хирургический вид данной методики.
- Артроскопия голеностопного сустава. Патология голеностопного сустава характеризуется достаточно большим количеством показаний для проведения операции. Через месяц после артроскопии пациент может спокойно передвигаться, опираясь на палку.

Показания к артроскопии
Артроскопическая методика универсальна и применяется как для диагностики, так и для хирургического лечения.
Показания для артроскопической диагностики:
- нестабильность суставов;
- различные вывихи и подвывихи;
- появление хронических воспалений в костной ткани;
- киста мениска,
- травма мениска и хрящей в коленном суставе;
- разрывы связок в колене;
- удаление из суставной полости инородных тел, а также наростов, спаек;
- промывание суставов и удаление лишней жидкости;
- артрозы и артриты.
Как проводится артроскопия?
Артроскопия может проводиться как под общей, так и под местной анестезией. Обычно достаточно местного обезболивания. Продолжительность манипуляции — от получаса до часа (зависит от вида проблемы и необходимого хирургического вмешательства).
Артроскопия коленных суставов выполняется через небольшие разрезы в области колена. Полость колена промывают специальным раствором, это делается для улучшения видимости суставных поверхностей и удаления патологической жидкости из сустава.
Полость колена промывают специальным раствором, это делается для улучшения видимости суставных поверхностей и удаления патологической жидкости из сустава.
При диагностической артроскопии в полость коленного сустава вставляется артроскоп, который передает на монитор точную картинку состояния сустава.
Если требуется оперативное лечение, то через другие надрезы в суставе врач вводит необходимые хирургические инструменты. После манипуляции накладываются швы и стерильные пластыри, затем сустав забинтовывается. При соблюдении всех предписаний врача, через 1,5-2 месяца пациент может вернуться к обычной жизни.
1
Консультация ревматолога
2
Консультация ревматолога
3
Консультация ортопеда
Профилактика остеоартроза
Чтобы предупредить остеоартроз, необходимо вести здоровый образ жизни. Соблюдение ортопедического режима, занятия лечебной физкультурой, правильное питание, режим отдыха и сна — все это поможет сохранить ваши суставы здоровыми на долгие годы.
В клинике «МедикСити» уделяется особое внимание диагностике и лечению остеоартроза, подагры, остеопороза, красной волчанки и других ревматоидных заболеваний.
Мы комплексно подходим к поддержанию здоровья пациентов: после лечения основного заболевания вы можете пройти курсы массажа, мануальной терапии, физиолечения и т.д.
Легкого движения вам и вашим суставам!
Материал подготовлен при участии специалиста:
Гриценко Евгений Александрович
Врач-травматолог, ортопед
Первая квалификационная категория
стадий остеоартрита коленного сустава: симптомы и методы лечения
Остеоартрит (ОА) делится на пять стадий.
Стадия 0 соответствует нормальному здоровому колену. Высшая стадия, 4 стадия, присваивается тяжелому ОА. ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
Читайте дальше, чтобы узнать о каждой стадии и о том, как ее лечить.
Стадия 0 ОА классифицируется как «нормальное» здоровье колена. Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Лечение
Лечение ОА стадии 0 не требуется.
У человека с ОА 1 стадии наблюдается очень незначительный рост костных наростов.
Костные шпоры — это костные разрастания, которые часто развиваются в местах соединения костей друг с другом в суставе. Может быть небольшая потеря хряща, но не настолько, чтобы нарушить суставную щель.
Люди с ОА 1 стадии обычно не испытывают боли или дискомфорта в результате очень незначительного износа компонентов сустава.
Лечение
Без устранения внешних симптомов ОА большинство врачей не потребуют от вас какого-либо лечения ОА 1 стадии.
Однако, если у вас есть предрасположенность к ОА или вы находитесь в группе повышенного риска, ваш врач может порекомендовать вам начать тренировки, чтобы облегчить любые незначительные симптомы ОА и попытаться замедлить прогрессирование артрита.
Упражнения и остеоартрит
В последних клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда борьбы с артритом (AF) всем людям с остеоартритом коленного сустава (ОА) настоятельно рекомендуются регулярные физические упражнения и занятия тай-чи.
Они не одобряют определенные виды упражнений. Полезными считаются различные варианты, от ходьбы до плавания.
Однако они отмечают, что упражнения под наблюдением (например, физиотерапия или фитнес-класс) дают лучшие результаты, чем упражнения без присмотра.
ACR и AF также условно рекомендуют упражнения на равновесие и йогу. Доказательства в пользу этих методов не столь убедительны.
2 стадия ОА коленного сустава считается легкой стадией заболевания.
Рентгенологическое исследование коленных суставов на этой стадии выявит больший рост костных наростов, но размер хряща обычно остается здоровым. Другими словами, расстояние между костями нормальное, кости не трутся и не царапают друг друга.
На этой стадии синовиальная жидкость обычно все еще присутствует в достаточном количестве для нормального движения сустава.
Однако на этой стадии люди могут впервые начать испытывать такие симптомы, как:
- боль после долгого дня ходьбы или бега
- большая скованность в суставе, когда он не используется в течение нескольких часов
- болезненность при вставании на колени или сгибании
Лечение
Поговорите со своим врачом о признаках и симптомах ОА. Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Несколько различных методов лечения могут облегчить боль и дискомфорт, вызванные этой легкой стадией ОА. Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Упражнения
Если у вас избыточный вес, похудение с помощью диеты и физических упражнений может помочь облегчить незначительные симптомы и улучшить качество жизни. Даже люди без лишнего веса получат пользу от физических упражнений.
Легкая аэробика и силовые тренировки могут помочь укрепить мышцы вокруг сустава, что повышает стабильность и снижает вероятность дополнительного повреждения сустава.
Защитите свой сустав от нагрузки, избегая стояния на коленях, приседаний или прыжков.
Аксессуары
Ортезы и бинты могут помочь стабилизировать колено.
Болеутоляющие средства, отпускаемые без рецепта (OTC)
Некоторым людям могут потребоваться лекарства для легкого обезболивания. Они обычно используются в сочетании с немедикаментозной терапией.
Например, если вам нужно принимать ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП) для облегчения боли, вам также следует попробовать упражнения, снижение веса и защиту колена от ненужной нагрузки.
Длительная терапия этими препаратами может вызвать другие проблемы. Прием больших доз ацетаминофена может вызвать повреждение печени. НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
Средства для лечения остеоартрита коленного сустава 2 и 3 стадии
Доступны простые безрецептурные средства для лечения этих стадий остеоартрита. Приобретайте их онлайн:
- наколенники
- наколенники
- ацетаминофен
- нестероидные противовоспалительные препараты (НПВП)
- нестероидные гели
- нестероидные мази
- крем с капсаицином
- гель с капсаицином
Стадия 3 ОА классифицируется как ОА средней степени тяжести. На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
Люди с ОА коленного сустава 3 стадии часто испытывают боль при ходьбе, беге, наклонах или вставании на колени.
Они также могут испытывать скованность в суставах после длительного сидения или при пробуждении по утрам. Припухлость суставов может появиться и после длительных периодов движения.
Лечение
Если немедикаментозные методы лечения или безрецептурные обезболивающие не работают или больше не обеспечивают облегчение боли, которое они когда-то давали, врач может также порекомендовать класс препаратов, известных как глюкокортикоиды.
Глюкокортикоиды для инъекций
Глюкокортикоиды представляют собой разновидности кортикостероидных препаратов. Кортикостероиды включают кортизон, гормон, который, как было показано, облегчает боль при ОА при введении в пораженный сустав.
Кортизон доступен в виде фармацевтического препарата, но он также естественным образом вырабатывается вашим организмом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило глюкокортикоид триамцинолона ацетонид (Zilretta) исключительно для лечения ОА коленного сустава.
Другие глюкокортикоиды, которые могут назначаться при ОА коленного сустава, включают гидрокортизон (Solu-Cortef) и преднизолон.
Эффект от инъекции кортикостероида может исчезнуть примерно через 2–3 месяца, после чего инъекции можно повторить.
Тем не менее, вам и вашему врачу следует внимательно следить за применением инъекций кортикостероидов. Исследования показывают, что длительное использование может усугубить повреждение суставов.
Безрецептурные обезболивающие и средства для улучшения образа жизни
Если у вас ОА 3 стадии, вам следует продолжать нефармакологические методы лечения, такие как физические упражнения и снижение веса.
Люди с ОА 3 стадии также будут продолжать получать НПВП или ацетаминофен.
Если ваши лекарства от ОА вызывают побочные эффекты, вам следует поговорить со своим врачом о переходе на другой препарат. Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Рецептурные обезболивающие
Если НПВП или ацетаминофен больше не эффективны, обезболивающие препараты, отпускаемые по рецепту, или трамадол (Ультрам), могут помочь уменьшить усиление боли, характерное для ОА 3 стадии.
Трамадол — это опиоид, доступный в виде раствора для приема внутрь, капсул или таблеток.
В клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда артрита (AF) эксперты условно рекомендуют трамадол по сравнению с другими опиоидами для людей с ОА коленного сустава.
Наркотические препараты, такие как опиоиды, не рекомендуются для длительного применения из-за риска повышенной толерантности и возможной зависимости.
Побочные эффекты этих препаратов включают:
- тошноту
- сонливость
- запор
- усталость
Стадия 4 ОА считается тяжелой. Люди на стадии 4 ОА коленного сустава испытывают сильную боль и дискомфорт при ходьбе или движении в суставе.
Это потому, что суставное пространство между костями резко уменьшено.
Хрящ почти полностью исчез, в результате чего сустав остается тугоподвижным и, возможно, неподвижным. Синовиальная жидкость резко уменьшается, и она больше не помогает уменьшить трение между движущимися частями сустава.
Методы лечения
Доступные методы лечения ОА 4 стадии включают хирургическое вмешательство.
Операция по выравниванию костей
Операция по выравниванию костей, или остеотомия, является одним из вариантов лечения людей с тяжелым ОА коленного сустава. Во время этой операции хирург разрезает кость выше или ниже колена, чтобы укоротить ее, удлинить или изменить ее положение.
В ходе этой операции вес вашего тела смещается с тех участков кости, где наблюдается наибольший рост костных наростов и повреждение костей. Эта операция обычно проводится у молодых людей.
Тотальная замена коленного сустава (TKR)
Полная замена коленного сустава (TKR), или эндопротезирование, доступна при сильной, постоянной боли и сниженной функции у людей с тяжелым ОА коленного сустава.
Во время этой процедуры хирург удаляет поврежденный сустав и заменяет его металлопластиковым устройством.
Побочные эффекты этой операции включают инфекции в месте разреза и образование тромбов. Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Возможно, замена пораженного артритом коленного сустава не положит конец вашим проблемам с остеоартритом. В течение жизни вам могут потребоваться дополнительные операции или даже еще одна замена коленного сустава.
Однако более новые колени могут служить десятилетиями.
Для облегчения боли в колене, вызванной ОА, доступен широкий спектр методов лечения, от безрецептурных препаратов до операции по замене коленного сустава.
Если вы испытываете такие симптомы, как скованность или дискомфорт, поговорите со своим врачом, чтобы определить, является ли причиной ОА. Они помогут подобрать лечение, подходящее именно вам.
Стадии остеоартрита коленного сустава: симптомы и методы лечения
Остеоартрит (ОА) делится на пять стадий.
Стадия 0 соответствует нормальному здоровому колену. Высшая стадия, 4 стадия, присваивается тяжелому ОА. ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
Читайте дальше, чтобы узнать о каждой стадии и о том, как ее лечить.
Стадия 0 ОА классифицируется как «нормальное» здоровье колена. Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Лечение
Лечение ОА стадии 0 не требуется.
У человека с ОА 1 стадии наблюдается очень незначительный рост костных наростов.
Костные шпоры — это костные разрастания, которые часто развиваются в местах соединения костей друг с другом в суставе. Может быть небольшая потеря хряща, но не настолько, чтобы нарушить суставную щель.
Люди с ОА 1 стадии обычно не испытывают боли или дискомфорта в результате очень незначительного износа компонентов сустава.
Лечение
Без устранения внешних симптомов ОА большинство врачей не потребуют от вас какого-либо лечения ОА 1 стадии.
Однако, если у вас есть предрасположенность к ОА или вы находитесь в группе повышенного риска, ваш врач может порекомендовать вам начать тренировки, чтобы облегчить любые незначительные симптомы ОА и попытаться замедлить прогрессирование артрита.
Упражнения и остеоартрит
В последних клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда борьбы с артритом (AF) всем людям с остеоартритом коленного сустава (ОА) настоятельно рекомендуются регулярные физические упражнения и занятия тай-чи.
Они не одобряют определенные виды упражнений. Полезными считаются различные варианты, от ходьбы до плавания.
Однако они отмечают, что упражнения под наблюдением (например, физиотерапия или фитнес-класс) дают лучшие результаты, чем упражнения без присмотра.
ACR и AF также условно рекомендуют упражнения на равновесие и йогу. Доказательства в пользу этих методов не столь убедительны.
2 стадия ОА коленного сустава считается легкой стадией заболевания.
Рентгенологическое исследование коленных суставов на этой стадии выявит больший рост костных наростов, но размер хряща обычно остается здоровым. Другими словами, расстояние между костями нормальное, кости не трутся и не царапают друг друга.
На этой стадии синовиальная жидкость обычно все еще присутствует в достаточном количестве для нормального движения сустава.
Однако на этой стадии люди могут впервые начать испытывать такие симптомы, как:
- боль после долгого дня ходьбы или бега
- большая скованность в суставе, когда он не используется в течение нескольких часов
- болезненность при вставании на колени или сгибании
Лечение
Поговорите со своим врачом о признаках и симптомах ОА. Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Несколько различных методов лечения могут облегчить боль и дискомфорт, вызванные этой легкой стадией ОА. Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Упражнения
Если у вас избыточный вес, похудение с помощью диеты и физических упражнений может помочь облегчить незначительные симптомы и улучшить качество жизни. Даже люди без лишнего веса получат пользу от физических упражнений.
Легкая аэробика и силовые тренировки могут помочь укрепить мышцы вокруг сустава, что повышает стабильность и снижает вероятность дополнительного повреждения сустава.
Защитите свой сустав от нагрузки, избегая стояния на коленях, приседаний или прыжков.
Аксессуары
Ортезы и бинты могут помочь стабилизировать колено.
Болеутоляющие средства, отпускаемые без рецепта (OTC)
Некоторым людям могут потребоваться лекарства для легкого обезболивания. Они обычно используются в сочетании с немедикаментозной терапией.
Например, если вам нужно принимать ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП) для облегчения боли, вам также следует попробовать упражнения, снижение веса и защиту колена от ненужной нагрузки.
Длительная терапия этими препаратами может вызвать другие проблемы. Прием больших доз ацетаминофена может вызвать повреждение печени. НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
Средства для лечения остеоартрита коленного сустава 2 и 3 стадии
Доступны простые безрецептурные средства для лечения этих стадий остеоартрита. Приобретайте их онлайн:
- наколенники
- наколенники
- ацетаминофен
- нестероидные противовоспалительные препараты (НПВП)
- нестероидные гели
- нестероидные мази
- крем с капсаицином
- гель с капсаицином
Стадия 3 ОА классифицируется как ОА средней степени тяжести. На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
Люди с ОА коленного сустава 3 стадии часто испытывают боль при ходьбе, беге, наклонах или вставании на колени.
Они также могут испытывать скованность в суставах после длительного сидения или при пробуждении по утрам. Припухлость суставов может появиться и после длительных периодов движения.
Припухлость суставов может появиться и после длительных периодов движения.
Лечение
Если немедикаментозные методы лечения или безрецептурные обезболивающие не работают или больше не обеспечивают облегчение боли, которое они когда-то давали, врач может также порекомендовать класс препаратов, известных как глюкокортикоиды.
Глюкокортикоиды для инъекций
Глюкокортикоиды представляют собой разновидности кортикостероидных препаратов. Кортикостероиды включают кортизон, гормон, который, как было показано, облегчает боль при ОА при введении в пораженный сустав.
Кортизон доступен в виде фармацевтического препарата, но он также естественным образом вырабатывается вашим организмом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило глюкокортикоид триамцинолона ацетонид (Zilretta) исключительно для лечения ОА коленного сустава.
Другие глюкокортикоиды, которые могут назначаться при ОА коленного сустава, включают гидрокортизон (Solu-Cortef) и преднизолон.
Эффект от инъекции кортикостероида может исчезнуть примерно через 2–3 месяца, после чего инъекции можно повторить.
Тем не менее, вам и вашему врачу следует внимательно следить за применением инъекций кортикостероидов. Исследования показывают, что длительное использование может усугубить повреждение суставов.
Безрецептурные обезболивающие и средства для улучшения образа жизни
Если у вас ОА 3 стадии, вам следует продолжать нефармакологические методы лечения, такие как физические упражнения и снижение веса.
Люди с ОА 3 стадии также будут продолжать получать НПВП или ацетаминофен.
Если ваши лекарства от ОА вызывают побочные эффекты, вам следует поговорить со своим врачом о переходе на другой препарат. Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Рецептурные обезболивающие
Если НПВП или ацетаминофен больше не эффективны, обезболивающие препараты, отпускаемые по рецепту, или трамадол (Ультрам), могут помочь уменьшить усиление боли, характерное для ОА 3 стадии.
Трамадол — это опиоид, доступный в виде раствора для приема внутрь, капсул или таблеток.
В клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда артрита (AF) эксперты условно рекомендуют трамадол по сравнению с другими опиоидами для людей с ОА коленного сустава.
Наркотические препараты, такие как опиоиды, не рекомендуются для длительного применения из-за риска повышенной толерантности и возможной зависимости.
Побочные эффекты этих препаратов включают:
- тошноту
- сонливость
- запор
- усталость
Стадия 4 ОА считается тяжелой. Люди на стадии 4 ОА коленного сустава испытывают сильную боль и дискомфорт при ходьбе или движении в суставе.
Это потому, что суставное пространство между костями резко уменьшено.
Хрящ почти полностью исчез, в результате чего сустав остается тугоподвижным и, возможно, неподвижным. Синовиальная жидкость резко уменьшается, и она больше не помогает уменьшить трение между движущимися частями сустава.
Методы лечения
Доступные методы лечения ОА 4 стадии включают хирургическое вмешательство.
Операция по выравниванию костей
Операция по выравниванию костей, или остеотомия, является одним из вариантов лечения людей с тяжелым ОА коленного сустава. Во время этой операции хирург разрезает кость выше или ниже колена, чтобы укоротить ее, удлинить или изменить ее положение.
В ходе этой операции вес вашего тела смещается с тех участков кости, где наблюдается наибольший рост костных наростов и повреждение костей. Эта операция обычно проводится у молодых людей.
Тотальная замена коленного сустава (TKR)
Полная замена коленного сустава (TKR), или эндопротезирование, доступна при сильной, постоянной боли и сниженной функции у людей с тяжелым ОА коленного сустава.
Во время этой процедуры хирург удаляет поврежденный сустав и заменяет его металлопластиковым устройством.
Побочные эффекты этой операции включают инфекции в месте разреза и образование тромбов. Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Возможно, замена пораженного артритом коленного сустава не положит конец вашим проблемам с остеоартритом. В течение жизни вам могут потребоваться дополнительные операции или даже еще одна замена коленного сустава.
Однако более новые колени могут служить десятилетиями.
Для облегчения боли в колене, вызванной ОА, доступен широкий спектр методов лечения, от безрецептурных препаратов до операции по замене коленного сустава.
Если вы испытываете такие симптомы, как скованность или дискомфорт, поговорите со своим врачом, чтобы определить, является ли причиной ОА. Они помогут подобрать лечение, подходящее именно вам.
Стадии остеоартрита коленного сустава: симптомы и методы лечения
Остеоартрит (ОА) делится на пять стадий.
Стадия 0 соответствует нормальному здоровому колену. Высшая стадия, 4 стадия, присваивается тяжелому ОА. ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
Читайте дальше, чтобы узнать о каждой стадии и о том, как ее лечить.
Стадия 0 ОА классифицируется как «нормальное» здоровье колена. Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Лечение
Лечение ОА стадии 0 не требуется.
У человека с ОА 1 стадии наблюдается очень незначительный рост костных наростов.
Костные шпоры — это костные разрастания, которые часто развиваются в местах соединения костей друг с другом в суставе. Может быть небольшая потеря хряща, но не настолько, чтобы нарушить суставную щель.
Люди с ОА 1 стадии обычно не испытывают боли или дискомфорта в результате очень незначительного износа компонентов сустава.
Лечение
Без устранения внешних симптомов ОА большинство врачей не потребуют от вас какого-либо лечения ОА 1 стадии.
Однако, если у вас есть предрасположенность к ОА или вы находитесь в группе повышенного риска, ваш врач может порекомендовать вам начать тренировки, чтобы облегчить любые незначительные симптомы ОА и попытаться замедлить прогрессирование артрита.
Упражнения и остеоартрит
В последних клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда борьбы с артритом (AF) всем людям с остеоартритом коленного сустава (ОА) настоятельно рекомендуются регулярные физические упражнения и занятия тай-чи.
Они не одобряют определенные виды упражнений. Полезными считаются различные варианты, от ходьбы до плавания.
Однако они отмечают, что упражнения под наблюдением (например, физиотерапия или фитнес-класс) дают лучшие результаты, чем упражнения без присмотра.
ACR и AF также условно рекомендуют упражнения на равновесие и йогу. Доказательства в пользу этих методов не столь убедительны.
2 стадия ОА коленного сустава считается легкой стадией заболевания.
Рентгенологическое исследование коленных суставов на этой стадии выявит больший рост костных наростов, но размер хряща обычно остается здоровым. Другими словами, расстояние между костями нормальное, кости не трутся и не царапают друг друга.
На этой стадии синовиальная жидкость обычно все еще присутствует в достаточном количестве для нормального движения сустава.
Однако на этой стадии люди могут впервые начать испытывать такие симптомы, как:
- боль после долгого дня ходьбы или бега
- большая скованность в суставе, когда он не используется в течение нескольких часов
- болезненность при вставании на колени или сгибании
Лечение
Поговорите со своим врачом о признаках и симптомах ОА. Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Несколько различных методов лечения могут облегчить боль и дискомфорт, вызванные этой легкой стадией ОА. Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Упражнения
Если у вас избыточный вес, похудение с помощью диеты и физических упражнений может помочь облегчить незначительные симптомы и улучшить качество жизни. Даже люди без лишнего веса получат пользу от физических упражнений.
Даже люди без лишнего веса получат пользу от физических упражнений.
Легкая аэробика и силовые тренировки могут помочь укрепить мышцы вокруг сустава, что повышает стабильность и снижает вероятность дополнительного повреждения сустава.
Защитите свой сустав от нагрузки, избегая стояния на коленях, приседаний или прыжков.
Аксессуары
Ортезы и бинты могут помочь стабилизировать колено.
Болеутоляющие средства, отпускаемые без рецепта (OTC)
Некоторым людям могут потребоваться лекарства для легкого обезболивания. Они обычно используются в сочетании с немедикаментозной терапией.
Например, если вам нужно принимать ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП) для облегчения боли, вам также следует попробовать упражнения, снижение веса и защиту колена от ненужной нагрузки.
Длительная терапия этими препаратами может вызвать другие проблемы. Прием больших доз ацетаминофена может вызвать повреждение печени. НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
Средства для лечения остеоартрита коленного сустава 2 и 3 стадии
Доступны простые безрецептурные средства для лечения этих стадий остеоартрита. Приобретайте их онлайн:
- наколенники
- наколенники
- ацетаминофен
- нестероидные противовоспалительные препараты (НПВП)
- нестероидные гели
- нестероидные мази
- крем с капсаицином
- гель с капсаицином
Стадия 3 ОА классифицируется как ОА средней степени тяжести. На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
Люди с ОА коленного сустава 3 стадии часто испытывают боль при ходьбе, беге, наклонах или вставании на колени.
Они также могут испытывать скованность в суставах после длительного сидения или при пробуждении по утрам. Припухлость суставов может появиться и после длительных периодов движения.
Лечение
Если немедикаментозные методы лечения или безрецептурные обезболивающие не работают или больше не обеспечивают облегчение боли, которое они когда-то давали, врач может также порекомендовать класс препаратов, известных как глюкокортикоиды.
Глюкокортикоиды для инъекций
Глюкокортикоиды представляют собой разновидности кортикостероидных препаратов. Кортикостероиды включают кортизон, гормон, который, как было показано, облегчает боль при ОА при введении в пораженный сустав.
Кортизон доступен в виде фармацевтического препарата, но он также естественным образом вырабатывается вашим организмом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило глюкокортикоид триамцинолона ацетонид (Zilretta) исключительно для лечения ОА коленного сустава.
Другие глюкокортикоиды, которые могут назначаться при ОА коленного сустава, включают гидрокортизон (Solu-Cortef) и преднизолон.
Эффект от инъекции кортикостероида может исчезнуть примерно через 2–3 месяца, после чего инъекции можно повторить.
Тем не менее, вам и вашему врачу следует внимательно следить за применением инъекций кортикостероидов. Исследования показывают, что длительное использование может усугубить повреждение суставов.
Безрецептурные обезболивающие и средства для улучшения образа жизни
Если у вас ОА 3 стадии, вам следует продолжать нефармакологические методы лечения, такие как физические упражнения и снижение веса.
Люди с ОА 3 стадии также будут продолжать получать НПВП или ацетаминофен.
Если ваши лекарства от ОА вызывают побочные эффекты, вам следует поговорить со своим врачом о переходе на другой препарат. Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Рецептурные обезболивающие
Если НПВП или ацетаминофен больше не эффективны, обезболивающие препараты, отпускаемые по рецепту, или трамадол (Ультрам), могут помочь уменьшить усиление боли, характерное для ОА 3 стадии.
Трамадол — это опиоид, доступный в виде раствора для приема внутрь, капсул или таблеток.
В клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда артрита (AF) эксперты условно рекомендуют трамадол по сравнению с другими опиоидами для людей с ОА коленного сустава.
Наркотические препараты, такие как опиоиды, не рекомендуются для длительного применения из-за риска повышенной толерантности и возможной зависимости.
Побочные эффекты этих препаратов включают:
- тошноту
- сонливость
- запор
- усталость
Стадия 4 ОА считается тяжелой. Люди на стадии 4 ОА коленного сустава испытывают сильную боль и дискомфорт при ходьбе или движении в суставе.
Это потому, что суставное пространство между костями резко уменьшено.
Хрящ почти полностью исчез, в результате чего сустав остается тугоподвижным и, возможно, неподвижным. Синовиальная жидкость резко уменьшается, и она больше не помогает уменьшить трение между движущимися частями сустава.
Методы лечения
Доступные методы лечения ОА 4 стадии включают хирургическое вмешательство.
Операция по выравниванию костей
Операция по выравниванию костей, или остеотомия, является одним из вариантов лечения людей с тяжелым ОА коленного сустава. Во время этой операции хирург разрезает кость выше или ниже колена, чтобы укоротить ее, удлинить или изменить ее положение.
В ходе этой операции вес вашего тела смещается с тех участков кости, где наблюдается наибольший рост костных наростов и повреждение костей. Эта операция обычно проводится у молодых людей.
Тотальная замена коленного сустава (TKR)
Полная замена коленного сустава (TKR), или эндопротезирование, доступна при сильной, постоянной боли и сниженной функции у людей с тяжелым ОА коленного сустава.
Во время этой процедуры хирург удаляет поврежденный сустав и заменяет его металлопластиковым устройством.
Побочные эффекты этой операции включают инфекции в месте разреза и образование тромбов. Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Возможно, замена пораженного артритом коленного сустава не положит конец вашим проблемам с остеоартритом. В течение жизни вам могут потребоваться дополнительные операции или даже еще одна замена коленного сустава.
Однако более новые колени могут служить десятилетиями.
Для облегчения боли в колене, вызванной ОА, доступен широкий спектр методов лечения, от безрецептурных препаратов до операции по замене коленного сустава.
Если вы испытываете такие симптомы, как скованность или дискомфорт, поговорите со своим врачом, чтобы определить, является ли причиной ОА. Они помогут подобрать лечение, подходящее именно вам.
Стадии остеоартрита коленного сустава: симптомы и методы лечения
Остеоартрит (ОА) делится на пять стадий.
Стадия 0 соответствует нормальному здоровому колену. Высшая стадия, 4 стадия, присваивается тяжелому ОА. ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
Читайте дальше, чтобы узнать о каждой стадии и о том, как ее лечить.
Стадия 0 ОА классифицируется как «нормальное» здоровье колена. Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Лечение
Лечение ОА стадии 0 не требуется.
У человека с ОА 1 стадии наблюдается очень незначительный рост костных наростов.
Костные шпоры — это костные разрастания, которые часто развиваются в местах соединения костей друг с другом в суставе. Может быть небольшая потеря хряща, но не настолько, чтобы нарушить суставную щель.
Люди с ОА 1 стадии обычно не испытывают боли или дискомфорта в результате очень незначительного износа компонентов сустава.
Лечение
Без устранения внешних симптомов ОА большинство врачей не потребуют от вас какого-либо лечения ОА 1 стадии.
Однако, если у вас есть предрасположенность к ОА или вы находитесь в группе повышенного риска, ваш врач может порекомендовать вам начать тренировки, чтобы облегчить любые незначительные симптомы ОА и попытаться замедлить прогрессирование артрита.
Упражнения и остеоартрит
В последних клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда борьбы с артритом (AF) всем людям с остеоартритом коленного сустава (ОА) настоятельно рекомендуются регулярные физические упражнения и занятия тай-чи.
Они не одобряют определенные виды упражнений. Полезными считаются различные варианты, от ходьбы до плавания.
Однако они отмечают, что упражнения под наблюдением (например, физиотерапия или фитнес-класс) дают лучшие результаты, чем упражнения без присмотра.
ACR и AF также условно рекомендуют упражнения на равновесие и йогу. Доказательства в пользу этих методов не столь убедительны.
2 стадия ОА коленного сустава считается легкой стадией заболевания.
Рентгенологическое исследование коленных суставов на этой стадии выявит больший рост костных наростов, но размер хряща обычно остается здоровым. Другими словами, расстояние между костями нормальное, кости не трутся и не царапают друг друга.
На этой стадии синовиальная жидкость обычно все еще присутствует в достаточном количестве для нормального движения сустава.
Однако на этой стадии люди могут впервые начать испытывать такие симптомы, как:
- боль после долгого дня ходьбы или бега
- большая скованность в суставе, когда он не используется в течение нескольких часов
- болезненность при вставании на колени или сгибании
Лечение
Поговорите со своим врачом о признаках и симптомах ОА. Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Несколько различных методов лечения могут облегчить боль и дискомфорт, вызванные этой легкой стадией ОА. Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Упражнения
Если у вас избыточный вес, похудение с помощью диеты и физических упражнений может помочь облегчить незначительные симптомы и улучшить качество жизни. Даже люди без лишнего веса получат пользу от физических упражнений.
Даже люди без лишнего веса получат пользу от физических упражнений.
Легкая аэробика и силовые тренировки могут помочь укрепить мышцы вокруг сустава, что повышает стабильность и снижает вероятность дополнительного повреждения сустава.
Защитите свой сустав от нагрузки, избегая стояния на коленях, приседаний или прыжков.
Аксессуары
Ортезы и бинты могут помочь стабилизировать колено.
Болеутоляющие средства, отпускаемые без рецепта (OTC)
Некоторым людям могут потребоваться лекарства для легкого обезболивания. Они обычно используются в сочетании с немедикаментозной терапией.
Например, если вам нужно принимать ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП) для облегчения боли, вам также следует попробовать упражнения, снижение веса и защиту колена от ненужной нагрузки.
Длительная терапия этими препаратами может вызвать другие проблемы. Прием больших доз ацетаминофена может вызвать повреждение печени. НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
Средства для лечения остеоартрита коленного сустава 2 и 3 стадии
Доступны простые безрецептурные средства для лечения этих стадий остеоартрита. Приобретайте их онлайн:
- наколенники
- наколенники
- ацетаминофен
- нестероидные противовоспалительные препараты (НПВП)
- нестероидные гели
- нестероидные мази
- крем с капсаицином
- гель с капсаицином
Стадия 3 ОА классифицируется как ОА средней степени тяжести. На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
Люди с ОА коленного сустава 3 стадии часто испытывают боль при ходьбе, беге, наклонах или вставании на колени.
Они также могут испытывать скованность в суставах после длительного сидения или при пробуждении по утрам. Припухлость суставов может появиться и после длительных периодов движения.
Лечение
Если немедикаментозные методы лечения или безрецептурные обезболивающие не работают или больше не обеспечивают облегчение боли, которое они когда-то давали, врач может также порекомендовать класс препаратов, известных как глюкокортикоиды.
Глюкокортикоиды для инъекций
Глюкокортикоиды представляют собой разновидности кортикостероидных препаратов. Кортикостероиды включают кортизон, гормон, который, как было показано, облегчает боль при ОА при введении в пораженный сустав.
Кортизон доступен в виде фармацевтического препарата, но он также естественным образом вырабатывается вашим организмом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило глюкокортикоид триамцинолона ацетонид (Zilretta) исключительно для лечения ОА коленного сустава.
Другие глюкокортикоиды, которые могут назначаться при ОА коленного сустава, включают гидрокортизон (Solu-Cortef) и преднизолон.
Эффект от инъекции кортикостероида может исчезнуть примерно через 2–3 месяца, после чего инъекции можно повторить.
Тем не менее, вам и вашему врачу следует внимательно следить за применением инъекций кортикостероидов. Исследования показывают, что длительное использование может усугубить повреждение суставов.
Безрецептурные обезболивающие и средства для улучшения образа жизни
Если у вас ОА 3 стадии, вам следует продолжать нефармакологические методы лечения, такие как физические упражнения и снижение веса.
Люди с ОА 3 стадии также будут продолжать получать НПВП или ацетаминофен.
Если ваши лекарства от ОА вызывают побочные эффекты, вам следует поговорить со своим врачом о переходе на другой препарат. Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Рецептурные обезболивающие
Если НПВП или ацетаминофен больше не эффективны, обезболивающие препараты, отпускаемые по рецепту, или трамадол (Ультрам), могут помочь уменьшить усиление боли, характерное для ОА 3 стадии.
Трамадол — это опиоид, доступный в виде раствора для приема внутрь, капсул или таблеток.
В клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда артрита (AF) эксперты условно рекомендуют трамадол по сравнению с другими опиоидами для людей с ОА коленного сустава.
Наркотические препараты, такие как опиоиды, не рекомендуются для длительного применения из-за риска повышенной толерантности и возможной зависимости.
Побочные эффекты этих препаратов включают:
- тошноту
- сонливость
- запор
- усталость
Стадия 4 ОА считается тяжелой. Люди на стадии 4 ОА коленного сустава испытывают сильную боль и дискомфорт при ходьбе или движении в суставе.
Это потому, что суставное пространство между костями резко уменьшено.
Хрящ почти полностью исчез, в результате чего сустав остается тугоподвижным и, возможно, неподвижным. Синовиальная жидкость резко уменьшается, и она больше не помогает уменьшить трение между движущимися частями сустава.
Методы лечения
Доступные методы лечения ОА 4 стадии включают хирургическое вмешательство.
Операция по выравниванию костей
Операция по выравниванию костей, или остеотомия, является одним из вариантов лечения людей с тяжелым ОА коленного сустава. Во время этой операции хирург разрезает кость выше или ниже колена, чтобы укоротить ее, удлинить или изменить ее положение.
В ходе этой операции вес вашего тела смещается с тех участков кости, где наблюдается наибольший рост костных наростов и повреждение костей. Эта операция обычно проводится у молодых людей.
Тотальная замена коленного сустава (TKR)
Полная замена коленного сустава (TKR), или эндопротезирование, доступна при сильной, постоянной боли и сниженной функции у людей с тяжелым ОА коленного сустава.
Во время этой процедуры хирург удаляет поврежденный сустав и заменяет его металлопластиковым устройством.
Побочные эффекты этой операции включают инфекции в месте разреза и образование тромбов. Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Возможно, замена пораженного артритом коленного сустава не положит конец вашим проблемам с остеоартритом. В течение жизни вам могут потребоваться дополнительные операции или даже еще одна замена коленного сустава.
Однако более новые колени могут служить десятилетиями.
Для облегчения боли в колене, вызванной ОА, доступен широкий спектр методов лечения, от безрецептурных препаратов до операции по замене коленного сустава.
Если вы испытываете такие симптомы, как скованность или дискомфорт, поговорите со своим врачом, чтобы определить, является ли причиной ОА. Они помогут подобрать лечение, подходящее именно вам.
Стадии остеоартрита коленного сустава: симптомы и методы лечения
Остеоартрит (ОА) делится на пять стадий.
Стадия 0 соответствует нормальному здоровому колену. Высшая стадия, 4 стадия, присваивается тяжелому ОА. ОА, ставший настолько продвинутым, может вызывать сильную боль и нарушать подвижность и функцию суставов.
Читайте дальше, чтобы узнать о каждой стадии и о том, как ее лечить.
Стадия 0 ОА классифицируется как «нормальное» здоровье колена. Коленный сустав не имеет признаков ОА, сустав функционирует без каких-либо нарушений или болей.
Лечение
Лечение ОА стадии 0 не требуется.
У человека с ОА 1 стадии наблюдается очень незначительный рост костных наростов.
Костные шпоры — это костные разрастания, которые часто развиваются в местах соединения костей друг с другом в суставе. Может быть небольшая потеря хряща, но не настолько, чтобы нарушить суставную щель.
Люди с ОА 1 стадии обычно не испытывают боли или дискомфорта в результате очень незначительного износа компонентов сустава.
Лечение
Без устранения внешних симптомов ОА большинство врачей не потребуют от вас какого-либо лечения ОА 1 стадии.
Однако, если у вас есть предрасположенность к ОА или вы находитесь в группе повышенного риска, ваш врач может порекомендовать вам начать тренировки, чтобы облегчить любые незначительные симптомы ОА и попытаться замедлить прогрессирование артрита.
Упражнения и остеоартрит
В последних клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда борьбы с артритом (AF) всем людям с остеоартритом коленного сустава (ОА) настоятельно рекомендуются регулярные физические упражнения и занятия тай-чи.
Они не одобряют определенные виды упражнений. Полезными считаются различные варианты, от ходьбы до плавания.
Однако они отмечают, что упражнения под наблюдением (например, физиотерапия или фитнес-класс) дают лучшие результаты, чем упражнения без присмотра.
ACR и AF также условно рекомендуют упражнения на равновесие и йогу. Доказательства в пользу этих методов не столь убедительны.
2 стадия ОА коленного сустава считается легкой стадией заболевания.
Рентгенологическое исследование коленных суставов на этой стадии выявит больший рост костных наростов, но размер хряща обычно остается здоровым. Другими словами, расстояние между костями нормальное, кости не трутся и не царапают друг друга.
На этой стадии синовиальная жидкость обычно все еще присутствует в достаточном количестве для нормального движения сустава.
Однако на этой стадии люди могут впервые начать испытывать такие симптомы, как:
- боль после долгого дня ходьбы или бега
- большая скованность в суставе, когда он не используется в течение нескольких часов
- болезненность при вставании на колени или сгибании
Лечение
Поговорите со своим врачом о признаках и симптомах ОА. Они могут быть в состоянии обнаружить и диагностировать состояние на этой ранней стадии. Если это так, вы можете разработать план предотвращения прогрессирования заболевания.
Несколько различных методов лечения могут облегчить боль и дискомфорт, вызванные этой легкой стадией ОА. Эти методы лечения в основном нефармакологические, что означает, что вам не нужно принимать лекарства для облегчения симптомов.
Упражнения
Если у вас избыточный вес, похудение с помощью диеты и физических упражнений может помочь облегчить незначительные симптомы и улучшить качество жизни. Даже люди без лишнего веса получат пользу от физических упражнений.
Даже люди без лишнего веса получат пользу от физических упражнений.
Легкая аэробика и силовые тренировки могут помочь укрепить мышцы вокруг сустава, что повышает стабильность и снижает вероятность дополнительного повреждения сустава.
Защитите свой сустав от нагрузки, избегая стояния на коленях, приседаний или прыжков.
Аксессуары
Ортезы и бинты могут помочь стабилизировать колено.
Болеутоляющие средства, отпускаемые без рецепта (OTC)
Некоторым людям могут потребоваться лекарства для легкого обезболивания. Они обычно используются в сочетании с немедикаментозной терапией.
Например, если вам нужно принимать ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП) для облегчения боли, вам также следует попробовать упражнения, снижение веса и защиту колена от ненужной нагрузки.
Длительная терапия этими препаратами может вызвать другие проблемы. Прием больших доз ацетаминофена может вызвать повреждение печени. НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
НПВП могут вызывать язву желудка, сердечно-сосудистые заболевания, поражение почек и печени.
Средства для лечения остеоартрита коленного сустава 2 и 3 стадии
Доступны простые безрецептурные средства для лечения этих стадий остеоартрита. Приобретайте их онлайн:
- наколенники
- наколенники
- ацетаминофен
- нестероидные противовоспалительные препараты (НПВП)
- нестероидные гели
- нестероидные мази
- крем с капсаицином
- гель с капсаицином
Стадия 3 ОА классифицируется как ОА средней степени тяжести. На этой стадии хрящ между костями имеет явное повреждение, и пространство между костями начинает сужаться.
Люди с ОА коленного сустава 3 стадии часто испытывают боль при ходьбе, беге, наклонах или вставании на колени.
Они также могут испытывать скованность в суставах после длительного сидения или при пробуждении по утрам. Припухлость суставов может появиться и после длительных периодов движения.
Лечение
Если немедикаментозные методы лечения или безрецептурные обезболивающие не работают или больше не обеспечивают облегчение боли, которое они когда-то давали, врач может также порекомендовать класс препаратов, известных как глюкокортикоиды.
Глюкокортикоиды для инъекций
Глюкокортикоиды представляют собой разновидности кортикостероидных препаратов. Кортикостероиды включают кортизон, гормон, который, как было показано, облегчает боль при ОА при введении в пораженный сустав.
Кортизон доступен в виде фармацевтического препарата, но он также естественным образом вырабатывается вашим организмом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило глюкокортикоид триамцинолона ацетонид (Zilretta) исключительно для лечения ОА коленного сустава.
Другие глюкокортикоиды, которые могут назначаться при ОА коленного сустава, включают гидрокортизон (Solu-Cortef) и преднизолон.
Эффект от инъекции кортикостероида может исчезнуть примерно через 2–3 месяца, после чего инъекции можно повторить.
Тем не менее, вам и вашему врачу следует внимательно следить за применением инъекций кортикостероидов. Исследования показывают, что длительное использование может усугубить повреждение суставов.
Безрецептурные обезболивающие и средства для улучшения образа жизни
Если у вас ОА 3 стадии, вам следует продолжать нефармакологические методы лечения, такие как физические упражнения и снижение веса.
Люди с ОА 3 стадии также будут продолжать получать НПВП или ацетаминофен.
Если ваши лекарства от ОА вызывают побочные эффекты, вам следует поговорить со своим врачом о переходе на другой препарат. Кроме того, можно попробовать местные формы НПВП и капсаицина (экстракт перца).
Рецептурные обезболивающие
Если НПВП или ацетаминофен больше не эффективны, обезболивающие препараты, отпускаемые по рецепту, или трамадол (Ультрам), могут помочь уменьшить усиление боли, характерное для ОА 3 стадии.
Трамадол — это опиоид, доступный в виде раствора для приема внутрь, капсул или таблеток.
В клинических рекомендациях Американского колледжа ревматологов (ACR) и Фонда артрита (AF) эксперты условно рекомендуют трамадол по сравнению с другими опиоидами для людей с ОА коленного сустава.
Наркотические препараты, такие как опиоиды, не рекомендуются для длительного применения из-за риска повышенной толерантности и возможной зависимости.
Побочные эффекты этих препаратов включают:
- тошноту
- сонливость
- запор
- усталость
Стадия 4 ОА считается тяжелой. Люди на стадии 4 ОА коленного сустава испытывают сильную боль и дискомфорт при ходьбе или движении в суставе.
Это потому, что суставное пространство между костями резко уменьшено.
Хрящ почти полностью исчез, в результате чего сустав остается тугоподвижным и, возможно, неподвижным. Синовиальная жидкость резко уменьшается, и она больше не помогает уменьшить трение между движущимися частями сустава.
Методы лечения
Доступные методы лечения ОА 4 стадии включают хирургическое вмешательство.
Операция по выравниванию костей
Операция по выравниванию костей, или остеотомия, является одним из вариантов лечения людей с тяжелым ОА коленного сустава. Во время этой операции хирург разрезает кость выше или ниже колена, чтобы укоротить ее, удлинить или изменить ее положение.
В ходе этой операции вес вашего тела смещается с тех участков кости, где наблюдается наибольший рост костных наростов и повреждение костей. Эта операция обычно проводится у молодых людей.
Тотальная замена коленного сустава (TKR)
Полная замена коленного сустава (TKR), или эндопротезирование, доступна при сильной, постоянной боли и сниженной функции у людей с тяжелым ОА коленного сустава.
Во время этой процедуры хирург удаляет поврежденный сустав и заменяет его металлопластиковым устройством.
Побочные эффекты этой операции включают инфекции в месте разреза и образование тромбов. Чтобы оправиться от этой процедуры, требуется несколько недель или месяцев, а также обширная профессиональная и физиотерапия.
Возможно, замена пораженного артритом коленного сустава не положит конец вашим проблемам с остеоартритом. В течение жизни вам могут потребоваться дополнительные операции или даже еще одна замена коленного сустава.
Однако более новые колени могут служить десятилетиями.
Для облегчения боли в колене, вызванной ОА, доступен широкий спектр методов лечения, от безрецептурных препаратов до операции по замене коленного сустава.
Если вы испытываете такие симптомы, как скованность или дискомфорт, поговорите со своим врачом, чтобы определить, является ли причиной ОА. Они помогут подобрать лечение, подходящее именно вам.
Современные концепции диагностики и лечения
НИША Дж. МАНЕК, доктор медицины, M.R.C.P., И НЭНСИ Э. ЛЕЙН, доктор медицины
Семейный врач. 2000;61(6):1795-1804
2000;61(6):1795-1804
Большинство пациентов с остеоартрозом обращаются за медицинской помощью из-за боли. Самым безопасным начальным подходом является использование простого перорального анальгетика, такого как ацетаминофен (возможно, в сочетании с местной терапией). Если обезболивание неадекватно, следует рассмотреть пероральные нестероидные противовоспалительные препараты или внутрисуставные инъекции препаратов, подобных гиалуроновой кислоте. Внутрисуставные инъекции кортикостероидов могут обеспечить кратковременное облегчение боли при обострениях заболевания. Уменьшение боли не влияет на основное заболевание. Следует также уделять внимание немедикаментозным мерам, таким как обучение пациентов, снижение веса и физические упражнения. У некоторых пациентов с ранним остеоартрозом можно добиться облегчения боли и восстановления функции, особенно при комплексном подходе. Пациентам с прогрессирующим заболеванием в конечном итоге может потребоваться хирургическое вмешательство, которое обычно дает отличные результаты.
Во всем мире остеоартрит является наиболее распространенным заболеванием суставов. В западных странах рентгенологические признаки этого заболевания обнаруживаются у большинства людей в возрасте 65 лет и примерно у 80 процентов лиц старше 75 лет. 1 Приблизительно 11 процентов лиц старше 64 лет имеют симптоматический остеоартрит коленного сустава. 2
С ростом числа пожилых людей в Соединенных Штатах остеоартрит становится серьезной медицинской и финансовой проблемой. Надлежащее медицинское лечение требует, чтобы врачи могли диагностировать остеоартрит на ранней стадии, распознавать факторы, которые могут повлиять на прогноз или осложнить заболевание, и эффективно использовать многие доступные методы лечения.
Патофизиология
Биомеханические и биохимические силы участвуют в разрушении хряща, которое лежит в основе остеоартрита. Считается, что цитокины и факторы роста играют роль в патофизиологии заболевания. Интерлейкин-1 и фактор некроза опухоли-β могут активировать ферменты, участвующие в протеолитическом расщеплении хряща. 3 Факторы роста, такие как фактор роста ткани-β и фактор роста инсулина-1, могут играть роль в попытках организма восстановить хрящ посредством синтеза хряща. 4
Интерлейкин-1 и фактор некроза опухоли-β могут активировать ферменты, участвующие в протеолитическом расщеплении хряща. 3 Факторы роста, такие как фактор роста ткани-β и фактор роста инсулина-1, могут играть роль в попытках организма восстановить хрящ посредством синтеза хряща. 4
Когда катаболизм превышает синтез хряща, развивается остеоартроз. Считается, что коллагенолитические ферменты способствуют разрушению хряща. Коллагеназа 1 (матриксная металлопротеиназа-1 [ММП-1]) представляет собой коллагеназу фибробластов, а коллагеназа 2 (ММП-8) представляет собой коллагеназу нейтрофилов. Коллагеназа 3 (ММР-13) может быть особенно важна из-за ее сильнодействующей коллагенолитической активности. 3
Клинические проявления и диагностика
ИСТОРИЯ И ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Типичный пациент с остеоартритом — это пожилой или средний возраст, который жалуется на боль в колене, бедре, руке или позвоночнике. Чаще всего у пациента отмечаются боль и скованность в пораженном суставе и вокруг него, а также некоторое ограничение функции (Таблица 1) . 5–7 Симптомы часто проявляются незаметно.
5–7 Симптомы часто проявляются незаметно.
| Symptoms |
| Joint pain |
| Morning stiffness lasting less than 30 minutes |
| Joint instability or buckling |
| Loss of function |
| Signs |
| Bony enlargement at affected суставы |
| Ограничение объема движений |
| Крепитация при движении |
| Боль при движении |
| Malalignment and/or joint deformity |
| Pattern of joint involvement* |
| Axial: cervical and lumbar spine |
| Peripheral: distal interphalangeal joint, proximal interphalangeal joint, first carpometacarpal joints, knees, бедра |
Боль обычно усиливается при использовании пораженного сустава и уменьшается в покое. Боль в покое или ночная боль является признаком тяжелого остеоартрита. Часто встречается утренняя скованность, длящаяся менее 30 минут. (Напротив, у пациентов с активным ревматоидным артритом утренняя скованность длится более 45 минут).0003
Боль в покое или ночная боль является признаком тяжелого остеоартрита. Часто встречается утренняя скованность, длящаяся менее 30 минут. (Напротив, у пациентов с активным ревматоидным артритом утренняя скованность длится более 45 минут).0003
Остеоартрит обычно не поражает запястья, локти или плечи. Однако менее распространенный подтип заболевания характеризуется множественным поражением суставов.
Больные остеоартрозом тазобедренного сустава могут жаловаться на проблемы с походкой. Боль может сильно различаться по локализации и характеру, что иногда затрудняет раннюю диагностику. Боль может ощущаться в области ягодицы, паха, бедра или колена и может варьироваться по характеру от тупой ноющей до острой, колющей боли. Тугоподвижность тазобедренного сустава является обычным явлением, особенно после бездействия, и может быть характерным признаком. Например, пациент может упомянуть, что из-за тугоподвижности бедра ему трудно надевать носки. Ранние физические признаки остеоартрита тазобедренного сустава включают ограничение внутренней ротации и отведения пораженного бедра с болью, возникающей в конце диапазона движения.
Пациенты с остеоартритом коленного сустава часто жалуются на нестабильность или искривление, особенно когда они спускаются по лестнице или сходят с бордюра. У пациентов с остеоартрозом кистей могут быть проблемы с ловкостью рук, особенно при поражении первого запястно-пястного сустава.
Поражение апофизарных или фасеточных суставов нижнего шейного отдела позвоночника может вызывать симптомы со стороны шеи, а поражение поясничного отдела позвоночника может вызывать боль в нижней части спины. Остеофиты позвонков могут сужать отверстия и сдавливать нервные корешки. В результате у больных могут появиться корешковые симптомы, в том числе боль, слабость и онемение верхних конечностей.
Физикальное обследование должно включать тщательную оценку пораженных суставов, окружающих мягких тканей и областей бурсы. Крепитация, ощущаемая при пассивных движениях, возникает из-за неравномерности противоположных хрящевых поверхностей и является частым признаком остеоартрита коленного сустава. Следует исключить периартикулярные заболевания, такие как гусиный, инфрапателлярный или препателлярный бурсит. Эти расстройства могут быть ошибочно приняты за остеоартрит и ненадлежащим образом лечиться.
Следует исключить периартикулярные заболевания, такие как гусиный, инфрапателлярный или препателлярный бурсит. Эти расстройства могут быть ошибочно приняты за остеоартрит и ненадлежащим образом лечиться.
У больных эрозивным остеоартрозом могут отмечаться признаки воспаления в межфаланговых суставах кистей. Это воспаление можно ошибочно принять за ревматоидный артрит, который вызывает аналогичный отек проксимальных межфаланговых суставов. Однако остеоартрит, как правило, не имеет воспалительного компонента, за исключением поздних стадий заболевания. Наличие горячего, эритематозного, заметно опухшего сустава свидетельствует о септическом поражении сустава или кристаллической артропатии, такой как подагра, псевдоподагра или гидроксиапатитный артрит.
РЕНТГЕНОВСКИЕ ХАРАКТЕРИСТИКИ И ЛАБОРАТОРНЫЕ РЕЗУЛЬТАТЫ
Рентгенограммы обычно могут подтвердить диагноз остеоартрита, хотя результаты неспецифичны. Основными рентгенологическими признаками заболевания являются потеря суставной щели и наличие новообразований кости или остеофитов. Связь между болью в суставах и рентгенологическими признаками остеоартрита непостоянна, поскольку многие суставы с патологическими или рентгенологическими признаками этого заболевания остаются бессимптомными. Поскольку деминерализация кости не является рентгенологическим признаком остеоартрита, ее наличие убедительно указывает на воспалительное состояние, такое как ревматоидный артрит.
Связь между болью в суставах и рентгенологическими признаками остеоартрита непостоянна, поскольку многие суставы с патологическими или рентгенологическими признаками этого заболевания остаются бессимптомными. Поскольку деминерализация кости не является рентгенологическим признаком остеоартрита, ее наличие убедительно указывает на воспалительное состояние, такое как ревматоидный артрит.
Большинство обычных анализов крови у пациентов с неосложненным остеоартритом в норме. Анализ синовиальной жидкости обычно показывает количество лейкоцитов менее 2000 на мм 3 (2,0 × 10 9 на л).
Остеоартрит, вторичный по отношению к метаболическим, генетическим или другим заболеваниям суставов, следует подозревать у пациентов с распространенным заболеванием, выраженным воспалительным компонентом, необычным расположением суставов или началом заболевания в возрасте до 50 лет. Если диагноз остеоартроза вызывает сомнения, следует обратиться за консультацией к ревматологу.
Американский колледж ревматологии (ACR) разработал диагностические критерии остеоартрита различной локализации, включая тазобедренный (таблица 2) , 5 коленный (таблица 3) 6 и кисть (таблица 4) . 7
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Лечение
Лечение остеоартрита должно быть индивидуальным. Необходимо учитывать сопутствующие состояния, такие как сердечные заболевания, гипертония, язвенная болезнь или заболевание почек, а также принимать во внимание потребности и ожидания пациента. Алгоритм лечения остеоартроза коленного сустава представлен в Рисунок 1 , 8,9 и алгоритм лечения артроза тазобедренного сустава представлен в Рисунок 2 . 9,10
Алгоритм лечения остеоартроза коленного сустава представлен в Рисунок 1 , 8,9 и алгоритм лечения артроза тазобедренного сустава представлен в Рисунок 2 . 9,10
НЕФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
Обучение пациентов . Курсы самопомощи при артрите, проводимые смежными медицинскими работниками, учат пациентов, как справляться со своим заболеванием. Участие в таких курсах было связано с уменьшением боли и улучшением качества жизни. 8,10–12
Местные отделения Arthritis Foundation проводят курсы самопомощи для пациентов с остеоартритом. Учебные материалы, которые помогут пациентам лучше понять остеоартрит и справиться с ним, также можно получить в Arthritis Foundation (веб-сайт: http://www.arthritis.org; телефон: 888-879).-7890).
Также было доказано, что регулярный контакт с пациентом полезен при лечении остеоартрита. Одно исследование показало, что ежемесячное общение по телефону с пациентами было экономически эффективным и было связано с хорошими клиническими результатами. 13
13
Упражнение . Пациенты часто обеспокоены тем, что совместное использование «изнашивает» поврежденный сустав. Однако имеющиеся данные показывают, что регулярные упражнения с низкой ударной нагрузкой на суставы, пораженные остеоартритом, не увеличивают развитие остеоартрита. 14,15
Целью программы упражнений является поддержание объема движений, мышечной силы и общего состояния здоровья. Всех пациентов с остеоартрозом коленного сустава следует обучить упражнениям, укрепляющим четырехглавую мышцу, и поощрять их выполнение каждый день.
Пациентов также могут направить на программы аэробных упражнений, такие как фитнес-ходьба или плавание. Было показано, что у пациентов с остеоартритом, которые участвуют в программе аэробных упражнений, улучшились аэробные способности и время ходьбы на 50 футов, а также уменьшилась депрессия и тревога по сравнению с пациентами, которые выполняют только упражнения на диапазон движений. 16
Вспомогательные устройства . Многим пациентам с артрозом тазобедренного и коленного суставов удобнее носить обувь с хорошими амортизирующими свойствами или ортезы.
Многим пациентам с артрозом тазобедренного и коленного суставов удобнее носить обувь с хорошими амортизирующими свойствами или ортезы.
Использование правильно подобранной трости может снизить нагрузку на бедро на 20–30 процентов. 17 Обратите внимание на длину трости и способ ее использования. Верх рукоятки трости должен достигать проксимальной складки запястья пациента, когда пациент стоит с руками в стороны. Трость обычно держат на здоровой стороне тела.
Пациентам с определенными физическими недостатками может быть полезна физиотерапия и трудотерапия. Физиотерапевт может составить индивидуальную программу упражнений и научить пациента, как использовать лечебное тепло и массаж. Эрготерапевт может определить, нужны ли пациенту вспомогательные устройства, такие как приподнятое сиденье унитаза. Кроме того, могут быть разработаны специальные шины для стабилизации или уменьшения воспаления определенных суставов, например, первого запястно-пястного сустава или основания большого пальца.
Управление весом . Существует продольная связь между ожирением и остеоартрозом коленного сустава у мужчин и женщин, хотя ожирение является более высоким фактором риска у женщин. 18 Таким образом, первичные профилактические меры могут включать меры по предотвращению увеличения веса или снижению веса у пациентов с избыточным весом. Неясно, улучшит ли потеря веса симптомы у пациентов, которые уже испытывают симптомы остеоартрита коленного сустава. 19 Необходимы дальнейшие исследования, чтобы определить, играет ли потеря веса роль в третичной профилактике остеоартрита.
Дополнения . Средства массовой информации и книги широко провозглашают пищевые добавки, такие как сульфат глюкозамина и сульфат хондроитина, «лекарствами» от артрита. Несмотря на то, что небольшие испытания, проведенные в Европе и США, показали некоторую эффективность этих препаратов, 20,21 испытания имели несовершенный дизайн и включали мало пациентов.
В настоящее время проводятся рандомизированные контролируемые исследования для определения безопасности, переносимости и эффективности глюкозамина сульфата и хондроитин сульфата у пациентов с остеоартритом. В настоящее время эти добавки не могут быть рекомендованы для использования при лечении остеоартрита.
ФАРМАКОЛОГИЧЕСКИЕ ПРОЦЕДУРЫ
Простые анальгетики . Пациентам с остеоартритом прописывают и принимают большое количество лекарств, в основном для облегчения боли. Признание того, что боль при остеоартрите не обязательно связана с воспалением, привело к повышению осведомленности о роли простых анальгетиков в лечении этого заболевания.
В рекомендациях ACR подчеркивается важность использования ацетаминофена в качестве терапии первой линии при остеоартрите тазобедренного и коленного суставов. 8–10 Одно рандомизированное двойное слепое перекрестное исследование показало, что по сравнению с плацебо прием ацетаминофена в дозе 4 г в день значительно уменьшал боль и улучшал функцию у пациентов с остеоартритом коленного сустава. 22
22
Анальгетики, содержащие опиоиды, в том числе кодеин и пропоксифен (Дарвон), могут использоваться в течение коротких периодов времени для лечения обострений боли. Эти средства не рекомендуются для длительного применения, поскольку они вызывают запор и повышают риск падений, особенно у пожилых людей.
Нестероидные противовоспалительные препараты (НПВП) . Испытания, сравнивающие простые анальгетики и НПВП, показали, что только ацетаминофен может контролировать боль у значительного числа пациентов с остеоартритом. 23–25 У пациентов, нуждающихся в терапии НПВП, одновременное применение ацетаминофена может позволить снизить дозу НПВП, тем самым ограничивая токсичность. У отдельных пациентов на выбор НПВП могут влиять стоимость, частота дозирования и переносимость препарата.
При использовании НПВП важным вопросом является безопасность, особенно у пожилых людей. Риск почечной и печеночной токсичности, вызванной НПВП, повышен у пожилых пациентов и у пациентов с уже существующей почечной или печеночной недостаточностью. Таким образом, важно контролировать функцию почек и печени. Неацетилированные салицилаты, такие как трисалицилат холина магния (трилизат) и сальсалат (дисальцид), вызывают меньшую почечную токсичность. 26
Таким образом, важно контролировать функцию почек и печени. Неацетилированные салицилаты, такие как трисалицилат холина магния (трилизат) и сальсалат (дисальцид), вызывают меньшую почечную токсичность. 26
Авторы этой статьи рекомендуют проводить функциональные печеночные пробы и измерения сывороточного гемоглобина, креатинина и калия до начала терапии НПВП и повторно через шесть месяцев лечения. Несколько факторов, по-видимому, увеличивают риск гастропатии, вызванной приемом НПВП (таблица 5) . 27
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
При использовании в качестве сопутствующей терапии у пациентов, нуждающихся в длительном лечении НПВП, мизопростол (Cytotec), синтетический аналог простагландина E 1 , помогает предотвратить язву желудка. 27 Омепразол (Прилосек), ингибитор протонной помпы, столь же эффективен, как и мизопростол, в заживлении язв и эрозий, вызванных НПВП, и имеет то преимущество, что его следует принимать один раз в день. 28 Hisamine-H 2 блокаторы, такие как ранитидин (Zantac), могут предотвращать язвы двенадцатиперстной кишки у пациентов, получающих хроническую терапию НПВП; однако ранитидин неэффективен для предотвращения язвы желудка. 27
28 Hisamine-H 2 блокаторы, такие как ранитидин (Zantac), могут предотвращать язвы двенадцатиперстной кишки у пациентов, получающих хроническую терапию НПВП; однако ранитидин неэффективен для предотвращения язвы желудка. 27
ACR не содержит конкретных рекомендаций по профилактике и лечению активной язвенной болезни и ее осложнений у пациентов с остеоартритом, получающих НПВП. 10
Новые разработки . Доступные в настоящее время НПВП действуют посредством неспецифического ингибирования изоформ циклооксигеназы 1 и 2 (ЦОГ-1 и ЦОГ-2). ЦОГ-1 экспрессируется в тканях желудка и почек (среди прочего), тогда как ЦОГ-2 индуцируется и является частью воспалительной реакции. 29
Целекоксиб (Целебрекс) — первый ингибитор ЦОГ-2, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения остеоартрита и ревматоидного артрита. В недавнем исследовании целекоксиб эффективно облегчал боль и уменьшал воспаление, но не было выявлено доказательств того, что он вызывает язву желудка или влияет на функцию тромбоцитов (два токсических эффекта, связанных с ингибиторами ЦОГ-1). 30 Хотя риск желудочно-кишечного кровотечения низок, врачи должны сохранять бдительность в отношении признаков желудочно-кишечного кровотечения. Наиболее частыми побочными эффектами целекоксиба являются диспепсия, диарея и боль в животе.
30 Хотя риск желудочно-кишечного кровотечения низок, врачи должны сохранять бдительность в отношении признаков желудочно-кишечного кровотечения. Наиболее частыми побочными эффектами целекоксиба являются диспепсия, диарея и боль в животе.
Дополнительный ингибитор ЦОГ-2, рофекоксиб (Vioxx), также помечен как лекарство для приема один раз в день для лечения остеоартрита и острой боли. Клинические испытания показали, что рофекоксиб так же эффективен, как ибупрофен и диклофенак, и значительно превосходит плацебо при лечении боли у пациентов с остеоартритом. 31,32
Местные анальгетики . Было показано, что капсаицин (например, ArthriCare), производное перца, лучше, чем плацебо, облегчает боль при остеоартрите. Одно двойное слепое рандомизированное контролируемое исследование показало, что 0,025-процентный крем с капсаицином, наносимый четыре раза в день, эффективен при лечении боли, вызванной остеоартритом колена, лодыжки, запястья и плеча. 33 Уменьшение боли измеряли по визуальным аналоговым шкалам.
Другое исследование показало, что у пациентов с остеоартритом или ревматоидным артритом, получавших традиционную терапию, обычно наблюдалось значительное уменьшение боли после нанесения крема с капсаицином на пораженный сустав. 34 Капсаицин является важным дополнительным средством лечения обострений остеоартрита.
Крем с капсаицином доступен без рецепта в концентрациях 0,025, 0,075 и 0,25 процента. Одним из распространенных побочных эффектов является местное жжение. Пациентам следует рекомендовать наносить крем с капсаицином в перчатке, чтобы предотвратить непреднамеренное попадание в глаза или другие слизистые оболочки.
Внутрисуставные инъекции кортикостероидов . Пациентам с болезненной вспышкой остеоартрита колена может помочь внутрисуставная инъекция кортикостероида, такого как метилпреднизолон (Медрол) или триамцинолон (Аристокорт). 35,36 Когда сустав болезненный и опухший, кратковременное облегчение боли может быть достигнуто аспирацией суставной жидкости с последующей внутрисуставной инъекцией кортикостероида.
В сустав не следует вводить более трех-четырех раз в год из-за возможности повреждения хряща при повторных инъекциях. Пациенты, которым требуется более трех или четырех инъекций в год для контроля симптомов, вероятно, являются кандидатами на хирургическое вмешательство.
Пациентам с болезненным остеоартритом тазобедренного сустава могут помочь внутрисуставные инъекции кортикостероидов. Эти инъекции должны выполняться под рентгеноскопическим контролем. 10
Внутрисуставные инъекции продуктов, подобных гиалуроновой кислоте . Гиалуроновая кислота является основным неструктурным компонентом синовиального и хрящевого внеклеточного матрикса. Он придает суставу вязкоупругие и смазывающие свойства. У пациентов с остеоартритом концентрация и молекулярная масса гиалуроновой кислоты снижены. Таким образом, считается, что вискозодобавка продуктами, подобными гиалуроновой кислоте, является возможным лечением остеоартрита.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) порекомендовало инъекции гиалуроната натрия (Hyalgan) и гилана G-F 20 (Synvisc) для лечения боли, вызванной остеоартритом коленного сустава. Одно исследование внутрисуставных инъекций гиалуроновой кислоты при остеоартрозе коленного сустава не выявило различий в боли, функции или общей оценке между группами лечения и группами плацебо. 37 Однако инъекции гиалуроновой кислоты уменьшали боль в подгруппе пациентов старше 60 лет с более тяжелым заболеванием.
Одно исследование внутрисуставных инъекций гиалуроновой кислоты при остеоартрозе коленного сустава не выявило различий в боли, функции или общей оценке между группами лечения и группами плацебо. 37 Однако инъекции гиалуроновой кислоты уменьшали боль в подгруппе пациентов старше 60 лет с более тяжелым заболеванием.
Другое исследование показало, что при использовании в качестве замены или дополнения к терапии НПВП у пациентов с остеоартритом коленного сустава инъекции hylan G-F 20 были по меньшей мере такими же эффективными, как и непрерывная терапия НПВП по всем показателям исхода, кроме ограничения активности. 38
ХИРУРГИЯ
Пациенты, симптомы которых недостаточно контролируются медикаментозной терапией, а также боль от умеренной до сильной и функциональные нарушения, являются кандидатами на ортопедическую хирургию. Остеоартроз коленного сустава, осложненный внутренним поражением, можно лечить артроскопической обработкой раны или промыванием сустава.


 Оценка тяжести клинической картины.
Оценка тяжести клинической картины. д.
д.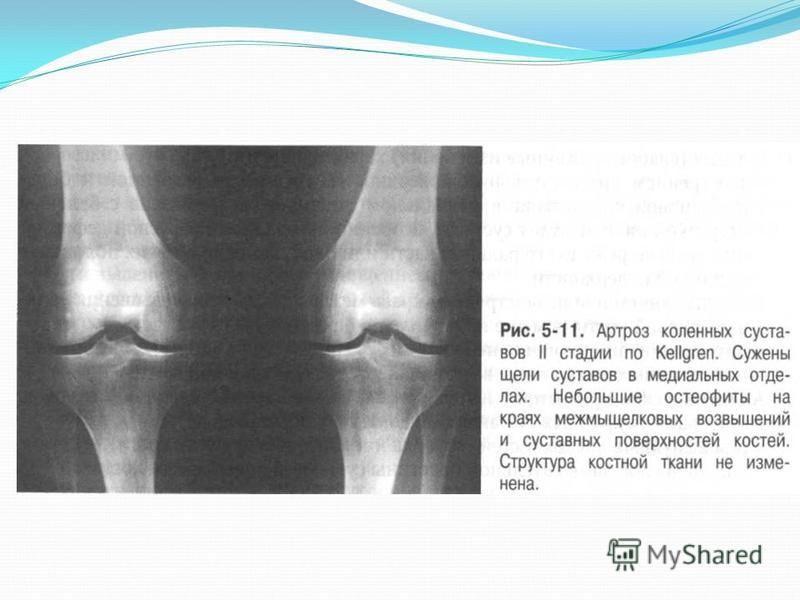

 Клинические проявления болезни выражены слабо. Большинство пациентов не обращают внимания на симптомы и продолжают вести привычный образ жизни. При артрозе 1 степени человек может ощущать дискомфорт в колене после долгого пребывания на ногах, интенсивной ходьбы, физических нагрузок. На рентгеновском снимке различимо сужение суставной щели, видны остеофиты, растущие внутрь сустава. Если артроз случайно выявляют в первой стадии, например, во время диспансеризации, его развитие удается значительно замедлить и даже остановить.
Клинические проявления болезни выражены слабо. Большинство пациентов не обращают внимания на симптомы и продолжают вести привычный образ жизни. При артрозе 1 степени человек может ощущать дискомфорт в колене после долгого пребывания на ногах, интенсивной ходьбы, физических нагрузок. На рентгеновском снимке различимо сужение суставной щели, видны остеофиты, растущие внутрь сустава. Если артроз случайно выявляют в первой стадии, например, во время диспансеризации, его развитие удается значительно замедлить и даже остановить.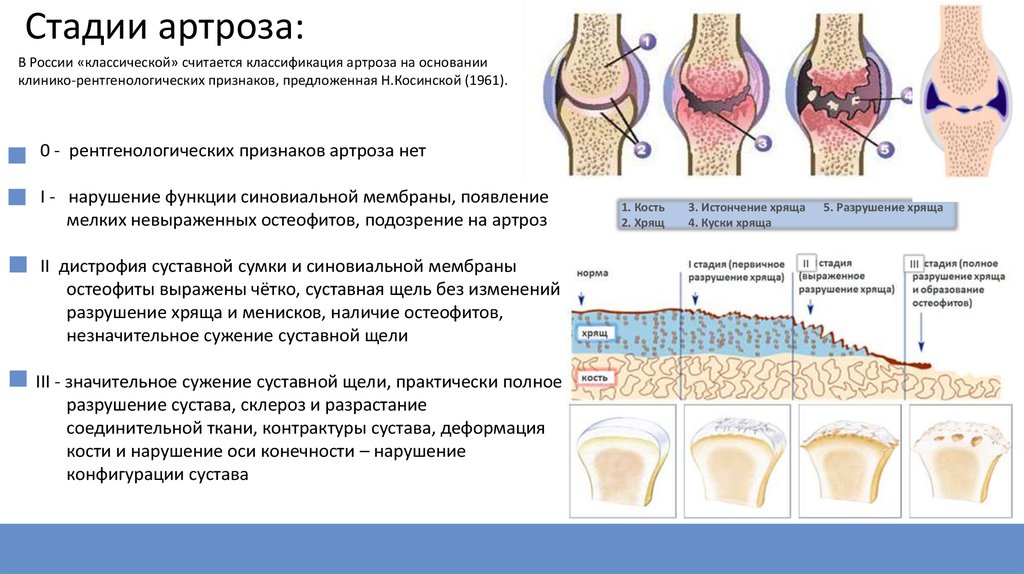 Инородное тело становится причиной сильной боли, которая мешает движению конечности. При осмотре очевидна деформация колена. Возможно присоединение воспаления, отечность. На рентгене видна суженная суставная щель и остеофиты, утолщение кости.
Инородное тело становится причиной сильной боли, которая мешает движению конечности. При осмотре очевидна деформация колена. Возможно присоединение воспаления, отечность. На рентгене видна суженная суставная щель и остеофиты, утолщение кости.

 После остеотомии пациенту требуется реабилитация в течение нескольких месяцев.
После остеотомии пациенту требуется реабилитация в течение нескольких месяцев.