О проведении диспансеризации определенных групп населения
Условия и сроки диспансеризации населения для отдельных категорий населения.
Диспансеризации подлежат:
— дети-сироты и дети, оставшиеся без попечения родителей, в том числе усыновленные (удочеренные), принятые под опеку (попечительство), в приемную или патронатную семью, за исключением детей-сирот и детей, оставшихся без попечения родителей, пребывающих в стационарных учреждениях;
— пребывающие в стационарных учреждениях дети-сироты и дети, находящиеся в трудной жизненной ситуации;
— отдельные группы взрослого населения.
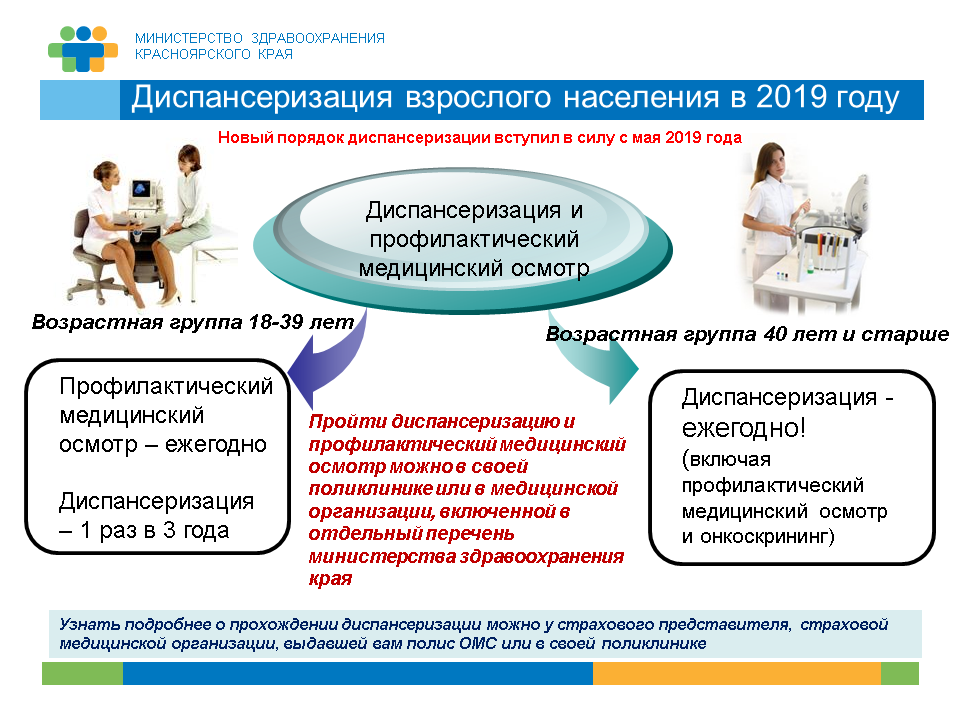
Диспансеризация взрослого населения (работающее, неработающее, обучающиеся в образовательных организациях) осуществляется медицинскими организациями, оказывающими первичную медико-санитарную помощь, и структурными подразделениями иных организаций, осуществляющих медицинскую деятельность, и организуется по территориально-участковому принципу. Диспансеризация взрослого населения проводится 1 раз в 3 года.
 Это связано с пиками заболеваемости в том или ином возрасте, которые научно доказаны. Пик заболеваемости различен как у мужчин и женщин, так и у разных возрастных групп. Цели диспансеризации: Порядок диспансеризации нацелен на выявление тех заболеваний, которые являются основной причиной инвалидизации и преждевременной смертности населения. Это сердечно-сосудистые, онкологические, бронхо-легочные заболевания, сахарный диабет. Кроме того, диспансеризация направлена на выявление лиц с туберкулезом, злоупотребляющих алкоголем, потребителей наркотиков и психоактивных веществ.
Это связано с пиками заболеваемости в том или ином возрасте, которые научно доказаны. Пик заболеваемости различен как у мужчин и женщин, так и у разных возрастных групп. Цели диспансеризации: Порядок диспансеризации нацелен на выявление тех заболеваний, которые являются основной причиной инвалидизации и преждевременной смертности населения. Это сердечно-сосудистые, онкологические, бронхо-легочные заболевания, сахарный диабет. Кроме того, диспансеризация направлена на выявление лиц с туберкулезом, злоупотребляющих алкоголем, потребителей наркотиков и психоактивных веществ.Это также выявление основных факторов риска их развития (повышенного уровня артериального давления, дислипидемии, гипергликемии, курения табака, пагубного потребления алкоголя, нерационального питания, низкой физической активности, избыточной массы тела и ожирения), а также потребления наркотических средств и психотропных веществ без назначения врача.

В случае отсутствия у медицинской организации, осуществляющей диспансеризацию, лицензии на медицинскую деятельность по отдельным видам работ (услуг), необходимым для проведения диспансеризации в полном объеме, медицинская организация заключает договор с иной медицинской организацией, имеющей лицензию на требуемые виды работ (услуг), о привлечении соответствующих медицинских работников к проведению диспансеризации.
Гражданин проходит диспансеризацию в медицинской организации, в которой он получает ПМСП.
Диспансеризация проводится при наличии информированного добровольного согласия гражданина или его законного представителя, данного по форме и в порядке, утвержденным Министерством здравоохранения Российской Федерации.
Каждый взрослый человек, начиная с 21 года, имеет право пройти диспансеризацию в том объеме, который ему предписан в соответствии с порядком, с регулярностью раз в три года. Гражданин вправе отказаться от проведения диспансеризации в целом либо от отдельных видов медицинских мероприятий, входящих в объем диспансеризации, в порядке и по форме, утвержденным Министерством здравоохранения Российской Федерации.

Начинается диспансеризация с посещения кабинета медицинской профилактики, который должен быть в каждой поликлинике. Там проводят анкетирование, проводятся антропометрические исследования, бесконтактная тонометрия глаз с 39 лет, а потом человек получает маршрутный лист и начинает проходить флюорографию, маммографию, электрокардиографию и так далее.
Руководитель медицинской организации и медицинские работники каб. (отделения) мед. профилактики являются ответственными за организацию и проведение диспансеризации населения, находящегося на медицинском обслуживании в медицинской организации.

Диспансеризация проводится в два этапа.
1. Первый этап диспансеризации (скрининг) проводится с целью выявления у граждан признаков хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, а также определения медицинских показаний к выполнению дополнительных обследований и осмотров врачами-специалистами для уточнения диагноза заболевания на втором этапе диспансеризации.
Первый этап диспансеризации может проводиться мобильными медицинскими бригадами, осуществляющими свою деятельность в соответствии с правилами организации работы мобильных медицинских бригад, предусмотренных приложением № 8, к Положению об организации оказания первичной медико-санитарной помощи взрослому населению, утвержденному приказом МЗиСР РФ от 15.05.2012г. № 543н (зарегистрирован в Минюсте России 27.06.2012, регистрационный № 24726).

2. Второй этап диспансеризации проводится с целью дополнительного обследования и уточнения диагноза заболевания, проведения углубленного профилактического консультирования.
При наличии у гражданина результатов осмотров, исследований или сведений о прохождении профилактических мероприятий, указанных в пунктах 9.1-9.2 настоящего Порядка, которые проводились в год предшествующий или в год проведения диспансеризации, решение о необходимости проведения повторного осмотра, исследования или профилактического мероприятия в рамках диспансеризации принимается индивидуально с учетом всех имеющихся результатов обследования и состояния здоровья гражданина.
При выявлении у гражданина в процессе диспансеризации медицинских показаний к проведению исследований, осмотров и мероприятий, не входящих в программу диспансеризации в соответствии с настоящим Порядком, они назначаются и выполняются гражданину в соответствии с порядками оказания медицинской помощи по профилю выявленной или предполагаемой патологии на основе стандартов медицинской помощи.
Результаты осмотров врачами и проведенных исследований во время диспансеризации вносятся в учетную форму «Маршрутная карта диспансеризации (профилактического медицинского осмотра)» (далее — маршрутная карта), утвержденную Министерством здравоохранения Российской Федерации. Маршрутная карта подшивается в медицинскую карту амбулаторного больного (форма № 025/у-04 «Медицинская карта амбулаторного больного», утверждена приказом Минздравсоцразвития России от 22.11.2004г. № 255. (зарегистрирован в Минюсте России 14 декабря 2004 г., регистрационный № 6188).
Результаты иных исследований и осмотров, не включенных в маршрутную карту, вносятся в амбулаторную карту гражданина с пометкой «Диспансеризация».
На основе сведений о прохождении гражданином диспансеризации, медицинским работником отделения (кабинета) медицинской профилактики заполняется «Карта учета диспансеризации (профилактических медицинских осмотров)» по форме, утвержденной Министерством здравоохранения Российской Федерации.
Результаты проведенной диспансеризации заносятся врачом-терапевтом в паспорт здоровья по форме, утвержденной Министерством здравоохранения Российской Федерации, который выдается гражданину.
После прохождения всех обследований специалисты определяют человека в соответствующую группу по состоянию его здоровья. Есть три группы. В первую группу будут входить люди с низким и средним риском развития заболевания (35-40%), во вторую — с высоким и очень высоким риском развития болезни (20-30%). А в третьей группе будут люди, у которых уже есть доказанное заболевание (20-30%). Примерно половина смертей происходит во второй группе среди тех, у кого болезнь протекает скрыто и бессимптомно. Задача диспансеризации — выявление таких больных.
Основными критериями эффективности диспансеризации взрослого населения
-охват диспансеризацией населения, находящегося на медицинском обслуживании в медицинской организации;
-уменьшение частоты выявления и регистрации факторов риска развития хронических неинфекционных заболеваний среди граждан, проходящих диспансеризацию;
-уменьшение числа граждан с первично выявленными заболеваниями на поздних стадиях их развития;
-снижение инвалидности и смертности от хронических неинфекционных заболеваний среди граждан, проходящих диспансеризацию;
-увеличение числа граждан, относящихся к I группе здоровья, и уменьшение числа граждан, относящихся к II-III группам здоровья.

Первый этап диспансеризации считается законченным в случае выполнения не менее 85 % от объема обследования, установленного для данного возраста и пола гражданина (с учетом исследований, выполненных ранее вне рамок диспансеризации и отказов гражданина от прохождения обследования). Время прохождения 2-3 дня
Второй этап диспансеризации считается законченным в случае выполнения исследований, осмотров врачами-специалистами и профилактических мероприятий, необходимость проведения которых определена по результатам первого этапа диспансеризации. Время прохождения около 2-3 недель.
Должны ли работодатели отпускать работников для прохождения диспансеризации? У граждан имеется такое право в соответствии ФЗ № 323.
Планируется осмотреть все население в течение 3-х лет.
Диспансеризация финансируется из ФФОМС.
ГБУЗ «Городская поликлиника №3»
Приглашает пройти диспансерное обследование людей, родившихся в следующие года:
1994г. | 1991г. | 1988г. | 1985г. | 1982г. | 1979г. | 1976г. | 1973г. | 1970г. |
| 1967г. | 1964г. | 1961г. | 1958г. | 1955г. | 1952г. | 1949г. | 1946г. | 1943г. |
| 1940г. | 1937г. | 1934г. | 1931г. | 1928г. | 1925г. | 1922г. | 1919г. | 1916г. |
Обращаться по месту жительства в кабинеты профилактики, по адресам:
• Городская поликлиника №3, Тобольская 155 каб. № 306;
• Амбулатория № 3, Тобольская 5 каб. № 9;
• Амбулатория №7, пр.Строителей 44 каб. № 9а.
Часы приёма:8.00-17.00.
Диспансеризация населения — Ардатовский муниципальный район
Главная » Здравоохранение » Диспансеризация населения
Диспансеризация взрослого населения проводится один раз в 3 года
С 1 января 2013 года вступил в силу приказ Минздрава России от 3.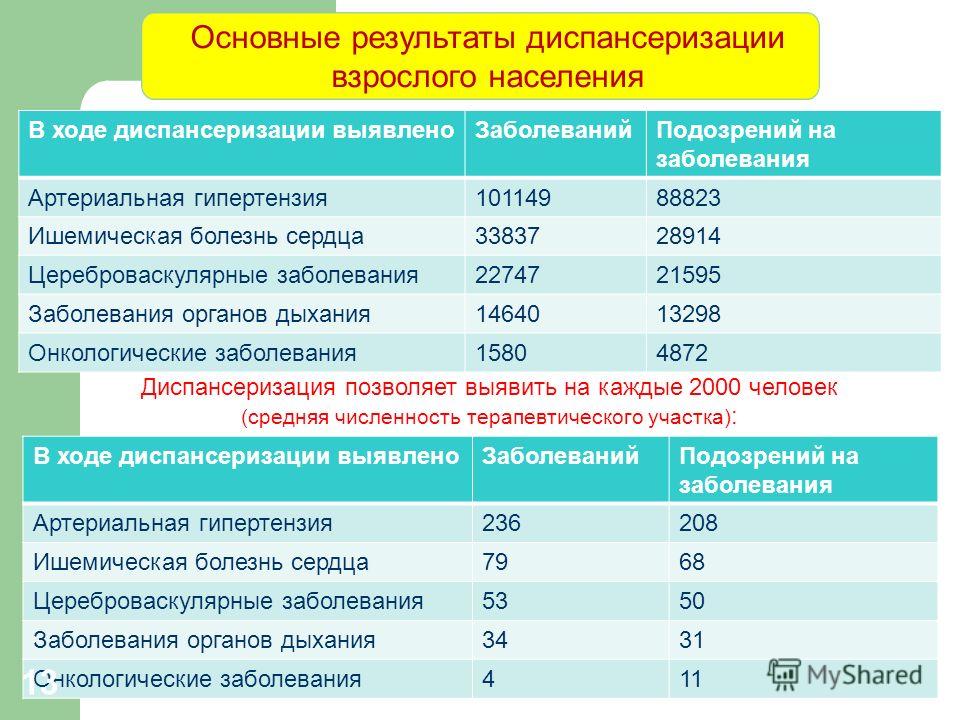 12.2012 №1006н «Об утверждении Порядка проведения диспансеризации определенных групп взрослого населения». Приказ составлен в соответствии со статьей 46 Федерального закона от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», в которой определены понятия медицинские осмотры и диспансеризация населения.
12.2012 №1006н «Об утверждении Порядка проведения диспансеризации определенных групп взрослого населения». Приказ составлен в соответствии со статьей 46 Федерального закона от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», в которой определены понятия медицинские осмотры и диспансеризация населения.
Медицинский осмотр представляет собой комплекс медицинских вмешательств, направленных на выявление патологических состояний, заболеваний и факторов риска.
Диспансеризация представляет собой комплекс мероприятий, в том числе медицинский осмотр врачами нескольких специальностей и применение необходимых методов обследования, осуществляемых в отношении определенных групп взрослого населения в соответствии с законодательством Российской Федерации
Профилактический медицинский осмотр проводится в целях раннего (своевременного) выявления патологических состояний, заболеваний и факторов риска их развития, немедицинского потребления наркотических средств и психотропных веществ, а также в целях формирования групп состояния здоровья и выработки рекомендаций для граждан по сохранению здоровья
Диспансеризация в нашей стране имеет многолетнюю историю. Программа всеобщей диспансеризации населения была принята в 1986 году (приказ МЗ СССР от 30.05.1986№770), согласно которой в поликлиниках были созданы отделения и кабинеты профилактики, увеличена численность участковых врачей и педиатров, улучшено лабораторно-инструментальное оснащение. По результатам диспансеризации рекомендовалось выделять группы здоровых, практически здоровых и больных. Впервые указывалось, что в каждой из вышеперечисленных групп следует учитывать лиц с факторами риска возникновения определенных заболеваний (производственного, бытового, генетического характера) и давались рекомендации по их диспансерному наблюдению.
Программа всеобщей диспансеризации населения была принята в 1986 году (приказ МЗ СССР от 30.05.1986№770), согласно которой в поликлиниках были созданы отделения и кабинеты профилактики, увеличена численность участковых врачей и педиатров, улучшено лабораторно-инструментальное оснащение. По результатам диспансеризации рекомендовалось выделять группы здоровых, практически здоровых и больных. Впервые указывалось, что в каждой из вышеперечисленных групп следует учитывать лиц с факторами риска возникновения определенных заболеваний (производственного, бытового, генетического характера) и давались рекомендации по их диспансерному наблюдению.
Диспансеризация взрослого населения проводится путём углубленного обследования граждан в целях:
— раннего выявления хронических неинфекционных заболеваний (состояний), являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации, основных факторов риска их развития;
— определения группы состояния здоровья, проведения необходимых профилактических, реабилитационных и оздоровительных мероприятий для граждан с выявленными хроническими неинфекционными заболеваниями и факторами риска их развития;
— проведения краткого профилактического консультирования для граждан с выявленными хроническими неинфекционными заболеваниями и факторами риска их развития, индивидуального углубленного и группового профилактического консультирования (школа пациента) гражданам с высоким и очень высоким суммарным сердечно-сосудистым риском;
— определения группы диспансерного наблюдения.
Базовые принципы совершенствования диспансеризации определенных групп взрослого населения и профилактических медицинских осмотров граждан.
1.обоснование комплекса применяемых методов с позиции медико-экономической целесообразности.
2.широкий охват всех слоев населения системой регулярных профилактических медицинских осмотров, дифференцированных лечебно-профилактических мероприятий (в т.ч. непосредственно в процессе диспансеризации) с динамическим наблюдением.
3.организационная основа территориально-участкового принципа.
4.реализация в рамках базовой программы обязательного медицинского страхования, которая является составной частью программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
Руководитель медицинской организации и медицинские работники отделения (кабинета) медицинской профилактики (в том числе входящего в состав центра здоровья), принимающие участие в проведении диспансеризации, являются ответственными за организацию и результаты проведения диспансеризации населения.
Особенности диспансеризации взрослого населения.
1. Диспансеризация проводится бесплатно в рамках программы государственных гарантий оказания населению бесплатной медицинской помощи.
2. Масштабность (привлечение всех возрастных категорий граждан).
3. Двухэтапность проведения диспансеризации.
4. Дифференцированное обследование при проведении диспансеризации (в зависимости от пола, возраста).
5. Наблюдение и коррекция факторов риска, а также динамическое наблюдение.
6. В зависимости от категории граждан диспансеризация проводится 1 раз в 3 года или ежегодно.
Порядок предусматривает проведение в медицинских организациях следующих групп взрослого населения:
— работающего населения
— неработающего населения
— обучающихся в образовательных организациях по очной форме.
Порядок не применяется в случаях, когда законодательными и иными нормативными правовыми актами Российской Федерации установлен иной порядок проведения диспансеризации отдельных категорий граждан (приказы Минздрава России от 26. 05.2003 №216 «О диспансеризации граждан, подвергшихся воздействию радиации вследствие катастрофы на Чернобыльской АЭС», от 14.12.2009 №984н «Об утверждении порядка прохождения диспансеризации государственными гражданскими служащими Российской Федерации и муниципальными служащими, перечня заболеваний, препятствующих поступлениюна государственную гражданскую службу Российской Федерации и муниципальную службу или её прохождению, а также формы заключения медицинского учреждения».
05.2003 №216 «О диспансеризации граждан, подвергшихся воздействию радиации вследствие катастрофы на Чернобыльской АЭС», от 14.12.2009 №984н «Об утверждении порядка прохождения диспансеризации государственными гражданскими служащими Российской Федерации и муниципальными служащими, перечня заболеваний, препятствующих поступлениюна государственную гражданскую службу Российской Федерации и муниципальную службу или её прохождению, а также формы заключения медицинского учреждения».
Диспансеризация взрослого населения проводится 1 раз в 3 года.
Первая диспансеризация проводится гражданину в календарный год, в котором ему исполняется 21 год, последующие — с трехлетним интервалом на протяжении всей жизни.
Инвалиды и ветераны Великой Отечественной войны, лица, награжденные знаком «Жителю блокадного Ленинграда, и признанных инвалидами вследствие общего заболевания, трудового увечья независимо от возраста проходят диспансеризацию ежегодно.
Маршрутизация при диспансеризации.
Гражданин проходит диспансеризацию в медицинской организации, в которой он получает первичную медико-санитарную помощь.
Для прохождения диспансеризации необходимо обратиться к врачу терапевту участковому или в кабинет профилактики для получения информации о перечне клинико-рентгенологических обследований и консультаций специалистов, о дате и времени явка на диспансеризацию. Перечень, выполняемых при проведении диспансеризации исследований и осмотров врачами или фельдшером/акушеркой меняется в зависимости от возраста и пола гражданина. Диспансеризация проводится в два этапа. Первый этап диспансеризации (скрининг) проводится с целью выявления у граждан признаков хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ без назначения врача, а также определения медицинских показаний к выполнению дополнительных обследований и осмотров врачами – специалистами для уточнения диагноза заболевания (состояния) на втором этапе диспансеризации.
Первый этап диспансеризации включает в себя:
1.Опрос (анкетирование), выявляет факторы риска развития заболеваний, по специально утвержденной форме.
2.Антропометрия (измерение роста, веса, окружности талии), рассчитывается индекс массы тела.
3.Измерение артериального давления.
4.Определение уровня общего холестерина.
5.Определение уровня глюкозы.
6.Определение суммарного сердечнососудистого риска (SCORE) проводится гражданам с 40-65 лет.
7.ЭКГ (для мужчин старше 35 лет, для женщин с 45 лет и старше, при первичном прохождении всем).
8.Осмотр фельдшера (акушерки), включая взятие мазка с шейки матки на цитологию (для женщин).
9.Флюорография легких.
10. Маммография для женщин с 39 лет и старше.
11. Клинический анализ крови (развернутый для граждан в возрасте 39 лет и старше с периодичностью 1 раз в 6 лет).
12. Анализ крови биохимический (общий белок, альбумин, фибриноген, креатинин, общий билирубин, АсАТ, АлАТ, глюкоза, холестерин, Na, K с 39 лет и старше с периодичностью 1 раз в 6 лет).
13. Общий анализ мочи.
14. Исследование кала на скрытую кровь (для граждан в возрасте 45 лет и старше).
15. Определение уровня простат специфического антигена в крови (для мужчин в возрасте старше 50 лет).
16. УЗИ органов брюшной полости (для лиц старше 39 лет и старше с периодичностью 1 раз в 6 лет).
17. Измерение внутриглазного давления (для граждан в возрасте 39 лет и старше).
18. Осмотр невролога (для граждан в возрасте 51 и старше с периодичностью 1 раз в 6 лет).
19. Осмотр и заключение врача терапевта (определяет группу здоровья, группу диспансерного наблюдения и проводит краткое профилактическое консультирование).
Основные способы, используемые для приглашения граждан на диспансеризацию:
— приглашение во время приема;
— приглашение через регистратуру;
-приглашение по телефону;
— подворные обходы;
-размещение информации в местах массовых скоплений населения, медицинских учреждениях, местных СМИ.
Второй этап проводится с целью дополнительного обследования и уточнения диагноза заболевания и включает в себя:
1.Дуплексное сканирование брахиоцефальных артерий (проводится в случае подозрения на ранее перенесенное острое нарушение мозгового кровообращения по результатам анкетирования, по назначению врача невролога, а также для мужчин 45 лет и старше, и женщин старше 55 лет при наличии комбинации 3 факторов риска АД, дислипидемия, избыточная масса тела и ожирение).
2.ФГДС (для граждан старше 50 лет при выявлении жалоб, свидетельствующих о возможности онкологических заболеваний верхних отделов ЖКТ).
3.Осмотр консультация врача невролога (в случае указания или подозрения на ранее перенесенное ОНМК по результатам анкетирования, а также для граждан не прошедших осмотр врача –невролога на первом этапе).
4.Осмотр (консультация) врача хирурга или уролога (для мужчин старше 50 лет при выявлении повышенного содержания простатспецефического антигена в крови или выявлении по результатам анкетирования жалоб, свидетельствующих о возможных заболеваниях предстательной железы).
5.Осмотр (консультация) врача хирурга или колопроктолога (для граждан в возрасте 45 лет и старше при положительном анализе на скрытую кровь).
6.Колоноскопия или ректороманосопия (для граждан 45 лет и старше по назначению врача хирурга или колопроктолога).
7.Определение липидного спектра крови (при повышении уровня общего холестерина крови).
8.Осмотр (консультация) врача акушер-гинеколога (для женщин с выявленными патологическими изменениями по результатам цитологического мазка).
9.Определение гликилированного гемоглобина (для лиц с выявленным повышенным уровнем глюкозы).
10. Осмотр (консультация) врача офтальмолога (для граждан в возрасте 39 лет и старше, имеющих повышенное внутриглазное давление).
11. Осмотр терапевта.
Врач терапевт по результатам определяет состояние здоровья, группу диспансерного наблюдения, направляет на групповое консультирование в школу пациента, для получения специализированной, в т.ч. высокотехнологической медпомощи, на санаторно-курортное лечение. При выявлении показаний к проведению дополнительных исследований осмотров, не входящих в объём диспансеризации они назначаются с учётом порядков и стандартов оказания медицинской помощи.
При выявлении показаний к проведению дополнительных исследований осмотров, не входящих в объём диспансеризации они назначаются с учётом порядков и стандартов оказания медицинской помощи.
Все результаты осмотров и исследований вносятся в маршрутную карту, которая подшивается в медицинскую карту амбулаторного больного.
На основе сведений о прохождении диспансеризации медицинские работники кабинетов медицинской профилактики заполняют «Карту учета диспансеризации». Информация о результатах диспансеризации вносится врачом терапевтом в паспорт здоровья, который выдаётся пациенту на руки.
Документация, которая заполняется при прохождении диспансеризации:
· Анкета по выявлению хронических неинфекционных заболеваний и факторов риска их развития.
· Маршрутная карта и основные результаты диспансеризации.
· Карта учета диспансеризации (хранится в учреждении).
· Паспорт здоровья (выдается гражданину).
По результатам диспансеризации и планирования тактики ведения пациента выделяются следующие группы:
I группа — практически здоровые граждане с низким и средним риском болезней системы кровообращения и других заболеваний, не имеющие клинических проявлений заболеваний и не нуждающиеся в диспансерном наблюдении.
II группа – граждане с заболеваниями/состояниями, не требующими дополнительного обследования и диспансерного наблюдения, а также граждане с высоким и очень высоким суммарным сердечно-сосудистым риском.Таким гражданам проводится коррекция факторов риска в кабинете медицинской профилактики, центре здоровья, при необходимости врач терапевт назначает медикаментозную коррекцию.
III группа – граждане с заболеваниями, требующими диспансерного наблюдения или оказания специализированной, в том числе высокотехнологичной медицинской помощи, а также граждане с подозрением на заболевание, требующее дополнительного обследования. Такие граждане подлежат диспансерному наблюдению врачом терапевтом, врачами специалистами с проведением лечебных, реабилитационных и профилактических мероприятий.
Профилактический медицинский осмотр в отличие от диспансеризации включает меньший объём обследования, проводится за один этап, одним врачом–терапевтом участковым в любом возрастном периоде взрослого человека по его желанию, но не чаще чем 1 раз в 2 года (в год проведения диспансеризации профилактический медицинский осмотр не проводится).
Критерии эффективности проведения диспансеризации.
1.Охват населения находящегося на медицинском обслуживании.
2.Уменьшение частоты и регистрации факторов риска среди граждан, проходящих диспансеризацию.
3.Уменьшение числа граждан с первично выявленными заболеваниями на поздних стадиях.
4.Снижение инвалидности и смертности от хронических неинфекционных заболеваний среди граждан проходящих диспансеризацию.
5.Увеличение числа граждан, относящихся к 1 группе здоровья и уменьшение числа граждан относящихся ко 2 и 3 группам здоровья.
Первый этап считается законченным в случае выполнения не менее 85% от объёма обследований, установленного для данного возраста и пола.
Задачи учреждений здравоохранения, участвующих в проведении диспансеризации населения:
1.Определить количество лиц, подлежащих диспансеризации в данном году с учетом половозрастных категорий.
2.Обеспечить доведение информации о диспансеризации до населения, в том числе через СМИ.
3.Определить в учреждении здравоохранения ответственное лицо за организацию и проведение диспансеризации.
4.Составление плана и графика проведения диспансеризации населения с распределением по территориально-участковомупринципу.
5.Проведение профилактических, лечебно-оздоровительных мероприятий лицам, прошедшим диспансеризацию.
О Национальном обследовании здоровья и питания
Введение
- Введение в NHANES [PDF – 1 МБ]
- История НХАНЕС
- Познакомьтесь с директорами
- Информационные бюллетени
Национальное обследование состояния здоровья и питания (NHANES) — это программа исследований, предназначенная для оценки состояния здоровья и питания взрослых и детей в Соединенных Штатах. Опрос уникален тем, что сочетает в себе интервью и физические осмотры. NHANES — это основная программа Национального центра статистики здравоохранения (NCHS). NCHS является частью Центров по контролю и профилактике заболеваний (CDC) и несет ответственность за подготовку статистики естественного движения населения и здоровья для страны.
Программа NHANES началась в начале 1960-х годов и проводилась в виде серии исследований, посвященных различным группам населения или вопросам здоровья. В 1999 году обследование превратилось в непрерывную программу, в которой менялось внимание к различным параметрам здоровья и питания для удовлетворения возникающих потребностей. Ежегодно в рамках обследования изучается репрезентативная на национальном уровне выборка из примерно 5000 человек. Эти люди находятся в графствах по всей стране, 15 из которых посещаются каждый год.
Интервью NHANES включает демографические, социально-экономические, диетические и медицинские вопросы. Компонент осмотра состоит из медицинских, стоматологических и физиологических измерений, а также лабораторных анализов, проводимых высококвалифицированным медицинским персоналом.
Результаты этого обследования будут использованы для определения распространенности основных заболеваний и факторов риска заболеваний. Информация будет использоваться для оценки статуса питания и его связи с укреплением здоровья и профилактикой заболеваний. Результаты NHANES также являются основой для национальных стандартов таких измерений, как рост, вес и кровяное давление. Данные этого опроса будут использоваться в эпидемиологических исследованиях и научных исследованиях в области здравоохранения, которые помогут разработать разумную политику в области общественного здравоохранения, направить и разработать программы и услуги в области здравоохранения, а также расширить знания о здоровье для нации.
Результаты NHANES также являются основой для национальных стандартов таких измерений, как рост, вес и кровяное давление. Данные этого опроса будут использоваться в эпидемиологических исследованиях и научных исследованиях в области здравоохранения, которые помогут разработать разумную политику в области общественного здравоохранения, направить и разработать программы и услуги в области здравоохранения, а также расширить знания о здоровье для нации.
Содержание опроса
- Брошюра с содержанием опроса [PDF – 568 КБ]
Как и в предыдущих обследованиях состояния здоровья, будут собираться данные о распространенности хронических состояний среди населения. Оценки ранее не диагностированных состояний, а также состояний, известных и о которых сообщали респонденты, производятся посредством опроса. Такая информация является особой силой программы NHANES.
Будут изучены факторы риска, те аспекты образа жизни, конституции, наследственности или окружающей среды человека, которые могут повысить вероятность развития определенного заболевания или состояния. Будут изучены курение, употребление алкоголя, сексуальные практики, употребление наркотиков, физическая подготовка и активность, вес и рацион питания. Также будут собираться данные о некоторых аспектах репродуктивного здоровья, таких как использование оральных контрацептивов и практика грудного вскармливания.
Будут изучены курение, употребление алкоголя, сексуальные практики, употребление наркотиков, физическая подготовка и активность, вес и рацион питания. Также будут собираться данные о некоторых аспектах репродуктивного здоровья, таких как использование оральных контрацептивов и практика грудного вскармливания.
Заболевания, состояния здоровья и показатели здоровья, подлежащие изучению, включают:
- Анемия
- Сердечно-сосудистые заболевания
- Диабет
- Воздействие окружающей среды
- Болезни глаз
- Потеря слуха
- Инфекционные болезни
- Болезнь почек
- Питание
- Ожирение
- Здоровье полости рта
- Остеопороз
- Физическая подготовка и физическое функционирование
- Репродуктивный анамнез и сексуальное поведение
- Респираторные заболевания (астма, хронический бронхит, эмфизема)
- Заболевания, передающиеся половым путем
- Видение
Выборка для исследования выбрана так, чтобы представлять население США всех возрастов.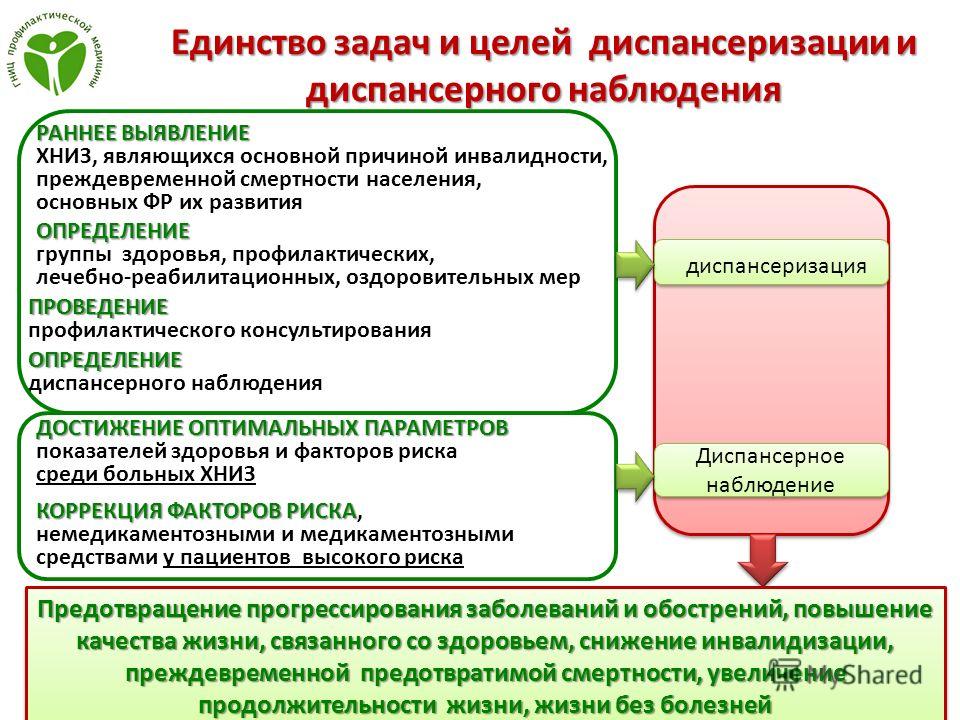 Чтобы получить надежную статистику, NHANES проводит избыточную выборку лиц в возрасте 60 лет и старше, афроамериканцев и выходцев из Латинской Америки.
Чтобы получить надежную статистику, NHANES проводит избыточную выборку лиц в возрасте 60 лет и старше, афроамериканцев и выходцев из Латинской Америки.
Поскольку в этом столетии в Соединенных Штатах наблюдался резкий рост числа пожилых людей, старение населения имеет серьезные последствия для потребностей здравоохранения, государственной политики и приоритетов исследований. NCHS работает с агентствами общественного здравоохранения, чтобы расширить знания о состоянии здоровья пожилых американцев. NHANES играет главную роль в этом начинании.
Все участники посещают врача. Диетические интервью и измерения тела включены для всех. У всех, кроме самых маленьких, берут образец крови и проходят стоматологический осмотр. В зависимости от возраста участника остальная часть обследования включает тесты и процедуры для оценки различных аспектов здоровья, перечисленных выше. Как правило, чем старше человек, тем обширнее обследование.
Геодезические операции
- № 56.
 Национальное обследование состояния здоровья и питания: план и операции, 1999–2010 гг. 37 стр. (PHS) 2013-1332. [PDF – 452 КБ]
Национальное обследование состояния здоровья и питания: план и операции, 1999–2010 гг. 37 стр. (PHS) 2013-1332. [PDF – 452 КБ]
Интервью о состоянии здоровья проводятся на дому у респондентов. Измерения состояния здоровья проводятся в специально спроектированных и оборудованных мобильных центрах, которые выезжают по всей стране. Исследовательская группа состоит из врача, медицинского и медицинского персонала, а также специалистов по питанию и здоровью. Многие сотрудники, занимающиеся исследованием, говорят на двух языках (английский/испанский).
Передовая компьютерная система, использующая высокопроизводительные серверы, настольные ПК и глобальную сеть, собирает и обрабатывает все данные NHANES, почти устраняя необходимость в бумажных формах и операциях ручного кодирования. Эта система позволяет интервьюерам использовать ноутбуки с электронными ручками. Сотрудники мобильного центра могут автоматически передавать данные в базы данных с помощью таких устройств, как цифровые весы и ростомеры. Сенсорные компьютерные экраны позволяют респондентам в полной конфиденциальности вводить свои собственные ответы на некоторые деликатные вопросы. Информация об опросе доступна персоналу NCHS в течение 24 часов после сбора, что расширяет возможности сбора качественных данных и увеличивает скорость, с которой результаты публикуются для общественности.
Сенсорные компьютерные экраны позволяют респондентам в полной конфиденциальности вводить свои собственные ответы на некоторые деликатные вопросы. Информация об опросе доступна персоналу NCHS в течение 24 часов после сбора, что расширяет возможности сбора качественных данных и увеличивает скорость, с которой результаты публикуются для общественности.
В каждом районе местные органы здравоохранения и государственные органы уведомляются о предстоящем обследовании. Домохозяйства в районе исследования получают письмо от директора NCHS с предложением провести обследование. Местные СМИ могут публиковать материалы об опросе.
NHANES предназначен для облегчения и поощрения участия. При необходимости предоставляется транспорт до мобильного центра и обратно. Участники получают компенсацию, и каждому участнику предоставляется отчет о медицинских заключениях. Вся информация, собранная в ходе опроса, является строго конфиденциальной. Конфиденциальность защищена публичными законами.
Использование данных
- Политика публикации и доступа к данным NHANES [PDF – 79 КБ]
Информация от NHANES доступна через обширную серию публикаций и статей в научных и технических журналах.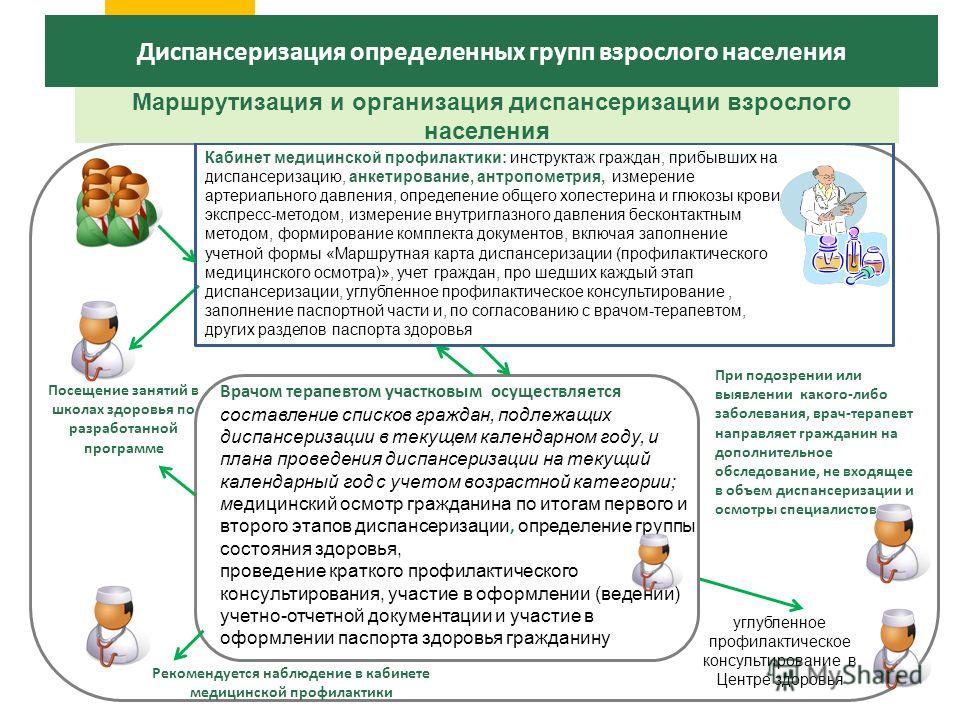 Для пользователей данных и исследователей во всем мире данные опросов доступны в Интернете и на простых в использовании компакт-дисках.
Для пользователей данных и исследователей во всем мире данные опросов доступны в Интернете и на простых в использовании компакт-дисках.
Исследовательские организации, университеты, поставщики медицинских услуг и преподаватели получают пользу от информации, полученной в результате опроса. Основными пользователями данных являются федеральные агентства, участвовавшие в разработке и планировании обследования. Национальные институты здравоохранения, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов и CDC входят в число агентств, которые полагаются на NHANES для предоставления данных, необходимых для реализации и оценки программных мероприятий. Министерство сельского хозяйства США и NCHS сотрудничают в планировании и представлении информации о рационе и питании, полученной в ходе исследования.
Партнерство NHANES с Агентством по охране окружающей среды США позволяет продолжать изучение многих важных факторов, влияющих на наше здоровье.
Запись важных достижений NHANES стала возможной благодаря тысячам принявших участие американцев.
- Прошлые опросы предоставили данные для создания диаграмм роста, используемых педиатрами на национальном уровне для оценки роста детей. Таблицы были адаптированы и приняты во всем мире в качестве справочного стандарта, а недавно обновлены с использованием последних данных NHANES.
- Данные о свинце в крови сыграли важную роль в разработке политики по исключению свинца из бензина, а также из банок для пищевых продуктов и безалкогольных напитков. Данные недавнего опроса показывают, что эта политика оказалась даже более эффективной, чем первоначально предполагалось, со снижением повышенного уровня свинца в крови более чем на 70% с 1970-х годов.
- Данные о распространенности избыточного веса привели к распространению программ, в которых особое внимание уделяется диете и физическим упражнениям, стимулировали дополнительные исследования и предоставили средства для отслеживания тенденций ожирения.
- Данные продолжают указывать на то, что невыявленный диабет является серьезной проблемой в Соединенных Штатах.
 Усилия правительства и частных агентств по повышению осведомленности общественности, особенно среди меньшинств, были активизированы. Это всего лишь несколько примеров того, что означают результаты опроса. Текущая программа обещает постоянные взносы и некоторые новые инициативы.
Усилия правительства и частных агентств по повышению осведомленности общественности, особенно среди меньшинств, были активизированы. Это всего лишь несколько примеров того, что означают результаты опроса. Текущая программа обещает постоянные взносы и некоторые новые инициативы. - Информация, собранная в ходе этого опроса, поможет Управлению по санитарному надзору за качеством пищевых продуктов и медикаментов принять решение о необходимости изменения правил обогащения витаминами и минералами пищевых продуктов в стране.
- Национальные программы по снижению гипертонии и уровня холестерина по-прежнему зависят от данных NHANES, чтобы ориентировать образовательные и профилактические программы на тех, кто подвергается риску, и измерять успех в сокращении факторов риска, связанных с сердечными заболеваниями, которые являются причиной смерти номер один в стране.
- Новые показатели функции легких помогут нам лучше понять респираторные заболевания и лучше описать бремя астмы в Соединенных Штатах.

Поскольку NHANES в настоящее время является постоянной программой, собранная информация способствует ежегодным оценкам в тематических областях, включенных в исследование. Для небольших групп населения и менее распространенных состояний и болезней данные должны накапливаться в течение нескольких лет, чтобы обеспечить адекватные оценки. Новый непрерывный дизайн также позволяет повысить гибкость содержания опроса.
Результаты NHANES приносят большую пользу людям в Соединенных Штатах. Факты о распределении проблем со здоровьем и факторов риска среди населения дают исследователям важные сведения о причинах болезней. Информация, собранная в ходе текущего опроса, сравнивается с информацией, полученной в ходе предыдущих опросов. Это позволяет планировщикам здравоохранения определять степень изменения различных проблем со здоровьем и факторов риска у населения США с течением времени. Определяя потребности населения в медицинской помощи, государственные учреждения и организации частного сектора могут устанавливать политику и планировать исследования, образование и программы укрепления здоровья, которые помогут улучшить текущее состояние здоровья и предотвратят проблемы со здоровьем в будущем.
NAME Протокол о случаях смерти, произошедшей после вакцинации против COVID-19Стипендия по судебно-медицинской патологии через NRMPО NAMENAME является ведущей профессиональной организацией для судмедэкспертов, судебно-медицинских патологоанатомов, а также сотрудников и администраторов судебно-медицинских учреждений. С момента своего основания в 1966 году NAME занимается:
Видение NAME реализуется посредством лидерства, образования, сотрудничества, защиты интересов, информационно-пропагандистской деятельности, публикаций и исследований. НАЗВАНИЕ будет по-прежнему оставаться передовым органом, продвигающим практику судебно-медицинской экспертизы высочайшего качества и судебно-медицинское расследование смерти в мире. Применение передового опыта в этой медицинской практике укрепит общественное здравоохранение, общественную безопасность и отправление правосудия. Официальное издание НАЗВАНИЯ
Американский журнал судебной медицины и патологии является официальным изданием Национальной ассоциации медицинских экспертов.
Особое заявление о многообразии и инклюзивности от NAME Национальная ассоциация медицинских экспертов решительно осуждает несправедливость и расизм во всех формах. Судебные патологоанатомы привержены правде, взаимному уважению ко всем, объективному слушанию и взаимопониманию между людьми. Задумывались ли вы, что на самом деле представляет собой судебно-медицинская патология? Это ваш шанс узнать! Национальная ассоциация медицинских экспертов (NAME), которая является профессиональным обществом судебно-медицинских экспертов и следователей по делам о смерти, предлагает серию онлайн-вебинаров по различным темам судебно-медицинской патологии для студентов-медиков. Четырнадцатая лекция: Ссылка на регистр для события: https://attendee.gotowebinar.com/register/6777427481560268301 youtube.com/embed/gpwV9yACJUc» allowfullscreen=»»> 91823923923923923923. . Преимущества членства
Присоединяйтесь сегодняNAME Ежегодное собрание 202214–18 октября 2022 г. Готовясь к 56-му Ежегодному собранию NAME этой осенью, мы с нетерпением ждем множества интересных и образовательных презентаций в области судебно-медицинской патологии и расследования смерти , множество возможностей для продолжения образования и, конечно же, возможность лично собраться с нашими друзьями и коллегами. |
 Национальное обследование состояния здоровья и питания: план и операции, 1999–2010 гг. 37 стр. (PHS) 2013-1332. [PDF – 452 КБ]
Национальное обследование состояния здоровья и питания: план и операции, 1999–2010 гг. 37 стр. (PHS) 2013-1332. [PDF – 452 КБ]

 Исторически судебные патологоанатомы отстаивали правду в Аттике и осуждали геноцид и многие другие злодеяния, разжигаемые ненавистью и дискриминацией. Мы публично осуждаем расизм, несправедливость и дискриминацию любого рода. Мы потрясены гибелью Джорджа Флойда и других до него, убитыми и пропавшими без вести женщинами из числа коренных народов, нападениями на ЛГБКТ и любыми нападениями, несправедливостью или дискриминацией по признаку расы, пола, этнической принадлежности, сексуальности, религиозных или духовных убеждений, внешности или любых других человеческих условие или выбор. Мы едины против этой ужасной несправедливости. Как судебные патологоанатомы и врачи, мы стремимся к улучшению человечества и уважению ко всем людям, независимо от расы, пола, сексуальной ориентации, этнической принадлежности, религиозной принадлежности, места рождения или экономического положения.
Исторически судебные патологоанатомы отстаивали правду в Аттике и осуждали геноцид и многие другие злодеяния, разжигаемые ненавистью и дискриминацией. Мы публично осуждаем расизм, несправедливость и дискриминацию любого рода. Мы потрясены гибелью Джорджа Флойда и других до него, убитыми и пропавшими без вести женщинами из числа коренных народов, нападениями на ЛГБКТ и любыми нападениями, несправедливостью или дискриминацией по признаку расы, пола, этнической принадлежности, сексуальности, религиозных или духовных убеждений, внешности или любых других человеческих условие или выбор. Мы едины против этой ужасной несправедливости. Как судебные патологоанатомы и врачи, мы стремимся к улучшению человечества и уважению ко всем людям, независимо от расы, пола, сексуальной ориентации, этнической принадлежности, религиозной принадлежности, места рождения или экономического положения.
