Ревматоидный артрит – симптомы, причины и методы лечения ревматоидного артрита
Ревматоидный артрит
Ревматоидный артрит – хроническое системное заболевание соединительной ткани. Рассматривается в качестве аутоиммунного заболевания. Поражает преимущественно периферические мелкие суставы. Ревматоидный артрит имеет инфекционно-воспалительное происхождение. Для заболевания характерны:
- прогрессивное течение;
- неподвижность в суставе;
- разрушение суставной ткани.
Причины развития ревматоидного артрита
Среди причин развития ревматоидного артрита выделяют:
- наследственную предрасположенность;
- инфекционные заболевания (вирус герпеса, краснухи, гепатит В, Эпштейна-Барра и др).
Провоцирующими факторами являются травмы, пищевая аллергия, хирургические вмешательства в анамнезе.
Симптомы заболевания
Ревматоидный артрит – системное заболевание, при котором могут поражаться не только суставы, но и различные органы и системы. Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Заболевание поражает преимущественно мелкие суставы кистей, стоп. По мере прогрессирования в патологический процесс вовлекаются другие органы и системы. Скрытый период болезни выражается слабостью, усталостью, снижением массы тела, болями в мышцах, повышением температуры тела, потливостью.
- Для ревматоидного артрита более характерно подострое начало. Оно сопровождается следующими симптомами:
- Боль в суставах. Ноющая, волнообразного течения. Купируется приемом противовоспалительных средств. Локализуется чаще в мелких суставах стоп, кистей, запястья, коленных и локтевых.
- Мышечные боли. Носят ноющий характер, сохраняются в течение длительного времени.
- Лихорадка. Уровень повышения температуры тела зависит от активности воспалительного процесса.

- Утренняя скованность. Продолжается в течение 30-60 минут.
Внесуставные проявления ревматоидного артрита
Ревматоидный артрит поражает не только суставы, но и другие органы и системы:
- Кожа. Основными симптомами являются сухость и истончение кожных покровов, ломкость ногтей, небольшие подкожные кровоизлияния. Также для болезни характерны ревматоидные узелки – подкожные образования, диаметром до 2 см.
- Желудочно-кишечный тракт. Выражается в снижении аппетита, появлении метеоризма, редко болей в животе, тяжести в области эпигастрия.
- Дыхательная система. Ревматоидный артрит поражает плевру и интерстициальную ткань. Это выражается сухим или экссудативным плевритом.
- Сердечно-сосудистая система. Ревматоидный процесс может поражать все слои сердца.
- Мочевыделительная система. Поражение проявляется в виде гломерулонефрита.

Диагностика ревматоидного артрита
Лабораторная диагностика
Диагностика ревматоидного артрита начинается с анализа крови.
В общем анализе крови обращают пристальное внимание на уровень гемоглобина, лейкоцитов, СОЭ. Данное обследование позволяет оценить выраженность воспалительного синдрома.
В биохимическом анализе крови изучается уровень фибриногена, СРБ, гаптоглобина, сиаловых кислот. Специфическими маркерами ревматоидного артрита являются следующие показатели:
- Ревматоидный фактор в крови. Повышается в 60% случаев.
- АЦЦП (антитела к циклическому цитруллиновому пептиду). Один из наиболее чувствительных методов ранней диагностики заболевания. Выявляются в 80-90% случаев.
- Антинуклеарные антитела. Определяются в 10% случаев.
- Анализ синовиальной жидкости. При исследовании оценивается ее прозрачность, цвет, количество лейкоцитов.
Инструментальная диагностика
Артроскопия – современный информативный и малотравматичный метод диагностики различных суставных заболеваний. Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Рентген суставов – основной метод инструментальной диагностики ревматоидного артрита. Существует несколько методик оценки стадии рентгенологических изменений в суставах. Врачи многопрофильной клиники «Здоровье» могут применить любую методику, наиболее подходящую в каждом конкретном случае.
Сцинтиграфия суставов – исследование, которое заключается в использовании радиоактивного вещества – технеция. В зависимости от его содержания в суставе оценивается активность патологического процесса.
Биопсия синовиальной оболочки сустава проводится редко. Процедура назначается с целью дифференциальной диагностики с другими заболеваниями.
МРТ – высокоточный метод инструментальной диагностики. Позволяет оценить степень деформации суставов, распространенность патологического процесса, его локализацию.
Позволяет оценить степень деформации суставов, распространенность патологического процесса, его локализацию.
УЗИ суставов и внутренних органов назначается при тяжелом прогрессивном течении заболевания. С помощью ультразвукового исследования возможно оценить состояние сердца, печени, селезенки, поджелудочной железы и других органов.
Критерии для постановки диагноза
Диагноз ревматоидный артрит выставляется при наличии 4 и более из следующих критериев:
- утренняя скованность;
- поражение мелких суставов;
- симметричное поражение суставов, их припухлость;
- наличие ревматоидных узелков;
- наличие ревматоидного фактора в крови;
- характерные рентгенологические изменения в суставах и костях.
Медикаментозное лечение ревматоидного артрита
В лечении ревматоидного артрита выделяют 2 этапа:
- Купирование обострения.
- Поддерживающая терапия.
Для устранения острой фазы заболевания назначаются нестероидные противовоспалительные лекарственные средства.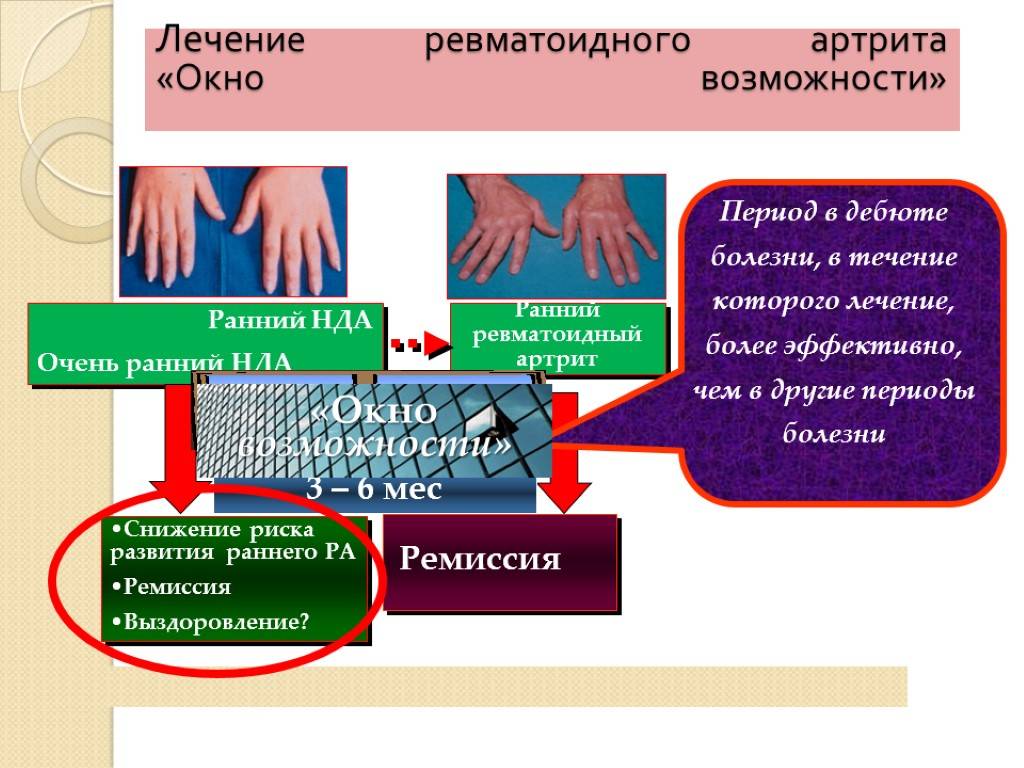 Благодаря им удается уменьшить выраженность болевого синдрома, снять отек и воспаление, локальное покраснение тканей. Среди особенностей препаратов данной группы выделяют:
Благодаря им удается уменьшить выраженность болевого синдрома, снять отек и воспаление, локальное покраснение тканей. Среди особенностей препаратов данной группы выделяют:
- наступление эффекта спустя 3-4 дня приема;
- последовательный выбор препарата;
- замена лекарства при отсутствии эффекта;
- нежелательная комбинация двух и более препаратов группы НПВС;
- необходимость приема строго после еды;
- сильное раздражающее действие на слизистую желудочно-кишечного тракта.
Селективные ингибиторы ЦОГ-2 направлены на угнетение фермента, который участвует в возникновении воспалительного процесса. Обладают меньшим количеством побочных действий в сравнении с нестероидными противовоспалительными препаратами. Могут назначаться при наличии заболеваний желудочно-кишечного тракта, печени и других внутренних органов.
Глюкокортикостероиды являются гормонами натурального или синтетического происхождения. Оказывают противовоспалительный и иммунодепрессивный эффект.
Принимать ГКС необходимо в строго определенной дозе. Лечение начинается с малых дозировок с постепенным увеличением количества препарата. Постепенное снижение дозы производится после достижения терапевтического эффекта.
Пульстерапия
Пульстерапия – метод лечения, основанный на введении больших доз лекарственных средств. Тяжелый острый воспалительный процесс не может быть купирован обычными дозами препаратов. Поэтому пульстерапия при ревматоидном артрите является одним из способов лечения.
Терапия должна проводиться в стационарных условиях под контролем врача. Это связано с тем, что прием высоких доз препаратов может способствовать развитию нежелательных реакций, которые должны быть быстро устранены. Пульстерапия может применяться со следующими группами препаратов:
- Глюкокортикостероиды.
 Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата. - Цитостатики. Кратность приема подбирается в индивидуальном порядке. Отмена препаратов осуществляется через год после достижения стойкой ремиссии.
Биологическая терапия
Биологическая терапия считается новым методом лечения ревматоидного артрита. Задача терапии – разобщение патогенетической цепи, отвечающей за возникновение воспалительной реакции. Благодаря современным технологиям созданы биологически активные вещества, показывающие хорошие результаты при лечении различных аутоиммунных заболеваний.
Местное лечение
Местное лечение подразумевает использование мази и крема. Основная задача данного метода – направленное действие на воспаленные ткани вокруг пораженного сустава. Чаще всего применяются препараты на основе нестероидных противовоспалительных средств.
Физиотерапия
Физиотерапевтические процедуры назначаются в составе комплексной терапии ревматоидного артрита. Основные задачи – купирование болевого синдрома, повышение активности, устранение утренней скованности. Физиотерапия при ревматоидном артрите может включать в себя гальванические токи, ультразвук, парафиновые или озокеритовые аппликации, облучение инфракрасными лучами.
Несмотря на положительное действие данного метода, физиотерапевтические процедуры не могут использоваться в качестве самостоятельного способа лечения.
Медикаментозное лечение ревматоидного артрита в период ремиссии
В период ремиссии лечение заключается в приеме цитостатических препаратов. Цитостатики – лекарственные средства, действие которых направлено на угнетение жизнедеятельности клеток организма, главным образом, способных к интенсивному делению. Препараты оказывают противовоспалительное, противоопухолевое, иммунносупрессивное действия. Применяются с особой осторожностью.
Существует огромное многообразие групп препаратов и методов их использования. Самолечение может привести к развитию осложнений. Поэтому назначение терапии должен делать опытный врач. При этом учитываются жалобы, результаты лабораторных и инструментальных исследований.
Самолечение может привести к развитию осложнений. Поэтому назначение терапии должен делать опытный врач. При этом учитываются жалобы, результаты лабораторных и инструментальных исследований.
Врачи многопрофильной клиники «Здоровье» подбирают индивидуальный план лечения для каждого пациента. Такой подход позволяет добиться результата за минимальное количество времени.
Профилактика ревматоидного артрита
Для того чтобы снизить риск развития или обострения ревматоидного артрита, врачи советуют следовать следующим рекомендациям:
- Выполнять лечебную физкультуру. Для поддержания объема движений в суставах достаточно выполнять легкие упражнения.
- Массаж мышц. Назначается при наличии анкилозов (полной неподвижности сустава). Массаж позволяет поддерживать нормальный тонус и массу мышц.
- Санаторно-курортное лечение. При ревматоидном артрите положительное воздействие оказывает бальнеотерапия. Однако, данный метод лечения рекомендуется при легком течении заболевания.

- Прием назначенной терапии. При необходимости врач назначает метотрексат. Дозировка подбирается в индивидуальном порядке.
- Выполнять санацию хронических очагов инфекции. Подразумевает своевременное лечение ангины, пневмонии, пиелонефрита, синусита и других заболевания.
- Использование ортопедических шин, поддерживающих устройств. Они позволяют предупредить дальнейшую деформацию сустава при его имеющейся нестабильности.
При наличии диагноза ревматоидный артрит необходимо 1 раз в 6 месяцев посещать врача-ревматолога для планового наблюдения.
В многопрофильной клинике «Здоровье» прием ведут квалифицированные ревматологи. Врачи нашего центра имеют многолетний опыт работы в данной области. Специалисты регулярно повышают свои профессиональные навыки и знания на специализированных курсах. Об этом свидетельствуют многочисленные дипломы и сертификаты. На территории клиники расположена крупнейшая в России экспресс-лаборатория открытого типа. Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Ревматоидный артрит – серьезное заболевание, требующее своевременной диагностики и корректного лечения. Поэтому при появлении первых признаков болезни, запишитесь на прием к врачу. Мы рады видеть в любое удобное для вас время. Записаться на прием, а также задать любые интересующие вопросы можно по телефону.
причины, симптомы, лечение и профилактика
Терапевт-участковый
Аблязов
Иршат Равилевич
Стаж 22 года
Терапевт-участковый высшей категории. Член Российского научного медицинского общества терапевтов.
Записаться на прием
Ревматоидный артрит – это так называемое системное заболевание, которое поражает соединительную ткань организма, что влечет за собой массу негативных последствий. Сильно страдают небольшие суставы, которые разрушаются, меняют свои размеры и форму. Около 1% людей во всем мире страдает этой болезнью.
Около 1% людей во всем мире страдает этой болезнью.
Сложность в том, что точных причин болезни пока никто не знает. Есть только комплекс моментов, которые способствуют развитию заболевания, поэтому и избежать его нельзя. Сама же болезнь приводит к утрате трудоспособности человека, сильно снижает качество его жизни.
Выявляют ревматоидный артрит в среднем в 30-35 лет, потом болезнь постепенно развивается и к пожилому возрасту максимально влияет на жизнь человека. Женщины страдают этим недугом в 3 раза чаще, чем мужчины.
Возможные причины проблемы
Медицинское сообщество предполагает, что на развитие болезни влияет сразу много факторов, а не какой-то один. К возможным причинам ревматоидного артрита относят:
- генетическую предрасположенность. Речь о том, что у человека на генетическом уровне заложена склонность к разным нарушениям в развитии иммунитета;
- некоторые возбудители инфекций. Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились;
- совокупность спусковых механизмов: переохлаждения, гиперинсоляция, интоксикация, бактериальные инфекции, прием некоторых лекарств.
 К этой же группе относят нарушения работы щитовидной железы и даже стрессы.
К этой же группе относят нарушения работы щитовидной железы и даже стрессы.
Есть информация о том, что кормление грудью в течение двух лет – это фактор, который уменьшает риск появления заболевания (в среднем в два раза).
Симптомы
К симптомам ревматоидного артрита относят:
- скованность в утреннее время. То есть во время пробуждения и в течение часа после сна человек не может двигаться активно, в привычном для себя режиме – бывает сложно выполнить даже простые действия, например, переложить подушку, одеяло;
- боли в суставах, которые могут повторяться с разной периодичностью. Если суставы прощупывать, то боль усиливается. При развитии болезни проявляется сниженная подвижность суставов. Температура кожи в области сгибов может быть выше, чем на остальных участках кожи;
- наличие ревматоидных узелков. Плотные подкожные образования прощупываются в области суставов;
- общее плохое самочувствие.
 Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости.
Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости.
При агрессивном течении заболевания и длительном периоде болезни могут повреждаться другие внутренние органы, что встречается не так часто.
Формы артрита
Заболевание в чистом виде предполагает, что поражаются только суставы, без воздействия на другие органы. Если речь о болезни с системными проявлениями, то в этом случае аутоиммунные процессы отражаются на сердце, легких, почках, нервной и других системах. Развитие заболевания связано с отложением в органах белка патологического типа.
Может выявить диагностика ревматоидного артрита и другие дополнительные заболевания. Он иногда сочетается с остеоартрозом, ревматизмом.
Есть и так называемый ювенильный вариант болезни – это тяжелая форма заболевания, которой страдают дети и подростки. Она тоже может захватывать только суставы или суставы вместе со внутренними органами.
Разновидности болезни в зависимости от течения
Медленно прогрессирующий ревматоидный артрит предполагает, что болезнь развивается долгие годы, постепенно поражая суставы. Сами сочленения страдают не очень сильно. Здесь помогает лечение и можно сохранить довольно комфортный уровень жизни.
Быстро прогрессирующий тип характеризуется частыми и сильными обострениями, повреждения суставов сильные, лечение помогает слабо. Качество жизни человека ухудшается ощутимо.
Самый простой и легкий тип для пациента – болезнь без заметного прогрессирования. С ней можно прожить до глубокой старости, не особенно страдая от симптомов.
Степени развития
От степени зависит то, насколько проявляется недостаточность опорно-двигательного аппарата. Выделяют 4 ступени с учетом нулевой:
- нулевая. Пациент самостоятельно себя обслуживает, его жизнь практически не меняется;
- первая. За счет проблем с суставами пациенту доступны не все движения.
 Некоторые виды профессиональной деятельности уже исключены;
Некоторые виды профессиональной деятельности уже исключены; - вторая. На этой стадии человек утрачивает профессиональную трудоспособность;
- третья. Самая сложная степень предполагает, что у пациента нет возможности самостоятельно обслуживать себя даже в бытовом плане на сто процентов.
Очевидно, что при комбинации с другими заболеваниями ситуация на каждой стадии значительно осложняется.
Диагностика
Для диагностики ревматоидного артрита используют разные методы:
- лабораторные. Они предполагают иммунологические, биохимические исследования и изучение общего анализа крови;
- инструментальные. Пункция сустава, радиоизотопное исследование, рентген – это распространенные варианты диагностики;
- биопсия. Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.
Начинается диагностика с приема у врача и обследования. Для записи на консультацию необходимо обращаться к ревматологу.
Для записи на консультацию необходимо обращаться к ревматологу.
Лечение в Москве
Для тех форм, когда лечение ревматоидного артрита может дать хороший результат, используют целый набор разных медикаментов:
- противовоспалительные нестероидные препараты;
- базисные препараты. Их изготавливают на основе нескольких действующих компонентов;
- гормональные вещества. В данном случае используют глюкокортикоиды в разных видах: таблетки, мази, средства для введения путем инъекций;
- биологические агенты: моноклональные антитела, регуляторы дифференцировки лимфоцитов и т.д.
Дополнительно к основному лечению пациентам предлагаются физиотерапевтические процедуры, прохождение лечебной гимнастики (только в момент ремиссии). Обязательно назначается профилактика остеопороза. А еще ревматоидный артрит, если он сильно снижает качество жизни, может предполагать хирургическую коррекцию «сложных» суставов.
Профилактика осложнений
Если симптомы ревматоидного артрита были выявлены на ранней стадии, то своевременное лечение во многих ситуациях позволяет значительно затормозить патологические процессы и избежать осложнений. К эффективному лечению следует добавить и такие профилактические меры:
- ведение здорового образа жизни. Пациентам рекомендована и специальная диета;
- отказ от вредных привычек;
- регулярная физическая активность без чрезмерных нагрузок;
- повышенное внимание к лечению других заболеваний – даже обычных простуд.
Такая профилактика ревматоидного артрита дает хороший шанс на то, что человек сможет прожить жизнь в довольно комфортных условиях.
Вопросы-ответы по теме
Чем артрит отличается от ревматоидного артрита?
Артрит – это собирательное название заболеваний суставов. Под ним подразумевают и характерные симптомы других болезней. Ревматоидный артрит – это конкретный диагноз и опасное заболевание, требующее обязательного лечения.
Можно ли вылечить заболевание навсегда?
Это хроническое заболевание, которое нельзя вылечить навсегда и полностью. Но можно при помощи лечения довольно долго держать его в ремиссии или значительно снизить количество, интенсивность обострений.
Можно ли загорать при ревматоидном артрите?
Поскольку чрезмерная инсоляция является одним из спусковых механизмов при развитии этой болезни, очевидно, что загорать при таком диагнозе недопустимо – осложнения ревматоидного артрита не заставят себя ждать. Важно прислушиваться ко всем рекомендациям врачей, чтобы болезнь проявляла себя минимально.
Ревматоидный артрит
В результате прогрессирования болезни суставы теряют свою подвижность, снижается качество жизни пациента. Усугубляет ситуацию то, что до сих пор не установлена причина заболевания. Остановить процесс пока невозможно. Всего в мире ревматоидному артриту подвержено до 1% населения, из них 3/4 женщины. Средний возраст начала заболевания ― 40 лет. Проявляется болезнь в период сильного эмоционального стресса, под воздействием неблагоприятных экологических условий, после травмы, перенесенной инфекции. РА характеризуется ранней инвалидностью, в 70% случаев. Среди основных причинам смерти ― инфекционные осложнения и почечная недостаточность.
Средний возраст начала заболевания ― 40 лет. Проявляется болезнь в период сильного эмоционального стресса, под воздействием неблагоприятных экологических условий, после травмы, перенесенной инфекции. РА характеризуется ранней инвалидностью, в 70% случаев. Среди основных причинам смерти ― инфекционные осложнения и почечная недостаточность.
Причины ревматоидного артрита
В настоящее время нет достоверных данных о причинах развития заболевания. Существует несколько наиболее вероятных версий, поддерживаемых большей частью медицинского сообщества. Наиболее популярная из них состоит в том, что РА вызывает сразу несколько факторов, присутствующих в анамнезе пациента одновременно.
- Генетическая предрасположенность к аутоиммунным нарушениям.
- Наличие антигена класса MHC II (отмечается у большинства больных).
-
Инфекционные агенты: парамиксовирусы, гепатовирусы, ретровирусы.

- Наличие титров антител к вирусу Эпштейн-Барр (обнаруживают у 80% пациентов).
Таким образом, риск развития ревматоидного артрита выше у женщин в возрасте 35 — 40 лет и старше. Увеличивает шансы наличие близких родственников с аналогичным диагнозом, а также такие перенесенные болезни, как корь, гепатит В, лишай, герпес, паротит.
Активизировать патологический процесс способны любые изменения в иммунной системе, при котором начинается атака на собственную соединительную ткань. Среди пусковых факторов частые переохлаждения, гиперинсоляция (солнечные удары), длительная интоксикация, вирусные и бактериальные инфекции. Может повлиять прием медикаментов, нарушение работы эндокринных желез, длительное состояние стресса и депрессии.
Развитие ревматоидного артрита
При воздействии одного или нескольких факторов в организме запускается неадекватная реакция иммунной системы. Клетки-защитники — лимфоциты перестают диагностировать и уничтожать чужеродные микроорганизмы, их мишенью становятся собственные здоровые клетки. Вырабатываются вещества, вызывающие эрозивно-деструктивные повреждения синовиальной оболочки суставов.
Клетки-защитники — лимфоциты перестают диагностировать и уничтожать чужеродные микроорганизмы, их мишенью становятся собственные здоровые клетки. Вырабатываются вещества, вызывающие эрозивно-деструктивные повреждения синовиальной оболочки суставов.
РА движется по следующим стадиям:
- Синовит. Клетки тканевого происхождения (синовиоциты) начинают выполнять функцию макрофагов, т. е. переваривать остатки погибших клеток и чужеродные частицы. В результате вырабатывается провоспалительные цитокины, вызывающие активацию Т-хелперов ― клеток стимулирующих усиленную работу иммунитета.
- Остеопороз. Снижение плотности костей вызывают активированные макрофаги и моноциты путем производства провоспалительных цитокинов, среди которых ИЛ-1. Этот цитокин активирует остеокласты, растворяющие и разрушающие минеральные соединения и коллаген.
-
Изменяется состав крови и синовиальной жидкости. Повышается уровень плазматических клеток, вырабатывающих иммуноглобулины.
 Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).
Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы). - Пролиферативная стадия. В это время патологические процессы вызывают повреждение хрящевой ткани и костей. Разрастаются капилляров синовиальной ткани. Синовиоциты приводят к формированию паннуса — агрессивной грануляционной ткани, склонной к опухолеподобному росту с внедрением в хрящ и суставную часть кости.
Последняя, пролиферативная стадия характеризуется образованием эрозий. Без лечения эти процессы могут наступить уже спустя несколько месяцев с начала заболевания. Усиление ангиогенеза способствует прорастанию сосудов в хрящи, проникновению вглубь хрящевой ткани бактерий.
Классификация
Согласно МКБ-10 заболевание систематизируется по следующим группам:
1. Серопозитивный РА:
- Синдром Фелти.
-
РА с втягиванием других органов и систем.

- Неуточненные формы.
2. Юношеский РА.
3. Другие РА:
- Серонегативный тип.
- Болезнь Стилла.
- Ревматоидный бурсит.
- Ревматоидный узелок.
- Другие уточненные и неуточненные артриты.
По клиническим проявлениям болезнь делят на первичную стадию (с момента начала заболевания прошло менее 6 мес.), раннюю (от 6 мес. до года), развернутую (от 1 года) и позднюю (больше 2 лет). Различают ревматоидный артрит по степени потери функциональности, иммунологическим факторам, активности течения болезни, инструментальным характеристикам.
Для врачей наибольшее значение имеет иммунологическая характеристика. Наличие ревматоидного фактора в крови или наличие анти-ЦЦП (серопозитивные и серонегативные РА). Результаты анализов, выявляющих эти значения, позволяют грамотно спланировать терапию.
Результаты анализов, выявляющих эти значения, позволяют грамотно спланировать терапию.
Симптомы
Начальная стадия заболевания практические не имеет явно выраженной симптоматики. С течением времени проявляется небольшая скованность в пораженных суставах. Как правило, она возникает к утру, поскольку снижается секреция глюкокортикоидов. Больному трудно двигаться, движения заторможены. Иногда, чтобы встать, требуется помощь. Но, уже через 30 минут ― час все приходит в норму. Клиника может развертываться в течение нескольких месяцев или даже лет, постепенно усиливаясь.
К первичным симптомам также стоит отнести:
- периодические суставные боли;
- потеря аппетита;
- повышенная утомляемость.
Вторая стадия характеризуется стремительным делением клеток, уплотнением синовиальной оболочки. Отмечается симметричная отечность суставов, кожные покровы в пораженных областях имеют повышенную температуру. Также наблюдается внезапные боли, усиливающиеся при активном движении. Чтобы полностью пройти им необходимо такое же время покоя, которое было затрачено на движение.
Отмечается симметричная отечность суставов, кожные покровы в пораженных областях имеют повышенную температуру. Также наблюдается внезапные боли, усиливающиеся при активном движении. Чтобы полностью пройти им необходимо такое же время покоя, которое было затрачено на движение.
Третья стадия ― активная фаза воспаления с вовлечением хрящей и костей. Пораженные суставы начинают деформироваться, что ведет к усилению боли и утрате двигательной функции.
Ревматоидный артрит часто имеет сопутствующие заболевания суставов, а смазанная симптоматика затрудняя дифференциальную диагностику. Среди сочетающихся полезней ревматизм, остеоартроз и иные системные патологии соединительной ткани. Единственным специфическим проявлением ревматоидного артрита можно назвать узелки, так называемые подкожные образования на разгибательной поверхности. Их можно обнаружить при пальпации.
Внесуставные проявления РА
Патологические процессы вызванные ревматоидным артритом, протекающие вне суставов встречаются у трети больных. Эти симптомы также усложняют диагностику, влияют на выбор тактики лечения. Среди них:
Эти симптомы также усложняют диагностику, влияют на выбор тактики лечения. Среди них:
- Кожные васкулиты (язвенно-некротические, ливедо-ангииты, инфаркты ногтевого ложа).
- Синдром Шегрена (поражение слюнных и слезных желез).
- Поражения глаз (склерит ― воспаление глубинного слоя глаза, эписклерит ― воспаление соединительной ткани глаза).
- Интерстициальное заболевание легких (воспаление альвеол, легочных капилляров и других тканей).
В результате воспалений, сопровождающих ревматоидный артрит, могут возникнуть патологии со стороны сердечно-сосудистой, дыхательной, нервной систем. Самым серьезным осложнением считается АА-амилоидоз, вызывающий почечную недостаточность.
Отдельно стоит выделить различные ассоциированные заболевания, не вызванные напрямую, но связанные с РА. Это ишемическая болезнь сердца, тромбоэмболия, анемия, психоневрологические нарушения, среди которых внимания заслуживает депрессия. Как любое другое аутоиммунное заболевание с хроническим воспалением, ревматоидный артрит влияет на психологическое состояние. Пациенту рекомендовано прохождение психологических курсов и комплексное, всестороннее обследование.
Как любое другое аутоиммунное заболевание с хроническим воспалением, ревматоидный артрит влияет на психологическое состояние. Пациенту рекомендовано прохождение психологических курсов и комплексное, всестороннее обследование.
Диагностика
В первую очередь врач изучает клинические критерии ревматоидного артрита. Заподозрить болезнь следует у пациентов с симметричным полиартритом. Важное значение имеет поражение лучезапястных, II и III пястно-фаланговых суставов. Необходимо исключить гепатит С. Обратить внимание на наличие или отсутствие изменений цвета кожи у воспаленных суставов, наличие деформации конечностей, тендосиновит сгибателей или разгибателей пальцев. Диагностика также включает результаты лабораторных и инструментальных.
Лабораторные исследования
В задачи лаборатории входит анализ крови на РФ, анти-ЦЦП, СОЭ, СРБ. Наиболее прогрессивным анализом является титр антител к АЦЦП, анти-ЦЦП, anti-CCP.
- РФ ― анализ на антитела к человеческому гамма-глобулину обнаруживают 70% больных РА. Однако, показатель не критичный, поскольку титры могут быть выявлены при других вирусных заболеваниях и патологиях соединительной ткани. Анализ на РФ подтверждает ревматоидный артрит в сочетании с положительным тестом на АЦЦП.
- АЦЦП — тест с высокой чувствительностью достигающей 86%. В сочетании с титром РФ свидетельствует об РА. Однако, необходимо исключить гепатит С, поскольку АЦЦП и титр РФ могут быть при этой вирусной инфекции.
К дополнительным анализам стоит отнести биохимическое исследование крови для определения активности воспаления. Общий анализ крови для выявления анемии, иммунологическое исследование для установки наличия ревматоидного фактора (антител IgM).
Инструментальная диагностика
-
Рентгенологическое исследование. В первые месяцы заболевания рентгенография способна показать только отек мягких тканей.
 Краевые эрозии, остеопороз, сужение суставной щели выявляют к концу первого года заболевания или позднее.
Краевые эрозии, остеопороз, сужение суставной щели выявляют к концу первого года заболевания или позднее. - Магнитно-резонансная томография. Наиболее информативный метод исследования в настоящий момент. Она позволяет выявить ранние признаки воспаления, обнаруживает эрозии и поражения субхондральной кости.
- Исследование синовиальной жидкости. Процедуру проводят при экссудативных изменениях суставов, для дифференции РА от артритов другой природы. Свидетельствует о развитии ревматоидного артрита помутнение, желтоватый цвет синовиальной жидкости. Содержание лейкоцитов увеличивается до 50 000/мкл.
Важное значение при постановке диагноза ― исключение схожих заболеваний: микрокристаллический артрит, саркоидоз, реактивный и псориатический артрит, системная красная волчанка, остеоартрит и иные болезни.
Лечение
Терапия направлена на сдерживание развития болезни, уменьшение воспаления и предупреждение деформаций суставов и потери их функциональности. Назначаются следующие медикаменты:
Назначаются следующие медикаменты:
- Нестероидные противовоспалительные вещества. Они в некоторой степени снижают боль, замедляют прогрессирование РА. Могут включать ингибиторы и блокаторы для ИЛ-1, ИЛ-6, ФНО-альфа. Они не блокируют развитие эрозии и болезни, потому используется как вспомогательные средства.
- Глюкокортикоиды. Назначаются в сочетании с противовоспалительные препаратами. Позволяют контролировать развитие тяжелых моноартикулярных и олигоартикулярных симптомы. Не используются на постоянной основе, так как часто вызывают неприятные метаболические эффекты.
- Базисные препараты. Основные лекарственные средства, способные существенно замедлить прогрессирование артрита. Курсы приема от нескольких недель до нескольких месяцев. Препараты отличаются по химическому составу и фармакологии. Они комбинируются между собой для подбора оптимального лечения с наибольшим эффектом. Согласно статистике ⅔ пациентов прошедших курс отпечают значительные улучшение, более половины из них достигают полной ремиссии.
 Однако, следует знать о токсичности этих препаратов. Врач и пациент должны взвесить все риски, проводить регулярных контроль за состояние больного.
Однако, следует знать о токсичности этих препаратов. Врач и пациент должны взвесить все риски, проводить регулярных контроль за состояние больного.
Таким образом, основное лечение включает базисные препараты, в особенности метотрексат, биологические препараты-антагонисты, иммуномодулирующие лекарства. К другим методам вспомогательной терапии относятся физиотерапевтические процедуры, лечебная гимнастика, сбалансированное сочетание физической нагрузки и отдыха. Отказ от алкоголя и курения может продлить жизнь пациента. Исправить искривление суставов можно при помощи хирургической коррекции.
Прогноз
Ревматоидный артрит сокращает продолжительность жизни человека по ряду причин. В 2 раза увеличивается риск сердечных заболеваний. Это вызвано наличием хронического воспаления. Усугубить ситуацию могут сопутствующие патология, например, диабет, ожирение, алкоголизм.
При развитии АА-амилоидоза, несмотря на лечение, средняя продолжительность жизни пациента около 10 лет с момента начала болезни. Без терапии срок исчисляется несколькими годами. Частая причина смерти — почечная недостаточность. В среднем РА сокращает жизнь на 3 — 7 лет из-за высокого риска развития инфекций и желудочно-кишечных кровотечений.
Без терапии срок исчисляется несколькими годами. Частая причина смерти — почечная недостаточность. В среднем РА сокращает жизнь на 3 — 7 лет из-за высокого риска развития инфекций и желудочно-кишечных кровотечений.
Медикаментозная терапия также не совершенно. Может вызвать сопутствующие заболевания, стать одним из факторов развития злокачественных новообразований.
К критериям неблагоприятного прогноза относят:
- ранние (до 4 мес.) рентгенологические изменения суставов;
- стойкое увеличение скорости оседания эритроцитов;
- постоянное вовлечение новых суставов;
- носительство антигенов HLA-DR4.
Около 10% больных обречены на тяжелую инвалидизацию с потерей навыков самообслуживания. Наиболее тяжело ревматоидный артрит протекает у женщин, курящих, представителей европеоидной расы.
Преимущества лабораторий АО «СЗЦДМ»
В лабораторных терминалах Северо-западного центра доказательной медицины можно сдать анализы позволяющие диагностировать ревматоидный артрит и другие аутоиммунные заболевания. Среди преимущества АО «СЗЦДМ»:
Среди преимущества АО «СЗЦДМ»:
- Новое современное оборудование,
- Квалифицированный и доброжелательный персонал,
- Быстрая готовность результатов и удобные способы их получения.
Лаборатории находятся в Пскове, Великом Новгороде, Калининграде, Санкт-Петербурге и других городах Ленинградской области. Вы можете сдать анализы в любой из них без привязки к проживанию и регистрации.
Ревматоидный артрит — причины, симптомы, лечение
Ревматоидный артрит является хроническим (длительным) заболеванием, которое вызывает воспаление и деформацию суставов. Симптомы могут приходить и уходить или меняться, но обычно включают боль в суставах, утреннюю сковать в них и ограничение движения. Это состояние можно контролировать с помощью комбинации методов лечения.
Ревматоидный артрит является второй наиболее распространенной формой артрита и в России поражает 1-2% населения. В три раза чаще встречается у женщин, чем у мужчин. Ревматоидный артрит встречается во всех этнических группах, климатах и высотах.
В три раза чаще встречается у женщин, чем у мужчин. Ревматоидный артрит встречается во всех этнических группах, климатах и высотах.
Основная информация
Ревматоидный артрит является следствием изменений в иммунной системе организма, которые (по непонятным причинам) поражают мягкие ткани суставов, вызывая воспаление, отек и боль. Если процесс продолжается, повреждение хряща и других мягких тканей может привести к деформации суставов.
В здоровом суставе хрящ равномерно покрывает кость, действует как подушка и позволяет костям в суставе плавно скользить друг над другом. Сустав содержится в суставной капсуле, которая выстлана синовиальной оболочкой (synovium). Синовиальная оболочка производит синовиальную жидкость — прозрачную жидкость, которая смазывает и питает сустав. Окружающие мышцы, сухожилия и связки поддерживают сустав, позволяя ему двигаться плавно и без боли.
Ревматоидный артрит вызывает воспаление и утолщение обычно тонкого синовия, что приводит к накоплению синовиальной жидкости и вызывает боль и отек. Кроме того, хрящ и кости внутри сустава могут быть повреждены и разрушены, что приведет к потере функции и деформации сустава.
Кроме того, хрящ и кости внутри сустава могут быть повреждены и разрушены, что приведет к потере функции и деформации сустава.
Ревматоидный артрит может повлиять на любой сустав в организме, но обычно поражает мелкие суставы в руках и ногах. При прогрессировании заболевания могут поражаться другие, более крупные суставы. Суставы обычно поражаются симметрично (как левая, так и правая сторона тела).
Состояние может развиваться в любом возрасте, хотя, скорее всего, оно будет развиваться в возрасте от 25 до 50 лет.
Признаки и симптомы
Ревматоидный артрит может развиваться постепенно или очень быстро. Признаки и симптомы могут сильно различаться у разных людей и могут варьироваться от легкой до очень тяжелой. Ревматоидный артрит характеризуется периодами ремиссии (отсутствие симптомов) и обострением или «обострением» (когда симптомы выражены). Иногда есть очевидная причина обострения (физический или эмоциональный стресс, болезнь), но обычно нет очевидного триггера. Течение заболевания у каждого пациента индивидуальна и предугадать развитие болезни невозможно.
Течение заболевания у каждого пациента индивидуальна и предугадать развитие болезни невозможно.
Усталость может быть одним из симптомов ревматоидного артрита для людей, с которым сложно справиться. Другие симптомы могут включать в себя:
- Боль в суставах (основной симптом при ревматоидном артрите)
- Отек сустава (часто сопровождается покраснением и повышение температуры в его области)
- Скованность в суставах (обычно хуже по утрам и после периодов отдыха)
- Боль в мышцах
- Легкая лихорадка
- Потеря аппетита
- Изменения кожи и ногтей
- Также может возникнуть анемия, часто усугубляющая чувство усталости и общее ощущение нездоровья.
Поскольку ревматоидный артрит является системным заболеванием (то есть он может оказывать влияние на весь организм), симптомы могут быть похожи на наличие гриппа. Ревматоидный артрит может вызвать проблемы с другими частями тела. Они включают:
- Воспаление кровеносных сосудов (васкулит)
- Воспаление слизистой оболочки легких или сердца
- Сухость глаз и рта.

Приблизительно у четверти людей с ревматоидным артритом развиваются маленькие твердые подвижные комочки под кожей, называемые ревматоидными узелками. Они обычно появляются под кожей вокруг суставов и на верхней части рук и ног. Редко ревматоидные узелки могут возникать на тканевых мембранах, которые покрывают легкие и на слизистой оболочке головного и спинного мозга. Ревматоидные узелки обычно не вызывают каких-либо проблем и обычно не требуют лечения.
Приблизительно у каждого шестого человека с ревматоидным артритом развивается значительная деформация сустава в результате повреждения хряща, костей и поддерживающих структур, таких как связки и сухожилия.
Причины ревматоидного артрита
Причина ревматоидного артрита неизвестна. Понятно, однако, что многие факторы участвуют в развитии состояния. Возможные факторы развития ревматоидного артрита включают в себя:
Генетические (наследственные) факторы:
Состояние, по-видимому, встречается в семьях, что предполагает, что генетические факторы могут влиять на его развитие.
Инфекционные агенты.
Возможно, что ревматоидный артрит вызван ненормальным ответом иммунной системы организма (аутоиммунным ответом) на некоторые инфекции.
Гормональные факторы.
Изменения или недостатки определенных гормонов могут быть связаны с развитием ревматоидного артрита.
Факторы образа жизни:
Курение является фактором риска развития ревматоидного артрита
Диагностикаревматоидного артрита
Нет единого теста, который диагностирует ревматоидный артрит. На начальных стадиях может быть трудно отличить ревматоидный артрит от других форм воспаления соединительной ткани, таких как подагра, системная красная волчанка, фибромиалгия и другие. Для диагностики ревматоидного артрита врач обычно проводится следующее:
- Полная история болезни, включая любую семейную историю ревматоидного артрита
- Обсуждение текущих симптомов
- Физическая оценка, например: суставов, кожи, состояние внутренних органов
- Рентген и / или МРТ
- Анализы крови
Для диагностики ревматоидного артрита обычно используются два типа анализа крови:
Иммунологические тесты.

Эти тесты оценивают уровни белков и антител в крови, включая белок, называемый ревматоидным фактором (RF), антиядерные антитела (ANA) и иногда другие антитела. Ревматоидный фактор присутствует у 80% людей с ревматоидным артритом.
Маркеры воспаления
Могут проводиться анализы крови для оценки скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ). Обычно оба маркера повышены у людей с ревматоидным артритом, и они могут быть хорошим индикатором степени заболевания.
Лечение ревматоидного артрита
Лечение ревматоидного артрита направлено на лечение симптомов. Цели лечения:
- Уменьшить боль
- Уменьшить воспаление
- Минимизировать и / или предотвратить повреждение суставов
- Максимизировать совместное движение.
Для достижения этих целей обычно рекомендуется сочетание методов лечения. К ним относятся:
Лекарственные средства
К распространенным типам лекарств, используемых для лечения симптомов ревматоидного артрита, относятся:
Противоревматические препараты, модифицирующие заболевание (DMARD).
Это препараты, которые используются для лечения ревматоидного артрита. Они замедляют прогрессирование заболевания, помогая предотвратить постоянное повреждение суставов. К ним относятся метотрексат, лефлуномид и гидроксихлорохин. Считается, что метотрексат является основным препаратом в лечении ревматоидного артрита. Эти препараты назначаются только врачом при наличии определенных анализов.
Нестероидные противовоспалительные препараты (НПВП).
Эти препараты действуют путем лечения воспаления в суставах. Принимать рекомендуются по назначению врача
Кортикостероиды
Эти препараты, например: преднизолон, метипред действуют для уменьшения воспаления и являются более мощными, за счет другого механизма действия, чем НПВП, но обладают большим количеством побочных эффектов. При длительном приеме могут вызывать зависимость.
Биологические препараты
Эти лекарства, которые являются новым типом модифицирующих препаратов, нацелены на различные аспекты иммунной системы, чтобы помочь замедлить прогрессирование заболевания. они включают адалимумаб, этанерцепт и голимумаб. Они работают более эффективно, если их принимать вместе с небиологическим модифицирующими препаратами, таким как метотрексат.
они включают адалимумаб, этанерцепт и голимумаб. Они работают более эффективно, если их принимать вместе с небиологическим модифицирующими препаратами, таким как метотрексат.
Физиотерапия
Ряд физиотерапевтических процедур используется для уменьшения боли, улучшения движений, укрепления мышц и сохранения независимости. Рекомендуется проходить физиолечение не в период обострения
Упражнения и отдых
Необходимо соблюдать баланс между физическими упражнениями и отдыхом. При активизации болезни, увеличение отдыха может быть уместным. Отдых поможет уменьшить усталость, боль и воспаление. Упражнения важны для увеличения мышечной силы, уменьшения деформаций суставов и жесткости, а также для поддержания подвижности. Кинезиотерапевт может порекомендовать соответствующий режим упражнений.
Уход за суставами
Совместные методы защиты могут быть эффективными при уменьшении боли в суставах и усталости. Профессиональный терапевт или физиотерапевт может дать совет по этим вопросам. Может быть предложено использование шин или щадящих устройств.
Может быть предложено использование шин или щадящих устройств.
Хирургия при ревматоидном артрите
Когда боль является выраженной и деформации суставов не позволяют выполнять обычные функции (ходьба, самообслуживание), может быть показана операция по восстановлению поврежденных суставов. Обычно это включает в себя протезирование суставов, восстановление сухожилий или удаление воспаленной синовиальной оболочки (синовэктомия).
Бесплатные виды терапии
Все остальные виды терапии (иглоукалывание, медитация, техники расслабления и гомеопатия, пищевые добавки) помогают справиться с симптомами, но не должны заменять основную терапию.
Резюме
Ревматоидный артрит невозможно предупредить, но в большинстве случаев можно поддерживать активную жизнь. Вовремя начатая терапия позволит предупредить развитие тяжелых симптомов. Для получения дополнительной информации и поддержки, пожалуйста, свяжитесь с нами по телефону +7 (4852) 58-88-28.
Еще из раздела
Елизаров И. В., история пациента: эндопротезирование тазобедренного сустава, мужчина
В., история пациента: эндопротезирование тазобедренного сустава, мужчина
Ещё один пациент обрёл былую свободу движения благодаря специалистам нашего Центра!
Hallus valgus: история пациента
Hallux valgus – «шишка» около большого пальца ноги – проблема, хорошо знакомая большинству женщин по…
Артроскопия
Артроскопия — хирургическая процедура, которую хирурги-ортопеды используют для визуализации, диагнос…
Артроскопия локтевого сустава
Локтевые суставы постоянно хрустят и щёлкают? Боли такие, что тяжело согнуть руку и сжать пальцы в к…
Боли в плече
Врач-травматолог-ортопед высшей квалификационной категории, кандидат медицинских наук Иван Валентино…
Дипроспан – «за» и «против»
Рассказывает врач-травматолог-ортопед высшей квалификационной категории, кандидат медицинских наук И…
История пациента: артродез голеностопного сустава
Боли в основании стопы – частая жалоба пациентов на приёме у ортопеда.
История пациента: закрытый перелом лодыжки
Травмы зимой подстерегают нас на каждом шагу. Непроходимая слякоть, гололёд, «скользкая» обувь, ранн…
Непроходимая слякоть, гололёд, «скользкая» обувь, ранн…
История пациента: повторная операция остеосинтез
Перелом – очень распространённая травма, и методики её лечения давно разработаны.
История пациента: сухожильный ганглий
Сухожильный ганглий — неопасная болезнь. Новообразования доброкачественные, и в злокачественные нико…
История пациента: тотальное эндопротезирование тазобедренного сустава
Ещё одна высокотехнологичная операция, выполненная в клинике «НТ-Медицина»! Ещё один пациент, к кото…
История пациента: хондропластика коленного сустава
Боли в основании стопы — серьёзный повод обратиться к ортопеду
История пациентки с болью в плече
Регулярные ноющие боли в плече, невозможность поднять руку, снижение силы мышц в области плеча
История пациентки: артро-медуллярное шунтирование
Остеоартроз – причина, по которой пожилые люди чаще всего не могут полноценно передвигаться.
История пациентки: врожденная деформация стопы
Современные методы медицины невероятно отличаются от тех, что практиковались 20-30 лет назад. И те «…
И те «…
История пациентки: коррегирующая остеотомия
Каждый третий житель планеты страдает от деформации костей и суставов.
История пациентки: пункция кисты Бейкера под контролем УЗИ
Ощущаете боль и заметили отёк под коленом? Стало тяжело сгибать ноги, ходить или даже стоять?
Лечение болей в спине у спортсменов
Если Вы спортсмен, но у Вас болит спина, скорее всего, Вы захотите вернуться в свой спорт как можно …
Лечение наружного эпикондилита
Чтобы заработать заболевание под названием «локоть теннисиста», играть в теннис совершенно не обязат…
Остеоартрит коленного сустава
Остеоартрит (ОА) – хроническое прогрессирующее заболевание суставов, сопровождающееся формированием …
Плечелопаточный периартрит — болезнь, которой нет?
Рассказывает врач-травматолог-ортопед высшей квалификационной категории, кандидат медицинских наук И…
Разрыв ахиллова сухожилия
Разрыв ахиллова сухожилия — это разрыв сухожильных волокон, вызывающий боль и потерю функции. Разрыв…
Разрыв…
Ударно-волновая терапия
В Медицинском Центре на пр-те Ленина, д. 33 доступна новая услуга – ударно-волновая терапия (УВТ…
Федотов Евгений Александрович: эндопротезирование суставов
Врач назначил операцию по замене тазобедренного или коленного сустава, а вы не знаете, куда обратить…
Что такое артроскопия
Рассказывает Елизаров И. В., врач-ортопед, кандидат медицинских наук.
Ревматоидный артрит: симптомы, виды, диагностика и лечение
Ревматоидный артрит – заболевание, при котором поражаются суставы и наблюдается воспалительный процесс во внутренних органах. Это аутоиммунная патология, развивающаяся на фоне нарушений в функционировании иммунной системы.
Причины болезни неизвестны. Специалисты предполагают, что в качестве триггеров выступают вирусы и бактерии. Запустить развитие болезни могут травмы, аллергические реакции. Заболевание также провоцируют гормональные перестройки у женщин, длительное переохлаждение, работа на вредных производствах, сильный стресс. Есть предположение, что важную роль в развитии артрита играет наследственность.
Есть предположение, что важную роль в развитии артрита играет наследственность.
Недуг чаще поражает женщин в возрасте от 35 до 55 лет. У мужчин, по статистике, он встречается в три раза реже и в более старшем возрасте. Среди болезней соединительной ткани артрит занимает второе место по распространенности после ревматизма.
Симптомы ревматоидного артрита
Часто начальные симптомы ревматоидного артрита принимают за последствия простуды, хроническую усталость или авитаминоз. Стоит задуматься о посещении врача-ревматолога, если вы заметили у себя один из нижеперечисленных признаков:
- постоянную мышечную слабость;
- повышенную утомляемость;
- увеличение лимфоузлов;
- незначительное повышение температуры;
- снижение веса;
- потливость;
- боли в суставах по ночам или в момент просыпания;
- скованность суставов по утрам на протяжении часа и более, которая пропадает в течение дня;
- отеки и красноту в области суставов;
- онемение конечностей.

- Сначала поражаются мелкие суставы, затем крупные.
- Под кожей в местах сгибания появляются плотные ревматические подкожные узелки.
- Наблюдаются суставные девиации. Это состояния, при которых сустав сдвигается относительно срединной оси. Например, пальцы рук «смотрят» в сторону локтевой кости. Эту форму называют «плавником моржа».
- При артритах появляются суставные деформации. Они возникают из-за мышечных контрактур, то есть ограничения движений в сочленениях. Мышцы напрягаются, начинают тянуть и деформировать неподвижные суставы.
- При тяжелой стадии ревматоидного артрита развиваются анкилозы, из-за которых суставы становятся неподвижными.

- В утренние часы пациенты отмечают тугоподвижность конечностей, боль и хромоту.
- Из-за изменений в нервной системе в руках и ногах ощущается зуд, онемение, зябкость.
- При частых обострениях патология распространяется на внутренние органы, вызывая вторичные нарушения в работе сердца, почек, легких, кишечника и т.д.
- моноартрит. Поражен только один сустав.
- олигоартрит. Затрагивает 2–3 сустава.
- полиартрит. Распространяется на 4 и более суставов одновременно.
- острое течение. Имеет резкое начало, сопровождается сильными болями, быстро прогрессирует.
- хроническое течение. Характеризуется медленным темпом развития, чередованием этапов ремиссии и обострения, менее выраженной болью.
- лабораторные. Сюда относят общий и биохимический анализ крови, иммунологические обследования.
- инструментальные. Стандартный перечень диагностических методов предполагает проведение рентгенодиагностики, КТ, МРТ, УЗИ.
- диеты;
- медикаментозных схем терапии;
- физиопроцедур;
- хирургических вмешательств.

Особенность ревматоидного артрита заключается в том, что части тела поражаются симметрично. Воспаление охватывает именно парные суставы конечностей. Например, если наблюдаются изменения в правом колене, то в левом будет такая же патологическая картина.
По мере развития болезни отмечаются такие специфические признаки:
Виды и стадии заболевания
По клиническим признакам:
По степени выраженности признаков:
В зависимости от степени поражения и проявления симптомов врачи разграничивают 4 стадии развития ревматоидного артрита.
1 стадия
Зачастую болезнь начинается с легкой симптоматики. Должны насторожить незначительная скованность и отечность суставов, несущественная боль при сгибании и разгибании сочленений. Может наблюдаться усталость в конце дня.
На этом этапе заболевание успешнее всего поддается лечению. Главное вовремя распознать признаки начинающегося недуга и обратиться к врачу-ревматологу.
2 стадия
На этом этапе симптомы уже легко заметить. Ночью и в утренние часы могут беспокоить боли, конечности утолщаются и отекают. При артрите суставов ног меняется походка, при ходьбе могут возникать болевые ощущения. Уже на этой стадии могут наблюдаться необратимые изменения на синовиальной оболочке, которая выстилает суставную полость. Без назначения хондропротекторов остановить процесс повреждения бывает невозможно.
3 стадия
Симптомы нарастают. Страдающему артритом порой бывает сложно выполнить самые простые физические действия. Боль усиливается и не прекращается даже после отдыха и расслабления. Суставы изменяются значительно. Это уже трудно не заметить.
Боль усиливается и не прекращается даже после отдыха и расслабления. Суставы изменяются значительно. Это уже трудно не заметить.
4 стадия
Деформированные суставы становятся неподвижными. Хрящевая ткань почти полностью разрушается. Больной не может передвигаться и сам себя обслуживать. На этом этапе показано только оперативное лечение.
Артрит может носить медленнопрогрессирующий или быстропрогрессирующий характер. В первом случае болезнь развивается в течение многих лет, во втором случае для патологии характерно злокачественное течение.
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита включает в себя два вида исследований:
Лечение ревматоидного артрита
Комплексное лечение ревматоидного артрита заключается в применении:
При ревматоидном артрите врач-ревматолог пропишет особую диету. Во время обострения болезни нужно снизить объем углеводов до 300 грамм в день, белков – до 80 грамм, жиров – около 60–70 грамм, а также ограничить употребление соли и жидкости. В основе рациона должны быть продукты, богатые калием и магнием. Принимать пищу нужно небольшими порциями 4–5 раз в день, мясо, рыбу и птицу – отваривать, остальные продукты – тушить.
После того, как обострение прошло, через полторы-две недели, можно увеличить количество соли и жидкости. В период неактивной фазы артрита будет полезно придерживаться белковой диеты с количеством белка не менее 80-90 гр в сутки. А вот от простых углеводов и кофеиносодержащих напитков лучше отказаться совсем.
Медикаментозное лечение зависит от стадии заболевания и подбирается индивидуально для каждого пациента. В процессе терапии врач контролирует развитие болезни и появление побочных действий. Если в течение 2–3 месяцев эффективность от препаратов не видна, доктор подбирает другое лечение. Работающая базисная терапия должна быть назначена в срок не дольше полугода с момента постановки диагноза.
Работающая базисная терапия должна быть назначена в срок не дольше полугода с момента постановки диагноза.
Хирургическое лечение показано в тех случаях, когда больной поздно обращается за медицинской помощью, заболевание запущено и медикаментозных мер недостаточно.
Ревматоидный артрит на ранних стадиях поддается лечению при условии строгого выполнения пациентом всех назначений врача.
УЗНАТЬ ЦЕНЫ
причины развития, диагностика и лечение
- Причины заболевания
- Симптомы ревматоидного артрита
- Стадии ревматоидного артрита
- Разновидности
- Ревматоидный артрит у детей
- Диагностика
- Лечение ревматоидного артрита
- Диета
- Клинические рекомендации
Ревматоидный артрит (РА) входит в категорию иммуновоспалительных заболеваний. Они вызывают изменения в клетках соединительной ткани, приводят к воспалительным процессам в суставах и других органах. При ревматоидном артрите поражаются суставы рук и ног. Помимо стоп, коленей, голеней, болезнь способна вызвать изменения в тазобедренных и плечевых суставах, позвоночнике.
При ревматоидном артрите поражаются суставы рук и ног. Помимо стоп, коленей, голеней, болезнь способна вызвать изменения в тазобедренных и плечевых суставах, позвоночнике.
До 1% всей популяции Земли имеют данный недуг. Ревматоидный артрит у женщин встречается чаще, чем у мужчин примерно в 2,5 раза. Болезнь развивается в возрасте 40-50 лет, но это может произойти раньше или позже.
Причины заболевания
До сих пор специалисты не установили точную причину, которая запускает процесс возникновения заболевания. В ходе исследований ученые пришли к выводу, что болезнь имеет наследственную природу. Спровоцировать воспаление суставов и привести к диагнозу «ревматоидный артрит » могут инфекционные заболевания: герпес, краснуха, ретровирусные инфекции, цитомегалия. У некоторых людей болезнь развивается после сильного стресса, переезда в местность с другим климатом или переохлаждения.
При воздействии не выявленных до конца факторов возникают аутоиммунные реакции, которые вызывают воспалительные процессы в околосуставных и хрящевых тканях.
Опасность РА в том, что он протекает в хронической форме и вызывает потерю функций суставов по причине деформации и тугоподвижности. При постоянном воспалении разрушаются околосуставные ткани и хрящи. Люди с ревматоидным артритом суставов теряют способность двигаться после 10-20 лет течения болезни. Это становится основанием для инвалидности, существенного ограничения или утраты трудоспособности.
Симптомы ревматоидного артрита
Основные признаки ревматоидного артрита:
-
боль при прикосновении и скованность суставов;
-
повышенная утомляемость;
-
субфебрильная температура;
-
припухлость сустава, отечность пораженной зоны;
-
усиление боли во время физической активности, что приводит к ограничению подвижности.

При помощи аппаратной диагностики удается обнаружить внутри сустава скопление экссудата. Врач также отмечает фиброзные изменения синовиальной мембраны, деформацию пораженного участка.
Характерной особенностью РА являются ревматоидные узелки диаметром от 5 мм до 2 см, которые чаще всего образуются под кожей на предплечьях и затылке. Данные новообразования могут появиться не только под кожей, но и на внутренних органах. В тяжелых случаях узелки обнаруживают в сердечных клапанах, легких.
Большое количество таких образований является признаком обострения ревматоидного артрита, а при исчезновении узелков можно предполагать наступление ремиссии.
Симптоматика во многом зависит от типа заболевания и локализации патологического процесса. Например, при ревматоидном артрите кисти развивается сидром запястного канала, появляются боли в предплечье, снижаются подвижность и чувствительность пальцев.
При остром РА у пациента повышается температура, появляются сильные боли в мышцах и суставах, быстрые изменения в тканях. Если болезнь развивается медленно, то функциональные нарушения возникают постепенно, то есть пациент может не догадываться о проблеме на протяжении многих месяцев.
Стадии ревматоидного артрита
Болезнь развивается в три этапа / стадии:
-
На первой стадии пациент ощущает боль в суставах при физической активности. Еще один признак — скованность суставов по утрам.
-
На второй стадии скованность становится ярко выраженной, наблюдаются экссудативные изменения. Боли сохраняются даже в покое, появляется гипертермия кожи на пораженных участках.
-
При третьей стадии возникают сильная боль и постоянная скованность, которые ограничивают подвижность сустава.
 Для этой стадии также характерны выраженные экссудативные изменения, припухлость мягких тканей.
Для этой стадии также характерны выраженные экссудативные изменения, припухлость мягких тканей.
Если пациент с ревматоидным артритом пренебрегает рекомендациями лечащего врача, то болезнь быстро развивается и начинает распространяться по всему организму. Патологический процесс охватывает мускулатуру. Мышечный тонус падает, ухудшаются силовые показатели. Это приводит к развитию мышечной атрофии. После этого поражается кожа, она истончается, становится сухой. Нарушается кровообращение в зоне ногтевых пластин, они меняют форму и становятся ломкими. На отдельных участках формируются очаги некроза, что представляет угрозу для жизни.
При неправильно подобранном лечении или несоблюдении клинических рекомендаций ревматоидный артрит поражает органы пищеварения и дыхания, ЦНС, почки, сердце, сосуды. На фоне болезни могут возникнуть такие осложнения, как:
-
колиты и энтериты;
-
нейропатия, ВСД;
-
воспаление легких, альвеол и бронхиол, плеврит;
-
воспалительные болезни почек;
-
миокардит, воспаление коронарных сосудов, эндокардит;
-
появление язв и сыпи на коже;
-
тромбоз сосудов;
-
маточные кровотечения.

Среди смертельно опасных осложнений РА — инфаркт миокарда, хроническая почечная недостаточность, появление свищей в тканях бронхов и плевры.
Разновидности
Термином «ревматоидный артрит» называют ряд патологий, при которых страдают суставы:
В зависимости от наличия или отсутствия ревматоидного фактора в суставной жидкости различают серопозитивный и серонегативный ревматоидный артрит.
Ревматоидный артрит у детей
Заболеванию подвержены взрослые и дети. Если болезнь появилась в возрасте до 16 лет, ее называют ювенильным или юношеским РА. До 0.6% детей страдают от этой патологией, причем девочки болеют почти в два раза чаще мальчиков. Юношеский РА — одна из причин потери трудоспособности в молодом возрасте.
Диагностика
При подозрении на ревматоидный артрит пациента направляют к врачу-ревматологу. Он назначает ряд исследований, помогающих оценить здоровье суставов. Для диагностики ревматоидного артрита проводят рентгенографию суставов, также может быть назначено МРТ. Анализы на ревматоидный артрит включают общеклинический и биохимический анализ крови на выявление показателей ревматоидного фактора, взятие образца внутрисуставной жидкости.
Для диагностики ревматоидного артрита проводят рентгенографию суставов, также может быть назначено МРТ. Анализы на ревматоидный артрит включают общеклинический и биохимический анализ крови на выявление показателей ревматоидного фактора, взятие образца внутрисуставной жидкости.
Лечение ревматоидного артрита
При ревматоидном артрите лечение включает лекарственные препараты, физиотерапевтические и другие процедуры. Для снятия воспаления и болей назначаются НПВС (нестероидные противовоспалительные средства) и кортикостероиды: дексаметазон и другие. Они борются с воспалением, обладают иммунодепрессивным, противоаллергическим воздействием. Их назначают при острых и хронических заболеваниях соединительной ткани.
Пациентам также проводят мембранный плазмаферез и другие процедуры экстракорпоральной гемокоррекции, благодаря которой уменьшается уровень антител в сыворотке крови. Для поддержания подвижности суставов показаны занятия лечебной физкультурой, плаванием.
Эффективным является хирургическое лечение РА, которое заключается в замене разрушенного сустава протезом. Такую операцию называют эндопротезированием.
За последние годы появились новые методики лечения РА. Одна из них заключается во введении в организм специального лекарства от ревматоидного артрита, которое блокирует противовоспалительный белок-цитокин. Специалисты также возлагают большие надежды на терапию стволовыми клетками.
Диета
При диагнозе РА пациенты нуждаются в определенной системе питания. Правильно подобранный рацион способствует синтезу противовоспалительных ферментов и усиливает эффект медикаментозной терапии.
Диета при ревматоидном артрите должна обеспечивать организм достаточным количеством необходимых питательных веществ и способствовать поддержанию здорового веса. Важно получать требуемое количество белка, так как при хроническом воспалении суставов происходит его потеря. Еще один важный компонент питания при РА — производные арахидоновой кислоты, которая входит в состав фосфолипидов. Источником арахидоновой кислоты является говядина, мясо птицы, жирные сорта рыбы, яйца и сливочное масло.
Источником арахидоновой кислоты является говядина, мясо птицы, жирные сорта рыбы, яйца и сливочное масло.
При составлении рациона для пациента с РА уменьшают количество соли, животных жиров и углеводов. Больным противопоказаны сладости, выпечка из пшеничной муки, алкоголь, слишком сладкие фрукты и ягоды. В рационе должно присутствовать достаточное количество блюд из свежих овощей и фруктов, свежевыжатые овощные соки, кисломолочные продукты, растительное масло, диетическое мясо, морская рыба, супы.
Клинические рекомендации
Специальных мер по первичной профилактике РА не существует. Пациенту с таким диагнозом важно контролировать свое состояние, регулярно проходить обследования, соблюдать рекомендации лечащего врача для предупреждения обострений.
Обострения ревматоидного артрита: симптомы, советы и многое другое
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором суставы становятся болезненными, тугоподвижными и опухшими.
Преодоление обострений или тяжелых эпизодов симптомов является особенно трудным аспектом РА.
Обострение ревматоидного артрита может включать обострение любого симптома заболевания, но чаще всего оно характеризуется сильной болью и скованностью в суставах.
Вспышки часто бывают настолько сильными, что мешают выполнению повседневных задач, например:
- одеваться, ухаживать за собой и купаться
- готовить еду
- выполнять простые домашние дела
- водить машину
- держать посуду или открывать двери
РА — это сложное заболевание, которое проявляется не только симптомами боли в суставах. Они могут включать:
- усталость
- потеря веса
- лихорадка
- бугорки (воспалительные узелки) под кожей
Люди с РА также сообщают о следующих общих симптомах обострений:
- повышенная скованность в суставах
- боль во всем теле
- повышенные трудности при выполнении повседневных задач
- отек рук и ног, а также крупных суставов
- сильная усталость
- гриппоподобные симптомы
Это важно знать ваше тело достаточно хорошо, чтобы распознать вспышку на ранних стадиях. Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.
Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.
Записывайте свои симптомы и отмечайте факторы окружающей среды во время вспышки.
Например, любой из следующих факторов может вызвать обострение:
- определенные продукты
- смена лекарств
- химикаты
События и ситуации также могут ухудшить состояние вашего ревматоидного артрита. Обратите внимание на любые из них, которые предшествуют обострению:
- травмы
- инфекции
- стресс
- отсутствие восстановительного сна
- стрессовые физические нагрузки
Обострения РА вызывают разнообразные ощущения:
- боль или ломота более чем в одном суставе
- тугоподвижность более чем в одном суставе
- болезненность и припухлость более чем в одном суставе
- ограничение подвижности в суставах и снижение подвижности
Продолжительность и интенсивность обострений различаются . Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:
Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:
- боль в суставах, болезненность, отек или скованность, длящиеся 6 недель или дольше
- утреннюю скованность, длящуюся 30 минут или дольше
РА возникает, когда иммунная система организма не работает должным образом и атакует собственные здоровые клетки. Однако есть некоторые факторы, которые могут увеличить риск развития заболевания или возникновения обострений.
Упражнения
Переутомление тела и суставов может привести к обострению ревматоидного артрита. Чем дольше вы живете с болезнью, тем лучше вы начнете понимать свои пределы.
Не перенапрягайтесь во время физической активности и научитесь распознавать первые признаки обострения.
Травма сустава также может усугубить ваши симптомы. Если вы занимаетесь физическими упражнениями, которые могут привести к травме, позаботьтесь о своей защите.
Наличие ревматоидного артрита не означает, что вам следует избегать физической активности. Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.
Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.
Пищевые продукты
Некоторые продукты усиливают воспаление в организме, и их следует избегать людям с ревматоидным артритом. Эти продукты включают:
- красное мясо и переработанное мясо
- продукты с добавлением сахара
- продукты с высоким содержанием соли
- глютен
- алкоголь
- молочные продукты
Исключение этих продуктов из рациона может помочь уменьшить тяжесть симптомов РА.
Курение/загрязняющие вещества
Воздействие токсинов из окружающей среды может спровоцировать обострение РА. К ним могут относиться:
- загрязнители воздуха
- сигаретный дым
- химикаты
По возможности избегайте находиться рядом с курящими людьми. И если вы живете в районе, подверженном смогу и загрязнению, избегайте выхода на улицу, когда качество воздуха самое плохое.
Кроме того, если вы заметили, что бытовая химия, например чистящие средства, вызывает обострение, переключитесь на натуральные продукты.
Сон
У пациентов с РА, которые не высыпаются, как правило, больше проблем с выраженностью боли и учащением обострений, чем у пациентов с РА, которые хорошо спят.
Тело также использует самые глубокие стадии сна для высвобождения гормонов роста. Эти гормоны восстанавливают крошечные разрывы мышц, возникающие в течение дня. Лишенные сна пациенты с ревматоидным артритом могут не вырабатывать достаточное количество гормонов роста для необходимого восстановления.
Аллергии
Имеются некоторые свидетельства того, что существует связь между пищевой аллергией, а также аллергенами окружающей среды и ревматоидным артритом. Аллергические реакции вызывают воспаление и могут усугубить симптомы заболевания суставов.
Исследование, опубликованное в Североамериканском журнале медицинских наук, показало, что люди с аллергией на молоко или яйца более склонны к развитию ревматоидного артрита.
Исследование, опубликованное в Международном журнале ревматологии, показало, что существует связь между ревматоидным артритом и респираторными аллергическими заболеваниями у взрослых корейцев.
Было показано, что люди с астмой, участвовавшие в исследовании, имели повышенный риск развития РА, в то время как участники с аллергическим ринитом (сенная лихорадка или сезонная аллергия) были вторыми по вероятности развития РА.
Стресс
По данным Arthritis Foundation, стресс может усугубить симптомы РА и привести к болезненным обострениям. Стресс может даже ухудшить состояние ваших суставов.
Для вас важно справляться со стрессом в рамках плана по предотвращению обострений. Осознавайте ситуации, вызывающие у вас стресс, и старайтесь их избегать. Разработайте стратегии снижения стресса, которые работают для вас.
Любое из этих занятий может помочь:
- медитация
- йога
- разговор с другом
- занятие расслабляющим хобби симптомы.
Несмотря на все ваши усилия, иногда у вас могут возникать вспышки. Когда вы это сделаете, используйте домашние средства вместе с вашими обычными прописанными лекарствами, чтобы уменьшить симптомы.

Горячие и холодные компрессы на суставы могут помочь уменьшить боль, скованность и отек. Отдых суставов поможет им быстрее восстановиться, а медитация поможет расслабиться и справиться с болью.
Чудесной диеты при артрите не существует. Однако следующие продукты могут помочь бороться с воспалением и уменьшить симптомы боли в суставах:
- рыба
- орехи и семечки
- фрукты и овощи
- оливковое масло
- бобы
- цельнозерновые продукты
Если вы не сможете выполнить свои обычные обязательства, вам может помочь наличие готового плана. Это избавит вас от одного повода для беспокойства. Если вы не можете контролировать симптомы обострения самостоятельно, обратитесь к врачу.
РА — потенциально изнурительное заболевание, но вы можете уменьшить его влияние на свою жизнь и организм с помощью лекарств и изменений в питании.
Если вы подозреваете, что у вас ревматоидный артрит, лучше проконсультироваться с врачом.

Обострения ревматоидного артрита: симптомы, советы и многое другое
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором суставы становятся болезненными, тугоподвижными и опухшими.
Преодоление обострений или тяжелых эпизодов симптомов является особенно трудным аспектом РА.
Обострение ревматоидного артрита может включать обострение любого симптома заболевания, но чаще всего оно характеризуется сильной болью и скованностью в суставах.
Обострения часто бывают настолько сильными, что мешают выполнению повседневных задач, таких как:
- одевание, уход за собой и купание
- приготовление пищи
- выполнение простых домашних дел
- вождение автомобиля
- держать посуду или открывать двери
ревматоидный артрит — это комплексное заболевание, которое проявляется не только симптомами боли в суставах. Они могут включать:
- усталость
- потеря веса
- лихорадка
- бугорки (воспалительные узелки) под кожей
Люди с ревматоидным артритом также сообщают о следующих общих симптомах обострений:
- повышенная скованность в суставах0012
- боль во всем теле
- повышенные трудности при выполнении повседневных задач
- отек рук и ног, а также крупных суставов
- сильная усталость
- гриппоподобные симптомы
Важно знать свое тело достаточно хорошо, чтобы распознать вспышка на ранних стадиях.
 Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.
Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.Записывайте свои симптомы и отмечайте факторы окружающей среды во время вспышки.
Например, любой из следующих факторов может вызвать обострение:
- определенные продукты
- смена лекарств
- химикаты
События и ситуации также могут ухудшить состояние вашего ревматоидного артрита. Обратите внимание на любые из них, которые предшествуют обострению:
- травмы
- инфекции
- стресс
- отсутствие восстановительного сна
- стрессовые физические нагрузки
Обострения РА вызывают разнообразные ощущения:
- боль или ломота более чем в одном суставе
- тугоподвижность более чем в одном суставе
- болезненность и припухлость более чем в одном суставе
- ограничение подвижности в суставах и снижение подвижности
Продолжительность и интенсивность обострений различаются .
 Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:
Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:- боль в суставах, болезненность, отек или скованность, длящиеся 6 недель или дольше
- утреннюю скованность, длящуюся 30 минут или дольше
РА возникает, когда иммунная система организма не работает должным образом и атакует собственные здоровые клетки. Однако есть некоторые факторы, которые могут увеличить риск развития заболевания или возникновения обострений.
Упражнения
Переутомление тела и суставов может привести к обострению ревматоидного артрита. Чем дольше вы живете с болезнью, тем лучше вы начнете понимать свои пределы.
Не перенапрягайтесь во время физической активности и научитесь распознавать первые признаки обострения.
Травма сустава также может усугубить ваши симптомы. Если вы занимаетесь физическими упражнениями, которые могут привести к травме, позаботьтесь о своей защите.
Наличие ревматоидного артрита не означает, что вам следует избегать физической активности.
 Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.
Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.Пищевые продукты
Некоторые продукты усиливают воспаление в организме, и их следует избегать людям с ревматоидным артритом. Эти продукты включают:
- красное мясо и переработанное мясо
- продукты с добавлением сахара
- продукты с высоким содержанием соли
- глютен
- алкоголь
- молочные продукты
Исключение этих продуктов из рациона может помочь уменьшить тяжесть симптомов РА.
Курение/загрязняющие вещества
Воздействие токсинов из окружающей среды может спровоцировать обострение РА. К ним могут относиться:
- загрязнители воздуха
- сигаретный дым
- химикаты
По возможности избегайте находиться рядом с курящими людьми. И если вы живете в районе, подверженном смогу и загрязнению, избегайте выхода на улицу, когда качество воздуха самое плохое.
Кроме того, если вы заметили, что бытовая химия, например чистящие средства, вызывает обострение, переключитесь на натуральные продукты.

Сон
У пациентов с РА, которые не высыпаются, как правило, больше проблем с выраженностью боли и учащением обострений, чем у пациентов с РА, которые хорошо спят.
Тело также использует самые глубокие стадии сна для высвобождения гормонов роста. Эти гормоны восстанавливают крошечные разрывы мышц, возникающие в течение дня. Лишенные сна пациенты с ревматоидным артритом могут не вырабатывать достаточное количество гормонов роста для необходимого восстановления.
Аллергии
Имеются некоторые свидетельства того, что существует связь между пищевой аллергией, а также аллергенами окружающей среды и ревматоидным артритом. Аллергические реакции вызывают воспаление и могут усугубить симптомы заболевания суставов.
Исследование, опубликованное в Североамериканском журнале медицинских наук, показало, что люди с аллергией на молоко или яйца более склонны к развитию ревматоидного артрита.
Исследование, опубликованное в Международном журнале ревматологии, показало, что существует связь между ревматоидным артритом и респираторными аллергическими заболеваниями у взрослых корейцев.

Было показано, что люди с астмой, участвовавшие в исследовании, имели повышенный риск развития РА, в то время как участники с аллергическим ринитом (сенная лихорадка или сезонная аллергия) были вторыми по вероятности развития РА.
Стресс
По данным Arthritis Foundation, стресс может усугубить симптомы РА и привести к болезненным обострениям. Стресс может даже ухудшить состояние ваших суставов.
Для вас важно справляться со стрессом в рамках плана по предотвращению обострений. Осознавайте ситуации, вызывающие у вас стресс, и старайтесь их избегать. Разработайте стратегии снижения стресса, которые работают для вас.
Любое из этих занятий может помочь:
- медитация
- йога
- разговор с другом
- занятие расслабляющим хобби симптомы.
Несмотря на все ваши усилия, иногда у вас могут возникать вспышки. Когда вы это сделаете, используйте домашние средства вместе с вашими обычными прописанными лекарствами, чтобы уменьшить симптомы.

Горячие и холодные компрессы на суставы могут помочь уменьшить боль, скованность и отек. Отдых суставов поможет им быстрее восстановиться, а медитация поможет расслабиться и справиться с болью.
Чудесной диеты при артрите не существует. Однако следующие продукты могут помочь бороться с воспалением и уменьшить симптомы боли в суставах:
- рыба
- орехи и семечки
- фрукты и овощи
- оливковое масло
- бобы
- цельнозерновые продукты
Если вы не сможете выполнить свои обычные обязательства, вам может помочь наличие готового плана. Это избавит вас от одного повода для беспокойства. Если вы не можете контролировать симптомы обострения самостоятельно, обратитесь к врачу.
РА — потенциально изнурительное заболевание, но вы можете уменьшить его влияние на свою жизнь и организм с помощью лекарств и изменений в питании.
Если вы подозреваете, что у вас ревматоидный артрит, лучше проконсультироваться с врачом.

Обострения ревматоидного артрита: симптомы, советы и многое другое
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором суставы становятся болезненными, тугоподвижными и опухшими.
Преодоление обострений или тяжелых эпизодов симптомов является особенно трудным аспектом РА.
Обострение ревматоидного артрита может включать обострение любого симптома заболевания, но чаще всего оно характеризуется сильной болью и скованностью в суставах.
Обострения часто бывают настолько сильными, что мешают выполнению повседневных задач, таких как:
- одевание, уход за собой и купание
- приготовление пищи
- выполнение простых домашних дел
- вождение автомобиля
- держать посуду или открывать двери
ревматоидный артрит — это комплексное заболевание, которое проявляется не только симптомами боли в суставах. Они могут включать:
- усталость
- потеря веса
- лихорадка
- бугорки (воспалительные узелки) под кожей
Люди с ревматоидным артритом также сообщают о следующих общих симптомах обострений:
- повышенная скованность в суставах0012
- боль во всем теле
- повышенные трудности при выполнении повседневных задач
- отек рук и ног, а также крупных суставов
- сильная усталость
- гриппоподобные симптомы
Важно знать свое тело достаточно хорошо, чтобы распознать вспышка на ранних стадиях.
 Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.
Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.Записывайте свои симптомы и отмечайте факторы окружающей среды во время вспышки.
Например, любой из следующих факторов может вызвать обострение:
- определенные продукты
- смена лекарств
- химикаты
События и ситуации также могут ухудшить состояние вашего ревматоидного артрита. Обратите внимание на любые из них, которые предшествуют обострению:
- травмы
- инфекции
- стресс
- отсутствие восстановительного сна
- стрессовые физические нагрузки
Обострения РА вызывают разнообразные ощущения:
- боль или ломота более чем в одном суставе
- тугоподвижность более чем в одном суставе
- болезненность и припухлость более чем в одном суставе
- ограничение подвижности в суставах и снижение подвижности
Продолжительность и интенсивность обострений различаются .
 Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:
Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:- боль в суставах, болезненность, отек или скованность, длящиеся 6 недель или дольше
- утреннюю скованность, длящуюся 30 минут или дольше
РА возникает, когда иммунная система организма не работает должным образом и атакует собственные здоровые клетки. Однако есть некоторые факторы, которые могут увеличить риск развития заболевания или возникновения обострений.
Упражнения
Переутомление тела и суставов может привести к обострению ревматоидного артрита. Чем дольше вы живете с болезнью, тем лучше вы начнете понимать свои пределы.
Не перенапрягайтесь во время физической активности и научитесь распознавать первые признаки обострения.
Травма сустава также может усугубить ваши симптомы. Если вы занимаетесь физическими упражнениями, которые могут привести к травме, позаботьтесь о своей защите.
Наличие ревматоидного артрита не означает, что вам следует избегать физической активности.
 Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.
Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.Пищевые продукты
Некоторые продукты усиливают воспаление в организме, и их следует избегать людям с ревматоидным артритом. Эти продукты включают:
- красное мясо и переработанное мясо
- продукты с добавлением сахара
- продукты с высоким содержанием соли
- глютен
- алкоголь
- молочные продукты
Исключение этих продуктов из рациона может помочь уменьшить тяжесть симптомов РА.
Курение/загрязняющие вещества
Воздействие токсинов из окружающей среды может спровоцировать обострение РА. К ним могут относиться:
- загрязнители воздуха
- сигаретный дым
- химикаты
По возможности избегайте находиться рядом с курящими людьми. И если вы живете в районе, подверженном смогу и загрязнению, избегайте выхода на улицу, когда качество воздуха самое плохое.
Кроме того, если вы заметили, что бытовая химия, например чистящие средства, вызывает обострение, переключитесь на натуральные продукты.

Сон
У пациентов с РА, которые не высыпаются, как правило, больше проблем с выраженностью боли и учащением обострений, чем у пациентов с РА, которые хорошо спят.
Тело также использует самые глубокие стадии сна для высвобождения гормонов роста. Эти гормоны восстанавливают крошечные разрывы мышц, возникающие в течение дня. Лишенные сна пациенты с ревматоидным артритом могут не вырабатывать достаточное количество гормонов роста для необходимого восстановления.
Аллергии
Имеются некоторые свидетельства того, что существует связь между пищевой аллергией, а также аллергенами окружающей среды и ревматоидным артритом. Аллергические реакции вызывают воспаление и могут усугубить симптомы заболевания суставов.
Исследование, опубликованное в Североамериканском журнале медицинских наук, показало, что люди с аллергией на молоко или яйца более склонны к развитию ревматоидного артрита.
Исследование, опубликованное в Международном журнале ревматологии, показало, что существует связь между ревматоидным артритом и респираторными аллергическими заболеваниями у взрослых корейцев.

Было показано, что люди с астмой, участвовавшие в исследовании, имели повышенный риск развития РА, в то время как участники с аллергическим ринитом (сенная лихорадка или сезонная аллергия) были вторыми по вероятности развития РА.
Стресс
По данным Arthritis Foundation, стресс может усугубить симптомы РА и привести к болезненным обострениям. Стресс может даже ухудшить состояние ваших суставов.
Для вас важно справляться со стрессом в рамках плана по предотвращению обострений. Осознавайте ситуации, вызывающие у вас стресс, и старайтесь их избегать. Разработайте стратегии снижения стресса, которые работают для вас.
Любое из этих занятий может помочь:
- медитация
- йога
- разговор с другом
- занятие расслабляющим хобби симптомы.
Несмотря на все ваши усилия, иногда у вас могут возникать вспышки. Когда вы это сделаете, используйте домашние средства вместе с вашими обычными прописанными лекарствами, чтобы уменьшить симптомы.

Горячие и холодные компрессы на суставы могут помочь уменьшить боль, скованность и отек. Отдых суставов поможет им быстрее восстановиться, а медитация поможет расслабиться и справиться с болью.
Чудесной диеты при артрите не существует. Однако следующие продукты могут помочь бороться с воспалением и уменьшить симптомы боли в суставах:
- рыба
- орехи и семечки
- фрукты и овощи
- оливковое масло
- бобы
- цельнозерновые продукты
Если вы не сможете выполнить свои обычные обязательства, вам может помочь наличие готового плана. Это избавит вас от одного повода для беспокойства. Если вы не можете контролировать симптомы обострения самостоятельно, обратитесь к врачу.
РА — потенциально изнурительное заболевание, но вы можете уменьшить его влияние на свою жизнь и организм с помощью лекарств и изменений в питании.
Если вы подозреваете, что у вас ревматоидный артрит, лучше проконсультироваться с врачом.

Обострения ревматоидного артрита: симптомы, советы и многое другое
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором суставы становятся болезненными, тугоподвижными и опухшими.
Преодоление обострений или тяжелых эпизодов симптомов является особенно трудным аспектом РА.
Обострение ревматоидного артрита может включать обострение любого симптома заболевания, но чаще всего оно характеризуется сильной болью и скованностью в суставах.
Обострения часто бывают настолько сильными, что мешают выполнению повседневных задач, таких как:
- одевание, уход за собой и купание
- приготовление пищи
- выполнение простых домашних дел
- вождение автомобиля
- держать посуду или открывать двери
ревматоидный артрит — это комплексное заболевание, которое проявляется не только симптомами боли в суставах. Они могут включать:
- усталость
- потеря веса
- лихорадка
- бугорки (воспалительные узелки) под кожей
Люди с ревматоидным артритом также сообщают о следующих общих симптомах обострений:
- повышенная скованность в суставах0012
- боль во всем теле
- повышенные трудности при выполнении повседневных задач
- отек рук и ног, а также крупных суставов
- сильная усталость
- гриппоподобные симптомы
Важно знать свое тело достаточно хорошо, чтобы распознать вспышка на ранних стадиях.
 Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.
Чтобы предотвратить их появление, вам необходимо выяснить, что усугубляет или провоцирует ваш РА.Записывайте свои симптомы и отмечайте факторы окружающей среды во время вспышки.
Например, любой из следующих факторов может вызвать обострение:
- определенные продукты
- смена лекарств
- химикаты
События и ситуации также могут ухудшить состояние вашего ревматоидного артрита. Обратите внимание на любые из них, которые предшествуют обострению:
- травмы
- инфекции
- стресс
- отсутствие восстановительного сна
- стрессовые физические нагрузки
Обострения РА вызывают разнообразные ощущения:
- боль или ломота более чем в одном суставе
- тугоподвижность более чем в одном суставе
- болезненность и припухлость более чем в одном суставе
- ограничение подвижности в суставах и снижение подвижности
Продолжительность и интенсивность обострений различаются .
 Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:
Более чем вероятно, что у вас ревматоидный артрит, если вы испытываете:- боль в суставах, болезненность, отек или скованность, длящиеся 6 недель или дольше
- утреннюю скованность, длящуюся 30 минут или дольше
РА возникает, когда иммунная система организма не работает должным образом и атакует собственные здоровые клетки. Однако есть некоторые факторы, которые могут увеличить риск развития заболевания или возникновения обострений.
Упражнения
Переутомление тела и суставов может привести к обострению ревматоидного артрита. Чем дольше вы живете с болезнью, тем лучше вы начнете понимать свои пределы.
Не перенапрягайтесь во время физической активности и научитесь распознавать первые признаки обострения.
Травма сустава также может усугубить ваши симптомы. Если вы занимаетесь физическими упражнениями, которые могут привести к травме, позаботьтесь о своей защите.
Наличие ревматоидного артрита не означает, что вам следует избегать физической активности.
 Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.
Но просто не забудьте защитить свои суставы и ограничить свою активность по мере необходимости.Пищевые продукты
Некоторые продукты усиливают воспаление в организме, и их следует избегать людям с ревматоидным артритом. Эти продукты включают:
- красное мясо и переработанное мясо
- продукты с добавлением сахара
- продукты с высоким содержанием соли
- глютен
- алкоголь
- молочные продукты
Исключение этих продуктов из рациона может помочь уменьшить тяжесть симптомов РА.
Курение/загрязняющие вещества
Воздействие токсинов из окружающей среды может спровоцировать обострение РА. К ним могут относиться:
- загрязнители воздуха
- сигаретный дым
- химикаты
По возможности избегайте находиться рядом с курящими людьми. И если вы живете в районе, подверженном смогу и загрязнению, избегайте выхода на улицу, когда качество воздуха самое плохое.
Кроме того, если вы заметили, что бытовая химия, например чистящие средства, вызывает обострение, переключитесь на натуральные продукты.

Сон
У пациентов с РА, которые не высыпаются, как правило, больше проблем с выраженностью боли и учащением обострений, чем у пациентов с РА, которые хорошо спят.
Тело также использует самые глубокие стадии сна для высвобождения гормонов роста. Эти гормоны восстанавливают крошечные разрывы мышц, возникающие в течение дня. Лишенные сна пациенты с ревматоидным артритом могут не вырабатывать достаточное количество гормонов роста для необходимого восстановления.
Аллергии
Имеются некоторые свидетельства того, что существует связь между пищевой аллергией, а также аллергенами окружающей среды и ревматоидным артритом. Аллергические реакции вызывают воспаление и могут усугубить симптомы заболевания суставов.
Исследование, опубликованное в Североамериканском журнале медицинских наук, показало, что люди с аллергией на молоко или яйца более склонны к развитию ревматоидного артрита.
Исследование, опубликованное в Международном журнале ревматологии, показало, что существует связь между ревматоидным артритом и респираторными аллергическими заболеваниями у взрослых корейцев.

Было показано, что люди с астмой, участвовавшие в исследовании, имели повышенный риск развития РА, в то время как участники с аллергическим ринитом (сенная лихорадка или сезонная аллергия) были вторыми по вероятности развития РА.
Стресс
По данным Arthritis Foundation, стресс может усугубить симптомы РА и привести к болезненным обострениям. Стресс может даже ухудшить состояние ваших суставов.
Для вас важно справляться со стрессом в рамках плана по предотвращению обострений. Осознавайте ситуации, вызывающие у вас стресс, и старайтесь их избегать. Разработайте стратегии снижения стресса, которые работают для вас.
Любое из этих занятий может помочь:
- медитация
- йога
- разговор с другом
- занятие расслабляющим хобби симптомы.
Несмотря на все ваши усилия, иногда у вас могут возникать вспышки. Когда вы это сделаете, используйте домашние средства вместе с вашими обычными прописанными лекарствами, чтобы уменьшить симптомы.

Горячие и холодные компрессы на суставы могут помочь уменьшить боль, скованность и отек. Отдых суставов поможет им быстрее восстановиться, а медитация поможет расслабиться и справиться с болью.
Чудесной диеты при артрите не существует. Однако следующие продукты могут помочь бороться с воспалением и уменьшить симптомы боли в суставах:
- рыба
- орехи и семечки
- фрукты и овощи
- оливковое масло
- бобы
- цельнозерновые продукты
Если вы не сможете выполнить свои обычные обязательства, вам может помочь наличие готового плана. Это избавит вас от одного повода для беспокойства. Если вы не можете контролировать симптомы обострения самостоятельно, обратитесь к врачу.
РА — потенциально изнурительное заболевание, но вы можете уменьшить его влияние на свою жизнь и организм с помощью лекарств и изменений в питании.
Если вы подозреваете, что у вас ревматоидный артрит, лучше проконсультироваться с врачом.

Как долго длятся вспышки РА? Процедуры и многое другое
Ревматоидный артрит (РА) представляет собой хроническое воспалительное заболевание, вызванное сверхактивной иммунной системой, которая ошибочно атакует ткани и суставы. Наиболее распространенная форма аутоиммунного артрита, РА, поражает более 1,3 миллиона американцев. Симптомы РА обычно включают отек, покраснение, скованность, а иногда и эрозии и аномалии в пораженных суставах.
Для некоторых людей РА является циклическим заболеванием: симптомы могут исчезать в течение нескольких недель, месяцев или даже лет. Затем болезнь обостряется и снова вызывает симптомы. Читайте дальше, чтобы узнать о методах и стратегиях борьбы с вспышками ревматоидного артрита.
Точно так же, как могут варьироваться симптомы и триггеры РА, продолжительность обострения может варьироваться. Иногда вспышка может длиться день, иногда несколько дней, иногда неделю и даже, возможно, годы, если вспышку не лечить.
Большинство вспышек непредсказуемы и могут начаться внезапно.

Вспышки RA могут начаться внезапно и неожиданно. В некоторых случаях не существует определяемой причины. В других случаях обострение РА может быть вызвано психическим стрессом, физическим перенапряжением или инфекцией.
Признаки обострения ревматоидного артрита включают:
- суставы более скованны, чем обычно, по утрам и не так легко расслабляются в течение дня
- повышенная утомляемость
- ночная потливость или лихорадка сохраняется
Как правило, обострения можно подавить с помощью лекарств, а иногда и с помощью домашних средств.
Даже если вы принимаете лекарства от ревматоидного артрита, некоторые домашние средства могут облегчить приступы.
- Горячая и холодная терапия. Грелки и горячие ванны помогают снять скованность в суставах. Пакеты со льдом могут помочь притупить острую боль и облегчить опухшие суставы.
- Массаж. Массаж помогает расслабить затекшие мышцы и снять стресс.

- Акупунктура. Иглоукалывание — это практика введения крошечных игл в кожу. Исследования показывают, что эта альтернативная терапия может помочь улучшить функцию и качество жизни людей, живущих с ревматоидным артритом.
- Ежедневное движение. Поддержание активности, когда это возможно, может помочь предотвратить скованность и сохранить мышцы.
- Остальные. Возможно, вы не сможете выполнить столько действий или поручений, когда имеете дело с вспышкой РА. Если вы дадите себе время на отдых между занятиями, это поможет снизить уровень стресса.
- Медитация. Стресс может спровоцировать обострение ревматоидного артрита, поэтому важно найти способы снизить уровень стресса с помощью таких занятий, как медитация. Есть некоторые клинические данные, подтверждающие, что медитация осознанности является продуктивной альтернативной терапией для облегчения симптомов ревматоидного артрита.
- Дополнения.
 Исследования показывают, что добавки с рыбьим жиром, содержащие омега-3 жирные кислоты, могут помочь уменьшить количество опухших и болезненных суставов. Исследования показали, что куркумин, основной ингредиент куркумы, помогает облегчить симптомы артрита. Тем не менее, поговорите со своим врачом, прежде чем начинать принимать какие-либо добавки. Не все добавки одинаковы, и FDA не регулирует дозировку рыбьего жира или куркумина.
Исследования показывают, что добавки с рыбьим жиром, содержащие омега-3 жирные кислоты, могут помочь уменьшить количество опухших и болезненных суставов. Исследования показали, что куркумин, основной ингредиент куркумы, помогает облегчить симптомы артрита. Тем не менее, поговорите со своим врачом, прежде чем начинать принимать какие-либо добавки. Не все добавки одинаковы, и FDA не регулирует дозировку рыбьего жира или куркумина. - Диета. Хотя специальной диеты, которая могла бы вылечить артрит, не существует, есть продукты, которые могут облегчить симптомы РА, помогая уменьшить воспаление в организме, например, жирная рыба, горох и бобы, фрукты и овощи, а также оливковое масло.
Хотя лекарства не существует, больные РА могут лечить и подавлять обострения, принимая определенные лекарства. Препараты, наиболее часто назначаемые для лечения РА, можно разделить на три группы.
НПВП
Нестероидные противовоспалительные препараты (НПВП) предназначены для облегчения острой боли и воспаления.
 Это часто первый тип лекарств, прописываемых людям, страдающим ревматоидным артритом.
Это часто первый тип лекарств, прописываемых людям, страдающим ревматоидным артритом.Ибупрофен и напроксен являются двумя примерами безрецептурных НПВП, хотя они также могут быть назначены врачом в более высоких дозах.
При приеме в правильной дозе побочные эффекты НПВП обычно незначительны, но более серьезные побочные эффекты включают желудочно-кишечные расстройства, синяки, повышенный риск сердечного приступа и инсульта, а также возможные аллергические осложнения.
DMARDs
Болезнь-модифицирующие противоревматические препараты, или DMARDs, предназначены для замедления прогрессирования заболевания, а также помогают уменьшить воспаление. Их может назначить только ваш врач или специалист.
В настоящее время существует три типа DMARD:
- обычные БПВП, которые широко подавляют вашу иммунную систему, чтобы облегчить воспаление
- таргетные БПВП, которые блокируют определенные пути внутри клеток лефлуномид (арава) и гидроксихлорохин (плаквенил).

Поскольку все DMARD подавляют вашу иммунную систему, они могут увеличить риск заражения. Они также могут сделать вакцинацию более опасной. Обязательно поговорите со своим врачом о побочных эффектах любого конкретного DMARD, который он вам прописывает.
Ингибиторы JAK
Американская коллегия ревматологов (ACR) классифицирует ингибиторы JAK как целевые синтетические DMARD.
Ваш врач может назначить ингибиторы JAK, если DMARD или биологические препараты не лечат ваш ревматоидный артрит. Эти лекарства влияют на гены и активность иммунных клеток, что может помочь предотвратить воспаление и остановить повреждение суставов и тканей.
Ингибиторы JAK включают:
- барицитиниб (Olumiant)
- тофацитиниб (Xeljanz, Xeljanz XR)
- упадацитиниб (Rinvoq)
Перед началом приема ингибитора JAK поговорите со своим врачом, чтобы взвесить преимущества и риски.
Биопрепараты
Биопрепараты — это специализированный тип БПВП, обычно назначаемый, когда традиционные БПВП не работают.
 Биопрепараты обычно вводят через укол или внутривенно, и они работают, блокируя определенные сигналы иммунной системы, которые могут вызвать воспаление.
Биопрепараты обычно вводят через укол или внутривенно, и они работают, блокируя определенные сигналы иммунной системы, которые могут вызвать воспаление.Общие биологические препараты включают адалимумаб (Хумира), цертолизумаб (Симзия) и этанерцепт (Энбрел).
Как и традиционные DMARD, биологические препараты могут увеличить риск заражения. Существует множество видов биологических препаратов, поэтому поговорите со своим врачом, чтобы узнать, какие другие возможные побочные эффекты могут иметь ваши лекарства.
В дополнение к использованию домашних средств и лекарств, помогающих подавить обострения ревматоидного артрита, поиску ревматолога (врача, специализирующегося на заболеваниях суставов, костей и мышц), который вам нравится и которому вы можете доверять, а также поддержанию открытой линии связи с ними может облегчить навигацию по сигнальным ракетам, когда они возникают.
Если ваш ревматоидный артрит затрудняет движения, регулярные посещения физиотерапевта, если это возможно, могут помочь восстановить некоторую гибкость.

Вы можете чувствовать себя неспособным выполнять свои обязательства, рабочую нагрузку и планы, когда вспышка РА застает вас врасплох. Расскажите о своих переживаниях друзьям, членам семьи и коллегам. Открытое общение помогает им понять, что вы испытываете, и помогает вам найти людей, которые могут захотеть помочь, когда ваши симптомы особенно проблематичны.
Не бойся признать, что ты чего-то не можешь. Если вы нагрузите свое тело сверх того, с чем оно может справиться, это может усугубить вашу вспышку.
Как и многие другие аутоиммунные заболевания, ревматоидный артрит иногда может вызывать разочарование из-за непредсказуемости обострений. Тем не менее, медикаментозное вмешательство упростило лечение обострений и может даже помочь уменьшить их количество.
Домашние средства, такие как диета, богатая питательными веществами и снижающая воспаление, физические упражнения и практика медитации, также могут облегчить трудности, возникающие при обострении ревматоидного артрита.

И хотя обострение ревматоидного артрита может временно сбить вас с ног, наличие врача, которому вы доверяете, и наличие плана на случай обострения помогут вам снова встать — таким же сильным, как и раньше.
Острое обострение ревматоидного артрита, ошибочно диагностированного как COVID-19: клинический случай
Введение
Ревматоидный артрит (РА) — это системное воспалительное заболевание соединительной ткани (СТЗ), которым страдает 1–2% населения во всем мире (1). Хотя РА вызывает симметричный, прогрессирующий и эрозивный артрит, который в основном поражает мелкие суставы, распространены внесуставные проявления РА, включая кожу, глаза, сердечно-легочную, почечную, нервную и желудочно-кишечную системы, которые в основном наблюдаются у пациентов с активным и тяжелым РА. с положительной реакцией на RF и/или HLA-DR4 (1). Системные проявления включают висцеральные узелки, васкулит, синдром Шегрена и легочный фиброз (1).
Легочные проявления наблюдаются у 30–40% больных и считаются второй по частоте причиной смерти больных РА после сердечно-сосудистых заболеваний (2).
 Легочные проявления включают интерстициальное заболевание легких (например, обычную интерстициальную пневмонию, неспецифическую интерстициальную пневмонию, организующую пневмонию, лимфоцитарный интерстициальный пневмонит, смешанное заболевание легких), ревматоидные узелки, заболевания дыхательных путей (например, бронхоэктазы, бронхиолит, облитерирующий бронхиолит, фолликулярный бронхиолит, панбронхиолит). хроническая обструкция мелких дыхательных путей, перстнечерпаловидный артрит), плевральные заболевания (плевральный выпот, плеврит, утолщение плевры, ущемление и защемление легкого и пневмоторакс), сосудистые заболевания (например, легочная гипертензия, васкулит, геморрагический альвеолит, венозная тромбоэмболия) и диффузный альвеолярный кровотечение. Поражение легких при РА также может вызывать другие сопутствующие заболевания, такие как синдром Каплана (ревматоидный пневмокониоз), амилоидоз, рак легких и побочные эффекты со стороны легких, вызванные лекарственными препаратами (2).
Легочные проявления включают интерстициальное заболевание легких (например, обычную интерстициальную пневмонию, неспецифическую интерстициальную пневмонию, организующую пневмонию, лимфоцитарный интерстициальный пневмонит, смешанное заболевание легких), ревматоидные узелки, заболевания дыхательных путей (например, бронхоэктазы, бронхиолит, облитерирующий бронхиолит, фолликулярный бронхиолит, панбронхиолит). хроническая обструкция мелких дыхательных путей, перстнечерпаловидный артрит), плевральные заболевания (плевральный выпот, плеврит, утолщение плевры, ущемление и защемление легкого и пневмоторакс), сосудистые заболевания (например, легочная гипертензия, васкулит, геморрагический альвеолит, венозная тромбоэмболия) и диффузный альвеолярный кровотечение. Поражение легких при РА также может вызывать другие сопутствующие заболевания, такие как синдром Каплана (ревматоидный пневмокониоз), амилоидоз, рак легких и побочные эффекты со стороны легких, вызванные лекарственными препаратами (2).Интерстициальное заболевание легких (ИЗЛ) представляет собой угрожающее жизни внесуставное проявление ревматоидного артрита (РА).
 Дифференциальную диагностику различных форм ревматоидного артрита, связанного с интерстициальным поражением легких, можно провести рентгенологически, что зависит от характера распространения (периферическое, субплевральное, базальное, перибронхиальное, диффузное или очаговое, преимущественно в верхних или нижних отделах и симметричное) или находок. (ретикулярные затемнения, ячеистость, минимальное или обширное затемнение по типу матового стекла, архитектурная деформация, неравномерные линейные затемнения, тракционные бронхоэктазы, субплевральное сохранение, консолидации; симптом обратного гало, центрилобулярные узелки и тонкостенные кисты). Помутнения и уплотнения по типу матового стекла являются наиболее частыми находками, наблюдаемыми почти при всех интерстициальных заболеваниях легких, вызванных РА (3).
Дифференциальную диагностику различных форм ревматоидного артрита, связанного с интерстициальным поражением легких, можно провести рентгенологически, что зависит от характера распространения (периферическое, субплевральное, базальное, перибронхиальное, диффузное или очаговое, преимущественно в верхних или нижних отделах и симметричное) или находок. (ретикулярные затемнения, ячеистость, минимальное или обширное затемнение по типу матового стекла, архитектурная деформация, неравномерные линейные затемнения, тракционные бронхоэктазы, субплевральное сохранение, консолидации; симптом обратного гало, центрилобулярные узелки и тонкостенные кисты). Помутнения и уплотнения по типу матового стекла являются наиболее частыми находками, наблюдаемыми почти при всех интерстициальных заболеваниях легких, вызванных РА (3).Тяжелый острый респираторный синдром коронавирус 2 (SARS-CoV-2), новый вирус, вызывающий пандемию коронавирусной болезни 2019 (COVID-19), в первую очередь вызывает респираторное заболевание, которое в основном характеризуется широко распространенными затемнениями по типу «матового стекла» и уплотнениями в легких (4).
 Рентгенологическое и клиническое сходство между другими интерстициальными заболеваниями легких и COVID-19 вместе с обстоятельствами пандемии могут привести к множеству ошибочных диагнозов COVID-19, особенно потому, что клиницисты сталкиваются с новым и развивающимся заболеванием, которое может вызвать путаницу и увеличить риск ошибок (4, 5).
Рентгенологическое и клиническое сходство между другими интерстициальными заболеваниями легких и COVID-19 вместе с обстоятельствами пандемии могут привести к множеству ошибочных диагнозов COVID-19, особенно потому, что клиницисты сталкиваются с новым и развивающимся заболеванием, которое может вызвать путаницу и увеличить риск ошибок (4, 5).В литературе сообщалось об одновременном возникновении COVID-19 у пациентов с РА с ИЗЛ или без него, а также о сходствах и различиях между ИЗЛ, связанной с РА, и изменениями легких, вызванными COVID-19 (4–7). Однако в условиях пандемии не сообщалось о случаях дифференциации клинических проявлений у больного с обострением РА, ставшим причиной нового диагноза ИЗЛ. Здесь мы представили случай РА, связанного с ИЗЛ, который был ошибочно диагностирован как COVID-19 и вызвал отсроченную диагностику.
Презентация клинического случая
Больная 59-ти лет обратилась в поликлинику болезней органов грудной клетки с жалобами на одышку, ухудшение общего состояния, общие боли в суставах.
 Она заявила, что ее жалобы продолжались в течение года и усилились за последние 3 месяца. За несколько недель до этого пациент отмечал недомогание, субъективную лихорадку и симптомы со стороны верхних дыхательных путей, включая сухой кашель и боль в горле. За три месяца до этого ей поставили диагноз и лечили от COVID-19.диагноз из-за результатов КТВР, напоминающих COVID-19 в клинике, в которую она обратилась из-за тех же жалоб (рис. 1). Ее результат полимеразной цепной реакции (ПЦР) в реальном времени на SARS-CoV-2 в то время был отрицательным. Три месяца спустя она снова обратилась в клинику из-за постоянных жалоб со стороны верхних дыхательных путей и результатов КТВР (рис. 2) и прошла курс лечения COVID-19 фавипиравиром. У нее было два результата ПЦР в течение 3 месяцев на SARS-CoV-2, оба были отрицательными.
Она заявила, что ее жалобы продолжались в течение года и усилились за последние 3 месяца. За несколько недель до этого пациент отмечал недомогание, субъективную лихорадку и симптомы со стороны верхних дыхательных путей, включая сухой кашель и боль в горле. За три месяца до этого ей поставили диагноз и лечили от COVID-19.диагноз из-за результатов КТВР, напоминающих COVID-19 в клинике, в которую она обратилась из-за тех же жалоб (рис. 1). Ее результат полимеразной цепной реакции (ПЦР) в реальном времени на SARS-CoV-2 в то время был отрицательным. Три месяца спустя она снова обратилась в клинику из-за постоянных жалоб со стороны верхних дыхательных путей и результатов КТВР (рис. 2) и прошла курс лечения COVID-19 фавипиравиром. У нее было два результата ПЦР в течение 3 месяцев на SARS-CoV-2, оба были отрицательными.Рис. 1. При первом результате КТВР были отмечены двусторонние центральные и периферические затемнения по типу «матового стекла» в верхних и нижних долях легкого и узелковое утолщение правой задней плевры.

Рис. 2. Через три месяца при повторной КТВР были обнаружены двусторонние периферические перибронховаскулярные фиброзные ретикуляции в верхних и нижних долях легкого и увеличенные области матового стекла с утолщением плевры вокруг правой задней доли легкого.
Она обратилась в нашу клинику для дальнейшего обследования, так как ее симптомы не улучшились. При поступлении у пациентки были легкие респираторные симптомы, жизненные показатели были следующими: АД 129/79 мм рт.ст.; ЧСС 79 уд/мин; температура тела 37,0°С; частота дыхания 18 вдохов/мин. При объективном осмотре у больного выявлены деформации и ревматоидные узелки на пальцах рук. Другие результаты системного обследования были ничем не примечательны. Когда история болезни пациентки была подвергнута сомнению, она сообщила, что у нее был диагностирован РА в течение 13 лет, и она принимала назначенные ей лекарства гидроксихлорохин, сульфасалазин и иногда преднизолон. Однако она сообщила, что не ходила на прием к врачу в течение последнего года из-за COVID-19.
 пандемия, и она прекратила прием всех лекарств. Других сопутствующих заболеваний у нее не было. От курения и употребления алкоголя больная отрицала.
пандемия, и она прекратила прием всех лекарств. Других сопутствующих заболеваний у нее не было. От курения и употребления алкоголя больная отрицала.При первом результате КТВР были отмечены двусторонние центральные и периферические затемнения по типу матового стекла в верхних и нижних долях легкого и узелковое утолщение правой задней плевры (рис. 1). Три месяца спустя при повторной КТВР были обнаружены двусторонние периферические перибронховаскулярные фиброзные ретикуляции в верхних и нижних долях легкого и увеличенные области матового стекла с утолщением плевры вокруг правой задней доли легкого (рис. 2). Результаты анализов крови на момент поступления были без особенностей, за исключением СРБ: 14,2 мг/л. Результаты микробиологических анализов на гепатит В, гепатит С и бруцеллез были отрицательными. Ее результаты SARS-CoV-2 IgM и IgG были отрицательными.
После тщательной оценки анамнеза пациента и клинических данных был поставлен новый диагноз ИЗЛ, связанный с РА. Ей прописали циклофосфамид и выписали для планового наблюдения.

Обсуждение
В декабре 2019 года в китайском городе Ухань произошла вспышка пневмонии, вызванной новым коронавирусом, которая с тех пор затронула весь мир. Здесь мы сообщили о пациенте с РА, которому дважды был ошибочно поставлен диагноз COVID-19 из-за неспецифических респираторных симптомов и помутнений по типу матового стекла, наблюдаемых при КТ с высоким разрешением. Ошибочный диагноз привел к отсроченной диагностике ИЗЛ и длительным легочным симптомам. Несмотря на то, что первичное проявление COVID-19состоит из респираторных симптомов, клиницисты должны проявлять бдительность в отношении других распространенных состояний, имеющих те же симптомы (8). Ожидается, что во время пандемии клиницисты адаптируются, включив COVID-19 в свою обычную клиническую практику. Клиницисты должны критически оценивать пациентов на протяжении всего диагностического исследования, думая о других заболеваниях, помимо COVID-19, особенно при отсутствии подтверждающего результата. Хотя отрицательная прогностическая ценность COVID-19 (до 99,0%) высока, положительная прогностическая ценность результата для COVID-19колеблется от 1,5 до 8,3%; следовательно, положительный результат КТ грудной клетки не должен служить основанием для закрытия диагноза (9).
 Кроме того, хотя отрицательные результаты ПЦР не могут исключить диагноз COVID-19, они должны направить клиницистов на мысль о других возможных нозологиях с учетом анамнеза.
Кроме того, хотя отрицательные результаты ПЦР не могут исключить диагноз COVID-19, они должны направить клиницистов на мысль о других возможных нозологиях с учетом анамнеза.Интерстициальная болезнь легких (ИЗЛ) представляет собой гетерогенную группу заболеваний, характеризующихся одышкой и двусторонними инфильтратами легких. В то время как в идиопатических случаях (например, идиопатический легочный фиброз) причина не обнаружена, другие причины включают системные заболевания (например, аутоиммунные расстройства), воздействие окружающей среды (например, асбестоз, гиперчувствительный пневмонит) или медикаментозное воздействие (5). Хотя ИЗЛ все чаще признают проявлением РА, считается, что у трети пациентов заболевание протекает субклинически, что задерживает диагностику и вмешательство. Поскольку вирусная инфекция считается важной причиной обострения ИЗЛ, в последнее время возникли опасения по поводу потенциального воздействия COVID-19.пандемия ИЗЛ (5). У лиц с сопутствующими ИЗЛ COVID-19 вызвал ряд проблем, таких как диагностическая неопределенность и неопределенность в отношении воздействия иммунодепрессантов (5).
 Однако наш случай острого обострения ИЗЛ у пациента с РА во время пандемии COVID-19 поднимает ряд важных вопросов, например, было ли развитие РА вызвано COVID-19, если нет, Пандемия COVID-19 вызвала вводящую в заблуждение отсроченную диагностику. Отрицательные результаты ПЦР SARS-CoV-2 и IgM и IgG к SARS-CoV-2 позволяют предположить, что пациентка не была инфицирована SARS-CoV-2, однако ее состояние по РА ухудшилось, а диагноз ИЗЛ был отложен из-за к COVID-19пандемия. У нашей пациентки обострение ИЗЛ, скорее всего, было связано с несоблюдением пациенткой режима лечения РА. Возможно также, что обострения ИЗЛ могли иметь место во время пандемии из-за неудач в диспансерном наблюдении за хроническими заболеваниями. Таким образом, связь между ИЗЛ или обострением ИЗЛ и COVID-19 еще предстоит определить. Хотя исследования в этой области продолжаются, важно учитывать важность COVID-19 в случаях обострения ИЗЛ и наоборот.
Однако наш случай острого обострения ИЗЛ у пациента с РА во время пандемии COVID-19 поднимает ряд важных вопросов, например, было ли развитие РА вызвано COVID-19, если нет, Пандемия COVID-19 вызвала вводящую в заблуждение отсроченную диагностику. Отрицательные результаты ПЦР SARS-CoV-2 и IgM и IgG к SARS-CoV-2 позволяют предположить, что пациентка не была инфицирована SARS-CoV-2, однако ее состояние по РА ухудшилось, а диагноз ИЗЛ был отложен из-за к COVID-19пандемия. У нашей пациентки обострение ИЗЛ, скорее всего, было связано с несоблюдением пациенткой режима лечения РА. Возможно также, что обострения ИЗЛ могли иметь место во время пандемии из-за неудач в диспансерном наблюдении за хроническими заболеваниями. Таким образом, связь между ИЗЛ или обострением ИЗЛ и COVID-19 еще предстоит определить. Хотя исследования в этой области продолжаются, важно учитывать важность COVID-19 в случаях обострения ИЗЛ и наоборот.Неправильный сбор анамнеза и физикальное обследование во время первичного обращения являются наиболее распространенными причинами, вызывающими задержку в диагностике из-за преждевременного закрытия диагностики, связанной с COVID-19.
 Диагностическая ошибка – это невозможность установить точный или своевременный диагноз. Эти диагностические ошибки могут быть вызваны либо когнитивными ошибками (такими как симптоматика и неправильно направленные исследования), либо ошибками, связанными с системой (такими как отсутствие стандартизации в ориентации, предоставляемой работникам, работающим на переднем крае, во время пандемии с постоянно развивающимися протоколами и руководствами в отношении COVID-19) (10). Кроме того, первоначальная диагностическая оценка врачей, вероятно, была ограничена страхом заражения SARS-CoV-2, из-за чего врачи тратили меньше времени на сбор анамнеза и медицинский осмотр, чем обычно. Хотя бдительность и меры предосторожности, необходимые для пациентов с подозрением на COVID-19, не следует ослаблять, страх не должен мешать нам оказывать надлежащую помощь. К сожалению, нежелание пациентов обращаться в больницу, чтобы избежать заражения в эпоху COVID-19, и ограниченность ресурсов создали значительные препятствия для оценки (8).
Диагностическая ошибка – это невозможность установить точный или своевременный диагноз. Эти диагностические ошибки могут быть вызваны либо когнитивными ошибками (такими как симптоматика и неправильно направленные исследования), либо ошибками, связанными с системой (такими как отсутствие стандартизации в ориентации, предоставляемой работникам, работающим на переднем крае, во время пандемии с постоянно развивающимися протоколами и руководствами в отношении COVID-19) (10). Кроме того, первоначальная диагностическая оценка врачей, вероятно, была ограничена страхом заражения SARS-CoV-2, из-за чего врачи тратили меньше времени на сбор анамнеза и медицинский осмотр, чем обычно. Хотя бдительность и меры предосторожности, необходимые для пациентов с подозрением на COVID-19, не следует ослаблять, страх не должен мешать нам оказывать надлежащую помощь. К сожалению, нежелание пациентов обращаться в больницу, чтобы избежать заражения в эпоху COVID-19, и ограниченность ресурсов создали значительные препятствия для оценки (8). Даже в случае пациентов, которые уже госпитализированы в поликлиники, при подозрении на COVID-19поднимается, это, безусловно, влияет на лечение, отвлекая медработников от других диагнозов.
Даже в случае пациентов, которые уже госпитализированы в поликлиники, при подозрении на COVID-19поднимается, это, безусловно, влияет на лечение, отвлекая медработников от других диагнозов.В заключение мы хотели бы подчеркнуть важность оценки полного анамнеза и предыдущей и последующей визуализации пациентов в отношении возможного сосуществующего состояния, которое может вызвать поражение легких во время пандемии COVID-19. Клиницистам следует тщательно отличать дифференциальный диагноз вспышки ревматического заболевания от COVID-19, проводя дальнейшее тестирование, особенно при наличии отрицательных результатов ПЦР.
Заявление о доступности данных
Первоначальные материалы, представленные в исследовании, включены в статью/дополнительный материал. Дальнейшие запросы можно направлять соответствующему автору.
Заявление об этике
Этическая экспертиза и одобрение исследования с участием людей не требовались в соответствии с местным законодательством и институциональными требованиями.
 Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.Вклад авторов
Оба автора внесли достаточный вклад в разработку исследования, подготовку рукописи, прочитали и одобрили окончательную версию рукописи.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Примечания издателя
Все претензии, изложенные в этой статье, принадлежат исключительно авторам и не обязательно представляют претензии их дочерних организаций, издателя, редакторов и рецензентов. Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Ссылки
1. Cojocaru M, Cojocaru IM, Silosi I, Vrabie CD, Tanasescu R. Внесуставные проявления при ревматоидном артрите.
 Медика. (2010) 5:286–91.
Медика. (2010) 5:286–91.Google Scholar
2. Алунно А., Герли Р., Джакомелли Р., Карубби Ф. Клинические, эпидемиологические и гистопатологические особенности поражения органов дыхания при ревматоидном артрите. Биомед Рез Инт. (2017) 2017:7915340. doi: 10.1155/2017/7915340
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
3. Вьяс С., Бхалла А.С. Загадка визуализации: изменения легких, связанные с COVID, или интерстициальное заболевание легких, связанное с заболеванием соединительной ткани. Польский J Радиол. (2021) 86:e157–8. doi: 10.5114/pjr.2021.104620
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Гуркан К.Г., Карадоган Д., Уфук Ф., Кюр О., Алтинисик Г. Ведение пациентов с интерстициальными заболеваниями легких, связанными с заболеваниями соединительной ткани, во время пандемии COVID-19. Турок Торак Дж. (2021) 22: 346–52. doi: 10.5152/TurkThoracJ.2021.20172
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5.
 Фонсека М., Саммер Р., Роман Дж. Острое обострение интерстициального заболевания легких как последствие пневмонии, вызванной COVID-19. Am J Med Sci. (2021) 361:126. doi: 10.1016/j.amjms.2020.08.017
Фонсека М., Саммер Р., Роман Дж. Острое обострение интерстициального заболевания легких как последствие пневмонии, вызванной COVID-19. Am J Med Sci. (2021) 361:126. doi: 10.1016/j.amjms.2020.08.017PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Уильямсон Дж., Блэк Л., Блэк А., Кодури Г., Келли С. Есть сходство между ревматическим заболеванием с поражением легких и COVID-19.пневмония. Ирландский J Med Sci. (2021) 191:1–5.
Google Scholar
7. Ye C, Cai S, Shen G, Guan H, Zhou L, Hu Y, et al. Клинические особенности пациентов с ревматическими заболеваниями, инфицированных COVID-19, в Ухане, Китай. Энн Реум Дис. (2020) 79:1007–13. doi: 10.1136/annrheumdis-2020-217627
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Юсефзай Р., Бхимарадж А. Ошибочный диагноз в эпоху COVID-19: когда повсюду зебры, не забывайте о лошадях. JACC Case Rep. (2020) 2:1614–9. doi: 10.



 Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
 К этой же группе относят нарушения работы щитовидной железы и даже стрессы.
К этой же группе относят нарушения работы щитовидной железы и даже стрессы. Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости.
Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости. Некоторые виды профессиональной деятельности уже исключены;
Некоторые виды профессиональной деятельности уже исключены;
 Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).
Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).