Высокая температура — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Высокая температура — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Возможные причины
Лихорадку запускают внешние (или экзогенные) пирогены – чужеродные для организма вещества, попавшие в кровь. К ним относятся инфекционные пирогены: токсины вирусов и продукты метаболизма микроорганизмов. Также в группу первичных входят неинфекционные пирогены: определенные липиды, белки и белоксодержащие вещества, поступающие в организм из внешней среды или возникающие в организме при воспалительных процессах, аллергических реакциях или распаде опухолевых тканей. Первичные пирогены, взаимодействуя с клетками иммунной системы, инициируют выработку внутренних, или эндогенных (вторичных) пирогенов – цитокинов. Именно они, воздействуя на центр терморегуляции в мозге, вызывают повышение температуры тела.
Лихорадочное состояние имеет свою динамику и включает несколько стадий.
Если за критерий течения лихорадки принять температуру тела, то можно выделить три стадии:
1 стадия – период подъема температуры;
2 стадия – период сохранения, или стояния температуры;
3 стадия – период снижения температуры до нормальных значений. .
.
Стадия подъема температуры
Скорость подъема температуры зависит от концентрации пирогенов в крови и может служить диагностическим признаком.
Быстрое повышение температуры до высоких значений наблюдается при гриппе, крупозной пневмонии,
а также возможно при попадании в кровь чужеродного белка (например, при переливании компонентов крови). В этом случае возникает сильный озноб, отмечается похолодание кожных покровов, что обусловлено спазмом поверхностных кровеносных сосудов.
Медленное повышение температуры характерно для аденовирусной инфекции, брюшного тифа, бруцеллеза. В этих случаях выраженный озноб может отсутствовать, а первыми ощущениями заболевания будут жар, сухость глаз, головная боль, недомогание. Возможно побледнение кожных покровов, похолодание стоп и ладоней.
Что следует делать?
В первую очередь необходимо согреть больного, укутав его одеялом. Хороший эффект дает грелка, приложенная к ногам и рукам.
Хороший эффект дает грелка, приложенная к ногам и рукам.
Стадия стояния температуры
После достижения верхнего значения температура некоторое время держится на этом уровне. Данный период называется стадией стояния температуры, когда устанавливается баланс между теплопродукцией и теплоотдачей. На этой стадии болезни пациент ощущает жар, сонливость. Возможно отсутствие аппетита, жажда. В зависимости от уровня повышения температуры различают слабую, или субфебрильную температуру – 37-38° C; умеренную, или фебрильную – 38-39° C; высокую – 39-41° C и чрезмерную – выше 41° C.
Сбивание температуры не всегда уместно.
Лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на действие пирогенов.
При температуре 37,5-38° C организм активно борется с инфекцией. Однако каждый человек по-разному реагирует на повышенную температуру. Поэтому принимая решение о медикаментозном снижении температуры, следует ориентироваться на самочувствие и сопутствующие симптомы. Особенно это касается детей. Условно пороговой температурой, при которой необходимо усилить наблюдение за состоянием здоровья и внешними проявлениями, считается температура от 38° C и выше.
Особенно это касается детей. Условно пороговой температурой, при которой необходимо усилить наблюдение за состоянием здоровья и внешними проявлениями, считается температура от 38° C и выше.
Период сохранения температуры на высоком уровне зависит от инфекционного агента, состояния иммунитета и проводимого лечения.
В обычных случаях это время может варьировать от одного до пяти дней, но при тяжелом течении болезни растягиваться на несколько недель.
Колебания температуры у лихорадящего больного имеют определенный ритм: максимальные значения отмечаются в 5-6 часов вечера, минимальные – около 4-5 часов утра и вариабельность. При воспалении легких, например, температура может долго держаться на высоком уровне. Для бронхита, туберкулеза легких характерны значительные суточные колебания температуры (1-2° C). Очень опасна так называемая изнуряющая лихорадка, которая характеризуется резкими скачками температуры (с быстрым подъемом и снижением), иногда повторяющимися два или три раза в течение суток. Встречается такая лихорадка при сепсисе, наличии каверн при туберкулезе легких и распаде легочной ткани.
Встречается такая лихорадка при сепсисе, наличии каверн при туберкулезе легких и распаде легочной ткани.
Что следует делать?
При высокой температуре необходимо по возможности освободить пациента от лишней одежды и обеспечить доступ свежего воздуха, исключив сквозняки. На лоб и области крупных сосудов (локтевые и коленные сгибы) можно положить холодный компресс. Можно обтирать тело смоченным прохладной водой полотенцем.
Вопрос о медикаментозном снижении температуры решается в каждом случае индивидуально.
Человек труднее переносит не высокую температуру, а интоксикацию организма. Поэтому основные меры должны быть направлены на удаление из организма токсичных продуктов обмена. Это достигается обильным питьем, при необходимости – очистительными клизмами.
При назначении жаропонижающих препаратов детям учитывают следующие нюансы:
— возраст ребенка менее трех месяцев, а температура поднялась выше 38° C;
— у ранее здорового ребенка в возрасте от трех месяцев до шести лет температура поднялась выше 39° C;
— у ребенка с заболеваниями сердца или легких температура превышает 38° C;
— ребенку любого возраста (до 18 лет) с судорожным синдромом, заболеваниями центральной нервной системы, при наличии таких внешних признаков, как бледность, синюшность кожных покровов и похолодание конечностей, общая вялость и заторможенность, необходимо снижать температуру, если она достигла отметки 38° C.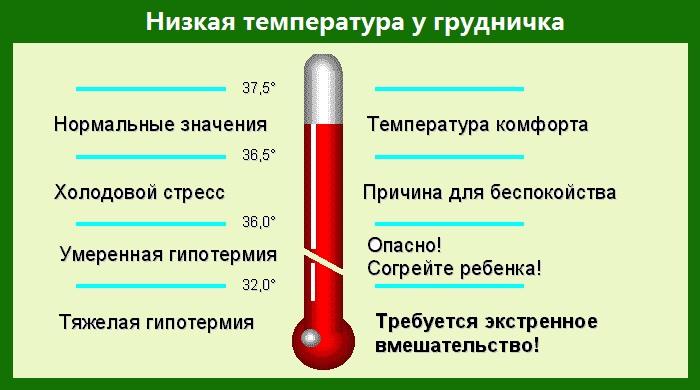 В противном случае возможно возникновение судорожного синдрома, который крайне опасен и может привести к удушью.
В противном случае возможно возникновение судорожного синдрома, который крайне опасен и может привести к удушью.
При высокой температуре изменяется функционирование всех систем органов.
Частота сердечных сокращений увеличивается на 8-10 ударов в минуту на каждый градус повышения температуры. Нередко возникают аритмия, чаще экстрасистолия (внеочередные сокращения), спазм кровеносных сосудов и повышение кровяного давления.
Секреторная и моторная функции желудочно-кишечного тракта снижаются, что приводит к задержке пищи в кишечнике, а недостаток жидкости вызывает запоры. Учитывая эти факторы, необходимо корректировать питание лихорадящего больного. Предпочтение следует отдавать жидкой легкоусвояемой пище, уменьшив размер порции, но увеличив число приемов пищи.
Существует особенность, которую следует учесть больным сахарным диабетом. Нужно помнить, что лихорадка сопровождается повышением уровня глюкозы в крови, что требует принятия соответствующих мер.
Лечение
К основным жаропонижающим средствам относятся нестероидные противовоспалительные препараты – парацетамол, ибупрофен, диклофенак. Эти лекарства быстро действуют и быстро выводятся из организма.
Хотя широко распространена практика приема жаропонижающих в виде таблеток, опыт показывает, что побочные эффекты в таком случае более выражены.
Предпочтительнее использовать ректальные суппозитории.
При этом способе введения лекарств действующее вещество через кровеносные сосуды прямой кишки попадает непосредственно в кровь. Отсутствует раздражающее воздействие медикаментов на слизистую оболочку желудка. Появляется возможность введения лекарственного средства независимо от приема пищи.
Стадия снижения температуры
Снижение температуры при инфекционных заболеваниях происходит либо быстро и сопровождается обильным потоотделением, а иногда и падением артериального давления, либо медленно, в течение одного-двух дней.
Что следует делать?
Помочь больному при резком падении температуры можно, быстро сменив влажное белье на сухое и напоив горячим чаем.
Важно помнить, что снижение температуры не является показателем выздоровления.
В организме еще присутствуют микроорганизмы или вирусы, способные вызвать вторую волну болезни. Особенно опасны в этом отношении стрептококковые инфекции, которые часто дают осложнения на сердце, почки и суставы. Поэтому следует соблюдать постельный режим не только при высокой температуре, но и сразу после ее снижения. По выздоровлении рекомендуется выполнить клинические анализы крови и мочи.
Часто задаваемые вопросы терапевтам
English version
Версия для слабовидящих
Javascript is required to use GTranslate multilingual website and translation delivery network
English version
Версия для слабовидящих
Профилактические прививки в РБ проводятся в соответствии с Национальным календарем прививок. Прививки против кори и паротита делаются детям планово в 1 г и 6 л. комплексной вакциной, в которую включена краснуха. Вакцинация против ветряной оспы проводится по желанию, т.к. в Национальный календарь прививок она не включена. Взрослые, не болевшие корью, ветрянкой и паротитом могут привиться от данных заболеваний за счет собственных средств в любой взрослой или детской поликлинике, а также в Центре вакцинопрофилактики, расположенном на базе детской инфекционной больницы г. Минска или любом платном медицинском центре. Ограничения по возрасту не существуют, если это не оговорено в аннотации к конкретной вакцине.
Прививки против кори и паротита делаются детям планово в 1 г и 6 л. комплексной вакциной, в которую включена краснуха. Вакцинация против ветряной оспы проводится по желанию, т.к. в Национальный календарь прививок она не включена. Взрослые, не болевшие корью, ветрянкой и паротитом могут привиться от данных заболеваний за счет собственных средств в любой взрослой или детской поликлинике, а также в Центре вакцинопрофилактики, расположенном на базе детской инфекционной больницы г. Минска или любом платном медицинском центре. Ограничения по возрасту не существуют, если это не оговорено в аннотации к конкретной вакцине.
У меня в последнее время к вечеру немного повышается температура тела – до 37 градусов. При этом ничего не беспокоит. Скажите, стоит ли волноваться или это просто особенность организма?
Широко распространено мнение, что нормальная температура тела человека равняется 36 и 6 градусов. Однако это не так – как доказали многочисленные исследования, да и практические наблюдения огромного количества врачей, наиболее часто встречающаяся средняя температура тела равна 37 градусам. Однако и эта цифра может значительно меняться, колеблясь в промежутке от 35 до 37, 5 градусов. Эти вариации зависят от нескольких факторов. Например, таких как физиологическое состояние организма каждого конкретного человека, уровень его физической нагрузки, состояние гормонального фона, времени суток.
Однако и эта цифра может значительно меняться, колеблясь в промежутке от 35 до 37, 5 градусов. Эти вариации зависят от нескольких факторов. Например, таких как физиологическое состояние организма каждого конкретного человека, уровень его физической нагрузки, состояние гормонального фона, времени суток.
Кроме того, далеко не последнюю роль при измерении температуры играет такой фактор, как окружающая среда – уровень влажности, температура воздуха в помещении. У любого здорового человека нормальным явлением бывают суточные колебания температуры примерно в половину градуса. Как правило, между 4 и 6 часами утра у человека бывает самая низкая за все сутки температура тела. Эта особенность хорошо прослеживается при болезни, сопровождающейся значительным подъемом температуры тела – даже самая высокая температура тела в значительной степени снижается именно ранним утром. А вот в промежутке 16 – 22 часов уровень температуры тела достигает своего максимума.
Кроме того, помните о том, что у женщины повышение температуры тела возможно из-за тех гормональных изменений в организме, которые связаны с протеканием менструального цикла. Как правило, наиболее высокая температура у женщины отмечается между 17 и 25 днем менструального цикла. Порой цифры могут достигать 38 и 8 градусов. Кроме того, очень часто к повышению температуры тела приводят такие факторы, как сильный эмоциональный стресс, повышенная физическая нагрузка. Причем это в одинаково справедливой степени касается и взрослых, и детей. Так, например, температура тела может подняться из-за стрессов, вызванных проблемами в семейной жизни или работе, из-за физического напряжения. Все эти вышеописанные вариации являются физиологической нормой, и не требуют какого бы т о ни было медицинского вмешательства в организм человека со стороны врачей.
Как правило, наиболее высокая температура у женщины отмечается между 17 и 25 днем менструального цикла. Порой цифры могут достигать 38 и 8 градусов. Кроме того, очень часто к повышению температуры тела приводят такие факторы, как сильный эмоциональный стресс, повышенная физическая нагрузка. Причем это в одинаково справедливой степени касается и взрослых, и детей. Так, например, температура тела может подняться из-за стрессов, вызванных проблемами в семейной жизни или работе, из-за физического напряжения. Все эти вышеописанные вариации являются физиологической нормой, и не требуют какого бы т о ни было медицинского вмешательства в организм человека со стороны врачей.
С недавнего времени у меня появилась горечь во рту. С чем это может быть связано и к какому врачу обратиться?
Горечь во рту чаще всего является спутником заболеваний органов пищеварения. Если она появилась, то значит, организм сигналит нам о каком-то неблагополучии. Горечь во рту может появиться при нарушении работы любого органа пищеварения, начиная с полости рта и заканчивая кишечником. Но чаще всего она возникает при заболеваниях печени и желчевыводящих путей. Другой не менее частой причиной этого явления могут быть различные стоматологические заболевания: стоматит (воспаление слизистой оболочки полости рта), глоссит (воспаление языка), неправильно подобранные зубные протезы или непереносимость вещества из которого они сделаны и т.д.
Но чаще всего она возникает при заболеваниях печени и желчевыводящих путей. Другой не менее частой причиной этого явления могут быть различные стоматологические заболевания: стоматит (воспаление слизистой оболочки полости рта), глоссит (воспаление языка), неправильно подобранные зубные протезы или непереносимость вещества из которого они сделаны и т.д.
Горечь во рту может сопутствовать некоторым эндокринным и психическим (вкусовые галлюцинации) заболеваниям, возникать при приеме некоторых лекарственных средств: антигистаминных препаратов, антибиотиков и даже народных средств в виде зверобоя или облепихового масла. Например, антибиотики могут вызвать гибель нормальной микрофлоры кишечника и развитие условно-патогенной микрофлоры, то есть дисбактериоз, одним из признаков которого является появление горечи во рту. Кратковременная горечь во рту может появиться после стресса или после приема некоторых продуктов (например, кедровых орешков). Если же горечь держится в течение нескольких дней, то нужно выяснить причину этого явления, то есть обратиться к врачу – терапевту.
Подскажите, что делать, если на мое состояние очень влияет погода. Например, перед дождем болит голова, падает давление. Это можно как-то исправить?
Все люди по-разному реагируют на изменения в погоде. Кто-то любит солнце, а некоторым по сердцу дождь. Но наш организм незамедлительно реагирует на погодные перемены. Метеочувствительность чаще отмечается у людей, мало бывающих на свежем воздухе, занятых сидячим, умственным трудом, не занимающихся физкультурой. В современной жизни признаком метеочувствительности может быть не только плохое настроение, но и головная боль, слабость, быстрая утомляемость, вялость, сонливость или, наоборот, необычное возбуждение. Иногда головную боль, боли в суставах, слабость, и беспричинное беспокойство может провоцировать даже изменение направления ветра. Разумеется, человек не в состоянии повлиять на погоду. Но вот помочь своему организму пережить этот тяжелый период может каждый.
Соблюдение некоторых достаточно простых правил поможет справиться с проблемами более легко. В первую очередь необходимо позаботиться об иммунной, сердечно-сосудистой и пищеварительной системах. Людям, чья метеочувствительность начинается при приближении циклонов с резким потеплением, можно рекомендовать физические упражнения, способствующие насыщению организма кислородом: ходьбу, бег, лыжи, дыхательную гимнастику, холодные обтирания. рекомендуются все мероприятия для повышения иммунитета: растирание тела сухой щеткой, переменное ополаскивание ног холодной и горячей водой, хождение по воде, контрастный душ утренняя гимнастика на открытом воздухе или перед открытой форточкой так же способствует повышению иммунитета плавание круглый год — летом в открытых водоемах, в холодное время — в бассейне побольше движений на свежем воздухе, в лесу, в поле, в парке аутогенная тренировка, самовнушение.
В первую очередь необходимо позаботиться об иммунной, сердечно-сосудистой и пищеварительной системах. Людям, чья метеочувствительность начинается при приближении циклонов с резким потеплением, можно рекомендовать физические упражнения, способствующие насыщению организма кислородом: ходьбу, бег, лыжи, дыхательную гимнастику, холодные обтирания. рекомендуются все мероприятия для повышения иммунитета: растирание тела сухой щеткой, переменное ополаскивание ног холодной и горячей водой, хождение по воде, контрастный душ утренняя гимнастика на открытом воздухе или перед открытой форточкой так же способствует повышению иммунитета плавание круглый год — летом в открытых водоемах, в холодное время — в бассейне побольше движений на свежем воздухе, в лесу, в поле, в парке аутогенная тренировка, самовнушение.
Важно помнить и о сбалансированном питании. Для поддержания иммунной системы необходимо снабжать ее необходимыми витаминами и микроэлементами. Например такими как, аскорбиновая кислота — витамин С, каротин — витамин А, минеральными веществами, микроэлементами, ненасыщенными жирными кислотами. Следовательно, помимо тщательного планирования своего рациона, нужно прибегать к помощи специальных витаминных комплексов, содержащих витамины А и С. Когда идет тепловой фронт и кислородный режим воздуха ухудшается, желательно не переедать, чтобы не нагружать свой организм. Старайтесь употреблять в пишу продукты, содержащие аскорбиновую кислоту, кальции, калий, железо — рыбу. молоко, фрукты. Людям с повышенным артериальным давлением во время резких перепадов погоды нужно ограничить употребление соли и жидкости. Людям с пониженным артериальным давлением могут помочь также поливитамины, настои стимулирующих трав — лимонника, элеутерококка и др., а также крепко заваренный чай. Эффективны хвойные ванны.
Следовательно, помимо тщательного планирования своего рациона, нужно прибегать к помощи специальных витаминных комплексов, содержащих витамины А и С. Когда идет тепловой фронт и кислородный режим воздуха ухудшается, желательно не переедать, чтобы не нагружать свой организм. Старайтесь употреблять в пишу продукты, содержащие аскорбиновую кислоту, кальции, калий, железо — рыбу. молоко, фрукты. Людям с повышенным артериальным давлением во время резких перепадов погоды нужно ограничить употребление соли и жидкости. Людям с пониженным артериальным давлением могут помочь также поливитамины, настои стимулирующих трав — лимонника, элеутерококка и др., а также крепко заваренный чай. Эффективны хвойные ванны.
Их легко приготовить из хвойного экстракта в домашних условиях. Длительность — 10-15 минут, температура воды — 35-37° С, курс лечения — 12-15 процедур. Так, при реакциях спастического типа хорошо помогает так называемая «отвлекающая терапия» — горячие ванны для ног, контрастный душ, гимнастика. Это весьма действенная мера. Полностью снять метеочувствительность удаётся не всегда, но значительно облегчить реакции можно.
Это весьма действенная мера. Полностью снять метеочувствительность удаётся не всегда, но значительно облегчить реакции можно.
Подскажите, какой уровень холестерина считается нормой для людей старше 50 лет и какие продукты способствуют снижению уровня холестерина в крови?
Холестерин – это вещество, которое относится к липидам. Бoльшая часть холестерина производится в печени (около 80%), остальная часть поступает из тех продуктов, которые мы потребляем. Роль холестерина неоценима в процессе обмена веществ. С биологической точки зрения он является одним из важнейших органических веществ, принадлежащих к группе стероидов.
Он является необходимым компонентом всех клеточных мембран и принимает участие в выработке всех стероидных гормонов, включая тестостерон, эстроген и кортизол. Он также необходим для мозга, и снабжает ткани организма антиоксидантами. Холестерин также нужен для производства желчных кислот, которые помогают организму усваивать жиры. Тем не менее, в данном случае важно знать норму, поскольку холестерину еще свойственны и некоторые отрицательные свойства. Повышенное содержание холестерина является фактором риска атеросклероза. Общий холестерин приближается к уровню 3,0-6,0 ммоль/л, содержание вредного холестерина в норме (ЛПНП) составляет не более 1,92-4,82 ммоль/л. Полезного (ЛПВП) холестерина достаточно в норме 0,7-2,28 ммоль/л.
Повышенное содержание холестерина является фактором риска атеросклероза. Общий холестерин приближается к уровню 3,0-6,0 ммоль/л, содержание вредного холестерина в норме (ЛПНП) составляет не более 1,92-4,82 ммоль/л. Полезного (ЛПВП) холестерина достаточно в норме 0,7-2,28 ммоль/л.
Если, взяв направление у своего участкового врача и сдав кровь, вы увидите на бланке цифру 5,2 ммоль/л (либо 200 мг/дл) или ниже, радуйтесь: холестерин в крови в норме, и в ближайшие год-два атеросклероз вам не грозит. Анализ на общий холестерин сегодня делают практически в любой районной поликлинике или больнице.
Если Вам поставили диагноз гиперхолестеринемия — лечение или его основная немедикаментозная составляющая — это диета. Цели такой диеты в снижении поступления холестерина и насыщенных жирных кислот, увеличение поступления ненасыщенных жирных кислот, клетчатки, легко усвояемых углеводов с пищей.
Изначально лечение гиперхолестеринемии подразумевает уменьшение потребления продуктов, богатых насыщенными жирными кислотами.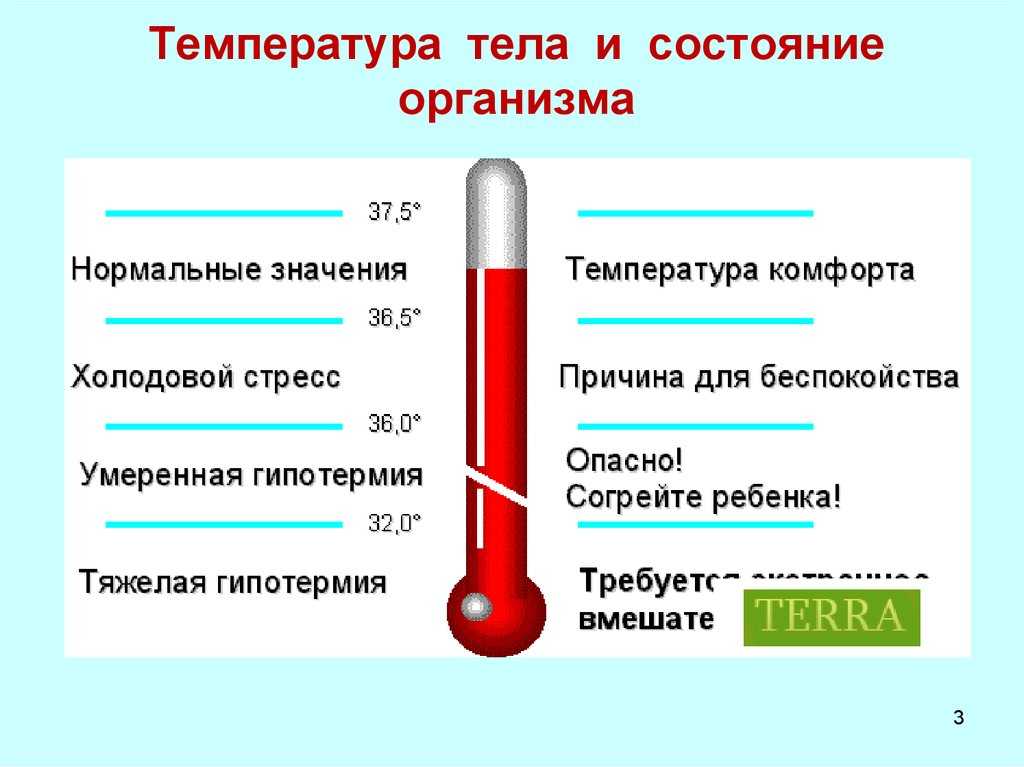 Мясные продукты следует употреблять вареными, молочные продукты — только обезжиренными. Следует заменить сливочное масло, сметану и жирные сыры на мягкий маргарин и растительные масла.
Мясные продукты следует употреблять вареными, молочные продукты — только обезжиренными. Следует заменить сливочное масло, сметану и жирные сыры на мягкий маргарин и растительные масла.
Следует помнить, что ограничение потребления насыщенных жирных кислот в два раза активнее снижает концентрацию холестерина в крови, чем увеличение потребления полиненасыщенных жирных кислот. Необходимо уменьшить потребление яичных желтков, печени, почек, мозгов, жира, жирного мяса, богатых холестерином.
Основную часть пищи должны составлять фрукты и овощи, содержащие сложные углеводы и клетчатку. Мясные блюда лучше заменить рыбными. Для профилактики гиперхолестеринемии необходимо уменьшить употребление животных жиров, ограничить употребление углеводов, достаточно употреблять белки и витамины. Особенно полезны витамины С и Р содержащиеся в овощах и фруктах и витамин В6 содержащийся в хлебных продуктах и дрожжах.
Как ухаживать за больным младенцем
Когда ваш малыш заболеет, вы отправитесь на Луну и обратно, чтобы помочь ему почувствовать себя лучше! Но не всегда легко узнать, как лучше всего заботиться о своем ребенке, особенно когда у него высокая температура, и вы точно не знаете, что вызывает ее повышение.
Если вы хотите знать, что делать, чтобы позаботиться о вашем малыше, когда у него жар, вы попали по адресу. В этой статье эксперты Mustela объясняют, что такое нормальная температура у ребенка, что вызывает лихорадку и как ухаживать за больным ребенком.
Какая нормальная температура у ребенка?
Лихорадка означает, что температура вашего ребенка выше, чем должна быть. Поэтому, чтобы знать, что у них жар, вам нужно знать, что такое нормальная температура и какая температура представляет собой детскую лихорадку.
Как у пожилых, так и у молодых температура тела немного различается в зависимости от нескольких факторов. Время суток и сезон года, например, могут незначительно влиять на температуру. Температура вашего ребенка также может быть выше, чем обычно, если он бегал или ему только что сделали прививку.
Несмотря на это, нормальная температура для младенца или ребенка составляет около 97,5°F, но температура выше 99°F обычно не вызывает беспокойства.
При этом температура выше 99°F обычно считается лихорадкой. Но все эти цифры могут немного отличаться в зависимости от типа термометра, который вы используете (и на какой части тела вашего ребенка вы его используете).
Давайте кратко поговорим о том, как измерить температуру вашего ребенка, чтобы получить наиболее точные показания.
Как измерить температуру ребенка
Некоторые родители могут определить, есть ли у их ребенка лихорадка, положив руку на лоб или спину ребенка. Это великая родительская суперсила!
С помощью этого метода вы можете получить приблизительное представление о том, жарит ли ваш ребенок или нет, но единственный способ проверить его реальную температуру — использовать хороший старомодный (или не очень) градусник.
Чтобы получить наиболее точные показания, измерьте температуру вашего ребенка в его попке (это называется ректально) с помощью цифрового термометра. Еще один точный способ измерить температуру вашего малыша — это термометр для височной артерии, который вы проводите по его лбу.
Оба варианта хороши для любого возраста, даже для новорожденных. Если вы использовали один из этих методов и температура вашего ребенка выше 99 ° F, то, вероятно, у него жар.
Конечно, вы также можете измерить температуру вашего ребенка во рту (перорально) или под мышкой (подмышечно), хотя эти методы не так точны, как измерение температуры ректально или с помощью термометра височной артерии.
Температура во рту и подмышками немного ниже. Например, если ректальная температура вашего ребенка составляет 98°F, температура их подмышек может быть около 97,2°F.
Наконец, если вашему ребенку больше шести месяцев, вы можете измерить его температуру с помощью цифрового ушного термометра.
Что вызывает детскую лихорадку?
Лихорадка у вашего ребенка сама по себе не является болезнью. Скорее, это иммунный ответ и симптом чего-то другого.
Лихорадка означает, что маленькое тело вашего ребенка усердно борется с инфекцией — вирусом, таким как простуда или грипп, или бактериальной инфекцией, такой как инфекция носовых пазух или инфекция мочевого пузыря.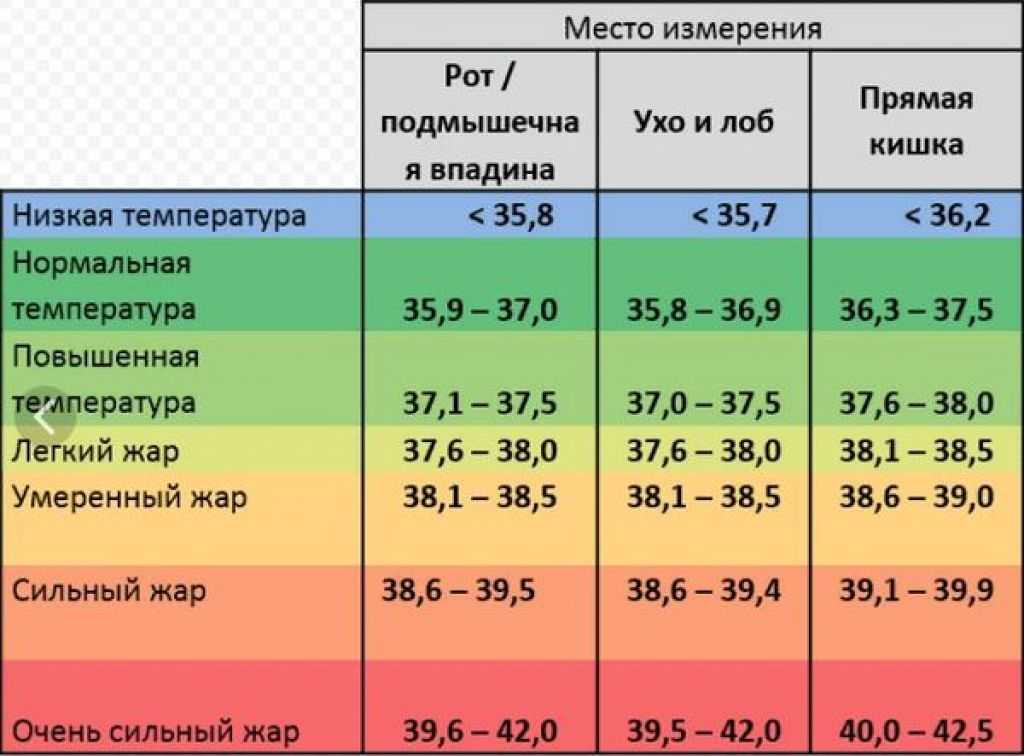
Вывод: лихорадка у вашего ребенка не обязательно является чем-то плохим, и обычно вы можете лечить и контролировать его лихорадку в домашних условиях.
Когда следует звонить врачу? Если вашему ребенку меньше трех месяцев и у него поднялась температура, немедленно обратитесь за медицинской помощью. Лихорадка у маленьких детей может быть опасной.
Если вашему малышу от трех до шести месяцев, позвоните своему врачу, если у него температура 102°F и он выглядит больным или если его температура выше 102°F. Если вашему ребенку от шести месяцев до двух лет, обратитесь к врачу по поводу лихорадки выше 102 ° F, которая держится более 24 часов (без других симптомов).
И, наконец, если вашему ребенку больше двух лет, проконсультируйтесь с педиатром, если лихорадка держится более трех дней. Независимо от возраста, если температура вашего малыша поднимается выше 102 ° F, поговорите со своим врачом.
Как лечить лихорадку у вашего ребенка
Уход за ребенком с лихорадкой заключается в том, чтобы обеспечить ему комфорт и увлажнение, а также снизить температуру, если она становится слишком высокой. Вот семь способов сделать это!
Вот семь способов сделать это!
1) Оберегайте ребенка от обезвоживания
Давайте вашему малышу больше жидкости, чтобы поддерживать гидратацию и охлаждать его тело.
Если ваш ребенок находится на твердой пище, попробуйте разбавленный сок, воду, йогурт, фруктовое мороженое или раствор электролита. Для младенцев, которые все еще находятся на грудном вскармливании, это просто означает продолжение грудного вскармливания.
Совет эксперта: сохраняйте комфорт во время кормления с бальзамом Mustela Nursing Comfort Balm. Этот успокаивающий крем для сосков не содержит отдушек и безопасен как для мамы, так и для ребенка!
2) Оденьте своего ребенка в классную одежду
Если ваш малыш не замерз и не дрожит, носите с ним легкую одежду, которая не даст ему замерзнуть, и не одевайте его слишком многослойно.
3) Оденьте малыша в успокаивающую пижаму
Когда вы укладываете ребенка спать, оденьте его в легкую хлопчатобумажную пижаму, в которой ему не будет слишком жарко. Успокаивающая пижама Stelatopia Skin Soothing от Mustela изготовлена из 100% хлопка, чтобы вашему ребенку было прохладно и комфортно всю ночь.
Успокаивающая пижама Stelatopia Skin Soothing от Mustela изготовлена из 100% хлопка, чтобы вашему ребенку было прохладно и комфортно всю ночь.
Дополнительный совет для родителей склонных к экземе малышей: наши пижамы специально разработаны для младенцев и малышей со склонной к экземе кожей. Используя технологию микрокапсул, они обеспечивают успокаивающую влагу кожу вашего ребенка в течение всей ночи.
4) Оставайтесь в тени
Если в теплое время года вы выносите ребенка с лихорадкой на улицу, оставайтесь в тени и постарайтесь, чтобы ваш малыш не слишком много бегал. И, как напоминание, всякий раз, когда они находятся на солнце, защищайте их нежную кожу шляпой от солнца и солнцезащитным кремом.
Также следите за тем, чтобы в доме и в их комнате было прохладно, но не холодно. Если душно, попробуйте вентилятор.
5) Дайте лекарство для снижения температуры тела вашего ребенка
Как мы упоминали ранее, небольшая температура сама по себе не является чем-то плохим и означает, что иммунная система вашего ребенка с чем-то борется.
Однако, если у вашего малыша немного повышается температура (обычно выше 102°F), он дрожит или чувствует себя некомфортно, ацетаминофен или ибупрофен поможет снизить температуру и улучшить самочувствие.
Важное примечание: Всегда сначала спрашивайте своего врача, следует ли вам давать одно из этих лекарств ребенку с лихорадкой и достаточно ли он взрослый, чтобы принимать их. И если вы дадите своему малышу ложку лекарства, убедитесь, что вы даете ему правильную дозировку.
Еще одно замечание, прежде чем перейти к этой теме: не давайте ребенку аспирин, так как он может вызвать очень опасный синдром Рея.
6) Искупайте ребенка
Если вы пытаетесь снизить температуру тела вашего ребенка, купайте его после того, как он примет лекарство.
Если ваш малыш достаточно взрослый, чтобы удобно сидеть в ванне, поместите его в ванну с теплой водой (не слишком прохладной и не слишком теплой). Аккуратно нанесите воду на их тело губкой и убедитесь, что вы используете продукты для купания, которые будут бережно относиться к их нежной коже и разработаны для их конкретного типа кожи.
Между шампунем-пенкой для новорожденных, маслом для ванны и мультисенсорной пеной для ванн для детей всех возрастов нежные и экологически чистые продукты Mustela помогут вам и вашему малышу.
Если ваш ребенок маленький, вы можете не принимать ванну и обтирать его губкой с мочалкой. Смочите мочалку теплой водой (не используйте холодную воду) и положите ее на живот, ноги, подмышки и за шею ребенка.
Когда мочалка начнет остывать, снимите ее и снова смочите теплой водой. Продолжайте обтирать в течение 15 или 20 минут.
7) Держите ребенка дома
Надеюсь, ваш ребенок все еще чувствует себя хорошо и ведет себя как обычно, даже когда у него жар. Тем не менее, есть две причины держать их дома.
Во-первых, оставайтесь дома, чтобы ваш малыш мог немного отдохнуть и восстановиться. Во-вторых, если у вашего ребенка жар, он заразен. Сделайте всем одолжение, не пуская их в школу, детский сад или игры.
Подарите своему малышу дополнительное питание TLC
В конце концов, забота о лихорадке вашего ребенка заключается в том, чтобы обеспечить ему комфортные условия и не допустить чрезмерного повышения температуры. Вы лучше всех знаете своего ребенка, поэтому доверяйте своим инстинктам.
Вы лучше всех знаете своего ребенка, поэтому доверяйте своим инстинктам.
Отведите ребенка к врачу, если вы считаете, что он очень болен или у него слишком высокая температура. В противном случае, спрячьтесь дома и покажите своему ребенку немного дополнительных забот!
Следуйте нашим семи советам и подарите ребенку комфорт в успокаивающей пижаме Stelatopia Skin Soothing, и ваш малыш быстро поправится!
Когда не париться
По оценкам Американской академии педиатрии (AAP), до одной трети незапланированных посещений врача и телефонных звонков родителей педиатру своего ребенка за консультацией вызваны боязнью лихорадки. Более того, многие родители дают своему ребенку жаропонижающее, даже если у него либо минимальная температура, либо ее нет.
«Что вызывает столько беспокойства, так это то, что родители часто обеспокоены необходимостью поддерживать «нормальную» температуру у своего ребенка, который может быть болен», — сказала Эшли Гейр, доктор медицинских наук, педиатр из медицинского персонала Texas Health Plano.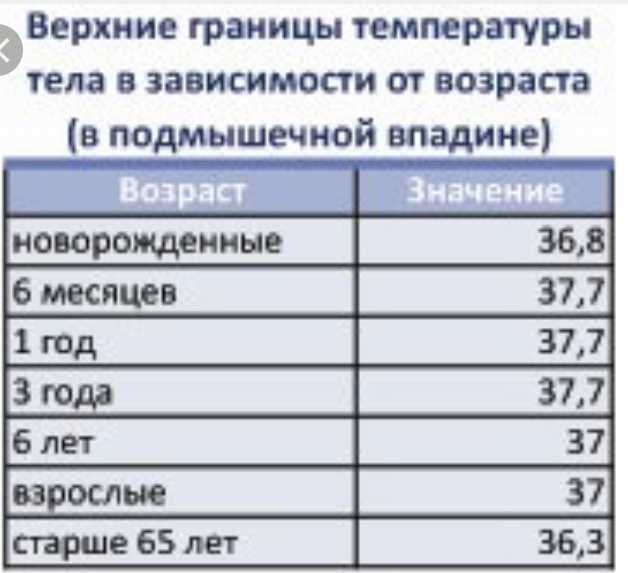 «Нас учат, что нормальная температура тела составляет 98,6° по Фаренгейту или 37° по Цельсию. Но температура тела у взрослых и детей колеблется в течение дня в зависимости от таких факторов, как возраст и уровень активности. Например, нормальная температура тела для младенцев на самом деле около 9.9,5°F. По этой причине врачи действительно не ставят диагноз лихорадки до тех пор, пока температура тела не достигнет 100,4 ° F (38 ° C) или выше».
«Нас учат, что нормальная температура тела составляет 98,6° по Фаренгейту или 37° по Цельсию. Но температура тела у взрослых и детей колеблется в течение дня в зависимости от таких факторов, как возраст и уровень активности. Например, нормальная температура тела для младенцев на самом деле около 9.9,5°F. По этой причине врачи действительно не ставят диагноз лихорадки до тех пор, пока температура тела не достигнет 100,4 ° F (38 ° C) или выше».
Гейр добавил, что лицам, осуществляющим уход, также важно понимать, что лихорадка — это не болезнь, а скорее физиологический механизм, обладающий преимуществами в борьбе с инфекцией. Большинство лихорадок кратковременны, доброкачественны и могут фактически защитить ребенка от возникновения чего-то более серьезного.
Ведущий исследовательский и медицинский информационный ресурс Клиника Кливленда и AAP предлагают эти рекомендации родителям о том, когда следует воздержаться от звонка педиатру по поводу лихорадки — и когда звонить.
Когда лихорадка не потеет
- Лихорадка длится менее 5 дней, и поведение вашего ребенка в целом нормальное (небольшая дополнительная усталость допустима, если ребенок все еще играет, ест и пьет)
- Температура до 101°F у ребенка в возрасте от 3 до 6 месяцев
- Температура до 102,5°F у ребенка в возрасте от 6 месяцев до 3 лет
- Температура до 103°F для детей старше 3 лет
- Если вашему ребенку недавно сделали прививку, субфебрильная температура может быть нормальной, если она длится менее 24 часов
Когда звонить педиатру
- У вас есть младенец младше 3 месяцев (лихорадка может быть единственным предупреждающим признаком серьезного заболевания у вашего ребенка)
- Лихорадка вашего ребенка длится более 5 дней
- У вашего ребенка лихорадка 104°F или выше, которая не снижается при приеме лекарств в течение 2 часов
- Ваш ребенок не играет, не ест, не пьет, не мочится/не мочится, как обычно (3 подгузника в день или ходит в туалет каждые 8-12 часов)
- Ваш ребенок был недавно вакцинирован и у него температура 102°F+ или лихорадка в течение более 24 часов
Если у вас есть вопросы о температуре или заболевании вашего ребенка в любом возрасте и для собственного спокойствия, не стесняйтесь звонить в кабинет педиатра. Постоянная или повторяющаяся лихорадка, потеря аппетита, кашель, признаки боли в ухе, необычная нервозность или сонливость, рвота или диарея могут быть признаками более серьезной проблемы. Если ваш ребенок моложе 5 лет и у него подергивания, может присутствовать редкий побочный эффект лихорадки, известный как фебрильные судороги. Если припадок длится более 5 минут, важно позвонить по номеру 9.-1-1 и проконсультируйтесь с педиатром.
Постоянная или повторяющаяся лихорадка, потеря аппетита, кашель, признаки боли в ухе, необычная нервозность или сонливость, рвота или диарея могут быть признаками более серьезной проблемы. Если ваш ребенок моложе 5 лет и у него подергивания, может присутствовать редкий побочный эффект лихорадки, известный как фебрильные судороги. Если припадок длится более 5 минут, важно позвонить по номеру 9.-1-1 и проконсультируйтесь с педиатром.
Ацетаминофен против ибупрофена. Что подходит вашему ребенку?
Если у вашего ребенка легкая лихорадка, существуют лекарства, отпускаемые без рецепта (OTC), которые могут помочь уменьшить или облегчить симптомы. Несмотря на множество различных торговых марок и упаковок, в основном существует два основных типа безрецептурных жаропонижающих средств: ацетаминофен, содержащийся в Tylenol®; и НПВП или нестероидные противовоспалительные препараты, такие как Advil®, содержащие ибупрофен.
«Преимущество ацетаминофена перед ибупрофеном заключается в том, что он действует на очень молодых людей, — сказал Гейр.