таблетки, уколы, мази и свечи
Невралгией называется болезнь, при которой возникает воспаление или раздражение нерва. Заболевание сопровождается сильным болевым синдромом, вызывающим поражение периферических нервов. Обезболивающие при невралгии помогают не только купировать боль, но и приостановить развитие воспалительного процесса.
Причины и симптоматика патологии
Патология может поразить любой нерв в организме. Факторы, провоцирующие появление невралгии:
- переохлаждение;
- заболевания нервной системы;
- тяжелое течение ОРВИ;
- болезни инфекционного характера;
- патологии позвоночника: спондилоартрит, остеохондроз, спондилез;
- аллергическая реакция, интоксикация медикаментозными препаратами;
- вредное промышленное производство;
- воспаления и злокачественные опухоли;
- сдавление нерва при вынужденном положении;
- большое количество медицинских манипуляций в одной зоне тела.
Симптомы патологии зависят от вида данного заболевания.
Невралгия тройничного нерва вызывает интенсивную острую боль в лице, которая может возникнуть в любой момент. Перед началом приступа у человека начинает чесаться лицо, появляются мурашки по коже и онемение. Резкий болевой синдром длится на протяжении нескольких часов.
При межреберной невралгии спины возникает сильная боль в области ребер, которая усиливается при любых физических нагрузках, кашле, чихании или глубоком вдохе. В большинстве случаев причиной развития патологии является остеохондроз грудного отдела позвоночника.
Невралгия седалищного нерва вызывает болевой синдром в области ягодицы, который отдает в бедро, голень, пальцы ног. Боль становится интенсивнее во время движения, кашля или чихания. Больной ощущает болезненность или жжение в различных участках конечности. Такой болевой синдром приводит к обездвиживанию и не позволяет долго находиться в фиксированном положении.
При невралгии наружного кожного нерва бедра присутствует локальная ноющая и продолжительная боль, кожное жжение и онемение. Приступ становится сильнее при движении. Часто болевой синдром не исчезает после приема обезболивающих лекарств.
Приступ становится сильнее при движении. Часто болевой синдром не исчезает после приема обезболивающих лекарств.
Невралгия затылочного нерва вызывает боль в зоне затылка, которая может подниматься выше, распространяясь на область висков и глаз. Приступ возникает внезапно. Не исключено появление рвоты и усиление болевого синдрома.
Постгерпетическая невралгия возникает у людей, в организме которых есть вирусы герпеса. Боль может быть острой и сильной. Появляется внезапно, независимо от обострения герпеса.
Без правильной терапии заболевание может перейти в невропатию. При такой патологии меняются ткани нерва и его чувствительность. Вследствие регулярных приступов боли у человека развивается депрессия, снижается иммунитет, беспокоит бессонница.
Виды болеутоляющих средств
Чтобы обезболить приступ невралгии, используются нестероидные противовоспалительные средства (НПВС), миорелаксанты и анальгетики. Они эффективно устраняют болевые ощущения, мышечные спазмы и уменьшают воспалительный процесс.
Обезболивающие средства выпускаются в форме:
- таблеток;
- инъекций для уколов;
- мази и геля;
- суппозиториев.
Выбирать лекарства и назначать дозировку должен только врач, учтя состояние здоровья больного и наличие повышенной чувствительности к каким-либо компонентам медикаментов.
Свечи, инъекции и таблетки являются наиболее предпочтительными препаратами для лечения невралгии, из-за скорости действия и продолжительности эффекта. Крема и гели лучше применять в качестве вспомогательного средства.
Watch this video on YouTube
Обезболивающие в форме таблеток эффективны, но их прием противопоказан при проблемах с желудочно-кишечным трактом, патологии печени и почек.
Таблетки
Список действенных таблетированных средств:
- Кеторолак и его аналоги Кетокам, Долак, Кетофрил, Кетанов.

- Залдиар, включающий в себя активные компоненты: трамадол и ацетоминафен (парацетамол).
- Ибупрофен, который в различных дозировках содержится в лекарствах Нурофен, Ибусан, Налгезин, Бруфен.
- Диклофенак.
Уколы
Широко применяются при невралгии болеутоляющие препараты, которые вводятся при помощи инъекций, так как они усваиваются организмом лучше таблеток.
Список обезболивающих медикаментов для внутримышечного введения:
- Кетанов.
- Лорноксикам.
- Торадол.
- Фламакс.
- Мелоксикам.
- Флексен.
При необходимости экстренного одноразового применения могут использоваться инъекции на основе анальгина. Продолжительное применение этих анальгетиков может привести к снижению уровня лейкоцитов в крови, но разовая инъекция способствует облегчению состояния в первые часы. К ним относятся:
- Спазган.
- Триган.
- Баралгин.
Местные препараты
Мазь и гель используются исключительно в сочетании с другими обезболивающими медикаментами в виде таблеток, уколов или суппозиториев. Как самостоятельное болеутоляющее средство при невралгии мази и гели недостаточно эффективны. Но их продолжительное систематическое применение оказывает стойкое противовоспалительное и спазмолитическое действие. Также подобные средства для наружного использования усиливают
Как самостоятельное болеутоляющее средство при невралгии мази и гели недостаточно эффективны. Но их продолжительное систематическое применение оказывает стойкое противовоспалительное и спазмолитическое действие. Также подобные средства для наружного использования усиливают
регенерационные свойства тканей и снимают нервное напряжение.
Список действенных мазей и гелей, которые помогают купировать боль при невралгии:
- Кетопрофен.
- Кетонал.
- Випросан.
- Финалгон.
- Миотон.
Во многих подобных медикаментах содержится пчелиный или змеиный яд. При гиперчувствительности организма больного к большинству веществ, входящих в состав обезболивающих кремов и гелей, в большинстве случаев врачи назначают Миотон — средство на основе растительных компонентов.
Использование свечей
Одним из способов снятия болевого синдрома при разных видах поражения периферических нервов является использование свечей. К эффективным ректальным суппозиториям относятся:
- Оки.

- Вольтарен.
Эти свечи быстро обезболивают, снимают воспаление и понижают высокую температуру тела. Но из-за необходимости соблюдения постельного режима и неудобства применения ректальные свечи редко используются при данной патологии.
Watch this video on YouTube
Заключение
Существует много различных болеутоляющих препаратов, которые применяются при невралгии. Благодаря их использованию можно снизить воспалительный процесс и устранить болевой синдром. Для достижения быстрого положительного эффекта виды обезболивающих лекарств могут комбинироваться между собой. Но делать это можно только под наблюдением врача во избежание неприятных последствий.
Симптомы и причины возникновения невралгии. Чем лечить невралгию.
Что такое невралгия?
Невралгиями называют поражения периферических нервов. Симптомы невралгии — приступы боли в зоне, так называемой иннервации, то есть в тех участках, где орган или ткань окружены нервами для связи с центральной нервной системой. Невралгия может возникнуть в любой части тела и имеет различные причины.
Невралгия может возникнуть в любой части тела и имеет различные причины.
Причины возникновения невралгии
Среди наиболее частых причин невралгии – переохлаждение, инфекционные заболевания, тяжелое течение острых респираторных вирусных инфекций, травмы, воспаления и опухоли. Распространенными являются невралгия тройничного нерва и межреберная невралгия. При поражении тройничного нерва боль локализуется в области лица. Человек страдает от приступов, которые могут быть вызваны как легкими прикосновениями (например, к щеке или носу), так и холодной или горячей пищей, чисткой зубов, вспышкой света или громким звуком. Само поражение нерва вызвано, как правило, травмой лица, воспалительными процессами в пазухах носа или нелеченых зубах. Профилактика невралгии возможна лишь в тех случаях, когда речь идет о запущенных воспалительных процессах, так как на развитие опухолей или возникновение инфекционных заболеваний мы влиять не можем.
Невралгия тройничного нерва чаще всего возникает у женщин, причем в зрелом возрасте.
Причиной межреберной невралгии (торакалгии) обычно является остеохондроз позвоночника, преимущественно грудного отдела. Резкая боль в области ребер может возникать при глубоком вдохе, чихании или кашле. Кроме того, возможно развитие межреберной невралгии на фоне сердечно-сосудистых заболеваний, связанных с недостаточным притоком кислорода к нервам.
Уменьшить вероятность новых приступов невралгии помогает выполнение простых правил: нужно избегать стрессов, больше спать, соблюдать умеренность в употреблении алкоголя, ограничить физические нагрузки, а также своевременно лечить воспалительные и инфекционные заболевания.
Существуют и другие локализации невралгии: в бедре, крылонебном узле (вызывает боль в шее, небе, висках, глазах), в затылке (при этом боль распространяется в области глаз, затылка, висков, усиливается во время движений головой и может сопровождаться рвотой). Во всех случаях невралгия может быть вызвана как переохлаждением или травмой, так и быть следствием хронического заболевания. Симптомы такой болезни, как невралгия, требуют подтверждения у врача, так как могут «маскироваться» под другие заболевания.
Симптомы такой болезни, как невралгия, требуют подтверждения у врача, так как могут «маскироваться» под другие заболевания.
Как и чем лечить невралгию, и возможно ли лечение невралгии в домашних условиях
Если невралгия связана с ранее возникшим заболеванием, его необходимо лечить, чтобы избежать дальнейшего поражения периферических нервов и начать восстановительные процессы.
В любом случае лечение невралгии предполагает прием препаратов, уменьшающих боль. При лечении невралгии назначают такие препараты:
- инъекции обезболивающих препаратов (местно)
- миорелаксанты (препараты для расслабления мышц)
- нестероидные противовоспалительные препараты
- гормональные препараты
- витамины группы В
Хороших результатов в лечении невралгий позволяет достичь физиотерапия, в том числе с использованием ультразвука, инфракрасных и ультрафиолетовых лучей, лазера, иглоукалывания и других методик. В крайних случаях применяют хирургическое лечение.
Витамины группы B при лечении невралгии
Витамины группы B принимают участие во многих метаболических процессах, в том числе, непосредственно затрагивающих нервную систему. Они отвечают за передачу нервных импульсов, обмен в тканях нервной системы, восстановление нервов после поражений или травм. Среди наиболее важных нейротропных витаминов — B1 и B6 (бенфотиамин и пиридоксин), содержащиеся в дозе по 100 мг в препарате Мильгамма® таблетки. Противовоспалительный, обезболивающий, восстановительный эффекты бенфотиамина и пиридоксина способствуют быстрому выздоровлению, значительно улучшают качество жизни благодаря эффективному воздействию на болевой синдром. Однако не следует лечить невралгии самостоятельно, полагаясь только на витамины. Прежде всего, нужна точная диагностика, которая поможет определить причину невралгии. Далее врач прописывает комплексное лечение, которое иногда может включать гормональные препараты при невралгии и другие медикаментозные средства, которые нельзя принимать без назначения специалистом. При этом применение препарата, содержащего витамины группы B – это действительно необходимость, если речь идет о лечении болевого синдрома, связанного с поражениями нервов.
При этом применение препарата, содержащего витамины группы B – это действительно необходимость, если речь идет о лечении болевого синдрома, связанного с поражениями нервов.
Профилактика невралгии при хроническом течении заболевания
К сожалению, да, если не выявить причину поражения периферических нервов и не устранить ее. Если невралгия первичная, то есть, возникла в результате, например, переохлаждения или травмы, важно пройти полный курс лечения, чтобы не допустить развития хронического процесса. Боль при невралгиях может быть очень сильной, что значительно ухудшает качество жизни и снижает трудоспособность, поэтому полноценное лечение необходимо. Не стоит забывать и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм, и боль иногда может усиливаться по психосоматическим причинам, то есть, буквально зависеть от наших мыслей.К сожалению, да, если не выявить причину поражения периферических нервов и не устранить ее. Если невралгия первичная, то есть, возникла в результате, например, переохлаждения или травмы, важно пройти полный курс лечения, чтобы не допустить развития хронического процесса. Боль при невралгиях может быть очень сильной, что значительно ухудшает качество жизни и снижает трудоспособность, поэтому полноценное лечение необходимо. Не стоит забывать и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм, и боль иногда может усиливаться по психосоматическим причинам, то есть, буквально зависеть от наших мыслей.
Боль при невралгиях может быть очень сильной, что значительно ухудшает качество жизни и снижает трудоспособность, поэтому полноценное лечение необходимо. Не стоит забывать и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм, и боль иногда может усиливаться по психосоматическим причинам, то есть, буквально зависеть от наших мыслей.
Невралгия межреберная как лечить лекарства
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
- Кашель, который усиливается со временем;
- Если самочувствие малыша улучшилось, а затем снова стало плохо, это может говорить о присутствии осложнений;
- Каждый глубокий вздох приводит к сильному приступу кашля;
- Появляется сильная бледность кожных покровов на фоне развития перечисленных симптомов;
- Появление одышки.
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания.
При наличии каких признаков следует обратиться к доктору?
- повышенная потливость;
- слабость;
- одышка.
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
- одышка и боль в груди при передвижении;
- боль при повороте туловища
- невозможность сделать глубокий вдох;
- тахикардия;
- непереносимость физической нагрузки;
- быстрая утомляемость;
- слабость;
- человек выглядит бледным, но с ярким нездоровым румянцем.

Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
- Воздушно-капельный способ. Во время заболевания на слизистой оболочке рта и носа образуются капли, которые распространяются по воздуху во время чихания и кашля. Заразиться воздушно-капельным путем можно в любом общественном месте: больнице, магазине, общественном транспорте. Патогенный возбудитель распространяется по воздуху вместе с частичками слизи, мокроты, слюны.
- Контактный. Также инфекция передается во время соприкосновений – рукопожатия, объятия, поцелуя. Люди подвергаются инфекции, когда прикасаются к загрязненным предметам или во время того, когда трогают грязными руками рот, глаза, нос.
- Бытовой. Инфекция может передаваться через полотенца, посуду и постельное белье общего пользования. Поэтому больного нужно снабдить личными предметами гигиены, и по мере возможности чаще их менять и стирать.
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ мокроты — проводится для определения воспалительного процесса в организме, а также возбудителя пневмонии и его чувствительности к антибиотикам.
Из диагностических методов исследования вам назначат:
- Рентгенографию грудной клетки – на снимках появляются затемнения в местах поражения тканей;
- Компьютерную томографию и магнитно-резонансную томографию – используют в качестве дополнительных мер, когда другие методы не позволяют поставить точный диагноз.
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
- Происходят частые вспышки заболеваний;
- Посещение зон общественного пользования;
- Работа в бактериологической лаборатории;
- Частые пневмонии, ОРВИ и грипп, от которых страдает пациент.

Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Настоящая межрёберная невралгия и то, что многие люди называют этим термином, чаще всего, это — разные вещи. Данная статья поможет вам разобраться, как отличить межреберную невралгию от других болезней? Чем отличается левая межрёберная невралгия от межрёберной невралгии с правой стороны? Как снять боль при межрёберной невралгии и, как лечить межрёберную невралгию, в целом? Какой нужен врач при межреберной невралгии и много других интересных и полезных вещей.
Автор статьи: Власенко Александр Адольфович
Главный врач, невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Ставропольский государственный медицинский университет
Н.И. Пирогова, Ставропольский государственный медицинский университет
Специализация: лечение мышечно-скелетных болей, миофасциального болевого синдрома, заболеваний позвоночника и суставов, в том числе грыжи диска, протрузии, сколиоза, кифоза, артроза; последствий травм позвоночника и опорно-двигательной системы в целом, последствий травм головы и головного мозга.
Оглавление
- Что такое межрёберная невралгия?
- Межрёберная невралгия у женщин & Межрёберная невралгия у мужчин.
- Симптомы межрёберной невралгии
- Лечение межрёберной невралгии
Что такое межрёберная невралгия?
Начнём с того, что межрёберная невралгия – это не болезнь. Так называют боль, которая возникает при воздействии на межрёберные нервы различных патологических факторов, например, герпетической инфекции, опухолей, травм, грыжи диска, протрузии, остеохондроза и пр. Иными словами, грудной межрёберной невралгией можно называть не всякую боль грудной клетки, а только ту, где задействованы межрёберные нервы. И это нужно чётко понимать, чтобы не возникало той путаницы, с которой часто сталкиваешься на бытовом уровне, когда слышишь, как люди используют термин межрёберная невралгия, но при этом, имеют в виду совершенно иную патологию. Кстати, даже некоторые врачи, диагноз межреберная невралгия ставят, порой, ошибочно, в то время как на поверку это, чаще всего, оказывается миофасциальным синдромом.
И это нужно чётко понимать, чтобы не возникало той путаницы, с которой часто сталкиваешься на бытовом уровне, когда слышишь, как люди используют термин межрёберная невралгия, но при этом, имеют в виду совершенно иную патологию. Кстати, даже некоторые врачи, диагноз межреберная невралгия ставят, порой, ошибочно, в то время как на поверку это, чаще всего, оказывается миофасциальным синдромом.
Межрёберная невралгия, миалгия, миозит, миофасциальный синдром, остеохондроз, грыжа диска, протрузия и множество других терминов — это не синонимы. Это названия конкретных, патологий, которые имеют свои особенности и отличия. А, раз они отличаются, значит и подход к ним тоже должен быть разным, иначе толку от лечения не будет.
В общем, термин межрёберная невралгия не следует использовать, как попало, и называть так все боли в данной области — не стоит.
Межрёберная невралгия у женщин & Межрёберная невралгия у мужчин.
Межрёберная невралгия у мужчин встречается так же часто, как и у женщин, но, при этом, межрёберная невралгия у женщин имеет свои особенности. Например, женщины часто воспринимают боли при межрёберной невралгии, как проявление болезни молочных желёз, а не как невралгию. И понятно, что такие мысли способны вызвать лишь дополнительную тревогу и беспокойство. Но, утешает одно – хотя патология молочных желёз, действительно, встречается часто, но, даже при её наличии, подавляющее большинство болей связано не с ней, а с позвоночником, нервами и мышцами. Это не отменяет периодические осмотры у маммолога, но говорит о том, что паниковать, никогда, не стоит. И самое главное, имейте в виду, что в медицине есть такое понятие — болезнь «под маской», когда одна болезнь маскируется другой. В чём коварство этой проблемы, давайте рассмотрим на нашем примере. Патология молочных желёз – это психологическая доминанта, вызывающая гораздо больше опасений, чем межрёберная невралгия. Соответственно, если у женщины, одновременно, имеется грудная межрёберная невралгия и патология молочных желёз, то все её мысли будут прикованы к железам. Остальное отойдёт на задний план.
Например, женщины часто воспринимают боли при межрёберной невралгии, как проявление болезни молочных желёз, а не как невралгию. И понятно, что такие мысли способны вызвать лишь дополнительную тревогу и беспокойство. Но, утешает одно – хотя патология молочных желёз, действительно, встречается часто, но, даже при её наличии, подавляющее большинство болей связано не с ней, а с позвоночником, нервами и мышцами. Это не отменяет периодические осмотры у маммолога, но говорит о том, что паниковать, никогда, не стоит. И самое главное, имейте в виду, что в медицине есть такое понятие — болезнь «под маской», когда одна болезнь маскируется другой. В чём коварство этой проблемы, давайте рассмотрим на нашем примере. Патология молочных желёз – это психологическая доминанта, вызывающая гораздо больше опасений, чем межрёберная невралгия. Соответственно, если у женщины, одновременно, имеется грудная межрёберная невралгия и патология молочных желёз, то все её мысли будут прикованы к железам. Остальное отойдёт на задний план. И вполне естественно, что в этой ситуации женщина, в первую очередь, обратится к маммологу. Если маммолог окажется знающим — он быстро разберётся, чем вызвана боль: железами или невралгией. И, если невралгией — направит пациентку к мануальному терапевту. Кстати, именно мануальный терапевт является основным врачом при межреберной невралгии (но об этом мы ещё поговорим). А, если маммолог попадётся неопытный или перестраховщик, как поступит он? Скорее всего, обнаружив у пациентки свою профильную патологию, он тоже сосредоточится на этой патологии и не станет «копать» глубже. Следовательно, если в реальности пациентку беспокоили боли при межрёберной невралгии, а патология молочных желёз была лишь фоном, не вызывающим боли, то лечение у маммолога проблему никак не решит. Боль останется. И это вызовет у женщины ещё большую тревогу. Пострадает её вера во врачей. Будут зря потрачены нервы и время. Вот, чем оборачивается болезнь «под маской». А, между тем, межрёберная невралгия у женщин очень часто протекает под маской патологии молочных желёз.
И вполне естественно, что в этой ситуации женщина, в первую очередь, обратится к маммологу. Если маммолог окажется знающим — он быстро разберётся, чем вызвана боль: железами или невралгией. И, если невралгией — направит пациентку к мануальному терапевту. Кстати, именно мануальный терапевт является основным врачом при межреберной невралгии (но об этом мы ещё поговорим). А, если маммолог попадётся неопытный или перестраховщик, как поступит он? Скорее всего, обнаружив у пациентки свою профильную патологию, он тоже сосредоточится на этой патологии и не станет «копать» глубже. Следовательно, если в реальности пациентку беспокоили боли при межрёберной невралгии, а патология молочных желёз была лишь фоном, не вызывающим боли, то лечение у маммолога проблему никак не решит. Боль останется. И это вызовет у женщины ещё большую тревогу. Пострадает её вера во врачей. Будут зря потрачены нервы и время. Вот, чем оборачивается болезнь «под маской». А, между тем, межрёберная невралгия у женщин очень часто протекает под маской патологии молочных желёз. Обязательно помните об этом!
Обязательно помните об этом!
Дорогие женщины, лучший совет при болях в этой области – обращайтесь сразу к двум специалистам. Маммолог придаст вам уверенность и снимет опасения, а мануальный терапевт – вылечит межрёберную невралгию. Ведь, как мы уже сказали, мануальный терапевт – это ключевой врач при межреберной невралгии. Такой подход — самый разумный. Он сбережёт вам и время, и нервы.
Межрёберная невралгия у мужчин тоже имеет свои особенности, и не всегда это отличия. Например, очень схожи психологические аспекты. Так, если у женщин межрёберная невралгия чаще протекает под маской патологии молочных желёз, то у мужчин – под маской болезней сердца. Кстати, именно «маскировка» под болезни сердца отличает левую межрёберную невралгию от межрёберной невралгии с правой стороны. А знаете, как отличить межрёберную невралгию от сердечного приступа в домашних условиях? Очень просто. Сердечная боль снимается нитроглицерином, а невралгия — нет.
По статистике, межреберная невралгия слева в области сердца одинаково часто вызывает ложную тревогу, как у мужчин, так и у женщин. Причём, у женщин «под подозрение» попадает и сердце, и молочная железа. А, вот, правая межрёберная невралгия «подозрительна» только женщинам. Мужчины сразу понимают, что это — межрёберная невралгия.
Причём, у женщин «под подозрение» попадает и сердце, и молочная железа. А, вот, правая межрёберная невралгия «подозрительна» только женщинам. Мужчины сразу понимают, что это — межрёберная невралгия.
Симптомы межрёберной невралгии
Считается, что главный симптом межрёберной невралгии — это боль в межреберье. Но, как отличить межрёберную невралгию по одному, пусть даже такому яркому, симптому? Ведь боль в рёбрах встречается и при других патологиях. Очевидно, что для точного диагноза нужно больше признаков межреберной невралгии. Поэтому мы решили рассказать о симптомах и причинах межреберной невралгии более подробно.
Название межрёберные нервы говорит само за себя. Они, действительно, расположены между рёбрами. Начинаясь от позвоночника, они охватывают грудную клетку с двух сторон. Пострадать от небольшого или даже среднего ушиба межрёберный нерв не может, так как он находится глубоко под ребром. Поэтому механической причиной межреберной невралгии могут стать серьёзные травмы, например, перелом; опухоль, сдавливающая нерв, либо дистрофическая патология позвоночника — остеохондроз, грыжа и протрузия диска.
Кроме механических, существуют ещё инфекционные причины межреберной невралгии, чаще всего — герпетическая инфекция. В силу своих особенностей она часто поражает эти нервы. Герпес, как признак межреберной невралгии, легко распознать по характерным высыпаниям, совпадающим с зоной боли.
Таким образом, причины межреберной невралгии бывают инфекционными и механическими. А, вот, связь межреберной невралгии и дыхания – это миф. Помните, в начале статьи мы говорили про разницу между настоящей межрёберной невралгией и тем, что, многие люди, ошибочно считают таковой. Например, появление межреберной невралгии после простуды – это, вовсе, не невралгия, а миофасциальный синдром. Если вы не в курсе — миофасциальный синдром – это болезнь мышц, при которой в мышцах образуются небольшие болезненные участки — триггерные точки. Эти точки, длительное время, могут находиться в латентном состоянии и никак себя не проявлять. Но, стоит им активироваться, как тут же возникает боль. Самым частым фактором активации триггерных точек является перегрузка поражённых мышц. Межрёберные мышцы относятся к дыхательным мышцам, так как, они участвуют в акте дыхания. Кашель – это форсированный выдох. Поэтому межреберная невралгия при кашле или после простуды – это не невралгия, как ошибочно думают многие, а миофасциальный синдром, спровоцированный перегрузкой дыхательных мышц от кашля. Кстати, косвенным признаком того, как отличить межреберную невралгию от миофасциального синдрома является продолжительность болезни. Настоящая межреберная невралгия долго лечится. Особенно, если она вызвана переломом или опухолью. А миофасциальный синдром имеет более короткий период лечения. Но сказать точно, сколько длится межреберная невралгия, не видя пациента – невозможно, Во-первых, нужно убедиться, что это именно межрёберная невралгия, а не какая-то иная патология, а, во-вторых, всё зависит от ситуации. Согласитесь, невралгия от герпеса и от перелома будут иметь совершенно разные сроки лечения.
Межрёберные мышцы относятся к дыхательным мышцам, так как, они участвуют в акте дыхания. Кашель – это форсированный выдох. Поэтому межреберная невралгия при кашле или после простуды – это не невралгия, как ошибочно думают многие, а миофасциальный синдром, спровоцированный перегрузкой дыхательных мышц от кашля. Кстати, косвенным признаком того, как отличить межреберную невралгию от миофасциального синдрома является продолжительность болезни. Настоящая межреберная невралгия долго лечится. Особенно, если она вызвана переломом или опухолью. А миофасциальный синдром имеет более короткий период лечения. Но сказать точно, сколько длится межреберная невралгия, не видя пациента – невозможно, Во-первых, нужно убедиться, что это именно межрёберная невралгия, а не какая-то иная патология, а, во-вторых, всё зависит от ситуации. Согласитесь, невралгия от герпеса и от перелома будут иметь совершенно разные сроки лечения.
Отдельно нужно сказать про, так называемые, ложные симптомы межрёберной невралгии. Напряжение мышц, мышечные подёргивания, усиление болей при кашле, чихании, поворотах туловища; вынужденное положение тела для облегчения боли, потливость, повышенное давление и ряд других симптомов не являются признаками межреберной невралгии, хотя ей их часто приписывают. Эти симптомы относятся к схожим с невралгией патологиям. Уметь различать схожую патологию — это один из основных навыков врача, которому специально обучают, и который позволяет врачу ставить точный и правильный диагноз. Остаётся лишь напомнить, что врач по межреберной невралгии – это мануальный терапевт, а ещё лучше – мануальный терапевт-невролог.
Напряжение мышц, мышечные подёргивания, усиление болей при кашле, чихании, поворотах туловища; вынужденное положение тела для облегчения боли, потливость, повышенное давление и ряд других симптомов не являются признаками межреберной невралгии, хотя ей их часто приписывают. Эти симптомы относятся к схожим с невралгией патологиям. Уметь различать схожую патологию — это один из основных навыков врача, которому специально обучают, и который позволяет врачу ставить точный и правильный диагноз. Остаётся лишь напомнить, что врач по межреберной невралгии – это мануальный терапевт, а ещё лучше – мануальный терапевт-невролог.
Лечение межрёберной невралгии
Лечение межрёберной невралгии зависит от того, чем она вызвана. Статистика утверждает, что подавляющее большинство болей в этой области вызваны механическими причинами — патологией позвоночника и мышц — остеохондрозом, грыжей диска, протрузией, миалгией и миофасциальным синдромом. Поэтому ответ на вопрос, как лечить межрёберную невралгию – очевиден. Раз большинство причин — механические, то и устранять их следует механическим путём. Это значит, что лучшим способом лечения грудной межрёберной невралгии является мануальная терапия. Причём, не обычная, а мягкая мануальная терапия, которая не только мягче, но и гораздо эффективнее, чем простое вправление позвонков. Мягкая мануальная терапия действует исключительно мягко и деликатно. Главное её достоинство – безопасное устранение мышечных зажимов, которые «защемляют» нерв и закрепощают позвоночник. Вот почему мануальный терапевт – это основной врач по межреберной невралгии. В тех случаях, когда проблема имеет запущенный характер, мануальную терапию можно дополнять лекарствами и физиотерапией.
Раз большинство причин — механические, то и устранять их следует механическим путём. Это значит, что лучшим способом лечения грудной межрёберной невралгии является мануальная терапия. Причём, не обычная, а мягкая мануальная терапия, которая не только мягче, но и гораздо эффективнее, чем простое вправление позвонков. Мягкая мануальная терапия действует исключительно мягко и деликатно. Главное её достоинство – безопасное устранение мышечных зажимов, которые «защемляют» нерв и закрепощают позвоночник. Вот почему мануальный терапевт – это основной врач по межреберной невралгии. В тех случаях, когда проблема имеет запущенный характер, мануальную терапию можно дополнять лекарствами и физиотерапией.
Лечение межрёберной невралгии при герпетическом поражении требует параллельного лечения у дерматолога. Редкие и тяжёлые формы, вызванные переломами и опухолями, относятся к высокотехнологичной и дорогостоящей медицинской помощи, которая осуществляется по государственным программам в специализированных клиниках.
Как снять боль при межрёберной невралгии, если человек оказался вдали от полноценной медицины и поблизости — только аптека? Боль при острой межрёберной невралгии лучше всего снять с помощью сочетанного применения нестероидных и стероидных противовоспалительных средств. Но, обращаем ваше внимание – при первой возможности покажитесь специалисту. Это нужно сделать, даже если боль полностью прекратится. В ваших интересах быть уверенным, что за болью и межрёберной невралгией не кроется ничего более серьёзного.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление нервов с приступообразным болевым синдромом в области грудной клетки – это межреберная невралгия. Иногда болевые ощущения схожи с теми, что сопровождают сердечные приступы. Именно поэтому появление невралгии у больного вызывает панику.
Невралгия может поражать любую часть тела, вызывая легкую или сильную боль.
Причины патологии
Причины развития невралгии могут быть разными: воспалительные процессы, травмы, бактерии и вирусы, отравление лекарствами и различными веществами, аутоиммунные заболевания, нарушение кровообращения в сосудах, питающих нерв.
инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
давление на нервы костей, кровеносных сосудов или опухолей
заболевание почек или диабет
Какими симптомами проявляется межрёберная невралгия?
Внезапные эпизоды сильной стреляющей или колющей боли, которая следует по пути поврежденного или раздраженного нерва. Симптомы проявляются либо с правой, либо с левой стороны. Боль усиливается при любом движении.
Постоянная ноющая или жгучая боль.
Покалывание или онемение.
Потеря мышечной массы или атрофия.
Непроизвольное подергивание мышц или судороги.
У детей характерные боли возникают в период интенсивного роста, когда скелет усиленно растет. Сильная боль в зонах поражения и судороги – главные симптомы невралгии, по которым распознают болезнь у детей. К дополнительным признакам относят обильное потоотделение, повышенную возбудимость, слезливость, нарушение сна и заикание.
Главная цель лечения – отличить это заболевание от других. Важно отличать приступы невралгии от проявлений инфаркта и стенокардии. При невралгии отсутствует лихорадка, одышка, нарушение дыхания, посинение кожных покровов.
Важно отличать приступы невралгии от проявлений инфаркта и стенокардии. При невралгии отсутствует лихорадка, одышка, нарушение дыхания, посинение кожных покровов.
Методы диагностики
Нужно обратиться к врачу-терапевту. После осмотра и исключения других патологий терапевт направляет к невропатологу, который занимается определением симптомов и лечением межрёберной невралгии. Врач изучает снимки, назначает анализы и медицинские обследования.
Инструментальные диагностические методы обследования:
Рентгенография. Позволяет исследовать структуру кости. Дает возможность определить наличие нарушений нетравматического или травматического характера. Рентгеновские снимки делают в прямой, косой и боковой проекции.
Компьютерная томография. Исследует костную и мышечную структуру в комплексе. Чаще используют для обнаружения патологических изменений костных структур.
Миелография. В спинномозговой канал вводится контрастное вещество. Это основной метод диагностирования мягкотканых структур (нервных корешков и спинного мозга).
Контрастная дискография. Во время процедуры вводится контрастное вещество в межпозвонковый диск.
Магнитно-резонансная томография. Позволяет получить изображения органов и тканей. Выявляет патологические изменения мягкотканых структур: нервных тканей, мышц, связок, грыжи и дегенеративные изменения в межпозвоночных грыжах.
Электроспондилография. С помощью метода компьютерной диагностики возможно оценить состояние позвоночного столба, выявить болезнь на ранней стадии, определить степень поражения и контролировать течение заболевания.
Как проводится лечение невралгии?
При появлении болей и защемленном нерве необходимо обратиться к терапевту, или вызвать бригаду «Скорой помощи», если боль нестерпимая. Затем нужно обязательно посетить невролога – он определит истинную причину внезапных болей и направит на комплексное обследование. Не забывайте строго выполнять все указания лечащего врача – они подобраны на основании данных анамнеза, имеющихся заболеваний и индивидуальных особенностей организма.
Способы лечения межрёберной невралгии
Медикаментозная терапия. Существует большое разнообразие препаратов для устранения защемления нерва: обезболивающие, противовоспалительные, повышающие защитные силы организма, инъекции, блокады. Все препараты обладают длинным перечнем побочных действий, поэтому перед их применением нужна обязательная консультация специалиста. Любое лекарство выбирается в зависимости от степени тяжести, склонности к аллергии, особенностей течения заболевания.
Противосудорожные средства тормозят проведение болевых импульсов.
Трициклические антидепрессанты снимают напряжение при хронических болевых синдромах.
Венотоники и диуретики снимают отёчность.
Кортикостероидные препараты применяются в случае тяжелого воспалительного процесса.
Витамины В1, В6 и В1 ускоряют восстановление оболочки нервов, снижают воспаление и боль.
Компрессы. Могут быть как горячими, так и холодными. Они используются для снижения воспаления, а также с целью уменьшения болевых ощущений. Это лишь временная мера, не оказывающая лечебного воздействия.
Это лишь временная мера, не оказывающая лечебного воздействия.
Другие методы: гимнастика, ударно-волновая терапия, массаж, физиотерапия – облегчают ваше состояние, обеспечивая полное выздоровление. А также данные процедуры не оказывают вреда на организм.
Физиотерапия и лечебная физкультура. Зачастую межреберная невралгия вызвана плохой осанкой. Цель лечебной физкультуры – разгрузить мышцы спины и раскрыть грудную клетку. Лечебные упражнения нужно выполнять 3-4 раза в день.
В качестве физиотерапии используют иглоукалывание, остеопатию, мануальную терапию, массаж с согревающими кремами и мазями, кинезиотейпирование. Они расслабляют фасции груди и спины. Тепло помогает временно расслабить мышцы, снять отёк, воспаление и острую боль.
Лечебный массаж. Его следует проводить сидя. При выполнении процедуры межреберные промежутки растирают и поглаживают кончиками пальцев. Вдобавок к этому двумя руками разминают и растирают мышцы спины. При точечном массаже пальцами рук надавливают на активные точки, связанные с тем или иным пораженным органом. Точечный массаж способен стимулировать защитные силы, снимать боли.
Точечный массаж способен стимулировать защитные силы, снимать боли.
Лечение межреберной невралгии во время беременности
При беременности наличие невралгии считается достаточно серьезной проблемой. Она требует должного внимания, которое поможет избежать осложнений для будущей мамы и малыша.
Всё лечение, которое будет проводится беременной женщине при невралгии, должно быть прописано лечащим врачом. Самостоятельная терапия крайне нежелательна, так как может сильно навредить женщине и ребёнку в утробе.
Многие пациентки предпочитают отказаться от приема медикаментов. Они ограничиваются витаминами и минеральными комплексами, используют мази и тёплые компрессы, соблюдают постельный режим и выполняют простые физические упражнения.
Гимнастика при невралгических болях у беременных очень эффективна. Физические упражнения не дают застаиваться крови в суставах и отделах позвоночника.
Если боль становится невыносимой, назначают с осторожностью новокаиновые блокады.
Профилактика межреберной невралгии
Главная мера профилактики – это занятия гимнастикой. Нужно выполнять упражнения, способствующие развитию мышц, укреплению и подвижности позвоночника. Избегайте сквозняков, неудобных поз и избыточных физических нагрузок. Всё должно быть в меру.
Важно контролировать осанку, не поднимать чрезмерные тяжести, рационально и сбалансированно питаться, принимать витамины, избегать голоданий и монодиет.
Не забывайте вовремя проводить терапию заболеваний, которые могут стать причиной развития невралгии.
Где пройти диагностику и лечение межрёберной невралгии?
Как лечить межрёберную невралгию знают в медицинском центре «Медюнион». Мы занимаемся лечением межрёберной невралгии в Красноярске.
У нас работают практикующие неврологи, записи к которым не нужно ждать несколько недель. Запишитесь сегодня на удобное для вас время, и уже завтра пройдите обследование. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион».
В нашей клинике вы сможете:
получить консультацию опытного узкого специалиста без очереди и ожидания
пройти диагностику на современном оборудовании международного класса
вызвать на дом узкопрофильного специалиста при необходимости
воспользоваться услугой забора биоматериалов на дому
Чтобы узнать подробности или записаться на прием, позвоните по телефону +7 (391) 201-03-03.
Симптомы невралгии в области сердца часто напоминают стенокардию при ИБС или инфаркт, поэтому такое состояние нередко вызывает у пациентов панику. При этом речь идет не о сердечно-сосудистом заболевании, а о межреберной невралгии, т. е. поражении нервов, расположенных в области ребер. Многие пациенты, впервые столкнувшиеся с проблемой, не знают, что делать при невралгии в области сердца и к какому врачу обращаться. Если возникает проблема с выбором специалиста, для начала следует обратиться к терапевту, который перенаправит к узкому специалисту. Невралгии лечит невролог, помогать ему может мануальный терапевт.
Причины невралгии
Признаки невралгии в области сердца по незнанию можно принять за болезнь легких, молочных желез или сердца. Чаще всего боль в груди принимают за сердечно-сосудистое заболевание, но стоит понимать, что боль при ССЗ устраняется нитроглицерином, а при невралгии — нет. Кроме того, при ССЗ возможно усиленное потоотделение, повышение давления, лихорадка, одышка, посинение кожи, больному для снижения болевых симптомов приходится занимать вынужденное положение. Эти проявления не характерны для невралгии и указывают на другую патологию.
Возможные причины невралгии:
- Дегенеративные изменения в грудном отделе позвоночника: грыжи, остеохондроз.
- Разросшаяся опухоль, давящая на нервы.
- Герпетическая инфекция.
- Серьезные травмы и переломы.
- Нарушение кровотока в сосудах, питающих нерв.
- Интенсивные физические нагрузки.
- Гипоксия нервных стволов при ССЗ.
- Интенсивный рост скелета у подростков.

- Переохлаждение, пребывание на сквозняке.
К группе риска относятся пациенты с диабетом, гепатитом, ВИЧ, заболеваниями почек, аутоиммунными болезнями, а также мужчины преклонного возраста и женщины в период менопаузы. Невралгия нередко настигает работников, вынужденных долго находиться в неудобной позе, т. к. возрастает нагрузка на мышечный каркас. На развитее невралгии оказывает влияние образ жизни: гиподинамия, употребления алкоголя, пребывание в хроническом стрессовом состоянии.
Стоит отметить, что после длительной простуды чаще возникает миофасциальный синдром, а не невралгия. Боль в данном случае вызвана длительной перегрузкой мышц из-за кашля. Синдром исчезает через довольно короткий промежуток времени, в то время как невралгия требует длительного лечения.
Симптомы межреберной невралгии в области сердца
Основной симптом — боль различной интенсивности и продолжительности справа или слева, чаще всего точечная. Симптомы межреберной невралгии слева в области сердца следует отличать от проявления ССЗ. При кардиологических болезнях боль затрагивает середину груди, отдает в другую часть тела: лопатку, плечо, ключицу, челюсть и др. При приступе пациент не может точно показать, где болит, а при невралгии без труда можно определить локализацию.
При кардиологических болезнях боль затрагивает середину груди, отдает в другую часть тела: лопатку, плечо, ключицу, челюсть и др. При приступе пациент не может точно показать, где болит, а при невралгии без труда можно определить локализацию.
Обычно боль при невралгии в области сердца не начинается внезапно. Состоянию предшествует онемение или покалывание, которому часто не придают значение. Последующее развитие болевого синдрома может значительно напугать и навести на тревожные мысли.
Боль обычно жгучая, стреляющая или ноющая, носит спазматический характер и часто напоминает удары электрическим током. Ощущения усиливаются при глубоком вдохе, быстрой ходьбе. Приступ стенокардии обычно проходит через 10-15 минут. При невралгии этого не происходит, болевой синдром сохраняется на длительный период, тем более в отсутствие лечения, но симптомы затихают в состоянии покоя. Кроме боли, в период обострения может возникать выраженная отечность.
Чем лечить невралгию в области сердца
Тактику лечения выбирают после выяснения причин невралгии. Перед тем как назначить лечение при симптомах невралгии в области сердца, врач обязательно проведет ряд исследований. Для постановки диагноза используют рентген, КТ, исследования с контрастным веществом. Устанавливают основное заболевание, вызвавшее невралгию, а уже затем назначают терапию.
Перед тем как назначить лечение при симптомах невралгии в области сердца, врач обязательно проведет ряд исследований. Для постановки диагноза используют рентген, КТ, исследования с контрастным веществом. Устанавливают основное заболевание, вызвавшее невралгию, а уже затем назначают терапию.
Невралгии лечат медикаментозно при помощи:
- противовоспалительных,
- противовирусных,
- обезболивающих,
- кортикостероидных препаратов,
- венотоников,
- диуретиков.
Также назначают массаж для устранения мышечных зажимов, согревающие компрессы, лечебную физкультуру, витамины группы В. Лечение с осторожностью назначают при беременности. Большинство медикаментов беременным противопоказаны, поэтому основной терапевтический метод — лечебная гимнастика. Лекарства назначают, если боли приносят будущей матери серьезный дискомфорт.
В отсутствие лечения невралгия может вызвать осложнения: нарушение проводимости нервных импульсов, скованность движения, хронические боли. Помимо адекватной диагностики и правильного лечения, важна и профилактика.
Помимо адекватной диагностики и правильного лечения, важна и профилактика.
Она довольно проста:
- не переохлаждаться,
- исключить тяжелый физический труд,
- принимать витамины,
- бороться с психоэмоциональным перенапряжением.
Так как межреберная невралгия может маскироваться под различные заболевания, только квалифицированный врач может определить точную причину тревожных симптомов и подобрать качественное лечение. Вас готовы принять опытные врачи «Чеховского сосудистого центра» Московской области. Записывайтесь на прием в удобное время и не терпите боль.
Ощущение стреляющей боли между ребрами сбоку вызовет опасение у любого человека. В первую очередь под подозрение попадает сердце. Но такое заболевание, как межреберная невралгия, имеет схожую локализацию. Чтобы правильно диагностировать патологию, важно знать ее причины и симптомы. Что входит в комплекс лечения и профилактики, читайте далее.
Что такое межреберная невралгия
Межреберная невралгия (по-научному – торакалгия) – патология, при которой сдавливаются и раздражаются корешки или вся протяженность нервов, расположенных между ребрами. Человек испытывает сильную боль в грудине. Очень часто пациенты думают, что эта боль сердечная, так как дискомфорт ощущается именно в области сердца.
Человек испытывает сильную боль в грудине. Очень часто пациенты думают, что эта боль сердечная, так как дискомфорт ощущается именно в области сердца.
Люди среднего возраста и пожилые страдают заболеванием чаще по причине дегенеративных изменений в организме, затрагивающих и нервные волокна. Также проявлениям межреберной невралгии способствуют опухоли и воспаления периферических нервных стволов. Женщины в период вынашивания ребенка также могут столкнуться с характерными симптомами. Это вызвано расширением грудной клетки и брюшных мышц.
Факторами развития патологии выступают:
Травмы позвоночника, ребер.
Атеросклероз и гипертония.
Заболевания позвоночника (остеохондроз, сколиоз, грыжи, протрузии дисков, артрит, остеопороз, болезнь Бехтерева, опухоли в грудном отделе).
Болезни желудочно-кишечного тракта (панкреатит, язва).
Недостаток минералов и витаминов в рационе.
Длительный и сильный кашель.
Воспаление или избыточная напряженность мышц спины.
Отравления ядами, лекарствами или токсинами микробов.
Травмирование нервов, расположенных в грудном отделе.
Врожденные пороки развития и травмы позвоночника, слабый иммунитет, болезни сердечно-сосудистой системы и вредные привычки создают предпосылки для развития межреберной невралгии.
В подавляющем большинстве случаев болезнь возникает как следствие раздражения или защемления нерва межреберными мышцами.
В таком состоянии к нервным окончаниям поступает большое количество импульсов, появляется нехватка кислорода, и как итог – сильные болевые ощущения.
Симптомы и диагностика межреберной невралгии
Заподозрить заболевание можно в первую очередь при наличии:
Напряжения мышц спины.
Болевые ощущения могут быть приступообразными, мучительными, напоминать боль в сердце, отдавать в лопатку или эпигастральную область. При кашле, чихании или поворотах туловища усиливаются. Человек вынужден принимать такое положение тела, чтобы облегчить свое состояние. Длительность состояния – 4-7 дней.
Длительность состояния – 4-7 дней.
Некоторые участки кожи в области грудной клетки могут потерять чувствительность или наоборот отдавать болью при прикосновении.
Дополнительные симптомы межреберной невралгии:
Резкие колебания артериального давления.
Боли в поясничном отделе позвоночника.
Главное в диагностике межреберной невралгии – дифференцировать ее симптомы от угрожающей жизни боли в сердце. Основные отличия:
Сердечная боль снимается таблетками Нитроглицерин.
Боль в сердце отдает в левое плечо или руку, человек ощущает аритмию.
При заболеваниях сердца боль кратковременная, ощущение не изменяется при глубоком вдохе.
Боли при невралгии усиливаются при прощупывании межреберных промежутков, во время наклона или поворота тела, Нитроглицерин не помогает, а облегчение приносит тепло и обезболивающие.
В некоторых случаях важно исключить пневмонию, плеврит и язву желудка.
Врач ставит диагноз, основываясь на жалобы пациента и аккуратное прощупывание ребер с промежутками между ними.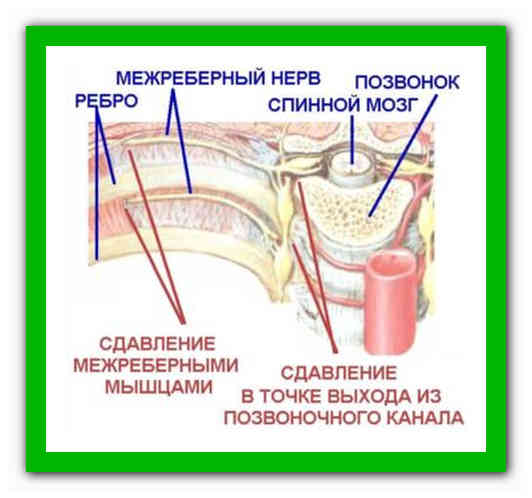 В сложных случаях показано обследование, например:
В сложных случаях показано обследование, например:
Компьютерная томография или МРТ всего позвоночного столба.
Рентгенография позвоночника и органов грудной клетки.
УЗИ сердца и электрокардиограмма при жалобах на боль слева (чтобы исключить болезнь сердца).
Электронейрография при подозрении на травму нерва.
Гастроскопия с целью исключений патологий ЖКТ.
Дополнительно назначается общий анализ крови и мочи, чтобы иметь представление о состоянии здоровья пациента, наличии/отсутствии инфекционного процесса, работе почек.
Как лечить межреберную невралгию
Лечением патологии занимаются неврологи, а в некоторых случаях еще и нейрохирурги.
Главная цель – устранить основное заболевание, которое привело к защемлению нерва и воспалительному процессу.
На начальной стадии межреберной невралгии лечение включает:
Соблюдение постельного режима минимум два дня. Поверхность, на которой будет лежать больной, должна быть твердой. Можно подложить щит под матрас.
Исключение физических нагрузок, стрессов, алкоголя.
Сухое тепло на область грудной клетки, чтобы облегчить боль. Подойдет платок из шерсти, подогретое полотенце или теплый компресс.
Использование мазей с согревающим и противовоспалительным эффектом (Диклофенак, Вольтарен, Финалгон).
Горчичники или перцовый пластырь в зоне около позвоночника, исключая сам позвоночный столб.
Прием нестероидных противовоспалительных средств – Ибупрофена, Мовалиса, Парацетамола, Диклофенака, Мелоксикама или Нимесила.
Прием успокоительных средств (Персен, Новопассит) и витаминов группы В.
Применение миореклаксантов для снятия мышечного спазма – Мидокалма, Баклофена.
Если в процессе диагностики выявлено объемное образование, сдавливающее нервные корешки и вызывающее боль, необходимо хирургическое вмешательство.
При неэффективности стандартных средств с анальгезирующим действием показана новокаиновая блокада, в некоторых случаях совместно с кортикостероидами.
Когда острая стадия минует, можно приступать к реабилитации, которая включает:
Массаж, лечебную физкультуру, занятия в бассейне.
Лечение грязями, аппликации парафина.
Радоновые или сероводородные ванны.
Чтобы в дальнейшем избежать рецидивов межреберной невралгии, важно укреплять мышцы спины, избегать переохлаждений, принимать витаминно-минеральные комплексы и вести здоровый образ жизни.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Межреберная невралгия: симптомы и лечение
Защемление нервов с приступообразным болевым синдромом в области грудной клетки – это межреберная невралгия. Иногда болевые ощущения схожи с теми, что сопровождают сердечные приступы. Именно поэтому появление невралгии у больного вызывает панику.
Именно поэтому появление невралгии у больного вызывает панику.
Невралгия может поражать любую часть тела, вызывая легкую или сильную боль.
Причины патологии
Причины развития невралгии могут быть разными: воспалительные процессы, травмы, бактерии и вирусы, отравление лекарствами и различными веществами, аутоиммунные заболевания, нарушение кровообращения в сосудах, питающих нерв.
-
инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
-
давление на нервы костей, кровеносных сосудов или опухолей
-
заболевание почек или диабет
-
возраст
Какими симптомами проявляется межрёберная невралгия?
-
Внезапные эпизоды сильной стреляющей или колющей боли, которая следует по пути поврежденного или раздраженного нерва.
 Симптомы проявляются либо с правой, либо с левой стороны. Боль усиливается при любом движении.
Симптомы проявляются либо с правой, либо с левой стороны. Боль усиливается при любом движении.
-
Постоянная ноющая или жгучая боль.
-
Покалывание или онемение.
-
Мышечная слабость.
-
Потеря мышечной массы или атрофия.
-
Непроизвольное подергивание мышц или судороги.
У детей характерные боли возникают в период интенсивного роста, когда скелет усиленно растет. Сильная боль в зонах поражения и судороги – главные симптомы невралгии, по которым распознают болезнь у детей. К дополнительным признакам относят обильное потоотделение, повышенную возбудимость, слезливость, нарушение сна и заикание.
Главная цель лечения – отличить это заболевание от других. Важно отличать приступы невралгии от проявлений инфаркта и стенокардии. При невралгии отсутствует лихорадка, одышка, нарушение дыхания, посинение кожных покровов.
При невралгии отсутствует лихорадка, одышка, нарушение дыхания, посинение кожных покровов.
Методы диагностики
Нужно обратиться к врачу-терапевту. После осмотра и исключения других патологий терапевт направляет к невропатологу, который занимается определением симптомов и лечением межрёберной невралгии. Врач изучает снимки, назначает анализы и медицинские обследования.
Инструментальные диагностические методы обследования:
-
Рентгенография. Позволяет исследовать структуру кости. Дает возможность определить наличие нарушений нетравматического или травматического характера. Рентгеновские снимки делают в прямой, косой и боковой проекции.
-
Компьютерная томография. Исследует костную и мышечную структуру в комплексе. Чаще используют для обнаружения патологических изменений костных структур.
-
Миелография. В спинномозговой канал вводится контрастное вещество.
 Это основной метод диагностирования мягкотканых структур (нервных корешков и спинного мозга).
Это основной метод диагностирования мягкотканых структур (нервных корешков и спинного мозга).
-
Контрастная дискография. Во время процедуры вводится контрастное вещество в межпозвонковый диск.
-
Магнитно-резонансная томография. Позволяет получить изображения органов и тканей. Выявляет патологические изменения мягкотканых структур: нервных тканей, мышц, связок, грыжи и дегенеративные изменения в межпозвоночных грыжах.
-
Электроспондилография. С помощью метода компьютерной диагностики возможно оценить состояние позвоночного столба, выявить болезнь на ранней стадии, определить степень поражения и контролировать течение заболевания.
Как проводится лечение невралгии?
При появлении болей и защемленном нерве необходимо обратиться к терапевту, или вызвать бригаду «Скорой помощи», если боль нестерпимая. Затем нужно обязательно посетить невролога – он определит истинную причину внезапных болей и направит на комплексное обследование. Не забывайте строго выполнять все указания лечащего врача – они подобраны на основании данных анамнеза, имеющихся заболеваний и индивидуальных особенностей организма.
Затем нужно обязательно посетить невролога – он определит истинную причину внезапных болей и направит на комплексное обследование. Не забывайте строго выполнять все указания лечащего врача – они подобраны на основании данных анамнеза, имеющихся заболеваний и индивидуальных особенностей организма.
Способы лечения межрёберной невралгии
Медикаментозная терапия. Существует большое разнообразие препаратов для устранения защемления нерва: обезболивающие, противовоспалительные, повышающие защитные силы организма, инъекции, блокады. Все препараты обладают длинным перечнем побочных действий, поэтому перед их применением нужна обязательная консультация специалиста. Любое лекарство выбирается в зависимости от степени тяжести, склонности к аллергии, особенностей течения заболевания.
-
Противосудорожные средства тормозят проведение болевых импульсов.
-
Трициклические антидепрессанты снимают напряжение при хронических болевых синдромах.

-
Венотоники и диуретики снимают отёчность.
-
Кортикостероидные препараты применяются в случае тяжелого воспалительного процесса.
-
Витамины В1, В6 и В1 ускоряют восстановление оболочки нервов, снижают воспаление и боль.
Компрессы. Могут быть как горячими, так и холодными. Они используются для снижения воспаления, а также с целью уменьшения болевых ощущений. Это лишь временная мера, не оказывающая лечебного воздействия.
Другие методы: гимнастика, ударно-волновая терапия, массаж, физиотерапия – облегчают ваше состояние, обеспечивая полное выздоровление. А также данные процедуры не оказывают вреда на организм.
Физиотерапия и лечебная физкультура. Зачастую межреберная невралгия вызвана плохой осанкой. Цель лечебной физкультуры – разгрузить мышцы спины и раскрыть грудную клетку. Лечебные упражнения нужно выполнять 3-4 раза в день.
Лечебные упражнения нужно выполнять 3-4 раза в день.
В качестве физиотерапии используют иглоукалывание, остеопатию, мануальную терапию, массаж с согревающими кремами и мазями, кинезиотейпирование. Они расслабляют фасции груди и спины. Тепло помогает временно расслабить мышцы, снять отёк, воспаление и острую боль.
Лечебный массаж. Его следует проводить сидя. При выполнении процедуры межреберные промежутки растирают и поглаживают кончиками пальцев. Вдобавок к этому двумя руками разминают и растирают мышцы спины. При точечном массаже пальцами рук надавливают на активные точки, связанные с тем или иным пораженным органом. Точечный массаж способен стимулировать защитные силы, снимать боли.
Лечение межреберной невралгии во время беременности
При беременности наличие невралгии считается достаточно серьезной проблемой. Она требует должного внимания, которое поможет избежать осложнений для будущей мамы и малыша.
Всё лечение, которое будет проводится беременной женщине при невралгии, должно быть прописано лечащим врачом. Самостоятельная терапия крайне нежелательна, так как может сильно навредить женщине и ребёнку в утробе.
Самостоятельная терапия крайне нежелательна, так как может сильно навредить женщине и ребёнку в утробе.
Многие пациентки предпочитают отказаться от приема медикаментов. Они ограничиваются витаминами и минеральными комплексами, используют мази и тёплые компрессы, соблюдают постельный режим и выполняют простые физические упражнения.
Гимнастика при невралгических болях у беременных очень эффективна. Физические упражнения не дают застаиваться крови в суставах и отделах позвоночника.
Если боль становится невыносимой, назначают с осторожностью новокаиновые блокады.
Профилактика межреберной невралгии
Главная мера профилактики – это занятия гимнастикой. Нужно выполнять упражнения, способствующие развитию мышц, укреплению и подвижности позвоночника. Избегайте сквозняков, неудобных поз и избыточных физических нагрузок. Всё должно быть в меру.
Важно контролировать осанку, не поднимать чрезмерные тяжести, рационально и сбалансированно питаться, принимать витамины, избегать голоданий и монодиет.
Не забывайте вовремя проводить терапию заболеваний, которые могут стать причиной развития невралгии.
Где пройти диагностику и лечение межрёберной невралгии?
Как лечить межрёберную невралгию знают в медицинском центре «Медюнион». Мы занимаемся лечением межрёберной невралгии в Красноярске.
У нас работают практикующие неврологи, записи к которым не нужно ждать несколько недель. Запишитесь сегодня на удобное для вас время, и уже завтра пройдите обследование. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион».
В нашей клинике вы сможете:
-
получить консультацию опытного узкого специалиста без очереди и ожидания
-
пройти диагностику на современном оборудовании международного класса
-
вызвать на дом узкопрофильного специалиста при необходимости
-
воспользоваться услугой забора биоматериалов на дому
Чтобы узнать подробности или записаться на прием, позвоните по телефону +7 (391) 201-03-03.
причины, симптомы, диагностика и лечение
Невралгия тройничного нерва (тригеминальная невралгия) – заболевание, в ходе которого возникают приступы боли (интенсивной, стреляющей, жгучей) в областях иннервации – зонах снабжения нервными волокнами височной, лобной областей, кожи лица, жевательных мышц, глазной конъюнктивы, некоторых мышц полости рта (например, челюстно-подъязычной).
Общие сведения
Боли в зоне лица считаются наиболее сложными в медицине, так как они связаны с патологиями как нервной системы, так ЛОР-органов, зубочелюстной системы или глаз. Тем не менее, часто причиной таких болей оказываются тригеминальные невралгии.
Проблема находится на верхушке рейтинга неврологических заболеваний из-за большого количества факторов: мучительных приступообразных болей, социальной и трудовой дезадаптации (человеку крайне сложно продуктивно работать, он находится в постоянном напряжении), длительного лечения. Симптомы можно определить, но точную причину заболевания и действительно эффективное лечение способен назначать только специалист. В 5-й городской больнице города Минска созданы все условия для качественной неврологической и нейрохирургической помощи: от диагностики до лечения.
В 5-й городской больнице города Минска созданы все условия для качественной неврологической и нейрохирургической помощи: от диагностики до лечения.
Патогенез
Тригеминальная невралгия развивается из-за нарушений центрального компонента (кровообращения в ядре) или периферического (периферических отделов нерва). По этой причине для лечения используются разные подходы.
В патогенетические механизмы включены сосудистые, эндокринно-обменные и иммунологические факторы. Из-за них меняется чувствительность ядер и фиксируется очаг патологической активности в центральной нервной системе. После этого в зонах иннервации разных ветвей нерва возникают триггерные (гиперчувствительные) области, при раздражении которых приходят приступы боли на лице.
Сосудистый фактор участвует при классической невралгии, когда на корешок нерва воздействует вертикально пересекающая артериальная петля.
Васкулоневральный конфликт (конфликт нерва и сосуда) особенно учитывается у людей, у которых начинается склерозирование артерий и волокон нерва. При трегиминальной невралгии пожилых это наиболее распространённый случай.
При трегиминальной невралгии пожилых это наиболее распространённый случай.
Аутоиммунные процессы (с атакой организма собственными клетками) вызывают воспалительные реакции при стоматологическом лечении и простуде. В этом случае именно они вызывают невралгию тройничного нерва и болевые ощущения.
Классификация
Невралгии тройничного нерва квалифицируют в соответствии с несколькими признаками: природа возникновения, характер боли, зона поражения (локализации).
Первичная и вторичная невралгия.
Самая популярная классификация связана с этиологией (природой возникновения).
- Первичная идиопатическая. Возникает как ответ на васкулярную компрессию (сдавливание) тригеминального корешка. Чаще всего на практике такое сдавливание происходит в области мозгового ствола.
- Вторичная симптоматическая. Последствие инфекций, возникновения новообразований и их роста, костных изменений.
Для того чтобы распознать характер невралгии тройничного нерва, используют данные томографии (нейровизуализации) черепа и самого нерва.
При истинной невралгии при лечении, прежде всего, нужно фокусироваться на природе заболевания, а при вторичной идёт борьба и с симптомами и устранением основного заболевания.
Вторичная невралгия при этом может иметь центральную и периферическую форму проявления. При центральной форме боли появляются в зоне одной или нескольких ветвей троичного нерва. При периферической форме задействована зона входа корешка нерва в мозговой мост, в большинстве случаев при этом паталогические изменения имеет петля мозжечковой артерии.
Характер боли и зона поражения
Ещё одна классификация основана на характере боли.
- Тип 1 TN. При невралгии такого типа характерны типично выраженные ощущения жжения. При этом боль острая, но непостоянная, эпизодическая. Длительность эпизодов может быть различной.
- Тип 2 TN. Постоянная и тупая, ноющая боль.
Невралгии троичного нерва типа 1 TN более распространены, тип же 2 TN встречается более редко. При этом заболевание при таком типе проявления заболевания наиболее сложно диагностировать, так как картина заболевания похожа на ряд других неврологических заболеваний, а иногда и стоматологических проблем, в частности проблем с височно-нижнечелюстным суставом.
При этом заболевание при таком типе проявления заболевания наиболее сложно диагностировать, так как картина заболевания похожа на ряд других неврологических заболеваний, а иногда и стоматологических проблем, в частности проблем с височно-нижнечелюстным суставом.
Разной может быть и зона поражения, её масштаб, могут быть задействованы соседние зоны. В связи с этим выделяют следующие уровни поражения:
- Поражение одной из периферических ветвей тройничного нерва. При поражении 1-й ветви нарушается чувствительность кожи (особенно в области лба и передней волосистой части головы, век, спинки носа, слизистых верхней части носовой полости, нарушаются ряд рефлексов, к примеру, надбровный). При поражении 2-й ветви теряется чувствительность кожи на скулах, щеках, теряется чувствительность кожи около наружных уголков глаз, есть проблемы с чувствительностью кожных покровов в районе верхней челюсти, губы, носа. При поражении 3-й ветви не чувствуются нижняя часть лица (подбородок, нижняя губа), язык, иногда возникает и проблема с жевательными мышцами (вплоть до паралича).

- Поражение корешка тройничного нерва на уровне основания мозга. Чаще всего – поражение полулунного узла, расположенного на большом корешке тройничного нерва. Чаще всего поражается при заболеваниях вирусного характера. Запущенная невралгия полулунного узла чревата быстрым развитием конъюнктивита и кератита. В итоге нужна не только помощь невролога, но и офтальмолога
- Поражение в области ядер ствола мозга. Наиболее болезненная симптоматика, похожая на «удары током». Может теряться чувствительность зон, связанных с любой ветвью тройничного нерва.
- Дентальная плексалгия. Как видно из названия, локализация связана с зоной иннервации зубного сплетения. Боль очень мучительная. Создаётся ощущение, что болит абсолютно всё: небо, скулы, виски, уши, шея (особенно верхняя треть), затылок. Особенно боль усиливается при надавливании на проблемную область.
- Поражение крылонебного узла. Задействованы отростки верхнечелюстного нерва и ряд волокон в области сонной артерии, слизистой оболочки носа.
 , слюнных желез.
, слюнных желез. - Поражение области около глазницы. Стойкая односторонняя головная боль в области иннервации тройничного нерва совмещается со слезотечением, затруднением дыхания, покраснением лица.
Причины воспаления тройничного нерва
К поражению тройничного нерва могут привести как травмы (переломы, разрывы тканей, непрофессионально выполненная проводниковая анестезия), так и разрушение миелиновой оболочки самого нерва (характерная проблема для пациентов с рассеянным склерозом).
Но чаще речь идёт о воспалительном характере патологии.
Самые распространённые причины, ведущие к воспалению тройничного нерва:
- воспаление оболочек головного или спинного мозга (менингит),
- заболевания придаточных пазух носа (синусит),
- нарушение прикуса,
- герпес, передающийся на ганглии (узлы) тройничного нерва,
- переохлаждение: все хорошо знают фразу: «Застудил нерв». На самом деле у человека переохлаждаются ткани, и затем уже воспаляется нерв.

- бактериальная инфекция верхних дыхательных путей, горла.
Симптомы воспаления тройничного нерва
На воспаление нерва указывают следующие симптомы:
- Боль в лицевой части.
- Головная боль, чаще – мигрень.
- Жжение, ощущение, что «ударяют электротоком «в области щек, скул, челюсти, области лба, глаз. Боль усиливается при движении лицевых мышц, жевании, шуме, ярком свете, прикосновении к коже.
- Проблемы с мигательным рефлексом (снижение амплитуды) и, соответственно, увеличение уязвимости глаз.
- Непроизвольное подёргивание мышц лиц (нервный тик).
- Раздражительность.
Диагностика
На основании только опроса врач может различить невралгию третичного нерва от синдрома Шостада (при таком синдроме – более длительные приступы), посгерпических болей, типичных мигреней. Для понимания же полной картины важно обязательное проведение комплексной диагностики:
- Томография. Для точной диагностики и правильного назначения лечения крайне важны максимально полные данные о состоянии мозга и выбора детальной схемы (схема важна для точного позиционирования) при проведении магнитно-резонансной томографии троичного нерва.
 Наиболее точные данные позволяет получить МРТ с контрастированием.
Наиболее точные данные позволяет получить МРТ с контрастированием. - Томография (сканирование) сканирование тройничного нерва. Даёт возможность создать послойные изображения, выявить нейроваскулярный конфликт, признаки разрушения миелиновой оболочки нервов. Сканирование позволяет врачу получить полную картину того, как выглядит исследуемый нерв, что происходит в месте его выхода из ствола мозга.
- Крайне важно, что томография позволяет не просто выявить, что есть нейроваскулярный конфликт, но и понять его причину. Это может быть конфликт мозжечковых артерий, невриома (новообразвание) нерва. Во многих случаях сканирование тройничного нерва осуществляется с одновременным сканированием лицевого нерва.
- Рентген челюстей (при подозрении, что главная проблема – стоматологическая).
- Ангиография. Важна для верификации (подтверждения) сосудистого генеза компрессии при внушительном размере аневризмы и сосудистой петли или аневризмы.
Также в большинстве случаев назначают анализ крови и мочи (особенно роль этих исследований ценна при патологиях, возникших как следствие на инфекционные заболевания).
Лечение
Лечение направлено на купирование болевого синдрома и предупреждение рецидивов заболевания.
При более легком течении заболевания может помочь медикаментозное лечение, при запущенны стадиях, обширных зонах поражения применяется хирургическое лечение. Оно же помогает и побороть непосредственно природу болезни.
Также при лечении используют физиотерапевтические методики. Но большинство врачей склоняется: они эффективны не как основные, а только как вспомогательные: усиливающие эффект консервативного медикаментозного лечения, а также могут применяться после хирургического вмешательства на стадии реабилитации. Например, медикаментозное лечение при острой стадии эффективно сочетать со светотерапией, особенно терапией инфракрасных лучей в небольшой дозировке. В острый период и в момент реабилитации должный эффект обеспечивает фонофорез, электрофорез, дарсонвализация. В неострой фазе полезно принятие лечебных ванн (например, с минералами), массажи, иглоукалывание, парафинотерапия.
Медикаментозное лечение
При консервативной терапии назначают следующие лекарства:
- Препараты для борьбы с симптоматикой (болью). Самые распространённые препараты при медикаментозном лечении — карбамазепин, финлепсин, тегретол. Препаратом первого выбора при этом в большинстве клиник является карбамазепин. Он эффективен для снятия болей у 70—80 % пациентов с невралгией тройничного нерва.
- Спазмолитики и миорелаксанты центрального действия. Одно из распространённых лекарств в данной ситуации баклофен.
- Спиртовые блокады (инъекции), направленные на «заморозку» пораженной области лица, Эффект от блокад есть, но он непродолжителен. Поэтому прибегают к таким инъекциям часто как в временной мере, например, на этапе подготовки к хирургическому вмешательству.
- Препараты метаболического действия. Их роль важна для стабилизации энергетического потенциала клеток и создания антигипоксического эффекта.

- Противосудорожные средства. Помогают замедлить процесс передачи нервных импульсов.
- Витамины группы B. Обладают нейротропным действием (улучшают метаболизм медиаторов и определённой анальгезирующей активностью, поэтому усиливают действие болеутоляющих).
Хирургическое лечение
Наиболее эффективны для борьбы с невралгиями тройничного нерва хирургические операции. Они позволяют не просто устранить боль, но и ликвидировать цепь импульсации, повлиять на конфликт между корешком черепного нерва, выходящего из ствола мозга, и сосудом, который примыкает к нему.
И, если причина именно такой конфликт, врачи рекомендуют сразу подумать об операции, а не тянуть время и пытаться решить проблему медикаментозно.
При этом наиболее эффективной и безопасной (сохраняется нерв) считается микроваскулярная декомпрессия корешка тройничного нерва. Операция представляет собой установку прокладки (протектора) между нервом и сосудом.
Микроваскулярная декомпрессия корешка тройничного нерва относится к транскраниальным эндоскопическим вмешательствам и проводится через минидоступ (фактически речь идёт о косметическом разрезе- не более 2,5х2 см, кровопотеря минимальная, не требуется длительная реабилитация)
Также может применятся механическая деструкция периферических ветвей, глицериновая ризотомия, лазерная термокоагуляция, радиочастотная деструкция. С победой над болью они позволяют справиться достойно, но в отличие от микроваскулярной декомпрессии, увы, при таких операциях не стоит задача сохранения нерва. Поэтому такие операции применяются чаще в тех случаях, когда микроваскулярная декомпрессия корешка тройничного нерва по каким-то причинам невозможна. Например, глицериновая ризотомия часто является единственно возможным способом борьбы с невралгией у пациентов в тяжелом соматическом состоянии в преклонном возрасте с перечнем других заболеваний.
Современные хирургические методики сродни механической деструкции позволяют исключить дополнительные разрушительные вмешательства и при этом провести стимуляцию нужных глубинных структур.
Среди осложнений при хирургическом вмешательстве с помощью глицероловой ризотомии, радиочастотной деструкции выделяют нарушения чувствительности на лице, кератопатии (возникновение дистрофии роговицы).
Возможным осложнением после микроваскулярной декомпрессии может стать ишемический инфаркт ствола мозга, воздушная эмболия, повреждение блокового нерва, возникновение гематомы мозжечка, парез (снижение) лицевой мускулатуры.
По этой причине крайне важно чётко взвесить степени риска для пациента, правильно подобрать методику хирургического вмешательства. Подходит та или иная в каждом конкретном случае зависит от индивидуальных особенностей каждого пациента. Внимательное отношение к этим деталям помогает минимизировать риски осложнений.
Немаловажное значение играет и то, где проводят операцию. Важны все нюансы: насколько высокоточна предварительная диагностика, квалификация и опыт нейрохирурга.
Процедуры
Альтернативой для пациентов, которым противопоказаны сложные операции, но лекарственное, физиотерапевтическое лечение эффект не дают, могут стать следующие процедуры во время обострения:
- Инъекции глицерина полой иглой через щёку.
 Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов.
Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов. - Балонная компрессия. Проводится через кожу посредством катетера. Большой плюс процедуры – возможность обеспечить немедленное снятие боли. Недостаток- требует общей анестезии.
- Стереотаксическая ризотомия под воздействием электроимпульсов. Эффект снятия болей – высокий, но помимо устранения симптомов невралгии, к сожалению, гибнут и нервные клетки. Как и баллонная компрессия процедура требует общей анестезии.
- Развитие ипохондрии, депрессии.
Профилактика
Воспаление тройничного нерва не только важно своевременно лечить. Важно предупредить рецидивы, и здесь колоссальная роль принадлежит профилактике:
- Избегайте любых сквозняков. Проветривать помещение важно и нужно, но не попадайте под сквозящие потоки воздуха, не работайте, не спите под кондиционером.

- Избегайте переохлаждения лица и головы. Не игнорируйте шапки и шарфики в холодное время года.
- Берегите голову и лицо от травм.
- Регулярно посещайте стоматолога. Не допускайте периодонтита (воспаления тканей около корней зубов). Если своевременно лечить кариес, пульпит, периодонтита при современной стоматологии можно избежать.
- Внимательно относитесь к герпесу. Это не просто «простуда на губах», а заболевание, которое может стать провокатором возникновения невралгии троичного нерва.
- Боритесь с психоэмоционаным перенапряжением. Медитируйте.
- Займитесь ЛФК. Делайте акцент на упражнения, которые направлены на проработку мышц (улучшение их тонуса), усиление пульса (кардиотренировки).
Помните! Рецидивы цикличны. При этом обострения более распространены в осенне-весеннем периоде. Поэтому в это время профилактике уделяйте наиболее пристальное значение.
Последствия и осложнения
Лечить невралгию важно начать своевременно. Несвоевременное лечение чревато следующими осложнениями:
- Непрекращающиеся боли (как головные, так и лицевые).
- Паралич лицевого нерва и как следствие асимметрия лица.
- Ослабевание слуха, зрения.
- Ослабевание мышц лица, появление морщин.
- Нарушение поведения. Постоянные страхи. Человек постоянно умает о том, что у него может возобновиться приступ. Поэтому он старается минимально двигаться при жевании (или жует, смещая пищу за одну щёку), мало улыбаться.
Прогноз
Запущенная невралгия тройничного нерва чревата тем, что качество жизни человека стремительно ухудшается, ведь боль имеет мучительный изматывающий характер.
И, напротив, своевременное лечение, позволяет существенно улучшить качество жизни.
Особенно благоприятный прогноз обеспечивает хирургическое вмешательство. Даже при традиционных хирургических вмешательствах Рецидивы возникают не более в 15% случаях. При микроваскулярной декомпрессии и иных эндоскопических вмешательствах вероятность рецидивов и вовсе сводится к 3-5%.
При микроваскулярной декомпрессии и иных эндоскопических вмешательствах вероятность рецидивов и вовсе сводится к 3-5%.
Наиболее длительная ремиссия характерна для пациентов, которым проведена микроваскулярная декомпрессия или лазерная деструкция.
При этом особенно благоприятен прогноз для пациентов, которые после операции тщательно следят за зубами, своевременно лечат насморк, регулярно наблюдаются у невролога.
Препараты при невралгии тройничного нерва
- Высокие результаты, отсутствие побочных эффектов
- Лечение без таблеток и операций
- Первичная консультация врача БЕСПЛАТНО
Медикаментозная терапия при воспалении тройничного нерва направлена, главным образом, на устранение воспалительного процесса и боли – невралгии.
Фармацевтические средства могут на время улучшить состояние, но, к сожалению, не влияют на вероятность рецидивов. Между тем неврит тройничного нерва – это рецидивирующее заболевание, и с каждым новым обострением его болевой симптом – невралгия может быть все сильнее и продолжительнее.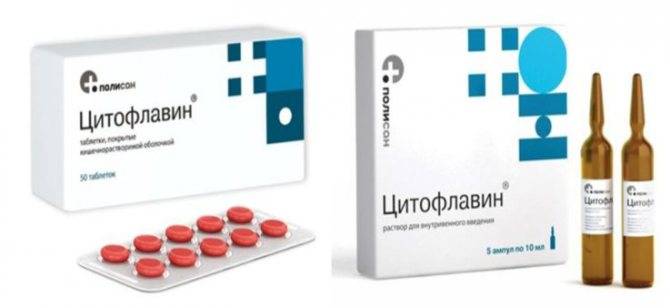
Еще один существенный недостаток медикаментозной терапии – почти неизбежные побочные эффекты.
- Анальгетики. Сугубо симптоматические средства, оказывают универсальное обезболивающее действие. Анальгин обычно применяется в виде инъекций в сочетании с димедролом.
- Нестероидные средства на основе ибупрофена, диклофенака оказывают противовоспалительное действие. Используются в виде мазей, капсул, таблеток.
- Кортикостероидные (гормональные) препараты используются при сильном отеке и воспалении, в том числе аллергическом.
- Противосудорожные препараты. Препятствуют произвольным сокращениям, пульсации нерва, уменьшают боль. Оказывают затормаживающее действие на нервную систему, поэтому обычно вызывают сонливость.
- Спазмолитические препараты. Уменьшают мышечные спазмы, в том числе возникающие как ответная реакция на боль (невралгию). Уменьшают зажатие и сдавление тройничного нерва, помогают улучшить его кровоснабжение.
 Обычно применяются в комплексе с нестероидными препаратами (НПВС).
Обычно применяются в комплексе с нестероидными препаратами (НПВС). - Сосудистые препараты. Применяются для улучшения кровоснабжения нерва, например, при атеросклерозе.
- Антигистаминные средства. Оказывают затормаживающее действие, назначаются при аллергических невритах, а также как вспомогательное средство лечения невралгии.
- Седативные препараты, транквилизаторы, нейролептики. Применяются при возбуждении нервной системы, психики, которое часто провоцирует лицевые невриты. Оказывают успокаивающее действие, но быстро вызывают привыкание.
- Витаминные комплексы на основе витаминов группы В. Применяются для укрепления, восстановления нервных тканей.
- Антибиотики. Применяются в случаях, когда невралгия развивается на фоне бактериальных инфекций, в частности при отитах, гайморитах, синуситах, менингите.
- Антивирусные средства. Применяются в случаях, когда причиной воспаления служит вирусная инфекция, например, герпес.

Наряду этими препаратами врач может использовать местные инъекции глицерина, которые уменьшают боль.
Альтернативные методы
Главный немедикаментозный метод лечения невралгии тройничного нерва – иглоукалывание. Обычно оно применяется в комплексе с точечным массажем, а после снятия острого воспаления – с моксотерапией.
- Акупунктура вызывает выработку естественных обезболивающих веществ, которые называются эндоморфинами. Их действие сравнимо с эффектом опиоидных препаратов. При этом они имеют естественное происхождение, поэтому не оказывают побочных эффектов.
Второе объяснение обезболивающего эффекта иглоукалывания при невралгии – снижение активности участков коры головного мозга, которые участвуют в восприятии болевых сигналов.
- Главное средство облегчения мышечного напряжения и улучшения кровоснабжения тройничного нерва – точечный массаж. Акупунктура играет вспомогательную роль и усиливает эффект массажа.

- Уменьшение отека мягких тканей с помощью точечного массажа и иглоукалывания уменьшает сдавление нерва и ускоряет его восстановление.
- Акупунктура стимулирует противовоспалительную активность иммунной системы и снижает активность ее клеток, вызывающих воспалительную реакцию.
- Акупунктура стимулирует выработку нейротрансмиттеров – сложных веществ, которые обеспечивают прохождение нервных сигналов (дофамина, ацетилхолина). Благодаря этому проводимость нервных волокон существенно возрастает.
- Укрепляющее действие достигается благодаря сочетанию моксотерапии и тибетских фитопрепаратов, которые улучшают обмен веществ.
- Иглоукалывание снимает возбуждение, оказывает седативное действие, стабилизирует эмоциональное состояние и повышает устойчивость к стрессам.
Как воспользоваться услугой
Бесплатная консультация Опрос, осмотр, пульсовая диагностика от 30 минут
Диагностика УЗИ, МРТ, Лабораторные исследования (по назначению)
Лечение Индивидуальный
план
Кто занимается лечением
данного заболевания
Наши врачи
Все специалистыЦыбикова Эмилия Викторовна
Цыбикова Эмилия Викторовна
Главный врач, врач-рефлексотерапевт, врач-невролог. Кандидат медицинских наук
Кандидат медицинских наук
Бакланов Николай Артемович
Бакланов Николай Артемович Зам. главного врача, врач-рефлексотерапевт, врач-уролог, невролог, мануальный терапевт, остеопат.
Калашникова Цыцыгма Бабуцынгуевна
Калашникова Цыцыгма Бабуцынгуевна Врач-консультант, врач-рефлексотерапевт, гирудотерапевт
Буяк Лина Львовна
Буяк Лина Львовна Врач-рефлексотерапевт, фитотерапевт, врач УЗИ
Ким Игорь Григорьевич
Ким Игорь Григорьевич Врач-рефлексотерапевт, невролог
Цой Александр Николаевич
Цой Александр Николаевич Врач-рефлексотерапевт, невролог
Баженова Татьяна Васильевна
Баженова Татьяна Васильевна Врач-рефлексотерапевт, врач-гинеколог, невролог, гирудотерапевт
Кириенко Лариса Евгеньевна
Кириенко Лариса Евгеньевна
Врач-рефлексотерапевт, невролог. Врач высшей квалификационной категории
Врач высшей квалификационной категории
Ли Владислав Федорович
Ли Владислав Федорович Мануальный терапевт, рефлексотерапевт
Ильина Оксана Витальевна
Ильина Оксана Витальевна Врач-рефлексотерапевт, невролог, гирудотерапевт. Кандидат медицинских наук, доцент кафедры нелекарственных методов лечения и клинической физиологии Первого МГМУ
Каменева Елена Александровна
Каменева Елена Александровна Врач-рефлексотерапевт. Кандидат медицинских наук
Мучаева Светлана Эрдни-Гаряевна
Мучаева Светлана Эрдни-Гаряевна Врач-рефлексотерапевт, гирудотерапевт
Бегишев Рафаэль Аркадьевич
Бегишев Рафаэль Аркадьевич Врач-рефлексотерапевт, невролог
Андриянова Ирина Геннадьевна
Андриянова Ирина Геннадьевна Врач-рефлексотерапевт, невролог, гирудотерапевт
Кулбужев Мурат Султанович
Кулбужев Мурат Султанович Врач-рефлексотерапевт, невролог
Дмитриев Вадим Юрьевич
Дмитриев Вадим Юрьевич Рефлексотерапевт, мануальный терапевт, остеопат
Боранукова Зарема Паковна
Боранукова Зарема Паковна
Врач-рефлексотерапевт, невролог. Кандидат медицинских наук, доцент восстановительной медицины. Награждена знаком «Отличник здравоохранения» Минздрава РФ.
Кандидат медицинских наук, доцент восстановительной медицины. Награждена знаком «Отличник здравоохранения» Минздрава РФ.
Коновалов Виктор Иванович
Коновалов Виктор Иванович Кинезиолог, мануальный терапевт, рефлексотерапевт
Санжижапова Августина Дондоповна
Санжижапова Августина Дондоповна Врач-рефлексотерапевт, невролог
Яковенко Валентин Валентинович
Яковенко Валентин Валентинович Врач-рефлексотерапевт, врач-психотерапевт
Батомункуева Туяна Цыденовна
Батомункуева Туяна Цыденовна
Врач-рефлексотерапевт, гирудотерапевт. Врач высшей квалификационной категории
Врач высшей квалификационной категории
Чичков Михаил Юрьевич
Чичков Михаил Юрьевич Врач-рефлексотерапевт, невролог, хирург
Номогонова Оюна Дашиевна
Номогонова Оюна Дашиевна Врач-рефлексотерапевт, дерматовенеролог. Врач первой квалификационной категории
Монгуш Азиат Сергеевич
Монгуш Азиат Сергеевич Врач-рефлексотерапевт, невролог
Дай Дмитрий Игоревич
Дай Дмитрий Игоревич Врач-рефлексотерапевт
Связанные темы
Поделиться
Почему Тибет?
«Тибет» — клиника восточной медицины в Москве. Широкие возможности диагностики и лечения
более 250 заболеваний.
Широкие возможности диагностики и лечения
более 250 заболеваний.
- Первичная консультация врача-консультанта — бесплатно*
- Лечение без таблеток, гормонов и операций
- Более 40 врачей с опытом более 30 лет
- Помогли более 100 000 пациентов
- Доступные цены
- Без выходных
- Своя парковка*
Работаем с 2007 года.
* Подробности узнавайте у администраторов
Наши акции
Лицензии
Клиническая база ФГАОУ ВО Первый МГМУ имени И. М. Сеченова Минздрава России (Сеченовский университет).
лечить нервную боль с рецептурными препаратами
В этой статье
- Рецептурные лекарства от нервной боли
- Три совета для приема лечения болезни нервы
- Другие лечения боли в нерве
- боли в нерве
. может быть жестким. Хорошая новость заключается в том, что у врачей есть много эффективных способов его лечения. К ним относятся лекарства, такие как отпускаемые по рецепту обезболивающие, противосудорожные препараты и антидепрессанты, а также электростимуляция и другие методы.
Так что, если у вас болит нерв, будь то рак, ВИЧ, опоясывающий лишай или другое заболевание, надейтесь. Вот краткое изложение рецептурных процедур, которые может порекомендовать ваш врач.
Рецептурные лекарства от нервных болей
Существует несколько видов лекарств, помогающих при нервных болях. Однако не все перечисленные здесь средства обязательно подойдут для вашего конкретного типа боли. Лучший выбор для вас зависит от причины вашей боли, тяжести, потенциальных побочных эффектов и других факторов.
- Противосудорожные препараты. Название может звучать тревожно, но некоторые из этих препаратов могут помочь людям с нервными болями. Фактически, они часто считаются первым выбором. Эти препараты изначально были разработаны для людей с эпилепсией, чтобы контролировать приступы. Выяснилось, что их воздействие на нервную систему также может помочь притупить боль. Побочные эффекты могут включать сонливость, головокружение и тошноту.
Имейте в виду, что не все противосудорожные препараты помогут. Таким образом, ваш врач выберет лекарства, которые, как показали исследования, действуют на нервную боль.
Таким образом, ваш врач выберет лекарства, которые, как показали исследования, действуют на нервную боль.
- Антидепрессанты. Наряду с противосудорожными средствами некоторые типы антидепрессантов могут быть препаратами первого выбора для лечения невропатической боли. Специалисты по нервным болям часто рекомендуют два основных типа.
- Трициклические антидепрессанты используются десятилетиями. Хотя сегодня они не так часто используются для лечения депрессии, они могут играть важную роль в контроле симптомов нервных болей. Многие исследования показали, что они могут помочь. Эти препараты могут вызывать побочные эффекты, такие как головокружение, запор, помутнение зрения и расстройство желудка. Они могут быть небезопасны для людей с определенными заболеваниями, такими как проблемы с сердцем.
- SNRIs (ингибиторы обратного захвата серотонина и норэпинефрина) представляют собой новый тип антидепрессантов, которые помогают при нервных болях.
 В целом, эти препараты имеют меньше побочных эффектов, чем трициклические антидепрессанты. Для некоторых они могут быть безопаснее, особенно для пожилых людей с проблемами сердца. Тем не менее, они могут быть не столь эффективны, как трициклические препараты, при лечении нервных болей.
В целом, эти препараты имеют меньше побочных эффектов, чем трициклические антидепрессанты. Для некоторых они могут быть безопаснее, особенно для пожилых людей с проблемами сердца. Тем не менее, они могут быть не столь эффективны, как трициклические препараты, при лечении нервных болей.
Использование антидепрессантов при невралгии может иметь дополнительные преимущества, учитывая, что хроническая боль часто совпадает с депрессией. Хроническая боль может вызвать у человека депрессию, а депрессия часто усугубляет ощущение хронической боли. Таким образом, эти препараты могут помочь улучшить ваше настроение, а также облегчить дискомфорт.
Конечно, некоторым людям не нравится идея принимать антидепрессанты при болях в нервах, потому что они беспокоятся, что прием антидепрессантов подразумевает, что боль просто «у них в голове». Но это совсем не так. Просто так получилось, что эти препараты работают при обоих состояниях.
- Обезболивающие.
 При сильных нервных болях могут помочь мощные опиоидные обезболивающие. Исследования показали, что при многих типах нервных болей они так же эффективны, как противосудорожные препараты или антидепрессанты. В отличие от других методов лечения нервных болей, они действуют очень быстро.
При сильных нервных болях могут помочь мощные опиоидные обезболивающие. Исследования показали, что при многих типах нервных болей они так же эффективны, как противосудорожные препараты или антидепрессанты. В отличие от других методов лечения нервных болей, они действуют очень быстро.
Однако из-за их побочных эффектов многие врачи обращаются к этим препаратам только тогда, когда другие методы лечения не работают. Опиоидные обезболивающие могут вызвать запор, расстройство желудка и седативный эффект. Они также представляют некоторый риск зависимости и злоупотребления, поэтому важно использовать их точно так, как рекомендует ваш врач.
Могут быть полезны и другие болеутоляющие средства, такие как рецептурные дозы НПВП (нестероидных противовоспалительных препаратов). Но в целом эти препараты, кажется, плохо справляются с нервными болями. - Местное лечение. Обезболивающие гели и пластыри с лидокаином — еще один эффективный подход; Вы бы нанесли их на особенно болезненный участок кожи.
 Они лучше всего работают с небольшими локализованными пятнами боли. Побочные эффекты незначительны и включают раздражение кожи.
Они лучше всего работают с небольшими локализованными пятнами боли. Побочные эффекты незначительны и включают раздражение кожи. - Комбинированное лечение. Ваш врач может порекомендовать вам использовать один или два из этих методов лечения вместе — подход, называемый комбинированной терапией. Многие исследования показали, что сочетание определенных препаратов — часто противосудорожных и антидепрессантов — оказывает лучший эффект на нервную боль, чем любое лекарство по отдельности.
Три совета по приему лекарств от нервных болей
- Следите за взаимодействиями. Прежде чем вы начнете принимать новое лекарство, убедитесь, что ваш врач знает обо всех других рецептурных препаратах, безрецептурных препаратах, добавках и витаминах, которые вы используете. Возможно, вы захотите записать их все и принести список на прием — или даже взять с собой баночки с таблетками.
- При приеме нового лекарства всегда следуйте инструкциям своего врача .
 Убедитесь, что вы понимаете, как часто вы принимаете его, сколько вы принимаете, в какое время дня вы должны его принимать и следует ли принимать его с едой или без нее. Никогда не прекращайте использовать лекарство, отпускаемое по рецепту, без предварительной консультации с врачом.
Убедитесь, что вы понимаете, как часто вы принимаете его, сколько вы принимаете, в какое время дня вы должны его принимать и следует ли принимать его с едой или без нее. Никогда не прекращайте использовать лекарство, отпускаемое по рецепту, без предварительной консультации с врачом. - Не игнорировать побочные эффекты . Поговорите о них со своим врачом. Возможно, они смогут изменить дозу или изменить лекарство, чтобы решить проблему.
Другие методы лечения нервных болей
Хотя лекарства обычно являются препаратами первого выбора при нейропатической боли, могут помочь и некоторые другие подходы. Вот несколько немедикаментозных вариантов.
Электростимуляция. Когда вы чувствуете боль в нерве, электрический сигнал от поврежденного нерва посылается в ваш мозг. Некоторые методы лечения нервных болей работают, посылая собственные электрические импульсы. Эти заряды, кажется, прерывают или блокируют болевые сигналы, уменьшая боль, которую вы чувствуете.
- TENS (чрескожная электрическая стимуляция нервов) является одним из примеров такого подхода. Небольшое устройство посылает через кожу слабый электрический ток. Хотя ЧЭНС проста и безболезненна, доказательства того, что она помогает при болях в нервах, неоднозначны. Тем не менее, недавние исследования показывают, что он может помочь при диабетической боли в нервах, поэтому Американская академия неврологии рекомендует его.
- PENS (чрескожная электрическая стимуляция нервов) — также называемая электроакупунктурой — обеспечивает электрическую стимуляцию нервов через иглы для акупунктуры. Американская академия неврологии считает, что это, вероятно, эффективно при лечении диабетической боли в нервах, но это лечение не является широко доступным.
- rTMS (повторяющаяся транскраниальная магнитная стимуляция) использует магниты для отправки электрических импульсов в мозг. Хотя данные ограничены, исследования показывают, что PENS и rTMS могут помочь при болях в нервах.

Другие методы электростимуляции более сложны и требуют хирургического вмешательства. Например, стимуляция спинного мозга предполагает имплантацию в тело устройства, которое посылает электрические импульсы в спинной мозг. Для глубокой стимуляции мозга (DBS) хирург имплантирует электроды в мозг. Как правило, врачи используют эти инвазивные подходы только тогда, когда все остальные методы оказались безуспешными.
Контроль боли в нервах
Боль в нервах бывает трудно контролировать. Некоторые исследования показывают, что многие люди с нервными болями не получают достаточного обезболивания.
Однако это не означает, что вы должны смириться с мучительной жизнью. Эксперты считают, что многим из тех, кто страдает от боли, можно помочь. Просто они не получают должного лечения. Они могут полагаться на лекарства, которые не работают. Или они могут получить правильные лекарства в неправильной дозе.
Итак, если вы страдаете от нервных болей, а лечение не помогает, не теряйте надежды. Вместо этого вернитесь к своему врачу и придумайте новый подход. Или получите направление к специалисту, например к специалисту по боли или неврологу.
Вместо этого вернитесь к своему врачу и придумайте новый подход. Или получите направление к специалисту, например к специалисту по боли или неврологу.
Есть много разных способов справиться с болью в нервах. Если один подход не работает, другие могут. Работая с экспертом и проявляя настойчивость, вы можете найти то, что вам поможет.
Невралгия: виды, причины и лечение
Что такое невралгия?
Невралгия — это колющая, жгучая и часто сильная боль из-за раздражения или повреждения нерва. Нерв может находиться в любом месте тела, и повреждение может быть вызвано несколькими факторами, в том числе:
- старение
- заболевания, такие как диабет или рассеянный склероз
- инфекции, такие как опоясывающий лишай
Лечение боли при невралгии зависит от причины.
Постгерпетическая невралгия
Этот тип невралгии возникает как осложнение опоясывающего лишая и может локализоваться на любом участке тела. Опоясывающий лишай — это вирусная инфекция, характеризующаяся болезненной сыпью и волдырями. Невралгия может возникать везде, где была вспышка опоясывающего лишая. Боль может быть легкой или сильной, постоянной или прерывистой. Он также может длиться месяцами или годами. В некоторых случаях боль может возникать до появления сыпи. Это всегда происходит по ходу нерва, поэтому обычно локализуется на одной стороне тела.
Опоясывающий лишай — это вирусная инфекция, характеризующаяся болезненной сыпью и волдырями. Невралгия может возникать везде, где была вспышка опоясывающего лишая. Боль может быть легкой или сильной, постоянной или прерывистой. Он также может длиться месяцами или годами. В некоторых случаях боль может возникать до появления сыпи. Это всегда происходит по ходу нерва, поэтому обычно локализуется на одной стороне тела.
Невралгия тройничного нерва
Этот тип невралгии связан с болью, исходящей от тройничного нерва, который проходит от головного мозга и разветвляется в разные части лица. Боль может быть вызвана тем, что кровеносный сосуд давит на нерв в месте его соединения со стволом мозга. Это также может быть вызвано рассеянным склерозом, повреждением нерва или другими причинами.
Невралгия тройничного нерва вызывает сильную рецидивирующую боль в лице, обычно с одной стороны. Чаще всего встречается у людей старше 50 лет.
Невралгия языкоглоточного нерва
Боль от языкоглоточного нерва, который находится в горле, встречается не очень часто. Этот тип невралгии вызывает боль в шее и горле.
Этот тип невралгии вызывает боль в шее и горле.
Причина некоторых видов нервных болей до конца не изучена. Вы можете чувствовать нервную боль из-за повреждения или травмы нерва, давления на нерв или изменений в функционировании нервов. Причина также может быть неизвестна.
Инфекция
Инфекция может поразить ваши нервы. Например, причиной постгерпетической невралгии является опоясывающий лишай, инфекция, вызываемая вирусом ветряной оспы. Вероятность наличия этой инфекции увеличивается с возрастом. Инфекция в определенной части тела может также поражать близлежащий нерв. Например, если у вас есть инфекция в зубе, это может повлиять на нерв и вызвать боль.
Рассеянный склероз
Рассеянный склероз (РС) — это заболевание, вызванное разрушением миелина, покрытия нервов. Невралгия тройничного нерва может возникнуть у человека с рассеянным склерозом.
Давление на нервы
Давление или сдавление нервов может вызвать невралгию. Давление может исходить из:
Давление может исходить из:
- кости
- связки
- кровеносного сосуда
- опухоли
Давление набухшего кровеносного сосуда является частой причиной невралгии тройничного нерва.
Диабет
Многие люди с диабетом имеют проблемы с нервами, включая невралгию. Избыток глюкозы в кровотоке может повредить нервы. Это повреждение наиболее распространено в руках, руках, ногах и ногах.
Менее распространенные причины
Если причиной невралгии не является инфекция, рассеянный склероз, диабет или давление на нервы, она может быть вызвана одним из многих менее распространенных факторов. К ним относятся:
- хроническая болезнь почек
- лекарства, прописываемые при раке
- фторхинолоновые антибиотики, используемые для лечения некоторых инфекций
- травма, например, после операции
- химическое раздражение
Боль при невралгии обычно сильная и иногда изнурительная. Если у вас есть это, вы должны обратиться к врачу как можно скорее. Если у вас еще нет поставщика медицинских услуг, наш инструмент Healthline FindCare поможет вам связаться с врачами в вашем районе.
Если у вас есть это, вы должны обратиться к врачу как можно скорее. Если у вас еще нет поставщика медицинских услуг, наш инструмент Healthline FindCare поможет вам связаться с врачами в вашем районе.
Вам также следует обратиться к врачу, если вы подозреваете, что у вас опоясывающий лишай. Помимо невралгии, опоясывающий лишай также вызывает красную сыпь с образованием пузырей. Обычно это на спине или животе, но также может быть на шее и лице. Опоясывающий лишай следует лечить как можно скорее, чтобы предотвратить осложнения. Они могут включать постгерпетическую невралгию, которая может вызывать изнурительную и пожизненную боль.
Когда вы обратитесь к врачу по поводу невралгии, вы можете ожидать, что вам зададут ряд вопросов о ваших симптомах. Ваш врач захочет, чтобы вы описали боль и рассказали, как долго она беспокоила вас. Вам также нужно будет сообщить им о любых лекарствах, которые вы принимаете, и о любых других медицинских проблемах, которые у вас есть. Это связано с тем, что невралгия может быть симптомом другого заболевания, такого как диабет, рассеянный склероз или опоясывающий лишай.
Ваш врач также проведет медицинский осмотр, чтобы точно определить место боли и нерв, который ее вызывает, если это возможно. Возможно, вам также потребуется пройти стоматологический осмотр. Например, если боль ощущается на лице, врач может исключить другие возможные стоматологические причины, такие как абсцесс.
Чтобы найти основную причину вашей боли, ваш врач может назначить определенные анализы. Возможно, вам потребуется сдать кровь, чтобы проверить уровень сахара в крови и функцию почек. Магнитно-резонансная томография (МРТ) может помочь вашему врачу определить, есть ли у вас рассеянный склероз. Тест скорости нервной проводимости может определить повреждение нерва. Он показывает, как быстро сигналы проходят по вашим нервам.
Если ваш врач может точно определить причину вашей невралгии, ваше лечение будет сосредоточено на устранении основной причины. Если причина не найдена, лечение будет направлено на облегчение боли.
Потенциальные методы лечения могут включать:
- операцию по уменьшению давления на нерв
- лучший контроль уровня сахара в крови у людей с невралгией, вызванной диабетом
- физиотерапию нерва или группы нервов и который предназначен для «выключения» болевых сигналов и уменьшения воспаления
- лекарств для облегчения боли
Назначаемые лекарства могут включать:
- антидепрессанты, такие как амитриптилин или нортриптилин, которые эффективны при нервных болях
- противосудорожные препараты, такие как карбамазепин, который эффективен при невралгии тройничного нерва
Лекарства от невралгии нет, но лечение может помочь облегчить ваши симптомы. Некоторые виды невралгии улучшаются со временем. В настоящее время проводятся дополнительные исследования для разработки более эффективных методов лечения невралгии.
Некоторые виды невралгии улучшаются со временем. В настоящее время проводятся дополнительные исследования для разработки более эффективных методов лечения невралгии.
Невралгия: типы, симптомы и методы лечения
Невралгия — это сильная стреляющая боль, возникающая из-за повреждения или раздражения нерва. Невралгия может поражать любую часть тела, вызывая легкую или сильную боль. Некоторые лекарства и хирургические процедуры могут эффективно лечить невралгию.
Тяжелая невралгия может помешать человеку выполнять повседневные задачи и повлиять на качество его жизни.
Невралгия имеет много возможных причин, в том числе:
- инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
- давление на нервы из-за костей, кровеносных сосудов или опухолей
- другие заболевания, такие как заболевания почек или диабет виды невралгии, их симптомы и доступные варианты лечения.
Как правило, невралгия вызывает интенсивные и отчетливые симптомы, в том числе:
- внезапные эпизоды сильной стреляющей или колющей боли, которая следует за поврежденным или раздраженным нервом
- постоянная ноющая или жгучая боль
- покалывание или онемение
- непроизвольные подергивания мышц или судороги
Где эти боли возникают в теле, зависит от типа невралгии, с которой сталкивается человек.

Медицинские работники делят невралгию на категории в зависимости от пораженных участков тела. Ниже приведены некоторые распространенные типы невралгии:
Невралгия тройничного нерва
Невралгия тройничного нерва (ТН) поражает тройничный нерв в голове. Этот нерв имеет три ответвления, которые посылают сигналы от мозга к лицу, рту, зубам и носу.
TN делится на два подтипа: тип 1 и тип 2.
Тип 1 TN, более распространенный тип, вызывает болезненное жжение или ощущение поражения электрическим током в некоторых частях лица. Люди с типом 1 TN испытывают нерегулярные эпизоды, которые возникают внезапно.
Продолжительность этих эпизодов варьируется у разных людей, но может длиться до 2 минут, по данным Национального института неврологических расстройств и инсульта.
Тип 2 TN вызывает постоянную тупую боль в лице.
Причины
Точная причина ТН остается невыясненной. Однако давление расширенного кровеносного сосуда может вызвать раздражение или даже повреждение тройничного нерва.

Рассеянный склероз (РС) может привести к TN. РС — это неврологическое заболевание, вызывающее воспаление, которое повреждает миелиновую оболочку, окружающую нервные волокна в центральной нервной системе.
Постгерпетическая невралгия
Постгерпетическая невралгия (ПГН) — болезненное состояние, поражающее нервы в коже.
Причины
По данным Центров по контролю и профилактике заболеваний (CDC), ПГН является наиболее частым осложнением опоясывающего лишая, поражающим около 10–18% людей, у которых он развивается.
Опоясывающий лишай — это вирусная инфекция, вызывающая образование волдырей и болезненную кожную сыпь. Вирус ветряной оспы, вызывающий ветряную оспу, остается в латентном состоянии в нервной системе и реактивируется в более позднем возрасте, вызывая опоясывающий лишай.
Когда вирус реактивируется, он может вызвать воспаление нервных волокон. Это воспаление может привести к необратимому повреждению нерва, вызывающему боль, даже после того, как инфекция утихнет.

Затылочная невралгия
Эта форма невралгии поражает затылочные нервы, которые берут начало в шее и посылают сигналы в затылок.
Затылочная невралгия вызывает пульсирующую или стреляющую боль, которая начинается у основания черепа и иррадиирует по коже головы. Боль при затылочной невралгии может отдавать в заднюю часть глаза.
Причины
Затылочная невралгия имеет множество потенциальных причин, в том числе:
- удерживание головы в опущенном вперед положении в течение более длительного периода времени
- напряженные мышцы шеи
- поражения или опухоли шеи
- воспаленные кровеносные сосуды
- инфекции
- подагра
- диабет
- травмы шеи или головы
Периферическая невралгия
Периферическая невралгия или периферическая невропатия относится к боли, возникающей из-за повреждения нервов в периферической нервной системе. Сюда входят все нервные волокна за пределами головного и спинного мозга.

Периферическая невралгия может поражать один нерв или целые группы нервов.
Периферическая невралгия может вызывать боль или онемение в кистях, стопах, руках и ногах. Другие симптомы могут включать:
- непроизвольные подергивания или спазмы мышц
- потеря координации
- трудности при выполнении сложных двигательных действий, таких как застегивание рубашки или завязывание шнурков
- повышенная чувствительность к прикосновению или температуре0006
- трудности с приемом пищи или глотанием
- трудности с речью
Причины
Устойчивое повреждение периферической нервной системы может повлиять на нервы, которые контролируют мышечные движения, передают сенсорную информацию и регулируют работу внутренних органов.
Межреберная невралгия
Межреберная невралгия поражает нервы, расположенные непосредственно под ребрами. Мышцы этой области врачи называют межреберными мышцами.
Межреберная невралгия вызывает острую, жгучую боль, которая поражает грудную стенку, верхнюю часть живота и верхнюю часть спины.
 Определенные физические движения, такие как дыхание, кашель или смех, могут усиливать боль.
Определенные физические движения, такие как дыхание, кашель или смех, могут усиливать боль.Дополнительные симптомы могут включать:
- стеснение или давление, охватывающие грудную клетку
- покалывание или онемение в верхней части грудной клетки или верхней части спины
- подергивание мышц
Причины
как:- травмы или хирургические вмешательства, затрагивающие грудную клетку
- давление на нервы
- опоясывающий лишай или другие вирусные инфекции
Поскольку невралгия может быть вызвана различными причинами, единого теста для диагностики невралгии не существует.
Если человек считает, что у него могут быть некоторые симптомы определенного типа невралгии, врач может предложить:
- анализы крови для проверки на инфекции
- рентген, компьютерную томографию или МРТ сканирование , чтобы увидеть, есть ли какие-либо сдавленные нервы
- неврологическое обследование , которое обычно включает проверку рефлексов с помощью небольших безболезненных инструментов, чтобы попытаться определить, какие области поражены
Ведение заметок вокруг симптомов, например, когда они начались, как часто они возникают и куда иррадиирует боль, может помочь врачу в постановке диагноза.

Варианты лечения невралгии различаются в зависимости от типа и тяжести состояния.
Мази для местного применения, местная блокада нервов и инъекции стероидов могут обеспечить временное облегчение боли при легкой невралгии.
Для лечения сильной невралгической боли могут потребоваться рецептурные препараты, хирургические процедуры или и то, и другое.
Лекарства
Обезболивающие, как правило, не очень эффективны при невралгической боли. Лекарства, которые могут лечить основные причины невралгии, включают:
- противосудорожные препараты, такие как карбамазепин, топирамат и ламотриджин
- антидепрессанты, такие как амитриптилин
- миорелаксанты, такие как баклофен
- мембраностабилизирующие препараты, такие как габапентин
Хирургия
Некоторые хирургические процедуры могут облегчить боль при невралгии, когда состояние не поддается лечению.
Примеры хирургических процедур, которые могут помочь в лечении невралгии, включают:
- Микрососудистая декомпрессия: Это помогает удалить увеличенный кровеносный сосуд, сдавливающий нерв.
 Процедура включает в себя размещение мягкой прокладки между кровеносным сосудом и пораженным нервом.
Процедура включает в себя размещение мягкой прокладки между кровеносным сосудом и пораженным нервом. - Стереотаксическая хирургия: Это неинвазивная процедура, при которой высококонцентрированные пучки излучения доставляются к корню поврежденного нерва. Радиация нарушает передачу болевых сигналов в мозг.
- Баллонная компрессия: При этом в пораженный нерв вводят небольшой баллон. Баллон надувается, что приводит к контролируемому преднамеренному повреждению нерва. Эта процедура не позволяет пораженному нерву посылать болевые сигналы в мозг. Однако эффект от процедуры обычно проходит через 1–2 года.
Невралгия вызывает болезненные симптомы различной продолжительности и тяжести. Помимо боли, невралгия может вызывать онемение, мышечную слабость и гиперчувствительность.
Если человек не получает лечения, невралгия может мешать ему выполнять повседневные задачи.
Люди могут работать с медицинским работником, чтобы подобрать наилучший курс лечения своих конкретных симптомов.
 Если состояние не отвечает на начальное лечение, медицинский работник может направить человека к специалисту по обезболиванию.
Если состояние не отвечает на начальное лечение, медицинский работник может направить человека к специалисту по обезболиванию.Лекарства, облегчающие нервную боль
Когда хроническая боль возникает из-за нервов, эти лекарства от нервных болей могут помочь при добавлении к другим болеутоляющим средствам.Эффективные методы лечения хронической боли в мышцах и суставах включают отдых, лед и тепло, противовоспалительные препараты и время. Обычно боль утихает, и вы чувствуете себя лучше.
Однако мышцы и суставы могут быть только частью картины. Например, боль может исходить в первую очередь из-за раздраженных нервов, а также из-за травмированных и воспаленных мышц или суставов.
Часто дискомфорт возникает только из-за нервных болей. Типичные признаки этой «нейропатической» боли включают острую, жалящую боль или боль, которая иррадиирует из одной части тела в соседние области. Одной из наиболее распространенных причин является диабет, хотя он также может быть вызван травмой, инфекцией и приемом некоторых лекарств.

«Люди говорят что-то вроде: «Мое колено болит, и я чувствую, что оно доходит до середины бедра и опускается до голени», — говорит доктор Падма Гулур, специалист по обезболиванию из Массачусетской больницы общего профиля Гарвардского университета. «В этих случаях нерв может быть вовлечен».
При невропатической боли нерв, который был простым вестником боли, теперь становится фактическим ее источником. Наркотические обезболивающие не часто помогают, и даже когда они помогают, их не следует использовать в качестве долгосрочного решения. К счастью, есть и другие варианты. Некоторые препараты, которые изначально были разработаны для лечения депрессии и судорожных расстройств, также подавляют неадекватную или чрезмерную передачу болевых сигналов в нервах.
Лекарства от нервных болейК обычным болеутоляющим средствам можно добавлять различные препараты, чтобы уменьшить нервную боль. Добавление одного из этих лекарств от нервных болей не уменьшит боль полностью, но может помочь.

Противосудорожные препараты: Эти лекарства были разработаны для контроля судорог, но они также помогают притуплять болевые сигналы в нервах. Некоторые из них широко используются при хронической боли (см. «Лекарства от нервной боли»).
Для достижения полного эффекта требуется от трех до четырех недель. Ваш врач обычно назначает вам низкую дозу и постепенно ее увеличивает. Это уменьшает побочные эффекты.
Антидепрессанты: Определенные типы антидепрессантов также помогают контролировать нервную боль. Они могут иметь синергетический эффект у людей, которые испытывают депрессию наряду с хронической болью. Хроническая боль часто вызывает депрессию, а депрессия может усилить чувствительность человека к боли; некоторые антидепрессанты обращаются к обоим. Есть три варианта:
- Трициклические антидепрессанты, такие как амитриптилин (Элавил), доксепин (Синеван) и нортриптилин (Памелор). Эти препараты назначают при болях в дозах ниже тех, которые эффективны при депрессии.

- Ингибиторы обратного захвата серотонина и норадреналина (SNRI), такие как дулоксетин (Cymbalta) и венлафаксин (Effexor). SNRI имеют меньше побочных эффектов, чем трициклические, хотя некоторые исследования показывают, что они могут быть менее эффективными.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС), такие как флуоксетин (прозак), являются наиболее часто назначаемыми лекарствами от депрессии. Некоторые врачи могут попробовать их и для лечения нервных болей, но данные об эффективном облегчении боли неоднозначны.
Типы боли: ноцицептивная или невропатическая - Ноцицептивный (тело) боль возникает из-за повреждения тканей вне нервной системы, таких как мышцы и суставы. Люди говорят, что боль кажется ноющей и пульсирующей.
- Нейропатическая (нервная) боль исходит от нервов, которые передают болевые сигналы от тела в мозг.
 Люди описывают боль как жгучую, жалящую или стреляющую. Она может иррадиировать из одной области тела в другую. Может сопровождаться онемением и покалыванием.
Люди описывают боль как жгучую, жалящую или стреляющую. Она может иррадиировать из одной области тела в другую. Может сопровождаться онемением и покалыванием.
Изображение: Thinkstock
Врачи обычно пробуют тот или иной тип (антидепрессанты или антиконвульсанты), хотя их можно комбинировать. Их принимают ежедневно в дополнение к обычным болеутоляющим средствам.
Лекарства от нервных болей
Антидепрессанты
Противосудорожные средства
ЛЕКАРСТВА
Трициклические:
• амитриптилин (Элавил)
• доксепин (синекван)
• нортриптилин (Памелор)
SNRI:
• дулоксетин (Симбалта)
• милнаципран (Савелла)
• венлафаксин (Эффексор)
• карбамазепин (тегретол)
• габапентин (нейронтин)
• ламотриджин (ламиктал)
• прегабалин (лирика)
ПОБОЧНЫЕ ЭФФЕКТЫ
Сухость во рту, сексуальная
дисфункция, головокружение,
запор, нерезкость
зрение и расстройство желудка.

Тошнота, головокружение,
потливость. Как правило,
меньше побочных эффектов, чем
трициклические антидепрессанты.
Сонливость, головокружение и
тошнота. Избегайте алкоголя, когда
принимает эти препараты.
Невралгия — Канал лучшего здоровья
Действия для этой страницы
Резюме
Прочитать полный информационный бюллетень- Невралгия — это боль в нервном пути.
- Как правило, невралгия не является самостоятельным заболеванием, а является симптомом травмы или определенного расстройства.
- Во многих случаях причина боли неизвестна.
- Как правило, с болью можно справиться с помощью лекарств, физиотерапии или хирургического вмешательства.
Невралгия — это боль в нервных путях.
 Как правило, невралгия не является самостоятельным заболеванием, а является симптомом травмы или определенного расстройства. Во многих случаях причина боли неизвестна. Пожилые люди наиболее восприимчивы, но люди любого возраста могут быть затронуты.
Как правило, невралгия не является самостоятельным заболеванием, а является симптомом травмы или определенного расстройства. Во многих случаях причина боли неизвестна. Пожилые люди наиболее восприимчивы, но люди любого возраста могут быть затронуты.Почти у каждого в какой-то момент возникает легкая невралгия, но эти приступы обычно носят временный характер и проходят сами по себе в течение нескольких дней. Некоторые виды невралгии более длительны, изнурительны и настолько мучительны, что качество жизни человека резко снижается.
Невралгия тройничного нерва, состояние, которое обычно поражает только одну сторону лица, считается одним из самых болезненных заболеваний. Невралгию можно лечить с помощью лекарств и физиотерапии. Хирургия является вариантом в некоторых резистентных случаях.
Симптомы невралгии
Симптомы невралгии могут включать:
- Локализованную боль
- Область может быть мучительно чувствительна к прикосновению, и любое давление ощущается как боль
- Боль может быть острой или жгучей, в зависимости от пораженный нерв
- Пораженный участок еще функционирует
- Мышцы могут сокращаться.

Воспаление нерва может вызвать невралгию
Воспаление нерва (неврит) может вызвать невралгию. К причинам неврита относятся:
- Опоясывающий лишай – воспаление нерва, вызванное заражением вирусом герпеса. Этот распространенный тип невралгии известен как постгерпетическая невралгия. Боль может сохраняться долгое время после исчезновения сыпи при опоясывающем лишае, особенно на участках лица
- Инфекция – нерв может быть раздражен близлежащей инфекцией, такой как абсцесс зуба
- Давление или травма – сломанные кости, смещение позвоночных дисков (ишиас) или некоторые опухоли могут сдавливать и раздражать нерв
- Сифилис – на поздних стадиях , это венерическое заболевание влияет на работу нервной системы.
Невралгия тройничного нерва
Это наиболее распространенный тип невралгии, также известный как тик двойного нерва. Тройничный нерв иннервирует различные области лица, в том числе щеки и челюсть.
 Невралгия тройничного нерва характеризуется внезапными приступами стреляющей боли, которая обычно поражает только одну сторону лица. Иногда человек испытывает боль с обеих сторон лица, хотя и попеременно. Боль может быть достаточно сильной, чтобы вызвать спазм лицевых мышц (тик).
Невралгия тройничного нерва характеризуется внезапными приступами стреляющей боли, которая обычно поражает только одну сторону лица. Иногда человек испытывает боль с обеих сторон лица, хотя и попеременно. Боль может быть достаточно сильной, чтобы вызвать спазм лицевых мышц (тик).Невралгия тройничного нерва превращает повседневные действия, такие как чистка зубов или бритье, в мучительные события. Даже легкий ветерок, дующий в лицо, может вызвать боль. Известные причины включают рассеянный склероз или опухоли, сдавливающие нерв. Чаще всего страдают женщины старше 50 лет.
Затылочная невралгия
Раздражение основного нерва, идущего от задней части черепа, может вызвать затылочную невралгию. Этот тип головной боли или боли тупой, пульсирующей и локализуется в затылке. Иногда боль может охватывать лоб. Предполагается, что напряженные мышцы или связки могут давить на нерв, вызывая раздражение, воспаление и последующую боль. Другие причины могут включать вирусную инфекцию, травму шеи или плохую осанку.

Диагностика невралгии
Специфических тестов на невралгию не существует. Диагноз больше зависит от исключения других возможных причин боли. Анализы могут включать:
- Неврологический осмотр – для определения конкретных областей боли
- Стоматологический осмотр – для выявления абсцессов, которые могут раздражать близлежащие нервы
- Анализы крови – для выявления инфекции
- пораженные нервы сдавливаются.
Лечение невралгии
Варианты лечения включают:
- Лечение основной причины – например, лечение зубов и антибиотики при абсцессе зуба или хирургическое вмешательство по удалению кости, сдавливающей нерв
- Обезболивающие препараты – такие как аспирин или кодеин
- Противосудорожные препараты лекарства – для лечения боли и мышечных спазмов, связанных с невралгией тройничного нерва
- Антидепрессанты – для облегчения боли в некоторых случаях
- Хирургия – для снижения чувствительности нерва и блокирования болевых сигналов
- Физиотерапия – например, физиотерапия и остеопатия
- Альтернативные методы лечения – такие как иглоукалывание, гипноз и медитация.

Куда обратиться за помощью
- Ваш врач
Что следует помнить
- Невралгия — это боль в нервных путях.
- Как правило, невралгия не является самостоятельным заболеванием, а является симптомом травмы или определенного расстройства.
- Во многих случаях причина боли неизвестна.
- Как правило, с болью можно справиться с помощью лекарств, физиотерапии или хирургического вмешательства.
- Лонг, М. (1997), «Невралгия», в Семейной энциклопедии медицины и здоровья, The Book Company, Сидней.
Эта страница была подготовлена в консультации с и одобрена по:
Эта страница была подготовлена в консультации с и одобрена по:
Оставить отзыв об этой странице
Была ли эта страница полезной?
Дополнительная информация
Отказ от ответственности за содержание
Содержание этого веб-сайта предоставляется только в информационных целях.
 Информация о терапии, услуге, продукте или лечении никоим образом не одобряет и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанным на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для диагностики и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Министерство здравоохранения не несут никакой ответственности за использование любым пользователем материалов, содержащихся на этом веб-сайте.
Информация о терапии, услуге, продукте или лечении никоим образом не одобряет и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанным на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для диагностики и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Министерство здравоохранения не несут никакой ответственности за использование любым пользователем материалов, содержащихся на этом веб-сайте.Пересмотрено: 31 января 2015 г.
Обновленная информация о лечении нейропатической боли при невралгии тройничного нерва
1.
 Adams F, редактор. Сохранившиеся сочинения Аретея Каппадокийца. Лондон (Великобритания): Общество Сиденхема; 1856. [Google Scholar]
Adams F, редактор. Сохранившиеся сочинения Аретея Каппадокийца. Лондон (Великобритания): Общество Сиденхема; 1856. [Google Scholar]2. Подкомитет по классификации головной боли Международного общества головной боли. Международная классификация головных болей: 2-е издание. цефалгия. 2004; 24:9–160. [PubMed] [Google Scholar]
3. Childs AM, Meaney JF, Ferrie CD, Holland PC. Нервно-сосудистая компрессия тройничного и языкоглоточного нервов: три клинических случая. Арч Дис Чайлд. 2000; 82: 311–315. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Дилеман Дж.П., Керклаан Дж., Хюйген Ф.Дж., Баума П.А., Стуркенбум М.С. Заболеваемость и лечение невропатических болевых состояний в общей популяции. Боль. 2008; 137: 681–688. [PubMed] [Google Scholar]
5. Купман Дж.С., Дилеман Дж.П., Гюйген Ф.Дж., де Мос М., Мартин К.Г., Стуркенбум М.К. Частота лицевых болей в общей популяции. Боль. 2009; 147: 122–127. [PubMed] [Google Scholar]
6. Katusic S, Williams DB, Beard CM, Bergstralh EJ, Kurland LT.
 Эпидемиология и клинические особенности идиопатической невралгии тройничного нерва и невралгии языкоглоточного нерва: сходства и различия, Рочестер, Миннесота, 1945-1984. Нейроэпидемиология. 1991; 10: 276–281. [PubMed] [Google Scholar]
Эпидемиология и клинические особенности идиопатической невралгии тройничного нерва и невралгии языкоглоточного нерва: сходства и различия, Рочестер, Миннесота, 1945-1984. Нейроэпидемиология. 1991; 10: 276–281. [PubMed] [Google Scholar]7. Hall GC, Carroll D, McQuay HJ. Первичная медико-санитарная помощь и лечение четырех нейропатических болевых состояний: описательное исследование 2002–2005 гг. BMC Fam Pract. 2008; 9:26. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Wiffen PJ, McQuay HJ, Moore RA. Карбамазепин при острой и хронической боли. Кокрановская система базы данных, ред. 2005; 3:CD005451. [PubMed] [Google Scholar]
9. Bennetto L, Patel NK, Fuller G. Невралгия тройничного нерва и ее лечение. БМЖ. 2007; 334:201. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Виффен П.Дж., Дерри С., Мур Р.А., Маккуэй Х.Дж. Карбамазепин при острой и хронической боли у взрослых. Кокрановская система базы данных, ред. 2011; 1:CD005451. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11.
 Gronseth G, Cruccu G, Alksne J, Argoff C, Brainin M, Burchiel K, et al. Практический параметр: диагностическая оценка и лечение невралгии тройничного нерва (доказательный обзор): отчет Подкомитета по стандартам качества Американской академии неврологии и Европейской федерации неврологических обществ. Неврология. 2008; 71: 1183–119.0. [PubMed] [Google Scholar]
Gronseth G, Cruccu G, Alksne J, Argoff C, Brainin M, Burchiel K, et al. Практический параметр: диагностическая оценка и лечение невралгии тройничного нерва (доказательный обзор): отчет Подкомитета по стандартам качества Американской академии неврологии и Европейской федерации неврологических обществ. Неврология. 2008; 71: 1183–119.0. [PubMed] [Google Scholar]12. Девор М., Амир Р., Раппапорт Ж.Х. Патофизиология невралгии тройничного нерва: гипотеза зажигания. Клин Джей Пейн. 2002; 18:4–13. [PubMed] [Google Scholar]
13. Zakrzewska JM, Linskey ME. Невралгия тройничного нерва. БМЖ Клин Эвид. 2009; 2009:1207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Love S, Coakham HB. Невралгия тройничного нерва: патология и патогенез. Мозг. 2001; 124:2347–2360. [PubMed] [Google Scholar]
15. Хассан С., Хан Н.И., Шервани О.А., Бхатт В., Асиф С. Невралгия тройничного нерва: обзор литературы с акцентом на медикаментозное лечение. Int Research J Pharmcol. 2013;3:235–238.
 [Академия Google]
[Академия Google]16. El Otmani H, Moutaouakil F, Fadel H, Slassi I. [Семейная невралгия тройничного нерва] Rev Neurol (Paris) 2008;164:384–387. Французский. [PubMed] [Google Scholar]
17. Али Ф.М., Прасант М., Пай Д., Ахер В.А., Кар С., Сафия Т. Периферическая нейроэктомия: вариант лечения невралгии тройничного нерва в сельской практике. J Neurosci Rural Pract. 2012;3:152–157. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Cruccu G, Truini A. Рефрактерная невралгия тройничного нерва. Безоперационные варианты лечения. Препараты ЦНС. 2013;27:91–96. [PubMed] [Google Scholar]
19. Nurmikko TJ, Eldridge PR. Невралгия тройничного нерва — патофизиология, диагностика и современное лечение. Бр Джей Анаст. 2001; 87: 117–132. [PubMed] [Google Scholar]
20. Cruccu G, Gronseth G, Alksne J, Argoff C, Brainin M, Burchiel K, et al. Рекомендации AAN-EFNS по лечению невралгии тройничного нерва. Евр Дж Нейрол. 2008; 15:1013–1028. [PubMed] [Google Scholar]
21.
 Wiffen P, Collins S, McQuay H, Carroll D, Jadad A, Moore A. Противосудорожные препараты при острой и хронической боли. Cochrane Database Syst Rev. 2005;3:CD001133. [PubMed] [Академия Google]
Wiffen P, Collins S, McQuay H, Carroll D, Jadad A, Moore A. Противосудорожные препараты при острой и хронической боли. Cochrane Database Syst Rev. 2005;3:CD001133. [PubMed] [Академия Google]22. Wiffen PJ, McQuay HJ, Edwards JE, Moore RA. Габапентин при острой и хронической боли. Кокрановская система базы данных, ред. 2005; 3: CD005452. [PubMed] [Google Scholar]
23. Zakrzewska JM, Lopez BC. Невралгия тройничного нерва. Клин Эвид. 2005; 14:1669–1677. [PubMed] [Google Scholar]
24. Granger P, Biton B, Faure C, Vige X, Depoortere H, Graham D, et al. Модуляция рецептора гамма-аминомасляной кислоты типа А противоэпилептическими препаратами карбамазепином и фенитоином. Мол Фармакол. 1995;47:1189–1196. [PubMed] [Google Scholar]
25. Жоффруа А., Левивье М., Массажер Н. Невралгия тройничного нерва. Патофизиология и лечение. Акта Нейрол Белг. 2001; 101:20–25. [PubMed] [Google Scholar]
26. Obermann M. Варианты лечения невралгии тройничного нерва. The Adv Neurol Disord.
 2010;3:107–115. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2010;3:107–115. [Бесплатная статья PMC] [PubMed] [Google Scholar]27. Девор М., Вуд И., Шарав Ю., Закшевская Ю.М. Невралгия тройничного нерва во сне. Практика боли. 2008; 8: 263–268. [PubMed] [Академия Google]
28. Феррелл П.Б., младший, Маклеод Х.Л. Карбамазепин, HLA-B*1502 и риск синдрома Стивенса-Джонсона и токсического эпидермального некролиза: рекомендации FDA США. Фармакогеномика. 2008; 9: 1543–1546. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Джордж М., Селвараджан С., Индумати С. Лекарственная терапия невралгии тройничного нерва. электронный журнал стоматологии. 2011; 1:28–31. [Google Scholar]
30. Martinez W, Ingenito A, Blakeslee M, Barkley GL, McCague K, D’Souza J. Эффективность, безопасность и переносимость монотерапии окскарбазепином. Эпилепсия Поведение. 2006;9: 448–456. [PubMed] [Google Scholar]
31. Бейдун А. Безопасность и эффективность окскарбазепина: результаты рандомизированных двойных слепых исследований. Фармакотерапия.
 2000; 20:152С–158С. [PubMed] [Google Scholar]
2000; 20:152С–158С. [PubMed] [Google Scholar]32. Fromm GH, Terrence CF, Chattha AS. Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение. Энн Нейрол. 1984; 15: 240–244. [PubMed] [Google Scholar]
33. Лечин Ф., ван дер Дийс Б., Лечин М.Е., Амат Дж., Лечин А.Е., Кабрера А. и соавт. Терапия пимозидом при невралгии тройничного нерва. Арх Нейрол. 1989;46:960–963. [PubMed] [Google Scholar]
34. Zakrzewska JM, Chaudhry Z, Nurmikko TJ, Patton DW, Mullens EL. Ламотриджин (ламиктал) при рефрактерной невралгии тройничного нерва: результаты двойного слепого плацебо-контролируемого перекрестного исследования. Боль. 1997; 73: 223–230. [PubMed] [Google Scholar]
35. Lunardi G, Leandri M, Albano C, Cultrera S, Fracassi M, Rubino V, et al. Клиническая эффективность ламотриджина и уровни в плазме крови при эссенциальной и симптоматической невралгии тройничного нерва. Неврология. 1997;48:1714–1717. [PubMed] [Google Scholar]
36.
 Wiffen PJ, Rees J. Lamotrigine для лечения острой и хронической боли. Кокрановская система базы данных, ред. 2007; 2:CD006044. [PubMed] [Google Scholar]
Wiffen PJ, Rees J. Lamotrigine для лечения острой и хронической боли. Кокрановская система базы данных, ред. 2007; 2:CD006044. [PubMed] [Google Scholar]37. Fromm GH, Terrence CF, Chattha AS, Glass JD. Баклофен при невралгии тройничного нерва: его влияние на ядро тройничного нерва позвоночника: пилотное исследование. Арх Нейрол. 1980; 37: 768–771. [PubMed] [Google Scholar]
38. Парех С., Шах К., Котдавалла Х. Баклофен при резистентной к карбамазепину невралгии тройничного нерва — двойное слепое клиническое исследование. цефалгия. 1989;9:392–393. [Google Scholar]
39. Леандри М. Терапия невралгии тройничного нерва, вторичной по отношению к рассеянному склерозу. Эксперт преподобный Нейротер. 2003; 3: 661–671. [PubMed] [Google Scholar]
40. Zakrzewska JM. Медикаментозное лечение невропатических болей тройничного нерва. Эксперт Опин Фармаколог. 2010;11:1239–1254. [PubMed] [Google Scholar]
41. Cheshire WP., Jr Определение роли габапентина в лечении невралгии тройничного нерва: ретроспективное исследование.
 Джей Пейн. 2002; 3: 137–142. [PubMed] [Академия Google]
Джей Пейн. 2002; 3: 137–142. [PubMed] [Академия Google]42. Серпелл М.Г. Группа изучения нейропатической боли. Габапентин при нейропатических болевых синдромах: рандомизированное двойное слепое плацебо-контролируемое исследование. Боль. 2002; 99: 557–566. [PubMed] [Google Scholar]
43. Хан О.А. Габапентин облегчает невралгию тройничного нерва у больных рассеянным склерозом. Неврология. 1998; 51: 611–614. [PubMed] [Google Scholar]
44. Backonja M, Glanzman RL. Дозирование габапентина при нейропатической боли: данные рандомизированных плацебо-контролируемых клинических исследований. Клин Тер. 2003; 25:81–104. [PubMed] [Академия Google]
45. Rodríguez MJ, Díaz S, Vera-Llonch M, Dukes E, Rejas J. Анализ экономической эффективности прегабалина по сравнению с габапентином при лечении невропатической боли, вызванной диабетической полинейропатией или постгерпетической невралгией. Curr Med Res Opin. 2007; 23: 2585–2596. [PubMed] [Google Scholar]
46. Obermann M, Yoon MS, Sensen K, Maschke M, Diener HC, Katsarava Z.
 Эффективность прегабалина при лечении невралгии тройничного нерва. цефалгия. 2008; 28: 174–181. [PubMed] [Академия Google]
Эффективность прегабалина при лечении невралгии тройничного нерва. цефалгия. 2008; 28: 174–181. [PubMed] [Академия Google]47. Домингес РБ, Кустер ГВ, Акино СС. Лечение невралгии тройничного нерва низкими дозами топирамата. Арк Нейропсиквиатр. 2007; 65: 792–794. [PubMed] [Google Scholar]
48. Wang QP, Bai M. Топирамат против карбамазепина при лечении классической невралгии тройничного нерва: метаанализ. Препараты ЦНС. 2011; 25:847–857. [PubMed] [Google Scholar]
49. Jorns TP, Johnston A, Zakrzewska JM. Пилотное исследование по оценке эффективности и переносимости леветирацетама (Кеппра) при лечении пациентов с невралгией тройничного нерва. Евр Дж Нейрол. 2009 г.;16:740–744. [PubMed] [Google Scholar]
50. Mitsikostas DD, Pantes GV, H Avramidis TG, Karageorgiou KE, Gatzonis SD, Stathis PG, et al. Обсервационное исследование по изучению эффективности и переносимости леветирацетама при невралгии тройничного нерва. Головная боль. 2010;50:1371–1377. [PubMed] [Google Scholar]
51.
 Brodie MJ, Perucca E, Ryvlin P, Ben-Menachem E, Meencke HJ Исследовательская группа монотерапии леветирацетамом. Сравнение леветирацетама и карбамазепина с контролируемым высвобождением при недавно диагностированной эпилепсии. Неврология. 2007; 68: 402–408. [PubMed] [Академия Google]
Brodie MJ, Perucca E, Ryvlin P, Ben-Menachem E, Meencke HJ Исследовательская группа монотерапии леветирацетамом. Сравнение леветирацетама и карбамазепина с контролируемым высвобождением при недавно диагностированной эпилепсии. Неврология. 2007; 68: 402–408. [PubMed] [Академия Google]52. Фрэмптон Дж. Э. Онаботулотоксин А (БОТОКС®): обзор его применения для профилактики головных болей у взрослых с хронической мигренью. Наркотики. 2012;72:825–845. [PubMed] [Google Scholar]
53. Порта М., Камерлинго М. Головная боль и ботулинический токсин. J Головная боль. 2005; 6: 325–327. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Аоки К.Р. Обзор предполагаемого механизма антиноцицептивного действия ботулинического токсина типа А. Нейротоксикология. 2005; 26: 785–793. [PubMed] [Академия Google]
55. Hu Y, Guan X, Fan L, Li M, Liao Y, Nie Z, et al. Терапевтическая эффективность и безопасность ботулинического токсина типа А при невралгии тройничного нерва: систематический обзор.
 J Головная боль. 2013;14:72. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Головная боль. 2013;14:72. [Бесплатная статья PMC] [PubMed] [Google Scholar]56. Wu CJ, Lian YJ, Zheng YK, Zhang HF, Chen Y, Xie NC, et al. Ботулинический токсин типа А для лечения невралгии тройничного нерва: результаты рандомизированного двойного слепого плацебо-контролируемого исследования. цефалгия. 2012; 32: 443–450. [PubMed] [Академия Google]
57. Пиовесан Э.Дж., Тейве Х.Г., Ковач П.А., Делла Колетта М.В., Вернек Л.С., Зильберштейн С.Д. Открытое исследование лечения невралгии тройничного нерва ботулиническим токсином типа А. Неврология. 2005; 65: 1306–1308. [PubMed] [Google Scholar]
58. Bohluli B, Motamedi MH, Bagheri SC, Bayat M, Lassemi E, Navi F, et al. Использование ботулинического токсина А при лекарственно-резистентной невралгии тройничного нерва: предварительный отчет. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011; 111:47–50. [PubMed] [Академия Google]
59. Суньига С., Диас С., Пьедимонте Ф., Микели Ф. Благоприятные эффекты ботулинического токсина типа А при невралгии тройничного нерва.
 Арк Нейропсиквиатр. 2008; 66: 500–503. [PubMed] [Google Scholar]
Арк Нейропсиквиатр. 2008; 66: 500–503. [PubMed] [Google Scholar]60. Türk U, Ilhan S, Alp R, Sur H. Ботулинический токсин и неизлечимая невралгия тройничного нерва. Клин Нейрофармакол. 2005; 28: 161–162. [PubMed] [Google Scholar]
61. Borodic GE, Acquadro MA. Применение ботулотоксина для лечения хронической лицевой боли. Джей Пейн. 2002; 3: 21–27. [PubMed] [Академия Google]
62. МакКлин Г.Дж. Внутривенное вливание фенитоина облегчает невропатическую боль: рандомизированное двойное слепое плацебо-контролируемое перекрестное исследование. Анест Анальг. 1999; 89: 985–988. [PubMed] [Google Scholar]
63. Cheshire WP. Фосфенитоин: внутривенный вариант лечения острой невралгии тройничного нерва. J Управление симптомами боли. 2001; 21: 506–510. [PubMed] [Google Scholar]
64. Kanai A, Suzuki A, Kobayashi M, Hoka S. Интраназальный 8% спрей лидокаина при невралгии тройничного нерва второго отдела. Бр Джей Анаст. 2006;97: 559–563. [PubMed] [Google Scholar]
65.
 Канаи А., Сайто М., Хока С. Подкожный суматриптан при рефрактерной невралгии тройничного нерва. Головная боль. 2006; 46: 577–582. обсуждение 583-584. [PubMed] [Google Scholar]
Канаи А., Сайто М., Хока С. Подкожный суматриптан при рефрактерной невралгии тройничного нерва. Головная боль. 2006; 46: 577–582. обсуждение 583-584. [PubMed] [Google Scholar]66. Ян М., Чжоу М., Хе Л., Чен Н., Закшевская Дж.М. Непротивоэпилептические препараты при невралгии тройничного нерва. Кокрановская система базы данных, ред. 2011; 1:CD004029. [PubMed] [Google Scholar]
67. Hodaie M, Coello AF. Достижения в лечении невралгии тройничного нерва. J Нейрохирург Sci. 2013;57:13–21. [PubMed] [Академия Google]
68. Минтай Б.Е. Хирургическое лечение рефрактерной к медикаментозному лечению невралгии тройничного нерва. Curr Neurol Neurosci Rep. 2012; 12:125–131. [PubMed] [Google Scholar]
69. Бонштедт Б.Н., Таббс Р.С., Коэн-Гадоль А.А. Использование интраоперационной навигации при чрескожных вмешательствах на основании черепа, включая труднодоступное овальное окно. Нейрохирургия. 2012;70:177–180. [PubMed] [Google Scholar]
70. Удупи Б.П., Чоухан Р.С.
 , Даш Х.Х., Битхал П.К., Прабхакар Х. Сравнительная оценка методов чрескожного ретрогассерова глицеринового ризолиза и радиочастотной термокоагуляции при лечении невралгии тройничного нерва. Нейрохирургия. 2012;70:407–412. обсуждение 412-413. [PubMed] [Академия Google]
, Даш Х.Х., Битхал П.К., Прабхакар Х. Сравнительная оценка методов чрескожного ретрогассерова глицеринового ризолиза и радиочастотной термокоагуляции при лечении невралгии тройничного нерва. Нейрохирургия. 2012;70:407–412. обсуждение 412-413. [PubMed] [Академия Google]71. Купман Дж. С., де Врис Л. М., Дилеман Дж. П., Хюйген Ф. Дж., Стрикер Б. Х., Стуркенбум М. С. Общенациональное исследование трех инвазивных методов лечения невралгии тройничного нерва. Боль. 2011; 152: 507–513. [PubMed] [Google Scholar]
72. Горгульо А.А., Де Саллес А.А. Влияние радиохирургии на хирургическое лечение невралгии тройничного нерва. Сур Нейрол. 2006; 66: 350–356. [PubMed] [Google Scholar]
73. Sheehan J, Pan HC, Stroila M, Steiner L. Хирургия гамма-ножа при невралгии тройничного нерва: исходы и прогностические факторы. Дж Нейрохирург. 2005; 102: 434–441. [PubMed] [Академия Google]
74. Petit JH, Herman JM, Nagda S, DiBiase SJ, Chin LS. Радиохирургическое лечение невралгии тройничного нерва: оценка качества жизни и результатов лечения.







 Симптомы проявляются либо с правой, либо с левой стороны. Боль усиливается при любом движении.
Симптомы проявляются либо с правой, либо с левой стороны. Боль усиливается при любом движении.
 Это основной метод диагностирования мягкотканых структур (нервных корешков и спинного мозга).
Это основной метод диагностирования мягкотканых структур (нервных корешков и спинного мозга).
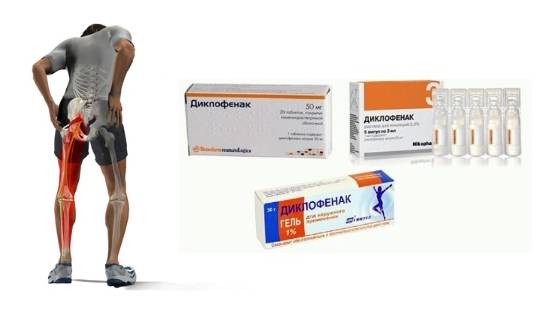

 , слюнных желез.
, слюнных желез.
 Наиболее точные данные позволяет получить МРТ с контрастированием.
Наиболее точные данные позволяет получить МРТ с контрастированием.
 Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов.
Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов.
 Обычно применяются в комплексе с нестероидными препаратами (НПВС).
Обычно применяются в комплексе с нестероидными препаратами (НПВС).