Нестабильность шейного отдела позвоночника — Клиника «Ноосфера»
Состояние, характеризующееся нестабильностью шейных позвонков, возникает тогда, когда между ними начинает скапливаться лишняя жидкость. Такое заболевание провоцирует появление неприятных болезненных ощущений в шейном отделе, возникновение головных мигреней и сильному мышечному напряжению.
Возникнуть нестабильность шейного отдела позвоночника может на фоне развивающегося остеохондроза. В этом случае подвижность позвонков увеличивается, происходит нарушение имеющегося между ними соотношения. Часто происходит смещение позвонков.
Симптомы
Первым признаком, указывающим на протекание такого заболевания, является смещение позвонка назад или вперед на три миллиметра. К остальным симптомам такого расстройства можно отнести:
- боль в шейной области, которая усиливается при физической активности;
- неприятные ощущения при попытках совершить движения шеей;
- повышенный тонус мышц, которые начинают быстро утомляться;
- при прощупывании пораженного отдела возникает дискомфорт.
Если при таком заболевании происходит сдавливание нервов спинномозгового отдела, тогда человека начинают мучить головокружения и головные боли. Артериальное давление может повышаться или резко понижаться, в ногах и руках ощущается слабость, иногда нарушается чувствительность. В тяжелых случаях заболевание может привести к полному или частичному параличу.
Причины заболевания
Нестабильность шейного отдела позвоночника может быть спровоцирована разными причинами. Основными из них являются:
- падение с высоты;
- полученная травма или подъем тяжелых предметов;
- остеохондроз в запущенной степени;
- врожденные аномалии, связанные с неправильным развитием межпозвоночных дисков;
- ослабленный связочный суставный аппарат.
Иногда такое заболевание может быть связано с происходящими возрастными изменениями.
Опасность заболевания
Если нестабильность шейных позвонков не поддается своевременному лечению, заболевание приобретает хронический характер. Оно ускоряет развитие такой болезни, как остеохондроз. А это в последующем приводит к межпозвонковому артрозу. Сильная боль начинает беспокоить человека каждый раз, когда он пытается поднять тяжелые предметы или пытается наклонить туловище.
Без надлежащей терапии усиливаются мигрени, появляется беспочвенная раздражительность, происходит нарушение сна. В последующем проблемы возникают с координацией движения, со зрением и слухом. Человека постоянно беспокоит сонливость. Поэтому не стоит такую проблему запускать, так как лечение на начальных этапах всегда дает положительный результат.
Диагностика
Боль в спине не обязательно означает, что речь идет о компрессионном переломе позвонка. Чтобы правильно определить причину недомогания, нужно комплексное обследование. Врач клиники Ноосфера внимательно осмотрит, опросит пациента и определит, насколько опасен перелом, если он есть. Врач поставит точный диагноз с помощью следующих методов диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Лабораторные исследования
Лечение
Такое заболевание, как нестабильность шейных позвонков, лечится консервативными методами или при помощи оперативного вмешательства. В клинике «Ноосфера» специалисты смогут подобрать комплексное лечение, помогающее избавиться от болей в области шеи, которая появляется на фоне смещения позвонков. Наши врачи помогают организму окрепнуть, а позвоночнику вернуть прежнюю стабильность.
Полный терапевтический курс состоит из следующих процедур:
- Резонансно-волновая ДМВ терапия
Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона
Внутрисуставные уколы ферматрона – это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).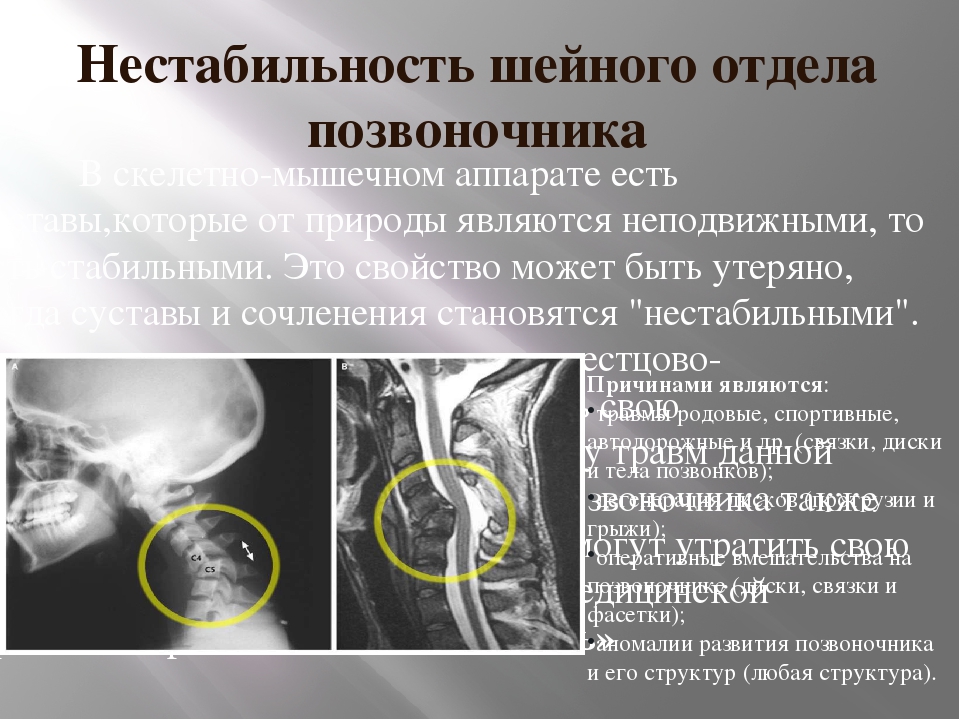
- Реабилитация на тренажёре Thera-Band
Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника
Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение
Медикаментозное лечение суставов и позвоночника в клинике «Ноосфера» применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Терапевтический курс в каждом отдельном случае подбирается индивидуально. Это позволяет учесть особенности пациента, его возраст и саму степень смещения позвонка. Обычно лечение занимает до шести недель, но это будет зависеть от тяжести заболевания.
В клинике «Ноосфера» нестабильность шейных позвонков лечится с помощью кинезиологии. В итоге смещенный позвонок без всякой боли возвращается на свое прежнее место, дискомфорт исчезает, мышцы укрепляются. Благодаря вытяжению позвоночника по время сеансов кинезиотерапии позвонки сами по себе принимают нормальное положение. За счет иглорефлексотерапии устраняются неприятные спазмы, а гирудотерапия обогащает пораженные участки кислородом и стимулирует кровообращение.
Если подвижность позвонков приобрела запущенную степень, пациенту предлагается носить специальный шейный корсет. Он дает возможность удерживать позвонки в их естественном состоянии, а также поддерживать голову. Наши специалисты помогут определиться с этим устройством и высчитают длительность его ношения.
После того, как лечение завершено, пациенту выдается методичка, содержащая список подобранных рекомендательных упражнений, содействующих укреплению шейных мышц. В течение года пациент продолжает консультироваться с лечащим врачом.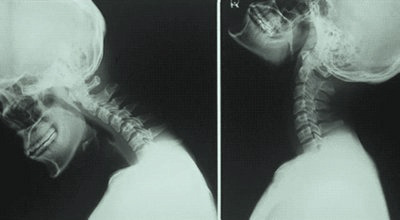
Профилактика
Чтобы в дальнейшем защитить организм от развития этого заболевания, необходимо следить за своим здоровьем. Следует регулярно заниматься умеренным спортом, плавать или ходить на йогу. Можно заниматься пилатесом и стараться укреплять мышечные ткани плечевого пояса.
Не стоит головой делать резких движений, так как они могут спровоцировать смещение позвонков. Ежедневно следует принимать контрастный душ, который тонизирует мышцы. А во время работы за компьютером, внимательно нужно следить за правильным положением спины, которая должна быть прямой.
Нестабильность шейных позвонков: причины и методы лечения
Бесплатный прием и диагностика мануального терапевта, остеопата, невролога
Гиалрипайер хондрорепарант для лечения суставов
Бесплатный прием
и диагностика
Снятие боли
за 1-2 сеанса
Авторский метод
лечения
Стажировки в США,
Израиле, Германии
В скелетно-мышечном аппарате человека есть суставы, которые называются стабильными. Они остаются неподвижными при любом положении тела. Иногда такое сочленение становится подвижным вследствие травмы или по другой причине. В этом случае ставится диагноз нестабильность позвонков. Такая патология требует немедленного врачебного вмешательства. Хроническая стадия грозит усугублением состояния пациента, ухудшением качества его жизни.
В клинике доктора Длина проводится лечение нестабильности шейных позвонков с обязательной предварительной диагностикой. Имеет значение все – причина развития заболевания, степень его прогрессирования, наличие болевого синдрома. После осмотра пациента врач направляет его на необходимые анализы. Это помогает установить точный диагноз.
Имеет значение все – причина развития заболевания, степень его прогрессирования, наличие болевого синдрома. После осмотра пациента врач направляет его на необходимые анализы. Это помогает установить точный диагноз.
Симптомы нестабильности шейного отдела
Признаков патологии может быть много. Не всегда они явно указывают на нарушения, что усложняет постановку диагноза. Клиническая картина при нестабильности позвонков шейного отдела выглядит следующим образом:
- Боль разной интенсивности. У пациента часто болит голова, он ощущает дискомфорт при повороте шеи. Состояние обостряется в процессе физической нагрузки, при наклонах головы вперед или вбок. Болевой синдром сопровождается головокружением, онемением конечностей.
- Напряжение в мышцах. Пациент постоянно чувствует усталость, у него возникает желание отдохнуть, удобно разместив голову на твердой поверхности. Как только достигается удобное положение тела, напряжение становится меньше и не ощущается с такой силой.
- Неврологические проявления. Нестабильность шейных позвонков выражается в виде простреливающих болей в области шеи. Периодически наблюдается слабость рук, их онемение. При нажатии врачом на паравертебральные точки ощущается боль.
- Повышение внутричерепного и артериального давления. Сопровождается головокружением, спазмами. Такие проявления, по мнению специалистов, могут спровоцировать панические атаки. Кратковременные приступы страха и паники приводят к полной или частичной дезориентации во времени и пространстве.
- Шум в ушах, нарушение зрения. При обследовании органов слуха и зрения никаких патологий не наблюдается. Такая симптоматика возникает по причине сдавливания позвоночной артерии.
- Выраженная деформация позвоночного столба. У больного возникают боли при определенных движениях. В фиксированном положении или при наклоне вбок неприятные ощущения исчезают. Пациент подсознательно стремится принять удобное положение, чтобы избежать очередной вспышки боли.
 Таким образом форма шеи меняется, формируется кифоз. Искривление позвоночника, которое часто принимают за отложение солей, является признаком нестабильности шейных позвонков.
Таким образом форма шеи меняется, формируется кифоз. Искривление позвоночника, которое часто принимают за отложение солей, является признаком нестабильности шейных позвонков. - Нарушение режима сна и бодрствования. Больной с таким диагнозом постоянно ищет удобное для повседневной деятельности и ночного отдыха положение. Это способствует возникновению неврологических нарушений. Как результат – возникает бессонница.
О заболевании может свидетельствовать один или несколько симптомов, проявляющихся одновременно.
Стадии нестабильности шейных позвонков
Патология может возникнуть в любом возрасте по разным причинам. Болезнь развивается в соответствии с определенными стадиями:
- Первая стадия.
Обычно проявляет себя в возрасте 2-20 лет. На этом этапе не всегда можно диагностировать заболевание и дифференцировать его от других нарушений. Пациента периодически беспокоит острая боль, место ее локализации ― позвоночник. Рентгенологическое обследование показывает нарушение сочленения позвонков.
- Вторая стадия.
Развивается в возрастном диапазоне от 20 до 60 лет. Боль в суставах или связках, имеющая рецидивирующий характер, является основным симптомом. В процессе диагностики часто обнаруживается уменьшение высоты позвоночных дисков.
- Третья стадия.
Этот этап развития заболевания наблюдается после 60 лет. Боли возникают реже по причине стабилизации позвоночника. Сильный дискомфорт наблюдается при реактивных формах патологии.
Диагностика и лечение
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно
определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации
даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
2Выполним манипуляцию, существенно облегчающую боль
3Составим индивидуальную программу лечения
Запишитесь на бесплатный прием
Диагностика и лечение
Чтобы правильно поставить диагноз, врач опрашивает пациента о характере и количестве симптомов. В процессе диагностики может использоваться специальное оборудование. Выбор метода лечения зависит от стадии развития патологии.
Мануальная терапия/остеопатия
В клинике доктора Длина применяются мануальные техники и остеопатия. Эти методы являются щадящими, они способны избавить от острой боли всего за несколько сеансов. Пациент снова чувствует радость от ежедневной активности, ему приносит удовлетворение каждый поворот тела без напряжения и дискомфорта.
Мануальные техники применяют в случае, если остальные методы не дали ожидаемого результата. Часто глубинное воздействие на суставы и ткани с помощью рук комбинируется с консервативным лечением. Мануальный терапевт все усилия направляет на быстрое избавление от боли без анальгетиков и других сильнодействующих средств. Эффект после нескольких сеансов может сохраняться на долгие годы. Главное – обратиться к профессионалу.
Воздействие рук врача-остеопата производится не только на пораженные суставы. Глубинная проработка всех мягких тканей обеспечивает их насыщение кислородом и питательными веществами. Микроциркуляция крови усиливается, что способствует быстрому восстановлению. Также формируется мышечный корсет, который будет удерживать шею в правильном положении. Отсутствие болевых ощущений уже не требует от пациента принятия определенной позы для уменьшения их проявления.
Кинезиотейпирование
Использование тейпов в медицинской практике ― не новость. Эластичная лента разной ширины, по внешнему виду напоминающая лейкопластырь, помогает зафиксировать мышцы в нужном положении. Они постоянно находятся в тонусе и выполняют свою прямую функцию – поддержку позвоночного столба.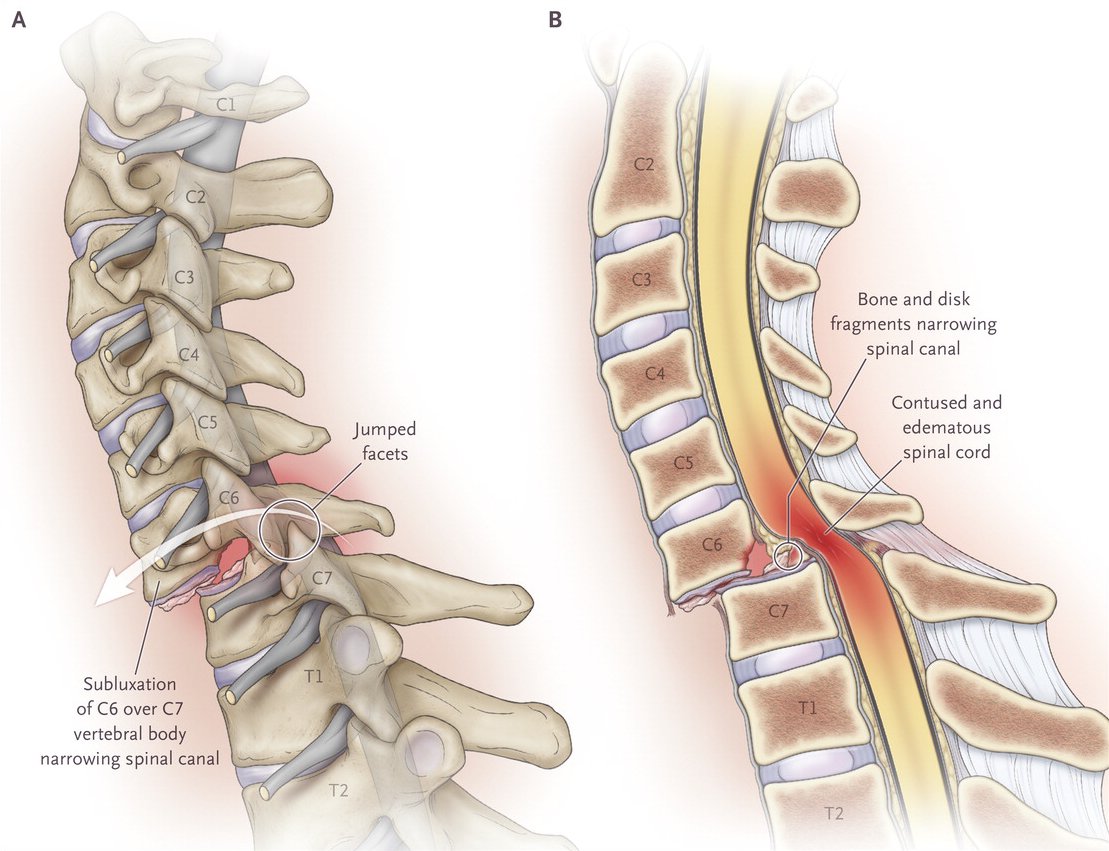
Тейпы накладываются на пораженную область, сторона с клеящим слоем примыкает непосредственно к кожным покровам. После тейпирования не возникает неприятных ощущений или дискомфорта. В тейпах можно спать, заниматься повседневной деятельностью. Ограничения в образе жизни пациента отсутствуют.
УВТ
Ударно-волновая терапия является прогрессивным методом избавления от боли в шейном отделе. С помощью этой техники лечат нестабильность шейных позвонков за короткий срок. На место локализации деструктивных процессов воздействуют акустическими волнами. Под их влиянием наблюдается кавитация или схлопывание. В результате разрушаются солевые отложения, стабилизируется местный кровоток, происходит восстановление нарушенных клеточных мембран в зонах воспаления.
Ди-Тазин терапия
Это авторская методика, которая применяется в клинике доктора Длина. Она очень хорошо помогает при острой боли, быстро приводит к облегчению состояния пациента. На поверхность кожи накладывается аппликация с использованием препарата Фотодитазин. Далее проводится воздействие световой установкой, что обеспечивает проникновение вещества к месту поражения.
Видео-отзывы пациентов
Грыжи в пояснице и в шееВ клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
СМОТРЕТЬ ВИДЕООТЗЫВ Грыжа пояснично-крестцового отдела«Уже после первого раза спина перестала болеть. Я почувствовал облегчение. Сейчас уже прошел 7 сеансов и спина действительно не болит. Я забывать об этом стал. А вначале болело сильно.»
СМОТРЕТЬ ВИДЕООТЗЫВ Воспаление седалищного нерва«В течение 4 месяцев я страдала от тяжелейшего воспаления седалищного нерва с правой стороны. После первого посещения облегчение наступило сразу в течение шести часов. После 6 курсов боль практически прошла.»
После 6 курсов боль практически прошла.»
Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова. Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
«Обратился 2 месяца назад с остеохондрозом шейного отдела позвоночника. У меня сидячая работа и очень сильно сводило мышцы шеи. Невозможно было работать. До этого обращался к другим докторам, но это проблему мою не решило. За 2 месяца у меня достаточно позитивная динамика. С каждой неделей становится все лучше и лучше.»
СМОТРЕТЬ ВИДЕООТЗЫВ Болезнь Бехтерева«У меня болезнь Бехтерева уже 10 лет. Стали съезжать позвонки, я стала сутулится. Обращалась к другим мануальным терапевтам, очень известным, медийным. В итоге результата я не получила. Уже после 2 сеанса я чувствовала себя гораздо лучше. Сейчас у меня ничего не болит.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в позвоночнике«Я пришла с проблемами в спине, в шейном, грудном и поясничном отделе позвоночника. Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.
СМОТРЕТЬ ВИДЕООТЗЫВ Артроз коленного сустава 2 степениОбратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.
Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.
«Я пришла в клинику после того, как у меня возникли боли в спине, и оказалась межпозвоночная грыжа. Я обращалась в другие места, но там только снимали приступы боли. Надежду на возвращение к обычной жизни подарил только Сергей Владимирович, его золотые руки!»
СМОТРЕТЬ ВИДЕООТЗЫВ Сколиоз«С подросткового возраста меня беспокоил сколиоз в грудном отделе. Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
СМОТРЕТЬ ВИДЕООТЗЫВ Межпозвоночная грыжа«На 5-6 сеанс пошло улучшение. Я чувствовала себя намного лучше. Боль исчезла. Улучшение прогрессировало с каждым разом все больше и больше. Сегодня 10 занятие. Я чувствую себя прекрасно.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в поясничном и шейном отделе«Мне 21 год. В клинику я обратился с дискомфортом в поясничном и шейном отделе. Также у меня иногда появлялись острые боли. После прохождения терапии, я ощутил значительное улучшение в спине. У меня отсутствуют боли. Состояние в целом улучшилось.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в спине«Вначале пути лечебного очень сильно болела спина. Я уже не могла ходить. Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
СМОТРЕТЬ ВИДЕООТЗЫВ Грыжа шейного отдела«Обратился с проблемой в шее и правая рука у меня сильно заболела. Шея не поворачивалась, рука не поднималась. После 3-го сеанса почувствовал себя лучше. После 5-го пошла на уменьшение вся эта боль. Оказывается у меня в шейном позвонке 2 грыжи. После сеансов я сделал МРТ и одна грыжа уменьшилась. Сейчас стал двигаться, рука заработала.»
После сеансов я сделал МРТ и одна грыжа уменьшилась. Сейчас стал двигаться, рука заработала.»
«Я обратился к доктору Длину потому, что у меня очень сильно болела шея с правой стороны. Я 5 лет назад упал на сноуборде, ходил даже к остеопату, но как-то не особо помогло. Сейчас уже все хорошо, остались кое-какие последствия, мышцы были спазмированные. Я когда пришел стальные мышцы были, сейчас очень мягенькая шея.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в грудном отделе«Обратился в клинику с болью в спине, а именно в грудном отделе. После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
«В клинику обратился с грыжей L4-L5 и протрузией L5-S1. Сегодня закончился курс лечения. Болела поясница, сложно было нагибаться. После прохождения курса и получения наставлений в виде физических упражнений, стало намного легче. После месяца лечения не чувствую никаких скованности движений.»
СМОТРЕТЬ ВИДЕООТЗЫВ Боли в пояснице и тазобедренном суставе«Меня с молодых лет беспокоили боли спине. Когда они стали невыносимыми, я обратилась в клинику доктора Длина. Уже после первой процедуры из тазобедренного сустава ушла боль. После третей процедуры простреливающие боли в пояснице прекратились.»
СМОТРЕТЬ ВИДЕООТЗЫВ Очень эффективные процедурыПроцедуры очень эффектны оказались. Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
СМОТРЕТЬ ВИДЕООТЗЫВОбращение сегодня поможет
избежать операции завтра! Снимем боль и воспаление
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Комплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Запустим процесс регенерацииНачинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Укрепим мышечный корсетСильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Лечение нестабильности шейного отдела позвоночника в санатории Шахтёр (Ессентуки)
Лечение нестабильности шейного отдела позвоночника в санатории Шахтёр (Ессентуки) Мы заботимся о наших гостях и принимаем меры по борьбе с распространением вируса COVID-19. Мы заботимся о безопасности наших гостей. Подробнее
Гарантия лучшей цены!
Большой крытый бассейн на 25м
Дети до 4х лет проживают бесплатно
Удобное расположение — 100 метров до лечебного парка и бювета с минеральной водой
Бесплатная доставка багажа в номер
Ежедневная анимационная программа
VIP сервис в номерах повышенной комфортности
Уникальные лечебные программы
Санаторно-курортное лечение данной болезни представляет собой весь комплекс необходимых для выздоровления мероприятий. Для посетителей санатория предлагается специальная программа питания, лечебная физкультура, мануальная терапия, направленная на укрепление мышц позвоночника, физиотерапевтическое лечение (магнитотерапия, ультразвук , электрофорез). Обязательным является ношение мягкого или жесткого воротника.
Для посетителей санатория предлагается специальная программа питания, лечебная физкультура, мануальная терапия, направленная на укрепление мышц позвоночника, физиотерапевтическое лечение (магнитотерапия, ультразвук , электрофорез). Обязательным является ношение мягкого или жесткого воротника.
Противопоказания
Выраженный болевой синдром и развившиеся изменения в позвоночнике ограничивающие самообслуживание и самостоятельное передвижение человека.
Результаты лечения
Лечение в санатории позволяет восстановить нормальную мобильность шейных позвонков. Замедляется прогрессирование заболевания. Но самый надежный результат даёт хирургическое вмешательство, которое рекомендуют в большинстве случаев.Последствия отсутствия лечения
Остеохондроз, деформация и смещение позвонков, разрушение дисков, спондилёз.Самый подвижный из семи позвонков – шейный отдел. У этого позвонка особое строение. Нестабильностью считается появление некоторой степени свободы движений, увеличение амплитуды движений отдела.
Лечение по данному заболеванию назначают врачи-консультанты санатория «Шахтёр» как сопутствующую патологию к основным заболеваниям, являющимся профильными для санатория – заболевания органов пищеварения и эндокринной системы.
Более подробную консультацию можно получить в отделе продаж курорта: +7 (863) 310-01-43
Санаторно-курортные программы
Программа «Движение без боли»
Путевки от 7 до 14 дней
Влияние нестабильности шейного отдела позвоночника на кровоток в вертебрально-базилярной системе
В настоящее время спинальная нестабильность (М 53. 2) является одной из наиболее часто встречаемых проблем позвоночника, с которыми пациенты обращаются за помощью в амбулаторные медицинские учреждения.
2) является одной из наиболее часто встречаемых проблем позвоночника, с которыми пациенты обращаются за помощью в амбулаторные медицинские учреждения.
Нестабильность шейного отдела позвоночника (ШОП) представляет собой появление дополнительных степеней свободы при сгибании или разгибании, когда мышечно-связочный аппарат шейно-воротниковой зоны не способен обеспечить движения семи шейных позвонков как единого целого [9]. История изучения феномена нестабильности началась еще в 30-40-е годы XX века, когда исследователи стали уделять большое внимание вопросам остеохондроза и особенно нарушению фиксационной способности дистрофически измененного позвоночника. Впервые термин «нестабильность» был введен А. Ferguson в 1934 г., однако на протяжении многих лет сущность этого понятия многие авторы определяли по-разному [20]. Первые мнения о причинах нестабильности позвоночника были высказаны зарубежными авторами. Например, Р. Hirsch в 1948 г. связывал возникновение подобной патологии с частичным или полным разрывом волокон задних отделов фиброзного кольца межпозвонкового диска [27]. А. Farfan рассматривал нестабильность межпозвонковых сегментов как результат поражения хотя бы одного из следующих опорных компонентов: диска, одного или обоих дугоотросчатых суставов.
Вторая волна изучения данного феномена, связанная с именами отечественных исследователей, поднялась в 70-е годы прошлого столетия. Так, по мнению Л.Я. Цивьяна, «сегментарная нестабильность — это одно из наиболее ранних функциональных особенностей дегенерации дисков, характеризующихся появлением несвойственных им движений вперед и назад, и проявляющихся рентгенологически смещением вышележащего позвонка кпереди при сгибании и кзади при разгибании» [22].
Г.С. Юмашев определял нестабильность как избыточное скольжение позвонков в сагиттальной плоскости более чем на 2 мм по отношению к друг другу, сопровождающееся болевым синдромом из-за натяжения обильно иннервируемых суставных сумок [26]. История вопроса нестабильности позвоночника связана и с такими именами, как А.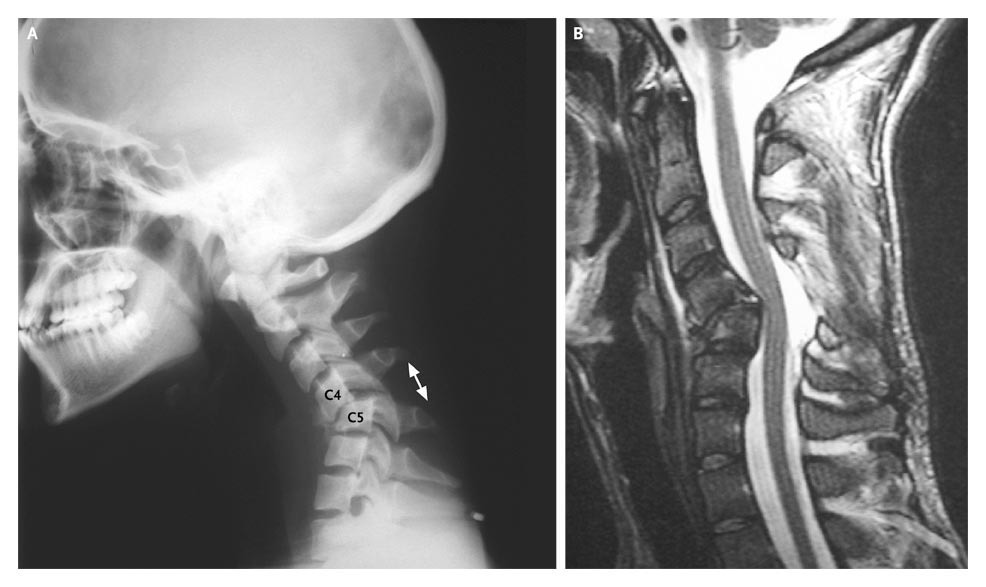 И. Осна, Н.И. Хвисюк, Г.В. Павелеску, Я.Ю. Попелянский и др. [20]. Но предметом интереса, как правило, являлся поясничный отдел позвоночника. Лишь позже исследователи обратили внимание на нестабильность ШОП и ее последствия.
И. Осна, Н.И. Хвисюк, Г.В. Павелеску, Я.Ю. Попелянский и др. [20]. Но предметом интереса, как правило, являлся поясничный отдел позвоночника. Лишь позже исследователи обратили внимание на нестабильность ШОП и ее последствия.
Наряду с изучением патологии статокинетической функции ШОП, врачи обращали внимание и на особенности гемодинамики в позвоночных артериях (ПА), расположенных в костном канале поперечных отростков шейных позвонков. И первым, кто оценил значимость патологической подвижности позвонков шейного отдела, затронув вопрос об интранатальном повреждении ШОП, клинических особенностях патологии, возрастных рамках наиболее яркого проявления сосудистых расстройств, стал А.Ю. Ратнер [10, 14].
В настоящее время известно, что острые и хронические дислокации верхних шейных позвонков приводят к острой и хронической травматизации ПА с соответствующими нарушениями крово- и лимфообращения в вертебрально-базилярной системе (ВБС). Нарушение статики шейных межпозвонковых сегментов сопровождается поражением каудальных отделов ствола головного мозга, миелобульбарного перехода и четырех верхних сегментов спинного мозга, что проявляется вегетативными нарушениями, дисфункцией системы кровообращения и дыхания [8]. Еще в 60-е годы прошлого века Н.В. Верещагин отмечал, что поражение дистальных отделов ПА приводит к недостаточности кровоснабжения мозжечка, диэнцефальной области и ствола мозга, затылочных его долей [1]. Многие авторы допускали, что даже в развитии синдрома Веленберга-Захарченко значимую роль может играть не только патология интракраниальной части ПА, но и патология ее экстракраниального участка на фоне дегенеративно-дистрофических изменений ШОП [4]. Такие симптомы, как преходящие альтернирующие параличи, зрительные и вестибулярные расстройства, связывали с динамическими нарушениями кровообращения в системе ПА [11, 25].
В первые десятилетия XXI века проблема нестабильности ШОП не потеряла своей актуальности. Вновь остро встал вопрос о сосудистых нарушениях в ВБС, возникающих у пациентов трудоспособного возраста.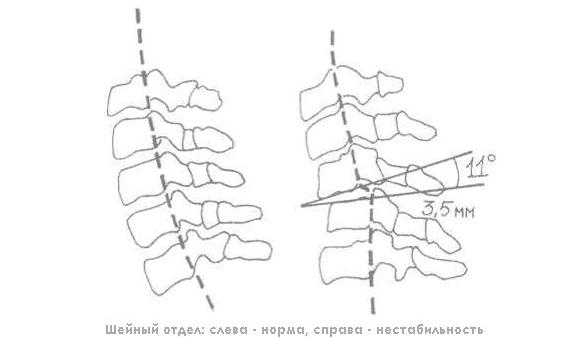 Не беря во внимание хлыстовую травму и родовые травмы шеи, частота распространенности нестабильности ШОП в популяции на современном этапе довольно велика. Ее возникновение у лиц трудоспособного возраста связано с особенностями современной трудовой деятельности. Гиподинамия, стереотипные позы при работе за компьютером или вождении автомобиля, недостатки организации рабочего места, отсутствие технических перерывов — все это приводит к ненормированным нагрузкам на шейно-воротниковую зону. Хроническое механическое воздействие на ШОП с гиперэкстензией оказывает наибольшую нагрузку на CI-CII-сочленение, а с гиперфлексией — на CIV-CV-сегмент. При статических нагрузках, сопровождающихся растяжением или переразгибанием ШОП, возможны кровоизлияния в адвентицию ПА с развитием стойкого ангиоспазма (АС) [1, 11] и клиникой бульбомиелоишемии. Нагрузки с гиперфлексией приводят, как правило, к повреждению дискосвязочного аппарата, а впоследствии появляются признаки межпозвонковой нестабильности, компремирования радикуломедуллярной артерии и регионарной миелорадикулоишемии [10]. Как правило, первыми клиническими предвестниками уже формирующейся нестабильности ШОП являются головные боли. Согласно данным А.Ю. Ратнера, эти головные боли чаще локализуются на одной стороне, от приступа к приступу могут менять свою сторонность, интенсивность их зависит от движения головы, ее длительного напряженно-вынужденного положения, усиливается при ходьбе [9]. Примером явного экстравазального влияния является подтвержденные МРТ и ангиографией приступы внезапных падений вследствие выключения мышечного тонуса при резком повороте головы — так называемые преходящие спинальные атаки (dropp attaks). В этих случаях клинико-инструментальное сопоставление явно указывает на кратковременную вертеброгенную компрессию позвоночной артерии с развитием ишемии. В наших наблюдениях у части больных с нестабильностью ШОП по данным МРТ были выявлены множественные мелкие очаги сосудистого генеза в мозговом веществе. Эти пациенты предъявляли жалобы на эпизоды выключения сознания при резких поворотах или запрокидывании головы.
Не беря во внимание хлыстовую травму и родовые травмы шеи, частота распространенности нестабильности ШОП в популяции на современном этапе довольно велика. Ее возникновение у лиц трудоспособного возраста связано с особенностями современной трудовой деятельности. Гиподинамия, стереотипные позы при работе за компьютером или вождении автомобиля, недостатки организации рабочего места, отсутствие технических перерывов — все это приводит к ненормированным нагрузкам на шейно-воротниковую зону. Хроническое механическое воздействие на ШОП с гиперэкстензией оказывает наибольшую нагрузку на CI-CII-сочленение, а с гиперфлексией — на CIV-CV-сегмент. При статических нагрузках, сопровождающихся растяжением или переразгибанием ШОП, возможны кровоизлияния в адвентицию ПА с развитием стойкого ангиоспазма (АС) [1, 11] и клиникой бульбомиелоишемии. Нагрузки с гиперфлексией приводят, как правило, к повреждению дискосвязочного аппарата, а впоследствии появляются признаки межпозвонковой нестабильности, компремирования радикуломедуллярной артерии и регионарной миелорадикулоишемии [10]. Как правило, первыми клиническими предвестниками уже формирующейся нестабильности ШОП являются головные боли. Согласно данным А.Ю. Ратнера, эти головные боли чаще локализуются на одной стороне, от приступа к приступу могут менять свою сторонность, интенсивность их зависит от движения головы, ее длительного напряженно-вынужденного положения, усиливается при ходьбе [9]. Примером явного экстравазального влияния является подтвержденные МРТ и ангиографией приступы внезапных падений вследствие выключения мышечного тонуса при резком повороте головы — так называемые преходящие спинальные атаки (dropp attaks). В этих случаях клинико-инструментальное сопоставление явно указывает на кратковременную вертеброгенную компрессию позвоночной артерии с развитием ишемии. В наших наблюдениях у части больных с нестабильностью ШОП по данным МРТ были выявлены множественные мелкие очаги сосудистого генеза в мозговом веществе. Эти пациенты предъявляли жалобы на эпизоды выключения сознания при резких поворотах или запрокидывании головы. Таким образом, ведущее значение имеет положение или даже степень длительности стереотипных поз. В частности, исследования Т.А. Хоревой [21] подтверждают большую роль положения головы во время сна у больных с вертебрально-базилярной недостаточностью (ВБН), подчеркивают как один из ведущих факторов затруднение венозной циркуляции по данным УЗДГ у крепко спящих пациентов. Подобные головные боли нередко возникают ночью, сохраняются или нарастают к утру. Зачастую эти цефалгические приступы усиливают или провоцируют вегетативную дисфункцию организма в виде лабильности артериального давления (АД), сердцебиения, гипергидроза, озноба или, напротив, ощущения жара, тошноты и позывов на рвоту. До возникновения приступов головных болей одним из клинических проявлений нестабильности ШОП может послужить «затуманенность» сознания, возникающего при поворотах головы. Нередко сами пациенты отмечали появление астении, адинамии, нарушения ритма сна и бодрствования. Все это и отечественные, и зарубежные авторы расценивали как дисфункцию ретикулярной формации ствола мозга, обусловленную дефицитом кровообращения в ВБС [4, 11, 15]. Если в 60-70-е гг. XX века можно было предполагать сосудистый генез вышеперечисленных нарушений у пациентов с патологией ШОП, опираясь на клинико-рентгенологические методы исследования, то в эпоху ультразвуковых технологий появилась возможность уточнить их патогенез с помощью дуплексного сканирования брахиоцефальных сосудов (БЦС) и регистрации скоростных показателей кровотока в допплеровском режиме [6]. Дальнейшее совершенствование методов ультразвуковой диагностики позволило оценить не только артериальный приток, но и венозный отток, нарушение которого имеет не меньшее значение для формирования недостаточности кровообращения в ВБС [24].
Таким образом, ведущее значение имеет положение или даже степень длительности стереотипных поз. В частности, исследования Т.А. Хоревой [21] подтверждают большую роль положения головы во время сна у больных с вертебрально-базилярной недостаточностью (ВБН), подчеркивают как один из ведущих факторов затруднение венозной циркуляции по данным УЗДГ у крепко спящих пациентов. Подобные головные боли нередко возникают ночью, сохраняются или нарастают к утру. Зачастую эти цефалгические приступы усиливают или провоцируют вегетативную дисфункцию организма в виде лабильности артериального давления (АД), сердцебиения, гипергидроза, озноба или, напротив, ощущения жара, тошноты и позывов на рвоту. До возникновения приступов головных болей одним из клинических проявлений нестабильности ШОП может послужить «затуманенность» сознания, возникающего при поворотах головы. Нередко сами пациенты отмечали появление астении, адинамии, нарушения ритма сна и бодрствования. Все это и отечественные, и зарубежные авторы расценивали как дисфункцию ретикулярной формации ствола мозга, обусловленную дефицитом кровообращения в ВБС [4, 11, 15]. Если в 60-70-е гг. XX века можно было предполагать сосудистый генез вышеперечисленных нарушений у пациентов с патологией ШОП, опираясь на клинико-рентгенологические методы исследования, то в эпоху ультразвуковых технологий появилась возможность уточнить их патогенез с помощью дуплексного сканирования брахиоцефальных сосудов (БЦС) и регистрации скоростных показателей кровотока в допплеровском режиме [6]. Дальнейшее совершенствование методов ультразвуковой диагностики позволило оценить не только артериальный приток, но и венозный отток, нарушение которого имеет не меньшее значение для формирования недостаточности кровообращения в ВБС [24].
Материал и методы
Нами были обследованы 256 пациентов, обратившихся на амбулаторный прием к неврологу. Из них женщин 197 (76,9%), а мужчин — 59 (23,1%). Средний возраст обследуемых соответствовал 36,8±11,6 года.
Средний возраст обследуемых соответствовал 36,8±11,6 года.
Ведущей жалобой послужили упорные головные боли, сопровождающиеся симптомами вертебрально-базилярной недостаточности (ВБН) (головокружение, шум в ушах, снижение слуха, нарушение координации движений, пошатывание, др.) и признаками вегетативной дисфункции (тошнота, позывы на рвоту, сердцебиение, неустойчивость артериального давления, повышенная потливость и др.). Нередко при расспросе пациентов обращали на себя внимание сведения об утренних отеках лица или век, не связанные с приемом жидкости на ночь, утреннюю слабость и сниженную трудоспособность. Со слов пациентов, работоспособность нарастала ко второй половине дня и сопровождалась уменьшением или полным исчезновением пастозности лица и век.
Клиническое обследование включало оценку неврологического статуса пациентов (констатация симптомов синдромокомплекса ВБН: наличие и характер нистагма, точность выполнения координаторных проб, удерживание равновесия в пробе Ромберга, также мы оценивали походку пациента) и состояние глазного дна (особенности хода артерий и вен, изменения диска зрительного нерва).
Основным методом диагностики нестабильности ШОП послужила обзорная спондилография, дополненная функциональными пробами. В нашей работе исследование проводили на цифровом рентгенологическом аппарате Axiom Iconos R 200 фирмы «Siemens» (Германия). Метод не требовал специальной подготовки и дополнительных рекомендаций. Лучевая нагрузка при выполнении рентгенограммы ШОП с функциональными пробами соответствовала 0,384 мЗв и не превышала допустимую лучевую нагрузку при медицинских исследованиях в год (1 мЗв) помимо естественного излучения (2 мЗв/год).
Методу функционального рентгенологического исследования (ФРИ) придают особое значение в выявлении неустойчивого смещения позвонков [13, 17-19, 28]. Методика заключается в выполнении боковых рентгенограмм в положении максимального сгибания и разгибания. Данный метод диагностики позволяет выявить нестабильность ШОП в виде передних, задних или комбинированных листезов, определить амплитуду смещения позвонков и установить положение (сгибание и/или разгибание), в котором появляются дополнительные степени свободы движения позвонков. Для оценки неустойчивого смещения позвонков И.Л. Тагером и И.С. Мазо (1979) был введен дополнительный критерий — показатель нестабильности (Р), который представляет собой сумму или разность протяженности смещения позвонка, измеряемый в миллиметрах и полученный при выполнении ФРИ в двух взаимно противоположных направлениях [16]:
Для оценки неустойчивого смещения позвонков И.Л. Тагером и И.С. Мазо (1979) был введен дополнительный критерий — показатель нестабильности (Р), который представляет собой сумму или разность протяженности смещения позвонка, измеряемый в миллиметрах и полученный при выполнении ФРИ в двух взаимно противоположных направлениях [16]:
Р=L1+L2,
где L1 — наибольшая протяженность смещения позвонка, L2 — наименьшая протяженность смещения позвонка.
По мнению ряда авторов, смещение позвонков на 2 мм в передне-заднем направлении при выполнении ФРИ не может рассматриваться в качестве достоверного признака нестабильности межпозвонковых сегментов [13], с чем можно не согласиться, изучая вопрос о нестабильности ШОП, в силу того, что вышеприведенные исследования основаны на суммации клинического материала по нестабильности поясничного отдела позвоночника. Тем не менее некоторые исследователи считают, что и в отношении ШОП «лестничные смещения» до 2-3 мм не стоит расценивать как патологические. В неотложной ортопедии, например, под нестабильностью нижней части ШОП понимают смещение позвонков относительно друг друга более чем на 3-5 мм с появлением переднего или заднего спинального синдрома, а под нестабильностью верхней части ШОП (C1-C2) — смещение ≥7 мм, которое свидетельствует о разрыве поперечных связок [2].
В доступной нам литературе не удалось найти конкретных сообщений о нестабильности ШОП нетравматического характера как причине сосудистых расстройств в ВБС и особенностях кровотока в ПА. В то же время опубликовано множество данных о дисфункции кровотока в ВБС на фоне дегенеративно-дистрофических изменений ШОП.
Для оценки влияния смещения шейных позвонков на кровоток в ВБС на экстракраниальном уровне мы регистрировали изменения систолической линейной скорости кровотока (ЛСКсист.) в V2- и V3-сегментах ПА на аппарате Angiodin фирмы БИОСС (Россия) в состоянии покоя и после выполнения функциональных проб с поворотом головы. Изучение структуры БЦС выполняли с помощью дуплексного сканирования (ДС) на аппарате Antaros «Siemens», Германия. Исследование проводили в положении лежа на спине с приподнятым подбородком. В ходе диагностики выявляли гемодинамически значимые препятствия на экстракраниальном уровне (гемодиамически значимый атеросклероз сосудов БЦС и/или макроангиопатии), характер хода ПА в костном канале, образованном отверстиями поперечных отростков шейных позвонков.
Изучение структуры БЦС выполняли с помощью дуплексного сканирования (ДС) на аппарате Antaros «Siemens», Германия. Исследование проводили в положении лежа на спине с приподнятым подбородком. В ходе диагностики выявляли гемодинамически значимые препятствия на экстракраниальном уровне (гемодиамически значимый атеросклероз сосудов БЦС и/или макроангиопатии), характер хода ПА в костном канале, образованном отверстиями поперечных отростков шейных позвонков.
С помощью ДС БЦС оценивали кровоток на уровне V2-сегмента ПА и устанавливали вероятное вертеброгенное влияние на ПА по перепаду скоростных показателей между поперечными отростками позвонков.
Кроме выявления особенностей артериального кровотока в системе каротидных и позвоночных артерий, мы осуществляли регистрацию венозного кровотока в позвоночных венозных сплетениях для диагностики паравертебральной венозной дисцикуляции (ВД). Бассейн позвоночных вен (сплетений) исследовали в положении больного лежа на спине в проекции V2- и V3-сегментов ПА. Учитывая факт того, что отток венозной крови из полости черепа в горизонтальном положении осуществляется по яремным венам, усиление венозного кровотока в позвоночных сплетениях указывает на его затруднение. В нашей работе у части пациентов были зарегистрированы «нулевые» значения кровотока, что, по мнению ряда авторов, в популяции встречается довольно часто и является одним из вариантов нормы [5]. По данным литературы, при ДС паравертебральная венозная дисциркуляция проявляет себя, как правило, расширением позвоночных сплетений и ускорением линейной скорости кровотока в среднем до 50,02±30,88 [5] и даже до 75-80 см/с. [8] Тем не менее на современном этапе исследователям не удалось четко установить нормативные показатели кровотока для венозных сплетений.
При наличии показаний в ряде наблюдений пациентам выполнили магнитно-резонансную томографию (МРТ) головного мозга и ШОП, в том числе в сосудистом режиме.
Пациентам проводили детальное комплексное обследование сердечно-сосудистой (ССС), эндокринной системы, ШОП и т.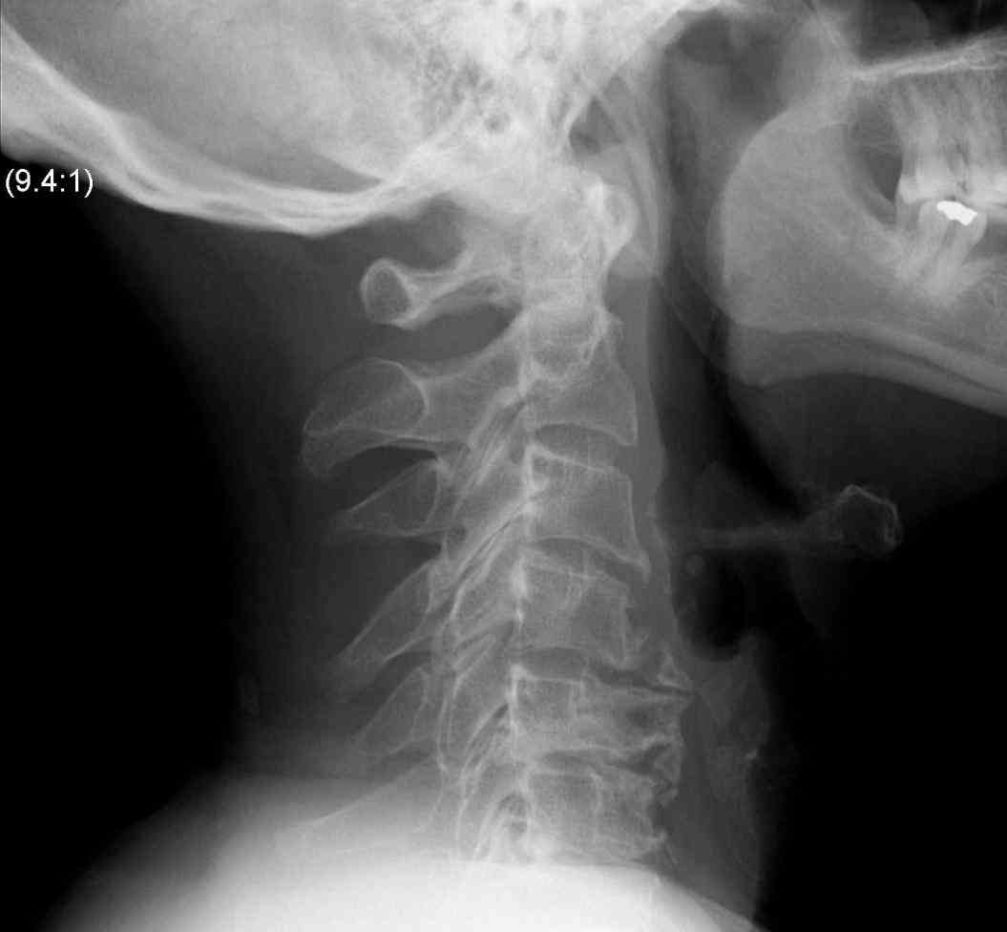 д. В случае выявления иных, кроме нестабильности ШОП, причин, способных повлиять на кровоток в ВБС, больные исключались из исследования.
д. В случае выявления иных, кроме нестабильности ШОП, причин, способных повлиять на кровоток в ВБС, больные исключались из исследования.
При обращении пациентов за медицинской помощью в неврологическом статусе были выявлены клинические признаки ВБН. У большей части обследованных диагностирован горизонтальный мелкоразмашистый одно- или двусторонний нистагм, неудовлетворительное выполнение пальце-носовой пробы в виде промахивания с одной или обеих сторон, неустойчивость в виде отклонения корпуса вправо и/или влево не только в усложненной, но и в простой пробе Ромберга.
Как правило, нистагм носил устойчивый характер, был отмечен у большинства пациентов как в период обострения, так и после купирования болевого синдрома. Степень выраженности иных клинических проявлений (неуверенность при выполнении координаторных проб, неустойчивость положения тела в пробе Ромберга) варьировала в зависимости от сроков осмотра: в момент болевого приступа, его стихания, на фоне субъективного удовлетворительного состояния.
В ряде случаев при осмотре пациентов обращала на себя внимание одутловатость лица и пастозность век.
При офтальмологическом обследовании все пациенты имели признаки ангиопатии сетчатки, выражающейся в ангиоспазме артериол и их извитости, а также расширении, извитости, напряженности или атонии венул, что коррелировало с ультразвуковыми данными о паравертебральной ВД. Признаков застойного диска зрительного нерва не было отмечено ни в одном наблюдении.
В ходе рентгенологического исследования смещение позвонков только при сгибании выявлено у 75 пациентов (29,3%), только при разгибании — у 95 (37,1%). Признаки нестабильности межпозвонковых сегментов как в положении флексии, так и в положении экстензии диагностированы в 86 наблюдениях (33,6%).
При сравнительном анализе смещения позвонков было установлено, что в положении сгибания нестабильные ретролистезы и антелистезы встречались в равном числе случаев, что соответствовало 79 (30,9%) и 81 (31,6%) наблюдениям. В положении разгибания значительно чаще встречались нестабильные ретролистезы. Они были выявлены у 177 человек (69,1%), в то время как нестабильные антелистезы имели место только у 5 пациентов (1,9%).
В положении разгибания значительно чаще встречались нестабильные ретролистезы. Они были выявлены у 177 человек (69,1%), в то время как нестабильные антелистезы имели место только у 5 пациентов (1,9%).
И в положении максимального сгибания и в положении максимального разгибания в процесс формирования патологической подвижности межпозвонковых сегментов оказались вовлеченными С2-С6-позвонки, в то время как С1- и С7-позвонки оставались стабильными.
В позе сгибания смещение С4-позвонка установлено у 109 пациентов, что составило 42,6% клинических наблюдений. Амплитуда его смещения достигала в среднем 2,5±0,6 мм (1-4 мм). Патологическая мобильность С3- и С5-позвонков встречалась в 89 (34,8%) и 55 (21,5%) случаях соответственно, а протяженность патологического скольжения позвонков при выполнении функциональных нагрузок составила 2,5±0,7 мм (1-5 мм) и 2,5±0,6 мм (1-3 мм). Менее часто по данным ФРИ отмечали смещение С2- и С6-позвонков. Так, патологическая подвижность С2-позвонка встречалась в 41 (16%) наблюдении и достигала 2,3±0,6 мм (1-4 мм), а смещение С6-позвонка — в 16 (6,25%) и соответствовала 2,75±0,45 мм (2-3 мм).
В позе разгибания наиболее часто регистрировали смещение С3- и С4-позвонков. Наличие дополнительной степени свободы С3-позвонка при экстензии ШОП установлено у 120 пациентов (46,9%), при этом смещение достигало 2,4±0,6 мм (1-4 мм). Нестабильность С4-позвонка диагностирована у 130 (50,8%), со смещением 2,4±0,7 мм (1-4 мм). Несколько реже отмечена нестабильность С2-позвонка — у 54 пациента (21,1%) с амплитудой отклонения 2,2±0,6 мм (1-5 мм), а С5-позвонка — у 81 (31,6%) с амплитудой 2,5±0,6 мм (1-4 мм). Смещение С6-позвонка в положении максимального разгибания было установлено только у 11 человек (4,3%) и оставило 2,25±0,9 мм (1-3 мм) (табл. 1).
Как правило, чаще встречали смещения не одного, а нескольких позвонков. Так в позе максимального сгибания нестабильность 1-го шейного позвонка была выявлена только у 49 пациентов (19,1%). Наиболее часто наблюдали избыточную мобильность 2 или 3 позвонков. Так, смещение одновременно 2 позвонков диагностировано у 54 человек (21,1%), 3 — 39 (15,2%). Смещение 4 позвонков встречали довольно редко — у 12 больных (4,7%). И только у одного пациента (0,4%) отмечено смещение 5 позвонков.
Наиболее часто наблюдали избыточную мобильность 2 или 3 позвонков. Так, смещение одновременно 2 позвонков диагностировано у 54 человек (21,1%), 3 — 39 (15,2%). Смещение 4 позвонков встречали довольно редко — у 12 больных (4,7%). И только у одного пациента (0,4%) отмечено смещение 5 позвонков.
В позе максимального разгибания в равных долях установлено смещение 1, 2 и даже 3 позвонков, что соответствовало 55 (21,5%), 59 (23%) и 54 (21,1%) клиническим наблюдениям. Как и при выполнении сгибания, нестабильность 4 и 5 шейных позвонков при разгибании диагностирована в редком проценте случаев. Так, одновременное патологическое смещение 4 позвонков зафиксировано по данным ФРИ у 14 пациентов (5,5%), а 5 позвонков — только у одного (0,4%) (табл. 2).
При исследовании кровотока на экстракраниальном уровне в каротидной и вертебрально-базилярной системах было установлено, что скоростные показатели с системе каротидных сосудов соответствовали норме, в то время как ЛСКсист. в обеих ПА в среднем была ниже нормативных показателей (табл. 3).
Особенности кровотока в ВБС при патологии ШОП затрагивают не только артериальную, но и венозную составляющую.
Так, со стороны артериального кровотока в ВБС в целом в группе обследованных было выявлено снижение показателей ЛСКсист. в обеих ПА. У 89 пациентов (34,7%) отмечено вертеброгенное влияние на экстракраниальную часть ПА при поворотах головы, у 66 обследованных (25,8%) зарегистрирована асимметрия ЛСКсист. независимо от диаметра ПА. При этом не у всех пациентов имела место непрямолинейность хода V2-сегмента ПА. У большинства из них асимметрия кровотока установлена при практически равных диаметрах правой и левой ПА и при их прямолинейном ходе в канале поперечных отростков шейных позвонков. В 5 (1,95%) наблюдениях зарегистрировано увеличение ЛСКсист. свыше 50 см/с по типу АС ПА, а в 17 (6,6%) — снижение ЛСКсист. ниже 30 см/с.
Особенности венозного кровотока у 101 пациента (39,45%) заключались в регистрации паравертебральной ВД. Полученные результаты, как отмечено выше, коррелировали с данными офтальмологического обследования, которое выявило изменения вен глазного дна на фоне ВД.
Полученные результаты, как отмечено выше, коррелировали с данными офтальмологического обследования, которое выявило изменения вен глазного дна на фоне ВД.
Несмотря на направление и степень смещения шейных позвонков, интактный кровоток в ПА был зарегистрирован у 51 (19,9%) пациента. У этих обследованных не было установлено патологии кровообращения ни в артериальном, ни в венозном сегменте ВБС даже при смещении позвонков до 3 мм. В ряде наблюдений, напротив, у пациентов со смещением 1-2 мм отмечено одновременно снижение скоростных показателей кровотока в ПА, их асимметрия, вертеброгенное влияние на ПА при поворотах головы, а также паравертебральная ВД.
Нестабильность ШОП может служить экстравазальной причиной нарушения кровотока в ВБС. Можно предположить этапы развития морфологического процесса в стенках ПА, проявляющегося патофизиологическими изменениями кровотока в V2- и V3-сегментах ПА и прогрессированием клинических симптомов, что, возможно, обусловлено увеличением степени смещения шейных позвонков. На начальных этапах формирования дополнительных степеней свобод шейных сегментов возникает АС экстракраниальной части ПА за счет раздражения костными структурами периваскулярных нервных волокон и носит временный характер. При формировании более значимого смещения позвонков во время сгибания и разгибания, поворотов ШОП в каждом отдельно взятом клиническом случае происходит механическое повреждение самих стенок сосудов и изменения кровотока приобретают более устойчивый характер, связанный с более грубыми морфологическими изменениями сосудистой ткани ПА (на примере секционного материала выявлены микрогеморрагии в стенку ПА [3], снижение эластичности стенки ПА, периартериальный рубцовый процесс [12, 23]). Достижение критического смещения может способствовать временному прекращению кровотока и появлению соответствующей клинической картины, выражающейся устойчивым неврологическим дефицитом, вплоть до летального исхода.
Несмотря на значимое влияние нестабильности ШОП на кровоток ВББ и возникновение неврологической симптоматики, не у всех больных удается диагностировать дисфункцию кровоснабжения в ВБС. Для возникновения устойчивых изменений кровотока в ПА и формирования соответствующего неврологического дефицита большее значение имеет диаметр отверстия поперечного отростка шейного позвонка и диаметр соответствующей ПА, проходящей через это отверстие. Оба эти размера важны как для ирритации паравазальных нервных сплетений с формированием АС ПА, так и для механического воздействия на саму ПА при смещении позвонков, что объясняет непостоянность неврологических симптомов на начальных этапах формирования нестабильности ШОП и приобретения ими устойчивого характера при прогрессирующем максимально допустимом смещении.
Для возникновения устойчивых изменений кровотока в ПА и формирования соответствующего неврологического дефицита большее значение имеет диаметр отверстия поперечного отростка шейного позвонка и диаметр соответствующей ПА, проходящей через это отверстие. Оба эти размера важны как для ирритации паравазальных нервных сплетений с формированием АС ПА, так и для механического воздействия на саму ПА при смещении позвонков, что объясняет непостоянность неврологических симптомов на начальных этапах формирования нестабильности ШОП и приобретения ими устойчивого характера при прогрессирующем максимально допустимом смещении.
Возникновение нестабильности ШОП может быть связано с различного рода причинами (травма, вынужденная поза головы-шеи, родовая травма), но, как правило, все они носят повреждающий характер для связочного аппарата ШОП, выполняющего опорно-ограничительную функцию. Ими могут быть «хлыстовая» травма, полученная в дорожно-транспортных происшествиях, травма при занятиях различными видами спорта (лыжный, конькобежный, спортивная или художественная гимнастика, тяжелая атлетика и т.д.).
В 80-е годы прошлого столетия большое внимание уделяли родовым травмам, в ходе которых происходило повреждение ШОП [14]. Было отмечено, что родовая травма головного мозга проявляет себя сразу тяжелой неврологической симптоматикой, в то время как при включении резервных путей кровоснабжения цервикальная травма даже с временным прекращением кровотока в ПА может заявить о себе развернутой клинической картиной только при срыве компенсаторных возможностей. Нередко за минимальными локальными неврологическими признаками перенесенной родовой травмы ШОП может скрываться, на первый взгляд, кажущееся негрубым повреждение шейных позвонков. Одним из настораживающих проявлений родовой травмы ШОП, особенно у детей среднего и старшего школьного возраста, является головная боль, возникающая при умственных нагрузках в ходе школьных и внеклассных занятий, статических нагрузках на ШОП при вынужденном положении ребенка за партой, двигательных нагрузках на уроках физкультуры. По этому поводу Э.И. Аухадеевым были разработаны строгие критерии отбора таких детей для занятий физкультурой с четким врачебным контролем во избежание каких-либо осложнений (цитата по А.Ю. Ратнеру) [14]. Недооценка тяжести повреждения не позволяет охватить специфическим лечением всех пациентов детского возраста, а отсутствие контроля за данной патологией приводит к появлению «синдрома нестабильности позвоночника», который может оказаться достаточным для возникновения довольно разнообразных и самых тяжелых неврологических синдромов у пациентов старшего возраста [14].
По этому поводу Э.И. Аухадеевым были разработаны строгие критерии отбора таких детей для занятий физкультурой с четким врачебным контролем во избежание каких-либо осложнений (цитата по А.Ю. Ратнеру) [14]. Недооценка тяжести повреждения не позволяет охватить специфическим лечением всех пациентов детского возраста, а отсутствие контроля за данной патологией приводит к появлению «синдрома нестабильности позвоночника», который может оказаться достаточным для возникновения довольно разнообразных и самых тяжелых неврологических синдромов у пациентов старшего возраста [14].
Известно, что компенсаторные механизмы мозгового кровотока могут сохраняться довольно долго и не проявлять себя в детстве, а их срыв возможен в более зрелом возрасте, когда нарастают не только физические, но и психоэмоциональные нагрузки. И тогда пациенты старшей возрастной группы обращаются за медицинской помощью в связи с участившимися или впервые возникшими, но упорно прогрессирующими головными болями, сопровождающимися признаками ВБН. В настоящее время причиной такого болевого синдрома могут служить нагрузки на шейно-воротниковую зону, предъявляемые пациентам в связи с характером трудовой деятельности. Компьютеризация рабочих мест, ненормированные статические нагрузки с длительным пребыванием в вынужденном положении с напряжением шеи, отсутствие динамических разгрузок — все это может повлечь усугубление нестабильности ШОП или привести к ее формированию у исходно здоровых лиц. Микротравматизация хроническими нагрузками исходно здорового связочного аппарата ШОП либо усугубление уже имеющейся проблемы создает риск дислокации позвонков в ответ на падение, травму, резкий поворот головы или туловища. В отдельных случаях даже длительное положение вынужденного сгибания или разгибания на рабочем месте или в быту, неудобная поза головы — шеи во время сна могут привести к дислокации позвонков с появлением неврологической симптоматики от упорных головных болей до приходящих нарушений мозгового кровообращения, обусловленных не только дисфункцией артериального, но и венозного кровотока [24].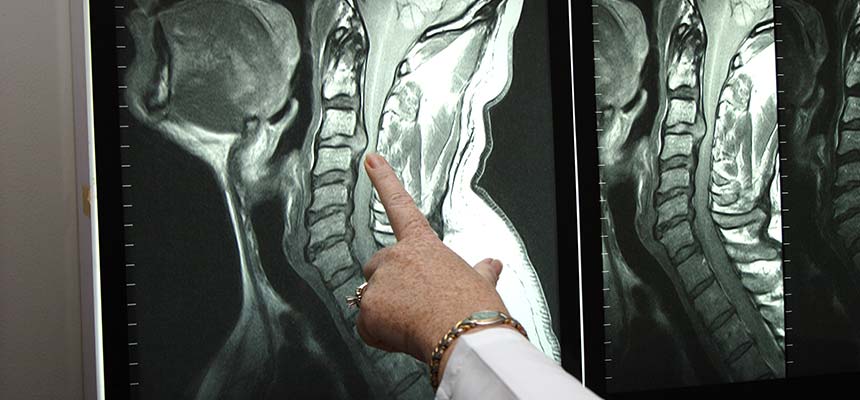
Поэтому актуальность этого вопроса, несколько отступившего на второй план в течение последних 30 лет, вновь стала очевидной. Не исключено, что наблюдающееся у пациентов трудоспособного возраста возникновение нестабильности ШОП связано с современными условиями труда и жизнедеятельности, хотя возможно, что подобные условия лишь обнажают хроническую проблему, берущую начало в детстве: немаловажно учесть родовой анамнез (перенашивание, стремительные роды, стимуляция родовой деятельности, акушерское пособие, мануальные воздействия (тракции)).
1. Не всегда смещение позвонка в ШОП более 3 мм является причиной изменений кровотока в ВБС; в то же время смещение шейных позвонков менее 3 мм нередко сопровождается особенностями кровотока в ВБС и неврологической симптоматикой.
2. В начале формирования нестабильности ШОП жалобы и неврологические симптомы, свидетельствующие о ВБН, носят преходящий характер; при достижении определенной степени смещения позвонков неврологическая симптоматика приобретает постоянный характер.
3. В большинстве клинических наблюдений формирование нестабильности ШОП приводит к нарушению кровотока в ВБС, в ряде наблюдений у пациентов с нестабильностью в ШОП не удается выявить какие-либо отклонения кровотока в ВБС.
4. Нестабильность со смещением шейных позвонков до 2 мм, как правило, не сопровождается гемодинамически значимыми нарушениями, но требует динамического наблюдения, так как имеет тенденцию к увеличению смещения и возникновению грубых сосудистых расстройств в ВБС.
Нестабильность шейного отдела позвоночника и ее сосудистые последствия как неврологический маркер дисплазии соединительной ткани
Патологию шейного отдела позвоночника, обусловленную дефицитом функции связочного аппарата, в настоящее время рассматривают в качестве маркера синдрома дисплазии соединительной ткани. Изменения гемодинамики в позвоночных артериях на фоне нестабильности шейного отдела позвоночника является одним из критериев данной патологии.
На протяжении последних 30 лет отмечено увеличение частоты встречаемости вертебро-базилярной недостаточности(ВБН) именно у лиц трудоспособного возраста на фоне нестабильности шейного отдела позвоночника(ШОП). Несмотря на то, что большинство авторов в качестве первопричины нестабильности позвоночника рассматривают нарушение опорной функции межпозвонкового диска, не всегда при МРТ-исследовании обнаруживается протрузия или грыжа диска.
Причиной формирования гемодинамических расстройств в вертебробазилярной системе у пациентов с нестабильностью шейного отдела позвоночника является раздражение паравертебральных нервных сплетений на фоне смещения шейных позвонков, а также нарушение каркасной функции стенки сосудов вертебро-базилярной системы, как артерий, так и вен.
Цель исследования
Расширенное клинико-инструментальное исследование церебральной гемодинамики у пациентов трудоспособного возраста с рентгенологически подтвержденной нестабильностью ШОП для ранней диагностики ведущего патогенетического механизма ВБН у них и своевременной коррекции данных сосудистых расстройств.
Материал и методы
Всего в наше исследование было включено 339 пациентов, большее число из которых составили женщины, и средний возраст соответствовал 36 годам.
Все пациенты были разделены на 2 группы:
- Первую — ретроспективную составили 83 пациента, у которых нестабильность шейного отдела позвоночника стала рентгенологической находкой. Этим пациентам была выполнена оценка неврологического статуса и офтальмологический смотр, но, несмотря на клинические признаки недостаточности, им не было проведено детального исследования церебральной гемодинамики.
- Вторую — проспективную группу из 256 человек, которую обследовали по расширенному плану — алгоритм обследования включал не только вышеуказанные методы диагностики, но и ультразвуковые и электрофизиологические методы исследования церебральной гемодинамики, а в ряде наблюдений при наличии показаний мы рекомендовали пациентам выполнить МРТ шейного отдела позвоночника, головного мозга, а также сосудов головы и шеи.

Результаты
При обращении за амбулаторной медицинской помощью почти в половине случаев симптомы ограничивались одной жалобой, среди которых доминировала изолированная головная боль, реже — головокружение или шум в ушах. 33,8% пациентов предъявляли 2 жалобы, чаще в виде сочетания головной боли с головокружением или головокружения с шумом в ушах. Более чем в 9% наблюдений пациенты предъявляли развернутые жалобы. И только 7,8% пациентов при обращении не предъявляли жалоб. Цель их визита к врачу — профилактический неврологический осмотр.
Объективное неврологическое обследование установило в 96,6% наблюдений нарушение равновесия, выявляемое в простой или сенсибилизированной пробе Ромерга. Несколько большим, чем у 90% обследованных имели место нарушения при выполнения координаторных проб. Почти у 80% пациентов был выявлен нистагм. У 40% пациентов были диагностированы признаки венозной дисциркуляции.
Для оценки клинической тяжести вертебро-базилярной недостаточности все объективные симптомы были сведены в единую таблицу и им были присвоены баллы, по совокупности которых было установлено, что наиболее часто за амбулаторной медицинской помощью обращались пациенты с нестабильность шейного отдела позвоночника при клинической тяжести вертебро-базилярной недостаточности от 3 до 6 баллов. И только 3,4% пациентов не имели клинических признаков недостаточности мозгового кровообращения.
Дополнительно мы провели офтальмологический осмотр, который показал, что у всех пациентов с нестабильность шейного отдела позвоночника имело место спазм артериол, при которых обязательно имеют место изменения артериол глазного дна (Е.А. Егоров, Е.С. Тутаева, 2006; А.Б. Ситель, 1990; Г.М. Кушнер, 1981). Примерно в 40% наблюдения мела место венопатия, что коррелировало с клиническими данными о внутриглазном давлении. У одного пациента была диагностирована анизокория. Но ни в одном из наблюдений не было установлено патологии диска зрительного нерва.
Рентгенологическое исследование шейного отдела позвоночника подтвердило в каждом наблюдении наличие нестабильности, но количество смещенных позвонков, направление и протяженность их смещения могла быть различной. Так, в позе сгибания нестабильность была представлена примерно в равных соотношениях смещением шейных позвонков вперед или назад. В положении разгибания она наиболее часто была представлена смещением позвонков кзади. А нестабильность, диагностированная в обеих функциональных позах, чаще всего встречалась в виде смещения позвонков кзади или их комбинированным смещением.
При выполнении функциональных проб наиболее часто отмечено одновременное смещение 2х позвонков. Смещение одного позвонка или трех позвонков одновременно отмечено несколько реже.
Функциональная рентгенография шейного отдела позвоночника показала наиболее частое формирование нестабильности CIII и СIV позвонков. По данным литературы, зоной наибольшей функциональной активности является CIII-IV позвонково-двигательный сегмент. МРТ шейного отдела позвоночника установила наиболее частое формирование патологии межпозвонкового диска в CV-VI позвонково-двигательном сегменте, что согласовалось с данными литературы. В нашем исследовании так же были клинические случаи, когда в зоне нестабильного позвонково-двигательного сегмента диагностировали патологию межпозвонкового диска.
Но были и такие пациенты, у которых в зоне нестабильных позвонково-двигательных сегментов не удавалось диагностировать патологию межпозвонкового диска. Результаты исследования церебральной гемодинамики с помощью скрининговой допплерографии показали, что у обследованных пациентов с интактный каротидный кровоток во всех клинических наблюдениях и в среднем в группе. Артериальный кровоток в позвоночных артериях в среднем в группе был на нижней границе нормы.
При этом нормативный кровоток в диагностировали более чем в 30% наблюдений. Но у 19,9% пациентов он был физиологичным и исходно, и после выполнения функциональных проб с поворотами головы.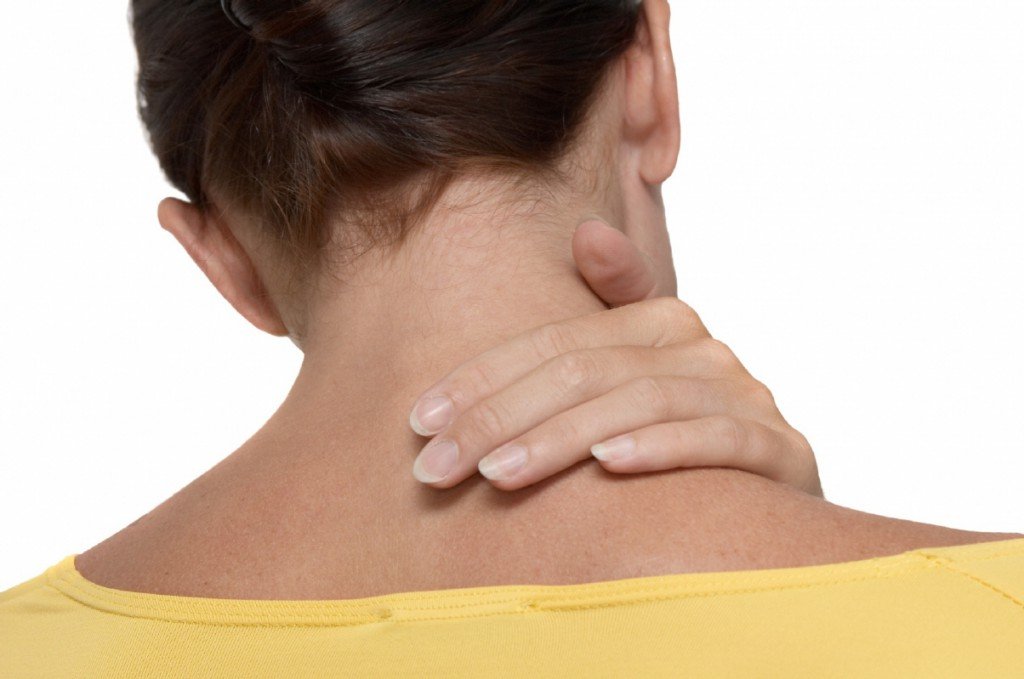 А у 12,9% пациентов функциональные нагрузки выявили вертеброгенное влияние на позвоночные артерии. Почти у 40% пациентов коростные показатели были снижены, в ряде наблюдений менее 30 см/сек. в малом % наблюдений удалось диагностировать спазм позвоночных артерий, при котором показатели ЛСК сист. превысили 50 см/сек. Асимметричный кровоток установлен в 22,7% наблюдений.
А у 12,9% пациентов функциональные нагрузки выявили вертеброгенное влияние на позвоночные артерии. Почти у 40% пациентов коростные показатели были снижены, в ряде наблюдений менее 30 см/сек. в малом % наблюдений удалось диагностировать спазм позвоночных артерий, при котором показатели ЛСК сист. превысили 50 см/сек. Асимметричный кровоток установлен в 22,7% наблюдений.
Дуплексное сканирование подтвердило результаты скрининговой допплерографии. В 19,9% наблюдений кровоток в каротидном и вертебро-базилярном бассейнах были адекватными как со стороны артериального притока, так и венозного оттока, кроме того, морфологических изменений со стороны сосудов обоих бассейнов диагностировано не было. Тем не менее, ДС показало высокий процент пациентов с вертеброгенным влиянием шейных позвонков на V2-сегмент позвоночных артерий и непрямолинейный ход в канале отверстий поперечных отростков шейных позвонков, который не носил гемодинамически значимого характера. Более чем у 5-ой части пациентов выявлено атеросклеротическое поражение каротидных сосудов, которое также не имело гемодинамической значимости. Аномалии со стороны позвоночных артерий (гипоплазия) и их входа в канал отмечены лишь в 3,6% наблюдений.
Мы проанализировали зависимость ЛСК сист. от степени смещения шейных позвонков и получили достоверные данные для пациентов со смещением до 3 мм. Было показано, что чем больше смещение, тем реже встречается физиологичный кровоток в позвоночных артериях. У пациентов со смещением более 3 мм не удалось установить достоверной зависимости, т.к. эти пациенты были менее многочисленными в нашем исследовании.
Также мы оценили скоростные показатели кровотока в зависимости от диаметра позвоночных артерий, но не получили достоверных результатов, что указывает на независимость кровотока от поперечного сечения сосуда.
Мы оценили изменения ЛСК сист. в позвоночных артериях на протяжении V2- и V3-сегментов. У четвертой части пациентов она соответствовала норме. Более чем у половины обследованных пациентов скоростные показатели кровотока были физиологичными на уровне V2 – сегмента и снижались к V3-сегменту. У 15% пациентов ЛСК сист. была низкой в обоих сегментах позвоночных артерий, при этом показатели менее 30 см/сек. с обеих сторон в V2-сегменте несколько нарастали в V3-сегменте, но оставались ниже физиологичных значений. У 6,7% обследованных был диагностирован асимметричный кровоток в V2- сегменте, который сохранялся и на уровне V3-сегмента.
Более чем у половины обследованных пациентов скоростные показатели кровотока были физиологичными на уровне V2 – сегмента и снижались к V3-сегменту. У 15% пациентов ЛСК сист. была низкой в обоих сегментах позвоночных артерий, при этом показатели менее 30 см/сек. с обеих сторон в V2-сегменте несколько нарастали в V3-сегменте, но оставались ниже физиологичных значений. У 6,7% обследованных был диагностирован асимметричный кровоток в V2- сегменте, который сохранялся и на уровне V3-сегмента.
Учитывая, что нестабильность шейного отдела позвоночника может стать причиной паравертебральной венозной дисциркуляции, мы оценили венозный оттока по паравертебральным венозным сплетениям. Дуплексное сканирование показало расширение паравертебральных венозных сплетений у 104 пациентов с затруднением венозного оттока. По амплитуде венозного потока удалось установить, что более чем у 80% обследованных венозная дисциркуляция носила умеренный характер.
Учитывая, что венозная дисциркуляция может стать причиной внутричерепной гипертензии, мы выполнили всем пациентам с нестабильностью шейного отдела позвоночника ЭхоЭГ. Исследование показало наличие гипертензионного синдрома у 138 пациентов. При этом в 72 наблюдениях причиной тому послужила венозная дисциркуляция, а у 66 обследованных установить причину повышения внутричерепного давления не удалось, т.к. мы не диагностировали паравертебральной венозной дисциркуляции у этих пациентов. Однако и проведенное МРТ на уровне головы и шеи не выявило иных причин для формирования синдрома внутричерепной гипертензии.
ЭхоЭГ показала, что наиболее часто синдром внутричерепной гипертензии носил легкий или умеренный характер и у этих пациентов она не повлияла на церебральную гемодинамику. А у пациентов с выраженной внутричерепной гипертензией было отмечено достоверное снижение систолической ЛСК в обеих позвоночных артериях по сравнению с нормой независимо от наличия или отсутствия паравертебральной венозной дисциркуляцией.
Заключение
Подводя итоги нашей работы, мы предложили алгоритм обследования пациентов с нестабильностью шейного отдела позвоночника. При наличии у этих пациентов клинических признаков недостаточности мозгового кровообращения и рентгенологическом подтверждении нестабильности ШОП мы предлагаем выполнять скрининговую допплерографию. Если ультразвуковые методы диагностики не выявляют гемодинамических отклонений в обоих сосудистых бассейнах, необходимо прибегнуть к ЭЭГ. Если данный метод исследования не выявляет косвенных признаков НМК, то пациентам дают традиционные рекомендации, если все же удается диагностировать НМК, то этим пациентам необходимо рекомендовать вазоактивную терапию. Если же скрининговая допплерография, а далее и ДС подтверждает наличие гемодинамических отклонений со стороны артериального или венозного звена ВБС, то в зависимости от установленного патогенетического механизма ВБН будет предложена медикаментозная терапия. По окончания курса лечения рекомендовано провести контрольное исследование мозгового кровотока для оценки адекватности подобранной терапии и длительности ее применения.
При наличии у этих пациентов клинических признаков недостаточности мозгового кровообращения и рентгенологическом подтверждении нестабильности ШОП мы предлагаем выполнять скрининговую допплерографию. Если ультразвуковые методы диагностики не выявляют гемодинамических отклонений в обоих сосудистых бассейнах, необходимо прибегнуть к ЭЭГ. Если данный метод исследования не выявляет косвенных признаков НМК, то пациентам дают традиционные рекомендации, если все же удается диагностировать НМК, то этим пациентам необходимо рекомендовать вазоактивную терапию. Если же скрининговая допплерография, а далее и ДС подтверждает наличие гемодинамических отклонений со стороны артериального или венозного звена ВБС, то в зависимости от установленного патогенетического механизма ВБН будет предложена медикаментозная терапия. По окончания курса лечения рекомендовано провести контрольное исследование мозгового кровотока для оценки адекватности подобранной терапии и длительности ее применения.
Для своевременной диагностики и нестабильности шейного отдела позвоночника и гемодинамических расстройств в ветебро-базилярной системе, как результата синдрома дисплазии соединительной ткани, также для предупреждения декомпенсации мозгового кровотока при выполнении медицинских пособий, необходима преемственность врачей разных специальностей.
Нестабильность шейного отдела позвоночника | Космодент
Нестабильность шейных позвонков — это излишняя подвижность между двумя или несколькими позвонками. Заболевание вызывает боль в шее, напряжение мышц и сильные головные боли.
Что такое нестабильность шейного отдела позвоночника?
Шейный отдел позвоночника состоит из 7 позвонков. Позвоночник сочетает две функции: мобильность и стабильность. Благодаря мобильности мы свободно сгибаем и разгибаем шею, поворачиваем головой. Стабильность позвоночника позволяет сохранять соотношение между позвонками, защищает их от деформации.
Из-за травм или остеохондроза может увеличиться подвижность позвонков в шейном отделе. При этом нарушается соотношение между соседними позвонками, увеличивается амплитуда движений, возникает нестабильность шейного отдела позвоночника. Она часто сопровождается смещением позвонков. Смещение позвонков на 3-4 мм вперёд или назад считается признаком болезни.
При этом нарушается соотношение между соседними позвонками, увеличивается амплитуда движений, возникает нестабильность шейного отдела позвоночника. Она часто сопровождается смещением позвонков. Смещение позвонков на 3-4 мм вперёд или назад считается признаком болезни.
Симптомы нестабильности позвонков
Нестабильность шейного отдела позвоночника вызывает боль в шее, которая усиливается при физической нагрузке. Появляется дискомфорт даже при небольшом движении шеей. Тонус мышц в шейном отделе повышается, они быстрее перенапрягаются и утомляются. Со временем мышцы шеи ослабевают, болят при прощупывании.
При сдавливании спинномозговых сосудов возникают головные боли, головокружение, скачки артериального давления. В тяжёлых случаях нарушается чувствительность, появляется слабость в руках и ногах, возникает частичный или полный паралич.
Чем опасна нестабильность шейных позвонков?
Нестабильность шейного отдела позвоночника ускоряет развитие остеохондроза и приводит к артрозу межпозвонковых суставов. Возникает двухсторонняя боль в спине, которая усиливается при наклонах, поднятии тяжести.
Без лечения болезни головные боли усиливаются, у человека нарушается сон, он становится раздражительным. Ухудшается зрение и слух, появляются сонливость и вялость, нарушается координация, больного пошатывает во время ходьбы.
В очень редких случаях с годами нестабильность позвонков восстанавливается за счёт разрастания тканей кости — остеофитов. При этом боль утихает.
Нестабильность позвоночно-двигательного сегмента — лечение, симптомы, причины, диагностика
Позвоночно-двигательный сегмент — это термин, обозначающий функциональную единицу позвоночника для определения нарушений кинематических свойств позвоночного столба.
ПДС комплектуется из двух позвонков, которые соединены друг с другом диском, связками, мышцами (особенное значение имеет межпозвонковый диск, позволяющий амортизировать нагрузки и удары ). Фасеточные суставы позволяют иметь определенный диапазон движений между позвонками. В боковых отделах позвоночного сегмента через фораминальные отверстия проходят кровеносные сосуды и нервные корешки. Двигательные свойства позвоночника зависят от деятельности множества ПДС.
Фасеточные суставы позволяют иметь определенный диапазон движений между позвонками. В боковых отделах позвоночного сегмента через фораминальные отверстия проходят кровеносные сосуды и нервные корешки. Двигательные свойства позвоночника зависят от деятельности множества ПДС.
Нарушения функции ПДС возможно в виде нестабильности или в виде блокады.При сегментарной нестабильности возникают условия для избыточного объема движений, что может приводить к появлению болевого синдрома и нередко к компрессии нервных образований.При блокаде же сегмента происходит резкое уменьшение движений между позвонками. Но при этом одновременно происходит увеличение объема движений в соседних сегментах, что является компенсаторной реакцией позвоночника и позволяет сохранить необходимый объем движений в позвоночнике. То есть в том и другом случае появляется нестабильность ПДС. С точки зрения биомеханики нестабильность ПДС означает потерю способности сегмента сохранять физиологическое положение позвонков по отношению друг к другу, то есть избыточное смещение вышележащего позвонка в горизонтальной и боковых направлениях относительно нижележащего позвонка.Нестабильность ПДС может быть обусловлена как патологическими процессами в межпозвонковом диске и фасеточных суставах, так и быть обусловлена слабостью мышечно-связочного аппарата различного генеза. Наиболее часто нестабильность обусловлена все же дегенеративными изменениями в диске -уменьшение высоты диска амортизационных функций диска приводит к увеличению амплитуды движений в вышележащем сегменте ( дискогенная нестабильность). Возникает S образная динамическая деформация заинтересованной области позвоночника и соответственно избыточная нагрузка на фасеточные суставы и связочный аппарат. Мышечный аппарат имеет большое значение в развитии нестабильности так, как хорошо развитые мышцы спины ( особенно глубокие ) позволяют компенсировать избыточную подвижность при нестабильности. Но длительный болевой синдром приводит к тому, что человек начинает ограничивать как объем, так и амплитуду движений туловища, что в итоге приводит к гипотрофии мышц и дальнейшему прогрессированию нестабильности .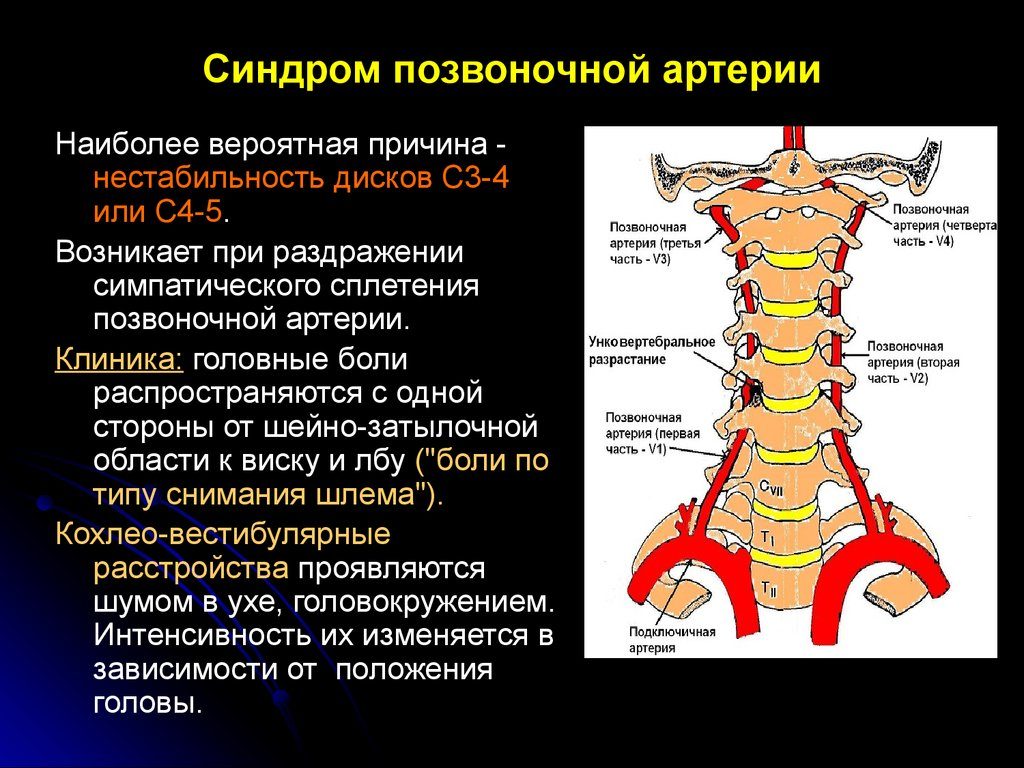 Человек совершает движения по такой траектории, которая позволяет избегать болевых проявлений и со временем возникает патологический двигательный стереотип движений.Соответственно мышцы, которые не участвуют в движении становятся дряблыми, тонус снижается и мышечная сила тоже снижается.Длительная нестабильность приводит не только к изменениям в мышцах, но и приводит к образованию костных разрастаний по краям позвонков ( остеофитов ) — это тоже своего рода компенсаторная реакция организма, с целью увеличить площадь тела позвонка . Остеофиты иногда направлены в спинномозговой канал и тогда возникают условия для спинального стеноза и компрессии спинного мозга и корешков. Различают несколько видов нестабильности позвоночника : посттравматическая, дегенеративная, послеоперационная, диспластическая. По локализации нестабильность может быть в шейном отделе, в поясничном отделе позвоночника.Нестабильность в грудном отделе практически не встречается из-за анатомической ригидности этого отдела позвоночника.
Человек совершает движения по такой траектории, которая позволяет избегать болевых проявлений и со временем возникает патологический двигательный стереотип движений.Соответственно мышцы, которые не участвуют в движении становятся дряблыми, тонус снижается и мышечная сила тоже снижается.Длительная нестабильность приводит не только к изменениям в мышцах, но и приводит к образованию костных разрастаний по краям позвонков ( остеофитов ) — это тоже своего рода компенсаторная реакция организма, с целью увеличить площадь тела позвонка . Остеофиты иногда направлены в спинномозговой канал и тогда возникают условия для спинального стеноза и компрессии спинного мозга и корешков. Различают несколько видов нестабильности позвоночника : посттравматическая, дегенеративная, послеоперационная, диспластическая. По локализации нестабильность может быть в шейном отделе, в поясничном отделе позвоночника.Нестабильность в грудном отделе практически не встречается из-за анатомической ригидности этого отдела позвоночника.
Симптомы
Симптомы зависят как от локализации нестабильности ПДС, так и степени воздействия на невральные структуры. При нестабильности в шейном отделе позвоночника основным симптомом является боль в шее, которая усиливается при физической нагрузке. Причиной болевого синдрома является перенапряжение мышц шеи, вследствие этого возникает мышечный спазм, ухудшается микроциркуляция и тонус в мышцах.Вследствие этого со временем у человека снижается возможность выполнять обычные физические нагрузки. По мере прогрессирования нестабильности и развития стеноза спинномозгового канала возникает воздействие на спинной мозг и нервные структуры и могут появиться следующие осложнения:
- радикулопатия,
- цервикалгия,
- мышечно-тонические синдромы ( синдром передней лестничной мышцы,
- синдром малой грудной мышцы,
- плечелопаточный периартрит,
- синдром позвоночной артерии,
- компрессия спинного мозга, кардиальный синдром).

При локализации нестабильности в поясничном отделе появляется картина спондилолистеза. Спондилолистез развивается постепенно и вначале проявляется эпизодическим болями в пояснице, которые усиливаются после физических нагрузок и могут иррадиировать в в ноги ( особенно при наклонах туловища ). Кроме того возможно слабость в ногах, болезненные ощущения в тазобедренных суставах, бедрах,голени. Спазм мышечных групп в пояснице при нестабильности сегментов в этом отделе приводит к уменьшению объема пассивных и активных движений . Выраженность клинической симптоматики зависят от размера листеза и степени воздействия на нервные структуры.При выраженной компрессии невральных структур возникают такие клинические проявления, как парезы, гипотрофия мышц, нарушения чувствительности, вегетативные нарушения, иногда развитие синдрома конского хвоста ( сильные боли, моторные нарушения,нарушения функции мочевого пузыря, кишечника).
Диагностика
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основане жалоб пациента,истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования. Оценивается наличие деформаций, объема движений в различных отделах позвоночника, наличие функциональных блоков, мышечного спазма,усиление болезненности при определенных движениях . Из инструментальных методов исследования прежде всего используется рентгенография, как стандартная, так и более информативное исследование — рентгенография с функциональными пробами. Смещение позвонка вперед или назад более 2-3 мм при проведении рентгенографии с наклоном вперед и разгибанием является признаком наличия нестабильности позвоночника.Но рентгенография позволяет визуализировать изменения только в костных структурах и при необходимости диагностики морфологических изменений в мягких тканях ( хрящевая ткань,связки, мышцы, нервные структуры ) необходима томография ( КТ или МРТ). МРТ является наиболее достоверным диагностическим методом диагностики таких изменений в позвоночника, как стеноз спинномозгового канала грыжа диска компрессия корешка и т. д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение ЭМГ необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное ).
д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение ЭМГ необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное ).
Лечение.
Тактика лечения при нестабильности зависит от степени выраженности клинических проявлений. В начальных стадиях развития нестабильности очень хороший эффект дает лечебная физкультура( ЛФК), после снятия болевого синдрома .Дозированные физические нагрузки на тренажерах, лечебная гимнастика, плавание, ходьба помогают укрепить мышечный корсет,снять мышечный спазм и приостановить развитие дегенеративных процессов остеохондроза. При наличии болевого синдрома применяются физиотерапия, иглорефлексотерапия,медикаментозное лечение . При наличии выраженной нестабильности рекомендуется корсетирование длительностью до нескольких месяцев,но параллельно с ношением корсета необходимо ЛФК для того, чтобы не развились гипотрофии мышц. Ношение корсета помогает ограничить движения в сегменте с наличием нестабильности и позволяет мышечно-связочному аппарату восстановить свою функцию . Но иногда консервативные методы лечения оказываются не эффективными и тогда необходимо оперативная стабилизация позвонков. Оперативное лечение показано и в тех случаях, когда есть клинические признаки компрессии спинного мозга или невральных структур ( парезы, нарушения функции мочевого пузыря и кишечника, выраженный болевой синдром ). Оперативное лечение нестабильности заключается в стабилизации позвонков с использованием различных конструкций ( титановых ) и пластики с использованием костной ткани или керамики. Учитывая,что после формирования костного блока функцию сегмента на себя берут соседние сегменты,большое значение имеет ранняя реабилитация с целью усиления мышечного корсета.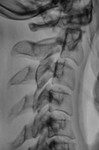 Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
Нестабильность шейки матки: причины, симптомы и лечение
Нестабильность шейки матки — это заболевание, при котором ослабление связок в верхнем шейном отделе позвоночника может привести к повреждению нейронов и большому списку неблагоприятных симптомов.
Если у вас нестабильность шейки матки, возможно, у вас мигрень, головокружение или тошнота. К счастью, это состояние поддается лечению, но неизлечимо.
Давайте поговорим о симптомах, причинах, методах лечения, диагностике и профилактике нестабильности шейки матки — шаг за шагом.
Что такое нестабильность шейки матки?
Нестабильность шейки матки возникает при расшатывании связок между спинным мозгом и черепом. Эти «слабые связки» допускают чрезмерное движение двух верхних шейных позвонков, что может привести к множеству симптомов, таких как головные боли, обмороки или даже потеря памяти.
Слабость связок — это состояние, при котором связки, прикрепляющие кость к кости, ослаблены. Это состояние, также называемое дряблостью связок, часто вызывает хроническую боль.Это может повлиять на все тело или только на отдельные его части.
Вы могли видеть, как друг чрезмерно вытягивал палец, что казалось неестественным. Вероятно, это связано с ослаблением связок, вызывающим синдром гипермобильности суставов. Связки, соединяющие кости в пальце вашего друга, ослаблены и обеспечивают больший диапазон движений.
Этот ненормальный диапазон движений в области шеи может вызвать нестабильность шейки матки.
Слабость связок может быть вызвана генетическими нарушениями соединительной ткани, такими как синдром Элерса-Данлоса или синдром Марфана.
Есть 2 сустава , связки которых могут расшатываться, что приводит к нестабильности шейки матки:
- Атланто-затылочный сустав
- Атланто-аксиальный сустав
Нестабильность шейки матки — , также известная как :
- Краниоцервикальная нестабильность
- Краниовертебральная нестабильность
- Клиническая нестабильность шейного отдела позвоночника
- Нестабильность шейного отдела позвоночника
- Нестабильность шейного отдела позвоночника
- Атлантоаксиальная нестабильность
Симптомы шейной нестабильности
Симптомы нестабильности шейки матки:
Диагностика нестабильности шейки матки
Как проверить нестабильность шейки матки? Вот 4 метода тестирования на нестабильность шейки матки:
- Вертикальная МРТ (также известная как магнитно-резонансная томография)
- МРТ в положении лежа на спине
- КТ (компьютерная томография AKA)
- Цифровой рентгеновский снимок
Стоит отметить, что, хотя МРТ являются наиболее распространенными Метод диагностического тестирования нестабильности шейки матки, научное исследование 2012 года показало, что МРТ имеют «ограниченную диагностическую ценность у пациентов с хлыстовыми заболеваниями», такими как нестабильность шейки матки.
Вот несколько измерений, которые врачи будут искать для диагностики нестабильности шейки матки:
- Кливо-аксиальный угол меньше или равен 135 градусов
- Измерение по Граббу-Оуксу больше или равно 9 мм
- Измерение Харриса больше 12 мм
- Любой подвывих позвоночника
Причины нестабильности шейки матки
Краниоцервикальная нестабильность вызывается слабостью связок между черепом и двумя верхними позвонками (атлантом и осью).Это позволяет чрезмерно двигаться и приводит к длинному списку физических и неврологических симптомов.
Эти факторы могут вызвать ослабление связок и привести к нестабильности шейки матки:
Лечение нестабильности шейки матки
Как исправить нестабильность шейки матки? Существует 4 стандартных метода лечения нестабильности шейки матки:
- Хиропрактика
- Хирургия
- Физическая терапия
- Укрепляющие упражнения
- Пролотерапия
Нет единого мнения о лучшем лечении нестабильности шейки матки , но эти 5 методов подтверждены самыми научными данными.
1. Хиропрактика
Хиропрактика — это распространенное и эффективное лечение головных болей , плохой осанки и смещений позвоночника — все это связано с нестабильностью шейки матки.
Хиропрактика верхних отделов шейки матки может исправить нестабильность шейки матки.
В исследовании 2020 года говорится: «Спинальную хиропрактику можно использовать для коррекции нестабильности шейки матки», заболеваний суставов, вывихов шейных позвонков и многого другого.
Спинальные манипуляции — это безопасная и эффективная терапия, выполняемая высококвалифицированным мануальным терапевтом даже у пациентов с особыми потребностями.
Здесь, в отделении верхнешейной хиропрактики в Денвере, мы бесчисленное количество раз успешно лечили пациентов с цервикальной нестабильностью. Мягкая корректировка верхнего отдела позвоночника имеет решающее значение для восстановления после нестабильности шейки матки. Щелкните здесь , чтобы узнать больше о нашей практике.
Мягкая корректировка верхнего отдела позвоночника имеет решающее значение для восстановления после нестабильности шейки матки. Щелкните здесь , чтобы узнать больше о нашей практике.
2. Хирургический
Требуется ли операция при нестабильности шейки матки? Вам не нужна операция по поводу нестабильности шейки матки, если только она не вышла из-под контроля.В самых тяжелых случаях может потребоваться хирургическое вмешательство, чтобы справиться с изменяющими жизнь симптомами прогрессирующей нестабильности шейки матки.
Большинство хирургических вмешательств направлено на исправление дисфункции краниоцервикального перехода, где череп встречается с верхним отделом позвоночника.
Наиболее распространенные варианты хирургического лечения включают:
- Хирургия шейного спондилодеза
- Зажим Halifax
- Винтовые стержневые конструкции вдоль боковой массы атласа позвонка и ножки оси позвонка (или оси остистого отростка, если осевая ножка недоступна)
- Транссуставные винты
- Задняя субламинарная разводка
Спондилодез шейного отдела позвоночника, в частности, может выполняться при обнаружении небольших подвывихов, но до миграции зубовидного отростка, чтобы предотвратить прогрессирование нестабильности шейки матки.К сожалению, некоторые хирургические пациенты обнаруживают, что больше не могут двигать этой частью шеи.
Medscape объясняет, что, когда дело доходит до операции по поводу нестабильности шейки матки, «оптимальные результаты были получены у пациентов с сильной болью и легкой миелопатией».
Однако более консервативные методы лечения нестабильности шейки матки, такие как хиропрактика или физиотерапия, также могут быть эффективными. Поскольку хирургическое вмешательство является инвазивным и дорогостоящим, может быть разумным сначала попробовать более консервативные методы лечения.
3.
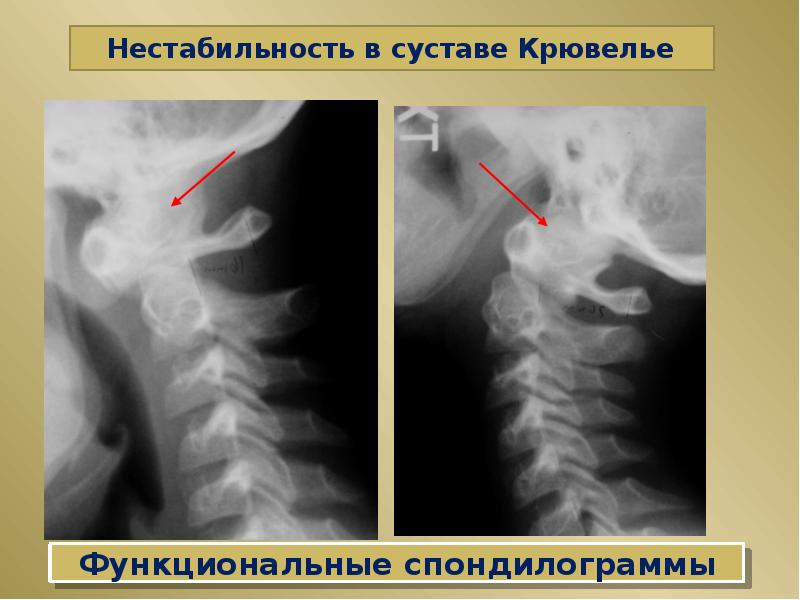 Физиотерапия
ФизиотерапияФизиотерапия — очень эффективный вариант лечения нестабильности шейки матки. Мы часто рекомендуем пациентам проходить физкультуру вместе с хиропрактиками для достижения наилучших результатов.
Что включает в себя физиотерапия при нестабильности шейки матки?
- Укрепляющие упражнения
- Обучение осанке
- Совместная мобилизация (Нажмите здесь, чтобы посмотреть видео о том, как будет выглядеть совместная мобилизация.)
- Мобилизация мягких тканей
- Спинальная манипуляция
- Упражнения проприоцепции
Вы можете или не можете нуждаться носить ортез или шейный воротник, в зависимости от степени нестабильности шейки матки и от того, перенесли ли вы ранее операцию.
Согласно двухлетнему контрольному исследованию, хирургическое вмешательство улучшило результаты лечения пациентов через год. Но физиотерапия незначительно отличалась от хирургии в улучшении симптомов через два года.
Другими словами, хирургия — это краткосрочная стратегия, предлагающая немедленное облегчение боли в спине. Физиотерапия улучшает симптомы в долгосрочной перспективе.
4. Укрепляющие упражнения
Всегда консультируйтесь со своим врачом или физиотерапевтом перед тем, как попробовать эти укрепляющие упражнения, которые помогут при нестабильности шейки матки.
5 примеров укрепляющих упражнений, которые могут лечить или предотвращать нестабильность шейки матки:
- Подтяжки для подбородка растягивают и укрепляют осанку и суставы шеи. Вытягивание подбородка — наиболее распространенное укрепляющее упражнение, используемое для улучшения нестабильности шейки матки.
- Изометрические упражнения можно комбинировать с активным диапазоном движений, чтобы укрепить область шеи. Щелкните здесь, чтобы просмотреть видео-демонстрацию физиотерапевта.
- Медленное и методичное вращение шеи также укрепляет суставы и мышцы в верхней части шейного отдела позвоночника.

- Да и никаких движений шеи помогает растянуть мышцы и суставы шеи. Движение «да» — это медленно кивать головой вверх и вниз. Нет движения — это медленно покачивать головой влево и вправо.
- Практика правильной осанки снижает давление на позвоночник. Практикуйте правильную осанку каждый день как можно дольше. Вы должны быть в состоянии комфортно упражнять правильную осанку все дольше и дольше с каждым днем.
Прекратите любые упражнения или движения, вызывающие боль.Ощущение боли — знак того, что вам следует отдохнуть и не напрягаться.
5. Пролотерапия
Пролотерапия — относительно новый метод лечения пациентов с нестабильностью шейки матки, часто без побочных эффектов.
Пролотерапия — это регенеративная инъекционная техника, направленная на стимуляцию естественных процессов заживления организма с целью укрепления и восстановления поврежденных суставов и связок.
Он «предназначен для острых и хронических травм опорно-двигательного аппарата, в том числе тех, которые вызывают хронические боли в шее, связанные с базовой нестабильности сустава и связки расхлябанность», таких как шейки нестабильности.
Серия случаев 2007 года показала, что пролотерапия постоянно уменьшала боль в шее у пациентов с хлыстовой травмой.
Пролотерапия стволовыми клетками также является быстроразвивающимся методом восстановления связок.
Инъекции пролотерапии предлагают пациентам с нестабильностью шейки матки альтернативу хирургическому вмешательству.
Но пролотерапия еще не доказала, может ли она обеспечивать постоянные и повторяемые результаты лечения. Многие пациенты ищут комбинированную хиропрактику и физиотерапию после прохождения пролотерапии, которая не принесла длительного облегчения боли.
Как предотвратить нестабильность шейки матки
Нестабильность шейки матки часто встречается у людей с заболеваниями соединительной ткани. Людям с повышенным риском, таким как синдром Элерса-Данлоса, необходимо будет активно предотвращать нестабильность шейки матки.
Людям с повышенным риском, таким как синдром Элерса-Данлоса, необходимо будет активно предотвращать нестабильность шейки матки.
Для предотвращения нестабильности шейки матки:
- Регулярно посещайте своего мануального терапевта
- Выполняйте подтягивания подбородка в течение одной минуты, каждый день
- Практикуйте правильную осанку каждый день
- Избегайте ситуаций, связанных с хлыстовой травмой или другой травмой позвоночника
Для общего хорошего здоровья всем следует следовать этим советам. но особенно люди с нарушениями соединительной ткани или пороками развития шеи или позвоночника.
Прогноз и долгосрочная перспектива
Нестабильность шейки матки встречается довольно редко, но, скорее всего, ее не диагностируют. Например, заболевания соединительной ткани, которые могут вызвать нестабильность шейки матки, поражают по меньшей мере 1 из 5000 человек во всем мире.
Если вы испытываете какие-либо симптомы нестабильности шейки матки, немедленно обратитесь к врачу или мануальному терапевту.
Это заболевание поддается лечению, но только при качественном лечении, таком как физиотерапия или коррекция хиропрактики.
Щелкните здесь сегодня, чтобы записаться на прием в Денверскую верхнюю шейную хиропрактику. Здесь мы даем возможность пациентам принимать участие в исцелении всего человека, и мы хотим помочь ВАМ с нестабильностью шейки матки.
Источники
- Томинага Ю., Маак Т. Г., Иванчич П. К., Панджаби М. М. и Каннингем Б. В. (2006). Удар сзади головой с поворотом головы, вызывающий динамическое сужение шейного межпозвонкового отверстия: последствия для повреждения ганглиев и нервных корешков. Журнал нейрохирургии: позвоночник , 4 (5), 380-387. Полный текст: http://www.danmurphydc.com/wordpress/wp-content/uploads/archive/2006/Article_22-06.tominaga.pdf
- Lummel, N.
 , Bitterling, H., Kloetzer, A., Zeif , К., Брюкманн, Х. и Линн, Дж. (2012). Значение «функциональной» магнитно-резонансной томографии в диагностике поражения связок краниовертебрального перехода. Европейский журнал радиологии , 81 (11), 3435-3440. Аннотация: https: // pubmed.ncbi.nlm.nih.gov/22762971/
, Bitterling, H., Kloetzer, A., Zeif , К., Брюкманн, Х. и Линн, Дж. (2012). Значение «функциональной» магнитно-резонансной томографии в диагностике поражения связок краниовертебрального перехода. Европейский журнал радиологии , 81 (11), 3435-3440. Аннотация: https: // pubmed.ncbi.nlm.nih.gov/22762971/ - Реббек Т. и Либерт А. (2014). Клиническое ведение краниовертебральной нестабильности после хлыстовой травмы при необходимости адаптации руководящих принципов: отчет о клиническом случае. Мануальная терапия , 19 (6), 618-621. Аннотация: https://pubmed.ncbi.nlm.nih.gov/24560490/
- Фан, С. Т. (2018). Клиническое наблюдение цервикального мануального терапевта по поводу шейного спондилеза позвоночного типа. Журнал акупунктуры и науки Туйна , 16 (2), 115-119.Аннотация: https://link.springer.com/article/10.1007/s11726-018-1034-2
- Wang, Y., Xu, M., & Shi, Y. (2020). Эффективность мануальной терапии спинальной хиропрактики для регулирования взаимоотношений между шейными фасеточными суставами для лечения головной боли, вызванной острой горной болезнью. Journal of International Medical Research , 48 (1), 0300060519898005. Полный текст: https://journals.sagepub.com/doi/full/10.1177/0300060519898005
- Dyck, V.G. (1981). Нестабильность верхнего отдела шейки матки при синдроме Дауна: клинический случай. Журнал Канадской ассоциации хиропрактиков , 25 (2), 67. Полный текст: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2484266/pdf/jcca00090-0029.pdf
- Агарвал, А. К., Пеппельман, В. К., Краус, Д. Р., Поллок, Б. Х., Штольцер, Б. Л., Эйзенбайс, С. К., и Дональдсон, В. Ф. (1992). Рецидив нестабильности шейного отдела позвоночника при ревматоидном артрите после предшествующего слияния: можно ли предотвратить прогрессирование заболевания с помощью раннего хирургического вмешательства? Ревматологический журнал , 19 (9), 1364-1370.
 Резюме: https://pubmed.ncbi.nlm.nih.gov/1433002/
Резюме: https://pubmed.ncbi.nlm.nih.gov/1433002/ - Maniker, A. H., Schulger, M., & Duran, H. L. (1995). Зажимы Halifax: эффективность и осложнения задней стабилизации шейки матки. Хирургическая неврология , 43 (2), 140-146. Резюме: https://pubmed.ncbi.nlm.nih.gov/78
/ - Юань, Б., Чжоу, С., Чен, X., Ван, З., Лю, В., и Цзя, Л. (2017). Техника Галли в сравнении с атлантоаксиальными конструкциями винт-стержень в лечении атлантоаксиальной сагиттальной нестабильности: ретроспективное исследование 49 пациентов. Journal of Orthopaedic Surgery and Research , 12 (1), 105. Полный текст: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504836/
- Huang, KY, Lin, RM , & Фанг, JJ (2016). Новый метод установки трансартикулярных винтов C1 – C2 при симптоматической атлантоаксиальной нестабильности с использованием настраиваемого направляющего блока: описание случая и техническое примечание. Медицина , 95 (43). Полный текст: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5089091/
- Чанг, Х., Парк, Дж. Б., Чой, Б. В., Кан, Дж. В., и Чун, Ю. С. (2019). Задняя субламинарная разводка и / или трансартикулярная винтовая фиксация для восстановительной атлантоаксиальной нестабильности, вторичной по отношению к симптоматическому Os Odontoideum: метод, которым пренебрегают ?. Asian spine journal , 13 (2), 233. Полный текст: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6454275/
- Young, BA, & Ross, MD (2009 г. ). Боль в шее и головные боли у пациента после падения. Журнал ортопедии и спортивной физиотерапии , 39 (5), 418-418.Полный текст: https://www.jospt.org/doi/full/10.2519/jospt.2009.0405
- Engquist, M., Löfgren, H., Öberg, B., Holtz, A., Peolsson, A., Söderlund , А.,… и Линд, Б. (2013). Хирургия в сравнении с нехирургическим лечением радикулопатии шейки матки: проспективное рандомизированное исследование, сравнивающее хирургическое вмешательство в сочетании с физиотерапией и только физиотерапией с двухлетним наблюдением.
 Позвоночник , 38 (20), 1715-1722. Полный текст: https://www.diva-portal.org/smash/get/diva2:656650/FULLTEXT01.pdf
Позвоночник , 38 (20), 1715-1722. Полный текст: https://www.diva-portal.org/smash/get/diva2:656650/FULLTEXT01.pdf- Steilen, D., Хаузер, Р., Волдин, Б., и Сойер, С. (2014). Хроническая боль в шее: связь между слабостью капсульной связки и нестабильностью шейки матки. Открытый журнал ортопедии , 8 , 326. Полный текст: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4200875/
- Hauser, RA, Steilen, D., & Gordin, К. (2015). Биология пролотерапии и ее применение при клинической нестабильности шейного отдела позвоночника и хронической боли в шее: ретроспективное исследование. Европейский журнал профилактической медицины , 3 (4), 85-102.Полный текст: https://www.researchgate.net/profile/Ross_Hauser2/publication/281131818_The_Biology_of_Prolotherapy_and_Its_Application_in_Clinical_Cervical_Spine_Instability_and_Chronic_Neck_Pain_A_Retrospective7. Серия клинических случаев хронической боли в шее, связанной с хлыстовой плетью, леченная с помощью внутрисуставной регенеративной инъекционной терапии в зигапофизиальный сустав. Врач боли , 10 (2), 313.Полный текст: https://stemcellarts.com/wp-content/uploads/2013/03/Prolotherapy-NeckPain-Chronic-Whiplash.pdf
- Олдерман, Д., Александр, Р. У., Харрис, Г. Р., и Астуриан, ПК ( 2011). Пролотерапия стволовыми клетками в регенеративной медицине: история вопроса, теория и протоколы. J Prolother , 3 (3), 689-708. Полный текст: http://journalofprolotherapy.com/stem-cell-prolotherapy-in-regenerative-medicine-background-theory-and-protocols/
- Centeno, C.J., Elliott, J., Элкинс, У. Л., и Фриман, М. (2005). Пролотерапия шейки матки под рентгеноскопическим контролем при нестабильности со слепым до и после рентгенологического исследования. Врач боли , 8 (1), 67-72. Полный текст: https://www.painphysicianjournal.com/current/pdf?article=Njg%3D&journal=22
Доктор Тай Карзоли
Денверский мануальный терапевт доктор Тай Карзоли, расположенный в Глендейле недалеко от Черри-Крик и Уош-Парк, предлагает лучшее в области обезболивания и оздоровления, основанное на исследованиях, с акцентом на бережное лечение. Доктор Карзоли имеет честь быть единственным хиропрактиком-ортоспинологом в штате Колорадо. Миссия Denver Upper Cervical Chiropractic — помочь членам сообщества улучшить жизнь, независимо от их возраста, уровня жизнеспособности или физического состояния. Наша клиника предназначена для семейного отдыха и заботится о комфорте и благополучии каждого члена практики — от младенцев до пожилых людей.
Доктор Карзоли имеет честь быть единственным хиропрактиком-ортоспинологом в штате Колорадо. Миссия Denver Upper Cervical Chiropractic — помочь членам сообщества улучшить жизнь, независимо от их возраста, уровня жизнеспособности или физического состояния. Наша клиника предназначена для семейного отдыха и заботится о комфорте и благополучии каждого члена практики — от младенцев до пожилых людей.Нестабильность верхней шейки матки и сдавление ствола мозга — Caring Medical Florida
Росс Хаузер, MD
Нестабильность верхнего отдела шейки матки и сдавление ствола мозга
Нестабильность верхней части шейки матки является основным направлением деятельности Центра шеи Хаузера при Caring Medical Florida.Каждый день мы делаем открытия у пациентов, у которых наблюдаются необычные неврологические симптомы, приводящие к инвалидности, которые не были диагностированы или не решены местными врачами первичной медико-санитарной помощи или даже другими известными специализированными клиниками. В этом видео Росс Хаузер, доктор медицинских наук, обсуждает, как нестабильность верхней части шейки матки влияет на ствол мозга и приводит ко многим симптомам, которые мы помогаем в нашей клинике, а также о нашем подходе к решению проблемы без хирургического вмешательства или длительного приема лекарств.
В этой статье мы кратко рассмотрим, сдавление ствола мозга симптомы головокружение , обморок, помутнение зрения, зрительные и слуховые нарушения , покраснение, потливость, слезотечение, насморк, головокружение, онемение и т. Д. покалывание и затруднение глотания, или разговора, и отпадание атак.
Привет, меня зовут доктор Росс Хаузер, добро пожаловать в Caring Medical, Флорида.

Я собираюсь поговорить о том, как нестабильность верхнего отдела шейки матки может повлиять на ствол мозга.
Как вы, наверное, знаете, спинной мозг входит в мозг через большое затылочное отверстие, отверстие в основании черепа. Пройдя через ствол мозга, он соединяется с мозгом. Так бывает не всегда. Иногда ствол мозга не проходит через большое затылочное отверстие.Ствол мозга может закончить свой путь к мозгу в шейном отделе позвоночника, не доходя до отверстия большого затылочного отверстия.
Это одна из причин того, что ствол головного мозга может быть поражен нестабильностью верхнего отдела шейки матки.
- Примечание к исследованию: исследование, опубликованное в январе 2018 г. в журнале Neurosurgical Review ( 1 ). Написал о «растущем признании кифотического кливо-аксиального угла (деформация кривизны шеи) как показателя риска деформации ствола мозга и краниоцервикальной нестабильности.Они отмечают, что кифотический кливо-аксиальный угол «является полезным индикатором, предупреждающим рентгенолога и хирурга о возможности деформации или нестабильности ствола мозга».
- В Caring Medical Florida оценка кривизны шеи является основным компонентом нашего плана лечения и объясняется ниже.
Еще одна вещь, которая может произойти, — нестабильность шейки матки может привести к прекращению кровоснабжения ствола мозга, который является позвоночной артерией.
В моей статье Вертебробазилярная недостаточность я обсуждаю сложность и проблемы лечения нестабильности шейки матки, которые мы находим полностью отображенными в спорах и путанице, связанных с диагнозом вертебробазилярной недостаточности, также называемой недостаточностью вертебробазилярной артерии или синдромом Боу-Хантера.Здесь пациенты могут страдать от таких симптомов, как головокружение, , обморок, помутнение зрения, зрительные и слуховые нарушения, , покраснение, потливость, слезотечение, насморк, головокружение, онемение и покалывание, а также трудности с глотанием, или разговором.
 , и сбросить атаки. Пожалуйста, обратитесь к этой статье для обзора текущих исследований.
, и сбросить атаки. Пожалуйста, обратитесь к этой статье для обзора текущих исследований.На этом рисунке ясно видна позвоночная артерия, проходящая через C1-C2.Если C1-C2 движутся и гипермобильны, они могут давить и сдавливать позвоночную артерию. Это может вызвать ощущение головокружения и обморока. Это видно на рентгеновском снимке ниже.
На этом рентгеновском снимке, когда пациент смотрит вниз, между C1-c2 открывается промежуток в 6 мм. Когда пациент смотрит вверх, 0 мм, места нет. Все между этими двумя поверхностями сжато.
Транскраниальный допплер для исследования кровотока
Видео в (1:05) в Caring Medical Florida, мы документируем кровоток в позвоночной артерии с помощью транскраниальной допплерографии.Таким образом, наши ультразвуковые аппараты могут измерять приток крови к позвоночной артерии, а затем мы можем перемещать человека через диапазон движений, чтобы увидеть, снижается ли кровоснабжение (уменьшается). Пожалуйста, прочтите нашу статью Использование транскраниального допплера и экстракраниального допплеровского ультразвукового исследования в Центре шеи Хаузера для получения дополнительной информации и пояснений.
Мы документируем кровоток в позвоночной артерии с помощью транскраниальной допплерографии. Таким образом, наши ультразвуковые аппараты могут измерять кровоток в позвоночной артерии, а затем мы можем перемещать человека через диапазон движений, чтобы увидеть, снижается ли кровоснабжение
(видео , 1:35, ) Нижняя часть ствола головного мозга называется продолговатым мозгом, и здесь находится Черепный нерв X или Блуждающий нерв , Череп IX или языкоглоточный нерв , Черепный нерв XI или спинной добавочный нерв и XII черепной нерв или подъязычный нерв все происходят.
Нестабильность верхней шейки матки, вызывая снижение неврологической функции нижней части ствола мозга, может повлиять на нервы.

Симптомы могут отображаться как:
(Видео в 2:23) Связь с постоянной тошнотой
- Интересно также то, что центр тошноты находится прямо в нижней части ствола мозга. Удивительно, как много людей все время чувствуют тошноту, и никто не может сказать, что ее вызывает. Эти пациенты посещали гастроэнтерологов и различных врачей-гастроэнтерологов, и они не подозревали, что причиной этой хронической тошноты может быть нестабильность верхнего отдела шейки матки.Пожалуйста, прочтите нашу статью Нестабильность шейного отдела позвоночника как причина вашего расстройства пищеварения для дальнейшего обсуждения этой проблемы.
(Видео в 2:45) Учащенное сердцебиение и аритмии
- Меня тоже интересует, как у многих моих пациентов, у которых после устранения нестабильности верхнего отдела шейки матки исчезают учащенное сердцебиение и аритмия. Это не означает, что все учащенное сердцебиение и аритмии, но нижняя часть ствола мозга — это то, что в основном контролирует частоту сердечных сокращений и артериальное давление, поэтому у кого-то, у кого тахикардия внезапно, а затем она проходит, затем они идут к кардиологу и они не могут понять, что это такое, возможно, у человека просто нестабильность верхнего отдела шейки матки, влияющая на центр ствола мозга, который контролирует частоту сердечных сокращений и артериальное давление.См. Мою статью Частое сердцебиение, вариабельность сердечного ритма и высокое кровяное давление. Проблема шейного отдела позвоночника?
(видео в 3:35) Частота дыхания
- Нижняя часть ствола мозга также влияет на частоту дыхания. Многие люди внезапно начинают паниковать, находясь на грани панических атак. Они начинают очень тяжело дышать или у них появляется одышка, и они не знают, почему. Возможно, нестабильность верхней части шейки матки снижает функцию ствола мозга.
Изгиб шейного отдела позвоночника
(Видео в 4:05) Изгиб шейки матки
Ужасающее прогрессирование дегенерации шеи с неразрешенной цервикальной нестабильностью.
 Нестабильность шейки матки — это прогрессирующее заболевание, из-за которого нормальная лордозная дуга превращается в кривую «S» или «змея» с тяжелой дегенерацией.
Нестабильность шейки матки — это прогрессирующее заболевание, из-за которого нормальная лордозная дуга превращается в кривую «S» или «змея» с тяжелой дегенерацией. - Нестабильность шейного отдела позвоночника из-за травмы связок вызывает изменение кривой шейного отдела позвоночника с нормальной кривой «С» на противоположную, обратную кривую.См. Иллюстрацию последовательности действий ниже.
- Этот поворот кривой вызывает растяжение спинного мозга, шейный отдел позвоночника с его теперь неестественным изгибом дергает и тянет ствол мозга и весь мозг. Это притяжение или притяжение ствола головного мозга также может повлиять на ствол мозга, а также на функцию черепных нервов.
- Чтобы ствол мозга и все нервы работали правильно, нужно исправить и подтянуть связки в задней части шеи, а также вернуть шейный изгиб к его нормальной лордотической конфигурации.
Пришеечный изгиб «S». Нестабильность шейного отдела позвоночника из-за шейных связок может вызвать гипермобильность шейных позвонков. Это приводит к потере естественного изгиба или лордозу и возможному шейному кифозу и S-образной кривой.
Лечение пролотерапии
- Чтобы ствол мозга и все нервы работали правильно, необходимо устранить и подтянуть связки в задней части шеи, а также вернуть шейную дугу к ее нормальной лордотической конфигурации.
В Caring Medical мы делаем это с помощью пролотерапии.
Мы опубликовали десятки статей по инъекциям Prolotherapy в качестве лечения в трудном для лечения опорно-двигательного расстройства. Пролотерапия — это инъекционная техника с использованием простого сахара или декстрозы. . Мы собираемся сослаться на два из этих исследований, поскольку они касаются нестабильности шейки матки и множества связанных симптомов, включая упомянутые выше в отношении ствола мозга.Следует отметить, что мы предлагаем в нашем исследовании, что «потребуются дополнительные рандомизированные клинические испытания и дополнительные исследования его (пролотерапии) использования, чтобы проверить его потенциал для устранения слабости связок и устранения сопутствующей нестабильности шейки матки».
 Наши исследования документируют наш опыт работы с нашими пациентами.
Наши исследования документируют наш опыт работы с нашими пациентами.В 2014 году мы опубликовали всесторонний обзор проблем, связанных с ослаблением поврежденных шейных связок шеи в журнале The Open Orthopaedics Journal . ( 2 ) Для нас большая честь, что это исследование было использовано как минимум в 6 других медицинских исследовательских работах. разные авторы изучают наши методы лечения и находки и цитируют, по данным Google Scholar, более чем 40 статей.
В этом исследовании мы продемонстрировали, что шейные связки шеи являются основными стабилизирующими структурами шейных фасеточных суставов шейного отдела позвоночника и являются основным источником хронической боли в шее. Хроническая боль в шее часто отражает состояние нестабильности в шейном отделе позвоночника и является симптомом, общим для ряда состояний, включая грыжу диска, шейный спондилез, хлыстовую травму и связанное с ней расстройство , постконтузионный синдром , вертебробазилярную недостаточность, и синдром Барре-Льеу.
Стабильность шейного отдела позвоночника и восстановление лордоза
Шейный отдел позвоночника имеет естественный изгиб. Он действует как пружина или амортизатор для головы. Когда эта кривая исчезает из-за травмы, синдрома гипермобильности суставов или дегенеративного заболевания шейного отдела позвоночника, не только артерии и нервы между позвонками не защищены от ударов ходьбы, бега, прыжков или неровной езды на автомобиле, они подвергаются воздействию компрессия из-за нестабильности шейного отдела позвоночника, вызванной шейными связками, которые также были повреждены в результате травмы или износа и больше не удерживают шею в правильном положении.
Шейный отдел позвоночника имеет естественный изгиб. Он действует как пружина или амортизатор для головы. Исчезновение этой дуги — травма, синдром гипермобильности суставов или дегенеративная болезнь шейного отдела позвоночника
Цифровой рентгеновский снимок C1 — C2
Цифровой рентгеновский снимок движения поясняется и демонстрируется ниже.
 Это один из наших инструментов для демонстрации нестабильности шейки матки в реальном времени и при движении.
Это один из наших инструментов для демонстрации нестабильности шейки матки в реальном времени и при движении.- Digital Motion X-ray — отличный инструмент для выявления нестабильности фасеточных суставов C1-C2
- Величина смещения или «выступа» между C1-C2 демонстрирует степень нестабильности в верхнем шейном отделе позвоночника.
- Это лечится с помощью инъекций пролотерапии (объяснено ниже) в задние связки, которые могут вызвать нестабильность.
- В 0:40 этого видео показан повтор DMX для демонстрации исправления этой проблемы.
Проблемы с нестабильностью шейки матки многочисленны. Устранение нестабильности шейки матки — это не то, что можно вылечить просто или легко, требуется комплексная нехирургическая программа, чтобы стабилизировать нестабильность пациента и уменьшить симптомы.Мы считаем, что если вы переходили от клинициста к клиницисту, от практикующего к терапевту, от врача к доктору, то с большой вероятностью у вас возникнут проблемы с нестабильностью шейного отдела шеи, вызванные слабостью и повреждением шейных связок. Наше лечение — Комплексная пролотерапия декстрозой и в некоторых случаях пролотерапия плазмой с высоким содержанием тромбоцитов — может быть ответом.
Резюме и обсуждение
В этой статье и видео-резюме мы видим, что нестабильность шейного отдела позвоночника может иметь ужасное влияние на качество жизни пациентов, у которых происходит компрессия ствола головного мозга.Это не новая проблема. Нестабильность шеи и симптомы, которые я описал выше, долгое время были связаны друг с другом. В 1998 году врачи отделения нейрохирургии Калифорнийского университета в Сан-Франциско сообщили о странном случае ( 3 ) у 41-летней женщины после операции, у которой произошло сжатие, вызванное сгибанием (каждый раз она указала подбородком на грудной клетки) верхнего шейного отдела спинного мозга, вызывая симптомы поражения ствола мозга при отсутствии рентгенологических свидетельств костной нестабильности.
 (На МРТ ничего не было обнаружено, и не было кальцификации мягких тканей). Тем не менее, у пациента наблюдалась послеоперационная нестабильность с динамической компрессией телом C3 позвонка, что привело к нарушению целостности ствола мозга. Затем пациента отправили на более обширную вторую операцию, чтобы решить эту проблему. Спустя чуть более двух лет после этой второй операции у пациента не было симптомов.
(На МРТ ничего не было обнаружено, и не было кальцификации мягких тканей). Тем не менее, у пациента наблюдалась послеоперационная нестабильность с динамической компрессией телом C3 позвонка, что привело к нарушению целостности ствола мозга. Затем пациента отправили на более обширную вторую операцию, чтобы решить эту проблему. Спустя чуть более двух лет после этой второй операции у пациента не было симптомов.Целью этого исследования было информировать коллег-хирургов о том, что после операции декомпрессии C3 при сохранении симптомов у пациента и отсутствии очевидной причины для этого хирурги должны искать нестабильность шейного отдела позвоночника, вызывающую давление на ствол мозга.У пациента в этом исследовании было последующее слияние C2-C6.
Это исследование демонстрирует, что более 20 лет спустя неизвестные проблемы нестабильности верхних отделов шейки матки продолжают сбивать с толку пациентов и врачей. Пациенты, которых мы видим в наших офисах, по-прежнему страдают от многих из тех же проблем, независимо от того, возникли ли эти симптомы после операции или они еще не перенесли операцию, без рентгенологических доказательств того, что с ними что-то не так.
Если эта статья помогла вам понять проблемы нестабильности шейки матки и вы хотели бы изучить пролотерапию как возможное лекарство,
обратитесь за помощью и информацией к нашим специалистам1 Хендерсон, Уилсон, Вашингтон, Марк А.С., Коби М.Полезность кливо-аксиального угла при оценке деформации ствола мозга: пилотное исследование и обзор литературы. Обзор нейрохирургии. 1 января 2018; 41 (1): 149-63. [Google Scholar]
2 Стейлен Д., Хаузер Р., Волдин Б., Сойер С. Хроническая боль в шее: связь между слабостью капсульной связки и нестабильностью шейки матки. Открытый ортопедический журнал. 2014; 8: 326. [Google Scholar]
3 Розенберг В.С., Саламе К.С., Шумрик К.В., Тью Дж. М. мл. Сдавление верхнего шейного отдела спинного мозга, вызывающее симптомы поражения ствола мозга. Отчет о болезни. Позвоночник (Фила Па, 1976) . 1998; 23 (13): 1497-1500. DOI: 10.1097 / 00007632-199807010-00013 [Google Scholar]
Отчет о болезни. Позвоночник (Фила Па, 1976) . 1998; 23 (13): 1497-1500. DOI: 10.1097 / 00007632-199807010-00013 [Google Scholar]2254
Краниоцервикальная нестабильность — MEpedia
Краниоцервикальная нестабильность
МРТ шейного отдела позвоночника пациента, показывающая радиационный некроз C1 и C2 с нестабильностью C1-2, рак носоглотки и сужение центрального канала в точке C1.
Источник: Чой Ю., Ву С. В. и Ли Дж. Х. (2018). Фиброоптическая оротрахеальная интубация в сознании с использованием модифицированных дыхательных путей Геделя у пациента с краниоцервикальной нестабильностью и ожидаемым затруднением проходимости дыхательных путей: отчет о клиническом случае.Анестезия и обезболивающее, 13 (4), 383-387. Рис 1. [1] Лицензия: CC BY-NC-4.0Краниоцервикальная нестабильность (CCI) — это патологическое состояние повышенной подвижности краниоцервикального перехода, области, где череп встречается с позвоночником. При CCI связочные соединения краниоцервикального перехода могут быть растянутыми, ослабленными или разорванными. [2] Это может привести к растяжению и / или сжатию ствола головного мозга, верхних отделов спинного мозга или мозжечка и привести к миелопатии, боли в шее и ряду других симптомов. [3]
CCI обычно развивается в результате физической травмы, такой как автомобильная авария, воспалительного заболевания, такого как ревматоидный артрит, или врожденного заболевания, такого как синдром Дауна. [4] Совсем недавно врачи сообщили о повышенной распространенности ХИМ у пациентов с наследственными заболеваниями соединительной ткани, такими как синдром Элерса-Данлоса (EDS). [5] Также были отдельные сообщения о пациентах с миалгическим энцефаломиелитом / синдромом хронической усталости (ME / CFS), которым позже был поставлен диагноз CCI (а также синдром привязанного шнура), [6] [7] [8] , хотя научных публикаций по этому поводу не существует.
 Это часто сочетается с атлантоаксиальной нестабильностью (AAI). [ необходима ссылка ]
Это часто сочетается с атлантоаксиальной нестабильностью (AAI). [ необходима ссылка ] Симптомы краниоцервикальной нестабильности включают затылочную головную боль, боль в шее и неврологические нарушения, такие как онемение, двигательная слабость, головокружение и нестабильность походки. [9] [10] [11] [12] [13] Пациенты иногда описывают ощущение, что их голова слишком тяжелая для поддержки шеи («качающаяся голова»). [5] Никакой конкретный симптом не является обязательным для диагностики ХИМ, и каждый перечисленный симптом может иметь причину, отличную от ХИМ.
Другие симптомы, о которых сообщают пациенты с ХИМ, включают:
- Слабость мышц, [14] онемение, [15] [2] паралич, парастезии [14] [16] [17] [18]
- Плохая проприоцепция, [19] нарушение координации, изменения походки [14] [19]
- Головокружение, головокружение, [14] [2] [19] [16] [18] [17] обморок, [14] [15] [2] ] [19] тошнота [15] [2]
- Головная боль за глазами, [18] Скованность в шее, кривошея, [19] [20] Раздражение задней части головы, [19] Лицевая боль
- Апноэ, [21] [15] [22] одышка (одышка), [14] [15] и дисфагия (затруднение глотания) [15] [2]
- Нарушения зрения [16] нистагм вниз (нерегулярные движения глаз), [15] [19] шум в ушах [23] [16]
- Усталость, [14] [24] [25] нарушение сна, [14] [16] когнитивные нарушения, [16] и потеря памяти.

Факторы риска и сопутствующие заболевания [править | править источник]
Установленные факторы риска ХИМ включают физические травмы, инфекции, воспалительные заболевания, новообразования и врожденные нарушения. [4] [26]
Совсем недавно врачи сообщили о повышенной распространенности ХИМ у пациентов с наследственными заболеваниями соединительной ткани. [5] Однако, согласно Brodbelt & Flint, «увеличенный диапазон движений суставов, вызванный слабостью связок, не то же самое, что нестабильность позвоночника в результате травмы или серьезных воспалительных артропатий, таких как (исторически) ревматоидный артрит. [27] Другие утверждали, что «патологическая нестабильность кранио-шейного соединения не была четко установлена в литературе для населения с гипермобильностью». [5]
Причина нестабильности Пример Физическая травма [28] Автокатастрофа [29] [30] , удар по голове. [31] Инфекция и воспалительное заболевание Инфекция верхних дыхательных путей [32] [33] , ревматоидный артрит [34] , туберкулез [35] Новообразования Опухоли [26] , такие как гемангиома, аневризматическая киста кости Врожденный Синдром Дауна [36] , os odontoideum [37] , карликовость Наследственное заболевание соединительной ткани Синдромы Элерса-Данлоса [14] [15] Ослабление соединительной ткани фторхинолон (антибиотики), разрывы сухожилий + чрезмерное растяжение [38] ХИМ нередко сочетается с другими структурными неврологическими аномалиями, такими как атлантоаксиальная нестабильность (AAI) и мальформация циари (CM).
 [39] [14]
[39] [14] Доктор Паоло Болоньезе обсуждает методы визуализации и измерения для диагностики.
Диагноз ХИМ ставится на основании симптомов, подтверждающего анамнеза, очевидных неврологических данных и аномальных изображений.
Imaging [править | править источник]
CCI обычно диагностируется с помощью МРТ шейки матки в положении лежа на спине или в вертикальном положении. В положении лежа на спине предпочтительнее МРТ 3 Тесла, чем 1,5 Тесла. Большинство нейрохирургов предпочитают МРТ в вертикальном положении со сгибанием и разгибанием. [40] По словам Хендерсона Ф.К., «вентральная компрессия ствола мозга может иметь место при сгибании шейного отдела позвоночника, но кажется нормальным при обычной визуализации». [5]
Визуализация Чувствительность для МРТ в вертикальном положении со сгибанием / разгибанием Горизонтальная нестабильность Компьютерная томография с вращением Вращательная нестабильность Инвазивная шейная тракция (ИКТ) с рентгеноскопией Вертикальная нестабильность Измерения [редактировать | править источник]
Было предложено или использовано более двадцати радиологических измерений для диагностики ХИМ.Однако чаще всего используются три измерения: линия Грабба-Оукса, которая измеряет сжатие вентральной части ствола мозга; Clivo-Axial Angle (CXA), который измеряет деформацию ствола головного мозга с помощью зубовидного отростка; и интервал Basion Dens Interval, который измеряет вертикальную нестабильность (краниальное осаждение). Согласно консенсусному заявлению 2013 года по оценке CCI, CXA 135 градусов или меньше следует рассматривать как «потенциально патологическое». [41] , поскольку сообщается, что это нечасто среди здорового населения.
 [42] [43] [44] Другие утверждали, что эти радиологические измерения «не принимаются на международном уровне как указывающие на нестабильность». [27]
[42] [43] [44] Другие утверждали, что эти радиологические измерения «не принимаются на международном уровне как указывающие на нестабильность». [27] Измерение квартир Описание нормальный диапазон Граница диапазона Патологический диапазон Альтернативные диапазоны Измеренная нестабильность Измеренная патология Refs Клиновидно-аксиальный угол (CXA) градусов Угол между линией ската и задней осевой линией 170 -150 149 -136 ≤ 135 Более чувствительный для горизонтального Деформация ствола мозга [45] Грабб-Оукс мм Расстояние от твердой мозговой оболочки до линии, проведенной от базиона до заднего нижнего края С2 позвонка <6 ≥ 6 и <9 ≥ 9 Некоторые используют патологические ≥ 8 Более чувствительный для горизонтального Компрессия ствола мозга [46] [5] Базионно-осевой интервал (BAI) мм Расстояние от кончика базиона до задней осевой линии <12 ≥ 12 [47] Интервал Basion-Dens (BDI) мм Расстояние по вертикали между базионом и берлогами <12 ≥ 12 Некоторые используют патологические ≥ 10 Вертикальный Черепное оседание [47] [5] Трансляционный BAI мм Изменение BAI между положениями сгибания и разгибания головы <1 ≥ 1 и ≤ 2 > 2 Для операции> 4 необходимо по горизонтали Череп, скользящий по позвоночнику [48] [14] Трансляционный BDI мм Изменение BDI между положениями сгибания и разгибания головы Динамический BDI мм Изменение значения BDI, когда голова поднимается вверх с силой тяги обычно до 35 фунтов Вертикальный Черепное оседание Денс над Чемберленом мм Насколько далеко кончик логова простирается над линией Чемберлена <2 ≥ 2 и ≤ 3 ≥ 3 Вертикальный Базилярная инвагинация [49] Некоторые из диапазонов измерений в приведенной выше таблице также можно найти во 2-м Международном консенсусном заявлении CSF Dynamics Symposium (2013).
 [41]
[41] Traction [править | править источник]
Ручная тракция, ореол и инвазивная шейная тракция могут использоваться для помощи в диагностике ХИМ. Симптоматическое улучшение с помощью вытяжения может помочь определить, выиграет ли пациент с аномальными размерами от операции краниоцервикального слияния.
Доктор Фрейзер Хендерсон представляет результаты пятилетнего исследования.
Консервативное лечение [править | править источник]
Традиционные «консервативные» методы лечения ХИМ включают отдых, обезболивание, хиропрактику для верхних отделов шейки матки и фиксацию шейным воротником. [50] Хотя в большинстве случаев они не приносят большого облегчения.
Другие экспериментальные методы лечения ХИМ включают пролотерапию и терапию стволовыми клетками.
Хирургия [править | править источник]
Если неинвазивные методы лечения ХИМ не работают, можно рассмотреть вопрос о затылочно-шейном спондилодезе (ЗШП). [14] OCF — это операция, направленная на биомеханическую стабилизацию краниоцервикального перехода. Кандидатами на эту операцию могут быть пациенты с объективными рентгенологическими данными, клинической картиной, подтверждающей диагноз, положительной реакцией на тракцию и значительно ослабленными.Распространенный метод включает внутреннюю фиксацию верхней части позвоночника к черепу механическими стержнями и винтами. (Однако в настоящее время используются стержневые проволоки, жесткие стержневые винты, затылочные крючки и шейные когти. [51] ) Во время операции титановые метизы используются для фиксации затылка, оси и атланта (т. Е. От C0 до C2), в то время как трансплантат ребра, трансплантат трупной кости или синтетическая кость используется, чтобы помочь костям срастаться. Проволочные методы менее биомеханически стабильны, чем стержневые, и имеют высокую скорость разрыва твердой мозговой оболочки.
 [51] Методы фиксации с помощью винтов и стержней имеют меньшую частоту осложнений и более высокие показатели успешного спондилодеза. [52] Скорость объединения для всех аппаратных методов составляет от 89 до 100%. [51] Когда цервикальная нестабильность присутствует ниже C2, дополнительные позвонки также могут срастаться.
[51] Методы фиксации с помощью винтов и стержней имеют меньшую частоту осложнений и более высокие показатели успешного спондилодеза. [52] Скорость объединения для всех аппаратных методов составляет от 89 до 100%. [51] Когда цервикальная нестабильность присутствует ниже C2, дополнительные позвонки также могут срастаться.Исходы, риски и осложнения [редактировать | править источник]
Существует мало исследований результатов. В небольшом исследовании с участием 20 пациентов пятилетний результат OCF был в целом благоприятным, и большинство пациентов испытали облегчение симптомов после операции. [14] В этом исследовании после 20 пациентов с EDS в течение пяти лет без слияния O-2 большинство сообщили, что они удовлетворены операцией и испытали значительное улучшение таких симптомов, как головокружение, головные боли, дисбаланс, дизартрия, головокружение и частые дневные часы мочеиспускание. Однако было отмечено лишь небольшое увеличение объективных результатов, таких как возобновление работы, при этом 60% пациентов остались неспособными работать или ходить в школу. Участники связывали это с другими сопутствующими заболеваниями EDS, такими как POTS, синдром активации тучных клеток и дополнительные проблемы с позвоночником. [14]
Осложнения OCF могут быть серьезными [53] и возникают примерно у 7–33% пациентов. [4] [52] [3] [54] [51] Общие осложнения включают отказ винта, раневую инфекцию, разрыв твердой мозговой оболочки и утечку спинномозговой жидкости [3] В некоторых случаях ревизионная операция необходим для лечения инфекции или для удаления оборудования. Серьезные осложнения могут включать менингит и случайное повреждение позвоночной артерии из-за неправильной установки винтов. [55]
Мета-исследование 2274 процедур в 22 исследованиях [51] выявило следующие показатели осложнений:
Тип осложнения Уровень распространенности Отказ оборудования после расплавления несоединения 7% Инфекция раны 3,8% -11% Повреждение позвоночной артерии 1,3% -4,1% Разрыв твердой мозговой оболочки от 0% до 4.  2%
2%Мета-исследования показывают, что уровень смертности от операции слияния составляет 0–0,6%. [51] [52]
Побочные эффекты [править | править источник]
OCF вызывает существенное сокращение диапазона движений шеи, что, по оценкам, составляет примерно 40% от общего сгибания-разгибания шейки матки. [56]
Стоимость [править | править источник]
OCF оценивается в десятки тысяч долларов, хотя некоторые схемы страхования полностью покрывают стоимость операции в зависимости от страны расположения и вовлеченных нейрохирургов.
Экспериментальные методы лечения [править | править источник]
- Терапия стволовыми клетками: Некоторые клиники предлагают терапию стволовыми клетками для восстановления области, связок, соединительных и других тканей, которые могут быть повреждены в этой области. [ необходима ссылка ]
- PRP (плазма, обогащенная тромбоцитами) : Некоторые клиники предлагают PRP-терапию, чтобы помочь организму регенерировать эту область. [ необходима ссылка ]
Дисавтономия и CCI в EDS [править | править источник]
Поскольку CCI может привести к сдавлению ствола мозга, ряд экспертов полагает, что он способствует развитию вегетативных симптомов, таких как ортостатическая тахикардия, головокружение и пре- / обморок, которые часто наблюдаются у пациентов с синдромом Элерса-Данлоса (EDS).В влиятельной статье 2007 года Милхорат и др. наблюдение за пациентами с мальформацией Киари, состояние которых не улучшилось после лечения и хирургического вмешательства. Авторы обнаружили, что многие из этих пациентов страдали EDS и имели другие структурные аномалии в верхних отделах позвоночника, такие как CCI и оседание черепа. Milhorat et al. предположили, что возникшее в результате сдавливание ствола мозга могло быть причиной вегетативных и других симптомов, от которых страдали эти пациенты.
 [57] Нейрохирурги и другие специалисты по EDS разъясняли связь между CCI и формами дизавтономии, такими как синдром постуральной ортостатической тахикардии (POTS), в ряде презентаций на конференциях. [58] [59] [41]
[57] Нейрохирурги и другие специалисты по EDS разъясняли связь между CCI и формами дизавтономии, такими как синдром постуральной ортостатической тахикардии (POTS), в ряде презентаций на конференциях. [58] [59] [41] Пять пациентов ME / CFS с диагнозом CCI (некоторые также имели EDS) сообщили о значительном улучшении и даже ремиссии их симптомов ME / CFS после операции OCF. [60] [61] Они предполагают, что механическое сжатие ствола мозга из-за CCI или других основных структурных состояний может вызвать характерные симптомы ME / CFS, такие как недомогание после нагрузки [62] , хотя никаких исследований относительно этой конкретной теории не проводилось.Некоторые выразили обеспокоенность по поводу хирургического вмешательства на ХИМ у пациентов с ME / CFS, учитывая отсутствие исследований OCF в этой популяции пациентов. [63]
- Синдром затылочноатлантиалаксиальной гипермобильности [15]
- Гипермобильность черепно-шейного перехода [64]
- Синдром краниоцервикального перехода
- ↑ Чой, Ёнджун; Ву, Сон Вон; Ли, Джи Хуэй (31 октября 2018 г.). «Фиброоптическая оротрахеальная интубация в сознании с использованием модифицированных дыхательных путей Геделя у пациента с краниоцервикальной нестабильностью и ожидаемым затруднением проходимости дыхательных путей — отчет о болезни -». Анестезия и обезболивающее . 13 (4): 383–387. DOI: 10.17085 / apm.2018.13.4.383. ISSN 2383-7977.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 Henderson, Fraser C .; Остин, Клаудиу; Бензел, Эдвард; Болоньезе, Паоло; Элленбоген, Ричард; Francomano, Clair A .; Иретон, Кэндис; Клинге, Петра; Коби, Майлз (2017). «Неврологические и спинальные проявления синдромов Элерса – Данлоса». Американский журнал медицинской генетики, часть C: Семинары по медицинской генетике . 175 (1): 195–211. DOI: 10.1002 / ajmg.c.31549. ISSN 1552-4876.
- ↑ 3,0 3,1 3,2 Чой, Сон Хо; Ли, Санг Гу; Пак, Чан Ву; Ким, У Гён; Ю, Чан Чжон; Сон, Сон (апрель 2013 г.). «Хирургические исходы и осложнения после затылочно-шейного спондилодеза с использованием системы винт-стержень при краниоцервикальной нестабильности». Журнал Корейского нейрохирургического общества . 53 (4): 223–227. DOI: 10.3340 / jkns.2013.53.4.223.ISSN 2005-3711. PMC 3698232. PMID 23826478.
- ↑ 4,0 4,1 4,2 Ashafai, Nabeel S .; Високки, Массимилиано; Васик, Норберт (2019). «Затылочно-цервикальный слияние: обновленный обзор». Acta Neurochirurgica. Приложение . 125 : 247–252. DOI: 10.1007 / 978-3-319-62515-7_35. ISSN 0065-1419. PMID 30610329.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5.6 Хендерсон, Фрейзер К. (2016). «Черепно-цервикальная нестабильность у пациентов с гипермобильными соединительными расстройствами». Журнал позвоночника . 05 (02). DOI: 10.4172 / 2165-7939.1000299. ISSN 2165-7939.
- ↑ «Вы исключили Киари как причину вашего CFS». Возрождение Феникса .
- ↑ Бри, Дженнифер (6 июня 2019 г.). «CCI + Серия привязного шнура». Средний . Проверено 6 июня, 2019. .
- ↑ «Черепно-цервикальная нестабильность, атлантоаксиальная нестабильность, миалгический энцефаломиелит, ME, CFS». ME Механическая основа . Проверено 6 июня, 2019. .
- ↑ Бобински, Лукас; Левивье, Марк; Дафф, Джон М. (февраль 2015 г.). «Затылочно-осевая межсуставная стабилизация позвоночника с сохранением позвоночной артерии при недостаточности латеральной массы атланта». Журнал нейрохирургии позвоночника . 22 (2): 134–138. DOI: 10.3171 / 2014.10.SPINE14131. ISSN 1547-5646. PMID 25415481.
- ↑ О’Брайен, Майкл Ф .; Кейси, Адриан Т. Х .; Кроккард, Алан; Прингл, Жан; Стивенс, Джон М.(15 октября 2002 г.). «Гистология краниоцервикального перехода при хроническом ревматоидном артрите: клинико-патологический анализ 33 операционных случаев». Позвоночник . 27 (20): 2245–2254. DOI: 10.1097 / 01.BRS.0000029252.98053.43. ISSN 1528-1159. PMID 123
. - ↑ Янг, Ричард М .; Шерман, Джонатан Х .; Ветер, Джошуа Дж .; Литвак, Захарий; О’Брайен, Джозеф (август 2014 г.). «Лечение краниоцервикальной нестабильности с использованием только заднего доступа: сообщение о 3 случаях». Журнал нейрохирургии. Позвоночник . 21 (2): 239–248. DOI: 10.3171 / 2014.3.SPINE13684. ISSN 1547-5646. PMID 24785968.
- ↑ Botelho, Ricardo V .; Нето, Элисеу Б .; Патриота, Густаво Ц .; Дэниел, Джефферсон В .; Dumont, Paulo A. S .; Ротта, Хосе М. (октябрь 2007 г.). «Базилярная инвагинация: краниоцервикальная нестабильность, леченная шейной тракцией и затылочно-цервикальной фиксацией. История болезни». Журнал нейрохирургии. Позвоночник 906 13. 7 (4): 444–449.DOI: 10,3171 / SPI-07/10/444. ISSN 1547-5654. PMID 171.
- ↑ Henderson, Fraser C .; Хендерсон, Фрейзер С .; Уилсон, Уильям А .; Марк, Александр С .; Коби, Майлз (январь 2018 г.). «Полезность кливо-аксиального угла при оценке деформации ствола мозга: пилотное исследование и обзор литературы». Обзор нейрохирургии . 41 (1): 149–163. DOI: 10.1007 / s10143-017-0830-3. ISSN 1437-2320. PMC 5748419. PMID 28258417.
- ↑ 14,00 14.01 14.02 14.03 14.04 14.05 14.06 14.07 14.08 14.09 14.10 14.11 14.12 Henders 1423 14.12 Francomano, C.A .; Коби, М .; Tuchman, K .; Adcock, J .; Патель, С. (9 января 2019 г.). «Медуллярный синдром шейки матки, вторичный по отношению к краниоцервикальной нестабильности и сжатию вентрального ствола мозга при наследственных гипермобильных нарушениях соединительной ткани: 5-летнее наблюдение после черепно-шейной редукции, слияния и стабилизации». Обзор нейрохирургии . DOI: 10.1007 / s10143-018-01070-4. ISSN 1437-2320.
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 15,7 15,8 Francomano, Clair A .; McDonnell, Nazli B .; Нисикава, Мисао; Болоньезе, Паоло А .; Милхорат, Томас Х. (1 декабря 2007 г.). «Синдром затылочноатлантоаксиальной гипермобильности, оседания черепа и мальформации Киари I типа у пациентов с наследственными нарушениями соединительной ткани». Журнал нейрохирургии: позвоночник . 7 (6): 601–609. DOI: 10,3171 / SPI-07/12/601.
- ↑ 16,0 16,1 16,2 16,3 16,4 16,5 «МРТ видеодиагностика и хирургическая терапия травмы мягких тканей краниоцервикального перехода — ProQuest». search.proquest.com . Проверено 1 июня 2019 г.
- ↑ 17,0 17,1 Реббек, Труди; Либерт, Энн (1 декабря 2014 г.).«Клиническое лечение кранио-позвоночной нестабильности после хлыстовой травмы, когда рекомендации должны быть адаптированы: описание случая». Мануальная терапия . 19 (6): 618–621. DOI: 10.1016 / j.math.2014.01.009. ISSN 1356-689X.
- ↑ 18,0 18,1 18,2
- ↑ 19,0 19,1 19,2 19,3 19,4 19,5 19,6 Бергхольм, Улла; Johansson, Bengt H .; Йоханссон, Хакан (1 января 2004 г.).«Новые диагностические инструменты могут способствовать лучшему лечению пациентов с хроническими заболеваниями хлыста». Журнал хлыстовой травмы и связанных с ней заболеваний . 3 (2): 5–19. DOI: 10.3109 / J180v03n02_02. ISSN 1533-2888.
- ↑ Ганем, Исмат; Эль-Хаге, Самер; Рачкиди, Рами; Харрат, Халил; Дагер, Фернан; Крейчати, Габи (1 марта 2008 г.). «Детская нестабильность шейного отдела позвоночника». Журнал детской ортопедии . 2 (2): 71–84. DOI: 10.1007 / s11832-008-0092-2. ISSN 1863-2521. PMC 2656787. PMID 185.
- ↑ Джанджуа, М. Бурхан; Хван, Стивен У .; Samdani, Amer F .; Pahys, Joshua M .; Baaj, Ali A .; Хертл, Роджер; Гринфилд, Джеффри П. (1 января 2019 г.). «Инструментальный артродез при нетравматической краниоцервикальной нестабильности у детей раннего возраста». Нервная система ребенка . 35 (1): 97–106. DOI: 10.1007 / s00381-018-3876-9. ISSN 1433-0350.
- ↑ Хендерсон, Фрейзер К.; Остин, Клаудиу; Бензел, Эдвард; Болоньезе, Паоло; Элленбоген, Ричард; Francomano, Clair A .; Иретон, Кэндис; Клинге, Петра; Коби, Майлз (2017). «Неврологические и спинальные проявления синдромов Элерса – Данлоса». Американский журнал медицинской генетики, часть C: Семинары по медицинской генетике . 175 (1): 195–211. DOI: 10.1002 / ajmg.c.31549. ISSN 1552-4876.
- ↑ Монтазем, Аббас (2000). «Вторичный шум в ушах как симптом нестабильности в верхнем шейном отделе позвоночника: оперативное лечение» (PDF). Международный журнал тиннитуса .
- ↑ Henderson, Fraser C .; Хендерсон, Фрейзер С .; Уилсон, Уильям А .; Марк, Александр С .; Коби, Майлс (1 января 2018 г.). «Полезность кливо-аксиального угла при оценке деформации ствола мозга: пилотное исследование и обзор литературы». Обзор нейрохирургии . 41 (1): 149–163. DOI: 10.1007 / s10143-017-0830-3. ISSN 1437-2320. PMC 5748419. PMID 28258417.
- ↑ Henderson, Fraser C .; Уилсон, Уильям А.; Мотт, Стивен; Марк, Александр; Шмидт, Кристи; Берри, Джоэл К .; Ваккаро, Александр; Бензел, Эдвард (16 июля 2010 г.). «Деформационное напряжение, связанное с ненормальным кливо-аксиальным углом: анализ методом конечных элементов». Международная хирургическая неврология . 1 . DOI: 10.4103 / 2152-7806.66461. ISSN 2152-7806. PMC 20. PMID 20847911.
- ↑ 26,0 26,1 Сапкас, Георгий; Пападакис, Стаматиос А; Сегкос, Димитриос; Катерос, Константинос; Цакотос, Джордж; Катонис, Павлос (2 июня 2011 г.).«Задний инструмент для затылочно-цервикального спондилодеза». Открытый журнал ортопедии . 5 : 209–218. DOI: 10,2174 / 1874325001105010209. ISSN 1874-3250. PMC 3139273. PMID 21772931.
- ↑ 27,0 27,1 Brodbelt, Andrew R .; Флинт, Грэм (август 2017 г.). «Элерс Данлос, сложная Киари и черепно-шейная фиксация: как лучше лечить пациентов с гипермобильностью?». Британский журнал нейрохирургии . 31 (4): 397–398.DOI: 10.1080 / 02688697.2017.1386282. ISSN 1360-046X. PMID 28
6.
- ↑ Гхатан, Саади; Ньюэлл, Дэвид У .; Грэди, М. Шон; Мирза, Сохаил К .; Chapman, Jens R .; Манн, Фредерик А .; Элленбоген, Ричард Г. (август 2004 г.). «Тяжелая посттравматическая краниоцервикальная нестабильность у очень молодого пациента. Отчет о трех случаях». Журнал нейрохирургии . 101 (1 приложение): 102–107. DOI: 10.3171 / ped.2004.101.2.0102. ISSN 0022-3085. PMID 16206980.
- ↑ Урибе, Хуан С.; Рамос, Эдвин; Баадж, Али; Юсеф, А. Сами; Вале, Фернандо Л. (декабрь 2009 г.). «Затылочная стабилизация шейки матки с использованием затылочных мыщелков для черепной фиксации: технический случай». Нейрохирургия . 65 (6): E1216–1217, обсуждение E1217. DOI: 10.1227 / 01.NEU.0000349207.98394.FA. ISSN 1524-4040. PMID 19
7. - ↑ Volle, E .; Монтазем, А. (январь 2001 г.). «МРТ видеодиагностика и хирургическое лечение травмы мягких тканей краниоцервикального перехода». Журнал ушей, носа и горла . 80 (1): 41–44, 46–48. ISSN 0145-5613. PMID 11209518.
- ↑
- ↑ Hettiaratchy, Shehan; Нин, Чжоу; Сабин, Ян (1 июля 1998 г.). «Нетравматический атланто-затылочный и атлантоаксиальный вращательный подвывих: отчет о болезни». Нейрохирургия . 43 (1): 162–164. DOI: 10.1097 / 00006123-199807000-00110. ISSN 0148-396X.
- ↑ Вашингтон, Элеби Р. (март 1959 г.). «Нетравматический атланто-затылочный и атланто-аксиальный вывих: отчет о болезни». JBJS . 41 (2): 341–344. ISSN 0021-9355.
- ↑ О’Брайен, Майкл Ф .; Кейси, Адриан Т. Х .; Кроккард, Алан; Прингл, Жан; Стивенс, Джон М. (15 октября 2002 г.). «Гистология краниоцервикального перехода при хроническом ревматоидном артрите: клинико-патологический анализ 33 операционных случаев». Позвоночник . 27 (20): 2245–2254. DOI: 10.1097 / 01.BRS.0000029252.98053.43. ISSN 1528-1159. PMID 123
. - ↑ Чаудхари, Кшитидж; Потдар, Прабодхан; Бапат, Михир; Ратод, Ашок; Лахери, Винод (15 июня 2012 г.).«Структурные поражения зубовидного отростка при краниовертебральном туберкулезе: обзор 15 случаев». Позвоночник . 37 (14): E836–843. DOI: 10.1097 / BRS.0b013e31824a4c8f. ISSN 1528-1159. PMID 22261632.
- ↑ Hankinson, Todd C .; Андерсон, Ричард К. Э. (март 2010 г.). «Аномалии краниовертебрального перехода при синдроме Дауна». Нейрохирургия . 66 (3 доп.): 32–38. DOI: 10.1227 / 01.NEU.0000365803.22786.F0. ISSN 1524-4040. PMID 20173525.
- ↑ Чжао, Дэн; Ван, Шэнлинь; Пассиас, Питер Г.; Ван, Чао (май 2015 г.). «Черепно-цервикальная нестабильность в условиях os odontoideum: оценка причины, проявления и хирургические исходы в серии из 279 случаев». Нейрохирургия . 76 (5): 514–521. DOI: 10.1227 / NEU.0000000000000668. ISSN 1524-4040. PMID 25635883.
- ↑ Собственный опыт подтвержден МРТ в вертикальном положении при сгибании
- ↑ Camino Willhuber, Gaston O .; Bosio, Santiago T .; Puigdevall, Miguel H .; Халлибертон, Каролина; Сола, Карлос А.; Маэнца, Рубен А. (январь 2017 г.). «Краниоцервикальная нестабильность позвоночника после декомпрессии Арнольда Киари 1 типа: описание случая». Журнал детской ортопедии. Часть B . 26 (1): 80–85. DOI: 10.1097 / BPB.0000000000000346. ISSN 1473-5865. PMID 27258364.
- ↑ «Черепно-цервикальная нестабильность, атлантоаксиальная нестабильность, миалгический энцефаломиелит, ME, CFS». ME Механическая основа . Проверено 2 июня, 2019. .
- ↑ 41,0 41.1 41,2 CSF, Бобби Джонс |. «ОБЗОР ИССЛЕДОВАТЕЛЬСКОЙ КОЛЛОКВИУМА CSF И КОНСЕНСУСА ПО ЧЕРЕПНО-ЦЕРВИЧЕСКОЙ НЕСТАБИЛЬНОСТИ — CSF Бобби Джонса». Проверено 18 сентября 2019 г.
- ↑ Batista, Ulysses C .; Жоаким, Андрей Ф .; Fernandes, Yvens B .; Матиас, Роджер Н .; Гизони, Энрико; Тедески, Хелдер (апрель 2015 г.). «Компьютерная томография оценки нормальной краниометрии краниоцервикального перехода у 100 бессимптомных пациентов». Нейрохирургический центр . 38 (4): E5. DOI: 10.3171 / 2015.1.FOCUS14642. ISSN 1092-0684. PMID 25828499.
- ↑ Ботельо, Рикардо Виейра; Феррейра, Эдсон Денер Зандонади (октябрь 2013 г.). «Угловая краниометрия при мальформации краниоцервикального перехода». Обзор нейрохирургии . 36 (4): 603–610, обсуждение 610. DOI: 10.1007 / s10143-013-0471-0. ISSN 1437-2320. PMC 3
7. PMID 23640096. - ↑ Bundschuh, C; Модич, млн т; Кирни, Ф; Моррис, Р. Deal, C (1 июля 1988 г.).«Ревматоидный артрит шейного отдела позвоночника: магнитно-резонансная томография с поверхностной спиралью». Американский журнал рентгенологии . 151 (1): 181–187. DOI: 10.2214 / ajr.151.1.181. ISSN 0361-803X.
- ↑ Болоньезе, Паоло. Видео-презентация на конференции ASAP по Киари и Сирингомиелии Паоло Болоньезе, доктор медицины «Комплекс Киари, 2014. Временной код 14:28».
- ↑ Болоньезе, Паоло. «Видео-презентация на: EDS Awareness Educational Series, 12 апреля 2018 г. Временные коды: 49:30 и 53:47».
- ↑ 47,0 47,1 Хендерсон, Фрейзер. «Видео-презентация: Фонд Киари и Сирингомиелии, Конференция действий пациентов, 24 июня 2018 г. Временной код: 10:34».
- ↑ Henderson, Fraser C .; Francomano, C.A .; Коби, М .; Tuchman, K .; Adcock, J .; Патель, С. (9 января 2019 г.). «Медуллярный синдром шейки матки, вторичный по отношению к краниоцервикальной нестабильности и сжатию вентрального ствола мозга при наследственных гипермобильных нарушениях соединительной ткани: 5-летнее наблюдение после черепно-шейной редукции, слияния и стабилизации». Обзор нейрохирургии . DOI: 10.1007 / s10143-018-01070-4. ISSN 1437-2320.
- ↑ Хайн, Тимоти К. «Базилярная инвагинация, базилярное вдавление и атлантоаксиальный подвывих».
- ↑
- ↑ 51,0 51,1 51,2 51,3 51,4 51,5 Resnick, Daniel K .; Patel, Nirav J .; Лалл, Риши (1 ноября 2010 г.). «Обзор осложнений, связанных с хирургией краниоцервикального сращивания». Нейрохирургия . 67 (5): 1396–1403. DOI: 10.1227 / NEU.0b013e3181f1ec73. ISSN 0148-396X.
- ↑ 52,0 52,1 52,2 Winegar, Corbett D .; Лоуренс, Джеймс П .; Friel, Brian C .; Фернандес, Кармелла; Хонг, Джозеф; Мальтенфорт, Митчелл; Андерсон, Пол А .; Ваккаро, Александр Р. (июль 2010 г.). «Систематический обзор затылочного цервикального спондилодеза: методы и результаты». Журнал нейрохирургии. Позвоночник 906 13. 13 (1): 5–16.DOI: 10.3171 / 2010.3.SPINE08143. ISSN 1547-5646. PMID 205.
- ↑ Гарридо, Бен Дж .; Сассо, Рик С. (январь 2012 г.). «Затылочно-шейный сращение». Ортопедические клиники Северной Америки . 43 (1): 1–9, vii. DOI: 10.1016 / j.ocl.2011.08.009. ISSN 1558-1373. PMID 22082624.
- ↑ Андо, Кей; Имагама, Широ; Ито, Зеня; Кобаяси, Кадзуёси; Яги, Хидеки; Синдзё, Рюичи; Хида, Тетсуро; Ито, Кеню; Исикава, Ёсимото (июнь 2017 г.). «Минимальные 5-летние контрольные результаты при затылочно-цервикальном спондилодезе с использованием винтовой стержневой системы при краниоцервикальной нестабильности». Клиническая хирургия позвоночника . 30 (5): E628 – E632. DOI: 10.1097 / BSD.0000000000000199. ISSN 2380-0194. PMID 28525489.
- ↑ Nockels, Russ P .; Шаффри, Кристофер I .; Кантер, Адам С .; Азим, Сайед; Йорк, Джули Э. (август 2007 г.). «Затылочно-цервикальный спондилодез с жесткой внутренней фиксацией: данные длительного наблюдения у 69 пациентов». Журнал нейрохирургии. Позвоночник 906 13. 7 (2): 117–123. DOI: 10.3171 / SPI-07/08/117. ISSN 1547-5654. PMID 17688049.
- ↑ Ashafai, Nabeel S .; Високки, Массимилиано; Васик, Норберт (2019). Visocchi, Massimiliano (ред.). Затылочно-шейный спондилодез: обновленный обзор . Дополнение Acta Neurochirurgica. Чам: Издательство Springer International. С. 247–252. DOI: 10.1007 / 978-3-319-62515-7_35. ISBN 978331
57
.- ↑ Milhorat, Thomas H .; Болоньезе, Паоло А .; Нисикава, Мисао; McDonnell, Nazli B .; Франкомано, Клер А. (декабрь 2007 г.). «Синдром затылочноатлантоаксиальной гипермобильности, оседания черепа и мальформации Киари I типа у пациентов с наследственными нарушениями соединительной ткани». Журнал нейрохирургии. Позвоночник 906 13. 7 (6): 601–609. DOI: 10,3171 / SPI-07/12/601. ISSN 1547-5654. PMID 18074684.
- ↑ Краниоцервикальная нестабильность (д-р Хендерсон, конференция EDNF 2012). Минута 12.10.
- ↑ Д-р Милхорат из Института Киари на ASAP 2005 г.
- ↑ «Черепно-цервикальная нестабильность, атлантоаксиальная нестабильность, миалгический энцефаломиелит, ME, CFS». ME Механическая основа . Проверено 6 июня, 2019. .
- ↑ Бри, Дженнифер (20 мая 2019 г.).«Обновление здоровья № 3: Моя ME в ремиссии». Средний . Проверено 3 июня 2019 г.
- ↑ «Черепно-цервикальная нестабильность, атлантоаксиальная нестабильность, миалгический энцефаломиелит, ME, CFS». ME Механическая основа . Проверено 3 июня 2019 г.
- ↑ «Опасения по поводу хирургии краниоцервикальной нестабильности при ME / CFS». Science для ME . Проверено 3 июня 2019 г.
- ↑
Признаки и симптомы заболеваний верхних отделов шейки матки
Существует много типов заболеваний головы и верхней части шеи (также известных как заболевания верхних отделов шейки матки, , аномалии краниовертебрального соединения (CVJ), и краниоцервикальные заболевания ).Некоторые из них являются врожденными (присутствуют при рождении), другие — приобретенными (развиваются позже). Врожденные или приобретенные, у них могут быть одни и те же признаки и симптомы.
Люди с краниоцервикальным заболеванием часто одновременно испытывают боль в шее и головную боль. Источник фото: 123RF.com.
Боль в шее и головная боль: наиболее распространенные симптомы заболевания верхних отделов шейки маткиУчитывая, что заболевания верхних отделов шейки матки возникают в месте пересечения черепа и позвоночника, неудивительно, что боль в шее и головная боль в затылке являются наиболее частыми симптомами.
Люди с краниоцервикальным заболеванием часто испытывают боль в шее и головную боль одновременно, и оба симптома имеют тенденцию ухудшаться при движении головы и шеи. Например, кашель может вызвать резкую боль. Боль в шее также может распространяться на руки, если сдавлены спинномозговые нервы.
Симптомы, указывающие на компрессию спинного мозгаНекоторые из наиболее сложных случаев заболеваний верхних отделов шейки матки связаны с компрессией спинного мозга. Всякий раз, когда ваш спинной мозг сдавливается, могут возникнуть проблемы с нервом, которые затрудняют повседневную жизнь.
Если ваше состояние вызвало некоторый уровень компрессии спинного мозга, у вас может возникнуть ряд неврологических симптомов, в том числе:
- Слабость в руках и / или ногах
- Потеря восприятия конечностей (это называется позицией)
- Ощущение электрической боли или покалывания, простреливающих по позвоночнику и ногам после сгибания шеи вперед (это называется симптомом Лермитта)
- Снижение ощущения тепла и холода в руках и / или ногах
- Снижение болевых ощущений
В то время как боль в шее и головная боль являются практически повсеместными при всех патологиях верхней части шейки матки, некоторые нарушения имеют свой собственный специфический набор признаков и симптомов.
Изменение внешнего вида шеи и уменьшение диапазона движений
Некоторые аномалии, такие как базилярная инвагинация, платибазия и мальформация Клиппеля-Фейля, могут вызывать физические изменения в вашей шее. Ваша шея может казаться короткой, перепончатой или искривленной. Также может быть ограничена способность двигать шеей.Симптомы, вызванные давлением головного мозга и черепных нервов
Некоторые состояния, такие как платибазия, базилярная инвагинация и краниоцервикальные опухоли, могут оказывать давление на ствол мозга и окружающие черепные нервы.В этом случае могут наблюдаться следующие симптомы:- Проблемы с глазами, такие как аномальные движения глаз и двоение в глазах
- Нарушения горла и речи, такие как охриплость голоса, невнятная речь и проблемы с глотанием
- Нарушение координации
- Проблемы со сном, а именно апноэ во сне
Головокружение с обмороком
В редких случаях некоторые люди с заболеваниями верхних отделов шейки матки могут испытывать набор симптомов, называемых вертебробазилярной ишемией, которая возникает, когда изменение положения головы оказывает давление на черепные артерии и прекращает кровоснабжение головы.Это приводит к слабости, спутанности сознания, головокружению и слабости. Вы также можете испытать головокружение — ощущение вращения.Сирингомиелия
Сохранение качества жизни с симптомами заболевания верхних отделов шейки матки
У людей с мальформацией Киари может развиться сирингомиелия, киста, заполненная жидкостью, называемая сиринксом, которая образуется в спинном мозге. Если сиринкс разрастается, он может повредить спинной мозг и вызвать болезненные неврологические симптомы по всему телу, включая слабость и онемение. В тяжелых случаях вы можете потерять способность чувствовать жар или холод в шее, руках и по всему позвоночнику.Мышцы рук могут даже стать парализованными.В то время как у некоторых людей нет признаков или симптомов, связанных с их краниоцервикальным заболеванием, другие испытывают сильную боль и неврологическую дисфункцию, которые могут серьезно сказаться на качестве их жизни. К счастью, варианты лечения могут помочь вам успешно справиться с симптомами или даже устранить их. Вы можете узнать больше об общих методах лечения заболеваний головы и верхней части шеи в разделах «Нехирургические методы лечения заболеваний верхних отделов шейки матки» и «Хирургия заболеваний верхних отделов шейки матки».
идентификаторов, указывающих на клиническую нестабильность шейного отдела позвоночника: исследование физиотерапевтов Delphi | Физиотерапия
Аннотация
Предпосылки и цель Клиническая нестабильность шейного отдела позвоночника (CCSI) неоднозначна и трудна для диагностики. В литературе не описаны клинические или диагностические тесты, дающие достоверные и надежные результаты для дифференциальной диагностики этого состояния. Целью этого исследования была попытка достичь консенсуса в отношении симптомов и результатов физикального обследования, связанных с CCSI. Субъекты В опросе приняли участие сто семьдесят два физиотерапевта, которые были сертифицированными специалистами-ортопедами (OCS) или членами Американской академии ортопедических мануальных физиотерапевтов (FAAOMPT). Методы Это исследование представляло собой трехэтапное исследование Delphi, предназначенное для получения согласованных симптомов и результатов физикального обследования для CCSI. Результаты Симптомы, которые достигли наибольшего согласия среди респондентов, включали «непереносимость длительных статических поз», «усталость и неспособность держать голову вверх», «улучшение от внешней поддержки, включая руки или воротник», «частая потребность в манипуляциях с собой. , »« Чувство нестабильности, тряски или потери контроля »,« частые эпизоды острых приступов »и« резкая боль, возможно, при резких движениях.Результаты физикального обследования, связанные с нестабильностью шейки матки, по которым был достигнут наибольший консенсус среди респондентов, включали «плохую координацию / нервно-мышечный контроль, в том числе плохой набор и диссоциацию шейных сегментов при движении», «аномальную совместную игру», «движение, которое не является плавным во всем диапазоне (движения), включая сегментное шарнирное соединение, поворот или опрокидывание »и« аберрантное движение ». Обсуждение и заключение Метод Дельфи полезен в ситуациях, когда встречаются клинические суждения, но эмпирических данных для принятия решений на основе фактов не существует.Результаты этого исследования могут предоставить полезную клиническую информацию, особенно когда идентификаторы сгруппированы вместе, поскольку в настоящее время не существует набора клинических обследований и стандартов симптомов для CCSI. Диагностика CCSI является сложной задачей; поэтому для отличительной физиотерапевтической оценки с использованием соответствующих симптомов и результатов физикального обследования требуется соответствующее клиническое обоснование.
Шейки боли позвоночника является общей костно-мышечной состояние, как сообщается затрагивающий 70% людей в течение их жизни. 1 Нестабильность является одним из элементов боли в шейке матки и может способствовать клинической картине различных состояний, включая цервикогенные головные боли, 2,3 хроническая хлыстовая дисфункция, 4,5 ревматоидный артрит, 6 остеоартрит, 7 и сегментарная дегенерация. 8 Ситуации, связанные с травмой, 9,10 генетической предрасположенностью, 11 дегенерацией диска, 12 и хирургическим вмешательством 13,14 могут нарушить стабилизирующие механизмы шейного отдела позвоночника.
Было высказано предположение, что существуют разные категории нестабильности шейки матки. 15,16 Рентгенологически заметная нестабильность шейного отдела позвоночника (RACSI) может привести к сдавлению нервных или сосудистых структур, 17 боли, 18 и неврологическим признакам и симптомам. 19 В большинстве случаев RACSI отражает заметное нарушение пассивных анатомических ограничений костно-связочного аппарата и гипермобильность. 20–23
Панджаби 13,14 предположил, что стабильность позвоночника является компонентом трех интерактивных подсистем: пассивной, активной и нервной.Эти 3 системы работают совместно, обеспечивая динамическую стабильность при приложении внешних сил. Нестабильность может возникнуть, когда активная и нервная подсистемы не в состоянии поддерживать контроль в межпозвонковой нейтральной зоне шейного отдела позвоночника. 15 В отличие от RACSI, дисфункция активной и нервной подсистем более точно описывается как нарушение движения, а не гипермобильность 22,24 и может представлять собой индикаторы нестабильности при отсутствии патологии пассивной системы (костно-связочной).Эти показатели могут включать в себя боль в шейке матки, 25 аберрантных движений шейки матки, 26 отнесенная боль в плече, 26,27 радикулопатия или миелопатия, 28 спазмы параспинальных мышц, снижение шейного лордоза, 26 шум в ушах, 29 во время устойчивых поз, 26 жалоб на «захват» или «запирание», 16,25,30,31 и изменение диапазона движений. 16,25,30,31 Кроме того, наличие в анамнезе серьезных травм или повторяющихся микротравм может предшествовать появлению симптомов. 25
В литературе нестабильность, связанная с активной и невральной недостаточностью цервикальной подсистемы, определяется как клиническая нестабильность шейного отдела позвоночника (CCSI), но также описывается как нерадиографическая или незначительная цервикальная нестабильность. 25,32 Клиническая нестабильность шейного отдела позвоночника может демонстрировать лишь незначительные симптомы и особенности клинического обследования 25,32 и часто нормальные рентгенологические данные. 33–35 В настоящее время, хотя для CCSI предлагается множество диагностических идентификаторов, действующего и эффективного стандарта критериев не существует.Следовательно, состояние явно связано с дегенерацией, 4 кинематическими измерениями переднего и заднего сдвига, 4 аномальным или чрезмерным сцеплением шейного отдела позвоночника, 36 и не поддающимися количественной оценке результатами физикального обследования. 36,37
Целью нашего исследования было получение консенсуса в отношении симптомов и результатов физикального обследования, связанных с CCSI. Используя опрос по методу Delphi, практикующие врачи согласованно определили общие симптомы и результаты физикального обследования CCSI.Консенсусное соглашение может быть использовано для расширения базы знаний, необходимой для клинических рассуждений во время дифференциальной диагностики.
Метод
Дизайн исследования
В нашем исследовании использовался инструмент опроса Delphi, который включал как рабочую группу, так и группу респондентов.
Субъектов
Группа респондентов
Популяция, отобранная для исследования, состояла из добровольцев из 2 категорий «экспертов».Первую группу составили сертифицированные ортопедические специалисты (OCS) Американской ассоциации физиотерапии (APTA), которые определили шейную и поясничную дисфункцию в качестве своей основной специализации. Вторую целевую группу составили все члены Американской академии ортопедических мануальных физиотерапевтов (FAAOMPT). Эта группа была выбрана из-за их клинического опыта, полученного в результате подготовки к ординатуре или стипендии, а также из-за того, что члены группы признаны Американской академией ортопедических мануальных физиотерапевтов (AAOMPT) за признанную компетентность и опыт в практике ортопедической мануальной физиотерапии. 38 Со всеми целевыми участниками связались с использованием традиционной прямой рассылки и электронной почты (когда это возможно), а затем были объединены в одну группу после их согласия на участие.
Рабочая группа
В рабочую группу вошли исследователи, которые суммировали полученные данные из раунда 1 и переработали инструменты для последующего наблюдения. В эту группу входили 3 исследователя, включая основного исследователя (CC) и 2 исследователей (JMB и PSS), которые имели опыт качественных исследований.Все основные члены рабочей группы были сертифицированными ортопедическими физиотерапевтами с минимум 14 лет и в совокупности 51 годом исследований и клинического опыта в области ортопедической мануальной терапии. Основным исследователем был сертифицированный мануальный физиотерапевт с акцентом на подход Мейтленда / Австралии к мануальной терапии, а два других исследователя были сертифицированы в Международной академии ортопедической медицины. Все исследователи имели разный уровень подготовки по другим моделям ортопедической мануальной терапии, включая Маккензи, Сириакса, Кальтенборна, Пэрис, Гримсби и остеопатической модели.Два соисследователя были членами AAOMPT.
Процедура
Это исследование Delphi состояло из 3 раундов анкет, на которые респонденты последовательно отвечали, как показано на Рисунке 1. 39,40 Приглашения на 1 раунд исследования были распространены по электронной почте для группы OCS и по почте для группы FAAOMPT. Каждое приглашение, электронное письмо и прямая рассылка содержали ссылку на веб-адрес на веб-форму согласия и опрос. Потенциальным респондентам, не ответившим на запрос об участии, было отправлено уведомление с напоминанием о поощрении участия с использованием метода, предложенного Диллманом. 41 Два последовательных напоминания были доставлены через 10 и 20 дней после отправки первоначального приглашения. 42–44 Приглашения на 2 и 3 раунды инструмента были автоматически распространены по электронной почте среди всех респондентов из раунда 1, давая респондентам ссылку на соответствующий опрос в Интернете.
Рисунок 1
Блок-схема процесса Delphi.
Рисунок 1
Блок-схема процесса Delphi.
Инструмент
Инструмент, использованный в первом раунде опроса, включал вопросы, касающиеся базовой демографической информации, и открытые вопросы, связанные с симптомами и результатами физикального обследования пациентов с CCSI. После определения CCSI, первый открытый вопрос в первом раунде предлагал респондентам различать симптомы, которые, по их мнению, связаны с CCSI. Во втором открытом вопросе респондентам предлагалось выделить результаты физикального обследования, которые, по их мнению, связаны с CCSI.Ответы на открытые вопросы предоставили множественные идентификаторы, используемые для раундов 2 и 3. Симптомы и результаты физикального обследования, использованные в течение 3 раундов, были выбраны исключительно участниками опроса Delphi и не были созданы рабочей группой.
Приглашение к раунду 1 включало конкретные направления и рабочее определение CCSI: «болезненная гипермобильность, несоответствующий динамический контроль и / или нерадиографическая нестабильность». Для классификации мы посоветовали респондентам рассматривать симптомов как «действия, которые приводят к боли, и характер этой боли: примеры включают немедленное начало головной боли во время разгибания или боль, возникающую из-за диапазона движений». Результаты физикального обследования были определены как «виды деятельности, движения и модели движений, которые однозначно идентифицируются при нестабильности шейного отдела позвоночника: примеры включают снижение готовности к произвольным движениям головой или положение головы вперед».
Инструмент, использованный во втором раунде опроса, представлял собой список симптомов и результатов физикального обследования, составленный на основе качественного анализа ответов рабочей группы из первого раунда. Цели второго раунда заключались в том, чтобы позволить респондентам (1) просмотреть категории ответов из раунда 1 для уточнения и исправления терминологии и (2) определения наиболее важных идентификаторов, связанных с диагностикой клинической нестабильности шейного отдела позвоночника.Респондентам было предложено использовать 5-балльную шкалу Лайкерта для оценки каждого из этих идентификаторов с точки зрения их уровня согласия с тем, что идентификатор был связан с CCSI. Демографические данные не собирались во время раунда 2, потому что большая часть информации была избыточной по сравнению с информацией из раунда 1.
Инструмент, использованный в раунде 3 опроса, содержал тот же список идентификаторов и рейтинговую шкалу, что и во втором раунде, с дополнительными таблицами и графиками демонстрация результатов описательной статистической оценки для каждого утверждения идентификатора.На рисунке 2 показан пример графического представления, аналогичного тем, которые использовались в раунде 3. Графическая информация определила процент всех респондентов, которые выбрали каждую возможную оценку для данного элемента в раунде 2. Респондентам было предложено повторно выставить оценку каждому идентификатору с помощью шкала после просмотра результатов оценки в раунде 2. Следовательно, список идентификаторов CCSI 3 раунда включал повторную оценку тех же идентификаторов из раунда 2, только после того, как каждый респондент проверил оценки раунда 2 других респондентов.
Рисунок 2
Пример подсчета консенсусной оценки, указывающий на консенсус или отсутствие консенсуса. Отображаемый идентификатор — «ощущение схватывания, щелчка, хлопанья и хлопка». 1 = полностью согласен, 2 = согласен, 3 = не применимо, 4 = не согласен и 5 = категорически не согласен.
Рисунок 2
Пример подсчета консенсусной оценки, указывающий на консенсус или отсутствие консенсуса. Отображаемый идентификатор — «ощущение захвата, щелчка, хлопанья и хлопка». 1 = полностью согласен, 2 = согласен, 3 = не применимо, 4 = не согласен и 5 = категорически не согласен.
Анализ данных
После того, как респонденты завершили каждый раунд, программа WebSurveyor * автоматически загрузила данные ответов в электронную таблицу для анализа рабочих групп. Сумма баллов «категорически не согласен» и «не согласен» представляет собой общий процент баллов в категории «не относится», что означает, что симптомы или результаты физикального обследования не важны для диагностики нестабильности шейного отдела позвоночника. И наоборот, сумма баллов «полностью согласен» и «согласен» была помещена в категорию «Связанные», что означает, что конкретные идентификаторы симптомов или результаты физикального обследования были важны для этого диагноза.Консенсус был достигнут, если 75% или более респондентов 39 оценили симптомы или результаты физикального обследования как «Консенсус, не связанный» или «Консенсус, связанный». На рисунке 2 представлен пример согласованного подсчета баллов.
Если результат «Несвязанный» или «Связанный» составлял от 50% до 74,9%, консенсус не был достигнут, и было принято решение по «Почти согласованному, не связанному», «Почти согласованному, связанному», и «Не определился». 45 Был проведен логический анализ, чтобы вывести решение между «почти согласованным, связанным», «почти согласованным, не связанным» и «не определившимся». 45 Если количество «полностью согласен» и «согласен» было больше, чем количество «категорически не согласен» и «не согласен», идентификатор помечается как «близкий к консенсусу, связанный». Точно так же, если количество «полностью не согласен» и «не согласен» было больше, чем количество «согласен» и «полностью согласен», идентификатор помечается как «почти достигнут консенсус, не связан». Однако, если результат «согласен» и «не согласен» был больше, чем «полностью согласен» и «согласен» или подсчет «полностью не согласен» и «не согласен», идентификатор помечался как «не определился».
После достижения консенсуса идентификаторы симптомов и результатов физикального обследования были ранжированы по совокупному баллу с использованием следующей формулы:Идентификаторы симптомов или результатов физикального обследования подсчитывались следующим образом:
n1 = количество респондентов, получивших оценку идентификатор как «полностью согласен»
n2 = количество респондентов, которые оценили идентификатор как «согласен»
n3 = количество респондентов, которые оценили идентификатор как «не определились»
n4 = количество респондентов, которые оценил идентификатор как «не согласен»
n5 = количество респондентов, которые оценили идентификатор как «категорически не согласен»
В целях пояснения на Рисунке 3 представлен графический пример этого суммарного подсчета баллов.Суммарное значение баллов для каждого идентификатора было получено из суммы баллов. Например, идентификатору на рисунке 3 была присвоена совокупная оценка 476. Затем эта совокупная оценка сравнивалась с совокупными оценками других симптомов или результатами физикального обследования, чтобы установить ранг или приоритет для каждого заголовка. Наивысший балл представлял собой идентификатор, который группа респондентов определила как наиболее явный для CCSI.
Рисунок 3
Составной счетный лист.Текстовая панель представляет вычисления, связанные с составным рейтингом баллов. Затем общий составной балл сравнивается с баллами других идентификаторов.
Рисунок 3
Составной счетный лист. Текстовая панель представляет вычисления, связанные с составным рейтингом баллов. Затем общий составной балл сравнивается с баллами других идентификаторов.
Респонденты выставляли оценки как без (2-й этап), так и с (3-й этап) графической обратной связи от других респондентов; поэтому ожидалось, что между раундами могут произойти изменения.Мы использовали Megastat, версия 9.0, † и тест Манна-Уитни U (α = 0,05) для сравнения ранжированных оценок между 2 и 3 раундами как для симптомов, так и для результатов физикального обследования.
Результаты
Раунд 1
Мы пригласили 1111 сертифицированных специалистов-ортопедов из APTA и 334 научных сотрудника AAOMPT (всего 1445) для участия в исследовании. Microsoft Outlook Express версии 6.1 ‡ выявил 92 потенциальных респондента, недоступных из-за неправильного адреса электронной почты, проблем с сервером или переезда без нового адреса.Сто семьдесят два клинициста (11,9%; средний возраст = 42,3 года, диапазон = 27–61 год) ответили на 1 тур. Эти респонденты сообщили, что стаж работы физиотерапевтом составляет от 3 до 39 лет (X = 17,5 лет). Девяносто шесть респондентов были мужчинами и 72 женщинами; 4 респондента не ответили на этот вопрос. Сто семь респондентов (64%) указали, что 50% или более времени их клинической практики было потрачено на внебольничную амбулаторную практику. В таблице 1 представлены соответствующие данные респондентов.
Таблица 1 Характеристики респондентовa
Таблица 1Возраст X̅ = 42.3 y
Диапазон = 27–61 y
Отсутствующие значения = 3Пол Мужской = 96
Женский = 72
Отсутствующие значения = 4Учетные данные FAAOMPT = 66
OCS = 78 Оба = 49
Отсутствующие значения = 28Опыт X̅ = 17,5 лет
Диапазон = 3–39 лет
Отсутствующие значения = 3Условия работы > 50% клинического времени в внебольничных амбулаторных условиях = 107
> 50% клинического времени в амбулаторных условиях стационара = 38
Отсутствующие значения = 27Зарегистрированный фон Grimsby 4.13% NAIOMPT 7,65% Остеопатическое 19,41% Другое 8,24% 907 %
Женский = 72
Отсутствующие значения = 4Учетные данные FAAOMPT = 66
OCS = 78 Оба = 49
Отсутствующие значения = 28Опыт X̅ = 17,5 y
Диапазон = 3–39 лет
0 Отсутствующие значения = 3Условия работы > 50% клинического времени в внебольничных амбулаторных условиях = 107
> 50% клинического времени в стационарных амбулаторных условиях = 38
Отсутствующие значения = 27Отчетный фон Гримсби 4.13% NAIOMPT 7,65% Остеопатическое 19,41% Другое 8,24% 907 % Winkel 1,18% Характеристики респондента a
Возраст X̅ = 42,3 y
Диапазон
–1Пол Мужской = 96
Женский = 72
Отсутствующие значения = 4Учетные данные FAAOMPT = 66
OCS = 78 Оба = 49
Отсутствующие значения = 28Опыт 90̅790 .5 лет
Диапазон = 3–39 лет
Отсутствующие значения = 3Рабочий режим > 50% клинического времени в внебольничных амбулаторных условиях = 107
> 50% клинического времени в стационарных амбулаторных условиях = 38
Отсутствующие значения = 27Отчетный фон Гримсби 4,12% Кальтенборн 8,24% 6907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 Мейтленд Мейтленд 14.71% NA 0% NAIOMPT 7,65% 7907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 Paris 12,35% Winkel 1,18% Возраст X̅ = 42.3 y
Диапазон = 27–61 y
Отсутствующие значения = 3Пол Мужской = 96
Женский = 72
Отсутствующие значения = 4Учетные данные FAAOMPT = 66
OCS = 78 Оба = 49
Отсутствующие значения = 28Опыт X̅ = 17,5 лет
Диапазон = 3–39 лет
Отсутствующие значения = 3Условия работы > 50% клинического времени в внебольничных амбулаторных условиях = 107
> 50% клинического времени в амбулаторных условиях стационара = 38
Отсутствующие значения = 27Зарегистрированный фон Grimsby 4.13% NAIOMPT 7,65% Остеопатическое 19,41% Другое 8,24% 907 % Винкель 1,18% Раунды 2 и 3
Двадцать восемь субъектов не оставили контактную информацию по электронной почте во время 1 раунда; Таким образом, только 140 из 172 респондентов были приглашены для участия во втором раунде. Сто тридцать три респондента (коэффициент удержания 81,4% между раундами 1 и 2; общий коэффициент ответов 9,7%) завершили 2 раунд, и 122 респондента (70,9%) завершил 3-й раунд, обеспечив 92% -ный коэффициент удержания между 2-м и 3-м раундами и 8-й общий уровень ответов.4%. Общие сводные баллы для раундов 2 и 3 представлены в таблице 2 для идентификаторов симптомов и в таблице 3 для идентификаторов результатов физического осмотра.
Таблица 2Симптомы консенсуса и ранговые результаты для клинической нестабильности шейного отдела позвоночника (CCSI), включенные в нисходящий ранг
Идентификатор . Статус согласования 3-го раунда a . Общий балл 2-го раунда . Общий балл 3-го раунда . Непереносимость длительных статических поз CR 481 502 Усталость и неспособность удерживать голову вверх CR 464 4995 907 руки или воротник CR 487 493 Частая потребность в самоуправлении CR 466 488 Ощущение нестабильности, дрожание CR790 907 907 907 907 464 485 Частые эпизоды острых приступов CR 466 483 Острая боль, возможно с резкими движениями CR 470 907 907 4887 Голова481 CR 473 480 Шея застревает или блокируется при движении CR 462 479 Лучше в ненагруженном положении, например в положении лежа CR 449 476 защелкивание, защелкивание и ощущение хлопка CR 462 476 Дисфункция или травма шеи в анамнезе CR 480 476 Простые движения 907 907 907 907 907 CR провоцируют симптомы 90Мышцы кажутся напряженными или скованными CR 464 467 Нежелание, опасения или боязнь движения CR 435 462 с клиническим улучшением 442 464 I Боль усиливается по мере прохождения дня NCR 445 453 Жалобы на тупую боль U 438 443 907 907 907 907 907 907 907 907 907 907 907 Несоответствие симптомов, включая боль, которая перемещается из стороны в сторону U 425 435 Ощущение, что голова отсоединена от шеи U 416 433 90 U 436 430 История расстройства или синдрома, такого как синдром Элерса-Данлоса, синдром Марфана или синдром Дауна U 401 395 с началом боли движение U 363 385 Боль в диапазоне движений U 372 355 Симптомы вертебробазилярной недостаточности, которые включают головокружение, диплопию, дроп-атаки и тошноту U 371 352 U 361 325 Симптомы височно-нижнечелюстного сустава U 343 323 Цервикальная нестабильность 157 907 907 907 907 908 907 907 907 Идентификатор . Статус согласования 3-го раунда a . Общий балл 2-го раунда . Общий балл 3-го раунда . Непереносимость длительных статических поз CR 481 502 Усталость и неспособность удерживать голову вверх CR 464 4995 907 руки или воротник CR 487 493 Частая потребность в самоуправлении CR 466 488 Ощущение нестабильности, дрожание CR790 907 907 907 907 464 485 Частые эпизоды острых приступов CR 466 483 Острая боль, возможно с резкими движениями CR 470 907 907 4887 Голова481 CR 473 480 Шея застревает или блокируется при движении CR 462 479 Лучше в ненагруженном положении, например в положении лежа CR 449 476 защелкивание, защелкивание и ощущение хлопка CR 462 476 Дисфункция или травма шеи в анамнезе CR 480 476 Простые движения 907 907 907 907 907 CR провоцируют симптомы 90Мышцы кажутся напряженными или скованными CR 464 467 Нежелание, опасения или боязнь движения CR 435 462 с клиническим улучшением 442 464 I Боль усиливается по мере прохождения дня NCR 445 453 Жалобы на тупую боль U 438 443 907 907 907 907 907 907 907 907 907 907 907 Несоответствие симптомов, включая боль, которая перемещается из стороны в сторону U 425 435 Ощущение, что голова отсоединена от шеи U 416 433 90 U 436 430 История расстройства или синдрома, такого как синдром Элерса-Данлоса, синдром Марфана или синдром Дауна U 401 395 с началом боли движение U 363 385 Боль в диапазоне движений U 372 355 Симптомы вертебробазилярной недостаточности, которые включают головокружение, диплопию, дроп-атаки и тошноту U 371 352 U 361 325 Симптомы височно-нижнечелюстного сустава U 343 323 Цервикальная нестабильность 907 907 907 907 907 908 907 907 907 907 907 907 2 Симптомы консенсуса и ранговые результаты для клинической нестабильности шейного отдела позвоночника (CCSI), включены в нисходящий ранг
Идентификатор . Статус согласования 3-го раунда a . Общий балл 2-го раунда . Общий балл 3-го раунда . Непереносимость длительных статических поз CR 481 502 Усталость и неспособность удерживать голову вверх CR 464 4995 907 руки или воротник CR 487 493 Частая потребность в самоуправлении CR 466 488 Ощущение нестабильности, дрожание CR790 907 907 907 907 464 485 Частые эпизоды острых приступов CR 466 483 Острая боль, возможно с резкими движениями CR 470 907 907 4887 Голова481 CR 473 480 Шея застревает или блокируется при движении CR 462 479 Лучше в ненагруженном положении, например в положении лежа CR 449 476 защелкивание, защелкивание и ощущение хлопка CR 462 476 Дисфункция или травма шеи в анамнезе CR 480 476 Простые движения 907 907 907 907 907 CR провоцируют симптомы 90Мышцы кажутся напряженными или скованными CR 464 467 Нежелание, опасения или боязнь движения CR 435 462 с клиническим улучшением 442 464 I Боль усиливается по мере прохождения дня NCR 445 453 Жалобы на тупую боль U 438 443 907 907 907 907 907 907 907 907 907 907 907 Несоответствие симптомов, включая боль, которая перемещается из стороны в сторону U 425 435 Ощущение, что голова отсоединена от шеи U 416 433 90 U 436 430 История расстройства или синдрома, такого как синдром Элерса-Данлоса, синдром Марфана или синдром Дауна U 401 395 с началом боли движение U 363 385 Боль в диапазоне движений U 372 355 Симптомы вертебробазилярной недостаточности, которые включают головокружение, диплопию, дроп-атаки и тошноту U 371 352 U 361 325 Симптомы височно-нижнечелюстного сустава U 343 323 Цервикальная нестабильность 157 907 907 907 907 908 907 907 907 Идентификатор . Статус согласования 3-го раунда a . Общий балл 2-го раунда . Общий балл 3-го раунда . Непереносимость длительных статических поз CR 481 502 Усталость и неспособность удерживать голову вверх CR 464 4995 907 руки или воротник CR 487 493 Частая потребность в самоуправлении CR 466 488 Ощущение нестабильности, дрожание CR790 907 907 907 907 464 485 Частые эпизоды острых приступов CR 466 483 Острая боль, возможно с резкими движениями CR 470 907 907 4887 Голова481 CR 473 480 Шея застревает или блокируется при движении CR 462 479 Лучше в ненагруженном положении, например в положении лежа CR 449 476 защелкивание, защелкивание и ощущение хлопка CR 462 476 Дисфункция или травма шеи в анамнезе CR 480 476 Простые движения 907 907 907 907 907 CR провоцируют симптомы 90Мышцы кажутся напряженными или скованными CR 464 467 Нежелание, опасения или боязнь движения CR 435 462 с клиническим улучшением 442 464 I Боль усиливается по мере прохождения дня NCR 445 453 Жалобы на тупую боль U 438 443 907 907 907 907 907 907 907 907 907 907 907 Несоответствие симптомов, включая боль, которая перемещается из стороны в сторону U 425 435 Ощущение, что голова отсоединена от шеи U 416 433 90 U 436 430 История расстройства или синдрома, такого как синдром Элерса-Данлоса, синдром Марфана или синдром Дауна U 401 395 с началом боли движение U 363 385 Боль в диапазоне движений U 372 355 Симптомы вертебробазилярной недостаточности, которые включают головокружение, диплопию, дроп-атаки и тошноту U 371 352 U 361 325 Симптомы височно-нижнечелюстного сустава U 343 323 Цервикальная нестабильность 157 907 7 908 907 907 907 907 Таблица 3 Результаты физикального обследованияконсенсуса и ранжирования результатов клинической нестабильности шейного отдела позвоночника (CCSI), включенные в нисходящий ранг
Идентификатор a . Статус согласования 3-го раунда b . Общий балл 2-го раунда . Общий балл 3-го раунда . Плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов при движении CR 481 508 Аномальный люфт в суставах CR 907 907 907CR 907 907CR 907 907 907 907 907 907 907 907 907Движение, которое не является плавным во всем диапазоне (движения), включая сегментное шарнирное соединение, поворот или опору CR 491 499 Аберрантное движение CR 459 4895 верхней части грудного отдела позвоночникаCR 467 478 Повышенная защита мышц, тонус или спазмы при тестовых движениях CR 474 477 Пальпаторные движения 469 475 90 795Подергивание или дрожание движения при движении шейки матки CR 450 472 Снижение силы шейных мышц CR 428 468 428 468 щелчки, щелканье, щелчки во время оценки движений CR 454 467 Страх, опасения или снижение желания двигаться во время обследования CR 457 465 CR 907 451 456 Несоответствие движения между AROM и PROM NCR 434 455 Плохая осанка; отклонения осанки U 443 448 Снижение AROM в опоре веса NCR 419 446 Необходимость поддержки головы во время осмотров 7 907 907 907 907 907 907 907 907 UПоложительные рентгенологические свидетельства U 425 439 Пальпируемые сегментарные изменения, такие как смещение на C5-C6 U 426 429 907 907U 423 424 Болезненная дуга, в том числе сквозная боль U 423 422 Передняя осанка головы U 77 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 проба поперечной связки атласаU 9078 7414396 Гипомобильность верхнего шейного отдела позвоночника U 387 391 Положительный стресс-тест на крыловидную связку u 407 407 Sharser 9087u 412 352 Боль в конце диапазона движения u 395 374 Положительные тесты VBI u 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 не существуетCNR 249 152 Идентификатор a . Статус согласования 3-го раунда b . Общий балл 2-го раунда . Общий балл 3-го раунда . Плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов при движении CR 481 508 Аномальный люфт в суставах CR 907 907 907CR 907 907CR 907 907 907 907 907 907 907 907 907Движение, которое не является плавным во всем диапазоне (движения), включая сегментное шарнирное соединение, поворот или опору CR 491 499 Аберрантное движение CR 459 4895 верхней части грудного отдела позвоночникаCR 467 478 Повышенная защита мышц, тонус или спазмы при тестовых движениях CR 474 477 Пальпаторные движения 469 475 90 795Подергивание или дрожание движения при движении шейки матки CR 450 472 Снижение силы шейных мышц CR 428 468 428 468 щелчки, щелканье, щелчки во время оценки движений CR 454 467 Страх, опасения или снижение желания двигаться во время обследования CR 457 465 CR 907 451 456 Несоответствие движения между AROM и PROM NCR 434 455 Плохая осанка; отклонения осанки U 443 448 Снижение AROM в опоре веса NCR 419 446 Необходимость поддержки головы во время осмотров 7 907 907 907 907 907 907 907 907 UПоложительные рентгенологические свидетельства U 425 439 Пальпируемые сегментарные изменения, такие как смещение на C5-C6 U 426 429 907 907U 423 424 Болезненная дуга, в том числе сквозная боль U 423 422 Передняя осанка головы U 77 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 проба поперечной связки атласаU 9078 7414396 Гипомобильность верхнего шейного отдела позвоночника U 387 391 Положительный стресс-тест на крыловидную связку u 407 407 Sharser 9087u 412 352 Боль в конце диапазона движения u 395 374 Положительные тесты VBI u 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 не существует. .Статус согласования 3-го раунда b . Общий балл 2-го раунда . Общий балл 3-го раунда . Плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов при движении CR 481 508 Аномальный люфт в суставах CR 907 907 907CR 907 907CR 907 907 907 907 907 907 907 907 907Движение, которое не является плавным во всем диапазоне (движения), включая сегментное шарнирное соединение, поворот или опору CR 491 499 Аберрантное движение CR 459 4895 верхней части грудного отдела позвоночникаCR 467 478 Повышенная защита мышц, тонус или спазмы при тестовых движениях CR 474 477 Пальпаторные движения 469 475 90 795Подергивание или дрожание движения при движении шейки матки CR 450 472 Снижение силы шейных мышц CR 428 468 428 468 щелчки, щелканье, щелчки во время оценки движений CR 454 467 Страх, опасения или снижение желания двигаться во время обследования CR 457 465 CR 907 451 456 Несоответствие движения между AROM и PROM NCR 434 455 Плохая осанка; отклонения осанки U 443 448 Снижение AROM в опоре веса NCR 419 446 Необходимость поддержки головы во время осмотров 7 907 907 907 907 907 907 907 907 UПоложительные рентгенологические свидетельства U 425 439 Пальпируемые сегментарные изменения, такие как смещение на C5-C6 U 426 429 907 907U 423 424 Болезненная дуга, в том числе сквозная боль U 423 422 Передняя осанка головы U 77 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 проба поперечной связки атласаU 9078 7414396 Гипомобильность верхнего шейного отдела позвоночника U 387 391 Положительный стресс-тест на крыловидную связку u 407 407 Sharser 9087u 412 352 Боль в конце диапазона движения u 395 374 Положительные тесты VBI u 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 не существуетCNR 249 152 Идентификатор a . Статус согласования 3-го раунда b . Общий балл 2-го раунда . Общий балл 3-го раунда . Плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов при движении CR 481 508 Аномальный люфт в суставах CR 907 907 907CR 907 907CR 907 907 907 907 907 907 907 907 907Движение, которое не является плавным во всем диапазоне (движения), включая сегментное шарнирное соединение, поворот или опору CR 491 499 Аберрантное движение CR 459 4895 верхней части грудного отдела позвоночникаCR 467 478 Повышенная защита мышц, тонус или спазмы при тестовых движениях CR 474 477 Пальпаторные движения 469 475 90 795Подергивание или дрожание движения при движении шейки матки CR 450 472 Снижение силы шейных мышц CR 428 468 428 468 щелчки, щелканье, щелчки во время оценки движений CR 454 467 Страх, опасения или снижение желания двигаться во время обследования CR 457 465 CR 907 451 456 Несоответствие движения между AROM и PROM NCR 434 455 Плохая осанка; отклонения осанки U 443 448 Снижение AROM в опоре веса NCR 419 446 Необходимость поддержки головы во время осмотров 7 907 907 907 907 907 907 907 907 UПоложительные рентгенологические свидетельства U 425 439 Пальпируемые сегментарные изменения, такие как смещение на C5-C6 U 426 429 907 907U 423 424 Болезненная дуга, в том числе сквозная боль U 423 422 Передняя осанка головы U 77 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 проба поперечной связки атласаU 9078 7414396 Гипомобильность верхнего шейного отдела позвоночника U 387 391 Положительный стресс-тест на крыловидную связку u 407 407 Sharser 9087u 412 352 Боль в конце диапазона движения u 395 374 Положительные тесты VBI u 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 не существуетCNR 249 152 Шестнадцать идентификаторов симптомов были оценены как «согласованные, связанные» с CCSI, а 1 был оценен как «близкие к консенсусу, связанные» в раунде 3.Кроме того, 1 идентификатор симптома был оценен как «Согласованный, не связанный», а 11 — как «Не определено». Двенадцать идентификаторов результатов физикального обследования были оценены CCSI как «Согласованные, связанные», 2 из которых были оценены как «Почти согласованные, связанные», 1 — как «Согласованные, не связанные», а 13 — как «Не определено».
Ранжированные исходы по каждому идентификатору представлены по составному рангу в таблицах 2 и 3. «Непереносимость длительных статических поз» — это идентификатор симптома, который больше всего связан с CCSI.Второе место занимает «Усталость и неспособность держать голову вверх», затем идет «улучшение с внешней поддержкой, включая руки или воротник». «Симптомы спинного мозга с движением шеи», «симптомы височно-нижнечелюстного сустава (ВНЧС)» и «нестабильность шейки матки не существует» вошли в число трех идентификаторов симптомов, наименее связанных с CCSI.
В целом, «плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов с движением» был признан результатом физикального обследования, наиболее связанным с CCSI, за которым следует «аномальная совместная игра».Третьим наиболее близким результатом физикального обследования было «движение, которое не является плавным во всем диапазоне (движения), включая сегментарный шарнир, поворот или опору». Кроме того, 3 результата физикального обследования, которые были определены как наименее связанные с CCSI, включали «боль в конце диапазона движений», «положительный результат теста VBI (вертебробазилярная недостаточность)» и «сегментарной нестабильности не существует». Наконец, никаких различий в составных рейтингах баллов не было обнаружено посредством анализа данных для раундов 2 и 3 в идентификаторах симптомов ( P =.19) или идентификаторы результатов физического осмотра ( P = 0,41).
Обсуждение
Метод Дельфи полезен в ситуациях, когда встречаются частые клинические или практические суждения, но не существует эмпирических данных для принятия решений, основанных на фактах. 45–47 В прошлых исследованиях использовался метод Дельфи для создания стандартов оценки качества, компонентов диагностики и совершенствования лечения. 48–52 В настоящее время клиническое выявление CCSI с использованием патологоанатомических, радиологических и отдельных методов клинической оценки имеет определенные ограничения. 22,53,54 Впоследствии использование метода Delphi может предоставить полезную клиническую информацию, поскольку в настоящее время не существует набора стандартов клинического обследования и симптомов для CCSI.
Успех исследования Delphi явно зависит от опыта участников, составляющих группу респондентов. Две групповые характеристики могут повлиять на успех метода Дельфи: размер группы и квалификация. Некоторые авторы 47,55,56 предположили, что соответствующие размеры панелей варьируются от 10 до более 1000.Мерфи и др. 57 утверждали, что чем больше участников-экспертов, тем лучше, хотя существует мало эмпирических данных о том, влияет ли большее количество участников на надежность или достоверность данных для процесса консенсуса. 57,58 Метод Дельфи не требует, чтобы группы экспертов были репрезентативными выборками для статистических целей, а также не требует определенного объема для соответствующей достоверности выборки. 47 Тем не менее, чтобы придать достоверность выводам, важно, чтобы комиссия состояла из разнородных членов, которые работают в соответствующей целевой области. 47 Мы предполагаем, что OCS и FAAOMPT обладают опытом для определения CCSI.
В этом исследовании в качестве членов комиссии были выбраны члены AAOMPT и сертифицированные клинические ортопедические специалисты APTA. Стипендиаты AAOMPT были выбраны в качестве экспертов на основании их предыдущей резидентуры или стажировки, которая предназначена для повышения уровня подготовки стипендиата физиотерапевта как поставщика услуг по уходу за пациентами в определенной области клинической практики. Кроме того, APTA предлагает, чтобы сертификат специалиста-ортопеда обозначал клинициста, «обладающего знаниями, навыками и опытом, превышающими таковые у физиотерапевта при вступлении в профессию, и уникальным для специализированной области практики.” 59
Предлагаемые идентификаторы симптомов
Участники опроса Delphi согласованно выбрали симптомы, которые были качественно сгруппированы членами рабочей группы в 5 концептуально схожих областей: (1) движения, (2) описательные компоненты, (3) позы, (4) неврологические явления и (5) головные боли. . Идентификаторы, связанные с движением, включали «резкую боль, возможно, при резких движениях», «шея застревает или блокируется при движении» и «тривиальные движения вызывают симптомы.Кроме того, было выявлено «нежелание, опасения или боязнь передвигаться», что подтверждается Klein et al, 31 , которые сообщили о нежелании пациентов с хлыстовой травмой перемещать шею за пределы зоны комфорта в более высокие задействуется мышечная активность.
Описательные компоненты включали идентификаторы, которые описывают тип боли или действие, которое модулирует боль. В рамках этой категории участники опроса Delphi выбрали «прошлую историю дисфункции или травмы шеи», «лучше с внешней поддержкой, включая руки или воротник», «частую потребность в манипуляциях с собой», «чувство нестабильности, тряски или отсутствия напряжения. контроль »,« частые эпизоды острых приступов »,« ощущение тяжести в голове »,« ощущение схватывания, щелчка, хлопанья и хлопка »,« ощущение напряжения в мышцах »,« временное улучшение после клинических манипуляций »и« усиление боли при день прогрессирует.Несколько авторов 11,60,61 определили сосуществование травмы и нестабильности шейного отдела позвоночника. Другие авторы 62 связывают нестабильность шейного отдела позвоночника с сопутствующими заболеваниями, такими как спондилез или дегенерация позвоночника, хотя эти отношения кажутся менее определенными. Эти исследования не определили, было ли состояние нестабильности заметным рентгенологически.
Постуральные идентификаторы включали «непереносимость длительных статических поз» и «улучшение в ненагруженном положении, например в положении лежа» — 2 вывода, поддержанные другими авторами. 26,63 Лежание может снизить непереносимость сегментарной физиологической нагрузки, как сообщает Oxland and Panjabi. 10 Положение шейного отдела позвоночника в средней позе демонстрирует наибольшую чувствительность к нагрузке. Гипотетически средняя позиция — это поза, которая требует наиболее динамичного контроля нейтральной зоны и является позицией, наиболее подверженной проблемам нестабильности. 11 У субъектов с длительной ревматологической нестабильностью наблюдаются изменения в мышечных волокнах, которые могут привести к потере устойчивости позы и снижению контроля над нейтральной зоной. 63
Респонденты опроса Delphi не определились с определением «симптомов спинного мозга с движением шеи» или «жалоб на головную боль» как конкретных идентификаторов CCSI в нашем исследовании. Предыдущие исследования 11,62,64 предположили, что шейная миелопатия и радикулопатия связаны с нестабильностью шейного отдела позвоночника. Большинство авторов, которые оценивали пуповинные и корешковые симптомы, связанные с нестабильностью шейного отдела позвоночника, сделали это после тяжелой травмы или вывиха шейного отдела позвоночника.Тем не менее, некоторые симптоматические жалобы могут быть связаны с повторяющимися эпизодами сильной 2 боли в шее с незначительной провокацией 65–67 и могут быть менее очевидны. Более того, несколько авторов предположили связь между головными болями и нестабильностью, в первую очередь вторичной по отношению к нестабильности в верхнем шейном отделе позвоночника 3,27,68 , а также в межпозвоночном диске C5–6. 69
Предлагаемые идентификаторы для результатов физического осмотра
Совокупные баллы для нервно-мышечных явлений получили высокую оценку как идентификаторы CCSI.«Плохая координация / нервно-мышечный контроль, включая плохое задействование и диссоциацию шейных сегментов при движении» заняли первое место, «усиление защиты мышц, тонус или спазмы с тестовыми движениями» заняли шестое место, а «снижение силы шейных мышц» — девятое. Джулл и его коллеги 27,68 обнаружили дисфункцию глубоких сгибателей шеи (longus colli и longus capitus) у людей с цервикогенной головной болью и хлыстовой травмой, сопровождающуюся их неспособностью создавать напряжение и выдерживать это напряжение при низкой нагрузке.Они предположили, что сосуществование плохой координации и силы глубоких сгибателей шеи и нестабильности шейного отдела позвоночника может быть одной из причин цервикогенных симптомов, таких как головные боли. Другие исследователи 26,70,71 наблюдали гиперактивность верхней трапециевидной мышцы у людей с длительными хроническими состояниями, связанными с нестабильностью, такими как хлыстовая травма, что также указывает на искажение стратегии двигательного контроля.
Явления, которые предполагают наблюдение во время физического обследования, преобладали среди идентификаторов, выбранных участниками опроса Delphi.Участники выбрали «движение, которое не является плавным во всем диапазоне (движения), включая сегментарное шарнирное движение, поворот или опрокидывание», «аберрантное движение», «подергивание или дрожание движения во время движения шейки матки», «ловля, щелканье, лязг, хлопанье. ощущение, слышимое во время оценки движения »,« страх, опасения или снижение готовности к движению во время обследования »,« несоответствие движений между AROM (активный диапазон движений) и PROM (пассивный диапазон движений) »и« снижение AROM при нагрузке » как согласованные или почти согласованные идентификаторы.Другие авторы связывают захват или запирание 32 и нарушения диапазона движений шейного отдела позвоночника 15 с CCSI.
Методы клинического обследования для определения целостности связок или способности активной стабилизации шейного отдела позвоночника часто дают мало убедительных доказательств и несут в себе низкую надежность. 39,60,72 Несмотря на это, существует множество клинических тестов на нестабильность шейного отдела позвоночника. Большинство методов исследуют целостность крыловых и поперечных связок с разными уровнями надежности. 73 Практически все ручные методы оценки нестабильности конечны, требуют очень квалифицированной оценки и не подтверждаются одновременным диагностическим измерением. 5 Заметными исключениями из списка согласованных идентификаторов Delphi были специальные тесты, связанные с CCSI. Участники исследования Delphi не достигли консенсуса по «положительному тесту на сдвиг связки», «положительному тесту на поперечную связку атласа», «положительному тесту на нагрузку на крыловидную связку», «положительному (вертебробазилярная недостаточность) тестам на VBI» и « положительный тест Sharp-Purser.«Хотя тест Шарпа-Персера оказался действительным индикатором 73,74 для обнаружения радиографической нестабильности, этот метод не был выбран в качестве идентификатора для CCSI.
Исторически гипермобильность или «больший диапазон движений» ошибочно принимали за нестабильность позвоночника. 54,75 Однако участники опроса Delphi хорошо согласились с данными литературы и не признали гипермобильность или больший диапазон движений как формы CCSI.Группа выявила «аномальную игру в суставах» и «ощутимую нестабильность во время тестовых движений», предполагая предположение, что аномальные сегментарные движения клинически отличимы от нормальных движений. 76 Предыдущие исследования 72,77 показали, что большинство пассивных тестов суставов или пальпаторных тестов традиционно имеют низкую межэкспертную надежность. Необходимы дальнейшие исследования, чтобы определить, способны ли физиотерапевты делать такие крошечные оценки суставов или делать выводы при пальпации.
Клиническое приложение
Дженсен и др. 78 сообщили, что опытные клиницисты привыкли к двусмысленности и имели возможность самостоятельно контролировать свой сбор данных и модели мышления. Они могут делать это, объединяя кластеры информации в рабочие наборы, основываясь на прошлом опыте и совместном принятии решений. Растущий объем экспертной литературы предполагает, что клинические эксперты-ортопеды обладают способностью распознавать несоответствия или связи между собранными переменными данных и иметь возможность извлекать соответствующую информацию для диагностических и лечебных целей. 79 Клиническая нестабильность шейного отдела позвоночника многомерна, чревата двусмысленностью и может включать различные замысловатые идентификаторы.
Адлер и Зиглио 58 заявили, что при отсутствии полной информации у поставщика медицинских услуг есть 2 варианта. Во-первых, они могут подождать, пока у них будет достаточно информации, чтобы создать адекватную теорию. Во-вторых, они могут максимально использовать имеющуюся информацию и использовать ее для достижения наилучших возможных результатов. Это исследование предполагает, что разумное использование результатов исследования Delphi может способствовать увеличению объема данных для идентификации CCSI.Таким образом, используя кластеры идентификаторов, предложенные в рамках консенсуса опроса Delphi, специалисты-практики могут собрать дополнительную информацию для успешной оценки CCSI.
Ограничения
Было предложено, что метод Дельфи основывается на локковском понятии согласия, представлении о том, что обучение — это процесс коллективных действий и основа истины. 80 Хотя некоторые авторы 47,51,80 заявили, что, если общие члены демонстрируют опыт и консенсус, эмпирическое обобщение считается объективным, истинным или фактическим, другие авторы 45,81 возражают против этого. Результаты опроса Delphi полагаются на опыт, обмен мнениями и мудрость членов комиссии.Противники метода Дельфи утверждают, что результаты не должны оцениваться по тем же критериям проверки, что и точная наука, полученная научным методом 45,81 , а скорее, что результаты следует рассматривать как процесс для наилучшего использования доступной информации в отсутствие стандарта критерия и наличие неоднозначности.
Метод Delphi является качественным анализом и не имеет требований к выборке рандомизированного плана. 58 Однако стоит отметить, что менее 12% целевой группы откликнулись на первоначальный набор.Причин низкой скорости отклика может быть несколько. Во-первых, с 1992 по 2000 год количество ответов на электронные письма для опросов постоянно снижалось. 82 В среднем количество откликов снижалось почти на 10% в год в течение этого времени. 83 Во-вторых, согласно оценкам, средний пользователь электронной почты получает 39 незапрашиваемых сообщений электронной почты каждый день. 82 Брэдли 84 заявил, что это явление побудило многих пользователей создать несколько адресов электронной почты, таким образом поддерживая адрес для «массовой» нежелательной почты.В-третьих, в этом исследовании для распространения среди участников использовалась функция массовой рассылки электронной почты Microsoft Outlook. Распространение Microsoft Outlook сообщает, когда адреса электронной почты больше не обслуживаются, но не сообщает автоматически, когда программа блокировки электронной почты ограничивает доступ к целевому пользователю или когда пользователи электронной почты «отталкивают» адреса, например, переключаются на другой поставщик, но не закрывая старую учетную запись. 84 Следовательно, существует вероятность, что вводные электронные письма не были доставлены всем потенциальным 1015 отвечающим критериям респондентам OCS, которые Microsoft Outlook не распознал как имеющие неправильный адрес электронной почты.Еще одно потенциальное ограничение заключается в том, что результаты могут не быть репрезентативными для группы терапевтов, которую мы выбрали, потому что подавляющее большинство, возможно, не было получено по электронной почте.
Задокументированным недостатком метода Delphi является принцип автономности. 58 Принцип автономности позволяет респонденту оценивать только одну переменную за раз. В рамках этого исследования респондентов спросили, была ли одна переменная связана с нестабильностью позвоночника, и этот процесс повторялся на протяжении всего исследования.Этот процесс аналогичен запросу, если A (один идентификатор) = Z (нестабильность позвоночника), B (другой идентификатор) = Z и C (другой идентификатор) = Z и т. Д. В действительности некоторые идентификаторы могут быть связаны с нестабильностью позвоночника только в сочетании с другими идентификаторами (A + B + C может быть = Z). Впоследствии использование группы идентификаторов, вероятно, станет более подходящим применением этой информации в клинической практике. Эксперты-клиницисты могут объединить предложенные доказательства и улучшить свои клинические решения.
Заключение
Клиническая нестабильность шейного отдела позвоночника трудно диагностировать и может включать в себя тонкие клинические признаки. Наше исследование Delphi было разработано для выявления общих симптомов и результатов физикального обследования нестабильности шейного отдела позвоночника, используемых опытными физиотерапевтами в повседневной практике. Большинство идентификаторов включали методы оценки, которые включают сложные навыки пальпации и визуальной оценки, плохую переносимость определенных поз и сходство, связанное с движением.Хотя выбранные идентификаторы в каждой из этих категорий достигли консенсуса, это не означает, что эти переменные являются индивидуальными предикторами CCSI. Диагностика и прогнозирование CCSI омрачены невозможностью определить стандарт критерия для этой патологии, и для отличительной оценки требуется соответствующее клиническое обоснование.
В будущих исследованиях следует перспективно сгруппировать идентификаторы метода Delphi с использованием анализа перекрестного воздействия. Анализ перекрестных воздействий сводит к минимуму этот недостаток процесса Delphi и может предсказать вероятность обнаружения 2 или более отдельных компонентов при наличии окончательного вывода, что позволяет повысить аналитическую глубину оценки.Кроме того, определение уверенности опытных физиотерапевтов в обнаружении CCSI может привести к дальнейшим положительным результатам.
Список литературы
1Бронфорт
G
,Evans
R
,Nelson
B
и др. .Рандомизированное клиническое испытание упражнений и манипуляций на позвоночнике у пациентов с хронической болью в шее
.Позвоночник
.2001
;26
:788
–799
,2Джулл
G
,Trott
P
,Potter
H
и др. .Рандомизированное контролируемое исследование лечебной физкультуры и манипулятивной терапии цервикогенной головной боли
.Позвоночник
.2002
;27
:1835
—1843
.3Петерсен
SM
.Суставные и мышечные поражения при цервикогенной головной боли: история болезни
.J Orthop Sports Phys Ther
.2003
;33
:21
—30
,4Кристьянссон
E
,Leivseth
G
,Brinckmann
P
,Frobin
W
.Увеличение сегментарных движений в сагиттальной плоскости в нижнем шейном отделе позвоночника у женщин с хроническими хлыстовыми заболеваниями, степени I-II: исследование случай-контроль с использованием нового протокола измерения
.Позвоночник
.2003
;28
:2215
—2221
,5Maigne
JY
,Lapeyre
E
,Morvan
G
,Chatellier
G
.Боль сразу после сидения и облегчение при вставании часто связана с рентгенологической нестабильностью поясничного отдела позвоночника или заметной потерей дискового пространства спереди
.Позвоночник
.2003
;28
:1327
–1334
,6Доббс
А
.Мануальная терапия для оценки нестабильности шейки матки
.Ортопедические физиотерапевтические клиники Северной Америки
.2001
;10
:431
–454
,7Папа
MH
,Frymoyer
JW
,Krag
MH
.Диагностика нестабильности
.Клин Ортоп
.1992
;279
:60
—67
,8Vo
-П
,MacMillan
M
.Старение позвоночника: клиническая нестабильность
.Южный Мед J
.1994
;87
:S26
—S35
,9Панджаби
ММ
,Lydon
C
,Vasavada
A
и др. .О понимании клинической нестабильности
.Позвоночник
.1994
;19
:2642
—2650
.10Оксленд
TR
,Панджаби
MM
.Начало и прогрессирование травмы позвоночника: проявление чувствительности к нейтральной зоне
.Дж Биомех
.1992
;25
:1165
—1172
.11Аспиналл
Вт
.Клинические исследования синдрома краниовертебральной гипермобильности
.J Orthop Sports Phys Ther
.1990
;12
:47
—54
.12Дай
л
.Дегенерация диска и нестабильность шейки матки: корреляция магнитно-резонансной томографии с рентгенографией
.Позвоночник
.1998
;23
:1734
—1738
.13Панджаби
ММ
.Стабилизирующая система позвоночника, часть I: функция, дисфункция, адаптация и улучшение
.J Расстройство позвоночника
.1992
;5
:383
—389
.14Панджаби
ММ
.Стабилизирующая система позвоночника, часть II: нейтральная зона и гипотеза нестабильности
.J Расстройство позвоночника
.1992
;5
:390
—397
,15Деррик
л
,Чесворт
B
.Расшатанность крыловидной связки после автомобильной аварии
.J Orthop Sports Phys Ther
.1992
;16
:6
–11
,16Niere
К
,Сельваратнам
P
.Шейный отдел
. В:Zuluaga
M
,Briggs
C
,Carlisle
J
и др. , ред.Спортивная физиотерапия: прикладная наука и практика
. Мельбурн, Виктория, Австралия: Черчилль Ливингстон Инк;1995
:325
—341
.17Белый AA
III
,Саутвик
WO
,Панджаби
MM
.Клиническая нестабильность шейного отдела позвоночника: обзор прошлых и современных концепций
.Позвоночник
.1976
;1
:15
—27
,18Санчес Мартин
ММ
.Затылочно-шейная нестабильность
.Клин Ортоп
.1992
;283
:67
—73
,19Свинкелс
RA
,Остендорп
РА
.Нестабильность верхнего отдела шейки матки: факт или вымысел
?J Manipulative Physiol Ther
.1996
;19
:185
—194
.20Познер
Я
,Белый AA
III
,Edwards
WT
,Hayes
WC
.Биомеханический анализ клинической стабильности поясничного и пояснично-крестцового отделов позвоночника
.Позвоночник
.1982
;7
:374
—389
,21Фарфан
HF
,Граковецкий
S
.Природа нестабильности
.Позвоночник
.1984
;9
:714
–719
,22Дюпюи
PR
,Yong-Hing
K
,Cassidy
JD
,Kirkaldy-Willis
WH
.Рентгенологическая диагностика дегенеративной нестабильности поясничного отдела позвоночника
.Позвоночник
.1985
;10
:262
—276
,23Frymoyer
JW
,Селби
ДК
.Сегментарная нестабильность: обоснование лечения
.Позвоночник
.1985
;10
:280
–286
,24Фриберг
O
.Нестабильность поясницы: динамический подход методом тракционно-компрессионной рентгенографии
.Позвоночник
.1987
;12
:119
–129
,25Niere
KR ,Торни
SK
.Восприятие клиницистами незначительной нестабильности шейки матки
.Ман Тер
.2004
;9
:144
—150
.26Олсон
KA
,Joder
D
.Диагностика и лечение клинической нестабильности шейного отдела позвоночника
.J Orthop Sports Phys Ther
.2001
;31
:194
–206
,27Джулл
G
,Barrett
C
,Magee
R
,Ho
P
.Дальнейшее клиническое уточнение мышечной дисфункции при шейной головной боли
.Цефалгия
.1999
;19
:179
—185
,28Лестини
WF
,Wiesel
SW
.Патогенез шейного спондилеза
.Клин Ортоп
.1989
;239
:69
—93
.29Монтаж
А
.Вторичный шум в ушах как симптом нестабильности верхнего шейного отдела позвоночника: оперативное лечение
.Интенсивный тиннитус J
.2000
;6
:130
—133
.30О’Салливан
ПБ
,Burnett
A
,Floyd
AN
и др..Дефицит репозиции поясничного отдела у конкретной популяции с болями в пояснице
.Позвоночник
.2003
;28
:1074
–1079
.31Кляйн
GN
,Mannion
AF
,Panjabi
MM
,Dvorak
J
.Ловушка в нейтральной зоне: еще один симптом хлыстового заболевания
?Eur Spine J
.2001
;10
:141
—148
.32Палей
D
,Гиллеспи
R
.Хроническая повторяющаяся нераспознанная сгибательная травма шейного отдела позвоночника (шея прыгуна в высоту)
.Am J Sports Med
.1986
;14
:92
—95
.33Хейс
MA
,Howard
TC
,Gruel
CR
,Kopta
JA
.Рентгенографическая оценка сгибания-разгибания поясничного отдела позвоночника у бессимптомных лиц
.Позвоночник
.1989
;14
:327
—331
,34Такаянаги
К
,Takahashi
K
,Yamagata
M
и др. .Использование кинерадиографии для непрерывного динамического анализа поясничного отдела позвоночника
.Позвоночник
.2001
;26
:1858
—1865
,35Игучи
т
,Канемура
А
,Касахара
К
и др. .Возрастное распределение трех радиологических факторов нестабильности поясницы: вероятный процесс старения нестабильности с дегенерацией диска
.Позвоночник
.2003
;28
:2628
—2633
.36Папа
MH
,Панджаби
М
.Биомеханические определения нестабильности
.Позвоночник
.1985
;10
:255
—256
,37Frymoyer
JW
, ред.Позвоночник взрослого
.Филадельфия, Пенсильвания
:Липпинкотт-Рэйвен
;1997
.38Кто является членом Американской академии ортопедических мануальных физиотерапевтов (FAAOMPT)? Доступно на: http://www.aaompt.org. По состоянию на 28 октября,
2004
.39Бинкли
Дж
,Finch
E
,Hall
J
и др. .Диагностическая классификация больных с болью в пояснице: отчет по результатам опроса физиотерапевтов
.Phys Ther
.1993
;73
:138
—155
,40Клири
К
.Использование процесса Delphi для достижения консенсуса
.Журнал сердечно-легочной физиотерапии
.2001
;1
:20
—23
.41Диллман
DA
.Опросы по почте и в Интернете: индивидуальный метод разработки
. 2-е изд.Нью-Йорк, Нью-Йорк
:John Wiley
& Sons Inc;2000
:363
.42Лопополо
РБ
.Реструктуризация больниц и изменение роли физиотерапевта
.Phys Ther
.1999
;79
:171
—185
.43Песик
N
,Keim
M
,Sampson
TR
.Обеспечивают ли программы ординатуры экстренной медицины США адекватную подготовку по вопросам биотерроризма
?Энн Эмерг Мед
.1999
;34
:173
—176
.44Воан-Уильямс
-П
,Тейлор
G
,Whittle
JG
.Модель сравнения ресурсов, необходимых для деятельности в Стоматологической службе Сообщества, подтвержденная с использованием техники Delphi
.Сообщество Dent Health
.1999
;16
:85
—92
.45Доусон
S
,Баркер
Дж
.Хосписы и паллиативная помощь: исследование Delphi о ролях трудотерапевтов и потребностях в обучении
.Австралийский журнал профессиональной терапии
.1995
;2
:119
–127
,46Fink
А
,Kosecoff
J
,Chassin
M
,Brook
RH
.Методы консенсуса: характеристики и рекомендации по применению
.Am J Public Health
.1984
;74
:979
—983
.47Пауэлл
С
.Техника Дельфи: мифы и реалии
.J Adv Nurs
.2003
;41
:376
–382
,48Stheeman
SE
,van’t Hof
MA
,Mileman
PA
,van der Stelt
PF
.Использование метода Delphi для разработки стандартов оценки качества в диагностической радиологии
.Сообщество Dent Health
.1995
;12
:194
—199
,49Бегг
С
,Мец
C
.Консенсус-диагнозы и «золотые стандарты
».Принятие медицинских решений
.1990
;10
:29
—30
.50Альтман
RD
.Критерии классификации остеоартроза коленного и тазобедренного суставов
.Scand J Rheumatol Suppl
.1987
;65
:31
—39
.51Грэм
В
,Регер
G
,Райт
JG
.Delphi как метод достижения консенсуса по диагностическим критериям
.Дж. Клин Эпидемиол
.2003
;56
:1150
—1156
.52Раскрой
KF
,Белый
R
.Определены и уточнены: повторно проверены критерии выявления раневой инфекции
.Br J Общественные медсестры
.2004
;9
:S6
—S15
.53Дворжак
Дж
,Панджаби
MM
,Новотный
JE
и др. .Клиническая валидация функциональных рентгенограмм сгибания-разгибания поясничного отдела позвоночника
.Позвоночник
.1991
;16
:943
—950
.54Начемсон
AL
.Нестабильность позвоночника: патология, лечение и клиническая оценка
.Нейрохирургическая клиника North Am
.1991
;2
:785
—790
.55Рейд
N
.Техника Дельфи: ее вклад в оценку профессиональной практики
. В:Ellis
R
, ред.Профессиональная компетентность и обеспечение качества в профессиях по уходу
. Лондон, Соединенное Королевство: Крум Хелм;1988
:116
.56Клейтон
м
.Delphi: метод, используемый для решения важнейших задач принятия решений в образовании
.Психология образования
.1997
;17
:373
—386
, 57Мерфи
МК
,Черный
NA
,Лампа
DL
и др. .Методы достижения консенсуса и их использование при разработке клинических руководств
.Оценка медицинских технологий
.1998
;2
:i
–iv, 1–88.58Адлер
м
,Ziglio
E
.Взгляд в Oracle: метод Delphi и его применение в социальной политике и здравоохранении
. Лондон, Соединенное Королевство: Jessica Kingsley Publishers;1996
. 60Панджаби
ММ
,Nibu
K
,Cholewicki
J
.Хлыстовые травмы и возможность механической нестабильности
.Eur Spine J
.1998
;7
:484
—492
.61Чжу
квартал
,Оуян
J
,Lu
W
и др. .Травматическая нестабильность шейного отдела позвоночника, вызванная высокоскоростной осевой компрессией на модели человека: биомеханическое исследование in vitro
.Позвоночник
.1999
;24
:440
—444
,62Боден
S
,Frymoyer
JW
.Сегментарная нестабильность: обзор и классификация
. В:Frymoyer
JW
, ред.Позвоночник взрослого
.Филадельфия, Пенсильвания
:Липпинкотт-Рэйвен
;1997
:1209
—1210
.63Улиг
Я
,Weber
BR
,Grob
D
,Müntener
M
.Состав волокон и трансформации волокон в мышцах шеи у пациентов с дисфункцией шейного отдела позвоночника
.Дж. Ортоп Рес
.1995
;13
:240
–249
,64Марджери
м
,Rebeck
T
,Coughlan
B
,Rivett
D
.APA Pre-Manipulative Testing Protocol for the Cervical Spine: Researched and Renewed, Part 2: Revised Clinical Guidelines
. Мельбурн, Виктория, Австралия: Австралийская ассоциация физиотерапии;2000
. 65Муртаг
JE
,Кенна
С
.Боль в спине и манипуляции со спиной
. 2-е изд.Бостон, Массачусетс
:Баттерворт-Хайнеманн
;1997
:66
—79
.66Луга
JTS
.Ортопедическая дифференциальная диагностика в физиотерапии: практический подход
.Нью-Йорк, Нью-Йорк
:McGraw-Hill
;1999
:63
–66, 116–118.67Тейлор
JR
,О’Салливан
P
.Сегментарная нестабильность поясничного отдела: патология, диагностика и консервативное лечение
. In:Twomey
LT
,Taylor
JR
, ред.Физиотерапия поясницы
. 3-е изд.Нью-Йорк, Нью-Йорк
:Черчилль Ливингстон Инк.
;2000
:201
—247
0,68Джулл
GA
.Дисфункция глубоких шейных сгибателей при хлыстовой травме
.Журнал скелетно-мышечной боли
.2000
;8
:143
–154
0,69Шелла
КП
,Smith
MD
,Gundry
CR
,Pollei
SR
.Цервикальная дискогенная боль: предполагаемая корреляция магнитно-резонансной томографии и дискографии у бессимптомных субъектов и лиц, страдающих болью
.Позвоночник
.1996
;21
:300
—312
,70Nederhand
МДж
,IJzerman
MJ
,Hermens
HJ
и др. .Дисфункция шейных мышц при хроническом заболевании, связанном с хлыстовой травмой II степени (WAD-II)
.Позвоночник
.2000
;25
:1938
—1943
.71Nederhand
МДж
,Hermens
HJ
,IJzerman
MJ
и др. .Дисфункция шейных мышц при хроническом хлысто-ассоциированном расстройстве 2 степени: актуальность травмы
.Позвоночник
.2002
;27
:1056
–1061
,72Олсон
К
,Париж
S
,Spohr
C
,Gorniak
G
.Рентгенологическая оценка и исследование надежности краниовертебрального бокового изгиба
.Журнал мануальной и манипулятивной терапии
.1998
;6
:87
–96
,73Cattrysse
E
,Swinkels
RA
,Oostendorp
RA
,Duquet
W
.Нестабильность верхнего отдела шейки матки: достоверны ли клинические тесты
?Ман Тер
.1997
;2
:91
–97
,74Уитвлугт
G
,Инденбаум
S
.Клиническая оценка атлантоаксиальной нестабильности с использованием теста Шарпа-Персера
.Rheum артрита
.1988
;31
:918
–922
,75Кайгле
AM
,Holm
SH
,Hansson
TH
.Экспериментальная нестабильность в поясничном отделе позвоночника
.Позвоночник
.1995
;15; 20
:421
—430
,76Париж
SV
.Физические признаки нестабильности
.Позвоночник
.1985
;10
:277
–279
,77Гоннелла
С
,Париж
SV
,Катнер
M
.Надежность оценки пассивных межпозвонковых движений
.Phys Ther
.1982
;62
:436
–444
,78Дженсен
GM
,Gwyer
JF
,Shepard
KF
,Hack
LM
.Экспертная практика по физиотерапии
.Phys Ther
.2000
;80
:28
–43
,79Дженсен
GM
,Шепард
KF
,Хак
LM
.Новичок против опытного клинициста: понимание работы физиотерапевта
.Phys Ther
.1990
;70
:314
—323
.80Mitroff
Я
,Turoff
M
.Философские и методологические основы Delphi
. В:Linstone
HA
,Turoff
M
, ред.Метод Дельфи: методы и приложения
.Рединг, Массачусетс
:Аддисон-Уэсли Паблишинг
;1975
.81Sackman
H
.Delphi Critique
.Lexington, Mass
:Lexington Books
;1975
0,82Bickart
В
,Schmittlein
D
.Распределение контактов и участия в опросе в Америке: построение оценки на основе опроса
.Журнал маркетинговых исследований
.1999
;36
:286
—294
.83Шихан
К
.Процент ответов на опросы по электронной почте: обзор
.Журнал компьютерных коммуникаций
.2001
;6
:1
—20
.84Брэдли
N
.Выборка для интернет-опросов: исследование отбора респондентов для интернет-исследований
.Журнал Общества маркетинговых исследований
.1999
;41
:387
—395
.© 2005 Американская ассоциация физиотерапии
Нестабильность верхней шейки матки травматического происхождения, излеченная с помощью пролотерапии декстрозой: отчет о болезни
Росс А. Хаузер, MD 1 , Даниэль Р. Стейлен, PA-C 1 и Пол Фишер 2
1 Медицинские клиники восстановительной медицины
2 Хиропрактика Голд-КостаРЕФЕРАТ
Введение: Повреждение связок широко рассматривается как ключ к патофизиологии хронической боли в шее.Однако эта гипотеза мало подтверждена данными, коррелирующими статус пациента либо с лечением, способствующим восстановлению, либо с документацией о восстановленной стабильности. Пролотерапия декстрозой может потенциально способствовать воспалительным и восстановительным процессам в этих тканях. Мы описываем случай использования этого подхода в сочетании с оценкой продольной стабильности у пациента с хронической болью в шее, связанной с атлантоаксиальными поражениями.
Описание случая: Женщина 47 лет с травмой в анамнезе, поступившая в нашу клинику в 2013 году с головными болями, хронической болью в шее и верхних конечностях и периодическим покалыванием в одной руке.Боль усиливалась движением головы. Обследование показало крепитацию в точках C0 — C2, сильные спазмы и болезненность трапециевидных и параспинальных мышц. Пациент проходил лечение пролотерапией декстрозой при каждом из четырех посещений в течение пяти месяцев. Цифровой движущийся рентген (DMX) был выполнен между визитами 1 и 2, показав выпрямление шейного лордоза, а также верхнюю и нижнюю нестабильность шейки матки со смещением правых и левых боковых масс C1 на C2, антеролистезом C2 на C3 и C3 на C4, повреждение капсульной связки в области C6-C7 и гипертрофия фасетки в области C4-C5.При посещении 2 покалывание и крепитация утихли, интенсивность боли не изменилась. На третьем визите исчезли головные боли, боли стали более локализованными. На 4-м визите интенсивность боли значительно уменьшилась, крепитация полностью исчезла, и она начала заниматься велотренажером. DMX через месяц после посещения 4 показал стойкое выпрямление лордоза и фасеточную гипертрофию, а также некоторый антеролистез, в то время как смещения латеральных масс С1 на С2 при ротации уменьшились на 33-50%.
Выводы: Пролотерапия декстрозой была связана с прогрессивным облегчением симптомов и функциональным приростом, начиная через месяц после начала лечения, а также с улучшением стабильности верхних отделов шейки матки. Полученные данные подтверждают подход к лечению хронической боли в шее, основанный на облегчении восстановления связок.
Журнал пролотерапии. 2015; 7: e932-e935.
Введение
Лечение хронической боли в шее остается серьезной проблемой для лиц, осуществляющих уход, при этом симптомы часто сохраняются спустя годы после первого посещения.Разработке новых методов мешает наше ограниченное понимание патогенеза. Вовлечение нестабильности шейного отдела позвоночника в хроническую боль в шее является важным понятием, и оценка нестабильности путем латерального перемещения позвоночника или изменения целостности двигательного сегмента является ключевым элементом при оценке нарушений. 1 Однако этот патогенетический механизм остается недоказанным, отчасти из-за редкости рентгенографических исследований в хронических случаях. Исследования пациентов с острой хлыстовой травмой (от одного до трех месяцев после травмы) предполагают связь с кифозом или раздуванием шейного отдела позвоночника. 2 Пациенты с хронической хлыстовой травмой демонстрируют ротационную гипермобильность в точке С1. 3 ( См. Рис. 1. ) Исследования анестезиологического блока шейных фасеточных суставов указывают на высокую распространенность повреждения капсулярных связок у пациентов с хронической хлыстовой травмой. 4 Исследования моделированной хлыстовой травмы in vitro также демонстрируют повреждение шейных связок, включая капсульные связки. 5
Рис. 1. Атлантоаксиальная нестабильность (нестабильность C1-C2). Атлас показан в повернутом положении на оси. Ось — это эксцентрично расположенный зубчатый отросток. При вращении стенка позвоночного отверстия первых шейных позвонков уменьшает раскрытие позвоночного канала между двумя сегментами. Это потенциально может вызвать мигрень, ущемление нервных корешков C2, головокружение, вертебробазилярную недостаточность, «дроп-атаки», синдром «шея-язык», синдром Барре-Лье, сильную боль в шее и шум в ушах.Эти коррелятивные исследования подтверждают гипотезу о повреждении связок как о центральном патогенезе хронической боли в шее из-за травмы или накопления микротравм.Этот взгляд на патогенез предполагает, что улучшение симптомов может быть связано с улучшением функции связок, а также что лечение, направленное на процессы восстановления связок, может быть эффективным. Тем не менее, было немного сообщений, включающих либо продольную оценку стабильности шейки матки, либо целевую терапию, особенно в случаях нестабильности верхней части шейки матки.
Потенциальным терапевтическим подходом, направленным на восстановление мягких тканей, является пролотерапия, при которой растворы раздражающих или склерозирующих веществ (обычно декстроза 12-25% или морруат натрия 0,9%).1 — 1 процент) используются для инициирования реакций воспаления / заживления ран. Растворы могут включать другие компоненты, такие как марганец или полидоканол. Рандомизированные контролируемые исследования показали эффективность пролотерапии декстрозой при боковом эпикондилите 6 , остеоартрите коленного сустава 7 и тендинозе ахиллова сухожилия. 8 Два обсервационных исследования продемонстрировали значительный выигрыш от применения пролотерапии декстрозой в случаях связанной с травмой хронической боли в шее, связанной с нестабильностью нижней части шейки матки. 9,10 Одно из этих исследований предоставило рентгенографические доказательства улучшенной трансляционной стабильности. 8 Однако о применении пролотерапии в случаях нестабильности в верхней шейной области, когда стабильность особенно зависит от целостности связок, не сообщалось. Здесь мы описываем наш первоначальный опыт использования этого лечения в случае хронической боли в шее с рентгенологически подтвержденной нестабильностью верхней части шейки матки.
Презентация кейса
Женщина 47 лет обратилась в нашу клинику в 2013 г. с хронической болью в шее.Пациентка попала в две автомобильные аварии (2008 и 2013 годы), в каждой из которых она попала в аварию. Она безуспешно пыталась избавиться от НПВП, миорелаксантов и физиотерапии. Симптомы включали боль в верхних конечностях, головные боли, болезненность и спазм мышц, субзатылочную боль и щелчки, а также периодическое покалывание в правой руке. Боль усиливалась движением головы. Пациент также сообщил об уменьшении диапазона движений шеи. Физикальное обследование выявило выпрямление шейного лордоза, уменьшение объема движений при разгибании, боковом сгибании и вращении (с обеих сторон), крепитацию в точках C0 — C2, а также сильные спазмы и болезненность в трапециевидных и параспинальных мышцах.Мышечная болезненность была наиболее значительной в области C0-C2. Сенсомоторное обследование с обеих сторон в норме.
Пациенту дали совет относительно позы и посоветовали избегать высокоскоростных манипуляций, самостоятельных манипуляций, упражнений на растяжку шеи и движений, вызывающих крепитацию или щелчки. Пролотерапия декстрозой проводилась в верхнюю и нижнюю шейные области при первом посещении, а еще три курса лечения были проведены через 1, 2 и 4 месяца (посещения 2–4). Инъекция для пролотерапии содержала 15% декстрозы, 0.1% прокаина и сульфата марганца, 5 мкг / куб. Каждый шприц содержал 10 см3 (общий вводимый объем 60 см3). Обрабатываемые площади перечислены в таблице 1 . Все участки обрабатывались двусторонне. Между 1 и 3 визитами пациентка также посещала сеансы физиотерапии три раза в неделю. Цифровой рентгеновский снимок (DMX) был выполнен между визитами 1 и 2. DMX показал выпрямление шейного лордоза и нестабильность по всему верхнему и нижнему шейному отделу позвоночника. При вращении вправо левая поперечная масса C1 отображала смещение на 30% на C2, в то время как при левом вращении правая поперечная масса C1 отображала смещение на 40% на C2.В абсолютном выражении латеральный сдвиг атласа составил 1,85 мм при боковом изгибе влево и 0,73 мм при боковом изгибе вправо. Эти данные указывают на повреждение капсульной связки в области С1-С2. Также имел место значительный антеролистез C2 на C3 и C3 на C4. На повреждение капсульной связки в области C6-C7 указывал разрыв этих фасеточных суставов. Гипертрофия фасетки была очевидна в правом C4-C5.
Таблица 1. Структуры шейного отдела, обработанные пролотерапевтическим инъекционным средством. Следующие структуры обрабатывались при каждом приеме как в случае 1, так и в случае 2 с постепенным исчезновением симптомов. 1 Включает межпоперечные связки; 2 Включает капсульные связки. Костные структуры Прикрепления мышц Пластины от C1 до C7 Подзатылочные мышцы
-Большая и малая прямая мышца головы
-Верхняя и нижняя мышца головыПоперечные отростки от C1 до C7 1 Мышцы, разводящие позвоночник
-Longissimus capitis
-Iliocostalis cervicis
-Longissimus cervicis
-Semispinalis cervicis and capitisФацетные соединения от C1 до C7 2 Грудино-ключично-сосцевидная мышца сосцевидный отросток Леватор лопатки Верхний и нижний затылочные гребни Serratus anterior Заднебоковая ключица Трапеция Верхний угол лопатки Задняя лестничная клетка Сплениус головы Splenius cervicis Во время визита 2 пациентка сообщила, что покалывание в руке утихло и крепитация на шее заметно уменьшилась (особенно при вращении шеи), но интенсивность боли изменилась незначительно.На третьем визите она сообщила, что у нее больше не было головных болей. Боль стала более локализованной с левой стороны, особенно при быстром вращении шеи. На 4-м визите пациентка сообщила, что интенсивность боли значительно уменьшилась, и теперь было только прерывистое ощущение давления в верхней шейной области. Крепитация полностью исчезла, и она начала заниматься на велотренажере. Пациентка выразила удовлетворение своим прогрессом («улучшение на 95%»).
Контрольный DMX был проведен через месяц после посещения 4.Выпрямление лордоза все еще было очевидным, но смещение правой и левой латеральных масс С1 на С2 (во время левого и правого вращения соответственно) было уменьшено до 20%, что на 33-50% меньше исходных значений. В абсолютном выражении латеральный сдвиг атласа уменьшился до 1,12 мм при левом латеральном изгибе (по сравнению с исходным размером 1,85 мм) и до 0,36 мм при правом латеральном изгибе (по сравнению с 0,72 мм). Измерения проводились с помощью Spinal Kinetics. Некоторый антеролистез все еще отмечен на C2 – C3 и C3 – C4.Гипертрофия фасеток C4-C5 не изменилась.
Обсуждение
Это тематическое исследование является первым отчетом, описывающим пролотерапию декстрозой и продольную визуализацию в случае хронической боли в шее с клинически и рентгенологически подтвержденной нестабильностью в верхней шейной области. ( См. Фиг. 2. ) Во время курса лечения у пациента наблюдалось прогрессирующее симптоматическое облегчение, которое началось через один месяц лечения и включало, по крайней мере, частичное облегчение всех отмеченных симптомов.Пациент показал функциональный прирост и вернулся к упражнениям в течение четырех месяцев. Побочных эффектов не наблюдалось. Через пять месяцев после начала лечения наблюдалось снижение атлантоаксиального смещения на 33-50%, что свидетельствует об улучшении стабильности. Получение последующих изображений не является обычной практикой в тех случаях, когда симптомы пациента успешно уменьшаются с помощью терапии. Радиологическое улучшение, наблюдаемое в этом случае в контексте курса лечения, потенциально способствующего восстановлению связок, согласуется с патогенетической связью повреждения связок с травматической хронической болью в шее на фоне нестабильности верхнего отдела шейки матки.Наши результаты согласуются с предыдущими наблюдательными исследованиями пролотерапевтического лечения травм шейки матки. Centeno et al. описали использование пролотерапии декстрозой в серии случаев из шести пациентов, страдающих от боли в шее, связанной с столкновением, с рентгенологически продемонстрированной нестабильностью нижней части шейки матки. 9 Остистые отростки, пластинка и задние элементы на нестабильных уровнях были инъецированы под рентгеноскопическим контролем. Наблюдались значительные улучшения как в отношении боли, так и в отношении стабильности трансляции.Повышенная стабильность была более заметной в отношении сгибания, чем разгибания, что авторы интерпретировали как совместимое с терапевтическим воздействием на задний позвоночник. Авторы обнаружили сильную положительную корреляцию между рентгенологическим улучшением и облегчением боли, указывая на то, что улучшение, о котором сообщают пациенты, отражает процесс заживления, а не эффект плацебо. Hooper et al. описали серию случаев из 15 последовательных пациентов с хронической болью в шее, связанной с хлыстовой травмой, у всех из которых наблюдалась клиническая нестабильность нижней шейки матки (слабость связок). 10 Пролотерапия декстрозой была направлена путем внутрисуставной инъекции под рентгеноскопическим контролем в фасеточные суставы на уровнях, которые выявляли как боль, так и нестабильность. Средняя оценка инвалидности шеи снизилась на 56% через 12 месяцев после лечения. Наш клинический случай предполагает, что подобное заживление может происходить и в ответ на пролотерапию атлантоаксиального сустава.
Рис. 2. Пролотерапия фасеточных суставов C1-C2. Пролотерапия, стимулирующая восстановление капсульной связки, подтягивает фасеточный сустав, устраняет нестабильность верхней части шейки матки и связанные с ней симптомы.Гипертоническая декстроза, вероятно, может действовать, способствуя высвобождению в микросреде регенеративных медиаторов, которые поддерживают восстановление целостности связок. Повышенные концентрации глюкозы могут усилить выработку множества факторов роста, связанных с восстановлением мягких тканей, а также повысить чувствительность клеток к факторам роста. 11,12 Было показано, что альтернативный пролотерапевтический инъекционный препарат, морруат натрия, улучшает биомеханические свойства связок и сухожилий. 13 Инъекция нормальной кроличьей MCL с морруатом натрия привела к увеличению массы связок на 57 процентов, что в значительной степени можно объяснить увеличением диаметра коллагеновых фибрилл на 47 процентов. 13 Разрывная сила и энергия разрушения увеличены на 27-29 процентов.
Потенциальные положительные эффекты биомедиаторов для ускорения восстановления связок были изучены в нескольких исследованиях, посвященных заживлению рассеченной медиальной коллатеральной связки на животных моделях. В модели на крысах лечение фактором роста тромбоцитов (PDGF) приводило примерно к удвоению силы разрыва связок, жесткости и энергии разрыва в течение 12 дней. 14 Аналогичное биомеханическое улучшение при лечении PDGF наблюдалось в последующем исследовании пересеченной MCL кролика. 15 Тимозин β4 является вторым медиатором, который показал положительное влияние на биомеханические и гистологические свойства заживляющей MCL на модели крыс. 16 Это исследование показало четкие доказательства улучшенной организации коллагеновых волокон, которые часто отсутствуют в заживающих связках. Возможно, стоит изучить взаимодействие пролотерапевтических агентов и биомедиаторов на моделях заживления связок.
Выводы
После курса лечения связанной с травмой хронической боли в шее с помощью пролотерапии декстрозой атлантоаксиальная нестабильность была частично исправлена, и пациент испытал частичное или полное облегчение симптомов, включая боль в шее, головную боль, крепитацию и покалывание, без побочных эффектов. Пролотерапия декстрозой при боли в шее с нестабильностью верхних отделов шейки матки, по-видимому, является хорошо переносимой и потенциально эффективной процедурой.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого отчета и сопроводительных изображений.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Авторские работы
RAH задумал и разработал исследование, оценил и лечил пациента и отредактировал рукопись. DS координировала уход за пациентами, проводила интервью и редактировала рукопись. PF помогала в проведении измерений DMX.
Благодарности
Авторы выражают благодарность Амосу Орловскому за его усилия по подготовке рукописи.
Справочные материалы по нестабильности шейки матки
1 Американская медицинская ассоциация, Руководства по оценке стойких нарушений, 6-е изд. Чикаго: AMA; 2008.
2 Гриффитс Х. Дж., Олсон П. Н., Эверсон Л. И., Вайнмиллер М. Гиперэкстензия или травмы шейного отдела позвоночника. Skeletal Radiol. , 1995; 4: 263-266.
3 Антиннес Дж. А., Дворак Дж., Хайек Дж., Панджаби М. М., Гроб Д. Значение функциональной компьютерной томографии в оценке повреждения мягких тканей в верхнем шейном отделе позвоночника. Eur Spine J. 1994; 3: 98-101.
4 Lord SM, Barnsley L, Wallis BJ, Bogduk N. Хроническая боль в шейном зигапофизиальном суставе после хлыстовой травмы — плацебо-контролируемое исследование распространенности. Позвоночник. 1996; 21: 1737-1744.
5 Ivancic PC, Ito S, Tominaga Y, Rubin W., Coe MP, Ndu AB, et al. Хлыст вызывает повышенную дряблость шейно-капсульной связки. Клиническая биомеханика. 2008; 23: 159-165.
6 Scarpone M, Rabago DP, Zgierska A, Arbogast G, Snell E.Эффективность пролотерапии бокового эпикондилеза: пилотное исследование. Clin J Sport Med. 2008; 18: 248-254.
7 Рабаго Д., Паттерсон Дж. Дж., Мундт М., Кийовски Р., Гретти Дж., Сегал Н. А. и др. Пролотерапия декстрозой при остеоартрите коленного сустава: рандомизированное контролируемое исследование. Ann Fam Med. 2013; 11: 229-237.
8 Yelland MJ, Sweeting KR, Lyftogt JA, Shu KN, Scuffham PA, Evans KA. Инъекции пролотерапии и упражнения с эксцентрической нагрузкой при болезненном тендинозе ахиллова сухожилия: рандомизированное исследование. Br J Sports Med. 2011; 45: 421-428.
9 Centeno CJ, Elliott J, Elkins WL, Freeman M. Пролотерапия шейки матки под рентгеноскопическим контролем при нестабильности со слепым чтением до и после рентгенографии. Врач боли. 2005; 8: 67-72.
10 Hooper RA, Frizzell JB, Faris P. Серия случаев хронической боли в шее, связанной с хлыстовой травмой, леченная внутрисуставной терапией для регенерации зигапофизарного сустава. Врач боли. 2007; 10: 313-318.
11 Fukuda K, Kawata S, Inui Y, Higashiyama S, Matsuda Y, Igura T et al.Высокая концентрация глюкозы увеличивает митогенную чувствительность к гепарин-связывающему эпидермальному фактору роста, подобному фактору роста, в гладкомышечных клетках сосудов крыс. Тромбоз артериосклероза и биология сосудов. 1997; 17: 1962-1968.
12 Ривз К.Д., Фуллертон Б.Д., Тополь Г. Доказательная регенеративная инъекционная терапия (пролотерапия) в спортивной медицине. В: Зайденберг PH, Бейтлер А.И., редакторы. Справочник по спортивной медицине. Филадельфия: Сондерс; 2008. с.611-619.
13 Лю Ю.К., Типтон С.М., Маттес Р.Д., Бедфорд Т.Г., Мейнард Дж. А., Уолмер ХК. Исследование in situ влияния склерозирующего раствора на медиальные коллатеральные связки кролика и прочность их соединения. Connect Tissue Res. 1983; 11: 95-102.
14 Летсон AK, Dahners LE. Влияние комбинаций факторов роста на заживление связок. Clin Orthop Relat Res. 1994; 207-212.
15 Hildebrand KA, Woo SLY, Smith DW, Allen CR, Deie M, Taylor BJ et al.Влияние тромбоцитарного фактора роста BB на заживление медиальной коллатеральной связки кролика — исследование in vivo. Am J Sports Med. 1998; 26: 549-554.
16 Xu B, Yang MW, Li ZZ, Zhang YB, Jiang ZT, Guan SY et al. Тимозин бета 4 усиливает заживление повреждений медиальной коллатеральной связки у крыс. Regul Pept. 2013; 184: 1-5.
Нестабильность шейки матки — ShimSpine
Нестабильность шейки матки
Опубликовано | автор Dr.ShimЧто такое нестабильность шейки матки?
В этой серии рентгеновских снимков показано движение тела позвонка C6 на C7. При сгибании задние углы тел позвонков совпадают. Но при разгибании происходит перемещение тела C6 кзади (к спине) на 4,3 мм по отношению к корпусу C7. Принятый критерий нестабильности шейки матки включает движение более 3,5 мм.
На этих же рентгеновских снимках мы определяем еще один известный критерий нестабильности шейки матки.При сравнении рентгеновских снимков сгибания-разгибания нестабильность может проявляться в чрезмерном «рыбьем рту» дискового пространства. На изображениях выше мы видим, что при выдвижении шеи открывается дисковое пространство. Когда углы дискового пространства измеряются, он открывается на 14,6 градуса. Когда шея наклоняется вперед или сгибается, концевые пластины практически параллельны. Нестабильность определяется изгибом более 11,5 градусов при сравнительном сгибании-разгибании.
Итак, возникает вопрос, когда следует подозревать нестабильность шейки матки? Во-первых, давайте предположим, что эти люди уже прошли лечение, чтобы убедиться, что нет перелома, опухоли, инфекции или значительной грыжи диска.Затем предположим, что эти люди уже прошли обычное начальное лечение, такое как физиотерапия, хиропрактика и лекарства.
1. У пациентов с хронической болью в шее, , которые описывают усиление боли при определенных движениях, рентгеновские снимки сгибания-разгибания могут помочь определить нестабильность.
В качестве дополнительной проблемы, я уверен, что есть некоторые пациенты, которые также становятся нестабильными при вращении.
 Таким образом форма шеи меняется, формируется кифоз. Искривление позвоночника, которое часто принимают за отложение солей, является признаком нестабильности шейных позвонков.
Таким образом форма шеи меняется, формируется кифоз. Искривление позвоночника, которое часто принимают за отложение солей, является признаком нестабильности шейных позвонков.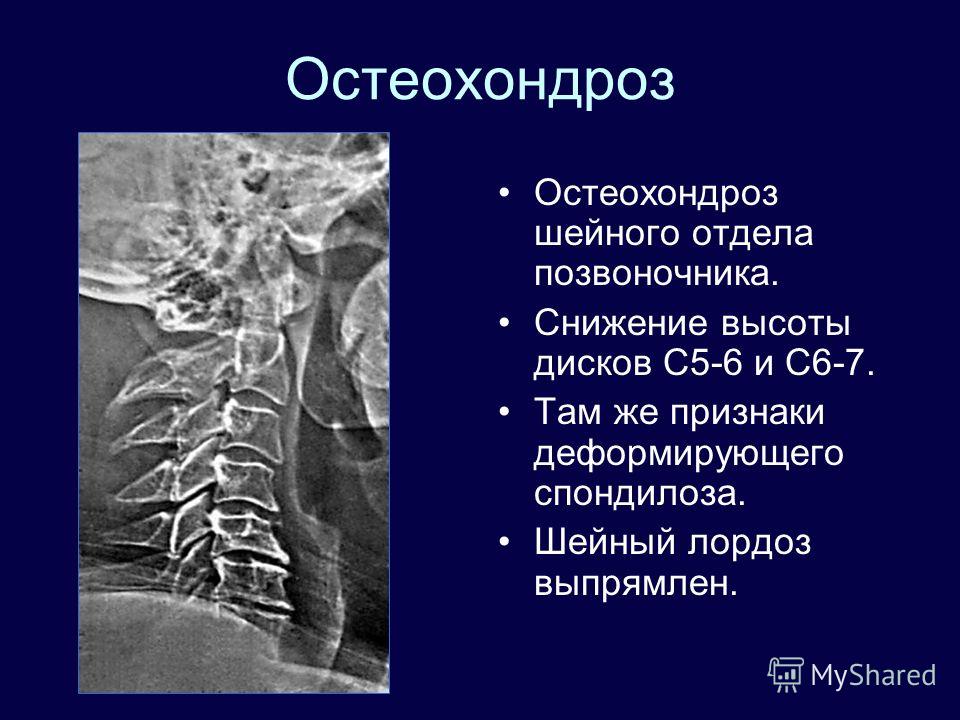

 , Bitterling, H., Kloetzer, A., Zeif , К., Брюкманн, Х. и Линн, Дж. (2012). Значение «функциональной» магнитно-резонансной томографии в диагностике поражения связок краниовертебрального перехода. Европейский журнал радиологии , 81 (11), 3435-3440. Аннотация: https: // pubmed.ncbi.nlm.nih.gov/22762971/
, Bitterling, H., Kloetzer, A., Zeif , К., Брюкманн, Х. и Линн, Дж. (2012). Значение «функциональной» магнитно-резонансной томографии в диагностике поражения связок краниовертебрального перехода. Европейский журнал радиологии , 81 (11), 3435-3440. Аннотация: https: // pubmed.ncbi.nlm.nih.gov/22762971/ Позвоночник , 38 (20), 1715-1722. Полный текст: https://www.diva-portal.org/smash/get/diva2:656650/FULLTEXT01.pdf
Позвоночник , 38 (20), 1715-1722. Полный текст: https://www.diva-portal.org/smash/get/diva2:656650/FULLTEXT01.pdf.jpg) Доктор Карзоли имеет честь быть единственным хиропрактиком-ортоспинологом в штате Колорадо. Миссия Denver Upper Cervical Chiropractic — помочь членам сообщества улучшить жизнь, независимо от их возраста, уровня жизнеспособности или физического состояния. Наша клиника предназначена для семейного отдыха и заботится о комфорте и благополучии каждого члена практики — от младенцев до пожилых людей.
Доктор Карзоли имеет честь быть единственным хиропрактиком-ортоспинологом в штате Колорадо. Миссия Denver Upper Cervical Chiropractic — помочь членам сообщества улучшить жизнь, независимо от их возраста, уровня жизнеспособности или физического состояния. Наша клиника предназначена для семейного отдыха и заботится о комфорте и благополучии каждого члена практики — от младенцев до пожилых людей.
 , и сбросить атаки. Пожалуйста, обратитесь к этой статье для обзора текущих исследований.
, и сбросить атаки. Пожалуйста, обратитесь к этой статье для обзора текущих исследований.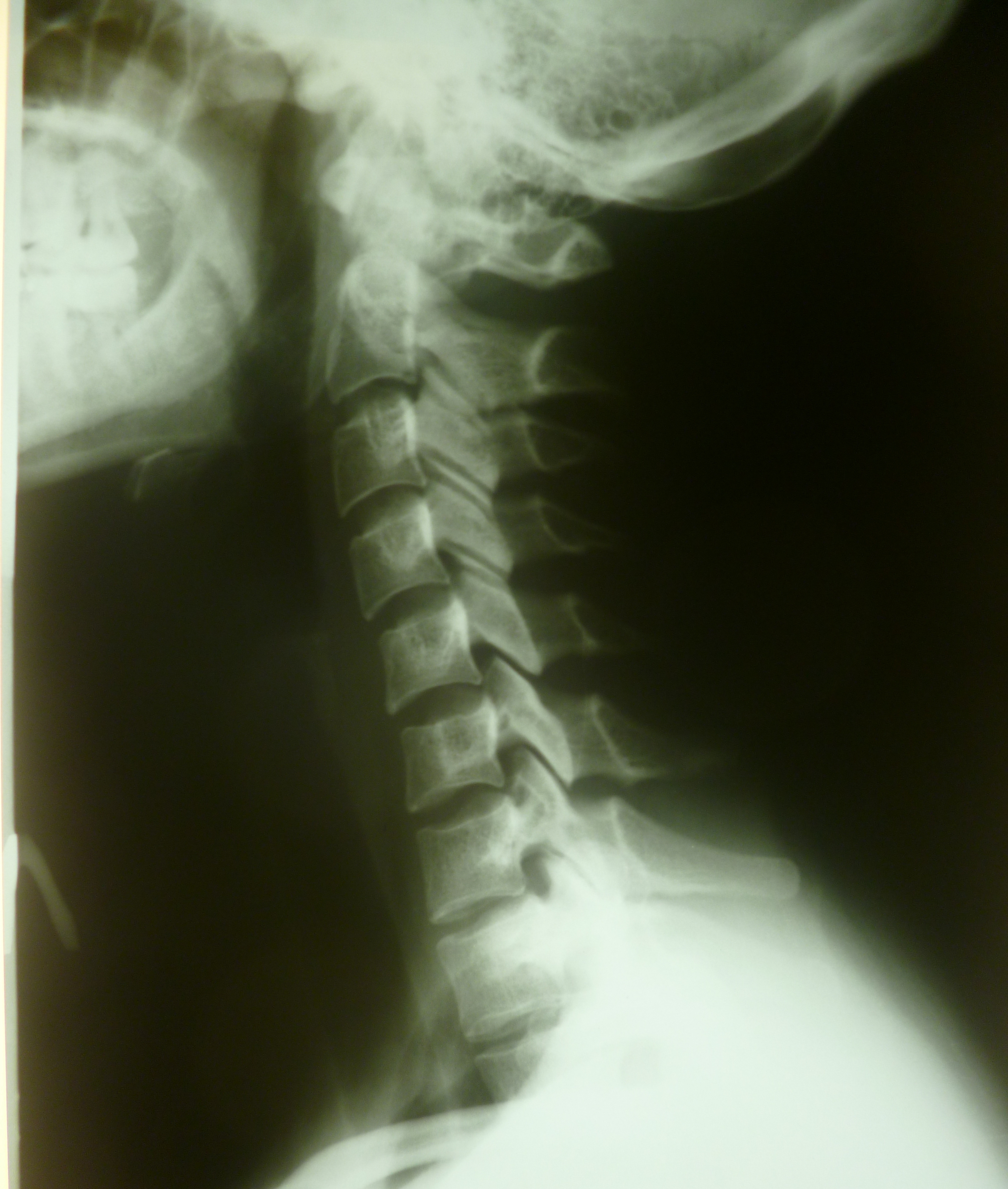
 Нестабильность шейки матки — это прогрессирующее заболевание, из-за которого нормальная лордозная дуга превращается в кривую «S» или «змея» с тяжелой дегенерацией.
Нестабильность шейки матки — это прогрессирующее заболевание, из-за которого нормальная лордозная дуга превращается в кривую «S» или «змея» с тяжелой дегенерацией. 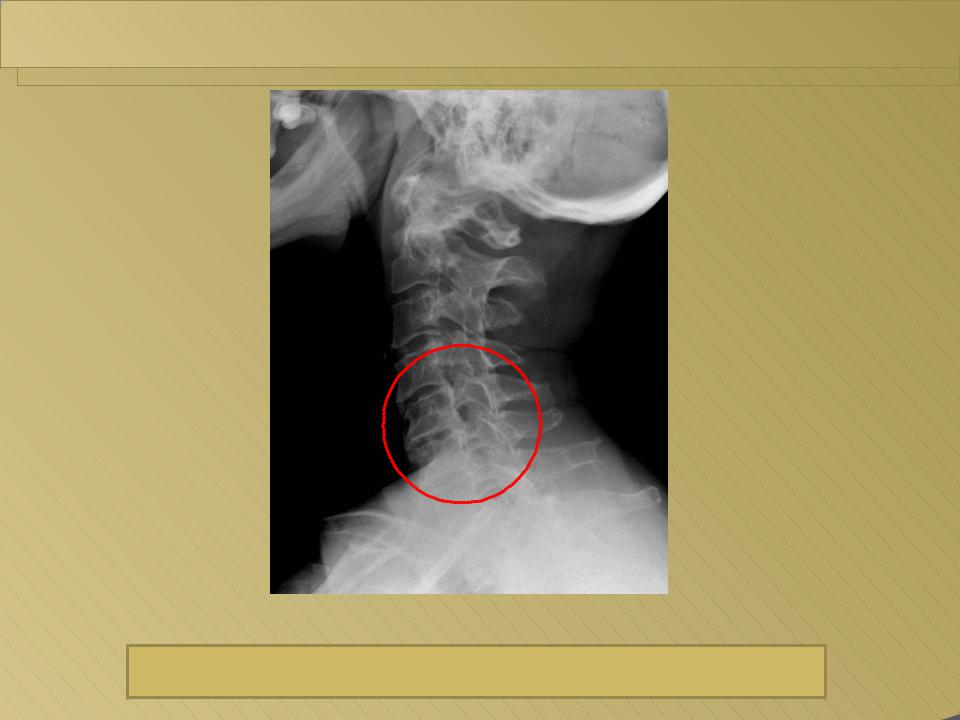 Наши исследования документируют наш опыт работы с нашими пациентами.
Наши исследования документируют наш опыт работы с нашими пациентами.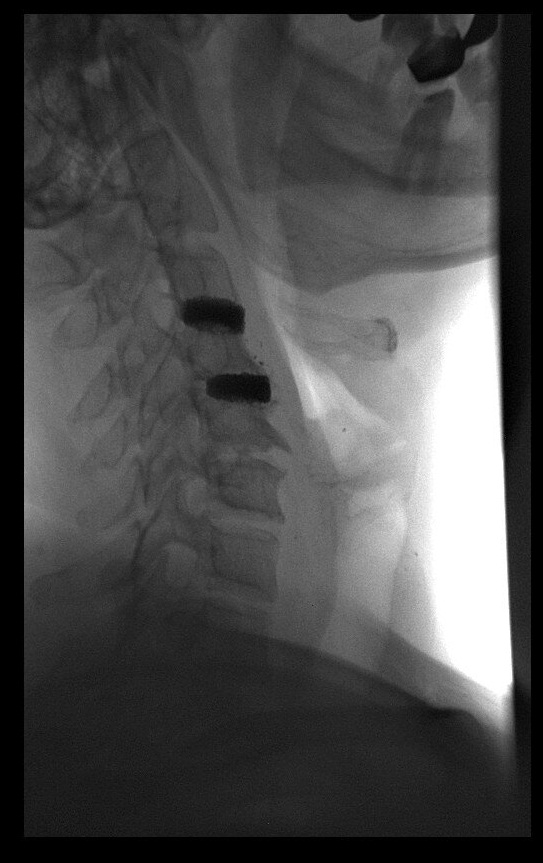 Это один из наших инструментов для демонстрации нестабильности шейки матки в реальном времени и при движении.
Это один из наших инструментов для демонстрации нестабильности шейки матки в реальном времени и при движении. (На МРТ ничего не было обнаружено, и не было кальцификации мягких тканей). Тем не менее, у пациента наблюдалась послеоперационная нестабильность с динамической компрессией телом C3 позвонка, что привело к нарушению целостности ствола мозга. Затем пациента отправили на более обширную вторую операцию, чтобы решить эту проблему. Спустя чуть более двух лет после этой второй операции у пациента не было симптомов.
(На МРТ ничего не было обнаружено, и не было кальцификации мягких тканей). Тем не менее, у пациента наблюдалась послеоперационная нестабильность с динамической компрессией телом C3 позвонка, что привело к нарушению целостности ствола мозга. Затем пациента отправили на более обширную вторую операцию, чтобы решить эту проблему. Спустя чуть более двух лет после этой второй операции у пациента не было симптомов.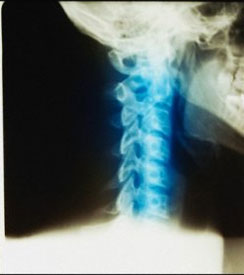 Отчет о болезни. Позвоночник (Фила Па, 1976) . 1998; 23 (13): 1497-1500. DOI: 10.1097 / 00007632-199807010-00013 [Google Scholar]
Отчет о болезни. Позвоночник (Фила Па, 1976) . 1998; 23 (13): 1497-1500. DOI: 10.1097 / 00007632-199807010-00013 [Google Scholar]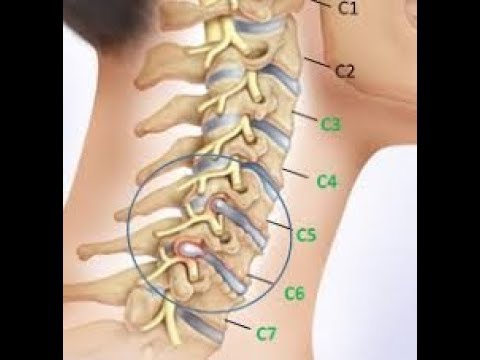 Это часто сочетается с атлантоаксиальной нестабильностью (AAI). [ необходима ссылка ]
Это часто сочетается с атлантоаксиальной нестабильностью (AAI). [ необходима ссылка ] 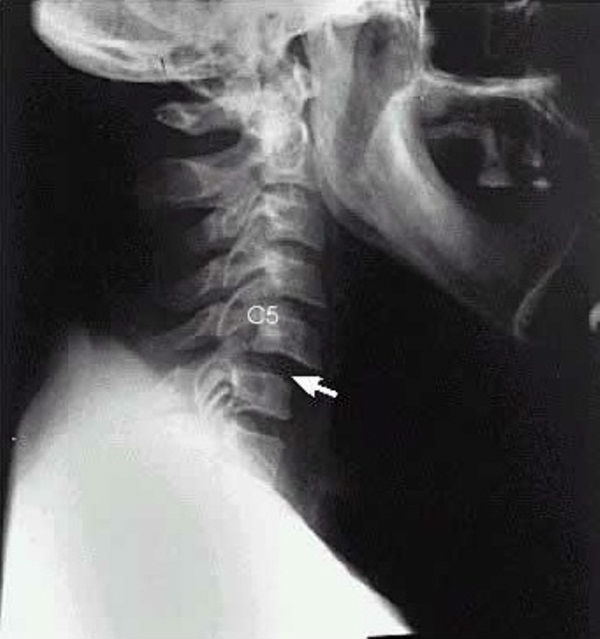
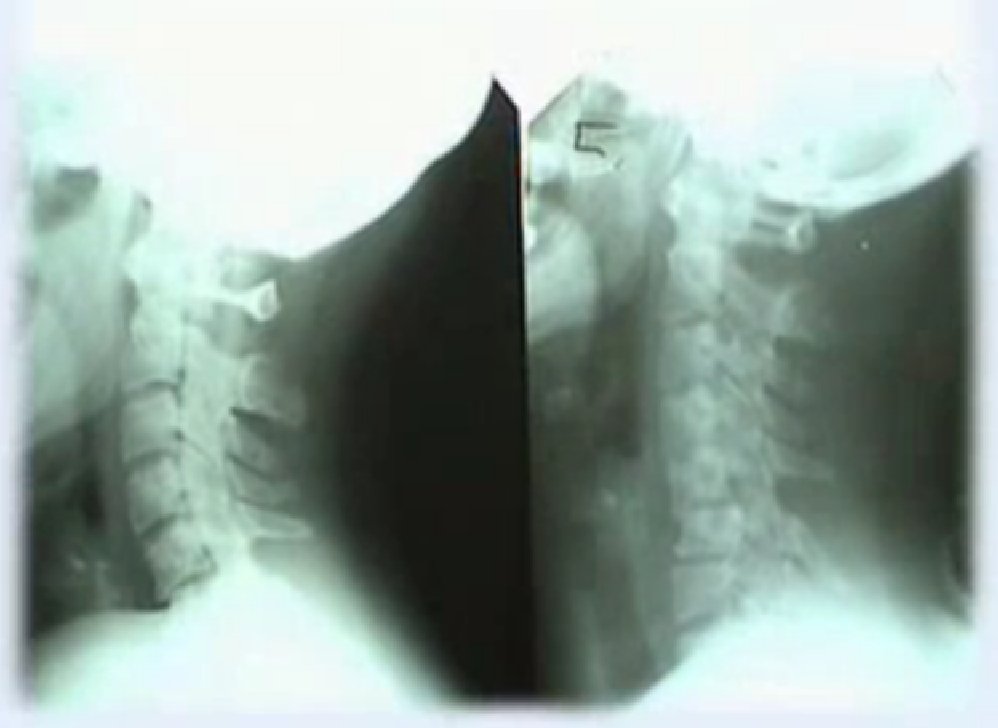 [39] [14]
[39] [14]  [42] [43] [44] Другие утверждали, что эти радиологические измерения «не принимаются на международном уровне как указывающие на нестабильность». [27]
[42] [43] [44] Другие утверждали, что эти радиологические измерения «не принимаются на международном уровне как указывающие на нестабильность». [27] 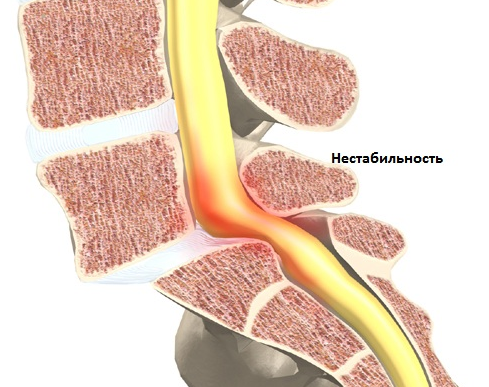 [41]
[41]  [51] Методы фиксации с помощью винтов и стержней имеют меньшую частоту осложнений и более высокие показатели успешного спондилодеза. [52] Скорость объединения для всех аппаратных методов составляет от 89 до 100%. [51] Когда цервикальная нестабильность присутствует ниже C2, дополнительные позвонки также могут срастаться.
[51] Методы фиксации с помощью винтов и стержней имеют меньшую частоту осложнений и более высокие показатели успешного спондилодеза. [52] Скорость объединения для всех аппаратных методов составляет от 89 до 100%. [51] Когда цервикальная нестабильность присутствует ниже C2, дополнительные позвонки также могут срастаться. 2%
2%