причины, симптомы и признаки, диагностика, лечение
Содержание
- Причины возникновения
- Патогенез
- Симптомы и признаки
- Осложнения
- Диагностика
- Лечение
- Прогноз и профилактика
Блефарохалазис – одна из офтальмологических патологий, сопровождающаяся атрофией кожного покрова верхних век, что становится причиной образования над пальпебральным краем избыточной складчатости. Главным клиническим проявлением патологии становятся: «мешкообразные» нависания верхних век, слезотечение, ухудшение качества зрения, гиперемия конъюнктивы. Диагностика патологии происходит с осуществлением физикального обследования, проведения визометрии, тонометрии и биомикроскопии, также выполняются компьютерная рефрактометрия и периметрия. В качестве тактики лечения, показана операция на верхних веках для резекции жировых грыж, в сочетании с хирургической коррекцией слезной точки.
Патология представляет собой аномальное нависание складок кожи верхних век. Впервые описание блефарохалазиса было получено в 1937 году, когда его изучением занималась австралийский офтальмолог Ида Манн. Данные статистики о распространенности данной аномалии отсутствуют. Существует описание болезни, имевшей место у трех поколения некой семьи, что дает возможность говорить о ней, как о генетически обусловленной. Особенно часто блефарохалазис выявляется у женщин пожилого возраста европеоидной расы, из-за особенностей гистоархитектоники их кожи.
Впервые описание блефарохалазиса было получено в 1937 году, когда его изучением занималась австралийский офтальмолог Ида Манн. Данные статистики о распространенности данной аномалии отсутствуют. Существует описание болезни, имевшей место у трех поколения некой семьи, что дает возможность говорить о ней, как о генетически обусловленной. Особенно часто блефарохалазис выявляется у женщин пожилого возраста европеоидной расы, из-за особенностей гистоархитектоники их кожи.
Причины возникновения
Природа заболевания не изучена до конца. Как правило, случаи заболевания носят спорадический характер. Иногда опущение века является ярким симптомом половинной атрофии лица. Возможна связь патологии с сосудистыми и эндокринными заболеваниями, что только предстоит изучить. Достаточно часто патология развивается в связи с ангионевротическим отеком лица у пациентов, имеющих предрасположенность к аллергическим реакциям. Основными факторами возникновения блефарохалазиса, специалисты называют:
- Особенности строения кожи.
 Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.
Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса. - Длительный отек. Аллергические реакции и патологии почек могут вызывать частые отеки век (гломерулонефрит, ХПН). Кроме того, отеки возникают при неких особенностях рациона (чрезмерное потребление жидкости или соли, дефицит протеинов).
- Инволюционные изменения век. Пожилые пациенты сталкиваются с проблемой прогрессирования старческого эластоза, что сопровождается изменением тонуса круговой мышцы глаза, снижением тургора кожных покровов и их атрофическими изменениями.
- Синдром Лаффера-Ашера. Люди с таким генетическим синдромом помимо нависания верхних век имеют увеличение щитовидной железы, а также дубликатуру слизистой оболочки верхней губы. Выявление начальных симптомов заболевания происходит в переходном возрасте.
- Аксессуары и украшения. Применение тяжелых элементов декора век (тени с блестками, стразы, накладные ресницы), а также пирсинг верхнего века, значительно повышают риск возникновения патологии, особенно у лиц зрелого возраста.
 Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него. - Ятрогенное воздействие. Патология может возникать при нарушениях выполнения косметологических процедур в области глаз. Лазерное омоложение кожи нередко становится причиной быстрого прогрессирования блефарохалазиса.
Патогенез
Инволюционные изменения играют главную роль в механизме развития патологии. Уже в возрасте 20 лет кожа человека имеет первые признаки старения, которые видны и на веках. Результаты морфогистологических исследований указывают на то, что в основе патогенеза блефарохалазиса лежит изменение структуры коллагеновых волокон, что усугубляется некоторым увеличением объема соединительной ткани круговой мышцы. При этом, хаотически расположенные коллагеновые волокна перемежаются одиночными волокнами эластина, которые иногда и вовсе отсутствуют. Изменения атрофического характера затрагивают все кожные слои. Причем, следует иметь ввиду, что несимметричное использование аксессуаров способно привести к растяжению кожи только с одной стороны с возникновением односторонней патологии.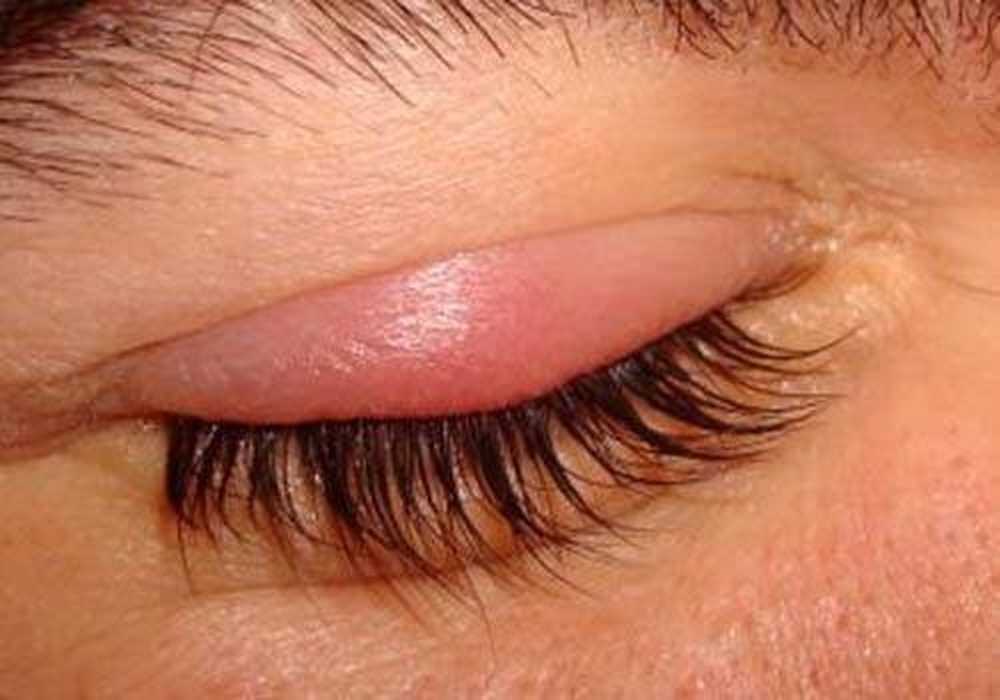
Блефарохалазис обусловлен нарушением процесса нейромышечной регуляции сосудистого тонуса, приводящего к вазодилатации. Снижение микроциркуляторного давления с увеличением притока крови, дает толчок прогрессированию застойных явлений хронического характера. Патологический процесс, как правило, затрагивает лишь верхние веки, правда специфические методы диагностики способны выявлять вторичные нарушения и кожи нижних век, в том числе. Жировые грыжи при блефарохалазисе появляются из-за истончения тарзоорбитальной фасции. Течение заболевания нередко усугубляет хронический блефарит, который зачастую сопровождает атрофические изменения верхних век.
Симптомы и признаки
Начало заболевания и появление первых симптомов приходится на возраст 20-40 лет. В старческом возрасте клинические признаки становятся выраженными в полной мере. Пациенты отмечают, что до появления явной симптоматики, они часто отмечали отеки век, либо имели хронический блефарит. Один из наиболее ранних симптомов заболевания — возникновения выраженной складки кожи в области верхнего века, которая отчетливо видна при напряжении мимических мышц (например, при улыбке). Особенно она заметна, когда видишь человека в профиль. Жалобы пациентов сводятся к недовольству прикрывающими верхние ресницы (частично или полностью) «мешкоподобными» нависаниям кожных складок на верхнем веке, которые и на ранних этапах представляют собой серьезный косметический дефект.
Особенно она заметна, когда видишь человека в профиль. Жалобы пациентов сводятся к недовольству прикрывающими верхние ресницы (частично или полностью) «мешкоподобными» нависаниям кожных складок на верхнем веке, которые и на ранних этапах представляют собой серьезный косметический дефект.
Дальнейшее развитие заболевания приводит к тому, что патологические изменения кожи становятся заметны даже в покое. Кожный покров истончается и растягивается, с отчетливо проступающими сосудами. Легко видны жировые грыжи – специфические выпячивания. При нависании складок кожи, качество зрения ухудшается, хотя вначале они закрывают лишь латеральный угол. Течение болезни осложняется, когда складка кожи опускается до средины зрачка. Нарастает отек из-за раздражение кожи ресницами, она приобретают красноватый оттенок. Затрагивающие вспомогательный аппарат глаза возрастные изменения становятся причиной чрезмерного слезотечения, возникает светобоязнь. Блефарохолазис, как правило, развивается симметрично на обоих глазах.
Осложнения
Самым известным осложнением заболевания является вторичный блефарит. Чрезмерное нависание кожи верхних век, у многих пациентов ведет к возникновению эктропиона. Люди с этим заболеванием особенно подвержены риску присоединения инфекции, которая поражает передний отрезок глаз (конъюнктивиты, блефароконъюнктивиты, блефариты, кератиты). Нередко у пациентов выявляется ксерофтальмия. Слезотечение может провоцировать раздражение кожи прилегающих областей. В случае заболевания особой тяжести, не исключено возникновение амблиопии. В анамнезе пациентов с блефарохолазисом всегда есть отметка о наличии «синдрома хронической усталости глаз».
Диагностика
Как правило, для диагностики бывает достаточно физикального осмотра, но детализация патологического состояния требует проведения инструментальных исследований.
Визуальный осмотр выявляет чрезмерное нависание века. Складки имеют косое направление от медиального к латеральному краю. Выявляются нависания кожных покровов над наружным краем глазной щели.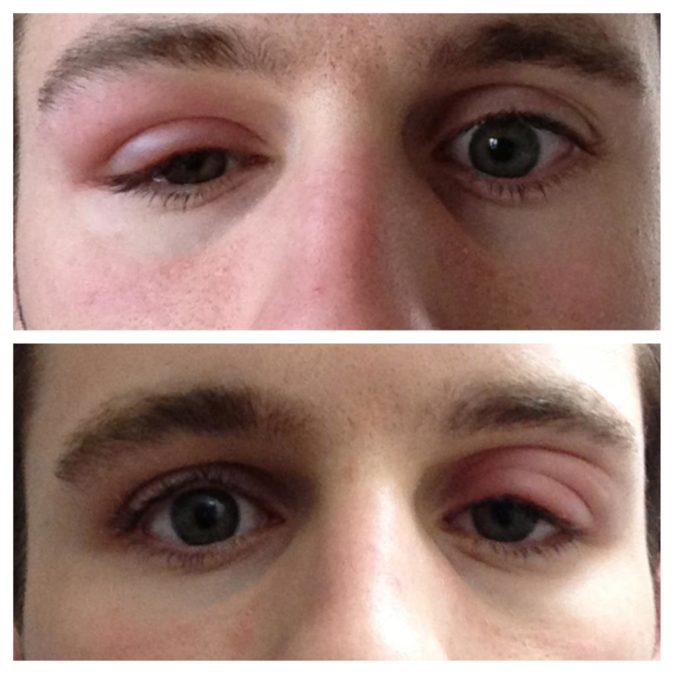 Тургор кожи значительно снижен, определяются сосуды сквозь истонченную кожу.
Тургор кожи значительно снижен, определяются сосуды сквозь истонченную кожу.
Среди специфических методов, применяемых для диагностики заболевания, стоит отметить:
Визометрию. При выраженном нависании век, она может выявить снижение остроты зрения. При выполнении исследования, пациент обычно старается мимически приподнять складку и прищуривается.
Компьютерную рефрактометрию. С ее помощью можно определить вторичную амблиопию, возникающую у больных. Выполнение ее у лиц пожилого возраста, позволяет обнаружить пресбиопию. У пациентов не достигших 40 лет, в этом случае, особенно часто обнаруживается миопия.
Биомикроскопию глаза. Детальный осмотр переднего отрезка глаз, позволяет выявить конъюнктивальную инъекцию, а в некоторых случаях и единичные очаги изъязвлений роговицы, что объясняется раздражением оболочек ресничным краем.
Периметрию. Исследование обнаруживает неравномерное сужение зрительных полей. Верхние его участки, как правило, выпадают, иногда, то же происходит и верхнелатеральными. Возможно и выявление фотопсий.
Возможно и выявление фотопсий.
Бесконтактную тонометрию. Повышение внутриглазного давления может наблюдаться из-за нарушение оттока внутриглазной жидкости. Назначение электронной тонографии может выявлять изменения внутриглазной гидродинамики, обычно незначительные.
Необходимо проведение дифференциальной диагностики блефарохолазиса с блефароптозом и блефарофимозом. Изолированный блефароптоз возникает по причине миогенных или нейрогенных патологий и пациент не может открывать глаз усилием мышц. Блефарофимоз же отличается сочетанием птоза и сужения, а также укорочения глазной щели. Если на веке образовалась нависающая складка кожно-мышечной структуры — это псевдоблефарохалазис.
Более подробно ознакомиться с современными методами диагностики глазных болезней можно на странице «Компьютерная диагностика зрения«.
Лечение
Данная проблема решается исключительно хирургическим методом, т. е. для косметической коррекции дефекта показано выполнение оперативного вмешательства. Его выполняют амбулаторно, с применением региональной анестезии.
Его выполняют амбулаторно, с применением региональной анестезии.
На первом этапе операции, хирург удаляет избытки кожи верхнего века и слегка его подтягивает. Пациентам со слезотечением проводится дополнительная хирургическая коррекция слезной точки. Чтобы в послеоперационном периоде не возникло опущение века, пожилым пациентам выполняют кантопексию. Если существует необходимость, хирургической коррекции подвергаются сухожилия, поднимающей верхнее веко мышцы. Резекции подвергаются и орбитальные жировые грыжи. В окончании операции накладываются швы, которые снимают на 5-7 сутки послеоперационного периода.
Сегодня на стадии разработки находится новый метод устранения блефарохалазиса, предполагающий воздействие микроволнового и лазерного излучения.
Прогноз и профилактика
При своевременной хирургической коррекции нависающего века, прогноз для зрения благоприятный. Превентивные специфические меры разработаны быть не могут, так как в большинстве случаев блефарохолазис является возрастным изменением организма. Однако приверженность правилам гигиены глаз может существенно отодвинуть его возникновение.
Однако приверженность правилам гигиены глаз может существенно отодвинуть его возникновение.
Среди профилактических мероприятий можно отметить: отказ от тяжелого декора век и пирсинга, сокращение времени ношения макияжа. Для предотвращения раннего появления признаков заболевания, стоит придерживаться сбалансированного здорового питания, следить за состоянием кожи лица.
Воспаление века глаза лечение в Челябинске
Халязион – безболезненное округлое образование внутри века, которое формируется при закупоривании выводных протоков мейбомиевых желез. При отсутствии адекватной терапии опухоль провоцирует нагноение. Лечение воспаления века глаза чаще происходит традиционными методами, реже прибегают к оперативному вмешательству.
Причины образования халязиона
Халязион в переводе с греческого означает «узелок». Это частое заболевание, которое поражает и детей, и взрослых. При своевременном лечении опухоль не опасна и быстро проходит.
Основной причиной опухолевидного образования становится закупорка мейбомиевых желез. Их выводные протоки располагаются перпендикулярно краю века в толще хряща. Железы вырабатывают жировой секрет, который распределяется поверх смоченной слезой конъюнктивальной оболочки.
Если густой секрет не эвакуируется из железы своевременно, последняя закупоривается. При накоплении выделений внутри протоков формируется киста. Если капсула разрушается, или внутрь проникает инфекция, образуется абсцесс века.
Спровоцировать сгущение секрета и закупорку железистых протоков могут сопутствующие заболевания:
- блефарит;
- розацеа;
- сахарный диабет;
- болезни ЖКТ;
- ОРВИ;
- гиповитаминоз;
- демодекоз;
- аллергические воспаления глаз.
Закупорка желез также происходит по причине несоблюдения гигиены, частого использования косметики,
Халязион в детском возрасте
У детей халязион свидетельствует о наличии хронического воспалительного процесса. Это могут быть дерматологические патологии, поражение клещами, дисбактериоз, иммунодефицит после длительного лечения или систематических ОРВИ. У подростков образование на веке появляется как реакция на гормональные изменения.
Это могут быть дерматологические патологии, поражение клещами, дисбактериоз, иммунодефицит после длительного лечения или систематических ОРВИ. У подростков образование на веке появляется как реакция на гормональные изменения.
При формировании халязиона первые пару дней ребенок жалуется на ощущение «песка» в глазах, трудности при чтении. При моргании ощущается боль. Постепенно формируется узелок, кожа над которым не меняет оттенок. Веки изредка зудят, появляется светобоязнь. Продолжительность заболевания – до 8 недель, в течение которых опухоль увеличивается в размере.
Диагностика заболевания
Диагностика халязиона для опытного офтальмолога не составляет труда. Плотное образование размером с горошину отграничено от других тканей и хорошо прощупывается. При осмотре века заметна гиперемия конъюнктивы.
Для распознавания халязиона аппаратная диагностика не требуется. Исключение составляют рецидивирующие или быстро растущие образования, которые разграничивают с онкологией мейбомиевой железы.
Если образование формируется на фоне других патологий, необходимо устранить основную причину, иначе у пациента будут регулярные рецидивы заболевания. Для диагностики применяют:
- посев на стафилококк;
- анализ крови на ВИЧ, хеликобактер пилори;
- соскоб кожи на демодекоз;
- анализ кала на яйцеглист;
- общий, биохимический анализ крови, на сахар;
- иммунограмму;
- посев крови на стерильность.
При обнаружении основного заболевания, спровоцировавшего опухоль, пациенту рекомендуется обратиться к профильному врачу: дерматологу, иммунологу, гастроэнтерологу и другим.
Показания к операции
Начальные формы халязиона лечат с помощью с помощью массажа и противовоспалительных препаратов. Но если опухоль увеличивается в размере или переходит в абсцесс, требуется хирургическое вмешательство.
Показанием становится размер образования, превышающий 5 мм в диаметре. К этой причине присоединяется воспаление века, которое трудно поддается традиционным методам терапии. В ходе оперативного вмешательства образование удаляется вместе с частью капсулы. Оставшиеся ткани прижигаются йодным раствором.
Основные методы ликвидации халязиона
На начальной стадии халязион удается устранить с помощью традиционных методов лечения:
- Массаж век. Процедура показана для профилактики заболевания или на стадии формирования опухоли, когда она еще не имеет четких границ. Густой секрет удаляется механическим способом. Для контроля манипуляций над образованием офтальмолог использует щелевую лампу.
-
Противовоспалительные препараты. Мази и инъекции препаратами применяются, когда диаметр опухоли не превышает 4 мм. С помощью медикаментов удается снизить активность иммунных клеток, формирующих капсулу вокруг скопления секрета.

- Физиопроцедуры. Назначаются одновременно с препаратами и направлены на улучшение циркуляции крови вокруг образования для ускорения рассасывания секрета. К наиболее распространенным процедурам для устранения опухоли относятся УВЧ, лазерное прогревание, электрофорез.
Хирургическое удаление халязиона показано при больших размерах опухоли. Оперативное вмешательство проводит офтальмолог, используя местную анестезию.
Хирургическое лечение века
Оперативное лечение халязиона – один из наиболее эффективных методов. Процедура проходит под местной анестезией в амбулатории. Образование удаляют с внутренней стороны века, зажимая область образования специальным пинцетом.
Опухоль удаляют вместе с капсулой и прижигают раневую поверхность йодным раствором. После наложения швов глаз фиксируется повязкой. Она предотвращает появление гематомы.
Лазерное удаление халязиона
Лазерная операция по удалению халязиона бескровная и менее травматичная. Луч лазера обладает дезинфицирующими и коагулирующими свойствами, поэтому опасность инфицирования или кровотечения минимальна. Он ускоряет процессы регенерации после удаления образования, поэтому восстановление проходит быстрее.
Луч лазера обладает дезинфицирующими и коагулирующими свойствами, поэтому опасность инфицирования или кровотечения минимальна. Он ускоряет процессы регенерации после удаления образования, поэтому восстановление проходит быстрее.
Оперативное лечение лазером опухоли занимает не более 15 минут. Пораженное веко обезболивают инъекцией анестетика. Верхний слой конъюнктивы выпаривается под воздействием высокой температуры луча, после чего капсула вскрывается, и хирург приступает к выпариванию ее содержимого. На последнем этапе удаляют и капсулу. Наложение швов после операции на опухоли не требуется. В течение недели больному рекомендуют носить мягкую линзу, чтобы не травмировать ткани.
Реабилитационный период
Для предупреждения воспаления в профилактических целях назначаются противовоспалительные мази и препараты. В первые дни после удаления опухоли сохраняется отечность и покраснение. По истечении этого периода глаз полностью восстанавливается.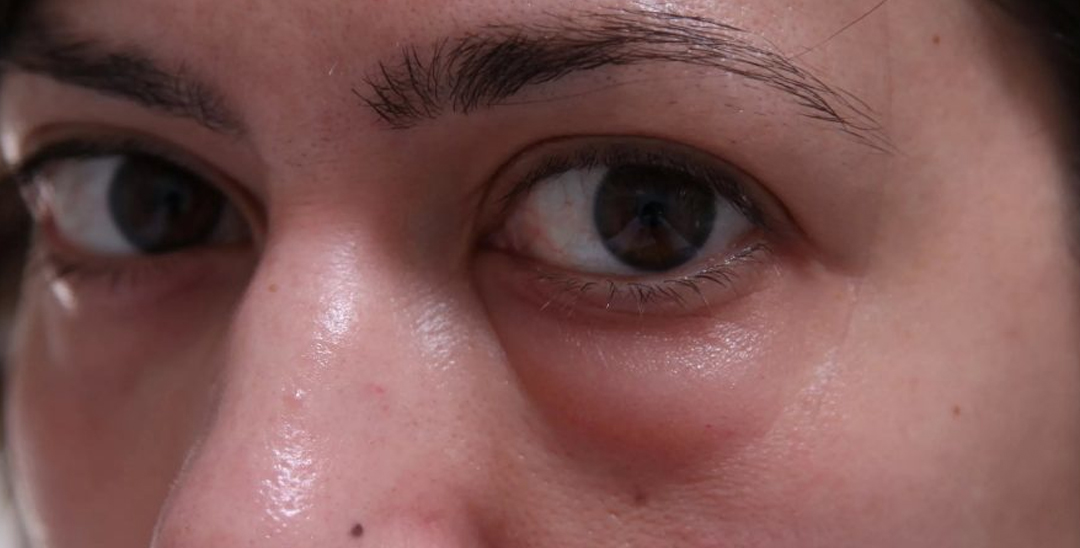 Чтобы избежать осложнений, пациент обязан носить повязку, стараться не тереть веки и следить, чтобы на слизистую не попадала пыль и грязь. Как правило, восстановление проходит без осложнений.
Чтобы избежать осложнений, пациент обязан носить повязку, стараться не тереть веки и следить, чтобы на слизистую не попадала пыль и грязь. Как правило, восстановление проходит без осложнений.
В клинике Санта в Челябинске можно посетить офтальмолога, который порекомендует оптимальное лечение при халязионе. В центре успешно удаляют опухоль с помощью лазерной установки с последующим наблюдением в течение реабилитационного периода.
Записаться на прием для осмотра и лечения образования в удобное время можно по телефону.
Отек век от филлеров: Рэнд Роджерс, доктор медицинских наук: офтальмологический пластический хирург
Отек век от филлеров: Рэнд Роджерс, доктор медицинских наук: офтальмологический пластический хирург За последние несколько лет расширились причины отека век. Отек век может быть результатом ячменя и халязионов, которые являются инфекциями краев век и воспалительными реакциями из-за окклюзии сальных протоков соответственно. Аномалии щитовидной железы, включая гипертиреоз и реже гипотиреоз, могут вызывать задержку жидкости, а также выпуклые глаза. Аллергические реакции и прием соленой пищи являются дополнительными причинами отека век.
Аномалии щитовидной железы, включая гипертиреоз и реже гипотиреоз, могут вызывать задержку жидкости, а также выпуклые глаза. Аллергические реакции и прием соленой пищи являются дополнительными причинами отека век.
Однако за последние несколько лет отек, особенно нижних век, стал более частым явлением. Наполнители, особенно некоторые продукты на основе гиалуроновой кислоты, являются гидрофильными, что означает, что они могут притягивать жидкость. Возникающее в результате этого накопление жидкости может происходить через недели, месяцы или даже годы после инъекций век. Пожалуйста, свяжитесь с доктором Роджерсом, если у вас отек век, так как существуют средства для лечения опухших век, вызванных жидкостью.
Как наполнители могут восстановить потерянный объем ваших век
Ваши глаза многое говорят о вас, а иногда и слишком много. Если в области век появляются признаки старения, возможно, вы выглядите намного старше, чем чувствуете. Вот как наполнители могут восстановить ваши веки и сделать их более молодыми.
Вот как наполнители могут восстановить ваши веки и сделать их более молодыми.
Некосметические причины рассмотреть операцию на веках
Многим людям делают операцию на веках, чтобы глаза выглядели моложе, но хирургия также может исправить некоторые заболевания. Вот три ситуации, когда хирургия век играет решающую роль в улучшении здоровья глаз и зрения.
Кто лучше вводит БОТОКС, чем ваш офтальмолог
Кожа вокруг глаз хрупкая, поэтому на ней одним из первых появляются признаки старения, такие как морщины. Ботокс® — отличный способ избавиться от морщин, но вам нужен надежный поставщик для лечения этой деликатной области.
Важность правильного лечения переломов орбиты
Орбитальные переломы менее известны, чем другие лицевые переломы, но их последствия могут быть серьезными. Вот как происходят переломы орбиты и почему своевременная медицинская помощь необходима для сохранения здоровья глаз и зрения.
Вот как происходят переломы орбиты и почему своевременная медицинская помощь необходима для сохранения здоровья глаз и зрения.
Понимание разницы между эктропионом и энтропионом
Проблемы с веками могут вызывать множество неприятных симптомов, а без лечения могут привести к серьезным проблемам. Два состояния век — эктропион и энтропион — влияют на то, как ваши веки «работают». Вот как определить разницу между ними.
Должен ли я беспокоиться о росте век моего ребенка?
Большинство новообразований век у детей доброкачественные, но это не значит, что они не требуют медицинской помощи. Любой рост может вызвать дискомфорт или проблемы со зрением, особенно если его не лечить быстро. Вот что делать, если у вашего ребенка поражение век.
причин, почему ваше веко опухло
Что вызывает опухание века? Глядя в зеркало первым делом с утра, вы можете испытать шок, если у вас опухло веко. Если у вас есть небольшая шишка или ваше веко полностью опухло, вы, вероятно, задаетесь вопросом, что вызвало опухоль. Опухание век часто является причиной следующих состояний:
Если у вас есть небольшая шишка или ваше веко полностью опухло, вы, вероятно, задаетесь вопросом, что вызвало опухоль. Опухание век часто является причиной следующих состояний:
Аллергия может быть причиной отека век. Аллергические реакции возникают, когда ваша иммунная система немного сбивается с толку и начинает атаковать пыльцу, амброзию, шерсть животных, пыль и другие безвредные вещества. Ваше тело пытается избавиться от этих веществ, высвобождая химические вещества, называемые гистаминами. К сожалению, высвобождение гистамина вызывает воспаление и отек, из-за чего у вас течет из носа или опухают веки. Если у вас есть насморк, заложенность носа и зудящие, слезящиеся глаза в дополнение к отеку век, аллергия может быть причиной изменения вашей внешности.
Ячмень Болезненная красная шишка у основания века может быть вызвана ячменем. Стили возникают, когда у вас есть инфекция в сальной железе у основания века или в фолликуле (мешочке), который удерживает вашу ресницу. В некоторых случаях воспаление от инфекции может вызвать отек всего века. Другие симптомы ячменя могут включать слезотечение, чувствительность к свету, корочки на веках или ощущение, что что-то застряло в вашем глазу.
В некоторых случаях воспаление от инфекции может вызвать отек всего века. Другие симптомы ячменя могут включать слезотечение, чувствительность к свету, корочки на веках или ощущение, что что-то застряло в вашем глазу.
Халязион также может вызывать покраснение или опухание века. Шишка появляется, когда сальная железа в вашем веке забивается. Халязион обычно не вызывает болезненных ощущений, но может болеть, если он инфицируется.
БлефаритБлефарит является частой причиной отека век. Если у вас блефарит, вы можете заметить слезотечение и жжение в глазах. Другие симптомы могут включать:
- Чувствительность к свету
- Сухость глаз
- Зуд
- Ощущение, будто что-то застряло в глазу
- Покрытые коркой или шелушащиеся веки
Состояние возникает при воспалении сальных желез века. По данным Национального института глаз, у вас может быть больше шансов на развитие блефарита, если у вас есть аллергия, жирная кожа, розацеа или перхоть.
Конъюнктивит, обычно называемый «розовым глазом», вызывает воспаление конъюнктивы — слоя ткани, выстилающей внутреннюю часть век и покрывающей белки глаз. Конъюнктивит может быть вызван вирусом или бактерией. Если вы носите контактные линзы, ваше опухшее веко может быть связано с гигантским папиллярным конъюнктивитом. Это состояние вызывает неровности под веками из-за аллергии на контактные линзы, растворы или белковые отложения. По данным Американской академии офтальмологии, у пользователей контактных линз, которые также страдают аллергией или астмой, чаще развивается гигантский папиллярный конъюнктивит.
Болезнь Грейвса Отек век может быть связан с болезнью Грейвса. По данным Американской ассоциации щитовидной железы, глазное заболевание поражает около 50 процентов людей с болезнью Грейвса, аутоиммунным заболеванием, вызванным гиперактивностью щитовидной железы. Другие симптомы болезни Грейвса могут включать выпученные глаза, сухость или слезотечение, двоение в глазах, чувствительность к свету или ощущение, что что-то застряло в глазу.
Эта бактериальная инфекция может поражать веки или ткани вокруг глаз. Флегмона — это серьезная инфекция, которая может вызвать потерю зрения, менингит или абсцесс головного мозга, если ее не лечить быстро. Если у вас целлюлит, вы можете испытывать отек, боль в глазах, выпученные глаза, трудности с движением глаз или изменения зрения.
Что делать, если у вас опухло векоК счастью, большинство опухших век быстро проходят после небольшого домашнего лечения. В зависимости от причины отека может оказаться полезным одно из этих предложений.
- Использовать компрессы. Используйте теплый компресс, чтобы открыть закупоренные сальные железы, или попробуйте холодный компресс, чтобы уменьшить воспаление, отек и облегчить симптомы аллергии. Поместите мочалку под теплую или прохладную воду, отожмите лишнюю воду и положите ткань на веко на 10–15 минут. Компрессы можно использовать в течение дня для облегчения симптомов.

 Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.
Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса. Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
