Мокрая мозоль. Чем лечить мозоль и можно ли ее прокалывать?
Кожная мозоль – наиболее распространенная и, пожалуй, самая безобидная из травм. Вот именно! Из травм. Ведь мозоль – не что иное, как результат продолжительного интенсивного трения или давления какого-либо предмета на кожу. Причем, чтобы получить такую травму, не нужно быть в особой группе риска.
Для появления мозоли достаточно хоть немного пройтись в новой, но не очень удобной обуви или сгрести опавшие листья на дачном участке. Мокрая мозоль (волдырь, наполненный тканевой жидкостью) проходит сама, без особого лечения. Но при этом бывает очень болезненна и может доставлять сильные неудобства в обычной жизни. Есть ли смысл лечить мозоль? А главное, стоит ли прокалывать волдырь, чтобы ускорить процесс заживления?
Почему появляются мозолиТрение, давление и влажная кожа – три ключевых фактора, которые гарантированно приводят к возникновению мозолей.
На уязвимом участке кожи под воздействием трения и/или давления появляется волдырь, заполненный жидкостью – мозольный пузырь. Жидкость может быть прозрачной или с примесью крови, такое бывает, когда кровеносные сосуды в месте появления мозоли расположены близко к поверхности.
Жидкость может быть прозрачной или с примесью крови, такое бывает, когда кровеносные сосуды в месте появления мозоли расположены близко к поверхности.
Однако мозоли появляются не везде и не всегда. Вероятность возникновения такой травмы увеличивается в разы, если участок кожи, на который оказывается воздействие, влажный.
Целью одного из исследований, результаты которого были опубликованы в официальном журнале Международного общества биофизики и визуализации кожи, был поиск путей профилактики появления мозолей. Экспериментальным образом ученые установили, что повышенная гидратация поверхности кожи (излишняя влажность) увеличивает скорость изменения температуры кожи в ответ на приложение силы (давление, трение) и, следовательно, повышает вероятность образования мокрых мозолей.
В подавляющем большинстве случаев мозоль не требует специфического лечения и в течение 1-2 недель бесследно исчезает сама (при условии, что на травмированный участок кожи не оказывается повторное повреждающее воздействие). Но в некоторых случаях медицинская помощь может все-таки понадобиться, например, когда мозоль обширная, расположена в неудобном месте и сильно мешает в обычной жизни.
Но в некоторых случаях медицинская помощь может все-таки понадобиться, например, когда мозоль обширная, расположена в неудобном месте и сильно мешает в обычной жизни.
Если мозольный пузырь вскрыт, в рану попала инфекция и начался активный воспалительный процесс, медпомощь требуется обязательно.
Мозолью и пОтом
При том, что любой человек может «заработать» мозоль, для спортсменов и людей определенных специальностей эта травма может быть «профессиональной».
Например, у штангистов мокрые мозоли на ладонях со временем превращаются в сухие. У легкоатлетов, футболистов и военнослужащих мозоли чаще всего возникают на ногах – в области пяток, пальцев – и связаны с продолжительным бегом или ходьбой. Ладони – «слабое» место в плане образования мокрых, а затем и сухих мозолей у людей, занятых физически тяжелым трудом.
Но, как ни удивительно, в группе риска также люди, страдающие от недостатка двигательной активности и избегающие физического труда в принципе. Лучше всего этот случай характеризует народная мудрость: «Лентяй за дело – мозоль на тело».
Лучше всего этот случай характеризует народная мудрость: «Лентяй за дело – мозоль на тело».
Подавляющее большинство людей не считают мозоль медицинской проблемой именно потому, что знают причину ее появления и то, что она не требует активного лечения. Тем не менее ускорить заживление мозоли и можно, и нужно. Что для этого делать?
Как лечить мозоль
Мозоль без боли. Лечим правильно:
- Не прокалывайте мозольный пузырь
Вот главный ответ на вопрос, который волнует обывателя не меньше, чем гамлетовское «Быть или не быть?» Если пузырек с тканевой жидкостью не поврежден, оставьте его в покое. Жидкость внутри мозольного пузыря является естественной стерильной «повязкой». Если целостность кожи не повреждена, это предотвращает инфицирование раны.
- Очистите и защитите травмированный участок кожи
Поврежденную область кожи нужно аккуратно промыть с мылом, просушить и заклеить мозоль гидроколлоидным пластырем. Это специальный пластырь, который защищает рану от внешнего воздействия (снижает трение и давление), а также ускоряет заживление мозоли и предотвращает появление рубца на ее месте. Такие пластыри можно без труда найти в аптеке.
Это специальный пластырь, который защищает рану от внешнего воздействия (снижает трение и давление), а также ускоряет заживление мозоли и предотвращает появление рубца на ее месте. Такие пластыри можно без труда найти в аптеке.
- Если пузырь лопнул самостоятельно
Бывает и такое, что под воздействием трения мокрая мозоль лопается самостоятельно. Как правило, в месте раны появляется сильная боль и жжение. Необходимо аккуратно обработать место повреждения: промыть под чистой проточной водой или обработать края раны антисептиком для предотвращения возможного инфицирования. Если это возможно, нужно осторожно закрыть рану лоскутом кожи, затем наложить гидроколлоидную повязку или заклеить рану гидроколлоидным пластырем.
- Не игнорируйте проблему
Если вы все сделали правильно, но мозоль все равно становится более болезненной, появились припухлость, покраснение, неприятный запах, вероятно, в рану попала инфекция. В этом случае не стоит ждать, что все пройдет само – обратитесь за квалифицированной медицинской помощью.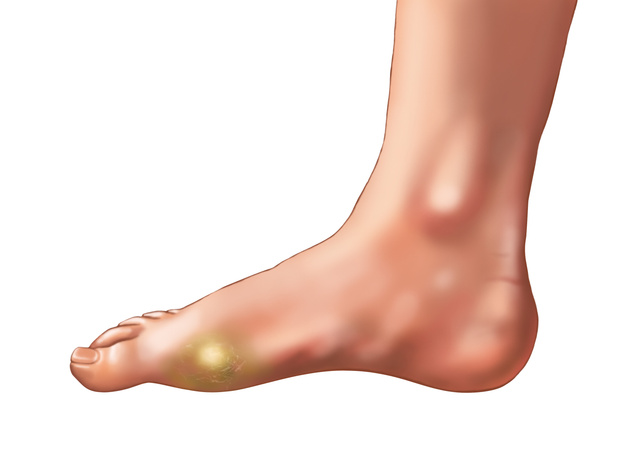
Хотя мокрые мозоли чаще всего заживают самостоятельно, согласитесь, лучше, чтобы они вовсе не появлялись. К счастью, предотвратить образование мозолей можно.
- Покупайте обувь по размеру, помните, что самый главный тренд – не модель и фасон, а удобство.
- Новую обувь, прежде чем отправляться в ней на длительные прогулки или занятия спортом, можно немного «разносить» дома, надевая на 10–15 минут ежедневно.
- Носите носки, которые хорошо впитывают и отводят влагу. Как правило, это носочно-чулочные изделия из хлопка с небольшим содержанием синтетики. Меняйте носки по необходимости, но не реже, чем раз в день.
- Используйте хлопчатобумажные перчатки со специальными прорезиненными вставками, если у вас появляются мозоли на ладонях в результате занятий спортом или физического труда.
- В качестве профилактики образования мозолей можно также перед предстоящими нагрузками заклеивать наиболее уязвимую область кожи пластырем, а также использовать тальк (детскую присыпку) для предотвращения избыточной влажности кожи.

Советы от врача о том, как правильно выбирать новую пару обуви, читайте в нашем следующем материале >>>
8 критериев выбора правильной обуви для спорта с точки зрения врача
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Читайте нас на Яндекс-дзен
Лопнула мозоль на ноге: опытный дерматолог в Москве.
Каждый человек хоть раз в жизни обнаруживал у себя мозоль.Не меньшее число людей испытывало изрядные мучения от того, что эта мозоль лопалась и после этого нещадно болела.
Отчего берутся и как с ними правильно бороться – расскажем в статье.
Как они образуются?
Поверхностный слой кожи называется эпидермисом и состоит из нескольких (более точно – 5) слоев:
- Роговой эпителий, самый наружный.
- Блестящий слой.
- Зернистый.
- Шиповатый.
- Базальный, сформированный цилиндрическим эпителием.
Все слои между собой связаны достаточно тесно, чтоб убедиться в этом достаточно собрать кожу в складку – она не расслоится.
Но если долго натирать эпидермис в одном месте, то рано или поздно произойдет одно из двух событий:
- Сотрется защитный роговой слой.
- Если роговой слой толстый – он может сместиться относительно нижележащих.
В обоих случаях происходит травматизация кожи, развивается воспаление.
Одним из этапов которого является экссудация.
Это выход межклеточной жидкости наружу в пространство между слоями эпидермиса.
Появляется пузырь.
Классическая мозоль – не что иное, как пузырек.
Верхней стенкой его является поврежденный роговой, иногда и блестящий, слои, а нижней – зернистый или шиповатый.
Расслоение эпидермиса приводит к асептическому воспалению, раздражению нервных окончаний кожи, из-за чего возникает боль.
По своей сути, мы имеем поверхностную рану, прикрытую клетками собственно эпидермиса.
Есть еще вариант так называемой сухой мозоли или натоптыша.
Он является следствием травматизации глубоких слоев эпидермиса и возникает всегда на подошве.
Не удивительно – там наиболее выражен роговой слой, а нагрузки приходится выдерживать весьма приличные.
Здесь все обходится без скопления жидкости.
Но зачастую отмечается формирование стержня из разрушенных осевым давлением тканей (корня натоптыша).
Более 80% мозолей приходится на пузыри.
Типичные места появления:
- Ладонные поверхности рук.
- Тыльная сторона стоп.
- Задняя часть стопы.
- Пах.
На ладонях пузыри появляются из-за работы с разными инструментами.
Такими, как отвертка, молоток, сельскохозяйственные орудия труда.
Иногда их так и называют – трудовые мозоли.
Причиной появления пузырей на ногах практически всегда является тесная и неудобная обувь.
На тыле стопы натирают бретельки туфель, язычки, швы колодки.
Задняя часть пятки натирается из-за неправильно подобранной или неладно скроенной обуви.
В паху мозоли возникают не очень часто, но пузыри могут сформироваться в местах, где нежная кожа трется о швы белья.
Излюбленная локализация – основания первых фаланг пальцев, иногда – середина ладонной поверхности.
Мозоли на этих местах возникают очень быстро и так же быстро лопаются.
Особенно, если человек продолжает ту же деятельность, которая привела к формированию пузыря.
Мозоли на ногах
Очень много проблем доставляют женщинам.
В стремлении выглядеть красивыми, дамы жертвуют комфортом и обувают неудобные туфли.
Результат – неэстетичные и болезненные пузыри над пяткой, на тыле стопы, на боковых поверхностях.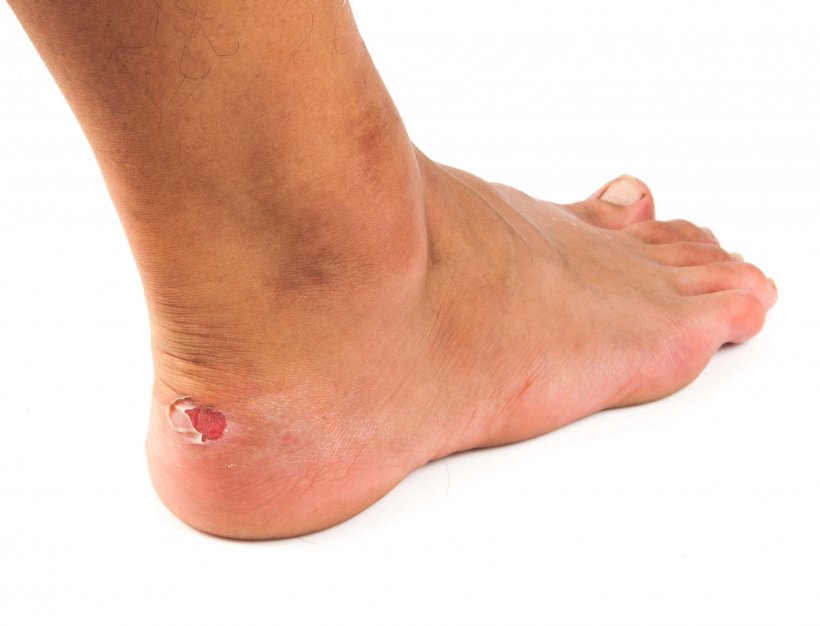
Мешают ходить ужасно.
Лидируют женщины и по количеству натоптышей.
Причина та же – обувь.
Как поступать с мозолями?
Первая мысль, которая приходит в голову при появлении пузыря с болью, жжением и дискомфортом – проколоть его и выпустить скопившуюся жидкость.
Такое решение неправильное и вредное, почему – расскажем ниже.
Второй вариант – оставить все как есть и перестать обращать на мозоль внимание.
Тоже не самый верный вариант, так как качество жизни не улучшается и сохраняется риск развития осложнений.
Оптимальный подход предполагает осторожность в поведении с мозолями, меры по профилактике их осложнений.
Какие именно – тоже распишем в подробностях.
Мозоль: вскрытие пузыря
Очень хочется лопнуть его, вскрыть.
Многие так и поступают, подвергая себя значительному риску.
Лопнувшая мозоль представляет собой уже открытую рану.
Учитывая места, в которых они обычно появляются, у этой раны очень высока вероятность инфицироваться.
Вот что будет, если лопнуть мозоль на ноге или руке:
- Усиление болевого синдрома.
- Более выраженное снижение функциональности руки или ноги.
- Трансформация из серозного воспаления в гнойный процесс.
- Удлинение периода заживления мозоли.
Конечно, такие осложнения возникают не всегда, но риск их развития все же есть.
Но и его можно свести к минимуму.
Как поступать с мозолью на ноге
При первых признаках формирования мозоли на стопе, на любом участке, первое что необходимо сделать, это – сменить обувь на такую, которая не трет ступню, пальцы.
Если такая ситуация возникла, например, на работе, – туфли просто снять и дать ногам покой.
Когда куда-нибудь идти необходимо, то есть смысл подложить мягкий ватный тампон между натертостью и обувью.
Прокалывать и лопать пузырь нельзя, так как это еще больше усугубит причиняемый болевой синдром и дискомфорт.
Также нельзя смазывать поверхность пузыря маслами и смягчающими мазями.
Потому что это приведет к увлажнению мозоли и затянет выздоровление.
Наша задача – поскорее и без последствий подсушить пузырек.
Что нужно:
- Переобуться в свободную обувь, легкие туфли с широким носком.
- Обрабатывать мозоль один-два раза в день раствором розоватой марганцовки или 70° спиртом. Эти жидкости следует иметь при себе на случай, если мозолька все же лопнет посреди города или в офисе.
- Наклеивать на нее перед каждым надеванием обуви пластырь с марлевой или ватной прокладкой.
Так можно свести к минимуму вероятность сорвать или содрать тонкую кожицу на пузыре слишком рано, до того момента как раневая поверхность под ней начнет заживать.
Как поступать с мозолью на руке
Ладонные мозоли легче предупредить – надевать перчатки, проявлять осторожность при пользовании инструментами.
Если же пузырь уже сформировался, то ему нужно обеспечить щадящий режим.
Не работать больной рукой, при необходимости – наложить на больное место мягкую повязку без крема или мази.
Цель такая же – предотвратить раннее лопание мозоли.
Иначе заживать рана будет гораздо дольше, и соответственно – причинять больше неудобств.
Как быть с лопнувшей мозолью?
Несмотря на все старания, самопроизвольное и слишком раннее вскрытие пузыря происходит сплошь и рядом.
Заметить это можно по вытекающей жидкости: рука или нога мокреют.
Болевые ощущения сначала немного стихают за счет того, что вытекший экссудат как бы смазывает поверхность кожи и снижает трение.
Но вскоре боль и жжение возвращаются с еще большей интенсивностью, чем было до вскрытия пузыря.
Что делать и чем лечить такие состояния, зависит от размера и локализации мозоли.
Маленькая мозоль на ноге
Пузырьки с диаметром около 1 см можно обработать марганцовкой, спиртом.
Выше мы писали, что их лучше носить с собой.
Можно обычной зеленкой.
Затем наклеить сверху ватный тампон на лейкопластыре или полоску бактерицидного пластыря, и на том все.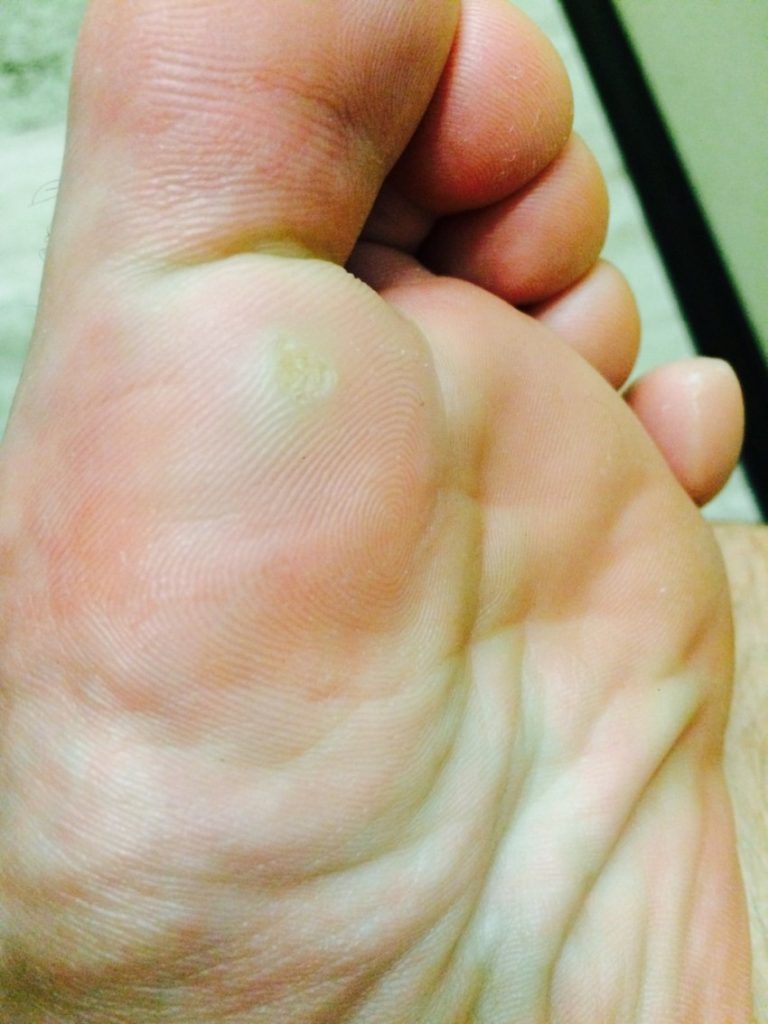
Такую лейкопластырную повязку следует менять 1-2 раза в день.
Присохшую вату можно отмачивать той же марганцовкой.
Необходимости в мазях с антибиотиками нет.
Соблюдение таких правил поможет ранке побыстрее зажить.
Естественно, что не следует сдирать начинающиеся формироваться корочки и отмершую кожу.
Они должны отшелушиться самостоятельно.
Большая мозоль на ноге
Лопнувшая мозоль с диаметром основания пузыря больше 1 см причиняет существенную боль.
Если расположена на пальцах стопы или на пятке – то ходьба в обуви превращается в настоящее мучение.
Для лечения последствий лопнувшей крупной мозоли на ступне можно предпринять такие шаги:
- Нанести на ранку несколько капель обычного 2% новокаина или лидокаина. Местные анестетики снимут выраженный болевой синдром, купить их можно в любой аптеке.
- После стихания боли помазать антисептиком – зеленкой, фукорцином. Спиртом и марганцовкой можно не пользоваться.

- Наклеить сверху лейкопластырь с ватным тампоном или полоску бактерицидного пластыря.
- Обеспечить образовавшейся ране покой – туфли сменить на тапки.
Место повреждения может оказаться загрязнено пылью или другим мелким мусором.
Тогда перед тем, как мазать зеленку или фукорцин, ранку лучше промыть перекисью водорода.
Стерильности эта жидкость не обеспечит, но образующаяся пена хорошо очищает рану от посторонних частичек.
Покой ноге и смена повязок 2 раза в день помогут зажить лопнувшей мозоли за несколько дней.
Отдирать подсохшую кожу нельзя, но можно воспользоваться такой мазью, как «Бепантен».
В ее состав входят компоненты, стимулирующие репаративные процессы, за счет чего эпителизация раневой поверхности проходит быстрее.
Мозоль на руке
Для такой локализации характерно формирование одного или нескольких пузырей на ладони в области основания первых фаланг пальцев.
Когда такие мозоли лопаются, боль и жжение заставляют беречь руку, за счет чего снижается трудоспособность.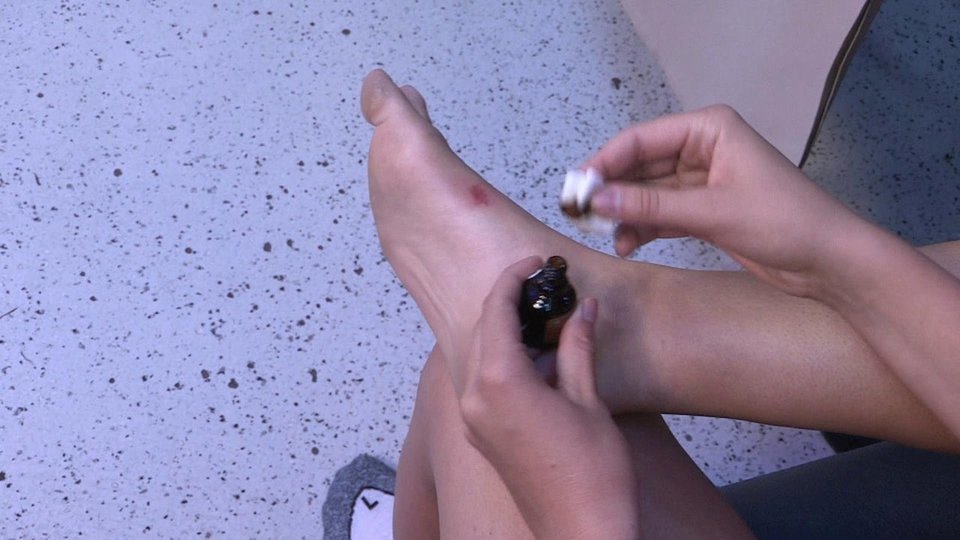
Помощь проста:
- Вымыть руки с мылом, но не вытирать их, а промокнуть.
- При сильной боли – смазать новокаином или лидокаином.
- Загрязнения удалить перекисью.
- Обработать антисептиком.
- Заклеить пластырем с ваткой.
Можно ли после этого продолжать работу – зависит от индивидуальных условий.
Единственно, нельзя продолжать работать без защитных перчаток.
Чем меньше беспокоить руку, тем скорее лопнувшая мозоль заживет.
Сухие мозоли
В классическом понимании, лопнуть сухая мозоль или натоптыш не способны, так как обладают очень выраженным роговым слоем эпидермиса.
Зато они могут трескаться и вызвать тем самым очень сильную боль, кровотечения.
Если сухая мозоль «лопнула», обезболивание можно проводить также, как и при лопании пузырей.
Отсюда начинаются отличия: сухую мозоль необходимо размягчать.
Рецептов несколько:
- Наклеивание специального мозольного пластыря.

- Прикладывание примочек с картофелем, растительным маслом на длительное время (сутки и более).
- Компрессы с 70% уксусной эссенцией.
Последним методом врачи пользоваться не рекомендуют, так как есть риск вызвать тяжелый ожог кожи стопы, пятки.
Можно мазать тем же «Бепантеном» два раза в день.
Поверхностные трещины натоптышей без сформированного стержня эта мазь заживляет за несколько суток.
Осложненные варианты мозолей
Возникшая на месте лопнувшей мозоли рана – отличное место для размножения патогенных микроорганизмов.
Присоединение инфекции можно распознать по таким признакам:
- Вокруг ранки появляется гиперемия (краснота).
- Боль усиливается, приобретает пульсирующий характер.
- Поверхность лопнутия начинает сочиться сукровицей или гноем.
- Возникает кровоточивость.
При появлении таких симптомов стоит подумать над тем, чтоб показать рану врачу.
Можно, конечно, попробовать лечиться самим.
В таком случае предпочтение лучше отдавать не традиционным народным методам, а проверенным медикаментозным средствам.
Основой лечения лопнувшей инфицированной мозоли являются мази.
Правда, здесь «Бепантеном» мазать уже бесполезно, так как требуется противомикробный компонент.
Одним из вариантов является мазь «Офлокаин».
В ее состав входит антибиотик фторхинолонового ряда офлоксацин и анестетик.
Просто наносится прямо на ранку и прикрывается мягкой бинтовой или лейкопластырной повязкой.
Кроме этого, можно применять «Левомеколь», эритромициновую и другие мази.
Противопоказаны гормональные.
При отсутствии видимого улучшения в течение 48 часов или малейшем ухудшении состояния раны, необходимо как можно скорее показаться врачу.
Как правильно поступать?
Лучше всего не допускать развития мозоли: носить удобную обувь, при работе пользоваться перчатками.
Если же мозоль появилась, то ей необходимо обеспечить покой и стерильность до тех пор, пока она не сойдет.
Однако бывают такие ситуации, когда ждать нет смысла.
Например, при крупных мозолях на руках и ногах, из-за которых страдает качество жизни человека.
В подобных случаях лучше всего прийти на прием к врачу дерматологу.
И с его помощью лопнуть мозольный пузырь в асептических условиях и безболезненно.
Также врач посоветует, как вести образовавшуюся рану дальше, чтоб она зажила быстро и без осложнений.
То же касается и сухих мозолей.
Практика показывает, что именно квалифицированная врачебная консультация позволяет избавиться от натоптышей навсегда.
Если мозоль доставляет беспокойство, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
Водяной мозоль — в каких случаях его целесообразно прокалывать и как ухаживать за водяным мозолем | Мамоведия
Это верный признак того, что у вашего ребенка не все в порядке — у него распухший и полный воды мешочек под верхним слоем кожи. Для него это удивительно — он все время тыкает в него пальцем. Для вас эта водяная мозоль — сигнал того, что слишком сильно натирает ботинок или ладонь долго трется о теннисную ракетку.
Для вас эта водяная мозоль — сигнал того, что слишком сильно натирает ботинок или ладонь долго трется о теннисную ракетку.
Ваша главная дилемма с водяной мозолью заключается в следующем: не трогать ее или проколоть. Если мозоль маленькая и вряд ли лопнет сама по себе, большинство врачей советуют всего лишь накрыть ее кусочком ткани «молескин», мягкой тканью с липкой поверхностью на обратной стороне, которую вы можете найти в большинстве аптек.
Однако, если водяная мозоль большая или болезненная и ребенок не может избежать давления на нее, лучше проколость ее, если только это не испугает ребенка. Некоторые исследования показывают, что водяные мозоли излечиваются быстрее после прокола и что предпочтительнее проколоть такую мозоль в стерильных условиях, чем ждать, когда она лопнет сама по себе. Это объясняется тем, что лопнувшие водяные мозоли могут инфицироваться, предостерегает Сьюзанн Левин, доктор медицины, мозольный хирург, доцент-клиницист в колледже педиатрической медицины Нью-Йорка и автор книги «Мои ноги убивают меня».
Ни в коем случае, однако, не протыкайте (прокалывайте) волдырь, вызванный ожогом.
Ниже следуют советы, как поступать с водяными мозолями, большими и малыми.
Лечение водяных мозолей.
Вырежьте из ткани «молескин» кружок, примерно на 10 миллиметров больше во всех направлениях, чем сама мозоль, советует Моррис Меллион, доктор медицины, адъюнктпрофессор семейной практики и ортопедической хирургии (спортивная медицина) в медицинском центре университета Небраски и медицинский директор Центра спортивной медицины, оба в Омахе. Просто приложите его к мозоли на пару дней, чтобы жидкость обратно впиталась в кожу, рекомендует он. Когда будете удалять кружок, действуйте осторожно, чтобы липкая поверхность не потревожила нежную кожу под ней.
Когда обращаться к врачу
Водяная мозоль, в которую проникла инфекция, должна немедленно подвергнуться осмотру врача. Вот вероятные симптомы инфекции:
- обширная или продолжительная боль;
- краснота за пределами непосредственно водяной мозоли;
- сочащийся гной;
- желтые корочки вокруг водяной мозоли;
- красные линии, уходящие от мозоли;
- высокая температура
Объясните процесс прокалывания. Если у вашего ребенка большая водяная мозоль и по вашему мнению ее нужно проколоть, сначала спокойно объясните ребенку, почему целесообразно проткнуть водяную мозоль и что не будет никакой боли. Ребенок, достаточно взрослый, чтобы натереть водяную мозоль, вероятно, сможет понять, что процесс будет безболезненным потому, что кожа над мозолью мертва и его ощущения будут точно такими же, как когда срезают волосы или ногти, говорит Дуглас Ричи, доктор педиатрической медицины, практик-педиатр (мозольный хирург) в Сил-Бич, штат Калифорния, и профессор-клиницист в Калифорнийском колледже педиатрической медицины, Южный Кампус в Лос-Анджелесском графстве — ЮСК медицинский центр. Однако, если ваш ребенок испуган, не прокалывайте водяную мозоль, просто прикройте вместо этого молескином.
Если у вашего ребенка большая водяная мозоль и по вашему мнению ее нужно проколоть, сначала спокойно объясните ребенку, почему целесообразно проткнуть водяную мозоль и что не будет никакой боли. Ребенок, достаточно взрослый, чтобы натереть водяную мозоль, вероятно, сможет понять, что процесс будет безболезненным потому, что кожа над мозолью мертва и его ощущения будут точно такими же, как когда срезают волосы или ногти, говорит Дуглас Ричи, доктор педиатрической медицины, практик-педиатр (мозольный хирург) в Сил-Бич, штат Калифорния, и профессор-клиницист в Калифорнийском колледже педиатрической медицины, Южный Кампус в Лос-Анджелесском графстве — ЮСК медицинский центр. Однако, если ваш ребенок испуган, не прокалывайте водяную мозоль, просто прикройте вместо этого молескином.
Не теряйте времени. Если ребенок согласен на прокалывание водяной мозоли, делайте это немедленно. Водяная мозоль заживет быстрее, если вы проколете ее в течение первых двадцати четырех часов после образования, утверждает доктор Ричи.
Очистите место операции. Перед тем как вы проткнете водяную мозоль, смажьте ее йодом, говорит доктор Меллион. — После того как вы продезинфицировали место операции, подождите по крайней мере 90 секунд, прежде чем продолжать, советует он (йод обжигает открытую рану).
Стерилизуйте иглу. Пока ожидаете, стерилизуйте иглу или булавку изопропиловым спиртом или бетадиновым раствором. Можно стерилизовать иглу и над пламенем, но это может напугать ребенка, говорит доктор Ричи.
Прокалывайте осторожно. Перегоните жидкость в водяной мозоли к одной стороне и затем осторожно введите иглу в боковую часть мозоли (не прямо вверх или вниз), наполненную жидкостью. Часть жидкости выльется сразу.
Выжмите ее. Осторожно выжмите оставшуюся жидкость стерильной марлевой подушечкой. Самое главное — это оставить нетронутой крышу мозоли, говорит доктор Левин. Этот лоскут мертвой кожи служит защитой для нежной кожи под ней. Считайте ее естественной повязкой, добавляет доктор Ричи. Если водяная мозоль снова наполнится в течение двадцати четырех часов, осторожно проколите ее опять.
Если водяная мозоль снова наполнится в течение двадцати четырех часов, осторожно проколите ее опять.
Боритесь с инфекцией. После прокола водяной мозоли наложите мазь или крем с антибиотиком. Затем наложите лейкопластырь. Меняйте лейкопдастырь дважды в день.
Если водяной мозоль уже лопнул и защитный слой кожи порван, нужно покрыть этот участок. Сначала очистите образовавшуюся рану и наложите мазь с антибиотиком, говорит доктор Ричи. Затем наложите повязку. Повязка должна применяться до тех пор, пока рана не начнет заживать сама по себе и пока ваш ребенок не скажет, что чувствует себя лучше. Перед снятием повязки ее можно намочить, чтобы избежать ненужной боли.
Источник: «Домашний доктор для детей», Советы американских врачей под ред. Клафлин Эдвард
В чем опасность мозолей на ногах?
Мозоль — это локальное уплотнение кожи, которое появляется в качестве защитной реакции на трение. С этим явлением сталкивался каждый — сами по себе мозоли не представляют опасности, однако не стоит забывать о возможных их осложнениях.
Особенно внимательно следует относиться к лечению мозолей пациентам с сахарным диабетом. Даже безобидная мокрая мозоль может стать причиной воспаления — если ее пузырь лопнет, в ранку легко сможет попасть инфекция. А поскольку у диабетиков даже самая незначительная ранка заживает очень долго, мозоли становятся для этой категории пациентов серьезной проблемой.
Повышенное трение, которое провоцирует появление мозолей, может быть вызвано:
ношением жесткой обуви;
наличием в обуви грубых внутренних швов;
ношением обуви не по размеру или сжимающей ступню;
слишком тонкая подошва у обуви;
постоянное ношение обуви на высоком каблуке.
В группе риска находятся люди с лишним весом — увеличение нагрузки на кожу стоп значительно увеличивает вероятность появления мозолей.
Игнорировать проблему появления мозолей не стоит — при отсутствии необходимого лечения мокрая мозоль трансформируется со временем в сухую или стержневую. Последняя доставляет человеку серьезный дискомфорт и значительно снижает качество его жизни. Привыкнуть к этим ощущениям невозможно — человек вынужден менять свою походку, чтобы снизить нагрузку с пораженного участка стопы. Это может привести даже к нарушениям осанки.
Последняя доставляет человеку серьезный дискомфорт и значительно снижает качество его жизни. Привыкнуть к этим ощущениям невозможно — человек вынужден менять свою походку, чтобы снизить нагрузку с пораженного участка стопы. Это может привести даже к нарушениям осанки.
Виды мозолей
Виды, или стадии, мозоли — это этапы единого процесса, который протекает следующим образом:
В ответ на интенсивное трение образуется мокрая мозоль — заполненный жидкостью пузырь, который защищает от повреждения более глубокие слои кожи (именно поэтому мокрые мозоли нельзя срывать).
При постоянном воздействии на одну и ту же область ступни появляется сухая мозоль — защищая себя, кожа утолщается. Такие мозоли обычно безболезненные, поэтому многие пациенты не спешат обращаться с ними за помощью к специалисту. Эта тактика ошибочна, поскольку патологический процесс только усугубляется.
При отсутствии своевременного лечения сухая мозоль переходит в стержневую форму — в центре мозоли появляется стержень (корень), который может со временем начать сдавливать мягкие ткани, нервные окончания и даже кость.
 Данный вид мозолей — самый болезненный.
Данный вид мозолей — самый болезненный.
Новый вид мозоли образуется на месте предыдущего — поэтому лечить их нужно сразу, на самой ранней стадии.
Симптомы мозолей
Предшественники мокрой мозоли — припухлость кожи и ее покраснение. Если в этот момент не устранить трение, образуется наполненный жидкостью пузырь — мокрая мозоль. Основные ее симптомы — болезненность и жжение в области натирания. В некоторых случаях содержимое пузыря может иметь багровый оттенок — такое происходит при повреждении небольших кровеносных сосудов, располагающихся близко к поверхности кожи.
Важно: Если вы заметили гнойное содержимое пузыря мозоли, срочно обратитесь к хирургу!
Сухие мозоли представляют собой утолщение рогового слоя кожи и не доставляют особого дискомфорта. Однако и они требуют лечения — со временем у них формируется стержень.
Симптомы стержневой, или корневой, мозоли — наличие в центре сухой мозоли стержня и резкая болезненность при нажатии на него. Этот стержень невозможно удалить самостоятельно — требуется помощь специалиста.
Этот стержень невозможно удалить самостоятельно — требуется помощь специалиста.
Диагностика мозолей
Диагностика мозолей не представляет сложности, однако пациенту не стоит пытаться самостоятельно определить тип мозоли — к примеру, за сухую мозоль легко принять подошвенную бородавку. Поэтому с данной проблемой следует обратиться к специалисту — подологу.
Методы лечения мозолей
Первостепенная задача при лечении любой мозоли — устранение причины ее возникновения, т.е. трения. Поэтому первая помощь при появлении мокрой мозоли всегда — наложение стерильной повязки и смена обуви.
Вскрывать самостоятельно пузырь мозоли ни в коем случае нельзя!
Сухие мозоли необходимо удалять. Сегодня разработаны эффективные и безопасные методики удаления ороговевшего слоя кожи — например, аппаратный педикюр. Во время процедуры подолог аккуратно опиливает кожу, убирая только ороговевшие частички. Здоровая кожа при аппаратном педикюре не затрагивается — данная методика абсолютно безопасна. А для пациентов с диабетом она стала настоящим спасением.
А для пациентов с диабетом она стала настоящим спасением.
Самая сложная в плане лечения мозоль — стержневая. Удаление ее корня требует опыта и использования специального инструментария. Ни в коем случае не пытайтесь сделать это в домашних условиях самостоятельно!
Рекомендации по уходу за кожей ступней
Появление мозолей лучше предотвратить, чем потом лечить. Поэтому старайтесь следовать этим рекомендациям:
Носите обувь из натуральных материалов.
Обувь не должна быть жесткой или иметь необработанные внутренние швы.
Носки и чулки выбирайте из натуральных тканей — в синтетике кожа «не дышит», повышается потоотделение и, как следствие, трение.
Подбирайте новую обувь в вечернее время — к вечеру стопы немного увеличиваются в размере. Поэтому купленные рано утром туфли с высокой долей вероятности будут натирать.
Регулярно посещайте подолога для проведения педикюра и соблюдайте его рекомендации по уходу за кожей стоп.

что делать, как лечить и чем помазать?
Лопнувшая мозоль – то, что доставляет массу неудобств. Место, где она образовалась, болит, да и позволять ему соприкасаться с предметами не рекомендуется, ведь высок риск инфицирования.
Справиться с подобным недугом очень легко. Но прежде чем заклеивать ее пластырем, следует принять во внимание технику предупреждения занесения инфекции и ряд полезных средств.
Оглавление:
- Механизм образования
- Водянка лопнула – что делать?
- Как и чем лечить?
Механизм образования
Перед тем, как вы увидите на определенном участке тела лопнувшую мозоль, вас будут докучать неприятные ощущения в области этого участка кожи. Сначала мозоль образуется, потом становится больше, а после частого контакта с определенным предметом кожа лопается и покрывается жидкостью.
Иногда процесс разрыва слоя кожи не заставляет себя долго ждать, особенно в случае, когда он очень тонкий. Мокрая мозоль способна образоваться даже от нажатия пальцами или контакта с острым предметом.
Мокрая мозоль способна образоваться даже от нажатия пальцами или контакта с острым предметом.
к оглавлению ↑
Водянка лопнула – что делать?
Пустить все на самотек можно лишь в случае, если вы собираетесь пребывать в идеально стерильном помещении и исключите любые контакты с ранкой на коже.
В остальных ситуациях следует поступать таким образом:
- Хорошенько продезинфицируйте руки антибактериальным мылом.
- Подыщите антибактериальное средство для того, чтобы обработать саму рану и область кожи близ нее. Для того пригодится раствор йода, спиртовой раствор или любое другие антибактериальное дезинфицирующее средство.
- Наложите тонким слоем на мазь с обеззараживающим и заживляющим эффектом на ранку.
- Наложите на ранку стерильную повязку. Если участок кожи не позволяет повязке удерживаться, следует прикрепить ее при помощи пластыря.

ВНИМАНИЕ: Попытки удалить кожицу вокруг ранки являются большой ошибкой. Не трогайте отошедший слой эпидермиса до тех пор, пока мозоль не заживет.
Алгоритм действий может показаться слишком сложным, так как подразумевает много пунктов и средств, которые необходимо использовать. Помните – заклеивание раны бинтом без дезинфекции чревато печальными последствиями. Риск инфицирования невероятно высок, ведь даже если лопнувшая мозоль не кровоточит, она очень уязвима.
В некоторых случаях мозоли требуют прокалывания. Когда она не слишком велика, лопать ее не стоит. Достаточно вооружиться бактерицидным пластырем, например использовать пластырь от мозолей “Compeed” или “Салипод”. А вот, если она большая, необходимо лопнуть пузырь. Проигнорировав это действие, велик риск инфицирования. Мозоль способная лопнуть в любое время и в любом месте, а нужные инструменты для дезинфекции могут не оказаться под рукой.
Перед вами техника самостоятельного и безопасного прокола:
- Примите меры по обеззараживанию рук.

- Очистите поверхность пузыря дезинфицирующим средством.
- Простерилизуйте обычную иголку при помощи спиртового раствора.
- Аккуратно проколите пузырь, не вставляя иголку глубоко под кожу.
- Удалите вытекающую жидкость бинтом, промоченным в обеззараживающем растворе.
- Примените мазь-антибиотик в целях предотвращения воспалительных процессов.
- Наложите повязку и при необходимости примените пластырь.
ВАЖНО: Вместо спиртового раствора для дезинфекции иголки можно использовать огонь. Подержите кончик иголочки над зажженной спичкой.
к оглавлению ↑
Как и чем лечить?
Рассмотрим ситуацию, когда мозоль лопнула, как лечить рану в домашних условиях? Не стоит полагать, что лечение закончилось после нанесения повязки. Бинт следует регулярно менять и при этом использовать средства, обеспечивающие скорейшее засыхание ранки, заживление невозможность попадания инфекции.
Жидкие обеззараживающие растворы очень полезны. Ознакомьтесь, чем помазать мозоль лопнувшую:
- раствор йода;
- раствор марганцовки;
- спирт;
- зеленка.
Итак, если вы теперь знаете, если лопнула мозоль, чем помазать.
ВНИМАНИЕ: После снятия первичной повязки ими следует мазать только краешки ран. Их попадание в саму ранку хоть и исключит занесение инфекции, но растянет процесс заживления.
В качестве мазей можно использовать Левомеколь, салициловую мазь, Банеоцин и другие похожие средства от мозолей.
Перед тем, как накладывать мазь, будет полезно промыть рану полезным отваром или соком.
В этом случае годится отвар ромашки, так как он отличается великолепным противовоспалительным действием, а также сок алоэ.
Прежде чем накладывать повязку, можно наложить лист подорожника. Не забывайте, что перед применением его следует промыть.
Это средство может заменить сразу и обеззараживающий раствор, и мазь, и бинт, если вы попали в экстремальную ситуацию, и ничего кроме него под рукой нет.
О причинах возникновения мокрых мозолей, профилактике образования и о том, чем лечить мозоли на ногах смотрите в видео ниже. Отвечает практикующий дерматовенеролог, Макарчук В. В.:
К сожалению, последствия этой проблемы могут быть далеко не безобидными. Игнорирование условий гигиены и дезинфекции может спровоцировать гниение тканей. Но вы, надеемся, теперь знаете, как лечить мозоль лопнувший.
Не стоит переживать, если вы вовремя приняли меры. Обработанная обеззараживающими составами и защищенная мозоль быстро заживает и не доставляет неудобств.
Что будет если лопнуть мозоль, что делать как лечить
Водяная мозоль – это образование, появляющееся вследствие продолжительного трения кожных покровов о грубую поверхность. Именно поэтому в подавляющем большинстве случаев подобные мозоли образуются на ступнях при ношении подобранной не по размеру или неудобной обуви.
Именно поэтому в подавляющем большинстве случаев подобные мозоли образуются на ступнях при ношении подобранной не по размеру или неудобной обуви.
Вначале на месте развития волдыря появляется незначительная краснота, а само оно начинает болеть. В это время желательно заклеить натертость бактерицидным или обычным пластырем (в последнем случае под пластырь нужно подложить маленький комочек ваты, кусочек бинта или марли) – это позволит предотвратить или приостановить развитие мозоли.
В случае, если развитие мозоли приостановить не удалось, на кожных покровах появляется волдырь, наполненный жидкостью. Появление нароста сопровождается сильной болью, причем, болезненность усиливается при прикосновении. Если в этот момент надавить на мозоль, она может лопнуть и из нее вытечет прозрачная жидкость, а если оторвать кожицу, то под ней останется мокнущая ранка ярко-красного цвета.
Содержание:
- 1 Симптомы инфицирования
- 2 Алгоритм действия при разрыве волдыря
- 3 Алгоритм лечения лопнувшего волдыря при его инфицировании
- 4 Несколько слов о том, когда можно «лопать» мозоль
- 5 Лечение волдырей средствами народной медицины
- 5.
 1 Соляные ванночки
1 Соляные ванночки - 5.2 Масло чайного дерева
- 5.3 Ванночки из прокисшего молока или сыворотки
- 5.4 Кашица из конского щавеля
- 5.5 Картофельная кожица
- 5.6 Алоэ
- 5.
Симптомы инфицирования
Опасность срыва кожицы с мозоли заключается в том, что ранка может инфицироваться и нагноиться.
Признаками инфицирования раны в данном случае будет:
- повышение местной температуры тела;
- появление непрекращающейся боли;
- покраснение кожи вокруг раны;
- появление гноя и гнойных корочек.
Алгоритм действия при разрыве волдыря
Вопрос, как быть, если лопнула мозоль и что делать, волнует многих из тех, кто столкнулся с этой проблемой. И это не удивительно. Содрать волдырь вовсе сложно.
В случае, если мозоль лопнула, следует:
- вымыть руки или протереть их влажной салфеткой;
- дезинфицировать ранку и кожу вокруг нее йодом, спиртом или зеленкой;
- наклеить на ранку бактерицидный пластырь таким образом, чтобы не допустить контакта кожных покровов с инструментами, обувью и иными предметами и вещами, которые могут привести к травмированию.

Внимание! Мозоль следует периодически открывать, менять пластырь и контролировать процесс ее заживления.
Указанные меры позволяют значительно снизить риски инфицирования содранного волдыря.
Алгоритм лечения лопнувшего волдыря при его инфицировании
Как лечить лопнувший мозоль? В подавляющем большинстве случаев лопнувшую мозоль лечить не требуется – она заживает сама. Однако от пострадавшего требуется принятие мер по предотвращению вероятного инфицирования и защиты ранки от дальнейшего натирания.
В случае же, если инфицирование ранки все же произошло, пострадавшему требуется обратиться к врачу – хирургу. Указанный специалист вскроет нагноение, очистит его, обработает ранку, наложит защитную повязку, обеспечивающую отток жидкости, и назначит адекватную ситуации терапию.
Несколько слов о том, когда можно «лопать» мозоль
Вопрос, если лопнуть мозоль что будет, волнует многих из тех, кто столкнулся с этой неприятностью впервые. Ответ на него достаточно прост.
Ответ на него достаточно прост.
В случае, если водяной пузырь не достиг большого размера, и не доставляет особенных неудобств пострадавшему, мозоль желательно заклеить пластырем и не трогать до заживления. Если же образование велико, причиняет дискомфорт пострадавшему и может в любой момент времени лопнуть без его вмешательства, его лучше вскрыть, соблюдая следующую последовательность.
Прежде всего, следует продезинфицировать руки и поверхность волдыря. Сделать это можно при помощи спирта. Затем следует взять незатупившуюся иглу и продезинфицировать ее аналогичным образом.
Продезинфицированной иглой необходимо аккуратно проколоть предварительно обработанный волдырь таким образом, чтобы игла вошла параллельно поверхности стопы или ладони – это позволит предотвратить повреждение кожи (сдирать волдырь ни в коем случае нельзя).
После того, как жидкость выйдет, ее следует промокнуть чистым бинтом или ватным тампоном, а поверх волдыря наложить антибактериальную мазь, например, Левомеколь.
Затем на мазь необходимо наложить пластырь или повязку, которую следует менять дважды в сутки – это значительно ускорит заживление.
Лечение волдырей средствами народной медицины
Народная медицина предлагает следующие средства лечения водяных мозолей.
Соляные ванночки
Для приготовления ванночек поваренная соль растворяется в теплой воде в пропорции одна столовая ложка соли на литр воды. Подготовленный указанным образом раствор используется для ополаскивания ног и позволяет вылечить мозоль в кратчайшие сроки.
Масло чайного дерева
При лечении водяных мозолей используется смесь масла чайного дерева с растительным маслом. Масла смешиваются в пропорции 1:3 и используются для намазывания волдыря. Указанное средство оказывает заживляющее воздействие и надежно защищает ранки от инфицирования. Обрабатывать мозоль следует несколько раз в день.
Ванночки из прокисшего молока или сыворотки
В терапии водяных мозолей используются несколько раз в день и позволяют вернуть здоровье ногам. Ванночки должны быть теплыми, а длительность процедуры составляет 20-30 минут.
Ванночки должны быть теплыми, а длительность процедуры составляет 20-30 минут.
Кашица из конского щавеля
Для приготовления кашицы необходимо взять свежесрезанные листья растения и тщательно измельчить их. Используется указанное средство для прикладывания к поврежденным участкам кожных покровов.
Картофельная кожица
Для приготовления средства картофель натирается на терке. Получившаяся вследствие этого действия кашица накладывается на марлевый тампон, прикладывается к мозоли и закрепляется при помощи пластыря и бинта. Повязка меняется ежесуточно. Для заживления мозоли достаточно трех – четырех сеансов.
Алоэ
При лечении водяных мозолей лист алоэ разрезается на две половики, прижимается к ранке внутренней стороной и фиксируется пластырем или бинтом. По мере высыхания листа он меняется на свежий. Процедура производится до полного заживления мозоли.
опасностей мозолей и как их предотвратить
2021-07-09 04:07:50 утраОпубликовано Центр Подиатрии & подана под мозоли, боль в ногах
ОПАСНОСТЬ МОЗЕЛЕЙ И КАК ИХ ПРЕДОТВРАТИТЬ
Bethesda, MD & Springfield, VA Podiatrist, Dr. Paul Ross of The Podiatry Center
Мозоли обычно не представляют серьезной проблемы, но при правильных обстоятельствах или при правильная основная проблема, они могут стать проблемой. В тяжелых случаях мозоли становятся слишком толстыми, чтобы лечить их дома, и их необходимо лечить у ортопеда. Иногда, когда это происходит, они вызывают перераспределение веса или могут инфицироваться, особенно если они трескаются. Лучшее лечение? Профилактика, конечно!
Как предотвратить появление мозолей на ногах
Бенджамин Франклин заявил, что унция профилактики стоит фунта лечения, и это относится к здоровью во всех аспектах. Какие существуют способы предотвращения мозолей?
Какие существуют способы предотвращения мозолей?
- Носите правильно подобранные носки и обувь. Носки, которые не подходят по размеру, могут вызвать мозоли, как и неподходящая обувь.
- Износ супинаторов. Это может сделать обувь более удобной, облегчить боль и сохранить структуру стопы здоровой. Равномерное распределение веса может предотвратить появление мозолей.
- Если у вас деформация стопы, проконсультируйтесь со своим ортопедом, чтобы подобрать наилучшие варианты.
- Держите ноги в чистоте. Гигиена особенно важна для ног, поскольку они более уязвимы для инфекции, особенно если у вас диабет.
Когда мозоли не лечатся
Если ваши мозоли кажутся вам ненормальными или сопровождаются любыми другими симптомами, подобными перечисленным в следующем списке, как можно скорее обратитесь к ортопеду.
- Отек
- Дискомфорт или боль при ходьбе или стоянии
- Лихорадка
- Расщепление кожи
- Боль
- Нежность
- Обесцвечивание
- Гной или жидкость
Что самое худшее может случиться?
Мозоли могут стать слишком толстыми и сухими, из-за чего они лопаются и иногда даже кровоточат. Для человека с хорошим здоровьем это может быть проблемой… однако для человека с диабетом это может очень быстро выйти из-под контроля и привести к необходимости ампутации. Если мозоль становится слишком толстой, трескается и инфицируется или превращается в язву — незаживающую открытую рану на стопе — это может означать катастрофу для больного диабетом. Поэтому, если у вас диабет, немедленно обратитесь к своему ортопеду Bethesda, MD или Springfield, VA, если ваши ноги вызывают ваши проблемы.
Для человека с хорошим здоровьем это может быть проблемой… однако для человека с диабетом это может очень быстро выйти из-под контроля и привести к необходимости ампутации. Если мозоль становится слишком толстой, трескается и инфицируется или превращается в язву — незаживающую открытую рану на стопе — это может означать катастрофу для больного диабетом. Поэтому, если у вас диабет, немедленно обратитесь к своему ортопеду Bethesda, MD или Springfield, VA, если ваши ноги вызывают ваши проблемы.
У пациентов без диабета проблемы, связанные с наличием мозолей, встречаются редко, но все же возможны. В группе наибольшего риска находятся люди, у которых мозоли лопаются и инфицируются. Инфекция может распространиться на кости или кровь, и если ваша кровь заражена, это может привести к сепсису или заражению крови. Если это не лечить, это может быть фатальным.
Конечно, это наихудший сценарий, но всегда лучше перестраховаться, чем потом сожалеть. Если у вас еще нет ортопеда и вы живете в районе Bethesda, MD или Springfield, VA, сначала попробуйте нас и получите 25 долларов в счет доплаты по страховке.
Зачем обращаться к ортопеду Bethesda, MD или Springfield, VA?
Врач общей практики или семейный врач отлично подойдет, если вы здоровы и у вас нет серьезных проблем, но они часто могут пропустить вопросы, требующие специальных знаний. Вот почему, если у вас есть какие-либо проблемы с ногами, лучше всего обратиться к ортопеду.
Специалист по стопам может быстро определить и диагностировать проблемы с вашими ногами, которые другие могли пропустить, и мы можем предложить решения для лечения, адаптированные к вашему уникальному состоянию и жизненной ситуации. Здесь, в Центре Подиатрии, мы ставим ваши ноги на первое место! Позвоните нам сегодня по телефону (301) 656-6055 и мы будем рады помочь вам.
Эта информация не является медицинской консультацией. Он предоставляется исключительно для обучения. Наша практика будет рада обсудить ваши уникальные обстоятельства и потребности, связанные с этими темами.
Подиатрические центры лечат все медицинские и хирургические боли в стопах и голеностопных суставах. Лицензированный Bethesda, доктор медицины, ортопед, доктор Пол Росс может помочь вам облегчить боль в ногах и лодыжках.
Лицензированный Bethesda, доктор медицины, ортопед, доктор Пол Росс может помочь вам облегчить боль в ногах и лодыжках.
Наши офисы подиатрии в Бетесде, Мэриленд (Мэриленд) и Спрингфилд, Вирджиния (Вирджиния) предлагают самые эффективные и современные, качественные услуги подиатрии с улыбкой для пациентов в нашем местном сообществе, в том числе: Вудбридж, Вирджиния, Фэрфакс В.А., Аннандейл В.А., Арлингтон В.А., Александрия В.А., Берк В.А., Гейтерсбург М.Д., Потомак М.Д., Сильвер Спринг М.Д., Роквилл М.Д. и Чеви Чейз М.Д.
Вернитесь к безболезненной жизни и вернитесь к тому, что вы любите!
Метки: bethesda md ортопеды лечение мозолей мозоли опасные мозоли мозоли на ногах как избежать мозолей как предотвратить мозоли болезненные мозоли Спрингфилд В.А. ортопеды лечение мозолей
Переломы пальцев и передней части стопы — OrthoInfo
Переломы пальцев и передней части стопы встречаются довольно часто. Переломы могут возникнуть в результате прямого удара по стопе, например, при случайном ударе ногой о что-то твердое или падении тяжелого предмета на пальцы ног. Они также могут быть результатом чрезмерного использования и повторяющегося стресса, который возникает при занятиях такими видами спорта, как бег, футбол и баскетбол.
Переломы могут возникнуть в результате прямого удара по стопе, например, при случайном ударе ногой о что-то твердое или падении тяжелого предмета на пальцы ног. Они также могут быть результатом чрезмерного использования и повторяющегося стресса, который возникает при занятиях такими видами спорта, как бег, футбол и баскетбол.
Хотя перелом кости пальца ноги или передней части стопы может быть довольно болезненным, он редко требует хирургического вмешательства. В большинстве случаев перелом заживает при отдыхе и смене деятельности.
Кости переднего отдела стопы.
Передний отдел стопы состоит из 5 плюсневых костей и 14 фаланг пальцев. В каждом пальце по 3 фаланги, за исключением первого пальца, у которого обычно только 2.
Все кости передней части стопы предназначены для совместной работы при ходьбе. Перелом или разрыв любой из этих костей может быть болезненным и влиять на работу стопы.
Переломы пальцев и переднего отдела стопы часто возникают в результате травмы или прямого повреждения кости. Переломы также могут развиваться после повторяющихся действий, а не после одной травмы. Это называется «стрессовым переломом».
Переломы также могут развиваться после повторяющихся действий, а не после одной травмы. Это называется «стрессовым переломом».
Переломы могут быть:
- Без смещения, когда кость сломана, но концы кости срослись
- Перемещенные, у которых концы сломанных костей частично или полностью отделились
Переломы также можно разделить на:
- Закрытые переломы, с неповрежденной кожей
- Открытые переломы, когда кожа повреждена, а рана доходит до кости. Открытые переломы особенно серьезны, потому что при повреждении кожи бактерии могут попасть в рану и вызвать инфекцию кости. Требуется немедленное лечение для предотвращения инфекции.
Наиболее распространенными симптомами перелома являются боль и припухлость. Другие симптомы могут включать:
- Синяк или обесцвечивание, распространяющееся на близлежащие части стопы
- Боль при ходьбе и нагрузке
Если вы считаете, что у вас перелом, важно как можно скорее обратиться к врачу. Перелом, который не лечится, может привести к хронической боли в стопе и артриту и повлиять на вашу способность ходить.
Перелом, который не лечится, может привести к хронической боли в стопе и артриту и повлиять на вашу способность ходить.
Пока вы ожидаете визита к врачу, вам следует сделать следующее:
- Приложите лед, чтобы уменьшить отек.
- Поднимите ногу как можно выше.
- Ограничение нагрузки.
- Слегка оберните ногу мягкой компрессионной повязкой.
К началу
Физикальное обследованиеКогда вы обратитесь к врачу, он соберет анамнез, чтобы выяснить, как ваша нога была повреждена, и спросит о ваших симптомах. Затем врач осмотрит вашу стопу и может сравнить ее со стопой на противоположной стороне.
После перелома стопа может опухнуть и изменить цвет.
Во время осмотра врач будет искать:
- Отек
- Нежность в месте перелома
- Синяк или обесцвечивание — ваша стопа может быть красной или экхимозной («черно-синей»)
- Деформация
- Ссадины на коже или открытые раны
- Потеря чувствительности — признак повреждения нерва
Ваш врач также назначит визуализирующие исследования для диагностики перелома.
Рентген. Рентгеновские лучи обеспечивают изображения плотных структур, таких как кость. Рентген обычно можно сделать в кабинете врача.
Большинство переломов можно увидеть на обычном рентгене. Однако стрессовый перелом может начинаться с крошечной трещины в кости и может быть незаметен на первом рентгеновском снимке.
Во многих случаях стрессовый перелом можно увидеть только через несколько недель, когда он действительно начал срастаться и вокруг места перелома появляется заживающая костная мозоль.
(слева) На этом рентгеновском снимке едва виден недавний стрессовый перелом третьей плюсневой кости (стрелка). (справа) Несколько недель спустя в этом месте образовалась мозоль, и перелом стал более отчетливым.
Магнитно-резонансная томография (МРТ). Если ваш врач подозревает стрессовый перелом, но не может увидеть его на рентгеновском снимке, он может порекомендовать МРТ.
Более чувствительное, чем рентген, МРТ может обнаружить изменения в костях, которые могут указывать на перелом. В отличие от рентгена, при МРТ нет излучения.
К началу
Лечение перелома пальца или передней части стопы зависит от:
- Местонахождения травмы
- Тип перелома
Несмотря на то, что пальцы на ногах маленькие, травмы пальцев ног часто могут быть весьма болезненными.
Перелом пальца ноги может возникнуть в результате прямой травмы, например, падения тяжелого предмета на переднюю часть стопы, случайного удара ногой или столкновения с твердым предметом. Перелом также может произойти, если вы случайно ударитесь боковой стороной ступни о предмет мебели, стоящий на земле, и ваши пальцы ног будут искривлены или отведены в сторону или в неудобном направлении.
Проксимальная фаланга — это кость большого пальца стопы, ближайшая к плюсневым костям. Поскольку это самая длинная из костей пальца ноги, она чаще всего ломается.
Сломанный палец может стать опухшим, болезненным и обесцвеченным. Если кость не на месте, ваш палец будет выглядеть деформированным.
ЛечениеБольшинство сломанных пальцев ног можно вылечить без хирургического вмешательства. В течение нескольких дней может быть больно нести вес на поврежденном пальце ноги. Однако по мере того, как ваша боль утихает, вы можете начать носить вес так, как вам удобно. В это время может быть полезно носить более широкую, чем обычно, обувь.
Приклеивание сломанного пальца к соседнему пальцу также иногда помогает облегчить боль.
Если кость смещена, а палец ноги выглядит деформированным, врачу может потребоваться манипуляция или вправление перелома. Эта процедура чаще всего проводится в кабинете врача. Вам дадут местный анестетик, чтобы обезболить ногу, а затем ваш врач вернет перелом на место, чтобы выпрямить палец ноги.
(слева) На этом рентгеновском снимке перелом проксимальной фаланги пятого пальца ноги (стрелка) вызвал деформацию пальца ноги. (справа) Кости изогнутого пальца ноги возвращены на место.
(справа) Кости изогнутого пальца ноги возвращены на место.
Плюсневые кости — это длинные кости между пальцами ног и серединой стопы. Каждая плюсневая кость состоит из следующих четырех частей:
- Головка, соединяющая основание пальца ноги
- Шейка — узкий участок между головкой и стержнем
- Диафрагма — длинная часть кости
- Основание — соединение со средней частью стопы
Переломы могут возникать в любой части плюсневой кости, но чаще всего возникают в шейке или диафизе кости.
(слева) Четыре части каждой плюсневой кости. (справа) Рентгенограмма показывает перелом диафиза 2-й плюсневой кости.
Как и переломы пальцев ног, переломы плюсневых костей могут быть результатом либо прямого удара по переднему отделу стопы, либо вывиха.
Некоторые переломы плюсневых костей являются стрессовыми. Стрессовые переломы — это небольшие трещины на поверхности кости, которые со временем могут расширяться и увеличиваться.
Стрессовые переломы обычно возникают в результате повторяющихся действий или давления на переднюю часть стопы. Они распространены у бегунов и спортсменов, которые занимаются видами спорта с высокой ударной нагрузкой, такими как футбол, американский футбол и баскетбол.
Ударные нагрузки, такие как бег, могут привести к стрессовым переломам плюсневых костей.
Стрессовый перелом также может быть вызван внезапным увеличением физической активности или изменением режима тренировок.
ЛечениеБольшинство переломов плюсневых костей можно лечить при начальном периоде подъема и ограниченной весовой нагрузке. Затем следует постепенная нагрузка на ногу, насколько это допустимо, в гипсе или прогулочном ботинке. Хирургическое вмешательство требуется не часто.
Однако, если вы одновременно сломали несколько плюсневых костей и ваша стопа деформирована или нестабильна, вам может потребоваться операция.
Во время процедуры врач сделает надрез на стопе, затем вставит штифты или пластины и винты, чтобы удерживать кости на месте во время их заживления. Это называется внутренней фиксацией.
Это называется внутренней фиксацией.
Операция может быть отложена на несколько дней, чтобы спадала опухоль стопы. Однако, если у вас открытый перелом, ваш врач проведет операцию в более срочном порядке.
Переломы пятой плюсневой костиПятая плюсневая кость — это длинная кость на внешней стороне стопы. Травмы этой кости могут действовать иначе, чем переломы остальных четырех плюсневых костей.
Чаще всего переломы пятой плюсневой кости проходят через основание кости. Обычно это происходит из-за травмы, когда стопа и лодыжка вывернуты вниз и внутрь.
При этом типе травмы сухожилие, которое прикрепляется к основанию пятой плюсневой кости, может растягиваться и оттягивать фрагмент кости от основания. Поскольку фрагмент отрывается от остальной кости, такой тип травмы называется отрывным переломом.
Рентгенограмма показывает отрывной перелом основания пятой плюсневой кости (стрелка).
Отрывной перелом также иногда называют «переломом балерины» или «переломом танцора» из-за положения пуантов, которое артисты балета принимают, когда они приподнимаются на носках.
Перелом Джонса представляет собой горизонтальный или поперечный перелом основания пятой плюсневой кости. Это один из наиболее распространенных переломов стопы, который обладает уникальными характеристиками, повышающими вероятность хирургического вмешательства.
ЛечениеБольшинство переломов пятой плюсневой кости можно лечить переносимой нагрузкой с нагрузкой и иммобилизацией в гипсовой повязке или сапогах. Однако, если отрывной перелом приводит к большому смещению фрагмента перелома, вашему врачу может потребоваться провести открытую репозицию и внутреннюю фиксацию пластинами и/или интрамедуллярными винтами.
Соответствующее лечение зависит от локализации перелома, величины смещения (смещение двух концов перелома) и уровня активности пациента.
Поскольку перелом Джонса расположен в области с плохим кровоснабжением, для его заживления может потребоваться больше времени. В некоторых случаях перелом Джонса может вообще не срастаться, что называется несращением. Когда это происходит, часто требуется хирургическое вмешательство. Опасения по поводу замедленного заживления и/или высоких требований к активности могут привести к тому, что ваш врач также порекомендует операцию по поводу острого перелома Джонса.
Когда это происходит, часто требуется хирургическое вмешательство. Опасения по поводу замедленного заживления и/или высоких требований к активности могут привести к тому, что ваш врач также порекомендует операцию по поводу острого перелома Джонса.
(слева) Рентгенограмма показывает перелом Джонса в основании пятой плюсневой кости (стрелка). (справа) Интрамедуллярный винт использовался для удержания кости на месте во время ее заживления.
Заживление сломанного пальца ноги может занять от 6 до 8 недель.
Переломы плюсневых костей обычно заживают в течение 6–8 недель, но может потребоваться и больше времени. Ваш врач сделает последующие рентгеновские снимки, чтобы убедиться, что кость правильно выровнена и заживает. Даже при правильном заживлении нога может несколько месяцев опухать, и вам может быть трудно найти удобную обувь.
Ваш врач сообщит вам, когда можно безопасно возобновить физическую активность и вернуться к занятиям спортом. Однако, если вы чувствуете какую-либо боль, вы должны прекратить свою деятельность и сообщить об этом своему врачу. Слишком раннее возвращение к занятиям может подвергнуть вас риску повторной травмы.
Однако, если вы чувствуете какую-либо боль, вы должны прекратить свою деятельность и сообщить об этом своему врачу. Слишком раннее возвращение к занятиям может подвергнуть вас риску повторной травмы.
К началу
Раны деревьев | Набор для ухода за деревьями
Уэйн К. Клаттербак Ассоциированный профессор Лесного хозяйства, дикой природы и рыболовства Университет Теннесси
Раны на деревьях являются обычным явлением и могут быть вызваны следующими причинами: сломанные ветки; удары, ссадины и царапины; повреждение животных; нападение насекомых; Огонь; и т. д. Раны обычно ломают кору и повреждают пищевые и водопроводящие ткани. Раны также подвергают внутреннюю часть дерева воздействию организмов, в первую очередь бактерий и грибков, которые могут инфицировать и вызывать обесцвечивание и гниение древесины. Распад может привести к структурному ослаблению стволов деревьев и сократить срок службы дерева. Распад не лечится. Однако правильный уход за деревом может ограничить развитие гниения поврежденного дерева. В этом информационном бюллетене обсуждается реакция дерева на ранение и что можно сделать после ранения, чтобы сохранить дерево здоровым.
В этом информационном бюллетене обсуждается реакция дерева на ранение и что можно сделать после ранения, чтобы сохранить дерево здоровым.
Реакция деревьев на ранение:
Деревья реагируют на ранение или травму двумя способами: компартментализацией и развитием барьерных зон (Shigo 1986).
Компартментализация
При ранении дерева поврежденная ткань не восстанавливается и не заживает. Деревья не лечат; они запечатывают. Если вы посмотрите на старую рану, то заметите, что она не «заживает» изнутри наружу, но со временем дерево закрывает отверстие, образуя специализированную «мозольную» ткань по краям раны. После ранения новая древесина, растущая вокруг раны, образует защитную границу, предотвращающую распространение инфекции или гниения на новые ткани. Таким образом, дерево реагирует на травму «разделением» или изоляцией старой, поврежденной ткани с постепенным ростом новой, здоровой ткани.
Барьерные зоны
Деревья не только пытаются закрыть поврежденную ткань снаружи, но и делают имеющуюся древесину вокруг раны непригодной для распространения гнилостных организмов. Хотя эти процессы недостаточно изучены, дерево пытается избежать дальнейшего повреждения, устанавливая химические и физические границы вокруг инфицированных клеток, реагируя на патоген и ограничивая ущерб.
Хотя эти процессы недостаточно изучены, дерево пытается избежать дальнейшего повреждения, устанавливая химические и физические границы вокруг инфицированных клеток, реагируя на патоген и ограничивая ущерб.
Если дерево работает быстро и эффективно с его механизмами установления границ, инфекция остается локализованной и не распространяется. Однако если механизмы установления границ неэффективны, инфекция будет распространяться. Большинство сильнорослых или активно растущих деревьев достаточно успешно справляются с механизмами распространения гнили.
Уход за ранами от деревьев:
Правильный уход за ранами от деревьев способствует росту мозолей и закрытию ран.
Физический ремонт
Раны на деревьях часто выглядят рваными там, где кора порвана во время повреждения. Это часто случается при поломке веток и при царапании ствола дерева. Чтобы устранить этот тип повреждения, срежьте острым ножом любые рваные края коры. Будьте осторожны, чтобы не удалить здоровую кору и не обнажить больше живых тканей, чем необходимо. Если возможно, рана должна иметь форму вытянутого овала с длинной осью, идущей вертикально вдоль туловища или конечности. Вся кора вокруг раны должна быть натянута.
Если возможно, рана должна иметь форму вытянутого овала с длинной осью, идущей вертикально вдоль туловища или конечности. Вся кора вокруг раны должна быть натянута.
Повязки для ран
Исследования показывают, что повязки для ран (такие материалы, как деготь или краска) не предотвращают гниение и могут даже мешать закрытию раны. Повязки для ран могут иметь следующие вредные последствия:
- Предотвращать высыхание и стимулировать рост грибков
- Препятствовать образованию раневой древесины или костной мозоли
- Запрет разделения
- Возможно, служат источником пищи для патогенов
По этим причинам наложение раневых повязок не рекомендуется. Деревья, как и многие организмы, имеют свои механизмы для сдерживания распространения гнилостных организмов, насекомых и болезней.
Заполнение полостей
Заполнение больших отверстий или пустот в дереве обычно выполняется в косметических целях. Существует мало данных, указывающих на то, что заполненное дерево имеет лучшую механическую стабильность. Тем не менее, пломбы могут дать ткани мозоли место для прилегания, тем самым останавливая закручивание (складывание) мозоли (Shigo 1982). Можно использовать практически любую начинку, если она не стирает внутреннюю часть дерева.
Тем не менее, пломбы могут дать ткани мозоли место для прилегания, тем самым останавливая закручивание (складывание) мозоли (Shigo 1982). Можно использовать практически любую начинку, если она не стирает внутреннюю часть дерева.
Заполнение полости дерева, как правило, дорого и не рекомендуется. Пломбирование не останавливает гниение и часто при очистке полости нарушается граница, отделяющая здоровую древесину или каллюсный нарост от гнилой древесины. Таким образом, эта очистка для заполнения полости может иметь более пагубные последствия для дерева, чем если бы его оставили в покое. Необходимо соблюдать осторожность, чтобы не повредить новую мозолистую ткань, образовавшуюся в ответ на повреждение дерева и последующее загнивание.
Обрезка ран
Надлежащая обрезка должна использоваться для удаления мертвых, отмирающих и сломанных ветвей; удалять низкие, пересекающиеся или опасные ветки; и управлять размером дерева. Тем не менее, обрезка любого рода создает некоторый стресс для дерева, удаляя питательные листья (если ветвь жива), создавая раны, для заживления которых требуется энергия, и создавая возможные пути проникновения болезней.
Обрезки должны быть сделаны, чтобы максимизировать способность дерева закрыть свою рану и защитить себя от инфекции. При обрезке делайте чистые, ровные срезы. Не оставляйте обрубков ветвей. Оставьте небольшой воротник из дерева у основания ветки. Воротник ветки представляет собой слегка вздутую область, где ветка прикрепляется к стволу. Отрезание конечности заподлицо с туловищем оставит большую площадь мозоли и повысит вероятность попадания в рану гнилостных организмов. Оптимальное время обрезки — зима (период покоя), когда температура и уровень заражения ниже, а деревья не растут активно.
Заключение. Здоровые деревья обычно быстро восстанавливаются после повреждений. Старайтесь, чтобы поврежденные деревья росли энергично, поливая их во время засухи и обеспечивая правильное удобрение. Это повысит скорость закрытия раны, усилит рост костной мозоли и улучшит устойчивость к механизмам распада.
Ссылки
Шиго, А.Л. 1982. Здоровье деревьев. Журнал лесоводства 8 (12): 311-316.
Шиго, А.Л. 1986. Новая биология деревьев. Shigo Trees & Associates, Дарем, Нью-Хэмпшир. 595 р.
Что можно и чего нельзя делать при лечении кровавых волдырей
«Обычные» волдыри на стопах встречаются довольно часто и могут возникнуть при достаточном трении пальцев ног или подошвы стопы. Однако в некоторых случаях простой волдырь может стать кровяным пузырем .
Кровяной волдырь, по сути, обычный волдырь, но кровеносные сосуды под ним повреждены. Это вызывает просачивание крови внутрь, часто окрашивая волдырь в темно-красный или пурпурный цвет.
Что ты тогда делаешь?
Чтобы помочь вам правильно ухаживать за кровяным волдырем, мы рассмотрим некоторые рекомендации и рекомендации по лечению этой незначительной травмы, а также ответим на несколько других распространенных вопросов.
Что вызывает кровяной пузырь?
Кровяные волдыри на стопе могут появиться в любом месте при избыточном давлении и трении. Чаще всего они образуются в костных областях, но могут развиваться и в более мягких областях.
Они часто возникают на стопах, которые подвергаются большой нагрузке при ходьбе, походах, беге или танцах. Например, если вы занимаетесь бегом в течение длительного периода времени и костные части ваших ступней постоянно трутся о внутреннюю часть вашей обуви, у вас больше шансов на образование волдыря с кровью.
Однако вам не нужно быть особенно активным, чтобы получить кровяной волдырь. Возможно, ваши ноги просто застряли в неподходящих носках и обуви.
Кровяной волдырь также может образоваться при сильном защемлении кожи. Такое интенсивное давление может легко повредить кровеносные сосуды, не повредив при этом кожу.
Как лечить кровоизлияние?
Кровавый волдырь может быть болезненным, и у вас может возникнуть соблазн проколоть его как можно скорее. Но есть правильные и неправильные способы решения этой проблемы, и безопасное управление всегда будет способствовать более быстрому и полному выздоровлению.
Здесь мы обсудим некоторые распространенные правила лечения. Тем не менее, никогда не стесняйтесь обращаться к нам, если у вас есть какие-либо опасения по поводу кровяного волдыря, если он слишком болезненный или неприятный, чтобы лечить его самостоятельно, или вы просто предпочитаете доверить лечение профессионалу. Мы всегда будем рады помочь.
Тем не менее, никогда не стесняйтесь обращаться к нам, если у вас есть какие-либо опасения по поводу кровяного волдыря, если он слишком болезненный или неприятный, чтобы лечить его самостоятельно, или вы просто предпочитаете доверить лечение профессионалу. Мы всегда будем рады помочь.
Приподнятие кровяного волдыря поможет уменьшить отек и уменьшить его размер. Чем раньше вы сможете сделать это после образования волдыря, тем эффективнее это будет.
Если волдырь с кровью болит (особенно в результате защемления), приложите пакет со льдом или другой источник холода , завернутый в полотенце или другой барьер , чтобы уменьшить боль. Никогда не прикладывайте источник холода непосредственно к коже без защиты.
НЕ прокалывайте кровяной волдырь Кровяной волдырь, как и обычный волдырь, по-прежнему защищает уязвимую кожу под ним. Повреждение кожи увеличивает риск заражения или образования шрама.
По возможности дайте кровяному волдырю высохнуть и расправиться самостоятельно. Единственный раз, когда вы должны рассмотреть возможность вскрытия волдыря, это если он слишком большой и находится в месте, которое вызывает у вас значительные трудности, и даже в этом случае вы должны быть уверены, что используете правильные инструменты и процедуры, чтобы содержать рану в чистоте (или, что еще лучше). , давайте сделаем это).
НЕОБХОДИМО перевязать волдырьЕсли вы опасаетесь, что волдырь лопнет сам по себе, перевяжите его должным образом, чтобы защитить его от трения и давления.
Лейкопластыри хорошо подходят для небольших волдырей, но для более крупных и выступающих могут потребоваться повязки из кротовой кожи. Если кротовая кожа еще не вырезана для волдырей, вырежьте в ней отверстие и поместите эту часть прямо на волдырь. Это обеспечит некоторую прокладку вокруг волдыря, чтобы он не ударялся обо что-либо или не терся о внутреннюю часть вашей обуви.
После наложения кротовой повязки вы можете наложить на нее обычную клейкую повязку для дополнительной защиты.
НЕ снимайте кожу над волдыремЧто бы вы ни делали, кожа над волдырем может порваться или просто стать рыхлой по мере заживления. Не удаляйте эту кожу, даже если волдырь уже лопнул. Он по-прежнему обеспечивает защитный слой на коже под ним, и его удаление может еще больше подвергнуть рану инфекции. Держите его на месте, если можете.
НЕОБХОДИМО Очистить лопнувший волдырьЕсли кровавый волдырь лопнул, осторожно, но тщательно обработайте рану антисептиками. Нанесите антибактериальный крем или мазь, а затем перевяжите волдырь. Время, необходимое для очистки раны, может предотвратить осложнения.
НЕ носите обувь, которая может ухудшить кровообращение Вы можете присмотреться к своим любимым классическим туфлям или туфлям утром, готовясь к новому дню, но эта обувь может усугубить проблему. Вместо этого выбирайте дышащую обувь с пространством для пальцев ног.
Шлепанцы и другая обувь с открытым носком могут пригодиться. Однако, если вы не можете их носить, выберите вместо них удобные облегающие кроссовки. Убедитесь, что ваши носки удобны и хорошо сидят.
ОБЯЗАТЕЛЬНО свяжитесь с нами, если вам нужна помощьКровяные волдыри могут быть болезненными, но обратитесь к нам за помощью, если:
- Боль особенно сильная.
- Вы чувствуете чрезмерное тепло вокруг волдыря.
- Вы видите покраснение или красные полосы вокруг волдыря.
В этих случаях волдырь может быть инфицирован, и его следует немедленно обследовать и лечить. Вам также следует немедленно обратиться к нам за помощью, если вы живете с диабетом, так как любые травмы ног могут быстро выйти из-под контроля без должного внимания.
Но даже если вы считаете, что у вас нет инфекции, пожалуйста, свяжитесь с нами, если вы заметите что-то не так с вашим волдырем, он слишком большой, находится в особенно проблемной области… или по любой другой причине, на самом деле.
В центрах Advanced Foot & Ankle Centers of Illinois мы можем помочь вам избавиться от волдырей с кровью на ступнях или пальцах ног. И если они являются для вас повторяющейся проблемой, мы можем добраться до корня проблемы и предложить изменения, которые обеспечат вам комфортную работу. Свяжитесь с любым из наших офисов, указанных ниже, чтобы назначить встречу и получить необходимую помощь!
Лечение мозолей у собак. Ветеринарная практика
Общение с владельцем важно при лечении мозолей и предотвращении прогрессирования пиодермии мозолей
3 мин чтения
Обычно наблюдаемая у гигантских пород собак мозоль может быть простым заболеванием для диагностики и лечения. Однако в случаях несоблюдения режима лечения часто возникает вторичная инфекция (пиодермия мозолей).
Каллус
Каллус описывается как локальная гиперпластическая кожная реакция, вызванная давлением или трением (Hnilica and Patterson, 2017). Это гиперкератотическая бляшка округлой или овальной формы, которая развивается в местах, лежащих над костными точками давления. Чаще всего локализуется локоть, за которым следуют скакательные суставы, а у собак с глубокой грудной клеткой — грудина (Miller 9).0148 et al ., 2013). Проблема чаще всего наблюдается у гигантских пород собак, включая немецкого дога, сенбернара, ньюфаундленда и ирландского волкодава. У этих пород мозоль чаще всего возникает на локтях или скакательных суставах.
Это гиперкератотическая бляшка округлой или овальной формы, которая развивается в местах, лежащих над костными точками давления. Чаще всего локализуется локоть, за которым следуют скакательные суставы, а у собак с глубокой грудной клеткой — грудина (Miller 9).0148 et al ., 2013). Проблема чаще всего наблюдается у гигантских пород собак, включая немецкого дога, сенбернара, ньюфаундленда и ирландского волкодава. У этих пород мозоль чаще всего возникает на локтях или скакательных суставах.
Мозоль может возникать на грудине у мелких пород, например:
- Такса
- Шетландская овчарка
- Указатель
- Боксер
- Доберман-пинчер
Диагностика
В неосложненном случае диагноз ставится на основании анамнеза и физического осмотра с учетом основных причин. Возможные основные причины включают в себя:
- Собака постоянно предпочитает лежать на твердой поверхности
- Недостаточное мягкое постельное белье
- Ожирение
- Гипотиреоз
- Крайне недостаточный вес/истощение
- Ортопедические проблемы, вызывающие боль, требующую постоянного отдыха
Лечение
В легких случаях достаточно только наблюдения. Должны быть предоставлены мягкие постельные принадлежности и можно рассмотреть возможность использования защитных повязок. Важно выявить и устранить основные факторы.
Должны быть предоставлены мягкие постельные принадлежности и можно рассмотреть возможность использования защитных повязок. Важно выявить и устранить основные факторы.
Прогноз
При условии, что основные факторы устранены, и собака будет лежать на мягкой подстилке и/или переносить поддерживающие повязки, прогноз для простого случая мозоли от удовлетворительного до хорошего. Однако добиться уступчивости может быть трудно как с собакой, так и с владельцем, или с обоими.
Пиодермия мозолей
В случаях, когда лечение не проводится эффективно, и особенно при плохом соблюдении режима лечения, часто возникает вторичная инфекция. В этих случаях могут возникать изъязвления, свищевые и экссудативные выделения, в том числе развитие глубокой пиодермии (9).0007 Фигуры 1 и 2 ). Кроме того, что усложняет ситуацию, отдельные волосяные фолликулы могут быть затронуты в дерме, вызывая реакцию на инородное тело. Это увеличивает вероятность и тяжесть глубокой пиодермии.
Дифференциальный диагноз при мозолистой пиодермии включает:
- Дерматофитоз
- Демодекоз
- Другие причины глубокой пиодермии
- Неоплазия
- Декубитальное изъязвление ( Рисунок 3 )
Потребуется исследование тех же основных причин мозолей.
Диагностика
Необходимо собрать полный анамнез и провести медицинский осмотр. Необходимо провести цитологическое исследование. Оцените наличие кератиновых остатков (свободные волосяные стержни) и наличие гнойного или пиогранулематозного воспаления с присутствием бактерий. Подходящие методики включают мазки-оттиски и полоски липкой ленты. Гистопатологическое исследование требуется редко и лучше всего проводить после контроля бактериальной инфекции. Обычно наблюдается эпидермальная гиперплазия, ортокератотический/паракератотический гиперкератоз с фолликулярным кератозом и расширенными фолликулярными кистами.
Лечение
- Внимание к основным факторам
- При глубокой пиодермии потребуются длительные системные антибактериальные препараты на основе посева и чувствительности с последующим цитологическим контролем, поскольку оценки владельцев могут быть ненадежными
- Местная терапия хлоргексидином/миконазолом в дополнение к системной терапии.
 Это может продолжаться в качестве регулярного профилактического лечения после того, как глубокая пиодермия находится под контролем
Это может продолжаться в качестве регулярного профилактического лечения после того, как глубокая пиодермия находится под контролем - Гидромассажные ванны могут быть полезны
- Подстилка и защитная повязка как для мозолей
- Хирургическое вмешательство не рекомендуется, так как обычное последствие разрыва раны усугубит проблему
Прогноз
Прогноз осторожный. Основная трудность заключается в том, чтобы собака не искала твердые поверхности, на которые можно было бы лечь, и/или когда собака не переносит повязки. Необходима очень хорошая связь с владельцем, и в этих случаях может быть полезно посетить дом, чтобы убедиться, что факторы окружающей среды максимально контролируются.
РИСУНОК (1) Пиодермия костной мозоли на локте у пожилого немецкого дога. Наблюдается периферическое воспаление, вентрально видны гнойные шарики. Поражение сопровождалось зудом, в прошлом пациенту ошибочно назначали стероиды. Проблема нарастала и уменьшалась в течение нескольких лет, усугубляясь в жаркую погоду. Соблюдение в целом было хорошим, но во время случайного посещения дома было замечено, что в жаркие дни собака будет лежать на солнце на металлической пожарной лестнице. Собака была истощена, и ей было трудно стоять в течение любого промежутка времени. РИСУНОК (3) Неосложненная пролежневая язва на грудине молодой истощенной помесной собаки. Центральная грануляция с периферической эпидермальной пролиферацией является типичным признаком
Соблюдение в целом было хорошим, но во время случайного посещения дома было замечено, что в жаркие дни собака будет лежать на солнце на металлической пожарной лестнице. Собака была истощена, и ей было трудно стоять в течение любого промежутка времени. РИСУНОК (3) Неосложненная пролежневая язва на грудине молодой истощенной помесной собаки. Центральная грануляция с периферической эпидермальной пролиферацией является типичным признакомПоделиться
Хнилица, К. А. и Паттерсон, А. П. | 2013 | Дерматология мелких животных: атлас цветов и терапевтическое руководство, 4-е изд. Эльзевир, Сент-Луис |
Миллер, У. Х., Гриффин, К. Э., и Кэмпбелл, К. Л. | 2013 | Дерматология мелких животных Мюллера и Кирка, 7-е изд. Эльзевир, Сент-Луис. |
Дэвид Грант
Дэвид Грант, MBE, BVetMed, CertSAD, FRCVS, окончил RVC в 1968 г. и получил степень FRCVS в 1978 г. Дэвид был директором больницы RSPCA Harmsworth в течение 25 лет, а сейчас пишет и читает лекции на международном уровне, в основном по дерматологии.
и получил степень FRCVS в 1978 г. Дэвид был директором больницы RSPCA Harmsworth в течение 25 лет, а сейчас пишет и читает лекции на международном уровне, в основном по дерматологии.
Другие материалы этого автора
10 распространенных проблем со стопами и способы их решения
Каждый день ваши ноги испытывают большие нагрузки. Помогите им преодолеть дистанцию, выявляя и устраняя проблемы, начиная от мозолей и мозолей и заканчивая эпидермофитией и молоткообразными пальцами.
Брайан П. Данливи. Медицинское заключение, составленное Джастином Лаубе, доктором медицины. French Anderson Ltd/Stocksy
Человеческая стопа состоит из 26 костей, 33 суставов и более 100 мышц, связок и сухожилий, состоящих из прочных волокнистых тканей, чтобы удерживать вместе все подвижные части, не говоря уже о большем количестве потовых желез, чем в любой другой части. тела.
Действительно, стопа — это чудо эволюции, способное выдерживать сотни тонн силы — ваш вес в движении — каждый день. Множество частей стопы, включая пальцы, пятку и подушечку, работают вместе, чтобы доставить вас из одного места в другое.
Множество частей стопы, включая пальцы, пятку и подушечку, работают вместе, чтобы доставить вас из одного места в другое.
Но стресс от переноски подвергает ваши ноги высокому риску травм, выше, чем любой другой части тела. И многие проблемы со стопами, в том числе молоткообразные пальцы, волдыри, бурситы, мозоли и мозоли, когтеобразные и молоткообразные пальцы, вросшие ногти на ногах, грибок ногтей на ногах и микоз, могут развиться из-за пренебрежения, неподходящей обуви и простого износа.
Боль в ногах может быть даже первым признаком системной проблемы. Подагра, например, часто сначала поражает суставы стопы.
Итак, что вы можете сделать, чтобы выявить и решить некоторые распространенные проблемы со здоровьем стопы?
202
Эпидермофития стопы
Вызванный грибком, который любит теплую, темную, влажную среду, эпидермофития обычно поражает участки между пальцами ног и подошвы стоп. Он может вызвать воспаление кожи и вызвать белую чешуйчатую сыпь с красным основанием. Другие симптомы эпидермофитии стоп включают зуд, жжение, шелушение и иногда легкий запах.
Другие симптомы эпидермофитии стоп включают зуд, жжение, шелушение и иногда легкий запах.
Вы можете снизить риск эпидермофитии стопы (также называемой дерматофитией стопы), если будете содержать ступни и пальцы ног в чистоте и сухости, регулярно менять обувь и носки и никогда не ходить босиком в общественных раздевалках и душевых. По данным Penn Medicine, безрецептурные противогрибковые кремы или спреи можно использовать для лечения стопы спортсмена, а спреи и порошки также можно использовать внутри обуви для уничтожения любого сохраняющегося грибка.
Если эти средства не работают, вам может потребоваться обратиться к врачу и спросить о лекарствах, отпускаемых по рецепту. Также стоит знать, что инфекция может мигрировать в другие части тела, если ее не лечить, говорит Penn Medicine. Он также может передаваться другим людям через общие полы, спортивные коврики, полотенца и другие поверхности.
203
Молоткообразные пальцы
Shutterstock Если ваш второй, третий или четвертый палец скрещен, согнут в середине сустава пальца или просто направлен под странным углом, у вас может быть то, что называется молоткообразным пальцем. Неправильно подобранная обувь способствует формированию молоткообразных пальцев.
Неправильно подобранная обувь способствует формированию молоткообразных пальцев.
Если ваш палец все еще гибкий, врач может порекомендовать вам носить более просторную и удобную обувь. Кроме того, ношение вставок или подушечек для ног может помочь изменить положение пальца ноги.
Но если ваш палец фиксируется в согнутом положении, возникает боль, и вам может потребоваться операция, согласно данным клиники Майо. Когда молоткообразные пальцы давят на внутреннюю часть обуви, на них могут образовываться натоптыши и мозоли.
204
Волдыри
M. Hjerpe/iStock«Большинство волдырей вызваны трением между кожей стопы и внутренней стороной обуви», — говорит Аллан М. Бойке, ортопед Кливлендской клиники и декан Колледж ортопедической медицины Кентского государственного университета в Огайо.
Вы можете предотвратить образование волдырей — мягких карманов приподнятой кожи, наполненных прозрачной жидкостью — на ногах, надевая удобную обувь и носки соответствующего размера. По словам доктора Бойке, если волдыри действительно появляются, лучше позволить им лопнуть естественным образом, а не лопнуть их самостоятельно, даже если они болезненны и затрудняют ходьбу.
По словам доктора Бойке, если волдыри действительно появляются, лучше позволить им лопнуть естественным образом, а не лопнуть их самостоятельно, даже если они болезненны и затрудняют ходьбу.
«Если у вас образовался волдырь, просто накройте его повязкой и дайте ему лопнуть естественным путем», — говорит Бойке. «Если он лопнет, вы можете нанести безрецептурную мазь с антибиотиком с повязкой, чтобы помочь ему зажить и предотвратить инфекцию, но вы должны держать эту область покрытой, чтобы уменьшить трение и предотвратить ее повторное образование».
Большинство мозолей на ногах не требуют медицинской помощи. Но если у вас диабет или другое состояние здоровья, которое делает вас склонным к инфекциям, вам следует проконсультироваться с врачом, прежде чем лечить волдыри самостоятельно, советует Бойке.
205
Бурсит
Cristina Lichti/Alamy Бурсит — это костная шишка у основания сустава большого пальца стопы. По данным клиники Майо, изменения в стопе, которые вызывают выпуклость, также вызывают поворот большого пальца внутрь, к меньшим пальцам.
Бурсит может быть результатом врожденных деформаций, артрита, травмы, наследственности или постоянного ношения обуви со слишком узким носком. Независимо от того, что их вызвало, бурсит может ухудшиться из-за высоких каблуков и тесной обуви.
Консервативное лечение бурсита включает более широкую обувь, мягкие вставки для обуви и безрецептурные болеутоляющие средства. Если эти методы не облегчают боль и не позволяют нормально ходить, говорят в клинике Майо, может быть рекомендована операция, чтобы вернуть большой палец ноги в нормальное положение.
206
Мозоли и мозоли
ShutterstockМозоли и мозоли образуются после многократного трения костной области стопы, как правило, неподходящей обувью, сообщает Кливлендская клиника.
Мозоли могут появляться на кончиках и боковых сторонах пальцев ног, а также между пальцами ног, в то время как мозоли обычно образуются на подошвах стоп, особенно под пятками или подушечками стоп, а также по бокам пальцев ног. По этим сжатым участкам омертвевших клеток кожи может быть тяжело и больно ходить.
По этим сжатым участкам омертвевших клеток кожи может быть тяжело и больно ходить.
При большом количестве мозолей или мозолей вы можете лечить их самостоятельно, удаляя наросты кожи. Клиника Кливленда рекомендует замачивать пораженный участок в теплой воде до тех пор, пока кожа не станет мягкой, и использовать влажную пемзу или наждачную доску для удаления омертвевшей кожи. Однако будьте осторожны: удаление слишком большого количества кожи может вызвать кровотечение и инфекцию. Вы также можете нанести увлажняющий крем или лосьон на мозоль или мозоль и окружающую омертвевшую кожу, чтобы со временем смягчить кожу.
Если это не сработает, вам может потребоваться консультация ортопеда, который может порекомендовать наложить молескин или прокладки вокруг мозолей и мозолей, чтобы облегчить боль.
207
Подошвенный фасциит
Подошвенный фасциит — это болезненное заболевание, при котором воспаляется или даже разрывается связка — фасция, соединяющая подушечку стопы с пяткой. Подошвенный фасциит не имеет никаких визуальных признаков или симптомов, только боль и скованность в стопе, говорит Трейси С. Влахович, ортопед и клинический профессор Школы ортопедической медицины Университета Темпл в Филадельфии.
Подошвенный фасциит не имеет никаких визуальных признаков или симптомов, только боль и скованность в стопе, говорит Трейси С. Влахович, ортопед и клинический профессор Школы ортопедической медицины Университета Темпл в Филадельфии.
Исследования показывают, что это состояние распространено среди бегунов и других спортсменов всех уровней, но обычно рассматривается как травма от чрезмерной нагрузки, которой подвержены почти все, отмечает Влахович.
«В большинстве случаев мы направляем людей на физиотерапию, где они могут научиться растягиваться, чтобы уменьшить напряжение в медиальном отделе стопы», — говорит Бойке. Менее 10 процентов людей с подошвенным фасциитом, которых видит Бойке, нуждаются в хирургическом вмешательстве для лечения этого состояния.
Применение холодного компресса может облегчить боль. По словам Бойке, ваш ортопед также может порекомендовать вам носить шину на ночь, чтобы растянуть пораженную ногу.
208
Когтеобразные пальцы и молоткообразные пальцы
Shutterstock Когтеобразный палец загибается вверх в месте соединения пальцев и стопы и вниз в среднем и концевом суставах пальца, что делает палец изогнутым или похожим на коготь.
На когтистых пальцах часто образуются мозоли и натоптыши там, где они трутся об обувь. В то время как тесная обувь может быть причиной когтистых пальцев на ногах, также может быть вызвано повреждением нервов стопы (из-за диабета или других заболеваний), что ослабляет мышцы стопы.
При молоткообразных пальцах палец сгибается вниз в суставе на кончике пальца, и на кончике пальца, где он давит на землю, часто вырастает болезненная мозоль. Как правило, поражается второй палец, потому что он самый длинный. По данным клиники Кливленда, травмы и артрит являются одними из причин молоткообразного пальца стопы.
209
Подагра
iStock По словам Бойке, подагра — это тип артрита, вызванный накоплением мочевой кислоты в тканях суставов и суставной жидкости, что происходит, когда организм не может контролировать уровень мочевой кислоты. Хотя подагра сама по себе не является заболеванием стопы, как правило, одним из первых мест, где возникает это накопление, является сустав большого пальца ноги. Это связано с тем, что с точки зрения температуры пальцы ног являются самыми холодными частями тела, а мочевая кислота кристаллизуется при изменении температуры, говорит Бойке.
Это связано с тем, что с точки зрения температуры пальцы ног являются самыми холодными частями тела, а мочевая кислота кристаллизуется при изменении температуры, говорит Бойке.
Вы, вероятно, узнаете о приступе подагры , когда это происходит: сустав, в котором большой палец соединяется со стопой, становится горячим, красным и опухшим, и становится болезненным даже при малейшем прикосновении.
Вы можете помочь снизить риск приступов подагры, изменив свой рацион и отказавшись от продуктов, вызывающих повышение уровня мочевой кислоты, таких как красное мясо, морепродукты и алкоголь, особенно пиво, говорит Бойке. По его словам, значительное потребление пива или спиртных напитков (более одного напитка в день) связано с повышенным риском приступа подагры.
Поддержание нормальной массы тела также оказывает существенное влияние на предотвращение приступов подагры.
Если у вас разгар приступа подагры, может помочь питье воды для увлажнения и пребывание в постели, но если у вас частые приступы, ваш врач, скорее всего, направит вас к ревматологу, чтобы справиться с этим заболеванием, по словам Бойке.
Лекарства от подагры предназначены для уменьшения боли или контроля выработки организмом мочевой кислоты, чтобы ограничить частоту приступов, говорит он.
Хотя подагра чаще всего начинается в стопе, она может распространиться на другие суставы, где мочевая кислота может накапливаться и кристаллизоваться, ограничивая диапазон движений — вот почему важно лечить состояние, а не только симптомы, говорит Бойке.
210
Вросшие ногти на ногах
iStockПравильная стрижка ногтей на ногах — прямо и не слишком коротко — является ключом к предотвращению вросших ногтей на ногах. Если вы не обрежете их прямо, углы или стороны ногтя могут впиться в кожу, вызывая боль, а иногда и инфекцию (так называемую паронихию).
Другие причины вросших ногтей на ногах включают обувь, которая сдавливает пальцы ног, и необычно изогнутые ногти на ногах, согласно данным клиники Майо.
Если у вас появился вросший ноготь, вы можете попробовать замачивать палец в теплой воде на 15–20 минут несколько раз в день и подкладывать небольшой кусочек ваты или зубной нити под вросший край ногтя, чтобы стимулировать его рост. и вдали от кожи
и вдали от кожи
Если домашние средства не работают или у вас диабет или другая причина снижения притока крови к пальцам ног, вам следует обратиться к врачу, который может приподнять или удалить пораженный ноготь и порекомендует использовать местное Антибиотик для предотвращения инфекции, сообщает клиника Майо.
211
Грибок ногтей на ногах
Ирина Тюменцева/iStockГрибок ногтей на ногах может придать ногтям непривлекательный, деформированный вид. Он также может распространяться на другие ногти, включая ногти.
Грибок ногтей на ногах часто образуется после повреждения ногтя, которое приводит к нарушению соединения ногтя с кожей, где ноготь соприкасается с кожей пальца ноги. Это может произойти после педикюра, из-за неподходящей обуви или после повторяющихся травм во время бега или пеших прогулок, из-за которых ноготь поднимается или нажимается.
«Грибок ногтей на ногах вызывается грибком, поражающим кожу, волосы и ногти», — говорит Влахович.


