причины и симптомы. Лечение остеохондроза в Москве по доступным ценам
Содержание↓[показать]
Образ жизни большинства современных людей является статическим, в результате чего в молодом возрасте развиваются заболевания, которые ранее были характерны для пожилых людей. Распространенной патологией является остеохондроз позвоночника, имеющий множество проявлений.
Для многих пациентов, обращающихся в Юсуповскую больницу к врачу-неврологу, является актуальным вопрос о том, может ли быть одышка при остеохондрозе. Одышка при дегенеративных изменениях в позвоночнике является симптомом, причиняющим больному не только физиологический, но и психологический дискомфорт. Специалисты клиники неврологии проводят эффективное лечение остеохондроза, его проявлений и сопутствующих патологий.
Причины одышки при остеохондрозе
Одышка при остеохондрозе, симптомы которого различаются в зависимости от локализации очага поражения, проявляется в изменении частоты и глубины дыхания. Находясь в данном состоянии, человек испытывает нехватку воздуха. Развитие одышки происходит в результате травм позвоночного столба, тяжелых нагрузок, вредных привычек и малоактивного образа жизни.
Находясь в данном состоянии, человек испытывает нехватку воздуха. Развитие одышки происходит в результате травм позвоночного столба, тяжелых нагрузок, вредных привычек и малоактивного образа жизни.
Остеохондроз является распространенной причиной одышки, так как развитие патологического процесса происходит у людей, не следящих за осанкой. В результате того, что позвонки находятся регулярно в неестественном положении, формируются необратимые изменения, приводящие к нарушению работы внутренних органов и сдавливанию кровеносных сосудов. Одышка является естественной реакцией организма на нехватку кислорода, которая при остеохондрозе возникает вследствие защемления сосудистых пучков.
Одышка является симптомом, который нельзя игнорировать и откладывать визит к врачу. При появлении одышки необходимо незамедлительно обратиться к врачу для выявления причин данного состояния. Опытные специалисты Юсуповской больницы используют современные методы диагностики заболеваний. Результаты обследования передаются лечащему врачу в день прохождения диагностики.
Одышка при остеохондрозе: симптомы
Затрудненное дыхание, которое сочетается с болевым синдромом и другими проявлениями, может свидетельствовать о поражении грудного или шейного отдела. Одышка при остеохондрозе, симптомы которой причиняют дискомфорт пациентам, может привести к серьезным осложнениям.
Одышка у больных остеохондрозом может проявляться по-разному. Так, при поражении грудного отдела больному не удается вдохнуть полной грудью из-за болевых ощущений. При усилении боли человек старается дышать реже и не совершать глубоких вдохов. Организм стремится компенсировать нехватку кислорода, поэтому происходит учащение дыхания, больной начинает храпеть во сне.
Люди, не обращающиеся к специалистам за помощью, подвергают здоровье серьезной опасности, так как период задержки дыхания и кислородное голодание тканей увеличиваются. Одышка не прекращается без лечения, поэтому игнорирование данного симптома недопустимо.
Опытные врачи-неврологи Юсуповской больницы успешно решают проблемы, связанные с нарушением дыхания при остеохондрозе. Каждый пациент, обратившийся за помощью в клинику неврологии, получает качественную медицинскую помощь, соответствующую европейским стандартам.
Каждый пациент, обратившийся за помощью в клинику неврологии, получает качественную медицинскую помощь, соответствующую европейским стандартам.
Лечение остеохондроза в Юсуповской больнице
Остеохондроз является заболеванием, требующим комплексного лечения. Одышка при остеохондрозе может привести к серьезным осложнениям, если пациент не обратится в медицинское учреждение.
Последствиями одышки являются:
- снижение внимания и памяти, слабоумие, головные боли в результате недостаточного снабжения головного мозга кислородом;
- снижение работоспособности органов сердечно-сосудистой системы;
- частичная утрата дыхательной функции;
- отсутствие адекватной терапии может привести к инвалидности или летальному исходу.
Врачи-неврологи Юсуповской больницы проводят лечение остеохондроза и его осложнений в соответствии с комплексной программой, которая разрабатывается специалистами индивидуально для каждого пациента. Программа лечения остеохондроза включает: прием медикаментов для снятия болевого синдрома и уменьшения одышки, физиотерапевтические процедуры, массажи, занятия лечебной физкультурой с опытными ЛФК инструкторами.
При обращении в Юсуповскую больницу каждый пациент получает:
- уважительное отношение персонала;
- настоящую медицинскую помощь;
- возможность взаимодействия с квалифицированным психологом для нормализации психологического состояния, выхода из депрессии, возникшей в результате заболевания;
- оперативную обработку результатов обследования;
- регулярную информационную поддержку;
- качественные медицинские услуги по доступной стоимости.
Пациентам Юсуповской больницы с приступами удушья оказывается экстренная помощь, так как медицинское учреждение работает без выходных дней, круглосуточно. Предварительная запись на прием к специалисту осуществляется по телефону или через форму обратной связи на сайте.
Одышка при остеохондрозе — Медицинская энциклопедия г. Москвы
Остеохондроз – это заболевание, при котором происходит дегенеративный процесс в межпозвонковых дисках с последующим вовлечением тел смежных позвонков, межпозвонковых суставов и связочного аппарата позвоночника. Одышка при остеохондрозе грудного отдела позвоночника часто возникает одновременно с болью. Врачи Юсуповской больницы для обследования пациентов, страдающих остеохондрозом, используют диагностическую аппаратуру ведущих мировых производителей. Поскольку боль в грудной клетке и одышка может быть проявлением не только остеохондроза, но и заболеваний сердца, врачи проводят дифференциальную диагностику этих заболеваний.
Одышка при остеохондрозе грудного отдела позвоночника часто возникает одновременно с болью. Врачи Юсуповской больницы для обследования пациентов, страдающих остеохондрозом, используют диагностическую аппаратуру ведущих мировых производителей. Поскольку боль в грудной клетке и одышка может быть проявлением не только остеохондроза, но и заболеваний сердца, врачи проводят дифференциальную диагностику этих заболеваний.
После выявления точной причины одышки неврологи назначают новейшие лекарственные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов, проводят немедикаментозное лечение. Реабилитологи составляют индивидуальный комплекс упражнений, которые позволяют ускорить процесс выздоровления. Тяжёлые случаи остеохондроза, симптом которого является выраженная одышка, обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области вертебрологии коллегиально вырабатывают тактику ведения пациентов.
Может ли быть одышка при грудном остеохондрозе
Чаще всего одышка бывает при остеохондрозе грудного и шейного отделов позвоночника. Одышка проявляется не сразу. Сначала у пациента возникают кратковременные приступы, во время которых ему становится тяжело дышать. После физической нагрузки или быстрой ходьбы приступ проходит. На подобные проявления заболевания большинство пациентов сразу не обращают внимания. Со временем процесс усугубляется, одышка беспокоит постоянно, нарушает качество жизни.
Остеохондроз грудного отдела проявляется следующими симптомами:
- Болью в грудной клетке;
- Чувством тяжести в груди;
- Нарушением трудоспособности.
При появлении одышки у пациента, страдающего остеохондрозом, появляется поверхностное учащённое дыхание, возникает ощущение нехватки воздуха. Больной не может глубоко вдохнуть из-за выраженной боли. Одышка приводит к гипоксии (кислородному голоданию) головного мозга. У пациентов развиваются следующие симптомы:
- Общая слабость, сонливость на протяжении всего дня;
- Головокружения, регулярные головные боли;
- Нарушения концентрации внимания и памяти;
- Частое зевание;
- Помутнение в глазах.

При ущемлении вегетативных нервных корешков пациент может ощущать ком в горле, боль в области сердца, мышечную слабость и онемение конечностей.
Диагностика остеохондроза
Неврологи Юсуповской больницы проводят диагностику остеохондроза с помощью следующих методов исследования:
- Физикального;
- Инструментального;
- Лабораторного.
Врач проводит обследование пациента, определяет характерные признаки сдавления или ущемления нервных корешков. Определить изменения в анатомическом строении позвонков позволяют рентгенография, компьютерная томография. С их помощью врач может визуализировать смещение позвонков относительно друг друга, их деформацию, уплощение, неодинаковую высоту, определить наличие новообразований и межпозвонковых грыж.
Чтобы дифференцировать неврологическую симптоматику, назначают электромиографию. Изменения лабораторных показателей не являются специфическими. Они применяются с целью дифференциальной диагностики остеохондроза с воспалительными и аутоиммунными процессами.
Прицельное исследование пораженного межпозвонкового диска проводят при помощи дискографии. Для определения степени и локализации поражения нервных путей применяют электрофизиологические исследования (электронейрографию, вызванные потенциалы, электромиографию).
Лечение одышки при остеохондрозе
Основным методом лечения одышки при остеохондрозе является купирование болевого синдрома. После уменьшения болевых ощущений у пациента возникает возможность свободно дышать. Для профилактики одышки при остеохондрозе грудного отдела позвоночника врачи рекомендуют пациенту специальную гимнастику или йогу, плавание в бассейне.
Главной целью лечения обострений остеохондроза является подавление болевых ощущений и устранение рефлекторного напряжения мышц, скованности движения. В течение первых дней приступа, сопровождающегося одышкой, пациенту обеспечивают строгий постельный режим. Для фиксирования тела в нужном положении и уменьшения нагрузки на позвоночник используют специальные ортопедические корсеты и воротники.
При острых и сильных болях используют анальгетики центрального действия (трамадол) и препараты, которые влияют на центральные механизмы возникновения боли (бензодиазепины). Они способствуют релаксации мышц, уменьшают страх и беспокойство и страх, улучшают психическое состояние пациента. Одышка уменьшается. С помощью миорелаксантов (тизанидина баклофена, мидокалма) снимают рефлекторный спазм мышц. Противосудорожные препараты при остеохондрозе оказывают обезболивающее действие, которое связанно с влиянием на центральные механизмы образования боли.
Одышка и боль при остеохондрозе проходит после паравертебральной блокады с местными анестетиками. Наиболее эффективным средством снятия боли при остеохондрозе являются нестероидные противовоспалительные препараты. Они угнетают выработку фермента, который отвечает за развитие реакции воспаления. Подавление его синтеза приводит к стойкому уменьшению воспаления, снижению отёка тканей и уменьшению болевого синдрома. При сильных болях нестероидные противовоспалительные средства вводят внутримышечно, затем пациенты принимают таблетки внутрь.
Наиболее часто применяются следующие нестероидные противовоспалительные средства:
- Диклоберл;
- Мелоксикам;
- Пироксикам;
- Целекоксиб;
- Нимесулид;
- Ибупрофен.
В состав комплексной терапии остеохондроза включают сосудистые, витаминные и мочегонные препараты. Физиотерапевты для снятия боли и уменьшения одышки при остеохондрозе применяют физиотерапевтические процедуры. Реабилитологи проводят сеансы мануальной и миофасциальной терапии, лечебной физкультуры. Ингаляционные препараты при одышке, возникшей по причине остеохондроза грудного отдела позвоночника, не применяют.
Реабилитологи проводят сеансы мануальной и миофасциальной терапии, лечебной физкультуры. Ингаляционные препараты при одышке, возникшей по причине остеохондроза грудного отдела позвоночника, не применяют.
При неэффективности консервативного лечения, особенно в случаях компрессии нервно-сосудистых образований, проводится хирургическое лечение. Нейрохирурги клиник-партнёров выполняют инновационные декомпрессивно-стабилизирующие оперативные вмешательства. После стабилизации состояния пациента ему предлагают санаторно-курортное лечение. При наличии одышки при остеохондрозе записывайтесь на приём к неврологу Юсуповской больницы он лайн или позвонив по телефону.
Малоподвижный образ жизни, травмы или чрезмерные физические нагрузки вызывают заболевания опорно-двигательного аппарата. Чтобы избежать осложнений, важно начинать лечение на ранней стадии процесса. Для этого необходимо знать о причинах и симптомах патологии.
Описание болезни, в чем ее опасность
Остеохондроз грудного отдела позвоночника – это хроническое заболевание, при котором в хрящах, расположенных в межпозвонковом пространстве, начинаются изменения дистрофического характера. Патология выражается уменьшением высоты дисков и сдавливанием межреберных нервных окончаний.
Патология выражается уменьшением высоты дисков и сдавливанием межреберных нервных окончаний.
Грудной остеохондроз проходит несколько стадий прогрессирования.
Для первой характерно иссушение межпозвонкового диска, снижение упругости и эластичности, появление трещин. Боль слабо выражена и проходит после того, как человек немного отдохнет.
На второй стадии диск уменьшается в высоте, ниша в позвонке заполняется пульпозным ядром, но оно не выходит за ее границы. Мышцы испытывают постоянное напряжение. Человек жалуется на сильную боль, которая утихает после нахождения в состоянии покоя.
Третья стадия характеризуется выходом пульпозного ядра за края, трещина достает позвоночного края. Как следствие, формируется межпозвонковая грыжа. Боль становится постоянной.
На четвертой стадии обнаруживается разрастание соединительной ткани, которая давит на близлежащие позвонки. Для компенсации уменьшенной прослойки начинается разрастание костной ткани. Появляется все больше и больше наростов (остеофитов).
Виды грудного остеохондроза и осложнения
По характеру болевых ощущений различают два вида грудного остеохондроза:
дорсаго, для которого свойственна острая резкая боль в виде прострела, локализованная в грудном отделе позвоночника. Состоянию сопутствуют напряжение мышц, проблемы с движением в шее и грудном отделе;
дорсалгию, при которой болезненность нарастает медленно. Вдохи и повороты туловища, а также продолжительное нахождение в одной позе усиливают неприятные ощущения. Ночью дискомфорт углубляется, а во время пеших прогулок исчезает.
При отсутствии адекватной терапии все больше сдавливаются нервные окончания. В итоге остеохондроз грудного отдела позвоночника может дать осложнения:
болезни органов пищеварения;
непроходящие болевые ощущения;
сбои в сердечной деятельности;
снижение способности к зачатию;
нарушение в работе легких, вызванное разрастанием соединительной ткани.
Почему возникает патология грудного отдела позвоночника
 Однако патология является распространенной. Болезнь может спровоцировать одна из причин или их сочетание:
Однако патология является распространенной. Болезнь может спровоцировать одна из причин или их сочетание:травмы и повреждения;
излишняя нагрузка на отдел, в том числе в детстве;
возрастные изменения, связанные со снижением питания тканей дисков между позвонками;
заболевания эндокринологического профиля, особенно в период климакса;
возрастное нарушение усвоения кальция;
избыточная масса тела;
проблемы с сосудами, атеросклеротические отложения в сосудах грудного отдела;
слабый мышечный корсет.
Как проявляется патология
Симптомы грудного остеохондроза представлены болевым синдромом и повышением тонуса мышц. Боль может быть как непродолжительной с прострелами, так и длительной ноющей. Отдача может чувствоваться в передней поверхности грудной клетки, под ребрами и в плече. Боль усиливается при долгом нахождении в одной позе.
Характерным признаком патологии выступает чувствительность при пальпации остистых отростков позвонков грудного отдела.
Симптомы остеохондроза грудного отдела позвоночника схожи с проявлениями других заболеваний и включают:
дискомфорт в области сердца, напоминающий боли при стенокардии;
болезненность во время дыхания, одышку, проявляющиеся также при пневмонии, туберкулезе, обструктивной болезни легких;
боль в эпигастральной области, под ребрами, похожую на признаки болезней ЖКТ.
Методы лечения грудного остеохондроза
При жалобах следует обращаться к врачу-неврологу. Терапия включает прием лекарств, прохождение физиопроцедур, лечебную физкультуру и массаж.
Из медикаментов врачи назначают:
средства для устранения очага воспаления в позвоночнике: таблетки Диклофенак, Мелоксикам, Би-ксикам, Амелотекс, Нимесил, Кеторолак;
лекарства для понижения мышечного тонуса и риска сдавливания чувствительных корешков спинного мозга: Мидокалм, Баклосан, Тизанидин;
нейропротекторы, призванные помочь восстановлению нервных волокон: Циннаризин, Нейрорубин.
Выбор и дозировку подбирает врач, который учтет лекарственную переносимость, сопутствующие патологии и вес пациента.
Важно соблюдать рекомендованную продолжительность лечения во избежание рецидивов. Купить назначенные препараты можно недорого в интернет-магазине. На сайте круглосуточно доступна информация о цене, препаратах в наличии, действующих акциях и скидках.
Бронировать лекарства можно прямо сейчас, на выбор покупателям предлагается доставка и самовывоз.
диадинамотерапию, то есть лечение электрическим током для расслабления мышц и уменьшение болевых ощущений;
электрофорез с обезболивающими;
магнитную терапию для снятия дискомфорта и отечности.
Массаж должен делаться аккуратно, с применением растирающих приемов. Тщательной обработке должны подвергаться области под лопатками и между ребрами. Для появления эффекта необходимо не менее 10-15 сеансов.
Во время лечебной физкультуры уклон делается на упражнения, укрепляющие мышечный корсет, шею и поясницу.
Местно назначаются мази и гели с противовоспалительным действием (Найз, Диклофенак, Вольтарен, Кетопрофен), разогревающие пластыри, аппликатор Кузнецова.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Остеохондроз грудного отдела позвоночника это дегенеративно-дистрофические процессы, поражающие межпозвоночные диски. Заболевание характеризуется хроническим течением и развивается чаще после 25 лет. Способствуют развитию остеохондроза — травмы спины, тяжелые физические нагрузки, сутулость, сидячая работа, ожирение, анатомические особенности, другие заболевания опорно-двигательного аппарата.
Лечение грудного остеохондроза направлено на замедление прогрессирования болезни. Применяемые методы терапии зависят от выраженности симптомов и запущенности дегенеративных процессов.
Симптомы остеохондроза
Основной клинический признак грудного остеохондроза – боль в грудном отделе позвоночника. На ранних этапах боль практически отсутствует, возникает после длительного вынужденного положения или поднятия тяжестей.
С развитием дегенеративных процессов болезненность приобретает постоянный характер, двигательная активность ограничена. Присоединяются дополнительные симптомы:
- ощущается давление на спину и грудную клетку, затрудняющее вдох и выдох;
- при сдавливании или раздражении нервных корешков развивается межреберная невралгия;
- напряженность мускулатуры спины;
- при стенозе позвоночного канала и сдавлении спинного мозга , могут развиться проводниковые нарушения чувствительности (онемение) с уровня поражения грудного отдела и нижележащей части туловища и нижних конечностей, парез ( слабость) нижних конечностей.
 Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).
Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).
Дорсалгия что это?
Термины обозначают боли в грудной части позвоночника. Дорсалгия характеризуется хронической или острой болью в грудной части позвоночника, усиливающейся при движениях.
Диагностика: МРТ или КТ грудного отдела позвоночника
Как лечить грудной остеохондроз?
Для лечения грудного остеохондроза применяется консервативная терапия, включающая лекарственные препараты, физиотерапию, лечебную физическую культуру, массаж, мануальную терапию, бальнеотерапию.
Основная цель терапии – купирование боли и устранение воспалительных процессов, восстановление функции корешков спинного мозга, улучшение кровообращения, снятие спазма мускулатуры.
Хирургическое вмешательство проводится при грыже межпозвоночного диска с поражением спинного мозга.
Препараты
Медикаментозное лечение грудного остеохондроза:
- Нестероидные противовоспалительные средства – устраняют боль, снимают воспаление и отечность мягких тканей.
 Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др.
Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др. - Миорелаксанты для снижения мышечного тонуса, развивающегося вследствие острых болей (баклофен, тизанидин , топеризон).
- Сосудистые препараты, улучшающие кровообращение в пораженном участке (пентоксифиллин, эуфиллин).
- Мочегонные препараты , снимают отек( Маннит, фурасемид).
- Препараты тиоктовой кислоты (тиоктацид, берлитион , октолипен и др) , для восстановления чувствительности.
- Витамины группы В (препараты включающие комплекс витаминов группы В : В1, В6, В 12) – для нормализации метаболизма.
- Лечебно-медикаментозная блокада для снятия или уменьшения болевого синдрома ( острого, хронического) с анестетиками (новокаин, лидокаин ),с кортикостероидными препаратами (дипроспан, дексаметазон).
- Антихолинестеразные препараты . Улучшающие проведение нервного импульса, увеличивающие силу мышц .
 Препараты ипидакрина ( нейромидин. Аксамон).
Препараты ипидакрина ( нейромидин. Аксамон). - Хондопротекторы – в основе лекарств коллаген, хондроитин сульфат, глюкозамин, необходимые для замедления дегенеративных процессов (артра, дона, терафлекс и др).
Физиотерапия
Методы физиотерапии снимают отек, восполение, улучшают кровоток в пораженном участке, уменьшают или купируют болевой синдром.
Магнитолазер, магнитотерапия, СМТ с новокаином , УЗ с гидрокортизоном и др.
Бальнеотерапия: Грязевые аппликации ,аппликации озокерита на пораженные участки, радоновые ванны.
ЛФК и массаж
Лечебная физкультура является основным методом терапии остеохондроза. Гимнастика выполняется регулярно по 10-15 минут несколько раз в день. Для усиления эффективности назначается курс массажа. Процедуры способствуют расслаблению мускулатуры, снижению давления на позвонки, улучшению обменных процессов и кровотока. ЛФК может выполняться самостоятельно дома, также в условиях поликлиники ( индивидуальные и групповые занятия). Массаж проводит квалифицированный специалист в условиях поликлиники.
Массаж проводит квалифицированный специалист в условиях поликлиники.
Мануальная терапия
метод проводится с помощью рук врача с использованием различных приемов изометрической релаксации ( расслабления мышц), улучшение кровотока в пораженном участке и восстановления полного объема движений в грудном отделе позвоночника ,и как следствие, снятие болевого синдрома.
Эффективные упражнения для лечения грудного остеохондроза:
- и. п. – лежа на спине, руки прижаты к плечам, ноги согнуты в коленях; скручиваясь необходимо пытаться достать правым локтем к левому колену и наоборот;
- и. п. – лежа на животе, руки вытянуты вверх, одновременно поднимать ровные ноги и руки, прогибаясь в спине;
- и. п. – сидя с ровными ногами на полу необходимо нагнуться в перед, дотягиваясь правой ладонью к левой стопе, левой ладонью к правой стопе;
- упражнение «планка» — следует упереться носками и ладонями в пол, напрячь мышцы живота и ягодиц, стараться не провисать в пояснице стоять по 30-60 секунд в день;
- висение на турнике.

Иглорефлексотерапия
Методика заключается в воздействии на биологически активные точки организма тонкими иглами. Процедура снижает проявление болевого синдрома и воспалительных процессов. Иглоукалывание не доставляет боли, могут возникать незначительный дискомфорт.
Что делать при обострении?
В период обострения появляется выраженная боль, иррадиирующая по межреберьям. На данном этапе необходимо соблюдать постельный режим, снизить подвижность позвоночника. Устранение симптомов производится анальгетическими средствами, назначенными лечащим врачом.
Профилактика остеохондроза
Для предупреждения заболевания и замедления дегенеративных процессов рекомендуется:
- корректирование веса;
- занятия велоспортом, бегом, плаванием, йогой и прочими видами спорта;
- ежедневные пешие прогулки;
- прием витаминных комплексов и хондропротекторов;
- снижение нагрузок на спину;
- своевременное лечение заболеваний опорно-двигательного аппарата.

В объединении «Новая больница» вы можете пройти курс лечения в стационаре и амбулаторно. Необходимо записаться на прием врача вертебролога.
Цены на лечение«Новая больница» в Екатеринбурге проводит лечение остеохондроза с применением новой аппаратуры.
Частые головокружения, шум в ушах, мушки перед глазами, ощущение тяжести в области затылка вызываются не только усталостью. Нередко их провоцируют дегенеративно-дистрофические изменения позвоночника. Головные боли при остеохондрозе шейного отдела являются типичным проявлением заболевания. Надолго избавиться от них, не воздействуя на основную причину, невозможно.
Механизм развития болезни
Дегенерация межпозвонковых хрящей и костной ткани в шейном отделе позвоночника вызывает клинические симптомы уже на ранних стадиях. Разрастание и смещение позвоночных фрагментов неизбежно приводит к нарушению кровотока, иннервации и недостаточному питанию структур головного мозга.
Причинами деформации позвоночника в области шеи становятся:
врожденные нарушения строения костных тканей;
остеохондроз поясничного или грудного отделов.
Почти в половине случаев патология обнаруживается у людей среднего и молодого возраста, чаще у женщин. Ее развитию способствует длительное неправильное положение головы во время сна, сидения за рабочим столом, при телефонных разговорах, поездках в транспорте. Прогресс остеохондроза ускоряет и привычка спать на высоких подушках. Подвижность этой части тела, меньший по сравнению с другими отделами размер позвонков, расположение большого количества крупных сосудов и нервных стволов, обуславливают раннее появление симптомов. Болевой синдром — главный из них.
Фрагменты разрушающихся дисков и измененные позвонки сдавливают позвоночную артерию и сплетения нервов вокруг нее. Продолжительная компрессия провоцирует сужение просвета сосудов, замедление кровотока, уменьшение поступления кислорода к тканям. Нарушение питания, гипоксия и последующая ишемия головного мозга усугубляется сжатием остеофитами нервных стволов — радикулопатией.
Симптомы шейного остеохондроза
В большинстве случаев головные боли и другие симптомы патологии имеют вторичный или вертеброгенный характер — вызваны патологическими процессами не в головном мозге, а в прилегающем отделе позвоночника.
Рефлекторная цефалгия — сверлящая боль. Возникает при поражении первых трех позвонков. Начинается в верхней части шеи, распространяясь на затылочную и теменную часть, затем охватывает виски и лоб. Чаще бывает односторонней, напоминая классическую мигрень. Продолжается от получаса до нескольких суток, усиливается при наклонах или поворотах головы, активных физических действиях.
Если остеохондроз затрагивает четвертый и пятый позвонки, развивается цервикобрахиалгия. Опасность ее заключается в сходстве с сердечным приступом. Боль односторонняя, резкая, жгучая, охватывает шею, плечо и отдает под лопатку, в подреберье, иногда в предплечье и кисть.
Миофасциальная дисфункция становится причиной так называемой шейной мигрени. Пульсирующая или давящая боль со стороны шеи распространяется по одной стороне, охватывая часть затылка, темени, висок и доходит до надбровных дуг.
В тяжелых случаях наблюдаются дополнительные симптомы: светобоязнь, покраснение глаз, тошнота, физическая слабость.
Остеохондроз шейного отдела способен провоцировать различные типы вегето-сосудистой дистонии:
с частыми головными болями;
нарушениями терморегуляции, внутричерепного давления, дыхания;
скачкообразными изменениями настроения.
При значительном защемлении спинномозговых нервов возникают нарушения речи, онемение языка, потеря чувствительности пальцев рук. Человек становится похожим на пьяного или находящегося под воздействием психотропных средств: невнятно выговаривает слова, не сразу реагирует на обращение к себе. В запущенных случаях недостаточность питания тканей и нарушение кровоснабжения приводят к стойкому повышению внутричерепного давления, снижению зрения и слуха.
Диагностика
С жалобами на плохое самочувствие при остеохондрозе шейного отдела позвоночника необходимо обращаться к невропатологу. Во время осмотра врач устанавливает происхождение болей. С этой целью он применяет следующие способы:
надавливает пальцами на область шейных позвонков в тех местах, где выступают нервные корешки: появляющаяся болевая реакция указывает на цефалгию;
нажимает на точки возле костных выступов под нижними краями ушей: болевой приступ после этого явно сигнализирует о развитии шейной мигрени в результате механической компрессии.
Для точной диагностики шейного остеохондроза назначают ряд инструментальных исследований. Ведущими остаются рентгенография, магнитно-резонансная и компьютерная томография. С их помощью визиализируют произошедшие патологические изменения в структуре костных, хрящевых и мягких тканей.
Лечение шейного остеохондроза
Лекарственные средства призваны устранить симптомы, восстановить нормальное кровообращение, биомеханику всего шейного отдела.
Для снятия болевого синдрома применяют НПВС, анальгетики, миорелаксанты и спазмолитики.
Снижению вегетативных проявлений, улучшению венозного оттока и предупреждению отека в области поражения помогают вазодилататоры — сосудорасширяющие препараты.
Средства с содержанием витаминов группы В и магнием способствуют улучшению питания клеток нервной тканей и снижению неблагоприятных симптомов.
Одновременно больным рекомендуют препараты для регуляции артериального давления, коррекции сердечного ритма.
Многим больным показаны транквилизаторы, антидепрессанты, седативные средства.
В зависимости от тяжести состояния курс лечения бывает кратким или продолжительным. Болеутоляющие препараты применяют разово или в течение нескольких суток. Средства, нормализующие кровоток и витамины — курсами по 2–3 месяца.
Для поддержания действия лекарств назначают средства физиотерапии:
массаж воротниковой зоны;
игло- и рефлексотерапию.
При обострениях показано ношение поддерживающих шейные мышцы лечебных бандажей.
В период отсутствия обострения остеохондроза купировать и предотвращать симптомы ВСД помогают лечебные упражнения. Гимнастика способствует укреплению мышц шеи, снимает спазмы, улучшает эластичность сосудов и связочного аппарата позвоночных суставов. Тренировки включают движения на мягкое растягивание тканей: глубокие наклоны головы, повороты, вращения.
Больным остеохондрозом, осложненным ВСД, следует тщательно организовать спальное место. Отдыхать нужно только на ортопедическом матрасе и подушке, не пить на ночь много жидкости во избежание отеков. Нужно избегать работы и увлечений, связанных с неблагоприятным положением шейных позвонков: запрокидыванием или низким наклоном головы.
Нужно избегать работы и увлечений, связанных с неблагоприятным положением шейных позвонков: запрокидыванием или низким наклоном головы.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Болит спина? Любое движение вызывает «выстрелы» в области пояснице? Что делать, куда идти, и почему именно на Вас «обрушились» такие проблемы?
Что такое остеохондроз
Одна из самых распространенных причин боли в спине – остеохондроз. Так называется заболевание позвоночника, при котором поражаются межпозвонковые диски. При таком поражении диски расслаиваются, деформируются, изменяются в высоте. Отсюда и боль.
По статистике, почти 80% жителей планеты страдают в той или иной мере этой патологией. Внушительная цифра! Ее «устрашающие размеры» объяснить достаточно просто.
Внушительная цифра! Ее «устрашающие размеры» объяснить достаточно просто.
Ответьте на несколько вопросов. Ведете ли Вы, скорее, пассивный образ активный образ жизни, чем активный? Предпочитаете передвигаться на машине, а не пешком? Много времени проводите у компьютера, сидя в одной позе? Если Вы сказали больше «да», чем «нет», к сожалению, у Вас есть все шансы рано или поздно заболеть остеохондрозом.
Опасность патологии заключается в том, что люди, стращающие остеохондрозом, как правило, даже не подозревают об этом. На ранних стадиях его сложно распознать, а на поздних – сложно вылечить.
В большинстве случаев патология диагностируется тогда, когда вслед за остеохондрозом происходит поражение внутренних органов. Такое часто бывает, ведь позвоночник – опора всего тела и нарушение его функций негативно влияет на весь организм.
Коллектив Международного медицинского центра ОН КЛИНИК призывает Вас быть более внимательным к себе и своего здоровью. Замечайте малейшие симптомы плохого самочувствия и сразу же обращайтесь к нам. Мы поможем распознать болезнь на начальной стадии и вылечить ее до того, как она станет непобедимой.
Мы поможем распознать болезнь на начальной стадии и вылечить ее до того, как она станет непобедимой.
Симптомы грудного остеохондроза
А чтобы Вам было легче понять, что пора обратиться к специалисту, обратите особое внимание на самые «яркие» признаки остеохондроза.
Грудной остеохондроз, симптомы которого зависят от того, какой отдел позвоночника затрагивает деформация, чаще всего проявляется неприятными ощущениями и болями в области спины. Это может быть и острая боль между лопаток, межреберных промежутков. Боль может локализоваться по ходу грудного отдела позвоночника, усиливающаяся при движении.
Не только боль в спине может сигнализировать о проблеме. Если у Вас «пошаливает» сердце, нервы, печень, другие внутренние органы – это также может быть предупредительным «звоночком».
Основные симптомы грудного остеохондроза:
- уменьшение подвижности в грудном отделе позвоночника. Однако это не всегда симптом остеохондроза. Такие признаки проявляются и при болезни Бехтерева, при сколиозе и других деформациях позвоночника, при болезни Форестье и др.
 Необходим рентген для точного определения причин происхождения боли. Обратившись в ОН КЛИНИК Вы сможете пройти рентген-исследование прямо у нас в центре и сразу же получить на руки заключение эксперта;
Необходим рентген для точного определения причин происхождения боли. Обратившись в ОН КЛИНИК Вы сможете пройти рентген-исследование прямо у нас в центре и сразу же получить на руки заключение эксперта; - боль в груди, за грудиной, чаще слева. Сходные симптомы проявляются и при ишемической болезни сердца. Поэтому для уточнения деталей Вам потребуется ЭКГ, ЭХГ. Их Вы также можете пройти в ОН КЛИНИК;
- боль межлопаточного пространства. Это может быть боль ноющего или стреляющего характера, усиливающаяся при ходьбе, наклоне, вдохе-выдохе.
Остеохондроз грудного отдела позвоночника, лечение которого, в первую очередь, направлено на купирование боли, отлично маскируется под другие болезни и его очень легко перепутать. Чтобы этого не произошло, нужно пройти ряд несложных обследований. По их результатам наш специалист определит точную причину Вашей проблемы и найдет путь к ее решению.
Диагностика остеохондроза грудного отдела
Остеохондроз грудного отдела позвоночника, диагностика которого должна быть проведена опытным врачом, – серьезное заболевание. Не стоит пытаться заниматься самолечением.
Не стоит пытаться заниматься самолечением.
Но Вы можете самостоятельно выяснить, насколько велик риск заболевания остеохондрозом, если обратите внимание на свой образ жизни, осанку и состояние разных частей тела.
Осанка. Встаньте к стенке спиной, без обуви. Ваше тело должно соприкасаться со стеной в пяти точках: затылок, плечи, ягодицы, икры ног и пятки. Постойте в таком положении 3-4 минуты. Если Вам в таком положении комфортно, поздравляем – причин для беспокойства нет. Если же вы чувствуете напряжение в разных частях тела, продолжим диагностику дальше.
Шейный отдел
Началом считается седьмой шейный отросток, который визуально виден и при пальпации должен хорошо прощупываться, остальные отростки должны быть одинакового размера и находиться на одинаковом расстоянии друг от друга. Если же позвонки плохо прощупываются, сливаются в единый «столб» или явно видно их смещение – налицо шейно-грудной остеохондроз, симптомы которого указаны выше.
Следствием шейно-грудного остеохондроза могут быть головные боли, нервозность и депрессии, проблемы с щитовидной железой, ухудшение слуха и зрения, онемение рук и пальцев, гипертония.
Грудной отдел
Позвонки грудного отдела в норме должны быть в углублении и иметь правильное расположение «в ряд». Они не должны выпирать при наклоне и выделяться на коже. Но остеохондроз грудного отдела позвоночника, диагностика которого также должна проводиться врачом, чаще всего возникает у людей, занятых в офисе. Это сидячая работа в течение дня, сидение за компьютером, учеба. Спортсмены, поднимающие тяжести тоже часто страдают от остеохондроза. Люди, имеющие проблемы с грудным отделом позвоночника, часто болеют простудными заболеваниями: бронхиты, плевриты, кашель, пневмония.
Диагностика грудного остеохондроза состоит, прежде всего, в тщательном медицинском обследовании. Если симптомы болезни явно выражены, то диагноз может быть поставлен на основании жалоб пациента, осмотра, истории болезни, а также по результатам МРТ и рентгенографии. Снимки позволяют четко увидеть, насколько сильно деформированы межпозвонковые диски.
Поясничный отдел
Явное свидетельство остеохондроза поясничного отделения — отложения по бокам, визуально «толкающие» талию вверх. Осанка человека явно изменена. Результаты МРТ в таких случаях диагностируют наличие грыж диска и грыжи Шморля. Ущемление грыжи поясничного отдела может привести к параличу ног, а новообразования могут переродиться в раковые опухоли.
Осанка человека явно изменена. Результаты МРТ в таких случаях диагностируют наличие грыж диска и грыжи Шморля. Ущемление грыжи поясничного отдела может привести к параличу ног, а новообразования могут переродиться в раковые опухоли.
Крестцовый отдел
Как часто малыши падают на копчик? Очень часто. В таком случае родители редко ведут малыша к доктору. Ведь такой ушиб считается чем-то само собой разумеющимся. И это неправильно. В действительности ушибы опасны. Они могут приводить к искривлению костей, в которых потом накапливаются солевые отложения. Остеохондроз крестцового отдела ведет к геморрою, запорам, варикозу нижних конечностей, артрозам.
Вот так, при самостоятельном рассмотрении своего позвоночника, Вы можете сделать выводы о наличии отклонений в организме. Но помните, что окончательный диагноз все-таки ставит врач.
В Международном медицинском центре ОН КЛИНИК Вас ждут настоящие профессионалы, специалисты высшей категории. Вам будут предложены по-настоящему качественные медицинские услуги, которые решат любые Ваши проблемы.
Центр оснащен передовым оборудованием, которое распознает любую патологии на начальной стадии. Также в нашем центре Вы можете пройти любые виды лабораторных исследований: от наличия сахара в крови и до забора анализов на выявление ЗППП.
Лечение остеохондроза грудного отдела в ОН КЛИНИК
Лечение любой болезни состоит, прежде всего, в устранении причин, ее вызвавших. И, конечно, параллельно с этим специалисты ОН КЛИНИК проводят лечение, которое устраняет симптомы патологии. Только такая комплексная терапия поможет добиться выздоровления.
Если врач диагностировал остеохондроз грудного отдела, лечение может быть медикаментозным и рефлекторным.
Медикаментозное лечение остеохондроза грудного отдела, как правило, применяется на стадии обострения. Для купирования приступа применяют анальгетики, препараты с противовоспалительным действием, успокаивающие и кортикостероиды.
Кроме препаратов, назначаемых перорально, врач может назначить местно блокады с лидокаином или новокаином. Обладающие сильным противовоспалительным действием препараты влияют на основные звенья болевого патогенеза, поэтому облегчение наступает практически сразу же.
Обладающие сильным противовоспалительным действием препараты влияют на основные звенья болевого патогенеза, поэтому облегчение наступает практически сразу же.
В комплексном лечении остеохондроза добавляются миорелаксанты, травяные сборы, антидепрессанты.
Рефлекторная терапия проводится в стадии ремиссии и основную роль в лечении занимает рефлексотерапия, иглорефлексотерапия, магнитопунктура, мануальный массаж. Эти процедуры уменьшают дозировку лекарств и надолго закрепляют эффект от лечения.
Специалисты ОН КЛИНИК помогут Вам на любых этапах болезни: от ранней диагностики до лечения сложных случаев. К Вашим услугам врачи-невропатологи и терапевты, массажисты и специалисты рефлексотерапии. Также, при необходимости, к процессу Вашего лечения подключатся врачи других специализаций, которые работают у нас в центре.
Ваше здоровье – в Ваших руках. Чем быстрее Вы обратитесь за помощью, тем быстрее мы сможем Вам помочь.
Остеохондроз шеи – это дегенеративное заболевание, при котором происходит буквально «преждевременное старение», «износ» межпозвонковых дисков, суставов, позвонков в шейном отделе позвоночного столба.
Некоторые факты о заболевании:
- Остеохондроз шеи встречается у мужчин и женщин примерно одинаково часто.
- Чаще всего болеют люди в возрасте 30-60 лет.
- Как правило, патология встречается у людей, которым на работе приходится постоянно находиться в одной позе и совершать однообразные движения.
- Шейный отдел позвоночника имеет некоторые особенности строения, из-за которых заболевание может иметь много разных проявлений.
Какие особенности шейного отдела позвоночника обуславливают симптомы остеохондроза?
- В боковых отростках позвонков имеются отверстия – через них справа и слева проходят сонные артерии, которые кровоснабжают мозг.
- В шейном отделе проходит начальная часть спинного мозга – в ней находятся волокна, которые несут нервные импульсы ко всем частям тела, обеспечивают движения, чувствительность. Если происходит сдавливание спинного мозга в области шеи, неврологические расстройства возникают во всем теле.

- Данный отдел позвоночного столба обладает большой подвижностью, и это предрасполагает к возникновению остеохондроза (хотя, в большинстве случаев заболевание все же развивается в поясничном отделе – он не только обладает высокой подвижностью, но и испытывает наибольшие нагрузки).
- В области шеи из межпозвонковых отверстий выходят нервные корешки, формирующие шейное и плечевое нервные сплетения. Они отвечают за движения в мышцах шеи, рук, плечевого пояса, чувствительность кожи, регуляцию вегетативных функций.
- Первый позвонок не имеет передней массивной части – тела – он представляет собой костное кольцо, которое надевается на зуб – костный вырост на втором позвонке. Благодаря этому возможны повороты головы в стороны.
Боли в шее, головные боли, чувство слабости, онемение в руках – симптомы, которые должны заставить обратиться к неврологу. Осмотр специалиста и обследование на современном оборудовании помогут разобраться в причинах патологии и предпринять наиболее эффективные меры.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Что происходит с позвонками при шейном остеохондрозе?
Непонятный медицинский термин «дегенеративный процесс» обозначает следующие патологические изменения, происходящие в шейном отделе позвоночного столба:
- В первую очередь поражение при остеохондрозе охватывает межпозвоночные диски. Они истончаются, таким образом, уменьшается расстояние между соседними позвонками. В их наружной части образуются небольшие разрывы, микротрещины. Со временем это может привести к грыже диска.
- В результате поражения дисков нарушается стабильность соединения позвонков.
- Страдают при остеохондрозе шейного отдела и межпозвоночные суставы – развивается спондилоартроз. Он также способствует сдавлению нервных корешков.
- Патологический процесс распространяется и на сами позвонки. Из-за того, что нарушаются функции межпозвонковых дисков, нагрузка на них увеличивается. Позвоночник пытается компенсировать это нарушение, на нем возникают костные выросты – остеофиты.

Лечение остеохондроза шейного отдела позвоночника
Во время обострения остеохондроза шейного позвонка применяют вытяжение (больного укладывают на кровать с приподнятым изголовьем и фиксируют голову при помощи специальной петли), чтобы разгрузить межпозвонковые диски. С той же целью нужно носить воротник Шанца. Для снятия боли назначают обезболивающие и противовоспалительные препараты. При сильных болях, которые никак не проходят, врач может провести блокаду: ввести раствор анестетика в область пораженных нервных корешков. Применяют физиотерапию: лечение ультразвуком, электрофорез с новокаином.
Когда обострение стихает, лечение остеохондроза шейного отдела позвоночника предусматривает массаж, лечебную физкультуру, физиотерапию.
Врачи медицинского центра Международная клиника Медика24 знают, как эффективно лечить остеохондроз шейного отдела, дадут рекомендации, которые помогут предотвратить очередное обострение. Наши администраторы ответят вам в любое время суток, свяжитесь с нами по телефону +7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Один из основных признаков шейного остеохондроза – боль в шее. Многие люди, столкнувшиеся с этим симптомом, не обращаются к врачу, а предпочитают лечить «хондроз» домашними методами. Есть, как минимум, два весомых повода отказаться от самолечения и обратиться к врачу-специалисту.
Во-первых, обезболивающие средства и народные методы, хотя и помогают на время снять боль, основную проблему не решают. Патологические изменения в позвоночном столбе продолжают нарастать. Со временем это грозит более серьезными последствиями. Вплоть до того, что может потребоваться хирургическое вмешательство.
Во-вторых, боль в шее возникает не только при остеохондрозе. Есть масса других причин. Разобраться и назначить правильное лечение может только врач.
Какие симптомы остеохондроза шейного отдела позвоночника должны заставить обратиться к врачу?
Основной признак шейного остеохондроза – боль. Она может возникать в разных местах, в зависимости от того, на каком уровне локализуется патологический процесс: в шее, в надплечье, в руке, в области сердца. По характеру болевые ощущения тупые, могут быть жгучими, ноющими.
По характеру болевые ощущения тупые, могут быть жгучими, ноющими.
Другие проявления заболевания:
- Головные боли, головокружение, «мушки перед глазами», шум, звон в ушах.
- Слабость в мышцах шеи, плечевого пояса, рук.
- Нарушение чувствительности кожи.
- Плечелопаточный периартрит: ноющие боли в шее, которые переходят на руку, сложности с отведением руки выше 90°, слабость и атрофия мышц надплечья.
- Синдром плечо-кисть: боль в плече и в кисти, отек и тугоподвижность пальцев, слабость и атрофия мышц кисти.
- Синдром позвоночной артерии. На позвонках появляются костные разрастания, которые сдавливают нервы, в результате происходит рефлекторный спазм позвоночной артерии, принимающей участие в кровоснабжении головного мозга. К симптомам шейного остеохондроза присоединяются постоянные головные боли, которые начинаются с затылка, распространяются в висок, на темя, тошнота, шум в голове, звон в ушах, мерцание ярких пятен перед глазами.
- Синдром передней лестничной мышцы.
 На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение.
На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение. - Синдром эпикондилита. В нижней части плеча, по бокам от локтевого сустава, имеются костные выступы – надмыщелки. При синдроме эпикондилита, вызванном шейным остеохондрозом, в них возникают болевые ощущения, которые усиливаются при нажатии. Также возникают другие симптомы: боли в шее, болезненность при нажатии на определенные точки в области шейных позвонков.
Если поражены сразу два отдела позвоночника, при шейно-грудном остеохондрозе симптомы могут включать болевые ощущения между лопатками, в области сердца.
При остеохондрозе повышается риск межпозвонковой грыжи, инсульта. Если вы испытываете симптомы, которые перечислены выше – обратитесь к врачу.
Если вы испытываете симптомы, которые перечислены выше – обратитесь к врачу.
Одышка при остеохондрозе: симптомы, лечение, профилактика
Автор Егор Новиков На чтение 5 мин. Просмотров 100 Опубликовано
Содержание
- Опасность остеохондроза
- Одышка – симптом многих патологий
- Главная причина одышки
- Профилактика и лечение одышки
Одышка при остеохондрозе – это неприятный симптом, при возникновении которого необходимо обратиться в медицинское учреждение для получения квалифицированной помощи. Зачастую данный симптом возникает при грудном остеохондрозе. Главная опасность остеохондроза заключается в том, что он влечёт за собой массу сопутствующих патологий, для лечения которых необходимо избавится непосредственно от первопричины.
Опасность остеохондроза
Одышка при остеохондрозе – это одна из опасностей, но далеко не единственная. Большинство людей не уделяют должного внимания лечению болезни, в результате чего подвергают организм опасности. При игнорировании одышки она в скором времени способна перейти в острую форму – полную или частичную потерю дыхательной функции – это уже серьёзная патология, в результате которой человек может остаться инвалидом или даже умереть.
Большинство людей не уделяют должного внимания лечению болезни, в результате чего подвергают организм опасности. При игнорировании одышки она в скором времени способна перейти в острую форму – полную или частичную потерю дыхательной функции – это уже серьёзная патология, в результате которой человек может остаться инвалидом или даже умереть.
Затрудненное дыхание – это симптом острой формы остеохондроза, лечение которой довольно сложное. Признаками заболевания на более ранних стадиях являются:
- Систематические головные боли;
- Спазматические ощущения в мышцах;
- Периодические боли при остеохондрозе грудного отдела позвоночника.
Большинство людей с такими симптомами предпочитают выпить обезболивающего, однако стоит помнить, что боль является сигналом организма о том, что есть проблема, которую необходимо лечить.
Одышка – симптом многих патологий
Проблемы с дыханием не указывают напрямую на остеохондроз, однако, при возникновении данного симптома необходимо обратиться в больницу для диагностики и лечения. Существует ряд заболеваний, для которых характерна ситуация, что бывает трудно дышать. Среди них стоит выделить:
Существует ряд заболеваний, для которых характерна ситуация, что бывает трудно дышать. Среди них стоит выделить:
- Туберкулез;
- Инфаркт миокарда;
- Стенокардия;
- Онкологическое заболевание в грудной клетке или шейном отделе позвоночника;
- Пневмония;
- Межрёберная невралгия.
Очень часто сопутствующим симптомом является ощущение кома в горле. Однако данный показатель также не даёт возможность с уверенностью указать на остеохондроз, так как он является симптомом и других заболеваний. Опасностью остеохондроза является сложность его определения на ранних этапах развития заболевания, поэтому при возникновении даже одного симптома стоит обратить на это внимание.
- Читайте также: может ли пневмонии болеть спина
Нехватка воздуха при шейном остеохондрозе возникает в результате того, что мозг не получает достаточного количества кислорода через кровь.
Происходит это по причине сдавливания артерий, проходящих в шейном отделе.
Данное состояние чрезвычайно опасно, так как нехватка питательных веществ влияет на весь организм, а систематическое сдавливание артерий может привести к инвалидности и даже летальному исходу, так как усиливаются ишемические атаки в разных участках головного мозга.
Сложился стереотип, что остеохондроз – это заболевание, не имеющее серьёзных последствий для организма человека. Однако это далеко не так, и особенно остро вопрос стоит при остеохондрозе шейного отдела. Организм человека – это сложная замкнутая система, и все органы связаны между собой. По этой причине не стоит игнорировать абсолютно никакие симптомы возникновения заболеваний, так как проблема может быть куда серьёзнее, чем кажется на первый взгляд.
- Также интересно: симптомы остеохондроза 1 степени.
Главная причина одышки
Тяжело дышать при остеохондрозе по причине нехватки кислорода, возникающей в результате различных патологических изменений. При остеохондрозе это касается изменения грудной клетки. В данном случае отдел позвоночника частично обездвиживается, а кровообращение происходит не в полной мере.
При остеохондрозе это касается изменения грудной клетки. В данном случае отдел позвоночника частично обездвиживается, а кровообращение происходит не в полной мере.
При шейном остеохондрозе одышка возникает в результате кислородного голодания головного мозга, причина которого – сжатие или не прямолинейность хода артерий.
- Советуем прочитать: панические атаки при шейном остеохондрозе?
Затруднение дыхания при остеохондрозе – это не единственная форма проявления одышки.
При патологии грудного отдела позвоночника, больной испытывает острую боль в грудной клетке при резких и глубоких вдохах. В результате этого организм человека на подсознательном уровне старается вдыхать плавно и редко, постоянно испытывает нехватку кислорода. Одышка может возникать как при активном образе жизни, например на пробежке, или при плавании в бассейне, так и при более спокойном – офисной работе.
Профилактика и лечение одышки
Одышка – это очень серьёзное проявления заболевания, и для того, чтобы избавится от него, стоит обратиться к профильному специалисту. Только он, после прохождения необходимых диагностических процедур, имеет право назначать какое-либо лечение. Самолечение столь серьёзного заболевания может привести к плачевным последствиям.
Однако профилактикой одышки можно заниматься и самостоятельно. Прежде всего, стоит помнить о том, что умеренные физические нагрузки в первой половине дня положительным образом сказываются на состоянии позвоночника и тонус мышц грудного и шейного отдела. При патологиях позвоночника рекомендуется спать более жестком матрасе с маленькой подушкой – это необходимо для того, чтобы во сне положение грудного и шейного отдела не сильно менялось. Для упрощения дыхания используются различные ароматические свечи и травы, коих в современных аптеках предостаточно.
- Также интересно: профилактика остеохондроза.

Прежде всего стоит помнить о том, что своевременное реагирование на симптомы может не только упростить лечение, но и спасти жизнь, поэтому игнорирование одышки приводит к очень серьёзным последствиям, таким как ишемические атаки, инсульт, потеря памяти и в редких случаях – старческое слабоумие.
Гиперостоз шейки матки, ведущий к одышке, аспирации и дисфагии: стратегии улучшения ведения пациентов 12–30% у мужчин старше 65 лет (1–3). Впервые она была описана Forestier и Rotes-Querol в 1950 году (4) и обычно представляет собой бессимптомное окостенение параспинальной соединительной ткани, периферической части кольцевидного диска и передней продольной связки (5). Иногда описываются клинические проявления, которые обычно включают ригидность позвоночника, боль в шее и плечах, ощущение кома, дисфагию или неспецифические симптомы, такие как потеря веса. Осложнения, такие как трудности с интубацией, дисфония, аспирационная пневмония, стридор или одышка, крайне редки, но могут быть опасными для жизни.
 Необходимость экстренной трахеотомии у пациентов с болезнью Форестье описана в литературе всего 4 раза (5–8). Выявление пациентов с DISH как потенциальной причины необъяснимых симптомов имеет важное значение, особенно при наличии опасной для жизни обструкции дыхательных путей (2). Анатомия гортани часто изменяется за счет остеофитов с вторичным воспалением слизистой и мягких тканей (2).
Необходимость экстренной трахеотомии у пациентов с болезнью Форестье описана в литературе всего 4 раза (5–8). Выявление пациентов с DISH как потенциальной причины необъяснимых симптомов имеет важное значение, особенно при наличии опасной для жизни обструкции дыхательных путей (2). Анатомия гортани часто изменяется за счет остеофитов с вторичным воспалением слизистой и мягких тканей (2). Диагноз в первую очередь ставится рентгенологически и основывается на следующих определениях: (1) текущая кальцификация и окостенение в пределах передней продольной связки с вовлечением четырех или более смежных тел позвонков, (2) минимальные или отсутствующие дегенеративные изменения диска и (3) отсутствие апофизарного сустава анкилоз и эрозия крестцово-подвздошного отдела (9). Последний критерий был сделан, чтобы отличить DISH от дегенеративного спондилеза. На сегодняшний день ДИСГ считается крайним вариантом дегенеративного спондилеза у части больных, поэтому последним критерием можно пренебречь (10).
Описан случай больного с острой одышкой и аспирационной пневмонией. После проведения микроларингоскопии потребовалась экстренная трахеотомия из-за отека гортани. Стратегии улучшения ведения пациентов и обзор современной литературы представлены в этом отчете о клиническом случае.
История болезни
82-летний мужчина поступил в отделение неотложной помощи с жалобами на одышку, инспираторный стридор и лихорадку. Около двух недель безуспешно лечился от трахеобронхита в отделении внутренних болезней. При поступлении констатирована потеря массы тела на 20 кг за последние 3 месяца, связанная с прогрессирующим затруднением глотания, сопровождающимся ощущением инородного тела. В анамнезе в прошлом были отмечены артериальная гипертензия, доброкачественная гиперплазия предстательной железы, курение и злоупотребление алкоголем. Контрактура Дюпюитрена левой руки была ликвидирована хирургическим путем в 1970.
Микроларингоскопия выявила выпячивание задней стенки ротоглотки и гортаноглотки, оставившее тонкую щель до надгортанника (рис.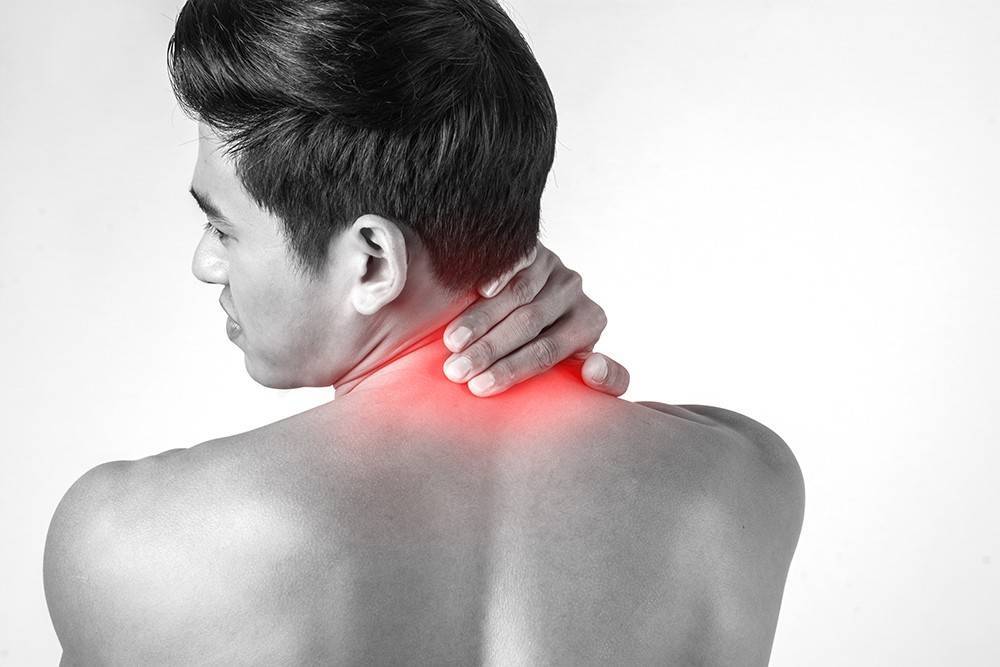 1). Слизистая глотки утолщена. Область голосовой щели не просматривалась, но была обнаружена иммобилизация правой голосовой связки.
1). Слизистая глотки утолщена. Область голосовой щели не просматривалась, но была обнаружена иммобилизация правой голосовой связки.
Рисунок 1 . Результаты ларингоскопии до операции.
На предоперационной КТ шейного отдела позвоночника и грудной клетки выявлены крупные передние остеофиты и оссификация передней продольной связки на уровне С2–С7 с максимумом на уровне С3–С4. Морфологическая визуализация указывала на диагноз DISH (рис. 2 и 3). Глотание контрастного вещества показало массивную аспирацию.
Рисунок 2 . КТ: сагиттальное сканирование, показывающее передние остеофиты и оссификацию передней продольной связки.
Рисунок 3 . КТ: аксиальное сканирование показывает тонкую расщелину между надгортанником и передними остеофитами на уровне С3.
После первоначального лечения антибиотиками и кортикостероидами была выполнена панэндоскопия для исключения злокачественного новообразования и одновременной наложения чрескожной гастростомы для обеспечения питания. Интраоперационно нормальные потенциалы действия голосовых связок измеряли с помощью электромиографии. В послеоперационном периоде у больного развился отек гортани, потребовавший экстренной трахеотомии.
Интраоперационно нормальные потенциалы действия голосовых связок измеряли с помощью электромиографии. В послеоперационном периоде у больного развился отек гортани, потребовавший экстренной трахеотомии.
В отделении ортопедии из переднебокового внеглоточного доступа удалены остеофиты. Через три месяца у пациента не было проблем с дыханием и аспирации, поэтому трахеотомию можно было закрыть (рис. 4). К сожалению, паралич голосовых связок с правой стороны и охриплость голоса сохранялись. От пациента, описанного в этом клиническом случае, было получено письменное информированное согласие.
Рисунок 4 . Результаты ларингоскопии через 3 месяца после операции.
Обсуждение
Гиперостоз шейки матки или болезнь Форестье — это в основном бессимптомное заболевание, описываемое как невоспалительное окостенение с выраженным образованием остеофитов, поражающих связки, сухожилия и фасции, особенно позвоночника (11). Почему эта сущность обычно остается бессимптомной и какая группа пациентов становится симптоматической, остается неизвестным.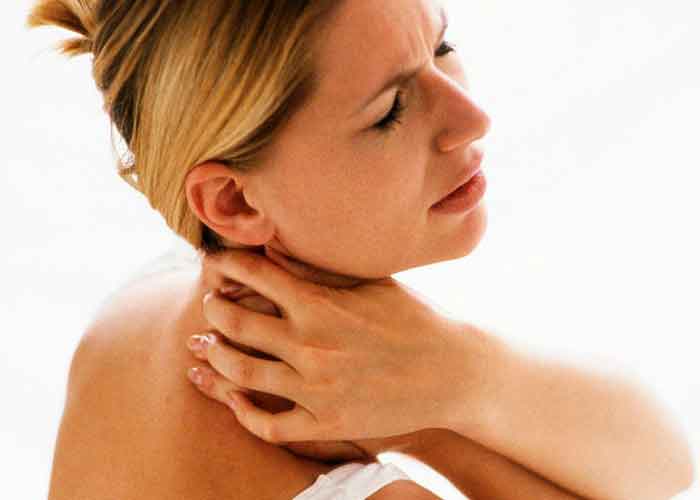
Резник и др. отметили, что синдром был более системным процессом, и в качестве более подходящего описания этого оссифицирующего диатеза был предложен диффузный идиопатический скелетный гиперостоз (DISH) (12). Консультацию отоларинголога проводят, если у пациента наблюдаются дисфагия, афагия и ощущение комка. Обычно пациент проходит множество различных диагностических процедур, прежде чем будет поставлен диагноз DISH (7).
Отоларинголог проведет эндоскопическую ларингоскопию и обнаружит подслизистое выпячивание задней стенки глотки. Для подтверждения диагноза необходимы бариевая эзофагограмма и КТ. Чаще всего затрагиваются уровни C4 и C5, хотя могут быть затронуты другие или несколько уровней. Перстневидный хрящ обычно расположен между С4 и С6, где обычно прикрепляется пищевод, поэтому большинство пациентов страдают дисфагией (7). Вовлечение уровня С2 и С3 не вызовет дисфагии, но может вызвать ощущение комка, стридор и респираторный дистресс, если остеофиты становятся очень большими.
Известные факторы риска DISH включают пожилой возраст и диабет (13). Обсуждается корреляция между DISH и избыточным весом, гиперурикемией и контрактурой Дюпюитрена у мужчин старше 60 лет.
DISH редко может вызывать дисфагию. Орофарингеальная дисфагия у пожилых людей обычно вызывается либо нервно-мышечными расстройствами, такими как инсульт, болезнь Паркинсона, рассеянный склероз или миастения, либо структурными нарушениями (14). Различные поражения, такие как опухоль, воспалительные процессы и дивертикул Ценкера, могут вызывать орофарингеальную дисфагию из-за обструкции (15). Если основным симптомом является серьезная непроходимость, методом выбора является оперативное удаление остеофитов без спондилодеза (6). Хирургическое лечение было описано как успешный метод облегчения симптомов. Спондилодез после остеофитэктомии по поводу DISH с дисфагией не требуется, как описано в нескольких опубликованных отчетах о клинических случаях (16).
Респираторные проблемы у пациентов с DISH очень редки, но могут быть опасными для жизни (17). Большинство случаев компрессии дыхательных путей связаны с шейными остеофитами на уровне С2 и С3, так как задняя стенка глотки и гортань могут быть ограничены. Иногда основным симптомом является одышка, однако механическая обструкция не обязательно видна (7). В нашем случае одышка была вызвана обтурирующими остеофитами и реактивной воспалительной гиперплазией, а также иммобилизацией голосовых связок. В подобных случаях следует по возможности избегать прямой панэндоскопии, поскольку операционная травма может привести к опасному для жизни отеку. Тщательно выполненной гибкой эндоскопии обычно достаточно, и она может помочь избежать осложнений. С другой стороны, в случаях тяжелой обструкции дыхательных путей хирургическое удаление остреофита также может привести к послеоперационной одышке, и следует рассмотреть вопрос о профилактической трахеотомии (1). Волоконно-оптическая интубация Awaken является стандартной процедурой при обеспечении проходимости дыхательных путей у пациентов с DISH, поскольку основные осложнения включают трудности с интубацией и повреждение спинного мозга.
Большинство случаев компрессии дыхательных путей связаны с шейными остеофитами на уровне С2 и С3, так как задняя стенка глотки и гортань могут быть ограничены. Иногда основным симптомом является одышка, однако механическая обструкция не обязательно видна (7). В нашем случае одышка была вызвана обтурирующими остеофитами и реактивной воспалительной гиперплазией, а также иммобилизацией голосовых связок. В подобных случаях следует по возможности избегать прямой панэндоскопии, поскольку операционная травма может привести к опасному для жизни отеку. Тщательно выполненной гибкой эндоскопии обычно достаточно, и она может помочь избежать осложнений. С другой стороны, в случаях тяжелой обструкции дыхательных путей хирургическое удаление остреофита также может привести к послеоперационной одышке, и следует рассмотреть вопрос о профилактической трахеотомии (1). Волоконно-оптическая интубация Awaken является стандартной процедурой при обеспечении проходимости дыхательных путей у пациентов с DISH, поскольку основные осложнения включают трудности с интубацией и повреждение спинного мозга.
Шейные остеофиты также могут вызывать одышку из-за двустороннего паралича или обструкции голосовых связок, поэтому DISH является дифференциальным диагнозом паралича голосовых связок (18). Кроме того, мог возникнуть хондрит с последующим вовлечением черпаловидных хрящей и анкилозом перстнечерпаловидного сустава, что, вероятно, является причиной того, что иммобилизация голосовых связок у нашего пациента не улучшилась (8). Другой возможной причиной может быть инфекция самого возвратного нерва (10, 19). Мы могли исключить это у нашего пациента, потому что интраоперационная электромиография голосовой мышцы с обеих сторон показала нормальные потенциалы действия (20).
Обструкцию дыхательных путей как осложнение DISH следует лечить путем оперативного удаления остеофитов, если консервативная терапия неэффективна (13, 21). Наиболее распространенным методом оперативного вмешательства является передне-боковой экстрафарингеальный доступ. Послеоперационные осложнения включают паралич голосовых связок и перфорацию глотки или пищевода (22).
В заключение Болезнь Форестье часто встречается у пожилых пациентов и обычно протекает бессимптомно, поэтому хирургическое лечение не требуется (23). Наиболее частым симптомом, наблюдаемым у отоларинголога, является дисфагия. Дисфагия в сочетании с одышкой может быть потенциально опасной для жизни, поэтому необходима своевременная диагностика и адекватное лечение. Гибкая эндоскопия должна быть предпочтительным методом обследования, чтобы избежать осложнений, а компьютерная томография чаще всего устраняет необходимость в прямой панэндоскопии. Если последнее в конце концов считается необходимым, его следует рассматривать очень осторожно, потому что, как показано в нашем отчете, это может привести к опасному для жизни отеку. У пациентов с тяжелой одышкой следует настоятельно рассмотреть профилактическую трахеостомию. Оглядываясь назад, наш пациент выиграл бы от этой стратегии лечения.
Вклад автора
ВОП: лечение пациента, написание текстов, литературы и рисунков. MJ: написание текстов и литература. JZ: лечение пациента и написание текста.
MJ: написание текстов и литература. JZ: лечение пациента и написание текста.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
1. Carlson ML, Archibald DJ, Graner DE, Kasperbauer JL, Lecerf P, Malard O. Хирургическое лечение дисфагии и обструкции дыхательных путей у пациентов с выраженными вентральными шейными остеофитами. Дисфагия (2011) 26(1):34–40. doi: 10.1007/s00455-009-9264-6
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
2. Lecerf P, Malard O. Как диагностировать и лечить симптоматические передние шейные остеофиты? Eur Ann Otorhinolaryngol Head Neck Dis (2010) 127(3):111–6. doi: 10.1016/j.anorl.2010.05.002
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
3. Goico-Alburquerque A, Zulfiqar B, Antoine R, Samee M. Диффузный идиопатический скелетный гиперостоз: постоянная боль в горле и дисфагия у пожилого курильщика. Case Rep Med (2017) 2017(8):1–4. дои: 10.1155/2017/2567672
Диффузный идиопатический скелетный гиперостоз: постоянная боль в горле и дисфагия у пожилого курильщика. Case Rep Med (2017) 2017(8):1–4. дои: 10.1155/2017/2567672
Полный текст перекрестной ссылки | Google Scholar
4. Forestier J, Rotes-Querol J. Старческий анкилозирующий гиперостоз позвоночника. Энн Реум Дис (1950) 9 (4): 321–30. doi: 10.1136/ard.9.4.321
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5. Маркс Б., Шобер Э., Свобода Х. Диффузный идиопатический скелетный гиперостоз, вызывающий обтурирующий отек гортани. Eur Arch Otorhinolaryngol (1998) 255(5):256–8. doi: 10.1007/s004050050053
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Матан А.Дж., Хсу Дж., Фредриксон Б.А. Лечение нарушений дыхания, вызванных шейными остеофитами: клинический случай и обзор литературы. Spine J (2002) 2(6):456–9.
Реферат PubMed | Google Scholar
7. Нельсон Р.С., Уркхарт А.С., Фацишевски Т. Диффузный идиопатический скелетный гиперостоз: редкая причина дисфагии, обструкции дыхательных путей и дисфонии. J Am Coll Surg (2006) 202(6):938–42. doi: 10.1016/j.jamcollsurg.2006.02.030
Нельсон Р.С., Уркхарт А.С., Фацишевски Т. Диффузный идиопатический скелетный гиперостоз: редкая причина дисфагии, обструкции дыхательных путей и дисфонии. J Am Coll Surg (2006) 202(6):938–42. doi: 10.1016/j.jamcollsurg.2006.02.030
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Хассард А.Д. Шейный анкилозирующий гиперостоз и обструкция дыхательных путей. Ларингоскоп (1984) 94(7):966–8. doi: 10.1288/00005537-198407000-00021
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
9. Керр Р. Диффузный идиопатический скелетный гиперостоз (DISH). Ортопедия (1985) 8(11):с. 1426: 1428–34.
10. Каспер Д., Хермихен Х., Кёстер Р., Шульц-Кулон Х.-Дж. Проявления формы диффузного идиопатического скелетного гиперостоза (M. Forestier) в der HNO-Heilkunde. HNO (2002) 50(11):978–83. doi: 10.1007/s00106-002-0674-0
Полный текст перекрестной ссылки | Google Scholar
11. Каспер Д., Хермихен Х., Кестер Р., Шульц-Кулон Х.Дж. Клинические проявления диффузного идиопатического скелетного гиперостоза (ДИСГ). HNO (2002) 50(11):978–83. doi: 10.1007/s00106-002-0674-0
Каспер Д., Хермихен Х., Кестер Р., Шульц-Кулон Х.Дж. Клинические проявления диффузного идиопатического скелетного гиперостоза (ДИСГ). HNO (2002) 50(11):978–83. doi: 10.1007/s00106-002-0674-0
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Резник Д., Шауль С.Р., Робинс Дж.М. Диффузный идиопатический скелетный гиперостоз (ДИСГ): болезнь Форестье с экстраспинальными проявлениями. Радиология (1975) 115(3):513–24. doi: 10.1148/15.3.513
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Egerter AC, Kim ES, Lee DJ, Liu JJ, Cadena G, Panchal RR, et al. Дисфагия, вторичная по отношению к передним остеофитам шейного отдела позвоночника. Global Spine J (2015) 5(5):78–83. doi: 10.1055/s-0035-1546954
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
14. Achem SR, Devault KR. Дисфагия в пожилом возрасте. J Clin Gastroenterol (2005) 39(5):357–71. doi: 10.1097/01.mcg.0000159272.88974.54
doi: 10.1097/01.mcg.0000159272.88974.54
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
15. Ле Ру BT. Дисфагия и ее причины. Гериатрия (1962) 17: 560–8.
Реферат PubMed | Google Scholar
16. Кибель С.М., Джонсон П.М. Хирургическое лечение остеофит-индуцированной дисфагии. J Laryngol Otol (1987) 101(12):1291–6. doi: 10.1017/S0022215100103706
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
17. Хван Дж.С., Чаф К.К., Джу В.И. Гигантский передний шейный остеофит, приводящий к дисфагии. Корейский J Spine (2013) 10 (3): 200–2. doi: 10.14245/kjs.2013.10.3.200
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
18. Айдын К., Улуг Т., Симсек Т. История болезни: двусторонний паралич голосовых связок, вызванный остеофитами шейного отдела позвоночника. Br J Radiol (2002) 75(900):990–3. doi: 10.1259/bjr.75.900.750990
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Алленсворт Дж.Дж., О’Делл К.Д., Шиндлер Дж.С. Двусторонний паралич голосовых складок и дисфагия, вторичные по отношению к диффузному идиопатическому скелетному гиперостозу. Шея головы (2017) 39(1):E1–3. doi: 10.1002/hed.24569
Алленсворт Дж.Дж., О’Делл К.Д., Шиндлер Дж.С. Двусторонний паралич голосовых складок и дисфагия, вторичные по отношению к диффузному идиопатическому скелетному гиперостозу. Шея головы (2017) 39(1):E1–3. doi: 10.1002/hed.24569
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
20. Kim MH, Noh J, Pyun SB. Сравнение клинических характеристик пациентов с различными причинами неподвижности голосовых связок. Ann Rehabil Med (2017) 41(6):1019–27. doi: 10.5535/arm.2017.41.6.1019
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
21. фон дер Хёх Н.Х., Фелькер А., Ярверс Дж.С., Гулоу Дж., Хейде К.Э. Результаты хирургического лечения переднешейного гиперостоза, вызвавшего дисфагию. Eur Spine J (2015) 24 (Приложение 4): 489–93. doi: 10.1007/s00586-014-3507-4
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
22. Mcgarrah PD, Teller D. Посттравматическая шейная остеофития, вызывающая прогрессирующую дисфагию. South Med J (1997) 90(8):858–60. дои: 10.1097/00007611-199708000-00020
South Med J (1997) 90(8):858–60. дои: 10.1097/00007611-199708000-00020
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
23. Oppenlander ME, Orringer DA, La Marca F, Mcgillicuddy JE, Sullivan SE, Chandler WF, et al. Дисфагия вследствие передней шейной гиперостеофитии. Surg Neurol (2009) 72(3):266–70. doi: 10.1016/j.surneu.2008.08.081
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Как избежать респираторных осложнений
Содержание
- 1. Что такое травма шейного отдела спинного мозга
- 2. Понимание анатомии спинного мозга
- 3. Причины травм шейного отдела спинного мозга.
- 4. Травмы шейного отдела позвоночника и паралич
- 5. Симптомы травмы шейного отдела спинного мозга
- 6. Воздействие и исходы травм шейного отдела позвоночника
- 7.
 Лечение и прогноз при травмах шейного отдела позвоночника.
Лечение и прогноз при травмах шейного отдела позвоночника.
Автор: Spinalcord.com Team
Дата публикации: 7 декабря 2020 г.
Травма шейного отдела позвоночника может изменить вашу жизнь в одно мгновение. Эти травмы, иногда называемые травмами шейного отдела позвоночника, представляют собой наиболее тяжелую форму травм спинного мозга, затрагивающую самый широкий спектр функций организма. Хотя большинство выживших после травмы C-позвоночника испытывают схожие симптомы, травмы спинного мозга непредсказуемы. Некоторые люди спонтанно восстанавливаются после травм; другие добиваются незначительного прогресса даже при качественной физиотерапии и специализированном медицинском обслуживании.
Разумные ожидания в сочетании с четким пониманием анатомии спинного мозга могут помочь вам подготовиться к пути выздоровления и подготовить вас к тому, чтобы стать сильным защитником самого себя.
Что такое травма шейного отдела спинного мозга?
Травма шейного отдела спинного мозга — это термин, обозначающий любую травму, затрагивающую отделы С1-С7 шейного отдела позвоночника, т. е. позвонки в области шеи.
е. позвонки в области шеи.
Существует много видов травм, которые могут привести к ТСМ шейного отдела позвоночника, например, полные и неполные повреждения шейного отдела спинного мозга, повреждения связок С-позвоночника, повреждения позвоночника и другие. Огромное разнообразие типов ТСМ может сделать почти невозможным создание точного прогноза для травмы шейного отдела спинного мозга. Поэтому важно не сдаваться слишком рано из-за преждевременного прогноза, особенно от неспециалиста!
Понимание анатомии спинного мозга
Спинной мозг — это ретрансляционный центр тела, посылающий сообщения из мозга в различные части тела и объединяющий сигналы для отправки обратно в мозг. Он также координирует рефлексы, поэтому повреждение спинного мозга может значительно затруднить его работу, даже если остальная часть тела здорова.
Спинной мозг защищен 24 позвонками, пронумерованными от 1 до 24 в порядке убывания. Большинство врачей делят спинной мозг на четыре отдельных отдела, опять же в порядке убывания: шейный отдел позвоночника, грудной отдел позвоночника и поясничный отдел позвоночника. Самая нижняя область позвоночника известна как крестец, который технически не содержит собственно спинной мозг, но содержит некоторые пучки спинномозговых нервов.
Самая нижняя область позвоночника известна как крестец, который технически не содержит собственно спинной мозг, но содержит некоторые пучки спинномозговых нервов.
Короче говоря, повреждение позвонка C-4 будет значительно выше по позвоночнику (и, вероятно, будет более ограничивающим), чем аналогичное повреждение позвонков T-3 или L-5 спинного мозга.
Причины травм шейного отдела спинного мозга
Существует множество потенциальных причин ТСМ шейного отдела позвоночника. Данные Национального статистического центра травм спинного мозга (NSCISC) выделяют следующие основные причины травм спинного мозга:
- Автомобильные аварии (38,6%)
- Водопады (32,2%)
- Акты насилия (14%)
- Спортивные травмы (7,8%)
- Медицинские/хирургические процедуры (4,2%)
- Другие различные причины (3,2%)
Хотя данные NSCISC относятся ко всем причинам травм спинного мозга, они по-прежнему полезны для описания распространенных причин травм шейного отдела спинного мозга.
Хлыстовые травмы шейного отдела позвоночника часто возникают в результате автомобильных аварий. Это связано с тем, что голова может быстро двигаться во время аварии, нагружая или ломая шейные позвонки, когда череп качается вперед-назад или из стороны в сторону.
Что касается спортивных травм, почему бы вам не снять шлем с травмированного игрока с подозрением на травму шейного отдела позвоночника? Просто потому, что вызванные движения могут усугубить ТСМ, потенциально превращая неполную ТСМ или простой перелом позвонков в полную (и потенциально смертельную) травму.
Травмы шейного отдела позвоночника и паралич
Повреждения шейного отдела позвоночника обычно приводят к наиболее тяжелым нарушениям. Эта область спинного мозга играет ключевую роль в наиболее важных функциях организма, включая дыхание, и контролирует большинство двигательных навыков ниже места повреждения. Таким образом, повреждение шейного отдела спинного мозга часто вызывает паралич ниже места повреждения, в том числе рук и ног.
Это состояние, обычно известное как тетраплегия или квадриплегия, препятствует вашей способности двигать руками, ногами и туловищем. Это также ограничивает чувствительность конечностей, и некоторые люди с параличом нижних конечностей могут вообще не чувствовать чувствительности.
Почему тип травмы имеет значение
Хотя травмы шейного отдела позвоночника обычно связаны с тетраплегией, а тетраплегия обычно означает паралич ниже шеи, каждый человек переживает травму спинного мозга по-разному. Некоторые люди сохраняют некоторую чувствительность, обнаруживают, что у них есть прерывистые ощущения, или даже восстанавливают некоторый контроль над своими конечностями. Многое зависит от локализации травмы. Чем выше в шейном отделе позвоночника находится повреждение, тем хуже прогноз.
Врачи классифицируют повреждения спинного мозга как полные и неполные. Неполное повреждение означает, что спинномозговые нервы сдавлены лишь частично. Эти травмы обычно дают лучшие долгосрочные результаты, особенно по мере того, как первоначальный отек спадает. Полные травмы спинного мозга часто приводят к полной потере подвижности и чувствительности. Однако, поскольку травмы спинного мозга настолько непредсказуемы, вам следует поговорить со своим врачом о физиотерапии и других вариантах лечения. Даже самые тяжелые травмы могут показать некоторые улучшения, а физиотерапия может помочь вашему головному и спинному мозгу найти новые способы справиться с травмой.
Полные травмы спинного мозга часто приводят к полной потере подвижности и чувствительности. Однако, поскольку травмы спинного мозга настолько непредсказуемы, вам следует поговорить со своим врачом о физиотерапии и других вариантах лечения. Даже самые тяжелые травмы могут показать некоторые улучшения, а физиотерапия может помочь вашему головному и спинному мозгу найти новые способы справиться с травмой.
Симптомы травмы шейного отдела спинного мозга
Опыт каждого человека, пережившего ТСМ, включая специфические последствия и симптомы травм, будет различным. Хотя травмы спинного мозга пугают, прогноз не всегда мрачный. Независимо от того, имеете ли вы дело с хлыстовой травмой шейного отдела позвоночника, повреждением связок С-позвоночника или полным повреждением спинного мозга в верхней части шейного отдела позвоночника, ваш врач является лучшим источником информации о вашей конкретной травме. Некоторые из наиболее распространенных последствий травмы шейного отдела позвоночника включают:
- Тетраплегия, которая препятствует подвижности и чувствительности в руках, ногах и ниже места повреждения.

- Фантомные боли в конечностях или руках.
- Хроническая боль во всем теле.
- Трудно контролировать мочевой пузырь или кишечник.
- Затрудненное дыхание без посторонней помощи.
- Расстройства сна, которые нарушают вашу способность достигать и поддерживать сон с быстрым движением глаз (REM).
- Нарушения сердечного ритма.
- Проблемы с кожей, такие как пролежни, особенно если вы не получаете регулярную лечебную физкультуру.
- Увеличение веса из-за снижения активности.
- Повышенный риск респираторных инфекций.
- Изменения настроения или личности. Многие выжившие после травмы спинного мозга борются с депрессией и тревогой. Некоторые сталкиваются с дискриминацией. Поддержка со стороны других выживших, терапия и компетентная и заботливая медицинская команда могут помочь.
- Неспособность ходить или стоять.
- Изменения фертильности или половой функции.
- Шейный спондилез
Шейный спондилез — это медицинский термин, обозначающий возрастной износ шеи, особенно костей и тканей. С этим очень распространенным заболеванием сталкиваются девять из десяти человек в возрасте 60 лет и старше. И хотя это звучит тревожно высоко, многие люди даже не испытывают заметных симптомов.
С этим очень распространенным заболеванием сталкиваются девять из десяти человек в возрасте 60 лет и старше. И хотя это звучит тревожно высоко, многие люди даже не испытывают заметных симптомов.
Шейный спондилез, несмотря на то, что некоторым может показаться довольно пугающим названием, легко поддается лечению. Люди реагируют на многие виды лечения всего за несколько недель.
Что вызывает шейный спондилез?
Основной причиной шейного спондилеза является простое старение; износ от повседневного использования. По мере того, как вы становитесь старше, диски в позвоночнике (круглые участки ткани между позвонками) могут высыхать, что делает их все более восприимчивыми к повреждениям. Это высыхание также может вызвать сморщивание и жесткость шеи, однако, поскольку это естественное явление, суставы начинают адаптироваться, и боль уменьшается.
Наши тела — удивительные машины, и они пытаются компенсировать это истощение и износ суставов, производя дополнительную кость в виде небольших шишек, называемых костными шпорами или остеофитами. Они предназначены для лучшей поддержки и укрепления шеи и позвоночника. Хотя они предназначены для оказания помощи человеку, иногда они могут вызывать искривление позвоночника тоже жесткий. Это, конечно, вызывает больше исходной боли, изначально вызванной шейным спондилезом.
Они предназначены для лучшей поддержки и укрепления шеи и позвоночника. Хотя они предназначены для оказания помощи человеку, иногда они могут вызывать искривление позвоночника тоже жесткий. Это, конечно, вызывает больше исходной боли, изначально вызванной шейным спондилезом.
Когда это состояние становится тяжелым, оно может вызывать раздражение и даже увеличивать давление на спинной мозг и нервные корешки, что может быть устранено только с помощью хирургической декомпрессии позвоночника. Конечно, не в каждом случае требуется хирургическое вмешательство, и есть способы облегчить симптомы боли в шее, скованности и головной боли. К ним относятся лекарства, известные как нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, и физические упражнения, такие как плавание и ходьба. Кроме того, вам могут порекомендовать использовать поддерживающую подушку на ночь, чтобы уменьшить боль.
Может ли шейный спондилез увеличить вероятность повреждения спинного мозга?
Когда вышеупомянутая компрессия спинного мозга становится слишком большой, это может стать другим состоянием, называемым спинальной миелопатией. Это когда сдавление спинного мозга вызывает неврологическую дисфункцию, включая сенсорный дефицит, сенсорную слабость и онемение. Они похожи на симптомы травмы спинного мозга, и это следует за медленным прогрессированием и, как правило, медленным ухудшением.
Это когда сдавление спинного мозга вызывает неврологическую дисфункцию, включая сенсорный дефицит, сенсорную слабость и онемение. Они похожи на симптомы травмы спинного мозга, и это следует за медленным прогрессированием и, как правило, медленным ухудшением.
Если цервикальную миелопатию не лечить, она может привести к необратимому повреждению спинного мозга и возможной долгосрочной инвалидности. Несмотря на это, шейный спондилез легко поддается лечению и хорошо реагирует на лечение в течение нескольких недель. Самая большая трудность в предотвращении цервикальной миелопатии заключается в том, что часто люди не испытывают симптомов.
Спондилез может возникать в местах от шеи до нижней части спины — шейного отдела позвоночника (шея), грудного отдела позвоночника (верхняя/средняя часть спины) и поясничного отдела позвоночника (нижняя часть спины). Когда человек страдает шейным спондилезом, боль в основном ощущается в области шеи. Хотя это может привести к слабости позвоночника, что, в свою очередь, может увеличить вероятность травм спинного мозга из-за слабости костей, это не происходит быстро.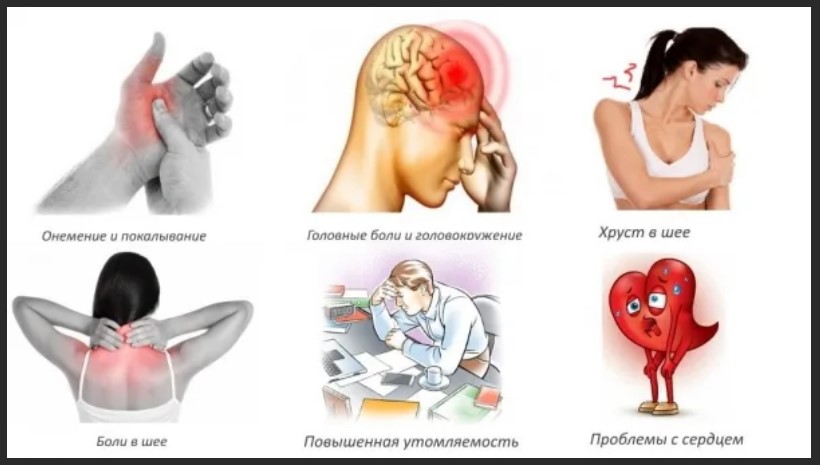
Так что не пугайтесь диагноза шейный спондилез! Хотя в какой-то момент это может увеличить вероятность повреждения спинного мозга в очень тяжелых случаях, это распространенный диагноз, который хорошо реагирует на лечение . Обратитесь к врачу, если вас беспокоит боль в шее или спине, чтобы как можно скорее поставить точный диагноз.
Воздействие и последствия травм шейного отдела позвоночника
Травма спинного мозга (SCI) может повлиять на многие функции организма в зависимости от уровня и серьезности повреждения. Как правило, чем выше воздействие на спинной мозг — например, при травме шейного отдела спинного мозга, — тем сильнее травма повлияет на вас (или на кого-то, кого вы любите, с травмой спинного мозга). Например, повреждение спинного мозга на уровне C3 или C6 будет иметь более серьезные последствия для пациента, чем повреждение поясничного отдела спинного мозга, такое как повреждение спинного мозга на уровне L3.
Шейный отдел спинного мозга, который является самым верхним отделом спинного мозга, состоит из ряда нервов (C1–C8), которые идентифицируются с соответствующими им шейными позвонками. По данным Shepherd Center, вот разбивка того, как различные уровни травм спинного мозга влияют на дыхательную функцию у пациентов с травмами шейного отдела спинного мозга:
По данным Shepherd Center, вот разбивка того, как различные уровни травм спинного мозга влияют на дыхательную функцию у пациентов с травмами шейного отдела спинного мозга:
- C3 и выше: Необходим вентилятор, поражена диафрагма и способность кашлять или чихать устраняется.
- C4-C5: Иногда может потребоваться искусственная вентиляция легких, у пациента сохраняется частичная функция диафрагмы, его брюшные и межреберные мышцы не работают, и его способность чихать или кашлять исчезает.
- C6-C8: Мембрана исправна; однако брюшные и межреберные мышцы при этом не работают.
Это может оказать значительное влияние на дыхательную функцию выживших после ТСМ.
Влияние травм шейного отдела позвоночника на дыхательные функции
Люди с травмами, затрагивающими уровни C6-68 спинного мозга, все еще могут дышать самостоятельно. Однако в некоторых случаях они могут испытывать трудности с глубоким вдохом и сильным выдохом. Уровень и тяжесть каждой травмы спинного мозга значительно варьируются от одного случая к другому и вносят свой вклад в определение респираторного воздействия.
Уровень и тяжесть каждой травмы спинного мозга значительно варьируются от одного случая к другому и вносят свой вклад в определение респираторного воздействия.
Вот некоторые из факторов, способствующих изменению дыхания при травме спинного мозга на уровне C6:
Спинномозговой шок
Сразу после травматического повреждения спинного мозга, особенно шейного отдела позвоночника, человек с повреждением позвоночника может испытать так называемый спинальный шок. Это временное состояние, которое может длиться от нескольких недель до месяцев, приводит к потере сенсорных и двигательных функций.
Многим выжившим после травмы спинного мозга на уровне C6 сразу после травмы может потребоваться использование аппарата ИВЛ в течение определенного периода времени. Это отличается от людей с травмами спинного мозга C1-C3, которые часто зависят от вентилятора и нуждаются в использовании вентиляторов 24/7, чтобы помочь своему дыханию.
Потеря мышечного контроля
В большинстве случаев повреждений спинного мозга на уровне C6 способность сокращать и расслаблять межреберные и брюшные мышцы отсутствует. Эти мышцы играют важную роль в дыхательной функции, поскольку каждая группа мышц участвует в последовательности сокращений. Когда вы делаете вдох (то, что называется вдохом), диафрагма и внешние межреберные мышцы сокращаются. Когда вы выдыхаете, мышцы живота сокращаются, внутренние межреберные мышцы сокращаются, а внешние межреберные мышцы расслабляются.
Эти мышцы играют важную роль в дыхательной функции, поскольку каждая группа мышц участвует в последовательности сокращений. Когда вы делаете вдох (то, что называется вдохом), диафрагма и внешние межреберные мышцы сокращаются. Когда вы выдыхаете, мышцы живота сокращаются, внутренние межреберные мышцы сокращаются, а внешние межреберные мышцы расслабляются.
Согласно содержанию Кендига и Черника «Заболевания дыхательных путей у детей», «пациенты с поражениями позвоночника от нижних отделов C5 до C6 обычно могут быть отлучены от аппарата ИВЛ и не имеют тяжелых длительных нарушений дыхания, несмотря на изменения межреберных и брюшных мышечная функция».
Вторичные осложнения и инфекции
Поскольку травма спинного мозга на уровне C6 может повлиять на вашу способность сильно выдыхать и кашлять, это означает, что в дыхательных путях и легких может накапливаться аспирация. Другим способствующим фактором может быть увеличение производства этих телесных жидкостей. Накопление этих выделений может привести к множеству вторичных состояний, таких как респираторные инфекции и застой в легких. Людям с ограниченными возможностями кашля рекомендуется использовать какой-либо аппарат от кашля, чтобы помочь очистить легкие от жидкости.
Людям с ограниченными возможностями кашля рекомендуется использовать какой-либо аппарат от кашля, чтобы помочь очистить легкие от жидкости.
Чтобы помочь улучшить дыхательную функцию и общее состояние здоровья после травмы спинного мозга C6, жизненно важно оставаться как можно более физически активными. Это может быть достигнуто за счет использования обучения терапии, основанной на активности (ABT), и обучения функциональной электростимуляции (FES).
Почему выжившие после травмы спинного мозга уязвимы для респираторных инфекций?
Факторы риска, способствующие развитию респираторных инфекций у выживших после ТСМ, включают:
- Повреждение спинного мозга лишает вас способности дышать самостоятельно, что требует использования аппарата ИВЛ.
- Прикованность к постели, из-за которой в легких скапливается жидкость.
- Простуда или другая респираторная инфекция. После травмы спинного мозга выжившие часто более уязвимы для других инфекций.

- Страдающие от пролежней или других инфекций, так как эти инфекции могут распространяться на дыхательную систему.
Признаки респираторной инфекции
Если вы обеспокоены тем, что у вас может быть респираторная инфекция, вам нужно действовать быстро. Прошли те времена, когда приходилось пережидать простуду или обращаться к врачу только в случае повышения температуры. Повреждение спинного мозга ослабляет ваше тело, позволяя инфекциям быстро распространяться.
Обратитесь к врачу, если у вас есть какие-либо из следующих симптомов:
- Температура выше 100,5 градусов по Фаренгейту.
- Заложенность дыхательных путей.
- Кашель.
- Хрипы в горле.
- Ощущение давления или полноты в горле или легких.
- Затрудненное дыхание ночью или усиление храпа.
Профилактика респираторных инфекций
Невозможно полностью предотвратить респираторные инфекции, а это означает, что вы не виноваты в этих инфекциях. Если у вас появятся симптомы, не чувствуйте себя виноватым; поговорите со своим врачом.
Если у вас появятся симптомы, не чувствуйте себя виноватым; поговорите со своим врачом.
Хотя полностью защититься от респираторных заболеваний невозможно, могут помочь следующие стратегии:
- Будьте в курсе всех прививок. Делайте прививку от гриппа каждый год, если ваш врач говорит, что это безопасно для вас. Подумайте также о вакцинации от пневмонии.
- Оставайтесь как можно более активными, занимайтесь физиотерапией и как можно чаще сидите прямо.
- Спросите своего врача об очистке легких; ежедневное надувание и очистка легких может снизить вашу уязвимость.
- Сообщите своему врачу, если у вас ранее диагностировали апноэ во сне или если вы начали храпеть после травмы. Аппарат C-PAP может помочь.
- Соблюдайте здоровую сбалансированную диету и поддерживайте ИМТ от 19 до 24,5. Люди с большой массой тела более уязвимы к проблемам с дыханием.
Лечение и прогноз при травмах шейного отдела позвоночника
Правильное лечение травм зависит от ряда факторов, включая источник травмы. Например, может потребоваться удаление пули, застрявшей возле спинного мозга, или абсцесса, возникшего в результате близлежащей инфекции, может потребоваться дренирование.
Например, может потребоваться удаление пули, застрявшей возле спинного мозга, или абсцесса, возникшего в результате близлежащей инфекции, может потребоваться дренирование.
Задавайте много вопросов и не стесняйтесь искать второе мнение, если вы не уверены в лечении травм шейного отдела позвоночника, которое рекомендует ваш врач. Обращение за помощью в модельную систему лечения травм спинного мозга может улучшить прогноз при травмах шейного отдела спинного мозга, поскольку эти учреждения предлагают полный спектр услуг, регулярно отслеживают результаты лечения пациентов и постоянно проводят исследования новых и передовых практик.
Некоторые из наиболее распространенных методов лечения травм шейного отдела спинного мозга включают:
- Операция по удалению непроходимости и абсцессов. Ваш врач может также срастить вместе некоторые позвонки в позвоночнике.
- Антибиотики, пероральные или внутривенные, для борьбы с текущими инфекциями и снижения вероятности будущих.

- Физическая терапия и лечебная физкультура, чтобы помочь вашему головному и спинному мозгу научиться справляться с травмами.
- Группы поддержки, которые помогут вам получить информацию и поддержку от других выживших после травмы спинного мозга.
- Информирование семьи и пациента о вашем заболевании, его прогнозе и вариантах лечения.
- Экспериментальные методы лечения; эти методы лечения часто показывали многообещающие результаты в ранних клинических испытаниях, но их эффективность не гарантируется.
- Вспомогательное оборудование, такое как дыхательная трубка или калоприемник.
- Использование инвалидной коляски, ходунков и других приспособлений для облегчения передвижения.
- Терапия, которая поможет вам смириться со своими травмами.
Комплексное лечение травмы шейного отдела спинного мозга может быть дорогостоящим, часто превышающим миллион долларов в первый год. По этой причине консультация с юристом может быть самым важным решением, которое вы принимаете. Квалифицированный адвокат по травмам может помочь вам определить, виноват ли кто-то еще в ваших травмах, а затем потребовать компенсацию, которая поможет вам оплатить медицинское обслуживание, создать доступный дом и приспособиться к вашей новой жизни.
Квалифицированный адвокат по травмам может помочь вам определить, виноват ли кто-то еще в ваших травмах, а затем потребовать компенсацию, которая поможет вам оплатить медицинское обслуживание, создать доступный дом и приспособиться к вашей новой жизни.
Темы: Травмы спинного мозга, образование
Будьте в курсе достижений в области черепно-мозговых травм и
Травмы спинного мозга
Об авторе
Spinal Cord Team составляют авторов Spincordcom
90 , те, кто работает в области медицины, и выжившие после травм спинного мозга или черепно-мозговых травм. Узнайте больше о нашей команде авторов, включая краткую биографию, которая объясняет, как они влияют на сообщество SCI и TBI.Узнать больше об авторе
Шейная стенокардия: казалось бы, до сих пор забытый симптом поражения шейного отдела позвоночника?
Цервикальная стенокардия: казалось бы, до сих пор игнорируемый симптом заболевания шейного отдела позвоночника?
Скачать PDF
Скачать PDF
- Опубликовано:
- H Nakajima 1 ,
- K Uchida 1 ,
- S Kobayashi 1 ,
- Y Kokubo 1 ,
- T Yayama 1 ,
- R Sato 1 ,
- Т Инукай 1 ,
- Т Годфри 1 и
- …
- Х Баба 1
Спинной мозг том 44 , страницы 509–513 (2006 г.)Процитировать эту статью
39 тыс. обращений
15 цитирований
7 Альтметрический
Детали показателей
Abstract
Дизайн исследования:
Ретроспектива, серия случаев.
Дизайн:
Обзор 10 хирургических случаев с симптомами цервикальной стенокардии.
Цель:
Подчеркнуть важность симптомов шейной стенокардии у пациентов с заболеваниями шейного отдела позвоночника.
Местонахождение:
Университетская больница Фукуи, Япония.
Результаты:
Всего было госпитализировано 10 больных с жалобами на симптомы шейной стенокардии с предварительным диагнозом ИБС. Обезболивание было достигнуто за счет передней хирургической декомпрессии у всех пациентов.
Заключение:
Мы подчеркиваем, что врачи должны быть осведомлены о симптомах цервикальной ангины и что оперативное вмешательство часто приводит к полному облегчению симптомов.
Введение
Заболевания шейного отдела позвоночника часто могут проявляться болью в верхней передней части грудной клетки и лопаточной области, напоминающей истинную стенокардию. 1, 2, 3 Боль в передней части грудной клетки, связанная с заболеваниями шейных межпозвонковых дисков, окостенением задней продольной связки (ОЗПС) или другими заболеваниями позвоночника, иногда описывается как «шейная стенокардия» 3, 4 и, по-видимому, относительно неизвестна клинический синдром. Быстрый и точный диагноз требует сильного подозрения у пациентов с неадекватно объясненной болью в груди. Jacobs 5 предположил, что наиболее часто вовлекаются нервные корешки C6 и C7, и боль, возможно, передается через медиальный и латеральный грудные нервы. Специалисты по позвоночнику должны хорошо знать об этой картине при своих рутинных клинических обследованиях, но, к сожалению, и на самом деле, у ряда пациентов все еще диагностируется ишемическая болезнь сердца, и, таким образом, они проходят ненужные обследования и лекарства.
1, 2, 3 Боль в передней части грудной клетки, связанная с заболеваниями шейных межпозвонковых дисков, окостенением задней продольной связки (ОЗПС) или другими заболеваниями позвоночника, иногда описывается как «шейная стенокардия» 3, 4 и, по-видимому, относительно неизвестна клинический синдром. Быстрый и точный диагноз требует сильного подозрения у пациентов с неадекватно объясненной болью в груди. Jacobs 5 предположил, что наиболее часто вовлекаются нервные корешки C6 и C7, и боль, возможно, передается через медиальный и латеральный грудные нервы. Специалисты по позвоночнику должны хорошо знать об этой картине при своих рутинных клинических обследованиях, но, к сожалению, и на самом деле, у ряда пациентов все еще диагностируется ишемическая болезнь сердца, и, таким образом, они проходят ненужные обследования и лекарства.
В настоящем кратком сообщении мы описываем 10 хирургических случаев, в которых заболевания шейного отдела позвоночника были неправильно диагностированы в течение длительного времени.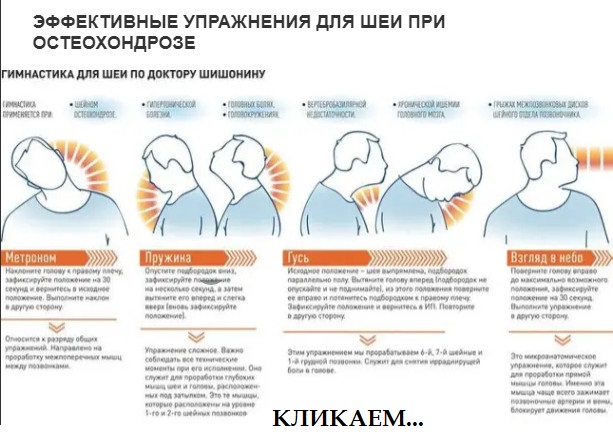 Мы подчеркиваем важность этих клинических симптомов в диагностике заболеваний шейного отдела позвоночника.
Мы подчеркиваем важность этих клинических симптомов в диагностике заболеваний шейного отдела позвоночника.
Пациенты и методы
С 1991 по 2004 г. в общей сложности 706 пациентов перенесли операции на шейном отделе позвоночника по поводу неврологических симптомов и признаков, таких как миелопатия ( n =314), миелорадикулопатия ( n =162), радикулопатия ( n =198), или так называемая «дископатия» ( n =32). При ретроспективном просмотре клинических карт у 10 пациентов в качестве основного симптома была выявлена цервикальная стенокардия. Из них трое пациентов обратились в нашу клинику непосредственно при появлении симптомов болей в шее и передних отделах грудной клетки, но клиническая картина остальных семи случаев была расценена как иная и включала истинную стенокардию и невроз. Эти 10 случаев были ретроспективно рассмотрены в отношении клинических особенностей, рентгенологических данных и результатов других специфических тестов.
Рентгенологическое исследование включало боковые снимки при сгибании-разгибании и, в некоторых случаях, дискографию. В нашем нейроортопедическом отделении миелография была исключена из рутинного рентгенологического исследования с 1996 года из-за ее биологической инвазивности. Рентгенологическое исследование включало следующее обследование, о котором мы сообщали ранее. 6, 7 (i) Лордотическое выравнивание шейного отдела позвоночника на рентгенограммах, сделанных в нейтральном положении, обозначенное как лордоз шейного отдела позвоночника. (ii) Уменьшение размера костного позвоночного канала, измеренного на боковых снимках, на предполагаемом уровне позвонков, ответственном за компрессию нервов. (iii) Лордотическое выравнивание шейного отдела спинного мозга на магнитно-резонансной томографии (МРТ; 1,5 Tesla Signa, General Electric, Милуоки, Висконсин, США), называемое лордозом спинного мозга. Другими рентгенологическими аномалиями были сужение межпозвонкового пространства, образование спондилотических остеофитов и наличие OPLL. Кроме того, МР-ангиография была проведена трем пациентам, которые страдали другими симптомами, такими как синдром вертебральной недостаточности.
В нашем нейроортопедическом отделении миелография была исключена из рутинного рентгенологического исследования с 1996 года из-за ее биологической инвазивности. Рентгенологическое исследование включало следующее обследование, о котором мы сообщали ранее. 6, 7 (i) Лордотическое выравнивание шейного отдела позвоночника на рентгенограммах, сделанных в нейтральном положении, обозначенное как лордоз шейного отдела позвоночника. (ii) Уменьшение размера костного позвоночного канала, измеренного на боковых снимках, на предполагаемом уровне позвонков, ответственном за компрессию нервов. (iii) Лордотическое выравнивание шейного отдела спинного мозга на магнитно-резонансной томографии (МРТ; 1,5 Tesla Signa, General Electric, Милуоки, Висконсин, США), называемое лордозом спинного мозга. Другими рентгенологическими аномалиями были сужение межпозвонкового пространства, образование спондилотических остеофитов и наличие OPLL. Кроме того, МР-ангиография была проведена трем пациентам, которые страдали другими симптомами, такими как синдром вертебральной недостаточности.
Все операции были выполнены одним из авторов (H Baba) с использованием единой хирургической техники, как описано ранее. 6, 7, 8, 9 Выполнен левосторонний переднебоковой косой разрез переднего отдела шейного отдела позвоночника с последующей передней декомпрессией Робинсона и межтеловым спондилодезом или субтотальной спондилэктомией с аутотрансплантацией подвздошной кости. При OPLL основным методом была резекция окостеневшей бляшки спереди с полной декомпрессией спинного мозга. 9 Неврологическая оценка после операции проводилась независимыми наблюдателями, не являющимися главным хирургом.
Письменное информированное согласие было получено от всех пациентов, и исследование строго соответствовало Руководству Комитета по этике Университета Фукуи.
Результаты
Клиническая картина до и после хирургического лечения
В таблице 1 представлены дооперационные и послеоперационные клинико-демографические данные 10 пациентов (шесть мужчин и четыре женщины). Средний возраст этих пациентов составил 54,5 года (диапазон: 36–74 года). Средняя продолжительность симптомов до постановки окончательного диагноза составляла 5,6 месяца (диапазон: 2–12 месяцев). Фоновым заболеванием была шейная спондилопатия (CSM, n =3), грыжа шейного диска (CDH, n =6) и OPLL ( n =1). Пораженными уровнями были уровень C4–5 в трех случаях, уровень C5–6 в четырех случаях и уровень C6–7 в трех случаях. Состояние всех пациентов улучшилось после передних декомпрессивных операций.
Средний возраст этих пациентов составил 54,5 года (диапазон: 36–74 года). Средняя продолжительность симптомов до постановки окончательного диагноза составляла 5,6 месяца (диапазон: 2–12 месяцев). Фоновым заболеванием была шейная спондилопатия (CSM, n =3), грыжа шейного диска (CDH, n =6) и OPLL ( n =1). Пораженными уровнями были уровень C4–5 в трех случаях, уровень C5–6 в четырех случаях и уровень C6–7 в трех случаях. Состояние всех пациентов улучшилось после передних декомпрессивных операций.
Полноразмерная таблица
Мы классифицировали боль в груди на основе ее локализации. В пяти случаях наблюдалась загрудинная боль, в трех случаях – боль в левой нижней части передней грудной клетки и в двух случаях – боль в эпигастрии. В пяти случаях были вегетативные симптомы (например, затрудненное дыхание, головокружение и головная боль). Неврологические симптомы в плече и боль в левой нижней части передней грудной клетки, как правило, проявлялись одновременно у пациентов с радикулопатией, а вегетативные симптомы, как правило, проявлялись более заметно, чем симптомы в плече в случаях миелопатии.
Иллюстративный клинический случай
Случай 6 : 54-летняя женщина поступила в нашу университетскую больницу с жалобами на боль в левом плече и в нижней передней части груди слева, особенно при опускании правой руки. Она прошла ангиографию в других больницах по поводу подозрения на сердечно-сосудистые заболевания или синдром грудной апертуры. Длительность симптомов до постановки окончательного диагноза составляла 3 мес. По данным МРТ: наличие грыжи шейного диска на уровне С5-6 справа (рис. 1). Был поставлен диагноз шейной стенокардии, проведена передняя декомпрессия с последующим межтеловым спондилодезом (операция Робинсона) на уровне С5-6. Симптомы, связанные с болью, включая боль в груди, уменьшились сразу после операции.
Рисунок 1МРТ (TR, 4000 мс; TE, 80 мс) показало наличие грыжи шейного диска справа на уровне С5–6 (стрелка). ( a ) сагиттальная проекция, ( b ) аксиальная проекция
Изображение в полный размер
Случай 7 : 36-летний мужчина поступил в нашу университетскую больницу с жалобами на боль в левом плече и трудности с дыхание, головокружение и головная боль. Неврологический осмотр выявил оживленный глубокий сухожильный рефлекс верхних и нижних конечностей. Он консультировался с врачом-кардиологом и нейрохирургом, и прошло 12 месяцев, прежде чем был поставлен окончательный диагноз. Рентгенологические данные включали наличие сегментарного OPLL на уровне C5 и C6. Результаты МРТ включали наличие сегментарного OPLL и грыжи шейного диска слева на уровне C6–7 (рис. 2). Был поставлен диагноз шейная стенокардия, выполнена передняя декомпрессия с межтеловым спондилодезом на уровне С5-7 (субтотальная спондилэктомия С6). Вегетативные симптомы улучшились сразу после операции, в то время как другие симптомы миелопатии улучшились постепенно.
Неврологический осмотр выявил оживленный глубокий сухожильный рефлекс верхних и нижних конечностей. Он консультировался с врачом-кардиологом и нейрохирургом, и прошло 12 месяцев, прежде чем был поставлен окончательный диагноз. Рентгенологические данные включали наличие сегментарного OPLL на уровне C5 и C6. Результаты МРТ включали наличие сегментарного OPLL и грыжи шейного диска слева на уровне C6–7 (рис. 2). Был поставлен диагноз шейная стенокардия, выполнена передняя декомпрессия с межтеловым спондилодезом на уровне С5-7 (субтотальная спондилэктомия С6). Вегетативные симптомы улучшились сразу после операции, в то время как другие симптомы миелопатии улучшились постепенно.
( a ) Рентгенограмма в боковом обзоре показала наличие сегментарной OPLL в C5 и C6. МРТ (TR, 4000 мс; TE, 80 мс) показало наличие сегментарного ОПНЛ (указатель стрелки) и грыжи шейного диска слева на уровне С6–7 (стрелка). ( b ) сагиттальная проекция, ( c ) аксиальная проекция
Изображение в натуральную величину
Обсуждение
Среди множества симптомов заболеваний шейного отдела позвоночника шейная стенокардия может быть разнообразной, но ее необходимо всегда распознавать в клинической практике . 4, 10, 11, 12 Кроме того, симптомы, как правило, чаще ошибочно идентифицируются у пожилых людей из-за увеличения частоты заболеваний коронарных артерий. Симптом довольно легко распознается, когда у пациента проявляются неврологические признаки компрометации спинного мозга, однако на самом деле часто без тщательного обследования он кажется отсутствующей проблемой. Многие исследователи 1, 2, 3, 4, 5, 10, 11, 12 подробно описали этот статус, но в обычной клинической практике им все еще пренебрегают.
4, 10, 11, 12 Кроме того, симптомы, как правило, чаще ошибочно идентифицируются у пожилых людей из-за увеличения частоты заболеваний коронарных артерий. Симптом довольно легко распознается, когда у пациента проявляются неврологические признаки компрометации спинного мозга, однако на самом деле часто без тщательного обследования он кажется отсутствующей проблемой. Многие исследователи 1, 2, 3, 4, 5, 10, 11, 12 подробно описали этот статус, но в обычной клинической практике им все еще пренебрегают.
Oille 13 был, возможно, первым, кто описал этот симптом у 1937 пациентов с болью в груди, связанной с корешками шейного отдела позвоночника. Jacobs 5 также сообщил о большой серии из 164 случаев цервикальной стенокардии, наблюдаемых в течение 20 лет. Brodsky 14 сообщил о крупнейшей серии из 438 случаев шейной стенокардии и, возможно, лучше всех понял физиологическую этиологию. С другой стороны, Iwasa 15 обнаружил, что только у трех (5%) из 63 пациентов со стенокардией была компрессия корешка шейного нерва, а LaBan и др. 12 также описали низкую частоту истинной цервикальной стенокардии. Почему существует широкий спектр заболеваемости цервикальной ангиной? Частота может быть постоянным поиском, главным образом, из-за различий в выборке пациентов, диагностических критериев и, что более важно, изменчивости симптомов. Изучив 706 пациентов, перенесших операции на шейном отделе позвоночника в период с 1991 по 2004 год, мы обнаружили, что примерно у 1,4% из них были симптомы шейной стенокардии. Однако мы предполагаем, что истинная частота на самом деле выше, поскольку были случаи, когда обследующие или пациенты не распознавали эти симптомы как нарушения шейного отдела позвоночника.
12 также описали низкую частоту истинной цервикальной стенокардии. Почему существует широкий спектр заболеваемости цервикальной ангиной? Частота может быть постоянным поиском, главным образом, из-за различий в выборке пациентов, диагностических критериев и, что более важно, изменчивости симптомов. Изучив 706 пациентов, перенесших операции на шейном отделе позвоночника в период с 1991 по 2004 год, мы обнаружили, что примерно у 1,4% из них были симптомы шейной стенокардии. Однако мы предполагаем, что истинная частота на самом деле выше, поскольку были случаи, когда обследующие или пациенты не распознавали эти симптомы как нарушения шейного отдела позвоночника.
Ведутся споры о физиологической этиологии синдрома шейной стенокардии. Brodsky 15 указал, что корешковая боль является непосредственной причиной, а LaBan et al 12 предположили, что вентральные корешки спинного мозга вызывают протопатическую боль вокруг грудной клетки. Gonzalez-Darder et al. 16 считали дезактивацию нисходящей тормозной системы основной причиной симптомов. Другими возможными факторами могут быть симпатическая боль и синовертебральная боль.
16 считали дезактивацию нисходящей тормозной системы основной причиной симптомов. Другими возможными факторами могут быть симпатическая боль и синовертебральная боль.
Хотя коронарная артериография продвинула диагностику стенокардии и различение болей в грудной клетке коронарного происхождения в отличие от боли, возникающей из-за других структур, следует по возможности избегать ненужных инвазивных процедур. Быстрый и точный диагноз требует сильного подозрения у пациентов с неадекватно объясненной болью в груди. Согласно наблюдению Джейкобса, 5 частые проявления, связанные с цервикальной стенокардией, включают боль в шее и руке, корешковые симптомы и усталость в плече, парастернальную болезненность и затылочную головную боль. Бродского 14 подчеркивал наличие сопутствующих вегетативных или других симптомов, таких как одышка, тошнота, потливость, диплопия и симптомы симпатической нервной системы. Эти комплексные симптомы хорошо известны, когда у пациентов наблюдается компрессия шейного отдела спинного мозга и/или корешка шейного нерва. Константа 1 указывает на то, что боль в груди, вероятно, неангинальная, если ее продолжительность составляет >30 мин или <5 с, усиливается при вдохе, может быть вызвана одним движением туловища или руки, локальным давлением пальцев или наклоном вперед, или если он исчезает сразу после того, как ляжет. Существует также много предполагаемых признаков неангинальной боли в груди, таких как локализация в одном пальце, иррадиация в затылочную область, первичный очаг воспаления, боль, достигающая максимума в начале, или облегчение в течение нескольких секунд после проглатывания пищи. Неврологические симптомы и спазм пищевода помогают исключить стенокардию. Однако следует иметь в виду возможность сосуществования органической коронарной болезни и цервикальной стенокардии.
Константа 1 указывает на то, что боль в груди, вероятно, неангинальная, если ее продолжительность составляет >30 мин или <5 с, усиливается при вдохе, может быть вызвана одним движением туловища или руки, локальным давлением пальцев или наклоном вперед, или если он исчезает сразу после того, как ляжет. Существует также много предполагаемых признаков неангинальной боли в груди, таких как локализация в одном пальце, иррадиация в затылочную область, первичный очаг воспаления, боль, достигающая максимума в начале, или облегчение в течение нескольких секунд после проглатывания пищи. Неврологические симптомы и спазм пищевода помогают исключить стенокардию. Однако следует иметь в виду возможность сосуществования органической коронарной болезни и цервикальной стенокардии.
В наших случаях боль в левой нижней части грудной клетки, как правило, проявлялась как корешковый признак, загрудинная боль, боль в эпигастрии и вегетативные симптомы, как правило, сопровождали миелопатию. В случаях миелопатии вегетативные симптомы были более очевидными, чем симптомы в области плеча. Следовательно, цервикальную стенокардию может быть труднее диагностировать, и требуется большая осторожность, особенно в случаях миелопатии.
В случаях миелопатии вегетативные симптомы были более очевидными, чем симптомы в области плеча. Следовательно, цервикальную стенокардию может быть труднее диагностировать, и требуется большая осторожность, особенно в случаях миелопатии.
Рутинное МРТ-обследование или даже при подозрении на миелопатию недостаточно информативно для функциональной оценки цервикальной стенокардии. Возможно, дискография и/или селективная инфильтрация нервных корешков с ксилокаиновой блокадой могут быть лучшим инструментом для функциональной диагностики синдрома шейной стенокардии, связанного со сдавлением спинного мозга и/или нервных корешков. Тем не менее, эти инвазивные тесты следует тщательно рассматривать. С другой стороны, позитронно-эмиссионная томография с F-2-фтордезокси-D-глюкозой может быть полезна для выявления нервной дисфункции спинного мозга 17 , воздействующий на соматические и вегетативные нервные расстройства вокруг грудной клетки. В качестве альтернативы для установления диагноза могут быть рекомендованы покой и фиксация шеи воротником или прием нитроглицерина. Очевидно, что нарушение коронарного кровообращения является чрезвычайно серьезной проблемой. После адекватного исключения ишемической болезни сердца следует рассмотреть возможность синдрома шейной стенокардии, особенно если она сопровождается признаками шейной радикулопатии или миелопатии. Когда трудно отличить истинную стенокардию от шейной стенокардии, необходимы адекватные коронарные диагностические исследования.
Очевидно, что нарушение коронарного кровообращения является чрезвычайно серьезной проблемой. После адекватного исключения ишемической болезни сердца следует рассмотреть возможность синдрома шейной стенокардии, особенно если она сопровождается признаками шейной радикулопатии или миелопатии. Когда трудно отличить истинную стенокардию от шейной стенокардии, необходимы адекватные коронарные диагностические исследования.
При лечении синдрома шейной стенокардии следует соблюдать осторожность. Несколько групп 3, 5, 14 наблюдали спонтанное исчезновение симптомов или то, что простая внешняя фиксация шеи помогает временно или навсегда устранить боль. Примерно у трех четвертей пациентов на фоне консервативного лечения наступило улучшение. 14 Однако в случаях, когда неврологические нарушения очевидны из-за компрессии спинного мозга и/или нервных корешков, для быстрого улучшения состояния может потребоваться хирургическое вмешательство. Больные шейной стенокардией страдают от дискомфорта и беспокойной боли в груди.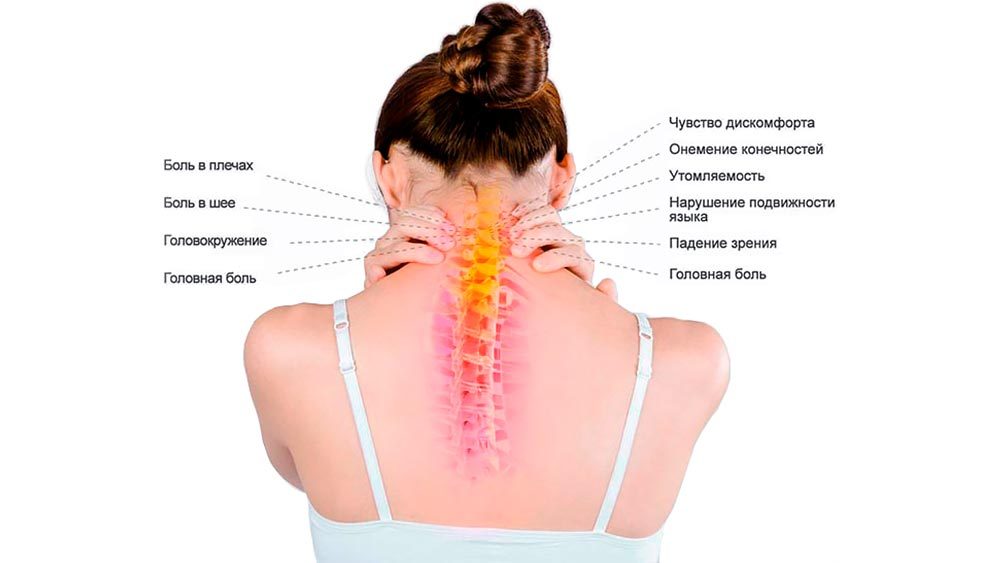 Когда эти симптомы продолжаются и пациент не реагирует на консервативную терапию, следует рассмотреть вопрос об операции, поскольку, по крайней мере иногда, бесцельное консервативное лечение не приносит пользы. Мы считаем, что необходимо строго избегать ненужного или сомнительного хирургического вмешательства. Однако, основываясь на нашем опыте даже в небольшой серии, передняя шейная хирургия для исправления компрессии нервных корешков или спинного мозга может быть полезным вариантом для облегчения боли. С другой стороны, что касается кардиологического обследования, врачи всегда должны знать об этом синдроме, чтобы избежать ненужного обследования коронарных артерий. С этой точки зрения, среди специалистов должен соблюдаться соответствующий и совместный подход при физикальном обследовании.
Когда эти симптомы продолжаются и пациент не реагирует на консервативную терапию, следует рассмотреть вопрос об операции, поскольку, по крайней мере иногда, бесцельное консервативное лечение не приносит пользы. Мы считаем, что необходимо строго избегать ненужного или сомнительного хирургического вмешательства. Однако, основываясь на нашем опыте даже в небольшой серии, передняя шейная хирургия для исправления компрессии нервных корешков или спинного мозга может быть полезным вариантом для облегчения боли. С другой стороны, что касается кардиологического обследования, врачи всегда должны знать об этом синдроме, чтобы избежать ненужного обследования коронарных артерий. С этой точки зрения, среди специалистов должен соблюдаться соответствующий и совместный подход при физикальном обследовании.
Ссылки
Константа Дж . Диагноз неангинальной боли в грудной клетке. Keio J Med 1990; 39 : 187–192.

КАС Статья Google ученый
Форрестер Дж.С., Герман М.В., Горлин Р. Некоронарогенные факторы синдрома стенокардии. N Engl J Med 1970; 283 : 786–789.
КАС Статья Google ученый
Гулер Н. и др. Острые изменения ЭКГ и боль в груди, вызванная движением шеи у пациентов с шейной грыжей: клинический случай. Ангиология 2000; 51 : 861–865.
КАС Статья Google ученый
Уэллс П . Цервикальная ангина. Am Fam Врач 1997; 55 : 2262–2264.
КАС пабмед Google ученый
Джейкобс Б. Цервикальная ангина. NY State J Med 1990; 90 : 8–11.
КАС Google ученый
Баба Х и др.
 Поздние рентгенологические данные после переднего шейного спондилодеза по поводу спондилотической миелорадикулопатии. Позвоночник 1993; 18 : 2167–2173.
Поздние рентгенологические данные после переднего шейного спондилодеза по поводу спондилотической миелорадикулопатии. Позвоночник 1993; 18 : 2167–2173.КАС Статья Google ученый
Баба Х и др. Лордотическое выравнивание и задняя миграция спинного мозга после en bloc Открытая ламинопластика при цервикальной миелопатии: исследование с помощью магнитно-резонансной томографии. J Нейрол 1996; 243 : 626–632.
КАС Статья Google ученый
Баба Х и др. Передняя декомпрессивная хирургия окостеневшей задней продольной связки, вызвавшей миелорадикулопатию. Параплегия 1995; 33 : 18–24.
КАС пабмед Google ученый
Баба Х и др. Ламинопластика с фораминотомией при сопутствующей цервикальной миелопатии и односторонней радикулопатии: предварительный отчет.
 Позвоночник 1996; 21 : 196–202.
Позвоночник 1996; 21 : 196–202.КАС Статья Google ученый
Чешир-младший WP. Инфаркт спинного мозга, имитирующий стенокардию. Mayo Clin Proc 2000; 75 : 1197–1199.
Артикул Google ученый
Гадур М., Раджбхандари С.М., Тесфайе С. . Инфекция шейного отдела позвоночника, проявляющаяся стенокардией. Hosp Med 1999; 60 : 217–218.
КАС Статья Google ученый
ЛаБан М.М., Миршарт Дж.Р., Тейлор Р.С. Боль в груди: симптом шейной радикулопатии. Arch Phys Med Rehabil 1979; 60 : 315–317.
КАС пабмед Google ученый
Ойл Дж.А. Различная диагностика болей в груди. Can Med Assoc J 1937; 37 : 209–216.

КАС пабмед ПабМед Центральный Google ученый
Бродский А.Е. Цервикальная ангина. Коррелятивное исследование с акцентом на использование коронарной артериографии. Позвоночник 1985; 10 : 699–709.
КАС Статья Google ученый
Иваса М . Клинический анализ стенокардии и ангиноподобной боли: с особым упором на ЭКГ во время приступа, «шейный спондилез» и селективную коронарную артериографию. Jpn Circ J 1976; 40 : 1191–1203.
КАС Статья Google ученый
Гонсалес-Дардер Х.М., Гонсалес-Мартинес В., Канела-Мойя П. Стимуляция шейного отдела спинного мозга при лечении тяжелой стенокардии. Нейрохирург Квартал 1998; 8 : 16–23.
Артикул Google ученый
Учида К.


 Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).
Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).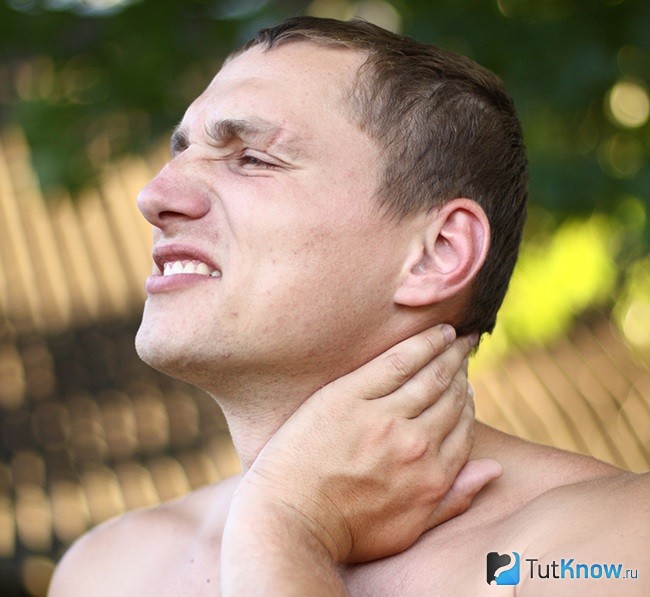 Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др.
Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др. Препараты ипидакрина ( нейромидин. Аксамон).
Препараты ипидакрина ( нейромидин. Аксамон).


 На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение.
На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение. Происходит это по причине сдавливания артерий, проходящих в шейном отделе.
Происходит это по причине сдавливания артерий, проходящих в шейном отделе.
 Лечение и прогноз при травмах шейного отдела позвоночника.
Лечение и прогноз при травмах шейного отдела позвоночника.
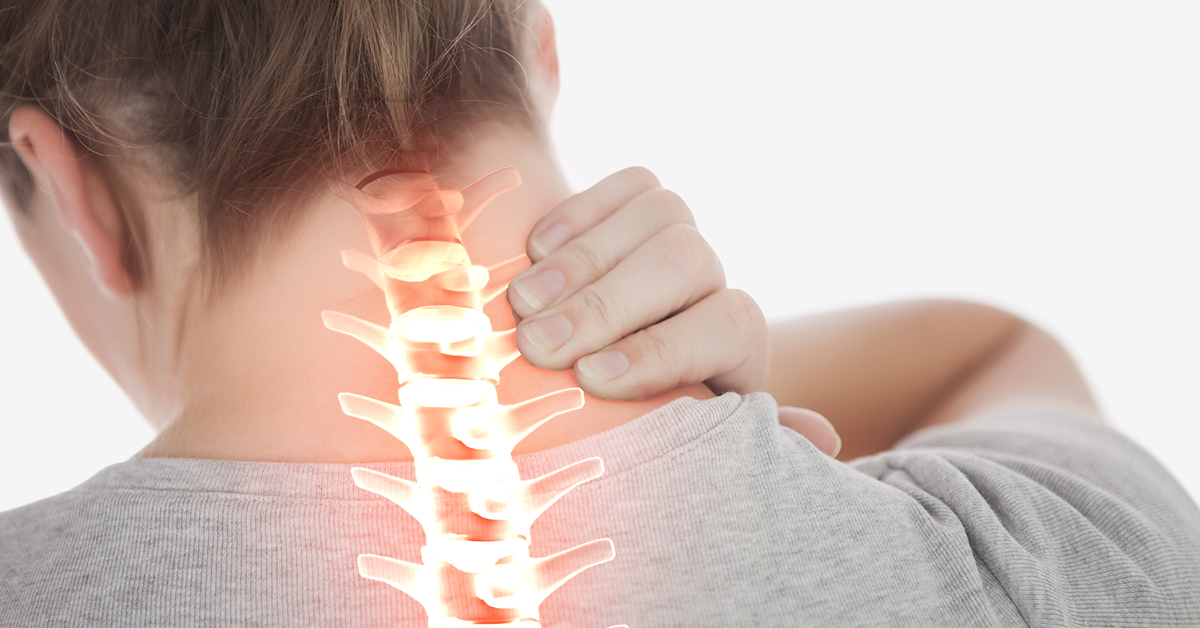
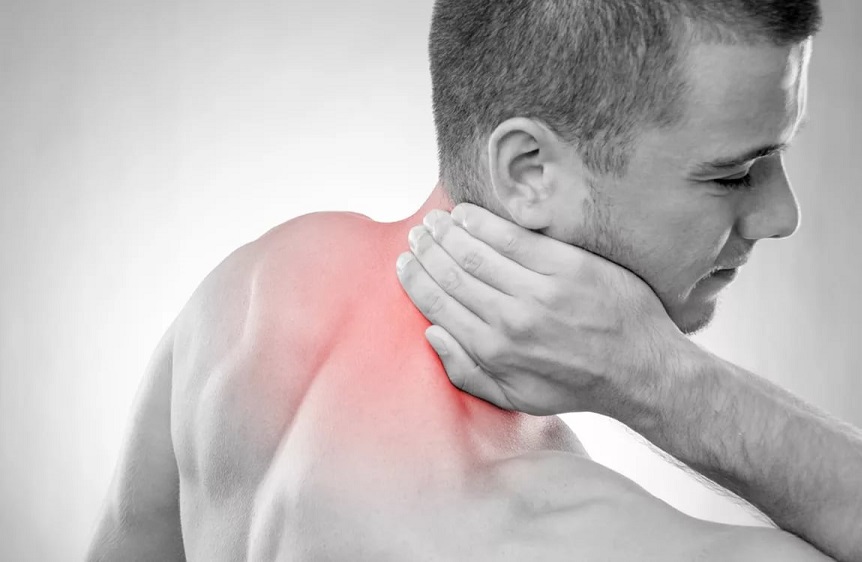

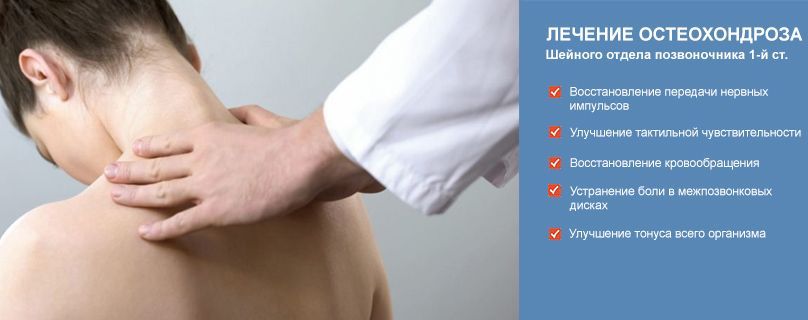 Поздние рентгенологические данные после переднего шейного спондилодеза по поводу спондилотической миелорадикулопатии. Позвоночник 1993; 18 : 2167–2173.
Поздние рентгенологические данные после переднего шейного спондилодеза по поводу спондилотической миелорадикулопатии. Позвоночник 1993; 18 : 2167–2173. Позвоночник 1996; 21 : 196–202.
Позвоночник 1996; 21 : 196–202.
