Медикаментозное лечение остеохондроза: традиции и новые подходы
Так как остеохондроз есть практически у каждого взрослого, большинство людей время от времени вынуждены искать ответ на вопрос: как лечить боль в спине?
Важно помнить: у некоторых признаки остеохондроза, то есть, структурные изменения в позвоночнике, видны только при рентгенографическом исследовании или МРТ. То есть, спина на самом деле может не болеть, но остеохондроз есть. В таких случаях — если остеохондроз выявлен, но клинических проявлений нет, врачи рекомендуют умеренные физические нагрузки, которые помогут избежать проблем в будущем (плаванье, йога), и избегать лишних нагрузок на позвоночник, связанных с подъемом тяжестей.
Как вылечить остеохондроз?
Полностью вылечить остеохондроз, к сожалению, невозможно. Заболевание представляет собой структурные изменения в позвоночнике, которые происходят с возрастом и являются естественным результатом процесса старения человеческого организма. Этот процесс неизбежен, и не стоит расстраиваться по этому поводу: в конце концов, далеко не всегда при остеохондрозе возникают боли в спине. Поэтому, как уже было сказано, если не болит, то специального лечения не нужно.
Поэтому, как уже было сказано, если не болит, то специального лечения не нужно.
Но что делать, если боль в спине присутствует, мешает жить, снижает трудоспособность? В таком случае речь идет не столько о лечении остеохондроза, сколько о лечении боли. Болит не сам позвоночник и не деформировавшиеся с возрастом хрящи. Боль возникает из-за ущемления нервных корешков, которые передают импульсы в различные части тела. Нервные корешки находятся в районе позвоночника. Когда позвонки даже незначительно смещаются (а это часто происходит при остеохондрозе), они раздражают или ущемляют корешок нерва. Повреждается его оболочка, ухудшается передача нервного сигнала в соответствующий орган, возникает боль в спине или другой части тела (плече, руке, бедре, ноге, грудной клетке). При остеохондрозе шейного отдела и ущемлении нервного корешка в районе шеи могут возникать головные боли и головокружение.
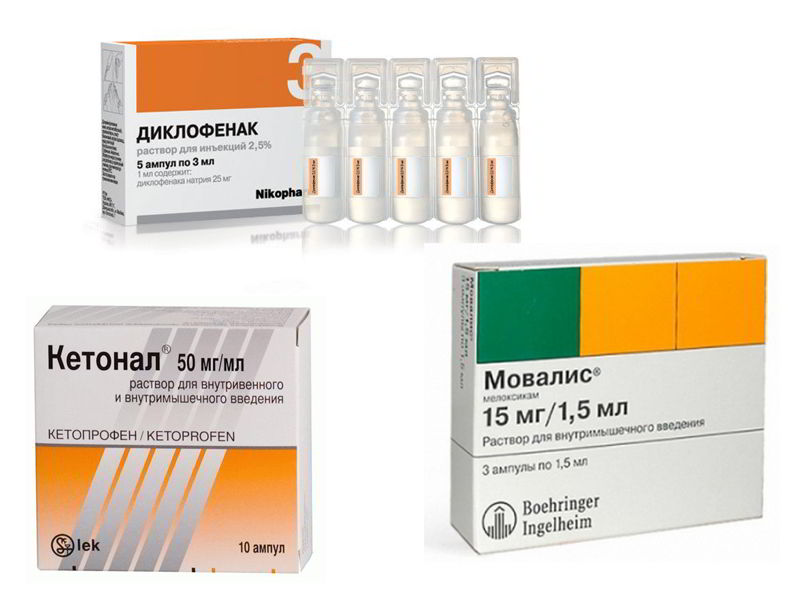
Лечить такие состояния, конечно, нужно. Традиционно комплексное лечение остеохондроза и вызванной им боли в спине включает физиотерапию, применение обезболивающих средств (часто — нестероидных противовоспалительных препаратов в таблетках или в формах мазей, кремов или гелей). Однако уже несколько лет для обезболивания с успехом применяются так называемая «альтернатива традиционным анальгетикам» — комбинация витаминов группы B (B1 и B6 в таблетированной форме). Их назначают именно тогда, когда есть необходимость бороться с осложнением остеохондроза — ущемлением нервных корешков и болями. Витамины группы В вообще являются нейропротекторами, то есть, обладают способностью восстанавливать оболочки нервных волокон. Благодаря этому свойству они способствуют уменьшению боли и воспаления, позволяют снизить дозировки нестероидных противовоспалительных препаратов или вообще от них отказаться.
Однако уже несколько лет для обезболивания с успехом применяются так называемая «альтернатива традиционным анальгетикам» — комбинация витаминов группы B (B1 и B6 в таблетированной форме). Их назначают именно тогда, когда есть необходимость бороться с осложнением остеохондроза — ущемлением нервных корешков и болями. Витамины группы В вообще являются нейропротекторами, то есть, обладают способностью восстанавливать оболочки нервных волокон. Благодаря этому свойству они способствуют уменьшению боли и воспаления, позволяют снизить дозировки нестероидных противовоспалительных препаратов или вообще от них отказаться.
Какие витамины пить при остеохондрозе и стоит ли это делать?
Влияние других витаминов — кроме витаминов группы B, в частности, B1 и B6 — на лечение болевого синдрома не доказано. Причем важно, чтобы витамин B1 был в жирорастворимой форме бенфотиамина — он значительно быстрее проникает в клетки и оказывает длительное обезболивающее действие, чем привычная водорастворимая форма. Именно оптимальное сочетание витаминов группы B (витамин B1 в виде бенфотиамина в жирорастворимой форме и витамин B6) содержатся в препарате Мильгамма таблетки.
Именно оптимальное сочетание витаминов группы B (витамин B1 в виде бенфотиамина в жирорастворимой форме и витамин B6) содержатся в препарате Мильгамма таблетки.
Остеохондроз шейного отдела позвоночника, симптомы и лечение
В наши дни широкое распространение получила такая болезнь как остеохондроз шейного отдела позвоночника. Она представляет собой деструктивные изменения в межпозвонковых дисках. Возникновение остеохондроза шейного отдела в первую очередь связанно с особенностями анатомического строения шеи, способностью головы двигаться в нескольких плоскостях. Кроме нервов в шейном отделе позвоночника проходят артерии кровоснабжающие головной мозг. Они также вовлекаются в патологический процесс.
Причинами остеохондроза шейного отдела обычно становятся:
- сколиоз, нарушение осанки,
- нестабильность позвоночных сегментов;
- сидячая работа, длительное пребывание в неправильной позе;
- несбалансированные физические нагрузки, малоподвижный образ жизни;
- стрессовые ситуации и нервное перенапряжение;
- травмы.

Клинические проявления остеохондроза шейного отдела:
- боли в шее, отдающая в затылок, плечо, глаза или уши.
- снижение силы в руках и пальцах.
- боль и чувство дискомфорта в руках, сохраняющаяся ночью.
- чувство онемения и жжения в кончиках пальцев;
- напряжение мышц затылка;
- хруст и болезненные ощущения в шее, затылке;
- шум в ушах, звон;
- снижение зрения и слуха; мелькание «мушек» перед глазами;
- часто возникающие головные боли,
- повышение артериального давления;
- болезненные ощущения в области сердца;
- нарушения сна, памяти, внимания.

При появлении вышеперечисленных симптомов следует незамедлительно обратиться к врачу. Не стоит надеяться, что это заболевание пройдет само. Также не нужно пытаться избавиться от него прибегая к самолечению или народным средствам. Эти методы могут привести к тяжелым осложнениям, среди которых встречаются: межпозвоночная грыжа, повышение внутричерепного давления, гипертония.
Лечение остеохондроза
Лечение остеохондроза состоит из мануальной терапии, сеансов медицинского массажа, физиотерапевтических процедур и медикаментозного лечения.
Мануальная терапия воздействует на все составляющие заболевания:
- устраняет спазм мышц;
- снимает боль
- восстанавливает подвижность в суставах позвоночника;
- улучшает кровообращение;.
Медикаментозное лечение остеохондроза.
Медикаментозная терапия шейного остеохондроза заключается в приеме препаратов устраняющих боль, воспалительные процессы, улучшающие кровообращение.
Массаж при шейном остеохондрозе.
Медицинский массаж действенное лечебно-профилактическое средство. Он снимает напряжение мышц шеи, улучшает кровоснабжение головного мозга и окружающих тканей. В сочетании с другими методами лечения эффективность лечебного массажа значительно возрастает.
Физиотерапия при остеохондрозе.
Физиотерапевтические процедуры при остеохондрозе шейного отдела назначают пациентам в виде вспомогательный метод лечения. Основными видами считаются: электрофорез, магнитотерапия, водные процедуры, парафиновые аппликации.
Важно помнить, что результат проводимого лечения напрямую зависит от степени остеохондроза. Именно поэтому, своевременное обращение к специалистам облегчит постановку диагноза, выбор методов лечения, а так же поможет избежать негативных последствий самолечения.
Блокада шейного отдела позвоночника/радиочастотная абляция
Позвоночник состоит из 24 костей, сложенных в столбик. Эти кости являются позвонками. Между каждым позвонком находится подушка — диск, который действует как амортизатор между костями. Каждый позвонок имеет два набора костных выступов, которые встречаются между каждым позвонком. Место, где они встречаются, называется фасеточным суставом. (На шее их иногда называют зигоапофизарными или апофизарными суставами.)
Эти кости являются позвонками. Между каждым позвонком находится подушка — диск, который действует как амортизатор между костями. Каждый позвонок имеет два набора костных выступов, которые встречаются между каждым позвонком. Место, где они встречаются, называется фасеточным суставом. (На шее их иногда называют зигоапофизарными или апофизарными суставами.)
Фасеточные суставы позволяют позвоночнику изгибаться вперед или отклоняться назад. Они также позволяют позвоночнику скручиваться из стороны в сторону. Капсула из мягких тканей защищает эти суставы. Жидкость — синовиальная жидкость — вырабатывается в этой капсуле для смазки суставов, чтобы они двигались плавно. Слой гладкого белого хряща покрывает сустав, помогая ему плавно скользить при движении тела.
Со временем хрящ может быть поврежден или истончен. Суставы могут увеличиваться. Костные шпоры могут расти на суставе или рядом с ним. Это вызывает артрит, боль и отек в суставах.
Нервы, отходящие от спинного мозга, проходят через фасеточные суставы. Они протягивают нервы в тело, чтобы контролировать его действия и движения и получать ощущения. Их называют нервными корешками. Нервы, которые обслуживают сами фасеточные суставы, называются медиальными ветвями. Они передают болевые сигналы в спинной мозг и далее в головной мозг. Боль является предупреждающим признаком того, что сустав раздражен.
Они протягивают нервы в тело, чтобы контролировать его действия и движения и получать ощущения. Их называют нервными корешками. Нервы, которые обслуживают сами фасеточные суставы, называются медиальными ветвями. Они передают болевые сигналы в спинной мозг и далее в головной мозг. Боль является предупреждающим признаком того, что сустав раздражен.
Кости позвоночника сгруппированы в три отдела. Верхняя часть, соединяющая череп с туловищем, называется шейным отделом позвоночника. (Средняя часть — это грудной отдел позвоночника, где крепятся ребра. Самая нижняя часть позвоночника — это поясничный отдел позвоночника, где позвоночник соединяется с тазом.)
Шейные блокады для диагностики и облегчения боли
Когда у человека возникает боль в шейном отделе позвоночника, важно выяснить, что ее вызывает. Знание источника позволяет врачу выбрать наилучший вариант лечения.
Во время шейной блокады врач вводит болеутоляющую жидкость в нервы, идущие к шее. В инъекции обычно используется комбинация местного анестетика и кортизона. (Анестетик притупляет боль. Кортизон уменьшает отек.)
В инъекции обычно используется комбинация местного анестетика и кортизона. (Анестетик притупляет боль. Кортизон уменьшает отек.)
Врач использует рентгеновский контроль, чтобы сделать инъекцию в нужный нерв. Если процедура облегчает боль, врач знает, что нерв является источником боли и целью лечения.
В некоторых случаях достаточно шейного блока. В других случаях его эффекты стираются. Если шейный блок успешно обезболил боль, вполне вероятно, что у пациента будет хороший ответ на радиочастотную аблацию. Если это не так, пациент, вероятно, не является хорошим кандидатом на радиочастотную аблацию.
Радиочастотная абляция для облегчения боли
Радиочастотная абляция использует радиоволны для создания тепла, которое используется для уничтожения тканей. Когда процедура выполняется на нервной ткани, она может облегчить боль, которой не помогают другие подходы. Он очень успешно используется для лечения людей с проблемами сердечного ритма. Совсем недавно его использовали для разрушения опухолей и лечения боли.
Совсем недавно его использовали для разрушения опухолей и лечения боли.
Радиочастотные волны — это электромагнитные волны, распространяющиеся со скоростью света (186 000 миль в секунду).
Радиочастотная абляция обеспечивает более длительное обезболивание, чем блокады нервов или другие виды инъекций. Многие виды хронической боли хорошо реагируют на радиочастотную аблацию, включая боль от:
- Травм, таких как хлыстовая травма
- Нейропатические болевые состояния, такие как комплексный регионарный болевой синдром или синдромы ущемления периферических нервов
- Предшествующие операции на позвоночнике
- Артрит позвоночника (спондилез)
Что происходит во время радиочастотной абляции
Перед началом процедуры будет установлен внутривенный (IV) катетер. С его помощью пациенту будут давать лекарства, чтобы сделать процедуру более комфортной и успокоить страхи. Область будет тщательно очищена и обезболена перед введением внутривенного катетера.
Во время процедуры пациент должен быть начеку, чтобы помочь врачу правильно разместить электрод, используемый во время процедуры абляции.
С помощью рентгеновского излучения врач направит двойные изолированные иглы в нужное место рядом с нервом. Внутри иглы помещается крошечный электрод. Небольшой радиочастотный ток направляют на медиальную ветвь нерва суставной капсулы в течение 60–9 с.0 секунд. Радиочастотные волны производят тепло. Это разрушает нервную ткань, которая посылает болевые сигналы в мозг.
Процедура проводится стерильно, чтобы свести к минимуму риск инфицирования.
После процедуры вы попадете в реабилитационную зону. Медсестры будут следить за вами и следить за тем, чтобы у вас не было аллергической реакции. Вам будет разрешено уйти, как только вы стабилизируетесь.
Вы должны отдохнуть около 24 часов. В это время нельзя водить машину.
Вы можете чувствовать усиление боли в течение нескольких дней после процедуры. Ваш врач может дать вам дополнительные обезболивающие препараты, пока это не пройдет.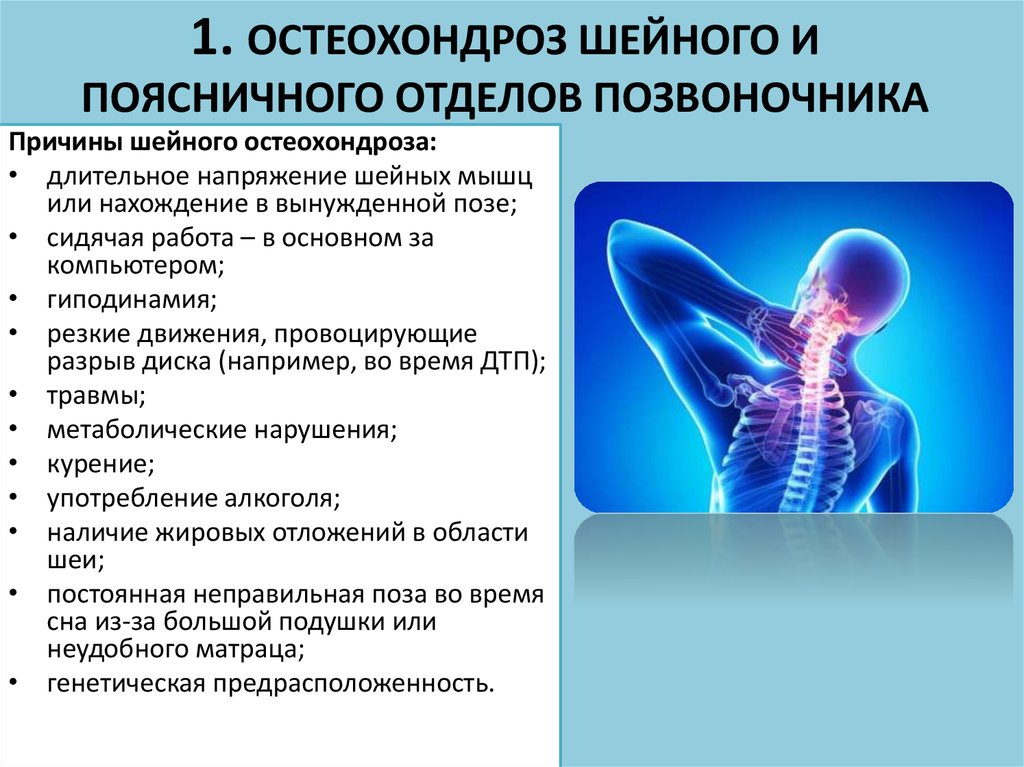
Подготовка к радиочастотной абляции
Врач дает пациентам инструкции о том, как подготовиться к радиочастотной абляции. Руководящие принципы обычно включают такие инструкции, как:
- Договоритесь, чтобы кто-нибудь отвез вас домой после процедуры
- Ничего не ешьте и не пейте как минимум за шесть часов до абляции. Если вы принимаете лекарства, вы можете сделать это с небольшим количеством воды. Если у вас диабет, вы не должны принимать инсулин или таблетки от диабета до окончания процедуры.
- Не принимайте аспирин или лекарства, содержащие аспирин, по крайней мере за 11 дней до процедуры. Аспирин может вызвать кровотечение или замедлить процесс свертывания крови.
- Не носить украшения
- Утром перед процедурой примите душ с бактериальным мылом, чтобы снизить риск инфекции
- Носите одежду, которую легко снять и надеть
Обезболивание после радиочастотной абляции
Степень уменьшения боли после процедуры у разных людей разная.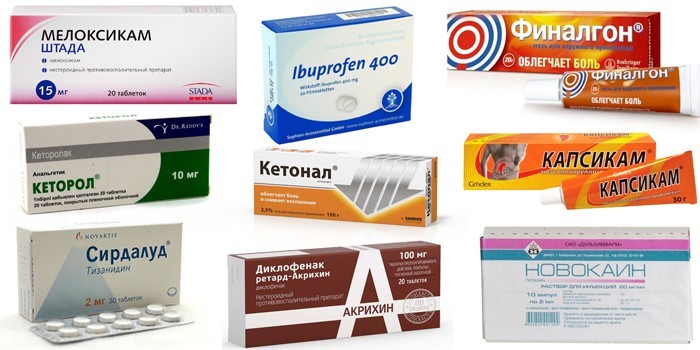 Чтобы полностью ощутить эффект радиочастотной абляции, может потребоваться три или более недель. Облегчение боли может длиться от шести месяцев до года или даже дольше. Иногда нервы отрастают. В таких случаях может потребоваться повторение радиочастотной абляции.
Чтобы полностью ощутить эффект радиочастотной абляции, может потребоваться три или более недель. Облегчение боли может длиться от шести месяцев до года или даже дольше. Иногда нервы отрастают. В таких случаях может потребоваться повторение радиочастотной абляции.
После процедуры становится легче вести активный образ жизни. Боль мешает вести активный образ жизни. У человека, который испытывал сильную боль, могут быть более слабые мышцы. Важно постепенно наращивать силу и физическую форму.
Возможные осложнения
Хотя эта процедура является безопасным, безоперационным лечением с низким риском осложнений. Они иногда случаются.
Осложнения радиочастотной абляции могут включать инфекции, онемение или аллергические реакции на лекарства или контрастное вещество, которые могут использоваться во время процедуры. Врач даст вам инструкции о том, что следует наблюдать.
Virtual Second Opinion
Второе мнение может помочь вам с уверенностью принимать решения о лечении вашего заболевания позвоночника. С нашей услугой виртуального второго мнения мы проведем вас через каждый шаг процесса.
С нашей услугой виртуального второго мнения мы проведем вас через каждый шаг процесса.
Получите второе мнение
Шейный спондилез — Заболевания головного и спинного мозга и нервной системы
By
Майкл Рубин
, MDCM, New York Presbyterian Hospital-Cornell Medical Center
Полный обзор/редакция, февраль 2023 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Шейный спондилез – дегенерация костей шеи (позвонков) и дисков между ними, оказывающая давление (сдавление) спинного мозга в области шеи.
Остеоартрит является наиболее частой причиной шейного спондилеза.
Первыми симптомами часто являются неустойчивая, судорожная походка, боль и потеря гибкости в шее.

Магнитно-резонансная томография или компьютерная томография могут подтвердить диагноз.
Лечение включает в себя наложение мягкого воротника на шею, нестероидные противовоспалительные препараты и иногда хирургическое вмешательство.
(См. также Общие сведения о заболеваниях спинного мозга Общие сведения о заболеваниях спинного мозга Заболевания спинного мозга могут вызывать постоянные серьезные проблемы, такие как паралич или нарушение контроля над мочевым пузырем и кишечником (недержание мочи и недержание кала). Иногда эти проблемы могут… читать далее и Стеноз шейного отдела позвоночника.)
Шейный спондилез обычно поражает людей среднего и пожилого возраста. Это частая причина дисфункции спинного мозга у людей старше 60 лет.
С возрастом остеоартрит Остеоартрит (ОА) Остеоартрит — это хроническое заболевание, вызывающее повреждение хрящей и окружающих тканей и характеризующееся болью, скованностью и потерей функции.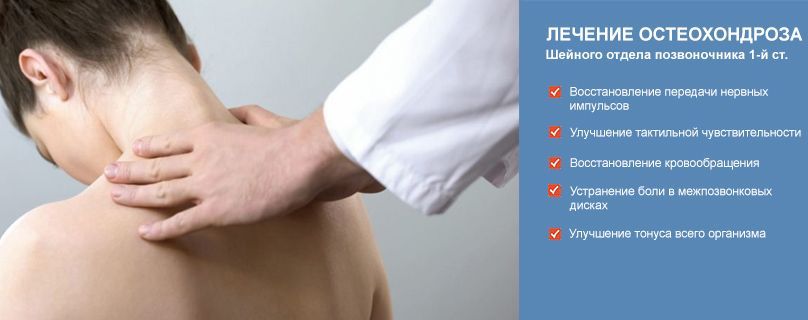 Артрит из-за повреждения сустава становится все более распространенным явлением. Это приводит к дегенерации позвонков в шее. Когда кость в позвонках пытается восстановиться, она разрастается, образуя аномальные костные отростки (шпоры) и сужая позвоночный канал в области шеи. (Спинномозговой канал — это проход, который проходит через центр позвоночника и содержит спинной мозг.) Диски между позвонками дегенерируют, что приводит к еще большему сужению позвоночного канала. Обычно диски смягчают и защищают позвоночник. Но выродившиеся диски больше не обеспечивают амортизацию. В результате спинной мозг более восприимчив к травмам, вызванным резкими движениями. Например, незначительная травма шеи в результате падения может серьезно повредить спинной мозг. Эти возрастные изменения могут постепенно привести к компрессии спинного мозга Компрессия спинного мозга Травмы и заболевания могут сдавливать спинной мозг, вызывая боль в спине или шее, покалывание, мышечную слабость и другие симптомы. Спинной мозг может быть сдавлен костью, кровью (гематомы).
Артрит из-за повреждения сустава становится все более распространенным явлением. Это приводит к дегенерации позвонков в шее. Когда кость в позвонках пытается восстановиться, она разрастается, образуя аномальные костные отростки (шпоры) и сужая позвоночный канал в области шеи. (Спинномозговой канал — это проход, который проходит через центр позвоночника и содержит спинной мозг.) Диски между позвонками дегенерируют, что приводит к еще большему сужению позвоночного канала. Обычно диски смягчают и защищают позвоночник. Но выродившиеся диски больше не обеспечивают амортизацию. В результате спинной мозг более восприимчив к травмам, вызванным резкими движениями. Например, незначительная травма шеи в результате падения может серьезно повредить спинной мозг. Эти возрастные изменения могут постепенно привести к компрессии спинного мозга Компрессия спинного мозга Травмы и заболевания могут сдавливать спинной мозг, вызывая боль в спине или шее, покалывание, мышечную слабость и другие симптомы. Спинной мозг может быть сдавлен костью, кровью (гематомы). .. читать далее , что приводит к нарушению функции спинного мозга.
.. читать далее , что приводит к нарушению функции спинного мозга.
Некоторые люди рождаются с узким позвоночным каналом. В них компрессия из-за спондилеза может вызвать более серьезные проблемы.
Часто также сдавливаются корешки спинномозговых нервов (часть спинномозговых нервов, расположенная рядом со спинным мозгом — см. рисунок Как устроен позвоночник Как устроен позвоночник ).
Симптомы шейного спондилеза могут быть результатом сдавления спинного мозга, корешков спинномозговых нервов или того и другого.
При компрессии спинного мозга первым признаком обычно является изменение походки. Движения ног могут стать судорожными (спастическими), а ходьба становится неустойчивой. Чувствительность ниже шеи может быть снижена. Шея может быть болезненной и становиться менее гибкой. Рефлексы в ногах обычно усиливаются, что иногда вызывает непроизвольное сокращение мышц (так называемые спазмы). Кашель, чихание и другие движения шеи могут ухудшить симптомы.
В руках и ногах могут развиться ненормальные ощущения и/или паралич. Иногда руки поражаются больше, чем ноги и ступни.
Иногда руки поражаются больше, чем ноги и ступни.
В тяжелых случаях компрессия может привести к нарушению функции мочевого пузыря и кишечника. Если незначительная травма шеи серьезно повреждает спинной мозг, все четыре конечности могут внезапно стать парализованными.
При сдавливании корешков спинномозговых нервов шея обычно болезненна, и боль часто иррадиирует в голову, плечи или руки. Мышцы одной или обеих рук могут ослабевать и истощаться.
Врачи подозревают шейный спондилез на основании симптомов, особенно у пожилых людей или у людей с остеоартритом.
Магнитно-резонансная томография (МРТ), компьютерная томография (КТ) или миелография Миелография Диагностические процедуры могут потребоваться для подтверждения диагноза, предложенного на основании истории болезни и неврологического обследования. Электроэнцефалография (ЭЭГ) — это простая, безболезненная процедура, при которой… читать далее с помощью КТ можно подтвердить диагноз. МРТ дает гораздо больше информации, поскольку показывает спинной мозг и корешки. КТ их не показывает. Однако обе процедуры показывают, где сужен позвоночный канал, насколько сдавлен спинной мозг и какие корешки спинномозговых нервов могут быть затронуты.
КТ их не показывает. Однако обе процедуры показывают, где сужен позвоночный канал, насколько сдавлен спинной мозг и какие корешки спинномозговых нервов могут быть затронуты.
Без лечения симптомы дисфункции спинного мозга из-за шейного спондилеза иногда уменьшаются или остаются прежними, но могут усугубляться.
Вначале, особенно если сдавлены только нервные корешки, облегчение может принести мягкий шейный воротник для поддержки шеи и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен. Если их нет, может потребоваться хирургическое вмешательство.
При компрессии спинного мозга обычно требуется хирургическое вмешательство. Разрез может быть сделан через переднюю или заднюю часть шеи. Затем часть пораженных позвонков удаляют, чтобы освободить место для спинного мозга, — эта процедура называется ламинэктомией. Костные шпоры, если они есть, удаляют, а позвоночник можно стабилизировать путем сращивания позвонков. Хирургия предотвращает дополнительное повреждение нерва, но обычно не устраняет уже существующее повреждение нерва. Чем раньше операция, тем лучше результат.
Чем раньше операция, тем лучше результат.
Поскольку после операции позвоночник может стать нестабильным, людям может потребоваться носить жесткий бандаж, чтобы удерживать голову неподвижно во время заживления.
При возникновении мышечных спазмов миорелаксанты (такие как баклофен) могут облегчить их.
| Общее название | Выберите торговые марки |
|---|---|
ибупрофен | Advil, Advil Children’s, Advil Children’s Fever, Advil Infants’, Advil Junior Strength, Advil Migraine, Caldolor, детский ибупрофен, ElixSure IB, Genpril, Ibren, IBU, Midol, Midol Cramps and Body Aches, Motrin, Motrin Children’s, Motrin IB , Motrin Infants’, Motrin Junior Strength, Motrin Migraine Pain, Детское обезболивающее/жаропонижающее средство PediaCare IB, Обезболивающее/жаропонижающее средство PediaCare для младенцев IB, Samson-8 |
баклофен | ED Баклофен, ФЛЕКСУВИ, Габлофен, Лиорезал, Лиорезал интратекальный, ЛИВИСПАГ, ОЗОБАКС |