лечение и диагностика симптомов, причин в Москве
Общее описание
Вертебробазилярная недостаточность — это состояние, при котором возникает уменьшение кровоснабжения в системе артерий: базилярной и позвоночных. В результате этого состояния нарушается питание и функции головного мозга, в итоге возникают необратимые морфологические изменения мозгового вещества.
По данным статистической литературы люди с вертебробазилярной недостаточностью чаще всего подвержены к возникновению инсультов около 25-30% и транзиторных нарушений мозгового кровообращения в 65-70%.
Причины возникновения вертебро-базилярной недостаточности
Имеются несколько причин возникновения вертебро-базилярной недостаточности:
- Сдавление позвоночных артерий вследствие костных наростов
- Грыжа диска шейного отдела позвоночника
- Остеохондроз шейного отдела позвоночника
- Спазм мышц шеи
- Подвывиха шейных позвонков
- Аномалий развития
- Различные травмы шеи
Симптомы
- Головокружение
- Тошнота и рвота, не приносящая облегчение
- Шум в ушах
- Нарушение речи и глотания
- Внезапное падение без потери сознания
- Нарушение зрения
Диагностика
- Анализы крови (общий клинический, биохимический анализ крови, липидный профиль)
- Короткая коагулограмма
- Ультразвуковое дуплексное санирование сосудов шеи (БЦА) и головного мозга
- Функциональных проб с гипервентиляцией (ЭЭГ)
- Рентгенография в 2-х проекциях шейного отдела позвоночника
- Магнитно-резонансная томография и компьютерная томография шейного отдела позвоночника
- МР-ангиография
Лечение вертебро-базилярной недостаточности
Важное значение в лечении вертебро-базилярной недостаточности играют специалисты различных областей, а так же приверженность к лечению и обследованию самого пациента.
Основные принципы самоконтроля пациента:
- Поддержание АД на оптимальном уровне
- Рациональная диета с ограничением жирной пищи, сахара и соли
- Отказ от употребления алкоголя и табакокурения
При отсутствии положительного результата от немедикаментозной терапии в течение 2-3 месяцев, необходимо назначения лекарственных препаратов. Применяются различные группы препаратов: с целью гипотензивной терапии назначаются ингибиторы АПФ (эналаприл), блокаторы кальциевых каналов (фелодипин), бета-блокаторы (бисопролол, небивалол). При отсутствии лечебного эффекта назначается терапии в комбинации: ингибиторы АПФ+диуретики, бета-блокатор+диуретик.
У пациентов с сопутствующим атеросклеротическим поражением клапанов сердца и периферических артерий назначается антитромбатическая терапия: ацетилсалициловая кислота, дипиридамол, клопидогрель.
Для улучшения мозгового кровообращения применяют пирацетам, циннаризин или комбиниция этих двух препаратов – Фезам.
Физиотерапия — лечебная физкультура.
Синдром недостаточности кровотока в артериях вертебробазилярной системы
Максимова М.Ю., Пирадов М.А.РМЖ. 2018. №7. С. 4-8
Статья посвящена проблеме синдрома недостаточности кровотока в артериях вертебробазилярной системы. Представлены методы диагностики и лечения вертебробазилярной недостаточности, которое должно быть направлено на предупреждение ее прогрессирования, улучшение кровоснабжения мозга, коррекцию отдельных синдромов и симптомов.
Самостоятельное клиническое понятие «синдром недостаточности кровотока в артериях вертебробазилярной системы» сформировалось в 1950-х гг., в период пересмотра взглядов на патогенез ишемических нарушений мозгового кровообращения (НМК) и становления концепции о ведущей роли при этом сосудистой мозговой недостаточности [1].
Особенности строения и функций этой артериальной системы, обеспечивающей питание жизненно важных структур мозга, и своеобразие клинической симптоматики при нарушениях кровотока в ней обусловили выделение ее в последней версии международной классификации в самостоятельный симптомокомплекс — «синдром вертебробазилярной артериальной системы» в рамках «преходящих транзиторных церебральных ишемических приступов (атак) и родственных синдромов» (Международная классификация болезней 10-го пересмотра, G45. 0).
0).
Еще раньше группой экспертов Всемирной организации здравоохранения «вертебробазилярная недостаточность» определялась как «обратимое нарушение функции мозга, вызванное уменьшением кровоснабжения области, питаемой позвоночными и базилярной артериями». Подчеркивались ишемическая природа и обратимый характер нарушений, однако не указывалась длительность неврологической симптоматики, что ранее не позволяло отнести их к транзиторным ишемическим атакам (ТИА) и что стало возможным в настоящее время. Нарушения кровотока в артериях вертебробазилярной системы составляют около 70% всех ТИА. Инсульт с локализацией очаговых изменений в областях мозга, получающих кровь по артериям этой системы, развивается в 2,5 раза реже, чем в регионах, относящихся к бассейнам артерий каротидной системы [1].
Причины синдрома недостаточности кровотока в артериях вертебробазилярной системы
К основным причинам синдрома недостаточности кровотока в артериях вертебробазилярной системы, обусловленного артериальной гипертензией (АГ) и атеросклерозом (АС), относятся [1, 2]:- атеростеноз или атерооблитерация одной из позвоночных артерий;
- характерная для АГ извитость артерий, которая в ряде случаев может привести к перегибу позвоночной артерии с формированием септального стеноза и нарушению кровотока в ней;
- врожденные аномалии позвоночных артерий (гипоплазия одной из позвоночных артерий, латеральное смещение устья позвоночной артерии), при которых недостаточность кровотока по одной из позвоночных артерий компенсируется другой позвоночной артерией, однако на фоне АС и АГ наступает декомпенсация;
- сдавление позвоночной артерии остеофитом в костном канале шейного отдела позвоночника, суставным отростком при нестабильности шейного отдела позвоночника, добавочным шейным ребром, спазмированной мышцей шеи (задняя лестничная мышца, длинная мышца шеи, нижняя косая мышца головы), что чаще всего наблюдается при врожденном аномально высоком вхождении позвоночной артерии в позвоночный канал — на уровне 3–5 шейных позвонков.

Cиндром недостаточности кровотока в артериях вертебробазилярной системы может также наблюдаться:
- при подключичном «синдроме обкрадывания», при котором в результате окклюзии подключичной артерии поступление крови не только во всю вертебробазилярную систему, но и в руку осуществляется лишь по одной позвоночной артерии;
- при окклюзии или выраженном атеростенозе обеих внутренних сонных артерий (ВСА), т. к. в кровоснабжении полушарий большого мозга значительную роль играет вертебробазилярная система и при определенных условиях может возникнуть «синдром обкрадывания»;
- при нарушениях общей гемодинамики.
Для подключичного «синдрома обкрадывания» характерен феномен, когда у больного во время интенсивной работы руки (кровоснабжаемой ретроградно из контралатеральной позвоночной артерии) возникают стволовые симптомы — чаще всего головокружение.
Определенный вклад в развитие синдрома недостаточности кровотока в вертебробазилярной системе могут вносить изменения реологических свойств крови (повышение уровня фибриногена, вязкости крови, агрегации тромбоцитов и гематокрита, увеличение ригидности эритроцитов), приводящие к ухудшению микроциркуляции.
Диагностика недостаточности кровотока в артериях вертебробазилярной системы
Субъективные данные
Диагноз недостаточности кровотока в артериях вертебробазилярной системы основывается на характерном симптомокомплексе, объединяющем несколько групп клинических симптомов, встречающихся у больных АС и АГ. Это зрительные и глазодвигательные расстройства, нарушения статики и координации движений, вестибулярные нарушения. При этом предположительный диагноз определяется на основе не менее двух из указанных симптомов. Они кратковременны и нередко проходят сами по себе, хотя являются признаком нарушений кровотока в артериях этой системы, что требует клинического и инструментального обследования. Особенно необходим тщательный анамнез для уточнения обстоятельств возникновения тех или иных симптомов [1, 2].Зрительные нарушения включают в себя ощущение неясности видения, фотопсии, скотомы, изменения полей зрения, снижение остроты зрения и связаны с преходящей ишемией затылочных долей мозга.
 Неясность видения в форме пелены перед глазами и затуманивания зрения нередко возникает на высоте головной боли. Фотопсии проявляются в виде вспышек цветных точек, чаще всего красных или зеленых, черных, со светлым ореолом, а также пятен, огненных молний, линий, колец, зигзагов. От радужных кругов, характерных для глаукомы, фотопсии отличаются тем, что их появление не связано с внешним источником света; они возникают и при закрытых глазах. Изменение полей зрения наблюдается обычно в форме
Неясность видения в форме пелены перед глазами и затуманивания зрения нередко возникает на высоте головной боли. Фотопсии проявляются в виде вспышек цветных точек, чаще всего красных или зеленых, черных, со светлым ореолом, а также пятен, огненных молний, линий, колец, зигзагов. От радужных кругов, характерных для глаукомы, фотопсии отличаются тем, что их появление не связано с внешним источником света; они возникают и при закрытых глазах. Изменение полей зрения наблюдается обычно в форме их концентрического сужения. Снижение остроты зрения часто развивается после появления головной боли и прогрессирует; зрение заметно ухудшается в период приступов головной боли и после них.
Глазодвигательные нарушения проявляются в виде преходящей диплопии с негрубыми парезами мышц глаза и нарушенной конвергенцией. У большинства больных эти нарушения относятся к начальным проявлениям заболевания, а у четверти из них служат одной из главных жалоб при вертебробазилярной недостаточности.

Статическая и динамическая атаксия относится также к числу постоянных симптомов, которые проявляются жалобами больных на неустойчивость и пошатывание при ходьбе и стоянии. Координация движений нарушена значительно меньше, стойкое изменение ее встречается, как правило, при инфарктах мозжечка.
Вестибулярные нарушения проявляются в виде внезапного головокружения — системного, для которого характерно ощущение «вращения предметов», «перевернутой комнаты», и несистемного с ощущением «укачивания», тошнотой, реже рвотой. Обнаруживается также спонтанный нистагм, иногда только после специальных проб с поворотами головы в сторону и фиксацией ее в этих позах (проба Де Клейна). Развитие головокружения связывают с ишемией или преддверно-улиткового органа, или вестибулярных ядер и их связей. Вестибулярные ядра наиболее чувствительны к ишемии и гипоксии.
При этом головокружение как моносимптом может расцениваться в качестве признака нарушения кровотока в артериях вертебробазилярной системы только в сочетании с другими признаками его нарушения у больных с относительно стойким отоневрологическим симптомокомплексом.
 Менее известны, хотя встречаются нередко, оптико-вестибулярные расстройства. К ним относятся симптомы «колеблющейся тени» и «конвергентного головокружения», при которых больные испытывают головокружение или неустойчивость при мелькании света и тени или при взоре, направленном вниз.
Менее известны, хотя встречаются нередко, оптико-вестибулярные расстройства. К ним относятся симптомы «колеблющейся тени» и «конвергентного головокружения», при которых больные испытывают головокружение или неустойчивость при мелькании света и тени или при взоре, направленном вниз.Характерными симптомами являются приступы внезапного падения без потери сознания («дроп-атаки»), возникающие обычно при резких поворотах или запрокидывании головы. Описан синкопальный вертебральный синдром Унтерхарншайдта, при котором наблюдаются утрата сознания и гипотония мышц при отсутствии данных за эпилепсию и другие пароксизмальные состояния.
К проявлениям диэнцефальных расстройств относятся резкая общая слабость, непреодолимая сонливость, нарушения ритма сна и бодрствования, а также различные вегетативно-висцеральные нарушения, внезапное повышение артериального давления (АД), нарушения сердечного ритма. Эти нарушения связаны с ишемией структур ретикулярной формации ствола мозга.

Описанный симптомокомплекс дополнен в настоящее время другими признаками, которые в сочетании с ними также позволяют судить о недостаточности кровотока в артериях вертебробазилярной системы. На различных стадиях вертебробазилярной недостаточности больные нередко предъявляют жалобы на снижение памяти («забывчивость»), расстройства концентрации и неустойчивость активного внимания. Чаще всего снижается память на имена, числа, недавно происшедшие события. Снижается способность к запоминанию нового материала, становится труднее удерживать в памяти прочитанное, забывается то, что намечено к осуществлению, возникает необходимость записывать. Больным становится трудно осмыслить большое количество информации, что приводит у лиц, занятых умственным трудом, к определенному снижению работоспособности, ограничению творческих возможностей. В то же время профессиональная память и память на прошлые события сохраняются. Это больше относится к оперативной памяти, чем к логической. Нередко снижение памяти и работоспособности расценивается окружающими как результат переутомления, а не как проявление сосудистой мозговой недостаточности.
 При нейропсихологическом исследовании отмечаются сохранность уровня обобщения, соответствие суждений общеобразовательному и культурному уровню, сохранность запаса представлений и навыков.
При нейропсихологическом исследовании отмечаются сохранность уровня обобщения, соответствие суждений общеобразовательному и культурному уровню, сохранность запаса представлений и навыков.Нарушения когнитивных функций существенно снижают качество жизни, а также оказывают влияние на прогрессирование сосудистой мозговой недостаточности.
Снижение памяти на текущие события у больных с вертебробазилярной недостаточностью связано с хронической ишемией медиальных частей височных долей, прежде всего гиппокампа и сосцевидных тел. При вертебробазилярной недостаточности отмечаются и приступы транзиторной глобальной ишемии, при которой на несколько часов нарушается оперативная память (способность к запоминанию новой информации). Больной выглядит рассеянным, он дезориентирован в пространстве и времени, иногда возбужден, настойчиво пытается выяснить у окружающих, где находится, как оказался здесь, но будучи не в состоянии запомнить ответы, постоянно задает одни и те же вопросы. С возвращением способности к запоминанию восстанавливается и ориентация, амнезируется лишь сам эпизод.

Причиной острой амнезии может служить и острое НМК в бассейнах обеих задних мозговых артерий. В этом случае амнезии могут сопутствовать ограничение полей зрения (односторонняя или двусторонняя гемианопсия), зрительная агнозия, алексия, амнестическая афазия, нарушение чувствительности.
Сочетание ряда характерных симптомов позволяет диагностировать синдром недостаточности кровотока в артериях вертебробазилярной системы, хотя при этом определяются лишь ишемический характер НМК и локализация очага ишемии, а не причины, обусловившие этот характер.
Объективные данные
Наиболее доступными и безопасными для определения недостаточности кровотока в артериях вертебробазилярной системы являются неврологический осмотр и ультразвуковые методы исследования сосудистой системы мозга.Среди объективных признаков, выявляемых при неврологическом осмотре, следует прежде всего назвать нистагм, статическую и динамическую атаксию. В пробе Ромберга больной отклоняется в сторону.
 Ходьба с закрытыми глазами выявляет у пациента с недостаточностью кровотока в вертебробазилярной системе шаткость и стойкое отклонение в одну из сторон. При проведении пробы Унтербергера пациента просят маршировать на одном месте с закрытыми глазами в течение 1–3 мин. В норме он остается на месте или незначительно смещается относительно исходной точки либо слегка поворачивается вокруг оси. Патологическими считаются смещение вперед более чем на 1 м и поворот более чем на 40–60° (после 50 шагов на месте). Подобным образом интерпретируют результаты пробы Бабинского — Вейля («звездная проба»). Пациента просят с закрытыми глазами сделать два шага вперед, развернуться на 180° и сделать два шага назад. Любые отклонения в сторону или ротация указывают на нарушение функции вестибулярного лабиринта. Если пациента просят пройти в прямом и обратном направлении несколько раз, то в результате отклонения в одну из сторон траектория его движения напоминает очертания звезды (отсюда название пробы).
Ходьба с закрытыми глазами выявляет у пациента с недостаточностью кровотока в вертебробазилярной системе шаткость и стойкое отклонение в одну из сторон. При проведении пробы Унтербергера пациента просят маршировать на одном месте с закрытыми глазами в течение 1–3 мин. В норме он остается на месте или незначительно смещается относительно исходной точки либо слегка поворачивается вокруг оси. Патологическими считаются смещение вперед более чем на 1 м и поворот более чем на 40–60° (после 50 шагов на месте). Подобным образом интерпретируют результаты пробы Бабинского — Вейля («звездная проба»). Пациента просят с закрытыми глазами сделать два шага вперед, развернуться на 180° и сделать два шага назад. Любые отклонения в сторону или ротация указывают на нарушение функции вестибулярного лабиринта. Если пациента просят пройти в прямом и обратном направлении несколько раз, то в результате отклонения в одну из сторон траектория его движения напоминает очертания звезды (отсюда название пробы).Необходимо также измерить АД на обеих руках в положении сидя и лежа.
 К объективным признакам синдрома относятся разница пульса и АД на руках и шум в надключичной области. При значительном снижении систолического АД (более 20 мм рт. ст.) в вертикальном положении симптоматику, напоминающую недостаточность кровотока в вертебробазилярной системе, следует отнести за счет ортостатической гипотензии. Для подключичного «синдрома обкрадывания» характерен феномен, когда у больного на фоне интенсивной работы рукой возникают стволовые симптомы — чаще головокружение.
К объективным признакам синдрома относятся разница пульса и АД на руках и шум в надключичной области. При значительном снижении систолического АД (более 20 мм рт. ст.) в вертикальном положении симптоматику, напоминающую недостаточность кровотока в вертебробазилярной системе, следует отнести за счет ортостатической гипотензии. Для подключичного «синдрома обкрадывания» характерен феномен, когда у больного на фоне интенсивной работы рукой возникают стволовые симптомы — чаще головокружение.Ультразвуковая допплерография позволяет получать данные о кровотоке в позвоночных артериях, линейной скорости и направлении потоков крови в них. Компрессионно-функциональные пробы дают возможность оценить состояние и ресурсы коллатерального кровообращения, кровоток в сонных, височных, надблоковых и других артериях. Дуплексное сканирование позволяет определить состояние стенки артерий, строение и поверхность атеросклеротических бляшек, стенозирующих эти артерии. Транскраниальная допплерография с фармакологическими пробами имеет значение для определения церебрального гемодинамического резерва.
 Исключительно информативны данные о состоянии магистральных артерий головы (МАГ) и интрацеребральных артерий, получаемые при КТ и МРТ в режиме ангиографии. При рентгенографии шейной части позвоночника могут быть получены данные о состоянии структур вокруг позвоночных артерий и воздействии этих структур на позвоночные артерии и кровоток в них; при этом используются функциональные пробы.
Исключительно информативны данные о состоянии магистральных артерий головы (МАГ) и интрацеребральных артерий, получаемые при КТ и МРТ в режиме ангиографии. При рентгенографии шейной части позвоночника могут быть получены данные о состоянии структур вокруг позвоночных артерий и воздействии этих структур на позвоночные артерии и кровоток в них; при этом используются функциональные пробы.Особое место в ряду инструментальных методов занимает отоневрологическое исследование, особенно если оно подкрепляется электронистагмографическими и электрофизиологическими данными о слуховых вызванных потенциалах, характеризующих состояние структур ствола мозга, а также МPТ этих структур.
Алгоритм применения перечисленных инструментальных методов исследования определяется логикой построения клинического диагноза.
Лечение вертебробазилярной недостаточности
Лечение вертебробазилярной недостаточности направлено на предупреждение ее прогрессирования, улучшение кровоснабжения мозга, коррекцию отдельных синдромов и симптомов.
Наиболее эффективными мерами в этом направлении являются исключение или коррекция основных факторов риска развития вертебробазилярной недостаточности, к которым относятся курение, гиперлипидемия, АС артерий мозга, АГ, сахарный диабет, ожирение, заболевания сердца, нарушения реологических свойств крови, психоэмоциональное перенапряжение, злоупотребление алкоголем [3].
Большое место в профилактике прогрессирования вертебробазилярной недостаточности занимают оздоровительные мероприятия, климатолечение на местных курортах, в условиях мелкогорья, на морских курортах, бальнеолечение (радоновые, рапные, углекислые, сульфидные, йодобромные ванны). Нужны умеренные физические нагрузки (лечебная гимнастика, ходьба, плавание) и регулярные умственные нагрузки.
Диета не должна быть тягостной для больного (не переедать, ограничить потребление животных жиров, легкоусвояемых углеводов и продуктов, богатых холестерином, уменьшить общую калорийность пищи, ввести в рацион свежие овощи и фрукты, изделия из муки грубого помола, рыбные продукты). Исключается курение и ограничивается потребление алкоголя.
При лечении вертебробазилярной недостаточности следует провести следующие мероприятия: раннее ее выявление; определение выраженности клинической симптоматики; исключение или коррекция основных факторов риска развития сердечно-сосудистых заболеваний; динамическое наблюдение; своевременное начало лечения; его длительность и непрерывность; лечение сопутствующих соматических, неврологических и психических нарушений; медицинская, профессиональная и социальная реабилитация.
К методам медикаментозного лечения хронических НМК относятся: гипотензивная терапия, применение гиполипидемических средств, улучшение кровоснабжения мозга с использованием антитромботических препаратов, нейропротекционная терапия [3, 4].
Одним из наиболее перспективных с позиции доказательной медицины нейропротекционных препаратов является цитиколин [4, 5]. Цитиколин — природное эндогенное соединение, известное также как цитидин-5’-дифосфохолин (ЦДФ-холин), представляет собой мононуклеотид, состоящий из рибозы, цитозина, пирофосфата и холина. При пероральном приеме цитиколин быстро абсорбируется и в стенке кишечника и печени гидролизуется на холин и цитидин. Эти вещества поступают в системный кровоток, проходят через гематоэнцефалический барьер и вновь соединяются, образуя в пределах центральной нервной системы цитиколин [6]. Фосфатидилхолин мембран клеток головного мозга под действием фосфолипаз в условиях ишемии распадается до жирных кислот и свободных радикалов. За счет восстановления активности Na+/K+-АТФ-азы клеточной мембраны, снижения активности фосфолипазы A2 и участия в синтезе фосфатидилхолина реализуется мембраностабилизирующий эффект цитиколина. Кроме того, цитиколин влияет на образование свободных жирных кислот, синтез ацетилхолина и увеличение содержания норадреналина и дофамина в нервной ткани. Цитиколин также способен ингибировать глутамат-индуцированный апоптоз и усиливать механизмы нейропластичности [7].
Первые исследования цитиколина, проведенные в конце ХХ в., касались пациентов с сосудистой деменцией. Так, R. Lozano et al. (1986) наблюдали 2067 пожилых пациентов, находившихся на лечении в отделениях гериатрической психиатрии, и выявили положительное влияние 2-месячного курса терапии цитиколином на выраженность нейропсихологических симптомов [8]. В исследовании B. Chandra (1992), посвященном оценке эффективности препарата у 146 пациентов с сосудистой деменцией, было продемонстрировано, что терапия цитиколином в дозе 750 мг/сут
в/в в течение 2 мес. приводила к достоверному улучшению показателей когнитивных функций (оценке по шкале MMSE) по сравнению с плацебо. Более того, эффект от терапии сохранялся через 10 мес. после окончания курса лечения [9].
В 2005 г. был опубликован Кокрановский обзор эффективности цитиколина в терапии когнитивных и поведенческих нарушений, обусловленных хронической цереброваскулярной недостаточностью, у пожилых пациентов [10]. В обзор вошли результаты 14 рандомизированных плацебо-контролируемых исследований с участием 1336 пациентов. Средняя доза цитиколина в указанных исследованиях составила 1000 мг/сут, продолжительность лечения — 3 мес. Эффективность лечения оценивалась по тестам на показатели памяти, внимания, поведения. В обзоре продемонстрированы позитивное влияние цитиколина на поведенческие нарушения, а также улучшение памяти.
Единственным существенным ограничением данного обзора являлась небольшая продолжительность включенных в него клинических исследований.
В последующие годы исследователи сосредоточились на изучении эффективности препарата у пациентов с умеренными когнитивными расстройствами (УКР) и постинсультными когнитивными нарушениями. Так, по данным М. В. Путилиной (2009), уже на начальных этапах проявлений когнитивных нарушений у пациентов с хронической сосудисто-мозговой недостаточностью применение цитиколина (в дозировке 1000 мг в/м или в/в в течение 10 сут с последующим пероральным приемом в виде раствора для приема внутрь в течение 3 мес.) способствует регрессу данных нарушений. Кроме того, препарат положительно влияет на сопутствующие эмоционально-аффективные и поведенческие расстройства в этой группе больных [11].
В 2013 г. опубликованы результаты двух контролируемых исследований, оценивающих влияние препарата на когнитивные функции у пациентов с хроническими цереброваскулярными заболеваниями. В плацебо-контролируемом исследовании L. Alvarez-Sabin et al. (2013) приняли участие 347 пожилых пациентов (средний возраст — 67,2±11,3 года), перенесших инсульт и имевших когнитивные нарушения. В группе активного лечения (172 пациента) цитиколин назначался в дозе 2000 мг/сут per os в течение 6 мес., далее по 1000 мг/сут еще 6 мес. Критериями эффективности лечения являлись результаты нейропсихологического обследования (батарея тестов на память, внимание, исполнительные (регуляторные) функции, ориентацию во времени), а также оценка клинических исходов по модифицированной шкале Рэнкина через 6 и 12 мес. после начала лечения. На фоне длительной терапии цитиколином отмечались замедление прогрессирования когнитивных расстройств и лучшее функциональное восстановление (по сравнению с плацебо) за счет улучшения внимания, регуляторных функций и ориентации во времени [12].
Исследование IDEALE было посвящено оценке эффективности цитиколина в длительной терапии сосудистых УКР у пожилых пациентов. 349 пациентам с УКР преимущественно сосудистого генеза назначался цитиколин (265 больных) в дозе 1000 мг/сут per os в течение 9 мес. или плацебо (84 пациента). Терапия цитиколином не влияла на показатели функциональной повседневной деятельности по сравнению с плацебо. Вместе с тем на фоне лечения цитиколином отмечалась положительная динамика когнитивных функций при их оценке по шкале MMSE (улучшение через 9 мес. в среднем на 0,5 балла), в группе плацебо наблюдалось прогрессирование когнитивных нарушений (через 9 мес. — ухудшение в среднем на 1,9 балла) (р=0,0001). Таким образом, длительная терапия цитиколином сопряжена со снижением темпов прогрессирования когнитивных нарушений у пациентов с сосудистыми УКР [13].
В последнее время широко внедряются в практику новые воспроизведенные лекарственные формы. Среди них — отечественный препарат Нейпилепт. Препарат выпускается из японской субстанции компании KYOWA в виде раствора 125 и 250 мг/мл для в/в и в/м введения, а также двух пероральных форм — раствора для приема внутрь 100 мг/мл во флаконах по 30 мл и 100 мл. Объем флакона 100 мл соответствует форме выпуска оригинального препарата в саше.
В рамках пострегистрационных многоцентровых рандомизированных исследований были проведены сравнение Нейпилепта с оригинальным препаратом у 152 пациентов в остром периоде ишемического инсульта в каротидной системе (РКИ № 396 от 24.06.2013) [14] и изучение эффективности и безопасности его пероральной формы
у 128 пациентов с когнитивными нарушениями (РКИ № 145 от 26.03.2015) [15]. Результаты исследований продемонстрировали сопоставимые с оригинальным препаратом переносимость и эффективность Нейпилепта при указанных состояниях [16, 17].
Заключение
Следует подчеркнуть, что своевременно начатое и систематически проводимое лечение может предотвратить прогрессирование сосудисто-мозговой недостаточности и значительно улучшить качество жизни пациентов. Особое значение приобретают адекватность и эффективность приема цитиколина (Нейпилепта). Адекватность терапии подразумевает курсовой прием препарата, а также сотрудничество пациента и лечащего врача при назначении и проведении лечения, целями которого являются сохранение трудоспособности и поддержание качества жизни пациента. Могут быть рекомендованы следующие направления оценки эффективности лечения вертебробазилярной недостаточности (уже через 6–12 мес. от начала лечения): уменьшение или исчезновение церебральных жалоб, улучшение когнитивных функций (в первую очередь памяти).Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал): https://www.rmj.ru/articles/nevrologiya/Sindrom_nedostatochnosti_krovotoka_varteriyah_vertebrobazilyarnoy_sistemy/#ixzz5NyXkC9vV
Форма записи на приём…
Синдром вертебробазилярной недостаточности. Что это, как лечить
Вертебро-базилярная недостаточность — заболевание хронического характера, которое представляет собой ухудшение функционирования головного мозга из-за нарушения кровоснабжения в базилярных и позвоночных артериях. Болезнь быстро прогрессирует, а симптомы выражены на ранних стадиях.
Причины возникновения
Существует множество причин, по которым может развиваться вертебро-базилярная недостаточность. Наиболее распространенными являются:
-
генетическая предрасположенность к патологии;
-
травмирование шейного отдела позвоночника;
-
воспалительные процессы в стенках кровеносных сосудов;
-
атеросклероз;
-
сахарный диабет;
-
постоянное повышенное артериальное давление;
-
нарушение проходимости артерий;
-
диссекция вертебробазилярных артерий;
-
тромбоз базилярной или позвоночной артерий;
-
сдавливание позвоночной или базилярной артерии вследствие чрезмерного увеличения лестничной мышцы, грыжи.
Кроме этого, спровоцировать появление болезни могут такие отрицательные факторы:
-
лишний вес;
-
-
неправильное питание;
-
пагубные привычки.
Симптомы болезни
В моменты приступов больной обычно испытывает такие недомогания:
-
сильное головокружение;
-
давящая боль в области затылка;
-
неприятные ощущения в шейной части.
При более выраженном синдроме могут добавляться такие симптомы:
-
онемение конечностей;
-
потеря сознания;
-
дезориентация в пространстве и времени;
-
нарушение работы опорно-двигательного аппарата;
-
галлюцинации;
-
ухудшение речи и слуха;
-
парестезия лица и шеи.
Если больному не предоставить своевременного лечения, синдром вертебро-базилярной болезни прогрессирует. Хроническая форма имеет менее выраженные признаки, однако они со временем нарастают, что может привести к более серьезным последствиям:
-
беспричинная смена настроения;
-
легкое головокружение;
-
приливы жара;
-
тошнота;
-
тупая боль в области затылка;
-
легкое помутнение сознания;
-
общая слабость организма;
-
ухудшение памяти;
-
тахикардия;
-
повышенное потоотделение;
-
першение в горле.
Важно знать! При игнорировании заболевания симптомы прогрессируют, состояние больного сильно ухудшается. Это может привести к инсультному состоянию.
Диагностика вертебро-базилярной недостаточности
Установлением диагноза при вертебро-базилярной недостаточности занимается невропатолог. Не менее компетентным специалистом в этом вопросе является мануальный терапевт, который не только может точно определить заболевание, но и проведет лечебные процедуры.
Во время диагностики пациенту необходимо пройти такие исследования:
ВАЖНО! Синдром вертебробазилярной недостаточности — патология, которая требует особого внимания специалиста. Дело в том, что заболевание может длительное время не проявляться, а затем резко дать о себе знать возникновением буквально прединсультного состояния.
Поэтому если вы ощущаете головокружение, головную боль, давящую боль в области затылка и другие тревожные симптомы, о которых шла речь, запишитесь на прием к нашему специалисту. Прием врача-невролога поможет определиться с угрозой для здоровья пациента, доктор нашего центра составит правильную схему лечения и вы забудете о дискомфорте!
ЗаписатьсяЛечение синдрома
Терапия при вертебро-базилярной недостаточности должна быть комплексной. Терапевт назначает обычно прием таких медикаментозных препаратов:
-
Вазодилататоры — направлены на расширение стенок сосудов.
-
Антиагреганты — необходимы для минимизации риска возникновения тромбов.
-
Нейропротекторы — предотвращают нарушение церебрального метаболизма.
-
Антигипертензивные — приводят в норму артериальное давление.
-
Ноотропы — улучшают работу головного мозга.
К немедикаментозным составляющим лечения синдрома относятся:
-
Мануальная терапия. Способствует улучшению подвижности суставов, устраняет нарушения в системе мышц и связок.
-
Лечебный массаж. Снижает болезненные ощущения, мышечное перенапряжение.
-
Лечебная физкультура. Уменьшает нагрузку на позвоночник, увеличивает его подвижность.
-
Акупунктура. Назначается в качестве обезболивающего средства, укрепления организма.
- Магнитотерапия. Устраняет боли, расширяет кровеносные сосуды.
Важно! Если пациент обратился к доктору слишком поздно — медикаментозная терапия в комплексе с физиопроцедурами могут не дать желаемого эффекта. В таких случаях требуется хирургическое вмешательство, направленное на восстановление кровообращения в суженых артериях.
Реабилитация и образ жизни после лечения
В период реабилитации и после лечения человек с вертебро-базилярной недостаточностью не может возвращаться к обычной жизни, в которой присутствуют вредные привычки, неправильный режим. Пациент должен проводить определенные меры для контроля состояния и предотвращения ухудшения:
-
регулярный контроль артериального давления;
-
диетический режим питания с употреблением минимального количества соли;
-
-
оздоровительные физиопроцедуры у мануального терапевта;
-
лечебная физкультура.
Профилактика вертебро-базилярной недостаточности
Чтобы предотвратить возникновение вертебро-базилярной недостаточности, людям, у которых есть предрасположенность к заболеванию, требуется придерживаться таких правил:
-
правильно питаться, ограничив употребление соленых блюд;
-
регулярно делать гимнастику — умеренные физические нагрузки положительно влияют на состояние сосудов и процесс кровообращения;
-
больше времени проводить на свежем воздухе;
-
стараться избегать стрессовых ситуаций, травмирования;
-
полностью отказаться от вредных привычек;
-
удобно располагать туловище во время работы и ночного отдыха;
-
регулярно посещать мануального терапевта для профилактического осмотра.
Прогноз
Современная терапия позволяет добиться того, что болезнь отступает, симптомы полностью перестают беспокоить пациента. На ранних стадиях достаточно будет лечебной физкультуры и физиотерапии. Если причиной стал шейный остеохондроз, который не поддается лечению, то придерживаться правильного образа жизни нужно всегда, во избежание повторного приступа вертебро-базилярной недостаточности. Игнорирование синдрома с течением времени приводит к ишемическим атакам. Самый опасный исход — инсульт.
Записаться на прием к врачу-неврологу платно можно одним из способов:
- звонок по телефону клиники +7 (495)103-99-55,
- заказать обратный звонок,
- оставить заявку на запись на прием, через удобную форму на сайте
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Вам может быть полезным:
«Болезнь легче предупредить, чем лечить»
Анатолий Ситель: «Болезнь легче предупредить, чем лечить». Не я это сказал, но делаю это ежедневно.
Активная профилактика мозгового ишемического инсульта – это лечение спондилогенной вертебрально-базилярной недостаточности .
Сухие цифры медицинской статистики сообщают, что 450 тысяч человек в России ежегодно переносят инсульт. В одной только Москве с этим диагнозом госпитализируются до 2 тысяч больных в месяц, число это ежегодно растет. Рост этот тем тревожнее, чем больший процент людей трудоспособного возраста поражает этот тяжелый недуг. Нужно учесть, что на 100 тысяч населения умирает 175 человек, 31% выживших нуждаются в постороннем уходе, 20% может ходить, и только около 20% возвращаются к труду и привычной жизни. 80% не вернувшихся к труду ложатся тяжелым бременем на семьи, становясь не статистическим показателем, а конкретным несчастьем.
Что же можно сделать, чтобы противостоять этому злу? Об этом беседа корреспондента журнала с руководителем Центра мануальной терапии г. Москвы, д.м.н., профессором кафедры неврологии и нейрохирургии РГМУ Анатолием Сителем.
— Известно, что остеохондрозом позвоночника страдают практически все люди старше 25-30 лет, иными словами можно констатировать, что практически все пациенты, перенесшие инсульт одновременно страдают и остеохондрозом. Я знаю, что Вы занимаетесь, в основном, заболеваниями позвоночника, а есть ли какая-то прямая связь между патологией позвоночного столба и инсультом?
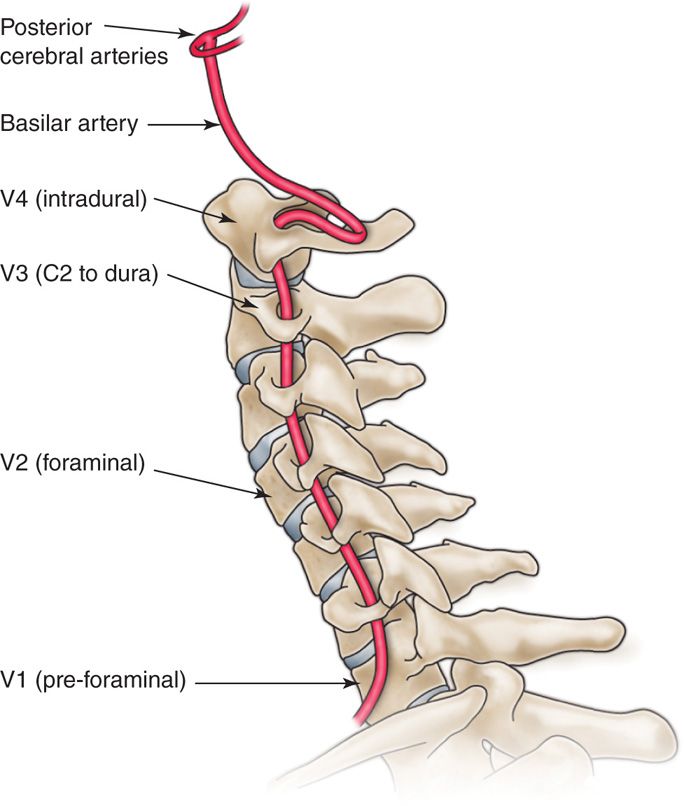
— Конечно, такая связь есть, и очень тесная. Особенностью шейного отдела позвоночника является его наибольшая подвижность, по сравнению с грудным и поясничным отделами. Эта кажущаяся подвижность обусловлена действительно высокой подвижностью головы, особенно в области головных суставов ( соединениях черепа с атлантом и атланта с аксизом), на долю которых приходится до 50-55% всего объема движений головы, и только 20-45% обеспечивается движениями в средне- и нижнешейном отделах позвоночника. При этом в шее, из-за унковертебральных сочленений, резко ограничены наклоны в стороны и ротация по вертикальной оси. Наибольший объем движений обеспечивается в шейном отделе позвоночника при движении головы в сагиттальной плоскости – это сгибание вперед и разгибание назад. В поперечных отростках шейных позвонков, попарно расположенных по бокам от тел позвонков, как нитка через бусины, проходят позвоночные артерии (аа. vertebralis). Эти артерии проходят через отверстия пяти позвонков, образующих костный канал позвоночной артерии. Левая и правая позвоночные артерии входят в полость черепа через большое затылочное отверстие, на границе этого отверстия отдают по одной ветви вниз, которые, соединяясь, образуют переднюю спинальную артерию, обеспечивающую питание передних рогов шейного отдела спинного мозга. Поднимаясь выше на 2-2,5 см, позвоночные артерии отдают задние нижние мозжечковые артерии, затем соединяются в основную артерию (а. basilaris), которая далее, делясь на разнокалиберные ветви и веточки, обеспечивает кровообращение в стволе головного мозга и мозжечке, а две ее самые крупные конечные ветви или задние мозговые артерии кровоснабжают затылочные доли мозга и часть височных долей. Вся эта артериальная система называется вертебрально-базилярной системой, а стволовые отделы мозга, которые она кровоснабжает – вертебрально-базилярным бассейном. Качество кровоснабжения в вертебрально-базилярном бассейне целиком и полностью зависит от кровотока в экстрацеребральных или внечерепных отделах позвоночных артерий, т. е. той части позвоночных артерий, которые проходят через отверстия поперечных отверстий позвонков. Вот Вам и тесная связь между позвоночником и инсультом, теснее некуда.
— Но ведь окруженные костными кольцами, в отличии, например, от сонных артерий, которые практически лежат под кожей и ничем не защищены, позвоночные артерии в своем канале должны себя чувствовать абсолютно защищенными? Или это не так?
— Эта защищенность тоже кажущаяся. Дело в том, что в норме артерия висит точно в центре отверстия поперечного отростка при помощи тонких соединительнотканных тяжей, и при любом движении в шейных суставах в пределах физиологической подвижности позвоночная артерия не страдает, иными словами, движения головы и шеи в норме не оказывают воздействия на функцию позвоночной артерии. Другое дело, в условиях развития функциональных блокад позвоночных двигательных сегментов. Анатомической единицей позвоночника является позвонок, а функциональной – позвоночный двигательный сегмент (ПДС): два позвонка и диск между ними, кроме того, каждый позвонок имеет еще много суставных соединений с выше и нижележащими позвонками. При травме, некоординированном резком движении, превышающим по силе и объему физиологическую подвижность, а также при дегенеративных процессах, как в межпозвонковых дисках, так и в позвонках, например при остеохондрозе или при нарушении осанки, в отдельных двигательных сегментах возникают функциональные, т. е. обратимые ограничения подвижности- функциональные блокады.
При развитии функциональных блокад подвижность в блокированных сегментах резко снижается, а в других компенсаторно повышается, образуются подвывихи позвонков и уже в этих условиях, как правило, развивается гипоциркуляция по одной из позвоночных артерий и компенсаторная гиперемия — усиление кровотока по противоположной артерии. Этот функциональный «перекос» может долго обеспечивать компенсацию кровообращения в вертебрально-базилярной системе, но при этом компенсаторные возможности системы в целом резко уменьшаются, что приводит к развитию субкомпенсации. Дальнейшее влияние патологических факторов, увеличение количества функциональных блокад, или увеличение нагрузки на вертебрально-базилярную систему, приводит к декомпенсации или проявлениям вертебрально-базилярной недостаточности, а затем может развиться ишемический инсульт в вертебрально-базилярном бассейне. По механизму мозгового обкрадывания, когда дефицит кровообращения в вертебрально-базилярной системе ведет к перетоку части крови из каротидного бассейна по анастомозам Вилизиевого круга на основание мозга и обеднению (обкрадыванию) кровотока в бассейне внутренних сонных артерий, может развиваться дисциркуляция уже в ветвях сонных артерий и ишемический инсульт в бассейне сонных артерий..
— А как же определить, нужно человеку лечиться или нет, и каков риск развития инсульта из-за остеохондроза в шейном отделе позвоночника, и можно ли действительно активно и эффективно противостоять этой сосудистой катастрофе?
— Это как раз и есть самое трудное и самое важное в нашей работе. Дело в том, что длительное существование гипоциркуляции, недостаточного кровотока создает условия для развития остеофитов, костных выростов, которые сначала мягкие, хрящевидные, позже, если им ничто не мешает, они пропитываются кальцием и становятся угрозой для сосудистых и нервных образований в канале позвоночной артерии, особенно, если растут внутрь костного кольца или кзади, в направлении позвоночной артерии и сопровождающих ее вен и нервов. Но, если артерия функционирует достаточно, хорошо пульсирует, то такой остеофит развиться не может.
Отсюда вывод: необходимо постоянное поддержание нормального функционирования позвоночных артерий и профилактика развития остеофитов, приводящих к необратимой гипоциркуляции по позвоночной артерии и в вертебрально-базилярной системе в целом.
Теперь о диагностике. Для того, чтобы диагностировать и разработать план действий, мы должны как можно лучше знать, изучить противника, которому приходиться противостоять. Диагностические критерии вертебрально-базилярной недостаточности сформулированы давно и до недавнего времени казалось, что и причины ее и патогенез хорошо изучены. Но, часто, к сожалению, и клиницисты, и специалисты по функциональной и ультразвуковой диагностике, и научные работники путают причину и следствие. ВОЗ определяет вертебрально-базилярную недостаточность (ВБН) как «обратимое нарушение функций мозга, вызванное уменьшением кровоснабжения области, питаемой позвоночными и основной артериями» (ВОЗ, 1970). По Международной классификации болезней (МКБ-10) ВБН классифицирована под названием «Синдром вертебрально-базилярной артериальной системы» (рубрика G45), класса V, («Сосудистые заболевания нервной системы»). По Российской классификации ВБН – это преходящие нарушения мозгового кровообращения (ПНМК), в частности, транзиторные ишемические атаки (ТИА) и дисциркуляторная энцефалопатия с преимущественным проявлением в вертебрально-базилярном бассейне. Все вышеприведенные определения неудачны, так как если следовать им, то ВБН появляется тогда, когда имеют место клинические проявления болезни.
На самом деле, вертебрально-базилярная недостаточность – это несоответствие между возможностью мозга потреблять, и возможностью вертебрально — базилярной системы обеспечить необходимый объем кровотока. И если при любой нагрузке на вертебрально — базилярную систему она обеспечивает кровообращение, то вертебрально – базилярной недостаточности нет. Если же при определенных условиях, например, поворот или запрокидывание головы, перемена положения тела, длительная работа за компьютером, возникает мозговая дисфункция в вертебрально – базилярном бассейне, то недостаточность имеет место и необходимо определить ее генез, уровень компенсации и стадию.
— Но, наверное, это очень сложно, нужна специальная аппаратура и оборудование, особо подготовленные специалисты? Можно ли это осуществить в условиях районной поликлиники?
— Оборудование, которым мы пользуемся, производится в России, оно доступно, специалистов готовят и у нас и на многих других кафедрах, необходимо желание и знания в пределах институтской программы, а главное четкое и полное обследование и умелое лечение пациентов. Главное, чтобы врачи не увлекались красочностью сложных методик исследования, а полностью использовали бы на благо больного все данные, которые дают доступные методики и постоянно отслеживали клиническую динамику.
На большом количестве клинического материала и данных инструментальных исследований нам удалось выяснить причинно-следственные связи патогенеза сподилогенной
вертебрально – базилярной недостаточности. Связь дефицита и асимметрии кровотока по позвоночным артериям наиболее тесная не столько с проявлениями остеохондроза, определяемыми рентгенографически или методами нейровизуализации (КТ, МРТ), эта связь наиболее выражена с наличием функциональных блокад и мозаикой их распределения в позвоночнике.
То, что функциональные блокады ПДС — это первопричина развития сподилогенной вертебрально – базилярной недостаточности, подтверждается тем, что вертебрально – базилярная недостаточность может быть выявлена и у очень молодых людей и даже у детей, у которых нет никаких признаков остеохондроза и дегенеративных заболеваний, а имеются только статико-динамические нарушения в виде неправильной осанки и изменения физиологических изгибов позвоночника. За счет этих молодых людей можно объяснить отмечаемое в последние годы, по литературным данным, «помоложение» инсульта, т. е. возникновение его в более раннем возрасте.
Нами определены 4 стадии вертебрально – базилярной недостаточности, критериями оценки которых являются данные клиники (жалобы, анамнез, неврологический статус), данные мануальной диагностики (наличие и мозаика распределения функциональных блокад в позвоночных двигательных сегментах), результаты рентгенспондилографии, обязательно включающие функциональное рентгенологическое исследование (наклоны шейного отдела позвоночника кпереди и кзади, ультразвуковой допплерографии брахиоцефальных артерий и вен (УЗДГ, БЦА и В) и динамики большинства показателей, выявляемых после первого сеанса мануальной терапии.
Первая стадия.
Ангиогиодистоническая стадия, характеризуется преобладанием субъективной симптоматики над объективно выявляемыми изменениями со стороны неврологического статуса, имеется фон вегетативной дисфункции, легкие кратковременные головокружения, периоды нечеткости зрения.
Функциональные блокады выявляются в краниоцервикальном сочленении, области шейно-грудного перехода, и пояснице, являющейся сопряженном сегментом для шейного отдела позвоночника, так как имеет с ним соименную кривизну – лордоз. Также для этой стадии характерен синдром нижней косой мыщцы головы, рефлекторная контрактура мышц шеи, синдром передней грудной стенки, межлопаточный болевой синдром.
Рентгенография выявляет несимметричное стояние зуба аксиса, выпрямление шейного лордоза, гипокинезию в нижнем шейном отделе при наклоне головы кпереди и кзади, признаки остеохондроза в двух-трех двигательных сегментах.
Допплерография отмечает разницу по форме огибающих спектров линейной скорости кровотока (ЛСК) по позвоночным артериям, признаки артериальной ангиодистонии, различия показателей ЛСК по абсолютным значениям (средняя скорость) не превышает 15%. Ротация головы меняет характеристики кровотока на 0-15%.
Исследования, проводимые после первого сеанса мануальной терапии, выявляют значительное увеличение объема движений и регресс гипертонуса мышц шеи, увеличение кровотока по позвоночным артериям, прирост ЛСК по обеим ПА составляет от 25 до 50%. Асимметрия выстояния зуба аксиса регрессирует.
Вторая стадия. Сосудисто – ишемическая. Вторая стадия характеризуется более интенсивными и более длительными приступами головокружений, приступами головных болей, часто в половине головы, начинающиеся, как правило, болью в шее или заушной области, отмечаются периоды нарушения слуха в виде его снижения, шумов, гула в ухе, нарушения равновесия, зрительные расстройства в виде мушек, тумана перед глазами, болями в области сердца, не связанных с нагрузкой, экстрасистолией.
Функциональные блокады, в отличии от первой стадии, выявляются и в среднем и верхнем шейных отделах. Функциональные ограничения подвижности при ротации головы в стороны выражены, сама ротация болезненна.
Рентгенография выявляет уже не сглаженность, а выпрямление шейного лордоза, признаки остеохондроза выявляются во всех двигательных сегментах, стойкие функциональные блокады выявляются в нижнем шейном отделе.
Допплерография показывает асимметрию ЛСК по позвоночным артериям, превышающую 30%, при ротации кровоток снижается на 30-50% от исходных значений.
Исследования, проводимые после первого сеанса мануальной терапии выявляют значительное увеличение объема движений, увеличение кровотока по позвоночным артериям, с сохранением ассиметрии в пределах 15% (допустимые значения), прирост ЛСК по обеим ПА составляет от 50%. Рентгенологическая картина мало меняется.
Третья стадия. Ишемическая, характеризуется клинически более выраженной картиной, тяжелыми приступами головной боли, когда анальгетики и нестероидные противовоспалительные препараты не приносят облегчения, головокружения с тошнотой и рвотой, приступы drop — attak. Приступы провоцируются запрокидыванием головы кзади и резким поворотом в сторону, при перемещении пациента на эскалаторе или в транспорте.
Функциональные блокады выявляются во всех сегментах шейного отдела позвоночника и поясничном отделе.
Рентгенография отмечает признаки остеохондроза шейного отдела позвоночника во всех двигательных сегментах, часто кифотизацию в одном или нескольких сегментах шейного отдела позвоночника, признаки протрузий межпозвонковых дисков.Функциональные рентгенограммы выявляют не более одного- двух мобильных двигательных сегментов в среднешейном отделе позвоночника и стойкие функциональные блокады выше и ниже их.
Допплерография показывает разницу кровотока по сторонам до 100% (сигнал от одной позвоночной артерии не получен, или абортивный, фрагментарный), ротация головы в стороны выявляет асимметрию до 100% (ротационная компрессия одной из позвоночных артерий). Всегда имеются признаки венозной дисциркуляции.
После первого сеанса мануальной терапии наблюдается увеличение объема движений в шейных позвоночных двигательных сегментах, регресс нарушений зрения, что субъективно отмечается как улучшение четкости зрения, уменьшение головной боли и головокружения. Допплерография выявляет рост ЛСК по позвоночным артериям и регресс признаков венозной дисциркуляции.
Четвертая стадия клинически совпадает с дисциркуляторной энцефалопатией III стадии по Российской классификации. У больного имеются признаки перенесенных инсультов в полушариях и стволе головного мозга, стойкий неврологический дефицит, рентгенологическая картина представлена деформирующим спондилезом, признаки болезни Форестье, остеопорозом III ст. Допплерография выявляет атеросклеротическое стенозирование, выраженную асимметрию по сторонам, при этом динамические нарушения мало выявлены из-за резкого ограничения подвижности в шейных позвоночных двигательных сегментах. IV стадия является противопоказанием для проведения мануальной терапии, так как высока угроза осложнений.
Определение стадии ВБН имеет не столько академический интерес, сколько практическое значение. Если нам в процессе лечения удается добиться перехода III стадии во II, то можно говорить об успешном лечении и прогнозировать положительный эффект от дальнейшего применения мануальной терапии.
Вертебрально-базилярная недостаточность — это состояние хроническое. Регулярное лечение ее, так как это состояние хроническое, позволяет не только улучшить качество жизни, но и проводить профилактику сосудистых катастроф- мозговых ишемических инсультов в бассейнах вертебрально-базилярных и сонных артерий.
Пресс – служба ГКУ ДЗ ЗАО.Вертебро-базилярной недостаточность
Лечение головокружения при вертебро-базилярной недостаточности в Центре лечения головокружения Клиники доктора Войта.
Головокружения — одна из наиболее частых причин обращения к неврологу. Головокружение может беспокоить регулярно, может быть единственным эпизодом, сопровождаться тошнотой, рвотой, головными болями, шумом в ушах, шумом в голове, сердцебиением, потливостью и другими малоприятными симптомами.
Уменьшить головокружение иногда помогает свежий воздух, горизонтальное положение, выпрямление шейного отдела позвоночника. К сожалению, головокружение с течением времени может не уменьшается, а усиливается.
Одной из причин головокружения является вертебро-базилярная сосудистая недостаточность, развивающаяся при патологии шейного отдела позвоночника.
Головокружение при такой патологии – проявление нарушения кровообращения головного мозга чаще всего в сочетании с остеохондрозом шейного отдела позвоночника.
При атеросклерозе и стенозах (сужениях) артерий, синдроме малой позвоночной артерии, остеохондрозе, спондилоартрозе, спондилёзе, травмах шейного отдела позвоночника, лёгких и тяжёлых черепно-мозговых травмах может возникать вертебро-базиллярная недостаточность и головокружение.
Головокружения при вертебро-базилярной недостаточности часто сопровождаются головной болью, шумом в голове, метеозависимостью, снижением памяти внимания, нечёткостью зрения, но могут быть единственной жалобой.
При подозрении на вертебро-базиллярную недостаточность врачи центра лечения головокружений Клиники доктора Войта организуют все необходимые в каждом конкретном случае обследования. В Центре лечения головокружения многопрофильного медицинского центра «Клиника доктора Войта» Вы можете получить консультацию невролога, кардиолога, терапевта, сосудистого хирурга, флеболога, рефлексотерапевта, гомеопата, и многих других специалистов.
Уважаемые дамы и господа, для уточнения диагноза и причины головокружения необходимо пройти всестороннее обследование и сосудов и головного мозга. Опытные специалисты Центра лечения головокружения Клиники доктора Войта помогут Вам разобраться с причинами головокружения и избавиться от него!
С наилучшими пожеланиями,
коллектив Клиники доктора Войта.
Вертебро-базилярная недостаточность (ВБН) — DMG Clinic
Вертебро-базилярная недостаточность (ВБН) – разновидность нарушения кровообращения при остеохондрозе позвоночника.
Причины вертебро-базилярной недостаточности
Вертебро-базилярная недостаточность проявляется головокружением, возникающим при недостаточности кровотока головного мозга. На определенных участках позвоночника происходит закупорка мелких сосудов, следствием этого являются нарушения в зрительной коре головного мозга и мозжечка. Мозжечок отвечает за координацию движений, а при недостаточном кровоснабжении и нехватке кислорода, появляется нарушения двигательных реакций.
Причины развития ВБН:
- Атеросклероз сосудов головного мозга и шеи
- Гипертоническая болезнь
- Заболевания соединительной ткани
- Травмы головы и шеи
- Врожденная патология сосудов
- Сдавливание сосудов
- Синдром кислородного голодания
- Тромбоз сосудов
Симптомы вертебро-базилярной недостаточности
- Головная боль при резких движениях шеей и головой
- Головокружение
- Тошнота
- Мелькание мушек перед глазами
- Шум в ушах
- Шаткость походки и нарушение координации
- Боль в мышцах
- Ишемические атаки
Диагностика вертебро-базилярной недостаточности
Симптомы ВБН, часто похожи на признаки других заболеваний и для того, чтобы назначить правильное лечение, необходимо провести полную диагностику. Во время консультации исследуют следующие моменты:
- Расположение позвонков в активном состоянии и состоянии покоя
- Оценка мышечного тонуса
- Исследование сосудистой стенки
- Оценка объёма движений
Инструментальная диагностика:
Вертебро-базилярную недостаточность подлежит лечению, несмотря на то, что преобладающая возрастная группа это люди преклонного возраста.
Последствия вертебро-базилярной
Главной опасностью, острой или хронической ВБН является инсульт, отличающийся огромной скоростью нарастания симптоматики.
Клиническая картина при его развитии будет следующей:
- Двигательные и речевые расстройства;
- Возможно появление тошноты и рвоты;
- Сильное головокружение;
- Потеря сознания и обмороки;
- Головная боль в затылочной и височной области.
Лечение вертебро-базилярной недостаточности
Наиболее эффективными методами лечения синдрома головокружения будут оперативные способы избавления от этого недуга, а именно:
- Шунтирование;
- Реплантация устья позвоночной артерии;
- Ангиопластика;
- Эндартерэктомия;
- Протезирование.
Для снижения риска развития инсульта при ВБН применяют следующие методы лечения:
- Профилактика и лечение сердечно сосудистых заболеваний;
- Лечение гипертонической болезни;
- Снижение веса;
- Назначение антиагрегантов;
- Лечебная питание;
- Терапия сосудистыми препаратами.
Физиотерапевтическое лечение ВБН и головокружения:
- Лечебный массаж, в т.ч. массаж воротниковой зоны
- Мануальная терапия и остеопатия
- ЛФК
- Применение медицинского шейного корсета (воротник Шанца)
- Магнитотерапия.
Диагностика причин ВБН может оказаться длительным процессом, пациента обязательно должен проконсультировать терапевт и невролог. Необходимо провести ряд диагностических исследований (УЗДГ сосудов, при необходимости МРТ позвоночника и ряд лабораторных исследований), чтобы врач назначил Вам правильное лечение.
Опытный невролог и терапевт в DMG-clinic имеют большой опыт в диагностики и лечении вертебро-базилярной недостаточности. При помощи передовых европейских методик, невролог сможет провести диагностику причин появления головной боли, головокружения и других симптомов ВБН, включая МРТ исследование, устранить боль и головокружение. Специалисты отделения реабилитации (лечебный массаж, мануальная терапия, остеопатия) окажут высококачественную медицинскую помощь на любом этапе заболевания.
Диагностика вертебро-базилярной недостаточности, запись на прием в Нижнем Новгороде
Диагностика вертебро-базилярной недостаточности
Диагностика вертебро-базилярной недостаточности основана на выявлении сопутствующих головокружению вышеперечисленных неврологических симптомов, тщательном сборе анамнеза и проведении дополнительных лабораторных и инструментальных методов обследования. Цель обследования – выявление факторов риска нарушения мозгового кровообращения (артериальной гипертензии, гиперлипидемии, атеросклероза сосудов, сахарного диабета, повышенной вязкости крови, патологии сердца и т.д.). Своевременное выявление факторов риска необходимо для разработки индивидуальной схемы профилактики и лечения вертебро-базилярной недостаточности.
Лечение вертебро-базилярной недостаточности
Лечение вертебро-базилярной недостаточности в острый период. Пациент с подозрением на преходящее нарушение мозгового кровообращения (транзиторную ишемическую атаку) должен быть экстренно госпитализирован в специализированный сосудистый центр. Основная цель госпитализации – предотвращение стойкого нарушения мозгового кровообращения (инсульта). Лечение вертебро-базилярной недостаточности в этом случае направлено на скорейшее восстановление кровотока в зоне ишемии и восстановлении метаболизма ишемизированной мозговой ткани.
Профилактика транзиторных ишемических атак заключается в коррекции факторов риска нарушения мозгового кровообращения, то есть регулярном приёме антигипертензивных, гиполипидемических, противодиабетических препаратов, антиагрегантов по соответствующим показаниям. Большое значение в лечении вертебро-базилярной недостаточности придаётся изменению образа жизни – нормализации веса, исключению курения, гиподинамии (малоподвижного образа жизни) и т.д. (см. статью профилактика инсульта).
Лечение вертебро-базилярной недостаточности в Нижнем Новгороде.
Диагностика и лечение вертебро-базилярной недостаточности в Нижнем Новгороде проводится в Центре церебро-васкулярных заболеваний ТОНУС ЛАЙФ. В нашем Центре работают только высококвалифицированные и опытные неврологи, которые помогут Вам справится с заболеванием.
Лечение вертебробазилярной недостаточности, недостаточности вертебробазилярной артерии, синдрома окклюзии ротационной позвоночной артерии или синдрома Боу-Хантера
Росс Хаузер, Мэриленд
Вертебробазилярная недостаточность — синдром Боу Хантера — нестабильность шейного отдела шеи. Каждый раз, когда я поворачиваю голову, у меня кружится голова. Иногда я почти теряю сознание.
Сложность и проблемы лечения нестабильности шейки матки полностью проявляются в спорах и путанице, связанных с диагностикой вертебробазилярной недостаточности, также называемой недостаточностью вертебробазилярной артерии, синдромом окклюзии ротационной позвоночной артерии или синдромом Боу-Хантера.Тот факт, что этот единственный диагноз или описание симптомов известны по крайней мере под четырьмя диагностическими названиями, должен быть достаточным доказательством того, что пациенты и их врачи иногда не уверены, с чем они имеют дело.
Как пациент, которому поставлен диагноз по одной из этих диагностических меток, вы, вероятно, не понаслышке знаете, что ваш путь лечения прошел много поворотов. Некоторые верны, некоторые нет, но поскольку вы читаете эту статью, ваш путь исцеления, вероятно, далек от завершения.
Когда пациент приходит в нашу клинику, мы садимся с ним и начинаем обсуждать его симптомы, лечение и его историю болезни до этого момента в нашем кабинете для осмотра.Посмотрим, звучит ли это знакомо.
Каждый раз, когда я поворачиваю голову, у меня кружится голова. Иногда я почти теряю сознание
- Многие пациенты говорят нам, что они наконец обратились за медицинской помощью, потому что после длительного периода симптомов, в том числе иногда или каждый раз, когда он / она поворачивает голову, у них головокружение, головокружение, и иногда им приходилось хвататься за что-то, потому что они казалось, что они упадут в обморок.
Нечеткое, нечеткое зрение, звон в ушах и нарушение постурального баланса
- Во время этих эпизодов пациент также будет испытывать нечеткое, нечеткое зрение , звон в ушах, и проблемы с равновесием осанки , даже ходьбу.В более сложных ситуациях и, безусловно, более пугающим для этого пациента является «атака падения», когда он внезапно и, казалось бы, без всякой причины упадет на землю, а затем встанет, как будто ничего не произошло, через несколько секунд. Конечно, для этого пациента «как ни в чем не бывало» — это не то, что происходит в их голове. Большое беспокойство вызывает.
Когда они пошли к своему терапевту, по словам пациента, врач начал подозревать, что у них, у пациента, была какая-то закупорка крови в мозгу.
- В процессе исключения врач начал осматривать атеросклероз или затвердение артерий. Эта проблема может быть заподозрена у пациентов старшего возраста, больных диабетом, высоким кровяным давлением или гипертонией, курящих, страдающих ожирением или ведущих очень плохой образ жизни, лишенный активности или физических упражнений. Скорее всего, если бы вы были в этой группе риска, вы бы получили направление к сосудистому хирургу, чтобы он мог осмотреться. Однако эта группа пациентов может страдать как атеросклерозом, так и вертебробазилярной недостаточностью.В этой группе пациентов не потребуется много усилий с помощью компрессии вращения шеи, чтобы перекрыть приток крови к мозгу в артериях, которые закупорены изнутри. Здесь хирурги могут срочно рекомендовать операцию по декомпрессии.
А что, если бы у вас не было повышенного артериального давления, диабета и не было избыточного веса? Тогда диагностика становится еще более сложной.
Давайте остановимся на этом, чтобы объяснить некоторые моменты. Возможно, вы уже провели собственное исследование, поскольку мы обнаружили, что люди, страдающие от симптомов, подобных указанным выше, много читали в Интернете.Мы сделаем краткое резюме и видео-презентацию с Россом Хаузером, доктором медицины.
Головокружение, проблемы с равновесием и колебания артериального давления могут быть вызваны нестабильностью верхнего отдела шейки матки
Краткие обучающие пункты этого видео
- Есть много людей, у которых необъяснимое головокружение, проблемы с равновесием, колебания артериального давления, аритмия, учащенное сердцебиение ИЛИ их пульс может сильно снизиться.
- Они ходят к кардиологу или нескольким кардиологам и другим врачам, и никто, кажется, не знает причины их проблем с сердцем.
- Мы обнаружили, что во многих из этих случаев человек страдает нестабильностью шейки матки, особенно нестабильности верхней части шейки матки.
- Чувствительные нервы, которые сообщают мозгу, что происходит от момента к моменту, в отношении частоты сердечных сокращений и артериального давления, переносятся блуждающим нервом и языкоглоточным нервом. Если сообщения, которые эти сенсорные нервы должны передавать в мозг, заблокированы или нарушены, могут развиться описанные сердечные симптомы.
- Для получения дополнительной информации по этому вопросу см. Нашу статью Может ли нестабильность шейного отдела позвоночника вызвать учащенное сердцебиение и проблемы с артериальным давлением?
Каждый раз, когда пациент поворачивал голову, у него был риск инсульта.Никто не знал почему. «Поэтому пациентам с инфарктом заднего кровообращения неизвестного происхождения рекомендуется тщательное обследование позвоночных артерий с врачами, обращающими особое внимание на уровень атлантоаксиального сустава».
Врачи отделения неврологии больницы Китано Медицинского исследовательского института Тадзуке Кофукай, Япония, сообщили о болезни 61-летнего мужчины, перенесшего повторный инсульт. У этого мужчины была «невидимая» проблема нестабильности шейного отдела шеи, которая сдавливала его артерии.Вот краткое изложение этого случая, опубликованное в журнале Internal Medicine . ( 1 )
Проблема сжатия между C1-C2
- Позвоночные артерии уязвимы для механического воздействия между атлантом и осью, и последующее расслоение позвоночных артерий может вызвать инфаркт заднего кровообращения (заблокированный, сжатый кровоток в затылке).
- В данном случае у пациента были двусторонние аневризмы позвоночных артерий, которые стали причиной повторного инсульта.
Его врачи не увидели очевидной причины закупорки кровотока, но заподозрили, что это компрессия в области C1-C2. Инсульт прекратился после того, как пациенту установили шейный воротник
- Локализация аневризм и динамическая ангиография с движением шеи позволили предположить, что инсульты были связаны с хроническим механическим повреждением позвоночных артерий, хотя патологии скелета обнаружено не было. Рецидивы прекратились, и обе аневризмы уменьшились после фиксации шейного воротника и после комбинированного применения антитромботических средств (антикоагулянтов).Поэтому пациентам с инфарктом заднего кровообращения неизвестного происхождения рекомендуется тщательное обследование позвоночных артерий с врачами, обращающими особое внимание на уровень атлантоаксиального сустава.
При стабилизации шеи шейным воротником аневризмы уменьшились, повторные инсульты прекратились
Некоторые ключевые комментарии:
- В шее пациента не было ничего очевидного, что указывало бы на анатомическую травму шеи. Нестабильности шейного отдела шеи пациента не наблюдалось.
- Обнаружена проблема с изображениями, связанными с движением шеи. Когда он повернул шею, динамическая ангиография зафиксировала сдавление артерий. См. Наше обсуждение DMX ниже. Digital Motion X-Ray — это рентгеновский фильм, который мы используем, чтобы наблюдать эти типы «невидимых» сжатий во время движения.
- При стабилизации шеи шейным воротником аневризмы сжались, рецидивирующие инсульты прекратились.
Простая обработка шейного воротника
У нас есть обширная статья Шейные воротники — почему одним людям они помогают, а другим нет? В этой статье мы обсуждаем использование шейного воротника или шейного вытяжения в попытке облегчить симптомы пациента путем растяжения спинных позвонков, чтобы уменьшить давление и боль в нервах, которые пересекают шейные позвонки.Для многих пациентов это облегчит симптомы. Для некоторых пациентов шейный воротник может вызвать больше проблем, чем он предназначен для помощи.
Что мы видим на этом изображении?
На изображении ниже в трех частях показано, как шейный ортез может помочь при нестабильности шейного отдела позвоночника. Пациентке делают Digital Motion X-ray (DMX), чтобы мы могли наблюдать за движением ее шеи.
- В первой части пациентка упирается подбородком в грудь, ошейник на ней нет.DMX выявляет крайнюю гипермобильность при сгибании шейки матки
- Во второй части пациентка пытается упереться подбородком в грудь, при этом она носит шейный воротник. DMX фиксирует снижение гипермобильности шейного отдела позвоночника примерно на 50%.
- В третьей части пациенту дают более поддерживающий ошейник. При ношении воротника нестабильность шейки матки практически устраняется. Давайте подчеркнем, что ошейник — это не лекарство, а средство подавления симптомов.
Мне сказали идти домой и не поворачивать голову.
Кто-нибудь расскажет нам историю примерно такого рода. Однажды, обычный день, как и любой другой, они вставали с постели и читали, чтобы приступить к своей физически сложной работе. Внезапно, вставая, они страдали от сильного головокружения и падали обратно на кровать, они лежали на кровати почти до состояния паралича, почти обездвиженные. К тому времени, как они смогли вызвать медицинскую помощь, начались тошнота и рвота.В реанимации сделали КТ, МРТ, МРА. Лечащие врачи вернулись к ним и сказали, что «все в норме». Один специалист-ортопед прокомментировал тяжелый дегенеративный артрит и костные шпоры в точках C1-c2. В качестве запоздалого решения дегенеративное заболевание диска также было отмечено в C4-C7, C4-C5 или C5-C6.
Все, казалось, ломали голову над тем, что вызвало это «супер головокружение». Человек из этой истории сказал, что у него не было ни головной боли, ни боли до события.Ничего не складывалось. На консультации невролога удалось подтвердить сдавления позвоночной артерии. В этот момент человек из рассказа сказал, что они получили свой первый «действительно хороший» медицинский совет. Им сказали идти домой и не поворачивать головы.
Затем они получили совет, что, поскольку тот, кто выполняет тяжелую физическую работу и может иметь собственный бизнес, не хочет слышать, ортопед и нейрохирург предложат план операции по сращению шейки матки.Они будут отсутствовать на работе на несколько месяцев.
«В настоящее время известны различные виды головокружения, вызванные движением шеи».
История болезни за ноябрь 2020 г., опубликованная в BioMed Central Neurology ( 2 ), обсуждает проблемы со зрением при нистагме. У нас есть более обширная статья об этом состоянии здесь: Нистагм — осциллопсия, вызванная нестабильностью шейного отдела позвоночника и болью в шее .
В истории болезни лечащие врачи отметили:
«Синдром охотника за луком (BHS) известен как одно из заболеваний шейки матки, вызывающее головокружение, но детали его головокружения, особенно нистагм и движение глаз, до сих пор полностью не изучены.
Больная, 47 лет, обратилась с жалобами на головокружение, вызванное поворотом головы.
Когда она повернула голову влево, появился левосторонний нистагм, за которым последовала тупость правой руки.
После того, как ее голова была возвращена в центральное положение, появился мускулистый нистагм (глаза поднимаются вверх, а затем предпринимаются корректирующие действия, чтобы снова опустить их), который сменился правым нистагмом. По симптомам и изображениям ей поставили диагноз BHS.Головокружение было вылечено изменением рецепта, сделанного в ее прошлой истории болезни: гипертонией.
Заключение: «Головокружение при синдроме охотника за луком сопровождает нистагм. В данном случае наблюдался переходный нистагм, и он произошел в сторону здоровой стороны. Затем направление нистагма было изменено на пораженную сторону посредством нистагма мускульного ритма. . . В настоящее время известны различные виды головокружения, вызванные движением шеи. Синдром Боу-Хантера — редкое заболевание среди головокружений, но мы должны рассматривать его как другой диагноз для пациентов с головокружением.Для постановки окончательного диагноза необходимы точное собеседование и надлежащее обследование ».
В этой истории болезни врачи сосредоточили свое внимание на гипертонии. В нашем центре мы уделяем особое внимание шейному отделу позвоночника как средоточию множества симптомов, от которых могут страдать пациенты. У многих людей причиной симптомов является слабость связок шейного отдела позвоночника. Прочные соединительные ленты удерживают шейный отдел позвоночника на месте.
Аномальные костные структуры или развитие костной шпоры
Как уже отмечалось, и как мы будем постоянно видеть в медицинских исследованиях, поворот головы из стороны в сторону может имитировать симптомы у пациента с диагнозом синдрома ротационной окклюзии позвоночной артерии.
В статье в журнале Interventional Neurology ( 3 ) описана роль аномальных костных структур и развивающихся костных шпор.
«Синдром охотника за луком, также известный как синдром окклюзии ротационной позвоночной артерии, является редким, но поддающимся лечению типом симптоматической вертебробазилярной недостаточности, возникающей в результате механической окклюзии или стеноза позвоночной артерии во время вращения или разгибания головы и шеи. Симптомы синдрома Боу-Хантера варьируются от преходящего головокружения до инсульта заднего кровообращения.Основной патологией является динамический стеноз или сдавление позвоночной артерии аномальными костными структурами с вращением или разгибанием шеи во многих случаях, такими как остеофит (костная шпора), грыжа диска (нестабильность шейного отдела позвоночника), шейный спондилез (более нестабильность шейного отдела позвоночника), сухожильные связки (сухожилия шеи слабые и снижают способность мышц шейного отдела позвоночника приводить к движению) или опухоли ».
Больной 19 лет. Все было нормально, только он потерял сознание.
Многие люди приходят в наш центр и задают вопрос, который звучит примерно так: «Почему никто другой не считал нестабильность шейки матки проблемой?» На самом деле, нестабильность шейки матки часто признается проблемой, но, когда мы начали эту статью, когда симптом или состояние могут определяться как минимум четырьмя разными диагностическими метками, возникает путаница.
Для нас также важно отметить, что мы не единственный центр, который это видит. Однако мы являемся центром, который решает эти проблемы без хирургического вмешательства.
Давайте посмотрим на историю болезни, представленную в журнале Radiology Case Reports , ( 4 ), опубликованном в ноябре 2020 года. Случай представлен с нашими пояснительными примечаниями: В этом случае мы сначала перейдем к заключению: «Bow Hunter’s синдром следует дифференцировать от шейного спондилеза позвоночной артерии и ишемического инсульта. У них есть похожие симптомы, такие как головокружение, нарушение сознания, , которые легко спутать клинически ». Теперь дело:
«20 марта 2019 года 19-летний студент мужского пола после уборки в классе испытал головокружение примерно через полчаса после того, как поднял глаза, сопровождавшееся вращением визуальных объектов, бинокулярной чернотой и нарушением сознания, но без тошноты. , рвота или шум в ушах.
В местной больнице не было обнаружено явных отклонений на МРТ головы, шейного и поясничного отделов позвоночника. В это время пациент чувствовал головокружение при ходьбе и нормальное состояние, когда сидел или лежал. Пациент не подтвердил в анамнезе черепно-мозговую и шейную травму.
. . . Пациенту проведено динамическое компьютерно-томографическое ангиографическое исследование (КТА) головы и шеи. Динамическая компьютерная томография головы и шеи показала, что когда пациент находится в нейтральном положении, двусторонняя позвоночная артерия (видна) хорошо, а правая позвоночная артерия тоньше левой.Пациенту было предложено повернуться на 90 ° влево, где виртуальная реальность и мультипланарная реконструкция (высокое разрешение изображения) позвоночной артерии показали локальное прерывание кровотока верхнего края уровня C2 правой позвоночной артерии и контралатерального позвоночная артерия развита хорошо.
Пациенту было сказано повернуть голову на 90 ° вправо, после чего реконструкция MPR позвоночной артерии и искривленной поверхности показала локальное прерывание кровотока верхнего края левой позвоночной артерии на уровне C2, и контралатеральная позвоночная артерия развивалась хорошо. Пациенты прошли другие лабораторные исследования и получили симптоматическое лечение, такое как улучшение кровообращения и защиты мозга ».
В этом случае динамическая компьютерная томографическая ангиография использовалась для обнаружения проблем вращения, а для облегчения симптомов у пациента использовались методы лечения и лекарства. Ниже при лечении пациентов того же типа мы также используем различные методы тестирования, но, поскольку я объясню наши методы лечения, они связаны с лечением нестабильности шейки матки, которая позволяет костям шеи сдавливать вены и артерии.
«Синдром охотника за луками: зловещая причина головокружения и обморока, которую нельзя упускать» Наблюдается слабость связок
Выше указано название медицинской статьи за апрель 2020 г. ( 5 ). Он поступает из отделения радиологии больницы принцессы Маргарет, Гонконг. Послушайте, что сказали эти исследователи:
Патогенез синдрома охотника за луком связан с извилистым анатомическим курсом позвоночной артерии вдоль шейного отдела позвоночника, который делает артерию уязвимой для внешнего сжатия, повторяющегося напряжения сдвига, приводящего к гемодинамическим событиям (потере кровотока) у пациентов из группы риска. при вращении головы и шеи.Остеофиты (костные шпоры), грыжа межпозвоночного диска, связочная гипертрофия (слабость связок) или гипертрофия мышц шеи являются факторами риска синдрома охотника за луками.
Хотя синдром охотника за луками встречается редко, его нельзя упускать из виду из-за его специфической связи с поворотом головы и шеи и потенциального риска ишемического инсульта в задней части кровообращения. .
Синдром охотника с луком чаще встречается у мужчин и в возрасте от 50 до 70 лет. Общие клинические проявления включают головокружение и обморок (обморок).К другим симптомам относятся нистагм (проблемы со зрением), рвота (рвота) , синдром Хорнера (расширение зрачков , опущенное веко ) и, в редких случаях, моторный и сенсорный дефицит.
Визуализация (диагностика) имеет решающее значение для постановки диагноза синдрома Боу Хантера, определения причины и места внешнего сдавления и оценки таких осложнений, как инфаркт.
У девочки 12 лет был инсульт, и во время операции по сращению шейки матки наблюдалась патологическая дряблость связок.
В исследовании, проведенном в июне 2020 года в журнале Journal of Child Neurology ( 6 ), исследователи из отделения детской неврологии факультета неврологии Медицинской школы Университета Индианы проанализировали медицинскую литературу и отметили: «Синдром охотника за луком или окклюзия позвоночная артерия с поворотом головы, приводящим к ишемии, а иногда и инсульту, редко описывается у детей ».
Авторы рассмотрели литературу и представили новый случай.
Основные моменты исследования:
- Было найдено 12 статей (медицинских исследований) с описанием 25 пациентов; в сочетании с нашим случаем было 26 пациентов.
- Возраст от 1 до 18 лет. Большинство (88,5%, 23/26) составляли мужчины.
- Лечение включало аспирин, клопидогрель, абциксимаб, эноксапарин, варфарин и шейный воротник.
- Стентирование использовалось в 2 случаях, но длительное время не помогло.
- Хирургическое лечение включало декомпрессию, артродез шейки матки или их комбинацию. Мы представляем новый случай 12-летней девочки с повторным инсультом, у которой была двусторонняя компрессия сосудов, видимая только на провокационных ангиографических изображениях с поворотом головы.Она была направлена на сращение шейки матки, , аномальная слабость связок была отмечена во время операции .
Некоторым детям может потребоваться операция. Для некоторых детей мы считаем, что можем решить проблему ненормальной дряблости связок с помощью нехирургических методов лечения, как мы описываем ниже.
Что-то давит на ваши позвоночные артерии — ротационная окклюзия позвоночной артерии
Эта статья будет сосредоточена на одном аспекте вертебробазилярной недостаточности, которая возникает при повороте головы (окклюзия ротационной позвоночной артерии), вызванном нестабильностью шейного отдела шеи.Вертебробазилярная недостаточность может быть вызвана многими причинами, как указано выше, среди которых преобладает атеросклероз. Эта статья предназначена для пациентов, которые были проверены на атеросклероз и все еще ищут ответы. Ответ, который мы представим, — это исправление нестабильности шейного отдела шеи путем укрепления шейных связок и прикрепления сухожилий и восстановления естественного изгиба шеи.
Декомпрессионная хирургия
Ваш путь к исправлению симптомов, вероятно, привел вас к новому пониманию медицинских терминов и медицинских специальностей.Возможно, вы прошли отоларингологическое обследование у специалиста по уху, носу и горлу. Возможно, вы обсуждали возможные решения с отоларингологом или хирургом. Вы начинаете часто слышать слово «декомпрессия». Декомпрессия означает операцию по удалению части шейных позвонков для предотвращения компрессии или чего-то давящего на позвоночную артерию в «точке удара».
Это то, что вы знаете или должны знать.
Позвоночные артерии снабжают мозг 20% кровотока через базилярную артерию.Вертебробазилярная недостаточность возникает при нарушении кровотока. Как только серьезный атеросклероз исключен как непосредственный риск инсульта, врачи должны изучить лежащую в основе нестабильность верхнего отдела шейки матки. Это, конечно, наше мнение. Мы собираемся перейти к исследованию ниже.
Позвоночные артерии проходят вверх через шейные позвонки (по одному с каждой стороны) через отверстия (или «отверстия») в костном выступе, называемом поперечным отростком позвонков.
Что мы видим на следующем изображении?
На этой иллюстрации ясно видна позвоночная артерия, проходящая через C1-C2.Если C1-C2 движутся и гипермобильны, они могут давить и сдавливать позвоночную артерию. Это может вызвать ощущение головокружения и обморока. Это видно на рентгеновском снимке ниже.
Что мы видим на этом изображении?
На этом рентгеновском снимке, когда пациент смотрит вниз, между C1-c2 открывается промежуток в 6 мм. Когда пациент смотрит вверх, 0 мм, места нет. Все между этими двумя поверхностями сжато. Если бы у пациента было только статическое изображение шейного отдела позвоночника в согнутой или нейтральной позе, «все было бы неправильно.«Что не так, обнаруживается только тогда, когда пациент поднимает подбородок вверх.
Когда позвоночные артерии попадают в верхний шейный отдел позвоночника в точке С1, они проходят по змеевидному пути вверх к головному мозгу. Именно здесь эти артерии подвержены риску «перекручивания» и, следовательно, прекращения притока крови к мозгу.
Каким образом это вызвано нестабильностью шейки матки?При обычном вращении шеи (то есть при взгляде через плечо) C1 вращается над впадинами («ось» или одонтоидный процесс) C2, что делает возможным вращение головы.Это простое вращение может частично сжать позвоночные артерии (точнее, артерию с той же стороны, на которую вы смотрите) при нормальном движении. У человека с нестабильным шейным отделом позвоночника и гипермобильности шеи это может происходить более регулярно и вызывать многие из описанных выше симптомов. Один из наиболее распространенных симптомов вертебробазилярной недостаточности — это падение, которое, как мы упоминали выше, может привести к внезапному падению человека на землю без предупреждения (но при этом остается в сознании).Было высказано предположение, что приступы падения могут возникать из-за временной потери кровотока к стволу головного мозга (от позвоночных артерий).
Как мы также упоминали выше, другие симптомы включают головокружения , обморока, нечеткости зрения, зрительных и слуховых нарушений , приливы, потливости, слезотечения, насморка, головокружения, онемения и покалывания, а также затруднений при глотании. или разговаривает. Следует отметить, что нестабильность по всему шейному отделу позвоночника может вызвать перекручивание позвоночных артерий при их прохождении через каждый позвонок, но это часто связано с верхним шейным отделом позвоночника.
В исследовании нашей клиники, опубликованном в журнале The Open Orthopaedics Journal ( 7 ), мы писали, что капсульные связки являются основными стабилизирующими структурами фасеточных суставов шейного отдела позвоночника и являются основным источником хронической боли в шее. . Такая боль часто отражает состояние нестабильности в шейном отделе позвоночника и является симптомом, общим для ряда состояний, таких как грыжа диска, шейный спондилез , хлыстовая травма и расстройство, связанное с хлыстовой травмой , синдром постконтузии , вертебробазилярная недостаточность и шейно-краниальный синдром .При травме капсульных связок они удлиняются и становятся рыхлыми, что вызывает чрезмерное движение шейных позвонков. В верхнем шейном отделе позвоночника (C0-C2) это может вызывать такие симптомы, как раздражение нервов и вертебробазилярная недостаточность с сопутствующим головокружением, шумом в ушах, головокружением, лицевой болью, болью в руке и мигрени .
Что мы видим на этом изображении?
Шейный отдел позвоночника переплетен с нервами и кровеносными сосудами. Нестабильность шейного отдела позвоночника может сдавливать или защемлять нервы и артерии, вызывая множество симптомов в зависимости от того, как пациент двигает головой.Нестабильность шейного отдела позвоночника может вызвать ограничение и сжатие жизненно важных артерий и нервов, которые снабжают кровью и чувствительностью мозг, лицо и шею.
Исследования и лечение
В медицинской литературе вертебробазилярная недостаточность и синдром Хантера-Боу рассматриваются как «несколько» или «крайне редкие» расстройства. Тем не менее, вы столкнулись с приступами падения, приступами головокружения и связанными с ними симптомами. Существует очень мало исследований вариантов лечения, кроме представленных историй болезни, чтобы проиллюстрировать трудности и путаницу, связанные с этими случаями.Мы собираемся представить доказательства того, что нестабильность позвонков из-за нарушения или ослабления шейных связок и прикрепления сухожилий между мышцами и позвонками играет важную роль.
Хирургия декомпрессии и шейного спондилодеза
К этому времени вашего пути к здоровью вам, возможно, порекомендовали пройти операцию по сращиванию шейки матки или декомпрессию шейки матки, чтобы отрезать тот кусок позвонка, который вызывает защемление компрессии вашей позвоночной артерии.Обсуждая плюсы и минусы хирургии, всегда лучше использовать хирургические исследования, представленные хирургами.
В медицинском журнале Stroke , ( 8 ) хирурги из отделения неврологии больницы Пусанского национального университета в Южной Корее представили следующие результаты:
- «На основании их безопасности, эффективности и хорошего долгосрочного результата хирургические методы лечения, включая декомпрессию шейного отдела позвоночника или спондилодез шейного отдела позвоночника, были рекомендованы
как вариант лечения первой линии при окклюзии ротационной позвоночной артерии. - Хотя артродез шейного отдела позвоночника обеспечивает полное купирование симптомов и отсутствие повторной окклюзии позвоночной артерии, большинство пациентов после операции испытывают значительно ограниченный диапазон движений головы, что ограничивает повседневную активность.
- Однако декомпрессия шейки матки не ограничивает физиологические движения шеи, но имеет проблему высокой частоты повторной окклюзии из-за послеоперационного сращения между позвоночной артерией и прилегающими мягкими тканями.
- Другой альтернативой является установка эндоваскулярного стента в здоровую позвоночную артерию для увеличения кровотока во время вращения головы.Однако его эффективность и долгосрочные результаты остаются неопределенными, и его нельзя проводить у всех пациентов ».
Успех хирургов при консервативном лечении:
- «Наше исследование показало благоприятный долгосрочный результат консервативного лечения окклюзии ротационной позвоночной артерии. Ни у одного из наших пациентов с консервативным лечением не развился инсульт заднего кровообращения, а у 4 из них симптомы исчезли во время последующего наблюдения, возможно, из-за спонтанного разрешения внешней компрессии или центральной адаптации.Наши результаты показывают, что консервативные методы лечения безопасны и могут рассматриваться как лечение первой линии при окклюзии ротационной позвоночной артерии ».
Давайте рассмотрим это исследование и сведем его к нескольким обучающим пунктам
- Спондилодез шейного отдела позвоночника — уменьшает или излечивает симптомы. Может быть необходимо некоторым пациентам. За постоянную способность поворачивать шею приходится расплачиваться, включая невозможность после этого управлять автомобилем, потому что вы не можете «смотреть в обе стороны».”
- Декомпрессионная операция шейки матки — менее успешно, возможны операции в будущем
- Консервативное лечение, в данном случае антикоагулянты, а также обучение и обучение тому, как избежать быстрого движения головы, оказались столь же эффективными, как операция слияния.
В медицинской литературе очень мало описаний консервативных методов лечения без хирургического вмешательства
Если вы изучили медицинскую литературу, посвященную синдрому Боу-Хантера, описанному как тип вертебробазилярной недостаточности, вы мало что увидите в плане консервативного безоперационного лечения, но много статей, описывающих различные хирургические вмешательства, которые могут быть применены, и некоторые хирурги отдают предпочтение одному из них. операция над другим.Во многих статьях также обсуждается логическое развитие последовательных операций, которые потребуются пациенту.
Синдром охотника из лука назван так из-за случая, представленного научному сообществу в 1978 году нейрохирургом Б.Ф. Соренсеном ( 9 ) молодого охотника из лука, который после стрельбы из лука получил травму позвоночной артерии из-за того, как он держал лук.
В 2014 году хирурги из Неврологического института Барроу дали своим коллегам-врачам и пациентам оценку их 15-летнего опыта лечения синдрома охотника с луком.Это исследование было опубликовано в журнале World Neurosurgery . ( 10 )
- «В Неврологический институт Барроу поступило 14 пациентов с симптомами синдрома охотника с луком, и у 11 из этих пациентов было подтверждено динамическое сжатие позвоночной артерии при ангиографии.
- Место сжатия было сосредоточено на
- C1-2 (50%) или C5-7 (50%).
- Сдавленной позвоночной артерией обычно была левая артерия (72.7%), а в 54,5% случаев поворот головы в контралатеральную сторону вызывал симптоматическую динамическую компрессию.
- Хирургическая декомпрессия из переднего (44,4%) или заднего (55,6%) доступа в конечном итоге была выполнена 9 пациентам. Во всех случаях выполнялась только декомпрессия; однако у 1 пациента через 5 лет развилась нестабильность шейки матки, потребовавшая переднего инструментального спондилодеза.
Здесь рекомендация заключалась в том, что операция по декомпрессии может помочь в краткосрочной перспективе, но, как упоминалось в исследовании выше, могут быть долгосрочные осложнения, включая нестабильность шейки матки, которая может потребовать дополнительных операций, включая слияние, которое действительно желают немногие пациенты. .
Исследования на протяжении января 2019 года постоянно обсуждают краткосрочные преимущества компрессионной хирургии по сравнению с долгосрочными последствиями, ведущими к сращению шейки матки. Фактически, в исследовании, проведенном в феврале 2019 года, проводится сравнение хирурга и хирурга. Он поступил из Медицинской школы Икана на горе Синай в Нью-Йорке и был опубликован в журнале Spine ( 11 ).
«При изучении большой институциональной выборки и еще большей национальной выборки это исследование показало, что хирурги-ортопеды чаще сталкиваются с периоперационным кровотечением, требующим переливания, чем хирурги-неврологи.Если рассматривать госпитальные осложнения в целом, то в национальной выборке хирурги-ортопеды с большей вероятностью столкнутся с госпитальными осложнениями, чем неврологические хирурги, при выполнении задней декомпрессии и спондилодеза шейки матки ».
Когда синтез «лучший», ответьте только на один вопрос.
При шейном спондилодезе существует множество проблем, и их следует использовать в крайнем случае. Часто пациенты говорят нам, что их врачи очень уверены в том, что операция пройдет хорошо, но пациенты все еще опасаются, даже напуганы.Бывают случаи, когда может потребоваться операция. Это когда костная шпора или костное разрастание сами давят на артерию. Этот тип проблемы характерен для кого-то намного старше по возрасту и страдающего очень запущенным остеохондрозом шейки матки.
Безоперационное лечение — Стабильность шейного отдела позвоночника и восстановление лордоза — Восстановление и восстановление связок позвоночника. Что мы видим на этом изображении?
Шейный отдел позвоночника имеет естественный изгиб.Он действует как пружина или амортизатор для головы. Когда эта кривая исчезает из-за травмы, синдрома гипермобильности суставов или дегенеративного заболевания шейного отдела позвоночника, не только артерии и нервы между позвонками не защищены от ударов ходьбы, бега, прыжков или неровной езды на автомобиле, они подвергаются воздействию компрессия из-за нестабильности шейного отдела позвоночника, вызванной шейными связками, которые также были повреждены в результате травмы или износа и больше не удерживают шею в правильном положении.
В этом разделе мы поговорим о реальных нехирургических вариантах лечения вертебробазилярной недостаточности и связанных с ней симптомов.
Выше мы кратко говорили о препаратах для разжижения крови и обучении пациентов избегать определенных поворотов головы, это методы лечения, которые позволяют подавлять симптомы и управлять ими. В этом разделе мы обсудим использование простых инъекций декстрозы или инъекций тромбоцитов для восстановления стабильности шейного отдела позвоночника путем устранения и восстановления поврежденной опорной ткани шеи.
Атлантоаксиальная нестабильность: гипермобильность C1 и C2 вызывает вертебробазилярную недостаточность
Атлантоаксиальная нестабильность — это аномальное чрезмерное движение сустава между атлантом (C1) и осью (C2). Это соединение является уникальным в шейном отделе позвоночника, поскольку C1 и C2 не имеют формы шейных позвонков. Они более плоские, чтобы служить платформой для поднятия головы. Связочный пучок, поддерживающий этот сустав, представляет собой прочные ленты, которые обеспечивают прочность и стабильность, позволяя при этом гибкость движений головы и обеспечивая беспрепятственный доступ (предотвращение грыжи или «защемления») кровеносных сосудов, которые проходят через них в мозг.
Фиксация связок обычно не является первым выбором среди более традиционных врачей при лечении вертебробазилярной недостаточности. Как мы видели, операция слияния или декомпрессии. Повреждение шейной связки следует более широко рассматривать как ключевой метод лечения вертебробазилярной недостаточности.
В статье 2015 года, опубликованной в журнале Journal of Prolotherapy , (12) , наша исследовательская группа писала, что травмы шейной связки следует более широко рассматривать как , лежащую в основе патофизиологии (причину) атлантоаксиальной нестабильности и первичную причину шейная миелопатия (заболевание), в том числе проблемы вертебробазилярной недостаточности.Это было продолжением серии опубликованных исследований, проводимых Caring Medical по проблемам нестабильности шейки матки, в том числе статьи «Хроническая боль в шее» в 2014 году: установление связи между дряблостью капсульной связки и нестабильностью шейки матки , о которой мы упоминали выше.
Доктора не так просто понять, что вертебробазилярная недостаточность вызвана повреждением связок.
Пациенты страдают от серьезных проблем, вызванных незначительным повреждением связок, и причина остается незамеченной.Проблемы вертебробазилярной недостаточности не изолированы друг от друга. Пациент, страдающий вертебробазилярной недостаточностью, скорее всего, будет страдать от многих проблем, поскольку все они связаны с повреждением верхней шейной связки и нестабильностью шейки матки. Как показано ниже, это включает подвывих шейки матки (смещение шейных позвонков). Одна из причин вертебробазилярной недостаточности — это смещение шейки матки и его «защемление» или «грыжа» не диска, а самих артерий, как мы предположили выше.Это создает ситуацию ишемии (повреждение кровеносных сосудов).
Проблемы вертебробазилярной недостаточности не изолированы друг от друга. Пациент, страдающий вертебробазилярной недостаточностью, скорее всего, будет страдать от многих проблем, поскольку все они связаны с повреждением шейных связок верхней части шеи и нестабильностью шейки матки
Исследование нестабильности шейки матки и пролотерапия
Caring Medical опубликовала десятки статей по Инъекции пролотерапии как средство лечения трудноизлечимых заболеваний опорно-двигательного аппарата .Мы собираемся сослаться на два из этих исследований, поскольку они касаются нестабильности шейки матки и множества связанных с ней симптомов, включая проблему вертебробазилярной недостаточности.
В нашем исследовании, упомянутом ранее в этой статье, мы опубликовали всесторонний обзор проблем, связанных с ослаблением поврежденных шейных связок шеи.
Вот что мы написали: «На сегодняшний день нет единого мнения относительно диагноза нестабильности шейного отдела позвоночника или традиционных методов лечения, которые облегчают проблемы с хронической нестабильностью шеи, подобные упомянутым выше.В таких случаях пациенты часто ищут альтернативные методы лечения боли и облегчения симптомов. Пролотерапия — одно из таких методов лечения, которое предназначено для острых и хронических травм опорно-двигательного аппарата, включая те, которые вызывают хроническую боль в шее, связанную с основной нестабильностью суставов и слабостью связок. Хотя эти классификации симптомов должны быть очевидными признаками пациента, находящегося в бедственном положении, причина проблем не так очевидна. Более того, к сожалению, часто нет корреляции между гипермобильностью или подвывихом позвонков, клиническими признаками или симптомами или неврологическими признаками или симптомами.Иногда симптомы отсутствуют, что еще больше расширяет и без того очень широкий спектр возможных диагнозов нестабильности шейки матки ».
В этом исследовании мы продемонстрировали, что шейные связки шеи являются основными стабилизирующими структурами шейных фасеточных суставов шейного отдела позвоночника и являются основным источником хронической боли в шее, а в случае симптомов вертебробазилярной недостаточности — шейного отдела позвоночника. нестабильность.
Пролотерапия называется техникой регенеративной инъекции (RIT), потому что она основана на предпосылке, что процесс регенеративного / репаративного заживления может восстанавливать и восстанавливать поврежденные структуры мягких тканей.Это простая инъекционная процедура, которая решает очень сложные проблемы.
Мы предполагаем, что во многих случаях хронической боли в шее причиной может быть лежащая в основе нестабильность сустава из-за слабости капсульной связки. В настоящее время варианты лечебного лечения этого типа нестабильности шейки матки неубедительны и неадекватны. Основываясь на клинических исследованиях и опыте с пациентами, которые посещали нашу клинику хронической боли с жалобами на хроническую боль в шее, мы утверждаем, что пролотерапия предлагает потенциально лечебный вариант лечения хронической боли в шее, связанной с ослаблением капсульной связки и лежащей в основе нестабильностью шейки матки.”
Актуальное лечение пролотерапией
Caring Medical опубликовала десятки статей о инъекциях пролотерапии как лечении трудноизлечимых заболеваний опорно-двигательного аппарата. Мы собираемся сослаться на наше исследование 2014 года, в котором мы опубликовали исчерпывающий обзор проблем, связанных с ослаблением поврежденных шейных связок шеи.
Это видео переходит к 1:05, где начинается собственно лечение.
У этого пациента лечится область C1-C2.Росс Хаузер, доктор медицины, делает уколы.
Пролотерапия, изгиб шеи и кровоток
В феврале 2016 года в журнале Medical Science Monitor: International Medical Journal of Experimental and Clinical Research появилась статья. ( 13 ) Исследователи медицинского университета в Турции сделали следующие наблюдения:
- «Позвоночные артерии проходят в поперечном отверстии каждого шейного позвонка.Учитывая, что позвоночные артерии проходят в анатомическом отношении к шейному отделу позвоночника, мы предположили, что потеря шейного лордоза может повлиять на гемодинамику позвоночных артерий. (Уменьшение притока крови к мозгу) ».
- «(Наше) исследование выявило значительную связь между потерей шейного лордоза и снижением гемодинамики позвоночной артерии, включая диаметр, объем потока и пиковую систолическую скорость».
Это исследование, в котором мы получили эмпирические данные за более чем 27-летнюю практику регенеративной медицины.Чтобы исправить проблемы, связанные с шейным отделом позвоночника, нужно восстановить естественную кривизну шеи. Это часть нашей заботливой терапии коррекции шейки матки (CCRT), разработанной Россом Хаузером, доктором медицины. Эта программа была эволюционным продуктом десятилетий лечения пациентов с заболеваниями шеи, включая нестабильность шейки матки и остеохондроз, чтобы обеспечить долгосрочных решений для симптомы, связанные с нестабильностью шейки матки. CCRT сочетает в себе индивидуализированные протоколы для объективного документирования нестабильности позвоночника, укрепления ослабленной связочной ткани, соединяющей позвонки, восстановления нормальной биомеханики и стимулирования восстановления лордоза.
Новое исследование: Исправьте проблемы потери лордоза: немедленно увеличьте церебральный кровоток
В медицинском журнале Brain Circulation (январь-март 2019 г.) ( 14 ) врачи списали результаты анализа пациентов с цервикальным лордозом. Они писали, что если вы восстановите естественный изгиб шеи, вы можете немедленно увеличить церебральный кровоток, поскольку давление в мозговой артерии снижается.
Вот основные выводы этого исследования.Они представляют собой хорошее резюме того, что мы обсуждали в этой статье:
- Утрата лордоза шейного отдела позвоночника связана со снижением гемодинамики (кровотока) позвоночной артерии.
- Основываясь на тесной анатомической взаимосвязи между шейным отделом позвоночника, позвоночными артериями и сосудистой сетью головного мозга, исследователи предположили, что улучшение шейного гиполордоза увеличивает коллатеральную (сбоку) гемодинамику и кровообращение мозговых артерий.
Вертебробазилярная недостаточность вызывает множество проблем.Устранение нестабильности шейки матки — это не то, что можно просто и легко вылечить, требуется комплексная безоперационная программа, чтобы стабилизировать нестабильность пациента и уменьшить симптомы. Мы считаем, что если вы переходили от клинициста к клиницисту, от практикующего к терапевту, от врача к доктору, то с большой вероятностью у вас возникнут проблемы с нестабильностью шейного отдела шеи, вызванные слабостью и повреждением шейных связок. Наши методы лечения пролотерапии декстрозой и в некоторых случаях пролотерапии плазмой, обогащенной тромбоцитами, могут быть ответом.
Как мне узнать, хороший ли я кандидат?
Мы надеемся, что вы нашли эту статью информативной и помогли ответить на многие вопросы, которые могут у вас возникнуть в связи с проблемами, с которыми вы можете столкнуться. Как и вы, мы хотим убедиться, что вы подходите для нашей клиники, прежде чем принять ваш случай. Хотя наша миссия — помочь как можно большему количеству людей с хронической болью, к сожалению, мы не можем принять все случаи. У нас есть многоэтапный процесс, поэтому наша команда может действительно узнать вас и ваше дело, чтобы убедиться, что вы подходите для уникального тестирования и лечения, которое мы предлагаем здесь.
Пожалуйста, посетите форму кандидата для пациентов Центра шеи Хаузер
Список литературы
1 Комацу К., Одзаки А., Ивасаки К., Мацумото С. Двусторонние аневризмы позвоночных артерий на уровне атлантоаксиального сустава, вызывающие рецидивный инсульт. Медицина внутренних органов. 2016 15 ноября; 55 (22): 3365-8. [Google Scholar]
2 Номура Ю., Той Т., Огава И., Осима Т., Сайто Ю. Переходный нистагм в описании случая синдрома охотника за луком. BMC неврология.2020 Декабрь; 20 (1): 1-4. [Google Scholar]
3 Дуань Дж., Сюй Дж., Ши Дж., Цао Ю. Достижения в патогенезе, диагностике и лечении синдрома охотника с луком: всесторонний обзор литературы. Интервенционная неврология. 2016; 5 (1-2): 29-38. [Google Scholar]
4 Ши К., Ван Л., Доу И, Ян Ф, Цяо И., Чжан Х. Динамическая КТ-ангиография головы и шеи в диагностике синдрома Лук-Хантера: отчет о болезни. Отчеты о случаях радиологии. 2020 1 ноября; 15 (11): 2275-7. [Google Scholar]
5 Вонг С.К., Чан Т.С., Чан СН, Ма Дж.К.Синдром охотника за луками: зловещая причина головокружения и обморока, которую нельзя упускать. Гонконгский медицинский журнал. 2020 1 апреля; 150: e1. [Google Scholar]
6 Golomb MR, Ducis KA, Martinez ML. Синдром Боу-Хантера у детей: обзор литературы и представление нового случая у 12-летней девочки. Журнал детской неврологии. 2020 июн 8: 0883073820927108. [Google Scholar]
7 Хаузер Р., Стейлен Д., Гордин К. Биология пролотерапии и ее применение при клинической нестабильности шейного отдела позвоночника и хронической боли в шее: ретроспективное исследование.Европейский журнал профилактической медицины. Vol. 3, No. 4, 2015, pp. 85-102. doi: 10.11648 / j.ejpm.20150304.11 [Google Scholar]
8 Choi KD, Choi JH, Kim JS, Kim HJ, Kim MJ, Lee TH, Lee H, Moon IS, Oh HJ, Kim JI. Окклюзия ротационной позвоночной артерии: механизмы и отдаленные результаты. Инсульт. 2013 г. 1 января: СТРОКЕГА-113. [Google Scholar]
9 Соренсен Б.Ф. Охотничий ход из лука. Нейрохирургия. 1978 1 мая; 2 (3): 259-61. [Google Scholar]
10 Zaidi HA, Albuquerque FC, Chowdhry SA, Zabramski JM, Ducruet AF, Spetzler RF.Диагностика и лечение синдрома охотника с луком: 15-летний опыт работы в неврологическом институте Барроу. Мировая нейрохирургия. 2014 1 ноября; 82 (5): 733-8. [Google Scholar]
11 Снайдер Д. Д., Нейфер С. Н., Гал Дж. С., Дойч Британская Колумбия, Ротрок Р., Хантер С., Кариди Дж. М.. Оценка вариабельности частоты госпитальных осложнений между хирургическими услугами для пациентов, перенесших заднюю декомпрессию шейки матки и спондилодез. Позвоночник. 2019 1 февраля; 44 (3): 163-8.
12 Хаузер Р., Стейлен-Матиас Д., Фишер П.Нестабильность верхнего отдела шейки матки травматического происхождения, леченная пролотерапией декстрозой: описание случая. Журнал пролотерапии . 2015; 7: e932-e935.
13 Bulut MD, Alpayci M, enköy E, Bora A, Yazmalar L, Yavuz A, Gülşen İ. Снижение гемодинамики позвоночных артерий у пациентов с потерей шейного лордоза. Монитор медицинской науки: международный медицинский журнал экспериментальных и клинических исследований. 2016; 22: 495. [Google Scholar]
14 . Кац Е.А., Кац С.Б., Федорчук К.А., Лайтстоун Д.Ф., Банах С.Дж., Подолл Д.Д.Увеличение церебрального кровотока, на которое указывает увеличение площади церебральных артерий и интенсивности пикселей на магнитно-резонансной ангиограмме головного мозга после коррекции шейного лордоза. Циркуляция мозга. 1 января 2019; 5 (1): 19. [Google Scholar]
Вертебробазилярная недостаточность, вызванная синдромом Арнольда-Киари
Совместное мероприятие на 11 -й Международной конференции по сосудистой деменции и 27-й -й Европейской конференции неврологов
23-25 июля 2018 г. | Москва, Россия
Шилов Г.Н., Никитина Л.И., Щуревич М.А.
Республиканский клинический медицинский центр, Беларусь
Республиканский научно-практический центр неврологии и нейрохирургии, Беларусь
Плакаты и принятые тезисы : J Neurol Disord
Аннотация :Цель: Цель исследования — изучить зависимость неврологических проявлений Ибн от диаметра, инсульта. деформации позвоночных и магистральных артерий, а также различные ультразвуковые характеристики кровотока в этих артериях.Материалы и методы: За период 2016-2018 гг. В клинике обследовано 23 пациента с вертебробазилярной недостаточностью (ВБН). среди неврологических проявлений преобладало позиционное головокружение. По данным МРТ подтвержден диагноз: Синдром Арнольда-Киари (САЧ-1) без других пороков развития центральной нервной системы, сосудистой патологии центральной нервной системы (атеросклероз артерий и др.) и дегенеративно-дистрофические заболевания позвоночника (остеохондроз, спондилез и унковертебральный остеоартроз), которые могут вызывать аналогичные неврологические симптомы.У пяти пациентов из данной Также были диагностированы выборочные аномалии краниоспинального перехода (у двух пациентов — платибазия и у трех пациентов — базилярный оттиск). Результаты: из 23 пациентов 21 были девушки и женщины в возрасте от 15 до 35 лет с основной жалобой на позиционное головокружение и отсутствие кохлеарных нарушений. Степень опущения миндалин определялась по линии Мак-Рая (обычно опущение миндалин). миндалины мозжечка колеблются от 4 мм до 8 мм). У всех пациентов отмечалось уменьшение размеров базилярных цистерн, рядом с главной магистралью и позвоночными артериями до спуска Блюменбах.У девяти пациентов было выраженное отклонение магистральные и / или позвоночные артерии в том или ином направлении от средней линии, с наличием или без наличия одной из позвоночные артерии. У 17 пациентов отмечено уменьшение диаметра внутричерепного отдела одной или обеих позвоночных артерий. определялась при отсутствии уменьшения диаметра этих артерий в шейном отделе. Для измерения скорости кровоток в исследуемых артериях, а также для измерения сопротивления в микроциркуляторном русле использовали ультразвуковую допплерографию. исследование индекса пульсации (ИП), который представляет собой соотношение между скоростью кровотока во время систолического пульса и диастолического пульса, что позволяет более объективно оценить гемодинамику при VBB.Было показано, что у всех обследованных пациентов (в отличие от контрольной группе из 15 здоровых людей) ИП был достоверно ниже, что свидетельствовало об усилении микроциркуляторного русла. русло соответствующего артериального бассейна. Заключение: сАЧ-1 — довольно частая причина ВБН с преобладанием головокружения без кохлеарных нарушений среди у пациентов с ВБД, вызванной сАХ, преобладали молодые женщины, что указывает на возрастную гендерную составляющую данного патология; МРТ и МР-ангиография — ключевой метод диагностики ВБИ при сАХ; Для более объективной оценки уровень VBI и связанный с ним неврологический прогноз, желательно дополнить МРТ исследованием ультразвуковым допплерографическим метод.
Биография :Шилов Г.Н. защитил кандидатскую диссертацию в Белорусском государственном медицинском университете. Работал старшим научным сотрудником лаборатории биохимии нейрогормонов и нейрохирургии Белорусского государственного медицинского университета, затем ведущим научным сотрудником Центральной научно-исследовательской лаборатории Белорусской медицинской аспирантуры и практикующим неврологом, а также врачом-диагностом MRY.Затем работал заместителем директора Центра медицинской информации EOCEN и продолжает научную деятельность в тесном сотрудничестве с лабораторией свободнорадикальной технологической химии НИИ физико-химических проблем Белорусского государственного университета. Сейчас работает врачом-диагностом МРЮ в Республиканском клиническом медицинском центре Администрации президента. Он опубликовал более 40 статей в известных журналах.
Электронная почта: [электронная почта защищена]
Вертебробазилярная недостаточность | Сосудистый центр
Вертебробазилярная недостаточность — это состояние, характеризующееся плохим притоком крови к задней (задней) части мозга, которая питается двумя позвоночными артериями, которые соединяются, образуя базилярную артерию.Блокада этих артерий происходит с течением времени в результате процесса, называемого атеросклерозом, или накоплением зубного налета. Бляшки состоят из отложений холестерина, кальция и других клеточных компонентов. Они не только делают артерии «твердыми», они со временем разрастаются и могут препятствовать или даже блокировать приток крови к мозгу.
Вертебробазилярные артерии поставляют кислород и глюкозу в те части мозга, которые отвечают за сознание, зрение, координацию, баланс и многие другие важные функции.Как ограничение кровотока, так и его полная его блокировка — так называемые ишемические события — имеют серьезные последствия для клеток мозга. Ишемия возникает, когда кровоток в мозг повреждает клетки. Инфаркт возникает, когда клетки умирают. Преходящая ишемическая атака (ТИА) или «мини-инсульт» — это ишемическое событие, которое приводит к временной потере функции мозга. Если результирующая потеря функции мозга необратима, это называется инсультом (инфарктом или мозговым приступом). Инсульт может быть вызван закупоркой позвоночной или базилярной артерии или отрывом части бляшки (эмбола), которая перемещается вниз по течению и блокирует часть кровотока в головном мозге.
Базовая анатомияПозвоночные артерии — это ветви подключичной артерии (верхних конечностей). Они возникают по одному с каждой стороны тела, проходят через позвоночник (позвоночник) в задней части шеи и входят в череп через отверстие в основании черепа, называемое большим затылочным отверстием. Внутри черепа две позвоночные артерии соединяются, образуя базилярную артерию у основания продолговатого мозга. Базилярная артерия снабжает артериальные ветви стволом головного мозга, мозжечком и затылочными долями, которые контролируют вегетативную нервную систему (бессознательные функции, такие как дыхание, частота сердечных сокращений и т. Д.), уровень осознанности, координации, равновесия и видения.
Преимущества хирургического лечения цереброваскулярных нарушений в вертебробазилярном бассейне при вертеброгенном поражении позвоночных артерий
1. Мамонова Е.Ю. Нарушение мозгового кровообращения при шейном остеохондрозе. Med. наука и образование Урала. 2010; 11 (2): 24-6.Русский.
2. Челышева И.А., Ежков А.Ю. Особенности клиники острых нарушений мозгового кровообращения на фоне артериальной гипертензии у больных с шейным остеохондрозом. Вестн. Иван. мед. akademii . 2010; 15 (2): 26. Русский.
3. Абдуллаев Р.Я. Доплерография в неврологической практике .Харьков: Право; 2003. Русский.
4. Луцик А.А., Казанцев В.В. Хирургическое лечение пациентов с шейным остеохондрозом. Хирургия позвоночника . 2008; 4: 24-9. Русский.
5. Лосев Р.З., Николенко В.Н., Шоломов И.И., Хачатрян А.М. Диагностика и лечение больных с недостаточностью кровообращения в вертебробазилярном бассейне. Сарат. науч.-мед. журн . 2009; 5 (4): 629-34. Русский.
6. Абдуллаев Р.Я., Марченко В.Г., Калашников В.И. Клиника и допплерография при синдроме позвоночной артерии. Междунар. мед. жур . 2006; 12 (3): 139-42. Русский.
7. Сысун Л.А. Морфологический субстрат синдрома позвоночной артерии. Междунар. мед. жур .2008; 14 (3): 100-3. Русский.
8. Верещагин Н.В. Патология вертебробазилярной системы и нарушения мозгового кровообращения . Москва: Медицина; 1980. Русский.
9. Абельская И.С., Бегун И.В. Рентгенологическая семиотика и гемодинамические показатели у больных остеохондрозом шейного отдела позвоночника. Med. Визуализация . 2007; 4: 91-9. Русский.
10. Метелкина Л.П., Верещагин Н.В. Современные аспекты диагностики аномалий и деформации позвоночной артерии. Нейрохирургия . 2005; 4: 7-12. Русский.
ПРАЙМ PubMed | [Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях]
Abstract
Периартериальная алкогольно-новокаиновая блокада вызывает эффект, аналогичный эффекту новокаиновой блокады; улучшает кровоснабжение не только ствола головного мозга, но и передних отделов головного мозга за счет устранения нейрорефлекторных влияний и улучшения коллатерального кровообращения.Вызывает стойкое улучшение состояния пациента, особенно при дистонической и дистонико-ишемической стадиях синдрома позвоночной артерии. Результаты клинического исследования позволили сформулировать показания и выявить отсутствие противопоказаний к разработанному способу лечения.
Цитирование
Осна А.И., Старшинова Е.О. «[Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях]». Журнал Вопросы Нейрохирургии Имени Н. Н. Бурденко, 1985, с.40-4.
Осна А.И., Старшинова Э.О. Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях. Ж Вопр Нейрохир Им Н Н Бурденко . 1985.
Осна А. И., Старшинова Е. О. (1985). Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях. Журнал Вопросы Нейрохирургии Имени Н. Н. Бурденко , (3), 40-4.
Осна А.И., Старшинова Э.О. [Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях]. Ж Вопр Нейрохир Им Н Н Бурденко. , июль-август 1985 г .; (3) 40-4. PubMed PMID: 4036441.
TY — JOUR Т1 — [Периартериальная алкоголизация позвоночной артерии при вертеброгенных поражениях]. AU — Осна, А Я, AU — Старшинова Е.О., PY — 1985/7/1 / pubmed PY — 1985/7/1 / medline PY — 1985/7/1 / entrez СП — 40 EP — 4 JF — Журнал вопросов нейрохирургии имени Н. Н. Бурденко. JO — Ж Вопр Нейрохир Им Н. Н. Бурденко ИС — 3 N2 — периартериальная алкогольно-новокаиновая блокада вызывает эффект, аналогичный эффекту прокаиновой блокады; улучшает кровоснабжение не только ствола головного мозга, но и передних отделов головного мозга за счет устранения нейрорефлекторных влияний и улучшения коллатерального кровообращения.Вызывает стойкое улучшение состояния пациента, особенно при дистонической и дистонико-ишемической стадиях синдрома позвоночной артерии. Результаты клинического исследования позволили сформулировать показания и выявить отсутствие противопоказаний к разработанному способу лечения. СН — 0042-8817 UR — https://www.unboundmedicine.com/medline/citation/4036441/[periarterial_alcoholization_of_the_vertebral_artery_in_vertebrogenic_lesionspting_ L2 — https://medlineplus.gov/neckinjuriesanddisorders.html БД — ПРЕМЬЕР DP — Unbound Medicine ER —
Вертебробазилярная болезнь | Кардиоваскулярный центр Франкеля
О вертебробазилярной болезни
Вертебробазилярная болезнь — заболевание артериальной системы. Он описывает различные состояния, влияющие на кровоток в задней части мозга через позвоночные и / или базилярные артерии.
Кровь доставляется к нескольким структурам мозга, особенно к тем, которые отвечают за движение и равновесие, через сонные артерии (крупные сосуды на каждой стороне шеи) и позвоночные артерии.Позвоночные артерии расположены в задней части шеи и сливаются у основания мозга, образуя базилярную артерию.
Причины и факторы риска
Атеросклероз или «затвердение артерий» — основная причина вертебробазилярной болезни. Сужение позвоночных или базилярных артерий, вызванное атеросклерозом, приводит к вертебробазилярной недостаточности (VBI) или недостаточной доставке кровотока к задним структурам мозга.
Пациенты с вертебробазилярной болезнью имеют повышенный риск транзиторной ишемической атаки (ТИА) и инсульта.Транзиторная ишемическая атака или «мини-инсульты» вызывают симптомы, похожие на инсульт, которые исчезают менее чем за 24 часа. Однако инсульты, возникающие в этой части мозга, особенно разрушительны и часто приводят к смерти.
Вертебробазилярная болезнь в два раза чаще встречается у мужчин, чем у женщин, и обычно встречается у пожилых людей. Однако существует повышенный риск более раннего начала среди людей с факторами риска, связанными с атеросклеротическим заболеванием, включая:
- Диабет
- Гипертония
- Ожирение
- Высокий холестерин
- Курение
- Пожилой возраст
- Малоподвижный образ жизни
Симптомы
В результате снижения кровотока и из-за того, что вертебробазилярная болезнь поражает очень много отдельных структур головного мозга, симптомы разнообразны и часто упоминаются в целом как вертебробазилярная недостаточность (VBI) или базилярная ишемия позвоночника (отсутствие кровотока в органе). ).
Общие симптомы включают:
- Головокружение (головокружение)
- Нарушения зрения (нечеткость, поседение, двоение в глазах)
- Внезапное падение
- Онемение или покалывание
- Невнятная или потерянная речь
- Путаница
- Проблемы с глотанием
Диагностика
Диагностические тесты для подтверждения вертебробазилярной болезни включают магнитно-резонансную ангиографию или стандартную ангиографию, в обеих из которых используется вводимый краситель для отслеживания кровотока и они полезны для выявления областей стеноза или сужения внутри кровеносного сосуда.
Варианты лечения
Первым шагом для человека с вертебробазилярным заболеванием является изменение образа жизни, которое включает упражнения, отказ от курения, диету с низким содержанием холестерина и контроль диабета. Также могут потребоваться лекарства для контроля холестерина и функции тромбоцитов, такие как аспирин, Plavix ™, Lipitor ™ и Zocor ™.
Клиника позвоночной артерии при кардиоваскулярном центре Франкеля Мичиганского университета предлагает пациентам полный спектр хирургических и эндоваскулярных методов лечения.
Хирургические варианты
- Эндартерэктомия: операция включает хирургическое удаление зубного налета из пораженной артерии
- Обходная прививка
- Реконструкция позвоночной артерии
Эндоваскулярные варианты
Ангиопластика и стентирование: Ангиопластика — это процедура, при которой баллон с направляемым катетером используется для открытия суженной коронарной артерии. Стент (трубка из проволочной сетки, которая расширяется, чтобы удерживать артерию открытой) обычно помещается в суженный участок во время ангиопластики.
Назначить встречу
Чтобы записаться на прием, позвоните в Кардиоваскулярный центр Франкеля Мичиганского университета по бесплатному телефону 888-287-1082 или напишите нам по адресу [email protected]. Посетите нашу страницу «Назначить встречу», чтобы узнать, чего ожидать, когда вы позвоните нам.
Диагностика вертебробазилярной недостаточности с помощью транскраниальной допплерографии
Предпосылки . Вертебробазилярная недостаточность (VBI) — это транзиторная ишемическая атака (ТИА) в области заднего кровообращения, вызванная перемежающейся окклюзией позвоночной артерии, вызванной поворотом или разгибанием головы.VBI может быть результатом атеросклеротического поражения крупных сосудов, расслоения, сдавления шейки матки и феномена подключичного обкрадывания. Диагностический транскраниальный допплер (TCD) при болезни VBI и мониторинг гемодинамики задней циркуляции TCD в симптоматических позициях могут оказаться полезным инструментом для установления диагноза. Пациент и материал / метод . У 50-летнего мужчины европеоидной расы в течение одного года наблюдались эпизодические позиционные головокружения и атаксическая походка, которые были вызваны разгибанием шеи и разрешились вертикальным положением или сгибанием шеи.Компьютерная томографическая ангиограмма (CTA) и TCD подтвердили наличие VBI, при котором кровоток не был обнаружен через задние мозговые артерии в симптоматической позиции (положение вытянутой головы). Заключение . TCD — многообещающий неинвазивный метод, который может сыграть роль диагностического теста при VBI.
1. Введение
Вертебробазилярная недостаточность (VBI) — это редкая гемодинамическая ТИА заднего кровообращения, которая вызывается перемежающейся окклюзией позвоночной артерии, вызванной поворотом или разгибанием головы [1].Инсульты заднего кровообращения в целом составляют 20–30% всех внутричерепных инсультов [2, 3]. В более ранних исследованиях частота инсультов составляла 22–35% в течение пяти лет [4]. Хотя термин «инсульт» используется в литературе для обозначения этого состояния, VBI охватывает широкий спектр ротационной гемодинамической недостаточности, которая может возникнуть в результате дегенеративных изменений шейного отдела позвоночника [5] и манипуляций на шейном отделе матки [6]. VBI может варьироваться от TIA до откровенного штриха. Неврологические симптомы возникают редко, когда достаточно кровотока из контралатеральной позвоночной артерии (VA) или коллатерального кровотока в дистальную вертебробазилярную систему из переднего кровотока.Поскольку VBI является клиническим синдромом, совокупность головокружения, диплопии, дизартрии, головокружения (симптомы ствола головного мозга) и дефекта зрения (симптомы затылочной коры), все или один должен повысить индекс подозрения на VBI [7, 8]. Лечение VBI варьируется от консервативных предупреждений о минимизации движения головы до хирургических процедур, направленных на ограничение вращения головы или декомпрессию и освобождение позвоночной артерии в точке сжатия.
Для диагностики VBI можно использовать различные тесты, включая магнитно-резонансную томографию (MRA) [7, 9], однофотонную эмиссионную компьютерную томографию (SPECT) [10] и цифровую вычитающую церебральную ангиографию (DSA), которая считается золотой стандартный диагностический тест [11, 12].TCD — это неинвазивный, дешевый портативный прикроватный тест, который позволяет неинвазивно оценивать церебральную гемодинамику в пределах Виллизиева круга, позвоночных и базилярных артерий.
Мы представляем уникальный случай VBI, когда мониторинг TCD играет роль в подтверждении того, что механизм TIA является механизмом гипоперфузии, а не феноменом эмболии.
2. История болезни
У 50-летнего мужчины европеоидной расы в течение одного года наблюдались эпизодические позиционные головокружения и атаксическая походка, вызванные разгибанием шеи и разрешенные вертикальным положением или сгибанием шеи.Он отрицает любые другие неврологические жалобы. Его общие и неврологические обследования были полностью нормальными. Тест Унтербергера был отрицательным.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) его головы были в пределах нормы. Его КТ-ангиография сосудов головного мозга выявила гипоплазию правой ПА с нормальным кровотоком в левой ПА и БА (рисунки 1 (а) и 1 (б)).
Рентгенография шейного отдела позвоночника выявила преувеличенный шейный лордоз и диффузные дегенеративные изменения с множественными остеофитами на нескольких уровнях; эти изменения сильнее на шейных 5 и 6 и шейных 6 и 7 соединениях (рис. 1 (c)).
ТКД была выполнена и не выявила какого-либо внутричерепного стеноза или окклюзии в переднем или заднем кровообращении, затем был проведен 1-часовой мониторинг эмболии задней части кровообращения с помощью ТКД, который был отрицательным для любого сигнала эмболии. Наконец, ТКД мониторинг средних скоростей двустороннего потока PCA контролировался в различных положениях головы с использованием рамы головы, чтобы избежать любых изменений угла озвучивания (рис. 2). Инсонация через трансфораминальное окно происходила через большое затылочное отверстие и сначала проводилась на глубине 75 мм, чтобы определить местонахождение терминальной позвоночной артерии (VA) и проксимальной базилярной артерии (BA).Затем была проведена интонация БА по ее ходу (диапазон глубины от 80 до 100 мм) с последующей оценкой более проксимальных левой и правой ПА на глубине от 50 до 80 мм путем бокового позиционирования зонда. Затем ППС были озвучены через временное окно путем заднего наклона зонда на глубине 55–75 мм. TCD показал следующее: средняя скорость кровотока (MFV) на левой задней мозговой артерии (PCA) и правой PCA в вертикальном положении составляет 18 см / сек и 19 см / сек соответственно.Затем в симптоматической позиции (разгибание шеи) в обоих сосудах MFV упала до 0 см / сек. Затем кровоток MFV в непораженной правой средней мозговой артерии (MCA) контролировался одновременно с потоком PCA для сравнения в различных положениях головы. Выявлено следующее: MFV правой СМА составляла 47 см / сек в вертикальном положении и 48 см / сек в симптоматическом положении (разгибание шеи) без значительного падения MFV. При выполнении маневра шеи у пациента появились клинические симптомы (рис. 2).В рамках обследования была назначена консультация уха, горла и носа (ЛОР), и пациент прошел полное обследование внутреннего уха, и результаты обследования были отрицательными. Электронистагмография (ЭНГ) отрицательная. МРТ шейного отдела позвоночника развернула миелопатию. Пациент лечился консервативно после того, как отказался от консультации по хирургии позвоночника.
3. Обсуждение
В нашем случае мы демонстрируем уникальную роль мониторинга ТКД в определении механизма синдрома гипоперфузии при ТИА заднего кровообращения, демонстрируя явное падение скорости кровотока в сосуде с симптомами во время клинически симптоматического должность.
Диагностика VBI начинается с прикроватных тестов, которые могут выявить симптомы и подтвердить подозрения. Тесты Менье и Хаутена и анализ шейки позвоночной артерии полезны для прикроватных тестов у пациентов с подозрительным ВБИ. Несколько методов нейровизуализации использовались для оценки CBF головного мозга у пациентов с ТИА гипоперфузии. Ингаляция ксенона-133, компьютерная томография с усилением ксенона, сканирование SPECT и позитронно-эмиссионная томография с фтордезоксиглюкозой использовались для определения региональной CBF [13].Однако динамическая церебральная ангиография (DCA) считается золотым стандартом диагностики VBI [11, 12].
TCD — это неинвазивный и недорогой инструмент мониторинга, который можно проводить у постели больного для оценки гемодинамического статуса сосудов головного мозга в различных положениях тела, как мы продемонстрировали в нашем случае. ТКД-мониторинг пораженного сосуда продемонстрировал падение кровотока во время симптоматического положения головы, а не эмболический феномен при критическом стенозе артерии.Эта информация имеет решающее значение для планирования дальнейшего лечения и планирования профилактических мер, таких как предотвращение манипуляции на шейке матки [14].
Schneider et al. в 1991 г. опубликовали серию статей, в которых положили начало тенденции использования ТКД как неинвазивной процедуры в диагностике VBI [15]. За ним последовали другие серии Cher et al. в 1992 г., где они сравнили результаты ТКД с ДСА у 20 пациентов с ВБД. Они обнаружили, что TCD имеет чувствительность 87%, специфичность 80%, положительную прогностическую ценность 93% и отрицательную прогностическую ценность 67%.В заключение они заявили, что TCD является полезным методом скрининга у пациентов с VBI для выявления заболевания крупных сосудов внутричерепной вертебробазилярной системы и имеет ограниченную пользу для диагностики стеноза проксимальной позвоночной артерии [16]. Несмотря на превосходные данные ТКД о нарушении кровотока при PCA в симптоматической позиции, это не всегда означает неадекватный кровоток в более проксимальных базилярных или позвоночных артериях, поскольку последние могут получать достаточный кровоток из коллатералей, таких как восходящая шейная артерия и другие.
VBI остается клиническим синдромом, который может имитироваться при заболеваниях внутреннего уха, шейной миелопатии и т. Д. Требуются вспомогательные средства для постановки диагноза и лечения. Наш случай демонстрирует новую роль гемодинамического мониторинга TCD, устанавливая явное падение кровотока во время симптоматической позиции. Это может помочь установить диагноз синдрома VBI и выбрать другой тип консервативного и хирургического лечения.
