Невролог Алексей Сергеев — о прорыве в лечении мигрени
По просьбе Дождя невролог Алексей Сергеев рассказывает о новых лекарствах, бессмысленных диагнозах, ненужных анализах, головной боли у детей и видах детской мигрени, про которые мало кто знает.
Прорыв в лечении
Молекулу, которая запускает приступ мигрени, — CGRP (кальцитонин-ген родственный пептид), открыли еще в 1984 году. Более 30 лет ученые пытались найти способ воздействия на нее, чтобы придумать эффективный препарат для лечения мигрени. И только в прошлом году FDA (Food and Drug Administration) — организация, которая регистрирует и контролирует лекарственные препараты в США — зарегистрировала к использованию первый препарат, а затем второй и третий, которые уменьшают количество приступов мигрени, блокируя активность этой молекулы или ее рецептора. Пока препараты разрешены только для взрослых, но для детей уже проводятся клинические исследования. Два из этих препаратов уже зарегистрированы в Европе. В России они с прошлого года на стадии регистрации, надеемся, что осенью лекарство появится и у нас. Терапия состоит из подкожной инъекции раз в месяц (у одного из препаратов — раз в три месяца). У 20% пациентов приступы исчезают практически полностью, у остальных существенно снижается частота приступов. Сейчас разрабатывается и еще один вид препаратов, действующих на ту же молекулу, который прекрасно купирует боль уже в момент приступа. Даже триптаны, препараты для снятия средних и тяжелых приступов мигрени, имеют лишь 70% эффективности, а у новых препаратов ожидается выше эффективность и лучшая переносимость. Они сейчас проходят третью стадию клинических исследований. Все вместе эти разработки — настоящий прорыв в области профилактики и лечения мигрени.
Терапия состоит из подкожной инъекции раз в месяц (у одного из препаратов — раз в три месяца). У 20% пациентов приступы исчезают практически полностью, у остальных существенно снижается частота приступов. Сейчас разрабатывается и еще один вид препаратов, действующих на ту же молекулу, который прекрасно купирует боль уже в момент приступа. Даже триптаны, препараты для снятия средних и тяжелых приступов мигрени, имеют лишь 70% эффективности, а у новых препаратов ожидается выше эффективность и лучшая переносимость. Они сейчас проходят третью стадию клинических исследований. Все вместе эти разработки — настоящий прорыв в области профилактики и лечения мигрени.
Виды головных болей
У головной боли может быть больше 150 разных причин. Головная боль, как любая боль, может быть признаком опасности при повреждении в организме какой-то структуры — сосуда, оболочки, кожи, сустава или связки. Такая боль называется симптоматической, или вторичной головной болью. В этом случае врачам необходимо понять, где опасность, о которой сигнализирует боль, и лечить причину.
Но гораздо чаще головная боль — это проявление самостоятельного неврологического заболевания. Такие боли называются первичными, и составляют они примерно 95% всех головных болей. Среди них имеет смысл различать три основные группы — головную боль напряжения, мигрень и редкие, но очень тяжелые варианты – тригеминальные вегетативные цефалгии.
Бывает, что перед тем, как появляется головная боль при приступе мигрени, у человека меняется зрение — возникают определенные вспышки перед глазами, мерцающие зигзаги, пятна, преходящее онемение лица или руки. Это называется мигренозной аурой. По последним данным, мигрень с аурой — это несколько другое заболевание, чем мигрень без ауры. Приступы мигрени с аурой протекают реже, но более тяжело. В определенных вариантах мигрень с аурой лечится иначе.
От первичных головных болей человек не умирает, и обычно они не приводят к каким-либо осложнениям, но они могут серьезно портить жизнь.
Фото: Мария МожароваМифы про мигрень и ненужные анализыСуществует распространенный миф, что у детей и взрослых одна из самых частых причин головной боли связана с проблемами в шейном отделе позвоночника. В действительности такая связь бывает крайне редко, и в таких ситуациях речь идет о цервикогенной головной боли. В России этот термин заменен на «цервикокраниалгия» — от слов «цервикал» (cervical) – шейный и «краниал» (cranial) – черепной. В России существует огромная гипердиагностика этого синдрома, это у нас очень частый диагноз, хотя в реальности такая ситуация — это менее 1% всех головных болей. Действительно, 80% приступов мигрени начинаются от дискомфорта в шее, но объясняется это тем, что система тройничного нерва связана затылочным нервом. Как правило, при приступах головной боли боль в шее — это следствие начинающегося приступа мигрени, а не ее причина.
В действительности такая связь бывает крайне редко, и в таких ситуациях речь идет о цервикогенной головной боли. В России этот термин заменен на «цервикокраниалгия» — от слов «цервикал» (cervical) – шейный и «краниал» (cranial) – черепной. В России существует огромная гипердиагностика этого синдрома, это у нас очень частый диагноз, хотя в реальности такая ситуация — это менее 1% всех головных болей. Действительно, 80% приступов мигрени начинаются от дискомфорта в шее, но объясняется это тем, что система тройничного нерва связана затылочным нервом. Как правило, при приступах головной боли боль в шее — это следствие начинающегося приступа мигрени, а не ее причина.
Для диагностики первичных форм головных болей (мигрени, головной боли напряжения), как правило, абсолютно бесполезно проведение УЗИ сосудов шеи и головы и лабораторных анализов. При наличии настораживающих признаков симптоматических головных болей иногда возможно проведение МРТ головного мозга, но после консультации с доктором. В очень редких случаях, при нетипичных приступах мигрени с аурой может проводиться электроэнцефалография (ЭЭГ). Но в большинстве случаев выполнение ЭЭГ при головных болях бесполезная трата времени и денег. В целом, если врач при головных болях назначает рентген шейного отдела позвоночника, электроэнцефалографию, реоэнцефалографию (РЭГ), УЗИ сосудов и объясняет головные боли «нарушением мозгового кровотока или пережатием артерии на шее», это означает, что нужно обратиться к другому врачу.
В очень редких случаях, при нетипичных приступах мигрени с аурой может проводиться электроэнцефалография (ЭЭГ). Но в большинстве случаев выполнение ЭЭГ при головных болях бесполезная трата времени и денег. В целом, если врач при головных болях назначает рентген шейного отдела позвоночника, электроэнцефалографию, реоэнцефалографию (РЭГ), УЗИ сосудов и объясняет головные боли «нарушением мозгового кровотока или пережатием артерии на шее», это означает, что нужно обратиться к другому врачу.
В 2016 году было проведено большое исследование, для которого проанализировали генетические данные более 300 тысяч пациентов для изучения генетики мигрени. Ученые выявили 44 нуклеотидных полиморфизма, ассоциированных с повышенным риском развития мигрени. Но это не диагностическая тест-система. Проще говоря, сейчас не существует и невозможно сделать никаких биохимических или генетических тестов, которые бы подтверждали диагноз мигрень. Есть только клинические критерии диагноза, собранные на основании разговора с пациентом и его осмотра. Они достаточно четкие и простые. В большинстве случаев с их помощью не вызывает сложности поставить диагноз мигрень. Все дополнительные обследования делаются только при подозрении на другие возможные причины головной боли.
Они достаточно четкие и простые. В большинстве случаев с их помощью не вызывает сложности поставить диагноз мигрень. Все дополнительные обследования делаются только при подозрении на другие возможные причины головной боли.
Пока в России не зарегистрированы новые препараты от мигрени, мы используем лекарства из группы антидепрессантов, антиконвульсантов и других фармакологических групп (b-блокаторы, блокаторы Cа-каналов), эффективность которых доказана. Препараты, которые якобы улучшают кровообращение головного мозга, неэффективны при мигрени и головных болях. Механизм развития головных болей и мигрени, в частности, никак не связан с нарушением кровообращения, это известно и доказано уже более 30 лет назад. Не существует ни одного препарата, который «улучшает кровообращение». Эти препараты показали эффективность в экспериментах на животных, но ни один из них не показал эффективность в клинических исследованиях у человека. Видимо, все эти «сосудистые», «ноотропные» препараты придумали не для пациентов, а для врачей.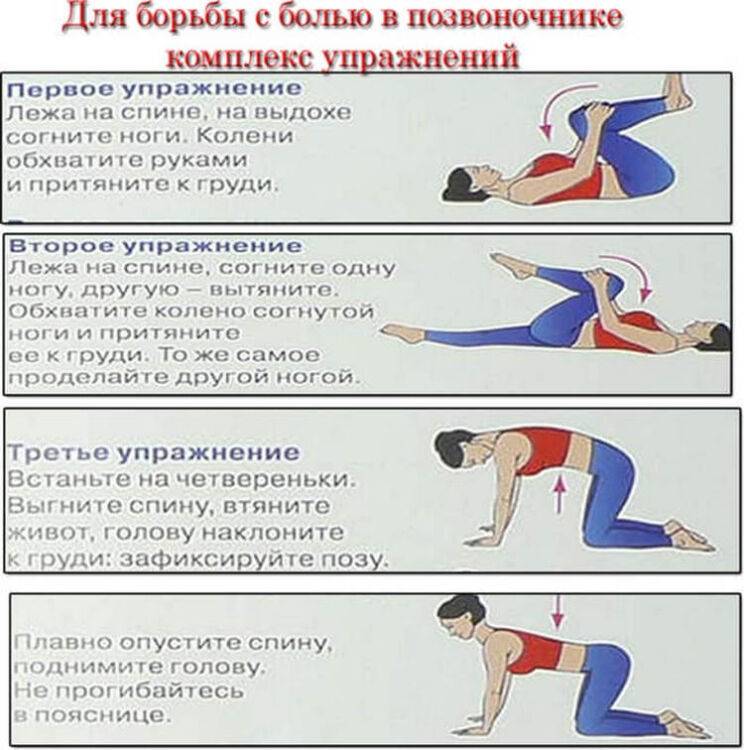 Лечение хронических неврологических заболеваний имеет довольно низкую эффективность, и поэтому вместо того, чтобы объяснять пациентам, что нет эффективной терапии, проще дать какое-нибудь лекарство — пускай бесполезное, но безопасное. Это использование плацебо-эффекта, только не в исследовании, а на практике — красивые слова в ответ на ожидания пациента, временное улучшение и отсутствие эффекта через один-два месяца.
Лечение хронических неврологических заболеваний имеет довольно низкую эффективность, и поэтому вместо того, чтобы объяснять пациентам, что нет эффективной терапии, проще дать какое-нибудь лекарство — пускай бесполезное, но безопасное. Это использование плацебо-эффекта, только не в исследовании, а на практике — красивые слова в ответ на ожидания пациента, временное улучшение и отсутствие эффекта через один-два месяца.
В последние годы появился еще один распространенный миф, рожденный популярными передачами на ТВ, о том, что существует «волшебный» укол в затылок — блокада затылочного нерва, который якобы моментально помогает всем пациентам с мигренью. К нам приходят люди и говорят: сделайте мне скорее укол! К сожалению, в реальности не все так оптимистично. На самом деле это действительно неплохой метод, у которого есть свое место в терапии хронической мигрени, но в дополнение к лекарственной терапии, при неэффективности этой терапии. Эффективность укола оценивалась у пациентов с хронической мигренью — у тех, у кого бывает по 15 приступов в месяц и больше. Блокада затылочного нерва приводит к сокращению приступов на несколько дней в месяц — было 15 приступов, после инъекции несколько снизилось, на непродолжительное время, но не наступило выздоровление. Так что это не панацея.
Блокада затылочного нерва приводит к сокращению приступов на несколько дней в месяц — было 15 приступов, после инъекции несколько снизилось, на непродолжительное время, но не наступило выздоровление. Так что это не панацея.
Головную боль напряжения периодически испытывают в жизни более 90% людей. Если мы долго работаем в статической позе за компьютером, сидим в гаджетах, в душном помещении — у нас может возникнуть двусторонняя, сжимающая, в висках или в темени, боль. Обычно она легкая — по десятибалльной шкале примерно на 3–4 балла. Чтобы боль прошла, нужно просто выйти с работы, погулять, выпить кофе, подышать воздухом, сходить на тренировку. Только если боль тянется долго, не проходит, становится сильнее, есть смысл принять таблетку.
Мигрень — это другая история, это заболевание, которое проявляется головной болью плюс еще симптомами. Как правило, приступ помимо боли сопровождается тошнотой, повышенной чувствительностью к свету, звукам и запахам. Мигрень может быть двусторонней или односторонней, приступы мигрени бывают тяжелыми или легкими, но даже при легком приступе терпеть боль сложно и не нужно. Без своевременного использования обезболивающего приступ, как правило, усиливается до тяжелого и может сопровождаться рвотой. Если не принимать лекарства, приступ длится от четырех часов до трех суток. Во время легкого приступа могут быть эффективны простые препараты — ибупрофен, парацетамол и прочие обезболивающие, которые в мире продаются в любом супермаркете. Если приступы мигрени редкие — один раз в месяц-два, человек знает препарат, который ему помогает избавиться от боли, то особой необходимости обращаться к врачу нет. Есть достаточно информации про триггеры мигрени, и пациенты сами могут разобраться, какие триггеры для них актуальны — черный шоколад, красное вино, твердый сыр или недосып. Если приступы бывают чаще двух раз в месяц или если их частота и сила начинают нарастать или сопровождаться другими симптомами, это повод обратиться к врачу.
Мигрень может быть двусторонней или односторонней, приступы мигрени бывают тяжелыми или легкими, но даже при легком приступе терпеть боль сложно и не нужно. Без своевременного использования обезболивающего приступ, как правило, усиливается до тяжелого и может сопровождаться рвотой. Если не принимать лекарства, приступ длится от четырех часов до трех суток. Во время легкого приступа могут быть эффективны простые препараты — ибупрофен, парацетамол и прочие обезболивающие, которые в мире продаются в любом супермаркете. Если приступы мигрени редкие — один раз в месяц-два, человек знает препарат, который ему помогает избавиться от боли, то особой необходимости обращаться к врачу нет. Есть достаточно информации про триггеры мигрени, и пациенты сами могут разобраться, какие триггеры для них актуальны — черный шоколад, красное вино, твердый сыр или недосып. Если приступы бывают чаще двух раз в месяц или если их частота и сила начинают нарастать или сопровождаться другими симптомами, это повод обратиться к врачу.
Что касается выбора лекарств — не существует ни идеально безопасного препарата, ни какого-то особо сильного и ужасного. Любое обезболивающее небезопасно при частом и длительном использовании. При мигрени важно использовать препараты в правильной дозировке. Например, часто принимают ибупрофен 200 мг и потом говорят, что им не помогает. На самом деле это детская дозировка, взрослому необходимо не меньше 400 мг. Второй важный момент — чтобы препарат помог, его нужно принимать вовремя и запить достаточным количеством воды (200–300 мл). Если нарисовать на графике кривую от легкой головной боли к сильной, нужно принимать лекарство в течение получаса с момента, когда боль начинает нарастать.
Важно помнить про риск развития абузусной головной боли, или, по-другому, лекарственно индуцированной головной боли. Для каждого лекарства определены свои допустимые условные «нормы» — например, у ибупрофена не больше 15 таблеток в месяц. Превышение этих «норм» на протяжении долгого времени приводит к тому, что головные боли возникают чаще. Любимые многими у нас комбинированные анальгин-содержащие анальгетики могут быстрее вызывать абузусную головную боль и считаются резервом, а не первым выбором для обезболивания при головных болях. Есть ограничения по использованию обезболивающих у различных групп пациентов, например беременным ибупрофен запрещен с третьего триместра. Часто мигрень может «засыпать», регрессировать во время беременности. Но если во время беременности сохраняются приступы, то это повод обратиться к врачу и уточнить, что можно принимать, а что нет.
Любимые многими у нас комбинированные анальгин-содержащие анальгетики могут быстрее вызывать абузусную головную боль и считаются резервом, а не первым выбором для обезболивания при головных болях. Есть ограничения по использованию обезболивающих у различных групп пациентов, например беременным ибупрофен запрещен с третьего триместра. Часто мигрень может «засыпать», регрессировать во время беременности. Но если во время беременности сохраняются приступы, то это повод обратиться к врачу и уточнить, что можно принимать, а что нет.
При средней тяжести или тяжелых приступах мигрени бесполезно принимать простые обезболивающие, в таких случаях нужны другие лекарства. Это достаточно большая группа препаратов, которая называется общим термином триптаны. Если приступ начинается с тошноты, к которой затем подключается головная боль, какие бы вы препараты ни принимали — триптаны или простые обезболивающие, эффективность их может резко снижаться. Это происходит из-за мигренозного гастростаза — нарушения всасываемости препарата в желудочно-кишечном тракте. В случае, когда приступ начинается с тошноты, мы можем посоветовать пациенту принять таблетку от тошноты плюс препарат от мигрени — вместе эффективность будет гораздо выше. В мире есть специальные спреи с триптанами, быстрорастворимой формы, и есть специальный подкожный инжектор с триптаном, эффективный более чем в 90% случаев — они позволяют ввести препарат в организм, минуя желудочно-кишечный тракт, что значительно повышает их эффективность. Но, к сожалению, в России они не зарегистрированы — у нас есть только обычные таблетки триптанов.
В случае, когда приступ начинается с тошноты, мы можем посоветовать пациенту принять таблетку от тошноты плюс препарат от мигрени — вместе эффективность будет гораздо выше. В мире есть специальные спреи с триптанами, быстрорастворимой формы, и есть специальный подкожный инжектор с триптаном, эффективный более чем в 90% случаев — они позволяют ввести препарат в организм, минуя желудочно-кишечный тракт, что значительно повышает их эффективность. Но, к сожалению, в России они не зарегистрированы — у нас есть только обычные таблетки триптанов.
Тригеминальные вегетативные цефалгии — это группа редких первичных головных болей, для которых характерна очень сильная боль, на 10 баллов из 10 возможных. Они всегда односторонние, в височной зоне или области глаза. Этот термин происходит от слов «цефалгия» — головная боль, «тригеминальный» — связанный с тройничным нервом, и «вегетативный», потому что для этих заболеваний типичным бывает яркое вегетативное сопровождение строго с одной стороны — слезотечение, покраснение глаза, отек века, прикрытие глаза. Приступы ТВЦ — короткие, от нескольких секунд до полутора часов. Иногда эти боли называют суицидальными, потому что описаны случаи, когда люди пытались покончить жизнь самоубийством, не в силах вынести. К счастью, сегодня у врачей есть возможность помочь пациентам с ТВЦ, убрать боль в момент приступа и сократить их количество.
Приступы ТВЦ — короткие, от нескольких секунд до полутора часов. Иногда эти боли называют суицидальными, потому что описаны случаи, когда люди пытались покончить жизнь самоубийством, не в силах вынести. К счастью, сегодня у врачей есть возможность помочь пациентам с ТВЦ, убрать боль в момент приступа и сократить их количество.
Детские головные боли — это отдельная важная тема. Недавно к нам в клинику нервных болезней после грустной истории походов в разные местные больницы обратилась семья с Алтая — родители мальчика пяти лет с жалобами на периодическое изменение зрения и головные боли. После обследований мы исключили все возможные симптоматические причины боли и пришли к диагнозу мигрень с аурой. К сожалению, мигрень у детей может начинаться рано, в возрасте 5–7 лет, но, как правило, эти приступы редкие и не требуют какой-либо постоянной терапии. Мы обсудили все это с родителями, и они уехали к себе домой на Алтай успокоенные. Ребенок продолжил заниматься спортом, и приступы были очень редкими. Однако эта история имела продолжение. Родители решили и дальше консультироваться в разных региональных клиниках, и в течение года ребенку три раза меняли диагноз, — упоминался инсульт, аневризма, повышение внутричерепного давления, нарушение развития и прочие страшилки, не имеющие под собой никаких обоснований, кроме отрицания простого факта, что мигрень может быть у детей.
Ребенок продолжил заниматься спортом, и приступы были очень редкими. Однако эта история имела продолжение. Родители решили и дальше консультироваться в разных региональных клиниках, и в течение года ребенку три раза меняли диагноз, — упоминался инсульт, аневризма, повышение внутричерепного давления, нарушение развития и прочие страшилки, не имеющие под собой никаких обоснований, кроме отрицания простого факта, что мигрень может быть у детей.
К сожалению, это частая ситуация. Мигрень в возрасте 10–17 лет встречается у детей так же часто, как и у взрослых, но по-прежнему в наших реалиях скрывается под сомнительным диагнозом ВСД, или «нестабильность шейного отдела позвоночника», или повышенного внутричерепного давления. Часто при этом назначаются какие-то абсолютно ненужные, неэффективные «сосудистые» препараты. К нам обращаются родители и говорят: «У нас где-то в третьем классе появились периодические головные боли, а сейчас мы уже в восьмом, постоянно делаем обследования – ничего не находим, но наблюдаемся с диагнозом ВСД». Обычный прием ребенка с головной болью — это огромные папки результатов сомнительных обследований, а значит, жуткие нервы и беспокойство родителей, часто совершенно напрасные. А ребенок растет с ощущением, что он болен чем-то серьезным и неизлечимым.
Обычный прием ребенка с головной болью — это огромные папки результатов сомнительных обследований, а значит, жуткие нервы и беспокойство родителей, часто совершенно напрасные. А ребенок растет с ощущением, что он болен чем-то серьезным и неизлечимым.
Уже более 50 лет известно, что у мальчиков дебют мигрени бывает в возрасте 6–7 лет. У девочек в возрасте 12–13 лет. В подростковом возрасте соотношение меняется на такое же, как у взрослых, — девочки страдают мигренью в три раза чаще, чем мальчики. Если взять всех школьников от 6 до 18 лет, у 10% будет мигрень, у 40–50% будет головная боль напряжения.
Провокаторы головной боли у детейКонечно, когда мы встречаемся на первичном приеме с ребенком с жалобами на головную боль, нам важно исключить возможные симптоматические причины. Иногда для этого хватает опроса и неврологического осмотра. Совсем не обязательно назначать огромное количество обследований. Убедившись, что диагноз — мигрень или головная боль напряжения, врач должен установить, что провоцирует приступы. У детей очень важно понять, каковы триггеры/провокаторы головной боли. Например, есть такой феномен, как мигрень утра понедельника. В выходные ребенок ложится позже, а в понедельник встает в свои обычные 7 утра — изменение режима сна и нехватка сна могут провоцировать приступ мигрени. Часто дети не едят в школе, потому что там невкусная еда или они стесняются есть принесенную с собой еду — голод, так же как и нарушение сна, один из самых частых провокаторов мигрени. У детей во многих случаях факторы, которые приводят к учащению мигрени и головной боли напряжения, лежат в психологической области. Взаимоотношения в школе, взаимоотношения в семье, тревога — это основные проблемы, которые могут приводить к тому, что боль становится хронической. Поэтому зачастую лечение детских головных болей ведется совместно с психотерапевтом.
У детей очень важно понять, каковы триггеры/провокаторы головной боли. Например, есть такой феномен, как мигрень утра понедельника. В выходные ребенок ложится позже, а в понедельник встает в свои обычные 7 утра — изменение режима сна и нехватка сна могут провоцировать приступ мигрени. Часто дети не едят в школе, потому что там невкусная еда или они стесняются есть принесенную с собой еду — голод, так же как и нарушение сна, один из самых частых провокаторов мигрени. У детей во многих случаях факторы, которые приводят к учащению мигрени и головной боли напряжения, лежат в психологической области. Взаимоотношения в школе, взаимоотношения в семье, тревога — это основные проблемы, которые могут приводить к тому, что боль становится хронической. Поэтому зачастую лечение детских головных болей ведется совместно с психотерапевтом.
Если у ребенка 3–4 приступа мигрени в месяц, мы попробуем сначала поведенческую терапию, а не лекарственную. Если наладить режим — сон, питание и снизить психоэмоциональное напряжение, добавить регулярные аэробные нагрузки, только этим иногда можно сократить 30–40% головных болей. Но если приступы мигрени частые, на протяжении трех и более месяцев, их частота не уменьшается на фоне нелекарственной терапии, тогда необходима лекарственная терапия. Есть лекарства, которые позволяют эффективно уменьшать количество приступов. Важно отметить, что это не препараты из группы «сосудистых» или ноотропных — их эффективность не доказана в лечении головных болей, ни у взрослых, ни у детей. Для профилактического лечения мигрени у детей используются препараты с доказанной эффективностью (b-блокаторы, блокаторы Ca-каналов, некоторые антиконвульсанты и другие), разрешенные для применения в детской практике.
Но если приступы мигрени частые, на протяжении трех и более месяцев, их частота не уменьшается на фоне нелекарственной терапии, тогда необходима лекарственная терапия. Есть лекарства, которые позволяют эффективно уменьшать количество приступов. Важно отметить, что это не препараты из группы «сосудистых» или ноотропных — их эффективность не доказана в лечении головных болей, ни у взрослых, ни у детей. Для профилактического лечения мигрени у детей используются препараты с доказанной эффективностью (b-блокаторы, блокаторы Ca-каналов, некоторые антиконвульсанты и другие), разрешенные для применения в детской практике.
Для курсового (профилактического) лечения головной боли напряжения у детей нет ни одного препарата с доказанной высокой эффективностью. Иногда может быть использован амитриптилин — антидепрессант, который назначают при хронических, ежедневных болях, но это «терапия отчаяния». Правильно при лечении частых и хронических вариантов головной боли напряжения у детей сконцентрировать внимание на когнитивно-поведенческой психотерапии, с анализом ситуации в семье, в школе и на решении проблем, которые вызывают у ребенка перенапряжение.
У детей мигрень может проявляться не только головной болью. Выделяют отдельную группу состояний, ассоциированных у детей с мигренью. Например, абдоминальная мигрень проявляется не головными болями, а периодическими болями в животе. У детей с мигренью также часто может отмечаться кинетоз — склонность к укачиванию в транспорте. Еще один вариант эквивалента мигрени — приступы головокружения, которое возникает резко, длится от нескольких минут до нескольких часов и бесследно проходит. Известен синдром циклических рвот у детей 4–6 лет, когда развивается рвота по многу раз в течение дня, не связанная ни с обменными, ни с гастроэнтерологическими нарушениями. Важно иметь в виду, что подобные детские периодические синдромы могут рассматриваться как эквивалент мигрени только после исключения всех возможных других причин — гастроэнтерологических, неврологических, ЛОР-патологии (для эпизодов головокружения) и др. Все эти симптомы, как правило, требуют проведения обследований и только после этого могут быть диагностированы как детский вариант мигрени.
Все эти симптомы, как правило, требуют проведения обследований и только после этого могут быть диагностированы как детский вариант мигрени.
Только что у меня на приеме была студентка второго курса московского медвуза. Ей с 14 лет раз в полгода капали бессмысленные ноотропные препараты якобы от головных болей. Сначала ей становилось легче, а потом через пару месяцев хуже. Триггером ее мигрени было на самом деле тревожно-паническое расстройство, которое не лечилось. Сейчас у нее уже хроническая мигрень, она пьет больше 30 обезболивающих в месяц, у нее тревожное паническое расстройство и нарушение сна — девушка вынуждена взять академический отпуск.
Таких недиагностированных и запущенных случаев множество, но в целом стоит заметить, что ситуация в России начинает меняться в положительную сторону. Современные российские клинические рекомендации по диагностике и лечению головных болей разработаны моими коллегами, они абсолютно адекватны и соответствуют мировым стандартам.
Я преподаю у студентов и в последнее время вижу, что большая часть молодого поколения врачей стремится к современным знаниям и не мыслит себя в отрыве от общемировой практики и медицинской науки. Недавно в Сеченовском университете мы с коллегами получили образовательный грант и разработали программу для студентов, ординаторов и врачей «Диагностика и лечение головных болей». Параллельно коллеги из университетской клиники головной боли провели первый образовательный курс по лечению головных болей под эгидой Европейской федерации головной боли. Многие молодые врачи интересуется проблемой и стремятся получать объективную информацию о диагностике и лечении головных болей у детей и у взрослых. Я очень надеюсь, что это в конечном итоге перевернет российскую ситуацию.
Ася Чачко
рейтинг топ-10 безопасных средств по версии КП
Остеопороз – метаболическое заболевание скелета, при котором снижается прочности кости и повышается риск переломов при минимальной травме. У 14 млн. жителей России есть диагноз – остеопороз1.
У 14 млн. жителей России есть диагноз – остеопороз1.
Коварная болезнь в начале не имеет характерных признаков. Чем раньше человек начнет лечение остеопороза у опытного специалиста, тем больше шансов уберечься от осложнений.
Препараты для лечения остеопороза замедляют процессы разрушения костей, помогают организму накапливать необходимые минералы и постепенно увеличивают сниженную костную массу. Основным «строительным материалом» для восстановления костной ткани служат кальций, витамин D3, фосфор, медь, магний, цинк, медь.
Рейтинг топ-10 препаратов при остеопорозе по версии КП
Важно! Любые лекарственные препараты обладают побочными эффектами и противопоказаниями. Наш рейтинг является обзорным и не служит руководством к действию. Перед покупкой препаратов посоветуйтесь с врачом.
1. Кальцемин Адванс
В состав препарата входят цитрат кальция и карбонат кальция. Он предназначен для того, чтобы снижать секрецию паратиреоидного гормона, который отвечает за вымывание кальция из костей, и не допускать разрушения костной ткани. Цитрат кальция уменьшает степень риска развития мочекаменной болезни при длительном применении препарата, а витамин D3 повышает всасываемость кальция в кишечнике.
Цитрат кальция уменьшает степень риска развития мочекаменной болезни при длительном применении препарата, а витамин D3 повышает всасываемость кальция в кишечнике.
В составе препарата содержатся микроэлементы, необходимых для метаболизма костной ткани, – медь, цинк, марганец, магний, бор. Инструкция гласит, что Кальцемин Адванс помогает восстанавливать прочность костей, стимулировать синтез коллагена, повышать скорость накопления кальция в костях. Используется для профилактики снижения минеральной плотности костей, при сколиотических деформациях позвоночника, остеохондрозе и других заболеваниях опорно-двигательного аппарата.
2. Натекаль Д3
Применяется для профилактики и комплексной терапии остеопороза и его осложнений. Это самый высокодозированный из препаратов, содержащих кальций для длительного применения. В одной таблетке содержится Кальция карбоната 1500 мг и витамина Д3 400 МЕ. Препарат помогает снизить риск разрушения костной ткани и увеличить ее плотность, восполняя дефицит кальция и витамина Д3, регулирует обмен кальция и фосфора в организме.
Применяется в терапии остеопороза и восполнение дефицита кальция у пациентов пожилого возраста. Разрешено к применению при беременности и лактации. Отпускается без рецепта.
3. Альфа-Д3-Тева
Альфакальцидол помогает в усвоении кальция и нормализации костного метаболизма. Это вещество предназначено, чтобы увеличивать минерализацию костной ткани и повышать ее упругость, что снижает риск переломов.
Входящий в состав препарата витамин Д3 необходим для нормального формирования костной ткани. С возрастом способность кожи производить этот витаминуменьшается, после 65 лет она может снизиться более чем в 4 раза3.
Отпускается по рецепту врача. Дозировка подбирается индивидуально.
4. Фосамакс
Препарат подавляет разрушение костной ткани, обладает низкой всасываемостью в ЖКТ, выводится через почки, длительно задерживается в костной ткани. Содержит 70 мг алендроната — этот компонент снижает активность клеток, разрушающих костную ткань.
Показания к лечению бисфосфонатами: постменопаузальный, сенильный, идиопатический, стероидный остеопороз, костные метастазы. Отпускается по рецепту.
Отпускается по рецепту.
5. Фосаванс
Комбинированный препарат, состоящий из алендроната и витамина Д3. Первый подавляет активность клеток, разрушающих кости, а второй участвует в процессе синтеза новой костной ткани.
Средство отпускается по рецепту.
6. Пролиа
При приеме помогает усиливать образование молодых клеток костной ткани. Клинические исследования доказали способность его действующего вещества – Деносумаба — снижать риск переломов тел позвонков на 68%, внепозвоночных переломов – на 20%, переломов проксимального отдела бедренной кости – на 40%1.
Пролиа можно отнести к препаратам первой линии для лечения остеопороза, стимуляторов синтеза клеток костной ткани.
Имеет низкий риск осложнений. Позволяет повысить минеральную плотность кости у женщин с постменопаузальным остеопорозом, у мужчин с повышенным риском переломов. Отпускается по рецепту.
7. Остеогенон
Оссеин – органический компонент препарата, который способствует активизации процесса образования костей за счет стимуляции молодых клеток, угнетает разрушение имеющейся костной ткани и способствует выработке коллагена.
Рекомендуется для профилактики и лечения остеопороза разной этиологии. Восстанавливает кальциево-фосфорный баланс, в том числе в период беременности и кормления грудью. Отпускается по рецепту.
8. Ралоксифен
Первоначально он применялся для лечения раковых опухолей молочной железы, но со временем его стали использовать и для лечения остеопороза.
Ралоксифен позволяет приостанавливать разрушение костей, предотвращает их ломкость, поддерживает нормальный уровень эстрогена.
Назначается женщинам в период менопаузы для профилактики и в комплексном лечении остеопороза. Отпускается по рецепту.
9. Форстео
Этот препарат являет собой аналог паратиреоидного гормона, полученный при помощи генной инженерии.
Действие препарата основано на его прямом влиянии на активность клеток, участвующих в построении, развитии, восстановлении и перестройке костной ткани. Ежедневное подкожное введение Форстео может увеличить плотность кости на 10-15%.
Препарат назначается при лечении остеопороза у мужчин, а также женщинам в постменопаузальный период.
10. Ризендрос
Препарат помогает предотвращать разрушение костей. Относится к группе бисфосфонатов, нормализует фосфорно-кальциевый обмен, стимулирует процесс развития костной ткани.
Ризедроновая кислота связывается с гидроксиапатитом на клеточном уровне и подавляет функцию клеток, разрушающих костную ткань.
Как выбрать препараты для лечения остеопороза
Наш эксперт считает, что главное в назначении препаратов для лечения остеопороза – повысить качество жизни пациента и исключить травмы. Врач учитывает все факторы риска, возраст и пол пациента, выбирая подходящее ему средство. Препараты для лечения и профилактики остеопороза хорошо изучены, их клиническая эффективность в отношении снижения рисков переломов доказана результатами длительных исследований.
При первом визите к специалисту вы должны рассказать о препаратах, которые вы принимаете. Для того, чтобы исключить лекарственные взаимодействия. Прием препаратов от изжоги, от анемии, снижает всасывание таблетированных форм препаратов от остеопороза.
Для того, чтобы исключить лекарственные взаимодействия. Прием препаратов от изжоги, от анемии, снижает всасывание таблетированных форм препаратов от остеопороза.
Внутривенное и внутримышечное введение препаратов проводится только под контролем врача в стационаре, так как важно состояние пациента в течение суток после введения, а затем назначается длительная терапия препаратами в таблетках, представленными в рейтинге. Эффективность назначенного лечения врач оценивает по отсутствию новых переломов.
Популярные вопросы и ответы
На самые распространенные вопросы читателей ответила врач высшей категории, кандидат наук, акушер-гинеколог Ольга Матвеева.
Почему возникает остеопороз?
Остеопороз – болезнь, возникающая из-за нарушений в обмене веществ. Процессы разрушения костной ткани начинают преобладать над процессами костеобразования. Часто отягощенная наследственность, курение и избыточный вес, дефицит витамина Д и нехватка кальция, длительное лечение некоторыми препаратами, возраст старше 65 лет, становятся причинами возникновения остеопороза.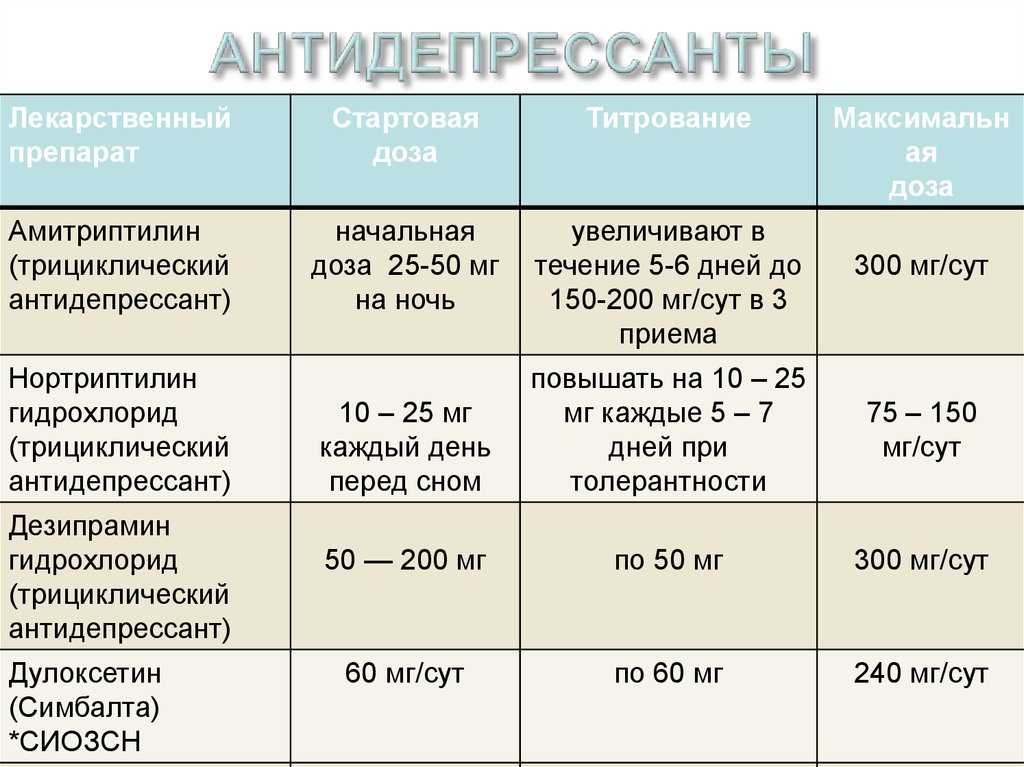
Малоподвижный образ жизни, хронические заболевания поджелудочной железы, органов внутренней секреции и почек также являются причинами возникновения этой болезни.
Женщины от 50 лет страдают от переломов вследствие остеопороза в 6-7 раз чаще мужчин4.
Какой врач лечит остеопороз?
Процесс лечения остеопороза часто находится под контролем сразу нескольких специалистов. Выбор специалиста зависит от того, какие причины привели к возникновению этого заболевания, от степени тяжести и вида остеопороза.
Первичной диагностикой и терапией занимаются врачи следующих специальностей:
● гинеколог;
● эндокринолог;
● травматолог-ортопед;
● ревматолог;
● терапевт.
Остеопороз находится на стыке сразу нескольких медицинских областей, поэтому ведением пациентов занимаются врачи разных специальностей многопрофильных клиник и центров.
Можно ли лечить остеопороз народными средствами?
При остеопорозе костная ткань перестает обновляться и удерживать кальций, кость разрушается. Никакими травами и сборами невозможно поднять уровень кальция и других специальных минералов, которые используются для образования коллагеновой сетки кости.
Никакими травами и сборами невозможно поднять уровень кальция и других специальных минералов, которые используются для образования коллагеновой сетки кости.
Остеопороз – болезнь, способная привести к инвалидности. К народным методам лечения остеопороза можно отнести диету, упражнения и двигательную активность, но не лекарственное растительное сырье.
Некоторые компоненты растений могут вызвать аллергическую реакцию и спровоцировать отравление.
Отказ от медикаментозного проверенного лечения может привести к смертельным патологическим переломам в области таза и бедер.
Широкий выбор лекарственных средств, новые методы диагностики, повышение уровня квалификации врачей и информированности пациентов, позволило снизить на 50% количество переломов у пациентов, получающих медикаментозное лечение остеопороза.
Фото: market.yandex.ru, КП
Источники
- Остеопороз. Клинические рекомендации РФ 2013-2017 (Россия)
- М. И. Шупина, Г.
 И. Нечаева, Е. В. Надей, Ю. В. Терещенко, Е. Н. Вохмякова, Ю. В. Арбузова Костные эффекты альфакальцидола и нативного витамина D в терапии остеопороза https://www.lvrach.ru/2017/03/15436691
И. Нечаева, Е. В. Надей, Ю. В. Терещенко, Е. Н. Вохмякова, Ю. В. Арбузова Костные эффекты альфакальцидола и нативного витамина D в терапии остеопороза https://www.lvrach.ru/2017/03/15436691 - Дефицит витамина D. Клинические рекомендации 2021
- А. А. Свешников Минеральная плотность костей скелета, масса мышц и проблемы профилактики переломов https://monographies.ru/ru/book/section?id=6160
Остеонекроз челюсти: Лечение потери костной массы, вызванной препаратами от остеопороза, рака | Старение | Рак
×
Что мы можем вам помочь найти?Уточните поиск: Найти доктора Условия поиска и процедуры Найти местоположение
Деловое свидание, встреча
Назначение нового пациента
МедБлог
старение; Рак
9 марта 2022 г.
старение; Рак
Томас Шлив, DDS, M.D. Хирургия
Остеонекроз челюсти является редким побочным эффектом некоторых лекарств от остеопороза и рака. Но раннее выявление, специализированная стоматология и челюстно-лицевая хирургия могут вылечить его. Пациентам с остеопорозом часто назначают лекарства, которые могут помочь предотвратить серьезные переломы костей. Эти антирезорбтивные препараты, предназначенные для замедления потери плотности костной ткани и способствующие здоровому формированию костей, также могут ограничивать или предотвращать распространение рака на кости.
Антирезорбтивные препараты, такие как бисфосфонаты, деносумаб, алендронат (Фосамакс) и золедроновая кислота (Зомета), могут улучшить качество жизни пациента и даже спасти его жизнь. Но, как и все лекарства, они несут риск побочных эффектов. Эти препараты обычно используются у пациентов с онкологическими заболеваниями, такими как метастазы в костях при раке предстательной железы, раке молочной железы, множественной миеломе, остеопорозе и болезни Педжета.
Одним из них является остеонекроз челюсти, или ОНЧ, редкое, потенциально серьезное осложнение, вызывающее отмирание ткани челюстной кости. ОНЧ может привести к болезненным симптомам, таким как:
- Отек полости рта
- Инфекции десен
- Переломы челюстной кости
- Расшатывание или потеря зубов
Хотя ОНЧ может быть серьезным заболеванием, его можно лечить под наблюдением специалиста. Среднестатистический врач или дантист может столкнуться с одним или двумя случаями этого редкого заболевания в десятилетие. Специалисты Юго-Западной стоматологии и челюстно-лицевой хирургии UT стали национальным центром направления для ONJ, ежегодно леча около 150 пациентов с этим осложнением.
Специалисты Юго-Западной стоматологии и челюстно-лицевой хирургии UT стали национальным центром направления для ONJ, ежегодно леча около 150 пациентов с этим осложнением.
Тяжесть и симптоматика остеонекроза челюсти разнообразны, и каждому пациенту нужен индивидуальный план лечения. Мы тесно сотрудничаем с командой специалистов по минеральному метаболизму UT Southwestern — национального лидера клинических исследований в области лечения заболеваний костей — и нашими коллегами-онкологами, чтобы остановить и вылечить остеонекроз челюсти, восстанавливая качество жизни наших пациентов.
Диагностика и лечение остеонекроза челюсти
Челюсти и зубы непропорционально подвержены влиянию антирезорбтивных препаратов. Эти препараты нацелены на остеокласты, клетки, которые разрушают костную ткань из-за дегенеративных заболеваний, таких как остеопороз, или как часть нормального процесса заживления организма.
ONJ вызывает отмирание ткани челюстной кости и может привести к болезненным симптомам.
Челюсти регенерируют чаще, чем другие кости, поэтому на них направлено больше лекарств. Зубы отделены от челюсти только небольшой связкой, и в результате в челюстях и зубах происходит меньшее заживление и наращивание кости.
Риск остеонекроза челюсти у пациентов, принимающих антирезорбтивные препараты для лечения рака, составляет 1-5%. Люди с остеопорозом получают более низкие дозы, поэтому их риск меньше — менее 0,1%. ОНЧ также может возникнуть в результате травмы десен или челюсти.
Симптомы остеонекроза челюсти в конечном итоге нарушают качество жизни, заставляя пациентов обращаться к стоматологу или лечащему врачу. Мы диагностируем состояние как остеонекроз челюсти, если поврежденная обнаженная кость сохраняется в верхней или нижней челюсти в течение как минимум восьми недель.
Когда вся ткань кости отмирает, мы не можем ее оживить. Но мы можем помочь уменьшить потерю костной массы, если поймаем остеонекроз челюсти на ранней стадии. Ваш план лечения будет зависеть от стадии остеонекроза челюсти на момент постановки диагноза:
- Стадия 0: Вы принимаете антирезорбтивные препараты и испытываете неспецифическую боль в челюсти, но мы не обнаруживаем мертвых костей.

- Стадия 1: Вы обнажили мертвую кость во рту, но боли практически нет.
- Стадия 2: Вы обнажили мертвую кость, инфицированную и болезненную.
- Стадия 3: Мертвая кость вышла за пределы кости, прилегающей к зубам.
Мы обсудим варианты вашего лечения и будем работать с вами, чтобы найти наилучший выбор для вашего здоровья и жизни.
Приблизительно половина пациентов с остеонекрозом челюсти 1-й стадии излечиваются с помощью нехирургической обработки раны, чтобы остановить дальнейшую потерю костной массы и способствовать заживлению тканей полости рта. Дебридинг означает осторожное скрабирование обнаженной кости для удаления мертвых клеток. Мы пропишем антисептическое средство для полоскания рта — мы называем его супермощным листерином — для обработки зубов два раза в день ватной палочкой или мягкой зубной щеткой. Десны снова вырастут под мертвой костью и оторвутся от нее, подобно тому, как кожа со временем избавляется от мелких осколков.
Тем, кто не выздоравливает после передового лечения, переходит на стадию 2 или 3, которая вызывает усиление боли и рецидивирующие инфекции, обычно требуется операция по удалению мертвой кости. Оральный хирург, имеющий опыт работы с остеонекрозом челюсти, удалит мертвую кость, все зубы, которые ее касаются, и кусочек здоровой ткани, чтобы гарантировать отсутствие пораженных костных клеток. Если омертвевшая кость проникает в носовые пазухи, мы будем сотрудничать с нашими коллегами-отоларингологами (ЛОР) для проведения операции.
Во время операции мы вводим в рану богатый тромбоцитами фибрин, используя фактор роста, полученный из вашей собственной крови, чтобы способствовать более быстрому заживлению. Это передовое лечение не широко доступно в других центрах.
Это передовое лечение не широко доступно в других центрах.
После операции вы останетесь на ночь, чтобы получить три дозы антибиотиков внутривенно, чтобы снизить риск послеоперационной инфекции. Примерно 92% пациентов, перенесших операцию, выздоравливают. Десны заживут и покроют здоровую обнаженную кость. Если вам предстоит стоматологическая работа в будущем, например, удаление зуба или развитие нового заболевания десен, существует риск повторного развития остеонекроза челюсти, что потребует повторной операции.
Некоторые пациенты с остеонекрозом челюсти 1-й стадии выбирают операцию вместо нехирургической обработки раны, полное заживление которой может занять до трех лет. Наряду с чисткой два раза в день вам нужно будет посещать стоматолога и челюстно-лицевую хирургию каждые три месяца, чтобы убедиться, что костная ткань больше не умирает.
Снижение риска остеонекроза челюсти
Профилактическая стоматологическая помощь до и во время антирезорбтивной медикаментозной терапии может снизить риск развития остеонекроза челюсти на 50%. Если ваш врач рекомендует антирезорбтивные препараты для лечения рака или остеопороза, вас также могут направить к специалисту по челюстно-лицевой хирургии для дальнейшего лечения.
Если ваш врач рекомендует антирезорбтивные препараты для лечения рака или остеопороза, вас также могут направить к специалисту по челюстно-лицевой хирургии для дальнейшего лечения.
Мы проверим состояние ваших зубов и порекомендуем уход за полостью рта, например лечение заболеваний десен, до начала приема лекарств. Наши специалисты обсудят с вами возможные изменения в вашем ежедневном уходе за зубами, чтобы сохранить или улучшить здоровье ваших зубов и десен.
Если ваши зубы, челюсти или десны требуют тщательного ухода, антирезорбтивные препараты могут быть небезопасным выбором для лечения остеопороза или рака. Тесно сотрудничая с командой, занимающейся минеральным обменом, ваши специалисты по здоровью полости рта и онкологии могут сотрудничать, чтобы найти вариант с меньшим риском, который поможет восстановить здоровую костную ткань.
Специализированная помощь специалистов по остеонекрозу челюсти
Прежде чем попасть в UT Southwestern, многие пациенты с остеонекрозом челюсти обращаются к нескольким врачам, не получая надлежащего диагноза или плана лечения. Наши специалисты наблюдают гораздо больший объем случаев остеонекроза челюсти, чем большинство медицинских центров — мы можем предоставить вам точный диагноз и индивидуальный план лечения. Поскольку вы проходите лечение в академическом медицинском центре, ваше лечение должно покрываться вашей первичной медицинской страховкой, а не стоматологической страховкой.
Наши специалисты наблюдают гораздо больший объем случаев остеонекроза челюсти, чем большинство медицинских центров — мы можем предоставить вам точный диагноз и индивидуальный план лечения. Поскольку вы проходите лечение в академическом медицинском центре, ваше лечение должно покрываться вашей первичной медицинской страховкой, а не стоматологической страховкой.
Мои текущие исследования сосредоточены на углублении нашего понимания того, как предотвратить остеонекроз челюсти, а также на совершенствовании наших передовых методов лечения. Ежедневные достижения в медицинской онкологии и минеральном обмене улучшают профили безопасности лекарств от рака костей и остеопороза.
Если вы или ваш близкий испытываете необъяснимую боль в челюсти или оголение кости во рту, как можно скорее обратитесь к специалисту. Сэкономленное время — это сбережение костей: чем раньше мы диагностируем и лечим остеонекроз челюсти, тем лучше могут быть ваши результаты.
Чтобы поговорить со специалистом ONJ, позвоните по телефону 214-645-8300 или , запишитесь на прием онлайн

старение; Диета и питание; Профилактика
- Бетани Агусала, доктор медицины
19 января 2023 г.
старение; Глаза и зрение
- Рафаэль Уфрет-Винсенти, доктор медицины
9 января 2023 г.
старение; Профилактика
- Хумза Сиддики, доктор медицины
6 января 2023 г.
старение; Открытие
- Авра Мириам Луи, Д.Д.С.
14 июля 2022 г.
старение; Открытие
- Роул Филберт, D.D.S.
30 июня 2022 г.
Старение
- Намира Джамшед, доктор медицины
23 мая 2022 г.
старение; Ортопедия и реабилитация
- Меган Сорич, Д.О.
31 января 2022 г.
старение; Глаза и зрение; Женское здоровье
- Абиола Фадайоми, MSN, APRN, AGNP-BC
6 августа 2021 г.
старение; Пластическая хирургия
- Джеффри Кенкель, доктор медицины
2 декабря 2020 г.
Еще статьи
Лечение, симптомы, диета и диагностика
Если у вас остеопения, плотность костей ниже нормы. Плотность костей достигает пика, когда вам около 35 лет.
Минеральная плотность костей (МПКТ) — это показатель того, сколько минералов содержится в ваших костях. Ваша МПК оценивает шансы сломать кость в результате обычной деятельности. У людей с остеопенией МПК ниже нормы, но это не болезнь.
Однако наличие остеопении повышает вероятность развития остеопороза. Это заболевание костей вызывает переломы, сутулость и может привести к сильной боли и потере роста.
Вы можете принять меры для предотвращения остеопении. Правильные упражнения и выбор продуктов питания могут помочь сохранить ваши кости крепкими. Если у вас остеопения, спросите своего врача о том, как вы можете улучшить состояние и предотвратить ухудшение состояния, чтобы избежать остеопороза.
Остеопения обычно не вызывает симптомов. Потеря плотности кости не вызывает боли.
Старение является наиболее распространенным фактором риска развития остеопении. После того, как ваша костная масса достигает пика, ваше тело разрушает старую кость быстрее, чем строит новую. Это означает, что вы теряете некоторую плотность костей.
Женщины теряют кости быстрее после менопаузы из-за более низкого уровня эстрогена. Если вы потеряете слишком много, ваша костная масса может упасть настолько, что это будет считаться остеопенией.
Около половины американцев старше 50 лет страдают остеопенией. Чем больше у вас этих факторов риска, тем выше ваш риск:
- женщина
- семейный анамнез низкой МПК
- возраст старше 50 лет
- менопауза до 45 лет
- удаление яичников до наступления менопаузы курение или употребление других форм табака
- чрезмерное употребление алкоголя или кофеина
- прием преднизолона или фенитоина
Некоторые другие состояния также могут увеличить риск развития остеопении:
- анорексия
- булимия
- синдром Кушинга
- гиперпаратиреоз
- гипертиреоз
- воспалительные состояния, такие как ревматоидный артрит, волчанка или болезнь Крона
Национальный фонд остеопороза рекомендует пройти обследование на МПК, если вы:
- женщина в возрасте 65 лет и старше
- моложе 65 лет, в постменопаузе и имеете один или несколько факторов риска
- в постменопаузе, и вы сломали кость в результате обычной деятельности, например, толкания стула, чтобы встать, или уборки пылесосом
Ваш врач может порекомендовать вам пройти тест на МПК по другим причинам. Например, примерно каждый третий белый и азиатский мужчина старше 50 лет имеет низкую плотность костей.
Например, примерно каждый третий белый и азиатский мужчина старше 50 лет имеет низкую плотность костей.
Тест DEXA
Двухэнергетическая рентгеновская абсорбциометрия, называемая DEXA или DXA, является наиболее распространенным способом измерения МПК. Он также известен как тест минеральной плотности костей. Он использует рентгеновские лучи, которые имеют более низкое излучение, чем обычный рентгеновский снимок. Тест безболезненный.
DEXA обычно измеряет уровень плотности костной ткани в позвоночнике, бедре, запястье, пальце, голени или пятке. DEXA сравнивает плотность вашей кости с плотностью 30-летнего человека того же пола и расы. Результатом DEXA является T-балл, который ваш врач может использовать для диагностики.
Если ваш Т-балл показывает, что у вас остеопения, ваш отчет DEXA может включать ваш балл FRAX. Если это не так, ваш врач может рассчитать его.
Инструмент FRAX использует плотность вашей кости и другие факторы риска для оценки риска перелома бедра, позвоночника, предплечья или плеча в течение следующих 10 лет.
Ваш врач может также использовать вашу оценку FRAX для принятия решения о лечении остеопении.
Целью лечения является предотвращение прогрессирования остеопении в остеопороз.
Первая часть лечения включает выбор диеты и упражнений. Риск перелома кости при остеопении довольно мал, поэтому врачи обычно не назначают лекарства, если ваша МПК не близка к уровню остеопороза.
Ваш лечащий врач может поговорить с вами о приеме добавок с кальцием или витамином D, хотя, как правило, лучше получать их в достаточном количестве из своего рациона.
Чтобы получить достаточное количество кальция и витамина D, ешьте молочные продукты, такие как сыр, молоко и йогурт. Некоторые виды апельсинового сока, хлеба и злаков обогащены кальцием и витамином D. Другие продукты, содержащие кальций, включают:
- сушеные бобы
- брокколи
- дикий пресноводный лосось
- шпинат
1200 миллиграммов кальция в день и 800 международных единиц (МЕ) витамина D. Однако неясно, относится ли это к остеопении.
Однако неясно, относится ли это к остеопении.
Ходьба, прыжки или бег в течение не менее 30 минут в большинство дней укрепят ваши кости, если у вас остеопения, вы молоды или находитесь в пременопаузе.
Все это примеры упражнений с весовой нагрузкой, что означает, что вы делаете их, когда ваши ноги касаются земли. Хотя плавание и езда на велосипеде могут помочь вашему сердцу и укрепить мышцы, они не укрепляют кости.
Даже небольшое увеличение МПК может значительно снизить риск переломов в более позднем возрасте.
Однако, когда вы становитесь старше, вам становится все труднее строить кости. С возрастом ваши упражнения должны также подчеркивать укрепление мышц и равновесие.
Ходьба по-прежнему хороша, но теперь учитываются также плавание и езда на велосипеде. Эти упражнения помогут снизить вероятность падения.
Поговорите со своим врачом о самых лучших и безопасных упражнениях для вас.
В дополнение к ходьбе или другим упражнениям попробуйте следующие укрепляющие упражнения:
Отводящие мышцы бедра
Отводящие мышцы бедра укрепляют бедра и улучшают равновесие. Делайте это от 2 до 3 раз в неделю.
Делайте это от 2 до 3 раз в неделю.
- Встаньте прямо, правым боком лицом к стулу, держась правой рукой за спинку стула.
- Положите левую руку на таз и поднимите левую ногу в сторону, держа ее прямо.
- Держите носок вперед. Не поднимайтесь так высоко, чтобы поднимался таз.
- Голень. Повторить 10 раз.
- Смените сторону и сделайте то же упражнение 10 раз правой ногой.
Подъемы на носки и пятки
Подъемы на носки и пятки укрепляют голени и улучшают равновесие. Делайте их каждый день. Наденьте обувь для этого упражнения, если у вас болят ноги.
- Встаньте прямо лицом к спинке стула. Слегка держитесь за него одной или двумя руками, чтобы сохранять равновесие. Работайте над тем, чтобы оставаться в равновесии, используя только одну руку или несколько пальцев.
- Держите пятки на земле и отрывайте пальцы ног от пола. Продолжайте стоять прямо с прямыми коленями.
- Удерживать 5 секунд. Затем опустите пальцы ног.

- Теперь поднимитесь на носки и задержитесь на 5 секунд.
- Медленно опустите пятки на пол и повторите 10 раз.
Подъемы ног лежа
Подъемы ног лежа укрепляют нижнюю часть спины и ягодицы, а также растягивают переднюю часть бедер. Делайте это упражнение 2-3 раза в неделю.
- Лягте животом на коврик на полу или на твердую кровать, подложив под живот подушку.
- Положите голову на руки или подложите под лоб свернутое полотенце. Вы также можете положить свернутое полотенце под каждое плечо и под ноги, если хотите.
- Сделайте глубокий вдох, мягко прижмите таз к подушке и сожмите ягодицы.
- Медленно поднимите одно бедро от пола, слегка согнув колено. Задержитесь на счет 2, расслабив стопу.
- Нижняя часть бедра и задняя часть бедра на земле.
- Повторите 10 раз, затем сделайте 10 другой ногой.
Лучший способ предотвратить остеопению — избегать поведения, которое ее вызывает. Если вы уже курите или пьете много алкоголя или кофеина, бросьте, особенно если вы моложе 35 лет, когда вы еще можете строить кости.
 И. Нечаева, Е. В. Надей, Ю. В. Терещенко, Е. Н. Вохмякова, Ю. В. Арбузова Костные эффекты альфакальцидола и нативного витамина D в терапии остеопороза https://www.lvrach.ru/2017/03/15436691
И. Нечаева, Е. В. Надей, Ю. В. Терещенко, Е. Н. Вохмякова, Ю. В. Арбузова Костные эффекты альфакальцидола и нативного витамина D в терапии остеопороза https://www.lvrach.ru/2017/03/15436691