Анкилоз ВНЧС — костный анкилоз височно-нижнечелюстного сустава
Причины и симптомы анкилоза ВНЧС
Наиболее выраженные симптомы заболевания:
- челюсть ограничена в подвижности, полностью закрыть и открыть рот не получается;
- болевой синдром в суставе, боль усиливается при жевании и попытке открыть рот;
- проблемы с дикцией и речью;
- асимметрия лица;
- воспаление десен, зубной камень;
- нарушение прикуса.

При анкилозе ВНЧС у пациента часто возникают трудности с дыханием, по ночам – храп и западение языка.
Односторонний анкилоз (фиксируют в 90% ситуаций) приводит к выраженной асимметрии лица и развитию перекрестного прикуса. Лицо уходит на сторону пораженного заболеванием сустава. При двустороннем варианте у ребенка подбородок уходит назад, наблюдается микрогения (недоразвитость нижней челюсти), глубокий прикус. Если патология развивается у взрослого человека, то признак недоразвитости нижней челюсти будет практически незаметен.
Причины развития анкилоза:
- травма при родах;
- травма ВНЧС, перелом мыщелкового отростка;
- вывих нижней челюсти;
- воспаление сустава.

Патогенез заболевания следующий: на фоне воспаления или травмирования на поверхности сустава образуются участки, не покрытые хрящевой тканью. На них постепенно нарастает рубцовая ткань, которая постепенно костенеет и приводит к сращению мыщелкового отростка ВНЧС и височной кости.
Заболевание серьезно затрудняет прием пищи. При выраженной патологии пациенты могут есть только жидкую или полужидкую пищу, часто – через трубочку. Так как доступ в полость рта оказывается затруднен, возникают проблемы с гигиеной. Зубной камень, пародонтит и кариес – постоянные спутники анкилоза.
Диагностика анкилоза ВНЧС
В ходе осмотра пациента выявляют объем ограничения при открытии рта. Амплитуда редко превышает 1-2 см при норме в ширину трех пальцев руки пациента. Характерный признак заболевания – в пораженном суставе нет скользящих горизонтальных движений.
Диагностика обязательно включает рентгенографическое или МРТ исследование. На снимках выявляют значительное сокращение или отсутствие суставной щели, разрушение суставной головки, деформацию нижней челюсти.
Обязательная часть диагностики заключается в исследовании прикуса. Для этого изготавливают и анализируют модели челюстей пациента.
Лечение анкилоза ВНЧС
Патологией занимаются стоматолог и челюстно-лицевой хирург. В зависимости от степени развития анкилоза и его классификации прибегают к терапевтическим или хирургическим методам.
Консервативные способы лечения допускаются только на ранней стадии фиброзного анкилоза ВНЧС. Они включают внутрисуставные инъекции гормональных препаратов, физиопроцедуры и реабилитирующие процедуры с использование тренажеров.
Выраженный анкилоз ВНЧС лечат хирургическими методами. В ходе оперативной коррекции рассекают сращение, низводят головку нижней челюсти. Для устранения деформации челюсти применяют методики вытяжения, костную пластику с аутотрансплантацией и иные варианты.
В ходе оперативной коррекции рассекают сращение, низводят головку нижней челюсти. Для устранения деформации челюсти применяют методики вытяжения, костную пластику с аутотрансплантацией и иные варианты.
Обязательный этап лечения, в том числе после хирургической операции, – это ортодонтическая коррекция. Ее цель сведена к нормализации прикуса и положения зубов. Без этого этапа вылечить анкилоз ВНЧС без риска рецидива невозможно.
Для работы с прикусом используют:
- шины, накладки и каппы;
- выравнивание зубного ряда брекетами;
- протезирование.
Преимущества клиники
Клиника доктора Конникова – передовая стоматология со специализацией на лечении патологий челюстного отдела. Мы предоставляем полный комплекс консультационных, диагностических и лечебных услуг и гарантируем результат.
Мы предоставляем полный комплекс консультационных, диагностических и лечебных услуг и гарантируем результат.
- уникальная команда узких специалистов;
- современные технологии диагностики, моделирования и лечения;
- передовое оснащение;
- комплексная работа с каждым пациентом.
В клинике собраны лучшие узкоспециализированные профессионалы, которые все вместе составляют одну из самых эффективных стоматологических команд в нашей стране.
Анкилоз ВНЧС — особенности и лечение
Анкилоз — это заболевание, при котором происходит сращивание костей.
Анкилоз ВНЧС появляется:
- после травмы сустава;
- после долгого периода неподвижности, например, пребывания в гипсе;
- из-за воспаления или гнойного процесса;
- как следствие артрита.
При сращивании сустава в результате разрушения суставного хряща возле него возникает костный нарост, из-за которого суставы соединяются и становятся неподвижными. Анкилоз сопровождается проблемами с дыханием, западением языка, апноэ сна, храпом, из-за периодического отсутствия гигиены образуется зубной камень.
Процесс сращивания суставных поверхностей происходит постепенно – в результате нарушения целостности суставного хряща полость вокруг него обрастает соединительной костной тканью (нарост), что в результате приводит к полному сращиванию и патологическим изменениям суставов, создавая их неподвижность. Лечение анкилоза височно-нижнечелюстного сустава производится хирургически.
Зубной анкилоз
Анкилоз зубов возникает чаще всего при таком врожденном дефекте, как неполный набор зубов. В иных случаях заболевание появляется, если молочный зуб не выпадает вовремя, из-за того что не формируется коренной зуб. В результате корень срастается с альвеолярным отростком. При этом зуб отличается меньшей высотой. Искусственная коронка в подобных случаях — лучший вариант для коррекции зубов и нормализации прикуса.
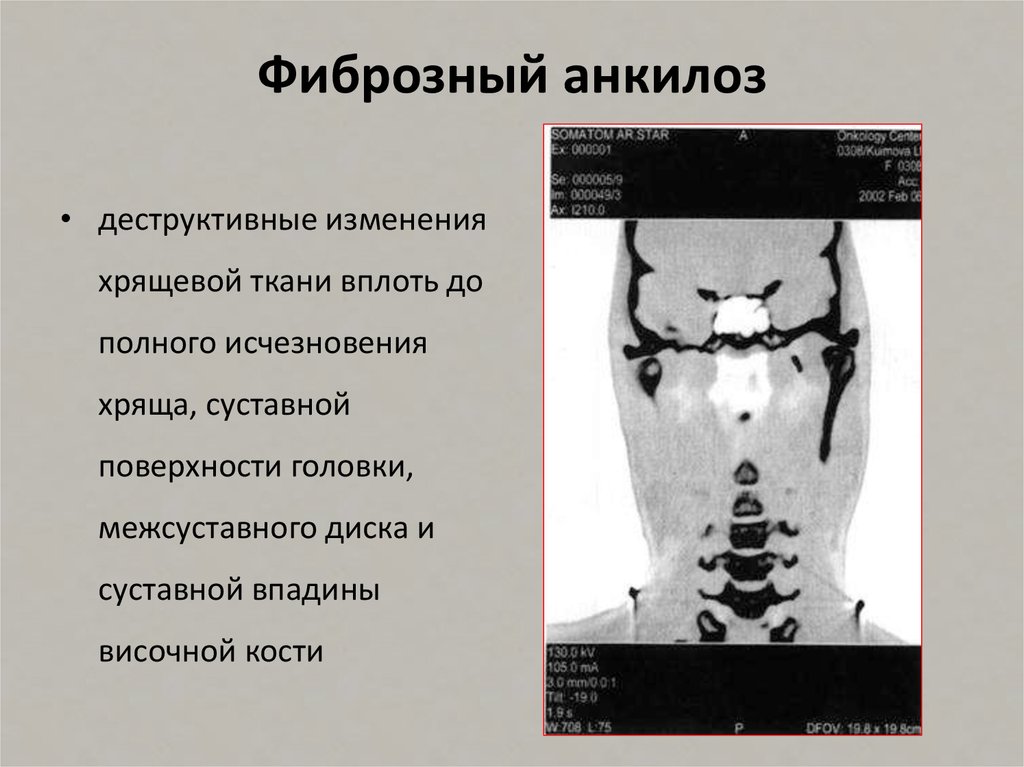
Фиброзный анкилоз
При этой форме анкилоза пациент не может полностью открыть рот. Со временем делать это становится больному все сложнее. Из-за формирования фиброзной ткани на рентгеновском снимке суставная щель просматривается нечетко и выглядит прерывистой.
Со временем делать это становится больному все сложнее. Из-за формирования фиброзной ткани на рентгеновском снимке суставная щель просматривается нечетко и выглядит прерывистой.
Костный анкилоз
При костном анкилозе ВНЧС имеет место соединение мыщелкового отростка со скуловой дугой. Получается, что костная ткань наполняет собой полость сустава. Костный анкилоз ВНЧС бывает частичным или полным, это зависит от того, остались ли нетронутые места на поверхности суставов. Если болезнь поражает только один сустав, лицо становится несимметричным. При поражении двух суставов верхняя челюсть сдвигается вперед, происходит ниспадание подбородочного отдела, что приводит к нарушению прикуса и проблемам с зубами, речью и дыханием. Человеку с таким недугом будет трудно принимать твердую пищу. Полная форма характеризуется тем, что на рентгеновском снимке суставная щель не просматривается, а мыщелковый отросток выглядит более широким, чем должен.
Анкилоз ВНЧС у детей: причины и лечение
Возникновение анкилоза ВНЧС у детей может быть спровоцировано попаданием инфекции в кровь новорожденных, в результате в суставах и костях возникают гнойники.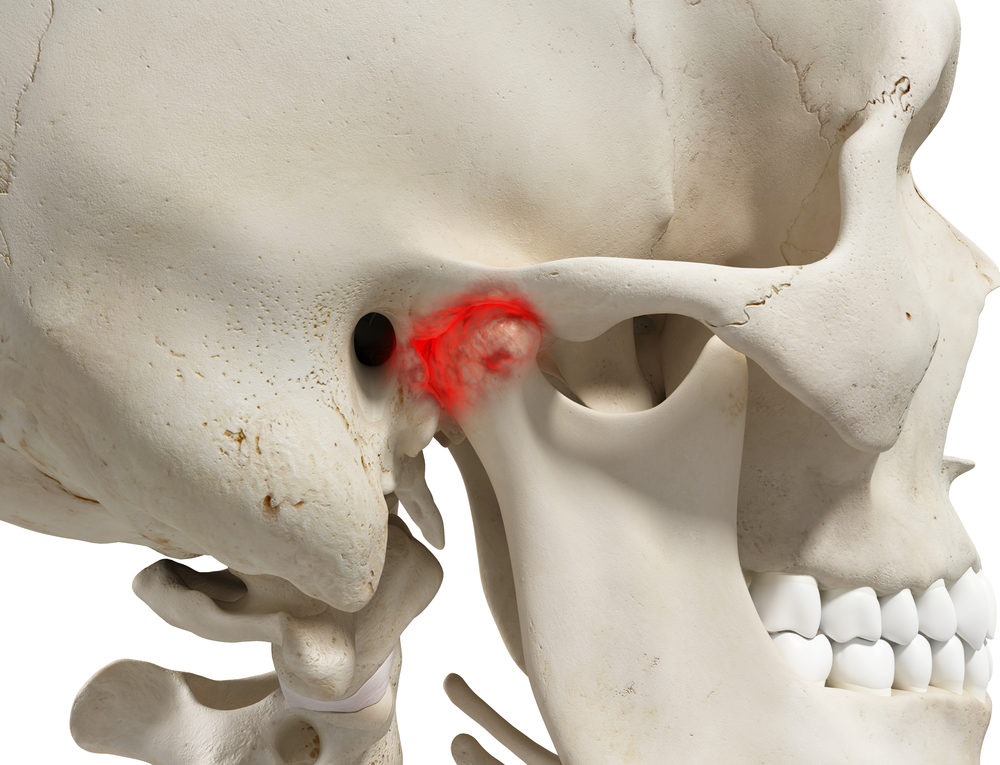 Также анкилоз может проявиться как последствие травмы, при которой ломается мыщелковый отросток и происходит вывих нижней челюсти, в полости сустава собирается кровь и происходит гемартроз. Поскольку получать нормальную пищу в такой ситуации невозможно, велика вероятность возникновения у ребенка общей задержки развития.
Также анкилоз может проявиться как последствие травмы, при которой ломается мыщелковый отросток и происходит вывих нижней челюсти, в полости сустава собирается кровь и происходит гемартроз. Поскольку получать нормальную пищу в такой ситуации невозможно, велика вероятность возникновения у ребенка общей задержки развития.
Устранение данного заболевания — задача ортодонтов и челюстно-лицевых хирургов. Анкилоз приводит к тому, что нижняя челюсть остается недоразвитой, и докторам приходится иметь дело с нарушением прикуса. Врачи должны удлинить травмированную челюсть и вернуть ей подвижность. Одновременно с этим необходимо провести коррекцию прикуса. Эти меры станут базой для дальнейшего нормального роста и развития лицевого скелета, восстановления полноценного дыхания и возвращения нормальной речи и жевания.
Анкилоз ВНЧС: лечение
На первых этапах развития анкилоза ВНЧС используются терапевтические процедуры, такие как ультразвук и инъекции гидрокортизона, которые делаются в суставы. Также под наркозом выполняют редрессацию, устранение фиброзных сращений в суставе с раздвижением челюстей под воздействием внешней силы.
Также под наркозом выполняют редрессацию, устранение фиброзных сращений в суставе с раздвижением челюстей под воздействием внешней силы.
Стойкий анкилоз ВНЧС устраняют только в ходе хирургической операции. Затем проводятся ортодонтические процедуры. Хирургическое вмешательство позволяет избавить пациента от косметических недостатков и вернуть нижней челюсти полную функциональность. При операции особое внимание уделяется анестезии, так как при данном заболевании могут возникнуть трудности с интубацией вплоть до необходимости провести ее посредством трахеотомии.
Чтобы не допустить повторного возникновения анкилоза, нижняя челюсть после операции фиксируется шинами и специальными средствами, проводятся косметические процедуры, массаж жевательных мышц. После пациенту необходимо посетить ортодонта, чтобы окончательно исправить прикус.
Одномоментное устранение анкилоза височно-нижнечелюстного сустава и деформации нижней челюсти у детей
1. Антонов E.H., Евсеев A.B., Камаев C.B. Лазерная стереолитография технология послойного изготовления трехмерных объектов из жидких фото-полимеризующихся композиций // Оптическая техника. -1998. — 1 (13). — С. 5-14
Антонов E.H., Евсеев A.B., Камаев C.B. Лазерная стереолитография технология послойного изготовления трехмерных объектов из жидких фото-полимеризующихся композиций // Оптическая техника. -1998. — 1 (13). — С. 5-14
2. Антонов E.H., Евсеев A.B., Топольницкий О.З. и др. Формирование биоактивных минерал-полимерных комплексов методом лазерной стереолито-графии//Оптическая техника. -1998.-1 (13).-С. 55-60
3. Антонова О.В. Морфометрическое обоснование костно-пластических операций на нижней челюсти в детском возрасте. Автореф.дисс. . канд. мед наук. -М., 1996. 20 с.
4. Безруков В.М., Робустова Т.Г. Руководство по хирургической стоматологии и челюстно-лицевой хирургии, Т. 2. М.: Медицина, 2000.-487 с.
5. Вернадская Михайлик Г.П. Вернадский Ю.И. Совершенствование методов лечения анкилоза височно-нижнечелюстного сустава. Дисс.канд. мед. наук. -М., 1980. — 151 с.
6. Вернадская Г.П. Вернадский Ю.И., Методики артропластики височно-нижнечелюстных суставов. Методические рекомендации. Киев, 1981. — 9 с.
Киев, 1981. — 9 с.
7. Вернадская Г.П., Вернадский Ю.И. Аутопластический способ одномоментного устранения анкилоза височно-нижнечелюстного сустава и микрогении // Тезисы докладов 1 съезда стоматологов Белоруссии / -Минск, 1979. -С202-205.
8. Вернадский Ю.И. Травматология и восстановительная хирургия черепно-челюстно-лицевой области. -М.: Медицинская литература, 1999. 456 с.
9. Вернадский Ю.И., Бернадская-Михайлик Г.П. Применение белочной оболочки семенников при артропластике по поводу анкилозов височно-нижнечелюстного сустава // Материалы 1 съезда стоматологов Казахстана / -Алма-Ата, 1974.-С273-276.
10. Газенко В.А. Компрессионно-дистракционное устройство для лечения больных с дефектами нижней челюсти //Методики диагностики лечения и профилактики основных стоматологических заболеваний / Киев, 1990. -С. 196-197
11. Дацко А.А.,Тетюхин Д.В.Пути оптимизации лечения осложнений повреждений нижней челюсти с помощью наружного остеосинтеза // Труды VII Всероссийского съезда стоматологов / М. , 2001.— С. 159.
, 2001.— С. 159.
12. Железный П. А. Результаты костной пластики нижней челюсти у детей и подростков // Восстановительная хирургия челюстно-лицевой области: Сб. материалов конф., посвящ. 90-летию со дня рождения проф. Ф. М. Хитрова /-М., 1995,-С. 107-109.
13. Илизаров Г.А. Чрескостный компрессионный остеосинтез аппаратом автора: Автореф. дис. . канд. мед. наук. Пермь 1968. -20с.
14. Иоанидис Г.П. Анкилоз височно-нижнечелюстного сустава и микрогения. -Ташкент, 1974.-202 с.
15. Калмакаров Х.А., Рабухина H.A., Безруков В.М. Деформации лицевого черепа-М., 1981., -263 с.
16. Каспарова Н. Н., Колесов A.A., Воробьев Ю.И. Заболевания височно-нижнечелюстного сустава у детей и подростков -М.: Медицина, 1981. -160 с.
17. Колесов A.A. Стоматология детского возраста. -М., Медицина, 1985.
18. Кузьменко В.Ф. Лечение анкилоза височно-нижнечелюстного сустава. Автореф дис.канд. мед. наук. Киев, 1967. — 20с.
19. Кулагин В.В. Стереолитография в медицинской промышленности // Новое в стоматологии. 2002. — №3. — С.37-38.
2002. — №3. — С.37-38.
20. Лимберг A.A. Хирургическое лечение микрогении в детском возрасте // Стоматология. -1961. -№3. -С. 51-54.
21. Ляшев, И. Н. Алгоритм комплексного лечения взрослых пациентов с анкилозом височно-нижнечелюстного сустава и сопутствующей деформацией лицевого скелета / И. Н. Ляшев // Стоматология. 2007. -N 3. — С. 58-59.
22. Маланчук В.А. Реконструктивно-восстановительные операции на нижней челюсти. Автореф.дисс.докт. мед. наук. -Киев, 1994. -17с.
23. Митрошенков П.Н. Планирование реконструктивных операций с использованием метода лазерной стереолитографии // Вестник стоматологии и че-люстно-лицевой хирургии. 2004. — Т.1, Вып.4. -С. 14-27.
24. Муковозов И. Н. Дифференциальная диагностика хирургических заболеваний челюстно-лицевой области. -МЕДпресс, 2001. -224 с.
25. Неробеев А.И., Рабухина H.A., Кароян A.C., Семкин В.А., Дробат Г.В. Клинико-рентгенологический анализ использования титановых эндопроте-зов нижней челюсти // Стоматология.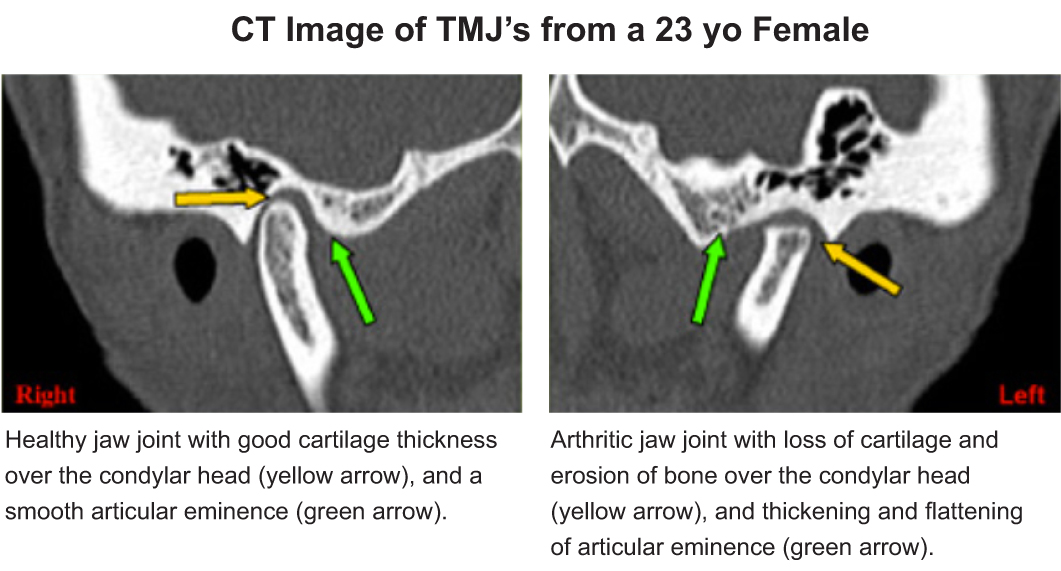 —1997. -№4. —С.40-42.
—1997. -№4. —С.40-42.
26. Никитин A.A. Ибрагимов А.Э. Никитин Д.А. Дистракционный остеосин-тез при восстановлении мыщелкового отростка нижней челюсти // Труды VII Всероссийского съезда стоматологов / М.: 2001.- с. 208.
27. Петросов, О.Ю. Калпакьянц, Н.Ю. Сеферян. Ю.А. Заболевания височно-нижнечелюстного сустава. Краснодар. Советская Кубань, 1996. — 352 с.
28. Плотников H.A. Костная пластика нижней челюсти М., 1979. 270 с.
29. Рабухина H.A., Аржанцев A.JI. Рентгенодиагностика в стоматологии. М.: ММА, 1999.
30. Рогинский В.В., Евсеев A.B., Коцюба Е.В. Лазерная стереолитография -новый метод биомоделирования в черепно-челюстно-лицевой хирургии // Детская стоматология. -2000. -№3-4. -С. 92-95
31. Рогинский В.В., Московский центр детской челюстно-лицевой хирургии: 10 лет — Результаты, Итоги, Выводы — М.: Детстомиздат, 2002. — 416 с.
32. Семкин В.А., Ляшев И.Н. Результаты использования протезов височно-нижнечелюстного сустава в клинике Центрального НИИ стоматологии // Стоматология. — 2002. -№ 2. -Т.81. -С. 30-33.
— 2002. -№ 2. -Т.81. -С. 30-33.
33. Семкин В.А., Ляшев И.Н. Смещение титанового эндопротеза мыщелкового отростка нижней челюсти в сторону средней черепной ямки и способ его устранения. // Стоматология.- 2002. -№ 3. -Т.81. -С. 41-43
34. Семкин В.А., Рабухина H.A., Ляшев И.Н. Эндопротезирование височно-нижнечелюстного сустава: результаты применения различных методик по данным клиники ЦНИИС // Стоматология. -2003. -№ 6. -С. 38-42.
35. Стучилов В.А. Никитин A.A. Применение компрессионно дистракционно-го методов при лечении переломов мыщелкого отростка нижней челюсти // Труды VII Всероссийского съезда стоматологов / —М.: 2001. -с.228.
36. Супиев Т.Л., Джумадиллаев Л.Н., Галяпин A.C., Тулеулова Л.Л. Комплексное лечение детей с анкилозом височно-нижнечелюстного устава // Заболевания височно-нижнечелюстного сустава. Сб. научн.тр / -Л., 1987. -С.158-163.
37. Терехова О.Ю., Цуканов В.Е., Авторское свидетельство СССР № 2061434, Кл. А 61 В 17/66 Дата публикации: 1996.06. 10
10
38. Титова А.Т. Хирургическое лечение микрогении в детском и юношеском возрасте. М., Медицина, 1975, — 184 с.
39. Федоров С.Н. Восстановление нижней челюсти методом растяжения костного регенерата// Материалы конгресса травматологов ортопедов России /-Ярославль, 1999. -С. 392.
40. Швырков М. Б. Устранение дефектов нижней челюсти с использованием дозированной дистракции. Часть 2. Несвободная остеопластика нижней челюсти посредством дистракционного остеогенеза // Стоматология. 2004. — N 5. — С. 34-39.
41. Швырков М.Б. Использование дистракционного остеосинтеза для несвободной остеопластики мыщелкового отростка нижней челюсти// Труды VII Всероссийского съезда стоматологов / М.:2001.— с. 239.
42. Adekeye Е.О. Ankylosis of the mandible; analysis of 76 cases // J. Oral. Maxillofac. Surg. -1983. -Vol. 41. -P.442-449.
43. Adekeye E.O. Pediatric fractures of the facial skeleton: a survey of 85 cases from Kaduna, Nigeria // J. Oral. Surg. -1980. -Vol. 38. -P. 355-358.
355-358.
44. Al-Aboosi K., Perriman A. One hundred cases of mandibular fractures in children in Iraq // Int. J. Oral. Surg. -1976. -Vol. 5. -P. 8-12.
45. Anderl H., Zur Nedden D., Muhlbauer W., Twerdy K., Zanon E., Wicke K., Knapp R. CT-guided stereolithography as a new tool in craniofacial surgery // Br. J. Plast. Surg. -1994. Vol. 47(1). -P. 60-64.
46. Bell W.H., editor: Modern practice in orthognathic and reconstructive surgery WB Saunders Philadelphia, 1992. vol 2.
47. Besette R.W., Katzberg R., Natiella J.R. Diagnosis and reconstruction of the human temporomandibular joint after trauma or internal derangement // Plast. Reconstr. Surg. -1985. -Vol. 75. -№ 2. -P. 192-203.
48. ВШ J.S., Reuther J.F., Dittmann W., Kubler N., Meier J.L., Pistner H., Wittenberg G. Stereolithography in oral and maxillofacial operation planning // Int. J. Oral. Maxillofac. Surg. -1995. -Vol. 24(1 Pt 2). -P.98-103.
49. Borcbakan C. L’utilisation du condyle acrylique dans l’ankylose temporo-maxillaire // Rev. Stomatol. Chir. Maxillofac. -1968. -Vol. 69. -P. 600-603,
Stomatol. Chir. Maxillofac. -1968. -Vol. 69. -P. 600-603,
50. Воупе P.J., Matthews F.R., Stringer D.E. TMJ bone remodeling after polyoxymethylene condylar replacement // Int. J. Oral. Maxillofac. Implants — 1987.-Vol. 2.-P. 29.
51. Bronstein S.L. Retained alloplaslic temporomandibular joint disk implants: A retrospective study // Oral Surg. Oral Med. Oral Pathol. 1987.-Vol.64.-P. 135.
52. Calhoun P.S., Kuszyk B.S., Heath D.G., Carley J.C., Fishman E.K. Three-dimensional volume rendering of spiral CT data: theory and method // Radiographics. -1999 -Vol. 19(3): -P 745-764.
53. Cavaliere C.M., Buchman S.R. Mandibular distraction in the absence of an ascending ramus and condyle // Journal of Cranio- Maxillofacial Surgery, -2002. -Vol. 13(4). -P. 527-532.
54. Chase D.C., Hudson J.W., Gerard D.A., Russel D.A., Chambers K., Curry J.R., Latta J.E., Christensen R.W. The Christensen prosthesis. A retrospective clinical study // Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod. 1995. -Vol.80. -P.273-278.
Endod. 1995. -Vol.80. -P.273-278.
55. Chidzonga M.M. Temporomandibular joint ankylosis: review of thirty-two cases // Br. J. Oral Maxillofac. Surg. -1999. -Vol. 37. -P. 123-126.
56. Christensen R.W. The correction of mandibular ankylosis by arthroplasty and insertion of a cast Vitallium glenoid fossa // Am. J. Orthop. -1963. -Vol. 48. -P. 16-24.
57. Christensen R.W. The temporomandibular joint prosthesis eleven years later // J. Oral Implantol. -1972. -Vol. 2. -P. 124-134,
58. Clauser L., Curioni C., Spanio S. The use of the temporalis muscle flap in facial and craniofacial reconstructive surgery. A review of 182 cases \\ J. Craniomaxillofac. Surg. -1995. -Vol. 23. -P. 203-214.
59. Cobey M.C. Arthroplasties using compressed ivalon sponge // Clin. Orthop. -1967.-Vol.54.-P. 139-144.
60. Copray J.C., Jansen H.W., Duterloo H.S. Growth and growth pressure of mandibular condylar and some primary cartilages of the rat in vitro // Am. J. Orthod. Dentofac. Orthop. -1986. -Vol. 90. -P. 19-28,
-1986. -Vol. 90. -P. 19-28,
61. Crawley W.A., Serletti J.M., Manson P.N. Autogenous reconstruction of the temporomandibular joint // J. Craniofac. Surg. -1993. -Vol. 4. -P.28-34.
62. Dean A., Alamillos F. Mandibular distraction in temporomandibular joint ankylosis // Plast. Reconstr. Surg. -1999. -Vol. 104. -P.2021-2031.
63. Demir Z., Velidedeoglu H., Sahin U., Kurtay A., Coskunfirat O.K. Preserved costal cartilage homograft application for the treatment of temporomandibular joint ankylosis //Plast. Reconstr. Surg. -2001.-Vol. 108(1). P.44-45.
64. Devgan A., Siwach R.C., Sangwan S.S. Functional restoration by excision arthroplasty in temporomandibular joint ankylosis~a report of 35 cases // Indian J. Med. Sci. 2002. -Vol. 56(2). — P. 61-64.
65. Edgerton M.T., Futrell J.W. Craniofacial surgery in children: concepts and questions // Clin. Plast. Surg. -1977. -Vol. 4(4): -P.571-586.
66. Ellis III. E., Schneiderman E.D., Carlson D.S. Growth of the mandible after replacement of the mandibular condyle: an experimental investigation in Macaca mulatto// J.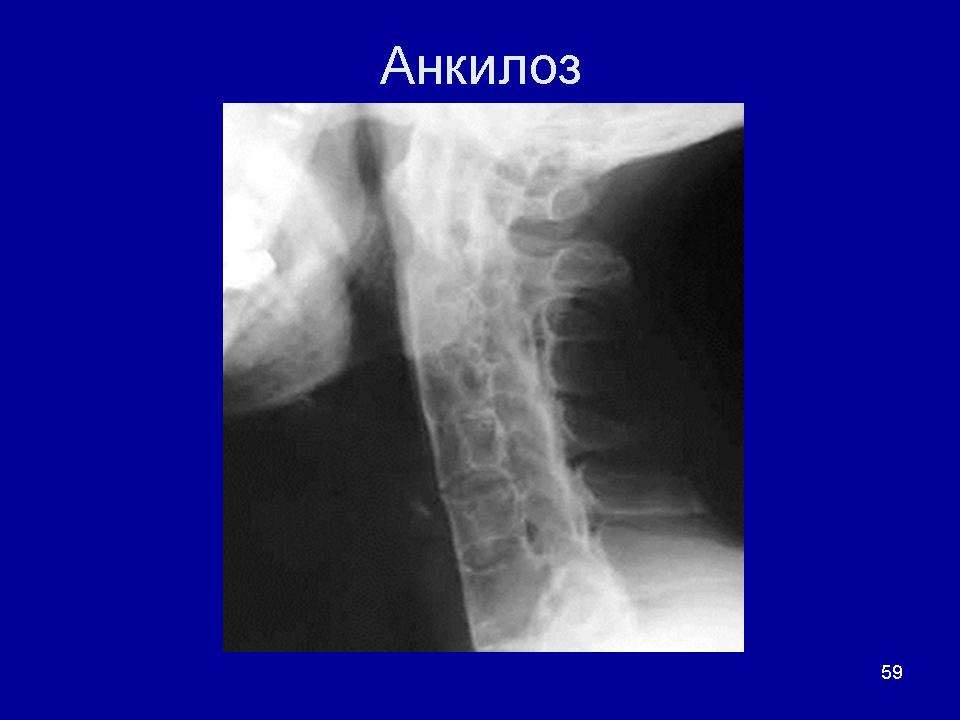 Oral Maxillofac. Surg. -2002. -Vol. 60. -P. 1461-1470.
Oral Maxillofac. Surg. -2002. -Vol. 60. -P. 1461-1470.
67. El-Sheikh M.M., Medra A.M., Warda M.H. Bird face deformity secondary to bilateral temporomandibular joint ankylosis // J. Cranio-Maxillofac. Surg. —1996. -Vol. 24. -P.96-103.
68. Faerber T.H., Ennis R.L., Allen G.A. Temporomandibular joint ankylosis following mastoiditis; report of a case // J. Oral. Maxillofac. Surg. -1990. -Vol. 48. -P.866-70.
69. Falkenstrom C.H. Biomechanical design of a total temporoinandibular joint replacement. Thesis. University of Groningen, -1993.
70. Feinerman D.M., Piecuch J.F. Long term effects of orthognathic surgery on the temporomandibular joint. Comparison of rigid and nonrigid methods // Int. J. Oral Maxillofac. Surg. -1995. -Vol. 24. -P.268-272.
71. Figueroa A.A., Gans B.J., Pruzansky S. Long-term follow-up of a mandibular costochondral graft // Oral Surg. Oral Med. Oral Pathol. -1984. -Vol. 58. -P.257-268.
72. Flot F., Strieker M., Chassagne J.F. Place de la prothese intermediaire a cupule non scellee dans la chirurgie reconstructive de 1’articulation temporo-mandibulaire // Ann.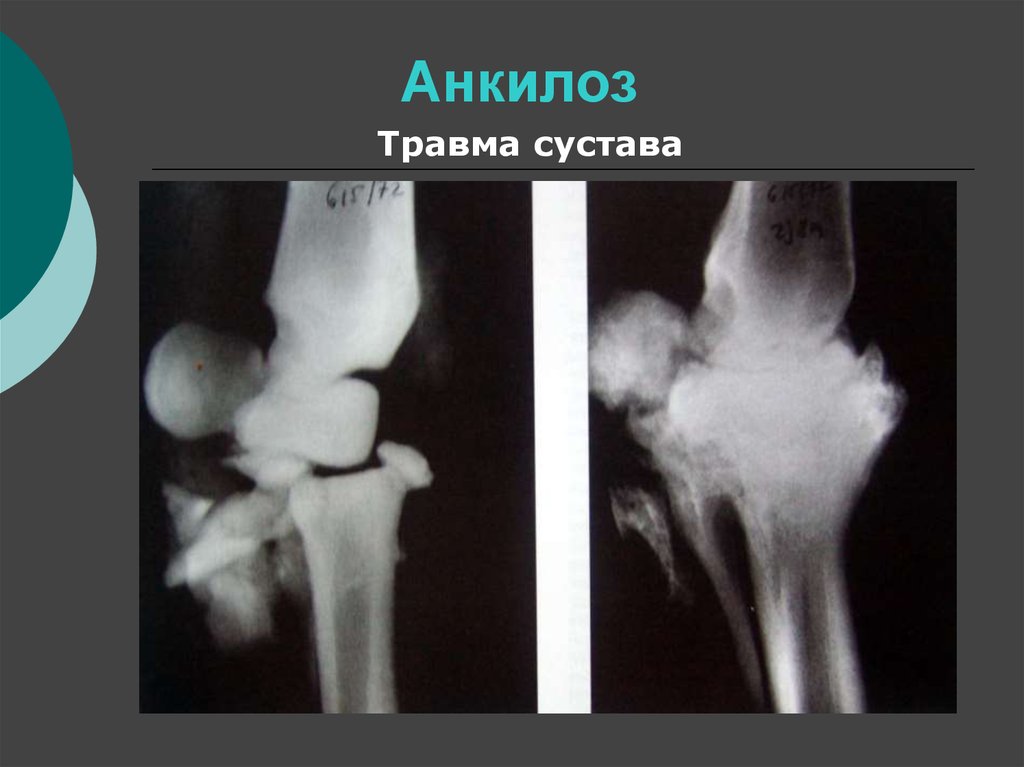 Chir. Plast. Esthet. -1984. -Vol. 29. -P. 253.
Chir. Plast. Esthet. -1984. -Vol. 29. -P. 253.
73. Freihofer H.P. The timing of facial osteotomies in children and adolescents // Clin. Plast. Surg. -1982. -Vol. 9(4). -P.445-456.
74. Gateno J., Teichgraeber J.F., Aguilar E. Computer planning for distraction osteogenesis // Plastic and Reconstructiv Surgery. -2000. -Vol. 105(3). -P. 873882
75. Georgiade, N., Altany, F., Pickrell, K., et al. An experimental and clinical evaluation of autogenous dermal grafts used in the treatment of temporomandibular joint ankylosis // Plast. Reconstr. Surg. —1957. -Vol. 19. -P 321.
76. Guralnick W.C., Kaban L.B. Surgical treatment of mandibular hypomobility // J. Oral Surg. -1976. -Vol. 34. -P. 343-348.
77. Guven O. Treatment of temporomandibular joint ankylosis by a modified fossa prosthesis // J. Cranio. Maxillofac. Surg. -2004. -Vol. 32. -P.236-242.
78. Guyuron B., Lassa C.I. Unpredictable growth pattern of costochondral graft // Plast. Reconstr. Surg. -1992. -Vol. 90. -P.880-886.
90. -P.880-886.
79. Hadlock T.A., Ferraro N.F., Rahbar R. Acute mastoiditis with temporomandibular joint effusion // Otolaryngol. Head Neck Surg. -2001. -Vol. 125.-P.l 11-112.
80. Haers P.E., Sailer H.F. Mandibular resorption due to systemic sclerosis. Case report of surgical correction of a secondary open bite deformity // Int. J. Oral Maxillofac. Surg. -1995. -Vol. 24. -P.261-267.
81. Hartwell S.W., Hall M.D. Mandibular condylectomy with silicon rubber replacement // Plast. Reconstr. Surg. -1974. -Vol. 53. -P.440-444.
82. Hensher R. Treatment of temporomandibular joint ankylosis // Operative Maxillofacial Surgery / -London. Chapman and Hall Medical. -1998.
83. Jacobs J.S., Bessette R. Temporomandibular joint deformities // Grabb and Smith’s Plastic Surgery, 4th edition / -Boston, Little, Brown, 1991. -P. 247270.
84. Kaban L.B., Perrott D.H., Fisher K. A protocol for management of temporomandibular joint ankylosis. J Oral Maxillofac Surg 1990; -Vol. 48. -P. 1145-1151.
48. -P. 1145-1151.
85. Kaban L.B. Acquired temporomandibular deformities // Pediatric oral and maxillofacial surgery / St. Louis, Elsevier 2004. -P.353-355.
86. Karaca C., Barutcu A., Atabey A. Treatment of temporomandibular joint ankylosis with inverted T-shaped silicone implant // Eur. J. Plast. Surg. -1996. -Vol. 19.-P. 112-113.
87. Karaca C., Barutcu A., Baytekin C., Yilmaz M., Menderes A., Tan O. Modifications of the inverted T-shaped silicone implant for treatment of temporomandibular joint ankylosis // J. Cranio. Maxillofac. Surg. 2004. -Vol. 32. -P. 243-246.
88. Karaca C., Barutcu A., Menderes A. Inverted T-shaped silicone implant for the treatment of temporomandibular joint ankylosis // J. Craniofac. Surg. -1998. -Vol. 9. -P. 539-542.
89. Keihn C.L., Desprez J.D., Converse C.F. Total prosthetic replacement of the temporomandibular joint// Ann. Plast. Surg. -1979. -Vol. 27. -P. 5.
90. Kent J.N. et al. Temporomandibular joint condylar prosthesis: a ten year report // Oral Maxillofac. Surg. -1983. -Vol. 41. -P. 245.
Surg. -1983. -Vol. 41. -P. 245.
91. Kent J.N., Homsy C.A., Gross B.D., et al. Pilot studies of a porous implant in dentistry and oral surgery // J.Oral Surg. -1972. -Vol. 30. -P. 608.
92. Kent J.N., Block M.S., Halpern J., el al. Update on the vitek partial and total temporomandibular joint systems // J. Oral Maxillofac. Surg. -1993. -Vol. 51. -P. 408.
93. Kent J.N,. BIock M.S., Homsy C.A. Experience with a polymer glenoid fossa prosthesis for partial or total temporomandibular joint reconstruction. // J. Oral Maxillofac. Surg. -1986. -Vol. 44. -P. 520.
94. Kiehn C.L., DesPrez J.D., Converse C.F. A new procedure for total temporomandibular joint replacement // Plast. Reconstr. Surg. -1974. -Vol. 53. -P. 221.
95. Kummoona R. Functional rehabilitation of ankylosed temporomandibular joints // Oral Surg. Oral Med. Oral Pathol. -1978. -Vol. 46. -P. 495-505.
96. Larheim T.A., Hoyeraal H.M., Stabrun A.E., Haanaes H.R. The temporomandibular joint in juvenile rheumatoid arthritis.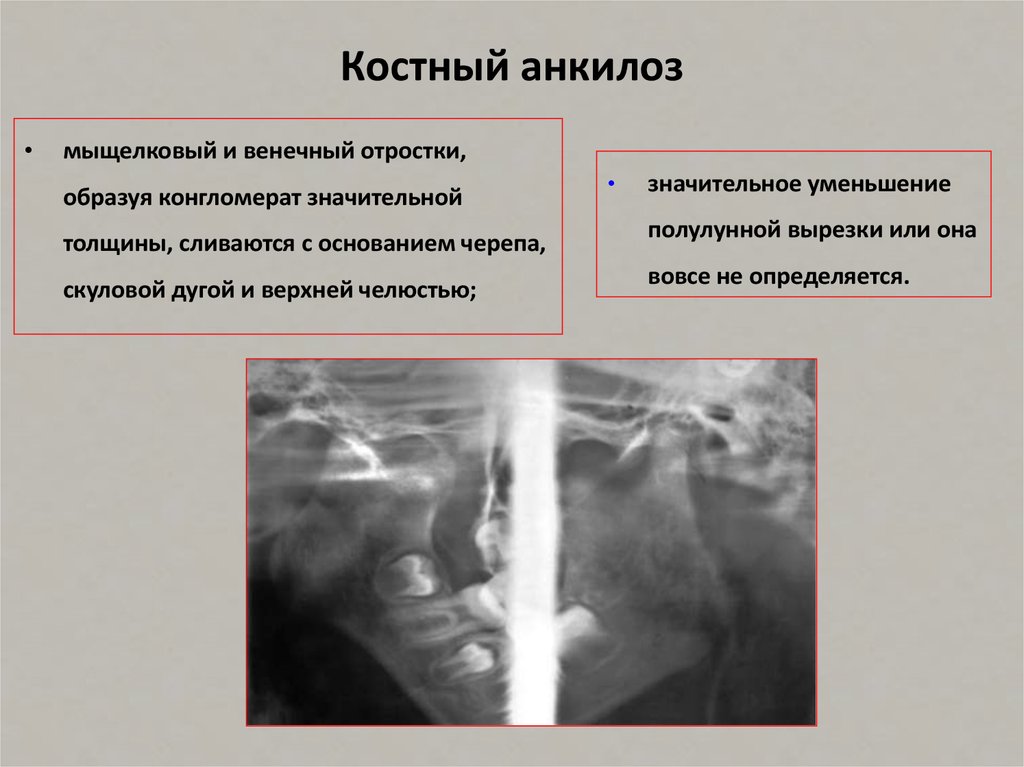 Radiographic changes related to clinical and laboratory parameters in 100 children // Scand. J. Rhuematol. -1982. -Vol. 11. -P.5-12.
Radiographic changes related to clinical and laboratory parameters in 100 children // Scand. J. Rhuematol. -1982. -Vol. 11. -P.5-12.
97. Lindquist C. et al. Autogeneous costochondral grafts in temporomandibular joint arthroplasty: a survey of 66 arthroplasties in 60 patients // Maxillofac. Surg. -1986. -Vol. 14.-P. 143.
98. Lindqvist C., Soderholm A.L., Hallikainen D., el al. Erosion and hiterotopic bone formation after alloplastic temporomandibular joint reconstruction // J. Oral Maxillofac. Surg. -1992. -Vol. 50. -P. 942.
99. Macintosh R.B., Henny F.A. A spectrum of applications of autogenous costochondral grafts // J. Maxillofac. Surg. -1977. -Vol. 5. -P.257-267.
100. Macintosh R.B. The use of autogenous tissues for temporomandibular joint reconstruction // J.Oral Maxillofac. Surg. -2000. -Vol. 58. -P. 63-69.
101. Mankovich N.J., Cheeseman A.M., Stoker N.G. The display of three-dimensional anatomy with stereolithographic models // J. Digit. Imaging. —1990. -Vol. 3(3): -P.200-203.
-Vol. 3(3): -P.200-203.
102. McBride K.L. Total temporomandibular joint reconstruction // Controversies in Oral and Maxillofacial Surgery / -Philadelphia, P.A., Saunders, -1994. -381.p
103. McCarthy J.G., Schreiber J., Karp N., Thorne C.H., Grayson B.H. Lengthening the human mandible by gradual distraction // Plast. Reconstr. Surg. -1992. -Vol. 89.-P. 1-8.
104. McCarthy J.G., Stelnicki E.J., Grayson B.H. Distraction osteogenesis of the mandible: a ten-year experience // Semin. Orthodontics. -1999. -Vol. 5. -P. 3-8.
105. McCormick S.U., Grayson B.H., McCarthy J.G., Staffenberg D. Effect of mandibular distraction on the temporomandibular joint: part 2, clinical study // J. Craniofac. Surg. -1995. -Vol. 6. -P. 364—367.
106. Mendes D., Jacobs, S.J. Traumatic deformities and reconstruction of the temporomandibular joint // Mastery of Plastic and Reconstructive Surgery / -Boston, Little, Brown. -1994. -P. 1220-1229
107. Mercuri L.G. The use of alloplastic protheses for temporomandibular joint reconstruction // J. Oral Maxillofac. Surg. -2000. -Vol. 58. -P.70-75.
Oral Maxillofac. Surg. -2000. -Vol. 58. -P.70-75.
108. Miller G.A., Murphy E.J. External pterygoid myotomy for recurrent mandibular dislocation. Review of the literature and report of a case // Oral Surg. Oral Med. Oral Pathol. -1976. -Vol. 42. -P. 705-16.
109. Miloro M. Peterson’s principles of oral and maxillofacial surgery. -London. -2004.-1502 p.
110. Molla M.R., Shrestha K.R. An analytic study of surgical management of the temporomandibular joint ankylosis: an experience in Bangladesh // Bangladesh Med. Res. Counc. Bull. -1996. -Vol. 22. -P. 43-50.
111. Momma W.G. Erste Ergebnisse mit einem alloplastischen Kiefergelenksersatz einschliesslich Pfanne // Dtsch. Zahnarztl. Z. -197732:326,
112. Momma WG: Kombinierte autoplastisch-alloplastische Rekonstruction des Unterkiefers nach Hemimandibulektomie mit Exarticulalion. Fortschr Kiefer Gesichtschir. -1978. -P.23. -S.141
113. Murphy J.B. Arthroplasty for intra-articular bony and fibrous ankylosis of the temporomandibular joint articulation // J. Am. Med. Assoc. -1914. -Vol. 62. -P. 1783-1794.
Am. Med. Assoc. -1914. -Vol. 62. -P. 1783-1794.
114. Narang R., Dixon R.A. Temporomandibular arthroplasty with fascia lata // Oral Surg. -1975. -Vol. 39. -P. 45-50.
115. Nord P.G. A new surgical method: lengthening of jaw bone by means of distraction technique // Lakartidningen. -2001. -Vol. 98(22). -P. 2708-2712
116. Norman J.E. Post-traumatic disorders of the jaw joint // Ann. Roy. Coll. Surg. Engl. -1982. -Vol. 64. -P. 27-36.
117. Obiechina A.E., Arotiba J.T., Fasola A.O. Temporomandibular joint ankylosis in south western Nigeria // East. Afr. Med, J. -1999. -Vol. 76(12). -P. 683-686
118. Obwegeser H.L., Mandibular growth anomalies / Springer-Verlag Berlin Hidelberg, New York -2001. -451 p.
119. Oji C. Fractures of the facial skeleton in children: a survey of patients under the age of 11 years // J. Craniomaxillofac. Surg. -1998. -Vol. 26. -P.322-325.
120. Olson L., Eckerdal O., Hallonsten A.L., et al. Craniomandibular function in juvenile chronic arthritis. A clinical and radiographic study // Swed. Dent. J. -1991.-Vol. 15. -P.71-83.
A clinical and radiographic study // Swed. Dent. J. -1991.-Vol. 15. -P.71-83.
121. Ortak T., Ulusoy M., Gurhan O., Sungur N., Sensor O. Silicone in temporomandibular ioint ankylosis surgery // J. Craniofac. Surg. -2001. -Vol.12. —P.232-236.
122. Parmer D.E., Pedersen G.W. Arthroplasty for bilateral temporomandibular joint ankylosis: report of case // J. Oral Surg. -1972. -Vol. 30. -P. 816-820.
123. Paterson A.W., Shepherd J.P. Fascia lata interpositional arthroplasty in the treatment of temporomandibular joint ankylosis caused by psoriatic arthritis // Int J. Oral Maxillofac. Surg. -1992. -Vol. 21. -P. 137-139.
124. Peltomaki T., Running O. Interrelationship between size and tissue-separating potential of costochondral transplants // Eur. J. Orthod, -1991. -Vol.13.-P. 459-465.
125. Peltomaki T. Growth of a costochondral graft in the rat temporomandibular joint//J. Oral Maxillofac. Surg. -1992. -Vol. 50. -P. 851-857.
126. Perrott D.H., Umeda H., Kaban L. B. Costochondral graft construction/reconstruction of the ramus/condyle unit: long-term follow-up // Int. J. Oral Maxillofac. Surg. -1994. -Vol. 23. -P.321-328.
B. Costochondral graft construction/reconstruction of the ramus/condyle unit: long-term follow-up // Int. J. Oral Maxillofac. Surg. -1994. -Vol. 23. -P.321-328.
127. Physician’s Guide. Fossa Eminence Prosthesis and Condilar Prosthesis. Golden. CO. TM.I Implants Inc. 1992
128. Pilar Rubio-Bueno, Esther Villa. Intraoral mandibular distraction osteogenesis: special attention to treatment planning // Journal of Cranio-Maxillofacial Surgery. 2001. -Vol.29(5). — P. 254-262.
129. Politis C., Fossion E., Bossuyt M. The use of costochondral grafts in arthroplasty of the temporomandibular joint // J. Cranio-Maxillofac. Surg. -1987. -Vol. 15.-P. 345-354.
130. Posnick J.C., Goldstein J.A. Surgical management of temporomandibular joint ankylosis in the pediatric population // Plast. Reconstr. Surg. -1993. -Vol.91.-P. 791-798.
131. Poswillo D.E. Biological temporomandibular joint reconstruction // Ann. Meet. Am. Inst. Oral Biol. -1975. -Vol. 3(7). -P.72-82.
132. Qudah M. A., Qudeimat M. A., Al-Maaita J. Treatment of TMJ ankylosis in Jordanian children a comparison of two surgical techniques // J. Craniomaxillofac. Surg. -2005. -Vol. 33. -P. 30-36.
A., Qudeimat M. A., Al-Maaita J. Treatment of TMJ ankylosis in Jordanian children a comparison of two surgical techniques // J. Craniomaxillofac. Surg. -2005. -Vol. 33. -P. 30-36.
133. Quinn P.D. Color atlas of Temporomandibular joint surgery -Mosby. —1998. 257 p.
134. Rachmiel A., Aizenbud D., Eleftheriou S., Peled M., Laufer D. Extraoral vs. intraoral distraction osteogenesis in the treatment of hemifacial microsomia // Ann. Plast. Surg. -2000. -Vol. 45(4). P. 386-394
135. Rajgopal A., Banerji P.K., Batura V., Sural A. Temporomandibular ankylosis. A report of 15 cases // J. Oral Maxillofac. Surg. -1983. -Vol.11. -P 37-41.
136. Ramos-Remus C., Major P., Gomez-Vargas A., et al. Temporomandibular joint osseous morphology in a consecutive sample of ankylosing spondylitis patients // Ann. Rheum. Dis. -1997. -Vol. 56. -P. 103-107.
137. Raven J., Vuillemin T., Ladrach K., Sutter F. Temporomandibular joint ankylosis: surgical treatment and long-term results // J. Oral Maxillofac. Surg. -1989. -Vol. 47. -P. 900-906.
Oral Maxillofac. Surg. -1989. -Vol. 47. -P. 900-906.
138. Resnick D. Temporomandibular joint involvement in ankylosing spondylitis //Radiology-1974. -Vol. 112. -P.587-591.
139. Roberts D., Schenck J., Joseph P. Temporomandibular joint: magnetic resonance imaging // Radiology. -1985. -Vol. 154. -P. 829-30.
140. Rowe N.L. Ankylosis of the temporomandibular joint: part 3 // J. Roy. Coll. Surg. Edinb. -1982. -Vol. 27. -P. 209-218.
141. Roychoudhury A., Parkash H., Trikha A. Functional restoration by gap arthroplasty in temporomandibular joint ankylosis: a report of 50 cases // Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod. -1999. -Vol.87. -P. 166-169.
142. Saeed N., Hensher R., McLeod N., Kent J. Reconstruction of the temporomandibular joint autogenous compared with alloplastic // Br. Journal Oral Maxillofacial Surgery. 2002. -Vol. 40(4). — P. 296-299
143. Sanders R., MacEwan C.J., McCulloch A.S. The value of skull radiography in ophthalmology // Acta. 133.
133.
144. Sawhney C.P. Bony ankylosis of the temporomandibular joint: follow-up of 70 patients treated with arthroplasty and acrylic spacer interposition // Plast. Reconstr. Surg. -1986. -Vol. 77. -P.29-40.
145. Schmoker R.R. Mandibular reconstruction using a special plate: Animal experiments // J. Maxillofac. Surg. -1983. -Vol. 11. -P. 99.
146. Schobel G., Millesi W., Watzke I.M., Hollmann K. Ankylosis of the temporomandibular joint (follow-up of thirteen patients) // Oral Surg. Oral Med. Oral Pathol. -1992. -Vol. 74. -P. 7-14.
147. Silver C.M., Motamed M., Carlotti A.E. Arthroplasty of the temporomandibular joint with use of a Vitallium condyle prosthesis: report of three cases // J. Oral Surg. -1977. -Vol. 35. -P. 909-914.
148. Smith A.H., Robinson M. A new surgical procedure for the creation of a false temporomandibular joint in cases of ankylosis by means of a non-electrolytic metal // Am. J. Surg. -1957. -Vol. 94. -P. 837.
149. Smith J. B. Temporomandibular ankylosis // J. Oral Surg. -1950. -Vol. 8. -P. 297.
Oral Surg. -1950. -Vol. 8. -P. 297.
150. Sonnenburg I., Fethke K. Zur Problematic des alloplastischen Kiefergelen-kersalzes // Dtsch. Z. Mund. Kiefer. Gesichtschir. -1983. -P.7. -S. 410/
151. Sonnenburg I., Sonnenburg M. Total condylar prosthesis for alloplaslic jaw articulation replacement // J. Maxillofac. Surg. -1985. -Vol. 13. -P. 131.
152. Sonnenburg M., Sonnenburg I., Harlel J., el al. Tierexperimentelle Untersuchungen zum alloplastischen Ersatz dez Kiefergelenks // Zahn. Mund. Kieferheilkd. Zentralbl. 1986. -P.74. -S.330.
153. Sonnenburg M., Sonnenburg I. Development and clinical application of the total temporomandibular joint endoprosthesis // Rev. Stomatol. Chir. Maxillofac. -1990. -Vol. 91.-P. 165.
154. Spagnoli D., Kent J.N. Multicenter evaluation of temporomandibular joint Proplasl-Teflon disk implant // Oral Surg. Oral Med. Oral Palhol. -1992. -Vol. 74.-P. 411.
155. Speculand B., Hensher R., Powell D. Total prosthetic replacement of the TMJ: experience with two systems 1988-1997 // Br. J. Oral Maxillofac. Surg. -2000. -Vol. 38.-P. 360-369.
J. Oral Maxillofac. Surg. -2000. -Vol. 38.-P. 360-369.
156. Spiessl B., Schmoker R., Mathys R. Treatment of ankylosis by a condylar prosthesis of the mandible // New Concepts in Maxillofacial Bone Surgery / -Berlin, Springer. -1976. -P. 88-92.
157. Stanson A.W., Baker H.L. Jr. Routine tomography of the temporomandibular joint // Radiol. Clin. North. Am. -1976. -Vol. 14(1). -P. 105-127.
158. Stucki-McCormick S.U., Mizrahi R.D., Fox R.M., Romo III. T. Distraction osteogenesis of the mandible using a submerged intraoral device: a report of three cases // J. Oral Maxillofac. Surg. -1999. -Vol. 57. -P. 192-198.
159. Stutville O.H., Larfranchi R.P. Surgical reconstruction of the temporomandibular joint // Am. J. Surg. -1955. -Vol. 90. -P. 940-950.
160. Su-Gwan K. Treatment of temporomandibular joint ankylosis with temporalis muscle and fascia flap // Int. J. Oral Maxillofac. Surg. -2001. -Vol. 30.-P. 189-193.
161. Svensson B., Adell R. Costochondral grafts to replace mandibular condyles in juvenile chronic arthritis patients: long-term effects on facial growth // J. Cra-niomaxillofac. Surg. -1998. -Vol. 26. -P. 275-285.
Cra-niomaxillofac. Surg. -1998. -Vol. 26. -P. 275-285.
162. Svensson B., Larsson A., Adell R. The mandibular condyle in the juvenile chronic arthritis patients with mandibular hypoplasia // Int. J. Oral Maxillofac. Surg. -2001. -Vol. 30. -P. 300-5.
163. Szabo G., Barabas J., Matrai J., Gyorgy J., Miklos L. Application of compact aluminium oxide ceramic implants in maxillofacial surgery // J. Oral Maxillofac. Surg. -1990. -Vol. 48. -P.354-361.
164. Tauras S.P., Jordan J.E., Keen R.R. Temporomandibular joint ankylosis corrected with a gold prosthesis // J. Oral Surg. -1972. -Vol. 30. -P. 767-773.
165. Tideman H., Doddridge M. Temporomandibular joint ankylosis // Aust. Dent. J. -1987. -Vol. 32. -P. 171-177.
166. Timmis D.P., Aragon S.B., Sickels J.E., el al. Comparative study of alloplastic materials for temporomandibular joint disc replacement in rabbits // J. Oral Maxillofac. Surg. -1986. -Vol. 44. -P. 541.
167. Topazian R.G. Etiology of ankylosis of the temporomandibular joint: analysis of 44 cases // J. Oral Surg. -1964. -Vol. 22. -P.227-233.
Oral Surg. -1964. -Vol. 22. -P.227-233.
168. Tyndall D.A., Renner J.B., Phillips C., el al. Positional changes of the mandibular condyle assessed by three-dimensional computed tomography // J. Oral Maxillofac. Surg. -1992. -Vol. 50. -P. 1164.
169. Valentine J.D., Reiman B.E.F., Beultenmuller E.A., el al. Light and electron microscopic evaluation of Proplasl II TMJ disc implants // J. Oral Maxillofac. Surg. -1989. -Vol. 47. -P. 689.
170. Walker R.V. Arthroplasty of the ankylosis of temporomandibular joint // Am. Surg. -1958. -Vol. 24. -P. 6-15.
171. Wang X., Lin Y., Yi B., Chen B., Liang C., Li Z. Distraction osteogenesis in functional reconstruction of mandible—report of 6 cases // Chin. Journal Dent. Res. -2000. -Vol. 3(4). P. 16-25.
172. Watanabe Y. Surgical correction of ankylosis of the temporomandibular joint // Oral and Maxillofacial Surgery. -Saunders Company. -1975. -v.2. -P.1527-1539.
173. Westermark A.H., Sindet-Pedersen S., Boyne P.J. Bony ankylosis of the temporomandibular joint: Case report of a child treated with delrin condylar implants // J. Oral Maxillofac. Surg. -1990. -Vol. 48. -P. 861.
Oral Maxillofac. Surg. -1990. -Vol. 48. -P. 861.
174. White S.C., Pharoah M.J. Oral radiology: principles and interpretation. -Mosby. -2004. -510 p.
175. Whitman D.H., Connaughton B. Model surgery prediction for mandibular midline distraction osteogenesis // Int. J. Oral Maxillofac. Surg. -1999. -Vol. 28(6).-P. 421-3.
176. Wolford L.M., Cottrell D.A., Henry C. Sternoclavicular grafts for temporomandibular joint reconstruction // Oral Maxillofac. Surg. -1994. -Vol. 52.-P. 119.
177. Zins J.E., Smith J.D., James D.R., James E.Z., James D.S., David R.J. Surgical correction of temporomandibular joint ankylosis // Clin. Plast. Surg. -1989. -Vol. 16.-P. 725-732.
причины, симптомы, диагностика и лечение
Анкилоз ВНЧС — это заболевание, при котором происходит сращивание соединительных тканей или поверхностей суставов челюсти, в результате чего частично или полностью отсутствует суставная щель.
Содержание статьи:
- Причины возникновения анкилоза ВНЧС
- Классификация анкилоза ВНЧС
- Симптомы анкилоза ВНЧС
- Диагностика анкилоза ВНЧС
- Лечение анкилоза ВНЧС
- Прогноз выздоровление пациента с анкилозом ВНЧС:
- Профилактика анкилоза ВНЧС:
Болезни ВНЧС довольно распространены и диагностируются часто: при этом у мужчин подобное нарушение диагностируется чаще, чем у женщин (примерно в 2 раза).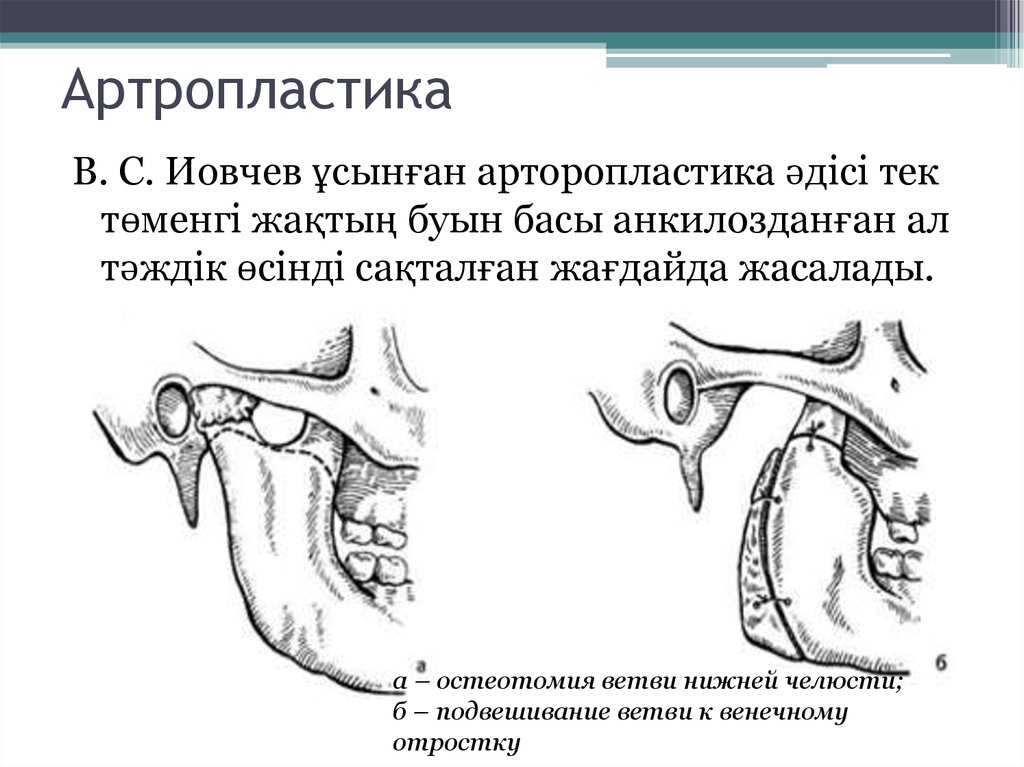 Заболевание характеризуется дисфункцией двигательного аппарата нижней челюсти, при этом в большинстве клинических случаев подвижность полностью блокируется. Анкилоз ВНЧС может быть двух типов: поражение сустава с одной стороны и поражение сустава с двух сторон нижней челюсти (последний в стоматологической практике встречается значительно реже). Зачастую болезнь диагностируют у детей подросткового возраста.
Заболевание характеризуется дисфункцией двигательного аппарата нижней челюсти, при этом в большинстве клинических случаев подвижность полностью блокируется. Анкилоз ВНЧС может быть двух типов: поражение сустава с одной стороны и поражение сустава с двух сторон нижней челюсти (последний в стоматологической практике встречается значительно реже). Зачастую болезнь диагностируют у детей подросткового возраста.
Сопутствующим заболеванием анкилоза ВНЧС является контрактура нижней челюсти. Диагноз устанавливается при наличии у пациента внутрисуставных спаек в комплексе с внесуставными спайками. Лечение данного заболевания выполняется исключительно хирургическим методом по заранее составленному врачом плану.
Основными показателями анкилоза височно-нижнечелюстного сустава являются:
- ограниченное или затрудненное открытие рта;
- изменение анатомической формы нижней челюсти;
- проявление признаков потери симметрии лица;
- неправильный прикус;
- дисфункция системы дыхания;
- нарушение речевого аппарата.

Причины возникновения анкилоза ВНЧС
Анкилоз ВНЧС может являться как самостоятельным заболеванием, так и служить осложнением таких болезней, как воспалительный процесс с нагноением, протекающий внутри сустава, некротический процесс, протекающий внутри кости и костном мозге, заболевания среднего уха гнойного характера. В том случае, когда развитие анкилоза височно-нижнечелюстного сустава начинается в раннем детском и подростковом возрасте, то вероятнее всего причиной этому является попадание инфекционных возбудителей в кровь, в результате чего в суставах и органах начинается процесс образования гнойников. Попадание инфекций в кровь взрослого человека может быть результатом наличия сопутствующих заболеваний (таких, как скарлатина, гонорея или дифтерия) либо при близком расположении органов, костей или суставов, пораженных различными инфекционными бактериями.
Не менее часто в процессе диагностики врачи устанавливают, что причиной развития анкилоза ВНЧС является полученная травма, которая и вызвала неподвижное сращение внутри сустава. Патология в развитии сустава может являться следствием тяжелых родов, когда процесс родоразрешения выполнялся с использованием медицинских щипцов. Прямой удар в область ВНЧС в большинстве случаев приводит к развитию анкилоза. Помимо смещения сустава, может произойти перелом суставной кости и отростков, сопровождающийся кровотечением в полости сустава, и — как результат — формирование гемартроза.
Патология в развитии сустава может являться следствием тяжелых родов, когда процесс родоразрешения выполнялся с использованием медицинских щипцов. Прямой удар в область ВНЧС в большинстве случаев приводит к развитию анкилоза. Помимо смещения сустава, может произойти перелом суставной кости и отростков, сопровождающийся кровотечением в полости сустава, и — как результат — формирование гемартроза.
Также нередко в медицинской практике, примерно в 30 случаях из 100, анкилоз ВНЧС может быть вызван хроническими заболеваниями.
Классификация анкилоза ВНЧС
С целью подбора максимально эффективного плана лечения (как медикаментозного, так и хирургического) в медицинской практике челюстно-лицевые заболевания принято классифицировать по трем основным признакам:
- этимология анкилоза ВНЧС;
- локализация анкилоза ВНЧС;
- структура анкилоза ВНЧС.
По происхождению заболевание может быть врожденного или приобретенного характера. В первом случае анкилоз ВНЧС диагностируется у детей и подростков, но очень редко. Зачастую является следствием сопутствующих заболеваний лица и челюсти (например, неправильный прикус). Приобретенный анкилоз ВНЧС может встречаться в любом возрасте, а основные причины его появления — травматизм или инфекции.
В первом случае анкилоз ВНЧС диагностируется у детей и подростков, но очень редко. Зачастую является следствием сопутствующих заболеваний лица и челюсти (например, неправильный прикус). Приобретенный анкилоз ВНЧС может встречаться в любом возрасте, а основные причины его появления — травматизм или инфекции.
По локализации заболевание может быть с одной стороны или сразу с двух сторон. Односторонний анкилоз ВНЧС диагностируется в 93 случаях из 100, остальные 7 процентов занимает двусторонний анкилоз. Анкилоз ВНЧС, прогрессирующий с одной стороны нижней челюсти, может в равных долях поражать как одну, так и другую половину лица.
По структуре анкилоз ВНЧС может быть фиброзным или костным. Первый тип заболевания свойственен пациентам зрелого возраста, а костный анкилоз ВНЧС развивается в основном у детей. Это связано с тем, что в детском возрасте процесс образования костей довольно стремительный, поэтому может произойти костное сращение сустава.
Некоторые специалисты еще выделяют полный или частичный анкилоз ВНЧС, в зависимости от того, сохранились ли на поверхности сустава частички хрящевой ткани. При их отсутствии у пациента диагностируют полную неподвижность нижней челюсти.
При их отсутствии у пациента диагностируют полную неподвижность нижней челюсти.
Симптомы анкилоза ВНЧС
В качестве основного симптома заболевания выступает нарушение открывания нижней челюсти. Пациент обращает внимание на то, что процесс приема пищи становится затруднительным в силу болевых ощущений при движении челюстью вверх и вниз. Также становится заметным нарушение функции речи, что обусловлено трудностями с полным открытием рта.
Особое внимание необходимо обращать на развитие заболевания в детском возрасте, когда ребенок еще не может четко сформулировать, что именно его беспокоит. Если родители заметили, что у малыша плохо прорезываются зубы, имеется неправильный прикус или замечена прочая патология зубов, необходимо обратиться к специалисту для осмотра. В процессе осмотра может быть установлено, что у ребенка деформирован лицевой скелет и развивается анкилоз ВНЧС.
При поражении челюсти анкилозом ВНЧС с одной стороны у большинства пациентов имеется ярко выраженный симптом в виде перекрестного прикуса, при этом можно заметить такой дефект симметрии лица, как смещение средней линии в сторону пораженного сустава.
Анкилоз ВНЧС, развивающийся с двух сторон, меняет форму лица таким образом, что нижняя челюсть смещается назад, при этом у пациента развивается аномалия в виде глубокого прикуса, прогнатии или микрогнатии (недостаточное развитие нижней челюсти).
В связи с тем, что анкилоз ВНЧС нарушает жевательную функцию, пациент перестает своевременно принимать пищу, что в детском возрасте может вызвать развитие такого заболевания, как гипотрофия.
Также в качестве сопутствующих симптомов отмечается нарушение дыхательной функции. Если дыхание нарушается во время сна, то у пациента может произойти западение языка, появляются приступы апноэ. Еще один симптом анкилоза ВНЧС — наличие зубного налета и твердых отложений, кариес зубов, гингивит и пародонтит, что обусловлено невозможностью выполнения качественной гигиены ротовой полости.
Диагностика анкилоза ВНЧС
Первостепенно специалист выполняет дифференциальную диагностику, потому как анкилоз ВНЧС без осложнений имеет схожую симптоматику с нижчелюстной контрактурой.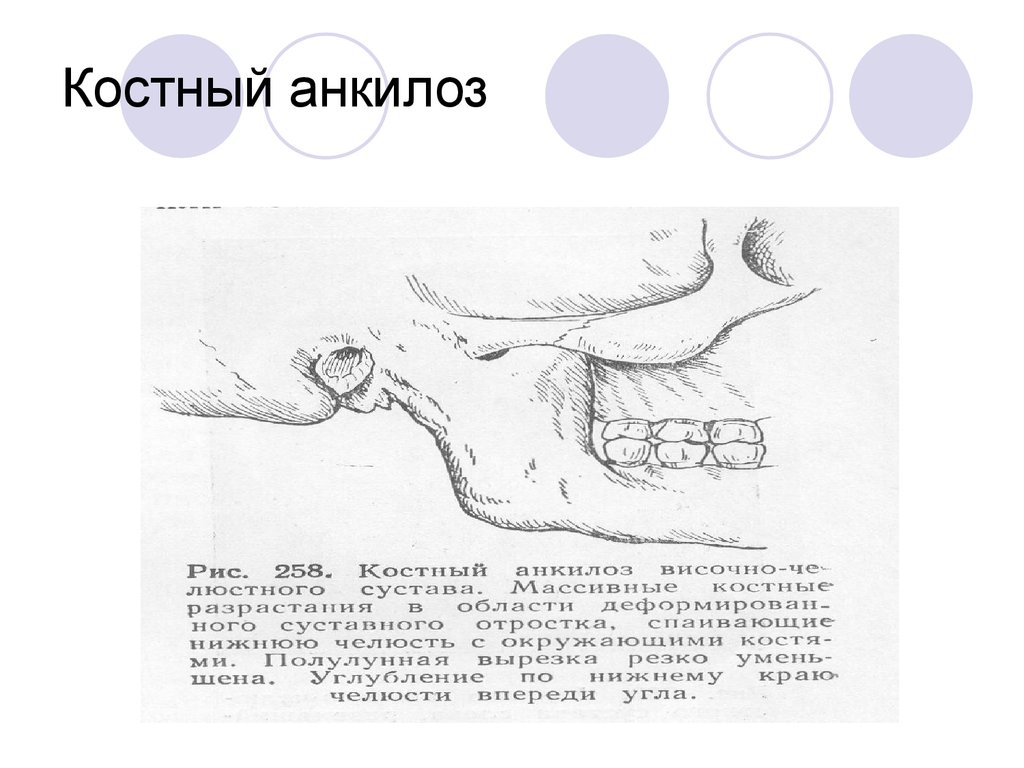 Также следует выяснить, не является ли дисфункция открывания нижней челюсти причиной опухоли. Диагностика выполняется методом пальпации в комплексе с рентгеном.
Также следует выяснить, не является ли дисфункция открывания нижней челюсти причиной опухоли. Диагностика выполняется методом пальпации в комплексе с рентгеном.
Окончательный диагноз устанавливается на основании полученных от пациента жалоб и результатов обследования, которые указывают на полное или частичное открывание нижней челюсти, изменение формы мыщелкового отростка, уменьшенные или увеличенные размеры нижней челюсти.
Лечение анкилоза ВНЧС
Если у пациента диагностирован анкилоз ВНЧС начальной степени, то в этом случае будет достаточно консервативного лечения. Лечение анкилоза ВНЧС таким методом заключается в курсе физической терапии, специальной лечебной физкультуре, из медикаментов чаще всего назначаются уколы натуральных лекарственных препаратов (например, гидрокортизон), которые ставят в область пораженного сустава.
Фиброзные образования, имеющиеся в суставе челюсти, подлежат рассечению. В некоторых случаях выполняют усиленное раскрытие челюсти, при этом пациенту вводят общую анестезию.
Если заболевание невозможно устранить консервативным методом, то лечение выполняется хирургическим путем. Настоящая процедура вернет пациенту полноценную работу нижней челюсти, а также устранит асимметрию лица.
Во избежание развития осложнений после хирургического лечения нижнюю челюсть фиксируют специальными шинами. В дополнение назначается курс массажа и жевательных упражнений. Восстановление прикуса после хирургического вмешательства является неотъемлемой частью ортодонтического лечения. Также ортодонтическое лечение выполняется с целью восстановления нормальной подвижности нижней челюсти и придания зубной дуге анатомической формы.
При лечении анкилоза ВНЧС у детей выполняется установка ложного сустава и удлинение нижней челюсти.
Прогноз выздоровление пациента с анкилозом ВНЧС:
Анкилоз височно-нижнечелюстного сустава является серьезным заболеванием в области челюстно-лицевой хирургии и требует своевременного, правильно подобранного и проведенного лечения. Если не лечить заболевание на ранней стадии, то в процессе его прогрессирования оно перейдет в тяжелую форму, для которой характерны существенные изменения формы скелета лица, а также к множеству устойчивых расстройств речевого функционала. Лечение анкилоза хирургическим методом позволит пациенту исправить большинство нарушений: асимметрию лица, невозможность открывания нижней челюсти, проблемы с дыханием, восстановит речевую функцию. Однако по статистическим данным во многих случаях тяжелая форма анкилоза ВНЧС в полной мере не излечивается и сопровождается ухудшением состояния пациента даже после проведенного лечения.
Если не лечить заболевание на ранней стадии, то в процессе его прогрессирования оно перейдет в тяжелую форму, для которой характерны существенные изменения формы скелета лица, а также к множеству устойчивых расстройств речевого функционала. Лечение анкилоза хирургическим методом позволит пациенту исправить большинство нарушений: асимметрию лица, невозможность открывания нижней челюсти, проблемы с дыханием, восстановит речевую функцию. Однако по статистическим данным во многих случаях тяжелая форма анкилоза ВНЧС в полной мере не излечивается и сопровождается ухудшением состояния пациента даже после проведенного лечения.
Профилактика анкилоза ВНЧС:
Основной профилактической мерой, которая позволит избежать такого серьезного заболевания, является предупреждение и недопущение получения травм лица в детском, подростковом и зрелом возрасте. Необходимо следить и не допускать развития заболеваний, связанных с протеканием в организме гнойного процесса. При малейшем подозрении на подобное заболевание следует незамедлительно обратиться к специалисту и пройти осмотр.
Важнейшим в профилактике анкилоза ВНЧС является период реабилитации после лечения, который следует начинать незамедлительно. Еще одной мерой профилактики является своевременное ортодонтическое лечение.
Анкилоз ВНЧС — это? Виды и лечение
Дата публикации: 30.09.2018 15:57
При анкилозе кости сращиваются между собой, что приводит к блокированию подвижности суставов. С точки зрения стоматологии может наблюдаться анкилоз ВНЧС (височно-нижнечелюстного сустава) и зубной, при котором срастаются зубы с костью. Чаще всего это заболевание наблюдается у мужчин. Его лечением занимаются врачи-ортодонты и хирурги: первые обеспечивают прикус, приводя его в правильное состояние, а вторые оперативным путем устраняют анкилоз ВНЧС, убирая развившиеся в суставе нарушения и обеспечивающие его подвижность.
Появиться анкилоз ВНЧС может по ряду причин:
- если сустав был травмирован;
- если имела место длительная неподвижность, к примеру, после наложения гипса;
- в результате воспаления или начала гнойного процесса;
- как последствие артрита.

Если сустав сросся после разрушения находящегося в суставе хряща, рядом с ним появляется нарост на кости. Он соединяет кости сустава, что проводит к его неподвижности. При анкилозе появляются проблемы с дыханием, западает язык, начинается апноэ, храп, вследствие снижения уровня гигиены развивается зубной камень, что может привести к развитию кариеса и иных заболеваний в полости рта. Устраняется анкилоз ВНЧС исключительно хирургическим путем.
Суставные поверхности сращиваются постепенно – если суставной хрящ получает повреждения и разрушается, вокруг него начинает развиваться соединительная ткань, формируя нарост. В конце концов, сустав приобретает патологические изменения, кости срастаются между собой, и наступает неподвижность. И без вмешательства скальпеля хирурга дело уже не обойдется.
Анкилоз зубной
С анкилозом зубов зачастую приходится встретиться, если их количество неполное. Этот врожденный дефект может привести к срастанию зубов и костей. Возможны и иные причины возникновения заболевания.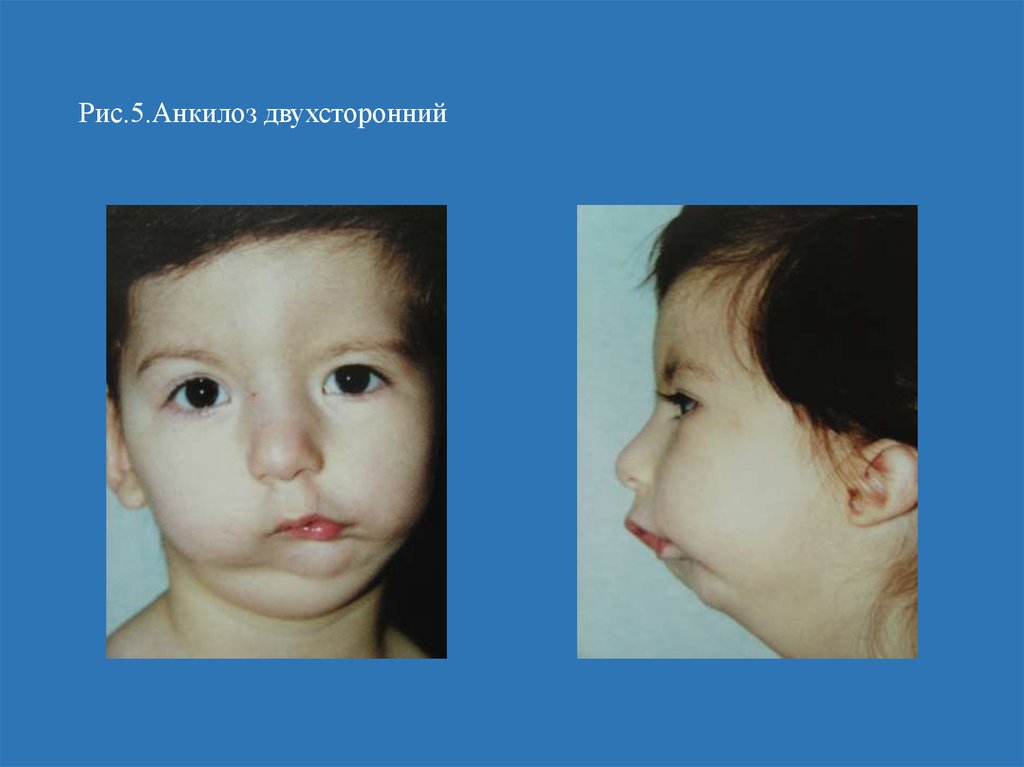 Например, если своевременно не выпадает молочный зуб или коренной не начинает формироваться. Корень зуба при этом может срастись с альвеолярным отростком, и зуб имеет уменьшенную высоту. В таких случаях лучше всего помогает установка искусственной коронки, позволяющая откорректировать зубы и исправить прикус.
Например, если своевременно не выпадает молочный зуб или коренной не начинает формироваться. Корень зуба при этом может срастись с альвеолярным отростком, и зуб имеет уменьшенную высоту. В таких случаях лучше всего помогает установка искусственной коронки, позволяющая откорректировать зубы и исправить прикус.
Анкилоз фиброзный
Пациент, у которого развилась такая форма анкилоза, не способен полностью открыть рот, причем ему все труднее это делать. Рентгеновский снимок показывает, что сформировавшаяся фиброзная ткань оставляет нечетко видимую суставную щель, которая смотрится прерывистой.
Анкилоз костный
При костном анкилозе ВНЧС мыщелковый отросток соединяется со скуловой дугой. При этом полость сустава заполняется костной тканью. Этот тип анкилоза бывает полным либо частичным, при котором на суставных поверхностях остаются нетронутые места. При поражении только одного из двух суставов лицо приобретает несимметричный вид. Если же поражены оба сустава, верхняя челюсть перемещается вперед, подбородочный отдел ниспадает, в результате чего нарушается прикус, и проблемы возникают не только с зубами, но и с речью и дыханием. Твердую пищу такой человек ест с большим трудом. При полной форме заболевания щель сустава при рентгеноскопии не просматривается, мыщелковый отросток кажется более широким, чем в нормальном состоянии.
Твердую пищу такой человек ест с большим трудом. При полной форме заболевания щель сустава при рентгеноскопии не просматривается, мыщелковый отросток кажется более широким, чем в нормальном состоянии.
Детский анкилоз ВНЧС и его причины
Причиной развития анкилоза ВНЧС в детском возрасте может оказаться проникновение инфекции в кровь новорожденного, из-за чего появляются гнойники в костях и суставах. Может анкилоз стать и следствием травмирования, перелома мыщелкового отростка и вывиха нижней челюсти. Полость сустава при этом заполняется кровью, и начинается гемартроз. В подобном случае ребенку затруднительно принимать пищу, и возможно появление общей задержки развития организма.
Устранением данного заболевания занимаются врачи-ортодонты и специалисты челюстно-лицевой хирургии. В результате анкилоза может остаться недостаточно развитой нижняя челюсть, нарушается прикус, который приходится исправлять докторам.
Врачи при этом удлиняют поврежденную нижнюю челюсть и возвращают ей подвижность. Параллельно производится корректировка прикуса. После принятия данных мер лицевой скелет получит условия для нормально развития и роста, будет восстановлено полноценное дыхание, вернется нормальная речь и способность жевать пищу.
Параллельно производится корректировка прикуса. После принятия данных мер лицевой скелет получит условия для нормально развития и роста, будет восстановлено полноценное дыхание, вернется нормальная речь и способность жевать пищу.
Лечение анкилоза ВНЧС
Когда заболевание только начинает развиваться, возможно применение терапевтических средств — воздействие ультразвуком и внутрисуставные инъекции гидрокортизона. Под наркозом выполняется редрессация, в суставе устраняются фиброзные сращения, и с помощью прилагаемого усилия раздвигаются челюсти.
Если анкилоз ВНЧС приобретает стойкий характер, проводится хирургическое вмешательство, после которого осуществляются процедуры ортодонтического характера. Вмешательство хирурга устраняет у пациента косметические недостатки, и нижняя челюсть начинает нормально функционировать. Анестезия при подобной операции требует повышенного внимания, поскольку не исключены трудности с интубацией. В некоторых случаях для ее проведения приходится применять трахеотомию.
Во избежание вторичного возникновения анкилоза, после проведения операции нижняя челюсть фиксируется специальными шинами, организуются косметические процедуры, жевательные мышцы массируются. Когда все придет в норму, пациентом занимается врач-ортодонтолог, исправляющий прикус окончательно.
Анкилоз — Лор клиника самара
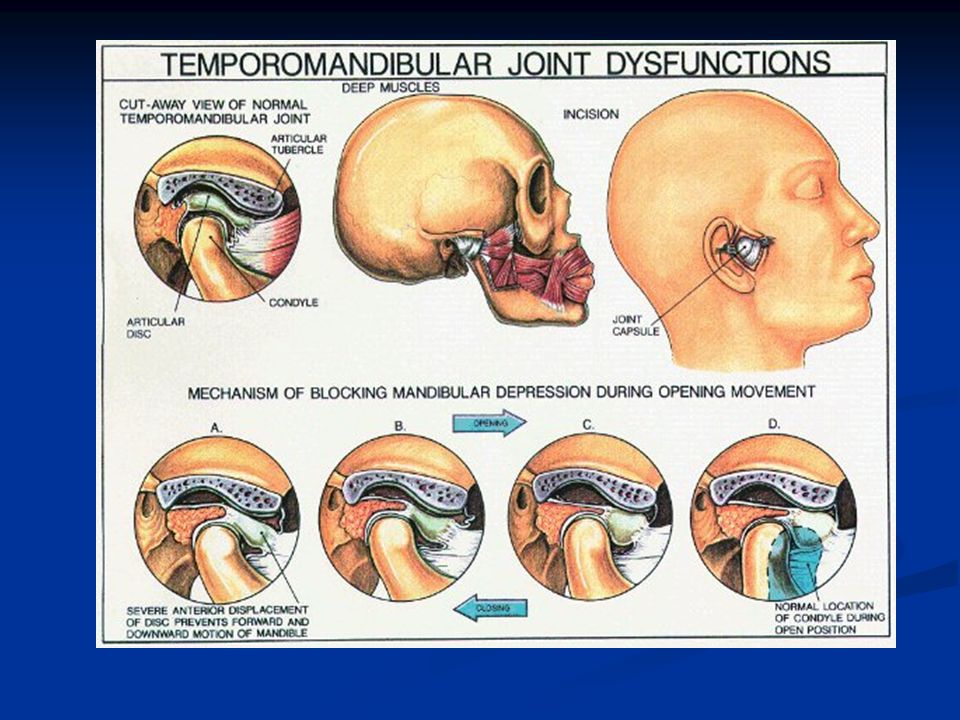
Анкилоз ВНЧС (АВНЧС) – патология височно-нижнечелюстного сустава (ВНЧС), проявляющаяся его тугоподвижностью или неподвижностью, обусловленная срастанием поверхностей суставного сочленения.
Виды
В клинической практике встречаются такие виды заболевания:
- костный;
- фиброзный.
По происхождению различают врожденные и приобретенные АВНЧС-расстройства .
По локализации патологических отклонений болезнь делится на односторонние и двусторонние формы.
Причины
Среди причинных факторов недуга главное значение отводится инфекциям и травматизму. Отмечено, что ВНЧС-травмирование в раннем детском возрасте влечет за собой некротические изменения, снижающие рост кости нижней челюсти, вплоть до ее недоразвития (микрогении).
Инфекционное проникновение в суставную полость происходит из окружающих тканей, иногда – лимфогенным и гематогенным путем. Кроме того, АВНЧС-нарушения встречаются при ревматоидном артрите.
АВНЧС-отклонения преимущественно наблюдаются у детей, что объясняется энергетическим восстановлением и синтезом костной ткани в этот период.
У взрослых чаще регистрируют АВНЧС-фиброзный, так как суставной аппарат у них разрушается медленно под воздействием воспалительного процесса, образуя рубцовую фиброзную ткань.
У детей превалирует костная ее форма, что объяснимо отсутствием хрящевого покрова суставной ямки, бугорка и диска. Поэтому у них отмечается быстрое течение разрушительных процессов и обнажение соприкасающихся структур с образованием костной спайки.
Часто АВНЧС-отклонения развиваются на фоне вторичного деформирующего остеоартроза. Они способствуют появлению микрогении, деформированию зубных рядов и нарушению прикуса.
Симптомы
Главным клиническим признаком недуга служит затрудненная подвижность нижней челюсти с ограничением открывания рта. При этом у больных отсутствуют болевые ощущения или щелканье.
При этом у больных отсутствуют болевые ощущения или щелканье.
Уже такая симптоматика должна насторожить пациента и побудить его записаться на прием к ортодонту для прохождения специализированного обследования.
В дальнейшем у АВНЧС-больных формируется лицевая асимметрия, затрудняется откусывание и разжевывание пищи, расстраивается глотание, дыхание и речь. У них отмечается расстройство сна – частые пробуждения, храп, возможно западение языка.
АВНЧС-односторонний сопровождается деформацией челюстно-лицевой зоны, образованием перекрестного прикуса. Для двустороннего ВНЧС-поражения характерна выраженная микрогения, у половины пациентов регистрируется полная неподвижность нижней челюсти.
Диагностика
Для проведения объективной АВНЧС-диагностики первостепенное значение придается обнаружению специфических клинических проявлений заболевания. Тщательный анамнез и изучение жалоб обследуемого лица способствует правильной интерпретации диагностических критериев.
При физикальном осмотре АВНЧС-больного обращает на себя внимание ограничение подвижности и минимизация амплитуды нижнечелюстного отведения, лицевая асимметрия.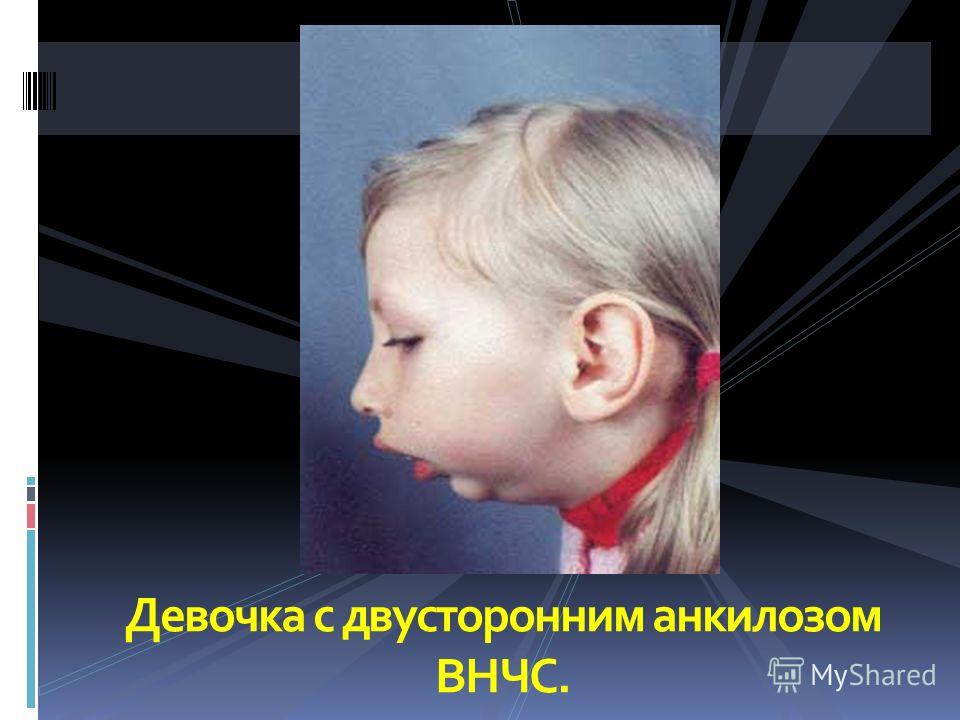
Обследование АВНЧС-пациента в обязательном порядке включает инструментальные исследования – рентгенографию, компьютерную или магнитно-резонансную томографию.
Они обнаруживают деформацию или отсутствие отдельных элементов костно-суставного сочленения. Иногда костные разрастания при АВНЧС-поражении занимают всю суставную щель. В пораженной зоне выявляются тяжи и участки оссификации.
По показаниям организовываются консультации стоматолога, педиатра, травматолога.
Лечение
Терапевтическая тактика в отношении каждого пациента носит индивидуальный характер и формируется в зависимости от возраста и особенностей выявленных патологических изменений.
Типичная схема АВНЧС-лечения включает хирургическую коррекцию, длительное ортодонтическое лечение и контурную пластику. Цель хирургического вмешательства – восстановление челюстной подвижности, что достигается созданием ложного сустава.
Методика АВНЧС-лечения у детей предполагает резекцию суставной головки, ликвидацию рубцовой ткани и постепенное раскрывание рта механическими аппаратами.
Ортодонтическое лечение проводится для редрессации фиброзных спаек и исправления нарушения прикуса. При этом методы механотерапии сочетаются с физиотерапевтическими сеансами и лечебной физкультурой. После излечения назначается диспансерное наблюдение.
Профилактика
К мерам профилактики относится предупреждение ВНЧС-травматизма и гнойно-септических патологий нижнечелюстной локализации. Особое внимание уделяется выбору рациональной терапевтической тактике и реабилитационному сопровождению для предотвращения рецидивов.
Профилактика в нашей клинике
С целью профилактики развития заболевания мы советуем вам обращаться в нашу клинику.
ул. Георгия Димитрова, 110Г 8 (846) 225-4-225
Все услуги нашей клиники
Терапевтическая стоматология
Ортопедическая стоматология
Хирургическая стоматология
Терапевтическая стоматология
Анкилоз височно-нижнечелюстного сустава (ВНЧС) | Larry M. Wolford, DMD
Случай 7
Костные анкилозы ВНЧС обычно развиваются в результате травмы, воспаления, сепсиса и/или системных заболеваний, вызывающих резкое ограничение функции челюсти, а также нарушения гигиены полости рта и питания. Когда это состояние возникает в период роста, оно может серьезно повлиять на рост и развитие челюсти. При одностороннем анкилозе другой мыщелок будет продолжать расти, но его истинный потенциал роста может быть задержан. Общие клинические и рентгенологические характеристики анкилоза ВНЧС, особенно у детей, включают: снижение подвижности и функции челюсти; снижение роста на пораженной стороне; лицевая асимметрия при одностороннем поражении со смещением нижней челюсти в ипсилатеральную сторону; ретрузия нижней челюсти; обычно окклюзия класса II; рентгенологические и МРТ признаки костного анкилоза между мыщелком и ямкой или гетеротопической костью, окружающей сустав.
Когда это состояние возникает в период роста, оно может серьезно повлиять на рост и развитие челюсти. При одностороннем анкилозе другой мыщелок будет продолжать расти, но его истинный потенциал роста может быть задержан. Общие клинические и рентгенологические характеристики анкилоза ВНЧС, особенно у детей, включают: снижение подвижности и функции челюсти; снижение роста на пораженной стороне; лицевая асимметрия при одностороннем поражении со смещением нижней челюсти в ипсилатеральную сторону; ретрузия нижней челюсти; обычно окклюзия класса II; рентгенологические и МРТ признаки костного анкилоза между мыщелком и ямкой или гетеротопической костью, окружающей сустав.
Наиболее предсказуемое лечение пациента с анкилозом ВНЧС включает: 1) Релиз анкилозированного сустава; удаление гетеротопической и реактивной кости с тщательной санацией ВНЧС и прилегающих областей; 2) Реконструировать височно-нижнечелюстные суставы (и, если указано, выдвинуть нижнюю челюсть) с помощью индивидуально подобранного тотального суставного протеза; 3) короноидотомии или короноидэктомии, если ветвь значительно продвигается вперед или удлиняется по вертикали с помощью протеза; 4) Аутогенный жировой трансплантат (взятый из области живота или ягодиц), упакованный вокруг протеза в области ВНЧС; и 5) Дополнительная ортогнатическая хирургия, если она показана. В этих случаях абсолютно необходимо, чтобы жировые трансплантаты располагались вокруг суставных частей протеза, чтобы предотвратить повторное появление гетеротопической и реактивной кости, а также минимизировать фиброз.
В этих случаях абсолютно необходимо, чтобы жировые трансплантаты располагались вокруг суставных частей протеза, чтобы предотвратить повторное появление гетеротопической и реактивной кости, а также минимизировать фиброз.
Другие методы, которые рекомендуются для реконструкции анкилоза ВНЧС, включают использование аутогенных тканей, таких как височные фасции и мышечные лоскуты, кожно-жировые трансплантаты, реберные трансплантаты, грудино-ключичные трансплантаты, вертикальную скользящую остеотомию, щелевое эндопротезирование и т. д. Тотальный протез сустава с жировой трансплантат, упакованный вокруг него, является превосходной техникой для предотвращения повторного анкилоза, обеспечивает стабильность челюсти и окклюзии, улучшает функцию и баланс лица, а также устраняет или уменьшает боль. При лечении молодых растущих пациентов (10 лет и старше) индивидуальный тотальный протез сустава с жировым трансплантатом все еще может быть лучшим вариантом для устранения анкилоза. Однако, поскольку потенциал роста на ипсилатеральной стороне нижней челюсти отсутствует (также отсутствует потенциал роста при костном анкилозе), вероятно, потребуется ортогнатическая операция, но ее можно отложить до тех пор, пока у пациента не завершится большая часть лицевого роста. (женщины в возрасте 15 лет, мужчины в возрасте от 17 до 18 лет). Затем можно выполнить двухчелюстную ортогнатическую операцию, включая сагиттальное разделение ветви на стороне протеза для изменения положения челюстей в наилучшее положение, или ипсилатеральную сторону можно продвинуть путем изменения положения нижнечелюстного компонента протеза или изготовления нового, более длинный нижнечелюстной компонент.
(женщины в возрасте 15 лет, мужчины в возрасте от 17 до 18 лет). Затем можно выполнить двухчелюстную ортогнатическую операцию, включая сагиттальное разделение ветви на стороне протеза для изменения положения челюстей в наилучшее положение, или ипсилатеральную сторону можно продвинуть путем изменения положения нижнечелюстного компонента протеза или изготовления нового, более длинный нижнечелюстной компонент.
При наличии значительной деформации челюсти ее можно исправить одновременно со следующей последовательностью, выполненной в один хирургический этап:
- Кондилэктомия, удаление гетеротопической кости и фиброза
- Короноидотомия или короноидэктомия, если показано для более тяжелые деформации, требующие значительного смещения или вертикального удлинения нижней челюсти
- При одностороннем анкилозе остеотомия ветви нижней челюсти на контралатеральной (противоположной) стороне
- Мобилизация нижней челюсти
- Максилломанибулярная фиксация с промежуточной хирургической шинкой
- Жесткая фиксация с контралатеральной нижней оболочкой Ramus .
- Сегментация верхней челюсти и наложение небной шины, если указано
- Жесткая фиксация верхней челюсти и костная пластика
- Дополнительные процедуры, такие как гениопластика, ринопластика, UPPP, увеличение лица и т. д.
 и т. д., если указано
и т. д., если указаноСлучай 7. Анкилоз ВНЧС (рис. 56 и 57)
травма в возрасте 8 лет, приведшая к (1) костному анкилозу правого ВНЧС и фиброзному анкилозу левого ВНЧС; (2) Ретрузионная нижняя и верхняя челюсть с морфологией лица с высоким углом окклюзионной плоскости; (3) Гипертрофированные носовые раковины, аденоиды и миндалины; (4) ретинированные третьи моляры; и (5) апноэ во сне.
E-H) Пациентка осмотрена через 2 года после операции для следующих процедур, выполненных как одноэтапная операция: (1) Двусторонняя реконструкция ВНЧС и продвижение нижней челюсти против часовой стрелки с помощью изготовленных по индивидуальному заказу тотальных протезов ВНЧС Concepts; (2) верхнечелюстные остеотомии; (3) Турбинэктомия, тонзиллэктомия и аденоидэктомия; (4) Удаление третьих моляров; и (5) имплантат подбородка с продвижением погониона всего на 20 мм. Через 2 года после операции пациент был безболезненным, с хорошей скелетной и окклюзионной стабильностью, хорошей функцией, лицевым балансом и резцовым отверстием 54 мм.
Через 2 года после операции пациент был безболезненным, с хорошей скелетной и окклюзионной стабильностью, хорошей функцией, лицевым балансом и резцовым отверстием 54 мм.
Рисунок 57: (A) Цефалометрическая трассировка показывает ретрузии верхней и нижней челюсти с высоким углом окклюзионной плоскости. Ротоглоточные дыхательные пути значительно сужены, присутствует гиперпластическая аденоидная ткань и окклюзия класса II. B) Объективная трассировка хирургического лечения показывает продвижение верхней и нижней челюсти в направлении против часовой стрелки с использованием полных протезов суставов TMJ Concepts для реконструкции височно-нижнечелюстных суставов и нижней челюсти, а также гениопластику с продвижением погониона в общей сложности на 20 мм. C) На панограмме до операции виден анкилоз правого ВНЧС и признаки попытки восстановления исходного правого подмыщелкового перелома. D) Рентгенограммы после операции показывают двусторонние полные суставные протезы TMJ Concepts и костные пластины, фиксирующие верхнюю челюсть.
Рисунок 56, Случай 7: A-D) Клинические и внутриротовые изображения до операции, E-H) Клинические и окклюзионные фотографии через 2 года после операции.
Рис. 57, случай 7: A) На боковой цефалограмме до операции видны ретрудированные верхняя и нижняя челюсти, а также высокая ангуляция в окклюзионной плоскости. B) объективная трассировка хирургического лечения, C) панорамный рентген до операции и D) панорамный рентген после операции через 2 года.
Лечение височно-нижнечелюстного анкилоза – компромисс или индивидуализация – обзор литературы
Медицинский научно-монитор. 2011 г.; 17(5): RA111–RA116.
Опубликовано онлайн 2011 мая. 1 мая: DOI: 10.12659/ms.m.881755
, 1 , 2 и 3
Информация о авторе. Примечания к статье об авторском плане и предотвращение лицензии. или фиброзное сращение анатомических компонентов сустава, сопровождающееся ограничением открывания рта, вызывающее трудности с жеванием, речью и гигиеной полости рта, а также непреднамеренно влияющее на рост нижней челюсти. Хирургические методы лечения включают эндопротезирование суставной полости с реконструкцией или без нее и короноидэктомию, аутогенную реберно-хрящевую трансплантацию ребер, дистракционный остеогенез и интенсивную ротооткрывательную гимнастику, корригирующие ортогнатические операции или аллопластические протезы суставов. Авторы этого исследования хотели бы предоставить читателю обзор литературы, основанный на фактических данных, чтобы определить наиболее эффективный способ лечения анкилоза и повторного анкилоза ВНЧС. Авторы пришли к выводу, что для достижения удовлетворительного и стойкого эффективного лечения в каждом случае необходим индивидуальный подход.
Хирургические методы лечения включают эндопротезирование суставной полости с реконструкцией или без нее и короноидэктомию, аутогенную реберно-хрящевую трансплантацию ребер, дистракционный остеогенез и интенсивную ротооткрывательную гимнастику, корригирующие ортогнатические операции или аллопластические протезы суставов. Авторы этого исследования хотели бы предоставить читателю обзор литературы, основанный на фактических данных, чтобы определить наиболее эффективный способ лечения анкилоза и повторного анкилоза ВНЧС. Авторы пришли к выводу, что для достижения удовлетворительного и стойкого эффективного лечения в каждом случае необходим индивидуальный подход.
Ключевые слова: черепно-лицевая деформация, недостаточность нижней челюсти, гипомобильность нижней челюсти, хирургическое лечение
Височно-нижнечелюстной сустав (ВНЧС) с функциональной точки зрения является одним из важнейших суставов в организме человека. Он состоит из мыщелкового отростка нижней челюсти, височной ямки, суставного диска и суставной капсулы. Термин «анкилоз» имеет греческое происхождение (от греческого слова αγκυλος, означающее: согнутый или искривленный) и соответствует «тугоподвижному суставу», так как приводит к частичной или полной потере подвижности ВНЧС. Хирургическое лечение анкилоза ВНЧС представляет собой ряд весьма спорных вопросов.
Термин «анкилоз» имеет греческое происхождение (от греческого слова αγκυλος, означающее: согнутый или искривленный) и соответствует «тугоподвижному суставу», так как приводит к частичной или полной потере подвижности ВНЧС. Хирургическое лечение анкилоза ВНЧС представляет собой ряд весьма спорных вопросов.
Таким образом, целью данного исследования было найти научную базу для лечения височно-нижнечелюстного анкилоза.
Поиск литературы с использованием Medline (1961–2010) и Science Direct (1990–2010) был проведен с использованием следующих терминов: анкилоз, височно-нижнечелюстной сустав. Критерии включения в обзор включали: контролируемые клинические испытания, ретроспективные исследования, отчеты о случаях и последующие исследования. Кроме того, был проведен поиск цитирования в списках литературы всех включенных статей, что привело к дополнительному включению 3 пионерских исследований.
Поиск в Medline дал 183 статьи на английском языке, а в Science Direct — 35 статей на английском языке. Количество статей, посвященных людям, составило 165 в Medline и 30 в Science Direct. Наконец, количество включенных исследований составило 48. Все результаты из следующих статей были отсортированы по следующим темам: классификации, этиология и возникновение, симптомы и осложнения, а также методы лечения анкилоза височно-нижнечелюстного сустава.
Количество статей, посвященных людям, составило 165 в Medline и 30 в Science Direct. Наконец, количество включенных исследований составило 48. Все результаты из следующих статей были отсортированы по следующим темам: классификации, этиология и возникновение, симптомы и осложнения, а также методы лечения анкилоза височно-нижнечелюстного сустава.
Истинный анкилоз височно-нижнечелюстного сустава поражает сустав, тогда как ложный анкилоз ВНЧС относится к внесуставному типу [1]. По типу ткани, разрастающейся во внутрикапсульных структурах сустава, анкилозы классифицируют как фиброзные, костные или смешанные [2,3].
С учетом степени ограничения подвижности ВНЧС Sawhney [4] разделил анкилозы ВНЧС на 4 типа:
Тип I: головка мыщелкового отростка видна, но значительно деформирована, фиброспайки делают движения ВНЧС невозможными;
Тип II: Консолидация деформированной головки мыщелкового отростка и суставной поверхности происходит преимущественно по краям, в переднем и заднем отделах структур, а медиальная часть поверхности мыщелковой головки остается неповрежденной;
Тип III: Анкилотическая масса поражает ветвь нижней челюсти и скуловую дугу; медиально расположен атрофированный и смещенный фрагмент передней части мыщелковой головки;
Тип IV: ВНЧС полностью облитерирован костной анкилотической массой, растущей между ветвью нижней челюсти и основанием черепа ().

Открыть в отдельном окне
Классификация анкилозов ВНЧС по Sawhney.
Принимая во внимание гетеротопическое формирование кости в анкилотической массе, височно-нижнечелюстной анкилоз был классифицирован Turlington и Durr [5] на 4 степени:
Степень 0: костные островки не видны;
Степень 1: видны костные островки в мягких тканях вокруг сустава;
Степень 2: формирование околосуставной кости;
Степень 3: явный костный анкилоз.
Степени 1, 2 и 3 далее классифицируются как симптоматические (S) и бессимптомные (A). Симптоматическая оссификация включает: сильную боль, уменьшение межрезцового отверстия (15 мм и менее), закрытое запирание челюсти или уменьшение бокового или протрузивного движения.
Наиболее распространенными причинами анкилоза являются травмы и местные или системные инфекции. Частота инфекционного анкилоза в последнее время снизилась благодаря антибактериальной терапии. Перинатальная травма щипцами также рассматривается как историческая причина. Дети подвержены посттравматическому анкилозу. К основным факторам относятся: повреждение височно-нижнечелюстного диска, возраст менее 10 лет, длительная иммобилизация нижней челюсти после интракапсулярной травмы [1]. Другими этиологическими факторами являются: оссифицирующий миозит, остеохондрома, ревматоидный артрит, анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит [6], системная красная волчанка, лучевая терапия [7,8] или хирургическое лечение ВНЧС [9].]. Анкилоз ВНЧС также описан как осложнение после ортогнатической хирургии [10].
Перинатальная травма щипцами также рассматривается как историческая причина. Дети подвержены посттравматическому анкилозу. К основным факторам относятся: повреждение височно-нижнечелюстного диска, возраст менее 10 лет, длительная иммобилизация нижней челюсти после интракапсулярной травмы [1]. Другими этиологическими факторами являются: оссифицирующий миозит, остеохондрома, ревматоидный артрит, анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит [6], системная красная волчанка, лучевая терапия [7,8] или хирургическое лечение ВНЧС [9].]. Анкилоз ВНЧС также описан как осложнение после ортогнатической хирургии [10].
Патогенез образования эктопической кости неизвестен. Плюрипотенциальные мезенхимальные клетки стимулируются к дифференцировке в остеобластные и хондробластные стволовые клетки при неизвестном механизме стимуляции, причем наиболее вероятным агентом является костный матрикс [5].
Анкилоз ВНЧС может возникнуть во время развития или после завершения роста. Таким образом, можно выделить 4 группы пораженных пациентов [7]:
Таким образом, можно выделить 4 группы пораженных пациентов [7]:
растущие пациенты без зубочелюстных деформаций;
растущие пациенты с зубочелюстными деформациями;
взрослые без зубочелюстных деформаций;
взрослых с зубочелюстными деформациями.
Каждая из этих 4 групп требует индивидуального протокола лечения в силу своей специфики и различных клинических проявлений.
Анкилоз ВНЧС, развившийся в детском возрасте, является одной из самых тяжелых и сложных проблем со здоровьем. Это приводит к деформации нижней челюсти и нарушению роста, затрудняет кормление через рот (жевание и глотание пищи) и речь, а также приводит к плохой гигиене полости рта, вызывая кариес зубов и заболевания пародонта. Деформированные альвеолярные отростки негативно сказываются на прорезывании и положении зубов. Профиль лица пораженного пациента часто называют «птичьим профилем». Нижняя часть лица значительно укорочена, недостаточная нижняя челюсть заметно втянута и лишена подбородка, шейный подбородочный угол тупой, а носогубный угол больше нормы. Лицо асимметрично, подбородок значительно отклонен в сторону поражения. Наблюдается несостоятельность губ, при этом нижняя губа зажата под передними зубами верхней челюсти. По мере роста ребенка лицо становится все более асимметричным из-за ограниченной подвижности нижней челюсти, нарушения роста и аномальной функции мышц. Длительный анкилоз приводит к атрофии мышц. Вторичное удлинение и гипертрофия венечного отростка впоследствии приводит к ограничению подвижности нижней челюсти [1–3]
Лицо асимметрично, подбородок значительно отклонен в сторону поражения. Наблюдается несостоятельность губ, при этом нижняя губа зажата под передними зубами верхней челюсти. По мере роста ребенка лицо становится все более асимметричным из-за ограниченной подвижности нижней челюсти, нарушения роста и аномальной функции мышц. Длительный анкилоз приводит к атрофии мышц. Вторичное удлинение и гипертрофия венечного отростка впоследствии приводит к ограничению подвижности нижней челюсти [1–3]
Помимо физических изменений во внешности, это состояние оказывает серьезное негативное влияние на психосоциальные показатели несовершеннолетних пациентов и их воспитателей. Неспособность получать удовольствие от еды, как это делают другие люди, нежелание играть со сверстниками или участвовать в спортивных мероприятиях ухудшают качество жизни молодого человека. Ухудшение эстетики внешности нередко становится причиной депрессивных расстройств.
Первые шаги в разработке методов хирургического лечения пораженных анкилозом ВНЧС были сделаны в 1851 г. С 1850 по 1860 г. выполняли кондилэктомию и эндопротезирование вновь созданной полости сустава с использованием миофасциального лоскута [11]. На сегодняшний день применяются все методы этой хирургической процедуры.
С 1850 по 1860 г. выполняли кондилэктомию и эндопротезирование вновь созданной полости сустава с использованием миофасциального лоскута [11]. На сегодняшний день применяются все методы этой хирургической процедуры.
Хирургические лечебные мероприятия включают:
эндопротезирование полости сустава;
эндопротезирование и свободный реберно-хрящевой лоскут [12];
эндопротезирование с введением височного миофасциального лоскута в полость вновь созданного сустава с одновременной односторонней короноидэктомией на стороне поражения или двусторонней короноидэктомией;
дистракция ветви и тела нижней челюсти на стороне поражения;
реконструкция сустава аллопластическим протезом [13,14];
артроскопическая лазерная подготовка суставных поверхностей [15];
послеоперационная лучевая терапия [5,16];
двусторонняя артротомия.
Необходимым дополнением хирургического лечения является лечебная физкультура (интенсивное открывание рта).
Согласно современным данным, хирургическое лечение не следует откладывать. Основываясь на теории функциональной матрицы Мосса, хирургическое вмешательство и восстановление функции как костей, так и соседних мягких тканей высвобождают потенциал роста нижней челюсти и предотвращают дальнейшее развитие деформации [17,18].
Аутогенные костные трансплантаты
Во многих медицинских центрах используют различные неваскуляризированные свободные аутокостные трансплантаты из большеберцовой или ключичной кости, грудино-ключичного сустава, гребня подвздошной кости, плюсневой кости или плюснефалангового сочленения [1,19]. В некоторых центрах реконструкция ВНЧС также выполнялась с использованием аутогенных сосудистых трансплантатов, полученных из ребер, гребня подвздошной кости или большеберцовой кости [20–23]. Другое решение — отложить операцию до завершения роста. Дальнейшие шаги включают реконструкцию сустава другим аутогенным трансплантатом и ортогнатическую хирургию, улучшающую внешний вид лица и окклюзию.
Дистракционный остеогенез
Дистракционный остеогенез представляет собой еще один метод реконструкции структур ВНЧС, поврежденных анкилозом. Выполняют обратную L-остеотомию, создавая транспортный сегмент, который продвигают через дефект. В дистракционном промежутке формируется новая кость, а передний край транспортируемого костного фрагмента покрывается фиброзно-хрящевым колпачком, реконструируя неомыщелок и псевдодиск. Транспортный сегмент продвигают вверх на 0,5 мм два раза в день до достижения контакта с суставной ямкой. Дальнейшее продвижение обеспечивает коррекцию вертикального дефицита ветви нижней челюсти [24]. Отдаленные результаты хорошие при условии проведения интенсивной послеоперационной физиотерапии. Отрицательным аспектом дистракционного остеогенеза является количество костной ткани, остающееся после удаления пораженных тканей, что ограничивает возможность создания сегмента для транспортного дистракционного остеогенеза [25,26].
Аллопластическая замена височно-нижнечелюстного сустава
Другим решением, применяемым для реконструкции ВНЧС, является использование аллопластической замены сустава, которая до сих пор применялась в основном у взрослых пациентов. Благодаря тому, что протез является механическим устройством, а не биологическим, он улучшает качество жизни, но его долговечность неизвестна. Более того, до сих пор он не считался привлекательным методом лечения для растущих пациентов. При проведении имплантации эндопротеза ВНЧС необходимо учитывать, что он требует аллопластики всех суставных структур (как мыщелка нижней челюсти, так и суставной ямки). Исходя из клинического опыта, приоритет отдается тотальному замещению сустава протезом, защищающим суставную ямку от повреждений, возникающих в результате чрезмерного воздействия «мыщелка» протеза [13,27–30].
Благодаря тому, что протез является механическим устройством, а не биологическим, он улучшает качество жизни, но его долговечность неизвестна. Более того, до сих пор он не считался привлекательным методом лечения для растущих пациентов. При проведении имплантации эндопротеза ВНЧС необходимо учитывать, что он требует аллопластики всех суставных структур (как мыщелка нижней челюсти, так и суставной ямки). Исходя из клинического опыта, приоритет отдается тотальному замещению сустава протезом, защищающим суставную ямку от повреждений, возникающих в результате чрезмерного воздействия «мыщелка» протеза [13,27–30].
Замена сустава аллопластическим протезом у детей по мере роста пациентов требует тщательного рассмотрения. Согласно Bisla et al. [31], возможность улучшения функции сустава и качества семейной и социальной жизни и, самое главное, качества жизни несовершеннолетнего пациента является поводом для применения аллопластического протезирования ВНЧС. Следуя собственному клиническому опыту, Mercuri et al. [14] указали следующие обстоятельства, при которых следует рассматривать этот подход:
[14] указали следующие обстоятельства, при которых следует рассматривать этот подход:
тяжелое воспаление ВНЧС с повреждением его структур и отсутствием ответа на другие методы лечения;
рецидивирующий фиброзный или костный анкилоз, не отвечающий на методы лечения, которые применялись до сих пор;
неудачные (костные и мягкие) тканевые трансплантаты;
потеря вертикальной высоты нижней челюсти и окклюзионного соотношения из-за резорбции кости, травмы, аномалий развития или патологических поражений.
Операция тотальной замены ВНЧС протезом у растущего пациента непростая процедура и должна проводиться только в самых тяжелых случаях [32]. Его нельзя проводить у очень маленьких детей, его применение ограничивается только пожилыми невзрослыми пациентами.
Текущий уровень развития технологий, постоянное внедрение инновационных решений в области материалов и технологий, детальная визуализация, такая как компьютерная 3D-томография и подготовка стереолитографических моделей, позволили создать индивидуальный протез для каждого пациента благодаря приложению CAD/CAM [33,34].
При использовании аллопластического протеза следует учитывать следующие факторы: рубцевание тканей, окружающих ВНЧС, как реакцию на присутствие инородного тела, потерю прикрепления латеральной крыловидной мышцы, нарушение подвижности сустава, потеря механических свойств протеза.
Планирование и выполнение (с высокой точностью) первой операции у педиатрического пациента чрезвычайно важны. Ошибки и осложнения на этом этапе могут привести к рубцеванию и реанкилозу, значительно ухудшая состояние местных тканей и увеличивая риск и частоту осложнений любых последующих операций.
Согласно классическому подходу, аутогенные ткани следует использовать при лечении нарушений развития и функциональных нарушений, сопровождающих анкилоз ВНЧС у детей. Некоторые авторы считают аутогенный реберно-хрящевой трансплантат «золотым стандартом» реконструкции височно-нижнечелюстного сустава у растущих пациентов [4,35]. Однако некоторые недавние исследования поставили под сомнение необходимость использования хрящевого трансплантата для восстановления или поддержания роста нижней челюсти [23,36]. Saeed и Kent [37] провели ретроспективное исследование 76 реберно-хрящевых трансплантатов у 57 пациентов. В результате они пришли к выводу, что в тех случаях, когда ранее операции на ВНЧС не выполнялись (в связи с остеоартрозами или врожденными деформациями), реконструкции с использованием свободного реберно-хрящевого трансплантата были успешными.
Saeed и Kent [37] провели ретроспективное исследование 76 реберно-хрящевых трансплантатов у 57 пациентов. В результате они пришли к выводу, что в тех случаях, когда ранее операции на ВНЧС не выполнялись (в связи с остеоартрозами или врожденными деформациями), реконструкции с использованием свободного реберно-хрящевого трансплантата были успешными.
Теоретически аутогенные трансплантаты должны расти вместе с пациентом. На практике, однако, послеоперационная работа трансплантатов связана с нежелательными явлениями, такими как резорбция, непредсказуемое разрастание, вторичная асимметрия и даже реанкилоз [38,39]. Пелтомяки и др. [40] выдвинули гипотезу о том, что значительный разрастание реберно-хрящевого трансплантата, используемого при реконструкции ВНЧС, может быть вызвано избытком хрящевой ткани в трансплантате. Хрящевой колпачок трансплантата толщиной более 1–2 мм переносит слишком большую часть центра роста ребра, расположенного в реберно-хрящевом переходе [12]. Как следствие, трансплантат зарастает и возникает микроподвижность в месте соединения хряща и кости при нормальных движениях нижней челюсти. Это может привести к опухолевидному разрастанию и деформации трансплантата [6,41]. Основываясь на отчетах об исследованиях [36,42] и клинических наблюдениях, правильная подготовка и иммобилизация реберно-хрящевого трансплантата с остаточной ветвью нижней челюсти считаются критически важными. Межчелюстная фиксация после реконструкции с помощью реберно-хрящевого трансплантата сохраняется в течение приблизительно 10 дней, после чего начинаются агрессивные упражнения по открыванию рта. Утверждается, что длительное откладывание операции является ошибкой, так как приводит к постепенному ухудшению состояния. Трехлетние дети способны хорошо сотрудничать во время послеоперационной реабилитации. Агрессивную физиотерапию следует продолжать примерно в течение 1 года после операции [41]. Ранняя хирургия также улучшает психосоциальное развитие ребенка за счет восстановления нормального внешнего вида лица, способности получать удовольствие от еды, поддерживать гигиену полости рта и получать регулярное стоматологическое лечение.
Это может привести к опухолевидному разрастанию и деформации трансплантата [6,41]. Основываясь на отчетах об исследованиях [36,42] и клинических наблюдениях, правильная подготовка и иммобилизация реберно-хрящевого трансплантата с остаточной ветвью нижней челюсти считаются критически важными. Межчелюстная фиксация после реконструкции с помощью реберно-хрящевого трансплантата сохраняется в течение приблизительно 10 дней, после чего начинаются агрессивные упражнения по открыванию рта. Утверждается, что длительное откладывание операции является ошибкой, так как приводит к постепенному ухудшению состояния. Трехлетние дети способны хорошо сотрудничать во время послеоперационной реабилитации. Агрессивную физиотерапию следует продолжать примерно в течение 1 года после операции [41]. Ранняя хирургия также улучшает психосоциальное развитие ребенка за счет восстановления нормального внешнего вида лица, способности получать удовольствие от еды, поддерживать гигиену полости рта и получать регулярное стоматологическое лечение.
Однако у взрослых реконструкция свободным реберно-хрящевым трансплантатом может применяться только в ограниченном числе случаев из-за гистоморфологии ребра взрослого пациента. Ребро в основном состоит из кортикальной кости с небольшим количеством губчатой кости. Способность трансплантата внедряться в кость хозяина зависит главным образом от местных мягких тканей в донорской области, а также от их способности реваскуляризироваться и выполнять необходимые функции. Сосудистость участка реципиента становится скомпрометированной из-за рубцовой ткани, образовавшейся в результате предшествующих хирургических процедур. Капиллярные сосуды способны проникать в ткани на глубину 180–220 мкм, а толщина рубцовой ткани, окружающей уже оперированные кости, составляет 440 мкм. Этот факт необходимо учитывать при планировании повторной реконструктивной операции со свободным костным трансплантатом [43].
Преимущество дистракционного остеогенеза по сравнению с другими методами лечения заключается в том, что можно начинать физиотерапию на следующий день после операции и нет необходимости брать кость из донорского участка для трансплантата. Это чрезвычайно важно для пациентов несовершеннолетнего возраста, поскольку не накладывает ограничений на их обычную активность и не связано с риском осложнений на донорском участке (таких как раневая инфекция или отек в случае реберного трансплантата). Еще одним преимуществом является одновременная постепенная адаптация мягких тканей при дистракции. Также важно, что степень и направление удлинения кости вполне предсказуемы, поскольку можно контролировать дистракцию костной мозоли. Недостатком этого является тот факт, что дистракционное устройство должно оставаться на месте в течение периода дистракции и последующего заживления кости. Большое значение имеет и высокая стоимость дистракционного устройства.
Это чрезвычайно важно для пациентов несовершеннолетнего возраста, поскольку не накладывает ограничений на их обычную активность и не связано с риском осложнений на донорском участке (таких как раневая инфекция или отек в случае реберного трансплантата). Еще одним преимуществом является одновременная постепенная адаптация мягких тканей при дистракции. Также важно, что степень и направление удлинения кости вполне предсказуемы, поскольку можно контролировать дистракцию костной мозоли. Недостатком этого является тот факт, что дистракционное устройство должно оставаться на месте в течение периода дистракции и последующего заживления кости. Большое значение имеет и высокая стоимость дистракционного устройства.
Там, где лечение было сосредоточено на симптомах, вызванных реанкилозом, костные трансплантаты приводят к высокому проценту осложнений, что говорит о том, что их следует применять только после серьезного рассмотрения. Неудача первого хирургического вмешательства, направленного на реконструкцию ВНЧС и восстановление его подвижности, представляет серьезную проблему. Это приводит к полному нарушению роста, а также нередко к реанкилозу, требующему дополнительной операции с препарированием суставных поверхностей и наложением другого трансплантата. В случае, когда первая операция по анкилозу и реконструкции структур ВНЧС с помощью свободного реберно-хрящевого трансплантата оказалась неудачной, использование того же метода лечения представляется достаточно близоруким [8].
Это приводит к полному нарушению роста, а также нередко к реанкилозу, требующему дополнительной операции с препарированием суставных поверхностей и наложением другого трансплантата. В случае, когда первая операция по анкилозу и реконструкции структур ВНЧС с помощью свободного реберно-хрящевого трансплантата оказалась неудачной, использование того же метода лечения представляется достаточно близоруким [8].
Лечение с помощью аллопластики следует рассматривать в случаях серьезных анатомо-функциональных нарушений ВНЧС, неэффективности предшествующей терапии, проведенной с использованием свободного костного трансплантата, рецидивирующего анкилоза или непредсказуемого избыточного роста [44]. Подогнанная индивидуальная аллопластическая реконструкция сустава CAD/CAM кажется очень дорогой, ее общая долгосрочная стоимость часто равна или меньше стоимости аутогенной реконструкции ВНЧС [13,44,45].
Необеспечение больному послеоперационной физиотерапии может привести к потере положительного эффекта хирургического лечения [46,47]. Послеоперационная физиотерапия позволяет восстановить нормальные движения нижней челюсти, активизирует рост кости (теория Мосса), восстанавливает физиологический тонус жевательных мышц и часто предотвращает необходимость повторного хирургического вмешательства.
Послеоперационная физиотерапия позволяет восстановить нормальные движения нижней челюсти, активизирует рост кости (теория Мосса), восстанавливает физиологический тонус жевательных мышц и часто предотвращает необходимость повторного хирургического вмешательства.
Анкилоз височно-нижнечелюстного сустава, возникший в детском возрасте, даже при правильном и безосложненном лечении почти всегда требует повторных операций в будущем для улучшения симметрии и предотвращения нарушений роста. После хирургического лечения анкилоза всем пораженным пациентам должна быть оказана ортодонтическая помощь. Правильная ортодонтическая терапия предотвращает вторичные деформации альвеолярных отростков, корректирует положение зубов и подготавливает пациента к дальнейшему ортогнатическому лечению.
До сих пор не сообщалось о едином стандартном протоколе лечения анкилоза височно-нижнечелюстного сустава. Частота неудач (определяемая как реанкилоз) по-прежнему остается высокой. Если ограниченное режущее отверстие, отклонение подбородка или деформации лица также считаются неудачами, процент еще выше.
Каждый метод реконструкции ВНЧС требует агрессивного иссечения фиброзной и костной патологической ткани, вызывающей анкилоз.
Независимо от применяемого хирургического лечения интенсивная физиотерапия имеет первостепенное значение. Несмотря на общепринятые принципы хирургического лечения анкилозов ВНЧС, необходимым условием получения удовлетворительного и стойкого лечебного эффекта является индивидуальный подход.
Источник поддержки: Самофинансирование
1. Казаниян В.Х. Анкилоз височно-нижнечелюстного сустава. Surg Gyncol Obstet. 1938; 67: 333–48. [Google Scholar]
2. Акама М.К., Гутуа С., Чиндия М.Л., Кахухо С.К. Лечение двустороннего анкилоза височно-нижнечелюстного сустава у детей: клинический случай. East African Medical J. 2009;86(1):45–48. [PubMed] [Google Scholar]
3. Motta A, Louro RS, Medeiros PJ, Capelli J. Ортодонтическое и хирургическое лечение пациента с анкилозом височно-нижнечелюстного сустава. Am J Orthod Dentofacial Orthop. 2007; 131: 785–9.6. [PubMed] [Google Scholar]
2007; 131: 785–9.6. [PubMed] [Google Scholar]
4. Sawhney CP. Костный анкилоз височно-нижнечелюстного сустава: наблюдение за 70 пациентами, перенесшими артропластику и установку акрилового спейсера. Plast Reconstr Surg. 1986; 77: 29–38. [PubMed] [Google Scholar]
5. Durr ED, Turlington EG, Foote RL. Лучевое лечение гетеротопических костных образований височно-нижнечелюстного сустава. Int J Radiat Oncol Biol Phys. 1993; 27: 863–69. [PubMed] [Google Scholar]
6. Zhi K, Ren W, Zhou H, Gao L, et al. Лечение анкилоза височно-нижнечелюстного сустава: 11-летний клинический опыт. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 г.;108:687–92. [PubMed] [Google Scholar]
7. Гундлах К.К. Анкилоз височно-нижнечелюстного сустава. J Cranio-Maxillo-Fac Surg. 2010;38:122–30. [PubMed] [Google Scholar]
8. Kaban LB, Bouchard C, Troulis MJ. Протокол лечения анкилоза височно-нижнечелюстного сустава у детей. J Oral Maxillofac Surg. 2009; 67: 1966–78. [PubMed] [Google Scholar]
9. Loveless TP, Bjornland T, Dodson TB, Keith DA. Эффективность хирургического лечения анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2010;68:1276–82. [PubMed] [Академия Google]
Loveless TP, Bjornland T, Dodson TB, Keith DA. Эффективность хирургического лечения анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2010;68:1276–82. [PubMed] [Академия Google]
10. Райт Г.В., Хегги А.С. Двусторонний анкилоз височно-нижнечелюстного сустава после двухчелюстной операции. J Oral Maxillofac Surg. 1998;56:1437–41. [PubMed] [Google Scholar]
11. Хамфри GM. Иссечение мыщелка нижней челюсти. Assoc Med J. 1856; 4: 61–62. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Медра АММ. Последующее наблюдение за нижнечелюстными реберно-хрящевыми трансплантатами после устранения анкилоза ВНЧС. Br J Oral Maxillofac Surg. 2005;43:118–22. [PubMed] [Google Scholar]
13. Mercuri LG. Аллопластика против Аутогенная реконструкция височно-нижнечелюстного сустава. В: Indresano AT, Haug RH, редакторы. Клиники челюстно-лицевой хирургии Северной Америки. 3. Том. 18. Эльзевир; Филадельфия: 2006. стр. 399–411. [PubMed] [Google Scholar]
14. Mercuri LG, Alcheikh Ali F, Woolson R. Результаты полной аллопластической замены периартикулярной аутогенной жировой тканью для лечения повторного анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2008; 66: 1794–803. [PubMed] [Академия Google]
Mercuri LG, Alcheikh Ali F, Woolson R. Результаты полной аллопластической замены периартикулярной аутогенной жировой тканью для лечения повторного анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2008; 66: 1794–803. [PubMed] [Академия Google]
15. Moses JJ, Lee J, Arredondo A. Артроскопическая лазерная обработка фиброзного и костного анкилоза височно-нижнечелюстного сустава: клинический случай. J Oral Maxillofac Surg. 1999;56:1104–6. [PubMed] [Google Scholar]
16. Reid RR, Cooce H. Послеоперационное ионизирующее излучение в лечении гетеротопического формирования кости в височно-нижнечелюстном суставе. J Oral Maxillofac Surg. 1999;57:900–5. [PubMed] [Google Scholar]
17. Мосс М.Л., Ранков Р.М. Роль функциональной матрицы в росте нижней челюсти. Угол Ортод. 1968;38:95–103. [PubMed] [Google Scholar]
18. El-Mofty S. Цефалометрические исследования пациентов с анкилозом височно-нижнечелюстного сустава после хирургического лечения. Оральный сург. 1979; 48: 92–96. [PubMed] [Google Scholar]
1979; 48: 92–96. [PubMed] [Google Scholar]
19. Mercuri LG, Swift JQ. Рекомендации по использованию аллопластической замены височно-нижнечелюстного сустава у растущего пациента. J Oral Maxillofac Surg. 2009; 67: 1979–90. [PubMed] [Google Scholar]
20. Guelnick PJ, Sinsel NK. Процедура «Ева»: перенос васкуляризированного седьмого ребра, фасции, хряща и зубчатой мышцы для реконструкции различных дефектов. Plast Reconstr Surg. 1996;97:527–35. [PubMed] [Google Scholar]
21. Тейлор Г.И. Реконструкция нижней челюсти свободным композитным костным трансплантатом из гребня подвздошной кости. Энн Пласт Сург. 1982; 9: 361–76. [PubMed] [Google Scholar]
22. Wax MK, Winslow CP, Hansen J, et al. Ретроспективный анализ реконструкции височно-нижнечелюстного сустава свободным микрососудистым лоскутом малоберцовой кости. Ларингоскоп. 2000; 110:977–81. [PubMed] [Google Scholar]
23. Матукас В.Я., Шимела В.Ф., Шмидт Дж.Ф. Хирургическое лечение костного анкилоза у ребенка с использованием композитного хрящево-костного трансплантата из гребня подвздошной кости. J Оральный Surg. 1980;38:903-5. [PubMed] [Google Scholar]
J Оральный Surg. 1980;38:903-5. [PubMed] [Google Scholar]
24. Stucki-McCornick S, Winick R, Winick A. Дистракционный остеогенез для реконструкции височно-нижнечелюстного сустава. NYSDJ. 1998; 41:36–41. [PubMed] [Google Scholar]
25. Cascone P, Agrillo A, Spuntarelli G, et al. Комбинированное хирургическое лечение анкилоза височно-нижнечелюстного сустава и вторичной деформации с использованием внутриротовой дистракции. J Craniofac Surg. 2002; 13:401–9. [PubMed] [Google Scholar]
26. Papageorge MB, Apostolidis C. Одновременная дистракция нижней челюсти и эндопротезирование у пациента с анкилозом височно-нижнечелюстного сустава и гипоплазией нижней челюсти. J Oral Maxillofac Surg. 1999;57:328–33. [PubMed] [Google Scholar]
27. Mercuri LG. Рассматривается тотальная замена височно-нижнечелюстного сустава. Кранио. 1999; 17:44–48. [PubMed] [Google Scholar]
28. Mercuri LG. Аллопластическая реконструкция височно-нижнечелюстного сустава. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1998; 85: 631–37. [PubMed] [Google Scholar]
1998; 85: 631–37. [PubMed] [Google Scholar]
29. Quinn PD. Протез Лоренца. Oral Maxillofac Surg Clin North Am. 2000; 12:93–104. [Google Scholar]
30. Гуарда Н.Л., Манфредини Д., Ферронато Г. Тотальный протез височно-нижнечелюстного сустава: современные знания и соображения на будущее. Int J Oral Maxillofac Surg. 2008; 37: 103–10. [PubMed] [Академия Google]
31. Бисла Р.С., Инглис А.Е., Ранават К.С. Операция по замене сустава у пациентов до тридцати лет. J Bone Joint Surg Am. 1976; 58: 1098–106. [PubMed] [Google Scholar]
32. Ruddlesdin C, Ansell BM, Arden GP, Swann M. Полная замена тазобедренного сустава у детей с ювенильным хроническим артритом. J Bone Joint Surg Br. 1986; 68: 218–22. [PubMed] [Google Scholar]
33. Mercuri LG, Edibam NR, Giobbie-Hurder A. 14-летнее наблюдение за пациентом, установившим систему полной реконструкции височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2007;65:1140–48. [PubMed] [Академия Google]
34. Меркури Л. Г. Обсуждение: Van Loon et al., 1995: Оценка протезов височно-нижнечелюстного сустава: обзор литературы с 1946 по 1994 год и последствия для будущих конструкций протезов. J Oral Maxillofac Surg. 2005; 53: 996–97. [PubMed] [Google Scholar]
Г. Обсуждение: Van Loon et al., 1995: Оценка протезов височно-нижнечелюстного сустава: обзор литературы с 1946 по 1994 год и последствия для будущих конструкций протезов. J Oral Maxillofac Surg. 2005; 53: 996–97. [PubMed] [Google Scholar]
35. MacIntosh RB. Использование аутогенной ткани при реконструкции височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 2000; 58: 63–69. [PubMed] [Google Scholar]
36. Эллис Э., Шнейдерман Э.Д., Карлсон Д.С. Рост нижней челюсти после замены мыщелка нижней челюсти: экспериментальное исследование Macaca mulatta. J Oral Maxillofac Surg. 2002; 60: 1461–71. [PubMed] [Академия Google]
37. Саид Н.Р., Кент Дж.Н. Ретроспективное исследование реберно-хрящевого трансплантата при реконструкции ВНЧС. Int J Oral Maxillofac Surg. 2003; 32: 606–9. [PubMed] [Google Scholar]
38. Перротт Д.Х., Умеда Х., Кабан Л.Б. Реберно-хрящевой трансплантат/реконструкция блока ветви/мыщелка: долгосрочное наблюдение. Int J Oral Maxillofac Surg. 1994; 23: 321–328. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
39. Кабан Л.Б., Перротт Д.Х. Обсуждение: Непредсказуемый характер роста реберно-хрящевого трансплантата. Plast Reconstr Surg. 1992;90:887–89. [PubMed] [Google Scholar]
40. Пелтомяки Т., Вахатало К., Роннинг О. Влияние одностороннего реберно-хрящевого трансплантата на рост нижней челюсти мартышки. J Oral Maxillofac Surg. 2002; 60: 1307–14. [PubMed] [Google Scholar]
41. Matsuura H, Miyamoto H, Ishimaru J-I, et al. Влияние частичной иммобилизации на восстановление анкилоза височно-нижнечелюстного сустава аутогенным реберно-хрящевым трансплантатом: экспериментальное исследование на овцах. Бр J ОМС. 2001; 39: 196–203. [PubMed] [Академия Google]
42. Перротт Д.Х., Кабан Л.Б. Анкилоз височно-нижнечелюстного сустава у детей. Оральный Maxillofac Clin North Am. 1994; 6: 187–99. [Google Scholar]
43. Меркури Л.Г. Аллопластическая реконструкция височно-нижнечелюстного сустава. J Оральный Surg. 1998; 85: 631–37. [PubMed] [Google Scholar]
44. Саид Н.Р., Хеншер Р., Маклеод Н., Кент Дж.Н. Аутогенная реконструкция височно-нижнечелюстного сустава по сравнению с аллопластикой. Br J Oral Maxillofac Surg. 2002; 40: 296–98. [PubMed] [Академия Google]
Саид Н.Р., Хеншер Р., Маклеод Н., Кент Дж.Н. Аутогенная реконструкция височно-нижнечелюстного сустава по сравнению с аллопластикой. Br J Oral Maxillofac Surg. 2002; 40: 296–98. [PubMed] [Академия Google]
45. Меркури Л.Г. Комментарий. Замена мыщелка после резекции опухоли: сравнение отдельных предварительно изготовленных титановых имплантатов и реберно-хрящевых трансплантатов. Oral Surg Oral Med, Oral Pathol, Oral Radiol, Endodontol. 2009; 108:153–55. [PubMed] [Google Scholar]
46. Mercuri LG. Реконструкция височно-нижнечелюстного сустава. В: Fonseca R, редактор. Челюстно-лицевая хирургия. Глава 51. Эльзевир; Филадельфия: 2008. стр. 945–60. [Google Scholar]
47. Маки М.Х., Аль-Ассаф Д.А. Хирургическое лечение анкилоза височно-нижнечелюстного сустава. J Craniofac Surg. 2008;19: 1583–88. [PubMed] [Google Scholar]
48. Гуарда-Нардини Л., Манфредини Д., Ферронато Г. Тотальная замена височно-нижнечелюстного сустава: клинический случай с предложением послеоперационной реабилитации. J Cranio-Maxillofac Surg. 2008; 36: 403–9. [PubMed] [Google Scholar]
J Cranio-Maxillofac Surg. 2008; 36: 403–9. [PubMed] [Google Scholar]
Хирургическое лечение посттравматического анкилоза ВНЧС с различными патогенетическими механизмами
Eur J Dent. 2012 июль; 6(3): 318–323.
, 1 , 2 , 3 и 4
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Цель:
Посттравматический анкилоз ВНЧС может быть вызван многими различными патогенными механизмами. Протетические аллопластические трансплантаты и аутогенные трансплантаты являются вариантами хирургического лечения.
Методы:
Семь пациентов были обследованы клинически и рентгенологически. Для лечения анкилоза ВНЧС использовали аутогенные интерпозиционеры.
Результаты:
Серьезных осложнений после операции не наблюдалось. Межрезцовые расстояния значительно увеличились после упражнений по открыванию рта в течение одного года.
Выводы:
Человеческие черепа имеют много различий в строении и форме, поэтому трудно успешно заменить челюстной сустав искусственным. Использование аутогенных тканей кажется подходящим выбором для лечения.
Использование аутогенных тканей кажется подходящим выбором для лечения.
Ключевые слова: Анкилоз, ВНЧС, травма
Височно-нижнечелюстной сустав (ВНЧС) является наиболее активным суставом тела. 1 Ограничение открывания рта может быть вызвано костным или фиброзным анкилозом ВНЧС в результате травмы, инфекции, аутоиммунного заболевания или неудачной операции. 2 Это инвалидизирующее состояние жевательной системы, которое изменяет привычки в еде и речь. 3 – 5 Другим следствием анкилоза ВНЧС является плохая гигиена полости рта. Посттравматический анкилоз может быть вызван различными патогенетическими механизмами, такими как организация и оссификация гематомы, неправильно леченные переломы лица, системные заболевания, такие как анкилозирующий спондилоартрит, ревматоидный артрит, псориаз, а также аутоиммунные заболевания, усиливающие последствия микротравм. 2
Отсутствие интактного диска и повреждение суставной поверхности считаются наиболее важными факторами в развитии анкилоза ВНЧС. Подтверждено, что наличие диска препятствует развитию фиброзного внутрисуставного анкилоза ВНЧС. 6 Различные хирургические методы были описаны как более или менее успешные для лечения. 7 Наиболее частыми осложнениями являются повторный анкилоз и ограничение подвижности нижней челюсти. 8 Эндопротезирование с разрывом, интерпозиционное эндопротезирование и реконструкция сустава с замещением сустава являются наиболее частыми операциями. 9 Базовым методом лечения, используемым у взрослого пациента, является кондилэктомия с щелевым эндопротезированием. 10
Подтверждено, что наличие диска препятствует развитию фиброзного внутрисуставного анкилоза ВНЧС. 6 Различные хирургические методы были описаны как более или менее успешные для лечения. 7 Наиболее частыми осложнениями являются повторный анкилоз и ограничение подвижности нижней челюсти. 8 Эндопротезирование с разрывом, интерпозиционное эндопротезирование и реконструкция сустава с замещением сустава являются наиболее частыми операциями. 9 Базовым методом лечения, используемым у взрослого пациента, является кондилэктомия с щелевым эндопротезированием. 10
В этом исследовании будут представлены семь случаев посттравматического анкилоза с акцентом на патогенетические механизмы.
Хирургические операции и последующее наблюдение были проведены семи субъектам в возрасте от шести до пятидесяти четырех лет. Все хирургические процедуры проводились в исследовательской больнице Университета Сулеймана Демиреля в Испарте. Более подробная информация о предметах представлена в .
Таблица 1
Клиническая информация о пациентах.
| Patient | Age | Sex | Type of Ankylosis | Treatment | Preoprative interincisal mouth opening | Postoperative interincisal mouth opening | Предоперационные симптомы | Последующий период | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 44 | M | Fibrous ankylosis due to zygomatic arc attachment to coronoid process | Zygomatic arch reduction and temporal fascial flap | 12 mm | 37 mm | mouth opening limitation | 24 месяца | |||||
| 2 | 54 | Ж | Мыщелковый перелом и рекилоз после неудачного лечения аллопластическими имплантатами | Gap arthroplasty and costal cartilage interpositioner | 9 mm | 41 mm | mouth opening limitation pain swelling | 24 months | |||||
| 3 | 17 | F | Avascular necrosis due to possible long standing micro -травма. | Щелевая артропластика и височный фасциальный лоскут | 15 мм | 35 мм | ограничение открывания рта | 36 месяцев | |||||
| 4 | 6 | M | Послеродовой анкилоз вследствие тяжелых родов с применением щипцов. | Gap arthroplasty and costal cartilage interpositioner | 11 mm | 30 mm | mouth opening limitation | 36 months | |||||
| 5 | 45 | M | Ankylotic block formations due to condylar fractures bilaterally. | Эндопротезирование щелей и интерпозиционер реберного хряща | 14 мм | 40 мм | Ограничение для открытия рта | 24 месяца | |||||
| 6 | 31 | F | 31 | F | 31 | F31 | F31 | F.31 | .Эндопротезирование щелей и интерпозиционер реберного хряща | 17 мм | 35 мм | ограничение открывания рта латерогнатия | 36 месяцев |
| F | Дополнительное костное образование на латеральной стороне ВНЧС вследствие травмы. | Удаление лишней костной ткани. | 12 мм | 43 мм | ограничение открывания рта лицевая асимметрия в области скуловой дуги | 48 мес |
Открыто в отдельном окне по поводу анкилоза 3 женщин
Причинами анкилоза явились травмы с различными патогенетическими механизмами. Основной жалобой пациентов было ограниченное открывание рта. Трое пациентов имели в анамнезе травму в раннем детстве, у одного из них был сосудистый некроз правого мыщелка вследствие возможной длительной микротравмы (). Только у пациента 5 был двусторонний анкилоз (). У шести пациентов был односторонний анкилоз и асимметрия лица из-за анкилоза ВНЧС. У пациентов 2, 5 и 6 был анкилоз вследствие переломов мыщелков. Пациенты 2 и 6 ранее оперировались в других медицинских центрах, а у пациента 2 был вывих силиконового имплантата.
Основной жалобой пациентов было ограниченное открывание рта. Трое пациентов имели в анамнезе травму в раннем детстве, у одного из них был сосудистый некроз правого мыщелка вследствие возможной длительной микротравмы (). Только у пациента 5 был двусторонний анкилоз (). У шести пациентов был односторонний анкилоз и асимметрия лица из-за анкилоза ВНЧС. У пациентов 2, 5 и 6 был анкилоз вследствие переломов мыщелков. Пациенты 2 и 6 ранее оперировались в других медицинских центрах, а у пациента 2 был вывих силиконового имплантата.
Открыть в отдельном окне
Компьютерная томография аваскулярного некроза правого мыщелка в случае 3.
Открыть в отдельном окне
3-D компьютерная томография в случае 5. Анкилотические сегменты видны с двух сторон.
Все пациенты перед операцией были обследованы с помощью компьютерной томографии и обычных рентгенограмм, включая ортопантомограммы. Все операции проводились под общей анестезией с назотрахеальной интубацией. Ни один пациент не жаловался на эстетическую проблему при преаурикулярном доступе. Не было ни постоянного повреждения лицевого нерва, ни случая синдрома Фрея. Пациентам были даны упражнения по открыванию рта, и все пациенты наблюдались в течение как минимум двух лет (см. ). Предоперационное и послеоперационное межрезцовое расстояние заметно различались, а отдаленные результаты наблюдения были удовлетворительными. К концу второго года повторного анкилоза не произошло.
Не было ни постоянного повреждения лицевого нерва, ни случая синдрома Фрея. Пациентам были даны упражнения по открыванию рта, и все пациенты наблюдались в течение как минимум двух лет (см. ). Предоперационное и послеоперационное межрезцовое расстояние заметно различались, а отдаленные результаты наблюдения были удовлетворительными. К концу второго года повторного анкилоза не произошло.
Открыть в отдельном окне
Предоперационное и послеоперационное открывание рта случай 3 (Послеоперационное открывание рта через год после операции).
После исключения острых заболеваний клиническим диагнозом во всех случаях был анкилоз. Травма является наиболее частым этиологическим фактором анкилоза ВНЧС. 11 Травма ВНЧС была задокументирована как основной этиологический фактор в 86% случаев, вызванных односторонними или двусторонними переломами мыщелков.10 Сообщалось, что 85,7% анкилозов ВНЧС связаны с травмой. 12 В нашем исследовании травма была единственной причиной анкилоза ВНЧС.
Из-за технических трудностей и рецидивов лечение анкилоза ВНЧС представляет собой проблему. Анкилоз ВНЧС встречается как у детей, так и у взрослых. У детей вовлечение послеоперационного развития нижней челюсти вызывает больше проблем, что приводит к челюстно-лицевой деформации, такой как асимметрия лица, микрогнатия или деформация птичьего лица и неправильный прикус. 9 , 13 Внутрикапсулярный компрессионный перелом или гнойный артрит инфекции среднего уха могут вызвать анкилоз у детей. 4 Сегодняшнее рутинное применение антибиотиков при отите среднего уха и лучшее хирургическое лечение переломов мыщелка нижней челюсти могут снизить частоту развития анкилоза ВНЧС. 7 Травма, обычно возникающая в результате дорожно-транспортных происшествий, является наиболее распространенной причиной анкилоза ВНЧС, частота которой составляет от 29 до 100%. 8 Механизмы развития травматического анкилоза ВНЧС до конца не ясны. 2
2
Посттравматический анкилоз может возникать по разным патогенетическим механизмам. Травмы могут вызвать внутрикапсульные переломы мыщелков, гемартроз и образование вторичной гематомы с последующим формированием анкилотического блока. 14 Также причиной анкилоза ВНЧС могут быть невылеченные переломы дуги скуловой кости или предшествующая операция на ВНЧС. Микротравма может быть этиологическим фактором, вызывая местное воспаление или аваскулярный некроз, особенно при наличии системного заболевания, такого как серповидноклеточная анемия. Организация и оссификация внутрикапсулярной гематомы после травмы ВНЧС является популярной гипотезой для объяснения механизма травматического анкилоза ВНЧС. 2
Вторая гипотеза объясняет явления, связанные с сагиттальным переломом мыщелка нижней челюсти. После травмы происходит сагиттальный перелом мыщелка нижней челюсти. Фрагмент сагиттального перелома мыщелка нижней челюсти обычно выталкивают вперед и медиально через латеральную крыловидную мышцу. 15 В процессе заживления перелома происходит дистракционный остеогенез. В конечном итоге формируется анкилоз ВНЧС. 13 В этом исследовании пациентка 7 получила травму, когда ей было четыре года, и в течение трех лет ее рот открывался каждый день. Компьютерная томография показала костное образование нижней челюсти на латеральной стороне ВНЧС. Недостаточное наблюдение после переломов мыщелка может привести к анкилозу ВНЧС. 16 В связи с медленным завершением анкилоза вторая гипотеза, упомянутая выше, кажется подходящей для этого случая.
15 В процессе заживления перелома происходит дистракционный остеогенез. В конечном итоге формируется анкилоз ВНЧС. 13 В этом исследовании пациентка 7 получила травму, когда ей было четыре года, и в течение трех лет ее рот открывался каждый день. Компьютерная томография показала костное образование нижней челюсти на латеральной стороне ВНЧС. Недостаточное наблюдение после переломов мыщелка может привести к анкилозу ВНЧС. 16 В связи с медленным завершением анкилоза вторая гипотеза, упомянутая выше, кажется подходящей для этого случая.
Согласно гипотезе, несмотря на дополнительную костную структуру, которая должна была быть с медиальной стороны, в нашем случае она была видна с латеральной стороны. Считалось, что к ВНЧС прикрепился только сегмент нижнечелюстной кости, как и в случае 1. У пациента 1 был односторонний анкилоз ВНЧС из-за невылеченных множественных переломов лица со смещением и прикреплением скуловой дуги к венечному отростку. Из анамнеза известно, что в течение двух месяцев после межчелюстной фиксации упражнения не выполнялись. Рассмотрение только перелома челюсти и игнорирование других переломов лица может вызвать больше проблем, как это наблюдалось у нашего пациента.
Рассмотрение только перелома челюсти и игнорирование других переломов лица может вызвать больше проблем, как это наблюдалось у нашего пациента.
Нет единого мнения по лечению анкилоза ВНЧС. Доступны и популярны два варианта: протезы на имплантатах и аутогенные трансплантаты. Имплантаты Proplast-Teflon TMJ были популярны до 1990 года. После 1990 года было установлено, что имплантаты вызывают реакцию гигантских клеток на инородное тело, и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США выпустило общенациональное предупреждение о безопасности. 17 , 18 Доступные в настоящее время протезные системы, как правило, типа «шарик и гнездо», состоящие из мыщелкового (нижнечелюстного) имплантата, имплантата ямки и винтов.
Если исследования с большой выборкой продемонстрируют превосходство тотальной замены ВНЧС над менее инвазивными методами лечения, протезирование может быть эффективным вариантом лечения анкилоза ВНЧС. 1 Аллопласты имеют свои преимущества, такие как предотвращение осложнений на донорском участке, сокращение времени операции, снижение вероятности рецидива анкилоза и возможность более точного воспроизведения нормальной анатомии сустава. У них также есть некоторые недостатки, такие как смещение, выход из строя и перелом протеза, инфицирование и выдавливание. 17 , 19 – 21 Протезирование ВНЧС стоит дорого и может иметь серьезные последствия. Необходимо разработать некоторые руководящие принципы для операций по замене протезов. 22 Протезные замещающие системы обычно вызывают аллергию и могут вызывать реакции гигантоклеточных инородных тел. 23 , 24 Отдаленные результаты 48 пациентов после удаления диска ВНЧС и замены его силиконовым листом показали, что имплантаты пришлось удалить в среднем через 5,6 года у восьми пациентов. Статистически значимого улучшения функции суставов у пяти из восьми не наблюдалось.
1 Аллопласты имеют свои преимущества, такие как предотвращение осложнений на донорском участке, сокращение времени операции, снижение вероятности рецидива анкилоза и возможность более точного воспроизведения нормальной анатомии сустава. У них также есть некоторые недостатки, такие как смещение, выход из строя и перелом протеза, инфицирование и выдавливание. 17 , 19 – 21 Протезирование ВНЧС стоит дорого и может иметь серьезные последствия. Необходимо разработать некоторые руководящие принципы для операций по замене протезов. 22 Протезные замещающие системы обычно вызывают аллергию и могут вызывать реакции гигантоклеточных инородных тел. 23 , 24 Отдаленные результаты 48 пациентов после удаления диска ВНЧС и замены его силиконовым листом показали, что имплантаты пришлось удалить в среднем через 5,6 года у восьми пациентов. Статистически значимого улучшения функции суставов у пяти из восьми не наблюдалось. 25
25
Разработаны аутогенные материалы для реконструкции ВНЧС, такие как ключичный, малоберцовый, реберно-хрящевой и подвздошный трансплантаты. 17 Недостатками аутогенной реконструкции являются: (1) ограниченное увеличение высоты ветви; (2) заболеваемость на дополнительных донорских участках; и (3) непредсказуемая скорость резорбции или роста. 21 , 26 Споры между аллопластической реконструкцией и аутогенной реконструкцией продолжаются. 17 В наших случаях соответствующий метод лечения выбирался в каждом конкретном случае, и предпочтительным методом реконструкции была аутогенная замена. Мы не видели каких-либо серьезных осложнений из-за аутогенных трансплантатов.
Использование реберно-хрящевого трансплантата для реконструкции височно-нижнечелюстных суставов было описано Gillies в 1920 году. 27 Реберно-хрящевой трансплантат имеет биологическое и анатомическое сходство с мыщелком нижней челюсти. Осложнения на донорском участке возникают редко. Регенерация ребер обычно завершается в течение года. 27 , 28 Сообщалось об обнадеживающих функциональных и косметических результатах. 29 , 30 В нашем исследовании аутогенный реберно-хрящевой трансплантат использовали в четырех случаях. Реберно-хрящевые трансплантаты имеют ряд преимуществ. Хрящевая суставная поверхность имитирует нормальный мыщелок, а также обладает способностью к адаптации, ремоделированию и слиянию с ветвью. Васкуляризированное реципиентное ложе и правильная длина трансплантата максимизируют шансы на приживление трансплантата. 27 В этой ограниченной серии случаев оказалось, что реберно-хрящевой трансплантат является подходящим интерпозиционным материалом для ВНЧС, и после хирургической операции высота ветви остается хорошей. Риск осложнений на донорском участке кажется низким.
Осложнения на донорском участке возникают редко. Регенерация ребер обычно завершается в течение года. 27 , 28 Сообщалось об обнадеживающих функциональных и косметических результатах. 29 , 30 В нашем исследовании аутогенный реберно-хрящевой трансплантат использовали в четырех случаях. Реберно-хрящевые трансплантаты имеют ряд преимуществ. Хрящевая суставная поверхность имитирует нормальный мыщелок, а также обладает способностью к адаптации, ремоделированию и слиянию с ветвью. Васкуляризированное реципиентное ложе и правильная длина трансплантата максимизируют шансы на приживление трансплантата. 27 В этой ограниченной серии случаев оказалось, что реберно-хрящевой трансплантат является подходящим интерпозиционным материалом для ВНЧС, и после хирургической операции высота ветви остается хорошей. Риск осложнений на донорском участке кажется низким.
Необходима агрессивная резекция костной или фиброзной ткани в медиальной части ВНЧС. Височная мышца и лоскут фасции широко используются при анкилозе ВНЧС. Преимущества этой методики: (1) аутогенность; (2), устойчивость; (3), адекватное кровоснабжение; и (4), близость к суставу, что позволяет переносить васкуляризированную ткань в область сустава на ножке. 12 , 31 Это может быть ценным вариантом после предыдущих неудачных аллопластических процедур. 32 Пациент 1 перенес успешную операцию и не имеет серьезных осложнений из-за височного фасциального лоскута.
Височная мышца и лоскут фасции широко используются при анкилозе ВНЧС. Преимущества этой методики: (1) аутогенность; (2), устойчивость; (3), адекватное кровоснабжение; и (4), близость к суставу, что позволяет переносить васкуляризированную ткань в область сустава на ножке. 12 , 31 Это может быть ценным вариантом после предыдущих неудачных аллопластических процедур. 32 Пациент 1 перенес успешную операцию и не имеет серьезных осложнений из-за височного фасциального лоскута.
Причинами анкилоза ВНЧС, как правило, являются травмы. Травматический анкилоз имеет множество патогенетических механизмов. Клиницист должен полностью осмотреть и оценить пациента. После травмы игнорирование структурной дезинтеграции лицевых костей может привести к анкилозу ВНЧС.
Метод хирургического лечения зависит от выбора и опыта каждого хирурга. Трудно успешно заменить челюстной сустав искусственным из-за естественных вариаций форм и структур человеческого черепа. При аккуратном проведении операции атравматичные аутогенные интерпозиционеры показывают отличные результаты.
При аккуратном проведении операции атравматичные аутогенные интерпозиционеры показывают отличные результаты.
1. Гуарда-Нардини Л., Манфредини Д., Ферронато Г. Тотальный протез височно-нижнечелюстного сустава: современные знания и соображения на будущее. Int J Oral Maxillofac Surg. 2008; 37: 103–110. [PubMed] [Академия Google]
2. Гювен О. Клиническое исследование анкилоза височно-нижнечелюстного сустава. Гортань Аурис Насус. 2000; 27: 27–33. [PubMed] [Google Scholar]
3. Zhi K, Ren W, Zhou H, Gao L, Zhao L, Hou C, Zhang Y. Лечение анкилоза височно-нижнечелюстного сустава: 11-летний клинический опыт. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009; 108: 687–692. [PubMed] [Google Scholar]
4. Гювен О. Клиническое исследование анкилоза височно-нижнечелюстного сустава у детей. J Craniofac Surg. 2008; 19: 1263–1269.. [PubMed] [Google Scholar]
5. Sporniak-Tutak K, Janiszewska-Olszowska J, Kowalczyk R. Лечение височно-нижнечелюстного анкилоза — компромисс или индивидуализация — обзор литературы. Медицинский научный монит. 2011;17:RA111–116. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Медицинский научный монит. 2011;17:RA111–116. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Miyamoto H, Kurita K, Ogi N, Ishimaru JI, Goss AN. Роль диска при анкилозе височно-нижнечелюстного сустава у овец. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999; 88: 151–158. [PubMed] [Академия Google]
7. Гундлах К.К. Анкилоз височно-нижнечелюстного сустава. J Краниомаксиллофак Хирург. 2010; 38: 122–310. [PubMed] [Google Scholar]
8. Miyamoto H, Kurita K, Ogi N, Ishimaru JI, Goss AN. Влияние ограниченного движения челюсти на анкилоз височно-нижнечелюстного сустава у овец. Br J Oral Maxillofac Surg. 2000; 38: 148–153. [PubMed] [Google Scholar]
9. Li Z, Li ZB, Li JR. Хирургическое лечение посттравматического анкилоза височно-нижнечелюстного сустава путем функционального восстановления с репозицией диска у детей. Plast Reconstr Surg. 2007;119: 1311–1316. [PubMed] [Google Scholar]
10. Roychoudhury A, Parkash H, Trikha A. Функциональное восстановление с помощью щелевого эндопротезирования при анкилозе височно-нижнечелюстного сустава: отчет о 50 случаях. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999; 87: 166–169. [PubMed] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999; 87: 166–169. [PubMed] [Google Scholar]
11. Белло С.А., Алуко Олокун Б., Олайтан А.А., Аджике С.О. Этиология и проявление анкилоза височно-нижнечелюстного сустава: отчет о 23 случаях из Абуджи, Нигерия. Br J Oral Maxillofac Surg. 2012;50:80–84. [PubMed] [Академия Google]
12. Su-Gwan K. Лечение анкилоза височно-нижнечелюстного сустава височно-фасциальным лоскутом. Int J Oral Maxillofac Surg. 2001; 30: 189–193. [PubMed] [Google Scholar]
13. Meng FW, Zhao JL, Hu KJ, Liu YP. Новая гипотеза механизмов травматического анкилоза височно-нижнечелюстного сустава. Мед Гипотезы. 2009;73:92–93. [PubMed] [Google Scholar]
14. Валентини В., Ветрано С., Агрильо А., Торрони А., Фабиани Ф., Яннетти Г. Хирургическое лечение анкилоза ВНЧС: наш опыт (60 случаев) J Craniofac Surg. 2002;13:59–67. [PubMed] [Google Scholar]
15. Liu CK, Liu P, Meng FW, Deng BL, Xue Y, Mao TQ, Hu KJ. Роль латеральной крыловидной мышцы в процессе заживления сагиттального перелома мыщелка нижней челюсти (СФМК). Br J Oral Maxillofac Surg. 2012;50:356–360. Epub 2011 Jul 29. [PubMed] [Google Scholar]
Br J Oral Maxillofac Surg. 2012;50:356–360. Epub 2011 Jul 29. [PubMed] [Google Scholar]
16. Koumoura F, Papakosta V. Серьезное осложнение в височно-нижнечелюстной области из-за недостаточного наблюдения. Ортодонтия (Chic.) 2011;12:134–139. [PubMed] [Академия Google]
17. Абрамович С., Долвик М.Ф., Льюис С.Б., Дольче С. Реконструкция височно-нижнечелюстного сустава после неудачного внедрения тефлон-пропласта: отчет о клиническом случае и обзор литературы. Int J Oral Maxillofac Surg. 2008; 37: 763–767. [PubMed] [Google Scholar]
18. Кернс Г.Дж., Перротт Д.Х., Кабан Л.Б. Протокол лечения неудачных аллопластических имплантатов диска височно-нижнечелюстного сустава. J Oral Maxillofac Surg. 1995;53:1240–1247. обсуждение 1248–1249. [PubMed] [Google Scholar]
19. Wolford LM, Cottrell DA, Henry CH. Реконструкция височно-нижнечелюстного сустава сложного пациента с использованием индивидуального тотального протеза Techmedica. J Oral Maxillofac Surg. 1994;52:2–10. обсуждение 11. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
20. Saeed N, Hensher R, McLeod N, Kent J. Аутогенная реконструкция височно-нижнечелюстного сустава по сравнению с аллопластикой. Br J Oral Maxillofac Surg. 2002; 40: 296–299. [PubMed] [Google Scholar]
21. Karaca C, Barutcu A, Baytekin C, Yilmaz M, Menderes A, Tan O. Модификации перевернутого Т-образного силиконового имплантата для лечения анкилоза височно-нижнечелюстного сустава. J Краниомаксиллофак Хирург. 2004; 32: 243–246. [PubMed] [Академия Google]
22. Боковой нижний AJ. Рекомендации по замене височно-нижнечелюстных суставов в Соединенном Королевстве. Br J Oral Maxillofac Surg. 2008; 46: 146–147. [PubMed] [Google Scholar]
23. Speculand B. Текущее состояние эндопротезирования височно-нижнечелюстного сустава в Соединенном Королевстве. Br J Oral Maxillofac Surg. 2009; 47:37–41. [PubMed] [Google Scholar]
24. Sidebottom AJ, Speculand B, Hensher R. Реакция на инородное тело при тотальном протезировании височно-нижнечелюстного сустава металл-металл в Великобритании. Br J Oral Maxillofac Surg. 2008; 46: 288–29.2. [PubMed] [Google Scholar]
Br J Oral Maxillofac Surg. 2008; 46: 288–29.2. [PubMed] [Google Scholar]
25. Schliephake H, Schmelzeisen R, Maschek H, Haese M. Отдаленные результаты использования силиконовых пластин после дискэктомии в височно-нижнечелюстном суставе: клинические, рентгенологические и гистопатологические данные. Int J Oral Maxillofac Surg. 1999; 28: 323–329. [PubMed] [Google Scholar]
26. Гювен О. Лечение анкилоза височно-нижнечелюстного сустава модифицированным протезом ямки. J Краниомаксиллофак Хирург. 2004; 32: 236–242. [PubMed] [Google Scholar]
27. Медра А.М. Последующее наблюдение реберно-хрящевых трансплантатов нижней челюсти после устранения анкилоза височно-нижнечелюстных суставов. Br J Oral Maxillofac Surg. 2005;43:118–122. [PubMed] [Академия Google]
28. Lindqvist C, Pihakari A, Tasanen A, Hampf G. Аутогенные реберно-хрящевые трансплантаты в эндопротезировании височно-нижнечелюстного сустава. Обследование 66 эндопротезирований у 60 пациентов. J Maxillofac Surg. 1986; 14: 143–149. [PubMed] [Google Scholar]
1986; 14: 143–149. [PubMed] [Google Scholar]
29. Росс Р.Б. Реберно-хрящевые трансплантаты, замещающие мыщелок нижней челюсти. Расщелина неба Craniofac J. 1999;36:334–339. [PubMed] [Google Scholar]
30. Сингх В., Верма А., Кумар И., Бхагол А. Реконструкция анкилозированного височно-нижнечелюстного сустава: грудино-ключичная пластика как подход к лечению. Int J Oral Maxillofac Surg. 2011;40:260–265. [PubMed] [Академия Google]
31. Clauser L, Curioni C, Spanio S. Использование лоскута височной мышцы в лицевой и черепно-лицевой реконструктивной хирургии. Обзор 182 дел. J Краниомаксиллофак Хирург. 1995; 23: 203–214. [PubMed] [Google Scholar]
32. Smith JA, Sandler NA, Ozaki WH, Braun TW. Субъективная и объективная оценка височно-миофасциального лоскута в ранее оперированных височно-нижнечелюстных суставах. J Oral Maxillofac Surg. 1999; 57: 1058–1065. обсуждение 1065–1057. [PubMed] [Академия Google]
Лечение анкилоза височно-нижнечелюстного сустава: клинический случай
Анкилоз височно-нижнечелюстного сустава. Височно-нижнечелюстной сустав (ВНЧС) включает сращение мыщелка нижней челюсти с
основание черепа. Когда это происходит у ребенка, это может иметь разрушительные последствия для
будущий рост и развитие челюстей и зубов. Кроме того, во многих
случаях это оказывает глубоко негативное влияние на психосоциальное развитие
пациента, из-за явной деформации лица, которая ухудшается с ростом.
Травма и инфекция являются основными причинами анкилоза. 1 Однако,
у молодого пациента травма сустава может быть замечена не сразу. Первый
признаком серьезной проблемы может быть нарастающее ограничение открывания челюсти,
обычно замечает стоматолог. Боль бывает редко. Ранняя диагностика и лечение
имеют решающее значение, если мы хотим избежать наихудших последствий этого состояния. Оптимальный
результаты могут быть достигнуты только после полной оценки и разработки
долгосрочный план лечения. Мы представляем клинический случай диагностированного анкилоза ВНЧС.
и успешно лечили в раннем подростковом возрасте.
Височно-нижнечелюстной сустав (ВНЧС) включает сращение мыщелка нижней челюсти с
основание черепа. Когда это происходит у ребенка, это может иметь разрушительные последствия для
будущий рост и развитие челюстей и зубов. Кроме того, во многих
случаях это оказывает глубоко негативное влияние на психосоциальное развитие
пациента, из-за явной деформации лица, которая ухудшается с ростом.
Травма и инфекция являются основными причинами анкилоза. 1 Однако,
у молодого пациента травма сустава может быть замечена не сразу. Первый
признаком серьезной проблемы может быть нарастающее ограничение открывания челюсти,
обычно замечает стоматолог. Боль бывает редко. Ранняя диагностика и лечение
имеют решающее значение, если мы хотим избежать наихудших последствий этого состояния. Оптимальный
результаты могут быть достигнуты только после полной оценки и разработки
долгосрочный план лечения. Мы представляем клинический случай диагностированного анкилоза ВНЧС.
и успешно лечили в раннем подростковом возрасте.
История болезни
Мальчик 12 лет направлен в челюстно-лицевую клинику. хирургическая служба по исследованию и лечению врожденного анкилоза правого ВНЧС. В результате анкилоза правая нижняя челюсть стала гипоплазированной. В первоначальный осмотр, его рост был 138 см (меньше, чем обычно для его возраста) и его вес 27,1 кг (ниже пятого процентиля для его возрастной группы). Он был в остальном здоров. Осложнений при рождении не зарегистрировано, отсутствие в анамнезе травм лицевого скелета.
При первичном клиническом осмотре выявлена явно гипоплазированная нижняя челюсть. с зубным родством II класса ( рис. 1а, 1б и 1с ). Средняя линия нижней челюсти располагалась на 5 см правее средней линии лица. окклюзионная плоскость была наклонена. Максимальное раскрытие было минимальным, и не было ощутимо движение над правым височно-нижнечелюстным суставом и лишь небольшая ротация с левой стороны.
Рентгенологическое исследование включало заднепереднюю визуализацию Panorex ( Рис. 2a ), боковая цефалометрическая рентгенография и трехмерная компьютерная
томографическая реконструкция ( рис. 2б ).
Эти изображения подтвердили костный анкилоз правого ВНЧС с двусторонним удлинением.
венечных отростков.
2a ), боковая цефалометрическая рентгенография и трехмерная компьютерная
томографическая реконструкция ( рис. 2б ).
Эти изображения подтвердили костный анкилоз правого ВНЧС с двусторонним удлинением.
венечных отростков.
Был разработан следующий 4-этапный план лечения:
1. Хирургия
— Щелевая артропластика через поднижнечелюстной или преаурикулярный доступ
— Короноидэктомия (ипсилатеральная и, возможно, контралатеральная)
— Реберно-хрящевой трансплантат (CCG) с жесткой внутренней фиксацией
— Удаление выбранного зубного ряда
— Оттиски для изготовления окклюзионной шины
— Наложение шины
— Краткосрочная челюстно-нижнечелюстная фиксация
2. Физиотерапия
— Агрессивное использование непрерывного пассивного движения (CPM) и шпателей
— Регулировка верхнечелюстной поверхности шины для обеспечения прорезывания заднего зубной ряд
3. Ортодонтия
Ортодонтия
— Функциональный прибор
— Ортодонтическое лечение
— Извлечение по мере необходимости
4. Ортогнатическая хирургия
Первоначальная операция была проведена под общей анестезией. Эндопротезирование правого разрыва
и короноидэктомию выполняли из поднижнечелюстного доступа (рис.
3) . Во время процедуры хирург (LRM) заметил увеличение максимального
открытие примерно на 20 мм, но вмешательство с контралатеральной стороны предотвратило
дальнейшее улучшение. Поэтому короноидэктомия слева и удаление зубов
38, 63 и 64 были завершены. Эти процедуры позволили максимально открыть
увеличить до 35 мм. Во время операции снимали альгинатные оттиски для изготовления
шина, позволяющая обеспечить правосторонний открытый прикус. Была надежда, что корректировка
шины поможет выровнять окклюзионный кант. Шина была закреплена
путем фиксации скелета. Правая височная кость в области
анкилоз контурировали бором в суставную ямку. CCG был вылеплен
соответствовать этой ямке, стараясь не отделить хрящевую часть
трансплантат из кости и был прикреплен к правой ветви с помощью 3-х бикортикальных
винты ( Рис. 4 ).
CCG был вылеплен
соответствовать этой ямке, стараясь не отделить хрящевую часть
трансплантат из кости и был прикреплен к правой ветви с помощью 3-х бикортикальных
винты ( Рис. 4 ).
Челюстно-нижнечелюстная фиксация сохранялась в течение 2 дней, пациентка выписана из больницы через 3 дня после операции с хорошим объемом движений. Он начал программа упражнений с использованием языковых лопаток для максимального растяжения рта, потому что CPM нельзя было использовать с установленной шиной. Шина, удерживаемая в место околочелюстными спицами, удалено под общим наркозом 8 нед. после первоначальной операции. Затем пациент был направлен на агрессивную физиотерапию. с участием цены за тысячу показов. Ему было рекомендовано носить незакрепленную шину до тех пор, пока он видел ортодонта, который включил шину в функциональный аппарат.
Начата терапия твинблоками (в положении, близком к максимальному протрузии) 3
месяцев после первой операции. В то время вертикальное отверстие было около
25 мм, с небольшим отклонением в правую сторону (максимальное правое боковое смещение
6 мм и левое боковое движение 3,5 мм). Двухблочный аппарат носили с перерывами.
(преимущественно в вечернее и ночное время) на следующий год. Диапазон движения
увеличилась по вертикали до 35 мм к 36 месяцам.
В то время вертикальное отверстие было около
25 мм, с небольшим отклонением в правую сторону (максимальное правое боковое смещение
6 мм и левое боковое движение 3,5 мм). Двухблочный аппарат носили с перерывами.
(преимущественно в вечернее и ночное время) на следующий год. Диапазон движения
увеличилась по вертикали до 35 мм к 36 месяцам.
В течение этого периода мы внимательно следили за прорезыванием постоянных зубов, и через 18 месяцев после первоначальной операции пациент вернулся в операционную. место для удаления ретенированных зубов 34 и 47 для ортодонтического выравнивания.
Через два года после первоначальной операции пациент значительно вырос ( Рис. 5 ).
Несъемные аппараты были установлены примерно через 36 месяцев после первоначальной операции. Ретейнеры
были установлены в обе арки. На существующую нижнюю переднюю челюсть был установлен мостовидный протез.
зубов, и пациент прекратил носить аппараты примерно в июне
1999.
Через пять лет после первоначальной операции пациент вернулся, когда его главной жалобой была острая кромка, которую можно было почувствовать в области оригинала. процедура. При пальпации правого операционного поля определяется острый край CCG и соответствующие бикортикальные винты непосредственно под кожей. Дальнейшее клиническое при осмотре выявлена плоская губно-подбородочная складка. Он уже был у ортодонта, который просил удалить зубы 18, 17, 28 и 48. Впоследствии пациент проведено реконтурирование правого угла нижней челюсти, продвинутая гениопластика, удаление 3 винтов и удаление вышеупомянутых зубов.
При последнем осмотре, через 8 лет после первоначальной операции, его окклюзия
оставался стабильным, и у него был хороший диапазон движений, вертикальное раскрытие 26 мм,
и левые и правые боковые экскурсионные движения на 4 и 6 мм соответственно ( рис.
6а, 6б,
6в и 6г) .
Он доволен своим внешним видом и функциональным прикусом.
Обсуждение
Причины и лечение анкилоза ВНЧС были хорошо задокументировано, 2,3 с травмой и инфекцией, идентифицированной как 2 ведущие причины. 1 У детей анкилоз ВНЧС может ретрогнатизм с сопутствующими эстетическими и функциональными нарушениями. Поэтому лечение должно быть начато, как только состояние распознано, с основной целью восстановления функции суставов и гармоничной функции челюсти. 4,5 Различные аутотрансплантаты, включая плюсну, 6 ключицу, 7 и гребень подвздошной кости, 8 , а также различные аллопластические материалы, 9 были использованы для реконструкции височно-нижнечелюстного сустава. Тем не менее, бесплатная CCG завоевала популярность в последние 2 десятилетия. 4,9-12
Гипомобильность нижней челюсти в результате анкилоза ВНЧС классифицируется
в зависимости от локализации (интракапсулярная или экстракапсулярная), типа пораженной ткани
(костный, фиброзный или фиброзно-костный) и степень сращения (полное или неполное). 13 Если причиной является травма, предполагается, что внутрисуставная гематома, наряду с
с рубцеванием и образованием избыточной кости, приводит к гипомобильности. Инфекционное заболевание
височно-нижнечелюстного сустава чаще всего возникает вторично по отношению к смежному распространению от среднего отита
или мастоидит, но может быть и следствием гематогенного распространения инфекционного
заболевания, такие как туберкулез, гонорея или скарлатина. Системные причины
К анкилозу ВНЧС относятся анкилозирующий спондилоартрит, ревматоидный артрит и псориаз. 14
13 Если причиной является травма, предполагается, что внутрисуставная гематома, наряду с
с рубцеванием и образованием избыточной кости, приводит к гипомобильности. Инфекционное заболевание
височно-нижнечелюстного сустава чаще всего возникает вторично по отношению к смежному распространению от среднего отита
или мастоидит, но может быть и следствием гематогенного распространения инфекционного
заболевания, такие как туберкулез, гонорея или скарлатина. Системные причины
К анкилозу ВНЧС относятся анкилозирующий спондилоартрит, ревматоидный артрит и псориаз. 14
У детей не только травма ВНЧС может привести к анкилозу, но и также нарушают рост нижней челюсти и приводят к нижнечелюстному ретрогнатизму. Эти проблемы имеют функциональные и эстетические последствия, а также вызывают трудности по вопросам питания и гигиены полости рта. 15
Описано множество методов лечения анкилоза ВНЧС,
включая интраоральную короноидэктомию, остеотомию ветви, высокую кондилэктомию, форсированную
вскрытие челюсти под общей анестезией, лизис крыловидных спаек
пространство во время исследования на инородное тело, 16 аутогенный CCG 17 и свободные васкуляризированные трансплантаты цельных суставов. 18 Кроме того,
существует несколько вариантов протезов для реконструкции ВНЧС, в том числе Silastic
листовой материал (Vitek Inc., Хьюстон, Техас), мыщелковый протез ВНЧС,
индивидуальные имплантаты суставной ямки, имплантаты суставного возвышения и реконструкция нижней челюсти
пластинки с мыщелковыми головками. 19
18 Кроме того,
существует несколько вариантов протезов для реконструкции ВНЧС, в том числе Silastic
листовой материал (Vitek Inc., Хьюстон, Техас), мыщелковый протез ВНЧС,
индивидуальные имплантаты суставной ямки, имплантаты суставного возвышения и реконструкция нижней челюсти
пластинки с мыщелковыми головками. 19
CCG предлагает несколько преимуществ, включая биологическое и анатомическое сходство.
к мыщелку нижней челюсти, низкая болезненность донорского участка, простота получения
и адаптация трансплантата, и регенеративный потенциал у растущего ребенка. 5,8 Когда используется CCG, есть надежда, что из-за сходства его основных
и вторичный хрящ к хрящам мыщелка нижней челюсти, 8 трансплантат обеспечит потенциал роста и будет идти в ногу с ростом незатронутого
стороны, чтобы сохранить нижнечелюстную симметрию в течение всего периода роста. 5 Было продемонстрировано, что CCG, как правило, имеют более вертикальную направленность мыщелка. характер роста и более латеральное расположение мыщелка, чем у нативной кости
ткани и может даже вызвать нижнечелюстной прогнатизм, требующий ортогнатического
оперативное вмешательство в виде смещения нижней челюсти. 12
характер роста и более латеральное расположение мыщелка, чем у нативной кости
ткани и может даже вызвать нижнечелюстной прогнатизм, требующий ортогнатического
оперативное вмешательство в виде смещения нижней челюсти. 12
Разработан 7-этапный протокол лечения анкилоза ВНЧС: 4 1) агрессивная резекция анкилотического сегмента, 2) ипсилатеральная короноидэктомия,
3) контралатеральная короноидэктомия при необходимости, 4) прокладка сустава
височная фасция или хрящ, 5) реконструкция ветви с помощью CCG, 6)
жесткая фиксация трансплантата и 7) ранняя мобилизация и агрессивная физиотерапия.
С этим протоколом Кабан и другие 4 достигнут средний максимальный послеоперационный
межрезцовое отверстие в 1 год 37,5 мм, с боковыми экскурсиями в
16 из 18 суставов и боль присутствует в 2 из 18 суставов. 4 Этот протокол
легли в основу плана лечения, предпринятого у этого пациента,
за исключением того, что сустав не был выстлан височной фасцией или хрящом.
Этот случай демонстрирует (в поддержку других подобных исследований), что использование CCG для реконструкции височно-нижнечелюстного сустава, пораженного анкилозом, дает функциональный мыщелок с Потенциал роста. У этого пациента наступило значительное улучшение в переднезаднем положении нижней челюсти и заметное увеличение размер пациентов с момента выхода анкилоза. Чистый результат был высокая степень удовлетворенности пациентов.
Благодарности: Авторы выражают благодарность доктору П. Картеру (ортодонту) и доктора Дж. Б. Карран и К. Дейл (стоматологические и челюстно-лицевые хирурги) за помощь в уходе за пациентом и подготовке этой рукописи.
Доктор Риширадж — резидент, челюстно-лицевая хирургия, медицинские науки. Центр, Университет Манитобы, Виннипег, Манитоба.
Доктор Макфадден — штатный хирург, челюстно-лицевая хирургия, здравоохранение.
Научный центр Университета Манитобы, Виннипег, Манитоба.
Адрес для переписки: доктор Леланд Р. Макфадден, 902-388 Portage Ave., Winnipeg, МБ R3C 0C8. Электронная почта: [email protected].
Авторы не имеют заявленной финансовой заинтересованности в какой-либо компании, производящей типы продуктов, упомянутые в этой статье.
Ссылки
Хирургическое лечение заболеваний ВНЧС (видео), произведено Американской ассоциацией челюстно-лицевых хирургов, W.B. Saunders, 1993 могут взять напрокат члены CDA, которым следует связаться с Ресурсом. Центр по тел.: 1-800-267-6354 или (613) 523-1770, доб. 2223; факс: (613) 523-6574; электронная почта: [email protected].
Одновременное лечение анкилоза височно-нижнечелюстного сустава с тяжелой недостаточностью нижней челюсти с помощью стандартного протеза ВНЧС
Abstract
Анкилоз височно-нижнечелюстного сустава (ВНЧС) является рефрактерным заболеванием, которое трудно предсказуемо лечить. В этом исследовании оценивался прогноз использования стандартных аллопластических протезов ВНЧС для лечения анкилоза ВНЧС у китайских пациентов с тяжелой недостаточностью нижней челюсти. Были рассмотрены пациенты, получавшие лечение с 2013 по 2015 год. Методика автоматизированного проектирования и изготовления (CAD/CAM) использовалась для управления удалением костной массы и определения местоположения протеза ВНЧС (Biomet, США). В это исследование были включены одиннадцать пациентов. Все протезы были успешно установлены и стабилизированы интраоперационно. У 4 пациентов с тяжелой недостаточностью нижней челюсти ветвь нижней челюсти была удлинена с помощью протеза ВНЧС, а у 2 пациентов была выполнена остеотомия Le Fort I под контролем цифровых шаблонов. Их среднее выдвижение подбородка составило 10,19.мм. Их высота SNB и ramus также значительно улучшилась после операции (P < 0,05). Не было случаев расшатывания, поломки или инфекции протеза, которые привели бы к его удалению после среднего периода наблюдения 22 месяца (диапазон 12-31 мес.). Открывание рта значительно улучшилось с 5,5 мм до операции до 31,5 мм после операции. Реконструкция ВНЧС стандартным аллопластическим протезом является надежным методом лечения анкилоза, особенно в рецидивирующих случаях.
Были рассмотрены пациенты, получавшие лечение с 2013 по 2015 год. Методика автоматизированного проектирования и изготовления (CAD/CAM) использовалась для управления удалением костной массы и определения местоположения протеза ВНЧС (Biomet, США). В это исследование были включены одиннадцать пациентов. Все протезы были успешно установлены и стабилизированы интраоперационно. У 4 пациентов с тяжелой недостаточностью нижней челюсти ветвь нижней челюсти была удлинена с помощью протеза ВНЧС, а у 2 пациентов была выполнена остеотомия Le Fort I под контролем цифровых шаблонов. Их среднее выдвижение подбородка составило 10,19.мм. Их высота SNB и ramus также значительно улучшилась после операции (P < 0,05). Не было случаев расшатывания, поломки или инфекции протеза, которые привели бы к его удалению после среднего периода наблюдения 22 месяца (диапазон 12-31 мес.). Открывание рта значительно улучшилось с 5,5 мм до операции до 31,5 мм после операции. Реконструкция ВНЧС стандартным аллопластическим протезом является надежным методом лечения анкилоза, особенно в рецидивирующих случаях. С помощью технологии CAD/CAM можно одновременно исправить деформации челюсти и получить стабильные результаты.
С помощью технологии CAD/CAM можно одновременно исправить деформации челюсти и получить стабильные результаты.
Введение
Анкилоз височно-нижнечелюстного сустава (ВНЧС) характеризуется ограниченным открыванием рта. У пациентов, страдающих анкилозом ВНЧС в период роста, могут развиться тяжелые деформации челюстей с возможным синдромом обструктивного апноэ сна (СОАС). Анкилоз ВНЧС очень трудно поддается лечению, часто рецидивирующий анкилоз. Классификация анкилоза ВНЧС является разумным руководством для выбора методов лечения 1 . По классификации Янга, на основании реконструкции корональной компьютерной томографии (КТ) в 2006 г. 2 , было два типа анкилоза: с остаточными мыщелками или без них. При анкилозе с остаточными мыщелками, представленными на медиальной стороне костного сращения, следует сохранить остаточный мыщелок во время операции и удалить только латеральный костный сращение (латеральная артропластика ВНЧС). Это особенно важно для растущих детей, так как сохранившиеся мыщелки могут развиваться и реконструироваться позже 3,4,5 . При анкилозе ВНЧС без остаточных мыщелков следует использовать реконструкцию сустава с помощью аутогенных костных трансплантатов, аллопластических протезов ВНЧС или дистракционного остеогенеза после достаточного удаления костного сращения. В последние годы аллопластические протезы ВНЧС широко используются в Европе и Северной Америке. Они стабильны без резорбции по сравнению с аутогенными костными трансплантатами. Хотя есть сообщения о применении анкилоза 6,7,8,9 , большинство из них являются индивидуальными, которые гораздо легче имплантировать во время операции, чем стандартные. Для точного прилегания кости к протезам мы использовали компьютерную технику для управления обрезкой кости и имплантацией стандартных протезов Biomet 10,11,12,13 .
Это особенно важно для растущих детей, так как сохранившиеся мыщелки могут развиваться и реконструироваться позже 3,4,5 . При анкилозе ВНЧС без остаточных мыщелков следует использовать реконструкцию сустава с помощью аутогенных костных трансплантатов, аллопластических протезов ВНЧС или дистракционного остеогенеза после достаточного удаления костного сращения. В последние годы аллопластические протезы ВНЧС широко используются в Европе и Северной Америке. Они стабильны без резорбции по сравнению с аутогенными костными трансплантатами. Хотя есть сообщения о применении анкилоза 6,7,8,9 , большинство из них являются индивидуальными, которые гораздо легче имплантировать во время операции, чем стандартные. Для точного прилегания кости к протезам мы использовали компьютерную технику для управления обрезкой кости и имплантацией стандартных протезов Biomet 10,11,12,13 .
Целью данного исследования была оценка использования стандартных аллопластических протезов ВНЧС для лечения анкилозов ВНЧС с тяжелой деформацией челюсти у китайских пациентов.
Результаты
В это исследование были включены одиннадцать пациентов с 15 анкилозированными суставами (таблица 1, рис. 1, 2, 3, 4, 5, 6, 7, 8, 9). Было 3 мужчин и 8 женщин, средний возраст 45 лет (от 27 до 62 лет). Средняя продолжительность анкилоза составила 27 лет (от 3 до 50 лет). Три случая были вызваны инфекцией, а восемь — травмой. Было 7 односторонних случаев и 4 двусторонних случая. Восемь пациентов ранее перенесли несколько операций, в том числе аутогенную костную пластику или щелевое эндопротезирование. Среди них 5 пациентов перенесли 1 операцию в прошлом, 2 пациента перенесли 2 операции в прошлом и 1 пациент перенес 3 операции в прошлом.
Таблица 1. Информация о пациентах с анкилозом ВНЧС, получавших лечение Biomet TJR.Полноразмерный стол
Рис. 1: Трехмерное измерение деформации челюстной кости (Пациент 4). ( A ) Перед эксплуатацией. ( B ) После эксплуатации.
Изображение в полный размер
Рис. 2. Цифровой шаблон для выполнения остеотомии и установки протеза суставной ямки (пациент 7).( A ) Обнажение сращения костей путем преаурикулярного разреза. ( Б ) Остеотомия с использованием пальцевого направителя и установка протеза суставной ямки.
Изображение полного размера
Рис. 3. Операция по поводу рецидивирующего анкилоза суставов в сочетании с деформацией челюсти (Пациент 4).( A ) Рецидивирующее сращение костей, выявленное при преаурикулярном разрезе; ( B ) Имплантация протеза суставной ямки; ( C ) Межчелюстная фиксация с использованием пальцевой окклюзионной шины; ( D ) Обнажение ветви поднижнечелюстным разрезом; ( Е ) Имплантация нижнечелюстного протеза.
Изображение полного размера
Рис. 4. Пациентка 7, женщина, 39 лет, ретрузия нижней челюсти и анкилоз правого ВНЧС до и после операции.
( A ) Вид спереди до операции; ( B ) Вид открывания рта до операции; ( C ) Профиль до операции; ( D ) Фронтальный вид после операции через 23 месяца; (E) Послеоперационный вид открывания рта; ( F ) Профиль после операции.
Полноразмерное изображение
Рис. 5: Стабильный прикус после операции (Пациент 7).( A ) Правая боковая проекция в максимальном межкуспидальном положении; ( B ) Вид спереди в максимальном межкуспидальном положении; ( C ) Левая боковая проекция при максимальном межкуспидальном положении.
Полноразмерное изображение
Рис. 6: КТ-изображения пациента 7. ( A ) Предоперационная 3D-КТ; ( B ) Послеоперационная 3D КТ; ( C ) Предоперационная КТ коронарная реконструкция; ( D ) Через 23 месяца при КТ коронарной реконструкции рецидива анкилоза не наблюдается.
Изображение полного размера
Рис. 7. Пациентка 4, женщина, 32 года, рецидив анкилоза правого ВНЧС после имплантации венечного отростка с ретрузией подбородка.( A ) Вид спереди до операции; ( B ) Профиль до операции; ( C ) Вид открывания рта до операции; ( D ) Фронтальный вид после операции через 28 месяцев; ( E ) Профиль после операции; ( F ) Вид открывания рта после операции.
Изображение в полный размер
Рис. 8. Окклюзия до и после операции (пациент 4). ( A ) Правая боковая проекция до операции в максимальном межкуспидальном положении; ( B ) Вид спереди до операции; ( C ) Дооперационный левый боковой вид в максимальном межкуспидальном положении; ( D ) Послеоперационный правый боковой вид в максимальном межкуспидальном положении; ( E ) Фронтальный вид после операции; ( F ) Послеоперационный вид слева в максимальном межкуспидальном положении.
Полноразмерное изображение
Рис. 9. Дооперационные и послеоперационные КТ-изображения пациента 4.( A ) Трехмерная КТ, вид спереди до операции; ( B ) Предоперационный дизайн 3D КТ во фронтальной проекции; ( C ) Послеоперационный вид 3D CT спереди; ( D ) Предоперационный профиль 3D CT; ( E ) Предоперационный вид профиля 3D CT; ( F ) Послеоперационный профиль 3D CT.
Увеличенное изображение
У четырех пациентов с двусторонним анкилозом ВНЧС с тяжелой недостаточностью нижней челюсти было удлинение ветвей нижней челюсти с помощью протеза. Среди них у двоих была одновременная остеотомия по ЛеФорту I (рис. 7, 8, 9). Средний период наблюдения за 11 пациентами составил 21 месяц (от 12 до 31 месяца). Сообщений об инфицировании, поломке или расшатывании протезов не поступало. Открывание рта значительно улучшилось с 5,5 мм до операции до 31,6 мм после операции (таблица 1, p < 0,05). Компьютерная томография в течение по крайней мере 6 месяцев наблюдения после операции показала отсутствие резорбции кости вокруг винтов и эктопического образования кости вокруг искусственных мыщелковых головок. У 4 пациентов с удлинением ветви нижней челюсти не было значительного изменения угла SNA после операции (p > 0,05, таблицы 2, 3), но угол SNB значительно улучшился с 61,99° до операции до 67,86° после операции (p < 0,05). Высота ветви была значительно увеличена на 7,25 мм с правой стороны и 8,50 мм с левой стороны после операции (p < 0,05). Среднее выдвижение подбородка составило 10,19 мм.
Компьютерная томография в течение по крайней мере 6 месяцев наблюдения после операции показала отсутствие резорбции кости вокруг винтов и эктопического образования кости вокруг искусственных мыщелковых головок. У 4 пациентов с удлинением ветви нижней челюсти не было значительного изменения угла SNA после операции (p > 0,05, таблицы 2, 3), но угол SNB значительно улучшился с 61,99° до операции до 67,86° после операции (p < 0,05). Высота ветви была значительно увеличена на 7,25 мм с правой стороны и 8,50 мм с левой стороны после операции (p < 0,05). Среднее выдвижение подбородка составило 10,19 мм.
Полноразмерный стол
Таблица 3 Значение P изменения челюсти.Полноразмерный стол
Дискуссия
Реконструкция височно-нижнечелюстного сустава — эффективный способ лечения анкилоза ВНЧС без остаточных мыщелков. Аутогенные костные трансплантаты, аллопластические протезы ВНЧС и дистракционный остеогенез — это 3 метода, которые можно использовать для реконструкции ВНЧС. Аллопластический протез ВНЧС широко используется в Европе и Северной Америке при различных заболеваниях ВНЧС. По сравнению с аутогенными костными трансплантатами имеет такие преимущества, как стабильность, не требует второй операционной области, что снижает операционную травму и сокращает время операции. Аллопластические протезы ВНЧС делятся на 2 типа: стандартные и индивидуальные. В 2013 году Леандро сообщил о 10-летнем наблюдении за 300 пациентами, использующими стандартные протезы Biomet. Они значительно улучшили открывание рта и снизили показатели боли, что делает их безопасным и эффективным методом реконструкции ВНЧС 14 . В 2015 г. компания Wolford сообщила о 20-летнем наблюдении за 56 пациентами, получавшими лечение с использованием индивидуальных протезов TMJ Concepts 15 . Они также улучшали открывание рта и движения нижней челюсти, облегчали боль и помогали улучшить диету пациентов.
Аутогенные костные трансплантаты, аллопластические протезы ВНЧС и дистракционный остеогенез — это 3 метода, которые можно использовать для реконструкции ВНЧС. Аллопластический протез ВНЧС широко используется в Европе и Северной Америке при различных заболеваниях ВНЧС. По сравнению с аутогенными костными трансплантатами имеет такие преимущества, как стабильность, не требует второй операционной области, что снижает операционную травму и сокращает время операции. Аллопластические протезы ВНЧС делятся на 2 типа: стандартные и индивидуальные. В 2013 году Леандро сообщил о 10-летнем наблюдении за 300 пациентами, использующими стандартные протезы Biomet. Они значительно улучшили открывание рта и снизили показатели боли, что делает их безопасным и эффективным методом реконструкции ВНЧС 14 . В 2015 г. компания Wolford сообщила о 20-летнем наблюдении за 56 пациентами, получавшими лечение с использованием индивидуальных протезов TMJ Concepts 15 . Они также улучшали открывание рта и движения нижней челюсти, облегчали боль и помогали улучшить диету пациентов. Около 85,7% пациентов сообщили об улучшении качества жизни. Истирания, поломки или отказов протеза, потребовавших удаления, не было. Хотя есть сообщения об использовании протезов ВНЧС для лечения деформации челюсти, большинство из них представляют собой индивидуальные устройства, которые намного легче имплантировать, чем стандартные. Для пациентов с анкилозом с тяжелой деформацией челюсти одновременное лечение редко, потому что сначала необходимо снять анкилоз, чтобы пациенты могли широко открывать рот, а затем можно исправить деформацию челюсти во время второй операции. В этой статье мы использовали технику CAD/CAM для одновременного удаления анкилоза, коррекции серьезной деформации челюсти и имплантации стандартных протезов ВНЧС Biomet. Благодаря использованию цифровых шаблонов и окклюзионных шин не потребовалось повторной операции по установке протезов ВНЧС. Протезы Biomet fossa можно стабилизировать без костных трансплантатов у пациентов с анкилозом и большим количеством костных сращений в суставной ямке.
Около 85,7% пациентов сообщили об улучшении качества жизни. Истирания, поломки или отказов протеза, потребовавших удаления, не было. Хотя есть сообщения об использовании протезов ВНЧС для лечения деформации челюсти, большинство из них представляют собой индивидуальные устройства, которые намного легче имплантировать, чем стандартные. Для пациентов с анкилозом с тяжелой деформацией челюсти одновременное лечение редко, потому что сначала необходимо снять анкилоз, чтобы пациенты могли широко открывать рот, а затем можно исправить деформацию челюсти во время второй операции. В этой статье мы использовали технику CAD/CAM для одновременного удаления анкилоза, коррекции серьезной деформации челюсти и имплантации стандартных протезов ВНЧС Biomet. Благодаря использованию цифровых шаблонов и окклюзионных шин не потребовалось повторной операции по установке протезов ВНЧС. Протезы Biomet fossa можно стабилизировать без костных трансплантатов у пациентов с анкилозом и большим количеством костных сращений в суставной ямке. Однако при лечении пациентов с большими нижнечелюстными углами или асимметрией нижней челюсти очень сложно правильно разместить протез ВНЧС Biomet из-за его конструкции с ограниченным углом. Для стабильной установки протеза без вывиха потребовалась обширная костная обработка в области мыщелковой шейки и костная пластика в области угла нижней челюсти. Виртуальная компьютерная хирургия показала точные области, требующие обрезки кости и пластики, а также расположение протеза. Цифровые направляющие помогли перенести этот план в операцию. Результаты стабильны. У нас не было неправильного прикуса или смещения протезов у этих пациентов.
Однако при лечении пациентов с большими нижнечелюстными углами или асимметрией нижней челюсти очень сложно правильно разместить протез ВНЧС Biomet из-за его конструкции с ограниченным углом. Для стабильной установки протеза без вывиха потребовалась обширная костная обработка в области мыщелковой шейки и костная пластика в области угла нижней челюсти. Виртуальная компьютерная хирургия показала точные области, требующие обрезки кости и пластики, а также расположение протеза. Цифровые направляющие помогли перенести этот план в операцию. Результаты стабильны. У нас не было неправильного прикуса или смещения протезов у этих пациентов.
На сегодняшний день проведено мало исследований по использованию аллопластических протезов ВНЧС для лечения анкилоза. Mercuri 6 и Wolford 9 сообщили об использовании индивидуальных протезов TMJ Concepts (Ventura, CA) в сочетании с абдоминальным свободным жировым трансплантатом для лечения анкилоза височно-нижнечелюстного сустава. Открывание рта значительно улучшилось по крайней мере через 1 год наблюдения. По сравнению с другими исследованиями без использования свободных трансплантатов вокруг искусственного мыщелка 7,8 рецидива анкилоза не произошло. Разница в нашем исследовании заключалась в том, что мы использовали свободный жировой трансплантат из поднижнечелюстного разреза вместо забора из брюшной полости, что позволило избежать вторичного разреза и уменьшить хирургическую травму. Исследования показывают, что свободные жировые трансплантаты могут предотвращать образование тромбов и остеогенез в остеотомическом промежутке, тем самым эффективно предотвращая рецидив анкилоза 6,9 . В нашем исследовании неправильного прикуса или рецидива анкилоза не произошло, возможно, из-за преимуществ цифровой медицины и свободных жировых трансплантатов.
Открывание рта значительно улучшилось по крайней мере через 1 год наблюдения. По сравнению с другими исследованиями без использования свободных трансплантатов вокруг искусственного мыщелка 7,8 рецидива анкилоза не произошло. Разница в нашем исследовании заключалась в том, что мы использовали свободный жировой трансплантат из поднижнечелюстного разреза вместо забора из брюшной полости, что позволило избежать вторичного разреза и уменьшить хирургическую травму. Исследования показывают, что свободные жировые трансплантаты могут предотвращать образование тромбов и остеогенез в остеотомическом промежутке, тем самым эффективно предотвращая рецидив анкилоза 6,9 . В нашем исследовании неправильного прикуса или рецидива анкилоза не произошло, возможно, из-за преимуществ цифровой медицины и свободных жировых трансплантатов.
Преимуществами аллопластических протезов ВНЧС по сравнению с аутогенными костными трансплантатами являются стабильность и низкая частота рецидивов анкилоза. Наши предыдущие исследования аутогенных костных трансплантатов, включая реберные трансплантаты и трансплантаты венечного отростка для лечения анкилоза, показали, что не было значительных различий в открывании рта между реберными трансплантатами, трансплантатами венечного отростка и аллопластическими протезами ВНЧС 16 . Однако и реберные трансплантаты, и трансплантаты венечного отростка сообщали о резорбции кости и рецидиве анкилоза ВНЧС 16 . В этом исследовании мы использовали аллопластические протезы височно-нижнечелюстного сустава в сочетании со свободными жировыми трансплантатами, и не было зарегистрировано ни резорбции кости вокруг фиксирующих винтов, ни эктопического образования кости вокруг искусственных мыщелков после среднего периода наблюдения 21 месяц. Исследование Zhang показало, что повреждение суставной ямки играет важную роль в развитии анкилоза ВНЧС 17 . Мы также обнаружили эктопическое образование кости как в ямке, так и в культе ветви у рецидивирующих пациентов, получавших аутогенные костные трансплантаты 16 .
Наши предыдущие исследования аутогенных костных трансплантатов, включая реберные трансплантаты и трансплантаты венечного отростка для лечения анкилоза, показали, что не было значительных различий в открывании рта между реберными трансплантатами, трансплантатами венечного отростка и аллопластическими протезами ВНЧС 16 . Однако и реберные трансплантаты, и трансплантаты венечного отростка сообщали о резорбции кости и рецидиве анкилоза ВНЧС 16 . В этом исследовании мы использовали аллопластические протезы височно-нижнечелюстного сустава в сочетании со свободными жировыми трансплантатами, и не было зарегистрировано ни резорбции кости вокруг фиксирующих винтов, ни эктопического образования кости вокруг искусственных мыщелков после среднего периода наблюдения 21 месяц. Исследование Zhang показало, что повреждение суставной ямки играет важную роль в развитии анкилоза ВНЧС 17 . Мы также обнаружили эктопическое образование кости как в ямке, так и в культе ветви у рецидивирующих пациентов, получавших аутогенные костные трансплантаты 16 . Это может быть связано с тем, что обнажение суставной ямки и культи ветви после остеотомии стимулирует быстрое костеобразование. Причины низкой частоты рецидивов анкилоза после аллопластических протезов ВНЧС могут быть следующими: во-первых, протез ямки закрывает обнажение кости и препятствует образованию кости вниз, действуя как барьер; во-вторых, стабильность остеотомического промежутка поддерживается нижнечелюстным протезом; и в-третьих, размещение свободного жирового трансплантата вокруг искусственного мыщелка предотвращает образование эктопической кости.
Это может быть связано с тем, что обнажение суставной ямки и культи ветви после остеотомии стимулирует быстрое костеобразование. Причины низкой частоты рецидивов анкилоза после аллопластических протезов ВНЧС могут быть следующими: во-первых, протез ямки закрывает обнажение кости и препятствует образованию кости вниз, действуя как барьер; во-вторых, стабильность остеотомического промежутка поддерживается нижнечелюстным протезом; и в-третьих, размещение свободного жирового трансплантата вокруг искусственного мыщелка предотвращает образование эктопической кости.
Еще одним преимуществом аллопластических протезов ВНЧС является то, что они могут выдерживать большую нагрузку, чем аутогенные костные трансплантаты, без резорбции, особенно при удлинении ветви нижней челюсти для одновременной коррекции недостаточности нижней челюсти. Таким образом, это эффективный метод лечения анкилоза ВНЧС в сочетании с деформацией нижней челюсти у взрослых. В этом исследовании мы использовали аллопластические протезы ВНЧС для удлинения ветви нижней челюсти у 4 пациентов; из них 2 сочетались с остеотомией по ЛеФорту I. Результаты показали, что их SNB, высота ветви и выдвижение подбородка значительно улучшились после операции. Хотя протезы ВНЧС могут обеспечить стабильные результаты, в сочетании с ортогнатической хирургией очень требовательны предоперационный дизайн и послеоперационное ортодонтическое лечение, особенно при рецидивирующем анкилозе ВНЧС. Рубцы от предыдущей операции могут препятствовать продвижению нижней челюсти. Перед операцией следует рассмотреть как идеальный, так и паллиативный план. Обсуждение с ортодонтами перед операцией должно быть проведено, чтобы обеспечить наилучшее положение челюсти и облегчить послеоперационное ортодонтическое лечение. Для пациентов со значительным выдвижением нижней челюсти стандартные протезы ВНЧС Biomet могут иметь недостаточную форму и длину. Индивидуальные протезы ВНЧС могут лучше подходить этим пациентам. Хирургическая последовательность также отличается от обычной ортогнатической хирургии. Из-за ограниченного открывания рта анкилоз ВНЧС должен быть устранен в первую очередь, что позволяет наложить окклюзионную шину для позиционирования нижней челюсти до установки протеза ВНЧС.
Результаты показали, что их SNB, высота ветви и выдвижение подбородка значительно улучшились после операции. Хотя протезы ВНЧС могут обеспечить стабильные результаты, в сочетании с ортогнатической хирургией очень требовательны предоперационный дизайн и послеоперационное ортодонтическое лечение, особенно при рецидивирующем анкилозе ВНЧС. Рубцы от предыдущей операции могут препятствовать продвижению нижней челюсти. Перед операцией следует рассмотреть как идеальный, так и паллиативный план. Обсуждение с ортодонтами перед операцией должно быть проведено, чтобы обеспечить наилучшее положение челюсти и облегчить послеоперационное ортодонтическое лечение. Для пациентов со значительным выдвижением нижней челюсти стандартные протезы ВНЧС Biomet могут иметь недостаточную форму и длину. Индивидуальные протезы ВНЧС могут лучше подходить этим пациентам. Хирургическая последовательность также отличается от обычной ортогнатической хирургии. Из-за ограниченного открывания рта анкилоз ВНЧС должен быть устранен в первую очередь, что позволяет наложить окклюзионную шину для позиционирования нижней челюсти до установки протеза ВНЧС. Остеотомия Le Fort I должна выполняться в последнюю очередь. Операция должна строго соблюдать принципы асептики, чтобы избежать заражения изо рта. Два набора инструментов следует использовать отдельно для внеротовых и внутриротовых операций. Хирургические халаты и перчатки следует менять с дезинфекцией и перекладкой при перемещении операционного поля изо рта в область ВНЧС. Антибиотики следует использовать в течение 1 недели после операции, чтобы предотвратить инфекцию.
Остеотомия Le Fort I должна выполняться в последнюю очередь. Операция должна строго соблюдать принципы асептики, чтобы избежать заражения изо рта. Два набора инструментов следует использовать отдельно для внеротовых и внутриротовых операций. Хирургические халаты и перчатки следует менять с дезинфекцией и перекладкой при перемещении операционного поля изо рта в область ВНЧС. Антибиотики следует использовать в течение 1 недели после операции, чтобы предотвратить инфекцию.
В заключение, использование стандартного аллопластического протеза ВНЧС является надежным методом лечения анкилоза ВНЧС, особенно в рецидивирующих случаях. С помощью техники CAD/CAM эта процедура позволяет исправить деформацию челюсти одновременно со стабильными результатами.
Пациенты и методы
Отбор пациентов
Это было ретроспективное исследование использования протезов Biomet для реконструкции ВНЧС у пациентов с анкилозом ВНЧС. Он был одобрен Независимым комитетом по этике 9-го-й Народная больница. Мы подтверждаем, что все методы были выполнены в соответствии с соответствующими руководящими принципами и правилами. Авторы имели доступ к информации, которая могла идентифицировать отдельных участников во время или после сбора данных. Были рассмотрены пациенты с анкилозом ВНЧС, проходившие лечение с января 2013 г. по декабрь 2015 г. в отделении челюстно-лицевой хирургии Девятой народной больницы Шанхая. Информированное согласие было получено от всех пациентов. Критериями включения были: 1.① Возраст ≥ 18 лет; 2. Отсутствие остаточного мыщелка на медиальной стороне костного сращения; 3. Реконструкция ВНЧС с использованием стандартных протезов Biomet; 4. Пациенты имели данные КТ до операции, через 1 нед после операции и не менее 6 мес после операции. Критериями исключения были: 1. Наличие остаточного мыщелка на медиальной стороне костного сращения; 2 реконструкция ВНЧС без стандартных протезов Biomet; 3. Неполные клинические данные и данные КТ.
Мы подтверждаем, что все методы были выполнены в соответствии с соответствующими руководящими принципами и правилами. Авторы имели доступ к информации, которая могла идентифицировать отдельных участников во время или после сбора данных. Были рассмотрены пациенты с анкилозом ВНЧС, проходившие лечение с января 2013 г. по декабрь 2015 г. в отделении челюстно-лицевой хирургии Девятой народной больницы Шанхая. Информированное согласие было получено от всех пациентов. Критериями включения были: 1.① Возраст ≥ 18 лет; 2. Отсутствие остаточного мыщелка на медиальной стороне костного сращения; 3. Реконструкция ВНЧС с использованием стандартных протезов Biomet; 4. Пациенты имели данные КТ до операции, через 1 нед после операции и не менее 6 мес после операции. Критериями исключения были: 1. Наличие остаточного мыщелка на медиальной стороне костного сращения; 2 реконструкция ВНЧС без стандартных протезов Biomet; 3. Неполные клинические данные и данные КТ.
Метод
Открытие рта, окклюзия и выражение лица (отклонение, ретрузия) у всех пациентов регистрировались до операции. Челюстно-лицевые КТ (толщина среза 1 мм; толщина реконструкции 0,625 мм; GE, Америка) выполнялись до операции, в течение 1 недели после операции и не менее 6 месяцев после операции у всех пациентов. Их данные были импортированы в программное обеспечение Proplan CMF 1.4 (Materialize, Leuven, Бельгия) как Digital Imaging and Communications in Medicine (DICOM) и использованы для выполнения корональной и трехмерной (3D) реконструкции костей челюсти. Глубина и диапазон костных сращений ВНЧС были измерены на коронарной и 3D-реконструкциях. После удаления виртуального костного сращения протезы височно-нижнечелюстного сустава были виртуально помещены в наилучшее положение. Направляющие для остеотомии и протезов были разработаны и изготовлены с помощью 3D-печати 10 . У пациентов с тяжелой недостаточностью нижней челюсти после определения средней линии лица и Франкфуртской плоскости, SNA (селла, naison и супраментальный угол), SNB (sella, naison и супраментальный угол), высота ветви (расстояние между гонионом и скуловой корневая точка) и ретрузию подбородка (расстояние между гнатионом и перпендикулярной линией через N к плоскости FH) (рис.
Челюстно-лицевые КТ (толщина среза 1 мм; толщина реконструкции 0,625 мм; GE, Америка) выполнялись до операции, в течение 1 недели после операции и не менее 6 месяцев после операции у всех пациентов. Их данные были импортированы в программное обеспечение Proplan CMF 1.4 (Materialize, Leuven, Бельгия) как Digital Imaging and Communications in Medicine (DICOM) и использованы для выполнения корональной и трехмерной (3D) реконструкции костей челюсти. Глубина и диапазон костных сращений ВНЧС были измерены на коронарной и 3D-реконструкциях. После удаления виртуального костного сращения протезы височно-нижнечелюстного сустава были виртуально помещены в наилучшее положение. Направляющие для остеотомии и протезов были разработаны и изготовлены с помощью 3D-печати 10 . У пациентов с тяжелой недостаточностью нижней челюсти после определения средней линии лица и Франкфуртской плоскости, SNA (селла, naison и супраментальный угол), SNB (sella, naison и супраментальный угол), высота ветви (расстояние между гонионом и скуловой корневая точка) и ретрузию подбородка (расстояние между гнатионом и перпендикулярной линией через N к плоскости FH) (рис. 1). Протезы ВНЧС использовались для удлинения ветви нижней челюсти, когда это было необходимо. Остеотомия LeFort I сочеталась одномоментно в зависимости от степени деформации челюсти. Для облегчения установки протезов использовались пальцевые окклюзионные шины 13 .
1). Протезы ВНЧС использовались для удлинения ветви нижней челюсти, когда это было необходимо. Остеотомия LeFort I сочеталась одномоментно в зависимости от степени деформации челюсти. Для облегчения установки протезов использовались пальцевые окклюзионные шины 13 .
Модифицированные преаурикулярные и поднижнечелюстные разрезы использовались для обнажения костного сращения и ветви. Направляющая для остеотомии использовалась для облегчения удаления костного сращения (рис. 2). Ипсилатеральный венечный отросток также был удален. Затем внеротовой разрез изолировали от ротовой полости. Проведена внутриротовая дезинфекция. Контралатеральный венечный отросток удаляли интраорально в соответствии со степенью открывания рта, чтобы убедиться, что он составляет ≥40 мм. Межчелюстную фиксацию при необходимости выполняли межокклюзионной шиной (рис. 3). В последующем ротовую полость пломбировали, а лицевую область дезинфицировали и снова накладывали драпировку. Были заменены хирургические халаты и перчатки. Протезы суставной ямки и ветви нижней челюсти располагались и стабилизировались с помощью хирургических шаблонов. Как минимум 4 винта были вставлены как в ямку, так и в ветвь. Искусственную мыщелковую головку проверяли, чтобы убедиться, что она расположена в задне-верхней позиции компонента ямки. Остеотомический зазор заполняли свободным жиром, взятым из поднижнечелюстного разреза. В хирургический разрез были помещены два дренажа после обильной промывки хлорамфениколом. Пациентам с тяжелыми деформациями челюсти затем выполняли остеотомию по ЛеФорту I.
Протезы суставной ямки и ветви нижней челюсти располагались и стабилизировались с помощью хирургических шаблонов. Как минимум 4 винта были вставлены как в ямку, так и в ветвь. Искусственную мыщелковую головку проверяли, чтобы убедиться, что она расположена в задне-верхней позиции компонента ямки. Остеотомический зазор заполняли свободным жиром, взятым из поднижнечелюстного разреза. В хирургический разрез были помещены два дренажа после обильной промывки хлорамфениколом. Пациентам с тяжелыми деформациями челюсти затем выполняли остеотомию по ЛеФорту I.
Антибиотики использовались интраоперационно и послеоперационно в течение 1 недели. Для проверки удаления костных сращений и позиционирования протеза ВНЧС с помощью коронарной и трехмерной реконструкции в течение 1 недели после операции выполняли компьютерную томографию. Межчелюстная фиксация после операции не потребовалась. По крайней мере, через 6 месяцев после операции регистрировали открывание рта и контур лица пациентов и сравнивали их с таковыми до операции. При последующем наблюдении выполняли компьютерную томографию для проверки стабильности протеза, наличия поломки протеза или резорбции кости вокруг винтов, а также эктопического образования кости.
При последующем наблюдении выполняли компьютерную томографию для проверки стабильности протеза, наличия поломки протеза или резорбции кости вокруг винтов, а также эктопического образования кости.
У пациентов с дефицитом нижней челюсти SNA, SNB, высоту ветви и выдвижение подбородка измеряли и сравнивали до операции и во время последующего наблюдения.
Статистический анализ
Данные были проанализированы с использованием программного пакета Statistical Package for Social Sciences, версия 17.0 (SPSS, Чикаго, Иллинойс). Открывание рта, SNA, SNB, высота ветви и выдвижение подбородка до и после операции сравнивались с использованием парного t-критерия однофакторного дисперсионного анализа. Уровень α ≤0,05 считался значимым.
Дополнительная информация
Как цитировать эту статью: Hu, Y.H. и др. . Одновременное лечение анкилоза височно-нижнечелюстного сустава с выраженной недостаточностью нижней челюсти с помощью стандартного протеза ВНЧС. науч. Респ. 7 , 45271; doi: 10.1038/srep45271 (2017).
науч. Респ. 7 , 45271; doi: 10.1038/srep45271 (2017).
Примечание издателя: Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Ссылки
Sawhney, C. P. Костный анкилоз височно-нижнечелюстного сустава: последующее наблюдение за 70 пациентами, перенесшими артропластику и вставку акриловой прокладки. Plast Reconstr Surg 77 , 29–40 (1986).
КАС Статья Google ученый
He, D. et al. Травматический анкилоз височно-нижнечелюстного сустава: наша классификация и опыт лечения. J Оральный челюстно-лицевой хирург 69 , 1600–1607 (2011).
Артикул Google ученый
Ницан Д. В., Бар-Зив Дж. и Штейер А.
 Хирургическое лечение анкилоза височно-нижнечелюстного сустава III типа путем сохранения смещенного мыщелка и диска. J Oral Maxillofac Surg 56 , 1133–1139 (1998).
Хирургическое лечение анкилоза височно-нижнечелюстного сустава III типа путем сохранения смещенного мыщелка и диска. J Oral Maxillofac Surg 56 , 1133–1139 (1998).КАС Статья Google ученый
He, D. et al. Хирургическое лечение травматического анкилоза височно-нижнечелюстного сустава с медиально смещенным остаточным мыщелком: хирургические методы и отдаленные результаты. J Oral Maxillofac Surg 69 , 2412–2418 (2011).
Артикул Google ученый
Nitzan, D. W., Abu Tair, J. & Lehman, H. Необходимо ли полное удаление посттравматического анкилоза височно-нижнечелюстного сустава для оптимального результата? J Oral Maxillofac Surg 70 , e683–699 (2012).
Артикул Google ученый
Mercuri, L.G.
 , Ali, F.A. & Woolson, R. Результаты тотального аллопластического замещения периартикулярной аутогенной жировой тканью для лечения реанкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg 66 , 1794–1803 (2008).
, Ali, F.A. & Woolson, R. Результаты тотального аллопластического замещения периартикулярной аутогенной жировой тканью для лечения реанкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg 66 , 1794–1803 (2008).Артикул Google ученый
Лавлесс Т.П., Бьорнланд Т., Додсон Т.Б. и Кейт Д.А. Эффективность хирургического лечения анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg 68 , 1276–1282 (2010).
Артикул Google ученый
Гербино Г., Заваттеро Э., Берроне С. и Рамиери Г. Одноэтапное лечение полного костного анкилоза височно-нижнечелюстного сустава с использованием тотальной замены сустава. J Craniomaxillofac Surg 44 , 487–492 (2016).
Артикул Google ученый
Wolford, L.
 et al. Анкилоз височно-нижнечелюстного сустава можно успешно лечить с помощью концепций височно-нижнечелюстного сустава. J Oral Maxillofac Surg 74 , 1215–1227 (2016).
et al. Анкилоз височно-нижнечелюстного сустава можно успешно лечить с помощью концепций височно-нижнечелюстного сустава. J Oral Maxillofac Surg 74 , 1215–1227 (2016).Артикул Google ученый
Бай Го и др. Применение цифровых шаблонов для проведения тотальной аллопластической операции по замене сустава стандартной системой замены Biomet. J Oral Maxillofac Surg 72 , 2440–2452 (2014).
КАС Статья Google ученый
Bai, G., Yang, C., He, D., Zhang, X. & Abdelrehem, A. Применение костного трансплантата из ямки для стабилизации общего протеза сустава в хирургии височно-нижнечелюстного сустава. J Cranio-maxillofac Surg 43 , 1392–1397 (2015).
Артикул Google ученый
ShanYong, Z. et al.
 Модифицированные хирургические методы тотального аллопластического эндопротезирования височно-нижнечелюстного сустава: опыт одного учреждения. J Cranio-maxillofac Surg 43 , 934–939 (2015).
Модифицированные хирургические методы тотального аллопластического эндопротезирования височно-нижнечелюстного сустава: опыт одного учреждения. J Cranio-maxillofac Surg 43 , 934–939 (2015).Артикул Google ученый
Lu, C., Huang, D., He, D., Yang, C. & Yuan, J. Окклюзионная шина для мыщелковой реконструкции у детей с анкилозом височно-нижнечелюстного сустава. J Oral Maxillofac Surg 72 , 1585–1593 (2014).
Артикул Google ученый
Леандро, Л. Ф., Оно, Х. Ю., Лоурейро, К. С., Мариньо, К. и Гевара, Х. А. Десятилетний опыт и наблюдение за тремя сотнями пациентов, которым была установлена система замены ВНЧС с микрофиксацией Biomet/Lorenz. Int J Oral Maxillofac Surg 42 , 1007–1013 (2013).
Артикул Google ученый
Вулфорд, Л.
 М., Меркури, Л. Г., Шнайдерман, Э. Д., Мовахед, Р. и Аллен, В. Двадцатилетнее последующее исследование протеза височно-нижнечелюстного сустава, установленного пациентом: устройство Techmedica/TMJ Concepts. J Oral Maxillofac Surg 73 , 952–960 (2015).
М., Меркури, Л. Г., Шнайдерман, Э. Д., Мовахед, Р. и Аллен, В. Двадцатилетнее последующее исследование протеза височно-нижнечелюстного сустава, установленного пациентом: устройство Techmedica/TMJ Concepts. J Oral Maxillofac Surg 73 , 952–960 (2015).Артикул Google ученый
Huang, D., Lu, C., Yao, Z., He, D. & Yang, C. Сравнение эффекта трансплантата венечного отростка и реберно-хрящевого трансплантата при реконструкции височно-нижнечелюстного сустава. J Craniofac Surg 27 , e197–200 (2016).
Артикул Google ученый
Ян Ю.Б. и др. Хирургическая индукция костного анкилоза ВНЧС у растущих овец и роль тяжести повреждения суставной ямки в развитии костного анкилоза. J Cranio-maxillofac Surg 41 , 476–486 (2013).
Артикул Google ученый
Ссылки на скачивание
Благодарности
Исследование было поддержано Национальным фондом естественных наук Китая (81472117), Объединенным медицинским и инженерным проектом Шанхайского университета Цзяо Тонг (YG2014MS05), Комиссией по науке и технологиям Шанхайского муниципального научно-исследовательского проекта 14DZ2294300 и Девятый проект инновационного обучения студентов Медицинской школы Шанхайского университета Цзяо Тонг (2015–502).
Информация об авторе
Примечания об авторе
YiHui Hu и LuZhu Zhang: Эти авторы внесли одинаковый вклад в эту работу.
Авторы и филиалы
Отделение челюстно-лицевой хирургии, Шанхайская 9-я народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, Шанхай, ключевая стоматологическая лаборатория, Шанхай, 200011, Китай
YiHui, Китай ЛуЧжу Чжан, ДунМей Хэ, Чи Ян, Минцзе Чен, Шанъюн Чжан и Хуэй Ли
Кафедра челюстно-лицевой хирургии, Центр медицинских наук Техасского университета в Сан-Антонио, Техас, США
Edward Ellis III
Авторы
- YiHui Hu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- LuZhu Zhang
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- DongMei He
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Chi Yang
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- MinJie Chen
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- ShanYong Zhang
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Hui Li
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Edward Ellis III
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
Y. H.H. отвечал за анализ и интерпретацию данных. LZZ собрала клинические данные пациентов. M.J.C и S.Y.Z предоставили некоторые данные о пациентах. Х.Л. измерил некоторые данные пациента. Д.М.Х. подготовил статью и является одним из соответствующих авторов, ответственных за дизайн исследования и операции. С.Ю. является одним из соответствующих авторов, отвечающих за концепцию и дизайн, а также критический пересмотр статьи на предмет важного интеллектуального содержания. С.Ю. это лицо, которое сделало окончательное утверждение статьи. Э. Э. помогла отредактировать статью и изменить английский язык.
H.H. отвечал за анализ и интерпретацию данных. LZZ собрала клинические данные пациентов. M.J.C и S.Y.Z предоставили некоторые данные о пациентах. Х.Л. измерил некоторые данные пациента. Д.М.Х. подготовил статью и является одним из соответствующих авторов, ответственных за дизайн исследования и операции. С.Ю. является одним из соответствующих авторов, отвечающих за концепцию и дизайн, а также критический пересмотр статьи на предмет важного интеллектуального содержания. С.Ю. это лицо, которое сделало окончательное утверждение статьи. Э. Э. помогла отредактировать статью и изменить английский язык.
Авторы переписки
Переписка с DongMei He или Чи Ян.
Заявления об этике
Конкурирующие интересы
Авторы не заявляют о конкурирующих финансовых интересах.
Права и разрешения
Эта работа находится под лицензией Creative Commons Attribution 4.0 International License. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке; если материал не включен в лицензию Creative Commons, пользователям необходимо будет получить разрешение от держателя лицензии на воспроизведение материала. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/
Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/
Перепечатка и разрешения
Об этой статье
Дополнительная литература
Оценка полной аллопластической замены височно-нижнечелюстного сустава при анкилозе ВНЧС
- Санджай Кумар Рой Чоудхури
- Вивек Саксена
- Ренгасайи Арункумар Шадамаршан
Журнал челюстно-лицевой и челюстно-лицевой хирургии (2019)
Радиологическое общество Северной Америки (RSNA) Специальная группа по 3D-печати (SIG): рекомендации по медицинской 3D-печати и пригодность для клинических сценариев
- Леонид Чепелев
- Николь Уэйк
- Аднан Шейх
3D-печать в медицине (2018)
Комментарии
Отправляя комментарий, вы соглашаетесь соблюдать наши Условия и Правила сообщества. Если вы обнаружите что-то оскорбительное или не соответствующее нашим условиям или правилам, отметьте это как неприемлемое.
Если вы обнаружите что-то оскорбительное или не соответствующее нашим условиям или правилам, отметьте это как неприемлемое.
Коррекция височно-нижнечелюстного анкилоза — Oral Health Group
Травма мыщелка нижней челюсти или инфекция височно-нижнечелюстного сустава (например, септицемия или хронический мастоидит) у детей могут оказывать заметное влияние на развитие лица, особенно у небольшого процента пациентов у которых развивается анкилоз. Анкилоз подразумевает потерю функции сустава из-за трансартикулярного сращения с костью (рис. 1) . Хотя неясно, почему у некоторых пациентов развивается анкилоз, его последствия очевидны и варьируются от неадекватного питания, дисморфии лица до невозможности получить стоматологическую помощь со всеми вытекающими последствиями.
Рис. 1
Трехмерная переформатированная КТ двустороннего анкилоза ВНЧС. Суставная щель утрачена и окружена витиеватой костной перемычкой.
Таким образом, лечение анкилоза является непременным условием, и лечение должно осуществляться таким образом, чтобы учитывался рост лица в будущем. Были развернуты различные протоколы лечения. Иссечение анкилотической костной массы и создание большого зазора не менее 1,5 см называется «щелевой эндопротезированием». Некоторые хирурги рекомендуют размещение интерпозиционного трансплантата, такого как височная мышца, силастик или хрящ, и эта процедура называется «интерпозиционной артропластикой». 1 Кроме того, височно-нижнечелюстной сустав можно реконструировать с помощью трансплантатов, таких как грудино-ключичный 2 , черепной 3 или подвздошный 4 . Реберно-хрящевой трансплантат, однако, стал реконструктивным вариантом рабочей лошадки для педиатрических пациентов. 5-8 Это связано с его предполагаемой способностью обеспечивать рост в соответствии с оставшимся лицевым скелетом (случай 1) (рис. 2-5) . Собирать урожай относительно легко; трансплантат обычно соответствует нативным размерам ВНЧС и может быть легко адаптирован к суставной ямке. Хотя потенциал роста трансплантата считается преимуществом у растущих детей, его долгосрочный рост непредсказуем.
Были развернуты различные протоколы лечения. Иссечение анкилотической костной массы и создание большого зазора не менее 1,5 см называется «щелевой эндопротезированием». Некоторые хирурги рекомендуют размещение интерпозиционного трансплантата, такого как височная мышца, силастик или хрящ, и эта процедура называется «интерпозиционной артропластикой». 1 Кроме того, височно-нижнечелюстной сустав можно реконструировать с помощью трансплантатов, таких как грудино-ключичный 2 , черепной 3 или подвздошный 4 . Реберно-хрящевой трансплантат, однако, стал реконструктивным вариантом рабочей лошадки для педиатрических пациентов. 5-8 Это связано с его предполагаемой способностью обеспечивать рост в соответствии с оставшимся лицевым скелетом (случай 1) (рис. 2-5) . Собирать урожай относительно легко; трансплантат обычно соответствует нативным размерам ВНЧС и может быть легко адаптирован к суставной ямке. Хотя потенциал роста трансплантата считается преимуществом у растущих детей, его долгосрочный рост непредсказуем.
Рис. 2
(А) Фронтальная проекция пациента с анкилозом левого височно-нижнечелюстного сустава. Точки указывают на сильную асимметрию лица влево.
(B) Вид профиля, демонстрирующий тяжелую переднезаднюю недостаточность нижней челюсти и выпуклый профиль.
Рис. 3
(A) Количество иссекаемой кости в височно-нижнечелюстном суставе (I) и уровень короноидэктомии (II) указаны стрелками, (B) Реберно-хрящевой трансплантат с 5 мм хрящ на проксимальном конце, (С) резецированный венечный отросток.
Рис. 4
Случай 1. Нормальный рост лица виден в послеоперационном (а) виде спереди и (В) в профильном виде.
Рис. 5
Случай 1. (A) Окклюзия до операции и максимальное открывание рта, (B) окклюзия после лечения и (C) открывание рта через три года после лечения.
Принципы лечения анкилоза суставов у детей были разъяснены Kaban et al и остаются ориентиром. 9 Анкилозированный сустав обнажают через преаурикулярный разрез, расширенный в височную область, и ретромандибулярный разрез, чтобы обнажить ветвь. Анкилотическая масса постепенно и осторожно удаляется вместе с ассоциированным венечным отростком. Чтобы обеспечить максимальную мобилизацию нижней челюсти, мышечные и связочные прикрепления к ветви нижней челюсти обнажаются.
9 Анкилозированный сустав обнажают через преаурикулярный разрез, расширенный в височную область, и ретромандибулярный разрез, чтобы обнажить ветвь. Анкилотическая масса постепенно и осторожно удаляется вместе с ассоциированным венечным отростком. Чтобы обеспечить максимальную мобилизацию нижней челюсти, мышечные и связочные прикрепления к ветви нижней челюсти обнажаются.
4-е и 6-е ребра получают из одного надреза. Осторожность во время уборки сведет осложнения пневмоторакса к минимуму. Собирают около 5 см кости с 5-мм хрящевой крышкой (фиг. 3B) . Было высказано предположение, что меньшие по размеру хрящевые колпачки снижают риск нежелательного разрастания трансплантата.
После установления окклюзии трансплантаты фиксируют к ветви чрескостными винтами и стабилизируют пластинами. Интерпозиционные трансплантаты мягких тканей в виде височной фасции 10 , дерму или жир 11 можно использовать для отделения трансплантата от основания черепа. Обоснование состоит в том, что это снижает риск повторного анкилоза.
Обоснование состоит в том, что это снижает риск повторного анкилоза.
Послеоперационный уход является обязательной, но обременительной задачей. Энергичная постоянная физиотерапия необходима для обеспечения и поддержания хорошей функции нижней челюсти 9 . Требуется послеоперационная межчелюстная фиксация от двух до четырех недель.
Случай 1
12-летняя пациентка была направлена ортодонтом к челюстно-лицевому хирургу для оценки уменьшенного открывания рта. Ортодонт начал лечение пациентки с ортодонтической коррекции неправильного прикуса, однако обнаружил трудности с установкой ортодонтических насадок из-за ограниченного открывания рта пациентки (фиг. 5А) . Родители пациентки вспоминали, что она упала на подбородок в трехлетнем возрасте. Однако это было ничем не примечательное событие. При осмотре у пациента была тяжелая нижнечелюстная асимметрия влево в сочетании с нижнечелюстной передне-задней недостаточностью (рис. 2A и B) . У нее была окклюзия класса I справа и класса II слева с максимальным открытием рта 3 мм (рис. 5А) . Рентгенологическое исследование выявило большое костное образование в области левого височно-нижнечелюстного сустава. Произведено эндопротезирование и хирургическим путем удалена большая масса анкилотической кости, а также удлиненный венечный протез (фиг. 3C) . Был собран правый реберно-хрящевой трансплантат, обеспечивающий 5 мм хрящевой колпачок (рис. 3B) .
2A и B) . У нее была окклюзия класса I справа и класса II слева с максимальным открытием рта 3 мм (рис. 5А) . Рентгенологическое исследование выявило большое костное образование в области левого височно-нижнечелюстного сустава. Произведено эндопротезирование и хирургическим путем удалена большая масса анкилотической кости, а также удлиненный венечный протез (фиг. 3C) . Был собран правый реберно-хрящевой трансплантат, обеспечивающий 5 мм хрящевой колпачок (рис. 3B) .
Трансплантату придали форму, закрепили в модифицированной суставной ямке и прикрепили к ветви с помощью чрескостных винтов и костных пластин, выполняющих роль шайб. Костно-окклюзионный дефект был исправлен за счет продвижения нижней челюсти и увеличения высоты ветви. Это скорректировало среднюю линию зубов и создало открытый прикус слева. Хирургическое лечение сопровождалось агрессивной физиотерапией и открыванием рта на 39°.мм было достигнуто (рис. 5C) . Ортодонтическая коррекция неправильного прикуса была завершена через год после операции. Послеоперационный рост трансплантата соответствовал росту лица, и был достигнут приемлемый эстетический и функциональный результат (рис. 4A-B и рис. 5B-C) .
5C) . Ортодонтическая коррекция неправильного прикуса была завершена через год после операции. Послеоперационный рост трансплантата соответствовал росту лица, и был достигнут приемлемый эстетический и функциональный результат (рис. 4A-B и рис. 5B-C) .
К сожалению, риск повторного анкилоза реберно-хрящевого трансплантата (рис. 6) и непредсказуемость избыточного роста (рис. 7) или резорбции (рис. 8) трансплантата остается далекой слишком частое осложнение, и следует серьезно рассмотреть возможность ортопедической реабилитации у детей. 4,12
Рис. 6
Тяжелый костный реанкилоз у этого пациента после реберно-хрящевого трансплантата тремя годами ранее показан черными стрелками. Костные пластины, используемые для фиксации трансплантатов, также частично закрыты костью (белые стрелки).
Рис. 7
(A) Пациенту 15 лет три года назад для коррекции височно-нижнечелюстных анкилозов был проведен реберно-хрящевой трансплантат. Трансплантат повторно анкилозировал и разросся, вызывая лицевую асимметрию и неправильный прикус, (B) увеличенный костный трансплантат (стрелки и кружок), (C) двусторонний перекрестный прикус, отклонение средней линии, а также максимальное открытие рта.
Трансплантат повторно анкилозировал и разросся, вызывая лицевую асимметрию и неправильный прикус, (B) увеличенный костный трансплантат (стрелки и кружок), (C) двусторонний перекрестный прикус, отклонение средней линии, а также максимальное открытие рта.
Рис. 8
(A) Агенезия правого мыщелка и ветви нижней челюсти у пациента, страдающего гемифациальной макросомией III типа (белая стрелка), (B) Выраженная резорбция реберно-хрящевого трансплантата через четыре показаны годы (круг).
Многие хирурги в прошлом сталкивались с необходимостью аллопластической реконструкции ВНЧС, особенно в сложных случаях. 4,14-17 После первого сообщения Карночана о попытках реконструкции мыщелка с использованием дерева многие хирурги сообщили о своем опыте использования протезов из различных материалов, таких как слоновая кость, золото, нержавеющая сталь, витек, керамика и титан. Ни у кого не было хороших долгосрочных результатов 4 , хотя многие проблемы были связаны с чрезмерным использованием аллопластических протезов ВНЧС.
Mercuri et al. в 1995 г. сообщили о предварительных результатах компьютерного проектирования/автоматизированного изготовления протеза для полной реконструкции ВНЧС, подогнанного пациентом (TMJ Concepts, Ventura, CA). 16 За этим последовали дальнейшие отдаленные результаты, свидетельствующие о безопасности и эффективности протеза. В 2000 году компания Quinn представила протез Lorenz TMJ (устройство для тотальной фиксации Biomet Microfixation (Джексонвилл, Флорида)).0294 17
Преимущества эндопротезирования аллопластика ТМ:
- Послеоперационная межчелюстная фиксация (IMF) не требуется
- Пациент может и должен заниматься спортом сразу после операции
- Нет заболеваемости донорской зоны
- Обеспечивает точное трехмерное компьютерное планирование
- Сокращение времени операции
- Одновременно можно исправить деформацию лица
- Одновременно создается протез суставной ямки
- Результат лечения более предсказуем, чем реконструкция реберно-хрящевого трансплантата
- Первоначальная реконструкция височно-нижнечелюстного сустава не исключает ортогнатической коррекции одновременно с заменой сустава или в будущем
Недостатки замены аллопластического ТМ сустава:
- Стоимость аппарата
- Нет потенциала роста
- Опасность послеоперационной инфекции
- Возможность повторного анкилоза
Случай 2
Пациент 14 лет был направлен из сельской больницы в отделение челюстно-лицевой хирургии больницы Криса Хани Барагваната в Йоханнесбурге для лечения анкилозов левого височно-нижнечелюстного сустава. Он попал в автомобильную аварию в возрасте семи лет и получил перелом мыщелка левой нижней челюсти. Травма лечилась с помощью четырех недель IMF. После удаления IMF его ротовое отверстие уменьшилось в течение семи лет, и его максимальное раскрытие составляло 4 мм на момент направления. Компьютерная томография показала большую костную массу в области левого височно-нижнечелюстного сустава (рис. 10В) . Анкилотическая костная масса была удалена хирургическим путем (рис. 10C) , а височно-нижнечелюстной сустав реконструирован с помощью аллопластического суставного протеза (прибор Biomet Microfixation total stock (Jacksonville, FL) (рис. 10A) . Собран жировой трансплантат). от пупка был привит вокруг протеза мыщелка.Пациент прошел интенсивную послеоперационную физиотерапию и через год после операции открыл рот 39 мм
Он попал в автомобильную аварию в возрасте семи лет и получил перелом мыщелка левой нижней челюсти. Травма лечилась с помощью четырех недель IMF. После удаления IMF его ротовое отверстие уменьшилось в течение семи лет, и его максимальное раскрытие составляло 4 мм на момент направления. Компьютерная томография показала большую костную массу в области левого височно-нижнечелюстного сустава (рис. 10В) . Анкилотическая костная масса была удалена хирургическим путем (рис. 10C) , а височно-нижнечелюстной сустав реконструирован с помощью аллопластического суставного протеза (прибор Biomet Microfixation total stock (Jacksonville, FL) (рис. 10A) . Собран жировой трансплантат). от пупка был привит вокруг протеза мыщелка.Пациент прошел интенсивную послеоперационную физиотерапию и через год после операции открыл рот 39 мм
Рис.
(A) Дооперационная передняя проекция пациента 14 лет с анкилозом левого височно-нижнечелюстного сустава. Открывание рта 4 мм, (B) вид спереди после лечения, демонстрирующий увеличение открывания рта на 39 мм через год после лечения.
Открывание рта 4 мм, (B) вид спереди после лечения, демонстрирующий увеличение открывания рта на 39 мм через год после лечения.
Рис. 10
(A) интраоперационный вид реконструированного височно-нижнечелюстного сустава с аллопластическим протезом, (B) КТ суставов ВНЧС, демонстрирующий большие костные анкилозы сустава, (C) удаление костной массы из области височно-нижнечелюстного сустава. Стрелка показывает смещенную головку мыщелка, указывающую на неудачную репозицию после первоначальной травмы.
Рис. 11
(A) PA и (B) боковая рентгенограмма, иллюстрирующие реконструкцию височно-нижнечелюстного сустава аллопластическим штоком (устройство полного штока Biomet Microfixation (Jacksonville, FL).
Реконструкция ВНЧС является завершением этапная коррекция сустава, который больше не функционирует, и может также рассматриваться как конструкция ВНЧС в случаях, когда нет сустава.Сроки терапии имеют первостепенное значение, потому что в случаях длительного анкилоза жевательные мышцы, кость и зубной ряд повреждаются. адаптированы к иммобилизованному суставу. Потеря функции латеральной крыловидной мышцы в большинстве случаев реконструкции ВНЧС (реберно-хрящевой или аллопластической) приведет к нарушению перемещения нижней челюсти. Отсутствие перемещения, безусловно, также уменьшит открывание рта. около 39мм следует ожидать. Необходимость интенсивной и длительной физиотерапии нельзя переоценить. Многие авторы продемонстрировали корреляцию между большим количеством предыдущих операций на ВНЧС и худшим результатом окончательной реконструкции. 18
адаптированы к иммобилизованному суставу. Потеря функции латеральной крыловидной мышцы в большинстве случаев реконструкции ВНЧС (реберно-хрящевой или аллопластической) приведет к нарушению перемещения нижней челюсти. Отсутствие перемещения, безусловно, также уменьшит открывание рта. около 39мм следует ожидать. Необходимость интенсивной и длительной физиотерапии нельзя переоценить. Многие авторы продемонстрировали корреляцию между большим количеством предыдущих операций на ВНЧС и худшим результатом окончательной реконструкции. 18
Недавние разработки в области тканевой инженерии показали, что структуры лицевых костей могут быть спроектированы с помощью компьютера и созданы внутри собственного тела пациента. Стволовые клетки, присутствующие в мышцах человека или полученные из костного мозга или жира, можно сконструировать так, чтобы они стали запасными частями, идентичными тем, которые они заменяют. Возможно, не будет преувеличением ожидать, что в будущем височно-нижнечелюстной сустав можно будет заменить тканевым суставом. 19 OH
19 OH
Oral Health приветствует эту оригинальную статью.
Ссылки
- Umeda H, Kaban LB, Pogrel MA, Stern M. Долгосрочная жизнеспособность лоскута височной мышцы/фасции для реконструкции височно-нижнечелюстного сустава. J Oral Maxillofac Surg 1993;51:530-3.
- Wolford LM, Cottrell DA, Henry C. Грудино-ключичные трансплантаты для реконструкции височно-нижнечелюстного сустава. J Oral Maxillofac Surg 1994; 52:119-28.
- Куммуна Р. Хондро-костный трансплантат гребня подвздошной кости для конечной стадии реконструкции анкилозированного ВНЧС у детей. J Maxillofac Surg 1995;14:215-20.
- Меркури ЛГ. Заболевание височно-нижнечелюстного сустава на конечной стадии в: Принципы челюстно-лицевой хирургии Петерсона, том 2, глава 52, 1173-1186, изд. Милори М., Гали Г.Э., Ларсон П., Уэйт П., Народное медицинское издательство – США Шелдон, Коннектикут, 2012 г.
- Сахид Н.Р., Кент Дж.
 Н. Ретроспективное исследование реберно-хрящевого трансплантата при реконструкции ВНЧС. Int J Oral Maxillofac Surg 2003; 32: 606-9
Н. Ретроспективное исследование реберно-хрящевого трансплантата при реконструкции ВНЧС. Int J Oral Maxillofac Surg 2003; 32: 606-9 - Линдквист С., Пихакари А., Тасанен А., Хампф Г. Аутогенные реберно-хрящевые трансплантаты в эндопротезировании височно-нижнечелюстного сустава. Обследование 66 эндопротезирований у 60 пациентов. J Maxillofac Surg 1986;14:143-9
- MacIntosh РБ. Случай аутогенной реконструкции височно-нижнечелюстного сустава: В: Противоречия в челюстно-лицевой хирургии (Worthington P, Evans JR, eds.) Philadelphia, PA: WB Saunders, 1994; 356-80 .
- Вэнь-Цзин К., Хуан К.С., Чен Ю.Р. Реконструкция височно-нижнечелюстного сустава у детей реберно-хрящевыми трансплантатами. J Oral Maxillofac Surg 1999;57:789-796.
- Кабан Л.Б., Перротт Д.Х. и Фишер К. Протокол лечения анкилоза височно-нижнечелюстного сустава. J Oral Maxillofac Surg 48: 1145-1151, 1990
- Пелтомаки Т., Роннинг О. Взаимосвязь между размером и потенциалом разделения тканей реберно-хрящевых трансплантатов.
 Eur J Orthod 1991; 13:459-465.
Eur J Orthod 1991; 13:459-465. - Димитрулис Г. Интерпозиционный кожно-жировой трансплантат в лечении анкилоза височно-нижнечелюстного сустава. Int J Oral Maxillofac SURG 2004;33:755-60.
- Гюрон Б., Ласа К.И. Непредсказуемый характер роста реберно-хрящевых трансплантатов. Пласт Сург 1992;90:880-886.
- Вулфорд Л.М., Каррас, Южная Каролина. Аутологичная трансплантация жира вокруг тотального протеза височно-нижнечелюстного сустава: предварительные результаты лечения. J Oral Maxillofac Surg 1997; 55:245-51.
- Кристенсен WR. Коррекция анкилозов нижней челюсти путем эндопротезирования и наложения гипсовой повязки на суставную ямку. Ам Дж. Ортоп 1963; 48:19-24.
- Kent JN, Block MS, Homsy CA, et al. Опыт использования полимерного протеза суставной ямки для частичной или тотальной реконструкции височно-нижнечелюстного сустава. J Oaral Maxillofac Surg 1986; 44; 530-544.
- Mercuri LG, Wolford LM, Sanders B, et al. Индивидуальная система полной реконструкции височно-нижнечелюстного сустава CAD/CAM: предварительный многоцентровый отчет.
 J Oral Maxillofac Surg 1995;53:106-115.
J Oral Maxillofac Surg 1995;53:106-115. - Полицейское управление Куинн. Протез Лоренца. Oral Maxillofac Surg Clin N Am 2000;12:93-104.
- Гуарда-Нардини Л., Манфредини Д., Ферронато Г. Тотальный протез височно-нижнечелюстного сустава: современные знания и соображения на будущее. Int J Oral Maxillofac Surg 2008;37:103-10.
- Abukawa H, Terai H, Hannouche D, Vacanti JP, Kaban LB, Troulis MJ,. Формирование мыщелка нижней челюсти in vitro методом тканевой инженерии. J Oral Maxillofac Surg 2003;61:155-6.
Об авторах
Йохан работал профессором кафедры челюстно-лицевой и оральной хирургии в университете Витватерсранда в Йоханнесбурге с 1991 года и был назначен экстраординарным профессором в университете Западного Кейпа, Южная Африка, в 2014 г. На международном уровне он также занимает должности профессора в университетах Оклахомы и Флориды в США, а также в Национальном автономном университете Мексики, Сан-Сальвадор, Мексика. Он получил стипендию в области челюстно-лицевой и челюстно-лицевой хирургии в 2003 году по результатам экспертной оценки в Медицинском колледже Южной Африки и получил степень доктора философии в Университете Тампере, Финляндия, в марте 2006 года. Йохан увлекается ортогнатической и реконструктивной лицевой хирургией и имеет представил многочисленные курсы и лекции по этому вопросу. Он опубликовал более 93 статьи в реферируемых журналах, а также написал главы во многих известных учебниках по челюстно-лицевой хирургии. Он опубликовал несколько учебников по ортогнатической хирургии, а второе издание его книги «Основы ортогнатической хирургии» было опубликовано в октябре 2010 года. Челюстно-лицевые хирурги в Барселоне.
Он получил стипендию в области челюстно-лицевой и челюстно-лицевой хирургии в 2003 году по результатам экспертной оценки в Медицинском колледже Южной Африки и получил степень доктора философии в Университете Тампере, Финляндия, в марте 2006 года. Йохан увлекается ортогнатической и реконструктивной лицевой хирургией и имеет представил многочисленные курсы и лекции по этому вопросу. Он опубликовал более 93 статьи в реферируемых журналах, а также написал главы во многих известных учебниках по челюстно-лицевой хирургии. Он опубликовал несколько учебников по ортогнатической хирургии, а второе издание его книги «Основы ортогнатической хирургии» было опубликовано в октябре 2010 года. Челюстно-лицевые хирурги в Барселоне.
Карло Ферретти — челюстно-лицевой хирург из Йоханнесбурга, Южная Африка. В настоящее время он занимается частной практикой в Йоханнесбурге, а также является консультантом отделения челюстно-лицевой хирургии Университета Претории. Поступил в аспирантуру в 19 г.