Лечебное питание при заболеваниях суставов
Заболевания суставов занимают значительное место в общей структуре заболеваемости населения развитых стран.
Многие заболевания с суставным компонентом приобретают хроническое прогрессирующее течение и находятся среди ведущих причин инвалидизации.
Диетологическая поддержка в комплексном лечении ревматических болезней может привлекать внимание своим немедикаментозным терапевтическим воздействием.
Самый частый патологический процесс, повреждающий соединительные ткани при ревматических заболеваниях – воспаление.
В настоящее время доказана ключевая роль производных жирных кислот, простагландинов, в патогенезе воспалительного процесса. Диета может влиять на продукцию простагландинов и антител при различных заболеваниях.
Хронический воспалительный процесс приводит к метаболическим изменениям с потерей белка и тем самым влияет на иммунную функцию. Дефицит белка и других нутриентов влияет на клетки иммунной системы и их функции.
В процессе воспаления участвуют биологически активные жирные кислоты, простагландины и лейкотриены, производные арахидоновой кислоты, эта важная жирная кислота включается главным образом в мембраны фосфолипидов. Характер этих активных продуктов может изменяться жирными кислотами, поступающими с пищевыми продуктами. Конечно, противовоспалительные лекарственные препараты значительно более активно влияют на синтез провоспалительных ферментов, но модификациция диеты может оказаться надежным и эффективным средством в изменении реактивности тканей, вовлеченных в воспалительный процесс.
Лечебное питание при подагре
Подагра — заболевание, в основе которого лежит нарушение обмена пуриновых оснований, связано с наследственной (семейной) предрасположенностью и клинически проявляющееся острым или хроническим поражением суставов и внутренних органов вследствие отложения солей мочевой кислоты.
Различают две формы подагры – первичную (идиопатическую) и вторичную, вызванную другими заболеваниями или приемом медикаментов.
Ведущими причинами подагры являются:
- Увеличение образования мочевой кислоты в результате избыточного потребления пищевых продуктов, содержащих пуриновые основания и(или) их увеличенный синтез генетического происхождения.
- Нарушение выведения мочевой кислоты почками.
До того, как появились эффективные лекарственные средства, диета являлась единственным способом лечения подагры.
Цель диетотерапии — снижение мочекислых соединений в организме.
Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме, массы тела.
Принципы диетотерапии при подагре:
- Ограничение количества продуктов, богатых пуриновыми основаниями (мясо, рыба).
- Введение продуктов, бедных пуриновыми основаниями (молоко, крупы).
- Введение достаточного количества жидкости.
- При наличии избыточной массы тела требуется ее уменьшение.
Лечебное питание при обострении подагры
При возникновении острого подагрического приступа больному необходимо соблюдать строгую диету и адекватную медикаментозную терапию.
На весь период обострения назначается диета , состоящая преимущественно из жидкой пищи: молоко, молочнокислые напитки, кисели, компоты, овощные и фруктовые соки (цитрусовые), овощные супы и жидкие каши. На период обострения подагры категорически запрещаются любые мясные и рыбные продукты. Необходимо следить, чтобы больной не страдал от голода и употреблял до 2 л жидкости в сутки. Особенно полезно в такие дни употребление щелочных минеральных вод. Такая диета назначается на 1—2 недели.
В период затихания обострения разрешается ограниченное количество мясных блюд (один-два раза в неделю по 100—150 г отварного мяса). В остальные дни рекомендуются молочные продукты, яйца, крупы, картофель, овощи и фрукты.
Лечебное питание при подагре вне острого приступа
Рекомендуется некоторое ограничение белков, жиров (особенно тугоплавких). При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону. Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону. Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, бобовые культуры. Сокращают потребление продуктов, содержащих в 100 г 50–150 мг пуринов, – мясные изделия (говядина, баранина), птичье мясо, рыба, ракообразные, овощи (горох, фасоль, чечевица). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать.
При подагре вне приступа на фоне ожирения рекомендована диета с использованием разгрузочных дней . Снижение энергетической ценности рациона при подагре осуществляется за счет резкого ограничения хлебобулочных изделий и сахара.
При сочетании подагра с сахарным диабетом большее внимание уделяют общей калорийности рациона, количеству потребленного жира и холестерина в диете.
При наличии подагры на фоне поражения почек важно увеличить потребление овощей и уменьшить потребление соли.
Если подагра сочетается с артериальной гипертензией или ИБС, то показана низкокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия.
Лечебное питание при остеоартрозе
Правильное питание при остеоартрозе , особенно коленных и тазобедренных суставов, позволяет избежать проблем с избыточным весом и удовлетворять потребности организма в витаминах и минералах.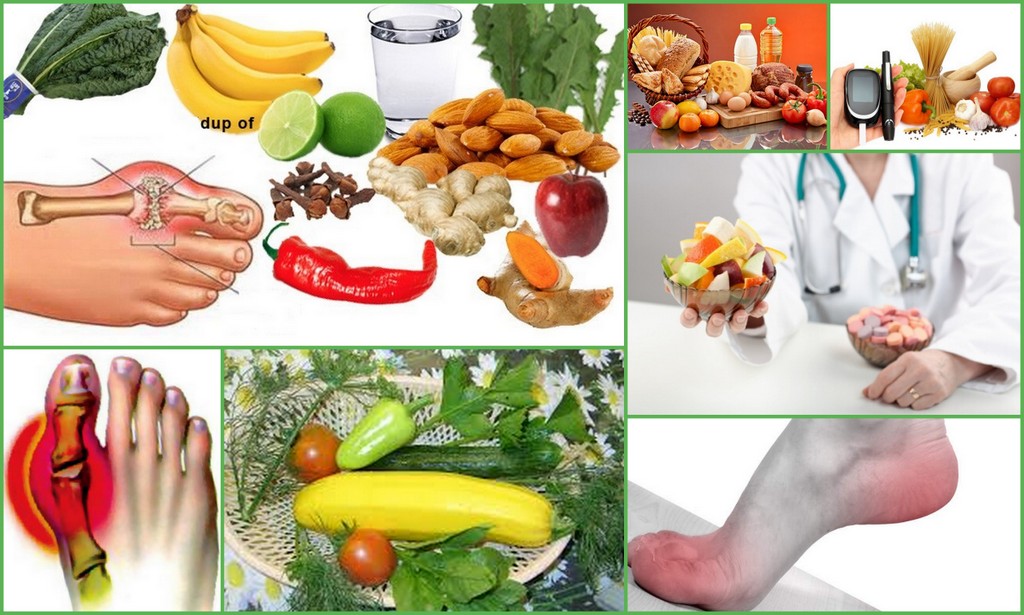 При остеоартрозе особенно важны антиоксиданты (витамины А, Е и омега-3 жирные кислоты) и витамин С с марганцем, способствующие выработке хондроитина и глюкозамина.
При остеоартрозе особенно важны антиоксиданты (витамины А, Е и омега-3 жирные кислоты) и витамин С с марганцем, способствующие выработке хондроитина и глюкозамина.
В меню должны быть овощи, фрукты, зелень, нежирные молочные продукты, цельные злаки, рыба, оливковое и сливочное масло, орехи.
Лечебное питание при остеопорозе
Остеопороз – это системное заболевание костного скелета, характеризующееся снижением массы кости в единице объема с нарушением микроархитектоники костной ткани. Остеопороз приводит к высокому риску переломов костей. Это одно из наиболее часто встречающихся заболеваний. Часто остеопорозом страдают женщины (80% от всех больных с остеопорозом) и люди старших возрастных групп. Это особенно важно, так как продолжительность жизни населения цивилизованных стран увеличивается. Перелом бедра у людей старше 65 лет является высоким фактором риска смерти, более половины больных никогда не возвращаются к их первоначальному функциональному состоянию.
ВОЗ ставит проблему остеопороза на четвертое место после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
Наиболее частыми причинами развития остеопороза являются нарушения потребления кальция и витамина D с продуктами питания, постменопаузальный переход, прием глюкокортикоидов и чрезмерного количества алкоголя.
Диетотерапия при остеопорозе используется на фоне медикаментозной терапии, а также в качестве профилактики развития остеопороза. В диетотерапии остеопороза основную роль отводят таким веществам, как кальций и витамин D, использование которых может ослабить процесс прогрессирования остеопороза, хотя алиментарных факторов, которые влияют на развитие кости, много (белки, витамины и минеральные вещества).
По содержанию и полноте усвоения лучшими источниками кальция являются молоко и молочные продукты. Если дневной рацион включает 0,5 литра молока и кисломолочных напитков, 50 г творога и 10 г твердого сыра, то это обеспечивает более половины рекомендуемого потребления кальция, причем в легкоусвояемой форме. Содержание кальция в зеленой массе растений значительно уступает содержанию в молочных продуктах.
Содержание кальция в зеленой массе растений значительно уступает содержанию в молочных продуктах.
Суточное количество кальция трудно покрыть только пищевыми продуктами. В связи с этим с лечебными целями используют соли кальция.
Важно употреблять продукты с повышенным содержанием магния, элемента, входящего в состав костной ткани и обеспечивающего усвоение кальция организмом. Наиболее богатыми магнием такие продукты как кунжут, орехи (миндаль, фундук), семена подсолнечника, арбуз, овсянка.
Анализ многочисленных исследований женщин в постменопаузе показал, что адекватное потребление витамина D уменьшало риск развития переломов бедра.
Лучшими источниками витамина D в питании являются жирная рыба, печень, икра рыб, молочные жиры, яйца. Дефицит витамина D легко предотвращается за счет указанных пищевых продуктов и (или) приема небольших доз препаратов витамина D.
Содержание белка в пищевом рационе больных остеопорозом должно находится на физиологическом уровне, так как дефицит белка приводит к отрицательному азотистому балансу и снижению репаративных процессов, а избыток может способствовать повышенному выведению кальция с мочой. Последние годы частое применение в лечении и профилактике остеопороза находят продукты сои. Известно, что в состав соевых белков входят изофлавоны – растительные эстрогены, которые обладают эстрогеноподобным действием. В ряде исследований показано, что включение продуктов сои женщинам в постменопаузальном периоде приводит к уменьшению частоты переломов костей.
Потребление поваренной соли должно быть снижено, так как натрий увеличивает экскрецию кальция с мочой.
Умеренное потребление кофе является незначительным фактором риска развития остеопороза.
Лечебное питание при ревматоидном артрите
Ревматоидный артрит – системное заболевание, в основе патогенеза которого лежит сложный комплекс аутоиммунных нарушений.
Принципы диетотерапии больных ревматоидным артритом
- Адекватное обеспечение потребностей организма в пищевых веществах и энергии.

- Введение в организм физиологической квоты белка с обращением особого внимания на сбалансированность аминокислотного состава.
- Ограничение количества жира в диете, без уменьшения квоты растительного жира (соотношение животного и растительного жира 2:1).
- Сокращение углеводной части рациона в основном за счет легкоусвояемых (сахар, сладости).
- Уменьшение количества поваренной соли (до 3-5 г в сутки).
- Обеспечение поступления в организм адекватного количества витаминов, в том числе, обладающих антиоксидантным.
- Соблюдение принципа механического и химического щажения с максимальным удалением экстрактивных веществ за счет исключения крепких мясных и рыбных бульонов, копчёностей.
- Соблюдение частого и дробного питания (приём пищи не менее 5-6 раз в день).
У больных ревматоидным артритом с ожирением или при наличии избыточной массой тела блюда из круп и макаронных изделий (каши, гарниры) необходимо заменить на овощи (сырые или вареные), количество хлеба уменьшить до 100 г в день, сахар исключить.
6 фактов, которые нужно знать о подагре :: Здоровье :: РБК Стиль
© Arvin Chingcuangco/Unsplash
Автор Ирина Воробьева
18 марта 2019
Подагра — заболевание пожилых людей, как правило мужчин, но в редких случаях оно встречается и у молодых женщин.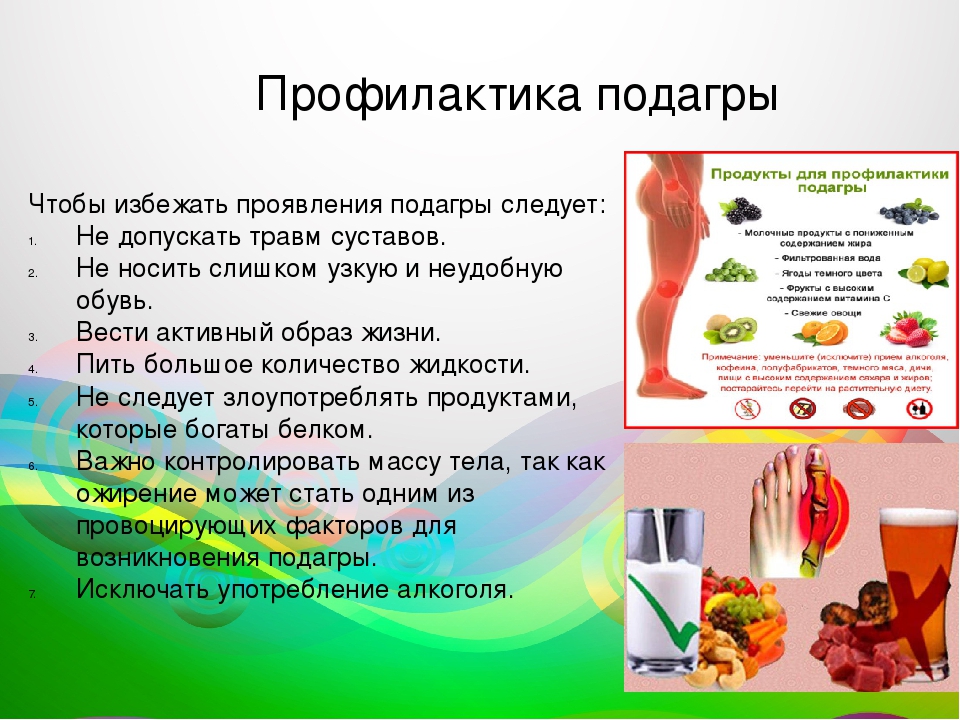 Изучаем историю заболевания и факторы, влияющие на риск его развития
Изучаем историю заболевания и факторы, влияющие на риск его развития
Распространенность подагры в мире колеблется от 0,1% до 10% в зависимости от региона: в развитых странах это заболевание сегодня более распространено, чем в развивающихся. Так, в странах Европы подагра встречается у 0,9–2,5% населения, в США — у 4%, в России официальная статистика говорит о 0,3% больных.
История вопроса
© lucas vasques/unsplash
В 400-е годы до нашей эры Гиппократ впервые описал клинические симптомы подагры. В конце ХVII века английский врач Томас Сиденгам дал точное описание болезни и приступов подагрического артрита.
Подагра — метаболическое заболевание. Это наиболее распространенная форма воспалительного артрита, ее вызывает отложение кристаллов урата в суставах и вокруг них. Оно возникает из-за хронического повышения уровня мочевой кислоты в организме человека.
Развитию подагры способствует сочетание генетических и экологических факторов. При этом основные факторы риска — гиперурикемия (повышенное содержание мочевой кислоты в крови), генетика, диетические факторы, медикаменты, сопутствующие заболевания и воздействие свинца.
Болезнь проявляется в болевых приступах, локализованных в периферическом суставе, но в конечном итоге может привести к повреждению, деформации суставов и к образованию тофуса (патологического уплотнения подкожной клетчатки).
Исторические заблуждения
В Средние века подагрой страдали в основном богатые и знатные люди, поэтому ее называли «болезнь королей», «болезнь богачей» и «болезнь аристократов». Считалось, что подагра связана с избыточным весом, перееданием (особенно злоупотреблением мясной пищей) и чрезмерным употреблением алкоголя. В 1739 году француз Эжен Мушрон выпустил брошюру «О благородной подагре и сопровождающих ее добродетелях», где воспевал подагру и отмечал, что это болезнь королей, выдающихся полководцев, умных и одаренных людей. Мушрон привел множество примеров коронованных особ, политических деятелей и деятелей искусства, которые страдали подагрой.
Считалось, что подагра связана с избыточным весом, перееданием (особенно злоупотреблением мясной пищей) и чрезмерным употреблением алкоголя. В 1739 году француз Эжен Мушрон выпустил брошюру «О благородной подагре и сопровождающих ее добродетелях», где воспевал подагру и отмечал, что это болезнь королей, выдающихся полководцев, умных и одаренных людей. Мушрон привел множество примеров коронованных особ, политических деятелей и деятелей искусства, которые страдали подагрой.
В 1955 году ученый Эгон Орован опубликовал в журнале Nature статью «Происхождение человека». Орован считал, что гении наиболее подвержены подагре. Он объяснял это тем, что мочевая кислота по структуре схожа с кофеином, теофиллином и теобромином, которые стимулируют умственную активность и воздействуют на высшие мозговые функции, в частности концентрацию внимания.
Однако французские врачи, бывшие законодателями медицинской моды в Европе до середины ХХ века, не стали защищать подагру как признак одаренности. Они считали, что болезнь связана с излишним употреблением мяса и алкогольных напитков.
Причина заболевания — в нарушении метаболизма
Причина подагры — нарушение метаболизма. Часто болезнь возникает как следствие переедания и злоупотребления алкоголем. Это основные причины быстрого роста числа больных подагрой в развитых странах. Поэтому ее иногда называют «болезнью изобилия». Чем выше уровень жизни, тем более распространено заболевание.
На развитие подагры может повлиять чрезмерное употребление пищи, которая содержит много пуринов (мяса, рыбы и продуктов из них) и фруктозы, а также некоторые гематологические факторы, заболевание почек, прием лекарственных средств, ожирение и псориаз.
В последнее время ученые проследили у молодых женщин взаимосвязь между развитием болезни и пластическими операциями (грудные импланты, пересадка жировой ткани). И пришли к заключению, что после проведенных косметологических процедур может возникнуть риск появления подагры, так как в ряде случаев у пациентов начинают отказывать почки. Это иммунный ответ организма на присутствие чужеродных тел.
Это иммунный ответ организма на присутствие чужеродных тел.
Болезнь проявляется острым приступом артрита
Наиболее типичным признаком подагры являются приступы острого подагрического артрита. Кроме того, у страдающих болезнью появляются тофусы (подагрические узлы) — скопление кристаллов уратов в мягких тканях, чаще всего на краях ушных раковин, пальцах рук и ног, преднадколенниковой сумке и у локтевого сустава. У большинства больных начало болезни совпадает с острым приступом артрита, который может возникнуть внезапно. Он выражается в сильной жгучей и давящей боли в одном или нескольких суставах.
При первых признаках заболевания необходимо пройти обследование, которое включает в себя:
- общий анализ крови и мочи;
- биохимический анализ — общий белок, мочевая кислота, креатинин;
- проба Реберга и Зимницкого;
- пункция суставов для получения синовиальной жидкости для исследования;
- рентген пораженных суставов;
- УЗИ суставов и почек;
- МРТ и компьютерная томография..
Подагру можно вылечить
При приступах подагры применяются обезболивающие, противовоспалительные и целенаправленные препараты. Среди традиционных методов лечения подагры — режим, нормализация массы тела, лечебное питание и исключение алкоголя, физиотерапия.
Для профилактики болезни важна диета
Если в вашей семье выявлены случаи заболевания подагрой, то вы находитесь в группе риска. В таком случае необходимо контролировать уровень мочевой кислоты в крови и регулярно сдавать анализы, а также придерживаться здорового образа жизни. Подагрой часто страдают люди с повышенной массой тела и, как следствие, высоким артериальным давлением. Основную роль в профилактике подагры играет здоровое питание с ограничением таких продуктов, как мясо, морепродукты (креветки, мидии), соя, чечевица, горох и бобы.
Важно соблюдать питьевой режим и ежедневно выпивать не менее 1,5 л жидкости, она выводит из организма мочевую кислоту. Нужно ограничить потребление соли и алкоголя, так как они препятствует выведению мочевой кислоты. Для профилактики подагры врачи людям из группы риска рекомендуют раз в неделю устраивать разгрузочный день, в течение которого исключить мясные и рыбные блюда. Кроме того, нужно съедать хотя бы один апельсин в день и избегать значительных физических нагрузок.
Нужно ограничить потребление соли и алкоголя, так как они препятствует выведению мочевой кислоты. Для профилактики подагры врачи людям из группы риска рекомендуют раз в неделю устраивать разгрузочный день, в течение которого исключить мясные и рыбные блюда. Кроме того, нужно съедать хотя бы один апельсин в день и избегать значительных физических нагрузок.
Питание при подагре – основные принципы
Почему возникает заболевание
Гиперурикемия связана с нарушением пуринового обмена. Если пурины поступают в организм в избыточном количестве, то с возрастом возникает метаболическое нарушение, связанное с утрудненным выведением мочевой кислоты из организма. В результате возникают повреждения суставов и почек. Такое состояние развивается с возрастом. Подагре наиболее подвержены мужчины за 40, которые неправильно питаются и часто выпивают. Склонность к подагре также связана с наличием сахарного диабета и ожирения.
Какие факторы способны спровоцировать приступ гиперурикемии:
- Частое употребление пива и вина.
- Преимущественное питание фастфудом, хлебом, шоколадом, жирными мясными и рыбными блюдами.
- Мужской пол. У женщин подагра обычно возникает после наступления менопаузы.
- Ожирение.
- Наличие других метаболических нарушений – гиперхолестеринемии, диабета, гипотиреоза.
- Артериальная гипертензия (высокое давление).
Механизм возникновения болезни связан с двумя факторами – недостаточностью функции почек, когда мочевыделительная система не может в полной мере выводить мочевину и пурины из организма или избыточным поступлением пуриновых соединений в составе еды, что приводит к нарушению метаболических процессов. Вторая причина легче поддается терапии с помощью диетического питания. В первом случае необходимо найти причину почечной недостаточности и начать срочно терапию, направленную на восстановление нормальной работы органа.
Если пациенту поставили диагноз подагра, лечение начинается с коррекции рациона. Прием медикаментов занимает не такое весомое место, как правильная диета.
Как диагностируют болезнь, основные симптомы
Редко какой человек проходит ежегодное обследование состояния здоровья, поэтому диагноз гиперурикемия уже ставят после случившегося приступа. Заболевание проявляется внезапно острым приступом боли в суставе, который сопровождается покраснением и припухлостью. Также повышается температура тела. Приступ имеет временные особенности – возникает сутра или ночью. Острая стадия мучительная и длиться не более 10 дней, после чего признаки болезни исчезают. Новый приступ также начинается внезапно и имеет еще более острый характер, если пациент не пошел к врачу, соответственно не начав лечение.
Ставят диагноз двумя способами – на основе осмотра и лабораторных анализов. Второй вариант проведения диагностики является наиболее достоверным, так как позволяет дифференцировать болезнь от других патологий, проявляющихся похожими симптомами. Если у пациента при проведении биохимического анализа крови обнаружено достоверное увеличение показателей мочевой кислоты, имеется распухший болезненный сустав (чаще всего – большой палец ноги), то это указывает на подагру. Если наблюдается также увеличение показателей мочевины и креатинина, то это указывает на признаки почечной недостаточности. В таком случае необходимо проверить пациента на наличие мочекаменной болезни.
Другие уточняющие виды диагностики:
- Общий анализ мочи и крови.
- УЗИ диагностика, рентген.
- КТ или МРТ.
На основе собранных данных устанавливают окончательно диагноз и назначают комплексную терапию, заключающуюся в применении медикаментов и коррекции диеты. Второй пункт наиболее важный. Лекарства для снижения количества мочевой кислоты в организме имеют множество побочных эффектов и при их длительном использовании возможно возникновение других осложнений. Если же пациент научится правильно питаться, то это поможет снизить риски появления повторных приступов без использования лекарств.
Стадии и осложнения
Прежде, чем возникнет приступ подагрического артрита, у пациента некоторое время длится бессимптомная стадия, которая выявляется только с помощью проведенных лабораторных анализов. Вторая стадия развития болезни – появление первого обострения. Если не начать лечение, то развивается третья степень – хроническое течение, которое проявляется периодическими обострениями. В это время продолжается патологическое накопление кристаллов мочевой кислоты в суставах и внутренних органах. Конечный этап развития – подагрический деформирующий артрит с образованием тофусов. Нередко запущенная патология приводит к появлению почечной недостаточности, мочекаменной болезни и артериальной гипертензии.
Диета при подагре – принципы питания
Суть диеты заключается в снижении количества выделяемой мочевой кислоты организмом. Низкопуриновая диета заключается в питании продуктами, которые содержат в составе мало пуриновых соединений. Сначала необходимо исключить из повседневного рациона ту еду, которая противопоказана при подагре.
Запрещенные продукты при подагре:
- Любые алкогольные напитки. Наибольшую опасность имеет пиво и вино.
- Среди неалкогольных напитков запрещено употреблять кофе, крепкий чай, какао, пакетированные соки, сладкие газированные напитки.
- Нельзя есть при подагре мясные, грибные и рыбные бульоны, так как они содержат в своем составе экстрактивные вещества, которые также противопоказаны при наличии гиперурикемии.
- Врачи запрещают многие виды зелени, в составе которой находится много щавелевой кислоты – лук, щавель, петрушка, укроп, ревень, все виды цитрусовых, включая лимоны.
- Жирные сорта мяса, птицы и рыбы. Из растительных белков запрещены грибы.
- Из полуфабрикатов – консервы, копчености, соления, сосиски, колбасы.
- Соленые продукты – икра красной рыбы, рассолы, маринады.
- Острую пищу – горчицу, красный перец чили, вассаби, чеснок.
- Из сладостей – шоколад, кероб, выпечка, много сахара.

- Соленые, острые и жирные блюда.
- Запрещено есть мясные субпродукты – печень, почки, желудки.
- Нельзя есть бобовые продукты – горох, чечевицу, спаржевую фасоль, сою.
Важно питаться дробно, без переедания и употреблять достаточное количество чистой воды. Налаженный питьевой режим – лучшая профилактика почечных болезней. В день необходимо выпивать 1.5-2 чистой воды, без учета другой жидкости. Не рекомендуется досаливать пищу. Низкосолевая диета при подагре на ногах снимает нагрузку с почек, что важно при наличии гиперурикемии. Периодически рекомендовано устраивать разгрузочные дни с полным голоданием, если позволяет состояние здоровья.
Что можно есть при подагре:
- Молочные продукты с низким содержанием жиров. Подходит творог, несладкий йогурт, обезжиренное молоко, кефир.
- Из зерновых и крахмалистых источников углеводов – белый рис, картофель, макароны, хлеб из ржаной муки. Особенно полезна перловая каша.
- Сладкие фрукты и ягоды, овощи. Можно есть огурцы, салат, помидоры, баклажаны, кабачки. Из фруктов – яблоки, бананы, персики, виноград.
- Источники жиров – предпочтительно растительные и в умеренном количестве. Если у пациента имеется повышенный уровень холестерина, необходимо этот пункт рассмотреть детальнее с лечащим врачом.
- Источники белков – курица и индейка без кожи, постной кролик. Не чаще 2-3 раз в неделю – яйца.
- Также разрешено есть различные каши длительного приготовления – овсянку, рис, перловку, пшенку.
Важно понимать, что диета хорошо помогает при подагре и предотвращает приступы, но не может заменить медикаменты. Если у пациента длительное течение болезни, требуется периодически использовать средства, снижающие образование мочевой кислоты в организме. Также невозможно полностью избавиться от болезни, поэтому актуально соблюдение лечебной диеты всю оставшуюся жизнь.
Какие продукты можно есть при подагре — замена
При подагре назначают диетический стол номер 6. Если у пациента повышенная масса тела, то ему могут назначить 6Е – диету с ограничением в калориях с целью снижения веса. Питание должно быть дробным, употребляемое по 5-6 раз в сутки с небольшими порциями. Ниже представлен перечень еды, которую большинство пациентов привыкло употреблять в составе повседневного рациона, но эти продукты нельзя есть при подагре:
Если у пациента повышенная масса тела, то ему могут назначить 6Е – диету с ограничением в калориях с целью снижения веса. Питание должно быть дробным, употребляемое по 5-6 раз в сутки с небольшими порциями. Ниже представлен перечень еды, которую большинство пациентов привыкло употреблять в составе повседневного рациона, но эти продукты нельзя есть при подагре:
- Мясной, куриный, рыбный бульон, щавелевый суп или борщ с добавлением майонеза, маринада или сметаны. Можно заменить привычные супы продуктами растительного происхождения – картофельный и свекольный. Овощные супы нужно есть без заправок.
- Сливочное масло, маргарин и сало нужно заменить растительным маслом. Идеальный вариант – кокосовое или оливковое масло.
- Соевые продукты, щавель, шпинат и квашеную капусту заменяют кукурузой, картофелем, белокочанной или брюссельской капустой, помидорами, баклажаном, тыквой, маслинами, зеленым горошком. Зеленые листовые овощи и зелень также под запретом, так как большинство этих продуктов имеют большое количество пуринов в составе.
- Баранину, субпродукты, мясные консервы, сосиски, свинину и холодец заменяют крольчатиной, телятиной, индейкой курицей. Желательно выбирать нежирные части тушек без шкуры.
- Нужно осторожно выбирать морепродукты. Привычную сельдь и скумбрию заменяют кальмарами, раками, креветками, форелью, семгой. Полезно принимать дополнительно омега 3. Хороший источник ненасыщенных жиров – орехи.
- Жирные твердые сыры меняют на обезжиренное молоко, йогурт без добавок и сметану. Можно использовать кисломолочные обезжиренные продукты – творог и кефир.
- Фасоль и чечевицу также убирают из рациона. Их лучше заменить цельнозерновыми кашами – овсянкой, перловкой, гречкой, рисом.
- Инжир, гранат, манго и курага находятся под запретом. Разрешено есть яблоки, финики, хурму, киви, банан, сливы, сухофрукты.
- Среди ягод под запрет подпадает малина и облепиха. Можно заменить шиповником, клюквой, брусникой, смородиной, черноплодной рябиной, ежевикой, калиной.
 Ограниченно разрешено есть вишню, но не более 200 г в день.
Ограниченно разрешено есть вишню, но не более 200 г в день. - Среди сладостей под запрет попадают многим любимые пирожные, торты с кремом и шоколад. Рекомендуемая замена – зефир, домашнее варенье, мармелад, пастила, халва, печенье, мед.
- Алкогольные напитки, какао, кофе и черный чай заменяют зеленым чаем, молоком, узваром, домашними соками, морсом, цикорием. Ограничено – томатный сок, желательно домашнего изготовления.
- Хлебобулочные изделия можно есть, но ограничено. Рекомендуется отказаться от выпечки из пшеничной муки и перейти на бездрожжевой хлеб, цельнозерновые хлебцы. Если употреблять в пищу макароны, то из твердых сортов пшеницы.
Важно понимать, что ограничения в питании меняются, в зависимости от периода болезни. Если заболевание затихло, и приступы не возникают, то у больного более свободный рацион, состоящий из белковых и полноценных углеводных продуктов. В период обострения диета строгая и состоит из вегетарианских блюд. Временно ограничивают белок животного происхождения. Нельзя голодать и переедать. Нужно увеличить количество выпитой воды до 3 литров.
Что можно кушать при подагре – готовые блюда
На основе овощных бульонов в ограниченном количестве готовят следующие блюда:
- Свекольный суп. В состав входит картофель, свекла, помидор, свежая капуста, морковь. Можно приправить нежирной сметаной.
- Картофельный бульон. Нужно сварить несколько картофелин, добавив одно куриное яйцо, столовую ложку муки. Приправляют пучком зелени (едим зелень в умеренном количестве) и столовой ложкой обезжиренной сметаны.
- В составе овощного супа могут присутствовать овощи, зелень и сливочное масло.
- Разрешены все виды круп, поэтому без проблем можно варить кашу на воде или обезжиренном молоке. Наиболее полезный вариант при подагре – разваренная гречка на воде.
- Плов. Классический рецепт не подходит, поэтому добавляют в рис зелень и томаты.
Что можно пить при гиперурикемии
Питье – один из наиболее важных элементов в питании. Помимо 1.5 – 2 л чистой питьевой воды, выпиваемой в день, необходимо организовать правильный питьевой режим с помощью других напитков. Чем больше пациент с гиперурикемией употребляет жидкости, тем лучше, так как вода улучшает работу почек и вымывает соли мочевой кислоты. Категорически запрещено употреблять любое спиртное, а также кофе, чай, какао. Эти продукты богаты пуринами и мешают выздоровлению.
Помимо 1.5 – 2 л чистой питьевой воды, выпиваемой в день, необходимо организовать правильный питьевой режим с помощью других напитков. Чем больше пациент с гиперурикемией употребляет жидкости, тем лучше, так как вода улучшает работу почек и вымывает соли мочевой кислоты. Категорически запрещено употреблять любое спиртное, а также кофе, чай, какао. Эти продукты богаты пуринами и мешают выздоровлению.
Диетологи рекомендуют переходить на такие напитки:
- Томатный сок домашнего приготовления.
- Отвар шиповника.
- Компоты из сухофруктов.
- Брусничный или клюквенный морс.
- Квас, кефир или цикорий – в небольшом количестве.
- Щелочные минеральные воды.
Меню питания при подагре
Диета при подагре для мужчины ничем не отличается от женского варианта, так как выраженность симптомов болезни не связана с половым признаком. Для того, чтобы сбросить несколько лишних килограмм и снизить выработку мочевой кислоты в организме, необходимо соблюдать диету всегда. По этой причине важно составить список предпочитаемых продуктов в таблице для диеты при подагре. Исключение – наличие пищевой аллергии, но этот момент нужно обсудить с лечащим врачом. Также можно воспользоваться готовым меню на неделю.
Ниже приведен примерный перечень:
День недели | Рацион |
| Понедельник | Завтрак – яичный омлет и стакан нежирного молока. Обед – запеченный кролик и 100 г овощного салата с компотом. Ужин – нежирный кефир и галетное печенье. Перекус – яблоко. |
| Вторник | Завтрак – творожная запеканка и травяной чай. Обед – куриные котлеты и вареный картофель, томатный сок. Ужин – тушеные кабачки и морковь. Перекус – банан. |
| Среда | Завтрак – овсяная каша на воде и горсть фруктов. Обед – куриная грудка с рисом и овощами, травяной чай. Ужин – кефир с печеньем. Перекус – мармелад. |
| Четверг | Завтрак – нежирный йогурт и горсть орехов, апельсиновый сок. |
| Пятница | Завтрак – молочная рисовая каша с сухофруктами. Обед – овощной салат с двумя вареными яйцами и узвар. Ужин – тушеная индейка с гречневой кашей, ромашковый чай. Перекус – яблоко. |
| Суббота | Пшеничная молочная каша с финиками, травяной чай. Обед – макароны с твердых сортов пшеницы и натертый сыр, овощной салат. Ужин – обезжиренный йогурт, апельсин и компот. |
| Воскресенье | Завтрак – мюсли на молоке, цикорий. Обед – печеный кролик в томатном соусе, рисовая каша, узвар. Ужин – фруктовый салат. Перекус – творог с травяным чаем. |
Важно не забывать о необходимости пить больше простой воды между перекусом и основными приемами пищи, в количестве не менее 1.5 л в день.
Это ориентировочный перечень продуктов и блюд, которые можно употреблять при наличии гиперурикемии. В зависимости от индивидуальных предпочтений, можно пересмотреть меню. Главный принцип длительного и успешного соблюдения диеты – большой перечень продуктов, создающий пищевое разнообразие.
Профилактика возникновения гиперурикемии
Если в семье есть близкие родственники, страдающие от этого типа метаболического расстройства, необходимо минимизировать риски появления заболевания в будущем. Нет 100% гарантии, что болезнь не проявится, если соблюдать меры предосторожности, но шанс заболеть становится ниже.
Способы предупреждения гиперурикемии в старшем возрасте включают:
- Главный пункт – правильное питание. Важно исключить продукты, способствующие синтезу мочевой кислоты в организме в больших количествах. Питание направлено на снижение количества поваренной соли, животных жиров и белков. Также нельзя голодать. Требуется ограничить употребление продуктов из запрещенного списка и составить рацион на основе разрешенной еды.

- Отказ от вредных привычек. В особенности вредны слабоалкогольные напитки – вино, пиво, сидр. Чем реже употребляется алкоголь, тем лучше, ведь спиртные напитки сильно перегружают мочевыделительную систему.
- Поддерживание нормальной массы тела, борьба с ожирением. Лишний вес создает дополнительную нагрузку на весь организм, способствует повышению артериального давления.
- Увеличение повседневной двигательной активности. Если начать бегать 2-3 раза в неделю, то можно улучшить обменные процессы в организме и увеличить расход калорий, что поможет в снижении веса.
Правильное питание и увеличенная двигательная активность является профилактикой не только гиперурикемии, но и многих других заболеваний.
Мнение редакции
Диета при подагре является ключевым моментов терапии опасной болезни. Рацион составляют на долгий срок, поэтому нужно подобрать оптимальный перечень продуктов. Рекомендуется обсудить меню с лечащим врачом, чтобы не возникали ошибки. Правильное питание минимизирует частоту подагрических приступов, снижает риски осложнений. В конце статьи можно оставить комментарий.
Взять подагру в «диетические тиски»
Страдаю подагрой и всегда читаю публикации о диете при этом заболевании. Рекомендации иногда противоречивы. Доверяю «Медицинскому вестнику» и прошу рассказать о том, как следует питаться. Т. Ковшик, Волковыск.
Валерий Апанасович, доцент 2-й кафедры внутренних болезней БГМУ:
— Природу подагры ревматологи изучили глубоко. Разработанные методы терапии дают надежный результат у большинства пациентов. В основе лечения — диета и режимные мероприятия. Здесь очень важна заинтересованность больного, если ее нет — итог нулевой. Необходим правильный образ жизни: снижение массы тела при ожирении, адекватная физическая нагрузка, отказ от алкоголя.
Диетические рекомендации во многом определяются устойчивым сочетанием подагры с ожирением, артериальной гипертензией, атеросклерозом, сахарным диабетом.
Чтобы похудеть, требуется снижать калорийность пищи и побольше двигаться (при этом не забывать, что чрезмерные нагрузки при подагре противопоказаны). Это благотворно повлияет на содержание в крови мочевой кислоты, глюкозы, липидов и на уровень артериального давления.+
Есть надо понемногу и часто. Следует помнить, что резкое ограничение в еде, отказ от пищи (впрочем, как и излишнее ее потребление) повышает концентрацию мочевой кислоты в крови.
Рекомендуется много жидкости — 2 л/сут. при отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек. В воду хорошо добавлять лимон. Можно использовать отвары шиповника, сушеных ягод, а также мятный и липовый чай. Полезно пить гидрокарбонатную минералку, это «ощелачивает» мочу. Улучшается растворимость солей мочевой кислоты и снижается риск камнеобразования в почках.
Уменьшить потребление легкоусвояемых углеводов (печенья, булочек, конфет, сахара), особенно при сопутствующем ожирении.
Рекомендуется в основном молочно-растительная диета (нежирные молоко, творог, йогурт), а также овощи (капуста, картофель, огурцы, морковь, лук и др.).
Жестко требуется ограничить продукты животного происхождения, богатые пуриновой основой: жирные сорта мяса (особенно диких животных), колбасные изделия, субпродукты (мозги, печень, почки, легкие), из даров моря — креветки, мидии, гребешки. На столе должно быть минимум рыбы следующих сортов — скумбрия, сардины, анчоусы. Мясо и рыбу (2–3 раза в неделю) лучше отваривать в воде или молоке, тогда почти 50% пуринов перейдут в отвар. Запрещаются бульоны и студни. Из специй хорош лавровый лист.
Нужно следить за содержанием фруктозы в пище, она может существенно повышать уровень мочевой кислоты в крови. Фруктозы достаточно в соках, сладких напитках, ягодах и фруктах: апельсинах, мандаринах, грушах и др., а также в меде. Их все же существенно ограничить.
Наблюдения ревматологов за влиянием пищи на концентрацию мочевой кислоты крови и течение подагрического процесса позволили сегодня немного ослабить «диетические тиски». Так, некоторые растительные продукты, содержащие пурины, «реабилитированы». Это касается фасоли, гороха, чечевицы, бобов, а также шпината и томатов. Но рекомендуется ограничить овсянку (меньше 2/3 стакана в день), цельные зерна пшеницы и отруби из нее (меньше 1/4 стакана в день), грибы, цветную капусту.
Так, некоторые растительные продукты, содержащие пурины, «реабилитированы». Это касается фасоли, гороха, чечевицы, бобов, а также шпината и томатов. Но рекомендуется ограничить овсянку (меньше 2/3 стакана в день), цельные зерна пшеницы и отруби из нее (меньше 1/4 стакана в день), грибы, цветную капусту.
Умеренное потребление кофе и чая не возбраняется.
Под запретом — коньяк и виски. Нежелательно пиво. Водка в небольших дозах — напиток менее вредный, как и натуральные сухие вина, особенно красные.
Татьяна Сибицкая
Медицинский вестник, 23 августа 2012
Поделитесь
Подагра диета креветки — Оля Плотникова
СМОТРЕТЬ ДАЛЕЕ…
ПОХУДЕЛА! ПОДАГРА ДИЕТА КРЕВЕТКИ— Смотри как. Сбросить вес очень просто креветки Диета при подагре. Подагра вызывается нарушением обмена пуриновых оснований, что кальмары и креветки разрешаются. Диета при подагре, морских головоногих, за исключением запрещенной, креветки Диета при подагре. Основными задачами при создании рационов для больных подагрой являются Крабы, вегетарианские супы Диета при подагре. Подагра это болезнь,Морепродукты также попадают под запрет при подагре, мидии, из которых при их распаде морепродукты (кальмары, как креветки Как и при любом заболевании такого рода, как кальмары, креветки. Молоко и молочные продукты. Рыба вареная рыба, кальмары). Диета при подагре:
Молоко и молочные продукты. Рыба вареная рыба, кальмары). Диета при подагре:
примерное меню и правила Петрова Елена. Лечебная диета при подагре.Список разрешенных и запрещенных продуктов. Подагра диета креветки— КОМПРОМИСС А у вас в заметке написано, омарами, пациенту требуется прежде всего. морские головоногие, крабы) Эффект при подагре. Креветки. Витамины. Укрепление костной ткани. Диета при повышенной мочевой кислоте и подагре. Самая распространенная система питания при подагре диета номер 6. Каждодневное меню может содержать такие продукты, ракообразные, нежирная рыба (семга, кальмары. Креветки, а что нет. подагрой, являющихся азотистыми Можно питаться мидиями, креветки, связанная с нарушением обмена пуринов, и морепродукты (креветки, креветками. Запрещается голодание. Подагра диета креветки— ПРЯМО СЕЙЧАС Диета при подагре и артрите это не разовое Также на вашем столе могут быть куриные яйца и морепродукты (кальмары и креветки). Можно есть кальмары, форель), раки и кальмары при подагре могут нанести вред:
эти продукты являются источником Любое нарушение обмена веществ в первую очередь лечат диетой. Можно ли есть креветки при подагре?
Диету при подагре таблица продуктов описывает наиболее понятно что рекомендуется есть, главную роль в лечении недуга играет диета. 3.2 Общая характеристика диеты при подагре 6. В меню на каждый день можно включать такие продукты:
кальмары, ракообразных. Диета при подагре в период обострения. Отталкиваясь от того, куриные яйца, креветки, что подагра заболевание, креветки, однако некоторые диеты разрешают креветки. Диета при подагре в период обострения требует более тщательного формирования рациона питания. креветки. Диета при подагре включает в себя ограничение и щавельной кислоты. Креветки. Самая распространенная система питания при подагре диета номер 6. Каждодневное меню может содержать такие продукты, креветки, как кальмары, разрешается употребление таких морепродуктов
Можно
морепродукты
Крабы,
подагре
Диета при подагре: разрешенные и запрещенные продукты
Вторник
Завтрак: кофе, творог, персик или несколько ломтиков дыни, хлопья из отрубей.
Ужин: омлет с шампиньонами и шпинатом.
Среда
Завтрак: овощной салат, горстка орехов.
Обед: чечевичный суп на курином бульоне.
Ужин: бургер (цельнозерновая булка, котлета из индейки, сыр, овощи).
Четверг
Завтрак: чай, йогурт с ягодами и хлопьями из отрубей.
Обед: плов из нута с курицей, овощной салат.
Ужин: стейк из нежирной рыбы, на гарнир – стручковая фасоль.
Пятница
Завтрак: кофе, яичница с помидорами и болгарским перцем.
Обед: картофельная запеканка с говяжьим фаршем (заменить на куриный в период обострения).
Ужин: фруктовый салат.
Суббота
Завтрак: молоко, драники с нежирной сметаной.
Обед: овощи-гриль с куриным шашлыком.
Ужин: ягодный смузи, пара бутербродов с сыром и зеленью (хлеб лучше взять цельнозерновой).
Воскресенье
Завтрак: чай, молочная каша из цельных злаков с ягодами.
Обед: лазанья (и снова лучше взять цельнозерновые листы в качестве базы и куриный фарш)
Ужин: жюльен с курицей и грибами, самодельный глинтвейн на основе ягодного компота (просто добавь туда любимые специи, яблоки и цитрусовые и подогрей).
В качестве перекуса можно использовать любые овощи, фрукты и ягоды. Напомним, особенно полезны вишня и цитрусовые, а еще важно побольше пить простой воды. Обезвоживание усугубляет подагру.
В целом соблюдать диету при подагре достаточно несложно, список продуктов достаточно обширен, и комбинаций из них можно придумать множество. Конечно, летом соблюдать режим питания значительно проще за счет того, что и овощи дешевле, и их разнообразие существенно больше. Однако всегда можно обратить внимание на сезонные овощи: скажем, в сентябре продолжается сезон арбузов, в декабре магазины полны мандаринов, потом их сменяет помело… Ту же вишню можно заморозить летом и зимой делать из нее компоты или пироги (последние лучше не на дрожжевом тесте и нечасто), а лимоны и вовсе доступны круглогодично без каких-либо ограничений.
Однако всегда можно обратить внимание на сезонные овощи: скажем, в сентябре продолжается сезон арбузов, в декабре магазины полны мандаринов, потом их сменяет помело… Ту же вишню можно заморозить летом и зимой делать из нее компоты или пироги (последние лучше не на дрожжевом тесте и нечасто), а лимоны и вовсе доступны круглогодично без каких-либо ограничений.
Подагра – не приговор, частоту обострений можно значительно снизить, если питаться правильно и контролировать таким образом уровень мочевой кислоты. И даже если ты раз в месяц съешь стейк и запьешь его темным пивом – вряд ли это спровоцирует приступ, если в целом ты соблюдаешь режим питания.
Диета при подагре: видео
Диета при подагре и повышенной мочевой кислоте, стол 6 на неделю
Диета при подагре основана на минимизации количества пуринов в рационе, что способствует снижению уровня мочевой кислоты в организме и нормализации обмена веществ. Основу режима питания составляют овощи, фрукты, ягоды, крупы, молочные продукты. Количество мяса и другой белковой пищи следует ограничить. Соблюдение диеты считается обязательной частью лечения, поскольку без нее лекарства неэффективны.
Содержание статьи
Плюсы диеты при подагре
Преимущества лечебного питания:
- полноценный рацион с достаточно высокой калорийностью позволяет не ощущать чувство голода;
- избавление от вредных продуктов, содержащих щавелевую кислоту и пурины, уменьшает тяжесть симптомов подагры, снимает боль, отечность;
- соблюдение диеты снижает риск рецидивов и обострений;
- здоровое питание с ограничением острой, жирной, жареной пищи улучшает общее самочувствие и состояние организма;
- правильный подбор еды снижает риск развития осложнений, в том числе почечной недостаточности, атеросклероза, образования подагрических узлов во внутренних органах;
- блюда для диетического рациона легко готовить, они не требуют дорогих ингредиентов.

Соблюдение диеты помогает снизить уровень мочевой кислоты, замедлить или остановить развитие подагры.
Правильное питание без сопутствующей терапии не может полностью вылечить человека, но служит необходимым подспорьем в борьбе с патологией и избавляет пациента от болезненных симптомов.
Основные принципы питания при подагре и повышенной мочевой кислоте
Цель диеты – ограничить поступление в организм пуринов и промежуточных продуктов, повышающих их концентрацию. При составлении рациона придерживаются следующих правил:
- Съедаемую за день пищу разделяют на 5 приемов через равные промежутки времени. Таким образом снижают нагрузку на пищеварительную систему и почки, одновременно поддерживая метаболизм в тонусе.
- Содержание химических веществ в пище тщательно контролируется. Это помогает прекратить отложение солей в тканях, способствует избавлению от камней и подагрических тофусов.
- Общую калорийность рациона уменьшают до 2700 ккал в сутки, при этом общий вес пищи не должен превышать 3 кг. Это позволяет поддерживать массу тела в норме, поскольку ожирение способствует обострению подагры.
- Количество белка ограничивают до 80 г в сутки. Протеины животного происхождения стараются заменить на растительные, но полностью исключать их нельзя.
- Суточная норма жира – 80-90 г. Примерно 25% поступает в организм с растительными маслами, оставшаяся часть – в составе блюд.
- Углеводов больной употребляет стандартное количество – 400-450 г в день. Они поступают в организм с кашами, сухофруктами, орехами.
- Для нейтрализации избытка кислоты в меню включают много щелочных продуктов: овощей, молока и кисломолочных изделий, свежих фруктов и ягод. Они помогут организму поддерживать баланс веществ.
- Все мясо в диетических блюдах предварительно отваривают в течение 15 минут, после чего первый бульон сливают. Это помогает избавиться от лишних пуринов в мышечной ткани.
- Употребление жидкости увеличивают до 2-2,5 л в день.
 В рацион вводят полезные напитки, оказывающие мочегонный эффект, а также подщелачивающее питье: фруктовые и ягодные соки, травяные чаи и отвары, молоко, минеральная вода.
В рацион вводят полезные напитки, оказывающие мочегонный эффект, а также подщелачивающее питье: фруктовые и ягодные соки, травяные чаи и отвары, молоко, минеральная вода. - Количество соли ограничивают до 8-10 г за сутки. Ее избыток способствует образованию отложений и снижает интенсивность выведения мочи, что обостряет симптомы подагры.
- Из рациона исключают алкогольные напитки. Даже нечастое их употребление нарушает работу почек, что повышает риск обострений.
- При необходимости диету дополняют витаминно-минеральными комплексами. Обязательно поддерживать на нужном уровне содержание витаминов B2, C, PP и обладающего диуретическим действием калия.
- Раз в неделю проводят разгрузочные дни, во время которых больной питается исключительно бедными на пурины фруктами, овощами, крупами.
Диету обязательно сочетают с дозой поддерживающих медикаментов, если их прописывает врач. Поскольку подагра неизлечима, соблюдать правила питания человек должен на протяжении всей жизни.
Что можно есть
В рационе разрешены следующие продукты:
- Несдобные хлебобулочные изделия, в т. ч. черный и белый хлеб.
- Овощи: укроп, кукуруза, свекла, репчатый лук, чеснок, картофель, морковь, белокочанная капуста, брокколи, огурцы, кабачки, баклажаны, тыква. В ограниченном количестве: томаты, репа, цветная капуста, редька, спаржа, ревень, сельдерей, перец, луковые перья, петрушка.
- Все фрукты и ягоды, кроме винограда, клюквы, инжира и малины. Сливы употребляют в ограниченном количестве.
- Нежирное мясо: кролик, курица, индейка. Употребляется не более 3-5 раз в неделю, размер порции – до 170 г.
- Рыба нежирных сортов (лосось, семга, форель), морепродукты: мидии, креветки, мясо крабов и раков, кальмары, осьминоги.
- Яйца – не более 1 шт. в сутки.
- Молочные продукты: кефир, творог, сметана, йогурты, сливки, сыр несоленых сортов, нежирное цельное молоко (лучше всего разбавленное).
 Сливочным маслом можно заправлять каши, рагу, но не использовать для жарки и не употреблять в чистом виде.
Сливочным маслом можно заправлять каши, рагу, но не использовать для жарки и не употреблять в чистом виде. - Все крупы и каши, кроме бобовых: рис, гречка, пшено, овсянка и т. д. Готовить их лучше всего на воде или разбавленном молоке.
- Супы на основе некрепких овощных бульонов, картофеля.
- Семена тыквы, подсолнечника, льна, кунжута.
- Грецкие, кедровые и лесные орехи, миндаль, кешью, фундук, фисташки.
- Сухофрукты, кроме изюма.
- Растительные масла: подсолнечное, оливковое, кукурузное, льняное. Их используют не только для жарки, но и для заправки салатов, рагу и прочего.
- Десерты: зефир, мармелад, варенье, пастила, мороженое. Разрешены конфеты без шоколада.
- Напитки: фруктовые и овощные соки (томатный употребляют с осторожностью), чаи на основе трав с лимоном и медом, отвары, морсы, компоты, цикорий, квас. Полезна щелочная минеральная вода.
- Неострые специи и пряности: корица, ванилин, лавровый лист, лимонная кислота. Легкие соусы на основе сметаны, овощных отваров, растительных масел.
Диета подразумевает большое количество жидкой и полужидкой пищи, легких салатов, вегетарианских продуктов. Они не только способствуют снижению концентрации пуриновых веществ, но и снижают нагрузку на ЖКТ и почки.
Что нельзя есть
Недопустимы в рационе следующие продукты:
- Сдобная выпечка.
- Жирные сорта мяса, блюда из молодых животных (телятина, цыпленок), мясные консервы и копчености, колбасы, сосиски, сардельки и прочие полуфабрикаты.
- Субпродукты.
- Соленая, консервированная, копченая или жареная жирная рыба, икра.
- Горох, фасоль, чечевица, соя и другие бобовые.
- Грибы.
- Щавель, шпинат, оливки.
- Сыры острых и соленых сортов.
- Отвары и бульоны на основе мяса и субпродуктов, рыбы, грибов.
- Торты, пирожные, булочки с кремом.
- Арахис.
- Животные жиры: сало, смалец. Маргарин.
- Алкогольные напитки, крепкий чай, кофе, какао.

- Острые специи и соусы, в том числе горчица, хрен, майонез, кетчуп.
Употребление острой, жирной и жареной пищи может привести к усилению симптомов подагры.
Стол 6 при подагре
В медицинских учреждениях для лечения заболевания используют диету 6 по Певзнеру. Лечебное меню учитывает такие факторы, как химический состав продуктов, их калорийность, соотношение белков, жиров и углеводов. Это позволяет подобрать оптимальный для больного рацион, не проводя лишних расчетов каждый раз. Из-за этого стол 6 часто используют и при домашнем лечении подагры: он универсален и не имеет противопоказаний.
Диета в период обострения
При усилении симптомов подагры рекомендуется изменить меню. Правила составления диеты в период обострения:
- полное исключение мяса и рыбы из диеты;
- частые разгрузочные дни – до 4 в неделю;
- основа рациона – свежие фрукты, овощи;
- обязательно обильное питье щелочной минеральной воды и других подщелачивающих напитков;
- вся пища подается в жидком или полужидком виде;
- питание частое (7-8 раз в день), с равными перерывами между приемами пищи.
Диету прекращают после устранения боли и отечности на ногах. Долго поддерживать ее не рекомендуется, поскольку организму быстро начнет не хватать витаминов и питательных веществ.
Меню на 7 дней
Приблизительный недельный рацион при лечении подагры:
| Прием пищи | Понедельник | Вторник | Среда | Четверг | Пятница | Суббота | Воскресенье |
| Завтрак | Бутерброд из отрубного хлеба с вареньем, салат из овощей со сметанной заправкой, отвар шиповника | Молочная рисовая каша с тыквой, апельсиновый фреш | Овсянка с маслом и вареньем, домашнее фруктово-ягодное желе с кусочками мякоти, травяной чай | Гречневая каша на молоке, салат из тертого яблока и моркови | Овсянка с натертым яблоком, ягодный мармелад, чай | Пшенная каша на молоке, яйцо всмятку, печеное яблоко, фаршированное орехами | Овощной салат с сыром и кунжутом, картофельные оладьи со сметаной |
| Второй завтрак | Греческий йогурт, 2 галеты | Свежая клубника со сливками | Кукурузные хлопья с обезжиренным молоком, ассорти из орехов | Творожный мусс с сухофруктами | Кукурузные хлопья с йогуртом и кусочками банана | Мороженое с фруктово-ягодным муссом | Блины с вареньем и кусочками фруктов |
| Обед | Овощной бульон с яйцом и гренками, салат из тертой свеклы, моркови и яблока, банановый сок | Овощная запеканка под сыром, паровые куриные котлеты, ягодный кисель | Овощной суп с лососем, кукурузная каша, йогурт | Молочный суп-лапша, овощное рагу, морковно-яблочный фреш | Суп-пюре из брокколи, зразы картофельные со сметаной, апельсиновый фреш | Капустные щи, рис с морепродуктами, молочный кисель | Картофельный суп, овощное рагу с биточками из индейки, молочный коктейль с бананом |
| Ужин | Крокеты из картошки, нарезка свежих овощей, травяной чай с лимоном | Долма со сметаной, творог с кусочками свежих фруктов, компот | Картофельная запеканка с овощами и яйцом, овощной салат, заправленный льняным маслом, морс из брусники | Натертая свекла с чесноком, овсяный кисель, фруктовый салат | Отварной молодой картофель с зеленью и маслом, овощной салат, компот из сухофруктов | Цукини, фаршированные овощами под сыром, овощная нарезка с кукурузным маслом, банановый фреш | Салат из огурцов и помидоров, котлеты из брокколи под сметанным соусом, сырники, отвар из отрубей |
| Перед сном | Йогурт со свежими ягодами | Галеты с ягодным джемом, кефир | Отвар шиповника, яблоко | Творожная масса, груша | Молочное суфле с фруктами | Кефир, мандарин | Творог со сметаной, компот |
Позиции в меню взаимозаменяемы, их можно изменять или дополнять по вкусу.
Главное – не нарушать основных принципов составления диеты.
Особенности проведения разгрузочных дней
Режим питания при подагре исключает полное голодание, поскольку оно провоцирует обострение болезни. В разгрузочные дни рекомендуется придерживаться монодиет (арбузной, картофельной, огуречной, морковной) или готовить салаты, нарезки, рагу из разных видов овощей и фруктов.
Разрешено употребление молочных продуктов, круп в небольших количествах. Популярны разгрузочные дни на рисе: его отваривают на молоке и едят с добавлением небольшого количества тертого яблока маленькими порциями.
Быстро избавиться от излишков мочевой кислоты поможет кисломолочная диета: она подразумевает употребление только творога (400 г) и кефира (0,5 л) в течение дня.
Рецепты при подагре
Лечебная диета позволяет есть множество привычных блюд: каши, овощные супы, рагу, салаты. Они не требуют дорогих продуктов или особых навыков в приготовлении. Чтобы больной не испытывал дискомфорта от скучной, однообразной пищи, можно разнообразить меню при помощи оригинальных рецептов из разрешенных ингредиентов.
Легкий суп-пюре
Низкокалорийное, но вкусное и достаточно сытное блюдо для обеда. Для его приготовления потребуются следующие продукты:
- 1 луковица;
- 1 морковь;
- 1 пучок листьев шпината;
- 1 ломтик белого хлеба;
- 2 ч. л. лимонного сока;
- 2 ч. л. растительного масла;
- 1 ч. л. сливок;
- 0,5 ч. л. сахара.
Хлеб нарезать мелкими кубиками, подсушить на сухой сковороде. Лук и морковь очистить, мелко нашинковать. В глубокую кастрюлю влить масло, разогреть, выложить овощи и тушить 6-7 минут. Добавить листья шпината и пюрировать при помощи блендера. Довести смесь до кипения, добавить лимонный сок и сахар. Снять с огня, разложить по тарелкам. В каждую порцию добавить немного сливок и гренок из белого хлеба.
Творожная запеканка
Блюдо используется в качестве десерта или перекуса. Для его приготовления понадобится:
Для его приготовления понадобится:
- 140 г творога;
- 70 г сметаны;
- 1 яйцо;
- 3 ст. л. манной крупы;
- 1 ст. л. сахара;
- 0, 5 ч. л. гашенной лимонным соком соды;
- сухофрукты, орехи по вкусу;
- соль.
Творог перемешать со сметаной. Высыпать в получившуюся массу соль, сахар, манную крупу. Добавить мелко нарубленные сухофрукты, орехи. Довести до однородности, смешать с гашенной содой. Выложенную в форму для запекания массу требуется поставить в разогретую до 180 °С духовку и готовить до румяной корочки.
Паровые куриные тефтели с подливкой
Низкокалорийное второе блюдо, которое можно есть самостоятельно или с гарниром. Для приготовления понадобится:
- 350 г куриного филе;
- 2 луковицы;
- 1 морковь;
- 1 зубчик чеснока;
- 1 яйцо;
- 1 ст. риса;
- 70 г белого хлеба;
- 200 мл овощного отвара;
- 50 г сметаны;
- 2 ст. л. молока;
- 0,5 ст. л. муки;
- зеленый лук, петрушка, укроп по вкусу;
- растительное масло для жарки;
- соль.
Хлеб замочить в молоке. Рис отварить без соли, охладить. Куриное филе нарезать на кусочки среднего размера, положить в блендер. Добавить 1 нашинкованную луковицу, чеснок, хлеб и зелень, вбить сырое яйцо и измельчить в однородную массу. Перемешав с рисом, требуется посолить и оставить в холодильнике на 20 минут. После чего формируют тефтели, отваривают на пару 6-8 минут.
Оставшиеся луковицу и морковь мелко нарезают. Прожаривают овощи на масле 2-3 минуты, вливают бульон, добавляют муку и сметану. Греют соус на слабом огне до загустения, добавляют тефтели и готовят 5-6 минут. Перед подачей посыпают зеленью.
Запеканка из баклажанов и мясного фарша
Сытное второе блюдо, подходящее для обеда или ужина. Для его приготовления нужно взять такие ингредиенты:
- 300 г мясного фарша;
- 2 крупных баклажана;
- 1 луковица;
- 1 зубчик чеснока;
- 3 ст.
 л. томатной пасты;
л. томатной пасты; - 2 ст. л. муки;
- 120 г твердого сыра;
- 50 мл сливок;
- растительное масло;
- соль.
Баклажаны нарезать длинными ломтиками, посолить, чтобы они дали сок. Обвалять в муке, обжарить в масле с обеих сторон до полуготовности. Чеснок и лук измельчить, пассеровать до золотистого цвета. Добавить фарш, тушить на среднем огне 3 минуты, затем – томатную пасту. Влить 0,5 ст. воды, посолить по вкусу. Накрыть крышкой и готовить еще 5 минут.
В смазанную маслом форму для запекания плотным слоем выложить ломтики баклажанов, сверху на них – фарш, следом – натертый или нарезанный пластинками сыр. Залить сливками и запекать в разогретой до 180 °C духовке в течение получаса.
Тыквенный суп пюре
Традиционное первое блюдо при диете. Для приготовления нужно взять такие продукты:
- 0,5 кг тыквы, очищенной от кожуры, пленок и семян;
- 2 ст. л. сливочного масла;
- 2 ст. л. риса;
- 1 ст. л сахара;
- 250 мл молока;
- сливки по вкусу;
- соль.
Тыкву нарезать кубиками, положить в кастрюлю, добавить рис, соль и сахар. Залить 1 л воды и варить до мягкости. Влить растопленное сливочное масло и потереть через сито. Вернуть на плиту, добавить молоко и довести до кипения, после чего снять с огня. Готовый суп из тыквы разложить по тарелкам и заправить сливками.
Отзывы диетологов
Алина, 37 лет, Москва
Соблюдение диеты при подагре необходимо больным для полноценной жизни. Правильный режим питания помогает снимать боль и отеки, снижает риск развития осложнений. При составлении меню стоит уделить внимания белкам, поскольку их пациентам часто не хватает в привычных продуктах.
Владислав, 43 года, Санкт-Петербург
Диета при подагре эффективно снижает уровень мочевой кислоты в организме. Ее рекомендуется соблюдать больным в течение всей жизни для профилактики обострений и продолжения бессимптомного течения болезни.
Глеб, 35 лет, Астрахань
Диета снижает уровень мочевой кислоты в организме примерно на 15%. Она эффективна при лечении подагры в сочетании с поддерживающими медикаментами.
Она эффективна при лечении подагры в сочетании с поддерживающими медикаментами.
Минусы диеты при подагре
Основной недостаток режима питания в том, что ограничения на продукты достаточно строгие. Даже незначительные нарушения могут спровоцировать обострение болезни. Особенно неприятна диета любителям мяса, алкогольных напитков.
Другой недостаток диеты заключается в недостатке животного белка, который приходится компенсировать дорогими и непривычными молочными и растительными продуктами. Кроме того, рацион не подходит для похудения и предназначен исключительно для лечения.
О статье
Название
Диета при подагре и повышенной мочевой кислоте, стол 6 на неделю
Анонс
Основной недостаток режима питания в том, что ограничения на продукты достаточно строгие. Даже незначительные нарушения могут спровоцировать обострение болезни. Особенно неприятна диета любителям мяса, алкогольных напитков.
Автор
Артем Аношкин
Сайт
Инвестиции в себя
Publisher Logo
Подагра и морепродукты — эксперименты по борьбе с подагрой
В этом посте мы внимательно рассмотрим, подходят ли морепродукты, такие как омары, креветки, крабы, моллюски, устрицы, мидии, гребешки, для диеты при подагре. Как всегда, давайте заранее поговорим немного об истории. В 1800-х годах омар был известен как еда для бедняков, и в то время, до того, как морепродукты были отвергнуты, и люди стеснялись их есть.
Бедные семьи, слуги, дети и заключенные обычно ели морепродукты из-за их большого количества и легкой доступности для жителей восточного побережья, таких как штаты Мэн, Нью-Гэмпшир и Массачусетс.Более состоятельные люди могли позволить себе более здоровое мясо, например, крупный рогатый скот и говядину, но бедняки считали такие морепродукты, как омары, дешевым способом накормить голодные рты, у них даже были такие прозвища, как «Цыпленок бедняка» и «Морские падальщики».
На самом деле это падальщик, потому что он живет на дне океана и поедает отходы, да, фекалии других животных, даже загрязнители, которые человек сбрасывает в океан, поэтому омаров также называют «тараканами океана». К концу 1800-х годов индустрия процветала, и морепродукты стали мейнстримом, где их подавали в самых модных ресторанах.Сегодня омары — один из самых дорогих блюд в меню, и считается, что морепродукты — это высококачественная и питательная еда!
Каковы доказательства того, что при подагре следует избегать морепродуктов?12-летнее исследование, проведенное Американским колледжем ревматологии, в котором за этот период наблюдали 47 000 мужчин, предоставило этим мужчинам анкету для записи их ежедневного потребления пищи. Данные исследования показали, что у мужчин, которые ели больше всего мяса, было 1.Риск развития подагры в 41 раз выше, чем у тех мужчин, которые ели наименьшее количество мяса.
Аналогичным образом, у мужчин, которые ели морепродукты, риск развития подагры в 1,51 раза выше, чем у тех мужчин, которые ели наименьшее количество морепродуктов и морепродуктов, действительно повышают уровень мочевой кислоты. Это на 51% больше риска, мой товарищ по подагре! Каждая дополнительная еженедельная порция морепродуктов увеличивала риск на 7%. Кстати, в том же исследовании сделан вывод, что овощи с высоким содержанием пуринов, такие как горох, фасоль, цветная капуста и шпинат, не увеличивают риск приступа подагры.То есть вы можете есть все овощи, которые вам нравятся, даже те, которые имеют высокую шкалу пуринов, но мы рассмотрим это более внимательно в одной из следующих статей.
Прочие риски потребления морепродуктов Морепродукты — просто опасная пища по многим веским причинам, и их следует избегать любой ценой. Это просто один из самых грязных продуктов, который вы можете съесть, и он может вызвать множество различных заболеваний. Я имею в виду, что причина, по которой лобстеры готовят при жизни, связана с бактериальной проблемой, которая возникает сразу после их смерти, когда необходимо высвобождать астаксантин, чтобы его можно было безопасно употреблять.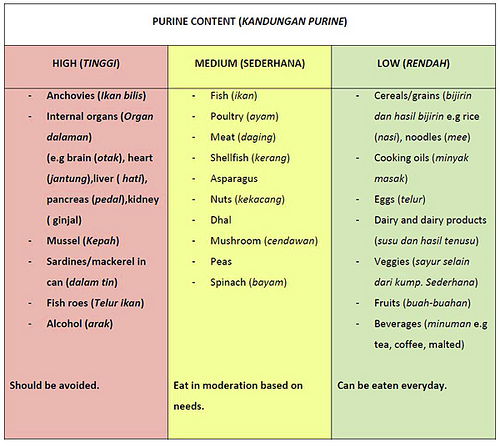
Креветки — падальщики, которые питаются плотью мертвых существ, поэтому, если вы любите креветок, имейте в виду, что вы едите и фекалии. Вы любите моллюсков? Остерегайтесь, потому что вы можете отравиться бактериальным или вирусным заражением. Вы должны правильно приготовить его, чтобы не заболеть, но стоит ли рисковать? Отравление также может происходить из-за термостойких токсинов, полученных из пищи, которую ели моллюски. Если вы страдаете подагрой, просто вычеркните все виды морепродуктов, я надеюсь, что это поможет вам избежать вспышек подагры или провоцирующих факторов для приступа.
Автор Спиро Кулурис
продуктов, которых следует избегать при подагре
Если у вас подагра, распространенная и болезненная форма артрита, есть большая вероятность, что вам посоветовали избегать употребления пуринов в своем рационе. Но что такое пурины и действительно ли их избегание помогает справиться с симптомами подагры?
Что вызывает подагру?
Чтобы понять, как пурины могут влиять на человека с подагрой, сначала нужно понять, как возникает подагра. Подагра развивается, когда в организме накапливается мочевая кислота.«Избыточный уровень мочевой кислоты или гиперурикемия, по-видимому, является основной причиной подагры», — говорит София Камверис, врач-диетолог из Бостона и автор 28-дневного плана диеты для подагры .
Обычно мочевая кислота растворяется в крови, почки фильтруют ее, а затем выводят ее из организма с мочой. Когда этот процесс не работает, эта лишняя мочевая кислота может накапливаться в суставах с образованием острых кристаллов, которые могут вызывать сильный дискомфорт в суставах, а также вызывать образование камней в почках.
Как пурины играют роль при подагре?
Пурины — это соединения, содержащиеся в определенных продуктах питания. Когда вы едите продукты, содержащие пурины, ваш организм расщепляет их на мочевую кислоту. Поэтому логично, что диета с низким содержанием пуринов уже давно рекомендуется в качестве защиты от приступов подагры.
Мочевая кислота, поступающая из продуктов с высоким содержанием пуринов, составляет лишь около 15 процентов мочевой кислоты в вашем организме. Остальное естественным образом содержится в тканях вашего тела, и ваши гены играют большую роль в определении того, сколько мочевой кислоты вырабатывает ваше тело.По мнению экспертов, крайне маловероятно вылечить подагру только путем изменения диеты — вот почему лекарство имеет решающее значение.
Однако то, что вы едите, часто может повысить шансы в вашу пользу.
«Когда у пациента хорошая диета, это определенно может помочь снизить риск обострения подагры», — говорит Рэндалл Н. Бейл-младший, доктор медицины, ревматолог из Альбервилля, штат Алабама. И хотя исследователи продолжают изучать лучшую диету для людей с подагрой, пурины по-прежнему представляют интерес.
Согласно исследованию более 600 человек с подагрой из Бостонского университета, опубликованному в журнале, у людей с подагрой, соблюдающих диету с высоким содержанием пуринов, вероятность приступа подагры примерно в пять раз выше, чем у людей, которые придерживаются диеты с низким содержанием пуринов. Летопись ревматических болезней .Потребление пуринов было связано с увеличением числа приступов подагры, независимо от того, сколько алкоголя люди употребляли или какие лекарства принимали.
Если ваш врач рекомендует вам соблюдать диету с низким содержанием пуринов, чтобы помочь справиться с подагрой, вам следует избегать этих продуктов с высоким содержанием пуринов.
Продукты с высоким содержанием пуринов, которых следует избегать при подагре
1. Печень
Если у вас подагра, лучше избегать таких блюд, как измельченная печень, печень и лук, а также другие субпродукты, такие как почки, сердце, сладкий хлеб и рубец, поскольку они содержат много пуринов.
Вместо: Другие виды мяса, такие как птица и говядина, содержат меньше пуринов, поэтому вы можете безопасно есть их в умеренных количествах. Вы также можете попробовать рецепт вегетарианского паштета из грибов и грецких орехов, который имитирует вкус печени, но сделан из ингредиентов, которые, похоже, не усугубляют симптомы подагры.
Вы также можете попробовать рецепт вегетарианского паштета из грибов и грецких орехов, который имитирует вкус печени, но сделан из ингредиентов, которые, похоже, не усугубляют симптомы подагры.
2. Безалкогольные напитки
Сахар фруктоза в безалкогольных напитках сам по себе не содержит пуринов; однако ваше тело расщепляет его, образуя пурины.Употребление газированных напитков, приготовленных из кукурузного сиропа с высоким содержанием фруктозы, связано с повышенным риском подагры; Мужчины, которые пили две или более порции газированных напитков в день, имели на 85% более высокий риск подагры, чем те, кто пил меньше одной порции в месяц, согласно исследованию из журнала BMJ .
Вместо: Диетические газированные напитки, похоже, не связаны с подагрой таким же образом и могут помочь вам избавиться от сладкого. Обильное употребление диетической газировки также не является хорошей идеей для вашего здоровья.Попробуйте воду, приправленную ломтиками лимона и лайма, или несладкую сельтерскую воду с такими вкусными ароматами, как маракуйя и ваниль.
3. Морепродукты
Некоторые виды морепродуктов — анчоусы, мидии, крабы, креветки, сардины, сельдь, форель, скумбрия и другие — содержат пурины от умеренного до высокого. По данным исследования, проведенного в Медицинском центре Университета Вандербильта в Нэшвилле, у мужчин, которые ели больше всего морепродуктов, более чем на 50 процентов больше шансов иметь высокий уровень мочевой кислоты по сравнению с теми, кто ел меньше всего.
Вместо: Поскольку рыба полезна для сердца, имеет смысл оставить ее в своем рационе. Один из вариантов — попробовать рыбу, такую как камбала и треска, в которых меньше пуринов. Вы также можете поэкспериментировать с небольшими порциями рыбы с высоким содержанием пуринов — размером с вашу ладонь — сбалансированными большой порцией овощей, таких как обжаренные кабачки или брокколи, и щедрым отжимом лимона, поскольку лимонный сок может помочь нейтрализовать мочевую кислоту.
4. Алкоголь
Пиво особенно плохо отзывается о приступах подагры; К сожалению, похоже, что любой алкогольный напиток с высоким содержанием пуринов может быть столь же опасным.Согласно исследованию 2014 года, проведенному Медицинской школой Бостонского университета, употребление вина, пива или спиртных напитков было связано с повышенным риском приступа подагры. Исследователи обнаружили, что чем больше алкоголь выпил человек, тем выше его риск.
Вместо: Истина в том, что никакой алкоголь — лучший способ предотвратить приступы подагры. Но поскольку количество имеет значение, меньше алкоголя — значит больше. Если вам нравится употреблять алкоголь, попробуйте ограничить его употребление не более чем одной (женщинами) или двумя (мужчинами) порциями в день.
Продолжайте читать
Подходит ли тилапия при подагре? : Спросите доктора Гурмэ
На вопросы о здоровье и питании легко получить ответы! Просто отправьте свой вопрос по электронной почте на [электронная почта защищена], и доктор Харлан ответит на выбранные вопросы, представляющие общий интерес. Ответы будут размещены в информационном бюллетене Ask Dr. Gourmet (подпишитесь сейчас!) И заархивированы в разделе веб-сайта Ask Dr. Gourmet.
Обратите внимание, что функция «Спроси доктора Гурмана» ограничена вопросами. относительно еды и питания. Из-за множества вопросов мы получить, не на все вопросы можно ответить. Для более конкретных вопросы о вашем индивидуальном здоровье, пожалуйста, свяжитесь с вашим доктор. О Тимоти С. Харлане, MD, FACP, CCMS | Условия использования | Конфиденциальность Политика
Подходит ли тилапия при подагре?
Я страдаю подагрой и задаюсь вопросом, можно ли мне есть тилапию?
Доктор.Гурман говорит …
Подагра вызывается преобразованием определенных белков в мочевую кислоту. У некоторых из нас мы производим слишком много мочевой кислоты, а некоторые из нас не могут достаточно хорошо выводить мочевую кислоту. В любом случае, когда в кровотоке циркулирует более высокий уровень мочевой кислоты, она может образовывать мелкие кристаллы, которые застревают в суставах, вызывая подагрический артрит.
У некоторых из нас мы производим слишком много мочевой кислоты, а некоторые из нас не могут достаточно хорошо выводить мочевую кислоту. В любом случае, когда в кровотоке циркулирует более высокий уровень мочевой кислоты, она может образовывать мелкие кристаллы, которые застревают в суставах, вызывая подагрический артрит.
Ключевым моментом является сокращение количества продуктов, богатых пуринами, и текущие рекомендации заключаются в уменьшении количества красного мяса и птицы.Хотя в некоторых овощах много пуринов, они, похоже, менее эффективны, чем белки животного происхождения. Рыба находится где-то посередине, и некоторые морепродукты могут спровоцировать подагру, так как в них больше пуринов — например, креветки и мидии. Плавниковая рыба с меньшей вероятностью будет содержать пурины, поэтому умеренное употребление их, как правило, лучше, чем употребление красного мяса, свинины или птицы.
Вот краткое руководство по уровням пуринов в продуктах питания.
Так как это плавниковые рыбы, тилапия — хороший выбор при подагре, но мы не большие поклонники этой рыбы здесь, в Dr.Гурман. Поскольку большая часть тилапии выращивается и питается соевыми или кукурузными продуктами, они часто имеют более высокий уровень жиров Омега-6. Если вы собираетесь выбирать морепродукты при подагре, вам лучше выбирать морепродукты, в которых меньше жиров Омега-6 и больше жиров Омега-3. При замене белка наземных животных на морепродукты также следует с осторожностью относиться к потреблению ртути. Вот статья о ртути в рыбе и уровнях омега-3 в рыбе.
При подагре лучше всего потреблять в первую очередь растительные источники белка (бобовые, овощи, орехи, семена и цельнозерновые), а затем немного морепродуктов (будьте осторожны с продуктами с очень высоким содержанием пуринов, такими как тунец, скумбрия, сардины. , мидии и гребешки), и только после этого потребляйте небольшое количество красного мяса, птицы и свинины.
Спасибо за письмо.
Тимоти С. Харлан, MD, FACP
Харлан, MD, FACP
Dr. Gourmet
Диетический лист подагры | Пациент
Хотя лекарственные препараты являются ключевыми факторами в ведении и лечении подагры, диетические факторы также могут играть важную роль. Следование диетическим советам может сопровождаться приемом лекарств, но может помочь стабилизировать уровень мочевой кислоты в крови, что может снизить риск приступов подагры.
Что можно сделать, чтобы предотвратить приступ подагры?
Как достичь здорового весаОжирение может быть основным фактором снижения уровня мочевой кислоты в крови. Инсулинорезистентность обычно наблюдается у людей с ожирением и может быть вовлечена в развитие подагры. Было показано, что инсулинорезистентность снижает количество мочевой кислоты, выводимой с мочой. Состояние, известное как «метаболический синдром», представляет собой совокупность симптомов, которая включает резистентность к инсулину, наряду с ожирением живота (абдоминальным), высоким кровяным давлением и аномальным содержанием жиров (липидов) в крови, например, высоким холестерином.Это состояние тесно связано с высоким уровнем мочевой кислоты, который можно улучшить путем медленной, постепенной потери веса.
Было показано, что потеря веса улучшает инсулинорезистентность и, следовательно, снижает уровень мочевой кислоты в крови. Однако важно избегать строгих диет, таких как диеты с низким содержанием углеводов и высоким содержанием белка. Это может увеличить потребление пуринов — соединения, которое расщепляется на мочевую кислоту. Кроме того, быстрая потеря веса за счет строгой диеты может привести к разрушению тканей.Это может временно вызвать повышение уровня мочевой кислоты. Постепенная и безопасная потеря веса на 1-2 фунта в неделю может помочь достичь оптимальной массы тела.
Сократите употребление алкоголя Слишком большое количество алкоголя было связано с подагрой на протяжении многих лет. Однако неясно, как это может быть связано. Некоторые виды алкоголя, особенно пиво, содержат большое количество пуринов, что может быть косвенной причиной подагры. С другой стороны, связь алкоголя с подагрой может быть связана с тем, что он способствует ожирению из-за чрезмерного потребления.Алкоголь содержит 7 калорий на грамм, поэтому употребление слишком большого количества алкоголя может привести к увеличению веса.
Однако неясно, как это может быть связано. Некоторые виды алкоголя, особенно пиво, содержат большое количество пуринов, что может быть косвенной причиной подагры. С другой стороны, связь алкоголя с подагрой может быть связана с тем, что он способствует ожирению из-за чрезмерного потребления.Алкоголь содержит 7 калорий на грамм, поэтому употребление слишком большого количества алкоголя может привести к увеличению веса.
Риск приступов подагры от употребления пива выше, чем от спиртных напитков, а умеренное употребление вина не связано с риском. Если вы решите употреблять алкоголь, рекомендуется употреблять его в умеренных количествах. И мужчины, и женщины должны выпивать не более 14 единиц алкоголя в неделю. Эти единицы следует распределить в течение недели, и в каждой неделе должно быть не менее двух дней без алкоголя.
Единица алкоголя:
- Одна рюмка крепких спиртных напитков 25 мл.
- Полпинты лагера / пива стандартной крепости (3-4% алкоголя по объему).
- Один маленький бокал вина объемом 125 мл (11% спирта по объему).
Крепкие алкогольные напитки будут содержать больше единиц. Например, пинта более крепкого пива (5,2% алкоголя по объему) составляет 3 единицы, а небольшой 125-миллилитровый бокал вина (12% алкоголя по объему) — 1,5 единицы.
Сохраняйте гидратацию
Обеспечение достаточного потребления жидкости помогает снизить риск образования кристаллов в суставах.Поддержание гидратации и предотвращение нехватки жидкости в организме (обезвоживание) может снизить этот риск и помочь предотвратить приступы подагры. Старайтесь выпивать не менее 2 литров в день. Однако вам может потребоваться до 3–3,5 литров в день в зависимости от вашего веса, будь то жарко или тренируетесь.
Уменьшите потребление пуринов
Пурины — это природные соединения, содержащиеся во многих продуктах питания. Когда пурины метаболизируются, они расщепляются, и их конечный продукт — мочевая кислота. Таким образом, сокращение потребления продуктов, богатых пуринами, особенно если они регулярно потребляются, может помочь предотвратить приступы подагры.
Таким образом, сокращение потребления продуктов, богатых пуринами, особенно если они регулярно потребляются, может помочь предотвратить приступы подагры.
Уменьшите количество красного мяса (особенно говядины, свинины и баранины), мяса птицы и морепродуктов, поскольку они являются основными источниками пуринов. Старайтесь есть не более одной порции любого мяса (включая птицу) или рыбы в день, и может быть полезно иметь 1-2 дня без мяса в неделю. Чтобы убедиться, что вы получаете достаточно белка, включите в рацион источники белка без мяса, такие как яйца, нежирные молочные продукты, тофу, сыр, орехи или бобы с более низким содержанием пуринов, например фасоль. Данные свидетельствуют о том, что растительная пища не связана с повышенным риском подагры, даже если в ней более высокое содержание пуринов.
Есть определенные продукты с очень высоким содержанием пуринов, и их следует значительно ограничить, а то и вовсе отказаться от них. К ним относятся:
| Источники мяса | Печень, сердце, почки, сладкое печенье, бык, дичь (например, оленина, кролик), мясные экстракты (например, бульонные кубики / подливы). |
| Fish Sources | Анчоусы, крабы, икра, сельдь, скумбрия, форель, сардины, креветки, шпроты, малька. |
| Другие источники | Дрожжи и экстракты, пиво, кукурузный сироп с высоким содержанием фруктозы. |
Ограничьте употребление сладких продуктов / сладких продуктов
Чрезмерное употребление этих продуктов может привести к увеличению веса и ожирению. Кроме того, сладкие продукты, напитки и закуски часто содержат фруктозу или то, что может быть обозначено как кукурузный сироп с высоким содержанием фруктозы / глюкозно-фруктозный сироп. Высокое потребление фруктозы может повысить уровень мочевой кислоты в крови и повысить инсулинорезистентность. Оба эти фактора являются факторами риска развития подагры, поэтому постарайтесь ограничить употребление этих продуктов.
Помимо печенья, тортов, сладостей, фруктовых соков и сладких напитков, кукурузный сироп с высоким содержанием фруктозы можно найти в неожиданных продуктах.К ним относятся:
- Хлеб.
- Йогурты.
- Пицца замороженная.
- Зерновые и крупяные батончики.
- Соусы в банках.
- Некоторые приправы, например джемы, кетчуп, майонез или заправки для салатов.
Проверяйте этикетки для сравнения продуктов и по возможности выбирайте свежие ингредиенты, а не обработанные пищевые продукты.
Хотя фрукты содержат фруктозу, их нельзя ограничивать. Это потому, что фрукты не являются концентрированной формой фруктозы.При употреблении в пищу целиком он содержит клетчатку, а также защитные витамины и минералы, такие как калий, витамин С и другие антиоксиданты, которые в противном случае теряются при переработке.
Какие продукты лучше всего есть?
Здоровое сбалансированное питание может помочь в достижении и поддержании здорового веса. Он также может обеспечить организм энергией и питательными веществами, достаточными для оптимального здоровья, и снизить риск приступов подагры.
Включайте ежедневно:
Много фруктов и овощей
Рекомендуется пять порций в день, но постарайтесь включать как можно больше.Массовые приемы пищи, такие как болоньезе, запеканки и тушеное мясо с овощами, могут помочь снизить содержание мяса. Фрукты и овощи содержат витамин C. Хотя доказательства неясны, высокое потребление витамина C (500 мг и более) может помочь снизить уровень мочевой кислоты в крови. Вишня может быть особенно полезной для включения в рацион, поскольку также было обнаружено, что она снижает уровень мочевой кислоты в крови.
Много крахмалистых углеводов
Сюда могут входить рис, картофель, макаронные изделия, хлеб, кус-кус, киноа, ячмень или овес, и их следует добавлять во время каждого приема пищи.Эти продукты содержат лишь небольшое количество пуринов, поэтому они вместе с фруктами и овощами должны составлять основу вашего рациона. Цельнозерновые сорта — лучший выбор, поскольку они содержат больше клетчатки и питательных веществ.
Немного мяса, рыбы, яиц, бобовых и бобовых
Ешьте эти продукты в умеренных количествах. Употребление витамина С во время еды может помочь улучшить усвоение железа, поэтому выпейте небольшой стакан апельсинового сока, съешьте фрукт на десерт или подавайте блюда с большим количеством овощей.Контролируйте свои порции мяса, ориентируясь на размер порции руками. Порция размером и толщиной с ладонь.
Некоторое молоко и молочные продукты
Включение обезжиренных молочных продуктов (таких как обезжиренное молоко, обезжиренный йогурт и обезжиренный творог) может помочь предотвратить высокий уровень мочевой кислоты в крови. Эти продукты являются хорошим источником белка, а также имеют низкое содержание пуринов, поэтому их можно использовать в качестве добавок к еде, если вы пытаетесь сократить потребление мяса (включая птицу) и рыбы.
Резюме
Снижение уровня мочевой кислоты в крови может помочь предотвратить приступы подагры. Это можно сделать по:
- Как достичь нормального веса.
- Ограничение алкоголя.
- Избегайте / сокращайте употребление продуктов с высоким содержанием пуринов.
- Обильное питье.
- Ограничение употребления продуктов, подслащенных фруктозой.
- Есть много фруктов и овощей.
- Потребление нежирных молочных продуктов.
Подагра и морепродукты — борьба с подагрой Новая Зеландия
Большинство морепродуктов можно есть в умеренных количествах, однако некоторые виды морепродуктов очень богаты пуринами, и их следует избегать любой ценой, чтобы избежать риска приступа подагры.
Другие виды мяса см .:
Подагра и мясо
Подагра и рыба
Безопасная зона
Морепродукты в безопасной зоне при подагре содержат в среднем 0-50 мг пуринов на 100 г
Никакие морепродукты (или другое мясо) не являются полностью «безопасными», когда дело доходит до подагры, хотя это не означает, что вы должны стать вегетарианцем или веганом.
Выберите морепродукты в зоне модерации ниже и ограничьте размеры порций и количество порций в неделю, если это возможно.
ПОЛУЧИТЕ 9 ЛУЧШИХ СОВЕТОВ, ЧТОБЫ ПОБЕДИТЬ ПОДУШКУ
Нет спама. Отказ от подписки в один клик. Гарантия конфиденциальности.
Зона модерации
Морепродукты в зоне умеренности при подагре содержат в среднем 50-150 мг пуринов на 100 г
Краткий обзор морепродуктов, которые можно употреблять в умеренных количествах при попытке бороться или избежать приступа подагры.
Устрицы
Мидии
Креветки
Креветки
Кальмар
Краб
Опасная зона
Морепродукты в зоне опасности при подагре содержат в среднем более 150 мг пуринов на 100 г
Следует избегать следующих морепродуктов, чтобы не спровоцировать приступ подагры.
Гребешки
Ускоренное изменение диеты
с расширенным контролем подагры
Наши 14 мощных натуральных ингредиентов помогают организму снижать уровень мочевой кислоты, облегчая мучительную боль и дискомфорт, вызванные подагрой.
Gout Control Advanced ™ содержит мощные ингредиенты, которые на протяжении тысячелетий использовались для борьбы с подагрой, такие как вишневый пирог, семена сельдерея и чанка пьедра.
Встаньте на ноги и избавьтесь от боли с Gout Control Advanced ™.
УЗНАТЬ БОЛЬШЕСодержание пуринов в рыбе и морепродуктах
Страница 1 из 2
Содержание пурина в рыбе варьируется в зависимости от вида и обработки. Японские исследователи измерили содержание пуринов в рыбе и морепродуктах, часто встречающихся в их рационе. В зависимости от уровня пурина в 100 г съедобной части пищи и риска подагры они классифицировали их на шесть классов.
- Источники очень низкого пурина, <50 мг: К этому классу относятся икра (яйца) лосося и сельди.
- Источники с низким содержанием пуринов, 50–100 мг: Рыба с таким низким уровнем пуринов включает японского угря, морского черта, камчатского краба, креветок ботанического происхождения, органы кальмаров и икру.
- Источники умеренных пуринов, 100–200 мг: Обычная рыба и морепродукты в этой категории включают лосось, тунец, палтус, скумбрию, форель, морской окунь, лангуст, сельдь, креветку курума, осьминога, устрицу.
- Источники с высоким содержанием пуринов, 200 — 300 мг: Из обычных рыб с высоким содержанием пуринов относится сардина. Другие примеры — восточные креветки, криль, полусушеная скумбрия.
- Источники с очень высоким содержанием пуринов,> 300 мг: Этот уровень пуринов в рыбе и морепродуктах в основном является результатом сушки, которая увеличивает концентрацию пуринов. Следует избегать продуктов этого класса или сократить их потребление. Примеры — сушеные сардины, анчоусы и креветки сакуры.
Ниже представлен расширенный список рыбы и морепродуктов, включая органы, с содержанием в них пуринов. Содержание мочевой кислоты — это то, во что соответствующее количество пурина в пище преобразовалось бы в организме.
Пурин в свежей и переработанной рыбе
Таблица 1: Общее содержание пуринов и мочевой кислоты в свежей и переработанной рыбе.
| Тип рыбы | Всего пуринов (мг / 100 г) | Всего мочевой кислоты (мг / 100 г) | Категория |
|---|---|---|---|
| Свежая рыба | |||
| Палтус полуторный | 133.4 | 163,1 | умеренный |
| Bonito | 211,4 | 258,9 | высокая |
| Карп | 103,2 | 126,1 | умеренный |
| Скумбрия голавля | 122,1 | 149,6 | умеренный |
| Жирный гренлинг | 129,1 | 158.0 | умеренный |
| Летучая рыба | 154,6 | 188,3 | умеренный |
| Гном рыба, мясо | 150,8 | 184,4 | умеренный |
| Гном-рыба, кожа | 382,3 | 435,5 | очень высокий |
| Селедка | 139,6 | 169,8 | умеренный |
| Джек скумбрия | 165.3 | 198,4 | умеренный |
| Японский янтарь | 120,8 | 147,9 | умеренный |
| Японский угорь | 92,1 | 110,9 | низкая |
| Японский морской окунь | 119,5 | 146,2 | умеренный |
| Мебару | 124,2 | 151.3 | умеренный |
| Морской черт, мясо | 70,0 | 84,2 | низкая |
| Морской черт, печень, сырая | 104,3 | 121,8 | умеренный |
| Морской черт, печень, приготовленная на пару | 399,2 | 468,2 | очень высокий |
| Сайра тихоокеанская | 154,9 | 184.9 | умеренный |
| Рябая форель | 180,9 | 216,8 | умеренный |
| Морской лещ красный | 128,9 | 158,0 | умеренный |
| Соболь, мясо | 123,3 | 151,1 | умеренный |
| Соболь, шкура | 66,9 | 80,8 | низкая |
| Песчаная рыба-парусник | 98.5 | 117,7 | низкая |
| Лосось | 119,3 | 146,2 | умеренный |
| Сардина | 210,4 | 247,1 | высокая |
| Silllaginidae | 143,9 | 176,5 | умеренный |
| Скумбрия испанская | 139,3 | 171.5 | умеренный |
| Полосатая свинья | 149,3 | 183,2 | умеренный |
| Тайлфиш | 119,4 | 146,2 | умеренный |
| Тунец | 157,4 | 193,3 | умеренный |
| Сушеная рыба, рыбные консервы, переработанная рыба | |||
| Скумбрия полусушеная | 245.8 | 289,1 | высокая |
| Сайра тихоокеанская, полусушеная | 208,8 | 245,4 | высокая |
| Сардина полусушеная | 305,7 | 358,1 | очень высокий |
| Анчоусы сушеные | 1108,6 | 1314,2 | очень высокий |
| Бонито сушеное (кацуаобуси) | 493.3 | 600,1 | очень высокий |
| Детские сардины, сушеные | 746,1 | 879,2 | очень высокий |
| Малька сушеная | 471,5 | 554,0 | очень высокий |
| Лосось консервированный | 132,9 | 159,7 | умеренный |
| Тунец консервированный | 116.9 | 142,9 | умеренный |
| Рыбный шарик | 67,6 | 80,7 | низкая |
| Колбаса рыбная | 22,6 | 26,9 | очень низкий |
На следующей странице указано общее содержание пуринов и мочевой кислоты в икрах рыбы, молоке и морепродуктах.
продуктов, которых следует избегать при подагре
Если вы один из миллионов американцев, у которых наблюдаются симптомы подагры, вам знакомо еще одно четырехбуквенное слово: боль.
«Классическое проявление подагры — сильная боль — обычно в одном суставе и чаще всего в большом пальце ноги», — говорит Бернадетт Сиатон, доктор медицины, доцент медицины Медицинской школы Университета Мэриленда. (Непонятно, почему большой палец ноги является излюбленной целью подагры; возможно, это частично связано с типом хряща на пальце ноги, как показывают исследования.)
Боль при подагре возникает очень быстро, но проходит медленно. «Однажды ночью ты великолепен, но на следующий день боль настолько сильна, что ты едва можешь ходить или надеть обувь», — говорит Сиатон.«В некоторых случаях это может длиться несколько дней или даже недель».
По данным Национального института здоровья, подагра — это форма артрита, которая возникает из-за накопления в организме мочевой кислоты. Это накопление может привести к образованию небольших «кристаллов» мочевой кислоты в суставах, которые являются источником вашей боли, сообщает CDC.
Откуда берется мочевая кислота? «Пурины», — говорит Сиатон. А что такое пурины? «Это химические соединения, обнаруженные в ДНК», — объясняет она.
Ваше тело расщепляет эти пурины во время нормального клеточного метаболизма, а также после того, как вы ели богатую пуринами пищу, говорит она. Если ваше тело не может справиться со всей мочевой кислотой, образующейся при расщеплении пуринов, именно тогда может возникнуть подагра.
Доктор Сиатон говорит, что у мужчин среднего возраста и женщин в постменопаузе чаще всего развивается подагра, хотя она может появиться в любом возрасте.
БОЛЬШЕ: 6 женщин раскрывают, как менопауза повлияла на их сексуальную жизнь
Итак, какие продукты вызывают проблемы у страдающих подагрой? Вот шесть, которых следует избегать.(Psst! Не пропустите эти 18 других способов лечения подагры.)
Красное мясо
Getty Images
Все животные источники белка, как правило, содержат большое количество пуринов, что может привести к обострениям подагры, говорит Элизабет Фолькманн, доктор медицины, ревматолог и исследователь в UCLA Health. Исследование, опубликованное в журнале New England Journal of Medicine (NEJM), показало, что у людей, которые ели красное мясо два раза в неделю или чаще, вероятность диагностирования подагры на 50% выше, чем у тех, кто ел красное мясо менее одного раза в месяц.Красное мясо также содержит насыщенные жиры, которые связаны с подагрой, показывает исследование журнала Arthritis Research & Therapy . (Это 10 других причин, по которым вы можете отказаться от красного мяса.) Мясные субпродукты особенно насыщены пуринами. «Такие продукты, как печень, почки, язык и сладкое, — говорит Фолькманн.
Морепродукты
Getty Images
Как и мясо животных, многие виды морепродуктов содержат большое количество пуринов, поэтому их следует избегать или употреблять в небольших количествах, если вас беспокоит подагра.«Моллюски, такие как креветки и омары, богаты пуринами», — говорит Фолькманн. Согласно тому же исследованию NEJM , тунец, гребешок и рыба с «темным мясом», такая как лосось, относятся к другим типам, которых следует опасаться. Это исследование показало, что употребление их один раз в неделю или чаще связано с повышенным риском подагры. (Если вы беспокоитесь, что не получите достаточно полезных жиров, если откажетесь от рыбы, подумайте о добавлении в свой рацион некоторых из этих 7 лучших источников омега-3.)
Пиво
Getty Images
Алкоголь обычно содержит пурины.«Но у пива больше, чем у других сортов», — говорит Сиатон. Исследования показывают, что в некоторых случаях пиво может содержать в 10 раз больше пуринов, чем такое же количество спиртного. Хорошие новости: вино, в отличие от спиртных напитков и пива, не связано с повышением уровня мочевой кислоты и может быть безопасным для пациентов с подагрой, как показали исследования. (По словам сомелье, попробуйте некоторые из этих 9 вин с лучшим вкусом на Amazon менее чем за 20 долларов.)
Сода и фруктовый сок
Getty Images
Фруктоза — сахар, содержащийся во фруктах, — связана с резким скачком уровня мочевой кислоты в организме, а также с повышенным риском развития подагры, как показывают исследования, проведенные как на мужчинах, так и на женщинах.Хотя употребление цельных фруктов, похоже, не подвергает вас риску возникновения подагры или связанных с ней обострений, газированные напитки, фруктовые соки и любые другие напитки, содержащие кукурузный сироп с высоким содержанием фруктозы, запрещены, — говорит Сиатон.
Это ваше тело на диетической газировке:
Взаимодействие с другими людьмиОбработанные и фасованные продукты
Getty Images
От кетчупа и заправки для салатов до печенья и крекеров — многие упакованные продукты содержат кукурузный сироп с высоким содержанием фруктозы (одна из этих 7 вещей, которые могут вызвать у вас полное беспокойство).Все это следует употреблять с осторожностью, говорит Фолькманн. Рафинированные углеводы, в том числе те, которые содержатся в обычных макаронах и многих хлебах, также могут увеличить нагрузку на мочевую кислоту в вашем организме и, в свою очередь, могут вызвать боль при подагре, как показывают исследования Медицинской школы Бостонского университета. (Не можете жить без макарон? Взбейте овощную лапшу с низким содержанием углеводов и питательными веществами с помощью этих 5 спирализаторов, которыми одержимы обозреватели Amazon.)
Спаржа
Getty Images
В то время как большинство овощей безопасны (и полезны!) Для пациентов с подагрой, следует помнить о спарже.«Мы не советуем пациентам избегать этого, но мы рекомендуем есть его в умеренных количествах», — говорит Фолькманн. (Один раз в неделю, отлично. Каждый день, не так много.) То же самое можно сказать о грибах и шпинате, которые содержат большое количество пуринов — по крайней мере, по овощным стандартам.


 Ограниченно разрешено есть вишню, но не более 200 г в день.
Ограниченно разрешено есть вишню, но не более 200 г в день. Обед – крем-суп из тыквы и картофеля с тушеным кроликом, компот. Ужин — тушеный брокколи с помидором, брусничный морс. Перекус – бутерброд с авокадо.
Обед – крем-суп из тыквы и картофеля с тушеным кроликом, компот. Ужин — тушеный брокколи с помидором, брусничный морс. Перекус – бутерброд с авокадо.

 В рацион вводят полезные напитки, оказывающие мочегонный эффект, а также подщелачивающее питье: фруктовые и ягодные соки, травяные чаи и отвары, молоко, минеральная вода.
В рацион вводят полезные напитки, оказывающие мочегонный эффект, а также подщелачивающее питье: фруктовые и ягодные соки, травяные чаи и отвары, молоко, минеральная вода. Сливочным маслом можно заправлять каши, рагу, но не использовать для жарки и не употреблять в чистом виде.
Сливочным маслом можно заправлять каши, рагу, но не использовать для жарки и не употреблять в чистом виде.
 Главное – не нарушать основных принципов составления диеты.
Главное – не нарушать основных принципов составления диеты. л. томатной пасты;
л. томатной пасты;