Разрыв задней крестообразной связки | EMC
Европейская клиника спортивной травматологии и ортопедии ECSTO
г. Москва, Орловский переулок, д. 7
Написать в WhatsApp
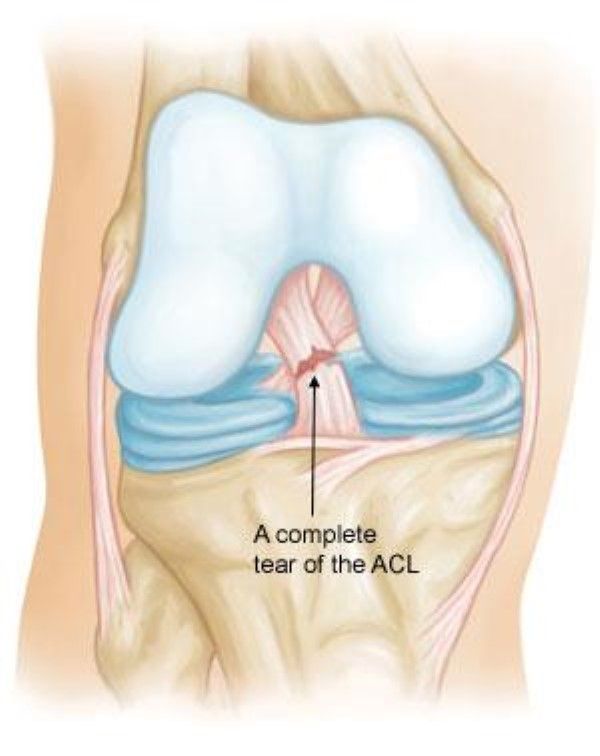
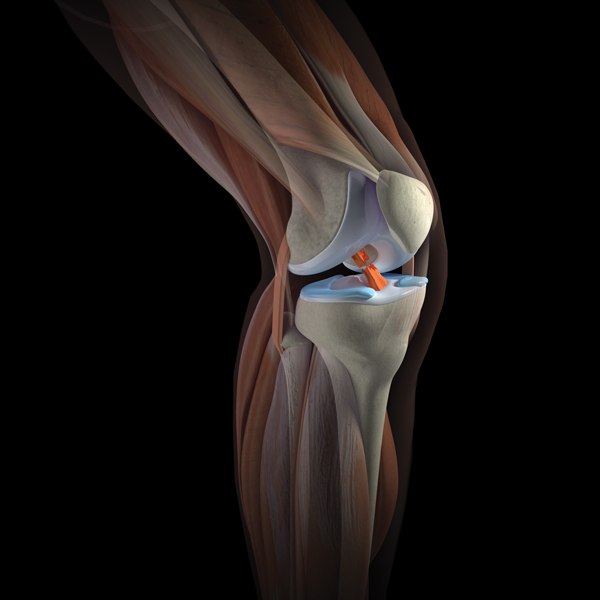
Задняя крестообразная связка (ЗКС) является одним из основных стабилизаторов коленного сустава, препятствуя смещению голени кзади относительно бедра, избыточным ротационным воздействиям, а также вальгусным и варусным нагрузкам. Это прочная связка, состоящая из двух пучков, соединяющих медиальный мыщелок бедренной кости с задней поверхностью плато большеберцовой кости.
Разрывы ЗКС встречаются достаточно редко, в большинстве случаев – под воздействием прямого удара большой силы. Около трети разрывов связано с дорожно-транспортными происшествиями: при прямом ударе о приборную доску передней областью колена голень смещается кзади и ЗКС разрывается. Подобный механизм травмы встречается и при занятиях спортом – во время падения на область коленного сустава в положении максимального его сгибания также происходит задняя трансляция большеберцовой кости и разрыв ЗКС. Кроме того, разрыв ЗКС происходит при сильном ударе спереди в положении полного разгибания колена и фиксированной стопе.
Подобный механизм травмы встречается и при занятиях спортом – во время падения на область коленного сустава в положении максимального его сгибания также происходит задняя трансляция большеберцовой кости и разрыв ЗКС. Кроме того, разрыв ЗКС происходит при сильном ударе спереди в положении полного разгибания колена и фиксированной стопе.
Сразу после травмы возникает резкая боль, отечность коленного сустава. Из-за экстрасиновиального положения связки в полости сустава скапливается меньше крови, чем при разрывах менисков и передней крестообразной связки. Для исключения повреждений костей необходимо выполнить рентгенографию в двух проекциях. В дальнейшем проводится консервативная терапия – холод, возвышенное положение конечности, эластическое бинтование, ограничение нагрузку на ногу, обезболивающие. По мере стихания симптомов острого периода травмы и возвращения к физическим нагрузкам в случае разрыва ЗКС появляются жалобы на неустойчивость в коленном суставе. Клинически выявляется положительный симптом заднего выдвижного ящика, смещение голени кзади.
При помощи рентгенографии можно выявить отрыв ЗКС от места прикрепления с костным фрагментом, в таком случае в ранние сроки после травмы показана рефиксация костного фрагмента канюлированными винтами.
При неполных разрывах и невыраженной субъективной нестабильности показана консервативная реабилитационная терапия, направленная на создание условий для возможного сращения волокон связки и укрепления мышц бедра поврежденной конечности.
Длительно сохраняющаяся нестабильность в коленном суставе, связанная с полным разрывом ЗКС, неэффективность консервативного лечения являются показаниями для хирургического вмешательства – артроскопической пластики свободным аутотрансплантатом, в некоторых случаях – аугментации (укрепления) синтетическими нитями.
Средняя: 3,00 (2 оценки)
Европейская клиника спортивной травматологии и ортопедии ECSTO
г. Москва, Орловский переулок, д. 7
Москва, Орловский переулок, д. 7
Написать в WhatsApp
Врачи и персонал
Лечение стопы
08 октября
Все видео
Я выбрала клинику ECSTO (EMC) и не ошиблась
Я выбрала клинику ECSTO (EMC) и не ошиблась. Это команда профессионалов, каждый из которых нацелен только и исключительно на одно — помочь Вам пройти этот непростой путь с минимальными трудностями и максимальным результатом. В клинике сделано все, чтобы Вы в кратчайшие сроки комфортно подготовились к операции, сделали ее и через 5 дней вышли на своих ногах, пусть и с костылем. Для них нет мелочей, начиная с того, насколько правильно и красиво намотан бинт и заканчивая Вашим эмоциональным состоянием в течение всего времени пребывания в клинике.
Вся команда работает четко и слаженно как выверенный часовой механизм. В реанимации вас не оставляют буквально ни на минуту без постоянного внимания , мониторя текущее состояние. Если прохладно, тут же подсунут под одеяло тепловую пушку, сделают все гигиенические процедуры так незаметно, как порой и дома не всем сделают. Малейшее ваше желание предупреждается, любые просьбы выполняются, боли можете даже не бояться, вы не успеете ее даже почувствовать. Руководитель клиники, д.м.н., профессор А. Королев собрал и пестует прекрасную команду профессионалов всех звеньев, которую и в европейских клиниках нечасто встретишь, и каждый в ней 24/7 работает только на ваше здоровье.
Я — пациент врачей неврологов и травматологов — ортопедов с большим стажем, более 50 лет, и, кроме того, из семьи 3-х поколений докторов. Я очень верю в российскую (советскую) медицину, у нас в стране много замечательных врачей.
Все отзывы
Активный спорт через 3 месяца после эндопротезирования
Клинический случай: поэтапное протезирование тазобедренных суставов. Женщина 56 лет обратилась в клинику спортивной травматологии и ортопедии EMC c жалобами на боль и ограничения движений в тазобедренных суставах, вызванные подагрой.
08 октября 2022
Все истории
У нас спрашивают
Острые средние отиты у детей
Рак яичка
Недержание кала
Читать все
Разрыв передней крестообразной связки | EMC
Европейская клиника спортивной травматологии и ортопедии ECSTO
г.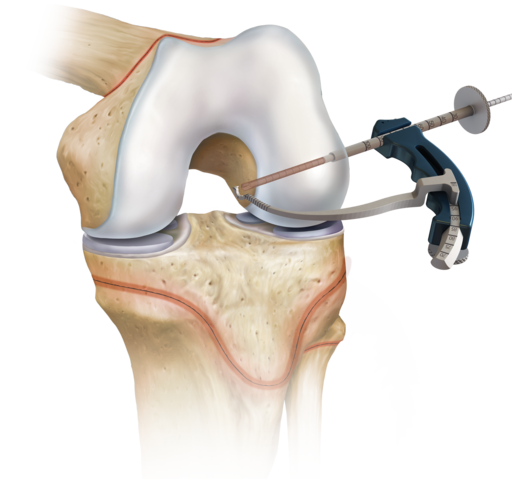 Москва, Орловский переулок, д. 7
Москва, Орловский переулок, д. 7
Написать в WhatsApp
Большая частота разрывов передней крестообразной связки (ПКС) — более 1млн. новых случаев в год — обусловлена повышенными требованиями, предъявляемыми к коленному суставу во время занятий всеми активными видами спорта.
ПКС соединяет наружный мыщелок бедренной кости с передним отделом плато большеберцовой кости. Общее направление хода волокон связки – сверху вниз, спереди назад и снаружи внутрь. Такое положение определяют основные функции ПКС: предотвращать избыточное смещение большеберцовой кости вперед, а также обеспечивать ротационную стабильность в коленном суставе.
Механизм травмы обычно непрямой: при резкой смене направления движения, приземлении после прыжка, падении на горных лыжах происходит резкая внутренняя ротация большеберцовой кости и ее смещение кпереди, следствием чего является разрыв ПКС. Чаще всего происходит отрыв связки от места ее прикрепления к бедру – на самом тонком участке связки.
В момент травмы пациент ощущает резкую боль и щелчок. Вследствие скопления в суставе большого количества крови, повреждения нервных окончаний и выраженного болевого синдрома сразу после травмы опираться на поврежденную ногу становится невозможным. Контуры сустава сглаживаются, становятся положительными симптомы гемартроза.
При поступлении в клинику производится рентгенография для исключения повреждения костной ткани. Пунктируется поврежденный коленный сустав, удаляется скопившаяся кровь для уменьшения болевого синдрома. Назначается эластическое бинтование, холод местно, иммобилизация в ортезе и возвышенное положение конечности на 5 – 7 дней. По мере уменьшения болевого синдрома и спадения отека разрешаются движения в коленном суставе, опора на поврежденную ногу. Для уточнения диагноза необходимо выполнить МРТ.
Показанием для восстановления ПКС является формирующаяся нестабильность. Ее признаками являются неуверенность пациента в устойчивости коленного сустава, ощущение смещения голени вперед, подворачивания голени. В большей степени эти жалобы проявляются во время занятий спортом, резко снижаются функциональные возможности профессиональных спортсменов. Клинически становятся положительными симптомы переднего выдвижного ящика, Lachmann-test, pivot-shift test. Периодически возникает отечность колена, появляется болевой синдром.
В большей степени эти жалобы проявляются во время занятий спортом, резко снижаются функциональные возможности профессиональных спортсменов. Клинически становятся положительными симптомы переднего выдвижного ящика, Lachmann-test, pivot-shift test. Периодически возникает отечность колена, появляется болевой синдром.
Длительно существующая нестабильность в коленном суставе не только снижает функциональные возможности и качество жизни пациента, но и приводит к вторичным разрывам менисков, стиранию суставного хряща, быстрому формированию остеоартроза.
Консервативное лечение сформировавшейся нестабильности в коленном суставе, связанной с разрывом ПКС, бесперспективно, так как ввиду недостаточного кровоснабжения разорванные волокна связки не срастаются. Целесообразна артроскопическая реконструкция с использованием аутотрансплантата (чаще всего – из сухожилий мышц задней поверхности бедра) и биодеградируемых фиксаторов.
Реабилитационный период сопряжен с необходимостью щажения аутотрансплантата в первые недели и месяцы после операции. В связи с этим назначается иммобилизация и ограничивается нагрузка на оперированную ногу с последующим постепенным увеличением объема движений и укреплением мышц под контролем специалиста-реабилитолога.
В связи с этим назначается иммобилизация и ограничивается нагрузка на оперированную ногу с последующим постепенным увеличением объема движений и укреплением мышц под контролем специалиста-реабилитолога.
Исторически, до начала применения артроскопической техники, разрыв передней крестообразной связки зачастую означал конец спортивной карьеры профессионального спортсмена. В настоящее время возвращение к полноценным спортивным нагрузкам возможно через 6 – 8 месяцев после операции.
Оценить
Средняя: 3,67 (3 оценки)
Европейская клиника спортивной травматологии и ортопедии ECSTO
г. Москва, Орловский переулок, д. 7
Написать в WhatsApp
Врачи и персонал
Лечение стопы
08 октября
Все видео
Я выбрала клинику ECSTO (EMC) и не ошиблась
Я выбрала клинику ECSTO (EMC) и не ошиблась. Это команда профессионалов, каждый из которых нацелен только и исключительно на одно — помочь Вам пройти этот непростой путь с минимальными трудностями и максимальным результатом. В клинике сделано все, чтобы Вы в кратчайшие сроки комфортно подготовились к операции, сделали ее и через 5 дней вышли на своих ногах, пусть и с костылем. Для них нет мелочей, начиная с того, насколько правильно и красиво намотан бинт и заканчивая Вашим эмоциональным состоянием в течение всего времени пребывания в клинике. Поверьте, мне есть с чем сравнивать, имея опыт пребывания в ЦКБ Администрации Президента и других лучших московских , а также европейских клиниках . Необыкновенная чуткость, доброжелательность, теплота и тактичность, приветливость — все это , наряду с высококлассным лечением, способствуют вашему скорейшему выздоровлению и хорошему настроению в этот ответственный период.
Это команда профессионалов, каждый из которых нацелен только и исключительно на одно — помочь Вам пройти этот непростой путь с минимальными трудностями и максимальным результатом. В клинике сделано все, чтобы Вы в кратчайшие сроки комфортно подготовились к операции, сделали ее и через 5 дней вышли на своих ногах, пусть и с костылем. Для них нет мелочей, начиная с того, насколько правильно и красиво намотан бинт и заканчивая Вашим эмоциональным состоянием в течение всего времени пребывания в клинике. Поверьте, мне есть с чем сравнивать, имея опыт пребывания в ЦКБ Администрации Президента и других лучших московских , а также европейских клиниках . Необыкновенная чуткость, доброжелательность, теплота и тактичность, приветливость — все это , наряду с высококлассным лечением, способствуют вашему скорейшему выздоровлению и хорошему настроению в этот ответственный период.
Вся команда работает четко и слаженно как выверенный часовой механизм. В реанимации вас не оставляют буквально ни на минуту без постоянного внимания , мониторя текущее состояние. Если прохладно, тут же подсунут под одеяло тепловую пушку, сделают все гигиенические процедуры так незаметно, как порой и дома не всем сделают. Малейшее ваше желание предупреждается, любые просьбы выполняются, боли можете даже не бояться, вы не успеете ее даже почувствовать. Руководитель клиники, д.м.н., профессор А. Королев собрал и пестует прекрасную команду профессионалов всех звеньев, которую и в европейских клиниках нечасто встретишь, и каждый в ней 24/7 работает только на ваше здоровье.
Если прохладно, тут же подсунут под одеяло тепловую пушку, сделают все гигиенические процедуры так незаметно, как порой и дома не всем сделают. Малейшее ваше желание предупреждается, любые просьбы выполняются, боли можете даже не бояться, вы не успеете ее даже почувствовать. Руководитель клиники, д.м.н., профессор А. Королев собрал и пестует прекрасную команду профессионалов всех звеньев, которую и в европейских клиниках нечасто встретишь, и каждый в ней 24/7 работает только на ваше здоровье.
Я — пациент врачей неврологов и травматологов — ортопедов с большим стажем, более 50 лет, и, кроме того, из семьи 3-х поколений докторов. Я очень верю в российскую (советскую) медицину, у нас в стране много замечательных врачей.
Ирина Федоровна, Москва
Все отзывы
Активный спорт через 3 месяца после эндопротезирования
Клинический случай: поэтапное протезирование тазобедренных суставов. Женщина 56 лет обратилась в клинику спортивной травматологии и ортопедии EMC c жалобами на боль и ограничения движений в тазобедренных суставах, вызванные подагрой.
Женщина 56 лет обратилась в клинику спортивной травматологии и ортопедии EMC c жалобами на боль и ограничения движений в тазобедренных суставах, вызванные подагрой.
08 октября 2022
Все истории
Повреждение, разрыв передней крестообразной связки — Колено — Лечение — Персональный сайт врача ортопеда-травматолога Дедова Сергея Юрьевича
Повреждение передней крестообразной связки коленного сустава
Передняя крестообразная связка (ПКС) является одним из главных внутрисуставных стабилизаторов коленного сустава.
Механизм повреждения ПКС:
Наиболее частым механизмом разрыва ПКС является ротационный подворот в колене при фиксированной голени, т.е. происходит скручивание в колене. Такая ситуация не редкость при занятиях игровыми видами спорта (футбол, баскетбол, волейбол). С каждым годом растет частота повреждения ПКС при занятиях горнолыжным спортом: падение-разворот в колене — лыжа не отстегнулась…
Другой причиной травмы ПКС является боковой удар в колено (например, в футболе или в контактном виде спорта (карате)).
Достаточно часто во время травмы передней крестообразной связки пациенты отмечают слышимый хруст в колене. Как таковой боли разорванная передняя крестообразная связка не дает. Болевой синдром в коленном суставе связан с травмой других внутрисуставных структур (разрыв менисков, внутрисуставные переломы и т.д.), которые могут быть в комбинации с повреждением ПКС.
В ортопедической практике часто встречается так называемая триада: повреждение передней крестообразной связки + повреждение внутренней боковой связки + повреждение медиального мениска.
Что делать сразу после травмы колена:
- Постараться адекватно оценить ситуацию.
- Ни в коем случае не надо продолжать занятия спортом, это может повлечь за собой дополнительную травматизацию в коленном суставе.
- Ограничить движение в коленном суставе, не наступать на ногу.
- Зафиксировать колено хотя бы эластичным бинтом.
- Обязательны холодовые аппликации: надо положить на колено лёд или другой замороженный продукт.
 Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом — 1 час.
Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом — 1 час. - Обязательно обратиться к врачу!!!!
Клиническая картина
При разрыве передней крестообразной связки точный диагноз поставит только опытный врач, который непосредственно занимается травмами коленного сустава. Иногда в поликлиниках ставят обычный ушиб колена и отправляют домой, что является недопустимым…
Врач тщательным образом должен провести клинический осмотр коленного сустава. Обязательно оценивается наличие отека колена, выпота (жидкости) в коленном суставе. Поверяются менисковые тесты, связочные тесты.
Для клинической оценки повреждения передней крестообразной связки используются тест Лахмана и тест «передний выдвижной ящик».
При любой травме колена в обязательном порядке проводится рентгенография коленного сустава. На рентгенограмме передняя крестообразная связка не визуализируется, видны только костные структуры. Рентген проводится только целью исключения костной травмы (перелом).
УЗИ — совершенно неэффективный метод диагностики повреждения передней крестообразной связки.
Наиболее оптимальным методом диагностики разрыва передней крестообразной связки является магнитно-резонансная томография (МРТ) коленного сустава.
Лечение:
Практика показывает, что многие пациенты, получив разрыв крестообразной связки коленного сустава, не сразу обращаются к врачу, считая, что само пройдет… Но не проходит: сохраняется отек сустава, боли, нестабильность колена. В большинстве случаев обращение к специалисту происходит через 1-2 месяца после полученной травмы коленного сустава.
Некоторые пациенты пытаются проводить консервативное лечение, которое заключается в закачивании мышц бедра, тем самым отмечая, что колено становится стабильным… Но это самообман.
Какие бы не были накаченные мышцы бедра, внутрисуставная нестабильность коленного сустава сохраняется. К сожалению, констатирую факт: разрыв передней крестообразной связки самостоятельно не срастается!!! Поврежденная передняя крестообразная связка не выполняет свои функции, и это приводит к хронической передней нестабильности коленного сустава, что в свою очередь влечет за собой появление артроза с постоянной болью и необратимым разрушением коленного сустава.
Оперативное лечение направлено на стабилизацию коленного сустава и заключается в проведении артроскопической пластики передней крестообразной связки.
Артроскопическая реконструкция передней крестообразной связки – высокотехнологичная операция.
Во время операции изначально проводится артроскопическая диагностика коленного сустава с целью оценки состояния передней крестообразной связки. Наиболее часто выявляется отрыв передней крестообразной связки от бедренной кости. Наряду с диагностикой ПКС проводится тщательный осмотр всего сустава и оценивается состояние менисков, задней крестообразной связки, суставного хряща и т.д.
При подтвержденном разрыве ПКС приступают ко второму этапу операции — непосредственно пластики передней крестообразной связки. Целесообразно заметить, что сшить поврежденную связку невозможно, необходима реконструкция ПКС, т.е. создание новой передней крестообразной связки.
Для этого используют трансплантаты передней крестообразной связки. Существуют аутотрансплантаты (из своих собственных тканей) и аллотрансплантаты (синтетические).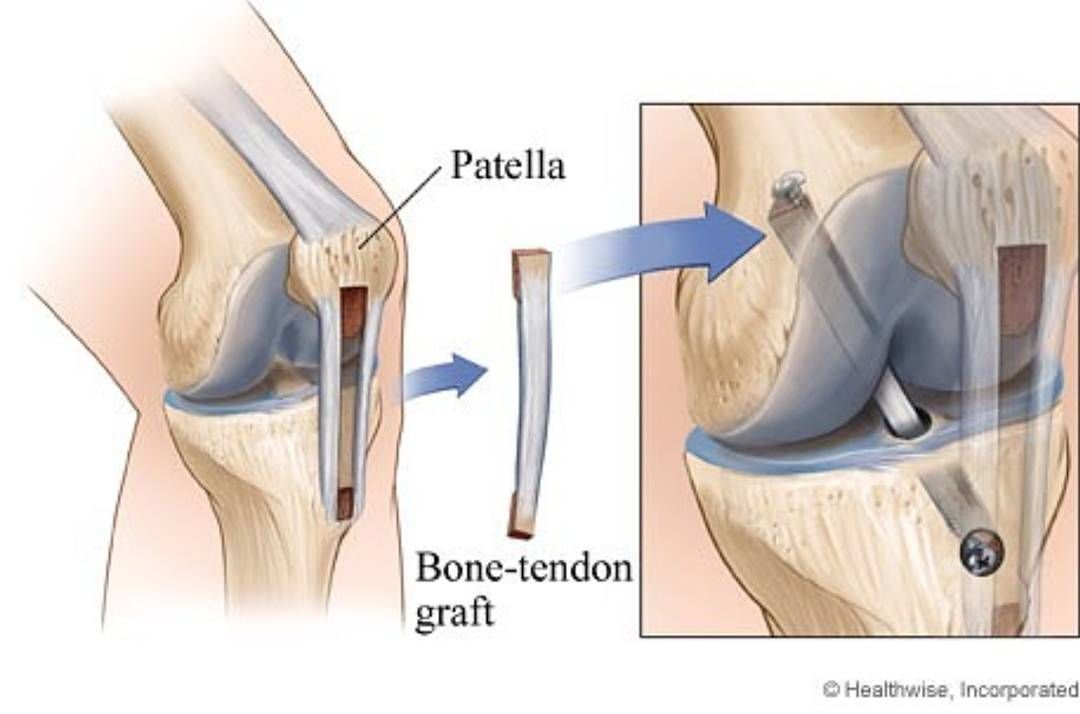
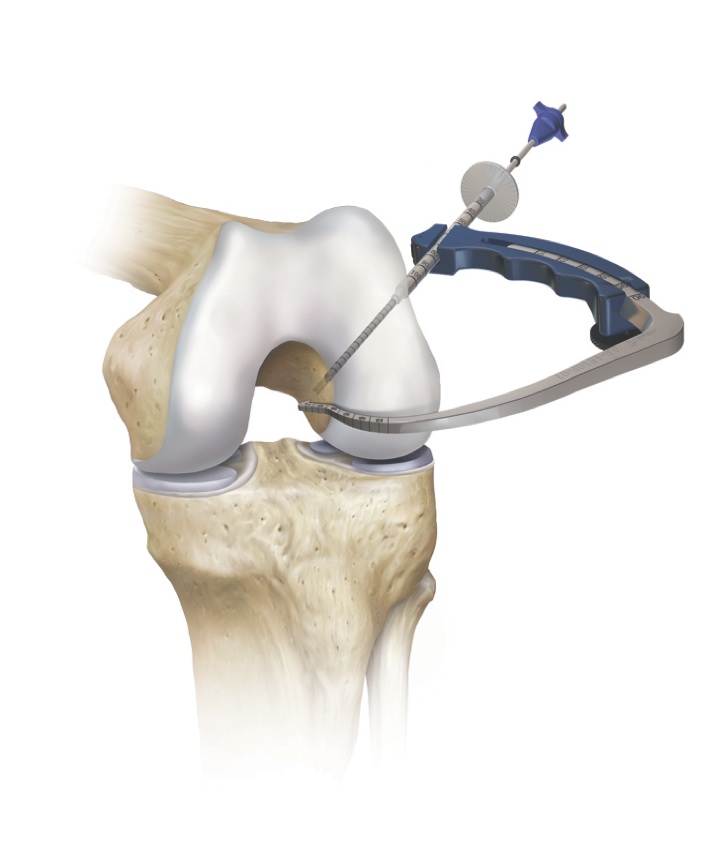
На сегодняшний день в артроскопической хирургии отдают предпочтение аутотрансплантатам. Существует несколько видов аутотрансплантатов: из связки надколенника (BTB), из сухожилия четырехглавой мышцы бедра, из сухожилий подколенной и нежной мышц (HAMSTRING). В своей практике предпочтение отдаем аутотрансплантату ПКС из сухожилий подколенной и нежной мышц, поскольку данный трансплантат соответствует всем прочностным характеристикам связки, возможны различные варианты фиксации, и это наименее травматичный метод реконструкции передней крестообразной связки.
После забора трансплантата с помощью специальных направителей формируются каналы в большеберцовой и бедренной кости. Через созданные костные каналы проводится новая связка и производится ее фиксация. Для фиксации используем различные конструкции: ENDO-BUTTON, система RIGID-FIX, система BIO-INTRAFIX, интерферентные винты BIO-RCI.
После стабилизации трансплантата обязательно проводится артроскопический контроль изометричности новой связки.
Длительность операции 1,5-2 часа, операция заканчивается дренированием коленного сустава (вакуумная дренажная система Редон (B.BRAUN)) , на послеоперационные раны накладываем косметический шов.
С целью тромбопрофилактики обязательно фиксируем нижние конечности или эластичными бинтами или используем послеоперационный компрессионный трикотаж. Оперированное колено фиксируем ортезом (тутором). Ходьба разрешена только с помощью костылей без нагрузки на оперированную ногу.
Нахождение в стационаре клиники — 2 суток. Стационарное лечение проводится под круглосуточным динамическим контролем врачей ортопедов, реаниматологов, терапевтов и заключается в проведении антибактериальной, противовоспалительной, антикоагуляционной и симптоматической терапии.
Дальнейшее наблюдение и лечение проводится амбулаторно.
РЕКОМЕНДАЦИИ ПАЦИЕНТУ ПОСЛЕ АРТРОСКОПИЧЕСКОЙ ПЛАСТИКИ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ
- Ходьба без нагрузки на ногу с помощью костылей — до 5 суток после операции.

- Дозированная нагрузка на ногу с опорой на костыли — с 5 суток до 3 недель после операции.
- Полная нагрузка на ногу (без костылей) – через 3 недели после операции.
- Фиксация коленного сустава ортезом (шиной) – 2-3 недели после операции, в дальнейшем – разработка движений в коленном суставе.
- Антибактериальная терапия
- Противовоспалительная терапия
- При болевом синдроме: аналгетики
- С целью профилактики тромбоэмболических осложнений: эластичное бинтование нижних конечностей или использование компрессионного послеоперационного трикотажа + антикоагулянты.
- Холодовые аппликации на колено (для уменьшения отека колена)
- Перевязки: потребуются 2-3 перевязки (необходимо подъехать в клинику).
- Снятие швов — через 14 дней после операции.
- Через 3 недели после операции – активная реабилитация: восстановление полноценных движений в колене и гипотрофии мышц бедра (возможна реабилитация на дому (ORTHORENT) или в реабилитационном центре).

- Начало спортивных нагрузок (бег) – через 3 месяца после операции.
- Спорт без ограничений – через 5-6 месяцев после артроскопической пластики передней крестообразной связки.
Травмы передней крестообразной связки колена — StatPearls
Дженнифер Эванс; Джеффри л. Нильсон.
Информация об авторе
Последнее обновление: 5 мая 2022 г.
Непрерывное обучение
Передняя крестообразная связка — одна из двух крестообразных связок, помогающих стабилизировать коленный сустав. Это наиболее часто повреждаемая связка колена, часто встречающаяся у футболистов, футболистов и баскетболистов. Лечение состоит из терапии «РИС», которая включает покой, лед, компрессию пораженного колена и поднятие пораженной нижней конечности. В этом упражнении описываются стратегии оценки и лечения таких травм и подчеркивается роль коллективной межпрофессиональной помощи пациентам с травмами передней крестообразной связки.
Цели:
Опишите клинические признаки повреждений передней крестообразной связки.

Опишите детальное обследование пациентов с повреждениями передней крестообразной связки.
Объясните ведение и долгосрочную реабилитацию пациентов с повреждениями передней крестообразной связки.
Рассмотреть необходимость улучшения координации помощи между членами межпрофессиональной бригады для улучшения оказания помощи и предотвращения длительной нетрудоспособности у пациентов с травмами передней крестообразной связки.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Передняя крестообразная связка (ПКС) — одна из двух крестообразных связок, помогающих стабилизировать коленный сустав. Это прочная полоса, состоящая из соединительной ткани и коллагеновых волокон, которая берет начало от переднемедиальной части межмыщелковой области плато большеберцовой кости и простирается позади медиально, чтобы прикрепиться к латеральному мыщелку бедра.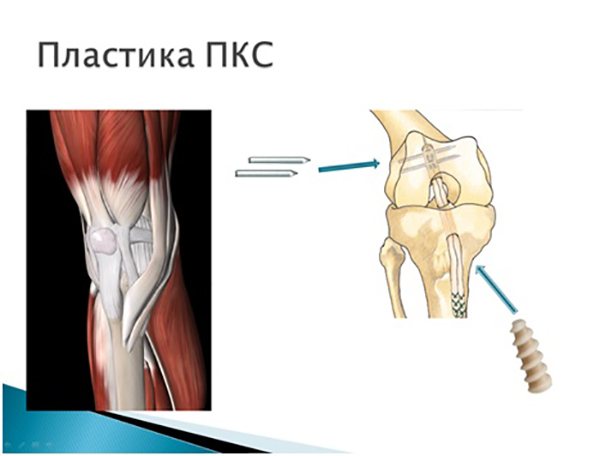 Переднемедиальный пучок и заднелатеральный пучок образуют 2 компонента передней крестообразной связки.[1][2][3] Передняя крестообразная связка и задняя крестообразная связка (ЗКС) вместе образуют крест (или «х») внутри колена и предотвращают чрезмерное движение большеберцовой кости вперед или назад относительно бедренной кости во время сгибания и разгибания. ACL дополнительно обеспечивает ротационную стабильность колена при варусной или вальгусной нагрузке. Растяжения связок и разрывы передней крестообразной связки являются распространенными травмами колена, число которых в Соединенных Штатах составляет от 100 000 до 200 000 случаев в год.
Переднемедиальный пучок и заднелатеральный пучок образуют 2 компонента передней крестообразной связки.[1][2][3] Передняя крестообразная связка и задняя крестообразная связка (ЗКС) вместе образуют крест (или «х») внутри колена и предотвращают чрезмерное движение большеберцовой кости вперед или назад относительно бедренной кости во время сгибания и разгибания. ACL дополнительно обеспечивает ротационную стабильность колена при варусной или вальгусной нагрузке. Растяжения связок и разрывы передней крестообразной связки являются распространенными травмами колена, число которых в Соединенных Штатах составляет от 100 000 до 200 000 случаев в год.
Этиология
Передняя крестообразная связка является наиболее часто повреждаемой связкой колена. Ежегодная зарегистрированная заболеваемость только в Соединенных Штатах составляет примерно 1 случай на 3500 человек. Однако данные могут быть неточными, так как не существует стандартного эпиднадзора. Большинство разрывов передней крестообразной связки возникают у спортсменов по бесконтактным механизмам, а не по контактным механизмам, например, под действием силы вращения или прямого удара по колену.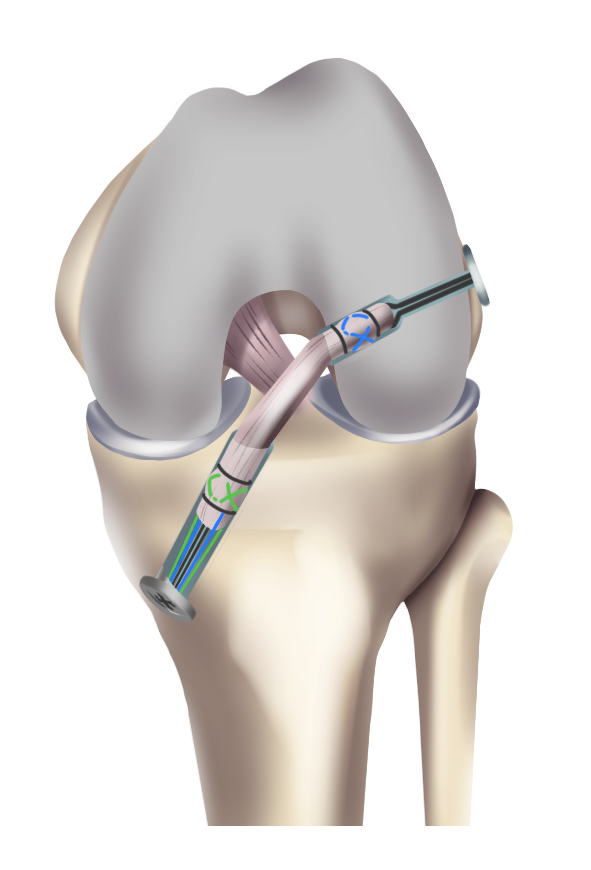 Спортсмены с наибольшим риском неконтактных травм включают лыжников, футболистов и баскетболистов, а спортсмены с наибольшим риском контактных травм — футболисты.
Спортсмены с наибольшим риском неконтактных травм включают лыжников, футболистов и баскетболистов, а спортсмены с наибольшим риском контактных травм — футболисты.
Эпидемиология
Предвзятости по возрасту или полу нет; однако было высказано предположение, что женщины подвержены повышенному риску повреждения ПКС вследствие множества факторов. Некоторые исследования показывают, что у женщин могут быть более слабые подколенные сухожилия, и они преимущественно используют группу четырехглавых мышц при замедлении. При задействовании четырехглавой мышцы во время замедления это создает ненормально повышенную нагрузку на переднюю крестообразную связку, поскольку четырехглавая мышца менее эффективна в предотвращении перемещения передней большеберцовой кости по сравнению с мышцами подколенного сухожилия. Вторым фактором, который может увеличить риск повреждения передней крестообразной связки, является повышенный вальгусный изгиб колена.[4][5] Одно исследование с использованием видеоанализа показало, что спортсменки с большей вероятностью будут изгибать колени с увеличенным вальгусным изгибом при резкой смене направления, что увеличивает нагрузку на связку передней крестообразной связки. Наконец, было высказано предположение, что эстрогенные эффекты на силу и гибкость тканей, таких как связки, могут играть роль и предрасполагать женщин к травмам; однако это остается спорным и еще предстоит доказать.
Наконец, было высказано предположение, что эстрогенные эффекты на силу и гибкость тканей, таких как связки, могут играть роль и предрасполагать женщин к травмам; однако это остается спорным и еще предстоит доказать.
Анамнез и медицинский осмотр
Одной из наиболее распространенных травм колена является растяжение или разрыв передней крестообразной связки. Как правило, травма возникает во время активности/спортивной игры, которая включает в себя внезапные изменения направления движения, быструю остановку, ненормальные прыжки и приземления, прямой удар по боковой стороне колена или замедление во время бега.
Большинство пациентов жалуются на то, что они слышат и ощущают внезапный «хлопок» и чувствуют, что колено «выдает» из-под них в момент травмы. Другие симптомы включают болезненность вдоль линии сустава, боль и припухлость, уменьшение или потерю диапазона движений и трудности при передвижении.
Физический осмотр должен включать определение времени травмы, механизма травмы, амбулаторного статуса, стабильности сустава, подвижности, силы, пальпации и оценки возможных сопутствующих травм.
Для проверки передней крестообразной связки используются различные маневры, в том числе передний выдвижной ящик, поворотное смещение и тесты Лахмана.[6][7] Эти тесты следует проводить при подозрении на повреждение передней крестообразной связки.
Тест переднего выдвижного ящика проводится в положении пациента лежа на спине с согнутым в пораженном колене до 9°.0 градусов и стопа в положении опоры (иногда клиницисту проще всего стабилизировать стопу пациента, сидя на ней). Клиницист возьмет проксимальную часть большеберцовой кости обеими руками и потянет движением вперед. Если есть чрезмерное переднее движение и нестабильность, то тест положительный. Также может быть полезно сравнить с неповрежденным коленом, поскольку у пациентов может наблюдаться повышенная слабость передней крестообразной связки, которая не является патологической. Этот тест имеет чувствительность 92% и специфичность 91% при хронических травмах, но не при острых травмах.
Тест на смещение оси вращения проводится в положении пациента на спине.
 Клиницист должен держать голень пациента и начинать с разгибания колена и сгибания бедра до 20–30 градусов. Затем клиницист одной рукой приведет большеберцовую кость во внутреннюю ротацию, а другой рукой начнет оказывать вальгусное напряжение на колено. Удерживая это положение, колено теперь должно быть согнуто. Это вызывает стресс, нестабильность и, в конечном итоге, подвывих передней крестообразной связки пораженного колена. Если при сгибании колена большеберцовая кость подвывихивается кзади и можно почувствовать «стук», это указывает на положительный результат теста. Этот тест может быть трудно выполнить у пациентов, которые находятся под охраной, и некоторые из них могут не позволить врачу выполнить тест. Это очень специфичный тест (98%), когда положительный, но нечувствительный (24%) из-за сложности оценки, связанной с болью пациента и сотрудничеством.
Клиницист должен держать голень пациента и начинать с разгибания колена и сгибания бедра до 20–30 градусов. Затем клиницист одной рукой приведет большеберцовую кость во внутреннюю ротацию, а другой рукой начнет оказывать вальгусное напряжение на колено. Удерживая это положение, колено теперь должно быть согнуто. Это вызывает стресс, нестабильность и, в конечном итоге, подвывих передней крестообразной связки пораженного колена. Если при сгибании колена большеберцовая кость подвывихивается кзади и можно почувствовать «стук», это указывает на положительный результат теста. Этот тест может быть трудно выполнить у пациентов, которые находятся под охраной, и некоторые из них могут не позволить врачу выполнить тест. Это очень специфичный тест (98%), когда положительный, но нечувствительный (24%) из-за сложности оценки, связанной с болью пациента и сотрудничеством.Тест Лахмана проводится в положении пациента на спине с согнутым коленом примерно на 30 градусов. Клиницист должен стабилизировать дистальный отдел бедренной кости одной рукой, а другой рукой подтянуть большеберцовую кость к себе.
 Если есть усиление передней трансляции, то это положительный тест. Опять же, сравнение с непораженной стороной может быть полезным. Этот тест имеет чувствительность 95% и специфичность 94% для разрыва передней крестообразной связки.
Если есть усиление передней трансляции, то это положительный тест. Опять же, сравнение с непораженной стороной может быть полезным. Этот тест имеет чувствительность 95% и специфичность 94% для разрыва передней крестообразной связки.
Важно оценить сопутствующие травмы, такие как повреждение медиальной или латеральной коллатеральной связки, повреждение задней коллатеральной связки или травмы мениска.
Оценка
Хотя повреждение передней крестообразной связки можно диагностировать клинически, для подтверждения диагноза часто используется магнитно-резонансная томография (МРТ). МРТ является основным методом диагностики патологии передней крестообразной связки с чувствительностью 86% и специфичностью 9 баллов.5%. Диагноз также можно поставить с помощью артроскопии коленного сустава, чтобы отличить полные разрывы от частичных и хронических разрывов. Артрография считается золотым стандартом, поскольку ее чувствительность составляет от 92% до 100%, а специфичность — от 95% до 100%; однако он редко используется в качестве начального шага в диагностике, поскольку он инвазивен и требует анестезии.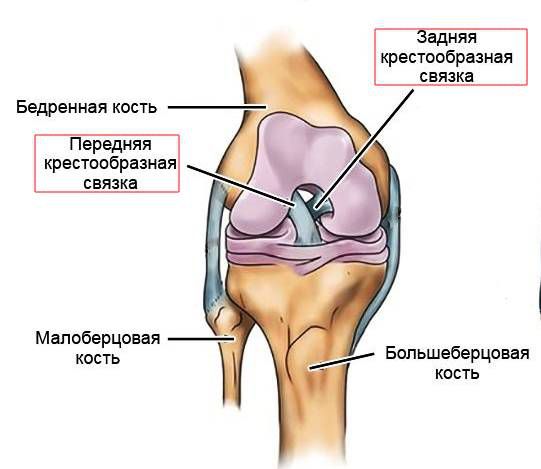
На МРТ разрывы ПКС имеют первичные и вторичные признаки. Первичные признаки указывают на изменения, непосредственно связанные с повреждением связок, а вторичные признаки — на изменения, тесно связанные с повреждением передней крестообразной связки. Первичные признаки включают отек, повышенный сигнал передней крестообразной связки на Т2-взвешенных изображениях или изображениях протонной плотности, прерывистость волокон и изменение ожидаемого хода передней крестообразной связки (изменение линии Блюменсаата). Разрывы обычно происходят в средней части связки, и здесь чаще всего наблюдаются изменения сигнала, которые кажутся гиперинтенсивными. Вторичные признаки включают отек костного мозга (вторичный по отношению к ушибу кости), второй перелом (как обсуждается ниже), ассоциированное повреждение медиальной коллатеральной связки или переднее смещение большеберцовой кости более чем на 7 мм относительно бедренной кости (лучше всего видно на боковой проекции). ).
Рентгенограммы, как правило, не помогают выявить повреждения передней крестообразной связки, но помогают исключить переломы или другие сопутствующие повреждения костей. У более молодых пациентов может наблюдаться отрыв большеберцовой кости. Другие неспецифические особенности, которые можно увидеть на рентгенограммах, включают:
У более молодых пациентов может наблюдаться отрыв большеберцовой кости. Другие неспецифические особенности, которые можно увидеть на рентгенограммах, включают:
Второй перелом: Отрывной перелом в месте прикрепления латеральных капсульных связок/подвздошно-большеберцового бандажа на большеберцовой кости
Дугообразный перелом. Отрывной перелом проксимального отдела малоберцовой кости в месте латеральной коллатеральной связки и/или сухожилия двуглавой мышцы бедра
Суставной выпот
Признак глубокой боковой борозды: выемка на латеральном мыщелке бедренной кости глубиной 1,5 мм или более, лучше всего видна в боковой проекции
Компьютерная томография (КТ) обычно не используется при оценке ACL и является точным только при обнаружении неповрежденного ACL.
Лечение/управление
Неотложное лечение состоит из терапии «RICE», которая включает отдых, лед, компрессию пораженного колена и поднятие пораженной нижней конечности. Пациенты не должны иметь весовой нагрузки и при необходимости могут пользоваться костылями или инвалидной коляской. Облегчение боли может быть достигнуто с помощью безрецептурных препаратов, таких как НПВП, но, как правило, на усмотрение лечащего врача.
Пациенты не должны иметь весовой нагрузки и при необходимости могут пользоваться костылями или инвалидной коляской. Облегчение боли может быть достигнуто с помощью безрецептурных препаратов, таких как НПВП, но, как правило, на усмотрение лечащего врача.
Повреждения передней крестообразной связки, в зависимости от их тяжести, можно лечить консервативно или оперативно. Пациента с повреждением передней крестообразной связки следует направить к врачу-ортопеду для обсуждения вариантов лечения и к физиотерапевту (ПТ) для реабилитации.
Консервативное лечение обычно предназначено для пациентов с низкими функциональными потребностями, типом и тяжестью разрыва передней крестообразной связки, временем травмы и последующей оценкой. Необходимо постоянное наблюдение и лечение у ортопеда и физиотерапевта, что только улучшит их функциональное состояние и стабильность после травмы. Следует отметить, что около половины пациентов, изначально выбравших неоперативное лечение, впоследствии выберут хирургическое вмешательство.
Решение об оперативном лечении основывается на многих факторах, таких как исходный уровень физической активности пациента, функциональные потребности, возраст, род занятий и другие сопутствующие травмы, если таковые имеются.[8][9][10] Спортсмены и люди, которые моложе и более активны, обычно выбирают хирургическое восстановление и реконструкцию. Другими кандидатами на хирургическую коррекцию/реконструкцию являются пациенты со значительной нестабильностью коленного сустава и/или поврежденными множественными структурами коленного сустава. Оперативное лечение типично с тканевым трансплантатом. Согласно недавнему систематическому обзору, 81% пациентов, прошедших реконструкцию передней крестообразной связки, вернулись к некоторой спортивной деятельности, 65% вернулись к соревновательному уровню до травмы, а 55% спортсменов высокого уровня вернулись к нормальной игре и соревнованиям. Хотя сообщалось, что из тех, кто подвергается хирургическому лечению, в целом 90% возвращаются к почти нормальному функционированию. Факторы, которые могут способствовать более низкому проценту возврата к игре, могут быть вторичными по отношению к внешним факторам, таким как страх повторной травмы.
Факторы, которые могут способствовать более низкому проценту возврата к игре, могут быть вторичными по отношению к внешним факторам, таким как страх повторной травмы.
Дифференциальный диагноз
Разрыв передней крестообразной связки
Разрыв мениска
Жемчуг и другие проблемы
Среднее возвращение к полной активности и/или занятиям спортом оценивается в период от 6 до 12 месяцев после хирургической реконструкции, в зависимости от их прогресса в физкультуре и типа спорта/активности, к которому они возвращаются. Тем не менее, некоторые исследования показали, что трансплантат становится полностью функциональным и приживается до 18 месяцев и более. Раннее/преждевременное возвращение к активности может привести к повторной травме и отторжению трансплантата.
Улучшение результатов работы команды здравоохранения
Диагностика и лечение ПКС лучше всего выполняются межпрофессиональной командой, в которую входят врач отделения неотложной помощи, хирург-ортопед, спортивный врач, практикующая медсестра и физиотерапевт. Начальным лечением ACL является терапия RICE. Повреждения передней крестообразной связки, в зависимости от их тяжести, можно лечить консервативно или оперативно. Пациента с повреждением передней крестообразной связки следует направить к врачу-ортопеду для обсуждения вариантов лечения и к физиотерапевту (ПТ) для реабилитации. Координация помощи между PT и лечащим врачом часто является задачей специально обученной медсестры-ортопеда, которая также может консультировать пациента по поводу его состояния и лечения. Исходы для пациентов с травмой передней крестообразной связки хорошие, но восстановление может занять от 3 до 9 дней.месяцев интенсивной физиотерапии.[2][11]
Начальным лечением ACL является терапия RICE. Повреждения передней крестообразной связки, в зависимости от их тяжести, можно лечить консервативно или оперативно. Пациента с повреждением передней крестообразной связки следует направить к врачу-ортопеду для обсуждения вариантов лечения и к физиотерапевту (ПТ) для реабилитации. Координация помощи между PT и лечащим врачом часто является задачей специально обученной медсестры-ортопеда, которая также может консультировать пациента по поводу его состояния и лечения. Исходы для пациентов с травмой передней крестообразной связки хорошие, но восстановление может занять от 3 до 9 дней.месяцев интенсивной физиотерапии.[2][11]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рис. Фибула. (подробнее…)
Рисунок
Головка правой большеберцовой кости; Показаны мениски и прикрепления связок, передней крестообразной связки, поперечной связки, связки Врисберга, задней крестообразной связки, медиального мениска, латерального мениска. Предоставлено Grey’s Anatomy Plates
Предоставлено Grey’s Anatomy Plates
Рисунок
Травма отрыва большеберцового возвышения, подтвержденная прямой визуализацией во время артроскопии коленного сустава с использованием артроскопической техники внутреннего фиксирующего шва. Передняя крестообразная связка (*, ПКС) и область прикрепления на большеберцовой кости (**) (далее…)
Ссылки
- 1.
Гупта Р., Малхотра А., Суд М., Масих Г.Д. Является ли разрыв трансплантата передней крестообразной связки (после успешной реконструкции передней крестообразной связки и возвращения к занятиям спортом) отказом трансплантата или повторной травмой? J Orthop Surg (Гонконг). 2019 янв-ап;27(1):23094929625. [PubMed: 30782075]
- 2.
Hoogeslag RAG, Brouwer RW, Boer BC, de Vries AJ, Huis In ‘t Veld R. Острый разрыв передней крестообразной связки: ремонт или реконструкция? Двухлетние результаты рандомизированного контролируемого клинического исследования. Am J Sports Med.
 2019Март; 47 (3): 567-577. [PubMed: 30822124]
2019Март; 47 (3): 567-577. [PubMed: 30822124]- 3.
Barfod KW, Rasmussen R, Blaabjerg B, Hölmich P, Lind M. [Возвращение к игре после реконструкции передней крестообразной связки]. Угескр Лаегер. 18 февраля 2019 г .; 181 (8) [PubMed: 30821236]
- 4.
Дэйви А., Эндрес Н.К., Джонсон Р.Дж., Шили Дж.Э. Горнолыжные травмы. Спортивное здоровье. 2019 янв/февраль;11(1):18-26. [Бесплатная статья PMC: PMC6299353] [PubMed: 30782106]
- 5.
Vaudreuil NJ, Rothrauff BB, de Sa D, Musahl V. The Pivot Shift: текущая экспериментальная методология и клиническая польза для разрыва передней крестообразной связки и ассоциированного разрыва Рана. Curr Rev Musculoskelet Med. 2019март; 12(1):41-49. [Бесплатная статья PMC: PMC6388573] [PubMed: 30706283]
- 6.
Eberl R. [Разрыв передней крестообразной связки у детей с открытой пластинкой роста: диагностика и лечение]. Unfallchirurg. 2019 Январь; 122(1):17-21.
 [PubMed: 30635672]
[PubMed: 30635672]- 7.
Palazzolo A, Rosso F, Bonasia DE, Saccia F, Rossi R., Коленный комитет SIGASCOT. Нечастые осложнения после реконструкции передней крестообразной связки. Суставы. 2018 сен;6(3):188-203. [Бесплатная статья PMC: PMC6301892] [PubMed: 30582108]
- 8.
Бенджаминс А., Вебстер К.Е., Кимп А., Мейер М., Гокелер А. Пересмотренный подход к роли усталости в профилактике травм передней крестообразной связки: систематический обзор с мета- Анализы. Спорт Мед. 2019 апр; 49 (4): 565-586. [Бесплатная статья PMC: PMC6422960] [PubMed: 30659497]
- 9.
Losciale JM, Zdeb RM, Ledbetter L, Reiman MP, Sell TC. Связь между прохождением критериев возврата к спорту и риском травмы второй передней крестообразной связки: систематический обзор с метаанализом. J Orthop Sports Phys Ther. 2019Фев; 49 (2): 43-54. [PubMed: 30501385]
- 10.
Рот Т.С., Осбар, округ Колумбия. Травмы колена у футболистов элитного уровня.
 Am J Orthop (Belle Mead NJ). 2018 Oct;47(10) [PubMed: 30481234]
Am J Orthop (Belle Mead NJ). 2018 Oct;47(10) [PubMed: 30481234]- 11.
Thoma LM, Grindem H, Logerstedt D, Axe M, Engebretsen L, Risberg MA, Snyder-Mackler L. Coper Classification Early After Anterior Cruciate Ligament Изменения разрыва с прогрессивной нервно-мышечной и силовой тренировкой и связаны с 2-летним успехом: когортное исследование ПКС Делавэр-Осло. Am J Sports Med. 2019Март; 47 (4): 807-814. [Бесплатная статья PMC: PMC6546284] [PubMed: 30790527]
Травмы передней крестообразной связки (ПКС)
Передняя крестообразная связка (ПКС) — одна из четырех основных связок колена. Травмы передней крестообразной связки распространены в видах спорта, связанных с внезапным изменением направления движения, таких как футбол и американский футбол, но они также могут возникать во время обычной повседневной деятельности.
Ежегодно в Соединенных Штатах у активных людей и спортсменов происходит более 400 000 травм передней крестообразной связки. Часто травма может привести к долгосрочным проблемам со стабильностью и дегенерации.
Часто травма может привести к долгосрочным проблемам со стабильностью и дегенерации.
При повреждении передней крестообразной связки боль может быть мучительной или незначительной, но результат изнурительный. Если у вас есть или вы подозреваете, что у вас есть травма передней крестообразной связки, мы можем помочь.
Мы успешно лечим все формы растяжений, разрывов и разрывов ПКС благодаря нашему многолетнему опыту и междисциплинарному подходу к лечению ПКС. Мы имеем большой опыт работы с детьми и лечили передние крестообразные связки у младенцев. Мы привлекаем все отделы нашей медицинской команды к оценке вашего состояния, чтобы вы как можно скорее поправились и полноценно функционировали.
У нас есть опыт работы со всеми вариантами трансплантации передней крестообразной связки, включая автографы (перенос тканей из вашего тела) и аллографы (перенос тканей от донора), и мы можем посоветовать вам лучший выбор для вас в зависимости от вашего возраста и уровня активности.
Если ваш мениск поврежден, чем раньше вы обратитесь за помощью, тем выше вероятность восстановления (не удаления). Если мениск удалили в подростковом возрасте, риск заболеть артритом в раннем возрасте резко возрастает. Мы являемся экспертами в области восстановления мениска.
Примечание : Если вы получили травму — будь то падение или спортивная травма — важно как можно скорее обратиться за медицинской помощью, иначе вы рискуете получить дополнительные осложнения, такие как скованность, продолжительная боль или образование рубцовой ткани. в суставе. Быстрое и точное определение диагноза означает, что мы можем лечить вас, в то время как травму лечить проще.
Симптомы
У некоторых людей наблюдается минимальная боль или ее отсутствие, минимальный отек и ощущение, что они могут играть, но будьте осторожны.
Типичные симптомы разрыва или травмы ПКС включают:
- Громкий хлопающий звук в момент травмы
- Неспособность удерживать вес на ноге
- Нестабильность
- Сильная боль в колене в момент травмы и усиление боли при попытке встать
- Отек
Диагноз
Когда вы придете в Мичиганский университет:
- Мы составим вашу историю болезни, спросим вас о симптомах и проведем клиническое обследование.

- Большинство разрывов передней крестообразной связки (более 95%) можно диагностировать во время медицинского осмотра — для вашего обследования может потребоваться рентген
- Мы можем заказать МРТ, чтобы увидеть, есть ли дополнительные повреждения костей, хрящей или менисков.
Затем мы используем всю эту информацию для разработки индивидуального плана лечения для вас.
Лечение
Нехирургическое лечение травмы передней крестообразной связки
Небольшие растяжения или разрывы передней крестообразной связки могут потребовать применения корсета и/или физической реабилитации. Мы тесно сотрудничаем с экспертами в области реабилитации, чтобы предоставить вам план лечения, который устранит боль, стабилизирует сустав и предотвратит дальнейшее повреждение. Частичные разрывы могут не требовать хирургического вмешательства, если допустимо изменение образа жизни.
Операция при травме передней крестообразной связки
Сначала мы рассматриваем нехирургическое лечение, но если разрыв полный и колено нестабильно, или колено не заживает после нехирургического лечения, может потребоваться хирургическое вмешательство. Передняя крестообразная связка не может зажить сама по себе, потому что эта связка не кровоснабжается. Спортсменам обычно требуется хирургическое вмешательство, поскольку передняя крестообразная связка необходима для безопасного выполнения резких движений, необходимых в спорте.
Передняя крестообразная связка не может зажить сама по себе, потому что эта связка не кровоснабжается. Спортсменам обычно требуется хирургическое вмешательство, поскольку передняя крестообразная связка необходима для безопасного выполнения резких движений, необходимых в спорте.
У нас большой опыт в трех основных типах реконструктивной хирургии передней крестообразной связки, которые выполняются артроскопически путем введения в сустав через небольшой разрез специально разработанного эндоскопа с подсветкой:
- Аутотрансплантат сухожилия надколенника — При этой операции мы удаляем центральную треть сухожилия надколенника вместе с кусочком кости в местах прикрепления на коленной чашечке и большеберцовой кости.
- Аутотрансплантат подколенного сухожилия — Мы берем два сухожилия подколенного сухожилия и скручиваем их вместе, чтобы сформировать новую ПКС.
- Трансплантаты сухожилия четырехглавой мышцы бедра — Эти трансплантаты отлично подходят для ревизионной хирургии, разрывов ПКС и ЗКС у детей.

- Трансплантаты — Мы делаем как аллотрансплантаты (в которых мы используем донорскую ткань из банка тканей), так и автографы (в которых мы будем использовать сухожилие подколенного сухожилия или среднюю треть сухожилия надколенника).
Мы также выполняем частичную и полную замену коленного сустава при необходимости.
До и после операции реабилитация поможет вам укрепить мышцы вокруг передней крестообразной связки, стабилизировать коленный сустав, уменьшить отек и увеличить диапазон движений. Если операция проводится до того, как вы восстановите полный диапазон движений и уменьшится отек, может быть трудно вернуться к нормальной жизни после операции. Мы будем тесно сотрудничать с нашей превосходной командой специалистов по реабилитации, чтобы разработать план лечения именно для вас.
Связаться с нами / записаться на прием
- MedSport, 877-877-9333 или 734-930-7400
- Ортопедия, 734-936-5780
- Физическая медицина и реабилитация (PMR), 734-936-7175
Выбор поставщика медицинских услуг является очень важным решением. Поскольку у нас большой опыт успешного лечения разрывов передней крестообразной связки и других травм колена, мы хотели бы помочь вам изучить ваши варианты. Посетите нашу страницу Свяжитесь с нами , чтобы просмотреть список опорно-двигательного центра. Наши сотрудники будут рады поговорить с вами о ваших возможностях и о том, как мы можем помочь.
Поскольку у нас большой опыт успешного лечения разрывов передней крестообразной связки и других травм колена, мы хотели бы помочь вам изучить ваши варианты. Посетите нашу страницу Свяжитесь с нами , чтобы просмотреть список опорно-двигательного центра. Наши сотрудники будут рады поговорить с вами о ваших возможностях и о том, как мы можем помочь.
Разрыв крестообразной связки черепа » Больница для мелких животных » Колледж ветеринарной медицины » Университет Флориды
Что такое краниальная крестообразная связка (CCL)?
Черепная крестообразная связка (известная как передняя крестообразная связка, или ACL, у людей) является одной из нескольких связок коленного сустава (колена), которые соединяют бедренную кость (бедренную кость) с большеберцовой костью (голень). CCL выполняет 3 основные функции: (1) предотвращает краниальное смещение большеберцовой кости по отношению к бедренной кости (симптом краниального ящика), (2) предотвращает переразгибание колена и (3) предотвращает внутреннюю ротацию большеберцовой кости.
Почему разрывается CCL?
В отличие от людей-спортсменов, разрыв CCL у собак редко является результатом травматического повреждения. Скорее, животные, как правило, испытывают «болезнь» CCL, что означает, что связка дегенерирует или ослабевает с течением времени из-за генетических, конформационных и / или иммунно-опосредованных процессов в суставе. Ослабленная связка может частично или полностью разорваться после таких действий, как бег или прыжки. К сожалению, состояние, приводящее к CCLR, часто присутствует в обоих коленях, и около 30-50% собак разрывают оба CCL в течение 1-2 лет друг от друга. Разрыв ПКС является одним из наиболее распространенных ортопедических заболеваний собак, а восстановление ПКС является наиболее распространенной ортопедической операцией, выполняемой ветеринарными хирургами.
Поражаются ли какие-либо другие части сустава при разрыве CCL?
Довольно часто, да. Медиальный мениск (ММ) представляет собой фиброзную подушечку, прикрепляющуюся к вершине большеберцовой кости, которая действует как подушка внутри сустава (также имеется латеральный мениск, но он реже повреждается). MM может быть поврежден во время CCLR, но чаще повреждается после длительной нестабильности коленного сустава. Без поддержки CCL бедренная кость оказывает аномальное давление на MM, что может привести к разрыву или измельчению мениска.
MM может быть поврежден во время CCLR, но чаще повреждается после длительной нестабильности коленного сустава. Без поддержки CCL бедренная кость оказывает аномальное давление на MM, что может привести к разрыву или измельчению мениска.
Какие признаки я увижу, если у моей собаки разорвется CCL?
Существует три возможных сценария развития CCLR: острый разрыв, хронический разрыв и частичные разрывы.
После острого разрыва у вашей собаки, скорее всего, будут болезненные ощущения и хромота на пораженную заднюю конечность. Хромота, вероятно, улучшится в течение следующих нескольких недель, однако может наблюдаться внезапное ухудшение, если MM будет поврежден, и ваша собака не вернется к нормальному функционированию без каких-либо признаков хромоты. При разрыве ММ может быть слышен щелчок или хлопок.
При хроническом CCLR провоцирующий инцидент может быть не замечен, но очевидна постоянная хромота. Со временем организм пытается стабилизировать коленный сустав, окружая сустав рубцовой тканью.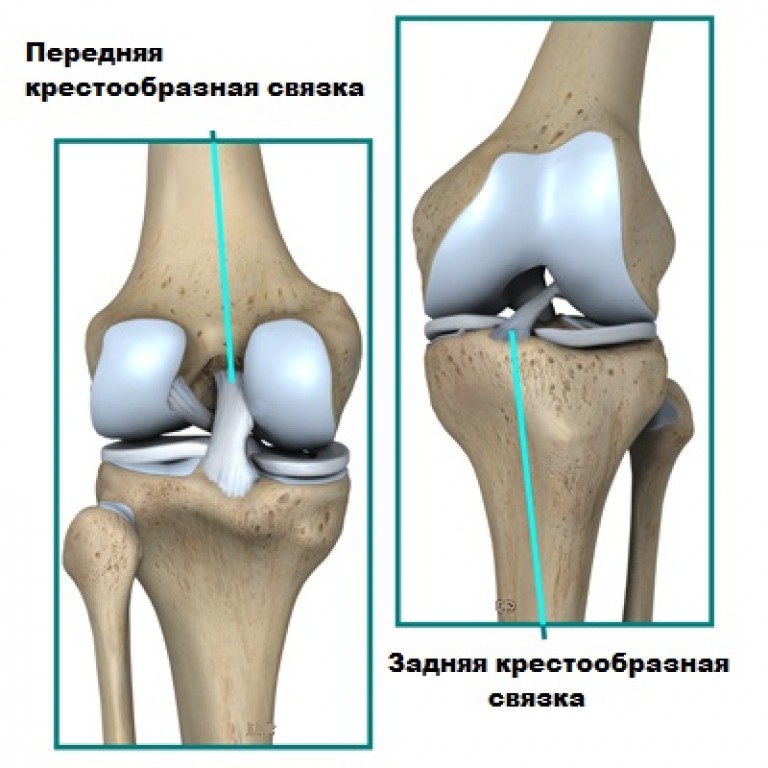 Это будет выглядеть как опухшее колено, и диапазон движения сустава может быть нарушен. Артрит будет развиваться внутри сустава в результате хронической нестабильности.
Это будет выглядеть как опухшее колено, и диапазон движения сустава может быть нарушен. Артрит будет развиваться внутри сустава в результате хронической нестабильности.
Частичные разрывы ПКС менее очевидны — ваша собака может казаться хромой при физических нагрузках, но улучшается после отдыха. Однако связка будет продолжать ослабевать, и сустав будет становиться все более нестабильным. В конце концов, связка, скорее всего, полностью разорвется, и хромота не пройдет после отдыха.
Как ветеринар будет диагностировать разрыв ПКС?
Диагноз CCLR обычно основывается на наличии «симптома черепного ящика». Чтобы почувствовать это, собаку кладут на бок, а ветеринар прощупывает колено на предмет движения краниального ящика. Эта процедура безболезненна; однако некоторые собаки могут быть слишком напряжены, чтобы провести тщательную пальпацию. В этом случае для завершения обследования можно дать успокоительное. У пациентов с хроническими разрывами, связанными с большим количеством рубцовой ткани и артритом, черепной выдвижной ящик может отсутствовать. Другие признаки разрыва ПКС включают «медиальный контрфорс» (утолщение или рубцевание на внутренней стороне колена) и «выталкивание большеберцовой кости» (еще один метод проверки краниального смещения большеберцовой кости). Рентген также будет сделан, чтобы исключить другие потенциальные причины хромоты на задние конечности и оценить степень артрита в суставе.
Другие признаки разрыва ПКС включают «медиальный контрфорс» (утолщение или рубцевание на внутренней стороне колена) и «выталкивание большеберцовой кости» (еще один метод проверки краниального смещения большеберцовой кости). Рентген также будет сделан, чтобы исключить другие потенциальные причины хромоты на задние конечности и оценить степень артрита в суставе.
Каковы мои варианты лечения?
Хирургическая стабилизация коленного сустава является методом выбора при полной CCLR у собак. В дополнение к операции будет рекомендована физическая реабилитация.
Описано множество различных процедур для лечения CCLR. Ни одна процедура полностью не останавливает развитие артрита в суставе, но считается, что хирургическая стабилизация приводит к лучшим функциональным результатам, чем только консервативная терапия. Вероятность успеха при хирургическом вмешательстве составляет около 90% (это означает, что большинство собак возвращается к хорошему или отличному функционированию после операции и надлежащего послеоперационного ухода).
В настоящее время в UFVH рекомендуются и выполняются три процедуры. Независимо от процедуры стабилизации коленный сустав исследуют, «вычищают», а ММ исследуют и при повреждении удаляют.
- Внекапсулярный стабилизирующий шов
Эта процедура пытается имитировать функции CCL путем наложения толстого шва на коленный сустав в ориентации, аналогичной нормальной CCL. Шов накладывается снаружи сустава (экстракапсулярный). Результаты очень хорошие у собак весом менее 30-40 фунтов (и у кошек). Эту процедуру можно выполнять на более крупных собаках; однако результаты не столь предсказуемы, и разрыв шва может быть более вероятным.
- TPLO (остеотомия с выравниванием большеберцового плато)
На сегодняшний день TPLO считается многими опытными ветеринарными хирургами наиболее успешной процедурой стабилизации, доступной для собак любого размера, и особенно успешной у крупных собак.
TPLO изменяет механику коленного сустава, а не пытается заменить или имитировать CCL с помощью трансплантата или шовного материала. Большеберцовая кость имеет естественный наклон, а неповрежденный CCL предотвращает «скольжение» бедренной кости вниз по наклону, когда собака несет вес. Когда CCL разрывается, бедренная кость может свободно скользить вниз по склону, или, другими словами, большеберцовая кость перемещается вперед по отношению к бедренной кости (краниальный выдвижной ящик), когда на поврежденную конечность приходится вес. В процедуре TPLO большеберцовая кость разрезается (остеотомия) и ротируется, чтобы сгладить плато большеберцовой кости (верхняя или суставная поверхность большеберцовой кости) и предотвратить скольжение бедренной кости назад. На внутреннюю или медиальную поверхность большеберцовой кости накладывают пластину для стабилизации остеотомии. Эта процедура требует специального оборудования и обычно проводится в ветеринарных учебных больницах или специализированных центрах. Надлежащее послеоперационное ведение пациентов с TPLO имеет решающее значение, поскольку, по сути, перелом был создан, и кость должна срастись.
Большеберцовая кость имеет естественный наклон, а неповрежденный CCL предотвращает «скольжение» бедренной кости вниз по наклону, когда собака несет вес. Когда CCL разрывается, бедренная кость может свободно скользить вниз по склону, или, другими словами, большеберцовая кость перемещается вперед по отношению к бедренной кости (краниальный выдвижной ящик), когда на поврежденную конечность приходится вес. В процедуре TPLO большеберцовая кость разрезается (остеотомия) и ротируется, чтобы сгладить плато большеберцовой кости (верхняя или суставная поверхность большеберцовой кости) и предотвратить скольжение бедренной кости назад. На внутреннюю или медиальную поверхность большеберцовой кости накладывают пластину для стабилизации остеотомии. Эта процедура требует специального оборудования и обычно проводится в ветеринарных учебных больницах или специализированных центрах. Надлежащее послеоперационное ведение пациентов с TPLO имеет решающее значение, поскольку, по сути, перелом был создан, и кость должна срастись.
- TTA (выдвижение бугристости большеберцовой кости)
Как и процедура TPLO, TTA изменяет механику коленного сустава, чтобы противодействовать аномальным силам, воздействующим на сустав после повреждения CCL. Это новейшая хирургическая процедура, разработанная для лечения разрывов ПКС, и хирурги, выполнявшие ТТА, были очень довольны результатами.
Для изменения механики сустава делается разрез большеберцовой кости по переднему краю (черепная поверхность) в месте прикрепления связки надколенника (коленной чашечки). Этот сегмент кости продвигают на заранее определенное расстояние и стабилизируют с помощью титановой пластины и винтов.
Преимущества этой процедуры по сравнению с TPLO включают меньший, менее инвазивный разрез в кости в области, которая непосредственно не участвует в нагрузке, более раннюю послеоперационную нагрузку и потенциально менее серьезные осложнения. Основным недостатком является отсутствие долгосрочных исследований, сравнивающих эту процедуру с TPLO и экстракапсулярным швом. Мы проводим эту процедуру здесь, в UFVH, с июля 2005 г. и получили результаты, сопоставимые с результатами TPLO. Собаки имеют тенденцию нести больший вес на конечность в начале восстановительного периода; однако необходимо соблюдать строгие ограничения на физические упражнения, аналогичные TPLO.
Мы проводим эту процедуру здесь, в UFVH, с июля 2005 г. и получили результаты, сопоставимые с результатами TPLO. Собаки имеют тенденцию нести больший вес на конечность в начале восстановительного периода; однако необходимо соблюдать строгие ограничения на физические упражнения, аналогичные TPLO.
Что необходимо сделать, прежде чем моей собаке сделают операцию?
Перед операцией необходимо сделать рентген. Если у вашего обычного ветеринара были сделаны рентгеновские снимки, пленок может быть достаточно для собак с экстракапсулярным восстановлением. Для собак с TPLO или TTA требуется специальный вид, поэтому здесь необходимо будет сделать рентген. Перед анестезией будет выполнен обычный анализ крови.
Каким будет процесс восстановления?
При выписке из больницы вы получите подробные инструкции по послеоперационному уходу. Независимо от процедуры, вашей собаке потребуется не менее 3 месяцев ограничений на физические нагрузки. Это будет означать прогулки только на поводке (без свободного передвижения по заднему двору), без бега, прыжков или грубых домашних игр.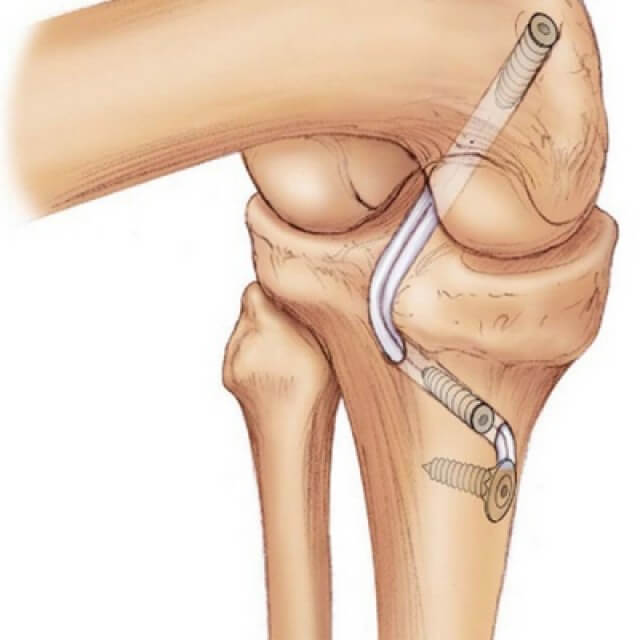 Тем не менее, физиотерапия и реабилитация будут необходимы, и для вас и вашего питомца будет разработана подробная программа. Это будет включать прогулки на поводке увеличивающейся продолжительности и интенсивности, а также лечебные упражнения для укрепления мышц пораженной ноги, а также основных стабилизирующих мышц. Большинству собак разрешается вернуться к нормальной деятельности через 3-4 месяца (только после полного заживления кости и восстановления мышц). Несоблюдение ограничений по физическим нагрузкам, указанных в инструкциях при выписке, может привести к серьезным осложнениям, требующим повторного хирургического вмешательства.
Тем не менее, физиотерапия и реабилитация будут необходимы, и для вас и вашего питомца будет разработана подробная программа. Это будет включать прогулки на поводке увеличивающейся продолжительности и интенсивности, а также лечебные упражнения для укрепления мышц пораженной ноги, а также основных стабилизирующих мышц. Большинству собак разрешается вернуться к нормальной деятельности через 3-4 месяца (только после полного заживления кости и восстановления мышц). Несоблюдение ограничений по физическим нагрузкам, указанных в инструкциях при выписке, может привести к серьезным осложнениям, требующим повторного хирургического вмешательства.
Кожные швы или скобы необходимо снять через 2 недели после операции. Это часто выполняется с вашим ветеринаром. Через 4–6 недель и через 3 месяца после операции потребуются повторные визиты в больницу для мелких животных, и в это время будет сделан рентген для оценки заживления кости, если была проведена TPLO или TTA.
Каковы возможные осложнения операции?
Каждый раз, когда животное (или человек) подвергается анестезии, существует риск побочных реакций на анестезию, включая смерть.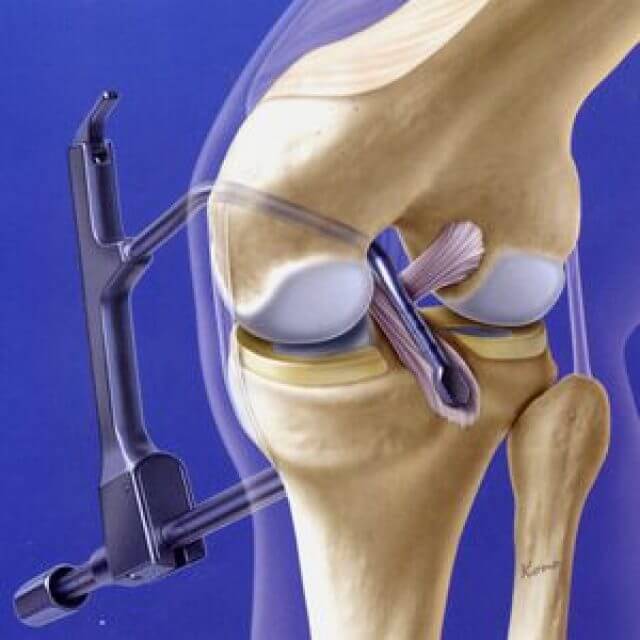
 Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом — 1 час.
Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом — 1 час.

 Клиницист должен держать голень пациента и начинать с разгибания колена и сгибания бедра до 20–30 градусов. Затем клиницист одной рукой приведет большеберцовую кость во внутреннюю ротацию, а другой рукой начнет оказывать вальгусное напряжение на колено. Удерживая это положение, колено теперь должно быть согнуто. Это вызывает стресс, нестабильность и, в конечном итоге, подвывих передней крестообразной связки пораженного колена. Если при сгибании колена большеберцовая кость подвывихивается кзади и можно почувствовать «стук», это указывает на положительный результат теста. Этот тест может быть трудно выполнить у пациентов, которые находятся под охраной, и некоторые из них могут не позволить врачу выполнить тест. Это очень специфичный тест (98%), когда положительный, но нечувствительный (24%) из-за сложности оценки, связанной с болью пациента и сотрудничеством.
Клиницист должен держать голень пациента и начинать с разгибания колена и сгибания бедра до 20–30 градусов. Затем клиницист одной рукой приведет большеберцовую кость во внутреннюю ротацию, а другой рукой начнет оказывать вальгусное напряжение на колено. Удерживая это положение, колено теперь должно быть согнуто. Это вызывает стресс, нестабильность и, в конечном итоге, подвывих передней крестообразной связки пораженного колена. Если при сгибании колена большеберцовая кость подвывихивается кзади и можно почувствовать «стук», это указывает на положительный результат теста. Этот тест может быть трудно выполнить у пациентов, которые находятся под охраной, и некоторые из них могут не позволить врачу выполнить тест. Это очень специфичный тест (98%), когда положительный, но нечувствительный (24%) из-за сложности оценки, связанной с болью пациента и сотрудничеством. Если есть усиление передней трансляции, то это положительный тест. Опять же, сравнение с непораженной стороной может быть полезным. Этот тест имеет чувствительность 95% и специфичность 94% для разрыва передней крестообразной связки.
Если есть усиление передней трансляции, то это положительный тест. Опять же, сравнение с непораженной стороной может быть полезным. Этот тест имеет чувствительность 95% и специфичность 94% для разрыва передней крестообразной связки.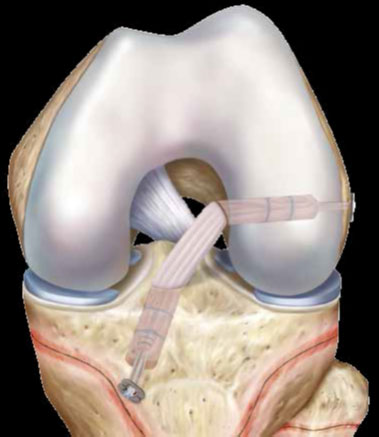 2019Март; 47 (3): 567-577. [PubMed: 30822124]
2019Март; 47 (3): 567-577. [PubMed: 30822124] [PubMed: 30635672]
[PubMed: 30635672] Am J Orthop (Belle Mead NJ). 2018 Oct;47(10) [PubMed: 30481234]
Am J Orthop (Belle Mead NJ). 2018 Oct;47(10) [PubMed: 30481234]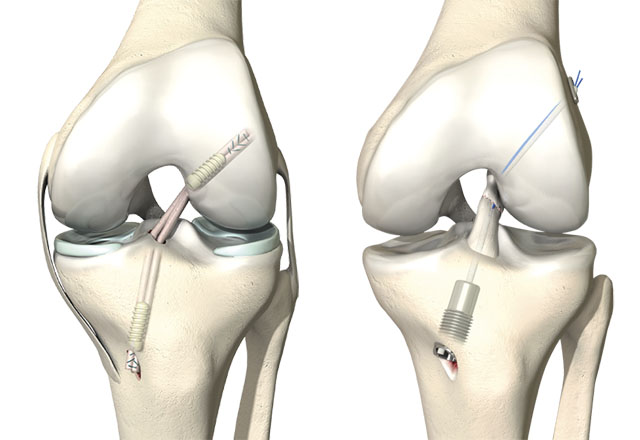
 Большеберцовая кость имеет естественный наклон, а неповрежденный CCL предотвращает «скольжение» бедренной кости вниз по наклону, когда собака несет вес. Когда CCL разрывается, бедренная кость может свободно скользить вниз по склону, или, другими словами, большеберцовая кость перемещается вперед по отношению к бедренной кости (краниальный выдвижной ящик), когда на поврежденную конечность приходится вес. В процедуре TPLO большеберцовая кость разрезается (остеотомия) и ротируется, чтобы сгладить плато большеберцовой кости (верхняя или суставная поверхность большеберцовой кости) и предотвратить скольжение бедренной кости назад. На внутреннюю или медиальную поверхность большеберцовой кости накладывают пластину для стабилизации остеотомии. Эта процедура требует специального оборудования и обычно проводится в ветеринарных учебных больницах или специализированных центрах. Надлежащее послеоперационное ведение пациентов с TPLO имеет решающее значение, поскольку, по сути, перелом был создан, и кость должна срастись.
Большеберцовая кость имеет естественный наклон, а неповрежденный CCL предотвращает «скольжение» бедренной кости вниз по наклону, когда собака несет вес. Когда CCL разрывается, бедренная кость может свободно скользить вниз по склону, или, другими словами, большеберцовая кость перемещается вперед по отношению к бедренной кости (краниальный выдвижной ящик), когда на поврежденную конечность приходится вес. В процедуре TPLO большеберцовая кость разрезается (остеотомия) и ротируется, чтобы сгладить плато большеберцовой кости (верхняя или суставная поверхность большеберцовой кости) и предотвратить скольжение бедренной кости назад. На внутреннюю или медиальную поверхность большеберцовой кости накладывают пластину для стабилизации остеотомии. Эта процедура требует специального оборудования и обычно проводится в ветеринарных учебных больницах или специализированных центрах. Надлежащее послеоперационное ведение пациентов с TPLO имеет решающее значение, поскольку, по сути, перелом был создан, и кость должна срастись.
 Мы проводим эту процедуру здесь, в UFVH, с июля 2005 г. и получили результаты, сопоставимые с результатами TPLO. Собаки имеют тенденцию нести больший вес на конечность в начале восстановительного периода; однако необходимо соблюдать строгие ограничения на физические упражнения, аналогичные TPLO.
Мы проводим эту процедуру здесь, в UFVH, с июля 2005 г. и получили результаты, сопоставимые с результатами TPLO. Собаки имеют тенденцию нести больший вес на конечность в начале восстановительного периода; однако необходимо соблюдать строгие ограничения на физические упражнения, аналогичные TPLO.