Заболевания костно-мышечной системы
Заболевания костно-мышечной системы – это группа болезней, поражающая кости, суставы, мышцы, соединительную ткань. Могу быть воспалительного, паталогического, опухолевого и другого характера. Чаще всего возникают как самостоятельные заболевания, однако иногда могут быть симптомами других болезней.
Основные симптомы, возникающие при заболеваниях опорно-двигательного аппарата – боли в суставах, мышцах, позвоночнике, которые могут усиливаться при движениях или «на погоду».
Основными заболеваниями костно-мышечной системы являются:
- Артрит
- Артроз
- Болезнь Бехтерева (хроническое системное заболевание суставов и мягких тканей вокруг позвоночника)
- Гигрома сустава
- Дисплазия тазобедренных суставов (врожденное, неполноценное, неправильное развитие вертлужной впадины суставов)
- Кокцигодиния (боль в копчике)
- Остеопороз костей
- Остеохондроз позвоночника
- Плоскостопие
- Подагра
- Рахит
- Сакроилеит (воспаление крестцово-подвздошного сустава)
- Синовит
- Сколиоз
- Спондилолистез ( смещение, соскальзывание позвонка относительно другого)
- Стеноз позвоночного канала
- Тендовагинит
- Туберкулез костей
- Шпора пяточная
- Эпикондилит локтевого сустава
До конца причины этих заболеваний не выяснены. Считается, что основной фактор, вызывающий развитие этих заболеваний, генетический (наличие этих заболеваний у близких родственников) и аутоиммунные нарушения (иммунная система вырабатывает антитела к клеткам и тканям своего организма).
Считается, что основной фактор, вызывающий развитие этих заболеваний, генетический (наличие этих заболеваний у близких родственников) и аутоиммунные нарушения (иммунная система вырабатывает антитела к клеткам и тканям своего организма).
Из других факторов, провоцирующих заболевания опорно-двигательного аппарата выделяют следующие:
- эндокринные нарушения;
- нарушения нормальных метаболических процессов;
- хроническая микротравма суставов;
- повышенная чувствительность к некоторым пищевым продуктам и лекарствам.
Кроме того, немаловажным является инфекционный фактор (перенесенная вирусная, бактериальная, особенно стрептококковая, хламидийные инфекции) и наличие хронических очагов инфекции (кариес, тонзиллит, синуситы), переохлаждение организма.
СимптомыУ всех организм разный и не одинаково реагирует на те или иные проблемы, поэтому симптоматика таких патологий достаточно разнообразна. Чаще всего болезни костной и мышечной систем проявляются такими симптомами:
- болевые ощущения;
- скованность в движениях, особенно после пробуждения;
- усиление боли при смене погодных условий;
- боль при физической нагрузке;
- боль в мышцах;
- бледность кожи пальцев под воздействием холода, переживаний;
- снижение температурной чувствительности;
- онемение определенных участков тела и «ползание мурашек;
- отечность и покраснение вокруг пораженного участка.

Большое влияние на симптоматику предоставляет течение заболевания. Есть болезни костной системы, которые протекают практически незаметно и прогрессируют достаточно медленно, значит, и симптоматика будет слабо выраженной. А острое начало заболевания сразу даст о себе знать явными признаками.
ЛечениеЛечение костной-мышечной системы чаще всего ведется в нескольких направлениях:
- медикаментозная терапия;
- адекватная физическая активность;
- физиотерапевтические процедуры, особенно УВТ;
- рефлексотерапия;
- лечебный массаж;
- народные способы лечения;
- корректировка рациона питания.
Немаловажную роль в лечении заболеваний костно-мышечной системы играет отношение пациента к своему здоровью. Если больной уповает только на лекарства и не желает менять рацион и свой образ жизни, то эффективного лечения не получится.
Костные поражения, костные метастазы
- Что вызывает костные боли?
- Как диагностируют костные метастазы?
- Как лечат костные боли?
Костные боли у онкологических больных обычно вызывают клетки злокачественной опухоли, которые проникли в кость – их называют костными метастазами. Костные боли часто являются первым признаком метастазов в кости, поэтому проводят проверки, подтверждающие этот диагноз. Лечение костных повреждений направлено на уменьшение болей, снижение риска переломов, лечение переломов и предупреждение или замедление развития дополнительных костных осложнений.
Костные боли часто являются первым признаком метастазов в кости, поэтому проводят проверки, подтверждающие этот диагноз. Лечение костных повреждений направлено на уменьшение болей, снижение риска переломов, лечение переломов и предупреждение или замедление развития дополнительных костных осложнений.
Что вызывает костные боли?
Часто встречаемая причина костных болей – метастатический рак. Распространение рака из его первоначального расположения в другую часть тела называют метастазами. Костные метастазы – это не новый или другой рак – он состоит из раковых клеток первичного рака, например, клетки рака груди, простаты, лёгких, почек или щитовидной железы, которые распространились в кости.
Раковые клетки могут распространяться, т.е. метастазировать по всему организму и в лимфатическую систему. Кости являются одним из наиболе часто встречаемых мест в организме, в которые метастазирует рак. Метастазы в кости обычно попадают с кровотоком. Раковые клетки отделяются от своего начального местарасположения и перемещаются по кровеносным сосудам, пока не прикрепятся к стенке сосуда малой капиллярной сети в костных тканях. Рак может также проникнуть в кость путём прямого врастания из близко расположенной опухоли, хотя это происходит гораздо реже, чем распространение через кровеносную сеть.
Раковые клетки отделяются от своего начального местарасположения и перемещаются по кровеносным сосудам, пока не прикрепятся к стенке сосуда малой капиллярной сети в костных тканях. Рак может также проникнуть в кость путём прямого врастания из близко расположенной опухоли, хотя это происходит гораздо реже, чем распространение через кровеносную сеть.
Боли в случае костного рака возникают вследствие того, что рак нарушает нормальное равновесие работы клеток в костях, вызывая изменение структуры костной ткани. В здоровой кости происходит постоянный процесс ремоделирования, т.е. происходит разрушение и восстановление костной ткани. Раковые клетки, распространившиеся в кость, нарушают это равновесие между работой остеокластов (клеток, которые разрушают кость) и остеобластов (клеток, которые образуют новую кость), вызывая либо ослабление, либо усиление образования кости. Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
Как диагностируют костные метастазы?
Часто встречаемая причина костных болей – метастатический рак. Распространение рака из его первоначального расположения в другую часть тела называют метастазами. Костные метастазы – это не новый или другой рак – он состоит из раковых клеток первичного рака, например, клетки рака груди, простаты, лёгких, почек или щитовидной железы, которые распространились в кости.
Раковые клетки могут распространяться, т.е. метастазировать по всему организму и в лимфатическую систему. Кости являются одним из наиболе часто встречаемых мест в организме, в которые метастазирует рак. Метастазы в кости обычно попадают с кровотоком. Раковые клетки отделяются от своего начального местарасположения и перемещаются по кровеносным сосудам, пока не прикрепятся к стенке сосуда малой капиллярной сети в костных тканях. Рак может также проникнуть в кость путём прямого врастания из близко расположенной опухоли, хотя это происходит гораздо реже, чем распространение через кровеносную сеть.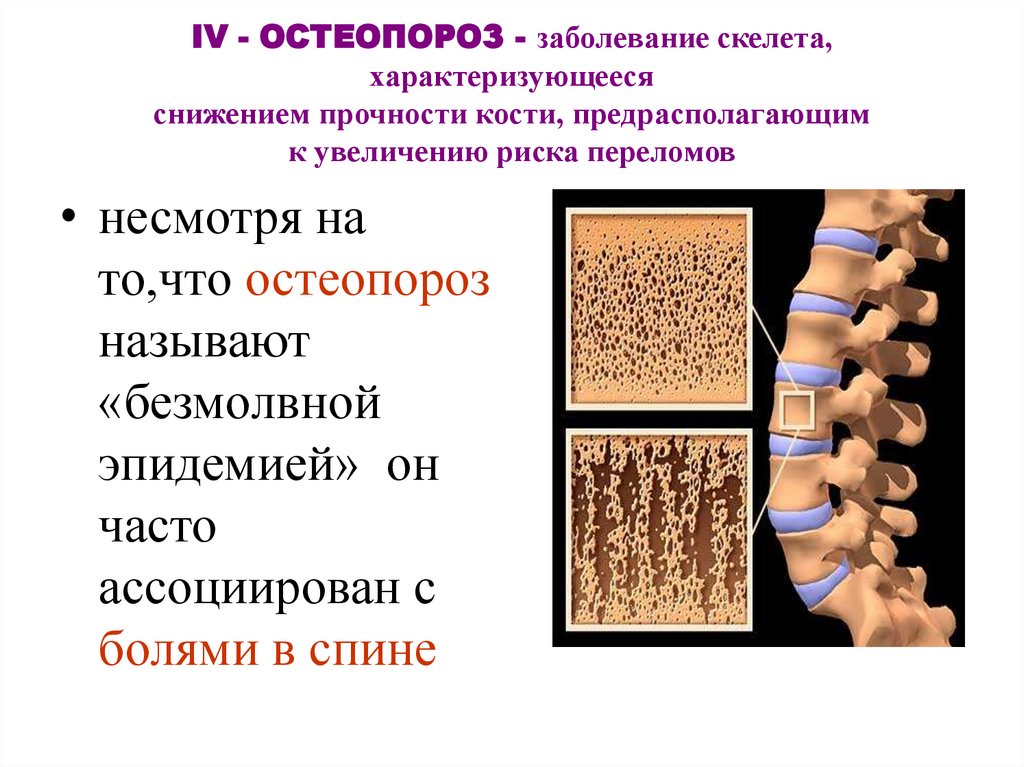
Боли в случае костного рака возникают вследствие того, что рак нарушает нормальное равновесие работы клеток в костях, вызывая изменение структуры костной ткани. В здоровой кости происходит постоянный процесс ремоделирования, т.е. происходит разрушение и восстановление костной ткани. Раковые клетки, распространившиеся в кость, нарушают это равновесие между работой остеокластов (клеток, которые разрушают кость) и остеобластов (клеток, которые образуют новую кость), вызывая либо ослабление, либо усиление образования кости. Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
Как лечат костные боли?
Целью лечения болей, вызванных костными метастазами, является уменьшение болей, лечение переломов, уменьшение риска переломов, или замедление возникновения других осложнений. Методы лечения костных метастазов включают обезболивающие лекарства, бисфосфонаты, лучевую терапию и/или хирургическое лечение.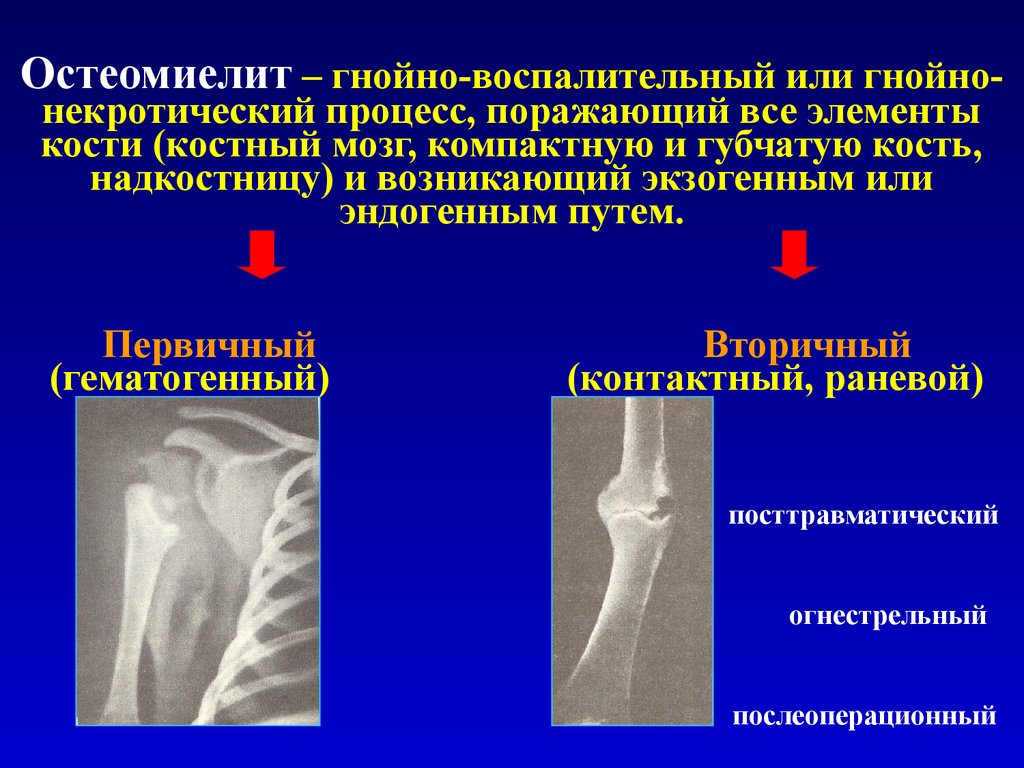
Обезболивающие медикаменты
Костные боли, вызванные костными метастазами, можно лечить различными лекарствами. Несмотря на то, что у 90% онкологических пациентов боли удаётся уменьшить, неконтролируемые, с опухолью связанные боли по-прежнему являются проблемой.
Рекомендации Всемирной Организации Здоровья (ВОЗ) по уменьшению болей, вызванных опухолью, указывают, что интенсивность болей у пациента, которая оценивается по шкале от 1 до 10 пунктов, определяет, какой вид обезболивающего препарата выбрать:
- Лёгкие или средней тяжести боли (1-3 пункта): неопиоиды являются препаратами первого выбора в случае лёгких или средней тяжести болей. К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен.
- Средней тяжести или сильные боли (4-6 пунктов): пациентам с болями средней тяжести или сильными, которым не помогло лечение первого уровня, нужно принимать обезболивающие средства, принадлежащие к классу опиоидов, т.
 е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС.
е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС. - Сильные боли (7-10 пунктов): пациентам с сильными болями, а также пациентам, которым предыдущее лечение боль не уменьшило, нужно назначать более сильное опиоидное средство (для его приобретения необходим рецепт особой учётности). В некоторых случаях может быть необходимо добавить медикаменты неопиоидного класса, например, аспирин, парацетамол, ибупрофен и другие средства, усиливающие обезболивание.
У обезболивающих лекарств могут быть побочные эффекты — сонливость, запоры, головокружение, тошнота и рвота. Облегчение от применения обезболивающих лекарств является кратковременным, и боли через короткое время могут возобновляться, поэтому их лучше всего принимать, когда боли только начинаются, или регулярно.
Бисфосфонаты
Группа медикаментов – бисфосфонаты – может эффективно уменьшать потерю костной ткани, которая возникает от метастатических поражений, уменьшать риск переломов и уменьшать боль.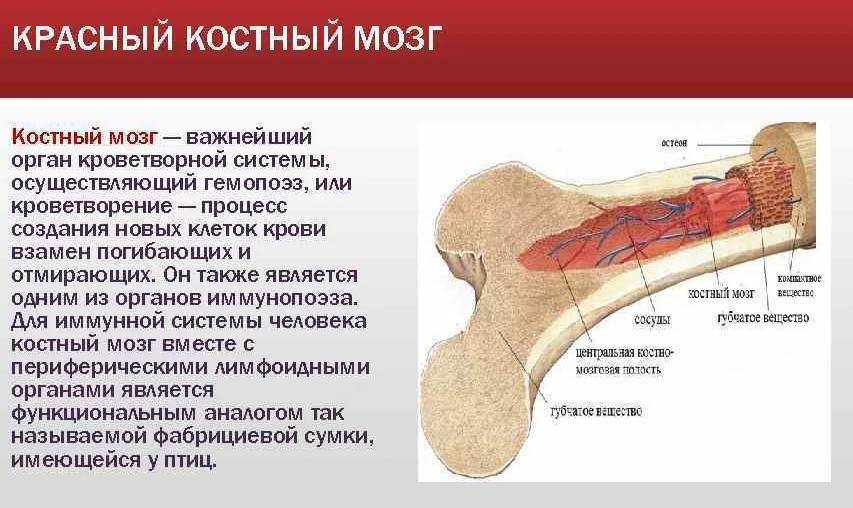 Бифосфонаты действуют, подавляя резорбцию или разрушение кости. На костную ткань непрерывно воздействуют два типа клеток: остеокласты, разрушающие старые клетки кости и остеобласты, которые её восстанавливают. В свою очередь, раковые клетки выделяют различные факторы, которые стимулируют активность остеокластов. Хотя точный механизм действия бифосфонатов до конца не ясен, считают, что они подавляют и уничтожают разрушающие клетки остеокласты, таким образом уменьшая распад костной ткани. Данные более 30 клинических исследований свидетельствуют, что у пациентов с костными метастазами, которые получали лечение бифосфонатами, меньше вероятность переломов, меньше потребность в лучевой терапии, меньше вероятность гиперкальцемии (повышенный уровень кальция в крови). В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
Бифосфонаты действуют, подавляя резорбцию или разрушение кости. На костную ткань непрерывно воздействуют два типа клеток: остеокласты, разрушающие старые клетки кости и остеобласты, которые её восстанавливают. В свою очередь, раковые клетки выделяют различные факторы, которые стимулируют активность остеокластов. Хотя точный механизм действия бифосфонатов до конца не ясен, считают, что они подавляют и уничтожают разрушающие клетки остеокласты, таким образом уменьшая распад костной ткани. Данные более 30 клинических исследований свидетельствуют, что у пациентов с костными метастазами, которые получали лечение бифосфонатами, меньше вероятность переломов, меньше потребность в лучевой терапии, меньше вероятность гиперкальцемии (повышенный уровень кальция в крови). В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
- Рак груди
- Рак простаты
- Рак лёгких
- Миелома
- Карцинома почки
Лучевая терапия
Лучевая терапия эффективно уменьшает костные боли и распространение рака в кости Лучевая терапия особенно эффективна, когда метастатические поражения локализованы только в какой-то одной области.
Один из видов лучевой терапии называется радио –медикаментозной терапией. Она включает инъекцию радиоактивного вещества, например стронция – 89, в вену. Это вещество прикрепляется к тем областям кости, где есть рак. Таким образом, направляя облучение непосредственно на поражённые участки кости, происходит уничтожение активных раковых клеток в кости и уменьшаются симптомы (боли). Возможными побочными эффектами радио-медикаментозной терапии являются уменьшение количества клеток крови (увеличенный риск кровотечения) и, в редких случаях, риск лейкоза.
Хирургическое лечение
Хирургическая операция необходима для стабилизации ослабленной кости, если существует риск перелома. Поражённуюметастазами кость можно укрепить металлическим стержнем, пластинами или шурупами.
Болезни костей: типы, симптомы и методы лечения
Кость — это живая растущая ткань, состоящая в основном из коллагена и кальция. Кости образуют жесткий каркас, известный как скелет, который защищает мягкие органы и поддерживает тело. Определенные состояния могут повлиять на прочность и гибкость костей и привести к осложнениям со здоровьем.
Кости образуют жесткий каркас, известный как скелет, который защищает мягкие органы и поддерживает тело. Определенные состояния могут повлиять на прочность и гибкость костей и привести к осложнениям со здоровьем.
В теле есть два типа костей. Кортикальные кости компактны и плотны и образуют внешний слой костей. Губчатые или губчатые кости составляют внутренний слой костей и имеют губчатую структуру с сотовой структурой. Кости не только защищают органы от травм, но и позволяют телу двигаться и обеспечивают поддержку. Кроме того, кости служат резервуаром для таких минералов, как кальций.
У человека может быть состояние или заболевание, влияющее на гибкость и прочность костей. Эти условия могут возникать из различных источников, включая генетику, факторы окружающей среды, диету и инфекции.
В этой статье мы рассмотрим некоторые заболевания, которые могут поражать кости, а также возможные причины и симптомы.
Некоторые распространенные заболевания костей включают:
Остеопороз
Остеопороз — это заболевание, которое приводит к уменьшению костной массы и минеральной плотности. Качество и структура кости также могут измениться. Остеопороз может снизить прочность костей и увеличить риск переломов.
Качество и структура кости также могут измениться. Остеопороз может снизить прочность костей и увеличить риск переломов.
Риск остеопороза увеличивается с возрастом и затрагивает людей всех этнических групп. Это чаще всего поражает неиспаноязычных белых женщин и азиатских женщин.
Остеопения
Остеопения относится к снижению минеральной плотности костей ниже нормального уровня, но не настолько низкому, чтобы врач мог классифицировать его как остеопороз.
Т-критерий — это показатель плотности костей. Человеку с Т-баллом от -1 до -2,5 будет поставлен диагноз остеопения, тогда как врач классифицирует Т-балл ниже -2,5 как остеопороз. Распространенность остеопении у женщин в 4 раза выше, чем у мужчин.
Болезнь Педжета
Болезнь Педжета — это состояние, которое влияет на процесс ремоделирования кости. Это относится к действию, при котором организм разрушает старую костную ткань и заменяет ее новой костной тканью.
У людей с этим хроническим заболеванием процесс восстановления костей происходит быстрее, что приводит к необычной структуре костей. Это может привести к тому, что кости станут мягче или крупнее, что сделает их более восприимчивыми к таким осложнениям, как сгибание или переломы.
Это может привести к тому, что кости станут мягче или крупнее, что сделает их более восприимчивыми к таким осложнениям, как сгибание или переломы.
Несовершенный остеогенез
Несовершенный остеогенез (НО) представляет собой заболевание, при котором кости легко ломаются. Некоторые люди могут также называть НО болезнью хрупких костей. Это состояние возникает в результате изменения или мутации в генах, которые несут информацию для создания белка, известного как коллаген типа I. Этот белок необходим для крепких костей.
Люди с семейным анамнезом НО имеют более высокий риск заболевания, поскольку человек может унаследовать генную мутацию от одного или обоих родителей. Существуют разные типы ОИ. Самый распространенный и легкий тип — тип I, а тип II — самый тяжелый.
Остеонекроз
Остеонекроз, также известный как аваскулярный некроз или асептический некроз, возникает при нарушении кровотока в кости, что приводит к гибели костной ткани. Это может привести к разрушению кости и разрушению сустава.
Хотя остеонекроз может возникнуть в любой кости тела, он обычно поражает плечи, бедра и колени. Заболевание чаще всего возникает у людей в возрасте 20–50 лет. Эти люди также часто имеют в анамнезе травму, употребление кортикостероидов или чрезмерное употребление алкоголя.
Остеоартрит
Остеоартрит является наиболее распространенной формой артрита. Это состояние влияет на суставы тела, разрушая хрящевую ткань, покрывающую поверхность суставов. Остеоартрит также может изменить форму костей. Остеоартрит чаще всего поражает руки, бедра и колени.
Остеомиелит
Остеомиелит описывает инфекцию или воспаление кости, при этом миелит относится к воспалению жировых тканей внутри кости. Обычно это происходит, когда бактериальная или грибковая инфекция проникает в кость из кровотока или окружающих тканей. Это может произойти в любом возрасте, но чаще встречается у маленьких детей.
Фиброзная дисплазия
Фиброзная дисплазия возникает, когда аномальная фиброзная ткань заменяет здоровую костную ткань. Необычная рубцовая ткань делает кость слабее. Это может привести к изменению формы кости и увеличению риска переломов.
Необычная рубцовая ткань делает кость слабее. Это может привести к изменению формы кости и увеличению риска переломов.
Фиброзная дисплазия обычно возникает из-за генной мутации, в результате которой костные клетки продуцируют аномальный тип фиброзной кости. Хотя он может развиваться в любой кости, чаще всего он возникает в бедренной кости, голени, ребрах, черепе, плечевой кости и тазу.
Рак костей и опухоли
Рак костей — это необычный тип рака, который начинается, когда клетки кости начинают бесконтрольно расти. Любая из клеток кости может переродиться в рак.
Первичный рак кости — это рак, который начинается в кости. Наиболее распространенные типы первичного рака костей включают остеосаркому и саркому Юинга. Раковые клетки также могут распространяться на кости из других частей тела. Врачи называют их метастазами в костях. Наиболее частой локализацией метастазов в костях является позвоночник.
Остеомаляция
Остеомаляция, также известная как размягчение кости, относится к состоянию, при котором кость после формирования не затвердевает должным образом. Это метаболическое заболевание костей возникает при неполной минерализации кости. Минерализация относится к процессу, при котором минералы покрывают внутренний слой кости, образуя твердую внешнюю оболочку. Неполное формирование этой оболочки делает коллаген мягким и уязвимым.
Это метаболическое заболевание костей возникает при неполной минерализации кости. Минерализация относится к процессу, при котором минералы покрывают внутренний слой кости, образуя твердую внешнюю оболочку. Неполное формирование этой оболочки делает коллаген мягким и уязвимым.
Рахит
Рахит — это детское заболевание костей, похожее на остеомаляцию, но возникающее из-за несовершенной минерализации.
Это приводит к мягкости и слабости костей, как правило, из-за дефицита витамина D. Без достаточного количества витамина D организм не может усваивать кальций и фосфор, которые необходимы для правильного развития и роста костей. Дефицит витамина D может быть вызван неправильным питанием, отсутствием пребывания на солнце или мальабсорбцией.
Аутоиммунные заболевания
Аутоиммунное заболевание возникает, когда иммунная система атакует собственные клетки, ткани и органы организма. Болезни костей могут развиваться вторично по отношению к некоторым аутоиммунным заболеваниям, увеличивая риск осложнений, таких как потеря костной массы и переломы.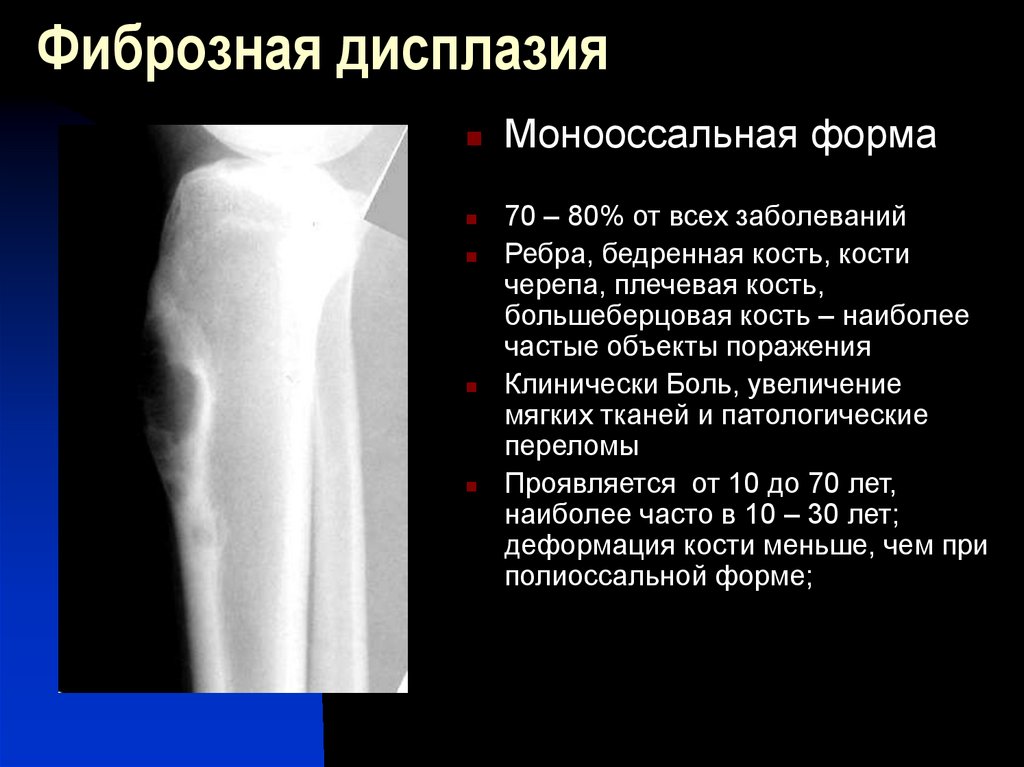 Эти условия включают в себя:
Эти условия включают в себя:
- Диабет I типа: У людей с этим заболеванием инсулин вырабатывается в минимальном количестве или вообще не вырабатывается, что означает, что организм не может легко усваивать сахар из пищи. Люди с диабетом I типа имеют более высокий риск развития остеопороза.
- Системная красная волчанка (СКВ): Это состояние может привести к обширному воспалению, поражающему многие части тела. Некоторые варианты лечения СКВ могут подвергать людей более высокому риску потери костной массы и переломов.
- Ревматоидный артрит (РА): Это состояние заставляет иммунную систему организма атаковать мембраны вокруг суставов и вызывает деградацию хряща. У людей с РА повышен риск потери костной массы и переломов.
- Целиакия: Это состояние вызывает у организма непереносимость глютена, белка, обычно присутствующего в пищевых продуктах, таких как пшеница, рожь и ячмень. Иммунная система атакует и повреждает слизистую оболочку тонкой кишки.
 У человека с нелеченной глютеновой болезнью может развиться заболевание костей из-за затрудненного усвоения кальция, необходимого для здоровых костей.
У человека с нелеченной глютеновой болезнью может развиться заболевание костей из-за затрудненного усвоения кальция, необходимого для здоровых костей.
Симптомы заболевания костей могут различаться в зависимости от состояния, а некоторые могут вообще не проявляться. Например, остеопороз известен как «молчаливое» заболевание, потому что симптомы обычно отсутствуют до тех пор, пока не произойдет перелом кости.
Общие симптомы заболевания костей могут включать:
- боль в костях
- переломы от низких ударов, низкой энергетической активности
- растяжения связок
- инфекции
- боль в суставах
- боль в спине 9070080
У человека также могут быть симптомы, характерные для определенного типа заболевания костей. Например, у человека с остеомиелитом может наблюдаться покраснение, отек и повышение температуры в месте заражения.
У человека с раком кости могут также наблюдаться другие симптомы, включая потерю веса и утомляемость, или у него может быть припухлость в области опухоли.
Заболевание костей может быть вызвано рядом факторов. Некоторые из них могут быть специфическими для определенного типа заболевания костей. Причины включают:
- Генетика: У человека может быть более высокий риск развития заболевания костей из-за мутации или изменения в гене или истории заболевания костей в его семье. Человек может унаследовать генную мутацию от одного или обоих родителей.
- Старение: С возрастом содержание минералов в костях людей начинает уменьшаться, в результате чего кости становятся менее плотными и более хрупкими.
- Питание: Сбалансированное питание необходимо для здоровых и крепких костей. В частности, людям необходимо потреблять достаточное количество кальция и витамина D.
- Проблемы с ремоделированием костей: После 20 лет человек может испытывать дисбаланс, при котором организм разрушает старую костную ткань быстрее, чем может ее заменить.
 Это может привести к потере прочности и качества костей.
Это может привести к потере прочности и качества костей. - Гормональные изменения: Дисбаланс некоторых гормонов может увеличить риск развития остеопороза. Например, низкий уровень эстрогена во время менопаузы или низкий уровень тестостерона может увеличить риск развития остеопороза.
- Лекарства: Некоторые лекарства могут повышать риск развития заболеваний костей. Например, кортикостероиды, препараты для щитовидной железы и препараты, снижающие уровень половых гормонов, могут нанести вред здоровью костей.
- Факторы образа жизни: Факторы образа жизни, включая низкий уровень физической активности, курение и чрезмерное употребление алкоголя, могут предрасполагать человека к остеопорозу.
Человеку необходимо обратиться к врачу, чтобы получить диагноз состояния костей. Обычно врач начинает с изучения истории болезни человека. Это может включать вопросы о том, как долго они испытывают какие-либо симптомы и есть ли у них семейный анамнез заболевания костей.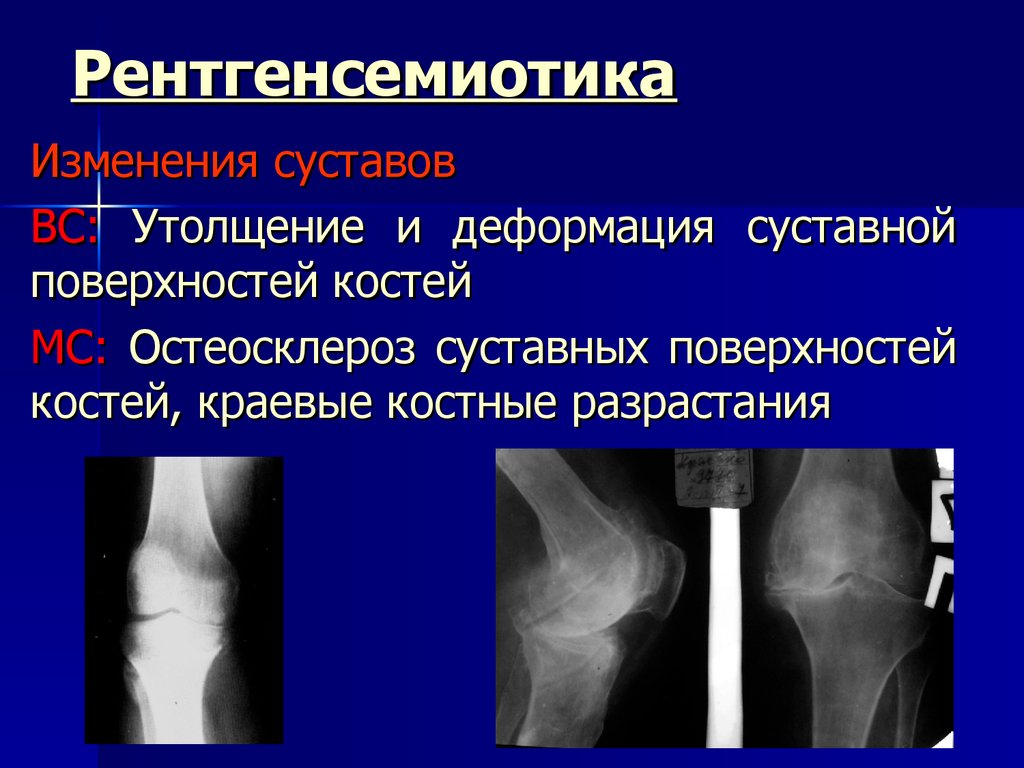
Врач также может провести медицинский осмотр для проверки:
- потери роста или веса
- изменения осанки
- изменения равновесия или походки
- изменения мышечной силы
- любого покраснения или опухоль, например, при остеомиелите
Врач может также назначить анализы для диагностики типа заболевания костей, в том числе:
- Рентгеновское изображение: можно использовать двухэнергетическое рентгеновское абсорбциометрическое сканирование. При этом используется небольшое количество рентгеновских лучей для измерения минеральной плотности костей тела.
- МРТ : В этом тесте используется магнит для создания изображения тела и получения подробных изображений костей и других тканей, включая хрящи и связки.
- Анализы крови: Врач может назначить анализы крови, чтобы подтвердить диагноз рака кости и предоставить информацию о стадии рака.

- Биопсия: Врач может взять небольшое количество костной ткани из пораженного участка, чтобы исследовать ее под микроскопом для постановки точного диагноза.
Наиболее подходящий вариант лечения будет зависеть от типа заболевания костей и серьезности состояния.
Например, при остеопорозе и остеопении целью лечения является прекращение дальнейшей потери костной массы и предотвращение переломов. Таким образом, лечение может включать:
- рекомендации по питанию
- изменение образа жизни, например увеличение физической активности и отказ от курения
- принятие мер по снижению риска падений для предотвращения переломов
- назначение лекарств
Некоторые состояния, такие как НО, в настоящее время не имеют эффективного лечения. Таким образом, целью лечения является предотвращение или контроль симптомов и улучшение мышечной силы и костной массы. В дополнение к приему лекарств человек с НО может проходить физиотерапию для улучшения мышечной силы и подвижности.
При определенных состояниях может потребоваться хирургическое вмешательство. Например, человеку с остеонекрозом обычно требуется хирургическое вмешательство для сохранения суставов. Человеку с опухолью кости может потребоваться операция по ее удалению.
Людям с раком кости также могут потребоваться дополнительные методы лечения, такие как химиотерапия или лучевая терапия, в зависимости от того, насколько запущен рак кости.
Человеку рекомендуется обратиться к врачу, если он сломал кость или испытывает такие симптомы, как боль в костях. Им также следует обратиться к врачу, если они заметят изменение своей осанки, роста, веса или движения при ходьбе.
Это важно, поскольку раннее выявление может предотвратить дальнейшее прогрессирование болезни.
Заболевания костей относятся к состояниям, которые изменяют прочность или гибкость костей. Они могут привести к таким симптомам, как боль в костях, трудности при движении и повышенный риск переломов костей. Эти состояния могут иметь множество потенциальных причин, включая старение, генетику, гормональные изменения и дефицит питательных веществ. Факторы образа жизни, такие как низкий уровень физической активности, курение и употребление алкоголя, также могут увеличить риск заболевания костей.
Эти состояния могут иметь множество потенциальных причин, включая старение, генетику, гормональные изменения и дефицит питательных веществ. Факторы образа жизни, такие как низкий уровень физической активности, курение и употребление алкоголя, также могут увеличить риск заболевания костей.
Врач может проводить анализы для выявления заболеваний костей. После постановки диагноза врач может предложить подходящий план лечения, который может включать медикаментозное лечение, изменение образа жизни и хирургическое вмешательство.
Состояния, влияющие на ваши кости
Медицинское заключение Минеш Хатри, доктора медицинских наук, 15 января 2022 г. Ваш врач может проверить плотность вашей кости, чтобы увидеть, есть ли она у вас, что более вероятно, когда вы становитесь старше. Может помочь изменение диеты и физических упражнений, а некоторые лекарства могут замедлить потерю костной массы. Также разумно работать над своим балансом и силой, чтобы предотвратить падения, которые могут сломать кости.
Это может звучать как обратная сторона остеопороза, потому что это означает, что ваши кости становятся слишком плотными. Они не сильнее. На самом деле, они ослабевают и могут легче сломаться. Это состояние также может повлиять на костный мозг внутри ваших костей, из-за чего вашему организму будет сложнее бороться с инфекцией, переносить кислород и контролировать кровотечение. Лечение включает лекарства, добавки, гормоны и иногда хирургическое вмешательство. Физиотерапия также может помочь.
Это может произойти, когда кость, часто в бедре, руке, колене или плече, не получает достаточного количества крови. Без него костная ткань отмирает и разрушается. Это может вызвать боль и затруднить движение. Ваш врач будет искать причину, которой может быть травма, прием лекарств или такие заболевания, как рак, волчанка и ВИЧ. Вам могут понадобиться лекарства, хирургическое вмешательство или другие виды лечения.
Обычно это начинается в детстве, когда ваши кости еще растут. При этом заболевании ваш организм вырабатывает мало или совсем не вырабатывает инсулин, гормон, который помогает контролировать уровень сахара в крови. Это также может ослабить ваши кости. Врачи не знают, почему, но без достаточного количества инсулина ваши кости могут не так хорошо расти или достигать пиковой костной массы. Ваш врач может помочь вам справиться с этим состоянием с помощью лекарств, диеты, анализов сахара в крови и изменения образа жизни.
При этом заболевании ваш организм вырабатывает мало или совсем не вырабатывает инсулин, гормон, который помогает контролировать уровень сахара в крови. Это также может ослабить ваши кости. Врачи не знают, почему, но без достаточного количества инсулина ваши кости могут не так хорошо расти или достигать пиковой костной массы. Ваш врач может помочь вам справиться с этим состоянием с помощью лекарств, диеты, анализов сахара в крови и изменения образа жизни.
При заболеваниях иммунной системы, таких как волчанка, ваша защитная система атакует ваше собственное тело. Боль в мышцах, лихорадка, усталость, сыпь и выпадение волос являются общими симптомами. Так опухшие, болезненные суставы. У вас также больше шансов заболеть остеопорозом и сломать кости. И кортикостероиды, которые вы можете принимать для лечения волчанки, также могут вызывать потерю костной массы. Ваш врач учтет это при составлении плана лечения.
Это артрит типа износа. Он повреждает скользкую ткань, покрывающую концы костей.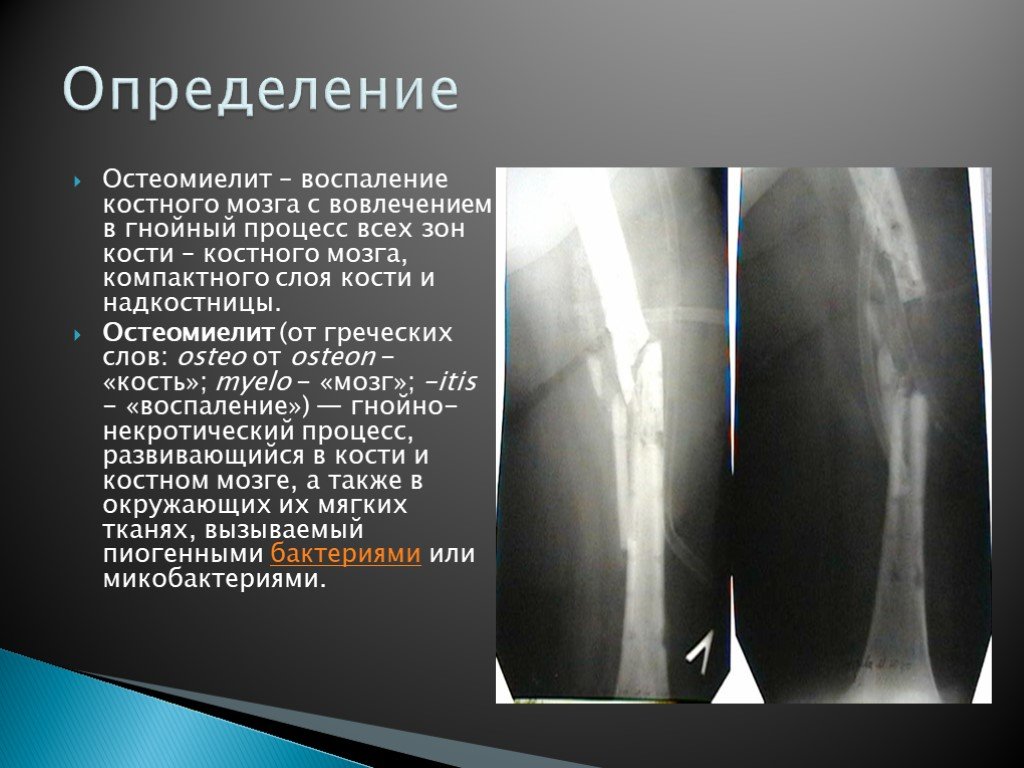 Это позволяет им тереться друг о друга. Кость и хрящ могут отломиться и вызвать боль и отек. Со временем он может даже изменить форму сустава. Упражнения и потеря лишних килограммов могут помочь обуздать боль и скованность. Ваш врач также может предложить лекарства и другие методы лечения, такие как электростимуляция, а иногда и хирургическое вмешательство.
Это позволяет им тереться друг о друга. Кость и хрящ могут отломиться и вызвать боль и отек. Со временем он может даже изменить форму сустава. Упражнения и потеря лишних килограммов могут помочь обуздать боль и скованность. Ваш врач также может предложить лекарства и другие методы лечения, такие как электростимуляция, а иногда и хирургическое вмешательство.
Как и волчанка, это аутоиммунное заболевание. Защитная система вашего тела атакует ваши суставы и кости, часто в руках и ногах. Помимо боли и припухлости в суставах, вы можете чувствовать усталость и лихорадку. Ваш врач может помочь вам справиться с этим с помощью лекарств и, в некоторых случаях, хирургического вмешательства. Также может помочь употребление большого количества противовоспалительных продуктов и физические упражнения для укрепления сердца и других мышц, а также для улучшения диапазона движений суставов.
Это означает, что ваш организм не может справиться с глютеном, белком, содержащимся в пшенице и других злаках. Когда вы едите его, ваша иммунная система атакует и повреждает тонкую кишку. Это затрудняет усвоение организмом питательных веществ, в том числе кальция, в которых нуждаются кости. Слабые кости являются обычным явлением, если у вас есть это заболевание, но вы не знаете об этом. Если ваш врач говорит, что у вас глютеновая болезнь, вам потребуется строгая безглютеновая диета, чтобы ваше тело могло выздороветь.
Когда вы едите его, ваша иммунная система атакует и повреждает тонкую кишку. Это затрудняет усвоение организмом питательных веществ, в том числе кальция, в которых нуждаются кости. Слабые кости являются обычным явлением, если у вас есть это заболевание, но вы не знаете об этом. Если ваш врач говорит, что у вас глютеновая болезнь, вам потребуется строгая безглютеновая диета, чтобы ваше тело могло выздороветь.
Также называемая «болезнью ломкости костей», вы наследуете от своих родителей гены, которые могут сделать ваши кости слабыми и деформированными. Ваши суставы могут слишком легко отделяться, а ваш позвоночник может искривляться. У вас также может быть потеря слуха, проблемы с дыханием и темный цвет белков ваших глаз. Хотя лекарства нет, вы можете справиться с некоторыми симптомами с помощью здорового образа жизни, лекарств и, в некоторых случаях, хирургического вмешательства.
Это когда щитовидная железа вырабатывает слишком много гормонов, которые обычно помогают организму использовать энергию.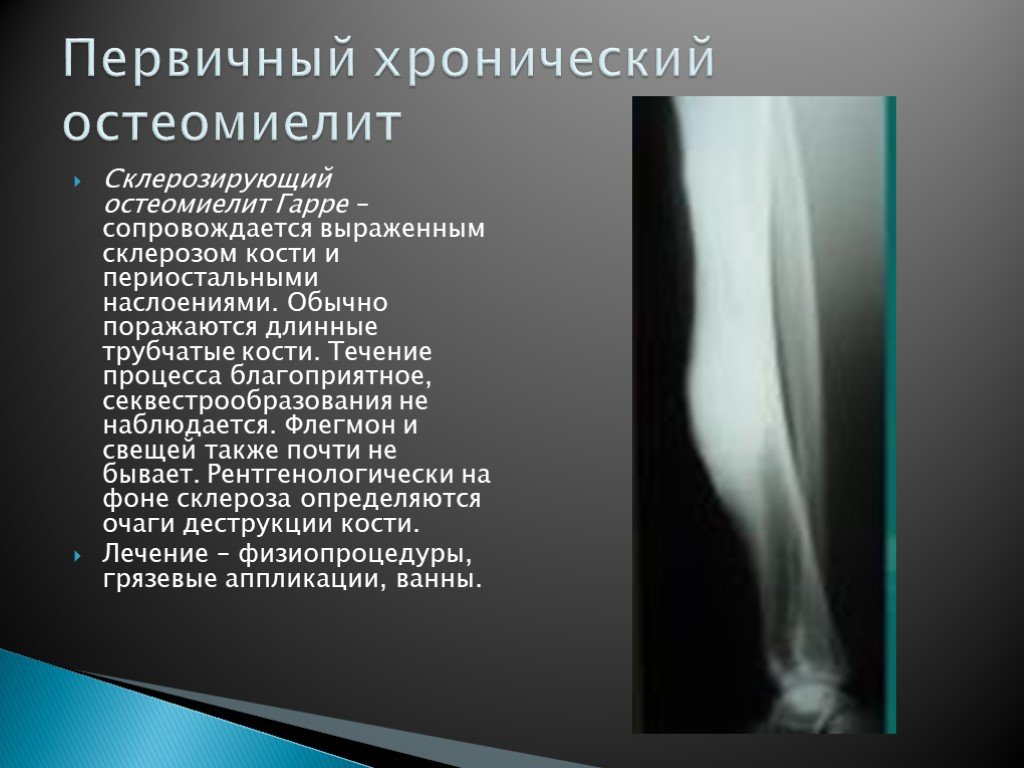 Это может сделать вас усталым, бессонным и шатким. Это также ускоряет потерю костной массы, и иногда ваше тело не может заменить ее достаточно быстро. Если это происходит слишком долго, вы можете получить остеопороз. Ваш врач может помочь вернуть уровень гормонов в норму с помощью лекарств, хирургического вмешательства или того и другого.
Это может сделать вас усталым, бессонным и шатким. Это также ускоряет потерю костной массы, и иногда ваше тело не может заменить ее достаточно быстро. Если это происходит слишком долго, вы можете получить остеопороз. Ваш врач может помочь вернуть уровень гормонов в норму с помощью лекарств, хирургического вмешательства или того и другого.
Табак может нарушить кровообращение, в том числе и в костях. Это может привести к ослаблению костей и особой проблеме с позвоночником, который и без того не получает много крови. Курение также может усугубить боль в суставах и спине, вызванную другими заболеваниями. И некоторые обезболивающие могут не сработать для вас. Поэтому работайте со своим врачом, чтобы избавиться от привычки навсегда.
Если вам нужно сбросить много килограммов, есть различные операции, которые вы и ваш врач можете рассмотреть, чтобы уменьшить ваш желудок, чтобы вы не ели так много. Но у вас более чем в два раза больше шансов сломать кость через некоторое время после операции. Врачи не знают почему. Частично причина может быть в том, что вы едите меньше кальция и витамина D, в которых нуждаются ваши кости.
Врачи не знают почему. Частично причина может быть в том, что вы едите меньше кальция и витамина D, в которых нуждаются ваши кости.
Если боль в суставах или костях возникает быстро, а вас также тошнит и лихорадит, это может быть инфицировано бактериями. Это может быть вызвано другим заболеванием или травмой. Ваш врач может назвать это «септическим артритом» и может использовать иглу для удаления жидкости и назначить антибиотики для уничтожения бактерий. Хотя это происходит не так часто, вирусы или грибки также могут поражать ваши суставы. В таких случаях антибиотики не помогут.
Если у вас это заболевание, ваши кости становятся слишком большими и слабыми. Чаще всего он поражает кости ног, черепа, таза или позвоночника. Сначала это может быть не больно, если вы не сломаете кость или не заболеете артритом. И если это повлияет на ваш череп, вы можете потерять слух. Врачи не знают, почему это происходит, но ваши гены могут сыграть свою роль. Вам могут понадобиться лекарства и операция, чтобы исправить сломанные или деформированные кости.
Здесь гены говорят вашему телу заменить здоровую кость другими типами тканей. Кости могут стать слабыми, иметь странную форму и легче ломаться. Многие дети в возрасте от 6 до 10 лет, страдающие этим заболеванием, ломают кости. Часто поражает одну сторону тела, обычно руку, таз, лицо, ногу или ребра. Чтобы обуздать симптомы, вам могут понадобиться лекарства, гипсовые повязки и хирургическое вмешательство. Спросите своего врача о диете и изменениях физических упражнений, которые могут помочь.
IMAGES PROVIDED BY:
- Thinkstock
- Science Source
- Medical Images
- Thinkstock
- Medical Images
- Science Source
- Science Source
- Getty
- Thinkstock
- Getty
- Photodisc
- Thinkstock
- Getty
- Medical Images
- Science Source
ИСТОЧНИКИ:
British Thyroid Foundation: «Thyroid Disorders and Osteoporosis».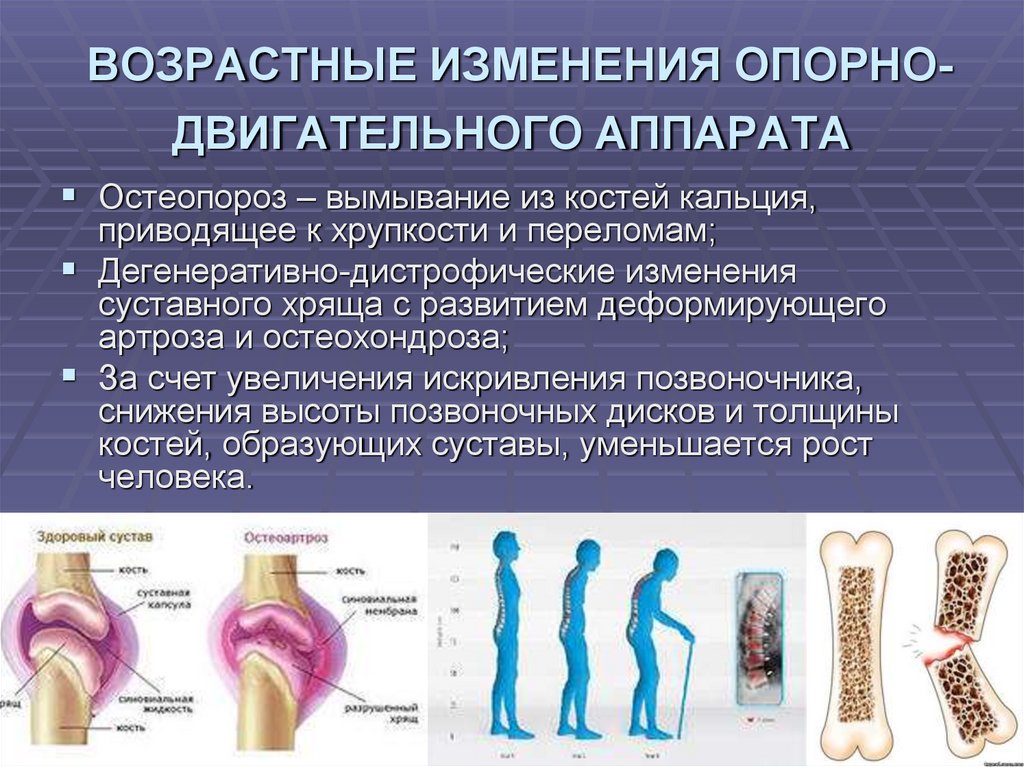

 е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС.
е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС. У человека с нелеченной глютеновой болезнью может развиться заболевание костей из-за затрудненного усвоения кальция, необходимого для здоровых костей.
У человека с нелеченной глютеновой болезнью может развиться заболевание костей из-за затрудненного усвоения кальция, необходимого для здоровых костей. Это может привести к потере прочности и качества костей.
Это может привести к потере прочности и качества костей.