Профилактика повторных переломов у детей и подростков с низкой минеральной плотностью костей | #06/15
В настоящее время весь мир насторожен многократным ростом частоты переломов скелета, так, к 2050 г. ожидается, что количество бедренных фрактур возрастет в 4 раза. Наблюдается значительный рост частоты повторных переломов, которые к тому же сейчас хуже срастаются, особенно у детей. Поэтому неотложные попытки снижения прогнозируемой «эпидемии переломов» должны начинаться уже в настоящее время и с детского возраста [1]. В современной отечественной и зарубежной литературе по данной проблеме нам встретились единичные публикации, в которых указывается на отсутствие эффективных методов лечения и профилактики переломов [2, 3]. В России нет собственных остеопротекторов, даже стратегический витамин D покупается за рубежом. На это тратятся миллиардные средства.
В настоящее время во всем мире пытаются решить проблему остеопороза и переломов костей назначением различных остеопротекторов с целью повышения минеральной плотности костей. Мы установили, что это неверный путь. Повысить минеральную плотность костей и снизить частоту костных переломов таким образом, особенно препаратами кальция, невозможно, т. к. у детей и подростков чрезвычайно разнообразны патогенетические нарушения костно-минерального обмена. В результате разбалансировки системы, регулирующей обмен кальция, дисбаланса остеокластов и остеобластов, тот кальций, который мы назначили пациенту, откладывается не в кости, а в другие органы и ткани с риском кальцификации мягких тканей, сосудов с риском гиперминерализации, а в перспективе (у взрослых) увеличением риска инсультов, инфарктов. Таким образом, назначением большинства современных остеопротекторов не удается решить проблему остеопороза и костных переломов, особенно в перспективе [4, 5].
Мы установили, что это неверный путь. Повысить минеральную плотность костей и снизить частоту костных переломов таким образом, особенно препаратами кальция, невозможно, т. к. у детей и подростков чрезвычайно разнообразны патогенетические нарушения костно-минерального обмена. В результате разбалансировки системы, регулирующей обмен кальция, дисбаланса остеокластов и остеобластов, тот кальций, который мы назначили пациенту, откладывается не в кости, а в другие органы и ткани с риском кальцификации мягких тканей, сосудов с риском гиперминерализации, а в перспективе (у взрослых) увеличением риска инсультов, инфарктов. Таким образом, назначением большинства современных остеопротекторов не удается решить проблему остеопороза и костных переломов, особенно в перспективе [4, 5].
Наша работа направлена на решение вышеперечисленных проблем. Ее новизна в том, что путем изменения диагностического подхода с акцентом на выявление основных патогенетических причин остеопороза (перелома) изменяется терапевтический подход к остеопорозу.
Целью настоящей работы было изучить этиопатогенетическую структуру костных переломов у детей и подростков и на основании этого разработать персонифицированный подход в лечении и профилактике костных переломов. Исследовать эффективность лечения остеопороза у детей новым средством Остео-вит D3.
Материалы и методы исследования
С 2007 по май 2013 г. на базе Пензенской ОДКБ было обследовано 37 детей и подростков с низкой минеральной плотностью костной ткани (мальчиков — 25, девочек — 12), с переломами длинных трубчатых костей дистальных отделов конечностей, составивших основной контингент. Преобладали переломы верхних конечностей — 28 случаев, нижних — 9.
Из исследования исключались дети с вторичным остеопорозом при различных системных заболеваниях, несовершенным остеогенезом, тубулопатиями, гиперпаратиреозом, лечением глюкокортикоидами.
Обследование больных включало сбор анамнеза, осмотр, общеклиническое, лабораторное и биохимические исследования: кальций, неорганический фосфор, щелочная фосфатаза, 25(ОН)-витамин D в сыворотке крови, рентгенологические методы. Диагностика недостаточности витамина D проводилась по содержанию 25(ОН)-витамина D в крови менее 20 нг/мл. Определение МПКТ проводилось рентгенабсорбционным методом до и после лечения через 9–10 месяцев на аппарате «Остеометр» DTX-100. В процессе углубленного обследования основного контингента детей были выделены три группы причин повторных переломов: 11 детей с дефицитом витамина D (1-я группа), 7 детей с наличием костных полостей в трабекулярных отделах (2-я группа), остальные — 19 детей с низкой минеральной плотностью костей (3-я группа).
Диагностика недостаточности витамина D проводилась по содержанию 25(ОН)-витамина D в крови менее 20 нг/мл. Определение МПКТ проводилось рентгенабсорбционным методом до и после лечения через 9–10 месяцев на аппарате «Остеометр» DTX-100. В процессе углубленного обследования основного контингента детей были выделены три группы причин повторных переломов: 11 детей с дефицитом витамина D (1-я группа), 7 детей с наличием костных полостей в трабекулярных отделах (2-я группа), остальные — 19 детей с низкой минеральной плотностью костей (3-я группа).
Новым подходом в решении поставленной задачи было использование трутневого раствора (трутневое молочко) в качестве фортификатора (усилителя) остеопротектора (витамина D). В трутневом молочке содержится высокое содержание белка (до 41%), аминокислот (до 37%), в том числе незаменимых (около 38% от общей суммы аминокислот), нуклеиновых кислот (1,1–1,3%), ферментов (липаз, протеаз, фосфотаз, уреазы, дегидрогеназы, амилазы и др.), фосфолипидов (1,1–1,5%), углеводов (фруктозы, глюкозы и др. ), комплекс веществ липидной фракции, микро- и макроэлементов, витаминов А, D, Е, группы B и других биологически активных компонентов, поэтому трутневый расплод не зря называют «банком биологически активных веществ». Такой состав трутневого расплода (молочка) оказывает лечебно-профилактическое действие: антиоксидантное, иммуномодулирующие, противоопухолевое, остеопротекторное [6–9]. У самих пчеловодов не бывает тяжелых форм остеопороза. На основании этого нами был разработан Остео-вит D 3 (биологически активная добавка), содержащий в 1 таблетке 500 МЕ витамина D3 и 100 мг трутневого расплода в качестве корректора метаболических процессов.
), комплекс веществ липидной фракции, микро- и макроэлементов, витаминов А, D, Е, группы B и других биологически активных компонентов, поэтому трутневый расплод не зря называют «банком биологически активных веществ». Такой состав трутневого расплода (молочка) оказывает лечебно-профилактическое действие: антиоксидантное, иммуномодулирующие, противоопухолевое, остеопротекторное [6–9]. У самих пчеловодов не бывает тяжелых форм остеопороза. На основании этого нами был разработан Остео-вит D 3 (биологически активная добавка), содержащий в 1 таблетке 500 МЕ витамина D3 и 100 мг трутневого расплода в качестве корректора метаболических процессов.
Эффективность Остео-вита D3 в лечении остеопороза определяли по динамике клиники заболевания, МПКТ и закрытию полостных образований в костях. Дети 1-й и 2-й групп получали Остео-вит D3 трехмесячными курсами три раза в год по 1 таблетке 2 раза в день с месячными перерывами. Дети 3-й группы в зависимости от способа лечения разделены на две сравнимые подгруппы по возрасту и тяжести заболевания: подгруппа А — 10 пациентов получали Остео-вит D3 перорально по 1 таблетке 2 раза в день (утром и на ночь, т. е. 200 мг расплода/сут, 1000 МЕ витамина D
е. 200 мг расплода/сут, 1000 МЕ витамина D
Результаты исследования
Дети 1-й группы (с дефицитом витамина D) при лечении Остео-витом D3 имели положительную динамику основных клинических, инструментальных и биохимических показателей. Частота болевого синдрома и его выраженность через 1–2 мес уменьшилась в 3 раза. Происходило более быстрое, на 7–10 дней, формирование костной мозоли, по сравнению с детьми, не получавшими Остео-вит D3. Уровень 25(ОН)-витамина D через 6 мес лечения повысился с «уровня недостаточности» до нормы.
Во 2-й группе пациентов, получавших Остео-вит D3, также отмечена положительная динамика в виде исчезновения и уменьшения болей, ускоренного формирования костной мозоли, повышения минеральной плотности, закрытия полостей или уменьшения их размеров у 2/3 пациентов (рис.
У трети пациентов 2-й группы положительный результат не получен. Эти дети имели выраженные нарушения в гормональном статусе (дефицит половых гормонов, нарушения функции щитовидных и паращитовидных желез).
Сравнительный анализ эффективности терапии Остео-вита D3 и Кальций-Д3 Никомед в 3-й группе показал, что отечественный препарат не уступал признанному зарубежному препарату и даже превосходил его по повышению МПКТ и закрытию полостных образований.
Обсуждение результатов
Структура сниженной минеральной плотности костей и причин костных переломов у детей, направленных на обследование в Центр остеопороза, оказалась неоднородной и педиатрически детерминорованной. Установлено, что в первую очередь у детей с повторными переломами в случае постановки таким детям диагноза «остеопороз» необходимо обследовать на дефицит витамина D — главной причины сниженной минеральной плотности у детей. Полученные данные соответствуют имеющимся литературным данным о широком распространении дефицита витамина D (M.
При наличии полостных образований в трабекулярных костях у детей с переломами необходимо обследование на гормональный статус и исключить остеопатии эндокринного генеза (дисфункции щитовидной железы хорошо компенсируются применением тирео-вита (лапчатка белая), недостаточность половых гормонов компенсируется андро-витом (гомогенат трутневого расплода). Это повысит эффективность лечения и важно для профилактики повторных переломов. Заболевания желудочно-кишечного тракта (язвенная болезнь желудка и 12-перстной кишки, хронические гастродуодениты, мальабсорбция) могут быть причиной сниженной минеральной плотности и переломов костей. При этих заболеваниях снижается всасывание кальция в этих отделах кишечника (Р. Т. Галеева, 2009). Таким образом, с учетом полученных данных можно с большим основанием считать, что костные переломы у детей на фоне низкой минерализации обусловлены различными педиатрическими заболеваниями и без учета этих факторов невозможна профилактика повторных переломов, особенно в катамнезе.
Кроме того, выявлены и другие важные факторы риска костных переломов у детей и подростков: 75% детей (28 из 37) получали молоко в малом количестве или избегали его вообще. 25% (9 детей) хотя и получали достаточно молочных продуктов, но без добавки витамина D. В связи с чем молоко, хоть и прекрасный источник кальция, лишено защитных эффектов на костный скелет (ввиду неэффективного усвоения Са без витамина D). В связи с этим важно наладить производство D-витаминизированного молока.
Остео-вит D3 был использован в лечении остеопороза у всех исследованных групп пациентов с получением положительных результатов. Препарат значительно улучшает всасывание кальция из молочных продуктов и тем самым повышает минеральную плотность костей. В катамнезе у детей, получивших три курса лечения Остео-витом D3, не отмечен ни один случай повторных переломов. Это можно объяснить тем, что он снижает частоту падений за счет улучшения минерализации костей, укрепления связочного и мышечного аппарата. Необходимы дальнейшие исследования в катамнезе.
Необходимы дальнейшие исследования в катамнезе.
Выводы
- Этиопатогенетическая структура низкой минеральной плотности костей у детей с переломами длинных трубчатых костей неоднородна и педиатрически детерминирована различными факторами: D-дефицитным состоянием, заболеваниями желудочно-кишечного тракта, недостаточным потреблением молочных продуктов без витамина D, дисфункциями в эндокринной системе и другими факторами.
- Внедрение Остео-вита D3 в целях профилактики и лечения остеопороза у детей и подростков значительно уменьшит частоту костных переломов, частоту недостаточности витамина D, уменьшит зависимость от импорта зарубежных дорогих остеопротекторов, что позволит получить существенный экономический и социальный эффект.
- При изучении сравнительной эффективности Остео-вита D3 с Кальций-Д3 Никомед отечественный препарат не уступал зарубежному препарату и даже превосходил его по закрытию и уменьшению полостных образований, скорости консолидации костей перелома на 7–9 дней.

Литература
- Шилин Д. Е. Современная стратегия преодоления дефицита кальция и витамина D у детей и подростков с позиций профилактики остеопении и переломов // Вопросы практической педиатрии. 2006. Т. 1. № 2. С. 50–56.
- Holick M. F. Vitamin D deficiency // N Engl J Med. 2007, 357: 266–281.
- Cooper С., Dennison Е. М., Leufkens H. G. M., Bishop N., van Staa T. P. Epidemiology of Childhood Fractures in Britain: A Study Using the General Practice Research Database // J. Bone Miner. Res. 2004. Vol. 19. № 12. P. 1976–1981.
- Струков В. И., Галеева Р. Т. и др. Актуальные проблемы остеопороза. Ростра, 2009. С. 341.
- Струков В. И., Елистратов Д. Г. и др. Известные и новые технологии в лечении и профилактике остеопороза. Пенза, 2012.
- Беляев В. А, Сафоновская Е. В. Адаптогенные свойства препарата на основе трутневого расплода // Пчеловодство.
 2009. № 6. С. 52–53.
2009. № 6. С. 52–53. - Будникова Н. В. Биологически активные соединения в трутневом расплоде // Пчеловодство. 2009. № 6. С. 52.
- Дубцова Е. А. Клинико-экспериментаьное обоснование применения продуктов пчеловодства в комплексной терапии некоторых заболеваний органов пищеварения. Автореферат дисс. д.м.н. М.: ЦНИИ гастр., 2009. С. 38.
- Кривцов Н. И. и др. Теория и средства апитерапии. М., 2007.
В. И. Струков*, 1, доктор медицинских наук, профессор
Д. Г. Елистратов**
Ю. Г. Щербакова*
А. Т. Купцова*
Р. Т. Галеева*, кандидат медицинских наук
Л. Г. Радченко*, кандидат медицинских наук
Л. А. Бурмистрова**, кандидат биологических наук
* ГОУ ДПО ПИУВ, Пенза
** ФГБНУ НИИ пчеловодства, Рыбное
1 Контактная информация: villor37@sura. ru
ru
обзор эффективных препаратов, действие, отзывы
Для быстрого восстановления после перелома кости требуется прием лекарственных препаратов, содержащих кальций. В зависимости от того, насколько ответственно пациент отнесется к курсу лечения будет зависеть дальнейшая судьба повреждения. При переломах препараты кальция играют главнейшую роль. Крайне важно правильно подобрать необходимое средство и соблюдать инструкции по его применению.
Избыток и нехватка кальция в организме
Обычно, кальция всегда не хватает, и врачи с детства приучают неукоснительно пополнять его запасы. Для этого рекомендуются употреблять в неограниченном количестве продукты, содержащее этот жизненно важный микроэлемент. Все они известны и много раз упоминались в рекомендациях по здоровому питанию. Прежде всего лидерами по содержанию кальция являются молоко и молочные продукты, рыба и яйца, а также такие овощи, как капуста, редька и молодой горох. Очень много кальция имеется в грибах и в гречневой крупе. При недостатке этого микроэлемента могут возникнуть следующие проблемы:
При недостатке этого микроэлемента могут возникнуть следующие проблемы:
- Мышечная слабость.
- Проблемы сердечно сосудистого характера.
- Психоз и истеричность.
При избытке кальция возникает быстрая утомляемость, медленная реакция, запор или понос, сопровождающиеся вздутием живота.
Когда его назначают
Существует определенная связь между иммунитетом и этим веществом. Препараты с кальцием назначаются в следующих случаях:
- Людям в пожилом возрасте врачи настоятельно рекомендуют употреблять как можно больше кальция. Эта категория пациентов склонна к переломам, которые, учитывая возраст пациента, рискуют никогда не срастись.
- Не помешает прием этого элемента любителям кофе. Этот напиток не только вымывает его из костей, но и препятствует усвоению кальция в желудке.
- Дополнительный прием этого микроэлемента могут назначить при первом и последнем триместре беременности. Во время этого периода значительная доля микроэлемента, поступающая с едой, отдается ребенку.
 Организм матери получает все полезные вещества по остаточному принципу. Поэтому беременным часто не хватает очень многих компонентов.
Организм матери получает все полезные вещества по остаточному принципу. Поэтому беременным часто не хватает очень многих компонентов. - Недостаток кальция также испытывают женщины во время климакса.
- В состав витаминных комплексов для детей и подростков обязательно входит повышенная доза кальция.
При недостатке этого микроэлемента у человека могут разрушаться зубы, а волосы и ногти становится ломкими.
Препараты с кальцием
Подбор нужных средств должен проводиться только лечащим врачом. В аптеках продается немало подобных препаратов, но, вопросе выбора наиболее оптимального варианта следует довериться специалистам. Лечащий врач посоветует, какие препараты кальция лучше принимать при переломах. При приеме этих лекарств следует учитывать следующие правила:
- Специалисты советуют предварительно растолочь таблетку с кальцием и капнуть в нее несколько капель лимонного сока. После того, как она зашипит, ее можно употреблять. Таким образом, микроэлемент лучше усваиваться, а значит приносит максимальную пользу.

- Пациентам требуется не только кальций, но и другие микроэлементы. Из-за нехватки витамина Д, кальций плохо усваивается и не дает должного эффекта. Чтобы получить этот витамин необходимо выключать в ежедневное меню жирную рыбу, яйца и сливочное масло.
- Препараты кальция при переломах для костей нельзя принимать слишком долго. Обычно, врач рекомендует использовать эти средства весь период заживления кости. После чего следует сделать перерыв, и только потом возобновляют дальнейшее употребление препарата.
Крайне важно принимать кальций в таблетках после перелома. Некоторые пациенты напрасно думают, что употребляя этот микроэлемент из продуктов питания можно пренебречь аптечными препаратами. Этого крайне недостаточно. Такое легкомыслие, в будущем скажется серьезными проблемами. Поэтому на вопрос пациентов: «Нужно ли принимать препараты кальция при переломах?», врачи отвечают утвердительно.
Препарат «Натекаль Д»
Среди побочных эффектов отмечают вздутие живота и запор. Это средство рекомендуют использовать после перелома, для профилактики остеопороза и в период менопаузы. Он отлично восполняет потерю кальция во время всех триместров беременности.
Это средство рекомендуют использовать после перелома, для профилактики остеопороза и в период менопаузы. Он отлично восполняет потерю кальция во время всех триместров беременности.
Исследования показали значительное укрепление и уплотнение костной ткани после приема этого средства. Активный компонент препарата всасывается в стенки тонкого кишечника, а его остатки выводятся на протяжении двух суток через кал и мочу. Очень часто на вопрос: «Какие препараты кальция при переломах лучше всего помогают восстановлению костной ткани?», врачи рекомендуют это средство.
Это средство содержит 1500 мг карбоната кальция. Капсулы не содержат оболочки и могут быстро раствориться в воде. Они упакованы в удобные емкости в достаточном количестве для прохождения курса лечения.
«Натекаль Д» хранится на протяжении трех лет. Температура хранения не должна превышать 25 градусов.
Препарат «Кальций 3D Никомед»
В составе этого средства присутствует витамин Д. Производители добавили этот элемент для лучшего усваивания кальция при переломах для костей. Препарат представляет собой таблетки полукруглой формы и без оболочки. Примерно треть таблетки всасывается через стенки желудка. Выводится активный компонент через кал и мочу. Противопоказано это средство при следующих заболеваниях:
Препарат представляет собой таблетки полукруглой формы и без оболочки. Примерно треть таблетки всасывается через стенки желудка. Выводится активный компонент через кал и мочу. Противопоказано это средство при следующих заболеваниях:
- Туберкулезе легких.
- При избытке витамина Д.
- Пациентом с мочекаменной болезнь следует быть осторожными и употреблять это средство только после рекомендации лечащего врача.
А также, «Кальций 3D Никомед» не используют при индивидуальной непереносимости компонентов и почечной недостаточности в тяжелой форме. Применяют его следующим образом:
- С пятилетнего возраста и до 12 лет употребляют не более 2 в сутки.
- Взрослые пациенты могут принимать 3 штуки в день.
- При заболеваниях почек дневную норму уменьшают вдвое.
При передозировке препаратом иногда возникает тошнота, сопровождающаяся рвотой, запор и слабость. При приеме этого средства нельзя употреблять слишком большое количество продуктов, содержащих кальций. Это, прежде всего, молоко, сыр и творог. А также не рекомендуется увлекаться яйцами, редькой и капустой. «Кальций 3D Никомед» — один из самых лучших препаратов кальция при переломах для быстрого восстановления.
Это, прежде всего, молоко, сыр и творог. А также не рекомендуется увлекаться яйцами, редькой и капустой. «Кальций 3D Никомед» — один из самых лучших препаратов кальция при переломах для быстрого восстановления.
Препарат «Кальцемин Адванс»
Формой выпуска препарата являются таблетки розового оттенка и овальной формы. Этот препарат кальция при переломах упакован в круглые пластиковые флаконы из полипропилена. «Кальцемин Адванс» имеет те же показания, как и остальные препараты, в составе которых присутствует кальций.
При передозировке возникает рвота, нарушение стула и головная боль. Употребляют его во время еды и только один раз в день. Детям до 12 лет принимать это средство запрещено. Благодаря этому препарату значительно уменьшается период заживляемости поврежденной костной ткани. А также он является довольно надежными и эффективным препаратом, используемым для профилактики остеопороза.
Препарат «Кальций сандоз»
Таблетки крупные и ярко-белые. При попадании в воду они издают шипение и растворяются. Это средство отлично зарекомендовало себя при переломах кости. Оно содержит достаточное количество кальция, и пациенту не требуется дополнительная диета.
Это средство отлично зарекомендовало себя при переломах кости. Оно содержит достаточное количество кальция, и пациенту не требуется дополнительная диета.
Употребляют «Кальций сандоз» следующим образом:
- 1000 мг препарата в сутки могут принимать взрослые пациенты.
- Не более 500 мг в день дети от трех до девяти лет.
- Женщины в положении употребляют не более 1500 мг.
Курс лечения составляет один месяц, но иногда длится до двух лет. Нельзя допускать передозировки препаратом. В противном случае могут возникнуть отеки, зуд на коже и гиперкальциемия. А также нередко переизбыток препарата приводит к мигрени и нарушению стула.
«Кальций сандоз» рекомендуют принимать вместе с витамином Д. Это лучший препарат кальция после переломов у пожилых людей. Хранится это средство при температуре не выше 30 градусов на протяжении трех лет.
Жевательные таблетки «Идеос»
Это одно из самых популярных препаратов кальция после перелома. Средство представляет собой таблетки, покрытые желтой оболочкой и имеющие приятный аромат лайма. Их можно как разжевывать, так и глотать целиком, запивая небольшим количеством воды. Среди побочных эффектов отмечают запоры, сухость во рту и головную боль. Нельзя превышать норму препарата, рекомендуемую в инструкции. «Идеос» не назначается детям младше 12 лет. Остальные пациенты могут употреблять это средство в количестве не более двух таблеток в сутки.
Их можно как разжевывать, так и глотать целиком, запивая небольшим количеством воды. Среди побочных эффектов отмечают запоры, сухость во рту и головную боль. Нельзя превышать норму препарата, рекомендуемую в инструкции. «Идеос» не назначается детям младше 12 лет. Остальные пациенты могут употреблять это средство в количестве не более двух таблеток в сутки.
«Витрум Кальциум» с витамином Д
Формой выпуска препарата являются крупные таблетки без оболочки. Они расфасованы по пластиковым блистерам в количестве шестидесяти штук. Инструкция по применению этого средства советуют употреблять не более двух таблеток в сутки. Курс лечение составляет один месяц. «Витрум кальциум» имеет те же показания, как и остальные средства, содержащие рассматриваемый микроэлемент.
Нежелательно его применять при мочекаменной болезни, тяжелых нарушениях в работе почек, а также при сбоях в работе щитовидной железы. «Витрум Кальциум» с витамином Д не используют для лечения маленьких детей. В составе этого препарата кальция при переломах присутствуют сразу 2 основных вещества, которые получают из панцирей обитателей моря.
Питание при переломах
Помимо лекарственных препаратов, также важно учитывать некоторые особенности питания для быстрого заживления костной ткани. Врачи рекомендуют придерживаться следующей диеты:
- Употреблять вместо сахара мед, который содержит массу полезных микроэлементов.
- Ежедневно принимать по одной чайной ложке льняного масла. В его составе присутствуют полиненасыщенные кислоты Омега 3 и 6. Они участвуют в синтезе коллагена и также способствует процессу восстановления.
- Вареное вкрутую яйцо содержат витамины А и Е, которые являются не только мощными антиоксидантными, но и активно участвуют в заживлении поврежденной ткани и в производстве новых клеток.
Очень полезно такому пациенту пребывать на свежем воздухе и получать солнечные ванны. Ведь таким образом восполняется запасы витамина D.
Кроме лекарственных препаратов отлично зарекомендовали себя витаминные комплексы и биодобавки. Их принимают аналогично остальным средствам с кальцием.
Биодобавка «Феминекс кальций»
Капсулы препарата употребляют по одной штуке в день, старясь не превышать рекомендуемую норму. Это средство отлично укрепляет иммунитет. Его можно применять на всех триместрах беременности. Это средство содержит в своем составе много полезных компонентов, среди которых присутствуют витамины А, Е и все представители группы Б. А также массу необходимых микроэленментов.
Все перечисленные препараты кальция лучшие при переломах. В аптеках можно встретить и другие средства в виде БАДов или минеральных комплексов.
Особенности действия препаратов и отзывы
Препараты кальция восполняют дефицит его иона, повышают резистентность костной ткани к патогенным воздействиям, снижают проницаемость тканей, оказывают противоотечное, противовоспалительное, противоаллергическое, гемостатическое действие, ингибируют активность остеокластов и снижают резорбцию костной ткани, активируют ретикуло-эндотелиальную систему, фагоцитарную функцию лейкоцитов и повышают сопротивляемость организма.
Согласно отзывам, прием вышеперечисленных средств благоприятно сказывается на состоянии организма. Люди, которые перенесли переломы, отмечают, что восстановление кости значительно ускорилось. Беременные женщины также хорошо отзываются о данных средствах, они отметили, что состояние зубов, ногтей и волос не ухудшилось после родов.
Что еще употребляют при переломах
Для того, чтобы перелом как можно быстрее зажил понадобится целый ряд медикаментов, каждый из которых несет определенную функцию. Пациенту назначают специальные средства регенерирующие костную ткань и способствующие ее наращиванию. Наиболее необходимыми препаратами в этот период становятся препараты кальция. При переломах не обойтись и без обезболивающих. Обычно применяется «Анальгин», «Парацетамол», «Кетанол» или «Баралгин». Для укрепления иммунитета врач выписывает витаминно-минеральные комплексы или биодобавки.
Для нормализации действия хрящевой ткани следует принимать средства с хондротоином, а для улучшения кровообращения используются мази на основе красного перца или змеиного яда. Какой препарат кальция при переломе лучше всего использовать, может посоветовать лечащий врач.
Какой препарат кальция при переломе лучше всего использовать, может посоветовать лечащий врач.
Роль и место препаратов кальция и витамина d для профилактики и лечения остеопороза | Луценко
ВВЕДЕНИЕ
Костная ткань состоит из неорганических компонентов и органического матрикса. Последний состоит из коллагеновых белков (90%), преимущественно – из коллагена I типа, а также неколлагеновых белков [1]. Неорганические вещества кости представлены главным образом фосфатами и кальцием, однако, в значительном количестве также присутствуют бикарбонаты, натрий, калий, цитрат, магний, карбонат, фосфор, цинк, барий и стронций [2]. Кальций и фосфор формируют кристаллы гидроксиапатитов, имеющих формулу Ca10(PO4)6(OH)2. Коллагеновые и неколлагеновые белки формируют каркас для отложения гидроксиапатитов. Такое взаимодействие и обеспечивает прочность и упругость костной ткани [3].
Кальций – один из основных макроэлементов организма человека. 99% кальция находится в костной ткани, остальной содержится во внеклеточной жидкости и в других тканях. Кальций поступает в организм при потреблении продуктов питания, наибольшее его количество содержится в молочных продуктах. Выведение кальция происходит через кишечник, почки и кожу, в связи с чем необходимо поддерживать его поступление извне. Всасывание кальция из кишечника – процесс, на который влияет множество факторов: состав пищи, возраст, уровень витамина D в крови, генотип рецептора витамина D. Пищевые волокна и оксалаты (соли и эфиры щавелевой кислоты) снижают всасывание кальция, а белки (ароматические аминокислоты) и глюкоза – увеличивают. Поваренная соль и кофеин увеличивают экскрецию кальция с мочой, как и высокое потребление белка вследствие увеличенной кишечной абсорбции [4].
Кальций поступает в организм при потреблении продуктов питания, наибольшее его количество содержится в молочных продуктах. Выведение кальция происходит через кишечник, почки и кожу, в связи с чем необходимо поддерживать его поступление извне. Всасывание кальция из кишечника – процесс, на который влияет множество факторов: состав пищи, возраст, уровень витамина D в крови, генотип рецептора витамина D. Пищевые волокна и оксалаты (соли и эфиры щавелевой кислоты) снижают всасывание кальция, а белки (ароматические аминокислоты) и глюкоза – увеличивают. Поваренная соль и кофеин увеличивают экскрецию кальция с мочой, как и высокое потребление белка вследствие увеличенной кишечной абсорбции [4].
Для нормального всасывания кальция в кишечнике необходим достаточный уровень витамина D в крови. Гиповитаминоз D широко распространён в мире, он ассоциирован не только с отрицательным кальциевым балансом и снижением минерализации костной ткани, но и с мышечной слабостью, приводящей к высокому риску падений, что может приводить к возникновению переломов, особенно у лиц, страдающих остеопорозом [5].
В данной статье описана роль кальция и витамина D в поддержании минеральной плотности костной ткани (МПК), а также в профилактике и лечении остеопороза, приведены данные исследований по потреблению кальция и витамина D и основные подходы к коррекции недостаточного потребления кальция и дефицита витамина D.
КАЛЬЦИЙ
Достаточное потребление кальция является одним из многих факторов, необходимых для достижения необходимого пика костной массы, а также для дальнейшего её поддержания в течение жизни. В подростковом возрасте оптимальное потребление кальция – около 1100 мг/сут [6]. Пик костной массы достигается к 25–30 годам, после чего процесс метаболизма костной ткани стабилизируется, и это равновесие сохраняется до 45–50 лет у женщин и до 55–60 лет у мужчин [7]. Недостаток кальция приводит к стимуляции резорбции костной ткани. Следствием длительного недостатка кальция почти всегда является снижение минеральной плотности кости (МПК), что может способствовать повышению риска развития остеопороза в пожилом возрасте [8].
У женщин потребность в кальции физиологически увеличивается во время беременности и лактации для обеспечения внутриутробного развития плода, минерализации скелета и роста ребенка во время кормления грудью [9]. За время внутриутробного развития костная ткань плода аккумулирует примерно 30 г. кальция. Наиболее активно этот процесс идёт в третьем триместре беременности. Во время лактации из организма матери c молоком ежедневно выделяется 280–400 мг кальция [10]. Согласно проспективным исследованиям, у здоровых беременных и кормящих женщин костная масса быстро снижается, а после прекращения кормления грудью – восстанавливается [11–13].
ПОТРЕБЛЕНИЕ КАЛЬЦИЯ В РОССИИ И В МИРЕ
По данным исследований, проведенных в Российской Федерации, население нашей страны потребляет недостаточное количество кальция с продуктами питания. В исследовании ФГБУН «ФИЦ питания и биотехнологии» продемонстрировано, что среднее потребление кальция среди людей возрастной категории 18 лет и старше составило 510–560 мг/сут. Наиболее низкие значения отмечались у женщин 18–30 лет, наиболее высокие – у мужчин 45–55 лет. Среди всех возрастных групп, у мужчин потребление кальция было выше, чем у женщин [14]. В исследовании в рамках программы «Остеоскрининг Россия» у населения 6 регионов среднее потребление кальция среди женщин составило 683 мг, среди мужчин – 635 мг в день. У большей части людей потребление кальция составляло ≤50% от суточной потребности, а необходимое количество кальция получали только 9% женщин и 6% мужчин [15]. Сходные данные получены в исследовании, в котором проводилось анкетирование медицинских работников 16 регионов Российской Федерации, в возрасте от 20 до 72 лет: среднее потребление кальция составило 529 мг в день, 90% участников исследования имели выраженный недостаток потребления кальция с продуктами питания [16].
Наиболее низкие значения отмечались у женщин 18–30 лет, наиболее высокие – у мужчин 45–55 лет. Среди всех возрастных групп, у мужчин потребление кальция было выше, чем у женщин [14]. В исследовании в рамках программы «Остеоскрининг Россия» у населения 6 регионов среднее потребление кальция среди женщин составило 683 мг, среди мужчин – 635 мг в день. У большей части людей потребление кальция составляло ≤50% от суточной потребности, а необходимое количество кальция получали только 9% женщин и 6% мужчин [15]. Сходные данные получены в исследовании, в котором проводилось анкетирование медицинских работников 16 регионов Российской Федерации, в возрасте от 20 до 72 лет: среднее потребление кальция составило 529 мг в день, 90% участников исследования имели выраженный недостаток потребления кальция с продуктами питания [16].
В Соединенных Штатах более 50% женщин в возрасте 51–70 лет, а также мужчин и женщин в возрасте старше 70 лет получали недостаточное количество кальция с пищей, причем женщины потребляли меньше кальция, чем мужчины [17]. По результатам исследования Novaković R. et al., в котором исследовалось потребление кальция в странах Центральной и Восточной Европы, среднее потребление кальция составило 869 мг/сут, самое низкое также отмечалось среди женщин. Из 8033 обследованных, 5813 дополнительно получали кальцийсодержащие препараты, однако среди них только у 73% такая комбинация позволяла достичь адекватного поступления кальция [18]. Согласно систематическому обзору, посвященному потреблению кальция в мире, наименьшее его потребление отмечается в Нигерии (288 мг/сут), наибольшее – в Нидерландах (1151 мг/сут) [19].
По результатам исследования Novaković R. et al., в котором исследовалось потребление кальция в странах Центральной и Восточной Европы, среднее потребление кальция составило 869 мг/сут, самое низкое также отмечалось среди женщин. Из 8033 обследованных, 5813 дополнительно получали кальцийсодержащие препараты, однако среди них только у 73% такая комбинация позволяла достичь адекватного поступления кальция [18]. Согласно систематическому обзору, посвященному потреблению кальция в мире, наименьшее его потребление отмечается в Нигерии (288 мг/сут), наибольшее – в Нидерландах (1151 мг/сут) [19].
ПОТРЕБЛЕНИЕ КАЛЬЦИЯ И МОЧЕКАМЕННАЯ БОЛЕЗНЬ
При адекватном потреблении кальция с пищей, риск образования камней в почках снижается. Это может объясняться тем, что кальций связывается с оксалатами в кишечнике, что снижает их абсорбцию и уменьшает экскрецию с мочой. В 2013 году опубликованы результаты трех проспективных когортных исследований, в котором приняло участие более 226 тыс. человек: в рамках данных исследований каждые 4 года оценивались потребление кальция с продуктами питания и в виде добавок и частота развития симптоматического нефролитиаза.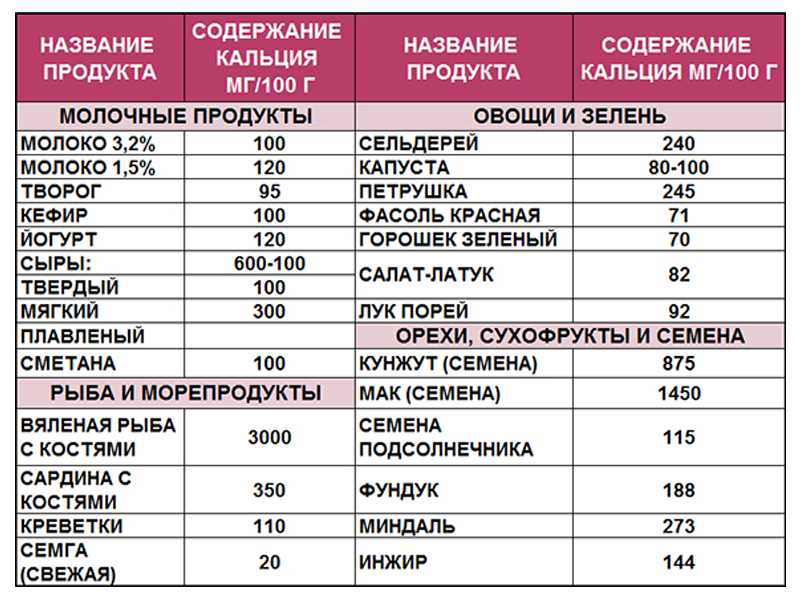 Продолжительность наблюдения двух исследований составила 20 лет, в одном – 16 лет. Всего зафиксировано 5270 случаев возникновения манифестной мочекаменной болезни. Обнаружено, что более высокое потребление кальция (как из молочных, так и других продуктов) ассоциировалось с более низким риском развития камней в почках. Риск возникновения мочекаменной болезни не зависел от уровня потребления витамина D и оксалатов [20].
Продолжительность наблюдения двух исследований составила 20 лет, в одном – 16 лет. Всего зафиксировано 5270 случаев возникновения манифестной мочекаменной болезни. Обнаружено, что более высокое потребление кальция (как из молочных, так и других продуктов) ассоциировалось с более низким риском развития камней в почках. Риск возникновения мочекаменной болезни не зависел от уровня потребления витамина D и оксалатов [20].
ДОБАВКИ КАЛЬЦИЯ И СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
Bostick et al. проведено исследование среди 34,486 тыс. женщин в постменопаузе, в возрасте 55–69 лет: среди женщин, потреблявших более 1,425 мг кальция в сутки смертность от ишемической болезни сердца была ниже на 33%, по сравнению с женщинами, потреблявшими менее 696 мг в сутки [21]. В качестве возможной причины предлагались различные положительные эффекты кальция на сердечно-сосудистую систему: снижение артериального давления, влияние на концентрацию липидов в крови, на массу тела. Однако, результаты систематического обзора свидетельствуют о некоторой противоречивости данных, что не позволяет сделать однозначного вывода [22]. Согласно мета-анализу, проведённому Bolland MJ et al. в 2011 году, применение добавок кальция (но не комбинированных препаратов с витамином D) ассоциировалось с повышенным риском инфаркта миокарда [23]. В обзоре Tankeu и соавт. (2017) приведены данные 28 исследований (опубликованных с 2003 по 2015 г.) по по оценке кардиоваскулярного риска при применении солей кальция как отдельно, так и с витамином D, а также при увеличении потребления пищевого кальция с длительностью наблюдений больших когорт от 3 до 13 лет. В 7 из 28 работ отмечены повышенные риски при приеме препаратов Са с витамином D или только соли кальция в отношении инфаркта миокарда или инсульта или сердечной недостаточности [24]. Учитывая имеющиеся данные о возможном негативном воздействии добавок солей кальция на сердечно-сосудистую систему, необходимо строго дозированное назначение препаратов кальция пациентам по показаниям, и в комбинации с витамином D.
Согласно мета-анализу, проведённому Bolland MJ et al. в 2011 году, применение добавок кальция (но не комбинированных препаратов с витамином D) ассоциировалось с повышенным риском инфаркта миокарда [23]. В обзоре Tankeu и соавт. (2017) приведены данные 28 исследований (опубликованных с 2003 по 2015 г.) по по оценке кардиоваскулярного риска при применении солей кальция как отдельно, так и с витамином D, а также при увеличении потребления пищевого кальция с длительностью наблюдений больших когорт от 3 до 13 лет. В 7 из 28 работ отмечены повышенные риски при приеме препаратов Са с витамином D или только соли кальция в отношении инфаркта миокарда или инсульта или сердечной недостаточности [24]. Учитывая имеющиеся данные о возможном негативном воздействии добавок солей кальция на сердечно-сосудистую систему, необходимо строго дозированное назначение препаратов кальция пациентам по показаниям, и в комбинации с витамином D.
ПРЕПАРАТЫ КАЛЬЦИЯ И ОСТЕОПОРОЗ
Достаточное потребление кальция важно для профилактики и лечения остеопороза, так как способствует поддержанию МПК, снижению риска переломов бедра, особенно в пожилом возрасте, и потенцирует антирезорбтивный эффект эстрогенов на костную ткань. Однако, согласно нескольким мета-анализам, данные о снижении риска переломов при потреблении кальция только с продуктами питания не подтвердились [25–27]. В первые 5 лет после наступления менопаузы кальций не предохраняет от быстрой потери МПК. В то же время, женщины, получавшие менее 400 мг/сут кальция с продуктами питания, имели бόльшую пользу от дополнительного приема 500–600 мг кальция в виде фармакологических добавок, чем лица с более высоким потреблением пищевого кальция [4].
Однако, согласно нескольким мета-анализам, данные о снижении риска переломов при потреблении кальция только с продуктами питания не подтвердились [25–27]. В первые 5 лет после наступления менопаузы кальций не предохраняет от быстрой потери МПК. В то же время, женщины, получавшие менее 400 мг/сут кальция с продуктами питания, имели бόльшую пользу от дополнительного приема 500–600 мг кальция в виде фармакологических добавок, чем лица с более высоким потреблением пищевого кальция [4].
Увеличение потребления кальция является основным подходом к профилактике костных потерь, и, когда адекватное его поступление с пищей не может быть достигнуто за счет продуктов питания, должны использоваться добавки кальция в виде фармакологических препаратов [28]. В общей сложности (за счет продуктов питания и фармакологических добавок) максимально допустимая суточная доза кальция составляет 2000 мг. Такая доза не приводила к нежелательным явлениям и поэтому в настоящее время не требует пересмотра в сторону уменьшения [29] , хотя, вероятно, следует учитывать данные исследований по сердечно-сосудистым рискам и в реальной клинической практике не превышать дозу кальция в препаратах 1000 мг. .
.
ВИТАМИН D
Витамин D – жирорастворимый витамин, играющий важную роль в гомеостазе кальция, поддержании здоровья костной ткани и снижении риска падений и переломов [30]. Для оценки статуса витамина D рекомендуется оценивать концентрацию его метаболита – 25(ОН)D – в крови. Недостаточность витамина D – снижение уровня 25(ОН)D менее 30 нг/мл, дефицит – менее 20 нг/мл. Преимущественное расположение Российской Федерации в северных широтах является одной из причин снижения уровня 25(ОН)D – с ноября по март кожа практически не синтезирует витамин D [31]. Кроме того, количество пищевых продуктов, в которых содержится достаточное количество витамина, сильно ограничено, в основном, это мясо рыб: лосось, сардины, тунец; также печень трески и грибы, подвергавшиеся воздействию солнечного света [32]. Помимо этого, причиной дефицита может выступать снижение биодоступности витамина из пищи у больных с мальабсорбцией или ожирением. Снижение синтеза активных метаболитов витамина D при печеночной недостаточности, хроническая болезнь почек, рахит, онкогенная остеомаляция, Х-сцепленная гипофосфатемия, аутосомно-доминантная гипофосфатемия также сопровождаются дефицитом витамина D [33].
Беременность и лактация нередко сопровождаются дефицитом витамина D. В большинстве случаев, у беременных женщин выявляются сниженные концентрации 25(ОН)D, свидетельствующие о недостаточности или дефиците витамина D. Определена взаимосвязь между дефицитом витамина D у матери и развитием различных заболеваний у ребенка [34, 35]. В некоторых случаях низкий уровень 25(OH)D у беременных сохранялся невысоким несмотря на прием препаратов витамина D [36].
У пожилых людей с дефицитом витамина D повышен риск падений за счёт развития миопатии. Клинические особенности миопатии при дефиците витамина D включают «утиную» походку, уменьшение массы или атрофию мышц с сохранением чувствительности и глубоких сухожильных рефлексов, при этом в ряде случаев миопатия может не иметь каких-элибо специфических проявлений. В биоптатах мышц отмечается атрофия преимущественно мышечных волокон II типа, которые относятся к волокнам быстрой реакции – они активируются первыми при необходимости предотвращения падения [37]. Этот факт объясняет повышенную склонность к падениям среди пожилых людей с недостаточностью витамина D [38].
Этот факт объясняет повышенную склонность к падениям среди пожилых людей с недостаточностью витамина D [38].
РАСПРОСТРАНЁННОСТЬ ДЕФИЦИТА ВИТАМИНА D В РОССИИ И В МИРЕ
Гиповитаминоз и дефицит витамина D широко распространены в мире: согласно расчётам, количество людей с дефицитом или недостаточность витамина D – около 1 млрд [39]. Географическое особенности территории РФ во многом определяют высокую распространенность дефицита витамина D. Среди московских женшин в постменопаузе, только у 3,2% отмечались нормальные показатели витамина D в крови, а у 70,3% определялся его дефицит. Кроме того, в этом исследовании продемонстрированы сезонные колебания этого показателя [40]. Однако, в работе, проведенной в Северо-Западном регионе РФ сезонной зависимости среди лиц 18–70 лет не выявлено; гиповитаминоз и дефицит обнаружен у 82% обследованных [41].
В мире наибольшая распространенность дефицита и недостаточности витамина D отмечается среди женщин, проживающих в странах Среднего Востока (81%), Азии (71,4%) и в Австралии (60,3%). В странах Европы этот показатель составил 57,7%, в Латинской Америке – 53,4%. Показано, что у лиц европеоидной расы на каждый градус широты севернее или южнее от экватора уровень 25(ОН)D в крови ниже на 0,69 нмоль/л [42].
В странах Европы этот показатель составил 57,7%, в Латинской Америке – 53,4%. Показано, что у лиц европеоидной расы на каждый градус широты севернее или южнее от экватора уровень 25(ОН)D в крови ниже на 0,69 нмоль/л [42].
ВИТАМИН D И ОСТЕОПОРОЗ
По данным систематических обзоров и мета-анализов имеется связь дефицита витамина D с повышением риска остеопороза, остеопоротических переломов, падений, мышечной слабости, общей и сердечно-сосудистой смертности и низкой физической активностью людей старшего возраста [43, 44]. Так, выраженное снижение уровня витамина D повышает относительный риск переломов бедра в 2,1 раза с поправкой на возраст и массу тела [45], а у пожилых женщин в постменопаузе при снижении концентрации витамина 25(OH)D ≤20 нг/мл увеличивались потери костной массы [33].
ПОДХОДЫ К КОРРЕКЦИИ ДЕФИЦИТА ВИТАМИНА D
В рекомендациях Российской ассоциации эндокринологов и в рекомендациях Российской ассоциации по остеопорозу по остеопорозу представлены дозы нативного витамина D для профилактического назначения в различных возрастных группах населения [31]:
- для людей в возрасте 18–50 лет профилактическая доза витамина D составляет 600–800 МЕ/сут;
- в возрасте старше 50 лет – 800–1000 МЕ/сут;
- во время беременности и лактации рекомендуется получать витамин D в дозе 800–1200 МЕ/сут;
- при заболеваниях/состояниях, которые сопровождаются нарушением всасывания или метаболизма витамина D, рекомендуется прием витамина D в дозах в 2–3 раза превышающих суточную потребность возрастной группы (перенесшие рахит, остеомаляцию; остеопороз, хронические заболевания почек, печеночная недостаточность, синдром мальабсорбции, гиперпаратиреоз; пациенты, принимающие противосудорожные, противогрибковые препараты, глюкокортикоиды, антиретровирусную терапию, холестирамин).

Лечить дефицит витамина D рекомендуется колекальциферолом в насыщающей дозировке. Наиболее распространённые схемы лечения: 50000 МЕ еженедельно внутрь в течение 8 недель или 7000 МЕ в день в течение 8 недель. При недостаточности витамина D приём насыщающих дозировок в течение 4 недель. Для поддержания оптимальных уровней рекомендуется принимать 1000–2000 МЕ ежедневно [31].
При хорошей комплаентности пациента, длительное применение витамина D в качестве монотерапии или в комбинации с кальцием способствует снижению риска внепозвоночных переломов, включая переломы шейки бедра. Кроме того, систематический обзор выполненный на основании анализа 159 рандомизированных клинических исследований, показал, что регулярный прием витамина D снижал смертность среди людей пожилого возраста [46].
Согласно консенсусу экспертов Европейского общества клинических и экономических аспектов остеопороза, остеоартрита и мышечно-скелетных заболеваний, и Международного Фонда по Остеопорозу, назначение препаратов кальция в сочетании с витамином D рекомендуется людям с высоким риском недостаточного потребления кальция и дефицита витамина D, а также тем, кто получает лечение по поводу остеопороза [47].
КОМБИНАЦИЯ ПРЕПАРАТОВ КАЛЬЦИЯ И ВИТАМИНА D
Если необходимо назначить препараты и витамина D, и кальция, то предпочтительно использование комбинированных препаратов, так как это позволяет улучшить комплаентность пациентов. В настоящее время, для профилактики и лечения остеопороза (в составе комплексного лечения), широко применяются комбинированные препараты нативного витамина D и кальция –они различаются как по дозам колекальциферола и кальция, так и по содержащейся в них соли кальция. Данные по некоторым препаратам кальция, применяемым в Российской Федерации, представлены в табл. 1.
Таблица 1. Лекарственные препараты, содержащие различные соли и дозы кальция, а также витамина D, рекомендуемые в РФ для профилактики и лечения остеопороза (в порядке возрастания доз колекальциферола в одной таблетке)
Название препарата | Состав 1 таблетки |
Кальцемин Байер ХелсКэр АГ (Германия) | кальций (в форме цитрата и карбоната) 250 мг колекальциферол (вит. медь (в форме оксида) -500 мкг цинк (в форме оксида)2 мг марганец (в форме сульфата)500 мкг бор (в форме натрия бората) 50 мкг |
Кальцемин Адванс Байер ХелсКэр АГ (Германия) | кальций (в форме цитрата и карбоната) 500 мг колекальциферол (вит. D3) 200 МЕ магний (в форме оксида) 40 мг медь (в форме оксида) 1 мг цинк (в форме оксида) 7.5 мг марганец (в форме сульфата) 1.8 мг бор (в форме натрия бората) 250 мкг |
Кальций-Д3 Никомед (жевательные таблетки) Представительство: ТАКЕДА (Япония) | кальций карбонат 1250 мг, что соответствует 500 мг элементарного кальция колекальциферол 200 МЕ |
Кальций + Витамин Д3 Витрум® Unipharm, Inc. (США) | кальций 500 мг витамин D3 (колекальциферол) 200 МЕ |
Кальций-Д3 Никомед Форте (жевательные таблетки) Представительство: ТАКЕДА (Япония) | кальций карбонат 1250 мг, что соответствует 500 мг элементарного кальция колекальциферол 400 МЕ |
Компливит® Кальций Д3 Форте (жевательные таблетки) Фармстандарт-Уфавита, ОАО (Россия) | кальций карбонат 1250 мг, что соответствует 500 мг элементарного кальция колекальциферол 400 МЕ |
Натекаль Д3 Италфармако С. | кальция карбонат 1500 мг (что соответствует 600 мг кальция) колекальциферол (витамин D3) 400 МЕ |
Натемилле Италфармако С.п.А. (Италия) | кальция карбонат 1500 мг (эквивалентно кальцию 600 мг) колекальциферол 1000 ME |
В связи с тем, что в настоящее время пересмотрены рекомендуемые дозы кальция (в сторону уменьшения) и витамина D (в сторону увеличения), появился новый комбинированный препарат Натемилле (Италфармако С.п.А., Италия), который представляет собой диспергируемые в полости рта таблетки, что позволяет не запивать их водой, принимаемый 1 раз в сутки. Они содержат 1,5 г кальция карбоната, эквивалентного 600 мг элементарного кальция, и 1000 МЕ колекальциферола. Данная лекарственная форма значительно повышает усвояемость кальция. Микрокристаллические таблетки Натемилле, диспергируемые в ротовой полости за счет длительного контакта со слюной, способствуют более быстрому и эффективному ее насыщению лекарственным средством, что повышает абсорбцию препарата и ускоряет его поступление в системный кровоток [48].
Поскольку среднее потребление кальция с продуктами питания в России – немногим более 600 мг, применение данного препарата позволяет достичь рекомендованной ежедневной нормы его приема у большинства людей, на фоне достаточной дозы нативного витамина D. Помимо этого, в существующих клинических рекомендациях указано, что для лучшего усвоения однократная доза кальция не должна превышать 600 мг, что и обеспечивается при приеме нового препарата Натемилле. Проведенное ранее исследование показало, что прием кальция и витамина D в виде комбинированного препарата 1 раз в день предпочитают большее число пациентов, чем двукратный прием [49].
Если пациенты, которым назначается лечение остеопороза, перед началом лечения не получали добавок витамина D или невозможно определение его уровня, рекомендуется назначать умеренную нагрузочную дозу нативного витамина D, 50 000 МЕ однократно. После этого пациент переходит на обычную поддерживающую дозу [31, 50]. Препаратом выбора может служить Натемилле, 1 таблетка в день. Более физиологично принимать препараты кальция вечером, после ужина.
Более физиологично принимать препараты кальция вечером, после ужина.
ЗАКЛЮЧЕНИЕ
Кальций и витамин D – важные компоненты терапии для поддержания здоровья костей, что доказано многочисленными исследованиями. Недостаток их потребления ведет к прогрессированию многих заболеваний, в том числе различных метаболических заболеваний скелета. Они являются эффективными средствами для снижения риска переломов (при установленном остеопорозе в комбинации с антиостеопоротическими препаратами), падений и смертности пожилых людей. Повсеместный недостаток потребления кальция с продуктами питания и высокая распространенность недостаточного уровня витамина D диктуют необходимость их дополнительного приёма в виде фармакологических препаратов в качестве профилактики остеопороза и переломов во всех возрастных группах, а также в комбинации с патогенетическими средствами для лечения остеопороза.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Поисково-аналитическая работа проведена при поддержке ФГБУ «НМИЦ эндокринологии» Минздрава России
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Aszódi A, F. Bateman J, Gustafsson E, et al. Mammalian Skeletogenesis and Extracellular Matrix. What can We Learn from Knockout Mice? Cell Struct Funct. 2000;25(2):746-514. doi: 10.1247/csf.25.73.
2. Downey PA, Siegel MI. Bone Biology and the Clinical Implications for Osteoporosis. Phys Ther. 2006;86(1):77-91. doi: 10.1093/ptj/86.1.77.
3. Datta HK, Ng WF, Walker JA, et al. The cell biology of bone metabolism. J Clin Pathol. 2008;61(5):577-587. doi: 10.1136/jcp.2007.048868.
4. Dawson-Hughes B. The role of calcium in bone growth and preservation. World Congress on Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (WCO-IOF-ESCEO 2017): Non-sponsored Symposia Abstracts. Osteoporos Int. 2017;28(S1):99-126. doi: 10.1007/s00198-017-3943-1.
5. Carmeliet G, Dermauw V, Bouillon R. Vitamin D signaling in calcium and bone homeostasis: A delicate balance. Best Practice & Research Clinical Endocrinology & Metabolism. 2015;29(4):621-631. doi: 10.1016/j.beem.2015.06.001.
Best Practice & Research Clinical Endocrinology & Metabolism. 2015;29(4):621-631. doi: 10.1016/j.beem.2015.06.001.
6. de Assumpção D, Dias MRMG, de Azevedo Barros MB, et al. Calcium intake by adolescents: a population-based health survey. J Pediatr (Rio J). 2016;92(3):251-259. doi: 10.1016/j.jped.2015.09.004.
7. Беневоленская Л.И. Руководство по остеопорозу. М.: Бином, 2003. [Benevolenskaya LI. Rukovodstvo po osteoporozu. Moscow: Binom; 2003 (In Russ)].
8. Wilczynski C, Camacho P. Calcium Use in the Management of Osteoporosis: Continuing Questions and Controversies. Current Osteoporosis Reports. 2014;12(4):396-402. doi: 10.1007/s11914-014-0234-z.
9. Hacker AN, Fung EB, King JC. Role of calcium during pregnancy: maternal and fetal needs. Nutr Rev. 2012;70(7):397-409. doi: 10.1111/j.1753-4887.2012.00491.x.
10. Kovacs CS. Calcium and Bone Metabolism in Pregnancy and Lactation*. J Clin Endocr Metab. 2001;86(6):2344-2348. doi: 10.1210/jcem.86.6.7575.
11. Cross NA, Hillman LS, Allen SH, et al. Calcium homeostasis and bone metabolism during pregnancy, lactation, and postweaning: a longitudinal study. Am J Clin Nutr. 1995;61(3):514-523.
Cross NA, Hillman LS, Allen SH, et al. Calcium homeostasis and bone metabolism during pregnancy, lactation, and postweaning: a longitudinal study. Am J Clin Nutr. 1995;61(3):514-523.
12. Kalkwarf HJ, Specker BL, Bianchi DC, et al. The Effect of Calcium Supplementation on Bone Density during Lactation and after Weaning. N Engl J Med. 1997;337(8):523-528. doi: 10.1056/nejm199708213370803.
13. Chan SM, Nelson EAS, Leung SSF, Cheng JCY. Bone mineral density and calcium metabolism of Hong Kong Chinese postpartum women—a 1-y longitudinal study. Eur J Clin Nutr. 2005;59(7):868-876. doi: 10.1038/sj.ejcn.1602148.
14. Батурин А.К. Состояние питания и пути его оптимизации. Федеральные и региональные аспекты. / Всероссийская научно-практическая конференция «Здоровое питание – здоровая нация»; Сентябрь 16-19, 2009; Москва. [Baturin AK. Sostoyanie pitaniya i puti ego optimizatsii. Federal’nye i regional’nye aspekty. (Conference proceedings) Vserossiyskaya nauchno-prakticheskaya konferentsiya «Zdorovoe pitanie – zdorovaya natsiya»; 2009 sep 16-19; Moscow. (In Russ.)]
(In Russ.)]
15. Никитинская О.А., Торопцова Н.В. Социальная программа «Остеоскрининг Россия» в действии. // Фарматека. – 2012. – №6. – С. 90-93. [Nikitinskaya OA, Toroptsova NV. Social program «Osteoscreening Russia» at work. Farmateka. 2012;(6):90- 93. (In Russ.)]
16. Шилин Д.Е. Дефицит кальция и другие факторы риска остеопоротических переломов по критериям FRAX (ВОЗ, 2008) у населения России и Казахстана: предварительные результаты международного пилотного проекта. // Терапевтический вестник. – 2010. – №2. – С. 40-41. [Shilin DE. Defitsit kal’tsiya i drugie faktory riska osteoporoticheskikh perelomov po kriteriyam FRAX (VOZ, 2008) u naseleniya Rossii i Kazakhstana: predvaritel’nye rezul’taty mezhdunarodnogo pilotnogo proekta. Terapevticheskiy vestnik. 2010;(2):40-41 (In Russ.)]
17. Bailey RL, Dodd KW, Goldman JA, et al. Estimation of Total Usual Calcium and Vitamin D Intakes in the United States. J Nutr. 2010;140(4):817-822. doi: 10.3945/jn.109.118539.
18. Novaković R, Cavelaars AEJM, Bekkering GE, et al. Micronutrient intake and status in Central and Eastern Europe compared with other European countries, results from the EURRECA network. Public Health Nutr. 2012;16(05):824-840. doi: 10.1017/s1368980012004077.
Micronutrient intake and status in Central and Eastern Europe compared with other European countries, results from the EURRECA network. Public Health Nutr. 2012;16(05):824-840. doi: 10.1017/s1368980012004077.
19. Balk E., Adam G., Langberg V., Earley A. Evidence to support a global map of dietary calcium intake by country and subgroup. World Congress on Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (WCO-IOF-ESCEO 2017): Non-sponsored Symposia Abstracts. Osteoporos Int.2017;28(S1):99-126. doi: 10.1007/s00198-017-3943-1.
20. Taylor EN, Curhan GC. Dietary Calcium from Dairy and Nondairy Sources, and Risk of Symptomatic Kidney Stones. The Journal of Urology. 2013;190(4):1255-1259. doi: 10.1016/j.juro.2013.03.074.
21. Bostick RM, Kushi LH, Wu Y, Meyer KA, Sellers TA, Folsom AR. Relation of calcium, vitamin D, and dairy food intake to ischemic heart disease mortality among postmenopausal women. American journal of epidemiology. 1999;149(2):151-161.
22. Chung M, Balk EM, Brendel M, et al. Vitamin D and calcium: a systematic review of health outcomes. Evidence report/technology assessment. 2009(183):1-420.
Vitamin D and calcium: a systematic review of health outcomes. Evidence report/technology assessment. 2009(183):1-420.
23. Bolland MJ, Avenell A, Baron JA, et al. Effect of calcium supplements on risk of myocardial infarction and cardiovascular events: meta-analysis. Bmj. 2010;341(jul29 1):c3691-c3691. doi: 10.1136/bmj.c3691.
24. Tankeu AT, Ndip Agbor V, Noubiap JJ. Calcium supplementation and cardiovascular risk: A rising concern. J Clin Hypert. 2017;19(6):640-646. doi: 10.1111/jch.13010.
25. Kanis JA, Johansson H, Oden A, et al. A meta-analysis of milk intake and fracture risk: low utility for case finding. Osteoporos Int. 2004;16(7):799-804. doi: 10.1007/s00198-004-1755-6.
26. Bischoff-Ferrari HA, Dawson-Hughes B, Baron JA, et al. Calcium intake and hip fracture risk in men and women: a meta-analysis of prospective cohort studies and randomized controlled trials. The American Journal of Clinical Nutrition. 2007;86(6):1780-1790.
27. Bischoff-Ferrari HA, Dawson-Hughes B, Baron JA, et al. Milk intake and risk of hip fracture in men and women: A meta-analysis of prospective cohort studies. J Bone Miner Res. 2011;26(4):8346-5139. doi: 10.1002/jbmr.279.
Milk intake and risk of hip fracture in men and women: A meta-analysis of prospective cohort studies. J Bone Miner Res. 2011;26(4):8346-5139. doi: 10.1002/jbmr.279.
28. Cosman F, de Beur SJ, LeBoff MS, et al. Clinician’s Guide to Prevention and Treatment of Osteoporosis. Osteoporos Int. 2014;25(10):2359-2381. doi: 10.1007/s00198-014-2794-2.
29. Scientific Opinion on the Tolerable Upper Intake Level of calcium. EFSA Journal. 2012;10(7). doi: 10.2903/j.efsa.2012.2814.
30. Palacios C, Gonzalez L. Is vitamin D deficiency a major global public health problem? The Journal of Steroid Biochemistry and Molecular Biology. 2014;144:138-1э45. doi: 10.1016/j.jsbmb.2013.11.003.
31. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е., и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых // Проблемы Эндокринологии. – 2016. – Т. 62. – №4. – C. 60-84. [Pigarova EA, Rozhinskaya LY, Belaya JE, et al. Russian Association of Endocrinologists recommendations for diagnosis, treatment and prevention of vitamin D deficiency in adults. Problems of Endocrinology. 2016;62(4):60. (In Russ.)] doi: 10.14341/probl201662460-84
Problems of Endocrinology. 2016;62(4):60. (In Russ.)] doi: 10.14341/probl201662460-84
32. Holick MF. Vitamin D Deficiency. N Engl J Med. 2007;357(3):266-281. doi: 10.1056/NEJMra070553.
33. Rizzoli R, Boonen S, Brandi ML, et al. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of the 2008 recommendations from the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO). Curr Med Res Opin. 2013;29(4):305-313. doi: 10.1185/03007995.2013.766162.
34. Canadian Paediatric Society Vitamin D supplementation: recommendations for Canadian mothers and infants. Paediatr Child Health. 2007;12(7):583-598.
35. Bischoff-Ferrari HA. Vitamin D – Role in Pregnancy and Early Childhood. Ann Nutr Metab. 2011;59(1):17-21. doi: 10.1159/000332069.
36. Thomson K, Morley R, Grover SR, Zacharin MR. Postnatal evaluation of vitamin D and bone health in women who were vitamin D-deficient in pregnancy, and in their infants. Med J Aust. 2004;181(9):486-488.
2004;181(9):486-488.
37. Janssen HC, Samson MM, Verhaar HJ. Vitamin D deficiency, muscle function, and falls in elderly people. Am J Clin Nutr. 2002;75(4):611-615.
38. Yoshikawa S, Nakamura T, Tanabe H, Imamura T. Osteomalacic Myopathy. Endocrinol Jpn. 1979;26(Supplement):65-72. doi: 10.1507/endocrj1954.26.Supplement_65.
39. Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Guidelines for Preventing and Treating Vitamin D Deficiency and Insufficiency Revisited. J Clin Endocr Metab. 2012;97(4):1153-1158. doi: 10.1210/jc.2011-2601.
40. Торопцова Н.В., Никитинская О.А., Беневоленская Л.И. Профилактика первичного остеопороза с помощью различных препаратов кальция. // Научно-практическая ревматология. – 2005. – Т. 43. – №. 1. – C. 36-39. [Toroptsova NV, Nikitinskaya OA, Benevolenskaya LI. Primary osteoporosis prophylaxis with different calcium preparations. Rheumatology Science and Practice. 2005;43(1):36-39 (In Russ.)] doi: 10.14412/1995-4484-2005-554.
41. Каронова Т. Л., Гринева Е.Н., Никитина И.Л., и др. Распространенность дефицита витамина D в Северо-западном регионе РФ среди жителей г. Санкт-Петербурга и г. Петрозаводска // Остеопороз и остеопатии. – 2013. – Т. 16. – №3. – C. 3-7. [Karonova TL, Grinyova EN, Nikitina IL, et al. The prevalence of vitamin D deficiency in the Northwestern region of the Russian Federation among the residents of St. Petersburg and Petrozavodsk. Osteoporosis and Bone Diseases. 2013;16(3):3-7. (In Russ.)] doi: 10.14341/osteo201333-7.
Л., Гринева Е.Н., Никитина И.Л., и др. Распространенность дефицита витамина D в Северо-западном регионе РФ среди жителей г. Санкт-Петербурга и г. Петрозаводска // Остеопороз и остеопатии. – 2013. – Т. 16. – №3. – C. 3-7. [Karonova TL, Grinyova EN, Nikitina IL, et al. The prevalence of vitamin D deficiency in the Northwestern region of the Russian Federation among the residents of St. Petersburg and Petrozavodsk. Osteoporosis and Bone Diseases. 2013;16(3):3-7. (In Russ.)] doi: 10.14341/osteo201333-7.
42. Hagenau T, Vest R, Gissel TN, et al. Global vitamin D levels in relation to age, gender, skin pigmentation and latitude: an ecologic meta-regression analysis. Osteoporos Int. 2008;20(1):133-140. doi: 10.1007/s00198-008-0626-y.
43. Adams JS, Hewison M. Update in Vitamin D. J Clin Endocr Metab. 2010;95(2):471-478. doi: 10.1210/jc.2009-1773.
44. Bischoff-Ferrari HA, Willett WC, Wong JB, et al. Prevention of Nonvertebral Fractures With Oral Vitamin D and Dose Dependency. Arch Intern Med. 2009;169(6):551. doi: 10.1001/archinternmed.2008.600.
2009;169(6):551. doi: 10.1001/archinternmed.2008.600.
45. Stone K, Bauer DC, Black DM, et al. Hormonal Predictors of Bone Loss in Elderly Women: A Prospective Study. J Bone Miner Res. 1998;13(7):1167-1174. doi: 10.1359/jbmr.1998.13.7.1167.
46. Bjelakovic G, Gluud LL, Nikolova D, et al. Vitamin D supplementation for prevention of mortality in adults. Cochrane Database of Systematic Reviews. 2014(1). doi: 10.1002/14651858.CD007470.pub3.
47. Harvey NC, Biver E, Kaufman J-M, et al. The role of calcium supplementation in healthy musculoskeletal ageing. Osteoporos Int. 2017;28(2):447-462. doi: 10.1007/s00198-016-3773-6.
48. Saha P, Verma S, Das PS. Sublingual Drug Delivery: An Indication of Potential Alternative Route. International Journal of Current Pharmaceutical Research. 2017;9(6):5. doi: 10.22159/ijcpr.2017v9i6.23436.
49. Добровольская О.В., Сафонова Ю.А., Торопцова Н.В., Зоткин Е.Г. Приверженность терапии комбинированным препаратом кальция и витамина D при разных режимах дозирования. // Фарматека. – 2011. – №. 10. – C. 75-79. [Dobrovolskaya OV, Safonova YuA, Toroptsova NV, Zotkin YeG. Adherence to therapy with coformulated drug consisting of calcium and vitamin D in different dosage. Pharmateca. 2011;(10):75-79 (In Russ.)]
// Фарматека. – 2011. – №. 10. – C. 75-79. [Dobrovolskaya OV, Safonova YuA, Toroptsova NV, Zotkin YeG. Adherence to therapy with coformulated drug consisting of calcium and vitamin D in different dosage. Pharmateca. 2011;(10):75-79 (In Russ.)]
50. Лесняк О. М. Никитинская О.А., Торопцова Н.В., и др. Профилактика, диагностика и лечение дефицита витамина D и кальция у взрослого населения России и пациентов с остеопорозом (по материалам подготовленных клинических рекомендаций) // Научно-практическая ревматология. – 2015. – Т. 53. – №. 4. – С. 403-408. [Lesnyak OM, Nikitinskaya OA, Toroptsova NV, et al. The prevention, diagnosis, and treatment of vitamin D and calcium deficiencies in the adult population of Russia and in patients with osteoporosis (according to the materials of prepared clinical recommendations). Rheumatology Science and Practice. 2015;53(4):403–408 (In Russ.).] doi: 10.14412/1995-4484-2015-403-408.
Потребление кальция и риск переломов: систематический обзор
1. IOM (Институт медицины). Эталонное потребление кальция и витамина D с пищей. National Academies Press, 2011.
IOM (Институт медицины). Эталонное потребление кальция и витамина D с пищей. National Academies Press, 2011.
2. Bailey RL, Dodd KW, Goldman JA, et al. Оценка общего обычного потребления кальция и витамина D в США. Дж. Нутр 2010; 140:817-22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Андерсон Дж. Дж., Роггенкамп К. Дж., Сучиндран К. М. Потребление кальция и плотность бедренной и поясничной кости у пожилых мужчин и женщин в США: анализ Национального исследования здоровья и питания за 2005-2006 гг. Дж. Клин Эндокринол Метаб 2012; 97:4531-9. [PubMed] [Google Scholar]
4. Castro-Lionard K, Dargent-Molina P, Fermanian C, Gonthier R, Cassou B. Использование добавок кальция, добавок витамина D и специфических лекарств от остеопороза среди французских женщин в возрасте 75-85 лет. : модели использования и связанные с ними факторы. Наркотики старения 2013;30:1029-38. [PubMed] [Google Scholar]
5. Xiao Q, Murphy RA, Houston DK, Harris TB, Chow WH, Park Y. Диетическое и дополнительное потребление кальция и смертность от сердечно-сосудистых заболеваний: исследование диеты и здоровья Национального института здоровья-AARP. . JAMA Intern Med 2013; 173: 639-46. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Диетическое и дополнительное потребление кальция и смертность от сердечно-сосудистых заболеваний: исследование диеты и здоровья Национального института здоровья-AARP. . JAMA Intern Med 2013; 173: 639-46. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Bolland MJ, Barber PA, Doughty RN, Mason B, Horne A, Ames R, et al. Сосудистые события у здоровых пожилых женщин, получающих добавки кальция: рандомизированное контролируемое исследование. BMJ 2008;336:262-6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Bolland MJ, Avenell A, Baron JA, Gray A, Maclennan GS, Gamble GD, et al. Влияние добавок кальция на риск инфаркта миокарда и сердечно-сосудистых событий: метаанализ. БМЖ 2010;341:c3691. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Bolland MJ, Gray A, Avenell A, Gamble GD, Reid IR. Добавки кальция с витамином D или без него и риск сердечно-сосудистых событий: повторный анализ набора данных с ограниченным доступом Инициативы по охране здоровья женщин и метаанализ. BMJ 2011;342:d2040. [Бесплатная статья PMC] [PubMed] [Google Scholar]
BMJ 2011;342:d2040. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Jackson RD, LaCroix AZ, Gass M, Wallace RB, Robbins J, Lewis CE, et al. Кальций плюс витамин D и риск переломов. N Engl J Med 2006; 354: 669-83. [PubMed] [Google Scholar]
10. Льюис Дж. Р., Чжу К., Принц Р. Л. Неблагоприятные события от добавок кальция: связь с ошибками в самоотчетах об инфаркте миокарда в рандомизированных контролируемых исследованиях добавок кальция. J Bone Miner Res 2012; 27: 719-22. [PubMed] [Google Scholar]
11. Бауэр, округ Колумбия. Клиническая практика. Добавки кальция и профилактика переломов. N Engl J Med 2013;369:1537-43. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Higgins JPT, Green S, eds. Кокрановский справочник по систематическим обзорам вмешательств, версия 5.1.0. Кокрановское сотрудничество, 2011. www.cochrane-handbook.org.
13. Inkovaara J, Gothoni G, Halttula R, Heikinheimo R, Tokola O. Кальций, витамин D и анаболические стероиды в лечении стареющих костей: двойное слепое плацебо-контролируемое долгосрочное клиническое исследование. Возраст Старение 1983;12:124-30. [PubMed] [Google Scholar]
Возраст Старение 1983;12:124-30. [PubMed] [Google Scholar]
14. Larsen ER, Mosekilde L, Foldspang A. Добавки витамина D и кальция предотвращают остеопоротические переломы у пожилых жителей жилых домов: практическое 3-летнее интервенционное исследование на основе популяции. J Bone Miner Res 2004; 19:370-8. [PubMed] [Google Scholar]
15. Chapuy MC, Arlot ME, Duboeuf F, et al. Витамин D3 и кальций для предотвращения переломов бедра у пожилых женщин. N Engl J Med 1992; 327:1637-42. [PubMed] [Google Scholar]
16. Chapuy MC, Arlot ME, Delmas PD, Meunier PJ. Влияние лечения кальцием и холекальциферолом в течение трех лет на переломы бедра у пожилых женщин. BMJ 1994;308:1081-2. [Статья бесплатно PMC] [PubMed] [Google Scholar]
17. Авенелл А., Гиллеспи В.Дж., Гиллеспи Л.Д., О’Коннелл Д. Витамин D и аналоги витамина D для предотвращения переломов, связанных с инволюционным и постменопаузальным остеопорозом. Кокрановская система базы данных, ред. 2009 г.:2;CD000227. [PubMed]
[PubMed]
18. Sambrook PN, Cameron ID, Chen JS, et al. Работает ли повышенное воздействие солнечного света как стратегия улучшения статуса витамина D у пожилых людей: кластерное рандомизированное контролируемое исследование. Osteoporos Int 2012;23:615-24. [PubMed] [Google Scholar]
19. Robbins JA, Aragaki A, Crandall CJ, et al. Клинические испытания Инициативы женского здоровья: взаимодействие кальция и витамина D с гормональной терапией. Менопауза 2014; 21:116-23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Lau EM, Woo J, Lam V, Hong A. Добавление молока в рацион китайских женщин в постменопаузе при низком потреблении кальция замедляет потерю костной массы. J Bone Miner Res 2001; 16: 1704-9. [PubMed] [Google Scholar]
21. Chevalley T, Rizzoli R, Nydegger V, et al. Влияние добавок кальция на минеральную плотность бедренной кости и частоту переломов позвонков у пожилых пациентов с высоким содержанием витамина D. Osteoporos Int 1994;4:245-52. [PubMed] [Google Scholar]
22. Riggs BL, Seeman E, Hodgson SF, Taves DR, O’Fallon WM. Влияние режима фторида/кальция на возникновение переломов позвонков при постменопаузальном остеопорозе. Сравнение с традиционной терапией. N Engl J Med 1982;306:446-50. [PubMed] [Google Scholar]
Riggs BL, Seeman E, Hodgson SF, Taves DR, O’Fallon WM. Влияние режима фторида/кальция на возникновение переломов позвонков при постменопаузальном остеопорозе. Сравнение с традиционной терапией. N Engl J Med 1982;306:446-50. [PubMed] [Google Scholar]
23. Холбрук Т.Л., Барретт-Коннор Э., Вингард Д.Л. Пищевой кальций и риск перелома бедра: 14-летнее проспективное популяционное исследование. Ланцет 1988;2:1046-9. [PubMed] [Google Scholar]
24. Wickham CA, Walsh K, Cooper C, et al. Пищевой кальций, физическая активность и риск перелома бедра: проспективное исследование. BMJ 1989;299:889-92. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Паганини-Хилл А., Чао А., Росс Р.К., Хендерсон Б.Е. Упражнения и другие факторы профилактики перелома шейки бедра: исследование Leisure World. Эпидемиология 1991;2:16-25. [PubMed] [Google Scholar]
26. Looker AC, Harris TB, Madans JH, Sempos CT. Диетический кальций и риск перелома бедра: последующее эпидемиологическое исследование NHANES I. Остеопорос, 1993; 3:177-84. [PubMed] [Google Scholar]
Остеопорос, 1993; 3:177-84. [PubMed] [Google Scholar]
27. Huang Z, Himes JH, McGovern PG. Питание и последующий риск перелома бедра среди национальной когорты белых женщин. Am J Epidemiol 1996; 144:124-34. [PubMed] [Google Scholar]
28. Cumming RG, Cummings SR, Nevitt MC, et al. Потребление кальция и риск переломов: результаты исследования остеопоротических переломов. Am J Эпидемиол 1997;145:926-34. [PubMed] [Google Scholar]
29. Фудзивара С., Касаги Ф., Ямада М., Кодама К. Факторы риска перелома бедра в когорте японцев. J Bone Miner Res 1997; 12: 998-1004. [PubMed] [Google Scholar]
30. Meyer HE, Pedersen JI, Loken EB, Tverdal A. Диетические факторы и частота переломов бедра у норвежцев среднего возраста. Перспективное исследование. Am J Epidemiol 1997; 145:117-23. [PubMed] [Google Scholar]
31. Owusu W, Willett WC, Feskanich D, Ascherio A, Spiegelman D, Colditz GA. Потребление кальция и частота переломов предплечья и бедра у мужчин. Дж Нутр 1997;127:1782-7.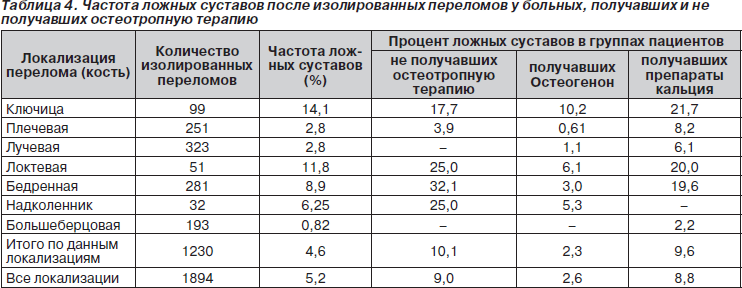 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
32. Mussolino ME, Looker AC, Madans JH, Langlois JA, Orwoll ES. Факторы риска перелома бедра у белых мужчин: последующее эпидемиологическое исследование NHANES I. J Bone Miner Res 1998; 13: 918-24. [PubMed] [Google Scholar]
33. Munger RG, Cerhan JR, Chiu BC. Проспективное исследование потребления белка с пищей и риска перелома шейки бедра у женщин в постменопаузе. Ам Дж. Клин Нутр 1999; 69: 147–52. [PubMed] [Google Scholar]
34. Honkanen RJ, Honkanen K, Kroger H, Alhava E, Tuppurainen M, Saarikoski S. Факторы риска перименопаузального перелома дистального отдела предплечья. Osteoporos Int 2000;11:265-70. [PubMed] [Академия Google]
35. Huopio J, Kroger H, Honkanen R, Saarikoski S, Alhava E. Факторы риска перименопаузальных переломов: проспективное исследование. Osteoporos Int 2000;11:219-27. [PubMed] [Google Scholar]
36. Kato I, Toniolo P, Zeleniuch-Jacquotte A, et al. Диета, курение и антропометрические показатели и переломы костей в постменопаузе: проспективное исследование. Int J Epidemiol 2000;29:85-92. [PubMed] [Google Scholar]
Int J Epidemiol 2000;29:85-92. [PubMed] [Google Scholar]
37. Нгуен Т.В., Center JR, Sambrook PN, Eisman JA. Факторы риска переломов проксимального отдела плечевой кости, предплечья и запястья у пожилых мужчин и женщин: эпидемиологическое исследование остеопороза Даббо. Am J Epidemiol 2001; 153: 587-95. [PubMed] [Google Scholar]
38. Dargent-Molina P, Douchin MN, Cormier C, Meunier PJ, Breart G, Group ES. Использование клинических факторов риска у пожилых женщин с низкой минеральной плотностью костей для выявления женщин с более высоким риском перелома бедра: проспективное исследование EPIDOS. Остеопорос, 2002; 13:593-9. [PubMed] [Google Scholar]
39. Albrand G, Munoz F, Sornay-Rendu E, DuBoeuf F, Delmas PD. Независимые предикторы всех переломов, связанных с остеопорозом, у здоровых женщин в постменопаузе: исследование OFELY. Кость 2003;32:78-85. [PubMed] [Академия Google]
40. Фесканич Д., Уиллетт В.К., Кольдиц Г.А. Кальций, витамин D, потребление молока и переломы бедра: проспективное исследование среди женщин в постменопаузе. Ам Дж. Клин Нутр 2003; 77: 504-11. [PubMed] [Google Scholar]
Ам Дж. Клин Нутр 2003; 77: 504-11. [PubMed] [Google Scholar]
41. Michaelsson K, Melhus H, Bellocco R, Wolk A. Потребление кальция и витамина D с пищей в связи с риском остеопоротических переломов. Кость 2003;32:694-703. [PubMed] [Google Scholar]
42. Мелтон Л.Дж. 3-й, Кроусон К.С., О’Фаллон В.М., Ванер Х.В., Риггс Б.Л. Относительный вклад плотности костной ткани, ремоделирования костной ткани и клинических факторов риска в долгосрочное прогнозирование переломов. J Bone Miner Res 2003; 18: 312-8. [PubMed] [Академия Google]
43. Рой Д.К., О’Нил Т.В., Финн Д.Д. и соавт. Детерминанты случайного перелома позвоночника у мужчин и женщин: результаты европейского проспективного исследования остеопороза (EPOS). Osteoporos Int 2003; 14:19-26. [PubMed] [Google Scholar]
44. Van der Klift M, de Laet CE, McCloskey EV, et al. Факторы риска возникновения переломов позвонков у мужчин и женщин: исследование в Роттердаме. J Bone Miner Res 2004; 19: 1172-80. [PubMed] [Google Scholar]
45. Kanis JA, Johansson H, Oden A, et al. Метаанализ потребления молока и риска переломов: низкая полезность для выявления случаев. Остеопорос Инт 2005;16:799-804. [PubMed] [Google Scholar]
Kanis JA, Johansson H, Oden A, et al. Метаанализ потребления молока и риска переломов: низкая полезность для выявления случаев. Остеопорос Инт 2005;16:799-804. [PubMed] [Google Scholar]
46. Papaioannou A, Joseph L, Ioannidis G, et al. Факторы риска, связанные с возникновением клинических переломов позвонков и непозвоночных переломов у женщин в постменопаузе: канадское многоцентровое исследование остеопороза (CaMos). Osteoporos Int 2005;16:568-78. [PubMed] [Google Scholar]
47. Cauley JA, Wu L, Wampler NS, et al. Клинические факторы риска переломов у многонациональных женщин: Инициатива по охране здоровья женщин. J Bone Miner Res 2007; 22: 1816-26. [PubMed] [Академия Google]
48. Диес-Перес А., Гонсалес-Масиас Дж., Марин Ф. и др. Прогнозирование абсолютного риска неспинальных переломов с использованием клинических факторов риска и количественного ультразвукового исследования пятки. Osteoporos Int 2007;18:629-39. [PubMed] [Google Scholar]
49. Key TJ, Appleby PN, Spencer EA, Roddam AW, Neale RE, Allen NE. Кальций, диета и риск переломов: проспективное исследование 1898 случаев переломов среди 34 696 британских женщин и мужчин. Нутр общественного здравоохранения 2007; 10:1314-20. [PubMed] [Академия Google]
Кальций, диета и риск переломов: проспективное исследование 1898 случаев переломов среди 34 696 британских женщин и мужчин. Нутр общественного здравоохранения 2007; 10:1314-20. [PubMed] [Академия Google]
50. Кунг А.В., Ли К.К., Хо А.И., Тан Г., Лук К.Д. Десятилетний риск остеопоротических переломов у китайских женщин в постменопаузе в соответствии с клиническими факторами риска и Т-показателями МПК: проспективное исследование. J Bone Miner Res 2007; 22: 1080-7. [PubMed] [Google Scholar]
51. Lewis CE, Ewing SK, Taylor BC, et al. Предикторы переломов позвоночника у пожилых мужчин: исследование MrOS. J Bone Miner Res 2007; 22: 211-9. [PubMed] [Google Scholar]
52. Нгуен Н.Д., Эйсман Дж.А., Центр Дж.Р., Нгуен Т.В. Факторы риска переломов у мужчин и женщин без остеопороза. Дж. Клин Эндокринол Метаб 2007; 92:955-62. [PubMed] [Google Scholar]
53. Van Geel TACM, Geusens PP, Nagtzaam IF, et al. Факторы риска клинических переломов у женщин в постменопаузе: 10-летнее проспективное исследование. Менопауза, 2007 г.; 13:110-5. [PubMed] [Google Scholar]
Менопауза, 2007 г.; 13:110-5. [PubMed] [Google Scholar]
54. Dargent-Molina P, Sabia S, Touvier M, et al. Белки, пищевая кислотная нагрузка, кальций и риск постменопаузальных переломов в проспективном исследовании женщин E3N во Франции. J Bone Miner Res 2008; 23: 1915-22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Meier C, Nguyen TV, Handelsman DJ, et al. Эндогенные половые гормоны и риск переломов у пожилых мужчин: эпидемиологическое исследование остеопороза Даббо. Arch Intern Med 2008; 168: 47-54. [PubMed] [Google Scholar]
56. Nieves JW, Barrett-Connor E, Siris ES, Zion M, Barlas S, Chen YT. Потребление кальция и витамина D влияет на костную массу, но не на краткосрочный риск переломов, у белых женщин в постменопаузе из исследования национальной оценки риска остеопороза (NORA). Остеопорос 2008;19: 673-9. [PubMed] [Google Scholar]
57. Koh WP, Wu AH, Wang R, et al. Гендерные связи между соей и риском перелома бедра в исследовании здоровья китайцев в Сингапуре. Am J Epidemiol 2009;170:901-9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Am J Epidemiol 2009;170:901-9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Nakamura K, Kurahashi N, Ishihara J, Inoue M, Tsugane S, Проспективное исследование Японского центра общественного здравоохранения G. Потребление кальция и 10-летняя заболеваемость самостоятельные сообщения о переломах позвонков у женщин и мужчин: проспективное исследование, проведенное в центре общественного здравоохранения Японии. Бр Дж Нутр 2009;101:285-94. [PubMed] [Google Scholar]
59. Томас-Джон М., Кодд М.Б., Манн С., Уоттс Н.Б., Монджи А.Б. Факторы риска развития остеопороза и остеопоротических переломов у пожилых мужчин. Дж. Ревматол 2009; 36:1947-52. [PubMed] [Google Scholar]
60. Гронскаг А.Б., Форсмо С., Ромундстад П., Лангхаммер А., Шей Б. Молочные продукты и риск перелома бедра у пожилых женщин в Норвегии — исследование Ханта. Osteoporos Int 2010;21:S94-5. [Google Scholar]
61. Benetou V, Orfanos P, Zylis D, et al. Диета и переломы бедра среди пожилых европейцев в когорте EPIC. Евр Дж Клин Нутр 2011;65:132-9. [PubMed] [Google Scholar]
Евр Дж Клин Нутр 2011;65:132-9. [PubMed] [Google Scholar]
62. Nakamura K, Saito T, Oyama M, et al. Достаточность витамина D связана с низкой частотой переломов конечностей и позвоночника у пожилых японских женщин, живущих в общине: исследование Мураматсу. Остеопорос, 2011; 22:97-103. [PubMed] [Google Scholar]
63. Warensjo E, Byberg L, Melhus H, et al. Потребление кальция с пищей и риск переломов и остеопороза: проспективное продольное когортное исследование. BMJ 2011;342:d1473. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64. Khan B, English D, Nowson C, Daly R, Ebeling P. Связь длительного потребления кальция с пищей с переломами, сердечно-сосудистыми событиями и кальцификацией аорты в популяционном проспективном когортном исследовании. J Bone Miner Res 2012; 27.
65. Рузи А.А., Аль-Сибиани С.А., Аль-Сенани Н.С., Рададди Р.М., Ардави М.С. Независимые предикторы всех переломов, связанных с остеопорозом, среди здоровых саудовских женщин в постменопаузе: исследование CEOR. Кость 2012;50:713-22. [PubMed] [Академия Google]
Кость 2012;50:713-22. [PubMed] [Академия Google]
66. Feart C, Lorrain S, Ginder Coupez V, et al. Приверженность средиземноморской диете и риск переломов у пожилых людей во Франции. Osteoporos Int 2013;24:3031-41. [PubMed] [Google Scholar]
67. Prentice RL, Pettinger MB, Jackson RD, et al. Риски и польза для здоровья от добавок кальция и витамина D: клиническое исследование Инициативы женского здоровья и когортное исследование. Osteoporos Int 2013;24:567-80. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Samieri C, Ginder Coupez V, Lorrain S, et al. Характер питания и риск переломов у пожилых людей: результаты исследования трех городов. Остеопорос Инт 2013;24:1295-305. [PubMed] [Google Scholar]
69. Sahni S, Tucker KL, Kiel DP, Quach L, Casey VA, Hannan MT. Потребление молока и йогурта связано с более высокой минеральной плотностью костей, но не с переломом шейки бедра: исследование отпрысков Framingham. Арх Остеопорос 2013; 8:119. [Бесплатная статья PMC] [PubMed] [Google Scholar]
70. Domiciano DS, Machado LG, Lopes JB, et al. Заболеваемость и факторы риска остеопоротических переломов позвонков у пожилых людей с низким доходом, проживающих в общинах: популяционное проспективное когортное исследование в Бразилии. Исследование старения и здоровья Сан-Паулу (SPAH). Osteoporos Int 2014. [PubMed]
Domiciano DS, Machado LG, Lopes JB, et al. Заболеваемость и факторы риска остеопоротических переломов позвонков у пожилых людей с низким доходом, проживающих в общинах: популяционное проспективное когортное исследование в Бразилии. Исследование старения и здоровья Сан-Паулу (SPAH). Osteoporos Int 2014. [PubMed]
71. Сахни С., Мангано К.М., Такер К.Л., Киль Д.П., Кейси В.А., Ханнан М.Т. Защитная связь потребления молока с риском перелома шейки бедра: результаты исходной когорты Framingham. J Bone Miner Res 2014; 29: 1756-62. [Бесплатная статья PMC] [PubMed] [Google Scholar]
72. Граймс Д.А., Шульц К.Ф. Ложные тревоги и псевдоэпидемии: ограничения наблюдательной эпидемиологии. Obstet Gynecol 2012;120:920-7. [PubMed] [Google Scholar]
73. Hansson T, Roos B. Влияние фтора и кальция на содержание минералов в костях позвоночника: контролируемое проспективное (3 года) исследование. Кальциф Ткани Инт 1987;40:315-7. [PubMed] [Google Scholar]
74. Рид И.Р., Эймс Р. В., Эванс М.С., Гэмбл Г.Д., Шарп С.Дж. Влияние добавок кальция на потерю костной массы у женщин в постменопаузе. N Engl J Med 1993;328:460-4. [PubMed] [Google Scholar]
В., Эванс М.С., Гэмбл Г.Д., Шарп С.Дж. Влияние добавок кальция на потерю костной массы у женщин в постменопаузе. N Engl J Med 1993;328:460-4. [PubMed] [Google Scholar]
75. Reid IR, Ames RW, Evans MC, Gamble GD, Sharpe SJ. Долгосрочные эффекты добавок кальция на потерю костной массы и переломы у женщин в постменопаузе: рандомизированное контролируемое исследование. Am J Med 1995; 98: 331-5. [PubMed] [Google Scholar]
76. Recker RR, Hinders S, Davies KM, et al. Коррекция дефицита кальция в питании предотвращает переломы позвоночника у пожилых женщин. J Bone Miner Res 1996;11:1961-6. [PubMed] [Google Scholar]
77. Доусон-Хьюз Б., Харрис С.С., Кралл Э.А., Даллал Г.Э. Влияние добавок кальция и витамина D на плотность костей у мужчин и женщин в возрасте 65 лет и старше. N Engl J Med 1997;337:670-6. [PubMed] [Google Scholar]
78. Риггс Б.Л., О’Фаллон В.М., Мухс Дж., О’Коннор М.К., Кумар Р., Мелтон Л.Дж., 3-й. Долгосрочные эффекты добавок кальция на уровень паратиреоидного гормона в сыворотке, обмен костной ткани и потерю костной массы у пожилых женщин. J Bone Miner Res 1998;13:168-74. [PubMed] [Google Scholar]
J Bone Miner Res 1998;13:168-74. [PubMed] [Google Scholar]
79. Барон Дж. А., Бич М., Мандель Дж. С. и соавт. Препараты кальция для профилактики колоректальных аденом. Исследовательская группа по профилактике кальциевых полипов. N Engl J Med 1999;340:101-7. [PubMed] [Google Scholar]
80. Bischoff-Ferrari HA, Rees JR, Grau MV, Barry E, Gui J, Baron JA. Влияние добавок кальция на риск переломов: двойное слепое рандомизированное контролируемое исследование. Ам Дж. Клин Нутр 2008; 87: 1945-51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Ruml LA, Sakhaee K, Peterson R, Adams-Huet B, Pak CY. Влияние цитрата кальция на плотность костной ткани в период ранней и средней постменопаузы: рандомизированное плацебо-контролируемое исследование. Am J Ther 1999;6:303-11. [PubMed] [Google Scholar]
82. Пикок М., Лю Г., Кэри М. и соавт. Влияние пищевых добавок с кальцием или 25OH витамином D3 на потерю костной массы в области тазобедренного сустава у мужчин и женщин старше 60 лет. J Clin Endocrinol Metab 2000;85:3011-9. [PubMed] [Google Scholar]
J Clin Endocrinol Metab 2000;85:3011-9. [PubMed] [Google Scholar]
83. Chapuy MC, Pamphile R, Paris E, et al. Комбинированные добавки кальция и витамина D3 у пожилых женщин: подтверждение обратного развития вторичного гиперпаратиреоза и риска перелома бедра: исследование Decalyos II. Osteoporos Int 2002;13:257-64. [PubMed] [Академия Google]
84. Авенелл А., Грант А.М., МакГи М., Макферсон Г., Кэмпбелл М.К., МакГи М.А. Влияние открытого дизайна на набор, соблюдение и удержание участников исследования — сравнение рандомизированного контролируемого исследования со слепым плацебо-контролируемым дизайном. Clin Trials 2004; 1:490-8. [PubMed] [Google Scholar]
85. Fujita T, Ohue M, Fujii Y, Miyauchi A, Takagi Y. Переоценка исследования кальция Кацураги, проспективное, двойное слепое, плацебо-контролируемое исследование действия активных абсорбируемых водорослей кальция (AAACa) при деформации и переломе позвонков. J Bone Miner Metab 2004; 22:32-8. [PubMed] [Академия Google]
86. Харвуд Р.Х., Сахота О., Гейнор К., Масуд Т., Хоскинг Д.Дж. Рандомизированное контролируемое сравнение различных схем приема кальция и витамина D у пожилых женщин после перелома бедра: исследование шейки бедра в Ноттингеме (NONOF). Возраст Старение 2004;33:45-51. [PubMed] [Google Scholar]
Харвуд Р.Х., Сахота О., Гейнор К., Масуд Т., Хоскинг Д.Дж. Рандомизированное контролируемое сравнение различных схем приема кальция и витамина D у пожилых женщин после перелома бедра: исследование шейки бедра в Ноттингеме (NONOF). Возраст Старение 2004;33:45-51. [PubMed] [Google Scholar]
87. Grant AM, Avenell A, Campbell MK, et al. Пероральный прием витамина D3 и кальция для вторичной профилактики малотравматичных переломов у пожилых людей (рандомизированная оценка кальция или витамина D, RECORD): рандомизированное плацебо-контролируемое исследование. Ланцет 2005;365:1621-8. [PubMed] [Академия Google]
88. Портхаус Дж., Кокейн С., Кинг С. и др. Рандомизированное контролируемое исследование кальция и добавок с холекальциферолом (витамин D3) для профилактики переломов в первичной медико-санитарной помощи. BMJ 2005;330:1003. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Prince RL, Devine A, Dhaliwal SS, Dick IM. Влияние добавок кальция на клинический перелом и структуру костей: результаты 5-летнего двойного слепого плацебо-контролируемого исследования у пожилых женщин. Arch Intern Med 2006; 166: 869-75. [PubMed] [Академия Google]
Arch Intern Med 2006; 166: 869-75. [PubMed] [Академия Google]
90. Reid IR, Mason B, Horne A, et al. Рандомизированное контролируемое исследование кальция у здоровых пожилых женщин. Am J Med 2006; 119: 777-85. [PubMed] [Google Scholar]
91. Bolton-Smith C, McMurdo ME, Paterson CR, et al. Двухлетнее рандомизированное контролируемое исследование влияния витамина К1 (филлохинон) и витамина D3 в сочетании с кальцием на здоровье костей пожилых женщин. J Bone Miner Res 2007; 22: 509-19. [PubMed] [Google Scholar]
92. Bonnick S, Broy S, Kaiser F, et al. Лечение алендронатом плюс кальций, только алендронатом или только кальцием при низкой минеральной плотности костной ткани в постменопаузе. Curr Med Res Opin 2007;23:1341-9. [PubMed] [Google Scholar]
93. Reid IR, Ames R, Mason B, et al. Рандомизированное контролируемое исследование добавок кальция у здоровых мужчин пожилого возраста без остеопороза. Arch Intern Med 2008; 168: 2276-82. [PubMed] [Google Scholar]
94. Salovaara K, Tuppurainen M, Karkkainen M, et al. Влияние витамина D (3) и кальция на риск переломов у женщин в возрасте от 65 до 71 года: популяционное 3-летнее рандомизированное контролируемое исследование — OSTPRE-FPS. J Bone Miner Res 2010; 25: 1487-95. [PubMed] [Академия Google]
Salovaara K, Tuppurainen M, Karkkainen M, et al. Влияние витамина D (3) и кальция на риск переломов у женщин в возрасте от 65 до 71 года: популяционное 3-летнее рандомизированное контролируемое исследование — OSTPRE-FPS. J Bone Miner Res 2010; 25: 1487-95. [PubMed] [Академия Google]
95. Bischoff-Ferrari HA, Willett WC, Wong JB, Giovannucci E, Dietrich T, Dawson-Hughes B. Профилактика переломов с помощью добавок витамина D: метаанализ рандомизированных контролируемых исследований. ДЖАМА 2005; 293:2257-64. [PubMed] [Google Scholar]
96. Boonen S, Lips P, Bouillon R, Bischoff-Ferrari HA, Vanderschueren D, Haentjens P. Потребность в дополнительном кальции для снижения риска перелома бедра при приеме витамина D: данные исследования сравнительный метаанализ рандомизированных контролируемых исследований. Дж. Клин Эндокринол Метаб 2007; 92:1415-23. [PubMed] [Google Scholar]
97. Tai V, Leung W, Gray A, Reid IR, Bolland MJ. Потребление кальция и минеральная плотность костей: систематический обзор и метаанализ. BMJ 2015;351:h5183. [Бесплатная статья PMC] [PubMed] [Google Scholar]
BMJ 2015;351:h5183. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кальций и витамин D в заживлении переломов костей и посттравматическом восстановлении костей
Обзор
. 2018 22 июня; 35: 365-385.
doi: 10.22203/eCM.v035a25.
В. Фишер, М. Хаффнер-Лунцер, М. Амлинг, А. Игнатиус 1
принадлежность
- 1 Институт ортопедических исследований и биомеханики, Ульмский университет, Helmholtzstraße 14, 89081 Ульм, Германия[email protected].
- PMID: 29931664
- DOI:
10.
 22203/eCM.v035a25
22203/eCM.v035a25
Бесплатная статья
Обзор
V Fischer et al. Eur Cell Mater. .
Бесплатная статья
. 2018 22 июня; 35: 365-385.
doi: 10.22203/eCM.v035a25.
Авторы
В. Фишер, М. Хаффнер-Лунцер, М. Амлинг, А. Игнатиус 1
принадлежность
- 1 Институт ортопедических исследований и биомеханики, Ульмский университет, Helmholtzstraße 14, 89081 Ульм, Германия.anita.ignatius@uni-ulm.
 de.
de.
- PMID: 29931664
- DOI: 10.22203/eCM.v035a25
Абстрактный
Кальций и витамин D необходимы для поддержания здоровья костей. Таким образом, дефицит кальция и витамина D является основным фактором риска развития остеопороза. Поскольку достаточное количество кальция также требуется для минерализации костной мозоли при переломах, нарушенное восстановление кости, которое часто наблюдается у пациентов с остеопорозом, может быть связано с дефицитом кальция и витамина D. Следовательно, добавки с кальцием и витамином D представляют собой потенциальную стратегию лечения нарушенного заживления переломов у пациентов с остеопорозом. Растущие клинические данные свидетельствуют о том, что перелом может вызвать посттравматическую потерю костной массы в скелете без переломов, особенно у пациентов с остеопорозом, что может еще больше усугубить остеопороз и увеличить риск вторичных переломов. Поскольку скелет представляет собой основной источник кальция, который все чаще требуется при минерализации костной мозоли при переломах, посттравматическая мобилизация кальция может происходить в условиях недостаточного содержания кальция и витамина D. Однако на сегодняшний день исследования роли кальция и витамина D в восстановлении кости и посттравматическом обновлении кости очень ограничены. В текущем обзоре обобщается состояние литературы, основное внимание уделяется роли кальция и витамина D в заживлении переломов и посттравматическом обновлении костей, а также критически обсуждается терапевтический потенциал добавок кальция и витамина D в этом контексте.
Поскольку скелет представляет собой основной источник кальция, который все чаще требуется при минерализации костной мозоли при переломах, посттравматическая мобилизация кальция может происходить в условиях недостаточного содержания кальция и витамина D. Однако на сегодняшний день исследования роли кальция и витамина D в восстановлении кости и посттравматическом обновлении кости очень ограничены. В текущем обзоре обобщается состояние литературы, основное внимание уделяется роли кальция и витамина D в заживлении переломов и посттравматическом обновлении костей, а также критически обсуждается терапевтический потенциал добавок кальция и витамина D в этом контексте.
Похожие статьи
Влияние 1,25-дигидроксивитамина D3 на заживление переломов и ремоделирование костей в овариэктомированных бедренных костях крыс.
Фу Л, Тан Т, Мяо Ю, Хао Ю, Дай К. Фу Л и др.
 Кость. 2009 г., май; 44 (5): 893-8. doi: 10.1016/j.bone.2009.01.378. Epub 2009 5 февраля.
Кость. 2009.
PMID: 19442605
Кость. 2009 г., май; 44 (5): 893-8. doi: 10.1016/j.bone.2009.01.378. Epub 2009 5 февраля.
Кость. 2009.
PMID: 19442605Дефицит кальция и витамина D незначительно ухудшает заживление переломов, но усугубляет посттравматическую потерю костной массы у мышей с остеопорозом.
Фишер В., Хаффнер-Лунцер М., Пристаз К., Фом Шейдт А., Буссе Б., Шинке Т., Амлинг М., Игнатиус А. Фишер В. и соавт. Научный представитель 2017 г. 3 августа; 7 (1): 7223. doi: 10.1038/s41598-017-07511-2. Научный представитель 2017. PMID: 28775273 Бесплатная статья ЧВК.
Гистологические и биомеханические эффекты золедроната на заживление переломов в модели большеберцовой кости крыс с остеопорозом.
Тюркер М., Аслан А., Чырпар М.
 , Кочай А., Тулмач О.Б., Балджи М.
Тюркер М. и др.
Эклем Хасталик Серрахизи. 2016;27(1):9-15. doi: 10.5606/ehc.2016.03.
Эклем Хасталик Серрахизи. 2016.
PMID: 26874629
, Кочай А., Тулмач О.Б., Балджи М.
Тюркер М. и др.
Эклем Хасталик Серрахизи. 2016;27(1):9-15. doi: 10.5606/ehc.2016.03.
Эклем Хасталик Серрахизи. 2016.
PMID: 26874629Влияние лекарств от остеопороза на заживление переломов.
Hegde V, Jo JE, Andreopoulou P, Lane JM. Хегде В. и др. Остеопорос Инт. 2016 март; 27 (3): 861-871. doi: 10.1007/s00198-015-3331-7. Epub 2015 29 сентября. Остеопорос Инт. 2016. PMID: 26419471 Обзор.
Скелет при первичном гиперпаратиреозе: обзор, посвященный ремоделированию костей, структуре, массе и переломам.
Кристиансен П. Кристиансен П. Дополнение АПМИС. 2001;(102):1-52. Дополнение АПМИС. 2001. PMID: 11419022 Обзор.
Посмотреть все похожие статьи
Цитируется
Дооперационный кальций в сыворотке может быть прогностическим фактором для хирургического лечения рецидивирующего вывиха надколенника: ретроспективное исследование.

Qiao Y, Ye Z, Xu J, Zhang X, Chen J, Xu C, Zhao S, Zhao J. Цяо Ю и др. BMC Расстройство опорно-двигательного аппарата. 2022 15 июня; 23 (1): 578. doi: 10.1186/s12891-022-05527-y. BMC Расстройство опорно-двигательного аппарата. 2022. PMID: 35706007 Бесплатная статья ЧВК.
Демографические различия дефицита витамина D у пациентов с черепно-лицевыми переломами.
Варман П., Варман А., Доусон А. Варман П. и др. Эпластика. 2022 5 мая; 22:e11. Электронная коллекция 2022. Эпластика. 2022. PMID: 35611154 Бесплатная статья ЧВК.
Потенциальное влияние ограничения критериев возмещения расходов на добавки витамина D у пациентов с остеопорозом с переломами или без них.
Эспости Л.Д.
 , Перроне В., Селла С., Аркидьяконо Г., Бертольдо Ф., Джустина А., Минисола С., Наполи Н., Пассери Г., Россини М., Джаннини С.; Исследовательская группа LHU.
Эспости Л.Д. и соавт.
Питательные вещества. 2022 29 апреля; 14 (9): 1877. дои: 10.3390/nu14091877.
Питательные вещества. 2022.
PMID: 35565842
Бесплатная статья ЧВК.
, Перроне В., Селла С., Аркидьяконо Г., Бертольдо Ф., Джустина А., Минисола С., Наполи Н., Пассери Г., Россини М., Джаннини С.; Исследовательская группа LHU.
Эспости Л.Д. и соавт.
Питательные вещества. 2022 29 апреля; 14 (9): 1877. дои: 10.3390/nu14091877.
Питательные вещества. 2022.
PMID: 35565842
Бесплатная статья ЧВК.Взаимосвязь между тяжестью перелома дистального отдела лучевой кости и уровнем 25-гидроксивитамина-D у женщин в перименопаузе и постменопаузе.
Абэ С., Касии М., Шимада Т., Судзуки К., Нишимото С., Накагава Р., Хорики М., Ясуи Й., Намба Дж., Курияма К. Абэ С. и др. Кость Jt Open. 2022 март; 3(3):261-267. doi: 10.1302/2633-1462.33.BJO-2022-0004.R1. Кость Jt Open. 2022. PMID: 35311581 Бесплатная статья ЧВК.
Предоперационный дефицит витамина D связан с послеоперационным функциональным восстановлением и осложнениями после операции по поводу перелома шейки бедра.

Лим С., Ро Ю.Х., Ким С., Нам К.В. Лим С. и др. Дж. Боун Метаб. 2021 ноябрь;28(4):333-338. doi: 10.11005/jbm.2021.28.4.333. Epub 2021 30 ноября. Дж. Боун Метаб. 2021. PMID: 34
0
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
Требования к кальцию/витамину D, рекомендуемые продукты и добавки
Кальций и витамин D необходимы для построения крепких и плотных костей в молодом возрасте и для поддержания их крепкими и здоровыми в старости. Приведенная здесь информация поможет вам узнать все о кальции и витамине D — двух наиболее важных питательных веществах для здоровья костей.
Что такое кальций и что он делает?
Диета, богатая кальцием (включая молочные продукты, орехи, листовую зелень и рыбу), способствует укреплению и защите костей.
Кальций – минерал, необходимый для жизни. В дополнение к строению костей и поддержанию их здоровья, кальций позволяет нашей крови сворачиваться, нашим мышцам сокращаться и нашему сердцу биться. Около 99% кальция в нашем организме находится в наших костях и зубах.
Каждый день мы теряем кальций через кожу, ногти, волосы, пот, мочу и фекалии. Наше тело не может производить собственный кальций. Вот почему так важно получать достаточное количество кальция из пищи, которую мы едим. Когда мы не получаем кальций, в котором нуждается наше тело, он берется из наших костей. Время от времени это нормально, но если это происходит слишком часто, кости становятся слабыми и их легче сломать.
Слишком многим американцам не хватает кальция, необходимого им каждый день, что может привести к потере костной массы, низкой плотности костной ткани и даже к переломам костей.
Сколько кальция вам нужно?
Ежедневная потребность в кальции зависит от вашего возраста и пола.
| Женщины | |
|---|---|
| Возраст 50 лет и младше | 1000 мг* в день |
| 51 год и старше | 1200 мг* в день |
| Мужчины | |
|---|---|
| Возраст 70 лет и младше | 1000 мг* в день |
| Возраст 71 год и старше | 1200 мг* в день |
*Сюда входит общее количество кальция, которое вы получаете с пищей и добавками.
Сколько кальция вы едите?
Используйте Калькулятор кальция Международного фонда остеопороза, чтобы узнать.
Источники кальция
Источники пищи, богатые кальцием
Пища – лучший источник кальция. Молочные продукты, такие как молоко, йогурт и сыр, содержат много кальция. Некоторые зеленые овощи и другие продукты содержат кальций в меньших количествах. Некоторые соки, продукты для завтрака, соевое молоко, хлопья, закуски, хлеб и вода в бутылках содержат кальций. Если вы пьете соевое молоко или другую жидкость, обогащенную кальцием, обязательно хорошо встряхните контейнер, так как кальций может осесть на дно.
Молочные продукты, такие как молоко, йогурт и сыр, содержат много кальция. Некоторые зеленые овощи и другие продукты содержат кальций в меньших количествах. Некоторые соки, продукты для завтрака, соевое молоко, хлопья, закуски, хлеб и вода в бутылках содержат кальций. Если вы пьете соевое молоко или другую жидкость, обогащенную кальцием, обязательно хорошо встряхните контейнер, так как кальций может осесть на дно.
Простой способ добавить кальций во многие продукты — добавить одну столовую ложку обезжиренного сухого молока, которое содержит около 50 мг кальция. Практически в любой рецепт легко добавить несколько столовых ложек.
Чтение этикеток на продуктах – сколько кальция я получаю?
Чтобы определить, сколько кальция содержится в конкретном продукте, проверьте дневную норму (DV) на панели фактов о пищевой ценности. На этикетках пищевых продуктов кальций указан в процентах от суточной нормы. Это количество основано на 1000 мг кальция в день. Например:
- 30% суточной нормы кальция соответствует 300 мг кальция.

- 20% суточной нормы кальция соответствует 200 мг кальция.
- 15% суточной нормы кальция соответствует 150 мг кальция.
Добавки кальция
Количество кальция, необходимое вам из добавок, зависит от того, сколько вы получаете с пищей. Старайтесь получать рекомендуемую суточную дозу из пищи и дополняйте только по мере необходимости, чтобы компенсировать нехватку. В общем, вы не должны принимать добавки, которые вам не нужны. Если вы получаете достаточно кальция из продуктов, не принимайте добавки. Нет никакой дополнительной пользы в том, чтобы принимать больше кальция, чем вам нужно. Это может даже нести некоторые риски.
Добавки кальция доступны без рецепта в различных формах (включая жевательные и жидкие) и в различных количествах. Лучшее дополнение — это то, которое отвечает вашим потребностям по удобству, стоимости и доступности. Выбирая добавку, имейте в виду следующее:
- Выбирайте фирменные добавки с проверенной надежностью.
 Ищите этикетки с пометкой «очищенный» или символом USP (Фармакопея США). Знак «Проверено USP» на этикетке добавки означает, что Фармакопея США проверила и обнаружила, что добавка кальция соответствует стандартам чистоты и качества.
Ищите этикетки с пометкой «очищенный» или символом USP (Фармакопея США). Знак «Проверено USP» на этикетке добавки означает, что Фармакопея США проверила и обнаружила, что добавка кальция соответствует стандартам чистоты и качества. - Внимательно прочитайте этикетку продукта, чтобы определить количество элементарного кальция , то есть фактическое количество кальция в добавке, а также количество доз или таблеток, которые вы должны принять. Читая этикетку, обратите особое внимание на «количество на порцию» и «размер порции».
- Кальций усваивается лучше всего, если его принимать в количестве 500–600 мг или меньше. Это относится как к продуктам питания, так и к добавкам. Старайтесь получать богатые кальцием продукты и/или добавки в небольших количествах в течение дня, желательно во время еды. Хотя это не рекомендуется, принимать кальций сразу все же лучше, чем не принимать его вообще.
- Принимайте (большинство) добавок кальция с пищей.
 При употреблении пищи вырабатывается желудочная кислота, которая помогает организму усваивать большинство добавок кальция. Единственным исключением из этого правила является цитрат кальция, который может хорошо усваиваться при приеме с пищей или без нее.
При употреблении пищи вырабатывается желудочная кислота, которая помогает организму усваивать большинство добавок кальция. Единственным исключением из этого правила является цитрат кальция, который может хорошо усваиваться при приеме с пищей или без нее. - Приступая к приему новой добавки кальция, начинайте с меньшего количества, чтобы лучше ее переносить. При переходе на пищевые добавки попробуйте начать с 200-300 мг каждый день в течение недели и выпивайте дополнительно 6-8 унций воды. Затем постепенно добавляйте больше кальция каждую неделю.
- Могут возникнуть побочные эффекты от добавок кальция, такие как газы или запоры. Если увеличение потребления жидкости в вашем рационе не решает проблему, попробуйте другой тип или марку кальция. Чтобы найти подходящую добавку для вас, могут потребоваться пробы и ошибки, но, к счастью, есть много вариантов.
- Поговорите со своим лечащим врачом или фармацевтом о возможных взаимодействиях между лекарствами, отпускаемыми по рецепту или без рецепта, и добавками кальция.

Что такое витамин D и как он действует?
Витамин D играет важную роль в защите костей, помогая организму усваивать кальций и поддерживая мышцы, необходимые для предотвращения падений. Дети нуждаются в витамине D для построения крепких костей, а взрослые нуждаются в нем, чтобы их кости были крепкими и здоровыми. Если вы не получаете достаточного количества витамина D, у вас больше шансов сломать кости с возрастом.
Сколько витамина D вам нужно?
| Женщины и мужчины | |
|---|---|
| До 50 лет | 400-800 международных единиц (МЕ) в день** |
| Возраст 50 лет и старше | 800–1000 МЕ ежедневно** |
**Некоторым людям требуется больше витамина D. По данным Института медицины (IOM), безопасный верхний предел витамина D составляет 4000 МЕ в день для большинства взрослых.
Источники витамина D
Витамин D можно получить тремя способами:
- Солнечный свет
- Еда
- Дополнения
Солнечный свет
Ваша кожа вырабатывает витамин D в ответ на солнечный свет и откладывает его в виде жира для последующего использования. Сколько витамина D может вырабатывать ваша кожа, зависит от времени суток, сезона, географической широты, пигментации кожи, возраста и других факторов.
Сколько витамина D может вырабатывать ваша кожа, зависит от времени суток, сезона, географической широты, пигментации кожи, возраста и других факторов.
Существует множество причин, по которым людям не хватает витамина D. С возрастом наша кожа теряет способность вырабатывать витамин D. Люди, живущие в городах или в учреждениях, таких как дома престарелых, проводят слишком мало времени на открытом воздухе. Даже люди, которые проводят время на открытом воздухе, часто используют солнцезащитный крем для предотвращения рака кожи. Солнцезащитный крем с SPF всего 8 снижает выработку витамина D на 9.5 процентов.
Витамин D в пищевых продуктах
Витамин D содержится в очень небольшом количестве продуктов. Источники включают жирную рыбу, такую как дикая скумбрия, лосось и тунец. Витамин D добавляют в молоко и другие молочные продукты, апельсиновый сок, соевое молоко и обогащенные злаки.
Проверьте этикетку продукта, чтобы узнать, был ли добавлен витамин D в тот или иной продукт. Одна порция молока объемом восемь унций обычно содержит 25% дневной нормы (DV) витамина D. DV основана на общем дневном потреблении 400 МЕ витамина D. Таким образом, порция молока с 25% DV витамина D содержится 100 МЕ.
Одна порция молока объемом восемь унций обычно содержит 25% дневной нормы (DV) витамина D. DV основана на общем дневном потреблении 400 МЕ витамина D. Таким образом, порция молока с 25% DV витамина D содержится 100 МЕ.
Очень трудно получить все необходимое количество витамина D только из пищи. Большинству людей необходимо принимать добавки с витамином D, чтобы получить его достаточно для поддержания здоровья костей.
Добавки с витамином D
Если вы не получаете достаточного количества витамина D от солнечного света и пищи, рассмотрите возможность приема добавки. Прежде чем добавлять добавку витамина D, проверьте, не содержат ли какие-либо другие добавки, поливитамины или лекарства, которые вы принимаете, витамин D. Многие добавки кальция также содержат витамин D.
Существует два типа пищевых добавок с витамином D. Это витамин D2 (эргокальциферол) и витамин D3 (холекальциферол). Оба типа полезны для здоровья костей.
Добавки с витамином D можно принимать независимо от приема пищи, а всю дозу можно принять за один раз. Хотя вашему организму необходим витамин D для усвоения кальция, вам не нужно принимать витамин D одновременно с кальциевой добавкой. Если вам нужна помощь в выборе добавки с витамином D, попросите вашего поставщика медицинских услуг или фармацевта порекомендовать ее.
Хотя вашему организму необходим витамин D для усвоения кальция, вам не нужно принимать витамин D одновременно с кальциевой добавкой. Если вам нужна помощь в выборе добавки с витамином D, попросите вашего поставщика медицинских услуг или фармацевта порекомендовать ее.
Сколько витамина D следует принимать дополнительно?
Чтобы определить, сколько витамина D вам нужно из добавок, вычтите общее количество витамина D, которое вы получаете каждый день, из рекомендуемой общей дневной нормы для вашего возраста. Например, 55-летняя женщина, которая получает 400 МЕ витамина D из своей добавки с кальцием, должна дополнительно принимать от 400 до 600 МЕ витамина D, чтобы соответствовать 800–1000 МЕ, рекомендуемым для ее возраста.
Дефицит витамина D: вы в группе риска?
Дефицит витамина D возникает, когда вы не получаете рекомендуемый уровень витамина D с течением времени. Некоторые люди подвержены более высокому риску дефицита витамина D, в том числе:
- Люди, которые мало времени проводят на солнце, или те, кто регулярно одевается на открытом воздухе;
- Люди, живущие в домах престарелых или других учреждениях или не выходящие из дома;
- Люди с определенными заболеваниями, такими как глютеновая болезнь и воспалительное заболевание кишечника;
- Люди, принимающие лекарства, влияющие на уровень витамина D, такие как некоторые противосудорожные препараты;
- Люди с очень темной кожей;
- Люди с ожирением или очень избыточным весом; и
- Пожилые люди с определенными факторами риска.

Поговорите со своим лечащим врачом, если у вас есть какие-либо из этих факторов риска. Если у вас остеопороз, а также дефицит витамина D, ваш лечащий врач может временно назначить высокую дозу витамина D, чтобы привести вас к здоровому уровню.
Руководство по продуктам, богатым кальцием
Мы все знаем, что молоко является отличным источником кальция, но вы можете быть удивлены тем, сколько разных продуктов вы можете включить в свой рацион, чтобы получить рекомендуемое суточное количество кальция. Используйте приведенное ниже руководство, чтобы получить идеи о дополнительных продуктах, богатых кальцием, которые можно добавить в свой еженедельный список покупок.
| Продукт | Размер порции | Расчетное количество кальция* |
| Листовая капуста, замороженная | 8 унций | 360 мг |
| Брокколи рабе | 8 унций | 200 мг |
| Кале, замороженная | 8 унций | 180 мг |
| Соевые бобы, зеленые, вареные | 8 унций | 175 мг |
| Бок-чой, приготовленный, вареный | 8 унций | 160 мг |
| Инжир сушеный | 2 инжира | 65 мг |
| Брокколи, свежая, приготовленная | 8 унций | 60 мг |
| Апельсины | 1 шт. | 55 мг |
| Морепродукты | Размер порции | Расчетное количество кальция* |
| Сардины, консервированные с костями | 3 унции | 325 мг |
| Лосось, консервированный с костями | 3 унции | 180 мг |
| Креветки, консервированные | 3 унции | 125 мг |
| Молочные продукты | Размер порции | Расчетное количество кальция* |
| Рикотта, частично обезжиренная | 4 унции | 335 мг |
| Йогурт, простой, нежирный | 6 унций | 310 мг |
| Молоко, обезжиренное, обезжиренное, цельное | 8 унций | 300 мг |
| Йогурт с фруктами, обезжиренный | 6 унций | 260 мг |
| Моцарелла, частично обезжиренная | 1 унция | 210 мг |
| Чеддер | 1 унция | 205 мг |
| Йогурт, греческий | 6 унций | 200 мг |
| Американский сыр | 1 унция | 195 мг |
| Сыр фета | 4 унции | 140 мг |
| Творог, 2% | 4 унции | 105 мг |
| Замороженный йогурт, ваниль | 8 унций | 105 мг |
| Мороженое, ваниль | 8 унций | 85 мг |
| Пармезан | 1 ст. л. л. | 55 мг |
| Обогащенные продукты питания | Размер порции | Расчетный кальций* |
| Миндальное, рисовое или соевое молоко, обогащенное | 8 унций | 300 мг |
| Апельсиновый сок и другие фруктовые соки, обогащенные | 8 унций | 300 мг |
| Тофу, приготовленный с добавлением кальция | 4 унции | 205 мг |
| Вафли, замороженные, обогащенные | 2 шт. | 200 мг |
| Овсянка обогащенная | 1 пакет | 140 мг |
| Английский кекс, витаминизированный | 1 кекс | 100 мг |
| Зерновые, обогащенные 35 | 8 унций | 100–1000 мг |
| Другое | Размер порции | Расчетное количество кальция* |
| Макароны с сыром, замороженные | 1 упаковка | 325 мг |
| Пицца, сыр, замороженные | 1 порция | 115 мг |
| Пудинг шоколадный, приготовленный из 2% молока | 4 унции | 160 мг |
| Фасоль, запеченная, консервированная | 4 унции | 160 мг |
*Указанное содержание кальция в большинстве продуктов является приблизительным и может варьироваться в зависимости от множества факторов.


 2009. № 6. С. 52–53.
2009. № 6. С. 52–53. Организм матери получает все полезные вещества по остаточному принципу. Поэтому беременным часто не хватает очень многих компонентов.
Организм матери получает все полезные вещества по остаточному принципу. Поэтому беременным часто не хватает очень многих компонентов.

 D3) -50 МЕ
D3) -50 МЕ п.А. (Италия)
п.А. (Италия)