На каком сроке начинает выделяться молозиво при беременности?
Грудное вскармливание — это важный процесс. Организм женщины начинает подготовку к нему еще с самых ранних сроков беременности. Как известно, сначала из молочных желез выделяется молозиво, которое сменяется переходным, а затем зрелым молоком. Многих беременных женщин беспокоит вопрос о том, когда именно должны появиться первые выделения из груди. В данной статье мы поговорим о том, что такое молозиво при беременности, на каком сроке оно выделяется.
Что такое молозиво?
Молозиво — это желтоватый густой секрет, выделяющийся из молочных желез, значительно отличающийся по химическому составу от грудного молока.
Энергетическая ценность молозива составляет около 150 ккал на сто грамм, тогда как калорийность грудного молока — примерно 70 ккал на сто грамм. В отличие от зрелого грудного молока, в состав молозива входит меньшее количество воды, жиров и лактозы.
Данный секрет богат витаминами различных групп, микроэлементами, легкоусвояемыми белками (преимущественно альбуминами и глобулинами).
Основные задачи молозива заключаются в формировании пассивного иммунитета у новорожденного, подготовке его пищеварительной системы к питанию грудным молоком. Молозиво помогает в выведении мекония за счет своих слабительных свойств, заселяет кишечник ребенка полезными бактериями и нормализует его микрофлору.
Кроме этого, на основании клеточного состава молозива можно судить о степени предлактационной подготовки молочных желез. В 2010 году были опубликованы результаты работы ученых из НИИ акушерства и гинекологии им. Д.О. Отта. Цель исследования заключалась в выявлении наиболее эффективного способа диагностики ранней гипогалактии. В результате было установлено, что при гипогалактии отмечается снижение уровня нейтрофильных лейкоцитов в молозиве.
На каком сроке начинает выделяться молозиво?
Так на каком же сроке будущая мама может заметить выделение молозива из своей груди? Однозначного ответа на данный вопрос нет, все является индивидуальным.
Образование молозива под воздействием пролактина и окситоцина начинается еще на ранних сроках беременности. Однако, как правило, в первом триместре количество вырабатываемого секрета еще настолько мало, что женщины этого не замечают и не ощущают.
В подавляющем большинстве случаев наиболее активное выделение молозива из молочных желез начинается после 30 недели гестации и продолжается до 3-7 дней после родов.
Однако отхождение секрета из груди на более ранних сроках также считается вариантом нормы. То же самое относится и к тем случаям, когда молозиво начинает выделяться только после родов.
Таким образом, конкретного срока, когда должно появиться молозиво, нет. Данный момент является сугубо индивидуальным, зависит от гормонального уровня, а также от ряда других показателей.
Когда следует насторожиться?
Настороженность следует проявить в том случае, если во время беременности из молочных желез начинают отходить кровянистые или гнойные выделения. Изменение объема или плотности одной молочной железы, появление боли, повышение температуры тела — все это является поводом обратиться к врачу.
Изменение объема или плотности одной молочной железы, появление боли, повышение температуры тела — все это является поводом обратиться к врачу.
Использованы фотоматериалы Shutterstock
На каком сроке выделяется молозиво?
Во время вынашивания малыша любое изменение в ощущениях всегда тревожит будущую мать. И когда при беременности начинает выделяться молозиво – это пугает и настораживает. Ведь, как известно, все, что касается молочных желез, напрямую связано с чувствительностью матки. Давайте узнаем, нормальна ли такая ситуация, и стоит ли ее опасаться.
Для чего образуется молозиво у беременных?Еще тогда, когда малыш находится в утробе, женский организм активно готовится к его появлению на свет. Природой все четко предусмотрено – с первых дней новорожденный имеет возможность питаться маминым молочком. Но оно не возникает в груди из неоткуда.
Становление лактации — дело весьма длительное, и начинается это еще во внутриутробном периоде.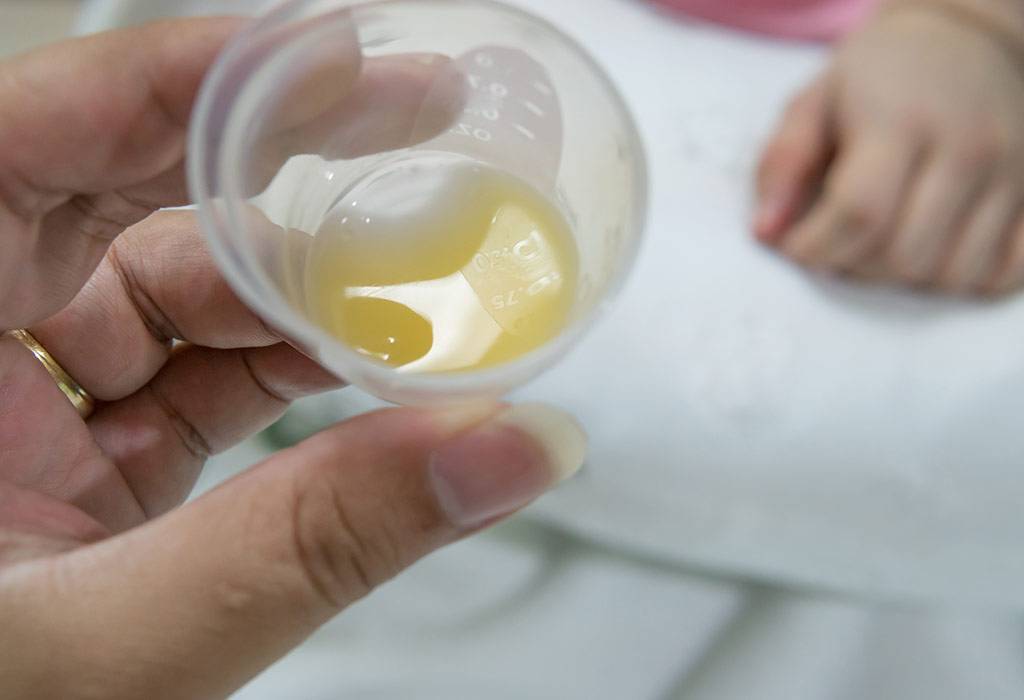 То, на каком сроке выделяется молозиво при беременности, – процесс сугубо индивидуальный, и нет возможности его заранее рассчитать.
То, на каком сроке выделяется молозиво при беременности, – процесс сугубо индивидуальный, и нет возможности его заранее рассчитать.
Молозиво у беременных – это подготовка к лактации, и неважно, на какой неделе оно появляется. Оно возникает в молочных протоках незаметно и может не беспокоить женщину вплоть до самых родов. Иногда при случайном нажатии на сосок можно увидеть желтоватую капельку – это и есть молозиво.
Не следует переживать и тут же бежать на прием к доктору — на каком бы сроке оно не обнаружило себя, у беременных молозиво появляется в 95% случаев. Этот процесс абсолютно естественный, не требующий ни лечения, ни наблюдения специалиста. Исключение может лишь быть в случае высокой угрозы прерывания беременности, особенно на ранних сроках.
Если помимо начавшего подтекать молозива у женщины болит поясница, низ живота, появились кровянистые выделения, то это повод немедленно обратиться за медицинской помощью.
Когда появляется молозиво при беременности?
Будущим мамам интересно, на каком месяце беременности появляется молозиво. Чаще всего это происходит в середине-конце второго триместра. В этот период молочные железы уже значительно увеличились в размерах, и количество молозива может быть весьма внушительным.
Чаще всего это происходит в середине-конце второго триместра. В этот период молочные железы уже значительно увеличились в размерах, и количество молозива может быть весьма внушительным.
Иногда, приходится уже с 20-25 недели постоянно приобретать специальные впитывающие прокладки в бюстгальтер, так как молозиво выделяется весьма интенсивно. Не следует забывать менять их чаще, так как молочная среда способствует развитию вредных микроорганизмов, которые могут попасть через сосок и инфицировать молочную железу.
Также появиться молозиво появляется и в последнем триместре или перед родами. Так организм готовится к предстоящим родам, в любом случае срок появления молозива никак не скажется на лактации. Наличие или отсутствие его в период беременности не является свидетельством того, что мама будет «молочной».
Изредка капельки молозива можно заметить на самых ранних сроках и даже в качестве подтверждения беременности. Следует сказать об этом участковому доктору, но переживать не стоит – скорей всего, это индивидуальная особенность конкретного организма.
время появления, свойства и цвет, отклонения от нормы / Mama66.ru
Во время беременности грудь женщины вовсю готовится к вскармливанию малыша – расширяются протоки, увеличиваются дольки железы и начинают активную работу. Грудь становится больше, повышается чувствительность и появляется некоторая болезненность. При этом выделяется молозиво при беременности, которое впоследствии станет первой пищей малыша.
Фото: depositphotos.com
Какого цвета молозиво и что оно собой представляет? Это жидкость желтого цвета со сладковатым привкусом, в которой присутствует большое количество альбумина. Калорийность составляет около 150 ккал на 100 г. Такая высокая питательная ценность позволяет сполна насытить новорожденного в первые дни жизни.
Когда появляется молозиво при беременности
Многие будущие мамочки задаются вопросом, когда при беременности появляется молозиво? Еще с первых дней гестации грудь женщины готовится к грудному вскармливанию, происходят гормональные изменения.
В первом триместре женщины часто еще не замечает, что начинает выделяться молозиво в минимальном количестве. А бывает и такое, что у женщин в положении появляется молозиво как первый признак нового состояния. Это зависит от особенностей организма — некоторые будущие мамы узнают, как выглядит молозиво у беременных, уже на ранних сроках.
Во втором триместре выделения более объемные. Когда выделяется молозиво, на белье женщины замечают липкие капельки желтого цвета – оно проявляется так при любом сроке беременности. Такие выделения могут быть и не ежедневными, появляться независимо от времени суток, могут быть в разном объеме. При этом невозможно точно сказать, на какой неделе беременности появляется молозиво – это может произойти в любой момент.
Фото: pixabay.com
В третьем триместре почти все будущие мамы замечают активное выделение молозива. У него уже не такой насыщенный цвет, а бывает, что и количество не увеличивается.
Существуют определенные факторы, которые провоцируют выделение молозива при беременности:
- эмоциональные ситуации – стресс и приятные эмоции;
- принятие горячего душа;
- долгий половой акт;
- массаж молочных желез;
- принятие горячих жидкостей.
Свойства и цвет молозива
Независимо от того, на каком сроке беременности выделяется желтое молозиво, оно выполняет ряд функций:
- Насыщение ребенка белками. Иммунитет у малыша начинает работать с 6 месяцев. До этого из питательной жидкости он получает клетки, участвующие в защите от патологических микроорганизмов.
- Заселение полезной микрофлорой кишечника. Благодаря этому молоко усваивается, нормализуется процесс дефекации, патологические микроорганизмы перестают размножаться.
- Ускорение выведения первородного кала – мекония. Это очень важная функция, которую выполняет молозиво у беременных. Без этого ЖКТ малыша не сможет правильно работать.

- Препятствие развитию желтухи, вследствие связывания лишнего билирубина в кишечнике и крови.
- Обогащение витаминами и минералами.
- Насыщение антиоксидантами.
Как выглядит молозиво? Оно представляет собой жидкость желтоватого или кремового оттенка, она может быть неоднородной. На коже оставляет липкие следы.
Норма
Хотя выделяется молозиво уже на ранних сроках беременности, женщина может этого не заметить. Но это не повод для паники. Даже если молозиво во время беременности не появляется вообще — это вариант нормы. И вопреки распространенному мнению, небольшое или редкое выделение жидкости, а также ее отсутствие или же большое количество совсем не говорит о том, сколько молока будет у матери после рождения малыша.
Фото: zen.yandex.ru
Иногда будущих мам пугает появление при беременности молозива с кровью. Если никаких других симптомов нет, такое может быть тоже вариантом нормы. Постепенно происходит расширение протоков, молочная железа настраивается на работу. Периодически это приводит к разрыву небольших капилляров и выделению крови.
Периодически это приводит к разрыву небольших капилляров и выделению крови.
Женщина между вторым и третьим триместром может ощутить зуд в молочных железах, легкое давление и распирание внутри. Это свидетельствует о раскрытии протоков и подготовке к лактации – такие симптомы могут появиться у любой будущей мамы.
Отклонение от нормы
Существует следующие варианты, когда у беременной начинает выделяться молозиво с признаками патологии:
- Появление болевых ощущений говорит о воспалении.
- Присутствие крови в большом объеме может быть спровоцировано воспалением, новообразованиями.
- Неприятный запах, который приобретает во время беременности молозиво, может говорить о бактериальной инфекции. Иногда молозиво на ранних сроках беременности может пахнуть из-за гормональных изменений.
Что делать при выделении молозива?
В том случае, когда появляется молозиво при беременности и выделения очень сильные, достаточно использования одноразовых прокладок для груди. Их нужно постоянно менять, чтобы не допускать размножения бактерий.
Их нужно постоянно менять, чтобы не допускать размножения бактерий.
Омывать молочные железы следует чистой и теплой водой без мыла.
Правильный уход за молочными железами в период беременности
Фото: happykmv.ru
После промывания молочных желез следует использовать мягкое полотенце для вытирания и промокания. Нельзя допускать резких движений, избегать натираний.
Важно использовать увлажняющие крема уже на ранних сроках — когда начинает появляться молозиво при беременности. За счет этого можно предотвратить растяжки на груди и уменьшить риск развития трещин.
Важно соблюдать сбалансированное питание, при котором уменьшается употребление простых углеводов, а за месяц до родов увеличить потребление жиров. С помощью питания улучшается здоровье женщины в целом, будущий малыш получает полезные вещества, а молозиво станет насыщенным по составу. Жиры необходимы для того, чтобы молозиво и грудное молоко были питательными.
Читайте также:
Чего нельзя делать, когда появляется молозиво при беременности
Нельзя массировать грудь, чтобы спровоцировать выделение молозива при беременности. Вместе с ускорением лактации можно усилить маточный тонус.
Вместе с ускорением лактации можно усилить маточный тонус.
Не следует сцеживать молоко. Если начать это делать, когда начинает выделяться молозиво, т. е. до появления на свет ребенка, можно спровоцировать ускорение лактации и, опять же, повышение маточного тонуса.
Распространенные мифы
Среди будущих мама бытует множество мифов относительно выделения молозива:
- Если выделяется молозиво, можно говорить о скором родоразрешении. На самом деле никакой связи между этими двумя состояниями нет. Иногда молозиво выделяется и на ранних сроках беременности.
- Чем больше молозива, тем больше будет молока. Это очередной необоснованный миф.
- Если сначала молозиво появилось, а потом пропало, то и молока не будет. Выделения в период беременности могут появляться и пропадать. Но после родов молозиво обязательно появится, а затем и молоко.
Нет строгих временных рамок, когда появляется молозиво при беременности. Не нужно переживать, если оно начало выделяться на ранних сроках или не появляется вплоть до конца беременности. Главное – наличие или отсутствие симптомов, которые могут говорить о патологии: боли при выделении молозива, примеси крови и т. д. В таком случае нужно немедленно обратиться к врачу.
Главное – наличие или отсутствие симптомов, которые могут говорить о патологии: боли при выделении молозива, примеси крови и т. д. В таком случае нужно немедленно обратиться к врачу.
Автор: Ирина Левченко, врач,
специально для Mama66.ru
Полезное видео о молозиве во время беременности
Медицинская редакция:
Эксперты сайта
Образование – среднее медицинское. С 2009 года работаю медсестрой в городской поликлинике на физиотерапевтическом отделении.
Администрация сайта не осуществляет деятельность в сфере медицинских услуг. Консультации и рекомендации носят информационный характер и не являются полноценной медицинской помощью.
Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях.
При любых недомоганиях обратитесь к врачу.
Консультации и рекомендации носят информационный характер и не являются полноценной медицинской помощью.
Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях.
При любых недомоганиях обратитесь к врачу.
Грудное вскармливание без проблем | Бюджетное учреждение здравоохранения Омской области «Областная детская клиническая больница»
Многих женщин, ожидающих малыша, очень волнует вопрос, как же правильно подготовиться к кормлению грудью. О том, как избежать проблем с грудным вскармливанием, рассказывает Елена Байбарина, главный специалист неонатолог Министерства здравоохранения и социального развития РФ.
Настройтесь заранее
Самое главное – это психологический настрой. Поэтому женщинам стоит походить до родов на занятия в школу молодой матери вместе с отцом будущего ребенка.
Ведь самое важное – это ждать ребенка с радостью, понимая естественность этого процесса и заранее настроиться на свое материнство. В таком случае и процесс кормления пойдет правильно.
В таком случае и процесс кормления пойдет правильно.
«Очень часто возникают проблемы, когда женщина излишне бережет себя и сразу после родов пытается «отдохнуть» от ребенка», — рассказывает Байбарина. Однако малыша надо приложить к груди сразу после родов и, несмотря на возможные трудности, стараться находится с ним постоянно вместе.
Как подготовиться к кормлению?
Некоторые специалисты советуют готовить грудь к родам заранее – вытягивать соски, массировать их грубой тканью или мочалкой. Но это не безопасное мероприятие. Ведь стимуляция сосков может спровоцировать сокращение матки, что особенно опасно при угрозе преждевременных родов.
Что действительно стоит сделать – это купить хорошее поддерживающее белье, принимать воздушные ванны и не забывать о гигиене.
С чего начать?
Малыша надо прикладывать к груди в первый же час после родов. Даже если грудь кажется «пустой», и молоко еще «не пришло», малышу надо все равно дать грудь. Это простимулирует приток молока: чем чаще ребенок прикладывается к груди, тем быстрее появится молоко.
Это простимулирует приток молока: чем чаще ребенок прикладывается к груди, тем быстрее появится молоко.
Самое первое молоко – молозиво – очень полезный и ценный продукт. Оно концентрированное и питательное, содержит антитела, необходимые для формирования иммунитета ребенка. Потому даже несколько капель молозива принесут огромную пользу, и отказываться от кормления им не стоит.
Режим?
Кормить ребенка надо по требованию. Это заложено природой: ведь у малыша достаточно быстро переваривается пища, и опорожняется желудок. Но при этом его энергетические потребности высоки, и младенец растет с такой скоростью, с которой уже никогда не будет на протяжении всей жизни. Ведь за год ему надо вырасти больше чем в три раза.
Потому в первые недели жизни ребенок может требовать грудь до 20 и больше раз в сутки – и это нормально. Потом постепенно промежуток между кормлениями увеличится до 3,5 часов днем и до 5–6 часов ночью.
Как питаться маме?
Не надо при грудном вскармливании соблюдать диету, направленную на похудение – это может отразиться на количестве и качестве молока. Не стоит и усиленно питаться для якобы лучшей выработки молока. Организм человек устроен так, что количество молока будет регулироваться потребностями ребенка.
Кстати, обычное здоровое питание в неизбыточном количестве во время грудного вскармливания неплохо помогает восстановить физическую форму после беременности. Набранные за время беременности лишние запасы организм израсходует на производство молока.
Как решать возможные проблемы?
Для профилактики трещин сосков правильно прикладывайте малыша к груди и не давать ему в первые дни соску. В противном случае ребенок приучится брать в рот только сосок без околососкового кружка, и может повредить его.
Кроме того, если грубо отнимать у ребенка грудь, он начнет тянуть сосок на себя, что тоже может спровоцировать образование трещин.
Еще одна распространенная ошибка – кормление малыша, лежащего спиной на руке. В таком случае малышу придется поворачивать голову и тянуться к груди, что помешает ему брать ее правильно. Наиболее удобная поза – «живот к животу», она позволяет ребенку захватить сосок вместе с околососковым кружком.
Если соски плоские, заранее приобретите специальные накладки, чтобы у малыша не возникло проблем с захватом. И проявляйте настойчивость и терпение, раз за разом предлагая ему грудь.
Кроме того стоит посетить занятия в школах молодой матери – там рассказывают, как правильно прикладывать ребенка к груди в зависимости от ее формы.
Надо ли докармливать?
Не пытайтесь докармливать малыша из бутылки без медицинских показаний и рекомендации педиатра. Сосать из бутылочки проще, чем из груди, поэтому ребенок быстро перестраивается на более легкий способ получения еды и отказывается от груди.
Определить, хватает ли малышу молока, просто – он стабильно прибавляет в весе. А в момент кормления слышно, что младенец не просто сосет, но и глотает.
А в момент кормления слышно, что младенец не просто сосет, но и глотает.
Почему пропадет молоко?
Причиной резкого снижения количества молока обычно становятся волнение или переутомление у мамы. Этот период называется гипогалактический криз. Если в течение нескольких дней молока чуть меньше, ребенку это не навредит, и он потом быстро наверстает упущенное.
Основной способ борьбы со снижением количества молока – не препараты или диета, а достаточное количество питья, частое прикладывание к груди и спокойное отношение к проблеме.
О чем надо помнить
Грудное вскармливание – абсолютно естественный процесс. И его успешность зависит от настроя мамы и ее подготовленности. Посетите школу молодых матерей, и следуйте рекомендациям неонатологов и педиатров.
Самая лучшая пища для малыша − материнское молоко. Каждому ребенку идеально подходит молоко именно его мамы. Грудное вскармливание снабжает его всеми необходимыми питательными веществами, водой, укрепляет иммунитет ребенка и дарит неповторимую близость матери и ребенка.
В большинстве случаев до шести месяцев младенец ни в какой другой пище вообще не нуждается. Но что нужно делать маме, чтобы установить хорошую лактацию и сохранить ее вплоть до того момента, как ребенок предпочтет ложку и кружку?
Как появляется молоко
Грудное вскармливание
Если вам доступна возможность грудного вскармливания – выбирайте его. Ведь мамино молоко – это лучшая еда для младенца.
Главным условием установления лактации для здоровой женщины является само кормление. Молоко выделяется в ответ на сосание ребенком груди, и чем слабее ребенок сосет − тем хуже лактация.
Таков природный механизм, производящий молока ровно столько, сколько малышу требуется. Поэтому очень важно в первые дни жизни ребенка прикладывать его к груди и не перебивать ему аппетит, ничем не докармливая и не допаивая. Если это невозможно − грудь нужно сцеживать, добиваясь выделения молока.
Также молоко начинает выделяться как реакция на плач ребенка. Проще говоря, лучшее условие для установления лактации − это нахождение матери рядом с малышом.
Проще говоря, лучшее условие для установления лактации − это нахождение матери рядом с малышом.
Возможные проблемы
Очень важно с самого начала использовать правильную технику грудного кормления. Неправильное положение тела матери или ребенка, неверный захват ртом соска могут вызвать массу проблем − таких, как заглатывание воздуха и трещины сосков.
После кормления соски нужно смазывать каплей молока и давать высохнуть на воздухе. Если трещины уже появились, кормить ребенка придется только здоровой грудью, сцеживая из больной молоко с помощью молокоотсоса.
Также могут помочь специальные силиконовые накладки на сосок, которые значительно снижают болевые ощущения.
Степень упитанности
Большинство родителей волнуются, достаточно ли ребенок получает пищи (особенно если бабушки постоянно говорят, что внук недостаточно упитан). Определить состояние малыша можно по следующим признакам:
1. Сытый ребенок − довольный ребенок. Если младенец сосет спокойно, часто совершая глотательные движения − молоко идет хорошо. Если же он беспокоится и сердится, сосет, но не сглатывает − возможно, молока нет, или его мало. Если после еды ребенок засыпает − он наелся. Если продолжает плакать и беспокойно вертеться − он все еще голоден.
Если же он беспокоится и сердится, сосет, но не сглатывает − возможно, молока нет, или его мало. Если после еды ребенок засыпает − он наелся. Если продолжает плакать и беспокойно вертеться − он все еще голоден.
2. Здоровый и активный. Если ребенок бледный, вялый − скорее всего, он недоедает. Если же ребенок имеет здоровый вид и активно двигается, значит, голодом его точно не морят.
3. Точный подсчет. Купите точные электронные весы. Взвесьте ребенка до и после кормления. Запишите разницу, а вечером просуммируйте съеденное за сутки. Если итоговые цифры изо дня в день не снижаются, значит, и выработка молока не ухудшилась.
4. Контрольный подгузник. Недоедающий ребенок мочится реже и меньше по объему. Нормальный цвет мочи должен быть прозрачным или светло-желтым. Также при недостаточном питании изменяется и стул малыша. Так называемый голодный стул имеет зеленоватый цвет, скудный объем и неправильную консистенцию.
Если по всем этим признакам молока достаточно − предпринимать ничего не нужно, улучшать лактацию ни к чему.
Повседневный контроль
Многие мамы после 3–4 месяцев кормления жалуются, что у них стало значительно меньше молока. Такая иллюзия часто возникает из-за того, что выработка молока полностью налаживается, и молоко перестает «течь рекой». Вместо того, чтобы сочиться непрерывно, оно остается в груди и покидает ее только тогда, когда ребенок начинает сосать.
Ни докармливать малыша, ни начинать срочно улучшать лактацию в таком случае не нужно. Все, что вы можете сделать − это исключить из рациона продукты, которые ухудшают вкус молока или могут повредить ребенку.
Так, чеснок и перец могут сделать молоко горьким. Цельное коровье молоко и бобовые способны стать причиной газообразования в кишечнике малыша. Клубника, креветки и арахис − вызвать у него аллергию. Соленые и маринованные продукты задерживают жидкость в организме и снижают количество молока.
Напротив, сделать молоко более вкусным и питательным помогут кисломолочные продукты, фрукты (лучше всего − те, что растут в вашей местности), отварные мясо и рыба, овощи и растительное масло.
Диета для кормящей мамы
Что можно, что нельзя, и в каком режиме лучше питаться кормящей матери? Простые ответы на сложные вопросы. .
Как улучшить лактацию
Если все же вы или ваш врач считаете, что хорошо бы увеличить выработку молока, используйте следующие приемы.
1. Увеличьте количество прикладываний к груди.
2. Врач может назначить лактогенные препараты и физиотерапевтические процедуры.
3. На количество вырабатываемого молока хорошо влияют сок черной смородины, сироп из грецких орехов, а также травяные чаи, в которые входят анис, фенхель, душица, боярышник, крапива и другие травы. Поможет и обычный горячий свежезаваренный зеленый чай, который можно пить прямо во время кормления.
Бесполезные знания
Иногда окружающие дают «полезные» советы и «народные мудрости», которые в действительности довольно вредные.
Например, распространено заблуждение о том, что на лактацию очень хорошо влияет пиво. На самом деле оно помогает не больше любой другой жидкости, мешает сбросу лишнего веса после родов, а содержащийся в нем алкоголь попадает в грудное молоко, что детям противопоказано.
Также для повышения жирности молока многие бабушки рекомендуют есть сало. Большая часть этого сала пойдет не в молоко, а отложится в жировые запасы на животе и бедрах, увеличивая риск появления заболеваний, связанных с лишним весом.
Единственный хороший совет, с которым спорить не станет никто – это важность для успешного грудного вскармливания спокойной и доброжелательной обстановки в семье, хорошего отдыха матери и внимание к ней и малышу со стороны окружающих.
По материалам сайта http://www.takzdorovo.ru
Молозиво при беременности — на каком сроке? Нормы и отклонения :: SYL.ru
Каждая здравомыслящая женщина стремится сделать все как можно лучше и правильнее для своего будущего материнства. Ведь здоровый малыш — залог счастья и спокойствия в семье. Но многие из будущих мамочек начинают испытывать нешуточную тревогу, когда установленное время родов пока не приблизилось, а молозиво при беременности уже появилось в виде выделений из сосков. Нормально ли это? Не будет ли причинен непоправимый вред пока не родившемуся крохе? Что вообще делать с этой ситуацией? На эти и другие серьезные вопросы можно найти ответы в данной статье.
Нормально ли это? Не будет ли причинен непоправимый вред пока не родившемуся крохе? Что вообще делать с этой ситуацией? На эти и другие серьезные вопросы можно найти ответы в данной статье.
В ожидании аиста
Самый волшебный, трепетный, замечательный период в жизни женщины, время незабываемых ощущений — месяцы беременности. Будущая мамочка учится бережнее и трогательнее к себе относиться, начинает абсолютно новый образ жизни, меньше посвящает время работе и больше — отдыху, осваивает длительные прогулки на свежем воздухе, старается гармонировать с природой. В эти сорок недель она ежедневно и ежечасно пытается подготовиться к тому, чтобы ожидаемые роды прошли как можно легче, без боли и более благополучно.
С небывалой нежностью она поджидает наступление того счастливого мгновения, когда появится на свет ее долгожданный малыш, когда можно будет приложить его (или ее) к груди и напоить своим молоком.
Лучшей пищей для только что родившегося карапузика является молозиво. Обычно считают, что оно у будущей мамочки начинает вырабатываться сразу после окончания родов. Но частенько это начинается в тот временной промежуток, когда крошка плавает в животике у мамы, то есть появляется молозиво при беременности. Как правило, во втором триместре вынашивания будущего малыша оно и начинает вырабатываться в виде некоторых выделений. Весь этот процесс абсолютно естественный, потому что грудь при беременности женщины постепенно подготавливается к кормлению ее ненаглядного чадушки. Не надо пугаться, если ощущается покалывание, небольшой зуд, кажется, что в области груди происходит какое-то непонятное движение. Это мышцы подталкивают к соскам молозиво. Наступает время, когда появляется молозиво при беременности. Весь процесс абсолютно нормальный, не предвещающий никаких неприятностей женщине и здоровью будущего крошки.
Обычно считают, что оно у будущей мамочки начинает вырабатываться сразу после окончания родов. Но частенько это начинается в тот временной промежуток, когда крошка плавает в животике у мамы, то есть появляется молозиво при беременности. Как правило, во втором триместре вынашивания будущего малыша оно и начинает вырабатываться в виде некоторых выделений. Весь этот процесс абсолютно естественный, потому что грудь при беременности женщины постепенно подготавливается к кормлению ее ненаглядного чадушки. Не надо пугаться, если ощущается покалывание, небольшой зуд, кажется, что в области груди происходит какое-то непонятное движение. Это мышцы подталкивают к соскам молозиво. Наступает время, когда появляется молозиво при беременности. Весь процесс абсолютно нормальный, не предвещающий никаких неприятностей женщине и здоровью будущего крошки.
Что собой представляет молозиво при беременности?
Существует народное поверье, гласящее, что если молозиво появляется с запозданием, то после родов молоко появится намного позднее, что приведет к проблемам с грудным вскармливанием. Так это или нет, однозначно сказать нельзя. Однако у многих будущих мамочек часто возникает вопрос: когда начинает выделяться молозиво при беременности?
Так это или нет, однозначно сказать нельзя. Однако у многих будущих мамочек часто возникает вопрос: когда начинает выделяться молозиво при беременности?
Организм женщины способен вырабатывать один из самых удивительных продуктов в природе. Молозиво намного калорийнее грудного молока (примерно в 2,5 раза), в нем находится очень много белка, витамины А и С. Еще одним важным составляющим является определенный набор гормонов, ферментов и антител, которые просто необходимы новорожденному в первые минуты и часы его жизни.
Цвет молозива при беременности может изменяться. Если его выработка начинается на раннем сроке беременности, то оно напоминает густую, липкую жидкость желтоватого цвета. По мере приближения к родам молозиво постепенно все больше и больше становится похожим на молоко, то есть жидкое и беловатого цвета.
Состав и свойства колострума
На сегодняшний день не существует никакой смеси, используемой для питания малышей, которая по своему составу сумела бы соответствовать молозиву или молоку первых дней лактации. Только лишь в молозиве в наиболее оптимальной пропорции природа сумела объединить те вещества, которые имеют огромное значение для того, чтобы новый член семьи мог правильно расти и развиваться. В иных источниках такие нужные для жизнедеятельности крохотули вещества встречаются только по отдельности.
Только лишь в молозиве в наиболее оптимальной пропорции природа сумела объединить те вещества, которые имеют огромное значение для того, чтобы новый член семьи мог правильно расти и развиваться. В иных источниках такие нужные для жизнедеятельности крохотули вещества встречаются только по отдельности.
Мудрая природа предусмотрела все: организм мамы настолько гармонично настроен прореагировать на развитие ее малыша, что состав питательных и защитных веществ в грудном молоке может изменяться в соответствии с этим процессом.
До момента появления на свет карапуза все необходимые функции пополнения антителами организма будущего малыша берет на себя плацента. А уже после окончания родовой деятельности начинают работать молочные железы, производя в первые дни лактации молозиво, а потом и молоко.
Иммуноглобулин и другие
Молозиво при беременности начинает вырабатываться в тот период жизни, когда личные защитные силы организма крохи еще очень малы. В нем содержится огромное количество лейкоцитов и антител, которые сформированы в мамином организме.
Огромную роль играют иммуноглобулины (белки), в достаточном количестве содержащиеся в молозиве. Их главная задача – циркулировать по всему телу и уничтожать патогенные микроорганизмы. Самый важный — иммуноглобулин типа А. Его очень много в молозиве. Он как бы выстилает слизистую оболочку рта и желудочно-кишечного тракта, не предоставляя ни малейшей возможности вирусам и бактериям попадать в организм новорожденного. Именно он способен активизировать лейкоциты (белые кровяные тельца), задача которых — осуществлять внутреннюю защиту организма.
Сроки появления молозива
Отличие молозива от молока в большом содержании белка и низком — сахара и жиров. Вот потому-то оно очень полезно для только что увидевшего свет малыша, поскольку помогает формированию его иммунитета и подготовке пищеварительной системы к грудному материнскому молоку.
Так когда появляется молозиво при беременности? Обычно самые его первые капельки обнаруживаются сразу после рождения крошечки, однако встречаются женщины, которые могут различить светло-желтые пятнышки на своем нижнем белье примерно на 28-30-й, а то иногда и 16-18-й неделе беременности. Это никоим образом не связано с патологией или угрозой преждевременных родов. Как и когда начинает выделяться молозиво при беременности? У всех по-разному, ведь процесс этот достаточно личный, индивидуальный. Прежде всего он означает простой факт: организм будущей мамочки начинает подготовку к предстоящему кормлению карапуза.
Это никоим образом не связано с патологией или угрозой преждевременных родов. Как и когда начинает выделяться молозиво при беременности? У всех по-разному, ведь процесс этот достаточно личный, индивидуальный. Прежде всего он означает простой факт: организм будущей мамочки начинает подготовку к предстоящему кормлению карапуза.
Если выделяется молозиво на ранних сроках беременности, это свидетельствует о том, что грудь постепенно увеличивается, а молочные железы набухают.
Может случиться и так, что молозиво не будет выделяться заранее, но не стоит волноваться. Вообще-то это и не должно происходить до наступления родовой деятельности.
Если же молозиво при беременности не выделяется до самого момента рождения малыша, это не является свидетельством того, что после родов молока не будет ни капельки. Здесь нет никакой взаимосвязи.
Молозива нет. Что делать?
Есть мнение, что если будущая мамочка не видит появления молозива, то это явный признак того, что у плода есть нарушения в развитии и присутствуют различные патологии. Женщины тяжело переживают отсутствие этой вкусной и питательной жидкости, потому что волнуются о том, что впоследствии им нечем будет кормить новорожденного. Но все эти доводы не более чем миф.
Встречается и другая крайность: молозиво выделяется, причиняя неудобство будущей маме; жидкости из груди выделяется очень много. В этом случае необходимо обратиться к доктору. Запрещается давить на грудь при беременности с целью выдавливания молозива из груди. Это категорическое мнение медиков. Потому что в результате этих действий в организме будущей мамы стимулируется выработка окситоцина, а он может настолько поспособствовать сокращению матки, что итогом могут быть выкидыш или преждевременные роды.
Как соблюдать личную гигиену при появлении выделений из груди?
Соблюдение личной гигиены, особенно при выделении такой жидкости, как молозиво, при беременности является очень важным условием появления на свет здорового малыша. Будущей маме стоит подобрать достаточно удобный бюстгальтер, который будет только фиксировать, но не сжимать грудь. Беременная женщина может использовать одноразовые прокладки для груди (их можно приобрести практически в любом магазине или аптеке) либо же обычные ватные диски. Их очень удобно постоянно менять. Мыть грудь следует теплой водичкой, не применяя никакие гигиенические средства.
Многофункциональная вкуснятина
Для новорожденного карапузика мамино молозиво является и лекарством от практически всех болезней, и вкусным кушаньем (лучше его нет ничего на свете), и комплексным витаминчиком. Поэтому каждая мамочка обязательно должна постараться как можно чаще предлагать своему чадушку молозиво. И не стоит впадать в депрессию, если материнский организм приступит к подготовке этой важной функции заранее. Надо только очень внимательно и тщательно соблюдать все главные правила личной гигиены и постараться ни о чем не переживать.
молозиво и когда оно появляется | Беременность и роды
Итак, колострум или молозиво – что это такое? Молозиво – это такая прозрачная (иногда желтого цвета) жидкость, выделяющаяся из женской груди, густая по консистенции. Интенсивное выделение молозива происходит незадолго до родов и продолжается после родов на протяжении нескольких дней.
Состав молозива меняется в зависимости от срока. В нем содержатся ценные питательные элементы, белки, жиры, полезные бактерии, вода, витамины и ферменты. Калорийность молозива очень велика, ребенок может насытиться относительно малым количеством этой жидкости.
- С самого начала беременности. Выработка молозива начинается уже с первых недель беременности, но количество и интенсивность его выделения настолько мала, что женщины даже и не подозревают о его наличии. В третьем триместре беременности выделение молозива у большинства женщин происходит более интенсивно, давая о себе знать в виде влажного белья.
- После родов. Как уже отмечалось выше, многие женщины обращают внимание на молозиво лишь после родов, иными словами, тогда, когда оно становится востребованным. Теперь появление молозива стало заметным, оно ежедневно выделяется из женской груди и предназначено для ребенка, а именно – для его кормления.
- Но не всегда молозиво является признаком наступления беременности! Существуют случаи так называемой неуместной лактации (галактореи). Выделение жидкости из сосков при отсутствии беременности является, вероятнее всего, признаком заболевания. Необходимо обязательно обратиться к доктору для обследования.
Хотелось бы также отметить, в каких случаях выделение молозива должно вызывать опасения:
- сильная боль в области молочных желез и соска;
- если из груди выделяется молозиво зеленого цвета;
- грудные выделения имеют неприятный запах;
- молозиво выделяется с примесью крови;
- молозиво выделяется, а беременность не наступила.
При появлении каких-либо тревожных сигналов, вызывающих сомнение, следует незамедлительно проконсультироваться с врачом-маммологом для исключения наличия тяжелого заболевания. Причины этого опасного симптома могут быть известны только после проведения обследования.
Отличия молозиво-молоко:
- Калорийность. Калорийность молозива значительно выше, нежели у грудного молока. Концентрация питательных веществ у молозива также больше.
- Состав. Молозиво богато белками и углеводами, в то время как жиров больше в молоке.
- Воздействие на иммунитет. В молозиве содержится много антител, призванных защищать организм малыша от различных инфекций.
- Содержание витаминов. Молозиво очень богато витаминами и микроэлементами, необходимыми для нормального развития ребенка.
- Вкусовые качества. Молозиво и молоко отличаются друг от друга также и по вкусу. Так, молозиво солоноватое на вкус (из-за наличия солей), а молоко – сладковатое.
- Как выглядит? Консистенция также отличается: молозиво более густое, а молоко более жидкое (из-за большего количества воды).
- Какого цвета должно быть молозиво? Цвет молозива желтоватый благодаря наличию в нем витаминов группы А, а молоко по цвету белое или прозрачно-белое.
Переоценить пользу молозива для новорожденного сложно. Общая характеристика молозива такова:
- Оно является первой пищей ребенка, подготавливает пищеварительную систему к принятию более зрелой пищи.
- Благодаря антителам и антиоксидантам защищает кроху от вредоносных вирусов и инфекций.
- Укрепляет и «запускает» иммунитет ребенка.
- Нормализует кишечную микрофлору, помогает очищению организма новорожденного от мекония.
Когда появляется молозиво, нужно незамедлительно питать им своего малыша, дорожа каждой каплей. Ведь спустя несколько дней на смену молозиву придет грудное молоко.
Молозиво женское, его выделение и предназначение – удивительная загадка природы. Появляясь всего на несколько дней, оно способно дать уверенный старт развитию ребенка на несколько лет вперед, позволяет ребенку выйти на новый этап развития. Молозивом следует дорожить и использовать каждую его капельку по назначению.
Изменения в вашем теле во время беременности: второй триместр
Второй триместр считается самым подходящим временем для подготовки к появлению малыша. Большинство женщин, которые чувствовали себя не очень хорошо в первом триместре, начиная с 13 недели, отмечают значительное улучшение состояния. С каждым днём тошнота и рвота по утрам случаются всё реже, хотя бывают и исключения, когда неприятные симптомы остаются. У будущей матери появляется больше энергии и сил, снижается количество случаев перепадов настроения, так как уровень гормонов становится более сбалансированным.
Во втором триместре масса тела женщины растёт ещё быстрее. Возникает потребность в специальной одежде для беременных.
Будут ли мои груди продолжать расти?
Да, грудь во втором триместре растет с той же интенсивностью за счет увеличения объема молочных желез и отложения жира. Именно эти изменения готовят будущую мать к кормлению малыша.
Кожа на сосках и вокруг них приобретет более темный оттенок. Женщина может отмечать появление своеобразных бугорков вокруг сосков. Это железы, которые выделяют специальное вещество, предотвращающее высыхание кожи сосков.
Также может начать выделяться желтоватая жидкость – промежуточная форма молока (молозиво), она играет важную роль в первые дни жизни малыша. Обладая слабительным свойством, молозиво помогает новорожденному избавиться от мекония (первородного кала), который состоит из переваренных во внутриутробном периоде эпителиальных клеток, пренатальных волос, слизи, околоплодных вод, желчи и воды.
Что такое растяжки и можно ли их предотвратить?
Некоторые участки тела беременной женщины закономерно растут и увеличиваются. В таких местах кожа становится натянутой, и эластичные волокна под ними рвутся. Так и формируются растяжки – полосы с вмятинами на кожных покровах. Обычно растяжки появляются на животе и груди – местах наиболее подверженных росту во время беременности.
Это достаточно распространённая проблема, хоть появляются растяжки не у каждой беременной женщины. Полностью предотвратить возникновение на коже неприятных полос невозможно.
Основное, что можно сделать, – это контролировать вес. Не набирать массу больше той, которую рекомендует врач. В косметической индустрии существует множество лосьонов и масел для предотвращения растяжек, но эффект таких продуктов не доказан. Однако стоит отметить, что поддержание кожи хорошо увлажненной, уменьшает зуд.
Обычно после родов растяжки становятся менее заметными. В некоторых случаях полностью исчезают.
Какие другие изменения можно ожидать?
Проблемы на коже беспокоят далеко не всех беременных. Обычно такие изменения полностью исчезают или уменьшаются в своей интенсивности после рождения ребенка. Общие проблемы с кожей во время беременности включают в себя:
- сухая кожа на животе;
- прыщи;
- повышенная чувствительность к солнцу. Из-за этого на солнце кожа обгорает значительно быстрее. Проводя длительное время на улице, стоит всегда брать с собой солнцезащитный крем;
- темная линия («linea nigra») от пупка до лобка прямо посередине живота и тёмные пятна на лице (иногда их называют «маской беременности»). Это меланодермия. Возникает из-за действия эстрогена (гормон, ответственный за подготовку тела женщины к родам, а затем к лактации).
Часто сухая кожа на животе дополняется зудом. Однако причиной этого могут стать холестаз (снижение поступления желчи из печени) и гестационный диабет (нарушение обмена углеводов, возникающее на фоне беременности). Стоит быть осторожным с данными симптомами и обращаться к врачу при любых подозрениях на осложнения.
Какие еще изменения можно ожидать во втором триместре?
Беременных во втором триместре часто беспокоят боли в ногах, судороги во время сна.Такие явления связаны с давлением, которое оказывает ребенок в утробе. Он пережимает нервные окончания и сосуды, которые кровоснабжают нижние конечности. Во избежание болевых ощущений и судорог рекомендуется спать на боку, а не на спине.
Более опасным симптомом, является тромбоз глубоких вен. Тромб – это сгусток крови в сосуде, возникающий из-за нарушений в свертывающей системе. Основными признаками заболевания являются боль и припухлость одной нижней конечности. При обнаружении таких симптомов стоит немедленно проконсультироваться с лечащим врачом.
Отечность одна из самых распространенных проблем у беременных. Обычно опухают лодыжки, руки и лицо. Во время вынашивания плода объем жидкости в теле матери увеличивается вдвое. Это и кровеносная система плода, и околоплодные воды. К тому же из-за гормональной перестройки в тканях задерживается натрий, который имеет свойство удерживать воду. Отеки могут появиться на любом сроке беременности, однако наиболее часто они возникают в конце второго триместра.
Боль в спине возникает из-за растущего живота беременной. Чтобы его поддерживать приходится прикладывать дополнительные усилия. И это на фоне расслабления связок, скрепляющих кости таза и бедер. Так происходит из-за специально выделяющихся гормонов, которые готовят тело женщины к родам, делая таким образом родовые пути более подвижными.
Беременную женщину беспокоит боль в животе. Мышцы и связки, поддерживающие матку, растягиваются по мере её роста. Это вызывает легкую боль или спазмы.
Иногда беременные женщины отмечают разрушение зубов. Для постройки скелета ребенка расходуется много кальция. Когда кальция не хватает, специальные гормоны матери активизируется, и происходит вымывание кальция из костей и зубов женщины. К тому же в ротовой полости изменяется кислотность, что повышает риск инфекционного заражения, развития кариеса. Чтобы это предотвратить, необходимо во время всей беременности регулярно посещать стоматолога.
Возникновение заложенности носа, носовых кровотечений и кровоточивости десен связано с усилением кровотока в слизистых оболочках носовых ходов и ротовой полости.
Изжога обычно начинается, если её не было, или усиливается во втором триместре беременности. Некоторые могут так и не столкнуться с ней. Матка быстро увеличивается в объеме, тем самым давит на желудок, из-за чего пища и желудочная кислота попадают в пищевод, что и провоцирует неприятные ощущения.
Зачем делать УЗИ скрининг при беременности? Во втором триместре беременности существует риск подхватить инфекции органов мочевой системы. Отток мочи замедляется из-за гормональных перестроек, при этом мочевой пузырь не в состоянии опорожниться полностью, потому что увеличенная матка давит на него. Болезни мочевыводящих путей без должного лечения могут вызвать преждевременные роды. При любых признаках инфекции нужно записаться на прием к врачу: позывы к частому мочеиспусканию, жжение, наличие крови или неприятный стойкий запах мочи.
Сокращения Брэкстона-Хикса («ложные схватки»), являются сокращением мышц матки. Таким образом матка готовится к родам. Такие сокращения делают живот напряженным и жестким, что вызывает дискомфорт. Сокращения нерегулярны по времени и должны проходить в течение нескольких минут. Необходимо звонить врачу, если сокращения стали регулярными, болезненными и не уходят при смене положения. Такое состояние может говорить о начавшихся преждевременных родах.
Когда я почувствую, как мой ребенок двигается?
Как раз в середине второго триместра беременная женщина начинает чувствовать своего ребенка. Первые толчки больше похожи на трепетные движения глубоко в животе. Со временем ощущения усиливаются.
Конечно, ребенок двигался и до этого, однако это было очень слабо, практически не ощутимо. Обычно женщины, которые рожают во второй, третий разы почувствовать первые толчки могут значительно раньше, потому что уже знакомы с этим ощущением. День первых толчков нужно отметить в календаре и сказать об этом врачу на следующей консультации, чтобы он смог перенести данные в карту беременности.
Вернется ли мой интерес к сексу?
Из-за таких неприятных симптомов, как утренняя тошнота и рвота, частые перепады настроения и дефицит энергии, у женщины может снизится сексуальная активность. Она попросту не хочет секса из-за эмоционального или физического состояния и усталости. Однако многие женщины отмечают возвращение желания заниматься сексом во втором триместре.
Врачи утверждают, что секс не противопоказан независимо от сроков беременности. Но только лечащий врач может сказать точно. Существуют индивидуальные ситуации, когда секс запрещен: угроза прерывания, многоплодная беременности, кровотечение.
О чем спросить врача во время визита?
Необходимо совершать плановое посещение врача в течении всего срока беременности. Обычно – один раз в месяц. Какие вопросы стоит задать гинекологу?
- Как измениться тело во втором триместре беременности?
- Как второй триместр отразиться на эмоциональном состоянии?
- Новые симптомы и признаки – это повод для беспокойства?
- Как можно ослабить или убрать симптомы? Какие медикаменты можно, а какие нельзя?
- Какие могут последовать за этими симптомами осложнения?
- Стоит ли бояться отеков? Как уменьшить отеки?
- Выделение молока из груди во время беременности – это нормально?
- Как лучше спать: на боку или на спине?
- Безопасно ли заниматься сексом?
Не нужно бояться задавать вопросы, которые тревожат. Лучше прояснить непонятные моменты, чтобы не оставалось места для беспокойства. Более того, своевременное обнаружение опасных симптомов поможет выносить здорового ребенка и предотвратит развитие осложнений.
Грудь во время беременности и кормления грудью
ВВЕДЕНИЕ
Преимущества и недостатки грудного вскармливания обсуждаются на протяжении многих лет. Частота грудного вскармливания в Соединенных Штатах и других высокоразвитых странах мира значительно снизилась с 1950-х до второй половины 1960-х годов. Однако с акцентом на натуральные продукты питания и естественные процессы в 1970-х годах интерес к грудному вскармливанию возобновился и возродился. Осознание преимуществ грудного вскармливания было усилено разрушительными последствиями попыток перехода от традиционных методов грудного вскармливания к кормлению смесями в развивающихся странах.Отсутствие надлежащих средств для стерилизации искусственных молочных смесей в сочетании с тем фактом, что в этих смесях отсутствуют многие вещества, важные для устойчивости младенца к инфекциям, привело к значительному увеличению младенческой смертности и заболеваемости в этих странах.
Возобновился интерес к научным исследованиям грудного молока, и эти исследования продемонстрировали его многочисленные уникальные свойства. Значительные различия в питании грудного молока человека и коровьего молока или смесей коровьего молока, уникальные иммунологически активные компоненты грудного молока, психологическая польза для матери и ребенка, снижение затрат и усилий, необходимых для грудного вскармливания, и возможность сокращения заболеваемость фиброзно-кистозной болезнью и защита кормящей матери от последующего развития рака груди и яичников — это лишь некоторые из областей текущего исследования и интереса.Только с пониманием физиологической основы производства грудного молока и быстро растущим объемом данных о грудном молоке практикующие врачи могут должным образом обучать своих пациентов и помогать им в достижении более здорового и более удовлетворительного опыта раннего материнства.
МАММОГЕНЕЗ
Анатомические изменения
Маммогенез — это процесс роста и развития молочной железы при подготовке к производству молока. Этот процесс начинается, когда молочная железа подвергается воздействию эстрогена в период полового созревания, и завершается в третьем триместре беременности.До беременности грудь состоит преимущественно из жировой ткани без обширного развития желез или протоков. Под влиянием непрерывно повышающихся концентраций эстрогена, прогестерона и пролактина во время беременности в груди увеличивается содержание воды, электролитов и жира. Это увеличение общего объема груди составляет примерно 3/4 фунта (0,338 кг) на грудь. Увеличение объема сопровождается заметным увеличением кровоснабжения груди; расширенные подкожные вены молочной железы становятся заметными, и кровоток увеличивается вдвое.Размер и пигментация сосков также увеличиваются под влиянием повышения концентрации эстрогена. Сальные железы Монтгомери по периферии ареол сильно увеличиваются; во время лактации они производят секрет, важный для кондиционирования и смазки сосков.
Обследование сосков имеет особое значение на ранних сроках беременности для выявления пациенток с действительно втянутым соском как можно раньше, поскольку это состояние может затруднить или сделать невозможным грудное вскармливание.Спайки под соска, вызванные маститом или травмой низкой степени, могут связывать сосок с подлежащей стромой груди, так что при стимуляции соска не происходит выворота (рис. 1). Псевдо перевернутый сосок при стимуляции становится прямым и выпуклым, тогда как истинный перевернутый сосок втягивается. Настоящий втянутый сосок встречается редко, но его следует выявить и лечить во время беременности. Пациенту следует как можно чаще растягивать ареолы с противоположными пальцами, помещенными в положениях на 9 и 3 часа и в положениях на 12 и 6 часов, чтобы разрушить сращения под сосков (упражнения Хоффмана).Кроме того, во время беременности следует носить щиток для сосков под бюстгальтером, чтобы соски медленно выдвигались вперед и наружу. Когда это лечение начинают на ранних сроках беременности, оно почти всегда является корректирующим и позволяет без затруднений кормить ребенка грудью. Хотя для коррекции втянутых сосков описаны различные хирургические методы, до сих пор не существует надежного хорошего решения, позволяющего избежать риска эстетических и функциональных проблем. 1
Рис.1. Различие между истинными и псевдоинвертированными сосками |
Окончательный размер молочных желез в срок зависит от многих факторов (например, , размер до беременности, распределение молочного жира, количество установленных начальных долек, паритет, возраст). Важно убедить пациента в том, что размер железы мало влияет на ее функциональные возможности. Такое успокоение во время беременности может иметь большое значение для облегчения многих подавляющих лактацию эффектов тревоги и чувства неполноценности, особенно у первородящих, которые никогда не пытались кормить грудью.
Гормональные эффекты
Общая экскреция эстрогена увеличивается с 20–20 000 мг в сутки между ранними и поздними сроками беременности. Это отражает повышение уровня эстрогена в плазме, что в значительной степени стимулирует ветвление протоков, начавшееся в период полового созревания, и дифференцировку эпителиальных клеток на протоковые, ацинарные и миоэпителиальные элементы. По мере расширения ацинарно-протоковая система замещает большую часть жировой ткани груди и организовывается в зрелые функциональные долько-альвеолярно-протоковые единицы, окруженные гипертрофированными миоэпителиальными элементами (рис.2). Помимо воздействия на сами клетки молочной железы, эстроген стимулирует синтез и высвобождение пролактина лактотрофами гипофиза. Повышение уровня пролактина, по-видимому, необходимо для того, чтобы эстроген оказывал свое биологическое воздействие на молочную железу. Кроме того, пролактин индуцирует ферменты, необходимые для секреторной активности ацинаров, наблюдаемой после родов. Уровень пролактина повышается с 20–200 нг / мл во время беременности.
Рис.2.Рост и развитие груди при беременности. Протоковые, альвеолярные и миоэпителиальные элементы подвергаются выраженной гиперплазии при подготовке к лактации. Пролиферация протоков преимущественно контролируется эстрогеном (E), тогда как ацинарная дифференцировка — это эффект прогестерона (P), которому способствует эстроген. |
Секреция прогестерона увеличивается с 3–300 мг / день во время беременности. В присутствии эстрогена и пролактина прогестерон стимулирует пролиферацию ацинаров и подавляет синтез лактозы.Высокие концентрации эстрогена и прогестерона в плазме крови перед родами подавляют активные секреторные эффекты пролактина на альвеолярный эпителий молочных желез.
Было показано, что помимо регулирующей роли половых стероидных гормонов, все больший список местных факторов роста модулируют выживаемость и апоптоз молочной железы. Стимулирующая роль в пролиферации и / или дифференцировке эпителиальных клеток молочной железы предполагается для большинства факторов роста, включая эпидермальный фактор роста, трансформирующий фактор роста альфа и инсулиноподобные факторы роста. 2 Специфические эффекты инсулина и плацентарного лактогена на маммогенез еще предстоит полностью выяснить. На культуре тканей ясно показано, что инсулин необходим эстрогену, прогестерону и пролактину для стимуляции роста эпителиальных клеток молочной железы. 3 У крыс с диабетом, получавших аллоксан, также было показано снижение секреции молока. Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином человека, представляет собой плацентарный белковый гормон, который имеет как лактогенный, так и соматотропный эффекты, которые могут напрямую способствовать маммогенезу или действовать путем конкурентного ингибирования рецепторов пролактина в ткани молочной железы во время беременности, чтобы задерживать выработку молока до момента родов . 4
Начальная стимуляция эпителия молочных желез происходит в течение первых нескольких недель беременности. Ко второму триместру в альвеолах ацинарных желез в небольших количествах появляется молозиво, первое молоко, что отражает начало синтеза белка под влиянием пролактина. К третьему триместру альвеолы содержат значительное количество молозива, эпителиальные клетки насыщены каплями жира, а жировая ткань груди заметно уменьшается и заменяется функционирующими железистыми единицами.
ЛАКТОГЕНЕЗ
Эпителий молочных желез остается пресекреторной тканью до резкого снижения концентрации эстрогена и прогестерона в плазме, которое происходит во время родов. Без ингибирующего влияния прогестерона на эпителий молочной железы пролактин и другие гормоны, участвующие в инициации выработки молока, могут оказывать свое действие на ацинарные клетки. К 4–5 дню после родов концентрации эстрогена и прогестерона в плазме ниже нормальных уровней фолликулярной фазы, и переход ацинарного эпителия из пресекреторного в секреторное состояние завершается.Очевидно, яичники не нужны для начала или поддержания лактации, потому что овариэктомия не влияет на этот процесс.
Для начала производства молока (лактогенеза) у человека требуется 2–5 дней. Это время, необходимое для полного секреторного созревания ацинарного эпителия. Подавление лактогенеза перед доставкой, по-видимому, является следствием высоких уровней циркулирующего прогестерона, который конкурентно ингибирует связывание кортизола с внутриклеточным рецептором.Это предотвращает синергетическое действие кортизола с пролактином, вызывающее выработку молока. 5 Быстрое падение прогестерона после доставки позволяет связывать кортизол и продолжать лактогенез. Введение больших доз прогестерона в ближайшем послеродовом периоде подавляет выработку молока. Однако, как только секреторная трансформация ацинарного эпителия завершена, половые стероиды неэффективны для остановки лактогенеза.
Пролактин и кортизол необходимы для лактогенеза, а гормон роста, инсулин и тироксин играют факультативные роли.Пролактин, пептидный гормон с молекулярной массой 23 500, вырабатывается лактотрофами гипофиза. Хотя первоначально считалось, что он почти идентичен гормону роста и HPL, дальнейшие исследования продемонстрировали множество структурных и функциональных характеристик, уникальных для пролактина. Пролактин специфически связывается с рецептором на поверхности альвеолярного эпителия, стимулируя синтез молекул информационной РНК (мРНК), которые необходимы для производства белков молока и других необходимых ферментов. 6 , 7 Например, выработка мРНК для синтеза казеина, важного молочного белка, инициируется синергическим действием пролактина и кортизола. Пролактин также вызывает повышенную активность галактозилтрансферазы, лактозосинтетазы и γ-лактальбумина.
Высокий уровень пролактина, достигнутый под действием эстрогена во время беременности, не сохраняется после родов. Концентрация пролактина после родов быстро снижается, и нормальные уровни у небеременных достигаются примерно через 7 недель после родов как у кормящих, так и у нелактирующих матерей.Однако «скачки» пролактина происходят в течение 15 минут после стимуляции сосков во время кормления грудью. Пик этих скачков составляет 100–200 нг / мл в течение первой недели, 25–250 нг / мл в течение второй – четвертой недель и менее 20–40 нг / мл в дальнейшем.
Сосание стимулирует сенсорные рецепторы в соске, которые активируют нервные импульсы; эти импульсы передаются через грудные нервы 4, 5 и 6 в спиноталамические тракты спинного мозга, заканчиваясь нейронами среднего мозга. Импульсы из среднего мозга передаются в гипоталамус, что приводит к снижению уровня ингибирующего пролактин фактора (вероятно, дофамина), который освобождает лактотрофов от ингибирующего влияния катехоламинов.Это позволяет синтезировать и высвобождать пролактин.
При отсутствии пролактина лактация не наступает. Гипофизэктомия, послеродовой некроз гипофиза, деструктивные заболевания гипоталамо-гипофизарной системы и прием агонистов дофамина (например, бромокриптина, L-допа) приводят к нарушению лактации. Повышенные концентрации пролактина, по-видимому, имеют особое значение в процессе лактогенеза, тогда как только нормальные уровни у небеременных, по-видимому, необходимы для поддержания начавшейся лактации.
Единственным другим специфическим гормоном, необходимым для лактогенеза, является окситоцин. Окситоцин — это октапептид, вырабатываемый супраоптическим и паравентрикулярным ядрами гипоталамуса и хранящийся в задней доле гипофиза. Он высвобождается после кормления грудью, стимулирует сенсорные волокна в соске. Импульсы, которые активируют его высвобождение, передаются по тем же путям, что и импульсы высвобождения пролактина до уровня среднего мозга (рис. 3). В этот момент пути разделяются, и импульсы, контролирующие высвобождение окситоцина, перемещаются в супраоптические и паравентрикулярные ядра, где они стимулируют как синтез, так и высвобождение окситоцина.Окситоцин выделяется из нервных пузырей (тельца сельди) в нервных окончаниях задней доли гипофиза. Эти нейровезикулы расположены рядом с плотной сосудистой сетью, дренирующей эту область. Через бета-рецепторы окситоцин заставляет миоэпителиальные клетки сокращаться, что приводит к выделению молока в млечные протоки и пазухи, чтобы его можно было удалить при сосании. Высвобождение окситоцина становится у кормящей женщины условной реакцией, требующей только визуальной стимуляции или сознательного мышления.Такого условного высвобождения пролактина не было продемонстрировано.
Рис. 3. Синтез и выделение пролактина и окситоцина во время лактации. Хотя импульсы, возникающие в сенсорных терминалах сосков, проходят по общим путям в средний мозг, они активируют разные ядра в гипоталамусе. |
Было показано, что только упомянутые гормоны имеют важное значение для лактогенеза. Нормальные уровни гормона щитовидной железы, инсулина, гормона роста и паратиреоидного гормона, по-видимому, способствуют, но не требуются в других концентрациях, кроме нормальных, небеременных. 8
ЗАПРЕТ ЛАКТАЦИИ
Успех целенаправленного подавления лактации зависит от подавления процесса лактогенеза. Поскольку лактогенез не начинается у человека до тех пор, пока не произойдет быстрое снижение уровня эстрогена и прогестерона во время родов, и поскольку для его завершения требуется 2–3 дня, можно подавить лактогенез за счет использования экзогенных стероидов для поддержания относительно высокого уровня циркуляции. уровни в этот критический период после родов.Введение половых стероидов после завершения лактогенеза мало влияет на лактацию. Прием эстрогена или прогестерона по отдельности практически не влияет на лактогенез или лактацию; когда их вводят в комбинации, их эффективность в снижении надоев зависит от дозы. Один из возможных способов действия, который уже был предложен, заключается в том, что прогестерон в присутствии эстрогена может конкурентно ингибировать комплекс кортизол-рецептор, необходимый для образования грубого эндоплазматического ретикулума и синтеза белка.После образования этого комплекса прогестерон не влияет на лактацию. 9
В 1980-х годах бромокриптин был предложен в качестве лекарственного средства для подавления лактации. Как агонист дофаминовых рецепторов, бромокриптин очень эффективен при снижении уровня пролактина в послеродовом периоде и подавлении лактации. 10 Типичная доза составляет 2,5 мг два-три раза в день на срок до 2 недель. Совсем недавно было обнаружено, что каберголин, препарат пролактинснижающего действия длительного действия, дает результаты, сопоставимые с результатами бромокриптина.Каберголин назначают однократно в дозе 1 мг в течение 24 часов после родов. 11 Эти препараты в настоящее время не рекомендуются для подавления лактации.
Побочные эффекты обоих препаратов включают головокружение, гипотонию, головную боль, тошноту и сонливость. Больше женщин сообщают о побочных эффектах при приеме бромокриптина (26%), чем при приеме каберголина (16%). Эти лекарства могут быть связаны с серьезными побочными реакциями, и нефармакологические методы являются методом выбора для подавления лактации.
Некоторые общие поддерживающие меры по подавлению лактации, по мнению многих, столь же эффективны, как и медикаментозная терапия. Эти поддерживающие меры значительно способствуют успешному подавлению лактации. Использование повязок для груди или узкого бюстгальтера, носимого 24 часа в сутки; периодическое наложение пакета со льдом; использование анальгетиков при необходимости; отказ от чая, кофе и фенотиазиновых транквилизаторов; и, что наиболее важно, отказ от стимуляции сосков обычно приводит к прекращению лактации через 1 неделю после родов.Стимуляция сосков — чрезвычайно важный фактор в период лактации. Даже после приема лекарств, таких как эстроген или прогестерон, для большинства пациентов возможно удовлетворительное кормление грудью, потому что постоянное кормление грудью в конечном итоге преодолевает тормозящее влияние лекарства.
В настоящее время, когда кормление грудью нежелательно, обычно применяются консервативные поддерживающие меры. Стероидные препараты, бромокриптин или каберголин сегодня редко назначают для подавления лактации.
ГАЛАКТОПОЭЗ
Галактопоэз — это поддержание молочной продуктивности после того, как она установилась в результате завершения лактогенеза.Единственный наиболее важный фактор успешного галактопоэза — регулярное и частое удаление молока из молочной железы. Удаление молока стимулирует дальнейшую секрецию молока, по крайней мере, по трем механизмам. Во-первых, регулярное кормление грудью способствует регулярному синтезу и высвобождению как пролактина, так и окситоцина, которые необходимы для непрерывной секреции молока. Во-вторых, грудь способна хранить молоко не более 48 часов, прежде чем произойдет существенное снижение продуктивности. Это снижение выработки молока вызвано уменьшенной стимуляцией железистого эпителия пролактином и сосудистым застоем, вызванным повышенным внутримаммарным давлением в результате расширения молочных протоков и альвеол из-за накопленного молока.Приток крови к молочным железам значительно снижается из-за этого повышенного внутримаммарного давления, что снижает снабжение питательными веществами и гормонами, необходимыми для производства молока. В-третьих, как и у других молочных животных, количество вырабатываемого за день молока довольно тесно связано с потребностью (т. Е. Количеством молока, удаленного в предыдущий день), если удовлетворяются пищевые и гормональные потребности. Нормальные уровни пролактина (5–20 нг / мл) с резкими скачками пролактина и окситоцина во время кормления грудью также необходимы для поддержания нормальной молочной продуктивности.
Катехоламины, высвобождаемые во время стресса и тревоги, напрямую противодействуют действию окситоцина на миоэпителиальные клетки, а норэпинефрин вызывает сужение сосудов, которое оказывает влияние на выработку молока, подобное тому, которое возникает при неспособности вывести молоко. Следовательно, психологическое состояние кормящей женщины имеет решающее значение для поддержания адекватной молочной продуктивности.
Связь между материнским поведением и лактацией была уточнена в исследованиях сосательного рефлекса у грызунов.Используя выборочное размещение поражений в серотонинергических путях в головном мозге крысы, исследователи обнаружили, что сосательный стимул инициирует как рефлекторное поведение матери при кормлении, так и всплески выброса пролактина. Эти два рефлекса возникают разными афферентными путями. Избирательное разрушение любого из путей приводит к резкому снижению роста крысят, что свидетельствует о необходимости правильного материнского поведения для успешной лактации. 12
Наконец, важность адекватного питания для кормящей женщины невозможно переоценить.Диета в период лактации даже больше, чем в третьем триместре беременности. 13 Значительное увеличение потребления белков, углеводов, липидов, минералов и калорий необходимо поддерживать на протяжении всей лактации, если необходимо производить достаточное количество молока. 14 Неадекватное питание влияет на объем производимого молока, а не на его составляющие. Молоко имеет те же концентрации основных ингредиентов, когда диетическое потребление недостаточное, но эти ингредиенты взяты из материнских запасов.Если в рационе содержится недостаточное количество кальция, например, запасы материнской кости используются до тех пор, пока в секретируемом молоке не будет достигнут нормальный уровень. Однако объем производимого молока значительно уменьшается, если мать плохо питается.
АМЕНОРЕЯ И БЕСПЛОДСТВО
Исследования документально подтвердили более медленное возвращение овуляции и регулярных менструаций у кормящих женщин после беременности. Продолжительность лактационной аменореи значительно варьируется и частично зависит от частоты и продолжительности кормления грудью.Не существует схемы, гарантирующей ановуляцию и бесплодие для всех женщин. В заявлении о консенсусе относительно использования грудного вскармливания для планирования семьи сделан вывод о том, что до 98% женщин имеют защиту от беременности в течение 6 месяцев после родов, если они полностью кормят грудью и страдают аменореей. 15 В то время как кормление грудью приводит к аменорее и задерживает восстановление фертильности, длительность задержки нельзя надежно предсказать или определить. 16 Таким образом, у большинства кормящих женщин менструация возобновляется в течение 6–9 месяцев.Поскольку у кормящих женщин овуляция может наступить уже через 6–8 недель после родов, всем кормящим женщинам следует рассмотреть возможность применения противозачаточных средств.
ЧЕЛОВЕЧЕСКОЕ МОЛОКО
Молозиво и переходное молоко
После устранения подавляющего влияния эстрогена и прогестерона пролактин стимулирует альвеолярные эпителиальные клетки, чтобы начать активную секрецию первого молока, молозива. Молозиво перемещается в млечные протоки и пазухи за счет сокращения миоэпителиальных клеток под действием окситоцина и удаляется при кормлении грудью.Водная фаза молока — это преимущественно раствор лактозы. Когда прогестерон отменяется, послеродовая лактоза секретируется в просвет ацинара и осмотически включает воду, в результате чего получается раствор, изосмотический с плазмой. Следовательно, лактоза является основным фактором, влияющим на объем молока. Содержание электролитов в водной воде молока аналогично содержанию внутриклеточной жидкости (то есть с высоким содержанием калия и относительно низким содержанием натрия и хлоридов). Адекватное поступление глюкозы в альвеолярные клетки также важно для продолжения производства молока.
Молозиво вырабатывается в течение первых 3-5 дней после родов за счет секреции как апокринной (апикальная дегенерация), так и мерокринной (трансмембранный транспорт) секреции. Он содержит белки, минералы и витамины, липиды, углеводы, а также химические и клеточные иммунологические факторы, имеющие большое значение для выживания новорожденного, хотя трансплацентарный переход иммуноглобулинов обеспечивает пассивный иммунитет плоду, а in utero и для первого через несколько недель после рождения. У многих видов, таких как жвачные, трансплацентарный перенос иммуноглобулинов отсутствует, и новорожденный полностью зависит от иммуноглобулинов, присутствующих в молозиве.Хотя человеческий младенец изначально менее уязвим, послеродовое молозиво обеспечивает чрезвычайно важные иммуноглобулины и другие противомикробные вещества, которые действуют локально в кишечном тракте против потенциальных патогенов.
Обычно молозиво представляет собой вязкую жидкость желтого цвета, составляющую примерно 25 мл / день. Он богат витамином А, пигмент которого придает ему желтый цвет. Содержание белка и минералов в молозиве значительно выше, чем в зрелом молоке, и половина общего белка идентична гамма-глобулину, в первую очередь иммуноглобулину типа А.Этот иммуноглобулин представляет собой уникальную двойную молекулу, связанную дисульфидными мостиками, что значительно снижает его гидролиз и метаболизм в кишечном тракте. Молозиво содержит иммунологически активные лимфоциты и моноциты, интерферон, фактор, способствующий удалению кишечного мекония, и фактор, стимулирующий развитие полезных микроорганизмов Lactobacillus bifidus в кишечном тракте.
Производство переходного молока начинается после первой недели лактации и продолжается до третьей недели после родов.Содержание иммуноглобулина и общего белка в этом молоке меньше, чем в молозиве, тогда как содержание лактозы, липидов, водорастворимых витаминов и калорий больше. К концу второй недели послеродового периода количество вырабатываемого молока увеличивается со 100–500 мл.
Зрелое молоко
Во многих отношениях зрелое грудное молоко отличается от коровьего молока и заменителей молока на основе коровьего молока. Грудное молоко содержит 1,2 г / 100 мл белка, что вдвое меньше, чем в коровьем молоке. Основное различие заключается в содержании казеина, которого в материнском молоке значительно меньше.Относительно низкое содержание казеина способствует образованию творога в кишечнике младенца. Это увеличивает усвояемость молока и поддерживает высокую кислотность желудочного сока, что приводит к усилению антимикробного действия. Поскольку содержание незаменимых аминокислот в материнском молоке практически такое же, как и в плазме человека, перенос из кишечного тракта в плазму довольно эффективен. Кроме того, грудное молоко богато аминокислотой таурина, которая может иметь большое значение для развития нервной системы, особенно у недоношенных детей.Наконец, грудное молоко содержит несколько специфических факторов роста, которые отсутствуют в коровьем молоке, как будет показано ниже. 17
Содержание углеводов в грудном молоке составляет примерно 7 г / 100 мл, что почти вдвое больше, чем в коровьем молоке. Основным углеводом молока является лактоза, которая, по-видимому, выполняет несколько функций. Он способствует росту флоры L. bifidus , которая поддерживает высокую кислотность кишечника, подавляет рост патогенных бактерий и максимизирует всасывание кальция.Гидролиз лактозы приводит к образованию галактозы, которая необходима для производства цереброзидов, используемых в синтезе миелина.
Липиды присутствуют в материнском молоке в концентрации 3,7 г / 100 мл. Они действуют как основной источник энергии для растущего младенца. Эмульгированный липид в материнском молоке намного мельче, чем в коровьем молоке, и активность липазы также намного выше. Оба эти фактора облегчают переваривание грудного молока младенцем.
Грудное молоко содержит около 200 мг / 100 мл минералов, что составляет одну треть от содержания минералов в коровьем молоке.Основное различие заключается в концентрации натрия.
Витамина А может быть недостаточно в материнском молоке, если мать плохо питается. Точно так же витамин D, вероятно, следует дополнить через 3-4 месяца после родов. Поскольку коровье молоко содержит вдвое меньше витамина А, витамина D и железа, чем грудное молоко, наблюдается более ранняя тенденция к дефициту роста и анемии, когда ребенок содержится на коровьем молоке. Первоначально содержание витамина С в коровьем молоке ниже, чем в грудном молоке, и процесс нагревания еще больше снижает его концентрацию.
Человеческое молозиво и зрелое молоко содержат несколько факторов роста. Наиболее важным из этих факторов, составляющим примерно 75% стимулирующей рост активности молока, является фактор роста эпидермиса человека (EGF). Концентрация EGF наиболее высока в молозиве и падает при переходе к зрелому молоку, но остается обнаруживаемой на протяжении всей лактации. 17 Инсулиноподобный фактор роста I (IGF-I), еще один мощный фактор роста, также присутствует в материнском молоке. В отличие от EGF, концентрация IGF-I в грудном молоке увеличивается в течение первых 6 недель после родов. 18 Данные свидетельствуют о том, что грудное молоко от женщин, родивших недоношенных детей, может содержать гораздо более высокие концентрации EGF и других факторов роста. 19 Это представляет собой уникальную адаптацию к преждевременным родам и подразумевает, что недоношенному ребенку может быть полезно материнское грудное молоко, а не объединенное грудное молоко или смесь.
Противомикробные факторы
Антимикробные составляющие грудного молока стали цениться только недавно. Грудное молоко содержит многочисленные противовоспалительные цитокины, антиоксиданты, ингибиторы протеаз и простагландины, которые помогают защитить грудного ребенка. 20 Как упоминалось ранее, иммуноглобулин оказывает местное действие против патогенных бактерий и вирусов. Выработка иммуноглобулина у матери — это динамический процесс, который непрерывно производит иммуноглобулины как против патогенов, которым мать подвергается независимо, так и против патогенов, переданных от младенца матери до того, как произошло клиническое инфицирование младенца. Это дает начало местной иммунной системе в кишечном тракте младенца, которая остается актуальной в отношении потенциальных патогенов в окружающей среде.
Бифид-фактор в грудном молоке в 40–100 раз больше, чем в коровьем молоке. Он состоит из группы сахаридов, которые стимулируют рост и доминирование флоры L. bifidus в кишечном тракте младенца. К концу первой недели 55% бактерий, которые можно культивировать из кишечного тракта грудного ребенка, составляют L. bifidus , тогда как колиформные организмы преобладают у детей, находящихся на искусственном вскармливании. Подкисляя кишечник, бифидная флора создает устойчивость к Staphylococcus aureus, Shigella, простейшим и патогенным колиформным организмам.
Лактоферрин и трансферрин, благодаря своим железосвязывающим и хелатирующим свойствам, соответственно, обладают бактериостатическим действием против колиформных организмов. Наконец, лизоцим (мурамидаза), присутствующий в значительных концентрациях в грудном молоке человека, является бактериолитическим по отношению к энтеробактериям и грамположительным организмам.
Кормление грудью: ПРИНЦИПЫ И ПРАКТИКА
Среди детей, родившихся в 2004 году, 21 штат США достиг национальной цели Здоровые люди 2010 — 75% матерей начали грудное вскармливание. 21 Резкое возрождение грудного вскармливания потребовало от врача, заботящегося о пациентах репродуктивного возраста, получить глубокие знания о лактации и грудном вскармливании. Продуманные и обоснованные советы кормящей матери значительно увеличивают удовлетворенность грудью матери и общую пользу для младенца.
Уход за здоровым зрелым младенцем должен начинаться во время или вскоре после родов. Раньше младенца прикладывали к груди матери сразу после родов, чтобы вызвать сокращения матки для изгнания плаценты и гемостаза.Кроме того, прикладывание младенца к груди матери после родов также может повысить прочность связи между матерью и младенцем.
Начальный период кормления должен быть коротким (2–3 минуты на каждую грудь с интервалом в 2–4 часа) с небольшим увеличением продолжительности каждый день. Уход может осуществляться на регулярной основе (каждые 4 часа) или по запросу. В течение от первой недели до 10 дней кормления грудью младенец не будет принимать все молоко из груди, а оставшееся следует удалить путем отсасывания, чтобы максимизировать выработку молока и минимизировать симптомы боли и нагрубания.К 2 неделям после родов объем регулируется спросом и предложением. Ночные кормления обычно необходимы в течение первого послеродового месяца, но для большинства младенцев от них можно постепенно отказаться в течение второго месяца. Время кормления следует увеличить до 10 минут на каждую грудь, потому что 5–6 минут — это все, что обычно требуется для опорожнения груди. Чрезмерное кормление может вызвать трещины на сосках и мастит.
Причины затруднений
Самая большая причина трудностей с кормлением грудью или кормлением грудью — беспокойство.Это беспокойство может быть вторичным по отношению к страхам недостаточности, связанным с размером груди, к беспокойству о способности производить достаточное количество молока (обычно во время первой беременности или если такая проблема возникла при кормлении грудью предыдущего ребенка) или к бессознательным или сознательным негативным переживаниям по поводу уход. Стресс и беспокойство, вызываемые этими чувствами, связаны с повышенным производством катехоламинов, что подавляет стимуляцию миоэпителиальных клеток окситоцином и вызывает сужение сосудов, которое снижает поступление окситоцина и пролактина к ацинарным клеткам груди.Это состояние похоже на психологическое бессилие; физиологический механизм не нарушен, но существует вегетативный блок, который возникает в психике и подавляет нормальную физиологическую функцию. Лечение этой трудности — консультирование, образование и поддержка. Такие группы, как Лига Лече, Кормящие матери и Образовательная ассоциация по вопросам родовспоможения, являются чрезвычайно полезными группами поддержки для молодой кормящей матери или матери, испытывающей трудности с кормлением. Поддержка, оказываемая такими группами, обычно является всем, что необходимо для успешного грудного вскармливания.Когда необходима медикаментозная терапия, хлорпромазин в дозе 25 мг (три раза в день) в течение 3–10 дней помогает расслабить тревожную мать и увеличить выработку пролактина и, следовательно, выработку молока. Точно так же умеренное содержание теофиллина в кофе и чае может стимулировать выработку пролактина и увеличить секрецию молока. Расстроенная, обеспокоенная мать и голодный младенец — плохая комбинация. Матери, кормящей грудью впервые, настоятельно рекомендуется хорошее дородовое образование и поддержка со стороны внимательной медсестры-акушерки или группы поддержки.
Помимо беспокойства, существует несколько других, менее распространенных причин недостаточного количества молока. Комбинированные противозачаточные таблетки были причастны к уменьшению выработки молока и могут быть вредными для младенца, хотя стандартные комбинированные таблетки умеренной или низкой дозировки, используемые сегодня, не уменьшают количество молока или уменьшают количество молока или вызывают какие-либо нежелательные явления. эффекты у младенца. Ранее использовавшиеся таблетки с высокими дозами эстрогена в некоторой степени снижали секрецию молока.
У заядлого курильщика (одна или несколько пачек в день) циркулирующий уровень никотина достаточен для подавления синтеза и высвобождения пролактина. Значительные концентрации никотина также обнаруживаются в грудном молоке и нежелательны для развивающегося ребенка. Поэтому курение сигарет кормящей маме противопоказано.
Иногда у матери не хватает молока в результате недостаточного потребления калорий и питательных веществ с пищей. Диетические ограничения могут привести к недостаточному потреблению калорий для удовлетворения потребности кормящих женщин в 3000 калорий в день (таблица 1).Если есть опасения по поводу уменьшения количества молока, важно учитывать диетические привычки женщины. Недавние исследования показывают, что умеренная потеря веса (менее 2 кг в месяц) и физические упражнения не влияют на объем или состав молока. 22
Таблица 1. Требования к питанию во время ранней беременности и кормления грудью
Суточные потребности | Ранняя беременность | 00 | 2100 | 3000 |
Белок (г) | 55 | 85 | ||
Жир (г) | 4||||
Углеводы (г) | 330 | 480 | ||
Кальций (г) | 0.8 | 1,3 | ||
Железо (мг) | 15 | 20 | ||
Витамин А (МЕ) | 5000 | 5000 | 5000 | |
Витамин D (МЕ) | 200 | 400 |
Редкие случаи олигогалактии и агалактии, вызванные неспособностью гипофиза вырабатывать пролактин.Этот сбой может возникнуть в результате гипоталамо-гипофизарного заболевания или послеродового некроза гипофиза. При подозрении на это состояние требуется серия провокационных тестов для определения гипофизарной недостаточности. Тест на стимуляцию высвобождающего гормона кортикотропина (CRH) определяет чувствительность гипофизарно-надпочечниковой системы. Точно так же тест на стимуляцию тиреотропин-рилизинг-гормона (TRH) определяет, может ли гипофиз вырабатывать и выделять тиреотропный гормон и пролактин.TRH вводится в дозе 100 мкг, а кровь на пролактин берется через 0, 0,5, 1, 2 и 3 часа. Если уровень пролактина в крови увеличится хотя бы вдвое, лактотрофы гипофиза не повреждены.
Одним из наиболее частых состояний, возникающих во время кормления грудью, является болезненность сосков. Соски могут потрескаться или покрыться синяками, а также кровоточить. Пренатальная подготовка может уменьшить болезненность. Захватывая ареолу, осторожно вытягивая ее наружу и перекручивая сосок между большим и указательным пальцами, подготавливает грудь к сосанию и уменьшает болезненность.Как только грудное вскармливание началось, болезненность можно уменьшить, используя правильное положение ребенка, ограничивая время сосания, не связанное с питанием, избегая нагрубания груди и применяя имеющуюся в продаже мазь для кормления грудью.
Закупорка протоков, проявляющаяся в виде болезненной шишки в груди, может возникнуть при неполном опорожнении груди. Тепло и массаж, а также частое кормление грудью могут способствовать дренажу протоков.
Набухание обычно происходит через 3–4 дня после родов и может повлиять на способность младенца брать грудь и есть.Управление включает регулярное кормление из обеих грудей и использование сцеживания или ручного сцеживания перед кормлением. Если дискомфорт значительный, могут потребоваться анальгетики.
Мастит поражает до 3% кормящих грудью женщин. 23 Когда определенная область уплотнения и покраснения развивается без системных симптомов (например, лихорадка, недомогание), это состояние обычно можно удовлетворительно лечить с помощью местного нагревания и продолжения кормления с обеих грудей. При развитии системных симптомов следует применять антибактериальную терапию против резистентных штаммов стафилококка в течение 7–10 дней.Нет необходимости прекращать кормление во время лечения, и кормление следует продолжать с обеих грудей. Иногда мастит может переходить в дискретный абсцесс, который не поддается лечению антибиотиками или местной терапией и требует хирургического дренирования. Даже в этой ситуации целеустремленная мать может спокойно продолжать кормить грудью.
Преимущества
Возможные преимущества грудного вскармливания многочисленны. Описано приобретение у младенца устойчивости к кишечным и респираторным бактериальным и вирусным инфекциям. 24 Младенцы с риском развития аллергии могут также получить пользу от грудного вскармливания. Задержка контакта с чужеродными белками может быть полезной. Кроме того, грудное молоко содержит секреторный иммуноглобулин А, который может ограничивать всасывание потенциально аллергенных соединений из кишечника младенца. Младенцы, находящиеся на грудном вскармливании, лишь изредка приобретают изнурительное состояние энтеропатического акродерматита, редкого аутосомно-рецессивного нарушения метаболизма цинка, вызывающего везикулярную сыпь на нижних конечностях и отверстиях тела с рецидивирующей диареей.Хотя коровье молоко содержит более высокие концентрации цинка, биодоступность цинка в грудном молоке выше и обеспечивает временную защиту от заболевания. У младенцев, которых кормят из бутылочки, заболевание проявляется в течение первых нескольких дней жизни или в течение нескольких дней или недель после отлучения от груди. 25 Уникальная аминокислота грудного молока, таурин, и ее возможная польза для недоношенных детей в отношении развития нервной системы уже были описаны. Материнский тироксин переносится с грудным молоком к ребенку и предотвращает разрушительное развитие кретинизма, которое возникает, когда гипотиреоз не диагностируется во время продолжающегося нервного развития ребенка в критические первые месяцы после рождения.
Высокая концентрация холестерина в грудном молоке является предметом интенсивных исследований на протяжении многих лет. У младенцев, находящихся на грудном вскармливании, как правило, выше общий уровень липидов, чем у младенцев, находящихся на искусственном вскармливании. Однако множественные поперечные и когортные исследования показывают, что взрослые, которые кормились исключительно грудью, имеют значительно более низкие концентрации циркулирующего холестерина, чем контрольные пациенты, которых кормили из бутылочки. 26 Предполагается, что воздействие на младенца высоких уровней холестерина индуцирует ферменты, необходимые в более позднем возрасте для обработки пищевых холестериновых нагрузок. 27 Оказывает ли этот умеренный эффект какое-либо долгосрочное клиническое воздействие, остается неясным.
Ожирение в детстве и зрелом возрасте может иметь свои корни в раннем вскармливании. Перекармливание младенца и последующее последующее ожирение гораздо реже встречаются у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании. Однако исследования, приведшие к такому выводу, не учитывали важные переменные, такие как потребление твердой пищи.
Понятие связи матери и ребенка было определено относительно недавно.Связанные с этим модели поведения, по-видимому, устанавливаются довольно скоро после рождения, если они вообще устанавливаются, и последствия для них продолжительны. Несколько исследований показали, что связь матери и ребенка может влиять на психосоциальное поведение, способность к обучению и языковые способности в дальнейшей жизни. По крайней мере, это способствует более счастливым отношениям между матерью и ребенком с самого начала и, возможно, более здоровым и счастливым отношениям между родителями и детьми в последующие годы.
Недоношенность
Вопрос о том, кормить ли недоношенного ребенка грудью, обсуждался в течение многих лет.Безусловно, слабого и больного недоношенного ребенка, который физически не способен к адекватному кормлению грудью, следует кормить наименее напряженным и наиболее полезным методом. Однако в настоящее время большинство отделений неонатальной помощи признают потенциальные иммунологические, связанные с развитием, экономические и психологические преимущества грудного вскармливания даже для очень недоношенных детей. Клинические исследования, проведенные в детских садах по всему миру, показали, что у недоношенных детей, вскармливаемых грудным молоком, частота различных инфекций ниже, чем у детей, которых кормили детской смесью. 28 В связи с их уникальными физиологическими потребностями обогащение сцеженного грудного молока может быть показано для младенцев с очень низкой массой тела при рождении. Больницы и врачи должны рекомендовать грудное молоко недоношенным и другим детям из группы высокого риска либо путем прямого грудного вскармливания, либо с использованием собственного сцеженного молока, и это следует поощрять как можно раньше. 29
Индуцированная лактация
Возможность суррогатной лактации для усыновленного ребенка вызывает растущий интерес.Хотя могут потребоваться добавки, основной целью индуцированной лактации является питание, а не питание. Рекомендуется стимуляция груди и сосков за 2 месяца до рождения ребенка. Лекарства, повышающие уровень пролактина в сыворотке, такие как хлорпромазин или метаклопромид, могут быть полезны при начале грудного вскармливания. Интраназальный окситоцин, вызывающий расслабляющую реакцию, также может быть полезным в течение первых нескольких недель. Подобные методы могут быть полезны для релаксации, когда недоношенность или болезнь младенца задерживают грудное вскармливание. 30
Состав грудного молока у женщин с индуцированной лактацией кажется нормальным. Объем грудного молока может быть ограничен, и может потребоваться добавление донорского грудного молока или смеси. Значительная поддержка со стороны семьи, практикующего врача и консультанта по грудному вскармливанию жизненно важна для успеха индуцированной лактации.
Отлучение от груди и инволюция
Процесс инволюции, который начинается с уменьшающейся частоты кормления грудью или отлучением от груди, занимает приблизительно 3 месяца.Рекомендуется медленное, а не резкое прекращение лактации как для ребенка, так и для матери. Если отлучение от груди происходит постепенно, у матери будет меньше сопротивления и меньше симптомов нагрубания и дискомфорта для матери. Уменьшение частоты кормления увеличивает количество грудного молока, остающегося в груди, что приводит к застою сосудов и атрофии альвеол. Меньшее количество пролактина также вырабатывается при уменьшении количества сосаний, что еще больше снижает синтез молока. Основное изменение, которое происходит во время инволюции, — это уменьшение размера альвеолярно-долевых протоков, а не количественная потеря этих единиц, как это происходит во время менопаузальной инволюции.Менопаузальная инволюция также включает потерю эластичных поддерживающих тканей и уменьшение жировой подушечки груди, что не происходит в значительной степени при постлактационной инволюции. К 3 месяцам после прекращения лактации грудь максимально уменьшилась. Поскольку они сохраняют часть увеличенной жировой ткани и элементов соединительной ткани, образовавшихся во время беременности, они остаются немного больше, чем их размер до беременности.
ПРЕПАРАТЫ И МОЛОКО
Относительно мало известно о появлении в грудном молоке множества лекарств, имеющихся сегодня на рынке. 31 Небольшая доступная информация указывает на то, что лекарства откладываются в грудном молоке так же, как они депонируются в других органах и тканях. Лекарства, принимаемые матерью, диффундируют или переносятся из материнской плазмы в альвеолярные клетки груди. Скорость и количество транспорта зависят от концентрации несвязанного лекарственного средства в кровотоке матери, его молекулярного размера, а также его растворимости в липидах или состояния ионизации. Лекарства в плазме либо связаны с белками-носителями, либо свободны.Только свободное соединение активно в диффузионном смысле. Небольшие (молекулярная масса менее 200) водорастворимые препараты свободно проходят из плазмы матери в альвеолярные клетки груди и в грудное молоко в просвете альвеол. Поскольку основным препятствием для диффузии лекарственного средства является обнаженный липид клеточной мембраны, чем менее ионизирована и / или более липидорастворима молекула, тем легче она проходит к альвеолярным клеткам, а затем в молоко. Как правило, можно предположить, что любое лекарство, проглоченное матерью, в той или иной степени обнаруживается с грудным молоком; обычно общее количество препарата в грудном молоке составляет менее 1% от количества, попадающего в организм матери.Для большинства лекарств хроническое употребление их матерью, которое подвергает ребенка постоянному воздействию лекарства, может причинить наибольший вред.
Преобладающим симптомом многих лекарств является рвота, диарея или кожная сыпь. Каждый раз, когда эти симптомы возникают у грудного ребенка, следует выяснить, принимала ли мать лекарство в анамнезе. Кормление грудью не рекомендуется женщинам, получающим радиоактивные изотопы или химиотерапевтические препараты. Прием алкоголя может вызвать седативный эффект или даже нарушение двигательной функции у младенца.Поскольку алкоголь растворим в жирах, он содержится в молоке в той же концентрации, что и в сыворотке крови матери. И седативные средства, и стимуляторы легко появляются в грудном молоке и приводят к появлению гиперактивных или гипоактивных младенцев. Выведение антитиреоидных соединений с грудным молоком является значительным и может вызвать гипотиреоз и зоб у детей, подвергшихся хроническому воздействию. Одним из наиболее вредных препаратов, содержащихся в грудном молоке, является резерпин, который вызывает затрудненное дыхание и плохое сосание из-за заложенности носа.Гепарин из-за его высокой молекулярной массы и кумадин из-за его высокой степени связывания с белками вряд ли вызовут у младенца дискразию, связанную с кровотечением; младенческое протромбиновое время и частичное тромбопластиновое время в норме.
Литий выделяется с грудным молоком, потенциально вызывая отравление литием у младенца. Сообщалось, что эрготамин вызывает рвоту, диарею и судороги у новорожденных, находящихся на грудном вскармливании. Уровни противосудорожных препаратов, таких как тегретол и фенитоин, в сыворотке крови матери должны тщательно контролироваться, чтобы избежать чрезмерного воздействия на ребенка.Фенобарбитал очень медленно выводится новорожденным и может вызывать значительный седативный эффект при применении матерью.
Комбинированные оральные контрацептивы в прошлом были противопоказаны кормящим матерям, потому что хроническое воздействие довольно высоких доз соединений эстрогена и прогестерона значительно подавляло выработку молока. С появлением таблеток с низкими дозами и контрацептивов с преобладанием прогестерона их влияние на производство молока вызывает меньше опасений. Некоторые исследования действительно предполагают ограниченное влияние на объем молока даже при использовании низких доз оральных контрацептивов.После установления лактации эффект оказывается минимальным, что позволяет кормящим женщинам использовать оральные контрацептивы. Контрацептивы, содержащие только прогестерон, также были выбраны, чтобы избежать какого-либо подавляющего эффекта комбинированных таблеток на лактацию. Незначительная стимуляция груди младенца, вызванная проглатываемым эстрогеном и наблюдаемая при приеме таблеток с более высокими дозами в прошлом, редко наблюдается при применении таблеток с низкой дозой. Когда это действительно происходит, это обратимо после прекращения приема таблеток. Неизвестно о каких-либо долгосрочных эффектах воздействия комбинации эстрогена и прогестинов на младенца.У младенцев, которых выкармливали матери в 1950-х годах во время первоначальных испытаний противозачаточных таблеток в Пуэрто-Рико, не было обнаружено, что они в молодом возрасте имеют большую частоту каких-либо отклонений, чем контрольная популяция, не подвергавшаяся воздействию.
В целом, однако, кормящей матери следует избегать приема всех необязательных лекарств. Когда лекарство необходимо, принимаемая концентрация и продолжительность лечения должны быть минимальными. Если есть сомнения в возможном действии препарата, кормление грудью следует временно прекратить, а грудь подвергнуть сцеживанию.
ПОТЕНЦИАЛЬНАЯ ОПАСНОСТЬ, СВЯЗАННАЯ С МОЛОКОМ
Большинство женщин могут кормить грудью своих младенцев. При надлежащем образовании, поддержке и заверениях лишь незначительное меньшинство не может удовлетворительно кормить грудью. С другой стороны, существуют определенные недостатки грудного молока, определенные группы пациентов, которым не следует кормить грудью, и определенные потенциально вредные долгосрочные последствия грудного вскармливания, которые еще четко не определены.
С точки зрения питания, витамин A, витамин B 12 и фолиевая кислота обычно обычно присутствуют на пограничных уровнях в грудном молоке и значительно снижены у пациентов с плохим диетическим питанием.Например, витамин А необходим для роста эпителия и образования зрительных пигментов, и его содержание в грудном молоке экономически неблагополучных матерей может быть уменьшено на половину необходимого количества. Эти витамины, наряду с железом, вероятно, следует добавлять в качестве добавок в рацион грудного ребенка.
Некоторые младенцы имеют генетический дефицит фермента, необходимого для метаболизма галактозы, что приводит к галактоземии с характерными клиническими симптомами умственной отсталости, увеличения печени и селезенки с асцитом и катарактой.Это состояние в значительной степени обратимо, когда прекращается воздействие галактозы или ее предшественника, лактозы, на младенца. Следует выяснить семейный анамнез галактоземии, и младенцев с таким анамнезом следует обследовать на наличие этого заболевания в раннем возрасте.
Женщинам, которые постоянно принимают потенциально токсичные лекарства, не следует планировать кормление грудью. К таким лекарствам относятся антитиреоидные соединения, антиметаболиты, литий и резерпин. Алкоголики, наркоманы и кумиры, скорее всего, будут иметь недостаточное питание для успешного и здорового грудного вскармливания, и перенос алкоголя и наркотиков, вызывающих привыкание, младенцу с грудным молоком является дополнительным противопоказанием для этих групп.
Кормление грудью на фоне гипербилирубинемии создало некоторую путаницу. Первоначальная связь кормления грудью с появлением тяжелой и продолжительной гипербилирубинемии в возрасте 10–15 дней встречается редко и требует прекращения грудного вскармливания до тех пор, пока концентрация билирубина не вернется к нормальному уровню. Гораздо более частая физиологическая гипербилирубинемия появляется на второй или третий день после родов, в критическое время выделения молока и завершения лактогенеза, но это не влияет отрицательно на грудное вскармливание и не должно быть противопоказанием к нему.
Относительно новой проблемой является влияние загрязненной окружающей среды на грудное молоко и грудного ребенка. Возможность заражения грудного молока такими вредными соединениями, как пестициды, полихлорированные бифенилы и полибромированные дифенилы, остается в значительной степени неизвестной, а частота и долгосрочная значимость не определены. Образованная и сознательная мать, заботящаяся о том, чтобы обеспечить своему ребенку наиболее естественную и незагрязненную среду для роста, сталкивается с дилеммой: она не знает, кормить ли ребенка из бутылочки в надежде избежать возможного воздействия этих соединений, или подвергнуться риску. ухаживает за своим младенцем, несмотря на возможное загрязнение окружающей среды, чтобы обеспечить это несметное количество полезных веществ, содержащихся в материнском молоке.На данный момент нет никаких указаний на то, что возможное присутствие этих соединений в грудном молоке имеет какой-либо пагубный эффект; до тех пор, пока не появятся такие данные, грудное молоко остается предпочтительным питательным веществом для роста человеческого младенца.
Кормление грудью женщин, инфицированных вирусом иммунодефицита человека (ВИЧ), вызвало новую озабоченность по поводу безопасности младенцев. Вирусные элементы могут быть изолированы в материнском молоке, и многочисленные отчеты документально подтверждают передачу ВИЧ через грудное вскармливание.Хотя риск передачи инфекции во время беременности трудно отделить от риска, связанного с грудным вскармливанием, метаанализ показал, что у детей, вскармливаемых грудью, частота инфицирования выше, чем у детей, вскармливаемых из бутылочки. 32 Первичная ВИЧ-инфекция у женщины в послеродовом периоде, вероятно, представляет наибольший риск для младенца из-за высокой вирусной нагрузки во время начальной инфекции. В развивающихся странах, где питание детей грудного возраста является критической проблемой, озабоченность по поводу ВИЧ-инфекции создает серьезную дилемму для здоровья.Защита младенцев с помощью противовирусной терапии изучается, но способность этих лекарств предотвращать передачу инфекции еще не известна.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщины и медицинские работники знали о потенциальном риске заражения ВИЧ во время беременности и кормления грудью. Защита от инфекций имеет решающее значение для кормящей грудью женщины, находящейся в группе риска. Всем женщинам рекомендуется пройти тестирование на ВИЧ. ВОЗ не рекомендует кормить грудью ВИЧ-инфицированных женщин.В отделениях интенсивной терапии новорожденных следует соблюдать осторожность при работе с грудным молоком из-за возможности заражения ВИЧ. Наконец, банкам грудного молока рекомендуется проводить строгие проверки доноров молока. 33
лактация | Физиология, беременность и гормоны
Лактация , секреция и удой самками после родов. Молоко вырабатывается молочными железами, которые находятся в груди.
Подробнее по этой теме
питание человека: беременность и кормление грудью
Состояние питания женщины до и во время беременности влияет не только на ее собственное здоровье, но также на здоровье и развитие ее ребенка ….
Грудь, в отличие от большинства других органов, после родов продолжает увеличиваться в размерах. Хотя рост молочных желез начинается во время беременности под влиянием гормонов яичников и плаценты и образуется некоторое количество молока, обильная секреция молока наступает только после родов.Поскольку лактация наступает после преждевременных родов, похоже, что производство молока во время беременности задерживается. Механизм, с помощью которого вызывается этот ингибирующий эффект или с помощью которого начинается лактация при родах, долгое время был предметом аргументов, вращающихся вокруг противоположного действия эстрогена, прогестерона и пролактина, как это было изучено на лабораторных животных, козах, и крупный рогатый скот. Во время беременности комбинация эстрогена и прогестерона, циркулирующих в крови, по-видимому, подавляет секрецию молока, блокируя высвобождение пролактина из гипофиза и делая клетки молочной железы невосприимчивыми к этому гормону гипофиза.Блокада снимается в конце беременности за счет изгнания плаценты и потери в ней гормонов, а также за счет снижения выработки гормонов яичниками, в то время как эстроген остается в кровотоке, чтобы способствовать секреции пролактина посредством гипофиз и поэтому благоприятствуют лактации.
Для продолжения лактации необходимо поддерживать необходимый режим секреции гормонов; нарушение равновесия из-за экспериментального удаления гипофиза у животных или из-за сопоставимых болезненных состояний у людей быстро прекращает производство молока.Некоторые гормоны гипофиза, по-видимому, участвуют в образовании молока, поэтому принято говорить о лактогенном («производящем молоко») комплексе гормонов. В некоторой степени о роли гормонов гипофиза, адренокортикотропина, тиреотропина и гормона роста в поддержании лактации у женщин, можно судить по результатам исследований, проведенных на животных, и клинических наблюдений, которые согласуются с результатами исследований на животных. Кортикоиды надпочечников также играют важную роль в поддержании лактации.
Стимул кормления грудью или сосания поддерживает продолжение лактации. Он действует двумя способами: способствует секреции пролактина (и, возможно, других гормонов гипофиза, важных для образования молока), и запускает высвобождение еще одного гормона из гипофиза — окситоцина, который вызывает сокращение особых мышечных клеток вокруг альвеол в груди и обеспечивает изгнание молока. Таким образом, когда ребенок сосет одну грудь, это может вызвать усиление потока молока из обеих, так что молоко может капать из неподнутого соска.Между началом активного сосания и началом выделения молока проходит около 30 секунд.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасНервное снабжение молочных желез не имеет большого значения в период лактации, так как производство молока является нормальным после экспериментального перерезания нервов нормальных молочных желез у животных или в вымени, пересаженном на шею козы. Вытекание молока или «сквозняк» у женщин легко вызывается подготовкой к кормлению.И наоборот, смущение или испуг могут препятствовать выделению молока, препятствуя высвобождению окситоцина; Известно также, что алкоголь блокирует выделение молока у женщин, опять же за счет воздействия на мозг. Помимо воздействия на молочные железы, окситоцин влияет на мышцы матки, поэтому сосание может вызвать сокращение матки, а иногда и судороги. Поскольку высвобождение окситоцина происходит во время полового акта, в таких случаях наблюдается выделение молока у кормящих женщин. Нарушение секреции окситоцина или рефлекса выброса молока останавливает лактацию так же быстро, как и недостаток гормонов, необходимых для выработки молока, поскольку молоко из груди не может извлекаться младенцем.Многие случаи неэффективности грудного вскармливания связаны с недостаточным выделением молока в стрессовых обстоятельствах; К счастью, лечение окситоцином в сочетании с успокоением, полученным в результате успешного ухода за больными, обычно помогает справиться с трудностями.
Сосание может вызвать лактацию у небеременных женщин. Это чаще всего наблюдается у женщин детородного возраста, но также наблюдается и у пожилых людей. Младенца, потерявшего мать, кормила его 60-летняя бабушка, которая родила последнего ребенка 18 лет назад.Через несколько дней у бабушки появилось молоко, и она продолжала кормить ребенка грудью, пока ему не исполнился год и он не мог ходить. В редких случаях сообщалось о начале лактации после операций на груди; в таких случаях это объясняется повреждением или раздражением нервов в этой области. Такие наблюдения опровергают возможность того, что лактация продолжается просто как следствие опорожнения груди.
Состав и свойства молока
Молоко можно рассматривать как эмульсию жировых шариков в коллоидном растворе белка вместе с другими веществами в истинном растворе.Два компонента молока — белковый казеин и молочный сахар или лактоза — не встречаются в других частях тела.
Грудное вскармливание особенно полезно из-за его питательных, иммунологических и психологических преимуществ. Человеческое грудное молоко превосходит модифицированные смеси коровьего молока, в которых могут отсутствовать необходимые и полезные компоненты, и которые не так легко и быстро усваиваются младенцем. Материнское грудное молоко содержит витамины, минералы, белок и противоинфекционные факторы; поступают антитела, которые защищают желудочно-кишечный тракт младенца, что приводит к более низкому уровню кишечной инфекции у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании.Связь, которая устанавливается через грудное вскармливание, благоприятна для построения отношений между родителями и детьми.
В течение этого периода важно состояние питания матери. Ежедневное потребление калорий матерью должно значительно увеличиваться, чтобы восполнить запасы питательных веществ и энергии у матери. Употребление наркотиков или курение матерью может отрицательно сказаться на младенце; многие лекарства выделяются с грудным молоком, а курение снижает объем грудного молока и замедляет темпы роста ребенка.
Молоко, выделяемое из груди, когда начинается лактация, отличается по составу от зрелого молока, производимого при хорошо установленной лактации. Раннее молоко, или молозиво, богато незаменимыми аминокислотами, белковыми строительными блоками, необходимыми для роста; он также содержит белки, передающие иммунитет к некоторым инфекциям от матери к молодняку, хотя и не в таком количестве, как у домашних животных. Младенец-человек приобретает этот тип иммунитета в основном в матке за счет переноса этих белков антител через плаценту; маленький ребенок редко становится жертвой паротита, кори, дифтерии или скарлатины.В течение короткого времени после рождения белки могут абсорбироваться из кишечника без переваривания, что способствует дальнейшему приобретению иммунитета. Рост вредных вирусов и бактерий в кишечнике, вероятно, сдерживается иммунными факторами грудного молока. После родов состав молока постепенно меняется; в течение четырех или пяти дней молозиво становится переходным молоком, а зрелое молоко выделяется через 14 дней после родов.
Некоторые различия между человеческим молозивом, переходным молоком, зрелым молоком и коровьим молоком показаны в таблице 2.Большее количество белка в немодифицированном коровьем молоке в значительной степени отвечает за его плотный твердый творог, который младенец не может переваривать; трудности можно избежать путем термической обработки или разбавления молока. Обычно, когда коровье молоко скармливают младенцам, его модифицируют таким образом, чтобы его состав максимально соответствовал грудному молоку.
| молозиво (1–5 дней) | переходный (6–14 дней) | зрелый (через 14 дней) | коровье молоко | |
|---|---|---|---|---|
| * Килокалорий; энергии достаточно, чтобы нагреть 1 килограмм воды на 1 градус по Цельсию. | ||||
| энергия, ккал * | 58 | 74 | 71 | 69 |
| общее сухое вещество, г | 12,8 | 13,6 | 12,4 | 12,7 |
| жир, г | 2.9 | 3,6 | 3.8 | 3,7 |
| лактоза, г | 5,3 | 6,6 | 7.0 | 4.8 |
| белок, г | 2,7 | 1.6 | 1.2 | 3.3 |
| казеин, г | 1.2 | 0,7 | 0,4 | 2,8 |
| зола, г | 0,33 | 0,24 | 0,21 | 0,72 |
| кальций, мг | 31 год | 34 | 33 | 125 |
| магний, мг | 4 | 4 | 4 | 12 |
| калий, мг | 74 | 64 | 55 | 138 |
| натрий, мг | 48 | 29 | 15 | 58 |
| железо, мг | 0.09 | 0,04 | 0,15 | 0,10 |
Отлучение от груди и прекращение лактации
Не существует типичного возраста отлучения от груди человеческих младенцев, поскольку он варьируется от страны к стране и среди социальных классов нации. В Индии женщины из более высоких социально-экономических групп склонны использовать искусственное вскармливание, тогда как в Великобритании и США наблюдается обратная связь.Чаще всего отлучение от груди является постепенным, с постепенным увеличением доли твердой пищи, подаваемой младенцу вместе с грудным молоком. Педиатры в целом пришли к выводу, что на основе современных знаний не происходит никаких преимуществ в питании или психологической пользы от введения твердой пищи в рацион младенцев до достижения возраста 2 1 / 2 до 3 1 / 2 месяцев, и можно ожидать, что нормальные доношенные дети будут развиваться в течение первых шести месяцев жизни на диете, состоящей исключительно из молока, либо нормального грудного молока, либо надлежащим образом модифицированного молока из других источников.
По мере снижения потребности ребенка лактация постепенно снижается и прекращается. Лечение эстрогенами часто используется для подавления лактации, и высокие дозы могут помочь в этом; но в конце лечения часто наблюдается обратный эффект. При приеме оральных контрацептивов в высоких дозах лактация может быть несколько снижена. Хотя во время кормления грудью овуляция происходит реже, иногда она случается. Поэтому грудное вскармливание не следует использовать как метод контрацепции.Менструация обычно возобновляется в течение шести-восьми недель у женщин, не кормящих грудью; продолжительность его отсутствия варьируется у женщин, кормящих грудью.
Бернард Томас Донован The Editors of Encyclopaedia BritannicaУзнайте больше в этих связанных статьях Britannica:
Лактация | Безграничная анатомия и физиология
Физиология лактации
Лактация — это секреция молока специализированными железами (молочными железами) для обеспечения питания потомства.
Цели обучения
Краткое описание процесса лактации
Основные выводы
Ключевые моменты
- Лактация — отличительный признак самок млекопитающих.
- Лактация находится под эндокринным контролем. Два основных участвующих гормона — это пролактин и окситоцин.
- Лактогенез, или процесс изменения молочных желез, чтобы начать производство молока, начинается на поздних сроках беременности. Доставка плаценты и, как следствие, резкое снижение уровней прогестерона, эстрогена и человеческого лактогена в плаценте стимулируют выработку молока.
- Молозиво — первое молоко, которое получает ребенок, находящийся на грудном вскармливании. Оно содержит большее количество лейкоцитов и антител, чем зрелое молоко, и особенно высокое содержание иммуноглобулина А. Этот иммуноглобулин покрывает слизистую оболочку незрелого кишечника ребенка, помогая предотвратить проникновение патогенов в организм ребенка.
Ключевые термины
- ведьмовское молоко : Ведьмовское молоко или неонатальное молоко — это молоко, выделяемое из грудей некоторых новорожденных человеческих младенцев любого пола.Секреция неонатального молока считается нормальным физиологическим явлением и не требует лечения или тестирования.
- молочная железа : железа, выделяющая молоко для кормления грудного ребенка или потомства.
- лактация : 1. Секреция молока из молочной железы самки млекопитающего. 2. Процесс предоставления молока молодым людям, например, грудное вскармливание. 3. Период времени, в течение которого мать занимается лактацией, чтобы накормить своих детенышей; период лактации.
- плацентарный лактоген человека : гормон, тесно связанный с пролактином, который
играет важную роль в росте груди, сосков и ареолы до рождения. - молозиво : форма молока, вырабатываемого молочными железами на поздних сроках беременности и в течение нескольких дней после родов. Человеческое и коровье молозиво густое и желтоватое. У людей он имеет высокие концентрации питательных веществ и антител, но их количество невелико.
Обзор лактации
Лактация описывает секрецию молока из молочных желез и период времени, в течение которого мать кормит своего детеныша. Этот процесс встречается у всех самок млекопитающих, хотя он появился еще до появления млекопитающих.
У людей процесс кормления молоком называется кормлением грудью или кормлением грудью.
Основная функция лактации — обеспечение питания и иммунной защиты детенышей после рождения. Почти у всех млекопитающих лактация вызывает период бесплодия, что обеспечивает оптимальные интервалы между родами для выживания потомства.
У большинства видов молоко выходит из сосков матери; однако утконос (неплацентарное млекопитающее) выделяет молоко через протоки в брюшной полости.Только у одного вида млекопитающих, плодовых летучих мышей даяк, производство молока является нормальной мужской функцией.
У некоторых других млекопитающих самцы могут производить молоко в результате гормонального дисбаланса. Это явление также может наблюдаться у новорожденных (например, у ведьмы).
Галактопоэзис — это поддержание молочной продуктивности. На этой стадии требуются пролактин и окситоцин.
Подготовка к лактации
К пятому или шестому месяцу беременности грудь готова давать молоко.Во время позднего периода беременности грудь женщины вступает в I стадию лактогенеза. Это когда грудь вырабатывает молозиво, густую, иногда желтоватую жидкость.
На этом этапе высокий уровень прогестерона подавляет большую часть производства молока. Если беременная женщина истекает молозивом до рождения ребенка, это не является медицинской проблемой и не является признаком будущей выработки молока.
При рождении уровень пролактина остается высоким, в то время как выход из плаценты приводит к внезапному падению уровней прогестерона, эстрогена и лактогена в плаценте человека.Эта резкая отмена прогестерона при высоком уровне пролактина стимулирует обильную выработку молока на стадии лактогенеза II.
Когда грудь стимулируется, уровень пролактина в крови повышается и достигает пика примерно через 45 минут, а затем возвращается в состояние до кормления примерно через три часа. Высвобождение пролактина заставляет клетки альвеол вырабатывать молоко.
Молозиво
Молозиво — первое молоко, которое получает грудной ребенок. Оно содержит большее количество лейкоцитов и антител, чем зрелое молоко, и особенно высокое содержание иммуноглобулина А (IgA), который покрывает слизистую оболочку незрелого кишечника ребенка и помогает предотвратить проникновение патогенов в организм ребенка.Секреторный IgA также помогает предотвратить пищевую аллергию. В течение первых двух недель после родов производство молозива постепенно уступает место зрелому грудному молоку.
Лактация : Петля положительной обратной связи обеспечивает непрерывное производство молока, пока ребенок продолжает кормить грудью.
Ваша грудь во время беременности | Medela
Если вы думали, что ваша грудь перестала расти, когда вы были подростком, подумайте еще раз! Сложные внутренние структуры, необходимые для кормления ребенка, начинают формироваться только во время беременности, и до недавнего времени мы даже не понимали, как они работают
Если не считать бюстгальтеров для беременных, во время беременности вы могли не особо задумываться о своей груди.Однако на поверхности происходят некоторые кардинальные изменения. В то время как в вашей утробе происходят удивительные вещи, ваша грудь также претерпевает удивительную трансформацию, чтобы подготовиться к рождению ребенка. Чтобы полностью понять, что происходит, нам нужно вернуться немного назад…
Как развивается грудь в период полового созревания
Ваша грудь постоянно меняется от полового созревания до менопаузы. В отличие от большинства других ваших органов, они не начинают расти, пока гормоны, вырабатываемые в период полового созревания, не «активируют» их.Но даже если после полового созревания они могут выглядеть полностью взрослыми, они еще не созрели.
«После полового созревания грудь продолжает развиваться, и в каждом месячном цикле вы добавляете немного секреторной [вырабатывающей молоко] ткани примерно до 35 лет», — объясняет профессор Петер Хартманн, эксперт в области лактации. Университет Западной Австралии. «После этого возраста плато развития и грудь остаются зрелыми, но неактивными».
Ваша грудь также обновляет свои собственные внутренние клетки в рамках вашего ежемесячного менструального цикла — вот почему они могут ощущаться нежными, чувствительными или опухшими во время менструации. 1
Вы можете заметить, что в первые дни цикла ваша грудь немного опухла — это потому, что она готовится к возможности беременности. Когда ваше тело понимает, что вы не беременны, месячные приливы и отливы гормонов начинаются снова. 2
Внутренние изменения груди во время беременности
Этот цикл прерывается при зачатии. С конца первого месяца беременности ваша грудь начинает превращаться в органы, вырабатывающие молоко.
За это время количество и сложность ваших молочных протоков увеличивается, и они начинают разветвляться во все более сложную систему кормления. Одновременно в груди начинают развиваться молочные клетки, называемые лактоцитами. А количество крови, притекающей к груди, увеличивается вдвое во время беременности, поэтому вы можете видеть вены сквозь кожу. 3
«Когда вы рожаете плаценту, ваш уровень прогестерона начинает падать, и лактация начинает расти»
«Когда вы забеременеете, развитие груди действительно резко возрастет», — говорит профессор Хартманн.«Когда вы зачать ребенка, он включает рост существующей секреторной ткани груди. У вас есть маленькие веточки почкообразных желез в груди, а когда вы беременеете, эти маленькие бутоны вырастают и образуют протоки и крошечные мешочки, называемые альвеолами, для хранения молока ».
Эта активность внутри груди может вызывать покалывание, болезненность, опухание или тяжесть — все это ранние признаки беременности. Прочтите Как меняется ваша грудь во время беременности, чтобы узнать больше.
Строение кормящей груди
Хотите верьте, хотите нет, но только недавно исследователи обнаружили, как работает эта сеть протоков внутри груди.
До этого столетия большинство медицинских знаний о том, как грудь производит молоко, основывалось на экспериментах, проведенных английским хирургом сэром Астли Купером в 1840 году. 4 Он пришел к выводу, что в протоках хранится молоко и выходит через 15-20 отверстий в соске. .
Невероятно, но только в 2005 году это было расследовано дальше. Исследование, проведенное коллегой профессора Хартманна доктором Донной Геддес и ее командой при поддержке Medela, показало, что грудь функционирует по-другому. 5 Воздуховоды представляют собой небольшие трубки шириной всего в несколько миллиметров, по которым молоко транспортируется, а не хранится. Вместо этого производится молоко, которое собирается в альвеолах. Эти мешочки соединены с протоками трубками еще меньшего размера, называемыми протоками. 6
Молоко остается в мешочках до тех пор, пока в вашем теле не высвободится гормон окситоцин, когда ребенок начнет сосать ваш сосок. Альвеолы окружены мышечными клетками, которые сокращаются в ответ на окситоцин, и именно эти сокращения подталкивают молоко через протоки к соску.Весь этот процесс известен как рефлекс расслабления, и вы можете почувствовать его как покалывание или шипение, когда начинаете кормить ребенка, хотя некоторые женщины вообще ничего не чувствуют. 7
Исследователи также обнаружили, что у сосков меньше отверстий, чем считалось ранее: обычно около девяти, а иногда и всего четыре. Воздуховоды должны расширяться примерно на 68%, чтобы вместить объем молока, проходящего через это небольшое количество отверстий. 8
«На протяжении всего периода грудного вскармливания структура и работа груди остаются неизменными до тех пор, пока ребенок не начинает потреблять меньше молока», — объясняет профессор Хартманн.
Грудь начинает вырабатывать молоко во время беременности
Примерно с середины беременности ваши альвеолы могут вырабатывать молоко. К счастью, гормоны беременности не позволяют им образовывать партии 9 — иначе они могли бы лопнуть ко дню родов!
«Вы не хотите производить 800 мл в день во время беременности», — говорит профессор Хартманн. «Итак, у вас более высокий уровень прогестерона, чтобы предотвратить активацию секреции молока. Затем, когда вы родите плаценту, ваш уровень прогестерона начинает быстро падать, и лактация начинается.”
И если вам интересно, что происходит с вашей грудью после прекращения грудного вскармливания, она возвращается в состояние покоя, но не сразу. «Когда мать полностью прекращает кормление грудью, для полного выключения груди требуется время — вероятно, месяц или два», — говорит профессор Хартманн. «Для прекращения производства грудного молока у человека требуется много времени, тогда как у других видов грудное молоко происходит довольно быстро».
Однако со временем ваша грудь вернется в то состояние, в котором она была до беременности.Затем, если вы снова забеременеете, тот же цикл роста и развития начнется заново. 1
Хотите узнать больше? Прочтите нашу бесплатную электронную книгу «Удивительная наука о материнском молоке» или прочтите нашу статью Почему молозиво так важно?
Грудное молоко: когда начнется производство?
Грудное молоко: когда начинается производство?
5 октября 2015 г.
Несмотря на то, что грудное вскармливание не начинается до рождения ребенка, большинство женщин вырабатывают молоко примерно в середине беременности.Хотя это обычное дело для многих мам, не расстраивайтесь, если это не ваш случай. Есть несколько продуктов для грудного вскармливания, которые могут помочь вам в продуктивности, если у вас есть проблемы с выработкой молока. Ниже приведен график, который поможет вам лучше понять процесс производства молока и его ожидания [ссылка на статью «График грудного вскармливания — первый год ожиданий»].
Перед родами
Многие мамы отмечают выделение молозива уже в середине беременности, примерно на 18-20 неделе или в середине второго триместра.Ваша грудь может казаться наполненной или набухшей, но молоко не выйдет, и в сцеживании нет необходимости. Если этого не происходит, это не значит, что выработка молока начинается не внутри вашего тела, и вам не о чем беспокоиться.
День 1 после рождения
В течение первого часа после рождения, скорее всего, ваша грудь будет выделять молозиво, густое и желтоватое вещество, совсем не похожее на молоко. Вы все равно должны кормить ребенка молозивом, поскольку оно содержит важные питательные вещества, которые помогут вашему новорожденному выстроить здоровую и сильную иммунную систему.В больнице, вероятно, будут ресурсы по грудному вскармливанию, такие как специалист по грудному вскармливанию или доула, или вы могли бы использовать свои собственные, чтобы помочь вам узнать, как заставить вашего ребенка прикладываться к груди [ссылка на статью « К методам, чтобы ваш новорожденный прикладывался»] , и избавит вас от беспокойства по поводу выработки молока на этой ранней стадии.
Первые несколько дней
Большинство мам замечают увеличение продуктивности в первые 2-3 дня, но если с вами этого не происходит, не о чем беспокоиться.Примерно 25% мам требуется больше времени, чем в первые несколько дней, чтобы начать производить молоко в полную силу. Вы заметите некоторые признаки увеличения продуктивности, такие как ощущение покалывания, набухания в груди или ощущение переполнения в одной или обеих грудях, или тепло, когда грудь наполняется. Ребенок также отреагирует на это увеличение продуктивности изменениями в привычках кормления, поскольку они станут синхронизированными с телом мамы, и они научатся хвататься и кормить. Чем больше вы кормите грудью или сцеживаете, тем больше вероятность того, что ваша продуктивность увеличится.
Следующие несколько недель
Это этап, на котором преимущества грудного вскармливания становятся более заметными, как и изменения в вашем молоке и увеличение продуктивности. Изменения в производстве могут быть постепенными, но вскоре вы увидите, как густое вещество молозива превращается в более жидкое молоко по мере увеличения продуктивности. Если на этом этапе у вас все еще возникают проблемы с производством молока, достаточного для кормления ребенка, обратитесь к ресурсам по грудному вскармливанию, чтобы узнать о любых проблемах или о том, что вы можете сделать, чтобы стимулировать производство.Некоторым мамам нужно время, чтобы привыкнуть к этому процессу, и не стоит беспокоиться, если это произойдет и с вами.
Оставайтесь преданными!
Если у вас возникнут проблемы с производством даже на более позднем этапе развития вашего новорожденного, не сдавайтесь! Грудное вскармливание требует много прилежания, усилий и энергии, а это не всегда легко, особенно если у вас есть другие дети, о которых нужно заботиться. Создайте систему поддержки грудного вскармливания, которая включает в себя друзей и семью в дополнение к вашему супругу или партнеру, чтобы помогать вам с домашними делами, уходом за другими детьми и уходом за вашим новорожденным, пока вы заботитесь о себе и изучаете новые способы своего кузовные работы.Ваши ресурсы по грудному вскармливанию, такие как специалист по грудному вскармливанию или доула, также должны быть включены в эту систему поддержки, чтобы у вас всегда был под рукой эксперт, который отвечал на ваши вопросы и постоянно информировал вас о том, как меняется ваше тело по мере увеличения выработки молока.
Гормоны беременности и родов
Введение
Правильный баланс гормонов важен для успешной беременности. Гормоны действуют как химические посредники организма, отправляя информацию и обеспечивая обратную связь между различными тканями и органами.Гормоны перемещаются по телу, обычно через кровь, и прикрепляются к белкам в клетках, называемых рецепторами — так же, как ключ подходит к замку или рука подходит к перчатке. В ответ на это целевая ткань или орган изменяет свою функцию, так что беременность сохраняется. Первоначально яичники, а затем плацента являются основными производителями гормонов, связанных с беременностью, которые необходимы для создания и поддержания правильных условий, необходимых для успешной беременности.
Ранние сроки беременности
После зачатия новый эмбрион должен сигнализировать о своем присутствии матери, позволяя ее телу определить начало беременности.Когда яйцеклетка оплодотворяется, она проходит через женские половые пути и на шестой день имплантируется в матку, высвобождая гормон, называемый хорионическим гонадотропином человека. Этот гормон попадает в материнское кровообращение и позволяет матери распознавать эмбрион и начинать изменять свое тело, чтобы поддержать беременность.
Хорионический гонадотропин человека может быть обнаружен в моче уже через 7-9 дней после оплодотворения и используется в качестве индикатора беременности в большинстве тестов на беременность, отпускаемых без рецепта.Отчасти это является причиной частого мочеиспускания, которое часто наблюдается у беременных женщин в течение первого триместра. Это связано с тем, что повышение уровня хорионического гонадотропина человека вызывает приток большего количества крови к области таза и почек, что заставляет почки выводить отходы быстрее, чем до беременности. Хорионический гонадотропин человека проходит через кровь матери в яичники, чтобы регулировать уровень гормонов, способствующих беременности, эстрогена и прогестерона.
Роль прогестерона и эстрогенов при беременности
Высокий уровень прогестерона требуется на протяжении всей беременности, и его уровень постоянно повышается до рождения ребенка.В течение первых нескольких недель беременности прогестерона, вырабатываемого желтым телом (временная эндокринная железа яичников), достаточно для поддержания беременности. На этой ранней стадии прогестерон выполняет множество разнообразных функций, которые жизненно важны для установления беременности, в том числе:
- Увеличение притока крови к матке за счет стимуляции роста существующих кровеносных сосудов
- Стимулирующие железы в слизистой оболочке матки (эндометрий) для выработки питательных веществ, поддерживающих ранний эмбрион
- Стимулирование роста и утолщения эндометрия с образованием децидуальной оболочки, уникального органа, который поддерживает прикрепление плаценты и позволяет имплантировать эмбрион
- Помощь в установлении плаценты
По мере формирования и роста плаценты развивается способность вырабатывать гормоны.Клетки, составляющие плаценту, известные как трофобласты, способны превращать холестерин из кровотока матери в прогестерон. Между 6-9 неделями беременности плацента замещает яичники в качестве основного продуцента прогестерона. Помимо того, что прогестерон жизненно важен для установления беременности, он также выполняет множество функций во время средней и поздней беременности, в том числе:
- Важность для правильного развития плода
- Предотвращение сокращения мышц матки до начала родов
- Предотвращение лактации до послеродового периода
- Укрепление мышц тазовой стенки при подготовке к родам
Хотя прогестерон преобладает на протяжении всей беременности, эстроген также очень важен.Многие функции прогестерона требуют эстрогена, и фактически выработка прогестерона из плаценты стимулируется эстрогеном. Эстроген вырабатывается и высвобождается желтым телом яичников, а затем плода-плацентарной единицей, где печень плода и надпочечники вырабатывают гормон эстриол (эстроген, который часто используется для определения благополучия плода во время беременности), то есть попадает в плаценту, где превращается в другие эстрогены. Уровни этого гормона неуклонно повышаются до рождения и имеют широкий спектр эффектов, в том числе:
- Поддержание, контроль и стимуляция выработки других гормонов беременности
- Необходим для правильного развития многих органов плода, включая легкие, печень и почки
- Стимулирование роста и правильного функционирования плаценты
- Содействие росту тканей груди матери (вместе с прогестероном) и подготовка матери к лактации (грудному вскармливанию)
Другие гормоны, вырабатываемые плацентой
Плацента также производит несколько других гормонов, включая плацентарный лактоген человека и кортикотропин-рилизинг-гормон.Функция плацентарного лактогена человека до конца не изучена, хотя считается, что он способствует росту молочных желез при подготовке к лактации. Также считается, что он помогает регулировать метаболизм матери за счет повышения уровня питательных веществ в крови матери для использования плодом. Считается, что кортикотропин-рилизинг-гормон регулирует продолжительность беременности и созревание плода. Например, когда беременные женщины испытывают стресс, особенно в первом триместре беременности, плацента увеличивает выработку кортикотропин-рилизинг-гормона.Для этого есть веская причина: в первые дни беременности кортикотропин-рилизинг гормон подавляет иммунную систему матери, не позволяя организму матери атаковать плод. На более поздних сроках беременности он улучшает кровоток между плацентой и плодом. В последние недели беременности уровень кортикотропин-рилизинг-гормона поднимается еще выше — повышение, которое совпадает с резким скачком уровня кортизола. Повышение уровня кортикотропин-рилизинг-гормона и кортизола может способствовать созреванию органов плода непосредственно перед началом родов и влиять на время родов за счет выработки «позднего всплеска кортизола».Этот пренатальный всплеск кортизола также был связан с более внимательным материнством как у животных, так и у женщин, и считается адаптивной реакцией, которая вызывает повышенную симпатию к запахам тела их младенца, укрепляя связь между матерью и ребенком.
Побочные эффекты гормонов беременности
Высокий уровень прогестерона и эстрогена важен для здоровой беременности, но часто является причиной некоторых общих нежелательных побочных эффектов у матери, особенно когда они действуют на мозг.Пока организм матери не адаптировался к более высоким уровням этих гормонов, перепады настроения могут быть очень частым явлением. Большинство женщин испытывают тошноту по утрам — чувство тошноты в любое время дня, которое может привести к рвоте. Точная причина утреннего недомогания неизвестна, но, скорее всего, это связано с быстрым увеличением: эстрогена и прогестерона; хорионический гонадотропин человека; или близкородственный гормон щитовидной железы, называемый гормоном, стимулирующим щитовидную железу, уровень которого снижается на ранних сроках беременности, хотя, вероятно, это вызвано сочетанием всех этих гормональных изменений.Утреннее недомогание обычно начинается примерно на 5-6 неделе беременности и должно пройти к 12-16 неделе, хотя некоторые женщины страдают на протяжении всей беременности.
Многие женщины испытывают боль и дискомфорт в тазу и пояснице в течение первого триместра. В основном это происходит из-за гормона релаксина. Релаксин обнаруживается к 7-10 неделе и вырабатывается на протяжении всей беременности. Этот гормон расслабляет мышцы, суставы и связки матери, освобождая место для растущего ребенка. Действие релаксина больше всего сосредоточено в области таза; размягчение суставов таза часто может привести к боли в этой области.Более мягкие суставы также могут снизить устойчивость, и некоторые женщины могут заметить, что балансировать труднее. Также наблюдается учащение запоров, связанных с уменьшением движения кишечника из-за релаксина и роста плода.
Хотя иногда это вызывает дискомфорт и разочарование, все эти побочные эффекты обычно уменьшаются или даже проходят к концу первого триместра.
Гормоны и роды
Точные события, которые привели к родам, до сих пор полностью не изучены.Чтобы ребенок появился на свет, должны произойти две вещи: мышцы матки и брюшной стенки должны сократиться, а шейка матки должна смягчиться или созреть, позволяя ребенку выйти из матки во внешний мир.
Гормон окситоцин играет ключевую роль в родах. Окситоцин, который часто называют «гормоном любви», ассоциируется с чувствами привязанности и материнства. Это также верно в отношении другого гормона, выделяемого во время родов, под названием пролактин. Если необходимо вызвать роды (вызвать их искусственно), часто вводят окситоцин или синтетический эквивалент окситоцина, чтобы «запустить» процесс.Уровень окситоцина повышается в начале родов, вызывая регулярные сокращения матки и мышц живота. Сокращения, вызванные окситоцином, усиливаются и учащаются без влияния прогестерона и эстрогена, которые в больших количествах предотвращают роды.
Шейка матки должна расшириться (раскрыться) примерно на 10 см, чтобы ребенок мог пройти. Окситоцин, наряду с другими гормонами, стимулирует созревание шейки матки, что приводит к последовательному расширению во время родов. Окситоцин с помощью высокого уровня эстрогена вызывает высвобождение группы гормонов, известных как простагландины, которые могут играть роль в созревании шейки матки.Уровень релаксина также быстро увеличивается во время родов. Это способствует удлинению и смягчению шейки матки, а также смягчению и расширению нижней части таза матери, что еще больше способствует появлению ребенка.
По мере того, как схватки становятся более интенсивными, выделяются естественные гормоны, облегчающие боль. Известные как бета-эндорфины, они похожи на такие препараты, как морфин, и действуют на те же рецепторы в головном мозге. Помимо снятия боли, они также могут вызвать у матери чувство восторга и счастья.Когда рождение приближается, организм матери выделяет большое количество адреналина и норадреналина — так называемых гормонов «борьбы или бегства». Внезапный выброс этих гормонов непосредственно перед родами вызывает прилив энергии у матери и несколько очень сильных сокращений, которые помогают родить ребенка.
Гормоны после родов
Когда ребенок рождается, окситоцин продолжает сокращать матку, чтобы ограничить приток крови к матке и снизить риск кровотечения, а также помочь отделить плаценту, которая рождается вскоре после этого.Уровни окситоцина и пролактина в крови очень высоки, что поддерживает связь между матерью и ребенком. Кожный контакт и зрительный контакт между матерью и ребенком также стимулируют высвобождение окситоцина и пролактина, что еще больше способствует укреплению связи. Многие матери описывают состояние эйфории сразу после родов; это связано с действием окситоцина, пролактина и бета-эндорфинов.
На самом деле женщины могут кормить грудью примерно на четвертом месяце беременности, но высокий уровень прогестерона и эстрогена в это время препятствует лактации.После выхода плаценты во время родов уровни прогестерона и эстрогена в крови падают, позволяя матери производить первый прием молозива — молока высокой плотности, которое содержит больше белка, минералов и жирорастворимых витаминов (А и К), чем зрелое молоко. молоко, которое идеально подходит для новорожденных. Когда ребенок сосет грудь, окситоцин и пролактин высвобождаются из гипофиза и проходят через кровь матери в грудь, где пролактин стимулирует выработку молока, а окситоцин стимулирует доставку молока к соску.Эти гормоны не только стимулируют связывание, но и способствуют выработке молока и дальнейшему производству молока. Зрелое молоко, которое питает ребенка и вызывает сон, начинает вырабатываться примерно через четыре дня после рождения.
Последний раз отзыв: март 2018
Лактация человека — обзор
Общая анатомия
Молочная железа, которую в медицине называют грудью, происходит от латинского слова «грудь», «mamma». Молочная железа человека — единственный орган, который не полностью развит при рождении.Он претерпевает резкие изменения в размере, форме и функциях от менархе до беременности, лактации и, в конечном итоге, инволюции ( Рисунки 2 и 3 3 ). Железа проходит три основных фазы роста и развития до беременности и кормления грудью: фаза I — in utero ; II фаза — в течение первых 2 лет жизни; и III фаза — в период полового созревания.
Рисунок 2. Женская грудь от младенчества до лактации с соответствующим поперечным сечением и структурой протоков. (а – в) Постепенное развитие хорошо дифференцированной протоковой и периферической долькоальвеолярной системы.(d) Прорастание протоков и усиление периферического лобулярно-альвеолярного развития во время беременности. Железистые клетки просвета в ближайшее время начинают активно синтезировать молочный жир и белки; только небольшое количество попадает в просвет. (e) При послеродовой отмене лютеиновых и плацентарных половых стероидов и плацентарного лактогена пролактин способен вызывать полную секреторную активность альвеолярных клеток и высвобождение молока в альвеолы и более мелкие протоки. Воспроизведено из Лоуренса Р.А. и Лоуренса Р.М. (2005). Грудное вскармливание: руководство для медицинской профессии , 6-е изд., рис. 2–3 , стр.43. Филадельфия, Пенсильвания: Эльзевьер, с разрешения.
Рис. 3. Схематический рисунок груди, иллюстрирующий ее упорядоченную конструкцию, где авеолы вырабатывают молоко, которое течет через систему протоков к соску и выбрасывается при стимуляции груди. Воспроизведено из Лоуренса Р.А. и Лоуренса Р.М. (2005). Грудное вскармливание: руководство для медицинской профессии , 6-е изд., Рисунки 2–7, с. 48. Филадельфия, Пенсильвания: Эльзевьер, с разрешения.
Эмбриональное развитие груди начинается с молочной полосы у эмбриона, которая появляется на четвертой неделе, когда эмбриону всего 2 года.5 мм в длину. На пятой неделе он становится молочной линией или гребнем и продолжает развиваться с этого момента. К 16 неделе беременности на стадии ветвления развития груди образуется 15-25 эпителиальных полос, которые представляют будущие секреторные альвеолы. Молочные железы как мужских, так и женских плодов от 13 до 40 недель беременности были тщательно изучены, а развитие выявлено с помощью ультразвука. При рождении молочная железа является важным анатомическим указателем, с помощью которого врачи определяют гестационный возраст младенца.Во время родов у доношенного ребенка виден сосок, имеется рудиментарная система протоков, а тело груди пальпируется на 3–4 мм. Грудь у самок относительно неподвижна до полового созревания. Органогенез начинается у большинства женщин в возрасте от 10 до 12 лет, в течение которого протоковая система начинает прорастать, что приводит к росту паренхимы груди с окружающей жировой подушечкой. Протоковое дерево расширяется и формирует узор ветвления, удлиняя существующие протоки и растущие боковые почки по бокам протоков, которые в конечном итоге образуют альвеолярные зачатки, которые разовьются в молочную часть железы.Грудь продолжает созревать под действием гормонов менструального цикла. Этот микроскопический рост продолжается ежемесячно примерно до 28 лет, если он не прерван беременностью и лактацией. После установления менструации и овуляции грудь получила достаточный гормональный стимул, чтобы она могла продолжать созревать и развивать молочные клетки, способные производить молоко. Забеременевшие подростки анатомически способны кормить грудью своих младенцев. Система протоков в груди развивается очень организованно.В альвеолах образуется выстилка из млечных клеток, которые способны производить молоко, которое попадает в систему протоков. По системе воздуховодов молоко направляется к соску. В сосок впадают около 16–18 протоков, каждый из которых выводит несколько долек, а каждая долочка содержит несколько альвеол.
Грудь подготовлена к полноценной лактации с 16 недель беременности без какого-либо активного вмешательства со стороны матери. Он остается неактивным за счет баланса ингибирующих гормонов, которые подавляют реакцию клеток-мишеней во время беременности.В первые несколько часов первого дня послеродового периода грудь реагирует на изменение гормональной среды и стимулы сосания новорожденного, чтобы производить и выделять молоко. Когда плацента выходит, гормоны, препятствующие выработке грудью полного количества молока, исчезают. Расход энергии во время лактации показал, что эффективность производства грудного молока превышает 95%. Подсчитано, что затраты энергии на лактацию человека минимальны. В отличие от большинства органов, которые полностью развиваются при рождении, молочная железа претерпевает большую часть своего морфогенеза постнатально в подростковом и взрослом возрасте.Лактация — неотъемлемая часть репродуктивного цикла всех млекопитающих, включая человека.
Гормональный контроль лактации можно описать в связи с пятью основными этапами развития молочной железы. (1) эмбриогенез; (2) маммогенез или рост молочной железы; (3) лактогенез или начало секреции молока; (4) лактация или секреция цельного молока; и (5) инволюция, когда младенца отнимают от груди. Некоторые женщины могут сцеживать молозиво примерно через 16 недель беременности. Способность производить молоко можно измерить, измерив уровень лактозы и альфа-лактальбумина.Стадия I лактогенеза фактически начинается во время родов и знаменуется значительным увеличением содержания лактозы, общего белка, аминоглобулинов, а также снижением содержания натрия и хлоридов и накоплением субстрата из производства молока в системе матери. Состав предродового секрета до родов остается довольно постоянным. Лактогенез инициируется в послеродовом периоде снижением уровня прогестерона в плазме, в то время как уровень пролактина остается высоким. Начало процесса не зависит от кормления грудью младенца до третьего или четвертого дня, когда секреция снижается, если молоко не удаляется из груди.
Стадия лактогенеза II включает увеличение кровотока и поглощения кислорода и глюкозы, а также резкое увеличение концентрации цитрата, считающегося надежным маркером стадии II лактогенеза. Стадия II лактогенеза через 2-3 дня после родов начинается клинически, когда секреция молока обильная, и биохимически, когда уровень альфа-лактальбумина в плазме достигает пика. Основные изменения в составе молока продолжаются в течение 10 дней, переход от молозива к зрелому молоку.
Формирование зрелого молока, когда-то называвшееся галактопоэзом, теперь называют стадией III лактогенеза.Состав молока в течение этих первых 10 дней был тщательно изучен, и эта закономерность сохраняется среди матерей.
Роль окситоцина
Окситоцин был первым гормоном, изученным в отношении грудного вскармливания и рефлекса подавления. Он был детально изучен, потому что его можно было измерить и выделить в лаборатории. Однако окситоцин — это не только женский гормон. Он вырабатывается как самцами, так и самками, а не только во время размножения самками. Считается, что он способствует большей отзывчивости на близость, открытости отношениям и заботе.Окситоцин, циркулирующий во время грудного вскармливания, вызывает спокойствие, отсутствие стресса и улучшенную способность взаимодействовать с младенцем. Система спокойствия и связи является частью системы нервов и гормонов, которые вместе вызывают эти эффекты. Окситоцин — это полипептид, обнаруженный у всех видов млекопитающих, и действует через механизм, посредством которого он активирует рецепторы на внешней поверхности клеточной мембраны. Окситоцин вырабатывается супраоптическим и перивентрикулярным ядрами гипоталамуса.Были идентифицированы рецепторы окситоцина в матке и груди. Хорошо известно, что окситоцин вызывает сокращение матки, и в первые дни лактации мать будет знать, что матка сжимается, когда ребенок прикладывается к груди. Именно этот эффект позволяет матери быстрее восстанавливаться после родов, если она кормит грудью. Окситоцин называют гормоном спокойствия, любви и исцеления. Однако в отношении лактации именно гормон стимулирует выделение молока у всех видов.Нейроэндокринный контроль выброса молока проиллюстрирован на рис. 5 . Отмечено, что при стимуляции соска через афферентные нервы он посылает сигнал в мозг и гипоталамус и стимулирует высвобождение как окситоцина, так и пролактина посредством нейроэндокринного контроля.
Рисунок 5. Нейроэндокринный контроль выброса молока. Воспроизведено из Лоуренса Р.А. и Лоуренса Р.М. (2005) Грудное вскармливание: Руководство для медицинской профессии , 6-е изд., Рисунки 3–9, с.80. Филадельфия, Пенсильвания: Эльзевьер, с разрешения.
Количество молока, производимого полностью кормящей женщиной, составляет в среднем от 750 до 1000 мл в день, если она кормит доношенного ребенка-одиночки. Производство молока, однако, может превышать это количество в зависимости от потребности, поскольку грудь производит то количество молока, которое требуется грудному ребенку или сцеживанию. Поэтому женщины, имеющие двойню и тройню, могут производить значительно большие объемы. Женщины также недолго выкармливали четверых и пятерых.Проблема не в способности вырабатывать молоко, а во времени кормить младенца. Кормление близнецов обычно проводится одновременно с двумя младенцами у груди изначально. Исследования, проведенные с целью заставить детей, находящихся на грудном вскармливании, потреблять больше молока, заставляя их матери сцеживать молоко после каждого кормления, чтобы они увеличивали свою продуктивность, показали, что грудных детей нельзя перекармливать. Механизм этого не ясен, хотя предполагается, что в грудном молоке есть компонент, который в нужный момент отключает аппетит младенца.
У человека лактогенез происходит медленно в течение первых нескольких дней после родов по мере снижения уровня прогестерона.
