Глюкофаж — інструкція із застосування, купити таблетки Глюкофаж в Україні | Ціна від 121.10 грн.
- Список товарів
- Інструкції
- Ціни в аптеках
- Аналоги
Товарів: 9
Сортування: За рейтингомВід дешевихВід дорогих
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Аналоги Показати всі
Перейти до кошика
Ціна за рецептом: 27. 11 грн.
11 грн.
Перейти до кошика
Перейти до кошика
Ціна за рецептом: Безкоштовно
З цим товаром купують
Від 13.00 грн.
Від 88.50 грн.
-
Від 33.50 грн.
Від 58.
 10 грн.
10 грн.Від 65.30 грн.
Від 199.70 грн.
Від 220.10 грн.
Від 68.
 00 грн.
00 грн.- Від 200.80 грн.
Редакторська група
Дата створення: 27.04.2021 Дата оновлення: 04.04.2023
Глюкофаж
Глюкофаж — французький препарат від компанії «Мерк Санте». Належить до класу бігуанідів і понад 40 років використовується ендокринологами в боротьбі із цукровим діабетом.
До складу лікарського засобу входить метформін, який має гіпоглікемічний ефект — гальмує розщеплення глікогену та продукування глюкози зі сполук, у яких відсутні вуглеводи, печінкою. У результаті відбувається зниження вмісту глюкози, яка надходить у кров натщесерце та з їжею.
Медикамент прискорює надходження глюкози з кишечника у кровотік і підвищує чутливість клітин м’язів і печінки до дії інсуліну, що спричиняє збільшення витрати моносахариду, нормалізацію та зниження ваги в пацієнтів.
Прийом медичного препарату:
- не підсилює продукування інсуліну й не змінює обмін вуглеводів шляхом зниження вмісту цукру в крові;
- знижує рівень ліпідів у крові;
- перешкоджає розвитку хвороб серця та судин.
Ліки діють через 2 години після надходження в організм і затримують стрибки рівня глюкози на 8–12 годин.
Форми випуску
Медикамент випускається у вигляді:
- Таблеток, які покриваються оболонкою із плівки й містять 500, 850 і 1000 мг діючої речовини.
- Таблеток із пролонгованим ефектом Глюкофаж XR, які містять 500 і 1000 мг метформіну. Їхня структура містить гелеву систему із двох шарів. Діюча речовина з таблеток вивільняється поступово, тому препарат призначається пацієнтам 1 раз на день.
- В упаковках виробника міститься 30 і 60 таблеток.Аналоги медпрепарату — Метамін, Метформін-Тева, Діафомін — продаються в українських аптеках.
Показання до застосування
Таблетки Метформін призначають:
- при цукровому діабеті другого типу, якщо не допомагають дієта й фізичні вправи або вага пацієнтів перевищує норму;
- як препарат першочергового вибору для полегшення страждань хворих, які виникають при ускладненнях інсулінонезалежного діабету й ожирінні за відсутності зниження ваги разом із дієтичним харчуванням.

Медикамент застосовують як монотерапія або комбінована терапія:
- з препаратами, які містять інсулін, для зниження концентрації глюкози у плазмі крові — у терапії дорослих пацієнтів;
- з медпрепаратами інсуліну — для лікування дітей з 10 років.
Протипоказання до застосування
Ліки Глюкофаж не рекомендуються при:
- підвищеній чутливості до діючої та допоміжних речовин медикаменту;
- лактоацидозі й кетоацидозі в гострому перебігу, які виникають при діабеті;
- предіабетичній комі;
- нирковій (СКФ <30 мл/хв), серцевій, легеневій і печінковій недостатності;
- порушенні функцій нирок, які виникають при втраті рідини організмом;
- шоку;
- хронічних інфекціях;
- хворобах, при яких порушується постачання тканин киснем;
- інфаркті міокарда;
- гострих отруєннях від прийому алкоголю;
- алкоголізмі.

Медпрепарат не використовують у лікуванні дітей у віці до 10 років.
Особливості застосування
Ліки не поєднують:
- з алкоголем і медикаментами, до складу яких входить спирт, тому що підвищується продукування і збільшується надходження у кровотік лактату, що призводить до лактоацидозу;
- з рентгеноконтрастними препаратами, які містять йод і вводяться всередину судин, через ризик розвитку нефропатії та лактоацидозу.
Терапію лікарським засобом переривають перед або в день обстеження чи операції, у ході якої хворому застосовують анестезію, і відновлюють через 2 дні.
Медпрепарат лікарі не рекомендують приймати через нестачу інформації про безпеку терапії під час:
- вагітності;
- годування грудьми, тому що медикамент виводиться у материнське молоко.
Жінкам, які планують або очікують народження дитини, призначають препарати інсуліну, щоб нормалізувати концентрацію глюкози у крові й запобігти вадам розвитку в дітей.
Пацієнтам лікарі призначають дієту з обмеженням прийому солодкого, випічки, жирних продуктів і напівфабрикатів.
До факторів ризику виникнення лактоацидозу належать надмірне вживання алкоголю, печінкову недостатність, недостатньо контрольований цукровий діабет, кетоз, стани, пов’язані з гіпоксією, а також одночасне застосування лікарських засобів, які у взаємодії можуть призвести до розвитку лактоацидозу. У разі виникнення будь-яких симптомів лактатацидозу пацієнт повинен припинити застосування метформіну та звернутися до лікаря. У разі застосування препаратів у комбінації з метформіном необхідний ретельний контроль функції нирок.
Антигіпертензивні лікарські засоби класу інгібіторів АПФ можуть викликати зниження концентрації глюкози у крові. За необхідності слід скоригувати дозу метформіну.
Побічні реакції
При зборі даних клінічних досліджень було виявлено, що препарат Глюкофаж може викликати:
- найчастіш небажані реакції на початку лікування: нудоту, блювоту, пронос, болі у шлунку та втрату апетиту, тому дозу ліків підвищують поступово;
- мегалобласну анемію через зменшення всмоктування та концентрації у крові вітаміну В12;
- зміна смакових відчуттів;
- збої в роботі печінки, які супроводжуються зміною показників, за якими визначають стан органа;
- алергію, яка проявляється свербежем, почервонінням і висипаннями на шкірі, кропив’янкою.

Для запобігання виникненню зазначених побічних явищ рекомендовано повільно підвищувати дози та застосовувати добову дозу препарату у 2–3 прийоми.
Список використаної літератури
- Компендіум — лікарські препарати
- Державний реєстр лікарських засобів
- JAMA
Популярные вопросы про Глюкофаж
Від чого Глюкофаж?
Медпрепарат призначають для зниження рівня глюкози у крові при цукровому діабеті другого типу, коли пацієнтам не допомагають дієта й фізичні навантаження, а також хворим, які страждають ожирінням. Ліки застосовують або комбінують із препаратами, до складу яких входить інсулін, дітям з 10 років і дорослим.
Як приймати Глюкофаж?
Медикамент п’ють перорально по 1 таблетці, яка містить 0,5 або 0,85 г метформіну, 2–3 рази на день під час або після їди.
Препарат Глюкофаж XR, який повільно вивільняє діючу речовину, п’ють по 1 таблетці на день під час вечері.
Після 10–15 днів терапії лікар коректує дозу під контролем вмісту глюкози у крові.
Дозування підвищують на 500 мг 1 раз на 7 днів, щоб виключити розвиток порушень травлення. Максимально на добу призначають 2000 мг ліків, які не розжовують, розділяють на 3 денні прийоми й запивають водою. Щоб уникнути побічних реакцій, необхідно дотримуватися рекомендацій щодо застосування препарату.
Як довго приймати Глюкофаж?
Курс лікування становить від 21 дня до 3 місяців залежно від діагнозу хворого.
Глюкофаж: інструкції
ГЛЮКОФАЖ XR (UA/3994/02/01)
Форма випуску: таблетки пролонгованої дії по 500 мг; по 15 таблеток у блістері; по 2 або по 4 блістери в картонній коробці
Склад: 1 таблетка містить: метформіну гідрохлориду 500 мг
Производитель: Франція
ГЛЮКОФАЖ XR (UA/3994/02/01)
Форма випуску: таблетки пролонгованої дії по 500 мг; по 15 таблеток у блістері; по 2 або по 4 блістери в картонній коробці
Склад: 1 таблетка містить: метформіну гідрохлориду 500 мг
Производитель: Франція
ГЛЮКОФАЖ XR (UA/3994/02/02)
Форма випуску: таблетки пролонгованої дії по 1000 мг, по 10 таблеток у блістері; по 3 або по 6 блістерів у картонній коробці
Склад: 1 таблетка, вкрита оболонкою, містить метформіну гідрохлориду 1000 мг
Производитель: Франція
ГЛЮКОФАЖ XR (UA/3994/02/02)
Форма випуску: таблетки пролонгованої дії по 1000 мг, по 10 таблеток у блістері; по 3 або по 6 блістерів у картонній коробці
Склад: 1 таблетка, вкрита оболонкою, містить метформіну гідрохлориду 1000 мг
Производитель: Франція
ГЛЮКОФАЖ® (UA/3994/01/01)
Форма випуску: таблетки, вкриті плівковою оболонкою, по 500 мг по 15 таблеток у блістері; по 2 або по 4 блістери у картонній коробці; по 20 таблеток у блістері; по 3 блістери у картонній коробці
Склад: 1 таблетка, вкрита плівковою оболонкою, по 500 мг містить 500 мг метформіну гідрохлориду, який відповідає 390 мг метформіну
Производитель: Франція
ГЛЮКОФАЖ® (UA/3994/01/02)
Форма випуску: таблетки, вкриті плівковою оболонкою, по 850 мг по 15 таблеток у блістері; по 2 або по 4 блістери у картонній коробці; по 20 таблеток у блістері; по 3 блістери у картонній коробці
Склад: 1 таблетка, вкрита плівковою оболонкою, по 850 мг містить 850 мг метформіну гідрохлориду, який відповідає 662,90 мг метформіну
Производитель: Франція
ГЛЮКОФАЖ® (UA/3994/01/03)
Форма випуску: таблетки, вкриті плівковою оболонкою, по 1000 мг по 15 таблеток у блістері; по 2 або по 4 блістери у картонній коробці
Склад: 1 таблетка, вкрита плівковою оболонкою, по 1000 мг містить 1000 мг метформіну гідрохлориду, який відповідає 780 мг метформіну
Производитель: Франція
ГЛЮКОФАЖ® (UA/3994/01/03)
Форма випуску: таблетки, вкриті плівковою оболонкою, по 1000 мг по 15 таблеток у блістері; по 2 або по 4 блістери у картонній коробці
Склад: 1 таблетка, вкрита плівковою оболонкою, по 1000 мг містить 1000 мг метформіну гідрохлориду, який відповідає 780 мг метформіну
Производитель: Франція
Глюкофаж ціна в Аптеці 911
| Назва | Ціна |
|---|---|
Глюкофаж табл. в/о 850мг №30 в/о 850мг №30 | 103.66 грн. |
| Глюкофаж табл. в/о 1000мг №30 | 156.20 грн. |
| Глюкофаж табл. в/о 500мг №60 | 189.88 грн. |
| Глюкофаж табл. в/о 850мг №60 | 214.63 грн. |
| Глюкофаж XR табл. 1000мг №30 | 244.43 грн. |
Основные принципы терапии сахарного диабета 2 типа | Дедов
Большинство больных сахарным диабетом
(СД) 2 типа хронически пребывают в состоянии
декомпенсации углеводного обмена,
что ускоряет темпы развития и прогрессироват
ь макро- и микрососудистых осложнений, приводящих
к снижению качества жизни, преждевременной
инвалидизации и смерти пациентов. Анализ
причин подобного явления показал, что при подборе
терапии далеко не всегда учитываются все известные
звенья патогенеза СД 2 типа. В связи с этим
подавляющее большинство пациентов получают
лишь монотерапию тем или другим пероральным
сахароснижаюшим препаратом (ПССП). чаше производными сульфонилмочевины (ПСМ). Кроме
того, в одних случаях отсутствие строгого контроля
и самоконтроля за состоянием углеводного обмена в
сочетании с повышенным порогом чувства жажды в
пожилом возрасте длительное время поддерживает
иллюзию относительного благополучия, которое
препятствует принятию решительных мер, направленных
на оптимизацию лечения. В других случаях,
даже при регулярном контроле гликемии, пациенты.
а нередко и врачи, игнорируют обнаруженные неудовлетворительные
показатели состояния углеводного
обмена и изменяют терапию лишь в тех случаях,
когда гликемия превышает рекомендуемые значения
на 50% и более. Наконец, при отсутствии эффекта
от проводимой терапии, несмотря на назначение
максимальных суточных доз ПССП, инсулинотерапия либо не назначается вообще, либо значительно
позже реально необходимых сроков.
В связи с этим
подавляющее большинство пациентов получают
лишь монотерапию тем или другим пероральным
сахароснижаюшим препаратом (ПССП). чаше производными сульфонилмочевины (ПСМ). Кроме
того, в одних случаях отсутствие строгого контроля
и самоконтроля за состоянием углеводного обмена в
сочетании с повышенным порогом чувства жажды в
пожилом возрасте длительное время поддерживает
иллюзию относительного благополучия, которое
препятствует принятию решительных мер, направленных
на оптимизацию лечения. В других случаях,
даже при регулярном контроле гликемии, пациенты.
а нередко и врачи, игнорируют обнаруженные неудовлетворительные
показатели состояния углеводного
обмена и изменяют терапию лишь в тех случаях,
когда гликемия превышает рекомендуемые значения
на 50% и более. Наконец, при отсутствии эффекта
от проводимой терапии, несмотря на назначение
максимальных суточных доз ПССП, инсулинотерапия либо не назначается вообще, либо значительно
позже реально необходимых сроков. Вместо
добавления к проводимой терапии инсулина делаются
попытки достижения компенсации состояния
углеводного обмена путем дальнейшего увеличения
суточной дозы ПССП или комбинирования двух
различных ПСМ.
Вместо
добавления к проводимой терапии инсулина делаются
попытки достижения компенсации состояния
углеводного обмена путем дальнейшего увеличения
суточной дозы ПССП или комбинирования двух
различных ПСМ.
В патогенезе атеросклероза при СД 2 типа важную роль играют общеизвестные факторы риска: артериальная гипертония, дислипидемия, центральное ожирение, инсулинорезистентность, гиперинсулинемия, нарушение фибринолиза, курение и гипергликемия [11]. Многоцентровые исследования показали прямую корреляцию между декомпенсацией СД, т.е. гипергликемией, и прогрессированием атеросклероза. Следовательно, нормализация углеводного обмена является важным звеном борьбы с макроваскулярными осложнениями при данном заболевании [9, 10].
Известно, что одним из критериев компенсации
СД 2 типа является гликемия натощак ниже 6,1
ммоль/л и ниже 8,0 ммоль/л после еды. В то же время
широко распространено мнение, что у лиц пожилого
возраста критерии компенсации могут быть менее
жесткими, учитывая опасность возникновения
плохо распознаваемых такими больными гипогликемии
[3]. Однако не вызывает сомнения тот факт, что
декомпенсация сахарного диабета у лиц старческого
возраста активизирует катаболические процессы,
предрасполагает к развитию острых и ускоряет прогрессирование поздних осложнений сахарного диабета.
Десятилетнее наблюдение за пожилыми больными,
страдающими СД 2 типа, показало, что при декомпенсации
заболевания частота инсультов и сердечнососудистых заболеваний резко возрастает независимо
от длительности заболевания [5]. При этом
смертность от указанных причин прогрессивно увеличивается
при возрастании НЬА|С с 8,7 до 9.1% [7, 8].
Однако не вызывает сомнения тот факт, что
декомпенсация сахарного диабета у лиц старческого
возраста активизирует катаболические процессы,
предрасполагает к развитию острых и ускоряет прогрессирование поздних осложнений сахарного диабета.
Десятилетнее наблюдение за пожилыми больными,
страдающими СД 2 типа, показало, что при декомпенсации
заболевания частота инсультов и сердечнососудистых заболеваний резко возрастает независимо
от длительности заболевания [5]. При этом
смертность от указанных причин прогрессивно увеличивается
при возрастании НЬА|С с 8,7 до 9.1% [7, 8].
Анализ данных литературы и собственный опыт в
достижении компенсации заболевания у больных СД
2 типа позволяет нам отметить следующее. Приоритетными
позициями при выборе индивидуальных
критериев компенсации углеводного обмена, независимо
от возраста больного, являются сохраненный
интеллект пациента, наличие у него индивидуальных
средств самоконтроля и необходимого объема знаний,
обеспечивающих принятие адекватных решений
в экстренных и повседневных ситуациях. При наличии
перечисленных условий, а также при отсутствии
в анамнезе острого нарушения мозгового кровообращения
и нестабильной стенокардии необходимо
стремиться к достижению компенсации сахарного
диабета в соответствии с рекомендациями European
N1DDM Policy Group (см. таблицу). В остальных случаях
при наличии ограничивающих обстоятельств
возможно достижение уровней гликемии и гликированного
гемоглобина, соответствующих состоянию
субкомпенсации. В любом случае обязательным условием
терапии, как было показано выше, является
компенсация углеводного обмена.
При наличии
перечисленных условий, а также при отсутствии
в анамнезе острого нарушения мозгового кровообращения
и нестабильной стенокардии необходимо
стремиться к достижению компенсации сахарного
диабета в соответствии с рекомендациями European
N1DDM Policy Group (см. таблицу). В остальных случаях
при наличии ограничивающих обстоятельств
возможно достижение уровней гликемии и гликированного
гемоглобина, соответствующих состоянию
субкомпенсации. В любом случае обязательным условием
терапии, как было показано выше, является
компенсация углеводного обмена.
Достижение компенсации состояния углеводного
обмена целесообразно осуществлять поэтапно. Так,
на первом этапе у всех больных следует ликвидировать
декомпенсацию сахарного диабета, т.е. обеспечить
гликемию натощак <7,8 ммоль/л, а через 2 ч после
приема пищи — < 10,0 ммоль/л. На втором этапе
следует добиться стабильной гликемии, соответствующей
состоянию субкомпенсации сахарного диабета,
а именно гликемии натошак 6,1-7,8 ммоль/л, а после
еды — 8,0-9,5 ммоль/л. Именно на этом этапе терапии
следует решить вопрос об индивидуальных критериях
компенсации углеводного обмена у каждого
конкретного больного. Принятие решения о достижении
у больного компенсации СД означает переход
к третьему этапу лечения, который обычно сопровождается
более интенсивной терапией.
Именно на этом этапе терапии
следует решить вопрос об индивидуальных критериях
компенсации углеводного обмена у каждого
конкретного больного. Принятие решения о достижении
у больного компенсации СД означает переход
к третьему этапу лечения, который обычно сопровождается
более интенсивной терапией.
В настоящее время при терапии больных СД 2 типа используют диету, физические нагрузки, производные сульфонилмочевины, метформин, ингибиторы β-глюкозидаз и инсулинотерапию. Расширение знаний о патогенезе СД 2 типа и влиянии тех или иных сахароснижаюших мероприятий на течение болезни позволило в настоящее время пересмотреть роль каждого из них в достижении компенсации заболевания.
Субкалорийная диета и физические нагрузки являются
важнейшим залогом успешной терапии сахарного
диабета вообше и СД 2 типа в частности.
Так, даже незначительные физические нагрузки, соответствующие
ежедневной ходьбе в объеме 10 000
шагов, приводят к значительному снижению инсулинорезистентности (ИР) и улучшению утилизации
глюкозы мышечной тканью. Субкалорийная диета с
течением времени приводит к снижению массы тела,
что уменьшает имеющуюся ИР и обеспечивает
утилизацию глюкозы тканями. Ограничение углеводов
в целом и рафинированных, в частности, препятствует
постпрандиальной гипергликемии и
способствует нормализации гликемии в течение дня.
Однако при наличии висцерального ожирения,
обычно имеющего место у больных СД 2 типа, диета
не в состоянии существенно снизить ночную продукцию
глюкозы печенью и, таким образом, уменьшить
утреннюю гипергликемию. В случае невозможности
достижения желаемой гликемии натошак на
фоне монотерапии диетой, независимо от длительности
заболевания, следует рассматривать вопрос о
добавлении к лечению тех или иных сахароснижаюших
препаратов. В настоящее время доказано, что
гипергликемия натощак является не только важным
патогенетическим фактором развития атеросклероза
при СД 2 типа, но и главным звеном, нарушающим
секрецию инсулина вследствие оказания глюкозотоксичного действия на β-клетки.
Субкалорийная диета с
течением времени приводит к снижению массы тела,
что уменьшает имеющуюся ИР и обеспечивает
утилизацию глюкозы тканями. Ограничение углеводов
в целом и рафинированных, в частности, препятствует
постпрандиальной гипергликемии и
способствует нормализации гликемии в течение дня.
Однако при наличии висцерального ожирения,
обычно имеющего место у больных СД 2 типа, диета
не в состоянии существенно снизить ночную продукцию
глюкозы печенью и, таким образом, уменьшить
утреннюю гипергликемию. В случае невозможности
достижения желаемой гликемии натошак на
фоне монотерапии диетой, независимо от длительности
заболевания, следует рассматривать вопрос о
добавлении к лечению тех или иных сахароснижаюших
препаратов. В настоящее время доказано, что
гипергликемия натощак является не только важным
патогенетическим фактором развития атеросклероза
при СД 2 типа, но и главным звеном, нарушающим
секрецию инсулина вследствие оказания глюкозотоксичного действия на β-клетки. Так, в исследовании
UK.PDS (6-year Follow Up) было показано, что с
течением времени при любой терапии функциональная
способность β-клеток истощается, однако наибольшее
снижение собственной секреции инсулина
в течение первых 6 лет заболевания наблюдалось в
группе больных, находившихся на монотерапии диетой,
не способной в подавляющем большинстве
случаев обеспечить нормогликемию натошак [6].
Так, в исследовании
UK.PDS (6-year Follow Up) было показано, что с
течением времени при любой терапии функциональная
способность β-клеток истощается, однако наибольшее
снижение собственной секреции инсулина
в течение первых 6 лет заболевания наблюдалось в
группе больных, находившихся на монотерапии диетой,
не способной в подавляющем большинстве
случаев обеспечить нормогликемию натошак [6].
Ликвидация гипергликемии в утренние часы чрезвычайно важное звено в комплексе мероприятий,
направленных на улучшение состояния углеводного обмена. Хроническая гипергликемия натошак
является одним из наиболее ранних и постоянных
лабораторных признаков СД 2 типа. Доказательство
наличия такого явления, как глюкозотоксичность, приводящего со временем к нарушению
функции β-клеток, заставило изменить взгляд на
гипергликемию только как на маркер сахарного диабета.
В настоящее время гипергликемию вообще и
натошак. в частности, рассматривают как важнейшее
звено патогенеза СД 2 типа, фактор риска развития
атеросклероза и как самостоятельное явление,
препятствующее достижению компенсации
данного заболевания. Этот факт диктует необходимость
достижения и поддержания нормального или
близкого к нему уровня гликемии натощак и в течение
дня [1, 4].
в частности, рассматривают как важнейшее
звено патогенеза СД 2 типа, фактор риска развития
атеросклероза и как самостоятельное явление,
препятствующее достижению компенсации
данного заболевания. Этот факт диктует необходимость
достижения и поддержания нормального или
близкого к нему уровня гликемии натощак и в течение
дня [1, 4].
При наличии периферической ИР происходят
значительные колебания уровня глюкозы крови натощак.
Островки Лангерганса очень чувствительны
к этим изменениям и в норме немедленно отвечают
на них повышением продукции инсулина и снижением
выработки глюкагона. Исследования базальной и стимулированной секреции инсулина у больных
СД 2 типа явно указывают на наличие признаков
относительного дефицита гормона. Так, в частности,
доказан факт недостаточной базальной секреции
инсулина в ночные часы, несмотря на наличие
гиперинсулинемии. При этом величина инсулинсекреторного дефекта прямо коррелирует со степенью
гипергликемии натощак. Так. при утренней
гликемии ниже пороговой базальная инсулинемия и
инсулиносекреторный ответ на различные стимулы
практически не отличаются от нормы. Однако при
наличии гипергликемии натошак стимуляция β-клеток
глюкозой в большей и аргинином в меньшей
степени тут же выявляет значительные нарушения
инсулинового ответа. С клинической точки зрения
данное явление означает, что при наличии гипергликемии
натошак инсулиносекреторный ответ рклеток на стимуляцию производными сульфонилмочевины в течение последующего отрезка времени,
т.е. в первой половине дня, как минимум окажется
недостаточным, а достижение компенсации заболевания
будет практически невозможно. Определенную
роль в поддержании гипергликемии натошак
при СД 2 типа отводят нарушению секреции глюкагона,
которое проявляется неспособностью β-клеток
подавлять секрецию глюкагона и последующей гиперглюкагонемией.
При этом величина инсулинсекреторного дефекта прямо коррелирует со степенью
гипергликемии натощак. Так. при утренней
гликемии ниже пороговой базальная инсулинемия и
инсулиносекреторный ответ на различные стимулы
практически не отличаются от нормы. Однако при
наличии гипергликемии натошак стимуляция β-клеток
глюкозой в большей и аргинином в меньшей
степени тут же выявляет значительные нарушения
инсулинового ответа. С клинической точки зрения
данное явление означает, что при наличии гипергликемии
натошак инсулиносекреторный ответ рклеток на стимуляцию производными сульфонилмочевины в течение последующего отрезка времени,
т.е. в первой половине дня, как минимум окажется
недостаточным, а достижение компенсации заболевания
будет практически невозможно. Определенную
роль в поддержании гипергликемии натошак
при СД 2 типа отводят нарушению секреции глюкагона,
которое проявляется неспособностью β-клеток
подавлять секрецию глюкагона и последующей гиперглюкагонемией. Кроме того, ИР гепатоцитов в
сочетании с нарушенной секрецией инсулина приводит
к относительному дефициту этого гормона в
печени, который играет важную роль в метаболизме
СЖК. В исследованиях было четко показано, что в
тех случаях, когда имеет место наибольшая утренняя
гипергликемия, а, следовательно, наименьшая
инсулинемия, в крови больных СД 2 типа выявляется
максимальная концентрация СЖК. Введение таким
больным инсулина приводит к поддержанию
нормогликемии утром и снижению уровня СЖК,
т.к. адекватное количество инсулина подавляет липолиз и гиперпродукцию СЖК [6].
Кроме того, ИР гепатоцитов в
сочетании с нарушенной секрецией инсулина приводит
к относительному дефициту этого гормона в
печени, который играет важную роль в метаболизме
СЖК. В исследованиях было четко показано, что в
тех случаях, когда имеет место наибольшая утренняя
гипергликемия, а, следовательно, наименьшая
инсулинемия, в крови больных СД 2 типа выявляется
максимальная концентрация СЖК. Введение таким
больным инсулина приводит к поддержанию
нормогликемии утром и снижению уровня СЖК,
т.к. адекватное количество инсулина подавляет липолиз и гиперпродукцию СЖК [6].
СЖК, в свою очередь, играют важнейшую роль в
усугублении инсулинорезистентности и поддержании
гипергликемии у больных СД 2 типа. Кроме изложенных
выше эффектов СЖК, следует отметить,
что последние оказывают прямое подавляющее действие
на связывание и интернализацию инсулина
гепатоцитами (липотоксичность).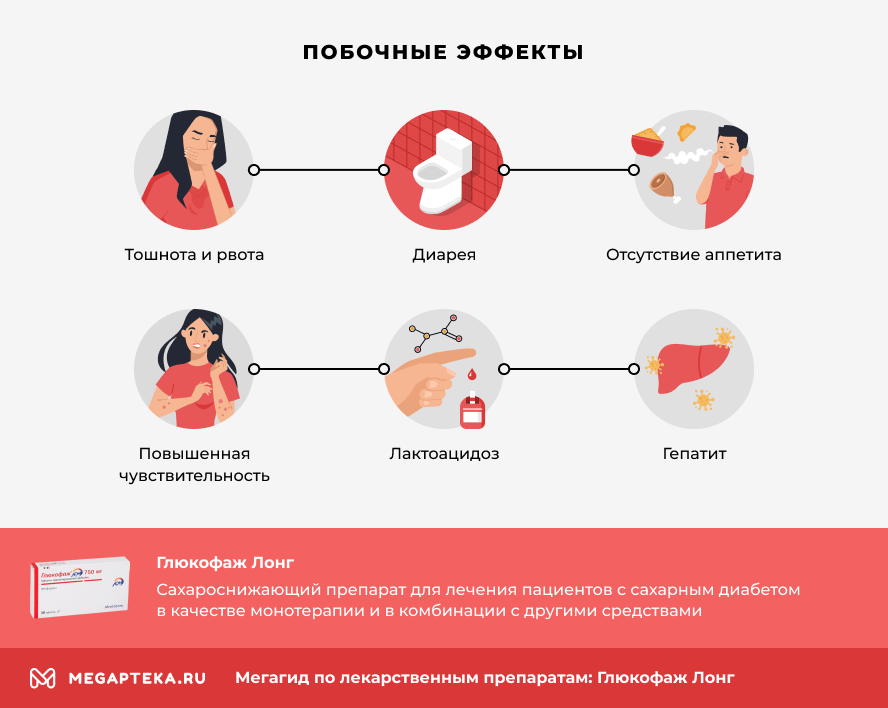 Это в свою очередь
усиливает периферическую гиперинсулинемию, приводит к снижению синтеза гликогена и активизации
глюконеогенеза в печени.
Это в свою очередь
усиливает периферическую гиперинсулинемию, приводит к снижению синтеза гликогена и активизации
глюконеогенеза в печени.
Таким образом, очевидно, что последствия событий, происходящих в печени в ночные часы, выражающиеся гипергликемией натощак, в значительной степени препятствуют достижению компенсации углеводного обмена как минимум в последующее дневное время.
Выше было рассмотрено, почему диета и ПСМ
при относительной гипоинсулинемии не в состоянии
в достаточной степени снизить повышенную
продукцию глюкозы печенью в ночные часы. Исходя
из этого, препаратом первого выбора при отсутствии
противопоказаний является метформин, назначаемый
перед сном. В последние годы стало известно,
что под действием метформина не только
повышается аффинность инсулиновых рецепторов и
изменяется их конформация, но и стимулируются
рецепторные и пострецепторные пути передачи инсулинового
сигнала. Параллельно с этим усиливаются
эффекты инсулина, ответственные за транслокацию
собственных транспортеров глюкозы на
плазматическую мембрану, что приводит к увеличению
поглощения глюкозы печеночными, мышечными
и жировыми клетками. Усиление транслокации
GLUT-1 и GLUT-4, т.е. снижение имеющейся инсулинорезистентности,
тесно коррелирует с поступлением
глюкозы в клетки [2, 14].
Параллельно с этим усиливаются
эффекты инсулина, ответственные за транслокацию
собственных транспортеров глюкозы на
плазматическую мембрану, что приводит к увеличению
поглощения глюкозы печеночными, мышечными
и жировыми клетками. Усиление транслокации
GLUT-1 и GLUT-4, т.е. снижение имеющейся инсулинорезистентности,
тесно коррелирует с поступлением
глюкозы в клетки [2, 14].
Применение метформина способствует значительному
снижению гликемии натощак в связи с
повышением под его воздействием чувствительности
печеночных клеток к инсулину, угнетением в печени
процессов глюконеогенеза и гликогенолиза, а
также увеличением синтеза гликогена. В результате
проведенных исследований доказано, что метформин
уменьшает продукцию глюкозы печенью (ПГП)
в среднем на 30%, что приводит к снижению уровня
глюкозы крови натошак. Так, было показано, что
при уменьшении ПГП на 17,6% гликемия натошак
снижается примерно на 40%. Основным механизмом,
за счет которого происходит снижение ПГП,
является подавление печеночного глюконеогенеза.
Метформин снижает продукцию глюкозы из аланина, пирувата, лактата, глютамина и глицерола. Это
происходит прежде всего вследствие торможения
поступления перечисленных субстратов глюконеогенеза
в гепатоциты и ингибирования его ключевых
ферментов — пируваткарбоксилазы, фруктозо-1,6-бифосфатазы и глюкозо-6-фосфатазы. Назначать
метформин целесообразно перед сном, начиная с
500 мг. В случае недостаточного снижения гликемии
натошак необходимо постепенно увеличивать дозу
препарата до 850-1000 мг. При отсутствии желаемого
эффекта или при наличии у больного противопоказаний
к применению метформина следует рассмотреть
вопрос о назначении перед сном (в 22 ч) пролонгированного
или комбинированного инсулина в
дозе 0,1 ед/кг. Для исключения ночной гипогликемии,
а также для решения вопроса о скорости увеличения
дозы пролонгированного инсулина перед
сном необходим контроль гликемия в 3 ч ночи.
Основным механизмом,
за счет которого происходит снижение ПГП,
является подавление печеночного глюконеогенеза.
Метформин снижает продукцию глюкозы из аланина, пирувата, лактата, глютамина и глицерола. Это
происходит прежде всего вследствие торможения
поступления перечисленных субстратов глюконеогенеза
в гепатоциты и ингибирования его ключевых
ферментов — пируваткарбоксилазы, фруктозо-1,6-бифосфатазы и глюкозо-6-фосфатазы. Назначать
метформин целесообразно перед сном, начиная с
500 мг. В случае недостаточного снижения гликемии
натошак необходимо постепенно увеличивать дозу
препарата до 850-1000 мг. При отсутствии желаемого
эффекта или при наличии у больного противопоказаний
к применению метформина следует рассмотреть
вопрос о назначении перед сном (в 22 ч) пролонгированного
или комбинированного инсулина в
дозе 0,1 ед/кг. Для исключения ночной гипогликемии,
а также для решения вопроса о скорости увеличения
дозы пролонгированного инсулина перед
сном необходим контроль гликемия в 3 ч ночи. Если
гликемия в это время суток выше 10 ммоль/л,
доза инсулина перед сном сразу же увеличивается
на 4 единицы, а если в пределах 6-10 ммоль/л, то
на 2 единицы. Необходим ежедневный контроль
гликемии натошак, а каждые 2-3 дня — в 3 ч ночи.
Дозу метформина при этом целесообразно снизить
до 500-850 мг. Нормализация гликемии натошак и
снижение продукции СЖК на фоне инсулинотерапии
ликвидирует имеющиеся глюкозо- и липотоксичность, что улучшает инсулиносекреторную способность
β-клеток и позволяет в дальнейшем отказаться
от инсулина. Сочетанная терапия метформином и инсулином, назначаемая перед сном, уменьшает
риск прибавки веса и уменьшает потребность
в экзогенном инсулине.
Если
гликемия в это время суток выше 10 ммоль/л,
доза инсулина перед сном сразу же увеличивается
на 4 единицы, а если в пределах 6-10 ммоль/л, то
на 2 единицы. Необходим ежедневный контроль
гликемии натошак, а каждые 2-3 дня — в 3 ч ночи.
Дозу метформина при этом целесообразно снизить
до 500-850 мг. Нормализация гликемии натошак и
снижение продукции СЖК на фоне инсулинотерапии
ликвидирует имеющиеся глюкозо- и липотоксичность, что улучшает инсулиносекреторную способность
β-клеток и позволяет в дальнейшем отказаться
от инсулина. Сочетанная терапия метформином и инсулином, назначаемая перед сном, уменьшает
риск прибавки веса и уменьшает потребность
в экзогенном инсулине.
У больных с преобладающей инсулинорезистентностью и ожирением метформин следует рассматривать
как препарат первого выбора и для нормализации
гликемии в дневное время. Помимо перечисленных
выше эффектов действия данного
препарата, таких как снижение ИР и повышенной
ПГП. метформин задерживает интестинальную абсорбцию
глюкозы. При использовании терапевтических
доз метформина скорее имеет место именно
задержка всасывания углеводов, т.к. обший объем
введенной меченой глюкозы не уменьшается. Безусловно,
данный эффект метформина играет важную
роль в достижении компенсации углеводного
обмена, т.к. «сглаживает» пики постпрандиальной
гипергликемии.
метформин задерживает интестинальную абсорбцию
глюкозы. При использовании терапевтических
доз метформина скорее имеет место именно
задержка всасывания углеводов, т.к. обший объем
введенной меченой глюкозы не уменьшается. Безусловно,
данный эффект метформина играет важную
роль в достижении компенсации углеводного
обмена, т.к. «сглаживает» пики постпрандиальной
гипергликемии.
В исследованиях было показано, что метформин значительно повышает утилизацию глюкозы в кишечнике, усиливая там анаэробный гликолиз как в состоянии насыщения, так и натошак. Скорее всего, это обусловлено повышением утилизации глюкозы в кишечнике, которая превышает активность данного процесса в мышцах в состоянии покоя. Наибольшую активность метформин проявляет в слизистой оболочке тонкой кишки.
Таким образом, действие метформина в кишечнике
вносит существенный вклад в предотвращение
постпрандиального подъема гликемии. Так, клинические
наблюдения показывают, что на фоне терапии
метформином сахар крови после приема пищи
снижается в среднем на 20 — 45%.
Так, клинические
наблюдения показывают, что на фоне терапии
метформином сахар крови после приема пищи
снижается в среднем на 20 — 45%.
Обычно дневная доза метформина составляет 500-1700 мг, а суточная — до 3000 мг. Максимальное насыщение препаратом обычно достигается при приеме дозы равной 3 г. В связи с этим назначение более высоких доз считается нецелесообразным, т.к. не способствует дальнейшему усилению антигипергликемического эффекта.
В том случае, если имеются противопоказания к
назначению метформина или повышенный риск
развития лактацидоза, в дневное время целесообразно
применение ингибиторов β-глюкозидаз с каждым
приемом пиши. Препараты данной группы ингибируют ферментирование полисахаридов, что замедляет
процесс всасывания глюкозы в кровь и тем
самым уменьшает постпрандиадьную гипергликемию.
Учитывая механизм действия ингибиторов β-глюкозидаз, очевидно, что они не могут оказывать значительного эффекта на гликемию натощак.
Невозможность обеспечения желаемого уровня гликемии через 2 ч после приема пищи на фоне лечения метформином свидетельствует о значительном нарушении секреции инсулина β-клетками, его относительном дефиците и необходимости добавления ПСМ с целью стимуляции эндогенной секреции гормона.
На начальных этапах заболевания при выборе типа
ПСМ предпочтение следует отдавать тем препаратам,
которые обладают наименьшим риском развития
гипогликемических состояний (глимепирид,
пролонгированный глипизид, микронизированные j
формы глибенкламида, гликлазид, гликвидон). При
отсутствии компенсации углеводного обмена через 2
ч после еды необходимо назначить максимальную
суточную дозу получаемого ПСМ, а при сохранении
гипергликемии — заменить его глимепиридом, глипизидом или глибенкламидом, обладающими наибольшим
аффинитетом к рецепторам АТФ-зависимых калиевых каналов β-клеток.
В последнее время успешно зарекомендовали себя как новые производные сульфонилмочевины, так и новые формы известных препаратов данной сахароснижающей группы, а именно глимепирид (амарил), ГИТС форма глипизида (глюкотрол XL), микронизированные формы глибенкламида (манинил 1,75 и 3,5).
Благодаря связыванию глимепирида с белком с
молекулярной массой 65 Kd на рецепторе АТФ-зависимых калиевых каналов β-клеток (все остальные
известные ПСМ связываются с белком 140 Kd).
данный препарат обладает рядом фармакокинетических и фармакодинамических особенностей, которые
положительно сказываются на его действии.
Так, глимепирид вступает во взаимодействие с рецептором
β-клеток в 2.5 раза быстрее глибенкламида,
а диссоциирует с ним в 9 раз быстрее. Этим достигается
очень быстрое начало действия препарата
и обеспечивается низкий риск развития гипогликемии
при пропуске пиши и физических нагрузках. Однократное употребление препарата, обеспечивающее
его необходимую концентрацию в течение суток,
снижает вероятность пропуска приема лекарства.
Широкий спектр доз таблетированных форм
глимепирида облегчает подбор необходимой суточной
дозы и его прием пациентами.
Однократное употребление препарата, обеспечивающее
его необходимую концентрацию в течение суток,
снижает вероятность пропуска приема лекарства.
Широкий спектр доз таблетированных форм
глимепирида облегчает подбор необходимой суточной
дозы и его прием пациентами.
ГИТС форма глипизида — глюкотрол XL, также
обладает рядом положительных свойств, выгодно отличающих
его от традиционной. Так. особая форма
таблетки обеспечивает постепенное поступление препарата
в кровь и его постоянную концентрацию в течение
суток при однократном приеме. Преимущества
фармакокинетики глипизида заключаются в быстром
начале действия препарата после приема. Образование
в процессе инактивации глипизида 4 метаболитов,
не обладающих гипогликемизирующим эффектом,
снижает до минимума риск развития гипогликемических реакций при физических нагрузках, пропуске
пищи и у лиц пожилого возраста [12, 13].
При сохранении гипергликемии в дневное время
перед завтраком назначается пролонгированный
или комбинированный инсулин в дозе 0,1 ед/кг с
постепенным увеличением последней до достижения
желаемых значений гликемии. При отсутствии
явных признаков дефицита инсулина (прогрессирующее
снижение массы тела, снижение базального и
стимулированного С-пептида, кетоацидоз) целесообразно
назначать комбинированную терапию
ПСМ и инсулином, преимущества которой очевидны.
Так, ПСМ обеспечивают секрецию эндогенного
инсулина непосредственно в воротную вену, синтез
гликогена и снижение глюконеогенеза в печени, а
также уменьшение постпрандиальной гипергликемии.
Инсулин, введенный перед завтраком и действующий
в дневные часы, уменьшает относительный
дефицит и обеспечивает необходимый базальный
уровень гормона, что проявляется нормализацией
гликемии в периоды между приемами пиши. Назначение
инсулина перед сном подавляет ночную продукцию
глюкозы и СЖК печенью и нормализует
гликемию натощак. Суточная потребность в экзогенном
инсулине при комбинированной терапии
(инсулин + ПСМ/метформин) снижается инсулином
на 25-50% по сравнению с монотерапией.
Назначение
инсулина перед сном подавляет ночную продукцию
глюкозы и СЖК печенью и нормализует
гликемию натощак. Суточная потребность в экзогенном
инсулине при комбинированной терапии
(инсулин + ПСМ/метформин) снижается инсулином
на 25-50% по сравнению с монотерапией.
При условии сохранения собственной секреции инсулина следует воздержаться от назначения инсулина короткого действия с целью нормализации гликемии после еды сначала. В некоторой степени роль инсулина короткого действия может выполнять сам акт приема пищи. Поступление пищи и пищеварение активизируют важнейшие неглюкозные стимуляторы секреции инсулина (ацетилхолин, холецистокинин, глюкагоноподобный пептид-1, желудочный ингибиторный полипептид и пр.), которые совместно с ПСМ в состоянии обеспечить достаточный уровень секреции гормона, необходимый для утилизации принятой с пищей глюкозы.
При наличии подтвержденных признаков дефицита
инсулина или при наличии абсолютных показаний
к его назначению к пролонгированному инсулину
добавляется инсулин короткого действия
перед основными приемами пищи, а все ПССП отменяют.
Когда принимать метформин, до или после еды?
Когда принимать метформин, до или после еды?Статья на испанском языке/Artículo en español
Является ли метформин чудодейственным лекарством? Вы могли бы так подумать, потому что это одно из самых популярных лекарств для лечения диабета 2 типа, а не диабета 1 типа. Метформин также используется для лечения преддиабета, ожирения и синдрома поликистозных яичников (СПКЯ). Это недорого по сравнению с другими лекарствами от диабета, и оно присутствует на рынке США с 19 года.95. Один из самых часто задаваемых мне вопросов: «Когда принимать метформин, до или после еды?» У меня есть ответ для вас в этой статье. Если вы только начинаете принимать метформин или принимаете его некоторое время, я уверен, что вы найдете что-то, чего не знали.
Как долго действует метформин?Через какое время начинает действовать метформин?
Метформин сигнализирует печени, чтобы она прекратила выработку сахара в крови и выпустила его в кровоток. Это приводит к снижению уровня сахара в крови. Метформин улучшает то, как ваши мышцы используют инсулин, делая этот процесс намного более эффективным. Это называется чувствительностью к инсулину. Метформин начинает действовать через 2 дня после его приема, и через 4-5 дней вы увидите снижение уровня глюкозы (сахара) в крови. Доза метформина 1000 мг может снизить уровень A1C до 2% в течение 3-месячного периода. A1C или гемоглобин A1C представляет собой среднее значение уровня глюкозы в крови за 3 месяца. Например, если ваш A1C был 10%, он может упасть до 8% через 3 месяца.
Это приводит к снижению уровня сахара в крови. Метформин улучшает то, как ваши мышцы используют инсулин, делая этот процесс намного более эффективным. Это называется чувствительностью к инсулину. Метформин начинает действовать через 2 дня после его приема, и через 4-5 дней вы увидите снижение уровня глюкозы (сахара) в крови. Доза метформина 1000 мг может снизить уровень A1C до 2% в течение 3-месячного периода. A1C или гемоглобин A1C представляет собой среднее значение уровня глюкозы в крови за 3 месяца. Например, если ваш A1C был 10%, он может упасть до 8% через 3 месяца.
Как долго метформин остается в вашей системе?
Как долго метформин остается в вашей системе?
Метформин достигает наибольшей концентрации в крови (пиковой концентрации) через 1-3 часа после приема таблетки. Период полувыведения метформина составляет 2-6 часов. Период полувыведения лекарственного средства – это время, за которое концентрация лекарственного средства снижается на 50%. Однако период полувыведения может занять до 14 часов. Время пребывания метформина в организме варьируется. Например, более медленный метаболизм заставит метформин дольше оставаться в вашем организме; количество метформина и как долго вы его принимали; у пожилых людей может быть более высокая скорость элиминации, и если вы человек с большим весом, лекарство будет оставаться в вашем организме дольше.
Время пребывания метформина в организме варьируется. Например, более медленный метаболизм заставит метформин дольше оставаться в вашем организме; количество метформина и как долго вы его принимали; у пожилых людей может быть более высокая скорость элиминации, и если вы человек с большим весом, лекарство будет оставаться в вашем организме дольше.
Типы метформина
Вы можете найти метформин под следующими названиями:
- Глюкофаж
- Глюкофаж XR
- Глуметца
- Фортамет
Хотя метформин является эффективным лекарством от диабета, он может вызывать проблемы с пищеварением, такие как
- Расстройство желудка
- Диарея
- Тошнота
- Вздутие живота
Версия с расширенным высвобождением (ER) уменьшает дискомфорт в желудке. Однако ER дороже, чем немедленное высвобождение (IR). Если вы не можете позволить себе лекарства, свяжитесь с компанией и узнайте о программах экономии рецептов.
В 2020 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов объявило, что примеси нитрозаминов были обнаружены в некоторых продуктах, высвобождающих метформин. Несколько компаний добровольно отозвали свой метформин пролонгированного действия.
Дозы метформина
Существует множество форм и дозировок метформина для взрослых с диабетом
Таблетки с немедленным высвобождением:
- 500 мг
- 850 мг
- 1000 мг
Таблетки с пролонгированным высвобождением (XR) и жидкая форма
- 500 мг
- 750 мг
- 1000 мг
Большинство врачей назначают по 500 мг один или два раза в день. Две недели спустя ваша доза может увеличиваться (1500–2500 мг/день), пока уровень глюкозы в крови не достигнет целевого уровня. Вам могут понадобиться другие лекарства, кроме метформина, чтобы добиться целевого уровня сахара в крови. Это не означает, что ваш диабет ухудшается. Метформин воздействует на печень, а другие лекарства воздействуют на другие органы. Комбинация одного или двух препаратов является распространенным явлением.
Метформин воздействует на печень, а другие лекарства воздействуют на другие органы. Комбинация одного или двух препаратов является распространенным явлением.
Когда принимать метформин, до или после еды?
Не позволяйте побочным эффектам пищеварения отговорить вас от приема метформина. Не у всех возникает дискомфорт в желудке, и он может пройти через несколько недель лечения. Итак, когда следует принимать метформин, до или после еды? Вы всегда должны принимать метформин после еды. Метформин пролонгированного действия также может помочь уменьшить расстройство желудка. Если симптомы не исчезнут через несколько недель, спросите своего врача, прежде чем прекращать прием метформина.
Что такое метформин-индуцированный молочнокислый ацидоз?
Это редкое и крайне серьезное состояние у лиц, принимающих метформин, при тяжелом заболевании почек или печени, обезвоживании или острой/нестабильной сердечной недостаточности. Признаки лактоацидоза:
Признаки лактоацидоза:
- Усталость
- Слабость
- Боль в мышцах
- Сонливость
- Боль в животе
- Нерегулярное сердцебиение.
Спросите своего врача, есть ли у вас заболевания почек.
Метформин и витамин B12Метформин и витамин B12
Метформин может снизить уровень витамина B12, особенно если вы принимаете его в течение длительного периода времени. Витамин B12 помогает предотвратить мегалобластную анемию, тип анемии, при котором эритроциты необычно большие и ненормальные. Витамин B12 также
- Создает ДНК (ваш генетический след)
- Поддерживает здоровье нервных клеток и клеток крови
Дефицит B12 вызывает
- Запор
- Потеря веса
- Плохой аппетит
- Усталость
- Слабость
- Онемение
- Покалывание
- Депрессия
- Плохой баланс
- Путаница
- Деменция
- Болезненность языка и рта.

Витамин B12 содержится только в продуктах животного происхождения и добавляется в некоторые обогащенные продукты, например, в некоторые сухие завтраки и пищевые дрожжи. Принимайте добавки с витамином B12, если вы веган. Ваш врач может заказать лабораторный анализ уровня витамина B12.
Может ли метформин вызывать выпадение волос?Может ли метформин вызывать выпадение волос?
Выпадение волос или алопеция все чаще встречаются у женщин. Синдром поликистозных яичников (СПКЯ) — сложное эндокринное заболевание, вызывающее:
- Нерегулярные менструации
- Высокий уровень сахара в крови (Ваши клетки плохо реагируют на инсулин.)
- Избыточный вес
- Сахарный диабет 2 типа
- Высокий уровень холестерина
- Болезнь сердца
СПКЯ может вызвать выпадение волос. Метформин назначают женщинам с СПКЯ, поэтому выпадение волос является результатом СПКЯ, а не метформина. Дефицит витамина B12 не позволяет волосяным фолликулам получать насыщенную кислородом кровь, что приводит к выпадению волос. Прием метформина в течение длительного времени может вызвать дефицит витамина B12. Если вы теряете волосы или ваши волосы истончаются, попросите своего врача проверить уровень витамина B12 и железа.
Прием метформина в течение длительного времени может вызвать дефицит витамина B12. Если вы теряете волосы или ваши волосы истончаются, попросите своего врача проверить уровень витамина B12 и железа.
Теперь, когда мы рассмотрели некоторые основы метформина, давайте развеем несколько мифов и ответим на распространенные вопросы и опасения.
Мифы о метформине
Метформин предотвращает компьютерную томографию (КТ) с контрастом
Текущие рекомендации не поддерживают необходимость прекращения приема метформина перед КТ с контрастом у лиц с почечной недостаточностью легкой и средней степени тяжести. Если у вас тяжелая почечная недостаточность, вам может потребоваться прекратить прием метформина за 48 часов до теста. Ваша медицинская бригада предоставит инструкции.
Метформин повышает уровень холестерина
Было показано, что метформин улучшает общий уровень холестерина, снижает уровень холестерина ЛПНП, плохой или плохой холестерин и снижает уровень триглицеридов (жиров в крови).
Метформин опасен для беременности
Использование метформина во время беременности не влияет на развитие новорожденного.
Метформин и почкиМетформин и почки
Перед назначением метформина врач проверит функцию почек. Ваш врач проверит предполагаемую скорость клубочковой фильтрации (СКФ). СКФ измеряет, насколько эффективно ваши почки удаляют отходы и лишнюю жидкость из организма. Метформин противопоказан при выраженном снижении СКФ.
Общие вопросы и опасенияОбщие вопросы и опасения
Не слишком ли высока моя доза метформина (Глюкофаж 500 мг)?
Минимальная суточная доза метформина составляет 500 мг в сутки, а максимальная суточная доза — 2500 мг. Ваша доза зависит от вашего
- состояния здоровья
- Уровень глюкозы в крови
- Возраст
- Медицинские состояния.
Ваш врач назначит более низкую дозу и будет медленно увеличивать дозу, пока она не достигнет 1500-2500 мг в день.
Какая польза от приема метформина на ночь?
Принимайте метформин по назначению врача. Если вы принимаете только одну дозу, предпочтительнее принимать ее вечером после еды, чтобы уменьшить побочные эффекты, такие как тошнота, вздутие живота или диарея. Если вы принимаете 2 дозы, принимайте их после еды.
Смогу ли я когда-нибудь отказаться от метформина или стану от него зависимым?
Метформин не вызывает привыкания. Диабет является прогрессирующим хроническим заболеванием, и когда метформин больше не эффективен для снижения уровня глюкозы в крови, может быть добавлено другое лекарство или вы можете полностью отменить метформин.
Вызывает ли метформин изменение вкуса?
Метформин выделяется со слюной, вызывая изменение вкуса. Некоторые люди, принимающие метформин, сообщают о металлическом привкусе во рту. Через какое-то время этот привкус исчезнет.
Метформин и алкоголь: Могу ли я употреблять алкоголь при приеме метформина?
Чрезмерное употребление алкоголя (запойное или частое) во время приема метформина может увеличить риск лактоацидоза. Вы можете подвергаться более высокому риску лактоацидоза, если у вас есть заболевания почек или печени, нестабильная застойная сердечная недостаточность или обезвоживание.
Вы можете подвергаться более высокому риску лактоацидоза, если у вас есть заболевания почек или печени, нестабильная застойная сердечная недостаточность или обезвоживание.
Почему метформин пахнет рыбой?
Некоторые люди жалуются на сильный рыбный запах, который заставляет их думать, что их таблетки бесполезны. В медицинской литературе нет сведений о запахе метформина. Если это вызывает беспокойство, поговорите со своим фармацевтом и врачом. Сообщений о том, что запах влияет на эффективность лекарства, нет. Не прекращайте принимать его, не уведомив об этом свою медицинскую бригаду.
Может ли метформин увеличить мои шансы забеременеть?
Да. Метформин может помочь вам сбросить вес и повысить чувствительность к инсулину, вызывая регулярную овуляцию и увеличивая ваши шансы забеременеть.
Насколько метформин снижает уровень сахара в крови? Пойду ли я слишком низко?
Метформин может снизить уровень A1C на 1,5%. Например, уровень A1C, равный 9% (расчетный уровень глюкозы в крови 210 мг/дл), может снизиться до 7,5% (~169 мг/дл). Риск гипогликемии низкий, если вы принимаете только метформин, потому что он не стимулирует секрецию инсулина. Энергичная физическая активность и пропуск приема пищи могут вызвать гипогликемию.
Риск гипогликемии низкий, если вы принимаете только метформин, потому что он не стимулирует секрецию инсулина. Энергичная физическая активность и пропуск приема пищи могут вызвать гипогликемию.
Вам нужна помощь в контроле уровня сахара в крови?
Если утром вы обнаружите, что у вас высокий уровень глюкозы в крови или ваш уровень сахара в крови похож на американские горки, я могу вам помочь! Запишитесь на бесплатную консультацию со мной и задайте свой самый актуальный вопрос. Назначьте встречу сегодня. Щелкните здесь
Статья на испанском языке/Artículo en español
Я часто слышу жалобы на то, что не знаю, какие продукты повышают уровень глюкозы в крови больше всего. Еда становится источником беспокойства. Если вы хотите узнать о том, как подходит пища и как внести коррективы, чтобы поддерживать уровень глюкозы в крови в пределах диапазона, ознакомьтесь с моей программой «На тарелке»! Еда, чтобы держать уровень глюкозы в крови под контролем
Ознакомьтесь с другими статьями о продуктах питания, питании и диабете:
Ozempic ® для похудения – может ли он помочь снизить уровень сахара в крови и помочь вам похудеть?
Продукты, которых следует избегать с Trulicity
Быстродействующий инсулин: ваше полное руководство
Полезна ли свекла при диабете?
Полезна ли кукуруза при диабете?
Расчет чистых углеводов
Полезно ли манго при диабете?
Как и когда принимать метформин
Метформин выпускается в виде таблеток 2 разных типов: стандартные таблетки и таблетки с замедленным высвобождением.
Стандартные таблетки быстро высвобождают метформин в организме. Возможно, вам придется принимать их несколько раз в день в зависимости от дозы.
Таблетки с медленным высвобождением действуют постепенно, поэтому вам не нужно принимать их так часто.
Ваш врач или фармацевт объяснит, какой тип таблеток метформина вы принимаете и как их принимать.
Метформин также доступен в виде жидкости и пакетиков для детей и людей, которым трудно глотать таблетки.
Дозировка и сила действия
ТаблеткиМетформин бывают разной концентрации. Ваш врач скажет вам, сколько таблеток нужно принимать в день.
Максимальная суточная доза составляет 2000 мг в день. Это может быть принято в виде четырех таблеток по 500 мг в день.
Жидкий метформин следует принимать по 5 мл в дозах 500 мг, 850 мг или 1000 мг.
Саше выпускаются в дозах 500 или 1000 мг.
Изменения дозы
Ваш врач будет регулярно проверять уровень сахара в крови и при необходимости может изменить дозу метформина.
Когда вы впервые начнете принимать стандартные таблетки метформина, вам будет рекомендовано постепенно увеличивать дозу. Это снижает вероятность получения побочных эффектов.
Например:
- одна доза 500 мг с завтраком или после него в течение как минимум 1 недели, затем
- одна доза 500 мг с завтраком или после завтрака и ужином в течение как минимум 1 недели, затем
- одна доза 500 мг во время или после завтрака, обеда и ужина
Если вы обнаружите, что побочные эффекты стандартного метформина слишком сильно влияют на вас, ваш врач может предложить перейти на таблетки с медленным высвобождением.
Как принимать
Таблетки метформина лучше всего принимать во время ужина или сразу после него, чтобы снизить вероятность возникновения побочных эффектов.
Проглатывайте таблетки метформина целиком, запивая водой. Не жевать их.
Если вы принимаете метформин в пакетиках, насыпьте порошок в стакан и добавьте воды (около 150 мл). При необходимости перемешайте, пока вода не станет прозрачной или слегка мутной. Немедленно выпейте метформин.
Как долго принимать
Лечение диабета обычно пожизненное. Но если ваши почки не работают должным образом, врач порекомендует вам прекратить прием метформина и перевести вас на другое лекарство.
Не прекращайте прием метформина, не посоветовавшись с врачом.
Если вы внезапно прекратите прием метформина, уровень сахара в крови повысится, и ваш диабет ухудшится.
Если вы забыли принять
Если вы пропустите дозу метформина, пропустите пропущенную дозу и примите следующую дозу в обычное время. Не принимайте 2 дозы, чтобы компенсировать пропущенную дозу.
Если вы часто забываете о дозах, может помочь установка будильника, который напомнит вам. Вы также можете обратиться к своему фармацевту за советом о других способах, которые помогут вам не забывать принимать лекарство.
При приеме слишком большого количества
Прием слишком большого количества метформина может вызвать серьезные побочные эффекты.
К ним относятся:
- боль в животе
- диарея
- учащенное или поверхностное дыхание
- ощущение холода
- необычная сонливость
- усталость или слабость
Срочный совет: позвоните по номеру 111, чтобы получить совет сейчас, если:
- вы принимаете дозу метформина, превышающую прописанную вам
Посетите сайт 111.
 10 грн.
10 грн.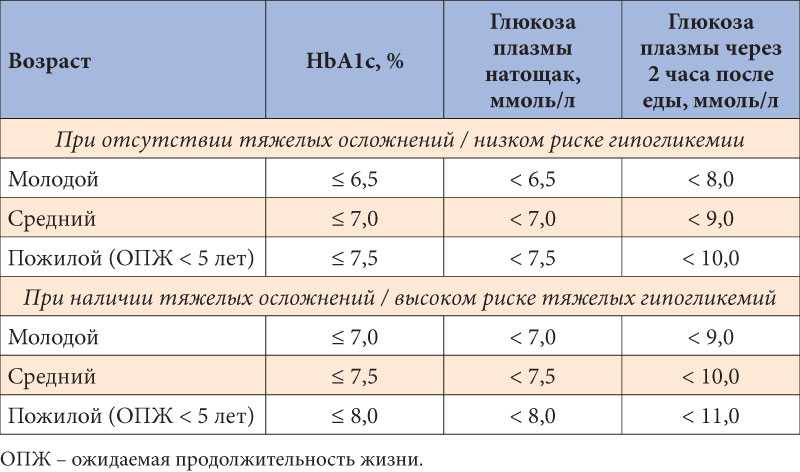 00 грн.
00 грн.


