Порядок проведения диспансерного осмотра детей
Диспансеризация — это система медицинских мероприятий, проводимых с целью оценки состояния здоровья, а также выявления заболеваний или факторов риска, способствующих их возникновению или развитию. Постановлением Министерства здравоохранения Республики Беларусь от 12.08.2016 №96 «Об утверждении Инструкции о порядке проведения диспансеризации » определен порядок проведения диспансеризации детей в возрасте до 18 лет в Республике Беларусь».
Каждый гражданин Республики Беларусь, в том числе несовершеннолетний по решению законного представителя, имеет право пройти диспансерный осмотр и, при наличии медицинских показаний, находиться (либо отказаться) под диспансерным динамическим наблюдением в поликлинике.
Основной целью диспансеризации является осуществление комплекса мероприятий, направленных на формирование, сохранение и укрепление здоровья населения, предупреждение развития заболеваний, снижение заболеваемости, увеличение активного творческого долголетия и улучшение качества жизни.
Диспансеризация состоит из следующих основных мероприятий:
- анализ медицинских документов пациента и эффективности проведенных мер медицинской профилактики, составление пациенту индивидуального плана;
- проведение диспансерного медицинского осмотра;
- установление пациенту группы диспансерного наблюдения;
- осуществление диспансерного наблюдения и проведение медицинской профилактики;
- пропаганда здорового образа жизни и воспитание ответственности граждан за свое здоровье.
Диспансерный медицинский осмотр — комплекс медицинских услуг, включающий медицинский осмотр пациента врачами-специалистами, а также проведение этому пациенту комплекса медицинских вмешательств по показаниям;
диспансерное наблюдение — периодический диспансерный медицинский осмотр, медицинское наблюдение за состоянием здоровья пациента в динамике в зависимости от группы диспансерного наблюдения.
Для получения индивидуального плана прохождения диспансеризации законным представителям ребенка необходимо обратиться с ребенком от 1 года до 14 лет на прием к участковому врачу-педиатру за 1 – 1,5 месяца до дня рождения ребенка, подросткам с 15лет до 17 лет 11мес 29дней в подростковый кабинет (1этаж, каб.№112).
Объем плановой диспансеризации детей и подростков зависит от возраста:
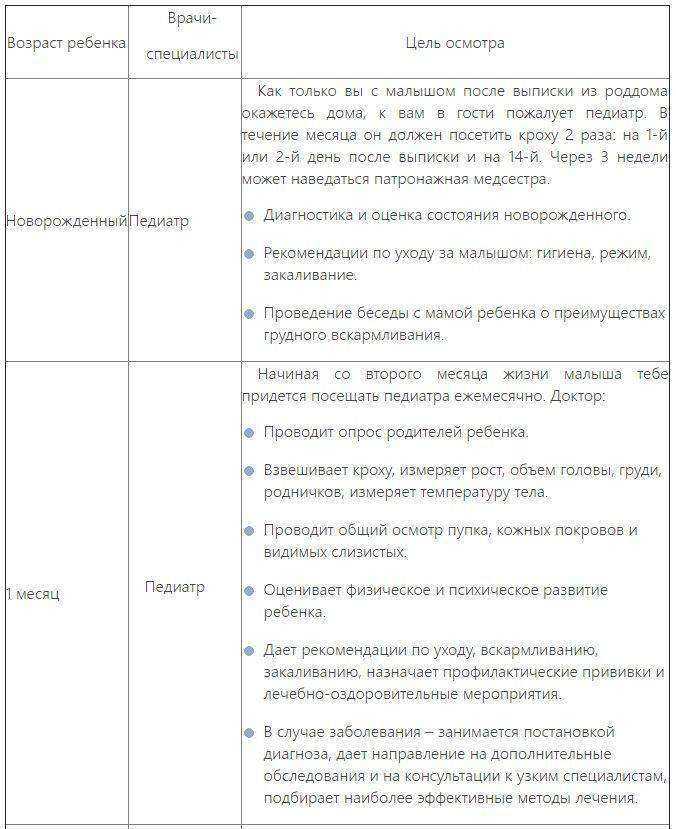
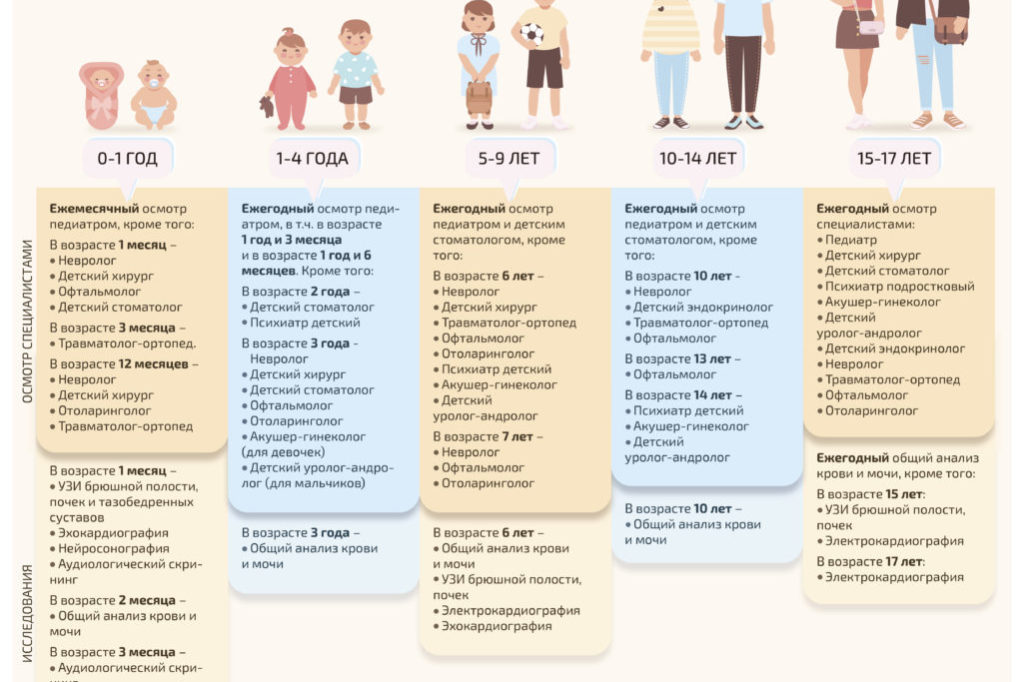
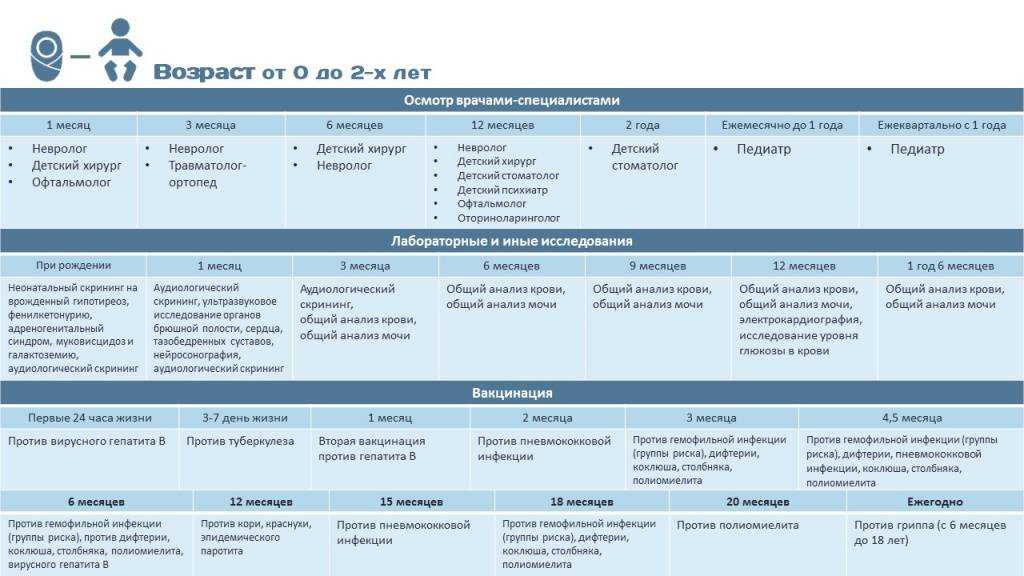
Дети 1-го года жизнинаблюдаются врачом-педиатром ежемесячно в поликлинике с 1 месяца (в возрасте до одного месяца на дому). Подлежат: определению остроты слуха — по медицинским показаниям; осмотру невролога, хирурга (ортопеда), офтальмолога — до 3-х месяцев; ЛОР-врача в период до года; общий анализ крови, общий анализ мочи — до 3-х месяцев; ЭКГ до года; антропометрия (вес, рост, окружность головы, окружность груди — ежемесячно).
В возрасте 1 год ребенок подлежит осмотру педиатра, стоматолога, общий анализ крови, общий анализ мочи, антропометрия (вес, рост, окружность головы, окружность груди).
Дети с 1 года до 2-х лет наблюдаются врачом-педиатром 1 раз в полугодие, общий анализ крови, общий анализ мочи, антропометрия (вес, рост, окружность груди).
Дети с 2-х до 3-х лет наблюдаются врачом-педиатром 1 раз в полугодие, невролог, офтальмолог, оториноларинголог, стоматолог, логопед, детский гинеколог (девочки), общий анализ крови, общий анализ мочи, глюкоза крови, анализ кала на яйца глистов, соскоб на энтеробиоз, определение остроты слуха, антропометрия (вес, рост).
Дети с 3-х до 4-х лет наблюдаются врачом-педиатром 1 раз в год, логопед, УЗИ сердца, общий анализ крови, общий анализ мочи, антропометрия (вес, рост).
Дети с 4-х до 5-и лет наблюдаются врачом-педиатром 1 раз в год, общий анализ крови, общий анализ мочи, определение остроты зрения, УЗИ сердца (если не было проведено ранее в период с 3-х до 4-ти лет), антропометрия (вес, рост), оценка осанки.
Дети с 5-и до 6-и лет(оформление в 1-й класс школы) наблюдаются врачом-педиатром 1 раз в год, невролог, хирург, офтальмолог, стоматолог, логопед, детский гинеколог (девочки при отсутствии осмотра ранее), общий анализ крови, общий анализ мочи, глюкоза крови, анализ кала на яйца глистов, соскоб на энтеробиоз, ЭКГ, УЗИ сердца (если не было проведено ранее в период с 3-х лет), определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 6-и до 7-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 7-и до 8-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 8-и до 9-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 9-и до 10-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 10-и до 11-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 11-и до 12-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, хирург, ЭКГ, УЗИ щитовидной железы, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 12-и до 13-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, УЗИ щитовидной железы (если не было проведено в 11 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 13-и до 14-и лет
Дети с 14-и до 15-и лет юноши наблюдаются врачом-педиатром 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, психиатр (нарколог), ЭКГ, УЗИ сердца (юноши, если не было проведено в 13 лет) УЗИ ОБП (в период с 14 лет до 16 лет однократно ), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 14 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 14-и до 15-и лет девушки наблюдаются врачом-педиатром 1 раз в год, стоматолог, подростковый гинеколог, ЭКГ, УЗИ ОБП (в период с 14 лет не было проведено до 16 лет), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 14 лет).
Подростки с 15-и до 16-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, офтальмолог, психиатр (нарколог), подростковый гинеколог (девушки), ЭКГ (юноши), УЗИ сердца (юноши, в период до 16 лет однократно, если не было проведено ранее в период с 13 лет до 14 лет), УЗИ ОБП (если не было проведено ранее в период с 14 лет ), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 15 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Подростки с 16-и до 17-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, подростковый гинеколог (девушки), ЭКГ, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Подростки с 17-и до 18-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, офтальмолог, психиатр (нарколог), подростковый гинеколог (девушки), ЭКГ, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки, флюорография.
По результатам диспансеризации оформляется справка о состоянии здоровья ребенка (форма 1-здр/у), которая выдается врачом – педиатром участковым после прохождения медицинского осмотра по предварительной записи на прием 1 раз в год. Подросткам (несовершеннолетним с 15 до 17 лет 11 мес.
Если Ваш ребенок наблюдается по поводу хронического заболевания, объем индивидуальной диспансеризации будет определяться не только возрастом, но и болезнью с кратностью осмотра не менее 2-х раз в год.
Участковый врач-педиатр принимает по предварительной записи, которая осуществляется в регистратуре по телефону 340-66-22.
Предусмотрена также запись к врачам через Интернет (талон.by).
Просим обратить внимание родителей, что учащиеся 9, 10, 11 классов школ района обслуживания поликлиники проходят диспансеризацию в организованном порядке в подростковом кабинете поликлиники согласно графика, согласованного с администрацией учреждений образования.
В поликлинике в рамках диспансеризации имеется возможность пройти осмотр врачей – специалистов: невролога, оториноларинголога (ЛОР), офтальмолога, хирурга, кардиолога, стоматолога, а также получить консультацию логопеда.
Осмотр детского гинеколога осуществляется по направлению участкового педиатра, педиатра подросткового кабинета на базе районного кабинета по адресу: ул. Герасименко, 22 (женская консультация УЗ «17 городская клиническая поликлиника», запись по телефону: 242 81 38).
Осмотр врача-ортопеда первично осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка с выдачей талона на прием детей до года на базе поликлиники, старше года на базе УЗ «17 ДГКП». При диспансерном наблюдении ребенка врачом-ортопедом необходимо обращение в регистратуру УЗ «17 ДГКП» по телефону 261-59-09 (по адресу: ул. Кольцова, 53/1).
Консультация врача-эндокринолога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «2 ГДКБ» (по адресу: ул. Нарочанская,17 ).
Консультация врача-аллерголога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «4 ГДКБ» (по адресу: ул. Шишкина, 24).
Шишкина, 24).
Консультация врача-гастроэнтеролога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования на базе УЗ «4 ГДКБ» (по адресу: ул. Шишкина, 24).
Консультация врача-пульмонолога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «3 ГДКБ» ((по адресу: ул.Кижеватова, 60/1).
Какие анализы нужно сдать ребенку
Плановые анализы для ребенка
И вот настал этот чудесный момент – вы стали родителями. И теперь на вас огромная ответственность за малыша, прежде всего, за его здоровье. Вы прикрепились к удобной детской поликлинике, и теперь нужно понимать, как часто посещать необходимых специалистов и какие анализы нужно сдавать ребенку.
В нашей стране для всех детей проводится бесплатная диспансеризация – комплексное обследование здоровья и развития ребенка.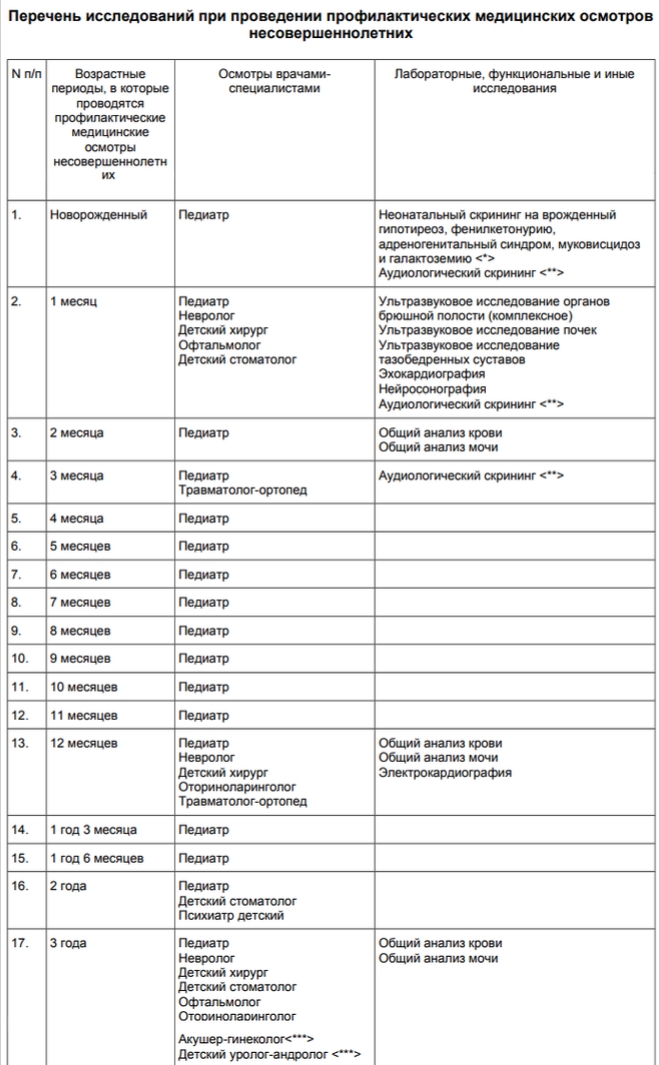 И эти мероприятия исключительно важны – это позволит врачу вовремя выявить патологию и значит, существенно улучшит прогноз заболевания.
И эти мероприятия исключительно важны – это позволит врачу вовремя выявить патологию и значит, существенно улучшит прогноз заболевания.
Дети проходят диспансеризацию ежегодно. Углубленный осмотр проводится у детей в 1 год, 3 года, 6, 7, 10, 14, 15, 16 и 17 лет.
| До 1 года | Первый раз новорожденного ребенка обследуют в роддоме:
В период до 1 года педиатр осматривает малыша ежемесячно. Также существуют углубленные медосмотры, в которых принимают участие и врачи специалисты. |
|---|---|
| 1 месяц |
Специалисты:
Обследование:
|
| 2 месяца |
Специалисты:
Обследование:
|
| 3 месяца |
Специалисты:
Обследование:
|
| 12 месяцев |
Специалисты:
Обследование:
|
| С 1 года до 3 лет |
С 1 года до 2 лет посещать поликлинику необходимо 1 раз в 4 месяца, с 2 до 3 лет – 1 раз в 6 мес. При этом в 2 года, помимо педиатра, ребенка посмотрят детские стоматолог и психиатр, а вот в 3 года, при подготовке малыша к детскому саду, необходимо пройти:
Специалисты:
Обследование:
|
| С 4 до 5 лет | В этом возрасте ребенка должны осмотреть педиатр и детский стоматолог |
| В 6 лет |
В 6 лет ребенка снова ждет углубленная диспансеризация.
Специалисты:
Обследование:
|
| В 7 лет |
Специалисты:
Обследование:
|
| В 8 и 9 лет | Ребенка достаточно показать педиатру и стоматологу. |
| В 10 лет |
Специалисты:
Обследование:
|
| С 11 до 14 лет | Ребенка ежегодно осматривают педиатр и стоматолог. При этом в 13 лет – осмотр у окулиста, в 14 лет – гинеколог для девочек и уролог-андролог для мальчиков. Анализы сдавать не требуется. |
| С 15 до 17 лет |
Ежегодно ребенка осматривают доктора, а вот перечень анализов отличается.
Специалисты:
Обследование: Дети 15 лет
Дети 16 лет
Дети 17 лет
Каждый родитель рано или поздно сталкивается с детскими болезнями. |
Какие анализы сдать при расстройстве ЖКТ:
Расстройства ЖКТ бывают разного характера. Провести дифференциальную диагностику и вовремя начать лечение помогут следующие анализы:
- общий анализ крови:
— показатели красной крови (эритроциты, гемоглобин, гематокрит и т. д.), снижение которых, наряду с соответствующей клинической картиной, позволит заподозрить наличие кишечного кровотечения;
— лейкоциты и лейкоцитарная формула помогут исключить инфекционную патологию, а также предположить характер воспалительного процесса – бактериальный или вирусный.
— СОЭ, или скорость оседания эритроцитов – в остром периоде инфекции может быть повышена.
- Общий анализ мочи:
— Цвет. Моча при некоторых заболеваниях ЖКТ может быть темного цвета.
Моча при некоторых заболеваниях ЖКТ может быть темного цвета.
— РН мочи – повышается при рвоте и поносе.
— Билирубин. В норме не определяется, бывает повышен при гепатитах, циррозах, раке печени, а также при заболеваниях желчного пузыря и желчевыводящих протоков.
— Уробилиноген. В норме в небольших концентрациях присутствует в моче, повышен при разрушении клеток печени при гепатитах или при таких заболеваниях кишечника, как энтероколит и кишечная непроходимость.
- Биохимическое исследование крови.
— С-реактивный белок – маркер острого воспаления.
— Печеночные пробы (общий белок и его фракции, билирубины – общий, прямой и непрямой, АЛТ, АСТ, ГГТ, ЩФ) – помогут дополнить клиническую картину при нарушении функции печени, а также при инфекционных расстройствах кишечника.
— Липаза, амилаза, инсулин, глюкоза – позволят оценить функцию поджелудочной железы.
- Копрограмма – или общий анализ кала. Это скрининговое исследование, которое позволит оценить функциональное состояние органов ЖКТ и исключить инфекцию.
- Кал на яйца гельминтов и цисты простейших используется для исключения паразитарных заболеваний.
- Кал на углеводы позволит исключить лактазную недостаточность.
- Кал на скрытую кровь сдают, чтобы определить наличие кишечного кровотечения.
- Кальпротектин в кале назначают пациентам с синдромом раздраженного кишечника, проводят дифференциальную диагностику при болезни Крона и неспецифическом язвенном колите, оценивают мониторинг эффективности терапии.
- Панкреатическая эластаза в кале поможет оценить функцию поджелудочной железы.
- Анализ кала на дисбактериоз – позволит оценить совокупность всей бактериальной микрофлоры кишечника, и, при выявлении патогенных штаммов, будет осуществлен подбор бактериофагов для лечения пациента.
- Исследование кала на патогенную кишечную группу (шигеллы и сальмонеллы) – сдают как для скрининга при поступлении в лечебное учреждение, чтоб исключить носительство данной флоры, так и при симптоматике, чтобы исключить дизентерию и сальмонеллез.

- ПЦР диагностика кишечных инфекций проводится при острых кишечных или пищевых токсикоинфекциях, что поможет врачу определиться с дальнейшей тактикой ведения пациента.
- Диагностика хеликобактерной инфекции.
Хеликобактер пилори (Helicobacter pylori) поражает слизистую желудка и двенадцатиперстной кишки, что приводит к развитию гастритов, язвенной болезни и в дальнейшем онкозаболеваний.
— Антитела к H.pylori иммуноглобулины G – отвечают за перенесенную инфекцию.
— Антитела к H.pylori иммуноглобулины А – показывают острую фазу процесса.
— Исследование кала на определение антигенов хеликобактер пилори – сдают также для исключения острой фазы инфекции.
— Уреазный дыхательный тест – выявляет возбудителя хеликобактер пилори, помогает определить острую фазу заболевания и эффективность эрадикационной терапии. Данный тест рекомендуется проводить у детей в возрасте старше 5 лет.
- Гастропанель. Это комплекс показателей крови, по которым оценивают функцию желудка; исключают хеликобактерную инфекцию; проводят диагностику атрофических заболеваний, язвенной болезни и онкопатологии, а также оценивают эффективность проведенной терапии.
- Альфа-амилаза суточной мочи – позволит исключить острый панкреатит.
Заболевания уха/горла/носа
В оториноларингологии, наряду с осмотром и инструментальным обследованием, лабораторная диагностика так же важна.
- Общий анализ крови – поможет выявить стадию процесса, а также предположить, бактериального или вирусного характера заболевание.
- Общий анализ мочи – покажет работу мочевыделительной системы на фоне инфекции, выявит возможную сопутствующую патологию.
- Биохимическое исследование крови – служит для оценки работы внутренних органов на фоне заболевания ЛОР органов.
- Микробиологическое исследование отделяемого из верхних дыхательных путей и уха – поможет выявить возбудителя заболевания, оценить его чувствительность к антибиотикам, что важно в тактике дальнейшего ведения пациента.

- ПЦР-диагностика инфекций – наиболее чувствительный метод исследования, выявление даже малого количества ДНК или РНК возбудителя в кратчайшие сроки, а значит, своевременная помощь больному.
- Анализ крови на специфические антитела к инфекциям поможет провести дифференциальную диагностику заболеваний, выявить стадию процесса и определиться с методом терапии.
- Микроскопическое исследование на эозинофилы – анализ даёт возможность понять инфекционный или аллергический процесс.
Аллергия
В настоящее время у детей часто выявляют какие-либо аллергические реакции. Для того чтобы определить аллерген, оценить общее состояние ребёнка и выбрать тактику лечения, существуют следующие лабораторные методы:
- Общий анализ крови – помогает определить наличие воспалительной или аллергической реакции:
- повышение лейкоцитов, сдвиг лейкоцитарной формулы, увеличенная СОЭ, говорят за инфекционный процесс
- высокий уровень эозинофилов, может указывать на аллергическую сенсибилизацию организма.

- Иммуноглобулин Е общий – помогает исключить или подтвердить аллергическую сенсибилизацию.
- Эозинофильный катионный белок – наряду с общим Ig E позволяет оценить степень эозинофильной реакции при сенсибилизации организма.
- Специфические иммуноглобулины Е к определенным аллергенам показывают на что, именно развилась аллергия у ребенка. Исключение этих веществ из рациона и окружения малыша позволит снизить сенсибилизацию, улучшить прогноз заболевания. Существуют различные аллергологические панели – пищевые, ингаляционные, смешанные, которые помогают врачу поставить диагноз и назначить правильное лечение.
- Иммуноглобулины G4 – помогают выявить у ребенка скрытую пищевую аллергию, или проще, пищевую непереносимость.
- Flow CAST, или тест активации базофилов – функциональный тест, позволяет выявить у пациента наличие аллергии к тому или иному лекарственному препарату без ущерба для здоровья. Базофильные лейкоциты провоцируются аллергеном в пробе крови, и даже если ребенок никогда не принимал данный препарат, есть возможность исключить ложноотрицательные результаты.

Детские инфекции
К детским инфекциям относятся заболевания, которые дети переносят еще в дошкольном возрасте. Как правило, к ним вырабатывается стойкий иммунитет. Это ветрянка, корь, краснуха, паротит, скарлатина и коклюш. Национальный календарь профилактических прививок предполагает прививать детей от этих инфекций, однако некоторые родители отказываются от вакцинации. Поэтому в последние годы увеличилась заболеваемость детскими инфекциями. Лабораторная диагностика поможет врачу определиться с диагнозом и лечением ребенка, а также принять определенные эпидемиологические меры в детском саду или школе.
- Общий анализ крови – позволяет выявить воспалительный процесс, предположить вирусную или бактериальную этиологию заболевания.
- Общий анализ мочи – помогает оценить функции мочевыделительной системы на фоне инфекции, выявить сопутствующую патологию.
- Биохимический анализ крови – по его результату, врач может понять работу внутренних органов.

- Специфические антитела к возбудителю определенной инфекции – иммуноглобулины (А, М и G) – помогают установить диагноз, определить стадию болезни.
- Полимеразно-цепная реакция (ПЦР) – этот метод позволяет установить возбудителя заболевания и проводить мониторинг терапии.
Осмотр вашего ребенка: через 4 месяца (для родителей)
Что ожидать во время этого визита
Ваш врач и/или медсестра, вероятно, сделают следующее:
1. Измерьте вес, рост и окружность головы вашего ребенка и нанесите измерения на график на графике роста.
2. Задавайте вопросы, сообщайте о проблемах и давайте советы о состоянии вашего ребенка:
Кормление. Грудное молоко или смесь — это все, что нужно вашему ребенку. Вы можете давать обогащенные железом хлопья или мясное пюре, когда ваш ребенок будет готов к твердой пище примерно в возрасте 6 месяцев. Поговорите со своим врачом, прежде чем начинать принимать какие-либо твердые вещества.
Писает и какает. Младенцы этого возраста должны иметь несколько мокрых подгузников в день и регулярный стул. Некоторые могут какать каждый день; другие могут какать каждые несколько дней. Это нормально, пока кал мягкий. Сообщите своему врачу, если он станет твердым, сухим или будет трудно пройти.
Сон. В этом возрасте дети спят около 12–16 часов в сутки, включая дневной сон. Большинство младенцев спят ночью по 5-6 часов. Некоторые дети, особенно находящиеся на грудном вскармливании, могут чаще просыпаться.
Разработка. К 4 месяцам большинство младенцев:
- поворачивают голову на звук вашего голоса
- издают такие звуки, как «у-у-у» и «ааа» (воркование)
- издают звуки в ответ, когда вы говорите
- улыбаются и посмеиваются (еще не полный смех)
- смотреть на себя, двигаться или издавать звуки, чтобы привлечь или удержать ваше внимание
- смотреть на свои руки с интересом
- держать игрушку, когда ее кладут в руку
- держать голову ровно, когда ее держат
- отжиматься на локтях/предплечьях, лежа на животе
- использовать руки, чтобы бить игрушки
Поговорите со своим врачом, если ваш ребенок не достигает одного или нескольких этапов или вы заметили, что у вашего ребенка есть навыки, но они потерял их.
3. Проведите осмотр , раздев ребенка в вашем присутствии. Это будет включать осмотр глаз, прослушивание сердца вашего ребенка и определение пульса, проверку бедер и внимание к движениям вашего ребенка.
4. Обновить прививки. Прививки могут защитить младенцев от серьезных детских болезней, поэтому важно, чтобы ваш ребенок получил их вовремя. Графики иммунизации могут варьироваться от офиса к офису, поэтому поговорите со своим врачом о том, чего ожидать.
5. Поскольку послеродовая депрессия является распространенным явлением, лечащий врач вашего ребенка может попросить вас заполнить анкету для выявления депрессии.
Заглядывая вперед
Вот некоторые вещи, о которых следует помнить до следующего планового осмотра вашего ребенка в возрасте 6 месяцев:
Кормление
- Грудное молоко или смесь — это все, что нужно вашему ребенку.
- Большинство детей готовы есть твердую пищу примерно в 6 месяцев, хотя некоторые дети могут быть готовы к этому раньше.
 Если ваш врач рекомендует введение твердой пищи :
Если ваш врач рекомендует введение твердой пищи :- Поделитесь семейной историей любых пищевых аллергий .
- Начните с небольшого количества цельнозерновой каши, обогащенной железом, смешанной с грудным молоком или смесью. Вы также можете начать с мясного пюре, другого продукта, богатого железом.
- Используйте детскую ложку — не кладите хлопья в бутылочку для ребенка.
- Если ваш ребенок много выталкивает язык, возможно, он еще не готов к твердой пище. Подождите неделю или около того, прежде чем пытаться снова.
- Прежде чем пробовать другие твердые продукты, подождите, пока ваш ребенок начнет есть хлопья с ложки. Вводите один новый продукт за раз и подождите несколько дней, чтобы проверить возможную аллергическую реакцию, прежде чем вводить новый.
- Если вы кормите грудью, продолжайте давать добавки с витамином D. Детям на грудном вскармливании могут потребоваться добавки железа до тех пор, пока они не получат достаточное количество железа из продуктов, которые они едят.

- Обращайте внимание на признаки того, что ваш ребенок голоден или сыт .
- Не давайте ребенку сок до достижения им возраста 12 месяцев.
- Не опорные бутылочки и не кладите ребенка в кровать с бутылочкой.
Текущий уход
- У многих детей прорезываются зубы в возрасте около 4 месяцев. Чтобы облегчить боль или дискомфорт, предложите чистую влажную мочалку или прорезыватель для зубов. Поговорите со своим врачом о приеме ацетаминофена от боли.
- Очистите десны ребенка влажной чистой тряпкой или мягкой зубной щеткой.
- Пойте, разговаривайте, читайте и играйте со своим малышом. Младенцы лучше всего учатся, общаясь с людьми.
- Телевидение, видео и другие виды экранного времени не рекомендуются детям в этом возрасте. Видеочат — это нормально.
- Продолжайте давать ребенку много контролируемого «время лежать на животе» , когда он бодрствует.
 Создайте для ребенка безопасное игровое пространство.
Создайте для ребенка безопасное игровое пространство. - Ограничьте время, которое ваш ребенок проводит в детское кресло, шезлонг или качели .
- Молодые мамы часто чувствуют усталость и подавленность. Но если эти чувства сильны или вы чувствуете грусть, капризность или тревогу , позвоните своему врачу.
- Поговорите со своим врачом, если вас беспокоит ваша жизненная ситуация . Есть ли у вас вещи, необходимые для ухода за ребенком? У вас достаточно еды, безопасного жилья и медицинской страховки? Ваш врач может рассказать вам об общественных ресурсах или направить вас к социальному работнику.
Безопасность
- Для снижения риска синдрома внезапной детской смерти (СВДС) :
- Всегда укладывайте ребенка спать на твердый плоский матрас на спину, а не на живот или бок, в детская кроватка или люлька без бортиков, одеял, одеял, подушек или плюшевых игрушек.
- Кормите ребенка грудью, если это возможно.

- Пусть ваш ребенок спит в вашей комнате в люльке или кроватке рядом с кроватью до первого дня рождения вашего ребенка или в течение как минимум 6 месяцев, когда риск СВДС наиболее высок.
- Избегайте перегрева, поддерживая комфортную температуру в помещении. Одевайте ребенка по комнатной температуре и не перевязывайте. Не накрывайте голову ребенка, пока он спит. Следите за признаками перегрева, такими как потливость или ощущение жара на ощупь.
- Попробуйте уложить ребенка спать с соской. Если ваш ребенок отказывается от соски, не заставляйте его. Если соска выпала во время сна, ее не нужно заменять. Если вы кормите грудью, подождите, пока грудное вскармливание не установится, прежде чем вводить соску.
- Не позволяйте ребенку засыпать на изделии, которое не предназначено специально для сна младенцев, например на приспособлении для сидения (например, на автокресле), на подушке для кормления (например, на подушке Boppy) или на шезлонге для младенцев ( как Dock-a-Tot, Podster и Bummzie).

- Не используйте продукты или устройства, которые, как утверждается, снижают риск СВДС, такие как приспособления для позиционирования сна (например, клинья или наклонные подушки) или мониторы, которые могут определять частоту сердечных сокращений и характер дыхания ребенка. Никакие известные продукты не могут на самом деле сделать это.
- Убедитесь, что все поверхности для сна и продукты, которые вы используете, чтобы помочь вашему ребенку спать, были одобрены Комиссией по безопасности потребительских товаров США (CPSC) и соответствуют федеральным стандартам безопасности.
- Не используйте детские ходунки . Они опасны и могут привести к серьезным травмам. Ходунки также не поощряют ходьбу и даже могут ей мешать.
- Пока ваш ребенок бодрствует, не оставляйте его без присмотра , особенно на высоких поверхностях или в ванне.
- Держите мелкие предметы и вредные вещества в недоступном месте.

- Всегда сажайте ребенка в автокресло , обращенное назад , на заднее сиденье. Никогда оставлять ребенка одного в машине.
- Избегайте пребывания на солнце , по возможности держите ребенка укрытым и в тени. Солнцезащитные кремы не рекомендуются для младенцев младше 6 месяцев. Тем не менее, вы можете использовать небольшое количество солнцезащитного крема для младенцев младше 6 месяцев, если тень и одежда не обеспечивают достаточную защиту.
- Защитите своего ребенка от пассивного курения , повышающего риск сердечных и легочных заболеваний. Пары от электронных сигарет, бывшие в употреблении, также вредны.
- Знайте о любых источниках свинца в вашем доме, включая краску на основе свинца (в домах США, построенных до 1978 года).
Эти контрольные листы соответствуют рекомендациям Американской академии педиатрии (AAP)/Bright Futures.
Отзыв: Элана Перл Бен-Джозеф, MD
Дата пересмотра: июнь 2022 г.
Хронология медицинской школы (объяснение всех 4 лет)
Вы, наконец, поступили в медицинскую школу, и между вами и получением степени доктора медицины всего четыре года. Но, как и любой студент-медик или выпускник скажу вам, эти годы интенсивны и суровы. Давайте обсудим весь график медицинской школы от первого года до выпуска.
Медицинскую школу часто можно разделить на три части: доклинические (MS1-2), клинические ротации (MS3) и факультативы/интервью (MS4). В этом посте мы рассмотрим полный график и то, чего ожидать в течение каждого года.
Первый год (MS1 или M1)
Первый год будет самым радикальным переходом для большинства учащихся. Прошли времена колледжа, и теперь вам навязывают суровость медицинской школы. Если вы учитесь в медицинской школе, вы уже готовились к тестам и экзаменам; однако к огромному объему материала потребуется некоторое время, чтобы привыкнуть к нему.
Если вы учитесь в медицинской школе, вы уже готовились к тестам и экзаменам; однако к огромному объему материала потребуется некоторое время, чтобы привыкнуть к нему.
Именно по этой причине учеба в медицинском институте часто описывается как питье из пожарного гидранта. Кроме того, понимание того, какая информация важна в море деталей и фактов, — это навык, который вы оттачиваете по мере прохождения учебы.
Первые несколько недель или месяцев тяжелые; однако вскоре вы войдете в курс дела и узнаете, что ваш первый год дает вам больше всего свободного времени.
Узнайте, как сделать эту адаптацию максимально безболезненной, из нашей подробной статьи «Привыкание к сообщению медицинской школы 101», в которой даны практические советы.
Содержание материала может варьироваться от школы к школе. В некоторых школах есть традиционная учебная программа, где вы изучаете всю физиологию (или то, что нормально) сначала во всех системах органов, затем изучаете, как это может быть ненормальным (патология), а затем как это лечить (фармакология).
В других школах используется системный подход, при котором у вас есть блоки продолжительностью несколько недель, посвященные определенной системе органов, например сердечно-сосудистой, легочной, желудочно-кишечной и т. д. Вы будете изучать физиологию, патофизиологию и фармакологию, уникальные для этого конкретного органа system и повторите этот формат для следующего системного блока. Есть несколько других дисциплин, разбросанных по всей вашей учебной программе.
В течение этого времени вы должны пересмотреть и отточить свои учебные стратегии, определить свой распорядок дня и работать над оптимизацией своей эффективности при подготовке к предстоящим этапам обучения в медицинской школе. Найдите свою группу друзей и выясните, действительно ли они могут учиться вместе с вами. Иногда занятия с самыми близкими друзьями больше отвлекают, чем мотивируют.
Вы запомните середину и конец первого года обучения как одно из лучших времен в медицинской школе. Стресс относительно низок на более поздних стадиях, у вас больше свободного времени, вы сближаетесь с новыми людьми и укрепляете дружеские отношения на всю жизнь. Вы будете поражены своими одноклассниками, так как студенты-медики — одни из самых впечатляющих и разнообразных людей, которых вы встретите.
Вы будете поражены своими одноклассниками, так как студенты-медики — одни из самых впечатляющих и разнообразных людей, которых вы встретите.
Второй год (MS2 или M2)
Исторически MS2 начинается с беспокойного напряжения, которое будет расти и расширяться до конца года. Это напряжение возникает из-за одного и только одного — Шаг 1 . Шаг 1 — это первый из трех экзаменов на получение медицинской лицензии в США, или USMLE, которые вы сдаете до получения медицинской лицензии. Шаг 1 и Шаг 2 принимаются во время обучения в медицинской школе.
По состоянию на январь 2022 г. экзамен USMLE Step 1 является зачетным/незачетным. Целью этого изменения было улучшение самочувствия и снижение эмоционального выгорания среди студентов-медиков. Поскольку USMLE Step 1 будет оцениваться как «сдал/не сдал», он больше не будет основным фактором, определяющим конкурентоспособность претендента на получение вида на жительство.
Узнайте, как USMLE Step 1 Pass/Fail меняет медицинскую школу.
На втором курсе вы отточите свои учебные стратегии и тайм-менеджмент, так что вы будете готовы увеличить интенсивность учебы. В первые пару месяцев вы можете укрепить свой план подготовки к USMLE Step 1. Есть два этапа: подготовка к выделенному периоду и выделенный период.
Шаг 1 — зверь, не похожий ни на один другой тест. Для MCAT вы можете потратить два месяца и получить 9 баллов.9-й процентильный балл. Но Шаг 1 — это совсем другое дело — это кульминация всех ваших первых двух лет обучения в медицинской школе, и вы потратите большую часть второго года, используя ресурсы, чтобы должным образом подготовиться к нему.
Взгляните на:
- Что я хотел бы знать, прежде чем сдавать USMLE Step 1
- Не совершайте 4 основных ошибки, которые я совершил, готовясь к Step 1 Шаг 1, переход к пройдено/не пройдено. Большинство студентов проходят Шаг 1 весной в конце второго года обучения, что завершает их доклинические исследования. Осенью и зимой на втором курсе вы уединитесь и будете проводить больше времени за учебой и меньше времени за общением.

В конце зимы и весны у вас будет особенный период, когда вы по-настоящему посвятите себя учебе. Сразу после того, как вы пройдете Шаг 1, вы начнете третий год. Тем не менее, другие школы могут запланировать, чтобы вы прошли Шаг 1 после третьего года обучения, утверждая, что, проведя некоторое время в палатах во время вашей клинической ротации, вы получите перспективу для экзамена.
Обратите внимание, что некоторые школы меняют свою учебную программу, чтобы перейти от двухлетнего доклинического обучения к полуторалетнему доклиническому. Когда Шаг 1 переходит в категорию «сдал/не сдал», меньше внимания уделяется тому, чтобы учащиеся получили конкурентоспособные баллы. Больше внимания уделяется тому, чтобы студенты достаточно усвоили свои доклинические исследования, прежде чем отправлять их на ротацию, где они получат свой настоящий клинический опыт в больнице.
Третий курс (MS3 или M3)Большинство студентов любят третий год, а некоторые студенты его ненавидят.
 Это приспособление для всех. Третий год знаменует собой начало ваших клинических лет. В то время как первые два года проходят в основном в классе, последние два года в основном проходят в больнице или клинике. Вот для чего вы пришли в медицинскую школу: чтобы стать врачом и заботиться о пациентах.
Это приспособление для всех. Третий год знаменует собой начало ваших клинических лет. В то время как первые два года проходят в основном в классе, последние два года в основном проходят в больнице или клинике. Вот для чего вы пришли в медицинскую школу: чтобы стать врачом и заботиться о пациентах. Клинические ротации особенно сложны, потому что впервые в жизни вы не просто учитесь по учебникам и сдаете тесты. Вы все еще должны сделать это, но теперь большую часть своего бодрствования вы проводите в больнице или клинике, и оценки ваших старших имеют огромное значение для вашей общей оценки. Это совсем другая игра.
Каждый студент-медик должен пройти серию основных ротаций перед выпуском. В течение третьего года вы, вероятно, будете чередовать внутренних болезней, семейной медицины, общей хирургии, психиатрии, неврологии, педиатрии, акушерства и гинекологии и неотложной медицины.
Для клинических ротаций вы можете ожидать:
- Вы будете полезны своим интернам, резидентам и другим членам команды, помогая писать заметки, принимая пациентов и выступая с докладами.

- Вы будете в операционной, ассистировать во время операций, втягивая, отсасывая и иногда накладывая швы/завязывая узлы.
- Вы будете работать в качестве одного из членов медицинской бригады и изучать необходимые клинические навыки, наблюдая за жителями и врачами, с которыми вы работаете.
- Вам все равно придется учиться, так как все студенты сдают полочный экзамен в конце каждой ротации. Стресс от этих экзаменов значительно меньше по сравнению с другими экзаменами, такими как Step 1.
В конце третьего года вы будете готовиться к Шагу 2CK. Шаг 2 аналогичен шагу 1, за исключением того, что теперь он проверяет кульминацию знаний, полученных на третьем курсе медицинской школы. Наиболее тщательно проверенные концепции взяты из вашей внутренней медицины.
Исторически так сложилось, что вы не будете заниматься так же усердно, как на Шаге 1, поскольку вы уже изучили основы, необходимые для понимания медицины. Тем не менее, обратите внимание, что, поскольку Шаг 1 изменился на «сдал/не прошел», будет больше давления, чтобы преуспеть в Шаге 2CK.
 Обычно достаточно одного месяца обучения для Шага 2.
Обычно достаточно одного месяца обучения для Шага 2.
Четвертый год (MS4 или M4)Наконец, MS4, земля обетованная! Придержи лошадей. Многие говорят, что четвертый год — это мечта, и что все идет гладко. Не так быстро. Первая половина четвертого года, пожалуй, самая трудная часть всего процесса медицинского обучения, по крайней мере, если вы идете на конкурентоспособную хирургическую специальность.
Ваши основные должности клерков завершены, и большинство ваших ротаций в это время являются факультативными, что обычно означает, что они больше не оцениваются и, скорее всего, проходят/не проходят, хотя это зависит от школы. Они больше не несут такой большой вес, как когда-то, но это не значит, что M4 будет легким.
Первая половина вашего четвертого года обучения сложна по двум основным причинам: дополнительная стажировка и подготовка заявления на получение вида на жительство.
Вспомогательные стажировки, также известные как чередование прослушиваний, — это ротации, которые вы выполняете в других учреждениях в любой точке страны.
 По сути, вы проводите месячное интервью , и вы должны вести себя наилучшим образом. Ваша дополнительная стажировка — это возможность показать программу, по которой они должны взять вас в свою резиденцию. Для этого вы должны приходить рано, задерживаться допоздна и усердно работать, чтобы облегчить жизнь жителей. Если вы идете на специальность с неоптимальным образом жизни, например, на хирургию, ожидайте долгих часов и сильного стресса.
По сути, вы проводите месячное интервью , и вы должны вести себя наилучшим образом. Ваша дополнительная стажировка — это возможность показать программу, по которой они должны взять вас в свою резиденцию. Для этого вы должны приходить рано, задерживаться допоздна и усердно работать, чтобы облегчить жизнь жителей. Если вы идете на специальность с неоптимальным образом жизни, например, на хирургию, ожидайте долгих часов и сильного стресса.Студенты-медики подают заявление на получение вида на жительство с помощью системы ERAS, которая расшифровывается как Электронная служба подачи заявлений на получение вида на жительство. Приложение обычно открывается около 15 сентября. Это единая общая заявка, как и AMCAS, и вы отправляете личное заявление, рекомендательные письма и раздел о работе и деятельности. Это очень похоже на AMCAS, но, к счастью, вам не нужно проходить второстепенные предметы.
Прочтите наше руководство по подаче заявления на получение статуса резидента ERAS и 9 основных советов по подаче заявления на получение статуса резидента.

Время собеседований по месту жительства зависит от специальности и проводится в период с октября по февраль. В конце февраля вы отправляете свой ранг-лист. Вас не принимают программы в традиционном понимании. Вместо этого и кандидаты, и программы представляют рейтинговый список через NRMP. Алгоритм запускается, и месяц спустя, примерно в середине марта, Match Day .
Вы открываете конверт вместе с остальными одноклассниками во время торжественной церемонии, и ваша судьба решена. Внутри этого конверта находится программа, по которой вы будете тренироваться в течение следующих трех-семи лет.
После марта все идет гладко. Резиденция начинается с 1 июля. В промежутке между Днем матча и началом проживания большинство студентов пользуются этой возможностью, чтобы путешествовать или проводить время с близкими, потому что проживание в ординатуре будет трудным.
Собираем все вместеМедицинская школа состоит из четырех строгих лет обучения и подготовки, и нет двух одинаковых лет.

Первый год (M1)
- Доклинические исследования: узнайте о теле, болезнях и способах их лечения.
- Сравнительно более низкий уровень стресса
- Приспособиться к объему учебного материала
- Отточить свои учебные стратегии и построить распорядок дня
- Оптимизировать свою эффективность
Второй год (M2)
- 9003 Оставшиеся доклинические курсы.
- Вы будете полезны своим интернам, резидентам и другим членам команды, помогая писать заметки, принимая пациентов и выступая с докладами.
- Сдать экзамен USMLE Step 1
- Управление временем имеет решающее значение
- Больше времени на учебу и меньше времени на общение
- Многие школы переходят на полуторагодовую доклиническую программу обучения
Третий год (M3)
- Начало вашего клинического года с серией основных ротаций
- Полное обследование для этих ротаций
- Большую часть времени бодрствования вы проводите в больнице или клинике
- Все еще нужно учиться, когда вы дома после смены
- Баланс между утомлением и вознаграждением
- Завершить экзамен USMLE Step 2CK
Четвертый курс (M4)
- Трудно, но легче, чем в предыдущие годы.

- Особенно сложно для тех, кто изучает конкурентоспособную специализацию
- Полная дополнительная стажировка (также известная как чередование прослушиваний)
- Подготовьте заявление на получение ординатуры (ERAS)
- Соответствие ординатуры в «День матча»
Четыре года обучения в медицинской школе не шутка. Вы будете проверены, и у вас будут свои недостатки, но вы также можете помнить медицинскую школу как одни из лучших лет своей жизни . Это связано с связями, которые вы установите со своими новыми друзьями, объемом знаний, которые вы получите, и чувством выполненного долга, который вы получите, получив самую строгую профессиональную степень в мире.
Стремитесь к успеху на каждом этапе
Если вы премедик, мы создали курс именно для вас. Дорожная карта Premed для приема в медицинскую школу тщательно детализируется на протяжении каждого года обучения в колледже. Это адаптируемый план, который поможет максимально увеличить ваши шансы на поступление в ведущую медицинскую школу.


 И каждому родителю хочется, как можно скорее помочь своему малышу. Поэтому крайне важно провести грамотную лабораторную диагностику и поставить правильный диагноз.
И каждому родителю хочется, как можно скорее помочь своему малышу. Поэтому крайне важно провести грамотную лабораторную диагностику и поставить правильный диагноз.