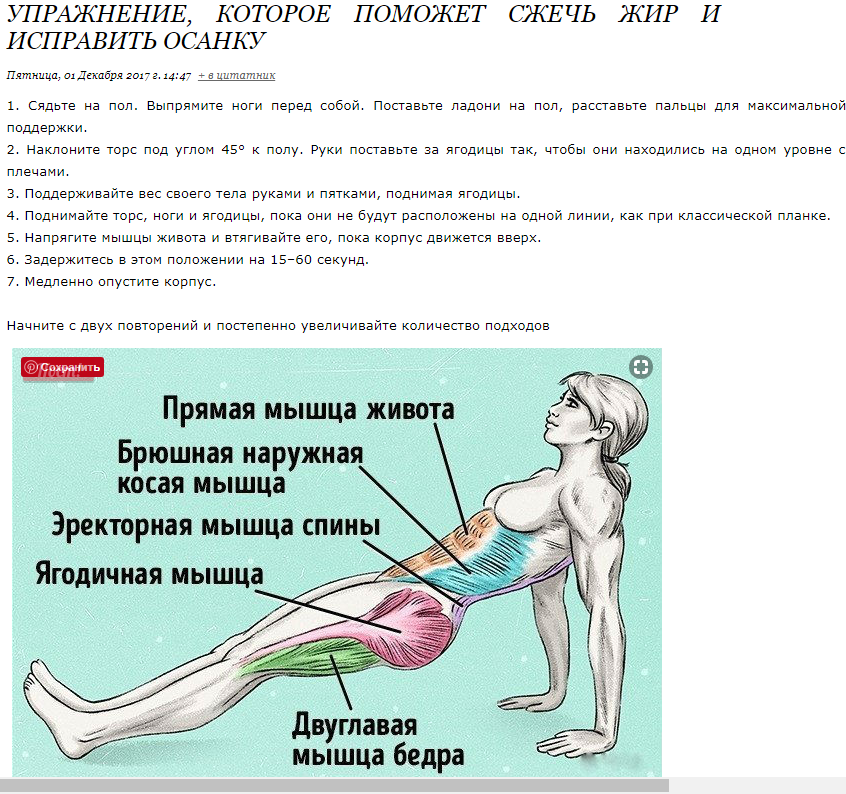
Как скрыть живот с помощью одежды? Рекомендации по выбору
Выглядеть стройно и изящно, чтобы ловить на себе восхищенные мужские и завистливые женские взгляды, – мечта представительниц прекрасного пола почти что всех эпох. Но раньше для достижения желаемого эффекта дамам приходилось утягивать торс бескомпромиссно неудобным и невероятно тугим корсетом, в котором зачастую с трудом удавалось дышать. Современным обладательницам пышных форм нет нужды так поступать. Чтобы визуально скрыть несовершенства фигуры, достаточно грамотно подобрать комплект вещей. Дочитав эту статью до конца, Вы будете точно знать, как с помощью одежды скрыть живот.
Содержание
- Секреты выбора удачного фасона
- Каким тканям отдать предпочтение
- Стройнящие цвета и оттенки
- Уместные рисунки и принты
- На какую отделку обратить внимание
Секреты выбора удачного фасона
Определить подходящие фасоны вещей и способы их комбинирования – пожалуй, первое, с чего необходимо начинать подбор гардероба.
А в это самое время другие представительницы прекрасного пола, имеющие нестройный живот, совершают другую роковую ошибку – активно стремятся примерять на себя очень облегающие вещи. Между тем, чтобы умело скрыть несовершенства и при этом выгодно подчеркнуть изгибы тела, при составлении гардероба достаточно придерживаться всего нескольких простых правил.
Платья и юбки
Стоит избегать нарядов с нормальной и заниженной линией талии. Обратите внимание на одежду в стиле ампир, А-силуэт (трапецию). Удачным решением станут фасоны «блузон», «туника», «рубашка». Не стоит выбирать зауженные книзу платья и юбки – живот на фоне узкого низа ансамбля будет «проступать» еще более явно.
Блузы и футболки
Выбирая одежду, скрывающую живот, учитывайте длину изделий. Важно, чтобы верх ансамбля не заканчивался в области талии. Выбирайте удлиненные модели, которые доходят, по крайней мере, до начала бедра. Футболки, блузы и майки категорически не рекомендуется носить заправленными в поясные вещи. Четко обозначенная граница в этой части тела – лишнее и совершенно ненужное внимание к Вашей «проблеме».
Брюки и джинсы
К выбору одежды с заниженной талией любой женщине вне зависимости от индивидуальных особенностей фигуры следует относиться с осторожностью. Даже при небольшом животе и наличии валиков на боках вещи такого фасона не добавят своей обладательнице красоты. Оптимальную высоту посадки брюк и джинсов, капри и шорт нужно выбирать так, чтобы пояс мог прижать и спрятать проблемные участки.
Оптимальную высоту посадки брюк и джинсов, капри и шорт нужно выбирать так, чтобы пояс мог прижать и спрятать проблемные участки.
Каким тканям отдать предпочтение
Скрыть присутствие лишнего веса можно за счет одежды из самых разных материалов. Главное – при выборе ткани ориентироваться на фасон наряда. Так, если речь идет о в меру облегающем платье, не стоит выбирать изделие из тонкого трикотажа – оно только подчеркнет выпуклости в области живота и боков. Отдавайте предпочтение более плотным материалам, которым удастся удержать и подтянуть проблемные зоны.
Вместе с тем следует избегать вещей, пошитых из толстых, ворсистых, буклированных, блестящих, ажурных тканей. Они визуально добавят очертаниям Вашего тела (особенно животу) ненужной объемности. Если Вам нравится носить уютные и теплые вязаные изделия, отдавайте предпочтение мелким узорам, а не крупным «косам». Многослойной одеждой скрыть лишний вес достаточно просто. Надев несколько нарядов из тонкого материала (например, тунику и кардиган), Вы отвлечете внимание от нестройного живота и боков.
Стройнящие цвета и принты
Наверняка Вы уже знаете о существовании теплых и холодных цветов. Они обладают одним интересным свойством – визуально изменять расстояние от предмета. Так, теплые уменьшают его, а холодные, наоборот, увеличивают. В связи с этим не рекомендуется использовать первые в области выступающих частей тела – живота и боков. Также стоит быть осторожной с однотонной одеждой светлых оттенков – она может еще больше зрительно увеличить имеющийся недостаток. При составлении ансамблей придерживайтесь классического принципа, отдавая предпочтение светлому верху и темному низу. При этом нежелательно, чтобы это был радикальный контраст белого и черного. Лучше, если переход цветов будет плавным.
Уместные рисунки и принты
Крупные рисунки, будь то клетка, горох или полоска, не только зрительно расширяют область живота, но и увеличивают объемы фигуры в целом, а также делают лишний вес более заметным. Наиболее приемлемыми решениями признаются мелкие упорядоченные узоры (цветочный или анималистичный принт), а также хаотичные абстракции, которым удается сломать визуальные линии восприятия и эффективно завуалировать проблемный участок. Интересны в плане «маскировки» недостатков наряды в стиле оп-арт, которые обладают оптическими иллюзиями.
Интересны в плане «маскировки» недостатков наряды в стиле оп-арт, которые обладают оптическими иллюзиями.
На какую отделку обратить внимание
При наличии полного живота вещи с отделкой в этой зоне следует исключить из гардероба. Губительно скажутся на внешнем облике объемные карманы, закрученные драпировки, двубортные наряды, банты, крупные пуговицы, планки с ворсистыми краями и пр. Это не означает, что Вам придется выбирать самые скучные и заурядные модели. Просто отдавайте предпочтение тем изделиям, в которых конструктивные акценты смещены на верхнюю часть.
Пусть это будет блуза с небольшим жабо, кокетка, оригинальные рукава, необычный вырез горловины, воротник-хомут. Всегда помните, что вертикальные линии в силуэте – настоящее спасение для полного живота и других частей тела. Визуально вытянуть силуэт поможет глубокий v-образный вырез, молния или планка с одним рядом некрупных пуговиц, идущие сверху вниз декоративные вытачки.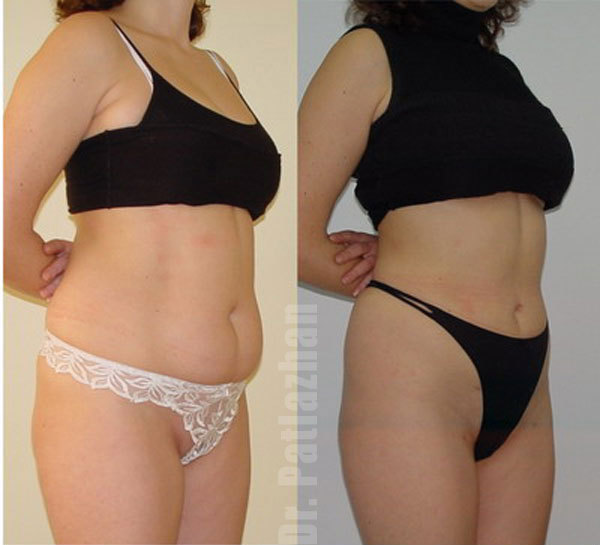
Теперь Вы можете смело отправляться за обновками. Зная, как с помощью одежды скрыть лишний вес, Вы сэкономите массу времени при выборе нарядов и не успеете испортить себе настроение примеркой вещей, которые будут только подчеркивать несовершенства фигуры. И да, любите себя вопреки всему и радуйтесь каждому дню, образу, событию! Ведь даже самый модный и дорогой гардероб, который прячет недостатки, не сможет скрыть закомплексованность и неуверенность в себе.
9 модных лайфхаков, чтобы скрыть живот | Интересные факты
Если после праздников или отпуска вы резко поправились, не спешите садиться на жёсткую диету. Округлившиеся формы можно скрыть при помощи одежды – в этой статье расскажем о способах маскировки живота.
Однотонные вещи
Одежда со сложными узорами полнит, неправильно выбранный принт подчёркивает проблемные зоны. В однотонной чёрной футболке любая девушка выглядит стройнее. Если не любите тёмные цвета, выбирайте вещи из бежевой, кремовой, бледно-розовой или светло-зелёной ткани. Одежда этих оттенков притягивает взгляд к лицу и отвлекает внимание от тела.
Если не любите тёмные цвета, выбирайте вещи из бежевой, кремовой, бледно-розовой или светло-зелёной ткани. Одежда этих оттенков притягивает взгляд к лицу и отвлекает внимание от тела.
В однотонной одежде любая девушка выглядит стройнее
Плиссированные юбки
Юбка-плиссе подчеркнёт талию, поможет скрыть небольшую полноту живота и бёдер. Вертикальные складки ткани стройнят всё тело, любая фигура кажется более подтянутой. Эффект будет максимальным, если выбрать плиссированную юбку до колена и с широким поясом.
Удлинённые кардиганы
Кардиган без пуговиц длиной до середины бёдер скроет отсутствие талии, зрительно удлинит тело, живот будет казаться меньше. Однотонные вязаные кардиганы – базовые элементы гардероба, их можно сочетать с платьями-футлярами, футболками и джинсами, блузками и юбками.
Кардиган длиной до середины бёдер скроет отсутствие талии
Джинсы с высокой посадкой
Отдайте предпочтение прямым или зауженным джинсам-стретч с высокой линией талии. Модели из эластичной плотной ткани действуют как корсет: утягивают живот, придают соблазнительные очертания бёдрам. К джинсам нужно подобрать гладкий ремень шириной 3-4 см. Массивный пояс привлечёт к проблемной зоне ненужное внимание.
Модели из эластичной плотной ткани действуют как корсет: утягивают живот, придают соблазнительные очертания бёдрам. К джинсам нужно подобрать гладкий ремень шириной 3-4 см. Массивный пояс привлечёт к проблемной зоне ненужное внимание.
Одежда с прямым нижним срезом
Если лишний вес скапливается в районе пупка, уберите из гардероба топы и рубашки с полукруглым нижним срезом. Одежда такого фасона подчёркивает выпирающий живот. Вместо перечисленных моделей купите свободную футболку с прямым краем снизу. Вещь должна быть вашего размера. Слишком широкие футболки будут полнить.
Как скрыть живот с помощью одежды
Многослойные наряды
Многослойная одежда скрывает истинные пропорции фигуры, маскирует складки на животе и боках. Классический многослойный наряд – жакет или кардиган поверх рубашки и водолазки. На улицу можно надеть свитер, жилет, а сверху накинуть пальто. По мнению редакции uznayvse.ru, эффектно выглядят сочетания грубых и мягких тканей (шёлк и шерсть, трикотаж и кожа). Чтобы многослойный наряд стройнил, края нижних вещей не должны свисать из-под верхнего слоя одежды.
Чтобы многослойный наряд стройнил, края нижних вещей не должны свисать из-под верхнего слоя одежды.
Многослойная одежда скрывает истинные пропорции фигуры
Отвлекающие элементы
Девушкам с полным животом и красивой формой бюста нужно выбирать одежду с V-образной горловиной, рукавами-фонариками, вышивкой и рисунками в области груди. В таких нарядах проблемные участки тела перестанут бросаться в глаза, взгляды окружающих будут устремлены на верхнюю часть торса.
Обязательные правила стиля для тех, у кого есть живот
Корректирующее бельё
Одежда из тонкого трикотажа, атласа и бархата всегда акцентирует внимание на животе. Полным женщинам под подобные вещи рекомендуется надевать корректирующее бельё. Если проблемная зона – бока, купите корсетный пояс, он создаст иллюзию тонкой талии. Скрыть складки ниже груди поможет утягивающая комбинация. Для поддержки обвисшей кожи в нижней части живота нужны корректирующие шорты.
Под одежду из трикотажа, атласа и бархата рекомендуется надевать корректирующее бельё
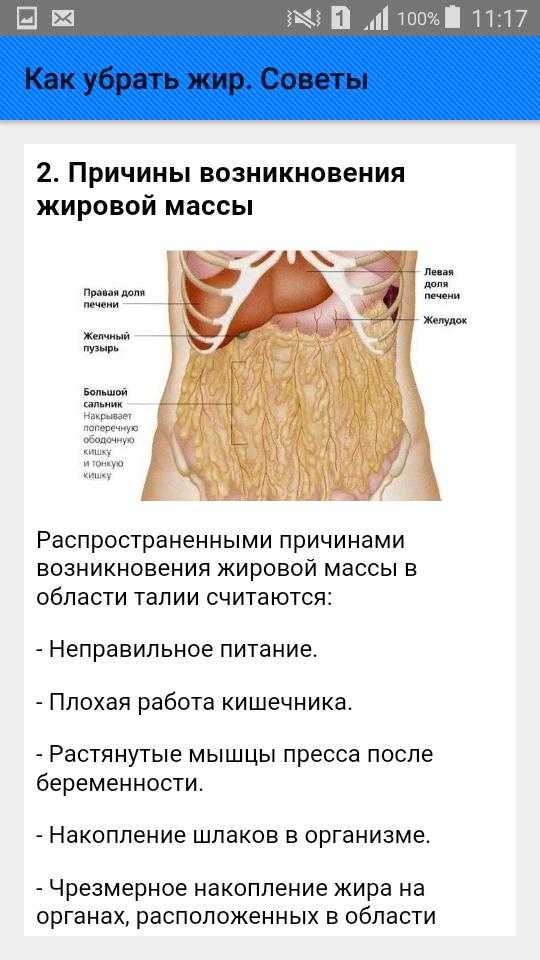
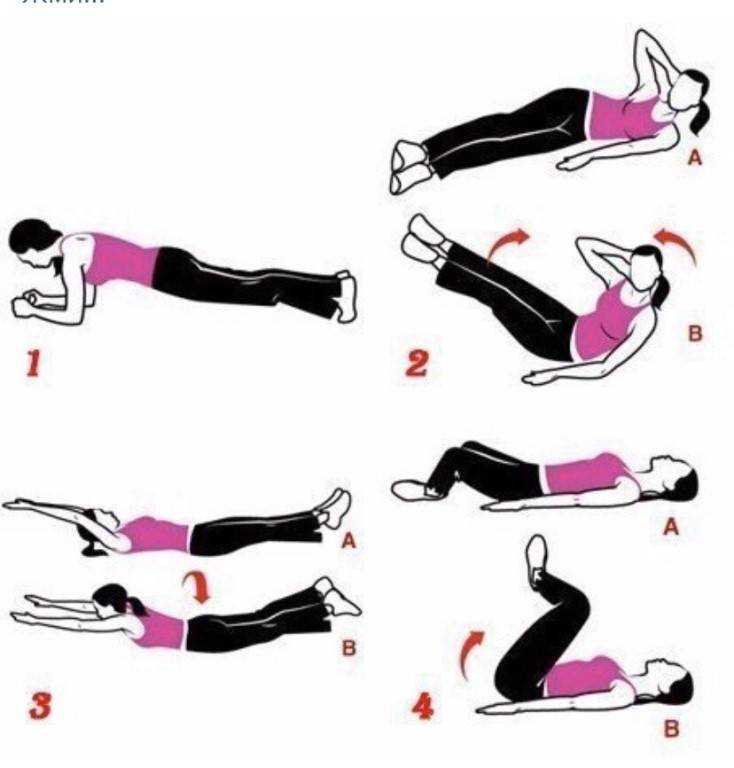
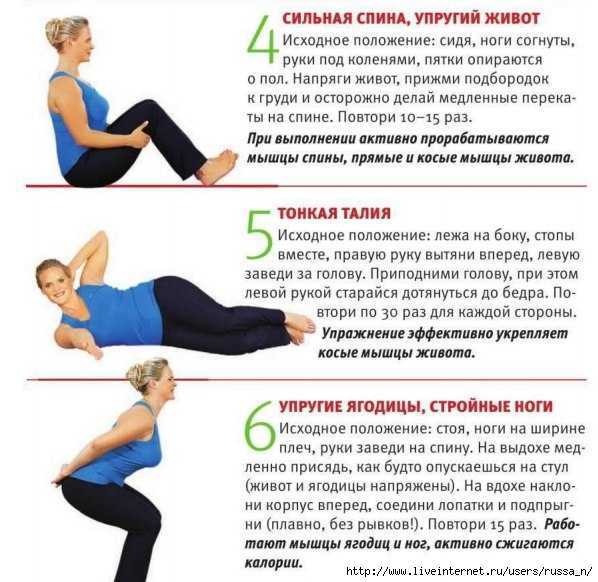
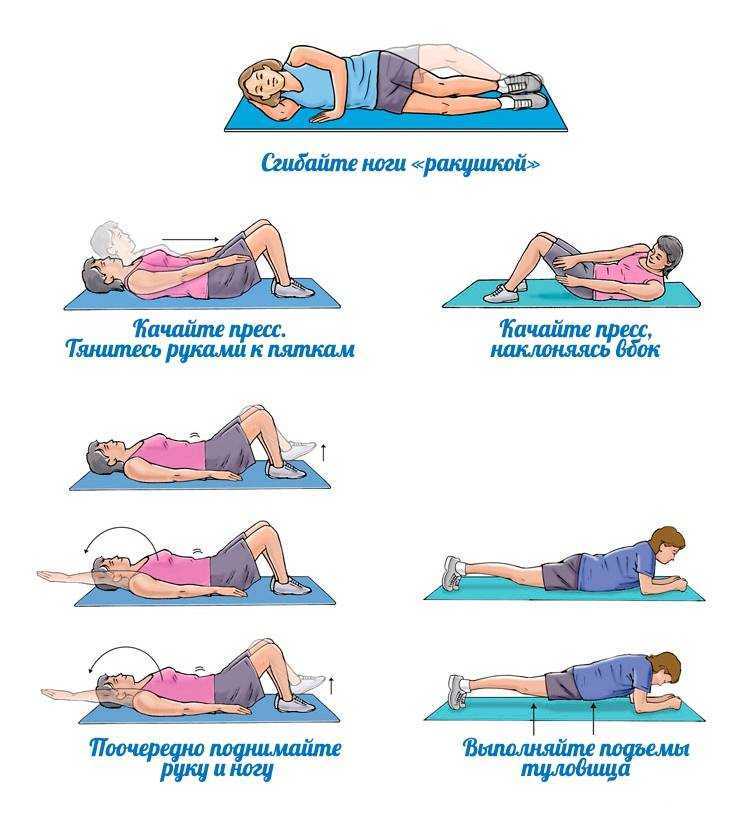
Минимально скрыть недостатки фигуры зачастую помогает правильный гардероб. В этом материале мы писали о том, как создать иллюзию талии, если у вас её нет. А эта статья поможет избавиться от живота в домашних условиях.
Резекция желудка — StatPearls — NCBI Bookshelf
Непрерывное обучение
Резекция желудка остается предпочтительным вариантом хирургического лечения многих заболеваний желудка, включая злокачественные новообразования, язвенную болезнь и бариатрические операции. Было показано, что минимально инвазивная гастрэктомия снижает продолжительность пребывания в стационаре, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. В этом упражнении рассказывается о подготовке и осложнениях резекции желудка, а также подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов, которым требуется резекция желудка.
Цели:
Укажите показания к резекции желудка.
Опишите распространенные осложнения резекции желудка.
Обобщите оценку, планирование и методы резекции желудка.
Объясните важность улучшения координации помощи межпрофессиональной командой для улучшения результатов лечения пациентов с карциномой желудка, которым требуется резекция желудка.
Введение
Резекция желудка остается предпочтительным методом хирургического лечения многих доброкачественных и злокачественных заболеваний желудка.[1] Рак желудка является пятым наиболее распространенным злокачественным новообразованием в мире, при котором резекция желудка или тотальная гастрэктомия остаются единственной стратегией долгосрочного выживания и надежды на излечение. Субтотальная гастрэктомия — удаление 70–80% дистального отдела желудка, тогда как тотальная гастрэктомия — удаление всего желудка, включая привратник.
Несмотря на неуклонное снижение заболеваемости и смертности от карциномы желудка, наблюдаемое в течение последнего столетия, абсолютное число заболевших ежегодно увеличивается из-за старения населения.[4][5] Ранняя диагностика карциномы желудка очень редка, а частота узловых метастазов высока [6]. Лимфатическое распространение является наиболее важным прогностическим фактором при раке желудка; поэтому адекватная лимфаденэктомия необходима для лечебной резекции, а также для определения стадии [5].
Рак желудка можно разделить на кишечный тип и диффузный тип. Наиболее распространенная этиология карциномы кишечного типа — Helicobacter pylori , которая может развиться в атрофический гастрит с кишечной метаплазией.[7] Карцинома диффузного типа характеризуется выраженным фиброзом и ранней инвазией в подслизистую оболочку.[7] Факторы риска карциномы желудка включают генетику (ген CDh2), инфекцию H. pylori , язву желудка, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), употребление табака или алкоголя, диету и воздействие химических веществ. [4]
[4]
В этой статье обсуждаются соответствующие анатомические особенности, показания, противопоказания, детали процедуры и осложнения, связанные с резекцией желудка.
Анатомия и физиология
Глубокое понимание анатомии, кровоснабжения и лимфатического оттока желудка имеет первостепенное значение для успешной резекции желудка.
Анатомия желудка
Желудок можно разделить на четыре части: кардию, тело, антральный отдел и привратник.
Желудочно-ободочная связка: часть большого сальника, соединяющая большую кривизну желудка с поперечной ободочной кишкой и образующая часть передней стенки малого мешка.
Желудочно-селезеночная связка: часть большого сальника, соединяющая большую кривизну желудка с воротами селезенки, содержит левую желудочно-сальниковую и короткую желудочные артерии.
Желудочно-печеночная связка: прикрепление брюшины, которое соединяет печень с малой кривизной желудка и образует часть передней стенки малого мешка; содержит правую и левую желудочные артерии.

Желудочно-диафрагмальная связка: прикрепление брюшины, которое соединяет диафрагму с верхней частью желудка.
Сосудистое питание
Чревный ствол: берет начало от брюшной аорты и отдает три основные ветви: левую желудочную, общую печеночную и селезеночную артерии.
Левая желудочная артерия: начинается от чревного ствола, проходит вдоль верхней части малой кривизны желудка и анастомозирует с правой желудочной артерией.
Правая желудочная артерия: начинается от собственной печеночной артерии, проходит вдоль нижней части малой кривизны желудка и анастомозирует с левой желудочной артерией.
Левая желудочно-сальниковая артерия: начинается от селезеночной артерии, проходит вдоль верхней части большой кривизны желудка и анастомозирует с правой желудочно-сальниковой артерией.
Правая желудочно-сальниковая артерия: отходит от гастродуоденальной артерии, проходит вдоль нижней части большой кривизны желудка и анастомозирует с левой желудочно-сальниковой артерией.

Короткие желудочные артерии: группа коротких артерий, которые берут начало от селезеночной артерии и левой желудочно-сальниковой артерии и кровоснабжают большую кривизну желудка.
Лимфодренаж
Лимфодренаж желудка анатомически сложен и включает 16 регионарных лимфатических станций.
Станции лимфатических узлов подразделяются на группы N1, N2 или N3 в зависимости от их расположения относительно первичной опухоли[5][6]
Узлы N1 — перигастральные лимфатические узлы (станции 1-6)
Узлы N2 — лимфатические узлы по ходу магистральных сосудов, отходящих от чревного ствола, включая левую желудочную, общую печеночную и селезеночную артерии (станции 7-11)
Узлы N3 — лимфатические узлы печеночно-двенадцатиперстная связка (позиция 12), ретропанкреатическая область (позиция 13) и корень брыжейки (позиция 14)
N4 Узлы — лимфатические узлы по ходу средней ободочной вены (позиция 15), а также парааортальные лимфатические узлы (станция 16) .
 Лимфаденэктомия D1 включает участки 1-6, а лимфаденэктомия D2 включает участки 1-6, а также участки 7-11.
Лимфаденэктомия D1 включает участки 1-6, а лимфаденэктомия D2 включает участки 1-6, а также участки 7-11.
Показания
Наиболее распространенные показания к резекции желудка включают: [1]
Злокачественные новообразования — аденокарцинома, стромальные опухоли желудочно-кишечного тракта (GIST), нейроэндокринные новообразования, перстневидноклеточный рак желудка и наследственный диффузный рак желудка (носители мутации CDh2)
Язвенная болезнь — рефрактерная язвенная болезнь желудка и связанные с ней осложнения кровотечение, перфорация или стриктура
Бариатрические операции — шунтирование желудка по Ру, рукавная гастрэктомия или бандажирование желудка
Субтотальная дистальная гастрэктомия считается золотым стандартом при опухолях тела или антрального отдела желудка, при котором можно получить проксимальный край 4-6 см при сохранении остаточной емкости адекватного размера [8]. Тотальная гастрэктомия показана при опухолях, поражающих весь или проксимальный отдел желудка, перстневидно-клеточном раке желудка (диффузное распространение подслизистого слоя) или наследственном диффузном раке желудка (мультифокальный вариант) [8].

Противопоказания
Абсолютное противопоказание к резекции желудка включает всех пациентов, которым не подходит общая анестезия. Относительные противопоказания к резекции желудка включают пациентов пожилого возраста, пациентов с выраженной сердечно-легочной недостаточностью или снижением ожидаемой продолжительности жизни из-за других хронических состояний.
Тотальная гастрэктомия противопоказана, если при частичной гастрэктомии можно достичь широких отрицательных краев (от 4 до 6 см), так как частичная гастрэктомия имеет значительно улучшенный профиль безопасности и долгосрочных функциональных результатов, особенно у пациентов пожилого возраста, истощения и обширных сопутствующие заболевания.[8]
Оборудование
Стандартный открытый или лапароскопический абдоминальный операционный набор необходим хирургу для успешного выполнения этой процедуры. Основное оборудование, такое как хирургические простыни, скальпели и электрокоагуляция, должно быть включено.
 Для открытых процедур полезен самоудерживающийся ретрактор, устанавливаемый на столе, такой как ретракторная система Bookwalter. Для лапароскопических процедур требуются трубки для вдувания газа CO2, троакары, 30-градусный лапароскоп с источником света и монитор.
Для открытых процедур полезен самоудерживающийся ретрактор, устанавливаемый на столе, такой как ретракторная система Bookwalter. Для лапароскопических процедур требуются трубки для вдувания газа CO2, троакары, 30-градусный лапароскоп с источником света и монитор.Часто используемые инструменты как для открытых, так и для лапароскопических процедур включают ирригатор для аспирации, захваты кишечника, ретрактор печени, ножницы, ультразвуковой диссектор (гармонический скальпель) и устройство для герметизации сосудов. Линейный степлер GIA или циркулярный степлер EEA может использоваться в зависимости от типа выполненной резекции желудка и техники реконструкции.
Персонал
Для выполнения резекции желудка или тотальной гастрэктомии хирург должен иметь достаточный опыт хирургии передней кишки и онкологических операций. Основным персоналом является стандартная хирургическая бригада, включающая оперирующего хирурга, первого ассистента, анестезиолога, хирурга и дежурную медсестру.

Подготовка
К сожалению, у большинства пациентов рак желудка диагностируется на поздних стадиях. Симптомы могут включать потерю веса, кахексию, анорексию, раннее насыщение, диспепсию, обструкцию выходного отверстия желудка или недоедание. Обследование на рак желудка включает в себя различные диагностические тесты, которые определяют, какие пациенты являются кандидатами на резекцию желудка. Должны быть получены рутинные лабораторные анализы, включая исходный уровень гемоглобина, количество тромбоцитов и полный метаболический профиль. Альбумин и преальбумин являются сывороточными маркерами, которые можно использовать для оценки статуса питания.
Диагностическая оценка начинается с эзофагогастродуоденоскопии (ЭГДС) при подозрении на новообразование желудка. ЭГДС позволяет поставить гистопатологический диагноз, а также определить местонахождение и размеры опухоли.[2] Эндоскопическое ультразвуковое исследование (ЭУЗИ) используется для оценки глубины опухоли (стадия Т) и возможного вовлечения лимфоузлов.
 [2] КТ грудной клетки, брюшной полости и таза с пероральным и внутривенным контрастированием следует провести для оценки наличия отдаленных метастазов или массивной лимфаденопатии. Позитронная томография (ПЭТ) — это дополнительный метод визуализации, который можно использовать в качестве дополнения к стадированию [2].
[2] КТ грудной клетки, брюшной полости и таза с пероральным и внутривенным контрастированием следует провести для оценки наличия отдаленных метастазов или массивной лимфаденопатии. Позитронная томография (ПЭТ) — это дополнительный метод визуализации, который можно использовать в качестве дополнения к стадированию [2].Для определения хирургической резектабельности, предоперационного планирования и роли неоадъювантной химиотерапии или облучения следует применять межпрофессиональный подход. Для оптимизации лечения необходим тщательный анализ сопутствующих заболеваний пациента, а также оценка состояния работоспособности пациента и его способности переносить операцию. Кроме того, перед хирургическим вмешательством необходимо устранить любые модифицируемые факторы риска, такие как отказ от курения перед операцией, который, как сообщается, улучшает результаты после гастрэктомии по поводу злокачественных новообразований [1].
Техника
Резекция желудка может быть выполнена с использованием открытого, лапароскопического или роботизированного доступа.
 Рандомизированные контролируемые исследования, сравнивающие лапароскопическую и открытую гастрэктомию, показали онкологическую эквивалентность и продемонстрировали благоприятные результаты в послеоперационном восстановлении с помощью минимально инвазивных подходов [2]. Было показано, что минимально инвазивная гастрэктомия сокращает продолжительность пребывания в больнице, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Соображения по поводу открытой гастрэктомии включают предпочтение хирурга, повышенную сложность операции, рецидив в месте порта и снижение адекватности диссекции лимфатических узлов [9].]
Рандомизированные контролируемые исследования, сравнивающие лапароскопическую и открытую гастрэктомию, показали онкологическую эквивалентность и продемонстрировали благоприятные результаты в послеоперационном восстановлении с помощью минимально инвазивных подходов [2]. Было показано, что минимально инвазивная гастрэктомия сокращает продолжительность пребывания в больнице, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Соображения по поводу открытой гастрэктомии включают предпочтение хирурга, повышенную сложность операции, рецидив в месте порта и снижение адекватности диссекции лимфатических узлов [9].] Для всех методик пациент укладывается на операционный стол в положении на спине, подготавливается и укутывается обычным стерильным способом. Перед операцией назначают антибиотики и устанавливают назогастральный зонд для декомпрессии желудка. В схеме ниже описаны основные этапы резекции желудка.[2][3][8]
Шаг 1: определение стадии лапароскопии и общий осмотр
Сначала следует выполнить диагностическую лапароскопию, чтобы исключить скрытое метастатическое заболевание печени или брюшины.
 Если признаков массивного метастазирования не обнаружено, хирург может приступить к резекции желудка. Ретрактор печени может быть установлен для мобилизации и ретракции левой доли печени.
Если признаков массивного метастазирования не обнаружено, хирург может приступить к резекции желудка. Ретрактор печени может быть установлен для мобилизации и ретракции левой доли печени.Шаг 2: Вход в малый мешок и мобилизация большой кривизны желудка
Больного укладывают в несколько обратное положение Тренделенбурга, и рассечение желудочно-ободочной связки обеспечивает вход в малый мешок. Следует соблюдать осторожность, чтобы не повредить брыжейку поперечной ободочной кишки и сосудистую сеть. Рассекают селезеночный изгиб, пересекают левую желудочно-сальниковую артерию и короткие желудочные сосуды. Лимфатические узлы из ворот селезенки оставляют единым блоком для взятия вместе с образцом. Затем проводят оментэктомию вдоль поперечно-ободочной кишки латерально по направлению к печени и пересекают правые желудочно-сальниковые сосуды. Рассечение проводят примерно на 2 см дистальнее привратника.
Этап 3: Мобилизация малой кривизны желудка и двенадцатиперстной кишки
Малая кривизна желудка мобилизована в сторону пищевода и правой ножки диафрагмы.
 Желудочно-печеночная связка пересекается, и следует соблюдать осторожность, чтобы не повредить добавочную правую печеночную артерию. Правый и левый желудочные сосуды разделены. Лимфатическая ткань, следующая за общей и собственной печеночной артериями, мобилизуется и берется единым блоком с образцом. При тотальной гастрэктомии выполняют рассечение внутрибрюшного отдела пищевода. Перикардиальные лимфатические узлы (станции 1 и 2) рассекают единым блоком с образцом. Желудочно-печеночный сальник должен быть разделен на уровне пищеводного отверстия.
Желудочно-печеночная связка пересекается, и следует соблюдать осторожность, чтобы не повредить добавочную правую печеночную артерию. Правый и левый желудочные сосуды разделены. Лимфатическая ткань, следующая за общей и собственной печеночной артериями, мобилизуется и берется единым блоком с образцом. При тотальной гастрэктомии выполняют рассечение внутрибрюшного отдела пищевода. Перикардиальные лимфатические узлы (станции 1 и 2) рассекают единым блоком с образцом. Желудочно-печеночный сальник должен быть разделен на уровне пищеводного отверстия. Шаг 4: лимфаденэктомия
Узловая диссекция D2 является золотым стандартом для карциномы желудка. Станции 1-7 представляют собой перигастральные узлы, которые берутся единым блоком с желудочным образцом. Лимфаденэктомия продолжается вдоль собственной печеночной артерии и проводится по общей печеночной артерии (позиция 8) по направлению к чревному стволу (позиция 9) и селезеночной артерии (позиция 11p и 11d).
 Затем проводят диссекцию до печеночно-двенадцатиперстной связки для сбора связанных лимфатических узлов. (станция 12а)
Затем проводят диссекцию до печеночно-двенадцатиперстной связки для сбора связанных лимфатических узлов. (станция 12а)Этап 5: Желудочная транзакция
После удаления назогастрального зонда двенадцатиперстная кишка пересекается с помощью линейного степлера GIA. Двенадцатиперстную кишку берут единым блоком с нижними и верхними пилорическими узлами (станции 5 и 6). После выявления опухоли желудок или дистальный отдел пищевода пересекают линейным сшивающим аппаратом GIA так, чтобы получить адекватные онкологические проксимальные края 4-6 см.
Шаг 6: Реконструкция
Существуют различные методы реконструкции, описанные при резекции желудка. Для субтотальной гастрэктомии может быть выполнена реконструкция с гастродуоденостомией по Бильрот 1, гастроеюностомией по Бильрот 2 или гастроеюностомией по Ру. Для тотальной гастрэктомии может быть выполнена реконструкция с эзофагоеюноанастомозом по Ру или тощекишечным резервуаром Ханта-Лоуренса [8].
 Рандомизированные контролируемые исследования показали, что реконструкция Roux-en-Y снижает частоту отдаленных послеоперационных исходов после резекции желудка.[10]
Рандомизированные контролируемые исследования показали, что реконструкция Roux-en-Y снижает частоту отдаленных послеоперационных исходов после резекции желудка.[10]Реконструкция по Ру — Тощая кишка на расстоянии 30-50 см от связки Трейтца рассекается с помощью линейного степлера GIA для создания конечности по Ру проксимально и билиопанкреатической ножки дистально. Производят еюноеюноанастомоз на протяжении 60-70 см по ножке Ру. Выравнивают противобрыжеечные границы билиопанкреатической ножки и ножки Ру, производят энтеротомии линейным степлером ГИА. Анастомоз завершают с помощью ТА-степлера. Дефект брыжейки ушивают рассасывающимся швом для предотвращения внутренних грыж. Конечность по Ру подводят к проксимальному отделу желудка или пищевода анте- или позадиободочно. Формируют сшитый или сшитый вручную эзофагоеюноанастомоз конец в конец или гастроеюностомический анастомоз. Чтобы исключить утечку, можно провести тест на пузырьки воды. На 5-й день после операции можно провести водорастворимое контрастное исследование верхних отделов желудочно-кишечного тракта, чтобы убедиться в целостности анастомоза до начала перорального приема [8].

Шаг 7. Размещение дополнительной дистальной трубки для питания
Дополнительное внимание следует уделять пациентам с предоперационной потерей веса или факторами риска осложненного или замедленного послеоперационного восстановления. В таких случаях может быть рассмотрена еюностомическая питательная трубка, которую можно установить в дистальном отделе тощей кишки по методу Штамма или Витцеля. Размещение питательной еюностомической трубки обычно не рекомендуется, но может потребоваться у пациентов с тяжелым предоперационным дефицитом питательных веществ или если адекватное питание в послеоперационном периоде вызывает беспокойство [2].
Осложнения
Как и при любой хирургической процедуре, существует риск кровотечения, инфицирования и повреждения окружающих структур. Пациенты с высоким риском могут подвергаться повышенному риску осложнений, которые могут привести к значительной заболеваемости или даже смерти. Употребление табака, предоперационное недоедание, тотальная гастрэктомия, незлокачественные показания к резекции и переливания крови были связаны с повышенным риском заболеваемости [1].

Осложнения можно разделить на ранние (от нескольких дней до недель) и поздние (после 6 недель):[11]
Ранние осложнения
Анастомотическая утечка
Обструкция кишечника или послеоперационная подвздошная кишка
Двенадцатилетний пень
Задержка Гастрика Опущено
4 Поздние осложнения
Желчный рефлюкс-гастрит
Демпинг-синдром
Синдром афферентных и эфферентных конечностей
Malnutrition and nutritional deficiencies
Internal hernia or Peterson hernia
Anastomotic stricture
Marginal ulcer
Cancer recurrence
The most common post-gastrectomy complications following gastric resection include nutritional deficiencies, демпинг-синдром, небольшой остаток желудка, диарея после ваготомии, замедленное опорожнение желудка, синдром афферентной или эфферентной петли, стаз Ру и желчный рефлюкс-гастрит [12].

Внутренние грыжи являются известной причиной острой боли в животе у пациентов с резекцией желудка и реконструкцией по Ру. У этих пациентов обычно встречаются три типа трансбрыжеечных грыж. Трансмезоколические грыжи представляют собой грыжи через хирургический дефект в поперечной брыжейке толстой кишки, через который опускается пищеварительная часть. Грыжа Петерсона представляет собой грыжу через потенциальное пространство между брыжейкой конечности по Ру и брыжейкой толстой кишки, которая возникает позади алиментарной конечности. Наконец, кишка может выпячиваться через брыжейку тонкой кишки, особенно в месте еюностомии.[11]
Демпинг-синдром характеризуется совокупностью желудочно-кишечных и вазомоторных симптомов в ответ на быстрое опорожнение желудка гиперосмолярным содержимым в проксимальный отдел кишечника. Ранний демпинг начинается в течение 30 минут после приема пищи и проявляется как желудочно-кишечными, так и вазомоторными симптомами, включая боль в животе, диарею, вздутие живота, тошноту, приливы, сердцебиение, потливость, тахикардию, обмороки и артериальную гипертензию.
 Поздний демпинг возникает через 2–4 часа после еды и состоит в основном из вазомоторных симптомов, связанных с гипогликемией. Демпинг-синдром лечится в первую очередь изменением диеты, медикаментозным лечением аналогами соматостатина или хирургическим вмешательством в рефрактерных случаях.
Поздний демпинг возникает через 2–4 часа после еды и состоит в основном из вазомоторных симптомов, связанных с гипогликемией. Демпинг-синдром лечится в первую очередь изменением диеты, медикаментозным лечением аналогами соматостатина или хирургическим вмешательством в рефрактерных случаях.
Желчный рефлюкс-гастрит является результатом хронического воздействия билиопанкреатического секрета на остаток желудка, вызванного потерей привратника. Симптомы включают боль в эпигастрии, тошноту с рвотой и боль, которая лишь частично связана с приемом пищи. Диагноз может быть поставлен на основании результатов эндоскопии желчи и воспаления в дистальном отделе желудка или сканирования HIDA, показывающего скопление желчи в желудке или пищеводе в тяжелых случаях. Хирургическая коррекция является основой лечения и заключается в переходе к гастроеюноанастомозу по Ру с длиной ножки по Ру не менее 60 см для отведения билиопанкреатического содержимого от остатка желудка [12].

Синдромы афферентной и эфферентной петли являются хорошо известными осложнениями резекции желудка. Синдром приводящей петли является редкой обструкцией, которая может возникнуть в результате внутренней грыжи, краевого изъязвления, спаек, рецидива рака или инвагинации у пациентов с гастрэктомией по Бильрот II. Симптомы включают немедленную постпрандиальную боль и спазмы, за которыми следует рвота, которая полностью снимает симптомы. Острый синдром приводящей петли, который возникает через 1–2 недели после операции, имеет решающее значение для выявления, поскольку он может привести к несостоятельности культи двенадцатиперстной кишки. Синдром эфферентной петли представляет собой механическую непроходимость гастроеюноанастомоза, которая может возникнуть в результате стриктуры анастомоза, краевого изъязвления, рецидива рака или спаек. Симптомы включают рвоту желчью или задержку опорожнения желудка.[12]
Клиническое значение
Резекция желудка остается предпочтительным методом хирургического лечения многих заболеваний желудка, включая злокачественные новообразования, язвенную болезнь и бариатрические операции.
 Было показано, что минимально инвазивная гастрэктомия снижает продолжительность пребывания в стационаре, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Резекция желудка часто осложняется постгастрэктомическими синдромами, включая внутреннюю грыжу, демпинг-синдром, желчный рефлюкс-гастрит и синдромы приводящей/эфферентной петли.
Было показано, что минимально инвазивная гастрэктомия снижает продолжительность пребывания в стационаре, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Резекция желудка часто осложняется постгастрэктомическими синдромами, включая внутреннюю грыжу, демпинг-синдром, желчный рефлюкс-гастрит и синдромы приводящей/эфферентной петли.Улучшение результатов медицинских бригад
Межпрофессиональный подход имеет решающее значение для успеха лечения пациентов с раком желудка и должен включать сотрудничество врачей первичного звена, онкохирургов, онкологов-радиологов и хирургов-онкологов для определения хирургической резектабельности, предоперационного планирования и роли неоадъювантная химиотерапия или лучевая терапия. Поскольку рак желудка может проявляться различными гистологическими, анатомическими и генетическими паттернами, индивидуальный план лечения для каждого пациента приводит к наилучшему результату.[2]
Аналогичным образом, для пациентов, перенесших резекцию желудка с целью снижения веса, межпрофессиональный подход имеет первостепенное значение для их успеха и должен включать бариатрического хирурга, гастроэнтеролога, лечащего врача, диетолога, старшего медсестры и специалистов в области психического здоровья.
 Из-за физиологических и психологических изменений, происходящих при бариатрической хирургии, эти пациенты требуют длительного наблюдения и лечения.
Из-за физиологических и психологических изменений, происходящих при бариатрической хирургии, эти пациенты требуют длительного наблюдения и лечения.Сестринское дело, союзное здравоохранение и межпрофессиональные групповые вмешательства
Коммуникация и координация между межпрофессиональной бригадой необходимы для оптимизации результатов резекции желудка, а также заболеваемости и смертности пациентов. Сестринский персонал должен эффективно общаться во время передачи, чтобы сообщить об истории резекции желудка и связанных с ней сопутствующих заболеваниях. Должны быть доступны специализированные медсестры для оказания поддержки и обучения. Понимание таких осложнений, как кишечная непроходимость, несостоятельность анастомоза, послеоперационное кровотечение, разрыв культи двенадцатиперстной кишки, задержка опорожнения желудка и недостаточность питания, а также выявление пациентов, жалующихся на острую боль в животе, тошноту или рвоту, может побудить медсестер быстрее вызвать хирургическую помощь.

Мониторинг сестринского дела, смежных медицинских учреждений и межпрофессиональной бригады
Сестринский уход имеет решающее значение для мониторинга послеоперационных хирургических осложнений. Сестринский персонал должен быть в состоянии определить признаки следующих угрожающих жизни осложнений после резекции желудка:
Непроходимость кишечника движение кишечника.
Подтекание анастомоза — острая боль в животе, тахикардия, лихорадка, снижение диуреза, лейкоцитоз, изменение цвета или объема отделяемого по дренажу, изменение психического статуса.
Послеоперационное кровотечение — боль в животе, тахикардия, артериальная гипотензия, падение гемоглобина, снижение диуреза, увеличение кроветворного дренажа.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.

Мартин А.Н., Дас Д., Туррентайн Ф.Е., Бауэр Т.В., Адамс Р.Б., Зайдфудим В.М. Заболеваемость и смертность после гастрэктомии: выявление модифицируемых факторов риска. J Gastrointest Surg. 2016 сен;20(9):1554-64. [Бесплатная статья PMC: PMC4987171] [PubMed: 27364726]
- 2.
Голами С., Кэссиди М.Р., Стронг В.Е. Минимально инвазивные хирургические подходы к резекции желудка. Surg Clin North Am. 2017 апр;97(2):249-264. [PubMed: 28325185]
- 3.
Brenkman HJ, Correa-Cote J, Ruurda JP, van Hillegersberg R. Пошаговый подход к тотальной лапароскопической гастрэктомии с реконструкцией тощекишечного кармана: как и почему мы это делаем. J Gastrointest Surg. 2016 ноября; 20 (11): 1908-1915. [Бесплатная статья PMC: PMC5078159] [PubMed: 27561635]
- 4.
Rawla P, Barsouk A. Эпидемиология рака желудка: глобальные тенденции, факторы риска и профилактика. Прз Гастроэнтерол. 2019;14(1):26-38. [Бесплатная статья PMC: PMC6444111] [PubMed: 30944675]
- 5.

Santoro R, Ettorre GM, Santoro E. Промежуточная гастрэктомия при раке желудка. Мир J Гастроэнтерол. 2014 14 октября; 20 (38): 13667-80. [Бесплатная статья PMC: PMC4194551] [PubMed: 25320505]
- 6.
Роза Ф., Костаманья Г., Доглиетто Г.Б., Альфьери С. Классификация узловых станций при раке желудка. Перевод Гастроэнтерол Гепатол. 2017;2:2. [Бесплатная статья PMC: PMC5313280] [PubMed: 28217752]
- 7.
Waldum HL, Fossmark R. Типы рака желудка. Int J Mol Sci. 2018 Dec 18;19(12) [бесплатная статья PMC: PMC6321162] [PubMed: 30567376]
- 8.
Makris EA, Poultsides GA. Хирургические аспекты лечения аденокарциномы желудка. Surg Clin North Am. 2017 Апрель; 97 (2): 295-316. [PubMed: 28325188]
- 9.
Хиггинс Р.М., Кубасиак Дж.С., Якобсон Р.А., Янссен И., Майерс Дж.А., Милликен К.В., Дезиэль Д.Дж., Луу М.Б. Исходы и использование лапароскопической резекции желудка по сравнению с открытой.
 JSLS. 2015 окт-дек;19(4) [Статья бесплатно PMC: PMC4756354] [PubMed: 26941544]
JSLS. 2015 окт-дек;19(4) [Статья бесплатно PMC: PMC4756354] [PubMed: 26941544]- 10.
He L, Zhao Y. Является ли реконструкция Roux-en-Y или Billroth-II предпочтительным выбором для пациентов с раком желудка, перенесших дистальную гастрэктомию когда реконструкция Бильрота I неприменима? Метаанализ. Медицина (Балтимор). 2019 ноябрь;98(48):e17093. [Бесплатная статья PMC: PMC68
- ] [PubMed: 31770192]
- 11.
Patel RY, Baer JW, Texeira J, Frager D, Cooke K. Осложнения внутренней грыжи после операции по шунтированию желудка в неотложных условиях: спектр визуализации Выводы. Эмердж Радиол. 2009 г.Июль; 16 (4): 283-9. [PubMed: 19089479]
- 12.
Дэвис Дж.Л., Рипли РТ. Постгастрэктомические синдромы и вопросы питания после операции на желудке. Surg Clin North Am. 2017 Апрель; 97 (2): 277-293. [PubMed: 28325187]
Хирургия желудка — North Atlanta Surgical Associates, Atlanta Surgeons
Анатомия и хирургия желудка
Желудок представляет собой мышечный мешок, расположенный между пищеводом и верхним отделом тонкой кишки.
 Желудок – важный орган. Он служит резервуаром. Здесь претерпевают изменения различные продукты питания. Гидролиз крахмала, переваривание жира, соляная кислота его очищает, белки меняются, и здесь кислоты запускают процесс пищеварения. Желудок является даже терморегулятором. Однако мы можем жить без желудка.
Желудок – важный орган. Он служит резервуаром. Здесь претерпевают изменения различные продукты питания. Гидролиз крахмала, переваривание жира, соляная кислота его очищает, белки меняются, и здесь кислоты запускают процесс пищеварения. Желудок является даже терморегулятором. Однако мы можем жить без желудка.Операция на желудке чаще всего требуется либо из-за рака желудка, либо из-за язвы желудка.
Хирургия желудка при раке желудка
Большинство случаев рака желудка начинается в самом внутреннем слое слизистой оболочки желудка, слизистой оболочке. Эти виды рака называются аденокарциномами. Это самый распространенный рак желудка, около 95 процентов. Остальные 5 процентов составляют лимфомы, карциноидные опухоли и стромальные опухоли желудочно-кишечного тракта.
Рак возникает, когда клетки слизистой оболочки желудка начинают делиться и бесконтрольно расти, вызывая одну или несколько опухолей. Если не лечить, рак разрушает слизистую оболочку и распространяется на другие части тела.
 Раннее выявление важно, но у раннего рака желудка мало симптомов.
Раннее выявление важно, но у раннего рака желудка мало симптомов. Некоторые симптомы прогрессирующего рака желудка:
- дискомфорт в области живота
- черный, дегтеобразный стул
- рвота после еды или рвота кровью
- слабость,
- усталость,
- потеря веса
- чувство ненормального насыщения после еды
Когда рак желудка обнаруживается на ранней стадии и не слишком распространен, рак иногда можно удалить с помощью эндоскопии. Эндоскоп представляет собой длинную трубку, которую вводят пациенту в рот и пищевод, а затем в желудок. Хирург проводит операцию по удалению рака желудка через трубку, наблюдая за ним крошечной телекамерой, вставленной в трубку.
Когда рак желудка более развит, его обычно лечат путем хирургического удаления части или всего желудка (так называемая частичная или тотальная гастрэктомия).
 После частичной гастрэктомии оставшаяся часть желудка снова соединяется с пищеводом и тонкой кишкой. После полной гастрэктомии пищевод прикрепляется непосредственно к тонкой кишке. Иногда полное удаление всего желудка является единственным надежным способом остановить рак желудка.
После частичной гастрэктомии оставшаяся часть желудка снова соединяется с пищеводом и тонкой кишкой. После полной гастрэктомии пищевод прикрепляется непосредственно к тонкой кишке. Иногда полное удаление всего желудка является единственным надежным способом остановить рак желудка. Лучевую и химиотерапию можно использовать также при удалении желудка или в качестве альтернативы.
Хирургия желудка при язве желудка
Язва желудка представляет собой поражение кожи или кратер. Язва может возникнуть в результате инфекции, воспаления или рака. Некоторые продукты, напитки и вещества, такие как курение, алкоголь, кофеин и аспирин, могут раздражать желудок и вызывать язвы.
Нехирургические методы лечения язвы могут включать лекарства, которые могут уменьшить количество желудочной кислоты и уменьшить раздражение язвы.
Кровотечение из язвы можно остановить с помощью эндоскопической терапии.
Когда лекарства и эндоскопия не могут контролировать язву, операция часто является последним средством удаления поврежденной части стенки желудка.
 Цель состоит в том, чтобы удалить как можно меньше желудка.
Цель состоит в том, чтобы удалить как можно меньше желудка. Подготовка к операции на желудке
- Ваш врач посоветует вам, какие из ваших обычных лекарств вы можете продолжать принимать до, во время и после операции на желудке.
- В ночь перед операцией на желудке вы перестанете есть и пить жидкости, чтобы во время операции ваш желудок был полностью пуст.
После операции на желудке
Поскольку это серьезная операция, после операции вам потребуется послеоперационный уход для вашего комфорта и питания:
- Назогастральный зонд — это трубка, которая предотвращает рвоту, удаляя желудочный сок. Его уберут после того, как ваше нормальное пищеварение вернется.
- Еюностомическая трубка для кормления представляет собой небольшую трубку, которая обеспечивает питание до тех пор, пока вы не сможете пить и есть.
- Внутривенные (IV) жидкости будут поддерживать гидратацию.
 При необходимости антибиотики можно вводить через капельницу.
При необходимости антибиотики можно вводить через капельницу. - На короткое время может потребоваться подача кислорода через небольшую трубку возле ноздрей.
- При необходимости можно использовать катетер для отведения мочи.
- Если желудок удален целиком, для предотвращения анемии потребуются инъекции витамина B12.
Как только ваш желудок и/или кишечник начнут нормально функционировать, вам будет разрешено пить жидкости. В течение следующего дня или нескольких дней вы перейдете от мягкой диеты к обычной пище, если она переносима.
Наш врач-диетолог поможет вам в следующем:
- Прием пищи небольшими порциями
- Более частое питание
- Избегание большого потребления жиров в любой момент времени
- Убедитесь, что потребляемые вами калории максимально питательны
- Использование пищевых добавок, если вам трудно поддерживать правильное питание
Иногда у пациентов развивается демпинг-синдром, при котором пища слишком быстро проходит через организм.



 Лимфаденэктомия D1 включает участки 1-6, а лимфаденэктомия D2 включает участки 1-6, а также участки 7-11.
Лимфаденэктомия D1 включает участки 1-6, а лимфаденэктомия D2 включает участки 1-6, а также участки 7-11.
 Для открытых процедур полезен самоудерживающийся ретрактор, устанавливаемый на столе, такой как ретракторная система Bookwalter. Для лапароскопических процедур требуются трубки для вдувания газа CO2, троакары, 30-градусный лапароскоп с источником света и монитор.
Для открытых процедур полезен самоудерживающийся ретрактор, устанавливаемый на столе, такой как ретракторная система Bookwalter. Для лапароскопических процедур требуются трубки для вдувания газа CO2, троакары, 30-градусный лапароскоп с источником света и монитор.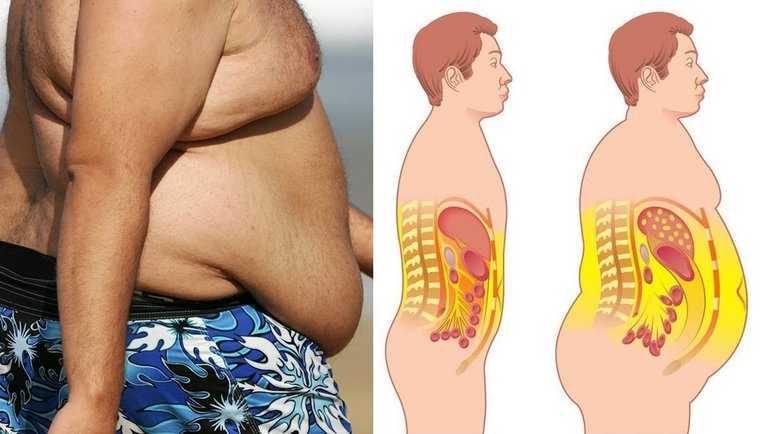
 [2] КТ грудной клетки, брюшной полости и таза с пероральным и внутривенным контрастированием следует провести для оценки наличия отдаленных метастазов или массивной лимфаденопатии. Позитронная томография (ПЭТ) — это дополнительный метод визуализации, который можно использовать в качестве дополнения к стадированию [2].
[2] КТ грудной клетки, брюшной полости и таза с пероральным и внутривенным контрастированием следует провести для оценки наличия отдаленных метастазов или массивной лимфаденопатии. Позитронная томография (ПЭТ) — это дополнительный метод визуализации, который можно использовать в качестве дополнения к стадированию [2]. Рандомизированные контролируемые исследования, сравнивающие лапароскопическую и открытую гастрэктомию, показали онкологическую эквивалентность и продемонстрировали благоприятные результаты в послеоперационном восстановлении с помощью минимально инвазивных подходов [2]. Было показано, что минимально инвазивная гастрэктомия сокращает продолжительность пребывания в больнице, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Соображения по поводу открытой гастрэктомии включают предпочтение хирурга, повышенную сложность операции, рецидив в месте порта и снижение адекватности диссекции лимфатических узлов [9].]
Рандомизированные контролируемые исследования, сравнивающие лапароскопическую и открытую гастрэктомию, показали онкологическую эквивалентность и продемонстрировали благоприятные результаты в послеоперационном восстановлении с помощью минимально инвазивных подходов [2]. Было показано, что минимально инвазивная гастрэктомия сокращает продолжительность пребывания в больнице, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Соображения по поводу открытой гастрэктомии включают предпочтение хирурга, повышенную сложность операции, рецидив в месте порта и снижение адекватности диссекции лимфатических узлов [9].]  Если признаков массивного метастазирования не обнаружено, хирург может приступить к резекции желудка. Ретрактор печени может быть установлен для мобилизации и ретракции левой доли печени.
Если признаков массивного метастазирования не обнаружено, хирург может приступить к резекции желудка. Ретрактор печени может быть установлен для мобилизации и ретракции левой доли печени. Желудочно-печеночная связка пересекается, и следует соблюдать осторожность, чтобы не повредить добавочную правую печеночную артерию. Правый и левый желудочные сосуды разделены. Лимфатическая ткань, следующая за общей и собственной печеночной артериями, мобилизуется и берется единым блоком с образцом. При тотальной гастрэктомии выполняют рассечение внутрибрюшного отдела пищевода. Перикардиальные лимфатические узлы (станции 1 и 2) рассекают единым блоком с образцом. Желудочно-печеночный сальник должен быть разделен на уровне пищеводного отверстия.
Желудочно-печеночная связка пересекается, и следует соблюдать осторожность, чтобы не повредить добавочную правую печеночную артерию. Правый и левый желудочные сосуды разделены. Лимфатическая ткань, следующая за общей и собственной печеночной артериями, мобилизуется и берется единым блоком с образцом. При тотальной гастрэктомии выполняют рассечение внутрибрюшного отдела пищевода. Перикардиальные лимфатические узлы (станции 1 и 2) рассекают единым блоком с образцом. Желудочно-печеночный сальник должен быть разделен на уровне пищеводного отверстия. 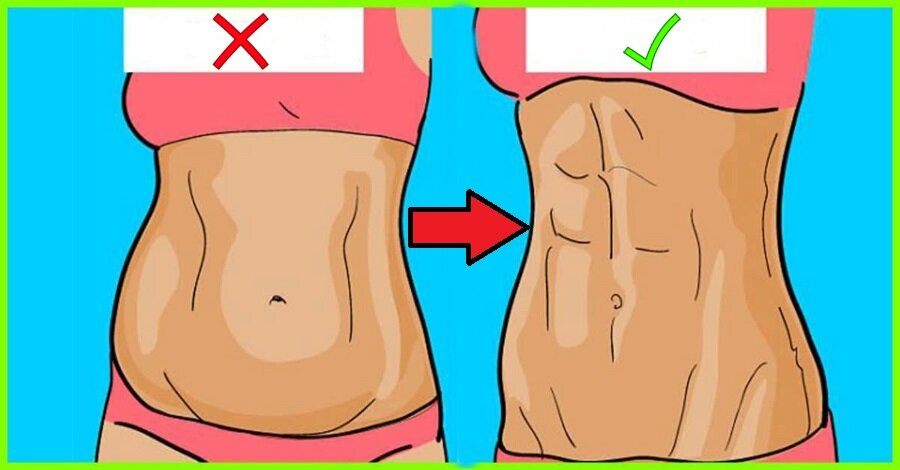 Затем проводят диссекцию до печеночно-двенадцатиперстной связки для сбора связанных лимфатических узлов. (станция 12а)
Затем проводят диссекцию до печеночно-двенадцатиперстной связки для сбора связанных лимфатических узлов. (станция 12а)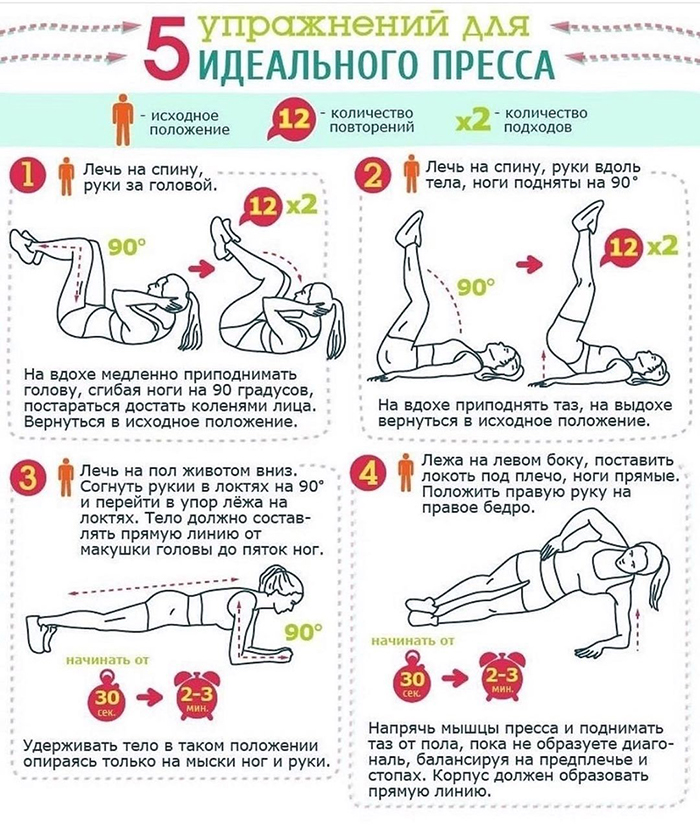 Рандомизированные контролируемые исследования показали, что реконструкция Roux-en-Y снижает частоту отдаленных послеоперационных исходов после резекции желудка.[10]
Рандомизированные контролируемые исследования показали, что реконструкция Roux-en-Y снижает частоту отдаленных послеоперационных исходов после резекции желудка.[10]
 Поздний демпинг возникает через 2–4 часа после еды и состоит в основном из вазомоторных симптомов, связанных с гипогликемией. Демпинг-синдром лечится в первую очередь изменением диеты, медикаментозным лечением аналогами соматостатина или хирургическим вмешательством в рефрактерных случаях.
Поздний демпинг возникает через 2–4 часа после еды и состоит в основном из вазомоторных симптомов, связанных с гипогликемией. Демпинг-синдром лечится в первую очередь изменением диеты, медикаментозным лечением аналогами соматостатина или хирургическим вмешательством в рефрактерных случаях.
 Было показано, что минимально инвазивная гастрэктомия снижает продолжительность пребывания в стационаре, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Резекция желудка часто осложняется постгастрэктомическими синдромами, включая внутреннюю грыжу, демпинг-синдром, желчный рефлюкс-гастрит и синдромы приводящей/эфферентной петли.
Было показано, что минимально инвазивная гастрэктомия снижает продолжительность пребывания в стационаре, меньше периоперационных осложнений и меньше интраоперационных кровотечений, чем открытые процедуры. Резекция желудка часто осложняется постгастрэктомическими синдромами, включая внутреннюю грыжу, демпинг-синдром, желчный рефлюкс-гастрит и синдромы приводящей/эфферентной петли. Из-за физиологических и психологических изменений, происходящих при бариатрической хирургии, эти пациенты требуют длительного наблюдения и лечения.
Из-за физиологических и психологических изменений, происходящих при бариатрической хирургии, эти пациенты требуют длительного наблюдения и лечения.

 JSLS. 2015 окт-дек;19(4) [Статья бесплатно PMC: PMC4756354] [PubMed: 26941544]
JSLS. 2015 окт-дек;19(4) [Статья бесплатно PMC: PMC4756354] [PubMed: 26941544] Желудок – важный орган. Он служит резервуаром. Здесь претерпевают изменения различные продукты питания. Гидролиз крахмала, переваривание жира, соляная кислота его очищает, белки меняются, и здесь кислоты запускают процесс пищеварения. Желудок является даже терморегулятором. Однако мы можем жить без желудка.
Желудок – важный орган. Он служит резервуаром. Здесь претерпевают изменения различные продукты питания. Гидролиз крахмала, переваривание жира, соляная кислота его очищает, белки меняются, и здесь кислоты запускают процесс пищеварения. Желудок является даже терморегулятором. Однако мы можем жить без желудка. Раннее выявление важно, но у раннего рака желудка мало симптомов.
Раннее выявление важно, но у раннего рака желудка мало симптомов. 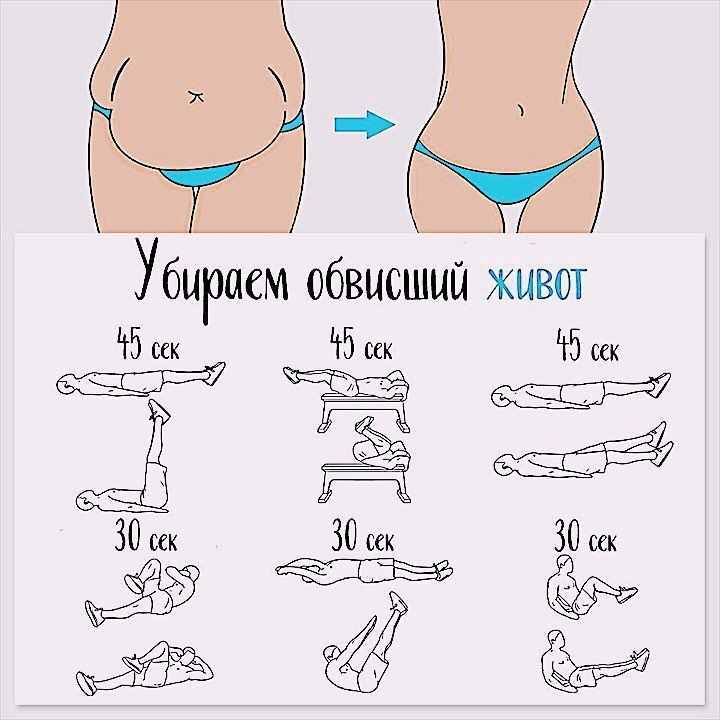 После частичной гастрэктомии оставшаяся часть желудка снова соединяется с пищеводом и тонкой кишкой. После полной гастрэктомии пищевод прикрепляется непосредственно к тонкой кишке. Иногда полное удаление всего желудка является единственным надежным способом остановить рак желудка.
После частичной гастрэктомии оставшаяся часть желудка снова соединяется с пищеводом и тонкой кишкой. После полной гастрэктомии пищевод прикрепляется непосредственно к тонкой кишке. Иногда полное удаление всего желудка является единственным надежным способом остановить рак желудка.  Цель состоит в том, чтобы удалить как можно меньше желудка.
Цель состоит в том, чтобы удалить как можно меньше желудка. 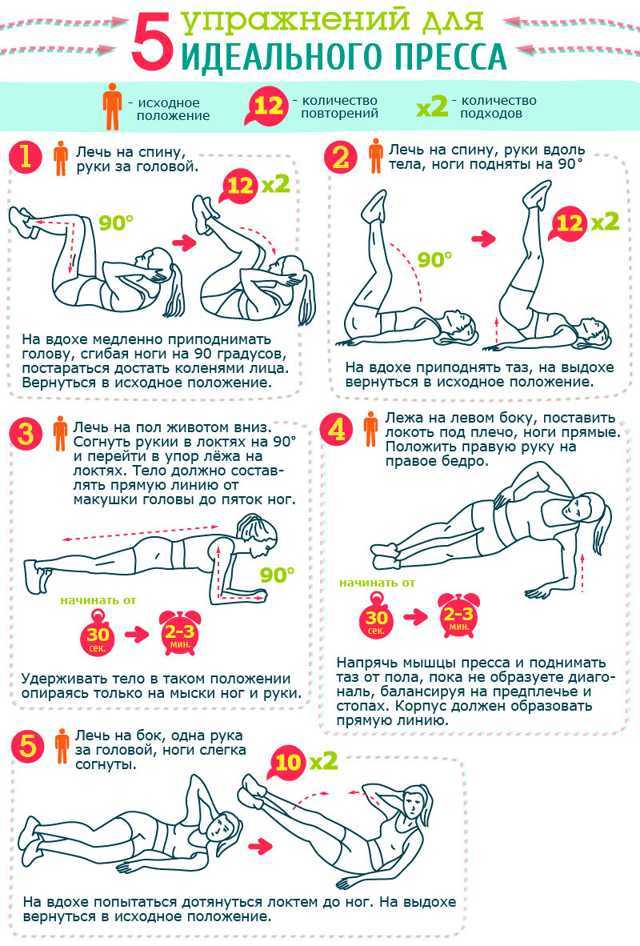 При необходимости антибиотики можно вводить через капельницу.
При необходимости антибиотики можно вводить через капельницу.