Радикулит: описание болезни, причины, симптомы, стоимость лечения в Москве
Радикулит – это заболевание, которое обусловлено сдавливанием позвонками отростков периферической нервной системы. Нервные корешки (отростки), которые находятся в стволе спинного мозга, при защемлении вызывают острую боль в области спины. Основным симптомом радикулита является остеохондроз. Так же возникает в результате полученных травм, нарушении межпозвоночных дисков и позвоночного столба, грыж. Заболевание относится к различным возрастным категориям. В зоне риска оказываются, как спортсмены, так и люди с малоподвижным, сидячим образом жизни.
Различают 4 вида радикулита:
Пояснично-крестцовый ограничивает движения, передвижение. Наклоны сопровождаются сильным болевым синдромом. Заболевание проявляется у людей от 30 до 50 лет. Простреливающий характер боли в пояснице длится в течение пары минут или нескольких секунд, с отдачей в седалищный нерв при резком движении, наклоне, поднятии или травме.
Боль в спине может прекращаться, но появляться все сильнее снова и снова. Спектр ощущений зависит от местонахождения поврежденного нерва. Если поражение ближе к шее, может болеть и затылок, и руки. При поясничном повреждении ощущения передаются в таз и ноги.
Потеря чувствительности пораженного участка имеет различный характер. Онемение может быть как полным, так и частичным. В легкой форме онемение наступает в отдельно пораженном месте, в более сложной форме наблюдают полную потерю чувствительности любой из конечностей. Сопутствующие симптомы в тяжелой форме – это боль, слабость в мягких тканях и мышцах, атрофия (нарушение координации движения), притупление органов слуха и зрения, мигрень, головокружение. Нарушается кровоснабжение вследствие передавливания кровеносных сосудов, проходящих через пораженный участок скелета.
Наиболее распространенным симптомом радикулита является нестерпимая боль. Острая форма может возникнуть в результате прогрессирования болезни и несвоевременного обращения к врачам. С каждым годом радикулит диагностируют у молодых людей. У каждого 8 человека на планете в возрасте 45 лет есть данное заболевание. Это обусловлено неправильным образом жизни, чрезмерной физической активностью, либо наоборот, полным ее отсутствием, стрессами, сидячей деятельностью. На протяжении жизни каждый ощущал тяжесть или дискомфорт в спине. Нередко это встречают у детей.
Возникновение радикулита имеет множество симптомов и разновидностей лечения. Данный синдром может вызвать ряд причин. В организме человека находится позвоночник, который отвечает за всю нашу опорно-двигательную систему. Внутри позвонков находится спинной мозг. Исходящие от них нервные окончания посылают сигналы, которые координируют движение тела.
Как проявляется заболевание
-
Рефлекторно сгибается нога, если пытаться сесть из лежачего положения.
-
Во время чихания и кашля ощущается боль в спине.
-
Невозможно находиться длительное время в одном положении.
-
Лежа на спине больно поднимать ноги.
-
Изменяется цвет лица (присутствует бледность).
-
Чрезмерная потливость.
-
Усиление симптомов в ночное время.
Часто, появление синдрома возникает внезапно, даже у совершенно здорового человека. Например, в результате поднятия тяжести. При сильном давлении на позвонок происходит защемление отростков нервной системы.
Почему появляется болезнь
В результате несоблюдения правильного питания и чрезмерного употребления соленой пищи, соли откладываются в отделах позвоночника (зачастую в шейном), создавая давление на отростки нервных волокон.
Воспаления корешков часто проявляется впоследствии простуды, гриппа или переохлаждения. Состояние долгого покоя, депрессия или стрессового состояния также может вызвать данное осложнение.
При беременности у женщин стремительно развивается радикулит. Из-за резкого набора массы тела, неподготовленные мышцы не выдерживают нагрузку. Происходит деформация позвонков, которые сдавливают нервные окончания. На фоне гормонального изменения и нарушенного обмена веществ развивается радикулит.
Преимущества своевременной диагностики и лечения радикулита
Избежание хирургического вмешательства
Если не заниматься лечением проблемы, со временем очаг перерастет в острую форму, что вызовет массу дискомфорта. Приведет к ограничению движения, сильным и частым болям. Полное ограничение от физических нагрузок, болезненное передвижение, паралич.
Приведет к ограничению движения, сильным и частым болям. Полное ограничение от физических нагрузок, болезненное передвижение, паралич.
Радикулит может быть вызван рядом заболеваний, таких как остеохондроз, межпозвоночная грыжа, стеноз. Нарушения внутренних органов, плохие функции кровяной и мочевой системы, так же могут вызвать радикулит. Нарушение позвонка вызывает артрит, появление опухолей. Повышается риск развития острого и хронического радикулита.
Плачевные последствия
Хронический характер болезни приводит к значительному снижению работоспособности, доставляя болевые ощущения на протяжении всей жизни. Риск инфаркта спинного мозга увеличивается в разы. Запущенная форма может привести к парализации конечностей.Лечение и профилактика заболевания
Штат опытных специалистов помогут качественно и быстро пройти курс обследования. Лечение радикулита у высококвалифицированного невролога клиники сократит время лечения. Выслушают жалобы и осмотрят, направят на сдачу необходимых анализов. Индивидуальный подход к каждому клиенту с первых дней лечения дает положительный результат.
Выслушают жалобы и осмотрят, направят на сдачу необходимых анализов. Индивидуальный подход к каждому клиенту с первых дней лечения дает положительный результат.
Новое и современное оборудование
После осмотра невропатолога и сбора анамнеза назначается дальнейшее обследования. Клиника предоставит широкий спектр обследования:
-
Проводится радионуклидное обследование, компьютерная и магнитно-резонансная томография.
-
Дополнительные обследования (УЗИ, ЭКГ, флюорография легких).
-
Высокотехнологичные исследования и специальные приборы позволят мгновенно получить результат. В обязательном порядке — сдача крови и мочи.
Комплексный подход в лечении и диагностике
Зачастую радикулит можно спутать с рядом других заболеваний, таких как варикозное расширение вен. Но тщательное изучение пациента и проявление признаков радикулита поможет точно установить правильный вердикт.
При лечении следует обеспечить для больного полный покой. В течение нескольких дней назначается постельный режим и отказ от любых нагрузок.
Первая стадия лечения
Для уменьшения болевого синдрома врачом назначаются специальные препараты. Это могут быть противовоспалительные, спазмолитики, релаксанты и анальгетики. Внутримышечный ввод усилит действие компонентов, и поможет избавиться от сильных болей. Иногда, лечение ограничивается более легкими препаратами – таблетки, мази и кремы, компрессы и свечи. Проводят блокаду нерва на поврежденном участке. Далее назначаются оздоровительные процедуры по устранению заболевания.
С осторожностью принимаются обезболивающие средства, которые вызывают заболевания слизистой и пищеварительного тракта, язвенные нарывы, заболевания почек, печени и повышают риск сердечной недостаточности. Длительное применение некоторых анальгетиков вызывает зависимость. Важно проводить лечение, а не притупление болевого синдрома.
Различные медикаменты и курсы терапии относятся к современным видам лечения радикулита. Используются гели и лечебный пластырь с эффектом местного раздражителя. Изобретены эффективные мази на основе змеиного яда. Средство комплексно подходит к лечению – обезболивает, снимает воспаление и обеззараживает. В результате получаем улучшенное кровоснабжение, снятие воспалительного процесса, притупление боли. Улучшается общее состояние пациента, очаг боли устраняется.
Оздоровительные процедуры
Излечение радикулита в зависимости от стадии, проходит от пары дней до месяца. В комплексе с лекарствами применяют: лазерную и рефлексную терапию, иглоукалывание, электрофорез, ультразвук. Добавляют грязевое обертывание, радоновые и парафиновые ванны, прогревание. Под воздействием стрессовой среды, ухудшением настроения и другого нервного расстройства, лечат антидепрессантами.
Мануальная терапия
Данная терапия заключается в растяжение позвоночника. Процедуры помогают расслабить нагрузку и освободить защемленные нервы. Просвет, который образуется при вытяжке, облегчает симптомы и обеспечивает путь к полному выздоровлению. Любые действия с позвоночником требуют специальных навыков и осторожности. Вытяжка производиться только врачом-массажистом. Не стоит заниматься самостоятельными занятиями и еще сильнее травмировать позвоночник с помощью домашних упражнений или турника. Неправильные движения могут вызвать обострение.
Процедуры помогают расслабить нагрузку и освободить защемленные нервы. Просвет, который образуется при вытяжке, облегчает симптомы и обеспечивает путь к полному выздоровлению. Любые действия с позвоночником требуют специальных навыков и осторожности. Вытяжка производиться только врачом-массажистом. Не стоит заниматься самостоятельными занятиями и еще сильнее травмировать позвоночник с помощью домашних упражнений или турника. Неправильные движения могут вызвать обострение.
Под наблюдением и руководством специалиста проводят лечебную растяжку и массаж. Сгибание и разгибание конечностей, вытягивание и вдавливание позвоночных дисков с помощью силы рук. Скручивания, которые приводят к расслаблению спинномозгового отдела.
Профилактические процедуры
Отличным способом профилактики радикулита является ежедневная разминка. Проводите лечебные упражнения. Гимнастика поможет сохранить тело и мышцы в тонусе. Снимет усталость и напряжение с позвоночника.
Активное занятие спортом поможет укрепить скелет и все тело. Плавание – самый благоприятный вид спорта в борьбе с радикулитом. Правильные занятия, исключение резких движений и переохлаждения укрепят физическое здоровье. Сброшенный лишний вес уменьшит давление на позвонки. Всегда следите за своей осанкой и положением спины. Не находитесь долго в неудобном или согнутом положении.
Нормализуйте свой рацион. Исключите из питания соленое (ограничьте фактор риска отложения), сладкое, острое и жареное. Употребляйте больше свежих овощей и фруктов. Увеличьте уровень клетчатки (свежая зелень и зеленые салаты). Готовьте пищу на пару. Частично замените или исключите крепкий и сладкий кофе и чай. По возможности употребляйте полезную пищу – бананы, лимон, чеснок. Исключите дефицит витаминов (зачастую B12). Проконсультируйтесь со специалистом и пропейте комплекс витаминов и пищевых добавок.
Исключите дефицит витаминов (зачастую B12). Проконсультируйтесь со специалистом и пропейте комплекс витаминов и пищевых добавок.
Не стоит проводить самостоятельное лечение и пробовать народные средства. Временное облегчение всегда возвращается с большей интенсивностью. Запущенный процесс радикулита будет тяжелее вылечить. Обратитесь вовремя к специалисту для назначения лечения и предотвращения хронической или острой формы, уменьшив тем самым риск парализации и инвалидности. Исключите неизбежность хирургического вмешательства.
Хирургическое вмешательство
Операция назначается врачом в том случае, если состояние пациента не улучшается в срок больше нескольких месяцев. Хирургическое лечение используется в самом крайнем случае. Если больной теряет возможность нормальной функции мочеиспускания, либо страдает кишечник. В основном процесс выздоровления проходит обычными стационарными методами.
В ходе операции удаляют костную ткань, которая оказывает давление на нерв. Различают 2 типа хирургических действий:
Различают 2 типа хирургических действий:
-
Микродискэктомия.
-
Ламинэктомия.
Микродискэктомия. Делается небольшой разрез на коже. С помощью микроскопа и очень маленьких инструментов хирург попадает в пораженный участок позвоночного пространства, и удаляет мешающие части кости и межпозвонковую грыжу. Функции позвоночника не нарушаются, структура дисков и костей остается не затронутой. Реабилитационный период короткий. Заживление проходит быстро, редко возникают осложнения. При появлении рецидива возможна повторная процедура.
Показания и подготовка к процессу.
Перед направлением в операционную палату назначается обязательная сдача анализов. Изучается уровень гемоглобина и количество тромбоцитов, эритроцитов и лейкоцитов. Уровень свертываемости и шкала сахара, наличие инфекционных антител, таких как гепатит, ВИЧ или сифилис. Обязательно обследуется позвонок на наличие межпозвонковой грыжи с помощью МРТ или КТ. Делают ЭКГ и снимок легких. Обязательный осмотр терапевта, женщинам следует посетить гинекологический кабинет.
Делают ЭКГ и снимок легких. Обязательный осмотр терапевта, женщинам следует посетить гинекологический кабинет.
Показания:
1. Плохие результаты, не приводящие к выздоровлению после прохождения терапии более 6 недель.
2. Отказ органов тазовой части (операция проводится незамедлительно).
3. Сильный болевой синдром, ощущаемый в конечностях.
4. При аллергии или непереносимости нестероидных препаратов.
5. Резкое ухудшение общего состояния.
Ламинэктомия. Более сложная операция. Применяется при стенозе и сдавливании в столбе позвонка. Широко применяется в случаях лечения межпозвоночных грыж. Пациенту вводят наркоз в положении на боку или на животе, в зависимости от оперируемого отдела. Делается разрез в области нескольких позвонков (пораженный и 2 соседних). После разреза подкожной ткани удаляют остистые отростки, ответвляют сухожилья и мышцу. Для устранения кровотечения отросток блокируют тампоном. Период заживления проходит длительное время. Так же на восстановление отводят от 3-х месяцев.
Период заживления проходит длительное время. Так же на восстановление отводят от 3-х месяцев.
Организационные моменты перед ламинэктомией
Проводится ряд стандартных мероприятий перед врачебным вмешательством:
-
рентген;
-
визуализация изотопами щитовидной железы;
-
рентгенологическое обследование спинного мозга;
-
биохимический анализ;
-
рентгенография;
-
ЭКГ;
-
осмотр лечащего врача и других назначенных специалистов.
Если позволяет ситуация, в предоперационный период рекомендуется избавиться от лишней массы тела, придерживаться правильного питания и ограничивать количество потребляемых калорий. Запрещается есть на ночь. Делают спринцовку, либо пьют слабительное.
Запрещается есть на ночь. Делают спринцовку, либо пьют слабительное.
Противопоказания:
1. Тяжелое состояние больного.
2. Плохая свертываемость крови.
3. Серьезное инфекционное заболевание.
4. Отдельные метастазы и опухоли.
5. Хронические заболевания.
Возможные осложнения
Минусы этой процедуры заключаются в большом риске рецидива. Более 20% прооперированных пациентов возвращаются на повторную диагностику. Для ограничения попадания в это число следует делать следующее:
-
Пройти полное и качественное обследование. От этого напрямую зависит здоровье и состояние больного.
-
Консультации у специалистов широкого профиля.
-
Соглашаться на дополнительные операции.
-
Правильно выбрать клинику, которая специализируется на данной проблеме.

-
Добросовестно выполнять указания врачей.
Завершение лечения радикулита
Радикулит является совокупностью факторов заболевания организма. После полного выздоровления следует придерживаться норм и правил, поставленных неврологом. Предотвращайте угрозу для здоровья и нагрузку на двигательный аппарат. При наличии плоскостопия приобретают ортопедическую обувь или стельку, для обеспечения правильной осанки при ходьбе.
Скорость развития патологии и ухудшения состояния наблюдается все чаще в медицинской практике. Пренебрежение лечением, народная медицина и малоэффективные средства стремительно запускают необратимые процессы. Это приведет к сильным нарушениям и трудностям передвижения. Невозможным станет привычная жизнь, а сильные боли и дискомфорт принесут ограничение в подвижности и координации.
Радикулит представляет собой огромную скрытую угрозу. Пожирание спинного мозга проходит медленно, но уверенно. Выпив обезболивающее средство, на время забудете о его проявлении, но вспыхнуть оно может в любой непредсказуемый момент. Психосоматические расстройства, раздражительность, повышенная усталость, перепады давления и даже туберкулез могут стать дополнительными симптомами радикулита.
Выпив обезболивающее средство, на время забудете о его проявлении, но вспыхнуть оно может в любой непредсказуемый момент. Психосоматические расстройства, раздражительность, повышенная усталость, перепады давления и даже туберкулез могут стать дополнительными симптомами радикулита.
Радикулит (радикулопатия). Лечение радикулита, симптомы, причины, диагностика
Радикулит (радикулопатия) — это общий термин, который используется медиками для обозначения симптомов, связанных с зажатым или воспаленным корешком спинного мозга. Симптомы могут включать в себя как боль в шее или спине, с иррадиацией по ходу иннервации нервов из корешка, так и слабость в мышцах, онемение, покалывание в иннервируемой зоне конечностей. Наиболее частой причиной радикулита (радикулопатии) является межпозвонковая грыжа диска. Диск, расположенный между позвонками, обладая эластичной структурой, выполняет амортизационные функции в позвоночнике. Диски придают позвоночнику мобильность, гибкость и способность выдерживать нагрузки. С течением жизни происходит изнашивание дисков, дегенерация и иногда возникают грыжи дисков. В результате этого, вещество диска может контактировать с близлежащими корешками спинного мозга. В этом случае, происходит сдавление и раздражение корешка. В остальных случаях, влияние на корешок могут оказать остеофиты, стеноз спинномозгового канала или фораминального канала. Компрессия и воспаление нервных корешков могут в результате привести к хроническим болям как в шее или пояснице, так и дистально в зоне иннервации. Поэтому радикулярная боль означает не только локализацию в области позвоночника, но и в значительном удалении по ходу нервных волокон. Кроме того, при компрессии корешка может быть нарушена проводимость нервных волокон, что приводит к нарушениям чувствительности (онемение, покалывание или жжение) и мышечной слабости в конечностях. Лечение такой симптоматики зависит от причин вызвавших радикулит (радикулопатию). Необходимо выяснить, что именно воздействует на корешок – грыжа диска, остеофит, артрит или фораминальный стеноз.
С течением жизни происходит изнашивание дисков, дегенерация и иногда возникают грыжи дисков. В результате этого, вещество диска может контактировать с близлежащими корешками спинного мозга. В этом случае, происходит сдавление и раздражение корешка. В остальных случаях, влияние на корешок могут оказать остеофиты, стеноз спинномозгового канала или фораминального канала. Компрессия и воспаление нервных корешков могут в результате привести к хроническим болям как в шее или пояснице, так и дистально в зоне иннервации. Поэтому радикулярная боль означает не только локализацию в области позвоночника, но и в значительном удалении по ходу нервных волокон. Кроме того, при компрессии корешка может быть нарушена проводимость нервных волокон, что приводит к нарушениям чувствительности (онемение, покалывание или жжение) и мышечной слабости в конечностях. Лечение такой симптоматики зависит от причин вызвавших радикулит (радикулопатию). Необходимо выяснить, что именно воздействует на корешок – грыжа диска, остеофит, артрит или фораминальный стеноз.
Причины и виды радикулитов (радикулопатий)
Анатомические причины радикулита (радикулопатии)- в нарушении функции одного из корешков. Когда происходит компрессия корешка, то появляется симптоматика на стороне поражения и в зоне иннервации. Обычно, когда появляются симптомы, такие как боль в шее или пояснице, с иррадиацией в руку или в ногу, онемение или мышечная слабость в конечностях, то следует заподозрить, что произошло сдавление и раздражение корешка на выходе из спинного мозга. Наиболее часто, на корешок воздействуют диски и иногда сами позвонки. Например, при надрыве диска происходит выбухание его в спинномозговой канал и воздействие на корешок. Костные структуры также могут воздействовать на корешок при дегенерации или костных разрастаниях (остеофитов). Пациенты с радикулитом (радикулопатией) сталкиваются с различными симптомами: блуждающие боли от шеи в руки и от поясницы в ноги, различные нарушения или изменения чувствительности (онемение, покалывание, жжение в конечностях) снижение мышечной силы в определенных мышцах.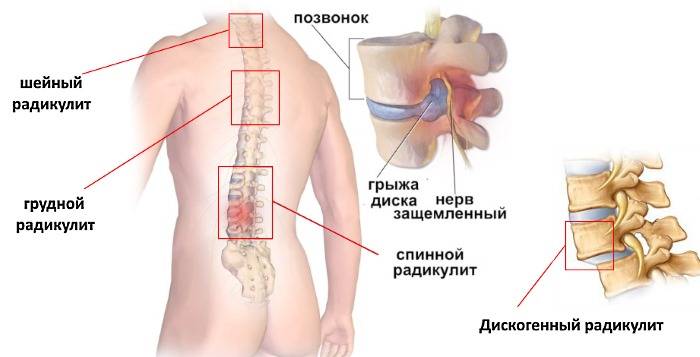 Основные причины радикулитов (радикулопатий)
Основные причины радикулитов (радикулопатий)
- Грыжа диска в поясничном, шейном или грудном отделе позвоночника.
- Стеноз спинномозгового канала
- Стеноз фораминальный ( сужение канала, по которому проходит корешок)
- Дегенерация дисков
- Травма
- Наличие остеофитов, опухолей
В зависимости от локализации радикулитов (радикулопатий) различают шейный, грудной или поясничный радикулит.
Шейный радикулит (радикулопатия)
Шейный радикулит своим названием свидетельствует о локализации в шее, а именно в шейном отделе позвоночника. Симптоматика (боль, нарушение чувствительности или мышечная слабость) может быть как справа, так и слева в зависимости от расположения заинтересованного корешка. Причины шейного радикулита могут быть различны: грыжа диска, протрузия диска, дегенерация диска, остеоартрит, фораминальный стеноз и др. Симптомы могут проявляться как в области локализации раздраженного корешка, так и иррадиировать в руки, плечи, пальцы. Между 7 шейными позвонками (C1-C7) располагается 8 пар корешков спинного мозга, которые проводят электрические импульсы от ЦНС и спинного мозга. Область иннервации имеет четкую топику и зависит от конкретного корешка. Корешки в шейном отделе – C1-C8. Каждая пара ответственна за определенную зону:
Между 7 шейными позвонками (C1-C7) располагается 8 пар корешков спинного мозга, которые проводят электрические импульсы от ЦНС и спинного мозга. Область иннервации имеет четкую топику и зависит от конкретного корешка. Корешки в шейном отделе – C1-C8. Каждая пара ответственна за определенную зону:
- C1-C2 – голова
- C3-C4 – диафрагма
- C5- верхняя часть туловища
- C6 – запястье и бицепс
- C7- трицепс
- C8 – кисть
Грудной радикулит (радикулопатия)
Грудной радикулит означает локализацию в середине спины (в грудном отделе позвоночника, состоящем из 12 позвонков). Симптоматика характерна для радикулита: боль с иррадиацией, покалывание, онемение, мышечная слабость. По сравнению с шейным радикулитом или поясничным, грудной радикулит встречается редко. Это объясняется относительной ригидностью грудного отдела позвоночника, который служит местом крепления ребер и является опорной частью для верхней и нижней части туловища. Незначительная гибкость этого отдела предотвращает позвонки и диски в этом отделе и от возрастных изменений тоже. Но, тем не менее, при наличии симптоматики нельзя полностью исключать возможность такой разновидности радикулита. Потенциальными причинами развития грудного радикулита могут быть следующие факторы: дегенеративные изменения дисков протрузия диска, грыжа диска, остеоартит остеофит, травма позвоночника (особенно при скручивании), стеноз спинномозгового канала, фораминальный стеноз.
Незначительная гибкость этого отдела предотвращает позвонки и диски в этом отделе и от возрастных изменений тоже. Но, тем не менее, при наличии симптоматики нельзя полностью исключать возможность такой разновидности радикулита. Потенциальными причинами развития грудного радикулита могут быть следующие факторы: дегенеративные изменения дисков протрузия диска, грыжа диска, остеоартит остеофит, травма позвоночника (особенно при скручивании), стеноз спинномозгового канала, фораминальный стеноз.
Поясничный радикулит
Поясничный радикулит означает локализацию в нижней части спины (в поясничном отделе позвоночника, состоящего из 5 крупных и достаточно подвижных позвонков), где располагается центр тяжести человеческого тела. Признаки радикулита аналогичны другим отделам (боль, нарушение чувствительности и мышечная слабость) и зона поражения соответствует зоне иннервации (то есть боль и другие симптомы сопровождают нервное волокно по его ходу в организме). Поясничный радикулит (радикулопатия) нередко называют ишиалгией. Этот термин подразумевает раздражение крупного седалищного нерва, которое начинается на выходе из L1-L5, проходит малый таз в ноги и доходит до стоп. Наиболее ярким симптомом ишиалгии является интенсивная боль в ягодицах, бедре и стопе (обычно односторонняя). Основными причинами возникновения поясничного радикулита (радикулопатии) являются: артрит, дегенеративные изменения позвонков, стеноз спинномозгового канала, фораминальный стеноз, компрессионный перелом, грыжа диска, протрузия диска, спондилолистез.
Этот термин подразумевает раздражение крупного седалищного нерва, которое начинается на выходе из L1-L5, проходит малый таз в ноги и доходит до стоп. Наиболее ярким симптомом ишиалгии является интенсивная боль в ягодицах, бедре и стопе (обычно односторонняя). Основными причинами возникновения поясничного радикулита (радикулопатии) являются: артрит, дегенеративные изменения позвонков, стеноз спинномозгового канала, фораминальный стеноз, компрессионный перелом, грыжа диска, протрузия диска, спондилолистез.
Симптомы радикулопатии
Медики применяют термин радикулита (радикулопатии) для того, чтобы описать комплекс симптомов, появляющихся при давлении на корешки спинного мозга (являющиеся пучком нервных волокон, исходящих из спинного мозга). Тем не менее, радикулит (радикулопатия) не является самостоятельным заболеванием, а лишь комплексом симптомов включающих боль, мышечную слабость и нарушения чувствительности, которые берут начало в позвоночнике и идут к конечностям. Человеческий позвоночник делится на пять отделов и радикулит (радикулопатия) наиболее часто встречается в шейном грудном и поясничном отделе. 31 пара корешков отходит от длинного спинномозгового тяжа в довольно узком спинномозговом канале позвоночника. Различные причины могут уменьшать пространство, где располагаются корешки и оказывать на них компрессию – это грыжа диска или протрузия, стеноз, опухоль, инфекционный процесс, остеофит. При всей вариабельности симптомов наиболее часто встречаются следующие симптомы:
31 пара корешков отходит от длинного спинномозгового тяжа в довольно узком спинномозговом канале позвоночника. Различные причины могут уменьшать пространство, где располагаются корешки и оказывать на них компрессию – это грыжа диска или протрузия, стеноз, опухоль, инфекционный процесс, остеофит. При всей вариабельности симптомов наиболее часто встречаются следующие симптомы:
- Боль (дискомфорт) от тупой и периодической до постоянной и изнурительной с наличием иррадиации. Боль (как защитный фактор в организме) свидетельствует о том, что имеется повреждающее воздействие на нервные волокна.
- Нарушение чувствительности. Нельзя не отметить, что позвоночник достаточно сложная структура. Мы неосознанно осуществляем огромное количество движений, и происходит это автоматически. Но для того, чтобы движения были гармоничны, необходимо чтобы была обратная связь мозга с мышцами и чувствительными рецепторами. При компрессии корешков происходит нарушение проведения импульсов в обе стороны.
 Соответственно нарушается как чувствительность (онемение жжение покалывание), так и проведение импульса к мышцам.
Соответственно нарушается как чувствительность (онемение жжение покалывание), так и проведение импульса к мышцам. - Слабость в мышцах. Иногда мышечная слабость бывает изолированно (при изолированной компрессии моторных нейронов). Для нормального функционирования мышц необходима двухсторонняя связь, как со спинным мозгом, так и головным. При компрессии корешка (грыжей диска, остеофитом или еще чем- либо) происходит прерывание поступления импульсов, и мышца перестает нормально работать. При длительном нарушении нормального проведения импульсов происходит атрофия мышц или даже вялый парез.
Диагностика радикулита
Радикулит не является заболеванием, а лишь комплексом симптомов, свидетельствующих о наличие воздействия на один из 31 пары корешков спинного мозга. В комплекс симптомов входят: боль, нарушение чувствительности, слабость в мышцах по ходу иннервации заинтересованных нервов. Причинами радикулита (радикулопатии) могут быть: грыжа диска, протрузия диска, стеноз и др. Для того, чтобы врач смог точно поставить диагноз, необходим ряд мероприятий:
Для того, чтобы врач смог точно поставить диагноз, необходим ряд мероприятий:
- выяснение симптомов (характер боли, интенсивность, длительность, наличие нарушений чувствительности)
- осмотр (позволяющий выяснить мышечную силу, объем движений)
Неврологическое обследование – проверка рефлекторной активности и чувствительности.
Рентгенография – рутинный метод, позволяющий представить степень дегенеративных изменений в позвоночнике.
МРТ, КТ – позволяют четко визуализировать наличие компрессии корешков.
ЭМГ – метод, позволяющий определить степень повреждения нервных волокон.
Лечение
Лечение зависит от степени выраженности симптомов (болевого синдрома, нарушений чувствительности и моторных нарушений). В любом случае, вначале необходимо исчерпать все возможности консервативного лечения.
Медикаментозное лечение
Задача медикаментозного лечения снять воспаление, уменьшить отек подлежащих тканей и уменьшить болевой синдром.
Физиотерапия. Существует много физиотерапевтических методик, позволяющих улучшить кровообращение в тканях прилежащих к корешку, уменьшить боль, улучшить проведение импульсов по нервным волокнам.
Мануальная терапия и массаж. Помогают снять мышечные блоки и мышечные спазмы.
ИРТ. Иглорефлексотерапия с помощью воздействия на биологически активные точки помогает восстановить процесс проведения импульсов по нервным волокнам.
ЛФК. Дозированные физические нагрузки помогают восстановить нормальную биомеханику позвоночника и нормальный стереотип движений. С помощью упражнений нередко удается снять компрессию корешка за счет перераспределения векторов нагрузки. Кроме того, упражнения останавливают дегенеративные процессы в позвоночнике, увеличивают эластичность связок, мышц и, таким образом, увеличивают объем движений. Применяются упражнения как с отягощением (на тренажерах), так и различные гимнастики (в том числе и такие как Ци-гун). Систематические упражнения являются, кроме того, профилактикой рецидивов различных состояний в позвоночнике. В настоящее время наиболее доказательными является эффект от занятий на тренажерах.
В настоящее время наиболее доказательными является эффект от занятий на тренажерах.
При стойком болевом синдроме и при наличии выраженной клинической картине (парез в мышцах и нарушение чувствительности) проводится хирургическая декомпрессия корешка.
Лекарства, упражнения и альтернативные методы лечения
Автор: Мэри Энн Данкин
До 4 из каждых 10 человек в какой-то момент своей жизни страдают ишиасом или раздражением седалищного нерва. Этот нерв выходит с обеих сторон нижнего отдела позвоночника и проходит через таз и ягодицы. Затем нерв проходит по задней части каждой верхней части ноги, прежде чем он разделится в колене на ветви, идущие к ступням.
Все, что оказывает давление или раздражает этот нерв, может вызвать боль, отдающую в заднюю часть ягодицы или бедра. Ощущение боли может варьироваться в широких пределах. Ишиас может ощущаться как легкая боль; резкое ощущение жжения; или сильный дискомфорт. Ишиас также может вызывать чувство онемения, слабости и покалывания.
Боль может усиливаться при длительном сидении, вставании, кашле, чихании, скручивании, подъеме или натуживании. Лечение седалищной боли варьируется от горячих и холодных компрессов и лекарств до упражнений и дополнительных и альтернативных средств.
Лекарства для облегчения боли при ишиасе
При ишиасе можно использовать несколько типов лекарств. Пероральные препараты включают:
- Безрецептурные обезболивающие, такие как ацетаминофен, аспирин или НПВП (такие как ибупрофен [Адвил, Мотрин], кетопрофен или напроксен [Алив])
- Миорелаксанты, отпускаемые по рецепту, для облегчения мышечных спазмов
- Антидепрессанты при хронической боли в пояснице
- Лекарства, отпускаемые по рецепту, при более сильной боли
Не давайте аспирин ребенку в возрасте 18 лет и младше из-за повышенного риска болезни Рейе синдром.
В некоторых случаях в пространство вокруг спинномозгового нерва вводят стероидный препарат. Исследования показывают, что эти инъекции имеют умеренный эффект, когда раздражение вызвано давлением грыжи или разрыва диска.
Физиотерапия ишиаса
Боль при ишиасе может мешать вам вести активный образ жизни. Но постельный режим не рекомендуется в качестве основного лечения. Чтобы справиться с новой болью при ишиасе, вы можете обнаружить, что определенные позы и действия более удобны, чем другие.
Если симптомы не являются серьезными, но сохраняются более двух недель, врач может порекомендовать физиотерапию. Правильные упражнения действительно могут помочь уменьшить боль при ишиале. Они также могут обеспечить кондиционирование, чтобы предотвратить возвращение боли.
Рекомендуемые упражнения зависят от причины ишиаса. Важно работать со специалистом, имеющим опыт работы с людьми с ишиасом. Также важно выполнять упражнения строго по инструкции.
Чтобы получить правильное направление, вы, скорее всего, будете работать с одним из следующих специалистов:
- Физиотерапевт
- Физиотерапевт — врач, специализирующийся на физической медицине
Дополнительные и альтернативные средства для облегчения боли при ишиасе
Некоторые люди находят облегчение боли с помощью дополнительных и альтернативных методов лечения, таких как биологическая обратная связь и иглоукалывание. Имейте в виду, однако, что научные исследования не показали, что эти методы лечения помогают при ишиасе.
Имейте в виду, однако, что научные исследования не показали, что эти методы лечения помогают при ишиасе.
Биологическая обратная связь — это техника, позволяющая контролировать процессы в организме, такие как частота сердечных сокращений, кровяное давление и мышечное напряжение. Он работает с использованием машины, которая предоставляет информацию о рассматриваемом процессе. Отобразив эту информацию, человек часто может найти способы добиться сознательного контроля над этими процессами. Вероятно, наиболее распространенным применением биологической обратной связи является лечение стресса и состояний, связанных со стрессом.
Акупунктура — это процедура, при которой тонкие иглы вводятся в определенные места на коже, называемые точками акупунктуры. Точки располагаются вдоль меридианов, или каналов. Считается, что каналы проводят ци, которая считается энергией или жизненной силой тела. Теория использования акупунктуры заключается в том, что считается, что боль возникает в результате дисбаланса или блокировки потока ци. Предполагается, что иглоукалывание устраняет эти блокировки и восстанавливает баланс.
Предполагается, что иглоукалывание устраняет эти блокировки и восстанавливает баланс.
Одна из теорий состоит в том, что стимуляция этих точек производит эффект, стимулируя центральную нервную систему. Это, в свою очередь, вызовет высвобождение химических веществ, которые либо изменяют ощущение боли, либо вызывают другие изменения, способствующие ощущению благополучия.
Хирургическое лечение ишиаса
Только очень небольшому проценту людей с ишиасом требуется хирургическое вмешательство. Если боль от ишиаса сохраняется в течение как минимум 6 недель, несмотря на лечение, вас могут направить к специалисту. В этот момент операция может быть вариантом. Целью операции является устранение причины ишиаса. Например, если грыжа межпозвонкового диска сдавливает нерв, операция по устранению проблемы может облегчить боль при ишиасе.
Если симптомы ишиаса выражены или прогрессируют, необходимо немедленно обратиться к специалисту.
5 Лечение ишиаса: Расширенный уход за позвоночником и обезболивание: Врачи по обезболиванию
5 Лечение ишиаса: Расширенный уход за позвоночником и обезболивание: Врачи по обезболиванию Есть боль в пояснице, а есть ишиас, который находится в своем собственном классе благодаря симптомам, которые часто иррадиируют в одну из ваших ягодиц и ног. Когда у вас ишиас, простые действия, такие как принятие душа, могут стать упражнением в мучительной боли, что делает поиск облегчения вашей главной задачей.
Когда у вас ишиас, простые действия, такие как принятие душа, могут стать упражнением в мучительной боли, что делает поиск облегчения вашей главной задачей.
Чтобы помочь вам лучше справляться с ишиасом, наша команда специалистов по лечению боли в Advanced Spine Care and Pain Management сочла полезным рассмотреть пять ваших лучших вариантов лечения.
1. Противовоспалительные препараты
Первое, что вы можете сделать, чтобы избавиться от ишиаса, — это принять противовоспалительные препараты. Эти лекарства доступны без рецепта и должны дать вам некоторое временное облегчение, когда вы пытаетесь двигаться в течение дня.
2. Лечение льдом и теплом
При появлении боли при ишиасе приложите лед к нижней части спины, чтобы снять воспаление. Прикладывайте лед к нижней части спины примерно на 20 минут три раза в день. Как только боль станет управляемой, вы можете начать горячую терапию, прикладывая горячий компресс к области на 20 минут за раз, что помогает снять мышечное напряжение.
3. Рецептурные препараты
Если лекарства, отпускаемые без рецепта, а также лед и горячие компрессы не облегчают вашу боль при ишиасе, мы настоятельно рекомендуем вам прийти к нам, чтобы мы могли найти лучшее обезболивающее. С более сильными отпускаемыми по рецепту лекарствами вы можете восстановить безболезненные движения, что позволит вам предпринять некоторые шаги для улучшения вашего ишиаса, в том числе следующие.
4. Растяжка и лечебная физкультура
Одним из лучших способов лечения боли при ишиасе и предотвращения ишиаса в будущем является физиотерапия и растяжка. С помощью физиотерапии мы можем нацелить и укрепить окружающие мышцы спины, чтобы снять нагрузку с седалищного нерва.
Упражнения на растяжку во время приступа ишиаса также могут быть очень полезными. Ишиас возникает, когда ваш седалищный нерв защемлен или сжат, поэтому все, что вы можете сделать, чтобы уменьшить давление, хорошо.
Для начала вот несколько упражнений на растяжку, которые могут помочь при боли при ишиасе:
Поза лежащего голубя
Лягте на спину и поставьте ноги близко к бедрам так, чтобы колени были согнуты. Сначала положите правую лодыжку на левое бедро. Теперь сцепите руки за левым бедром и осторожно потяните на себя и задержитесь. Повторите с другой стороны.
Сначала положите правую лодыжку на левое бедро. Теперь сцепите руки за левым бедром и осторожно потяните на себя и задержитесь. Повторите с другой стороны.
Поза сидящего голубя
Сядьте на пол, вытянув ноги перед собой. Согните правую ногу и положите правую лодыжку поверх левого колена. Теперь наклонитесь вперед и почувствуйте растяжение в нижней части спины. Повторите с другой стороны.
Колено к противоположному плечу
Лягте на пол, вытянув ноги, стопы направлены вверх. Согните одну ногу и протяните ее поперек тела к противоположному плечу и задержите. Повторите с другой стороны.
5. Блокады нервов и эпидуральные инъекции
Если ишиас по-прежнему вызывает проблемы после консервативного лечения, мы можем прибегнуть к блокаде нервов и/или эпидуральным инъекциям. Эти инъекции содержат как противовоспалительные, так и болеутоляющие компоненты и чрезвычайно эффективны для облегчения стойкой боли при ишиасе.
Чтобы узнать больше о вариантах лечения ишиаса, свяжитесь с одним из двух наших офисов в Хартсдейле или на Стейтен-Айленде, штат Нью-Йорк, чтобы мы могли помочь вам как можно быстрее начать лечение.
Пять советов, как избежать Tech Neck
Если вы посмотрите вокруг, то не удивитесь, что американцы проводят более 17 часов, глядя на экран. К сожалению, эта постоянная связь может нанести ущерб вашей шее, если вы не предпримете некоторые ключевые шаги.
Жизнь с туннельным синдромом запястья
Однодюймовая область на вашем запястье — ваш запястный канал — может иметь удивительно большое влияние на вашу способность функционировать. Вот несколько советов, которые помогут вам справиться с туннельным синдромом запястья (которые также помогут в профилактике в будущем).
Что должна знать каждая беременная женщина о том, как справиться с болью в спине
Ваше тело может быть доведено до предела во время беременности, особенно в областях, которые буквально несут дополнительную нагрузку, а именно в спине.

 Соответственно нарушается как чувствительность (онемение жжение покалывание), так и проведение импульса к мышцам.
Соответственно нарушается как чувствительность (онемение жжение покалывание), так и проведение импульса к мышцам.