Остеохондроз грудного отдела позвоночника — симптомы и лечение
Грудной остеохондроз – это дегенеративное заболевание грудного отдела позвоночника. В первую очередь заболевание поражает межпозвоночные диски, что приводит к болям в спине и неприятным симптомам. Также к специфике заболевания относят преждевременное «старение» хрящевой ткани диска.
Остеохондроз может диагностироваться как в 20 лет, так и у пациентов среднего возраста.
Заболевание встречается реже других форм остеохондроза – шейного и поясничного. Это объясняется меньшей подвижностью грудного отдела, а также защищенностью мышечным корсетом и ребрами.
В грудном отделе 12 позвонков – от T1 до T12. Чаще всего поражаются самые нижние позвонки – T10, T11, T12.
Симптомы грудного остеохондроза
К симптомам остеохондроза грудного отдела позвоночника относятся:
- Боль в груди
- Затрудненное дыхание
- Усиливающаяся боль при глубоком дыхании
- Повышенная утомляемость
- Шаткая походка
- Ощущение сдавливания в области груди
- Сутулость
- Появление одышки
- Холод в ногах
- Боль в области пищевода
- Кашель
Боли при грудном остеохондрозе по своим особенностям подразделяются на дорсаго или дорсалгия.
Дорсаго – резкая боль в области груди. Она возникает при длительном пребывании в одной позе. При боли может осложняться дыхание.
Дорсалгия — умеренная боль в области пораженных дисков. При глубоком дыхании боль усиливается. Неприятные ощущения начинаются постепенно.
Причины развития грудного остеохондроза
Причины возникновения и развития грудного остеохондроза зачастую связаны с образом жизни пациента и неравномерной нагрузкой на позвоночник. Например, в зоне риска находятся люди, которые длительное время проводят в сидячем положении: удаленная или офисная работа у компьютера, частое вождение автомобиля.
Малоподвижный образ жизни нарушает работу кровеносной и лимфатических систем, а недостаточность нагрузки ослабляет мышечные ткани. При этом нагрузка на позвоночник в сидячем положении растет.
На возникновение грудного остеохондроза также могут повлиять перенесенные травмы позвоночника, избыточный вес и ослабленный иммунитет.
Остеохондроз также может развиваться у женщин, которые часто ходят на высоких каблуках или которые вынашивают ребенка.
Обострение грудного остеохондроза возможно при неудобной позе во сне, курении, посещении некачественного массажа, переохлаждении.
Осложнения
Дегенеративные процессы в грудном отделе позвоночника могут стать причиной развития следующих патологий:
- Компрессия спинного мозга – сдавление спинного мозга, которое приводит к снижению чувствительности в области живота, спины и груди.
- Кифоз – искривление позвоночника.
- Протрузия и грыжа позвоночника – выпячивание центра межпозвоночного диска, которое влияет на функциональность поджелудочной железы и кишечника.
- Межреберная невралгия – острые боли в межреберном пространстве.
Органы, на которых может сказаться осложнение, зависят от пораженного позвонка.
Степени развития грудного остеохондроза
- I степень – появляются несильные болевые ощущения, которые быстро проходят в удобном положении.
 В межпозвоночном диске теряется влага, а пульпозное ядро немного смещается. На эту стадию не всегда обращают внимание, потому что боль не доставляет сильного дискомфорта и быстро проходит.
В межпозвоночном диске теряется влага, а пульпозное ядро немного смещается. На эту стадию не всегда обращают внимание, потому что боль не доставляет сильного дискомфорта и быстро проходит. - II степень – в межпозвоночном диске появляются трещины, удержание позвоночника в стабильном положении приводит к спазмам, болям в области спины и груди. Диск начинает терять свою упругость, а его высота начинает уменьшаться. Мышцы в области поражения становятся постоянно напряженными.
- III степень – происходит выпячивание центральной части межпозвоночного диска – пульпозного ядра. Из-за этого возникает межпозвоночная грыжа. Боли становятся постоянными, а хрящи начинают истончаться.
- IV степень – ткань фиброзного кольца сменяется на костную. Костная ткань начинает разрушаться
Диагностика грудного остеохондроза
При возникновении подозрений на остеохондроз грудного отдела позвоночника необходимо записаться на прием к терапевту или врачу-неврологу.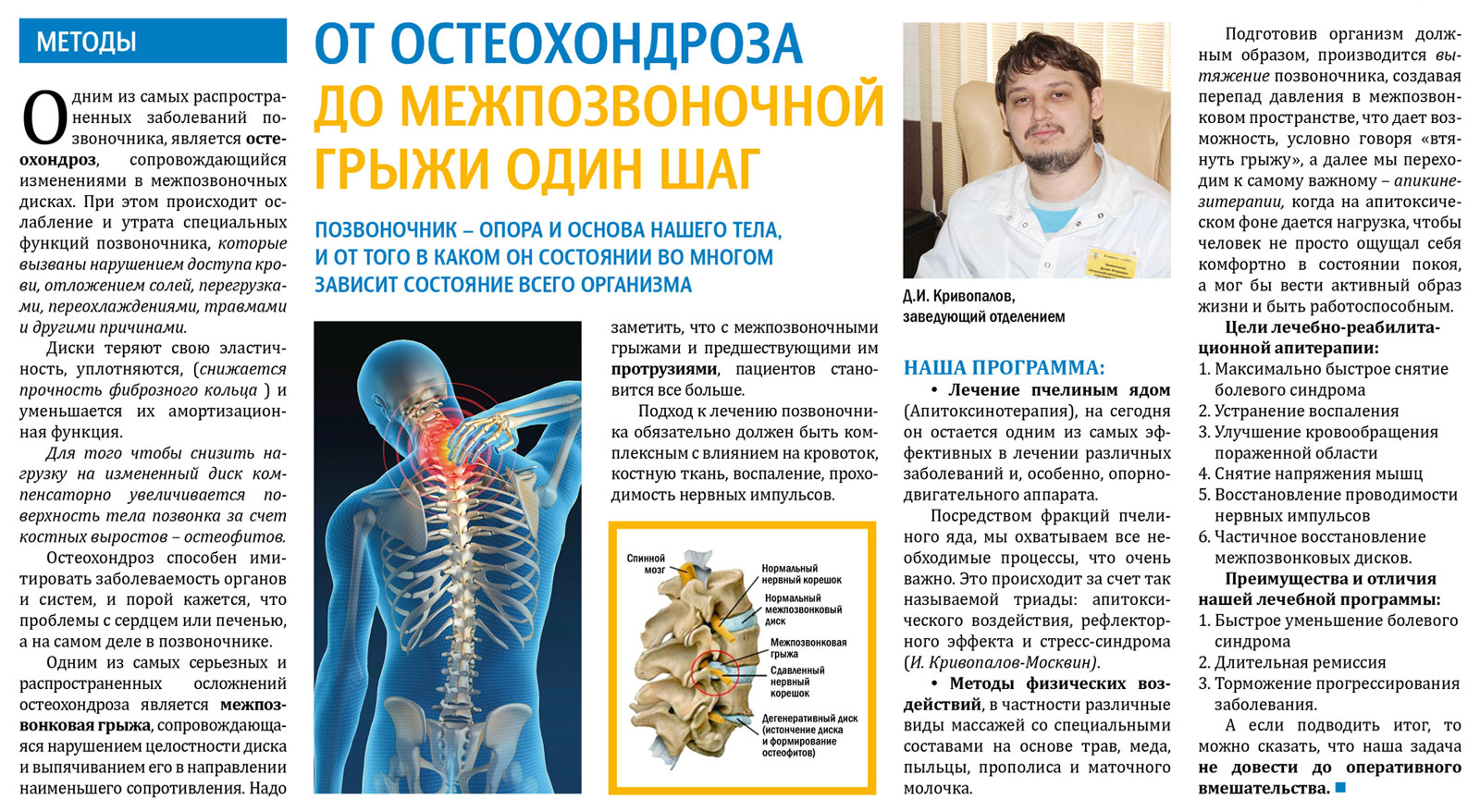 На осмотре пациент рассказывает о своих жалобах, а врач проводит физический осмотр. При осмотре внимание уделяется соотношению уровня плечевого и тазового поясов, осанке, форме грудной клетки, состоянию мышечной системы.
На осмотре пациент рассказывает о своих жалобах, а врач проводит физический осмотр. При осмотре внимание уделяется соотношению уровня плечевого и тазового поясов, осанке, форме грудной клетки, состоянию мышечной системы.
После этого врач выдает направление на диагностическое исследование. Из исследований пациенту могут назначить:
- Рентгенографию – делаются рентгеновские снимки проблемных отделов позвоночника, на которых видны изменения дисков.
- КТ – позволяет оценить состояние места поражения и рассмотреть состояние дисков.
- ЭКГ – рекомендуется при подозрении на наличие болезней сердечно-сосудистой системы.
Как лечить грудной остеохондроз
Для лечения остеохондроз грудного отдела позвоночника используют консервативные методики. Они направлены на устранение болезненных ощущений, снятие спазмов и нормализацию кровообращения. К ним относятся:
- Массаж
- Лечебная гимнастика
- Физиотерапия
- Прием витаминов и медикаментов
Массаж при грудном остеохондрозе
Массаж шейно-грудной зоны поможет снять боль и воспалительные процессы, а также укрепить мышцы, которые поддерживают позвонки в стабильном состоянии.
Во время сеанса применяются следующие техники массажа: поглаживание, выжимание, разминание, растирание и вибрацию. Направление воздействия при остеохондрозе зависит от места поражения. Массаж должен выполнять специалист, который сделает процедуру действительно эффективной. Для большего результата при массировании могут использоваться специальные масла.
Однако перед посещением курса массажа нужно убедиться, что он не противопоказан пациенту. Для этого стоит проконсультироваться с врачом. В списке противопоказаний есть сердечно-сосудистые патологии, повышенная температура тела, туберкулезные и кожные заболевания.
Лечебная гимнастика
Гимнастика при грудном остеохондрозе состоит из комплекса упражнений для укрепления спинных мышц и формирования сильного мышечного корсета. На начальных стадиях гимнастика поможет избежать прием лекарственных препаратов.
Какое влияние оказывает ЛФК при грудном остеохондрозе:
- Глубокое дыхание становится правильным
- Формируется правильная осанка
- Сокращается нагрузка на позвоночник
- Глубокие мышцы спины становятся менее скованные
- Повышается подвижность грудного отдела
Упражнения при остеохондрозе грудного отдела позвоночника
Перед началом гимнастики нужно провести разминку. Она может разогреть и подготовить мышцы к физической нагрузке. Для разминки можно использовать махи конечностями, вращения и повороты туловищем, шеей и тазом.
Она может разогреть и подготовить мышцы к физической нагрузке. Для разминки можно использовать махи конечностями, вращения и повороты туловищем, шеей и тазом.
Вот несколько упражнений, которые подходят при лечении грудного остеохондроза:
- «Лодочка» – нужно лечь на живот, вытянуть руки над головой и держать ноги прямыми. В таком положении нужно прогнуться в груди – плавно и одновременно поднимать руки и ноги.
- Подъем плеч – в положении стоя и с расслабленными руками вдоль тела нужно по очереди поднимать каждое плечо.
- Наклоны на стуле – нужно сесть на стул, чтобы спина плотно прижималась к спинке. Руки должны быть опущены. В этом положении на вдохе нужно завести руки за спину и прогнуться назад. На выдохе нужно сделать наклон вперед. Также можно делать наклоны в сторону.
- Прогиб спины – стоя на четвереньках нужно прогнуть спину и сохранять такое положение несколько секунд. Затем нужно вернуться в исходную позицию.
 Упражнение рекомендуется выполнять на специальном коврике.
Упражнение рекомендуется выполнять на специальном коврике.
Выполнять упражнения следует регулярно на протяжении нескольких месяцев. Лечебная гимнастика не должна длиться больше 30 минут, а заниматься ей нужно в удобной обуви и одежде. При возникновении острых болей нужно прекратить нагрузку.
Физиотерапия
Физиотерапия подходит для комплексного лечения. Может выступать как дополнительная терапия, так и самостоятельная. При грудном остеохондрозе врач может назначить следующие процедуры:
- Магнитотерапия – воздействие магнитного поля на пораженную область, которое позволяет нормализировать кровообращение, восстановить пораженные ткани и улучшить подвижность поясничного отдела.
- Лазеротерапия – воздействие на пострадавшую зону лазерными лучами. Способствует улучшению иммунитета, дает обезболивающий и противовоспалительный эффект. Во время процедуры нет болезненных ощущений.
- Ударно-волновая терапия – воздействие инфразвуковыми акустическими волнами.
 Он способствуют рассасыванию костных наростов, стимулированию выработки коллагена, улучшению кровообращения.
Он способствуют рассасыванию костных наростов, стимулированию выработки коллагена, улучшению кровообращения. - Лекарственный электрофорез – эффективная методика по устранению боли и улучшению питания пораженных тканей. На коже пациента фиксируют электроды и прокладки, внутри которых находятся лекарственные вещества.
Все эти процедуры помогут снять неприятные ощущения симптомов грудного остеохондроза.
Лекарственное лечение остеохондроза
При медикаментозном лечении пациенту чаще назначают комплекс препаратов. Длительность курса и список конкретных лекарств врач определяет в зависимости от клинических проявлений остеохондроза. В списке препаратов могут быть, например, противовоспалительные, миорелаксанты, витамины, а также специальные мази или гели.
Питание при грудном остеохондрозе
В качестве дополнительной меры лечения пациенту могу назначить диету «Стол №15». Диета не требует отказа от большинства востребованных продуктов, но ее особенность в рационе с повышенным содержанием витаминов.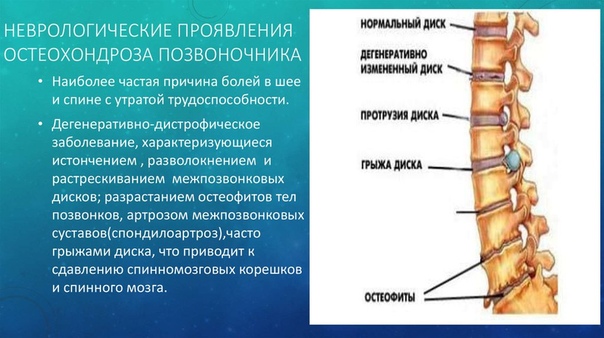
В рамках диеты можно есть:
- Хлеб
- Молоко
- Супы
- Нежирное мясо – желательно есть его каждый день
- Макаронные изделия
- Овощи – как свежие, так и в салате или в приготовленном виде
- Яйца
- Свежие фрукты
- Свежие ягоды
- Многие виды сладостей
- Сливочное и растительное масла
Из напитков разрешается пить некрепкий кофе, чай, соки и квас.
Что нельзя есть:
- Выпечка из слоеного теста
- Блюда с жирным мясом или рыбой
- Шоколадные изделия
Из напитков не рекомендуется пить крепкий кофе, крепкий чай, а также алкогольные напитки.
Профилактика грудного остеохондроза
К рекомендованным мерам профилактики относятся:
- Плавание или занятие другие видами водного спорта
- Регулярная разминка при длительной работе за компьютером
- Поддерживание осанки в сидячем положении – спина должна быть прямой, а плечи расправленными
- Избегание переохлаждения спины
- Регулярное выполнение лечебной физкультуры
Помимо этого, внимание следует уделить выбору постельных принадлежностей. Из-за неподходящих матраса и подушки спина и шея не будут расслабленными во время сна. По этой причине для комфортного отдыха при остеохондрозе рекомендуется покупать специальные ортопедические принадлежности.
Из-за неподходящих матраса и подушки спина и шея не будут расслабленными во время сна. По этой причине для комфортного отдыха при остеохондрозе рекомендуется покупать специальные ортопедические принадлежности.
Остеохондроз грудного отдела — причины, симптомы, диагностика, лечение и профилактика
Что такое остеохондроз
Одна из самых распространенных причин боли в спине – остеохондроз. Так называется заболевание позвоночника, при котором поражаются межпозвонковые диски. При таком поражении диски расслаиваются, деформируются, изменяются в высоте. Отсюда и боль.
По статистике, почти 80% жителей планеты страдают в той или иной мере этой патологией. Внушительная цифра! Ее «устрашающие размеры» объяснить достаточно просто.
Ответьте на несколько вопросов. Ведете ли Вы, скорее, пассивный образ активный образ жизни, чем активный? Предпочитаете передвигаться на машине, а не пешком? Много времени проводите у компьютера, сидя в одной позе? Если Вы сказали больше «да», чем «нет», к сожалению, у Вас есть все шансы рано или поздно заболеть остеохондрозом.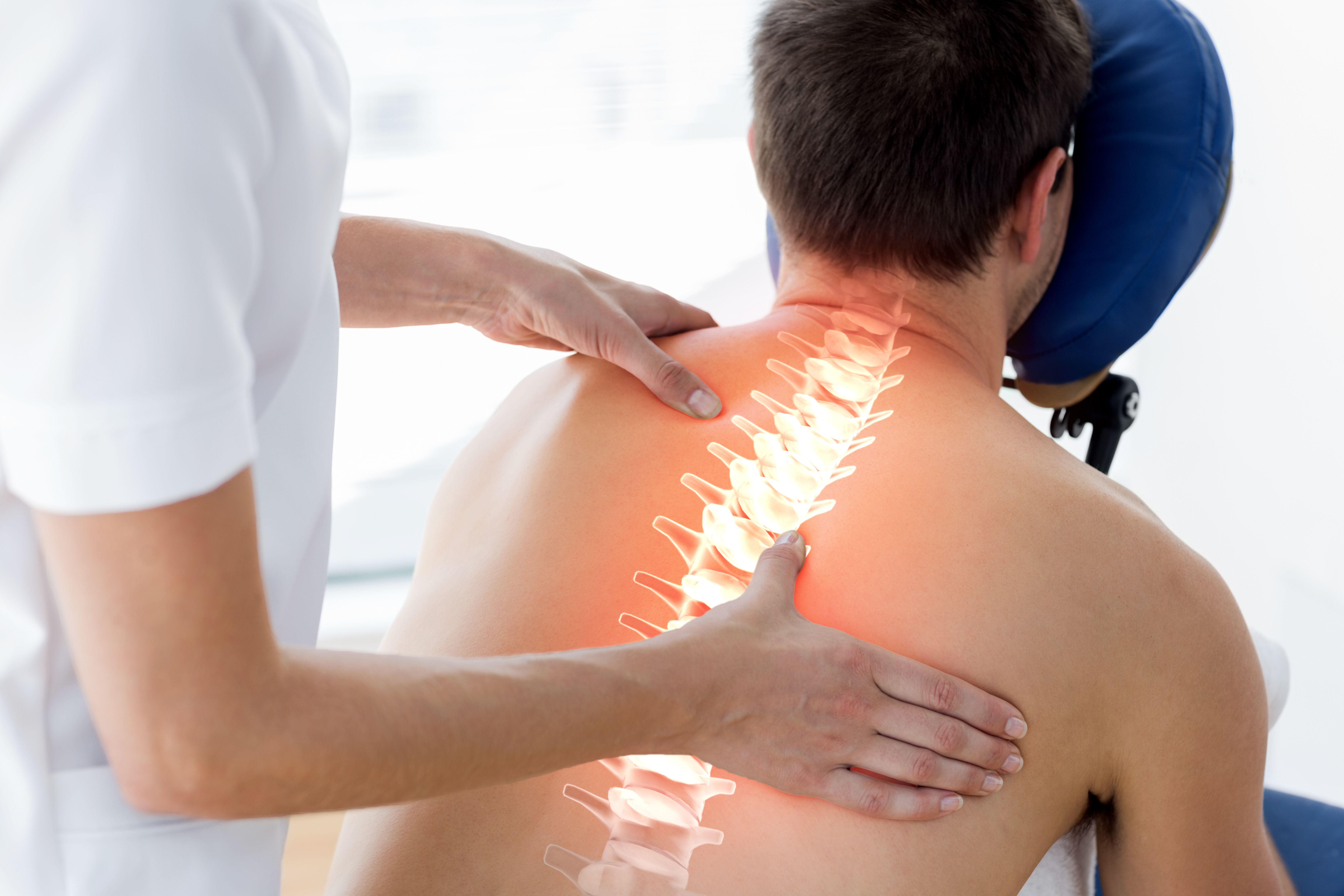
Опасность патологии заключается в том, что люди, страдающие остеохондрозом, как правило, даже не подозревают об этом. На ранних стадиях его сложно распознать, а на поздних – сложно вылечить.
В большинстве случаев патология диагностируется тогда, когда вслед за остеохондрозом происходит поражение внутренних органов. Такое часто бывает, ведь позвоночник – опора всего тела и нарушение его функций негативно влияет на весь организм.
Коллектив Международного медицинского центра ОН КЛИНИК призывает Вас быть более внимательным к себе и своего здоровью. Замечайте малейшие симптомы плохого самочувствия и сразу же обращайтесь к нам. Мы поможем распознать болезнь на начальной стадии и вылечить ее до того, как она станет непобедимой.
Симптомы грудного остеохондроза
А чтобы Вам было легче понять, что пора обратиться к специалисту, обратите особое внимание на самые «яркие» признаки остеохондроза.
Грудной остеохондроз, симптомы которого зависят от того, какой отдел позвоночника затрагивает деформация, чаще всего проявляется неприятными ощущениями и болями в области спины. Это может быть и острая боль между лопаток, межреберных промежутков. Боль может локализоваться по ходу грудного отдела позвоночника, усиливающаяся при движении.
Это может быть и острая боль между лопаток, межреберных промежутков. Боль может локализоваться по ходу грудного отдела позвоночника, усиливающаяся при движении.
Не только боль в спине может сигнализировать о проблеме. Если у Вас «пошаливает» сердце, нервы, печень, другие внутренние органы – это также может быть предупредительным «звоночком».
Основные симптомы грудного остеохондроза:
- уменьшение подвижности в грудном отделе позвоночника. Однако это не всегда симптом остеохондроза. Такие признаки проявляются и при болезни Бехтерева, при сколиозе и других деформациях позвоночника, при болезни Форестье и др. Необходим рентген для точного определения причин происхождения боли. Обратившись в ОН КЛИНИК Вы сможете пройти рентген-исследование прямо у нас в центре и сразу же получить на руки заключение эксперта;
- боль в груди, за грудиной, чаще слева. Сходные симптомы проявляются и при ишемической болезни сердца. Поэтому для уточнения деталей Вам потребуется ЭКГ, ЭХГ.
 Их Вы также можете пройти в ОН КЛИНИК;
Их Вы также можете пройти в ОН КЛИНИК; - боль межлопаточного пространства. Это может быть боль ноющего или стреляющего характера, усиливающаяся при ходьбе, наклоне, вдохе-выдохе.
Остеохондроз грудного отдела позвоночника, лечение которого, в первую очередь, направлено на купирование боли, отлично маскируется под другие болезни и его очень легко перепутать. Чтобы этого не произошло, нужно пройти ряд несложных обследований. По их результатам наш специалист определит точную причину Вашей проблемы и найдет путь к ее решению.
Диагностика остеохондроза грудного отдела
Остеохондроз грудного отдела позвоночника, диагностика которого должна быть проведена опытным врачом, – серьезное заболевание. Не стоит пытаться заниматься самолечением.
Но Вы можете самостоятельно выяснить, насколько велик риск заболевания остеохондрозом, если обратите внимание на свой образ жизни, осанку и состояние разных частей тела.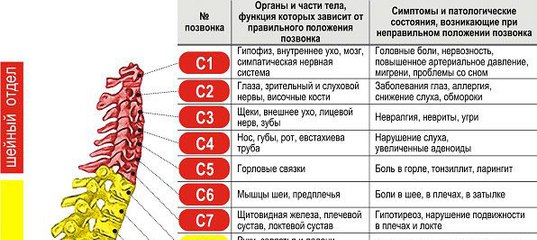
Осанка. Встаньте к стенке спиной, без обуви. Ваше тело должно соприкасаться со стеной в пяти точках: затылок, плечи, ягодицы, икры ног и пятки. Постойте в таком положении 3-4 минуты. Если Вам в таком положении комфортно, поздравляем – причин для беспокойства нет. Если же вы чувствуете напряжение в разных частях тела, продолжим диагностику дальше.
Шейный отдел
Началом считается седьмой шейный отросток, который визуально виден и при пальпации должен хорошо прощупываться, остальные отростки должны быть одинакового размера и находиться на одинаковом расстоянии друг от друга. Если же позвонки плохо прощупываются, сливаются в единый «столб» или явно видно их смещение – налицо шейно-грудной остеохондроз, симптомы которого указаны выше.
Следствием шейно-грудного остеохондроза могут быть головные боли, нервозность и депрессии, проблемы с щитовидной железой, ухудшение слуха и зрения, онемение рук и пальцев, гипертония.
Грудной отдел
Позвонки грудного отдела в норме должны быть в углублении и иметь правильное расположение «в ряд». Они не должны выпирать при наклоне и выделяться на коже. Но остеохондроз грудного отдела позвоночника, диагностика которого также должна проводиться врачом, чаще всего возникает у людей, занятых в офисе. Это сидячая работа в течение дня, сидение за компьютером, учеба. Спортсмены, поднимающие тяжести тоже часто страдают от остеохондроза. Люди, имеющие проблемы с грудным отделом позвоночника, часто болеют простудными заболеваниями: бронхиты, плевриты, кашель, пневмония.
Они не должны выпирать при наклоне и выделяться на коже. Но остеохондроз грудного отдела позвоночника, диагностика которого также должна проводиться врачом, чаще всего возникает у людей, занятых в офисе. Это сидячая работа в течение дня, сидение за компьютером, учеба. Спортсмены, поднимающие тяжести тоже часто страдают от остеохондроза. Люди, имеющие проблемы с грудным отделом позвоночника, часто болеют простудными заболеваниями: бронхиты, плевриты, кашель, пневмония.
Диагностика грудного остеохондроза состоит, прежде всего, в тщательном медицинском обследовании. Если симптомы болезни явно выражены, то диагноз может быть поставлен на основании жалоб пациента, осмотра, истории болезни, а также по результатам МРТ и рентгенографии. Снимки позволяют четко увидеть, насколько сильно деформированы межпозвонковые диски.
Поясничный отдел
Явное свидетельство остеохондроза поясничного отделения — отложения по бокам, визуально «толкающие» талию вверх.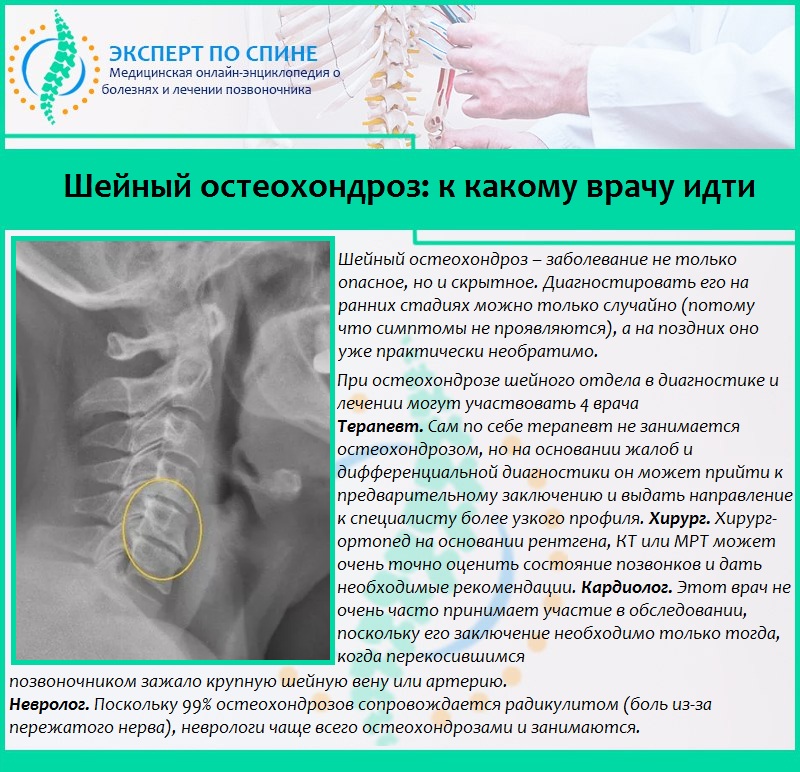 Осанка человека явно изменена. Результаты МРТ в таких случаях диагностируют наличие грыж диска и грыжи Шморля. Ущемление грыжи поясничного отдела может привести к параличу ног, а новообразования могут переродиться в раковые опухоли.
Осанка человека явно изменена. Результаты МРТ в таких случаях диагностируют наличие грыж диска и грыжи Шморля. Ущемление грыжи поясничного отдела может привести к параличу ног, а новообразования могут переродиться в раковые опухоли.
Крестцовый отдел
Как часто малыши падают на копчик? Очень часто. В таком случае родители редко ведут малыша к доктору. Ведь такой ушиб считается чем-то само собой разумеющимся. И это неправильно. В действительности ушибы опасны. Они могут приводить к искривлению костей, в которых потом накапливаются солевые отложения. Остеохондроз крестцового отдела ведет к геморрою, запорам, варикозу нижних конечностей, артрозам.
Вот так, при самостоятельном рассмотрении своего позвоночника, Вы можете сделать выводы о наличии отклонений в организме. Но помните, что окончательный диагноз все-таки ставит врач.
В Международном медицинском центре ОН КЛИНИК Вас ждут настоящие профессионалы, специалисты высшей категории. Вам будут предложены по-настоящему качественные медицинские услуги, которые решат любые Ваши проблемы.
Вам будут предложены по-настоящему качественные медицинские услуги, которые решат любые Ваши проблемы.
Центр оснащен передовым оборудованием, которое распознает любую патологии на начальной стадии. Также в нашем центре Вы можете пройти любые виды лабораторных исследований: от наличия сахара в крови и до забора анализов на выявление ЗППП.
Лечение остеохондроза грудного отдела в ОН КЛИНИК
Лечение любой болезни состоит, прежде всего, в устранении причин, ее вызвавших. И, конечно, параллельно с этим специалисты ОН КЛИНИК проводят лечение, которое устраняет симптомы патологии. Только такая комплексная терапия поможет добиться выздоровления.
Если врач диагностировал остеохондроз грудного отдела, лечение может быть медикаментозным и рефлекторным.
Медикаментозное лечение остеохондроза грудного отдела, как правило, применяется на стадии обострения. Для купирования приступа применяют анальгетики, препараты с противовоспалительным действием, успокаивающие и кортикостероиды.
Кроме препаратов, назначаемых перорально, врач может назначить местно блокады с лидокаином или новокаином. Обладающие сильным противовоспалительным действием препараты влияют на основные звенья болевого патогенеза, поэтому облегчение наступает практически сразу же.
В комплексном лечении остеохондроза добавляются миорелаксанты, травяные сборы, антидепрессанты.
Рефлекторная терапия проводится в стадии ремиссии и основную роль в лечении занимает рефлексотерапия, иглорефлексотерапия, магнитопунктура, мануальный массаж. Эти процедуры уменьшают дозировку лекарств и надолго закрепляют эффект от лечения.
Специалисты ОН КЛИНИК помогут Вам на любых этапах болезни: от ранней диагностики до лечения сложных случаев. К Вашим услугам врачи-невропатологи и терапевты, массажисты и специалисты рефлексотерапии. Также, при необходимости, к процессу Вашего лечения подключатся врачи других специализаций, которые работают у нас в центре.
Ваше здоровье – в Ваших руках. Чем быстрее Вы обратитесь за помощью, тем быстрее мы сможем Вам помочь.
Современные методы лечения шейного остеохондроза
Современный малоподвижный образ жизни становится причиной того, что такое распространенное заболевание, как шейный остеохондроз, активно омолаживает. На него все чаще жалуются «айтишники», водители и другие представители «сидячих» профессий. По словам врачей, даже 17-летние подростки жалуются на шейный остеохондроз. Как правило, это те, кто активно пользуется смартфоном.
Дело в том, что в зависимости от наклона над гаджетом позвоночник человека испытывает нагрузку от 12 до 27 кг. Чем больше времени человек проводит в таком положении, тем быстрее изнашиваются межпозвонковые диски, появляются боли в шее и спине, а затем и остеохондроз. Врачи призывают начинать лечение сразу же при появлении первых симптомов, иначе последствия пренебрежительного отношения к своему здоровью могут быть необратимыми.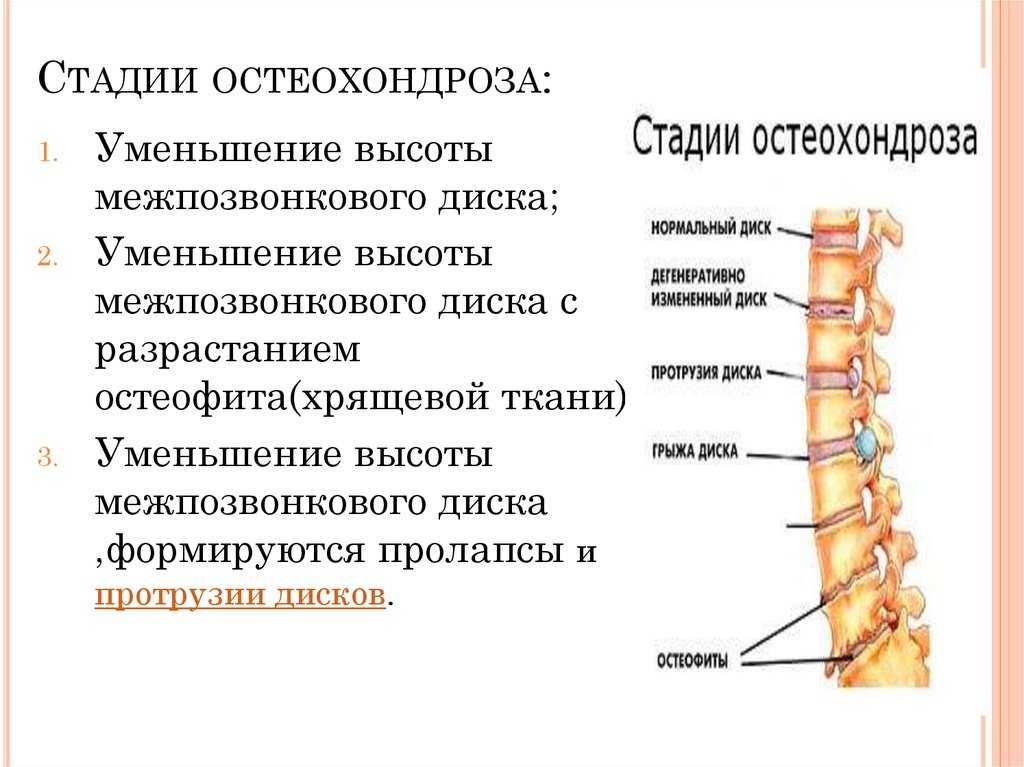
Что это за болезнь — шейный остеохондроз?
Наиболее подвижным среди всех отделов позвоночника является шейный. Он имеет семь позвонков, которые соединены эластичными межпозвонковыми дисками. Каждый диск имеет фиброзное кольцо с пульпозным ядром внутри.
Нарушение обмена веществ в нем может свидетельствовать о появлении остеохондроза, при котором межпозвонковый диск теряет свою прочность и эластичность. В дальнейшем под влиянием нагрузок фиброзное кольцо выпячивается, на нем появляются трещины.
Шейный отдел имеет множество нервных каналов и кровеносных сосудов для снабжения головного мозга, а позвонки плотно прилегают друг к другу. Таким образом, даже умеренная деформация одного из позвонков приводит к сдавливанию нервных структур и сосудов.
Какие симптомы шейного остеохондроза и чем они опасны?
Первые признаки заболевания проявляются в виде ощущения напряжения и покалывания в мышцах шеи, болевых ощущений, которые могут отдавать в затылок, лопатки, руки.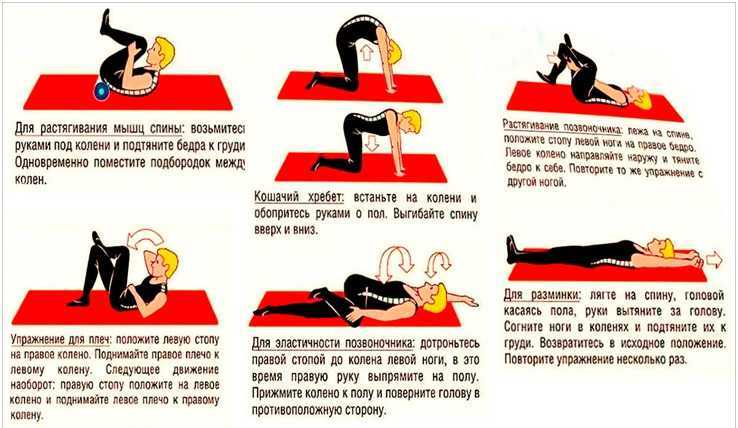 При остеохондрозе нарушается мозговое кровообращение, появляются мигрени, вегетососудистые заболевания, гипертония. Также болезнь плохо влияет на сердечно-сосудистую и дыхательную системы, ухудшается общая координация, слух и зрение.
При остеохондрозе нарушается мозговое кровообращение, появляются мигрени, вегетососудистые заболевания, гипертония. Также болезнь плохо влияет на сердечно-сосудистую и дыхательную системы, ухудшается общая координация, слух и зрение.
Если вовремя не начать лечение, шейный остеохондроз может вызвать межпозвоночную протрузию, грыжу, синдром позвоночной артерии.
Диагностика шейного остеохондроза
Диагностику и лечение остеохондроза шейного отдела позвоночника проводят узкоспециализированные специалисты — ортопеды-травматологи и неврологи, специализирующиеся в области вертебрологии. В первую очередь врач определяет тяжесть симптомов заболевания. Также определяются возможные причины возникновения — вредные условия труда, привычки больного, наличие травм.
При необходимости больному рекомендуется дополнительное обследование:
Рентгенография показывает степень нестабильности тел позвонков шейного отдела. МРТ
выявляет образование протрузий, грыж межпозвонковых дисков и состояние мягких тканей.
УЗИ сосудов головы и шеи (допплерография) рекомендуется при нарушениях мозгового кровообращения, мигрени. Данное обследование позволяет определить состояние позвоночных артерий, вен, а также наличие патологической извитости и петель сосудов. УЗИ также дает возможность увидеть нарушения проходимости сосудов. В комплексе все эти обследования позволяют увидеть общую картину состояния шейного отдела позвоночника, чтобы правильно установить диагноз и назначить наиболее эффективное лечение и дальнейшую реабилитацию для закрепления длительного результата.
Особенности лечения шейного остеохондроза
Лечение направлено на улучшение кровоснабжения головного мозга и тканей, окружающих шейный отдел позвоночника, увеличение подвижности блокированных сегментов шейного отдела позвоночника, уменьшение болевого и миотонического синдрома.
Для достижения поставленных целей используются различные методики:
Массажи в сочетании с легкими ортопедическими коррекциями для улучшения кровотока в шейном отделе позвоночника.
Метод короткого рычага для коррекции позвоночника. Этот нетравматичный метод эффективно устраняет функциональные блоки и восстанавливает подвижность сегментов.
Ударно-волновая терапия для улучшения обменных процессов, обновления клеток и пораженных участков тканей, устранения мышечных спазмов.
Карбокситерапия (лечебное воздействие углекислого газа на ткани позвоночника и суставов).
Физиотерапевтические методы лечения (электротерапия и магнитотерапия).
Медикаментозное лечение (блокады, мультизональные и другие инъекции) в сочетании с вышеперечисленными методами. Медикаменты применяют только в отдельных случаях, для снятия острого состояния при миотоническом (отеке мягких тканей) и болевом синдромах.
ЛФК при шейном остеохондрозе
В лечении заболеваний все большую популярность приобретает ЛФК. Применяется не только в состоянии ремиссии, но и в качестве профилактики шейного остеохондроза. Физические упражнения улучшают кровообращение, укрепляют мышечный корсет, устраняют ограничения подвижности позвонков, увеличивают объем движений, восстанавливают нервно-мышечные связи.
Эффективных результатов помогает добиться терапия по финско-немецкому методу Давида, который проводится в Институте вертебрологии и реабилитации. В ходе комплексного компьютерного тестирования определяют ранимость шейного отдела позвоночника, асимметрию в шейном отделе, преобладание или отсутствие развития мышечного аппарата. На основе этих показателей рассчитывается возможная нагрузка и разрабатывается индивидуальная программа тренировок на инновационных медицинских тренажерах. Для лечения и закрепления результата следует проходить курс из 24 занятий два раза в год. Результаты тренировок на тренажерах обычно видны после 5-6 занятий.
Самолечение недопустимо
Признаки шейного остеохондроза часто игнорируют или занимаются самолечением. Между тем, это может привести к серьезным осложнениям. Особенно рискуют люди при самолечении или применении травмоопасных мануальных приемов и физических манипуляций, которые не просто не лечатся, но могут еще больше усугубить заболевание.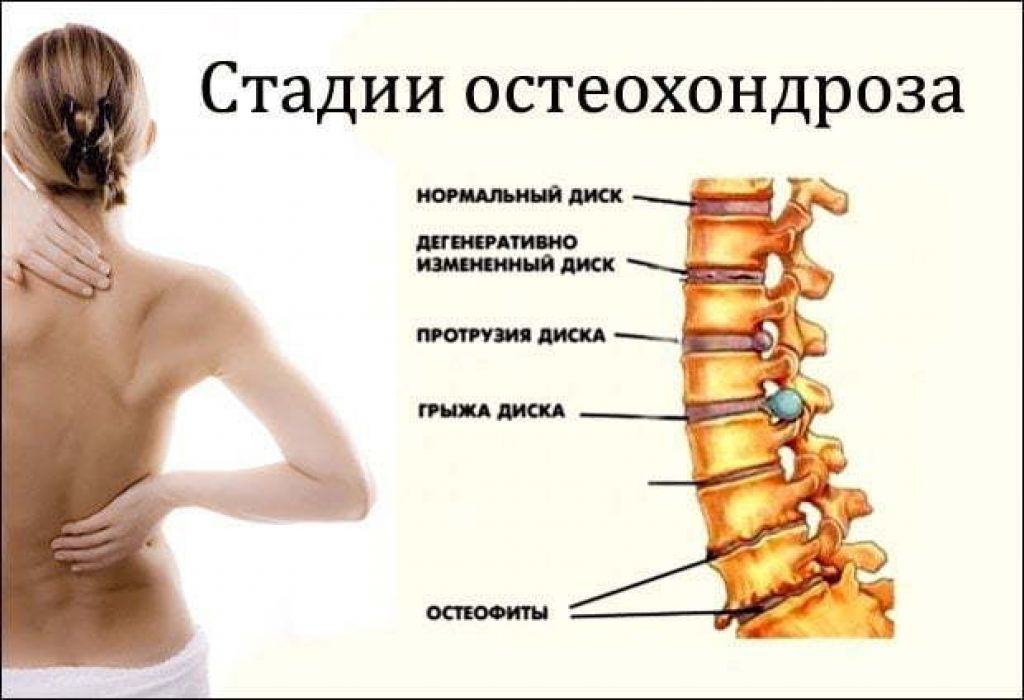 Лечение шейного остеохондроза лучше всего доверить квалифицированным специалистам, которые подберут для вас щадящие, современные и эффективные методы, исключающие возможность травмирования пораженного шейного отдела позвоночника.
Лечение шейного остеохондроза лучше всего доверить квалифицированным специалистам, которые подберут для вас щадящие, современные и эффективные методы, исключающие возможность травмирования пораженного шейного отдела позвоночника.
Институт вертебрологии и реабилитации является лидером в области лечения спины уже 17 лет. Более чем в 95% случаев пациенты института избавляются от заболеваний позвоночника без хирургического вмешательства.
Шейный спондилез (артрит шеи) — OrthoInfo
Боль в шее может быть вызвана многими причинами, но чаще всего она связана с возрастом. Как и остальная часть тела, диски и суставы в шее (шейном отделе позвоночника) медленно дегенерируют с возрастом. Шейный спондилез, обычно называемый артритом шеи, является медицинским термином для этих возрастных изменений, которые происходят с течением времени.
Шейный спондилез встречается очень часто. Им страдают более 85% людей старше 60 лет. Состояние чаще всего вызывает боль и скованность в шее, хотя многие люди с шейным спондилезом не испытывают заметных симптомов. В большинстве случаев шейный спондилез хорошо поддается консервативному лечению, включающему медикаментозное лечение и физиотерапию.
В большинстве случаев шейный спондилез хорошо поддается консервативному лечению, включающему медикаментозное лечение и физиотерапию.
Ваш позвоночник состоит из 24 костей, называемых позвонками, которые расположены друг над другом. Эти кости соединяются, образуя канал, защищающий спинной мозг.
Семь маленьких позвонков, которые начинаются у основания черепа и образуют шею, образуют шейный отдел позвоночника.
Шейный спондилез возникает в шейном отделе позвоночника — семи малых позвонках, образующих шею.
Другие части позвоночника включают:
Спинной мозг и нервы. Эти электрические кабели проходят через позвоночный канал, передавая сообщения между вашим мозгом и мышцами. Нервные корешки отходят от спинного мозга через отверстия в позвонках.
Спинной мозг (красная стрелка) и корешок спинномозгового нерва (черная стрелка).
Межпозвонковые диски. Между вашими позвонками находятся гибкие межпозвоночные диски.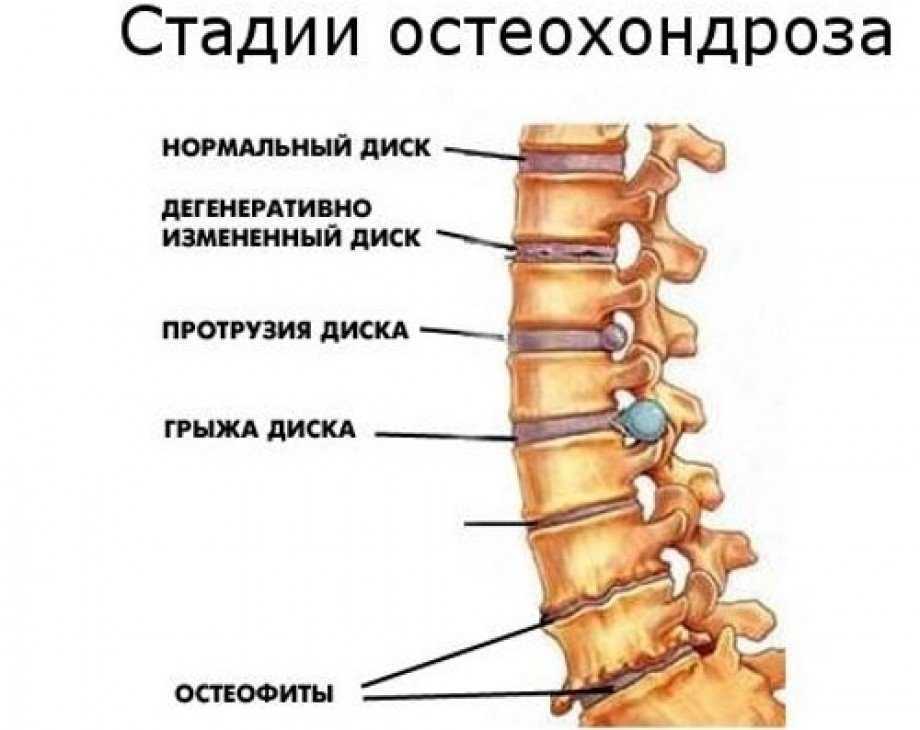 Они действуют как амортизаторы при ходьбе или беге.
Они действуют как амортизаторы при ходьбе или беге.
Межпозвонковые диски плоские и круглые, толщиной около полдюйма. Они состоят из двух компонентов:
- Фиброзное кольцо. Прочное и гибкое внешнее кольцо диска.
- Студенистое ядро. Это мягкий желеобразный центр диска.
Здоровый межпозвонковый диск (поперечный разрез).
Шейный спондилез возникает в результате дегенеративных изменений, происходящих в позвоночнике с возрастом. Эти изменения нормальны и происходят у всех. На самом деле почти половина всех людей среднего и старшего возраста носят диски, которые не вызывают болезненных симптомов.
Дегенерация диска и костные шпоры По мере старения диски в позвоночнике теряют высоту и начинают выпячиваться. Они также теряют содержание воды, начинают усыхать и ослабевать. Эта проблема вызывает оседание или коллапс дискового пространства и потерю высоты дискового пространства. Со временем амортизирующие качества дисков начинают снижаться.
Со временем амортизирующие качества дисков начинают снижаться.
По мере того, как фасеточные суставы испытывают повышенное давление, они также начинают дегенерировать и развивать артрит, подобный тому, что может произойти в тазобедренном или коленном суставе. Гладкий, скользкий суставной хрящ, который покрывает и защищает суставы, изнашивается.
Если хрящ полностью изнашивается, это может привести к трению кости о кость. Чтобы восполнить утраченный хрящ, ваше тело может отреагировать на это ростом новой кости в фасеточных суставах, чтобы поддерживать позвонки. Со временем это разрастание костей, называемое костными шпорами, может сузить пространство для прохождения нервов и спинного мозга (стеноз). Костные шпоры также могут привести к уменьшению диапазона движений в позвоночнике.
(слева) Вид сбоку здорового шейного позвонка и диска. (справа) Диск деградировал и разрушился.
Факторы риска Возраст является наиболее распространенным фактором риска шейного спондилеза.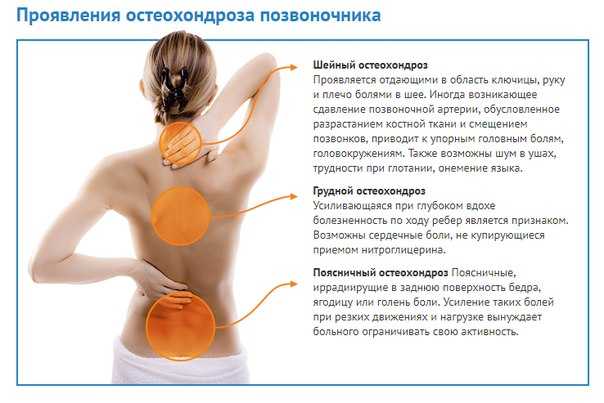 Заболевание чрезвычайно распространено у пациентов среднего и старшего возраста.
Заболевание чрезвычайно распространено у пациентов среднего и старшего возраста.
Другие факторы, которые могут увеличить риск развития шейного спондилеза и болей в шее, включают:
- Генетика — семейный анамнез боли в шее и спондилеза
- Курение — явно связано с усилением болей в шее
- Род занятий — работа с большим количеством повторяющихся движений шеи и работа над головой
- Депрессия или тревога
- Раннее ранение или травма шеи
У большинства людей шейный спондилез протекает бессимптомно. Когда симптомы действительно возникают, они обычно включают боль и скованность в шее. Эта боль может варьироваться от легкой до сильной. Иногда состояние ухудшается, если смотреть вверх или вниз в течение длительного времени или при занятиях, при которых шея удерживается в одном и том же положении в течение длительного периода времени, например, при вождении автомобиля или чтении книги. Боль обычно уменьшается в покое или в положении лежа.
Другие симптомы могут включать:
- Головные боли
- Скрипящий или хлопающий шум или ощущение при повороте шеи
- В некоторых случаях шейный спондилез приводит к сужению пространства, необходимого для спинного мозга или нервных корешков. Если это произойдет, ваши симптомы могут включать онемение и слабость в руках, кистях и пальцах 90–110.
- Проблемы при ходьбе, потеря равновесия или слабость в руках или ногах
- Мышечные спазмы шеи и плеч
После обсуждения вашей истории болезни и общего состояния здоровья ваш врач проведет тщательный осмотр вашей шеи, плеч, рук и, часто, ног. Они проведут ряд тестов в поисках проблем или изменений в:
- Сила рук, кистей и пальцев
- Ощущение прикосновения
- Рефлексы
- Кровоток
- Гибкость шеи и рук
- Походка (то, как вы ходите)
Ваш врач может также слегка надавить на шею и плечи, чтобы прощупать триггерные (нежные) точки или опухшие железы.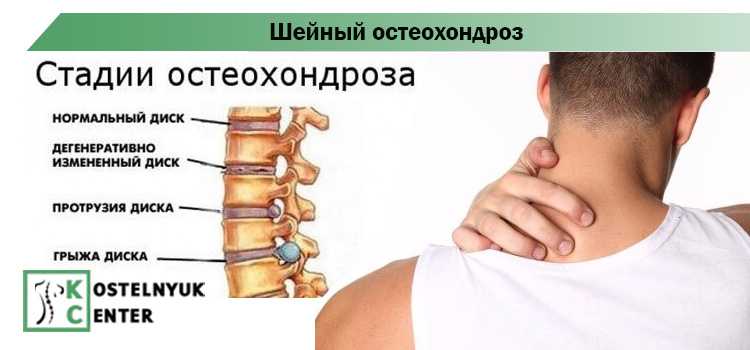 Они также будут задавать вопросы, чтобы узнать больше о ваших симптомах и любых травмах, которые могли произойти с вашей шеей. Эти вопросы могут включать:
Они также будут задавать вопросы, чтобы узнать больше о ваших симптомах и любых травмах, которые могли произойти с вашей шеей. Эти вопросы могут включать:
- Когда появилась боль?
- Когда возникает боль? Он непрерывен или приходит и уходит?
- Определенные действия усиливают боль?
- Были ли у вас раньше боли?
- Вы когда-нибудь лечились от боли?
- Есть ли у вас слабость или онемение в руках или ногах?
- Есть ли у вас трудности с мелкой моторикой, например, с письмом или застегиванием рубашки?
- У вас есть потеря равновесия или другие проблемы с координацией?
- Вы когда-нибудь попадали в аварию или травмировали шею?
Ваш врач может назначить диагностические тесты для подтверждения диагноза шейного спондилеза. Эти тесты могут включать:
Рентген. Рентгеновские лучи обеспечивают изображения плотных структур, таких как кость.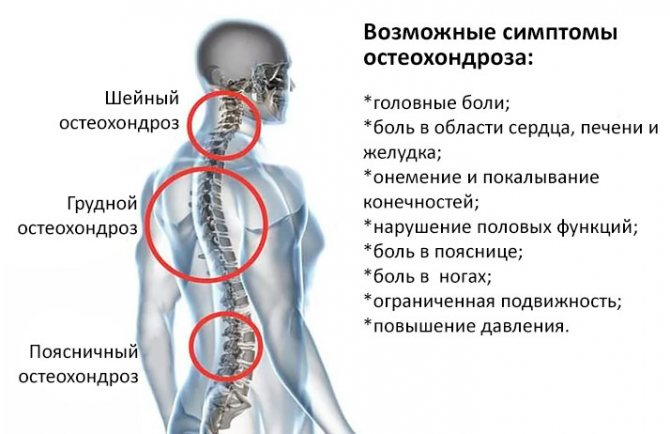 Рентген покажет расположение костей вдоль шеи. Он также может выявить дегенеративные изменения в шейном отделе позвоночника, такие как потеря высоты диска или наличие костных шпор.
Рентген покажет расположение костей вдоль шеи. Он также может выявить дегенеративные изменения в шейном отделе позвоночника, такие как потеря высоты диска или наличие костных шпор.
Магнитно-резонансная томография (МРТ). МРТ-сканирование создает более качественные изображения мягких тканей тела, таких как мышцы, диски, нервы и спинной мозг, чем рентген. МРТ может помочь определить, вызваны ли ваши симптомы повреждением мягких тканей, например выпячиванием или грыжей диска.
Компьютерная томография (КТ). Более подробная, чем обычный рентген, компьютерная томография может помочь врачу лучше рассмотреть позвоночный канал и любые костные отростки.
Миелограмма. В ходе этой процедуры визуализации контрастное вещество вводится в спинномозговой канал для более четкого отображения спинного мозга и нервных корешков. КТ обычно делается сразу после миелограммы, пока контрастный краситель еще находится в спинномозговом канале.
Электромиография (ЭМГ). Электромиография измеряет электрические импульсы мышц в состоянии покоя и во время сокращений. Исследования нервной проводимости часто проводятся вместе с ЭМГ, чтобы определить, правильно ли функционирует спинной нерв.
Прочие тесты. В некоторых случаях врач может назначить анализ крови, чтобы определить наличие ревматоидного фактора или любых других антител, указывающих на воспалительный артрит.
К началу
Нехирургическое лечениеВ большинстве случаев лечение шейного спондилеза нехирургическое. Варианты нехирургического лечения включают:
Физиотерапия. Физиотерапия обычно является первым нехирургическим лечением, которое рекомендует ваш врач. Специальные упражнения могут помочь облегчить боль, а также укрепить и растянуть ослабленные или напряженные мышцы. В некоторых случаях физиотерапия может включать позную терапию или использование вытяжения для мягкого растяжения суставов и мышц шеи.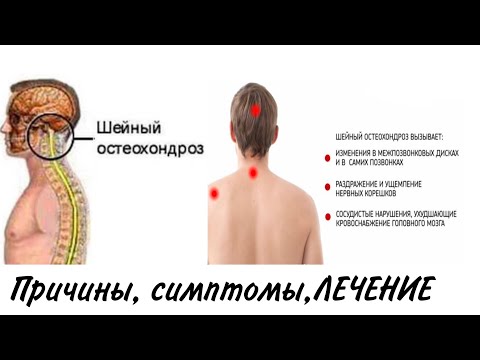 Программы физиотерапии различаются по продолжительности, но обычно длятся от 6 до 8 недель. Обычно сеансы назначают 2-3 раза в неделю.
Программы физиотерапии различаются по продолжительности, но обычно длятся от 6 до 8 недель. Обычно сеансы назначают 2-3 раза в неделю.
Лекарства. На первом этапе лечения ваш врач может назначить несколько лекарств, которые будут использоваться вместе для снятия боли и воспаления.
- Ацетаминофен. Легкая боль часто облегчается ацетаминофеном.
- Нестероидные противовоспалительные препараты (НПВП). НПВП, такие как аспирин, ибупрофен и напроксен, часто назначаемые вместе с ацетаминофеном, считаются препаратами первой линии при боли в шее. Они облегчают как боль, так и отек, и их можно назначать на несколько недель, в зависимости от ваших конкретных симптомов. Другие виды обезболивающих можно рассмотреть, если у вас есть серьезные противопоказания к НПВП или если ваша боль плохо контролируется.
- Пероральные кортикостероиды. Короткий курс пероральных кортикостероидов может помочь облегчить боль за счет уменьшения воспаления.

- Миорелаксанты. Лекарства, такие как циклобензаприн или каризопродол, можно использовать для лечения болезненных мышечных спазмов.
Мягкий шейный ортез. Мягкое кольцо, которое оборачивается вокруг шеи и фиксируется липучкой. Ваш врач может посоветовать вам носить мягкий шейный воротник, чтобы ограничить движение шеи и дать мышцам шеи отдохнуть. Мягкий воротник следует носить только в течение короткого периода времени, так как длительное ношение может снизить силу мышц шеи.
Лед, тепло и другие модальности. Ваш врач может порекомендовать осторожное использование льда, тепла, массажа и других местных методов лечения для облегчения симптомов.
Инъекции на основе стероидов. Многие пациенты отмечают кратковременное облегчение боли от инъекций стероидов. К наиболее распространенным процедурам при болях в шее относятся:
- Цервикальная эпидуральная блокада.
 При этой процедуре стероид и анестетик вводятся в пространство рядом с покрытием спинного мозга (эпидуральное пространство). Эта процедура обычно используется при болях в шее и/или руках, которые могут быть вызваны грыжей шейного диска, также известной как радикулопатия или защемление нерва.
При этой процедуре стероид и анестетик вводятся в пространство рядом с покрытием спинного мозга (эпидуральное пространство). Эта процедура обычно используется при болях в шее и/или руках, которые могут быть вызваны грыжей шейного диска, также известной как радикулопатия или защемление нерва.
Эпидуральная инъекция в позвоночник.
- Блокада шейного отдела фасеточных суставов. При этой процедуре в капсулу дугоотростчатого сустава вводится стероид и анестетик. Фасеточные суставы расположены в задней части шеи и обеспечивают стабильность и подвижность. В этих суставах могут развиться артритические изменения, которые могут способствовать боли в шее.
Рентген шейного дугоотростчатого сустава
- Блокада медиальной ветви и радиочастотная абляция. Эта процедура используется в некоторых случаях хронической боли в шее. Его можно использовать как для диагностики, так и для лечения болезненного сустава.
 Во время диагностической части процедуры нерв, который иннервирует фасеточный сустав, блокируется местным анестетиком. Если ваша боль уменьшилась, ваш врач, возможно, точно определил источник вашей боли в шее. Следующим шагом может быть более постоянное блокирование боли. Это делается путем повреждения нервов, которые иннервируют сустав, методом сжигания — процедура, называемая радиочастотной абляцией. Обезболивание после абляции обычно длится несколько месяцев. Однако, если нерв регенерирует, боль может вернуться.
Во время диагностической части процедуры нерв, который иннервирует фасеточный сустав, блокируется местным анестетиком. Если ваша боль уменьшилась, ваш врач, возможно, точно определил источник вашей боли в шее. Следующим шагом может быть более постоянное блокирование боли. Это делается путем повреждения нервов, которые иннервируют сустав, методом сжигания — процедура, называемая радиочастотной абляцией. Обезболивание после абляции обычно длится несколько месяцев. Однако, если нерв регенерирует, боль может вернуться.
Инъекция фасеточных суставов в шейный отдел позвоночника.
Несмотря на то, что инъекции стероидов менее инвазивны, чем операция, они назначаются только после полной оценки врачом. Ваш врач обсудит с вами риски и преимущества инъекций стероидов для вашего конкретного состояния.
Хирургическое лечениеХирургическое вмешательство обычно не рекомендуется при шейном спондилезе и болях в шее, за исключением случаев, когда врач определил, что:
- Защемление спинномозгового нерва грыжей диска или костью (шейная радикулопатия) или
- Сдавление спинного мозга (шейная спондилотическая миелопатия)
Пациентам с прогрессирующими неврологическими симптомами, такими как слабость рук, онемение, неустойчивость при ходьбе или падениях, с большей вероятностью поможет хирургическое вмешательство.
 В межпозвоночном диске теряется влага, а пульпозное ядро немного смещается. На эту стадию не всегда обращают внимание, потому что боль не доставляет сильного дискомфорта и быстро проходит.
В межпозвоночном диске теряется влага, а пульпозное ядро немного смещается. На эту стадию не всегда обращают внимание, потому что боль не доставляет сильного дискомфорта и быстро проходит. Упражнение рекомендуется выполнять на специальном коврике.
Упражнение рекомендуется выполнять на специальном коврике. Он способствуют рассасыванию костных наростов, стимулированию выработки коллагена, улучшению кровообращения.
Он способствуют рассасыванию костных наростов, стимулированию выработки коллагена, улучшению кровообращения.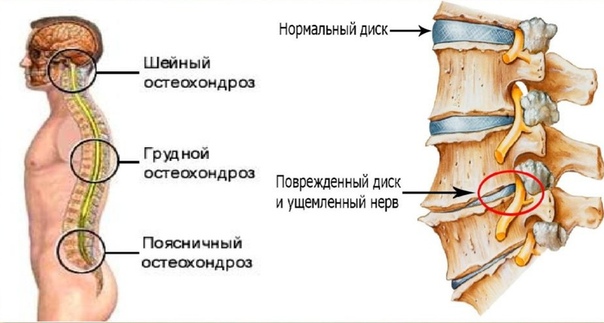 Их Вы также можете пройти в ОН КЛИНИК;
Их Вы также можете пройти в ОН КЛИНИК;
 При этой процедуре стероид и анестетик вводятся в пространство рядом с покрытием спинного мозга (эпидуральное пространство). Эта процедура обычно используется при болях в шее и/или руках, которые могут быть вызваны грыжей шейного диска, также известной как радикулопатия или защемление нерва.
При этой процедуре стероид и анестетик вводятся в пространство рядом с покрытием спинного мозга (эпидуральное пространство). Эта процедура обычно используется при болях в шее и/или руках, которые могут быть вызваны грыжей шейного диска, также известной как радикулопатия или защемление нерва.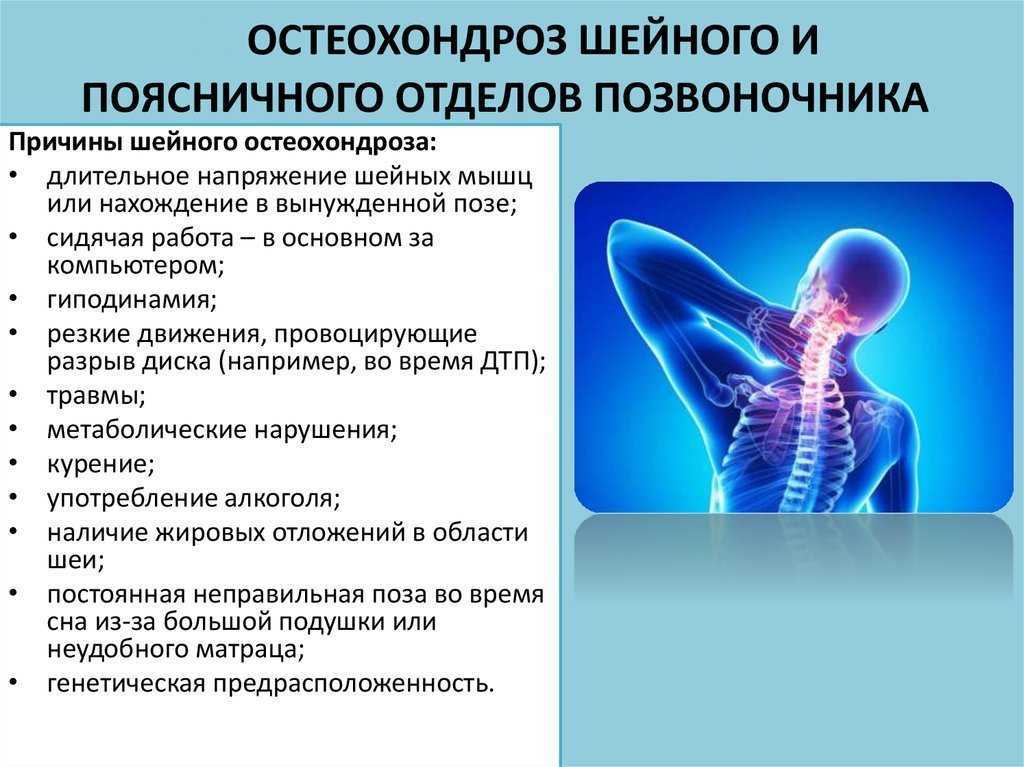 Во время диагностической части процедуры нерв, который иннервирует фасеточный сустав, блокируется местным анестетиком. Если ваша боль уменьшилась, ваш врач, возможно, точно определил источник вашей боли в шее. Следующим шагом может быть более постоянное блокирование боли. Это делается путем повреждения нервов, которые иннервируют сустав, методом сжигания — процедура, называемая радиочастотной абляцией. Обезболивание после абляции обычно длится несколько месяцев. Однако, если нерв регенерирует, боль может вернуться.
Во время диагностической части процедуры нерв, который иннервирует фасеточный сустав, блокируется местным анестетиком. Если ваша боль уменьшилась, ваш врач, возможно, точно определил источник вашей боли в шее. Следующим шагом может быть более постоянное блокирование боли. Это делается путем повреждения нервов, которые иннервируют сустав, методом сжигания — процедура, называемая радиочастотной абляцией. Обезболивание после абляции обычно длится несколько месяцев. Однако, если нерв регенерирует, боль может вернуться.