Воспалились лимфоузлы на шее как лечить
Воспаление лимфатических узлов на шее встречается часто, это свидетельствует о развитии вирусного, инфекционного заболевания. Чтобы определить методы лечения, предварительно проводят диагностические тесты, без этого можно ставят неверный диагноз, прописывают ненужные препараты.
Патогенез и симптомы
Лимфоузлы — образования, выполняющие барьерную функцию при проникновении токсинов и микроорганизмов. Через них проходят вирусные и бактериальные агенты, там же они уничтожаются. Из-за постоянного действия патогенных микроорганизмов может возникнуть воспалительный процесс.
Обычно воспаление развивается на фоне первичной болезни, которая может локализоваться в любой области тела, но в основном в носоглотке или ЛОР-органах.
В организме формируется первичный гнойный очаг. Оттуда токсины, микроорганизмы перемещаются по лимфе. Если иммунная система работает стабильно, они обезвреживаются без негативных реакций. Но может развиться осложнение в виде лимфаденита. У больного появляется следующие симптомы:
Но может развиться осложнение в виде лимфаденита. У больного появляется следующие симптомы:
- повышение температуры тела до субфебрильных или высоких значений;
- болит область поражения, отдавая в шею и в голову, вне зависимости от локализации воспаленного узла;
- потеря аппетита, слабость, недомогание;
Образование нужно устранить своевременно, иначе возникнет прорыв гнойного содержимого. Это приведет к нарастанию интоксикация, тахикардии, сильной лихорадке. Возникнет угроза для жизни.
Причины состояния
Обычно причиной гнойного заражения лимфатических узлов остановится распространение стафилококков, стрептококков. Это составная часть условно-патогенной микрофлоры, начинающей размножаться при действии неблагоприятных факторов. Реже образуются другие микроорганизмы, например, пневмококки, клебсиеллы. Они выделяют токсины, приводящих не только к очаговым изменениям лимфатических узлов, но и общему ухудшению самочувствия. У взрослых людей причиной становятся следующие патологии:
- фурункул, карбункул, флегмона;
- рожа;
- трофические язвы, тромбофлебит;
- кариес, пульпит;
- остеомиелит.

У детей воспалительный процесс тоже развивается достаточно часто. Особенно на фоне нестабильной иммунной системы. Причиной становятся следующие болезни, представленные в таблице.
| Области патологии | Классификация болезней |
| ЛОР-органы | Отит, гайморит, гнойная ангина |
| Инфекции всего организма | Паротит, скарлатина, дифтерия, краснуха, брюшной тиф |
| Кожа, подкожно-жировая клетчатка | Экзема, пиодермия, диатез экссудативной природы |
Если у ребенка наблюдается снижение функции иммунной системы, даже обычное ОРВИ может вызвать воспаление лимфатических узлов. У полностью здоровых детей состояние встречается на фоне тяжелых инфекций. Состояние постепенно ухудшается, возникают осложнения.
Как определить метод терапии?
Назначение лечебных процедур невозможно без первичной диагностики. Для этого обращаются к лечащему врачу, назначаемому анализы.
- Общеклинические исследования. Назначают ОАК, ОАМ, биохимические тесты, коагулограмму, лейкоцитарную формулу. Не позволяет выйти в общее состояние организма, но не идентифицирует патологии. И повышение лейкоцитов в крови видно, что происходит воспалительный процесс.
Благодаря тестам определяют бактериальную, вирусную, грибковую или иную природу патологии. От этого зависит, как врач будет лечить пациента. Применяют комплексный подход, чтобы быстро устранить состояние, нормализовать самочувствие человека.
Принципы лечения
Обычно применяют консервативный подход к терапии. Это означает, что применяют лекарственные средства в совокупности с физиотерапией. В процессе употребления препаратов врач смотрит на самочувствие. Если оно улучшается, лечение продолжают. При сильном недомогании, нарастании негативной симптоматики назначают дополнительные исследования.
Если выявлены обширные участки нагноения, есть опасность для здоровья и жизни пациента, применяют хирургические методы.
Дальнейшим лечением будет заниматься хирург. Он подберет оптимальное хирургическое вмешательство, которое не вредит окружающим тканям. Извлекать гнойное образование нужно как можно быстрее, так как всегда есть риск разрыва ткани с выходом содержимого в окружающее пространство и рядом находящиеся сосуды.
Если лимфаденит вызван первичной болезнью, необходимо ее полное устранение. Только после устранится воспалительный очаг. Поэтому важно первоначально определять тип инфекционного агента.
Назначение Амоксициллина
Амоксициллин — один из важнейших препаратов, помогающий бороться с гнойной инфекцией. В его основе содержится одноименное действующее вещество. Препарат выпускается в виде таблеток, ампул для инъекций, капсул, суспензий. Поэтому его применяют взрослые и дети с различной степенью патологии. При его приеме обеспечивается бактерицидное действие.
После употребления препарат быстро распределяется по организму, связь с белками плазмы крови низкая. Метаболизм осуществляется в печени, выведение через почки. Показан к применению при инфекционно-воспалительных заболеваниях следующих отделов организма:
- ЛОР-органы;
- горло;
- респираторный тракт;
- ЖКТ, органы малого таза;
- кожа, мягкие ткани.
Лекарство имеет противопоказания при инфекционном мононуклеозе, тяжелых патологиях ЖКТ, бронхиальной астме, аллергии, повышенной чувствительности. Если применять с глюкокортикостероидами, количество противопоказаний увеличивается. Препарат может вызвать следующие побочные эффекты:
- местные, системные аллергические реакции;
- суперинфекция;
- неврологические расстройства;
- диспепсия, стоматит, воспаление кишечника, нарушение формирования стула.
У части бактерий есть устойчивость к амоксициллину. Тогда рекомендуется употреблять его в комбинации с клавулановой кислотой. Такой препарат называется Амоксиклав. Он устойчив к действию бета-лактамаз.
Такой препарат называется Амоксиклав. Он устойчив к действию бета-лактамаз.
Эффективность Цефтриаксона
Цефтриаксон — средство на основе одноименного действующего вещества. Он имеет широкий спектр действия, обладает бактерицидным эффектом. Одно из главных качеств — устойчивость к бета-лактамазам.
При употреблении появляется высокая связь с белками плазмы крови, практически 100%. Средство хорошо распределяется в тканях, жидкостях, проникая в лимфатическую систему. Оно эффективно даже при менингите, переходит через гематоэнцефалический барьер. Используют при инфекционных поражениях следующих отделов организма:
- органы брюшной полости, малого таза;
- мочевыделительная, сердечно-сосудистая система;
- кожа, мягкие ткани, кости.
Препарат противопоказан при индивидуальной непереносимости. Побочные эффекты возникают при превышении дозы или индивидуальной непереносимости. Выделяют следующие негативные влияния:
- диспепсические расстройства, воспаление печени и кишечника;
- неврологические реакции;
- нарушение продукты ростков крови;
- воспаление почек;
- кандидоз.

Лекарство разрешено даже при беременности, лактации. Врач должен учитывать, что оно не прошло достаточно клинических испытаний. Поэтому эффективность должна значительно превышает риск побочных действий.
Сильное средство Кларитромицин
Кларитромицин — препарат в виде таблеток, инъекций на основе одноименного действующего вещества. Это мощное антибактериальное средство широкого спектра действия. Оно входит группу макролидов, действует бактериостатически и бактерицидно. Это его главное преимущество.
Кларитромицин быстро и в большом количестве проникает в биологические жидкости, поэтому уничтожают инфекцию во многих отделах организма, в том числе лимфоузлах.
Лекарство показано к применению при инфекционно-воспалительных заболеваниях ЛОР-органов, дыхательных путей, кожи и мягких тканей. Его часто применяют для профилактики бактериального заражения пациентов со СПИДом. Но существуют следующие побочные эффекты:
- диспепсические реакции, нарушение формирования стула, воспаление отделов ЖКТ, гепатит;
- местные и системные аллергические реакции;
- неврологические расстройства;
- повышенное потоотделение, нарушение функции органов чувств;
Вещество противопоказано к применению при тяжелых поражениях печени, беременности и лактации. Оно входит в лекарственное взаимодействие с другими препаратами. Не рекомендуется принимать детям до 6 месяцев.
Оно входит в лекарственное взаимодействие с другими препаратами. Не рекомендуется принимать детям до 6 месяцев.
Применяют ли Тетрациклин
Тетрациклин — лекарство на основе одноименного действующие вещества. Это антибиотик с широким спектром действия, обладающий бактериостатическим действием. Активен в отношении стафилококков, стрептококков, нейсерии, эшерихии, многих других патогенов.
По фармакокинетике наблюдается всасывание в ЖКТ на 70%, распределение в большинство тканей и жидкостей организма. Действующее вещество проникает в лимфоузлы, уничтожая инфекцию. Переходит через плацентарный барьер и в грудное молоко. Показано к применению при инфекциях следующих отделов:
- респираторная система, ЛОР-органы;
- мочевыделительная, желчевыделительная система;
- половые органы;
- кожа, мягкие ткани, кости.
Антибиотик устраняет воспаление лимфоузлов на шее, но вызывает многочисленные побочные реакции. Среди них наблюдаются диспепсические расстройства, воспаление печени, невралгия, снижение ростков крови, аллергия, воспалительная реакция ЖКТ, дисбактериоз.
Также средство противопоказано при печеночной недостаточности, детям до 8 лет, микозах, индивидуальной непереносимости. При его употреблении рекомендуется периодически сдавать лабораторные анализы, выявляя функцию внутренних органов. Происходит перекрестное взаимодействие с другими препаратами, это нужно учитывать при комплексном лечении.
Дополнительные методы терапии
С помощью исследований было выявлено, что на состояние пациента при воспалительных реакциях в лимфоузлах шеи и головы благоприятное влияние оказывает физиотерапия. Применяют введение лекарств на фоне электрофореза, УВЧ-терапию. Благодаря им повышается метаболизм, регенерация поврежденных клеток. Восстановление поврежденных тканей происходит быстрее. Физиотерапию проводят только в комплексе с лекарственными препаратами, она не может быть единственным методом исследования.
Часто врачи назначают вскрытие гнойного образования. Особенно это важно на фоне появления аденофлегмоны. Внутрь вставляют трубку, через которую выводят гнойное отделяемое. Это называется дренаж. Внутреннюю часть обрабатывают антисептическими, антибактериальными средствами.
Внутрь вставляют трубку, через которую выводят гнойное отделяемое. Это называется дренаж. Внутреннюю часть обрабатывают антисептическими, антибактериальными средствами.
Используют введение витаминов, чтобы улучшить состояние иммунной системы, восстановить функциональность всего организма.
После завершения лечения периодически сдают анализы. Особенно, если увеличение регионарных лимфоузлов у пациента наблюдается часто. Это не снизит риск рецидива, зато своевременно выявит болезнь.
Можно ли устранить патологию консервативно
В большинстве случаев консервативные методы лечения помогают быстро. Особенно, если предварительно провести биопсию с исследованием содержимого лимфатического узла головы или шеи. Делают бакпосев, определяя точный патоген, вид антибиотиков, имеющих эффективность в его отношении.
Если у пациента наблюдается хроническое заболевание, иммунодефицит, важно своевременно выявить состояние лимфоузлов с помощью инструментальных тестов. Общеклинический анализ биологических жидкостей позволяет выявить состояния всего организма в период болезни. Если появились резкие скачки уровня лейкоцитов и СОЭ, лучше начать терапию.
Если появились резкие скачки уровня лейкоцитов и СОЭ, лучше начать терапию.
Важно исследовать лимфоузлы не только в области нижней челюсти или за ушами, но и в других областях, например, паховой. Инфекция быстро распространяется по лимфе, проникая в новые области. Поэтому в паху тоже может начаться воспалительный процесс. Это опасно как для мужчин, так и для женщин, так как рядом находятся детородные органы.
Увеличение лимфатических узлов, как правило, не является самостоятельной болезнью и вызывается разными причинами. Чтобы не допустить серьезных осложнений, важно знать, по каким симптомам можно заподозрить лимфаденит, как его диагностируют и лечат.
Описание болезни, виды
Лимфаденит – это состояние, для которого характерно увеличение одного или нескольких лимфатических узлов. Возникает на фоне инфекционного, онкологического или воспалительного заболевания.
Увеличение лимфоузлов может происходить на одном участке тела или одновременно в разных частях. По этому признаку различают три вида патологии: одиночный, тотальный или регионарный лимфаденит.
По этому признаку различают три вида патологии: одиночный, тотальный или регионарный лимфаденит.
В зависимости от причины воспаление может быть:
специфическим, то есть вызываться конкретным видом возбудителя – туберкулезной палочкой, гонококком, бледной трепонемой, вызывающей сифилис или иерсиниями, вызывающими чуму;
неспецифическим, то есть вызываться патогенной микрофлорой, которая может попасть в лимфатическую систему из наружных и внутренних гнойных очагов. Вызвать лимфаденит может стафилококк или стрептококк, попавший в лимфоузел с током крови.
Если раны небольшие, а патологический процесс протекает локально, то ставится диагноз «регионарный лимфаденит», возникший как воспалительная реакция в близлежащих лимфатических узлах. Если инфекция общая или поражены обширные участки тела, то лимфаденит может возникнуть по всему телу.
Лимфаденит сопутствует инфекционным процессам в ротоглотке при ангине, воспалении аденоидов, гриппозной инфекции, отите, скарлатине. Также гипертрофия лимфоузлов сопровождает краснуху, дифтерию и паротит.
Также гипертрофия лимфоузлов сопровождает краснуху, дифтерию и паротит.
Основная локализация – это лимфоузлы подмышками, на шее и голове, в паху, а также подколенные и локтевые. Воспаление узлов брюшной полости, расположенных в глубине, называют мезаденитом.
Для болезни свойственны симптомы воспалительного процесса: головная боль, лихорадочное состояние, слабость.
Почему возникает лимфаденит
Каждый лимфатический узел имеет свою функцию – фильтрует кровь от инфекции, способной проникнуть в органы или поврежденные участки кожного покрова. Все лимфоузлы отфильтровывают патогены и продукты их жизнедеятельности, частички разрушенных тканей. Как итог – появление воспаления и увеличение узла в размерах. Чаще всего, когда лимфоузлы увеличиваются и нагнаиваются, первичный источник инфекции уже полностью приходит в норму.
Главная причина лимфаденита – это природное стремление организма защититься от разноса микробов по всем органам. Однако сосредоточение инфекции в лимфоузлах и невозможность ее быстрого устранения – это риск образования дополнительного источника инфекции с формированием гнойников, а также опасность проникновения патогенов во внутренние органы.
При некоторых болезнях лимфоузлы могут быть воспаленными и являться очагом инфекции долго – месяцами и годами.
Инфекция может попасть в лимфоузел тремя путями:
при прямом поражении;
с лимфой от зараженных очагов в организме;
с кровью от внутренних органов.
У мужчин лимфаденит диагностируется как осложнение ОРЗ или венерических заболеваний. У женщин дополнительными причинами увеличения узлов являются мастит, неаккуратное бритье подмышечных впадин или наружных половых органов. У детей увеличение лимфоузлов происходит на фоне стоматологических и ЛОР-заболеваний.
Острая и хроническая формы, симптомы
В зависимости от скорости протекания различают острый и хронический лимфаденит.
Развитие острой патологии проходит три этапа:
Катаральный, на котором краснеют и расширяются сосуды узла.
Гиперпластический: узел увеличивается в размерах, заполняется плазмой.
Гнойный, в полости узла образуется гной.
Заподозрить острый лимфаденит можно, если лимфоузлы увеличились и болезненны. Уже на начальной стадии процесса они легко прощупываются, становятся заметны другие признаки: воспаление близлежащих сосудов, подвижность узлов.
Уже на начальной стадии процесса они легко прощупываются, становятся заметны другие признаки: воспаление близлежащих сосудов, подвижность узлов.
Если началось нагноение, то ощущается уплотнение, чувствуется боль при касании, возникают жалобы на ухудшение общего состояния – головную боль, слабость, лихорадку. Пораженный узел краснеет и отекает, его контуры размываются.
При отсутствии хирургического вмешательства нагноение приводит к абсцессу, который может прорваться вглубь или наружу.
Опасность затягивания с обращением к врачу в том, что лимфаденит может вызвать осложнения – флегмону, свищ, тромбофлебит, сепсис.
Для хронической формы характерно вялое течение. Лимфоузлы увеличены и малоболезненны, имеют плотную структуру и подвижны при пальпации. Симптомами является отек рук/ног или близко расположенных тканей из-за застоя лимфы и сбоя в работе узлов.
Обследования для постановки диагноза
Если патология поверхностная, то диагностика не представляет сложностей. Важно установить причину состояния.
Важно установить причину состояния.
При постановке диагноза важно исключить флегмону, гнойную атерому и остеомиелит.
Дифференциальную диагностику лимфаденита проводят с флегмонами, гнойными атеромами или остеомиелитами.
Хроническую патологию необходимо дифференцировать от раковых патологий крови, исключить метастазирование новообразований в лимфоузлы и саркоидоз.
Чтобы выявить причину воспаления врач назначает:
рентген с контрастированием;
При лимфадените в общем анализе крови может быть обнаружено: увеличение лейкоцитов, нейтрофилов, моноцитов и эозинофилов. Снижение количества моноцитов и эозинофилов означает, что в организме идет гнойный процесс. Врач также обращает внимание на показатель СОЭ. Чем выше его значение, тем сильнее воспаление.
Благодаря УЗИ врач выявит:
как расположены лимфоузлы, как они взаимодействуют с тканями;
структуру и размер узлов;
присутствие воспалительного процесса, гнойных очагов;
инфекционные очаги внутри организма.
Рентген назначают при глубоком расположении узлов. С помощью компьютерной томографии врач более точно определит масштаб гнойного поражения, выявит размер, локализацию и очертания беспокоящих лимфатических узлов.
Взятие кусочка воспаленного узла на исследование (биопсию) назначают при подозрении на онкологию, при хронических воспалениях лимфоузлов, неэффективности проводимой терапии.
Терапия лимфаденита
Чтобы устранить воспаление лимфоузла, важно воздействовать на причину. При появлении жалоб следует обратиться к врачу общей практики или терапевту, который проведет осмотр и даст направления на анализы. Также возможно потребуются консультации ЛОРа, стоматолога, дерматолога, уролога, фтизиатра или хирурга.
Лечение включает: назначение лекарств, физиопроцедур, хирургическое вмешательство.
Цели применения медикаментов заключаются в устранении очага инфекции, снятии воспалительного процесса и улучшении состояния пациента.
Основные виды лекарств:
НПВС – Нимесулид, Кеторолак;
антигистаминные – Левоцетиризин, Зиртек, Супрастин;
антибиотики – Цефтриаксон, Бензилпенициллин;
противотуберкулезные и противогрибковые;
Купить препараты недорого можно в интернет-магазине. Сайт предоставляет возможность бронироватьлекарственные средства, узнавать про акции и скидки, заказывать доставку, предусмотрен самовывоз. Информацию о цене и медикаментах в наличии можно получить в любое время суток.
Сайт предоставляет возможность бронироватьлекарственные средства, узнавать про акции и скидки, заказывать доставку, предусмотрен самовывоз. Информацию о цене и медикаментах в наличии можно получить в любое время суток.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Шейный лимфаденит – воспаление различных групп лимфатических узлов, расположенных в области шеи. Чаще всего он встречается в детском возрасте и стихает после устранения причины основного заболевания.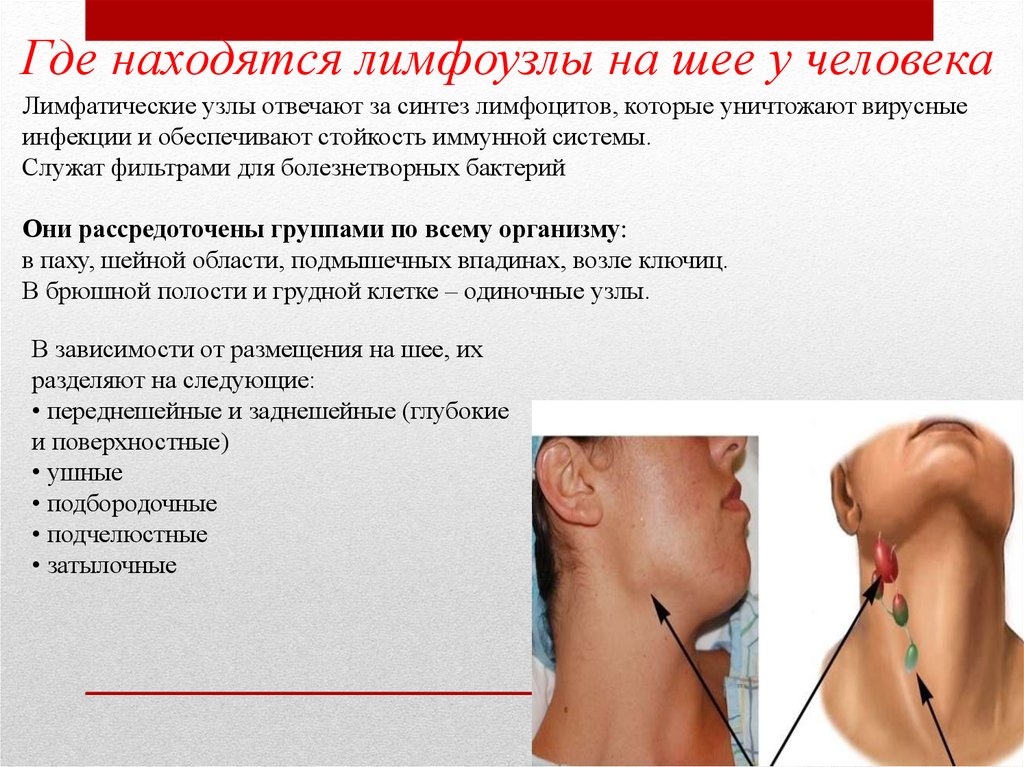 У взрослых лимфаденит представляет большую проблему и сложнее поддается терапии.
У взрослых лимфаденит представляет большую проблему и сложнее поддается терапии.
Что такое лимфоузел
Лимфатические узлы – это маленькие образования размером от 2-3 миллиметров до 2 сантиметров. Они расположены небольшими группами по всему организму и являются его естественными «фильтрами». Лимфоузлы фильтруют и утилизируют патогенные микроорганизмы и аномальные клетки.
Увеличение их размеров – признак различных патологических процессов. Такой симптом может служить отправной точкой для дальнейшей диагностики болезней.
Расположение лимфоузлов на шее
Выделяют следующие группы лимфатических узлов, расположенных в области шеи и рядом с ней:
Верхние, средние и нижние яремные.
Лимфоузлы бокового треугольника шеи.
Шейный лимфаденит: что это, причины заболевания
Шейный лимфаденит – это воспаление лимфоузлов, расположенных в области шеи. Именно эти образования первыми реагируют на воздействие патогенных внешних факторов, таких как вирусы и бактерии. Поэтому увеличение и уплотнение лимфатических узлов – это симптом развития инфекционного процесса в организме.
Поэтому увеличение и уплотнение лимфатических узлов – это симптом развития инфекционного процесса в организме.
Болезнетворные микроорганизмы, вызывающие ОРВИ, грипп, ангину, тонзиллит и другие состояния, проникают в тело человека и, зачастую, блокируются лимфоузлами, не приводя к развитию заболевания. В ряде случаев при этом может возникнуть острый или хронический лимфаденит.
Клинические проявления
Лимфаденит проявляется болями в области нижней челюсти и шеи. Выраженность симптома бывает различной и может нарастать при движениях и по мере прогрессирования заболевания.
Также отмечается увеличение лимфоузлов в размерах, их уплотнение, покраснение и отечность кожи над ними.
В тяжелых случаях может повышаться температура тела вплоть до 40 градусов, заметно ухудшаться общее состояние. Больно отмечает слабость, снижение работоспособности, сонливость, боли в голове, мышцах и суставах.
При переходе острого воспаления в хроническое, клинические проявления становятся стертыми. Наблюдается лишь небольшая отечность и болезненность в области пораженных лимфатических узлов.
Наблюдается лишь небольшая отечность и болезненность в области пораженных лимфатических узлов.
Лечение лимфаденита
Тактика лечения шейного лимфаденита зависит от причины, вызвавшей заболевание, и степени его тяжести.
Медикаментозная терапия
Для лекарственной терапии используют следующие группы медикаментов:
Антибактериальные (Цефтриаксон, Амоксициллин, Амоксиклав). Такие препараты оказывают бактериостатическое или бактерицидное действие, угнетая процесс размножения микроорганизмов или вызывая их гибель.
Противогрибковые (Амфотерицин, Флуконазол).
Противовирусные (Арбидол, ацикловир). Подавляют процесс образования РНК вируса и скорость элиминации его из организма.
НПВС (Нимесил, Диклофенак, Кеторолак). Снимают симптомы воспаления, снижают температуру тела и избавляют от болевых ощущений.
Иммуномодулирующие средства (Иммунал, Виферон). Активизируют естественные силы организма и помогают ему бороться с инфекцией.
Антигистаминные препараты (Супрастин, Тавегил).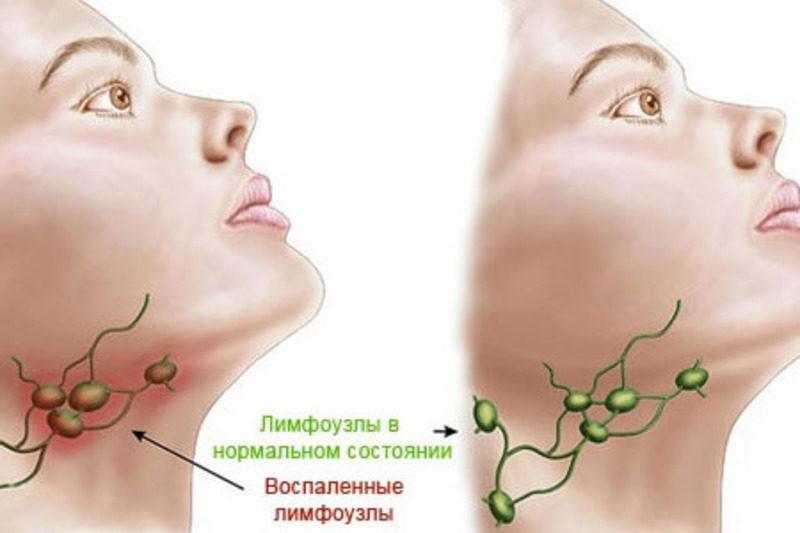 Уменьшают проницаемость сосудистых стенок, подавляют синтез медиаторов воспаления и препятствуют возникновению отеков тканей.
Уменьшают проницаемость сосудистых стенок, подавляют синтез медиаторов воспаления и препятствуют возникновению отеков тканей.
Народные средства
Для лечения шейного лимфаденита можно применять отвары и настои лекарственных растений. Однако применять такие средства следует только в комплексе с медикаментами и после согласования с лечащим врачом.
Важно! Греть воспаленные лимфатические узлы противопоказано. Такой способ «лечения» может привести к усугублению патологического процесса и усилению симптомов заболевания.
Хирургическое лечение
В большинстве случаев воспаление лимфатических узлов лечится консервативно. Однако существует ряд состояний, когда показаны хирургические методы:
Абсцесс или флегмона лимфоузла.
Отсутствие от эффекта лекарственной терапии.
Операция включает в себя вскрытие гнойного очага и удаление патологического содержимого. Проводится под местной анестезией или наркозом, в зависимости от тяжести состояния, возраста и психической устойчивости пациента.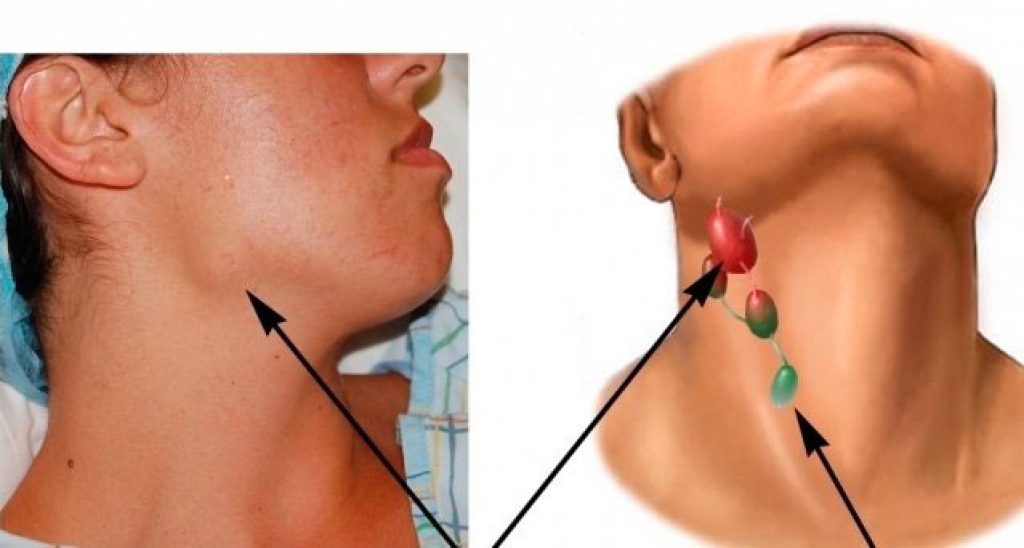
После завершения хирургического вмешательства, рана тщательно промывается растворами антисептиков. Также рекомендуется проводить дренирование гнойной полости в течение 1-2 суток, чтобы предотвратить рецидив заболевания. После проведения всех вышеперечисленных лечебных мероприятий, рана послойно ушивается.
Проведение операции при шейном лимфадените запрещено при декомпенсированном состоянии пациента. Таким ситуациям относится:
Ишемический или геморрагический инсульт.
Острый инфаркт миокарда.
Тяжелая печеночная, почечная или сердечная недостаточность.
Физиотерапия
Для лечения шейного лимфаденита применяют и ряд физиотерапевтических методов:
Ультразвуковая терапия. Способствует снятию воспаления в зоне воздействия.
УФ-облучение. Также обладает выраженным противовоспалительным действием.
Электрофорез. Данный способ предполагает местное введение лекарственным препаратов посредством воздействия слабого электрического тока.
Лечение лазером.
УВЧ-терапия. Обладает противовоспалительным и противоотечным действием.
Физио-методы лечения не следует использовать изолированное, а только в комплексе с приемом лекарственных препаратов.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Лимфаденитом называют заболевание лимфоузлов со специфическим или неспецифическим заражением. Пациент обычно ощущает недомогание, слабость, болезненность и заметное увеличение лимфатических узлов. Реакция в виде воспаления и гипертермии обусловлена защитной функцией лимфосистемы. Она обеспечивает защиту организма от распространения инфекции.
Сама болезнь в большинстве историй протекает не самостоятельно, а как осложнение первопричины. Мельчайшие бактерии попадают в лимфу через слизистые оболочки или нарушенный кожный покров.
При лимфадените поражаются следующие типы лимфоузлов:
- шейные;
- локтевые;
- подчелюстные;
- подколенные;
- паховые;
- подмышечные.
Симптомы и признаки лимфаденита
Основными признаками или симптомами лимфаденита у взрослых являются:
- нагноения;
- фурункулы;
- флегмоны;
- гиперемия кожи возле лимфоузлов;
- боль в области лимфоузлов;
- мигрени;
- отсутствие аппетита или его заметное снижение;
- общее недомогание;
- отечность.
Далее может случиться скопление гноя и абсцесс. Если своевременно не вскрыть его, то содержимое имеет риск прорваться, вызвать лихорадку, тахикардию и поражение организма токсинами.
Заболевание «лимфаденит» в уже стойкой хронической форме не сопровождается острыми неприятными ощущениями. Сохраняется небольшая припухлость, боль слабо выражена.
Сохраняется небольшая припухлость, боль слабо выражена.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Причины возникновения
Чтобы разобраться с болезнью, нужно понять главные причины лимфаденита, который может возникнуть у мужчин, женщин и детей. Лимфаденит у взрослых образуется за счет воздействия и активного размножения стафилококков, стрептококков. Причиной заболевания также становятся продукты их распада и выделяемые токсины. Они проникают в лимфу контактным, лимфогенным и гематогенным путем.
В результате заражения инфекция быстро адаптируется к новым условиям, начинает свое активное размножение и распространение по организму.
Пути заражения
Первопричиной вторичного заболевания могут быть:
- трофические язвы;
- остеомиелит;
- кариес;
- отит;
- грипп;
- тонзиллит;
- ангина;
- туберкулез;
- гонорея;
- чума;
- сибирская язва;
- сифилис;
- туляремия.

Поэтому, если у вас появились перечисленные выше болезни, то постарайтесь поскорее их устранить. Это поможет избежать вторичной инфекции, бороться с которой довольно сложно.
Виды заболевания
Сам лимфаденит подразделяют на разные виды в зависимости от выбранной классификации:
- по интенсивности и длительности воспаления – острый, хронический, рецидивирующий;
- по этиологии – специфический, неспецифический;
- по характеру протекающего воспаления – гнойный, серозный;
- по месту локализации – подчелюстной, подмышечный, паховый, шейный, околоушной.
Возможные осложнения
Диагноз «лимфаденит» – это веский повод, чтобы обратиться к врачу и незамедлительно приступить к лечению. В противном случае не исключены серьезные последствия, которые могут проявить себя через:
- свищ;
- тромбофлебит;
- септикопиемию.
Если произойдет прорыв свища в пищевод или в бронхи, то есть высокая вероятность развития медиастинита, формирования бронхопульмональных или пищеводных свищей.
На фоне хронического лимфаденита часто происходят гнойные процессы в виде сепсиса или аденофлегмоны. Лимфоток нарушается, образуются рубцы, а здоровые ткани замещаются соединительными.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов. Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.
Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Лечение
Лечение лимфаденита у взрослого при его катаральной или гиперпластической форме проводится консервативными методами. Для этого подключают:
- соблюдение покоя пациента;
- терапию антибиотиками;
- УВЧ;
- электрофорез;
- гальванизацию;
- покой пораженного участка тела;
- прием витаминов.

Дополнительно применяют препараты и мази с хорошим противовоспалительным эффектом, работающие на местном уровне.
Особое внимание уделяется лечению лимфаденита антибиотиками. Перед этим необходимо провести тест на чувствительность микроорганизмов к разным видам антибиотиков. Выбирают те препараты, к которым особо чувствительны возбудители.
Если речь идет о гнойном лимфадените, то потребуется вскрыть гнойники, удалить их содержимое и провести санацию пораженных участков.
При выявлении туберкулезной палочки пациента отправляют на лечение в условиях стационара. Это поможет постоянно наблюдать больного, контролировать его лечение и защитить других людей от потенциального заражения.
Для лечения хронической формы болезни нужно найти и вылечить основную причину, по которой страдают лимфоузлы. Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Профилактика
Чтобы предупредить острый лимфаденит у взрослых, необходимо соблюдать некоторые рекомендации. В качестве профилактических мер рекомендуется не допускать:
В качестве профилактических мер рекомендуется не допускать:
- микротравм;
- трещин;
- потертостей;
- ссадин.
В случае появления очагов инфекции (ангина, кариес, фурункулы), нужно оперативно с ними бороться. Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Как записаться к специалисту
Чтобы получить помощь сосудистого хирурга при лечении хронического или острого лимфаденита вы можете записаться на прием в АО «Медицина» (клиника академика Ройтберга). Звонки по номеру +7 (495) 775-73-60 принимаются круглосуточно.
Клиника находится в ЦАО Москвы недалеко от станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская», «Чеховская». Адрес: 2-й Тверской-Ямской пер., 10.
Лимфостаз – одна из патологий лимфатической системы, связанная с нарушением обращения лимфы и ее задержкой в организме. Патология сопровождается уплотнением тканей, стойким отеком и утолщением конечности, нарушением ее подвижности, появлением на коже характерных язв и потемнением кожи.
Причины
Нарушение оттока лимфы и ее скопление в конечностях часто выступает следствием:
- нарушения выводящей функции почек;
- сердечной или хронической венозной недостаточности;
- посттромбофлебического синдрома;
- повреждения и непроходимости лимфатических сосудов;
- свища в структуре артерий и вен;
- сдавливания лимфотоков опухолями, воспаленными тканями, инфильтратами;
- порока лимфатической системы и т.д.
Точную причину заболевания можно назвать только при изучении анамнеза пациента и выявления основного заболевания, вызвавшего нарушения лимфотока.
Симптомы
На развитие заболевания указывает ряд характерных признаков:
- выраженный отек конечности, который развивается к вечеру и сходит на нет к утру;
- увеличение отечности при физической нагрузке, длительного ограничения подвижности руки и т.д.;
- постоянный характер отечных явлений;
- заметный след, сохраняющийся на коже после нажатия на опухшую область тканей;
- кожный покров в месте застоя лимфы натягивается и уплотняется, что сопровождается выраженной болью.

При более тяжелых случаях, требующих немедленного вмешательства специалистов, у пациентов отмечаются:
- необратимые нарушения лимфотока;
- признаки доброкачественных кистозных и фиброзных образований в тканях;
- нарушения функционирования конечности;
- утрата контуров руки;
- появление контрактур из-за ограниченности движения;
- признаки трофических язв, экзем и рожистых воспалений;
- симптомы сепсиса тканей.
Возможные осложнения
При отсутствии своевременной медицинской помощи у пациента могут развиться:
- выраженный болевой синдром, вызванный сжатием нервных окончаний;
- глубокое поражение кожи множественными трофическими язвами и воспалительными процессами;
- тромбоз глубоких вен;
- депрессивное состояние;
- уплотнение лимфатических сосудов.
Стадии заболевания
Клинические проявления лимфостаза руки зависят от стадии и типа патологии:
- временный обратимый лимфостаз чаще возникает после оперативного вмешательства в области груди или верхних конечностей, легко проходит при ношении компрессионного рукава;
- подострый лимфостаз отличается болезненностью и выраженным отеком тканей, подлежит коррекции с помощью компрессионного рукава;
- хронический лимфостаз отличается длительным течением, с трудом поддается лечению.

По характерным признакам лимфостаза можно легко определить стадию развития патологии:
- I стадия называется спонтанно обратимой. Отек заметен, увеличивается ближе к вечеру и проходит к утру, при надавливании на кожу образуется ямка.
- II стадия – спонтанно необратимая. Кожа в месте отека становится плотнее, при надавливании на кожу ямка не остается. Кожа натянута и чувствительна, отмечается болевой синдром.
- III стадия носит необратимый характер. Из-за растяжения и разрастания соединительной ткани кожа покрывается рубцами, кистозными образованиями и папилломами. Конечность деформируется и становится практически неподвижной. Наступает стадия слоновости, названная по характерной форме отекших конечностей, теряющих первоначальное очертание.
Диагностика
Установить предварительный диагноз удается уже на первом осмотре пациента и при изучении анамнеза. Подтвердить предположения специалиста позволяют:
- УЗИ органов брюшной полости и малого таза для уточнения состояния почек и выделительной системы;
- УЗИ вен верхних конечностей;
- Рентгенография грудной клетки;
- Лимфография на рентген-аппарате;
- Лимфосцинтография;
- Компьютерная или магнитно-резонансная томография.

Заключение о стадии и типе заболевания делается на основании комплексного результата всех перечисленных обследований.
Лечение
Основная цель лечебного курса – восстановить лимфоток и устранить последствия застоя лимфы. Поэтому приоритет отдан механическому воздействию на конечность с выраженной патологией. Хороший эффект дают:
- физиотерапия;
- лимфодренажный массаж;
- аппаратная пневмокомпрессия;
- лечебная гимнастика при лимфостазе рук;
- ношение специального трикотажа;
- ЛФК и плавание для восстановления подвижности руки;
- местное лечение язв и поражений кожи.
В качестве вспомогательной меры пациенту рекомендовано ограничение соли в рационе.
При неэффективности принятых мер может быть принято решение о хирургическом лечении лимфостаза верхних конечностей, в процессе которого создаются искусственные пути оттока лимфы, а также удаляются образования соединительной ткани.
Профилактические меры
Предотвратить развитие и ускорить лечение лимфостаза верхних конечностей пациентам позволят:
- регулярная физическая нагрузка, специальная зарядка при лимфостазе рук;
- навыки лимфодренажного самомассажа;
- отказ от алкоголя и курения;
- пересмотр рациона для уменьшения объема блюд с повышенным содержанием жира и соли;
- отказ от тесной одежды и украшений, пережимающих руки;
- соблюдение техники безопасности с целью предотвращения перегрева или ожогов кожи;
- обработка ран и язв на руках с целью предотвращения их инфицирования;
- контроль веса.

Дополнительная рекомендация: во время сна конечность лучше размещать на подушке в поднятом состоянии.
Справиться с заболеванием на начальной стадии поможет правильный выбор компрессионного рукава. Желательно отдать предпочтение продукции известного производителя, что гарантирует качество и безопасность заказанного изделия.
Вопросы и ответы
Чем лечить лимфостаз руки?
Самостоятельные попытки справиться с заболеванием малоэффективны. Более того, они могут стать причиной серьезных осложнений. Тем более что акцент в лечении делается не на прием медикаментов, а на коррекцию лимфотока методами физиотерапии, ЛФК и ношением компрессионных изделий. Назначение лечебного курса должен осуществлять только опытный специалист.
Какие правильные упражнения при лимфостазе руки?
Чтобы справиться с отечностью и избежать нарастания патологического процесса, важно избегать бесконтрольного увеличения нагрузки. Упражнения и массажное воздействие сводятся к разработке отекшей руки, восстановлению лимфотока и снятию болезненных симптомов. Конкретный перечень упражнений подскажет специалист ЛФК во время занятий.
Конкретный перечень упражнений подскажет специалист ЛФК во время занятий.
Может ли лимфостаз стать одним из послеоперационных осложнений?
Хирургическое вмешательство – одна из частых причин лимфостаза. Поэтому при появлении первых признаков застоя лимфы в течение первых часов или дней после операции следует немедленно уведомить об этом лечащего врача. Лечение патологии, начатое на обратимой стадии, поможет справиться с заболеванием без последствий для общего состояния и подвижности отекшей руки.
Воспаление лимфоузлов на шее у детей
Лимфаденитом у детей называют воспалительный процесс, затрагивающий один или одновременно несколько лимфоузлов, который может возникнуть на фоне инфекции. В большинстве случаев возникает такое заболевание именно у детей из-за неокрепшей иммунной системы. Нередко патология диагностируется на приеме у зубного врача – ориентировочно в 5-7% случаев. До пяти лет лимфоузел на шее у ребенка может быть воспален вследствие ОРВИ, инфекции в области миндалин, уха, а у более старших детей – из-за возникших очагов гнойного воспаления у корней зубов.
Примерно в 40% случаев лимфаденит у детей своевременно не диагностируется. Обычно связано это с недостаточным опытом врачей в терапии данной патологии. У взрослых же заболевание встречается реже, чем у детей, но причины его возникновения аналогичны.
Норма лимфатических узлов
Лимфатические узлы здорового человека обладают следующими признаками:
- Диаметр – не более 5 мм.
- Отсутствие соединения с другими лимфоузлами, с кожей.
- Неплотная структура.
- Отсутствие дискомфорта при нажатии.
- Подвижность.
Как правильно оценить размеры лимфоузлов?
Для правильной оценки размера родителям необходимо регулярно аккуратно пальпировать лимфоузлы на шее ребенка. В некоторых случаях увеличение может быть настолько сильным, что это становится заметно даже внешне – на коже виден «бугорок». Кроме того, лимфаденит у детей зачастую сопровождается болью, поэтому они самостоятельно указывают родителям на беспокоящий их участок.
Отметим, что не рекомендуется проводить пальпацию лимфоузлов слишком часто (более 2 раз в день) – это может спровоцировать усугубление состояния.
Причины увеличения и основные группы лимфоузлов
| Группа лимфатических узлов | Наиболее распространенные причины увеличения |
|---|---|
| Околоушная | Развитие воспаления волосистой части головы в сочетании с гноем, воспаление среднего или наружного уха, педикулез, экзема, дерматит |
| Затылочная | Патология в волосистой части головы, краснуха, грибок |
| Подбородочная | Воспаление в области нижней губы, стоматит, поражение десны в области передних зубов, абсцесс челюсти |
| Подчелюстная | Поражение зубов, стоматит |
| Шейная (в области мышц в задней части шеи) | Ангина, тонзиллит, поражение миндалин, аденоиды, инфекционный мононуклеоз |
| Шейная (посередине) | Скарлатина, ангина, «болезнь кошачьей царапины», лимфома, токсоплазмоз |
| Шейная (сбоку) | Опухоли, туберкулез лимфоузлов, инфекции в области носоглотки |
| Локтевая | Инфекции в области предплечья, кисти |
| Подмышечная | Инфекции плеча или руки, реакция на введение вакцины, «болезнь кошачьей царапины» |
| Паховая | Инфекции кожного покрова, костей и мышц ног, дерматит, воспалительный процесс в половых органах, реакция на вакцину, которая была введена в бедренную зону |
Симптомы
Воспаление лимфоузлов на шее у детей, как правило, легко заметно визуально. Они значительно увеличиваются и ощущаются при пальпации. Кроме того, лимфоузел приобретает измененную структуру. В случае воспаления он уплотняется, а при нагноении его консистенция, напротив, становится чересчур мягкой, при пальпации ощущается болезненность.
Они значительно увеличиваются и ощущаются при пальпации. Кроме того, лимфоузел приобретает измененную структуру. В случае воспаления он уплотняется, а при нагноении его консистенция, напротив, становится чересчур мягкой, при пальпации ощущается болезненность.
Увеличенный лимфоузел на шее у ребенка сопровождается слабостью, тошнотой и ознобом, повышением температуры от 37,5 градусов и выше. Нередко отмечается головная боль. При этом отметим, что при хроническом лимфадените клинических проявлений может вовсе не быть.
Отличия одонтогенного и неодонтогенного лимфаденита
В случае с одонтогенным лимфаденитом, как правило, пациенты предъявляют жалобы на то, что воспалились лимфоузлы на шее у ребенка только на одной стороне, и это обычно соответствует поднижнечелюстной группе. При расспросе пациента обычно выясняется, что до непосредственно воспаления он ощущал зубную боль, у него возникал флюс на десне. Также возможно недавнее лечение зуба. Иными словами, можно увидеть явную связь между воспалительным процессом и зубом либо с патологией слизистой полости рта.
Если речь идет об остром неодонтогенном лимфадените, больные обычно жалуются на появление нескольких «бугорков» в верхней части шеи сзади или в подчелюстной области. При этом они зачастую связывают это с ангиной, которая была вылечена недавно, вирусной инфекцией или болезнями уха. Основной особенностью такого типа лимфаденита считается то, что воспаление лимфоузлов на шее у ребенка отмечается сразу в нескольких местах.
Риск онкологии
В некоторых случаях увеличенные лимфоузлы на шее у ребенка могут появиться как следствие лимфогранулематоза, а также лимфосаркомы. Это злокачественные процессы в организме, для которых типичны безболезненность, но существенное увеличение лимфоузлов, при этом других причин для их воспаления нет. Менять свои размеры они могут группами и при этом несимметрично. На начальной стадии развития патологии лимфоузлы часто сохраняют свою подвижность, располагаются отдельно друг от друга, но при распространении злокачественного процесса и отсутствии лечения они могут спаиваться.
Если отмечается увеличение лимфоузлов на шее у ребенка и взрослого:
- более 7 дней;
- больше 1 группы;
- у младенца возрастом до года;
- в сочетании с повышением температуры;
- прогрессирующее;
- с изменением кожных покровов –
необходимо как можно быстрее обратиться к врачу для получения направления на диагностику и соответствующих консультаций.
Преимущества обращения в клинику «Чудо Доктор»
Медицинский центр «Чудо Доктор» предлагает каждому пациенту максимально полную и развернутую диагностику, а также услуги профессиональных врачей. Мы используем передовое оборудование для обследований и обеспечиваем комфортные условия. Если у ребенка воспалились лимфоузлы, рекомендуется незамедлительно обратиться к специалисту нашей клиники, чтобы провести диагностику и получить своевременное лечение.
Методы диагностики
В первую очередь специалист проводит осмотр и собирает анамнез, а затем направляет пациента на обследование, включающее общие анализы мочи и крови, рентгенографию. Дополнительно могут проводиться биопсия лимфоузла и последующее цитологическое исследование, УЗИ.
Дополнительно могут проводиться биопсия лимфоузла и последующее цитологическое исследование, УЗИ.
Методы лечения
Увеличенные лимфоузлы на шее у ребенка – это не отдельная патология, а симптом другого заболевания. В связи с этим лечение проводится для устранения причины подобной реакции организма, и в каждом случае оно отличается. Вернуться к нормальному размеру узлы могут спустя разный период – все зависит от вида, тяжести основной патологии.
Если у ребенка воспалились лимфоузлы и при этом он часто страдает инфекционными заболеваниями, ОРВИ, врач может порекомендовать ему иммуномодуляторы.
Осложнения лимфаденита
Лимфаденит может быть осложнен аденофлегмоной, которая впоследствии способна привести к флебиту и сепсису. Связано это с существенным ослаблением иммунитета, некачественным или несвоевременно начатым лечением.
Профилактика
Поскольку существует несколько причин увеличения лимфоузла на шее у ребенка, профилактика должна быть разносторонней. Чтобы предотвратить такую проблему, рекомендуется:
Чтобы предотвратить такую проблему, рекомендуется:
- избегать инфицирования ран;
- предотвращать переход воспаления в хроническое состояние;
- поддерживать иммунную систему;
- своевременно и правильно проводить лечение инфекционных патологий;
- ввести в рацион свежие овощи и фрукты.
Чтобы попасть на прием специалиста в клинике «Чудо Доктор», вы можете оставить заявку на сайте, выбрав удобные для вас день и время, позвонить нам, заказать обратный звонок или написать в чат. Наши менеджеры оперативно ответят на любые вопросы, чтобы посещение врача для вас стало максимально комфортным.
Воспаление шейных лимфоузлов – лечение в ЛОР-центре
Зачем нужны лимфоузлы?
Каждый лимфоузел – это важный периферический орган, который вырабатывает антитела и прочие полезные клетки, препятствующие размножению инфекций. Именно лимфатические узлы отвечают за сопротивляемость иммунной системы, не давая болезни распространиться.
Виды воспалений шейных лимфоузлов
Воспаление лимфоузлов на шее – частый спутник простудных, инфекционных и ЛОР заболеваний. Научно его называют шейный лимфаденит. Патология может протекать в острой и хронической форме.
Острый
Для этой формы болезни характерна яркая выраженность симптомов. Острый лимфаденит имеет 3 разновидности:
- Катаральная – лимфоузел увеличивается, в нем образуются застойные процессы.
- Гиперпластическая – внутри узла образуется жидкость, лимфоидная ткань активно разрастается.
- Гнойная – в капсуле лимфоузла скапливается гной, в запущенных случаях развиваются абсцессы, которые поражают клетчатку и другие структуры.
Хронический
В отличие от острого, хронический лимфаденит отличается длительным течением и слабо выраженной симптоматикой. При этом в лимфоидной ткани могут произойти патологические изменения.
Причины болезни
Чаще всего воспаление развивается из-за попавшей в организм инфекции, но бывают и другие причины.
Инфекции
Основные причины воспаления лимфоузлов связаны с инфекционными воспалительным процессами. Патология формируется, когда в организм попадают стрептококки, стафилококки, кишечные и гнойные палочки, а также различные вирусы. Чаще всего воспаление лимфоузлов вызывается такими заболеваниями:
- Тонзиллит, фарингит и другие воспаления горла
- Ринит и синусит
- Отит
- Тяжелые инфекционные болезни – корь, скарлатина, дифтерия, грипп, ветрянка и т д
- Стоматит и другие воспалительные процессы ротовой полости
Другие причины
Иногда воспаление шейного лимфоузла – признак патологий кожи и мягких тканей. Оно развивается при экземах, фурункулах, рожистой болезни. Также лимфатические узлы на шее могут воспалиться из-за онкологических процессов – рака гортани, лимфомы, лейкемии. И наконец, причиной может быть банальное ослабление иммунитета.
Симптомы воспаления лимфоузлов
Болезнь проявляется в основном лимфаденопатией, но может давать и общую симптоматику.
Лимфаденопатия
Характеризуется вспуханием и болезненностью лимфоузлов. Неприятные ощущения усиливаются при надавливании. Если начался гнойный процесс, кожа в месте узла может покраснеть. Еще один характерный симптом – затрудненное глотание. Это связано с тем, что увеличение лимфатической ткани в области шеи сужает просвет горла.
Общие
Когда у человека воспаление лимфоузла, симптомы общей интоксикации проявляются довольно ярко:
- Повышается телесная температура
- Ощущается лихорадка и слабость
- Пропадает аппетит
- Болит голова
Диагностика заболевания
Распознать воспаление лимфоузлов можно с помощью визуального осмотра и пальпации. Дополнительно для уточнения диагноза назначаются:
- УЗИ области шеи – показывает состояние лимфоидной ткани, наличие отечности, разрастания, гноя измененных участков и т д.
- Анализы крови – показывают общее состояние организма и иммунной системы.

- Биопсия лимфатических узлов – проводится с помощью пункции и позволяет провести гистологическое исследование лимфоидной ткани.
По итогам диагностики врач определяет, чем лечить воспаление лимфоузлов.
Воспаление лимфоузлов у детей
Воспаление лимфоузлов у ребенка может развиваться довольно часто и протекать бурно. Это связано с тем, что детская иммунная система слишком восприимчива к инфекции, а барьерная функция еще недостаточно развита. Поэтому при любых патологических процессах в организме лимфоидная ткань воспаляется. При этом лечение лимфаденита осложняется тем, что ребенку подходят не все препараты. Подбирать их должен опытный врач, ювелирно высчитывая правильную дозировку.
Способы лечения воспалений шейных лимфоузлов
Если развилось воспаление лимфоузлов на шее, лечение включает:
- Прием антибиотиков или противовирусных средств – чтобы убить инфекцию.
- Местную терапию – компрессы с мазью Вишневского и другими препаратами, снимающие отечность.

- Физиотерапию – УВЧ и другие процедуры, ускоряющие восстановление лимфоидной ткани.
- Хирургическое вскрытие – применяется, когда необходимо лечение лимфаденита гнойной формы. Врач вскрывает воспалительный очаг, эвакуирует гной, промывает и дренирует рану.
В нашем ЛОР-центре для детей и взрослых знают, чем лечить воспаление лимфоузлов шеи. Опытные доктора проведут точную диагностику и подберут индивидуальную схему терапии.
Возможные осложнения болезни
Если не лечить патологию, может развиться гнойный процесс. Он приводит к образование свищей, флегмон, а также сепсиса. В особо запущенных случаях это может закончиться смертью.
Если гнойник прорывает, гной поражает клетчатку и другие окружающие ткани, может попасть в бронхи, пищевод и другие важные органы. Дальше инфекция распространяется на венозные сосуды, провоцируя тромбофлебит.
Хроническая форма болезни менее опасна, но тоже ведет к неприятным последствиям. Лимфоидная ткань узла начинает рубцеваться и постепенно замещается соединительной тканью. Это нарушает отток лимфы.
Это нарушает отток лимфы.
Профилактика
Чтобы шейные лимфоузлы не воспалялись, рекомендуется вовремя лечить инфекционные болезни, делать прививки от вирусов, поддерживать гигиену ротовой полости. Также профилактика включает здоровый образ жизни, укрепление иммунитета витаминами и врачебные осмотры хотя бы раз в год. Если же у вас напухли лимфатические узлы на шее – запишитесь на прием в наш ЛОР-центр!
Подробную информацию можно получить в колл-центре нашего ЛОР-центра для взрослых и детей по телефону:
+380986368979
Рак лимфоузлов: симптомы, диагностика, лечение
Лимфатические узлы в организме человека выполняют роль биологического и механического фильтра. Лимфа собирает вредные вещества и бактерии, которые после уничтожаются лимфоузлами. Их в организме насчитывается около 500. Рак лимфоузлов – достаточно редкое заболевание, которое занимает 4% от всех видов онкологии. Оно развивается в виде самостоятельной патологии или при распространении метастазов от опухоли другой локализации.
Классификация рака лимфоузлов
При наличии в организме какого-либо воспалительного или инфекционного процесса лимфатические узлы реагируют на него увеличением, а иногда даже болезненностью. Если такое состояние не проходит длительное время, то это повод обратиться к врачу, поскольку патологию важно обнаружить на ранней стадии.
Рак лимфоузлов может развиваться в одной из двух форм:
- лимфома Ходжкина (лимфогранулематоз). Наиболее распространенный вариант развития рака лимфатических узлов, встречается в 1/3 случаев обнаружения подобной онкологии как у взрослых, так и у детей. Лимфома Ходжкина считается более благоприятной формой в плане излечения. Даже на 4-й стадии заболевания выживаемость составляет 65%;
- неходжкинская лимфома. Это более серьезная форма рака лимфоузлов, встречаемая в 2/3 случаев. Болезнь быстро прогрессирует, рано появляются метастазы, которые распространяются по всему организму.
Причины возникновения и факторы риска
Рак лимфоузлов имеет несколько возрастных пиков, в которые болезнь диагностируют чаще. Это период с 15 до 30 лет, еще в группу риска попадают люди старше 50 лет. Именно в это время риск развития лимфомы выше. Точные причины появления заболевания неизвестны. Врачи приводят лишь факторы риска, увеличивающие вероятность развития лимфомы:
Это период с 15 до 30 лет, еще в группу риска попадают люди старше 50 лет. Именно в это время риск развития лимфомы выше. Точные причины появления заболевания неизвестны. Врачи приводят лишь факторы риска, увеличивающие вероятность развития лимфомы:
- длительное взаимодействие с вредными веществами;
- ВИЧ-инфекция и прочие виды иммунодефицита;
- курение и злоупотребление алкоголем;
- радиационное облучение;
- проживание в условиях неблагоприятной экологии;
- беременность в возрасте старше 35 лет;
- вирус Эпштейна-Бара;
- генетическая наследственность.
Стадии
Лимфомы разного вида могут иметь разную степень распространения по организму. С учетом этого выделяют 4 стадии рака лимфоузлов.
- Первая. Поражена только одна область, развивается рак лимфоузлов подмышкой, в области шеи и пр.
- Вторая. Опухолевый процесс распространяется уже на 2 и более групп лимфатических узлов.

- Третья. Кроме лимфоузлов оказываются поражены диафрагма и один орган вне лимфатической системы.
- Четвертая. На последней стадии поражаются ткани вне лимфатической системы, причем сразу в нескольких частях организма. Болезнь захватывает жизненно важные органы, поэтому лечение становится менее результативным.
Виды рака лимфоузлов
Кроме разделения по типу лимфомы, рак лимфоузлов имеет классификацию по месту локализации поражения. По этому критерию выделяют онкологию разных типов лимфатических узлов:
- подмышечных;
- шейных;
- легочных;
- подвздошных;
- надключичных;
- паховых.
В процентном соотношении чаще всего возникает рак лимфоузлов в пазовой области (35%), далее – на шее (31%) и подмышками (28%). На прочие локализации онкологии приходится 6%. Наиболее благоприятный прогноз наблюдается при раке узлов в паху, подмышечных впадинах и под челюстью.
Симптомы и признаки рака лимфоузлов
Рак лимфоузлов может проявляться по-разному в зависимости от формы заболевания, которая развивается у пациента. При лимфогранулематозе наблюдаются следующие симптомы:
- сильное увеличение лимфатических узлов над ключицей и в области шеи;
- увеличение узлов средостения со специфическим кашлем, одышкой и набуханием вен в области шеи;
- болезненные ощущения в области поясницы, чаще всего проявляющиеся в ночное время.
Болезнь вызывает разные симптомы при поражении конкретной группы лимфатических узлов. Если патология развивается в острой форме, то у пациента сразу возникают увеличенная степень потливости и резкое повышение температуры тела. Также наблюдается сильное похудение, которое прогрессирует со временем. С развитием заболевания появляются более характерные симптомы рака лимфоузлов:
- лихорадочное состояние;
- сильный зуд кожи;
- слабость;
- очаги красного или темного оттенка на коже;
- диарея, склонность к отрыжке;
- частые мигрени, головокружение;
- болезненность в области эпигастрия и пупка.

Когда следует обратиться к врачу
Рак лимфоузлов требует своевременного обнаружения на самой ранней стадии, поскольку от этого зависит прогноз выздоровления. При наличии факторов риска или симптомов заболевания необходимо немедленно обратиться к врачу для проведения соответствующих диагностических мероприятий. В случае с онкологией лимфатической системы пациенту требуется помощь онколога. В нашем онкоцентре «София» на 2-м Тверском-Ямском пер. дом 10 работают лучшие специалисты, которые специализируются на диагностике и лечении онкологии разного типа.
Диагностика рака узлов в онкоцентре
При подозрении на рак лимфоузлов врач начинает с общего осмотра для обнаружения характерных признаков заболевания. Очень важно ответить на все вопросы специалиста, поскольку любые жалобы и проявления, а также перенесенные ранее заболевания могут дать врачу необходимую информационную базу для назначения успешного лечения в дальнейшем.
Важный этап осмотра – пальпация лимфатических узлов, что позволяет выявить их увеличение и болезненность. Также в онкоцентре «София» практикуются все современные методы диагностики, позволяющие с точностью 100% выявить заболевание. Пациенту могут быт назначены:
Также в онкоцентре «София» практикуются все современные методы диагностики, позволяющие с точностью 100% выявить заболевание. Пациенту могут быт назначены:
- сцинтиграфия;
- ПЭТ/КТ;
- магнитно-резонансная томография;
- лимфография;
- анализ крови на онокмаркеры;
- вакуумно-аспирационная биопсия тканей новообразования;
- ОФЭКТ (однофотонная эмиссионная компьютерная томография).
Лечение рака лимфоузлов
Схема лечения при лимфоме зависит от множества факторов: локализации опухоли, ее распространения по организму, размеров и наличия метастазов в других тканях и органах. Наилучшие результаты дает комплексный подход, при котором сочетают несколько способов лечения.
Химиотерапия
Метастазы лимфоузлов при раке требуют обязательного проведения химиотерапии. Она считается универсальным методом лечения и используется как самостоятельно, так и в сочетании с другими способами. Суть химиотерапии – внутривенное введение специальных противоопухолевых препаратов, которые уничтожают раковые клетки. Такие лекарства действуют и на здоровые ткани, что ведет к появлению побочных эффектов, но при распространении метастазов это единственный способ лечения.
Суть химиотерапии – внутривенное введение специальных противоопухолевых препаратов, которые уничтожают раковые клетки. Такие лекарства действуют и на здоровые ткани, что ведет к появлению побочных эффектов, но при распространении метастазов это единственный способ лечения.
Хирургия
Лечение рака лимфоузлов хирургическим методом заключается в их полном удалении. Такой способ также считается достаточно эффективным, поскольку позволяет минимизировать риск рецидива заболевания. Операция при раке лимфоузлов проводится с резекцией нескольких узлов регионального типа, что необходимо для уменьшения вероятности повторной онкологии.
Шейные, подчелюстные, паховые и подмышечные лимфоузлы удаляют под местной анестезией, а более глубокие – под общим наркозом. Иссеченные части могут использоваться для проведения гистологии и постановки правильного диагноза.
Лучевая терапия
Применение лучевой терапии рекомендовано совместно с оперативным лечением. Данный метод позволяет уничтожить раковые клетки, которые, возможно, остались после хирургического вмешательства. Также лучевая терапия применяется на ранней стадии в качестве подготовки к операции с целью уменьшения размеров опухоли.
Данный метод позволяет уничтожить раковые клетки, которые, возможно, остались после хирургического вмешательства. Также лучевая терапия применяется на ранней стадии в качестве подготовки к операции с целью уменьшения размеров опухоли.
Пересадка костного мозга
В лечении рака лимфоузлов сегодня используется еще один новый метод – трансплантация костного мозга донора. Эта операция позволяет давать очень оптимистичные прогнозы, особенно на ранней стадии заболевания.
Прогнозы лечения
Прогноз при раке лимфоузлов достаточно благоприятный. При таком заболевании лечение оказывается крайне успешным в 70-83% случаев, в которых наблюдается 5-летняя выживаемость. Число рецидивов составляет 30-35%. Чаще заболевание рецидивирует у мужчин, что объясняется более тяжелыми условиями труда и вредными привычками. В целом прогноз зависит от того, насколько рано была диагностирована болезнь и начато лечение. Не меньшее значение имеет возраст пациента.
Как записаться к специалисту в онкоцентре «София»
Чтобы получить консультацию специалиста в нашем онкоцентре, вам нужно воспользоваться любым удобным способом записи. Заполните онлайн-форму на сайте, введя все необходимые данные, или позвоните нам по контактному номеру +7 (495) 775-73-60.
Заполните онлайн-форму на сайте, введя все необходимые данные, или позвоните нам по контактному номеру +7 (495) 775-73-60.
Онкоцентр «София» открыт для вас не только в будние, но и в выходные дни, поэтому вы можете выбрать удобное для себя время приема. Мы находимся на 2-м Тверском-Ямском переулке, 10, недалеко от станций метро Тверская, Новослободская, Чеховская, Белорусская и Маяковская. Заботьтесь о своем здоровье и вовремя обращайтесь к врачу, не дожидаясь ухудшения состояния.
Если вы находитесь на нашем сайте, возможно Вы или ваши близкие столкнулись с подозрением на онкологическое заболевание. Просим Вас пройти небольшой опрос и ответить на несколько вопросов, чтобы мы смогли дополнить страницу полезной информацей.
Увеличенные лимфоузлы. Вам к онкологу или к терапевту?
Каждое третье обращение к онкологу в социальных сетях или на порталах удаленного консультирования формулируется примерно так: «спасите-помогите, у меня увеличенные лимфоузлы».
Как правило, пишут молодые люди, обычно от 18 до 25 лет, и я не помню случая, когда в итоге выяснялось, что ситуация требует лечения у онколога. Чаще всего увеличение лимфоузлов вызывали больной зуб, горло, конъюнктивит и так далее. Лимфоузлы, увеличившиеся внезапно, болезненные на ощупь, — это чаще всего признак того, что организм борется с инфекцией. В зависимости от причины (абсцесс зуба, ретинированный зуб, гингивит, ушные инфекции, тонзиллит, синусит, простуда, грипп, ИППП, туберкулез, кожные инфекции) вы можете также заметить следующие симптомы: насморк, боль в горле, лихорадка, повышенное потоотделение и другие.
Понятно, что страх и опасения за свое здоровье в таких случаях заставляют сразу же бежать к онкологу.
Однако так ли все просто, и стоит ли закатывать глаза по поводу любого обращения с увеличенным л/узлом?
Моя личная статистика показывает: если человек пришел на очную консультацию, он уже один из тех немногих, у кого ситуация не ограничилась банальным «поболело и прошло».
Разберем подробнее, как устроена лимфатическая система и поймем природу увеличенных лимфоузлов.
Факт №1
Лимфатические узлы — неотъемлемая часть нашего организма.
Всего их порядка нескольких сотен и располагаются они обычно вдоль лимфатических сосудов, которые обычно проходят вдоль крупных венозных сосудов.
Лимфатические сосуды дренируют лимфу (межтканевая жидкость) и «фильтруют» ее через лимфатические узлы, где армия лимфоцитов готова расправиться почти с любой заразой.
Факт №2
Лимфатические сосуды — это не что-то абстрактное.
Стоит пересечь или перевязать их, например, при операции на подмышечных лимфатических узлах по поводу рака молочной железы, и с большой вероятностью разовьется лимфостаз — отек конечности, который, опять-таки, с большой вероятностью не пройдет.
Наиболее видимые для нас с точки зрения осмотра — так называемые периферические лимфатические узлы (на шее, надключичные, подмышечные и паховые) могут увеличиваться, и это в большинстве случаев проявления реактивной лимфаденопатии — воспалительной реакции, свидетельствующей о борьбе с инфекцией.
Факт №3
Чаще всего воспаляются шейные и подчелюстные л/узлы, потому что в лицевом отделе черепа множество открытых слизистых и связанных с ними инфекций.
Воспаленное горло, кариозные или гнилые зубы, ушные и глазные бактериальные и вирусные инфекции — наиболее частые причины шейной лимфаденопатии. По тому же принципу реагируют подмышечные и паховые л/узлы.
Поэтому, если беспокоит лимфатический узел, в первую очередь нужно пойти к терапевту, стоматологу, ЛОР-врачу.
При непонятном генезе лимфаденопатии врач назначит УЗИ, и в процессе этого исследования внимание будет направлено в основном не на размер л/узла, а на его форму и дифференцировку структуры.
Факт №4
Понять природу увеличения лимфатических узлов по вотсапу или во время телемедицинской консультации невозможно.
Увеличение лимфатического узла даже до 1,5-2 см в отсутствие нарушения дифференцировки.
Факт №5
Лимфатические узлы увеличиваются при онкологических заболеваниях, потому что в лимфатические сосуды, дренирующие определенную зону, попадают раковые клетки, которые потом оседают в «фильтрах» (лимфатических узлах) в виде метастазов и начинают там расти.
Такие лимфатические узлы не уменьшаются после лечения инфекционных заболеваний, а только увеличиваются, сливаясь с другими лимфатическими узлами в конгломераты, выходят за пределы л/узла и фиксируют его в окружающих тканях. Такие лимфатические узлы редко болезненны, они плотные, очень плотные, не смещаются при надавливании.
Часто при онкологических заболеваниях лимфоузлы поражаются «цепочкой», хорошо определяемой при пальпации. При лимфомах конгломераты часто видны со стороны. Конечно, с такими проявлениями надо идти к онкологу и гематологу. Особенно если увеличение лимфоузлов произошло без очевидной причины, они продолжают увеличиваться в размере или не уменьшаются спустя 2–4 недели, при прикосновении узел болезненный, из него выделяется гнойный экссудат, наблюдается длительная лихорадка, ночная потливость, снижается вес без очевидной причины.
При подозрительных узлах в отсутствие других причин будет выполнена биопсия. Это либо прокол иглой с забором материала, либо операция по полному удалению лимфатического узла для проведения гистологического исследования.
Подведем итоги
Большинство случаев увеличения лимфатических узлов связано с воспалительными процессами. УЗИ позволяет оценить структуру лимфатического узла и помогает доктору решить вопрос о необходимости биопсии.
И самое главное — прежде чем отправиться с увеличенным лимфатическим узлом к врачу-онкологу, необходимо обратиться хотя бы к терапевту, который проведет осмотр и попытается исключить банальные вещи.
Не болейте!
Почитать Instagram Руслана Абсалямова можно здесь.
Автор:
Абсалямов Руслан Ильдарович
врач-онколог
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к
врачу-терапевту
, а ребенка и подростка осматривает
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога;
- врача-ревматолога.

Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Лечение увеличенных лимфатических узлов
В большинстве случаев лимфаденопатия проходит самостоятельно и не требует специфического лечения.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
Врач проведет необходимое обследование и определит комплекс лечебных мероприятий.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Что делать если увеличились лимфатические узлы?
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
Источники:
- Клинические рекомендации «Острый тонзиллит и фарингит (Острый тонзиллофарингит)».
 Разраб.: Национальная медицинская ассоциация оториноларингологов, Альянс клинических химиотерапевтов и микробиологов, Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Евро-Азиатское общество по инфекционным болезням. – 2021.
Разраб.: Национальная медицинская ассоциация оториноларингологов, Альянс клинических химиотерапевтов и микробиологов, Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Евро-Азиатское общество по инфекционным болезням. – 2021. - Клинические рекомендации «ВИЧ-инфекция у взрослых». Разраб.: Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции, Национальная вирусологическая ассоциация. – 2020.
- Клинические рекомендации «Лимфома Ходжкина». Разраб.: Национальное общество детских гематологов, онкологов, Ассоциация онкологов России, Российское профессиональное общество онкогематологов, Национальное гематологическое общество. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Опухшие лимфатические узлы — Симптомы и причины
Обзор
Расположение лимфатических узлов
Расположение лимфатических узлов
Лимфатические узлы играют жизненно важную роль в способности организма бороться с инфекциями. Общие области, где вы можете заметить опухшие лимфатические узлы, включают шею, подбородок, подмышки и пах.
Увеличенные лимфатические узлы
Увеличенные лимфатические узлы
Одним из наиболее частых мест, где можно найти увеличенные лимфатические узлы, является шея. На вставке показаны три опухших лимфатических узла под нижней челюстью.
Увеличение лимфатических узлов обычно возникает в результате инфицирования бактериями или вирусами. В редких случаях опухшие лимфатические узлы вызваны раком.
Лимфатические узлы, также называемые лимфатическими узлами, играют жизненно важную роль в способности организма бороться с инфекциями. Они функционируют как фильтры, улавливая вирусы, бактерии и другие причины болезней, прежде чем они смогут заразить другие части вашего тела. Общие области, где вы можете заметить опухшие лимфатические узлы, включают шею, подбородок, подмышки и пах.
Они функционируют как фильтры, улавливая вирусы, бактерии и другие причины болезней, прежде чем они смогут заразить другие части вашего тела. Общие области, где вы можете заметить опухшие лимфатические узлы, включают шею, подбородок, подмышки и пах.
В некоторых случаях достаточно времени и теплых компрессов для лечения опухших лимфатических узлов. Если инфекция вызывает увеличение лимфатических узлов, лечение зависит от причины.
Товары и услуги
- Книга: Книга семейного здоровья клиники Майо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — электронное издание
Симптомы
Ваша лимфатическая система представляет собой сеть органов, сосудов и лимфатических узлов, расположенных повсюду твое тело. Многие лимфатические узлы расположены в области головы и шеи. Лимфатические узлы, которые часто увеличиваются, находятся в этой области, а также в области подмышек и паха.
Опухшие лимфатические узлы — это признак того, что где-то в организме что-то не так. Когда ваши лимфатические узлы впервые опухают, вы можете заметить:
Когда ваши лимфатические узлы впервые опухают, вы можете заметить:
- Болезненность и боль в лимфатических узлах
- Отек лимфатических узлов размером с горошину или фасоль или даже больше
В зависимости от причины опухания лимфатических узлов у вас могут быть следующие признаки и симптомы:
- Насморк, боль в горле, лихорадка и другие признаки инфекции верхних дыхательных путей
- Общее увеличение лимфатических узлов по всему телу. Когда это происходит, это может указывать на инфекцию, такую как ВИЧ или мононуклеоз, или на расстройство иммунной системы, такое как волчанка или ревматоидный артрит
- Твердые, фиксированные, быстро растущие узлы, указывающие на возможный рак или лимфому
- Лихорадка
- Ночные поты
Когда обратиться к врачу
Некоторые опухшие лимфатические узлы возвращаются к норме, когда основное состояние, такое как незначительная инфекция, становится лучше. Обратитесь к врачу, если вы обеспокоены или у вас опухли лимфатические узлы:
Обратитесь к врачу, если вы обеспокоены или у вас опухли лимфатические узлы:
- Появились без видимой причины
- Продолжают увеличиваться или присутствуют в течение двух-четырех недель
- На ощупь твердые или резиновые, или не двигаются, когда вы нажимаете на них
- Сопровождаются стойкой лихорадкой, ночными потами или необъяснимой потерей веса
Немедленно обратитесь за медицинской помощью , если вам трудно глотать или дышать.
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
Лимфатические узлы представляют собой маленькие круглые или бобовидные скопления клеток. Внутренние лимфатические узлы представляют собой комбинацию различных типов клеток иммунной системы. Эти специализированные клетки фильтруют вашу лимфатическую жидкость, когда она проходит через ваше тело, и защищают вас, уничтожая захватчиков.
Лимфатические узлы расположены группами, и каждая группа дренирует определенную область вашего тела. Скорее всего, вы заметите опухоль в определенных областях, например, в лимфатических узлах на шее, под подбородком, в подмышках и в паху. Место опухших лимфатических узлов может помочь определить основную причину.
Скорее всего, вы заметите опухоль в определенных областях, например, в лимфатических узлах на шее, под подбородком, в подмышках и в паху. Место опухших лимфатических узлов может помочь определить основную причину.
Наиболее распространенной причиной увеличения лимфатических узлов является инфекция, особенно вирусная инфекция, такая как обычная простуда. Другие возможные причины увеличения лимфатических узлов включают:
Распространенные инфекции
- Стрептококковое воспаление горла
- Корь
- Ушные инфекции
- Инфицированный (абсцесс) зуб
- Мононуклеоз
- Кожные или раневые инфекции, такие как флегмона
- Вирус иммунодефицита человека (ВИЧ) — вирус, вызывающий СПИД
Необычные инфекции
- Туберкулез
- Некоторые инфекции, передающиеся половым путем, такие как сифилис
- Токсоплазмоз — паразитарная инфекция, возникающая в результате контакта с фекалиями зараженной кошки или употребления в пищу недоваренного мяса
- Лихорадка кошачьих царапин — бактериальная инфекция от кошачьей царапины или укуса
Нарушения иммунной системы
- Волчанка — хроническое воспалительное заболевание, поражающее суставы, кожу, почки, клетки крови, сердце и легкие
- Ревматоидный артрит — хроническое воспалительное заболевание, поражающее ткани, выстилающие суставы (синовиальную оболочку)
Рак
- Лимфома — рак, возникающий в лимфатической системе
- Лейкемия — рак кроветворной ткани вашего тела, включая костный мозг и лимфатическую систему
- Другие виды рака, которые распространились (метастазировали) в лимфатические узлы
Другие возможные, но редкие причины включают определенные лекарства, такие как противосудорожный препарат фенитоин (дилантин) и профилактические препараты от малярии.
Осложнения
Если причиной увеличения лимфатических узлов является инфекция, которую не лечат, может образоваться абсцесс. Абсцессы представляют собой локализованные скопления гноя, вызванные инфекциями. Гной содержит жидкость, лейкоциты, отмершие ткани, бактерии и другие возбудители. Абсцесс может потребовать дренирования и лечения антибиотиками.
Персонал клиники Мэйо
Сопутствующие
Сопутствующие процедуры
Продукты и услуги
Причины, симптомы, диагностика и лечение
Обзор
Способы снижения риска заражения токсоплазмозом. Вы также можете держать своих кошек в помещении и не кормить их сырым или недоваренным мясом. Не ешьте сырые или недоваренные морепродукты, не пейте неочищенную воду или непастеризованное молоко.Что такое токсоплазмоз?
Токсоплазмоз – это заболевание, вызываемое паразитом Toxoplasma gondii ( T. gondii ). Паразит размножается в кишечном тракте кошек. Люди заражаются при прямом или косвенном контакте с кошачьими какашками (фекалиями) или при употреблении в пищу недоваренного мяса.
Люди заражаются при прямом или косвенном контакте с кошачьими какашками (фекалиями) или при употреблении в пищу недоваренного мяса.
У большинства людей при заражении симптомы отсутствуют. Но поскольку ваша иммунная система атакует паразита, он создает цисты в вашем теле. Паразит может жить неактивно (в спящем состоянии) в этих кистах и вызывать у вас заболевание, когда он реактивируется в более позднее время.
Кого поражает токсоплазмоз?
Хотя T. gondii может заразить кого угодно, у большинства людей не будет симптомов. Ваше тело обычно борется с паразитом, а вы даже не подозреваете, что он был там. Токсоплазмоз наиболее опасен во время беременности и для людей с ослабленной иммунной системой, таких как люди, живущие с ВИЧ или раком.
В то время как T. gondii нуждается в кошках для размножения, владение кошкой само по себе не увеличивает риск заражения.
Токсоплазмоз при беременности
Если вы заболели токсоплазмозом во время беременности или незадолго до беременности, вы можете передать паразита через плаценту плоду. Это увеличивает риск выкидыша, мертворождения или серьезных проблем со здоровьем у вашего будущего ребенка. Осложнения рождения с токсоплазмозом включают проблемы со зрением, слепоту, задержки в развитии и трудности в обучении.
Это увеличивает риск выкидыша, мертворождения или серьезных проблем со здоровьем у вашего будущего ребенка. Осложнения рождения с токсоплазмозом включают проблемы со зрением, слепоту, задержки в развитии и трудности в обучении.
Токсоплазмоз при ослабленном иммунитете
Если вы живете с ВИЧ или раком или принимаете иммунодепрессанты, ваша иммунная система не может бороться с такими инфекциями, как _T. гондии. _Это означает, что у вас нарушена иммунная система (иммунокомпрометация).
В то время как большинство людей могут бороться с токсоплазмозом без симптомов, новая или реактивированная инфекция может вызвать опасные для жизни осложнения у человека с ослабленной иммунной системой.
Если у вас в прошлом был токсоплазмоз, T. gondii живет в цистах вашего тела. Когда ваша иммунная система ослаблена, она может реактивироваться и вызвать у вас заболевание.
При отсутствии лечения токсоплазмоз может вызвать повреждение органов у человека с ослабленной иммунной системой. В конечном итоге это может привести к смерти.
В конечном итоге это может привести к смерти.
Насколько распространен токсоплазмоз?
По оценкам, каждый третий человек во всем мире инфицирован (T. gondii) , паразитом, вызывающим токсоплазмоз. У большинства инфицированных нет никаких симптомов.
Симптомы и причины
Что вызывает токсоплазмоз?
Токсоплазмоз вызывается паразитом T. gondii. Люди заражаются токсоплазмозом после случайного употребления (проглатывания) чего-либо, зараженного паразитом.
Из-за того, что паразит прячется в вашем теле, у вас могут появиться симптомы токсоплазмоза при первоначальном заражении или позднее. Когда паразит впервые попадает в ваш организм, у некоторых людей появляются симптомы гриппа. Но в большинстве случаев ваша иммунная система может избавиться от первоначальной инфекции, не вызывая никаких симптомов.
Пока ваши иммунные клетки борются с вирусом, T. gondii образует в вашем теле маленькие мешочки (кисты). Он может жить в этих кистах в неактивном (спящем) состоянии в течение длительного периода времени. Исследования показывают, что кисты периодически вскрываются, и организм борется с инфекцией. Как и первоначальная инфекция, это обычно не вызывает симптомов.
Он может жить в этих кистах в неактивном (спящем) состоянии в течение длительного периода времени. Исследования показывают, что кисты периодически вскрываются, и организм борется с инфекцией. Как и первоначальная инфекция, это обычно не вызывает симптомов.
Если ваша иммунная система ослаблена, эти разорванные кисты могут вызвать новый случай токсоплазмоза (реактивацию).
Как можно заразиться токсоплазмозом?
Как правило, вы заражаетесь токсоплазмозом в результате приема пищи, зараженной паразитом T. gondii .
T. gondii размножается в кишечнике кошек и попадает в их фекалии. Кошачий кал может загрязнять почву, воду, растительный материал и пищу, которую мы едим.
Вы можете случайно проглотить T. gondii после контакта с чем-то зараженным, например:
- Чистка кошачьего туалета.
- Садоводство в почве, где живут кошки.
- Питьевая вода, которая не подвергалась кипячению или обработке.
- Употребление в пищу немытых фруктов или овощей.

- Употребление в пищу недоваренного или неправильно охлажденного мяса.
Токсоплазмоз не заразен, но беременная женщина может передать паразита, вызывающего его, плоду. Вы также можете заразиться токсоплазмозом после трансплантации инфицированного органа или переливания крови, хотя это случается редко.
Каковы симптомы токсоплазмоза у человека?
Симптомы токсоплазмоза зависят от того, где активен паразит. Это имеет тенденцию различаться в зависимости от того, является ли это новой (острой) инфекцией, реактивацией или присутствует при рождении (врожденная).
Глазной токсоплазмоз (токсоплазмоз глаз) симптомы
Глазной токсоплазмоз — это инфекция T. gondii в одном или обоих глазах. Это чаще всего встречается у подростков или молодых людей, которые родились с инфекцией T. gondii . В редких случаях глазной токсоплазмоз возникает при первом заражении T. gondii. Симптомы глазного токсоплазмоза включают:
- Боль в глазах.

- Затуманенное зрение
- Слепота.
Симптомы острого токсоплазмоза
Острый токсоплазмоз — это реакция вашего организма на первоначальную инфекцию T. gondii . Большинство людей не чувствуют себя больными, но у вас могут быть симптомы гриппа, в том числе:
- Лихорадка.
- Усталость.
- Мышечные боли.
- Безболезненные опухшие лимфатические узлы на шее или в подмышечных впадинах.
- Боль в горле.
- Увеличение печени и селезенки (гепатоспленомегалия).
- Токсоплазмоз глаз (редко).
Симптомы реактивированного токсоплазмоза
Если у вас ослабленная иммунная система (с ослабленным иммунитетом), возможно, у вас ранее была инфекция T. Gondii , которая реактивируется, когда ваш организм больше не в состоянии легко бороться с инфекциями. Сюда входят люди, живущие со СПИДом или раком, или те, кто принимает лекарства, подавляющие иммунную систему. Реактивированный токсоплазмоз обычно вызывает симптомы, связанные с головным и спинным мозгом (центральной нервной системой или ЦНС). Симптомы ЦНС могут включать:
Реактивированный токсоплазмоз обычно вызывает симптомы, связанные с головным и спинным мозгом (центральной нервной системой или ЦНС). Симптомы ЦНС могут включать:
- Головные боли.
- Путаница.
- Судороги.
- Лихорадка.
- Лицевой паралич.
- Видение меняется.
- Онемение.
- Слабость или потеря двигательных навыков.
- Токсоплазматический энцефалит.
- Кома.
Симптомы врожденного токсоплазмоза
Врожденный (присутствующий при рождении) токсоплазмоз передается от беременной к нерожденному ребенку. Некоторые дети не имеют никаких симптомов при рождении, но имеют высокий риск их развития позже. Эти симптомы могут включать:
- Желтоватые кожа и глаза (желтуха).
- Сыпь.
- Увеличение печени и селезенки (гепатоспленомегалия).
- Потеря зрения, боль в глазах или чувствительность к свету (ретинохориоидит).
- Отложения кальция в их мозгу.

- Жидкость в головном мозге (гидроцефалия).
- Маленький размер головы (микроцефалия).
- Судороги.
- Задержки в развитии моторики.
- Задержки в обучении или различия.
- Токсоплазмоз глаз.
Диагностика и тесты
Как диагностируется токсоплазмоз?
Чтобы диагностировать токсоплазмоз, ваш лечащий врач проведет медицинский осмотр и спросит вас о ваших симптомах. Они могут назначить анализы крови, биопсию, визуализацию (КТ или МРТ), люмбальную пункцию или, если вы беременны, амниоцентез или УЗИ.
Какие анализы будут проводиться для диагностики токсоплазмоза?
Для диагностики токсоплазмоза ваш лечащий врач может назначить некоторые или все из следующих тестов:
- Анализы крови: Анализы крови почти всегда проводятся для диагностики токсоплазмоза. Ваш врач использует иглу для забора крови из вашей вены, которую затем отправляют в лабораторию для поиска антител к T.
 gondii . Они также могут искать части паразита (ДНК).
gondii . Они также могут искать части паразита (ДНК). - Биопсия: В редких случаях ваш лечащий врач может взять небольшое количество ткани и отправить его в лабораторию для выявления признаков T. gondii.
- Визуализация: Если ваш лечащий врач подозревает, что у вас токсоплазмоз головного мозга, он может назначить компьютерную томографию или МРТ. Здесь вы ложитесь в машину, которая фотографирует ваш мозг. Ваш поставщик просматривает изображения, чтобы увидеть, есть ли какие-либо изменения, указывающие на токсоплазмоз.
- Люмбальная пункция : Если ваш лечащий врач подозревает, что у вас токсоплазмоз головного или спинного мозга, он может выполнить люмбальную пункцию. В ходе этой процедуры ваш врач использует иглу для забора спинномозговой жидкости (ЦСЖ) из нижней части спины. Его отправят в лабораторию для поиска признаков числа 9.0162 Т. gondii.
- Амниоцентез : Если вы беременны и у вас диагностирован токсоплазмоз, врач может порекомендовать амниоцентез.
 Ваш врач использует небольшую иглу для сбора клеток из жидкости, окружающей вашего будущего ребенка. Его отправят в лабораторию для поиска признаков T. gondii.
Ваш врач использует небольшую иглу для сбора клеток из жидкости, окружающей вашего будущего ребенка. Его отправят в лабораторию для поиска признаков T. gondii. - УЗИ: Если вы беременны и у вас диагностирован токсоплазмоз, ваш лечащий врач может порекомендовать УЗИ. Во время УЗИ врач проводит ручным устройством над животом, чтобы получить изображения плода. Это не может диагностировать токсоплазмоз само по себе, но может показать изменения в мозге плода, которые могут указывать на инфекцию.
Управление и лечение
Как лечится токсоплазмоз?
Токсоплазмоз лечится комбинацией противопаразитарных препаратов и антибиотиков. Они останавливают рост и размножение T. gondii в вашем теле.
Фолиновую кислоту назначают при лечении токсоплазмоза для уменьшения побочных эффектов антипаразитарных препаратов.
Токсоплазмоз обычно не лечится у людей без ослабленной иммунной системы и без каких-либо симптомов. Лечение токсоплазмоза может работать только тогда, когда паразиты активны. Он не может избавиться от кист, которые паразиты оставляют в вашем теле.
Лечение токсоплазмоза может работать только тогда, когда паразиты активны. Он не может избавиться от кист, которые паразиты оставляют в вашем теле.
Какие лекарства используются для лечения токсоплазмоза?
Эти препараты обычно используются для лечения токсоплазмоза:
- Пириметамин.
- Сульфадиазин.
- Атоваквон.
- Спирамицин (до 18 недель беременности).
- Триметоприм-сульфаметоксазол.
- Клиндамицин.
- Лейковорин.
Как скоро после лечения мне станет лучше?
Большинство планов лечения токсоплазмоза рассчитаны на две-шесть недель, но вы можете начать чувствовать себя лучше уже через несколько дней. Для полного заживления поражений головного мозга, вызванных паразитом, может потребоваться от трех недель до шести месяцев.
Даже если вы почувствуете себя лучше, вам, возможно, придется продолжать лечение в течение длительного времени, чтобы убедиться, что активные паразиты уничтожены. Если вы беременны и у вас диагностирован токсоплазмоз, вам, вероятно, придется принимать лекарства до конца беременности. Лечение врожденного токсоплазмоза может длиться до года. Лечение пациентов с ослабленной иммунной системой может проводиться на неопределенный срок.
Если вы беременны и у вас диагностирован токсоплазмоз, вам, вероятно, придется принимать лекарства до конца беременности. Лечение врожденного токсоплазмоза может длиться до года. Лечение пациентов с ослабленной иммунной системой может проводиться на неопределенный срок.
Как позаботиться о себе при токсоплазмозе?
Если вы беременны и у вас диагностирован токсоплазмоз, следуйте рекомендациям своего лечащего врача, чтобы снизить риск передачи инфекции плоду.
Если у вас ослаблена иммунная система и у вас диагностирован токсоплазмоз, вы и ваш лечащий врач можете составить план лечения токсоплазмоза, одновременно контролируя любые другие сопутствующие заболевания.
Профилактика
Как предотвратить токсоплазмоз?
Безопасное приготовление пищи и мытье рук — это самые важные меры, которые вы можете предпринять для предотвращения токсоплазмоза.
- Соблюдайте правила безопасного замораживания и приготовления перед употреблением мяса.

- Очищайте фрукты и овощи или тщательно мойте их перед едой.
- Разделочные доски, столешницы, столовые приборы и посуду после использования мыть мыльной водой.
- Не пейте непастеризованное молоко.
- Не ешьте сырых или недоваренных моллюсков, устриц или мидий.
- Не пейте неочищенную воду.
- Надевайте перчатки при работе в саду и при работе с почвой или песком. После этого вымойте руки водой с мылом.
- Крышка песочницы на открытом воздухе.
- Не давайте кошкам сырое или недоваренное мясо.
- Ежедневно меняйте кошачий туалет. Наденьте перчатки и вымойте руки водой с мылом после этого.
- Держите кошек в помещении.
Если вы беременны или у вас ослаблена иммунная система:
- По возможности не меняйте кошачий туалет самостоятельно.
- Если вам необходимо сменить кошачий туалет, наденьте одноразовые перчатки и тщательно вымойте руки после этого.
- Не берите новую кошку и не берите бездомную кошку
Перспективы/прогноз
Каковы перспективы токсоплазмоза?
Перспективы токсоплазмоза различаются. У людей со здоровой иммунной системой редко развиваются серьезные осложнения от токсоплазмоза.
У людей со здоровой иммунной системой редко развиваются серьезные осложнения от токсоплазмоза.
При врожденном токсоплазмозе более 70% детей достигают ожидаемых вех развития при своевременном лечении.
У больных с ослабленным иммунитетом токсоплазмоз чаще всего обнаруживается в головном мозге. При лечении выживаемость составляет не менее 70%. Без лечения токсоплазмоз головного мозга приводит к летальному исходу.
Излечивается ли когда-нибудь токсоплазмоз?
Из-за кист, оставленных T. gondii , токсоплазмоз невозможно полностью вылечить. Лекарства могут лечить активную инфекцию, но не уничтожают кисты.
Если у вас здоровая иммунная система, кисты не должны реактивироваться. Но если у вас ослабленная иммунная система или если у вас врожденный токсоплазмоз, паразит может реактивироваться и вызвать у вас заболевание в будущем.
Жить с
Как позаботиться о себе при токсоплазмозе?
Если у вас диагностирован токсоплазмоз, следите за своими симптомами. Независимо от того, было ли вам назначено лечение или нет, позвоните своему врачу, если состояние не улучшится или ухудшится.
Независимо от того, было ли вам назначено лечение или нет, позвоните своему врачу, если состояние не улучшится или ухудшится.
Если у вашего ребенка был диагностирован токсоплазмоз при рождении, тесно сотрудничайте с его педиатром, чтобы убедиться, что он получает соответствующее лечение. Последующее наблюдение даже после того, как лечение будет проведено в соответствии с графиком, рекомендованным их поставщиком. Знайте, какие признаки реактивации искать.
Когда мне следует обратиться к поставщику медицинских услуг?
Если вы беременны или планируете забеременеть, или если у вас ослаблена иммунная система, вам следует поговорить со своим лечащим врачом о шагах, которые вы можете предпринять, чтобы предотвратить токсоплазмоз у себя или своего будущего ребенка.
Если у вас есть симптомы токсоплазмоза, особенно если у вас ослаблена иммунная система, немедленно обратитесь к своему врачу.
Какие вопросы я должен задать своему врачу?
- Какие особые меры предосторожности следует принимать для предотвращения токсоплазмоза?
- Как предотвратить передачу токсоплазмоза во время беременности?
Часто задаваемые вопросы
Как я узнаю, что у моей кошки токсоплазмоз?
Как и у людей, у кошек часто не проявляются симптомы токсоплазмоза. Если у вас есть вопросы о токсоплазмозе у вашей кошки, обратитесь к ветеринару.
Если у вас есть вопросы о токсоплазмозе у вашей кошки, обратитесь к ветеринару.
Какой процент владельцев кошек болеет токсоплазмозом?
Поскольку симптомы обычно отсутствуют, трудно определить, какой процент владельцев кошек болеет токсоплазмозом. Тем не менее, исследования показывают, что владение кошкой само по себе не подвергает вас значительно большему риску, чем другие.
Должен ли я избавиться от своей кошки, если я беременна или у меня ослаблена иммунная система?
Нет, вам не обязательно избавляться от кошки, если вы беременны или у вас ослаблен иммунитет. Любители кошек могут принять меры предосторожности, чтобы снизить риск заражения токсоплазмозом.
Держите кошку в помещении, попросите кого-нибудь часто менять лоток и не кормите кошку сырым или недоваренным мясом — все это снижает риск заражения вас и вашей кошки токсоплазмозом. Если вам нужно сменить лоток, наденьте перчатки и маску и сразу после этого вымойте руки.
Наконец, не берите бездомных кошек и не берите новую кошку, пока вы беременны или у вас ослаблена иммунная система.
Записка из клиники Кливленда
Токсоплазмоз, как правило, не является серьезным заболеванием, но представляет собой уникальную угрозу для людей во время беременности или для тех, у кого нарушена иммунная система. К счастью, есть много способов предотвратить инфекцию. Поговорите со своим лечащим врачом о том, как снизить риск заражения токсоплазмозом в зависимости от ваших конкретных обстоятельств.
Опухшие лимфатические узлы: симптомы, причины и прочее
Лимфатические узлы — это небольшие железы, фильтрующие лимфу, прозрачную жидкость, циркулирующую по лимфатической системе. Во время инфекции или болезни в лимфатических узлах накапливаются бактерии, мертвые или больные клетки. Симптомы могут включать кашель, усталость и лихорадку.
Лимфатическая система состоит из каналов по всему телу, похожих на кровеносные сосуды. Лимфатические узлы — это небольшие железы, которые фильтруют лимфу — прозрачную жидкость, циркулирующую по лимфатической системе.
Лимфатические узлы расположены по всему телу. Их можно найти под кожей во многих областях, в том числе:
- в подмышечных впадинах
- под челюстью
- над ключицей
- с обеих сторон шеи
- с обеих сторон паха
Лимфатические узлы хранить лейкоциты, которые отвечают за уничтожение вторгшихся организмов.
Лимфатические узлы также действуют как военный контрольно-пропускной пункт. Когда бактерии, вирусы и аномальные или больные клетки проходят через лимфатические каналы, они останавливаются в лимфатическом узле.
Столкнувшись с инфекцией или заболеванием, в лимфатических узлах накапливается мусор, такой как бактерии и мертвые или больные клетки.
Лимфаденопатия — это другое название отека лимфатических узлов. Симптомы, которые могут присутствовать вместе с опухшими лимфатическими узлами:
- кашель
- усталость
- лихорадка
- озноб
- насморк
- потливость

Опухшие лимфатические узлы — это один из признаков того, что ваша лимфатическая система работает над избавлением организма от инфекций и болезней.
Инфекции
Лимфатические узлы увеличиваются, когда инфекция возникает в той области, где они расположены. Например, лимфатические узлы на шее могут опухнуть в ответ на инфекцию верхних дыхательных путей, например простуду.
Увеличение лимфатических узлов головы и шеи также может быть вызвано такими инфекциями, как:
- ушная инфекция
- Синусовая инфекция
- Грипп
- Стрекка
- Мононуклеоз (MONO)
- Зубная инфекция, включающая в себя абсццццензии
- Skin Infection
- HIV
Другие возможные причины включают:
- лихорадку от кошачьих царапин
- тонзиллит
- токсоплазмоз
- туберкулез
- опоясывающий лишай
Неинфекционные причины
Серьезные состояния, такие как нарушения иммунной системы или рак, могут вызвать увеличение лимфатических узлов по всему телу.
Расстройства иммунной системы, вызывающие увеличение лимфатических узлов, включают волчанку и ревматоидный артрит.
Любые виды рака, которые распространяются в организме, могут вызвать увеличение лимфатических узлов. Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая является раком лимфатической системы, также вызывает увеличение лимфатических узлов.
Other causes of swollen lymph nodes include, but aren’t limited to:
- some medications, such as antiseizure and antimalarial drugs
- allergic reactions to medications
- stress
- gingivitis
- mouth sores
- leukemia
- Лимфома Ходжкина
- Неходжкинская лимфома
- Синдром Сезари, редкий тип лимфомы
Увеличенные лимфатические узлы могут быть размером с горошину или размером с вишню.
Они могут быть болезненными на ощупь или при определенных движениях.
Опухшие лимфатические узлы под челюстью или по обе стороны шеи могут болеть, когда вы поворачиваете голову определенным образом или пережевываете пищу. Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть и нежными.
Если вы недавно заболели или получили травму, сообщите об этом врачу. Эта информация жизненно важна, чтобы помочь им определить причину ваших симптомов.
Врач также спросит вас о вашей истории болезни. Поскольку некоторые заболевания или лекарства могут вызвать увеличение лимфатических узлов, предоставление истории болезни поможет установить диагноз.
После того, как вы обсудите симптомы с врачом, он проведет медицинский осмотр. Это состоит в проверке размера ваших лимфатических узлов и их ощупывании, чтобы увидеть, не болезненны ли они.
После медицинского осмотра могут быть назначены анализы крови для выявления определенных заболеваний.
При необходимости врач может назначить визуализацию для дальнейшей оценки лимфатического узла или других участков тела, которые могли вызвать увеличение лимфатического узла. Общие тесты визуализации, используемые для проверки лимфатических узлов, включают:
Общие тесты визуализации, используемые для проверки лимфатических узлов, включают:
- Рентген
- УЗИ
- КТ
Если вышеуказанные тесты указывают на необходимость дальнейшего обследования, врач может назначить МРТ.
В некоторых случаях после МРТ может потребоваться дальнейшее обследование. В этом случае врач может назначить биопсию лимфатического узла. Это минимально инвазивный тест, который заключается в использовании тонких игольчатых инструментов для взятия образца клеток из лимфатического узла. Затем клетки отправляют в лабораторию, где их проверяют на основные заболевания, такие как рак.
При необходимости врач может удалить весь лимфатический узел.
Опухшие лимфатические узлы могут уменьшиться сами по себе без какого-либо лечения. В некоторых случаях врач может пожелать наблюдать за ними без лечения.
В случае инфекции вам могут быть назначены антибиотики или противовирусные препараты для устранения состояния, вызывающего увеличение лимфатических узлов. Ваш врач может также порекомендовать лекарства, такие как ацетаминофен (тайленол) и ибупрофен (адвил, мотрин), чтобы облегчить боль и уменьшить воспаление.
Ваш врач может также порекомендовать лекарства, такие как ацетаминофен (тайленол) и ибупрофен (адвил, мотрин), чтобы облегчить боль и уменьшить воспаление.
Опухшие лимфатические узлы, вызванные раком, могут не уменьшиться до своего нормального размера до тех пор, пока рак не будет вылечен. Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Ваш врач обсудит с вами наиболее подходящий вариант лечения.
Единственный способ предотвратить увеличение лимфатических узлов — предотвратить состояния, которые могут их вызвать. Ниже приведены некоторые шаги, которые вы можете предпринять:
- Соблюдайте правила гигиены полости рта, чтобы сохранить здоровье зубов и десен.
- Часто мойте руки.
- Сделайте прививку от таких заболеваний, как опоясывающий лишай, туберкулез и грипп.
- Не делитесь едой, напитками или личными вещами, такими как полотенца, с кем-либо, у кого есть заразная инфекция, такая как моно или простуда.

- Используйте презервативы или другие средства защиты во время полового акта.
- Попросите своего врача сменить лекарство, если у вас возникнет неблагоприятная или аллергическая реакция.
- Избегайте диких кошек и не позволяйте своим домашним кошкам играть на улице.
Если вы испытываете какие-либо симптомы, которые иногда сопровождают увеличение лимфатических узлов, или если у вас болезненные опухшие лимфатические узлы и нет других симптомов, обратитесь к врачу. Опухшие, но не болезненные лимфатические узлы могут быть признаком серьезной проблемы.
В некоторых случаях увеличенный лимфатический узел уменьшается по мере исчезновения других симптомов. Если лимфатический узел опух и болит или опухоль держится более нескольких дней, также обратитесь к врачу.
Прочитайте эту статью на испанском языке.
Как естественным образом лечить опухшие лимфатические узлы на шее
Опухшие лимфатические узлы встречаются относительно часто и могут указывать на инфекцию. В то время как люди могут использовать безрецептурные лекарства для облегчения боли, некоторые природные средства также могут помочь ускорить процесс заживления.
В то время как люди могут использовать безрецептурные лекарства для облегчения боли, некоторые природные средства также могут помочь ускорить процесс заживления.
Лимфатические узлы представляют собой небольшие бобовидные органы внутри тела. Они отвечают за борьбу с инфекциями и удаление токсинов.
Хотя опухшие лимфатические узлы обычно рассасываются сами по себе, если они вызывают дискомфорт, люди могут попробовать натуральные и домашние средства. Однако, хотя они могут помочь, существует ограниченное количество исследований, подтверждающих их эффективность.
Узнайте больше о натуральных средствах от опухших лимфатических узлов, о том, как их предотвратить и когда обратиться к врачу.
Увеличение лимфатических узлов обычно рассасывается самостоятельно. Они могут быть реакцией на инфекцию, поэтому после ее прохождения они должны уменьшиться до своего ожидаемого размера.
Однако это может занять 2 недели и более. Тем временем для облегчения симптомов человек может:
- накладывать теплые влажные компрессы
- пить много жидкости
- принимайте безрецептурные обезболивающие, такие как ибупрофен или ацетаминофен
- дайте организму время отдохнуть и восстановиться
Исследования показывают, что различные природные средства могут помочь уменьшить отек лимфатических узлов.
Перец чили
Острый перец чили расширяет кровеносные сосуды, улучшая кровообращение. Повышенная циркуляция облегчает перемещение жидкости в организме, что может уменьшить отек.
Люди могут употреблять кайенский перец, добавляя его в свой ежедневный рацион. Если им не нравится острая пища, им будет легче употреблять этот ингредиент в виде напитка. Они могут попробовать смешать кайенский перец, мед и теплую воду и пить ее один или несколько раз в день.
Базилик и корица
Базилик и корица — два распространенных в быту ингредиента, обладающих антимикробным и противовоспалительным действием.
Некоторым нравится смешивать их с теплым напитком. Чтобы приготовить лекарство:
- Доведите до кипения 3 стакана воды, затем добавьте по 2 чайные ложки базилика и корицы.
- Вскипятите и дайте постоять 15 минут.
- Профильтруйте смесь через сито, чтобы удалить твердые частицы.
Яблочный уксус
Яблочный уксус (ACV) — популярное натуральное средство. Он обладает антимикробными свойствами и, согласно исследованию 2021 года, эффективен против метициллин-резистентных Staphylococcus aureus и Escherichia coli. Однако многие считают, что он может помочь в борьбе с инфекциями, вызывающими отек лимфатических узлов, но клинические исследования не подтверждают этот вывод.
Он обладает антимикробными свойствами и, согласно исследованию 2021 года, эффективен против метициллин-резистентных Staphylococcus aureus и Escherichia coli. Однако многие считают, что он может помочь в борьбе с инфекциями, вызывающими отек лимфатических узлов, но клинические исследования не подтверждают этот вывод.
ACV можно использовать двумя способами. Один из них — смешать 1 столовую ложку яблочного уксуса с медом и теплой водой. Другой включает в себя смешивание 1 стакана теплой воды с 1 столовой ложкой яблочного уксуса. Человек может пропитать мочалку любой смесью и приложить ее к пораженным лимфатическим узлам.
Узнайте больше о ACV.
Касторовое масло
Касторовое масло обладает некоторыми противовоспалительными и болеутоляющими свойствами. Он содержит жирную кислоту, называемую рицинолеиновой кислотой, которая, как предполагают некоторые исследования, может быть причиной этих эффектов.
Некоторые утверждают, что прикладывание компрессов с касторовым маслом — куска материала, пропитанного маслом, — может помочь улучшить кровообращение и снять отек. В настоящее время нет научных данных, подтверждающих их использование, но люди могут захотеть попробовать их, чтобы увидеть, улучшатся ли их симптомы.
В настоящее время нет научных данных, подтверждающих их использование, но люди могут захотеть попробовать их, чтобы увидеть, улучшатся ли их симптомы.
Чтобы попробовать использовать касторовое масло, можно предпринять следующие шаги:
- Нанесите тонкий слой масла на пораженные лимфатические узлы и осторожно помассируйте.
- Замочите мочалку в горячей воде и отожмите.
- Держите ткань над воспаленными лимфатическими узлами в течение 5–10 минут.
- Смойте масло с кожи.
Ромашковый чай
Люди могут пить различные горячие чаи, чтобы успокоить боль в горле, а определенные чайные смеси могут принести дополнительную пользу для здоровья.
Например, ромашковый чай может помочь снять отек.
Ромашка обладает противовоспалительными свойствами и может облегчить боль. Люди могут использовать свежие цветки ромашки или чайные пакетики для приготовления чая, и они могут пить его один или несколько раз в день.
Вышеуказанные природные средства безопасны для большинства людей, но люди должны знать, что натуральные средства не означают здоровых. Некоторые природные и травяные средства могут быть опасными, вызывать аллергические реакции или взаимодействовать с лекарствами человека.
Некоторые природные и травяные средства могут быть опасными, вызывать аллергические реакции или взаимодействовать с лекарствами человека.
Лица, осуществляющие уход за детьми, должны проконсультироваться с врачом, прежде чем использовать какие-либо природные средства, так как дополнительные подходы не подвергались испытаниям на безопасность у детей. Кроме того, беременным, кормящим или страдающим хроническими заболеваниями следует обратиться к врачу, прежде чем пробовать натуральные средства.
Если у человека возникают какие-либо симптомы аллергической реакции, такие как затрудненное дыхание и отек рта, губ или языка, ему следует немедленно прекратить использование средства и обратиться к врачу.
Анафилаксия — это тяжелая аллергическая реакция, которая может быть опасной для жизни. Симптомы возникают внезапно и включают в себя:
- Hives
- Отек лица или рта
- Хухиние
- Быстрое, неглубокое дыхание
- Ставка
- Clammy Skin
- .
 Орга
Орга - синие или белые губы
- обморок или потеря сознания
Если у кого-то есть следующие симптомы:
- Проверьте, есть ли у них шприц-ручка с адреналином. Если да, следуйте инструкциям на боковой стороне пера, чтобы использовать его.
- Наберите 911 или номер ближайшего отделения неотложной помощи.
- Уложить человека из положения стоя. Если их вырвало, переверните их на бок.
- Оставайтесь с ними, пока не прибудут службы экстренной помощи.
Некоторым людям может потребоваться более одной инъекции адреналина. Если симптомы не улучшаются в течение 5–15 минут или возвращаются, используйте вторую ручку, если она у человека есть.
Поскольку опухшие лимфатические узлы часто возникают из-за инфекций, их профилактика включает соблюдение правил гигиены и другие меры, направленные на предотвращение заразных заболеваний.
Эти правила включают:
- частое мытье рук
- избегание прикосновений к носу, рту или глазам
- держаться подальше от больных людей
Некоторые инфекции, которые могут вызвать увеличение лимфатических узлов, включают: простуда
Как правило, опухшие лимфатические узлы должны уменьшаться и рассасываться через 2–3 недели. Если человек испытывает опухшие лимфатические узлы дольше, чем это время, он может обратиться к врачу.
Если человек испытывает опухшие лимфатические узлы дольше, чем это время, он может обратиться к врачу.
Они также могут обратиться к врачу, если:
- опухшие железы становятся больше
- припухлость становится твердой или не смещается после нажатия на них
- у них наблюдается ночная потливость или очень высокая температура в течение более 3 или 4 дней
- нет других признаков болезни или инфекции
- увеличены лимфатические узлы выше или ниже ключицы
Опухшие лимфатические узлы являются признаком хорошо функционирующей иммунной системы, борющейся с инфекцией, но они могут вызывать боль и дискомфорт.
Различные домашние средства могут уменьшить отек лимфатических узлов и ускорить процесс заживления. Однако стоит отметить, что научные данные, подтверждающие их использование, ограничены.
Если симптомы сохраняются дольше двух недель, человек может обратиться к врачу.
Увеличенные лимфатические узлы: причины, диагностика и лечение
Увеличенные лимфатические узлы обычно указывают на обычную инфекцию, но они также могут сигнализировать о заболевании, таком как иммунное расстройство или, реже, о типе рака.
Лимфатические узлы — это небольшие круглые структуры, которые играют жизненно важную роль в иммунной системе организма. Опухшие лимфатические узлы также известны как опухшие железы.
В этой статье мы рассмотрим причины увеличения лимфатических узлов, когда следует обратиться к врачу и варианты лечения.
Лимфатические узлы собирают и фильтруют жидкости, отходы и вредные микробы. В организме человека сотни лимфатических узлов. Основные лимфатические узлы, которые люди могут увидеть или ощутить, находятся:
- под челюстью
- с каждой стороны шеи
- под мышками
- с обеих сторон паха
Лимфа втекает и выходит лимфатические узлы по всему телу, прежде чем, наконец, вернуться к груди. При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма. Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают бороться с инфекцией, атакуя микробы, скопившиеся в лимфатической жидкости организма.
Лимфатические узлы могут увеличиться, если у человека временная инфекция. Отек возникает в результате активности иммунных клеток в лимфатических узлах.
Расположение припухлости часто связано с пораженным участком. Например, инфекция уха может вызвать увеличение лимфатических узлов возле уха, в то время как человек с инфекцией верхних дыхательных путей может заметить увеличение лимфатических узлов на шее.
Люди могут проверить, не опухли ли их лимфатические узлы, слегка надавив на область, например на шею сбоку.
Опухшие лимфатические узлы на ощупь напоминают мягкие круглые бугорки, и они могут быть размером с горошину или виноградину. Они могут быть чувствительными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Лимфатические узлы появляются параллельно с обеих сторон тела. Люди могут проверить узлы с каждой стороны и сравнить их, чтобы увидеть, больше ли один, чем другой, что, вероятно, указывает на отек.
Многие люди с опухшими железами также испытывают боль при резких или напряженных движениях. К таким движениям относятся резкие повороты шеи, покачивание головой или прием пищи, которую трудно жевать.
Наряду с другими симптомами часто возникает увеличение лимфатических узлов. Они варьируются в зависимости от основной проблемы, но могут включать боль в горле, кашель или гриппоподобные симптомы.
Многие различные состояния вызывают увеличение лимфатических узлов, особенно узлов на голове и шее. Эти состояния включают аутоиммунные заболевания, определенные виды рака и распространенные инфекции, такие как грипп. Некоторые лекарства, такие как противомалярийные и противосудорожные препараты, также могут вызывать отек.
У большинства людей наблюдается локализованная лимфаденопатия, при которой увеличиваются только лимфатические узлы в одной конкретной области тела. Когда опухает более одной области, это называется генерализованной лимфаденопатией и обычно означает системное или общее для всего организма заболевание, которое может потребовать медицинской помощи.
В следующих разделах мы более подробно обсудим возможные причины увеличения лимфатических узлов.
Инфекции
Поделиться на PinterestПростуда и грипп могут вызвать увеличение лимфатических узлов.
Инфекции, которые могут вызвать увеличение лимфатических узлов, в основном вирусные. Common infections include:
- the common cold
- the flu
- sinus infections
- mononucleosis
- tonsillitis
- tooth or gum infections
- staph infections
- strep throat
- skin infections
- fungal infections
More тяжелые инфекции, которые могут вызвать опухоль в одной или нескольких областях лимфатических узлов, включают:
- куриная оспа
- Tuberculosis
- Carles
- Rubella
- Herpes
- Lyme Behence
- ВИЧ
- Toxoplasmosis
Smeals Shareld, который может быть Cathlister Shareld Smeally, также называется Cathlister Shareld Smeally, которая может быть Cathlister Shareld, которая может быть Cathlister Shareld. место рядом с кошачьей царапиной.
место рядом с кошачьей царапиной.
Расстройства иммунной системы
Иммунные расстройства, которые могут вызывать увеличение лимфатических узлов, включают:
- системную красную волчанку (волчанку)
- rheumatoid arthritis
- Sjogren’s syndrome
Cancers
Much less commonly, swollen lymph nodes can also indicate a malignancy, or cancer, including:
- lymphoma
- Hodgkin disease
- leukemia
- metastases, or the spread существующего рака
- Саркома Капоши
Определенные факторы риска делают человека более склонным к злокачественным заболеваниям лимфатической системы, таким как лимфома. К ним относятся:
- возраст 40 лет и старше
- мужчина
- белая кожа
Люди со злокачественным лимфатическим узлом могут заметить, что узел кажется твердым или эластичным. Они также могут испытывать системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса.
Увеличение паховых лимфатических узлов
Инфекции, передающиеся половым путем (ИППП), такие как сифилис и гонорея, могут вызывать увеличение лимфатических узлов, обычно в паховой области. Лимфатические узлы в паху также известны как паховые лимфатические узлы.
Повторяющиеся инфекции, инфекции нижней части тела и травмы ног также могут вызывать увеличение лимфатических узлов в паху.
Во многих случаях опухоль уменьшается, а затем исчезает в течение 2–3 недель после того, как организм успешно борется с инфекцией. Если проблема сохраняется дольше, чем пару недель, это может потребовать визита к врачу.
Другие причины для посещения врача включают:
- лимфатический узел, который кажется твердым или резиновым на ощупь
- узел, который не двигается свободно
- узел диаметром дюйм или более
- увеличенные лимфатические узлы, сопровождающиеся ночной потливостью, болью в животе, необъяснимой потерей веса или высокой температурой
Врач часто может диагностировать причину опухших лимфатических узлов, проведя медицинский осмотр с акцентом на пораженный участок и обсудив симптомы человека и историю болезни.
Однако они также могут назначить медицинские анализы для определения причины отека. Эти тесты могут включать обычный анализ крови для поиска признаков инфекции.
Визуализирующие обследования могут помочь врачу внимательно изучить лимфатические узлы и окружающие структуры тела. К визуализирующим исследованиям относятся:
- УЗИ
- КТ
- МРТ
Если опухоль сохраняется в течение нескольких недель или у человека есть другие настораживающие признаки, врач может порекомендовать биопсию лимфатического узла. Во время этой процедуры врач обезболит область, сделает небольшой надрез и удалит участок ткани лимфатического узла, чтобы отправить его в лабораторию для исследования под микроскопом.
В качестве альтернативы они могут выбрать тонкоигольную аспирацию, которая включает использование иглы для взятия некоторых клеток из лимфатического узла для анализа.
Поделиться на PinterestОбильное питье поможет уменьшить симптомы, которые может вызвать инфекция.
Отек лимфатических узлов обычно исчезает после исчезновения инфекции. Отек также может исчезнуть, когда человек принимает прописанные лекарства, такие как антибиотики или противовирусные препараты.
Врачи могут прописать противовоспалительные препараты, если у человека наблюдается отек тканей.
Если увеличение лимфатических узлов вызвано сопутствующим заболеванием, лечение этого состояния должно уменьшить опухоль.
Общие домашние средства для лечения симптомов увеличения лимфатических узлов включают:
- прием безрецептурных обезболивающих, таких как ацетаминофен или ибупрофен
- наложение теплого влажного компресса на пораженный участок
- обильное питье, такие как вода и свежевыжатые соки
- отдых, помогающий организму оправиться от болезни
Увеличенные лимфатические узлы обычно являются симптомом другого заболевания, например инфекции, и обычно проходят сами по себе в течение нескольких недель.
Лучше обратиться к врачу, если увеличенные лимфатические узлы сохраняются более 3 недель или сопровождаются другими симптомами, такими как высокая температура, боль в животе или ночная потливость. Причина отека определит лечение.
Причина отека определит лечение.
Прочитайте статью на испанском языке.
Увеличение лимфатических узлов Информация | Гора Синай
Опухшие железы; Железы — опухшие; Лимфатические узлы — опухшие; Лимфаденопатия
Лимфатические узлы присутствуют по всему телу. Они являются важной частью вашей иммунной системы. Лимфатические узлы помогают вашему телу распознавать и бороться с микробами, инфекциями и другими посторонними веществами.
Термин «опухшие железы» относится к увеличению одного или нескольких лимфатических узлов. Медицинское название опухших лимфатических узлов — лимфаденопатия.
У ребенка узел считается увеличенным, если его ширина превышает 1 сантиметр (0,4 дюйма).
Лимфатическая система фильтрует жидкость вокруг клеток. Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).
Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).
Увеличение лимфатических узлов, боль в горле, утомляемость и головная боль — вот некоторые из симптомов мононуклеоза, вызываемого вирусом Эпштейна-Барр. Как правило, это самоограничивающееся заболевание, и большинство пациентов могут выздороветь в течение 4–6 недель без лекарств.
Лимфатическая система представляет собой сложную систему дренажа и транспорта жидкости, а также иммунного ответа и устойчивости к болезням. Жидкость, которая вытесняется из кровотока при нормальной циркуляции, фильтруется через лимфатические узлы для удаления бактерий, аномальных клеток и других веществ. Эта жидкость затем транспортируется обратно в кровоток через лимфатические сосуды. Лимфа движется только в одном направлении, к сердцу.
Эта жидкость затем транспортируется обратно в кровоток через лимфатические сосуды. Лимфа движется только в одном направлении, к сердцу.
Лимфатические узлы вырабатывают иммунные клетки, помогающие бороться с инфекцией. Они также фильтруют лимфатическую жидкость и удаляют посторонние вещества, такие как бактерии и раковые клетки. Они могут стать опухшими из-за воспалительных состояний, абсцесса, рака и чаще всего из-за инфекции. Общие области, где можно прощупать лимфатические узлы, включают пах, подмышки, за ушами, затылок, боковые стороны шеи, а также под челюстью и подбородком.
Лимфатические узлы играют важную роль в защите организма от инфекций. Отек может возникнуть, даже если инфекция незначительна или не очевидна. Увеличение лимфатических узлов обычно является результатом локализованной или системной инфекции, образования абсцесса или злокачественного новообразования.
Соображения
Общие области, где можно прощупать лимфатические узлы (пальцами), включают:
- Пах
- Подмышка
- Шея (имеется цепочка лимфатических узлов по обеим сторонам передней части шеи, по обеим сторонам шеи и вниз по каждой стороне задней части шеи)
- Под челюстью и подбородком
- За ушами
- На затылке
Причины
Инфекции являются наиболее распространенной причиной увеличения лимфатических узлов. Инфекции, которые могут вызвать их, включают:
Инфекции, которые могут вызвать их, включают:
- Абсцесс или ретинированный зуб
- Ушная инфекция
- Простуда, грипп и другие инфекции
- Отек (воспаление) десен (гингивит)
- Мононуклеоз
Иммунные или аутоиммунные нарушения, которые могут вызвать увеличение лимфатических узлов:
- ВИЧ
- Ревматоидный артрит (RA)
Раковые заболевания, которые могут вызвать опухшие лимфатические узлы:
- Leucemia
- Hodgkin болезнь
- . Не-голодные.
Некоторые лекарства могут вызвать увеличение лимфатических узлов, в том числе:
- Противосудорожные препараты, такие как фенитоин
- Иммунизация против брюшного тифа
Какие лимфатические узлы опухают, зависит от причины и пораженных частей тела. Опухшие лимфатические узлы, которые появляются внезапно и болезненны, обычно вызваны травмой или инфекцией.
 Медленный, безболезненный отек может быть вызван раком или опухолью.
Медленный, безболезненный отек может быть вызван раком или опухолью.Уход на дому
Болезненные лимфатические узлы обычно являются признаком того, что ваш организм борется с инфекцией. Болезненность обычно проходит через пару дней без лечения. Лимфатический узел может не вернуться к своему нормальному размеру в течение нескольких недель.
Когда обращаться к медицинскому работнику
Обратитесь к своему поставщику медицинских услуг, если:
- Ваши лимфатические узлы не уменьшаются в течение нескольких недель или продолжают увеличиваться.

- Они красные и нежные.
- На ощупь они твердые, неровные или зафиксированы на месте.
- У вас лихорадка, ночная потливость или необъяснимая потеря веса.
- Любой узел у ребенка больше 1 сантиметра (чуть меньше половины дюйма) в диаметре.
Что ожидать в вашем кабинете Посетите
Ваш врач проведет медицинский осмотр и спросит о вашей истории болезни и симптомах. Примеры вопросов, которые могут быть заданы:
- Когда начался отек
- Если отек возник внезапно
- Болезненность каких-либо узлов при нажатии
Могут быть выполнены следующие анализы:
- Анализы крови, в том числе функциональные пробы печени, функциональные пробы почек и общий анализ крови с дифференциалом
- Биопсия лимфатических узлов
- Рентген грудной клетки
- Сканирование печени и селезенки
Лечение зависит от причины увеличения узлов.



