Острый аппендицит: не игнорируйте симптомы
Справа в нижних отделах живота у каждого человека есть небольшой отросток в области слепой кишки, размером 6-8 см, толщиной 1 см, так называемый «червеобразный отросток», по латыни – аппендикс.
Аппендицит – это воспаление червеобразного отростка. Причины возникновения аппендицита никому неизвестны, для ученых до сих пор загадка, почему бактерии, долгое время живущие в просвете кишечника, вдруг начинают вызывать воспаление. Однако, причина не столь важна, когда воспаление уже произошло. В таком случае, нужно как можно скорее устранить воспаленный очаг, чтобы избежать развития перитонита на фоне острого аппендицита.
Нет никаких специальных групп риска – лечение острого аппендицита может понадобиться в любом возрасте, у любого человека любого пола. Тем не менее, по статистике заболевание чаще встречается у людей молодого и среднего возраста, пожилые страдают от аппендицита намного реже, однако, совсем исключить вероятность возникновения воспаления нельзя.
Правда ли, если есть семечки со шкурками будет аппендицит? Этот факт также весьма загадочен, однако и он имеет место быть. Часто именно употребление семечек «со шкурками» приводит к развитию острого приступа аппендицита.
Симптомы аппендицита
Боли при аппендиците не похожи на тянущие или режущие, специфика болей отличается от любого другого заболевания. Характерной для аппендицита является локализация боли именно в правой нижней части живота. Типичными являются боли, появляющиеся где-то вверху, а потом перемещающиеся в правую подвздошную область, кроме того появляется тошнота, температура – это с вероятностью более 90% симптоматика аппендицита.
Если пациент жалуется на непонятные боли внизу живота, особенно справа, необходимо посетить хирурга, который назначит необходимые обследования, например, УЗИ брюшной полости, будут сделаны необходимые анализы. Аппендицит не так просто диагностировать, поскольку нет точных ультразвуковых данных.
Операция
Обычно лечение острого аппендицита проводится путем лапароскопической операции – наименее травматичная, так что шрамов практически не видно уже через 2 месяца. Однако, в некоторых случаях невозможно провести лапараскопию, необходимо прибегать к традиционной полостной операции. Пациент обязательно предупреждается о виде оперативного вмешательства.
Если аппендикс разрывается, содержимое вытекает в брюшную полость, и развивается перитонит. Лечение острого аппендицита в данном случае проходит в реанимации, проводятся санации, антибактериальная терапия, пребывание в стационаре 6-10 дней.
Отсутствие аппендикса никак не сказывается на жизни человека
Одну неделю после операции нужно соблюдать диету, а потом снова можно есть семечки «со шкурками», если пациент так любит.
Существует миф, что аппедикс якобы выполняет фильтрационную функцию, однако, на самом деле, этот орган не имеет абсолютно никакого специального предназначения. Пациенты, перенесшие аппендэктомию, в дальшейшем не испытывают никаких неприятных ощущений.
Особенности острого аппендицита у детей
Острый аппендицит – это воспаление червеобразного отростка слепой кишки и одно из наиболее частых заболеваний брюшной полости в детском возрасте, требующих срочного хирургического вмешательства. У детей течение острого аппендицита несколько отличается от взрослых, что связано с возрастными особенностями.
В детском возрасте аппендицит развивается быстрее и чаще приводит к перитониту (тяжелому осложнению заболевания), чем у взрослых, особенно у детей первых лет жизни. Острый аппендицит может возникнуть в любом возрасте, однако преимущественно наблюдается после 7 лет. Девочки и мальчики болеют одинаково часто.
Симптомы острого аппендицита
У детей старше 3 лет острый аппендицит обычно начинается постепенно. Основным симптомом является боль, чаще около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области. Обычно боль носит постоянный ноющий характер. Рвота, как правило, бывает однократной, у некоторых детей отмечается задержка стула. Температура тела в первые часы бывает нормальной или незначительно повышенной при неосложненных формах острого аппендицита. Как правило, нарушается сон, снижается или совсем отсутствует аппетит.
Основным симптомом является боль, чаще около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области. Обычно боль носит постоянный ноющий характер. Рвота, как правило, бывает однократной, у некоторых детей отмечается задержка стула. Температура тела в первые часы бывает нормальной или незначительно повышенной при неосложненных формах острого аппендицита. Как правило, нарушается сон, снижается или совсем отсутствует аппетит.
Клиническая картина острого аппендицита у детей ясельного возраста чаще всего развивается бурно, на фоне полного здоровья. Ребенок становится беспокойным, капризным, отказывается от еды, температура повышается до 38 – 39оС, возникает многократная рвота и часто развивается многократный жидкий стул. В кале могут присутствовать примеси крови или слизь.
Если родители замечают у ребенка все или несколько из вышеперечисленных симптомов, следует срочно обратиться к врачу, для принятия неотложных мер или исключения необходимости хирургического вмешательства. До приезда врача важно вспомнить, что и когда ребенок ел в последний раз, когда и сколько раз были стул и рвота. Обязательно измерить температуру и обратить внимание, как ребенок предпочитает лежать.
До приезда врача важно вспомнить, что и когда ребенок ел в последний раз, когда и сколько раз были стул и рвота. Обязательно измерить температуру и обратить внимание, как ребенок предпочитает лежать.
Диагностика острого аппендицита
В большинстве случаев диагноз может быть установлен врачом при осмотре, без применения дополнительных исследований. Несмотря на это обязательным является выполнение клинического анализа крови, в котором видны изменения, характерные для воспалительного процесса. И больным с острыми болями в животе показано проведение ультразвукового исследования (УЗИ), которое позволяет выявить изменения, характерные для острого аппендицита, и определить изменения со стороны органов брюшной полости и малого таза, которые могут давать схожую с острым аппендицитом картину. Для получения достоверной информации УЗИ должен проводить детский специалист, хорошо знающий особенности органов брюшной полости у детей.
При сомнениях в диагнозе необходима госпитализация ребенка и проведение наблюдения в течение 24 часов.
Острые боли в животе у детей могут быть вызваны и другими заболеваниями, такими как плевропневмония, кишечные инфекции, вирусные респираторные заболевания, почечная колика и другие острые хирургические заболевания органов брюшной полости, которые бывает трудно дифференцировать с острым аппендицитом.
Хирургическое лечение острого аппендицита
В Детской клинике ЕМС предпочтение при оперативном вмешательстве отдается лапароскопической аппендэктомии, которая сопряжена с меньшим риском развития осложнений и возникновения раневой инфекции, отличается меньшей травматичностью для ребенка и прекрасным косметическим эффектом.
Для хирургического лечения аппендицита в Детской клиники ЕМС обеспечены все необходимые условия:
-
высококвалифицированные хирурги клиники владеют всеми современными методами лапароскопических вмешательств и имеют соответствующие сертификаты;
-
применяется необходимое высокотехнологичное оборудование и специальные инструменты для малоинвазивных вмешательств;
-
операцию сопровождает опытный врач-анестезиолог, и используется современная и безопасная для детей анестезия для лапароскопических вмешательств.
Послеоперационный период
Не менее важен послеоперационный период. В клинике созданы все условия для комфортного пребывания детей в палате интенсивной терапии, где они могут находиться вместе с мамой. Палата оснащена высокотехнологичным оборудованием, установлены системы круглосуточного мониторирования, а медицинская сестра неотрывно наблюдает за состоянием маленьких пациентов.
Детям после операционного вмешательства всегда проводят антибактериальную терапию. После традиционной аппендэктомии обезболивание обычно требуется на протяжении 2–3 суток, а после лапароскопической – обычно в течение первых суток после операции. Кормить ребенка начинают с первых послеоперационных суток. На 4–5е сутки выполняют контрольное ультразвуковое исследование и клинические анализы.
Уже через неделю после выписки из стационара ребенок может посещать детское дошкольное учреждение или школу. Первые две недели после выписки ребенка рекомендуется кормить небольшими порциями несколько раз в день, чтобы исключить возможность переедания. Как правило от занятий физкультурой ребенок освобождается на 1 месяц.
Аппендицит: признаки, симптомы и лечение
Подсчитано, что один из 20 человек в США в какой-то момент своей жизни заболеет аппендицитом. Чтобы понять это условие, давайте сначала внимательно рассмотрим приложение. Этот орган является частью нашей толстой кишки и расположен в нижней правой части живота. В частности, аппендикс представляет собой небольшую трубку в форме пальца, которая торчит из слепой кишки, части, где встречаются толстая и тонкая кишки. Когда-то считалось, что аппендикс играет важную роль в формировании иммунной системы нашего организма, но сейчас многие считают его рудиментарным органом. Это означает, что он больше не служит большой цели. Проще говоря, мы можем жить без приложения. Вот почему хирургическое удаление является лучшим методом лечения аппендицита.
В частности, аппендикс представляет собой небольшую трубку в форме пальца, которая торчит из слепой кишки, части, где встречаются толстая и тонкая кишки. Когда-то считалось, что аппендикс играет важную роль в формировании иммунной системы нашего организма, но сейчас многие считают его рудиментарным органом. Это означает, что он больше не служит большой цели. Проще говоря, мы можем жить без приложения. Вот почему хирургическое удаление является лучшим методом лечения аппендицита.
Что такое аппендицит?
Аппендицит — это воспаление и инфицирование аппендикса. Воспаление может произойти, когда отверстие аппендикса блокируется. Такие закупорки часто трудно обнаружить врачам даже в хирургии. Это делает невозможным узнать со 100% уверенностью, что вызывает аппендицит. При этом врачи широко признают, что основными причинами закупорки аппендикса являются следующие:
- Кусок стула, который иногда образует небольшой камень
- Отек лимфатических тканей в стенке червеобразного отростка.
 Этот отек может быть реакцией на инфекцию в аппендиксе или в другом месте тела.
Этот отек может быть реакцией на инфекцию в аппендиксе или в другом месте тела. - Организмы, такие как черви
- Опухоли
При закупорке аппендикса происходит несколько вещей. Во-первых, аппендикс не может опорожнять вырабатываемую им жидкость и слизь. Это приводит к увеличению давления в аппендиксе. По мере повышения давления приток крови к аппендиксу нарушается, и клетки внутри него начинают отмирать. Между тем, бактерии в аппендиксе быстро размножаются, в результате чего орган еще больше опухает и иногда наполняется гноем.
Если инфекцию не лечить и давление внутри аппендикса поднимается выше критической точки, аппендикс может разорваться или лопнуть. Поскольку разрыв аппендикса может быть опасным для жизни, особенно если его не лечить быстро, аппендицит считается неотложной медицинской помощью. Наиболее рекомендуемый курс лечения — хирургическое удаление аппендикса.
Пообщайтесь с врачом и получите лечение аппендицита всего за 39 долларов США
Начало работыКаковы симптомы аппендицита?
Больной аппендицитом будет чувствовать боль внизу живота справа.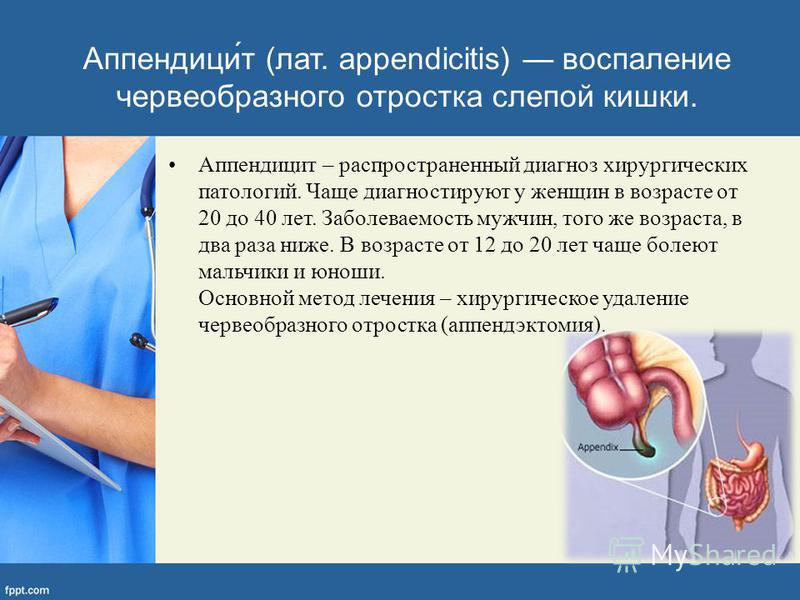 Однако во многих случаях боль при аппендиците может начаться вокруг пупка, а затем сместиться вниз и вправо. По мере усугубления воспаления боль усиливается и в конечном итоге может стать довольно сильной.
Однако во многих случаях боль при аппендиците может начаться вокруг пупка, а затем сместиться вниз и вправо. По мере усугубления воспаления боль усиливается и в конечном итоге может стать довольно сильной.
Вот общие симптомы аппендицита:
- Тупая боль вокруг пупка, которая становится все более острой по мере перемещения в правый нижний отдел живота
- Сильная боль в правом нижнем углу живота при физическом нажатии
- Вздутие живота
- Уменьшение мочеиспускания (в тяжелых случаях)
- Субфебрильная лихорадка (которая может подняться выше 101°F, если воспаление становится тяжелым и аппендикс лопается)
- Тошнота и/или рвота
- Потеря аппетита
- Диарея
- Невозможность отхождения газов
У любого человека может развиться аппендицит. Однако чаще всего это происходит в возрасте от 10 до 30 лет. У беременных могут появиться дополнительные симптомы. Среди них могут быть:
- Изжога
- Газы
- Диарея
- Боль в спине
При возникновении любого из этих симптомов важно немедленно обратиться за медицинской помощью. Это связано с тем, что риск разрыва аппендикса может увеличиться где-то между 48-72 часами после появления этих симптомов. Несмотря на то, что в течение первых 24 часов после появления симптомов необычно происходят какие-либо опасные для жизни события, боль в аппендиксе, воспаление и инфекция могут прогрессировать, чем дольше вы откладываете их лечение.
Это связано с тем, что риск разрыва аппендикса может увеличиться где-то между 48-72 часами после появления этих симптомов. Несмотря на то, что в течение первых 24 часов после появления симптомов необычно происходят какие-либо опасные для жизни события, боль в аппендиксе, воспаление и инфекция могут прогрессировать, чем дольше вы откладываете их лечение.
Как диагностируется аппендицит?
При появлении симптомов рекомендуется сразу обратиться к врачу для профессионального осмотра. Во время вашего визита ваш врач, скорее всего, проведет медицинский осмотр и спросит подробности о ваших симптомах. Он или она также назначит анализы крови для выявления признаков инфекции. Для поиска признаков воспаленного аппендикса, скорее всего, будут сделаны другие изображения, включая УЗИ брюшной полости, компьютерную томографию или МРТ. Ваш врач поставит клинический диагноз на основе вашей общей картины.
Какие осложнения связаны с аппендицитом?
Ниже перечислены серьезные осложнения, связанные с аппендицитом.
Разрыв аппендикса
При отсутствии лечения воспаленный аппендикс в конечном итоге разрывается. Когда это происходит, инфекционные материалы из кишечника, скопившиеся в аппендиксе, попадают в брюшную полость. Это может привести к воспалению слизистой оболочки живота, которое может привести к летальному исходу, если его не лечить немедленно. Лечение разрыва аппендикса включает операцию по удалению аппендикса и промыванию брюшной полости, а также сильные антибиотики.
Ниже приведены симптомы разорванного приложения:
- Низкое кровяное давление
- Сильная боль в животе
- Высокая лихорадка
- . разрывы. Однако, если ваш аппендикс уже разорвался, необходима немедленная операция (в течение 24 часов после разрыва).
Абсцесс брюшной полости
Если ваш аппендикс лопнет, в брюшной полости может образоваться небольшая область инфекции, называемая абсцессом. Этот абсцесс содержит инфекционные материалы из вашего кишечника, упомянутые в предыдущем пункте.
 Если это произойдет, хирург должен будет дренировать абсцесс. Это делается путем введения трубки через брюшную стенку в абсцесс. Эта трубка останется на месте примерно на две недели, пока вам будут давать антибиотики для устранения инфекции. После того, как инфекция будет устранена и абсцесс дренирован, вам будет сделана операция по удалению аппендикса.
Если это произойдет, хирург должен будет дренировать абсцесс. Это делается путем введения трубки через брюшную стенку в абсцесс. Эта трубка останется на месте примерно на две недели, пока вам будут давать антибиотики для устранения инфекции. После того, как инфекция будет устранена и абсцесс дренирован, вам будет сделана операция по удалению аппендикса.До сих пор эта статья была посвящена острому аппендициту, состоянию, при котором от появления симптомов до начала лечения проходит не более одной недели. Стоит отметить родственное заболевание, называемое хроническим аппендицитом. Больные хроническим аппендицитом более недели отмечают менее агрессивную степень воспаления и боли в правой нижней части живота. Люди часто путают хронический аппендицит с острым аппендицитом, потому что симптомы очень похожи. Основное различие между этими двумя состояниями заключается в том, что при хроническом аппендиците симптомы менее выражены и длятся дольше.
Симптомы хронического аппендицита включают:
- Тупую боль в животе, вокруг пупка и/или в нижней правой части живота
- Субфебрильная температура
- Вздутие живота и болезненность
- Недостаток энергии
- Общий дискомфорт
- a
- Диарея
Другое отличие состоит в том, что симптомы хронического аппендицита могут появляться и исчезать, что затрудняет диагностику заболевания.
 Иногда хронический аппендицит не диагностируется до тех пор, пока он не перерос в острый аппендицит. Поэтому, если у вас есть какие-либо из упомянутых симптомов, может быть целесообразно обратиться к врачу, особенно если они продолжают усугубляться.
Иногда хронический аппендицит не диагностируется до тех пор, пока он не перерос в острый аппендицит. Поэтому, если у вас есть какие-либо из упомянутых симптомов, может быть целесообразно обратиться к врачу, особенно если они продолжают усугубляться.Варианты лечения аппендицита
В настоящее время операция по удалению аппендикса, называемая аппендэктомией, является единственным рекомендуемым методом лечения аппендицита. Фактически, аппендэктомия является наиболее частой причиной общей хирургии в мире. По данным Американской ассоциации педиатрических хирургов, семь процентов людей в Соединенных Штатах удаляют аппендикс в течение жизни. В то время как антибиотики могут быть назначены, чтобы помочь устранить любую инфекцию в аппендиксе, хирургическое вмешательство по-прежнему является предпочтительным методом лечения. Даже в тех случаях, когда хирурги обнаруживают во время операции, что аппендикс пациента на самом деле нормальный, аппендикс все равно удаляют. Это делается для предотвращения любых будущих рецидивов боли в аппендиксе или аппендицита.

Когда обратиться к врачу по поводу аппендицита
Если у вас начинаются боли и/или воспаление в нижней правой части живота, особенно сопровождающиеся лихорадкой, тошнотой или рвотой, настоятельно рекомендуется обратиться к врачу. Время имеет существенное значение, когда дело доходит до аппендицита. Как я упоминал ранее, в то время как разрыв аппендикса редко происходит в течение первых 24 часов после появления симптомов, риск разрыва резко возрастает через 48 часов после появления симптомов. Чтобы не попасть в опасную для жизни ситуацию с разрывом аппендикса, стоит как можно скорее обратиться за медицинской помощью после появления симптомов аппендицита.
Профилактика — что вы можете делать дома
Профилактики аппендицита не существует. Лучше всего знать симптомы как острого, так и хронического аппендицита. Таким образом, вы сможете своевременно обратиться за медицинской помощью, прежде чем ваша инфекция станет серьезной или ваш аппендикс разорвется, что может привести к летальному исходу.

В большинстве случаев клинический диагноз аппендицита приводит к хирургическому удалению аппендикса. Хотя боль при аппендиците может быть сильной, это состояние также довольно распространено и поддается лечению. Самое главное, что нужно помнить при появлении симптомов аппендицита, — это обратиться за лечением как можно раньше, чтобы предотвратить неотложную медицинскую помощь.
Поговорите с врачом и получите лечение аппендицита всего за 39 долларов США
Начало работыЧем может помочь K Health
Знаете ли вы, что K Health может получить неотложную помощь онлайн?
Проверьте свои симптомы, изучите условия и методы лечения и, при необходимости, отправьте текстовое сообщение поставщику медицинских услуг за считанные минуты.
Приложение K Health на базе искусственного интеллекта соответствует требованиям HIPAA и основано на клинических данных за 20 лет.
K Все статьи о здоровье написаны и рецензированы докторами медицины, докторами наук, НП или фармацевтами и предназначены только для информационных целей.
 Эта информация не является профессиональной медицинской консультацией и на нее не следует полагаться. Всегда говорите со своим врачом о рисках и преимуществах любого лечения.
Эта информация не является профессиональной медицинской консультацией и на нее не следует полагаться. Всегда говорите со своим врачом о рисках и преимуществах любого лечения.КТ в диагностике аппендицита | Журнал этики
Современное состояние науки и техники
март 2006 г.
КТ в диагностике аппендицита
Ниамей Пендер
Виртуальный наставник. 2006;8(3):154-156. дои: 10.1001/виртуалментор.2006.8.3.cprl1-0603.
- Эл. адрес
Острый аппендицит является причиной более 250 000 посещений отделений неотложной помощи каждый год с примерно 7-процентной вероятностью возникновения в течение жизни [1]. Хотя аппендицит обычно диагностируется на основании клинических данных, компьютерная томография (КТ) и другие методы визуализации используются, когда диагноз неясен. Растущее использование КТ заставило врачей более внимательно изучить ее диагностическую роль.

Основываясь на соотношении риска и пользы операции, врачи в целом согласны с тем, что около 15 процентов аппендэктомий выявляют нормальный аппендикс, хотя этот показатель варьируется в зависимости от рассматриваемой популяции [2]. У здорового молодого мужчины с болью в правом нижнем квадранте этот показатель «негативной аппендэктомии» составляет менее 10 процентов, тогда как у молодой женщины он может достигать 20 процентов из-за других тазовых процессов, которые затрудняют диагностику и изменяют соотношение риска и пользы. Маленькие дети и пациенты старше 65 лет исторически имеют более высокие показатели как перфорации аппендикса, так и негативной аппендэктомии [3].
Целых 45 процентов пациентов не имеют классических признаков острого аппендицита, что делает визуализацию потенциально полезным инструментом. Например, примерно у одной трети пациентов количество лейкоцитов в норме, а у некоторых пациентов отсутствует лихорадка вплоть до перфорации [4]. В таких ситуациях КТ может помочь в диагностике.

Врачи все чаще назначают компьютерную томографию, чтобы сбалансировать риск отрицательной аппендэктомии с риском отсроченной операции и перфорацией аппендикса. Крупное популяционное исследование, опубликованное в Журнал Американской медицинской ассоциации в 2001 г., однако, продемонстрировал, что точность диагностики аппендицита не улучшилась с использованием передовых методов визуализации за последние 15 лет [5]. В целом, исследователи рекомендовали визуализацию только в том случае, если диагноз неясен, и в этих случаях КТ обычно является предпочтительным методом визуализации. Та же группа опубликовала продольное исследование в журнале Journal of the American College of Surgeons в декабре 2005 г., подтвердив неизменность частоты негативных аппендэктомий, несмотря на более широкое использование КТ и УЗИ [6].
При использовании КТ для диагностики аппендицита существует 2 основных варианта: стандартное сканирование брюшной полости и таза и сканирование аппендикса с ректальным контрастированием.
 Первый демонстрирует классические паттерны, такие как концентрические утолщенные стенки аппендикса; аппендиколит, жировые тяжи или другие признаки воспаления. Флегмона, абсцесс или свободный воздух также могут свидетельствовать об аппендиците. Наличие контраста или воздуха в просвете червеобразного отростка практически исключает диагноз аппендицита. На основании систематического обзора пациентов с подозрением на аппендицит чувствительность и специфичность КТ малого таза и брюшной полости составляют 94% и 95% соответственно [7]. Преимущество полного сканирования брюшной полости заключается в том, что альтернативные диагнозы ставятся у 15% пациентов [8].
Первый демонстрирует классические паттерны, такие как концентрические утолщенные стенки аппендикса; аппендиколит, жировые тяжи или другие признаки воспаления. Флегмона, абсцесс или свободный воздух также могут свидетельствовать об аппендиците. Наличие контраста или воздуха в просвете червеобразного отростка практически исключает диагноз аппендицита. На основании систематического обзора пациентов с подозрением на аппендицит чувствительность и специфичность КТ малого таза и брюшной полости составляют 94% и 95% соответственно [7]. Преимущество полного сканирования брюшной полости заключается в том, что альтернативные диагнозы ставятся у 15% пациентов [8].Другим вариантом является аппендикулярная КТ с ректальным контрастированием. Представленные в 1996 году, это спиральные изображения с тонкой коллимацией, сфокусированные на правом нижнем квадранте живота. Контраст вводят ректально, чтобы обеспечить полную визуализацию просвета кишечника. Основным преимуществом этого типа визуализации является быстрота получения результатов — менее 15 минут.
 Но этот метод смотрит только на аппендикс, поэтому сканирование, если оно в норме, не поможет в диагностике других заболеваний органов малого таза. Таким образом, у врача должно быть сильное клиническое подозрение на аппендицит, прежде чем выбрать этот метод визуализации. Дополнительные КТ считаются 98-процентная точность диагностики острого аппендицита при чтении опытным рентгенологом [9].
Но этот метод смотрит только на аппендикс, поэтому сканирование, если оно в норме, не поможет в диагностике других заболеваний органов малого таза. Таким образом, у врача должно быть сильное клиническое подозрение на аппендицит, прежде чем выбрать этот метод визуализации. Дополнительные КТ считаются 98-процентная точность диагностики острого аппендицита при чтении опытным рентгенологом [9].В других методах визуализации, таких как ядерное сканирование, используются мононуклеарные антитела с радиоактивной меткой, направленные против нейтрофилов. По-видимому, они играют ограниченную роль в диагностике аппендицита, в основном из-за времени, необходимого для сканирования, и ограниченной круглосуточной доступности [10].
Еще до рассмотрения вопроса о КТ анамнез, физикальное обследование и простые лабораторные анализы должны указывать на аппендицит как на наиболее вероятный диагноз. Следует иметь в виду, что, поскольку тошнота и рвота обычно возникают после появления болей в животе, анорексия почти всегда присутствует при остром аппендиците.
 Классические признаки физического осмотра включают симптом Ровсинга и болезненность в точке Макберни. Следует назначить анализ мочи, чтобы исключить инфекцию мочевыводящих путей (хотя до 30 процентов пациентов с аппендицитом также имеют микроскопическую гематурию и пиурию из-за местного раздражения мочевого пузыря и мочеточников), а также тазовые культуры и тест на беременность для женщин. пациенты.
Классические признаки физического осмотра включают симптом Ровсинга и болезненность в точке Макберни. Следует назначить анализ мочи, чтобы исключить инфекцию мочевыводящих путей (хотя до 30 процентов пациентов с аппендицитом также имеют микроскопическую гематурию и пиурию из-за местного раздражения мочевого пузыря и мочеточников), а также тазовые культуры и тест на беременность для женщин. пациенты.Подробнее
- Этика/Практика,
- Доказательная практика/Эффективность,
- Диагностика/экономическая эффективность
Каталожные номера
- Аддисс Д.Г., Шаффер Н., Фаулер Б.С., Токс Р.В.
Эпидемиология аппендицита и аппендэктомии в США.
Am J Эпидемиол.
1990;132(5):910-925.
Посмотреть статью пабмед Академия Google
- Колсон М., Скиннер К.А., Даннингтон Г.
Высокие показатели негативных аппендэктомий больше не приемлемы.
Am J Surg.
1997;174(6):723-726.
Посмотреть статью пабмед Академия Google
- Питтман-Уоллер В.
 А., Майерс Дж.Г., Стюарт Р.М. и соавт.
Аппендицит: почему так сложно? Анализ 5755 последовательных аппендэктомий.
Am Surg.
2000;66(6):548-554.
А., Майерс Дж.Г., Стюарт Р.М. и соавт.
Аппендицит: почему так сложно? Анализ 5755 последовательных аппендэктомий.
Am Surg.
2000;66(6):548-554.ПабМед Академия Google
Liu CD, McFadden DW: Острый живот и аппендикс. В: Greenfield LJ, Mulholland MW, Oldham KT, Zelenock GB, Lillemoe KD, ред. Хирургия: научные принципы и практика . 2-е изд. Балтимор, Мэриленд: Williams & Wilkins; 1997:1246-1261.
Академия Google
- Флум Д.Р., Моррис А., Копселл Т., Деллинджер Э.П.
Уменьшилось ли количество ошибочных диагнозов аппендицита с течением времени? Популяционный анализ.
ДЖАМА.
2001;286(14):1748-1753.
Посмотреть статью пабмед Академия Google
- Флум Д.Р., МакКлюр Т.А., Моррис А., Копселл Т.
Ошибочный диагноз аппендицита и использование диагностической визуализации.
J Am Coll Surg.
2005;201(6):933-939.
Посмотреть статью пабмед Академия Google
- Терасава Т., Блэкмор К.С., Бент С., Кольвес Р.Дж.
Систематический обзор: компьютерная томография и ультрасонография для выявления острого аппендицита у взрослых и подростков.

 Этот отек может быть реакцией на инфекцию в аппендиксе или в другом месте тела.
Этот отек может быть реакцией на инфекцию в аппендиксе или в другом месте тела. Если это произойдет, хирург должен будет дренировать абсцесс. Это делается путем введения трубки через брюшную стенку в абсцесс. Эта трубка останется на месте примерно на две недели, пока вам будут давать антибиотики для устранения инфекции. После того, как инфекция будет устранена и абсцесс дренирован, вам будет сделана операция по удалению аппендикса.
Если это произойдет, хирург должен будет дренировать абсцесс. Это делается путем введения трубки через брюшную стенку в абсцесс. Эта трубка останется на месте примерно на две недели, пока вам будут давать антибиотики для устранения инфекции. После того, как инфекция будет устранена и абсцесс дренирован, вам будет сделана операция по удалению аппендикса.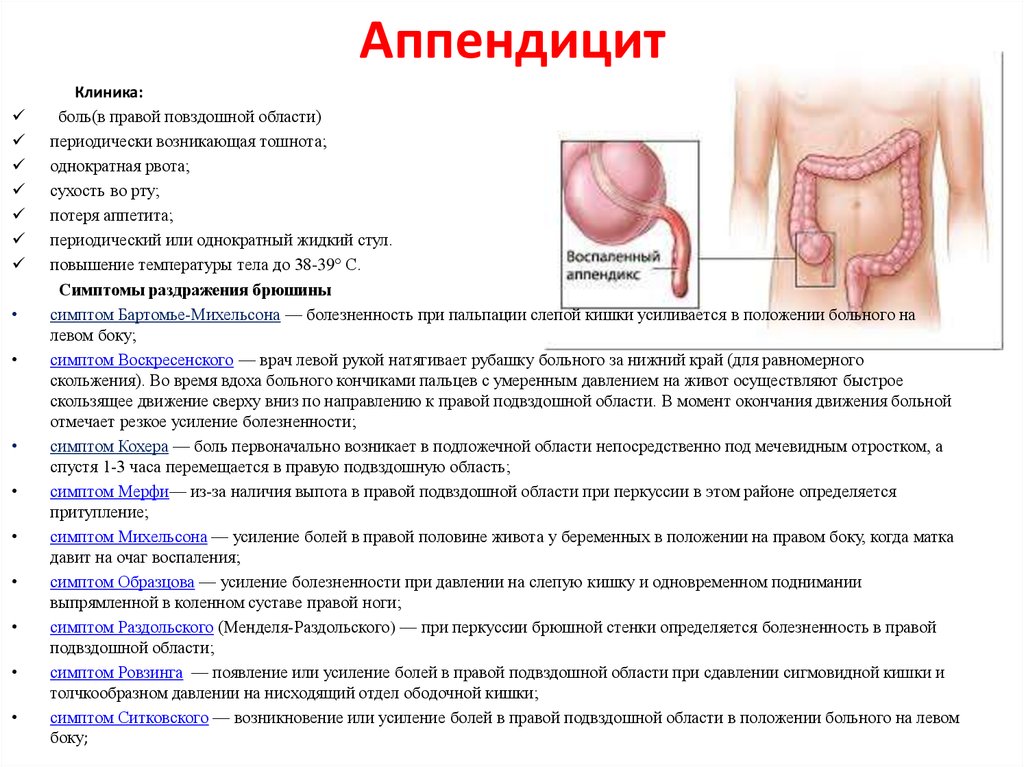 Иногда хронический аппендицит не диагностируется до тех пор, пока он не перерос в острый аппендицит. Поэтому, если у вас есть какие-либо из упомянутых симптомов, может быть целесообразно обратиться к врачу, особенно если они продолжают усугубляться.
Иногда хронический аппендицит не диагностируется до тех пор, пока он не перерос в острый аппендицит. Поэтому, если у вас есть какие-либо из упомянутых симптомов, может быть целесообразно обратиться к врачу, особенно если они продолжают усугубляться.

 Эта информация не является профессиональной медицинской консультацией и на нее не следует полагаться. Всегда говорите со своим врачом о рисках и преимуществах любого лечения.
Эта информация не является профессиональной медицинской консультацией и на нее не следует полагаться. Всегда говорите со своим врачом о рисках и преимуществах любого лечения.

 Первый демонстрирует классические паттерны, такие как концентрические утолщенные стенки аппендикса; аппендиколит, жировые тяжи или другие признаки воспаления. Флегмона, абсцесс или свободный воздух также могут свидетельствовать об аппендиците. Наличие контраста или воздуха в просвете червеобразного отростка практически исключает диагноз аппендицита. На основании систематического обзора пациентов с подозрением на аппендицит чувствительность и специфичность КТ малого таза и брюшной полости составляют 94% и 95% соответственно [7]. Преимущество полного сканирования брюшной полости заключается в том, что альтернативные диагнозы ставятся у 15% пациентов [8].
Первый демонстрирует классические паттерны, такие как концентрические утолщенные стенки аппендикса; аппендиколит, жировые тяжи или другие признаки воспаления. Флегмона, абсцесс или свободный воздух также могут свидетельствовать об аппендиците. Наличие контраста или воздуха в просвете червеобразного отростка практически исключает диагноз аппендицита. На основании систематического обзора пациентов с подозрением на аппендицит чувствительность и специфичность КТ малого таза и брюшной полости составляют 94% и 95% соответственно [7]. Преимущество полного сканирования брюшной полости заключается в том, что альтернативные диагнозы ставятся у 15% пациентов [8]. Но этот метод смотрит только на аппендикс, поэтому сканирование, если оно в норме, не поможет в диагностике других заболеваний органов малого таза. Таким образом, у врача должно быть сильное клиническое подозрение на аппендицит, прежде чем выбрать этот метод визуализации. Дополнительные КТ считаются 98-процентная точность диагностики острого аппендицита при чтении опытным рентгенологом [9].
Но этот метод смотрит только на аппендикс, поэтому сканирование, если оно в норме, не поможет в диагностике других заболеваний органов малого таза. Таким образом, у врача должно быть сильное клиническое подозрение на аппендицит, прежде чем выбрать этот метод визуализации. Дополнительные КТ считаются 98-процентная точность диагностики острого аппендицита при чтении опытным рентгенологом [9]. Классические признаки физического осмотра включают симптом Ровсинга и болезненность в точке Макберни. Следует назначить анализ мочи, чтобы исключить инфекцию мочевыводящих путей (хотя до 30 процентов пациентов с аппендицитом также имеют микроскопическую гематурию и пиурию из-за местного раздражения мочевого пузыря и мочеточников), а также тазовые культуры и тест на беременность для женщин. пациенты.
Классические признаки физического осмотра включают симптом Ровсинга и болезненность в точке Макберни. Следует назначить анализ мочи, чтобы исключить инфекцию мочевыводящих путей (хотя до 30 процентов пациентов с аппендицитом также имеют микроскопическую гематурию и пиурию из-за местного раздражения мочевого пузыря и мочеточников), а также тазовые культуры и тест на беременность для женщин. пациенты.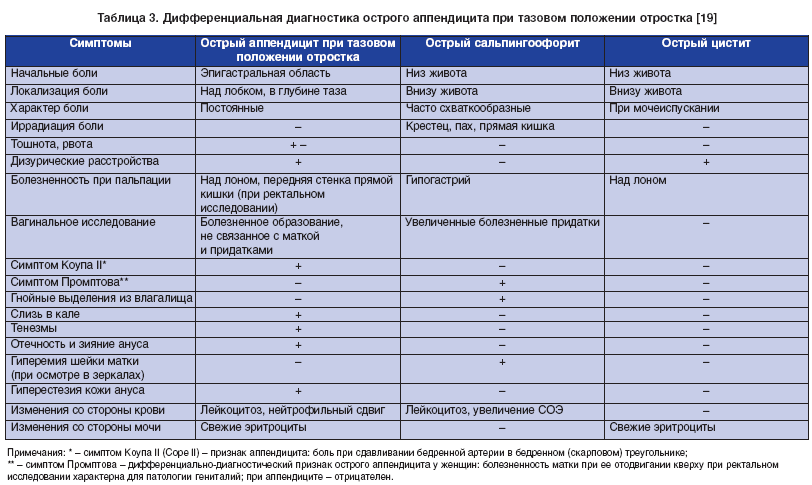 А., Майерс Дж.Г., Стюарт Р.М. и соавт.
Аппендицит: почему так сложно? Анализ 5755 последовательных аппендэктомий.
Am Surg.
2000;66(6):548-554.
А., Майерс Дж.Г., Стюарт Р.М. и соавт.
Аппендицит: почему так сложно? Анализ 5755 последовательных аппендэктомий.
Am Surg.
2000;66(6):548-554.