Код по мкб 10 ущемленная грыжа передней брюшной стенки
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эвентрация — это выход внутренних органов через отсутствующий или поврежденный участок брюшной стенки. Проявляется видимым дефектом тканей, выпадением сквозь него абдоминальных органов, локальной и разлитой болезненностью брюшной полости, диспепсией, нарастающей интоксикацией. Диагностируется с помощью физикального осмотра, УЗИ внутренних органов, электроэнтерографии, торакальной рентгенографии. При неполной эвентрации возможно консервативное ведение с использованием плотного бандажа, в остальных случаях необходима реконструктивная пластика брюшной стенки.
МКБ-10
- Причины эвентрации
- Патогенез
- Классификация
- Симптомы эвентрации
- Осложнения
- Диагностика
- Лечение эвентрации
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Эвентрация — редкая хирургическая патология, при которой из-за образования сквозного дефекта брюшины, мышечного-апоневротического слоя, подкожной клетчатки, кожи брюшная полость разгерметизируется и внутренние органы выходят за ее пределы. Реже повреждение бывает непроникающим с выходом внутренностей под кожу.
Реже повреждение бывает непроникающим с выходом внутренностей под кожу.
Большинство эвентраций имеют травматическое происхождение, их распространенность особенно возрастает во время войны – по данным военных хирургов, заболевание выявляется у 14-23% пострадавших с ранениями живота. Расхождение швов на 10-20 сутки после лапаротомии отмечается у 0,5-3% пациентов. Распространенность эвентрации при экстренных абдоминальных операциях 10 раз выше. В 49% случаев в рану выходит большой сальник, в 29% — тонкая кишка.
Эвентрация
Причины эвентрации
Выпадение абдоминальных органов имеет полиэтиологическое происхождение. Наиболее распространенной причиной эвентрации являются повреждения передней стенки живота — резаные, колото-резаные раны, ранения осколками при взрывах, разрывы под давлением массивных предметов, торакоабдоминальные травмы. Постлапаротомическому выпадению брюшных органов способствуют:
- Патологические изменения в области раны. Хирургические швы чаще расходятся при развитии раневой инфекции.
 Реже эвентрация осложняет течение послеоперационного перитонита или возникает на фоне раневых гранулем, сером, гематом, тканевой реакции на шовный материал. Непосредственной причиной расхождения шва становится замедление регенерационных процессов, гнойное расплавление тканей с их прорезыванием шовным материалом.
Реже эвентрация осложняет течение послеоперационного перитонита или возникает на фоне раневых гранулем, сером, гематом, тканевой реакции на шовный материал. Непосредственной причиной расхождения шва становится замедление регенерационных процессов, гнойное расплавление тканей с их прорезыванием шовным материалом. - Ошибки при выполнении вмешательства. Риск эвентрации возрастает при неправильной предоперационной подготовке, недооценке тяжести состояния пациента, нарушении правил асептики и антисептики. Расхождение раны отмечается при неполной санации, нерациональном дренировании брюшной полости, неправильном ушивании — слишком редком или тугом частом накладывании швов, неверном применении рассасывающегося материала.
- Значительное повышение внутрибрюшного давления. Частыми причинами эвентрации являются физические нагрузки, давление на рану со стороны абдоминальной полости при парезе кишечника, метеоризме, рвоте, тяжелой икоте. В группу риска входят больные, страдающие заболеваниями с интенсивным кашлем — коклюшем, ОРВИ, бронхитом, бронхиальной астмой, туберкулезом, другой бронхолегочной патологией, опухолями средостения.

- Истощенное состояние пациента. Регенерация тканей замедляется при интоксикациях, низком уровне сывороточного белка, фибрина, нарушении коллагенообразования, атрофии брюшных мышц. Вероятность эвентрации повышена у пожилых пациентов, больных с сахарным диабетом, анемией, циррозом печени, атеросклерозом, кахексией разного генеза. При ожирении ключевым фактором становится нарушение опорной функции брюшной стенки.
Крайне редко эвентрация является врожденной аномалией и вызывается действием различных дизонтогенетических факторов. Выпадение внутренних органов наблюдается у новорожденных с пороком в виде недоразвития передней брюшной стенки (гастрошизисом), внутриутробным разрывом амниотической оболочки эмбриональной грыжи пупочного канатика.
Патогенез
Механизм развития эвентрации определяется ее этиологией. При механических травмах нарушается целостность брюшной полости, диафрагмы, внутренности выходят в образовавшуюся рану. У некоторых пациентов стенки органов также повреждены. Патогенез послеоперационной эвентрации связан с несоответствием разрывной прочности раны воздействующим на нее нагрузкам. Созданный шов ослабляется при снижении регенераторной способности тканей за счет гнойных, гиперэргических, патологических невоспалительных процессов, недостаточности белка, фибрина, коллагена, других пластических материалов для заживления раны.
Патогенез послеоперационной эвентрации связан с несоответствием разрывной прочности раны воздействующим на нее нагрузкам. Созданный шов ослабляется при снижении регенераторной способности тканей за счет гнойных, гиперэргических, патологических невоспалительных процессов, недостаточности белка, фибрина, коллагена, других пластических материалов для заживления раны.
Провоцирующим фактором зачастую становится повышение абдоминального давления, которое растягивает края раны изнутри и способствует их прорезыванию шовным материалом. После расхождения раны в нее выпадают абдоминальные органы. Формирование врожденной эвентрации основано на недоразвитии отдельных элементов брюшной стенки: мускулатуры при гастрошизисе, всех слоев при грыже пупочного канатика. Независимо от патогенеза при контакте с окружающей средой внутренние органы обсеменяются инфекционными агентами, происходит дегидратация наружных оболочек, развивается воспалительный процесс.
Классификация
Систематизация форм эвентрации учитывает этиологию заболевания, локализацию, степень нарушения целостности брюшной стенки.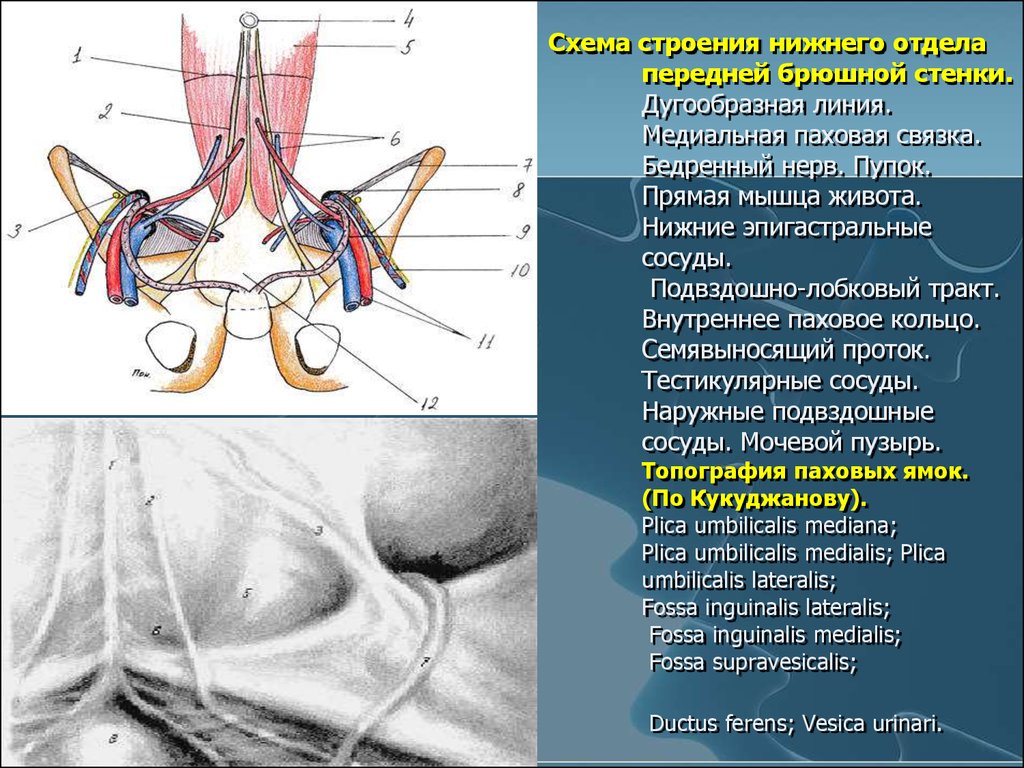
- Подкожная эвентрация (I степень). Отмечается расхождение брюшины, апоневроза, брюшных мышц, однако внутренности удерживаются кожным швом. Возникает на 8-10 сутки после операции.
- Частичная эвентрация (II степень). На 9-11 сутки после вмешательства расходятся все слои брюшной стенки. Дно дефекта сформировано внутренними органами, фиксированными к краям раны и брюшине.
- Полная эвентрация (III степень). Признаки слипчивого процесса отсутствуют. После расхождения швов хирургической раны ее свободно заполняют большой сальник, петли тонкого кишечника.
- Истинная эвентрация (IV степень). Возникает эвисцерация, внутренности через раневое отверстие выходят за пределы брюшной полости.
 Наблюдаются частые осложнения и высокая летальность.
Наблюдаются частые осложнения и высокая летальность.
Симптомы эвентрации
При открытых травматических повреждениях выявляется дефект брюшной стенки, в который выходят внутренние органы. О возможной внутренней эвентрации свидетельствует резкая боль в грудной клетке, затруднение дыхания, выраженная одышка, кашель. У пациентов с травмами выражен болевой и геморрагический шок: отмечается спутанность сознания, бледность кожи, тахикардия, падение АД. При врожденной эвентрации в околопупочной области обнаруживается круглый или овальный дефект, через который выпадают вздутые, отечные, спаянные между собой петли кишечника. У новорожденного могут определяться другие аномалии развития.
Постлапаротомическая эвентрация развивается спустя 8-10 суток после оперативного вмешательства. При начинающемся выпадении органов пациенты жалуются на умеренные тупые боли в области шва. Отмечается асимметрия живота и локальная болезненность брюшной стенки. При прогрессировании болезни возникает фебрильная лихорадка, учащение пульса, резкое снижение артериального давления, повышенная потливость, ознобы. Для полной эвентрации характерно появление обильного геморрагического или гнойного раневого отделяемого, резкое ухудшение состояния больного, разлитые нестерпимые боли в животе, тошнота, рвота, метеоризм, задержка стула. В ране просматриваются внутренние органы.
Для полной эвентрации характерно появление обильного геморрагического или гнойного раневого отделяемого, резкое ухудшение состояния больного, разлитые нестерпимые боли в животе, тошнота, рвота, метеоризм, задержка стула. В ране просматриваются внутренние органы.
Осложнения
При расхождении послеоперационных швов, открытых травмах всегда происходит вторичное инфицирование с формированием воспалительных инфильтратов, гнойников, перитонита, флегмоны брюшной полости. Возможно ущемление выпавших органов в ране. У иммунокомпрометированных пациентов с эвентрацией вследствие генерализации процесса может развиться сепсис. Выраженный эндотоксикоз приводит к нарушениям микроциркуляции вплоть до возникновения ДВС-синдрома. В 20-30% случаев заболевание завершается летальным исходом. Отдаленными последствиями выпадения брюшных органов являются образование больших вентральных грыж, трофические язвы рубца, спаечная болезнь, губовидные кишечные свищи.
Диагностика
Из-за наглядности патологических проявлений постановка диагноза всех форм эвентрации, кроме внутренней и подкожной, обычно не представляет затруднений. Диагностический поиск направлен на комплексное обследование органов брюшной полости для оценки выраженности патологических изменений. Наибольшей информативностью отличаются:
Диагностический поиск направлен на комплексное обследование органов брюшной полости для оценки выраженности патологических изменений. Наибольшей информативностью отличаются:
- Физикальный осмотр. При закрытой форме эвентрации в проекции шва пальпируется опухолевидное образование, возможна подкожная эмфизема. В случае полного выпадения в ране видны багрово-синюшные петли кишечника. При аускультации отмечается отсутствие кишечных шумов.
- УЗИ брюшной полости. С помощью сонографии можно оценить состояние стенок раны, обнаружить воспалительные инфильтраты, отек и патологические изменения кишечных петель, свободную жидкость в полости брюшины. УЗИ выполняют в динамике для оценки эффективности лечения.
- Электроэнтерография. Исследование двигательной активности тонкого и толстого кишечника при подозрении на эвентрацию проводится всем прооперированным больным. Характерно отсутствие перистальтики, свидетельствующее о стойком нарушении моторно-эвакуаторной функции ЖКТ.
- Лабораторные исследования.
 В общем анализе крови наблюдается высокий лейкоцитоз (более 20 Г/л) со сдвигом формулы влево, увеличение СОЭ. При постоперационной эвентрации в биохимическом анализе крови может обнаруживаться гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. С помощью иммунограммы оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам производят бактериологический посев отделяемого из раны.
В общем анализе крови наблюдается высокий лейкоцитоз (более 20 Г/л) со сдвигом формулы влево, увеличение СОЭ. При постоперационной эвентрации в биохимическом анализе крови может обнаруживаться гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. С помощью иммунограммы оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам производят бактериологический посев отделяемого из раны. - Рентгенография. Для визуализации торакальной эктопии кишечника при внутренних травмах назначают рентгенографию органов грудной полости.
Дифференциальную диагностику эвентрации проводят с послеоперационным перитонитом, нагноением раны, кишечной непроходимостью, рецидивом абдоминальной грыжи, воспалительным инфильтратом послеоперационной раны. Кроме наблюдения хирурга пациенту рекомендованы консультации гастроэнтеролога, травматолога, инфекциониста, гематолога.
Лечение эвентрации
Врачебная тактика зависит от этиологии и степени тяжести выпадения. При травматической патологии рекомендовано ушивание раны с тщательной ревизией брюшной полости, антибактериальной и антисептической обработкой, резекцией выпавшего сальника и поврежденных участков кишечника. Пострадавшим с внутренней эвентрацией в неотложном порядке проводится тораколапаротомия с вправлением или резекцией пораженных брюшных органов, ушиванием диафрагмальной раны. Хирургическая коррекция врожденных форм заболевания осуществляется в течение 3-4 часов после рождения ребенка.
При неполной постлапаротомической эвентрации допустима консервативная терапия: больного переводят на постельный режим, регулируют функционирование кишечника, назначают антибиотики, инфузионную терапию. При I степени выпадения накладывают плотный бандаж, при II дополнительно санируют рану. Реконструктивную пластику при подкожной эвентрации производят через 2-3 месяца. Вторичные швы для устранения дефекта тканей при частичном выпадении органов накладывают на 6-8 день.
- При асептической эвентрации. Показано орошение выпавших органов антибактериальными препаратами с послойным глухим ушиванием брюшной стенки через все слои специальными хирургическими швами. Для уменьшения натяжения и профилактики прорезывания применяют разгрузочную фиксацию с помощью пуговиц, марлевого жгута, трубок из резины.
- При эвентрации в гнойную рану. Рекомендовано очищение раны от гноя, ее промывание антисептическим раствором, пластика с использованием разгрузочных резиновых трубок. При отсутствии кишечного пареза и перитонита возможна мазевая тампонада раны, накладывание асептической повязки и гипсовой лонгеты, ушивание дефекта после эпителизации.
- При рецидивной эвентрации. Наиболее эффективна установка аллотрансплантата. С учетом иммунологической активности материалов предпочтительны синтетические эксплантаты, использование твердой мозговой оболочки.
 Аналогичный подход используется при натяжении краев раны, значительном послеоперационном дефекте абдоминальной стенки.
Аналогичный подход используется при натяжении краев раны, значительном послеоперационном дефекте абдоминальной стенки.
В послеоперационном периоде осуществляется уход за раной, для улучшения регенераторных процессов назначаются антибиотики, иммуностимуляторы, витаминотерапия. Проводится профилактика кишечной непроходимости и перитонита, дезинтоксикационная и противошоковая терапия с введением коллоидных и кристаллоидных растворов для коррекции метаболических нарушений.
Прогноз и профилактика
Исход эвентрации зависит от ее формы, своевременности диагностики и общего состояния пациента. Прогноз относительно неблагоприятный при 3-4 степени заболевания. При предупреждении травматического варианта болезни существенную роль играет снижение уровня криминогенной активности, соблюдение техники безопасности при выполнении работ в опасных условиях. Для профилактики послеоперационной эвентрации необходимо проводить грамотную премедикацию, соблюдать методику наложения швов на рану, назначать адекватную медикаментозную терапию для стимуляции репаративных процессов и укрепления иммунитета.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении эвентрации.
1. Послеоперационная эвентрация: автореферат диссертации/ Баймышев Е.С. – 198
2. Эвентрация. Принципы диагностики и лечения/ Полынский А.А., Чернышев Т.М.// Журнал Гродненского государственного медицинского университета – 2014 — №
3. Абдоминальная хирургия/ Григорян Р.А. – 200
4. Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основны.
Язвенная болезнь 12-ти перстной кишки — это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных п.
Язва пищевода – это острое либо хроническое изъязвление дистальных отделов пищевода, вызванное воздействием желудочного сока при гастроэзофагеальном рефлюксе. Клинически заболевание проявляется загруд.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Параколостомическая грыжа (ПКГ) — это выпячивание органов живота, покрытых брюшиной, через патологически сформированные отверстия в области кишечной стомы. Заболевание проявляется периодической или постоянной болью, косметическим дефектом, затруднениями при пользовании калоприемником. Для диагностики ПКГ проводится физикальное обследование пациента, с целью уточнения диагноза назначается рентгенография пассажа бария и УЗИ. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы параколостомической грыжи
- Осложнения
- Диагностика
- Лечение параколостомической грыжи
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Параколостомические (парастомальные) грыжи — наиболее распространенное осложнение после вмешательств по выведению колостомы. Анатомическая особенность ПКГ заключается в том, что одной из стенок грыжевого мешка является стенка выведенной кишки. В зависимости от техники хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с наложением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном возникает у людей старше 75 лет, а также страдающих сопутствующим сахарным диабетом или онкологическими болезнями.
Параколостомическая грыжа
Причины
Основным этиологическим фактором формирования грыж признаны гнойно-воспалительные процессы в параколостомической области.

- Предрасполагающие. Включают конституциональные особенности человека: недостаточность мышечного каркаса передней брюшной стенки, истощение или ожирение, синдром слабости соединительной ткани. Риск появления параколостомической грыжи повышается у многократно рожавших женщин, которые имеют перерастянутые мышцы живота.
- Производящие. К ним относят упорные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим выпячиванием органов через параколостомическое отверстие. Такая же ситуация возникает при поднятии тяжестей.
- Особенности формирования стомы. При выведении кишки через косые мышцы живота частота осложнения превышает 20%, тогда как при проведении через прямую мышцу — до 3%.
 Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Патогенез
Механизм развития параколостомической грыжи связан с особенностями операции по формированию кишечной стомы. Традиционные хирургические вмешательства предполагают образование замкнутого пространства между выведенным концом кишки и стенками живота. Этот «карман» по форме напоминает воронку и имеет узкое отверстие, которое направлено в латеральную сторону.
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это происходит в норме. При повышении внутрибрюшного давления брюшные органы выходят в сформировавшийся карман. Чаще всего грыжевые ворота образуются около латеральной полуокружности колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой и тонкой кишки, большой сальник.
Классификация
По диаметру образования грыжи подразделяют на небольшие (до 10 см), большие (10-20 см), гигантские (более 20 см).
 По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:- Интерстициальная. Грыжевой мешок локализован между мышцами передней стенки живота. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом кожи вокруг нее.
- Подкожная. Выпячивание проходит вблизи стенки толстого кишечника и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлекаются.
- Интрастомальная. При данном осложнении подвижные органы живота проникают в выходное отверстие выведенной кишки, но не выпячиваются наружу через колостому.
- Чрезстомальная. Самый редкий тип параколостомической грыжи, когда органы брюшной полости выходят непосредственно через колостому.
Симптомы параколостомической грыжи
По характеру течения грыжи бывают бессимптомными либо сопровождающимися клиническими проявлениями.
 Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.Пациенты жалуются на наличие выпячивания в параколостомической зоне, которое болит при надавливании или трении одеждой. В начале грыжа самостоятельно вправляется в брюшную полость, исчезает в положении лежа. В дальнейшем произвольное или ручное вправление органов становится невозможным. Характерно постепенное увеличение образования в размерах. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи — нарушение ритма испражнения кишечника. У больных с колостомой со временем устанавливается регулярная порционная дефекация 2-3 раза в день. При развитии грыжевого выпячивания частота выделения кала возрастает до 10-20 раз в сутки, усиливается выделение газов.
 Частые дефекации сменяются продолжительными запорами.
Частые дефекации сменяются продолжительными запорами.При нарушениях стула возникают трудности в использовании калоприемника, а при больших выпячиваниях это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Больные избегают контактов с друзьями и семьей, что еще более усугубляет невротические реакции.
Осложнения
При длительном существовании параколостомической грыжи наблюдается рубцовое сужение выходного отверстия кишки, что сопровождается тяжелой толстокишечной непроходимостью. Частая травматизация выпячивания провоцирует воспаление в грыжевом мешке, которое заканчивается формированием спаек между кишечными петлями. Реже наступает выпадение петли кишечника через колостому из-за возрастания внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является ущемление органов в грыжевых воротах, которое вызывает ишемию и некроз участка кишечника.
 В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.Диагностика
Для постановки диагноза параколостомической грыжи опытному хирургу достаточно произвести физикальный осмотр пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму выпячивания, возможность его самостоятельного вправления. Производится пальцевое исследование грыжевых ворот. Чтобы уточнить диагноз, назначают инструментальные методы:
- Рентгенологическое исследование. Рентгенография пассажа бария по кишечнику в динамике проводится для визуализации содержимого грыжевого мешка, установления анатомических взаимоотношений петель тонкой кишки. На рентгенограммах удается обнаружить признаки спаечного процесса.
- Сонография. УЗИ параколостомической грыжи — быстрый и неинвазивный способ визуализации органов, которые находятся внутри грыжевого мешка.
 Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Лечение параколостомической грыжи
Консервативная терапия
Избежать оперативного лечения возможно при маленьких параколостомических грыжах, которые никак клинически не проявляются. Пациентам подбирают соответствующий калоприемник и детально объясняют особенности его использования. Рекомендуется ограничение физической активности, специальную диету для профилактики запоров. Больные подлежат регулярному диспансерному наблюдению у хирурга.
Хирургическое лечение
Абсолютными показаниями к операции служит наличие большой или гигантской параколостомической грыжи, клинических проявлений или осложнений. Хирурги определяют тактику оперативного вмешательства с учетом общего состояния больного и тяжести основного заболевания, по поводу которого накладывалась стома:
- Закрытие временной колостомы. Во время реконструктивной операции ликвидируется кишечная стома и восстанавливается анатомическая целостность кишечника.
 Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни. - Реконструктивная операция. Зачастую в абдоминальной хирургии прибегают к герниопластике параколостомической грыжи с применением сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже проводят иссечение грыжевого мешка и реконструкцию колостомы без пластики.
Прогноз и профилактика
Современные хирургические методики позволяют устранить негативные проявления параколостомической грыжи и значительно снижают вероятность рецидива. Сочетание оперативных и реабилитационных мероприятий улучшает качество жизни больных, поэтому прогноз благоприятный. Вызывают опасение ПКГ, развивающиеся на фоне опухолевого процесса, которые трудно поддаются лечению. Профилактика заключается в ликвидации производящих факторов риска.
1. Хирургия: учебник для студентов высших медицинских учебных заведений/ под ред. М.П. Захараша. – 201
2. Результаты лечения поздних параколостомических грыж/ К.
 Т. Шакеев// Вестник хирургии Казахстана. – 2010.
Т. Шакеев// Вестник хирургии Казахстана. – 2010.3. Профилактика параколостомической грыжи/ А.Л. Гончаров, В.Н. Разбирин, Т.И. Шалаева, В.А. Чернер и др.// Хирургия. Журнал им. Н.И. Пирогова. – 201
4. Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основны.
Язвенная болезнь 12-ти перстной кишки — это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных п.

Язва пищевода – это острое либо хроническое изъязвление дистальных отделов пищевода, вызванное воздействием желудочного сока при гастроэзофагеальном рефлюксе. Клинически заболевание проявляется загруд.
Грыжей белой линии живота называют выпячивание, которое находится вдоль срединной линии живота как выше, так и ниже пупочного кольца, содержащее в себе предбрюшинную жировую клетчатку, а также брюшину, которая служит оболочкой для сформировавшегося грыжевого мешка.
Возникновение таких грыж обусловлено особенностями анатомического строения передней брюшной стенки. Основная опора, поддерживающая форму брюшной стенки, составляется мускульным каркасом, который располагается в несколько слоев. Мышечный слой выстлан соединительно-тканной оболочкой, поддерживающей переднюю стенку живота и формирующей фасцию, обеспечивающую соединение с мускульным слоем, а также закрывающую участки, не защищенные мышечным покровом.
Анатомия строения живота такова, что все его мышцы топографически расположены симметрично слева и справа относительно срединной линии, которая сама мускульной составляющей не покрыта.
 Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире — от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра. В силу своего специфического строения белая линия живота больше подвержена грыжевыпячиванию несколько выше пупка.
Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире — от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра. В силу своего специфического строения белая линия живота больше подвержена грыжевыпячиванию несколько выше пупка.Как часто встречаются грыжи белой линии живота?
Самыми распространенными грыжами являются паховые, а также пупочные, в то время как грыжи белой линии живота встречаются значительно реже. Данной разновидностью грыж страдают в большей степени женщины после беременности и молодые мужчины при занятии тяжелыми физическими нагрузками.
Причин формирования грыж белой линии достаточно много.
Самым значительным фактором может являться генетическая предрасположенность.
 Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.
Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.Нарушения обмена веществ, сахарный диабет и другие патологические состояния организма, приводящие к изменения метаболических процессов, могут вызвать истощение соединительнотканной структуры белой линии. К заболеваниям, которые могут повлечь за собой склонность к грыжевыпячиванию, а также воздействий, которые влекут за собой повышение давления в брюшной полости, — множество: накопление в ней жидкости, тяжелая физическая нагрузка, беременность, тяжелое течение родов, хронические заболевания легких, хронический запор.
Этапы формирования грыжи белой линии
Формирование данной разновидности грыж проходит в несколько этапов.
- При самом раннем, как правило, незаметном для пациента, этапе сквозь щелевидный дефект в соединительной ткани выпячивается предбрюшинная жировая ткань, образуется так называемая предбрюшинная липома.

- Вслед за этим вытягивается брюшина, и формируется грыжевой мешок, который удается пропальпировать. В последующем на стадии уже сформированной грыжи вовлекаются иные органы брюшной полости: сальник, петли тонкого кишечника, пупочно-печеночная связка, поперечно-ободочная кишка. При этой стадии уже сформировавшейся грыжи можно обнаружить абсолютно все составляющие части патологического процесса: грыжевые ворота и грыжевой мешок с грыжевым содержимым. Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.
Редко, но случается, что описываемый в данной статье вид грыж достигает больших размеров, в общей своей массе они относительно не велики. Зачастую формирование грыжи не происходит дальше стадии предбрюшинной липомы, которая не вызывает болезненных ощущений, и без воздействия усугубляющих факторов не эволюционирует в прогрессии и не распространяется за границы белой линии.

Проявления грыжи белой линии живота
Заболевание можно заподозрить, если вдруг на средней линии живота у пациента пальпируется небольшая выпуклость. Очень часто она не доставляет болезненных ощущений и может быть обнаружена случайно самим пациентом либо врачом при осмотре. В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают.
 В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.
В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.Диагностика грыжи белой линии живота
Постановка диагноза «грыжа белой линии живота» для врача не требует какого-либо сложного обследования. При сборе анамнеза и осмотре при напряжении мышц передней брюшной стенки можно визуализировать грыжевыпячивание, а пациент может отмечать, что у него в таком состоянии определяется болезненность в данной области живота. Помимо визуального осмотра, необходима пальпация, при которой в области выпячивания определяется плотная овальная или округлая структура в размерах от менее 1 см до более 10 см, расположенная в области белой линии живота.
 Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места — щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы. Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.
Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места — щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы. Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.Лечение грыжи
Грыжи белой линии живота медикаментозно и консервативно не лечатся, их терапия требует обязательного оперативного вмешательства.
Ношение бандажа не позволит избавиться пациенту от грыжи, как бы долго и усердно его пациент не носил. Злоупотребление им может крайне усугубить ситуацию: мышцы при ношении бандажа возлагают на него свою опорную и поддерживающую функцию, что приводит к их ослаблению в значительной мере. И как итог — их слабость усугубляется, и в результате «мышцы пресса» ещё больше растягиваются, а грыжа увеличивается.
 Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.
Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.Физическая нагрузка и тренировка «мышц пресса» также может дать негативный результат в виде еще большего расхождения мускульного слоя, увеличения эктазии и увеличения грыжи.
Операция по удалению грыжи белой линии живота
Нет ни одного вида грыж, который бы мог лечиться консервативно; данный вид патологии требует сугубо хирургического вмешательства в условиях стационара. Основной смысл операции заключается в том, что необходимо устранить саму грыжу и выполнить пластику (восстановление) передней брюшной стенки.
Особенностью оперативного вмешательства при грыже белой линии живота является одновременная ликвидация эктазии мышц живота брюшного пресса. На сегодня освоено множество методов лечения грыж передней брюшной стенки посредством хирургического вмешательства (более 300). В практической медицине применяются как несложные методики с применением аутотканей (собственных тканей) больного, так и комбинационные реконструктивные операции с установкой синтетических имплантов.

Виды операций:
Пластика с использованием собственных тканей
- Разрез производится по срединной линии над грыжевым выпячиванием.
- Грыжевой дефект ушивается нерассасывающейся нитью, при этом устраняют вероятность расхождения мышц брюшного пресса.
Этот вид операций используется при небольших грыжевых воротах и отсутствии у пациента состояний и заболеваний, вызывающих несостоятельность соединительно-тканных структур организма.
К недостаткам данного вида операций относится необходимость создания натяжения тканей передней брюшной стенки, что может привести к рецидиву заболевания. Ещё одним недостатком можно считать длинный разрез по срединной линии и длительный период реабилитации с ограничением физической нагрузки.
Пластика с использованием синтетических протезов и сеток
Это также традиционное (открытое) вмешательство, выполняемое через разрез над грыжевым выпячиванием. Однако при этом типе операций не создается натяжения собственных тканей брюшной стенки, а дефект закрывается за счет протеза из синтетического материала.
 Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.
Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.Лапароскопическая пластика грыжи белой линии живота.
С появлением высокотехнологичных аппаратов данная методика в лечении грыж становится все более популярной. Для операции не нужно выполнение длинного кожного разреза.
В брюшной стенке выполняется несколько проколов, расположенных в основном в боковых отделах, через которые выделяется грыжевой мешок, разделяются сращения при их наличии и устанавливается специальный сетчатый протез.
Лапароскопическая операция несет в себе меньше травмирующих факторов, чем открытое вмешательство. Период реабилитации и восстановления после лапароскопии значительно меньше, чем при других методиках. Даже при больших грыжах через месяц можно возвращаться к привычному ритму жизни и привычным нагрузкам. К тому же послеоперационный период не требует ношения бандажа.
 Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.Относительным недостатком лапароскопической пластики грыжи белой линии живота можно считать отсутствие коррекции диастаза прямых мышц и, следовательно, неполное восстановление формы передней брюшной стенки, особенно у худощавых людей. Широкое использование данной методики также ограничивает значительная стоимость импланта, имеющего специальное покрытие, предотвращающее спаечный процесс, и инструментов для его лапароскопической установки. Такие операции также не подходят пациентам с тяжелыми заболеваниями сердечно-сосудистой и дыхательной систем. Все хирургические вмешательства выполняются под общим наркозом. Послеоперационное пребывание в стационаре зависит от многих факторов и сопутствующих заболеваний и составляет при этом от 2 до 10 дней.

Реабилитация после операции
При традиционных методах пластики в послеоперационном периоде рекомендуется ношение бандажа. Кроме того, в период реконвалесценции важно соблюдать все рекомендации лечащего врача: соблюдать специальную щадящую диету и избегать каких-либо физических нагрузок. Игнорирование такого заболевания как грыжа и попустительское отношение к своему здоровью может привести к жизнеугрожающим состояниям и в дальнейшем — к серьезным осложнениям. Несмотря на то, что единственным методом лечения данного заболевания является хирургическая операция, существующее в настоящее время разнообразие видов операций позволяет подобрать для каждого пациента оптимальный вид пластики с учетом его индивидуальных особенностей.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Грыжи передней брюшной стенки — это патологическое состояние, характеризующееся аномальным выпячиванием грыжевого мешка и клетчатки на передней стенке брюшины.
 Оно происходит через сухожильные пластинки (апоневрозы), сформированные коллагеновыми и эластичными волокнами и проходящие вдоль срединной линии живота. Лечение грыж проводится посредством хирургического вмешательства — герниопластики — с задействованием родных тканей или синтетического трансплантата.
Оно происходит через сухожильные пластинки (апоневрозы), сформированные коллагеновыми и эластичными волокнами и проходящие вдоль срединной линии живота. Лечение грыж проводится посредством хирургического вмешательства — герниопластики — с задействованием родных тканей или синтетического трансплантата.Пройти операцию по удалению грыжи в Москве можно в отделении хирургии нашей многопрофильной клиники. Мы предоставляем платные медицинские услуги с 1989-го года и проводим открытые и эндоскопические операции в соответствии с международными стандартами. Обращаясь к нам, пациент может рассчитывать на сведение к минимуму риска осложнений и применение щадящих методик.
Этиология грыж передней брюшной стенки
Грыжи ПБС диагностируют примерно в 10% от всех случаев дефектов. Чаще всего их выявляют у пациентов мужского пола не старше тридцати лет. Инициирующим фактором является слабость сухожилий мышц живота или повышение внутрибрюшного давления вследствие различных факторов.

- Наследственная предрасположенность;
- Лишний вес;
- Травматические повреждения в области живота;
- Послеоперационные рубцы;
- Воздействие факторов, повышающих внутрибрюшное давление: поднятие тяжестей, сильный кашель, сложные роды, регулярные запоры, сужение мочевыводящего канала, прочее.
Классификация грыж передней брюшной стенки
Виды грыж ПБС исходя из расположения относительно пупка Виды грыжи Особенности расположения Надпупочная Находятся выше уровня пупка, диагностируются в 80% случаев. Околопупочная Находятся в непосредственной близости от пупочного кольца. Выявляют не чаще чем в 1% от всех случаев. Подпупочная Расположены ниже пупка; на их долю приходится 9% случаев. Симптоматика грыж передней брюшной стенки
Нередки ситуации, когда грыжа ПБС никак не проявляется и может быть выявлена врачом случайно.
 Первым и главным клиническим проявлением является выбухание вдоль апоневроза, характеризующееся болезненностью. Она возрастает после принятия пищи, поднятия тяжести, кашля и прочих факторов, провоцирующих повышение внутрибрюшного давления. Болевые ощущения отдают в поясницу, лопаточную и подрёберную области. Они теряют интенсивность и нередко пропадают после того, как давление снижается. Помимо этого, больные отмечают такие неприятные явления, как изжога и тошнота.
Первым и главным клиническим проявлением является выбухание вдоль апоневроза, характеризующееся болезненностью. Она возрастает после принятия пищи, поднятия тяжести, кашля и прочих факторов, провоцирующих повышение внутрибрюшного давления. Болевые ощущения отдают в поясницу, лопаточную и подрёберную области. Они теряют интенсивность и нередко пропадают после того, как давление снижается. Помимо этого, больные отмечают такие неприятные явления, как изжога и тошнота.Наши врачи
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Почему лечение грыжи должно быть своевременным?
Отсутствие адекватного и своевременного лечения грыжи может привести к развитию такого грозного осложнения, как её ущемление. В процессе происходит сдавление её содержимого в грыжевых воротах и развитие соответствующей симптоматики:
- Резкие боли в области живота, которые быстро усиливаются;
- Тошнота и рвота;
- Нарушения стула;
- Примесь крови в кале;
- Невозможность вправить грыжу в положении лёжа за счёт лёгкого нажатия.

Лечение грыж передней брюшной стенки в ЦЭЛТ
Перед тем, как приступить к лечению грыжи, наши специалисты проводят комплексную диагностику, позволяющую точно определить, какие анатомические структуры вовлечены в патологический процесс. Для этого помимо физикального осмотра проводят контрастную рентгенографию, гастроскопию, УЗ-исследование, магнитно-резонансную томографию.
Поскольку консервативных методик лечения грыж не существует, хирурги ЦЭЛТ прибегают к оперативному вмешательству. Оно направлено на выделение и вскрытие грыжевого мешка и удаление его части. В процессе обязательно нужно устранить растяжение прямых мышц живота. В зависимости от индивидуальных показаний пациента применяется герниопластика грыжи с задействованием местных тканей или синтетических сетчатых протезов.
Вид герниопластики грыжи Чем отличается? Натяжная Предусматривает использование собственных тканей: в процессе сшивают листки аноневроза или ушивают дефект специальными швами.  Характеризуется высоким риском развития рецидива.
Характеризуется высоким риском развития рецидива.Ненатяжная Направлена на укрепление грыжевых ворот изнутри за счёт использования полипропиленовой сетки, которую вшивают внутрь брюшной полости, либо размещают над апоневрозом, либо устанавливают между его листками. Со временем родные ткани прорастают в клетку, за счёт чего исключается риск выпячивания и рецидива. В нашей клинике применяются лапароскопические методики, имеющие ряд преимуществ:
- Минимальная травматичность;
- Сведение к минимуму болевого эффекта;
- Минимизация риска развития осложнений;
- Отличный косметический эффект, исключение швов;
- Быстрое восстановление.
Пройти полное обследование и начать лечение можно в многофункциональной клинике ЦЭЛТ – последние достижения медицины на страже вашего здоровья.
Операцию по удалению грыжи проводят врачи высшей категории с десятилетиями опыта практической работы. Вы может узнать цену на наши услуги в соответствующей вкладке.
 Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
коды по МКБ-10 и классификация
Вентральная грыжа – патология, которая возникает после хирургических вмешательств в области рубца. Однако появиться она может не сразу же, а через несколько месяцев или даже лет. При нарушении внутренние органы проходят между тканями в грыжевый мешочек. Заболевание встречается у 11-20% пациентов, перенесших операции. У 50% из них вентральная грыжа возникает в течение 12 месяцев после вмешательства.
Содержание
- Что такое вентральная грыжа
- Виды вентральной грыжи
- Причины возникновения
- Симптомы заболевания и диагностика
- Методы лечения
Что такое вентральная грыжа
Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
В состав вентральной грыжи входят: грыжевые ворота, мешок и содержимое. Воротами в этом случае становится разрез, расположенный на брюшной стенке. Мешок – это часть брюшной полости, вышедшая за пределы брюшины. В состав мешка могут входить: часть тонкого кишечника, большой сальник, слепая или сигмовидная кишка.
Чаще всего при вентральной грыже наблюдается выхождение тонкого кишечника из брюшной полости. Причем выпячивание это в 90% случаев достигает больших размеров. Чем больше рубец после операции, тем больше будет выпячивание.
Виды вентральной грыжи
Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Классифицируют выпячивания следующим образом:
- по месту – медиальные или латеральные;
- по размерам мешка – многокамерные и однокамерные;
- первичные или рецидивирующие;
- по количеству входящих органов – множественные и одинарные;
- по размерам – до 4 см малые, от 5 до 15 см средние, от 15 до 25 см большие, также существуют обширные грыжи от до 35 см и огромные – от 40 см.

Вентральные грыжи бывают не только на животе, но и на позвоночнике. Это наиболее опасный вид выпячивания, который может привести к ущемлению нервных окончаний и полной нетрудоспособности или инвалидности.
Причины возникновения
К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
Еще одна причина образования вентрального выпячивания – диастаз прямых мышц. Под этим термином понимается расхождение в области белой линии между мечевидным отростком и пупком.
Выяснение причины не всегда помогает решить существующую проблему грыжи. Однако эти знания необходимы для составления методики профилактики грыжи после операции.
Симптомы заболевания и диагностика
Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
Однако заподозрить ее наличие можно по характерным признакам:
- заметное выпячивание на передней брюшной стенке, расположенное вдоль имеющегося рубца;
- подвижность, мягкость выпячивания, возможность его вправления без болезненных ощущений самим пациентом;
- неприятные симптомы начинают появляться по мере прогресса вентральной грыжи, особенно часто боль появляется при натуживании, резких движениях и подъеме тяжестей;
- со временем боль становится постоянной и приобретает схваткообразный характер;
- при положении выпячивания в надлобковой зоне нарушается процесс мочеиспускания.
При ущемлении возникает острая боль, область грыжи может воспаляться, краснеть, отекать. Также у пациента возникает рвота, тошнота, чрезмерное газообразование, а в испражнениях появляются примеси крови.
УЗИ и рентген необходимы для уточнения границ грыжевого разрастания. Благодаря им можно узнать, насколько в процесс втянуты органы. Первичный диагноз врач легко поставит на осмотре пациента и во время пальпации.
Методы лечения
Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
- Натяжная пластика. Грыжу ушивают, используя специальные нити. Применять методику можно только при небольших образованиях и при отсутствии сопутствующих болезней. Риск рецидива достигает 30%. Однако стоимость операции очень низкая, а выполнять ее просто. При чрезмерном натяжении нитей пациент может столкнуться с болезненностью после вмешательства.
- Ненатяжная герниопластика. Используя синтетический протез в виде сетки, врач вшивает его в грыжевые ворота под кожу. Рецидивы в этом случае почти полностью исключены, а боль после операции отсутствует. Восстановить брюшную стенку после вмешательства можно даже в случае больших размеров грыжи. Но стоит такая операция больше, сохраняется риск осложнений.

Еще один подвид операции с протезом – лапароскопический. Он менее травматичен, выполняется через проколы в животе, а не надрезы. Заплатить за такую процедуру придется намного больше, чем за стандартную герниопластику.
Вентральная грыжа может долгое время не причинять беспокойства, но при появлении ущемления пациент сталкивается с невыносимой болью. Операцию в таких случаях откладывать нельзя. После нее важно соблюдать рекомендации врача, чтобы не было рецидива.
Какой код по МКБ 10 соответствует диастазу прямых мышц живота?
Какой код по МКБ 10 соответствует диастазу прямых мышц живота? Код МКБ M620 используется для обозначения диастаза прямых мышц живота.
Что такое диастаз прямых мышц живота по МКБ 10? 2021 Код диагноза МКБ-10-КМ М62. 08: Разделение мышц (нетравматическое), другое место.
Что такое код CPT для восстановления диастаза прямых мышц живота? Настоящий синий. coderguy1939 сказал: Это шов/чешуйчатый ремонт диастаза прямой мышцы живота (разделение мышцы живота).
Что считается диастазом прямых мышц живота? Диастаз прямых мышц живота — это частичное или полное расхождение прямых мышц живота или мышц «шести кубиков», которые встречаются на средней линии живота. Диастаз прямых мышц живота очень распространен во время и после беременности. Это происходит потому, что матка растягивает мышцы живота, чтобы приспособиться к растущему ребенку.
Диастаз прямых мышц живота 2 см?
Расстояние более 2 см считается диастазом прямой мышцы живота (1). Это чаще всего встречается у мужчин среднего и старшего возраста с центральным ожирением или у женщин, вынашивающих крупный плод или близнецов (1). РД характеризуется выпячиванием средней линии вследствие повышения внутрибрюшного давления (2).
РД характеризуется выпячиванием средней линии вследствие повышения внутрибрюшного давления (2).
Какие упражнения устраняют диастаз прямых мышц живота?
Бирн предлагает сжатие живота, наклоны таза, постукивания пальцами ног, скольжение пяткой, растяжку одной ноги и мосты с зачерпыванием живота. Всегда держите живот втянутым, а не делайте никаких движений, которые выпячивают его (и вызывают предательскую выпуклость по средней линии).
Можно ли исправить диастаз прямых мышц живота?
Диастаз прямых мышц живота может пройти сам по себе или улучшиться с помощью целенаправленных упражнений. Однако, если проблема не устранена, вы можете решить ее хирургическим путем. Хирурги могут закрыть пространство и повторно соединить мышцы как самостоятельную процедуру или как часть абдоминопластики (подтяжка живота).
Что такое код процедуры 15830?
Один код, CPT 15830 для панникулэктомии, может быть выставлен страховке в случае необходимости; другой код, CPT 15847 для абдоминопластики, описывает косметическую процедуру и, следовательно, не должен выставляться в счет страховой компании.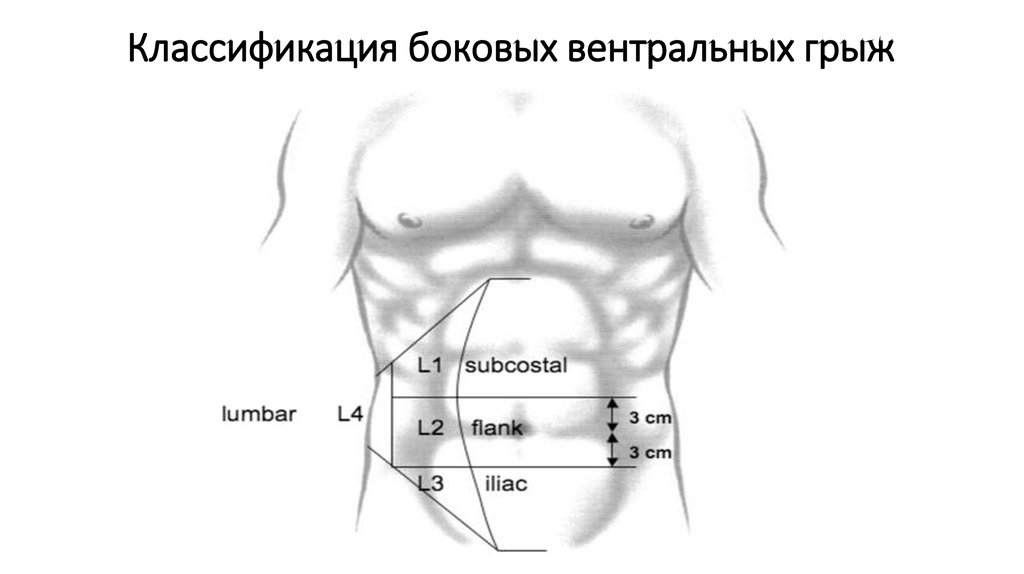 (Дополнительную информацию см. в разделе Кодирование).
(Дополнительную информацию см. в разделе Кодирование).
Как вы кодируете пластику нескольких послеоперационных грыж?
Если были устранены две отдельные и различные грыжи (например, парастомальная и вентральная), то целесообразно также сообщить код 9560 с модификатором множественной процедуры -51. Если для пластики вентральной грыжи использовалась сетка, используйте 9568 в качестве дополнительного кода.
Не поздно ли исправить диастаз прямых мышц живота?
Никогда не поздно вылечить диастаз прямых мышц живота и восстановить силу и функцию кора с помощью упражнений. Многие женщины страдают от непрекращающихся основных проблем в течение многих лет и даже десятилетий после беременности.
Сколько пальцев считается диастазом прямых мышц живота?
Разрыв шириной в два пальца (или один дюйм) клинически диагностируется как диастаз прямых мышц живота. Ширина в один палец считается нормальной.
Что будет, если не исправить диастаз прямых мышц живота?
Каково влияние диастаза на организм? Существует множество осложнений и последствий, если вы не лечите диастаз. Некоторые из них — боли в спине, грыжи живота, плохая осанка, проблемы с тазовым дном и желудочно-кишечные расстройства, такие как запоры и вздутие живота.
Некоторые из них — боли в спине, грыжи живота, плохая осанка, проблемы с тазовым дном и желудочно-кишечные расстройства, такие как запоры и вздутие живота.
Диастаз прямых мышц живота на 2 пальца?
С медицинской точки зрения, диастаз прямых мышц живота считается диастазом прямых мышц живота, но не всех, у кого есть расстояние в 2 пальца, следует отнести к категории DR!
Может ли корсет помочь при диастазе прямых мышц живота?
Да, корсет может способствовать устранению диастаза прямых мышц живота, если он включен в комплексную стратегию, включающую безопасные и эффективные упражнения для укрепления кора, такие как те, которые составляют основу наших программ EMbody.
Сколько времени нужно, чтобы исправить диастаз прямых мышц живота?
В зависимости от того, насколько серьезен ваш диастаз прямых мышц живота, полное заживление может занять от 6 до 12 месяцев. С учетом сказанного, ваша ситуация уникальна. Вы можете выздороветь быстрее, чем через 6 месяцев, или вам может потребоваться больше времени, несмотря на 12 месяцев после родов.
Как сделать живот плоским при диастазе прямых мышц живота?
Лягте ровно на спину, согнув колени. Положите пальцы прямо над пупком и осторожно надавите. Затем поднимите голову примерно на дюйм, удерживая плечи на земле. Если у вас диастаз прямых мышц живота, вы почувствуете щель между мышцами, которая шире сантиметра.
Поможет ли бандаж при диастазе прямых мышц живота?
Бандаж живота может быть полезен женщинам, которые испытали разделение мышц живота (диастаз прямых мышц живота), физически сводя мышцы живота вместе. В сочетании со специальными упражнениями это может помочь закрыть промежуток между мышцами живота. Помните, бандаж на животе — это временное решение.
Является ли диастаз прямых мышц живота постоянным?
Некоторые женщины думают, что диастаз прямых мышц живота — это постоянное состояние, принимая его за нормальный побочный эффект после родов. Однако это может быть постоянным только тогда, когда вы позволяете этому быть! ДРА обычно встречается у женщин, но не исключительно. Это также влияет на мужчин и детей, а также.
Это также влияет на мужчин и детей, а также.
Как исправить диастаз прямых мышц живота спустя годы?
Операция, которая обычно проводится для коррекции диастаза прямых мышц живота, известна как абдоминопластика (широко известная как операция по подтяжке живота). Абдоминопластика может проводиться как амбулаторно, так и стационарно. При амбулаторной процедуре вас обычно выписывают в тот же день.
Можно ли исправить диастаз прямых мышц живота без операции?
Диастаз прямых мышц живота можно предотвратить и устранить без хирургического вмешательства! Ключ к устранению диастаза прямых мышц живота заключается в терапевтической активации поперечной мышцы живота, самой глубокой мышцы живота, и правильной координации с диафрагмой и тазовым дном.
Что усугубляет диастаз прямых мышц живота?
Обязательно избегайте определенных видов деятельности и упражнений, которые могут усугубить диастаз прямых мышц живота. К ним относятся хрусты, скручивания пресса, планки, прогибы назад, которые растягивают область живота, определенные позы йоги или любые виды подъема тяжестей, которые выпячивают живот.
Что такое код процедуры 19318?
Редукционная маммопластика (код CPT® 19318) — Хирургическое уменьшение груди у женщин из-за размера и стойких симптомов. — Один из вышеперечисленных стойких симптомов И рецидивирующая или хроническая опрелость между отвисшей грудью и стенкой грудной клетки, которая не поддается местному лечению.
Что включает в себя код CPT 19316?
CPT® 19316 в разделе: Процедуры восстановления и/или реконструкции груди.
Каков основной код процедуры для CPT 15777?
Общепринятые первичные (и связанные с ними дополнительные) процедуры для +15777 включают аутотрансплантаты/аллотрансплантаты и процедуры замещения кожи туловища (15040-15278), а также восстановление и реконструкцию молочной железы (19316-19396).
Можно ли иметь более одной послеоперационной грыжи?
При множественных послеоперационных грыжах хирургическое вмешательство сложнее, чем при одиночных. Компьютерная томография перед операцией помогает определить количество, расположение и размер дефектов. Стратегия пластики и сеток должна быть предусмотрена и подготовлена до операции.
Стратегия пластики и сеток должна быть предусмотрена и подготовлена до операции.
Медицинская энциклопедия, справочник симптомов и болезней для пациентов и коллег
Медицинская
энциклопедия
- Клиника хирургии
- Пациентам org/ListItem»> Энциклопедия
Диета в бариатрии – один из важнейших компонентов успеха. Если после операции не соблюдать определенные правила питания, то усилия могут пойти насмарку и результата не будет. Дается изменение многолетних привычек с трудом, однако это обязательное условие, которое нужно выполнять беспрекословно.
Подробнее…
Шунтирование желудка — это стандартная бариатрическая операция, которая позволяет быстро и эффективно избавиться от лишнего веса. Она имеет долгосрочный и ярко выраженный эффект (при правильном подходе лишний вес больше не возвращается)
Подробнее…
Желчекаменная болезнь (код К-80 по МКБ 10) – это распространенная патология среди пациентов разного возраста и пола. При ней в протоках и самом пузыре образуются камни, нарушающие функционирование органа.
Подробнее. ..
..
Лапароскопическая урология – это разновидность оперативного вмешательства, при помощи которого можно обнаружить патологии мочеполовых органов, провести их визуальную диагностику, лечение или удаление.
Подробнее…
Термином «абдоминопластика» называют операцию по подтяжке живота. Она позволяет удалить растяжки и дряблую кожу, складки и отвисания, различные дефекты и повреждения, убрать лишний жир и вернуть фигуре красоту. Процедура восстановления после абдоминопластики довольно сложная и продолжительная, подходить к ней нужно со всей ответственностью, чтобы добиться максимального результата.
Подробнее…
Лапароскопическая резекция желудка – это хирургическая операция, которая позволяет пациенту быстро убрать лишний вес за счет уменьшения количества потребляемой пищи. Она относится к классу бариатрических и проводится по малоинвазивной методике, благодаря чему сокращается время восстановления после вмешательства.
Подробнее…
Повреждения брюшной стенки в первую очередь классифицируются на закрытые и открытые. Каждый тип травм сопровождается определенными симптомами и рисками, некоторые откровенно несут угрозу жизни человека. Поэтому оставлять их без внимания нельзя, стоит принять меры лечения и сразу же обратиться к врачу. Рассмотрим детальнее виды травм и основные симптомы.
Подробнее…
Удаление камней в почках при помощи лапароскопической операции относится к малоинвазивным методикам вмешательства.
Подробнее…
Термином «воспалительные заболевания кишечника» называют хронические болезни, поражающие слизистую оболочку желудочно-кишечного тракта. В большинстве случаев они являются рецидивирующими и могут повреждать как весь орган, так и отдельные его части. Подобная патология вызывает неприятные и болезненные ощущения у пациента, а также может стать причиной злокачественной опухоли в толстой кишке.
Подробнее…
Термином «гистероскопия матки» называют лечебно-диагностическую процедуру, которая проводится при помощи гистероскопа (одна из разновидностей эндоскопа). Она часто применяется в гинекологической амбулаторной практике, потому что позволяет обнаружить дефекты или заболевания внутренних органов.
Подробнее…
Язвенная болезнь желудка – это хроническое заболевание, которое вызывает боль и дискомфорт у пациента. Оно развивается постепенно и, если человек игнорирует проблему, может стать опасным для жизни. Как правило, заболевание начинается с воспаления и атрофического гастрита. Может протекать как в самом желудке, так и в двенадцатиперстной кишке. Согласно МКБ, оно носит название «пептическая язвенная болезнь».
Подробнее…
Доброкачественная гиперплазия предстательной железы – это гормонозависимая опухоль. При своевременном диагностировании и лечении исключаются тяжелые последствия для здоровья мужчины. Вид хирургического вмешательства выполняется на основе формы и стадии патологии.
Вид хирургического вмешательства выполняется на основе формы и стадии патологии.
Подробнее…
Колостома – это искусственное выходное отверстие прямой кишки, созданное хирургическим способом в брюшной стенке. Делается это для выведения каловых масс, которые проходят по кишечнику в специально прикрепленный контейнер. В отверстие вшивают край толстой кишки.
Подробнее…
Чаще всего в резекции нуждаются пожилые люди, у которых возник атеросклероз кишечных сосудов. Показаниями будут являться также опухоли, при выявлении рака может быть назначена химиотерапия. В данном случае операция по удалению называется «колэктомия», при которой дополнительно извлекают, как правило, ближайшие к кишке лимфатические узлы.
Подробнее…
Кишечная непроходимость – полное или частичное нарушение передвижения пищевых комков. Проблемы с перистальтикой возникают из-за постоянных спазмов или полного расслабления мышц.
Подробнее…
Сигмовидная ободочная кишка расположена в нижней части желудочно-кишечного тракта. Она имеет изогнутую, S-образную форму, благодаря которой и получила такое название. Данный орган соединяет прямую и ободочную кишку, его средняя длина – около 40 см. Он отвечает за всасывание жидкости и растворенных электролитов, а также за формирование каловых масс.
Подробнее…
Лишний вес не всегда поддается коррекции при помощи диет, спорта и массажей. При сильном ожирении помогают только кардинальные меры – уменьшение желудка. Занимается решением проблемы бариатрическая хирургия. Сегодня в этой области медицины используют 3 основные оперативные методики для уменьшения объема желудка, речь о которых пойдет ниже.
Подробнее…
Ущемленная грыжа – это состояние, когда участок кишечника выходит из брюшной полости и сдавливается мягкими тканями. Чтобы не допустить развитие перитонита или атрофии этой части органа, прибегают к неотложной хирургической помощи.
Чтобы не допустить развитие перитонита или атрофии этой части органа, прибегают к неотложной хирургической помощи.
Подробнее…
Абдоминальный хирург — это специалист широкого профиля, который занимается лечением приобретенных или врожденных органов брюшной области и забрюшинного пространства. В большинстве случаев восстановление производится оперативным способом с применением современной диагностической аппаратуры и инновационных методов.
Подробнее…
Зуд, боль и дискомфорт в анальной области игнорируется большинством до тех пор, пока болевые ощущения не превысят болевой порог индивида. И лишь потом они обращаются за помощью к врачу-проктологу, требуя быстрого исцеления. Неприятные ощущения в заднем проходе могут быть симптомом множества недугов, запустив которые пациент рискует жизнью.
Подробнее…
Энциклопедия
Лапароскопическая урология
Пилонидальная киста копчика
Колостомия: 2 типа операции и их различия
Ущемленная грыжа: 7 видов болезни и универсальный способ лечения
Гидросальпинкс, что это?
Послеоперационная (вентральная) грыжа
Абдоминальная хирургия
Флебология
Проктология
Публикации в СМИ
- Главная
- Пресс-центр
- Публикации в СМИ
По поводу лечения данного заболевания Вы можете обратиться в Хирургическое отделение №1 Клиники факультетской хирургии им. Н.Н. Бурденко
Н.Н. Бурденко
Грыжи живота делят на наружные и внутренние • Наружная грыжа живота — хирургическое заболевание, при котором через различные отверстия в мышечно-апоневротическом слое брюшных стенок и тазового дна происходит выхождение внутренностей вместе с пристеночным листком брюшины при целостности кожных покровов • Внутренняя грыжа живота образуется внутри брюшной полости в брюшинных карманах и складках или проникает в грудную полость через естественные или приобретённые отверстия и щели диафрагмы.
Частота. Наблюдают в любом возрасте. Пики заболеваемости — дошкольный возраст и возраст после 50 лет. У мужчин регистрируют чаще.
Этиология • Врождённые дефекты брюшной стенки (например, врождённые косые паховые грыжи) • Расширение отверстий брюшной стенки. Существующие в норме, но патологически расширенные отверстия в брюшной стенке могут стать причиной выхождения внутренних органов (например, выхождение желудка в грудную полость через расширенное пищеводное отверстие диафрагмы при грыже её пищеводного отверстия) • Истончение и утрата эластичности тканей (особенно на фоне общего старения организма или истощения) приводят к образованию паховых, пупочных грыж и грыж белой линии живота • Травма или рана (особенно послеоперационная), когда в нормальных тканях развиваются дегенеративные изменения по линии разреза, что нередко приводит к образованию послеоперационных вентральных грыж. Нагноение послеоперационной раны увеличивает риск образования грыжи • Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.
Нагноение послеоперационной раны увеличивает риск образования грыжи • Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.
Основные понятия. Вид грыжи может быть установлен при объективном исследовании или во время операции • Полная грыжа. Грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, полная паховая грыжа, когда грыжевой мешок с содержимым находится в мошонке [пахово-мошоночная грыжа]) • Неполная грыжа. В брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока ещё не вышел за пределы брюшной стенки (например, неполная паховая грыжа, когда грыжевой мешок с содержимым не выходит за пределы наружного пахового кольца) • Вправимая грыжа. Содержимое грыжевого мешка легко перемещается через грыжевые ворота из брюшной полости в грыжевой мешок и обратно • Невправимая грыжа. Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи • Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах • Врождённая грыжа связана с аномалиями развития • Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать • Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.
Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи • Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах • Врождённая грыжа связана с аномалиями развития • Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать • Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.
Осложнения в основном возникают при несвоевременном обращении за медицинской помощью и поздней диагностике • Обтурационная кишечная непроходимость развивается при выхождении петли кишки через дефект брюшной стенки с возникновением механического препятствия для пассажа кишечного содержимого в результате сдавления или перегиба кишки (так называемое каловое ущемление) • Странгуляционная кишечная непроходимость с некрозом и перфорацией петли кишки развивается в результате сдавления сосудов брыжейки с нарушением кровотока в стенке ущемлённой кишки (так называемое эластическое ущемление) • Изолированный некроз с перфорацией ущемлённого участка стенки кишки при грыже Рихтера.
Паховые грыжи
• Косая паховая грыжа •• Проходит через глубокое паховое кольцо в паховый канал. В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа) •• При врождённых паховых грыжах влагалищный отросток брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика •• Распространённость. 80–90% всех видов грыж живота — паховые. Среди больных с паховыми грыжами — 90–97% мужчин в возрасте 50–60 лет. В целом, возникает у 5% мужчин •• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу •• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика •• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей.
• Прямая паховая грыжа. Нижние надчревные артерия и вена служат анатомическим ориентиром для распознавания косой и прямой паховых грыж. Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки •• Выходит в области дна пахового канала через треугольник Хессельбаха в результате истончения и утраты эластичности тканей •• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется •• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней •• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах. Хирургическое лечение направлено на укрепление задней стенки пахового канала.
• Комбинированные паховые грыжи относят к сложным формам паховых грыж. У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.
У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.
• Бедренная грыжа выходит через бедренный канал вдоль бедренной фасции •• Распространённость — 5–8% всех грыж живота. Большинство больных (80%) — женщины в возрасте 30–60 лет •• Редко бывают большими, склонны к ущемлению. Содержимое грыжевого мешка — петля тонкой кишки, сальник •• Появление грыж обычно связано с большими физическими нагрузками, хроническими запорами и беременностью.
• Диагностика •• Жалобы больного на опухолевидное выпячивание в паховой области и боли различной интенсивности (особенно при физическом напряжении) •• Объективное обследование ••• Осмотр. Обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положениях больного ••• Пальпация. Определяют размеры грыжевого выпячивания, степень вправимости, размеры внутреннего отверстия пахового канала, форму и величину яичек ••• Симптом кашлевого толчка — толчкообразное давление грыжевого мешка на кончик пальца, введённого в паховый канал, при покашливании пациента ••• Перкуссия и аускультация области грыжевого выпячивания. Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.
Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.
• Лечение •• Основные этапы грыжесечения: ••• Доступ к паховому каналу ••• Выделение грыжевого мешка, вскрытие его просвета, оценка жизнеспособности содержимого и его вправление в брюшную полость ••• Перевязка шейки грыжевого мешка, его удаление ••• Пластика пахового канала •• Особенности грыжесечения при косых паховых грыжах: ••• Перевязка грыжевого мешка на уровне париетальной брюшины ••• Ушивание глубокого пахового кольца до нормальных размеров ••• Укрепление передней стенки пахового канала с обязательным ушиванием глубокого пахового кольца применяют у молодых мужчин при небольших косых паховых грыжах. При скользящих, рецидивирующих и больших паховых грыжах укрепляют заднюю стенку пахового канала. При больших дефектах брюшной стенки её укрепляют, используя различные трансплантаты. Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ.
Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ. К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки.
К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки. Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
Другие виды грыж живота
• Пупочная грыжа — выход органов брюшной полости через дефект брюшной стенки в области пупка •• У женщин отмечают в 2 раза чаще •• Наиболее часто наблюдают в раннем детстве, в 5% случаев — у детей старшего возраста и у взрослых. По мере развития возможно самоизлечение в возрасте от 6 мес до 3 лет •• Причины образования пупочных грыж у взрослых: повышение внутрибрюшного давления, асцит, беременность •• Пластика пупочных грыж ••• У детей: операция Лексера. Пупочное кольцо ушивают кисетным швом ••• У взрослых: операция Мейо: грыжевые ворота закрывают дупликатурой сшитых один поверх другого листков апоневроза. Метод Сапежко. Предварительно от задней поверхности влагалища одной из прямых мышц живота отслаивают брюшину. Затем отдельными швами, захватывая с одной стороны край апоневроза белой линии живота, а с другой стороны — заднемедиальную часть влагалища прямой мышцы, где отсепарована брюшина, создают дупликатуру из мышечно-апоневротических лоскутов.
• Грыжа белой линии живота может быть надпупочной, околопупочной и подпупочной •• Чаще отмечают у мужчин (3:1). У детей крайне редки •• Грыжи могут быть множественными •• Пластика посредством простого ушивания дефекта в апоневрозе даёт около 10% рецидивов. При больших грыжах используют метод Сапежко.
• Послеоперационная вентральная грыжа — наиболее часто наблюдаемый вид вентральных грыж, возникающий в результате осложнений при заживлении послеоперационной раны •• Предрасполагающие факторы: раневая инфекция, гематома, пожилой возраст, ожирение, высокое давление в брюшной полости при кишечной непроходимости, асците, лёгочных осложнениях послеоперационного периода •• Оперативное лечение выполняют после устранения причин, обусловивших их развитие.
• Грыжа полулунной (спигелевой) линии обычно расположена в месте её пересечения с дугласовой линией. Лечение хирургическое. При небольших грыжах ворота закрывают послойно путём наложения швов. При больших грыжах после сшивания мышц необходимо создать дупликатуру апоневроза.
МКБ-10 • K40 Паховая грыжа • K41 Бедренная грыжа • K42 Пупочная грыжа • K43 Грыжа передней брюшной стенки • K44 Диафрагмальная грыжа • K45 Другие грыжи брюшной полости • K46 Грыжа брюшной полости неуточнённая
Код вставки на сайт
<a href=»http://www.sechenov.ru/pressroom/publications/gryzhi-zhivota1/»><h2>Грыжи живота</h2></a>
<p><em>По поводу лечения данного заболевания Вы можете обратиться в <a href=»/medicine/clinics/klb1/burdenko/dep/surg1/» target=»_blank»>Хирургическое отделение №1</a> Клиники факультетской хирургии им. Н.Н. Бурденко</em></p>
<p><strong>Грыжи живота </strong>делят на наружные и внутренние • Наружная грыжа живота — хирургическое заболевание, при котором через различные отверстия в мышечно-апоневротическом слое брюшных стенок и тазового дна происходит выхождение внутренностей вместе с пристеночным листком брюшины при целостности кожных покровов • Внутренняя грыжа живота образуется внутри брюшной полости в брюшинных карманах и складках или проникает в грудную полость через естественные или приобретённые отверстия и щели диафрагмы. </p>
<p><strong>Частота. </strong>Наблюдают в любом возрасте. Пики заболеваемости — дошкольный возраст и возраст после 50 лет. У мужчин регистрируют чаще.</p>
<p><strong>Этиология • </strong>Врождённые дефекты брюшной стенки (например, врождённые косые паховые грыжи) • Расширение отверстий брюшной стенки. Существующие в норме, но патологически расширенные отверстия в брюшной стенке могут стать причиной выхождения внутренних органов (например, выхождение желудка в грудную полость через расширенное пищеводное отверстие диафрагмы при грыже её пищеводного отверстия) • Истончение и утрата эластичности тканей (особенно на фоне общего старения организма или истощения) приводят к образованию паховых, пупочных грыж и грыж белой линии живота • Травма или рана (особенно послеоперационная), когда в нормальных тканях развиваются дегенеративные изменения по линии разреза, что нередко приводит к образованию послеоперационных вентральных грыж.
</p>
<p><strong>Частота. </strong>Наблюдают в любом возрасте. Пики заболеваемости — дошкольный возраст и возраст после 50 лет. У мужчин регистрируют чаще.</p>
<p><strong>Этиология • </strong>Врождённые дефекты брюшной стенки (например, врождённые косые паховые грыжи) • Расширение отверстий брюшной стенки. Существующие в норме, но патологически расширенные отверстия в брюшной стенке могут стать причиной выхождения внутренних органов (например, выхождение желудка в грудную полость через расширенное пищеводное отверстие диафрагмы при грыже её пищеводного отверстия) • Истончение и утрата эластичности тканей (особенно на фоне общего старения организма или истощения) приводят к образованию паховых, пупочных грыж и грыж белой линии живота • Травма или рана (особенно послеоперационная), когда в нормальных тканях развиваются дегенеративные изменения по линии разреза, что нередко приводит к образованию послеоперационных вентральных грыж. Нагноение послеоперационной раны увеличивает риск образования грыжи • Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.</p>
<p><strong>Основные понятия. </strong>Вид грыжи может быть установлен при объективном исследовании или во время операции • Полная грыжа. Грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, полная паховая грыжа, когда грыжевой мешок с содержимым находится в мошонке [пахово-мошоночная грыжа]) • Неполная грыжа. В брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока ещё не вышел за пределы брюшной стенки (например, неполная паховая грыжа, когда грыжевой мешок с содержимым не выходит за пределы наружного пахового кольца) • Вправимая грыжа.
Нагноение послеоперационной раны увеличивает риск образования грыжи • Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.</p>
<p><strong>Основные понятия. </strong>Вид грыжи может быть установлен при объективном исследовании или во время операции • Полная грыжа. Грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, полная паховая грыжа, когда грыжевой мешок с содержимым находится в мошонке [пахово-мошоночная грыжа]) • Неполная грыжа. В брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока ещё не вышел за пределы брюшной стенки (например, неполная паховая грыжа, когда грыжевой мешок с содержимым не выходит за пределы наружного пахового кольца) • Вправимая грыжа. Содержимое грыжевого мешка легко перемещается через грыжевые ворота из брюшной полости в грыжевой мешок и обратно • Невправимая грыжа. Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи • Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах • Врождённая грыжа связана с аномалиями развития • Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать • Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.</p>
<p><strong>Осложнения </strong>в основном возникают при несвоевременном обращении за медицинской помощью и поздней диагностике • Обтурационная кишечная непроходимость развивается при выхождении петли кишки через дефект брюшной стенки с возникновением механического препятствия для пассажа кишечного содержимого в результате сдавления или перегиба кишки (так называемое каловое ущемление) • Странгуляционная кишечная непроходимость с некрозом и перфорацией петли кишки развивается в результате сдавления сосудов брыжейки с нарушением кровотока в стенке ущемлённой кишки (так называемое эластическое ущемление) • Изолированный некроз с перфорацией ущемлённого участка стенки кишки при грыже Рихтера.
Содержимое грыжевого мешка легко перемещается через грыжевые ворота из брюшной полости в грыжевой мешок и обратно • Невправимая грыжа. Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи • Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах • Врождённая грыжа связана с аномалиями развития • Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать • Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.</p>
<p><strong>Осложнения </strong>в основном возникают при несвоевременном обращении за медицинской помощью и поздней диагностике • Обтурационная кишечная непроходимость развивается при выхождении петли кишки через дефект брюшной стенки с возникновением механического препятствия для пассажа кишечного содержимого в результате сдавления или перегиба кишки (так называемое каловое ущемление) • Странгуляционная кишечная непроходимость с некрозом и перфорацией петли кишки развивается в результате сдавления сосудов брыжейки с нарушением кровотока в стенке ущемлённой кишки (так называемое эластическое ущемление) • Изолированный некроз с перфорацией ущемлённого участка стенки кишки при грыже Рихтера. </p>
<p><strong>Паховые грыжи</strong></p>
<p>• Косая паховая грыжа •• Проходит через глубокое паховое кольцо в паховый канал. В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа) •• При врождённых паховых грыжах влагалищный отросток брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика •• Распространённость. 80–90% всех видов грыж живота — паховые. Среди больных с паховыми грыжами — 90–97% мужчин в возрасте 50–60 лет. В целом, возникает у 5% мужчин •• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу •• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика •• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей.
</p>
<p><strong>Паховые грыжи</strong></p>
<p>• Косая паховая грыжа •• Проходит через глубокое паховое кольцо в паховый канал. В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа) •• При врождённых паховых грыжах влагалищный отросток брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика •• Распространённость. 80–90% всех видов грыж живота — паховые. Среди больных с паховыми грыжами — 90–97% мужчин в возрасте 50–60 лет. В целом, возникает у 5% мужчин •• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу •• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика •• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей. </p>
<p>• Прямая паховая грыжа. Нижние надчревные артерия и вена служат анатомическим ориентиром для распознавания косой и прямой паховых грыж. Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки •• Выходит в области дна пахового канала через треугольник Хессельбаха в результате истончения и утраты эластичности тканей •• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется •• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней •• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах.
</p>
<p>• Прямая паховая грыжа. Нижние надчревные артерия и вена служат анатомическим ориентиром для распознавания косой и прямой паховых грыж. Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки •• Выходит в области дна пахового канала через треугольник Хессельбаха в результате истончения и утраты эластичности тканей •• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется •• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней •• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах. Хирургическое лечение направлено на укрепление задней стенки пахового канала.</p>
<p>• Комбинированные паховые грыжи относят к сложным формам паховых грыж. У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.</p>
<p>• Бедренная грыжа выходит через бедренный канал вдоль бедренной фасции •• Распространённость — 5–8% всех грыж живота. Большинство больных (80%) — женщины в возрасте 30–60 лет •• Редко бывают большими, склонны к ущемлению. Содержимое грыжевого мешка — петля тонкой кишки, сальник •• Появление грыж обычно связано с большими физическими нагрузками, хроническими запорами и беременностью.</p>
<p>• Диагностика •• Жалобы больного на опухолевидное выпячивание в паховой области и боли различной интенсивности (особенно при физическом напряжении) •• Объективное обследование ••• Осмотр.
Хирургическое лечение направлено на укрепление задней стенки пахового канала.</p>
<p>• Комбинированные паховые грыжи относят к сложным формам паховых грыж. У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.</p>
<p>• Бедренная грыжа выходит через бедренный канал вдоль бедренной фасции •• Распространённость — 5–8% всех грыж живота. Большинство больных (80%) — женщины в возрасте 30–60 лет •• Редко бывают большими, склонны к ущемлению. Содержимое грыжевого мешка — петля тонкой кишки, сальник •• Появление грыж обычно связано с большими физическими нагрузками, хроническими запорами и беременностью.</p>
<p>• Диагностика •• Жалобы больного на опухолевидное выпячивание в паховой области и боли различной интенсивности (особенно при физическом напряжении) •• Объективное обследование ••• Осмотр. Обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положениях больного ••• Пальпация. Определяют размеры грыжевого выпячивания, степень вправимости, размеры внутреннего отверстия пахового канала, форму и величину яичек ••• Симптом кашлевого толчка — толчкообразное давление грыжевого мешка на кончик пальца, введённого в паховый канал, при покашливании пациента ••• Перкуссия и аускультация области грыжевого выпячивания. Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.</p>
<p>• Лечение •• Основные этапы грыжесечения: ••• Доступ к паховому каналу ••• Выделение грыжевого мешка, вскрытие его просвета, оценка жизнеспособности содержимого и его вправление в брюшную полость ••• Перевязка шейки грыжевого мешка, его удаление ••• Пластика пахового канала •• Особенности грыжесечения при косых паховых грыжах: ••• Перевязка грыжевого мешка на уровне париетальной брюшины ••• Ушивание глубокого пахового кольца до нормальных размеров ••• Укрепление передней стенки пахового канала с обязательным ушиванием глубокого пахового кольца применяют у молодых мужчин при небольших косых паховых грыжах.
Обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положениях больного ••• Пальпация. Определяют размеры грыжевого выпячивания, степень вправимости, размеры внутреннего отверстия пахового канала, форму и величину яичек ••• Симптом кашлевого толчка — толчкообразное давление грыжевого мешка на кончик пальца, введённого в паховый канал, при покашливании пациента ••• Перкуссия и аускультация области грыжевого выпячивания. Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.</p>
<p>• Лечение •• Основные этапы грыжесечения: ••• Доступ к паховому каналу ••• Выделение грыжевого мешка, вскрытие его просвета, оценка жизнеспособности содержимого и его вправление в брюшную полость ••• Перевязка шейки грыжевого мешка, его удаление ••• Пластика пахового канала •• Особенности грыжесечения при косых паховых грыжах: ••• Перевязка грыжевого мешка на уровне париетальной брюшины ••• Ушивание глубокого пахового кольца до нормальных размеров ••• Укрепление передней стенки пахового канала с обязательным ушиванием глубокого пахового кольца применяют у молодых мужчин при небольших косых паховых грыжах. При скользящих, рецидивирующих и больших паховых грыжах укрепляют заднюю стенку пахового канала. При больших дефектах брюшной стенки её укрепляют, используя различные трансплантаты. Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка.
При скользящих, рецидивирующих и больших паховых грыжах укрепляют заднюю стенку пахового канала. При больших дефектах брюшной стенки её укрепляют, используя различные трансплантаты. Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ. К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами.
Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ. К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки. Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки. Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки. </p>
<p><strong>Другие виды грыж живота</strong></p>
<p>• Пупочная грыжа — выход органов брюшной полости через дефект брюшной стенки в области пупка •• У женщин отмечают в 2 раза чаще •• Наиболее часто наблюдают в раннем детстве, в 5% случаев — у детей старшего возраста и у взрослых. По мере развития возможно самоизлечение в возрасте от 6 мес до 3 лет •• Причины образования пупочных грыж у взрослых: повышение внутрибрюшного давления, асцит, беременность •• Пластика пупочных грыж ••• У детей: операция Лексера. Пупочное кольцо ушивают кисетным швом ••• У взрослых: операция Мейо: грыжевые ворота закрывают дупликатурой сшитых один поверх другого листков апоневроза. Метод Сапежко. Предварительно от задней поверхности влагалища одной из прямых мышц живота отслаивают брюшину. Затем отдельными швами, захватывая с одной стороны край апоневроза белой линии живота, а с другой стороны — заднемедиальную часть влагалища прямой мышцы, где отсепарована брюшина, создают дупликатуру из мышечно-апоневротических лоскутов.
</p>
<p><strong>Другие виды грыж живота</strong></p>
<p>• Пупочная грыжа — выход органов брюшной полости через дефект брюшной стенки в области пупка •• У женщин отмечают в 2 раза чаще •• Наиболее часто наблюдают в раннем детстве, в 5% случаев — у детей старшего возраста и у взрослых. По мере развития возможно самоизлечение в возрасте от 6 мес до 3 лет •• Причины образования пупочных грыж у взрослых: повышение внутрибрюшного давления, асцит, беременность •• Пластика пупочных грыж ••• У детей: операция Лексера. Пупочное кольцо ушивают кисетным швом ••• У взрослых: операция Мейо: грыжевые ворота закрывают дупликатурой сшитых один поверх другого листков апоневроза. Метод Сапежко. Предварительно от задней поверхности влагалища одной из прямых мышц живота отслаивают брюшину. Затем отдельными швами, захватывая с одной стороны край апоневроза белой линии живота, а с другой стороны — заднемедиальную часть влагалища прямой мышцы, где отсепарована брюшина, создают дупликатуру из мышечно-апоневротических лоскутов. </p>
<p>• Грыжа белой линии живота может быть надпупочной, околопупочной и подпупочной •• Чаще отмечают у мужчин (3:1). У детей крайне редки •• Грыжи могут быть множественными •• Пластика посредством простого ушивания дефекта в апоневрозе даёт около 10% рецидивов. При больших грыжах используют метод Сапежко.</p>
<p>• Послеоперационная вентральная грыжа — наиболее часто наблюдаемый вид вентральных грыж, возникающий в результате осложнений при заживлении послеоперационной раны •• Предрасполагающие факторы: раневая инфекция, гематома, пожилой возраст, ожирение, высокое давление в брюшной полости при кишечной непроходимости, асците, лёгочных осложнениях послеоперационного периода •• Оперативное лечение выполняют после устранения причин, обусловивших их развитие.</p>
<p>• Грыжа полулунной (спигелевой) линии обычно расположена в месте её пересечения с дугласовой линией.
</p>
<p>• Грыжа белой линии живота может быть надпупочной, околопупочной и подпупочной •• Чаще отмечают у мужчин (3:1). У детей крайне редки •• Грыжи могут быть множественными •• Пластика посредством простого ушивания дефекта в апоневрозе даёт около 10% рецидивов. При больших грыжах используют метод Сапежко.</p>
<p>• Послеоперационная вентральная грыжа — наиболее часто наблюдаемый вид вентральных грыж, возникающий в результате осложнений при заживлении послеоперационной раны •• Предрасполагающие факторы: раневая инфекция, гематома, пожилой возраст, ожирение, высокое давление в брюшной полости при кишечной непроходимости, асците, лёгочных осложнениях послеоперационного периода •• Оперативное лечение выполняют после устранения причин, обусловивших их развитие.</p>
<p>• Грыжа полулунной (спигелевой) линии обычно расположена в месте её пересечения с дугласовой линией. Лечение хирургическое. При небольших грыжах ворота закрывают послойно путём наложения швов. При больших грыжах после сшивания мышц необходимо создать дупликатуру апоневроза.</p>
<p><strong>МКБ-10 •</strong> K40 Паховая грыжа • K41 Бедренная грыжа • K42 Пупочная грыжа • K43 Грыжа передней брюшной стенки • K44 Диафрагмальная грыжа • K45 Другие грыжи брюшной полости • K46 Грыжа брюшной полости неуточнённая</p>
Лечение хирургическое. При небольших грыжах ворота закрывают послойно путём наложения швов. При больших грыжах после сшивания мышц необходимо создать дупликатуру апоневроза.</p>
<p><strong>МКБ-10 •</strong> K40 Паховая грыжа • K41 Бедренная грыжа • K42 Пупочная грыжа • K43 Грыжа передней брюшной стенки • K44 Диафрагмальная грыжа • K45 Другие грыжи брюшной полости • K46 Грыжа брюшной полости неуточнённая</p>
По поводу лечения данного заболевания Вы можете обратиться в Хирургическое отделение №1 Клиники факультетской хирургии им. Н.Н. Бурденко
Грыжи живота делят на наружные и внутренние • Наружная грыжа живота — хирургическое заболевание, при котором через различные отверстия в мышечно-апоневротическом слое брюшных стенок и тазового дна происходит выхождение внутренностей вместе с пристеночным листком брюшины при целостности кожных покровов • Внутренняя грыжа живота образуется внутри брюшной полости в брюшинных карманах и складках или проникает в грудную полость через естественные или приобретённые отверстия и щели диафрагмы.
Частота. Наблюдают в любом возрасте. Пики заболеваемости — дошкольный возраст и возраст после 50 лет. У мужчин регистрируют чаще.
Этиология • Врождённые дефекты брюшной стенки (например, врождённые косые паховые грыжи) • Расширение отверстий брюшной стенки. Существующие в норме, но патологически расширенные отверстия в брюшной стенке могут стать причиной выхождения внутренних органов (например, выхождение желудка в грудную полость через расширенное пищеводное отверстие диафрагмы при грыже её пищеводного отверстия) • Истончение и утрата эластичности тканей (особенно на фоне общего старения организма или истощения) приводят к образованию паховых, пупочных грыж и грыж белой линии живота • Травма или рана (особенно послеоперационная), когда в нормальных тканях развиваются дегенеративные изменения по линии разреза, что нередко приводит к образованию послеоперационных вентральных грыж. Нагноение послеоперационной раны увеличивает риск образования грыжи • Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.
Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит, опухоли брюшной полости, метеоризм, ожирение.
Основные понятия. Вид грыжи может быть установлен при объективном исследовании или во время операции • Полная грыжа. Грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, полная паховая грыжа, когда грыжевой мешок с содержимым находится в мошонке [пахово-мошоночная грыжа]) • Неполная грыжа. В брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока ещё не вышел за пределы брюшной стенки (например, неполная паховая грыжа, когда грыжевой мешок с содержимым не выходит за пределы наружного пахового кольца) • Вправимая грыжа. Содержимое грыжевого мешка легко перемещается через грыжевые ворота из брюшной полости в грыжевой мешок и обратно • Невправимая грыжа. Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи • Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах • Врождённая грыжа связана с аномалиями развития • Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать • Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.
Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная) • Литтре грыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.
Осложнения в основном возникают при несвоевременном обращении за медицинской помощью и поздней диагностике • Обтурационная кишечная непроходимость развивается при выхождении петли кишки через дефект брюшной стенки с возникновением механического препятствия для пассажа кишечного содержимого в результате сдавления или перегиба кишки (так называемое каловое ущемление) • Странгуляционная кишечная непроходимость с некрозом и перфорацией петли кишки развивается в результате сдавления сосудов брыжейки с нарушением кровотока в стенке ущемлённой кишки (так называемое эластическое ущемление) • Изолированный некроз с перфорацией ущемлённого участка стенки кишки при грыже Рихтера.
Паховые грыжи
• Косая паховая грыжа •• Проходит через глубокое паховое кольцо в паховый канал. В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа) •• При врождённых паховых грыжах влагалищный отросток брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика •• Распространённость. 80–90% всех видов грыж живота — паховые. Среди больных с паховыми грыжами — 90–97% мужчин в возрасте 50–60 лет. В целом, возникает у 5% мужчин •• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу •• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика •• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей.
В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа) •• При врождённых паховых грыжах влагалищный отросток брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика •• Распространённость. 80–90% всех видов грыж живота — паховые. Среди больных с паховыми грыжами — 90–97% мужчин в возрасте 50–60 лет. В целом, возникает у 5% мужчин •• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу •• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика •• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей.
• Прямая паховая грыжа. Нижние надчревные артерия и вена служат анатомическим ориентиром для распознавания косой и прямой паховых грыж. Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки •• Выходит в области дна пахового канала через треугольник Хессельбаха в результате истончения и утраты эластичности тканей •• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется •• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней •• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах. Хирургическое лечение направлено на укрепление задней стенки пахового канала.
Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки •• Выходит в области дна пахового канала через треугольник Хессельбаха в результате истончения и утраты эластичности тканей •• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется •• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней •• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах. Хирургическое лечение направлено на укрепление задней стенки пахового канала.
• Комбинированные паховые грыжи относят к сложным формам паховых грыж. У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.
• Бедренная грыжа выходит через бедренный канал вдоль бедренной фасции •• Распространённость — 5–8% всех грыж живота. Большинство больных (80%) — женщины в возрасте 30–60 лет •• Редко бывают большими, склонны к ущемлению. Содержимое грыжевого мешка — петля тонкой кишки, сальник •• Появление грыж обычно связано с большими физическими нагрузками, хроническими запорами и беременностью.
• Диагностика •• Жалобы больного на опухолевидное выпячивание в паховой области и боли различной интенсивности (особенно при физическом напряжении) •• Объективное обследование ••• Осмотр. Обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положениях больного ••• Пальпация. Определяют размеры грыжевого выпячивания, степень вправимости, размеры внутреннего отверстия пахового канала, форму и величину яичек ••• Симптом кашлевого толчка — толчкообразное давление грыжевого мешка на кончик пальца, введённого в паховый канал, при покашливании пациента ••• Перкуссия и аускультация области грыжевого выпячивания. Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.
Проводят для выявления перистальтических шумов и тимпанического звука (если в грыжевом мешке находится петля кишечника) •• Дифференциальная диагностика: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм.
• Лечение •• Основные этапы грыжесечения: ••• Доступ к паховому каналу ••• Выделение грыжевого мешка, вскрытие его просвета, оценка жизнеспособности содержимого и его вправление в брюшную полость ••• Перевязка шейки грыжевого мешка, его удаление ••• Пластика пахового канала •• Особенности грыжесечения при косых паховых грыжах: ••• Перевязка грыжевого мешка на уровне париетальной брюшины ••• Ушивание глубокого пахового кольца до нормальных размеров ••• Укрепление передней стенки пахового канала с обязательным ушиванием глубокого пахового кольца применяют у молодых мужчин при небольших косых паховых грыжах. При скользящих, рецидивирующих и больших паховых грыжах укрепляют заднюю стенку пахового канала. При больших дефектах брюшной стенки её укрепляют, используя различные трансплантаты. Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ.
Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции — способ Спасокукоцкого, шов Кимбаровского. Укрепление задней стенки пахового канала. Способ Бассини: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы. Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы •• Особенность грыжесечения при прямых паховых грыжах — укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассини •• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами ••• Бедренный способ. К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки.
К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассини. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассини приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи ••• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы •• Рецидивы после оперативного лечения — 3–5% •• Особые ситуации ••• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки ••• Рецидивы и большие дефекты брюшной стенки. Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
Для устранения дефекта имплантируют синтетические протезы ••• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами ••• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота. Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции •• Лапароскопическая пластика при паховой и бедренной грыжах ••• Абсолютные показания: рецидивные и двусторонние грыжи ••• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи ••• Доступы — внутрибрюшинные и внебрюшинные ••• Осложнения: повреждение наружных подвздошных сосудов, повреждения подвздошно-пахового и бедренного нервов, образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
Другие виды грыж живота
• Пупочная грыжа — выход органов брюшной полости через дефект брюшной стенки в области пупка •• У женщин отмечают в 2 раза чаще •• Наиболее часто наблюдают в раннем детстве, в 5% случаев — у детей старшего возраста и у взрослых. По мере развития возможно самоизлечение в возрасте от 6 мес до 3 лет •• Причины образования пупочных грыж у взрослых: повышение внутрибрюшного давления, асцит, беременность •• Пластика пупочных грыж ••• У детей: операция Лексера. Пупочное кольцо ушивают кисетным швом ••• У взрослых: операция Мейо: грыжевые ворота закрывают дупликатурой сшитых один поверх другого листков апоневроза. Метод Сапежко. Предварительно от задней поверхности влагалища одной из прямых мышц живота отслаивают брюшину. Затем отдельными швами, захватывая с одной стороны край апоневроза белой линии живота, а с другой стороны — заднемедиальную часть влагалища прямой мышцы, где отсепарована брюшина, создают дупликатуру из мышечно-апоневротических лоскутов.
• Грыжа белой линии живота может быть надпупочной, околопупочной и подпупочной •• Чаще отмечают у мужчин (3:1). У детей крайне редки •• Грыжи могут быть множественными •• Пластика посредством простого ушивания дефекта в апоневрозе даёт около 10% рецидивов. При больших грыжах используют метод Сапежко.
• Послеоперационная вентральная грыжа — наиболее часто наблюдаемый вид вентральных грыж, возникающий в результате осложнений при заживлении послеоперационной раны •• Предрасполагающие факторы: раневая инфекция, гематома, пожилой возраст, ожирение, высокое давление в брюшной полости при кишечной непроходимости, асците, лёгочных осложнениях послеоперационного периода •• Оперативное лечение выполняют после устранения причин, обусловивших их развитие.
• Грыжа полулунной (спигелевой) линии обычно расположена в месте её пересечения с дугласовой линией. Лечение хирургическое. При небольших грыжах ворота закрывают послойно путём наложения швов. При больших грыжах после сшивания мышц необходимо создать дупликатуру апоневроза.
МКБ-10 • K40 Паховая грыжа • K41 Бедренная грыжа • K42 Пупочная грыжа • K43 Грыжа передней брюшной стенки • K44 Диафрагмальная грыжа • K45 Другие грыжи брюшной полости • K46 Грыжа брюшной полости неуточнённая
Перейти в раздел:
- Новости
- События
- Видео
- Фотогалерея
- Библиотека
- Газета «Сеченовские вести»
- Журнал «Национальное здравоохранение»
- Условия использования сайта
Симптомы и диагностика болезней, профилактика и лечение
Симптомы и диагностика болезней, профилактика и лечение — хирургия и реабилитацияАнатомия и патанатомия
Видео внутренних процессов организма человека
Анатомия и физиология
- Лицевой скелет и череп
- Анатомия органа зрения
- Мозг и нервная система
- Анатомия ЛОР-органов
- Строение кровеносной системы
- Нейроанатомия и физиология
- Физиология суставов
- Брюшная полость и таз
- Мышцы
- Анатомия — разное
Стоматология и ЧЛХ
Видео зубной сиситемы имплантантов
Cтоматология и ЧЛХ
- Диагностика и обследование
- Заболевания, травмы и лечение ЧЛО
- Анестезия и наркоз
- Имплантология
- Пародонтология
- Хирургическая стоматология
- Ортодонтия
- Эндодонтия
- Ортопедическая стоматология
- Гнатология
- Эстетическая стоматология
- Онкология в стоматологии и ЧЛХ
- Кариес зубов
- Лазерная хирургия в стоматологии
- Материаловедение в стоматологии
- Стоматологический инструмент
- Организационные вопросы
- Общие вопросы стоматологии
Абдоминальная хирургия
Видео гастрологической операции — шунтирование желудка
Абдоминальная хирургия
- Хирургия желудка
- Хирургия печени
- Хирургия желчного пузыря
- Хирургия поджелудочной железы
- Хирургия селезенки
- Хирургия кишечника
- Аппендицит
- Почки и надпочечники
- Живот и брюшная стенка
- Брюшина и сальник
- Молочные железы
- Мочевыводящие пути
- Разное в абдоминальной хирургии
Сердечно-сосудистая хирургия
Учебное видео катетеризации аорты
Сердечно-сосудистая хирургия
- Диагностика и симптомы ССЗ
- Заболевания сердца и сосудов
- Ишемическая болезнь сердца
- Инфаркт миокарда
- Сердечная недостаточность
- Опухоли сердца
- Методы лечения ССЗ
- Сосудистая хирургия
- Общее в кардиологии
Травматология и ортопедия
Видео менискэктомии
Травматология и ортопедия
- Аппараты внешней фиксации
- Биомеханика и совместимость
- Политравма
- Эндопротезирование
- Остеосинтез
- Костная патология
- Переломы, вывихи, растяжения
- Сухожилия, связки, мышцы, хрящи
- Артриты и артрозы
- Хирургия верхней конечности
- Хирургия позвоночника
- Хирургия грудного отдела
- Хирургия и лечение кисти
- Хирургия тазобедренного сустава
- Хирургия нижней конечности
- Хирургия коленного сустава
- Хирургия и лечение стопы
- Реабилитация и инвалидность
- Организационные вопросы
- Травматология — общее
Нейрохирургия и неврология
Видео ламиноскопии на позвоночнике
Неврология и нейрохирургия
- Диагностика и лечение
- Неврология
- Травмы и заболевания
- Позвоночник и спинной мозг
- Онкология и опухоли
- Черепно-мозговые нарушения
- Ортопедическая неврология
- Периферические нервы
- Нейроофтальмология
- Нейрорадиология
- Нейротоксикология
- Операции и манипуляции
- Боль
- Цереброваскулярная болезнь
- Разное в нейрохирургии
Военно-полевая хирургия
Видео эндопротезирования коленного сустава в немецкой клинике
Травматология и ортопедия
- Лечение при эвакуации раненых
- Ранения лицевой области
- Ранения черепа и головного мозга
- Боевые травмы позвоночника
- Боевые травмы грудной клетки
- Боевые ранения области живота
- Боевые травмы области таза
- Боевые травмы конечностей
- Сочетанная боевая травма
- Комбинированная боевая травма
- Боевая термическая травма
- Инфицирование и кровопотеря
- Боевые травмы — общие вопросы
- Общие вопросы ВПХ
Торакальная хирургия
Видео верхней лобэктомии справа и лимфаденэктомии
Торакальная хирургия
- Болезни органов дыхания
- Повреждения груди
- Хирургия грудной клетки
- Хирургия пищевода
- Хирургия трахеи, бронхов, легких
- Торакоскопия
- Медиастиноскопия
- Хирургия средостения
- Эмфизема легких
- Разное в торакальной хирургии
Ревматология
Видео боковой эндоскопической спинной декомпрессии
Травматология и ортопедия
- Диагностика в ревматологии
- Ревматические заболевания
- Системная красная волчанка (СКВ)
- Артриты и артрозы
- Остеохондропатии и остеоартрозы
- Васкулиты и васкулопатии
- Остеохондроз
- Артроскопия коленного сустава
- Артроскопия плечевого сустава
- Клинические рекомендации
- Стандарты медпомощи
Акушерство и гинекология
Видео гинекологической операции — миомэктомия
Гинекология
- Диагностика в гинекологии
- Основы акушерства
- Гинекологические заболевания
- Лапароскопическая гинекология
- Гистерорезектоскопия
- Кесарево сечение
- Хирургия женского таза
- Физиология беременности
- Критические состояния
- Онкогинекология
- Разное в гинекологии
Эндокринная хирургия
Видео остеотомия голени коленного артрита
Травматология и ортопедия
- Эндокринные функции
- Эндокринные заболевания
- Поджелудочная железа
- Гипофиз и гипоталамус
- Щитовидная железа
- Надпочечники
- Сахарный диабет
- Сахарный диабет и гипертензия
- Репродуктивная эндокринология
- Разное в эндокринологии
Пластическая хирургия
Видео пластической операции по подтяжке груди
Пластическая хирургия
- Хирургия лица и шеи
- Ринопластика
- Пластика молочных желез
- Хирургия врожденных дефектов
- Рубцы
- Реконструктивная хирургия
Оториноларингология
Видео тимпанопластики с мастоидэктомией справа
Оториноларингология
- Нос и околоносовые пазухи
- Глотка
- Пищевод
- Гортань
- Трахея и бронхи
- Ухо
- Профзаболевания ЛОР-органов
- Военная отоларингология
- Аудиология
- Грибковые заболевания
- Общие вопросы
Офтальмология
Видео лазерного кератомилёза в немецкой клинике
Офтальмология
- Диагностика и обследование глаз
- Заболевания и травмы глаз
- Патологии и опухоли глаз
- Сетчатка глаза
- Роговица глаза
- Клиника и лечение увеитов
- Общее в офтальмологии
Урология
Учебное видео урологической операции — вазэктомия
Урология
- Диагностика в урологии
- Урологические заболевания
- Оперативная урология
- Аномалии развития
- Андрология
- Импотенция или эректильная дисфункция
- Предстательная железа
- Гидронефроз
- Стриктура уретры
- Пиелонефрит
- Разное в урологии
Онкология
Видео реабилитационных упражнений при растяжении мышц шеи и плеча
Реабилитация и адаптация
- Головной и спинной мозг — рак и опухоли
- Глаз — офтальмоонкология
- Голова и шея — раковые опухоли
- Щитовидная железа — рак и метастазы
- Слюнные железы — новообразования
- Молочные железы и грудь — онкология
- Легкие — онкопульмонология
- Матка — карцинома эндометрия и миомы
- Шейка матки — онкогинекология
- Вульва и влагалище — кисты и онкология
- Яичники и маточные трубы — опухоли
- Простата — рак предстательной железы
- Яичко — онкоурология
- Пищевод — лимфомы и саркомы, метастазы
- Желудок — опухоли и новообразования
- Кишечник — колоректальный рак
- Почка — почечно-клеточный рак
- Мочевой пузырь — онкообразования
- Кожа — раковые опухоли и меланомы
- Костная ткань — остеосаркомы
- Лейкемия и лейкозы — белокровие
- Лимфатическая система — саркомы
- Паллиативная помощь онкобольным
- Химиотерапия — лекарства и препараты
- Онкология — общее
Педиатрия и детская хирургия
Университетская клиника в Гиссене, Германия
Лечение за рубежом
- Физиология и диагностика детей
- Аномалии и патологии
- Травмы головы
- Травмы грудной клетки и живота
- Инородные тела, укусы, ожоги
- Инфекционные заболевания детей
- Детская онкология
- Хирургия сердца и сосудов у детей
- Детская стоматология и ЧЛХ
- Детская травматология и ортопедия
- Детская торакальная хирургия
- Детская офтальмология
- Детская реабилитация
- Органы брюшной полости
- Разные детские заболевания
Аллергология и иммунология
Видео по удалению экзостоза кости десневой ткани
Cтоматология и ЧЛХ
- Аллергены
- Аллергические болезни
- Бронхиальная астма
- Грибковые болезни и инфекции
- Иммунология и иммунитет
- Иммунотерапия и лечение аллергии
- Онкоиммунология и иммунотерапия рака
- Разное в аллергологии и иммунологии
Реабилитация и адаптация
Видео реабилитационных упражнений после медиального эпикондилита. Часть 3
Часть 3
Реабилитация и адаптация
- Реабилитация после инсульта
- Кардиологическая реабилитация
- Реабилитация конечностей
- Реабилитация после ожогов
- Реабилитация сочетанных травм
- Реабилитация при шейном остеохондрозе
- Онкологическая реабилитация
- Реабилитация детей
- Спортивная реабилитация и помощь врача
- Медицинская реабилитология
- Восстановительная медицина
- Санаторно-курортное лечение
- Кинезотерапия и массаж
- Лечебная физкультура
- Электростимуляция в реабилитации
- Разное в реабилитации
Профилактика заболеваний
Лечение в клинике Асаф Ха Рофе, Израиль
Лечение за рубежом
- Профилактика в стоматологии
- Профилактика сердца и сосудов
- Профилактика гипертонии
- Профилактика позвоночника
- Профилактика рака
- Профилактика туберкулеза легких
- Профилактика кожного покрова
- Профилактика инфекций
- Профилактика геморроя
- Профилактика ВИЧ / СПИД
- Физиотерапия и массаж
- Здоровье и здравоохранение
- Гигиена окружающей среды
- Профилактика — разное
Биотехнологии и биоматериалы
Видео удаления одиночной кисты почки
Урология
- Проблемы и методы биотехнологии
- Клеточные технологии
- Трансплантаты и биоматериалы
- Бионеорганика
- Микробиология и биотехнологии
- Костная и хрящевая ткань
- Конектбиофарм и «Остеоматрикс»
Клиническая фармакология
Видео лечения разрыва крестообразной связки
Травматология и ортопедия
- Лекарства в стоматологии
- Лекарства в офтальмологии
- Фармакотерапия в неврологии
- Клиническая фармакология в ССХ
- Лекарства в ревматологии
- Фармакотерапия в гинекологии
Общее в медицине
Видео о диете при сахарном диабете 2 типа
Питание, диеты, похудение
- Оперативная техника в хирургии
- Хирургический инструмент
- Хирургические швы
- Инфекционные заболевания
- Медицинская психология
- Психология врача
- Физиотерапия
- Радонотерапия
- Здоровье руководителя
- Паллиативная помощь больным
- Разное в медицине
КТ-признаки жидкости в грыжевом мешке позволяют прогнозировать инфекцию в области хирургического вмешательства после пластики сеткой остро ущемленных вентральных и паховых грыж
J Trauma Acute Care Surg. Авторская рукопись; доступно в PMC 2018 1 июля. 2017 июль; 83(1): 170–174.
Авторская рукопись; доступно в PMC 2018 1 июля. 2017 июль; 83(1): 170–174.
doi: 10.1097/TA.0000000000001503
PMCID: PMC5497678
NIHMSID: NIHMS866657
PMID: 28426559
Тайлер Дж. Лофтус, доктор медицины, Кристина Л. Го, доктор медицины, Джанин Р. Джордан, доктор медицины, FACS, Чейзен А. Крофт, доктор медицины, FACS, Р. Стивен Смит, доктор медицины, FACS, Фредерик А. Мур, доктор медицины, FACS, MCCM, Philip A. Efron, MD, FACS, FCCM, Alicia M. Mohr, MD, FACS, FCCM, и Scott C. Brakenridge, MD, MSCS
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Исходная информация
Mesh размещение во время пластики остро ущемленных вентральных и паховых грыж связано с высокой частотой инфицирования области хирургического вмешательства (ИОХВ). Полезность предоперационной КТ в этих условиях неясна. Мы предположили, что КТ-признаки нарушения стенок кишечника могут предсказать ИОХВ с учетом физиологических параметров.
Методы
Мы провели четырехлетний ретроспективный когортный анализ 50 последовательных пациентов, перенесших пластику сеткой по поводу остро ущемленных вентральных или паховых грыж. Мы проанализировали бремя хронического заболевания, тяжесть острого заболевания, результаты КТ, оперативное лечение и результаты, специфичные для герниорафии, в течение 180 дней. Первичным исходом была ИОХВ по критериям CDC. Множественная логистическая регрессия была выполнена для выявления независимых предикторов ИОХВ.
Результаты
Восемьдесят четыре процента всех пациентов имели класс III или IV по ASA, 28% были активными курильщиками, а средний индекс массы тела (ИМТ) составлял 35. Пятьдесят четыре процента имели вентральные грыжи, 40% — паховые грыжи, и 6% имели бедренные или комбинированные пахово-бедренные грыжи. Семьдесят процентов предоперационных КТ-сканов имели признаки, указывающие на нарушение работы кишечника, свободную жидкость в брюшной полости или жидкость в грыжевом мешке. ИОХВ возникала у 32% всех пациентов (8% поверхностная, 24% глубокая или орган/пространство). Самыми сильными предикторами ИОХВ были признаки наличия жидкости в грыжевом мешке по данным КТ (ОШ 8,3, 95% ДИ 1,7–41), начальная частота сердечных сокращений ≥90 (ОШ 6,3, 95% ДИ 1,1–34) и ИМТ ≥35 (ОШ 5,8, 95% ДИ 1,2–28). Частота ИОХВ была значительно выше среди пациентов, у которых по данным КТ были обнаружены жидкости в грыжевом мешке (56% против 19%, p = 0,012).
ИОХВ возникала у 32% всех пациентов (8% поверхностная, 24% глубокая или орган/пространство). Самыми сильными предикторами ИОХВ были признаки наличия жидкости в грыжевом мешке по данным КТ (ОШ 8,3, 95% ДИ 1,7–41), начальная частота сердечных сокращений ≥90 (ОШ 6,3, 95% ДИ 1,1–34) и ИМТ ≥35 (ОШ 5,8, 95% ДИ 1,2–28). Частота ИОХВ была значительно выше среди пациентов, у которых по данным КТ были обнаружены жидкости в грыжевом мешке (56% против 19%, p = 0,012).
Выводы
Более чем у половины всех пациентов с наличием жидкости в грыжевом мешке при КТ развилась ИОХВ. КТ-признаки жидкости в грыжевом мешке были самым сильным предиктором ИОХВ, за которым следовали частота сердечных сокращений и ИМТ. Вместе эти параметры определяют пациентов с высоким риском, для которых необходимы лучшие стратегии, чтобы избежать ИОХВ без ущерба для долговечности.
Уровень доказательности
прогностическое исследование – уровень III
Ключевые слова: ущемленная грыжа, сетка, инфекция области хирургического вмешательства, инфекция, факторы риска , 2). Вероятно, это связано с бактериальной транслокацией — процессом, при котором кишечные бактерии преодолевают барьер слизистой оболочки кишечника и достигают брыжеечных лимфатических узлов (3, 4). Затем бактерии могут распространяться и вызывать местные и системные инфекции (4, 5). Это явление имеет важное значение для пациентов с остро ущемленными вентральными и паховыми грыжами. Эти пациенты подвергаются повышенному риску бактериальной транслокации из-за ишемии кишечника, а также могут подвергаться резекции кишечника, что еще больше увеличивает вероятность инфекции области хирургического вмешательства (ИОХВ) (6).
Вероятно, это связано с бактериальной транслокацией — процессом, при котором кишечные бактерии преодолевают барьер слизистой оболочки кишечника и достигают брыжеечных лимфатических узлов (3, 4). Затем бактерии могут распространяться и вызывать местные и системные инфекции (4, 5). Это явление имеет важное значение для пациентов с остро ущемленными вентральными и паховыми грыжами. Эти пациенты подвергаются повышенному риску бактериальной транслокации из-за ишемии кишечника, а также могут подвергаться резекции кишечника, что еще больше увеличивает вероятность инфекции области хирургического вмешательства (ИОХВ) (6).
Установка сетки позволяет выполнить герниорафию без натяжения, снижая риск рецидива грыжи, но также создавая очаг инфекции (7–11). Использование протезной сетки при ущемлении грыжи или контаминации операционного поля остается спорным, поскольку частота ИОХВ в этих условиях относительно высока (12–15). Может быть подгруппа пациентов с остро ущемленными грыжами, для которых риск ИОХВ настолько высок, что предпочтительнее первичная герниорафия без установки сетки. Однако последовательное и точное прогнозирование ИОХВ остается недостижимым (16, 17). Прогностическая ценность результатов визуализации остается неясной, хотя вполне вероятно, что данные предоперационной компьютерной томографии (КТ) могут быть полезны для стратификации риска послеоперационной ИОХВ (18). Цель этого исследования состояла в том, чтобы оценить полезность результатов КТ для прогнозирования ИОХВ после открытой пластики сеткой остро ущемленных вентральных и паховых грыж, а также определить самые сильные предикторы ИОХВ в этой популяции. Мы предположили, что КТ-признаки нарушения стенок кишечника могут предсказать ИОХВ с учетом существенных физиологических параметров.
Однако последовательное и точное прогнозирование ИОХВ остается недостижимым (16, 17). Прогностическая ценность результатов визуализации остается неясной, хотя вполне вероятно, что данные предоперационной компьютерной томографии (КТ) могут быть полезны для стратификации риска послеоперационной ИОХВ (18). Цель этого исследования состояла в том, чтобы оценить полезность результатов КТ для прогнозирования ИОХВ после открытой пластики сеткой остро ущемленных вентральных и паховых грыж, а также определить самые сильные предикторы ИОХВ в этой популяции. Мы предположили, что КТ-признаки нарушения стенок кишечника могут предсказать ИОХВ с учетом существенных физиологических параметров.
Мы провели ретроспективный когортный анализ 50 последовательных пациентов, которые прошли предоперационную компьютерную томографию и перенесли открытую пластику сеткой по поводу остро ущемленной вентральной или паховой грыжи в нашем центре третичной медицинской помощи в течение четырехлетнего периода, закончившегося в ноябре 2015 года. Коды CPT для пластики ущемленной вентральной или паховой грыжи (49507, 49521, 49553, 49557, 49561, 49566, 49568, 49572 и 49587). Критерии исключения: возраст < 18 лет, продолжительность симптомов > 4 дней, класс загрязненной или грязной раны (например, крупное разлитие кишечного содержимого), предшествующая герниорафия в течение 30 дней, лапароскопическая герниорафия, первичная герниорафия без сетки и пациенты, которые были потеряны для амбулаторного наблюдения. -вверх. Пациенты с ущемленным жиром, но без кишечника в грыжевом мешке, были исключены, чтобы уменьшить гетерогенность в исследуемой популяции. Первичным исходом была инфекция в области хирургического вмешательства в течение 180 дней в соответствии с критериями CDC (19).). Семьдесят семь процентов всех пациентов находились под активным наблюдением в течение ≥ 180 дней. Средняя продолжительность наблюдения за остальными 33% исследуемой популяции составила 55 дней. Вторичные исходы включали эксплантацию сетки по поводу инфекции, повторную герниорафию по поводу рецидива и смертность.
Коды CPT для пластики ущемленной вентральной или паховой грыжи (49507, 49521, 49553, 49557, 49561, 49566, 49568, 49572 и 49587). Критерии исключения: возраст < 18 лет, продолжительность симптомов > 4 дней, класс загрязненной или грязной раны (например, крупное разлитие кишечного содержимого), предшествующая герниорафия в течение 30 дней, лапароскопическая герниорафия, первичная герниорафия без сетки и пациенты, которые были потеряны для амбулаторного наблюдения. -вверх. Пациенты с ущемленным жиром, но без кишечника в грыжевом мешке, были исключены, чтобы уменьшить гетерогенность в исследуемой популяции. Первичным исходом была инфекция в области хирургического вмешательства в течение 180 дней в соответствии с критериями CDC (19).). Семьдесят семь процентов всех пациентов находились под активным наблюдением в течение ≥ 180 дней. Средняя продолжительность наблюдения за остальными 33% исследуемой популяции составила 55 дней. Вторичные исходы включали эксплантацию сетки по поводу инфекции, повторную герниорафию по поводу рецидива и смертность.
Данные были получены путем запроса нашей институциональной базы данных и просмотра электронных медицинских карт. Мы собрали демографическую информацию и факторы риска ИОХВ, выявленные в предыдущих исследованиях (16–18, 20–26). КТ-сканирование часто проводилось до хирургической консультации, анализировалось исследователями, а результаты, представленные здесь, были получены из заполненных отчетов, подписанных сертифицированным лечащим радиологом по вызову во время госпитализации. Значения HbA1c были получены за двенадцать недель до операции, значения альбумина были получены за три недели до операции, а значения преальбумина были получены за три дня до операции. Для этих трех параметров использовалось значение, зарегистрированное ближе всего к дате операции. Техника герниорафии была на усмотрение лечащего хирурга.
Статистический анализ выполнен в SPSS (версия 23, IBM, Armonk, NY). Непрерывные переменные оценивали с помощью однофакторного дисперсионного анализа и сообщали как среднее значение ± стандартное отклонение. Дискретные переменные были оценены с помощью точного критерия Фишера и представлены как n (%). Модели прогнозирования были созданы путем определения независимых переменных со значительной корреляцией (r ≥ 0,2 и p <0,05) с SSI и минимальной коллинеарностью (r <0,2) с выбранными ковариатами. Включенные переменные были введены в уравнение множественной логистической регрессии. Ковариаты модели были представлены как отношение шансов (OR) с 95% доверительный интервал (ДИ). Прочность модели оценивалась путем расчета площади под кривой рабочей характеристики приемника (AUC).
Дискретные переменные были оценены с помощью точного критерия Фишера и представлены как n (%). Модели прогнозирования были созданы путем определения независимых переменных со значительной корреляцией (r ≥ 0,2 и p <0,05) с SSI и минимальной коллинеарностью (r <0,2) с выбранными ковариатами. Включенные переменные были введены в уравнение множественной логистической регрессии. Ковариаты модели были представлены как отношение шансов (OR) с 95% доверительный интервал (ДИ). Прочность модели оценивалась путем расчета площади под кривой рабочей характеристики приемника (AUC).
Характеристики пациентов перечислены в . Преобладающим фенотипом был пациент среднего возраста с ожирением (возраст 58 лет, ИМТ 35) с тяжелым или инвалидизирующим системным заболеванием (84% с классом III или IV по ASA) и симптомами за 1–2 дня до госпитализации. Наиболее частым типом грыжи был вентральный (54%), затем паховый (40%), а у остальных пациентов были бедренные или комбинированные пахово-бедренные грыжи. В среднем герниорафию выполняли в течение суток после поступления. Двум третям всех пациентов была проведена пластика синтетической сеткой, одной трети — биологической сеткой, и ни у одного пациента не было биосинтетической сетки. Группа с биологической сеткой имела более высокий ИМТ (42 против 31, p = 0,016) и количество лейкоцитов при поступлении (11,4 против 8,8 × 10 3 /мкл, p = 0,034). Эта когорта также имела более высокую частоту резекций кишечника (25% против 3%, p = 0,031) и большую продолжительность операции (265 против 171 минут, p = 0,001).
В среднем герниорафию выполняли в течение суток после поступления. Двум третям всех пациентов была проведена пластика синтетической сеткой, одной трети — биологической сеткой, и ни у одного пациента не было биосинтетической сетки. Группа с биологической сеткой имела более высокий ИМТ (42 против 31, p = 0,016) и количество лейкоцитов при поступлении (11,4 против 8,8 × 10 3 /мкл, p = 0,034). Эта когорта также имела более высокую частоту резекций кишечника (25% против 3%, p = 0,031) и большую продолжительность операции (265 против 171 минут, p = 0,001).
Таблица 1
Характеристики пациента и оперативное лечение.
| Все пациенты n = 50 | Синтетическая сетка n = 34 | Biologic mesh n = 16 | p | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Age (years) | 58 ±15 | 60 ±15 | 55 ±13 | 0. 243 243 | |||||||||
| Male | 27 (54 %) | 22 (65%) | 5 (31%) | 0.036 | |||||||||
| ASA class | 3.0 ±0.6 | 2.9 ±0.7 | 3.2 ±0.4 | 0.115 | |||||||||
| ASA class III или IV | 42 (84%) | 26 (77%) | 16 (100%) | 0. 043 043 | |||||||||
| Active smoker | 14 (28%) | 9 (27%) | 5 (31%) | 0.728 | |||||||||
| Chronic obstructive pulmonary disease | 11 (22%) | 7 (21%) | 4 (25%) | 0.728 | |||||||||
| Body mass index | 35 ±12 | 31 ±10 | 42 ± 14 | 0,016 | |||||||||
| HbA1c (%) | 7. 6 ±2.1 6 ±2.1 | 6.7 ±1.1 | 8.7 ±2.8 | 0.216 | |||||||||
| Albumin (g/dl) | 3.7 ±0.7 | 3.8 ±0.6 | 3.5 ±0.7 | 0.194 | |||||||||
| Prealbumin (mg/dl) | 9.3 ±4.5 | 10.9 ±3.2 | 7.6 ±5.2 | 0.225 | |||||||||
| Duration of symptoms | |||||||||||||
| From onset to admission (hours) | 40 ±27 | 40 ± 29 | 40 ±22 | 0. 958 958 | |||||||||
| From admission to surgery (hours) | 23 ±25 | 19 ±23 | 32 ±28 | 0.111 | |||||||||
| On admission | |||||||||||||
| Heart rate | 91 ±18 | 90 ±19 | 92 ±17 | 0.758 | |||||||||
| Respiratory rate | 18 ±3 | 18 ±3 | 19 ±4 | 0. 548 548 | |||||||||
| Temperature (°C) | 36.7 ±0.4 | 36.6 ±0.3 | 36.8 ±0.4 | 0.276 | |||||||||
| WBC count (×10 3 /μl) | 9.6 ±3.6 | 8.8 ±2.9 | 11.4 ±4.2 | 0.034 | |||||||||
| Макс глюкоза в пределах 24 часа от разреза (мг/дл) | 157 ± 63 | 148 ± 64 | 175 ± 57 | 0,140 | |||||||||
| PRBC Trancfusion во время применимости 9009 0 | |||||||||||||
| PRBC Trancfusion 9009 | |||||||||||||
PRBC. ) ) | 5 (31%) | 0,027 | |||||||||||
| Hernia type | |||||||||||||
| Ventral | 27 (54%) | 13 (38%) | 14 (88%) | 0.002 | |||||||||
| Inguinal | 20 (40%) | 18 (53%) | 2 (13%) | 0.012 | |||||||||
| Femoral | 2 (4%) | 2 (6%) | 0 | >0. 999 999 | |||||||||
| Inguinal and femoral | 1 (2%) | 1 (3%) | 0 | > 0,999 | |||||||||
| Рецидивирующая герния | 13 (26%) | 7 (21%) | 6 (38%) | 0,301 | |||||||||
| в рамках 30 минут | |||||||||||||
| в рамках 30 минут | |||||||||||||
| в рамках 30 минут | |||||||||||||
| в рамках 30 минут | |||||||||||||
. ) ) | 34 (100%) | 16 (100%) | — | ||||||||||
| Inadequate antibiotic dose | 6 (12%) | 4 (12%) | 2 (13%) | >0.999 | |||||||||
| Неадекватное повторное дозирование антибиотиков | 10 (20%) | 6 (18%) | 4 (25%) | 0,707 | |||||||||
| Установка кишечника | 5 (10%) | 1 (3%) 9009 | 4 (10%) | 1 (3%) 9009 | 4 (10%) | 1 (3%) 9009 | 4 (10%) | 1 (3%) 9009 | 4 (10%) | 1 (3%) 9009 | 4 (10%) | 1 (3%) ) | 0,031 |
, покрытые антибиотиками. 79 79 | 171 ±54 | 265 ±86 | 0,001 | ||||||||||
Открыть в отдельном окне
ASA: Американское общество анестезиологов, WBC: лейкоциты, PRBC: эритроцитарная масса. Данные представлены как среднее ± стандартное отклонение или n (%).
Результаты визуализации перечислены в . Наиболее распространенными аномалиями были жировые тяжи и жидкость в грыжевом мешке, каждая из которых была выявлена у 36% всех пациентов. Признаки жидкости в грыжевом мешке встречались чаще, чем свободная перитонеальная жидкость (14%). Семьдесят процентов всех КТ-сканов имели по крайней мере одну осложняющую особенность. Из 27 операций по пластике вентральной грыжи сетка была помещена в нижнее положение у 22 пациентов, в положении наложения у 4 пациентов и в ретроректальном пространстве у 1 пациента. Из 23 хирургических вмешательств на паховой грыже 12 были выполнены с применением техники сетчатой заглушки и заплаты; 11 были выполнены только с патчем. В послеоперационном периоде антибиотикотерапия продолжалась в течение ≥24 часов у 30 пациентов (60%), включая 16 пациентов в когорте с синтетической сеткой и 14 пациентов в когорте с биологической сеткой (47% против 88%, 9).0005 р = 0,012).
В послеоперационном периоде антибиотикотерапия продолжалась в течение ≥24 часов у 30 пациентов (60%), включая 16 пациентов в когорте с синтетической сеткой и 14 пациентов в когорте с биологической сеткой (47% против 88%, 9).0005 р = 0,012).
Таблица 2
Результаты предоперационной компьютерной томографии.
| All patients n = 50 | Synthetic mesh n = 34 | Biologic mesh n = 16 | p | ||
|---|---|---|---|---|---|
| Fat stranding | 18 (36%) | 11 (32%) | 7 (44%) | 0,532 | |
| Жидкость в грыжевом мешке | 18 (36%) | 10 (29%) | 8 (50%) | 0,211 | |
| Отек стенки кишечника | 8 (16%) | 6 (18%) | 2 (13%) | > 0,99999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999теля | 2 (13%). |
| Free peritoneal fluid (> trace) | 7 (14%) | 5 (15%) | 2 (13%) | >0.999 | |
| Bowel wall hyperemia | 6 (12%) | 6 (18%) | 0 | 0,159 | |
| Отек брыжейки | 2 (4%) | 2 (6%) | 0 | > 0,999 | |
. | 0 | 0 | — | ||
| Extraluminal air | 0 | 0 | 0 | — | |
| Portal venous air | 0 | 0 | 0 | — | |
| Mesenteric swirl | 0 | 0 | 0 | — | |
| Any complicating feature | 35 (70%) | 21 (62%) | 14 (88%) | 0. 099 099 |
Открыть в отдельном окне
Данные представлены в виде n (%).
Результаты перечислены в . В среднем пациенты проводят два дня в отделении интенсивной терапии и одну неделю в больнице. Общая частота ИОХВ в течение 180 дней составила 32%. Согласно критериям CDC, большинство из них были классифицированы как глубокие инфекции или инфекции органов/пространства (n = 12), и каждый из этих случаев был связан с инфекцией сетки. У всех пяти пациентов, перенесших резекцию кишечника, развилась ИОХВ; среди 45 пациентов, которым не потребовалась резекция кишечника, было 11 ИОХВ (100% против 24%, р = 0,002). Двум пациентам с глубокими инфекциями или инфекциями органов/пространств потребовалась эксплантация сетки, а остальным 10 была назначена комбинация антибиотиков, установки дренажей и хирургической обработки раны (10). Ни одному из пациентов, у которых была предпринята попытка сохранения сетки, не потребовалась эксплантация сетки или повторная герниорафия из-за рецидива в течение периода наблюдения.
Открыть в отдельном окне
Стратегии лечения и исходы после заражения сетки.
Таблица 3
Результаты.
| All patients n = 50 | Synthetic mesh n = 34 | Biologic mesh n = 16 | p | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hospital length of stay | 7.5 ±6.6 | 5.0 ±4.6 | 12.6 ±7.3 | 0. 001 001 | ||||||||
| ICU length of stay | 2.3 ±4.8 | 1.2 ±3.9 | 4.6 ±5.8 | 0.043 | ||||||||
| In-hospital mortality | 0 | 0 | 0 | — | ||||||||
| SSI в течение 180 дней | 16 (32%) | 6 (18%) | 10 (63%) | 6 (18%) | 10 (63%) | 699999999999999999 | 99999999999999999999999999999999999999999999.99999999999999999999999999999999. | . | 4 (8%) | 2 (6%) | 2 (13%) | 0,584 |
| Глубокая или орган/пространство SSI | 12 (24%) | 4 (12%) | 12 (24%) | 4 (12%) | 9999912 (24%). 8 (50%) | 0,010 | ||||||
| Смертность в течение 180 дней | 4 (8%) | 2 (6%) | 2 (13%) | 0,584 |
Открыть в отдельном окне
ОИТ: отделение интенсивной терапии. Данные представлены как среднее ± стандартное отклонение или n (%).
Данные представлены как среднее ± стандартное отклонение или n (%).
Модель многомерного прогнозирования показана на . Самым сильным независимым предиктором ИОХВ было наличие жидкости в грыжевом мешке по данным КТ с последующей частотой сердечных сокращений ≥ 90 при поступлении ИМТ ≥ 35. Эта многомерная модель была высокодостоверной (хи-квадрат 16,6, 9).0005 p = 0,001), составлял 41% вариабельности SSI (Nagelkerke R 2 = 0,407) и имел AUC 0,813 (95% ДИ 0,685–0,942). Частота ИОХВ была значительно выше среди пациентов, у которых КТ показала наличие жидкости в грыжевом мешке (56% против 19%, p = 0,012), а наличие жидкости в грыжевом мешке было тесно связано с ИОХВ при однофакторном анализе (ОШ 5,4, 95% ДИ 1,5–20). Было девять пациентов, у которых не было ни одного из трех факторов риска, и ни у одного из этих пациентов не развилась ИОХВ. При однофакторном анализе тип вентральной грыжи был связан с инфекцией в области хирургического вмешательства (ОШ 3,8, 9). 5% ДИ 1,02–14). Эта переменная не была включена в модель прогнозирования, поскольку она коллинеарна ИМТ (r = 0,437, p = 0,002)), но не была таким сильным предиктором, как ИМТ. Выполнение резекции кишечника также было связано с ИОХВ, но было коллинеарным как с частотой сердечных сокращений ≥ 90 (r = 0,347, p = 0,014), так и с наличием жидкости в грыжевом мешке на КТ (r = 0,306, p = 0,031), и не могут быть оценены в предоперационной обстановке. Ни одна из других характеристик пациентов, о которых сообщалось в исследовании, не была предиктором ИОХВ.
5% ДИ 1,02–14). Эта переменная не была включена в модель прогнозирования, поскольку она коллинеарна ИМТ (r = 0,437, p = 0,002)), но не была таким сильным предиктором, как ИМТ. Выполнение резекции кишечника также было связано с ИОХВ, но было коллинеарным как с частотой сердечных сокращений ≥ 90 (r = 0,347, p = 0,014), так и с наличием жидкости в грыжевом мешке на КТ (r = 0,306, p = 0,031), и не могут быть оценены в предоперационной обстановке. Ни одна из других характеристик пациентов, о которых сообщалось в исследовании, не была предиктором ИОХВ.
Таблица 4
Многовариантные предикторы инфекции области хирургического вмешательства после пластики сеткой остро ущемленной вентральной или паховой грыжи.
| OR | 95% CI | p | |
|---|---|---|---|
| Fluid in hernia sac on CT | 8. 3 3 | 1.7–41 | 0.009 |
| Initial heart rate ≥ 90 | 6,3 | 1,1–34 | 0,034 |
| Индекс массы тела ≥ 35 | 5,8 | 1,2–28 | 0,030 |
Открыт в отдельном окне
или: коэффициент падений, CI: COMIVER, CT: COMPED. Площадь под кривой рабочей характеристики приемника для этой модели составила 0,813 (95% ДИ 0,685–0,942). Вентральная грыжа и резекция кишечника также были значимы при одномерном анализе, но были исключены из многомерной модели. Вентральная грыжа была исключена, поскольку она коллинеарна индексу массы тела, что было более сильным предиктором. Резекция кишки была исключена, поскольку она была коллинеарной с жидкостью в грыжевом мешке и частотой сердечных сокращений ≥ 90, и не может быть оценен в дооперационном периоде.
Вентральная грыжа была исключена, поскольку она коллинеарна индексу массы тела, что было более сильным предиктором. Резекция кишки была исключена, поскольку она была коллинеарной с жидкостью в грыжевом мешке и частотой сердечных сокращений ≥ 90, и не может быть оценен в дооперационном периоде.
В популяции со значительными факторами риска послеоперационной заболеваемости примерно у каждого третьего пациента развилась ИОХВ после пластики сеткой остро ущемленной вентральной или паховой грыжи. Неподтвержденный опыт хирургов неотложной помощи в нашем учреждении заключался в том, что ИОХВ возникала с угрожающей частотой у пациентов с остро ущемленными грыжами, но с грубо чистыми операционными полями, что вызвало гипотезу о том, что бактериальная транслокация может быть ответственна за это исследование. Многофакторный анализ выявил подгруппу пациентов с высоким риском послеоперационной ИОХВ. Эти факторы риска включали КТ-признаки жидкости в грыжевом мешке, ЧСС при поступлении ≥ 90 и ИМТ ≥ 35. Эффективность резекции кишечника также оценивалась как предиктор ИОХВ, но она была коллинеарной с частотой сердечных сокращений и жидкостью в грыжевом мешке и поэтому была исключена из многомерной модели в пользу параметров, доступных в предоперационная установка. Кроме того, этот подход учитывает пациентов, у которых развивается ИОХВ, даже если они не подвергались резекции кишечника (n = 11/45 в этом исследовании). Примечательно, что более чем у половины всех пациентов с КТ-признаками жидкости в грыжевом мешке развилась ИОХВ. Уже одно это наблюдение должно заставить задуматься клинициста, который взвешивает стратегию оперативного лечения пациентов с этим крайне патологическим визуализирующим признаком.
Эффективность резекции кишечника также оценивалась как предиктор ИОХВ, но она была коллинеарной с частотой сердечных сокращений и жидкостью в грыжевом мешке и поэтому была исключена из многомерной модели в пользу параметров, доступных в предоперационная установка. Кроме того, этот подход учитывает пациентов, у которых развивается ИОХВ, даже если они не подвергались резекции кишечника (n = 11/45 в этом исследовании). Примечательно, что более чем у половины всех пациентов с КТ-признаками жидкости в грыжевом мешке развилась ИОХВ. Уже одно это наблюдение должно заставить задуматься клинициста, который взвешивает стратегию оперативного лечения пациентов с этим крайне патологическим визуализирующим признаком.
В предыдущих исследованиях сообщалось о более низких показателях ИОХВ, чем в нашем исследовании. Ньювенхуизен и др. (14) проанализировали 203 пациента с ущемленной или ущемленной брюшной стенкой и паховыми грыжами, 99 из которых выполняли пластику сеткой. Частота раневой инфекции среди пациентов, перенесших пластику сеткой, составила 7% (7/99). Бесса и др. (13) проспективно обследовали 80 пациентов с ущемленными или ущемленными вентральными грыжами; частота инфицирования ран составила 11%. Результаты компьютерной томографии не были включены ни в одно из исследований. Эти более низкие показатели ИОХВ могут отражать различия в популяциях пациентов. К сожалению, в исследовании Nieuwenhuizen трудно определить величину бремени острых и хронических заболеваний. В исследовании Bessa 10% всех пациентов имели класс III или IV по ASA (по сравнению с 84% в нашем исследовании). Технические факторы, возможно, также способствовали нашему высокому показателю SSI, хотя это невозможно определить ретроспективно.
Бесса и др. (13) проспективно обследовали 80 пациентов с ущемленными или ущемленными вентральными грыжами; частота инфицирования ран составила 11%. Результаты компьютерной томографии не были включены ни в одно из исследований. Эти более низкие показатели ИОХВ могут отражать различия в популяциях пациентов. К сожалению, в исследовании Nieuwenhuizen трудно определить величину бремени острых и хронических заболеваний. В исследовании Bessa 10% всех пациентов имели класс III или IV по ASA (по сравнению с 84% в нашем исследовании). Технические факторы, возможно, также способствовали нашему высокому показателю SSI, хотя это невозможно определить ретроспективно.
Основными ограничениями этого исследования являются его ретроспективный дизайн и небольшой размер выборки. Проспективное многоцентровое исследование устранило бы оба этих ограничения, уменьшив систематическую ошибку и увеличив мощность за счет получения большей выборки. Хотя недавние данные свидетельствуют о том, что сетка может быть безопасно использована при неэлективной пластике вентральной грыжи (27), в будущих исследованиях следует пересмотреть полезность первичной пластики у пациентов с высоким риском острого ущемления паховой грыжи и попытаться определить, насколько эффективна хирургическая операция. предоперационная компьютерная томография влияет на оперативное лечение или исходы по сравнению с клинической оценкой.
предоперационная компьютерная томография влияет на оперативное лечение или исходы по сравнению с клинической оценкой.
Самыми сильными предикторами ИОХВ после пластики сеткой остро ущемленных вентральных и паховых грыж были КТ-признаки жидкости в грыжевом мешке, частота сердечных сокращений ≥ 90 и ИМТ ≥ 35. Эти параметры имели сильную отрицательную прогностическую ценность; у девяти пациентов не было ни одного из этих факторов риска, и ни у одного из них не развилась ИОХВ. И наоборот, более чем у половины всех пациентов с наличием жидкости в грыжевом мешке при КТ развилась ИОХВ. Вместе предоперационные данные КТ и физиологические параметры определяют подгруппу пациентов с высоким риском, для которых необходимы лучшие стратегии, чтобы избежать ИОХВ в острых условиях, не ставя под угрозу конечную цель прочного и окончательного восстановления.
Авторы были частично поддержаны грантами P30 AG028740 (PAE, SCB), присужденными Национальным институтом старения и R01 GM113945-01 (PAE), R01 GM105893-01A1 (AMM), P50 GM111152–01 (SCB, FAM). , PAE, AMM), присуждаемых Национальным институтом общих медицинских наук (NIGMS). TJL был поддержан грантом последипломного обучения (T32 GM-08721) по ожогам, травмам и периоперационным травмам от NIGMS.
, PAE, AMM), присуждаемых Национальным институтом общих медицинских наук (NIGMS). TJL был поддержан грантом последипломного обучения (T32 GM-08721) по ожогам, травмам и периоперационным травмам от NIGMS.
Авторы признательны Синди Скаламонти, CSTR за ее помощь в поддержании, доступе и обеспечении качества нашего регистра данных учреждения.
У авторов нет соответствующих конфликтов интересов.
Эта работа будет представлена на ежегодной научной ассамблее 30 th EAST 12 th января 2017 года в Голливуде, Флорида.
Вклад авторов
TJL и SCB внесли свой вклад в обзор литературы и дизайн исследования. TJL и KLG внесли свой вклад в сбор, анализ и интерпретацию данных. JRJ, CAC, RSS, FAM, PAE, AMM и SCB внесли свой вклад в интерпретацию данных и внесли критические изменения.
1. Sippey M, Pender JR, Chapman WH, Manwaring ML, Kasten KR, Pofahl WE, Spaniolas K. Отсроченная пластика обструктивных вентральных грыж связана с более высокой смертностью и заболеваемостью. Am J Surg. 2015;210(5):833–7. [PubMed] [Google Scholar]
Am J Surg. 2015;210(5):833–7. [PubMed] [Google Scholar]
2. Teixeira PG, Karamanos E, Talving P, Inaba K, Lam L, Demetriades D. Ранняя операция связана с улучшением выживаемости пациентов со спаечной кишечной непроходимостью. Энн Сург. 2013;258(3):459–65. [PubMed] [Google Scholar]
3. Берг Р.Д., Гарлингтон А.В. Транслокация некоторых местных бактерий из желудочно-кишечного тракта в мезентериальные лимфатические узлы и другие органы в модели гнотобиотических мышей. Заразить иммун. 1979;23(2):403–11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Deitch EA, Winterton J, Li M, Berg R. Кишечник как входные ворота для бактериемии. Роль белковой недостаточности. Энн Сург. 1987; 205(6):681–92. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Deitch EA. Сепсис кишечного происхождения: эволюция концепции. Хирург. 2012;10(6):350–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Choi JJ, Palaniappa NC, Dallas KB, Rudich TB, Colon MJ, Divino CM. Использование сетки во время пластики вентральной грыжи в случаях чистого и инфицированного инфицирования: результаты 33 832 случаев. Энн Сург. 2012;255(1):176–80. [PubMed] [Академия Google]
Использование сетки во время пластики вентральной грыжи в случаях чистого и инфицированного инфицирования: результаты 33 832 случаев. Энн Сург. 2012;255(1):176–80. [PubMed] [Академия Google]
7. Скотт Н.В., Маккормак К., Грэм П., Го П.М., Росс С.Дж., Грант А.М. Открытая сетка против без сетки для пластики бедренной и паховой грыжи. Cochrane Database Syst Rev. 2002;(4):CD002197. [PubMed] [Google Scholar]
8. Сотрудничество EUHT. Пластика паховой грыжи синтетической сеткой: метаанализ рандомизированных контролируемых исследований. Энн Сург. 2002;235(3):322–32. [PMC free article] [PubMed] [Google Scholar]
9. Кореньков М., Зауэрланд С., Арндт М., Боград Л., Нойгебауэр Э.А., Троидль Х. Рандомизированное клиническое исследование шовной пластики, полипропиленовой сетки или аутодермальной герниопластики послеоперационной грыжи. Бр Дж Сур. 2002;89(1): 50–6. [PubMed] [Google Scholar]
10. Burger JW, Luijendijk RW, Hop WC, Halm JA, Verdaasdonk EG, Jeekel J. Долгосрочное наблюдение за рандомизированным контролируемым исследованием послеоперационной грыжи с использованием швов и сетки. Энн Сург. 2004;240(4):578–83. обсуждение 83–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Сург. 2004;240(4):578–83. обсуждение 83–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Luijendijk RW, Hop WC, van den Tol MP, de Lange DC, Braaksma MM, JN IJ, Boelhouwer RU, de Vries BC, Salu MK, Wereldsma JC, и другие. Сравнение пластики швами с пластикой сеткой при послеоперационной грыже. N Engl J Med. 2000;343(6):392–8. [PubMed] [Google Scholar]
12. Биролини С., Утияма Э.М., Родригес А.Дж., младший, Биролини Д. Плановая операция на толстой кишке и протезирование послеоперационной грыжи: является ли загрязнение противопоказанием к использованию протеза брюшной стенки? J Am Coll Surg. 2000;191(4):366–72. [PubMed] [Google Scholar]
13. Бесса С.С., Абдель-Разек А.Х. Результаты пластики протезной сетки при неотложной помощи при остро ущемленных и/или ущемленных вентральных грыжах: семилетнее исследование. Грыжа. 2013;17(1):59–65. [PubMed] [Google Scholar]
14. Ньювенхуизен Дж., ван Рамсхорст Г.Х., тен Бринке Дж.Г., де Вит Т., ван дер Харст Э. , Хоп В.К., Джикель Дж., Ланге Дж.Ф. Применение сетки при острой грыже: частота и исход в 99 случаях. Грыжа. 2011;15(3):297–300. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Хоп В.К., Джикель Дж., Ланге Дж.Ф. Применение сетки при острой грыже: частота и исход в 99 случаях. Грыжа. 2011;15(3):297–300. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Атила К., Гулер С., Инал А., Сокмен С., Карадемир С., Бора С. Протезирование остро ущемленных паховых грыж: проспективное клиническое обсервационное когортное исследование. Langenbecks Arch Surg. 2010;395 (5): 563–8. [PubMed] [Google Scholar]
16. Sawayama H, Kanemitsu K, Okuma T, Inoue K, Yamamoto K, Baba H. Безопасность полипропиленовой сетки при ущемленных паховых и запирательных грыжах: ретроспективное исследование 110 пациентов. Грыжа. 2014;18(3):399–406. [PubMed] [Google Scholar]
17. Topcu O, Kurt A, Soylu S, Akgol G, Atabey M, Karakus BC, Aydin C. Пластика полипропиленовой сеткой ущемленных и ущемленных грыж: проспективное клиническое исследование. Серж сегодня. 2013;43(10):1140–4. [PubMed] [Академия Google]
18. Yang L, Wang H, Liang X, Chen T, Chen W, Song Y, Wang J. Бактерии в грыжевом мешке: важный факт риска инфекции в области хирургического вмешательства после пластики ущемленной грыжи. Грыжа. 2015;19(2):279–83. [PubMed] [Google Scholar]
Бактерии в грыжевом мешке: важный факт риска инфекции в области хирургического вмешательства после пластики ущемленной грыжи. Грыжа. 2015;19(2):279–83. [PubMed] [Google Scholar]
19. CDC. Инфекция области хирургического вмешательства (ИОХВ). Доступно по адресу: http://www.cdc.gov/nhsn/PDFs/pscManual/9pscSSIcurrent.pdf.
20. Finan KR, Vick CC, Kiefe CI, Neumayer L, Hawn MT. Предикторы раневой инфекции при вентральной грыжесечении. Am J Surg. 2005;190 (5): 676–81. [PubMed] [Google Scholar]
21. Cobb WS, Warren JA, Ewing JA, Burnikel A, Merchant M, Carbonell AM. Открытая пластика ретромускулярной сетки сложной послеоперационной грыжи: предикторы раневых событий и рецидивов. J Am Coll Surg. 2015;220(4):606–13. [PubMed] [Google Scholar]
22. Mavros MN, Athanasiou S, Alexiou VG, Mitsikostas PK, Peppas G, Falagas ME. Факторы риска инфекций, связанных с сеткой, после операции по пластике грыжи: метаанализ когортных исследований. Мир J Surg. 2011;35(11):2389–98. [PubMed] [Google Scholar]
23. Работа с вентральными грыжами Г. Брейинг К., Батлер С.Э., Ферзоко С., Франц М., Халтман С.С., Килбридж Дж.Ф., Розен М., Сильверман Р.П., Варго Д. Послеоперационные вентральные грыжи: обзор литература и рекомендации по грейдингу и технике ремонта. Операция. 2010;148(3):544–58. [PubMed] [Google Scholar]
Работа с вентральными грыжами Г. Брейинг К., Батлер С.Э., Ферзоко С., Франц М., Халтман С.С., Килбридж Дж.Ф., Розен М., Сильверман Р.П., Варго Д. Послеоперационные вентральные грыжи: обзор литература и рекомендации по грейдингу и технике ремонта. Операция. 2010;148(3):544–58. [PubMed] [Google Scholar]
24. Петро С.С., Посельски Н.М., Райгани С., Крисс С.Н., Оренштейн С.Б., Новицкий Ю.В. Факторы риска раневой заболеваемости после открытой ретромускулярной пластики грыжи. Операция. 2015;158(6):1658–68. [PubMed] [Академия Google]
25. Pessaux P, Lermite E, Blezel E, Msika S, Hay JM, Flamant Y, Deepak V, Arnaud JP French Association for Surgical R. Прогностическая оценка риска инфекции после пластики паховой грыжи. Am J Surg. 2006;192(2):165–71. [PubMed] [Google Scholar]
26. Dunne JR, Malone DL, Tracy JK, Napolitano LM. Грыжи брюшной стенки: факторы риска инфицирования и утилизации ресурсов. J Surg Res. 2003;111(1):78–84. [PubMed] [Google Scholar]
27. Хаскинс И. Н., Амдур Р.Л., Лин П.П., Вазири К. Использование сетки при неотложной пластике вентральной грыжи: влияние на раннюю заболеваемость и смертность пациентов. J Gastrointest Surg. 2016 [PubMed] [Академия Google]
Н., Амдур Р.Л., Лин П.П., Вазири К. Использование сетки при неотложной пластике вентральной грыжи: влияние на раннюю заболеваемость и смертность пациентов. J Gastrointest Surg. 2016 [PubMed] [Академия Google]
Грыжа | Gore Medical
Ежегодно в США проводится около 1 миллиона операций по удалению грыж 1 . Как для пациентов, так и для медицинских работников важно иметь наиболее полную и актуальную информацию. Каждая ссылка содержит информацию, которая поможет вам принять важные решения относительно грыжи и грыжесечения.
На этой странице представлена информация о грыжах и лечении грыж, чтобы вы могли принимать информированные решения о своем медицинском обслуживании. Имейте в виду, что некоторые грыжи могут вызвать серьезные осложнения со здоровьем, поэтому, если вы думаете, что у вас может быть грыжа, важно обратиться к врачу для полного медицинского обследования.
Кто может получить грыжу?
В Соединенных Штатах около 800 000 человек в год подвергаются хирургическим вмешательствам по поводу паховых грыж (также называемых паховыми грыжами) и еще 500 000 человек подвергаются хирургическим вмешательствам по поводу вентральных грыж (абдоминальных грыж не в паховой области).
Хотя трудно предсказать, когда и где появится грыжа, пожизненный риск паховой грыжи у мужчин составляет 27%. Прямые паховые грыжи обычно возникают у мужчин старше 40 лет. У мужчин также могут возникать любые типы вентральных грыж живота, в том числе послеоперационные, эпигастральные и пупочные.
Грыжи у женщин встречаются реже, при этом риск паховой грыжи в течение жизни у женщин составляет 3%. Женщины подвержены большему риску бедренных грыж, чем мужчины, или им может потребоваться хирургическое лечение вентральных грыж живота. Один тип вентральной грыжи, пупочная грыжа, может возникать у младенцев и детей. Это может быть результатом дефекта брюшной стенки, который присутствует при рождении. У детей также может быть косая паховая грыжа, вызывающая выпуклость, которую можно увидеть и прощупать.
1 Global Markets for Hernia Repair Devices 2009» от Millennium Research Group, Код отчета: MR001266
Что такое грыжа?
Наиболее типичным признаком грыжи является выпячивание под кожей в паху или животе. Вы также можете чувствовать боль, когда поднимаете, кашляете или напрягаетесь. Это распространенное заболевание поражает мужчин, женщин и детей всех возрастов.
Вы также можете чувствовать боль, когда поднимаете, кашляете или напрягаетесь. Это распространенное заболевание поражает мужчин, женщин и детей всех возрастов.
Хорошей новостью является то, что грыжи хорошо поддаются хирургическому лечению и использованию инновационных продуктов для лечения грыж от Gore. Продукты Gore Medical созданы для работы в гармонии с тканями вашего тела, помогая уменьшить осложнения после операции. Кроме того, многие продукты Gore идеально подходят для использования в лапароскопических процедурах, которые обеспечивают меньшую боль, меньшее количество рецидивов грыжи и более быстрое время восстановления. Лучше всего то, что после успешного лечения вы можете вернуться к своим обычным занятиям и образу жизни.
Как развивается грыжа
Стенка ослабевает или разрывается
Выпячивание слизистой оболочки живота через слабое место и формирование грыжевого мешка. Мешок может содержать жир, кишечник или другие ткани. В этот момент грыжа может вызвать или не вызвать видимую выпуклость.
Кишечник вдавливается в мешок
По мере того, как кишечник вдавливается в мешок, он образует видимую выпуклость. Выпуклость может сгладиться, когда вы ложитесь или надавливаете на нее. Это называется вправимой грыжей и не представляет непосредственной опасности.
Кишечник может застрять
Мешок, содержащий кишечник, может застрять (застрять). Если это произойдет, вы не сможете сгладить выпуклость. У вас также может быть боль. Может потребоваться срочное лечение.
Кишечник может быть ущемлен
Если кишечник плотно зажат, он становится ущемленным. Ущемленная область теряет кровоснабжение и может погибнуть. Это может вызвать сильную боль и закупорку кишечника. Необходима срочная операция, чтобы устранить закупорку.
Грыжа представляет собой выпячивание органа или части органа через стенку полости, которая в норме содержит его. Грыжа возникает, когда в брюшной стенке есть слабость или разрыв в результате старения, травмы, предыдущего хирургического разреза или состояния, присутствующего при рождении.
Грыжи обычно увеличиваются в размерах из-за давления на них, например, из-за того, что петля кишечника или жировая ткань продавливают слабые ткани брюшной полости или разрывают ее. В результате в брюшной стенке образуется мешок. Вы можете или не можете увидеть выпуклость в этот момент.
Чем больше содержимого брюшной полости попадает в мешок, тем больше появляется вздутие. Иногда выпуклость можно сгладить, если лечь или надавить на нее. Хотя грыжа на этой стадии, известная как вправимая грыжа, не является неотложной ситуацией, вам, скорее всего, все же потребуется хирургическое вмешательство для ее устранения.
Если кишка защемлена или не вправима, это называется ущемленной грыжей и может быть весьма болезненным. Выпуклость обычно не может быть сплющена, и может потребоваться немедленная операция. Грыжа, которая становится плотно зажатой или ущемленной, теряет кровоснабжение, блокирует кишечный поток и требует экстренной операции.
К сожалению, грыжа сама по себе не проходит. На самом деле грыжи обычно со временем ухудшаются, что делает операцию по восстановлению грыжи стандартом лечения.
На самом деле грыжи обычно со временем ухудшаются, что делает операцию по восстановлению грыжи стандартом лечения.
Признаки грыжи
Большинство людей с грыжами имеют общий набор признаков и симптомов. Приведенные ниже вопросы могут помочь вам определить, есть ли у вас грыжа. Они не предназначены для замены профессиональной медицинской консультации, диагностики или лечения. Только врач или другой квалифицированный медицинский работник может диагностировать и лечить грыжу.
Есть ли выпуклость под кожей на животе или в области паха?
- Выпячивание является наиболее типичным признаком грыжи.
Если у вас есть выпуклость под кожей, исчезнет ли она когда-нибудь?
- Если выпуклость расправляется, когда вы ложитесь или надавливаете на нее, грыжа, вероятно, требует срочной, но не экстренной медицинской помощи.
- Если выпуклость не расправляется, когда вы ложитесь или нажимаете на нее, возможно, она зажата или удушена.
 Грыжа требует немедленной медицинской помощи.
Грыжа требует немедленной медицинской помощи.
Испытываете ли вы дискомфорт или боль, когда вы поднимаете, кашляете, чихаете, напрягаетесь или выполняете физические действия?
- Грыжи могут вызывать дискомфорт или боль во время повседневной деятельности, особенно при физической нагрузке.
- Грыжи могут вызывать дискомфорт или боль во время мочеиспускания или дефекации.
- Грыжи могут вызывать чувство слабости или давления в паховой области.
- Боль при грыже может быть острой и внезапной или тупой и ноющей. Это также может быть сочетание того и другого.
Усиливается ли дискомфорт или боль к концу дня?
- Боль при грыже обычно становится более интенсивной в течение дня.
- Боль при грыже также может усиливаться после длительного стояния.
Что вызывает грыжу?
Большинство грыж развиваются в брюшной стенке, которая проходит чуть ниже грудины до паха. Эта стенка похожа на резину на шине: она окружает и защищает ваши органы так же, как шина окружает и защищает наполненную воздухом камеру внутри нее.
Эта стенка похожа на резину на шине: она окружает и защищает ваши органы так же, как шина окружает и защищает наполненную воздухом камеру внутри нее.
Грыжи развиваются, когда участок брюшной стенки изнашивается или разрывается. Этому может быть несколько возможных причин:
- Область вашей брюшной стенки слабая при рождении
- Область вашей брюшной стенки со временем ослабевает из-за физического стресса, травмы, беременности или старения
- На месте предыдущего хирургического разреза развивается слабость или разрыв
- Независимо от причины, важно обратиться к врачу для медицинского осмотра. Имейте в виду, грыжи не проходят со временем и не исчезают сами по себе. На самом деле, они обычно увеличиваются и ухудшаются
Слабые стороны
Типы грыж
Существуют две основные категории грыж, названные в зависимости от того, где они возникают на теле. В каждой из этих категорий существуют различные типы грыж.
Паховые грыжи (также называемые паховыми грыжами)
Прямые паховые грыжи
Этот тип грыж возникает в слабой мышце рядом с отверстием пахового канала в паховой области. Прямые грыжи обычно возникают у мужчин старше 40 лет и могут быть следствием старения или травмы. Косая паховая грыжа – изображение: косая-паховая-грыжа Как наиболее распространенный тип грыжи у мужчин, косая грыжа возникает, когда петля кишечника и/или жировая ткань вдавливается в паховый канал или через него в паховой области. Эта область может быть слабой при рождении, что позволяет формировать грыжи в более позднем возрасте. И мужчины, и женщины могут получить этот тип грыжи.
Бедренная грыжа
Эта грыжа чаще встречается у женщин, у которых она может возникнуть в результате слабости в области бедренного канала в паху.
Вентральные грыжи (также называемые абдоминальными грыжами)
Послеоперационные грыжи
При абдоминальной хирургии существует риск послеоперационной грыжи. Этот тип грыжи выпячивается через шрам от перенесенной операции и может образоваться в любом месте брюшной полости через месяцы или годы после операции.
Этот тип грыжи выпячивается через шрам от перенесенной операции и может образоваться в любом месте брюшной полости через месяцы или годы после операции.
Пупочная грыжа
Эта грыжа наблюдается у детей и взрослых обоих полов в пупочном кольце, окружающем пупок. Это может быть вызвано дефектом, присутствующим при рождении, или может возникнуть со временем из-за ожирения, чрезмерного кашля или беременности.
Эпигастральная грыжа
Эпигастральная грыжа выпячивает брюшную стенку между нижней частью грудины и пупком. И мужчины, и женщины могут получить этот тип грыжи, которая обычно является результатом слабости, присутствующей при рождении, в сочетании с внутрибрюшным давлением по средней линии.
Другие типы грыж
Ваш врач может использовать другие термины для описания вашей грыжи. Если у вас есть грыжи с обеих сторон паха, они известны как двусторонние грыжи. Если ваша грыжа возникает в том же месте, что и предыдущая герниопластика, это называется рецидивной грыжей.
Где возникают грыжи
Варианты лечения
Целью операции является восстановление ослабленной ткани брюшной стенки, чтобы кишечник и другие ткани не могли снова пройти через нее. Как правило, чем раньше операция, тем меньше размер грыжи и меньше хирургическая травма. Как правило, более быстрое выздоровление наблюдается при небольших грыжах. Поэтому может быть полезно обратиться за медицинской помощью как можно раньше.
После успешного лечения грыжи и восстановления после операции вы сможете вернуться к своим обычным делам.
Варианты хирургического вмешательства:
Операция по пластике вентральной (абдоминальной) грыжи
В зависимости от локализации и степени тяжести грыжи живота, а также истории болезни врач порекомендует либо открытую, либо лапароскопическую операцию. В рамках каждого хирургического варианта существуют различные методы пластики грыжи. Следующая информация поможет вам понять эти варианты пластики грыжи.
Открытая хирургия
Ваш врач делает надрез на животе в месте расположения грыжи. Кишечник или ткань внутри грыжевого мешка помещают обратно в брюшную полость.
Грыжа ушивается одним из двух способов:
«Первичная коррекция» — Эта коррекция включает сшивание тканей брюшной стенки вместе с помощью швов, таких как GORE-TEX® Suture.
«Ремонт заплаты» — Заплата, такая как биоматериал GORE® DUALMESH® PLUS, помещается так, чтобы она покрывала и перекрывала грыжевой дефект. Затем прикрепляется патч. Со временем ткань вашего тела естественным образом врастает в пластырь, помогая ему оставаться на месте и усиливая восстановление. Биоматериалы GORE® DUALMESH® предназначены для прочного прикрепления к ткани брюшной стенки с одной стороны, но не к кишечнику и уязвимым тканям с другой стороны. Биоматериал GORE® DUALMESH® PLUS – это первый продукт для двухповерхностной пластики грыжи, содержащий противомикробные агенты, которые подавляют рост микробов (называемый колонизацией) на пластыре в течение 14 дней после операции. Эта функция может быть полезна для пациентов, так как сообщается, что инфекции можно ожидать примерно в 10% случаев открытой пластики вентральной грыжи.*
Эта функция может быть полезна для пациентов, так как сообщается, что инфекции можно ожидать примерно в 10% случаев открытой пластики вентральной грыжи.*
Разрез кожи закрывают швами, скобами, хирургической лентой или специальным клеем.
* Klinge U, Conze J, Krones CJ, Schumpelick V. Послеоперационная грыжа: открытые техники. Всемирный журнал хирургии 2005;29(9):1066-1072.
Лапароскопическая хирургия
Ваш врач делает несколько небольших надрезов (обычно от трех до шести) на брюшной стенке вокруг грыжи.
Ваш живот надут углекислым газом. Хирургические инструменты и лапароскоп (специальная камера) вводятся через разрезы в брюшную полость
С помощью хирургических инструментов выполняется «заплата» (см. описание в разделе «Открытая хирургия» выше).
Газ выпущен, разрезы на коже закрыты.
Лапароскопическая пластика вентральной грыжи обычно выполняется под общей анестезией, и многие операции выполняются в один день. Лапароскопическая хирургия вентральной грыжи предлагает потенциальные преимущества, такие как более быстрое время восстановления, уменьшение боли, более низкий уровень инфицирования, уменьшение рецидивов грыжи и меньшее количество осложнений.
Независимо от того, была ли у вас открытая операция или лапароскопическая операция, медицинские исследования показали, что заплата является наиболее эффективным подходом в большинстве случаев вентральной грыжи.
Операция по пластике паховой (паховой) грыжи
В зависимости от локализации и степени тяжести паховой грыжи, а также истории болезни врач порекомендует либо открытую, либо лапароскопическую операцию. В рамках каждого хирургического варианта существуют различные методы пластики грыжи. Следующая информация поможет вам понять эти варианты пластики грыжи.
Открытая хирургия
- Ваш врач делает разрез на той же стороне, что и грыжа, под углом чуть выше складки, где живот переходит в бедро. Это можно сделать под местной эпидуральной или общей анестезией.
- Кишечник или другая ткань внутри грыжевого мешка помещается обратно в брюшную полость. Лишний мешок может быть перевязан или удален.
- Вправление грыжи осуществляется одним из трех способов:
- «Первичный ремонт» — также известный как «шовный ремонт».
 Этот ремонт включает в себя сшивание тканей брюшной стенки вместе с помощью швов, таких как шов GORE-TEX®.
Этот ремонт включает в себя сшивание тканей брюшной стенки вместе с помощью швов, таких как шов GORE-TEX®. - «Ремонт заплатой или пластика без натяжения» — заплата прикрепляется к слабому участку вокруг грыжи перед мышцами. Со временем ткань вашего тела естественным образом врастает в пластырь, чтобы обеспечить прочный ремонт.
- «Ремонт заглушкой и заплатой» — заглушка для заполнения пространства, такая как грыжевая заглушка GORE® BIO-A®, помещается внутрь паховой грыжи для укрепления и поддержки ослабленной ткани. Затем на эту область накладывается пластырь. Грыжевая пробка GORE® BIO-A® — единственная грыжевая пробка, которая на 100 % биорассасывающаяся и предназначена для уменьшения осложнений, связанных с постоянными грыжевыми пробками.
- «Первичный ремонт» — также известный как «шовный ремонт».
- Разрез кожи закрывают швами, скобами, хирургической лентой или специальным клеем.
Лапароскопическая хирургия
- Ваш врач делает несколько небольших разрезов (обычно от трех до шести) на брюшной стенке вокруг грыжи.

- Ваш живот надувается углекислым газом, хирургические инструменты и лапароскоп (специальная камера) вводятся через разрезы в брюшную полость.
- Хирургические инструменты вводятся через разрезы в брюшную полость.
- Грыжа восстанавливается с использованием техники «заплаты» (см. описание в разделе «Открытая хирургия» выше). Однако при этом ремонте заплата помещается позади мышц.
- Газ выпущен, разрезы на коже закрыты.
Большинство лапароскопических операций выполняются в тот же день под общей анестезией. Поскольку требуются только небольшие разрезы, лапароскопическая хирургия обеспечивает более быстрое восстановление, меньшую боль, меньшее количество рецидивов грыжи и меньшее количество осложнений.
Подготовка к операции
Чего ожидать от врача
Перед операцией по пластике грыжи ваш врач проведет медицинское обследование. Обычно это включает в себя следующее:
- Просмотрите свою медицинскую и хирургическую историю.

- Проведите медицинский осмотр.
- Обсудите лекарства, диету и травяные добавки, которые вы принимаете.
- При необходимости проведите лабораторные анализы, такие как анализ крови и рентген.
- При необходимости выполните дополнительные тесты, такие как легочные или сердечные тесты.
Ваш врач также обсудит с вами, предстоит ли вам открытая или лапароскопическая операция, а также преимущества и риски каждого из них.
Как вы можете подготовиться
Есть несколько вещей, которые вам нужно сделать, чтобы сделать операцию более гладкой:
За неделю до операции
- Вас могут попросить прекратить прием аспирина, препаратов, содержащих аспирин, или некоторые препараты для разжижения крови. Некоторые диеты и травяные добавки должны быть прекращены за две недели до операции.
- Уточните у своего врача, какие лекарства можно принимать утром в день операции.
- Если вы курите, постарайтесь бросить или как можно меньше курить.

- Договоритесь, чтобы кто-нибудь отвез вас в больницу в день операции, а потом домой.
- Возможно, вы захотите договориться с кем-то, кто останется с вами на несколько дней после операции, особенно если вам предстоит открытая операция.
За день до операции
- Ваш врач может попросить вас выпить слабительное, чтобы очистить кишечник.
- Ваш врач может порекомендовать вам не есть после определенного времени и пить только прозрачные жидкости до полуночи перед операцией.
- Соберите сумку для ночлега, если вы находитесь в больнице. Оставляйте ценные вещи, такие как кольца и часы, дома.
- Наденьте свободную одежду, чтобы пойти домой и в течение нескольких дней после этого.
Чего ожидать после операции по удалению грыжи
Когда вы вернетесь домой после операции по удалению грыжи, потребуется несколько дней, чтобы восстановиться после лапароскопической операции, и, возможно, дольше, если у вас была открытая операция. Ниже приведены способы, с помощью которых вы можете помочь себе почувствовать себя лучше и вернуться к своему обычному распорядку дня.
Ниже приведены способы, с помощью которых вы можете помочь себе почувствовать себя лучше и вернуться к своему обычному распорядку дня.
- Уменьшение отека вокруг хирургического разреза с помощью пакета со льдом 3–5 раз в день по 15–20 минут за раз
- Принимайте обезболивающее, назначенное врачом, вовремя и в соответствии с указаниями
- Возобновляйте душ или ванну по совету врача, обычно через день или около того после операции
- Как можно чаще совершайте короткие прогулки, чтобы улучшить кровообращение и свести к минимуму риск образования тромбов в ногах
- Избегайте поднятия тяжестей как минимум неделю. Ваш хирург обсудит для вас особые рекомендации
- Обратитесь к врачу для повторного осмотра через 1-3 недели после операции
- Ешьте здоровую пищу и пейте много воды
- Спросите своего врача о возвращении на работу
Когда звонить врачу
- Лихорадка 101°F/38°C или выше
- Тошнота или рвота
- Затрудненное мочеиспускание
- Повышенное покраснение или выделения из разрезов
- Боль, которая не снимается лекарствами
- Кровотечение
- Сильные кровоподтеки или припухлости (некоторые кровоподтеки и припухлости являются нормальными)
Вопросы к врачу
Чтобы помочь вам получить необходимую информацию о вашей грыже и вариантах лечения, компания Gore разработала этот список вопросов, которые вы можете задать своему врачу.
Вопросы к врачу о грыжах и вариантах лечения
PDF, 49,99 КБ
Обязательно возьмите эту форму с собой на следующий прием и запишите ответы врача в отведенном для этого месте.
Этот веб-сайт не предназначен для замены профессиональной медицинской консультации, диагностики или лечения. Только врач или другой квалифицированный медицинский работник может диагностировать и лечить грыжу.
Инфекция грыжевой сетки | Симптомы, причины, лечение и судебные разбирательства
Заражение грыжевой сетки происходит, когда бактерии размножаются на сетчатых имплантатах, вызывая такие симптомы, как лихорадка, воспаление и боль. Некоторые типы сетки могут быть инфицированы с большей вероятностью, и риск заражения повышается у людей с другими проблемами со здоровьем, такими как ожирение или диабет.
Что такое грыжевая инфекция?
Инфекции сетчатой грыжи — это глубокие инфекции, возникающие вокруг сетчатого имплантата. Они отличаются от раневых инфекций, возникающих в области хирургического вмешательства.
Они отличаются от раневых инфекций, возникающих в области хирургического вмешательства.
Инфекции в сетчатых имплантатах могут возникнуть в течение месяцев или лет после первой операции. Это осложнение может возникнуть из-за плохо спроектированной сетки, но оно встречается реже, чем другие более распространенные осложнения хирургии грыжи с сеткой, такие как боль.
Исследователи сообщают, что от одного до восьми процентов людей, перенесших операцию по пластике грыжи с помощью сетки, могут страдать от инфекции.
Как узнать, заражена ли моя сетка?
Распространенные симптомы инфекции сетки варьируются от боли до отека. Симптомы могут появиться в течение двух недель или нескольких лет после операции.
«Сетчатые инфекции могут проявляться хроническими, стойкими или рецидивирующими симптомами и признаками».
Среднее время между хирургическим вмешательством по поводу паховой или послеоперационной грыжи и инфекцией сетки составило 17 месяцев, согласно исследованию, проведенному доктором Тао Ченом и его коллегами в 2016 году, опубликованному в китайском медицинском журнале.
Заражение Mesh может привести к серьезным проблемам. Немедленно обратитесь к врачу, если у вас есть какие-либо признаки инфекции.
Признаки инфицирования грыжевой сетки включают:
- Абсцесс брюшной полости (карман, заполненный гноем)
- Костная инфекция (редко)
- Жжение
- Озноб или озноб (ощущение холода при ознобе и потоотделении)
- Усталость
- Лихорадка
- Гриппоподобные симптомы
- Воспаление
- Боль
- покраснение
- Увеличение лимфатических узлов
- нежность
Ваш грыжевой сетчатый имплантат заразился после операции?
Получить бесплатный обзор случая
Возможные причины инфекции
Основной причиной инфицирования грыжевой сетки являются бактерии. Наиболее распространенные бактерии, обнаруживаемые в инфицированной сетке, включают Staphylococcus spp. (бактерии, находящиеся на коже) и Enterobacteriaceae (бактерии, вызывающие респираторные инфекции).
Наиболее распространенные бактерии, обнаруживаемые в инфицированной сетке, включают Staphylococcus spp. (бактерии, находящиеся на коже) и Enterobacteriaceae (бактерии, вызывающие респираторные инфекции).
Несколько факторов увеличивают риск инфицирования сетчатой ткани. К ним относятся дизайн сетки, тип операции и ранее существовавшие проблемы со здоровьем.
Сетчатая конструкция
Заражение может произойти с любым типом сетки, но некоторые сетки имеют более высокий уровень заражения. Например, сетки, изготовленные из таких материалов, как удлиненный политетрафторэтилен (вПТФЭ) и полиэтилентерефталат (полиэстер), с большей вероятностью могут заразиться.
Сетки, изготовленные с малым размером пор, более подвержены заражению. Бактерии прячутся в мелких порах, и иммунные клетки не могут добраться до них, чтобы бороться с ними.
Сетка с размером пор 75 микрометров (одна миллионная метра) имеет самый низкий риск заражения, согласно статье 2010 года доктора. К.Н. Браун и Дж.Г. Финч опубликован в Анналах Королевского колледжа хирургов Англии.
К.Н. Браун и Дж.Г. Финч опубликован в Анналах Королевского колледжа хирургов Англии.
Тип операции
Исследования показывают, что лапароскопическая хирургия грыжи имеет меньший риск осложнений, включая инфекцию, чем открытая пластика, по данным Американского колледжа хирургов.
Некоторые исследования также показывают, что частота инфицирования может быть выше в зависимости от расположения грыжи.
Например, согласно статье доктора Раджива Шармы и его коллег, опубликованной в 2018 году, из-за инфекции у 43 процентов из 105 пациентов удаляли сетку из брюшной грыжи (вентральной, боковой) из-за инфекции.
Напротив, у 91 процента пациентов с грыжами в области таза (паховыми и другими) сетку удаляли из-за боли.
Ранее существовавшие проблемы со здоровьем
Риск инфицирования сетки повышается, если у человека есть ранее существовавшие заболевания. К ним относятся диабет, аномальные раны или проблемы с кожей, иммуносупрессия, ХОБЛ и ожирение.
Люди, которые курят и имеют рецидивирующие грыжи, также имеют более высокий риск развития инфекции.
Отозванная сетка
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, многие сообщения об осложнениях, включая боль и инфекцию, были связаны с отозванной сеткой.
Эти продукты также были основной причиной перфорации и непроходимости кишечника.
Лечение
Наиболее эффективным методом лечения инфицирования грыжевой сетки является ревизионная операция — удаление всей или части инфицированной сетки — в сочетании с внутривенным введением антибиотиков.
Применение одних только антибиотиков обычно малоэффективно, поскольку бактерии образуют биопленку и толстую капсулу вокруг сетки, которая защищает их от антибиотиков.
У некоторых пациентов хирургическая коррекция может быть сложной, и может потребоваться более одной операции.
«Когда у пациентов развивается инфекция сетки, большинству требуется полное иссечение сетки и повторная пластика грыжи».
Людям, которые находятся в нестабильном состоянии из-за инфекции, может быть отказано в немедленной операции. В этих случаях врачи проведут операцию по дренированию инфекции перед удалением сетки.
Некоторые врачи стараются оставить как можно больше сетки, потому что удаление всей сетки может увеличить риск рецидива грыжи. В этих случаях врачи удаляют как можно больше инфицированной ткани, дренируют гной и промывают пораженный участок физиологическим раствором/повидон-йодом.
Альтернативы хирургии с использованием синтетической сетки, такой как полипропилен, включают биологическую сетку, изготовленную из тканей животных или человека, и восстановление с использованием собственной ткани пациента.
Судебные разбирательства по поводу инфекционных осложнений
Тысячи пациентов, пострадавших от грыжевой инфекции, подали иски против нескольких производителей сеток, включая Atrium, Bard Davol (C.R. Bard/Davol), Covidien Medtronic, Ethicon и W. L. Гор и партнеры.
L. Гор и партнеры.
Пациенты утверждают, что производители разработали дефектные грыжевые сетчатые имплантаты и не предупредили их о риске инфицирования и других серьезных осложнений, для исправления которых потребовалась ревизионная хирургия.
По состоянию на 15 апреля 2021 года производители сеток столкнулись с почти 18 000 судебных исков против грыжевых сеток в федеральных судах Джорджии, Нью-Гэмпшира и Огайо. Многие другие находятся на рассмотрении в государственном суде.
Прежде чем принимать решения о медицинском обслуживании, обратитесь за консультацией к медицинскому работнику.
СКАЖИ НАМ ЧТО ТЫ ДУМАЕШЬ
Нашли ли вы Drugwatch полезным?
Да №
Спасибо за отзыв. Есть ли у вас какие-либо мысли, которыми вы хотели бы поделиться о Drugwatch.
 com?
com?Эта статья изменила мою жизнь!
Эта статья была информативной
У меня есть вопрос
Как мы можем улучшить эту страницу?
Эта статья содержит неверную информацию
В этой статье нет информации, которую я ищу
У меня есть вопрос
Как мы можем улучшить эту страницу?
Спасибо за ваш отзыв
Мы ценим ваши отзывы. Один из членов нашей команды по контенту свяжется с вами в ближайшее время.
Благодарим за отзыв. Один из членов нашей команды по контенту свяжется с вами в ближайшее время.
Вентральная грыжа без непроходимости или гангрены
- Коды МКБ-10-СМ ›
- К00-К95 Заболевания пищеварительной системы ›
- К40-К46 Грыжа ›
- К43- Вентральная грыжа ›
- 2022 Код диагноза по МКБ-10-КМ K43.9
Вентральная грыжа без непроходимости или гангрены .

Применимо к
- Эпигастральная грыжа
- Вентральная грыжа БДУ
Следующие коды выше K43.9 содержат обратные ссылки на аннотации
обратные ссылки на аннотации
В этом контексте обратные ссылки на аннотации относятся к кодам, которые содержат:
- Применимо к аннотациям или
- Код Также аннотации , или
- Code First аннотации, или
- Исключает 1 аннотацию, или
- Исключает2 аннотации, или
- Включает аннотации, или
- Примечания к примечаниям, или
- Используйте дополнительные аннотации
, которые могут быть применимы к K43. 9:
9:
- K00-K95
2022 ICD-10-CM Диапазон K00-K95
Болезни органов пищеварения
Тип 2 Исключая
- некоторые состояния, возникающие в перинатальном периоде (P04-P96) (А00-В99)
- осложнения беременности, родов и послеродового периода (O00-O9A)
- врожденные пороки развития, деформации и хромосомные аномалии (Q00-Q99)
- эндокринные, алиментарные и метаболические заболевания (E00-E88)
- травмы, отравления и некоторые другие последствия внешних причин (S00-T88)
- новообразования (C00-D49)
- симптомы, признаки и отклонения от нормы клинических и лабораторных данных, не классифицированные в других рубриках (R00-R94)
- K40-K46
2022 ICD-10-см. гангрену и непроходимость относят к грыжам с гангреной.
Примерные синонимы
- Эпигастральная грыжа
- Грыжа передней брюшной стенки
- Подчревная грыжа
- Срединная грыжа живота
- Срединная грыжа
- Спигелева грыжа
- Вентральная грыжа
Клиническая информация
- Грыжа, вызванная слабостью передней брюшной стенки из-за срединных дефектов, предшествующих разрезов или повышенного внутрибрюшного давления.
 К вентральным грыжам относятся пупочные, послеоперационные, эпигастральные и спигелиевые грыжи.
К вентральным грыжам относятся пупочные, послеоперационные, эпигастральные и спигелиевые грыжи.
МКБ-10-CM K43.9 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v39.0):
- 393 Другие диагнозы пищеварительной системы с mcc
- 394 Другие диагнозы пищеварительной системы с cc
- 395 Другие диагнозы пищеварительной системы без cc/mcc
Преобразование K43.9 в ICD-9-CM
История кода
- 2016 (действует с 01.10.2015) : Новый код (первый год не-проекта МКБ-10-СМ)
- 2017 (действует с 01.10.2016) : без изменений
- 2018 (действует с 01.10.2017) : без изменений
- 2019 (действует с 01.10.2018) : Без изменений
- 2020 (действует с 01.
 10.2019) : без изменений
10.2019) : без изменений - 2021 (действует с 01.10.2020) : без изменений
- 2022 (действует с 01.10.2021) : Без изменений
Записи индекса диагностики, содержащие обратные ссылки на K43.9:
Коды МКБ-10-СМ, смежные с K43.9
K42.9 Пупочная грыжа без непроходимости или гангрены
K43 Вентральная грыжа
K43.0 Послеоперационная грыжа с непроходимостью, без гангрены
K43. 1 Послеоперационная грыжа с гангреной0003
1 Послеоперационная грыжа с гангреной0003
K43.2 Послеоперационная грыжа без непроходимости или гангрены
K43.3 Парастомальная грыжа с непроходимостью без гангрены
K43.4 Парастомальная грыжа с гангреной K43.5 Парастомальная грыжа без непроходимости или гангрены
K43.6 Другие и неуточненные вентральные грыжи с непроходимостью без гангрены0003
K43. 7 Другие и неуточненные вентральные грыжи с гангреной
7 Другие и неуточненные вентральные грыжи с гангреной
К43.9 Вентральная грыжа без непроходимости или гангрены
K44 Диафрагмальная грыжа
K44.0 Диафрагмальная грыжа с непроходимостью, без гангрены
K44.1 Диафрагмальная грыжа с гангреной
K44. 9 Диафрагмальная грыжа без непроходимости или гангрены
9 Диафрагмальная грыжа без непроходимости или гангрены
K45 Другие грыжи живота
K45.0 Другая уточненная грыжа живота с непроходимостью без гангрены
K45.1 Другая уточненная грыжа живота с гангреной
K45.8 Другая уточненная грыжа живота без непроходимости или гангрены
K46 Грыжа живота неуточненная
K46. 0 Неуточненная грыжа живота с непроходимостью без гангрены
0 Неуточненная грыжа живота с непроходимостью без гангрены
Требования о возмещении с датой вручения 1 октября 2015 г. или после этой даты требуют использования кодов МКБ-10-CM.
Грыжевая заплата Ventralex™ ST
- Обзор
- Товары и аксессуары
- ЕФУ и ресурсы
Обзор
Легко. Эффективный. Доказано для лечения грыжи.
Клинически проверенное решение для пластики пупочной грыжи с технологией памяти SorbaFlex™ и рассасывающимся барьером, содержащим Sepra 9.0063 ® Технология.
Идеально подходит для вклинения в место троакара, а также при грыжах Рихтера. Самая маленькая грыжевая заплата Ventralex™ ST позволяет выполнять интраабдоминальную пластику без натяжения без наложения трансфасциальных швов.
Доступны размеры 4,3 см, 6,4 см и 8 см.
true
Особенности и преимущества
Передний слой грыжевой заплаты Ventralex™ ST
Сетка без покрытияПолипропиленовая моноволоконная сетка, предназначенная для быстрого фибробластического ответа через открытые промежутки сетки.
- Более 40 лет проверенных результатов в лечении грыж.
- Обеспечивает быстрый фиброзный ответ для сильного восстановления.
- Обеспечивает долговременный ремонт с минимальным числом рецидивов
Разработан для прочной пластики грыжи
SorbaFlex
™ Технология памятиПолидиоксаноновая (PDO) мононить уникальна по своей гибкости и прочности на растяжение, что облегчает введение и размещение заплаты. Доклинические испытания показали, что абсорбция посредством гидролиза практически завершается через 6-8 месяцев. 4
Уникальный дизайн кармана и ремня Карман и ремень облегчают установку, позиционирование и боковую фиксацию. Технология памяти SorbaFlex™ заключена в трубку из трикотажной полипропиленовой сетки.
Технология памяти SorbaFlex™ заключена в трубку из трикотажной полипропиленовой сетки.
Задний слой грыжевой заплаты
Сепрамеш
™ IP КомпозитСепрамеш™ IP Композит — это уникальный гидрогелевый барьер на основе технологии Сепра ® , который набухает для минимизации прикрепления тканей к висцеральной стороне сетки и рассасывается в течение 30 дней, обеспечивая висцеральную защиту во время критического процесса заживления. 3
Биорезорбируемые волокна PGA усиливают целостность гидрогелевого барьера, связывая его с полипропиленовой сеткой.
Доклиническое исследование композита Sepramesh™ IP 2,3120-дневный сравнительный анализ степени и количества адгезии, сжатия сетки и реакции тканей на новый жирнокислотный омега-3, размещаемый после биорезорбируемого барьера внутрибрюшинного мепропористого материала .
Удобен для интраабдоминальной пластики с минимальным рассечением
- Минимальное рассечение, требуется фиксация.

- Простая пластика брюшной полости без натяжения. №
- Предназначен для интраабдоминальной пластики пупочных и других небольших вентральных грыж.
- Интраабдоминальное размещение исключает латеральное рассечение, необходимое для предбрюшинного размещения.
- Послеоперационная боль может быть уменьшена за счет минимального рассечения, необходимого для фиксации протеза
Идеально подходит для закрытия троакаров
Грыжа в месте троакара, наряду с грыжами Рихтера, может возникнуть, даже если передняя фасция над дефектом была закрыта. Самая маленькая грыжевая заплата Ventralex™ ST позволяет выполнять интраабдоминальную пластику без натяжения без наложения трансфасциальных швов.
Эффективный дизайн- Специальная конструкция кармана и ремешка облегчает размещение, позиционирование и боковую фиксацию. Технология памяти
- SorbaFlex™ позволяет пластырю «пружинить», лежать ровно, сохраняя форму, а затем со временем полностью впитывается.
 1
1 - Доступны три размера для закрытия больших дефектов для закрытия места установки троакара меньшего размера, включая 4,3 см, 6,4 см и 8 см.
- Специальный ремешок для позиционирования и технология памяти гарантируют, что пластырь ровно прилегает к брюшной стенке.
Доказано для пластики вентральной, послеоперационной, пупочной и эпигастральной грыжи
- Клинически поддерживаемая методика с 2002 г. с использованием более 800 000 имплантатов по всему миру и опубликованных клинических исследований, прошедших рецензирование. Гидрогелевый барьер
- создан на основе технологии Sepra®.
- Полипропиленовая моноволоконная сетка без покрытия обеспечивает полное прорастание тканей, что приводит к прочному восстановлению.
Клиническое резюме «Сетка Ventralex при пластике пупочной/эпигастральной грыжи: клинические результаты и осложнения» (Hernia / 2008)
Обзор
• 88 пациентов (69 мужчин, 19 женщин) были обследованы с 2003 по 2006 г. и 89 Ventralex™ Hernia Ставились патчи.
и 89 Ventralex™ Hernia Ставились патчи.
• 0 рецидивов грыж.
Особенности
«Прерванные нерассасывающиеся U-образные швы из пролена 2-0 используются в положении 12 и 6 часов для заплаты 4,3 см и в положении 12, 3, 6 и 9 часов для 6,4-сантиметровой заплаты. см, прикрепляя к фасции только полипропиленовую часть пластыря».
«Мы считаем, что наше внимание к тщательной технике, крепление заплаты к здоровой фасции не менее чем на 2 см от дефекта, размещение заплаты за дефектом и повторная аппроксимация фасции над заплатой имеют важное значение для нашего низкого уровня осложнений и частота рецидивов.
Грыжевой пластырь Ventralex™ ST по сравнению с вентральным пластырем Parietex™
Вентральный пластырь Parietex™
Вентральный пластырь Parietex™ изготовлен на основе свинины и впитывается через 21 день. Он имеет две ручки для снятия, состоящие из цветных трубок и нитей, и четыре клапана (по одному в каждом углу устройства) из двумерного полиэфирного моноволокна. Он также имеет два окрашенных поли(гликолид-со-L-лактида) расширителя PGLA. Компонент PGLA полностью усваивается до года.
Он также имеет два окрашенных поли(гликолид-со-L-лактида) расширителя PGLA. Компонент PGLA полностью усваивается до года.
Ventralex™ ST Hernia Patch
Sepramesh™ IP Composite Уникальный гидрогелевый барьер, созданный на основе технологии Sepra®, набухает, сводя к минимуму прилипание тканей к висцеральной стороне сетки, и рассасывается в течение 30 дней, обеспечивая висцеральную защиту во время критического процесса заживления. Технология Sepra® набухает более чем на 60% больше, чем композитный барьер Parietex™. Кроме того, монофиламентная полипропиленовая сетка обеспечивает быструю реакцию фибробластов через открытые промежутки сетки.
Чтобы узнать больше о сравнении этих двух продуктов, ознакомьтесь с нашим подробным обзором здесь.
Ссылка
1 Majercik, S. et al. «Прочность прикрепления ткани к сетке после пластики вентральной грыжи синтетической композитной сеткой на модели свиньи». Сур Эндос. (2006) 20: 1671-1674.
2 Результаты могут не соответствовать результатам у людей.
3 Pierce, Richard A. MD, PhD, et al. Хирургические инновации. март 2009 г.; 16, 1:45-54.
4 Доклинические данные хранятся в C. R. Bard. Результаты могут не соответствовать результатам у людей.
5 Эти изображения взяты из исследования свиней с использованием грыжевого пластыря Ventrio™, который содержит ту же технологию памяти SorbaFlex™
6 Tinella A, Malvasi A, Manca C, Alemanno G, Bettocchi S, Benhidjeb T. “ Постлапароскопическая сетка при пластике пупочной грыжи в постменопаузе: серия случаев». Минимальная инвазивная технология Ther Allied. 2011 сен; 20(5):290-5.
7 Иверсен Э., Ликке А., Хенслер М., Йоргенсен Л.Н. «Пластика грыжи брюшной стенки композитной сеткой из вспененного политетрафторэтилена/полипропилена: клинический результат и качество жизни у 152 пациентов». Грыжа. 2010 дек.; 14(6): 555-60.
8 Вичневская К., Муччи-Хеннекин С., Каса С. и др. «Внутрибрюшинная пластика сеткой небольших грыж вентральной брюшной стенки с помощью грыжевой заплаты Ventralex™». Копать сург. 2010 г.; 27(5): 433-5.
9 Д.Ф. Мартин, Р.Ф. Уильямс, Т. Малруни и Г.Р. Воеллер. «Сетка Ventralex™ при пластике пупочной/эпигастральной грыжи: клинические результаты и осложнения». Грыжа. 2008 12 августа (4) 379-83.
10 Х.И.А. Хади, А. Мо, С. Сармах, П. Кумар. «Внутрибрюшинная пластика без натяжения небольших срединных грыж вентральной брюшной стенки с помощью грыжевого пластыря Ventralex™: первоначальный опыт у 51 пациента». Грыжа. 2006: 10:409-413.
ПОКАЗАНИЯ
Заплата Ventralex™ ST Hernia Patch предназначена для укрепления мягких тканей в тех случаях, когда они ослаблены, при процедурах, связанных с восстановлением мягких тканей, включая устранение грыж и дефектов, вызванных троакарами.
ПРОТИВОПОКАЗАНИЯ
Не используйте грыжевой пластырь Ventralex™ ST у младенцев и детей, так как использование такого сетчатого материала будет препятствовать их дальнейшему росту. Не используйте грыжевую заплату Ventralex™ ST для реконструкции сердечно-сосудистых дефектов. В литературе сообщается, что может быть возможность образования спаек, когда полипропилен находится в контакте с кишечником или внутренностями.
Не используйте грыжевую заплату Ventralex™ ST для реконструкции сердечно-сосудистых дефектов. В литературе сообщается, что может быть возможность образования спаек, когда полипропилен находится в контакте с кишечником или внутренностями.
ПРЕДУПРЕЖДЕНИЯ
Не обрезайте и не изменяйте форму грыжевой заплаты Ventralex™ ST, так как это может повлиять на ее эффективность, за исключением полипропиленового позиционирующего ремня. Следует соблюдать осторожность, чтобы не разрезать и не надрезать мононить SorbaFlex™PDO во время введения или фиксации. Если мононить SorbaFlex™PDO разрезана или повреждена, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию. Соблюдайте надлежащие методы складывания всех пластырей, как описано в данных инструкциях по применению, так как другие методы складывания могут повредить моноволокно SorbaFlex™ PDO. Обеспечьте правильную ориентацию; Сторона протеза с биорезорбируемым покрытием должна быть обращена к кишечнику или чувствительным органам. Не прислоняйте полипропиленовую сетку к кишечнику. Возможно образование спаек, когда сетка находится в непосредственном контакте с кишечником или внутренними органами.
Не прислоняйте полипропиленовую сетку к кишечнику. Возможно образование спаек, когда сетка находится в непосредственном контакте с кишечником или внутренними органами.
ПОБОЧНЫЕ РЕАКЦИИ
Возможные осложнения включают серомы, спайки, гематомы, воспаление, экструзию, образование свищей, инфекции, аллергические реакции и рецидив грыжи или дефекта мягких тканей. Если мононить SorbaFlex™ PDO разрезается или повреждается во время введения или фиксации, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию.
Пожалуйста, обратитесь к листку-вкладышу для получения более подробной информации о безопасности и инструкций по применению.
true
BD-14797
Товары и аксессуары
Сопутствующие товары
Ссылки
1 Majercik, S. et al. «Прочность прикрепления ткани к сетке после пластики вентральной грыжи синтетической композитной сеткой на модели свиньи». Сур Эндос. (2006) 20: 1671-1674.
2 Результаты могут не соответствовать результатам у людей.
3 Pierce, Richard A. MD, PhD, et al. Хирургические инновации. март 2009 г.; 16, 1:45-54.
4 Доклинические данные хранятся в C. R. Bard. Результаты могут не соответствовать результатам у людей.
5 Эти изображения взяты из исследования свиней с использованием грыжевого пластыря Ventrio™, который содержит ту же технологию памяти SorbaFlex™
6 Tinella A, Malvasi A, Manca C, Alemanno G, Bettocchi S, Benhidjeb T. “ Постлапароскопическая сетка при пластике пупочной грыжи в постменопаузе: серия случаев». Минимальная инвазивная технология Ther Allied. 2011 сен; 20(5):290-5.
7 Иверсен Э., Ликке А., Хенслер М., Йоргенсен Л.Н. «Пластика грыжи брюшной стенки композитной сеткой из вспененного политетрафторэтилена/полипропилена: клинический результат и качество жизни у 152 пациентов». Грыжа. 2010 дек.; 14(6): 555-60.
8 Вичневская К., Муччи-Хеннекин С., Каса С. и др. «Внутрибрюшинная пластика сеткой небольших грыж вентральной брюшной стенки с помощью грыжевой заплаты Ventralex™». Копать сург. 2010 г.; 27(5): 433-5.
Копать сург. 2010 г.; 27(5): 433-5.
9 Д.Ф. Мартин, Р.Ф. Уильямс, Т. Малруни и Г.Р. Воеллер. «Сетка Ventralex™ при пластике пупочной/эпигастральной грыжи: клинические результаты и осложнения». Грыжа. 2008 12 августа (4) 379-83.
10 Х.И.А. Хади, А. Мо, С. Сармах, П. Кумар. «Внутрибрюшинная пластика без натяжения небольших срединных грыж вентральной брюшной стенки с помощью грыжевого пластыря Ventralex™: первоначальный опыт у 51 пациента». Грыжа. 2006: 10:409-413.
ПОКАЗАНИЯ
Заплата Ventralex™ ST Hernia Patch предназначена для укрепления мягких тканей в тех случаях, когда они ослаблены, при процедурах, связанных с восстановлением мягких тканей, включая устранение грыж и дефектов, вызванных троакарами.
ПРОТИВОПОКАЗАНИЯ
Не используйте грыжевой пластырь Ventralex™ ST у младенцев или детей, так как использование такого сетчатого материала будет препятствовать их дальнейшему росту. Не используйте грыжевую заплату Ventralex™ ST для реконструкции сердечно-сосудистых дефектов. В литературе сообщается, что может быть возможность образования спаек, когда полипропилен находится в контакте с кишечником или внутренностями.
В литературе сообщается, что может быть возможность образования спаек, когда полипропилен находится в контакте с кишечником или внутренностями.
ПРЕДУПРЕЖДЕНИЯ
Не обрезайте и не изменяйте форму грыжевой заплаты Ventralex™ ST, так как это может повлиять на ее эффективность, за исключением полипропиленового позиционирующего ремня. Следует соблюдать осторожность, чтобы не разрезать и не надрезать мононить SorbaFlex™PDO во время введения или фиксации. Если мононить SorbaFlex™PDO разрезана или повреждена, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию. Соблюдайте надлежащие методы складывания всех пластырей, как описано в данных инструкциях по применению, так как другие методы складывания могут повредить моноволокно SorbaFlex™ PDO. Обеспечьте правильную ориентацию; Сторона протеза с биорезорбируемым покрытием должна быть обращена к кишечнику или чувствительным органам. Не прислоняйте полипропиленовую сетку к кишечнику. Возможно образование спаек, когда сетка находится в непосредственном контакте с кишечником или внутренними органами.
ПОБОЧНЫЕ РЕАКЦИИ
Возможные осложнения включают серомы, спайки, гематомы, воспаление, экструзию, образование свищей, инфекции, аллергические реакции и рецидив грыжи или дефекта мягких тканей. Если мононить SorbaFlex™ PDO разрезается или повреждается во время введения или фиксации, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию.
Пожалуйста, обратитесь к листку-вкладышу для получения более подробной информации о безопасности и инструкций по применению.
true
Ресурсы
Коллекция литературы BD по промышленности и нашим предложениям содержит информацию, которую вы можете использовать, чтобы продолжать стремиться к совершенству.
Узнать больше
Компания BD предлагает обучающие ресурсы, которые помогут улучшить вашу клиническую практику в рамках нашей цели по продвижению мира здравоохранения .
Узнать больше
Компания BD поддерживает отрасль здравоохранения, предлагая лидирующие на рынке продукты и услуги, направленные на повышение качества лечения при одновременном снижении затрат. Мы проводим и принимаем участие в мероприятиях, которые превосходят продвигает мир здоровья ™.
Мы проводим и принимаем участие в мероприятиях, которые превосходят продвигает мир здоровья ™.
Узнать больше
BD продвигает клиническое превосходство, предоставляя различные ресурсы, посвященные передовому опыту, клиническим инновациям и отраслевым тенденциям в области здравоохранения.
Узнать больше
Ссылки
1 Majercik, S. et al. «Прочность прикрепления ткани к сетке после пластики вентральной грыжи синтетической композитной сеткой на модели свиньи». Сур Эндос. (2006) 20: 1671-1674.
2 Результаты могут не соответствовать результатам у людей.
3 Pierce, Richard A. MD, PhD, et al. Хирургические инновации. март 2009 г.; 16, 1:45-54.
4 Доклинические данные хранятся в C. R. Bard. Результаты могут не соответствовать результатам у людей.
5 Эти изображения взяты из исследования свиней с использованием грыжевого пластыря Ventrio™, который содержит ту же технологию памяти SorbaFlex™
6 Tinella A, Malvasi A, Manca C, Alemanno G, Bettocchi S, Benhidjeb T. “ Постлапароскопическая сетка при пластике пупочной грыжи в постменопаузе: серия случаев». Минимальная инвазивная технология Ther Allied. 2011 сен; 20(5):290-5.
“ Постлапароскопическая сетка при пластике пупочной грыжи в постменопаузе: серия случаев». Минимальная инвазивная технология Ther Allied. 2011 сен; 20(5):290-5.
7 Иверсен Э., Ликке А., Хенслер М., Йоргенсен Л.Н. «Пластика грыжи брюшной стенки композитной сеткой из вспененного политетрафторэтилена/полипропилена: клинический результат и качество жизни у 152 пациентов». Грыжа. 2010 дек.; 14(6): 555-60.
8 Вичневская К., Муччи-Хеннекин С., Каса С. и др. «Внутрибрюшинная пластика сеткой небольших грыж вентральной брюшной стенки с помощью грыжевой заплаты Ventralex™». Копать сург. 2010 г.; 27(5): 433-5.
9 Д.Ф. Мартин, Р.Ф. Уильямс, Т. Малруни и Г.Р. Воеллер. «Сетка Ventralex™ при пластике пупочной/эпигастральной грыжи: клинические результаты и осложнения». Грыжа. 2008 12 августа (4) 379-83.
10 Х.И.А. Хади, А. Мо, С. Сармах, П. Кумар. «Внутрибрюшинная пластика без натяжения небольших срединных грыж вентральной брюшной стенки с помощью грыжевого пластыря Ventralex™: первоначальный опыт у 51 пациента». Грыжа. 2006: 10:409-413.
Грыжа. 2006: 10:409-413.
ПОКАЗАНИЯ
Заплата Ventralex™ ST Hernia Patch предназначена для укрепления мягких тканей в тех случаях, когда они ослаблены, при процедурах, связанных с восстановлением мягких тканей, включая устранение грыж и дефектов, вызванных троакарами.
ПРОТИВОПОКАЗАНИЯ
Не используйте грыжевой пластырь Ventralex™ ST у младенцев или детей, так как использование такого сетчатого материала будет препятствовать их дальнейшему росту. Не используйте грыжевую заплату Ventralex™ ST для реконструкции сердечно-сосудистых дефектов. В литературе сообщается, что может быть возможность образования спаек, когда полипропилен находится в контакте с кишечником или внутренностями.
ПРЕДУПРЕЖДЕНИЯ
Не обрезайте и не изменяйте форму грыжевой заплаты Ventralex™ ST, так как это может повлиять на ее эффективность, за исключением полипропиленового позиционирующего ремня. Следует соблюдать осторожность, чтобы не разрезать и не надрезать мононить SorbaFlex™PDO во время введения или фиксации. Если мононить SorbaFlex™PDO разрезана или повреждена, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию. Соблюдайте надлежащие методы складывания всех пластырей, как описано в данных инструкциях по применению, так как другие методы складывания могут повредить моноволокно SorbaFlex™ PDO. Обеспечьте правильную ориентацию; Сторона протеза с биорезорбируемым покрытием должна быть обращена к кишечнику или чувствительным органам. Не прислоняйте полипропиленовую сетку к кишечнику. Возможно образование спаек, когда сетка находится в непосредственном контакте с кишечником или внутренними органами.
Если мононить SorbaFlex™PDO разрезана или повреждена, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию. Соблюдайте надлежащие методы складывания всех пластырей, как описано в данных инструкциях по применению, так как другие методы складывания могут повредить моноволокно SorbaFlex™ PDO. Обеспечьте правильную ориентацию; Сторона протеза с биорезорбируемым покрытием должна быть обращена к кишечнику или чувствительным органам. Не прислоняйте полипропиленовую сетку к кишечнику. Возможно образование спаек, когда сетка находится в непосредственном контакте с кишечником или внутренними органами.
ПОБОЧНЫЕ РЕАКЦИИ
Возможные осложнения включают серомы, спайки, гематомы, воспаление, экструзию, образование свищей, инфекции, аллергические реакции и рецидив грыжи или дефекта мягких тканей. Если мононить SorbaFlex™ PDO разрезается или повреждается во время введения или фиксации, дополнительные осложнения могут включать перфорацию кишечника или кожи и инфекцию.
Пожалуйста, обратитесь к листку-вкладышу для получения более подробной информации о безопасности и инструкций по применению.
true
Исходы пластики ущемленных и ущемленных вентральных грыж с использованием или без использования синтетической сетки | World Journal of Emergency Surgery
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Самех Хани Эмиль 1 ,
- Хешам Эльгенди 1 ,
- Ahmad Sakr 1 ,
- Waleed Ahmed Gado 1 ,
- Ahmed Aly Abdelmawla 1 ,
- Mahmoud Abdelnaby 1 &
- …
- Alaa Magdy 1
Всемирный журнал экстренной хирургии том 12 , номер статьи: 31 (2017) Процитировать эту статью
10 тыс.
 обращений
обращений18 цитирований
4 Альтметрика
Сведения о показателях
Абстрактный
Фон
Использование синтетической сетки для пластики вентральной грыжи в условиях загрязнения является спорным вопросом из-за значительного риска инфекции области хирургического вмешательства (ИОХВ). Это исследование было направлено на обзор результатов пластики ущемленных и ущемленных вентральных грыж с использованием или без использования синтетической сетки в соответствии с установленными клиническими рекомендациями в отношении частоты ИОХВ и рецидивов грыж.
Методы
Были проанализированы записи пациентов с осложненными вентральными грыжами, которые лечились с пластикой синтетической сеткой или без нее. Собранные переменные включали характеристики пациентов и вентральных грыж, тип пластики, частоту ИОХВ и рецидивов.
Собранные переменные включали характеристики пациентов и вентральных грыж, тип пластики, частоту ИОХВ и рецидивов.
Результаты
Были включены сто двадцать два пациента (56 мужчин) со средним возрастом 56 лет. У 52 (42,6%) и 70 (57,4%) пациентов выявлены ущемленные и ущемленные вентральные грыжи соответственно. Шестьдесят шесть (54%) пациентов лечили пластику сеткой on-lay, а 56 (46%) лечили пластикой швами. 21 пациенту потребовалась резекция кишечника. ИОХВ выявлена у восьми (6,5%) больных. Не было существенной разницы между обеими группами в отношении частоты ИОХВ (7,5% в группе с сеткой против 5,3% в группе с наложением швов). Рецидив возник у семи пациентов. Медиана периода наблюдения составила 24 месяца. В группе с наложением швов частота рецидивов была значительно выше, чем в группе с сеткой. Сахарный диабет, предшествующий рецидив и резекция кишечника были значимыми предикторами ИОХВ.
Заключение
В соответствии с установленными рекомендациями, пластика синтетической сеткой ущемленных и ущемленных вентральных грыж позволила добиться более низкой частоты рецидивов, сопоставимой частоты ИОХВ и более высокой частоты образования серомы, чем пластика швами.
Регистрация испытаний
Реестр исследований, researchregistry1891
История вопроса
Вентральные грыжи включают все грыжи, возникающие в результате дефекта передней брюшной стенки, такие как эпигастральные, пупочные и послеоперационные грыжи. Вентральные грыжи подвержены различным осложнениям, в частности ущемлению и ущемлению, что требует неотложного оперативного вмешательства, что обычно связано с высокой частотой послеоперационных рецидивов и осложнений [1].
Диагноз лишения свободы/удушения только на основании результатов клинического обследования – непростая задача. Странгуляцию следует распознать своевременно, поскольку она требует немедленного хирургического вмешательства. Раннее оперативное вмешательство по поводу ущемленной грыжи имеет решающее значение, поскольку любая задержка в диагностике может привести к дальнейшему нарушению жизнеспособности кишечника и, в конечном итоге, к резекции кишечника. В дополнение к риску несостоятельности анастомоза после резекции кишки и наложения анастомоза странгуляция увеличивает контаминацию операционного поля, что впоследствии увеличивает частоту послеоперационной инфекции области хирургического вмешательства (ИОХВ) и рецидива грыжи [2].
В дополнение к риску несостоятельности анастомоза после резекции кишки и наложения анастомоза странгуляция увеличивает контаминацию операционного поля, что впоследствии увеличивает частоту послеоперационной инфекции области хирургического вмешательства (ИОХВ) и рецидива грыжи [2].
Всемирное общество неотложной хирургии (WSES) [2] выпустило рекомендацию степени 1А по использованию пластики синтетической сеткой в случаях ущемленной вентральной грыжи без признаков ущемления кишечника или одновременной резекции кишечника [3, 4]. С другой стороны, из-за повышенной вероятности ИОХВ при ущемленных грыжах с сочетанной резекцией кишечника [5, 6] пластику синтетической сеткой следует использовать с осторожностью в этих обстоятельствах (рекомендация степени 2С).
Использование протезной сетки в потенциально контаминированных и контаминированных условиях нечасто описано в литературе. Несмотря на широкий разброс данных и противоречивые сообщения, протезные материалы обычно не рекомендуются для пластики вентральных грыж в загрязненных условиях. Чой и его коллеги [7] использовали записи Национальной программы повышения качества хирургии США и оценили протезирование ущемленной вентральной грыжи у более чем 33 000 пациентов в чистых и загрязненных условиях. Авторы сообщили, что в случаях с чистым загрязнением значительно чаще наблюдались разрывы раны, поверхностные и глубокие ИОХВ, а также значительно увеличивалась вероятность осложнений в целом.
Чой и его коллеги [7] использовали записи Национальной программы повышения качества хирургии США и оценили протезирование ущемленной вентральной грыжи у более чем 33 000 пациентов в чистых и загрязненных условиях. Авторы сообщили, что в случаях с чистым загрязнением значительно чаще наблюдались разрывы раны, поверхностные и глубокие ИОХВ, а также значительно увеличивалась вероятность осложнений в целом.
Xourafas et al. [8] оценивали возможность использования синтетической сетки при пластике вентральных грыж с одномоментной резекцией кишечника. Авторы обнаружили значительно более высокую частоту послеоперационной ИОХВ у пациентов, получавших протезную сетку, по сравнению с пациентами, получавшими лечение без сетки (22% против 5%).
Настоящее исследование было направлено на изучение результатов пластики ущемленных и ущемленных вентральных грыж с применением синтетической сетки или без нее в соответствии с установленными клиническими рекомендациями WSES в отношении частоты ИОХВ и рецидивов грыж после операции.
Методы
Дизайн и условия исследования
Были проанализированы проспективно собранные данные пациентов с ущемленной или ущемленной вентральной грыжей, которые лечились с использованием синтетической сетки или без нее. Исследование проводилось в отделениях общей хирургии главной больницы Университета Мансура и больницы скорой помощи. Сбор данных включал пациентов, проходивших лечение в период с января 2014 г. по июнь 2016 г.
Этическое одобрение исследования было получено от институционального наблюдательного совета медицинского факультета Мансуры. Исследование было зарегистрировано на сайте www.researchregistry.com под уникальным идентификационным номером (УИН): 9.1994 исследовательский регистр1891.
Критерии включения
В исследование были включены взрослые пациенты обоих полов с ущемленной или ущемленной вентральной грыжей. К вентральным грыжам относили все грыжи, возникающие вследствие дефекта передней брюшной стенки, включая пупочные, эпигастральные, послеоперационные и спигелевы грыжи. Также были включены больные, перенесшие резекцию гангренозной кишки и наложение анастомоза.
Также были включены больные, перенесшие резекцию гангренозной кишки и наложение анастомоза.
Мы исключили пациентов с другими типами грыж, кроме вентральных грыж, пациентов, перенесших плановую герниопластику после ручного вправления невправимой грыжи, пациентов, перенесших резекцию кишечника с формированием стомы, пациентов с ущемлением или ущемлением сальника только без вовлечения кишечника, и пациентов сочетанный некротизирующий фасциит передней брюшной стенки. Пациенты с неполными записями также были исключены.
Определение процедур и исходов
Ущемленная вентральная грыжа определяется как невправимая грыжа, связанная с симптомами кишечной непроходимости, но без нарушения кровоснабжения кишечника. Ущемленная грыжа проявляется частичным или полным нарушением кровоснабжения кишечника. После наложения горячей припарки на сомнительную петлю кишки ее считали либо жизнеспособной и возвращали в брюшную полость, либо нежизнеспособной и проводили резекцию с анастомозированием концов кишки.
Послеоперационные грыжи определялись как грыжи, возникающие в месте разреза брюшной полости, выполненного для процедур, отличных от герниопластики. Рецидивные грыжи — это грыжи, возникающие в месте разреза, сделанного для предыдущей герниопластики. Согласно классификации хирургических ран Центра контроля и профилактики заболеваний (CDC) [9], ущемленные грыжи отнесены к классу I (чистые), ущемленные грыжи без резекции кишки — к классу II (чистые контаминированные), а ущемленные грыжи с одномоментной резекцией кишки как класс III (загрязненные).
Пригодность к анестезии пациентов, особенно пациентов с сопутствующими заболеваниями (сахарный диабет, заболевания печени, гипертония и т. д.), классифицировали согласно шкале Американского общества анестезиологов (ASA) от класса I до класса V. Периоперационные антибиотики (2 г цефалоспоринов третьего поколения) вводили пациентам обеих групп в соответствии с протоколом Проекта улучшения хирургической помощи. Вслед за методикой уменьшения биологической нагрузки следовала тщательная санация всех нежизнеспособных тканей и удаление сетки в случаях осложненных рецидивных грыж после предшествующей пластики сеткой. Операционное поле тщательно промывали гентамицин-солевым раствором. По завершении пластики подкожные дренажи обычно устанавливались над сеткой у всех пациентов в соответствии с больничным протоколом и удалялись, когда их дренаж составлял менее 30 мл в день.
Операционное поле тщательно промывали гентамицин-солевым раствором. По завершении пластики подкожные дренажи обычно устанавливались над сеткой у всех пациентов в соответствии с больничным протоколом и удалялись, когда их дренаж составлял менее 30 мл в день.
Реставрация протезной сетки выполнялась путем сближения краев дефекта брюшной стенки непрерывными швами из полипропилена 0, затем брюшная стенка армировалась синтетической полипропиленовой сеткой 15 × 15 см или 30 × 30 см (сетка Prolene®, Ethicon , Johnson-Johnson Inc. Лангхорн, Пенсильвания, США) в зависимости от размера дефекта. Методика пластики сеткой on-lay применялась у всех пациентов. Пластику без сетки выполняли либо путем прямого сближения краев дефекта брюшной стенки (простая первичная пластика), либо путем наложения фасции брюшной стенки (пластика Мейо).
Решение о технике пластики принимал лечащий штатный хирург в соответствии с рекомендациями WSES [2] и в зависимости от степени контаминации операционного поля и общего состояния больных. Пациентам в первую очередь предлагалась пластика сеткой, если они не были гемодинамически нестабильными или не имели серьезных сопутствующих заболеваний (например, ASA III или выше), требующих быстрого вмешательства, такого как наложение швов. Кроме того, если у пациентов наблюдалось значительное грубое загрязнение операционного поля (т. е. вытекание кишечного содержимого, класс III по CDC), делающее наложение синтетической сетки рискованным, то выполнялась пластика швами.
Пациентам в первую очередь предлагалась пластика сеткой, если они не были гемодинамически нестабильными или не имели серьезных сопутствующих заболеваний (например, ASA III или выше), требующих быстрого вмешательства, такого как наложение швов. Кроме того, если у пациентов наблюдалось значительное грубое загрязнение операционного поля (т. е. вытекание кишечного содержимого, класс III по CDC), делающее наложение синтетической сетки рискованным, то выполнялась пластика швами.
Последующее наблюдение проводилось в амбулаторной клинике хирургом-резидентом, чтобы исключить риск предвзятости исследователя, а затем одним из операционных консультантов через 1 неделю, две недели, один, шесть и 12 месяцев после операции, а затем каждые шесть месяцев после операции. первый год. Возникновение области хирургического вмешательства (SSO) определяли как ИОХВ, флегмону, некроз, хроническую и/или незаживающую рану, серозное или гнойное отделяемое, серому, гематому, расхождение швов раны или свищ в области хирургического вмешательства [10]. ИОХВ определяли в соответствии со стандартными критериями, разработанными CDC [9].]. Рецидив определяли как повторное появление вентральной грыжи на месте предыдущей пластики, выявляемое при клиническом обследовании во время последующего наблюдения.
ИОХВ определяли в соответствии со стандартными критериями, разработанными CDC [9].]. Рецидив определяли как повторное появление вентральной грыжи на месте предыдущей пластики, выявляемое при клиническом обследовании во время последующего наблюдения.
Сбор данных
В картах пациентов был проведен поиск следующих данных: характеристики пациентов, такие как возраст, пол, степень ASA и сопутствующие заболевания, тип вентральной грыжи и тип неотложной помощи (ущемление или странгуляция), выполненная операция проведена резекция кишечника или нет, время операции, частота ССО, ИОХВ и рецидива грыжи. Первичным результатом исследования была частота послеоперационной ИОХВ. Вторичные конечные точки включали частоту рецидива грыжи после операции, ССО и других послеоперационных осложнений.
Статистический анализ
Программа Excel и SPSS (Статистический пакет для социальных наук) версии 21 под Microsoft Windows использовались для анализа данных. Данные были описаны в виде среднего ± стандартного отклонения (SD) для количественных данных, а частота и пропорция использовались для описания качественных данных. Тест Стьюдента t использовали для сравнения количественных данных двух групп. Для анализа качественных переменных использовали точный критерий Фишера и критерий Хи-квадрат. Многофакторный анализ факторов риска ИОХВ был выполнен с использованием теста бинарной логистической регрессии. 9Значение P в 1994 г. менее 0,05 считалось значимым. Апостериорный анализ частоты рецидивов вентральной грыжи в обеих группах (0 против 12,5%) показал мощность исследования 83% с альфа-значением 0,05.
Тест Стьюдента t использовали для сравнения количественных данных двух групп. Для анализа качественных переменных использовали точный критерий Фишера и критерий Хи-квадрат. Многофакторный анализ факторов риска ИОХВ был выполнен с использованием теста бинарной логистической регрессии. 9Значение P в 1994 г. менее 0,05 считалось значимым. Апостериорный анализ частоты рецидивов вентральной грыжи в обеих группах (0 против 12,5%) показал мощность исследования 83% с альфа-значением 0,05.
Результаты
Характеристики пациентов
Среди 145 пациентов с осложненными вентральными грыжами, пролеченных в течение периода исследования, 122 пациента соответствовали критериям включения и были включены в исследование. Больными были 56 (46%) мужчин и 66 (54%) женщин. Средний возраст пациентов составил 56 ± 10,3 (диапазон от 21 до 82) лет. Девяносто семь (790,5%) пациентов имели сопутствующие сопутствующие заболевания: у 30 (24,6%) был сахарный диабет (СД), у 33 (27%) — хроническое заболевание печени (ХЗП), у 34 (27,8%) — проблемы с сердцем. Одиннадцать (9%) пациентов имели более одного сопутствующего заболевания. У 99 (81,1%) пациентов была I-II степень по ASA, у 23 (18,9%) пациентов — III-IV степень по ASA. Обе группы имели сопоставимые демографические данные (таблица 1).
Одиннадцать (9%) пациентов имели более одного сопутствующего заболевания. У 99 (81,1%) пациентов была I-II степень по ASA, у 23 (18,9%) пациентов — III-IV степень по ASA. Обе группы имели сопоставимые демографические данные (таблица 1).
Полная таблица
Характеристика вентральной грыжи
Сто три (84,4%) грыжи были пупочными, шесть (5%) эпигастральными, десять (8,1%) послеоперационными и три (2,4%) спигелевыми. У 13 пациентов (10,6%) был рецидив пупочной грыжи после предыдущих операций (четыре предыдущих пластики сеткой и девять швов). Средний размер грыжевого дефекта составил 7 (диапазон 5–14) см.
У 52 (42,6%) и 70 (57,4%) пациентов выявлены ущемленные и ущемленные вентральные грыжи соответственно. Между двумя группами не было отмечено существенных различий в отношении характеристик вентральных грыж, как показано в таблице 2.
Таблица 2 Характеристики вентральной грыжи в обеих группахПолноразмерная таблица
Лечение и исходы
Шестьдесят шесть (54%) пациентов были пролечены протезной пластикой сеткой, а 56 (46%) — шовной пластикой ( простая первичная пластика у 39 и пластика по Мейо у 17 пациентов). Пластика сеткой была выполнена в 31 (60,7%) из 52 ущемленных грыж и в 35 (50%) из 70 ущемленных грыж (таблица 3, рис. 1).
Пластика сеткой была выполнена в 31 (60,7%) из 52 ущемленных грыж и в 35 (50%) из 70 ущемленных грыж (таблица 3, рис. 1).
Увеличенная таблица
Рис. 1Блок-схема, иллюстрирующая лечение и исходы больных с осложненными вентральными грыжами
Увеличенное изображение
Двадцати одному (17,2%) больному выполнена резекция гангренозной кишки с анастомозом кишки заканчивается. Двум (9,5%) из 21 пациента была проведена сетчатая герниопластика, а 19 (90,5%) — наложение швов.
В группе с наложением швов частота контаминированных ран (класс III по CDC) была значительно выше. Всего было 52 (42,6%) ранения I степени, 49(40,1%) ранения II степени и 21 (17,2%) ранение III степени. Содержимое ущемленной и ущемленной грыжи включало только тонкую кишку ( n = 88), тонкую кишку и сальник ( n = 12), только толстую кишку ( n = 8), толстую кишку и сальник ( n = 14).
ССО выявлен у 34 (27,8%) пациентов, в том числе ИОХВ ( n = 8), серома ( n = 19), гематома ( n = 4), расхождение швов раны (
4) . В группе сетчатой герниопластики значительно (, стр. = 0,038) более высокая частота ССО в целом, особенно образования серомы, чем в группе с наложением швов.
ИОХВ в виде поверхностной послеоперационной инфекции выявлено у 8 (6,55%) пациентов, из них 7 с ущемленной вентральной грыжей и 1 с ущемленной грыжей, 3 (5,3%) из которых в группе без сетки и 5 (7,5%) были в группе с сеткой. Больных, у которых развилась ИОХВ, лечили консервативно в амбулаторных условиях антибиотиками в течение 7–14 дней по результатам посева и дренированием при необходимости. Только один пациент в группе с сеткой был повторно госпитализирован на 3 дня для хирургического удаления сетки из-за резистентной ИОХВ, не поддающейся консервативному лечению. Все случаи ИОХВ были выявлены в течение 30 дней после хирургического вмешательства; случаев латентной сетчатой инфекции при дальнейшем наблюдении в течение как минимум 12 мес не было.
Не было существенной разницы ( p = 0,72) между обеими группами в отношении общей заболеваемости ИОХВ (7,5% [95% ДИ: 2,9–16,9%] для группы с сеткой против 5,3% [95% ДИ: 1,2– 15,1%] для шовной группы). Аналогичным образом, при анализе подгрупп не наблюдалось существенных различий в частоте ИОХВ между пластикой сеткой и швами в случаях ущемленных грыж ( p = 1) и ущемленных грыж ( p = 1).
У семи (5,7%) пациентов развился рецидив вентральной грыжи в период от 6 до 18 месяцев после пластики, все рецидивы были в группе пластики швами. В группе с наложением швов значительно ( p = 0,003) более высокая частота рецидивов, чем в группе с сеткой (таблица 3).
Средняя продолжительность наблюдения составила 24 месяца (диапазон 6–32 месяца). Девяносто два (75,4%) пациента наблюдались более 18 месяцев, 21 (17,3%) наблюдались в течение 12-18 месяцев и девять (7,3%) наблюдались менее 12 месяцев.
Факторы риска ИОХВ
Однофакторный анализ (таблица 4) факторов риска ИОХВ после хирургического лечения показал, что Д. М. ( p = 0,02), предшествующий рецидив ( p = 0,04) и резекция кишечника ( p = 0,03) были значимыми предикторами ИОХВ. Все ранее рецидивные грыжи, которые развили SSI, ранее подвергались пластике сеткой. У четырех из 21 пациента, перенесших резекцию гангренозной кишки с реанастомозом, развилась ИОХВ, у двух из них пластика сеткой и еще у двух швами.
М. ( p = 0,02), предшествующий рецидив ( p = 0,04) и резекция кишечника ( p = 0,03) были значимыми предикторами ИОХВ. Все ранее рецидивные грыжи, которые развили SSI, ранее подвергались пластике сеткой. У четырех из 21 пациента, перенесших резекцию гангренозной кишки с реанастомозом, развилась ИОХВ, у двух из них пластика сеткой и еще у двух швами.
Полная таблица
Бинарный логистический регрессионный анализ выявил наиболее значимые факторы риска ИОХВ, включая Д.М (ОШ = 11,2, p = 0,004), предыдущий рецидив (OR = 6,2, p = 0,02) и резекция кишечника с раной III класса по CDC (OR = 5,7, p = 0,02).
Возраст, пол и класс ASA пациентов; тип вентральной грыжи; вид эмерджентного представления; и тип пластики не были значительными факторами риска развития ИОХВ после операции.
Дискуссия
Споры об оптимальном лечении осложненных вентральных грыж продолжаются. Использование сетчатого протеза считается стандартным методом лечения плановой пластики вентральной грыжи, поскольку простая пластика с наложением швов связана со значительно более высокой частотой рецидивов грыжи, которая может достигать 67% при длительном наблюдении [11, 12]. С другой стороны, неотложная помощь при сложных вентральных грыжах может быть более сложной из-за потенциальной контаминации операционного поля, что может препятствовать использованию синтетической сетки. Альтернативы синтетической сетке, такие как биопротез и биосинтетическая сетка, решили проблему; тем не менее, эти альтернативы доступны не везде из-за их стоимости. Это ставит хирурга перед дилеммой, которая влечет за собой более высокий риск ИОХВ при использовании синтетической сетки и более высокую частоту рецидивов при отказе от сетки.
Использование сетчатого протеза считается стандартным методом лечения плановой пластики вентральной грыжи, поскольку простая пластика с наложением швов связана со значительно более высокой частотой рецидивов грыжи, которая может достигать 67% при длительном наблюдении [11, 12]. С другой стороны, неотложная помощь при сложных вентральных грыжах может быть более сложной из-за потенциальной контаминации операционного поля, что может препятствовать использованию синтетической сетки. Альтернативы синтетической сетке, такие как биопротез и биосинтетическая сетка, решили проблему; тем не менее, эти альтернативы доступны не везде из-за их стоимости. Это ставит хирурга перед дилеммой, которая влечет за собой более высокий риск ИОХВ при использовании синтетической сетки и более высокую частоту рецидивов при отказе от сетки.
WSES [2] выпустил полезный набор рекомендаций по неотложной пластике сложных вентральных грыж, включая рекомендацию класса A1 по использованию синтетической сетки при ущемленных грыжах, рекомендацию класса 2C по использованию синтетической сетки с осторожностью при ущемленных грыжах. грыжи с одновременной резекцией кишечника или без нее, а также рекомендации степени 2С по использованию биологической сетки вместо синтетической в случаях острой странгуляции с перфорацией кишечника.
грыжи с одновременной резекцией кишечника или без нее, а также рекомендации степени 2С по использованию биологической сетки вместо синтетической в случаях острой странгуляции с перфорацией кишечника.
Мы использовали клинические рекомендации WSES по экстренной пластике вентральной грыжи у 122 пациентов и изучили результаты пластики синтетической сеткой по сравнению с пластикой швами, выполненной в соответствии с рекомендациями. Включенные пациенты были взрослыми со средним возрастом 56 лет, близким к среднему возрасту околопупочной грыжи, указанному Бедеви и соавт. [13]. У большинства пациентов было по крайней мере одно сопутствующее заболевание, но менее 20% из них имели высокую степень ASA. Пупочные грыжи составляли около 85% вентральных грыж, включенных в исследование, согласно Aguirre и его коллегам [14], которые определили этот тип как наиболее распространенный тип вентральных грыж.
Обе группы (с наложением швов и сеткой) имели сопоставимые демографические характеристики пациентов и характеристики грыж, что может свести к минимуму неотъемлемый риск смещения выбора, связанный с ретроспективными исследованиями. Несмотря на то, что в соответствии с рекомендациями WSES при ущемленных грыжах всегда рекомендуется лечить пластику синтетической сеткой, в нашем исследовании только 60% этих пациентов лечили пластику сеткой. Причиной этого может быть общее общее состояние и связанные с ним сопутствующие заболевания пациентов, которые потребовали быстрого маневра, такого как простая ушивание. С другой стороны, только половине пациентов со странгуляцией и около 10% пациентов с сопутствующей резекцией кишечника была проведена пластика сеткой, что соответствует рекомендациям WSES по осторожному использованию синтетической сетки в этих потенциально загрязненных условиях.
Несмотря на то, что в соответствии с рекомендациями WSES при ущемленных грыжах всегда рекомендуется лечить пластику синтетической сеткой, в нашем исследовании только 60% этих пациентов лечили пластику сеткой. Причиной этого может быть общее общее состояние и связанные с ним сопутствующие заболевания пациентов, которые потребовали быстрого маневра, такого как простая ушивание. С другой стороны, только половине пациентов со странгуляцией и около 10% пациентов с сопутствующей резекцией кишечника была проведена пластика сеткой, что соответствует рекомендациям WSES по осторожному использованию синтетической сетки в этих потенциально загрязненных условиях.
Несмотря на то, что герниопластика с сеткой в целом характеризовалась более высокой частотой ИОХВ, не было существенной разницы в частоте ИОХВ между пластикой сеткой и пластикой швами. Общий 30-дневный SSI после пластики сеткой в нашей серии составил 7,5% в диапазоне от 3% для ущемленных грыж до 11,5% для ущемленных грыж. Частота ИОХВ после протезирования ущемленных грыж, как правило, выше, чем при ущемленной грыже, что можно объяснить ишемией стенки кишки, предрасполагающей к бактериальной транслокации, а также риском резекции кишки, которая может еще больше увеличить контаминацию операционное поле. Поэтому операционное поле при ущемленных грыжах классифицировали как чисто-контаминированное или контаминированное [2].
Поэтому операционное поле при ущемленных грыжах классифицировали как чисто-контаминированное или контаминированное [2].
Рандомизированное контролируемое исследование [15] показало, что протезирование ущемленных пупочных грыж является безопасным вариантом с более низкой частотой рецидивов, чем пластика швами. Аналогичным образом, другие ретроспективные исследования [16,17,18] пришли к выводу, что пластика синтетической сеткой не связана с более высоким риском ИОХВ при лечении осложненных вентральных и паховых грыж. В отличие от настоящего исследования, в исследовании Bessa и Abdel-Razek [17] отсутствовала контрольная группа (восстановление швов), с которой можно было бы сравнить результаты.
Заболеваемость ИОХВ в данной серии исследований была сравнима с таковой, описанной Nieuwenhuizen et al. [18], немного выше, чем частота (6%), о которой сообщили Abd Ellatif и его коллеги [19], но намного ниже, чем частота ИОХВ (14%), о которой сообщили Carbonell и коллеги [20] после применения синтетической сетки в загрязненных местах. пластика вентральной грыжи. Тем не менее, поскольку причины контаминации в серии Карбонелла были довольно разнообразными, включая инфицирование предыдущей сетки, нарушение желудочно-кишечного тракта и наложение или реверсирование стомы по другим причинам, тогда как контаминация в нашей серии была вызвана только странгуляцией кишечника; можно объяснить более высокий уровень SSI в их исследовании. Мы исключили пациентов со стомой из настоящего отчета, поскольку лечение стомы в сочетании с вентральной грыжей, вероятно, связано с серьезными заболеваниями, как Carbonell et al. признали.
пластика вентральной грыжи. Тем не менее, поскольку причины контаминации в серии Карбонелла были довольно разнообразными, включая инфицирование предыдущей сетки, нарушение желудочно-кишечного тракта и наложение или реверсирование стомы по другим причинам, тогда как контаминация в нашей серии была вызвана только странгуляцией кишечника; можно объяснить более высокий уровень SSI в их исследовании. Мы исключили пациентов со стомой из настоящего отчета, поскольку лечение стомы в сочетании с вентральной грыжей, вероятно, связано с серьезными заболеваниями, как Carbonell et al. признали.
Относительно низкая частота ИОХВ после пластики синтетической сеткой в текущем исследовании может быть связана с комбинированным применением клинических руководств наряду с использованием здравого клинического суждения. Как правило, следование руководящим принципам и применение доказательной медицины могут способствовать достижению лучших результатов в хирургической практике. Частота ИОХВ после пластики сетчатыми протезами сложных вентральных грыж может быть дополнительно снижена за счет использования различных методов размещения сетки (например, ретроректальной сетки) и лечения ран отрицательным давлением.
Несмотря на низкие показатели ИОХВ в нашем отчете, хроническая инфекция после использования синтетической сетки в зараженных условиях остается одним из наиболее тревожных последствий. Хроническая инфекция может нарушить заживление ран, что приведет к хроническому дренированию пазух. Кроме того, вовлечение нижележащих органов брюшной полости иногда может привести к кожно-кишечным свищам. Кроме того, повторная госпитализация и повторная операция по поводу инфекции, связанной с сеткой, включая извлечение сетки, связаны с дополнительными осложнениями для пациента и более высокими затратами на лечение.
Другим спорным вопросом является возможность пластики синтетической сеткой, когда резекция кишечника проводится в тех же условиях. Синтетической сеткой лечили менее 10% пациентов с резекцией кишечника в нашем исследовании. Мы обнаружили, что резекция кишечника и наложение анастомоза являются значительным независимым фактором риска ИОХВ независимо от того, использовалась ли сетка или нет. У четырех из 21 пациента с резекцией кишечника развилась ИОХВ, достигнув частоты 19%, близкой к частоте (22%), описанной Xourafas et al. [8] при одновременной резекции кишечника с пластикой вентральной грыжи синтетической сеткой. Резекция кишки с возможностью заброса кишечного содержимого в операционное поле относит это поле к III классу контаминации операционной раны. Использование синтетической сетки в таких загрязненных условиях следует применять с осторожностью в соответствии с рекомендациями WSES.
У четырех из 21 пациента с резекцией кишечника развилась ИОХВ, достигнув частоты 19%, близкой к частоте (22%), описанной Xourafas et al. [8] при одновременной резекции кишечника с пластикой вентральной грыжи синтетической сеткой. Резекция кишки с возможностью заброса кишечного содержимого в операционное поле относит это поле к III классу контаминации операционной раны. Использование синтетической сетки в таких загрязненных условиях следует применять с осторожностью в соответствии с рекомендациями WSES.
И наоборот, другие исследователи обнаружили, что использование синтетической сетки приемлемо при резекции кишечника. Geisler и его коллеги [21] изучили безопасность пластики нерассасывающейся сеткой при наличии открытой кишки и сообщили о частоте осложнений, связанных с ранами, 7%. Campanelli и соавт. [22] рекомендовали протезирование во всех случаях грыжи брюшной стенки, даже в потенциально контаминированных областях; тем не менее, поскольку авторы прооперировали только десять пациентов, результаты их исследования следует интерпретировать с осторожностью. Другие исследования [17, 19] пришли к выводу, что резекцию кишечника не следует считать противопоказанием к использованию синтетической сетки.
Другие исследования [17, 19] пришли к выводу, что резекцию кишечника не следует считать противопоказанием к использованию синтетической сетки.
В дополнение к резекции кишечника, D.M и предшествующая хирургия грыжи были признаны значимыми предикторами ИОХВ. Известно, что ДМ ассоциируется с более высоким уровнем инфицирования после пластики грыжи сеткой [23], поскольку она снижает ответ Т-клеток и функцию нейтрофилов и вызывает нарушения гуморального иммунитета [24]. Предыдущие операции по поводу вентральных грыж, особенно с использованием сетчатого протеза, могут сделать повторную операцию технически сложной из-за сложного рассечения, более длительного времени операции и повышенного риска непреднамеренного повреждения кишечника во время рассечения спаек. Более того, если рецидив грыжи был связан с инфекцией в области хирургического вмешательства, дальнейшие процедуры по лечению рецидива грыжи могут иметь более высокую вероятность ИОХВ.
Хотя сообщалось, что герниопластика с использованием сетки on-lay имеет более высокие показатели частоты рецидивов и ИОХВ, чем техника sub-lay [25], мы обнаружили, что герниопластика on-lay дает удовлетворительные результаты без зарегистрированных случаев рецидива грыжи и частоты ИОХВ. сопоставимы с показателями, зарегистрированными после метода подкладки, которые варьировались от 0 до 14,4%. Мы выбираем метод пластики on-lay, так как он оказался технически проще и быстрее в условиях экстренного лечения осложненной вентральной грыжи, в отличие от техники sub-lay, которая может быть более сложной с технической точки зрения, требует больше времени и лучшего качества. опыт. Более того, мы думали, что в случае ИОХВ удаление накладной сетки будет технически проще и безопаснее, чем удаление глубоко расположенной ретромускулярной сетки. Тем не менее, мы считаем, что если бы сетка была установлена в ретро-прямокишечном положении, можно было бы получить лучшие результаты с более низкими показателями SSO и SSI.
сопоставимы с показателями, зарегистрированными после метода подкладки, которые варьировались от 0 до 14,4%. Мы выбираем метод пластики on-lay, так как он оказался технически проще и быстрее в условиях экстренного лечения осложненной вентральной грыжи, в отличие от техники sub-lay, которая может быть более сложной с технической точки зрения, требует больше времени и лучшего качества. опыт. Более того, мы думали, что в случае ИОХВ удаление накладной сетки будет технически проще и безопаснее, чем удаление глубоко расположенной ретромускулярной сетки. Тем не менее, мы считаем, что если бы сетка была установлена в ретро-прямокишечном положении, можно было бы получить лучшие результаты с более низкими показателями SSO и SSI.
Рассматривая текущую литературу, можно отметить две противоположные точки зрения; первый не рекомендует использовать пластику сеткой при вентральных грыжах при любом уровне контаминации [7], а второй рекомендует использовать пластику сеткой даже при явной контаминации, как в случаях сопутствующей резекции кишечника [17, 19]. Основываясь на результатах настоящего исследования, мы бы выбрали компромисс между двумя крайностями. Поскольку при пластике протезной сеткой частота рецидивов грыжи значительно ниже, чем при пластике швами, без существенного увеличения частоты ИОХВ, мы рекомендуем использовать герниопластику синтетической сеткой при осложненных вентральных грыжах, за исключением больных сахарным диабетом, ранее рецидивировавших грыж и при резекциях кишечника. проводится одновременно.
Основываясь на результатах настоящего исследования, мы бы выбрали компромисс между двумя крайностями. Поскольку при пластике протезной сеткой частота рецидивов грыжи значительно ниже, чем при пластике швами, без существенного увеличения частоты ИОХВ, мы рекомендуем использовать герниопластику синтетической сеткой при осложненных вентральных грыжах, за исключением больных сахарным диабетом, ранее рецидивировавших грыж и при резекциях кишечника. проводится одновременно.
Даже при резекции кишечника пациентам не следует отказывать в возможности укрепления брюшной стенки сеткой, чтобы свести к минимуму вероятность рецидива. В этом контексте были разработаны некоторые варианты, такие как ретро-прямокишечное расположение полипропиленовой сетки. Правильная подготовка, промывание и точное дренирование предбрюшинного пространства в дополнение к идеальному гемостазу и местной антибактериальной терапии имеют решающее значение для успеха этого метода [22].
Использование биопротеза было предложено как безопасный и эффективный метод реконструкции брюшной стенки в условиях загрязнения, однако долгосрочная долговечность биологической сетки не подтверждена [26]. Другие альтернативы включают использование рассасывающихся синтетических материалов длительного действия или биосинтетических сеток. Использование биосинтетических протезов (GORE BIO-A) было оценено в исследовании Комплексной открытой биодеградируемой реконструкции брюшной стенки (COBRA) [27], в котором сделан вывод об эффективности биосинтетических протезов с точки зрения долгосрочного рецидива и качества жизни при ИОХВ. около 18%.
Другие альтернативы включают использование рассасывающихся синтетических материалов длительного действия или биосинтетических сеток. Использование биосинтетических протезов (GORE BIO-A) было оценено в исследовании Комплексной открытой биодеградируемой реконструкции брюшной стенки (COBRA) [27], в котором сделан вывод об эффективности биосинтетических протезов с точки зрения долгосрочного рецидива и качества жизни при ИОХВ. около 18%.
Ограничения настоящего исследования включают ретроспективное исследование, проведенное в одном учреждении, небольшое количество пациентов, перенесших резекцию кишечника, и отсутствие некоторых важных параметров, таких как индекс массы тела, курение сигарет и употребление стероидов, которые могут иметь значение. Влияние на частоту ИОХВ после лечения осложненных вентральных грыж. Кроме того, используемая техника протезирования (сетка on-lay) широко не используется, что может ограничивать возможность обобщения исследования. Наконец, нерандомизированный характер исследования и отбор пациентов для каждой лечебной группы в соответствии с установленными рекомендациями и клинической оценкой, возможно, были причиной лучших результатов, о которых сообщалось, а не тип восстановления как таковой.
Заключение
В соответствии с клиническими рекомендациями WSES в сочетании с хорошей клинической оценкой, пластика синтетической сеткой ущемленных и ущемленных вентральных грыж позволила добиться более низкой частоты рецидивов, чем пластика швами. Хотя после сетчатой герниопластики наблюдалась более высокая частота ИОХВ и образования серомы, частота ИОХВ была сопоставима в обеих группах.
Резекция кишечника, ДМ и ранее рецидивировавшие вентральные грыжи были значимыми независимыми факторами риска ИОХВ после пластики осложненных вентральных грыж. Необходимы мощные рандомизированные исследования, чтобы сделать убедительный вывод о безопасности синтетической сетки при одновременной резекции кишечника; до тех пор в этих условиях синтетическую сетку следует использовать с осторожностью.
Сокращения
- CDC:
Центр контроля заболеваний
- CLD:
Хроническая болезнь печени
- Д.
 М.:
М.: Сахарный диабет
- ИЛИ:
Отношение шансов
- SSI:
Инфекция области хирургического вмешательства
- Система единого входа:
Место хирургического вмешательства
Ссылки
Хельгстранд Ф., Розенберг Дж., Кехлет Х., Бисгаард Т. Исходы после экстренной и плановой пластики вентральной грыжи: проспективное общенациональное исследование. Мир J Surg. 2013;37(10):2273–9. doi: 10.1007/s00268-013-2123-5.1.
Артикул пабмед Google ученый
Сартелли М., Кокколини Ф., Рамсхорст Г. и др. Рекомендации WSES по неотложной пластике осложненных грыж брюшной стенки.
 World J Emerg Surg. 2013; 8:50. дои: 10.1186/1749-7922-8-.
World J Emerg Surg. 2013; 8:50. дои: 10.1186/1749-7922-8-.Артикул пабмед ПабМед Центральный Google ученый
Luijendijk RW, Hop WC, van den Tol MP. Сравнение пластики швами с пластикой сеткой при послеоперационной грыже. N Engl J Med. 2000;343:392. doi: 10.1056/NEJM200008103430603.
КАС Статья пабмед Google ученый
Кореньков М., Зауэрланд С., Арндт М., Боград Л., Нойгебауэр Э.А.: Troidl H. Рандомизированное клиническое исследование шовной пластики, полипропиленовой сетки или аутодермальной герниопластики послеоперационной грыжи. Бр Дж Сур. 2002, 89 (1): 50-56. 10.1046/j.0007-1323.2001.01974.x
Dunne JR, Malone DL, Tracy JK, Napolitano LM. Грыжи брюшной стенки: факторы риска инфицирования и утилизации ресурсов. J Surg Res. 2003;111(1):78–84. doi: 10.1016/S0022-4804(03)00077-5.

Артикул пабмед Google ученый
Finan KR, Vick CC, Kiefe CI, Neumayer L, Hawn MT. Предикторы раневой инфекции при вентральной грыжесечении. Am J Surg. 2005;190(5):676–81. doi:10.1016/j.amjsurg.2005.06.041.
Артикул пабмед Google ученый
Чой Дж.Дж., Паланиаппа, Северная Каролина, Даллас, К.Б., Рудич, Т.Б., Колон, М.Дж., Дивино, К.М. Использование сетки во время пластики вентральной грыжи в случаях чистого и инфицированного инфицирования: результаты 33 832 случаев. Энн Сург. 2012;255(1):176–80. Дои: 10.1097/SLA.0b013e31822518e6.
Артикул пабмед Google ученый
Xourafas D, Lipsitz S, Negro P. Влияние использования сетки на заболеваемость после пластики вентральной грыжи с одновременной резекцией кишечника. Арка Сур. 2010;145(8):739–44.
 doi:10.1001/archsurg.2010.144.
doi:10.1001/archsurg.2010.144.Артикул пабмед Google ученый
Агентство по охране здоровья. Эпиднадзор за инфекциями в области хирургического вмешательства в Англии: 19 октября.97–сентябрь 2005 г. Лондон: Агентство по охране здоровья; 2006.
Google ученый
Baucom RB, Ousley J, Oyefule OO, Stewart MK, Phillips SE, Browman KK, et al. Оценка долгосрочных случаев хирургического вмешательства при пластике вентральной грыжи: последствия инфекции MRSA, не зависящей от места операции. Грыжа. 2016;20(5):701–10. doi: 10.1007/s10029-016-1523-5.
КАС Статья пабмед Google ученый
Малик А.М., Джаваид А., Талпур А.Х., Лагари А.А., Хан А. Сетчатая пластика по сравнению с безсеточной пластикой вентральных грыж живота. J Ayub Med Coll Abbottabad.
 2008;20(3):54–56.
2008;20(3):54–56.Burger JWA, Luijendijk RW, Hop WCJ, Halm JA, Verdaasdonk EGG, Jeekel J. Долгосрочное наблюдение за рандомизированным контролируемым исследованием послеоперационной грыжи с применением швов и сетки. Энн Сург. 2004;240(4):578–85. doi:10.1097/01.sla.0000141193.08524.e7.
ПабМед ПабМед Центральный Google ученый
Бедеви М.А., Эль-Шаркави М.С., Аль Букай А.А., Аль-Накшабанди Н. Распространенность околопупочной грыжи у взрослых. Оценка с помощью УЗИ высокого разрешения: исследование в больнице. Грыжа. 2012;16(1):59–62. doi: 10.1007/s10029-011-0863-4.
КАС Статья пабмед Google ученый
Агирре Д.А., Сантоса А.С., Касола Г., Сирлин С.Б. Грыжи брюшной стенки: особенности визуализации, осложнения и диагностические ошибки при многорядной КТ. Рентгенография. 2005;25(6):1501–20.

Артикул пабмед Google ученый
Абдель-Баки Н.А., Бесса С.С., Абдель-Разек А.Х. Сравнение пластики протезной сетки и пластики тканей при неотложной помощи при ущемленной парапупочной грыже: проспективное рандомизированное исследование. Грыжа. 2007;11(2):163–7.
КАС Статья пабмед Google ученый
Ньювенхуизен Дж., Ван Рамсхорст Г.Х., тен Бринке Дж.Г., де Вит Т., ван дер Харст Э., Хоп В.К., Джикель Дж., Ланге Дж.Ф. Применение сетки при острой грыже: частота и исход в 99 кейсов. Грыжа. 2011;15(3):297–300. doi: 10.1007/s10029-010-0779-4.
КАС Статья пабмед ПабМед Центральный Google ученый
Бесса С.С., Абдель-Разек А.Х. Результаты пластики протезной сетки при неотложной помощи при остро ущемленных и/или ущемленных вентральных грыжах: семилетнее исследование.
 Грыжа. 2013;17(1):59–65. doi:10.1007/s10029-012-0938-x.
Грыжа. 2013;17(1):59–65. doi:10.1007/s10029-012-0938-x.КАС Статья пабмед Google ученый
Nieuwenhuizen J, van Ramshorst GH, ten Brinke JG, et al. Применение сетки при острой грыже: частота и исход в 99 случаях. Грыжа. 2011;15(3):297–300. doi: 10.1007/s10029-010-0779-4.
КАС Статья пабмед ПабМед Центральный Google ученый
Abd Ellatif ME, Negm A, Elmorsy G, Al-Katary M, Yousef Ael-A, Ellaithy R. Возможность пластики сеткой при ущемленных грыжах брюшной стенки. Int J Surg. 2012;10(3):153-6. Дои: 10.1016/j.ijsu.2012.02.004. Epub 2012 16 февраля.
Карбонелл А.М., Крисс К.Н., Кобб В.С., Новицкий Ю.В., Розен М.Дж. Результаты пластики синтетической сетки при пластике загрязненной вентральной грыжи. J Am Coll Surg. 2013;217(6):991–8. doi: 10.1016/j.jamcollsurg.2013.
 07.382. Epub 2013 14 сентября.
07.382. Epub 2013 14 сентября.Статья пабмед Google ученый
Гейслер Д.Дж., Рейли Дж.С., Воган С.Г., Гленнон Э.Дж., Кондилис П.Д. Безопасность и результат использования нерассасывающейся сетки для пластики фасциальных дефектов при открытой кишке. Расстройство прямой кишки. 2003;46:1118–23. doi: 10.1007/s10350-004-7290-х.
Артикул пабмед Google ученый
Кампанелли Г., Николози Ф.М., Петтинари Д., Авесани ЕС. Протезирование, резекция кишечника и потенциально загрязненные участки: безопасно и осуществимо? Грыжа. 2004; 8: 190–2.
КАС Статья пабмед Google ученый
Falagas ME, Kasiakou SK. Инфекции, связанные с сеткой, после операции по пластике грыжи. Клин Микробиол Инфект. 2005; 11:3–8. дои: 10.1111/j.1469-0691.2004.01014.
 х.
х.КАС Статья пабмед Google ученый
Casqueiro J, Casqueiro J, Alves C. Инфекции у пациентов с сахарным диабетом: обзор патогенеза. Индийский J Endocrinol Metab. 2012; 16 (Приложение 1): S27–36. дои: 10.4103/2230-8210.94253.
ПабМед ПабМед Центральный Google ученый
Холихан Д.Л., Нгуен Д.Х., Нгуен М.Т., Мо Дж., Као Л.С., Лян М.К. Расположение сетки при открытой пластике вентральной грыжи: систематический обзор и сетевой метаанализ. Мир J Surg. 2016;40(1):89–99. doi: 10.1007/s00268-015-3252-9.
Артикул пабмед Google ученый
Smart NJ, Marshall M, Daniels IR. Биологические сетки: обзор их использования при пластике грыж брюшной стенки. Хирург. 2012;10(3):159–71. doi:10.1016/j.surge.2012.02.006.
Артикул пабмед Google ученый
«>
Rosen MJ, Bauer JJ, Harmaty M, Carbonell AM, Cobb WS, Matthews B, et al. Многоцентровое, проспективное, лонгитюдное исследование рецидивов, инфекции в области хирургического вмешательства и качества жизни после пластики загрязненной вентральной грыжи с использованием биосинтетической рассасывающейся сетки: исследование COBRA. Энн Сург. 2017;265(1):205–11. Дои: 10.1097/SLA.0000000000001601.
Артикул пабмед Google ученый
Ссылки на скачивание
Благодарности
Неприменимо.
Финансирование
Нет источников финансирования для раскрытия.
Доступность данных и материалов
Наборы данных, использованные и/или проанализированные в ходе текущего исследования, можно получить у соответствующего автора по обоснованному запросу.
Информация об авторе
Авторы и представители
Отделение общей хирургии, медицинский факультет, Университетские больницы Мансуры, улица Эльгомхуория, город Мансура, Египет
Самех Хани Эмиль, Хешам Эльгенди, Ахмад Сакр, Валид Ахмед Гадо, Абдель Ахмед Али Мавдельмавла, & Alaa Magdy
Авторы
- Sameh Hany Emile
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Академия
- Hesham Elgendy
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Ahmad Sakr
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Waleed Ahmed Gado
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Ahmed Aly Abdelmawla
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Mahmoud Abdelnaby
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Alaa Magdy
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
SE и HE разработали исследование и внесли свой вклад в сбор и анализ данных, а также в написание рукописи. AS, WG, AA, MA участвовали в анализе и сборе данных, составлении и пересмотре рукописи. AM способствовал интерпретации данных, написанию и критическому пересмотру рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
AS, WG, AA, MA участвовали в анализе и сборе данных, составлении и пересмотре рукописи. AM способствовал интерпретации данных, написанию и критическому пересмотру рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Переписка с Самех Хани Эмиль.
Декларации этики
Этическое одобрение и согласие на участие
Этическое одобрение получено от IRB медицинского факультета Мансуры. Согласие на участие не было применимо из-за ретроспективного характера исследования.
Согласие на публикацию
Неприменимо.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.
 Реже эвентрация осложняет течение послеоперационного перитонита или возникает на фоне раневых гранулем, сером, гематом, тканевой реакции на шовный материал. Непосредственной причиной расхождения шва становится замедление регенерационных процессов, гнойное расплавление тканей с их прорезыванием шовным материалом.
Реже эвентрация осложняет течение послеоперационного перитонита или возникает на фоне раневых гранулем, сером, гематом, тканевой реакции на шовный материал. Непосредственной причиной расхождения шва становится замедление регенерационных процессов, гнойное расплавление тканей с их прорезыванием шовным материалом.
 Наблюдаются частые осложнения и высокая летальность.
Наблюдаются частые осложнения и высокая летальность. В общем анализе крови наблюдается высокий лейкоцитоз (более 20 Г/л) со сдвигом формулы влево, увеличение СОЭ. При постоперационной эвентрации в биохимическом анализе крови может обнаруживаться гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. С помощью иммунограммы оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам производят бактериологический посев отделяемого из раны.
В общем анализе крови наблюдается высокий лейкоцитоз (более 20 Г/л) со сдвигом формулы влево, увеличение СОЭ. При постоперационной эвентрации в биохимическом анализе крови может обнаруживаться гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. С помощью иммунограммы оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам производят бактериологический посев отделяемого из раны. Аналогичный подход используется при натяжении краев раны, значительном послеоперационном дефекте абдоминальной стенки.
Аналогичный подход используется при натяжении краев раны, значительном послеоперационном дефекте абдоминальной стенки.
 Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота. По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж: Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер. Частые дефекации сменяются продолжительными запорами.
Частые дефекации сменяются продолжительными запорами. В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью. Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни. Т. Шакеев// Вестник хирургии Казахстана. – 2010.
Т. Шакеев// Вестник хирургии Казахстана. – 2010.
 Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире — от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра. В силу своего специфического строения белая линия живота больше подвержена грыжевыпячиванию несколько выше пупка.
Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире — от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра. В силу своего специфического строения белая линия живота больше подвержена грыжевыпячиванию несколько выше пупка. Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.
Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.

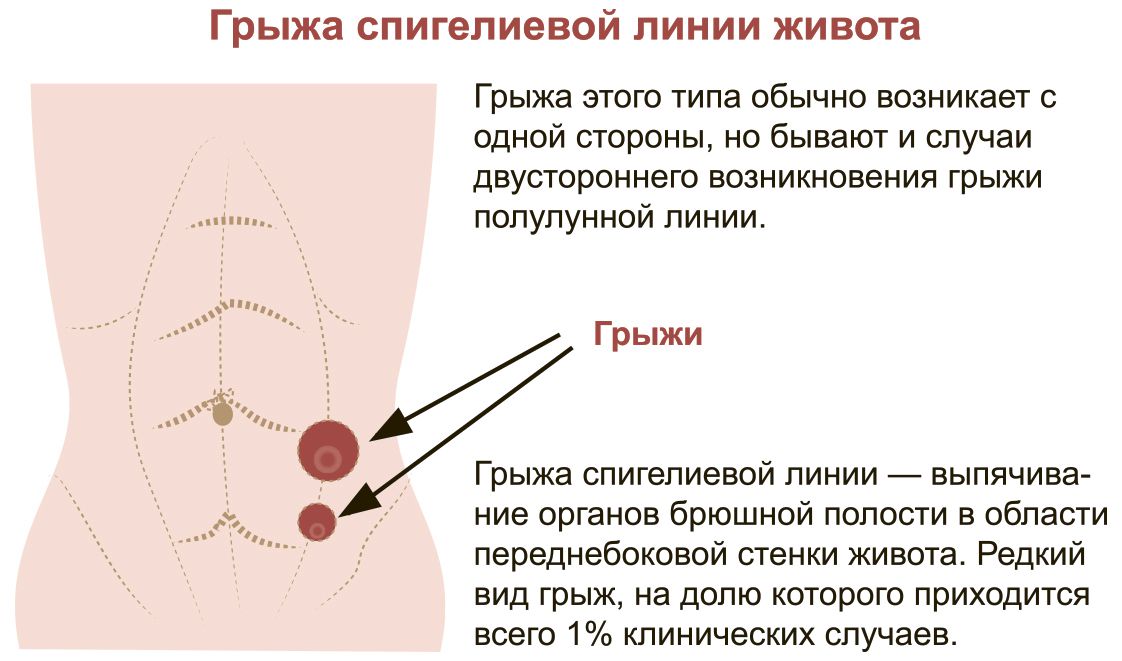 В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.
В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта. Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места — щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы. Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.
Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места — щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы. Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции. Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.
Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.
 Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.
Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю. Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
 Оно происходит через сухожильные пластинки (апоневрозы), сформированные коллагеновыми и эластичными волокнами и проходящие вдоль срединной линии живота. Лечение грыж проводится посредством хирургического вмешательства — герниопластики — с задействованием родных тканей или синтетического трансплантата.
Оно происходит через сухожильные пластинки (апоневрозы), сформированные коллагеновыми и эластичными волокнами и проходящие вдоль срединной линии живота. Лечение грыж проводится посредством хирургического вмешательства — герниопластики — с задействованием родных тканей или синтетического трансплантата.
 Первым и главным клиническим проявлением является выбухание вдоль апоневроза, характеризующееся болезненностью. Она возрастает после принятия пищи, поднятия тяжести, кашля и прочих факторов, провоцирующих повышение внутрибрюшного давления. Болевые ощущения отдают в поясницу, лопаточную и подрёберную области. Они теряют интенсивность и нередко пропадают после того, как давление снижается. Помимо этого, больные отмечают такие неприятные явления, как изжога и тошнота.
Первым и главным клиническим проявлением является выбухание вдоль апоневроза, характеризующееся болезненностью. Она возрастает после принятия пищи, поднятия тяжести, кашля и прочих факторов, провоцирующих повышение внутрибрюшного давления. Болевые ощущения отдают в поясницу, лопаточную и подрёберную области. Они теряют интенсивность и нередко пропадают после того, как давление снижается. Помимо этого, больные отмечают такие неприятные явления, как изжога и тошнота.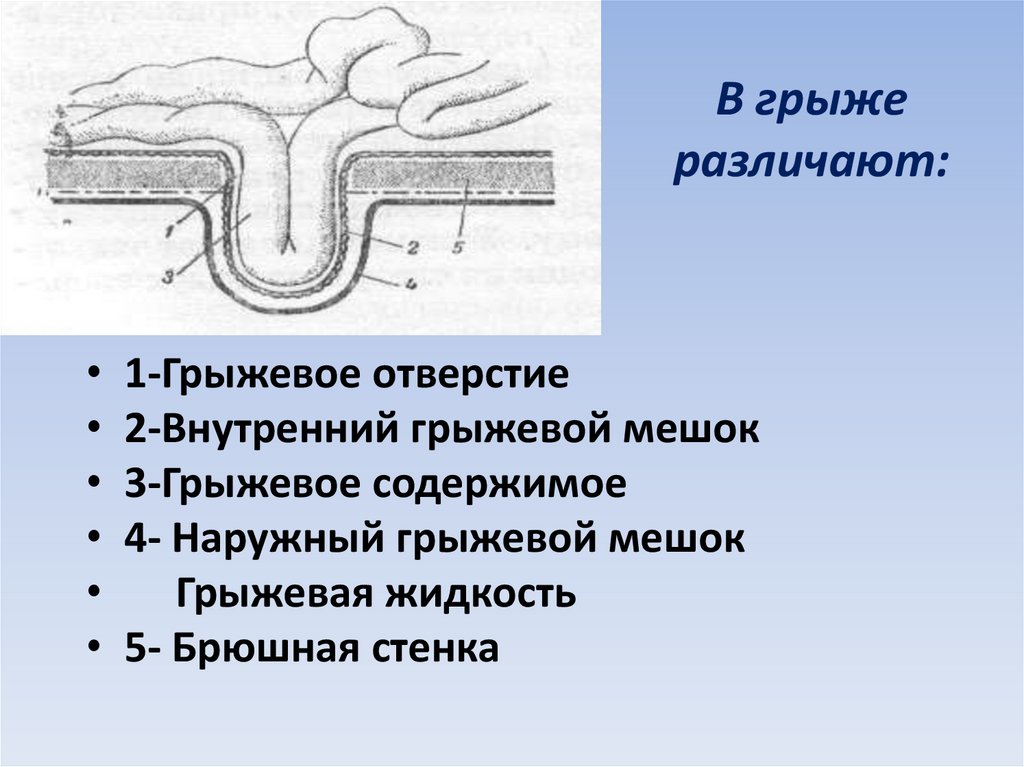
 Характеризуется высоким риском развития рецидива.
Характеризуется высоким риском развития рецидива. Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
