Лечение грыжи позвоночника, межреберная невралгия лечение, лечение межпозвонковых грыж, невралгия лечение
С помощью методов остеопатии, мануальной терапии, массажа и неврологии
| ● Снимем боль за 1-2 сеанса ● Расслабим мышцы ● Уберем онемение ● Освободим нервный корешок ● Восстановим подвижность позвоночника |
| уже попробовали сходить к выпускнику массажных курсов и он вам не помог | ищете реальное решение проблемы, а не размытые перспективы | нуждаетесь в комплексном подходе к вашей ситуации |
Все наши врачи имеют высшее медицинское образование!
Методы которые мы применяем| Массаж | Остеопатическое лечение | Мануальная терапия |
Массажист использует разминание, растирание и другие приёмы. Массаж снимает боль и напряжение в мышцах Массаж снимает боль и напряжение в мышцах | Остеопатия рассматривает человеческое тело как единую структуру, состоящую из разных взаимосвязанных систем организма, поэтому врач-остеопат не лечит какую-либо конкретную систему, он работает со всем организмом в целом. | Мануальный терапевт руками снимает боль в спине и мышечный спазм, восстанавливает подвижность суставов и расслабляет мышцы. |
| Физиотерапия | Рефлексотерапия | Неврологическая терапия |
| Воздействие лазера, ультразвука, электрического тока и других физических факторов снимает боль, улучшает кровообращение и питание тканей, ускоряет вывод токсинов. | Рефлексотерапевт воздействует иглами на биологически активные точки. Иглоукалывание снимает боль, воспаление и спазм сосудов, улучшает питание тканей. Иглоукалывание снимает боль, воспаление и спазм сосудов, улучшает питание тканей. | Способ, позволяющий вылечить болезни путем непосредственного воздействия на нервы, регулирующие деятельность клеток и органов. Применяются лекарства, которые стимулируют деятельность клеток тканей, способствуя выздоровлению. |
В вашем случае будет применен комплекс методов,
определить который может только врач после консультации
Запишитесь на консультацию
Почему возникает межпозвоночная грыжа?
Если обобщить, самая главная причина возникновения грыж — недостаточное кровообращение в мышцах спины. Дело в том, что межпозвоночный диск не имеет кровеносных сосудов, а значит не имеет и прямого поступления питательных веществ. Обмен веществ в диске происходит за счет окружающих его мышц. Если мышцы не в тонусе, не активны, то и кровообращение в них снижается, а значит и питание диска ухудшается.
Также часто к появлению межпозвоночной грыжи приводит остеохондроз, сколиоз и травмы позвоночника.
Можно выделить несколько факторов, которые располагают к появлению грыжи:
- Высокий рост
- Возраст более 30 лет
- Женский пол
- Малоподвижный образ жизни
- Сидячая работа, долгое пребывание за рулем
- Курение
- Ожирение
- Неправильная осанка
- Частые переохлаждения
Чем опасна грыжа?
Межпозвоночная грыжа — опасное заболевание. В самых тяжелых случаях она может привести к потере чувствительности в разных участках тела и даже к параличу.
К другим, более часто встречающимся осложнениям межпозвоночной грыжи, относятся:
- нарушение кровообращение в малом тазу
- сколиоз позвоночника
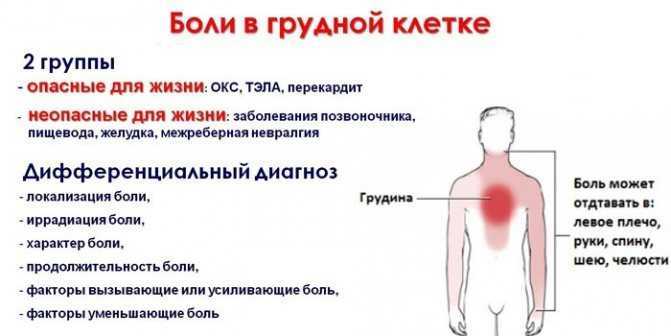
- грыжа «маскируется» под заболевания сердца, пациентам кажется что болит сердце
- нарушается работа дыхательной системы
- грыжа в шейном отделе способствует нарушению мозгового кровообращения, появляются головные боли, головокружения и снижения памяти.
 Нарушение работы любого органа, ниже шейного отдела
Нарушение работы любого органа, ниже шейного отдела - в некоторых случаях может приводить к инсультам
Виды и симптомы межпозвоночных грыж
Грыжа в поясничном отделе
Самая частая грыжа. Сопровождается болью, отдающей в ногу или ягодицу. Иногда из-за поясничной грыжи немеют ноги
Грыжа в шейном отделе
Для нее характерны боли в голове, шее и плечах. Также часто сопровождаться головокружением, шумом в ушах и онемением пальцев рук.
Грыжа в грудном отделе
Встречается реже других. Сопровождается болью за грудиной, которую можно принять за сердечный приступ
Если у вас подобные симптомы, то нужно неотлагательно обратиться к врачу, так как длительная компрессия корешка может привести к инвалидности!
Отзывы пациентов28.05.2018
Периодически страдаю от грыжи в шейном отделе,болит приступами и
выключает меня из жизни минимум на неделю.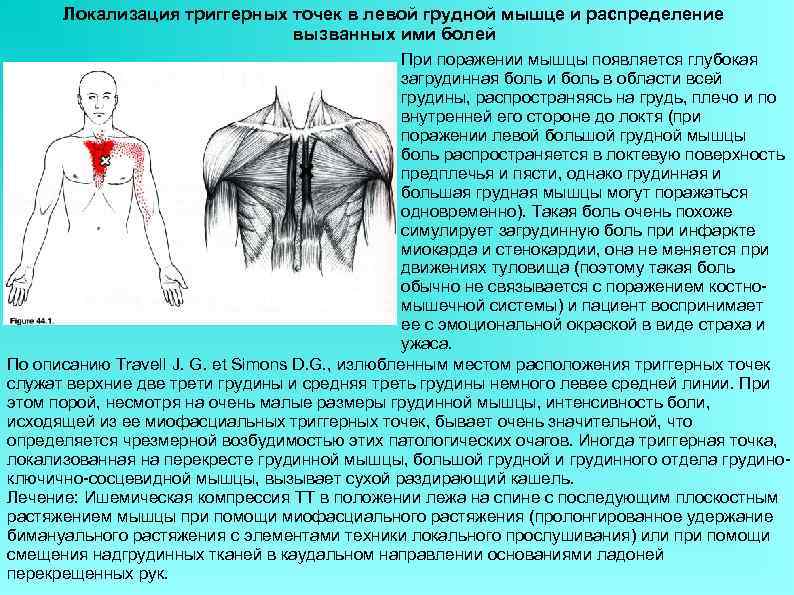 Ходил к массажистам, потратил
Ходил к массажистам, потратил
кучу денег, но никто не помог. Знакомые посоветовали Центр Остеопатии. Я
не ожидал, что поможет, но решил попробовать. Как жаль, что я не пришел
к вам раньше!Боль и остальные симптомы ушли после первого приема, а
после курса лечения я почувствовал себя совершенно здоровым. Спасибо,
что вернули мне вкус к жизни! Врач — Месяцев С.О.
Дорогим ли будет лечение?
Точную стоимость курса предсказать невозможно без осмотра врача. Проверьте раздел Акции, чтобы записаться со скидкой на первичный прием.
А ваши методы точно помогут?
Наши методы помогают 95% пациентов.
За годы работы мы подобрали комплекс эффективных методик лечения межпозвоночных грыж, 95% пациентов успешно заканчивают курс и остаются довольны результатом. Мы используем ручные и аппаратные методы, при необходимости применяем медикаменты. Прочитайте отзывы о результатах нашей работы и убедитесь сами.
Почему эффективно комплексное лечение?
Потому что один метод может устранить симптом, а не причину. Если не устранить причину, то симптом вскоре снова заявит о себе.
Ключ к выздоровлению лежит в четко подобранном курсе лечения. Для лечения грыжи применяются: массажи, физиотерапия, рефлексотерапия, остеопатические методики. Только окружая болезнь со всех флангов, и нанося мощный удар можно добиться полной капитуляции недуга. После лечения важно закрепить результат. Расскажем вам о комплексе упражнений и проконсультируем как лучше обустроить рабочее место.
Есть ли противопоказания к лечению?
Существует определенный перечень общих противопоказаний к остеопатическому лечению, однако разнообразие современных методов остеопатического воздействия позволяет свести этот список к минимуму. Опытные специалисты в отдельных случаях могут найти методики остеопатической работы даже на фоне противопоказаний.
Основные противопоказания для остеопатии это:
- Тромбозы
- Опухоли и злокачественные новообразования любой локализации
- Тяжелые инфекции
- Острые психические расстройства
- Туберкулез в активной форме
- Острые нарушения мозгового кровообращения (инсульт)
- Синдром сдавливания спинного мозга
- Заболевания головного и спинного мозга
- Выраженный остеопороз
- Окклюзия и тромбоз позвоночной артерии
- Острые церебральные дисциркуляторные нарушения
- Кровотечения и системные заболевания крови
- Остеомиелит
- Острые и подострые воспалительные заболевания спинного и головного мозга, а также его оболочек (миелит, менингит)
- Острые травмы черепа, позвоночника, костей
- Кисты позвоночника
Сколько пациентов выздоравливает после лечения вашим методом?
К сожалению, вылечить можно только протрузию (сдавливание диска), а грыжу вылечить невозможно. Но можно добиться остановки ее роста и полного избавления от симптомов.
За 9 лет существования нашего центра мы добились ремиссии у 95% пациентов. И это не просто облегчение боли на пару месяцев, а реальное исправление костно-мышечной структуры таким образом, что ремиссия длится долгие годы!
Верните себе жизнь без боли и забот!
Запишитесь на консультацию
Цены на услуги нашего Центра:
| УСЛУГА | ВЗРОСЛЫМ | ДЕТЯМ |
|---|---|---|
| Консультация остеопата руководителя клиники Лазаревой Н.Г. | — | 3 000 |
| Консультация остеопата | 2 500 | 2 500 |
| Сеанс остеопатического лечения у руководителя клиники Лазаревой Н.Г. | — | (5 процедур) |
| Сеанс остеопатического лечения | *стоимость сеанса при первичном посещении, сохраняется на курс лечения | *стоимость сеанса при первичном посещении, сохраняется на курс лечения |
| Мануальная терапия | (10 процедур) | (10 процедур) |
| Консультация невролога | ||
| Кинезиология | 3 500 | 3 500 |
| Рефлексотерапия | (10 процедур) | |
| Гирудотерапия | 2 000 | 2 000 |
| Консультация гомеопата | от 600 | от 600 |
| Общий массаж (60 минут) | (10 процедур) | (10 процедур) |
| Лечебный массаж (30 минут) | (10 процедур) | (10 процедур) |
| **стоимость сеанса при первичном посещении при единовременной оплате курса | ||
Симптомы и лечение межпозвоночной грыжи Шморля без операции в Санкт-Петербурге
Грыжа Шморля: стоит ли пугаться?
Очень часто при получении результатов рентгеновского снимка или компьютерной томографии, люди сталкиваются с таким термином, как межпозвоночная грыжа Шморля. При этом, услышав такой диагноз, пациенты путаются и думают, что речь идет о каком-то очень опасном заболевании. Однако поспешим вас успокоить – это мнение ошибочно. Так, например, есть разница между межпозвоночной грыжей грудного отдела и грыжей Шморля.
При этом, услышав такой диагноз, пациенты путаются и думают, что речь идет о каком-то очень опасном заболевании. Однако поспешим вас успокоить – это мнение ошибочно. Так, например, есть разница между межпозвоночной грыжей грудного отдела и грыжей Шморля.
В отличие от традиционной межпозвоночной грыжи диска, которая чревата выпадением в просвет канала между позвонками, грыжа Шморля скорее стоит отнести к своеобразному «рентгенологическому» признаку, так как прямого сдавливания корешков или спинного мозга не происходит. Таким образом, она говорит лишь о неблагополучном состоянии самого межпозвоночного диска.
Появление её на снимке служит своего рода предвестником межпозвоночной грыжи и дает врачам понять, что пришло время предпринимать меры для остановки развивающегося процесса заболевания.
Самыми эффективными методиками лечения являются следующие физиотерапевтические способы:
- лечебная гимнастика
- вытяжение позвоночника
- специальный массаж
- иглорефлексотерапия и некоторые другие методы.

Межпозвоночная грыжа: вопросы и ответы.
Что представляет собой данное заболевание?
Представьте себе пару позвонков, а в пространстве между ними, которое заполнено жидкостью, межпозвоночный диск. Именно этот диск не позволяет позвонкам касаться друг друга при физических нагрузках. По некоторым причинам пространство между позвонками может уменьшаться, вследствие чего они начинают давить друг на друга, а диск в это же время будто выпячивается за пределы сустава и давит на сосуды, нервные окончания и мягкие ткани.
Грозит ли межпозвоночная грыжа поясничного отдела и других областей лишь тем, чья деятельность связана с излишними физическими нагрузками?
За последние годы заболевание существенно помолодело и начало давать о себе знать даже у тех, чья физическая нагрузка попадает под категорию «нормальной». В соответствии с последними врачебными наблюдениями, причиной болезни становится неправильное питание, плохая наследственность, экология и ранее перенесенные заболевания. И все же, несмотря на это, первоочередной причиной появления болезни по-прежнему служит малоподвижный образ жизни.
И все же, несмотря на это, первоочередной причиной появления болезни по-прежнему служит малоподвижный образ жизни.
Как вовремя выявить и диагностировать заболевание?
Рентген лишь намекнет врачу на то, что заболевание имеет место, однако он не сможет показать ее размер, стадию заболевания и место выпадения. 100% диагноз может дать лишь своевременно проведенная магнитно-резонансная томография (МРТ).
Проблема есть: межпозвоночная грыжа, но как лечить? И к какому специалисту обратиться с этим вопросом?
Первое, что необходимо осознать, это необходимость лечения, причем срочная. Следствием халатного отношения к болезни может стать даже инвалидность. При этом очень многие пациенты продолжают совмещать работу и лечение, что существенно продлевает процесс выздоровления и ставит под вопрос успех всего мероприятия.
Лечением занимается специалист-невролог, лечение межпозвоночной грыжи операцией допускается лишь в самых крайних случаях. Для восстановления здоровья используется физиотерапия, медикаментозное и аппаратное лечение, гирудотерапия, иглорефлексотерапия, мануальная терапия, массаж и лечение травами. Лишь комплексный и всеобъемлющий подход может гарантировать качество лечения и его положительный исход.
Лишь комплексный и всеобъемлющий подход может гарантировать качество лечения и его положительный исход.
Боли в спине и ногах служат сигналом, который необходимо вовремя распознать и принять меры: узнайте, какова природа боли и какая болезнь кроется за этим.
История болезни и обзор литературы
На этой странице
РезюмеВведениеИстория болезниОбсуждениеСсылкиАвторское правоСтатьи по теме
Приобретенная межреберная грыжа живота (AAIH) представляет собой редкое заболевание, при котором внутрибрюшное содержимое попадает в межреберье непосредственно из брюшной полости через приобретенный дефект в мускулатура и фасция брюшной стенки. Мы обсуждаем случай 51-летней женщины с ожирением, которая поступила в отделение неотложной помощи с болезненной опухолью между левым 10-м и 11-м ребром. Она сообщила, что 15 лет назад получила ножевое ранение в эту область. Компьютерная томография выявила межреберную грыжу, содержащую жир, без дефекта диафрагмы. Для пластики этой грыжи использовали открытый оперативный доступ с грыжевым лоскутом. Эти грыжи трудно диагностировать, поэтому важны высокая клиническая подозрительность, тщательный сбор анамнеза и физикальное обследование. В этом обзоре обсуждаются патогенез, клиническая картина, осложнения и соответствующие стратегии лечения ОАИГ.
Компьютерная томография выявила межреберную грыжу, содержащую жир, без дефекта диафрагмы. Для пластики этой грыжи использовали открытый оперативный доступ с грыжевым лоскутом. Эти грыжи трудно диагностировать, поэтому важны высокая клиническая подозрительность, тщательный сбор анамнеза и физикальное обследование. В этом обзоре обсуждаются патогенез, клиническая картина, осложнения и соответствующие стратегии лечения ОАИГ.
1. Введение
Межреберные грыжи представляют собой редкое явление, вызванное нарушением или слабостью мускулатуры торакоабдоминальной стенки, приводящее к грыже фасциальных слоев между соседними ребрами. Исторически эти грыжи характеризовались своим содержимым. Они могут быть только пустым мешком, состоящим исключительно из фасциальных элементов [1], или могут содержать органы брюшной и грудной полости, такие как печень [2], легкое [3], тонкая и толстая кишка [4, 5], сальник (настоящий случай) или желчного пузыря [6]. Межреберные грыжи также классифицируют на основе их этиологии, при этом большинство из них возникает в результате травмы (тупая травма [7], проникающее ранение [8], переломы ребер [9]). ] или предшествующей операции [4]). Редко они возникают спонтанно или с врожденными синдромами [10–12]. В последнее время межреберные грыжи разделяют на два типа: с дефектом диафрагмы и без дефекта диафрагмы [9, 13]. Однако многие авторы не проводят различия между ними [2, 9, 12, 14–16], так как в нескольких случаях, отмеченных как межреберные грыжи без вовлечения диафрагмы, при тщательном обследовании были обнаружены дефекты диафрагмы [9, 12, 13, 17]. . Мы, однако, полагаем, что термин «приобретенная межреберная грыжа живота» (ПБАГ) может быть зарезервирован для случаев, когда внутрибрюшное содержимое попадает в межреберье непосредственно из брюшной полости через приобретенный дефект мускулатуры или фасции брюшной стенки. 9, 13]. При грыже внутренних органов через дефект диафрагмы следует использовать термин «трансдиафрагмальная межреберная грыжа» (ТМГ). Поскольку эти два типа могут иметь перекрывающиеся, но различные клинические проявления, создавать уникальные терапевтические проблемы и могут требовать различных хирургических стратегий, они должны оставаться отдельными патологическими единицами.
] или предшествующей операции [4]). Редко они возникают спонтанно или с врожденными синдромами [10–12]. В последнее время межреберные грыжи разделяют на два типа: с дефектом диафрагмы и без дефекта диафрагмы [9, 13]. Однако многие авторы не проводят различия между ними [2, 9, 12, 14–16], так как в нескольких случаях, отмеченных как межреберные грыжи без вовлечения диафрагмы, при тщательном обследовании были обнаружены дефекты диафрагмы [9, 12, 13, 17]. . Мы, однако, полагаем, что термин «приобретенная межреберная грыжа живота» (ПБАГ) может быть зарезервирован для случаев, когда внутрибрюшное содержимое попадает в межреберье непосредственно из брюшной полости через приобретенный дефект мускулатуры или фасции брюшной стенки. 9, 13]. При грыже внутренних органов через дефект диафрагмы следует использовать термин «трансдиафрагмальная межреберная грыжа» (ТМГ). Поскольку эти два типа могут иметь перекрывающиеся, но различные клинические проявления, создавать уникальные терапевтические проблемы и могут требовать различных хирургических стратегий, они должны оставаться отдельными патологическими единицами.
2. История болезни
Это пятидесятиоднолетняя женщина с ожирением и гипертонией, у которой около 24 часов появлялась болезненная масса в левом верхнем квадранте живота и нижней части грудной клетки. Помимо боли, она жаловалась на тошноту, но отрицала рвоту или изменения в работе кишечника. Она сообщила о ножевой травме левой груди около пятнадцати лет назад. У нее было это образование в течение нескольких лет, но оно оставалось бессимптомным. Обследование, проведенное ее первичной медико-санитарной помощью в прошлом, включая компьютерную томографию (КТ), показало, что опухоль, скорее всего, была липомой.
При физикальном обследовании у пациента было отмечено ожирение с болезненной, плотной и не поддающейся уменьшению массой в левом верхнем квадранте и нижней части грудной клетки размером около 8 × 8 см. Была получена новая компьютерная томография, показывающая межреберную грыжу живота между 11-м и 10-м ребром. Содержимое грыжи состояло из сальника, и на КТ не было видно признаков дефекта диафрагмы (рис. 1 и 2).
1 и 2).
Больную доставили в операционную, где уложили на правый бок. Под общей анестезией над грыжей по межреберью выполнен разрез. Грыжевой мешок был идентифицирован и иссечен от окружающей подкожной клетчатки (рис. 3 и 4).
При вскрытии грыжевого мешка был обнаружен сальник, вправленный обратно в брюшную полость. Впоследствии мешок был иссечен, обнажив явный дефект между десятым и одиннадцатым ребром (рис. 5).
Затем для фиксации дефекта использовали саморасширяющуюся грыжевую заплату из полипропилена и вспененного политетрафторэтилена (VENTRALEX Hernia Patch) (рис. 6), а межреберную и наружную косую фасцию сближали поверх сетки с помощью узловых викриловых швов (рис. 7). Послеоперационный период протекал без осложнений, на 2-е сутки выписан домой.
3. Обсуждение
Приобретенная межреберная грыжа живота (AAIH) является чрезвычайно редким явлением, о котором в мировой литературе описано всего 19 случаев [9]. По определению, AAIH не связан с дефектом диафрагмы, который, если он присутствует, называется трансдиафрагмальной межреберной грыжей (TIH)..jpg) Грыжа нашего пациента ранее была вправимой; однако на момент обращения грыжа была ущемлена. Диагноз AAIH был подтвержден с помощью компьютерной топографии (КТ) и проведена открытая пластика межреберной грыжи с помощью заплаты.
Грыжа нашего пациента ранее была вправимой; однако на момент обращения грыжа была ущемлена. Диагноз AAIH был подтвержден с помощью компьютерной топографии (КТ) и проведена открытая пластика межреберной грыжи с помощью заплаты.
Абдоминальные межреберные грыжи (АМГ) возникают из-за ослабления или разрыва мышечных слоев торакоабдоминальной стенки, которая не может оказывать адекватного сопротивления давящим на нее наружу силам висцерального содержимого при колебаниях внутреннего давления [18]. Наружные слои самого грыжевого мешка при АИГ включают трансторакальную фасцию, поперечную фасцию и брюшину [19] и могут содержать или не содержать содержимое брюшины или грудной клетки [9]. Один механизм, вызывающий разрушение тканей, на который приходится 65% всех ААИГ [9]., 10, 20], это серьезная травма: удары тупым предметом, травмы из-за замедления или проникающие ранения острыми предметами, такими как ножи или сломанные ребра [12]. Унлу и др. сообщают о нескольких предрасполагающих состояниях у пациентов с межреберными грыжами после незначительных травматических событий: ХОБЛ, астма, сахарный диабет, пожилой возраст, лечение стероидами, чрезмерная потеря веса и повышение внутрибрюшного давления [12]. Такие внезапные или хронические повышения давления могут вызывать микротравмы фасций или мышц торакоабдоминальной стенки [18]. Переломы ребер могут осложнять картину ГАИГ, так как в некоторых случаях неровные края сломанных ребер проникают в ткани брюшной стенки, предрасполагая к травматической межреберной грыже [18, 22]. Другие редкие патофизиологические механизмы, которые ослабляют грудную стенку, включают врожденные состояния, снижающие прочность ткани, такие как синдром Элерса-Данлоса [23], и врожденные состояния, связанные с дефектами грудной стенки, такие как синдром Поланда [11].
Такие внезапные или хронические повышения давления могут вызывать микротравмы фасций или мышц торакоабдоминальной стенки [18]. Переломы ребер могут осложнять картину ГАИГ, так как в некоторых случаях неровные края сломанных ребер проникают в ткани брюшной стенки, предрасполагая к травматической межреберной грыже [18, 22]. Другие редкие патофизиологические механизмы, которые ослабляют грудную стенку, включают врожденные состояния, снижающие прочность ткани, такие как синдром Элерса-Данлоса [23], и врожденные состояния, связанные с дефектами грудной стенки, такие как синдром Поланда [11].
Хотя разрыв торакоабдоминальной стенки кажется единственным патогенезом возникновения межреберных грыж живота, оказывается, что этого недостаточно во всех случаях. Вероятно, сочетание ослабленных тканей в случае резкого повышения внутрибрюшного давления приводит к межреберным грыжам или ущемлению ранее вправимых. Это может объяснить, почему у некоторых пациентов с травмой передней брюшной стенки в анамнезе, как в представленном здесь случае, внезапно развиваются осложнения после многих лет бессимптомного течения. Интервал времени между травмой и госпитализацией по поводу межреберной грыжи живота, спонтанной или приобретенной, сильно варьирует. Некоторые авторы сообщают о госпитализации в тот же день после травмы [24], в то время как другие сообщают о 20-летнем интервале между травмой и госпитализацией [25]. В данном случае пациент был госпитализирован через 15 лет после колото-резаного ранения из-за симптомов боли и отека, развившихся в течение 24 часов. Хотя неясно, что вызвало внезапное ущемление грыжи и последующие симптомы у нашего пациента, ожирение было заметным фактором риска. Этот случай также подчеркивает важность тщательного сбора анамнеза, поскольку колото-резаное ранение этого пациента 15 лет назад помогло подтвердить диагноз AAIH.
Интервал времени между травмой и госпитализацией по поводу межреберной грыжи живота, спонтанной или приобретенной, сильно варьирует. Некоторые авторы сообщают о госпитализации в тот же день после травмы [24], в то время как другие сообщают о 20-летнем интервале между травмой и госпитализацией [25]. В данном случае пациент был госпитализирован через 15 лет после колото-резаного ранения из-за симптомов боли и отека, развившихся в течение 24 часов. Хотя неясно, что вызвало внезапное ущемление грыжи и последующие симптомы у нашего пациента, ожирение было заметным фактором риска. Этот случай также подчеркивает важность тщательного сбора анамнеза, поскольку колото-резаное ранение этого пациента 15 лет назад помогло подтвердить диагноз AAIH.
Определенные области грудной клетки более уязвимы для грыж, чем другие, из-за врожденной слабости в определенных анатомических зонах [18]. Грудная стенка слабая спереди от реберно-хрящевого соединения до грудины, так как ей не хватает поддержки наружной межреберной мышцы. Сзади внутренние межреберные мышцы отсутствуют от реберного угла до позвонков, что является еще одним слабым местом [12, 26]. Интересно, что у нашего пациента межреберная грыжа образовалась не вокруг этих уязвимых мест, а в более укрепленной области грудной клетки, где находятся все межреберные мышцы. Большинство AAIH расположены под 9ребро без предпочтения стороны, а основные симптомы включают отек грудной клетки (85%) и боль или дискомфорт (76%) [9]. При кишечной грыже могут присутствовать симптомы непроходимости, наиболее характерным признаком которой является наличие кишечных шумов в грудной клетке [19].
Сзади внутренние межреберные мышцы отсутствуют от реберного угла до позвонков, что является еще одним слабым местом [12, 26]. Интересно, что у нашего пациента межреберная грыжа образовалась не вокруг этих уязвимых мест, а в более укрепленной области грудной клетки, где находятся все межреберные мышцы. Большинство AAIH расположены под 9ребро без предпочтения стороны, а основные симптомы включают отек грудной клетки (85%) и боль или дискомфорт (76%) [9]. При кишечной грыже могут присутствовать симптомы непроходимости, наиболее характерным признаком которой является наличие кишечных шумов в грудной клетке [19].
Диагноз любого типа межреберной грыжи может быть затруднен из-за отека, гематомы или ожирения, которые скрывают выпирающее содержимое брюшной стенки [2]. По этой причине КТ является лучшим диагностическим инструментом, так как он не только обеспечивает отличную визуализацию, но и предлагает надежный способ разработать предоперационный план устранения дефекта [2].
Хирургическое лечение необходимо почти во всех случаях из-за риска ущемления и ущемления органов [27]. Фактически, Эрдас и соавт. сообщают, что 15% AAIH осложняются ущемлением и странгуляцией сальника, тонкой и толстой кишки или печени [9]. Другие осложнения включают пропущенный разрыв или дефект диафрагмы, что может предрасполагать пациентов к рецидивам межреберных грыж [9, 18]. Хотя летальные исходы в случаях AAIH не зарегистрированы, они были зарегистрированы при трансдиафрагмальных межреберных грыжах, в основном возникающих в результате кровотечения из других сопутствующих травм [18, 28]. В редких случаях консервативное лечение оправдано у пожилых пациентов с множественными сопутствующими заболеваниями, которые представляют высокий хирургический риск. Сообщалось о консервативном лечении некоторых бессимптомных пациентов [21, 27], но мы рекомендуем проводить нехирургические меры у бессимптомных пациентов только после тщательного учета возраста пациента, риска рецидива, остроты грыжи, сопутствующих заболеваний, хирургических факторов риска, тип и размер грыжи.
Фактически, Эрдас и соавт. сообщают, что 15% AAIH осложняются ущемлением и странгуляцией сальника, тонкой и толстой кишки или печени [9]. Другие осложнения включают пропущенный разрыв или дефект диафрагмы, что может предрасполагать пациентов к рецидивам межреберных грыж [9, 18]. Хотя летальные исходы в случаях AAIH не зарегистрированы, они были зарегистрированы при трансдиафрагмальных межреберных грыжах, в основном возникающих в результате кровотечения из других сопутствующих травм [18, 28]. В редких случаях консервативное лечение оправдано у пожилых пациентов с множественными сопутствующими заболеваниями, которые представляют высокий хирургический риск. Сообщалось о консервативном лечении некоторых бессимптомных пациентов [21, 27], но мы рекомендуем проводить нехирургические меры у бессимптомных пациентов только после тщательного учета возраста пациента, риска рецидива, остроты грыжи, сопутствующих заболеваний, хирургических факторов риска, тип и размер грыжи.
Поскольку сообщений о приобретенных межреберных грыжах живота очень мало, определение эффективности различных используемых хирургических методов затруднено. Хирург должен учитывать множество факторов, касающихся пациента и травмы, прежде чем принять решение о методе восстановления. Закрытие дефекта может быть достигнуто прямым доступом, как в данном случае, который состоит из торакотомии (открытого межреберного разреза), выполненной по межреберью. Это также может быть выполнено непрямым доступом, который заключается в лапароскопии или открытом разрезе брюшной полости (лапаротомии) [2, 13, 26]. Также успешно применялся комбинированный открытый (прямой) и лапароскопический (непрямой) метод [27]. Методы устранения дефекта включают первичное закрытие, наложение рассасывающихся и нерассасывающихся сеток и заплат, а также протезную сетку, армированную бандажированием кабелем [29].].
Хирург должен учитывать множество факторов, касающихся пациента и травмы, прежде чем принять решение о методе восстановления. Закрытие дефекта может быть достигнуто прямым доступом, как в данном случае, который состоит из торакотомии (открытого межреберного разреза), выполненной по межреберью. Это также может быть выполнено непрямым доступом, который заключается в лапароскопии или открытом разрезе брюшной полости (лапаротомии) [2, 13, 26]. Также успешно применялся комбинированный открытый (прямой) и лапароскопический (непрямой) метод [27]. Методы устранения дефекта включают первичное закрытие, наложение рассасывающихся и нерассасывающихся сеток и заплат, а также протезную сетку, армированную бандажированием кабелем [29].].
В неотложных ситуациях открытый абдоминальный доступ является наиболее разумным оперативным выбором, поскольку он позволяет хирургу легко получить доступ к другим внутрибрюшным повреждениям, часто связанным с тупыми или проникающими ранениями живота и грудной клетки [27].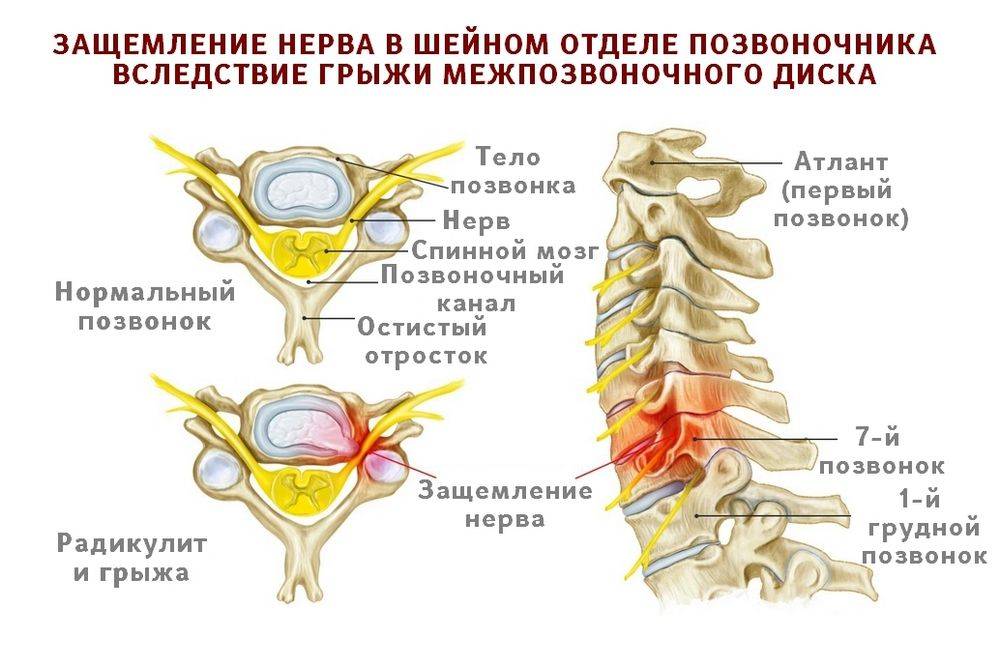 Лапароскопическая коррекция также выполнялась в условиях неотложной помощи, когда повреждение внутренних органов имело место или не могло быть определено до операции [30]. Лапароскопия имеет свои преимущества, так как позволяет адекватно управлять скомпрометированным содержимым грыжи, позволяет лечить другие внутрибрюшинные повреждения и является минимально инвазивной. Однако его недостатки делают его менее благоприятным, чем открытый межреберный доступ в неосложненных случаях [9].]. К таким недостаткам относятся необходимость более высокого уровня квалификации, интраабдоминальное размещение сетки и, как сообщается, повышенный риск повреждения кишечника и боли [9].
Лапароскопическая коррекция также выполнялась в условиях неотложной помощи, когда повреждение внутренних органов имело место или не могло быть определено до операции [30]. Лапароскопия имеет свои преимущества, так как позволяет адекватно управлять скомпрометированным содержимым грыжи, позволяет лечить другие внутрибрюшинные повреждения и является минимально инвазивной. Однако его недостатки делают его менее благоприятным, чем открытый межреберный доступ в неосложненных случаях [9].]. К таким недостаткам относятся необходимость более высокого уровня квалификации, интраабдоминальное размещение сетки и, как сообщается, повышенный риск повреждения кишечника и боли [9].
При неотложных состояниях, как в нашем случае, прямой межреберный доступ показал свою эффективность и безопасность [10, 27]. Применение ортопедической арматуры предпочтительнее в большинстве случаев, особенно при очень больших или рецидивирующих дефектах [35], поскольку отсутствие ортопедической поддержки связано с более высокой частотой рецидивов [21, 27].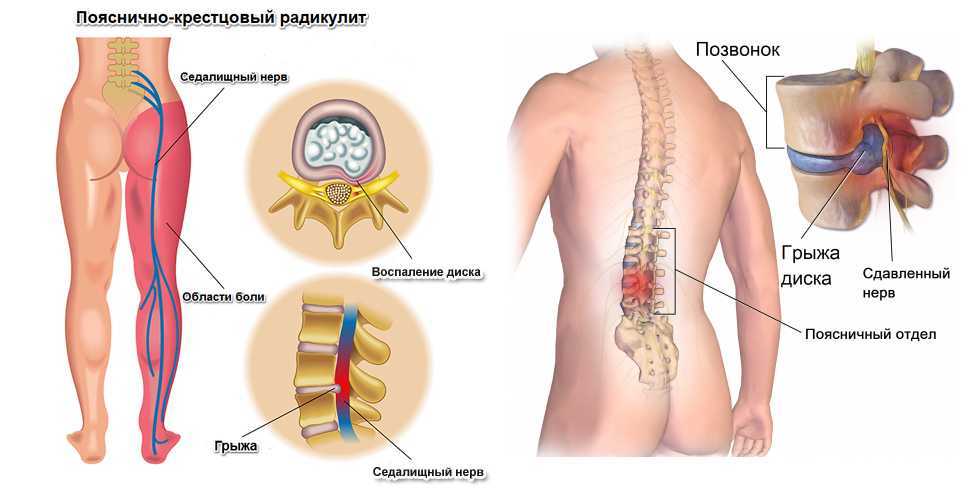 Для нашего пациента мы решили использовать заплату диаметром 8 см (VENTRALEX Hernia Patch), ленты которой были прикреплены к фасциям наружных косых и межреберных мышц. Некоторые хирурги выступают за применение фибринового клея вместо швов или закрепок для фиксации сетки в попытке ограничить послеоперационный дискомфорт и миграцию сетки [9].]. Они сообщают об отсутствии рецидива грыжи или дискомфорта в течение 2 лет наблюдения. Хотя эти результаты являются обнадеживающей альтернативой швам, необходимы более контролируемые исследования, чтобы определить краткосрочную и долгосрочную клиническую эффективность фибринового клея при восстановлении AAIH.
Для нашего пациента мы решили использовать заплату диаметром 8 см (VENTRALEX Hernia Patch), ленты которой были прикреплены к фасциям наружных косых и межреберных мышц. Некоторые хирурги выступают за применение фибринового клея вместо швов или закрепок для фиксации сетки в попытке ограничить послеоперационный дискомфорт и миграцию сетки [9].]. Они сообщают об отсутствии рецидива грыжи или дискомфорта в течение 2 лет наблюдения. Хотя эти результаты являются обнадеживающей альтернативой швам, необходимы более контролируемые исследования, чтобы определить краткосрочную и долгосрочную клиническую эффективность фибринового клея при восстановлении AAIH.
В то время как Losanoff et al. с успехом использовали кабельные петли для аппроксимации ребер [2], такого доступа, как правило, следует избегать, поскольку он может вызывать хроническую боль и дискомфорт, а также повреждение межреберных нервов [9, 31]. Однако некоторые авторы выступают за его использование при особых обстоятельствах: когда смещенное ребро создает расширенное межреберье, когда имеется очень большой дефект или когда надкостница ребер обеспечивает более надежную опорную структуру, чем ткань вокруг дефекта, которая у некоторых пациентов может быть ослаблена рубцовой тканью, сопутствующими заболеваниями или врожденными синдромами, нарушающими целостность тканей [2, 4, 9, 13, 14, 24, 32–34].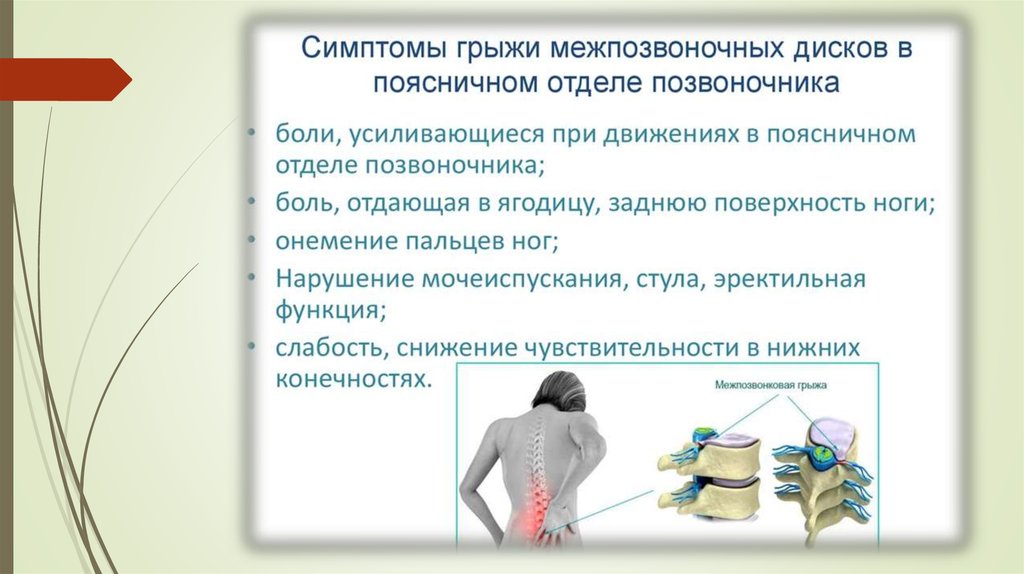 При предоперационном планировании для нашего пациента мы решили, что использование тросов не является необходимым, так как не было смещения или перелома ребра для создания расширенного межреберного промежутка; кроме того, мы хотели избежать риска хронических болевых симптомов у пациента.
При предоперационном планировании для нашего пациента мы решили, что использование тросов не является необходимым, так как не было смещения или перелома ребра для создания расширенного межреберного промежутка; кроме того, мы хотели избежать риска хронических болевых симптомов у пациента.
Независимо от подхода, самый последний всесторонний обзор литературы по AAIH, проведенный Erdas et al. сообщает, что рецидивы возникали в 28,6% [9] случаев и наблюдались в сроки до 12 месяцев [29]. Это число может быть недооценено, так как несколько случаев имели короткий период наблюдения менее 3 месяцев [24, 25, 30] или вообще не наблюдались [33, 34]. Теории, объясняющие высокую частоту рецидивов, включают пропущенный разрыв диафрагмы [2], разрыв швов или развитие другого дефекта из-за неровных краев переломов ребер [10, 35]. Необходимы дальнейшие исследования, чтобы пролить свет на более эффективные способы предотвращения повторных грыж.
В заключение, врачи должны поддерживать высокий индекс подозрения как на абдоминальные, так и на трансдиафрагмальные межреберные грыжи у пациентов с пальпируемыми выпячиваниями над грудной стенкой, особенно у пациентов с проникающими или тупыми травмами живота и грудной клетки в анамнезе.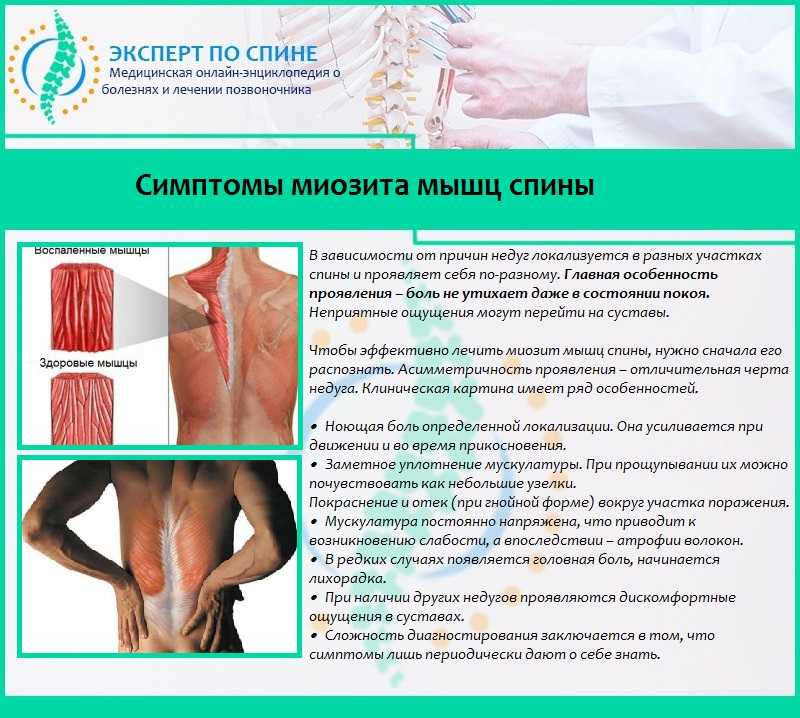 КТ является диагностическим инструментом выбора. Поскольку сообщений о приобретенных межреберных грыжах живота очень мало, определение эффективности различных используемых хирургических методов затруднено. Перед принятием решения о методе восстановления следует учитывать опыт хирурга и факторы пациента. Хотя частота рецидивов и осложнений для AAIH имеет ограниченную статистическую достоверность, случаи, описанные в литературе, действительно подтверждают их потенциал в качестве причины серьезных заболеваний. Таким образом, у симптомных пациентов с ААИГ следует проводить быстрое хирургическое лечение.
КТ является диагностическим инструментом выбора. Поскольку сообщений о приобретенных межреберных грыжах живота очень мало, определение эффективности различных используемых хирургических методов затруднено. Перед принятием решения о методе восстановления следует учитывать опыт хирурга и факторы пациента. Хотя частота рецидивов и осложнений для AAIH имеет ограниченную статистическую достоверность, случаи, описанные в литературе, действительно подтверждают их потенциал в качестве причины серьезных заболеваний. Таким образом, у симптомных пациентов с ААИГ следует проводить быстрое хирургическое лечение.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Салим Абунная и Кевин Чизна внесли равный вклад в подготовку этой статьи.
Ссылки
Е. Ф. Патаро, «Межреберная трансдиафрагмальная грыжа», Prensa Medica Argentina , vol. 56, нет. 20, pp. 972–973, 1969.
Посмотреть по адресу:
Google Scholar
J.
 E. Losanoff, B. W. Richman, and J. W. Jones, «Recurrient intercostal herniation of the печенка», Анналы торакальной хирургии , том. 77, нет. 2, стр. 699–701, 2004.
E. Losanoff, B. W. Richman, and J. W. Jones, «Recurrient intercostal herniation of the печенка», Анналы торакальной хирургии , том. 77, нет. 2, стр. 699–701, 2004.Посмотреть по адресу:
Сайт издателя | Google Scholar
Э. Маурер и Б. Блейдс, «Грыжа легкого», Журнал торакальной хирургии , том. 15, pp. 77–98, 1946.
Посмотреть по адресу:
Google Scholar
И. М. Бест, «Осложнение ретроперитонеального подхода: межреберная брюшная грыжа», Американский хирург , том. 67, нет. 7, стр. 635–636, 2001.
Посмотреть по адресу:
Google Scholar
Дж. В. Серпелл и В. Р. Джонсон, «Травматическая диафрагмальная грыжа, представляющая собой межреберную грыжу: клинический случай», Journal of Trauma , vol.
 36, нет. 3, стр. 421–423, 1994.
36, нет. 3, стр. 421–423, 1994.Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Guivarc’h и F. Fournier, «Межреберная грыжа живота. Случай правосторонней грыжи (авторский перевод)]», Memoires de l’Academie de Chirurgie , том. 104, нет. 2, pp. 149–158, 1978.
Посмотреть по адресу:
Google Scholar
A. Cubukcu, N.N. Gönüllü, S.A. Международный журнал клинической практики , том. 55, нет. 3, pp. 223–224, 2001.
Просмотр по адресу:
Google Scholar
G. Nabi, V. Seenu, and M.C. Misra, «Межреберно-диафрагмальная грыжа, вторичная по отношению к травме бычьей кровью: отсроченное обнаружение». Индийский журнал заболеваний грудной клетки и смежных наук , том. 44, нет. 3, pp. 187–189, 2002.

Посмотреть по адресу:
Google Scholar
Э. Эрдас, С. Личери, П. Г. Кало и М. Помата, «Приобретенная межреберная грыжа живота: клинический случай и систематический обзор литературы», Hernia , 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
О. П. Шарма, Б. Даффи и Дж. Вадас, «Трансдиафрагмальная межреберная грыжа: обзор мировой литературы и описание случая», Журнал травм , том. 50, нет. 6, pp. 1140–1143, 2001.
Просмотр по адресу:
Google Scholar
Зайфарт Ф.Г., Пико К.Х., Стромберг Дж., Речинос В.М., Бурджалов В.Ф., Каракас С.П. грыжа печени и торакальное миеломенингоцеле», Journal of Pediatric Surgery , vol. 47, нет. 1, стр. e13–e17, 2012 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
E.
 Unlu, O. Temizoz и B. Cagli, «Приобретенная спонтанная межреберная грыжа живота: клинический случай и всесторонний обзор мировой литературы», Australasian Radiology , vol. 51, нет. 2, стр. 163–167, 2007 г.
Unlu, O. Temizoz и B. Cagli, «Приобретенная спонтанная межреберная грыжа живота: клинический случай и всесторонний обзор мировой литературы», Australasian Radiology , vol. 51, нет. 2, стр. 163–167, 2007 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Боббио, Л. Амполлини, Г. Принци и Л. Сарли, «Эндоскопическая пластика межреберной грыжи живота», Хирургическая лапароскопия, эндоскопия и чрескожные методы , том. 18, нет. 5, стр. 523–525, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
R. Rosch, K. Junge, J. Conze, C. J. Krones, U. Klinge, and V. Schumpelick, «Incisional intercostal hernia after a neurectomy», Hernia , vol. 10, нет. 1, стр. 97–99, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
C.
 Domingo-del Pozo, A. Alberola-Soler, F. Peiró-Monzó, J. Bertelli-Puche и E. de La Morena-Valenzuela, «Лапароскопическая пластика межреберной брюшной грыжи», стр. 9.0063 Cirugia Espanola , vol. 84, нет. 2, стр. 105–107, 2008 г.
Domingo-del Pozo, A. Alberola-Soler, F. Peiró-Monzó, J. Bertelli-Puche и E. de La Morena-Valenzuela, «Лапароскопическая пластика межреберной брюшной грыжи», стр. 9.0063 Cirugia Espanola , vol. 84, нет. 2, стр. 105–107, 2008 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
М. А. Курер и И. М. Дж. Брэдфорд, «Лапароскопическая коррекция межреберной грыжи живота: клинический случай и обзор литературы», Хирургическая лапароскопия, эндоскопия и чрескожные методы , том. 16, нет. 4, стр. 270–271, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Лосанофф Дж. Э., Ричман Б. В., Джонс Дж. В. и Шарма О. П., «Трансдиафрагмальная межреберная грыжа: обзор мировой литературы», стр. 9.0063 Журнал травм , том. 51, нет. 6, pp. 1218–1219, 2001.
Просмотр по адресу:
Google Scholar
Д.
 Саркар, М. Варта и Дж. Соломон, «Трансдиафрагмальная межреберная грыжа после тупой травмы», Case Reports in Radiology , том. 2012 г., идентификатор статьи 502765, 4 страницы, 2012 г.
Саркар, М. Варта и Дж. Соломон, «Трансдиафрагмальная межреберная грыжа после тупой травмы», Case Reports in Radiology , том. 2012 г., идентификатор статьи 502765, 4 страницы, 2012 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Э. Балкан, М. Кара, Г. Левент Октар и Э. Юнлю, «Трансдиафрагмальная межреберная грыжа после проникающего торакоабдоминального повреждения: отчет о случае», Хирургия сегодня , том. 31, нет. 8, стр. 708–711, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Абу-Газала, А. Ратнаяке, С. Абу-Газала и М. Бала, «Загадка спонтанной комбинированной грыжи трансдиафрагмальной, межреберной и брюшной стенки», Hernia , vol. 17, нет. 3, стр. 415–418, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
А.
 Коннери и Э. Мутвалли, «Вызванная кашлем брюшная межреберная грыжа», стр. 9.0063 Краткие отчеты JRSM , vol. 1, нет. 3, с. 23, 2010.
Коннери и Э. Мутвалли, «Вызванная кашлем брюшная межреберная грыжа», стр. 9.0063 Краткие отчеты JRSM , vol. 1, нет. 3, с. 23, 2010.Посмотреть по адресу:
Google Scholar
Мэй А.К., Чан Б., Даниэль Т.М. и Янг Дж.С. Передняя грыжа легких: еще один аспект синдрома ремня безопасности, Journal of Trauma , об. 38, нет. 4, стр. 587–589, 1995.
Посмотреть по адресу:
Сайт издателя | Google Scholar
L. De Weerd, J. Kjaeve, L. Gurgia, and S. Weum, «Большая межреберная грыжа живота у пациента с синдромом Элерса-Данлоса сосудистого типа: хирургическая проблема», Грыжа , том. 16, нет. 1, стр. 117–120, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Райан и Д. Каваллуччи, «Травматическая межреберная грыжа живота без повреждения диафрагмы», Trauma , vol.
 13, нет. 4, стр. 364–367, 2011.
13, нет. 4, стр. 364–367, 2011.Посмотреть по адресу:
Сайт издателя | Google Scholar
J. C. le Neel, P. A. Mousseau, J. Leborgne, J. M. Horeau, PE Labour и M. Mousseau, «Межреберная грыжа живота: отчет о четырех случаях», Annales de Chirurgie , vol. 32, нет. 2, pp. 138–141, 1978.
Посмотреть по адресу:
Google Scholar
E. C. Saw, T. Yokoyama, B. C. Lee, and E. N. Sargent, «Intercostal легочная грыжа», , vol. 60, 90 Archives of Surgery. . 111, нет. 5, стр. 548–551, 1976.
Посмотреть по адресу:
Сайт издателя | Google Scholar
E. I. Benizri, J. Delotte, M. Severac, A. Rahili, J. Bereder и D. Benchimol, «Посттравматическая трансдиафрагмальная межреберная грыжа: отчет о двух случаях», Хирургия сегодня , том.
 43, нет. 1, стр. 96–99, 2013 г.
43, нет. 1, стр. 96–99, 2013 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. Г. Винсек-младший, Р. Ф. Уилсон и З. Штайгер, «Острые повреждения диафрагмы. Анализ 165 случаев», Журнал торакальной и сердечно-сосудистой хирургии , том. 92, нет. 6, pp. 989–993, 1986.
Посмотреть по адресу:
Google Scholar
C. Bendinelli, A. Martin, S.D. Nebauer и Z.J. Balogh, «Ущемленная межреберная грыжа печени после тупой травмы. Первый доклад с обзором мировой литературы» Всемирный журнал экстренной хирургии , том. 7, нет. 1, статья 23, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. С. Гундара, Дж. С. Ю. Ип и Дж. К. Ли, «Необычно сложная инфекция грудной клетки: толстая кишка, содержащая межреберную грыжу», ANZ Journal of Surgery , vol.
 82, нет. 11, стр. 851–852, 2012.
82, нет. 11, стр. 851–852, 2012.Посмотреть по адресу:
Сайт издателя | Google Scholar
R. Visagan, D. J. McCormack, A. R. Shipolini и O. A. Jarral, «Являются ли внутриреберные швы лучше, чем периреберные, для закрытия торакотомии?» Интерактивная сердечно-сосудистая и торакальная хирургия , vol. 14, нет. 6, стр. 807–815, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Олоу и М. Хокке, «Послеоперационная межреберная грыжа с выпадением печени», Анналы гепатологии , том. 10, нет. 1, с. 80, 2011.
Просмотр по адресу:
Google Scholar
Т. Центоррино, А. Чикколо, А. Версачи и др., «Межреберная послеоперационная грыжа: клинический случай», стр. Il Giornale di chirurgia , vol.
 19, нет. 11–12, стр. 445–447, 1998.
19, нет. 11–12, стр. 445–447, 1998.Посмотреть по адресу:
Google Scholar
J. L. R. Couso, M. J. Ladra, A. M. P. Gómez, J. A. F. Journal de Chirurgie , vol. 146, нет. 2, pp. 189–190, 2009.
Посмотреть по адресу:
Google Scholar
JC Neel, P.A. Mousseau, J. Leborgne, JM Horeau, PEstal Labour и M. Mousseau, Abdominal intercominal. Отчет о четырех случаях», La Semaine des Hôpitaux , vol. 54, нет. 21–24, стр. 743–746, 1978.
Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2014 Salim Abunnaja et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Изолированная врожденная межреберная легочная грыжа: клинический случай | Журнал медицинских историй болезни
- История болезни
- Открытый доступ
- Опубликовано:
- Туссен Вендламита Тапсоба ORCID: orcid.org/0000-0002-8210-4203 1 ,
- Christine Grapin-Dagorno 2 ,
- Arnaud Bonnard 2 &
- …
- Alaa El-Ghoneimi 2
Журнал медицинских историй болезни том 13 , Номер статьи: 232 (2019) Процитировать эту статью
1191 Доступ
1 Цитаты
1 Альтметрика
Сведения о показателях
Abstract
История вопроса
Межреберная грыжа легкого — редкое заболевание, которое может быть врожденным (20%) или приобретенным (80%). Изолированная врожденная форма является исключением, один случай описан в литературе.
Изолированная врожденная форма является исключением, один случай описан в литературе.
Кейс
Мы сообщаем о случае 10-летнего французского мальчика алжирского происхождения, родившегося с периодическим отеком правого полутора грудной клетки. Отек и боль постепенно усиливались с возрастом. При клиническом обследовании выявлена локализованная припухлость правого полутора грудной клетки на уровне среднеключичной линии и пятого межреберья. Припухлость увеличивалась в размерах при дыхательных движениях и увеличивалась при пробе Вальсальвы. Межреберную грыжу легкого лечили методом торакоскопии.
Выводы
Это второй случай изолированной врожденной межреберной легочной грыжи, описанный во французской и английской литературе. Это первое лечение с помощью торакоскопии. На основании этого случая мы провели обзор диагностики и терапевтических аспектов легочных грыж.
Отчеты экспертной оценки
Введение
Легочная грыжа встречается редко, особенно у детей [1, 2]. В 80% случаев грыжи легких приобретаются и в 20% случаев являются врожденными [3, 4]. Врожденные формы обычно связаны с полимальформацией грудной клетки [1, 5]; они исключительно изолированы. В 2004 г. Chattopadhyay и коллеги описали первый случай [1].
В 80% случаев грыжи легких приобретаются и в 20% случаев являются врожденными [3, 4]. Врожденные формы обычно связаны с полимальформацией грудной клетки [1, 5]; они исключительно изолированы. В 2004 г. Chattopadhyay и коллеги описали первый случай [1].
Среди врачей не достигнут консенсус в отношении лечения легочных грыж [6, 7]. В этом отчете о клиническом случае основное внимание будет уделено случаю, упомянутому как первое лечение с помощью торакоскопии. Мы рассмотрим диагностику и терапевтические аспекты этой редкой патологии.
Этот клинический случай является исключительным из-за его изолированного врожденного характера. Все эти причины послужили основанием для того, чтобы мы поделились своим опытом, поскольку для этой редкой патологии не существует систематизированного лечения.
Кейс
В данном отчете описывается случай 10-летнего мальчика алжирского происхождения, проживающего в Иль-де-Франс. В связи с крайне болезненным отеком грудной клетки родители привезли мальчика в сентябре 2012 года в нашу больницу. Эта небольшая узловатая припухлость была очевидна с рождения и постепенно увеличивалась в объеме. Боль в груди появилась, когда мальчику было 10 лет, и его родители обратились с просьбой о лечении в детскую больницу Робера Дебре. До этого мальчик не лечился. У него никогда не было травм грудной клетки, и у него не было какой-либо известной предшествующей медицинской патологии. У него не было риска воздействия токсинов в окружающей среде. При этом в его семье не отмечено ни одного подобного случая и нет наследственной болезни и кровного родства между родителями.
Эта небольшая узловатая припухлость была очевидна с рождения и постепенно увеличивалась в объеме. Боль в груди появилась, когда мальчику было 10 лет, и его родители обратились с просьбой о лечении в детскую больницу Робера Дебре. До этого мальчик не лечился. У него никогда не было травм грудной клетки, и у него не было какой-либо известной предшествующей медицинской патологии. У него не было риска воздействия токсинов в окружающей среде. При этом в его семье не отмечено ни одного подобного случая и нет наследственной болезни и кровного родства между родителями.
Первоначальное клиническое обследование показало хорошо развитого ребенка без каких-либо других физических отклонений. Его вес составлял 41,7 кг, артериальное давление 85/140 мм рт.ст., частота пульса 60 ударов в минуту, частота дыхания 15 циклов в минуту, температура 37 °С. Его оценка комы Глазго была 15/15. Его когнитивные функции были сохранены. Чувствительность, моторика и костно-сухожильные рефлексы в конечностях сохранены. Нарушения координации движений не было. Дефицита сфинктера не было. Однако при клиническом обследовании выявлена припухлость правой половины грудной клетки (5 см ×2,5 см) по среднеключичной линии и пятому межреберью. Его дыхательные движения заставляли опухоль меняться и увеличиваться при пробах Вальсальвы. Аускультация легких и сердечно-сосудистой системы была нормальной. Мы диагностировали врожденную межреберную грыжу легкого на основании клинической информации. Стандартная рентгенограмма его грудной клетки не показала аномалий легких и грудной клетки (рис. 1). Лабораторные данные показали, что гемограмма, ионограмма сыворотки крови, креатинин сыворотки и функция печени в пределах нормы. Учитывая симптомы, мы решили, что хирургическое лечение является наиболее подходящим. Два торакальных и сосудистых детских хирурга выполнили это с помощью правосторонней грудной торакоскопии. Под общей анестезией наш пациент был помещен в левое боковое положение (рис. 2), и 5-мм порт для камеры был вставлен в шестом межреберье по задней подмышечной линии.
Нарушения координации движений не было. Дефицита сфинктера не было. Однако при клиническом обследовании выявлена припухлость правой половины грудной клетки (5 см ×2,5 см) по среднеключичной линии и пятому межреберью. Его дыхательные движения заставляли опухоль меняться и увеличиваться при пробах Вальсальвы. Аускультация легких и сердечно-сосудистой системы была нормальной. Мы диагностировали врожденную межреберную грыжу легкого на основании клинической информации. Стандартная рентгенограмма его грудной клетки не показала аномалий легких и грудной клетки (рис. 1). Лабораторные данные показали, что гемограмма, ионограмма сыворотки крови, креатинин сыворотки и функция печени в пределах нормы. Учитывая симптомы, мы решили, что хирургическое лечение является наиболее подходящим. Два торакальных и сосудистых детских хирурга выполнили это с помощью правосторонней грудной торакоскопии. Под общей анестезией наш пациент был помещен в левое боковое положение (рис. 2), и 5-мм порт для камеры был вставлен в шестом межреберье по задней подмышечной линии. Также были установлены два рабочих порта: один в шестом межреберье за задней подмышечной линией и второй в девятом межреберье по задней подмышечной линии.
Также были установлены два рабочих порта: один в шестом межреберье за задней подмышечной линией и второй в девятом межреберье по задней подмышечной линии.
Стандартная рентгенограмма грудной клетки (норма)
Полноразмерное изображение
Рис. 2Положение пациента при торакоскопии правой грудной клетки
Полноразмерное изображение мышечно-апоневротическая аплазия размером 4 см ×2 см, покрытая париетальной плеврой (рис. 3). Для закрытия дефекта без разреза грыжевого мешка была введена сетка из политетрафторэтилена (ПТФЭ) (рис. 4). Наложили два полунепрерывных шва с помощью Mersuture 2/0 (дополнительные файлы 1, 2, 3, 4, 5, 6, 7 и 8). Осложнений не возникло, был установлен торакальный дренаж на 48 часов. Повторный клинический и рентгенологический контроль были нормальными через 1, 3, 6 и 12 месяцев.
Рис. 3Межреберный мышечно-фасциальный дефект при торакоскопии
Полноразмерное изображение
Рис. 4
4 Изображение лечения грыжи путем установки политетрафторэтиленовой пластины является исключительным. Изолированная врожденная межреберная грыжа легкого (ВМЛГ) вначале протекала бессимптомно. Именно в 10 лет, когда появились боли в груди, родители обратились за лечением. За исключением отека правого гемиторакса, клиническое обследование было нормальным.
Мы выбрали торакоскопическое хирургическое лечение. Этот случай уникален, и хирургическое показание является первым случаем, описанным в литературе. Обмен нашим опытом может позволить клиницистам обнаружить или лучше узнать эту патологию.
В 1946 г. Maurer и Blades определили легочную грыжу как выпячивание легочной ткани, окутанной плеврой, через дефект грудной стенки [8, 9]. Это редкая патология, особенно у детей: всего зарегистрировано 300 случаев между 149 и9 (дата первого описания Роландом) и 2004 г. [3, 9]. Однако этиологии этих грыж разнообразны даже у детей. Морель-Лавалле описал их классификацию в 1845 г. [1, 8, 9]. С одной стороны, он отличает врожденные легочные грыжи (20%) от приобретенных (80%), с другой стороны, различает их по топографии: шейные (17–35%), межреберные (65–83%) или диафрагмальный [3, 9]. Приобретенные грыжи имеют травматический характер, однако были зарегистрированы спонтанные случаи среди пациентов с некоторыми предрасполагающими факторами, такими как хронический кашель, хронические и обструктивные бронхолегочные заболевания, новообразования, хронический прием стероидов, синдром Элерса-Данлоса [3, 6, 10, 11]. ]. Для врожденных форм часто сопутствует основная патология грудной клетки [5]. Описанные случаи цервикальной ICILH связаны с дефектом фасции Сибсона [1]. Единственный случай грудной ICILH был сообщен Chattopadhyay и др. . о 7-летнем ребенке в 2004 г. [1].
[1, 8, 9]. С одной стороны, он отличает врожденные легочные грыжи (20%) от приобретенных (80%), с другой стороны, различает их по топографии: шейные (17–35%), межреберные (65–83%) или диафрагмальный [3, 9]. Приобретенные грыжи имеют травматический характер, однако были зарегистрированы спонтанные случаи среди пациентов с некоторыми предрасполагающими факторами, такими как хронический кашель, хронические и обструктивные бронхолегочные заболевания, новообразования, хронический прием стероидов, синдром Элерса-Данлоса [3, 6, 10, 11]. ]. Для врожденных форм часто сопутствует основная патология грудной клетки [5]. Описанные случаи цервикальной ICILH связаны с дефектом фасции Сибсона [1]. Единственный случай грудной ICILH был сообщен Chattopadhyay и др. . о 7-летнем ребенке в 2004 г. [1].
Наш клинический случай является вторым случаем ICILH в литературе. Данных клинического осмотра было достаточно для постановки диагноза межреберной грыжи легкого.
ICILH может быть бессимптомным и необнаруженным при клиническом обследовании или проявлять симптомы, если размер большой [6]. При маленьком размере врач может ориентироваться на родителей, которые упомянут об узелковом образовании, возникающем во время кашля. В этом контексте маневр Вальсальвы, как мы испытали в этом случае, может помочь в выявлении припухлости [12].
При маленьком размере врач может ориентироваться на родителей, которые упомянут об узелковом образовании, возникающем во время кашля. В этом контексте маневр Вальсальвы, как мы испытали в этом случае, может помочь в выявлении припухлости [12].
Как сообщают некоторые авторы, стандартная рентгенограмма грудной клетки полезна для поиска сопутствующих поражений [4, 8]. У нашего пациента не было никаких поражений легких или грудной стенки. Если диагноз неясен, может быть проведена компьютерная томография (КТ) органов грудной клетки [4, 8]. Тем не менее, КТ обязательна в контексте травмы для систематического поиска сопутствующих повреждений. КТ грудной клетки (инспираторно-экспираторная) с педиатрическим протоколом поможет, а реконструкция изображений (трехмерная) поможет хирургу подготовиться к операции.
В отношении лечения небольших грыж показания не кодифицированы; есть много споров. Одна группа авторов выступала за воздержание или простое перевязывание в ожидании спонтанного разрешения [1, 13, 14, 15]. Тем не менее, существует риск того, что комок со временем станет больше, как это наблюдалось у нашего пациента [2]. Для другой группы авторов воздержание зарезервировано только для надлегочных грыж, все межреберные грыжи подлежат хирургическому лечению [7].
Тем не менее, существует риск того, что комок со временем станет больше, как это наблюдалось у нашего пациента [2]. Для другой группы авторов воздержание зарезервировано только для надлегочных грыж, все межреберные грыжи подлежат хирургическому лечению [7].
Мы считаем, что это не экстренная ситуация, и при раннем обнаружении грыжи небольшого размера ее следует просто наблюдать. Операция будет показана в случае таких симптомов, как боль, постоянный кашель, эпизод странгуляции или кровохарканье [1, 2]. Непрерывный рост размеров грыжи также является аргументом в пользу оперативного лечения с целью предотвращения возможной травмы или ишемии грыжи легкого [1, 6].
Вмешательство может состоять из торакотомии [1, 13]. Так трактовался первый ICILH [1]. Настоящим неудобством в этом подходе является шрам, который является проблемой для подростков. Однако торакоскопия помогает решить эстетическую проблему [5]. Это также снижает интенсивность послеоперационной боли и сводит к минимуму риск деформирующих последствий грудной клетки.
Лечение межреберной грыжи с помощью торакоскопии описано Van Den Bossche et al . в 1999 [16]. Впервые этот метод был применен у детей для лечения посттравматических межреберных грыж [2].
Здесь мы сообщаем о первом случае лечения с помощью торакоскопии ICILH. Это позволило оптимально исследовать эндоторакальную стенку и легочную паренхиму для поиска связанных аномалий. Дефект стенки был легко доступен для ремонта, как сообщают другие авторы [6].
Закрытие дефекта при ICILH может быть выполнено простым швом или, в случае больших воротников, трансплантатом широкой фасции или протезом, как у нашего пациента [13].
Что касается эволюции, результаты в различных сериях или зарегистрированных случаях удовлетворительны. Рецидивы редки, но, по-видимому, необходимо длительное наблюдение.
Мы согласны с другими авторами в том, что при больших легочных грыжах с симптомами или без них осложнения от нелечения больше, чем осложнения от лечения [6].
Заключение
Врожденная межреберная грыжа легкого является редкой патологией, а изолированная врожденная форма встречается исключительно редко. Мы сообщаем о втором случае грудной ICILH в литературе. Диагноз поставлен клинически.
Мы сообщаем о втором случае грудной ICILH в литературе. Диагноз поставлен клинически.
Клинический мониторинг рекомендуется в случаях небольшой бессимптомной грыжи, но если грыжа становится больше с симптомами или без них, показано хирургическое лечение. Мы выполнили первую торакоскопию для ICILH. Это позволило провести простое и эффективное хирургическое лечение без неудобств торакотомии.
Наличие данных и материалов
Неприменимо.
Ссылки
Chattopadhyay BA, Nagendhar MY, Prakash B, Vijayakumar K. Межреберная грыжа легкого у 7-летнего мальчика. JPS. 2004;39(9): 1432–3.
Google Scholar
Hebra A, Cina R, Streck C. Видеоторакоскопическая пластика легочной грыжи у ребенка. J Laparoendosc Adv Surg Tech. 2011;21(8):763–5.
Артикул Google Scholar
«>Петур Газитуа Ф., Перес Веласкес Х., Кинтанилья Гвидобоно Ф., Чехаде Х.М. Спонтанная легочная грыжа: клинический случай. Медвейв. 2015;15(9):e6284.
Артикул Google Scholar
Neilands PS, Kurczynski TW, ElShafie MA, et al. Врожденная грыжа легкого. Am J Med Genet. 1991;40(1):97–99.
Артикул КАС Google Scholar
Fine J, Walters BS, Agnoni AA, Coppola CP, Scorpio RJ, Kennedy AP. Легочная грыжа у двухлетнего ребенка. Представитель по делу Surg. 2014; https://doi.org/10.1155/2014/792376.
Артикул Google Scholar
«>Бхалла М., Лейтман Б.С., Форкейд С. Легочная грыжа: рентгенологические признаки. Am J Рентгенол. 1990;154(1):51–3.
Артикул КАС Google Scholar
Чой Ю.С., Сон Ю.Дж., Бэ С.И., и др. Врожденная грыжа легкого через непарнопищеводный карман. Корейский J Padiatr. 2008;51(10):1123–1126.
Артикул Google Scholar
Маэда Т., Сато Р., Люте С.К., Рассел М.С. Спонтанная межреберная грыжа легкого. Am J Med. 2017;130(9): e399–400.
Артикул Google Scholar
Иглесиас Дж.
 , Ренард Т. Диафрагмальная грыжа у 8-летнего ребенка с синдромом Элерса-Данлоса. Pediatr Surg Int. 1998;13:553.
, Ренард Т. Диафрагмальная грыжа у 8-летнего ребенка с синдромом Элерса-Данлоса. Pediatr Surg Int. 1998;13:553.Артикул КАС Google Scholar
Эванс А.С., Нассиф Р.Г., Ах-Си К.В. Спонтанная апикальная грыжа легкого в виде уплотнения на шее у пациента с синдромом Элерса-Данлоса. Врач хирург. 2005;3(1):49–51.
Артикул КАС Google Scholar
Форти Дж, Уэллс ФК. Травматическая межреберная легочная грыжа. Энн Торак Серг. 1990;49(4):670–1.
Артикул КАС Google Scholar
Holmes JH, Hall A, Schaller RT. Грудная грыжа руля: диагностика и лечение. J Травма. 2002;52(1):165–6.
ПабМед Google Scholar
Lum Min SA, Gow KW, Blair GK. Травматическая межреберная грыжа: клиническая картина и диагностика.
 J Pediatr Surg. 1999;34(10):1544–5.
J Pediatr Surg. 1999;34(10):1544–5.Артикул Google Scholar
Van Den Bossche MR, Leman G, Ballaux KE, Himpens J. Видеоторакоскопическая пластика межреберной легочной грыжи. Surg Endosc. 1999;13(2):166–7.
Артикул Google Scholar
Масмуди С., Гемиссу Н., Абид М., Хаджкасем А., Бахри Х., Фриха И., Сахнун Ю. Травматическая грыжа легкого у ребенка. Арка Педиатр. 2003;10(5):436–8.
Артикул КАС Google Scholar
François B, Desachy A, Cornu E, Ostyn E, Nlquet L, Vignon P. Травматическая легочная грыжа: хирургическое и консервативное лечение. J Травма. 1998;44(1):217–9.
Артикул Google Scholar
Ссылки на скачивание
Благодарности
Неприменимо.
Соответствующее письмо
Я детский хирург в Буркина-Фасо, стране в Западной Африке. Во время стажировки во Франции в 2013 году, в госпитале Робера Дебре в Париже, я столкнулась со случаем врожденной легочной межреберной грыжи.
Межреберная легочная грыжа встречается редко. Чаще всего это связано с травмой. Описаны формы спонтанного возникновения, следующие за хроническими патологиями, такими как хроническая обструктивная болезнь легких. Врожденная форма является исключительной. Мы сообщаем о втором случае ICILH во французской и английской литературе и о первом случае, который лечился торакоскопически. Мы предлагаем обзор литературы по патологии и делимся нашим опытом по оптимизации лечения.
Мы предлагаем обзор литературы по патологии и делимся нашим опытом по оптимизации лечения.
Я выбрал этот журнал, потому что он дает мне как практикующему врачу из страны с ограниченными ресурсами возможность поделиться большим клиническим опытом.
Финансирование
Не применимо.
Информация об авторе
Авторы и организации
Университетская педиатрическая больница имени Шарля де Голля, Уагадугу, Буркина-Фасо
Toussain Wendlamita Tapsoba
Больница DEB, Париж, Франция0002 Christine Grapin-Dagorno, Arnaud Bonnard & Alaa El-Ghoneimi
Авторы
- Toussain Wendlamita Tapsoba
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Christine Grapin-Dagorno
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Arnaud Bonnard
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Alaa El-Ghoneimi
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
TWT внесла основной вклад в написание рукописи. CG-D, AB и AE-G участвовали в написании рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
CG-D, AB и AE-G участвовали в написании рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Связь с Туссен Вендламита Тапсоба.
Декларация этики
Утверждение этики и согласие на участие
Анонимность и конфиденциальность пациента были соблюдены.
Согласие на публикацию
Письменное информированное согласие было получено от законного(ых) опекуна(ов) пациента на публикацию этого описания болезни и любых сопутствующих изображений. Копия письменного согласия доступна для ознакомления главному редактору этого журнала.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Дополнительные файлы
Дополнительные файлы 1:
Видео 1. Начало введения политетрафторэтиленового меха для закрытия дефекта межреберной грыжи при торакоскопии. (MP4 2866 кб)
Начало введения политетрафторэтиленового меха для закрытия дефекта межреберной грыжи при торакоскопии. (MP4 2866 кб)
Доп.файл 2:
Видео 2. 2-й этап фиксации протеза при межреберной грыже. (MP4 34887 kb)
Доп. файл 3:
Видео 3. Последовательность 3, показывающая следующую фиксацию протезной пластины на межреберной грыже. (MP4 48585 кб)
Доп.файл 4:
Видео 4. 4-й этап фиксации протеза на межреберной грыже. (MP4 24653 кб)
Доп. файл 5:
Видео 5. Последовательность 5, окончание первого полунепрерывного шва протеза на межреберной грыже. (MP4 113395 kb)
Доп.файл 6:
Видео 6. Последовательность 6, выполнение второго полунепрерывного шва протеза на межреберной грыже. (MP4 136579 кб)
Доп.файл 7:
Видео 7. Завершение пластики межкастовой грыжи. (MP4 87975 kb)
Доп. файл 8:
Видео 8. Окончательный торакоскопический вид пластики межреберной грыжи протезом.
 Нарушение работы любого органа, ниже шейного отдела
Нарушение работы любого органа, ниже шейного отдела
 E. Losanoff, B. W. Richman, and J. W. Jones, «Recurrient intercostal herniation of the печенка», Анналы торакальной хирургии , том. 77, нет. 2, стр. 699–701, 2004.
E. Losanoff, B. W. Richman, and J. W. Jones, «Recurrient intercostal herniation of the печенка», Анналы торакальной хирургии , том. 77, нет. 2, стр. 699–701, 2004. 36, нет. 3, стр. 421–423, 1994.
36, нет. 3, стр. 421–423, 1994.
 Unlu, O. Temizoz и B. Cagli, «Приобретенная спонтанная межреберная грыжа живота: клинический случай и всесторонний обзор мировой литературы», Australasian Radiology , vol. 51, нет. 2, стр. 163–167, 2007 г.
Unlu, O. Temizoz и B. Cagli, «Приобретенная спонтанная межреберная грыжа живота: клинический случай и всесторонний обзор мировой литературы», Australasian Radiology , vol. 51, нет. 2, стр. 163–167, 2007 г. Domingo-del Pozo, A. Alberola-Soler, F. Peiró-Monzó, J. Bertelli-Puche и E. de La Morena-Valenzuela, «Лапароскопическая пластика межреберной брюшной грыжи», стр. 9.0063 Cirugia Espanola , vol. 84, нет. 2, стр. 105–107, 2008 г.
Domingo-del Pozo, A. Alberola-Soler, F. Peiró-Monzó, J. Bertelli-Puche и E. de La Morena-Valenzuela, «Лапароскопическая пластика межреберной брюшной грыжи», стр. 9.0063 Cirugia Espanola , vol. 84, нет. 2, стр. 105–107, 2008 г. Саркар, М. Варта и Дж. Соломон, «Трансдиафрагмальная межреберная грыжа после тупой травмы», Case Reports in Radiology , том. 2012 г., идентификатор статьи 502765, 4 страницы, 2012 г.
Саркар, М. Варта и Дж. Соломон, «Трансдиафрагмальная межреберная грыжа после тупой травмы», Case Reports in Radiology , том. 2012 г., идентификатор статьи 502765, 4 страницы, 2012 г.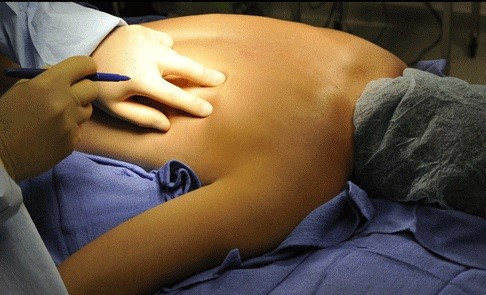 Коннери и Э. Мутвалли, «Вызванная кашлем брюшная межреберная грыжа», стр. 9.0063 Краткие отчеты JRSM , vol. 1, нет. 3, с. 23, 2010.
Коннери и Э. Мутвалли, «Вызванная кашлем брюшная межреберная грыжа», стр. 9.0063 Краткие отчеты JRSM , vol. 1, нет. 3, с. 23, 2010. 13, нет. 4, стр. 364–367, 2011.
13, нет. 4, стр. 364–367, 2011. 43, нет. 1, стр. 96–99, 2013 г.
43, нет. 1, стр. 96–99, 2013 г. 82, нет. 11, стр. 851–852, 2012.
82, нет. 11, стр. 851–852, 2012. 19, нет. 11–12, стр. 445–447, 1998.
19, нет. 11–12, стр. 445–447, 1998.