Остеомиелит у детей — причины, симптомы и методы лечения детских болезней в «СМ-Клиника» для детей и подростков
Клиническая картина зависит от типа и длительности протекания заболевания.
Симптомами острого гематогенного остеомиелита у детей септико-пиемической формы становятся:
- резкое повышение температуры до 39 градусов и выше;
- выраженная слабость;
- интенсивная головная боль;
- тошнота с приступами рвоты;
- сухая, бледная кожа;
- посинение слизистых оболочек;
- снижение артериального давления;
- учащенный пульс.
У некоторых детей интоксикация настолько сильная, что они могут потерять сознание. В ряде случаев отмечаются судороги, галлюцинации, бредовые состояния.
Подобная симптоматика сохраняется в течение 2–3 суток, после чего несколько стихает, и на первый план выходит острая, ноющая, иногда дергающая боль в области пораженной кости. Болевой синдром выражен сильно, планомерно нарастает, причиняет ребенку настоящие страдания. Любое движение вызывает новый приступ боли, из-за чего дети буквально замирают и стараются вообще не двигаться.
Болевой синдром выражен сильно, планомерно нарастает, причиняет ребенку настоящие страдания. Любое движение вызывает новый приступ боли, из-за чего дети буквально замирают и стараются вообще не двигаться.
При местном гематогенном остеомиелите у ребенка ведущими признаками являются дискомфорт и боль в области очага инфекции. Движение затруднено, в основном дети жалуются на болезненность в кости. Общие симптомы интоксикации выражены незначительно.
При септической форме патологии на первый план выходит комплекс признаков, характерный для сильнейшего токсикоза. Ребенка беспокоит головокружение, тошнота, головные и мышечные боли. Температура сильно не повышается, но состояние ухудшается стремительно, нарастает сердечная недостаточность, нарушается электролитический баланс. При такой форме остеомиелита, особенно у новорожденных детей, возможен летальный исход еще до момента появления костных болей.
Ведущими симптомами экзогенного остеомиелита посттравматического и послеоперационного типа в детском возрасте становятся:
- покраснение и отек кожи в области очага инфекции;
- головные боли;
- повышенная температура тела до 38–39 градусов;
- появление в ране гноя.

Боль постепенно нарастает, но при экзогенной форме болезни болевой синдром заметно слабее, чем при гематогенном остеомиелите.
Поскольку контактный тип заболевания формируется уже на фоне имеющегося воспаления, заподозрить поражение костей можно по резкому усилению болей, распространению отека и выраженной красноте кожи вокруг очага воспаления. У ребенка может повыситься температура тела. При обширных процессах наблюдается интоксикация. В некоторых случаях через 3–6 дней после начала остеомиелита формируется свищ, через который наружу выходит гнойная жидкость. В таких ситуациях после оттока гноя состояние ребенка заметно улучшается.
Остеомиелит – статьи о здоровье
10.11.2022
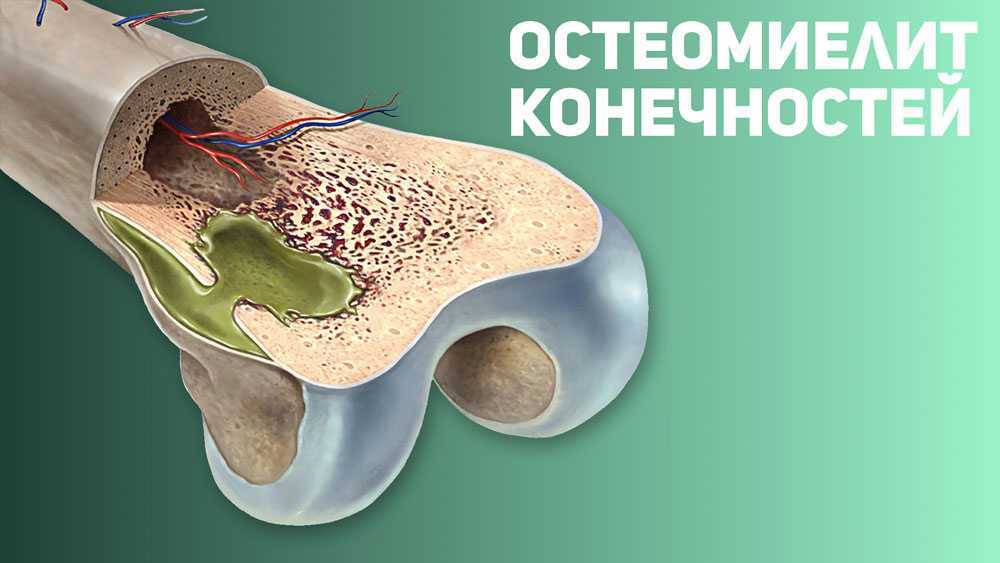
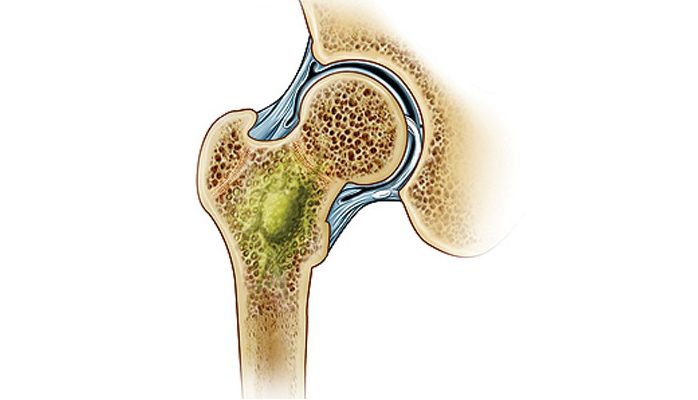
Остеомиелит — это гнойная инфекция, поражающая костную ткань (остит), окружающую кость надкостницу (периостит) и костный мозг (миелит). Впервые возникший остеомиелит называют острым. В случае длительного течения заболевания с периодами обострения и ремиссии говорят о развитии хронического остеомиелита.
Причины
Остеомиелит развивается в результате попадания бактерий в костную ткань, надкостницу или костный мозг. Инфицирование кости может произойти эндогенным (внутренним) путем, такой остеомиелит принято называть гематогенным.
Гнойное воспаление костей может возникнуть при проникновении микроорганизмов из окружающей среды – это экзогенный остеомиелит.
Симптомы
Клиническая картина обычно характеризуется сверхострым началом болезни с септическими, токсическими симптомами. Температура высокая, у детей старшего возраста остеомиелит начинается ознобом; пульс учащенный, ребенок очень вялый и производит впечатление тяжело больного. В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.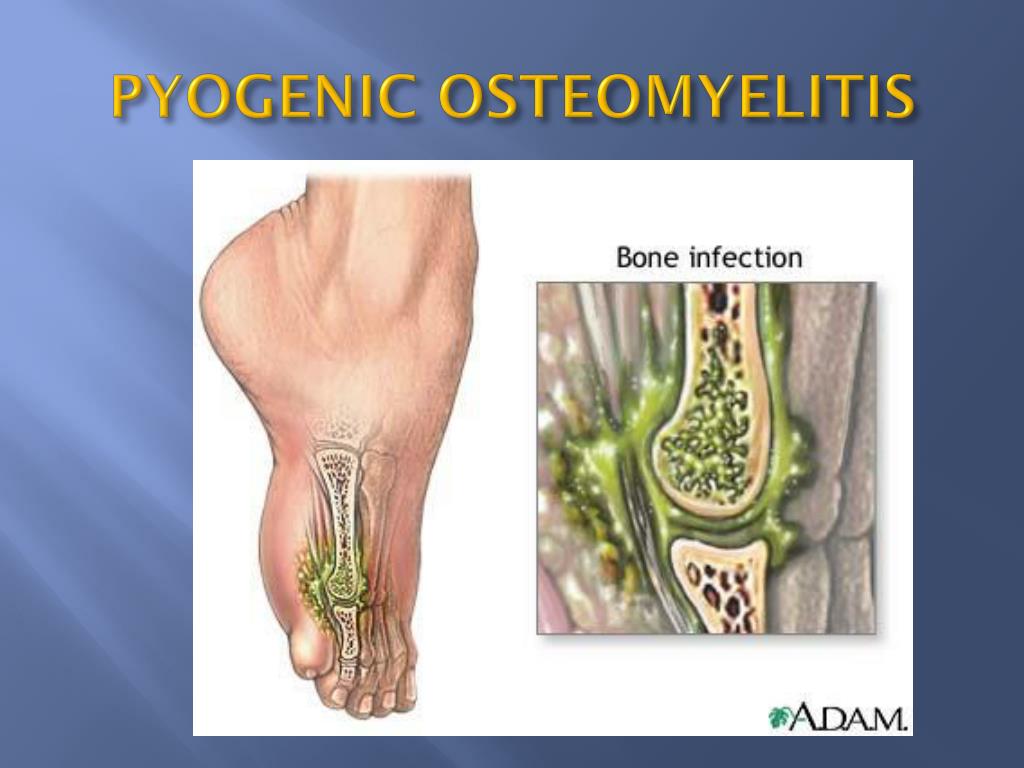
При прорыве абсцесса, расположенного под надкостницей, боли уменьшаются и выявляются покраснение, отек, флюктуация.
Диагностика
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования. Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой.
Наряду с лабораторными способами используются инструментальные методы обследования:
- Рентгенография– самый распространенный вариант диагностирования остеомиелита. С помощью снимков можно определить локализацию некротических процессов, объем и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью.
- Компьютерная томография – наиболее информативный способ диагностики остеомиелита в любых его проявлениях.
 С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Лечение
Лечение острого остеомиелита проводится только в стационаре. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.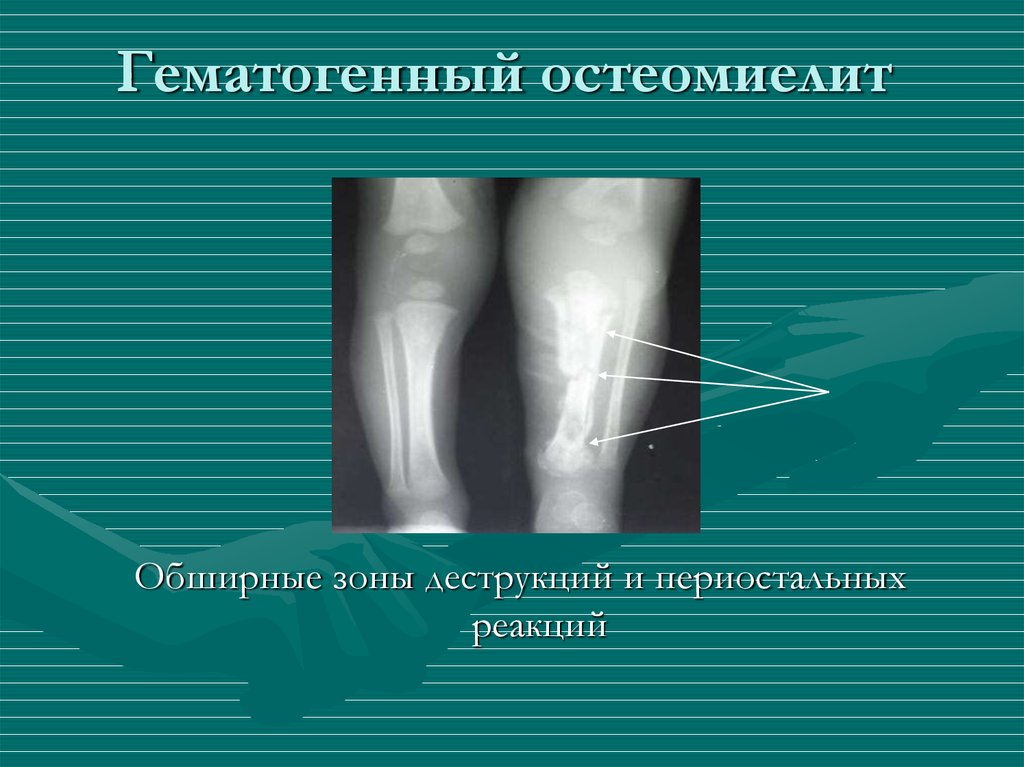
В лечении хронического остеомиелита операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Записаться на прием можно:
- круглосуточно через Личный кабинет или мобильное приложение «МЕДСИ-ПроМедицина онлайн»,
- ежедневно по тел.: +7 (347) 246-30-03 с 7.00 до 22.00 через контакт-центр холдинга.
- Или оставьте заявку в специальной форме, оператор свяжется с вами в ближайшее время:
Диагностика и лечение остеомиелита
ПИТЕР Дж. КАРЕК, доктор медицины, магистр медицины, ЛОРИ М. ДИКЕРСОН, PHARM.D., И ДЖОНАТАН Л. САК, доктор медицины.
КАРЕК, доктор медицины, магистр медицины, ЛОРИ М. ДИКЕРСОН, PHARM.D., И ДЖОНАТАН Л. САК, доктор медицины.
Острый остеомиелит — это клинический термин для обозначения новой инфекции кости. Эта инфекция встречается преимущественно у детей и нередко засевается гематогенным путем. У взрослых остеомиелит обычно представляет собой подострую или хроническую инфекцию, которая развивается вторично по отношению к открытому повреждению костей и окружающих мягких тканей. Конкретный микроорганизм, выделенный при бактериальном остеомиелите, часто связан с возрастом пациента или общим клиническим сценарием (например, травмой или недавней операцией). Staphylococcus aureus присутствует у большинства пациентов с острым гематогенным остеомиелитом. Staphylococcus epidermidis, S. aureus, Pseudomonas aeruginosa, Serratia marcescens и Escherichia coli обычно выделяют у пациентов с хроническим остеомиелитом.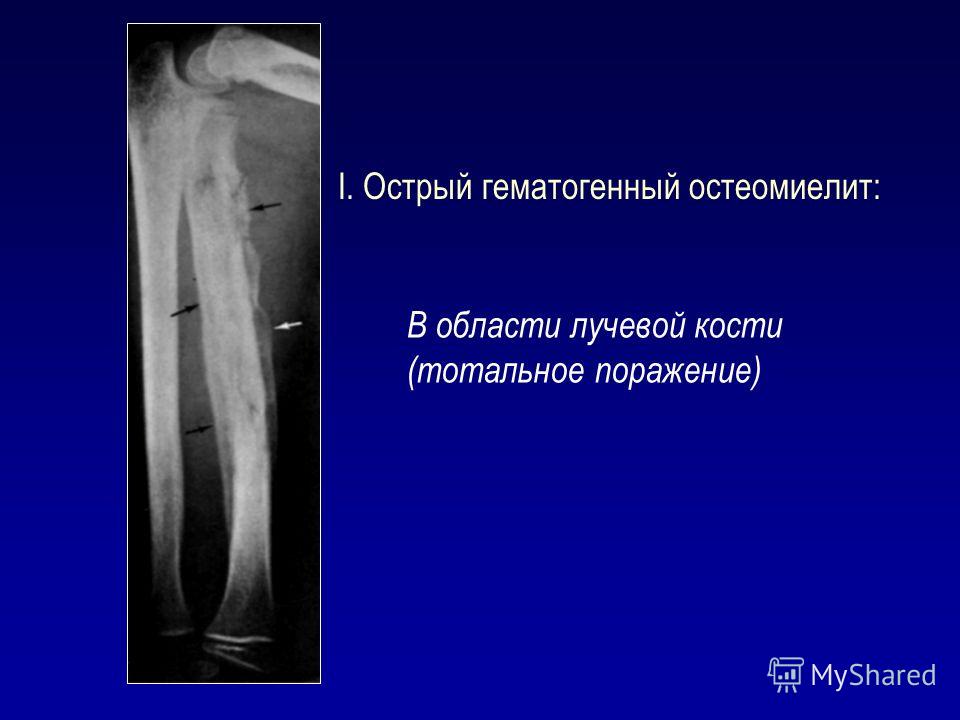 Для достижения оптимальных результатов антибиотикотерапия должна быть начата как можно раньше, причем противомикробные препараты вводятся парентерально в течение как минимум четырех-шести недель. Лечение обычно включает оценку, стадирование, определение микробной этиологии и чувствительности, противомикробную терапию и, при необходимости, хирургическую обработку, устранение мертвого пространства и стабилизацию кости.
Для достижения оптимальных результатов антибиотикотерапия должна быть начата как можно раньше, причем противомикробные препараты вводятся парентерально в течение как минимум четырех-шести недель. Лечение обычно включает оценку, стадирование, определение микробной этиологии и чувствительности, противомикробную терапию и, при необходимости, хирургическую обработку, устранение мертвого пространства и стабилизацию кости.
Остеомиелит — воспаление костей, вызванное гноеродными микроорганизмами. Исторически остеомиелит был классифицирован как острый, подострый или хронический, при этом проявление каждого типа зависит от времени начала заболевания (т. Е. Возникновение инфекции или травмы). Острый остеомиелит развивается в течение двух недель после начала заболевания, подострый остеомиелит — в течение одного-нескольких месяцев и хронический остеомиелит — через несколько месяцев.
Поскольку остеомиелит представляет собой сложное болезненное состояние, появились различные системы классификации помимо общих категорий острого, подострого и хронического.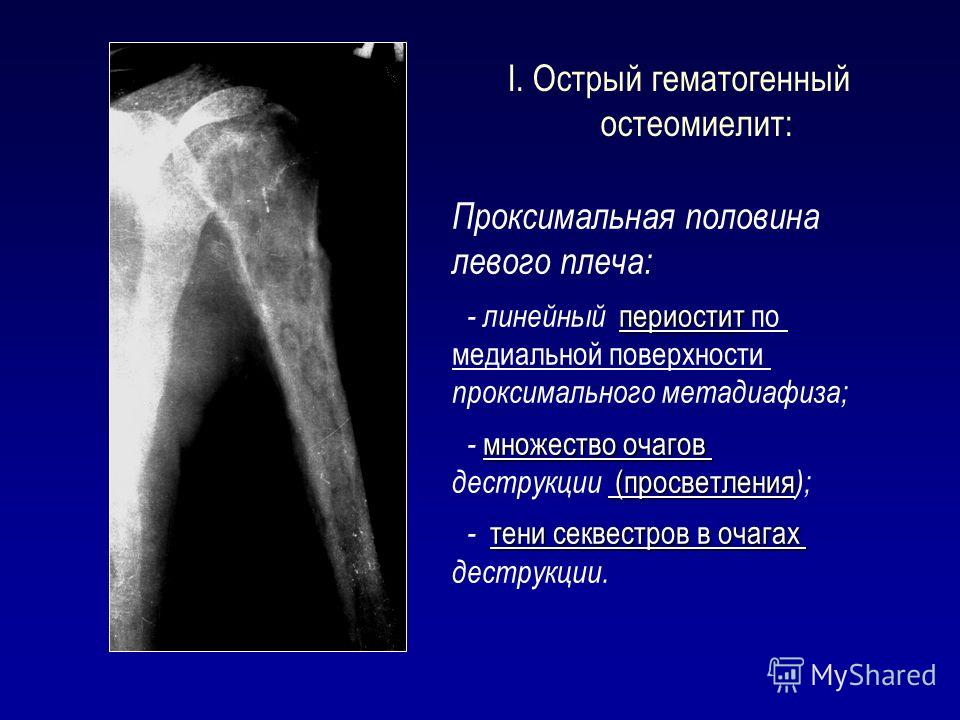 Система классификации Вальдфогеля 1–3 делит остеомиелит на категории гематогенного, смежного и хронического (таблица 1) . 1 Более поздняя система стадирования Cierny-Mader основана на статусе патологического процесса, а не на этиологии, хронизации или других факторах (Таблица 2) . 4 Термины «острый» и «хронический» не используются в системе Cierny-Mader. Стадии этой системы динамичны и могут меняться в зависимости от состояния здоровья пациента (хозяина), успешной антибактериальной терапии и других видов лечения.
Система классификации Вальдфогеля 1–3 делит остеомиелит на категории гематогенного, смежного и хронического (таблица 1) . 1 Более поздняя система стадирования Cierny-Mader основана на статусе патологического процесса, а не на этиологии, хронизации или других факторах (Таблица 2) . 4 Термины «острый» и «хронический» не используются в системе Cierny-Mader. Стадии этой системы динамичны и могут меняться в зависимости от состояния здоровья пациента (хозяина), успешной антибактериальной терапии и других видов лечения.
| Hematogenous osteomyelitis | |
| Osteomyelitis secondary to contiguous focus of infection | |
| No generalized vascular disease | |
| Generalized vascular disease | |
| Chronic osteomyelitis (necrotic bone) | |
| Анатомический тип | |
| Стадия 1: медуллярный остеомиелит | |
| Stage 2: superficial osteomyelitis | |
| Stage 3: localized osteomyelitis | |
| Stage 4: diffuse osteomyelitis | |
| Physiologic class | |
| A host: healthy | |
| B host: | |
| Bs: системный взлом | |
| Bl: локальный взлом | |
| Bls: локальный и системный взлом | |
| С-хозяин: лечение хуже, чем болезнь | |
| Факторы, влияющие на иммунный надзор, метаболизм и местную сосудистую систему болезнь, крайний возраст, иммуносупрессия или иммунодефицит | |
| Местные факторы (Bl): хроническая лимфедема, венозный застой, поражение крупных сосудов, артериит, обширное рубцевание, радиационный фиброз, поражение мелких сосудов, невропатия, злоупотребление табаком | |
Хотя системы классификации остеомиелита помогают описать инфекцию и определить необходимость хирургического вмешательства, эти категории не применяются к особым обстоятельствам (т.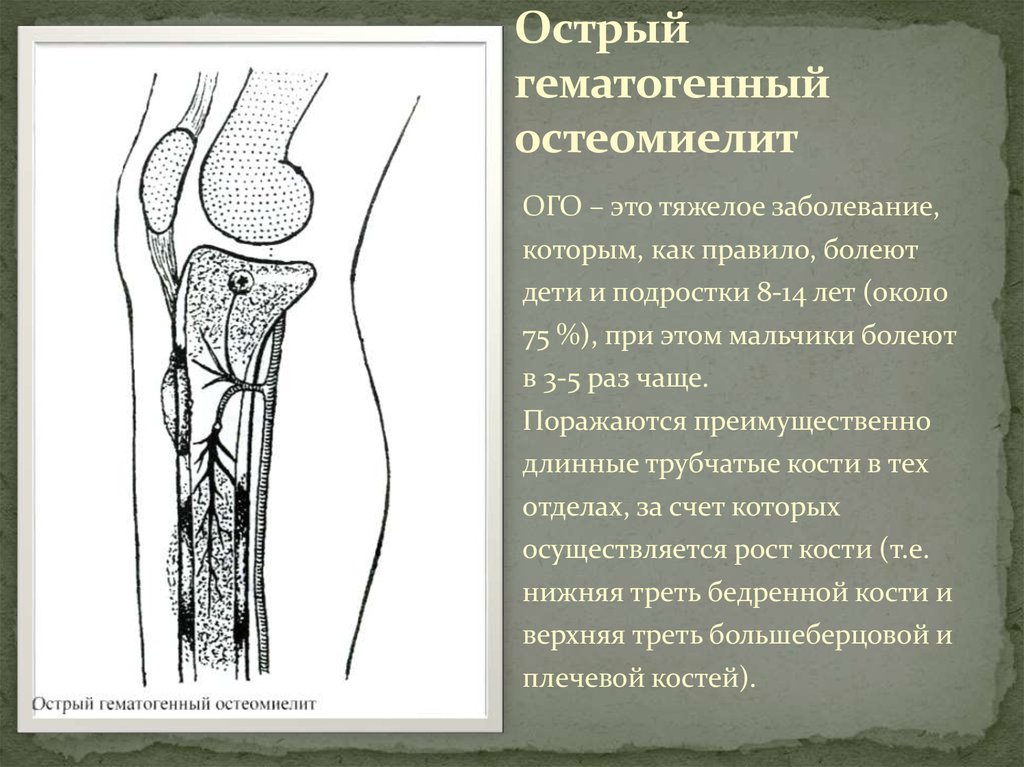 позвоночный остеомиелит).
позвоночный остеомиелит).
Клиническое описание
Острый гематогенный остеомиелит возникает преимущественно у детей с наиболее частой локализацией в метафизах длинных костей. Обычно пациенты обращаются в течение нескольких дней или одной недели после появления симптомов. Помимо местных признаков воспаления и инфекции у пациентов отмечаются признаки системного заболевания, включая лихорадку, раздражительность и вялость. Типичные клинические признаки включают болезненность над пораженной костью и снижение диапазона движений в соседних суставах. Диагноз острого остеомиелита может быть установлен на основании нескольких специфических клинических признаков
| Pus on aspiration |
| Positive bacterial culture from bone or blood |
| Presence of classic signs and symptoms of acute osteomyelitis |
| Radiographic changes typical of osteomyelitis |
Подострая и хроническая формы остеомиелита обычно возникают у взрослых.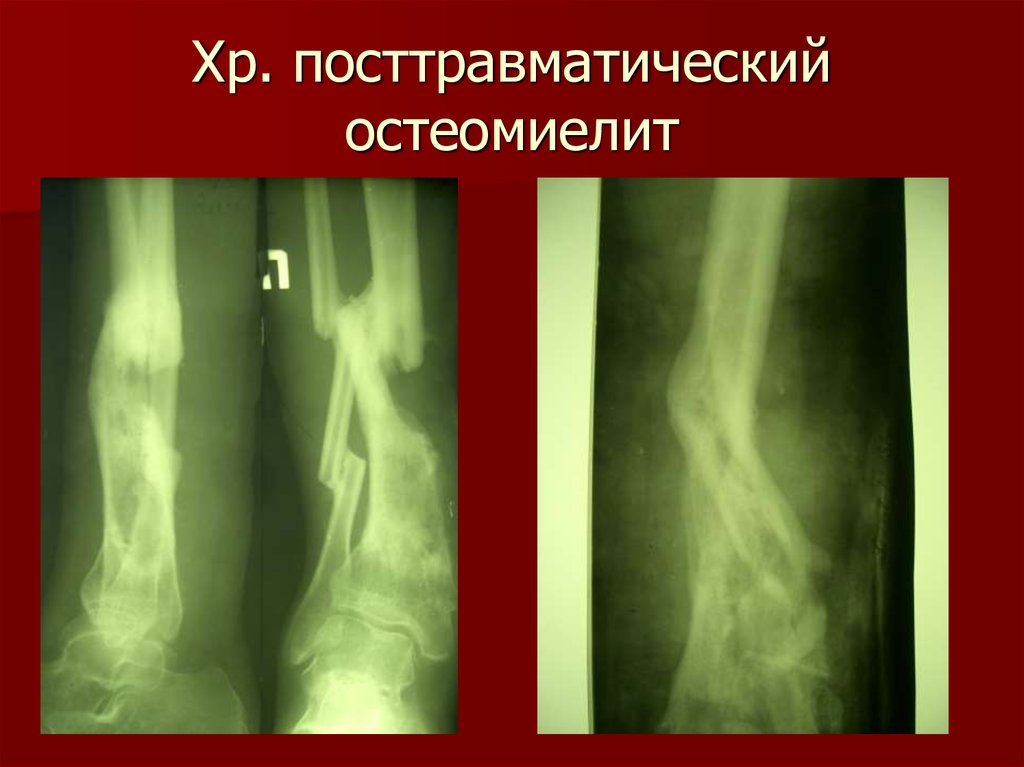 Как правило, эти костные инфекции являются вторичными по отношению к открытой ране, чаще всего к открытому повреждению кости и окружающих мягких тканей. Часто присутствуют локальная боль в костях, эритема и выделения вокруг пораженного участка. Кардинальные признаки подострого и хронического остеомиелита включают дренирование свищевых ходов, деформацию, нестабильность и местные признаки нарушения сосудистой системы, диапазона движений и неврологического статуса. Сообщается, что частота глубоких скелетно-мышечных инфекций от открытых переломов достигает 23 процентов. 6 Факторы пациента, такие как измененная защита нейтрофилов, гуморальный иммунитет и клеточно-опосредованный иммунитет, могут повышать риск остеомиелита.
Как правило, эти костные инфекции являются вторичными по отношению к открытой ране, чаще всего к открытому повреждению кости и окружающих мягких тканей. Часто присутствуют локальная боль в костях, эритема и выделения вокруг пораженного участка. Кардинальные признаки подострого и хронического остеомиелита включают дренирование свищевых ходов, деформацию, нестабильность и местные признаки нарушения сосудистой системы, диапазона движений и неврологического статуса. Сообщается, что частота глубоких скелетно-мышечных инфекций от открытых переломов достигает 23 процентов. 6 Факторы пациента, такие как измененная защита нейтрофилов, гуморальный иммунитет и клеточно-опосредованный иммунитет, могут повышать риск остеомиелита.
Диагностика
Диагноз остеомиелита основывается главным образом на клинических данных, при этом данные анамнеза, физикального осмотра и лабораторных анализов служат главным образом ориентирами, по которым оценивается ответ на лечение. Могут отмечаться лейкоцитоз и повышение скорости оседания эритроцитов и уровня С-реактивного белка. Культуры крови положительны примерно у половины детей с острым остеомиелитом.
Культуры крови положительны примерно у половины детей с острым остеомиелитом.
Пальпация кости в глубине инфицированных язв стопы у пациентов с сахарным диабетом сильно коррелирует с наличием основного остеомиелита (чувствительность 66%, специфичность 85%, положительная прогностическая ценность 89%, отрицательная прогностическая ценность 56%). процент). 7 Если кость пальпируется, оценка может перейти непосредственно к микробиологическому и гистологическому подтверждению остеомиелита, а затем к лечению. Дальнейшие диагностические исследования не нужны.
При остеомиелите конечностей основными методами исследования остаются обзорная рентгенография и сцинтиграфия костей 8,9 (Таблица 4) . 9 Рентгенологические признаки разрушения кости остеомиелитом могут появиться только через две недели после начала инфекции (Рисунок 1) . Рентгенограммы могут выявить остеолиз, периостальную реакцию и секвестры (сегменты некротизированной кости, отделенные от живой кости грануляционной тканью).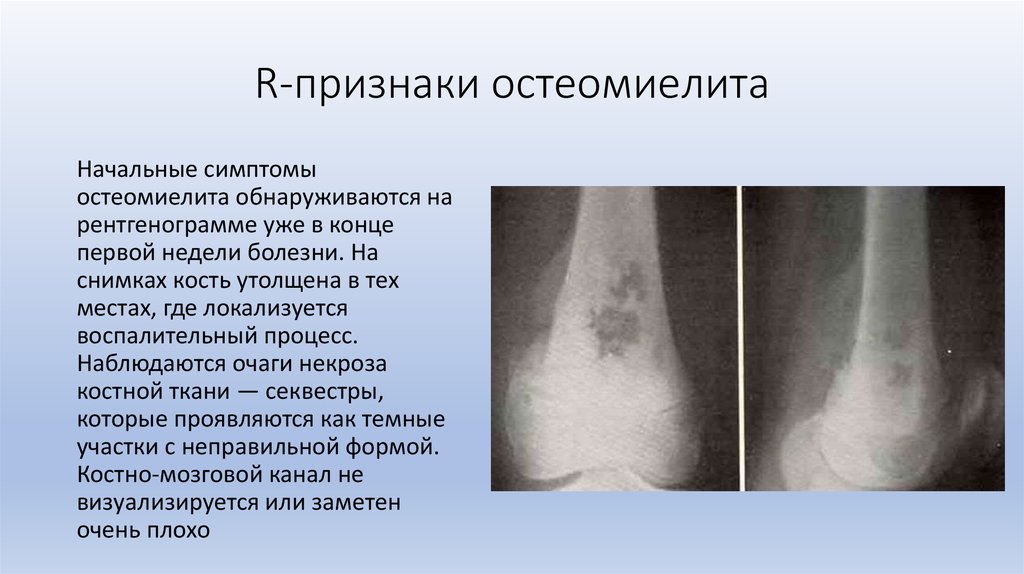 10 Абсцесс кости, обнаруженный во время подострой или хронической стадии гематогенного остеомиелита, известен как абсцесс Броди.
10 Абсцесс кости, обнаруженный во время подострой или хронической стадии гематогенного остеомиелита, известен как абсцесс Броди.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Предпочтительным радиофармацевтическим средством для ядерной визуализации является метилендифосфонат технеция Tc-99m 11 (рис. 2) . Специфичность сцинтиграфии костей будет недостаточно высокой для подтверждения диагноза остеомиелита во многих клинических ситуациях. 12 При сканировании костей остеомиелит часто невозможно отличить от инфекции мягких тканей, нейротрофического поражения, подагры, дегенеративного заболевания суставов, послеоперационных изменений, заживающего перелома, неинфекционной воспалительной реакции или стрессового перелома. Во многих случаях сканирование костей будет положительным, несмотря на отсутствие аномалий костей или суставов.
Магнитно-резонансная томография (МРТ) может быть чрезвычайно полезна в неясных ситуациях. Этот метод визуализации особенно полезен, когда у пациента подозревается остеомиелит, дисцит или септический артрит, затрагивающий осевой скелет и таз. По сравнению со сцинтиграфией костей МРТ имеет эквивалентную или большую чувствительность, специфичность и точность для выявления остеомиелита. МРТ также обеспечивает большее пространственное разрешение при очерчивании анатомического распространения инфекции. 13
Ультрасонография и компьютерная томография (КТ) (рис. 3) могут быть полезны при подозрении на остеомиелит. 10 Ультразвуковое исследование может обнаружить скопления жидкости (например, абсцесс) и поверхностные аномалии кости (например, периостит), тогда как компьютерная томография может выявить небольшие участки остеолиза в кортикальном слое кости, небольшие очаги газа и мелкие инородные тела.
Гистопатологическое и микробиологическое исследование кости является золотым стандартом диагностики остеомиелита. Культуры образцов носовых пазух не являются надежными для идентификации возбудителей. Поэтому рекомендуется биопсия для определения этиологии остеомиелита. 14 Однако точность биопсии часто ограничивается отсутствием единообразного сбора образцов и предшествующим применением антибиотиков.
Культуры образцов носовых пазух не являются надежными для идентификации возбудителей. Поэтому рекомендуется биопсия для определения этиологии остеомиелита. 14 Однако точность биопсии часто ограничивается отсутствием единообразного сбора образцов и предшествующим применением антибиотиков.
При подозрении на остеомиелит также следует учитывать другие диагнозы. Острый лейкоз, целлюлит и злокачественные опухоли костей (например, саркома Юинга, остеосаркома) представляют собой состояния со схожими проявлениями.
Этиология
Специфический микроорганизм(ы), выделенный(е) от пациентов с бактериальным остеомиелитом, часто связан с возрастом пациента или клиническим сценарием (таблицы 5 15 и 6 16 ). Staphylococcus aureus вовлечен в большинство случаев острого гематогенного остеомиелита и является причиной до 90 процентов случаев у здоровых детей. 17 Staphylococcus epidermidis, S. aureus, Pseudomonas aeruginosa, Serratia marcescens и Escherichia coli обычно выделяют у пациентов с хроническим остеомиелитом.
| Младенцы (до 1 года) |
| Group B streptococci |
| Staphylococcus aureus |
| Escherichia coli |
| Children (1 to 16 years) |
| S. aureus |
| Streptococcus pyogenes |
| Haemophilus influenzae |
| Взрослые (> 16 лет) |
| Staphylococcus epidermidis |
| S. aureus |
| Pseudomonas aeruginosa |
| Serratia marcescens |
| E. coli |
| Организм | Комментарии | |
|---|---|---|
| Стафилококк Aureus | Организм.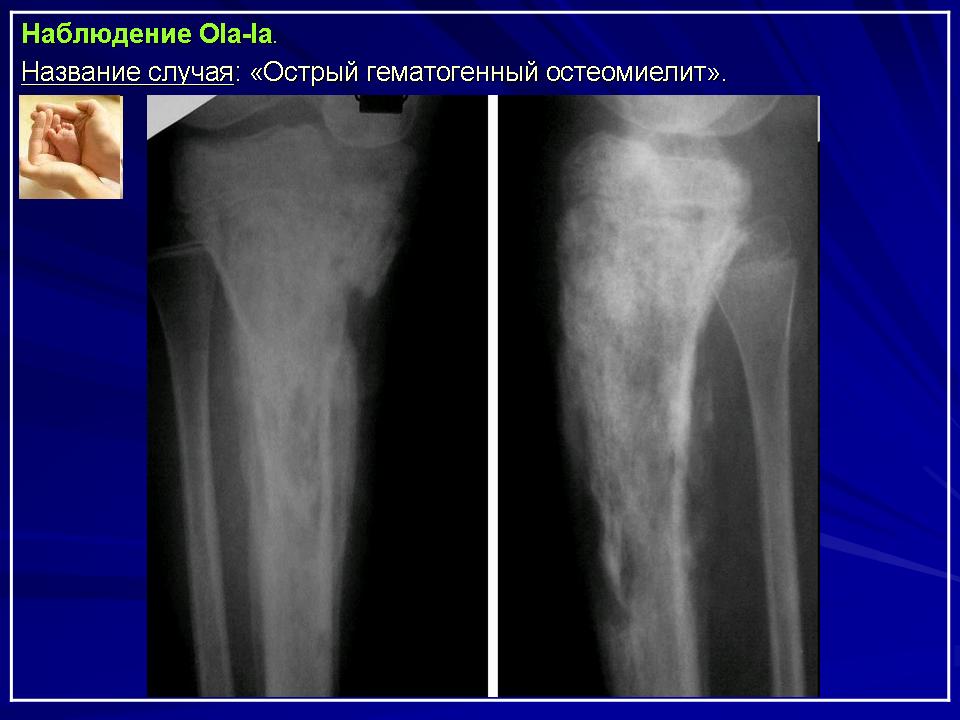 Чаще всего ISOLETETETETY in ISOLESOMOMOMOMY Чаще всего ISOLETETETETY in ISOLESOMOMOMOMY | Организм. Часто используются по всему постую.0031 |
| Coagulase-negative staphylococci or Propionibacterium species | Foreign-body–associated infection | |
| Enterobacteriaceae species or Pseudomonas aeruginosa | Common in nosocomial infections | |
| Streptococci or anaerobic bacteria | Associated with bites, повреждения кулаками, вызванные контактом со ртом другого человека, диабетические поражения стопы, пролежни | |
| виды Salmonella или Streptococcus pneumoniae | Sickle cell disease | |
| Bartonella henselae | Human immunodeficiency virus infection | |
| Pasteurella multocida or Eikenella corrodens | Human or animal bites | |
| Aspergillus species, Mycobacterium avium-intracellulare или Candida albicans | Пациенты с ослабленным иммунитетом | |
| Mycobacterium tuberculosis | Популяции, в которых распространен туберкулез | |
| Виды бруцелл, Coxiella burnetii (вызывает хроническую Ку-лихорадку) или другие грибы, обнаруженные в определенных географических районах |
Лечение
После начальной оценки, стадирования и определения микробной этиологии и чувствительности лечение включает противомикробную терапию, хирургическую обработку с устранением образовавшегося мертвого пространства и, при необходимости, стабилизацию кости. 18 У большинства пациентов с остеомиелитом ранняя антибактериальная терапия дает наилучшие результаты. Антимикробные препараты должны вводиться в течение как минимум четырех недель (в идеале шесть недель) для достижения приемлемой скорости излечения (Таблица 7) . 16,19 Для снижения затрат можно рассмотреть парентеральное введение антибиотиков в амбулаторных условиях или использование пероральных антибиотиков.
18 У большинства пациентов с остеомиелитом ранняя антибактериальная терапия дает наилучшие результаты. Антимикробные препараты должны вводиться в течение как минимум четырех недель (в идеале шесть недель) для достижения приемлемой скорости излечения (Таблица 7) . 16,19 Для снижения затрат можно рассмотреть парентеральное введение антибиотиков в амбулаторных условиях или использование пероральных антибиотиков.
| Организм | Антибиотик(и) первого выбора | Alternative antibiotics |
|---|---|---|
| Staphylococcus aureus or coagulasenegative (methicillin-sensitive) Staphylococci | Nafcillin (Unipen), 2 g IV every 6 hours, or clindamycin phosphate (Cleocin Phosphate), 900 mg IV каждые 8 часов | Цефалоспорин первого поколения или ванкомицин (ванкоцин) |
S. aureus или коагулазонегативные (метициллинрезистентные) стафилококки aureus или коагулазонегативные (метициллинрезистентные) стафилококки | Ванкомицин, 1 г в/в каждые 12 часов | Тейкопланин (Таргоцид),* триметоприм-сульфаметоксазол (Бактрим, Септра) или миноциклин (Миноцин) плюс рифампицин (Рифадин) |
| Различные стрептококки (группы А и В β-гемолитические организмы или чувствительные к пенициллину Streptococcus pneumoniae ) | Пенициллин G, 4 миллиона единиц внутривенно каждые 6 часов | Клиндамицин, эритромицин, ванкомицин или цефтриаксон (роцефин) |
| Cefotaxime (Claforan), 1 g IV every 6 hours, or ceftriaxone, 2 g IV once daily | Erythromycin or clindamycin | |
| Penicillin-resistant S. pneumoniae | Vancomycin, 1 g в/в каждые 12 часов | левофлоксацин (левахин) |
| виды Enterococcus | ампициллин, 1 г в/в каждые 6 часов, или ванкомицин, 1 г в/в каждые 12 часов | ампициллин-сульбактам (унас1) 9003yn10032 |
| Enteric gram-negative rods | Fluoroquinolone (e. g., ciprofloxacin [Cipro], 750 mg orally every 12 hours) g., ciprofloxacin [Cipro], 750 mg orally every 12 hours) | Third-generation cephalosporin |
| Serratia species or Pseudomonas aeruginosa | Ceftazidime (Fortaz), 2 г в/в каждые 8 часов (с аминогликозидом, вводимым в/в один раз в день или в нескольких дозах в течение как минимум первых 2 недель) | Имипенем (Примаксин В.В.), пиперациллин-тазобактам (Зосин) или цефепим (Максипим; вводится с аминогликозидом) |
| Anaerobes | Клиндамицин, 600 мг вв. , 875 мг и 125 мг соответственно, перорально каждые 12 часов | Имипенем |
Очень мало исследований изучали лечение остеомиелита. Один отзыв 20 обнаружил только пять исследований с участием 154 пациентов с этой инфекцией костей. 21–25 Определение схемы лечения затруднено по многим причинам: санация раны скрывает влияние антибиотиков, клинические ситуации и возбудители неоднородны, а для подтверждения стойкой ремиссии необходимы годы наблюдения.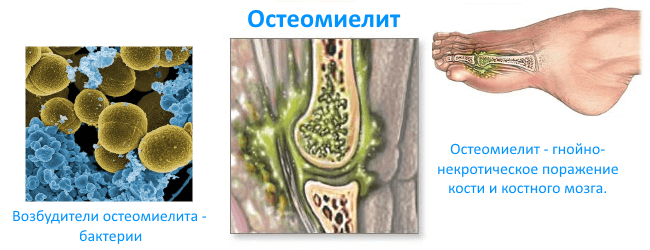 Кроме того, многие исследования не были рандомизированы, не имели контрольной группы и включали лишь небольшое количество пациентов. Поэтому большинство рекомендаций по лечению остеомиелита основаны на мнении экспертов, а не на результатах рандомизированных контролируемых исследований.
Кроме того, многие исследования не были рандомизированы, не имели контрольной группы и включали лишь небольшое количество пациентов. Поэтому большинство рекомендаций по лечению остеомиелита основаны на мнении экспертов, а не на результатах рандомизированных контролируемых исследований.
АНТИБИОТИКОТЕРАПИЯ
Острый гематогенный остеомиелит лучше всего лечить с помощью тщательной оценки микробной этиологии и чувствительности и четырех-шестинедельного курса соответствующей антибактериальной терапии.
Хирургическая обработка не требуется при раннем диагнозе гематогенного остеомиелита. Текущие рекомендации по лечению редко требуют хирургической обработки. Однако, если антибактериальная терапия неэффективна, необходима санация (или повторная санация) и еще один четырех-шестинедельный курс парентеральной антибиотикотерапии. 26–28
После получения посевов начинают эмпирическую схему парентерального введения антибиотиков (нафциллин [Унипен] плюс либо цефотаксим [Клафоран], либо цефтриаксон [Роцефин]) для охвата клинически подозреваемых микроорганизмов. Когда результаты посева известны, схема антибиотикотерапии пересматривается.
Когда результаты посева известны, схема антибиотикотерапии пересматривается.
Дети с острым остеомиелитом должны получить двухнедельную первоначальную парентеральную антибиотикотерапию, прежде чем им будет назначен пероральный препарат. 28,29
Хронический остеомиелит у взрослых более рефрактерен к терапии и обычно лечится антибиотиками и хирургической обработкой. Эмпирическая антибактериальная терапия обычно не рекомендуется. В зависимости от типа хронического остеомиелита пациентов можно лечить парентеральными антибиотиками в течение двух-шести недель. Однако без адекватной хирургической обработки хронический остеомиелит не отвечает на большинство схем антибиотикотерапии, независимо от продолжительности терапии. Амбулаторная внутривенная терапия с использованием катетеров длительного внутривенного доступа (например, катетеров Хикмана) сокращает продолжительность пребывания в стационаре. 28–30
Пероральная терапия с использованием фторхинолоновых антибиотиков для грамотрицательных микроорганизмов в настоящее время используется у взрослых с остеомиелитом. 23 Ни один из доступных в настоящее время фторхинолонов не обеспечивает оптимального антистафилококкового покрытия, что является важным недостатком ввиду растущей заболеваемости стафилококковой резистентностью, приобретенной внутрибольничным путем. 31 Кроме того, современные хинолоны практически не обеспечивают защиты от анаэробных патогенов.
23 Ни один из доступных в настоящее время фторхинолонов не обеспечивает оптимального антистафилококкового покрытия, что является важным недостатком ввиду растущей заболеваемости стафилококковой резистентностью, приобретенной внутрибольничным путем. 31 Кроме того, современные хинолоны практически не обеспечивают защиты от анаэробных патогенов.
ОБРАБОТКА
Хирургическая обработка у пациентов с хроническим остеомиелитом может быть технически сложной. 32 Качество санации является наиболее важным фактором успешного лечения. После санации с иссечением кости необходимо облитерировать мертвое пространство, образовавшееся в результате удаления ткани. Лечение мертвого пространства включает локальную миопластику, трансплантацию свободных тканей и использование шариков, пропитанных антибиотиками. Процедуры мягких тканей были разработаны для улучшения местного кровотока и доставки антибиотиков.
Особые ситуации
ОСТЕОМИЕЛИТ ПОЗВОНКОВ
Остеомиелит позвоночника обычно возникает в результате инфекции межпозвонкового диска при гематогенной диссеминации или хирургическом вмешательстве. 33 Другими возможными причинами являются травмы, распространение инфекции из соседних структур и осложнения операций на позвоночнике и дисках. К предрасполагающим факторам относятся экстраспинальная инфекция, хирургическое вмешательство на мочевыводящих путях, постоянный сосудистый катетер, гемодиализ, внутривенное введение наркотиков, рак и сахарный диабет. 34 Остеомиелит позвоночника обычно сопровождается сильной болью и ограниченной функциональной способностью.
33 Другими возможными причинами являются травмы, распространение инфекции из соседних структур и осложнения операций на позвоночнике и дисках. К предрасполагающим факторам относятся экстраспинальная инфекция, хирургическое вмешательство на мочевыводящих путях, постоянный сосудистый катетер, гемодиализ, внутривенное введение наркотиков, рак и сахарный диабет. 34 Остеомиелит позвоночника обычно сопровождается сильной болью и ограниченной функциональной способностью.
МРТ является важным методом визуализации для выявления гнойного остеомиелита позвонков. 13 Эта форма остеомиелита обычно излечивается без хирургического вмешательства, даже при наличии обширного поражения костей. Обычно рекомендуется шестинедельный курс антибиотикотерапии.
ИНФЕКЦИИ ПРОТЕЗНЫХ СУСТАВОВ
Коагулазоотрицательные стафилококки являются наиболее распространенными бактериями при инфекциях протезных суставов. Внутривенное введение антибиотиков, в дополнение к хирургическому удалению протеза, является лучшим лечением.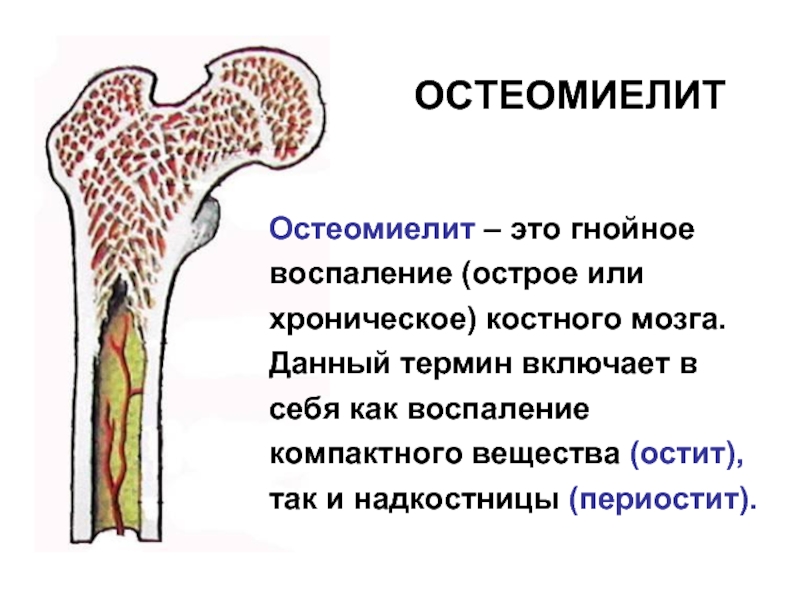 Сустав исключается, пока проводится курс внутривенной терапии продолжительностью от двух до шести недель; затем имплантируется другой сустав. 33 Предлагаемые методы лечения инфекций протезных суставов включают использование шариков, пропитанных антибиотиками, и протезов, наполненных антибиотиками.
Сустав исключается, пока проводится курс внутривенной терапии продолжительностью от двух до шести недель; затем имплантируется другой сустав. 33 Предлагаемые методы лечения инфекций протезных суставов включают использование шариков, пропитанных антибиотиками, и протезов, наполненных антибиотиками.
САХАРНЫЙ ДИАБЕТ
Диабет является важным фактором, способствующим развитию остеомиелита, особенно при наличии у пациентов сопутствующих неврологических или сосудистых нарушений. 33 При этих инфекциях часто выделяют широкий спектр микроорганизмов (например, P. aeruginosa , стафилококки, анаэробы). Может потребоваться первоначальная госпитализация для оценки кровоснабжения, выявления болезнетворных микробов, удаления мертвых тканей, дренирования ран и обеспечения соблюдения режима лечения.
Последующее наблюдение
Ранняя антибактериальная терапия, до обширного разрушения кости, дает наилучшие результаты у пациентов с остеомиелитом. Во время лечения пациентов следует внимательно наблюдать за появлением признаков и симптомов ухудшения инфекции. После завершения лечения последующее наблюдение должно основываться на реакции на терапию и общем состоянии здоровья пациента.
Во время лечения пациентов следует внимательно наблюдать за появлением признаков и симптомов ухудшения инфекции. После завершения лечения последующее наблюдение должно основываться на реакции на терапию и общем состоянии здоровья пациента.
Гнойная инфекция третьего пальца с ассоциированным остеомиелитом
Текст статьи
Меню статей
- Артикул
Текст - Артикул
инфо - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
Метрика - Оповещения
Гнойная инфекция третьего пальца с сопутствующим остеомиелитом
- Иван Коуто-Гонсалес,
- Беатрис Бреа-Гарсия,
- Антонио Табоада-Суарес
- Отделение пластической и реконструктивной хирургии, Complejo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela, Coruña, Испания
- Corplesse to Draan Counze-ganze-ganze-ganze-ganzele-gonzemale-ganzemalo-ganse-ganse-gansele-ganse-ganse-ganz
http://dx.
 doi.org/10.1136/bcr-2012-008476
doi.org/10.1136/bcr-2012-008476Статистика с сайта Altmetric.com
Запрос разрешений
вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
Описание
82-летняя женщина была направлена в наше отделение в связи с опухолью, повышением температуры и тяжелыми функциональными нарушениями в безымянном пальце правой руки. В анамнезе у нее были артериальная гипертензия, сахарный диабет и мерцательная аритмия. После физического осмотра была очевидна тяжелая опухоль пальца (рис. 1). Отмечали спонтанное сгибание дистального межфалангового сустава с полной неспособностью к активному разгибанию и выраженную боль при пассивном разгибании. Боль ощущалась при сгибательно-разгибательных движениях в проксимальном межфаланговом суставе и усиливалась при надавливании ладонной стороны пальца над влагалищем сухожилия сгибателя. Пациент сообщил о случайном уколе иглой в ладонную часть дистальной фаланги (ДФ) почти 2 месяца назад.
 Воспаление и гнойный экссудат наблюдались в течение следующих 2 недель, но пациент не обращался за медицинской помощью.
Воспаление и гнойный экссудат наблюдались в течение следующих 2 недель, но пациент не обращался за медицинской помощью.Рисунок 1
Вид тыльной стороны безымянного пальца при физикальном обследовании. Обратите внимание на увеличение пальца и пассивное сгибание дистального межфалангового сустава.
Температура тела пациента была 36,3°C, в анализе крови был выявлен умеренный лейкоцитоз (12 500 клеток/дл). Обзорная рентгенография пораженного пальца показала остеомиелит IV типа с полнослойным костным секвестром ДП и дистальной трети средней фаланги (МП; рис. 2). Наблюдалась полная деструкция и нестабильность дистального межфалангового сустава.
Рисунок 2
Простые рентгенограммы пораженной руки. Наблюдается полнослойный костный секвестр дистальной фаланги, дистального межфалангового сустава и дистальной половины средней фаланги.
Дренажный разрез был выполнен вдоль радиальной нейтральной линии, и произошло спонтанное гнойное просачивание из ладонной поверхности ДП и МП.
 Мягкие ткани в тыльной части этих фаланг и даже сухожилие разгибателя показали некроз.
Мягкие ткани в тыльной части этих фаланг и даже сухожилие разгибателя показали некроз.Больному произведена ампутация ДП и дистальной половины МП. В последующие дни было проведено несколько хирургических санаций, прежде чем рана была окончательно закрыта. После госпитализации пациент получил внутривенное лечение антибиотиками клиндамицином (600 мг каждые 8 часов) и гентамицином (240 мг каждые 24 часа) в течение 10 дней, пока пациент не был выписан.
Очки обучения
Остеомиелит пальцев, хотя и редко, обычно связан с инфекцией окружающих мягких тканей, особенно после проникающей травмы.1
Пациенты с сосудистыми заболеваниями или иммунодефицитом имеют повышенный риск развития остеомиелита. Другими способствующими факторами могут быть загрязнение и серьезное повреждение мягких тканей при травме.2
Рентгенологические признаки при остром остеомиелите встречаются крайне редко (за исключением отека мягких тканей). Первые рентгенологические признаки в костях обычно появляются через 10–14 дней после начала инфекции.
 3,
3,При остром или хроническом остеомиелите оптимальная продолжительность антибактериальной терапии остается неясной, хотя наиболее частым режимом является 6 недель.4 Ампутация пораженного пальца или конечности может сократить время антибактериальной терапии, если оставшиеся мягкие ткани и кость свободны от болезнь.
Каталожные номера
- ↵
- Reilly KE,
- Linz JC,
- Stern PJ,
- и др.
Остеомиелит трубчатых костей кисти. J Hand Surg 1997; 2013: 644–9. - ↵
- Стеванович М.В.,
- Шарп Ф.
. Острые инфекции в руке. В: Грин Д.П., Педерсон В.К., Хотчкисс Р.Н., Вулф С.В., ред. Оперативная хирургия кисти Грина. 5-е изд. Филадельфия: Эльзевир Черчилль Ливингстон, 2005: 55–93.
- ↵
- Армстронг П.,
- Васти М.,
- Роколл А
.

 С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни. doi.org/10.1136/bcr-2012-008476
doi.org/10.1136/bcr-2012-008476 Воспаление и гнойный экссудат наблюдались в течение следующих 2 недель, но пациент не обращался за медицинской помощью.
Воспаление и гнойный экссудат наблюдались в течение следующих 2 недель, но пациент не обращался за медицинской помощью.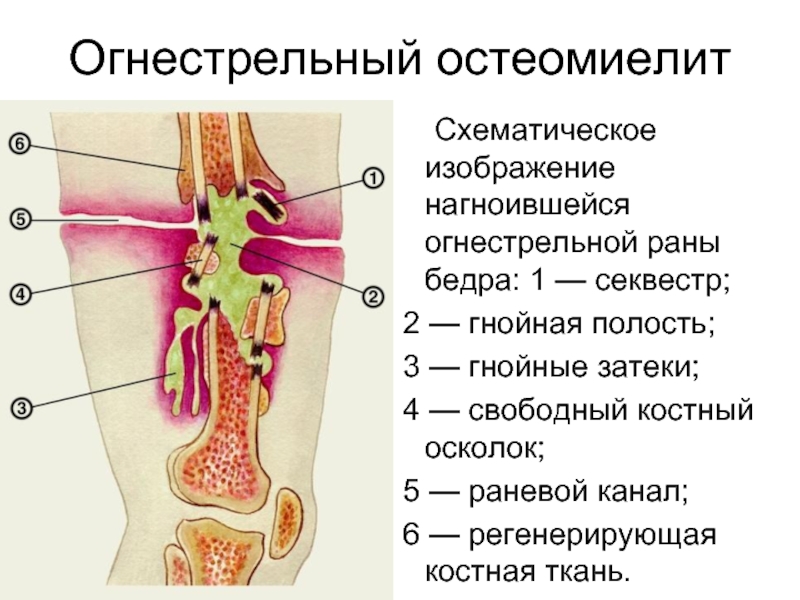 Мягкие ткани в тыльной части этих фаланг и даже сухожилие разгибателя показали некроз.
Мягкие ткани в тыльной части этих фаланг и даже сухожилие разгибателя показали некроз. 3,
3,