Деформации стоп и их лечение — (клиники Di Центр)
Человеческая стопа несёт на себе колоссальную нагрузку, позволяя человеку свободно передвигаться в пространстве. Колебания массы тела всегда заканчиваются изменениями в области свода.
Любые деформации характеризуются стойким изменением натурального вида. Подобные изменения могут коснуться длины отдельных костей, а также прочности сухожилий и связочного аппарата. Когда у человека происходят деформирующие изменения конечностей, у него нарушается походка, появляется дискомфорт и болезненность при физической нагрузке.
Причиной таких изменений является неправильное распределение человеческого веса по всей площади стоп. Деформирующие изменения возникают с одинаковой частотой у представителей мужского и женского пола, независимо от возраста. В группу риска попадают люди, страдающие хроническими заболеваниями костно-суставного аппарата, спортсмены, а также лица, чья трудовая деятельность связана с избыточной нагрузкой на ноги.
Самыми распространенными причинами деформации можно назвать:
-
травмы;
-
заболевания соединительной ткани;
-
наследственная предрасположенность;
-
длительное нахождение в условиях низкой температуры;
-
врождённые пороки развития костно-суставного аппарата.
Даже незначительная деформация области стопы может послужить причиной развития таких болезней, как артроз и остеохондроз. К тому же, у людей, имеющих деформации, наблюдается изменение осанки, вплоть до сколиоза.
Виды деформации стопВ зависимости от места локализации патологических изменений, принято выделять такие виды деформаций стоп:
-
Молоткообразное искривление фаланг.
 Данная патология чаще всего затрагивает II и III пальцы, которые приобретают форму молоточков. На фоне искривления возникают такие осложнения как, мозоли в отдельных участках стопы, а также остеоартроз.
Данная патология чаще всего затрагивает II и III пальцы, которые приобретают форму молоточков. На фоне искривления возникают такие осложнения как, мозоли в отдельных участках стопы, а также остеоартроз.
-
Косолапость. Этот вид деформирующих изменений наиболее часто встречается в повседневной практике. Чаще всего, заболевание диагностируется у детей в дошкольном и младшем школьном возрасте. Для косолапости характерно уменьшение длины стопы, и её супинация. Причина косолапости — подвывих голеностопного сустава. Эта болезнь может быть как приобретённой, так и врождённой. Приобретённая форма болезни формируется в результате травм, парезов и параличей. В результате неправильного распределения нагрузки, у человека формируются мозоли на тех участках стопы, которые выступают опорой при ходьбе.
-
Сводчатая ступня. Это состояние выражается в виде усиления искривления продольной части стопы.
 При тяжёлом течении патологии у человека не соприкасается середина стопы и поверхность, на которой он стоит.
При тяжёлом течении патологии у человека не соприкасается середина стопы и поверхность, на которой он стоит.
-
Плоскостопие. Неправильное распределение веса человеческого тела очень часто провоцирует уплощение поперечной или продольной области свода. Если у человека сформировалось продольное плоскостопие, то нагрузка распространяется на всю стопу, а не вдоль её наружного края (в норме). Для поперечного плоскостопия характерно увеличение промежутков между головками плюсневых костей, и расширение передних отделов стопы.
-
Пяточная стопа. Для этого заболевания характерно постоянное сгибание тыльной части стопы. При тяжёлом течении патологии, у человека может наблюдаться соприкосновение тыльной части стопы и передней поверхности голени.
-
Вальгусные и варусные стопы.
 Такая патология встречается чаще всего у детей, при вальгусной стопе ноги принимают х-образную форму, а пир варусной — о-образную.
Такая патология встречается чаще всего у детей, при вальгусной стопе ноги принимают х-образную форму, а пир варусной — о-образную.
-
Вальгусная деформация большого пальца ноги сопровождается образованием косточки у основания большого пальца. Патология встречается чаще всего у женщин, которые постоянно носят обувь на высоких каблуках.
Есть еще врожденный вид деформаций. Эта разновидность деформаций встречается не так часто, однако нельзя исключать её полностью. Ярким представителем врождённых патологий является эквинусная деформация стопы и вертикальная деформация области таранной кости. Это заболевание обусловлено врождёнными пороками развития фиброзной (соединительной) ткани. В период возрастного роста опорно-двигательного аппарата мышцы не успевают за темпами роста отдельных костей, в результате чего происходит их смещение за пределы анатомической нормы.
Признаки
Для каждой разновидности деформации характерна своя клиническая картина. В качестве общих признаков нарушений формы стопы, можно выделить:
В качестве общих признаков нарушений формы стопы, можно выделить:
Для косолапости характерна невозможность поворота ноги вовнутрь и поворота носка. При разных видах плоскостопия у человека наблюдается тяжёлая походка. С целью снижения болевого синдрома человек старается опираться на ребро ноги во время ходьбы. Изменение формы ступней при молоткообразном искривлении и вальгусной деформации становиться причиной невозможности ношения тесной обуви, а также обуви на каблуках.
ДиагностикаПри постановке диагноза медицинский специалист учитывает жалобы пациента, а также данные клинического осмотра. Обязательными критериями является положение стопы, объём движений в голеностопных и плюсневых суставах, а также внешний вид ног. Для получения достоверного диагноза используются такие методы:
-
Рентгенографическое исследование стопы и голеностопного сустава.

-
Электромиография. Методика измерения биоэлектрической активности мышц широко используется при диагностике конской стопы. На основании данных исследования можно определить сократительный потенциал мышц стопы.
-
Магнитно-резонансная и компьютерная томография. Эти методы применяются при малой информативности других исследований.
Каждый вид деформации нуждается в индивидуальном подходе. Для коррекции некоторых заболеваний бывает достаточно консервативного лечения, а в других клинических случаях пациенту рекомендовано оперативное вмешательство.
- Косолапость
При врождённой форме заболевания коррекция стопы начинается с первых дней жизни ребёнка. Детский ортопед производит ручное выведение ножки грудничка в правильное анатомическое положение, после чего её фиксируют гипсовой повязкой. Со временем гипс меняют на шину, которая накладывается перед сном. Когда малышу исполняется 3 года, ему назначают лечебную физкультуру и массаж.
Детский ортопед производит ручное выведение ножки грудничка в правильное анатомическое положение, после чего её фиксируют гипсовой повязкой. Со временем гипс меняют на шину, которая накладывается перед сном. Когда малышу исполняется 3 года, ему назначают лечебную физкультуру и массаж.
Консервативное лечение приобретённой косолапости заключается в использовании специальных вкладышей и ортопедической обуви. В качестве дополнительных методик используется физиотерапия и лечебная физкультура. При недостаточной эффективности данного лечения пациентам выполняется артродез.
- Плоскостопие
Лечение всех видов плоскостопия осуществляется с использованием консервативных методов. Таким пациентам рекомендуют ношение ортопедических стелек, коррекция гипсовыми повязками, лечебную физкультуру, массаж и аппаратную физиотерапию.
- Конская стопа
Для ликвидации этого вида деформации используются фиксирующие шины и редрессирующие повязки, корректоры для стопы и пальцев ног, ортопедическая обувь, бандажи, специализированные тяги и пяточные шины. Если консервативная терапия не дала положительного результата, то пациентам назначают артродез голеностопного сустава.
Если консервативная терапия не дала положительного результата, то пациентам назначают артродез голеностопного сустава.
- Пяточная стопа
Врождённая форма заболевания поддаётся консервативному лечению посредством редрессирующих гипсовых повязок и фиксирующих шин. Если деформация приобретенная, то исправить её сможет только хирургическое вмешательство.
- Вальгусная деформация I пальца стопы
Для устранения шишки на ноге используются физиотерапевтические виды лечения, лечебная гимнастика, массаж, противовоспалительные мази, фиксирующие бандажи и шины. Если заболевание прогрессирует, то человеку назначают оперативное лечение.
Хирургическое лечение вальгусной деформации может осуществляться посредством таких методик: остеотомия проксимальной фаланги; удаление (экзостозэктомия) костного новообразования; рассечение мышцы, которая отводит поврежденный палец; остеотомия плюсневой кости.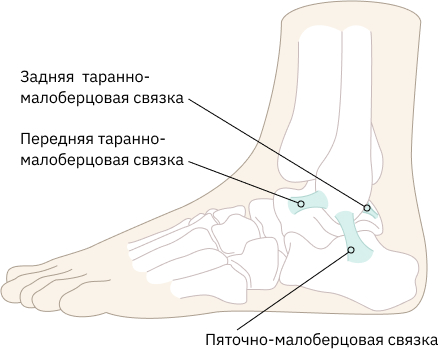
Для того чтобы скорректировать форму пальцев, используются такие виды приспособлений, как ортопедические лонгеты, носки, накладки, вкладыши и колпачки. Также, пациентам рекомендован лечебный массаж, гимнастика, физиотерапия. При запущенном течении, молоткообразная деформация пальцев стопы корригируется при помощи хирургической операции. Этот вид лечения может быть как радикальным, так и симптоматическим.
При возникновении деформирующих изменений, человеку может потребоваться дополнительная консультация врача-невролога. На протяжении всего периода терапии, рекомендован постоянный врачебный контроль динамики болезни.
Что дает МРТ стопы и голеностопа?
Травмы нижних конечностей человека случаются достаточно часто. Если наблюдаются боли в ноге, опухание, требуется качественная диагностика для определения причин. Часто в качестве первого обследования назначают рентген, который показывает изображение костей, но не суставов и мягких тканей.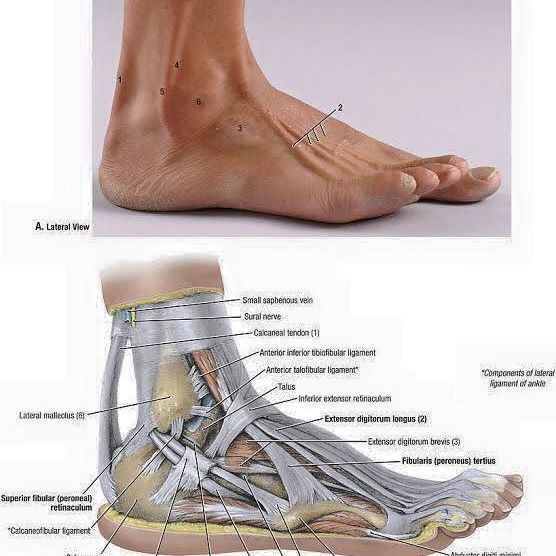 Для полного обследования нужно пройти магнитно-резонансную томографию в диагностическом центре «SMART Диагностика».
Для полного обследования нужно пройти магнитно-резонансную томографию в диагностическом центре «SMART Диагностика».
Что такое МРТ стопы и голеностопа?
Диагностировать заболевания и патологии голеностопа достаточно сложно, простые методики не всегда способствуют постановлению точного диагноза. Поэтому хирурги, травматологи и другие врачи назначают проведение МРТ. Стоит сразу же отметить, что процедура будет эффективной для обследования состояния тканей, в составе которых есть жидкость. Это связки, суставы, мягкие ткани, но не костная ткань.
Томография предоставляет точнейшую визуализацию структур и изменений в них. Для записи на процедуру не обязательно направление врача, любой человек можно обратиться в центр «SMART Диагностика» самостоятельно.
Когда делают МРТ нижних конечностей?
Для прохождения томографии существуют такие показания:
- Доброкачественные и онкологические опухоли.
- Переломы, вывихи, растяжения.

- Постоянные боли в области голеностопа.
- Отечность и ограниченная подвижность стопы.
- Защемление нерва.
- Артриты и артрозы.
- Нарушение кровообращения и др.
МРТ нельзя заменить ни одним другим методом диагностики, если требуется обнаружить самые маленькие новообразования и патологии.
Но существуют и незначительные противопоказания. Людям, которые боятся замкнутых пространств, имеют неконтролируемые движения частей тела и маленьким детям будет сложно пройти процедуру. В таких случаях назначают успокоительные препараты и даже анестезию. Нельзя проводить томографию пациентам с металлическими элементами в теле, так как они искажают снимки. Использование контрастных веществ запрещено беременным и кормящим женщинам, с аллергическими реакциями, почечной недостаточностью.
Что показывает МРТ стопы и голеностопа?
Результат обследования – это снимки в различных плоскостях и проекциях мягкой ткани, хрящей, мышц, артерий, сухожилий и других структур. Дается четкое описание выявленных патологий и аномалий. Томография показывает даже небольшие трещины, травмы, которые на рентгене не удалось обнаружить. Снимки передаются в напечатанном или цифровом виде для дальнейшего лечения (при необходимости).
Дается четкое описание выявленных патологий и аномалий. Томография показывает даже небольшие трещины, травмы, которые на рентгене не удалось обнаружить. Снимки передаются в напечатанном или цифровом виде для дальнейшего лечения (при необходимости).
Как проводится МРТ ног?
Для обследования стопы и голеностопа не требуется никакой подготовки, пациент может пройти ее в любое время. Единственным исключением является назначение контрастного сканирования, перед которым нужно будет поголодать. Процедура состоит из таких этапов:
- Пациент снимает с себя все металлические изделия.
- Ложится на стол томографа, конечности неподвижно фиксируются.
- Стол входит в тоннель устройства, где вокруг проблемной области вращается кольцо томографа. Открытые устройства предполагают помещение самой ноги внутрь тоннеля.
- Обследуемый человек не чувствует боли или дискомфорта.
Длительность процедуры – около 30-ти минут, с контрастом – больше часа. После того, как МРТ закончилось, человек может заняться привычными делами.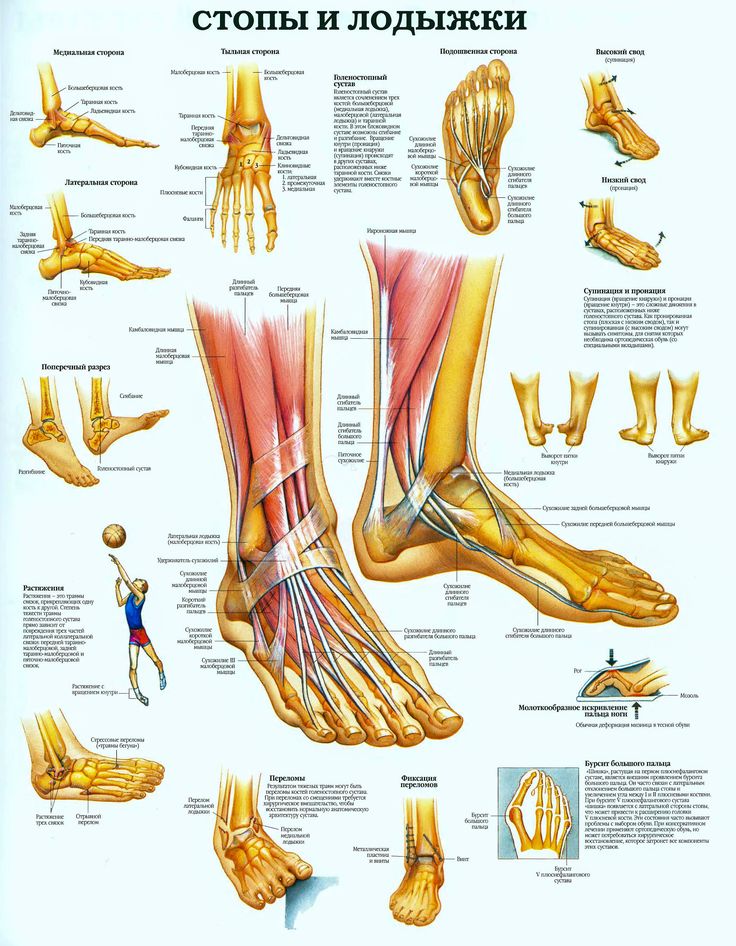 Результаты расшифровываются не больше часа.
Результаты расшифровываются не больше часа.
Какие преимущества МРТ стопы и голеностопа?
Несомненным преимуществом методики является полное отсутствие вредного облучения. Поэтому МРТ назначается беременным женщинам и маленьким детям, может проводиться любое количество раз в краткий промежуток времени для слежения за состоянием пациента. Снимки делаются в разных проекциях, благодаря чему диагностируются воспалительные процессы. Томография абсолютно безболезненная, не требует хирургического вмешательства. Введение контрастного вещества также не сопровождается болевыми ощущениями, кроме небольшого дискомфорта.
МРТ стопы и голеностопа четко визуализирует структуры мягких тканей. Она лучше всего подходит при смешанных травмах, патологиях и усложненной диагностике.
«SMART Диагностика» – это один из лучших диагностических центров в Киеве, где Вы можете провести МРТ любых частей тела и органов. Современное оборудование и первоклассные специалисты гарантируют точнейшие результаты обследования. Качество наших услуг – самое высокое, а стоимость – вполне доступная для простых граждан, поэтому обращаться в центр могут все жители и гости столицы!
Качество наших услуг – самое высокое, а стоимость – вполне доступная для простых граждан, поэтому обращаться в центр могут все жители и гости столицы!
Цена на МРТ стопы и голеностопа в Киеве (прайс-лист)
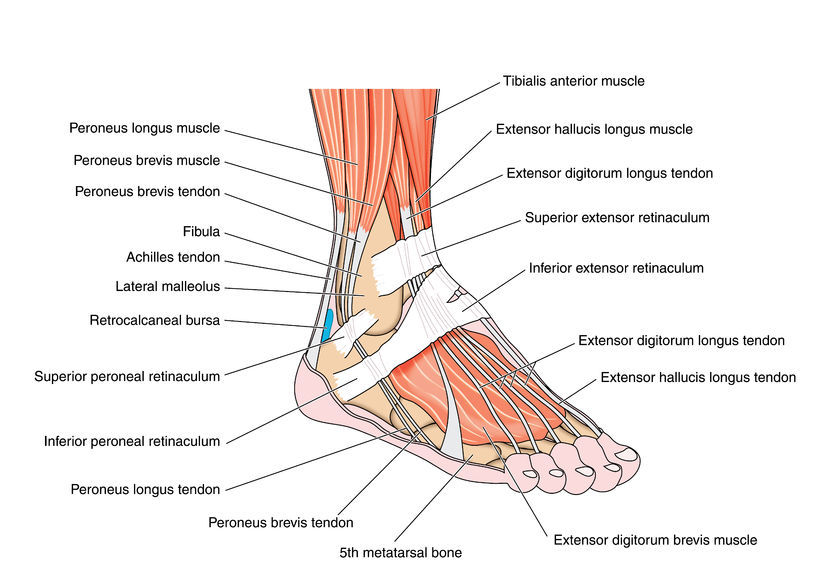
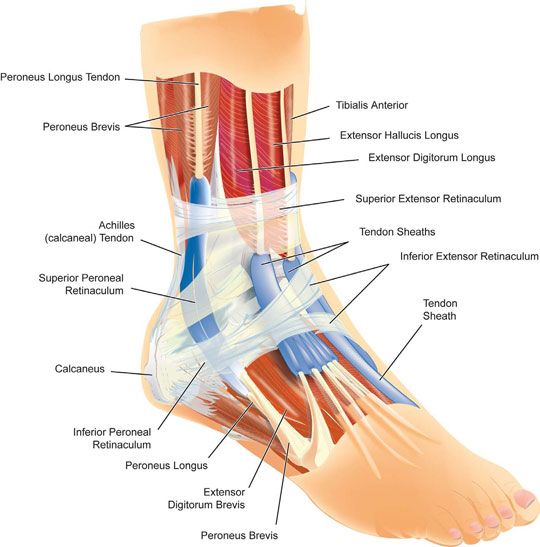
Кости в лодыжке — JOI Ортопедический институт Джексонвилля
Автор: Бриджит Бигейл, PTA
Как называются 7 костей в лодыжке?7 костей лодыжки: таранная, пяточная, ладьевидная, кубовидная, клиновидная . Лодыжка также включает в себя нижнюю часть двух костей ноги: Большеберцовая кость и Малоберцовая кость .
Большеберцовая и малоберцовая кости
Анатомия лодыжки человека Голеностопный сустав расположен над стопой, в месте соединения голени и верхней части стопы. Включая около 7 основных костей, кости лодыжки являются нижними частями 2 костей голени; Большеберцовая кость и Малоберцовая кость .
Эти две нижние части костей голени располагаются поверх Таранной кости, , которые образуют большеберцово-таранный сустав. Вдоль нижней части таранной кости эта кость находится на вершине пяточной кости или пятки стопы. Эта область, где сходятся таранная и пяточная кости, образует подтаранный сустав.
Кости голеностопного сустава
Продвигаясь вперед, к верхней и внутренней областям стопы, таранная кость соединяется вместе, образуя таранно-ладьевидный сустав в Ладьевидная кость . Точно так же пяточная кость соединяется с наружной областью стопы у кубовидной кости , образуя пяточно-кубовидный сустав. Две кости, кубовидная и ладьевидная кости, затем соединяются с 3 меньшими костями Клинописной формы (латеральной, средней и медиальной). Две клиновидные кости (латеральная и средняя) соединяются с пяточной костью, образуя пяточно-кубовидный сустав.
Многие кости соединяются вместе, образуя различные суставы голеностопного комплекса.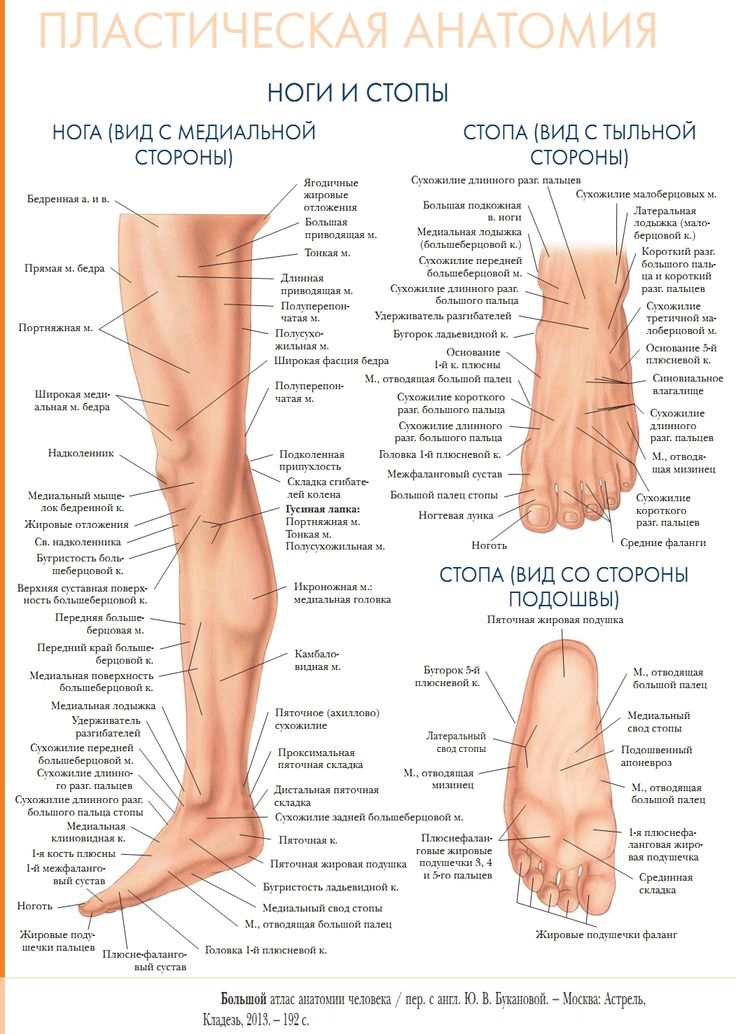 Они работают вместе, чтобы обеспечить движение лодыжки и лодыжки. Они способствуют вашей способности ходить, отталкиваться и/или поворачиваться, чтобы изменить направление.
Они работают вместе, чтобы обеспечить движение лодыжки и лодыжки. Они способствуют вашей способности ходить, отталкиваться и/или поворачиваться, чтобы изменить направление.
- Большеберцовая кость.
- Малоберцовая кость.
- Талус.
- Пяточная кость.
- Ладьевидная.
- Кубовидный.
- Клинопись (латеральная, средняя, медиальная).
Изображение костей стопы и лодыжки
Что это за кость, которая торчит сбоку на лодыжке?Кость, выступающая снаружи лодыжки, называется латеральной лодыжкой. Эта кость является нижней, внешней частью малоберцовой кости. Внутренняя часть голеностопного сустава — медиальная лодыжка.
Кости голеностопного сустава Травмы Травмы голеностопного сустава являются одними из наиболее распространенных в организме. Вдоль внешних областей голеностопного сустава поддерживающие связки могут растянуться или разорваться (частично или полностью).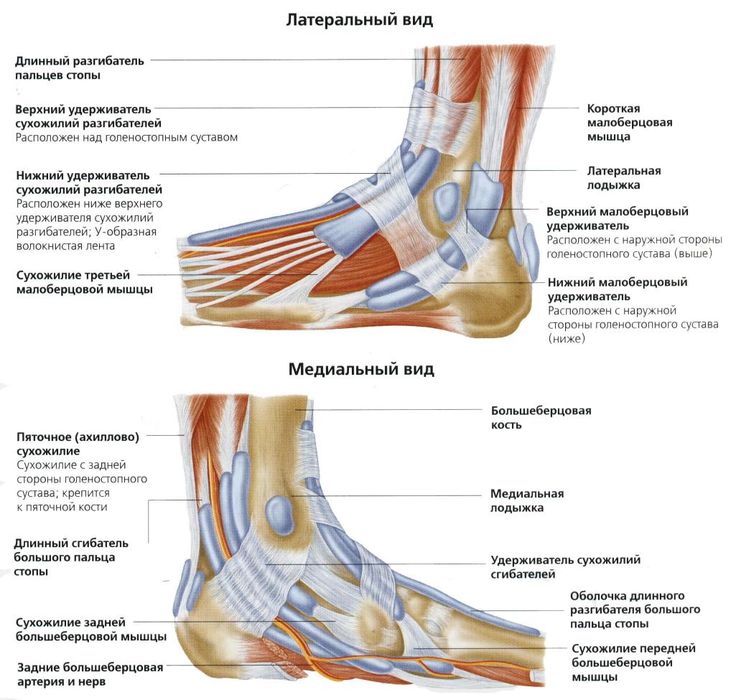 Следовательно, это вызывает нестабильность голеностопного сустава.
Следовательно, это вызывает нестабильность голеностопного сустава.
Типичное растяжение связок голеностопного сустава происходит, когда пациент наступает на неровную поверхность и падает, что приводит к повреждению поддерживающих связок голеностопного сустава. Кроме того, при этом падении растягиваются некоторые связки, расположенные вдоль внешней области лодыжки, что обычно приводит к усилению боли, отечности и болезненности.
Упражнения на лодыжку Изображение
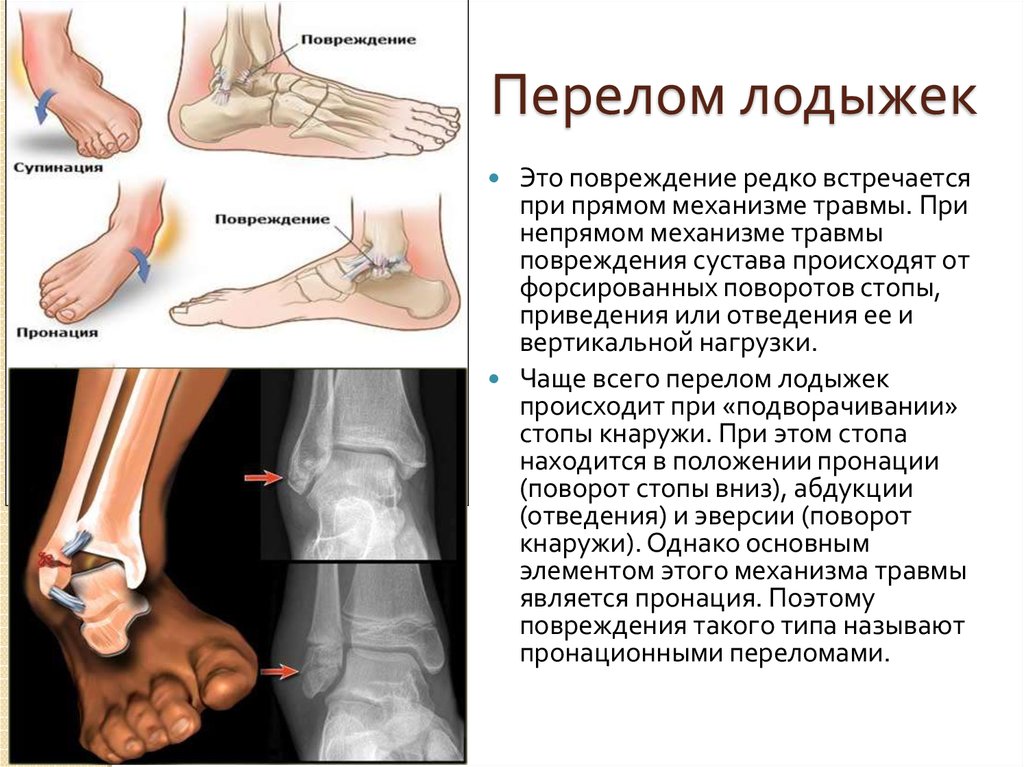
Перелом лодыжки Другая травма, которая может произойти с лодыжкой, называется переломом. Перелом обычно происходит в тяжелых случаях, когда нижняя часть малоберцовой кости (внешняя область лодыжки) отделяется или ломается. Эта травма обычно возникает, когда стопа фиксируется на каком-либо объекте и выбрасывается в перевернутое положение. Это приводит к тому, что связки внешних областей лодыжки снова нагружаются или рвутся, что приводит к усилению боли, отечности и/или чувствительности.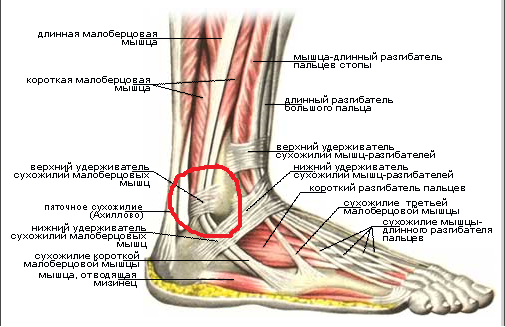
Перелом лодыжки
Если у вас есть травма, которая ограничивает вашу способность ходить или стоять в течение длительного периода времени, позвоните нам. Мы можем помочь, если вы испытываете боль, чувствительность или отек лодыжки.
Автор: Bridget Bigale, PTA
Похожие статьи:
-
- Правильный выбор кроссовок
- 5 симптомов стопы и голеностопного сустава, которые нельзя игнорировать
Видео по теме: Видео с базовыми упражнениями для голеностопного сустава
Запишитесь на прием в Ортопедический институт Джексонвилля сегодня!JOI Врачи продолжают предлагать онлайн-записи на прием к новым пациентам. Это еще один способ сделать запись на прием к новому пациенту более удобной с меньшим временем ожидания телефона. Перейдите по ссылке ниже, чтобы выбрать доктора JOI и записаться онлайн.
Вы по-прежнему можете звонить 904-JOI-2000, чтобы записать нового пациента на прием к врачу JOI, если вы предпочитаете это.
Чтобы записаться на прием в JOI Rehab, позвоните по телефону 904-858-7045.
Записаться на прием к врачу JOI
Анатомия стопы и лодыжки | Ортопедический блог
Эта статья представлена вам в сотрудничестве с Experience Anatomy, ведущим поставщиком образовательных услуг по анатомии, специализирующимся на обучении и обучении с использованием настоящих человеческих образцов.
Спросите себя, какие движения происходят в лодыжке. Вы сказали дорсифлексия (приведение пальцев к голеням), подошвенное сгибание (наведение пальцев), выворот (поворот или вращение наружу) или инверсия (поворот или вращение внутрь)?
Голеностопный сустав представляет собой сложный сустав, поскольку в большинстве случаев голеностопный сустав и стопа функционируют как единое целое. Давайте углубимся в анатомию некоторых суставов голеностопного сустава и стопы, чтобы попытаться понять, как они работают вместе.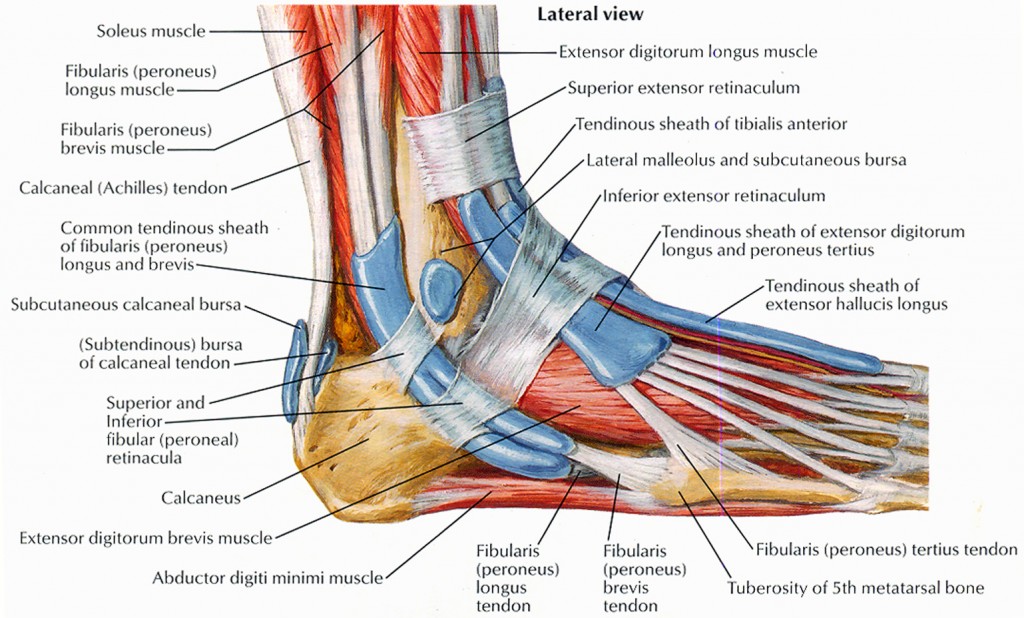
Анатомия лодыжки
Кости лодыжки
Лодыжка состоит из трех костей – двух в голени и одной в стопе. Две кости голени, большеберцовая кость (большая кость) и малоберцовая кость (внутри ноги латеральнее большеберцовой кости), сильно скреплены вместе.
Хотя эти две кости соединяются (соприкасаются) и образуют нижний большеберцово-малоберцовый сустав , в этом суставе не происходит никаких активных движений. Лодыжка состоит из соединения большеберцовой и малоберцовой костей с таранной костью (плюсневая кость), образуя голеностопный сустав .
Голеностопный сустав классифицируется как шарнирный сустав и обеспечивает движение в двух направлениях: тыльное сгибание (приведение пальцев стопы к голени) и подошвенное сгибание (наведение пальцев стопы).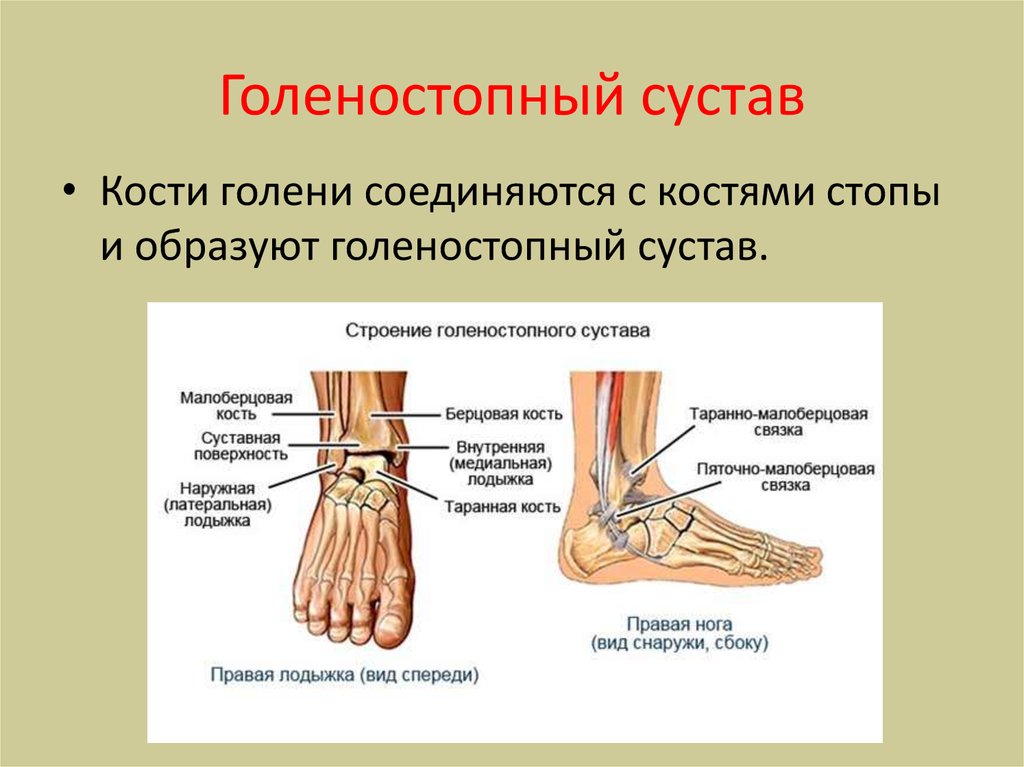 Посмотрите движение в действии на видео ниже. Обратите внимание на округлую суставную поверхность таранной кости чуть ниже большеберцовой кости. В самом конце мы видим небольшую инверсию (поворот или вращение внутрь).
Посмотрите движение в действии на видео ниже. Обратите внимание на округлую суставную поверхность таранной кости чуть ниже большеберцовой кости. В самом конце мы видим небольшую инверсию (поворот или вращение внутрь).
Мышцы голеностопного сустава
Удивительно, но только три мышцы в первую очередь отвечают за выполнение действия тыльного и подошвенного сгибания в голеностопном (голеностопном) суставе.
- Передняя большеберцовая мышца: мышца голени; тыльный сгибатель голеностопного сустава (мышцы-разгибатели стопы)
- Икроножная: икроножная мышца; подошвенный сгибатель голеностопного сустава
- Камбаловидная мышца: икроножная мышца; подошвенный сгибатель голеностопного сустава (ахиллово сухожилие)
Связки голеностопного сустава
Стабильность голеностопного сустава обеспечивается несколькими различными связками, соединительной тканью, состоящей из прочных коллагеновых волокон. По всему телу одни связки выглядят как толстые нити, а другие — как узкие или широкие полосы.
Основной функцией связок является соединение костей с другими костями и поддержка этого соединения. В лодыжке мы видим шесть основных связок, которые соединяют кости лодыжки не только друг с другом, но и со стопой.
- Передняя большеберцово-малоберцовая связка: скрепляет большеберцовую кость с малоберцовой; сопротивляется напряжениям кручения и инверсии
- Задняя большеберцовая связка: скрепляет большеберцовую кость с малоберцовой; сопротивляется напряжениям кручения и инверсии
- Передняя таранно-малоберцовая связка: соединяет таранную кость с малоберцовой; сопротивляется подошвенному сгибанию
- Задняя таранно-малоберцовая связка: соединяет таранную кость с малоберцовой; сопротивляется тыльному сгибанию
- Пяточно-малоберцовая связка: прикрепляет малоберцовую кость к пяточной кости; допускает выворот/инверсию; resists inversion in dorsiflexed position
- Deltoid ligament: attaches tibia to talus, calcaneus and navicular bones
Foot Anatomy
Foot Bones
The foot is a complex part of the body with many структур, которые должны работать вместе для здорового функционирования. Внутри стопы семь костей предплюсны , похожих на кости запястья, найденные в запястье, а также пять плюсневые кости и 14 фаланговые (пальцевые) кости .
В стопе есть восемь суставов с разными названиями, которые позволяют выполнять такие движения, как инверсия/эверсия, сгибание/разгибание и разведение пальцев. Подтаранный сустав (сустав между таранной и пяточной костями) классифицируется как плоский сустав (две плоские поверхности, которые скользят) и облегчает инверсию/выворот стопы.
Подтаранный сустав (сустав между таранной и пяточной костями) классифицируется как плоский сустав (две плоские поверхности, которые скользят) и облегчает инверсию/выворот стопы.
Мышцы стопы
Четыре мышцы отвечают за выполнение действия инверсии и эверсии.
- Передняя большеберцовая мышца: мышца голени; дорсифлекс голеностопного сустава; inversion of foot
- Tibialis posterior : plantarflex ankle, inversion of foot
- Fibularis longus: plantarflex ankle, eversion of foot
- Fibularis brevis: plantarflex ankle, eversion of foot
Связки стопы
Анатомия стопы уникальна, поскольку кости удерживаются вместе связками, образуя своды внутри стопы.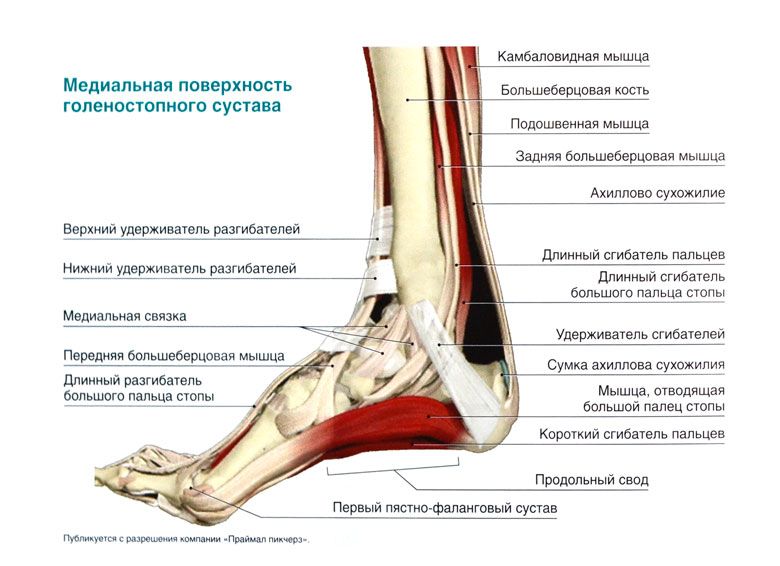 Эти дуги играют важную роль в качестве встроенных амортизаторов во время ходьбы, бега, прыжков или других действий, вызывающих удар.
Эти дуги играют важную роль в качестве встроенных амортизаторов во время ходьбы, бега, прыжков или других действий, вызывающих удар.
- Подошвенная пяточно-ладьевидная (пружинная) связка: поддерживает таранную кость, поддерживает продольный свод стопы
- Длинная подошвенная связка: поддерживает продольный свод стопы
- Подошвенная пяточно-кубовидная связка свод стопы
Если вы испытываете боль в стопе или лодыжке или неподвижность, запишитесь на прием онлайн к одному из наших специалистов сегодня. Мы используем лучшие технологии и методы, чтобы вы могли снова заниматься любимым делом.
Рэйчел Клаус с 2019 года разрабатывает академические программы, предлагаемые Experience Anatomy , объединяя свой опыт и знания о различных анатомических ресурсах для обеспечения уникального образовательного опыта.
Рэйчел получила степень магистра анатомии человека в Медицинской школе Университета Колорадо, где у нее была возможность работать над проектом Susan Potter Visible Human Project, помогая разрабатывать ресурсы виртуальной анатомии.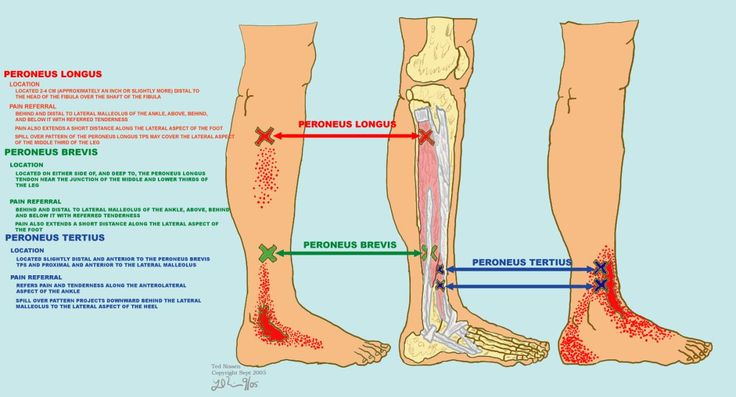
 Данная патология чаще всего затрагивает II и III пальцы, которые приобретают форму молоточков. На фоне искривления возникают такие осложнения как, мозоли в отдельных участках стопы, а также остеоартроз.
Данная патология чаще всего затрагивает II и III пальцы, которые приобретают форму молоточков. На фоне искривления возникают такие осложнения как, мозоли в отдельных участках стопы, а также остеоартроз.
 При тяжёлом течении патологии у человека не соприкасается середина стопы и поверхность, на которой он стоит.
При тяжёлом течении патологии у человека не соприкасается середина стопы и поверхность, на которой он стоит.
 Такая патология встречается чаще всего у детей, при вальгусной стопе ноги принимают х-образную форму, а пир варусной — о-образную.
Такая патология встречается чаще всего у детей, при вальгусной стопе ноги принимают х-образную форму, а пир варусной — о-образную.