Сердечная тревога — За здоровый образ жизни! — Статьи
Очень часто люди жалуются на боли в сердце, а оказывается, что болит желудок, мучает остеохондроз или стресс привел к развитию депрессии. А развитие сердечного приступа не узнают, списывают на тот же желудок, остеохондроз или даже зубную боль. Как разобраться? Попробуем помочь.
«Грудная жаба». Так называли в старину ту болезнь, которую мы теперь именуем стенокардией. Сердечный приступ, как правило, начинается с давящей или жгущей боли в центре груди (врачи говорят «за грудиной») при физической нагрузке или в стрессовой ситуации, хотя может развиться и в покое.
Боль достаточно интенсивная, может отдавать в нижнюю челюсть, плечи и руки (чаще в левую, но возможно и в обе), в шею, горло и спину. Иногда маскируется под ломящие боли в этих же областях или боли в желудке (верхняя часть живота – эпигастрий), имитируя расстройство кишечника. Боль проходит в состоянии покоя за несколько минут, а если положить под язык таблетку нитроглицерина (или брызнуть спрей, содержащий нитроглицерин) – практически моментально.
Если такая боль длится дольше 20-30 минут и интенсивность ее нарастает, не исключается развитие инфаркта. Своевременная помощь значительно снижает риск умереть от сердечного приступа, поэтому вызвать бригаду скорой помощи нужно как можно быстрее. Регистрация ЭКГ при инфаркте практически всегда помогает поставить диагноз.
«Инфаркт отменяется». Очень часто молодые женщины приходят на прием к врачу с жалобами на боли в сердце. Как же иначе, ведь через сердце мы пропускаем все наши беды, заботы и радости. В данном случае повода для тревоги, как правило, нет.
У молодых женщин «боли в сердце» часто носят функциональный характер, то есть их причиной не является стенокардия. Женские половые гормоны защищают сосуды от образования атеросклеротических бляшек. И если разобраться, «сердечные» боли беспокоят женщин не в той области, где любит поселиться «грудная жаба», а в левой половине грудной клетки, в подмышечной области или под левой грудной железой.
Возникают подобные ощущения по разным причинам. Стресс, недосыпание, переутомление, предменструальный период… и, как результат, тревожное или депрессивное расстройство. Скелетные мышцы напряжены, на плечах уплотнены в болезненные комки – «комки нервов»! Иногда достаточно бывает короткого, но полноценного отдыха, приятных эмоций.
В более серьезных случаях приходится обращаться за помощью к невропатологу , психотерапевту. Помните: чем дольше длится депрессия, тем сложнее врачу полностью избавить Вас от неприятных ощущений, нарушений сна и плохого настроения. Однако, помимо стрессов, к болям «в области сердца» могут привести и другие причины.
«Букет болезней». Остеохондроз, болезнь малоподвижных людей, ведет к защемлению нервных корешков и развитию боли. Если вовлечен грудной отдел позвоночника, то именно сердце попадает под подозрение пациента – колет и пронизывает, комом или камнем лежит на груди, прихватывает при вдохах и резких поворотах туловища, ноет часами.
Если такие ощущения возникают при сильном волнении, то может сложиться полное впечатление о сердечном приступе. Но истинной причиной боли в данном случае является напряжение мышц шеи и спины. В отличие от приступа стенокардии, который быстро снимается нитроглицерином, могут помочь обезболивающие препараты, массаж, разминание спины гидромассажными струйками,ударно-волновая терапия. При обследовании могут быть найдены изменения в позвонках на рентгеновском снимке позвоночника. А вот ЭКГ даже в момент интенсивнейшей невралгической боли будет нормальной.
Боль в груди может появиться во время простуды, если она осложнилась бронхитом. Кашель может добавить неприятных ощущений, так как уже на второй день надсадного кашля, кроме бронхов, к болевым ощущениям добавят грудные мышцы. Если же простуда осложнилась воспалением легких и плевритом, то при глубоком вдохе и выдохе можно заметить изменения болевых ощущений. Боль усиливается при вдохе, когда легкие расправляются и «трутся» о воспаленную плевру, и уменьшается на выдохе.
Врач порекомендует выполнить рентгенографию легких, выслушает фонендоскопом хрипы в легких.
Не надо забывать и о желудке, поджелудочной железе и желчном пузыре. Частой причиной болей в груди является межреберная невралгия, опоясывающий герпес, а у женщин – мастопатия. Регулярные ощупывания грудных желез обязательно должны проводить женщины после 30-35 лет, и при наличии болезненности или уплотнений обращаться к врачу, который наверняка направит на УЗИ молочных желез и маммографию.
Пол имеет значение, так как именно у женщин «сердечная боль» при обследовании оказывается маской других болезней, а у мужчин старше 40 лет любой «гастрит, приступ остеохондроза или разболевшийся зуб» могут оказаться впервые развившимся сердечным приступом. Своевременное обращение к врачу необходимо, если сердце под угрозой.
С другой стороны, все боли в груди «сваливать» на бедное сердце также не стоит.
Попытаемся разобраться, проанализировать свои ощущения и попробуем отличить тот приступ, который может угрожать здоровью, от функциональных болей.
— Колющая или ноющая боль в левой половине грудной клетки, которая никуда не отдает?
— Боль начинается и проходит постепенно, длится долго, часами, и даже сутками, если у Вас стресс?
— Боль не проходит после приема нитроглицерина, но стихает благодаря успокаивающим средствам?
Если Вы ответили «да» на большинство вопросов, скорее всего, за сердце можно не беспокоиться. В этом случае заполните анкеты Госпитальной шкалы тревоги и депрессии (HADS) и опросника CES-D. Возможно, стрессы в Вашей жизни привели к развитию депрессии и консультация психотерапевта снимет Вашу «сердечную тревогу».
Боль в правом подреберье спереди или сзади: причины и лечение
Боль в правом подреберье может быть связана с различными состояниями, вызванными поражением печени, почек, поджелудочной железы, желчного пузыря.
Что такое правое подреберье? Если мысленно «разделить» переднюю брюшную стенку на четыре части (провести вертикальную линию, а затем горизонтальную — на уровне пупка), верхняя его четверть с правой стороны и будет правым подреберьем (или верхним квадрантом).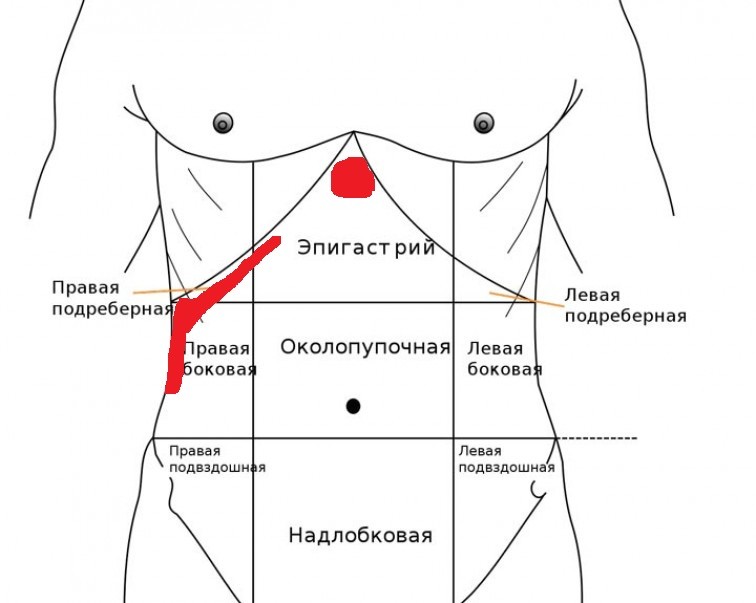 В этой части находятся многие важные органы, в том числе печень, желчный пузырь, верхний полюс правой почки с надпочечником, изгиб восходящей и поперечной ободочной кишки. Поскольку органы брюшной полости снабжаются нервами из отделов спинного мозга, боль в правом подреберье может быть связана с патологиями органов другой локализации: поджелудочной железы, желудка и др.
В этой части находятся многие важные органы, в том числе печень, желчный пузырь, верхний полюс правой почки с надпочечником, изгиб восходящей и поперечной ободочной кишки. Поскольку органы брюшной полости снабжаются нервами из отделов спинного мозга, боль в правом подреберье может быть связана с патологиями органов другой локализации: поджелудочной железы, желудка и др.
Причины боли в правом подреберье
Острый холецистит (воспаление желчного пузыря) — наиболее часто диагностируемая причина боли в правом подреберье. Для него характерны продолжительные (более 4–6 часов) боли в правом подреберье и эпигастрии (верхней части живота), вздутие живота, тошнота, рвота.
Желчная колика (или печеночная колика) — характерное клиническое проявление желчнокаменной болезни, реже — дискинезии желчевыводящих путей. Характеризуется выраженной болью в правом подреберье или эпигастрии с иррадиацией в правую лопатку, ключицу, плечо, шею; приступ желчной колики можно спутать с приступом стенокардии. Сопровождается вздутием живота, тошнотой, рвотой, повышенным потоотделением. Приступ продолжается от 30 минут до нескольких часов, если он длится дольше, вероятно развитие осложнения — острого холецистита.
Сопровождается вздутием живота, тошнотой, рвотой, повышенным потоотделением. Приступ продолжается от 30 минут до нескольких часов, если он длится дольше, вероятно развитие осложнения — острого холецистита.
Острый холангит (воспаление внутрипеченочных или внепеченочных желчевыводящих протоков) сопровождается сильными болями в правом подреберье, резким повышением температуры, ознобом, повышенным потоотделением, желтухой. По мере развития патологического процесса присоединяются тошнота, рвота, может отмечаться спутанность сознания. Заболевание может иметь атипичные проявления у пожилых людей или пациентов с ослабленным иммунитетом.
Дисфункция сфинктера Одди (нарушение моторики его структур и проходимости желчного и панкреатического протоков) характеризуется рецидивирующими болями в правом подреберье или эпигастрии, иррадиирущими в спину или лопатку. Приступ высокой интенсивности, обычно возникает в ночное время, часто через 2–3 часа после приема пищи, продолжается 30 минут и более, может сопровождаться тошнотой, рвотой, непереносимостью конкретной пищи (чаще всего жирной).
Острый гепатит (гепатит А, алкогольный, лекарственный) характеризуется болью в правом подреберье, снижением аппетита, слабостью, повышенной утомляемостью, тошнотой, рвотой, желтухой.
Абсцесс печени (ограниченная полость в печени, заполненная гноем) характеризуется тупой, ноющей болью в правом подреберье с иррадиацией в правую лопатку или плечо. Состояние на разных стадиях может сопровождаться лихорадкой, тошнотой, вздутием живота, диареей, повышенным потоотделением, тахикардией, желтухой, потерей веса, асцитом.
К другим причинам возникновения боли в правом подреберье относятся: рак печени, преэклампсия, синдром Бадда — Киари, тромбоз воротной вены, инфекции мочевыводящих путей, печени, почек, панкреатит, расстройство желудка, гастрит.
Когда при боли в правом подреберье необходимо обратиться к врачу?
Если вы испытываете боль в правом подреберье в течение нескольких дней и более, запишитесь к врачу для определения причины. Неотложная медицинская помощь необходима при острой боли, лихорадке, непрекращающейся рвоте, появлении примеси крови в стуле, дегтеобразном стуле, желтухе, асците, необъяснимой потере веса.
К каким врачам обращаться по поводу боли в правом подреберье?
Для определения причин возникновения боли в правом подреберье, диагностики состояния и лечения необходимо обратиться к терапевту (педиатру), гастроэнтерологу, гепатологу, хирургу.
Автор:
Амеличева Алена Александровна
медицинский редактор
Дата публикации: 27 Сентября 2022
Дата обновления: 21 Марта 2023
Боль в эпигастрии (неустановленная причина)
ПОДЕЛИТЬСЯ
Боль в эпигастрии — это боль в верхней части живота. Это может быть признаком болезни. Общие причины включают:
- Кислотный рефлюкс (желудочная кислота забрасывается в пищевод)
- Гастрит (раздражение слизистой оболочки желудка) Чаще всего это связано с аспирином или НПВП, такими как ибупрофен, бактериями, называемыми H. pylori, или частым употреблением алкоголя.
- Язвенная болезнь
- Воспаление поджелудочной железы
- Желчный камень
- Инфекция желчного пузыря
Боль может быть тупой или жгучей.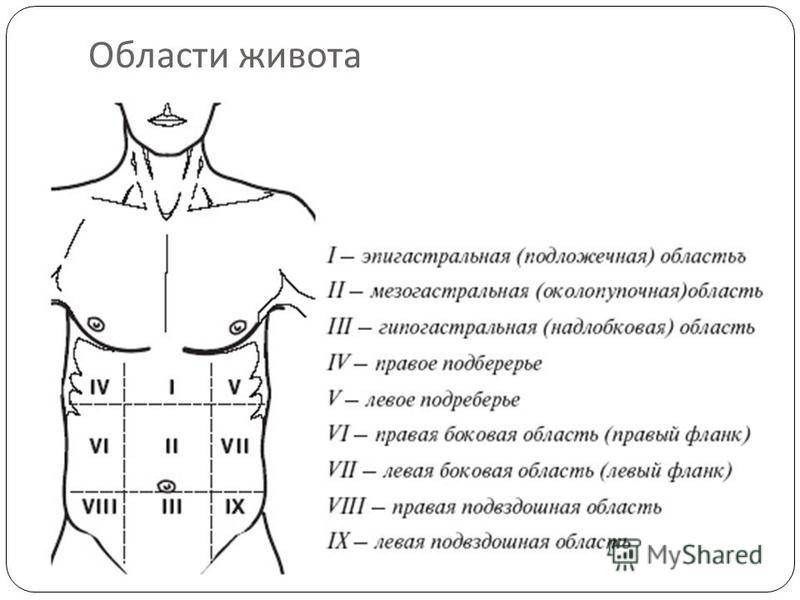 Он может распространяться вверх на грудь или на спину. Могут быть и другие симптомы, такие как отрыжка, вздутие живота, судороги или голодные боли. Может быть потеря веса или плохой аппетит, тошнота или рвота.
Он может распространяться вверх на грудь или на спину. Могут быть и другие симптомы, такие как отрыжка, вздутие живота, судороги или голодные боли. Может быть потеря веса или плохой аппетит, тошнота или рвота.
Поскольку причина вашей боли еще не установлена, вам могут потребоваться дополнительные анализы. Иногда врач будет лечить вас от наиболее вероятного состояния, чтобы увидеть, есть ли улучшения, прежде чем делать дополнительные анализы.
Уход на дому
Лекарства
- Антациды помогают нейтрализовать обычные кислоты в желудке. Если вам не нравится жидкость, вы можете попробовать жевательную. Вы можете обнаружить, что один работает лучше, чем другой для вас. Чрезмерное употребление может вызвать диарею или запор. Позвоните своему поставщику, если у вас есть вопросы о ваших лекарствах или опасения по поводу побочных эффектов. Блокаторы кислоты
- (блокаторы h3) снижают выработку кислоты. Примерами являются циметидин и фамотидин.

- Ингибиторы кислоты (ИПП) снижают выработку кислоты иначе, чем блокаторы. Вы можете обнаружить, что они работают лучше, но для вступления в силу может потребоваться немного больше времени. Примерами являются омепразол, лансопразол, пантопразол, рабепразол и эзомепразол. Многие из них доступны без рецепта или в виде дженериков.
- Принимайте антацид через 30–60 минут после еды и перед сном, но не одновременно с блокаторами кислоты.
- Старайтесь не принимать НПВП, такие как ибупрофен. Аспирин также может вызвать проблемы, но если вы принимаете его для лечения сердца или по другим медицинским показаниям, поговорите со своим врачом, прежде чем прекращать его прием.
Диета
- Если некоторые продукты вызывают у вас боль, постарайтесь не есть их. Некоторые продукты могут ухудшить симптомы гастрита. Ограничьте или избегайте жирной, жареной и острой пищи, а также кофе, шоколада, мяты и продуктов с высоким содержанием кислоты, таких как помидоры и цитрусовые, а также соки (апельсиновый, грейпфрутовый, лимонный).

- Ешьте медленно и хорошо пережевывайте пищу перед тем, как проглотить. Некоторые продукты могут усугубить симптомы гастрита.
- Не пейте алкоголь. Это может раздражать желудок. Если у вас есть проблемы с отказом от алкоголя, попросите вашего врача о ресурсах для лечения.
- Не употребляйте кофеин и не курите. Это может задержать заживление и усугубить вашу проблему.
- Старайтесь есть меньше, перекусывая между ними. Не ешьте большими порциями перед сном.
- Держите желудок натощак в течение 2–3 часов перед тем, как лечь.
- Приподнимите изголовье кровати, если у вас ночные симптомы. Это помогает кислоте очиститься от вашего пищевода.
Последующее лечение
Последующие консультации с лечащим врачом или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Немедленно позвоните своему поставщику медицинских услуг в случае возникновения любого из следующих явлений:
- Боль в животе усиливается или перемещается в правую нижнюю часть живота
- Появляется боль в груди или если она усиливается или распространяется на грудь, спину, шею, плечо или руку
- Частая рвота (не может удерживать жидкости)
- Кровь в стуле или рвотных массах (красного или черного цвета)
- Ощущение слабости или головокружения, обмороки или проблемы с дыханием
- Лихорадка 100,4ºF (38ºC) или выше, или по указанию вашего поставщика медицинских услуг
- Вздутие живота
- Ухудшение симптомов или новые симптомы
Последний раз StayWell рецензировал этот образовательный контент 01.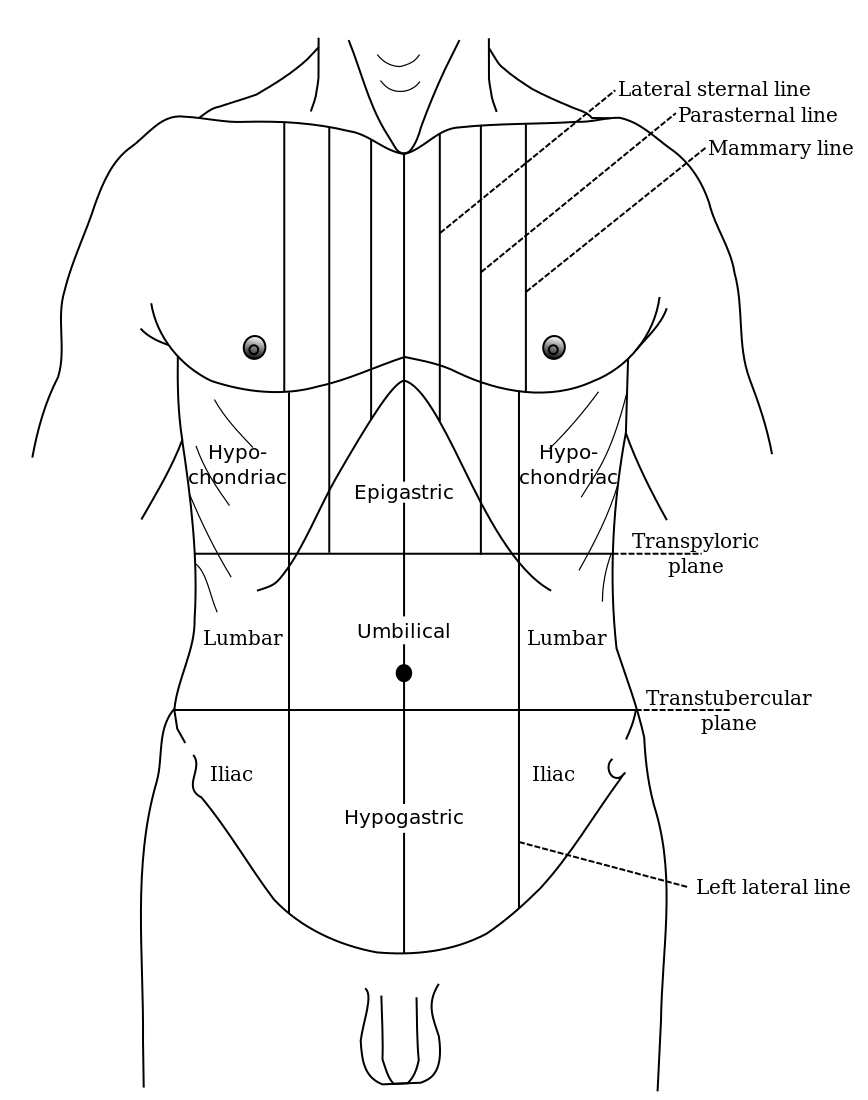 05.2020
05.2020
© 2000-2021 The StayWell Company, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Поиск статей о здоровье
Поиск по состоянию
Эпигастральные грыжи (для родителей) — Nemours KidsHealth
en español: Эпигастрические грыжи
Отзыв: Лорен Берман, доктор медицины
Что такое эпигастральная грыжа?
Эпигастральная (eh-pih-GAS-trik) грыжа – это когда часть кишечника выпячивается через мышцы живота между пупком и грудной клеткой.
Многие из них маленькие, не вызывают симптомов и не нуждаются в лечении. Более крупные, которые вызывают симптомы, не заживают сами по себе, но хирургическое вмешательство может решить проблему.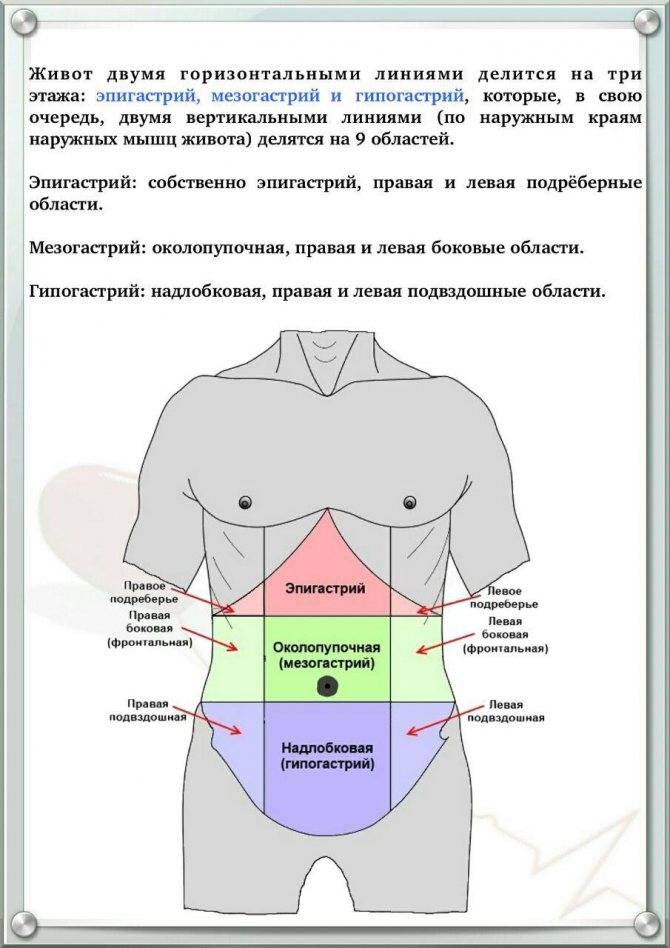
Что вызывает эпигастральные грыжи?
Грыжа – это когда часть кишечника выпячивается сквозь мышечную стенку, которая должна удерживать его на месте. При эпигастральной грыже отверстие находится рядом с центром живота (животом), между нижней частью грудины (грудной костью) и пупком. Эта область называется эпигастрием.
Эпигастральные грыжи возникают из-за проблем со смыканием мышц живота с обеих сторон. Это позволяет жировой ткани проталкиваться через мышцы, вызывая боль и небольшой комок.
Младенцы могут рождаться с этой проблемой, или это может произойти позже из-за слабости окружающих мышц или напряжения брюшной стенки.
У кого возникают эпигастральные грыжи?
Около 75% эпигастральных грыж возникают у мужчин.
Каковы признаки и симптомы эпигастральной грыжи?
Большинство эпигастральных грыж не вызывают симптомов. При этом у ребенка могут быть:
- небольшая шишка или припухлость над пупком
- дискомфорт или боль
Боль может усиливаться, когда ребенок встает, чихает, кашляет или напрягается, чтобы сходить в туалет.
Как диагностируются эпигастральные грыжи?
Врачи могут диагностировать эпигастральную грыжу, проведя осмотр, чтобы найти шишку и спросить о симптомах ребенка, таких как боль.
Как лечат эпигастральные грыжи?
Эпигастральные грыжи не проходят без лечения. Поэтому врачи могут исправить их хирургическим путем, если грыжа вызывает симптомы.
Для проведения операции врачи:
- Введут анестезию, чтобы ребенок мог спать во время процедуры и не чувствовать боли.
- Сделайте небольшой надрез (разрез) на коже.
- Удалите выступающий через грыжевой дефект жир или втолкните его обратно в брюшную полость.
- Закройте отверстие или слабое место в мышце швами.
- Закройте разрез рассасывающимися швами под кожей и полосками лейкопластыря. Полоски отпадут сами по себе через 1-2 недели.
Что происходит после операции?
Большинство детей могут вернуться домой через несколько часов после операции. Что нужно знать:
Что нужно знать:
- В течение следующей недели вашему ребенку следует обтираться губкой, а не принимать ванну или душ.
- У вашего ребенка могут появиться отеки и синяки в области хирургического вмешательства. Приложите прохладные компрессы (салфетка, смоченная в холодной воде, пакет для замораживания или пакет со льдом), чтобы уменьшить отек. Заверните его в полотенце, чтобы защитить кожу.
- Дети могут нормально питаться и возвращаться к своим обычным занятиям, как только почувствуют себя готовыми, обычно через несколько дней. Им следует избегать занятий спортом и тренажерного зала в течение нескольких недель.
- У некоторых детей после операции возникают запоры (проблемы с мочеиспусканием). Предлагайте много жидкости, такой как вода и чернослив, грушевый и яблочный сок. Подавайте фрукты и овощи с высоким содержанием клетчатки, такие как груши, клубника и сладкий картофель. Избегайте сыра, бананов и белого риса.
- Ваш ребенок не должен лазать, заниматься спортом или поднимать предметы тяжелее 10 фунтов (около галлона молока), пока хирург не разрешит это.



