Болезнь Шейермана-Мау и ее терапия
Болезнь Шейермана-Мау или юношеский кифоз возникает в пубертатном возрасте, чаще всего от 10 до 16 лет. Хотя, бывает и более раннее, после 8 лет, и более позднее, после 20 лет, начало. Половых приоритетов болезнь не имеет. Поэтому мальчики и девочки страдают ею одинаково часто.
Первые симптомы заболевания, как правило, замечают родители. Ребенок начинает сутулиться, но никаких жалоб не предъявляет. Через некоторое время присоединяются ноющие боли в спине, чаще всего в межлопаточной области. Особенно они начинают донимать ребенка, когда тот длительное время занимает неподвижное положение: сидя, стоя. В положении лежа или при начале движения боли проходят. Поэтому пациенты с болезнью Шейермана-Мау часто пытаются прогнуться, сделать повороты вокруг оси – так им становится легче. Боли усиливаются при поднятии тяжестей и часто под вечер. Дети нередко жалуются на быструю утомляемость. Постепенно сутулость переходит в выраженный кифоз, который, в свою очередь, позвоночник пытается компенсировать поясничным и шейным лордозом.
Диагностика заболевания, помимо клинической картины, основывается на рентгенографических данных: увеличение грудного кифоза более 45o, обнаружение клиновидно измененных позвонков в грудном или грудо-поясничном отделе позвоночника, нередки грыжи Шморля.
Лечение болезни Шейермана-Мау можно разделить на консервативное и хирургическое. Последнее применяется в крайнем случае и при выраженных осложнениях. Консервативный же метод лечения является основным в терапии болезни Шейермана-Мау. Он включает в себя: лечебную физкультуру (ЛФК), массаж, физиотерапевтические процедуры.
ЛФК направлено на:
- коррекцию осанки, т.е. на максимальное приведение к норме физиологических изгибов позвоночника: как грудного кифоза, так и компенсирующих его лордозов;
- сохранение подвижности позвоночника;
- создание мышечного корсета позвоночника;
- улучшение кровообращения.

Массаж в значительной мере усиливает местное кровообращение, улучшает обмен веществ в мышечно-связочном аппарате, снимает спазмы, уменьшает болевой синдром.
Схожие задачи ставит перед собой и физиотерапевтическое лечение.
Лекарственная терапия так же используется в комплексном лечении болезни Шейермана-Мау, но по сравнению с вышеперечисленными методами ее значение не столь велико.
Комплексную терапию, состоящую из курса массажа и физиотерапевтических процедур желательно проходить 2 – 4 раза в год. ЛФК пациент занимается непрерывно. Длительность одного занятия ЛФК подбирается индивидуально, но в среднем занимает 30 – 40 мин.
Детям с болезнью Шейермана-Мау противопоказаны виды спорта с большой физической и осевой нагрузкой на позвоночник: тяжелая атлетика, прыжковые виды спорта (баскетбол, волейбол, прыжки в длину, на батуте и пр.), нежелателен бег. Но можно заниматься плаванием (особенно на спине и стилем брасс), ходьбой на лыжах, велоспортом и другими видами спорта с минимальной осевой нагрузкой на позвоночник и с умеренной интенсивностью физической нагрузки.
Болезнь Шейермана -Мау — лечение в Ростове-на-Дону
Лечение болезни Шейермана-Мау в Ростове-на-Дону
Врачи нашего центра имеют многолетний опыт лечения дорсопатий различного генеза. Болезнь Шейермана-Мау (дорзальный юношеский кифоз) — это заболевание, характеризующееся постепенным искривлением позвоночника на грудном (или пояснично-грудном) уровне с наклоном верхней части туловища вперед (образуется искривление спины по типу “ горба”) вследствие аномалии развития тел позвонков (клиновидная форма) в период интенсивного роста костного скелета (10-16 лет).В зависимости от локализации:
• грудной — поражены средние и нижние грудные позвонки
•пояснично-грудной — поражены нижние грудные и верхние поясничные позвонки
В зависимости от стадии:
• латентный или ортопедический (8-14 лет) — преобладают признаки искривления позвоночника, боли беспокоят редко
• ранний (15-20 лет) — появляются жалобы, связанные с периодическими или постоянными болезненными ощущениями в области грудного и поясничного отделов позвоночника
• поздний (более 20 лет) — последствия глубокого дистрофического поражения позвоночника, имеются жалобы, связанные со сдавливанием нервных корешков и развитием межпозвоночных грыж (нарушения чувствительности, движений в конечностях).
При прогрессировании заболевания нарушается работа не только опорно-двигательной, но и сердечно-сосудистой, дыхательной, пищеварительной системы.
|
С чего начать? Так как кифоз является серьезным прогрессирующим заболеванием, для точной постановки диагноза, а главное – своевременного выявления причин и подбора правильного лечения заболевания необходимо обратиться к травматологу-ортопеду, вертебрологу. |
Какие исследования могут понадобиться? Инструментальные: • Рентгенография • МРТ • Компьютерная томография • УЗИ (для определения сопутствующих патологий) |
Симптомы (обычно проявляются в период полового созревания):
 • неприятные ощущения, дискомфорт в области спины на грудном уровне.
• неприятные ощущения, дискомфорт в области спины на грудном уровне.• быстрая утомляемость
• прогрессирующая тугоподвижность в позвоночнике.
• боли в области спины на грудном уровне, усиливающиеся при физической нагрузке, особенно при поднятии тяжестей, к концу дня.
Причины:
- наследственность
- аномалии развития костной и мышечной системы
- родовая травма
- травмы позвоночника, особенно в травмы ростковых зон
- нарушение развития мышечного корсета
- некоторые заболевания (рахит, полиомиелит, остеопороз)
- нарушение обмена веществ
- неправильная осанка
- неадекватные возрасту физические нагрузки
- перенос слишком тяжелых рюкзаков и сумок на одном плече
- сидения за столом и учебной партой в неправильной позе
- неразвитый мышечный корсет
- несбалансированное питания и дефицит витаминов
Очевидно, что диагностика и лечение болезни Шейермана-Мау – этого серьезного прогрессирующего заболевания, является нетривиальной задачей, требующей дифференцированного подхода и совместных усилий как специалистов разного профиля – врача педиатра, терапевта, невролога, травматолога-ортопеда, вертебролога, пульмонолога, кардиолога, гастроэнтеролога, диетолога, эндокринолога, так и самого пациента.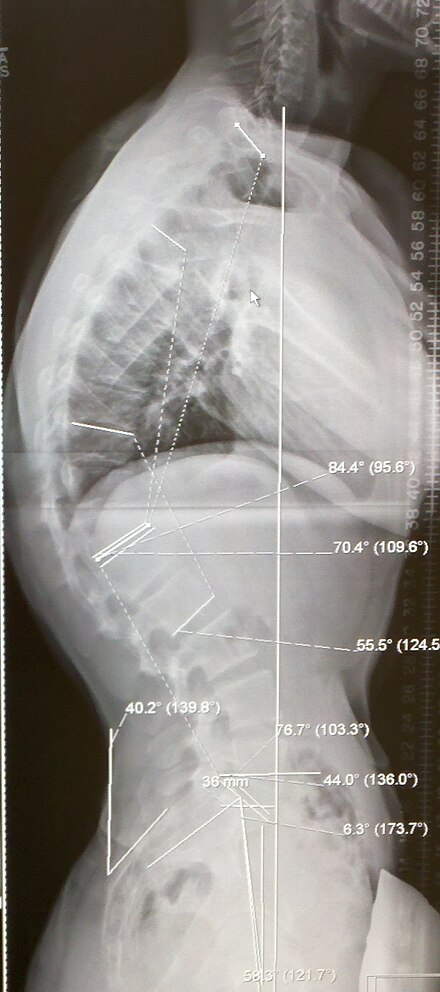
Лечение болезни Шейермана-Мау заключается в постоянной коррекции изменений в структурах позвоночника, укреплении мышечного корсета, улучшении кровообращения паравертебральных тканей, стимуляции ростковых зон и складывается из немедикаментозного, медикаментозного и хирургического.
Немедикаментозная терапия является обязательным условием достижения стойкой ремиссии заболевания.
Коррекция образа жизни:
• соблюдение специального ортопедического режима:
• сбалансированное питание с достаточным содержанием белковой пищи
• правильно организованное рабочее место
• правильно подобранные виды спортивных занятий – плавание, велосипед.
Физиолечение:
• массаж
• ЛФК, направленная на укрепление мышечного корсета
• мануальная терапия
• ударно-волновая терапия
• лазеротерапия
• магнитотерапия
• термотерапия (парафинолечение, озекерит)
Санаторно-курортное лечение:
• пелоидотерапия
• сероводородные ванны
• радоновые ванны
Медикаментозная терапия
Терапия направлена на улучшение питания позвонков и прилегающих тканей – витаминотерапия, венотоники, корректоры метаболизма хрящевой ткани.
Хирургическое лечение:
Операция (коррекция и хирургическая фиксация позвоночника) показана в случае, когда угол кифоза более 75º,а также при неэффективной длительной консервативной терапии на фоне прогрессирования деформации и развитии осложнений со стороны других систем органов.
Наша клиника специализируется на проблемах, связанных с заболеваниями опорно-двигательного аппарата. Врачи, работающие в нашем центре, имеют многолетний опыт лечения суставов, как оперативным, так, главным образом, безоперативным путем. Мы вернем здоровье Вашим суставам.
Болезнь Шейермана | STATdx
Синонимы
- Ювенильный кифоз, кифоз Шейермана
Определения
- Кифоз, вторичный по отношению к множественным Узелки Шморля → расклинивание тела позвонка
- Узел Шморля: инвагинация материала диска через концевую пластинку тела позвонка
Общие характеристики
Рентгенологические данные
Результаты КТ
Результаты МРТ
Результаты ядерной медицины
Результаты других методов
- Демироз С.
 и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: есть рутинное использование магнитно-резонансной томографии, необходимой для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018
и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: есть рутинное использование магнитно-резонансной томографии, необходимой для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018 - Gaudé M et al: Долгосрочный прогноз болезни Шейерманна: связь с хрупким переломом — когорта MINOS. Кость. 117:116-22, 2018
- Lorente A et al. Тяжелый гиперкифоз снижает аэробную способность и максимальную толерантность к физическим нагрузкам у пациентов с болезнью Шейерманна. Spine J. 19(2):330-8, 2018
- Kaiser R et al: Может ли МРТ прогнозировать гибкость у пациентов с кифозом Шейермана? Clin Spine Surg. 30(7):E938-41, 2017
- Ristolainen L et al. Прогрессирование нелеченного легкого грудного кифоза Шейерманна — рентгенологическая и функциональная оценка после среднего периода наблюдения 46 лет. J Ортоп Sci. 22(4):652-7, 2017
- Gokce E et al: Рентгенологические данные визуализации болезни Шейермана.
 Мир J Радиол. 8(11):895-901, 2016
Мир J Радиол. 8(11):895-901, 2016 - Палаццо С и др. Болезнь Шейерманна: обновление. Совместная кость позвоночника. 81(3):209-14, 2014
- Макуртоу А.А. и др. Болезнь Шейермана: оценка радиологических критериев и распространенность среди населения. Позвоночник (Фила Па, 1976). 38(19):1690-4, 2013
- Sugrue PA et al: Быстро прогрессирующая болезнь Шейерманна у подростка после установки грудной дуги, леченной задней резекцией позвоночного столба: отчет о клиническом случае и обзор литературы. Позвоночник (Фила Па 1976). 38(4):E259-62, 2013
- d’Hemecourt PA et al: Деформация позвоночника у молодых спортсменов. Клин Спорт Мед. 31(3):441-51, 2012
- Jagtap SA et al. Болезнь Шейермана, проявляющаяся компрессионной миелопатией. Неврология. 78(16):1279, 2012
- Damborg F et al. Генетическая эпидемиология болезни Шейерманна.
 Акта Ортоп. 82(5):602-5, 2011
Акта Ортоп. 82(5):602-5, 2011 - Цирикос А.И. и др. Кифоз Шейерманна; текущие споры. J Bone Joint Surg Br. 93(7):857-64, 2011
- Lowe TG et al: Доказательная медицина: анализ кифоза Шейермана. Позвоночник (Фила Па 1976). 32(19 Suppl):S115-9, 2007
- Lowe TG: Кифоз Шейерманна. Нейрохирург Клиника N Am. 18(2):305-15, 2007
- Soo CL et al: Кифоз Шейермана: долгосрочное наблюдение. Spine J. 2(1):49-56, 2002
- Stotts AK et al: Измерение кифоза позвоночника: последствия для лечения кифоза Шейерманна. Позвоночник. 27(19):2143-6, 2002
- Wenger DR et al: Кифоз Шейермана. Позвоночник. 24(24):2630-9, 1999
- Свищук Л.Е. и др. Дегенеративное заболевание дисков в детском возрасте: болезнь Шейермана, узлы Шморля и лимбальные позвонки: данные МРТ у 12 пациентов. Педиатр Радиол. 28(5):334-8, 1998
- Tribus CB: кифоз Шейерманна у подростков и взрослых: диагностика и лечение.
 J Am Acad Orthop Surg. 6(1):36-43, 1998
J Am Acad Orthop Surg. 6(1):36-43, 1998 - Платеро Д. и др.: Ювенильный кифоз: влияние различных переменных на исход консервативного лечения. Акта Ортоп Бельгия. 63(3):194-201, 1997
- Chiu KY et al: Компрессия спинного мозга, вызванная множественными грыжами дисков и интраспинальной кистой при болезни Шейерманна. Позвоночник. 20(9):1075-9, 1995
- Mandell GA et al: Сцинтиграфия костей у пациентов с атипичной поясничной болезнью Шейермана. J Pediatr Orthop. 13(5):622-7, 1993
- Мюррей П.М. и др.: Естественная история и долгосрочное наблюдение кифоза Шейермана. J Bone Joint Surg Am. 75(2):236-48, 1993
- Farsetti P et al. Ювенильный и идиопатический кифоз. Длительное наблюдение за 20 случаями. Arch Orthop Trauma Surg. 110(3):165-8, 1991
- Findlay A et al. Доминантное наследование ювенильного кифоза Шейерманна. J Med Genet.
 26(6):400-3, 1989
26(6):400-3, 1989 - Blumenthal SL et al: Lumbar Scheuermann’s. Клиническая серия и классификация. Позвоночник. 12(9):929-32, 1987
- Ippolito E et al: Ювенильный кифоз: гистологические и гистохимические исследования. J Bone Joint Surg Am. 63(2):175-82, 1981
- Fon GT и др.: Грудной кифоз: диапазон у нормальных субъектов. AJR Am J Рентгенол. 134(5):979-83, 1980
Связанная анатомия
Загрузка…
Связанные дифференциальные диагнозы
Загрузка…
Ссылки
ТаблицыСинонимы
- Ювенильный кифоз Шейерманна кифоз
Определения
- Кифоз, вторичный по отношению к множественным узлам Шморля → заклинивание тела позвонка
- Узел Шморля: инвагинация материала диска через концевую пластинку тела позвонка
900 09Общие характеристики
Рентгенологические данные
Результаты КТ
Результаты МРТ
Результаты ядерной медицины
Другие результаты модальности
- Демироз С.
 и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: рутинное использование магнитно-резонансной томографии необходимо для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018
и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: рутинное использование магнитно-резонансной томографии необходимо для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018 - Gaudé M et al: Долгосрочный прогноз болезни Шейерманна: связь с хрупким переломом — когорта MINOS. Кость. 117:116-22, 2018
- Lorente A et al: Тяжелый гиперкифоз снижает аэробную способность и максимальную толерантность к физическим нагрузкам у пациентов с болезнью Шейерманна. Спайн Дж. 19(2):330-8, 2018
- Kaiser R et al: Может ли МРТ прогнозировать гибкость у пациентов с кифозом Шейермана? Clin Spine Surg. 30(7):E938-41, 2017
- Ristolainen L et al. Прогрессирование нелеченного легкого грудного кифоза Шейерманна — рентгенологическая и функциональная оценка после среднего периода наблюдения 46 лет. J Ортоп Sci. 22(4):652-7, 2017
- Gokce E et al: Рентгенологические данные визуализации болезни Шейермана.
 Мир J Радиол. 8(11):895-901, 2016
Мир J Радиол. 8(11):895-901, 2016 - Палаццо С и др. Болезнь Шейерманна: обновление. Совместная кость позвоночника. 81(3):209-14, 2014
- Makurthou AA et al: Болезнь Шейермана: оценка радиологических критериев и распространенность среди населения. Позвоночник (Фила Па, 1976). 38(19):1690-4, 2013
- Sugrue PA et al: Быстро прогрессирующая болезнь Шейерманна у подростка после установки грудной клетки, леченной задней резекцией позвоночного столба: отчет о клиническом случае и обзор литературы. Позвоночник (Фила Па, 1976). 38(4):E259-62, 2013
- d’Hemecourt PA et al: Деформация позвоночника у молодых спортсменов. Клин Спорт Мед. 31(3):441-51, 2012
- Jagtap SA et al. Болезнь Шейермана, проявляющаяся компрессионной миелопатией. Неврология. 78(16):1279, 2012
- Damborg F et al. Генетическая эпидемиология болезни Шейерманна.
 Акта Ортоп. 82(5):602-5, 2011
Акта Ортоп. 82(5):602-5, 2011 - Цирикос А.И. и др. Кифоз Шейерманна; текущие споры. J Bone Joint Surg Br. 93(7):857-64, 2011
- Lowe TG et al: Доказательная медицина: анализ кифоза Шейермана. Позвоночник (Фила Па, 1976). 32(19 Suppl):S115-9, 2007
- Lowe TG: Кифоз Шейерманна. Нейрохирург Клиника N Am. 18(2):305-15, 2007
- Soo CL и соавт.: Кифоз Шейермана: долгосрочное наблюдение. Spine J. 2(1):49-56, 2002
- Stotts AK et al: Измерение кифоза позвоночника: последствия для лечения кифоза Шейерманна. Позвоночник. 27(19):2143-6, 2002
- Wenger DR et al: Кифоз Шейерманна. Позвоночник. 24(24):2630-9, 1999
- Свищук Л.Е. и др. Дегенеративное заболевание дисков в детском возрасте: болезнь Шейермана, узлы Шморля и лимбальные позвонки: данные МРТ у 12 пациентов. Педиатр Радиол. 28(5):334-8, 1998
- Tribus CB: кифоз Шейерманна у подростков и взрослых: диагностика и лечение.
 J Am Acad Orthop Surg. 6(1):36-43, 1998
J Am Acad Orthop Surg. 6(1):36-43, 1998 - Платеро Д. и др.: Ювенильный кифоз: влияние различных переменных на исход консервативного лечения. Акта Ортоп Бельгия. 63(3):194-201, 1997
- Chiu KY et al: Компрессия спинного мозга, вызванная множественными грыжами дисков и интраспинальной кистой при болезни Шейерманна. Позвоночник. 20(9):1075-9, 1995
- Mandell GA et al: Сцинтиграфия костей у пациентов с атипичной поясничной болезнью Шейермана. J Pediatr Orthop. 13(5):622-7, 1993
- Мюррей П.М. и др.: Естественная история и долгосрочное наблюдение кифоза Шейермана. J Bone Joint Surg Am. 75(2):236-48, 1993
- Farsetti P et al. Ювенильный и идиопатический кифоз. Длительное наблюдение за 20 случаями. Arch Orthop Trauma Surg. 110(3):165-8, 1991
- Findlay A et al. Доминантное наследование ювенильного кифоза Шейерманна. J Med Genet.
 26(6):400-3, 1989
26(6):400-3, 1989 - Blumenthal SL et al: Lumbar Scheuermann’s. Клиническая серия и классификация. Позвоночник. 12(9):929-32, 1987
- Ippolito E et al: Ювенильный кифоз: гистологические и гистохимические исследования. J Bone Joint Surg Am. 63(2):175-82, 1981
- Fon GT и др.: Грудной кифоз: диапазон у нормальных субъектов. AJR Am J Рентгенол. 134(5):979-83, 1980
- Заметная разница в высоте плеч
- Наклон головы вперед по отношению к другим частям тела
- Выпуклость спины (округление спины) при наклоне больного вперед
- Болезненность мышц позвоночника
- Онемение ног из-за защемления нерва
- Дисбаланс кузова
- Усталость (особенно из-за повышенного напряжения мышц нижних конечностей, поддерживающих тело в ненормальной позе)
- Сгорбившись
- Детский церебральный паралич.

- Мышечная дистрофия.
- Атрофия спинных мышц
- Spina bifida, миелоцеле, менингомиелоцеле и подобные врожденные патологии
- Болезнь Педжета
- Старение
- Слабость мышц, поддерживающих позвоночник
- Болезнь Шейермана-Мау (ювенильный кифоз), причина которой до сих пор не установлена
- Вывих позвонков в результате травмы
- Опухоли позвоночника
- Инфекции, поражающие позвоночник (спондилит, спондилодисцит и др.)
- Заболевания соединительной ткани
- Половина позвонка, образованная в результате наличия только задней части тела позвонка
- Нарушение сегментации позвоночника вследствие сращения частей позвонков
- Возможны обе причины
- Анкилозирующий спондилоартрит
- Ложный сустав
- Реактивный артрит.
- Артрит, связанный с воспалительным заболеванием кишечника
- Идиопатический артрит
- Невыносимая боль в суставах, которая может разбудить больного
- Ощущение скованности и боли после длительного отдыха и сна
- Скованность движений
- Формирование патологического наклона вперед позвоночника больного с течением времени
- Неспособность пациента смотреть вперед
- Метаболические и митохондриальные заболевания мышц
- Мышечная дистрофия Дюшенна
- Спинальная мышечная атрофия
- Атаксия Фридрейха
- Миотубулярная миопатия
- Болезнь Шарко-Мари-Тута
- Другие мышечные дистрофии
Что такое кифоз, какие бывают виды и как его лечить?
Что такое кифоз?
«Сядьте прямо! Встать прямо! Не гните спину!» Вы, наверное, довольно часто слышали это выражение, поэтому сейчас, прочитав его снова, сразу выпрямили спину.
Кифоз — это патология позвоночника, при которой его верхняя часть выглядит более округлой, чем должна, и может встречаться у людей любой возрастной группы. Положение изгибов позвоночного столба меняется на протяжении всей жизни. У новорожденного ребенка позвоночник кифозирован от первого шейного позвонка до копчика. Но по мере взросления ребенка сначала возникает наклон вперед в поясничном отделе ( лордоз ), а затем изгиб назад в грудных позвонках ( кифоз ). В результате этих изменений позвоночник приобретает S-образную форму в боковой проекции. Такая структура позволяет позвоночнику поддерживать голову на плечах и балансировать тело. Если искривление грудных позвонков становится больше нормы, у больного диагностируют кифоз .
Но по мере взросления ребенка сначала возникает наклон вперед в поясничном отделе ( лордоз ), а затем изгиб назад в грудных позвонках ( кифоз ). В результате этих изменений позвоночник приобретает S-образную форму в боковой проекции. Такая структура позволяет позвоночнику поддерживать голову на плечах и балансировать тело. Если искривление грудных позвонков становится больше нормы, у больного диагностируют кифоз .
Угол нормального кифоза находится в пределах 20-40 градусов. Если угол искривления будет более 40 градусов, то такая патология называется 9.0255 гиперкифоз .
Это заболевание чаще встречается у женщин, чем у мужчин. В период полового созревания у девочек, в связи с увеличением размеров молочных желез, начинается прогрессирование искривления грудного отдела позвоночника. Это также может быть связано с тугоподвижностью девушек или большими размерами молочных желез.
На рисунке представлено изображение кифоза и нормального позвоночника
Симптомы
Как правило, наличие кифоза позвоночника проявляется болями в спине, а также наличием выпуклости в грудном отделе. Другие общие симптомы включают в себя:
Другие общие симптомы включают в себя:
Осложненный кифоз может привести к боли, которая не снимается лекарствами, и проблемам с дыханием из-за чрезмерного давления.
Причины
К причинам кифоза относятся: травмы и аномалии развития, дегенеративные заболевания межпозвонковых дисков, воспалительные и инфекционные заболевания. Помимо вышеперечисленных причин, к развитию кифоза могут приводить и некоторые нервно-мышечные расстройства. К таким условиям относятся:
Постуральный кифоз
Эта форма является наиболее распространенной. Как следует из названия, эта форма кифоза связана с сутулостью, что приводит к округлению спины. Постоянное сутулость и ношение тяжелых рюкзаков приводят к растяжению мышц и связок, поддерживающих позвоночник, в результате чего у больных развивается постуральный кифоз. Среди девочек-подростков это расстройство встречается относительно чаще и развивается быстрее, чем у мальчиков. Степень поражения можно уменьшить специальным комплексом упражнений, а главное за счет прямой осанки. В некоторых случаях при ношении корсета кифоз может полностью исчезнуть.
Степень поражения можно уменьшить специальным комплексом упражнений, а главное за счет прямой осанки. В некоторых случаях при ношении корсета кифоз может полностью исчезнуть.
На рисунке показано правильное положение спины при сидении на стуле
Врожденный кифоз
Этот вид кифоза является наиболее редким. Он развивается в утробе матери и обнаруживается при рождении ребенка. При врожденном кифозе происходит сращение позвонков. Различают три формы врожденного кифоза:
На фото: аномалии позвонков, вызывающие врожденный кифоз, полупозвонки и нарушение сегментации позвоночника
У больных с врожденной формой кифоза могут быть также аномалии других систем органов. По этой причине врач советует клинические анализы для выявления аномалий систем органов. Лечение этого заболевания требует хирургического вмешательства, так как консервативное лечение не эффективно.
Лечение этого заболевания требует хирургического вмешательства, так как консервативное лечение не эффективно.
Болезнь Шейермана-Мау
Этот тип кифоза начинает развиваться в подростковом возрасте и назван датским рентгенологом, впервые описавшим его. Чаще всего диагностируется в возрасте 13-16 лет, особенно у девочек. Развитие искривления прекращается, когда прекращается рост. Пациенты с болезнью Шейермана-Мау могут быть выше своих сверстников. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются в высоте в передних отделах и приобретают клиновидную форму. Это происходит потому, что задняя часть позвонков растет быстрее передних, а сращение более 3-х позвонков приводит к кифозу с углом искривления более 40 градусов. Эта форма является наиболее тяжелой и может усугубляться с возрастом.
На рисунке изображены здоровый позвоночник и позвоночник с клиновидной деформацией
Больным с болезнью Шейерманна-Мау проводят лечение с помощью корсета и лечебной физкультуры.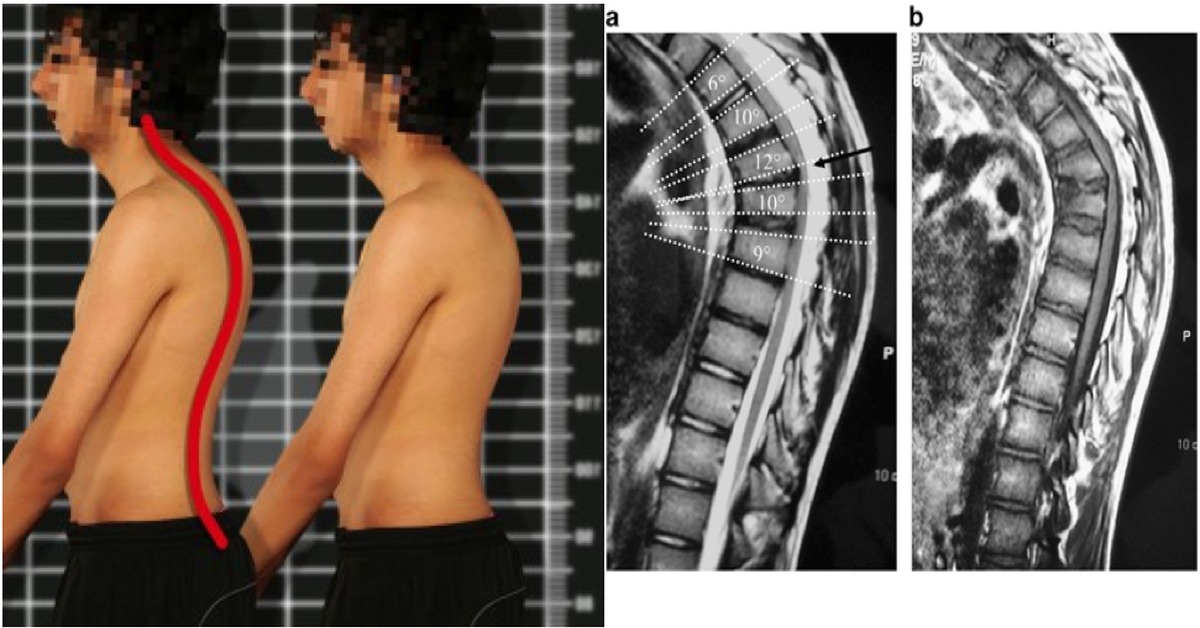 Но если больной жалуется на усиление болей и выявляется какой-то дефицит в нервно-мышечном аппарате, для лечения таких случаев требуется хирургическое вмешательство.
Но если больной жалуется на усиление болей и выявляется какой-то дефицит в нервно-мышечном аппарате, для лечения таких случаев требуется хирургическое вмешательство.
Анкилозирующий спондилоартрит
Спондилоартропатия – хроническое системное воспалительное ревматическое заболевание. Они разделены на пять групп:
Анкилозирующий спондилит , в отличие от других видов кифоза, поражает все отделы позвоночника (преимущественно грудной и поясничный отделы) и нарушает равновесие. В более тяжелых случаях могут поражаться и другие суставы тела. Впервые описан Владимиром Бехтеревым, в честь которого и назван.
Первыми симптомами этого заболевания являются боль и скованность, а также снижение гибкости из-за повышенной ригидности позвоночника. Заболевание сначала поражает крестцово-подвздошный сустав, затем распространяется на все отделы позвоночника, тазобедренные и коленные суставы. Болезнь Бехтерева со временем приводит к деформации физиологических изгибов позвоночника (шейный лордоз, грудной кифоз, поясничный лордоз). Через определенный промежуток времени шейный и поясничный лордоз выпрямляются за счет сращения тел позвонков, а грудной кифоз еще больше увеличивается в размерах, что приводит к затруднению движений. Во время движения боли у этих больных уменьшаются, но ночью эти боли усиливаются и могут разбудить больного.
Заболевание сначала поражает крестцово-подвздошный сустав, затем распространяется на все отделы позвоночника, тазобедренные и коленные суставы. Болезнь Бехтерева со временем приводит к деформации физиологических изгибов позвоночника (шейный лордоз, грудной кифоз, поясничный лордоз). Через определенный промежуток времени шейный и поясничный лордоз выпрямляются за счет сращения тел позвонков, а грудной кифоз еще больше увеличивается в размерах, что приводит к затруднению движений. Во время движения боли у этих больных уменьшаются, но ночью эти боли усиливаются и могут разбудить больного.
На рисунке показан позвоночник здорового человека и больного анкилозирующим спондилитом
Другие симптомы:
На рисунке представлены нормальная осанка и осанка больного анкилозирующим спондилоартритом
Этим пациентам рекомендуется медикаментозное лечение и физиотерапия.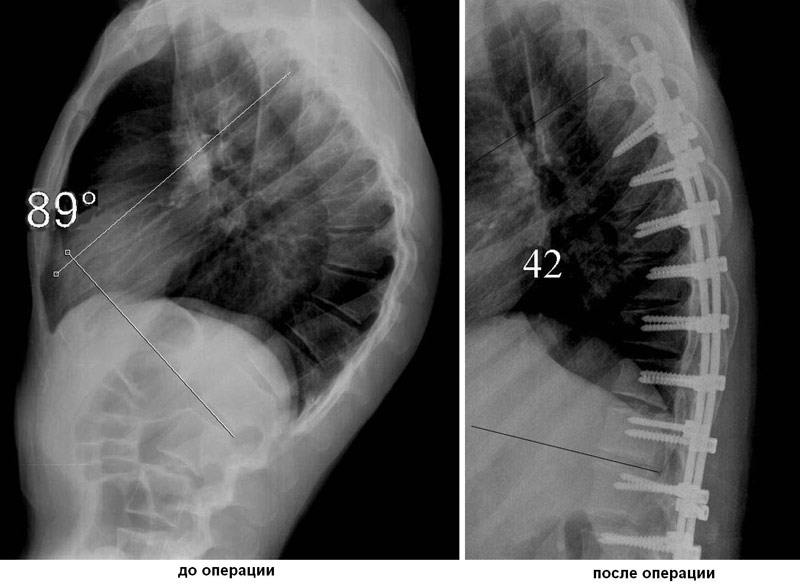 Однако при неэффективности консервативного лечения: неконтролируемом болевом синдроме, постоянном прогрессировании деформации позвоночника, а главное: при появлении нарушений дыхания необходимо провести оперативное лечение.
Однако при неэффективности консервативного лечения: неконтролируемом болевом синдроме, постоянном прогрессировании деформации позвоночника, а главное: при появлении нарушений дыхания необходимо провести оперативное лечение.
Нервно-мышечный кифоз
Этот вид кифоза развивается в результате заболеваний головного, спинного мозга и мышц. Деформация позвоночного столба при нервно-мышечном кифозе обусловлена ослаблением мышц, поддерживающих позвоночник. Другие состояния, вызывающие нервно-мышечный кифоз, включают:
Диагностика кифоза
Больным с болями в грудном и поясничном отделах позвоночника необходимо провести полное физикальное и неврологическое обследование со сбором семейного и личного анамнеза. После пальпации мышц, поддерживающих позвоночник, следует попросить больного наклониться вперед и осмотреть его спину сбоку. Выполняя определенные тесты, можно определить, есть ли у пациента нарушение равновесия. При обследовании больных с кифозом необходимо особое внимание уделять оценке неврологического статуса. Проводим оценку мышечной силы и чувствительности, рефлексов.
После пальпации мышц, поддерживающих позвоночник, следует попросить больного наклониться вперед и осмотреть его спину сбоку. Выполняя определенные тесты, можно определить, есть ли у пациента нарушение равновесия. При обследовании больных с кифозом необходимо особое внимание уделять оценке неврологического статуса. Проводим оценку мышечной силы и чувствительности, рефлексов.
Рентгенологическое исследование
Рентгенологическое исследование проводится для измерения угла кифоза, а также для получения информации о состоянии позвоночного столба. Делаются снимки в прямой и боковой проекциях, на основании которых врач выявляет возможные аномалии позвонков и измеряет угол кифоза. В норме угол кифоза в грудном отделе позвоночника колеблется от 25 до 40 градусов. Если угол кифоза превышает 40 градусов, диагноз 9.0255 гиперкифоз .
Пациентам, проходящим консервативное лечение, необходимо раз в несколько месяцев проходить рентгенографию, т.к. необходимо сравнивать снимки для уточнения величины (увеличения/уменьшения) угла искривления позвоночника.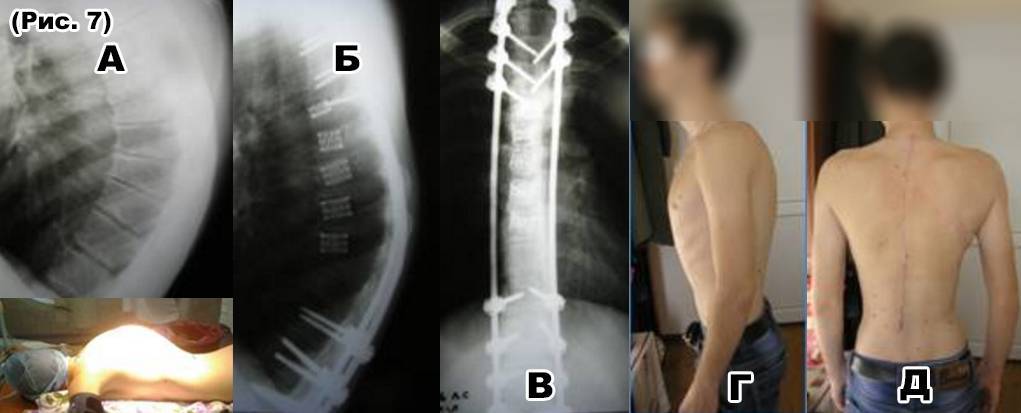
МРТ и КТ
Если при обследовании пациента выявляются сильная боль, мышечная и нервная дисфункция, необходимо провести МРТ (магнитно-резонансную томографию) или КТ (компьютерную томографию) для выяснения причины симптомов.
Как лечить кифоз?
Методы лечения гиперкифоза зависят от возраста больного, угла искривления и степени его прогрессирования, причины возникновения, болевого синдрома и других возможных симптомов.
Консервативное лечение и наблюдение
Если у больного диагностирован постуральный кифоз, наиболее часто встречающийся у подростков, необходимо прийти на контрольный осмотр через 3-6 мес для определения степени искривления (увеличение/уменьшение степень искривления). Кроме того, больному назначают лечебную физкультуру для укрепления мышц спины. Пациентам средней возрастной группы врач назначает определенные препараты для уменьшения болей в спине.
Корсет
Этот метод часто используется для лечения гиперкифоза. Это эффективный метод лечения пациентов подросткового возраста и тех, у кого угол кифоза прогрессирует. Целью использования корсета является, прежде всего, предотвращение увеличения угла кифоза в период ускоренного роста и, во вторую очередь, поддержание контроля.
Это эффективный метод лечения пациентов подросткового возраста и тех, у кого угол кифоза прогрессирует. Целью использования корсета является, прежде всего, предотвращение увеличения угла кифоза в период ускоренного роста и, во вторую очередь, поддержание контроля.
Бретельки для кифоза изготавливаются по индивидуальному заказу. Корсеты (TLSO или бостон) изготавливаются по рецепту врача. Это делается с целью оказания давления на определенные области позвоночника. Корсет можно носить под одеждой, а также он подходит для занятий спортом и других занятий. Его нужно носить по 16 часов в день, но такое лечение не подходит для пациентов среднего возраста.
Хирургическое лечение
К хирургическому лечению прибегают при неэффективности консервативных методов лечения. Хирургический метод выбирают в зависимости от возраста больного, причины кифоза, степени и прогрессирования искривления. Существует 3 метода хирургического лечения.
Остеотомия Смита-Петерсона (клиновидная остеотомия задней колонны с раскрытием передней колонны)
После установки транспедикулярных винтов выполняется остеотомия задних элементов.

 и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: есть рутинное использование магнитно-резонансной томографии, необходимой для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018
и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: есть рутинное использование магнитно-резонансной томографии, необходимой для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018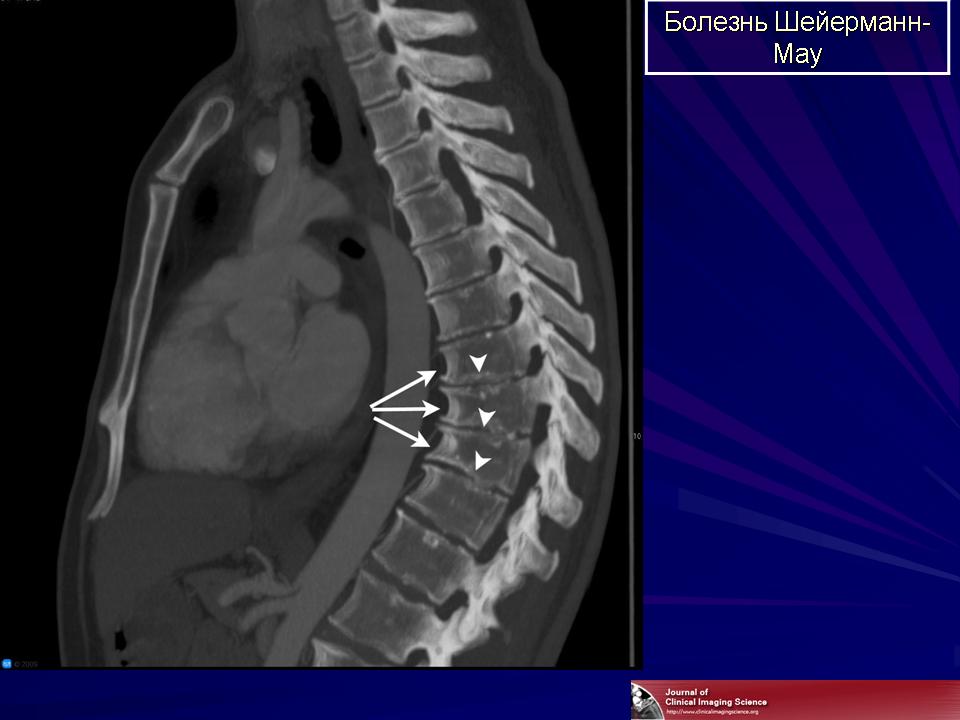 Мир J Радиол. 8(11):895-901, 2016
Мир J Радиол. 8(11):895-901, 2016 Акта Ортоп. 82(5):602-5, 2011
Акта Ортоп. 82(5):602-5, 2011 J Am Acad Orthop Surg. 6(1):36-43, 1998
J Am Acad Orthop Surg. 6(1):36-43, 1998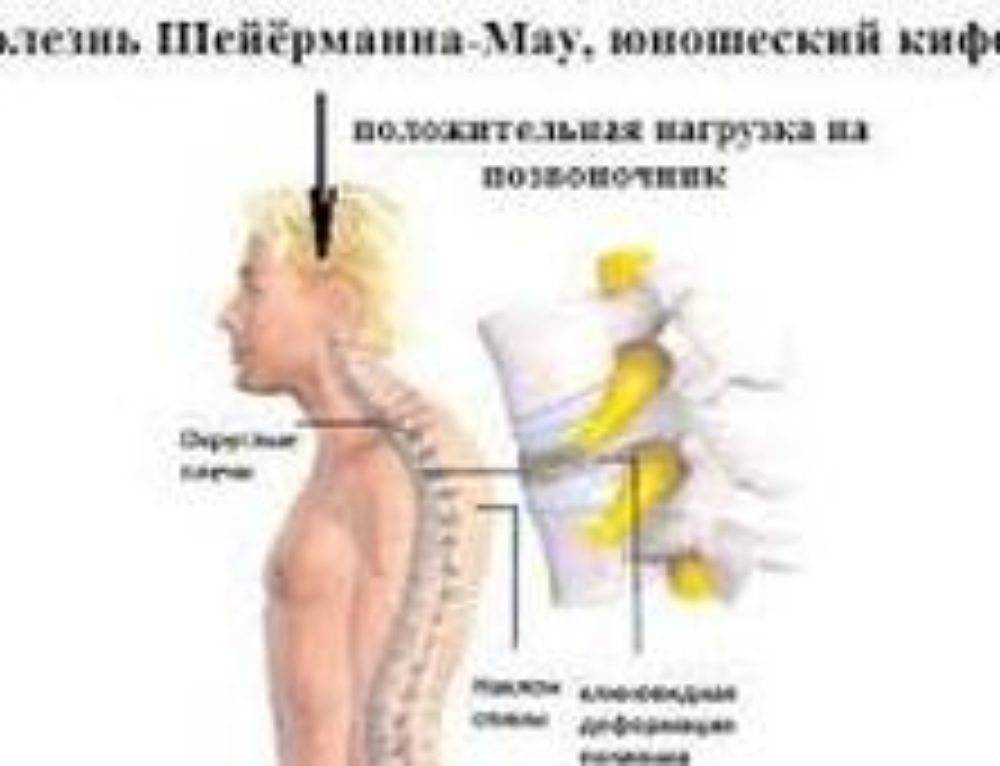 26(6):400-3, 1989
26(6):400-3, 1989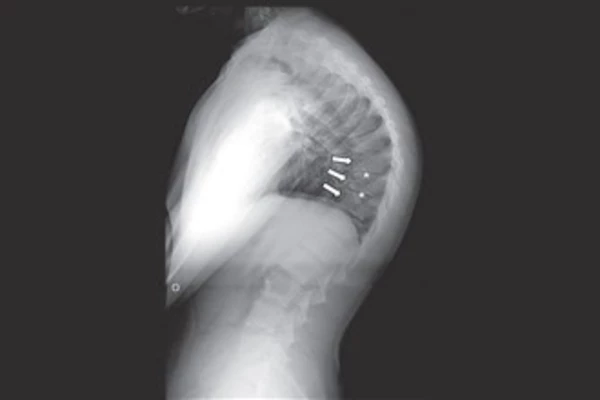 и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: рутинное использование магнитно-резонансной томографии необходимо для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018
и др.: Внутриспинальные аномалии у лиц с кифозом Шейерманна: рутинное использование магнитно-резонансной томографии необходимо для предоперационной оценки? Asian Spine J. 12(4):697-702, 2018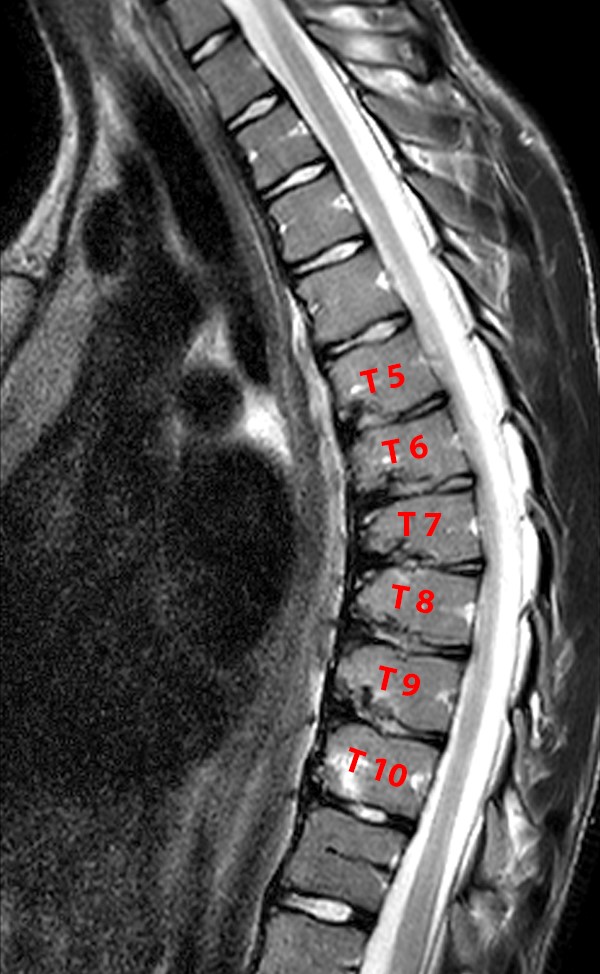 Мир J Радиол. 8(11):895-901, 2016
Мир J Радиол. 8(11):895-901, 2016 Акта Ортоп. 82(5):602-5, 2011
Акта Ортоп. 82(5):602-5, 2011 J Am Acad Orthop Surg. 6(1):36-43, 1998
J Am Acad Orthop Surg. 6(1):36-43, 1998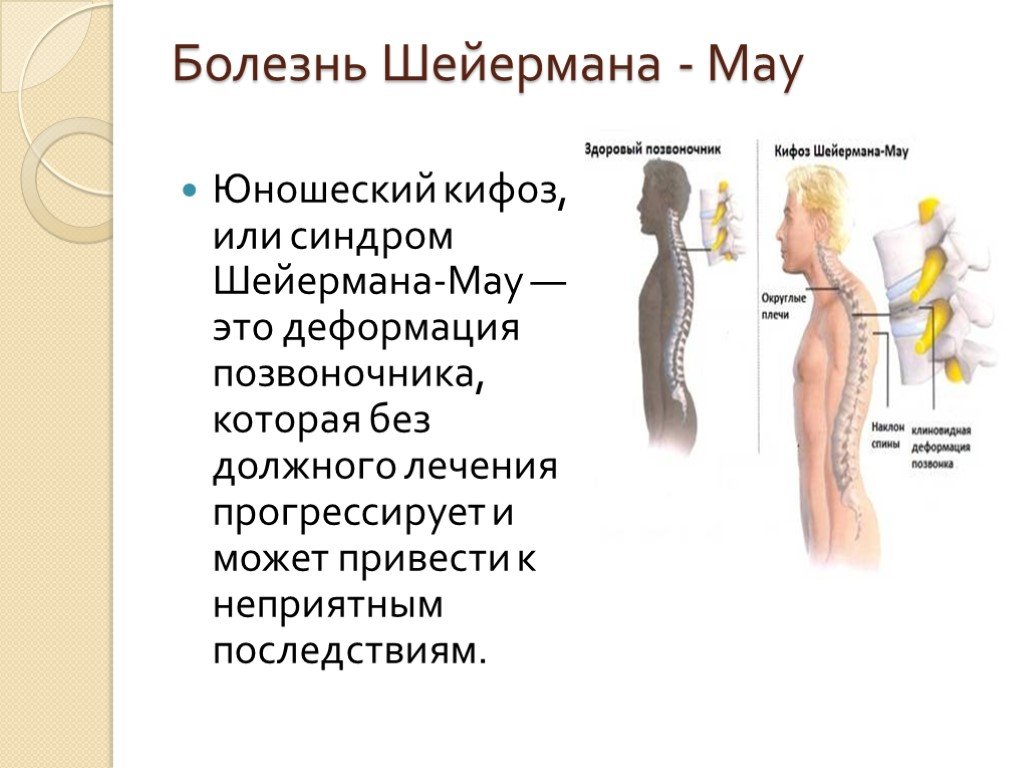 26(6):400-3, 1989
26(6):400-3, 1989