Как срастается перелом? — гимнастика: упражнения и инвентарь
Перелом — это полное или частичное нарушение целостности кости. Мы уже писали о том, какие бывают виды перелома, а сегодня расскажем о процессе заживления.
Его можно разделить на три стадии:
- Воспаление. Начинается сразу после травмы и длится несколько дней. В костномозговом канале есть сосуды. В результате их повреждения формируется гематома. Она способствует миграции лейкоцитов, которые участвуют в процессе регенерации тканей. На данном этапе необходимо зафиксировать фрагменты кости. Для этого накладывают гипсовые или иные повязки.
- Формирование костной мозоли. Со временем отёк уменьшается, гематома замещается грануляционной тканью, которая способствует регенерации. Примерно через 2-3 недели после перелома образуется костная мозоль. Она соединяет костные отломки. Поначалу мозоль мягкая, но постепенно твердеет.

- Ремоделирование. Эта стадия длится несколько месяцев. Кость постепенно принимает свою первоначальную форму, в повреждённой области улучшается кровообращение.
Как долго срастаются кости?
Заживление костей — сложный процесс. Скорость регенерации зависит от многих факторов:
- общего состояния здоровья;
- наличия заболеваний опорно-двигательного аппарата;
- возраста пациента;
- типа перелома и кости;
- образа жизни и вредных привычек;
- переломов и других травм в прошлом;
- питания пациента;
- методов лечения.
В среднем кости срастаются через 6-8 недель после перелома.
Что способствует заживлению?
- Иммобилизация повреждённой конечности.
 Следует отказаться от физических нагрузок на период лечения.
Следует отказаться от физических нагрузок на период лечения. - Правильное питание. Обогатите рацион продуктами, которые богаты витаминами и минералами, необходимыми для здоровья костей.
- Упражнения. Как только кость полностью заживёт, врач разработает программу упражнений для восстановления силы, выносливости и равновесия.
Людям, страдающим диабетом, необходимо следить за своим состоянием. Повышенный уровень сахара в крови негативно влияет на формирование костной ткани.
Что может помешать заживлению?
- Пожилой возраст. По мере старения костная ткань становится более хрупкой и медленнее восстанавливается.
- Курение и алкоголь. Они замедляют процесс формирования кости. Никотин также сужает кровеносные сосуды. В результате кровь не поставляет в повреждённую конечность достаточно полезных элементов.

- Хронические заболевания. Диабет, гормональные нарушения и сердечно-сосудистые заболевания могут негативно сказаться на процессе регенерации.
Перелом — это довольно распространённая травма, однако к её лечению следует подойти серьёзно. Следуйте рекомендациям врача, откажитесь от вредных привычек и правильно питайтесь. Это снизит риск осложнений и поможет ускорить заживление.
Источник
Сколько срастается перелом: этапы и сроки заживления костей
Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
У людей пожилого возраста срок срастания костной ткани значительно больше по причине недостаточного количества кальция в организме и возрастных изменений, которые затягивают процесс восстановления всего организма.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
-
Катаболизм структур ткани и клеточной инфильтрации.
 Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы. -
Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
-
Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
-
Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.

Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
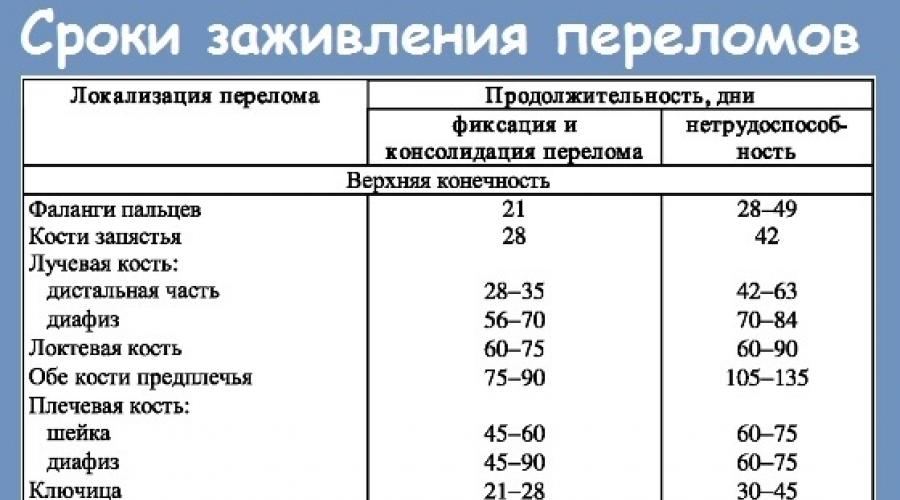
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
-
фаланги пальцев — 22 дня;
-
кости запястья — 29 дней;
-
лучевая кость — 29-36 дней;
-
локтевая кость — 61-76 дней;
-
кости предплечья — 70-85 дней;
-
плечевая кость — 42-59 дней.

-
пяточная кость — 35-42 дня;
-
плюсневая кость — 21-42 дня;
-
лодыжка — 45-60 дней;
-
надколенник — 30 дней;
-
бедренная кость — 60-120 дней;
-
кости таза — 30 дней.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение.
Самые частые переломы у детей:
-
Полные. Кость в таких случаях разъединяется на несколько частей.
-
Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
-
Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
-
Пластический изгиб.
 Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Первая помощь при переломе
Большую роль на скорость сращивания сломанных костей влияет оказание первой помощи при переломах. Если это открытый перелом, очень важно чтобы в рану не попала инфекция, чтобы избежать воспаления и нагноений на этом участке. Поэтому поврежденный участок нужно обеззаразить, для этого окружности ранения стоит обработать антисептиком, и накрыть стерильной салфеткой до приезда команды медиков.
Чтобы транспортировать в медицинское заведение пострадавшего, необходимо организовать иммобилизацию конечности. Используют для выполнения задачи подручные средства – фанеру, плоские доски, ветви деревьев, которые тканью либо бинтом закрепляют к поврежденной конечности. Если у человека наблюдается травма позвоночника, то для транспортировки используются твердые носилки, либо подручные средства, например плоские доски, на которые нужно аккуратно уложить больного.
Сроки консолидации переломов напрямую зависят от оказания первой помощи и скорой транспортировке потерпевшего в больницу.
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
- Первичное сращивание. Если кости надежно соединены, наращивание костной мозоли на сломанном участке не нужно, перелом сращивается легко и с хорошим кровообращением.
- Вторичное сращивание. В этом случае необходимо нарастить костную мозоль, из-за активного движения костных отломков.
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
- Первая стадия заключается в образовании сгустка, образующегося из крови, окружающей поврежденный участок. Спустя некоторое время они трансформируются в новую ткань для строения кости. Такой сгусток образуется в течение нескольких дней после получения травмы.

- На второй стадии этот сгусток наполняется клетками остеобластами и остеокластами. Они очень сильно сопутствуют заживлению и восстановлению. Заполняя сгусток вокруг перелома, они сглаживают и выравниваются костные обломки, после чего создается гранулярный мост. Именно он будет удерживать края кости, для предотвращения смещения.
- Третья стадия характеризуется появлением костной мозоли. Через несколько недель (2-3) от получения травмы, гранулярный мост превращается в костную ткань. В этот промежуток времени она еще очень хрупкая, и отличается от обыкновенной костной ткани. Этот участок и называется костной мозолью. Чтобы он не повредился, важно чтобы перелом был надежно иммобилизован.
- В период четвертой стадии происходит полное сращивание перелома. Спустя определенное время после происшествия, в зависимости от его тяжести и участка (3-10 недель), на этом месте полностью нормализуется кровообращение, что способствует укреплению кости. Ткань восстанавливается немного дольше (6-12 месяцев).

По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
-
Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).

-
Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
-
Наличие сопутствующих заболеваний, протекающих в хронической стадии, а также воспалительных процессов. Любые патологические процессы в организме значительно затягивают срок восстановления после перелома.
-
Наличие избыточной массы тела негативно влияет на процесс заживления костной ткани.
-
Нарушение метаболизма.
-
Несоблюдение сроков ношения гипсовой повязки. Многие случаи слишком долгого срастания костной ткани связаны с тем, что человек не хочет долго ходить в гипсе, снимает его раньше срока, установленного врачом. Срастающийся участок кости находится под давлением, происходит смещение.
Как быстро срастаются кости, зависит и от такого фактора, как необходимость установки импланта. Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Как ускорить срастание костей?
Чтобы процесс восстановления кости происходил быстрее, следует получить адекватное лечение, обеспечить пациенту правильное питание, прием витаминных комплексов, обогащенных кальцием, витамином D. Источником последнего компонента являются куриный желток и солнечные лучи.
Процесс срастания костей после перелома, не в последнюю очередь зависит от количества кальция в организме («строительного» минерального элемента для костной ткани). Для повышения концентрации данного элемента в организме пациенту назначаются специальные медицинские препараты. В обязательном порядке корректируется питание, основу рациона должны составлять молочные продукты.
Пациентам с повреждением костей рекомендована физическая активность уже через несколько суток после травмы.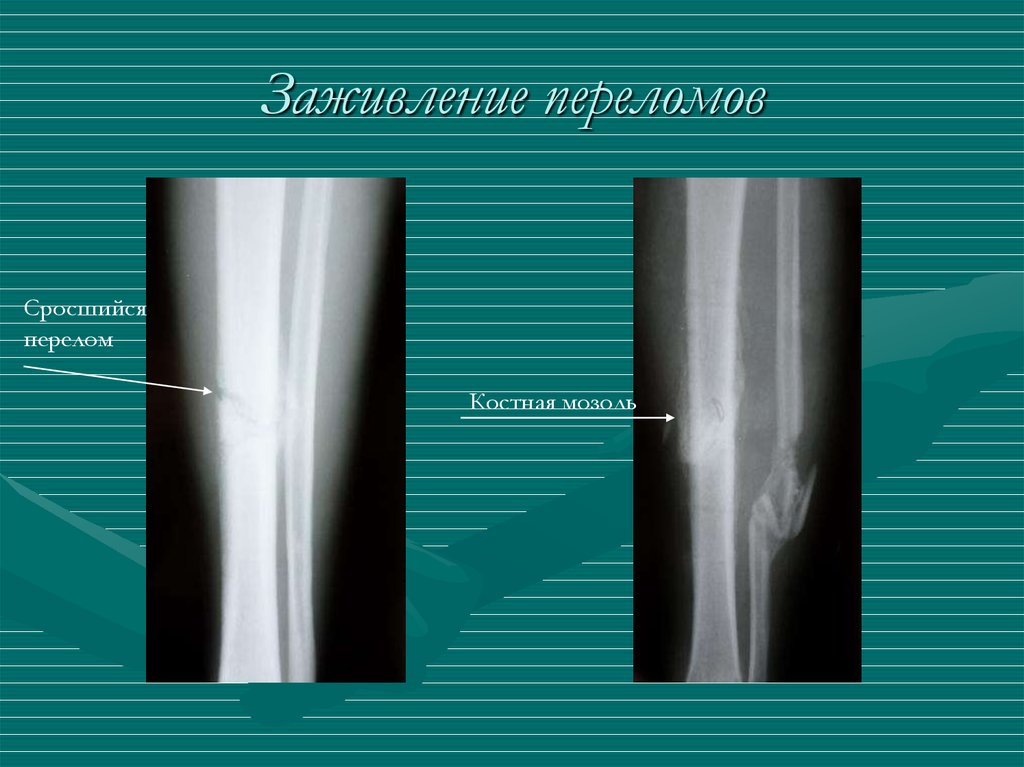 Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
В то время, когда наложен гипс, нагрузка дается для профилактики застойных процессов. Выполняются следующие упражнения:
-
идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
-
упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
-
статические упражнения для поддержания тонуса;
-
упражнения для противоположной конечности.
Тщательное выполнение всех этих пунктов обязательно ускорит процесс восстановления, а кость срастется быстро и правильно.
Обзор лечения переломов — StatPearls
Книжная полка NCBI. Служба Национальной медицинской библиотеки, Национальных институтов здоровья.
Служба Национальной медицинской библиотеки, Национальных институтов здоровья.
StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.
StatPearls [Интернет].
Показать подробности
Критерий поиска
Джонатон Р. Шин; Вишну В. Гарла.
Информация об авторе и организациях
Последнее обновление: 8 мая 2022 г.
Определение/Введение
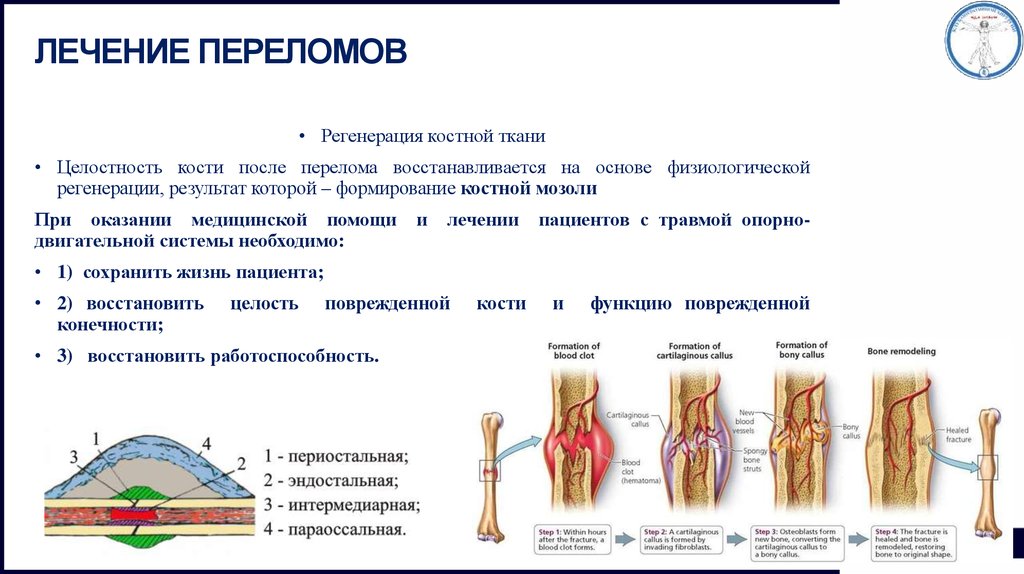
Перелом представляет собой нарушение структурной непрерывности кортикального слоя кости со степенью повреждения окружающих мягких тканей. После перелома начинается вторичное заживление, которое состоит из четырех этапов:
Образование гематомы
Физокартилагиновая каллус формация
Формирование Бони
 В этой статье мы рассмотрим каждый из этих шагов по порядку и подробно, а затем коснемся первичного заживления, факторов, влияющих на заживление переломов, и методов стимуляции заживления переломов.[1][2]
В этой статье мы рассмотрим каждый из этих шагов по порядку и подробно, а затем коснемся первичного заживления, факторов, влияющих на заживление переломов, и методов стимуляции заживления переломов.[1][2]Вопросы, вызывающие озабоченность
Механизм заживления переломов представляет собой сложный и плавный процесс. Этот процесс можно разбить на четыре этапа. Однако эти стадии во многом пересекаются.
Формирование гематомы (Дни 1–5)
Эта стадия начинается сразу после перелома. Кровеносные сосуды, питающие кость и надкостницу, разрываются во время перелома, в результате чего вокруг места перелома образуется гематома. Гематома сгущается и образует временный каркас для последующего заживления. Повреждение кости приводит к секреции провоспалительных цитокинов, таких как фактор некроза опухоли-альфа (TNF-α), костные морфогенетические белки (BMP) и интерлейкины (IL-1, IL-6, IL-11, IL-23). ). Эти цитокины действуют, чтобы стимулировать основную клеточную биологию в этом месте, привлекая макрофаги, моноциты и лимфоциты. Эти клетки действуют вместе, чтобы удалить поврежденную, некротизированную ткань и секретировать цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление в этом месте.
Эти клетки действуют вместе, чтобы удалить поврежденную, некротизированную ткань и секретировать цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление в этом месте.
Формирование волокнистой хрящевой мозоли (Дни 5–11)
Высвобождение VEGF приводит к ангиогенезу в этом месте, и внутри гематомы начинает развиваться богатая фибрином грануляционная ткань. Дальнейшие мезенхимальные стволовые клетки рекрутируются в эту область и начинают дифференцироваться (управляемые BMP) в фибробласты, хондробласты и остеобласты. В результате начинается хондрогенез, закладывая богатую коллагеном волокнисто-хрящевую сеть, охватывающую концы перелома, с окружающим гиалиновым хрящевым рукавом. В то же время, примыкающий к надкостничным слоям, откладывается слой переплетенной кости остеопрогениторными клетками.
Формирование костной мозоли (дни с 11 по 28)
Хрящевая мозоль начинает подвергаться эндохондральной оссификации. RANK-L экспрессируется, стимулируя дальнейшую дифференцировку хондробластов, хондрокластов, остеобластов и остеокластов. В результате хрящевая мозоль рассасывается и начинает обызвествляться. Поднадкостнично продолжает откладываться переплетенная кость. Новообразованные кровеносные сосуды продолжают пролиферировать, обеспечивая дальнейшую миграцию мезенхимальных стволовых клеток. В конце этой фазы образуется твердая кальцифицированная костная мозоль незрелой кости.
В результате хрящевая мозоль рассасывается и начинает обызвествляться. Поднадкостнично продолжает откладываться переплетенная кость. Новообразованные кровеносные сосуды продолжают пролиферировать, обеспечивая дальнейшую миграцию мезенхимальных стволовых клеток. В конце этой фазы образуется твердая кальцифицированная костная мозоль незрелой кости.
Ремоделирование кости (с 18 дня, длительность от месяцев до лет)
В связи с продолжающейся миграцией остеобластов и остеокластов твердая мозоль подвергается повторному ремоделированию, называемому «связанное ремоделирование». Это «сопряженное ремоделирование» представляет собой баланс резорбции остеокластами и формирования новой кости остеобластами. Центр мозоли в конечном итоге замещается компактной костью, а края мозоли замещаются пластинчатой костью. Наряду с этими изменениями происходит существенное ремоделирование сосудистой сети. Процесс ремоделирования кости длится много месяцев, что в конечном итоге приводит к регенерации нормальной структуры кости. [3][4][5][6]
[3][4][5][6]
Важным моментом для расширения является эндохондральная оссификация – это название, данное процессу преобразования хряща в кость. Как описано выше, это происходит во время образования костной мозоли, в которой новообразованная хрящевая мозоль, богатая коллагеном, замещается незрелой костью. Этот процесс также является ключом к образованию длинных костей у плода, у которых костный скелет заменяет модель гиалинового хряща. Второй тип окостенения встречается и у плода; это внутримембранозная оссификация; это процесс, при котором мезенхимальная ткань (примитивная соединительная ткань) превращается непосредственно в кость, без промежуточного хряща. Этот процесс происходит в плоских костях черепа.[7]
Клиническое значение
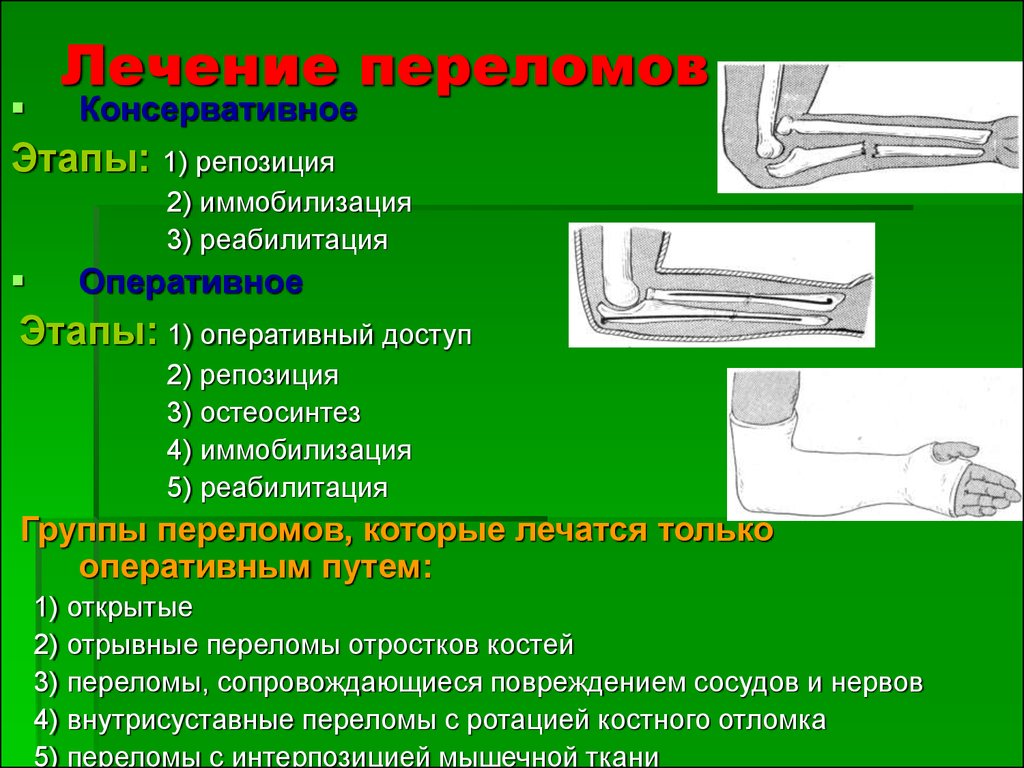
Первичное заживление кости представляет собой восстановление кортикального слоя без образования костной мозоли. Это происходит, если перелом адекватно «зафиксирован» посредством репозиции, иммобилизации и реабилитации. Вторичное заживление кости, как описано выше, происходит за счет образования костной мозоли и последующего ремоделирования.
Путем репозиции и фиксации врач сближает два конца перелома, что приводит к минимальному образованию грануляционной ткани и костной мозоли. «Режущие конусы» остеокластов пересекают место перелома к резорбированной поврежденной кости, а «формирующие зоны» остеобластов откладывают новую кость.[5][8]
Вправление и фиксация переломов могут быть открытыми или закрытыми. Если лечение проводится как закрытое, это происходит без необходимости делать разрез на коже. Открытый относится к необходимости или выбору вскрытия кожи с помощью хирургического разреза. Если картина перелома кажется стабильной, то наиболее подходящий метод закрыт. Вариантами для этого могут быть использование гипсовой повязки (например, гипса), корсета или шины. Открытое вправление, как правило, является предпочтительным при нестабильных переломах и обычно используется вместе с внутренней фиксацией — отсюда и термин ORIF. Внутренняя фиксация включает использование хирургических имплантатов, чтобы удерживать два конца перелома близко друг к другу.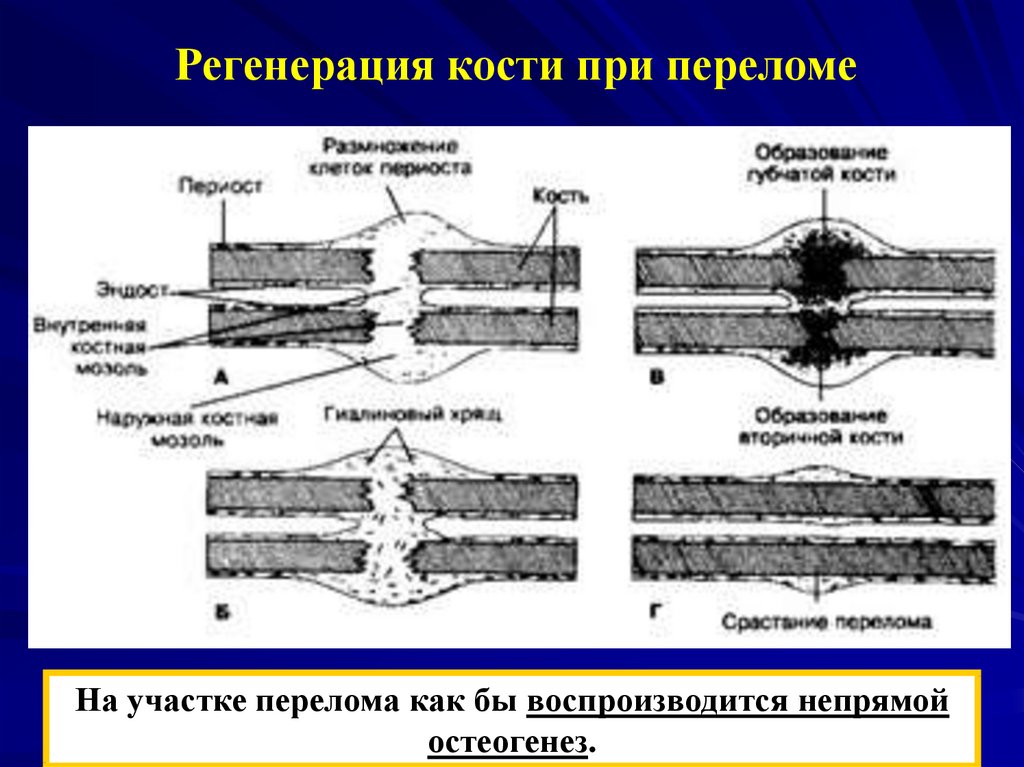 Обычно используемые методы внутренней фиксации включают пластины, винты, проволоку и интрамедуллярные гвозди. Последний метод внешней фиксации также является вариантом, и он включает в себя размещение штифтов через кожу, которые затем удерживаются на месте с помощью внешнего «каркаса». Этот метод, как правило, используется при сложных переломах и может служить временным вариантом перед внутренней фиксацией [9].]
Обычно используемые методы внутренней фиксации включают пластины, винты, проволоку и интрамедуллярные гвозди. Последний метод внешней фиксации также является вариантом, и он включает в себя размещение штифтов через кожу, которые затем удерживаются на месте с помощью внешнего «каркаса». Этот метод, как правило, используется при сложных переломах и может служить временным вариантом перед внутренней фиксацией [9].]
Заживление переломов зависит от множества факторов, которые можно разделить на локальные и системные.
Местные факторы
Характеристики перелома — чрезмерное смещение, смещение, обширное повреждение и защемление мягких тканей концами перелома могут привести к замедленному сращению или несращению
Инфекция — может привести к плохому заживлению и замедленному сращению или несращению.
Кровоснабжение — снижение кровоснабжения места перелома может привести к задержке или несращению сустава.
Системные факторы (присутствие любого из этих факторов предрасположено к плохому заживлению)
Advanced Age
Ожирение
M -Anemia
9003.Прием стероидов
Недоедание
Курение
 и менопауза
и менопаузаПереломы имеют значительную смертность и заболеваемость; поэтому для хороших результатов необходим межпрофессиональный подход.[10][11][12]
Существует несколько методов, которые межпрофессиональная команда может использовать для улучшения/стимулирования заживления переломов, в том числе:
Пищевые добавки – кальций, белок, витамины С и D
Костные стимуляторы – электрические, электромагнитные, и УЗИ. Текущая эффективность этих методов пока сомнительна, и эта область требует дальнейших исследований.
Костный трансплантат — включает использование кости, чтобы помочь создать каркас для вновь формирующейся кости. Этот трансплантат может быть взят от тела пациента (аутотрансплантат) или от умершего донора (аллотрансплантат).[13][14]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Ссылки
- 1.
Morgan EF, De Giacomo A, Gerstenfeld LC. Обзор скелетного восстановления (заживление переломов и его оценка). Методы Мол Биол. 2014;1130:13-31. [Бесплатная статья PMC: PMC4466121] [PubMed: 24482162]
- 2.
Einhorn TA, Gerstenfeld LC. Заживление переломов: механизмы и вмешательства. Нат Рев Ревматол. 2015 янв; 11(1):45-54. [Бесплатная статья PMC: PMC4464690] [PubMed: 25266456]
- 3.
Гиази М.С., Чен Дж., Вазири А., Родригес Э.К., Назарян А. Заживление переломов костей в механобиологическом моделировании: обзор принципов и методов. Bone Rep. 2017 Jun; 6: 87-100. [Бесплатная статья PMC: PMC5365304] [PubMed: 28377988]
- 4.
Костенюк П., Мирза FM. Физиология заживления переломов и поиск методов лечения замедленного заживления и несращения. J Ортоп Res. 2017 фев; 35 (2): 213-223. [Бесплатная статья PMC: PMC6120140] [PubMed: 27743449]
- 5.

Марселл Р., Эйнхорн Т.А. Биология заживления переломов. Рана. 2011 июнь; 42 (6): 551-5. [Бесплатная статья PMC: PMC3105171] [PubMed: 21489527]
- 6.
Frost HM. Биология заживления переломов. Обзор для клиницистов. Часть II. Clin Orthop Relat Relat Res. 1989 ноябрь; (248): 294-309. [PubMed: 2680203]
- 7.
Берендсен А.Д., Олсен Б.Р. Развитие костей. Кость. 2015 ноябрь;80:14-18. [Бесплатная статья PMC: PMC4602167] [PubMed: 26453494]
- 8.
Аль-Рашид М., Хан В., Вемулапалли К. Принципы фиксации переломов в ортопедической травматологии. J Perioper Pract. 2010 март; 20(3):113-7. [PubMed: 20642241]
- 9.
Фрагомен А.Т., Розбруч СР. Механика внешней фиксации. HSS J. 2007 Feb; 3(1):13-29. [Бесплатная статья PMC: PMC2504087] [PubMed: 18751766]
- 10.
Karpouzos A, Diamantis E, Farmaki P, Savvanis S, Troupis T. Пищевые аспекты здоровья костей и заживления переломов.
 Дж Остеопорос. 2017;2017:4218472. [Бесплатная статья PMC: PMC5804294] [PubMed: 29464131]
Дж Остеопорос. 2017;2017:4218472. [Бесплатная статья PMC: PMC5804294] [PubMed: 29464131]- 11.
Cruess RL, Dumont J. Заживление переломов. Может J Surg. 1975 г., сен; 18 (5): 403–413. [PubMed: 1175109]
- 12.
Бишоп Дж.А., Паланка А.А., Беллино М.Дж., Ловенберг Д.В. Оценка заживления скомпрометированного перелома. J Am Acad Orthop Surg. 2012 май; 20(5):273-82. [PubMed: 22553099]
- 13.
Виктория Г., Петрисор Б., Дрю Б., Дик Д. Костная стимуляция для заживления переломов: что за суета? Индийский Дж. Ортоп. 2009 г.Апр; 43(2):117-20. [Бесплатная статья PMC: PMC2762251] [PubMed: 19838359]
- 14.
Маркс RE. Заживление костей и костных трансплантатов. Oral Maxillofac Surg Clin North Am. 2007 Nov;19(4):455-66, v. [PubMed: 18088897]
Copyright © 2022, StatPearls Publishing LLC.
Эта книга распространяется на условиях Creative Commons Attribution-NonCommercial-NoDerivatives 4. 0 International (CC BY-NC-ND 4.0)
(
http://creativecommons.org/licenses/by-nc-nd/4.0/
), что позволяет другим распространять произведение при условии, что статья не изменена и не используется в коммерческих целях. Вам не требуется получать разрешение на распространение этой статьи при условии, что вы указываете автора и журнал.
0 International (CC BY-NC-ND 4.0)
(
http://creativecommons.org/licenses/by-nc-nd/4.0/
), что позволяет другим распространять произведение при условии, что статья не изменена и не используется в коммерческих целях. Вам не требуется получать разрешение на распространение этой статьи при условии, что вы указываете автора и журнал.
ID книжной полки: NBK551678PMID: 31869142
Обзор лечения переломов — StatPearls
Книжная полка NCBI. Служба Национальной медицинской библиотеки, Национальных институтов здоровья.
StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.
StatPearls [Интернет].
Показать подробности
Критерий поиска
Джонатон Р. Шин; Вишну В. Гарла.
Информация об авторе и организациях
Последнее обновление: 8 мая 2022 г.
Определение/Введение
Перелом – это нарушение структурной непрерывности кортикального слоя кости со степенью повреждения окружающих мягких тканей. После перелома начинается вторичное заживление, которое состоит из четырех этапов:
После перелома начинается вторичное заживление, которое состоит из четырех этапов:
Образование гематомы
Физокартилагиновая каллус формация
Формирование Бони
Вопросы, вызывающие озабоченность
Механизм заживления переломов представляет собой сложный и плавный процесс. Этот процесс можно разбить на четыре этапа. Однако эти стадии во многом пересекаются.
Формирование гематомы (Дни 1–5)
Эта стадия начинается сразу после перелома. Кровеносные сосуды, питающие кость и надкостницу, разрываются во время перелома, в результате чего вокруг места перелома образуется гематома. Гематома сгущается и образует временный каркас для последующего заживления. Повреждение кости приводит к секреции провоспалительных цитокинов, таких как фактор некроза опухоли-альфа (TNF-α), костные морфогенетические белки (BMP) и интерлейкины (IL-1, IL-6, IL-11, IL-23). ). Эти цитокины действуют, чтобы стимулировать основную клеточную биологию в этом месте, привлекая макрофаги, моноциты и лимфоциты. Эти клетки действуют вместе, чтобы удалить поврежденную, некротизированную ткань и секретировать цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление в этом месте.
Гематома сгущается и образует временный каркас для последующего заживления. Повреждение кости приводит к секреции провоспалительных цитокинов, таких как фактор некроза опухоли-альфа (TNF-α), костные морфогенетические белки (BMP) и интерлейкины (IL-1, IL-6, IL-11, IL-23). ). Эти цитокины действуют, чтобы стимулировать основную клеточную биологию в этом месте, привлекая макрофаги, моноциты и лимфоциты. Эти клетки действуют вместе, чтобы удалить поврежденную, некротизированную ткань и секретировать цитокины, такие как фактор роста эндотелия сосудов (VEGF), чтобы стимулировать заживление в этом месте.
Формирование волокнистой хрящевой мозоли (Дни 5–11)
Высвобождение VEGF приводит к ангиогенезу в этом месте, и внутри гематомы начинает развиваться богатая фибрином грануляционная ткань. Дальнейшие мезенхимальные стволовые клетки рекрутируются в эту область и начинают дифференцироваться (управляемые BMP) в фибробласты, хондробласты и остеобласты. В результате начинается хондрогенез, закладывая богатую коллагеном волокнисто-хрящевую сеть, охватывающую концы перелома, с окружающим гиалиновым хрящевым рукавом.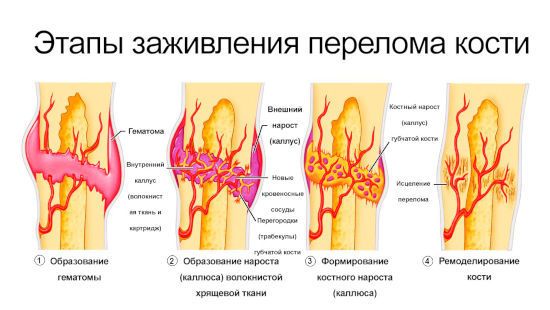 В то же время, примыкающий к надкостничным слоям, откладывается слой переплетенной кости остеопрогениторными клетками.
В то же время, примыкающий к надкостничным слоям, откладывается слой переплетенной кости остеопрогениторными клетками.
Формирование костной мозоли (дни с 11 по 28)
Хрящевая мозоль начинает подвергаться эндохондральной оссификации. RANK-L экспрессируется, стимулируя дальнейшую дифференцировку хондробластов, хондрокластов, остеобластов и остеокластов. В результате хрящевая мозоль рассасывается и начинает обызвествляться. Поднадкостнично продолжает откладываться переплетенная кость. Новообразованные кровеносные сосуды продолжают пролиферировать, обеспечивая дальнейшую миграцию мезенхимальных стволовых клеток. В конце этой фазы образуется твердая кальцифицированная костная мозоль незрелой кости.
Ремоделирование кости (с 18 дня, длительность от месяцев до лет)
В связи с продолжающейся миграцией остеобластов и остеокластов твердая мозоль подвергается повторному ремоделированию, называемому «связанное ремоделирование». Это «сопряженное ремоделирование» представляет собой баланс резорбции остеокластами и формирования новой кости остеобластами. Центр мозоли в конечном итоге замещается компактной костью, а края мозоли замещаются пластинчатой костью. Наряду с этими изменениями происходит существенное ремоделирование сосудистой сети. Процесс ремоделирования кости длится много месяцев, что в конечном итоге приводит к регенерации нормальной структуры кости.[3][4][5][6]
Центр мозоли в конечном итоге замещается компактной костью, а края мозоли замещаются пластинчатой костью. Наряду с этими изменениями происходит существенное ремоделирование сосудистой сети. Процесс ремоделирования кости длится много месяцев, что в конечном итоге приводит к регенерации нормальной структуры кости.[3][4][5][6]
Важным моментом для расширения является эндохондральная оссификация – это название, данное процессу преобразования хряща в кость. Как описано выше, это происходит во время образования костной мозоли, в которой новообразованная хрящевая мозоль, богатая коллагеном, замещается незрелой костью. Этот процесс также является ключом к образованию длинных костей у плода, у которых костный скелет заменяет модель гиалинового хряща. Второй тип окостенения встречается и у плода; это внутримембранозная оссификация; это процесс, при котором мезенхимальная ткань (примитивная соединительная ткань) превращается непосредственно в кость, без промежуточного хряща. Этот процесс происходит в плоских костях черепа.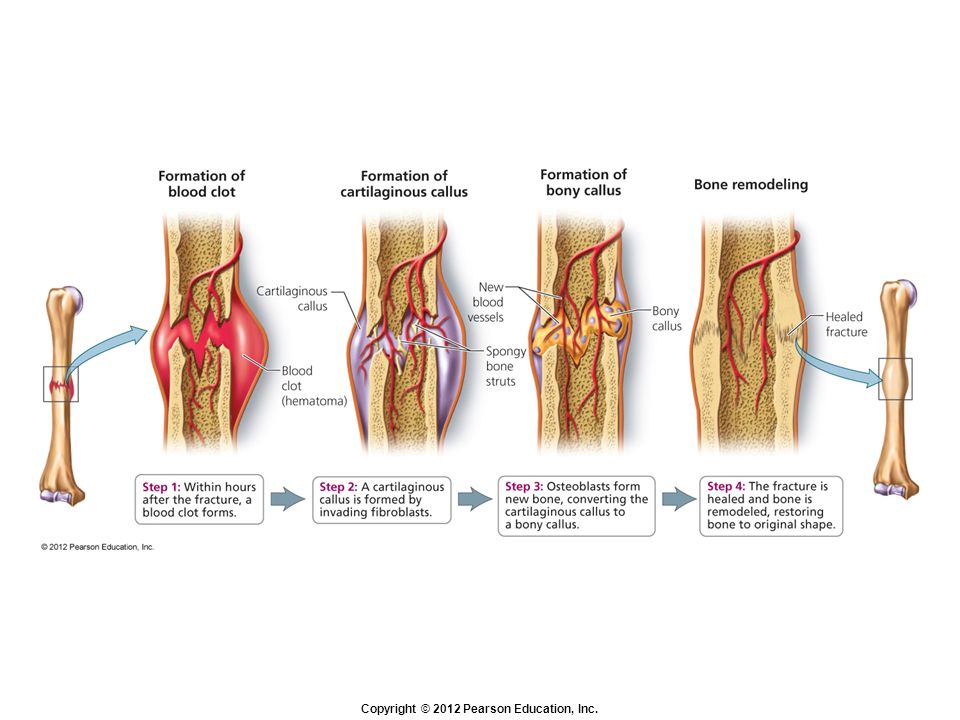 [7]
[7]
Клиническое значение
Первичное заживление кости представляет собой восстановление кортикального слоя без образования костной мозоли. Это происходит, если перелом адекватно «зафиксирован» посредством репозиции, иммобилизации и реабилитации. Вторичное заживление кости, как описано выше, происходит за счет образования костной мозоли и последующего ремоделирования.
Путем репозиции и фиксации врач сближает два конца перелома, что приводит к минимальному образованию грануляционной ткани и костной мозоли. «Режущие конусы» остеокластов пересекают место перелома к резорбированной поврежденной кости, а «формирующие зоны» остеобластов откладывают новую кость.[5][8]
Вправление и фиксация переломов могут быть открытыми или закрытыми. Если лечение проводится как закрытое, это происходит без необходимости делать разрез на коже. Открытый относится к необходимости или выбору вскрытия кожи с помощью хирургического разреза. Если картина перелома кажется стабильной, то наиболее подходящий метод закрыт.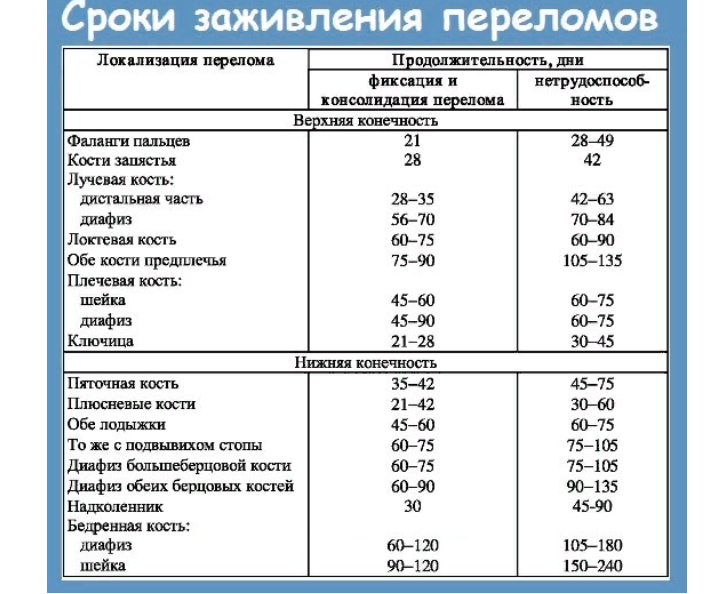 Вариантами для этого могут быть использование гипсовой повязки (например, гипса), корсета или шины. Открытое вправление, как правило, является предпочтительным при нестабильных переломах и обычно используется вместе с внутренней фиксацией — отсюда и термин ORIF. Внутренняя фиксация включает использование хирургических имплантатов, чтобы удерживать два конца перелома близко друг к другу. Обычно используемые методы внутренней фиксации включают пластины, винты, проволоку и интрамедуллярные гвозди. Последний метод внешней фиксации также является вариантом, и он включает в себя размещение штифтов через кожу, которые затем удерживаются на месте с помощью внешнего «каркаса». Этот метод, как правило, используется при сложных переломах и может служить временным вариантом перед внутренней фиксацией [9].]
Вариантами для этого могут быть использование гипсовой повязки (например, гипса), корсета или шины. Открытое вправление, как правило, является предпочтительным при нестабильных переломах и обычно используется вместе с внутренней фиксацией — отсюда и термин ORIF. Внутренняя фиксация включает использование хирургических имплантатов, чтобы удерживать два конца перелома близко друг к другу. Обычно используемые методы внутренней фиксации включают пластины, винты, проволоку и интрамедуллярные гвозди. Последний метод внешней фиксации также является вариантом, и он включает в себя размещение штифтов через кожу, которые затем удерживаются на месте с помощью внешнего «каркаса». Этот метод, как правило, используется при сложных переломах и может служить временным вариантом перед внутренней фиксацией [9].]
Заживление переломов зависит от множества факторов, которые можно разделить на локальные и системные.
Местные факторы
Характеристики перелома — чрезмерное смещение, смещение, обширное повреждение и защемление мягких тканей концами перелома могут привести к замедленному сращению или несращению
Инфекция — может привести к плохому заживлению и замедленному сращению или несращению.

Кровоснабжение — снижение кровоснабжения места перелома может привести к задержке или несращению сустава.
Системные факторы (присутствие любого из этих факторов предрасположено к плохому заживлению)
Advanced Age
Ожирение
M -Anemia
9003. и менопаузаПрием стероидов
Недоедание
Курение
Переломы имеют значительную смертность и заболеваемость; поэтому для хороших результатов необходим межпрофессиональный подход.[10][11][12]
Существует несколько методов, которые межпрофессиональная команда может использовать для улучшения/стимулирования заживления переломов, в том числе:
Пищевые добавки – кальций, белок, витамины С и D
Костные стимуляторы – электрические, электромагнитные, и УЗИ. Текущая эффективность этих методов пока сомнительна, и эта область требует дальнейших исследований.

Костный трансплантат — включает использование кости, чтобы помочь создать каркас для вновь формирующейся кости. Этот трансплантат может быть взят от тела пациента (аутотрансплантат) или от умершего донора (аллотрансплантат).[13][14]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Morgan EF, De Giacomo A, Gerstenfeld LC. Обзор скелетного восстановления (заживление переломов и его оценка). Методы Мол Биол. 2014;1130:13-31. [Бесплатная статья PMC: PMC4466121] [PubMed: 24482162]
- 2.
Einhorn TA, Gerstenfeld LC. Заживление переломов: механизмы и вмешательства. Нат Рев Ревматол. 2015 янв; 11(1):45-54. [Бесплатная статья PMC: PMC4464690] [PubMed: 25266456]
- 3.
Гиази М.С., Чен Дж., Вазири А., Родригес Э.К., Назарян А. Заживление переломов костей в механобиологическом моделировании: обзор принципов и методов.
 Bone Rep. 2017 Jun; 6: 87-100. [Бесплатная статья PMC: PMC5365304] [PubMed: 28377988]
Bone Rep. 2017 Jun; 6: 87-100. [Бесплатная статья PMC: PMC5365304] [PubMed: 28377988]- 4.
Костенюк П., Мирза FM. Физиология заживления переломов и поиск методов лечения замедленного заживления и несращения. J Ортоп Res. 2017 фев; 35 (2): 213-223. [Бесплатная статья PMC: PMC6120140] [PubMed: 27743449]
- 5.
Марселл Р., Эйнхорн Т.А. Биология заживления переломов. Рана. 2011 июнь; 42 (6): 551-5. [Бесплатная статья PMC: PMC3105171] [PubMed: 21489527]
- 6.
Frost HM. Биология заживления переломов. Обзор для клиницистов. Часть II. Clin Orthop Relat Relat Res. 1989 ноябрь; (248): 294-309. [PubMed: 2680203]
- 7.
Берендсен А.Д., Олсен Б.Р. Развитие костей. Кость. 2015 ноябрь;80:14-18. [Бесплатная статья PMC: PMC4602167] [PubMed: 26453494]
- 8.
Аль-Рашид М., Хан В., Вемулапалли К. Принципы фиксации переломов в ортопедической травматологии. J Perioper Pract.
 2010 март; 20(3):113-7. [PubMed: 20642241]
2010 март; 20(3):113-7. [PubMed: 20642241]- 9.
Фрагомен А.Т., Розбруч СР. Механика внешней фиксации. HSS J. 2007 Feb; 3(1):13-29. [Бесплатная статья PMC: PMC2504087] [PubMed: 18751766]
- 10.
Karpouzos A, Diamantis E, Farmaki P, Savvanis S, Troupis T. Пищевые аспекты здоровья костей и заживления переломов. Дж Остеопорос. 2017;2017:4218472. [Бесплатная статья PMC: PMC5804294] [PubMed: 29464131]
- 11.
Cruess RL, Dumont J. Заживление переломов. Может J Surg. 1975 г., сен; 18 (5): 403–413. [PubMed: 1175109]
- 12.
Бишоп Дж.А., Паланка А.А., Беллино М.Дж., Ловенберг Д.В. Оценка заживления скомпрометированного перелома. J Am Acad Orthop Surg. 2012 май; 20(5):273-82. [PubMed: 22553099]
- 13.
Виктория Г., Петрисор Б., Дрю Б., Дик Д. Костная стимуляция для заживления переломов: что за суета? Индийский Дж. Ортоп. 2009 г.Апр; 43(2):117-20. [Бесплатная статья PMC: PMC2762251] [PubMed: 19838359]
- 14.


 Следует отказаться от физических нагрузок на период лечения.
Следует отказаться от физических нагрузок на период лечения. 
 Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы. 
 Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.




 Дж Остеопорос. 2017;2017:4218472. [Бесплатная статья PMC: PMC5804294] [PubMed: 29464131]
Дж Остеопорос. 2017;2017:4218472. [Бесплатная статья PMC: PMC5804294] [PubMed: 29464131]
 Bone Rep. 2017 Jun; 6: 87-100. [Бесплатная статья PMC: PMC5365304] [PubMed: 28377988]
Bone Rep. 2017 Jun; 6: 87-100. [Бесплатная статья PMC: PMC5365304] [PubMed: 28377988] 2010 март; 20(3):113-7. [PubMed: 20642241]
2010 март; 20(3):113-7. [PubMed: 20642241]