Добавочная долька плаценты — УЗИ Пятигорск Шухнин Р. Е.
«Дайте добавки!», или о вреде излишеств.
Добавочная долька плаценты.
При тщательном и качественном исполнении УЗИ беременности до 8% случаев могут обнаруживаться добавочные дольки плаценты (placenta succenturata). Что это такое?
Обычно плацента представлена одной долей, своеобразной «лепешкой», расположенной обычно на одной или двух смежных стенках матки. А вот добавочные дольки лежат от основной доли плаценты где-то вдалеке, на другой стенке матки, и соединены эти основная и добавочная доли плаценты между собой тонкими единичными сосудами, проходящими между оболочками.
Казалось бы, добавочная долька, не помешает, мол, в хозяйстве все пригодится. И функцию свою обменную выполняет, чего ж плохого?
Плохо в ней то, что особенности расположения и сосудистой трофики добавочной дольки предрасполагают к большему риску ее отслойки во время беременности, что является фактором риска внутриутробной гибели плода.
Если же удалось доносить беременность без проблем при наличии добавочной дольки плаценты, то в этом случае роды также таят коварную опасность – часто при рождении (отхождении) последа те самые тонкие сосуды и оболочки, соединяющие основную долю и добавочную долю плаценты, рвутся. А, значит, добавочная долька остается в полости матки.
Акушер не всегда способен заметить эти краевые разрывы плаценты, суета родильного зала порождает невнимательность к «мелочам».
В результате в ближайшие часы после родов при «забытой» в матке добавочной дольки плаценты у родильницы развиваются смертельно опасные тяжелое маточное кровотечение и\или тяжелый острый воспалительный процесс, метроэндометрит, а иногда и острый сепсис.
И уже пациентка, чье состояние теперь остро отягощено этими осложнениями, попадает в операционную, и хорошо, если удастся отделаться удалением дольки плаценты из полости матки. Можно и матку потерять.
— И как же этого избежать ? – резонно спросите вы. Увы, избежать образования добавочной дольки невозможно.
Но возможна качественная своевременная УЗИ – диагностика этого состояния. Предупрежденная о наличии такой патологии плаценты беременная соответственно предоставляет протоколы УЗИ врачам, принимающим роды, и теперь уже никакой небрежности, поспешности и суеты в оценке последа не будет. Если врач и обнаружит, что долька осталась в полости матки, то он тут же проведет ее ручное отделение, и никаких описанных выше ужасов уже не будет.
Высокое качество ультразвукового исследования беременности, проводимое нами и огромный опыт работы позволили нам в 100% случаев (т.е. всегда) своевременно выявить добавочную дольку плаценты, а значит, предупредить у наших пациенток все возможные осложнения беременности и родов, связанные с ней.
Всем счастливого материнства! Р. Шухнин
На фото – основная доля плаценты – на задней стенке матки (зеленые стрелки), добавочная долька плаценты на передней стенке у дна матки (красные стрелки).
MEDISON.RU — Возможности эхографии в дородовой диагностике предлежания сосудов
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Предлежание сосудов является одним из вариантов оболочечного прикрепления, при котором сосуды пуповины пересекают амниофетальные оболочки на более низком уровне, нежели расположена предлежащая часть плода.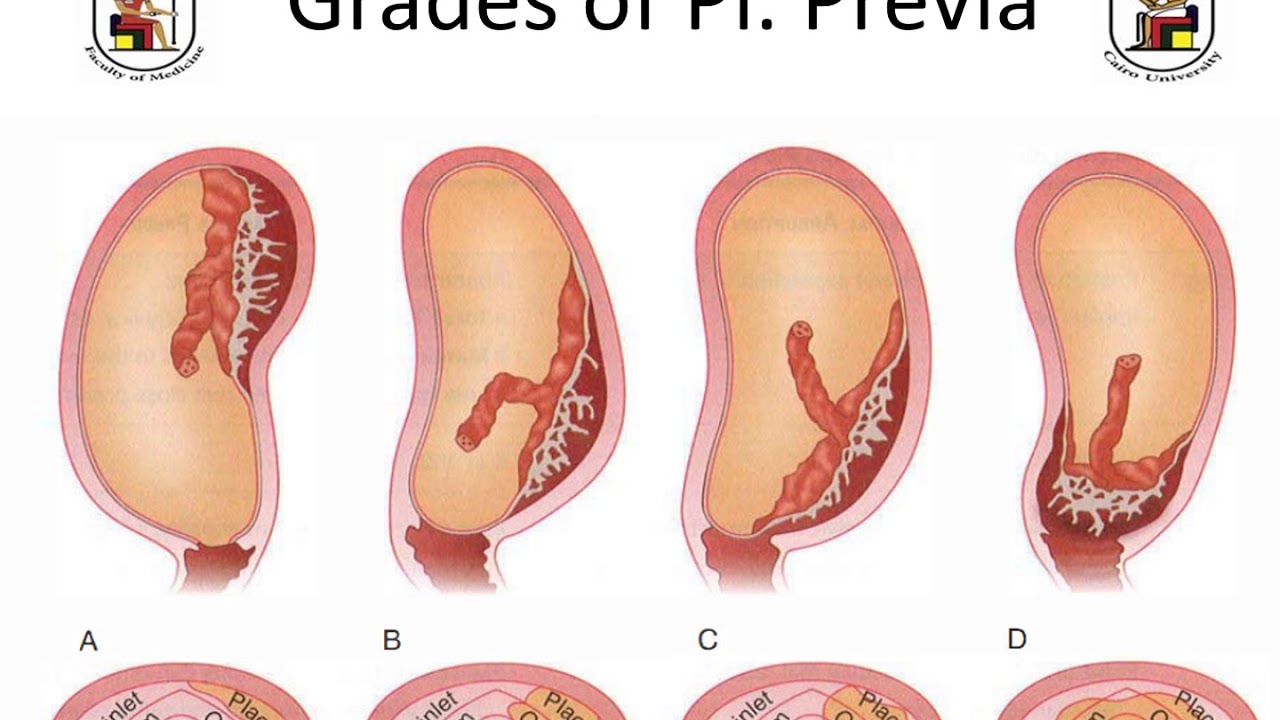
Представляем первый отечественный случай пренатальной диагностики предлежания сосудов.
Материал и методы
Беременная П., 32 лет, в 11 недель беременности проходила скрининговое ультразвуковое исследование в женской консультации. Изменений ультразвуковой анатомии плода и плаценты не обнаружено. Настоящая беременность вторая, в анамнезе одни нормальные срочные роды, ребенок здоров. Мужу 35 лет, соматически здоров. Супруги производственных вредностей не имеют.
Ультразвуковое исследование в 24-25 недель беременности проведено на аппарате SonoAce-8000 (Medison, Южная Корея).
Результаты и обсуждение
При ультразвуковом исследовании в 24-25 недель беременности был обнаружен один живой плод. Показатели фетометрии полностью соответствовали сроку беременности. Врожденных пороков и эхографических маркеров хромосомных аномалий не выявлено, околоплодные воды в нормальном количестве.
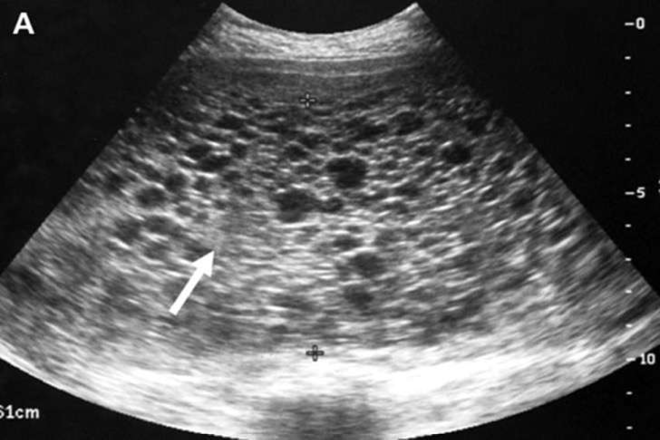
При ультразвуковой плацентографии на правой боковой стенке матки была обнаружена добавочная долька плаценты, основная плацента была расположена на задней стенке с переходом на правую боковую стенку матки. Учитывая достаточно низкое расположение плаценты было проведено тщательное изучение области внутреннего зева шейки матки для исключения предлежания сосудов, соединяющих добавочную дольку с основной плацентой. При сканировании в двухмерном режиме сосудов в области внутреннего зева шейки матки не обнаружено. Дополнительно было использовано цветовое допплеровское картирование (ЦДК), при котором идентифицированы сосудистые структуры (рис.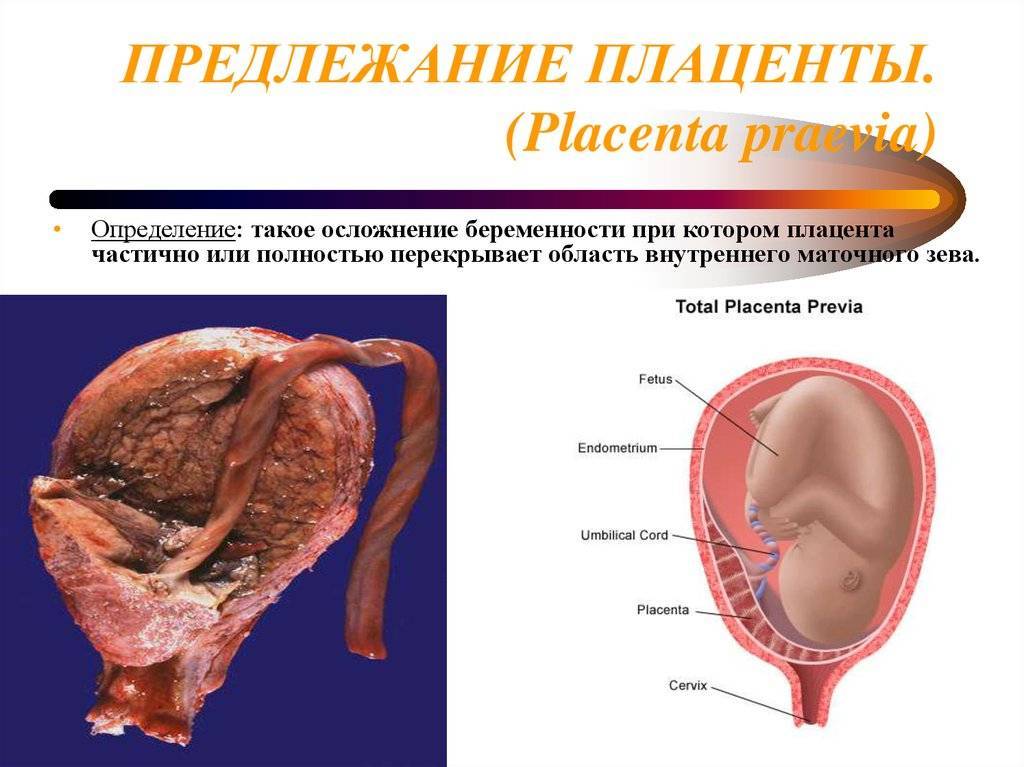
Рис. 1. Беременность 24-25 нед. Трансабдоминальное сканирование области внутреннего зева в продольном направлении. Отчетливо видно наличие сосудистых структур в области внутреннего зева (стрелка).
Для уточнения пренатального диагноза была использована трансвагинальная эхография, но даже она не позволила однозначно установить предлежание сосудов, хотя четко визуализировались эхогенные структуры в области внутреннего зева шейки матки (рис. 2). Только применение режима ЦДК позволило правильно установить окончательный диагноз предлежания сосудистых анастомозов между добавочной долькой и основной плацентой. При динамическом наблюдении эхографическая картина предлежания сосудов сохранялась, что послужило показанием к операции кесарева сечения в доношенном сроке беременности. Родилась живая доношенная девочка массой 3250 г с оценкой по шкале Апгар 8/9 баллов. Добавочная долька имела размер 8х10 см.
Рис. 2. Беременность 24-25 нед. Трансвагинальное сканирование области внутреннего зева в продольном направлении. Отчетливо видно наличие сосудов в области внутреннего зева (стрелка).
Таким образом, наше наблюдение убедительно свидетельствует, что для пренатальной ультразвуковой диагностики предлежания сосудов необходимо дополнительно использовать режим ЦДК, так как двухмерная эхография не всегда позволяет идентифицировать эту патологию, требующую изменения стандартной акушерской тактики ведения родов во избежание перинатальных потерь.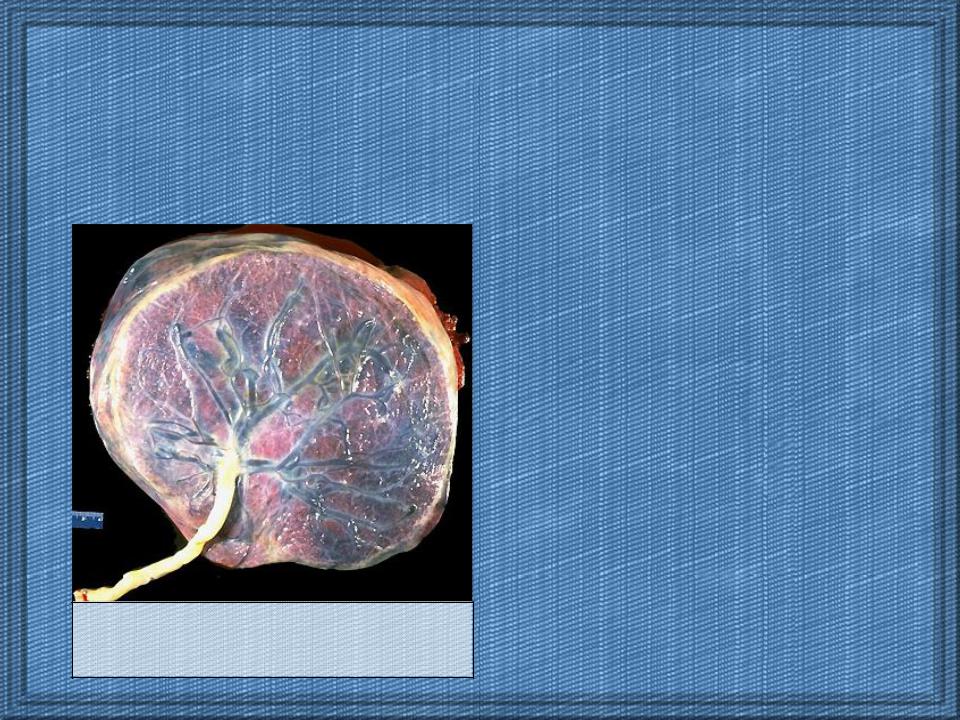
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Добавочная доля плаценты на УЗИ по беременности
Статьи + видео💢Добавочная долька плаценты(ДДП) — Состояние при котором вместе с основной долей с корнем пуповины, появляются еще несколько долек, располагающиеся на этой же или на другой стенке матки, соединенных сосудами с основной долей.
На приеме пациентка 20 недель беременности, жалоб нет, скрининги все в норме.
💢При осмотре привлекает внимание расположение основной плаценты и корня пуповины по передней стенке, дополнительная долька по задней стенке соединенная веной и артерий с основной долей. Самое интересное что основная доля по передней стенке меньшим размером чем добавочная долька. Возможно со временем соотношение размеров измениться.
💢Добавочная долька плаценты(ДДП) — Состояние при котором вместе с основной долей с корнем пуповины, появляются еще несколько долек, располагающиеся на этой же или на другой стенке матки, соединенных сосудами с основной долей.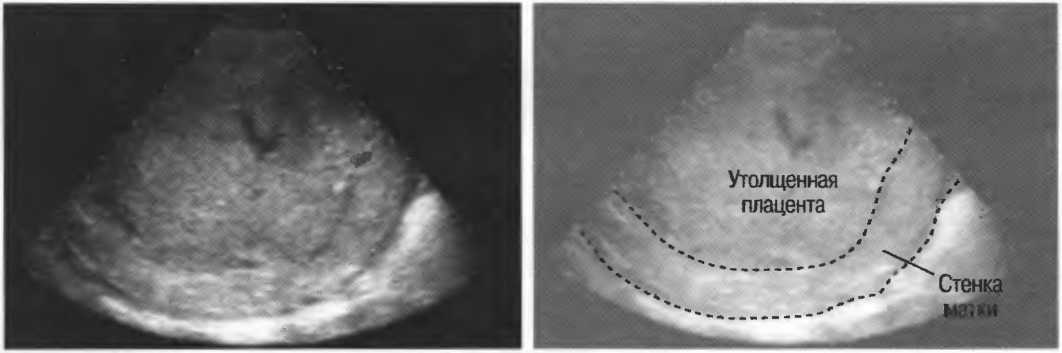 Частота составляет 3-1000 случ бер и возникает чаще у беременных в возрасте, после ЭКО.
Частота составляет 3-1000 случ бер и возникает чаще у беременных в возрасте, после ЭКО.
💢Такое состояние опасно тем что эти добавочные дольки, из-за нарушения кровоснабжения могут вызывать задержку развития, отслаиваться, вызывая гибель плода. Также при прохождении соединяющих сосудов в области зева возникает предлежание сосудов,(Vasa previa) которая является очень грозным состоянием возможен риск разрывов этих сосудов во время родов.
💢Также наличие ДДП опасно и в послеродовом периоде. Они могут остаться в полости матки, вызывая кровотечение или воспалительные осложнения.
Добавочная доля плаценты
К концу четвертого месяца беременности плацента приобретает свою окончательную форму и толщину, однако продолжает увеличиваться по площади и в третьем триместре. Вид плаценты и подлежащего миометрия при ультразвуковом исследовании, как уже описывалось выше, могут изменяться вследствие сокращений матки.
Также форма плаценты может меняться в зависимости от степени наполнения мочевого пузыря, особенно этот эффект бывает заметен во втором триместре беременности. Наполненный мочевой пузырь оказывает давление на миометрий нижнего сегмента передней стенки матки, прижимая его к задней стенке, что искусственно удлиняет шейку матки.
В связи с этим может оказаться необходимым повторение ультразвукового исследования после опорожнения мочевого пузыря, чтобы исключить диагноз предлежания плаценты.
В 8% случаев могут обнаруживаться добавочные дольки плаценты (placenta succenturata). Они представляют собой отдельно лежащие участки плацентарной ткани, которые соединяются с основной плацентой сосудами, проходящими между оболочками.
Весьма важным является установление диагноза добавочных долек плаценты до родов, поскольку при их наличии может возникнуть ряд осложнений. Добавочная долька может задержаться в полости матки, что приведет к возникновению кровотечения в послеродовом периоде. Кроме того, предлежание добавочной дольки или питающих ее сосудов, которые могут повреждаться, приводит к угрожающему кровотечению из плодовых сосудов.
Кроме того, предлежание добавочной дольки или питающих ее сосудов, которые могут повреждаться, приводит к угрожающему кровотечению из плодовых сосудов.
Пленчатая плацента и плацента при заболеваниях
Из других аномалий развития плаценты клиническое значение имеет формирование аномально тонкой плаценты (пленчатой плаценты, placenta membranacea) и различных, связанных с этим состоянием вариантов ее формы, в частности кольцевидной плаценты. Оба вида данной патологии сопровождаются возникновением кровотечений во время беременности и после родов.
Они формируются в результате нарушения процессов регресса ворсин в области формирования гладкого хориона в первом триместре беременности, в связи с чем ворсинчатый хорион начинает покрывать большую или даже почти всю поверхность плодного яйца.
Диагноз пленчатой плаценты при ультразвуковом исследовании устанавливается в случае, если обнаруживается, что плацентарная ткань практически полностью покрывает внутреннюю поверхность полости матки.
Плацента способна терять до 30% своей площади, продолжая сохранять свою функцию по жизнеобеспечению плода. Однако сосудистые нарушения у матери могут вызывать в плаценте ответную реакцию на гипоксию, которая возникает в результате снижения маточно-плацентарного кровобращения.
Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода (ЗВРП). До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у беременных. По мере накопления данных стало очевидно, что допплерография является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления и определения способов лечения в некоторых случаях ЗВРП.
Одними из постоянно регистрируемых нарушений при таких заболеваниях беременных, как резус-сенсибилизация, сахарный диабет, анемия и гестоз, являются изменения в размерах плаценты. Визуальной оценки бывает вполне достаточно, чтобы сделать вывод об Увеличении или уменьшении размеров плаценты.
Визуальной оценки бывает вполне достаточно, чтобы сделать вывод об Увеличении или уменьшении размеров плаценты.
При возникновении гемолитической болезни плода плацента может значительно увеличиваться. Это является следствием как отека ворсин, так и процессов гиперплазии ворсин. Выраженность отека ворсин может варьировать в различных областях в пределах одной и той же плаценты. При эхографическом обследовании в этих случаях будет выявляться увеличенная плацента, структура которой будет аналогична нормальной.
Нередко могут обнаруживаться кисты перегородок, которые формируются в связи с механической обструкцией путей венозного оттока от области перегородки отечными ворсинами.
При сахарном диабете у матери плацента также часто увеличивается за счет отека, а в ее структуре нередко визуализируются кисты перегородок. У пациенток с тяжелыми формами анемии отмечается тенденция к увеличению плаценты, однако в этих случаях ее морфологическая структура сохраняется нормальной.
У беременных, страдающих гестозом, имеется тенденция к незначительному уменьшению размеров плаценты без изменения морфологического строения. У таких пациенток отмечается высокая частота выявления инфарктов плаценты, которая варьирует от 33% при средней до 60% при тяжелой степени выраженности гестоза. Кроме того, при гестозе повышается частота возникновения ретроплацентарных гематом, которые, несомненно, вносят свой вклад в увеличение частоты случаев инфарктов плаценты у этих больных. Маленькие размеры плаценты также обнаруживаются при хромосомных аномалиях плода, тяжелых формах сахарного диабета у матери и при хронической инфекции.
«Дайте добавки!», или о вреде излишеств.
Добавочная долька плаценты.
При тщательном и качественном исполнении УЗИ беременности до 8% случаев могут обнаруживаться добавочные дольки плаценты (placenta succenturata). Что это такое?
Обычно плацента представлена одной долей, своеобразной «лепешкой», расположенной обычно на одной или двух смежных стенках матки.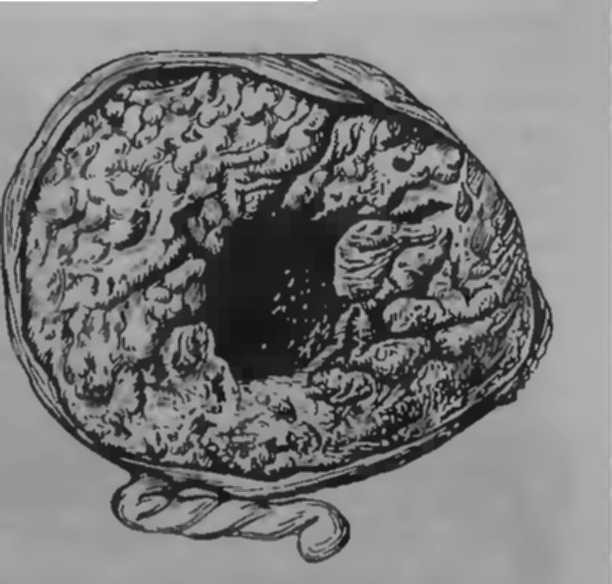 А вот добавочные дольки лежат от основной доли плаценты где-то вдалеке, на другой стенке матки, и соединены эти основная и добавочная доли плаценты между собой тонкими единичными сосудами, проходящими между оболочками.
А вот добавочные дольки лежат от основной доли плаценты где-то вдалеке, на другой стенке матки, и соединены эти основная и добавочная доли плаценты между собой тонкими единичными сосудами, проходящими между оболочками.
Казалось бы, добавочная долька, не помешает, мол, в хозяйстве все пригодится. И функцию свою обменную выполняет, чего ж плохого?
Плохо в ней то, что особенности расположения и сосудистой трофики добавочной дольки предрасполагают к большему риску ее отслойки во время беременности, что является фактором риска внутриутробной гибели плода.
Если же удалось доносить беременность без проблем при наличии добавочной дольки плаценты, то в этом случае роды также таят коварную опасность – часто при рождении (отхождении) последа те самые тонкие сосуды и оболочки, соединяющие основную долю и добавочную долю плаценты, рвутся. А, значит, добавочная долька остается в полости матки.
Акушер не всегда способен заметить эти краевые разрывы плаценты, суета родильного зала порождает невнимательность к «мелочам».
В результате в ближайшие часы после родов при «забытой» в матке добавочной дольки плаценты у родильницы развиваются смертельно опасные тяжелое маточное кровотечение иили тяжелый острый воспалительный процесс, метроэндометрит, а иногда и острый сепсис.
И уже пациентка, чье состояние теперь остро отягощено этими осложнениями, попадает в операционную, и хорошо, если удастся отделаться удалением дольки плаценты из полости матки. Можно и матку потерять. Потерявшие матку рады, что остались живы. И в любом случае – антибиотики, переливание крови, восстановительная терапия, а ведь на руках младенец, требующий ухода и кормления!
— И как же этого избежать ? – резонно спросите вы. Увы, избежать образования добавочной дольки невозможно.
Но возможна качественная своевременная УЗИ – диагностика этого состояния. Предупрежденная о наличии такой патологии плаценты беременная соответственно предоставляет протоколы УЗИ врачам, принимающим роды, и теперь уже никакой небрежности, поспешности и суеты в оценке последа не будет.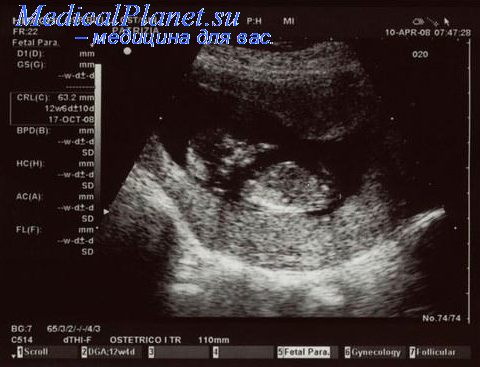 Если врач и обнаружит, что долька осталась в полости матки, то он тут же проведет ее ручное отделение, и никаких описанных выше ужасов уже не будет.
Если врач и обнаружит, что долька осталась в полости матки, то он тут же проведет ее ручное отделение, и никаких описанных выше ужасов уже не будет.
Высокое качество ультразвукового исследования беременности, проводимое нами и огромный опыт работы позволили нам в 100% случаев (т.е. всегда) своевременно выявить добавочную дольку плаценты, а значит, предупредить у наших пациенток все возможные осложнения беременности и родов, связанные с ней.
Всем счастливого материнства! Р. Шухнин
На фото – основная доля плаценты – на задней стенке матки (зеленые стрелки), добавочная долька плаценты на передней стенке у дна матки (красные стрелки).
Образование дополнительных долек плаценты – одно из наиболее частых отступлений от нормы. Такая плацента состоит из частей – большей доли и меньшей по размерам, которые соединяются между собой оболочками с сосудами, проходящими между ними. Пуповина плода прикрепляется к большей доле.
При ведении беременности такие женщины попадают в группу риска из-за возможности отслойки плаценты и риска кровотечения. Для развития плода дополнительная доля плацентарной ткани не представляет никакой угрозы. Такие женщины должны наблюдаться опытным специалистом и вовремя проходить УЗИ, чтобы не пропустить начало возможной отслойки плаценты.
Развитие дополнительных долей может служить причиной послеродового кровотечения и развития осложнений, если одна из долей останется в полости матки после рождения последа. Кроме того, при предлежании добавочной дольки плацентарной ткани или сосудов, ее питающих, которые могут травмироваться, возникает угроза кровотечения из сосудов плода.
Поэтому имея такую аномалию, необходимо сообщить о ней врачам, принимающим роды. Они произведут осмотр плацентарной ткани после родов и удалят ее остатки из маточной полости.
Добавьте ответ на этот вопрос в свой блог!
Для этого скопируйте код, расположенный ниже, в буфер обмена и вставьте в HTML-код вашего сайта или блога.
Так это будет выглядеть:
Короткий ответ : Образование дополнительных долек плаценты – одно из наиболее частых отступлений от нормы. Такая плацента состоит из частей – большей доли и меньшей по размерам, которые соединяются между собой оболочками с сосудами, проходящими между ними. Пуповина плода прикрепляется к большей доле.
Такая плацента состоит из частей – большей доли и меньшей по размерам, которые соединяются между собой оболочками с сосудами, проходящими между ними. Пуповина плода прикрепляется к большей доле.
Ультразвуковая диагностика патологии плаценты — Комунальне некомерційне підприємство «Херсонська обласна клінічна лікарня» Херсонської обласної ради
- Деталі
-
Останнє оновлення: 17 липня 2018
-
Створено: 04 липня 2018
-
Перегляди: 6579
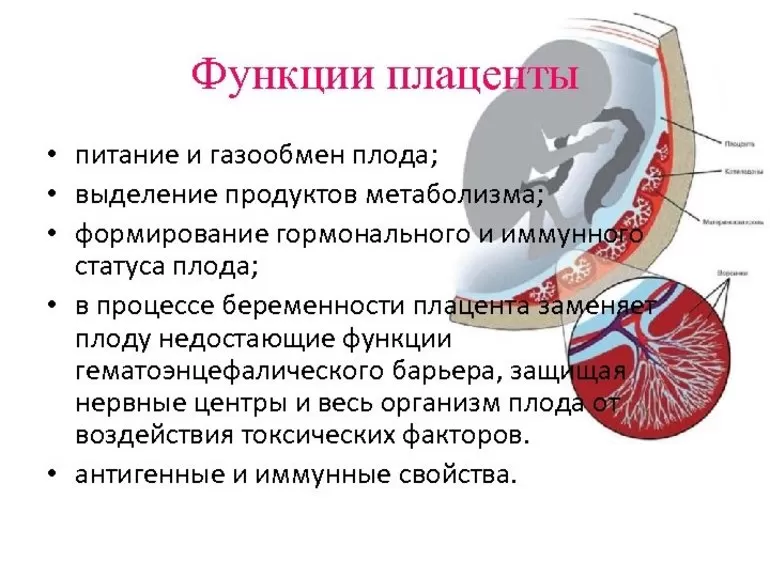
Плацента, или детское место, — это уникальный орган женского организма, существующий только во время беременности. Она играет очень важную роль в развитии плода, обеспечивая его рост, развитие, питание, дыхание и выведение отработанных продуктов обмена веществ. Велика роль плаценты также в качестве барьера для защиты плода от всевозможных вредных воздействий. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере зависят от состояния маточно-плацентарного кровообращения.
С внедрением в клиническую практику ультразвукового метода исследования появилась возможность получения информации о расположении, размерах и строении плаценты.
Наиболее часто плацента прикрепляется по передней или задней стенкам матки с переходом на одну из боковых стенок. Окончательное представление о расположении плаценты можно получить только в третьем триместре беременности. Обычное ультразвуковое исследование при беременности позволяет точно установить расположение плаценты и высоту её прикрепления по отношению к области внутреннего зева шейки матки. В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
Уменьшение расстояния между нижним краем плаценты и внутренним зевом свидетельствует о низком расположении плаценты. Наличие плаценты в области внутреннего зева шейки матки носит название «предлежание плаценты». В большинстве случаев в течение беременности расположение нижнего края плаценты относительно внутреннего зева изменяется, то есть плацента «поднимается». Подобный феномен получил название «миграции плаценты».
Размеры плаценты характеризуются толщиной, площадью и объемом. Обычное ультразвуковое исследование позволяет точно определить только толщину плаценты. Толщина плаценты неодинакова в различных ее отделах. Наиболее оптимальным участком для измерения толщины плаценты является место впадения пуповины. Как правило, толщина плаценты в миллиметрах должна соответствовать сроку беременности в неделях плюс или минус 10 мм.
Утолщение плаценты часто наблюдается при иммунной (резус-конфликт или конфликт по группе крови) или неиммунной водянке плода, хромосомных аномалиях, инфекционных процессах, при сахарном диабете, а также при железодефицитной анемии. Большинство исследователей оценивает увеличение толщины плаценты как своеобразную компенсаторную реакцию в ответ на развитие хронической гипоксии (недостаточного поступления кислорода к плоду).
Маленькие или тонкие плаценты наряду с утолщенными плацентами также являются фактором риска неблагоприятного исхода беременности. Уменьшение толщины плаценты встречается при пороках развития и хромосомной патологии плода, гипертонии беременных, преэклампсии (позднем токсикозе беременных) и задержке внутриутробного роста плода. Многоводие может вызвать кажущееся уменьшение толщины плаценты в результате ее сжатия.
Хорошо известно, что ультразвуковая структура плаценты меняется с увеличением срока беременности. Этот процесс связан с процессами отложения кальция в плаценте, начинающимися в основном в конце второго триместра и носящими название «старение плаценты». Ультразвуковая оценка плаценты обычно складывается из определения так называемой степени зрелости и её соответствия сроку беременности. Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Ультразвуковая оценка плаценты обычно складывается из определения так называемой степени зрелости и её соответствия сроку беременности. Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Отслойка плаценты возникает вследствие нарушения её прикрепления к стенке матки, что приводит к кровотечению из сосудов оболочки плаценты и скоплению крови между плацентой и стенкой матки. При центральной отслойке плацента начинает отделяться от стенки матки в центре, поэтому наружное кровотечение, как правило, отсутствует. Этот тип отслойки самый опасный, поскольку имеет стёртую клиническую картину. В других случаях отслойка обычно начинается с края плаценты и прогрессирует к центру. В выявлении отслойки плаценты ультразвуковое исследование играет вспомогательную роль, поскольку в диагностике основное значение имеет клиническая картина. При отсутствии наружного кровотечения ультразвуковое исследование может помочь в диагностике отслойки плаценты, но только при больших размерах гематомы. В некоторых случаях гематомы больших размеров могут сохраняться в течение нескольких недель беременности. В тех случаях, когда отслойка занимает менее 1/4 площади плаценты, шанс на выживание плода является достаточно высоким.
Истинное приращение плаценты является серьезным осложнением беременности. Приращение плаценты может быть полным или частичным и встречается с частотой 1 случай на 10 000 родов. Эта патология в 5–6 раз чаще отмечается при предлежании плаценты (особенно при наличии послеоперационного рубца на матке). Сегодня ультразвуковое исследование является единственным методом дородового выявления приращения плаценты. Существенную помощь в уточнении диагноза может оказать метод цветового доплеровского картирования, позволяющий точно определять расположение сосудистых зон.
Добавочная доля плаценты диагностируется на основании выявления участков плаценты, между которыми имеется свободная зона. Добавочные доли видны почти у 4% плацент. Как правило, реального влияния на течение беременности и развитие плода добавочная доля плаценты не оказывает, однако в последовом периоде такая аномалия может осложниться отрывом добавочной доли, ее задержкой в полости матки и послеродовым кровотечением.
Кольцевидная плацента – редкая аномалия развития, которая характеризуется чрезмерно большой площадью прикрепления плаценты, в том числе в области внутреннего зева. При этом её толщина даже в конце беременности не превышает 10 мм. Кольцевидная плацента часто сочетается с её приращением, а также с предлежанием сосудов пуповины. Течение беременности часто осложняется кровотечениями, преждевременными родами, задержкой внутриутробного развития и даже гибелью плода.
Среди опухолей плаценты наиболее часто обнаруживаются хориоангиомы. Хориоангиома – это опухоль, исходящая из сосудов плаценты. Частота встречаемости хориоангиом, по данным разных авторов, колеблется от 1: 7000 до 1: 50 000 случаев
и зависит от размеров опухоли. При ультразвуковом исследовании чаще диагностируются образования, размеры которых превышают 5 сантиметров. В настоящее время принято считать, что маленькие по размерам опухоли не имеют клинического значения. Хориоангиома обычно располагается на плодовой поверхности плаценты. Реальную помощь в установлении диагноза «хориоангиомы» может оказать цветовое доплеровское картирование. При этом внутри опухоли визуализируются сосуды разного калибра. Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Хориоангиома обычно располагается на плодовой поверхности плаценты. Реальную помощь в установлении диагноза «хориоангиомы» может оказать цветовое доплеровское картирование. При этом внутри опухоли визуализируются сосуды разного калибра. Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Ультразвуковое исследование плаценты так же важно, как и осмотр плода. Нарушение функции плаценты может приводить к осложнениям беременности, создавая патологию для плода и матери. Двумерное ультразвуковое изображение обеспечивает достоверную информацию о расположении и архитектуре плаценты. Доплеровские методы открыли дополнительную возможность оценки плацентарной функции и поставили перед собой задачу сделать исследование плаценты столь же информативным, как и плода. При исследовании плаценты врачи ультразвуковой диагностики имеют уникальную возможность выявить проблемы, которые существенно повлияют на исход беременности.
Заведующий ОМГК Жарко В.Л.
Теги:Плацента: строение, функции, зрелость, гиперплазия, предлежание, отслойка | Материнство
Сегодня о беременности многие мамочки знают ни в пример больше, чем знали наши родители. Поэтому многие женщины во время беременности переживают по поводу состояния своего здоровья, и очень сильно волнуются, если врач говорит о состоянии такого важного при беременности органа, как плацента. Этот орган выполняет важнейшие функции, и без него невозможно вынашивание беременности в принципе.
Отклонения в строении или функционировании плаценты могут грозить осложнениями для матери или плода, и нужно своевременно предпринимать определенные меры, чтобы все исправить. Но что же может произойти с плацентой, и чем это может быть опасно? Давайте вместе разбираться.
Что такое плацента?
Сам термин «плацента» происходит из греческого языка и переводится простым словом «лепешка». Действительно, по внешнему виду плацента напоминает большую и объемную лепешку с отходящим от нее «хвостиком» в виде пуповины. Но эта лепешка имеет крайне важное значение для каждой женщины, вынашивающей малыша, именно за счет существования плаценты возможно выносить и нормально родить ребенка.
По строению плацента, или, как по-другому ее могут называть в литературе, «детское место», является сложным органом. Начало ее формирования приходится на момент имплантации зародыша в стенку матки (с момента прикрепления зародыша к одной из стенок матки).
Как устроена плацента?
Основной частью плаценты являются особые ворсины, которые разветвляются в ней и формируются с начала беременности, напоминая ветви многовековых деревьев. Внутри ворсин циркулирует кровь малыша, а наружи ворсины активно омываются поступающей от матери кровью. То есть плацента сочетает в себе сразу две системы кровообращения – материнскую со стороны матки, и плодовую, со стороны околоплодных оболочек и малыша. Согласно этому различаются и стороны плаценты – гладкая, покрытая оболочками, с отходящей пуповиной – со стороны плода, и неровная дольчатая – со стороны матери.
Что такое плацентарный барьер?
Именно в области ворсин происходит активный и постоянный обмен веществами между малышом и его мамой. Из материнской крови к плоду поступает кислород и все необходимые питательные вещества для роста и развития, а малыш отдает матери продукты обмена веществ и углекислый газ, которые мама выводит из организма за двоих. И самое важное в том, что кровь матери и плода ни в какой части плаценты не смешивается. Две сосудистые системы – плода и матери – разделены уникальной мембраной, которая способна избирательно пропускать одни вещества, и задерживать другие, вредные вещества. Эта мембрана называется плацентарным барьером.
Постепенно формируясь и развиваясь вместе с плодом, плацента начинает полноценно функционировать примерно к двенадцати неделям беременности. Плацентой задерживается проникающие в материнскую кровь бактерии и вирусы, особые материнские антитела, которые могут вырабатываться при наличии резус-конфликта, но при этом плацента легко пропускает необходимые ребенку питательные вещества и кислород. Плацентарный барьер имеет свойство особой избирательности, разные вещества, поступающие с разных сторон плацентарного барьера, в разной степени проникают сквозь мембрану. Так, многие минералы от матери активно проникают к плоду, а вот от плода к матери практически не проникают. И также многие токсичные вещества от малыша активно проникают к матери, а от нее назад – практически не проходят.
Гормональная функция плаценты
Помимо выделительной функции, осуществления дыхания плода (так как плацента временно заменяет малышу легкие), и многих других функций, у плаценты имеется еще одна функция, важная для беременности в целом – гормональная. Плацента с началом своего полноценного функционирования, может вырабатывать до 15 различных гормонов, которые выполняют различные функции во время вынашивания малыша. Самыми первыми из них являются половые функции, которые помогают в сохранении и пролонгировании беременности. Поэтому гинекологи при угрозе прерывания беременности в раннем сроке всегда ждут 12-14 недель, помогая в ранние недели беременности гормонами извне (дюфастон или утрожестан). Затем плацента начинает активно работать и угроза пропадает.
Функции плаценты настолько велики, что в начальных этапах плацента растет и развивается даже скорее, чем растет ваш малыш. И это неспроста, плод к сроку 12 недель весит около 5 граммов, а плацента составляет до 30 граммов, к концу же беременности, на момент родов размеры плаценты будут составлять около 15-18 см, а толщину имеет до 3 см, при весе около 500-600 граммов.
Пуповина
Плацента со стороны плода соединена с малышом особым прочным канатиком – пуповиной, внутри которой проходят две артерии и одна вена. Пуповина может прикрепляться к плаценте несколькими способами. Первым и самым распространенным является центральное прикрепление пуповины, но может также встречаться боковое или краевое крепление пуповины. От способа крепления функции пуповины никак не страдают. Совсем редким вариантом прикрепления пуповины может быть крепление не к самой плаценте, а к ее плодным оболочкам, и такой тип прикрепления называют оболочечным.
Пуповина может прикрепляться к плаценте несколькими способами. Первым и самым распространенным является центральное прикрепление пуповины, но может также встречаться боковое или краевое крепление пуповины. От способа крепления функции пуповины никак не страдают. Совсем редким вариантом прикрепления пуповины может быть крепление не к самой плаценте, а к ее плодным оболочкам, и такой тип прикрепления называют оболочечным.
Проблемы с плацентой
Чаще всего система плаценты и пуповины работает слаженно и снабжает малыша кислородом и питанием. Но иногда в плаценте могут возникать сбои из-за воздействия различных факторов – внешних или внутренних. Случаются разного рода нарушения в развитии или проблемы с функционированием плаценты. Такие изменения плаценты не проходят для матери и плода незамеченными, зачастую проблемы с плацентой могут иметь тяжелые последствия. Мы с вами поговорим об основных отклонениях в развитии и функционировании плаценты и способах их выявления и лечения.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.
Гиперплазия плаценты
В противоположность этому случается вариант очень большой, гигантской плаценты, которая обычно возникает в случае тяжелого течения диабета беременных. Увеличение (гиперплазия) плаценты встречается также при таких заболеваниях беременных женщин, как токсоплазмоз или сифилис, но бывает это нечасто. Увеличение размеров плаценты может быть результатом патологии почек у будущего малыша, при наличии резус-конфликта, когда эритроциты плода с резус-белком начинают атаковать антитела матери. Плацента может значительно увеличиваться в случае тромбоза ее сосудов, если один из сосудиков будет закупорен, а также при патологических разрастаниях мелких сосудов внутри ворсинок.
Увеличение размеров плаценты может быть результатом патологии почек у будущего малыша, при наличии резус-конфликта, когда эритроциты плода с резус-белком начинают атаковать антитела матери. Плацента может значительно увеличиваться в случае тромбоза ее сосудов, если один из сосудиков будет закупорен, а также при патологических разрастаниях мелких сосудов внутри ворсинок.
Увеличение толщины плаценты больше нормы может связано с ее преждевременным старением. Утолщение плаценты также вызывается такими патологиями, как резус-конфликт, водянка плода, сахарный диабет беременной, гестоз, перенесенные в период беременности вирусные или инфекционные заболевания, отслойка плаценты. Утолщение плаценты является нормой при многоплодной беременности.
В первом и втором триместрах увеличение плаценты обычно говорит о перенесенном вирусном заболевании (или скрытом носительстве вируса). В этом случае плацента разрастается, чтобы предотвратить заболевание плода.
Быстрый рост плаценты приводит к ее преждевременному созреванию, и следовательно, старению. Структура плаценты становится дольчатой, на ее поверхности образуются кальцификаты, и плацента постепенно перестает обеспечивать плод необходимым количеством кислорода и питательных веществ. Страдает и гормональная функция плаценты, что приводит к преждевременным родам.
Лечение гиперплазии плаценты обычно состоит в тщательном наблюдении за состоянием плода.
Чем опасно изменение размеров плаценты?
Почему врачи так беспокоятся о значительном изменении плаценты в размерах? Обычно в случае изменения размеров плаценты может развиваться и функциональная недостаточность в работе плаценты, то есть будет формироваться так называемая фето-плацентарная недостаточность (ФПН), проблемы с поставкой кислорода и питания к плоду. Наличие ФПН может означать, что плацента не может полноценно справляться с возложенными на нее задачами, и ребенок испытывает хронический дефицит кислорода и поставки питательных веществ для роста. При этом проблемы могут нарастать снежным комом, организм ребенка будет страдать от недостатка питательных веществ, как результат – начнет отставать в развитии и будет формироваться ЗВУР (задержка внутриутробного развития у плода) или синдром задержки роста плода (СЗРП).
При этом проблемы могут нарастать снежным комом, организм ребенка будет страдать от недостатка питательных веществ, как результат – начнет отставать в развитии и будет формироваться ЗВУР (задержка внутриутробного развития у плода) или синдром задержки роста плода (СЗРП).
Чтобы подобного не происходило, лучше всего заранее заниматься профилактикой подобных состояний, лечением хронической патологии еще до наступления беременности, чтобы не случилось обострений во время вынашивания. В период беременности важно контролировать артериальное давление, уровень глюкозы крови и максимально оградить беременную от любых инфекционных заболеваний. Также необходимо полноценное питание с достаточным количеством белков и витаминов.
При постановке диагноза «гипоплазия плаценты» или «гиперплазия плаценты» требуется в первую очередь тщательное наблюдение за течением беременности и состоянием плода. Вылечить или исправить плаценту нельзя, но существует ряд препаратов, назначаемых врачом с целью помочь плаценте осуществлять свои функции.
В лечении формирующейся фето-плацентарной недостаточности применяют особые препараты – трентал, актовегин или курантил, которые способны улучшать кровообращение в системе плаценты как со стороны матери, так и плода. Кроме этих лекарств могут быть назначены внутривенные инфузии препаратов – реополиглюкина с глюкозой и аскорбиновой кислотой, солевыми растворами. Развитие ФПН может иметь разную степень тяжести и при ней нельзя заниматься самолечением, это может привести к потере ребенка. Поэтому необходимо соблюдать все назначения акушера-гинеколога.
Изменения в строении плаценты
Нормальная плацента имеет дольчатое строение, она разделена примерно на 15-20 долек равного размера и объема. Каждая из долек формируется из ворсин и особой ткани, которая находится между ними, а сами дольки отделены друг от друга перегородками, однако, не полными. Если происходят изменения в формировании плаценты, могут возникать новые варианты строения долек. Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Причин для подобных отклонений в строении плаценты может быть множество. Чаще всего это генетически заложенное строение, либо следствие проблем со слизистой матки. Профилактикой подобных проблем с плацентой может быть активное лечение воспалительных процессов в полости матки еще до беременности, в период планирования. Хотя отклонения в строении плаценты не столь сильно влияют на ребенка при беременности, и практически никогда не влияют на его развитие. А вот в родах такая плацента может причинить много хлопот врачам – такая плацента может очень трудно отделяться от стенки матки после рождения крохи. В некоторых случаях отделение плаценты требует ручного контроля матки под наркозом. Лечения аномального строения плаценты при беременности не требуется, но вот в родах нужно обязательно напомнить об этом врачу, чтобы все части плаценты были рождены, и не осталось кусочков плаценты в матке. Это опасно кровотечениями и инфекцией.
Степень зрелости плаценты
Плацента в процессе своего существования проходит четыре последовательных стадии созревания:
Степень зрелости плаценты 0 – в норме длится до 27-30 недели. Иногда на данных сроках беременности отмечается 1 степень зрелости плаценты, что может быть вызвано курением или употреблением алкоголя во время беременности, а также перенесенной инфекцией.
Степень зрелости плаценты 1 – с 30 по 34 неделю беременности. В этот период плацента перестает расти, ее ткани утолщаются. Это ответственный период, когда любые отклонения могут представлять опасность для здоровья плода.
Степень зрелости плаценты 2 – длится с 34 по 39 неделю беременности. Это стабильный период, когда некоторое опережение зрелости плаценты не должно вызывать опасений.
Степень зрелости плаценты 3 – в норме может диагностироваться, начиная с 37 недели беременности. Это стадия естественного старения плаценты, но если она сочетается с гипоксией плода, то врач может рекомендовать провести кесарево сечение.
Нарушения в созревании плаценты
Для каждой стадии формирования плаценты существуют нормальные сроки в неделях беременности. Слишком быстрое, либо замедленное прохождение плацентой определенных стадий является отклонением. Процесс преждевременного (ускоренного) созревания плаценты бывает равномерным и неравномерным. Обычно с равномерным преждевременным старением плаценты сталкиваются будущие мамы с дефицитом веса. Поэтому, важно помнить о том, что беременность – это не время для соблюдения различных диет, поскольку их последствиями могут стать преждевременные роды и рождение слабенького малыша. Неравномерно созревать плацента будет при проблемах с кровообращением в некоторых своих зонах. Обычно такие осложнения возникают у женщин с лишним весом, при длительном позднем токсикозе беременности. Неравномерное созревание плаценты чаще возникает при повторных беременностях.
Лечение, как и при фето-плацентарной недостаточности, направлено на улучшение кровообращения и обмена веществ в плаценте. Для профилактики преждевременного старения плаценты необходимо проводить мероприятия по предупреждению патологий и гестозов.
А вот задержки в созревании плаценты возникают намного реже, и наиболее распространенными причинами этого могут являться наличие сахарного диабета у беременной, употребление алкоголя и курение. Поэтому, стоит отказаться от вредных привычек во время вынашивания малыша.
Кальцинаты плаценты
Нормальная плацента имеет губчатое строение, но к концу беременности некоторые ее зоны могут каменеть, такие участки называются петрификатами или кальцинатами плаценты. Отвердевшие участки плаценты не способны выполнять свои функции, но обычно оставшиеся части плаценты отлично справляются с возложенной на них задачей. Как правило, кальцинаты возникают при преждевременном старении плаценты или перенашивании беременности. Врач будет в таких случаях подробно следить за беременной, чтобы исключать развитие гипоксии плода. Но обычно такая плацента вполне нормально функционирует.
Отвердевшие участки плаценты не способны выполнять свои функции, но обычно оставшиеся части плаценты отлично справляются с возложенной на них задачей. Как правило, кальцинаты возникают при преждевременном старении плаценты или перенашивании беременности. Врач будет в таких случаях подробно следить за беременной, чтобы исключать развитие гипоксии плода. Но обычно такая плацента вполне нормально функционирует.
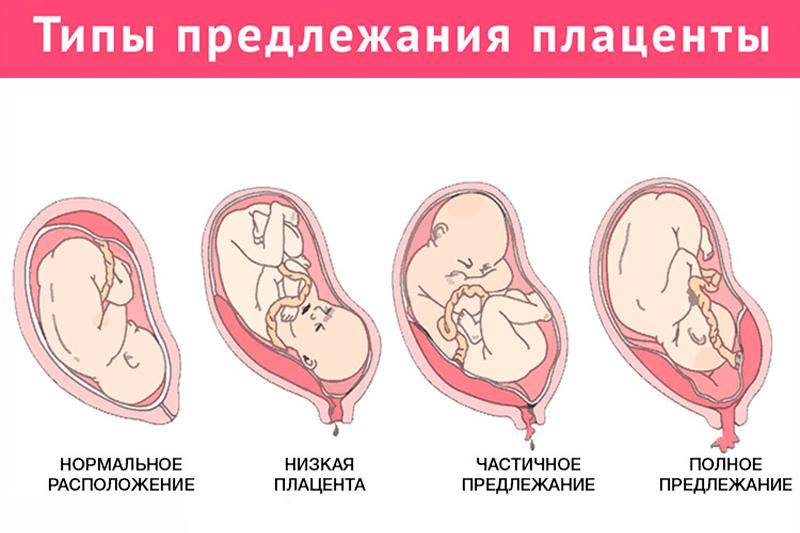
Низкое прикрепление и предлежание плаценты
В идеале плацента должна располагаться в верхней части матки. Но существует ряд факторов, которые препятствуют нормальному расположению плаценты в полости матки. Это могут быть миомы матки, опухоли стенки матки, пороки ее развития, множество беременностей в прошлом, воспалительные процессы в матке или аборты.
Низко расположенная плацента требует более внимательного наблюдения. Обычно в течение беременности она имеет тенденцию подниматься. В этом случае препятствий для естественных родов не будет. Но случается, что край плаценты, ее часть или целиком вся плацента перекрывает внутренний зев матки. При частичном или полном перекрытии плацентой зева матки естественные роды невозможны. Обычно при аномальном расположении плаценты проводят кесарево сечение. Такие неправильные положения плаценты называют неполным и полным предлежанием плаценты.
На протяжении беременности у женщины с предлежанием плаценты могут возникать кровотечения из половых путей, что приводит к возникновению анемии, гипоксии плода. Наиболее опасна частичная или полная отслойка плаценты, которая ведет к гибели плода и угрозе для жизни матери. Беременной необходим полный покой, в том числе и сексуальный, нельзя заниматься физическими упражнениями, купаться в бассейне, много гулять и работать.
Что такое отслойка плаценты?
Что же такое преждевременная отслойка плаценты? Это состояние, когда плацента (нормально или аномально расположенная) покидает место своего крепления ранее положенного ей срока, то есть третьего периода родов. При отслойке плаценты для спасения жизни матери и плода необходима экстренная операция кесарева сечения. Если плацента отслоилась на незначительных участках, то врачи пытаются остановить этот процесс, сохраняя беременность. Но даже при незначительной отслойке плаценты и небольшом кровотечении опасность повторных эпизодов отслойки сохраняется вплоть до родов, и женщину тщательно наблюдают.
При отслойке плаценты для спасения жизни матери и плода необходима экстренная операция кесарева сечения. Если плацента отслоилась на незначительных участках, то врачи пытаются остановить этот процесс, сохраняя беременность. Но даже при незначительной отслойке плаценты и небольшом кровотечении опасность повторных эпизодов отслойки сохраняется вплоть до родов, и женщину тщательно наблюдают.
Причинами отслойки плаценты могут стать травмы или удары в живот, наличие хронических патологий у женщины, что приводит к проблемам с кровообращением, дефектам в формировании плаценты. Преждевременную отслойку плаценты могут вызвать осложнения во время беременности – чаще всего гестозы с повышением давления, белком в моче и отеками, при которых страдают все органы и системы матери и плода. Важно помнить, что преждевременная отслойка плаценты – это опаснейшее осложнение беременности!
Отслойка плаценты
Рис. 1 — полное предлежание плаценты;
Рис. 2 — краевое предлежание плаценты;
Рис. 3 — частичное предлежание плаценты
1 — цервикальный канал; 2 — плацента; 3 — пуповина; 4 — плодный пузырь
Плотное прикрепление и приращение плаценты
Порой возникают аномалии не только места, но и способа прикрепления плаценты к стенке матки. Очень опасной и серьезной патологией является приращение плаценты, при котором ворсинки плаценты крепятся не только к эндометрию (внутреннему слою матки, который в родах отслаивается), но и прорастают вглубь тканей матки, в ее мышечный слой.
Выделяют три степени тяжести приращения плаценты, в зависимости от глубины прорастания ворсинок. При самой тяжелой, третьей степени, ворсины прорастают матку на всю ее толщину и могут приводить даже к разрыву матки. Причиной приращения плаценты становится неполноценность эндометрия из-за врожденных дефектов матки или приобретенных проблем.
Основными факторами риска приращения плаценты являются частые аборты, кесаревы сечения, миомы, а также внутриматочные инфекции, пороки развития матки. Определенную роль может играть и низкая плацентация, так как в области нижних сегментов прорастание ворсин в более глубокие слои матки более вероятно.
Определенную роль может играть и низкая плацентация, так как в области нижних сегментов прорастание ворсин в более глубокие слои матки более вероятно.
При истинном приращении плаценты в подавляющем большинстве случаев требуется удаление матки с приросшей плацентой.
Более легкий случай – плотное прикрепление плаценты, от приращения отличающейся глубиной проникновения ворсинок. Плотное прикрепление случается при низком расположении плаценты или ее предлежании. Основной сложностью при таком прикреплении плаценты является задержка в ее рождении или полная невозможность самостоятельного отхождения последа в третий период родов. При плотном прикреплении прибегают к ручному отделению плаценты под наркозом.
Болезни плаценты
Плацента, как любой орган, может болеть. Она может подвергаться инфицирванию, в ней могут развиваться инфаркты (участки, лишенные кровообращения), внутри сосудов плаценты могут образовываться тромбы, и сама плацента может подвергаться даже опухолевым перерождениям. Но такое, к счастью, бывает нечасто.
Инфекционное поражение тканей плаценты (плацентит), вызывается различными микробами, которые могут проникать в плаценту различными способами. Так, они могут быть принесены с током крови, проникнуть из маточных труб, восходящим путем из влагалища, либо из полости матки. Процесс воспаления может быть распространен на всю толщу плаценты или протекать в отдельных ее участках. При этом лечение должно быть специфическим, и зависит оно от вида возбудителя. Из всех возможных препаратов будет выбран тот, который допустим у беременных в данном сроке. А с целью профилактики до беременности необходимо проводить полноценную терапию хронических инфекций, особенно в области половых путей.
Инфаркт плаценты обычно развивается, как и любой другой, в результате длительной ишемии (спазм сосудов плаценты), и тогда участки плаценты, которые получают кровь от этих сосудов, в результате дефицита кислорода погибают. Обычно инфаркты в плаценте возникают в результате тяжелого протекания гестоза или при развитии гипертонической болезни беременной.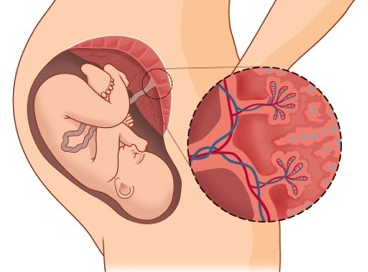 ззшщЖ
ззшщЖ
ВОЛГОГРАДСКОГО ГОСУДАРСТВЕННОГО МЕДИЦИНСКОГО УНИВЕРСИТЕТА
ежеквартальный научно-практическии журнал
Главный редактор
B. И. Петров, академик РАМН Зам. главного редактора
М. Е. Стаценко, профессор
РЕДАКЦИОННАЯ КОЛЛЕГИЯ
А. Р Бабаева, профессор А. Г. Бебуришвили, профессор
A. А. Воробьев, профессор
C. В. Дмитриенко, профессор
B. В. Жура, доцент
М. Ю. Капитонова, профессор (научный редактор)
C. В. Клаучек, профессор
Н. И. Латышевская, профессор В. Б. Мандриков, профессор И. А. Петрова, профессор
B. И. Сабанов, профессор Л. В. Ткаченко, профессор
C. В. Туркина (ответственный секретарь)
РЕДАКЦИОННЫЙ СОВЕТ
А. Б. Зборовский, академик РАМН (Волгоград)
Н. Н. Седова, профессор (Волгоград)
A. А. Спасов, чл.-кор. РАМН (Волгоград)
B. П. Туманов, профессор (Москва)
A. К. Косоуров, профессор (Санкт-Петербург)
Г. П. Котельников, академик РАМН (Самара)
П.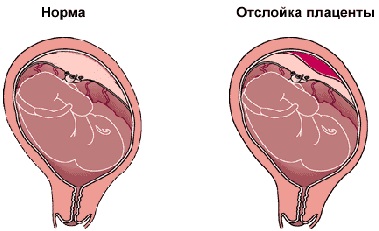 В. Глыбочко, чл.-кор. РАМН (Саратов)
В. Глыбочко, чл.-кор. РАМН (Саратов)
B. А. Батурин, профессор (Ставрополь)
2 (30)
АПРЕЛЬ-ИЮНЬ 2009
9771994948340
УДК 618.2/7-073.48
ПРИМЕНЕНИЕ ТРАНСВАГИНАЛЬНОГО ЦВЕТОВОГО ДОППЛЕРОВСКОГО КАРТИРОВАНИЯ ДЛЯ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ ПРЕДЛЕЖАНИЯ СОСУДОВ
М. С. Соколова
Медицинский центр «Ультрамед», Нижний Новгород
Предлежание сосудов является одним из вариантов оболочечного прикрепления, при котором сосуды плода пересекают область внутреннего зева. Высокая смертность плода при предлежании сосудов обусловлена кровотечением, возникающим в доношенном сроке беременности и в родах при разрыве предлежащих сосудов или ам-ниофетальных оболочек. Поэтому для снижения перинатальных потерь при этой патологии так необходима ее пренатальная диагностика. Представляем первый отечественный случай пренатальной диагностики предлежания сосудов с использованием цветового трансвагинального допплеровского картирования.
Ключевые слова: беременность, предлежание сосудов, пренатальная диагностика, цветовое допплеровское картирование.
USE OF TRANSVAGINAL COLOR DOPPLER ULTRASOUND FOR PRENATAL
DIAGNOSIS OF VASA PREVIA
M. S. Sokolova
Vasa previa is a condition in which the intramembranous fetal blood vessels cross the internal os. Fetal mortality is high because of the hemorrhage that occurs when these vessels are torn during labor, delivery or when the amniofetal membranes rupture.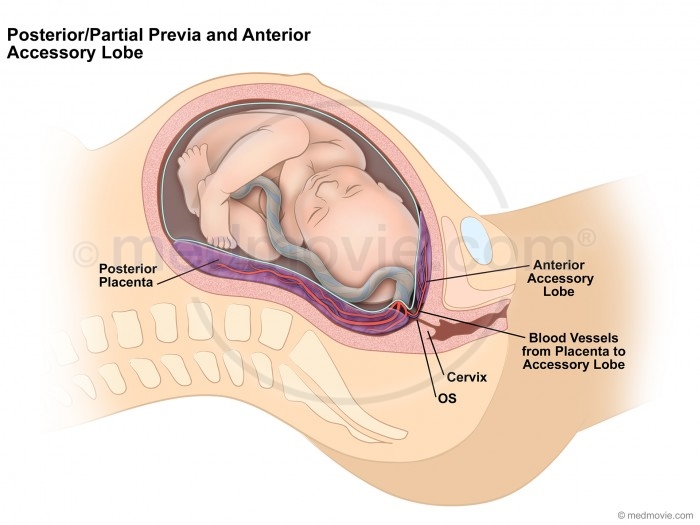 Reduction in perinatal mortality from this condition depends on its prenatal diagnosis. А first case of color Doppler endovaginal prenatal ultrasound diagnosis of vasa previa in Russia is presented.
Reduction in perinatal mortality from this condition depends on its prenatal diagnosis. А first case of color Doppler endovaginal prenatal ultrasound diagnosis of vasa previa in Russia is presented.
Key words: pregnancy, vasa previa, prenatal diagnosis, color Doppler ultrasound.
Предлежание сосудов является одним из вариантов оболочечного прикрепления, при котором сосуды пуповины пересекают амниофетальные оболочки на более низком уровне, нежели расположена предлежащая часть плода. Частота этой патологии составляет в среднем 1,5—4 случая на 10000 родов [1, 2].
Наиболее частой причиной предлежания сосудов являются аномалии плаценты, среди которых чаще всего регистрируется добавочная доля (33— 75 %) [3, 4]. Эти незащищенные вартоновым студнем сосуды могут разорваться в любое время при беременности, привести к профузному кровотечению и антенатальной гибели плода. Кроме того, их повреждение возможно при выполнении амниотомии и при родоразрешении через естественные родовые пути, поэтому пренатальная диагностика предлежания сосудов имеет важное практическое значение.
Представляем первый отечественный случай пренатальной диагностики предлежания сосудов.
МЕТОДИКА ИССЛЕДОВАНИЯ
Беременная П., 32 лет, в 11 недель беременности проходила скрининговое ультразвуковое исследование в женской консультации. Изменений ультразвуковой анатомии плода и плаценты обнаружено не было. Настоящая беременность вторая, в анамнезе одни нормальные срочные роды, ребенок здоров. Мужу 35 лет, соматически здоров. Производственных вредностей супруги не имеют.
Ультразвуковое исследование в 24—25 недель беременности проведено на аппарате «Medison Sonoace 8000» (Южная Корея) с использованием режима цветового трансвагинального допплеровско-го картирования.
üseimpGs
установить их происхождение не представлялось возможным.
Поэтому для уточнения пренатального диагноза была использована трансвагинальная эхография, но даже она не позволила однозначно установить пред-лежание сосудов, хотя четко идентифицировались эхогенные структуры в области внутреннего зева шейки матки. Только применение режима цветового трансвагинального допплеровского картирования позволило правильно установить окончательный диагноз пред-лежания сосудистых анастомозов между добавочной долькой и основной плацентой. При динамическом наблюдении эхографическая картина предлежания сосудов сохранялась, что послужило показанием к операции кесарева сечения в доношенном сроке беременности. Родилась живая, доношенной девочка массой 3250 г с оценкой по шкале Апгар 8/9 баллов. Добавочная долька имела размеры 8х10 см.
ЗАКЛЮЧЕНИЕ
Таким образом, наше наблюдение убедительно свидетельствует, что для пренатальной ультразвуко-
вой диагностики предлежания сосудов необходимо дополнительно использовать режим цветового трансвагинального допплеровского картирования, так как двухмерная эхография не всегда позволяет идентифицировать эту патологию, требующую изменения стандартной акушерской тактики ведения родов во избежание перинатальных потерь.
ЛИТЕРАТУРА
1. Lee W, Lee V. L, Kirk J. S., Sloan C. T. // Obstet. Gynecol. — 2000. — Vol. 95 (4). — P. 572—576.
2. Catanzarite V., Maida C., Thomas W., et al. // Ultrasound Obstet. Gynecol. — 2001. — Vol. 18 (2). — P. 109—115.
3. Oyelese Y., Smulian J. C. // Obstet. Gynecol. — 2006. — Vol. 107 (4). — P. 927—941.
Oyelese Y., Smulian J. C. // Obstet. Gynecol. — 2006. — Vol. 107 (4). — P. 927—941.
Контактная информация
Соколова Мария Степановна — главный врач медицинского центра «Ультрамед», Нижний Новгород, e-mail: [email protected]
УДК 617-001:616-089.843
МОРФОФУНКЦИОНАЛЬНАЯ ХАРАКТЕРИСТИКА КОСТЕОБРАЗОВАНИЯ ПРИ ИСПОЛЬЗОВАНИИ ИМПЛАНТАТОВ С НАНОСТРУКТУРНЫМИ БИОКЕРАМИЧЕСКИМИ ПОКРЫТИЯМИ (экспериментальное исследование)
Е. А. Крайнов, Ю. А. Ланцов, Д. А. Маланин, И. В. Деревянно, И. А. Сучилин
Волгоградский научный центр РАМН и Администрации Волгоградской области
Даны морфологические и физико-механические характеристики новообразованной ткани на границе раздела «кость—имплантат» при использовании различных биокерамических покрытий.
Ключевые слова: биокерамика, трехмерное капиллярно-пористое покрытие, имплантат, кость, титан, энхондральная оссификация, сдвиговая прочность.
MORPHOFUNCTIONAL CHARACTERISTIC OF BONE FORMATION USING IMPLANTS WITH NANOSTRUCTURAL BIOCERAMIC COVERINGS (experimental research)
E. А. Krainov, Yu. А. Lantsov, D. А. Malanin, I. V. Derevyanko, I. A. Suchilin
Morphological and physicomechanical characteristics of neoplastic tissue on the border of «bone — implant» using various bioceramic coating are discussed in the article.
Key words: bioceramics, three-dimensional capillary-porous coating, implant, bone, titanium, ossification, shift durability.
Актуальной проблемой современной имплантологии является улучшение интегративных свойств на границе раздела костной ткани и имплантатов, при этом большое внимание уделяется свойствам покрытия фиксируемой части эндопротеза [1, 6, 9].
В настоящее время в научной литературе сложились следующие представления о структуре по-
верхности имплантатов: размер пор должен быть 50— 500 мкм; пористая структура должна максимально способствовать поступлению питательных веществ и кислорода, участвующих в формировании новой костной ткани; пористый слой должен иметь промежуточный модуль упругости между модулями упругости кости и материала имплантата; высокая проч-
78
Выпуск 2 (30). 2009
Барканов В. Б.. Воробьев А. А., Поройский С. В., Полуосьмак Б. Б., Горячев А. Н. АНАЛИЗ РАСПРЕДЕЛЕНИЯ КЛЕТОЧНЫХ ЭЛЕМЕНТОВ В СФОРМИРОВАННЫХ СПАЙКАХ ВЕРХНЕГО ЭТАЖА БРЮШНОЙ ПОЛОСТИ
48
Сальников Е. В.. Фатеев М. М., Федоров В. Н., Сидоров А. В.
ВЛИЯНИЕ КАРДИОСЕЛЕКТИВНОСТИ И ВНУТРЕННЕЙ СИМПАТОМИМЕТИЧЕСКОЙ АКТИВНОСТИ БЕТА-АДРЕНОБЛОКАТОРОВ НА ВАРИАБЕЛЬНОСТЬ СЕРДЕЧНОГО РИТМА БОДРСТВУЮЩИХ И НАРКОТИЗИРОВАННЫХ КРЫС 52
Герусов Ю. И. Зборовская И. А., Мартемьянов В. Ф., Бедина С. А., Мозговая Е. Э. КЛИНИКО-ПАТОГЕНЕТИЧЕСКОЕ ЗНАЧЕНИЕ ИССЛЕДОВАНИЯ АКТИВНОСТИ ЭНЗИМОВ ПУРИНОВОГО МЕТАБОЛИЗМА В ЛИЗАТАХ ЛИМФОЦИТОВ И ЭРИТРОЦИТОВ БОЛЬНЫХ ОСТЕАРТРОЗОМ 56
Федоровский А. Ф . Засорина Н. В., Карбышева Н. В. НЕЙРОИНФОРМАЦИОННЫЕ ТЕХНОЛОГИИ, ПРИМЕНЯЕМЫЕ ПРИ ДИАГНОСТИКЕ ХРОНИЧЕСКОГО ОПИСТОРХОЗА ДЛЯ УЛУЧШЕНИЯ КАЧЕСТВА ЖИЗНИ 60
Ермолова Н.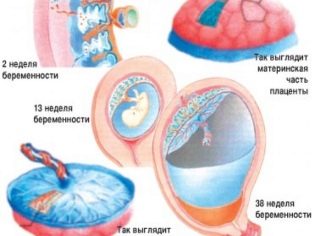 В.
В.
ИЗМЕНЕНИЕ ЭКСПРЕССИИ АНГИОГЕННЫХ ФАКТОРОВ РОСТА И ИХ РЕЦЕПТОРОВ В РАЗВИТИИ БЕСПЛОДИЯ ПРИ НАРУЖНОМ ГЕНИТАЛЬНОМ ЭНДОМЕТРИОЗЕ 63
Кузнецова О. А.
МЕДИКО-СОЦИАЛЬНЫЕ ФАКТОРЫ РИСКА У ДОПРИЗЫВНИКОВ И ПРИЗЫВНИКОВ 66
Рычкова С. В
КАЧЕСТВО ЖИЗНИ ДЕТЕЙ ШКОЛЬНОГО ВОЗРАСТА
И ЕГО ВОЗРАСТНО-ГЕНДЕРНЫЕ ОСОБЕННОСТИ
(ПО ДАННЫМ СНО-87 И БР-Зб) 69
Яснецов В. В.
ВЛИЯНИЕ НЕКОТОРЫХ НЕЙРОТРОПНЫХ ВЕЩЕСТВ НА ДЫХАНИЕ МИТОХОНДРИЙ КЛЕТОК ГОЛОВНОГО МОЗГА КРЫС 72
Глухое В. А., Смирнов А. В., Шмидт М. В., Бутенко А. М., Хуторецкая Н. В., Ларичеб В. Ф. СТРУКТУРНЫЕ ИЗМЕНЕНИЯ В НЕЙРОНАХ ГИПОТАЛАМУСА ПРИ ЭКСПЕРИМЕНТАЛЬНОМ ВОСПРОИЗВЕДЕНИИ ЛИХОРАДКИ ЗАПАДНОГО НИЛА 74
Соколова М. С.
ПРИМЕНЕНИЕ ТРАНСВАГИНАЛЬНОГО ЦВЕТОВОГО ДОППЛЕРОВСКОГО КАРТИРОВАНИЯ ДЛЯ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ ПРЕДЛЕЖАНИЯ СОСУДОВ 77
Крайнов Е. А., Ланцов Ю. А., МаланинД. А., Деревянко И. В., Сучилин И. А. МОРФОФУНКЦИОНАЛЬНАЯ ХАРАКТЕРИСТИКА КОСТЕОБРАЗОВАНИЯ ПРИ ИСПОЛЬЗОВАНИИ ИМПЛАНТАТОВ С НАНОСТРУКТУРНЫМИ БИОКЕРАМИЧЕСКИМИ ПОКРЫТИЯМИ (ЭКСПЕРИМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ) 78
Смирнова Т. С., Дегтярь Ю. В., Кокин Н. И., Шараевская М. В., Капитонова М. Ю. МОРФОЛОГИЯ СТРЕСС-АССОЦИИРОВАННЫХ ИЗМЕНЕНИЙ ФОЛЛИКУЛЯРНОГО КОМПАРТМЕНТА ЩИТОВИДНОЙ ЖЕЛЕЗЫ ПРИ ДЕЙСТВИИ ЖЕСТКОГО СТРЕССОРА 82
Молчанова О.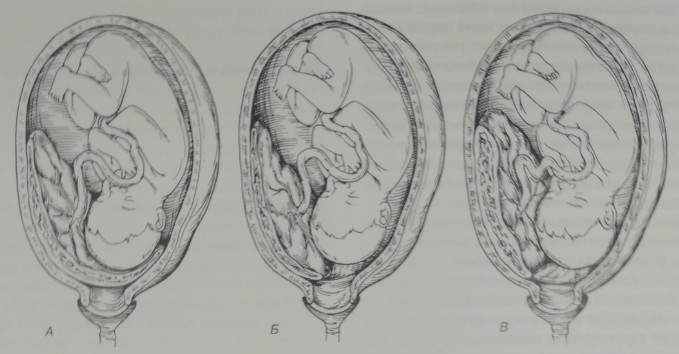 В., Сулейманов С. Ш., Островский А. Б., Репина Г. Д., Щенников Э. Л.
В., Сулейманов С. Ш., Островский А. Б., Репина Г. Д., Щенников Э. Л.
АНТИБИОТИКОТЕРАПИЯ ТЯЖЕЛОЙ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ (КЛИНИКО-ЭКОНОМИЧЕСКИЙ АНАЛИЗ) 85
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
Бабаева А. Р., Черевкова Е. В., Соподенкова К. С. РАННИЙ РЕВМАТОИДНЫЙ АРТРИТ: СОВРЕМЕННАЯ КОНЦЕПЦИЯ ДИАГНОСТИКИ И ЛЕЧЕНИЯ 88
Barkanov V. В., VorobjevA. A., Poroysky S. V., Poluosjmak В. В., Goryachev А. N. DISTRIBUTION OF CELLULAR ELEMENTS INCOMPLETE PERITONEALADHESIONS OF EPIGASTRIUM
48
SalnikovE. V., FateevM. M., Fedorov V. N., SidorovA. V.
EFFECT OF CARDIOSELECTIVITYAND INTRINSIC
SYMPATHOMIMETIC ACTIVITY
OF BETA-ADRENORECEPTOR BLOCKERS
ON HEART RATE VARIABILITY IN WAKING
AND NARCOTIZED RATS 52
Gerusov Yu. I., Zborovskaya I. A., Martemjanov V. F., Bedina S. A., Mozgovaya E. E. CLINICOPATHOGENETIC IMPORTANCE OF ANALYSIS OF PURINE METABOLISM ENZYME ACTIVITY IN LYMPHOCYTE LYSATES AND ERYTHROCYTES OF PATIENTS WITH OSTEOARTHROSIS 56
Fedorovsky A. F., Zasorina N. V., Karbischeva N. V. NEUROINFORMATION TECHNOLOGIES USED IN CHRONIC OPISTHORCHOSIS DIAGNOSTICS IN ORDER TO IMPROVE LIFE QUALITY 60
Ermolova N. V.
CHANGE OF EXPRESSION OF ANGIOGENIC GROWTH FACTORS AND THEIR RECEPTORS DURING DEVELOPMENT OF INFERTILITY IN EXTERNAL GENITAL ENDOMETRIOSIS 63
Kuznetzova O.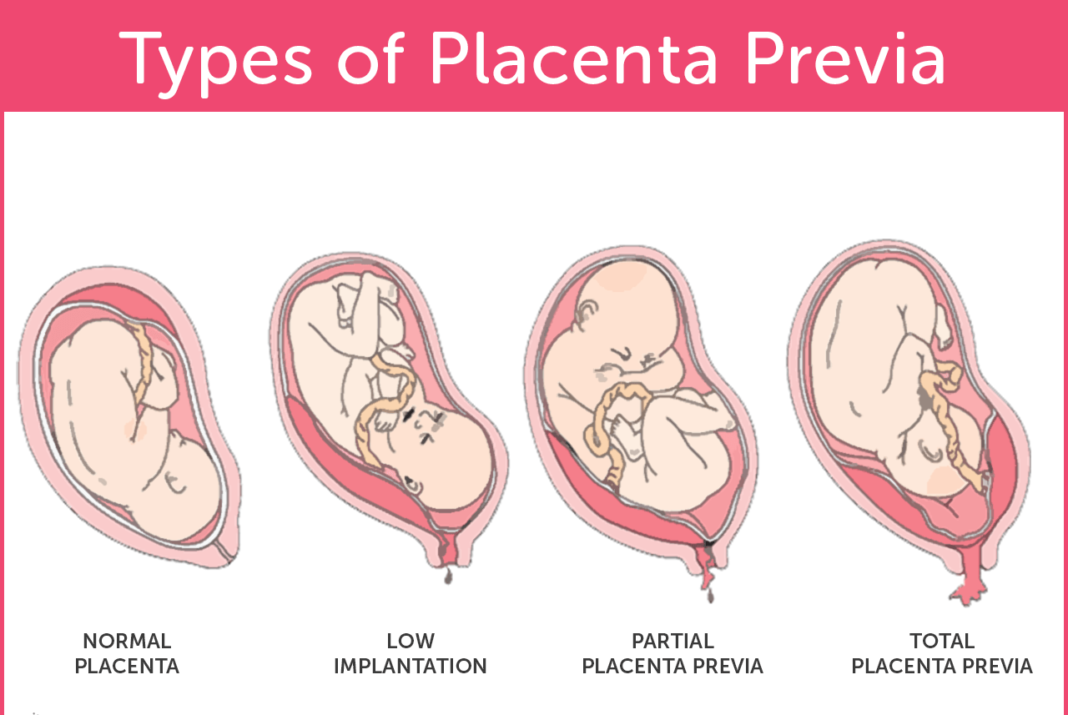 A.
A.
MEDICO-SOCIAL RISK FACTORS OF PROSPECTIVE CONSCRIPTS AND CONSCRIPTS NOVOSIBIRSK STATE MEDICAL UNIVERSITY 66
Rychkova S. V.
LIFE QUALITY OF SCHOOL-AGE CHILDRENANDITSAGE-AND GENDER-RELATED FEATURES
(ACCORDING TO CHQ-87 AND SF-36) 69
Yasnetsov V. V.
EFFECT OF SOME NEUROTROPIC SUBSTANCES ON OXYGEN CONSUMPTION IN MITOCHONDRIA OF RAT BRAIN 72
Glukhov V. A., SmimovA. V., Schmidt M. V.,
ButenkoA. M., Khutoretskaya N. V., Larichev V. F.
STRUCTURALALTERATIONS
OF HYPOTHALAMUS IN EXPERIMENTAL MODELING
OF WEST NILE ENCEPHALITIS 74
Sokolova M. S.
USE OF TRANSVAGINAL COLOR DOPPLER ULTRASOUND FOR PRENATAL DIAGNOSIS OF VASA PREVIA 77
Krainov E. A., Lantsov Yu. A., Malanin D. A., Derevyanko I. V., Suchilin I. A. MORPHOFUNCTIONAL CHARACTERISTIC OF BONE FORMATION USING IMPLANTS WITH NANOSTRUCTURAL BIOCERAMIC COVERINGS
(EXPERIMENTAL RESEARCH) 78
Smimova T. S., Degtyar Yu. V., Kokin N. I., Sharaevskaya M. V., Kapitonova M. Yu. MORPHOLOGIC EVALUATION OF STRESS-RELATED CHANGES IN THE FOLLICULAR COMPARTMENT OF THYROID GLAND IN EXPOSURE TO SEVERE STRESSOR 82
Molchanova O. V., Suleymanov S. S., Ostrovsky A. B., Repina G. D., Schenriikov E. L. ANTIBIOTIC THERAPY OF COMPLICATED NONHOSPITAL PNEUMONIA (CLINICOECONOMIC ANALYSIS) 85
S., Ostrovsky A. B., Repina G. D., Schenriikov E. L. ANTIBIOTIC THERAPY OF COMPLICATED NONHOSPITAL PNEUMONIA (CLINICOECONOMIC ANALYSIS) 85
GUIDE FOR GENERAL PRACTITIONERS
Babaeva A. R., Tcherevkova E. V., Solodenkova K. S. EARLY RHEUMATOID ARTHRITIS: CONCEPT OF EARLY DIAGNOSTICS AND TREATMENT
88
Выпуск 2 (30). 2009
95
Плацента и проблемы с плацентой. Информационная страница.
Нормальная плацента
[1, 2]Плацента обеспечивает обмен питательными веществами, кислородом и продуктами жизнедеятельности между матерью и плодом, а также является эндокринным органом для синтеза гормонов и нейротрансмиттеров и барьером для токсины и инфекции. Он получен как из материнской, так и из эмбриональной ткани, примерно пятая часть — из ткани плода в срок. Он состоит из большого количества функциональных единиц, называемых ворсинками, которые представляют собой разветвленные терминалы кровообращения плода, позволяющие переносить продукты метаболизма.
При сроке, нормальная плацента:
- Сине-красная по цвету и дискообразной формы.
- Диаметр около 22 см.
- Толщина 2,5 см по центру.
- В среднем весит 450 г, но вес будет зависеть от того, когда и где был зажат шнур.
- Имеет материнскую поверхность, разделенную на дольки или семядоли с неровными бороздками или щелями.
- Имеет гладкую, блестящую, полупрозрачную поверхность плода, хорионическую пластинку, покрытую амниотической оболочкой.
- Имеет базальную пластинку, которая является материнской поверхностью и создается при отделении плаценты от стенки матки при родах.
Пуповина нормальная [3] :
- Длина 51–60 см и диаметр 2–2,5 см.

- Должно быть обильное желе Уортона без настоящих узлов.
- Содержит две пупочные артерии и одну пупочную вену.
- Может возникать из любой точки на поверхности плаценты плода; обычно он возникает в центре или чуть вне центра.
- Имеет длину, не связанную с длиной, весом или полом ребенка.
Аномалии формы, размера, поверхности и функции
[2, 4]Окружная оболочка
[5]- Примерно в 1% случаев имеется небольшая центральная зона хориона внутри более бледного толстого кольца оболочки на плодной стороне плаценты.
- Это связано с повышенной частотой дородовых кровотечений, недоношенными, отслойками, многоплодием и перинатальной смертью.
Succenturiate доля
[5]- Это добавочные доли, которые развиваются в мембране на некотором расстоянии от периферии основной плаценты.
- Возникает в 1,7% беременностей, две трети из которых также связаны с введением бархатистой пуповины (см. Ниже раздел «Аномалии пуповины»).
- Большие разорванные сосуды внутри плодных оболочек, но за пределами доставленной плаценты указывают на недоставленную долю, и матку следует исследовать для извлечения.
- Succenturiate доли связаны с задержкой плаценты и повышенным риском послеродовой инфекции и кровотечения. По-видимому, они связаны с увеличением возраста матери и чаще встречаются у женщин, перенесших экстракорпоральное оплодотворение (ЭКО).
Двудольная плацента
Это необычно:
- Плацента выглядит как двулопастная структура, соединенная главными сосудами и оболочками.
- Если оставить после рождения, это может вызвать кровотечение и септические осложнения.
Оболочка плаценты
- Отсутствие атрофии хориона во время развития плаценты означает, что семядоли плаценты образуют оболочку вокруг большей части стенки матки.
- Это связано с дородовым и послеродовым кровотечением, а также с задержкой плаценты.

Плацента при многоплодной беременности
- Близнецы имеют либо две отдельные плаценты, либо сросшуюся плаценту, но всегда есть два отдельных хориона и амниона.
- С однояйцевыми близнецами ситуация зависит от времени деления оплодотворенной яйцеклетки: у них могут быть две разные плаценты и наборы оболочек или много разных типов слияния с возможным обменом кровоснабжением.
Патологические поражения
[4]- Поражения плаценты, которые соответствуют недостаточной перфузии сосудов матери, неизменно связаны с мертворождением и неонатальной смертностью. У выживших детей имеется значительная связь с неврологическими нарушениями.
- Обструктивные сосудистые поражения (тромботическая васкулопатия плода) тесно связаны с неонатальной заболеваемостью, включая некротизирующий энтероколит и сердечные аномалии плода.
- Восходящая маточная инфекция (синдром амниотической инфекции) также тесно связана с неонатальной заболеваемостью.
- Педиатрам рекомендуется получить доступ к результатам гистологического исследования плаценты, поскольку это может помочь объяснить плохие неонатальные исходы и может иметь значение для лечения.
Аномалии прикрепления
Аномалии прикрепления предлежание плаценты и задержка плаценты подробно рассматриваются в отдельных статьях «Предлежание плаценты» и «Задержанная плацента».
Приросшая плацента
Это состояния, при которых плацента все более болезненно прикрепляется к стенке матки:
- Приросшая плацента: ворсинки хориона проникают в базальную децидуальную оболочку и прикрепляются к миометрию.
- Плацента инкремента; ворсинки проникают глубоко в миометрий.
- Плацента percreta: ворсинки втягивают миометрий в брюшину.
Для простоты все они обычно называются приросшей плацентой:
- Заболеваемость составляет около 1/2 500 родов.

- Все они связаны с задержкой плаценты, требующей хирургического вмешательства, и имеют высокий риск массивного послеродового кровотечения.
- Может быть частичным, при этом некоторые части плаценты не поражены.
- Связано с преждевременными родами: 40% женщин рожают до 38 недель беременности; кесарево сечение следует планировать на 36–37 недель.
Факторы риска
- Предыдущее кесарево сечение:
- Риск 0,24%, если ранее не было кесарева сечения.
- Риск 0,31% при одном предыдущем кесаревом сечении, повышается до 6,74% при пяти предыдущих кесарева сечения.
- Предлежание плаценты.
- Пожилой возраст матери.
Считается, что частота приросшей плаценты увеличивается из-за увеличения числа случаев кесарева сечения.
Ведение
Женщины, перенесшие ранее кесарево сечение, у которых также имеется предлежание плаценты или передняя плацента, лежащая в основе старого рубца после кесарева сечения на 32 неделе беременности, подвержены повышенному риску приращения плаценты, и их следует лечить так же, как если бы они есть приросшая плацента: см. отдельную статью о предлежании плаценты для получения подробной информации о «пакете ухода».
NB : повторные попытки удалить приросшую плаценту вручную вызывают массивное кровотечение, требующее экстренной гистерэктомии в 100% случаев. Ее оставляют на месте и либо проводят консервативное лечение, либо проводят немедленную гистерэктомию.
Консервативное лечение
- Плацента остается на месте с терапевтической эмболизацией маточной артерии или без нее, хирургической перевязкой внутренней подвздошной артерии или терапией метотрексатом.
- Если после этого следует плановая гистерэктомия, это связано с меньшей кровопотерей, чем гистерэктомия во время кесарева сечения.
- Может применяться там, где сохранение плодородия имеет первостепенное значение.

- Может осложниться отсроченным кровотечением, сепсисом и крайней необходимостью гистерэктомии.
Отслойка плаценты
Отслойка — это преждевременное отделение нормально расположенной плаценты перед родами, когда кровь собирается между плацентой и маткой. Это одна из двух наиболее важных причин дородового кровотечения (другая — предродовое кровотечение), составляющая 30% всех случаев дородового кровотечения [6] .
- Это важная причина перинатальной смертности: в исследовании 7,5 миллионов одноплодных родов в США коэффициент перинатальной смертности составил 11,9% с отслойкой по сравнению с 0,8% среди всех других родов [7] .
- По оценкам, на 1000 родов приходится 6,5 беременностей.
- Воздействие на плод зависит от степени тяжести и срока гестации, в котором это происходит.
- Воздействие на мать зависит от степени тяжести.
- Причина отслойки плаценты неизвестна.
Существуют две основные формы:
- Скрытое (20% случаев), когда кровотечение ограничено полостью матки и является более тяжелой формой. Количество потерянной крови легко недооценить.
- Выявлено (80%) — когда кровь оттекает через шейку матки, как правило, с неполной отслойкой плаценты и меньшим количеством связанных с ней проблем.
Краевое кровотечение возникает при безболезненном кровотечении и сгустке, расположенном по краю плаценты без искажения ее формы.Обычно это происходит из-за разрыва краевой пазухи. Женщин следует госпитализировать для наблюдения и наблюдения за плодом.
Факторы риска
Существуют признанные факторы, которые увеличивают риск — к ним относятся [8, 9] :
- Предыдущая отслойка несет самый высокий риск отслойки при текущей беременности.
- Многоплодная беременность: при беременности двойней чаще, чем при одноплодной беременности.
- Травма:
- ДТП.
- Домашнее насилие.

- Ятрогенный — например, внешний головной вариант.
- Угроза выкидыша на раннем этапе текущей беременности.
- Преэклампсия.
- Гипертония.
- Множественность.
- Предыдущее кесарево сечение [10] .
- Невершинные представления.
- Курение.
- Употребление кокаина или амфетамина во время беременности.
- Тромбофилия.
- Внутриутробные инфекции.
- Многоводие.
Отслойка — это внезапная неожиданная неотложная акушерская помощь, которая обычно возникает при беременности без каких-либо факторов риска и поэтому в большинстве случаев не может быть предсказана.
Презентация
Может проявляться вагинальным кровотечением, болью в животе (обычно непрерывной), сокращениями матки, шоком или дистрессом плода [6] .
Диагноз [9]
Отслойка — это клинический диагноз, для которого нет доступных чувствительных или надежных диагностических тестов.
- Напряженная, болезненная матка с ощущением «деревянистости» при абдоминальном осмотре предполагает значительную отслойку.
- Ультразвук не позволяет определить отслойку, поскольку сгусток крови трудно отличить от плаценты. Однако, если ультразвуковое исследование предполагает отслойку, вероятность отслойки высока.
- Гипоксия плода, вызванная отслойкой, приведет к отклонениям сердечного ритма, которые можно увидеть на кардиотокографе (КТГ).
- Число тромбоцитов, если оно низкое, может указывать на значительную отслойку.Следует проверить скрининг коагуляции, поскольку коагулопатия является обычным явлением и ее следует ожидать.
- В зависимости от степени отслоения и объема кровопотери мать может потерять сознание, а плод гипоксичен или уже мертв.
- NB : артериальное давление может быть нормальным даже при массивном кровотечении, поскольку здоровые женщины в хорошей физической форме могут перенести значительную потерю до появления признаков декомпенсации [11] .

Ведение [9]
См. Также отдельную статью о дородовом кровотечении.
Жизнь матери должна быть на первом месте. Ее следует реанимировать и стабилизировать до того, как будет принято какое-либо решение о рождении ребенка, независимо от срока беременности. Удивительно, но Кокрановский обзор не обнаружил испытаний, которые могли бы проинформировать руководство [6] .
Руководство Королевского колледжа акушеров и гинекологов при умеренной или тяжелой отслойке плаценты должно следовать ABCD реанимации:
- Оценить A irway и B reathing: высокий поток кислорода.
- Оценить C irculation:
- Внутривенный доступ, FBC, экран коагуляции, U&E, тест Клейхауэра, перекрестное сопоставление четырех единиц.
- Положение в левом боковом положении с наклоном и согреванием женщины.
- До тех пор, пока кровь не станет доступной, введите до 2 литров нагретого кристаллоидного раствора Хартмана и / или 1-2 литра коллоида так быстро, как необходимо.
- При продолжающемся массивном кровотечении и в ожидании исследований свертывания крови и консультации гематолога эмпирически можно ввести до 4 единиц свежезамороженной плазмы (СЗП) и 10 единиц криопреципитата.
- В идеале измерьте центральное венозное давление (ЦВД) и соответствующим образом отрегулируйте переливание.
- Оцените состояние плода и D при доставке D :
- Если плод жив, выполните кесарево сечение или искусственный разрыв околоплодных вод. Следите за состоянием плода и переходите на кесарево сечение, если у плода развивается дистресс.
- Роды через естественные родовые пути — это метод выбора при наличии мертвого плода, хотя, если отслойка массивная, иногда может быть показано кесарево сечение для остановки кровотечения [11] .
- Если кровотечение прекратилось и роды не являются неизбежными, материнские стероиды могут быть показаны для стимулирования развития легких плода и снижения риска респираторного дистресс-синдрома и внутрижелудочкового кровотечения [12] .
Два случая смерти в результате отслойки плаценты были зарегистрированы в рамках конфиденциального расследования случаев материнской смертности в Великобритании и Ирландии в период с 2009 по 2012 год [13] . Оба умерли от катастрофического кровотечения, связанного с послеродовой диссеминированной внутрисосудистой коагулопатией (ДВС-синдром).
NB : женщины, перенесшие отслойку плаценты, также подвержены повышенному риску послеродового кровотечения.
Аномалии пуповины
[2]Маргинальное прикрепление пуповины (battledore)
Это происходит, когда пуповина имеет краевое, а не центральное прикрепление к плаценте. Это не имеет клинического значения.
Вставка пуповидного канатика и vasa praevia
Вставка пуповинного канатика — это термин, обозначающий место, где плацента отошла от места прикрепления пуповины, и сосуды разделяются в мембране.Если сосуды пересекают нижний полюс хориона, это называется vasa praevia, и существует высокий риск кровотечения у плода и смерти при разрыве плодных оболочек. При подозрении на vasa praevia можно точно диагностировать трансвагинальное цветное допплеровское ультразвуковое исследование. Риск vasa praevia увеличивается при:
- беременностях с ЭКО.
- Многоплодная беременность.
- Двулопастная плацента.
- Предлежание плаценты во втором триместре.
При наличии кровотечения vasa praevia родоразрешение должно осуществляться путем экстренного кесарева сечения.Плановое кесарево сечение перед разрывом плодных оболочек должно быть выполнено, если перед родами диагностирована предлежательная ваза.
Аномальная длина пуповины
- Длинный пуповина (> 100 см) связана с повышенным риском запутывания плода, узлов и выпадения пуповины, что, в свою очередь, связано с неблагоприятным исходом для плода и повышенным риском внутриутробной смерти [14] .
- Короткая пуповина (<40 см) может быть связана с плохо активным плодом, синдромом Дауна, разрывом пуповины, тазовым предлежанием, длительной второй стадией, инверсией и отслоением матки.Однако короткий пуповин, по-видимому, не препятствует вагинальным родам, за исключением случаев, когда он слишком короткий (<13 см) в сочетании с фундальным отделом плаценты [15] .
- Пуповина нормальной длины может стать относительно короткой из-за множества петель вокруг шеи ребенка.
Аномальное количество сосудов
Единственная маточная артерия связана с повышенным риском аномалий плода, особенно трисомий и компрессии пуповины [16] .
Плацента — обзор | Темы ScienceDirect
ТИПЫ ПЛАЦЕНТЫ
Плаценты можно классифицировать в зависимости от того, как ворсинки расположены на хорионе плода.Таким образом, там, где они равномерно распределены, как у кобылы и свиноматки, плацента называется диффузной . Там, где они сгруппированы в несколько ограниченных областей, как у жвачных, расположение плаценты называется семядолями , в то время как у суки и кошки ворсинки расположены в форме широкого охватывающего пояса, образующего зонарную плаценту .
Раньше плаценты дифференцировались в зависимости от того, отделилась ли ткань матери от ткани плода при рождении.Так, у домашних млекопитающих плаценты суки и кошки считались децидуальными, а у остальных — не децидуальными.
Позднее эмбриологи высказались за разделение типов плаценты по Гроссеру (1909), в котором критерием классификации является степень близости кровообращения матери и плода. Такая концепция признает фагоцитарное свойство трофобласта или хорионического эпителия, которое может проявляться в тканях, с которыми он контактирует.В простейшем, или эпителиохориальном типе плаценты , наблюдаемом у лошади и свиньи, хорион повсюду контактирует с эндометрием, и материнская ткань не утрачивается. У коровы плацента описывается как синэпителиально-хориальная (Wooding, 1992). Вскоре после прикрепления эмбриона синцитий образуется на материнской стороне плацентома путем слияния двуядерных клеток, происходящих из трофэктодермы и эндометрия. В отличие от овец и коз синцитий носит временный характер, так как довольно скоро синцитиальные бляшки зарастают быстрым делением оставшегося материнского эпителия (King et al., 1979). При третьем, эндотелиохориальном типе , происходит дальнейшая инвазия эндометрия трофобластом, который теперь прилегает к материнским капиллярам. Такой тип характерен для хищников. В плаценте haemochorial приматов только ткани ворсинок хориона разделяют кровь плода и матери. Плацента собаки и кошки частично гемохориальна в том смысле, что основная зональная плацента эндотелиохориального типа окружена краевыми гематомами — «зеленой границей» у собак и «коричневой границей» у кошек, в которых происходит скопление материнской крови между ними. эпителий матки и хорион непосредственно омывают выступающие в него ворсинки хориона.Когда отделение плаценты собаки начинается во время родов, именно утечка этой измененной крови из краевой гематомы придает характерный зеленый цвет нормальным родовым выделениям. Простое схематическое изображение типов плаценты, основанное на оригинальной классификации Grosser (1909), показано на рисунке 2.10.
Степень близости плацентарных кровеносных сосудов матери и плода является основой переменной функции «плацентарного барьера» у разных видов.Это представляет интерес при некоторых заболеваниях плода и новорожденного. Например, при гемолитической болезни жеребят антигены плода проходят через плаценту к матери, но полученные антитела могут возвращаться жеребенку только через молозиво, тогда как у женщин аналогичные антитела могут проходить через плаценту и вызывать реакцию антиген-антитело. у будущего плода.
Обследование плаценты — Американский семейный врач
Обследование плаценты может дать информацию, которая может быть важной для немедленного и последующего ведения матери и ребенка.Эта информация также может иметь важное значение для защиты лечащего врача в случае неблагоприятного исхода для матери или плода.
Хотя некоторые эксперты утверждают, что все плаценты должны быть исследованы патологом, 1 в большинстве больниц такое обследование не требуется. Вместо этого врач, принимающий роды, обычно несет ответственность за определение необходимости интерпретации патологии. В некоторых неотложных ситуациях решения должны быть приняты до того, как патологическая интерпретация станет доступной или будет завершена.Поэтому очень важно, чтобы врач, проводивший роды, провел тщательное и точное исследование плаценты.
Исследование нормальной плаценты и большинства аномальных плацент можно выполнить в течение одной минуты. Универсальное обследование плаценты в родильном зале с документированием результатов и отправкой ткани для патологической оценки на основании ненормального внешнего вида или определенных клинических показаний является стандартной медицинской практикой. Плацента
Обычно срок плаценты составляет около 22 см в диаметре и 2 дюйма.Толщина от 0 до 2,5 см. Обычно он весит около 470 г (около 1 фунта). Однако измерения могут значительно отличаться, и плаценты обычно не взвешиваются в родильном зале.
Материнская поверхность плаценты должна быть темно-бордового цвета и должна быть разделена на дольки или семядоли. Структура должна выглядеть законченной, без отсутствующих семядолей. Поверхность плаценты плода должна быть блестящей, серой и достаточно полупрозрачной, чтобы можно было различить цвет подлежащей бордовой ворсинчатой ткани.
При доношении типичная пуповина имеет длину от 55 до 60 см, 3 диаметром от 2,0 до 2,5 см. В структуре должно быть обильное желе Уортона, не должно быть настоящих узлов или тромбозов. Общую длину пуповины следует оценивать в родильном зале, так как у родильного врача есть доступ к концам плаценты и плода.
Нормальный пуповина состоит из двух артерий и одной вены. Во время исследования плаценты врач должен подсчитать сосуды либо в средней трети пуповины, либо в трети пуповины плода, поскольку артерии иногда сливаются около плаценты и поэтому их трудно дифференцировать.
Оболочки плода обычно серые, морщинистые, блестящие и полупрозрачные. Оболочки и плацента имеют характерный металлический запах, который трудно описать, но легко распознать на собственном опыте. В норме плацента и оболочки плода не имеют неприятного запаха.
Возможные аномалии плаценты
Аномалии плаценты, которые могут быть обнаружены в родильном зале, обсуждаются в следующих разделах. Представлены фотографии некоторых из этих аномалий (рисунки с 1 по 6).Исследование плаценты и значимость клинических результатов приведены в Таблице 1.3–11
РИСУНОК 1.
Succenturiate доля.
РИСУНОК 2.
Двулопастная плацента.
Просмотр / печать таблицы
ТАБЛИЦА 1Исследование плаценты в родильном зале
| Факторы для оценки | Состояние | Внешний вид | Клиническая значимость | ||
|---|---|---|---|---|---|
Целые, целые | Имеются все семядоли | Без видимых оставшихся фрагментов плаценты | |||
Нет блестящих сосудов; сосуды сужаются к периферии плаценты | |||||
Неполное | Семядоли отсутствуют | Вероятно, сохранилась плацентарная ткань (например.g., в случае приросшей плаценты) | |||
Имеются велюментозные сосуды (см. рисунок 6) | Вероятная задержка плацентарной ткани (например, в случаях сохраненной суцентуриатной доли плаценты) | ||||
Удержание ткани связано с послеродовым кровотечением и инфекцией | |||||
Размер плаценты | Нормальный | Диаметр: около 22 см | |||
| 9.От 0 до 2,5 см | |||||
Вес: около 470 г (примерно 1 фунт) | |||||
Тонкая плацента | Менее 2 см | 9048 Возможная задержка роста плаценты 49 с внутриутробной недостаточностью | |||
Мембранная плацента (редкое состояние, при котором плацента ненормально тонкая и распространяется на большой площади стенки матки; связанное с кровотечением и плохим исходом для плода) | |||||
Толстая плацента | Более 4 см | Сахарный диабет у матери | |||
Водянка плода | |||||
Внутриутробные инфекции плода | |||||
Аномалии двудольной формы 6 двудольных | См. Рисунки 1 и 2 | 905 03||||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Оболочка плаценты | Плацента 9050 Плохое кровоизлияние и перкрета плаценты | Вероятная задержка плаценты, требуется хирургическое удаление | |||
Повышенная частота послеродовых инфекций и кровоизлияний | 9679Инфаркты плаценты | Твердые бледные или серые области | Старые инфаркты | ||
Гипертензия, вызванная беременностью | |||||
Системная красная волчанка 900 07 | |||||
Продвинутый возраст матери | |||||
Темные области | Свежие инфаркты | ||||
Гипертензия, вызванная беременностью | |||||
Отложение фибрина | Твердые серые зоны | Нет клинического значения, кроме обширных, в этом случае может быть плацентарная недостаточность с задержкой внутриутробного развития или другим неблагоприятным исходом для плода | |||
Сгусток, особенно прилипший к центру плаценты, с искажением формы плаценты | Связанный с отслойкой | ||||
Свежий сгусток, расположенный по краю, без искажения плацентарной формы | Маргинальная гематома: нет клинического значения, если сгусток небольшой | ||||
Хориоангиома | Мясистая, темно-красная | Если небольшая, вероятно, не имеет клинического значения Если большой, может быть связан с водянкой плода | |||
Хориокарцинома | Напоминает свежий инфаркт | Очень редко при нормальной беременности | |||
Очень редко при нормальном течении беременности | |||||
Аномалии плацентарной поверхности плода | Анемия плода | Бледная поверхность плода | Анемия у новорожденного | ||
Окружающая плацента | Толстое мембранное кольцо (см. Рисунок 3) | Недоношенность | |||
| 9049 950790 9507 9507 9507 9507 9507 9507 9509 Множественность | |||||
Ранняя потеря жидкости | |||||
Окружающая плацента | Кольцо внутренней мембраны тоньше, чем окантовка плаценты (см. Рисунок 4) | Вероятно, клиническое значение не имеет связаны с увеличением пороков развития плода | |||
Amnion nodosum | Множественные крошечные белые, серые или желтые узелки (см. Рисунок 5) | Олигогидрамнионы | |||
Плоскоклеточная метаплазия | Множественные крошечные белые, серые или желтые узелки, особенно вокруг места прикрепления пуповины | Общие и, вероятно, не имеющие клинического значения компрессия плода | Один или несколько узелков или утолщений | Умерший близнец | |
Может быть связан с иначе необъяснимой гибелью плода | |||||
Амикатные повязки | Ампутация частей плода | ||||
Смерть плода | |||||
Аномалии пуповины | Длина пуповины | : примерно 40-70 см)||||
Короткий шнур | Менее 40 см | Плохо активный плод | |||
Синдром Дауна | |||||
Пониженный коэффициент интеллекта | |||||
Пороки развития плода | |||||
Миопатическое и нейропатическое заболевание | |||||
Кордорез кордоразмера | |||||
Затяжной второй период родов | |||||
Отслойка | |||||
Выворот матки | |||||
Длинный шнур | Hyperis | Повышенный риск обвития плода | |||
Повышенный риск скручивания и узлов | |||||
Узкие участки корда (нормальный корд имеет относительно одинаковый диаметр 2.От 0 до 2,5 см) | Переношенность и олигогидрамнион | ||||
Кручение и гибель плода | |||||
Отек | Диффузная | 3 Преждевременные | |||
кесарево сечение | |||||
материнской преэклампсии | |||||
Эклампсия | |||||
Материнский сахарный диабет | |||||
Преходящее тахипноэ новорожденных | |||||
Идиопатический респираторный дистресс | |||||
| 9503 8 синдром | |||||
Патентный урахус | |||||
Омфалоцеле | |||||
Возможный отек, некроз, тромбоз и кальцификации | |||||
Пуповина пуповины | См. рис. , а также сдавление сосудов и тромбоз | ||||
Пожилой возраст матери | |||||
Сахарный диабет | |||||
Курение | |||||
| Одинокий артериальный | |||||
Пороки развития плода | |||||
Пуповинный узел | Компромисс плода при тугом узле | ||||
Компромисс 904 9503 | Роды, особенно | Ненормальное количество сосудов | Ожидается две артерии, одна вена | Если присутствует только одна артерия, частота аномалий плода достигает почти 50 процентов | |
Подсчитайте количество сосудов больше более 5 см от плацентарного конца пуповины | Пуповина более склонна к сдавливанию | ||||
Другие тромбозы | Сгусток в сосуде (ах) на разрезе | Амнионная паутина у основания корда | F и др. компромисс | ||
Аномалии мембран | Цвет | Зеленый | Окрашивание меконием | ||
| 79 Старое кровотечение в лейкоцитах) | |||||
Запах | Зловонный | Возможная инфекция | |||
Фекальный запах: возможно, инфекция Fusobacterium или Bacteroridium 7ridia |
Исследование плаценты в родильном зале
| Факторы для оценки | Состояние | Внешний вид | Клиническое значение | ||
|---|---|---|---|---|---|
Полнота плаценты 9494 Целые, целые | Имеются все семядоли | Без видимых оставшихся фрагментов плаценты | |||
Нет блестящих сосудов; сосуды сужаются к периферии плаценты | |||||
Неполное | Семядоли отсутствуют | Вероятно, сохранилась плацентарная ткань (например.g., в случае приросшей плаценты) | |||
Имеются велюментозные сосуды (см. рисунок 6) | Вероятная задержка плацентарной ткани (например, в случаях сохраненной суцентуриатной доли плаценты) | ||||
Удержание ткани связано с послеродовым кровотечением и инфекцией | |||||
Размер плаценты | Нормальный | Диаметр: около 22 см | |||
| 9.От 0 до 2,5 см | |||||
Вес: около 470 г (примерно 1 фунт) | |||||
Тонкая плацента | Менее 2 см | 9048 Возможная задержка роста плаценты 49 с внутриутробной недостаточностью | |||
Мембранная плацента (редкое состояние, при котором плацента ненормально тонкая и распространяется на большой площади стенки матки; связанное с кровотечением и плохим исходом для плода) | |||||
Толстая плацента | Более 4 см | Сахарный диабет у матери | |||
Водянка плода | |||||
Внутриутробные инфекции плода | |||||
Аномалии двудольной формы 6 двудольных | См. Рисунки 1 и 2 | 905 03||||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Оболочка плаценты | Плацента 9050 Плохое кровоизлияние и перкрета плаценты | Вероятная задержка плаценты, требуется хирургическое удаление | |||
Повышенная частота послеродовых инфекций и кровоизлияний | 9679Инфаркты плаценты | Твердые бледные или серые области | Старые инфаркты | ||
Гипертензия, вызванная беременностью | |||||
Системная красная волчанка 900 07 | |||||
Продвинутый возраст матери | |||||
Темные области | Свежие инфаркты | ||||
Гипертензия, вызванная беременностью | |||||
Отложение фибрина | Твердые серые зоны | Нет клинического значения, кроме обширных, в этом случае может быть плацентарная недостаточность с задержкой внутриутробного развития или другим неблагоприятным исходом для плода | |||
Сгусток, особенно прилипший к центру плаценты, с искажением формы плаценты | Связанный с отслойкой | ||||
Свежий сгусток, расположенный по краю, без искажения плацентарной формы | Маргинальная гематома: нет клинического значения, если сгусток небольшой | ||||
Хориоангиома | Мясистая, темно-красная | Если небольшая, вероятно, не имеет клинического значения Если большой, может быть связан с водянкой плода | |||
Хориокарцинома | Напоминает свежий инфаркт | Очень редко при нормальной беременности | |||
Очень редко при нормальном течении беременности | |||||
Аномалии плацентарной поверхности плода | Анемия плода | Бледная поверхность плода | Анемия у новорожденного | ||
Окружающая плацента | Толстое мембранное кольцо (см. Рисунок 3) | Недоношенность | |||
| 9049 950790 9507 9507 9507 9507 9507 9507 9509 Множественность | |||||
Ранняя потеря жидкости | |||||
Окружающая плацента | Кольцо внутренней мембраны тоньше, чем окантовка плаценты (см. Рисунок 4) | Вероятно, клиническое значение не имеет связаны с увеличением пороков развития плода | |||
Amnion nodosum | Множественные крошечные белые, серые или желтые узелки (см. Рисунок 5) | Олигогидрамнионы | |||
Плоскоклеточная метаплазия | Множественные крошечные белые, серые или желтые узелки, особенно вокруг места прикрепления пуповины | Общие и, вероятно, не имеющие клинического значения компрессия плода | Один или несколько узелков или утолщений | Умерший близнец | |
Может быть связан с иначе необъяснимой гибелью плода | |||||
Амикатные повязки | Ампутация частей плода | ||||
Смерть плода | |||||
Аномалии пуповины | Длина пуповины | : примерно 40-70 см)||||
Короткий шнур | Менее 40 см | Плохо активный плод | |||
Синдром Дауна | |||||
Пониженный коэффициент интеллекта | |||||
Пороки развития плода | |||||
Миопатическое и нейропатическое заболевание | |||||
Кордорез кордоразмера | |||||
Затяжной второй период родов | |||||
Отслойка | |||||
Выворот матки | |||||
Длинный шнур | Hyperis | Повышенный риск обвития плода | |||
Повышенный риск скручивания и узлов | |||||
Узкие участки корда (нормальный корд имеет относительно одинаковый диаметр 2.От 0 до 2,5 см) | Переношенность и олигогидрамнион | ||||
Кручение и гибель плода | |||||
Отек | Диффузная | 3 Преждевременные | |||
кесарево сечение | |||||
материнской преэклампсии | |||||
Эклампсия | |||||
Материнский сахарный диабет | |||||
Преходящее тахипноэ новорожденных | |||||
Идиопатический респираторный дистресс | |||||
| 9503 8 синдром | |||||
Патентный урахус | |||||
Омфалоцеле | |||||
Возможный отек, некроз, тромбоз и кальцификации | |||||
Пуповина пуповины | См. рис. , а также сдавление сосудов и тромбоз | ||||
Пожилой возраст матери | |||||
Сахарный диабет | |||||
Курение | |||||
| Одинокий артериальный | |||||
Пороки развития плода | |||||
Пуповинный узел | Компромисс плода при тугом узле | ||||
Компромисс 904 9503 | Роды, особенно | Ненормальное количество сосудов | Ожидается две артерии, одна вена | Если присутствует только одна артерия, частота аномалий плода достигает почти 50 процентов | |
Подсчитайте количество сосудов больше более 5 см от плацентарного конца пуповины | Пуповина более склонна к сдавливанию | ||||
Другие тромбозы | Сгусток в сосуде (ах) на разрезе | Амнионная паутина у основания корда | F и др. компромисс | ||
Аномалии мембран | Цвет | Зеленый | Окрашивание меконием | ||
| 79 Старое кровотечение в лейкоцитах) | |||||
Запах | Зловонный | Возможная инфекция | |||
Фекальный запах: возможно, инфекция Fusobacterium или Bacteroridium 7ridia |
Полнота плаценты
Оценка полноты плаценты имеет решающее значение в родильном зале.Задержка плацентарной ткани связана с послеродовым кровотечением и инфекцией.
Следует осмотреть материнскую поверхность плаценты, чтобы убедиться в наличии всех семядолей. Затем следует осмотреть плодные оболочки за краями плаценты. Крупные сосуды за этими краями указывают на возможность того, что вся доля плаценты (например, сукцентуриатная или добавочная доля) могла быть сохранена (Рисунок 1).
Плацента полностью или частично задерживается в приросшей плаценте, приращении плаценты и в перкретной плаценте.В этих условиях ткани плаценты прорастают в миометрий на большую или меньшую глубину. В этих случаях необходимо ручное исследование и удаление оставшейся плацентарной ткани.
Размер плаценты
Плаценты толщиной менее 2,5 см связаны с задержкой внутриутробного развития плода.4 Плаценты толщиной более 4 см связаны с сахарным диабетом у матери, водянкой плода (как иммунной, так и неиммунной этиологии) и внутриутробным развитием плода. инфекции.5 (pp423–36,476,542–613)
Чрезвычайно тонкая плацента может означать мембранную плаценту. В этом состоянии вся полость матки выстлана тонкой плацентой. Мембранацеа плаценты связана с очень плохим исходом для плода.
Форма плаценты
Дополнительные доли плаценты важны, прежде всего потому, что они могут привести к задержке плацентарной ткани (рис. 2).
Кровь может приставать к материнской поверхности плаценты, особенно на краю или рядом с ним.Если кровь прилегает довольно плотно, и особенно если она искажает плаценту, это может означать отслойку. Следует оценить размеры и объем плаценты.
Консистенция и поверхность плаценты
Плаценту следует пальпировать, а поверхности плода и матери следует тщательно исследовать.
Материнская поверхность. У доношенного ребенка без анемии материнская поверхность плаценты должна быть темно-бордового цвета. У недоношенного ребенка плацента светлее.Бледность материнской поверхности свидетельствует о наличии анемии плода, что может быть признаком кровоизлияния. При быстром распознавании кровоизлияния у плода (например, при предлежании сосудов) может быть выполнено жизненно важное переливание крови.
Сгустки на материнской поверхности, особенно прилипшие сгустки, расположенные в центре, могут указывать на отслойку плаценты. Однако следует подчеркнуть, что отслойка — это клинический диагноз.
Поверхность плода. Толстое кольцо оболочек на поверхности плаценты плода может представлять окаймление плаценты (рис. 3), что связано с недоношенностью, пренатальным кровотечением, отслойкой, множественностью и преждевременной потерей жидкости.5 (pp386–91) Подобное, но более тонкое кольцо мембранной ткани представляет собой окаймляющую плаценту (рис. 4). Окружающая плацента, вероятно, не имеет клинического значения, хотя одно исследование обнаружило связь между этой структурной аномалией и увеличением пороков развития плода. 5 (стр. 386–91)
РИСУНОК 3.
Окружная плацента.
РИСУНОК 4.
Окружная плацента.
Многочисленные маленькие твердые узелки белого, серого или желтого цвета на поверхности плода могут представлять собой узелковый амнион (рис. 5) или плоскоклеточную метаплазию.Узловой амнион связан с маловодием, агенезом почек и плохим исходом для плода. Плоская метаплазия является обычным явлением и, вероятно, не имеет значения для плода.
РИСУНОК 5.
Amnion nodosum.
Узелок или утолщение на поверхности плода может означать исчезнувшего близнеца или плода papyraceus. Умерший близнец иногда сосуществует с нормальным плодом, но это также может быть связано с кончиной второго близнеца, и эта вторая смерть может иметь неизвестную причину.5 (pp684–70)
Тонкие или более прочные полосы амнионной ткани могут задушить и ампутировать части плода, включая пальцы, целые конечности, голову, шею или туловище. В таких случаях амнион может отсутствовать в плаценте, но присутствовать на пуповине5. (pp162–8) Если части плода отсутствуют или ампутированы, необходимо тщательное патологическое исследование плаценты.
Паренхима плаценты
Диффузно мягкая плацента может указывать на инфекцию, особенно если структура также утолщена.Твердые участки плаценты могут указывать на отложение фибрина или инфаркт. Свежие инфаркты имеют красный цвет, а старые — серые. Отложения фибрина имеют серый цвет и, если они обширны, могут быть связаны с задержкой внутриутробного развития и другими неблагоприятными исходами для плода. Если инфаркты или фибрин занимают менее 5 процентов массы плаценты, они обычно не важны.
Фокальные мясистые темно-красные области могут представлять хориоангиомы.5 (pp423–36) Эти доброкачественные гемангиомы встречаются в 1% плаценты.В то время как небольшие хориоангиомы обычно не имеют клинического значения, большие хориоангиомы связаны с анемией плода, тромбоцитопенией, водянкой, гидрамнионом, задержкой внутриутробного развития, недоношенностью и мертворождением. , инвазивные родинки и хориокарцинома лишь в редких случаях сосуществуют с жизнеспособными беременностями. Родинки выглядят как гроздья отечных ворсинок, похожие на виноград, а хориокарцинома может быть очень похожа на инфаркт.6
Очевидное кровоизлияние глубоко в плодные оболочки или киста темного цвета может представлять родинку Бреуса, которая связана с синдромом Тернера (45, X) и гибелью плода. 5 (стр. 293–6)
Любые подозрительные образец должен быть исследован патологом с последующим наблюдением в зависимости от процесса заболевания.
Пуповина
Несмотря на то, что официальные органы расходятся во мнениях относительно нормальных пределов длины пуповины, диапазон от 40 до 70 см представляется разумным.3,5 (стр. 183–5) , 7 Типичная пуповина достаточно длинная (от 55 до 60 см), чтобы ребенок мог начать кормление до плацентарных родов. Это обеспечивает высвобождение окситоцина для облегчения сокращений матки, а также отделения и доставки плаценты.3
Отчасти длина пуповины определяется генетически. Однако длина пуповины также увеличивается из-за натяжения плода на пуповину. Следовательно, короткий пуповина ассоциируется с менее активным плодом, пороками развития плода, миопатическими и невропатическими заболеваниями, синдромом Дауна и маловодием.
Короткие шнуры могут вызвать разрыв шнура, кровотечение и стрикцию. Недостаточная длина пуповины может также привести к тазовому предлежанию и другим порокам предлежания плода, затяжному второму периоду родов, отслойке и выворачиванию матки.3
Пуповина может стать слишком длинной из-за гиперкинеза плода. Длинные шнуры связаны с запутываниями, перекручиванием, узлами и тромбозами.
Аномалии длины пуповины явно связаны с множеством давних внутриутробных факторов и последствий, некоторые из которых могут проявиться намного позже в жизни ребенка.Следовательно, длину шнура следует документировать для каждой доставки.
Диаметр пуповины и воспаление
Типичная пуповина по всей длине имеет довольно одинаковый диаметр (от 2,0 до 2,5 см). Узкие участки могут быть очаговой недостаточностью желе Уортона и связаны с перекрутом и гибелью плода3.
Диффузный отек пуповины связан с гемолитической болезнью, недоношенностью, кесаревым сечением, преэклампсией у матери, эклампсией и сахарным диабетом. Отек пуповины также может быть связан либо с преходящим тахипноэ у новорожденного, либо с идиопатическим респираторным дистресс-синдромом.Фокально отечные пуповины связаны с синдромом трисомии 18, открытым урахусом и омфалоцеле.
Некротический фунизит — это тяжелое воспаление пуповины, которое иногда имеет отчетливое сегментарное сходство с парикмахерской. Это воспалительное состояние может быть связано с сифилисом или другой острой, подострой или хронической инфекцией. Могут присутствовать отек, некроз, тромбоз и кальцификаты. 5 (pp278–80)
Введение пуповины
Пуповина обычно входит в плаценту рядом с ее центром.Около 90 процентов вставок шнура являются центральными или эксцентрическими. Около 7 процентов прикреплений пуповины происходит у края плаценты. Маргинальные вставки обычно доброкачественные.
Примерно у 1% плодов-одиночек пуповина прикреплена блестяще (рис. 6). Этот тип вставки пуповины связан с повышенным риском кровоизлияния плода из незащищенных сосудов, а также компрессии сосудов и тромбоза. Пуповина пуповины также связана с преклонным возрастом матери, сахарным диабетом, курением, единственной пупочной артерией и пороками развития плода.
РИСУНОК 6.
Вставка пуповинного шнура.
Паутина амниона у основания пуповины может нарушить кровообращение плода.
Узлы на пуповине
Настоящий узел на пуповине возникает, когда плод проходит через петлю пуповины, обычно на ранних сроках беременности. В большинстве случаев узел не вызывает компрометации плода. Однако, если до или во время родов и родов приложить к пуповине достаточное натяжение, кровоток может быть прерван, и могут появиться признаки асфиксии плода.
Пуповинные сосуды
Пуповина обычно состоит из двух артерий и одной вены. Если хорошо видны только одна артерия и одна вена, частота аномалий плода составляет почти 50 процентов.11 Эти аномалии могут влиять на сердечно-сосудистую, мочеполовую или желудочно-кишечную систему, а также на другие системы.5 (стр. 183–5), 9
Тромбозы
Тромбоз сосудов пуповины часто не замечают как врачи, так и патологоанатомы. Это важная причина травм плода.10
Мембраны свободного плода
Мембраны плода должны быть тонкими, серыми и блестящими. Толстые, тусклые, обесцвеченные или дурно пахнущие мембраны указывают на возможность заражения. Характер запаха может дать ключ к разгадке заражающего организма: запах фекалий может указывать на Fusobacterium или Bacteroides, а сладкий запах может указывать на Clostridium или Listeria.5 (pp542)
Часто в результате появляются плодные оболочки зеленого цвета окрашивания меконием. Однако зеленый цвет может быть придан путем изменения пигментов крови из-за более раннего кровотечения или миелопероксидазы в лейкоцитах в случае инфекции.
Густая зеленая слизь, легко смывающая мембраны, — это меконий. Любая другая пигментация требует гистологического определения.
Vasa Previa
Плод, растущий в утробе матери, соединяется со своей матерью через плаценту и пуповину. Плацента прикреплена к внутренней части матки матери и связана с плодом пуповиной. Эти временные органы, которые рождаются вместе с ребенком во время родов, полны кровеносных сосудов.
Внутри плаценты происходит диффузия между кровеносными сосудами матери и кровеносными сосудами плода.Это позволяет пище и питательным веществам переходить от матери к плоду, а продукты жизнедеятельности, такие как углекислый газ, переходить от плода к матери.
Пуповина состоит из двух артерий и вены. Иногда эти кровеносные сосуды проходят через отверстие шейки матки, отверстие в родовом канале. Это состояние, называемое предлежанием сосудов, требует кесарева сечения, чтобы предотвратить разрыв кровеносных сосудов плода.
От латинского «vasa» для судов, «pre» для «перед» или «впереди» и «via» для дороги, vasa previa буквально означает «суда на пути».»
Что вызывает Vasa Previa и кто находится в опасности?Обычно имплантаты плаценты располагаются высоко в матке, а пуповина вставляется в центр плаценты. Это оставляет достаточно места для плода, чтобы он смог принять позу для родов. и защищает кровеносные сосуды пуповины от повреждений
Однако некоторые редкие аномалии могут привести к тому, что эти кровеносные сосуды плода окажутся низко и обнаженными в матке, где они могут разорваться во время вагинальных родов.
Во-первых, шелушащееся введение пуповины может вызвать предлежание сосудов. Обычно пуповина «вставляется» или прикрепляется к самой толстой центральной части плаценты. Однако пуповина редко вставляется в амниотический мешок, а не в плаценту.
При введении бархатистой пуповины артерии и вены внутри пуповины, незащищенные пупочной тканью, проходят через амниотический мешок до соединения с плацентой. Предлежание сосудов происходит, когда эти пупочные кровеносные сосуды проходят через часть амниотического мешка над шейкой матки.
Во-вторых, двулопастная плацента может вызывать предлежание сосудов. Плацента может образовывать две или несколько отдельных долей, становясь двулопастными или многодолевыми. Также может образоваться добавочная доля меньшего размера, называемая сукцентуриатной долей. Кровеносные сосуды плода, проходящие между этими долями, могут оказаться выше шейки матки, вызывая предлежание сосудов.
Множественные доли могут образовываться из-за тенденции плаценты искать богатые кровью участки матки. Некоторые области матки могут быть менее сосудистыми, чем другие.Фактически, движение плаценты по мере того, как она ищет богатые кровью участки матки, также считается причиной велюменного прикрепления.
Беременность, при которой отсутствует одна из двух пупочных артерий или когда мать вынашивает двойню, с большей вероятностью испытает подобные осложнения. Курящие матери, матери более старшего возраста, страдающие хроническим заболеванием, например диабетом, или матери, зачатые в результате экстракорпорального оплодотворения, также подвергаются риску.
60% матерей с предлежанием сосудов имеют в анамнезе низкорасположенную плаценту или предлежание плаценты, состояние, при котором плацента имплантируется рядом с шейкой матки или поверх нее.
Последствия Vasa PreviaVasa previa встречается редко и встречается только примерно в 0,04% беременностей. При диагностике, тщательном наблюдении и проведении кесарева сечения беременность с предлежанием сосудов почти всегда приводит к совершенно здоровым детям.
Однако естественные роды в большинстве случаев фатальны для ребенка при беременности с предлежанием сосудов. При предлежании сосудов кровеносные сосуды располагаются в плодных оболочках, также известных как амниотический мешок, и пересекают шейку матки. Во время родов амниотический мешок выскакивает, и ребенок продвигается вниз через шейку матки, разрывая кровеносные сосуды.
Поскольку эти сосуды прикрепляются к ребенку через пуповину, вагинальные роды приводят к тому, что ребенок теряет большое количество крови. Однако этого сценария можно полностью избежать с помощью кесарева сечения.
Еще одна проблема, связанная с предлежанием сосудов, заключается в том, что кровеносные сосуды могут быть защемлены, что нарушит кровообращение плода. Недостаток кислорода — серьезная проблема, поскольку может привести к повреждению головного мозга.
Каковы ранние признаки и симптомы Vasa Previa?У женщин с предлежанием сосудов могут не проявляться внешние симптомы.Однако у них может наблюдаться безболезненное вагинальное кровотечение. Кровь более темного цвета, скорее всего, исходит от плода, поскольку кровь плода менее насыщена кислородом, чем кровь матери. Любые признаки дистресса плода, такие как кровотечение или медленное сердцебиение, должны быть обнаружены и исследованы врачом во время дородовых осмотров.
Важность диагностики Vasa PreviaКогда vasa previa остается недиагностированной и ребенок рождается естественным путем, смертность плода достигает 95%.Когда амниотический мешок лопается и ребенок проходит через шейку матки, низко расположенные кровеносные сосуды неизбежно разрываются, вызывая сильное кровотечение. Поскольку в его теле с самого начала так мало крови, такое кровотечение обычно фатально для ребенка.
Ультразвук используется для диагностики предлежания сосудов. На протяжении всей беременности врачи используют УЗИ для поиска отклонений. Если есть подозрение на предлежание сосудов, врач может провести трансвагинальное ультразвуковое исследование, при котором устройство вводится во влагалище, чтобы увидеть любые кровеносные сосуды, которые могут пересекать шейку матки.
Лечение Vasa PreviaЕсли предлежание vasa не было диагностировано и ребенок рождается естественным путем, врачи вскоре заметят проблему. Они проведут реанимацию и переливание крови, чтобы предотвратить потерю крови у ребенка.
При постановке диагноза предлежание сосудов лечат с тщательным наблюдением за матерью и плодом, а также с плановым кесаревым сечением. Иногда предлежание сосудов проходит в третьем триместре. Матери, возможно, придется сдавать анализы два раза в неделю, лечить тазовый отдых или госпитализировать на поздних сроках беременности.
Если в какой-либо момент матери или плоду угрожает опасность, выполняется экстренное кесарево сечение. Поскольку ребенок не вынашивается до полного срока, врачи назначают стероиды, чтобы помочь ребенку расти как можно быстрее, пока он еще находится в утробе матери.
Подробнее о Источники Научные публикации«Васа Превиа: акушерская трагедия, которой можно избежать» Суджаты Датта и др., Журнал акушерства и гинекологии Индии , 2015.
: диагностика и диагноз «Васа». менеджмент »Morgan Swank et al., Американский журнал акушерства и гинекологии , 2016.
«Частота спонтанного разрешения предлежания сосудов с увеличением срока беременности» Ребекки Клар и др., Американский журнал акушерства и гинекологии , 2019.
«Vasa : время изменить мир к лучшему », автор: Yinka Oyelese, Американский журнал акушерства и гинекологии , 2019.
Ограничение роста плода связано с приоритетом пуповинного кровотока в левой доле печени за счет правой доли
Годфри К.М., Лилликроп К.А., Бердж Г.К., Глюкман П.Д., Хэнсон М.А. 2007 Эпигенетические механизмы и концепция несоответствия происхождения здоровья и болезни. Pediatr Res 61 : 5R – 10R
Артикул Google Scholar
Кисеруд Т., Кесслер Дж., Эббинг К., Расмуссен С. 2006 Шунтирование венозного протока у плодов с задержкой роста и влияние нарушения пупочного кровообращения. Ультразвуковой акушерский гинеколь 28 : 143–149
CAS Статья Google Scholar
Беллотти М., Пеннати Дж., Де Гаспери С., Боззо М., Батталья Ф. К., Феррацци Е. 2004 Одновременные измерения кровотока в пупочной вене, печени плода и венозном протоке у плодов человека с задержкой роста. Am J Obstet Gynecol 190 : 1347–1358
Артикул Google Scholar
Чириков М., Керчанская С., Стуренберг Х. Дж., Шредер Х. Дж. 2002 Перфузия крови печени как возможный инструмент регуляции роста плода. Плацента 23 : S153 – S158
Артикул Google Scholar
Кесслер Дж., Расмуссен С., Кисеруд Т. 2007 Портальная вена плода: нормальное развитие кровотока во второй половине беременности человека. Ультразвуковой акушерский гинеколь 30 : 52–60
CAS Статья Google Scholar
Johnsen SL, Rasmussen S, Sollien R, Kiserud T 2004 Оценка возраста плода на основе ультразвуковой биометрии головки и влияния факторов матери и плода. Acta Obstet Gynecol Scand 83 : 716–723
Артикул Google Scholar
Siggaard-Andersen O 1971 Кислотно-щелочная диаграмма артериальной крови с нормальными и патофизиологическими эталонными областями. Scand J Clin Lab Invest 27 : 239–245
CAS Статья Google Scholar
Кисеруд Т., Расмуссен С., Скульстад С. 2000 Кровоток и степень шунтирования через венозный проток у плода человека. Am J Obstet Gynecol 182 : 147–153
CAS Статья Google Scholar
Haugen G, Kiserud T, Godfrey K, Crozier S, Hanson M 2004 Портальное и пуповинное венозное кровоснабжение печени у плода человека в ближайшем будущем. Ультразвуковой акушерский гинеколь 24 : 599–605
CAS Статья Google Scholar
Johnsen SL, Rasmussen S, Wilsgaard T, Sollien R, Kiserud T 2006 Продольные контрольные диапазоны для расчетной массы плода. Acta Obstet Gynecol Scand 85 : 286–297
Артикул Google Scholar
Kessler J, Rasmussen S, Godfrey K, Hanson M, Kiserud T 2008 Продольное исследование кровотока из пупочной и портальной венозной крови в печень плода: низкая прибавка в весе при беременности связана с преимущественным снабжением левой доли печени плода. Pediatr Res 63 : 315–320
Артикул Google Scholar
Эдельстон Д.И., Рудольф А.М., Хейманн М.А. 1980 Влияние гипоксемии и уменьшения пупочного кровотока на кровоток в печени и венозном протоке у плодов ягнят. Am J Physiol 238 : H656 – H663
CAS PubMed Google Scholar
Кисеруд Т., Эббинг С., Кесслер Дж., Расмуссен С. 2006 Сердечный выброс плода, распределение в плаценту и влияние компрометации плаценты. Ультразвуковой акушерский гинеколь 28 : 126–136
CAS Статья Google Scholar
Рудольф AM 1983 Отток крови из печени и венозного протока в течение жизни плода. Гепатология 3 : 254–258
CAS Статья Google Scholar
Кесслер Дж., Расмуссен С., Кисеруд Т. 2007 Левая воротная вена как индикатор водораздела в кровообращении плода: развитие во второй половине беременности и предлагаемый метод оценки. УЗИ акушер-гинеколь 30 : 757–764
CAS Статья Google Scholar
Каппони А., Риццо Дж., Ардуини Д., Романини С. 1997 Формы волны скорости в селезеночной артерии у плодов малого для гестационного возраста: взаимосвязь с pH и газами крови, измеренными в пуповинной крови при кордоцентезе. Am J Obstet Gynecol 176 : 300–307
CAS Статья Google Scholar
Маклеллан К.С., Бокинг А.Д., Уайт С.Е., Хан В.К. 1995 Плацентарный рост и рост печени плода избирательно подавляются длительным снижением маточного кровотока у беременных овец. Reprod Fertil Dev 7 : 405–410
CAS Статья Google Scholar
Gruenwald P 1949 Дегенеративные изменения правой половины печени в результате внутриматочной аноксии. Am J Clin Pathol 19 : 801–813
CAS Статья Google Scholar
Popovici RM, Lu M, Bhatia S, Faessen GH, Giaccia AJ, Giudice LC 2001 Гипоксия регулирует белок 1, связывающий инсулиноподобный фактор роста, в гепатоцитах человеческого плода в первичной культуре: предполагающие молекулярные механизмы внутриутробного роста плода ограничение, вызванное маточно-плацентарной недостаточностью. J Clin Endocrinol Metab 86 : 2653–2659
CAS PubMed Google Scholar
Boito S, Struijk PC, Ursem NT, Fedele L, Wladimiroff JW 2003 Соотношение объемов мозга и печени плода и параметры объемного кровотока в пуповине относительно нормального и аномального развития человека. Ультразвуковой акушерский гинеколь 21 : 256–261
CAS Статья Google Scholar
Latini G, De Mitri B, Del Vecchio A, Chitano G, De Felice C, Zetterstrom R 2004 Рост почек, печени и селезенки плода при ограничении внутриутробного развития: «программирование», вызывающее «метаболический синдром» во взрослом возрасте . Acta Paediatr 93 : 1635–1639
CAS Статья Google Scholar
Эмери Дж. Л. 1963 Функциональная асимметрия печени. Ann NY Acad Sci 111 : 37–44
CAS Статья Google Scholar
Cox LA, Schlabritz-Loutsevitch N, Hubbard GB, Nijland MJ, McDonald TJ, Nathanielsz PW 2006 Различия в профиле экспрессии генов в левой и правой долях печени у плодов павианов в середине беременности: поучительная история. J Physiol 572 : 59–66
CAS Статья Google Scholar
Jacobsson H, Jonas E, Hellstrom PM, Larsson SA 2005 Различные концентрации различных радиофармпрепаратов в двух основных долях печени: предварительное исследование на клинических пациентах. J Гастроэнтерол 40 : 733–738
CAS Статья Google Scholar
Barbaro B, Palazzoni G, Prudenzano R, Cina A, Manfredi R, Marano P 1999 Допплеровская сонографическая оценка функционального ответа правой и левой ветвей воротной вены на прием пищи. J Clin Ultrasound 27 : 75–80
CAS Статья Google Scholar
Бём Г., Тейхманн Б., Крумбигель П. 1995 Способность к биотрансформации печени у детей с низкой массой тела при рождении, измеренная с помощью анализа мочи на [15N] метацетин: влияние гестационного возраста, послеродового возраста и задержки внутриутробного развития. Biol Neonate 68 : 19–25
CAS Статья Google Scholar
Нобили В., Марчеллини М., Марчезини Дж., Ванни Е., Манко М., Виллани А., Буджианези Е. 2007 Задержка внутриутробного развития, инсулинорезистентность и неалкогольная жировая болезнь печени у детей. Уход за диабетом 30 : 2638–2640
Статья Google Scholar
Hershkovitz R, Kingdom JC, Geary M, Rodeck CH 2000 Перераспределение церебрального кровотока у плода на поздних сроках беременности: выявление нарушений у маленьких плодов с нормальной допплерографией пупочной артерии. Ультразвуковой акушерский гинеколь 15 : 209–212
CAS Статья Google Scholar
Severi FM, Bocchi C, Visentin A, Falco P, Cobellis L, Florio P, Zagonari S, Pilu G 2002 Маточный и церебральный допплерография плода позволяют прогнозировать исход плода малого для гестационного возраста в третьем триместре с нормальным допплерография пупочной артерии. Ультразвуковой акушерский гинеколь 19 : 225–228
CAS Статья Google Scholar
Eixarch Meler E, Iraola A, Illa M, Crispi F, Hernandez-Andrade E, Gratacos E, Figueras F 2008 Результат нервного развития у 2-летних младенцев, которые были маленькими для гестационного возраста плодами с церебральным перераспределение кровотока. Ультразвуковой акушерский гинеколь 32 : 894–899
Артикул Google Scholar
Контуры патологии — Беременность / кормление грудью
Просмотры страниц в 2020 году: 5,160
Просмотры страниц в 2021 году по настоящее время: 1532
Цитируйте эту страницу: Lategan B.Беременность / период лактации. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/breastpregnancylactation.html. По состоянию на 10 апреля 2021 г.
Определение / общее
- Ткань груди становится полностью зрелой и функциональной после беременности
- Изменения начинаются во время первого пропущенного менструального цикла (2-4 неделя) и неравномерны по всей груди
- Общий вид
- Повышенная пигментация ареолярного комплекса сосков, вздутие поверхностных вен, более выраженные бугорки Монтгомери
- Увеличение груди становится очевидным на 5-м месяце беременности
- Микроскопические характеристики
- По мере прогрессирования беременности изменения становятся более выраженными
- Размер и количество долек увеличиваются, эпителиальные клетки увеличиваются, строма становится более сосудистой с небольшими скоплениями воспалительных клеток.
- Начальное уменьшение как межлобулярной, так и внутрилобулярной стромы с увеличением жировой стромы по мере того, как беременность приближается к сроку
- Цитоплазма эпителия вакуолизируется, ядра приобретают вид гвоздика (напоминает реакцию Ариаса-Стеллы), выделяются выделения
- Миоэпителиальные клетки ослабляются в долях из-за увеличения клеток, но остаются заметными в экстралобулярных протоках (2-й и 3-й триместр)
- Первоначально плацентарный HPL подавляет лактацию, но другие гормоны, включая эстроген, прогестерон, ТТГ и АКТГ, поддерживают развитие груди ткань
- Первоначальная секреция с высоким содержанием белка, электролитов и антител (особенно IgA) → молозиво
- Гормоны беременности также влияют на эктопическую и добавочную ткань груди, ранее существовавшие доброкачественные фиброэпителиальные поражения и пролиферативные поражения груди
Лактация
- Начало ~ 2-6 день после родов
- Гормоны желтого тела и плаценты (прогестерон, эстроген, HPL) первоначально подавляют лактацию во время беременности
- При рождении плаценты уровни HPL резко падают, в то время как уровни пролактина остаются высокими и инициируют обильное производство молока (секреторная активация)
- Первоначальная секреция с высоким содержанием белка, электролитов и антител (особенно IgA) → молозиво
- Секреторная активация начинается через 30-40 часов после родов
- Плач или сосание груди стимулируют гипоталамус для транспортировки окситоцина и высвобождения окситоцина из задней доли гипофиза → сокращение миоэпителиальных клеток → изгнание молока (рефлекс выделения молока / выделения молока)
- Продолжение ухода или аналогичная стимуляция (т.е. ручное / механическое сцеживание) стимулирует выработку пролактина для поддержания лактации
Инволюция
- Продолжение кормления или аналогичной стимуляции (например, ручное / механическое сцеживание), необходимое для поддержания лактации
- Первоначальное продолжающееся увеличение из-за скопления молока
- Уровень пролактина падает, производство молока уменьшается, а затем прекращается, дегенерированные дольчатые эпителиальные клетки десквамированы и фагоцитируются макрофагами
- Постепенное возвращение к состоянию до беременности в течение 3 месяцев после прекращения кормления
- Изменение лактации может сохраняться очагово
- «Остаточная долька лактации» у беременных женщин
- Псевдолактационное изменение (псевдолактационная гиперплазия) — подобные изменения локально в груди, но у женщин, которые не были или никогда не были беременными
- Дольки остаются увеличенными по сравнению с состоянием перед беременностью
Патология
- Лактационная макромастия
- Эритематозные, отечные или болезненные груди с различными изъязвлениями на покрывающей их коже; обычно рецидивирует при последующих беременностях
- Изменение лактации с кальцификациями тела псаммомой
- Спорадическое увеличение долек у небеременных женщин
- Большие выступающие тела псаммомы могут проявляться как подозрительные скопления кальцификатов на маммографии
- Абсцесс молочной железы
- Лакация — наиболее частый период инфицирования груди.
- Трещины на коже сосков, через которые попадают бактерии ( стафилококки, стрептококки )
- Лечение антибиотиками и сцеживание молока
- Лакационная аденома
- Пальпируемое образование при беременности или кормлении грудью
- Ограниченная масса нормально выглядящей ткани молочной железы с лактационным изменением
- Размер может измениться до и после кормления
- Галактоцеле
- Нежная масса из-за разрыва протоков с просачиванием молока в окружающие ткани
- Вызывает хронический воспалительный ответ
- Аспирация напоминает молочную жидкость
- Инфаркт
- Возникает при ранее существовавших доброкачественных образованиях, таких как фиброаденома.
- Митозы и некрозы могут повысить вероятность злокачественного новообразования
- Галакторея
- Период лактации у небеременных
- Отсутствие причины у 50% лиц
- Причины:
- Пролактин-секретирующие опухоли (пролактинома, аденома гипофиза)
- Механическая стимуляция
- Лекарства (метилдопа, опиаты, СИОЗС, циметидин, рисперидон и др.)
- Первичный гипотиреоз, почечная недостаточность
- Период лактации у небеременных
- Злокачественность
Рисунки
Изображения, размещенные на других серверах:
Грудь в период лактации
Дольки молочной железы во время лактации
Микроскопическое (гистологическое) описание
- Ацинарная пролиферация с минимальной внутри- и межлобулярной соединительной тканью
- Внутрилобулярные протоки образуют бутоны, которые становятся секреторными альвеолами с гроздьями, напоминающими виноград, и скудной стромой
- Эпителиальные клетки накапливают цитоплазматические органеллы для поддержания послеродовой лактации; железы имеют расширенный просвет, содержат липидные секреторные вакуоли с большими апикальными ядрами, напоминающими реакцию Ариаса-Стеллы
- Может иметь светлоклеточные изменения в протоковом или дольчатом эпителии; эти изменения также могут происходить без беременности или гормональных манипуляций (см. псевдолактационная гиперплазия)
- Лактация:
- Увеличение числа долек и числа ацинусов в каждой доле; уменьшение межлобулярной и внутрилобулярной стромы; миоэпителиальные клетки присутствуют, но их трудно идентифицировать
- Клетки люминального эпителия секреторные и имеют цитоплазматические вакуоли; после окончания лактации дольки информируются в течение нескольких месяцев и инфильтрируются лимфоцитами и плазматическими клетками
- Постлактационные изменения, присутствующие до 5 лет после прекращения лактации, включают дольки неправильной формы, угловатые ацинусы, плоский эпителий, зубчатую базальную мембрану, а также лимфоциты и плазматические клетки внутри дольковой стромы (Histopathology 1989; 15: 415)
Микроскопические (гистологические) изображения
Видео
Вернуться наверхДве плаценты, один ребенок — невероятные факты
Беременность полна интересных фактов.
Ваше сердце на самом деле становится больше в ответ на то, что по вашему телу перекачивается больше крови.
Младенцы действительно могут плакать в утробе матери (конечно, без звука).
А можно иметь две плаценты, но только одного ребенка.
Действительно! Давайте выясним, почему две плаценты и один ребенок возможны во время беременности.
Что такое плацента?
Плацента — удивительно сложный орган, который развивается внутри матки по мере развития беременности.Это единственный орган тела, который растет внутри другого органа.
Он выполняет множество функций и необходим для роста и развития вашего ребенка.
Вашему ребенку необходимы постоянные запасы питательных веществ, кислорода, воды и антител (наряду со многими другими вещами). Все они попадают прямо к вашему ребенку через плаценту и пуповину.
Плацента работает как двусторонняя система. Отходы, такие как углекислый газ, также передаются от ребенка обратно через пуповину к плаценте, где их обрабатывает материнская система.
Вы можете прочитать больше интересных фактов о плаценте здесь.
Можно две плаценты?
В дни и недели после зачатия быстро размножающиеся клетки становятся вашим ребенком и плацентой. Если вы вынашиваете одного ребенка (одноплодная беременность), то разовьется только одна плацента.
Возможно образование более чем одной плаценты — например, если вы беременны двойней или тройней. Это наиболее частая причина иметь две плаценты во время беременности.
Многоплодная беременность становится все более распространенным явлением в связи с увеличением количества методов лечения бесплодия и тем, что женщины рожают детей в более позднем возрасте.
По данным NHS, каждый 65 рожденный в Великобритании будет двойней, тройней или более. Центры по контролю и профилактике заболеваний заявляют, что рождение близнецов почти удвоилось за последние 40 лет в США, а рождение тройняшек и более высоких порядков — в четыре раза.
Близнецы
Обычно вы узнаете, будут ли у вас близнецы, в первом триместре или на ранних сроках беременности, примерно на 8–14 неделе.Сканирование обычно позволяет определить, есть ли у ваших детей одна плацента или две плаценты.
Виды близнецов
Есть три типа близнецов:
- Однояйцевые или однояйцевые близнецы. Это когда одна яйцеклетка оплодотворяется, а затем разделяется на две (или более), чтобы создать двух одинаковых детенышей. Однояйцевые близнецы несут один и тот же генетический материал и всегда одного пола. Треть всех близнецов будут однояйцевыми.
- Неидентичные или дизиготные (разнояйцевые) близнецы.В этом случае оплодотворяются две отдельные яйца. Неидентичные близнецы могут быть похожи друг на друга не больше, чем любые другие братья и сестры. Неидентичные близнецы могут быть как девочками, так и мальчиками, или по одному от каждого. Две трети близнецов неидентичны.
- Суперфекундация. Это происходит, когда две (или более) яйцеклетки из одного цикла оплодотворяются спермой от двух отдельных половых актов. Это крайне редко и приводит к появлению неидентичных близнецов. Близнецы этой природы могут быть либо гомопатернальными (оба с одним и тем же биологическим отцом), либо гетеропатернальными (с разными биологическими отцами), если половой акт более чем с одним партнером имел место в рамках одного менструального цикла.
Есть ли у однояйцевых близнецов одна или две плаценты?
Однояйцевые близнецы могут иметь одну и ту же плаценту или две отдельные плаценты. Это зависит от того, как рано в процессе развития единственная оплодотворенная яйцеклетка разделится на две.
Неидентичные близнецы — это почти как две разные беременности, происходящие одновременно. У близнецов будут свои индивидуальные плаценты. Однако, если две оплодотворенные яйцеклетки имплантируются в матку очень близко друг к другу, это может привести к слиянию двух плацент.Две сросшиеся плаценты могут выглядеть как одна.
Если вы беременны двойней, обязательно ознакомьтесь с другими нашими статьями о близнецах.
Синдром исчезающих близнецов
Это явление, также известное как синдром «пропавшего близнеца», возникает, когда происходит самопроизвольная потеря (выкидыш) развивающегося ребенка при многоплодной беременности.
Два гестационных мешка выявляются на раннем УЗИ, но позже обнаруживается только одно сердцебиение, а второй мешок исчез.
«Исчезающего близнеца» иногда можно увидеть на более позднем ультразвуковом исследовании как пораженную яйцеклетку рядом с нормально развивающимся ребенком. Зараженная яйцеклетка — это оплодотворенная яйцеклетка, которая прикрепляется к стенке матки, но не развивается в эмбрион.
Иногда две плаценты, включая плаценту «исчезающего близнеца», можно обнаружить, когда мать вырастила здорового ребенка-одиночки. Это можно увидеть на УЗИ или отметить при рождении ребенка при исследовании плаценты.
Мать, возможно, никогда не знала, что когда-либо будет второй ребенок или две плаценты. Синдром исчезающих близнецов встречается в 10-40% многоплодных беременностей. Эксперты сходятся во мнении, что трудно точно определить, как часто это происходит, поскольку не всем женщинам проводится УЗИ в первом триместре.
Что означает двойная плацента?
Существуют различные пороки развития плаценты, которые могут выглядеть как две плаценты, даже если вы беременны одним ребенком.
Эти плацентарные различия включают:
- Двудольная плацента (двулопастная, двулопастная или дуплексная). Плацента разделена на две доли равного размера, разделенных мембраной. Иногда это можно обнаружить на УЗИ и принять за две плаценты. Встречается в 2-8% плаценты. Пуповину можно вводить либо в долю, либо между долями. По-видимому, нет повышенного риска аномалий плода с двудольной плацентой. Однако это связано с повышенным риском кровотечения в первом триместре, многоводия (слишком много околоплодных вод вокруг ребенка), отслойки и задержки плаценты.
- Трехраздельная плацента (многодольная или многодольная плацента). Это то же самое, что и двудольная плацента, но с тремя долями одинакового размера или равными.
- Succenturiate доля («добавочная» или дополнительная плацента). Одна или несколько «дополнительных долей» развиваются в мембране отдельно от основной плаценты. Доли связаны сосудом с основной плацентой. Сукцентуриатная доля — это меньший вариант двух- / трехраздельной плаценты. Это происходит в 5% плаценты.Согласно исследованиям, увеличение возраста матери и лечение ЭКО увеличивают частоту сукцессии долей. Последовательная плацента может вызывать осложнения, включая повышенный риск задержки плаценты, что приводит к чрезмерному кровотечению или послеродовым кровотечениям.
Самые серьезные аномалии плаценты теперь можно обнаружить с помощью ультразвука. Обычно они обнаруживаются при сканировании в середине триместра (также известном как сканирование аномалий) на 18-20 неделе.
Как и в случае с любой современной технологией, сканирование несовершенно и подвержено человеческим ошибкам, поэтому иногда что-то может остаться незамеченным.Многие пороки развития плаценты обнаруживаются только во время или сразу после рождения.
Немедленно поговорите со своей акушеркой или врачом, если известно, что у вас есть плацентарные изменения или вы испытываете какие-либо из следующих симптомов:
- Боль в животе
- Вагинальное кровотечение
- Болезнь матки
- Боль между схватками во время схваток.
Хотя две плаценты и только один ребенок не исключены, обычно такое случается нечасто.
Если вы не уверены, что это значит для вас, обязательно поговорите со своим врачом.