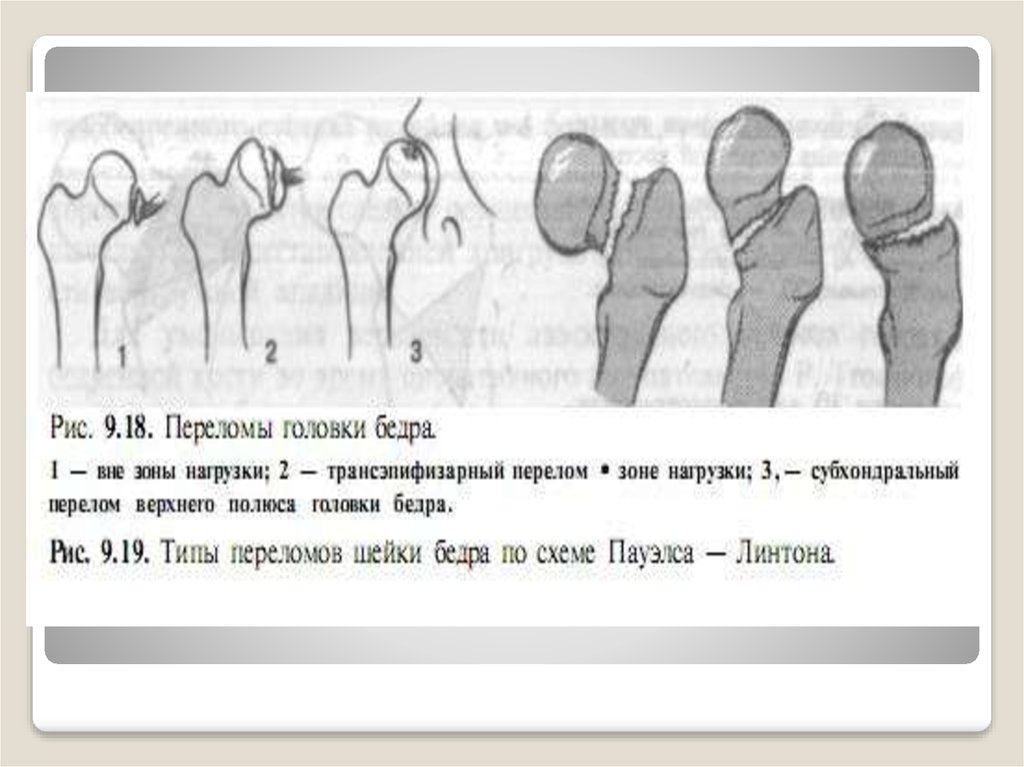
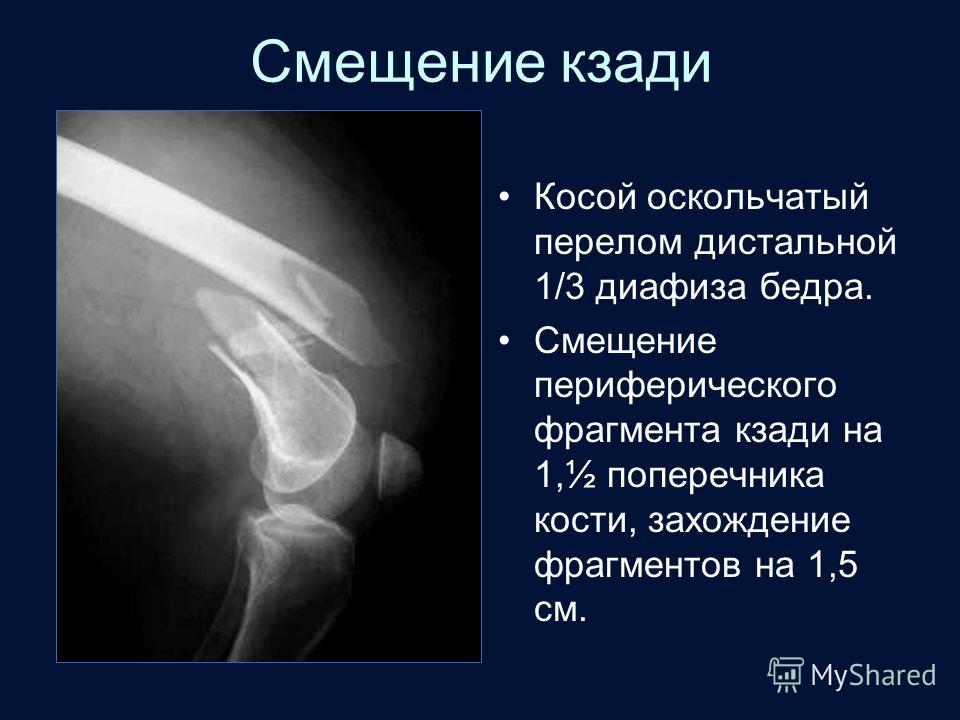
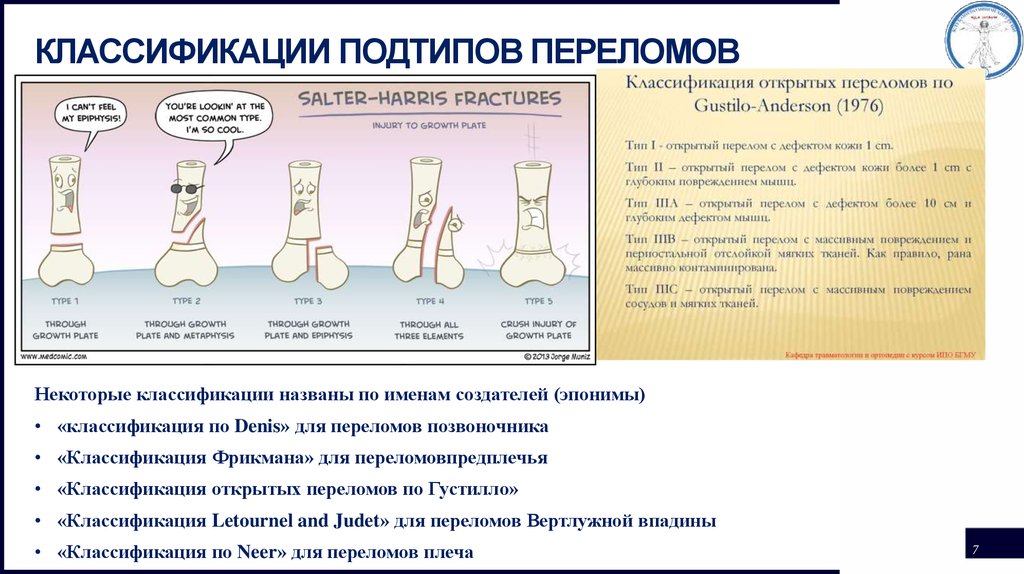
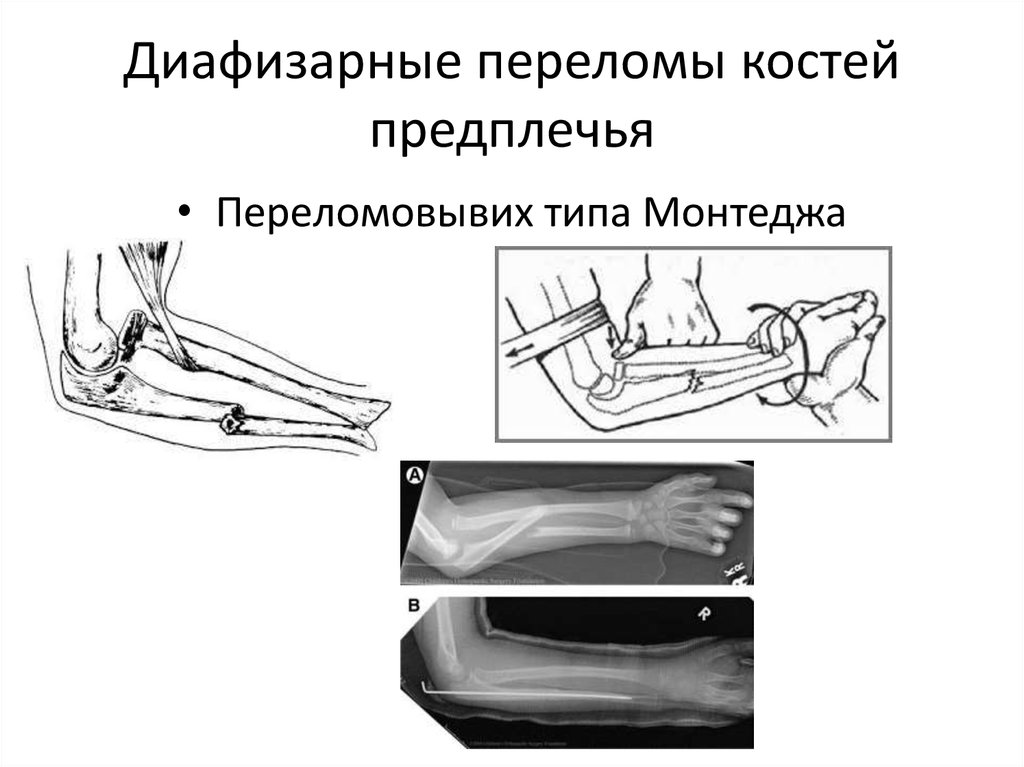
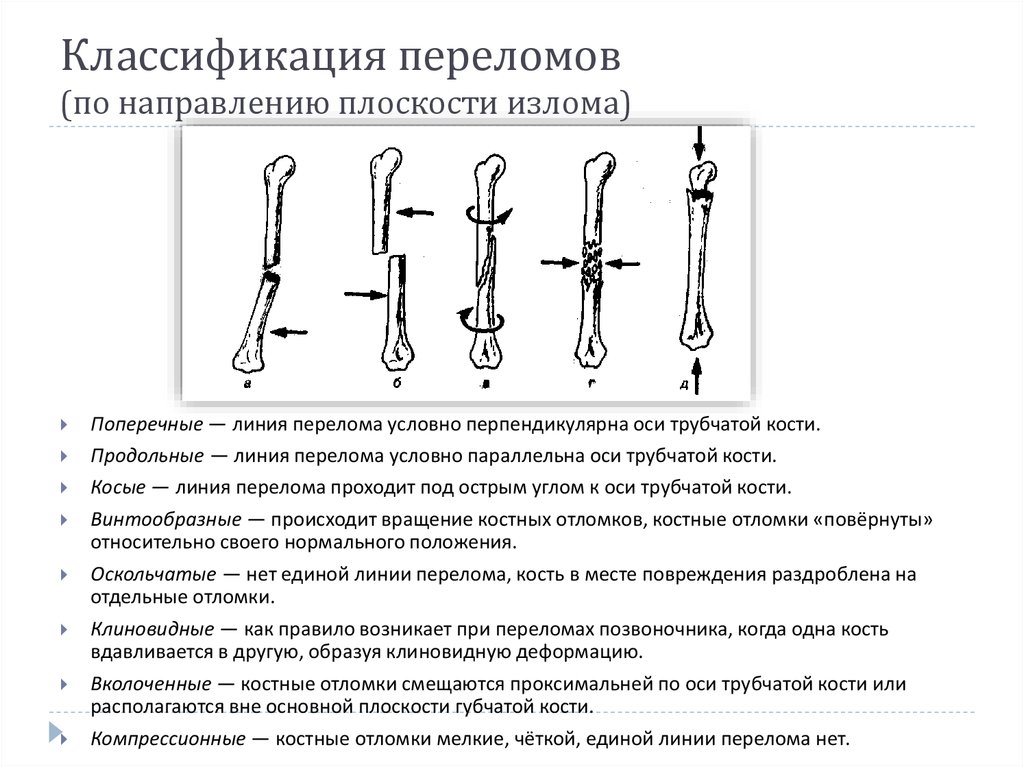
Вопрос 40. Диафизарные переломы костей голени. Диагноз. Классификация. Протокол оказания помощи на этапах эвакуации в мирное время.
Диафизарные переломы голени составляют 11-13% от числа всех переломов. Лечение таких переломов костей голени остается одной из важнейших проблем травматологии. Диафизарные переломы голени часто сопровождаются смещением отломков (80% случаев). Отломки вправляются с трудом, после вправления нередко наступает вторичное смещение.
Классификация по АО:
А1 — спиральный перелом, А2 — косой перелом, A3 — поперечный перелом.
В1 — клиновидный спиральный перелом, В2 — клиновидный сгибательный перелом, ВЗ — клиновидный фрагментированный перелом.
С1 — сложный спиральный перелом, С2 — сложный сегментарный перелом, СЗ — сложный иррегулярный перелом.
Диагностика диафизарных
переломов костей
голени несложна – всегда есть явная
деформация, укорочение и всегда легко
пропальпировать нарушение непрерывности
переднего гребня большеберцовой кости.
 Лечение изолированных переломов
большеберцовой кости без смещения
отломков осуществляется циркулярной
гипсовой повязкой в течение 2-4 месяцев.
При выраженном отеке голени — вскрывается
дорожка по передней поверхности. После
спадения отека повязка превращается в
глухую циркулярную.
Изолированные
переломы большеберцовой кости со
смещением лечат оперативно в связи с
тем, что они относятся к невправимым
из-за целой малоберцовой кости. Гипсовой
повязкой лечат переломы без смещения,
а также репонируемые и легко
удерживаемые переломы. Гипсовая повязка
не предупреждает вторичного смещения,
поэтому она не должна применяться при
косых и винтообразных переломах. При
переломах в верхней трети голени гипсовая
повязка накладывается от ягодичной
складки, при средней трети — от середины
бедра до кончиков пальцев стопы. При
наличии отека голени гипсовую повязку
рассекают по передней поверхности.
Лечение изолированных переломов
большеберцовой кости без смещения
отломков осуществляется циркулярной
гипсовой повязкой в течение 2-4 месяцев.
При выраженном отеке голени — вскрывается
дорожка по передней поверхности. После
спадения отека повязка превращается в
глухую циркулярную.
Изолированные
переломы большеберцовой кости со
смещением лечат оперативно в связи с
тем, что они относятся к невправимым
из-за целой малоберцовой кости. Гипсовой
повязкой лечат переломы без смещения,
а также репонируемые и легко
удерживаемые переломы. Гипсовая повязка
не предупреждает вторичного смещения,
поэтому она не должна применяться при
косых и винтообразных переломах. При
переломах в верхней трети голени гипсовая
повязка накладывается от ягодичной
складки, при средней трети — от середины
бедра до кончиков пальцев стопы. При
наличии отека голени гипсовую повязку
рассекают по передней поверхности. Лечение методом постоянного
скелетного вытяжения является основным
при закрытых переломах обеих костей
голени любой локализации. Спица для
вытяжения проводится либо за надлодыжечную
область, либо – за пяточную кость. Нога
укладывается на шину Белера. Первоначальный
вправляющий груз по оси голени – 10% от
массы пострадавшего. Затем по контрольной
рентгенограмме, которая производятся
не раньше чем через 24-48 часов, подбирают
индивидуальный груз. Продолжительность
постельного режима – 4 недели. Достоверным
клиническим критерием достаточности
срока лечения является отсутствие
патологической подвижности в зоне
перелома, что и является показанием для
очередного рентгенологического
исследования места перелома. После
демонтажа скелетного вытяжения конечность
фиксируют гонитной гипсовой повязкой
на 2-3 месяца. Трудоспособность
восстанавливается через 4-6 месяцев со
дня травмы.
Спица для
вытяжения проводится либо за надлодыжечную
область, либо – за пяточную кость. Нога
укладывается на шину Белера. Первоначальный
вправляющий груз по оси голени – 10% от
массы пострадавшего. Затем по контрольной
рентгенограмме, которая производятся
не раньше чем через 24-48 часов, подбирают
индивидуальный груз. Продолжительность
постельного режима – 4 недели. Достоверным
клиническим критерием достаточности
срока лечения является отсутствие
патологической подвижности в зоне
перелома, что и является показанием для
очередного рентгенологического
исследования места перелома. После
демонтажа скелетного вытяжения конечность
фиксируют гонитной гипсовой повязкой
на 2-3 месяца. Трудоспособность
восстанавливается через 4-6 месяцев со
дня травмы.
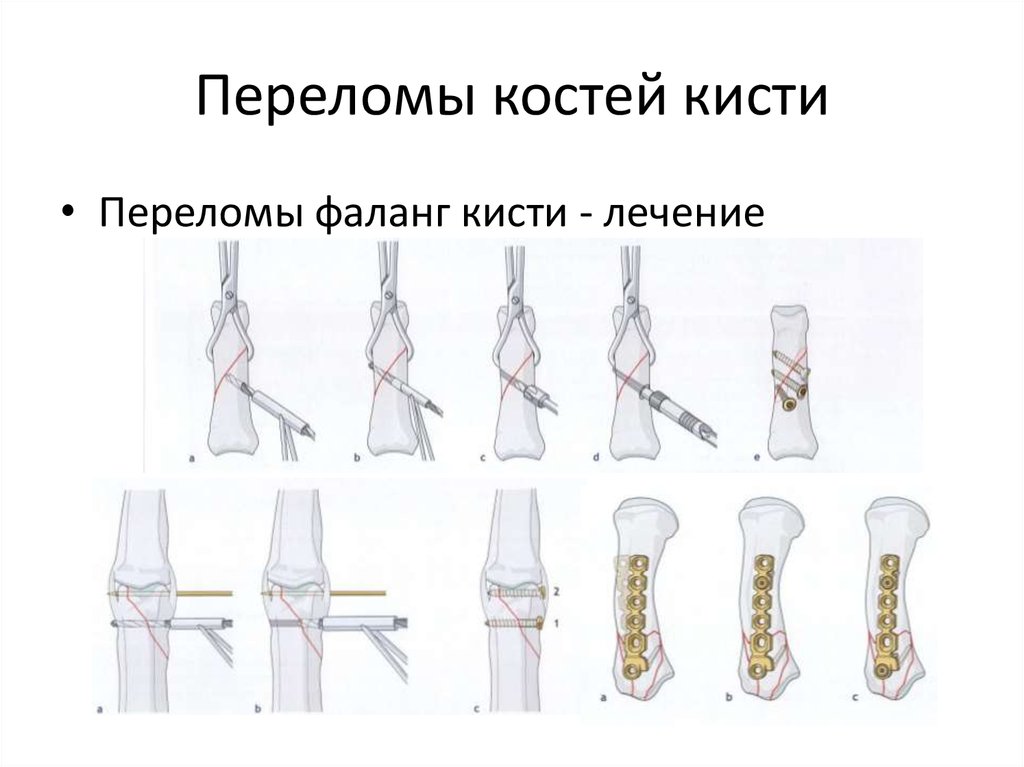
Оперативное лечение
закрытых диафизарных переломов показано
при интерпозиции мягких тканей в зоне
перелома, открытых и осложненных
переломах, нерепонируемых переломах.
При переломах диафизов обеих костей
проводят остеосинтез только
большеберцовой кости.
Анализ основных способов остеосинтеза при лечении метадиафизарных и диафизарных переломов бедренной кости (Г. Р. Реквава, А. Ф. Лазарев, А. В. Жадин, А. В. Цискарашвили, К. А. Кузьменков)
Анализ основных способов остеосинтеза при лечении метадиафизарных и диафизарных переломов бедренной кости (Г. Р. Реквава, А. Ф. Лазарев, А. В. Жадин, А. В. Цискарашвили, К. А. Кузьменков)Федеральное государственное бюджетное учреждение Министерства здравоохранения Российской Федерации.
Национальный медицинский исследовательский центр травматологии и ортопедии имени Н.Н. Приорова.
ФГБУ «НМИЦ ТО им. Н.Н. Приорова» Минздрава России
Контакты центра
Единый многоканальный телефон
+7 495 744-40-10
время работы пн-сб 08:00 — 20:00
Рус Eng
Записаться на прием
Рус Eng
Записаться на прием
10 мая 2011г.
Анализ основных способов остеосинтеза при лечении метадиафизарных и диафизарных переломов бедренной кости//Гений ортопедии, 2011, №3: 5-11
На 42 нефиксированных трупных препаратах бедренной кости в условиях экспериментального моделирования с помощью универсальной испытательной машины w + b (walter + bai ag) «LFV-10-T50» (Швейцария) изучены стабилизирующие возможности современных интрамедуллярных и накостных металлоконструкций и стабилизирующие возможности биомеханически обоснованного остеосинтеза аппаратом Илизарова при фиксации типичных двухрычаговых переломов бедренной кости в соответствии с биомеханической классификацией переломов длинных костей, а также прочностные характеристики погружных фиксаторов.
The stabilizing potentials of modern intramedullary and internal metalworks, and those of biomechanically reasonable osteosynthesis with the Ilizarov device have been studied for fixation of typical simple /two-lever/ femoral fractures according to the biomechanical classification of long bone fractures, as well as the strength characteristics of the descending constructions, in 42 cadaveric femoral non-fixed preparations under the conditions of experimental modeling using w+b (walter + bai ag) «LFV-10-T50» universal testing machine (Switzerland).
- femur,
- fracture,
- treatment,
- comparative analysis of osteosynthesis techniques,
- бедренная кость,
- перелом,
- лечение,
- сравнительный анализ способов остеосинтеза
Полные версии статей:
Анализ основных способов остеосинтеза при лечении метадиафизарных и диафизарных переломов бедренной кости.
 pdf
pdfpdf 0.702 mb
Другие статьи
/science/press/4428/
Metabolic Disorders in Patients with Chronic Osteomyelitis: Etiology and Pathogenesis (Archil Tsiskarashvili, Nikolay Zagorodny, Svetlana Rodionova and Dmitry Gorbatyuk)…
05 июня
Подробнее
/science/press/4425/
Анализ шестилетнего мониторинга основных возбудителей перипротезной инфекции крупных суставов и их тенденция к резистентности (А.В. Цискарашвили, Р.Э. Меликова, Е.А. Новожилова)…
20 апреля
Подробнее
/science/press/4427/
Коррекция нарушенного метаболизма костной ткани — составляющая комплексной терапии хронического посттравматического остеомиелита длинных костей (А.В.Цискарашвил, А.Ю.Тараскин, Д.С.Горбатюк, С.С.Родионова)…
02 января
Подробнее
/science/press/4430/
Динамика метаболического состояния костной ткани при комплексном лечении хронического посттравматического остеомиелита длинных костей (А.
20 декабря
Подробнее
/science/press/4429/
Биомеханически обоснованный чрескостный остеосионтез в лечении переломов плечевой кости, осложненных хроническим остеомиелитом, и их последствий (А.В. Цискарашвили, Р.Э. Меликова, А.В. Жадин, К.А. Кузьменков)…
20 декабря
Подробнее
/science/press/60/
Ультразвуковая аблация опухоли: иммунные эффекты и перспективы интеграции в современные программы лечения генерализованного рака…
29 декабря
Подробнее
/science/press/59/
Современные методы визуализации в диагностике, стадировании и выработке тактики лечения первичных злокачественных опухолей костей. часть 1…
28 декабря
Подробнее
/science/press/4431/
Cryostructuring of Polymeric Systems.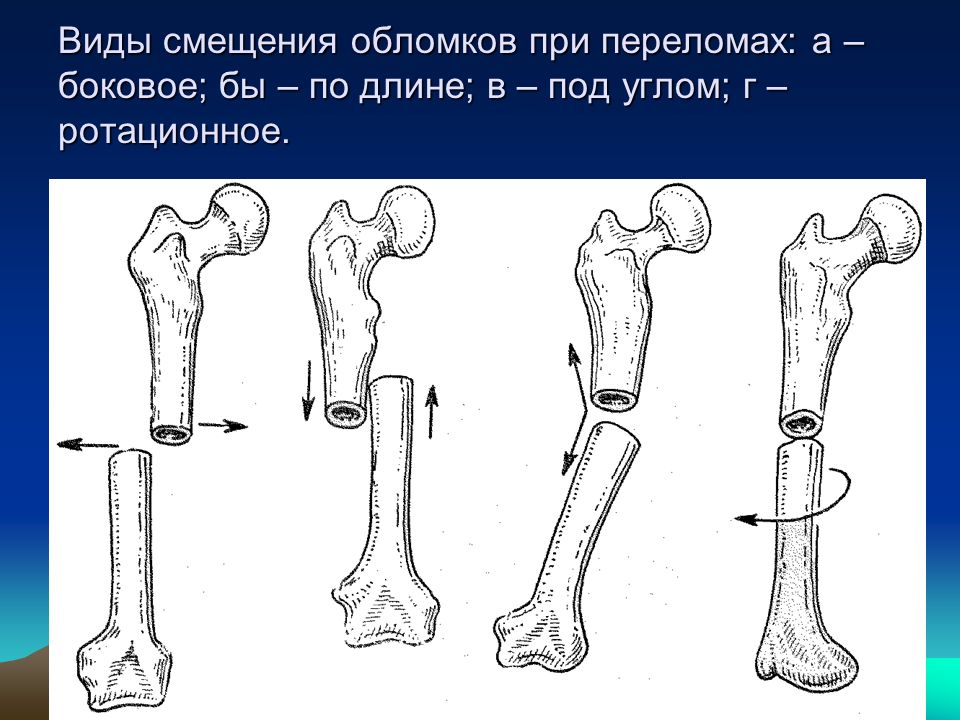 52. Properties, Microstructure and an Example of a Potential Biomedical Use of theWide-Pore Alginate Cryostructurates (Natalia D. Zvukova, Tamara P. Klimova, Roman V. Ivanov, Andrei N. Ryabev, Archil V. Tsiskarashvili…
52. Properties, Microstructure and an Example of a Potential Biomedical Use of theWide-Pore Alginate Cryostructurates (Natalia D. Zvukova, Tamara P. Klimova, Roman V. Ivanov, Andrei N. Ryabev, Archil V. Tsiskarashvili…
09 мая
Подробнее
/science/press/4432/
Хронический посттравматический остеомиелит как проблема современной травматологии и ортопедии (обзор литературы) (С.П. Миронов, А.В. Цискарашвили, Д.С. Горбатюк)…
05 апреля
Подробнее
/science/press/4433/
Анализ основных элементов фиксации аппарата для внешнего остеосинтеза (А.В. Цискарашвили, А.В. Дудченко)…
08 марта
Подробнее
/science/press/4434/
Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом (А. В. Цискарашвили, С.С. Родионова, С.П. Миронов, К.М. Бухтин, Д.С. Горбатюк, А.Ю. Тараскин)…
В. Цискарашвили, С.С. Родионова, С.П. Миронов, К.М. Бухтин, Д.С. Горбатюк, А.Ю. Тараскин)…
10 февраля
Подробнее
/science/press/4435/
Наружный остеосинтез при переломах длинных костей нижних конечностей (Багиров А.Б., Цискарашвили А.В., Лаймуна Кх.А., Шестерня Н.А., Иванников С.В., Жарова Т.А., Суварлы П.Н)…
12 сентября
Подробнее
/science/press/4436/
Биомеханически обоснованный чрескостный остеосинтез у пациентов с ложным суставом бедренной кости, осложненными хроническим остеомиелитом (А.В. Цискарашвили, А.В. Жадин, К.А. Кузьменков, К.М. Бухтин, Р.Э. Меликова)…
25 августа
Подробнее
/science/press/4452/
Первый опыт эндопротезирования голеностопного сустава при поражении дистального эпиметафиза большеберцовой кости гигантоклеточной опухолью. (Снетков А.И., Берченко Г.Н., Франтов А.Р., Батраков С.Ю., Котляров Р.С., Кравец И.М.)…
(Снетков А.И., Берченко Г.Н., Франтов А.Р., Батраков С.Ю., Котляров Р.С., Кравец И.М.)…
14 декабря
Подробнее
/science/press/4460/
Применение биокомпозиционного наноструктурированного препарата КОЛЛАПАН и обогащённой тромбоцитами аутоплазмы в инжиниринге костной ткани. (Г.Н. Берченко, Г.А. Кесян, Д.С. Микелаишвили)…
08 ноября
Подробнее
/science/press/4462/
Лечение повреждений ахиллова сухожилия: историческая справка (Г.А. Кесян, Г. Н. Берченко, Р. З. Уразгильдеев, Д. Р. Мурадян, И.М. Дан, Е.С. Анисимов, Т. Г. Нахапетян)…
15 августа
Подробнее
/science/press/4461/
Диагностика и хирургическое лечение опухолей и опухолеподобных заболеваний костей таза у детей (А.И. Снетков, А.Р. Франтов, А.К. Морозов, Г. Н. Берченко, С.Ю. Батраков, М.В. Анисимов)…
Н. Берченко, С.Ю. Батраков, М.В. Анисимов)…
15 июля
Подробнее
/science/press/4455/
Использование аутологичных стволовых клеток для профилактики гнойно-воспалительных осложнений при оперативных вмешательствах с высокой хирургической агрессией у травматолого-ортопедических больных…
15 июля
Подробнее
/science/press/4454/
Сочетанное применение обогащенной тромбоцитами аутоплазмы и биокомппозитационного материала КОЛЛАПАН в комплексном лечении больных с длительно несрастающимися переломами и ложными суставами длинных костей конечностей…
15 июля
Подробнее
/science/press/4463/
Трудности диагностики хондросарком кости различной степени злокачественности. (Г.Н. Берченко, О.Б. Шугаева)…
10 июня
Подробнее
Все статьи
наверх
Перелом диафиза бедренной кости — StatPearls
Непрерывное обучение
Переломы диафиза бедренной кости обычно встречаются в сочетании с другими высокоэнергетическими травмами. Эти травмы могут привести к опасным для жизни последствиям. Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В этом упражнении рассматриваются этиология, проявления, оценка и лечение переломов диафиза бедренной кости, а также рассматривается роль межпрофессиональной команды в оценке, диагностике и лечении состояния.
Эти травмы могут привести к опасным для жизни последствиям. Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В этом упражнении рассматриваются этиология, проявления, оценка и лечение переломов диафиза бедренной кости, а также рассматривается роль межпрофессиональной команды в оценке, диагностике и лечении состояния.
Цели:
Опишите механизмы повреждения, которые могут привести к диафизарному перелому бедренной кости.
Рассмотрите подход к обследованию и обследованию пациента с потенциальным диафизарным переломом бедренной кости, включая любые показанные визуализирующие исследования.
Опишите варианты лечения диафизарных переломов бедренной кости в зависимости от популяции пациентов, тяжести и локализации перелома.
Объясните важность межпрофессиональных командных стратегий для улучшения координации помощи и коммуникации, чтобы помочь в быстрой диагностике перелома диафиза бедренной кости и улучшении результатов у пациентов с диагнозом состояния.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Переломы диафиза бедренной кости обычно встречаются в сочетании с другими высокоэнергетическими травмами. Эти травмы могут привести к опасным для жизни последствиям. Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В отличие от прошлого, когда эти переломы лечили только с помощью шин, сегодня интрамедуллярное (IM) гвоздь является основой лечения. Педиатрических пациентов лечат с помощью гибких стержней, чтобы обеспечить рост костей.
Этиология
Бедренная кость делится на следующие области: головку, шейку, межвертельную, подвертельную, диафизарную, надмыщелковую и мыщелковую области.
Молодые пациенты, как правило, вовлечены в работу высокоэнергетических механизмов, чаще всего в дорожно-транспортные происшествия. Пожилые пациенты могут получить остеопоротические переломы бедренной кости при падении с уровня земли.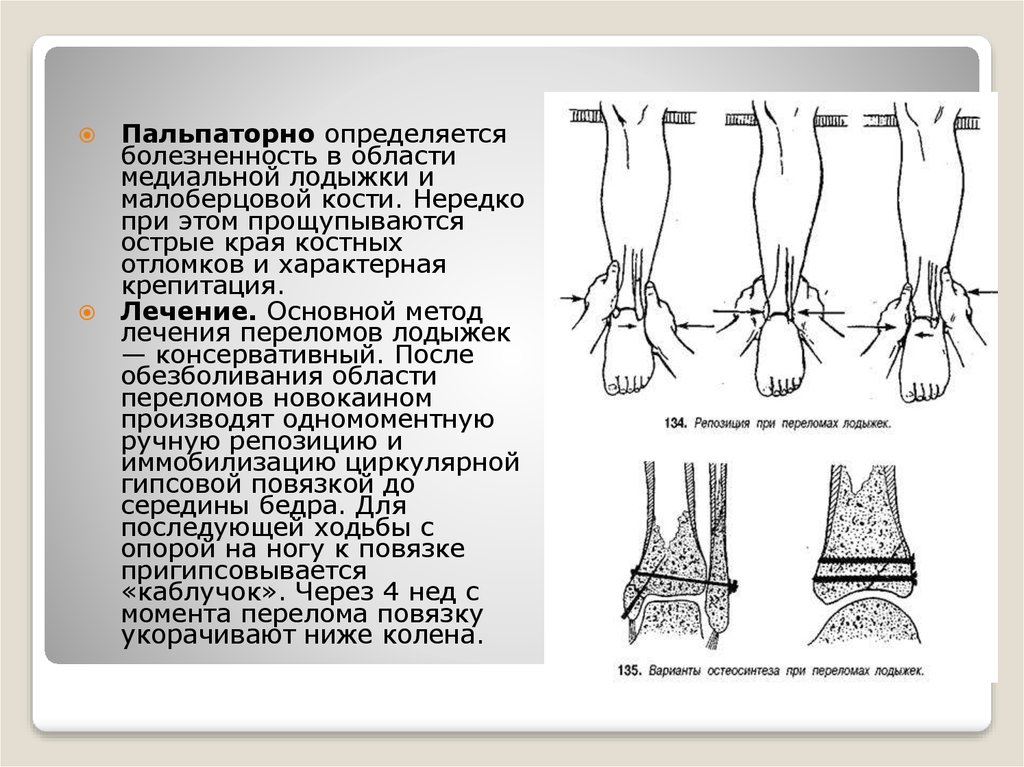 [1] Другой распространенной этиологией являются огнестрельные ранения нижних конечностей.
[1] Другой распространенной этиологией являются огнестрельные ранения нижних конечностей.
Стрессовые переломы могут возникать у лиц с чрезмерной физической активностью. Наконец, некоторые низкоэнергетические переломы бедренной кости могут быть связаны с остеопорозом или длительным применением бисфосфонатов.
Эпидемиология
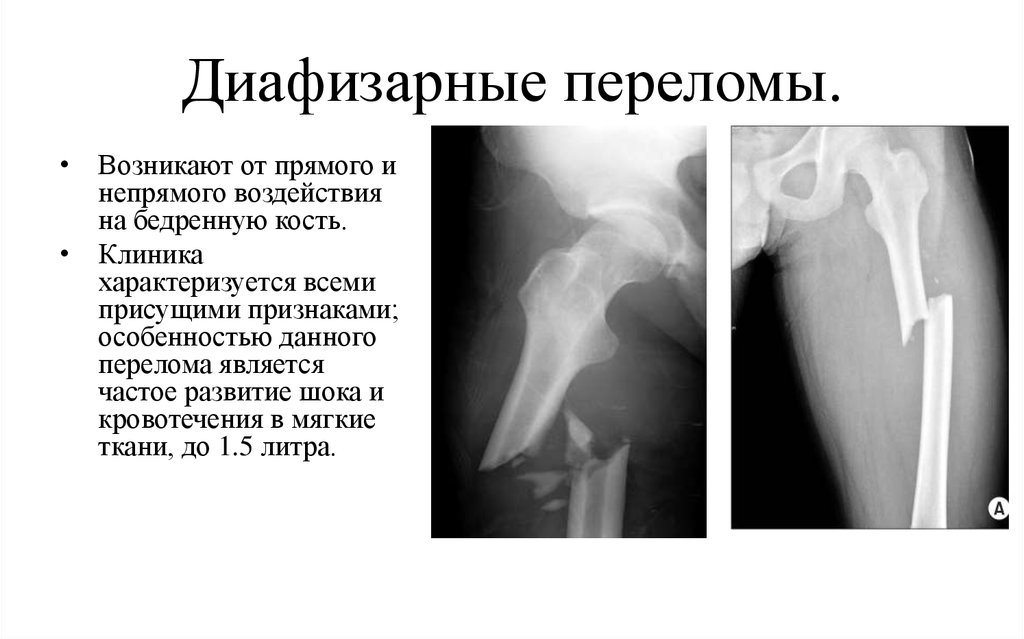
Ежегодно в мире происходит от 9 до 22 переломов бедренной кости на 1000 человек. Эти травмы представлены бимодальным распределением. Исследования показывают, что диафизарные переломы часто наблюдаются у пожилых пациентов, у пациентов с пониженной плотностью костей, низким индексом массы тела и обширным передним и боковым искривлением.
Патофизиология
Бедренная кость — самая большая кость в организме человека. Он имеет переднюю дугу с радиусом кривизны 120 см. [2]. Вдоль задней средней трети диафиза имеется приподнятый гребень, известный на линии аспиры, который служит местом прикрепления мышц и фасций, а также распоркой для компенсации передней дуги.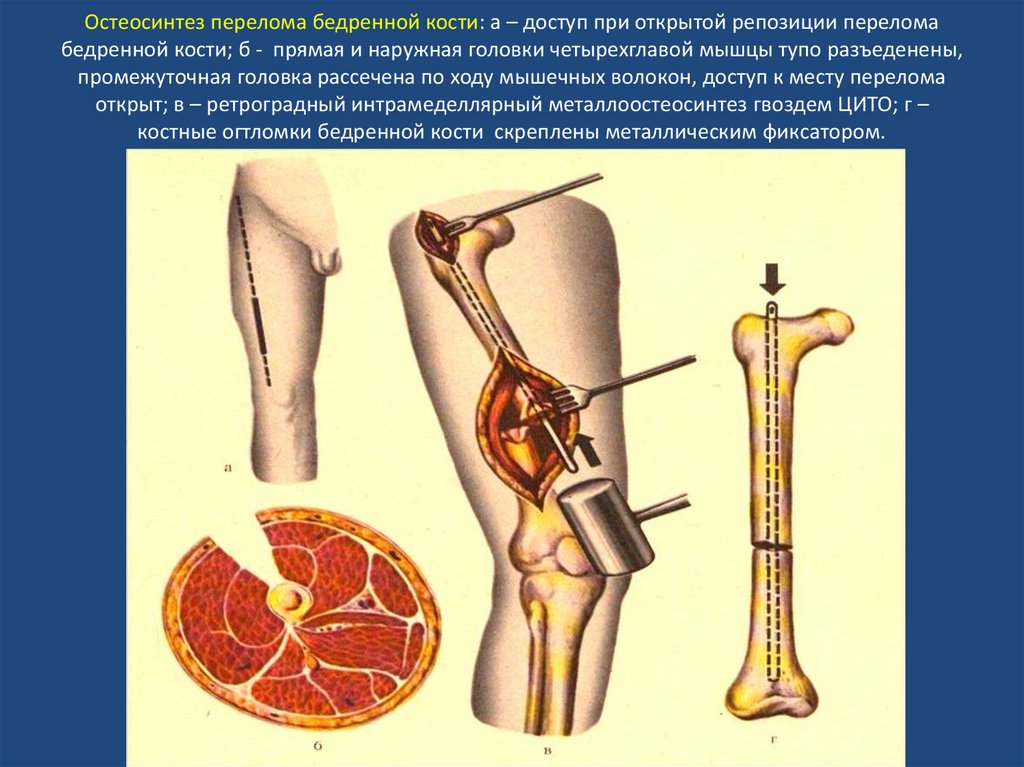
Характерная деформация после перелома бедренной кости вызвана сильными мышцами нижних конечностей, прикрепленными к бедренной кости. Проксимальный фрагмент удерживается в сгибании и отведении. Подвздошно-поясничная мышца, прикрепляющаяся к малому вертелу, обеспечивает сильный вектор сгибания. Средняя и малая ягодичные мышцы, которые прикрепляются к большому вертелу, обеспечивают сильное отведение. Дистальный фрагмент удерживается в варусном и экстензионном положении. Аддукторы прикрепляются к медиальному мыщелку бедренной кости и создают варусную силу. Икроножная мышца прикрепляется к заднему дистальному отделу бедренной кости, оттягивая фрагмент кзади и книзу и создавая разгибательную деформацию в месте перелома.
Анамнез и физикальное исследование
Поскольку могут быть одновременные опасные для жизни травмы, важно оценить состояние пациента в целом. При поступлении в травматологическое отделение первостепенное значение имеет соблюдение принципов усовершенствованной системы жизнеобеспечения при травмах (ATLS).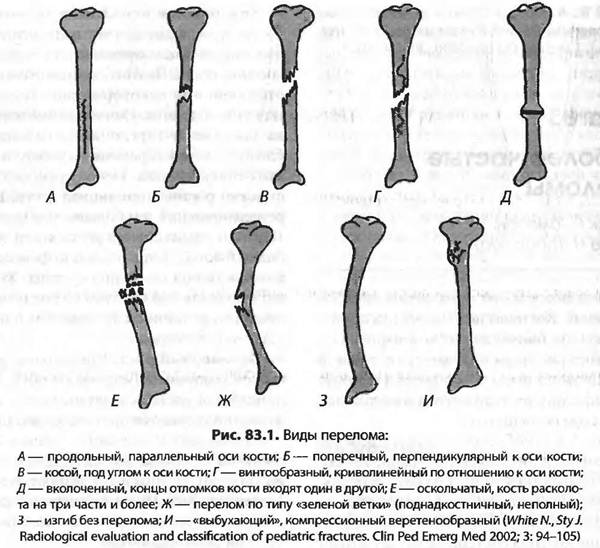 При нестабильности состояния больного или подозрении на внутрибрюшную патологию возможна срочная транспортировка больного в операционную для проведения диагностической лапаротомии. Важно помнить, что жизнь больного предшествует конечности.
При нестабильности состояния больного или подозрении на внутрибрюшную патологию возможна срочная транспортировка больного в операционную для проведения диагностической лапаротомии. Важно помнить, что жизнь больного предшествует конечности.
Если состояние пациента стабильно, важно провести тщательный медицинский осмотр. Можно отметить явную деформацию бедра. Важно провести тщательное нейроваскулярное исследование, включая пульс, и оценить наличие открытого перелома.
Двусторонние переломы бедренной кости связаны с повышенным риском легочных осложнений и повышенной смертностью.
Оценка
Визуализация
Визуализация начинается с обычных рентгенограмм. Необходимо получить ортогональные рентгенограммы бедренной кости. Кроме того, должны быть получены ортогональные изображения тазобедренного и коленного суставов.
Важно оценить ипсилатеральные повреждения шейки бедра. В литературе отмечается частота 1-9%. Многие травматологические центры первого уровня приняли протоколы, включающие компьютерную томографию (КТ), которая включает обе бедренные кости до уровня малого вертела. До широкого распространения этих протоколов сопутствующие ипсилатеральные повреждения шейки бедренной кости пропускались примерно в 20-50% случаев [3].
До широкого распространения этих протоколов сопутствующие ипсилатеральные повреждения шейки бедренной кости пропускались примерно в 20-50% случаев [3].
Визуализация также может играть роль в принятии управленческих решений. Место начала интрамедуллярного остеосинтеза может быть нарушено при диафизарных переломах с сопутствующим переломом проксимального отдела бедренной кости. В этих случаях КТ проксимального отдела бедренной кости помогает оценить целостность большого вертела или ямки грушевидной мышцы.
Классификация
Открытые переломы бедренной кости можно классифицировать по системе классификации Густилло-Андерсона. Эпидемиологические исследования зафиксировали 43% открытых переломов I степени, 31% II степени и 26% III степени. Агрессивное лечение необходимо из-за механизма травмы и количества мягких тканей, которые должны быть нарушены, чтобы перелом бедренной кости стал открытым.
Для описания диафизарных переломов бедренной кости используются две общие системы классификации.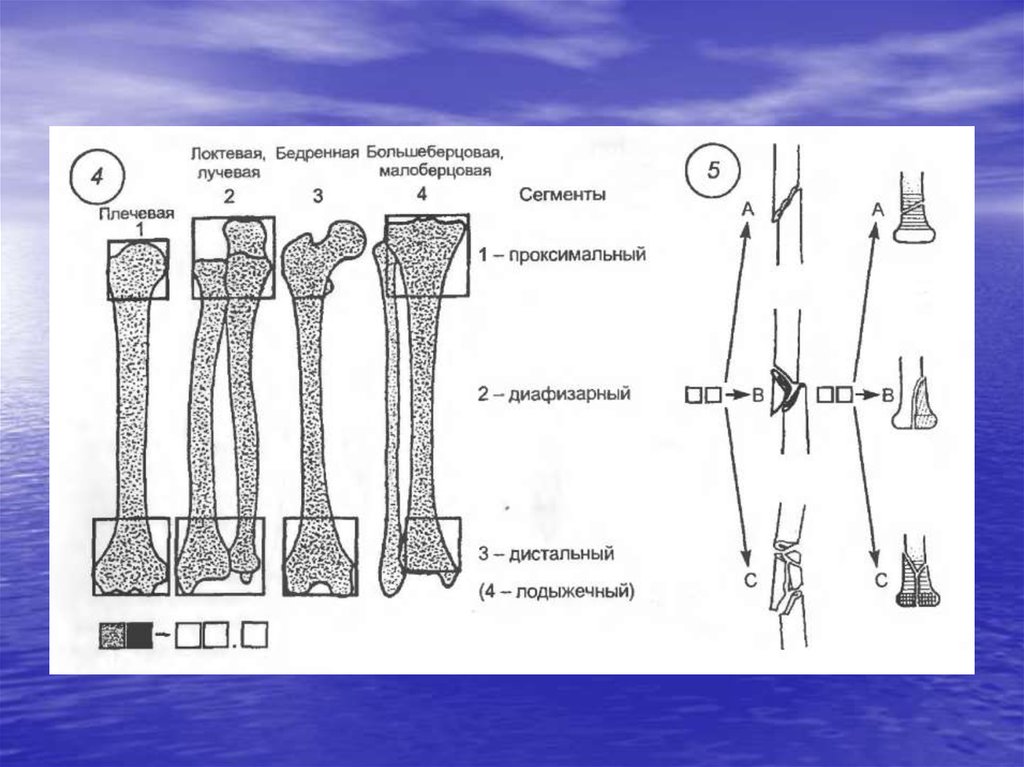
Классификация ортопедической травматологической ассоциации
32A — простой
А1 — Спираль
А2 — Косая, угол менее 30 градусов
А3 — Косая, угол менее 30 градусов
C1 — Спиральный
C2 — Сегментный
C3 — Нестандартный
Тип 0 No Comminution
Тип I Неизречивая компания
Тип II больше 50% Кортикальный контакт
Тип III Менее 50% Кортикальный контакт
- Тип III, с сегментом NO, NO, NO, NO, NO, NO, NO NO, NO, NO NO, NO NO CORTICAR
Тип IV. контакт между проксимальным и дистальным фрагментами
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

- 1.
Singer BR, McLauchlan GJ, Robinson CM, Christie J. Эпидемиология переломов у 15 000 взрослых: влияние возраста и пола. J Bone Joint Surg Br. 1998 марта; 80 (2): 243-8. [PubMed: 9546453]
- 2.
Эгол К.А., Чанг Э.Ю., Цвиткович Дж., Куммер Ф.Дж., Коваль К.Дж. Несовпадение текущих интрамедуллярных стержней с передней дугой бедренной кости. J Ортопедическая травма. 2004 авг; 18 (7): 410-5. [PubMed: 15289685]
- 3.
Tornetta P, Kain MS, Creevy WR. Диагностика переломов шейки бедра у больных с переломом диафиза бедренной кости. Улучшение со стандартным протоколом. J Bone Joint Surg Am. 2007 г., январь; 89 (1): 39–43. [В паблике: 17200308]
- 4.
Winquist RA, Hansen ST, Clawson DK. Закрытое интрамедуллярное остеосинтез переломов бедренной кости. Отчет о пятистах двадцати случаях.
 J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]
J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]- 5.
Пельович А.Е., Паттерсон Б.М. Ипсилатеральные переломы шейки и диафиза бедренной кости. J Am Acad Orthop Surg. 1998 март-апрель;6(2):106-13. [PubMed: 9682073]
- 6.
Уокер Д.М., Кеннеди Дж.К. Скрытые повреждения связок колена, связанные с переломами диафиза бедренной кости. Am J Sports Med. 1980 май-июнь;8(3):172-4. [PubMed: 7377448]
- 7.
Новотарски П.Дж., Турен К.Х., Брамбак Р.Дж., Скарборо Д.М. Конверсия внешней фиксации на интрамедуллярный остеосинтез при переломах диафиза бедренной кости у больных с множественными травмами. J Bone Joint Surg Am. 2000 июнь; 82 (6): 781-8. [PubMed: 10859097]
- 8.
Parameswaran AD, Roberts CS, Seligson D, Voor M. Инфекция игольчатого тракта при современной внешней фиксации: насколько велика проблема? J Ортопедическая травма. 2003 авг; 17 (7): 503-7. [В паблике: 12
8]- 9.

Ricci WM, Schwappach J, Tucker M, Coupe K, Brandt A, Sanders R, Leighton R. Входной портал вертельной и грушевидной мышц для лечения переломов диафиза бедренной кости. J Ортопедическая травма. 2006 г., ноябрь-декабрь; 20 (10): 663-7. [PubMed: 17106375]
- 10.
Ricci WM, Gallagher B, Haidukewych GJ. Интрамедуллярная фиксация переломов диафиза бедренной кости: современные концепции. J Am Acad Orthop Surg. 2009 май; 17(5):296-305. [PubMed: 19411641]
- 11.
Джанноудис П.В., Макдональд Д.А., Мэтьюз С.Дж., Смит Р.М., Ферлонг А.Дж., Де Бур П. Несращение диафиза бедренной кости. Влияние риаминга и нестероидных противовоспалительных препаратов. J Bone Joint Surg Br. 2000 г., июль; 82 (5): 655-8. [PubMed: 10963160]
- 12.
Бринкер М.Р., О’Коннор Д.П. Обменное сшивание несросшихся переломов. J Bone Joint Surg Am. 2007 г., январь; 89 (1): 177–88. [PubMed: 17200326]
- 13.
Ибрагим Дж.
 М., Конвей Д., Хаонга Б.Т., Элиэзер Э.Н., Моршед С., Ширер Д.В. Предикторы снижения качества жизни, связанного со здоровьем, после оперативного лечения переломов диафиза бедренной кости в условиях ограниченных ресурсов. Рана. 2018 июль;49(7): 1330-1335. [PubMed: 29866624]
М., Конвей Д., Хаонга Б.Т., Элиэзер Э.Н., Моршед С., Ширер Д.В. Предикторы снижения качества жизни, связанного со здоровьем, после оперативного лечения переломов диафиза бедренной кости в условиях ограниченных ресурсов. Рана. 2018 июль;49(7): 1330-1335. [PubMed: 29866624]- 14.
Koso RE, Terhoeve C, Steen RG, Zura R. Заживление, несращение и повторная операция после внутренней фиксации диафизарных и дистальных переломов бедренной кости: систематический обзор и метаанализ . Инт Ортоп. 2018 ноябрь;42(11):2675-2683. [PubMed: 29516238]
Опишите механизмы повреждения, которые могут привести к диафизарному перелому бедренной кости.
Рассмотрите подход к обследованию и обследованию пациента с потенциальным диафизарным переломом бедренной кости, включая любые показанные визуализирующие исследования.
Опишите варианты лечения диафизарных переломов бедренной кости в зависимости от популяции пациентов, тяжести и локализации перелома.
Объясните важность межпрофессиональных командных стратегий для улучшения координации помощи и коммуникации, чтобы помочь в быстрой диагностике перелома диафиза бедренной кости и улучшении результатов у пациентов с диагнозом состояния.
А1 — Спираль
А2 — Косая, угол менее 30 градусов
А3 — Косая, угол менее 30 градусов
C1 — Спиральный
C2 — Сегментный
C3 — Нестандартный
Тип 0 No Comminution
Тип I Неизречивая компания
Тип II больше 50% Кортикальный контакт
Тип III Менее 50% Кортикальный контакт
- Тип III, с сегментом NO, NO, NO, NO, NO, NO, NO NO, NO, NO NO, NO NO CORTICAR
Тип IV.
 контакт между проксимальным и дистальным фрагментами
контакт между проксимальным и дистальным фрагментамиДоступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

- 1.
Singer BR, McLauchlan GJ, Robinson CM, Christie J. Эпидемиология переломов у 15 000 взрослых: влияние возраста и пола. J Bone Joint Surg Br. 1998 марта; 80 (2): 243-8. [PubMed: 9546453]
- 2.
Эгол К.А., Чанг Э.Ю., Цвиткович Дж., Куммер Ф.Дж., Коваль К.Дж. Несовпадение текущих интрамедуллярных стержней с передней дугой бедренной кости. J Ортопедическая травма. 2004 авг; 18 (7): 410-5. [PubMed: 15289685]
- 3.
Tornetta P, Kain MS, Creevy WR. Диагностика переломов шейки бедра у больных с переломом диафиза бедренной кости. Улучшение со стандартным протоколом. J Bone Joint Surg Am. 2007 г., январь; 89 (1): 39–43. [В паблике: 17200308]
- 4.
Winquist RA, Hansen ST, Clawson DK. Закрытое интрамедуллярное остеосинтез переломов бедренной кости. Отчет о пятистах двадцати случаях.
 J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]
J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]- 5.
Пельович А.Е., Паттерсон Б.М. Ипсилатеральные переломы шейки и диафиза бедренной кости. J Am Acad Orthop Surg. 1998 март-апрель;6(2):106-13. [PubMed: 9682073]
- 6.
Уокер Д.М., Кеннеди Дж.К. Скрытые повреждения связок колена, связанные с переломами диафиза бедренной кости. Am J Sports Med. 1980 май-июнь;8(3):172-4. [PubMed: 7377448]
- 7.
Новотарски П.Дж., Турен К.Х., Брамбак Р.Дж., Скарборо Д.М. Конверсия внешней фиксации на интрамедуллярный остеосинтез при переломах диафиза бедренной кости у больных с множественными травмами. J Bone Joint Surg Am. 2000 июнь; 82 (6): 781-8. [PubMed: 10859097]
- 8.
Parameswaran AD, Roberts CS, Seligson D, Voor M. Инфекция игольчатого тракта при современной внешней фиксации: насколько велика проблема? J Ортопедическая травма. 2003 авг; 17 (7): 503-7. [В паблике: 12
8]- 9.

Ricci WM, Schwappach J, Tucker M, Coupe K, Brandt A, Sanders R, Leighton R. Входной портал вертельной и грушевидной мышц для лечения переломов диафиза бедренной кости. J Ортопедическая травма. 2006 г., ноябрь-декабрь; 20 (10): 663-7. [PubMed: 17106375]
- 10.
Ricci WM, Gallagher B, Haidukewych GJ. Интрамедуллярная фиксация переломов диафиза бедренной кости: современные концепции. J Am Acad Orthop Surg. 2009 май; 17(5):296-305. [PubMed: 19411641]
- 11.
Джанноудис П.В., Макдональд Д.А., Мэтьюз С.Дж., Смит Р.М., Ферлонг А.Дж., Де Бур П. Несращение диафиза бедренной кости. Влияние риаминга и нестероидных противовоспалительных препаратов. J Bone Joint Surg Br. 2000 г., июль; 82 (5): 655-8. [PubMed: 10963160]
- 12.
Бринкер М.Р., О’Коннор Д.П. Обменное сшивание несросшихся переломов. J Bone Joint Surg Am. 2007 г., январь; 89 (1): 177–88. [PubMed: 17200326]
- 13.
Ибрагим Дж.

7
7 32Б — Клин
32C — Комплекс
Классификация Винквиста и Хансена[4]
Анализ крови всегда проводится для оценки уровня гемоглобина. Значительная потеря крови может произойти при переломе бедренной кости, что может привести к гипотонии. Если рана открыта, следует получить посев.
Значительная потеря крови может произойти при переломе бедренной кости, что может привести к гипотонии. Если рана открыта, следует получить посев.
Лечение/управление
Открытые переломы
В случае открытого перелома следует немедленно назначить антибиотики в соответствии с протоколом учреждения. Обычно используется цефазолин в расчете на вес. Следует проводить промывание и санацию раны у постели больного. Оперативное промывание и санация в идеале должны быть выполнены в течение 2 часов после обращения.
Ипсилатеральные переломы шейки бедренной кости
В редких случаях перелома диафиза бедренной кости с ипсилатеральным переломом бедренной кости рекомендуется, чтобы перелом шейки бедренной кости имел приоритет в фиксации. [5] Авторы рекомендуют сначала анатомическую репозицию шейки бедренной кости, чтобы снизить риск несращения и аваскулярного некроза (АВН) головки бедренной кости. После фиксации шейки бедренной кости лечат перелом диафиза бедренной кости.
Скелетное вытяжение в конце кровати
Тракция обеспечивает пациенту обезболивание и помогает хирургу поддерживать анатомическую длину. Сильные мышцы бедра сразу же сокращаются при травме, что приводит к укорочению бедренной кости. После рентгенографической оценки коленного сустава под местной анестезией в дистальный отдел бедра или проксимальный отдел большеберцовой кости может быть помещен тракционный штифт. Для тракции бедренной кости 4-миллиметровый штифт Штейнмана вводят на два пальца выше верхнего края надколенника, чтобы убедиться, что он внесуставной. Его помещают в переднюю треть бедренной кости, чтобы обеспечить прохождение стержня в случае, если во время операции потребуется стерильная тракция. Для тракции большеберцовой кости спицу вводят на три пальца дистальнее верхней поверхности бугорка большеберцовой кости. Некоторые возражают против тракции большеберцовой кости из-за растяжения связок и сообщают о случаях одновременного повреждения связок с диафизарными переломами бедренной кости.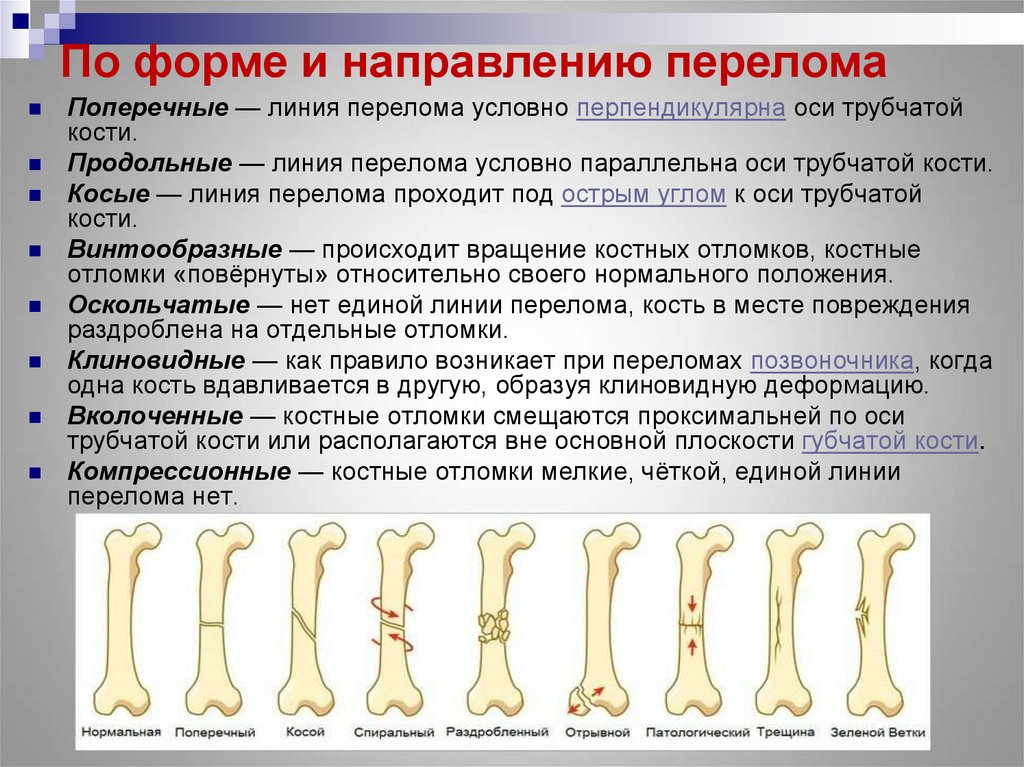 Чаще всего штифт просто ставится, чтобы избежать зоны травмы. Двенадцать фунтов (пять килограммов) тяги применяются в продольном направлении и могут регулироваться в зависимости от веса пациента и мышечного тонуса. Облегчение больной отмечает после утомления мышц бедра.
Чаще всего штифт просто ставится, чтобы избежать зоны травмы. Двенадцать фунтов (пять килограммов) тяги применяются в продольном направлении и могут регулироваться в зависимости от веса пациента и мышечного тонуса. Облегчение больной отмечает после утомления мышц бедра.
Внешняя фиксация
Внешняя фиксация может потребоваться в условиях ортопедии для контроля повреждений.[7] Если пациент гемодинамически нестабилен и его доставили в операционную для проведения другой процедуры, может быть целесообразным применить внешнюю фиксацию. Внешняя стабилизация также может быть показана в условиях восстановления сосудов. Штифты Шанца вставляются проксимально и дистально к перелому, и применяется тракция для приблизительной длины, выравнивания и вращения. Некоторые конструкции могут потребовать, чтобы хирург перекрыл колено. Исследования показали примерно 10%-й уровень инфицирования штифтов внешней фиксации.[8] Пациентов с множественными травмами переводят на окончательную фиксацию, когда они стабилизируются.
Интрамедуллярный штифт
В/м стержень является основным методом лечения диафизарных переломов бедренной кости. Введение гвоздей обеспечивает относительную стабильность в месте перелома, а бедренная кость срастается за счет вторичного заживления кости.
Фиксация перелома внутримышечным штифтом может быть достигнута антеградным или ретроградным способом. Ретроградное введение стержней начинается в центре межмыщелковой вырезки дистального отдела бедренной кости. При антеградном интрамедуллярном остеосинтезе используются 2 отдельные начальные точки: большой вертел и начальные точки ямки грушевидной мышцы. Вводные штифты вертлуга и грушевидной мышцы широко изучались, и общий консенсус в отношении эквивалентных результатов был достигнут.[9] Преимуществом использования точки входа грушевидной мышцы является ее коллинеарная ориентация с длинной осью бедренной кости. Это снижает риск варусного смещения. Недостатком этой отправной точки являются технические навыки, необходимые для ее установления, особенно у пациентов с ожирением. [10] Эта точка входа подвергает место прикрепления грушевидной мышцы риску ятрогенного повреждения, приводящего к хромоте отводящих мышц. Также существует повышенный риск АВН головки бедренной кости у детей. Преимущество точки входа большого вертела заключается в снижении риска повреждения приводящих мышц, это менее технически сложно и является более подходящим вариантом для пациентов с ожирением. Недостатком точки входа большого вертела является то, что она не совпадает с осью бедренной кости. Это несоответствие требует использования штифта для внутримышечного введения, специально разработанного для этой точки входа, чтобы избежать варусного смещения. [10]
[10] Эта точка входа подвергает место прикрепления грушевидной мышцы риску ятрогенного повреждения, приводящего к хромоте отводящих мышц. Также существует повышенный риск АВН головки бедренной кости у детей. Преимущество точки входа большого вертела заключается в снижении риска повреждения приводящих мышц, это менее технически сложно и является более подходящим вариантом для пациентов с ожирением. Недостатком точки входа большого вертела является то, что она не совпадает с осью бедренной кости. Это несоответствие требует использования штифта для внутримышечного введения, специально разработанного для этой точки входа, чтобы избежать варусного смещения. [10]
Что касается конструкции стержня, радиус кривизны внутримышечного стержня должен соответствовать радиусу кривизны бедренной кости пациента. [2] В/м гвоздь с радиусом кривизны больше, чем у бедренной кости пациента (т. е. более прямой гвоздь), может вызвать перфорацию передней части кортикального слоя бедренной кости во время введения.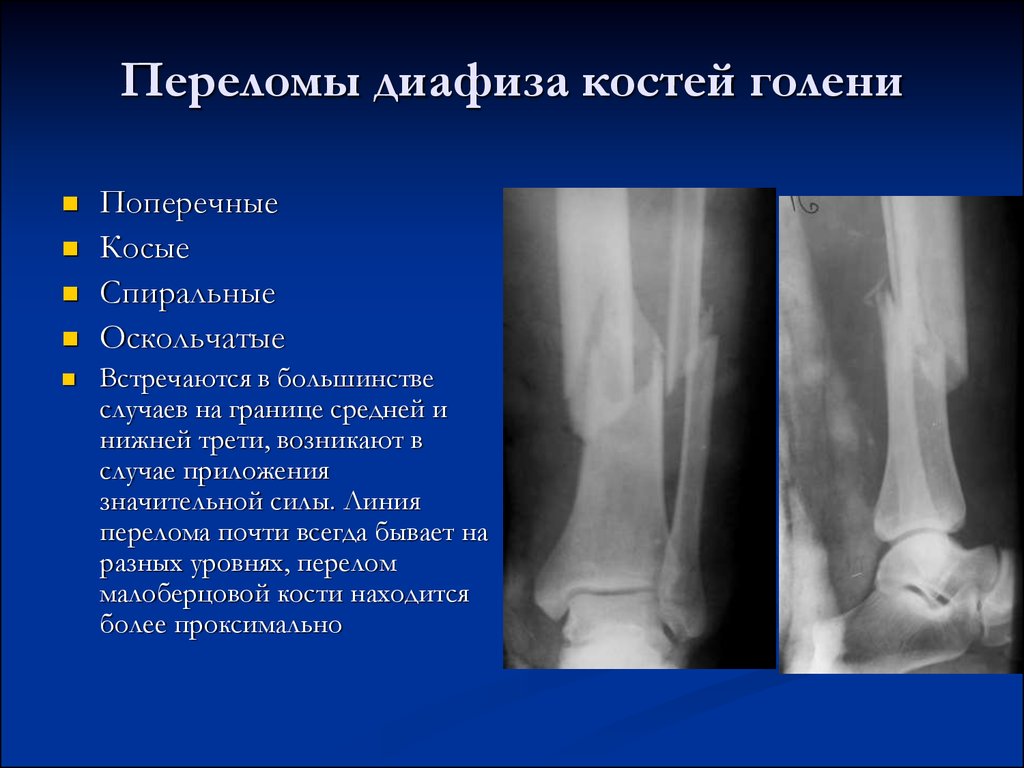
Как правило, после внутримышечного введения стержней пациенты могут нести нагрузку, если они переносятся.
Подмышечное покрытие
Подмышечная пластина, как правило, применяется при сложных или перипротезных переломах, при которых начальный участок скомпрометирован или недоступен из-за отдельного имплантата. Боковая пластина может быть применена через расщепление широкой или субвастальной зоны. Несущая способность обычно защищается после покрытия.
Время операции
Переломы бедренной кости рекомендуется лечить в течение 2–12 часов после травмы при условии, что пациент гемодинамически стабилен. Исследования показывают значительные преимущества, когда вмешательство проводится в течение первых 24 часов. Немедленная фиксация снижает легочные осложнения, снижает смертность и позволяет избежать длительного пребывания в отделении интенсивной терапии. Тем не менее, тип фиксации остается спорным
Дифференциальный диагноз
У пациентов с переломом диафиза бедренной кости необходимо исключить ипсилатеральный перелом шейки бедренной кости.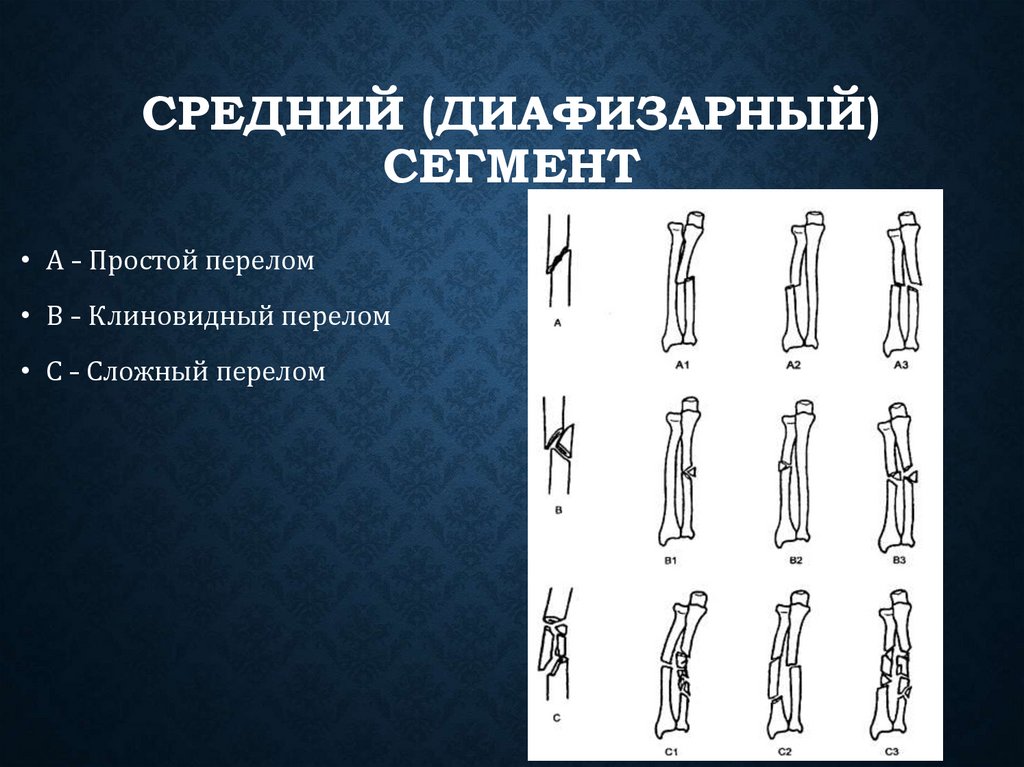 В зависимости от механизма травмы у больных могут быть различные сочетанные травмы. При высокоэнергетическом сценарии необходимо исключить компартмент-синдром. У пациентов с низкоэнергетическим механизмом перелом может быть вызван патологическим процессом из-за новообразования или нарушения обмена веществ, и в этом случае требуется тщательное обследование.
В зависимости от механизма травмы у больных могут быть различные сочетанные травмы. При высокоэнергетическом сценарии необходимо исключить компартмент-синдром. У пациентов с низкоэнергетическим механизмом перелом может быть вызван патологическим процессом из-за новообразования или нарушения обмена веществ, и в этом случае требуется тщательное обследование.
Прогноз
Прогноз у пациентов с диафизарным переломом бедренной кости зависит от возраста, сопутствующих заболеваний, наличия остеопороза и типа лечения. IM гвозди имеют хорошие результаты, но значительному количеству пациентов в будущем требуется удаление металлоконструкций из-за боли. Смертельные случаи после операции у пожилых пациентов не являются редкостью. Другие осложнения включают инфекцию, кровопотерю, несращение, отсроченное сращение, неправильное сращение и необходимость повторной операции. Внешняя фиксация эффективна, но также связана с инфекцией штифта и проблемами с изгибом. Пациенты также нуждаются в длительном пребывании в стационаре с последующей обширной реабилитацией. Проблемы с походкой и боль продолжают присутствовать у значительного числа пациентов.
Проблемы с походкой и боль продолжают присутствовать у значительного числа пациентов.
Осложнения
Несостояния редки, но случаются.[11] В этих случаях необходимо установить корень несоюза. Ревизионную операцию можно проводить, когда необходимо решить конкретный аспект фиксации, такой как стабильность или биология. Гипертрофические, асептические несращения можно устранить с помощью компрессионного и обменного штифта.[12] При атрофическом несращении необходимо исключить инфекцию, особенно на фоне ранее открытых переломов. Состояние питания пациента должно быть оценено лабораторно. Ревизию атрофического несращения часто дополняют костной пластикой.
Нередки случаи смерти, связанные с тромбозом глубоких вен/легочной эмболией, инфекцией, повреждением нерва и компартмент-синдромом.
Сдерживание и обучение пациентов
Пациенты с переломами диафиза бедренной кости нуждаются в тщательном наблюдении для мониторинга заживления перелома. Недостаточность переломов диафиза бедренной кости встречается редко, однако профилактика этих переломов может быть смягчена за счет соответствующего скрининга и медицинского лечения лиц из группы риска, то есть пожилых людей или лиц с дефицитом витамина D.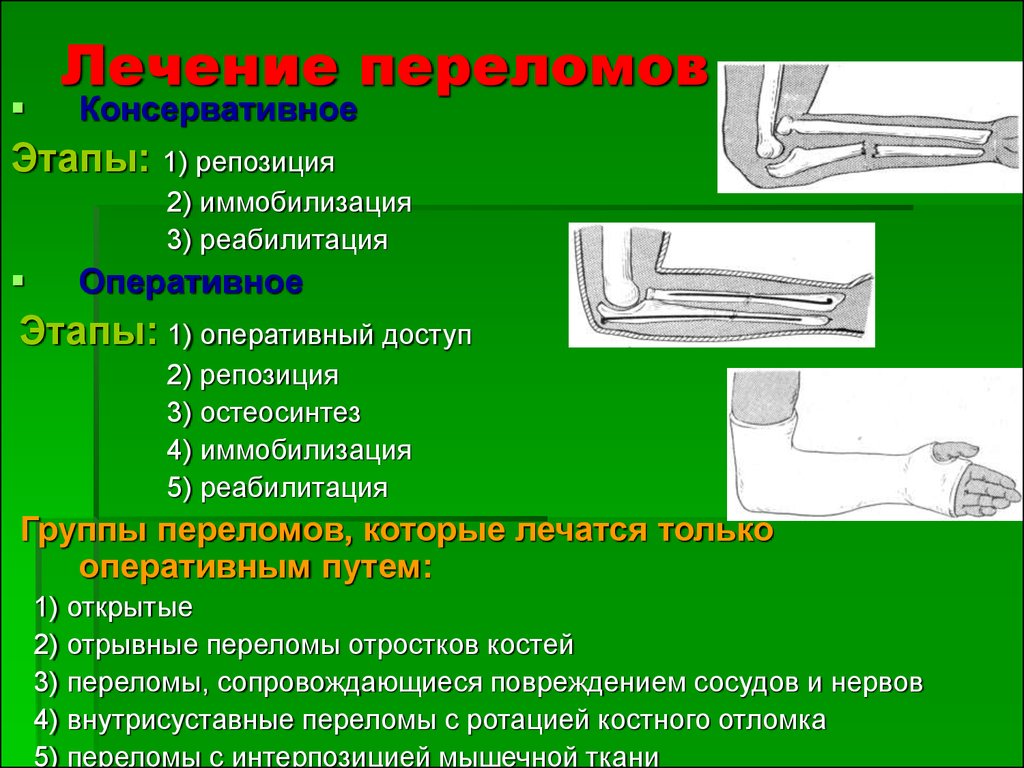
Улучшение результатов медицинской бригады
Пациенты с переломами диафиза бедренной кости обычно лечатся межпрофессиональной бригадой, в которую входят хирург-ортопед, хирург-травматолог, врач отделения неотложной помощи, физиотерапевт, практикующая медсестра, рентгенолог и реаниматолог. Эти переломы обычно вызваны высокой энергией удара и могут быть связаны с другими травмами. У пациента с переломом бедренной кости может развиться значительное кровотечение и может потребоваться переливание крови. Решение о типе лечения зависит от типа травмы и стабильности пациента. После лечения большинству пациентов требуется длительная реабилитация для восстановления мышечной силы и функции. При изолированных травмах бедренной кости прогноз хороший, но боль и затруднения при ходьбе могут быть остаточными проблемами.[13][14]
Контрольные вопросы
Рисунок
Иллюстрация бедренной кости с диафизарным переломом. Предоставлено Chelsea Rowe
Ссылки
Перелом диафиза бедренной кости — StatPearls
Continuing Education Activity
Переломы диафиза бедренной кости обычно встречаются в сочетании с другими высокоэнергетическими травмами. Эти травмы могут привести к опасным для жизни последствиям. Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В этом упражнении рассматриваются этиология, проявления, оценка и лечение переломов диафиза бедренной кости, а также рассматривается роль межпрофессиональной команды в оценке, диагностике и лечении состояния.
Цели:
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Переломы диафиза бедренной кости обычно встречаются в сочетании с другими высокоэнергетическими травмами. Эти травмы могут привести к опасным для жизни последствиям.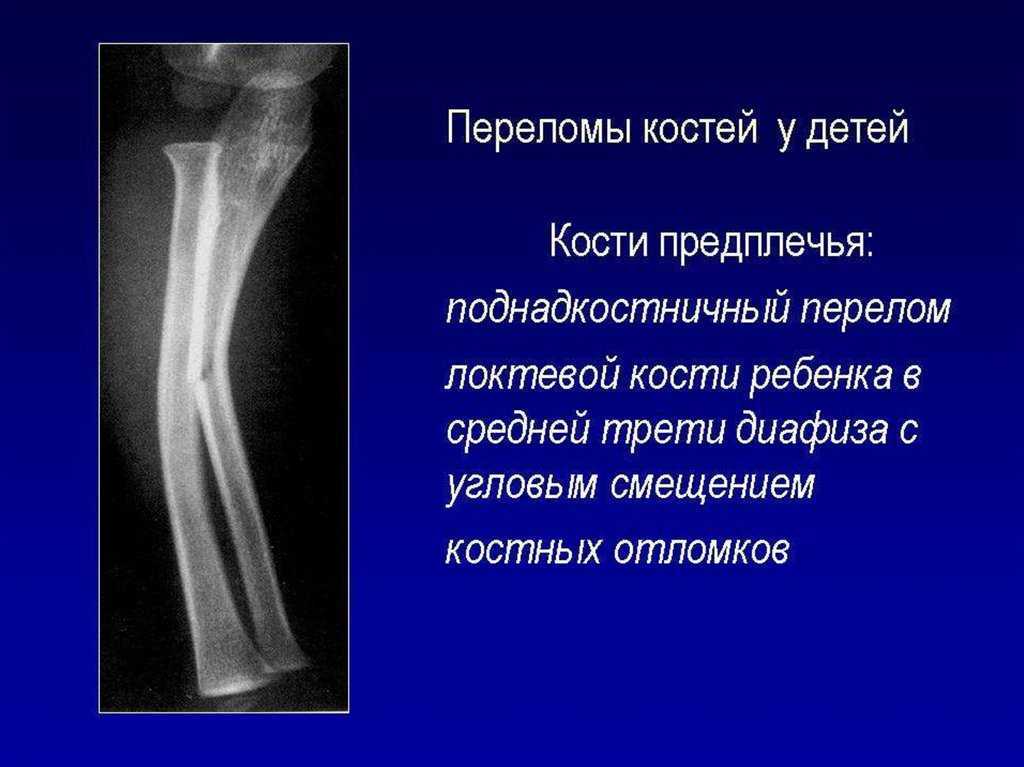 Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В отличие от прошлого, когда эти переломы лечили только с помощью шин, сегодня интрамедуллярное (IM) гвоздь является основой лечения. Педиатрических пациентов лечат с помощью гибких стержней, чтобы обеспечить рост костей.
Своевременное вмешательство и продуманное управление приводят к наилучшему исходу для пациента. В отличие от прошлого, когда эти переломы лечили только с помощью шин, сегодня интрамедуллярное (IM) гвоздь является основой лечения. Педиатрических пациентов лечат с помощью гибких стержней, чтобы обеспечить рост костей.
Этиология
Бедренная кость делится на следующие области: головку, шейку, межвертельную, подвертельную, диафизарную, надмыщелковую и мыщелковую области.
Молодые пациенты, как правило, вовлечены в работу высокоэнергетических механизмов, чаще всего в дорожно-транспортные происшествия. Пожилые пациенты могут получить остеопоротические переломы бедренной кости при падении с уровня земли.[1] Другой распространенной этиологией являются огнестрельные ранения нижних конечностей.
Стрессовые переломы могут возникать у лиц с чрезмерной физической активностью. Наконец, некоторые низкоэнергетические переломы бедренной кости могут быть связаны с остеопорозом или длительным применением бисфосфонатов.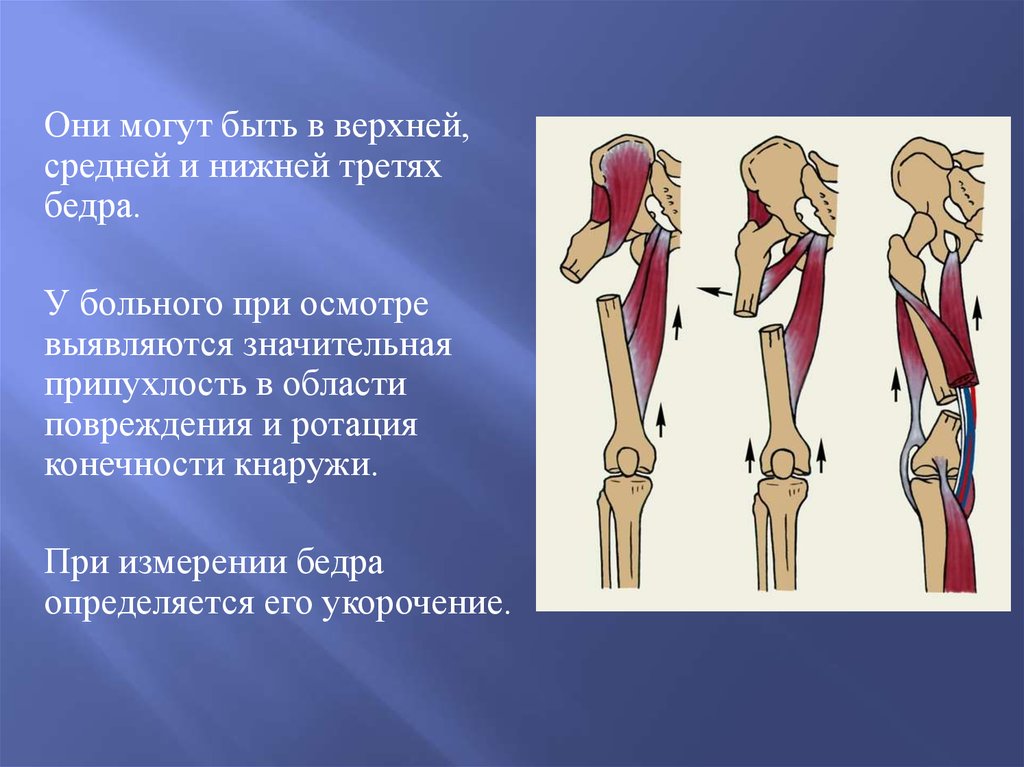
Эпидемиология
Ежегодно в мире происходит от 9 до 22 переломов бедренной кости на 1000 человек. Эти травмы представлены бимодальным распределением. Исследования показывают, что диафизарные переломы часто наблюдаются у пожилых пациентов, у пациентов с пониженной плотностью костей, низким индексом массы тела и обширным передним и боковым искривлением.
Патофизиология
Бедренная кость — самая большая кость в организме человека. Он имеет переднюю дугу с радиусом кривизны 120 см. [2]. Вдоль задней средней трети диафиза имеется приподнятый гребень, известный на линии аспиры, который служит местом прикрепления мышц и фасций, а также распоркой для компенсации передней дуги.
Характерная деформация после перелома бедренной кости вызвана сильными мышцами нижних конечностей, прикрепленными к бедренной кости. Проксимальный фрагмент удерживается в сгибании и отведении. Подвздошно-поясничная мышца, прикрепляющаяся к малому вертелу, обеспечивает сильный вектор сгибания.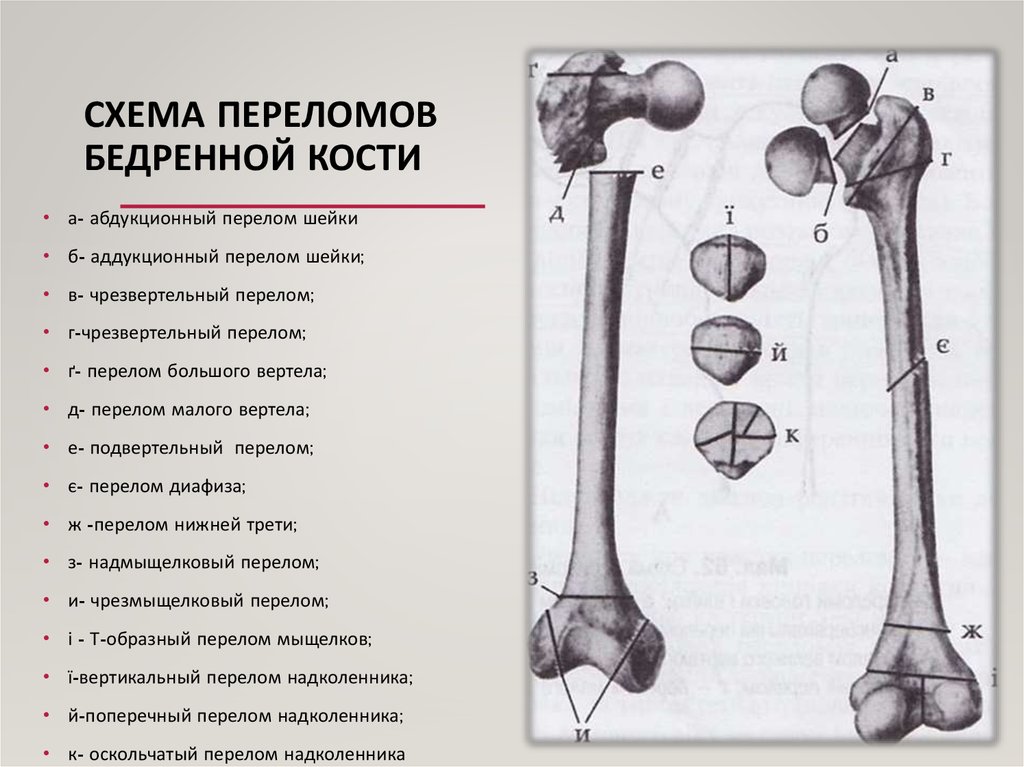 Средняя и малая ягодичные мышцы, которые прикрепляются к большому вертелу, обеспечивают сильное отведение. Дистальный фрагмент удерживается в варусном и экстензионном положении. Аддукторы прикрепляются к медиальному мыщелку бедренной кости и создают варусную силу. Икроножная мышца прикрепляется к заднему дистальному отделу бедренной кости, оттягивая фрагмент кзади и книзу и создавая разгибательную деформацию в месте перелома.
Средняя и малая ягодичные мышцы, которые прикрепляются к большому вертелу, обеспечивают сильное отведение. Дистальный фрагмент удерживается в варусном и экстензионном положении. Аддукторы прикрепляются к медиальному мыщелку бедренной кости и создают варусную силу. Икроножная мышца прикрепляется к заднему дистальному отделу бедренной кости, оттягивая фрагмент кзади и книзу и создавая разгибательную деформацию в месте перелома.
Анамнез и физикальное исследование
Поскольку могут быть одновременные опасные для жизни травмы, важно оценить состояние пациента в целом. При поступлении в травматологическое отделение первостепенное значение имеет соблюдение принципов усовершенствованной системы жизнеобеспечения при травмах (ATLS). При нестабильности состояния больного или подозрении на внутрибрюшную патологию возможна срочная транспортировка больного в операционную для проведения диагностической лапаротомии. Важно помнить, что жизнь больного предшествует конечности.
Если состояние пациента стабильно, важно провести тщательный медицинский осмотр. Можно отметить явную деформацию бедра. Важно провести тщательное нейроваскулярное исследование, включая пульс, и оценить наличие открытого перелома.
Можно отметить явную деформацию бедра. Важно провести тщательное нейроваскулярное исследование, включая пульс, и оценить наличие открытого перелома.
Двусторонние переломы бедренной кости связаны с повышенным риском легочных осложнений и повышенной смертностью.
Оценка
Визуализация
Визуализация начинается с обычных рентгенограмм. Необходимо получить ортогональные рентгенограммы бедренной кости. Кроме того, должны быть получены ортогональные изображения тазобедренного и коленного суставов.
Важно оценить ипсилатеральные повреждения шейки бедра. В литературе отмечается частота 1-9%. Многие травматологические центры первого уровня приняли протоколы, включающие компьютерную томографию (КТ), которая включает обе бедренные кости до уровня малого вертела. До широкого распространения этих протоколов сопутствующие ипсилатеральные повреждения шейки бедренной кости пропускались примерно в 20-50% случаев [3].
Визуализация также может играть роль в принятии управленческих решений.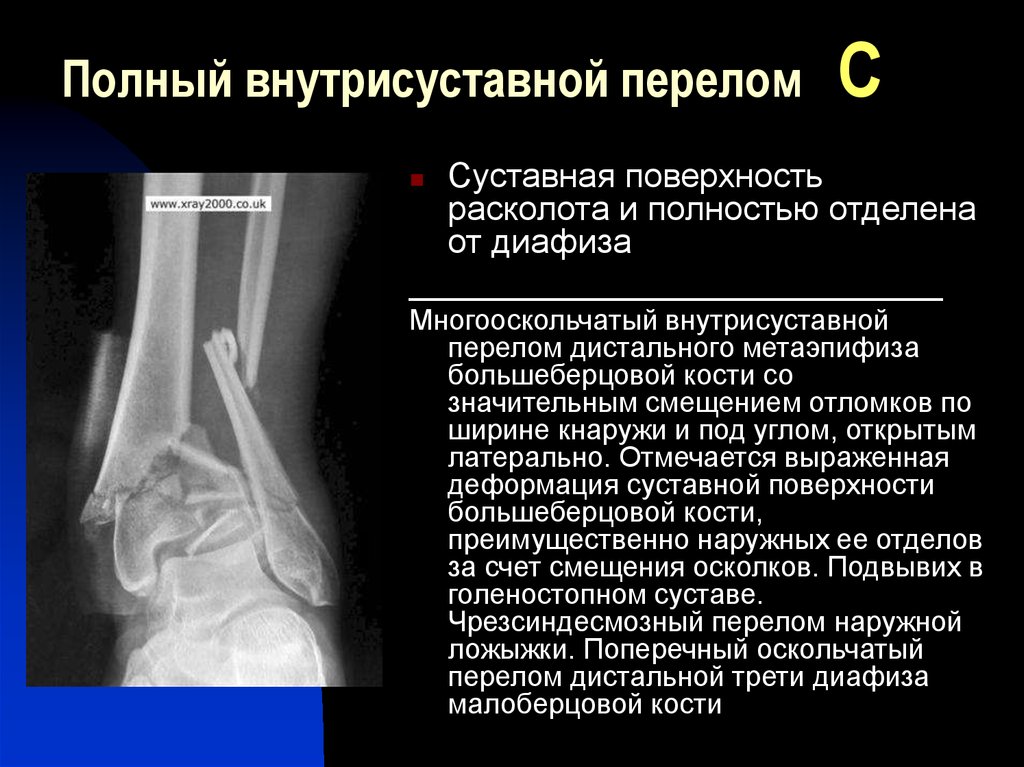 Место начала интрамедуллярного остеосинтеза может быть нарушено при диафизарных переломах с сопутствующим переломом проксимального отдела бедренной кости. В этих случаях КТ проксимального отдела бедренной кости помогает оценить целостность большого вертела или ямки грушевидной мышцы.
Место начала интрамедуллярного остеосинтеза может быть нарушено при диафизарных переломах с сопутствующим переломом проксимального отдела бедренной кости. В этих случаях КТ проксимального отдела бедренной кости помогает оценить целостность большого вертела или ямки грушевидной мышцы.
Классификация
Открытые переломы бедренной кости можно классифицировать по системе классификации Густилло-Андерсона. Эпидемиологические исследования зафиксировали 43% открытых переломов I степени, 31% II степени и 26% III степени. Агрессивное лечение необходимо из-за механизма травмы и количества мягких тканей, которые должны быть нарушены, чтобы перелом бедренной кости стал открытым.
Для описания диафизарных переломов бедренной кости используются две общие системы классификации.
Классификация ортопедической травматологической ассоциации
32A — простой
7
7 32Б — Клин
32C — Комплекс
Классификация Винквиста и Хансена[4]
Анализ крови всегда проводится для оценки уровня гемоглобина. Значительная потеря крови может произойти при переломе бедренной кости, что может привести к гипотонии. Если рана открыта, следует получить посев.
Лечение/управление
Открытые переломы
В случае открытого перелома следует немедленно назначить антибиотики в соответствии с протоколом учреждения. Обычно используется цефазолин в расчете на вес. Следует проводить промывание и санацию раны у постели больного. Оперативное промывание и санация в идеале должны быть выполнены в течение 2 часов после обращения.
Ипсилатеральные переломы шейки бедренной кости
В редких случаях перелома диафиза бедренной кости с ипсилатеральным переломом бедренной кости рекомендуется, чтобы перелом шейки бедренной кости имел приоритет в фиксации. [5] Авторы рекомендуют сначала анатомическую репозицию шейки бедренной кости, чтобы снизить риск несращения и аваскулярного некроза (АВН) головки бедренной кости. После фиксации шейки бедренной кости лечат перелом диафиза бедренной кости.
После фиксации шейки бедренной кости лечат перелом диафиза бедренной кости.
Скелетное вытяжение в конце кровати
Тракция обеспечивает пациенту обезболивание и помогает хирургу поддерживать анатомическую длину. Сильные мышцы бедра сразу же сокращаются при травме, что приводит к укорочению бедренной кости. После рентгенографической оценки коленного сустава под местной анестезией в дистальный отдел бедра или проксимальный отдел большеберцовой кости может быть помещен тракционный штифт. Для тракции бедренной кости 4-миллиметровый штифт Штейнмана вводят на два пальца выше верхнего края надколенника, чтобы убедиться, что он внесуставной. Его помещают в переднюю треть бедренной кости, чтобы обеспечить прохождение стержня в случае, если во время операции потребуется стерильная тракция. Для тракции большеберцовой кости спицу вводят на три пальца дистальнее верхней поверхности бугорка большеберцовой кости. Некоторые возражают против тракции большеберцовой кости из-за растяжения связок и сообщают о случаях одновременного повреждения связок с диафизарными переломами бедренной кости. Чаще всего штифт просто ставится, чтобы избежать зоны травмы. Двенадцать фунтов (пять килограммов) тяги применяются в продольном направлении и могут регулироваться в зависимости от веса пациента и мышечного тонуса. Облегчение больной отмечает после утомления мышц бедра.
Чаще всего штифт просто ставится, чтобы избежать зоны травмы. Двенадцать фунтов (пять килограммов) тяги применяются в продольном направлении и могут регулироваться в зависимости от веса пациента и мышечного тонуса. Облегчение больной отмечает после утомления мышц бедра.
Внешняя фиксация
Внешняя фиксация может потребоваться в условиях ортопедии для контроля повреждений.[7] Если пациент гемодинамически нестабилен и его доставили в операционную для проведения другой процедуры, может быть целесообразным применить внешнюю фиксацию. Внешняя стабилизация также может быть показана в условиях восстановления сосудов. Штифты Шанца вставляются проксимально и дистально к перелому, и применяется тракция для приблизительной длины, выравнивания и вращения. Некоторые конструкции могут потребовать, чтобы хирург перекрыл колено. Исследования показали примерно 10%-й уровень инфицирования штифтов внешней фиксации.[8] Пациентов с множественными травмами переводят на окончательную фиксацию, когда они стабилизируются.
Интрамедуллярный штифт
В/м стержень является основным методом лечения диафизарных переломов бедренной кости. Введение гвоздей обеспечивает относительную стабильность в месте перелома, а бедренная кость срастается за счет вторичного заживления кости.
Фиксация перелома внутримышечным штифтом может быть достигнута антеградным или ретроградным способом. Ретроградное введение стержней начинается в центре межмыщелковой вырезки дистального отдела бедренной кости. При антеградном интрамедуллярном остеосинтезе используются 2 отдельные начальные точки: большой вертел и начальные точки ямки грушевидной мышцы. Вводные штифты вертлуга и грушевидной мышцы широко изучались, и общий консенсус в отношении эквивалентных результатов был достигнут.[9] Преимуществом использования точки входа грушевидной мышцы является ее коллинеарная ориентация с длинной осью бедренной кости. Это снижает риск варусного смещения. Недостатком этой отправной точки являются технические навыки, необходимые для ее установления, особенно у пациентов с ожирением. [10] Эта точка входа подвергает место прикрепления грушевидной мышцы риску ятрогенного повреждения, приводящего к хромоте отводящих мышц. Также существует повышенный риск АВН головки бедренной кости у детей. Преимущество точки входа большого вертела заключается в снижении риска повреждения приводящих мышц, это менее технически сложно и является более подходящим вариантом для пациентов с ожирением. Недостатком точки входа большого вертела является то, что она не совпадает с осью бедренной кости. Это несоответствие требует использования штифта для внутримышечного введения, специально разработанного для этой точки входа, чтобы избежать варусного смещения. [10]
[10] Эта точка входа подвергает место прикрепления грушевидной мышцы риску ятрогенного повреждения, приводящего к хромоте отводящих мышц. Также существует повышенный риск АВН головки бедренной кости у детей. Преимущество точки входа большого вертела заключается в снижении риска повреждения приводящих мышц, это менее технически сложно и является более подходящим вариантом для пациентов с ожирением. Недостатком точки входа большого вертела является то, что она не совпадает с осью бедренной кости. Это несоответствие требует использования штифта для внутримышечного введения, специально разработанного для этой точки входа, чтобы избежать варусного смещения. [10]
Что касается конструкции стержня, радиус кривизны внутримышечного стержня должен соответствовать радиусу кривизны бедренной кости пациента. [2] В/м гвоздь с радиусом кривизны больше, чем у бедренной кости пациента (т. е. более прямой гвоздь), может вызвать перфорацию передней части кортикального слоя бедренной кости во время введения.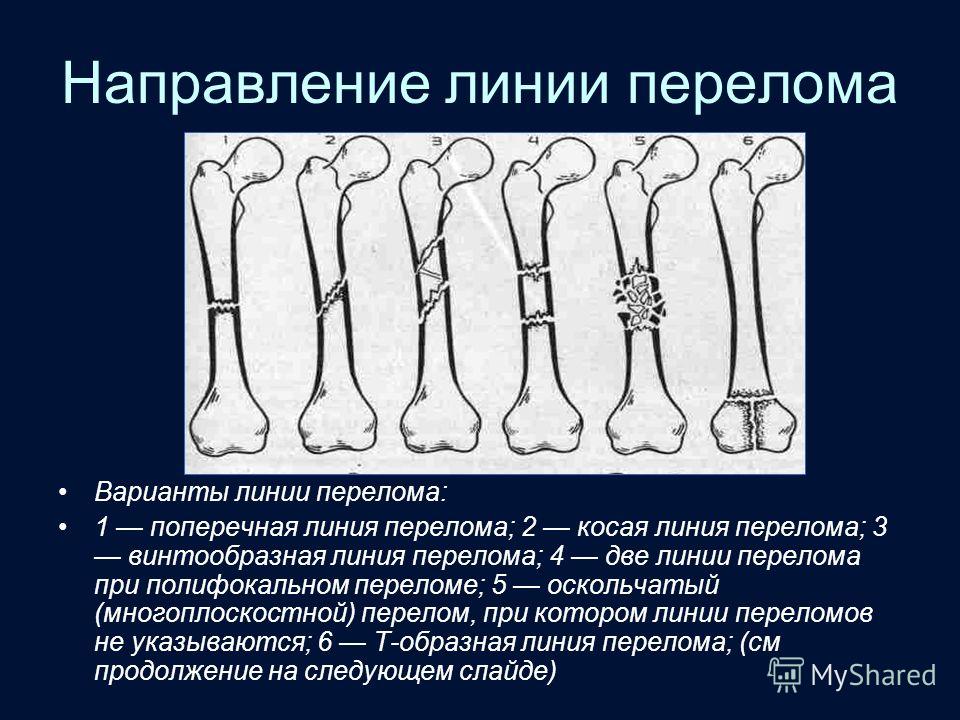
Как правило, после внутримышечного введения стержней пациенты могут нести нагрузку, если они переносятся.
Подмышечное покрытие
Подмышечная пластина, как правило, применяется при сложных или перипротезных переломах, при которых начальный участок скомпрометирован или недоступен из-за отдельного имплантата. Боковая пластина может быть применена через расщепление широкой или субвастальной зоны. Несущая способность обычно защищается после покрытия.
Время операции
Переломы бедренной кости рекомендуется лечить в течение 2–12 часов после травмы при условии, что пациент гемодинамически стабилен. Исследования показывают значительные преимущества, когда вмешательство проводится в течение первых 24 часов. Немедленная фиксация снижает легочные осложнения, снижает смертность и позволяет избежать длительного пребывания в отделении интенсивной терапии. Тем не менее, тип фиксации остается спорным
Дифференциальный диагноз
У пациентов с переломом диафиза бедренной кости необходимо исключить ипсилатеральный перелом шейки бедренной кости.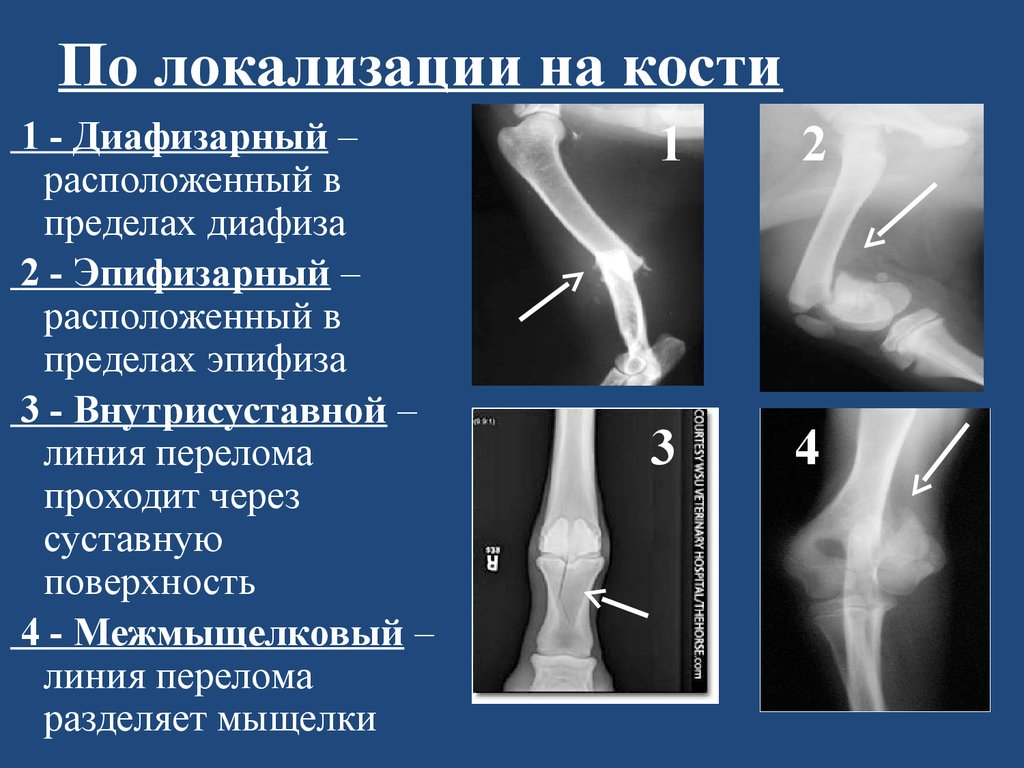 В зависимости от механизма травмы у больных могут быть различные сочетанные травмы. При высокоэнергетическом сценарии необходимо исключить компартмент-синдром. У пациентов с низкоэнергетическим механизмом перелом может быть вызван патологическим процессом из-за новообразования или нарушения обмена веществ, и в этом случае требуется тщательное обследование.
В зависимости от механизма травмы у больных могут быть различные сочетанные травмы. При высокоэнергетическом сценарии необходимо исключить компартмент-синдром. У пациентов с низкоэнергетическим механизмом перелом может быть вызван патологическим процессом из-за новообразования или нарушения обмена веществ, и в этом случае требуется тщательное обследование.
Прогноз
Прогноз у пациентов с диафизарным переломом бедренной кости зависит от возраста, сопутствующих заболеваний, наличия остеопороза и типа лечения. IM гвозди имеют хорошие результаты, но значительному количеству пациентов в будущем требуется удаление металлоконструкций из-за боли. Смертельные случаи после операции у пожилых пациентов не являются редкостью. Другие осложнения включают инфекцию, кровопотерю, несращение, отсроченное сращение, неправильное сращение и необходимость повторной операции. Внешняя фиксация эффективна, но также связана с инфекцией штифта и проблемами с изгибом. Пациенты также нуждаются в длительном пребывании в стационаре с последующей обширной реабилитацией.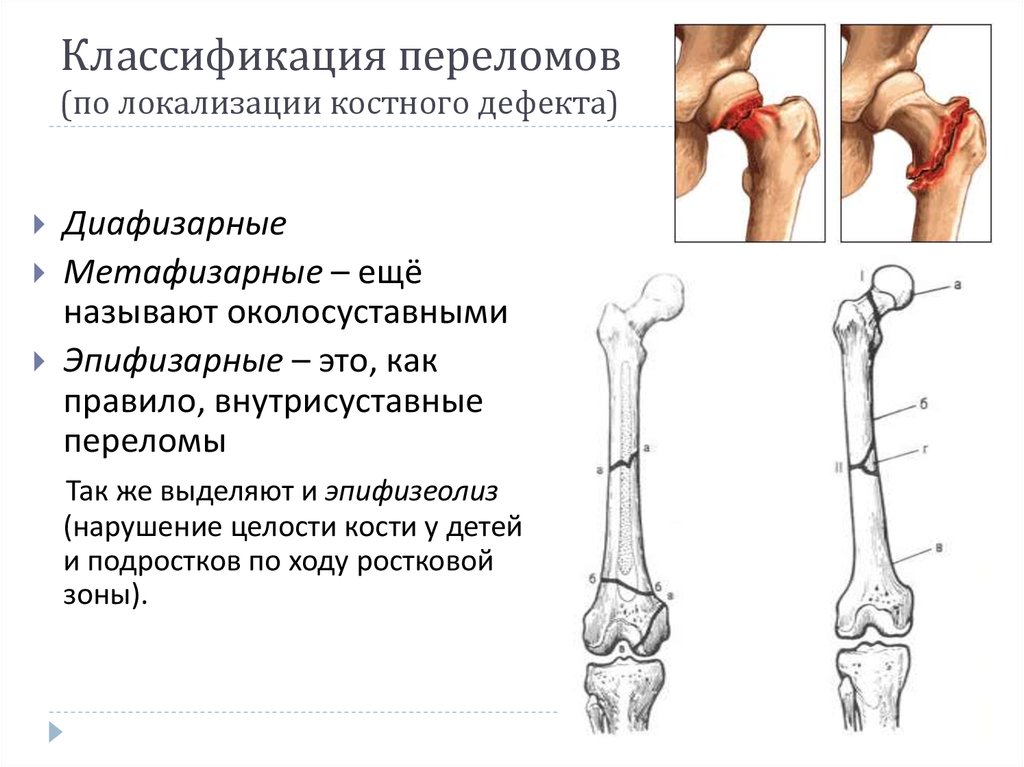 Проблемы с походкой и боль продолжают присутствовать у значительного числа пациентов.
Проблемы с походкой и боль продолжают присутствовать у значительного числа пациентов.
Осложнения
Несостояния редки, но случаются.[11] В этих случаях необходимо установить корень несоюза. Ревизионную операцию можно проводить, когда необходимо решить конкретный аспект фиксации, такой как стабильность или биология. Гипертрофические, асептические несращения можно устранить с помощью компрессионного и обменного штифта.[12] При атрофическом несращении необходимо исключить инфекцию, особенно на фоне ранее открытых переломов. Состояние питания пациента должно быть оценено лабораторно. Ревизию атрофического несращения часто дополняют костной пластикой.
Нередки случаи смерти, связанные с тромбозом глубоких вен/легочной эмболией, инфекцией, повреждением нерва и компартмент-синдромом.
Сдерживание и обучение пациентов
Пациенты с переломами диафиза бедренной кости нуждаются в тщательном наблюдении для мониторинга заживления перелома. Недостаточность переломов диафиза бедренной кости встречается редко, однако профилактика этих переломов может быть смягчена за счет соответствующего скрининга и медицинского лечения лиц из группы риска, то есть пожилых людей или лиц с дефицитом витамина D.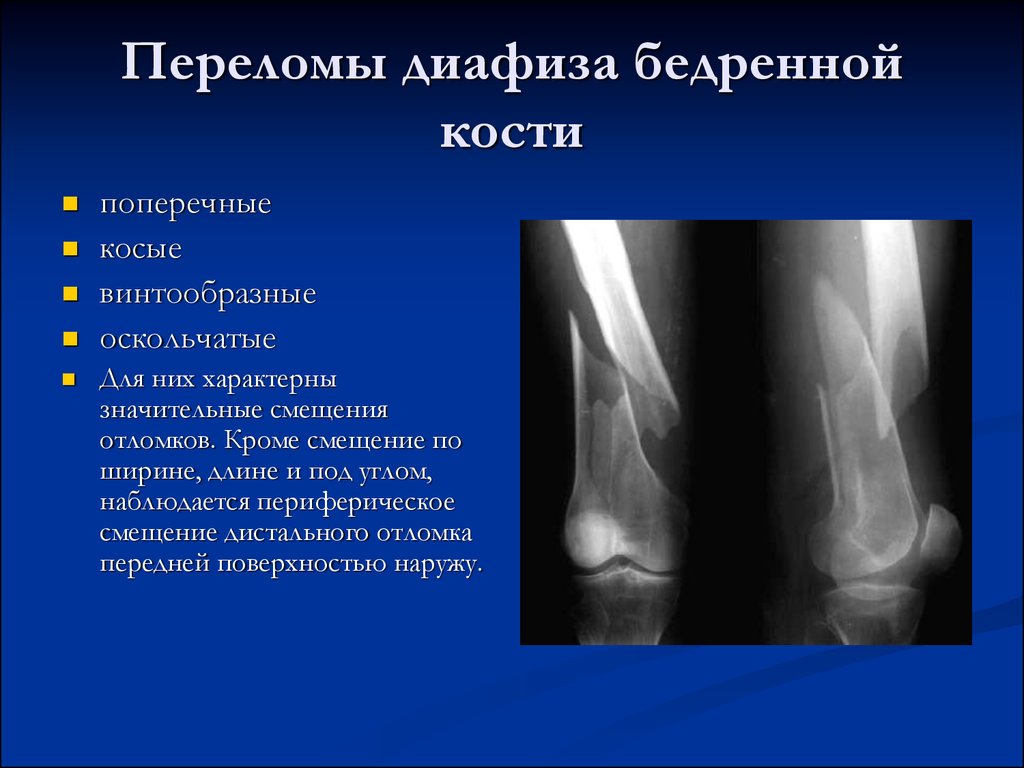
Улучшение результатов медицинской бригады
Пациенты с переломами диафиза бедренной кости обычно лечатся межпрофессиональной бригадой, в которую входят хирург-ортопед, хирург-травматолог, врач отделения неотложной помощи, физиотерапевт, практикующая медсестра, рентгенолог и реаниматолог. Эти переломы обычно вызваны высокой энергией удара и могут быть связаны с другими травмами. У пациента с переломом бедренной кости может развиться значительное кровотечение и может потребоваться переливание крови. Решение о типе лечения зависит от типа травмы и стабильности пациента. После лечения большинству пациентов требуется длительная реабилитация для восстановления мышечной силы и функции. При изолированных травмах бедренной кости прогноз хороший, но боль и затруднения при ходьбе могут быть остаточными проблемами.[13][14]
Контрольные вопросы
Рисунок
Иллюстрация бедренной кости с диафизарным переломом. Предоставлено Chelsea Rowe
 pdf
pdf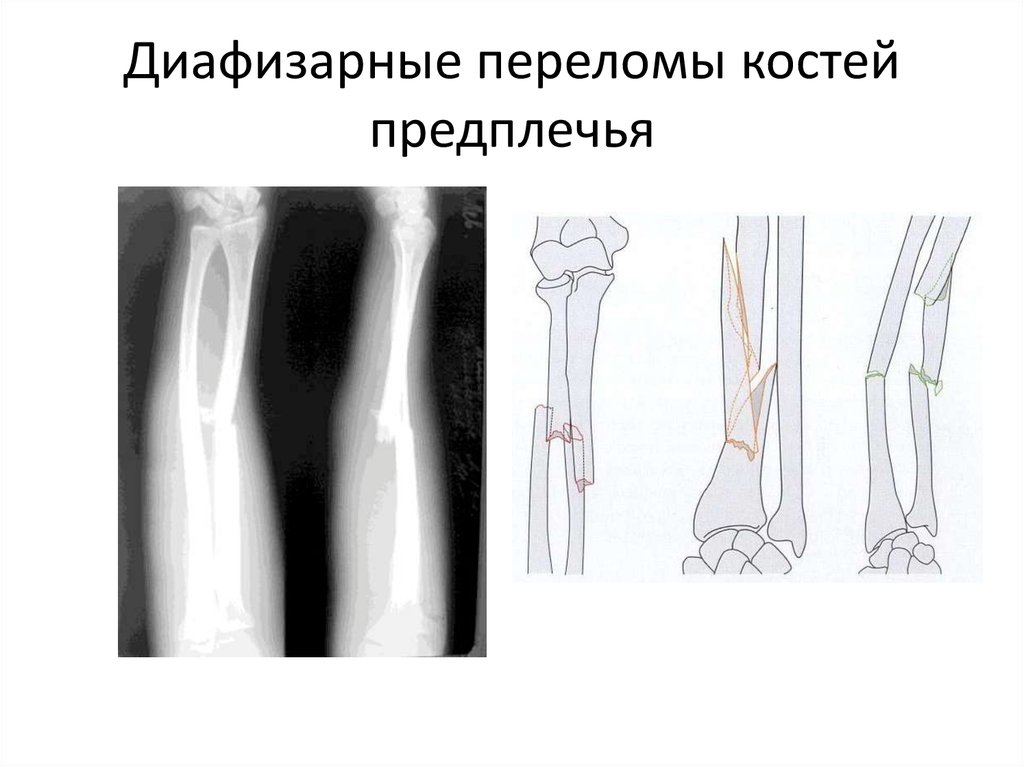
 J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]
J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]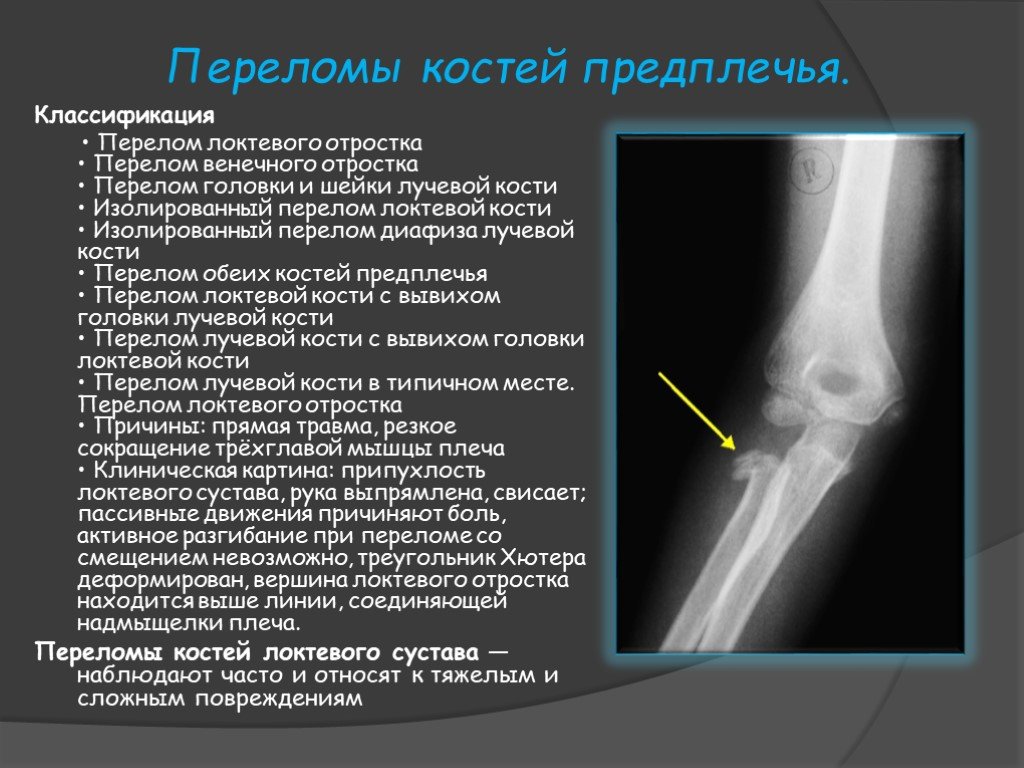
 М., Конвей Д., Хаонга Б.Т., Элиэзер Э.Н., Моршед С., Ширер Д.В. Предикторы снижения качества жизни, связанного со здоровьем, после оперативного лечения переломов диафиза бедренной кости в условиях ограниченных ресурсов. Рана. 2018 июль;49(7): 1330-1335. [PubMed: 29866624]
М., Конвей Д., Хаонга Б.Т., Элиэзер Э.Н., Моршед С., Ширер Д.В. Предикторы снижения качества жизни, связанного со здоровьем, после оперативного лечения переломов диафиза бедренной кости в условиях ограниченных ресурсов. Рана. 2018 июль;49(7): 1330-1335. [PubMed: 29866624]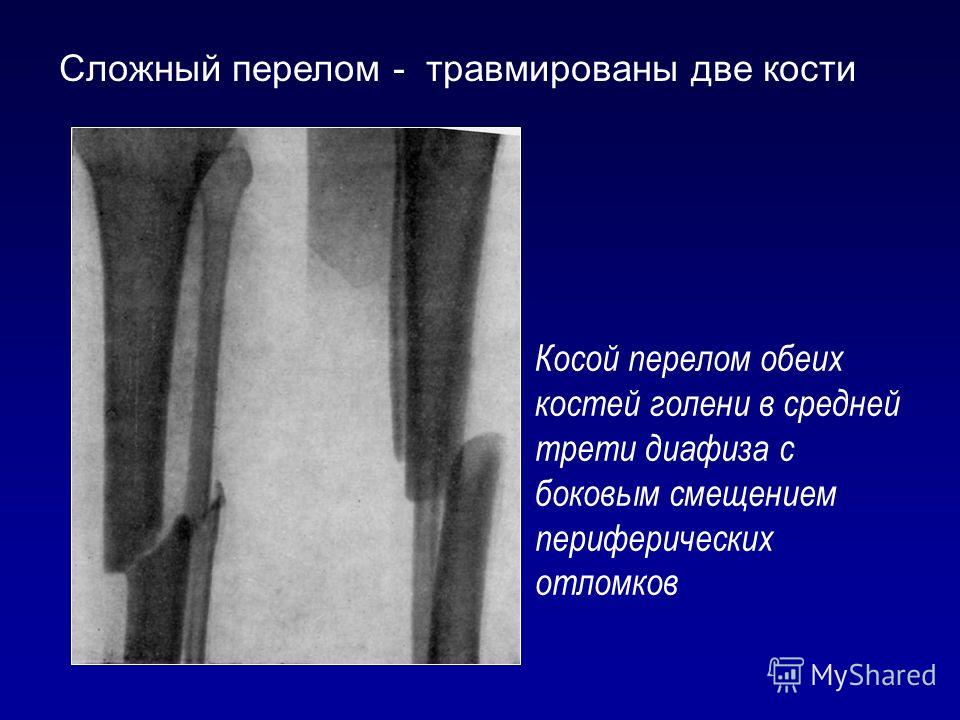 контакт между проксимальным и дистальным фрагментами
контакт между проксимальным и дистальным фрагментами
 J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]
J Bone Joint Surg Am. 1984 г., апрель; 66 (4): 529-39. [PubMed: 6707031]