Обезболивающие препараты при остеохондрозе: обзор средств
Такое заболевание, как остеохондроз, способно вызывать сильную боль, которая причиняет беспокойство больному. Интенсивность спазмов бывает разной, но всегда возникает желание побыстрее облегчить состояние, чтобы работать, заниматься спортом. Поэтому люди часто обращаются к врачам с вопросом, чем обезболить остеохондроз.
Кому назначают обезболивающие
Препараты при остеохондрозе прописывает только врач, исходя из состояния пациентов, результатов анализов, обследования, локализации боли. Обычно применение анестезирующих препаратов является комплексным и состоит из таких компонентов:
- Прием медикаментов местного действия. Это могут быть крема, гели и мази.
- Лечение с помощью инъекций, капсул и таблеток.
- Важно правильно сидеть и спать, чтобы положение тела не причиняло боль.
Только при комплексном лечении можно избавиться от болезненности в хрящевых тканях дисков, межпозвоночных соединениях. Чаще всего при остеохондрозе боль локализуется в шейном отделе, поскольку эта часть позвоночника больше всего подвержена воспалению.
Чаще всего при остеохондрозе боль локализуется в шейном отделе, поскольку эта часть позвоночника больше всего подвержена воспалению.
Обезболивающие средства при остеохондрозе должны не только лечить, то есть снимать боль, но и устранять причину. Для этого проводится специальное исследование пораженного участка позвоночника. Пока будет продолжаться установление факторов, провоцирующих болезненность, в комплекс обезболивающих препаратов включаются:
- Средства против воспаления.
- Сложные витамины и витаминные комплексы.
- Мази локального действия.
Виды обезболивающих препаратов
Какие обезболивающие препараты принимают при шейном остеохондрозе? При шейном, поясничном, грудном остеохондрозе назначаются сразу несколько лекарств. Существует огромное количество препаратов при остеохондрозе, поэтому только лечащий врач способен правильно подобрать болеутоляющий терапевтический курс. Существующие лекарства и медикаменты, назначаемые для лечения данной болезни, делятся на такие группы:
- Парентеральные, то есть препараты, вводимые в мышцы.
 Это уколы и обезболивающие инъекции. Уколы при остеохондрозе шейного отдела или какого-либо другого начинают действовать уже через 15 минут.
Это уколы и обезболивающие инъекции. Уколы при остеохондрозе шейного отдела или какого-либо другого начинают действовать уже через 15 минут. - Лекарства для наружного применения. Например, различные гели, мази и пластыри назначают, чтобы лечить остеохондроз шейного отдела.
- Пероральные обезболивающие при остеохондрозе, к которым относятся капсулы и таблетки. После приема начинают действовать через 30 минут, а иногда период устранения боли составляет 2 часа.
- Дополнительно врач назначает посещение массажного кабинета и применение народных средств.
По свойствам и оказанию влияния на организм медикаментозные средства можно поделить на такие категории, как:
- Анальгетики и нестероидные препараты, которые должны устранять боль. Только после прохождения полноценного курса лечения можно ощутить эффект от приема.
- Лекарства, которые помогают улучшить кровообращение. Это поможет избавиться от спазмов, поражающих сосуды, увеличить проходимость крови по ним, способствовать поступлению питательных веществ.

- Медикаменты, которые помогают восстановить хрящевую ткань. Остеохондроз вызывает закостенелость позвонков и межпозвоночного пространства. Из-за этого и может возникать боль, поэтому нужны специальные препараты для восстановления хрящей.
Для восстановления сил организма, внутренних ресурсов нужно принимать антидепрессанты. Они отлично справляются с болью, снижают количество приемов таблеток. Отлично обезболивают и народные средства, приготовленные из натуральных компонентов.
Эффективные таблетки и мази
Как применять таблетки и мази? Самой доступной и популярной формой лечения болезни являются обезболивающие таблетки при остеохондрозе. Среди большого количества подобных медикаментозных средств можно отметить:
- Анальгин;
- Диклофенак;
- Мелоксикам;
- Кеторолак;
- Ибупрофен;
- Нимесулид;
- Парацетамол.
Дополнительно назначаются спазмолитики, которые направлены на снятие боли в хрящевой ткани и расслабление мышц.
Порой боль в пояснице, грудном или шейном отделах позвоночника становится настолько невыносимой, что вызывает приступы депрессии и подавленного состояния. Поэтому врач выписывает прием седативных лекарств или антидепрессантов. Оказывая успокоительное воздействие на нервную систему, они снимают боль и повышают эффект от лечения.
Обезболивающее при остеохондрозе поясничного отдела может иметь и неклассическую форму. Это касается в первую очередь применения специальных пластырей, обладающих минимальным количеством побочных эффектов и противопоказаний. Эффект от пластырей очень высокий.
Безопасными для всех групп пациентов являются мази и гели, которые наносятся на место, где болит. Их применение позволяет значительно улучшить микроциркуляцию крови, усилить ее течение, нормализовать обменные процессы, в результате чего и снимается болезненность. Мази, кремы или гели врач назначает как дополнение к основному процессу лечения остеохондроза. Обычно выписываются такие гели, как Калсикам и Финалгон.
Уколы для снятия боли
Уколы при остеохондрозе поясничного отдела, а также грудного или шейного, выписываются, чтобы блокировать болевой синдром. Особенность уколов анальгетиков состоит в том, что их нужно вводить прямо в очаг воспаления. Инъекции признаны наиболее сильным медикаментозным средством в борьбе с остеохондрозом, которое действует гораздо быстрее, чем таблетки, мази и другие медпрепараты. Врачи могут назначить хондропротекторы, чтобы восстановить хрящевые ткани и нестероидные противовоспалительные препараты для снятия воспаления в мягких тканях.
К достоинствам обезболивающих уколов при лечении остеохондроза стоит отнести:
- Быстрое проникновение препарата в кровь.
- Точный расчет дозировки, что позволяет направить активное вещество по назначению. В таблетках же оно разрушается частично под влиянием ферментов.
- Прямое воздействие на очаг боли без затрагивания остальных тканей и органов.
- Обезболивающие уколы при остеохондрозе имеют продолжительный результат действия.
Отлично при шейном, грудном или поясничном остеохондрозе помогают свечи, хотя многие пациенты относятся к такой форме препарата недоверчиво. Терапия свечами оказывает положительное воздействие на источник болезни, снимает боль, оказывает уникальный оздоравливающий эффект на весь организм. Например, происходит повышение иммунитета, улучшается работа внутренних органов, снижается риск и степень воспалительных процессов. Могут пройти простатит, цистит, хронические заболевания в кишечнике и мочеполовой системе.
Читайте подробнее: Эффективность лечения остеохондроза уколами
Снятие боли в разных отделах позвоночника
Шейный отдел страдает от такого заболевания чаще, чем другие. Медикаменты, которые помогают снять боль при шейном остеохондрозе, должны быть направлены на устранение воспалительных процессов, болевого синдрома, улучшение процессов обмена, частичное восстановление хрящевых тканей.
Медикаменты, которые помогают снять боль при шейном остеохондрозе, должны быть направлены на устранение воспалительных процессов, болевого синдрома, улучшение процессов обмена, частичное восстановление хрящевых тканей.
Одновременно с приемом лекарств нужно проходить курсы массажа и специальной лечебной физкультуры, направленные на восстановление функций и работоспособности шеи.
Лечение при шейном остеохондрозе должно проходить постепенно и занимает много времени. Для снятия боли в шейном отделе позвоночника применяются такие препараты:
- нестероидные противовоспалительные средства, например, Ибупрофен, Диклофенак, Нимесулид, Кетопрофен;
- лекарства для расширения сосудов — Ксантинол, Эуфиллин и Никотин, которые помогают нормализовать кровоснабжение в шее;
- релаксанты для мышц — Тизанидин и Циклобензаприн, необходимые для успокоения и расслабления мышц;
- хондропротекторы;
- витамины;
- седативные препараты.

При остеохондрозе грудного отдела и других участков позвоночника происходит защемление нервных окончаний. В результате этого больной не может подняться, сесть, согнуться.
Во время приема обезболивающих медикаментов нужно все время соблюдать постельный режим, правильно питаться. Избавиться от боли в позвоночнике можно новокаиновыми блокадами. Другие анальгетики помогут устранить первопричину, а болеутоляющая мазь или гель необходимы для того, чтобы оказать действие местного значения.
Лечение боли в пояснице при остеохондрозе проходит по аналогичной схеме. Любые медикаменты нужно принимать только по назначению врача. Лекарства должны купировать боль, снизить болевой спазм, а потом и устранить его совсем. Важно принимать витаминные комплексы и хондропротекторы, чтобы восстановить хрящи и хрящевую ткань.
Заключение
Таким образом, учитывая, что фармацевтический рынок богат самыми различными препаратами от остеохондроза, только врач может правильно подобрать средства. Комплексная терапия направлена на купирование боли, устранение источника спазмов, восстановление тканей, снятие воспаления, улучшение питания сосудов и хрящей.
Комплексная терапия направлена на купирование боли, устранение источника спазмов, восстановление тканей, снятие воспаления, улучшение питания сосудов и хрящей.
Watch this video on YouTube
Главное, чтобы больной соблюдал предписания врача и регулярно принимал все назначенные медикаменты. Только в этом случае можно достичь пролонгированного эффекта в лечении остеохондроза. Если врач назначит массаж и физиотерапию, то не стоит ими пренебрегать. Они усилят эффект и ускорят выздоровление.
Лечение остеохондроза
Лечение остеохондроза
World Travel
Real Estate
Лечение остеохондроза
Лечение остеохондроза складывается из: назначения лекарственных препаратов, нелекарственных методов (физиопроцедуры, мануальная терапия, массаж, иглорефлексотерапия, водные процедуры, трудотерапия, вытяжение, лечение пчелиным ядом и т. д.), лечебной гимнастики, народных методов лечения.
Программа лечения включает в себя: снятие боли, отека и воспаления, снятие мышечных спазмов, потом включаются элементы лечебной физкультуры для укрепления мышечного корсета, разгрузка, растяжение отделов позвоночника, улучшение обменных процессов в зоне патологического очага.
Для снятия боли при остеохондрозе применяются препараты, разработанные на основе хондроитинсульфата, нестероидные противовоспалительные средства, анальгетики. Для местного лечения используют различные согревающие и обезболивающие мази.
Чтобы снять нагрузку с больного участка позвоночника, применяются вспомогательные средства: корсеты, бандажи, компрессионные пояса. Когда период обострения закончился, лечение будет направлено на уменьшение размеров грыжевого выпячивания, улучшение структуры капсулы диска и активизацию нормальных обменных процессов.
Наиболее распространенными противовоспалительными нестероидными препаратами являются диклофенак, найз, ибупрофен, индометацин. Их длительный прием заметно снижает воспаление в отделах позвоночника и надежно снимает боли. Однако следует помнить, что они все агрессивно действуют на слизистую оболочку желудочно-кишечного тракта, в результате чего могут появиться тошнота, рвота, дискомфорт в эпигастральной области (в районе желудка), обострение язвенной болезни желудка и кровотечения. Поэтому их обязательно принимают после еды и следят за проявлениями побочных эффектов.
Однако следует помнить, что они все агрессивно действуют на слизистую оболочку желудочно-кишечного тракта, в результате чего могут появиться тошнота, рвота, дискомфорт в эпигастральной области (в районе желудка), обострение язвенной болезни желудка и кровотечения. Поэтому их обязательно принимают после еды и следят за проявлениями побочных эффектов.
Очень хороший эффект в лечении остеохондроза показывает препарат ксефокам рапид (лорноксикам). При этом он практически не оказывает негативного влияния на слизистую оболочку желудочно-кишечного тракта. Противовоспалительный препарат нового поколения нимесулид (нимесил) практически не вызывает побочных реакций, характерных для «классических» препаратов этой группы (диклофенак, идометацин). Прием нимесулида обеспечивает выраженное снижение болей уже на 5-7 день.
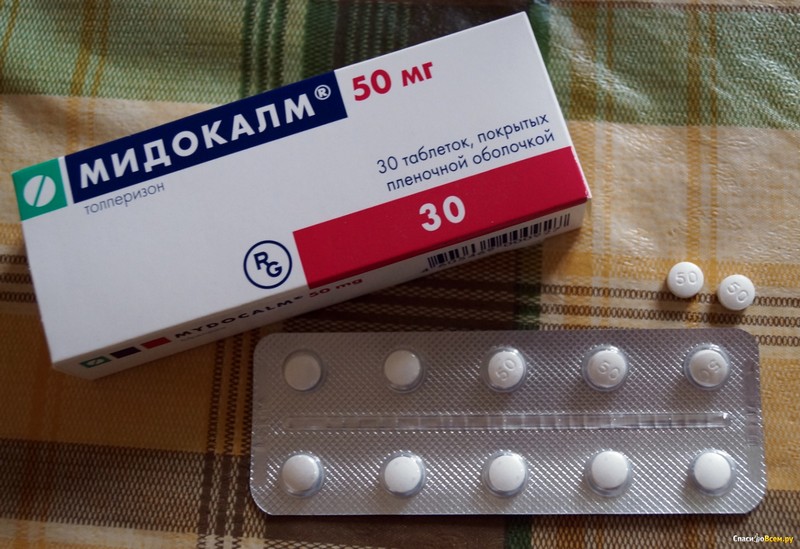
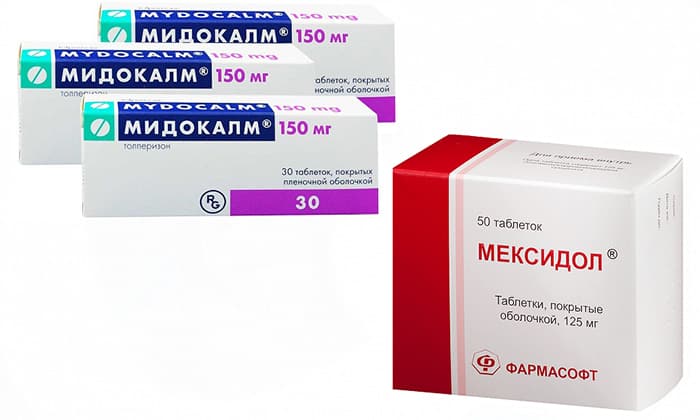
Лечение противоспалительными препаратами дополняют миорелаксантами (препаратами, расслабляющими мышцы): диазепам, тетразепам, мидокалм. Такое лечение снимает мышечное напряжение и боль от мышечного спазма.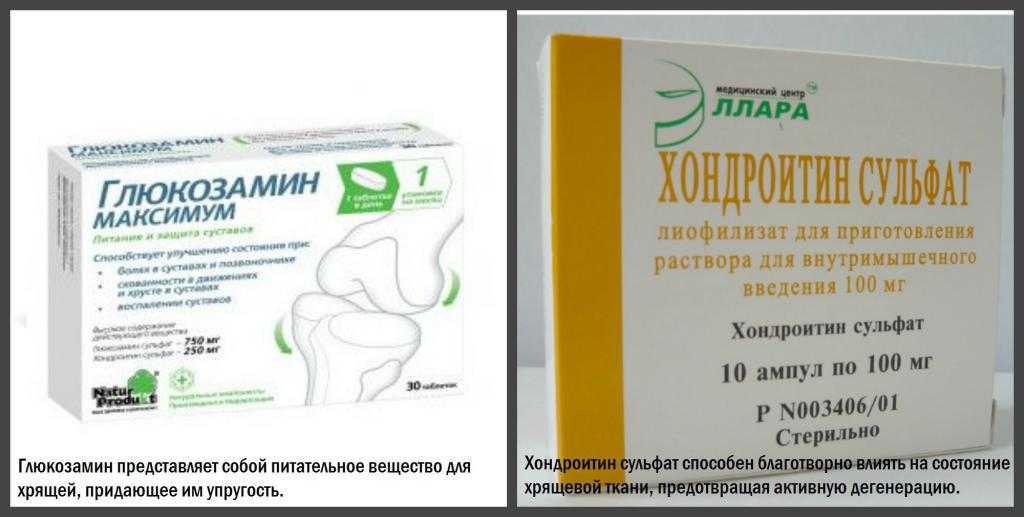
Также при остеохондрозе происходит нарушение циркуляции крови из-за рефлекторного спазма сосудов. Это вызывает нарушение питания тканей и органов организма. Для восстановления циркуляции назначают пентоксифилин, обладающий выраженным сосудорасширяющим действием. Лечение дополняют препаратами липоевой кислоты и актовегином (он содержит большое количество аминокислот, нуклеозидов, олигосахаридов).
Сейчас активно используются препараты, восстанавливающие хрящевую ткань (хондропротекторы), — структум, терафлекс. Они обладают противовоспалительным и регенерирующим свойством, помогают восстановить поврежденную хрящевую ткань суставов, что в свою очередь улучшает подвижность суставов и устраняет боли, возникающие при движении.
Помогает в лечении назначение витамина D и кальция (альфакальцидол, кальций-03). Они особенно полезны у пожилых людей, у которых минеральный обмен нарушается из- за возраста. Кроме того, эти препараты полезны в случае остеопороза (вымыванию кальция из костей), который очень часто сопутствует остеохондрозу.
В качестве дополнительного лечения очень полезны растительные препараты, сборы лекарственных трав, мази на их основе. Одной из особенностей растительных препаратов является их уникальный состав и экологическая чистота. Они стимулируют восстановление нормальных функций организма, повышают иммунитет, нормализуют сон и общее самочувствие.
В ряде случаев возникает необходимость хирургического лечения остеохондроза. В основном это происходит при образовании спинномозговой грыжи с компрессией спинномозговых корешков, при подвывихе позвонков, выраженной деформации позвоночного столба. Хирургические операции носят реконструктивный характер и не влияют на развитие остеохондроза.
В восстановлении больных остеохондрозом помогает санаторно-курортное лечение. Радоновые, сероводородные, йодобромные ванны расслабляют, снимают напряжение с позвоночника, способствуют уменьшению боли.
Transport
Рассекающий остеохондрит | Beacon Health System
Обзор
Рассекающий остеохондрит (os-tee-o-kon-DRY-tis DIS-uh-kanz) — это заболевание суставов, при котором кость под хрящом сустава отмирает из-за недостатка кровотока. Затем эта кость и хрящ могут оторваться, вызывая боль и, возможно, препятствуя движению сустава.
Затем эта кость и хрящ могут оторваться, вызывая боль и, возможно, препятствуя движению сустава.
Рассекающий остеохондрит чаще всего возникает у детей и подростков. Это может вызвать симптомы либо после травмы сустава, либо после нескольких месяцев активности, особенно с высокой ударной нагрузкой, такой как прыжки и бег, которые влияют на сустав. Состояние чаще всего возникает в колене, но также встречается в локтях, лодыжках и других суставах.
Врачи диагностируют расслаивающий остеохондрит в зависимости от размера травмы, частичного или полного отделения фрагмента и того, остается ли фрагмент на месте. Если ослабленный кусок хряща и кости остается на месте, симптомы могут быть незначительными или отсутствовать вовсе. У маленьких детей, чьи кости все еще развиваются, травма может зажить сама по себе.
Хирургическое вмешательство может потребоваться, если фрагмент оторвался и попал между подвижными частями вашего сустава или если вы испытываете постоянную боль.
Симптомы
В зависимости от пораженного сустава признаки и симптомы расслаивающего остеохондрита могут включать:
- Боль. Этот наиболее распространенный симптом расслаивающего остеохондрита может быть вызван физической активностью — ходьбой по лестнице, восхождением на холм или занятиями спортом.
- Отек и болезненность. Кожа вокруг сустава может быть опухшей и чувствительной.
- Соединение хлопает или блокируется. Ваш сустав может лопнуть или застрять в одном положении, если свободный фрагмент застрянет между костями во время движения.
- Слабость суставов. Вы можете почувствовать, что ваш сустав «уступает» или ослабевает.
- Уменьшенный диапазон движения. Возможно, вы не сможете полностью выпрямить пораженную конечность.
Когда обратиться к врачу
Если у вас постоянная боль или болезненность в коленном, локтевом или другом суставе, обратитесь к врачу. Другие признаки и симптомы, которые должны побудить вас позвонить или посетить врача, включают отек сустава или неспособность двигаться в суставе в полном объеме.
Другие признаки и симптомы, которые должны побудить вас позвонить или посетить врача, включают отек сустава или неспособность двигаться в суставе в полном объеме.
Причины
Причина расслаивающего остеохондрита неизвестна. Снижение притока крови к концу пораженной кости может быть результатом повторяющихся травм — небольших, множественных эпизодов незначительных, нераспознанных травм, которые повреждают кость. Может быть генетический компонент, делающий некоторых людей более склонными к развитию расстройства.
Факторы риска
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, которые очень активно занимаются спортом.
Осложнения
Рассекающий остеохондрит может увеличить риск развития остеоартрита в этом суставе.
Профилактика
Подростки, участвующие в организованных спортивных мероприятиях, могут получить пользу от информирования о рисках для их суставов, связанных с чрезмерной нагрузкой. Изучение правильной механики и приемов их вида спорта, использование надлежащего защитного снаряжения и участие в силовых тренировках и упражнениях на устойчивость могут помочь снизить вероятность травм.
Изучение правильной механики и приемов их вида спорта, использование надлежащего защитного снаряжения и участие в силовых тренировках и упражнениях на устойчивость могут помочь снизить вероятность травм.
Диагностика
Во время медицинского осмотра ваш врач надавит на пораженный сустав, проверяя области отека или болезненности. В некоторых случаях вы или ваш врач сможете почувствовать свободный фрагмент внутри вашего сустава. Ваш врач также проверит другие структуры вокруг сустава, такие как связки.
Ваш врач также попросит вас подвигать суставом в разных направлениях, чтобы увидеть, может ли сустав двигаться плавно в своем обычном диапазоне движений.
Визуализирующие тесты
Ваш врач может назначить один или несколько из следующих тестов:
- Рентген. Рентген может показать аномалии в костях сустава.
- Магнитно-резонансная томография (МРТ). Используя радиоволны и сильное магнитное поле, МРТ может предоставить подробные изображения как твердых, так и мягких тканей, включая кости и хрящи.
 Если рентгеновские снимки выглядят нормально, но у вас все еще есть симптомы, ваш врач может назначить МРТ.
Если рентгеновские снимки выглядят нормально, но у вас все еще есть симптомы, ваш врач может назначить МРТ. - Компьютерная томография (КТ). Этот метод объединяет рентгеновские изображения, сделанные под разными углами, для получения изображений внутренних структур в поперечном сечении. Компьютерная томография позволяет вашему врачу увидеть кость в мельчайших деталях, что может помочь точно определить местонахождение свободных фрагментов в суставе.
Лечение
Лечение расслаивающего остеохондрита направлено на восстановление нормального функционирования пораженного сустава и облегчение боли, а также на снижение риска развития остеоартрита. Ни одно лечение не работает для всех. У детей, кости которых еще растут, дефект кости может заживать с периодом покоя и защиты.
Терапия
Сначала ваш врач, скорее всего, порекомендует консервативные меры, которые могут включать:
- Отдых для суставов. Избегайте действий, которые нагружают ваш сустав, таких как прыжки и бег, если поражено колено.
 Возможно, вам придется какое-то время пользоваться костылями, особенно если боль заставляет вас хромать. Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель.
Возможно, вам придется какое-то время пользоваться костылями, особенно если боль заставляет вас хромать. Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель. - Физиотерапия. Чаще всего эта терапия включает в себя растяжку, упражнения на увеличение амплитуды движений и упражнения на укрепление мышц, поддерживающих пораженный сустав. Физиотерапия также обычно рекомендуется после операции.
Хирургия
Если у вас есть свободный фрагмент в суставе, если пораженный участок все еще присутствует после того, как ваши кости перестали расти, или если консервативное лечение не помогает через четыре-шесть месяцев, вам может потребоваться операция. Тип операции будет зависеть от размера и стадии травмы, а также от того, насколько развиты ваши кости.
Подготовка к приему
Сначала вы можете проконсультироваться со своим семейным врачом, который может направить вас к врачу, специализирующемуся в области спортивной медицины или ортопедической хирургии.
Что вы можете сделать
- Запишите ваши симптомы и когда они начались.
- Перечислите ключевую медицинскую информацию, включая другие имеющиеся у вас заболевания и названия лекарств, витаминов или пищевых добавок, которые вы принимаете.
- Обратите внимание на недавние несчастные случаи или травмы , который мог повредить вашу спину.
- Возьмите с собой члена семьи или друга, , если это возможно. Сопровождающий вас человек может помочь вам вспомнить, что говорит вам врач.
- Запишите вопросы, чтобы задать своему врачу, чтобы максимально использовать время приема.
В случае расслаивающего остеохондрита необходимо задать вашему врачу следующие основные вопросы:
- Какова наиболее вероятная причина моей боли в суставах?
- Существуют ли другие возможные причины?
- Нужны ли мне диагностические тесты?
- Какое лечение вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Как долго мне нужно будет принимать лекарства?
- Я кандидат на операцию? Почему или почему нет?
- Есть ли ограничения, которым я должен следовать?
- Какие меры по уходу за собой я должен предпринять?
- Что я могу сделать, чтобы предотвратить повторение моих симптомов?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от вашего врача
Ваш врач, скорее всего, задаст вам ряд вопросов, например:
- Когда у вас появились симптомы?
- У вас опухли суставы? Они блокируют или выдают на вас?
- Что-нибудь улучшает или ухудшает ваши симптомы?
- Насколько ограничена ваша боль?
- Ты повредил этот сустав? Если да, то когда?
- Вы занимаетесь спортом? Если да, то какие?
- Какие методы лечения или меры по уходу за собой вы пробовали? Что-нибудь помогло?
Последнее обновление: 25 августа 2022 г.
© 1998-2022 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены.
Условия использования
Обучение пациентов — Рассекающий остеохондрит
Загружаемый информационный лист для пациентов
Что такое ОКР?
Рассекающий остеохрондит (он же «ОКР») — это состояние, при котором кость, поддерживающая хрящ внутри сустава, подвергается размягчению. Это размягчение вызвано прекращением притока крови к этой части кости. Со временем, если его не лечить, это может привести к повреждению вышележащего хряща сустава. Свободные кусочки кости и хряща могут даже отломиться в сустав. Долгосрочные последствия могут даже включать артрит.
Это размягчение вызвано прекращением притока крови к этой части кости. Со временем, если его не лечить, это может привести к повреждению вышележащего хряща сустава. Свободные кусочки кости и хряща могут даже отломиться в сустав. Долгосрочные последствия могут даже включать артрит.
Что вызывает ОКР?
Никто точно не знает, что вызывает обсессивно-компульсивное расстройство, но оно связано с острыми травмами, а также с длительным повторяющимся воздействием на сустав (травмы чрезмерной нагрузки). Это также может быть связано с проблемами с кровоснабжением.
В чем разница между «остеохондральным переломом» или «повреждением хряща» и «ОКР»?
Костно-хрящевой перелом (когда часть кости, которая также содержит суставной хрящ, отламывается в суставе) или повреждение хряща (повреждение только хряща в суставе) сходны с ОКР, но обычно вызываются острое повреждение хряща и подлежащей кости. Это может произойти в связи с травмами связок, такими как разрыв передней крестообразной связки. С другой стороны, ОКР (рассекающий остеохондрит) считается хроническим процессом, который может продолжаться от нескольких месяцев до нескольких лет, прежде чем проявятся какие-либо симптомы.
С другой стороны, ОКР (рассекающий остеохондрит) считается хроническим процессом, который может продолжаться от нескольких месяцев до нескольких лет, прежде чем проявятся какие-либо симптомы.
Какие суставы чаще всего поражаются при ОКР?
Наиболее часто поражаются коленные, голеностопные и локтевые суставы.
Является ли ОКР распространенной проблемой?
Обсессивно-компульсивное расстройство — относительно редкая проблема, затрагивающая менее 1 процента населения.
Кто чаще всего страдает от ОКР?
Возрастная группа, которая чаще всего поражает подростков, в возрасте от 12 до 19 лет.
Каковы признаки ОКР?
Не все обсессивно-компульсивные расстройства вызывают признаки или симптомы (т. е. вы можете не знать, что с коленом что-то не так в течение большей части времени), но могут включать боль в колене, обычно усиливающуюся при повышенной активности, отек колена и, возможно, щелчки и хлопки ощущения. Им может предшествовать небольшая травма, которая, казалось, прошла сама по себе.
Им может предшествовать небольшая травма, которая, казалось, прошла сама по себе.
С другой стороны, признаки и симптомы острого повреждения хряща более очевидны. Обычно известно скручивающее или контактное повреждение колена с быстрым отеком колена и трудностями при переносе веса на конечность. Также может быть ощущение щелчка и блокировки пораженного сустава.
Какие существуют варианты лечения ОКР?
Детей, у которых нарост остается в колене (мальчики до 16 лет и девочки до 14 лет), часто лечат без хирургического вмешательства. Отдых от ударных нагрузок (таких как бег и прыжки) рекомендуется не менее 3 месяцев. Многие врачи также рекомендуют костыли, корсеты и/или гипсовую повязку.
Однако, если обсессивно-компульсивное расстройство не лечится, или если оно «нестабильно» или угрожает разорваться при первом обнаружении, может потребоваться хирургическое вмешательство.
Что такое «модификация деятельности»?
Если ваш врач порекомендовал вам или вашему ребенку изменить активность, следует избегать всех видов деятельности, связанных с бегом или прыжками. К ним относятся занятия и виды спорта, такие как футбол, баскетбол, лакросс, бейсбол, теннис, волейбол, софтбол, ракеточные виды спорта, гимнастика и танцы. Более безопасные альтернативы, которые может разрешить ваш врач, включают плавание, езду на велосипеде и йогу.
К ним относятся занятия и виды спорта, такие как футбол, баскетбол, лакросс, бейсбол, теннис, волейбол, софтбол, ракеточные виды спорта, гимнастика и танцы. Более безопасные альтернативы, которые может разрешить ваш врач, включают плавание, езду на велосипеде и йогу.
Какие операции доступны для лечения обсессивно-компульсивного расстройства?
Выбор хирургического лечения ОКР зависит от того, находится ли ОКР прочно (стабильно) или угрожает расшататься или сместиться (нестабильно). Ниже приведены несколько примеров многих операций, которые в настоящее время доступны для лечения ОКР.
- Если обсессивно-компульсивное расстройство стабильно, цель операции — помочь излечиться от обсессивно-компульсивного расстройства. Чаще всего это делается артроскопически, с помощью небольших разрезов с помощью камеры и небольших инструментов. Небольшой штифт используется для просверливания отверстий, чтобы стимулировать приток крови к области для заживления кости и хряща.

- Если обсессивно-компульсивное расстройство нестабильно, цель операции состоит в том, чтобы сделать его прочным или стабильным. Винт или дротик можно использовать для удержания ОКР на месте, чтобы помочь ему зажить.
- Если кость и хрящ сломаны и не могут быть зафиксированы, целью операции является размещение нового хряща в отверстии.
- Это можно сделать путем «микроперелома» или стимуляции кости, чтобы создать новую рубцовую ткань, которая действует как хрящ.
- Хрящ и кость могут быть перемещены из области колена, которая в этом не нуждается, это называется костно-хрящевой трансплантацией или OATS. В качестве альтернативы для заполнения отверстия можно использовать хрящ и кость трупа.
- Наконец, собственный хрящ пациента может быть отправлен в лабораторию и использован для выращивания нового хряща, который через несколько месяцев может быть возвращен пациенту. Это называется имплантацией аутогенных хондроцитов или «ACI».
В чем разница между рентгеном и МРТ для выявления обсессивно-компульсивного расстройства?
Рентгеновский снимок кости.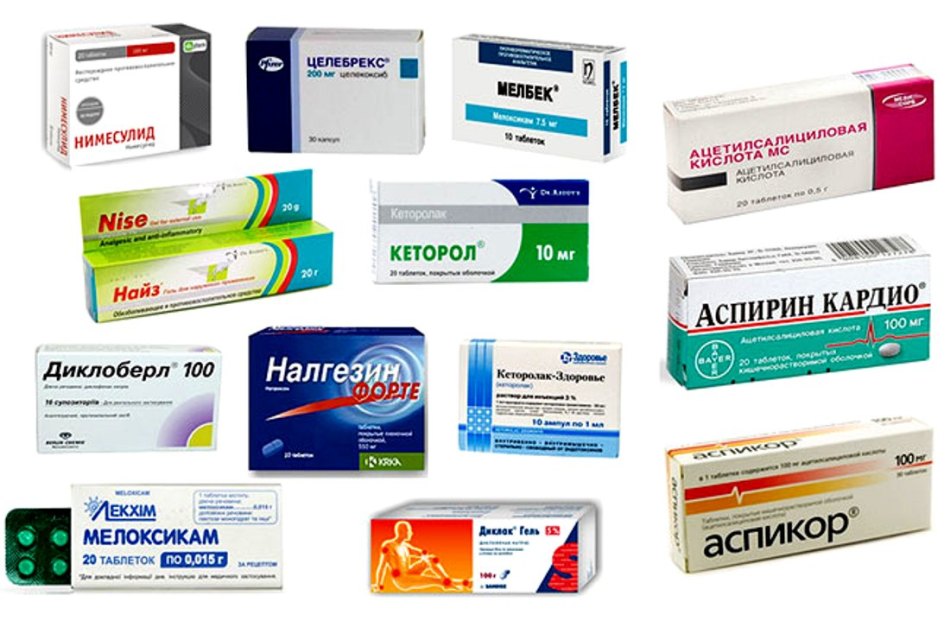 Если ОКР затрагивает кость (которая находится под хрящом), то ОКР будет видно на рентгенограмме. Существуют специальные рентгенограммы, которые ваш врач может назначить, чтобы лучше увидеть ОКР.
Если ОКР затрагивает кость (которая находится под хрящом), то ОКР будет видно на рентгенограмме. Существуют специальные рентгенограммы, которые ваш врач может назначить, чтобы лучше увидеть ОКР.
Если обсессивно-компульсивное расстройство не выявляется на рентгенограмме, это может быть связано с тем, что оно затрагивает только хрящ. В этом случае МРТ лучше всего покажет ОКР. МРТ также даст более подробную информацию об ОКР и может показать, прочно ли ОКР на месте («стабильно») или нет («нестабильно»), и заживает ли оно или нет.
Может ли ОКР вернуться?
Мы не верим, что после излечения ОКР они могут «вернуться». Однако иногда ОКР действует так, как будто оно излечилось, или выглядит так, как будто оно излечилось, когда на самом деле это не так. В этом случае может возникнуть неправильное представление о том, что ОКР «вернулось».
Обсессивно-компульсивное расстройство передается по наследству?
Есть несколько сообщений о семьях, в которых много случаев ОКР.
 Это уколы и обезболивающие инъекции. Уколы при остеохондрозе шейного отдела или какого-либо другого начинают действовать уже через 15 минут.
Это уколы и обезболивающие инъекции. Уколы при остеохондрозе шейного отдела или какого-либо другого начинают действовать уже через 15 минут.
 Если рентгеновские снимки выглядят нормально, но у вас все еще есть симптомы, ваш врач может назначить МРТ.
Если рентгеновские снимки выглядят нормально, но у вас все еще есть симптомы, ваш врач может назначить МРТ. Возможно, вам придется какое-то время пользоваться костылями, особенно если боль заставляет вас хромать. Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель.
Возможно, вам придется какое-то время пользоваться костылями, особенно если боль заставляет вас хромать. Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель.