«золотая середина» нестероидных противовоспалительных препаратов
Быстрое и максимально полное обезболивание относится к числу первоочередных задач медицинской помощи. Боль — наиболее неприятное проявление основных патологических состояний, поэтому ее эффективное подавление позволяет существенно улучшить качество жизни пациентов и завоевать их доверие, что немаловажно, если речь идет о дебюте хронического заболевания, требующего длительной патогенетической терапии.
Обезболивающая терапия имеет принципиальное значение при мышечно-скелетных заболеваниях, таких как остеоартроз (ОА) и боль в нижней части спины (БНЧС), с которыми в настоящее время связано большинство случаев развития хронической неонкологической боли [1-3].
С точки зрения медицинской науки хроническая боль представляется серьезной и самостоятельной угрозой для жизни пациента. Стойкая выраженная боль определяет негативные изменения гомеостаза, опосредованные реакцией симпатико-адреналовой системы — повышение артериального давления и частоты сердечных сокращений, а также прокоагуляционными сдвигами в системе свертывания крови.
При таких нозологических формах, как ОА и хроническая БНЧС, не сопровождающихся висцеральной патологией, но характеризующихся выраженной, сохраняющейся нередко на протяжении месяцев и лет болью, риск развития фатальных ССО значительно повышен [1, 2].
Это положение подтверждает исследование швейцарских ученых E. Nüesch и соавт. [4], которые оценили частоту летальных исходов у 1163 больных ОА при сроке наблюдения около 5 лет. Согласно полученным данным, риск смерти вследствие ССО у пациентов, страдающих этим «несмертельным» заболеванием, в 1,7 раза выше, чем в общей популяции. В ходе последующего анализа ученые выявили единственный фактор, который четко ассоциировался с развитием фатальных ССО у больных ОА — выраженное нарушение функции суставов, препятствующее нормальному движению. Среди умерших такие нарушения отмечались у 35%, в то время как среди выживших — лишь у 17% ( p<0,001) [4].
Сходные результаты представлены японскими исследователями M. Tsuboi и соавт. [5], в течение 10 лет наблюдавших динамику состояния у 944 пациентов с различными ревматическими заболеваниями. Выявлено, что у больных гонартрозом риск смерти от ССО более чем в 2 раза выше, чем в популяции (отношение шансов — ОШ — 2,32).
Яркой иллюстрацией взаимосвязи боли и риска развития ССО стала работа австралийских ученых K. Zhu и соавт. [6], которые на протяжении 5 лет наблюдали группу из 1484 пожилых женщин (старше 70 лет), страдающих хронической БНЧС. Среди них 21,7% исходно и 26,9% в конце периода наблюдения испытывали болевые ощущения ежедневно. В этой подгруппе риск смерти от ССО оказался более чем в 2 раза (относительный риск — ОР 2,13 при 95% доверительном интервале — ДИ — от 1,35 до 3,34) выше, чем в группе пациенток, у которых боль отмечалась реже.
Нельзя не отметить еще один, сугубо практический аспект проблемы адекватного обезболивания. Больные приходят на прием к врачу в первую очередь за облегчением страданий; «разобраться» в ситуации, узнать точный диагноз — вторичная, хотя и, несомненно, важная, цель обращения за медицинской помощью. Чрезмерное увлечение диагностическими мероприятиями и «базисными» средствами в ущерб простым и эффективным методам контроля боли может вызывать негативное отношение пациента к лечащему врачу и отвратить его от методов классической медицины. Наоборот, эффективное устранение наиболее тягостных симптомов будет наиболее действенным способом завоевать доверие больного и добиться строгого соблюдения им сложной схемы длительной патогенетической терапии [1, 2].
Чрезмерное увлечение диагностическими мероприятиями и «базисными» средствами в ущерб простым и эффективным методам контроля боли может вызывать негативное отношение пациента к лечащему врачу и отвратить его от методов классической медицины. Наоборот, эффективное устранение наиболее тягостных симптомов будет наиболее действенным способом завоевать доверие больного и добиться строгого соблюдения им сложной схемы длительной патогенетической терапии [1, 2].
Однако добиться эффективного контроля хронической боли непросто. Иллюстрацией этого является работа испанских ученых L. Arboleya и соавт. [7], которые оценили мнение о результатах лечения 897 пациентов с ОА, не менее 6 мес получавших анальгетики, наиболее часто — нестероидные противовоспалительные препараты (НПВП): диклофенак, ацеклофенак и пироксикам. Недовольными действием назначенных лекарственных препаратов оказались 46% опрошенных и лишь 1 больной из 6 считал себя полностью удовлетворенным результатом обезболивающей терапии.
В этом плане весьма интересны данные британских исследователей M. Gore и соавт. [8], которые оценили практику назначения анальгетиков (парацетамол, НПВП, трамадол, «слабые» и «сильные» опиоиды) у пациентов с ОА и БНЧС. По разным причинам — из-за неэффективности, нежелательных явлений и др., в течение 1-го месяца лечения назначенные препараты отменялись почти у 90% больных (от 30 до 60% составляли случаи замены терапии, до 15% — ее усиление — использование различных комбинаций). Можно видеть, что в большинстве случаев (не менее ⅔) изначально рекомендованный врачом анальгетический препарат не оправдал надежд и не стал решением проблемы боли [8].
Следует помнить, что развитие боли, особенно хронической, является сложным, многокомпонентным патологическим процессом. В ее развитии принимают участие локальное воспаление, мышечный спазм, повреждение элементов связочного аппарата, биомеханические нарушения, дисфункция болевой системы (периферическая и центральная сенситизация, «истощение» антиноцицептивных механизмов и др. ) [1, 2, 9, 10]. Очевидно, что монотерапия, даже наиболее эффективными средствами, не всегда может обеспечить терапевтический успех. Лишь комплексный подход, основанный на комбинированном использовании лекарств, обладающих разным механизмом действия, позволяет добиться эффективного контроля хронической боли (табл. 1).
) [1, 2, 9, 10]. Очевидно, что монотерапия, даже наиболее эффективными средствами, не всегда может обеспечить терапевтический успех. Лишь комплексный подход, основанный на комбинированном использовании лекарств, обладающих разным механизмом действия, позволяет добиться эффективного контроля хронической боли (табл. 1).
Фармакотерапию мышечно-скелетной боли первого ряда представляют, несомненно, НПВП. Они обладают уникальным сочетанием обезболивающего, противовоспалительного и жаропонижающего действия, обеспечивающим эффективное купирование основных симптомов, связанных с патологией органов ОПС [1-3].
Основной механизм фармакологического действия НПВП связан с блокадой циклооксигеназы-2 (ЦОГ-2), которая образуется в очагах повреждения тканей и отвечает за активный синтез простагландинов (ПГ) — важнейших медиаторов боли и воспаления. Важно отметить, что анальгетическое действие НПВП реализуется не только путем снижения возбудимости периферических болевых рецепторов.
Очевидно, что если в патогенезе острой или хронической боли важную роль играет воспаление (даже субклиническое, как при ОА и дорсалгии), сопровождающееся активным синтезом биологически активных субстанций таких, как интерлейкины 1 и 6, фактор некроза опухоли, применение НПВП будет целесообразным и необходимым. Более того, в этой ситуации, как показывают данные многих клинических исследований, по своей терапевтической активности НПВП имеют однозначное преимущество перед другими анальгетиками — парацетамолом и опиоидами, которые не обладают противовоспалительными свойствами [1-3].
В арсенале терапевта имеется исключительное разнообразие НПВП. Это создает для практикующих врачей трудности, ведь даже эксперты не всегда могут определить критерии достоинства препаратов, которые следует использовать для решения вопроса о выборе того или иного НПВП. Ситуация еще более усложняется из-за активной рекламной деятельности некоторых фирм-производителей, продвигающих свой продукт как «самый действенный и безопасный среди всех возможных». Однако реальная практика четко показывает, что ни один из НПВП не может считаться наилучшим, и если препарат обладает преимуществом по какому-либо параметру, скорее всего, у него обнаружатся и определенные недостатки.
Это создает для практикующих врачей трудности, ведь даже эксперты не всегда могут определить критерии достоинства препаратов, которые следует использовать для решения вопроса о выборе того или иного НПВП. Ситуация еще более усложняется из-за активной рекламной деятельности некоторых фирм-производителей, продвигающих свой продукт как «самый действенный и безопасный среди всех возможных». Однако реальная практика четко показывает, что ни один из НПВП не может считаться наилучшим, и если препарат обладает преимуществом по какому-либо параметру, скорее всего, у него обнаружатся и определенные недостатки.
Анальгетический эффект всех НПВП при их применении в терапевтических дозах практически не различается. По крайней мере нет неоспоримых данных, полученных в ходе серии методически правильно организованных клинических испытаний, что какой-либо препарат из этой группы существенно превосходит другие по анальгетическому действию. Основное различие между НПВП (иногда очень существенное) определяется их безопасностью [3].
Среди НПВП выделяют две полярные группы, различающиеся по своей селективности в отношении ЦОГ-2 (их главной фармакологической «мишени»): неселективные (н-НПВП) и высокоселективные — «коксибы». Селективность НПВП позволяет избежать подавления активности биохимического «собрата» ЦОГ-2 — фермента ЦОГ-1, работа которого крайне важна для поддержания многих жизненных функций, таких как защитные свойства слизистой оболочки (СО) желудочно-кишечного тракта (ЖКТ). Блокада ЦОГ-1 (свойственная н-НПВП) приводит к существенному повышению риска развития тяжелой, угрожающей жизни патологии ЖКТ (связанные с приемом НПВП гастропатии и энтеропатии — НПВП-гастропатии и НПВП-энтеропатии. В этом плане «коксибы» значительно менее опасны [3].
Однако селективное подавление ЦОГ-2 (без влияния на ЦОГ-1) может приводить к дисбалансу синтеза тромбоксана А2 и простациклина, что повышает риск тромбоза сосудов. У больных с сердечно-сосудистыми заболеваниями это чревато повышением риска развития тяжелых ССО — инфаркта миокарда (ИМ) и ишемического инсульта [3]. Как видно, использование н-НПВП и «коксибов» имеет серьезные ограничения: они подходят далеко не всем пациентам (табл. 2). Соответственно, могут быть представлены два основных варианта развития событий, при которых применение представителей этих лекарственных групп наиболее целесообразно.
Как видно, использование н-НПВП и «коксибов» имеет серьезные ограничения: они подходят далеко не всем пациентам (табл. 2). Соответственно, могут быть представлены два основных варианта развития событий, при которых применение представителей этих лекарственных групп наиболее целесообразно.
Так, «коксибы» в большей степени подходят для относительно молодых пациентов, нуждающихся в кратковременной обезболивающей терапии и имеющих умеренно выраженный риск развития осложнений в виде органических и функциональных нарушений ЖКТ в отсутствие выраженной сочетанной патологии ССС.
н-НПВП (кроме кеторолака, пригодного лишь для кратковременного использования) более приемлемы для больных старшей возрастной группы с умеренным риском развития ССО, но без существенных факторов риска развития НПВП-гастропатии. В большинстве случаев эти препараты могут быть использованы лишь в сочетании с гастропротектором (ингибитором протонного насоса).
Позицию между н-НПВП и «коксибами» следует отвести для препаратов с умеренной селективностью в отношении ЦОГ-2. Их применение должно приводить к меньшему числу выраженных осложнений в виде органических и функциональных нарушений ЖКТ, но при этом не сопровождаться значительным повышением риска развития ССО. Это некая «золотая середина», которая приемлема для большинства пациентов и особенно интересна сейчас, когда медицинская общественность после недоброй памяти «кризиса коксибов» с большой настороженностью относится к высокоселективным ингибиторам ЦОГ-2. При этом проблема НПВП-гастропатии, столь характерная для н-НПВП, никогда не потеряет своей актуальности.
Их применение должно приводить к меньшему числу выраженных осложнений в виде органических и функциональных нарушений ЖКТ, но при этом не сопровождаться значительным повышением риска развития ССО. Это некая «золотая середина», которая приемлема для большинства пациентов и особенно интересна сейчас, когда медицинская общественность после недоброй памяти «кризиса коксибов» с большой настороженностью относится к высокоселективным ингибиторам ЦОГ-2. При этом проблема НПВП-гастропатии, столь характерная для н-НПВП, никогда не потеряет своей актуальности.
В середине 90-х годов прошлого века такое положение занимал диклофенак. Однако в настоящее время этот препарат уже не соответствует высоким требованиям безопасной фармакотерапии. В нашей стране, прежде всего из-за широкого применения дешевых генериков этого препарата, именно с диклофенаком связывается наибольшее число осложнений в виде органических и функциональных нарушений ЖКТ [11]. Еще хуже обстоит ситуация с ССО. Так, по данным метаанализа, проведенного P. McGettigan и D. Henry [12], (30 исследований случай-контроль, включавших 184 946 больных с ССО и 21 когортное исследование, суммарно >2,7 млн лиц), риск развития ИМ при использовании диклофенака увеличивается примерно на 40% (ОШ 1,4). В популяционном исследовании датских ученых E. Fosbøl и соавт. [13] прием диклофенака сопровождался наибольшим среди НПВП риском развития ИМ, инсульта и смерти от ССО более высоким, чем у «коксибов».
McGettigan и D. Henry [12], (30 исследований случай-контроль, включавших 184 946 больных с ССО и 21 когортное исследование, суммарно >2,7 млн лиц), риск развития ИМ при использовании диклофенака увеличивается примерно на 40% (ОШ 1,4). В популяционном исследовании датских ученых E. Fosbøl и соавт. [13] прием диклофенака сопровождался наибольшим среди НПВП риском развития ИМ, инсульта и смерти от ССО более высоким, чем у «коксибов».
Существенно больший интерес вызывает другой представитель «золотой середины» — умеренно селективный ингибитор ЦОГ-2 мелоксикам, который появился в 1995 г. С тех пор этот эффективный и достаточно безопасный препарат остается одним из наиболее востребованных представителей группы НПВП, который активно используется практически во всех странах мира.
Мелоксикам прошел серьезную проверку в ходе большого числа клинических испытаний; его эффективность изучалась при широком круге заболеваний и патологических состояний, начиная от анестезиологической практики и заканчивая хроническими заболеваниями суставов. Эти работы четко подтвердили, что мелоксикам нисколько не уступает по своему терапевтическому потенциалу «традиционным» НПВП при наиболее распространенных заболеваниях, характеризующихся мышечно-скелетной болью (ОА, БНЧС, ревматоидный артрит — РА и анкилозирующий спондилоартрит — АС) [14-22].
Эти работы четко подтвердили, что мелоксикам нисколько не уступает по своему терапевтическому потенциалу «традиционным» НПВП при наиболее распространенных заболеваниях, характеризующихся мышечно-скелетной болью (ОА, БНЧС, ревматоидный артрит — РА и анкилозирующий спондилоартрит — АС) [14-22].
Однако основным преимуществом мелоксикама следует считать его хорошую переносимость. В серии крупных рандомизированных клинических исследования (РКИ) однозначно подтвердилось значительно меньшее число осложнений в виде органических и функциональных нарушений ЖКТ при использовании этого препарата по сравнению с н-НПВП.
В ходе 4-недельного исследования MELISSA (n=9323) мелоксикам в дозе 7,5 мг сравнивали с диклофенаком в дозе 100 мг/сут. Суммарное число побочных эффектов в виде органических и функциональных нарушений ЖКТ при использовании мелоксикама было достоверно меньше — 13,3% против 18,7% в группе диклофенака. При этом число эпизодов прекращения терапии из-за осложнений у больных, получавших мелоксикам, было в 2 раза меньше: 3 и 6,1% соответственно (р<0,001).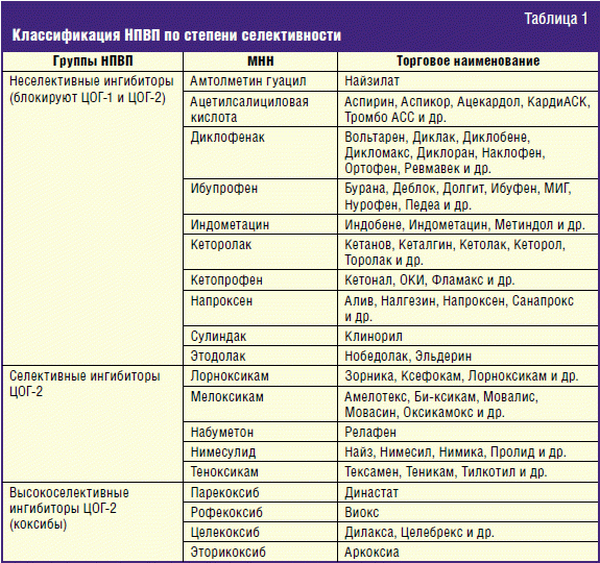 Опасные осложнения — клинически выраженные язвы, желудочно-кишечные кровотечения (ЖКК) и перфорации на фоне приема мелоксикама отмечались также реже (но недостоверно) — 5 и 7 случаев соответственно [23].
Опасные осложнения — клинически выраженные язвы, желудочно-кишечные кровотечения (ЖКК) и перфорации на фоне приема мелоксикама отмечались также реже (но недостоверно) — 5 и 7 случаев соответственно [23].
По аналогичному плану проведено РКИ SELECT (n=8656), однако в качестве сравнения использовался пироксикам в дозе 20 мг. Это исследование показало достоверное преимущество мелоксикама в отношении риска развития тяжелых осложнений в виде органических и функциональных нарушений ЖКТ, возникших у 7 и 16 больных соответственно (р<0,05). Как и в РКИ MELISSA, диспепсия и связанные с ней эпизоды отмены терапии достоверно чаще отмечалась у больных, получавших препарат сравнения: 10,3 и 3,8% против 15,4 и 5,3% соответственно (р<0,001) [24].
В работе D. Yocum и соавт. [25] 774 больных с ОА в течение 3 мес получали мелоксикам в дозе 3,75, 7,5 и 15 мг, диклофенак 100 мг или плацебо. Результаты исследования показали, что общее число осложнений в виде органических и функциональных нарушений ЖКТ на фоне приема мелоксикама было достоверно меньше, чем при использовании диклофенака — 19 и 28% соответственно (р<0,05).
Безопасность мелоксикама также подтверждена в ряде когортных исследований, таких как H. Zeidler и соавт. [26]. В этом исследовании приняли участие 2155 врачей Германии, наблюдавших 13 307 больных ревматологического профиля, которые в течение 1-3 мес получали мелоксикам в дозе 7,5 мг (65%) или 15 мг (33%). Эффективность и переносимость препарата оценивали путем анализа данных, предоставленных лечащими врачами в соответствующих анкетах. Хотя большинство больных были старше 60 лет, а у 12% имелся язвенный анамнез, нежелательные эффекты в виде органических и функциональных нарушений ЖКТ отмечены у 0,8%, а выраженные — лишь у 5 больных (4 неосложненные язвы желудка и 1 перфорация) [26].
Несколько ранее P. Schoenfeld и соавт. [27] провели метаанализ 12 РКИ длительностью от 1 до 24 нед, в которых мелоксикам сравнивался с диклофенаком, пироксикамом и напроксеном у больных ОА, РА и дорсалгией. Показано, что прием мелоксикама ассоциировался с достоверно меньшим суммарным числом осложнений в виде органических и функциональных нарушений ЖКТ (ОР 0,64 при 95% ДИ от 0,59 до 0,69), частоты развития диспепсии (ОШ 0,73 при 95% ДИ от 0,64 до 0,84), симптоматических язв, ЖКК и перфораций (ОШ 0,52 при 95% ДИ от 0,28 до 0,96), а также риска отмены терапии из-за осложнений в виде органических и функциональных нарушений ЖКТ (ОШ 0,59 при 95% ДИ от 0,52 до 0,67).
Более поздний метаанализ G. Singh [25], включавший данные 28 РКИ (24 196 больных), также подтверждает положение о большей безопасности мелоксикама в дозе 7,5 мг по сравнению с традиционными НПВП в отношение ЖКТ. Так, частота ЖКК при использовании этой дозы мелоксикама составила лишь 0,03% (при приеме 15 мг 0,2%), в то время как у получавших диклофенак в дозе 100-150 мг/сут — 0,15% [28].
С целью изучения влияния мелоксикама на верхние отделы ЖКТ несколько лет назад мы провели ретроспективный анализ развития язв желудка и/или двенадцатиперстной кишки у ревматологических пациентов, находившихся в 2002-2005 гг. на стационарном лечении в клинике ФГБУ НИИР РАМН. Исследуемые группы составили лица, которым в этот период по различным причинам была проведена эзофагогастродуоденоскопия: 425 больных, получавших мелоксикам, и 2428 — диклофенак (рис. 1).Рисунок 1. Выявление язв и множественных (>10) эрозий желудка и/или двенадцатиперстной кишки у больных, регулярно получавших мелоксикам или диклофенак [29]. У пациентов, принимавших мелоксикам, язвы возникали почти в 2 раза реже, в том числе у больных с таким фактором риска, как язвенный анамнез [29].
У пациентов, принимавших мелоксикам, язвы возникали почти в 2 раза реже, в том числе у больных с таким фактором риска, как язвенный анамнез [29].
В последние годы большое внимание исследователей и практикующих врачей привлекает проблема негативного воздействие НПВП на дистальные отделы ЖКТ. Речь идет, прежде всего, о НПВП-энтеропатии — патологии тонкой кишки (ТК), которая сопровождается повышением ее проницаемости и развитием хронического воспаления, связанного с проникновением в кишечную стенку бактерий или их компонентов, содержащихся в химусе. Это осложнение может проявить себя тяжелыми ЖКК, перфорацией и стриктурами ТК; однако наиболее характерным его признаком является субклиническая кровопотеря, приводящая к развитию хронической железодефицитной анемии (ЖДА) [3, 30, 31]. В последнее время интерес к данной патологии очень велик, поскольку даже в отсутствие угрожающих жизни осложнений НПВП-энтеропатия может оказывать существенное негативное влияние на состояние здоровья пациента. Ведь хроническая ЖДА определяет существенное снижение кислородной емкости крови, уменьшение устойчивости к нагрузкам и в конечном счете повышение риска развития тяжелых ССО.
Ведь хроническая ЖДА определяет существенное снижение кислородной емкости крови, уменьшение устойчивости к нагрузкам и в конечном счете повышение риска развития тяжелых ССО.
Подтверждением этого служит опубликованная в 2012 г. работа G. Sands и соавт. [32]. Ученые провели метаанализ 51 РКИ, в которых сравнивалась безопасность целекоксиба и н-НПВП (n=50 116), с целью определения взаимосвязи снижения уровня гемоглобина и частоты развития угрожающих жизни системных осложнений. Оказалось, что анемия резко увеличивала риск развития тяжелых ССО. Так, у 932 больных, у которых развилось клинически выраженное снижение уровня гемоглобина (более 20 г/л), частота развития ИМ составила 0,6%, в то время как у пациентов, не имевших признаков анемии, — лишь 0,2%. Аналогично прогрессирование ишемической болезни сердца (ИБС) отмечено у 1,2 и 0,3% больных [32].
НПВП-энтеропатия — проблема, характерная для «традиционных» НПВП. Имеются веские доказательства, что с-НПВП («коксибы») значительно более безопасны, чем «традиционные» НПВП, в отношении риска развития данной патологии [3].
Самой современной методикой, позволяющей точно диагностировать патологию СО тощей и подвздошной кишки, возникающую на фоне приема НПВП, является видеокапсульная эндоскопия (ВКЭ). Именно она использовалась в ходе ряда исследований, в которых проводилось сравнение влияния «коксибов» и н-НПВП на состояние ТК [3, 33].
В последние годы появились первые сообщения о сравнительно низкой частоте развития НПВП-энтеропатии при использовании мелоксикама, подтвержденные данными ВКЭ. Так, недавно мы провели работу по изучению влияния мелоксикама (мовалис) и диклофенака на состояние ТК у 15 больных АС. Выбор этой нозологической формы для изучения развития НПВП-энтеропатии был не случаен. У пациентов с АС повышен риск развития патологии ТК — известна ассоциация между хроническими воспалительными заболеваниями кишки и серонегативными спондилитами. Кроме того, больные АС часто принимают НПВП, нередко длительно и в высоких дозах [34].
Согласно полученным результатам, те или иные изменения СО ТК — наличие воспаления, геморрагий, эрозий или язв выявлялись одинаково часто на фоне приема мелоксикама 15 мг/сут или диклофенака 100-200 мг/сут: 71,4 и 75% соответственно. Однако среднее число эрозий было недостоверно меньше у получавших мовалис: 6,2±4,7 и 9,4±7,3 соответственно [34].
Однако среднее число эрозий было недостоверно меньше у получавших мовалис: 6,2±4,7 и 9,4±7,3 соответственно [34].
Полученные нами данные согласуются с данными Y. Maehata и соавт. [35]. Они выполнили ВКЭ 29 добровольцам с исходно нормальным состоянием СО ТК, которые в течение 2 нед получали мелоксикам 10 мг/сут или целекоксиб 200 мг/сут. Число лиц, у которых после курса НПВП выявлена патология ТК, при использовании мелоксикама оказалось меньше, чем на фоне приема «коксиба» — 26,7 и 42,9% соответственно.
Можно констатировать, что в отношении ССО мелоксикам как минимум не хуже, чем «традиционные» НПВП. Так, в серии РКИ, проводившихся в конце 90-х годов XX века, показано, что риск развития тяжелых ССО при использовании мелоксикама не превышает таковой на фоне плацебо.
По результатам упомянутого в метаанализе 28 РКИ, проведенного G. Singh [28], частота развития ИМ при использовании мелоксикама оказалась ниже, чем на фоне диклофенака: 0,09% для дозы 7,5 мг/сут, 0,19% для 15 мг/сут и 0,22% для диклофенака 100-150 мг/сут.
Необходимо отметить, что по результатам представленной выше работы P. McGettigan и D. Henry [12], у мелоксикама отмечена слабовыраженная (не превышающее средний уровень для всех НПВП), присущая всему классу НПВП, способность повышать риск развития ИМ — примерно на 20% (OШ 1,2). Согласно этим данным мелоксикам уступает напроксену, однако находится на уровне целекоксиба и ибупрофена и превосходит диклофенак (OШ 1,4, т.е. повышение риска на 40%).
Сопоставимые результаты представлены финскими учеными А. Helin-Salmivaara и соавт. [36]. Они провели крупное популяционное исследование, в ходе которого ОР развития ССО, связанный с НПВП, оценивался у 33 309 больных с ИМ (138 949 — соответствующий контроль; рис. 2).Рисунок 2. Риск развития ИМ на фоне приема различных НПВП (данные популяционного исследования, проведенного в Финляндии: 33 309 больных с ИМ, 138 949 — контроль) [36]. Уровень риска для принимавших мелоксикам оказался на среднем уровне — ОШ 1,25. Это несколько больше, чем у принимавших напроксен (OШ 1,19), но явно меньше по сравнению с диклофенаком (OШ 1,35) и особенно нимесулидом (OШ 1,69).
Имеется весьма любопытный факт: мелоксикам в свое время изучался как компонент терапии ИБС (!). В ходе исследования NUT-2 60 больным с острым коронарным синдромом, которые в качестве антитромботической терапии в течение 1 мес получали аспирин и гепарин, был дополнительно назначен мелоксикам 15 мг/сут. Еще 60 больных, проходивших аналогичную антитромботическую терапию, составили контроль — им было назначено плацебо. Результаты лечения в группе мелоксикама были отчетливо лучше. Так, среди больных, получавших этот препарат, ни у кого не развился ИМ и не умер ни один больной; в то же время в контрольной группе было 2 случая ИМ и одна коронарная смерть. В 1-й группе реваскуляризация потребовалась 6 (10%) больным, а во 2-й -15 (25%; р<0,05) [37].
В наши дни подобное исследование, скорее, представляется медицинской казуистикой; тем не менее оно может служить хорошей иллюстрацией благоприятной переносимости мелоксикама у пациентов с факторами риска развития ССО.
Мелоксикам имеет еще одно важное преимущество: в отличие от «традиционных» НПВП он не вступает в неблагоприятное взаимодействие с низкими дозами аспирина и не уменьшает антитромбоцитарный потенциал последних. Подтверждением этого стало эпидемиологическое исследование G. Singh и соавт. [38], основанное на анализе Калифорнийской базы данных о больных, перенесших ИМ (n=15 343). У пациентов, получавших мелоксикам в комбинации с аспирином, риск развития ИМ был значительно ниже, чем у получавших этот препарат без аспирина: OШ 0,53 и 1,56 соответственно. В то же время популярный анальгетик ибупрофен явно ухудшал эффект аспирина. У пациентов, получавших эти препараты вместе, риск развития ИМ оказался даже несколько выше, чем у принимавших только ибупрофен: OШ 1,2 и 1,08 соответственно [38].
Подтверждением этого стало эпидемиологическое исследование G. Singh и соавт. [38], основанное на анализе Калифорнийской базы данных о больных, перенесших ИМ (n=15 343). У пациентов, получавших мелоксикам в комбинации с аспирином, риск развития ИМ был значительно ниже, чем у получавших этот препарат без аспирина: OШ 0,53 и 1,56 соответственно. В то же время популярный анальгетик ибупрофен явно ухудшал эффект аспирина. У пациентов, получавших эти препараты вместе, риск развития ИМ оказался даже несколько выше, чем у принимавших только ибупрофен: OШ 1,2 и 1,08 соответственно [38].
Обсуждая преимущества мелоксикама, следует обратить внимание на низкий риск кожных аллергических реакций. Хотя эти осложнения при использовании НПВП возникают редко, тем не менее в ряде случаев они могут оказаться серьезной проблемой. Мелоксикам в этом плане достаточно безопасен. Так, по данным американских авторов, за первые 2 года использования этого препарата в США не зафиксировано ни одного эпизода синдрома Стивенса-Джонсона или токсического эпидермального некролиза (например, на фоне приема целекоксиба 47 эпизодов) [39]. Низкая частота кожных реакций при использовании мелоксикама также отмечена K. Ward и соавт. [40], опубликовавших в 2010 г. методический обзор.
Низкая частота кожных реакций при использовании мелоксикама также отмечена K. Ward и соавт. [40], опубликовавших в 2010 г. методический обзор.
Более того, имеется ряд работ, показавших возможность применения мелоксикама у пациентов, у которых ранее возникали кожные аллергические или бронхоспастические реакции при использовании аспирина или других «традиционных» НПВП [41, 42].
Тяжелые гепатотоксические реакции также относятся к числу редких побочных эффектов НПВП. Тем не менее оценка риска развития осложнений в виде нарушения функции печени актуальна для ряда представителей этой лекарственной группы — таких, как диклофенак и нимесулид [3]. Например, среди 17 289 участников 18-месячного РКИ MEDAL (сравнение эторикоксиба и диклофенака), получавших диклофенак, троекратное повышение активности аланинаминотрансферазы отмечено у 3,1%, а десятикратное — у 0,5% [43]. Хотя при этом не зафиксировано ни одного эпизода развития печеночной недостаточности или желтухи, столь явная отрицательная динамика биохимических показателей вызывает беспокойство и является причиной прерывания терапии.
Эти проблемы, к счастью, для мелоксикама нехарактерны.
В доступной литературе на фоне лечения этим препаратом описаны лишь единичные случаи бессимптомного, но значительного повышения уровня трансаминаз или клинически выраженных нарушений функции печени не отмечено [44, 45].
Сравнительная гепатотоксичность различных НПВП изучалась в работе итальянских авторов G. Traversa и соавт. [46]. Они сравнили частоту нарушений функции печени у 397 537 больных, получавших НПВП в 1997-2001 гг. Согласно полученным данным мелоксикам демонстрировал наилучшую переносимость. Частота гепатотоксических реакций при его использовании составила 23,6 эпизода на 100 000 человеко-лет. Аналогичный показатель для нимесулида, диклофенака и ибупрофена оказался значительным — 35,2, 39,2 и 44 эпизода на 100 000 человеко-лет [46].
Завершая обзор, следует отметить, что преимущества любого лекарственного средства определяются не только удачными фармакологическими свойствами и благоприятными результатами клинических испытаний. Для практикующих врачей огромное значение имеет «репутация» препарата, которая приобретается с годами его успешного использования в реальной клинической практике.
Для практикующих врачей огромное значение имеет «репутация» препарата, которая приобретается с годами его успешного использования в реальной клинической практике.
Мелоксикам — представитель НПВП, хорошая «репутация» которого не вызывает сомнений. Этот лекарственный препарат хорошо знаком врачам всего мира, они доверяют его эффективности и хорошей переносимости и активно используют его в своей работе. Необходимо заметить, что хорошая «репутация» мелоксикама обусловлена конкретным оригинальным препаратом, известным за рубежом как мобик (мobic), а в России как мовалис. Именно он проходил проверку в ходе многочисленных клинических испытаний, доказав в конечном счете свой терапевтический потенциал и благоприятный профиль переносимости. Наличие аналогичных преимуществ у многочисленных генериков мелоксикама все еще требует серьезных доказательств.
Позиция мелоксикама (мовалис) среди других НПВП представляется наиболее удачной. Конечно, этот препарат не может считаться совершенно безопасным, как и любой другой представитель этой лекарственной группы. Однако он обладает хорошей переносимостью и относительно низким риском развития серьезных осложнений, в виде нарушения функции как ЖКТ, так и ССС; он достаточно эффективен и удобен в применении. В целом мелоксикам сегодня — препарат первого ряда для многих пациентов, страдающих острыми и хроническими заболеваниями суставов и позвоночника.
Однако он обладает хорошей переносимостью и относительно низким риском развития серьезных осложнений, в виде нарушения функции как ЖКТ, так и ССС; он достаточно эффективен и удобен в применении. В целом мелоксикам сегодня — препарат первого ряда для многих пациентов, страдающих острыми и хроническими заболеваниями суставов и позвоночника.
Новости медицины фармации и здравоохранения
Новости медицины фармации и здравоохранения | Remedium.ruПопулярное
- Михаил Мурашко выступил на совместной коллегии Министерств здравоохранения РФ и РБ
- Своевременная диагностика и лечение орфанных заболеваний требует новых системных решений
- Фонд содействия инновациям поддержал разработку новой интраназальной вакцины от коронавируса
- В Москве состоялось первое вручение Премии имени Владимира Ивановича Кулакова «Навстречу жизни»
- Михаил Мурашко и Сергей Собянин открыли крупнейший в столице онкодиспансер
Карта портала
- СМИ — Новости
- Пресс-Релизы
- Фармацевтам
- Врачам
- Акушерство и гинекология
- Аллергология
- Гастроэнтерология
- Гепатология
- Дерматология
- Диетология
- Инфекционные заболевания
- Исследования и разработки
- Кардиология
- Неврология
- Онкология
- Оториноларингология
- Педиатрия
- Психиатрия
- Психология
- Пульмонология
- Ревматология
- Стоматология
- Терапия
- Травматология
- Урология
- Хирургия
- Эндокринология
- Специалистам здравоохранения
- Фармацевтический рынок
- Промышленность
- Фармацевтическая промышленность
- Медтехника +
- Правовая хроника
- Аналитика
- Законодательство
- Документы для аптечных учреждений
- Документы о здравоохранении
- Разные документы
- Медицинские издания
- Журналы
- Книги
- Мероприятия
- О компании
- О проекте
- Реклама
- Контакты
- Поиск
- Еnglish
| Логин: | |
| Пароль: | |
| Запомнить меня | |
| Регистрация | |
| Забыли свой пароль? | |
Подписка Онлайн
Книги Журналы
Новости
13 декабря 2022
Фонд содействия инновациям поддержал разработку новой интраназальной вакцины от коронавируса
Грант выделен на разработку, исследование эффективности и внедрение вакцины Бетувакс-Ков-2.
Подробнее
13 декабря 2022
Вакцина от аллергии на кошек готова к клиническим испытаниям
13 декабря 2022
Сезон простуд: спрос на лекарства от гриппа и ОРВИ вырос в России на 12%
/pharmacy/detail.php%3fid%3d58538
Врачам
6 декабря 2022
Характеристика профиля личности и приверженность к терапии как факторы прогноза компенсации сахарного диабета 1-го типа у подростков
И.Л. Никитина, А.О. Плаксина, А.С. Пирожкова, И.А. Кельмансон; Национальный. ..
..
Подробнее
2 декабря 2022
Топическая антибактериальная терапия перфоративных отитов в пандемию COVID-19
1 декабря 2022
Лекция: Нереспираторные осложнения COVID у детей
Фармацевтам
12 декабря 2022
Лекция: Современная аптека. Тонкая настройка ЖКТ
Представляем вашему вниманию лекцию для фармацевтов и провизоров «Современная аптека. Тонк…
Подробнее
12 декабря 2022
Лекция: Современная аптека
24 октября 2022
Открытие конкурентов рядом с аптечной организацией
Искать
Раздел не найден.
Раздел не найден.
Желудочно-кишечная переносимость мелоксикама по сравнению с диклофенаком у пациентов с остеоартритом. Международная исследовательская группа МЕЛИССА. Крупномасштабное международное исследование по оценке безопасности мелоксикама. | Ревматология
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Журнальная статья
С Хоуки,
Си Хоуки
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
А Кахан,
Кахан
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
К Штайнбрюк,
К. Штайнбрюк
Штайнбрюк
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
К Алегре,
С Алегре
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Э Бамелу,
Э Бамелу
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Б Бего,
Б Бего
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Дж. Декекер,
Декекер,
Джей Декекер
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Х Исомяки,
Х Исомяки
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Г Литтлджон,
Джи Литтлджон
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Дж Мау,
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
. .. Показать больше
.. Показать больше
С Папазоглу
С Папазоглу
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Ревматология , том 37, выпуск 9, сентябрь 1998 г., страницы 937–945, https://doi.org/10.1093/rheumatology/37.9.937 PDF
- Содержание статьи
- Рисунки и таблицы
- видео
- Аудио
- Дополнительные данные
Цитировать
Cite
C Hawkey, A Kahan, K Steinbrück, C Alegre, E Baumelou, B Bégaud, J Dequeker, H Isomaki, G Littlejohn, J Mau, S Papazoglou, Желудочно-кишечная переносимость мелоксикама по сравнению с диклофенаком у пациентов с остеоартритом. Международная исследовательская группа МЕЛИССА. Крупномасштабное международное исследование по оценке безопасности мелоксикама., Rheumatology , том 37, выпуск 9, сентябрь 1998 г., страницы 937–945, https://doi.org/10.1093/rheumatology/37.9.937
Международная исследовательская группа МЕЛИССА. Крупномасштабное международное исследование по оценке безопасности мелоксикама., Rheumatology , том 37, выпуск 9, сентябрь 1998 г., страницы 937–945, https://doi.org/10.1093/rheumatology/37.9.937
Выберите формат Выберите format.ris (Mendeley, Papers, Zotero).enw (EndNote).bibtex (BibTex).txt (Medlars, RefWorks)
Закрыть
Разрешения
- Электронная почта
- Твиттер
- Подробнее
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Несмотря на широкое применение, нестероидные противовоспалительные препараты (НПВП) связаны с высокой частотой побочных эффектов со стороны желудочно-кишечного тракта (ЖКТ). Ингибирование фермента циклооксигеназы (ЦОГ) является основой как эффективности, так и токсичности НПВП. Открытие двух изоформ ЦОГ, конститутивной ЦОГ-1 и индуцибельной ЦОГ-2, привело к гипотезе о том, что селективное ингибирование ЦОГ-2 сведет к минимуму возможность желудочно-кишечной токсичности без ущерба для эффективности. Таким образом, представленное здесь крупномасштабное международное исследование по оценке безопасности исследования мелоксикама (MELISSA) было организовано для изучения переносимости мелоксикама, предпочтительного ингибитора ЦОГ-2, по сравнению с диклофенаком. MELISSA — крупномасштабное двойное слепое рандомизированное международное проспективное исследование, проводившееся в течение 28 дней у пациентов с симптоматическим остеоартритом. Пациенты получали либо мелоксикам 7,5 мг, либо диклофенак 100 мг медленного высвобождения, рекомендуемые дозы для лечения остеоартрита. Оценка профиля нежелательных явлений была основной целью исследования вместе с оценкой эффективности.
Ингибирование фермента циклооксигеназы (ЦОГ) является основой как эффективности, так и токсичности НПВП. Открытие двух изоформ ЦОГ, конститутивной ЦОГ-1 и индуцибельной ЦОГ-2, привело к гипотезе о том, что селективное ингибирование ЦОГ-2 сведет к минимуму возможность желудочно-кишечной токсичности без ущерба для эффективности. Таким образом, представленное здесь крупномасштабное международное исследование по оценке безопасности исследования мелоксикама (MELISSA) было организовано для изучения переносимости мелоксикама, предпочтительного ингибитора ЦОГ-2, по сравнению с диклофенаком. MELISSA — крупномасштабное двойное слепое рандомизированное международное проспективное исследование, проводившееся в течение 28 дней у пациентов с симптоматическим остеоартритом. Пациенты получали либо мелоксикам 7,5 мг, либо диклофенак 100 мг медленного высвобождения, рекомендуемые дозы для лечения остеоартрита. Оценка профиля нежелательных явлений была основной целью исследования вместе с оценкой эффективности. Всего 9Лечение получили 323 пациента (4635 и 4688 в группах мелоксикама и диклофенака соответственно). Пациенты, получавшие мелоксикам, сообщали о значительно меньшем количестве нежелательных явлений. Это было связано с меньшим количеством нежелательных явлений со стороны желудочно-кишечного тракта (13%) по сравнению с диклофенаком (19%; р<0,001). Из наиболее частых нежелательных явлений со стороны желудочно-кишечного тракта при применении мелоксикама значительно реже наблюдались диспепсия (р < 0,001), тошнота и рвота (р < 0,05), боль в животе (р < 0,001) и диарея (р < 0,001) по сравнению с диклофенаком. У пяти пациентов, принимавших мелоксикам, наблюдались перфорация, язва или кровотечение по сравнению с семью пациентами, получавшими диклофенак (незначительно). В группе мелоксикама не было выявлено ни одного эндоскопически подтвержденного язвенного осложнения по сравнению с четырьмя случаями в группе диклофенака. Пациенты, принимавшие мелоксикам, госпитализировались на пять пациенто-дней по сравнению со 121 днем в группе диклофенака.
Всего 9Лечение получили 323 пациента (4635 и 4688 в группах мелоксикама и диклофенака соответственно). Пациенты, получавшие мелоксикам, сообщали о значительно меньшем количестве нежелательных явлений. Это было связано с меньшим количеством нежелательных явлений со стороны желудочно-кишечного тракта (13%) по сравнению с диклофенаком (19%; р<0,001). Из наиболее частых нежелательных явлений со стороны желудочно-кишечного тракта при применении мелоксикама значительно реже наблюдались диспепсия (р < 0,001), тошнота и рвота (р < 0,05), боль в животе (р < 0,001) и диарея (р < 0,001) по сравнению с диклофенаком. У пяти пациентов, принимавших мелоксикам, наблюдались перфорация, язва или кровотечение по сравнению с семью пациентами, получавшими диклофенак (незначительно). В группе мелоксикама не было выявлено ни одного эндоскопически подтвержденного язвенного осложнения по сравнению с четырьмя случаями в группе диклофенака. Пациенты, принимавшие мелоксикам, госпитализировались на пять пациенто-дней по сравнению со 121 днем в группе диклофенака. Нежелательные явления вызвали исключение из исследования у 254 пациентов, получавших мелоксикам (5,48%), по сравнению с 373 (7,9%).6%) на диклофенаке (P <0,001). Эти различия были связаны с различиями в зарегистрированных нежелательных явлениях со стороны желудочно-кишечного тракта (3,02% в группе мелоксикама против 6,14% в группе диклофенака; P < 0,001). Различия в эффективности, оцениваемые по визуально-аналоговой шкале, постоянно благоприятствовали диклофенаку. Во всех случаях 95% доверительные интервалы не пересекали ноль, что свидетельствует о статистически значимом эффекте. Однако различия были небольшими (разница 4,5–9,01%) и не достигали заранее определенных уровней клинической значимости. Тем не менее значительно больше пациентов прекратили прием мелоксикама из-за недостаточной эффективности (80 из 4635 против 49).из 4688; Р <0,01). Исследование MELISSA подтверждает более ранние исследования, предполагающие, что мелоксикам имеет значительно улучшенный профиль желудочно-кишечной переносимости по сравнению с другими НПВП, включая диклофенак.
Нежелательные явления вызвали исключение из исследования у 254 пациентов, получавших мелоксикам (5,48%), по сравнению с 373 (7,9%).6%) на диклофенаке (P <0,001). Эти различия были связаны с различиями в зарегистрированных нежелательных явлениях со стороны желудочно-кишечного тракта (3,02% в группе мелоксикама против 6,14% в группе диклофенака; P < 0,001). Различия в эффективности, оцениваемые по визуально-аналоговой шкале, постоянно благоприятствовали диклофенаку. Во всех случаях 95% доверительные интервалы не пересекали ноль, что свидетельствует о статистически значимом эффекте. Однако различия были небольшими (разница 4,5–9,01%) и не достигали заранее определенных уровней клинической значимости. Тем не менее значительно больше пациентов прекратили прием мелоксикама из-за недостаточной эффективности (80 из 4635 против 49).из 4688; Р <0,01). Исследование MELISSA подтверждает более ранние исследования, предполагающие, что мелоксикам имеет значительно улучшенный профиль желудочно-кишечной переносимости по сравнению с другими НПВП, включая диклофенак. Эти результаты могут частично отражать предпочтительную селективность мелоксикама в отношении ЦОГ-2, хотя доза и другие аспекты переносимости могут иметь важное значение. Эти результаты могут подтвердить гипотезу о том, что селективное ингибирование ЦОГ-2 по сравнению с ЦОГ-1 может быть эффективным подходом к улучшению терапии НПВП.
Эти результаты могут частично отражать предпочтительную селективность мелоксикама в отношении ЦОГ-2, хотя доза и другие аспекты переносимости могут иметь важное значение. Эти результаты могут подтвердить гипотезу о том, что селективное ингибирование ЦОГ-2 по сравнению с ЦОГ-1 может быть эффективным подходом к улучшению терапии НПВП.
Этот контент доступен только в формате PDF.
Скачать все слайды
Реклама
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
Последний
Самые читаемые
Самые цитируемые
Инфантильная Такаясу: клинические признаки и отдаленные результаты
Заболеваемость и распространенность системной красной волчанки в крупном популяционном исследовании на северо-востоке Италии
Систематический обзор половых различий в факторах риска остеоартрита коленного сустава
Новый рецептор эстрогена 1 — сфингомиелинфосфодиэстеразная кислота, подобный пути 3B, опосредует ответ на ритуксимаб у пациентов с миозитом
Связь травмы с самоотчетами обострений и активности заболевания при системной красной волчанке (СКВ)
Реклама
Сколько времени нужно, чтобы мелоксикам подействовал?
- Что такое мелоксикам?
- Сколько времени занимает работа?
- Дозировка и торговые марки
- Побочные эффекты и риски
Если у вас есть какие-либо медицинские вопросы или опасения, обратитесь к своему поставщику медицинских услуг. Статьи в Health Guide основаны на рецензируемых исследованиях и информации, полученной от медицинских обществ и государственных учреждений. Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.
Статьи в Health Guide основаны на рецензируемых исследованиях и информации, полученной от медицинских обществ и государственных учреждений. Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.
Время, необходимое мелоксикаму для облегчения боли, зависит от назначенной вам дозы и тяжести основного заболевания. В то время как некоторые люди могут почувствовать облегчение в течение двух-трех недель после начала лечения, полный эффект может занять месяцы.
Мелоксикам, рецептурный нестероидный противовоспалительный препарат (НПВП), наиболее часто используемый для снятия боли и отека, связанных с воспалительными состояниями, такими как остеоартрит и ревматоидный артрит (РА), и является более сильным, чем отпускаемые без рецепта обезболивающие средства, такие как Адвил и Мотрин.
Медицинское обслуживание мужчин, без комнаты ожидания
Свяжитесь с лицензированным в США поставщиком медицинских услуг по поводу эректильной дисфункции, преждевременной эякуляции, выпадения волос и т. д.
д.
Узнать больше
Даже один день может быть долгим, чтобы страдать от боли и отека артрита, поэтому быстрое облегчение особенно важно при начале любого нового лечения. Исследования показывают, что люди с ревматоидным артритом начинают чувствовать некоторое облегчение уже через три недели лечения.
Исследование, в ходе которого НПВП тестировалось только в течение трех недель, по-прежнему выявило значительное уменьшение утренней боли в суставах у пациентов к концу исследования. Пациенты с остеоартритом могут чувствовать облегчение боли в суставах еще быстрее.
Исследователи отметили доказательства того, что мелоксикам начал работать всего через две недели у пациентов, получавших 7,5 или 15 мг препарата в день. Результаты также зависели от дозы; те, кто получал более высокие дозы мелоксикама, испытывали большее облегчение.
Но даже если ваши симптомы не исчезнут полностью через несколько недель, ваш лечащий врач может попросить вас подождать. Одно исследование показало, что действие препарата усиливалось в течение первых шести месяцев лечения у пациентов с ревматоидным артритом.
Одно исследование показало, что действие препарата усиливалось в течение первых шести месяцев лечения у пациентов с ревматоидным артритом.
Мелоксикам — это НПВП, отпускаемый по рецепту, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения боли в суставах и воспаления, связанных с остеоартритом, ревматоидным артритом и ювенильным ревматоидным артритом. Ни одно из этих состояний нельзя вылечить, но НПВП, такие как мелоксикам, могут облегчить боль, связанную с воспалением суставов (FDA, 2012).
Мелоксикам также может использоваться не по прямому назначению для лечения боли, вызванной обострениями подагры. Подагра — это болезненный тип артрита, характеризующийся внезапной болью, покраснением и отеком, который чаще всего поражает один сустав большого пальца ноги, но может появиться в любом суставе тела. Это происходит в результате накопления мочевой кислоты в организме, а обострения могут быть вызваны рядом поведенческих факторов у восприимчивых людей (Jin, 2012).
Определенные продукты, такие как моллюски и красное мясо, а также лекарства, такие как аспирин и некоторые диуретики («мочегонные таблетки»), повышают уровень мочевой кислоты в организме. Хотя избегание триггеров имеет решающее значение для предотвращения обострений подагры, мелоксикам можно использовать для облегчения симптомов подагры (Gaffo, 2019).
Мелоксикам также использовался не по прямому назначению для лечения боли, связанной с анкилозирующим спондилитом, хроническим воспалительным заболеванием позвоночника. Это состояние также неизлечимо, но НПВП могут справиться с болью в суставах и спине, связанной с ним (NIH, 2020).
Мелоксикам может облегчить симптомы остеоартрита и ревматоидного артрита в течение двух или трех недель. Те, кто принимает более высокие дозы этого НПВП, могут испытать большее облегчение в течение этого времени. Полный эффект мелоксикама может проявиться через шесть месяцев.
Для чего используется мелоксикам? Предупреждения, дозы и многое другое
Наркотики
Последнее обновление: 24 сентября 2020 г. 6 минут чтения
6 минут чтения
Мелоксикам доступен как генерический препарат, а также как фирменные препараты Мобик или Вивлодекс. Как общие, так и фирменные таблетки мелоксикама доступны в дозировках 5 мг, 7,5 мг, 10 мг и 15 мг.
Существует несколько форм этого лекарства. Мелоксикам выпускается в виде суспензии для приема внутрь (7,5 мг/5 мл), распадающейся таблетки (дозировки 7,5 и 15 мг) и раствора для внутривенного введения (30 мг/мл).
Большинство людей ежедневно принимают внутрь одну таблетку. Если вы пропустите дозу, примите пропущенную дозу, как только вспомните об этом. Однако, если почти пришло время для следующей дозы, пропустите пропущенную дозу и примите следующую дозу, как обычно. Не принимайте двойную дозу. Таблетки мелоксикама следует хранить при комнатной температуре в недоступном для детей месте.
Стоимость 30-дневного запаса составляет от 4 до 400 долларов США, но многие планы страхования покрывают мелоксикам. Цена зависит от силы действия и от того, покупаете ли вы фирменные или непатентованные таблетки (GoodRx. com).
com).
Наиболее распространенными побочными эффектами мелоксикама являются диарея, расстройство желудка и гриппоподобные симптомы. Головная боль, головокружение, кожная сыпь и другие проблемы с желудочно-кишечным трактом, такие как изжога, тошнота и газы, также являются возможными побочными эффектами (DailyMed, 2019).
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выпустило предупреждение черного ящика, его самый серьезный совет. Мелоксикам может увеличить риск сердечных приступов и инсультов, особенно у людей с проблемами сердца. Он также может иметь серьезные побочные эффекты на желудочно-кишечный тракт (этот риск может быть выше, если вы принимаете мелоксикам в течение длительного времени).
Мелоксикам может увеличить риск кровотечения, а также риск язвы желудка и перфорации желудка или кишечника. Эти условия могут возникнуть без предупреждения и могут быть фатальными. Пожилые люди и те, у кого в анамнезе были проблемы с желудочно-кишечным трактом при использовании мелоксикама, подвергаются более высокому риску этих побочных эффектов.
Взаимодействия мелоксикама: что нельзя смешивать с этим препаратом
Наркотики Последнее обновление: 12 мая 2021 г. 7 минут чтения
Мелоксикам также препятствует свертыванию крови и замедляет время свертывания крови. Это может увеличить риск кровотечения. Мелоксикам не следует использовать для лечения боли непосредственно перед или после операции на сердце, такой как процедура аортокоронарного шунтирования. Это связано с тем, что НПВП увеличивают риск сердечного приступа или инсульта после этих процедур (Кулик, 2015).
Мелоксикам также может увеличить риск кровотечения, образования язв и отверстий (перфораций) в желудке или кишечнике.
НПВП, такие как мелоксикам, также не следует принимать в третьем триместре беременности. Эти лекарства могут мешать развитию сердца плода и перенаправлять кровоток в теле плода, что впоследствии может привести к прогрессирующим проблемам с сердцем (Enzensberger, 2012).
Немедленно обратитесь к врачу, если вы испытываете сильную боль в животе, которая не проходит, черный или кровянистый стул (дегтеобразный стул), головокружение или потерю сознания.
Мелоксикам может вызывать тяжелые аллергические реакции. Признаки аллергической реакции включают крапивницу, затрудненное дыхание, одышку или кожную сыпь с образованием волдырей. Если у вас возникли какие-либо из этих симптомов, немедленно обратитесь за медицинской помощью (DailyMed, 2019 г.).).
- Бермас, Б.Л. (2014). Нестероидные противовоспалительные препараты, глюкокортикоиды и противоревматические препараты, модифицирующие заболевание, для лечения ревматоидного артрита до и во время беременности. Текущее мнение в ревматологии, 26 (3), 334-340. doi:10.1097/бор.0000000000000054. Получено с https://pubmed.ncbi.nlm.nih.gov/24663106/ .
- Блур, М., и Пэч, М. (2013). Нестероидные противовоспалительные препараты при беременности и в начале лактации. Анестезия и обезболивание, 116(5), 1063-1075.
 doi: 10.1213/ane.0b013e31828a4b54. Получено с https://pubmed.ncbi.nlm.nih.gov/23558845/
doi: 10.1213/ane.0b013e31828a4b54. Получено с https://pubmed.ncbi.nlm.nih.gov/23558845/ - DailyMed (2019). Мелоксикам в таблетках. Получено 16 сентября 2020 г. с https://dailymed.nlm.nih.gov/dailymed/drugInfo.cfm?setid=d5e12448-1ca1-46a4-8de4-e8b94567e5a8 .
- Энценсбергер, К., Винхард, Дж., Вейхерт, Дж., Кавеки, А., Дегенхардт, Дж., Фогель, М., и Акст-Флиднер, Р. (2012). Идиопатическое сужение артериального протока плода. Журнал ультразвука в медицине, 31 (8), 1285-1291. doi: 10.7863/июнь 2012.31.8.1285. Получено с https://pubmed.ncbi.nlm.nih.gov/2283729.5/
- Фурнье, Дж. П., Соммет, А., Буррель, Р., Устрик, С., Патхак, А., Лапейр-Местре, М., и Монтастрюк, Дж. Л. (2012). Нестероидные противовоспалительные препараты (НПВП) и интенсификация лечения гипертонии: популяционное когортное исследование. Европейский журнал клинической фармакологии, 68(11), 1533–1540. doi: 10.1007/s00228-012-1283-9. Получено с https://pubmed.ncbi.nlm.nih.gov/22527348/ .
- Гаффо, А.
 Л., доктор медицины, магистр здравоохранения. (2019, 4 декабря). Лечение приступов подагры. Получено 18 сентября 2020 г. с https://www.uptodate.com/contents/treatment-of-gout-flares/ 9.0154
Л., доктор медицины, магистр здравоохранения. (2019, 4 декабря). Лечение приступов подагры. Получено 18 сентября 2020 г. с https://www.uptodate.com/contents/treatment-of-gout-flares/ 9.0154 - GoodRx.com (без даты). Мелоксикам. Получено 16 сентября 2020 г. с https://www.goodrx.com/meloxicam .
- Джин М., Ян Ф., Ян И., Инь Ю., Луо Дж. Дж., Ван Х. и Ян X. Ф. (2012). Мочевая кислота, гиперурикемия и сосудистые заболевания. Frontiers in bioscience (издание Landmark), 17, 656–669. дои: 10.2741/3950. Получено с https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3247913/ .
- Мартини, А.К., Родригес, К.М., Кэп, А.П., Мартини, В.З., и Дубик, Массачусетс (2014). Ацетаминофен и мелоксикам ингибируют агрегацию и коагуляцию тромбоцитов в образцах крови человека. Коагуляция крови и фибринолиз, 25(8), 831-837. Дои: 10.1097/mbc.0000000000000162. Получено с https://pubmed.ncbi.nlm.nih.gov/25004022/ .
- Национальных институтов здравоохранения (NIH). (2014, 01 ноября). Симптомы и причины пептических язв (язвы желудка).

 doi: 10.1213/ane.0b013e31828a4b54. Получено с https://pubmed.ncbi.nlm.nih.gov/23558845/
doi: 10.1213/ane.0b013e31828a4b54. Получено с https://pubmed.ncbi.nlm.nih.gov/23558845/ Л., доктор медицины, магистр здравоохранения. (2019, 4 декабря). Лечение приступов подагры. Получено 18 сентября 2020 г. с https://www.uptodate.com/contents/treatment-of-gout-flares/ 9.0154
Л., доктор медицины, магистр здравоохранения. (2019, 4 декабря). Лечение приступов подагры. Получено 18 сентября 2020 г. с https://www.uptodate.com/contents/treatment-of-gout-flares/ 9.0154