Почему возникают боли в руках при беременности?
В период вынашивания ребенка многие женщины замечают, что у них возникают боли в руках. При беременности на это недомогание жалуется около 60% всех будущих мам. Что это за странная болезнь, которая поражает женщин, вынашивающих малыша? Почему болят руки при беременности, и что делать в случае появления данного недуга?
Содержание:
- Синдром запястного канала
- Почему болят суставы рук при беременности
Синдром запястного канала
Синдром запястного канала – это заболевание, которое проявляется у 40% всех женщин в положении. Обычно оно диагностируется только в период вынашивания малыша, когда к врачу приходят будущие мамы и жалуются на то, что у них болят кисти рук при беременности. Этот синдром чаще всего возникает во втором или третьем триместре беременности, когда женщина интенсивно набирает вес, а также когда у нее появляются отеки. Тогда происходит сдавливание трубки с нервами, которые соединяют кисть с пальцами, и, как следствие, нарушаются функции нерва, а это приводит к тому, что при беременности болят пальцы рук.
Симптомы
Но боль — это не единственный симптом синдрома запястного канала, есть и другие признаки появления данного заболевания, перечислим их:
- зуд, жжение, дрожь, покалывание в пальцах;
- «простреливающая» боль от локтя до запястья;
- слабость пальцев при сжимании, особенно это выражено при сгибе большого пальца;
- онемение отдельных пальцев или всей кисти в целом при усугублении течения болезни.
Как облегчить боль
Для того чтобы облегчить боли в руках при беременности, рекомендуется придерживаться следующих советов:
- не надо во время ночного сна подкладывать руку под голову;
- если во время отдыха, когда будущая мама лежит в постели, у нее появились болевые ощущения в руках, то ей надо интенсивно подвигать руками, это поможет снять онемение с конечностей и облегчит боль;
- дабы не жаловаться на то, что появились боли в руках при беременности, в течение дня периодически сгибайте и разгибайте руки в локтях, кистях и пальцах;
- если есть возможность, старайтесь избегать монотонной ручной работы;
- женщине, вынашивающей малыша, надо стараться, чтобы конечности не свешивались вниз, когда она сидит или лежит, оптимальный вариант – положить руку на быльцу дивана или кресла.

Когда при беременности болят пальцы рук – это неприятное ощущение, радует только одно, что это заболевание пройдет вскоре после того, как будущая мама родит. В большинстве случаев синдром запястного канала исчезает сам через некоторое время после родоразрешения, когда у женщины спадает отечность, и ее вес снижается. Но очень редко бывает, что болевой синдром не проходит самостоятельно. В этом случае женщине делают операцию, в ходе которой хирург надрезает косые связки запястья, это позволяет уменьшить давление на нерв, и функционирование рук приходит в норму.
Если при беременности болят кисти рук настолько сильно, что будущая мама не может заниматься повседневными делами, а ночью невозможно нормально спать, то необходимо незамедлительно обратиться к врачу за консультацией. Ни в коем случае нельзя самостоятельно принимать обезболивающие средства, так как они могут быть потенциально опасны для здоровья ребенка.
Когда у женщины при беременности боли в руках очень интенсивные, врач может назначить будущей маме ношение специальной шины, которая удерживает запястье в правильном положении и тем самым уменьшает боль, появляющуюся вследствие синдрома запястного канала.
Почему болят суставы рук при беременности
Боли в руках при беременности могут быть вызваны заболеванием суставов. После зачатия ребенка иммунитет женщины значительно снижается, и если ранее у нее были заболевания суставов в хронической форме, то велика вероятность, что в период вынашивания малыша они могут обостриться. В этом случае будущей маме необходимо обратиться к врачу за консультацией, так как самостоятельно принимать лекарственные препараты беременной нельзя. Врач, проведя осмотр женщины и изучив результаты ее анализов, примет решение о том, какие медикаментозные средства можно назначить конкретно данной пациентке. Так как большинство препаратов, назначаемых при заболевании суставов, не рекомендуется принимать в период вынашивания ребенка.
Еще одна причина, из-за которой болят суставы рук при беременности – это недостаток кальция в организме. Все знают, что во время вынашивания ребенка организм женщины нуждается в большом количестве этого элемента, и не всегда правильное питание и ежедневное употребление продуктов, содержащих кальций (молока, сыра, творога, кефира) в полной мере восполняет дефицит кальция в теле. Для того чтобы установить, достаточно ли кальция в организме женщины, ожидающей малыша, необходимо сделать биохимический анализ крови. Если кальция не хватает, врач назначит беременной кальцийсодержащие биологически активные добавки.
Все знают, что во время вынашивания ребенка организм женщины нуждается в большом количестве этого элемента, и не всегда правильное питание и ежедневное употребление продуктов, содержащих кальций (молока, сыра, творога, кефира) в полной мере восполняет дефицит кальция в теле. Для того чтобы установить, достаточно ли кальция в организме женщины, ожидающей малыша, необходимо сделать биохимический анализ крови. Если кальция не хватает, врач назначит беременной кальцийсодержащие биологически активные добавки.
Если болят суставы рук при беременности во втором или третьем триместре, то, возможно, это связано с действием гормона релаксина. Этот гормон вырабатывается в теле будущей мамы для того, чтобы размягчать суставы, и тазовые кости могли «разойтись» под давлением растущей матки. А его побочным действием являются боли в конечностях. В случае, когда боли в руках вызваны излишним продуцированием релаксина, беременной, ожидающей малыша, не остается ничего другого, как дождаться родоразрешения. После родов гормональный фон женщины постепенно придет в норму, и боли в суставах рук пройдут самостоятельно.
После родов гормональный фон женщины постепенно придет в норму, и боли в суставах рук пройдут самостоятельно.
Как видно из вышеизложенного, болевой синдром спровоцирован интересным положением женщины, и в большинстве случаев пройдет самостоятельно после родов. Если боли настолько интенсивные, что мешают будущей маме вести привычный образ жизни, то она должна обратиться к врачу за медицинской помощью, и ни в коем случае ей не стоит самостоятельно принимать обезболивающие препараты.
Оцените статью
Немеют руки во время беременности: причины, симптомы, лечение
ПредыдущаяСледующая
- Почему немеют руки во время беременности?
- Немеют руки при беременности: какие еще могут быть причины?
- На какие симптомы стоит обратить внимание?
- Как справиться с онемением рук при беременности?
Содержание:
Около 70% будущих мам испытывают онемение рук. Снижение чувствительности в конечностях не всегда свидетельствует о патологическом процессе. Но тем не менее неприятный симптом не должен быть оставлен без внимания, особенно если немеют руки только при беременности, а раньше таких симптомов не было.
Снижение чувствительности в конечностях не всегда свидетельствует о патологическом процессе. Но тем не менее неприятный симптом не должен быть оставлен без внимания, особенно если немеют руки только при беременности, а раньше таких симптомов не было.
Почему немеют руки во время беременности?
Основная причина, которая приводит к онемению рук у беременных женщин, — защемление нервных окончаний. Факторы риска, которые приводят к ущемлению, во многом обусловлены физиологическими перестройками, сопровождающими беременность.
Гормональные изменения
Во время беременности интенсивно вырабатывается гормон прогестерон, действие которого направлено на расслабление гладкой мускулатуры. Благодаря этому матка не приходит в тонус, а малыш чувствует себя комфортно внутри нее. Однако гладкомышечная ткань входит не только в состав миометрия, но и выстилает множество других органов, например, стенки вен. Расслабляясь, сосуды легко поддаются растяжению избыточным объемом крови. Давление на стенки увеличивается, и плазма просачивается в подкожно-жировую клетчатку, образуя отеки. Задержка жидкости в тканях приводит к сдавливанию нервных окончаний, в результате чего нарушается циркуляция крови и немеют пальцы на руках при беременности.
Давление на стенки увеличивается, и плазма просачивается в подкожно-жировую клетчатку, образуя отеки. Задержка жидкости в тканях приводит к сдавливанию нервных окончаний, в результате чего нарушается циркуляция крови и немеют пальцы на руках при беременности.
Патологическая прибавка веса
Непривычная нагрузка на организм становится одним из факторов, приводящим к онемению. Причем значимую роль играет не только количество набранных килограммов, но и быстрая скорость нарастания веса во время беременности.
Снижение двигательной активности
Неповоротливость, нарастающая к 3-му триместру, вынуждает будущую маму пренебрегать физическими нагрузками. Это приводит к нарушению циркуляции крови и питания нервных окончаний.
Дефицит витаминов и минералов
Потребность будущей мамы в полезных веществах возрастает за счет интенсивного потребления витаминов растущим малышом. Многие микроэлементы обеспечивают адекватную нервную проводимость. К ним относятся калий, магний, кальций, железо и витамины группы А и В. Недостаток данных веществ приводит к снижению чувствительности конечностей.
Недостаток данных веществ приводит к снижению чувствительности конечностей.
Неудобная поза во время сна
Быстрорастущий животик не позволяет женщине принять привычное положение для сна. Иногда удобство достигается в самых необычных позах. И уж тогда беременная не упускает шанса, чтобы выспаться. Если немеют руки во сне при беременности, это может быть связано с длительным нахождением в неправильной позе, что способствует сдавливанию сосудов и нервов. Стоит отметить, что в таких случаях немеет рука или пальцы исключительно с одной стороны, обусловленной принятым положением. Как правило, чувствительность восстанавливается в течение нескольких минут.
Немеют руки при беременности: какие еще могут быть причины?
Организм беременной женщины подвержен частым обострениям хронических процессов, а также манифестации заболеваний, с которыми ранее не встречалась будущая мама.
Синдром запястного канала
Или «тоннельный синдром» обусловлен длительной работой с клавиатурой и компьютерной мышью.
Заболевания позвоночника
Остеохондроз шейного отдела, а также межпозвоночные грыжи встречаются у 20% людей среднего возраста. Защемление нерва в результате данных процессов приводит к болезненным ощущениям в шее, спине, плечах, конечностях, а также к онемению четвертого-пятого пальцев рук. Возрастающая во время беременности нагрузка на позвоночник усугубляет течение патологического процесса.
Другие хронические патологии
Почему еще немеют руки при беременности? Это состояние сопровождает большое количество сердечно-сосудистых, неврологических заболеваний и болезней воспалительного характера. К ним относятся полинейропатии, травмы, тромбангиит, опухоли, сахарный диабет и прочие.
Наследственная предрасположенность
На какие симптомы стоит обратить внимание?
Если при беременности немеют кисти рук, в первую очередь необходимо сообщить об этом акушеру-гинекологу. Врач определит, связана ли данная жалоба с особым положением женщины, или это повод для поиска сопутствующего заболевания.
Врач определит, связана ли данная жалоба с особым положением женщины, или это повод для поиска сопутствующего заболевания.
Обращают внимание на характеристики онемения:
наблюдается ли дискомфорт в обеих руках или в одной;
немеет ли правая или левая рука при беременности;
теряется ли чувствительность всей руки или только ее части;
как долго сохраняются неприятные ощущения;
когда появляется проблема — по ночам или в дневные часы;
сопровождается ли онемение другими симптомами:
изменение цвета кожных покровов: покраснение, посинение, побледнение;
изменение температуры кожи: похолодание, потепление;
ощущение жжения, покалывания или «ползания мурашек»;
боли.

Если ночью немеют руки, но после пробуждения в течение нескольких минут все приходит в норму, чаще всего это обусловлено физиологическими моментами. О патологических процессах позволяет судить длительный дискомфорт в дневные часы, нарастающий по силе и сопровождающийся дополнительными симптомами.
Уточняющие вопросы помогут правильно установить диагноз и подобрать терапию совместно с узким специалистом — неврологом, травматологом, эндокринологом, сосудистым хирургом.
Как справиться с онемением рук при беременности?
Чтобы избавиться от неприятных ощущений или предупредить их развитие, рекомендуют обратиться к профилактическим мероприятиям:
Ограничение потребления соли для предотвращения отеков.
Определение ежедневного объема потребляемой жидкости совместно с врачом.
Умеренные физические упражнения, направленные на поддержание мышечного тонуса рук и укрепление позвоночника.

Рациональное питание, обогащенное необходимыми витаминами и микроэлементами.
Комфортные условия для сна: удобная поза, специальная подушка для беременных, ортопедический матрас и подушка.
Регулярные перерывы в работе за компьютером и разминка кистей.
Ношение свободной, не стесняющей движения одежды.
Плавание и йога для беременных.
Предупреждение переохлаждения рук.
Минимизация психоэмоционального напряжения.
Если общие рекомендации не возымели должного эффекта, беременным могут быть предложены дополнительные терапевтические меры:
Витаминно-минеральные комплексы.
Обезболивающие и успокаивающие средства в виде мазей или гелей для растирания, которые улучшают микроциркуляцию в конечностях.

Физиотерапевтические процедуры: электрофорез, лазер, микротоки.
Иглорефлексотерапия.
Лечебный массаж.
Мануальная терапия.
Если во время беременности немеют пальцы на руках, это может быть первым звоночком или следствием серьезного заболевания. Беременной женщине противопоказано заниматься самодиагностикой и списывать потерю чувствительности исключительно на свое особое положение. Комплексный подход к профилактике и лечению онемения позволит избавиться от дискомфорта в руках и предотвратит развитие осложнений хронических патологий.
Источники:
Клинико-физиологическая характеристика диабетической полинейропатии при беременности / Порошниченко А.И., Буршинов А.О., Елистратова Н.В. // Российский медико-биологический вестник имени академика И. П. Павлова. — 2015. — № 4
Assmus H.
 , Antoniadis G., Bischoff C. Carpal and cubital tunnel and other, rarer nerve compression syndromes. Dtsch Arztebl Int. 2015;112(1—2):14—26. doi: 10.3238/arztebl.2015.0014.
, Antoniadis G., Bischoff C. Carpal and cubital tunnel and other, rarer nerve compression syndromes. Dtsch Arztebl Int. 2015;112(1—2):14—26. doi: 10.3238/arztebl.2015.0014.Ibrahim I., Khan W.S., Goddard N., Smitham P. Carpal tunnel syndrome: a review of the recent literature. Open Orthop J. 2012;6(Suppl. 1):69—76. doi: 10.2174/1874325001206010069.
Alfonso C., Jann S., Massa R., Torreggiani A. Diagnosis, treatment and fol- low-up of the carpal tunnel syndrome: a review. Neurol Sci. 2010;31(3):243—252. doi: 10.1007/s10072-009-0213-9.
Юрковская А.И.,Чехонацкий В.А., Чехонацкий И.А. Остеохондроз у беременных. Bulletin of Medical Internet Conferences (ISSN 2224-6150) 2017. Volume 7. Issue 6.
Пизова Н.В. Туннельные синдромы запястного и кубитального каналов как наиболее распространенные варианты компрессионных невропатий верхних конечностей. Медицинский совет.
 2020;(19):52—60. doi: 10.21518/2079-701X- 2020-19-52-60.
2020;(19):52—60. doi: 10.21518/2079-701X- 2020-19-52-60.
Автор: врач-гинеколог Екатерина Кошельникова |
Боли в суставах при беременности: нужно ли терпеть?
Автор Егор Новиков На чтение 5 мин. Просмотров 269 Опубликовано
Боли в период беременности — явление, которое не обходит стороной практически ни одну будущую мамочку. Как правило, это не является патологией, и рождение малыша становится финальной точкой в нескончаемых болевых ощущениях. Кажется, выход один — терпеть и ждать родов. Но определенные случаи, особенно боли в суставах при беременности, могут быть просто невыносимыми.
Боль в суставах: «беременные» причины
Легкий дискомфорт — не то словосочетание, которое подходит к описанию ощущений при суставной боли, скорее — это настоящие мучения. Попытаться, стиснув зубы, их пережить конечно можно, но крайне нежелательно.
Попытаться, стиснув зубы, их пережить конечно можно, но крайне нежелательно.
Разберем возможные причины, по которым беременные могут испытывать суставную боль.
- Дефицит кальция. Растущий в животике мамы организм с каждым днем требует большого количества различных витаминов и минералов, в том числе и кальция. Несбалансированное питание, несоблюдение рекомендаций врача по приему витаминных комплексов могут приводить к возникновению дефицита важного микроэлемента. Чтобы удостовериться в нехватке кальция, врач из женской консультации дает направление беременной женщине на «биохимию». Если диагноз подтверждается, то будущей маме дополнительно назначаются кальцийсодержащие препараты и витамин Д в безопасной дозировке. Кроме того, даются рекомендации по пересмотру своего питания. В идеале оно должно быть здоровым и сбалансированным и помимо молочных продуктов включать жирные сорта рыбы (тунец, лосось, треска), печень, яичный желток.
- Болят суставы при беременности? Это может быть связано с банальной нагрузкой на них, возрастающей с каждым днем.
 Малыш растет, и живот вместе с ним становится необъятным и тяжелым. Деятельность опорно-двигательного аппарата вследствие этого может нарушаться. Избежать возникновения дисфункции можно, контролируя вес в пределах нормы и избегая долгой нагрузки на ноги в стоячем положении на последних неделях беременности.
Малыш растет, и живот вместе с ним становится необъятным и тяжелым. Деятельность опорно-двигательного аппарата вследствие этого может нарушаться. Избежать возникновения дисфункции можно, контролируя вес в пределах нормы и избегая долгой нагрузки на ноги в стоячем положении на последних неделях беременности. - Повышенная выработка гормона релаксина — еще одна возможная причина боли в суставах. Дело в том, что он не только размягчает связки таза для дальнейшего облегчения процесса выхода ребенка из родовых путей, но и оказывает влияние на другие связочные ткани. И даже небольшое изменение веса беременной в большую сторону сказываются возникновением неприятных болевых ощущений в суставах.
Важно! Возникновение боли в суставах можно назвать «нормальным» состоянием беременности, если они исчезают после полноценного отдыха. Сохранение неприятных ощущений после ночного сна или даже усиление их в ночное время сигнализируют о необходимости компетентной консультации.
Суставные боли, не связанные с «интересным положением»
Боли, появляющиеся в суставах, не всегда могут быть связаны с вынашиванием ребенка. Если женщина до наступления беременности имела проблемы с опорно-двигательной системой, то существует большая вероятность, что на фоне ослабленного организма, ее болезни обострятся. Примером таких заболеваний могут быть различные артриты, спондилиты, ревматическая полимиалгия и другие нарушения.
Иногда беременные женщины могут сталкиваться с таким отклонением, как туннельный синдром, когда происходит ущемление срединного нерва и начинают болеть суставы рук. Сдавливание нерва, как правило, возникает из-за отечности окружающих тканей. Если это случается, то женщина чувствует неприятную боль и покалывание в руках, кожа вокруг пальцев начинает неметь. Обращение к специалисту при возникновении подобных симптомов — обязательно!
Не стоит пускать на самотек и ситуацию, когда мышечная и суставная боль постоянно усиливаются и протекают в сопровождении других симптомов. Например, возникновении скорой усталости организма, увеличении температуры тела, чрезмерной раздражительности. Потому что есть вероятность, что без применения определенных лекарственных препаратов ситуация может сильно усугубиться, а при беременности это крайне опасно.
Например, возникновении скорой усталости организма, увеличении температуры тела, чрезмерной раздражительности. Потому что есть вероятность, что без применения определенных лекарственных препаратов ситуация может сильно усугубиться, а при беременности это крайне опасно.
Немедикаментозные способы облегчить боль
Прислушиваясь к определенным советам, будущая мамочка может облегчить свои «страдания», независимо от того — болят лишь суставы пальцев рук или неприятные ощущения распространяются по всему телу.
- Питайтесь здоровой пищей, содержащей все необходимые витамины и микроэлементы. В рационе непременно должны присутствовать кисломолочные продукты.
- Поддерживайте свой организм специальными витаминными комплексами для беременных. Их должен назначить врач из ЖК.
- Физическая активность не должна быть утомительной. Проводить много времени на ногах, особенно на поздних сроках, слишком большая нагрузка для организма.
- Если до зачатия ребенка у женщины имелось плоскостопие, то во время беременности желательно носить ортопедическую обувь.
 Помогут и ортопедические стельки, если вставить их в обычную обувь.
Помогут и ортопедические стельки, если вставить их в обычную обувь. - Чтобы не провоцировать возникновение болей в спине и пояснице из-за высокой на них нагрузки, нужно пользоваться специальным бандажом. Существуют модели, которые отлично поддержат животик и во время вынашивания, и пригодятся непосредственно после родов.
- «Палочкой-выручалочкой» при нестерпимых суставных болях может стать легкий расслабляющий массаж в приносящей дискомфорт зоне.
- Метод самовнушения порой оказывает просто «волшебный» эффект. Главное, правильно и позитивно настроившись, представить, что в суставах разливается тепло и происходит внутренний разогрев всех тканей. После таких манипуляций боль очень часто пропадает сама.
- С особой осторожностью можно воспользоваться проверенным рецептом из народной медицины — натереть болезненную зону нутряным жиром.
Во время беременности женщина в ответе сразу за двоих, поэтому к любым действиям, направленным на устранение суставных болей, она должна подходить очень ответственно и обдуманно. Попросить врача выписать подходящую мазь или терпеть боль — дело индивидуальное. Главное, чтобы не наносило вреда еще не родившемуся малышу.
Попросить врача выписать подходящую мазь или терпеть боль — дело индивидуальное. Главное, чтобы не наносило вреда еще не родившемуся малышу.
А у вас болели суставы во время беременности? Как вы решали эту проблему?
Рейтинг автора
Написано статей
Болят суставы пальцев рук при беременности, колени, ломит кости конечностей: причины и лечение
В период беременности организм женщины подвергается кардинальным изменениям. Гормональная перестройка, увеличение веса, дополнительная нагрузка на все органы и системы могут приводить к неполадкам в организме. Некоторые женщины замечают, что болят суставы рук, ног, пальцев, кисти во время беременности. Существует множество факторов появления таких болей, выявить которые поможет только врач.
Содержание
- 1. Причины боли в суставах при беременности
- 1.1. Физиологические причины
- 1.2. Патологические процессы
- 2. Диагностические методы
- 3.
Избавление от болевого синдрома в суставах в период вынашивания ребенка
- 4. Особенности лечения патологий суставов на разных сроках беременности
- 5. Как предотвратить боль в суставах во время беременности?
- 6. Видео по теме статьи
- 7. Вопросы читателей и ответы эксперта
Причины боли в суставах при беременности
В период гестации суставная боль может возникнуть по специфическим и неспецифическим причинам. Специфические факторы – вызванные физиологическими особенностями будущей матери при беременности. Неспецифические причины не имеют прямого отношения к гестации и называются патологическими.
Рассмотрим подробнее каждую из предпосылок к появлению болевых ощущений в суставах.
Физиологические причины
Боль в суставе нередко провоцируют физиологические факторы:
- быстрый рост массы тела, отечность, смещение центра тяжести;
- повышенная потребность в витамине D, кальции;
- усиленная выработка гормона релаксина.

Нередко при беременности бывают ситуации, когда ломит колени. Это случается обычно на поздних сроках, когда появились отеки, а вес значительно увеличился. Для суставов эта нагрузка чрезмерна, и в результате в суставной сумке может развиться воспаление, а женщина будет чувствовать боль.
Нехватка витамина D и кальция приводит к слабости суставов. Чтобы не допустить этой проблемы, важно принимать мультивитаминные комплексы, рекомендованные врачом, и соблюдать диету.
Гормон релаксин выполняет функцию размягчения костей и суставов, повышая их эластичность. Это нужно для того, чтобы во время родов кости таза были подвижны. Релаксин воздействует и на тазобедренные суставы, и на все остальные. Вследствие этого возникают болевые ощущения у беременных.
Патологические процессы
Боль в суставах бывает обусловлена патологическими процессами, которые требуют коррекции. К патологическим явлениям, вызывающим болевые ощущения, относятся:
- Симфизит (воспалительный процесс в лонном сочленении).
 Возникает вследствие повышения массы тела, усиления концентрации гормона релаксина, получения травмы. Симптоматика симфизита проявляется болями в районе лобка, поясницы, а также дискомфортом при поднятии ног.
Возникает вследствие повышения массы тела, усиления концентрации гормона релаксина, получения травмы. Симптоматика симфизита проявляется болями в районе лобка, поясницы, а также дискомфортом при поднятии ног. - Остеоартроз. При беременности эта болезнь может обостряться, а хрящи — деформироваться. Остеоартроз проявляется хрустом в суставах, ограничением их подвижности, болью.
- Туннельный синдром. При данном виде патологии болят суставы пальцев рук при беременности. Недуг часто встречается у людей, чья деятельность связана с работой руками, мелкой моторикой. При данном недуге происходит зажим нерва в канале, который образован сухожилиями мышц запястья и пальцев руки. Симптомы болезни — боль в области кисти по утрам, чувство покалывания, онемения в руке и ее гипочувствительность.
- Аутоиммунные заболевания. При таких недугах организм вырабатывает антитела к собственным клеткам. Следствием часто бывает воспаление суставов. К аутоиммуным заболеваниям относятся: васкулит, периартериит, системная красная волчанка, подагра, ревматоидный артрит и др.

Диагностические методы
Чтобы выявить причину суставной боли, врач:
- проведет визуальный осмотр;
- осуществит пальпацию, позволяющую определить наличие локального повышения температуры тела, болевых ощущений;
- возьмет пробу Тренделенбурга, позволяющую определить степень функциональности клапанов вен на ногах;
- назначит МРТ, УЗИ, биопсию тканей, микробиологические исследования синовиальной жидкости.
Избавление от болевого синдрома в суставах в период вынашивания ребенка
Если при беременности болит колено, пальцы рук, то следует посетить врача с этой проблемой. Способы избавления от суставной боли при вынашивании плода должны быть назначены врачом.
Как правило, специалисты стараются лечить беременных немедикаментозными методами, если боль не заставляет пациентку страдать. Если же боли выраженные, и выявлена серьезная причина их возникновения, медикаментозного вмешательства не избежать.
Для лечения физиологических и патологических суставных болей используются разные методы. Физиологические боли устраняются следующими способами:
Физиологические боли устраняются следующими способами:
- контроль веса с помощью низкоуглеводной диеты, рекомендованной врачом;
- на ранних сроках следует больше отдыхать, а также заниматься йогой, гимнастическими упражнениями, снижающими болевые ощущения;
- при отеках целесообразно снизить количество выпиваемой за день жидкости;
- избегание резких движений при излишней подвижности суставов под действием релаксина;
- прием препаратов кальция, витамина D при недостатке этих веществ;
- ношение шины при туннельном синдроме для защиты нервов от ущемления.
Все перечисленные меры могут быть приняты только после консультации с врачом. Немедикаментозные способы лечения могут навредить при самостоятельном назначении не меньше, чем лекарства.
Если болят пальцы, а также суставы конечностей (например, колени), необходимо точно определить, каким заболеванием вызвана боль. Для лечения патологий суставов могут назначаться следующие препараты:
- противовоспалительные;
- гормональные;
- антибактериальные;
- обезболивающие.

Перечисленные виды лекарств назначаются лишь при острой необходимости. Врач взвесит все «за» и «против», прежде чем рекомендовать беременной подобные препараты.
Особенности лечения патологий суставов на разных сроках беременности
Лечение суставов имеет примерно одинаковую схему в разных триместрах беременности. Отличия заключаются лишь в нескольких моментах:
- в 1-м триместре запрещены практически все медикаментозные средства, поэтому лечение проводится с помощью ЛФК, физиотерапии;
- в 3-м триместре двигательная активность затруднена, поэтому упражнения ЛФК желательно выполнять в сидячем положении;
- если без медикаментов не обойтись, врач назначит сниженную дозировку (особенно на раннем сроке) лекарственного средства, а при возможности пропишет безопасный для беременной препарат;
- почти все противовоспалительные средства запрещены при вынашивании плода, но при необходимости возможно применение внутрисуставных инъекций кортикостероидов в пальцы, колени или более крупные суставы;
- при патологии суставов во время гестации понадобится консультация сразу нескольких специалистов: гинеколога, ревматолога, ортопеда, терапевта.

Как предотвратить боль в суставах во время беременности?
Для профилактики болевого синдрома в области суставов необходимо принять следующие меры:
- ввести в рацион больше продуктов, содержащих кальций, витамин D;
- осуществлять контроль за ростом массы тела;
- стараться не пребывать продолжительное время в положении стоя, чтобы не перегружать суставы ног;
- использовать специальный бандаж с конца 2-го триместра;
- делать массаж в районе больных суставов;
- носить комфортную обувь с ортопедическими стельками.
Боль в суставах во время беременности может иметь различную этиологию. Важно вовремя рассказать о проблеме врачу, который выявит причину болей и назначит лечение, безопасное для беременной.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Ульянова со специализацией гинекология, маммология Подробнее »
Диастаз прямых мышц живота и диастаз лона. Решаемые проблемы беременности. Интервью с д.м.н., профессором М.А. Чечневой
— Что такое диастаз мышц и что такое диастаз лонного сочленения?
— Беременность — удивительное и прекрасное время, но это ещё и период дополнительных нагрузок, который становится, несомненно, испытанием на прочность для женского организма.
Ранее существовавшая бытовая точка зрения, что беременность омолаживает и придаёт сил, ничем не подтверждается. Во время вынашивания ребёнка на организм матери ложатся значительные дополнительные нагрузки, которые часто ведут к проявлению проблем, невидимых до беременности.
Диастаз прямых мышц живота — это расхождение внутренних краёв мышц по белой линии живота (соединительнотканная структура) на расстояние более 27 мм. Диастаз лонных костей — одно из проявлений ассоциированной с беременностью тазовой опоясывающей боли. Эта патология поражает всё тазовое кольцо, крестцово- подвздошные сочленения и симфиз.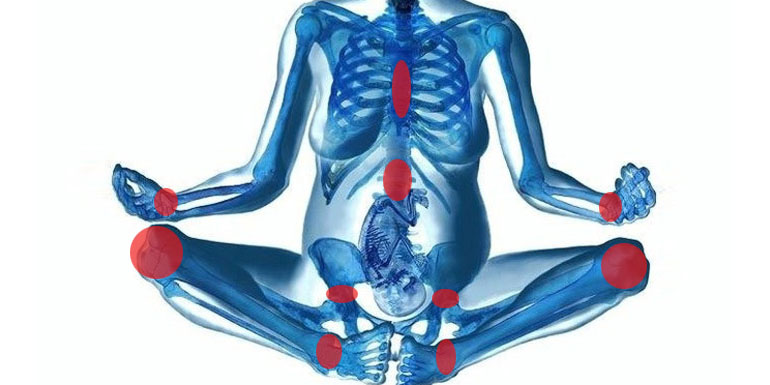 И они, безусловно, имеют общие причины для появления.
И они, безусловно, имеют общие причины для появления.
Формированию подобных проблем способствует уменьшение прочности коллагена соединительной ткани. Одна из причин — врождённая предрасположенность, так называемая дисплазия соединительной ткани, когда ткани очень эластичные, растяжимые. Во время беременности в организме женщины увеличивается продукция гормона релаксина, который снижает синтез коллагена и усиливает его распад. Это предусмотрено природой для создания максимальной эластичности родовых путей. Однако попутно под действие релаксина попадают и другие структуры, например передняя брюшная стенка и лонное сочленение.
— Как влияет диастаз мышц и диастаз лонного сочленения на беременность и роды?
— Расхождение прямых мышц живота наблюдается примерно у 40 % беременных. Во время беременности оно не даёт серьёзных осложнений, угрожающих жизни матери или состоянию плода. Однако неполноценность работы прямых мышц живота заставляет перераспределять нагрузку на мышцы спины, что может привести к пояснично-тазовым болям и, соответственно, дискомфорту в спине. Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
С диастазом лонного сочленения дела обстоят сложнее. Как уже говорилось, это только одно из проявлений нарушения структуры и функции лонного сочленения (симфизиопатия) во время беременности. Оно встречается примерно у 50 % беременных в разной степени выраженности: в 25 % случаев приводит к ограничению подвижности беременной, в 8 % — к тяжёлым нарушениям вплоть до инвалидизации.
При симфизиопатии страдают связки лонного сочленения и хрящи, соединяющие лонные кости. Всё это приводит к выраженной боли в лонном сочленении, тазовых костях, пояснице, а также к нарушению походки и невозможности без посторонней помощи встать или лечь. У женщин с синдромом тазовой опоясывающей боли отмечаются значительные уровни дискомфорта, снижения трудоспособности и депрессии с сопутствующими социальными и экономическими проблемами. Они включают нарушение сексуальной активности при беременности, синдром хронической боли, риск венозной тромбоэмболии из-за длительной неподвижности и даже обращение за ранней индукцией родов или операцией кесарева сечения, чтобы прекратить боли.
Во время родов у такой пациентки может произойти разрыв лонного сочленения, может потребоваться операция по его восстановлению.
— Как предупредить развитие диастаза мышц и лона в период беременности и родов? Какие факторы увеличивают вероятность его развития?
— Нет рецепта, который будет стопроцентным. В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
Факторами риска симфизиопатии в многочисленных исследованиях называют тяжёлый физический труд и предшествующие травмы костей таза. Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
— Как диагностировать диастаз прямых мышц и диастаз лонного сочленения?
— В большинстве случаев диагноз диастаза прямых мышц живота можно поставить клиническим путём. Бывает, достаточно осмотра, пальпации и простых измерений.
В положении стоя можно увидеть расхождение мышц, когда у женщины не выражена подкожно-жировая клетчатка. При этом диастаз определяется в виде вертикального дефекта между прямыми мышцами.
При напряжении брюшного пресса в зоне диастаза наблюдается продольное выпячивание. Особенно хорошо такое выпячивание заметно, если пациентку в положении лежа попросить поднять голову и ноги. При необходимости можно измерить ширину дефекта просто с помощью линейки.
Самым точным методом диагностики может быть ультразвуковое исследование. При УЗИ хорошо видны внутренние края прямых мышц и может быть измерено расстояние между ними на разных уровнях.
Компьютерная томография применяется в диагностике диастаза крайне редко, в основном в научных исследованиях.
Для диагностики симфизиопатии и диастаза лонного сочленения не существует какого-то одного теста как «золотого стандарта».
Первое место, конечно, занимает опрос и осмотр пациентки. Обращаем внимание на походку беременной, на то, как она садится, ложится и как встает. Для симфизиопатии характерна «утиная походка», когда беременная переваливается с ноги на ногу. При пальпации в области лона отмечается болезненность и отёк. Используются так называемые болевые провокационные тесты, например мат-тест (подтягивание ногой к себе мнимого коврика, мата).
Для оценки качества жизни, уровня боли и нетрудоспособности используются анкеты-опросники: «Качество жизни, обусловленное здоровьем» (HRQL), «Индекс нетрудоспособности Освестри» (ODI), «Индекс оценки нетрудоспособности» (DRI), «Эдинбургская шкала послеродовой депрессии» (EPDS), «Индекс мобильности при беременности» (PMI) и «Оценка тазового кольца» (PGQ).
Из инструментальных методов наиболее широко используются УЗИ, реже компьютерная или магнитно-резонансная томография. УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
— Какое лечение необходимо при диастазе прямых мышц или лонного сочленения?
— Первична профилактика: при планировании и во время беременности необходимо укреплять все группы мышц тазового пояса, а также тазовой диафрагмы.
Чаще диастаз прямых мышц исчезает самостоятельно в течение первых месяцев после родов. Специальные физические упражнения для коррекции работы мышц, для придания им тонуса и восстановления их основных функций должны выполняться под руководством грамотного инструктора. Есть виды физических упражнений, которые могут, наоборот, ухудшить ситуацию при диастазе прямых мышц живота. В некоторых случаях, когда нет эффекта от лечебной физкультуры, приходится прибегать к хирургической коррекции дефекта. В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
При симфизиопатии лечебная гимнастика снижает поясничную и тазовую боль. Положительный эффект при симфизиопатии имеет акупунктура и ношение тазового бандажа.
Начальное лечение при расхождении лонного сочленения должно быть консервативным даже при наличии тяжёлых симптомов. Лечение включает постельный режим и использование тазового бандажа или стягивающего таз корсета. Раннее назначение физиотерапии с дозированной лечебной гимнастикой позволит избежать осложнений, связанных с длительной иммобилизацией. Ходьбу следует осуществлять с помощью вспомогательных устройств типа ходунков.
В большинстве случаев (до 93 %) симптомы дисфункции тазового кольца, в том числе лонного сочленения, прогрессивно стихают и полностью исчезают через шесть месяцев после родов. В остальных случаях он сохраняется, приобретая хронический характер. Однако если диастаз превышает 40 мм, то может потребоваться хирургическое лечение. Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Лучший совет по профилактике, диагностике и лечению: задайте грамотному доктору все вопросы, которые вас беспокоят. Только совместные усилия доктора и пациентки могут преодолеть все проблемы и найти оптимальные пути решения.
Болят пальцы рук при беременности: причины и методы лечения
Содержание
- Синдром запястного канала – частая причина болей в руках
- Дополнительные признаки
- Что делать?
- Дефицит кальция
- Терапевтические мероприятия
- Обострение хронических заболеваний
- Гормональная перестройка
- Рекомендации
В период вынашивания ребенка женщине хочется наслаждаться своим положением, но далеко не всегда это оказывается возможным. Порой будущую маму беспокоят разные недомогания, среди наиболее частых – боль и дискомфорт. Около 30 женщин из 100 сталкиваются с тем, что у них болят пальцы рук при беременности. Чтобы справиться с этим симптомом, необходимо точно знать причину его возникновения.
Порой будущую маму беспокоят разные недомогания, среди наиболее частых – боль и дискомфорт. Около 30 женщин из 100 сталкиваются с тем, что у них болят пальцы рук при беременности. Чтобы справиться с этим симптомом, необходимо точно знать причину его возникновения.
Синдром запястного канала – частая причина болей в руках
Боль в пальцах рук при беременности возникает обычно в третьем триместре. Причиной этого становится сдавливание нервов, соединяющих кисть и пальцы. Происходит деформация из-за избыточной массы тела, отеков.
В большинстве случаев ситуация не требует врачебного вмешательства. Дискомфорт проходит самостоятельно после родов. Но если боль становится невыносимой или мешает пальцам выполнять привычную работу, то есть повод проконсультироваться с доктором. В запущенных случаях может понадобиться хирургическое вмешательство. Во время лечебной процедуры косые связки частично надрезаются, что позволяет избавиться от дискомфорта.
Дополнительные признаки
Убедиться в том, что причиной неприятных ощущений стал именно синдром запястного канала, помогут следующие симптомы:
- жжение;
- зуд;
- онемение;
- судороги;
- прострелы от локтя к запястью.

Женщина может жаловаться на то, что сильно болят пальцы на руках. Во время беременности ощущается слабость при сжимании, которой ранее никогда не было.
Что делать?
Перед проведением каких-либо терапевтических действий необходимо обязательно проконсультироваться с врачом. Обычно помощь будущей маме сводится к рекомендациям:
- не класть руку под голову во время сна;
- не носить тугие браслеты на запястье;
- во время приступа онемения необходимо активно двигать пальцами;
- как можно чаще сгибать и разгибать пальцы, кисть, локтевой сустав;
- отказаться от работы, требующей монотонных движений.
Советуем прочитать, какие эфирные масла при беременности считаются небезопасными.
Узнайте, можно ли принимать Эспумизан при беременности.
По рекомендации доктора допустимо использовать обезболивающие и улучшающие кровообращение препараты. Обычно они применяются наружно.
Дефицит кальция
Если женщина жалуется на то, что у нее болят фаланги пальцев при беременности, то причина может скрываться в дефиците кальция. Как известно, в течение долгих 9-ти месяцев происходит активный рост нового организма. Для правильного формирования костного аппарата малыша требуется кальций. Если он не поступает в организм женщины вместе с едой или по каким-то причинам не усваивается, то кроха вынужден черпать имеющиеся запасы. Недостаток этого важного элемента сказывается не только на состоянии волос и ногтей, что заметно в первую очередь. Также он может проявляться неприятными ощущениями, дискомфортом и болью в суставах.
Как известно, в течение долгих 9-ти месяцев происходит активный рост нового организма. Для правильного формирования костного аппарата малыша требуется кальций. Если он не поступает в организм женщины вместе с едой или по каким-то причинам не усваивается, то кроха вынужден черпать имеющиеся запасы. Недостаток этого важного элемента сказывается не только на состоянии волос и ногтей, что заметно в первую очередь. Также он может проявляться неприятными ощущениями, дискомфортом и болью в суставах.
Терапевтические мероприятия
Если лабораторно подтверждено, что дискомфорт в пальцах вызван недостатком кальция, то будущей маме назначаются биологические добавки или витаминные комплексы. Не последнюю роль играет питание женщины. В ее рационе должны присутствовать молочные продукты: сыр, молоко, сливки, творог, сметана.
Обязательно назначается витамин Д3, так как без него кальций не усваивается должным образом. Многие витаминные комплексы уже содержат это вещество, поэтому дополнительного приема не требуется.
Важно: биологические добавки на основе кальция нужно очень осторожно принимать беременным женщинам, имеющим мочекаменную болезнь.
Обострение хронических заболеваний
Во время вынашивания малыша на организм женщины возлагается серьезная нагрузка. Не является редкостью обострение хронических заболеваний. Если ранее у будущей мамы были проблемы с суставами, то не приходится удивляться тому, что ей больно сгибать пальцы рук при беременности. Речь может идти о таких патологиях, как:
- ревматоидный артрит;
- псориатический артрит;
- подагрический артрит;
- инфекционный артрит;
- деформирующий полиостеоартроз.
Все патологии предполагают медикаментозное лечение, а также поддержание состояния пациентки при помощи аптечных средств и физических упражнений. Большинство лекарственных препаратов относятся к запрещенным для будущих мам. Поэтому самостоятельно никаких действий предпринимать нельзя.
Гормональная перестройка
Многие женщины только в третьем триместре сталкиваются с неприятными ощущениями в конечностях. Почему у них болят пальцы рук? При беременности происходит гормональная перестройка. На разных сроках выработка одних гормонов сменяется другими. Это необходимо для правильного течения беременности. За несколько недель до родов начинается выделение релаксина. Это вещество призвано размягчить костную ткань и суставы, чтобы таз будущей мамы стал более просторным. Побочным эффектом данного гормона становится именно боль в конечностях. Будущую маму могут беспокоить суставы пальцев на руках и ногах. Неприятные ощущения также локализуются в копчике.
Почему у них болят пальцы рук? При беременности происходит гормональная перестройка. На разных сроках выработка одних гормонов сменяется другими. Это необходимо для правильного течения беременности. За несколько недель до родов начинается выделение релаксина. Это вещество призвано размягчить костную ткань и суставы, чтобы таз будущей мамы стал более просторным. Побочным эффектом данного гормона становится именно боль в конечностях. Будущую маму могут беспокоить суставы пальцев на руках и ногах. Неприятные ощущения также локализуются в копчике.
Узнайте, можно ли есть шоколад беременным женщинам.
Советуем прочитать, для чего беременным назначают прием Эубикора.
Читайте: какими опасными для беременных женщин свойствами обладает чеснок.
Терапевтических действий в этой ситуации врачи обычно не предпринимают. Нельзя остановить выделение релаксина, так как он очень важен для естественных родов. Женщине придется набраться терпения. После появления малыша ее состояние нормализуется.
Важно: не все будущие мамы остро ощущают выделение релаксина, так как порог чувствительности у всех разный.
Рекомендации
Боль в пальцах и суставах порой доставляет серьезный дискомфорт будущей маме. Чтобы узнать достоверно о причине ее возникновения, необходимо обратиться к врачу, рассказать о беспокоящих симптомах. Если речь не идет о каких-то серьезных патологиях, то медики принимают выжидательную позицию. Назначают лекарства только в крайних случаях, предварительно оценив все риски, возможный вред и ожидаемую пользу. Немедленно обратиться за помощью к врачу нужно, если присутствуют следующие симптомы:
- острая боль в пальцах;
- высокая температура тела;
- покраснение кожи;
- отечность;
- нагноение;
- отсутствие двигательной активности.
Похожие статьи
Синдром запястного канала и беременность идут рука об руку | Ваша беременность имеет значение
×
Что мы можем помочь Вам найти?Уточните поиск: Найти доктора Условия поиска и процедуры Найти местоположение
Деловое свидание, встреча
Назначение нового пациента
или позвоните по номеру 214-645-8300
МедБлог
Ваша беременность имеет значение
20 октября 2020 г.
Ваша беременность имеет значение
Робин Хорсагер-Бёрер, доктор медицины Акушерство и гинекология
Приблизительно от 31% до 62% беременных страдают туннельным синдромом запястья. Отеки — везде — это один из самых распространенных симптомов беременности. Пациенты часто замечают дополнительную отечность на лице, ногах и ступнях. Но у некоторых женщин опухоль проявляется внутри запястья, что приводит к синдрому запястного канала (CTS).
Приблизительно 4% взрослых в общей популяции страдают синдромом запястного канала, но от 31% до 62% беременных страдают им. Многие пациентки замечают симптомы после 30 недель беременности.
Во время беременности объем крови удваивается. Эта дополнительная жидкость увеличивает давление и отек кровеносных сосудов по всему телу. В узких местах, таких как область запястного канала, через который проходят девять сухожилий и один нерв, отек может сдавливать срединный нерв, идущий к кисти.
Срединный нерв дает чувствительность ладонной поверхности большого, указательного и среднего пальцев, а также половины безымянного пальца. Он также отвечает за движение мышц руки, которые сгибают пальцы.
Сдавление нерва может вызвать боль, покалывание и онемение в запястье и руке, которые могут усилиться, когда вы пытаетесь уснуть. Беременность может быть первым случаем появления симптомов CTS или последней каплей, которая заставляет женщину обратиться к врачу по поводу продолжающихся симптомов.
Хорошей новостью является то, что доступно безопасное для беременных лечение, и симптомы обычно исчезают у многих пациенток после рождения ребенка.
Я пригласил своего коллегу Рупали Кумара, доктора медицины, из группы физической медицины и реабилитации (PM&R) UT Southwestern, чтобы обсудить симптомы CTS и варианты лечения.
Симптомы запястного канала при беременности
Доктор Рупали КумарПри компрессии срединного нерва во время беременности симптомы проявляются так же, как и у любой другой пациентки:
● Онемение и покалывание
● Ощущение жжения
● Боль в запястье или руке
В начале CTS симптомы могут появляться и исчезать. Но когда онемение или слабость возникают часто или постоянно, это потенциальный признак повреждения нерва.
В тяжелых случаях у пациентов может быть ослаблена сила хвата или снижена подвижность пальцев. Например, вам может быть трудно брать мелкие предметы пальцами, открывать банки или застегивать одежду.
Например, вам может быть трудно брать мелкие предметы пальцами, открывать банки или застегивать одежду.
Связанное чтение: 5 странных симптомов беременности, о которых вы могли не знать
Диагностика запястного канала во время беременности
Мы часто можем диагностировать CTS, поговорив с вами о ваших симптомах и истории болезни. Если у вас серьезные симптомы, мы можем порекомендовать электродиагностическое исследование (ЭМГ) для подтверждения диагноза и измерения функции нервов в руке, запястье и кисти. ЭМГ может сказать нам, есть ли у вас повреждение нерва, насколько оно серьезное и может ли оно быть обратимым при вмешательстве.
Врач прикрепит маленькие электроды-наклейки к вашей руке и предплечью в разных местах и применит низкий уровень электрической стимуляции, чтобы измерить нервную активность. Врач также может ввести тонкую иглу, похожую на акупунктурную, в определенные области руки и кисти, чтобы проверить электрическую активность мышц. Исследование может быть немного неприятным, но не должно вызывать длительной боли.
Исследование может быть немного неприятным, но не должно вызывать длительной боли.
Варианты лечения, безопасные для беременных
При CTS лучше всего начинать с самых консервативных методов лечения. Особенно это актуально при беременности. Вот список вариантов лечения запястного канала, которые безопасны для беременных, от наименее до наиболее инвазивных.
Шинирование
Лечение первой линии заключается в иммобилизации запястья в нейтральном положении для ограничения диапазона сгибания или разгибания. Мы используем нейтральную шину для запястья с металлическим стержнем внутри, который предотвращает движение запястья вверх, вниз или из стороны в сторону, но позволяет пальцам двигаться.
Наложение шины дает перерыв срединному нерву и может помочь уменьшить отек, что может способствовать заживлению повреждения нерва легкой и средней степени тяжести. Однако тяжело носить шину весь день и заниматься повседневными делами. Ваш врач может порекомендовать носить его во время сна и как можно дольше в течение дня.
Трудотерапия
Терапия кисти и запястья иногда может помочь облегчить симптомы и предотвратить дальнейшее повреждение нервов. Врач PM&R или эрготерапевт может составить для вас индивидуальный план.
Терапия может включать диапазон движений запястья и пальцев и укрепляющие движения, массаж и методы скольжения по нервам. Мы также можем порекомендовать десенсибилизацию для уменьшения нервных болей, включая чередование ванн с горячей и холодной водой.
Лекарства
Местные обезболивающие средства могут облегчить симптомы, но эти мази не воздействуют на корень проблемы. Некоторым пациентам могут помочь обезболивающие инъекции, которые включают комбинацию стероидов и местного анестетика, вводимого вокруг срединного нерва под ультразвуковым контролем.
Однако, если есть другие методы лечения, мы обычно избегаем назначения стероидов во время беременности, чтобы избежать побочных эффектов.
Проконсультируйтесь со своим акушером-гинекологом, прежде чем использовать какие-либо безрецептурные или прописанные лекарства для местного применения. Наши врачи PM&R проконсультируются с вашим акушером-гинекологом, прежде чем рекомендовать лекарства во время беременности.
Наши врачи PM&R проконсультируются с вашим акушером-гинекологом, прежде чем рекомендовать лекарства во время беременности.
Хирургия в тяжелых случаях
Операция по освобождению запястного канала предназначена для тяжелых случаев. При этой процедуре хирург перерезает связку, которая давит на запястный канал, освобождая место для срединного нерва и сухожилий. Это обычно улучшает функцию и боль.
Как правило, мы рекомендуем отложить операцию до наступления беременности, если она не является срочной. Если боль в запястье или слабость руки серьезно ограничивают вашу повседневную деятельность, поговорите со своим акушером-гинекологом о рисках и преимуществах операции на запястном канале до родов.
Когда симптомы улучшатся?
После родов уровень жидкости и дополнительное давление в кровеносных сосудах снизятся. Таким образом, ваши симптомы, скорее всего, улучшатся или исчезнут.
При этом молодые мамы почти постоянно используют свои руки и запястья. Поднятие, переодевание и кормление новорожденного может привести к ухудшению или появлению новых симптомов на руках и запястьях.
Поднятие, переодевание и кормление новорожденного может привести к ухудшению или появлению новых симптомов на руках и запястьях.
Сообщите своему акушеру-гинекологу, как только появятся симптомы. Если мы обнаруживаем запястный туннель достаточно рано, мы можем начать консервативное лечение, чтобы снизить риск повреждения нерва или затяжных симптомов.
После беременности следите за здоровьем своего запястья. Вы будете много поднимать ребенка и совершать повторяющиеся движения, что может привести к тендинопатии, связанной с чрезмерным использованием.
Даже если ваши новые боли не кажутся явно связанными с беременностью, сообщите об этом своему акушеру-гинекологу. Беременность делает с телом странные вещи, и ваш лечащий врач может помочь вам избавиться от болезненных или раздражающих симптомов.
Чтобы посетить акушера-гинеколога, позвоните по телефону 214-645-8300 или , запишитесь на прием онлайн .
vimeo.com/video/469922342″ frameborder=»0″ allow=»autoplay; fullscreen» allowfullscreen=»»>Больше: Ваша беременность имеет значение
Здоровье мужчины; Женское здоровье; Ваша беременность имеет значение
- Яир Лотан, доктор медицины
6 сентября 2022 г.
Ваша беременность имеет значение
29 августа 2022 г.
Ваша беременность имеет значение
- Патрисия Сантьяго-Муньос, доктор медицины
23 августа 2022 г.
Душевное здоровье; Ваша беременность имеет значение
- Толулопе Бакаре, доктор медицины
11 августа 2022 г.
Ваша беременность имеет значение
- Эмили Адхикари, доктор медицины
2 августа 2022 г.
Ваша беременность имеет значение
- Эбей Ипен, доктор медицины, доктор философии.
26 июля 2022 г.
Педиатрия; Ваша беременность имеет значение
- Бекки Эннис, доктор медицины
19 июля 2022 г.
Ваша беременность имеет значение
- Джейми Морган, доктор медицины
5 июля 2022 г.
Ваша беременность имеет значение
- Робин Хорсагер-Бёрер, доктор медицины
28 июня 2022 г.
Еще статьи
Боль в большом пальце и запястье, вызванная беременностью
Луиза Маккуэйд
Поделиться:
23
Октябрь
Тендинит большого пальца руки, вызванный беременностью, и синдром запястного канала Трость затрудняет уход за ребенком 90 Теперь 900?
Гормональные изменения во время беременности влияют на то, как растягиваются сухожилия и связки и как они реагируют на движения. Это, очевидно, хорошо для выталкивания ребенка, но не очень хорошо для больших пальцев и запястий. Они могут пострадать в результате этого изменения и развить состояния, которые сохраняются после родов.
Это, очевидно, хорошо для выталкивания ребенка, но не очень хорошо для больших пальцев и запястий. Они могут пострадать в результате этого изменения и развить состояния, которые сохраняются после родов.
Наиболее распространенными состояниями являются кистевой туннельный синдром (CTS) и тендинит Де Кервена.
Туннельный синдром запястья
Если у вас покалывание, онемение и боль в руках во время беременности, это, вероятно, вызвано (CTS).
CTS часто встречается при беременности. Это происходит, когда в тканях запястья скапливается жидкость (отек). Этот отек сдавливает нерв, называемый срединным нервом, который спускается к вашей руке и пальцам, вызывая покалывание и онемение. Вы также можете обнаружить, что ваша хватка стала слабее, и вам стало труднее двигать пальцами.
CTS обычно возникает во втором или третьем триместре беременности. Если у вас был CTS во время одной беременности, он, вероятно, будет и при последующих беременностях. CTS также может продолжаться или развиваться в течение нескольких дней после рождения вашего ребенка.
CTS будет ухудшаться в доминирующей руке, а также в указательном и среднем пальцах, хотя это может повлиять на всю руку. Это может быть особенно болезненно, когда вы просыпаетесь утром, потому что ваши руки были свернуты ночью.
У вас больше шансов развить CTS, если в вашей семье есть история этого, и если у вас были какие-либо проблемы со спиной, шеей или плечами. Срединный нерв проходит через верхнюю часть грудной клетки, прежде чем спуститься вниз по руке. Таким образом, предыдущая проблема в этой области, такая как перелом ключицы или хлыстовая травма, увеличивает вероятность наличия CTS.
Если вы слишком сильно набираете вес во время беременности, у вас больше шансов на развитие CTS.
Признаки и симптомы:
- Покалывания в пальцах, которые гудят, когда вы отдыхаете не спать по ночам и затрудняет ночное кормление
- трудности с поиском удобного положения для кормления ребенка
- Боль и симптомы усиливаются, если кормить ребенка ложкой на высоком стуле ‘ движение.
 Результатом является дискомфорт и боль в основании большого пальца и запястья каждый раз, когда вы поворачиваете запястье, берете что-либо или сжимаете кулак.
Результатом является дискомфорт и боль в основании большого пальца и запястья каждый раз, когда вы поворачиваете запястье, берете что-либо или сжимаете кулак.Предполагается, что задержка жидкости во время беременности изначально вызывает эту проблему, и симптомы обычно начинаются довольно слабо. Это часто усугубляется действиями по уходу за младенцем и работой по дому, что приводит к затягиванию и часто усугублению. В некоторых случаях это может быть настолько болезненным, что движения рук ограничены.
Улучшение обычно происходит при консервативном лечении, и лучше всего обратиться к мануальному терапевту как можно раньше, чтобы начать лечение. Это состояние редко требует хирургического или другого медицинского лечения.
Признаки и симптомы:
- Боль, болезненность и припухлость у основания большого пальца и запястья.
- Боль, которая может иррадиировать в предплечье и усиливается при смене подгузников.
- Боль при повороте запястья, захвате или сжатии кулака, что может привести к трудностям при взятии ребенка на руки или удерживании ребенка, чтобы он сел.

- Проблемы с захватом предметов, когда требуется давление большого пальца, например, брать тарелку с едой или даже сдирать бирки с подгузников.
- Складывание коляски, купание ребенка и приготовление пищи, напр. шелушение, боль при перемешивании
Что мамы говорят об этих проблемах
Линн Макгилл, Ньюри
У меня был тендинит большого пальца и запястья из-за того, как я кормила близнецов, когда в пять месяцев перешла на бутылочки. Мне пришлось носить корсет на ночь в течение 18 месяцев, прежде чем он окончательно зажил. Если бы я могла носить корсет весь день, все зажило бы быстрее, но я никак не мог вот так держать и перевязывать двух младенцев, и у меня не было никакой помощи. Однако я отказался от уколов кортизона. Это могло бы помочь. Я пошел к мануальному терапевту, и я хотел бы пойти раньше. У меня были сухие иглы, чтобы начать заживление, которое только что остановилось. Моя проблема усугублялась, потому что я ухаживала за детьми, которые росли и становились все тяжелее.

Шарон Фостер, Хиллтаун
У меня в правой руке образовался карпальный туннель, вызванный беременностью. Я купил корсет для сна, я должен был носить его днем, но он сводил меня с ума. У меня не было чувствительности в руке, что очень раздражало, так как я правша, к тому же я вообще ничего не мог взять в руки, включая ручку. И поскольку я не чувствовала свою руку, я не могла даже пользоваться кусачками для ногтей, у меня не было силы в руке. Примерно через 3 недели я пошел к мануальному терапевту и почувствовал частичное ощущение в руке, но не в кончиках пальцев. Честно говоря, я боялся, что никогда не вернусь к полному самочувствию! Но к 6 неделям моя рука почти вернулась в нормальное состояние. Это было действительно странное чувство!
Меган Харви, Ньюкасл
Мой врач поставил мне диагноз запястный туннель, и она поставила мне брекеты. Но затем, когда я пошел к мануальному терапевту и объяснил свои симптомы, она сказала, что это тендинит, а не запястный туннель.
 Боль была в основном в моем предплечье, и я не мог поднять запястья или нормально работать — это определенно ухудшилось от использования! К счастью, она закрепила их определенным образом, чтобы они не упали, даже когда мышцы были расслаблены, она также сказала мне принять какую-то добавку — я не могу вспомнить, может быть, витамин B? — и это сделало свое дело. Я думаю, что это, возможно, возвращалось один раз (когда я была еще беременна), но ушло еще до их рождения!
Боль была в основном в моем предплечье, и я не мог поднять запястья или нормально работать — это определенно ухудшилось от использования! К счастью, она закрепила их определенным образом, чтобы они не упали, даже когда мышцы были расслаблены, она также сказала мне принять какую-то добавку — я не могу вспомнить, может быть, витамин B? — и это сделало свое дело. Я думаю, что это, возможно, возвращалось один раз (когда я была еще беременна), но ушло еще до их рождения!Что я могу с этим поделать?
Остальное
Это наиболее эффективное лечение, но практически невозможное для ребенка. По возможности старайтесь не использовать руки и запястья, даже если это означает ненадолго отложить работу по дому.
Поддержка запястья
Это часто рекомендуется, чтобы обездвижить большой палец/запястье и дать отдых сухожилиям или уменьшить давление запястного канала на срединный нерв. В зависимости от вашего состояния требуется разный тип шины, поэтому не покупайте ее в Интернете или в аптеке.
 Лучше всего обратиться к мануальному терапевту и заказать его изготовление для вас или хотя бы получить совет перед его покупкой.
Лучше всего обратиться к мануальному терапевту и заказать его изготовление для вас или хотя бы получить совет перед его покупкой.Измените свои действия
- Избегайте повторяющихся движений, таких как мытье в душе или использование постоянных положений, таких как кормление ребенка каждый раз в одном и том же положении.
- Носите вещи в наплечной сумке или на предплечьях, а не в руках старайтесь использовать подушки, чтобы снять вес ребенка с ваших рук во время кормления или объятий.
- Не поддерживайте голову ребенка рукой; вместо этого используйте предплечье.
- Измените положение для кормления грудью и попробуйте лечь, чтобы покормить ребенка ночь
Работа по дому и повседневные дела
Попросите помощи в приготовлении пищи, особенно при использовании ножей и т. д. Помните, что вы можете купить предварительно нарезанные, предварительно вымытые фрукты и овощи.
При чистке зубов или волос старайтесь двигаться с локтя, а не с запястья.

Массаж
Мягкий массаж может облегчить боль и уменьшить опухоль. Основанием здоровой руки осторожно потрите верхнюю половину предплечья, где находятся мышцы. Вы можете делать это так часто, как вам нужно.
Если помогает массаж, попросите вашего помощника сделать это за вас, чтобы помочь вашим рукам отдохнуть.
Контрастное купание
Этот метод очень эффективен при отеках. Установите две миски; наполните одну очень теплой (НЕ обжигающей) водой, а другую ледяной водой. Опустите руку/запястье в теплую воду примерно на 1 минуту, затем в холодную воду примерно на 30 секунд. Чередуйте две миски в течение трех минут и закончите с холодной водой.
Обезболивающие препараты
Посоветуйтесь со своим фармацевтом или врачом по поводу болеутоляющих средств. Если вы беременны или кормите грудью, или у вас есть какие-либо заболевания, поговорите со своим фармацевтом или врачом, прежде чем принимать какие-либо лекарства, даже растительные лекарственные средства.

Упражнения
Попробуйте выполнить следующие упражнения для рук, но НЕ продолжайте, если симптомы ухудшатся:
- Держите пальцы максимально вытянутыми в течение нескольких секунд, а затем расслабьтесь.
- Сожмите кулак и выпрямите пальцы.
- Медленно двигайте руками вверх и вниз, из стороны в сторону и по кругу.
- Мануальный терапевт может назначить дополнительные упражнения (укрепление и подвижность, скольжение нервов и сухожилий).
At Hand Kinetics мы используем эти и другие методы лечения с использованием терапевтического ультразвука и сухого иглоукалывания, если это необходимо.
Для получения дополнительной информации
Пожалуйста, свяжитесь с Hand Kinetics, чтобы поговорить с нашим главным терапевтом рук, если вы считаете, что у вас есть одно из этих заболеваний.
Существует множество других заболеваний кисти и запястья, вызванных изменениями гормонов беременности, о которых здесь не говорилось.

ТЕЛ: 028 417 67238
ОНЛАЙН-БРОНИРОВАНИЕ
Поделиться:
НАЙТИ НАС
15 Авеню, Беррен, Уорренпойнт. Ко Вниз. BT34 3XJ
СВЯЖИТЕСЬ С НАМИ
[email protected]
0044 28 4176 7238СВЯЖИТЕСЬ С НАМИ
ПРИНИМАЮТСЯ КРЕДИТНЫЕ КАРТЫ
Запястный туннель и беременность: какая связь?
Запястный туннель и беременность: какая связь?Медицинский осмотр Холли Эрнст, PA-C — Донна Кристиано, 4 июня 2018 г.
Синдром запястного канала и беременность
Синдром запястного канала (CTS) обычно наблюдается во время беременности. CTS встречается у 4 процентов населения в целом, но встречается у 31–62 процентов беременных женщин, по оценкам исследования 2015 года.
Эксперты не совсем уверены, что делает CTS столь частым явлением во время беременности, но они считают, что причиной может быть отек, связанный с гормонами.
 Точно так же, как задержка жидкости во время беременности может вызвать отек лодыжек и пальцев, это также может вызвать отек, который приводит к CTS.
Точно так же, как задержка жидкости во время беременности может вызвать отек лодыжек и пальцев, это также может вызвать отек, который приводит к CTS.Читайте дальше, чтобы узнать больше о CTS во время беременности.
Каковы симптомы туннельного синдрома запястья у беременных?
Общие симптомы CTS во время беременности включают:
- онемение и покалывание (почти как покалывание) в пальцах, запястьях и кистях, которые могут усиливаться ночью
- ощущение пульсации в руках, запястьях, и пальцы
- опухшие пальцы
- проблемы с захватом предметов и проблемы с мелкой моторикой, такие как застегивание рубашки или расстегивание застежки на ожерелье
Могут быть поражены одна или обе руки. Исследование, проведенное в 2012 году, показало, что почти у 50 процентов беременных с CTS он был на обеих руках.
Симптомы могут ухудшаться по мере развития беременности. Одно исследование показало, что 40 процентов участников сообщили о появлении симптомов CTS после 30 недель беременности.
 В это время происходит наибольшее увеличение веса и задержка жидкости.
В это время происходит наибольшее увеличение веса и задержка жидкости.Что вызывает синдром запястного канала?
CTS возникает, когда срединный нерв сдавливается при прохождении через запястный канал в запястье. Срединный нерв проходит от шеи, вниз по руке и к запястью. Этот нерв контролирует чувствительность пальцев.
Запястный канал представляет собой узкий проход, состоящий из крошечных «запястных» костей и связок. Когда туннель сужается отеком, нерв сдавливается. Это приводит к боли в руке и онемению или жжению пальцев.
Диаграмма срединного нерва
[BODY MAP IMBED: /human-body-maps/median-nerve]
Подвержены ли беременные женщины повышенному риску?
Некоторые беременные женщины более склонны к развитию СЗК, чем другие. Вот некоторые факторы риска CTS:
Избыточный вес или ожирение до беременности
Неясно, вызывает ли СЗК лишний вес, но у беременных женщин с избыточным весом или ожирением этот диагноз диагностируется чаще, чем у беременных женщин без избыточного веса или ожирения.

Диабет или гипертония, связанные с беременностью
Диабет беременных и гипертензия беременных могут привести к задержке жидкости и последующему отеку. Это, в свою очередь, может увеличить риск СЗК.
Высокий уровень сахара в крови также может вызывать воспаление, в том числе запястного канала. Это может еще больше увеличить риск CTS.
Прошлые беременности
Релаксин может обнаруживаться в больших количествах при последующих беременностях. Этот гормон помогает тазу и шейке матки расширяться во время беременности, готовясь к родам. Это также может вызвать воспаление в запястном канале, сдавливая срединный нерв.
Как диагностируется CTS во время беременности?
CTS чаще всего диагностируется на основании вашего описания симптомов врачу. Ваш врач может также провести медицинский осмотр.
Во время физического осмотра врач может использовать электродиагностические тесты для подтверждения диагноза, если это необходимо.
 Электродиагностические тесты используют тонкие иглы или электроды (провода, прикрепленные к коже) для записи и анализа сигналов, которые посылают и принимают ваши нервы. Повреждение срединного нерва может замедлить или заблокировать эти электрические сигналы.
Электродиагностические тесты используют тонкие иглы или электроды (провода, прикрепленные к коже) для записи и анализа сигналов, которые посылают и принимают ваши нервы. Повреждение срединного нерва может замедлить или заблокировать эти электрические сигналы.Ваш врач может также использовать симптом Тинеля для выявления повреждения нерва. Этот тест также может быть выполнен как часть физического осмотра. Во время теста ваш врач будет слегка постукивать по области пораженного нерва. Если вы чувствуете покалывание, это может указывать на повреждение нерва.
Симптом Тинеля и электродиагностические тесты безопасны для использования во время беременности.
Как лечить синдром запястного канала у беременных
Большинство врачей рекомендуют консервативное лечение КТС во время беременности. Это связано с тем, что многие люди испытывают облегчение в течение нескольких недель и месяцев после родов. В одном исследовании только у 1 из 6 участниц, перенесших CTS во время беременности, все еще были симптомы через 12 месяцев после родов.

Вероятность того, что у вас продолжится СЗК после родов, выше, если симптомы СЗК появились на более ранних сроках беременности или если ваши симптомы имеют тяжелую форму.
Во время беременности безопасно использовать следующие виды лечения:
- Используйте шину. Найдите бандаж, который удерживает запястье в нейтральном (не согнутом) положении. Когда симптомы, как правило, ухудшаются, ношение корсета на ночь может быть особенно полезным. Если это практично, вы можете носить его и днем.
- Уменьшите активность, при которой запястье сгибается. Сюда входит набор текста на клавиатуре.
- Используйте холодовую терапию. Прикладывайте лед, завернутый в полотенце, к запястью примерно на 10 минут несколько раз в день, чтобы уменьшить отек. Вы также можете попробовать так называемую «контрастную ванну»: погрузите запястье в холодную воду примерно на одну минуту, затем в теплую воду еще на одну минуту.
 Продолжайте чередовать в течение пяти-шести минут. Повторяйте так часто, как это возможно.
Продолжайте чередовать в течение пяти-шести минут. Повторяйте так часто, как это возможно. - Остальные. Всякий раз, когда вы чувствуете боль или усталость в запястье, немного отдохните или переключитесь на другое занятие.
- При любой возможности поднимайте запястья. Для этого можно использовать подушки.
- Занимайтесь йогой. Результаты одного исследования показали, что занятия йогой могут уменьшить боль и увеличить силу хвата у людей с СЗК. Однако необходимы дополнительные исследования, особенно для понимания преимуществ CTS, связанных с беременностью.
- Запишитесь на физиотерапию. Терапия миофасциального высвобождения может уменьшить боль, связанную с CTS, и улучшить функцию руки. Это тип массажа для уменьшения напряжения и скованности в связках и мышцах.
- Принять обезболивающие . Использование ацетаминофена (тайленола) на любом этапе беременности обычно считается безопасным, если вы не превышаете 3000 мг в день.
 Поговорите со своим врачом, если у вас есть проблемы. Избегайте приема ибупрофена (Адвил) во время беременности, если только он не одобрен вашим врачом. Ибупрофен был связан с низким уровнем амниотической жидкости и рядом других состояний.
Поговорите со своим врачом, если у вас есть проблемы. Избегайте приема ибупрофена (Адвил) во время беременности, если только он не одобрен вашим врачом. Ибупрофен был связан с низким уровнем амниотической жидкости и рядом других состояний.
Синдром запястного канала и грудное вскармливание
Грудное вскармливание может быть болезненным при CTS, потому что вам нужно будет использовать запястье, чтобы удерживать голову ребенка и грудь в правильном положении для кормления. Попробуйте поэкспериментировать с разными позициями. Используйте подушки и одеяла, чтобы подпирать, поддерживать или подпирать, когда это необходимо.
Вы можете обнаружить, что грудное вскармливание в положении лежа на боку лицом к вам помогает. «Футбольный захват» также может быть легче на запястье. В этом положении вы сидите прямо и кладете ребенка сбоку от руки так, чтобы голова ребенка находилась близко к вашему туловищу.
Вы можете предпочесть кормление без помощи рук, когда ваш ребенок кормится в слинге, надетом близко к вашему телу.

Если у вас возникли проблемы с грудным вскармливанием или с поиском положения, удобного для вас и вашего ребенка, подумайте о том, чтобы поговорить с консультантом по грудному вскармливанию. Они могут помочь вам освоить удобные позы и выявить любые проблемы, которые возникают у вас или у вашего ребенка при кормлении грудью.
Каковы перспективы?
CTS часто встречается во время беременности. Простые меры, такие как шинирование и прием ацетаминофена, являются стандартными методами лечения и обычно приносят облегчение.
У большинства людей симптомы исчезают в течение 12 месяцев после родов. Однако в некоторых случаях на это могут уйти годы. Поговорите со своим врачом о способах безопасного управления симптомами.
Последний с медицинской точки зрения. 9 домашних средств для облегчения запястного канала
- Боль, болезненность и припухлость у основания большого пальца и запястья.
Кистевой туннельный синдром и артрит: в чем разница?
Как облегчить и предотвратить боль в бедре во время беременности
Что вызывает подергивание глаз во время беременности и что вы можете сделать?
На что похожа боль в круглой связке: симптомы, диагностика, лечение
Читать дальше0003
Синдром запястного канала не обязательно должен вызывать боль. Ознакомьтесь с этими советами, чтобы облегчить симптомы запястного канала.
Ознакомьтесь с этими советами, чтобы облегчить симптомы запястного канала.
ПОДРОБНЕЕ
Кистевой туннельный синдром и артрит: в чем разница?
Медицинское заключение Brenda B. Spriggs, MD, MPH, FACP
Кистевой туннель — это заболевание, отличное от артрита, включая остеоартрит и ревматоидный артрит, но у вас может быть и то, и другое одновременно.
ПОДРОБНЕЕ
Как облегчить и предотвратить боль в бедре во время беременности
Медицинское заключение Холли Эрнст, PA-C
Боль в бедре является частым осложнением беременности. Обычно это несерьезно, но может причинять много дискомфорта. Вот растяжки и другие домашние…
ПОДРОБНЕЕ
Что вызывает подергивание глаз во время беременности и что вы можете сделать?
Медицинское заключение Кэролин Кей, доктора медицинских наук
Подергивание глаз во время беременности обычно не является серьезной проблемой, и его причины, такие как стресс и усталость, могут быть особенно распространены, когда вы…
ПОДРОБНЕЕ
На что похожа боль в круглой связке: симптомы, диагностика, лечение
Медицинский обзор Кэти Мена, доктора медицины
Многие беременные женщины испытывают боль в круглой связке во втором триместре. Вот посмотрите на симптомы и чего ожидать.
Вот посмотрите на симптомы и чего ожидать.
ПОДРОБНЕЕ
7 продуктов для ухода за волосами после родов, одобренных дерматологами
Есть так много радостей отцовства, но истончение и выпадение волос не входят в этот список. Вот некоторые продукты, рекомендованные дерматологами для…
ПОДРОБНЕЕ
Слабый положительный результат домашнего теста на беременность: беременна ли я?
Медицинское заключение Майкла Вебера, доктора медицинских наук
Если вы видите слабую полоску на домашнем тесте на беременность, вы можете не понять, беременны вы или нет. Вот что может означать слабая линия.
ПОДРОБНЕЕ
Что означает застой мочи во время беременности?
Застой мочи во время беременности относится к затрудненному мочеиспусканию. Это может быть серьезное состояние. Если вы беременны и не можете помочиться, поговорите с…
Это может быть серьезное состояние. Если вы беременны и не можете помочиться, поговорите с…
ПОДРОБНЕЕ
7 лучших кремов для сосков 2022 года
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Мы собрали несколько лучшие кремы для сосков на рынке, которые помогают успокоить и заживить кожу вокруг сосков во время беременности и кормления грудью.
ПОДРОБНЕЕ
8 лучших молокоотсосов 2022 года без помощи рук
Медицинская оценка Meredith Wallis, MS, APRN, CNM, IBCLC
Грудное вскармливание и сцеживание отнимают много времени из вашего и без того напряженного дня. Вот несколько отличных молокоотсосов без помощи рук, которые помогают выполнять несколько задач одновременно…
ПОДРОБНЕЕ
Боль в суставах рук и пальцев во время беременности: почему это происходит и лучшие домашние процедуры!
Испытываете ли вы боль в суставах рук и пальцев во время беременности ? Если да, то вы не одиноки. Многие беременные женщины испытывают этот тип боли, особенно на поздних сроках беременности. Хотя причина боли в суставах рук и пальцев до конца неизвестна, есть несколько вещей, которые вы можете сделать, чтобы облегчить боль. В этом сообщении блога мы обсудим, что вызывает боль в суставах рук и пальцев во время беременности, и дадим несколько советов о том, как облегчить боль. Мы надеемся, что эта информация будет полезна для вас. Спасибо за чтение!
Многие беременные женщины испытывают этот тип боли, особенно на поздних сроках беременности. Хотя причина боли в суставах рук и пальцев до конца неизвестна, есть несколько вещей, которые вы можете сделать, чтобы облегчить боль. В этом сообщении блога мы обсудим, что вызывает боль в суставах рук и пальцев во время беременности, и дадим несколько советов о том, как облегчить боль. Мы надеемся, что эта информация будет полезна для вас. Спасибо за чтение!
Но прежде всего, откуда мне все это знать?
Привет — я Хилари — медсестра по беременности 👩⚕️. Я работаю медсестрой с 1997 года, и у меня 20-летний опыт акушерства. Я также являюсь курчавым руководителем Pulling Curls и онлайн-класса для беременных. 🩺 Я помогла тысячам женщин избавиться от болей во время беременности. Я могу помочь вам, возможно, вылечить его дома или если вы должны увидеть.
Прежде чем мы начнем, боль в пальцах или руках может быть следствием перелома или чего-то более серьезного. Если боль острая, особенно при специфических движениях, я бы обратилась к медицинскому работнику.
Каковы причины болей в суставах рук и пальцев во время беременности?
Существует несколько возможных причин болей в суставах рук и пальцев во время беременности.
Одна из возможностей состоит в том, что боль возникает из-за дополнительного веса, который несет ваше тело. По мере того, как ваш ребенок растет, ваше тело усердно работает, чтобы поддерживать лишний вес. Это может привести к нагрузке на суставы и мышцы, что может привести к боли.
Другая возможность заключается в том, что боль вызвана гормональными изменениями. Во время беременности ваше тело вырабатывает 9Гормон 0502 под названием релаксин . Этот гормон помогает подготовить мышцы и сухожилия таза к беременности, растягивая и расслабляя их. Это может вызвать боль в суставах в других частях тела, в том числе в руках и пальцах.
Возможно, вы заметили, что ваши пальцы или руки отекают сильнее, чем обычно. У вас может быть карпельный туннель (иногда это проявляется болью в руке) — посмотрите мой пост о боли в запястье во время беременности. Это ОЧЕНЬ распространено, и часто из-за отека предплечий, который сдавливает нервы рук. К счастью, после рождения ребенка большинство людей обнаруживают, что эта боль уходит (поскольку эта область вашего тела больше не будет опухать из-за лишней жидкости/кровотока).
Это ОЧЕНЬ распространено, и часто из-за отека предплечий, который сдавливает нервы рук. К счастью, после рождения ребенка большинство людей обнаруживают, что эта боль уходит (поскольку эта область вашего тела больше не будет опухать из-за лишней жидкости/кровотока).
Кроме того, изменение позы, необходимое для поддержки растущего ребенка, также может привести к боли в суставах рук и пальцев из-за того, как вы держите свое тело.
Если вам нравится простая информация, объясняющая изменения, происходящие с вашим телом, НЕ пропустите этот урок.
Что можно сделать, чтобы облегчить боль в суставах рук и пальцев во время беременности?
Есть несколько способов облегчить боль в суставах рук и пальцев во время беременности.
Один из вариантов — попробовать горячую или холодную терапию . Применение тепла или льда к пораженному участку может помочь уменьшить боль и воспаление. Многие люди часто спрашивают, что им следует использовать. Я бы попробовал оба и посмотрел, что лучше или дает лучшие результаты. У меня есть целый пост об использовании грелки во время беременности.
У меня есть целый пост об использовании грелки во время беременности.
Вы можете попробовать отпускаемые без рецепта обезболивающие , такие как ибупрофен или ацетаминофен. Уточните у своего провайдера, подходит ли вам один из них (или он порекомендует что-то другое).
Если боль сильная, вы можете проконсультироваться со своим лечащим врачом о других возможностях, таких как отпускаемые по рецепту обезболивающие или инъекции кортизона.
Кроме того, важно поддерживать хорошую осанку и вести активный образ жизни во время беременности. Упражнения могут помочь уменьшить боль в суставах и тугоподвижность. Часто я обнаруживал, что некоторые хорошие упражнения для осанки могут помочь избавиться от боли в руках (это меня удивило, но в этом есть смысл, поскольку эти нервы проходят через шею к рукам). Что-то вроде этого.
Существуют ли какие-либо упражнения, которые могут помочь предотвратить или уменьшить боль в суставах рук и пальцев во время беременности?
Конечно, вам следует поговорить со своим врачом, прежде чем пробовать какую-либо новую программу упражнений….
Есть несколько упражнений, которые могут помочь уменьшить или предотвратить боль в суставах рук и пальцев во время беременности.
Один из вариантов — попробовать упражнения на растяжку . Растяжка может помочь расслабить напряженные мышцы и сухожилия и уменьшить нагрузку на суставы. Возможно, вам захочется размять руки и кисти, но я бы также посоветовал вам размять все тело!
Другой вариант — попробовать силовые упражнения . Эти упражнения помогут укрепить мышцы и сухожилия вокруг суставов, что поможет уменьшить боль в суставах.
Кроме того, аэробные упражнения могут помочь увеличить кровоток и уменьшить воспаление.
Ходьба, плавание и предродовая йога также являются хорошими вариантами. Наконец, обязательно поговорите со своим лечащим врачом, если вы испытываете какую-либо боль во время беременности. Они могут помочь вам определить причину боли и дать дополнительные советы по ее облегчению.
Что делать, если боль сильная и не проходит сама по себе?
Если боль сильная и не проходит сама по себе, вам следует проконсультироваться со своим лечащим врачом. Они могут помочь определить причину боли и дать дополнительные советы по облегчению.
Кроме того, они могут прописать лекарства или порекомендовать другие варианты лечения, такие как инъекции кортизона или физиотерапия.
Несмотря на то, что многие врачи не рекомендуют это, у меня было много людей, которым также везло с мануальными терапевтами (и этот тип боли в костях прямо их переулок!)
Я сделала целый выпуск подкаста о мануальных терапевтах во время беременности:
Пройдет ли боль после родов или она продолжит беспокоить вас после рождения ребенка?
Боль должна пройти после родов. Однако, если боль сильная или сохраняется после родов, вам следует проконсультироваться со своим лечащим врачом.
В этот момент вам определенно захочется потратить время на физиотерапию, носить корсет или делать что-то еще, что они вам советуют.
Есть ли другие советы, как справиться с болью в суставах рук и пальцев во время беременности?
Позвольте мне просто суммировать советы по устранению болей в суставах рук и пальцев во время беременности:
– Прикладывание тепла или холода к пораженному участку
– Прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
– Растяжка и силовые упражнения
– Правильная осанка и механика тела при выполнении задач
– Ходьба, плавание и пренатальная йога
– Проконсультируйтесь с лечащим врачом, если боль сильная или не проходит сама по себе . Если у вас болят руки/кисти, сообщите об этом на приеме. Вероятно, они могут сделать что-то, чтобы помочь вам почувствовать себя лучше, и это будет стоить вашего времени!
Если боли и боли во время беременности или общение с лечащим врачом угнетают вас, сейчас самое время записаться на предродовой курс к специалисту. Этот класс…
- Доступно круглосуточно и без выходных
- Увлекательно и весело — для того, чтобы вы оба наслаждались этим и вместе были КОМАНДОЙ
- Быстрее! Это можно сделать всего за несколько часов.

Используйте код купона PREGNURSE, чтобы получить скидку 10% сегодня.
И, если вы не совсем уверены, что готовы ко всему этому, загляните на мой бесплатный курс для беременных. Это ваш первый шаг к тому, чтобы стать вашим собственным боссом по рождению.
- Об авторе
- Последние сообщения
Хилари Эриксон, BSN RN
Медсестра с 1997 года, работала в различных областях, включая педиатрию, гериатрию и хоспис.
У нее 20-летний опыт работы и доставки в Сан-Хосе, Калифорния, и Фениксе, Аризона.
Она также является кудрявым руководителем веб-сайта Pulling Curls и является создателем онлайн-класса для беременных для пар — пренатального класса №1 в Интернете в больнице.
ПРИЧИН ПОкалывания ВО ВРЕМЯ БЕРЕМЕННОСТИ — Healthcare Wellness Blogs
Как будто беременность не была достаточно утомительна и утомительна, будущие матери также могут испытывать некоторые необычные симптомы, особенно в последние месяцы. Обратите внимание на ощущения онемения и покалывания. Ближе к концу беременности у некоторых беременных женщин может появиться ощущение «мурашек» или онемения в руках, пальцах, ногах, спине или ягодицах.
Обратите внимание на ощущения онемения и покалывания. Ближе к концу беременности у некоторых беременных женщин может появиться ощущение «мурашек» или онемения в руках, пальцах, ногах, спине или ягодицах.
Мало того, что эти ощущения могут быть раздражающими и даже болезненными, они также могут заставить вас задуматься: » Что именно здесь происходит? “
Недостаток сна – наиболее частая причина покалывания во втором триместре. Чувство онемения становится более сильным в третьем триместре, когда кровеносные сосуды сужаются из-за увеличения матки и изменения положения женщины во сне. Не существует конкретных средств от покалывания или онемения языка, онемения желудка или живота или онемения ног и ступней в этот период, но есть предлагаемые меры или методы для их лечения.
Симптомы
Ниже перечислены наиболее распространенные ощущения онемения и покалывания во время беременности:
- Симптомы ухудшаются, когда вы просыпаетесь, посреди ночи или при определенных движениях тела.

- Может ощущаться как «мурашки по коже», онемение или иррадиирующее чувство жжения или покалывания, за которым следует боль.
- По мере увеличения массы тела и задержки жидкости ближе к середине или концу беременности появляется этот симптом.
Причины
Гормоны, а также обычные биологические изменения, через которые вы проходите, ответственны за чувство онемения и покалывания. Ваше тело создает больше релаксина по мере продолжения беременности, позволяя вашим связкам растягиваться во время беременности и родов.
Однако ваша осанка и центр тяжести меняются в результате большего количества релаксина. В результате ваши нервы могут быть сдавлены, что приводит к стреляющей боли и покалываниям в ногах, бедрах, спине и ягодицах.
Точно так же, когда ваша матка становится больше и полнее, это создает необычно большую нагрузку на ваши мышцы, связки и нервы, что может вызвать онемение и покалывание.
Отек рук и ног типичен для второго и третьего триместров беременности из-за задержки воды. Этот отек может вызвать онемение и покалывание в пальцах рук и ног, а также вызвать напряжение нервов в запястьях, спине, ногах, бедрах и ягодицах.
Этот отек может вызвать онемение и покалывание в пальцах рук и ног, а также вызвать напряжение нервов в запястьях, спине, ногах, бедрах и ягодицах.
Пальцы и кисти
Онемение и покалывание в руках и пальцах не редкость, особенно если беременность продолжается. Эта дополнительная жидкость оказывает давление на срединный нерв в запястье, вызывая синдром запястного канала у некоторых женщин.
Синдром запястного канала во время беременности –
Синдром запястного канала очень часто встречается во время беременности, им страдает до 62 процентов беременных женщин.
Задержка жидкости, повышенная прибавка в весе и гормональные сдвиги — все это причины синдрома запястного канала во время беременности.
Большинство случаев синдрома запястного канала возникает в последние несколько месяцев беременности, однако, если у вас был синдром запястного канала до или вне беременности, ваши симптомы могут проявиться раньше. Симптомы могут проявляться в одной или обеих руках, однако симптомы в доминирующей руке обычно более выражены.
У вас могут возникнуть следующие симптомы, если у вас синдром запястного канала:
1. Ощущение жжения в кисти, запястье и предплечье
2. Проблемы с захватом предметов
3. Онемение кисти, запястья и пальцев
4. В пальцах и кистях ощущается «мурашки по коже».
5. Онемение пальцев, особенно большого, указательного и среднего пальцев
6. Дискомфорт в плечах, шее и руках с иррадиацией
7. Отек пальцев и рук из наиболее распространенных симптомов беременности. Отечность на щеках, ногах и ступнях распространена среди пациентов. Однако у некоторых женщин отек внутри запястья может вызвать туннельный синдром запястья (CTS).
Синдром запястного канала поражает около 4% людей в общей популяции и от 31% до 62% беременных. После 30 недель беременности многие люди начинают испытывать симптомы.
Во время беременности объем крови удваивается. Дополнительная жидкость вызывает отек и давление в кровеносных сосудах по всему телу. Отек может сдавливать срединный нерв, идущий к руке, в крошечных областях, таких как область запястного канала на запястье, через которую проходят девять сухожилий и один нерв.
Ладонные поверхности большого, указательного и среднего пальцев, а также часть безымянного пальца иннервируются срединным нервом. Он также отвечает за движение мышц руки, которые сгибают пальцы. Сдавление нерва в запястье и руке может вызывать дискомфорт, покалывание и онемение, которые могут усиливаться, когда вы пытаетесь уснуть. Беременность может быть первым случаем, когда у женщины появляются симптомы CTS, или последней каплей, которая побудит ее обратиться за медицинской помощью для решения своих проблем.
Ягодицы, спина и ноги
Дискомфорт в нижней части спины типичен для беременных и иногда может распространяться вниз по ногам и ягодицам, особенно при сдавлении нервов.
Во время беременности онемение и покалывание в ногах, спине и ягодицах чаще всего вызваны:
- Задержкой жидкости
- Релаксин — это гормон, вызывающий ослабление связок.
- Ваша матка развивается, и ваши органы разрушаются.
- Набор веса
Все это напряжение, ослабление связок, увеличение веса и задержка жидкости могут сказаться на вашем здоровье. Ваши мышцы могут стать напряженными или слабыми, и в результате ваша осанка может измениться.
Ваши мышцы могут стать напряженными или слабыми, и в результате ваша осанка может измениться.
Когда вы чаще наклоняетесь вперед или назад, мышцам спины приходится работать больше, что приводит к напряжению и страданию. Когда вы беременны, вы также более подвержены проблемам со спиной, вызванным физической активностью.
Из-за гормона релаксина многие женщины страдают гипермобильностью суставов во время беременности. Проблема в том, что вся эта гибкость и открытость могут привести к тому, что ваше тело станет нестабильным, что приведет к стреляющей боли, дискомфорту, онемению и покалыванию в нижней части спины или ногах.
Беременность Ишиас
Ишиас, вызванный защемлением седалищного нерва, вероятно, является наиболее распространенной причиной покалывания и онемения в спине, ногах и ягодицах во время беременности.
Это заболевание обычно появляется в третьем триместре беременности и обычно протекает умеренно, но для некоторых женщин оно может быть разрушительным.
Боль, жжение и боль — вот некоторые из симптомов.
Ощущения на одной стороне тела, хотя иногда поражаются обе стороны
Симптомы, которые начинаются в нижней части спины и распространяются на бедра, ягодицы и вниз по ноге
Мышечная слабость, чувство покалывания и онемение
Парестетическая мералгия при беременности
Хотя ишиас является частым заболеванием беременных, вызывающим онемение и покалывание в спине, ногах и ягодицах, также может возникать заболевание, известное как парестетическая мералгия. Давление на латеральный кожный нерв бедра (LFCN), который проходит вдоль передней и боковой поверхности бедра, вызывает парестетическую мералгию.
Среди признаков и симптомов:
- Боль и дискомфорт в бедре, которые могут распространяться на внешнюю часть колена
- Также возможно чувство онемения и жжения.
- Симптомы включают ощущение колющей боли в бедре
- Симптомы, которые обычно поражают только одну ногу (хотя иногда поражается и область ягодиц)
Лечение
Нежный массаж, обязательное изменение положения во время сна (очень помогает использование подушки для беременных), успокаивающие ванны и растяжка могут помочь при общем онемении и покалывании рук, пальцев, спины, ног, и ягодицы во время беременности.
Кроме того, как только ваша проблема будет диагностирована, ваш врач может предложить лечение.
Лечение синдрома запястного канала
- Пакеты со льдом используются для уменьшения отека.
- Руки и запястья должны быть приподняты.
- Обезболивающие, безопасные для беременных
Лечение мералгии и парестетического ишиаса
- Подушечки для обогрева
- Терапия массажем — это вид лечения, который включает массу
- Физиотерапия — это тип лечения, который используется
- Обезболивающие, безопасные для беременных
- Спите на здоровой стороне тела.
- Принятие теплого душа или ванны, чтобы запястье оставалось в нейтральном положении, используйте бандаж для запястья или шину
Как вы справляетесь с покалыванием во время беременности?
Во время беременности эти растворы могут помочь при онемении или покалывании в руках, пальцах, ногах, спине или ягодицах.
- Онемение можно облегчить, смочив руки теплой водой или наложив горячий компресс.
- Во время сна не опирайтесь на руки, чтобы не усугубить онемение и боль.
- Перед использованием браслета проконсультируйтесь с врачом. Его можно использовать, чтобы держать запястье в нейтральном положении, особенно во время сна.
- Постоянно растягивайте руки и запястья, выполняя любую задачу. Покалывание и болезненность могут уменьшиться повторяющимися действиями, такими как встряхивание или растирание.
- В ту сторону, на которую не действует онемение или дискомфорт, спать спокойно.
- Онемение может быть вызвано опухолью, которую можно уменьшить с помощью ледяного компресса.
- Иглоукалывание и массаж являются примерами альтернативных методов лечения, которые могут помочь при дискомфорте, связанном с онемением.
- Не стойте в течение длительного времени, так как это может вызвать онемение или покалывание в ногах и пальцах ног.

- Можно спать на одном боку, подняв оба колена и подложив между ними подушку. Это может помочь предотвратить онемение.
- Вы можете слегка вытянуть колени сидя, чтобы они были на уровне бедер или выше.
- Если у вас проблемы с балансировкой тела, используйте ходунки или трость.
- Проконсультируйтесь с врачом и попробуйте выполнить несколько легких упражнений, чтобы укрепить мышцы.
Можно ли избежать покалывания?
Возможно, вы не сможете предотвратить покалывание, но вы можете минимизировать риски, изменив питание и образ жизни.
- Чтобы набрать здоровый вес во время беременности, придерживайтесь питательной и сбалансированной диеты.
- Сократите потребление соли, сахара и жиров и пейте много воды. Проконсультируйтесь с врачом, прежде чем принимать какие-либо добавки.
- Избегайте употребления алкоголя, поскольку содержащиеся в нем химические вещества могут вызвать повреждение нервов и онемение.

- Сократите количество времени, которое вы тратите на такие вещи, как набор текста, вязание крючком или шитье, особенно если вы склонны к синдрому запястного канала.
- Приобретите поддерживающий бюстгальтер для беременных, чтобы уменьшить нагрузку на срединный нерв, вызванную весом грудины и грудной клетки.
- Когда вы сидите, стоите или спите, очень важно сохранять правильную осанку.
- Носите обувь с мягкой подошвой, которая хорошо сидит и не скользит.
Когда следует обратиться к врачу?
Большинство случаев онемения и покалывания во время беременности часты и нормальны. С другой стороны, о любых новых симптомах следует сообщить лечащему врачу. Если у вас есть какие-либо симптомы помимо онемения и покалывания, такие как вагинальное кровотечение, сильный дискомфорт в желудке, схватки, сильные головные боли, затуманенное зрение или значительный отек, немедленно обратитесь к врачу.
Увеличение веса, задержка жидкости и гормоны являются наиболее распространенными причинами онемения и покалывания во время беременности. В некоторых случаях, таких как туннельный синдром запястья, вызванный беременностью, радикулит или парестетическая мералгия, может быть вовлечен защемление нерва. В некоторых случаях все, что необходимо для облегчения боли, — это домашние средства, физиотерапия или одобренные врачом обезболивающие.
В некоторых случаях, таких как туннельный синдром запястья, вызванный беременностью, радикулит или парестетическая мералгия, может быть вовлечен защемление нерва. В некоторых случаях все, что необходимо для облегчения боли, — это домашние средства, физиотерапия или одобренные врачом обезболивающие.
Хотя в большинстве случаев онемение и покалывание во время беременности безвредны, онемение и покалывание являются индикаторами некоторых более опасных заболеваний. Если вы подозреваете какие-либо из перечисленных ниже заболеваний, немедленно обратитесь к врачу, поскольку они могут привести к серьезным проблемам во время беременности.
Анемия
Анемия, вызываемая железодефицитом, может вызывать «синдром беспокойных ног» во время беременности, который может сопровождаться покалыванием или ощущением «ползания мурашек» в ногах.
Повреждение нервов из-за нехватки B12 во время беременности может вызвать онемение и покалывание в руках, а также общую мышечную слабость, трудности при ходьбе, потерю памяти и проблемы с психическим здоровьем.
Преэклампсия
Преэклампсия — это опасный синдром беременности, который может вызывать значительный отек, онемение и покалывание. Немедленно позвоните своему врачу, если за ощущениями покалывания и онемения следуют проблемы со зрением, сильные головные боли, снижение диуреза, сильная боль в желудке, рвота, тошнота или судороги.
Диабет во время беременности
Покалывание и онемение в руках и ногах являются общими признаками гестационного диабета. Если у вас уже был диагностирован гестационный диабет, эти симптомы могут указывать на то, что ваше состояние не контролируется эффективно.
Покалывание и онемение, а также любые другие новые симптомы, которые могут быть связаны с диагностикой и лечением гестационного диабета, следует обсудить с лечащим врачом.
Беременность полна неожиданных поворотов. Большинство из нас не знает о широком спектре необычных симптомов беременности, но теперь вы можете добавить к этому списку онемение и покалывание в пальцах, руках, ногах, спине и ягодицах.
Тем не менее, вы должны быть уверены, что, хотя эти симптомы могут время от времени раздражать, обычно они незначительны и исчезнут после рождения ребенка. Хотя любой новый симптом беременности следует воспринимать с осторожностью, онемение и покалывание сами по себе редко указывают на более серьезную проблему.
Онемение во время беременности? Вот список всех причин и способов их устранения
Беременные женщины испытывают онемение во время беременности. Это ощущается во всем их телах партиями. Это распространенный симптом, который испытывают многие будущие женщины во время родов, поскольку организм будущей матери начинает претерпевать изменения, чтобы подготовиться к новому ребенку.
Онемение или покалывание, возникающие во втором триместре, в основном связаны с недостатком сна. В течение третьего триместра симптомы онемения усиливаются из-за сдавливания кровеносных сосудов увеличенной маткой и изменений, которые женщины вносят в свои позы во сне. Не существует точных лекарств, однако есть предлагаемые меры или способы вылечить покалывание или онемение языка, онемение желудка или живота, а также вылечить онемение ног и ступней в течение этого времени.
Не существует точных лекарств, однако есть предлагаемые меры или способы вылечить покалывание или онемение языка, онемение желудка или живота, а также вылечить онемение ног и ступней в течение этого времени.
Вы хотите узнать « Оценка даты, когда ваш ребенок должен быть?
Когда беременные испытывают онемение
- Онемение во всем теле является обычным явлением во время беременности, об этом не нужно сильно беспокоиться.
- Будущие мамы чаще всего испытывают онемение ног вскоре после пробуждения после дремоты или утром.
- Признаки онемения начинают проявляться в виде потери чувствительности после принятия определенной позы, покалывания и боли.
- Онемение у будущих мам также возникает в руках и суставах, когда они просыпаются после долгих часов работы или поднимают тяжелые предметы.

- Онемение пальцев может быть вызвано перенапряжением суставов.
- Некоторые будущие мамы иногда испытывают онемение языка после приема определенной пищи или при резком напряжении шеи.
Вы также хотели бы прочитать : Чего ожидать: изменения кожи и волос во время беременности.
Причины онемения во время беременности
Ниже приведены некоторые из причин онемения во время беременности:
- Гормональные изменения в организме отверстие таза и другие суставы
- Это причина, из-за которой вес тела защемляет нервы в суставах и немеет область
- Гормоны ранней беременности задерживают воду, что приводит к синдрому запястного канала
- Синдром запястного канала – болезненное состояние
- Этот синдром поражает кисти и предплечья
- ребенок
- Это вызывает давление на срединный нерв, который проходит через руку, вызывая боль
- Анемия, вызванная низким количеством эритроцитов, дефицитом железа или генетическими факторами, также может вызывать онемение
- Боль и онемение из-за ишиаса испытывают большинство будущих мам
- Эта стреляющая боль, которая атакует нижнюю часть спины, распространяется вниз по всей длине ноги, достигая стоп.

- Дефицит витамина B12 и витамина d (25oh) может быть причиной
Хотите проконсультироваться с врачом? Забронировать Видеоконсультация онлайн с лучшим гинекологом в Индии.
Как вылечить онемевшие части тела?
Нет точного способа вылечить эффект онемения во время беременности. Тем не менее, есть меры, чтобы в некоторой степени успокоить боль.
- Избегайте приема пищи, вызывающей повышенное онемение
- Избегайте резких, натуживающих движений шеи
- Внезапные изменения оказывают давление на спинномозговые нервы, из-за чего онемение ощущается на лице и языке
- Избегайте поднятия тяжестей или принятия неправильных поз
- Сократите потребление пищи, богатой натрием, который вызывает высокое кровяное давление и задержку воды, что приводит к онемению.

Вы также можете присоединиться к нашему Cloudnine Community, чтобы обсудить и получить дополнительную информацию о — , впервые беременность , 4 9.
- 5 9.
- Уровень низкого уровня крови может вызвать мышление
114 4099
- . ночь, чтобы держать руки комфортно во время сна.
- Помогает предотвратить неловкое сгибание руки, которое вызывает онемение по утрам
- Ночью можно накладывать шину на руку, чтобы беременная женщина не лежала на руке в глубоком сне, что приводит к остановке кровоснабжения всей руки.

- Улучшение осанки во время сидения и стояния
- Добавки с витамином B12 и витамином D, которые следует принимать, если их дефицит подтвержден анализом крови после консультации с врачом.
- 5, 4, , ,
5 .0502 Ежедневный уход за беременными .
Видео с высоким кровяным давлением во время беременности:
Должен прочитать: Топ 5 утренних средств. онемение тела
Легкое онемение во время беременности нормально, однако, если оно приводит к экстремальной ситуации, необходимо сообщить об этом врачу. В этой ситуации могут проявляться симптомы травм или закупорки, требующие немедленной медицинской помощи. Онемение во время беременности обычно нормальное явление и не вызывает беспокойства чаще, чем часто. Их можно избежать с помощью мер предосторожности, как предложено в списке ранее.
Хорошие новости: теперь вы можете сразу же делать покупки из широкого ассортимента товаров по телефону Cloudnine Momeaze .
У наших клиентов было несколько вопросов относительно этого блога, ответьте на них прямо сейчас!
Онемение и покалывание на 13 неделе беременности?
Онемение и холодные ноги через год после родов?
Есть похожие вопросы?
Получите ответы от наших экспертов, просмотрите сотни вопросов и ответов, посетите сеансы в прямом эфире и многое другое
Задайте свой вопрос!
Хотите проконсультироваться с лучшими гинекологами Индии? Пожалуйста, найдите ссылки ниже.

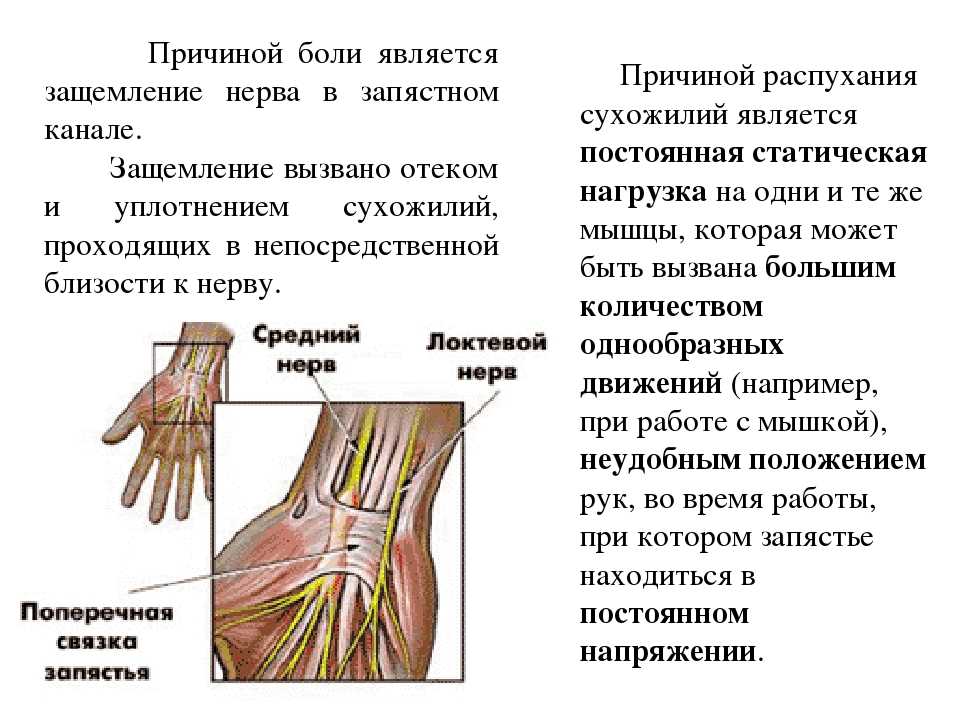


 2020;(19):52—60. doi: 10.21518/2079-701X- 2020-19-52-60.
2020;(19):52—60. doi: 10.21518/2079-701X- 2020-19-52-60. Малыш растет, и живот вместе с ним становится необъятным и тяжелым. Деятельность опорно-двигательного аппарата вследствие этого может нарушаться. Избежать возникновения дисфункции можно, контролируя вес в пределах нормы и избегая долгой нагрузки на ноги в стоячем положении на последних неделях беременности.
Малыш растет, и живот вместе с ним становится необъятным и тяжелым. Деятельность опорно-двигательного аппарата вследствие этого может нарушаться. Избежать возникновения дисфункции можно, контролируя вес в пределах нормы и избегая долгой нагрузки на ноги в стоячем положении на последних неделях беременности.
 Помогут и ортопедические стельки, если вставить их в обычную обувь.
Помогут и ортопедические стельки, если вставить их в обычную обувь. Избавление от болевого синдрома в суставах в период вынашивания ребенка
Избавление от болевого синдрома в суставах в период вынашивания ребенка
 Возникает вследствие повышения массы тела, усиления концентрации гормона релаксина, получения травмы. Симптоматика симфизита проявляется болями в районе лобка, поясницы, а также дискомфортом при поднятии ног.
Возникает вследствие повышения массы тела, усиления концентрации гормона релаксина, получения травмы. Симптоматика симфизита проявляется болями в районе лобка, поясницы, а также дискомфортом при поднятии ног.


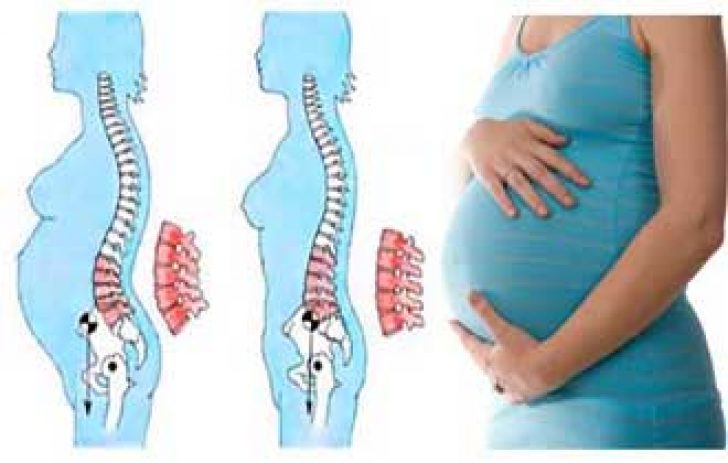 Результатом является дискомфорт и боль в основании большого пальца и запястья каждый раз, когда вы поворачиваете запястье, берете что-либо или сжимаете кулак.
Результатом является дискомфорт и боль в основании большого пальца и запястья каждый раз, когда вы поворачиваете запястье, берете что-либо или сжимаете кулак.

 Боль была в основном в моем предплечье, и я не мог поднять запястья или нормально работать — это определенно ухудшилось от использования! К счастью, она закрепила их определенным образом, чтобы они не упали, даже когда мышцы были расслаблены, она также сказала мне принять какую-то добавку — я не могу вспомнить, может быть, витамин B? — и это сделало свое дело. Я думаю, что это, возможно, возвращалось один раз (когда я была еще беременна), но ушло еще до их рождения!
Боль была в основном в моем предплечье, и я не мог поднять запястья или нормально работать — это определенно ухудшилось от использования! К счастью, она закрепила их определенным образом, чтобы они не упали, даже когда мышцы были расслаблены, она также сказала мне принять какую-то добавку — я не могу вспомнить, может быть, витамин B? — и это сделало свое дело. Я думаю, что это, возможно, возвращалось один раз (когда я была еще беременна), но ушло еще до их рождения! Лучше всего обратиться к мануальному терапевту и заказать его изготовление для вас или хотя бы получить совет перед его покупкой.
Лучше всего обратиться к мануальному терапевту и заказать его изготовление для вас или хотя бы получить совет перед его покупкой.


 Точно так же, как задержка жидкости во время беременности может вызвать отек лодыжек и пальцев, это также может вызвать отек, который приводит к CTS.
Точно так же, как задержка жидкости во время беременности может вызвать отек лодыжек и пальцев, это также может вызвать отек, который приводит к CTS. В это время происходит наибольшее увеличение веса и задержка жидкости.
В это время происходит наибольшее увеличение веса и задержка жидкости.
 Электродиагностические тесты используют тонкие иглы или электроды (провода, прикрепленные к коже) для записи и анализа сигналов, которые посылают и принимают ваши нервы. Повреждение срединного нерва может замедлить или заблокировать эти электрические сигналы.
Электродиагностические тесты используют тонкие иглы или электроды (провода, прикрепленные к коже) для записи и анализа сигналов, которые посылают и принимают ваши нервы. Повреждение срединного нерва может замедлить или заблокировать эти электрические сигналы.
 Продолжайте чередовать в течение пяти-шести минут. Повторяйте так часто, как это возможно.
Продолжайте чередовать в течение пяти-шести минут. Повторяйте так часто, как это возможно. Поговорите со своим врачом, если у вас есть проблемы. Избегайте приема ибупрофена (Адвил) во время беременности, если только он не одобрен вашим врачом. Ибупрофен был связан с низким уровнем амниотической жидкости и рядом других состояний.
Поговорите со своим врачом, если у вас есть проблемы. Избегайте приема ибупрофена (Адвил) во время беременности, если только он не одобрен вашим врачом. Ибупрофен был связан с низким уровнем амниотической жидкости и рядом других состояний.