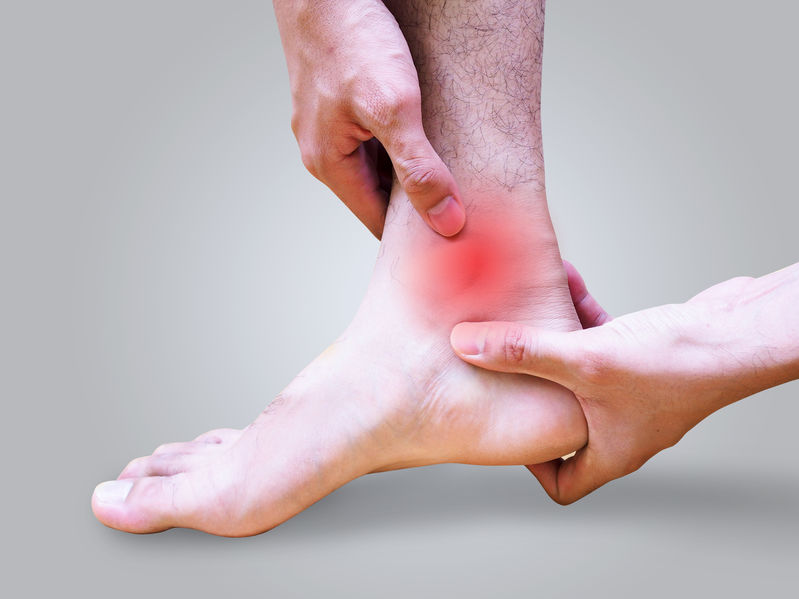
Болит стопа — Медицинский портал про здоровье
Человеческая стопа состоит из 26 костей и 33 суставов. Высота подъёма, свод стопы, форма и размер пальцев сильно варьируют у разных людей. По этой причине стопа заслуженно считается сложнейшей анатомической зоной и заслужила отдельную ортопедическую специальность.
«Болит стопа» — именно с такой жалобой ко мне обращается большинство пациентов. «Стопа большая, так что показывайте где конкретно у вас болит» один из стандартных моих ответов.
Стопа обеспечивает транспортировку вашего тела в пространстве. Пока со стопой всё в порядке, вы не будете уделять ей особого внимания. Однако когда появляется боль, вам сразу же захочется от неё избавиться. Для того чтобы получить правильное лечение вы должны знать где располагается проблема.
Для точной локализации боли стопу можно разделить на несколько отделов:
-Пяточная область
-Подъём стопы
-Свод стопы
-Пальцы стопы
-Наружная поверхность стопы
-Внутренняя поверхность стопы
-Область плюсны
Следующим этапом мы рассмотрим свод стопы и расположенную в непосредственной близости внутреннюю её поверхность. Выделяют внутренний и наружный продольный, а также поперечный своды стопы. Именно нарушение функции этих анатомических образований приводит к абсолютному большинству проблем со стопами. В этом разделе мы рассмотрим преимущественно патологию внутреннего продольного свода, переломы костей его образующих, а также заболевания расположенных в нём суставов.
Выделяют внутренний и наружный продольный, а также поперечный своды стопы. Именно нарушение функции этих анатомических образований приводит к абсолютному большинству проблем со стопами. В этом разделе мы рассмотрим преимущественно патологию внутреннего продольного свода, переломы костей его образующих, а также заболевания расположенных в нём суставов.
Прогрессирующее плоскостопие взрослых – это серьёзное заболевание, которое необходимо отличать от конституционального плоскостопия, которое встречается у 15% населения и считается вариантом анатомической нормы.
Основной причиной прогрессирующего плоскостопия во взрослом возрасте является повреждение связочного аппарата поддерживающего продольный свод стопы (прежде всего пяточно-ладьевидной связки), являющегося статическим стабилизатором, и дисфункция сухожилия задней большеберцовой мышцы, которая является основным динамическим стабилизатором свода стопы.
Прогрессирующее плоскостопие у взрослых проявляется болью в проекции сухожилия задней большеберцовой мышцы и места его прикрепления к ладьевидной кости, болью при ходьбе, неспособностью встать на мыске одной ноги, уплощением продольного свода стопы, отведением переднего отдела стопы кнаружи, из-за чего при взгляде на стопу сзади видно «слишком много пальцев» кнаружи от пятки.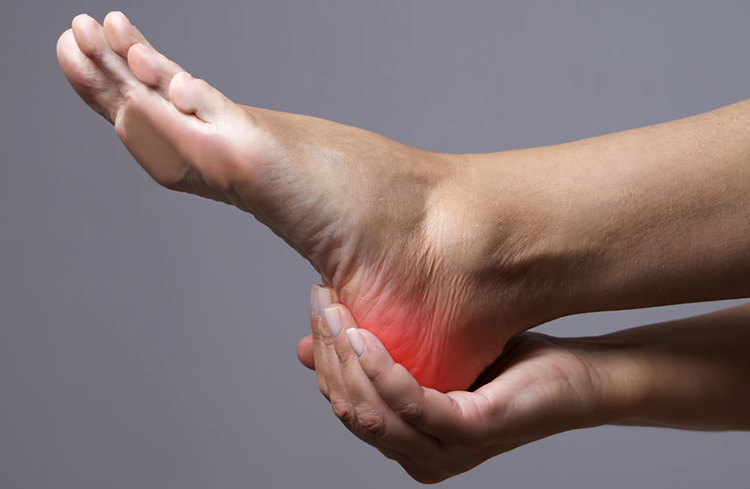
Выделяют 4 стадии прогрессирующего плоскостопия у взрослых, на 1 стадии как такового плоскостопия ещё нет, но появляется боль в области сухожилия задней большеберцовой мышцы вследствие его травмы или воспаления, а также боль по подошвенной поверхности ладьевидной кости в месте расположения пяточно-ладьевидной связки. На этой стадии возможно консервативное лечение. Начиная со второй стадии рекомендуется комплексное хирургическое лечение, включающее пересадку или реинсерцию сухожилий, остеотомию пяточной кости и многие прочие процедуры в зависимости от степени выраженности деформации. Более подробно вы можете узнать о принципах лечения прогрессирующего плоскостопия у взрослых в этой статье.
Также как и в случае с плоскостопием у взрослых стоит выделять конституциональное плоскостопие, которое не приводит к каким либо симптомам и в большинстве случаев не прогрессирует, являясь вариантом нормы и настоящее плоскостопие, которое нарушает функцию опоры и ходьбы, сопровождается болями в области свода стопы и значительно снижает уровень жизни ребёнка.
Конституциональное плоскостопие является следствием врождённой анатомической предрасположенности и высокой эластичности соединительной ткани, характеризуется низко выраженной степенью плоскостопия, эластичной стопой, свод стопы появляется в положении стоя на мысках. Боли в стопах ребёнок при этом не испытывает, может встать на мысок одной ноги. Однако грань между конституциональным и настоящим плоскостопием тонка, со временем возможен переход конституционального плоскостопия в настоящее за счёт присоединяющейся дисфункции сухожилия задней большеберцовой мышцы и пяточно-ладьевидной связки, так как эти структуры испытывают повышенную нагрузку при конституциональном плоскостопии. В этой ситуации оптимальным лечением будет артрориз или артроэрез подтаранного сустава. В подтаранный синус устанавливается имплант конусовидной формы который возвращает стопу в нормальное положение. Оптимальным возрастом для данной операции является 9-15 лет. Имплант удаляется через 2 года после операции.
Врождённое плоскостопие встречается намного реже конституционального. Оно сопровождает такие заболевания как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. В этом случае свод стопы не появляется в положении стоя на мысках, то есть деформация ригидная. В такой ситуации зачастую требуется хирургическая коррекция, которая выполняется после достижения скелетной зрелости в возрасте 13-16 лет. Более подробно вы можете почитать о плоскостопии у детей в этой статье.
Так же как и в случае с плоскостопием стоит выделять конституционально высокий свод стопы и полую стопу, которая редко встречается как изолированное заболевание. Подъём стопы может быть высоким или низким, но это могут быть просто анатомические особенности.
При полой стопе свод стопы становится очень высоким и подъём с трудом помещается в обувь. Большинство случаев полой стопы имеет неврологическую природу.
Одной из наследственных причин полой стопы является болезнь Шарко Мари Тута. Полая стопа является противоположностью плоской стопы, своды при этой патологии могут быть настолько высокими что вся нагрузка будет идти только через наружный отдел стопы. Также сопровождается формированием когтевидной деформации пальцев. Так при болезни Шарко Мари Тута разгибатель пальцев берёт на себя функцию ослабленных малоберцовых и передней большеберцовой мышц чтобы стопа не отвисала при ходьбе. Из-за постоянно высокого тонуса разгибателей пальцев и формируется когтевидная деформация пальцев. Также полая стопа значительно повышает риск повреждения связочного аппарата голеностопного сустава и увеличивает риск стресс переломов так как приводит к неэффективному распределению нагрузки и снижению способности к абсорбции ударных нагрузок при беге. Более подробно вы можете узнать о полой стопе из этой статьи.
Полая стопа является противоположностью плоской стопы, своды при этой патологии могут быть настолько высокими что вся нагрузка будет идти только через наружный отдел стопы. Также сопровождается формированием когтевидной деформации пальцев. Так при болезни Шарко Мари Тута разгибатель пальцев берёт на себя функцию ослабленных малоберцовых и передней большеберцовой мышц чтобы стопа не отвисала при ходьбе. Из-за постоянно высокого тонуса разгибателей пальцев и формируется когтевидная деформация пальцев. Также полая стопа значительно повышает риск повреждения связочного аппарата голеностопного сустава и увеличивает риск стресс переломов так как приводит к неэффективному распределению нагрузки и снижению способности к абсорбции ударных нагрузок при беге. Более подробно вы можете узнать о полой стопе из этой статьи.
Переломо-вывихи, вывихи в суставе Лисфранка, и изолированные разрывы связки Лисфранка, хоть и являются довольно редкой травмой, но тем не менее крайне важны, так как их очень часто пропускают при первичном обращении, а последствия могут быть плачевные.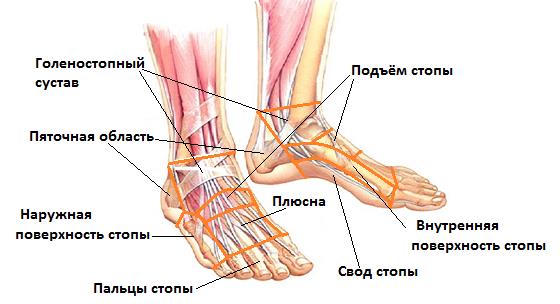 Типичные механизмы травмы это падение с высоты или удар педалью автомобиля при ДТП, также возможны и низкоэнергетические причины, такие как подворачивание стопы кзади. Непосредственно сразу после травмы появляется боль и отёк в области подъёма стопы, кровоподтёк по внутренней части подошвенной поверхности в средней трети. При высокоэнергетической травме стопа может быть сильно деформирована, и отёк сильно выражен, опора невозможна, при изолированном повреждении связки Лисфранка функция опоры может быть сохранена.
Типичные механизмы травмы это падение с высоты или удар педалью автомобиля при ДТП, также возможны и низкоэнергетические причины, такие как подворачивание стопы кзади. Непосредственно сразу после травмы появляется боль и отёк в области подъёма стопы, кровоподтёк по внутренней части подошвенной поверхности в средней трети. При высокоэнергетической травме стопа может быть сильно деформирована, и отёк сильно выражен, опора невозможна, при изолированном повреждении связки Лисфранка функция опоры может быть сохранена.
Во всех случаях повреждения сустава Лисфранка кроме изолированных повреждений связки Лисфранка 1-2 ст показано оперативное лечение, так как в противном случае развивается болезненный артроз в предплюсне-плюсневых суставах и может произойти коллапс продольного свода стопы. В случае если у вас имел место один из вышеуказанных механизмов травмы и при первичном обращении поставлен диагноз ушиба или растяжения, но стопа продолжает болеть на протяжении 1 или более месяца, обязательно обратитесь к специалисту.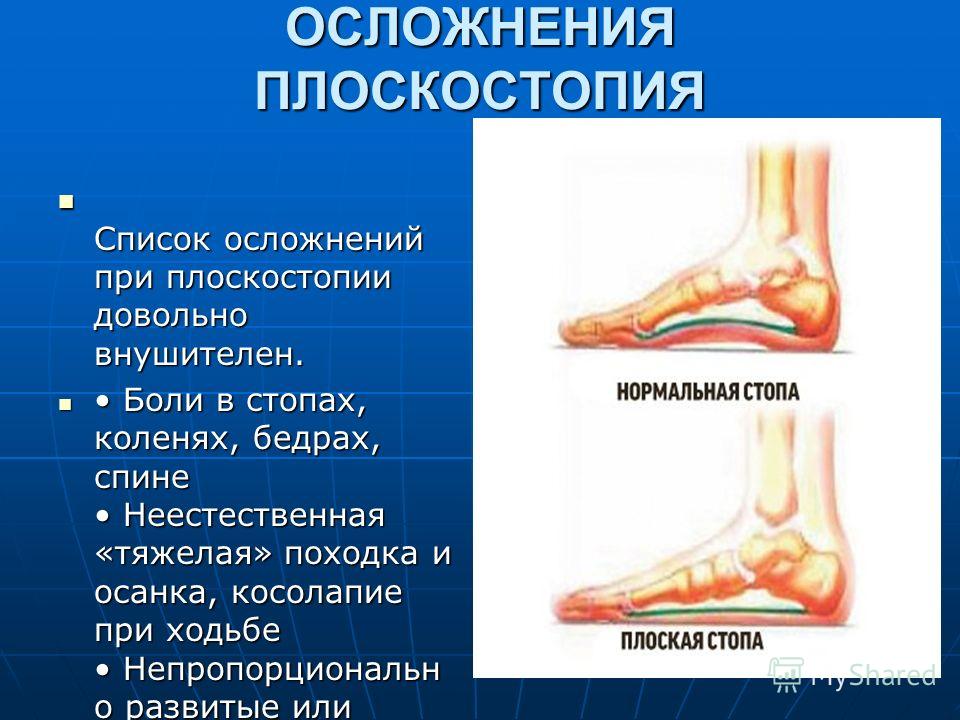 Более подробно вы можете узнать о повреждениях сустава Лисфранка из этой статьи.
Более подробно вы можете узнать о повреждениях сустава Лисфранка из этой статьи.
Изолированный перелом ладьевидной кости стопы — редкая травма. Часто сочетается с переломами кубовидной кости, пяточной кости, клиновидных костей стопы. Изолированный перелом возможен при функциональной перегрузке, которая часто встречается у бегунов, такой перелом называется стрессовым.
При переломе ладьевидной кости стопы образуется кровоподтёк в области подъёма стопы и по внутренней поверхности средней трети подошвы, осевая нагрузка резко болезненная, движения в переднем отеле стопы невозможны из-заболей. При рентгенографии высок риск пропустить перелом, так как его плоскость зачастую проходит вне плоскости стандартных рентгенологических проекций. По этой причине в сложной диагностической ситуации лучше прибегнуть к КТ, а в случае стрессового перелома к МРТ стопы. Переломы без смещения можно лечить консервативно методом гипсовой иммобилизации сроком 6-8 недель, во всех случаях переломов со смещением рекомендовано оперативное лечение – открытая репозиция и остеосинтез. Более подробно о принципах лечения переломов ладьевидной кости вы можете узнать из этой статьи.
Более подробно о принципах лечения переломов ладьевидной кости вы можете узнать из этой статьи.
Может быть как следствием травмы, предшествующего переломо-вывиха или вывиха в суставе Лисфранка, переломов клиновидных костей, следствием диабетической артропатии (стопа Шарко), ревматоидного артрита. Крайне гетерогенная группа заболеваний с множественным поражением суставов, в том числе и предплюсне-плюсневых суставов, проявляющаяся болями в области свода и подъёма стопы. Консервативное лечение сводится к уменьшению болевой симптоматики за счёт ношения ортопедической обуви и стелек, приёма обезболивающих препаратов, радикальное лечение проводится в объёме артродеза поражённых суставов и корригирующих остеотомий для восстановления нормального распределения нагрузке на стопу. Более подробно об артрозе стопы вы можете узнать из этой статьи.
Диабетическая артропатия развивается вследствие нарушения кровоснабжения и иннервации нижних конечностей у больных длительное время страдающих сахарным диабетом. В большинстве случаев стаж заболевания превышает 10-15 лет. Выделяют несколько стадий заболевания, на первой стадии появляется боль и покраснение в области тыльной поверхности стопы, на второй происходят переломы и рассасывание клиновидных костей, на третьей стадии формируется выраженная нестабильность и деформация. Лечение стопы Шарко крайне трудная задача, требующая от врача и от пациента терпения и упорства. В ряде случаев требуется хирургическая коррекция сформировавшейся деформации для восстановления опороспособности конечности. Более подробно вы можете узнать о стопе Шарко из этой статьи.
В большинстве случаев стаж заболевания превышает 10-15 лет. Выделяют несколько стадий заболевания, на первой стадии появляется боль и покраснение в области тыльной поверхности стопы, на второй происходят переломы и рассасывание клиновидных костей, на третьей стадии формируется выраженная нестабильность и деформация. Лечение стопы Шарко крайне трудная задача, требующая от врача и от пациента терпения и упорства. В ряде случаев требуется хирургическая коррекция сформировавшейся деформации для восстановления опороспособности конечности. Более подробно вы можете узнать о стопе Шарко из этой статьи.
Одной из распространённых причин болей в области наружной поверхности стопы является перелом 5 плюсневой кости. В случае прямого травматического повреждения, например при ударе, падении тяжести, может произойти перелом любой части пятой плюсневой кости. При подворачивании стопы кнутри может произойти отрывной перелом верхушки основания 5 плюсневой кости – места прикрепления сухожилия короткой малоберцовой мышцы. Перелом 5 плюсневой кости сопровождается отёком, болью, кровоподтёком в области наружного края стопы, невозможностью переносить на него вес тела.
Перелом 5 плюсневой кости сопровождается отёком, болью, кровоподтёком в области наружного края стопы, невозможностью переносить на него вес тела.
В случае переломов 5 плюсневой кости без смещения отломков или с небольшим смещением (до 2 мм и угловой деформацией меньше 5 градусов) показано консервативное лечение, гипсовая иммобилизация на срок 4-6 недель. Также консервтивное лечение проводится на начальных этапах стрессового перелома основания 5 плюсневой кости. При переломах со значительным смещением рекомендуется оперативное лечение – открытая репозиция и остеосинтез, так как грубая деформация 5 плюсневой кости впоследствии будет приводить к неправильному распределению нагрузки на стопу и как следствие — болям. Более подробно вы можете узнать о переломах 5 плюсневой кости из этой статьи, стресс переломы 5 плюсневой кости рассмотрены в этой статье.
Редко встречается изолированный артроз 4-5 предплюсне-плюсневых суставов. Как правило он является отдалённым последствием травмы формирующих его костей или является частью множественного артроза поражающего многие другие суставы стопы при системных заболеваниях соединительной ткани таких как ревматоидный артрит, метаболических заболеваниях таких как сахарный диабет и подагра.
Проявляется болями в средней части наружного края стопы. Консервативное лечение сводится к временному снижению нагрузки за счёт использования ортопедической обуви, приём обезболивающих препаратов, инъекции ГКС для снижения боли. При отсутсвии эффекта от консервативного лечения рекомендована операция. Учитывая малоподвижный характер данных суставов одним из основных направлений хирургического лечения является их артродез.
Переломы кубовидной кости практически никогда не бывают изолированными и требуют тщательного обследования для исключения сочетанных переломов ладьевидной и пяточной костей. Проявляется болями в средней части наружного края стопы.
В случае если перелом без смещения, возможно консервативное лечение. Во всех случаях переломов со смещением, внутрисуставных переломов – рекомендовано оперативное лечение – открытая репозиция и остеосинтез, так как при отсутствии лечения происходит укорочение наружной колонны стопы, что приводит к неправильному перераспределению нагрузки, артрозу прилежащих суставов, наружному отклонению стопы и болям при ходьбе.
Короткая малоберцовая мышца крепится к верхушке основания 5 плюсневой кости и является основной мышцей разворачивающей стопу кнаружи. При подворачивании стопы кнутри возможно повреждение сухожилия короткой малоберцовой мышцы на разных уровнях, в том числе в месте его прикрепления. В этой ситуации боли будут распологаться по наружному краю стопу и усиливаться при натяжении мышцы, например при её напряжении или при поворачивании стопы кнутри.
Всё это может привести к формированию грубой рубцовой ткани и хронического воспаления в зоне повреждение сухожилия. Для лечения инсерционного тендинита сухожилия короткой малоберцовой мышцы показано применений всего перечня консервативных методик, приём НПВС, физиотерапия, упражнения по растяжке и укреплению мышц голени, массаж, локальное введение ГКС, кратковременная гипсовая иммобилизация. В случае если все эти меры оказываются неэффективными рекомендовано оперативное лечение.
Одной из частых причин болей в области плюсны, 3-4 межпальцевого промежутков и соответствующих пальцев является неврома Мортона. Боль часто бывает жгучая, электрическая, отдаёт в пальцы, провоцируется ношением узкой обуви и проходит если снять обувь и помассировать стопу. По сути это никакая не неврома, не опухоль, а утолщение нерва в результате его сдавления между головок плюсневых костей и связок.
Боль часто бывает жгучая, электрическая, отдаёт в пальцы, провоцируется ношением узкой обуви и проходит если снять обувь и помассировать стопу. По сути это никакая не неврома, не опухоль, а утолщение нерва в результате его сдавления между головок плюсневых костей и связок.
Лечение на начальных этапах – ношение обуви с широким и мягким передним отделом, возможно использование локальных инъекций ГКС с тем чтобы снять отёк с нерва. При отсутствии эффекта от консервативного лечения производится хирургическое удаление невромы. Более подробно вы можете узнать о невроме Мортона из этой статьи.
Переломы плюсневых костей довольно широко распространены, чаще всего являются следствием падения на ногу тяжёлого предмета, наезда колесом автомобиля, реже переломы происходят из-за подворачивания стопы. Отдельно стоит выделить стрессовые переломы в результате функциональной перегрузки, чаще всего таким образом повреждаются 2 и 3 плюсневые кости. В зависимости от особенностей перелома возможно как оперативное так и консервативное лечение.
При переломах без смещения или с небольшим смещением используется гипсовая иммобилизация на срок 3 недели с последующим применением брейсов и специальной обуви. При изолированных переломах 2-3-4 плюсневых костей вне зависимости от степени смещения также показано консервативное лечение так как они хорошо иммобилизированы за счёт соседних от них плюсневых костей. При множественных переломах со смещением 2-3-4 плюсневых костей, переломах со смещением 1-5 плюсневых костей рекомендовано оперативное лечение. Также переломы плюсневых костей могут встречаться в составе сочетанных более сложных повреждений например при переломо-вывихах в суставе Лисфранка. О переломах плюсневых костей вы можете узнать из этой статьи.
Натоптыш – одна из очень распространённых причин болей в стопе. Наиболее часто пациентов беспокоят натоптыши в переднем отделе стопы под головками 2-3 плюсневых костей. Наличие натоптыша свидетельствует о неправильном распределении нагрузки на передний отдел стопы вследствие поперечного плоскостопия. Из-за этого происходит постепенный износ связочного аппарата плюсне-фалангового сустава, так называемой подошвенной пластинки, и головка плюсневой кости оказывается непосредственно под кожей. Из-за слабости подошвенной пластинки в последующем формируется молоткообразная или когтеобразная деформация соответствующего пальца. Таким образом натоптыш не является проблемой сам по себе, но лишь проявление других, более серьёзных проблем со стопой. Консервативное лечение сводится к ношению индивидуальных ортопедических стелек которые поддерживают поперечный и продольный своды стопы. В запущенных случаях это может быть не эффективно, тогда показана корригирующая остеотомия с целью перераспределения нагрузки на головки других плюсневых костей. С этой целью применяются как открытые операции, так и миниинвазивные, когда пересечение плюсневой кости производится из кожного прокола. Натоптыши другого расположения так же являются проявлением явной или скрытой патологии стопы.
Из-за этого происходит постепенный износ связочного аппарата плюсне-фалангового сустава, так называемой подошвенной пластинки, и головка плюсневой кости оказывается непосредственно под кожей. Из-за слабости подошвенной пластинки в последующем формируется молоткообразная или когтеобразная деформация соответствующего пальца. Таким образом натоптыш не является проблемой сам по себе, но лишь проявление других, более серьёзных проблем со стопой. Консервативное лечение сводится к ношению индивидуальных ортопедических стелек которые поддерживают поперечный и продольный своды стопы. В запущенных случаях это может быть не эффективно, тогда показана корригирующая остеотомия с целью перераспределения нагрузки на головки других плюсневых костей. С этой целью применяются как открытые операции, так и миниинвазивные, когда пересечение плюсневой кости производится из кожного прокола. Натоптыши другого расположения так же являются проявлением явной или скрытой патологии стопы.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Она представляет собой сложную анатомическую структуру, состоящую из 26 костей, которые образуют два пересечения свода. Продольный формируется по длине ступни, а поперечные – по ширине.
Кости в первую очередь взаимосвязаны друг с другом фиброзной тканью – связками. Мышцы вместе с жестким апоневрозом (подошвенной фасцией) обеспечивают стабильность среднего отдела. Ступня имеет глубокую и поверхностную группу мускулов, которые начинаются в нижней трети голени и прикрепляются на различных уровнях к костям. Внутри также есть жировые отложения для поглощения энергии удара, которая приходится на ногу в процессе ходьбы, бега и прыжков.
Боль в стопе под большим пальцем и в других местах при ходьбе указывает на то, что-то не так с любой из взаимодействующих внутренних структур. Когда и при каких обстоятельствах она появляется, а так же ее локализация – это ключи к определению того, что является причиной её возникновения. Когда болит ступня возле пальцев и в других областях, организм реагирует на изменения, и он переходит в «аварийный режим», с тем чтобы уменьшить эти ощущения. Биомеханические изменения или болезнь могут помешать нормальному движению и вызвать дальнейшее повреждение.
Биомеханические изменения или болезнь могут помешать нормальному движению и вызвать дальнейшее повреждение.
Что вызывает боль в стопе?
Боль на подошве ноги под пальцами и в других местах может быть вызвана множеством различных причин, к ним относятся: травмы, деформации, неправильная обувь, вирусы, заболевания.
Травмирование в результате внешнего воздействия
Частая причина – неправильное положение ноги, которое приводит к нарушению действия векторных сил приходящихся на нее. Ношение обуви, имеющей слишком жесткое основание, или высоких каблуков, ботинок с сильной шнуровкой также может вызвать гематомы на области давления, из-за чего нередко болит подушечка под большим пальцем ноги и в других местах.
Растяжения связок, мышц и переломы
Обычно возникают внезапно. Они вызывают напряжения в мускулах ступни. Растяжение голеностопного сустава происходит, когда связки, которые удерживают кости между собой, перегружены и их волокна перерастянуты. Слабость связочного аппарата в сочленениях приводит к тому, что болит подушечка на стопе под большим пальцем при ходьбе.
Слабость связочного аппарата в сочленениях приводит к тому, что болит подушечка на стопе под большим пальцем при ходьбе.
Чрезмерная нагрузка, ушиб или разрыв мускулов
Они возникают, например, при ударе об острый предмет. Приводят к перегрузке мышечного каркаса и фасции ступни. При этом при ходьбе болит стопа в области большого пальца и других местах. Могут диагностироваться различные болезни. Ахиллотендинит – травма сухожилия, которое крепится к пяточной кости по задней части пятки. Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей.
Повреждение, вызванное давлением или в результате резкого разворота ступни Может привести к стрессовым повреждениям костей и суставов. Тупые травмы, возникающие в результате давления, например, когда кто-то наступил на ногу, приводят к повреждениям мышц и связок. При этом болит подошва ноги около пальцев и в других областях.
Прямая травма в результате удара ногой может вызвать возникновению синяков, разрывам кожи, или даже переломам костей.
Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей. Травма ногтя может привести к накоплению гематомы под ногтями и временной или постоянной потере ногтя. Повторные травмы костей, мышц, связок и может привести к росту костно-хрящевой ткани, именуемые как шпоры или экзостозы.
Открытая или закрытая травма в результате удара ногой
Может вызвать разрывы кожи, возникновение синяков, отеков или даже переломы костей. Травмирование ногтя приводит к накоплению гематомы под ногтями и временной или постоянной потере ногтевой пластины. Повторные травмы костей, мышц, связок ведут к росту костно-хрящевой ткани, которую называют экзостозой – шпорой на подушечке стопы.
Микротравма из-за перенапряжения
Может быть вызвана при работе на неровных, слишком жестких или мягких поверхностях. Постоянные перенапряжения приводят к стрессовым переломам, тендинитам, фасциту, острому и хроническому остеоартриту. Травма подошвенной фасции также является нередкой причиной возникновения болей. Основание её крепится к пяточной кости и распространяется дистально по всей подошвенной поверхности, соединяясь с головками плюсневых костей, обеспечивая поддержку свода. Когда подошвенная фасция повреждена возникает воспалительная реакция, которая может стать источником боли в подушечке стопы при ходьбе.
Основание её крепится к пяточной кости и распространяется дистально по всей подошвенной поверхности, соединяясь с головками плюсневых костей, обеспечивая поддержку свода. Когда подошвенная фасция повреждена возникает воспалительная реакция, которая может стать источником боли в подушечке стопы при ходьбе.
Деформация ступни
Своды позволяют равномерно распределить нагрузку веса тела, когда мы стоим. Деформированные, слишком высокие или низкие (плоскостопие), они способны вызывать болезненные ощущения и напряжение в ногах.
Неправильно подобранная обувь
Обувь так же может служить источником боли в нижних конечностях. Непродолжительное ношение узких модельных туфель приводит к появлению потертостей, мозолей и ссадин на ногах, когда больно наступать на подушечку стопы. Продолжительное использование такой обуви становится причиной формирования «косточек», гиперкератозов, раздражения нервов и суставов, смещения пальчиков, а также источником микротравм. Если болят шишки на ногах незамедлительно обращайтесь к ортопеду.
Вирусы, бактерии и прочие болезни
Бородавки обычно располагаются на подошвенной поверхности и при нагрузках могут вызывать раздражение и боль. Причина их появления — вирус.
Частый источник возникновения боли в ступне возле большого пальца – вросший ноготь. Он становится причиной раздражения, а иногда вызывает инфекцию.
Диабет, болезнь Хансена и подагра являются распространенными недугами, которые влияют на нижние конечности. Болезни нервов ног могут вызвать онемение и ощущение жжения, это называют периферической нейропатией.
Обменно-дистрофические заболевания крупных суставов ног и позвоночника стремительно молодеют. Но протекают они незаметно, и первые признаки появляются во второй половине жизни. Одно из таких заболеваний — артроз тазобедренного сустава (коксартроз), медленно и верно приводящий к инвалидности. Специалисты московской клиники «Парамита» имеют большой опыт в лечении коксартроза, используя в своей практике не только самые современные, но также и традиционные восточные методы, веками, применявшиеся в китайской и тибетской медицине.
Что такое коксартроз
Артроз тазобедренного сустава или коксартроз – это хроническое медленно прогрессирующее дегенеративно-дистрофическое заболевание, сопровождающееся деструкцией хрящевой и костной ткани сустава, разрастанием деформирующих сустав костных остеофитов, а также вовлечением в патологический процесс околосуставных тканей. Все это постепенно приводит к полной утрате функции ноги и инвалидности. Болеют артрозом такого типа чаще женщины.
Долгое время заболевание считалось возрастным, но сейчас уже доказано, что у многих людей такая патология ног начинает развиваться уже после 20 лет, а иногда и в детском возрасте, длительное время протекая бессимптомно, проявляясь после 40 – 50 лет. По частоте заболеваемости коксартроз уступает только артрозу коленного сустава. А вот по продолжительности периодов нетрудоспособности намного опережает его, так как протекает тяжелее. Одинаково часто развиваются, как коксартроз обоих суставов, так и одного.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) – это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
- Экзогенные – факторы внешнего воздействия. Это тяжелый физический труд, занятия спортом, сопровождающиеся повышенной нагрузкой на ноги и микротравмами. Сюда же относятся последствия макротравм – переломы, вывихи, разрывы связок.
- Внутренние причины – различные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относятся хронические инфекционно-воспалительные и аутоиммунные (ревматоидный, реактивный, псориатический артриты), а также обменные (подагра) патологические суставные процессы.

- Врожденные болезни – дисплазии (нарушение формирования сустава) и остеохондропатии (нарушение питания сустава с последующим некрозом кости) также могут заканчиваться коксартрозом, например, асептический некроз головки бедренной кости (болезнь Пертеса) – причины этих заболеваний точно не установлены.
- Генетическая предрасположенность – наследственные особенности строения ТБС и генетическая патология соединительной ткани.
- Возрастные физиологические процессы, сопровождающиеся гормональными изменениями, в том числе, снижением содержания женских половых гормонов (женщины болеют чаще мужчин), лишней массой тела, меньшей двигательной активностью.
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза.
Поражение тазобедренного сустава при коксартрозе
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
В группе риска лица:
- работа которых связана с поднятием тяжестей – грузчики, профессиональные спортсмены-тяжеловесы;
- страдающие хроническими инфекционно-воспалительными заболеваниями суставов или имеющие близких родственников, страдающих с такой патологией;
- страдающие заболеваниями позвоночника – остеохондрозом, сколиозом и др.;
- имеющие лишнюю массу тела и ведущие малоподвижный образ жизни;
- в возрасте после 50 лет и старше.
Симптомы коксартроза
Заболевание начинается постепенно, часто незаметно для больного. Очень важно уловить первые признаки болезни и не игнорировать их, а сразу же обращаться к врачу.
Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь. Он устранит боль и приостановит прогрессирование болезни.
Первые признаки артроза тазобедренного сустава
Начальные симптомы артроза тазобедренного сустава — это легкая утренняя скованность движений и появление болей после длительной прогулки или нахождения в положении стоя.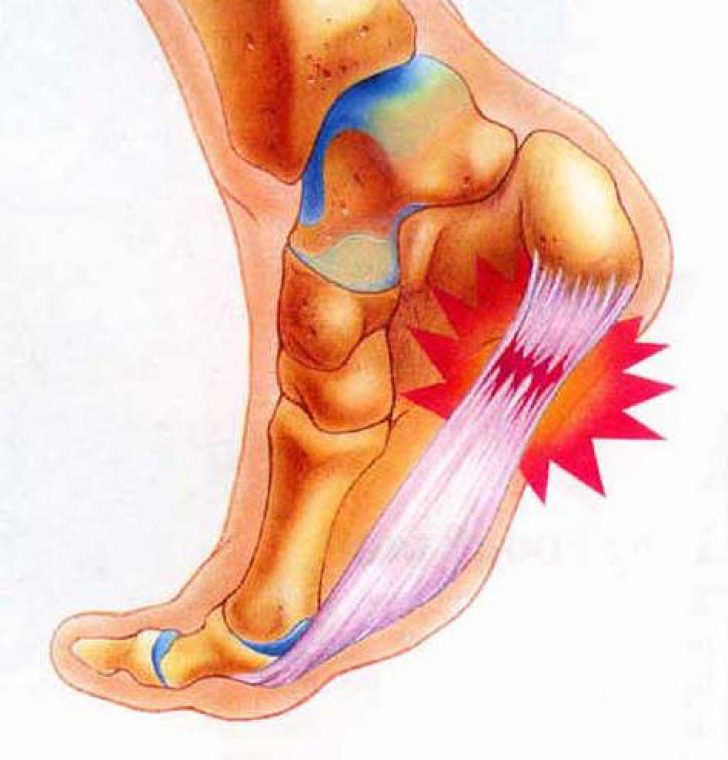 Боли обычно локализуются в области тазобедренного сустава и отдают в пах или ягодицу. Но иногда первыми признаками коксартроза являются болезненные ощущения в ноге от колена и ниже. Они быстро проходят в состоянии покоя.
Боли обычно локализуются в области тазобедренного сустава и отдают в пах или ягодицу. Но иногда первыми признаками коксартроза являются болезненные ощущения в ноге от колена и ниже. Они быстро проходят в состоянии покоя.
К сожалению, больные редко обращаются к врачу при появлении таких признаков, чаще они их просто игнорируют и пропускают возможность подавить развитие патологического процесса в самом начале, когда это сделать легче всего.
Явные симптомы артроза тазобедренного сустава
Болевой синдром усиливается, распространяются на паховую область, ягодицу, по наружной и внутренней поверхности бедра спускаются к колену, а затем по голени к стопе. Появляется ограничение движений ноги, особенно, при внутренних поворотах (ротации внутрь) и отведении кнаружи. Боли появляются и независимо от двигательной активности, в том числе ночью. Часто они связаны с переменой погодных условий. Появляется хромота, это заставляет больного ходить, опираясь на трость.
Походка постепенно становится переваливающейся, «утиной». Нога принимает вынужденное положение: слегка подгибается в ТБС, при этом поясница немного выступает вперед, а таз наклоняется вбок, в сторону коксартроза.
Нога принимает вынужденное положение: слегка подгибается в ТБС, при этом поясница немного выступает вперед, а таз наклоняется вбок, в сторону коксартроза.
Больной начинает замечать, что больная нога становится короче и меньше в объеме, чем здоровая. Явные симптомы болезни не вызывают сомнения, что причиной является поражение ТБС. Именно в таком состоянии больные чаще всего обращаются к врачу.
Для коксартроза характерны боли в паху и по наружной стороне бедра
Опасные симптомы артроза тазобедренного сустава
При появлении следующих симптомов нужно немедленно обращаться к врачу:
- сильные суставные боли, невозможность наступить на ногу, ощущение неустойчивости – признак подвывиха ТБС;
- повышение температуры тела в сочетании с усилением болей в ноге – признак суставного воспалительного процесса; если температура высокая, то возможно, присоединилась инфекция;
- больная нога стала значительно короче здоровой, невозможны отведения в сторону и поворот внутрь – признак утраты значительной части функции сустава.

Чем опасен коксартроз
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Артроз ТБС опасен тем, что заболевание постоянно прогрессирует до полной утраты функции, когда нога просто перестает двигаться. Существует также опасность присоединения инфекции и распространения ее на прилегающие ткани.
Степени коксартроза тазобедренного сустава
Выделяют 4 клинико-диагностические стадии коксартроза (степени повреждения суставного хряща).
1 степень артроза тазобедренного сустава
Может протекать бессимптомно, иногда появляются умеренные боли после физических нагрузок, быстро исчезающие в покое. Рентгенография: изменения отсутствуют или имеется небольшое сужение суставной щели. МРТ на 1 стадии коксартроза: в хрящевой ткани появляются признаки неоднородности.
2 степень артроза тазобедренного сустава
Боли усиливаются, иррадиируют в колено, голень и голеностоп, в покое проходят не сразу. Рентген: явное сужение суставной щели и единичные разрастание костной ткани (остеофиты) по краю суставной впадины. МРТ на 2 стадии коксартроза: явные дефекты (эрозии, трещины) хряща с утратой менее половины объема хрящевой суставной ткани.
Рентген: явное сужение суставной щели и единичные разрастание костной ткани (остеофиты) по краю суставной впадины. МРТ на 2 стадии коксартроза: явные дефекты (эрозии, трещины) хряща с утратой менее половины объема хрящевой суставной ткани.
3 степень артроза тазобедренного сустава
Ногу трудно отводить в сторону и поворачивать внутрь, боли усиливаются, часто появляются в покое во сне. Болезненность в ноге при ходьбе заставляет принимать вынужденное положение тела и опираться на трость. Рентген: суставная щель еще более суживается, множество остеофитов приводит к деформации ТБС. МРТ на 3 стадии коксартроза: разрушено более половины объема хрящевой ткани. Третью стадию еще можно лечить консервативно.
4 степень артроза тазобедренного сустава
Значительная утрата суставной функции. Болит вся нога: область ТБС, пах, ягодичная область, бедро, колено, голеностоп. Развивается плоскостопие, нога укорачивается, мышцы атрофируются. Рентген: множественные крупные остеофиты, суставная щель сужена до минимума или отсутствует. МРТ на 4 стадии коксартроза: хряща нет, появляются изменения в костной подхрящевой ткани в виде уплотнения (склероза).
МРТ на 4 стадии коксартроза: хряща нет, появляются изменения в костной подхрящевой ткани в виде уплотнения (склероза).
Степени коксартроза
Возможные осложнения артроза тазобедренного сустава
Независимо от степени коксартроза лечение его нужно начинать немедленно. Лучше, конечно, это делать на ранних стадиях, но и на запущенных врач всегда сможет помочь больному, избавив его от боли и предупредив следующие возможные осложнения:
Стопа – самый прочный отдел опорно-двигательной системы. На нее давит вес всего тела, а при ходьбе или беге нагрузка на стопы превышает вес тела в разы. Сложнейшее строение подошвы позволяет выдерживать нагрузки и сохранять активное передвижение.
Содержание:
- Что находится между пяткой и носком?
- Почему болит ступня посередине
- Как обычно лечат подошвенный фасциит
- Как лечить фасциит правильно
Что находится на стопе между пяткой и носком?
В каждой стопе есть около 26 костей, которые соединяются между собой связками. Наиболее прочная и крупная из них – подошвенная фасция (апоневроз). Она похожа на широкую пластинку, соединяющая пятку и основания пальцев. Если представить, что изгиб стопы – это древко лука, фасция – его тетива, она удерживает свод от проседания и пружинит для амортизации.
Наиболее прочная и крупная из них – подошвенная фасция (апоневроз). Она похожа на широкую пластинку, соединяющая пятку и основания пальцев. Если представить, что изгиб стопы – это древко лука, фасция – его тетива, она удерживает свод от проседания и пружинит для амортизации.
Почему болит ступня посередине
Здоровая подошвенная (или плантарная) фасция достаточно эластична и при нагрузках только немного растягивается. Если высота сводов падает, точки крепления фасции расходятся, и она натягивается. Туго натянутая связка при еще большем натяжении уже не растягивается, а рвется.
Натяжение связки может приводить к различным симптомам. Все они однозначно нарушают здоровье стоп и резко ограничивают активность. Воспаление фасции называют подошвенным фасциитом, он может проявляться в нескольких формах:
- Проксимальный фасциит. Резкая, острая или ноющая боль появляется в глубине пяточной области. «Пяточная шпора» на рентгенограмме – лишь признак того, что фасция была долго напряжена.
 Боль при этом вызывается не костным шипом, а повреждением волокон связки.
Боль при этом вызывается не костным шипом, а повреждением волокон связки. - Срединная форма. Встречается очень часто. Стопа словно раскалывается при каждом шаге. Подошва ноет и болит, иногда дискомфорт просто лишает возможности передвигаться. Редко может возникать обширный разрыв подошвенной связки: боль становится невыносимой, стопа отекает, своды уплощаются.
- Дистальна форма. Боль беспокоит в области ближе к пальцам. Встречается реже, может имитировать симптомы поперечного плоскостопия, болезни Мортона.
Как обычно лечат подошвенный фасциит
Острая фаза болезни обычно лечится симптоматически. Пациенту рекомендуют меньше ходить, прикладывать к болезненному участку пакеты со льдом через ткань. При существенной интенсивности дискомфорта рекомендуют прием противовоспалительных препаратов. Это абсолютно правильные назначения для кратковременной борьбы с обострением.
Несколько хуже, если доктор начинает лечение фасциита с достаточно опасных и ненадежных методов. Несмотря на то, что они могут быстро устранить боль, в долговременной перспективе осложнений будет больше. К методикам, которые еще активно практикуются вразрез с международными рекомендациями, относят:
Несмотря на то, что они могут быстро устранить боль, в долговременной перспективе осложнений будет больше. К методикам, которые еще активно практикуются вразрез с международными рекомендациями, относят:
- Блокады со стероидными гормонами. Это «тяжелая артиллерия», которая хорошо глушит боль, но часто приносит больше вреда. Стероиды замедляют регенерацию, уменьшают прочность связок, снижают местный иммунитет. Опаснейший побочный эффект – рассасывание жировой подушки пятки. Иногда допустимо однократное введение гормона, но регулярное применение обязательно приведет к осложнению.
- Радиотерапия. Еще можно встретить пациентов, которые всеми способами пытаются попасть на рентгенограмму пятки, веря, что она уберет «пяточную шпору». На самом деле костный шип может устранить только специальная лучевая установка, которая применяется для борьбы с опухолями. На своём пути концентрированный пучок радиации разрушает все клетки, и его применение оправдано лишь в онкологии.
Как лечить фасциит правильно
Наиболее эффективное и стойкое лечение всегда направлено на устранение причины болезни. Основные факторы развития фасциита – перегрузка стопы и снижение эластичности фасций. Поэтому действия, направленные на разгрузку сводов и улучшение качества связок, приводят к наиболее заметным результатам. Самое главное: эффективные методики лечения фасциита безопасны.
Основные факторы развития фасциита – перегрузка стопы и снижение эластичности фасций. Поэтому действия, направленные на разгрузку сводов и улучшение качества связок, приводят к наиболее заметным результатам. Самое главное: эффективные методики лечения фасциита безопасны.
Плантарный фасциит – болезнь, которая требует активного участия самого пациента. Конечно, кажется легче сделать укол и забыть о боли. Но до тех пор, пока сам пациент не улучшит работу своего тела, симптомы будут возвращаться и нарастать. Ниже приводим наиболее эффективные методы для окончательного избавления от болей между носком и пяткой:
- . Лучше, если они будут индивидуальными. Упругие выступы супинаторов массируют апоневроз, улучшают его кровообращение и эластичность. Правильные стельки хорошо поддерживают своды и снимают излишнюю нагрузку с фасции.
- Физические упражнения. Грамотный реабилитолог распишет режим тренировок и «растяжек», которые будут наиболее эффективно работать именно у Вас.
 С помощью регулярных занятий удается увеличить эластичность фасции и мышц, что ощутимо уменьшит дискомфорт.
С помощью регулярных занятий удается увеличить эластичность фасции и мышц, что ощутимо уменьшит дискомфорт. - Ночные шины. Прочные пластинки, которые надеваются на ногу во время сна и улучшают метаболизм апоневроза. В ночной период ткани тела наиболее податливы, что дает шине возможность эффективно увеличить их эластичность.
Магазины ORTO SMART — Медтехника, ортосалон — профессиональные заведения, где можно пройти диагностику стопы и подобрать наиболее подходящие ортопедические товары. Большой выбор лечебно-профилактических стелек, массажеров и шин позволяет индивидуально подойти к любой форме фасциита. Опытные консультанты помогут определиться с оптимальными моделями для улучшения работы именно Ваших стоп.
Боль в стопе — Общие сведения, Причины возникновения. Томск
Общие сведенияCтопа человека является самым нижним отделом нижней конечности. Часть стопы, непосредственно соприкасающаяся с поверхностью земли, называется ступнёй или подошвой. Стопа имеет три точки костной опоры, две из которых расположены в переднем отделе стопы и одна в заднем.
Стопа имеет три точки костной опоры, две из которых расположены в переднем отделе стопы и одна в заднем.
Задний отдел стопы это пятка; передний отдел это носок стопы, включающий в себя пять пальцев. Пальцы ног включает фаланги скелета стопы. Кости стопы протягиваются от кончиков пальцев до пятки, объединяясь в теле стопы.
Плюсневые кости и фаланги похожи на пясти и фаланги руки, но менее развиты ввиду их меньшей подвижности. При ходьбе первой с поверхностью соприкасается пятка, затем боковой край стопы, подушечки подошвы и большой палец.
Основу стопы составляет 26 костей, наиболее важной функцией которых является рессорная. Особое строение стопы (наличие продольного и поперечного свода) обеспечивает смягчение нагрузки на нижние конечности, таз и позвоночник. При уплощении продольного свода в результате слабости связочно-мышечного аппарата наступает деформация стопы, болезнь плоскостопие.
В зависимости от характера поражения свода различают продольное и поперечное плоскостопие. Возможно сочетание этих форм друг с другом и с другими деформациями стопы.
Возможно сочетание этих форм друг с другом и с другими деформациями стопы.
Боли в стопах это очень частая причина жалоб пациентов. Они могут быть общими, диффузными, захватывающими всю стопу или ограниченными определенными и небольшими участками стоп. Диффузные боли стоп, связаны иногда с нагрузкой или напряжением, но могут появляться и в покое, без всякого напряжения стопы.
Боли, связанные с нагрузкой без каких-либо добавочных клинических проявлений, могут оказаться ранними признаками недостаточности стоп, связанной с обеднением кальцием (остеопатией) при:
Поразительна при этом болезненность всех костей при надавливании на них кончиком пальца. Длительный постельный режим при различных заболеваниях также обусловливает диффузные боли в стопах, которые связаны не с костями, а с недостаточностью мышечно-связочного аппарата. Такие же боли от недостаточности возникают при быстром увеличении общего веса тела или продолжительной усиленной нагрузке.
Особенно сильные боли в стопах в покое и почти полная потеря ими опороспособности с воспалительно-трофическими изменениями сопровождают остеопороз, возникающий после повреждений и заболеваний костей, суставов и мягких тканей голеностопного сустава и стопы. Сильные диффузные боли стоп, длительные или приступообразные, возникают при функциональных и органических поражениях сосудов.
Местные боли, ограниченные определенными участками стопы, могут быть обусловлены рядом причин. Методическое ощупывание путем надавливания кончиком пальца в типичных местах дает возможность поставить топический диагноз, а вместе с ним выяснить характер заболевания. Наиболее частой причиной болей в стопе является подошвенный фасциит.
Подошвенный фасциитПодошвенная фасция это широкая полоса соединительной ткани, располагающаяся по длине подошвенной поверхности стопы от пяточной кости до головок плюсневых костей в переднем отделе стопы. Подошвенный фасциит обусловлен растяжением фасции, которое вызывается излишней пронацией стопы.
Подошвенный фасциит обусловлен растяжением фасции, которое вызывается излишней пронацией стопы.
Воспаление, вызванное растяжением фасции в области пятки, приводит к боли, как в области самой пятки, так и в своде стопы. Боль в стопах особенно ощутима утром, когда человек встает с постели после продолжительного отдыха.
При длительном натяжении фасции в месте ее прикрепления к пяточной кости развивается болезненный костный выступ, называемый пяточной шпорой. Поэтому важно начать лечение функциональных изменений до тех пор, пока не наступило развитие осложнений.
Другие причины боли в стопе
Боль в стопе может быть вызвана также следующими причинами:
-
артритом;
-
нарушением кровоснабжения;
-
сдавлением нервов между пальцами;
-
деформацией плюсневых костей.
Чаще всего эта боль вызвана повреждением нервов, либо возрастными изменениями со стороны стопы, которые называются метатарзалгией.
Боль в стопе вследствие возрастных изменений. С возрастом постепенно уменьшается защитная функция амортизирующего жирового слоя в области головок плюсневых костей. Это состояние может привести к сдавлению сумок в области головок плюсневых костей, что приводит к их воспалению – бурситу.
Воспаление суставов или ревматоидный артрит – также может вызвать боли.
Причиной боли в стопе могут быть доброкачественное разрастание ткани нервов – неврома, которая окружает нерв. Обычно неврома встречается в области оснований третьего или четвертого пальца стопы (неврома Мортона), хотя может быть и в области других пальцев.
Обычно невромы встречаются на одной стопе и чаще наблюдаются у женщин. Обычно на ранних стадиях неврома проявляется умеренной болью в области третьего – четвертого пальцев стопы, и иногда сопровождается чувством жжения или покалывания. Негативные симптомы усиливаются во время ношения определенной неудобной обуви, особенно с узким носком. По мере прогрессирования процесса покалывание становится постоянным, независимо от того, какую обувь носит человек.
По мере прогрессирования процесса покалывание становится постоянным, независимо от того, какую обувь носит человек.
Вывих в суставе Лисфранка встречается также редко и бывает полным и неполным. При полном вывихе смещаются все плюсневые кости, при неполном вывихе возникает смещение со своего нормального положения отдельных костей плюсны. У пациента возникает боль в стопе. Форма стопы изменяется.
Стопа кажется укороченной и расширяется в переднем отделе. Если вывихивается одна из костей плюсны на поверхности стопы, определяется выпячивание в виде ступеньки. Диагноз уточняют при рентгенологическом исследовании.
Вывих костей предплюсны или вывих в суставе Шопара встречается чрезвычайно редко. Возникает вывих при резком повороте стопы. Пациента беспокоит боль в стопе, которая обычно резко усиливается при движениях. В последствии возникает отек, который быстро увеличивается. В стопе ниже места вывиха нарушается кровоснабжение. Пострадавшему необходимо дать обезболивающее и быстро доставить в больницу для срочного вправления вывиха.
В стопе ниже места вывиха нарушается кровоснабжение. Пострадавшему необходимо дать обезболивающее и быстро доставить в больницу для срочного вправления вывиха.
Подтаранный вывих стопы встречается редко. Этот вывих происходит в таранно-пяточном и таранно-ладьевидном суставах. Механизм вывиха резкое подворачивание стопы в любом направлении.
Таранная кость смещается со своего места, а на противоположной смещению стороне происходит разрыв связок. Пациент жалуется на боль в стопе. Форма стопы изменена. Для исключения переломов костей стопы производят рентгеновские снимки.
Вывих стопы в голеностопном суставе встречается не часто и сопровождается разрывом связок голеностопного сустава и капсулы сустава и переломами лодыжек, реже другими суставными переломами. Виды вывихов стопы: снаружи, изнутри, вперед, назад и вверх. Вывих стопы кнаружи происходит при подвертывании стопы вбок и наружу.
При этом происходит и перелом наружной лодыжки. При подвертывании стопы кнутри, возникает перелом внутренней лодыжки и вывих стопы кнутри. Задний вывих стопы может наступить при сильном ударе по голени или при резком и сильном подошвенном сгибании стопы, а передний вывих происходит при сгибании стопы в сторону тыла или ударе по голени сзади.
При подвертывании стопы кнутри, возникает перелом внутренней лодыжки и вывих стопы кнутри. Задний вывих стопы может наступить при сильном ударе по голени или при резком и сильном подошвенном сгибании стопы, а передний вывих происходит при сгибании стопы в сторону тыла или ударе по голени сзади.
Изредка встречается вывих стопы вверх, при падении с высоты. Пациента беспокоит боль в стопе, невозможность стать на стопу и ходить. Форма стопы изменена. Диагноз уточняют при рентгенологическом исследовании. В качестве первой помощи необходимо дать пострадавшему обезболивающее средство и доставить его в стационар.
Пяточная шпора представляет собой небольшой костный нарост на подошвенной поверхности пяточной кости. Причиной таких наростов является чрезмерная тяга сухожилия в месте прикрепления к пяточной кости. Пяточные шпоры это явление нередкое, однако не всегда они проявляются болями в стопе.
Боль в стопе, а именно, в пятке, возникает при развитии воспаления в окружающих шпору мягких тканей. Первые проявления пяточной шпоры обычно отмечаются в момент, когда человек только что встал утром и наступил на пятку, либо после первых шагов, когда он долго сидел.
Первые проявления пяточной шпоры обычно отмечаются в момент, когда человек только что встал утром и наступил на пятку, либо после первых шагов, когда он долго сидел.
Стопа при плоскостопии касается поверхности всей площадью подошвы и перестает выполнять рессорную функцию, возникают боль и утомляемость стоп и голеней при ходьбе, стоянии, беге.
Приобретенное плоскостопие (врожденное наблюдается крайне редко) наиболее часто развивается вследствие различных перегрузок стоп, особенно в период роста организма. В зрелом возрасте плоскостопие нередко развивается при продолжительном пребывании на ногах (например, у продавцов, парикмахеров). К плоскостопию приводит также:
Травматическое плоскостопие развивается после перелома лодыжек, костей стопы. При переломах костей нижней конечности также нередко развивается плоскостопие, причем, на стороне, противоположной перелому.
ЭритромелалгияДанное заболевание поражает ноги, обычно стопы. Встречается чаще всего среди мужчин среднего возраста. Характеризуется следующими характерными сиптомами:
Встречается чаще всего среди мужчин среднего возраста. Характеризуется следующими характерными сиптомами:
-
жгучая боль;
-
покраснение стопы.
Заболеванию, как правило, предшествует нагревание конечности или ее вынужденное положение. Боль облегчается применением холода или поднятием пораженной конечности.
Это заболевание сопутствует другим болезням, таким как:
Может встречаться при миелопролиферативных заболеваниях, таких как лейкемия. Но может случаться и без связи с другими болезнями. Причина возникновения данной болезни неизвестна.
Жжение в конечности часто происходит как ответная реакция на тепло. Боль в стопе может также вызвать вынужденное положение конечности. Область поражения приобретает красный цвет.
Боли в стопе также возникают в связи с врастанием ногтя в мягкие ткани, бурситом большого пальца, мозолями и подошвенными бородавками. Подавляющей причиной этих заболеваний является ношение неправильно подобранной обуви.
Подавляющей причиной этих заболеваний является ношение неправильно подобранной обуви.
Для профилактики врачи рекомендуют:
-
заниматься плаванием, бегом, кататься на велосипеде, лыжах, больше ходить пешком;
-
перед нагрузкой на стопу делать разминку;
-
заниматься спортом в спортивной обуви, менять её раз в полгода;
-
отдыхать, если чувствуете боль и усталость в ногах;
-
ходить босиком по траве;
-
покупать обувь во второй половине дня, когда нога немного отекает;
-
следить, чтобы обувь была удобной, не натирала;
-
реже носить туфли на каблуках.
В каждом конкретном случае понадобится своя система лечения боли в стопе. Для начала следует выяснить причину болей. При плоскостопии решением может стать систематическое ношение специальных ортопедических стелек. При пяточных шпорах помочь могут специальные мази в сочитании с постельным режимом.
При плоскостопии решением может стать систематическое ношение специальных ортопедических стелек. При пяточных шпорах помочь могут специальные мази в сочитании с постельным режимом.
Причины возникновения боли в стопе
Центр спортивной физиологии и биомеханики
Москва, ул. Крылатская, 10
(здание Велотрека)
+7 495 374 94 22
Где болит и почему? Боль в самой стопе.
Поперечный свод (у основания пальцев):
Такая боль обычно связана с поперечным плоскостопием: во время беговой нагрузки набиваются центральные метатарсы (потому что спортсмен в любом случае отталкивается этой частью стопы, а иногда и приземляется на неё), а во время велосипедной нагрузки они же “наминаются” (ведь шип находится приблизительно на уровне этих участков стопы).
Любую проблему наш организм пытается компенсировать: человек, испытывающий боль в поперечном своде стопы, скорее всего, начнет подгибать пальцы ног во время нагрузки. Бегун при этом рискует потерять ногти (привычная история для многих, не правда ли?), а велосипедист с большой долей вероятности будет испытывать онемение стопы на длительных дистанциях.
Бегун при этом рискует потерять ногти (привычная история для многих, не правда ли?), а велосипедист с большой долей вероятности будет испытывать онемение стопы на длительных дистанциях.
Продольный свод стопы:
Боль в этом месте часто может быть связана с тем, что у атлета арочный тип стопы с упругим продольным сводом.
При активной беговой работе или при активной тренировке на велосипеде именно этот упругий продольный свод и начинает болеть: спортсмен может испытывать онемение или даже жжение.
Эта боль в большинстве случаев связана с гипертонусом мышц продольного свода. Из-за него происходит укорочение входящих в состав свода фасций, и они начинают немного надрываться. Часто бывает так, что надрыв фасции происходит со стороны пятки (от пяточной кости). Это ещё одна возможная причина боли в этой области у бегунов и велосипедистов.
Где болит и почему? Стопа как причина боли.
Боль в голени и с внешней стороны колена:
Да, тоже может быть связана со стопой. А точнее, с недостаточной работой стабилизаторов. В частности, передней большеберцовой и задней большеберцовой мышц. Если они недостаточно закачены, то обычно стопа начинает избыточно пронировать, и тогда спортсмен испытывает боль либо в самих мышцах, которые перетягиваются и перенапрягаются (то есть в голени), либо в местах креплений (часто – с внешней стороны колена). А проблема кроется всё там же – в стопе.
А точнее, с недостаточной работой стабилизаторов. В частности, передней большеберцовой и задней большеберцовой мышц. Если они недостаточно закачены, то обычно стопа начинает избыточно пронировать, и тогда спортсмен испытывает боль либо в самих мышцах, которые перетягиваются и перенапрягаются (то есть в голени), либо в местах креплений (часто – с внешней стороны колена). А проблема кроется всё там же – в стопе.
Все мышцы задней поверхности:
Обычно при поперечном плоскостопии, при высоком арочном продольном своде идёт большая нагрузка на мышцы свода стопы. Далее, следуя принципам физиологии, эта нагрузка уходит в мышцы задней поверхности. Например, если у человека болит поясница или очень сильно забиваются икры/задняя поверхность бедра, – это может быть изначально связано с неправильной работой стопы из-за плоскостопия.
Что делать?
В случае бега частой причиной появления боли в стопе может служить неправильная техника, которая становится травмоопасной. В случае велоспорта же это может быть неправильная настройка…чего угодно, начиная от шипов и заканчивая седлом, выносом и высотой – всё это может стать причиной сильных перегрузок и, как следствие, болевых ощущений. Ещё одной банальной причиной боли может стать неправильно подобранная экипировка. Например, беговые кроссовки.
В случае велоспорта же это может быть неправильная настройка…чего угодно, начиная от шипов и заканчивая седлом, выносом и высотой – всё это может стать причиной сильных перегрузок и, как следствие, болевых ощущений. Ещё одной банальной причиной боли может стать неправильно подобранная экипировка. Например, беговые кроссовки.
Поэтому чтобы избавиться от боли в стопе, стоит ещё раз внимательно (лучше с тренером) проверить свою технику бега, правильность подбора беговой обуви или посадку на велосипеде. Сделать всё это можно в MySportExpert, записавшись по телефону +7 495 374 94 22 или на сайте.
Частично решить проблему боли в стопе может решить стелька: она может помочь снизить нагрузку, нивелировать влияние поперечного плоскостопия (убрать онемение), скорректировать избыточное проседание продольного свода (поддерживая его), а также несколько исправить недоработку мышц-стабилизаторов (за счёт более статичного позиционирования стопы).
Ну и универсальный совет, который поможет избежать боли или вернуть здоровое движение, это закачка и растяжка. Те мышцы, которые спазмированы и перетянуты, нуждаются в растяжке. А слабые мышцы поперечного свода или мышцы-стабилизаторы можно закачать. И конечно, лучше быть внимательным к себе и заниматься этим превентивно, то есть до того, как что-то начнёт болеть.
Те мышцы, которые спазмированы и перетянуты, нуждаются в растяжке. А слабые мышцы поперечного свода или мышцы-стабилизаторы можно закачать. И конечно, лучше быть внимательным к себе и заниматься этим превентивно, то есть до того, как что-то начнёт болеть.
Больше статей по теме
Зачем под разные виды спорта делают разные стельки?
Условно, все индивидуальные спортивные стельки можно разделить на две большие группы: жесткие и мягкие. Жесткие стельки нужны для видов спорта, в которых важна мгновенная передача импульса инвентарю: велоспорт, горные и беговые лыжи, сноуборд, конькобежный спорт и т.д. Мягкие стельки используются там, где нужно сохранять гибкость обуви: легкая атлетика, игровые виды спорта, теннис, повседневная ходьба, трекинг и т.д.
Чем отличаются стельки велосипедиста от стелек бегуна
Когда мы ходим, а тем более когда бегаем или интенсивно крутим педали, на стопы приходится огромная часть той нагрузки, которой подвергается весь организм в целом.
Мы усердно работаем над техникой, не забываем про ОФП, тренируемся…а боль в ногах или спине всё равно периодически возникает.
Индивидуальные стельки. Виды, особенности и для кого они нужны
Наше тело — сложная конструкция, где все звенья взаимосвязаны. Нарушения в одном суставе порождают перераспределение нагрузки на другие. Это приводит к излишнему напряжению и травмам.
Ортопедические стельки или спортивные? В чем отличие?
Состояние наших стоп напрямую влияет на состояние опорно-двигательного аппарата. Если, например, болят колени, поясница или на тренировках сильно забиваются икры, то стоит обратить внимание, нет ли перегрузки или дискомфорта в стопах. Поэтому так важно, во что вы обуты и какая стелька стоит в вашей обуви.Смотреть также
Все статьи
Все мероприятия
Есть вопросы? Пишите в любое удобное время
- Vkontakte
Боль в стопах у детей » Клиника Доктора Игнатьева
Клиника Доктора Игнатьева » Боль » Дети и подростки » Боль в стопах у детей
Содержание:
- Причины боли в стопах
- Картина болевого синдрома в стопе у ребенка
- Врачи в Киеве
Формирование стопы у ребенка начинается еще в младенческий период, несмотря на то, что большей частью дети осваивают ходьбу после годовалого возраста. Костная ткань стопы и нижних конечностей, вероятно, самая интенсивно и стремительно развивающаяся часть скелета ребенка. И именно поэтому боли в стопах и ногах – далеко не редкое явление в детском возрасте.
Костная ткань стопы и нижних конечностей, вероятно, самая интенсивно и стремительно развивающаяся часть скелета ребенка. И именно поэтому боли в стопах и ногах – далеко не редкое явление в детском возрасте.
Вертеброневрологи киевской «Клиники доктора Игнатьева» обращают особое внимание на состояние ног и стоп у ребенка. Ведь часто их патологическое состояние сигнализирует о наличии серьезных нарушений в вышележащих структурах скелета и всего организма. Первым признаком патологии чаще всего является боль, поэтому при любых явлениях дискомфорта в стопах у детей лучше не откладывать с визитом к детскому вертебрологу. После предварительной записи к специалисту необходимо явиться на прием и получить подробную консультацию.
Наиболее частыми причинами болевого синдрома в стопах у детей могут быть:
- Банальные травмы – ушибы, растяжения, переломы;
- Ортопедические патологии типа плоскостопия – у таких больных обычно смещен центр тяжести тела в силу разных причин. Это может быть лишний вес, нарушение осанки, слабость мышечного аппарата спины и нижних конечностей.
 Нередко патология имеет наследственное происхождение или связана с врожденными патологиями костно-мышечной и сухожильно-связочной системы.
Нередко патология имеет наследственное происхождение или связана с врожденными патологиями костно-мышечной и сухожильно-связочной системы. - Длительно протекающие хронические инфекции с локализацией в носоглотке, ротовой полости и других, удаленных от ног местах могут привести к развитию аутоиммунной патологии, которая проявляется в виде артрозов и артритов мелких суставов стоп.
- Врожденные и приобретенные патологии сердечнососудистой системы приводят к нарушенному кровоснабжению периферических участков тела, в том числе стоп – боль возникает в результате постоянной гипоксии и сопровождается похолоданием конечностей, нарушением их чувствительности и другими признаками.
- Недостаток в рационе питания витаминов и минералов может стать причиной судорожных сокращений мышц стопы и, соответственно, боли. Кроме того, боли такого рода появляются при усиленных нагрузках на стопы и ноги – например, при занятиях спортом, подъеме тяжестей и т.д.
- Тяжелые инфекции могут привести к развитию септического процесса и формированию артритов в стопе – обычно такие явления связаны с крайне низким уровнем иммунитета, аллергической предрасположенностью больного.

- Боль в стопе может также характеризовать состояние острой интоксикации, особенно при вирусных заболеваниях.
- Стресс, сильные эмоции, физическое переутомление – также нередко приводят к выраженному болевому синдрому в стопе.
Обследование стопы при жалобах на боль
Картина болевого синдрома в стопе у ребенка ↑
Как правило, боль обнаруживается, как нежелание ребенка ходить, плач и раздражение при опоре на ногу. Визуально отмечается припухлость и покраснение в области суставов, если имеет место артрит. Нередко покраснение отсутствует, заметна лишь разница в объеме, если сравнивать две ноги – больную и здоровую, поскольку боль чаще имеет односторонний характер.
При пальпации можно выявить более точную локализацию боли, при этом можно отметить защитное напряжение мышц или их сокращение, связанное с судорогами. Но не следует полагаться только на этот тип исследования. Наиболее достоверный результат можно получить при рентгенографии стопы – снимки ясно укажут на наличие травмы, артрита, остеомиелита и других патологий костно-суставной системы.
Врачи в Киеве ↑
Обычно врачи киевской клиники Игнатьева быстро распознают причину патологии и назначают соответствующее лечение либо направляют больного к профильному специалисту, который начнет специфическую терапию. В любом случае, не стоит затягивать с профессиональной консультацией, т.к. дети особенно тяжело переносят боль и отсутствие возможности свободно двигаться.
Самые актуальные темы:
- Протрузия поясничного отдела
- Можно ли вылечить остеохондроз шейного отдела
- Дорзальная протрузия межпозвонкового диска l4 l5
- Боль в плече
- Дорсальная протрузия диска l4 l5
Запись на консультацию в Клинику Доктора Игнатьева по тел.: +38 (044) 227-32-51
Статьи по теме:
- Боль в стопе или пальцах стопы может быть вызвана самыми разными…
- Содержание: Причины возникновения патологического кифоза Признаки патологического кифоза Лечение кифоза.
 ..
.. - Детский сколиоз – патологическое искривление позвоночника в боковую сторону. Проблема…
.
Боль в стопе — причины, диагностика и лечение
Причины боли в стопе
Травматические повреждения
Ушиб стопы возникает при падении тяжелого предмета, ударе или спотыкании. Проявляется умеренными постепенно стихающими болями, отеком, кровоподтеками. Опора сохранена, иногда ограничена. Симптомы исчезают через 1-2 недели. Переломы стопы развиваются по тем же причинам, что и ушибы. Характеризуются взрывной резкой болью, значительным отеком, грубым нарушением функции. Клиническая картина определяется локализацией перелома:
- Перелом таранной кости. Встречается редко. Беспокоят боли в основании стопы, под голеностопным суставом. Выявляются кровоизлияния в зоне внутренней лодыжки. Возможность опираться на ступню утрачена.
- Переломы других костей предплюсны.
 Диагностируются редко. Боль, отек, кровоизлияния обнаруживаются в проксимальном отделе на тыле стопы. Повороты ступни кнутри и кнаружи резко болезненны. Опора невозможна.
Диагностируются редко. Боль, отек, кровоизлияния обнаруживаются в проксимальном отделе на тыле стопы. Повороты ступни кнутри и кнаружи резко болезненны. Опора невозможна. - Переломы костей плюсны. Широко распространены. Проявляются болями в средних и дистальных отделах стопы, бывают одиночными и множественными. В первом случае отек локальный, опора на ступню может быть частично сохранена, во втором из-за значительного отека стопа напоминает «подушку», опора возможна только на пятку.
Переломы костей стопы у детей, как правило, выявляются в области плюсны. При одиночных переломах, отсутствии смещения болевой синдром может быть умеренным, однако сильная припухлость и кровоподтеки указывают на наличие тяжелого повреждения. Вывихи костей стопы возникают редко, сопровождаются крайне интенсивной внезапной болью, которая практически не утихает с течением времени. Ступня отечна, грубо деформирована, с обширными кровоизлияниями. Точка максимальной болезненности соответствует расположению вывиха костей плюсны или предплюсны.
Точка максимальной болезненности соответствует расположению вывиха костей плюсны или предплюсны.
Маршевая стопа (стрессовый или усталостный перелом) является особым видом повреждения костей плюсны, выявляется при интенсивной перегрузке стоп. Боль в ступнях развивается остро на 2-4 день после перенапряжения либо постепенно в течение 1-2 недель. Больные жалуются на сильные, порой нестерпимые болезненные ощущения в средней части стопы.
Ознобление формируется при повышенной влажности и периодическом охлаждении, проявляется жгучими, распирающими болями, зудом, расстройствами чувствительности, образованием зон плотного синюшно-багрового отека. При отморожениях боли сначала незначительные, покалывающие, появляются на фоне похолодания, бледности конечности. Затем болезненные ощущения становятся интенсивными, жгучими, дополняются отеком, синюшностью, образованием пузырей, в тяжелом случае – некрозом.
Воспаление суставов
Для всех форм артрита стопы типичны боли, которые усиливаются при стоянии и ходьбе, скованность движений, наиболее выраженная в утренние часы, отек, гиперемия кожи в области пораженных суставов. При ревматоидном артрите суставы поражаются симметрично с двух сторон, возможно острое начало с сильными болями, лихорадкой или первично хроническое течение. Интенсивность болевых ощущений колеблется от слабых, кратковременных до сильных, постоянных. Другие проявления коррелируют с выраженностью болевого синдрома.
При ревматоидном артрите суставы поражаются симметрично с двух сторон, возможно острое начало с сильными болями, лихорадкой или первично хроническое течение. Интенсивность болевых ощущений колеблется от слабых, кратковременных до сильных, постоянных. Другие проявления коррелируют с выраженностью болевого синдрома.
При посттравматическом артрите поражается один сустав, боли обычно медленно нарастают в течение месяцев либо лет. Неспецифические инфекционные артриты развиваются на фоне бактериальных, грибковых, вирусных инфекций, манифестируют остро сильной резкой болью в покое и при движениях, нарастающим отеком, локальной гипертермией, проявлениями общей интоксикации.
Для подагрического артрита характерно поражение I плюснефалангового сустава. Приступ начинается внезапно, обычно – в ночные часы с очень резких острых болей, локального отека, покраснения кожи, повышения температуры тела. Боль сохраняется на протяжении 3-10 суток, затем все симптомы полностью исчезают. Повторные атаки могут развиться через несколько месяцев или лет, промежутки между приступами постепенно сокращаются. На коже образуются тофусы.
Повторные атаки могут развиться через несколько месяцев или лет, промежутки между приступами постепенно сокращаются. На коже образуются тофусы.
При хондрокальцинозе (псевдоподагре) иногда наблюдается артрит аналогичной локализации, что может затруднять диагностику из-за сходной клинической картины. Псевдоподагра также сопровождается интенсивными болями, отеком, гиперемией сустава, отличием от подагры является отсутствие общей гипертермии, тофусов. Приступ хондрокальциноза продолжается около 1 недели, в первые сутки болезненные ощущения нарастают, затем уменьшаются.
Воспаление костных структур
Простой периостит стопы встречается нечасто, обычно становится следствием травмы, проявляется умеренным болевым синдромом, незначительной отечностью в зоне поражения. Оссифицирующий периостит развивается после травм, при артритах, опухолях, трофических язвах, некоторых других заболеваниях. Характеризуется умеренными или незначительными болями в сочетании с нарастающим ограничением движений. При длительном течении возможно сращение костей предплюсны.
При длительном течении возможно сращение костей предплюсны.
Остеомиелит костей ступни провоцируется открытыми переломами, инфицированными ранами, гнойными заболеваниями, операциями на стопе. Проявляется нарастанием болевого синдрома, ухудшением общего состояния. Боли дергающие, распирающие, сверлящие, усиливающиеся при любых движениях. Интенсивность симптоматики снижается после формирования свища.
Боль в стопе
Специфические инфекции
Гонорейный артрит в области плюснефаланговых суставов чаще диагностируется у мужчин, проявляется интенсивными болями при движениях, лихорадкой, ознобами, локальным отеком, гиперемией. После стихания острых явлений болезнь приобретает хроническое рецидивирующее течение, напоминающее клиническую картину ревматоидного артрита. Возникают ограничения движений, формируются деформации.
При развитии костно-суставного туберкулеза пациентов некоторое время беспокоят периодические слабые боли в ступне, слабость, вялость, снижение трудоспособности. Затем интенсивность болей нарастает, стопа становится отечной, гиперемированной. Нарушается походка. Постепенно боли достигают степени нестерпимых, общее состояние продолжает ухудшаться, на стопе образуются свищи, формируются анкилозы суставов.
Затем интенсивность болей нарастает, стопа становится отечной, гиперемированной. Нарушается походка. Постепенно боли достигают степени нестерпимых, общее состояние продолжает ухудшаться, на стопе образуются свищи, формируются анкилозы суставов.
Болезни сухожилий
Тендовагинит чаще поражает сухожилия тыльной поверхности стопы. Острая неспецифическая форма патологии проявляется внезапными умеренными болями, ограничением движений, значительным отеком, который может распространяться на всю стопу, голеностопный сустав, нижнюю часть голени. При инфекционном тендовагините болевой синдром выражен сильнее, чем при обычном неспецифическом. Наблюдаются лихорадка, лимфаденит.
При остром крепитирующем тендовагините наряду с болезненностью при движениях отмечается мягкий хруст, отек меньше, чем при других формах, лихорадка отсутствует. При хроническом течении асептического тендовагинита формируется шнуровидное уплотнение по ходу сухожилия. Пальпация болезненна, движения ограничены из-за боли. Отек незначительный.
Отек незначительный.
Остеохондропатии
Болезнь Келлера I выявляется у мальчиков 3-7 лет, сопровождается болями в проксимальной части стопы, ближе к ее внутреннему краю. Боль усиливается при ходьбе и ощупывании, вынуждает ребенка опираться не на всю ступню, а на ее наружный край. Со временем болевой синдром становится постоянным, не исчезает даже в покое. Возникает хромота. Отек и гиперемия отсутствуют. Все симптомы остеохондропатии исчезают в течение года, в отсутствие лечения возможна деформация стопы.
При болезни Келлера II, развивающейся у девочек 10-15 лет, боль отмечается в передних отделах ступни, в проекции II-III плюсневых костей. Вначале боли неинтенсивные, появляются при продолжительной ходьбе, затем усиливаются, становятся длительными. Пациентки жалуются на усиление болевых ощущений при ношении обуви на тонкой подошве, ходьбе по неровным поверхностям. Потом болевой синдром приобретает постоянный характер. Выздоровление наступает в течение 2-3 лет, возможно укорочение пораженной плюсневой кости.
Плоскостопие
Поперечное плоскостопие проявляется ноющими, тянущими, жгучими болями в стопах, чувством тяжести в ногах. Симптомы усиливаются после длительной ходьбы, стояния. Болезненность локализуется в переднем отделе стопы по внутреннему краю. Формируется Hallux valgus. Болевой синдром в проекции 1 плюснефалангового сустава становится более продолжительным и интенсивным, беспокоит по ночам, сочетается с внешней деформацией, ограничением движений.
У пациентов с продольным плоскостопием боли локализуются преимущественно в средних отделах стопы. 1 степень сопровождается неинтенсивными болями после значительной нагрузки. При 2 степени болезненность появляется после небольших нагрузок, ощущается в покое, распространяется на голеностопный сустав. При 3 степени болевые ощущения постоянные, интенсивные. Наблюдаются затруднения при ходьбе, использовании обычной обуви. При комбинированной форме болезни выявляются симптомы продольного и поперечного плоскостопия, боли разлитые.
Другие деформации стопы
При пяточной и конской стопе болезненные ощущения также разлитые, захватывают голеностопный сустав и голень, дополняются грубым ограничением сгибания ступни в подошвенную или тыльную сторону. При полой стопе боли локализуются в проксимальных отделах ступни, обусловлены сдавлением костей предплюсны обувью. Болевой синдром ярче выражен в случае сочетания полой стопы с поперечным плоскостопием.
Ригидный большой палец стопы вначале проявляется незначительной болью в плюснефаланговом сочленении после большой нагрузки. Затем боли становятся длительными, сохраняются в состоянии покоя. Из-за ограничения движений пациент возникает перегрузка наружных отделов ступни, появляется болезненность в зоне V плюснефалангового сустава. В последующем боли в стопе беспокоят по ночам, движения отсутствуют, ходьба затруднена.
При вальгусной деформации стопы болезненные ощущения отмечаются преимущественно во внутренних отделах ступни и над наружной лодыжкой. Болевой синдром усиливается при нагрузке, использовании неудобной обуви, сочетается с болями в голени, обусловленными постоянным перенапряжением мышц.
Болевой синдром усиливается при нагрузке, использовании неудобной обуви, сочетается с болями в голени, обусловленными постоянным перенапряжением мышц.
Врожденные патологии
Косолапость характеризуется болями по наружному краю стопы, которые со временем распространяются по всей ступне, на вышележащие отделы конечности. Стопа деформирована, развернута подошвой кнутри. При врожденной пахионихии на выступающих участках стоп образуются обширные болезненные омозолелости, формируются трещины. Изменения ступней сочетаются с ониходистрофией, появлением бородавчатых разрастаний, шелушением кожи, подошвенным гипергидрозом.
Поражения стоп при диабете
Диабетическая остеоартропатия является разновидностью диабетической стопы, поражает преимущественно плюснепредплюсневые сочленения. Боли в стопах вначале неинтенсивные, возникают на фоне уже имеющихся отечности, гиперемии, некоторой деформации ступней. Потом продолжительность болевого синдрома увеличивается, болезненность появляется в покое, формируется грубая деформация.
Нейропатическая форма характеризуется образованием зон гиперкератоза, болезненных язв, потертостей, трещин на подошвенной поверхности стопы. При ишемической форме диабетической стопы боли развиваются при ходьбе, провоцируют перемежающуюся хромоту, сочетаются со стойким отеком, ослаблением пульсации артерий. В тяжелых случаях выявляется диабетическая гангрена, характеризующаяся болями, отеком в зоне между пораженными и здоровыми тканями.
Сосудистые патологии
Боли в стопах наблюдаются при облитерирующих поражениях артерий нижних конечностей. Вначале отмечаются только во время ходьбы, вызывают перемежающуюся хромоту. Болезненность беспокоит преимущественно в области подошвы, распространяется на пальцы и голени. Постепенно «безболевая» дистанция сокращается. На поздних стадиях болевой синдром сохраняется в покое. Конечности бледные, холодные, пульс ослаблен или не определяется. Такая симптоматика характерна для следующих заболеваний:
- облитерирующий эндартериит;
- облитерирующий тромбангиит;
- облитерирующий атеросклероз.

Кроме того, боль в ступнях выявляется при трофоневрозе – эритромелалгии. Болевые ощущения очень интенсивные, жгучие, пекущие, начинаются с одного пальца, распространяются на обе ступни. Возникают внезапно, провоцируются сдавлением или перегревом конечности, дополняются отеком, яркой гиперемией. Сохраняются от нескольких минут до нескольких часов, препятствуют ходьбе.
Неврологические причины
Неврома Мортона характеризуется жгучими локальными болями на уровне головок плюсневых костей (обычно – в 3 межпальцевом промежутке, реже – во 2), иррадиирующими в пальцы. Возможны прострелы. Болезненность связана с ношением тесной обуви, физической нагрузкой. Отмечается волнообразное течение. При прогрессировании боли становятся постоянными, беспокоят в любой обуви, уменьшаются, но не исчезают при ее снятии, сочетаются с онемением пальцев.
Боли в стопах также возникают при невропатии большеберцового нерва. Типичен жгучий характер болевых ощущений, сочетание с нарушениями чувствительности, слабостью мышц. Локализация болевого синдрома определяется уровнем поражения:
Типичен жгучий характер болевых ощущений, сочетание с нарушениями чувствительности, слабостью мышц. Локализация болевого синдрома определяется уровнем поражения:
- Синдром тарзального канала: жгучие боли в подошве с иррадиацией по задней поверхности голени.
- Медиальный подошвенный нерв: по внутренней стороне подошвы с иррадиацией в пальцы.
- Общие пальцевые нервы: начинается от свода стопы, проходит к основанию II-IV пальцев, далее в сами пальцы.
- Кальканодиния: беспокоят боли преимущественно в пяточной области.
Невропатия малоберцового нерва проявляется болями по наружной, а невропатия седалищного нерва – по задненаружной поверхности стопы и голени. При невропатии бедренного нерва болезненность отмечается по внутренней поверхности ступни.
Другие причины
Из опухолевых заболеваний в области стопы встречается хондрома, которая протекает доброкачественно, проявляется кратковременными слабыми болями с нечеткой локализацией, усиливающимися при росте неоплазии, давлении обуви. Болезненность в ступнях также может возникать при депрессии, некоторых психических расстройствах. Для болевого синдрома, обусловленного психическими нарушениями, характерно несоответствие клинике определенного заболевания, отсутствие анатомических изменений, иногда – причудливый характер ощущений.
Болезненность в ступнях также может возникать при депрессии, некоторых психических расстройствах. Для болевого синдрома, обусловленного психическими нарушениями, характерно несоответствие клинике определенного заболевания, отсутствие анатомических изменений, иногда – причудливый характер ощущений.
Диагностика
Определение причин болей в стопе осуществляют травматологи-ортопеды. Для постановки диагноза используются данные объективного обследования и дополнительных исследований. Производятся следующие процедуры:
- Опрос. В ходе беседы с больным устанавливают обстоятельства, время появления боли, других симптомов. Определяют характер болевого синдрома, его связь с различными факторами. Выясняют анамнез жизни, семейный анамнез.
- Внешний осмотр. Врач производит оценку внешнего вида стопы, выявляет деформации, отек, нарушения целостности кожи. Изучает цвет, локальную температуру, пульсацию артерий, чувствительность, подвижность суставов, другие показатели.

- Рентгенография стопы. Выполняется в 2 или 3 проекциях с захватом всей ступни либо ее части. При плоскостопии назначаются снимки с нагрузкой. На рентгенограммах просматриваются переломы, вывихи, участки разрушения и перестройки кости, дегенеративные изменения суставов. Значимую роль играет оценка взаимоотношений между различными структурами стопы.
- Плантография и плантоскопия. Методы для выявления плоскостопия, других деформаций стопы. Позволяют установить характер и выраженность изменений, особенности распределения нагрузки на ступни, необходимость использования ортопедических приспособлений.
- УЗИ. Ультразвуковые методики (УЗДГ, дуплексное сканирование) необходимы при патологии сосудов. Назначаются для исследования состояния сосудистой сети, проходимости сосудов, скорости тока крови, других факторов.
- Электрофизиологические методы. Показаны при неврологических расстройствах.
 Целью обследования является уточнение уровня поражения нерва, состояния нервной и мышечной ткани.
Целью обследования является уточнение уровня поражения нерва, состояния нервной и мышечной ткани. - Лабораторные анализы. Подтверждают наличие воспаления, выявляют нарушения обмена и специфические маркеры ревматологических заболеваний. Дают возможность оценить общее состояние организма при тяжелых патологиях.
С учетом характера болезни назначаются консультации других специалистов: эндокринолога, невролога, сосудистого хирурга. По показаниям выполняются КТ, МРТ, производится биопсия костей и мягких тканей для изучения их морфологической структуры.
Гипсовая повязка на стопу
Лечение
Первая помощь
Конечности обеспечивают покой, возвышенное положение. При скелетных повреждениях прикладывают холод, осуществляют иммобилизацию с помощью шины или фиксирующей повязки. При отморожениях накладывают изолирующую повязку, интенсивное согревание стоп запрещено, поскольку может усугубить имеющиеся повреждения тканей. При нетравматических патологиях стоп используют местные противовоспалительные, обезболивающие средства.
При нетравматических патологиях стоп используют местные противовоспалительные, обезболивающие средства.
Консервативная терапия
При переломах и вывихах производятся блокады, вправление или репозиция, наложение гипсовой повязки. План консервативной терапии предусматривает:
- Охранительный режим. Специалист определяет режим двигательной активности, интенсивность нагрузки на конечность, по показаниям рекомендует использование ортопедических приспособлений, дополнительных средств опоры (костыли, трость).
- Медикаментозная терапия. Чаще всего применяют НПВС общего и местного действия. Инфекционные заболевания требуют назначения антибактериальных или противовирусных препаратов, сосудистые патологии – медикаментов для нормализации кровообращения, сахарный диабет – коррекции противодиабетической терапии.
- Немедикаментозные методики. Пациентов направляют на ЛФК, массаж, мануальную терапию, физиотерапевтическое лечение (электростимуляцию, электрофорез, УВЧ, лазеролечение и др.
 ).
).
Хирургическое лечение
Оперативные вмешательства проводят для сокращения сроков и улучшения результатов лечения. С учетом особенностей заболевания осуществляются:
- При травмах: фиксация плюсневых костей спицами, остеосинтез костей предплюсны, открытое вправление и фиксацию в суставах Шопара и Лисфранка, иссечение участков некроза и ампутации при отморожениях.
- При инфекционных процессах: секвестрэктомия при остеомиелите.
- При деформации стоп: операции при Hallux valgus, серповидная резекция стопы, другие реконструктивные вмешательства.
- При неврологической патологии: иссечение невромы Мортона, декомпрессия нерва.
- При последствиях травм и заболеваний: артродез и артропластика суставов стопы.
После операций применяют антибактериальные и обезболивающие средства, выполняют перевязки. Обязательной частью хирургического лечения являются комплексные программы реабилитации, включающие лечебную физкультуру, физиотерапевтические методики.
Обязательной частью хирургического лечения являются комплексные программы реабилитации, включающие лечебную физкультуру, физиотерапевтические методики.
Боль в ступнях ног причины и методы лечения
На стопу человека возложены две важные задачи: выдерживать повышенные нагрузки и обеспечивать необходимую амортизацию во время движения. Именно поэтому так важно поддерживать здоровое состояние этой части тела, а при возникновении болевых ощущений – своевременно обращаться к врачу.
Часто боль в стопе возникает не по причине перегрузок во время бега или ходьбы, а в силу наличия определенных заболеваний или травм, что требует квалифицированного подхода специалиста.
В медицинском центре «Здоровье Плюс» работают опытные сотрудники, которые в совершенстве знают строение нижних конечностей, готовы быстро определить причину дискомфорта, поставить точный диагноз и выработать правильную лечебную тактику. Кроме того, мы используем в своей деятельности высококачественное швейцарское оборудование, что значительно повышает шансы на положительный результат, и устанавливаем лояльные цены на услуги. Обратившись в нашу клинику, каждый пациент может рассчитывать на быстрое избавление от боли внутри и снаружи стопы и полное восстановление ее функций.
Обратившись в нашу клинику, каждый пациент может рассчитывать на быстрое избавление от боли внутри и снаружи стопы и полное восстановление ее функций.
В этой статье пойдет речь о заболеваниях костей и связочного аппарата нижних конечностей. Вы узнаете, что делать, если болит стопа, и сможете познакомиться с наиболее эффективными методиками лечения.
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
Как лечится бурсит стопы?
Одним из самых распространенных и неприятных патологических процессов является бурсит. Данный недуг развивается на фоне регулярного травмирования сустава и приводит к скоплению жидкости в синовиальной сумке.
Симптоматика данного заболевания включает следующие неприятные проявления:
- Общая слабость и недомогание;
- Увеличение температура тела;
- Боль в стопе, усиливающаяся при ходьбе;
- Повышенное кровенаполнение сосудов;
- Отечность в области сустава;
- Уменьшение двигательной активности.

То есть, если человек ощущает боль в стопе при наступании на ногу или отмечает другие симптомы, указанные выше, можно судить о наличие бурсита и необходимости в незамедлительном проведении лечебных мероприятий.
В большинстве случаев для избавления от этого недуга применяются специальные медикаментозные средства, проводятся физиотерапевтические процедуры или хирургические операции. Подобные мероприятия осуществляются с целью уменьшения боли в стопе ноги, устранения воспалительных очагов в окосуставной сумке и улучшения регенеративных процессов в тканях.
Однако наиболее эффективной и безопасной для человеческого организма считается ударно-волновая терапия, которая позволяет избежать хирургического вмешательства и гарантировать пациенту полное выздоровление.
В ходе данной методики используются звуковые волны определенной частоты. При помощи нее удается за кратчайший период устранить отечность, купировать боль в стопе при наступании, улучшить работу лимфатической системы и вывести из организма ненужную жидкость. Также к числу преимуществ процедуры можно отнести: укрепление иммунитета, нормализация метаболических процессов, регенерация тканей и устранение основной причины патологии – солевых отложений. Эффект от УВТ можно почувствовать сразу после первого сеанса. При этом у пациентов проходит сильная боль в стопе и уменьшаются отеки. Однако, наиболее эффективного результата можно добиться при комплексном подходе к проблеме, если воздействие акустических волн чередуется с другими лечебными мероприятиями.
Также к числу преимуществ процедуры можно отнести: укрепление иммунитета, нормализация метаболических процессов, регенерация тканей и устранение основной причины патологии – солевых отложений. Эффект от УВТ можно почувствовать сразу после первого сеанса. При этом у пациентов проходит сильная боль в стопе и уменьшаются отеки. Однако, наиболее эффективного результата можно добиться при комплексном подходе к проблеме, если воздействие акустических волн чередуется с другими лечебными мероприятиями.
Плантарный фасциит: основные признаки и лечебные процедуры
Еще одним недугом, при котором болят стопы ног, является плантарный фасциит. Это воспалительный процесс, локализующийся в области связки, выстилающей внутреннюю часть подошвенной ямки. Как правило, данная патология встречается у женщин с избыточным весом, а также у людей, страдающих плоскостопием, или занимающихся тяжелыми видами спорта. Одним из симптомов указанного заболевания является резкая боль в стопе, которая возникает при увеличении нагрузки на ноги.
Также, к числу характерных признаков патологии можно отнести:
- Появление отечности в области подошвенной фасции;
- Боль в стопе при наступании на ногу в утреннее время и при занятиях спортом;
- Дискомфорт в пятке после длительного пребывания в положении «сидя» или «стоя».
На сегодняшний день известно несколько методик устранения плантарного фасциита. Во-первых, специалисты рекомендуют использовать специальные стельки, которые позволяют облегчить процесс ходьбы. Также хорошие результаты дает применение ночных шин. Для растяжения мышц целесообразно прибегнуть к помощи гимнастических упражнений.
В случае, если у пациента наблюдается тяжелая форма недуга, характеризующаяся наличием пяточной шпоры, желаемого эффекта помогает достигнуть ударно-волновая терапия. В процессе воздействия звуковых волн определенной частоты происходит разрушение наростов с одновременной регенерацией близлежащих тканей.
Также в число положительных сторон данной процедуры входят:
- Улучшение кровотока в капиллярах, венулах и артериолах;
- Восстановление обменных процессов в области подошвы;
- Рассасывание рубцов;
Снятие боли в стопе и устранение воспаления.
Особенности устранения плоскостопия
Плоскостопие — это патология, связанная с уплощением поперечных и продольных сводов стопы, что негативным образом влияет на ее амортизационные свойства и способствует повышению нагрузки на позвоночный столб и суставы.
Сделать заключение о наличии подобного недуга позволяют нижеследующие симптомы:
- Быстрый износ внутренней части обуви;
- Появление сильной усталости при продолжительных прогулках, работе в положении «стоя», ношении туфлей на каблуках;
- Возникновение болевого синдрома в нижних конечностях и поясничном отделе позвоночника;
- В конце рабочего дня у человека сильно отекают ноги и болит подошва стопы;
- Основание большого пальца начинает выступать наружу.
Чтобы исключить вероятность тяжелых поражений позвоночника и предотвратить необходимость в проведении операции, лучше заранее обратиться к специалисту. Наряду с массажем и ношением ортопедической обуви отличный результат дает курс УВТ.
Благодаря воздействию акустических волн пациент может рассчитывать на ряд положительных эффектов. К их числу относятся:
- Устранение болевых ощущений;
- Укрепление мышц и связок стопы;
- Улучшение кровообращения в поврежденных тканях;
- Восстановление обменных процессов;
- Разрыхление кальциозных отложений;
- Восстановление подвижности в нижних конечностях.
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
Что собой представляет заболевание лигаментит?
Данная болезнь носит воспалительный характер и, как правило, поражает верхние и нижние конечности. Однако, чаще всего, этой патологии подвержены стопы ног, что обусловлено повышенным риском их травматизма. При запущенных формах заболевания связки утрачивают свою эластичность, а пациент испытывает сильный дискомфорт в области ног. У него немеют пальцы, и появляются острые боли в стопе при ходьбе, что требует немедленного выяснения причины и назначения адекватного лечения. При хронической форме в ступнях могут возникать тянущие и ноющие болевые ощущения.
У него немеют пальцы, и появляются острые боли в стопе при ходьбе, что требует немедленного выяснения причины и назначения адекватного лечения. При хронической форме в ступнях могут возникать тянущие и ноющие болевые ощущения.
В лечебных целях врач-ортопед может назначить как консервативные меры, так и оперативные, в зависимости от тяжести патологии. При этом часто применяются обезболивающие мази, проводится электрофорез и наносятся парафиновые аппликации. Также к числу эффективных процедур относится ударно-волновая методика.
При помощи данной терапии удается получить следующие преимущества:
- Нормализуется кровоснабжение в пораженном участке;
- Восстанавливается эластичность связок;
- Устраняется болевой синдром;
- Достигается долгосрочный положительный эффект;
Процедура считается максимально безболезненной, быстрой и безопасной для пациента.
Способы борьбы с остеопорозом
Как известно, остеопороз проявляется на фоне недостатка кальция в организме. В результате кости теряют природную прочность и становятся восприимчивыми к чрезмерным нагрузкам и травмам. Это способствует развитию деструктивных процессов, у человека болят стопы ног без явной причины, наблюдается отечность и покраснение нижних конечностей, а также дают о себе знать другие признаки дефицита кальция. Как правило, данному заболеванию подвержены мужчины и женщины в возрасте старше 55 лет.
В результате кости теряют природную прочность и становятся восприимчивыми к чрезмерным нагрузкам и травмам. Это способствует развитию деструктивных процессов, у человека болят стопы ног без явной причины, наблюдается отечность и покраснение нижних конечностей, а также дают о себе знать другие признаки дефицита кальция. Как правило, данному заболеванию подвержены мужчины и женщины в возрасте старше 55 лет.
Лечебные мероприятия, назначаемые для борьбы с патологией, направлены, прежде всего, на устранение болевых ощущений. При этом упор делается на использование анальгетиков, кальцийсодержащих препаратов и бисфосфонатов. Немаловажно и изменение рациона питания в пользу приема продуктов, в состав которых входит кальций, и проведение массажа.
Отдельного внимания заслуживает процедура УВТ, назначаемая при остеопорозе. В ходе нее применяется специальный аппарат, генерирующий звуковые волны определенной частоты. К числу положительных воздействий методики относятся:
- Удаление кальциозных отложений, которые скапливаются в связках;
- Улучшение кровотока в пораженных участках;
- Восстановление здорового состояния хрящевой и костной ткани;
- Уходят спазмы и боль, возникающие в стопе без особой причины;
- Восстановление организма на клеточном уровне;
- Устраняется воспаление;
- Уменьшается отечность;
- Усиливаются обменные процессы в мышцах, распложенных в месте повреждения.

Какие меры необходимо предпринять при повреждении связок?
Растяжение связок считается достаточно распространенной проблемой, поскольку ее могут вызвать ежедневные бытовые травмы и спортивные нагрузки. Данный процесс может сопровождаться множественными разрывами связок и отдельных волокон. Основная опасность недуга заключается в развитии серьезных воспалительных процессов.
При этом пациент чаще всего задает следующие вопросы: «Болит стопа ноги при ходьбе: как лечить?», или «Болит нога в области стопы: что делать?». Также его могут волновать кровоподтеки и отечность в нижних конечностях. Нередко человек констатирует чувство утраты контроля стопой и некую скованность во время движения.
Для купирования острого болевого синдрома рекомендуется использовать эластичный бинт и принять не стероидные противовоспалительные средства. Также эффективными считаются физиотерапевтические методы: массаж голеностопа и прогревания. В случае разрыва связок необходимо в срочном порядке провести операцию. Избежать хирургического лечения при сильных травмах позволяет новейшая методика — ударно-волновая терапия. С ее помощью удается ускорить синтез коллагена, снять воспалительный процесс, устранить болевой синдром и восстановить необходимую подвижность голеностопного сустава.
Избежать хирургического лечения при сильных травмах позволяет новейшая методика — ударно-волновая терапия. С ее помощью удается ускорить синтез коллагена, снять воспалительный процесс, устранить болевой синдром и восстановить необходимую подвижность голеностопного сустава.
Артрит стопы: какой метод лечения наиболее эффективным?
Характерным признаком подобного патологического процесса является отечность в области суставов, которая сопровождается сильными болевыми ощущениями, повышением температуры в области конечности, появлением воспаления и скованности при ходьбе.
В случае, если у человека болят суставы стопы, но он длительное время не обращается к врачу, это чревато усилением дискомфорта, вплоть до возникновения хромоты при движении. Кроме того, тотальным разрушительным процессам подвергаются хрящи и мягкие ткани, а вблизи сустава появляются раны.
При появлении боли в стопах ног, первоначально выявляются ее причины и, при подтверждении заболевания, назначается лечение, направленное на восстановление пораженного сустава. При этом особенно действенной и безопасной для человеческого организма считается процедура УВТ. Ее положительное воздействие на больное место состоит в следующем: измельчаются тканевые тромбы и кристаллы солей, значительно улучшается ток крови, а также восстанавливается активность клеток. Это способствует быстрому устранению боли, позволяет вернуть суставу гибкость и улучшает его выносливость при повышенных нагрузках.
При этом особенно действенной и безопасной для человеческого организма считается процедура УВТ. Ее положительное воздействие на больное место состоит в следующем: измельчаются тканевые тромбы и кристаллы солей, значительно улучшается ток крови, а также восстанавливается активность клеток. Это способствует быстрому устранению боли, позволяет вернуть суставу гибкость и улучшает его выносливость при повышенных нагрузках.
Артроз стопы: способы лечения
Артроз стопы характеризуется глубокими дегенеративно-дистрофическими процессами в области суставов. При этом, если у пациента болят кости стопы, и врачи диагностируют артроз, данная патология тяжело поддается лечению. Это связано не только с массивным разрушением сустава, но и с сильным воспалением тканей, находящихся вблизи него, а также ухудшением кровообращения.
Спровоцировать артроз могут генетические причины, ожирение, ношение тесной обуви, чрезмерные нагрузки на нижние конечности, злоупотребление алкогольными напитками и табачными изделиями, обедненный рацион питания и т. д.
д.
При этом пациент отмечает нижеследующие неприятные явления:
- Болевой синдром, который усиливается по мере увеличения физических нагрузок. Первоначально стопа болит несильно и с определенной периодичностью, затем наблюдается нарастание дискомфорта;
- Ограничение подвижности стопы;
- Деформация суставов;
- Покраснение кожи в области сустава и появление отечности;
- Изменение походки, появление хромоты.
При лечении этой болезни применяется комплексный подход, как и при борьбе с другими аналогичными проблемами. Обычно пациента направляют на физиотерапевтические процедуры, которые включают магнитно-резонансную терапию, лазерную методику, электрофорез, грязелечение и УВЧ. Также получить хороший эффект позволяет массаж, лечебная физкультура и изменение рациона питания.
Однако к числу наиболее результативных способов относится воздействие звуковыми волнами низкой частоты. Это способствует улучшению кровоснабжения тканей и активизации регенеративных процессов в них, а также оживлению клеток. Более того, УВТ обеспечивает мощное противоотечное и противовоспалительное действие на организм. Если у вас по каким-либо причинам болит стопа, получить качественное лечение с гарантией результата можно в мед центре «Здоровье Плюс». Процедура ударно-волновой терапии проводится у нас на новейшем швейцарском оборудовании при участии компетентных специалистов с солидным стажем работ.
Более того, УВТ обеспечивает мощное противоотечное и противовоспалительное действие на организм. Если у вас по каким-либо причинам болит стопа, получить качественное лечение с гарантией результата можно в мед центре «Здоровье Плюс». Процедура ударно-волновой терапии проводится у нас на новейшем швейцарском оборудовании при участии компетентных специалистов с солидным стажем работ.
Болят стопы ног: что делать и как лечить недуг?
Итак, в начальном разделе данной статьи мы указали, насколько важную роль играет стопа в жизни человека. Она выполняет опорные функции, облегчает процесс ходьбы и способствует амортизации. Однако при увеличении веса, чрезмерных спортивных нагрузках, длительном пребывании в положении «стоя», неправильном образе жизни, наследственных факторах и наличии каких-либо заболеваний данная часть тела может выходить из строя. Первым и явным признаком нарушения является появление болевых ощущений. Игнорировать подобные тревожные сигналы организма не рекомендуется, поскольку это может привести к развитию серьезных патологий в области опорно-двигательного аппарата.
Многие интересуются: «Если болит стопа, к какому врачу обращаться? Кто сможет оказать надлежащую помощь?». Как правило, подобными недугами занимаются врачи-физиотерапевты. При этом неважно, болит ли у вас свод стопы с внутренней стороны, или болит подушечка стопы, профессиональный специалист проведет первичную диагностику и определит точные причины патологии. Чтобы составить четкую картину заболевания, доктор направит вас на анализ мочи и крови, а также попросит сделать рентген, МРТ и КТ.
Как только врач выяснит причины, почему болят стопы ног, он сможет подобрать правильное лечение. Как указывалось ранее, получить положительный результат можно только при комплексном подходе к проблеме. То есть, вам могут назначить не только медикаментозные препараты, но и физиотерапевтические процедуры, лечебную физкультуру и ношение ортопедических стелек. Значительно повысить эффективность указанных методик можно посредством применения ударно-волновой терапии, о которой мы подробно рассказали в этой статье. В сложных ситуациях целесообразно прибегнуть к помощи хирургического вмешательства.
В сложных ситуациях целесообразно прибегнуть к помощи хирургического вмешательства.
Однако вероятность полного выздоровления во многом зависит от самого человека и его желания соблюдать простые меры профилактики. К их числу можно отнести:
- Необходимость использования только качественной, мягкой и комфортной обуви, которая идеально «сидит» на ноге;
- Регулярно выполнять самомассаж стоп. Это позволит восстановить кровообращение в нижних конечностях и снять напряжение в мышцах;
- Заниматься спортивными упражнениями. К их числу относятся: ежедневные прогулки, езда на велосипеде, плавание и бег;
- Поддерживать нормальный вес и соблюдать принципы здорового питания. При ожирении в первую очередь страдает опорно-двигательный аппарат.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Боль в стопе является следствием патологических процессов в костях и мягких тканях стопы, поражения сосудов, нервов вышележащих отделов. Бывает тупой, острой, слабой, сильной, разлитой, локальной, постоянной, периодической. Чаще всего отмечается связь с физической нагрузкой, продолжительным пребыванием в положении стоя. Для установления причины болей проводят опрос, внешний осмотр, рентгенографию, КТ, МРТ, сонографию, лабораторные исследования. До определения этиологии болевого синдрома рекомендован покой, иногда показан прием обезболивающих препаратов.
Бывает тупой, острой, слабой, сильной, разлитой, локальной, постоянной, периодической. Чаще всего отмечается связь с физической нагрузкой, продолжительным пребыванием в положении стоя. Для установления причины болей проводят опрос, внешний осмотр, рентгенографию, КТ, МРТ, сонографию, лабораторные исследования. До определения этиологии болевого синдрома рекомендован покой, иногда показан прием обезболивающих препаратов.
Причины боли в стопе
Травматические повреждения
Ушиб стопы возникает при падении тяжелого предмета, ударе или спотыкании. Проявляется умеренными постепенно стихающими болями, отеком, кровоподтеками. Опора сохранена, иногда ограничена. Симптомы исчезают через 1-2 недели. Переломы стопы развиваются по тем же причинам, что и ушибы. Характеризуются взрывной резкой болью, значительным отеком, грубым нарушением функции. Клиническая картина определяется локализацией перелома:
- Перелом таранной кости. Встречается редко. Беспокоят боли в основании стопы, под голеностопным суставом.
 Выявляются кровоизлияния в зоне внутренней лодыжки. Возможность опираться на ступню утрачена.
Выявляются кровоизлияния в зоне внутренней лодыжки. Возможность опираться на ступню утрачена. - Переломы других костей предплюсны. Диагностируются редко. Боль, отек, кровоизлияния обнаруживаются в проксимальном отделе на тыле стопы. Повороты ступни кнутри и кнаружи резко болезненны. Опора невозможна.
- Переломы костей плюсны. Широко распространены. Проявляются болями в средних и дистальных отделах стопы, бывают одиночными и множественными. В первом случае отек локальный, опора на ступню может быть частично сохранена, во втором из-за значительного отека стопа напоминает «подушку», опора возможна только на пятку.
Переломы костей стопы у детей, как правило, выявляются в области плюсны. При одиночных переломах, отсутствии смещения болевой синдром может быть умеренным, однако сильная припухлость и кровоподтеки указывают на наличие тяжелого повреждения. Вывихи костей стопы возникают редко, сопровождаются крайне интенсивной внезапной болью, которая практически не утихает с течением времени. Ступня отечна, грубо деформирована, с обширными кровоизлияниями. Точка максимальной болезненности соответствует расположению вывиха костей плюсны или предплюсны.
Ступня отечна, грубо деформирована, с обширными кровоизлияниями. Точка максимальной болезненности соответствует расположению вывиха костей плюсны или предплюсны.
Маршевая стопа (стрессовый или усталостный перелом) является особым видом повреждения костей плюсны, выявляется при интенсивной перегрузке стоп. Боль в ступнях развивается остро на 2-4 день после перенапряжения либо постепенно в течение 1-2 недель. Больные жалуются на сильные, порой нестерпимые болезненные ощущения в средней части стопы.
Ознобление формируется при повышенной влажности и периодическом охлаждении, проявляется жгучими, распирающими болями, зудом, расстройствами чувствительности, образованием зон плотного синюшно-багрового отека. При отморожениях боли сначала незначительные, покалывающие, появляются на фоне похолодания, бледности конечности. Затем болезненные ощущения становятся интенсивными, жгучими, дополняются отеком, синюшностью, образованием пузырей, в тяжелом случае – некрозом.
Воспаление суставов
Для всех форм артрита стопы типичны боли, которые усиливаются при стоянии и ходьбе, скованность движений, наиболее выраженная в утренние часы, отек, гиперемия кожи в области пораженных суставов. При ревматоидном артрите суставы поражаются симметрично с двух сторон, возможно острое начало с сильными болями, лихорадкой или первично хроническое течение. Интенсивность болевых ощущений колеблется от слабых, кратковременных до сильных, постоянных. Другие проявления коррелируют с выраженностью болевого синдрома.
При ревматоидном артрите суставы поражаются симметрично с двух сторон, возможно острое начало с сильными болями, лихорадкой или первично хроническое течение. Интенсивность болевых ощущений колеблется от слабых, кратковременных до сильных, постоянных. Другие проявления коррелируют с выраженностью болевого синдрома.
При посттравматическом артрите поражается один сустав, боли обычно медленно нарастают в течение месяцев либо лет. Неспецифические инфекционные артриты развиваются на фоне бактериальных, грибковых, вирусных инфекций, манифестируют остро сильной резкой болью в покое и при движениях, нарастающим отеком, локальной гипертермией, проявлениями общей интоксикации.
Для подагрического артрита характерно поражение I плюснефалангового сустава. Приступ начинается внезапно, обычно – в ночные часы с очень резких острых болей, локального отека, покраснения кожи, повышения температуры тела. Боль сохраняется на протяжении 3-10 суток, затем все симптомы полностью исчезают. Повторные атаки могут развиться через несколько месяцев или лет, промежутки между приступами постепенно сокращаются. На коже образуются тофусы.
На коже образуются тофусы.
При хондрокальцинозе (псевдоподагре) иногда наблюдается артрит аналогичной локализации, что может затруднять диагностику из-за сходной клинической картины. Псевдоподагра также сопровождается интенсивными болями, отеком, гиперемией сустава, отличием от подагры является отсутствие общей гипертермии, тофусов. Приступ хондрокальциноза продолжается около 1 недели, в первые сутки болезненные ощущения нарастают, затем уменьшаются.
Воспаление костных структур
Простой периостит стопы встречается нечасто, обычно становится следствием травмы, проявляется умеренным болевым синдромом, незначительной отечностью в зоне поражения. Оссифицирующий периостит развивается после травм, при артритах, опухолях, трофических язвах, некоторых других заболеваниях. Характеризуется умеренными или незначительными болями в сочетании с нарастающим ограничением движений. При длительном течении возможно сращение костей предплюсны.
Остеомиелит костей ступни провоцируется открытыми переломами, инфицированными ранами, гнойными заболеваниями, операциями на стопе. Проявляется нарастанием болевого синдрома, ухудшением общего состояния. Боли дергающие, распирающие, сверлящие, усиливающиеся при любых движениях. Интенсивность симптоматики снижается после формирования свища.
Проявляется нарастанием болевого синдрома, ухудшением общего состояния. Боли дергающие, распирающие, сверлящие, усиливающиеся при любых движениях. Интенсивность симптоматики снижается после формирования свища.
Специфические инфекции
Гонорейный артрит в области плюснефаланговых суставов чаще диагностируется у мужчин, проявляется интенсивными болями при движениях, лихорадкой, ознобами, локальным отеком, гиперемией. После стихания острых явлений болезнь приобретает хроническое рецидивирующее течение, напоминающее клиническую картину ревматоидного артрита. Возникают ограничения движений, формируются деформации.
При развитии костно-суставного туберкулеза пациентов некоторое время беспокоят периодические слабые боли в ступне, слабость, вялость, снижение трудоспособности. Затем интенсивность болей нарастает, стопа становится отечной, гиперемированной. Нарушается походка. Постепенно боли достигают степени нестерпимых, общее состояние продолжает ухудшаться, на стопе образуются свищи, формируются анкилозы суставов.
Болезни сухожилий
Тендовагинит чаще поражает сухожилия тыльной поверхности стопы. Острая неспецифическая форма патологии проявляется внезапными умеренными болями, ограничением движений, значительным отеком, который может распространяться на всю стопу, голеностопный сустав, нижнюю часть голени. При инфекционном тендовагините болевой синдром выражен сильнее, чем при обычном неспецифическом. Наблюдаются лихорадка, лимфаденит.
При остром крепитирующем тендовагините наряду с болезненностью при движениях отмечается мягкий хруст, отек меньше, чем при других формах, лихорадка отсутствует. При хроническом течении асептического тендовагинита формируется шнуровидное уплотнение по ходу сухожилия. Пальпация болезненна, движения ограничены из-за боли. Отек незначительный.
Остеохондропатии
Болезнь Келлера I выявляется у мальчиков 3-7 лет, сопровождается болями в проксимальной части стопы, ближе к ее внутреннему краю. Боль усиливается при ходьбе и ощупывании, вынуждает ребенка опираться не на всю ступню, а на ее наружный край. Со временем болевой синдром становится постоянным, не исчезает даже в покое. Возникает хромота. Отек и гиперемия отсутствуют. Все симптомы остеохондропатии исчезают в течение года, в отсутствие лечения возможна деформация стопы.
Со временем болевой синдром становится постоянным, не исчезает даже в покое. Возникает хромота. Отек и гиперемия отсутствуют. Все симптомы остеохондропатии исчезают в течение года, в отсутствие лечения возможна деформация стопы.
При болезни Келлера II, развивающейся у девочек 10-15 лет, боль отмечается в передних отделах ступни, в проекции II-III плюсневых костей. Вначале боли неинтенсивные, появляются при продолжительной ходьбе, затем усиливаются, становятся длительными. Пациентки жалуются на усиление болевых ощущений при ношении обуви на тонкой подошве, ходьбе по неровным поверхностям. Потом болевой синдром приобретает постоянный характер. Выздоровление наступает в течение 2-3 лет, возможно укорочение пораженной плюсневой кости.
Плоскостопие
Поперечное плоскостопие проявляется ноющими, тянущими, жгучими болями в стопах, чувством тяжести в ногах. Симптомы усиливаются после длительной ходьбы, стояния. Болезненность локализуется в переднем отделе стопы по внутреннему краю. Формируется Hallux valgus. Болевой синдром в проекции 1 плюснефалангового сустава становится более продолжительным и интенсивным, беспокоит по ночам, сочетается с внешней деформацией, ограничением движений.
Формируется Hallux valgus. Болевой синдром в проекции 1 плюснефалангового сустава становится более продолжительным и интенсивным, беспокоит по ночам, сочетается с внешней деформацией, ограничением движений.
У пациентов с продольным плоскостопием боли локализуются преимущественно в средних отделах стопы. 1 степень сопровождается неинтенсивными болями после значительной нагрузки. При 2 степени болезненность появляется после небольших нагрузок, ощущается в покое, распространяется на голеностопный сустав. При 3 степени болевые ощущения постоянные, интенсивные. Наблюдаются затруднения при ходьбе, использовании обычной обуви. При комбинированной форме болезни выявляются симптомы продольного и поперечного плоскостопия, боли разлитые.
Другие деформации стопы
При пяточной и конской стопе болезненные ощущения также разлитые, захватывают голеностопный сустав и голень, дополняются грубым ограничением сгибания ступни в подошвенную или тыльную сторону. При полой стопе боли локализуются в проксимальных отделах ступни, обусловлены сдавлением костей предплюсны обувью. Болевой синдром ярче выражен в случае сочетания полой стопы с поперечным плоскостопием.
Болевой синдром ярче выражен в случае сочетания полой стопы с поперечным плоскостопием.
Ригидный большой палец стопы вначале проявляется незначительной болью в плюснефаланговом сочленении после большой нагрузки. Затем боли становятся длительными, сохраняются в состоянии покоя. Из-за ограничения движений пациент возникает перегрузка наружных отделов ступни, появляется болезненность в зоне V плюснефалангового сустава. В последующем боли в стопе беспокоят по ночам, движения отсутствуют, ходьба затруднена.
При вальгусной деформации стопы болезненные ощущения отмечаются преимущественно во внутренних отделах ступни и над наружной лодыжкой. Болевой синдром усиливается при нагрузке, использовании неудобной обуви, сочетается с болями в голени, обусловленными постоянным перенапряжением мышц.
Врожденные патологии
Косолапость характеризуется болями по наружному краю стопы, которые со временем распространяются по всей ступне, на вышележащие отделы конечности. Стопа деформирована, развернута подошвой кнутри. При врожденной пахионихии на выступающих участках стоп образуются обширные болезненные омозолелости, формируются трещины. Изменения ступней сочетаются с ониходистрофией, появлением бородавчатых разрастаний, шелушением кожи, подошвенным гипергидрозом.
При врожденной пахионихии на выступающих участках стоп образуются обширные болезненные омозолелости, формируются трещины. Изменения ступней сочетаются с ониходистрофией, появлением бородавчатых разрастаний, шелушением кожи, подошвенным гипергидрозом.
Поражения стоп при диабете
Диабетическая остеоартропатия является разновидностью диабетической стопы, поражает преимущественно плюснепредплюсневые сочленения. Боли в стопах вначале неинтенсивные, возникают на фоне уже имеющихся отечности, гиперемии, некоторой деформации ступней. Потом продолжительность болевого синдрома увеличивается, болезненность появляется в покое, формируется грубая деформация.
Нейропатическая форма характеризуется образованием зон гиперкератоза, болезненных язв, потертостей, трещин на подошвенной поверхности стопы. При ишемической форме диабетической стопы боли развиваются при ходьбе, провоцируют перемежающуюся хромоту, сочетаются со стойким отеком, ослаблением пульсации артерий. В тяжелых случаях выявляется диабетическая гангрена, характеризующаяся болями, отеком в зоне между пораженными и здоровыми тканями.
Сосудистые патологии
Боли в стопах наблюдаются при облитерирующих поражениях артерий нижних конечностей. Вначале отмечаются только во время ходьбы, вызывают перемежающуюся хромоту. Болезненность беспокоит преимущественно в области подошвы, распространяется на пальцы и голени. Постепенно «безболевая» дистанция сокращается. На поздних стадиях болевой синдром сохраняется в покое. Конечности бледные, холодные, пульс ослаблен или не определяется. Такая симптоматика характерна для следующих заболеваний:
- облитерирующий эндартериит;
- облитерирующий тромбангиит;
- облитерирующий атеросклероз.
Кроме того, боль в ступнях выявляется при трофоневрозе – эритромелалгии. Болевые ощущения очень интенсивные, жгучие, пекущие, начинаются с одного пальца, распространяются на обе ступни. Возникают внезапно, провоцируются сдавлением или перегревом конечности, дополняются отеком, яркой гиперемией. Сохраняются от нескольких минут до нескольких часов, препятствуют ходьбе.
Неврологические причины
Неврома Мортона характеризуется жгучими локальными болями на уровне головок плюсневых костей (обычно – в 3 межпальцевом промежутке, реже – во 2), иррадиирующими в пальцы. Возможны прострелы. Болезненность связана с ношением тесной обуви, физической нагрузкой. Отмечается волнообразное течение. При прогрессировании боли становятся постоянными, беспокоят в любой обуви, уменьшаются, но не исчезают при ее снятии, сочетаются с онемением пальцев.
Боли в стопах также возникают при невропатии большеберцового нерва. Типичен жгучий характер болевых ощущений, сочетание с нарушениями чувствительности, слабостью мышц. Локализация болевого синдрома определяется уровнем поражения:
- Синдром тарзального канала: жгучие боли в подошве с иррадиацией по задней поверхности голени.
- Медиальный подошвенный нерв: по внутренней стороне подошвы с иррадиацией в пальцы.
- Общие пальцевые нервы: начинается от свода стопы, проходит к основанию II-IV пальцев, далее в сами пальцы.

- Кальканодиния: беспокоят боли преимущественно в пяточной области.
Невропатия малоберцового нерва проявляется болями по наружной, а невропатия седалищного нерва – по задненаружной поверхности стопы и голени. При невропатии бедренного нерва болезненность отмечается по внутренней поверхности ступни.
Другие причины
Из опухолевых заболеваний в области стопы встречается хондрома, которая протекает доброкачественно, проявляется кратковременными слабыми болями с нечеткой локализацией, усиливающимися при росте неоплазии, давлении обуви. Болезненность в ступнях также может возникать при депрессии, некоторых психических расстройствах. Для болевого синдрома, обусловленного психическими нарушениями, характерно несоответствие клинике определенного заболевания, отсутствие анатомических изменений, иногда – причудливый характер ощущений.
Диагностика
Определение причин болей в стопе осуществляют травматологи-ортопеды. Для постановки диагноза используются данные объективного обследования и дополнительных исследований. Производятся следующие процедуры:
Производятся следующие процедуры:
- Опрос. В ходе беседы с больным устанавливают обстоятельства, время появления боли, других симптомов. Определяют характер болевого синдрома, его связь с различными факторами. Выясняют анамнез жизни, семейный анамнез.
- Внешний осмотр. Врач производит оценку внешнего вида стопы, выявляет деформации, отек, нарушения целостности кожи. Изучает цвет, локальную температуру, пульсацию артерий, чувствительность, подвижность суставов, другие показатели.
- Рентгенография стопы. Выполняется в 2 или 3 проекциях с захватом всей ступни либо ее части. При плоскостопии назначаются снимки с нагрузкой. На рентгенограммах просматриваются переломы, вывихи, участки разрушения и перестройки кости, дегенеративные изменения суставов. Значимую роль играет оценка взаимоотношений между различными структурами стопы.
- Плантография и плантоскопия. Методы для выявления плоскостопия, других деформаций стопы. Позволяют установить характер и выраженность изменений, особенности распределения нагрузки на ступни, необходимость использования ортопедических приспособлений.

- УЗИ. Ультразвуковые методики (УЗДГ, дуплексное сканирование) необходимы при патологии сосудов. Назначаются для исследования состояния сосудистой сети, проходимости сосудов, скорости тока крови, других факторов.
- Электрофизиологические методы. Показаны при неврологических расстройствах. Целью обследования является уточнение уровня поражения нерва, состояния нервной и мышечной ткани.
- Лабораторные анализы. Подтверждают наличие воспаления, выявляют нарушения обмена и специфические маркеры ревматологических заболеваний. Дают возможность оценить общее состояние организма при тяжелых патологиях.
С учетом характера болезни назначаются консультации других специалистов: эндокринолога, невролога, сосудистого хирурга. По показаниям выполняются КТ, МРТ, производится биопсия костей и мягких тканей для изучения их морфологической структуры.
Лечение
Первая помощь
Конечности обеспечивают покой, возвышенное положение. При скелетных повреждениях прикладывают холод, осуществляют иммобилизацию с помощью шины или фиксирующей повязки. При отморожениях накладывают изолирующую повязку, интенсивное согревание стоп запрещено, поскольку может усугубить имеющиеся повреждения тканей. При нетравматических патологиях стоп используют местные противовоспалительные, обезболивающие средства.
При скелетных повреждениях прикладывают холод, осуществляют иммобилизацию с помощью шины или фиксирующей повязки. При отморожениях накладывают изолирующую повязку, интенсивное согревание стоп запрещено, поскольку может усугубить имеющиеся повреждения тканей. При нетравматических патологиях стоп используют местные противовоспалительные, обезболивающие средства.
Консервативная терапия
При переломах и вывихах производятся блокады, вправление или репозиция, наложение гипсовой повязки. План консервативной терапии предусматривает:
- Охранительный режим. Специалист определяет режим двигательной активности, интенсивность нагрузки на конечность, по показаниям рекомендует использование ортопедических приспособлений, дополнительных средств опоры (костыли, трость).
- Медикаментозная терапия. Чаще всего применяют НПВС общего и местного действия. Инфекционные заболевания требуют назначения антибактериальных или противовирусных препаратов, сосудистые патологии – медикаментов для нормализации кровообращения, сахарный диабет – коррекции противодиабетической терапии.

- Немедикаментозные методики. Пациентов направляют на ЛФК, массаж, мануальную терапию, физиотерапевтическое лечение (электростимуляцию, электрофорез, УВЧ, лазеролечение и др.).
Хирургическое лечение
Оперативные вмешательства проводят для сокращения сроков и улучшения результатов лечения. С учетом особенностей заболевания осуществляются:
- При травмах: фиксация плюсневых костей спицами, остеосинтез костей предплюсны, открытое вправление и фиксацию в суставах Шопара и Лисфранка, иссечение участков некроза и ампутации при отморожениях.
- При инфекционных процессах: секвестрэктомия при остеомиелите.
- При деформации стоп: операции при Hallux valgus, серповидная резекция стопы, другие реконструктивные вмешательства.
- При неврологической патологии: иссечение невромы Мортона, декомпрессия нерва.
- При последствиях травм и заболеваний: артродез и артропластика суставов стопы.
После операций применяют антибактериальные и обезболивающие средства, выполняют перевязки. Обязательной частью хирургического лечения являются комплексные программы реабилитации, включающие лечебную физкультуру, физиотерапевтические методики.
Обязательной частью хирургического лечения являются комплексные программы реабилитации, включающие лечебную физкультуру, физиотерапевтические методики.
Стопа человека ежедневно выдерживает огромные нагрузки. Природа заложила в нее значительный запас прочности, который обеспечивается 26 косточками, мышцами и связками.
Весь этот сложный комплекс призван:
- смягчать шаги, выполняя функцию амортизации;
- равномерно перераспределять нагрузку на обе стороны тела;
- защищать организм и внутренние органы от сотрясений;
- поддерживать равновесие.
В прямом смысле слова, ни один шаг нельзя сделать без опоры на ступни. Эволюция создала совершенную форму этой части тела, но очень многокомпонентную. Если где-то происходит сбой – человек сразу же теряет значительное количество функций, ощущает дискомфорт и боли. Причины, по которым болят ступни ног, весьма разнообразны.
- в конкретном месте или во всей стопе;
- при физической нагрузке или постоянно;
- интенсивно, дергающе, ноюще, тянуще, выкручивающе, колюще.

Как бы не давала знать о неполадках ступня, идти к врачу нужно обязательно, ведь многие недуги способны усугубляться и еще больше портить здоровье пациента. Не исключена инвалидизация. Зачастую, кроме болезненности, наблюдается жжение, судороги, зуд, отеки, покалывания, высыпания, деформации, слабость. Все это – показатели целого ряда заболеваний, которые могут атаковать ступни.
Чтобы определить, что за недуг отрицательно влияет на жизнь человека, необходимо посетить терапевта, невропатолога, ортопеда, травматолога, которые поставят точный диагноз по результатам различных тестов. Как правило, боль – проявление определенной патологии. Поэтому не избавившись от нее, невозможно излечить ступню. Это делает диагностические мероприятия незаменимыми, а самолечение – вредным.
Почему болят ступни ног
Специалисты рассматривают множество причин, способных вызвать болевой синдром. Например, если стопа болит ноюще, то это может быть из-за перенапряжения и перенесенной сильной нагрузки, возможно, в связи с ношением тесной обуви на каблуке. Здесь помогут ванночки, массажи, смена обуви на более удобную, уменьшение нагрузки на ноги.
Здесь помогут ванночки, массажи, смена обуви на более удобную, уменьшение нагрузки на ноги.
Намного более серьезную опасность представляют травмы, инфекционные, системные и воспалительные заболевания, разнообразные деформации. Например, при плоскостопии свод стопы исчезает, вместо природной арки человек получает практически гладкую стопу. Это приводит к изменению расположения внутренних косточек, сдавливанию нервов и сосудов.
Еще одно заболевание деформирующего типа – так называемая диабетическая стопа. Диагностируется у пациентов с запущенным диабетом 1 типа. Из-за нарушения кровотока опухает нога в районе стопы, человек хромает, на коже появляются трофические язвы. Необходимо срочно снижать уровень сахара и в дальнейшем тщательно за ним наблюдать.
Деформирующий артроз – также причина болей в стопе. При этом заболевании пальцы теряют свою природную форму, становятся похожи на крючки, двигаются плохо. Человек испытывает значительные проблемы с хождением. Одним сочленением не обходится, сразу выходит из строя несколько суставов.
Виды воспалений суставов на стопе ноги
Часто причиной болей в голеностопном сочленении и самой стопе являются недуги воспалительного характера.
Диагноз «бурсит» ставят после рентгенографического исследования. Заболевание представляет собой воспаление суставных сумок, которые по-научному называются бурсами. Лечить следует при помощи антивоспалительных препаратов, хондропротекторов, а в сложных случаях – даже оперативным путем.
Подошвенный фасциит – болезнь, при которой ступня опухает и сильно болит. От пятки к пальцам стопы проходит фасция – полоска из соединительной ткани. Во время движения она помогает амортизации. Если сильно нагружать стопу, то фасция воспаляется. Болит подъем и нога сбоку. Выразительно болевой синдром проявляется утром. Известны случаи, когда фасция теряет эластичность и окостеневает, образуя пяточную шпору. Она впивается в мягкие ткани и делает хождение, в прямом смысле слова, «по мукам». Те, кто испытал на себе это состояние, характеризуют его, как наступание на гвозди.
Когда причина – в нарушении кровообращения
Если немеют ступни ног, то причина может оказаться в облитерирующием эндартериите. Хотя даже глубоко вросший стержневой мозоль или натоптыш, передавливающие сосуды и нервы, также могут вызывать онемение. В случае с эндартеритом причина возникновения – нарушения кровообращения. Вызывается курением, страдают чаще мужчины от 30 лет. Помимо болевого синдрома и онемения, человек становится крайне чувствителен к переохлаждению, чувствует слабость, хромает. Если не лечиться – может даже развиться гангрена.
Варикозная болезнь также способна вызывать боль в стопах. Пока заболевание не сильно повлияло на состояние вен, помогают венотоники в виде кремов и капсул; эластичные чулки и бинты не дают ногам опухнуть. Если же недуг находится в тяжелой стадии – показано хирургическое вмешательство.
Ответом на вопрос – болят ступни ног: что делать? Можно считать тот, который предписывает лечить основное заболевание. Все остальные подходы дадут только временный эффект.
Системные недуги
Такие общие заболевания организма, как:
- артриты,
- остеопорозы,
- подагра,
- атеросклероз
также проявляются болевым синдромом, который вполне способен локализоваться в ступнях.
Редкие заболевания
Медицинская статистика свидетельствует, что нечасто, однако в наших широтах встречаются редкие патологии, при которых также люди задаются вопросом относительно того, что опухла стопа ноги и болит, или онемела и покалывает, жжет и режет, и чем и каким образом необходимо лечить эти состояния. К перечню этих недугов относят:
- неврому Мортона;
- фуникулярный миелоз;
- метатарзалгию;
- эритромелалгию.
Диагностика и лечение
В связи со значительным разнообразием болезней, приводящих к болезненности стоп, правильная диагностика не просто важна, а может уберечь человека от инвалидности.рекомендуется
Сначала пациент попадает на прием к специалисту, затем проходит рентген или томографию. При этом определяют, в каком состоянии находятся суставы, мышцы, связки, какое заболевание привело к появлению настораживающих симптомов. Даже отличный специалист без диагностики и тестов не скажет точно, почему болят ступни ног, что точно нужно делать и как их лечить.
При этом определяют, в каком состоянии находятся суставы, мышцы, связки, какое заболевание привело к появлению настораживающих симптомов. Даже отличный специалист без диагностики и тестов не скажет точно, почему болят ступни ног, что точно нужно делать и как их лечить.
Когда диагноз ясен, прописывается схема лечения. Например, устраняются травмирующие факторы, излечиваются инфекции, приводятся в порядок суставы и сосуды. Понятно, что каждое заболевание лечат симптоматически. Нетрадиционные средства, как правило, бессильны. Они хорошо помогают при переутомлении, но малоэффективны при более серьезных причинах болей.
Профилактика
Чтобы ноги не тревожили, нужно регулярно проходить осмотры у специалистов и выявлять болезни на начальных стадиях.
терапия разума и терапии, приказ и более
, написанные для редакционных участников WebMD
Медицинский анализ Дэна Бреннана, штат Мэриленд, 20 октября 2021 г.
В этой статье
- Mind-Body Therapies
- Акупеляция
- Mind-Body Therapies
- Акупеляция
- . Лечение и массаж
- Терапевтическое прикосновение и исцеление Рейки
- Диетические подходы к лечению боли
- Пищевые добавки
- Травяные средства
- Что следует учитывать
Термин «альтернативная терапия» обычно используется для описания любого медицинского лечения или вмешательства, которое используется вместо традиционной медицины. Когда альтернативные методы лечения используются в сочетании с традиционной медициной, это называется комплементарной медициной. Альтернативная терапия включает в себя различные дисциплины, в том числе иглоукалывание, управляемые образы, хиропрактику, йогу, гипноз, биологическую обратную связь, ароматерапию, релаксацию, лечебные травы, массаж и многие другие.
За последнее десятилетие были собраны убедительные доказательства пользы психофизической терапии, акупунктуры и некоторых пищевых добавок для снятия боли. Другие альтернативные методы лечения, такие как массаж, хиропрактика, терапевтическое прикосновение, некоторые травяные методы лечения и диетические подходы, в некоторых случаях могут облегчить боль. Необходимы дополнительные исследования, чтобы увидеть, как эти методы лечения сравниваются с традиционными методами лечения.
Другие альтернативные методы лечения, такие как массаж, хиропрактика, терапевтическое прикосновение, некоторые травяные методы лечения и диетические подходы, в некоторых случаях могут облегчить боль. Необходимы дополнительные исследования, чтобы увидеть, как эти методы лечения сравниваются с традиционными методами лечения.
Терапия разума и тела
Терапия разума и тела — это лечение, предназначенное для улучшения способности разума влиять на функции и симптомы тела. Терапия разума и тела использует различные подходы, в том числе техники релаксации, медитацию, управляемые образы, биологическую обратную связь и гипноз. Методы релаксации могут помочь облегчить дискомфорт, связанный с хронической болью.
Визуализация, также известная как управляемая визуализация, может быть еще одним полезным методом контроля боли. Попробуйте выполнить следующее упражнение: закройте глаза и попытайтесь вызвать визуальный образ боли, придав ему форму, цвет, размер, движение. Теперь попробуйте медленно изменить это изображение, заменив его более гармоничным, приятным и меньшим по размеру изображением.
Другой подход заключается в ведении дневника ваших эпизодов боли, а также сопутствующих причинных и корректирующих факторов. Регулярно просматривайте свой дневник, чтобы исследовать пути возможных изменений. Стремитесь рассматривать боль как часть жизни, а не всю ее.
Электромиографическая (ЭМГ) биологическая обратная связь может предупредить вас о том, каким образом мышечное напряжение способствует вашей боли, и помочь вам научиться контролировать ее. Гипнотерапия и самогипноз могут помочь вам заблокировать или трансформировать боль с помощью методов перефокусировки. Одна из стратегий самогипноза, известная как анестезия перчатками, включает в себя погружение себя в транс, помещение руки на болезненную область, представляя, что рука расслаблена, тяжела и онемела, и представление этих ощущений как замены других, болезненных ощущений в Пораженная область.
Методы релаксации, такие как медитация или йога, при регулярном выполнении уменьшают боль, связанную со стрессом. Мягкая растяжка йоги особенно хороша для укрепления мышц без дополнительной нагрузки на тело.
Мягкая растяжка йоги особенно хороша для укрепления мышц без дополнительной нагрузки на тело.
Иглоукалывание
Хотя Всемирная организация здравоохранения в настоящее время признает более 30 заболеваний или состояний, при которых можно помочь с помощью лечения иглоукалыванием, одно из основных применений иглоукалывания – обезболивание.
Китайские врачи шестнадцатого века считали, что болезнь возникает из-за дисбаланса энергии в организме. В акупунктуре одноразовые иглы из нержавеющей стали используются для стимуляции 14 основных меридианов тела или каналов, несущих энергию, для сопротивления или преодоления болезней и состояний путем исправления этих дисбалансов.
Считается также, что иглоукалывание уменьшает боль за счет увеличения высвобождения химических веществ, которые блокируют боль, называемых эндорфинами. Многие акупунктурные точки находятся рядом с нервами. При стимуляции эти нервы вызывают тупую боль или ощущение распирания в мышцах. Стимулированная мышца посылает сообщение в центральную нервную систему (головной и спинной мозг), вызывая выброс эндорфинов (морфиноподобных химических веществ, вырабатываемых в нашем собственном организме во время боли или стресса). Эндорфины, наряду с другими нейротрансмиттерами (химическими веществами тела, которые модифицируют нервные импульсы), блокируют сообщение о боли от передачи в мозг.
Эндорфины, наряду с другими нейротрансмиттерами (химическими веществами тела, которые модифицируют нервные импульсы), блокируют сообщение о боли от передачи в мозг.
Иглоукалывание может быть полезным в качестве сопутствующего лечения многих состояний, связанных с болью, включая: головную боль, боль в пояснице, менструальные спазмы, синдром запястного канала, теннисный локоть, фибромиалгию, остеоартрит и миофасциальную боль. Иглоукалывание также может быть приемлемой альтернативой или может быть включено в комплексную программу обезболивания.
Хиропрактика и массаж
Хиропрактика является наиболее распространенным нехирургическим методом лечения болей в спине. В некоторых испытаниях были отмечены улучшения у людей, подвергающихся мануальным манипуляциям. Однако эффективность лечения хронической боли в спине и шее не подтверждается убедительными доказательствами большинства клинических испытаний. Дальнейшие исследования в настоящее время оценивают эффективность хиропрактики для лечения боли.
Исследования также показывают, что хиропрактика может быть полезна при головных болях, болях в шее, некоторых заболеваниях рук и ног и хлыстовой травме. Редко сообщалось о серьезных осложнениях, таких как инсульт, защемление нервов и ухудшение грыжи межпозвоночного диска.
Массаж все чаще используется людьми, страдающими от боли, в основном для лечения хронических проблем со спиной и шеей. Массаж может уменьшить стресс и снять напряжение за счет усиления кровотока. Это лечение также может уменьшить присутствие веществ, которые могут вызывать и поддерживать боль. Имеющиеся данные свидетельствуют о том, что массажная терапия, как и хиропрактика, имеет большие перспективы для лечения болей в спине. Но сделать окончательные выводы относительно эффективности массажа для лечения боли не представляется возможным из-за недостатков имеющихся исследований.
Терапевтическое прикосновение и исцеление Рейки
Считается, что лечебное прикосновение и исцеление Рейки помогают активировать процессы самоисцеления человека и, следовательно, уменьшить боль. Хотя эти так называемые «энергетические» техники не требуют фактического физического контакта, они предполагают тесную физическую близость между практикующим и пациентом.
Хотя эти так называемые «энергетические» техники не требуют фактического физического контакта, они предполагают тесную физическую близость между практикующим и пациентом.
За последние несколько лет в нескольких обзорах оценивались опубликованные исследования эффективности этих лечебных подходов для облегчения боли и беспокойства и улучшения здоровья. Хотя несколько небольших исследований показали, что эти методы полезны и не имеют значительных побочных эффектов, ограничения некоторых из этих исследований затрудняют получение окончательных выводов. Необходимы дальнейшие исследования, прежде чем можно будет дать основанные на фактических данных рекомендации по использованию этих подходов для лечения боли.
Диетические подходы к лечению боли
Некоторые люди считают, что изменение потребления жиров в рационе и/или потребление растительных продуктов, содержащих противовоспалительные средства, может облегчить боль, ограничивая воспаление.
Некоторым людям с фибромиалгией оказалась полезной сырая вегетарианская диета, но это исследование не было рандомизированным и не включало контрольную группу. Одно исследование женщин с предменструальными симптомами показало, что вегетарианская диета с низким содержанием жиров была связана с уменьшением интенсивности и продолжительности боли. Было показано, что потеря веса, достигнутая за счет изменения диеты и повышения физической активности, полезна для людей, страдающих остеоартритом.
Одно исследование женщин с предменструальными симптомами показало, что вегетарианская диета с низким содержанием жиров была связана с уменьшением интенсивности и продолжительности боли. Было показано, что потеря веса, достигнутая за счет изменения диеты и повышения физической активности, полезна для людей, страдающих остеоартритом.
Тем не менее, необходимы дальнейшие исследования, чтобы определить эффективность модификаций диеты в качестве обезболивающего средства.
Пищевые добавки
Имеются данные, свидетельствующие о том, что сульфат глюкозамина и сульфат хондроитина могут быть незначительно эффективны при остеоартрите коленного сустава, но другие исследования не выявили никакой пользы. Эти природные соединения оказались хорошо переносимыми и безопасными.
Другие пищевые добавки, такие как рыбий жир, также показали некоторые ранние доказательства пользы, хотя необходимы дополнительные исследования.
Травяные лекарственные средства
Трудно делать выводы об эффективности трав. Если вы решите использовать растительные препараты для облегчения боли, крайне важно поделиться этой информацией со своим врачом. Некоторые травы могут взаимодействовать с лекарствами, которые вы принимаете от боли или других состояний, и могут нанести вред вашему здоровью.
Если вы решите использовать растительные препараты для облегчения боли, крайне важно поделиться этой информацией со своим врачом. Некоторые травы могут взаимодействовать с лекарствами, которые вы принимаете от боли или других состояний, и могут нанести вред вашему здоровью.
Что следует учитывать
Альтернативные методы лечения не всегда безопасны. Как уже упоминалось, некоторые лекарственные травы могут взаимодействовать с другими лекарствами, которые вы принимаете. Всегда говорите со своим врачом, прежде чем попробовать альтернативный подход, и обязательно сообщите всем своим врачам, какие альтернативные методы лечения вы используете.
Руководство по лечению боли
- Типы боли
- Симптомы и причины
- Диагноз и тесты
- Лечение и уход
- Жизнь и управление
- Поддержка и ресурсы
Причины, лечение, профилактика и более
111111111111111105.
 Боль: причины, лечение, профилактика и многое другое
Боль: причины, лечение, профилактика и многое другоеМедицинский обзор Анжелы М. Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Мы включили продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Ваши ноги несут вес, когда вы стоите и когда идете туда, куда вам нужно. Из-за этого часто возникают боли в ногах. Боль в стопе относится к любой боли или дискомфорту в одной или нескольких частях стопы, таких как:
- пальцы ног
- пятки
- своды стопы
- подошвы
длиться короткое время или быть постоянной проблемой. Многие меры могут помочь облегчить боль в ногах.
Боль в ногах может возникнуть из-за определенного образа жизни или состояния здоровья. Общие причины включают в себя:
Образ жизни
Одной из основных причин боли в ногах является ношение неподходящей обуви. Ношение обуви на высоком каблуке часто может вызывать боль в ногах, потому что она оказывает сильное давление на пальцы ног.
Ношение обуви на высоком каблуке часто может вызывать боль в ногах, потому что она оказывает сильное давление на пальцы ног.
У вас также может появиться боль в ногах, если вы получили травму во время упражнений с высокой ударной нагрузкой или спортивных занятий, таких как бег трусцой или интенсивная аэробика.
Общие медицинские проблемы
Различные медицинские проблемы тесно связаны с болью в ногах.
Ваши ноги особенно чувствительны к боли, вызванной артритом. В стопе 33 сустава, и артрит может поразить любой из них.
Сахарный диабет также может вызывать осложнения и некоторые заболевания стоп. Люди с диабетом более склонны к:
- повреждению нервов в ногах
- закупорке или затвердению артерий в ногах и ступнях
- язв или язв на ногах
:
- имеют избыточный вес или ожирение
- беременны
- имеют травмы стопы, такие как растяжение связок, перелом или тендинит
Другие потенциальные причины боли в ногах включают:
- CONSS
- Calluses
- Bunions
- WARTS
- Внедренные нога между пальцами около подушечки стопы
- молоткообразные пальцы
- микоз стопы
- Деформация Хаглунда, представляющая собой увеличение задней части пяточной кости
- заболевание периферических артерий (ЗПА)
- впалые дуги
- подошвенный фасциит
- подагра, особенно поражающая большой палец стопы около подушечки стопы его причина.
 Тем не менее, следующие советы могут облегчить дискомфорт:
Тем не менее, следующие советы могут облегчить дискомфорт:- Приложите лед к пораженному участку.
- Примите безрецептурное обезболивающее.
- Используйте подушечки для ног, чтобы предотвратить натирание пораженного участка.
- Поднимите ногу, которая вызывает у вас боль.
- Максимально дайте стопе отдохнуть.
Многие люди, которые регулярно испытывают боль в ногах, знают, что ее вызывает, и знают, как лучше всего справиться с болью. Тем не менее, вам следует как можно скорее обратиться к врачу в следующих ситуациях:
- Боль возникает внезапно и становится сильной.
- Боль в ноге вызвана недавней травмой.
- Вы не можете опираться на ногу после травмы.
- У вас заболевание, препятствующее кровотоку, и вы испытываете боль в ногах.
- В области, которая причиняет вам боль, есть открытая рана.
- Область, вызывающая у вас боль, изменила цвет или имеет другие симптомы воспаления.
- Помимо болей в ногах у вас жар.

Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Во время приема врач будет наблюдать за вашей осанкой и походкой. Они также осмотрят вашу спину, ноги и ступни.
Они захотят узнать подробности о вашей боли в ногах, например:
- когда она началась
- какие части стопы поражены
- насколько она серьезна.
При необходимости врач назначит рентген.
Лечение вашего состояния зависит от причины.
Для некоторых людей такая простая вещь, как вкладыши для обуви, может принести значительное облегчение. Они доступны без рецепта или по рецепту. Другим может понадобиться:
- гипсовая повязка
- удаление бородавок
- хирургия
- физиотерапия
Следуйте этим советам, чтобы предотвратить постоянную боль в ногах:
- Выбирайте удобную, вместительную обувь с хорошей амортизацией.
- Избегайте обуви на высоком каблуке и с узким носком.

- Поддерживайте здоровый вес.
- Разомните пальцы ног перед энергичными упражнениями.
- Соблюдайте правила гигиены ног.
- Всегда носите обувь на улице, чтобы защитить ноги.
Хотя боль в ногах является обычным явлением, это не типичная часть жизни. Вам следует обратиться за медицинской помощью, если у вас есть боль в ногах, которая не проходит после недели или двух домашнего лечения.
Последняя медицинская проверка 11 января 2022 г.
5 sourcescollapsed
Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Артрит. (н.д.).
apma.org/Patients/FootHealth.cfm?ItemNumber=977 - Диабет и проблемы со стопами.
 (2017).
(2017).
niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems - Боли и проблемы со стопами.
(без даты).
urmc.rochester.edu/encyclopedia/content.aspx?ContentTypeID=85&ContentID=P00914 - Hamstra-Wright KL, et al. (2021). Факторы риска подошвенного фасциита у физически активных людей: систематический обзор и метаанализ [Аннотация].
pubmed.ncbi.nlm.nih.gov/33530860/ - Лекарства для лечения стоп. (н.д.).
arthritis.org/about-arthritis/where-it-harts/foot-heel-and-toe pain/treatment/foot-arthritis-medication.php
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP — By Криста О’Коннелл — обновлено 11 января 2022 г.0003
Боли в ногах могут быть вызваны целым рядом проблем, в том числе чрезмерным использованием и травмами. Мы обсуждаем способы вылечить ваши больные ноги независимо от причины.

ПОДРОБНЕЕ
Что такое палец Мортона?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Палец Мортона появляется из-за строения стопы и встречается очень часто. Это может сделать некоторые вещи более неприятными для вас и ваших ног, но есть много…
ПОДРОБНЕЕ
Что вызывает защемление нерва в стопе и как его лечить?
Медицинское заключение Нэнси Хаммонд, доктора медицины.
Защемление нерва в стопе может быть вызвано множеством различных причин, таких как травма, костные шпоры, тесная обувь и многое другое. Узнайте о симптомах…
ПОДРОБНЕЕ
Боль в подушечках стопы
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Люди с метатарзальной болью испытывают ноющую боль и воспаление в подушечках непосредственно под пальцами ног.
 Узнайте о возможных причинах и о том, как…
Узнайте о возможных причинах и о том, как…ПОДРОБНЕЕ
Что вызывает боль в боковой части стопы?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Боль на внешней стороне стопы? Это может быть несколько вещей. Узнайте, как определить различные типы боли в боковой части стопы и получить облегчение.
ПОДРОБНЕЕ
8 Причины ночных болей в стопах и способы их лечения
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Что вызывает ночные боли в стопах? Вот 8 наиболее распространенных причин и способы их лечения и предотвращения.
ПОДРОБНЕЕ
Почему у меня болит верхняя часть стопы?
Медицинское заключение Уильяма Моррисона, доктора медицинских наук
Поскольку вес всего нашего тела приходится на ноги в течение всего дня, неудивительно, что боль в стопах является относительно распространенным явлением.
 Узнайте о возможных причинах.
Узнайте о возможных причинах.ПОДРОБНЕЕ
13 домашних средств от подошвенного фасциита
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Подошвенный фасциит является частой причиной боли в стопе связанных с воспалением. Узнайте, как облегчить состояние дома, используя эфирные масла и другие…
ПОДРОБНЕЕ
Ширина обуви: почему это важно, если вы хотите иметь здоровые ноги
Медицинское заключение Грегори Минниса, DPT
Ношение обуви правильной ширины имеет решающее значение для здоровых ног. Таблицы ширины обуви и правильные измерения помогут вам выбрать правильную обувь…
ПОДРОБНЕЕ
Причины, лечение, профилактика и многое другое
Боль в ногах: причины, лечение, профилактика и многое другое Медицинский обзор Анжелы М. Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Ваши ноги несут вес, когда вы стоите и когда идете туда, куда вам нужно. Из-за этого часто возникают боли в ногах. Боль в стопе относится к любой боли или дискомфорту в одной или нескольких частях стопы, таких как:
- пальцы ног
- пятки
- своды стопы
- подошвы
длиться короткое время или быть постоянной проблемой. Многие меры могут помочь облегчить боль в ногах.
Боль в ногах может возникать из-за определенного образа жизни или состояния здоровья. Общие причины включают:
Выбор образа жизни
Одной из основных причин боли в ногах является ношение обуви, которая не подходит по размеру. Ношение обуви на высоком каблуке часто может вызывать боль в ногах, потому что она оказывает сильное давление на пальцы ног.
У вас также может появиться боль в ногах, если вы получили травму во время упражнений с высокой ударной нагрузкой или спортивных занятий, таких как бег трусцой или интенсивная аэробика.
Общие медицинские проблемы
Различные медицинские проблемы тесно связаны с болью в ногах.
Ваши ноги особенно чувствительны к боли, вызванной артритом. В стопе 33 сустава, и артрит может поразить любой из них.
Сахарный диабет также может вызывать осложнения и некоторые заболевания стоп. Люди с диабетом более склонны к:
- повреждению нервов в ногах
- закупорке или закупорке артерий в ногах и ступнях
- язвы или язвы стопы
Вы также более подвержены риску боли в стопе, если:
- имеете избыточный вес или страдаете ожирением
- беременны
- имеете травму стопы, такую как растяжение, тендинит
Другие возможные причины болей в стопах включают:
- мозоли
- мозоли
- бурсит
- бородавки
- вросшие ногти на ногах 9010 лекарства, вызывающие отек0010 Неврома Мортона, представляющая собой утолщение вокруг нервной ткани между пальцами в области подушечки стопы
- молоткообразные пальцы
- микоз стопы
- Деформация Хаглунда, представляющая собой увеличение задней части пяточной кости
- заболевание периферических артерий (PAD)
- впалые дуги
- подошвенный фасциит
- подагра, особенно поражающая большой палец у подушечки стопы
Варианты лечения в домашних условиях будут различаться в зависимости от боли, которую вы испытываете, и ее причины. Тем не менее, следуя этим советам, вы можете уменьшить дискомфорт:
Тем не менее, следуя этим советам, вы можете уменьшить дискомфорт:
- Приложите лед к пораженному участку.
- Примите безрецептурное обезболивающее.
- Используйте подушечки для ног, чтобы предотвратить натирание пораженного участка.
- Поднимите ногу, которая вызывает у вас боль.
- Максимально дайте стопе отдохнуть.
Многие люди, которые регулярно испытывают боль в ногах, знают, что ее вызывает, и знают, как лучше всего справиться с болью. Тем не менее, вы должны как можно скорее обратиться к врачу в следующих ситуациях:
- Боль возникает внезапно и становится сильной.
- Боль в ноге вызвана недавней травмой.
- Вы не можете опираться на ногу после травмы.
- У вас заболевание, препятствующее кровотоку, и вы испытываете боль в ногах.
- В области, которая причиняет вам боль, есть открытая рана.
- Область, вызывающая у вас боль, изменила цвет или имеет другие симптомы воспаления.

- Помимо болей в ногах у вас жар.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Во время приема врач будет наблюдать за вашей осанкой и походкой. Они также осмотрят вашу спину, ноги и ступни.
Они захотят узнать подробности вашей боли в ногах, например:
- когда она началась
- какие части стопы поражены
- насколько она серьезна.
При необходимости врач назначит рентген.
Лечение вашего состояния зависит от причины.
Для некоторых людей такая простая вещь, как вкладыши для обуви, может принести значительное облегчение. Они доступны без рецепта или по рецепту. Другим людям могут понадобиться:
- гипс
- удаление бородавок
- хирургическое вмешательство
- физиотерапия
Следуйте этим советам, чтобы предотвратить постоянную боль в ногах:
- Выбирайте удобную, вместительную обувь с хорошей амортизацией.

- Избегайте обуви на высоком каблуке и с узким носком.
- Поддерживайте здоровый вес.
- Разомните пальцы ног перед энергичными упражнениями.
- Соблюдайте правила гигиены ног.
- Всегда носите обувь на улице, чтобы защитить ноги.
Хотя боль в ногах встречается часто, это не типичная часть жизни. Вам следует обратиться за медицинской помощью, если у вас есть боль в ногах, которая не проходит после недели или двух домашнего лечения.
Последний медицинский осмотр 11 января 2022 г.
5 sourcescollapsed
Healthline придерживается строгих правил выбора источников и полагается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Артрит. (н.д.).
apma.org/Patients/FootHealth. cfm?ItemNumber=977
cfm?ItemNumber=977 - Диабет и проблемы со стопами. (2017).
niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems - Боли и проблемы со стопами.
(без даты).
urmc.rochester.edu/encyclopedia/content.aspx?ContentTypeID=85&ContentID=P00914 - Hamstra-Wright KL, et al. (2021). Факторы риска подошвенного фасциита у физически активных людей: систематический обзор и метаанализ [Аннотация].
pubmed.ncbi.nlm.nih.gov/33530860/ - Лекарства для лечения стоп. (н.д.).
arthritis.org/about-arthritis/where-it-harts/foot-heel-and-toe pain/treatment/foot-arthritis-medication.php
Медицинский обзор Анжелы М. Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Читать далее Джеймс Кейт Фишер, MD
Боли в ногах могут быть вызваны целым рядом проблем, в том числе чрезмерным использованием и травмами. Мы обсуждаем способы вылечить ваши больные ноги независимо от причины.
Мы обсуждаем способы вылечить ваши больные ноги независимо от причины.
ПОДРОБНЕЕ
Что такое палец ноги Мортона?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Палец Мортона появляется из-за строения стопы и встречается очень часто. Это может сделать некоторые вещи более неприятными для вас и ваших ног, но есть много…
ПОДРОБНЕЕ
Что вызывает защемление нерва в вашей ноге и как вы можете его лечить?
Медицинское заключение Нэнси Хаммонд, доктора медицины.
Защемление нерва в стопе может быть вызвано множеством различных причин, таких как травма, костные шпоры, тесная обувь и многое другое. Узнайте о симптомах…
ПОДРОБНЕЕ
Боль в стопе
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Белл, доктора медицинских наук, FACP
Люди с метатарзальной болью испытывают ноющую боль и воспаление в подушечках непосредственно под пальцами ног. Узнайте о возможных причинах и о том, как получить…
ПОДРОБНЕЕ
Что вызывает боль в боковой части стопы?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Боль на внешней стороне стопы? Это может быть несколько вещей. Узнайте, как определить различные типы боли в боковой части стопы и получить облегчение.
ПОДРОБНЕЕ
8 Причины ночных болей в стопах и способы их лечения
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Что вызывает ночные боли в стопах? Вот 8 наиболее распространенных причин и способы их лечения и предотвращения.
ПОДРОБНЕЕ
Почему у меня болит верхняя часть стопы?
Медицинское заключение Уильяма Моррисона, доктора медицинских наук
Поскольку вес всего нашего тела приходится на ноги в течение всего дня, неудивительно, что боль в стопах является относительно распространенным явлением. Узнайте о возможных причинах.
Узнайте о возможных причинах.
ПОДРОБНЕЕ
13 домашних средств от подошвенного фасциита
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Подошвенный фасциит является частой причиной боли в стопе связанных с воспалением. Узнайте, как добиться облегчения в домашних условиях, используя эфирные масла и другие…
ПОДРОБНЕЕ
Ширина обуви: почему это важно, если вы хотите иметь здоровые ноги
Медицинское заключение Грегори Минниса, DPT ширина имеет решающее значение для здоровых ног. Таблицы ширины обуви и правильные измерения могут помочь вам выбрать правильную обувь…
ПОДРОБНЕЕ
Причины, лечение, профилактика и многое другое
Боль в ногах: причины, лечение, профилактика и многое другое продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.Ваши ноги несут вес, когда вы стоите и когда идете туда, куда вам нужно. Из-за этого часто возникают боли в ногах. Боль в стопе относится к любой боли или дискомфорту в одной или нескольких частях стопы, например:
- пальцы ног
- пятки
- своды стопы
- подошвы
Боль может варьироваться от легкой до сильной, она может длиться короткое время или быть постоянной проблемой. Многие меры могут помочь облегчить боль в ногах.
Боль в ногах может возникнуть из-за определенного образа жизни или состояния здоровья. Общие причины включают:
Выбор образа жизни
Одной из основных причин боли в ногах является ношение обуви, которая не подходит по размеру. Ношение обуви на высоком каблуке часто может вызывать боль в ногах, потому что она оказывает сильное давление на пальцы ног.
У вас также может появиться боль в ногах, если вы получили травму во время упражнений с высокой ударной нагрузкой или спортивных занятий, таких как бег трусцой или интенсивная аэробика.
Общие медицинские проблемы
Различные медицинские проблемы тесно связаны с болью в ногах.
Ваши ноги особенно чувствительны к боли, вызванной артритом. В стопе 33 сустава, и артрит может поразить любой из них.
Сахарный диабет также может вызывать осложнения и некоторые заболевания стоп. Люди с диабетом более склонны к:
- повреждение нервов в ногах
- закупорка или затвердение артерий в ногах и стопах
- язвы или язвы на ногах
Вы также более подвержены риску болей в ногах, если вы:
- имеете избыточный вес или ожирение
- беременны
- имеют травму стопы, такую как растяжение связок, перелом или тендинит
Другими возможными причинами боли в стопе являются:0011
Варианты домашнего лечения зависят от боли, которую вы испытываете, и ее причины. Тем не менее, следующие советы могут облегчить дискомфорт:
Тем не менее, следующие советы могут облегчить дискомфорт:
- Приложите лед к пораженному участку.
- Примите безрецептурное обезболивающее.
- Используйте подушечки для ног, чтобы предотвратить натирание пораженного участка.
- Поднимите ногу, которая вызывает у вас боль.
- Максимально дайте стопе отдохнуть.
Многие люди, которые регулярно испытывают боль в ногах, знают, что ее вызывает, и знают, как лучше всего справиться с болью. Тем не менее, вы должны как можно скорее обратиться к врачу в следующих ситуациях:
- Боль возникает внезапно и становится сильной.
- Боль в ноге вызвана недавней травмой.
- Вы не можете опираться на ногу после травмы.
- У вас заболевание, препятствующее кровотоку, и вы испытываете боль в ногах.
- В области, которая причиняет вам боль, есть открытая рана.
- Область, вызывающая у вас боль, изменила цвет или имеет другие симптомы воспаления.
- Помимо болей в ногах у вас жар.

Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Во время приема врач будет наблюдать за вашей осанкой и походкой. Они также осмотрят вашу спину, ноги и ступни.
Они захотят узнать подробности вашей боли в ногах, например:
- когда она началась
- какие части стопы поражены
- насколько она серьезна.
При необходимости врач назначит рентген.
Лечение вашего состояния зависит от причины.
Для некоторых людей такая простая вещь, как вкладыши для обуви, может принести значительное облегчение. Они доступны без рецепта или по рецепту. Другим людям могут понадобиться:
- гипс
- удаление бородавок
- хирургическое вмешательство
- физиотерапия
Следуйте этим советам, чтобы предотвратить постоянную боль в ногах:
- Выбирайте удобную, вместительную обувь с хорошей амортизацией.
- Избегайте обуви на высоком каблуке и с узким носком.

- Поддерживайте здоровый вес.
- Разомните пальцы ног перед энергичными упражнениями.
- Соблюдайте правила гигиены ног.
- Всегда носите обувь на улице, чтобы защитить ноги.
Хотя боль в ногах встречается часто, это не типичная часть жизни. Вам следует обратиться за медицинской помощью, если у вас есть боль в ногах, которая не проходит после недели или двух домашнего лечения.
Последний медицинский осмотр 11 января 2022 г.
5 sourcescollapsed
Healthline придерживается строгих правил выбора источников и полагается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Артрит. (н.д.).
apma.org/Patients/FootHealth.cfm?ItemNumber=977 - Диабет и проблемы со стопами.
 (2017).
(2017).
niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems - Боли и проблемы со стопами.
(без даты).
urmc.rochester.edu/encyclopedia/content.aspx?ContentTypeID=85&ContentID=P00914 - Hamstra-Wright KL, et al. (2021). Факторы риска подошвенного фасциита у физически активных людей: систематический обзор и метаанализ [Аннотация].
pubmed.ncbi.nlm.nih.gov/33530860/ - Лекарства для лечения стоп. (н.д.).
arthritis.org/about-arthritis/where-it-harts/foot-heel-and-toe pain/treatment/foot-arthritis-medication.php
Медицинский обзор Анжелы М. Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Читать далее Джеймс Кейт Фишер, MD
Боли в ногах могут быть вызваны целым рядом проблем, в том числе чрезмерным использованием и травмами. Мы обсуждаем способы вылечить ваши больные ноги независимо от причины.
ПОДРОБНЕЕ
Что такое палец ноги Мортона?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Палец Мортона появляется из-за строения стопы и встречается очень часто. Это может сделать некоторые вещи более неприятными для вас и ваших ног, но есть много…
ПОДРОБНЕЕ
Что вызывает защемление нерва в вашей ноге и как вы можете его лечить?
Медицинское заключение Нэнси Хаммонд, доктора медицины.
Защемление нерва в стопе может быть вызвано множеством различных причин, таких как травма, костные шпоры, тесная обувь и многое другое. Узнайте о симптомах…
ПОДРОБНЕЕ
Боль в стопе
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Люди с метатарзальной болью испытывают ноющую боль и воспаление в подушечках непосредственно под пальцами ног. Узнайте о возможных причинах и о том, как получить…
Узнайте о возможных причинах и о том, как получить…
ПОДРОБНЕЕ
Что вызывает боль в боковой части стопы?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Боль на внешней стороне стопы? Это может быть несколько вещей. Узнайте, как определить различные типы боли в боковой части стопы и получить облегчение.
ПОДРОБНЕЕ
8 Причины ночных болей в стопах и способы их лечения
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Что вызывает ночные боли в стопах? Вот 8 наиболее распространенных причин и способы их лечения и предотвращения.
ПОДРОБНЕЕ
Почему у меня болит верхняя часть стопы?
Медицинское заключение Уильяма Моррисона, доктора медицинских наук
Поскольку вес всего нашего тела приходится на ноги в течение всего дня, неудивительно, что боль в стопах является относительно распространенным явлением. Узнайте о возможных причинах.
Узнайте о возможных причинах.
ПОДРОБНЕЕ
13 домашних средств от подошвенного фасциита
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Подошвенный фасциит является частой причиной боли в стопе связанных с воспалением. Узнайте, как добиться облегчения в домашних условиях, используя эфирные масла и другие…
ПОДРОБНЕЕ
Ширина обуви: почему это важно, если вы хотите иметь здоровые ноги
Медицинское заключение Грегори Минниса, DPT ширина имеет решающее значение для здоровых ног. Таблицы ширины обуви и правильные измерения могут помочь вам выбрать правильную обувь…
ПОДРОБНЕЕ
Причины, лечение, профилактика и многое другое
Боль в ногах: причины, лечение, профилактика и многое другое продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.Ваши ноги несут вес, когда вы стоите и когда идете туда, куда вам нужно. Из-за этого часто возникают боли в ногах. Боль в стопе относится к любой боли или дискомфорту в одной или нескольких частях стопы, например:
- пальцы ног
- пятки
- своды стопы
- подошвы
Боль может варьироваться от легкой до сильной, она может длиться короткое время или быть постоянной проблемой. Многие меры могут помочь облегчить боль в ногах.
Боль в ногах может возникнуть из-за определенного образа жизни или состояния здоровья. Общие причины включают:
Выбор образа жизни
Одной из основных причин боли в ногах является ношение обуви, которая не подходит по размеру. Ношение обуви на высоком каблуке часто может вызывать боль в ногах, потому что она оказывает сильное давление на пальцы ног.
У вас также может появиться боль в ногах, если вы получили травму во время упражнений с высокой ударной нагрузкой или спортивных занятий, таких как бег трусцой или интенсивная аэробика.
Общие медицинские проблемы
Различные медицинские проблемы тесно связаны с болью в ногах.
Ваши ноги особенно чувствительны к боли, вызванной артритом. В стопе 33 сустава, и артрит может поразить любой из них.
Сахарный диабет также может вызывать осложнения и некоторые заболевания стоп. Люди с диабетом более склонны к:
- повреждение нервов в ногах
- закупорка или затвердение артерий в ногах и стопах
- язвы или язвы на ногах
Вы также более подвержены риску болей в ногах, если вы:
- имеете избыточный вес или ожирение
- беременны
- имеют травму стопы, такую как растяжение связок, перелом или тендинит
Другими возможными причинами боли в стопе являются:0011
Варианты домашнего лечения зависят от боли, которую вы испытываете, и ее причины. Тем не менее, следующие советы могут облегчить дискомфорт:
Тем не менее, следующие советы могут облегчить дискомфорт:
- Приложите лед к пораженному участку.
- Примите безрецептурное обезболивающее.
- Используйте подушечки для ног, чтобы предотвратить натирание пораженного участка.
- Поднимите ногу, которая вызывает у вас боль.
- Максимально дайте стопе отдохнуть.
Многие люди, которые регулярно испытывают боль в ногах, знают, что ее вызывает, и знают, как лучше всего справиться с болью. Тем не менее, вы должны как можно скорее обратиться к врачу в следующих ситуациях:
- Боль возникает внезапно и становится сильной.
- Боль в ноге вызвана недавней травмой.
- Вы не можете опираться на ногу после травмы.
- У вас заболевание, препятствующее кровотоку, и вы испытываете боль в ногах.
- В области, которая причиняет вам боль, есть открытая рана.
- Область, вызывающая у вас боль, изменила цвет или имеет другие симптомы воспаления.
- Помимо болей в ногах у вас жар.

Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Во время приема врач будет наблюдать за вашей осанкой и походкой. Они также осмотрят вашу спину, ноги и ступни.
Они захотят узнать подробности вашей боли в ногах, например:
- когда она началась
- какие части стопы поражены
- насколько она серьезна.
При необходимости врач назначит рентген.
Лечение вашего состояния зависит от причины.
Для некоторых людей такая простая вещь, как вкладыши для обуви, может принести значительное облегчение. Они доступны без рецепта или по рецепту. Другим людям могут понадобиться:
- гипс
- удаление бородавок
- хирургическое вмешательство
- физиотерапия
Следуйте этим советам, чтобы предотвратить постоянную боль в ногах:
- Выбирайте удобную, вместительную обувь с хорошей амортизацией.
- Избегайте обуви на высоком каблуке и с узким носком.

- Поддерживайте здоровый вес.
- Разомните пальцы ног перед энергичными упражнениями.
- Соблюдайте правила гигиены ног.
- Всегда носите обувь на улице, чтобы защитить ноги.
Хотя боль в ногах встречается часто, это не типичная часть жизни. Вам следует обратиться за медицинской помощью, если у вас есть боль в ногах, которая не проходит после недели или двух домашнего лечения.
Последний медицинский осмотр 11 января 2022 г.
5 sourcescollapsed
Healthline придерживается строгих правил выбора источников и полагается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Артрит. (н.д.).
apma.org/Patients/FootHealth.cfm?ItemNumber=977 - Диабет и проблемы со стопами.
 (2017).
(2017).
niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems - Боли и проблемы со стопами.
(без даты).
urmc.rochester.edu/encyclopedia/content.aspx?ContentTypeID=85&ContentID=P00914 - Hamstra-Wright KL, et al. (2021). Факторы риска подошвенного фасциита у физически активных людей: систематический обзор и метаанализ [Аннотация].
pubmed.ncbi.nlm.nih.gov/33530860/ - Лекарства для лечения стоп. (н.д.).
arthritis.org/about-arthritis/where-it-harts/foot-heel-and-toe pain/treatment/foot-arthritis-medication.php
Медицинский обзор Анжелы М. Белл, доктора медицинских наук, FACP — Криста О’Коннелл — Обновлено 11 января 2022 г.
Читать далее Джеймс Кейт Фишер, MD
Боли в ногах могут быть вызваны целым рядом проблем, в том числе чрезмерным использованием и травмами. Мы обсуждаем способы вылечить ваши больные ноги независимо от причины.
ПОДРОБНЕЕ
Что такое палец ноги Мортона?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Палец Мортона появляется из-за строения стопы и встречается очень часто. Это может сделать некоторые вещи более неприятными для вас и ваших ног, но есть много…
ПОДРОБНЕЕ
Что вызывает защемление нерва в вашей ноге и как вы можете его лечить?
Медицинское заключение Нэнси Хаммонд, доктора медицины.
Защемление нерва в стопе может быть вызвано множеством различных причин, таких как травма, костные шпоры, тесная обувь и многое другое. Узнайте о симптомах…
ПОДРОБНЕЕ
Боль в стопе
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Люди с метатарзальной болью испытывают ноющую боль и воспаление в подушечках непосредственно под пальцами ног. Узнайте о возможных причинах и о том, как получить…
Узнайте о возможных причинах и о том, как получить…
ПОДРОБНЕЕ
Что вызывает боль в боковой части стопы?
Медицинское заключение Уильяма Моррисона, доктора медицины.
Боль на внешней стороне стопы? Это может быть несколько вещей. Узнайте, как определить различные типы боли в боковой части стопы и получить облегчение.
ПОДРОБНЕЕ
8 Причины ночных болей в стопах и способы их лечения
Медицинское заключение Анжелы М. Белл, доктора медицинских наук, FACP
Что вызывает ночные боли в стопах? Вот 8 наиболее распространенных причин и способы их лечения и предотвращения.
ПОДРОБНЕЕ
Почему у меня болит верхняя часть стопы?
Медицинское заключение Уильяма Моррисона, доктора медицинских наук
Поскольку вес всего нашего тела приходится на ноги в течение всего дня, неудивительно, что боль в стопах является относительно распространенным явлением. Узнайте о возможных причинах.
Узнайте о возможных причинах.
ПОДРОБНЕЕ
13 домашних средств от подошвенного фасциита
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Подошвенный фасциит является частой причиной боли в стопе связанных с воспалением. Узнайте, как добиться облегчения в домашних условиях, используя эфирные масла и другие…
ПОДРОБНЕЕ
Ширина обуви: почему это важно, если вы хотите иметь здоровые ноги
Медицинское заключение Грегори Минниса, DPT ширина имеет решающее значение для здоровых ног. Таблицы ширины обуви и правильные измерения могут помочь вам выбрать правильную обувь…
ПОДРОБНЕЕ
Боль в ногах: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus. gov/ency/article/003183.htm
gov/ency/article/003183.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Боль или дискомфорт могут ощущаться в любой части стопы. У вас может быть боль в пятке, пальцах ног, своде стопы, подъеме или нижней части стопы (подошве).
Боль в стопе может быть вызвана:
- Старение
- Длительное пребывание на ногах
- Избыточный вес
- Деформация стопы, с которой вы родились или развились позже
- Травмы
- Обувь, которая плохо сидит или не имеет достаточной амортизации
- Слишком много ходьба или другая спортивная деятельность
- Травма
Следующее может вызвать боль в стопе:
- Артрит и подагра — Часто поражает большой палец ноги, который становится красным, опухшим и очень чувствительным.
- Сломанные кости.
- Бурсит – шишка у основания большого пальца ноги из-за ношения обуви с узкими носками или из-за неправильного расположения костей.

- Мозоли и натоптыши. Утолщение кожи в результате трения или давления. Мозоли находятся на подушечках стоп или пятках. Мозоли появляются на кончиках пальцев ног.
- Молоткообразные пальцы — Пальцы стопы загнуты вниз, как когти.
- Падшие своды стопы. Также называется плоскостопием.
- Неврома Мортона — Утолщение нервной ткани между пальцами ног.
- Поражение нервов при диабете.
- Подошвенный фасциит.
- Подошвенные бородавки — Язвы на подошвах ног из-за давления.
- Растяжения связок.
- Стрессовый перелом.
- Проблемы с нервами.
- Пяточные шпоры или тендинит ахиллова сухожилия.
Следующие шаги могут помочь уменьшить боль в стопе:
- Приложите лед, чтобы уменьшить боль и отек.
- Держите болезненную ногу как можно выше.
- Уменьшайте активность, пока не почувствуете себя лучше.
- Носите обувь, которая соответствует вашим ногам и подходит для того вида деятельности, которым вы занимаетесь.

- Носите подушечки для ног, чтобы предотвратить натирание и раздражение.
- Используйте отпускаемые без рецепта обезболивающие, такие как ибупрофен или ацетаминофен. (Если у вас в анамнезе были язвы или проблемы с печенью, сначала поговорите со своим лечащим врачом.)
Другие шаги по уходу на дому зависят от того, что вызывает боль в ногах.
Следующие шаги могут предотвратить проблемы со стопами и боль в стопах:
- Носите удобную, правильно подобранную обувь с хорошей поддержкой свода стопы и амортизацией.
- Носите обувь с большим пространством вокруг подушечки стопы и пальцев, с широким носком.
- Избегайте обуви с узким носком и высоких каблуков.
- Носите кроссовки как можно чаще, особенно при ходьбе.
- Часто меняйте кроссовки.
- Разминайтесь и расслабляйтесь во время тренировки. Всегда сначала растягивайтесь.
- Растяните ахиллово сухожилие. Натянутое ахиллово сухожилие может привести к плохой механике стопы.

- Постепенно увеличивайте количество упражнений, чтобы избежать чрезмерной нагрузки на ноги.
- Растяжка подошвенной фасции или нижней части стопы.
- Похудей, если нужно.
- Изучите упражнения, которые помогут укрепить ноги и избежать боли. Это может помочь при плоскостопии и других потенциальных проблемах со стопами.
Позвоните своему врачу, если:
- У вас внезапная сильная боль в ногах.
- Боль в стопе началась после травмы, особенно если нога кровоточит или ушиблена, или если вы не можете опираться на нее.
- У вас покраснение или припухлость сустава, открытая рана или язва на ноге или лихорадка.
- У вас боли в ногах и диабет или заболевание, нарушающее кровоток.
- Ваша нога не чувствует себя лучше после домашних процедур в течение 1–2 недель.
Ваш врач проведет медицинский осмотр. Ваш врач задаст вопросы о ваших симптомах и истории болезни.
Рентген или МРТ могут быть сделаны, чтобы помочь вашему врачу диагностировать причину вашей боли в ногах.
Лечение зависит от точной причины боли в стопе. Лечение может включать:
- Наложение шины или гипсовой повязки при переломе кости
- Обувь, защищающая стопы
- Удаление подошвенных бородавок, натоптышей или мозолей специалистом по стопе
- Ортопедические стельки или вкладыши для обуви
- Физические терапия для снятия напряженных или перегруженных мышц
- Хирургия стопы
Боль в стопе
- Рентген стопы в норме
- Скелетная анатомия ног
- Нормальные пальцы
Chiodo CP, Price MD, Sangeorzan AP. Боль в стопе и голеностопном суставе. В: Firestein GS, Budd RC, Gabriel SE, Koretzky GA, McInnes IB, O’Dell JR, eds. Учебник ревматологии Файрштейна и Келли . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 52.
Grear BJ. Заболевания сухожилий и фасций, подростковая и взрослая плоскостопие. В: Azar FM, Beaty JH, Canale ST, ред. Оперативная ортопедия Кэмпбелла .