БОЛЬ В СПИНЕ | orto.lv
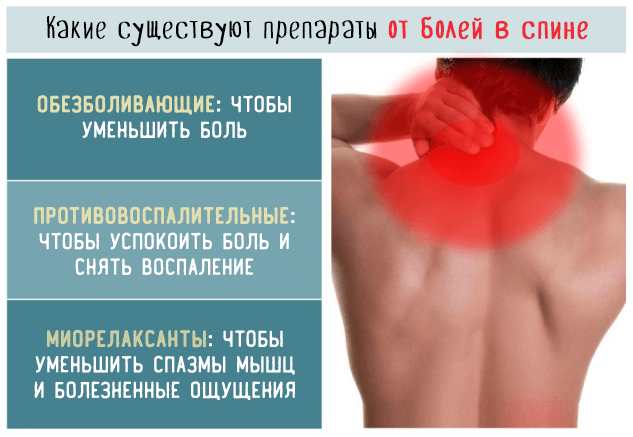
Боль в спине — одна из самых распространенных жалоб в медицине. У боли могут быть различные причины, например, напряженные мышцы или их спазмы, повреждение межпозвоночных дисков, стеноз позвоночного канала, артрит. В большинстве случаев после уменьшения нагрузки на спину боль проходит в течение нескольких недель. Иногда необходимы теплые или прохладные компрессы и обезболивающие или противовоспалительные препараты. Если это не помогает, стоит проконсультироваться с вертебрологом (специалистом по позвоночнику).
Есть несколько признаков, указывающих на то, что необходимо срочно обратиться к вертебрологу:
боль в спине не проходит в течение недели;
вы просыпаетесь от боли ночью;
одновременно с болью в спине стало сложно контролировать работу кишечника и мочевого пузыря;
одновременно с болью в спине развивается лихорадка, усиленное потоотделение, озноб и другие признаки инфекции.

Острая боль в спине (кратковременная) обычно сильная и жгучая. Чаще всего она локализуется в нижней части спины. В отдельных случаях причиной острой боли в спине может быть травма спины, однако чаще нет объяснения для такой боли. Даже если боль сначала сильная, она значительно уменьшается или полностью проходит в течение 6-8 недель. Изучив интенсивность боли, врач предложит вам соответствующее лечение (физиотерапию, физикальные процедуры, массаж, тейпинг и т.д.), медикаменты и блокаду.
Хроническая боль в спине (длительная) ощущается как глубокая, ноющая, тупая или жгучая боль в определенной части спины, и может отдаваться в одну или обе ноги. Может стать больно или затруднительно выполнять обычные ежедневные дела. Хроническая боль в спине не проходит долгое время, и ее не удается уменьшить теплыми или холодными компрессами или безрецептурными лекарствами. У хронической боли в спине могут быть разные причины, например, ранее полученная травма спины, повреждение межпозвоночного диска, стеноз позвоночного канала, деформация позвоночника, ревматологические заболевания и т.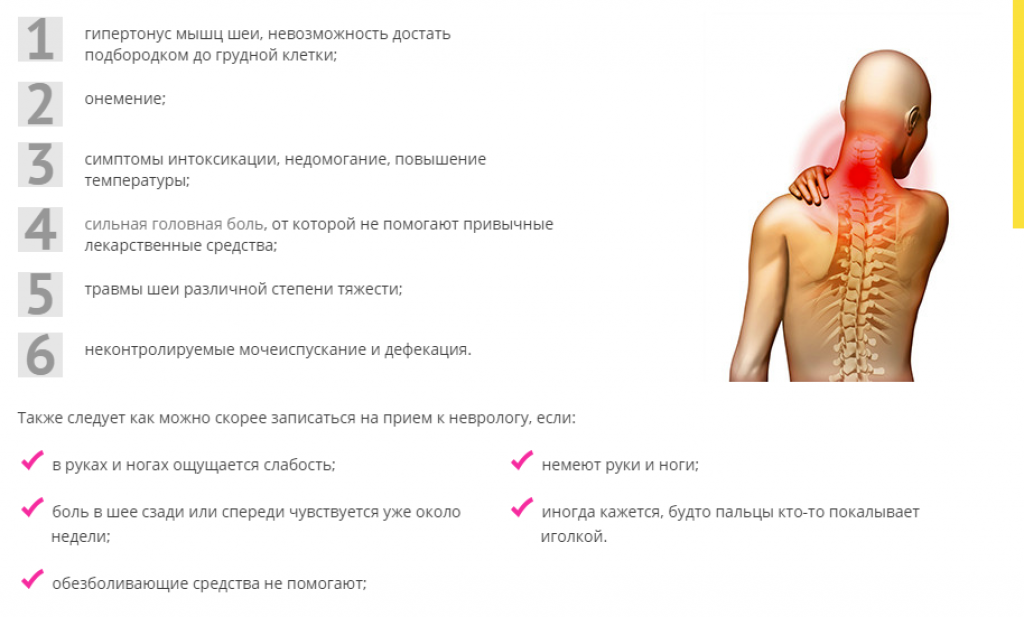
Отдающаяся боль может отдаваться в различные части ноги, как выше, так и ниже колена. Боль может быть последствием различных заболеваний позвоночника, в результате которых происходит раздражение или компрессия невральных структур (спинного мозга или нервных корешков). Отдающаяся боль может комбинироваться с нечувствительностью, зудом, мышечной слабостью и потерей специфических рефлексов.
Нечувствительность и слабость
Нечувствительность появляется, когда нервные импульсы из кожи не доходят в головной мозг. Нечувствительными могут стать отдельные места в области позвоночника, а также другие части тела, особенно руки и ноги. Нечувствительность свидетельствует о повреждении в периферической или центральной нервной системе (в спинном, головном мозге или в периферической нервной системе). В таком случае нужно немедленно обратиться к врачу.
Слабость возникает, когда импульсы, которые передает мозг, не достигают мышц. Чтобы выяснить конкретную причину, обратитесь к врачу.
Чтобы выяснить конкретную причину, обратитесь к врачу.
Скованность и напряженность в спине, задней части шеи, руках и ногах обычно возникает в результате напряжения в мышцах. Более чем в 80% случаев причиной боли в задней части шеи и спине являются напряженные, болезненные мышцы, которые из-за различных видов деформации позвоночника годами занимали физиологически неправильное положение. Однако скованность суставов и боль, к которым иногда добавляются похожие симптомы в районе спины, могут быть симптомами ревматологического заболевания.
Ночные боли-лечение в клиниках “ДалиМед”.
До 30 декабря! Консультация у любого врача бесплатно!
Найдем причину и поможем избавиться
Одним из самых, пожалуй, изнуряющих ощущений являются ночные боли. Они могут быть резкими или ноющими и самое неприятное, что появляются они ночью, когда мы наиболее уязвимы. Одной из причин ночных болей называют воспаление так называемого блуждающего нерва (вагус) и это воспаление обостряется, как правило, ночью.
Почему возникают ночные боли?
Болевые ощущения в суставах, головные боли, прочие симптомы типичны для патологий опорно-двигательного аппарата. Клиника зачастую не ограничивается суставными болями, присутствуют прочие симптомы вроде ограничения подвижности в конечностях, позвоночном столбе, проблем с моторной, двигательной функцией и прочих. Нарушения сказываются на качестве жизни, социальной активности. Только своевременная диагностика и лечение помогут справиться с проблемой. Клиника «ДалиМед» помогает пациентам справиться с болью, а также устранить ее причины, вернуться к нормальной жизни.
Боли в суставах в темное время суток провоцируются несколькими причинами:
- Хронические и острые заболевания опорно-двигательного аппарата. Артриты, артрозы, воспалительные процессы. Ночные боли в ногах — наиболее частая форма проблемы.
- Травмы, в том числе перенесенные в прошлом. Ушибы, переломы, неполные переломы (трещины). В ночное время боль усиливается, проходит ближе к утренним часам.

- Переутомление, избыточная физическая активность. Актуальна проблема для спортсменов, любителей активного образа жизни. Но не только. Боль в ночное время указывает на избыток физической активности, также возможны скрытые заболевания опорно-двигательного аппарата.
- Мышечные спазмы. Не всегда ночные боли в суставах оказываются тем, за что их принимают. Возможен дискомфорт в мышцах, связках. Точно определить источник дискомфорта можно с помощью диагностики.
- Нарушение местного кровообращения. Результатом ишемии становятся ночные боли в суставах как итог дегенерации хрящевой ткани. Это хронический процесс.
Ночные головные боли чаще возникают в результате компрессии нервных корешков на уровне шейного отдела позвоночника, позвоночных артерий. Непосредственные причины — остеохондроз, нестабильность позвоночного столба, грыжа. Эти состояния требуют срочной коррекции, самостоятельно не проходят.
Как определить источник ночных болей? Диагностика
При ночных болях в ногах, шее, ночных болях в суставах вообще мы проводим следующие исследования:
- УЗДГ.
 Дуплексное сканирование сосудов, оценка качества кровотока.
Дуплексное сканирование сосудов, оценка качества кровотока. - Электронейромиография.
- УЗИ. Исследование суставов. Позволяет определить происхождение ночных болей в ногах, верхних конечностях.
- Пальпаторная диагностика врача.
- Анализы.
По потребности перечень может быть расширен.
Как мы лечим ночные боли? Способы восстановления нормального состояния
В качестве мер борьбы с болью применяются различные методы.
- Внутрисуставные инъекции для купирования болей, введения препаратов- хондропротекторов, защищающих суставы. Особенно актуально это при ночных болях в колене, крупных суставах.
- Физиотерапевтические методики. Электрофорез, ЧЭНС, магнитнолазерная методика, лазеротерапия, прочие методики.
- Кинезиотерапия. В том числе лечебная физкультура, массаж. Методы позволяют эффективно снять ночные головные боли, ночные боли в ногах.
- Мануальная терапия.
- Иглорефлексотерапия. Воздействие на активные точки организма.

- Имплант коленного сустава. Используется при ночных болях в колене, его деструкции. Позволяет замедлить процессы разрушения посредством введения особого препарата в полость сустава —»жидкий имплант«.
Врачи
Цупров Юрий ВасильевичСтаж 45 лет
Заведующий отделением травматологии и ортопедии, кандидат медицинских наук, врач высшей категории, нейроортопед, вертебролог, подиатр, хирург, геронтолог
Соплин Георгий ВитальевичСтаж 8 лет
Невролог, рефлексотерапевт, вертебролог
Все врачиКакие врачи занимаются лечением ночных болей?
Терапия ночных болей в колене, суставах вообще требует участия ортопеда. По необходимости хирурга. При вовлечении позвоночника, развитии головных болей также потребуется помощь невролога, травматолога или ортопеда.
Профилактические мероприятия или как избежать ночных болей?
Дискомфорта в темное время можно избежать. Достаточно придерживаться ряда рекомендаций:
- Избегать переохлаждения. Низкие температуры плохо сказываются на суставах.
- Придерживаться оптимального уровня физической активности. Достаточно пеших прогулок.
- Не перетруждаться, не изнурять себя физически. Уровень допустимой нагрузки у каждого свой. Важно найти золотую середину. В этом помогут спортивный врач и тренер.
- Если профессиональная деятельность связана с физическими перегрузками, стоит пересмотреть характер работы.
- Важно своевременно обращаться к врачу, в рамках профилактики или ранней диагностики заболеваний.
- Также необходимо вовремя лечить заболевания костно-мышечных структур, последствия травм.
Рекомендации справедливы и после проведенного лечения.
Ночные боли развиваются в результате заболеваний опорно-двигательного аппарата. Клиника «ДалиМед» помогает пациентам быстро вернуться к здоровой жизни и забыть о проблеме.
Если у Вас есть вопрос, пожелания или претензии по работе нашей Клиники, Вы можете связаться с нами с помощью электронной почты [email protected]
Санкт-Петербург, Литейный, 52
+7 (812) 676-17-17Маяковская, Достоевская, Владимирская, Площадь Восстания, Гостиный двор, Чернышевская
Как добраться
Клиника находится в 10 минутах пешком от станций метро Маяковская, Достоевская и Владимирская. И в 15 минутах пешком от станций метро Площадь Восстания, Гостиный двор и Чернышевская.
- Троллейбусы: 3, 8, 15
- Маршрутки: К90, К177, К258
Как справиться с симптомами и побочными эффектами анкилозирующего спондилита
Людям с анкилозирующим спондилоартритом, разновидностью воспалительного артрита, поражающего позвоночник, хроническая боль в спине слишком знакома. Боль в нижней части спины, тазу и ягодицах является отличительным признаком АС, хотя болезнь может поражать все ваше тело.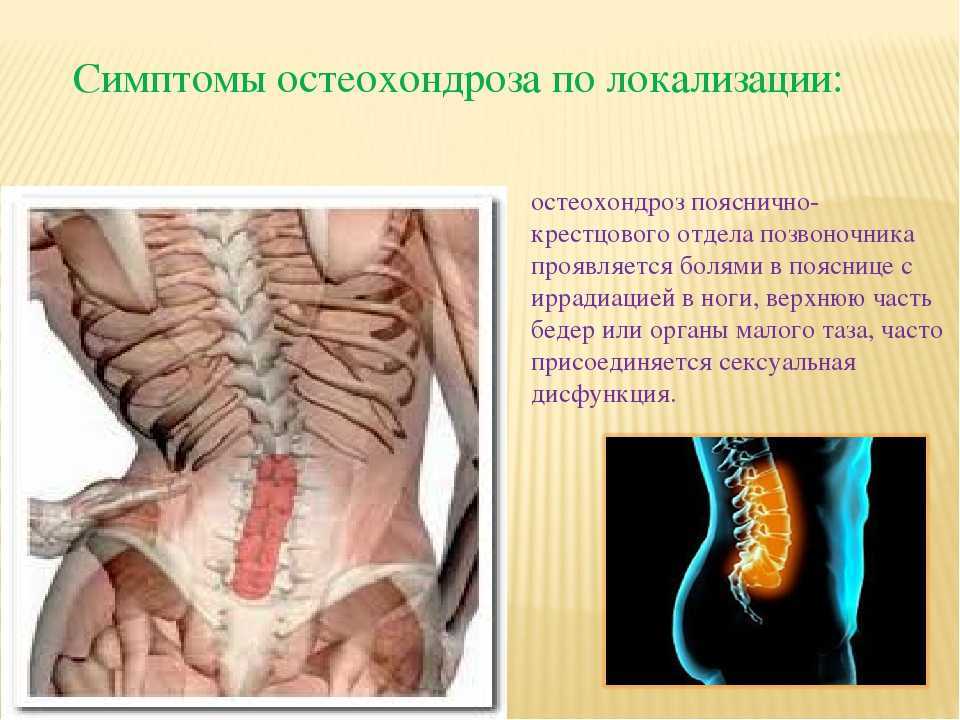
После того, как вам поставят диагноз — что, как показывают исследования, может занять до десяти или более лет после того, как вы начнете испытывать симптомы АС, — ваш врач, скорее всего, назначит вам режим лечения, который может включать НПВП (нестероидные противовоспалительные препараты), переход на препараты, модифицирующие заболевание, или биологические препараты, такие как блокаторы ФНО, которые помогают контролировать симптомы и прогрессирование заболевания.
«Самое важное, что нужно сделать, — это обратиться к ревматологу, врачу, специально обученному для лечения людей с анкилозирующим спондилитом», — говорит Грейс Сяо-Вей Ло, доктор медицинских наук, доцент медицины в отделении иммунологии. , аллергия и ревматология в Медицинском колледже Бейлора в Хьюстоне, штат Техас. «Есть хорошие лекарства, которые могут значительно улучшить качество жизни людей с АС».
Но как только вы начнете принимать соответствующие лекарства от АС, вы также можете внести изменения в образ жизни дома, чтобы помочь предотвратить, управлять и лечить симптомы и побочные эффекты АС, прежде чем они станут еще более изнурительными. Вот как справиться с каждым из них.
Вот как справиться с каждым из них.
1. Утренняя скованность
Вам знакомо это чувство: ваши глаза распахиваются, и первое, что вы чувствуете, это скованность во всем теле, из-за которой вам трудно даже встать с постели. «Одним из признаков утренней скованности при АС является то, что она проходит после физических упражнений, поэтому упражнения могут быть полезными», — говорит доктор Ло. «Важно работать как над сгибанием, например, сгибаясь, чтобы коснуться пальцев ног, так и над разгибанием, например, кладя руки на бедра и откидываясь назад, выполняя упражнения ежедневно». Вот шесть ежедневных упражнений на АС, которые вы можете попробовать.
Если вы слишком скованны, чтобы тренироваться первым делом с утра, сначала немного подвигайтесь, чтобы расслабиться, и делайте зарядку в середине дня. Кроме того, «полезно получить конкретные инструкции по этим упражнениям от физиотерапевта», — говорит доктор Ло.
Поддержание режима регулярных физических упражнений может помочь замедлить прогрессирование заболевания и сохранить хорошую осанку.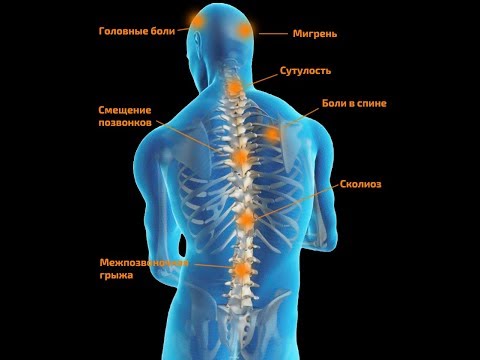
2. Боль посреди ночи
Боль, которая заставляет вас просыпаться во второй половине ночи, часто встречается у людей с АС; слишком долгое лежание неподвижно способствует болезненному воспалению и скованности.
Если у вас проблемы со сном, убедитесь, что у вас есть жесткий матрас и плоская подушка (или вообще не используйте подушку).
Кроме того, «людям нравится пользоваться грелками, потому что это успокаивает», — говорит Кармела Чан, доктор медицинских наук, ревматолог из Больницы специальной хирургии в Нью-Йорке. Упражнения также могут улучшить ночной сон, говорит она. Кроме того, вы можете поговорить со своим ревматологом о ваших лекарствах, чтобы убедиться, что они приносят вам облегчение, необходимое для хорошего ночного сна.
3. Боль в грудной клетке
По мере прогрессирования анкилозирующего спондилита кости позвоночника и грудной клетки могут срастись, что может привести к боли при дыхании. «Уменьшение подвижности позвоночника и грудной клетки ограничивает степень расширения легких, вызывая рестриктивное заболевание легких», — говорит доктор Ло.
Упражнения на глубокое дыхание могут помочь поддерживать расширение грудной клетки грудной клетки, чтобы предотвратить это сращение. Если ситуация ухудшится, специалист по респираторным заболеваниям может помочь вам научиться дышать через диафрагму. И, конечно же, продолжайте принимать лекарства, чтобы замедлить это прогрессирование. «Иногда пациентам приходится испробовать более одного противовоспалительного средства, чтобы увидеть, какое из них лучше всего работает для них», — говорит доктор Чан.
4. Хроническая усталость
Посмотрим правде в глаза: может быть трудно почувствовать желание тренироваться, когда вы все время устали. Доктор Ло советует обратиться к врачу, если ваша усталость становится проблемой. «Одной из причин усталости при АС является то, что АС является воспалительной проблемой; Лечение основной проблемы с помощью лекарств иногда может помочь справиться с усталостью», — говорит она. «Кроме того, иногда у людей может развиться анемия, если у них есть постоянная воспалительная проблема, поэтому, опять же, важно обсудить эту проблему со своим ревматологом и проверить некоторые основные анализы крови». Кроме того, не перенапрягайтесь в течение дня. Эти советы по борьбе с усталостью при воспалительном артрите также могут помочь.
Кроме того, не перенапрягайтесь в течение дня. Эти советы по борьбе с усталостью при воспалительном артрите также могут помочь.
5. Ригидность шеи
АС может поражать все туловище вплоть до шеи. Вы хотите попытаться сохранить этот диапазон движений, используя упражнения на растяжку, чтобы поддерживать способность поворачивать голову. «Работа над сгибанием, разгибанием, например, киванием, боковым вращением, например, качанием головы, и упражнениями на боковое сгибание, наклонами головы из стороны в сторону, могут быть полезны», — говорит доктор Ло. Доктор Чан соглашается: «Чем больше пациенты занимаются физическими упражнениями, тем менее жесткими они будут».
Убедитесь, что вы не сутулитесь на своем рабочем месте, что также может способствовать скованности и плохой осанке.
6. Воспаление глаз
К сожалению, Национальные институты здравоохранения сообщают, что анкилозирующий спондилит поражает глаза у 40 процентов пациентов. «АС может вызвать то, что называется острым передним увеитом — обычно он проявляется в виде болезненного покраснения глаза. У вас может быть нечеткое зрение, свет может быть надоедливым, а у некоторых людей даже могут быть головные боли», — говорит Чан. «Вам нужно немедленно обратиться к офтальмологу, если это произойдет — и если у вас нет офтальмолога, ваш ревматолог может помочь вам добраться до офтальмолога как можно скорее».
У вас может быть нечеткое зрение, свет может быть надоедливым, а у некоторых людей даже могут быть головные боли», — говорит Чан. «Вам нужно немедленно обратиться к офтальмологу, если это произойдет — и если у вас нет офтальмолога, ваш ревматолог может помочь вам добраться до офтальмолога как можно скорее».
Чтобы предотвратить потерю зрения или другие осложнения, ваш глазной врач должен выписать вам глазные капли, отпускаемые по рецепту, для лечения воспаления. Подробнее о симптомах и лечении увеита читайте здесь.
7. Боль в пятке
«У пациентов с АС может быть тендинит ахиллова сухожилия и подошвенный фасциит, что может быть очень неудобно», — говорит д-р Чен. Подошвенный фасцит, воспаление соединительной ткани у основания пятки, очень часто встречается у людей с воспалительным артритом.
Носите удобную обувь с мягкой подошвой (к счастью, есть множество классных вариантов кроссовок) и специальные подушечки для пяток. Хотя ходить может быть больно, упражнения снова являются важным средством лечения, но вам не нужно делать это в одиночку. «Физическая терапия может быть очень полезной», — говорит доктор Чан, поэтому обратитесь за помощью к профессионалу. Вот еще советы по устранению болей в ногах при артрите.
«Физическая терапия может быть очень полезной», — говорит доктор Чан, поэтому обратитесь за помощью к профессионалу. Вот еще советы по устранению болей в ногах при артрите.
8. Компрессионные переломы
По мере прогрессирования анкилозирующего спондилоартрита возрастает вероятность переломов позвоночника. «При АС позвоночник в конечном итоге может стать анкилозированным, что означает, что кости, составляющие позвоночник, срастаются. Вместо того, чтобы действовать как множество костей, позволяющих сгибать шею и спину, в конечном итоге они просто действуют как одна кость», — говорит доктор Ло. «После того, как произошел анкилоз, резкие движения, которые раньше были легкими, могут привести к перелому, потому что в позвоночнике гораздо меньше подвижности». Люди с АС также, как правило, имеют слабые кости, из-за которых они еще легче ломаются, поэтому поговорите со своим врачом о проведении теста плотности костей. Вы также должны убедиться, что получаете достаточно кальция и витамина D для здоровья костей.
Если вам предстоит операция по поводу проблемы, не связанной с анкилозирующим спондилитом, доктор Ло отмечает, что важно сообщить своему хирургу о том, что у вас АС, особенно если он поражает шею, чтобы предотвратить переломы. «Когда анестезиолог пытается ввести трубку в горло человеку с АС, у которого поражена шея, это может привести к перелому шеи и может быть опасным для жизни», — говорит она. «Важно сообщить анестезиологу, когда пациенту с АС предстоит плановая или экстренная операция, чтобы избежать резких движений шеи, которые обычно необходимы для защиты дыхательных путей».
9. Проблемы с кишечником
Воспаление, вызывающее АС, также может поражать кишечник. Исследования показывают, что до 10 процентов людей с АС также имеют воспалительное заболевание кишечника (ВЗК). «Анкилозирующий спондилоартрит — это аутоиммунное заболевание, и есть некоторые аутоиммунные заболевания, которые также поражают кишечный тракт, например болезнь Крона или язвенный колит», — говорит доктор Ло. «В этом случае очень важно правильно поставить диагноз гастроэнтерологу». По ее словам, многие лекарства, используемые для лечения анкилозирующего спондилита, совпадают с теми, которые используются для лечения воспалительных заболеваний кишечника; но вам следует поговорить со своим врачом, если вы принимаете НПВП, чтобы справиться с болью при АС, которая может усугубить ВЗК.
«В этом случае очень важно правильно поставить диагноз гастроэнтерологу». По ее словам, многие лекарства, используемые для лечения анкилозирующего спондилита, совпадают с теми, которые используются для лечения воспалительных заболеваний кишечника; но вам следует поговорить со своим врачом, если вы принимаете НПВП, чтобы справиться с болью при АС, которая может усугубить ВЗК.
«Важно также убедиться, что ваш ревматолог и гастроэнтеролог общаются друг с другом и что принимаются коллективные решения для наилучшего лечения данного пациента», — говорит д-р Ло. Хотя не существует ни одной диеты, которая, как было бы доказано, помогает при АС или ВЗК, поговорите со своим врачом или зарегистрированным диетологом, чтобы определить, есть ли какие-либо «триггерные» продукты для вас. Соблюдение сбалансированной средиземноморской диеты с большим количеством фруктов и овощей, цельного зерна, фасоли и бобовых, а также рыбы может способствовать поддержанию здорового веса, а также может уменьшить воспаление.
10. Проблемы с сердцем
Хотя это случается реже, АС может оказывать негативное влияние на сердечно-сосудистую систему. «Мы думаем о хроническом воспалении как о риске развития ишемической болезни сердца», — говорит доктор Чан. Доктор Ло говорит, что существует также повышенный риск аортальной регургитации (негерметичный аортальный клапан).
Поговорите со своим врачом, чтобы обсудить, как лекарства, которые вы принимаете, могут повлиять на ваш риск; Кроме того, практикуйте хорошие привычки для здоровья сердца. «Позаботьтесь об изменении факторов риска, которые находятся под вашим контролем, таких как вес, курение, диета и физические упражнения», — говорит доктор Чан.
- 6 упражнений на растяжку при анкилозирующем спондилите, которые нужно делать каждый день
- Обращение к ревматологу по поводу анкилозирующего спондилита: что нужно знать перед первым визитом
- ВИДЕО: Анкилозирующий спондилит: неправильные представления и задержки в диагностике
Общие признаки и симптомы анкилозирующего спондилита
Скорее всего, вы читаете эту статью, потому что у вас сильная боль в спине. Может, становится хуже, может, просто не проходит. Большинство людей с болями в спине — а около 80 процентов американцев испытывают боли в пояснице в своей жизни — связывают свои симптомы с механическими проблемами, связанными с тем, как функционируют кости, нервы, диски и другие части позвоночника. Механическая боль в спине — это то, что происходит, когда у вас выпячивание или смещение диска, или когда вы «выбрасываете спину» из-за перемещения мебели.
Может, становится хуже, может, просто не проходит. Большинство людей с болями в спине — а около 80 процентов американцев испытывают боли в пояснице в своей жизни — связывают свои симптомы с механическими проблемами, связанными с тем, как функционируют кости, нервы, диски и другие части позвоночника. Механическая боль в спине — это то, что происходит, когда у вас выпячивание или смещение диска, или когда вы «выбрасываете спину» из-за перемещения мебели.
Но есть еще один вид болей в спине, о котором вам нужно знать, и он связан с воспалением в позвонках позвоночника и в крестцово-подвздошных суставах (где позвоночник соединяется с тазом). Эта боль в спине считается типом артрита, который вызывает отек и воспаление. Он известен как анкилозирующий спондилит (АС) или аксиальный спондилоартрит (AxSpA).
Воспалительная боль в спине, такая как АС, лечится совсем не так, как механическая боль в спине, поэтому важно правильно поставить диагноз и начать лечение. Ревматолог — это врач, который обычно занимается лечением воспалительной боли в спине.
Как узнать, действительно ли боль в спине вызвана болезнью Бехтерева?
Простого ответа не существует, поэтому людям требуется очень много времени, чтобы поставить диагноз анкилозирующего спондилоартрита. Согласно исследованию из нашего исследовательского реестра ArthritisPower, почти треть респондентов с АС сообщили, что им потребовалось более 10 лет, чтобы получить официальный диагноз с момента, когда они начали обращаться за медицинской помощью.
АС влияет на каждого пациента немного по-разному. Боль может начаться постепенно и поначалу может показаться, что она ничем не отличается от других болей в спине, которые у вас были в прошлом. «Как и у многих людей, у меня начала болеть спина ночью, когда мне было двадцать, и я всегда думала, что это из-за тренировки», — говорит Хиллари Нортон, доктор медицинских наук, ревматолог из Санта-Фе, которая сама живет с АС. (Смотрите больше истории доктора Нортона здесь.)
У некоторых пациентов с АС развиваются периферические симптомы в других суставах — например, боль, отек или скованность в лодыжках, коленях или бедрах, — которые можно спутать с другими видами артрита.
Выяснение того, что ваш конкретный набор симптомов является АС, требует от вас тщательного отслеживания симптомов, а также некоторой детективной работы и осведомленности со стороны вашего врача.
Обратите внимание на этот список возможных симптомов АС. Имейте в виду, что у вас может быть только несколько из них. Если вы вообще обеспокоены тем, что ваша боль в спине или другие симптомы могут быть АС, позвоните своему лечащему врачу и скажите ему об этом. В конечном итоге вы хотите, чтобы вас направили к ревматологу для дальнейшего тестирования и диагностики.
Симптомы анкилозирующего спондилита и настораживающие признаки
1. Хроническая боль и скованность в нижней части спины в месте соединения позвоночника с тазом
Анкилозирующий спондилит вызывает хроническую боль, которая может возникать и исчезать. У вас могут быть периоды обострений и скованности, а также периоды, когда вы не чувствуете боли так остро. Симптомы могут ослабевать или исчезать на некоторое время, но в конечном итоге они возвращаются.
2. Боль, усиливающаяся при бездействии или длительном сидении на месте, например, во время сна
Когда боль в спине возникает из-за того, что иммунная система атакует суставы, воспалительные клетки и белки накапливаются в суставной жидкости. Когда вы долго не двигаете суставами, например, во время марафона или во время сна, эти воспалительные химические вещества оседают и усиливают боль.
Вот почему люди с СА чувствуют себя лучше, когда они активны. «Люди с АС не любят сидеть на месте, — говорит ревматолог из Сакраменто Дуг Робертс, доктор медицинских наук. «Они должны передвигаться». Нередко больные АС просыпаются во второй половине ночи и ходят по дому, не в силах вынести мысль о том, чтобы снова лечь в постель.
3. Боль, уменьшающаяся от горячего душа
Подобно упражнениям и физической активности, уменьшающим боль в спине, горячий душ или грелка также часто помогают облегчить воспалительную боль в спине. Горячая вода помогает ослабить воспалительные химические вещества в позвоночнике и других суставах, временно облегчая симптомы.
4. «Переменная боль в ягодицах»
Это один из тех симптомов, о которых вы знаете, если он у вас есть. Вы чувствуете, что боль перемещается из стороны в сторону в нижней части спины ближе к задней части. «Переменная боль в ягодицах» может мешать усидеть на месте, например, в течение длительного времени на работе за столом или во время просмотра фильма.
5. Боль в грудной клетке, например, при выдохе
AS также может вызвать воспаление в месте соединения грудной клетки с грудиной и позвоночником. Это может вызвать боль или боль при выдохе. Если ваша грудная клетка становится очень жесткой, вы можете быть ограничены в том, насколько ваша грудная клетка может расширяться, что затрудняет дыхание.
6. Боль в пятке или стопе
Другим характерным признаком АС является то, что он вызывает воспаление энтетезов, где связки и сухожилия прикрепляются к костям. Обычно это происходит у ахиллова сухожилия в задней части пятки, хотя это может происходить по всему телу.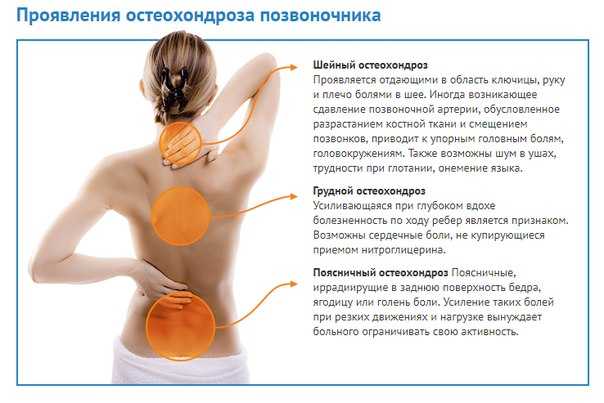 Иногда люди называют эти области «горячими точками». Ваш врач может проверить наличие боли и чувствительности в различных горячих точках во время ваших посещений. Когда вы получаете воспаление в ногах из-за АС, это может сильно повредить вашу способность ходить.
Иногда люди называют эти области «горячими точками». Ваш врач может проверить наличие боли и чувствительности в различных горячих точках во время ваших посещений. Когда вы получаете воспаление в ногах из-за АС, это может сильно повредить вашу способность ходить.
7. Боль в челюсти
Воспаление челюсти не так распространено при АС, как вышеперечисленные симптомы, но все же может возникать у меньшего числа пациентов. Ваша челюсть может болеть или болеть, когда вы едите.
8. Лихорадка
АС возникает из-за того, что ваша иммунная система гиперактивна и атакует собственные суставы. Сверхактивная иммунная система может вызвать то, что врачи называют «системными» симптомами в дополнение к боли и отеку. Субфебрильная лихорадка, которая сохраняется или приходит и уходит, может быть признаком анкилозирующего спондилита. Это был один из первых тревожных сигналов для 27-летней Ханны Московиц, больной АС. «Это было так странно. У меня была эта низкая температура почти каждый день в течение года», — говорит она.
9. Диарея, вздутие живота или другие желудочно-кишечные симптомы
Существует генетическое совпадение между АС и воспалительными заболеваниями кишечника, такими как язвенный колит и болезнь Крона, поэтому эти заболевания часто встречаются у пациентов одновременно. Около 10 процентов пациентов с АС заболевают ВЗК, но даже у людей без официального диагноза ВЗК наблюдается воспаление в желудочно-кишечном тракте, которое может вызвать вздутие живота, диарею и другие желудочно-кишечные симптомы. Если боль в пояснице возникает при расстройстве желудочно-кишечного тракта, это может быть красным флагом того, что ваша боль носит воспалительный характер.
10. Увеит, или покраснение и воспаление глаз
У некоторых людей с АС симптом, который заставляет их обратиться за лечением, не связан с болью в спине или бедре — это покраснение глаз. Увеит, или воспаление части глаза, называемой сосудистой оболочкой, встречается у 30% людей с АС. Во многих случаях это может быть очень болезненно. Ваши глаза могут быть чрезвычайно чувствительны к солнечному свету, и лечение глазными каплями от конъюнктивита не улучшит ситуацию. Подробнее о симптомах и лечении увеита читайте здесь.
Ваши глаза могут быть чрезвычайно чувствительны к солнечному свету, и лечение глазными каплями от конъюнктивита не улучшит ситуацию. Подробнее о симптомах и лечении увеита читайте здесь.
11. Псориаз
Псориаз представляет собой аутоиммунное заболевание, характеризующееся красными серебристыми чешуйчатыми бляшками на коже (хотя существуют разные виды псориаза, и симптомы псориаза могут проявляться по-разному). До 30 процентов людей с псориазом также развивают боль в суставах и другие симптомы, которые представляют собой отдельное заболевание, называемое псориатическим артритом. Но псориаз также может сочетаться с АС. Если у кого-то есть осевое поражение, что означает боль и воспаление в позвоночнике, а также легкий псориаз, то у него есть и псориаз, и АС. «Если у кого-то действительно есть проявления псориатического артрита с большим количеством периферического артрита, а затем также имеется аксиальное поражение, мы называем это псориатическим артритом с аксиальным поражением», — говорит доктор Нортон.


 Дуплексное сканирование сосудов, оценка качества кровотока.
Дуплексное сканирование сосудов, оценка качества кровотока.