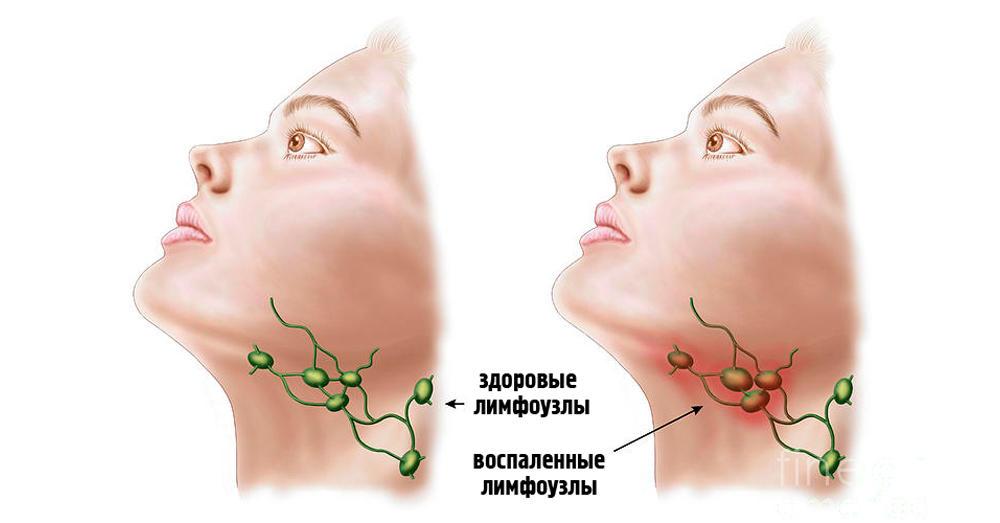
Все, что нужно знать о воспаленных лимфатических узлах на шее
Введение:
Лимфатические узлы представляют собой небольшие железы размером с фасоль, фильтрующие лимфу, циркулирующую по лимфатической системе. В них находятся лейкоциты, отвечающие за иммунитет организма. Следовательно, лимфоузлы — это важная часть иммунной системы. Фактически, эти железы улавливают вторгшиеся микроорганизмы, чтобы не дать им заразить другие части тела. Эти узлы могут опухать в результате инфекций, вызванных бактериями или вирусами, и, редко, в результате опухолей. Лимфатические узлы расположены повсеместно по всему телу, преимущественно на шее, в подмышечных впадинах и в паховой складке. Они могут увеличиваться в ответ на инфекции в тех областях, где они расположены.
В этой статье мы сосредоточимся на описании увеличения лимфатических узлов шеи или шейной лимфаденопатии, которые считаются одним из наиболее распространенных лимфаденитов.
Анатомический обзор
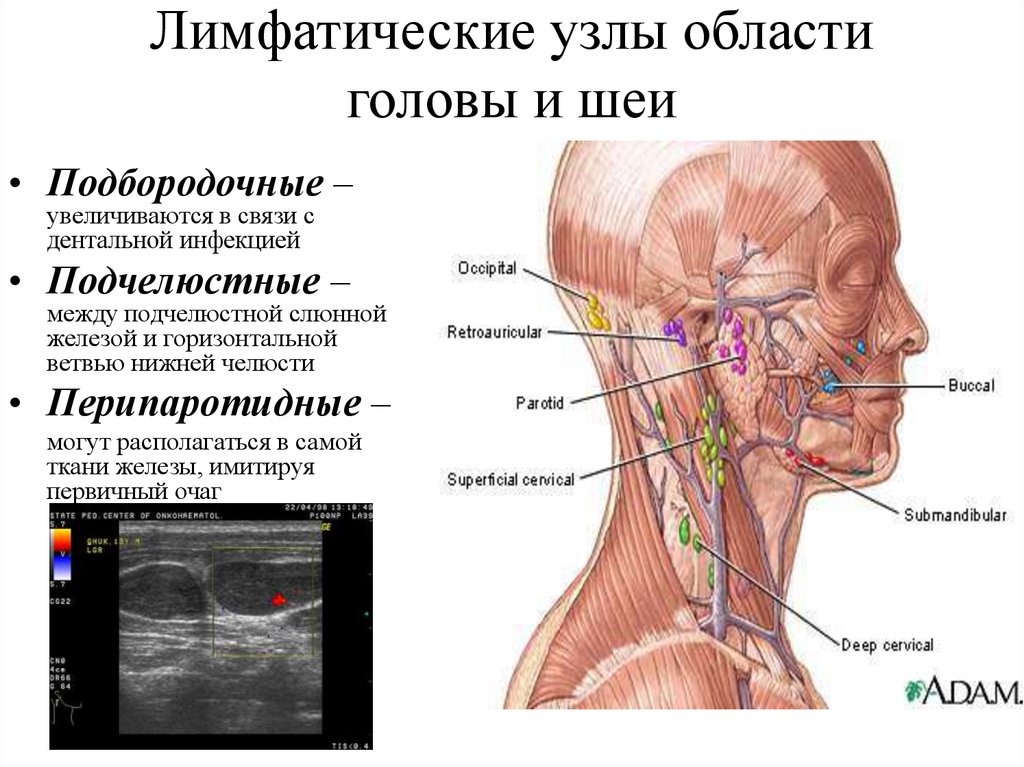
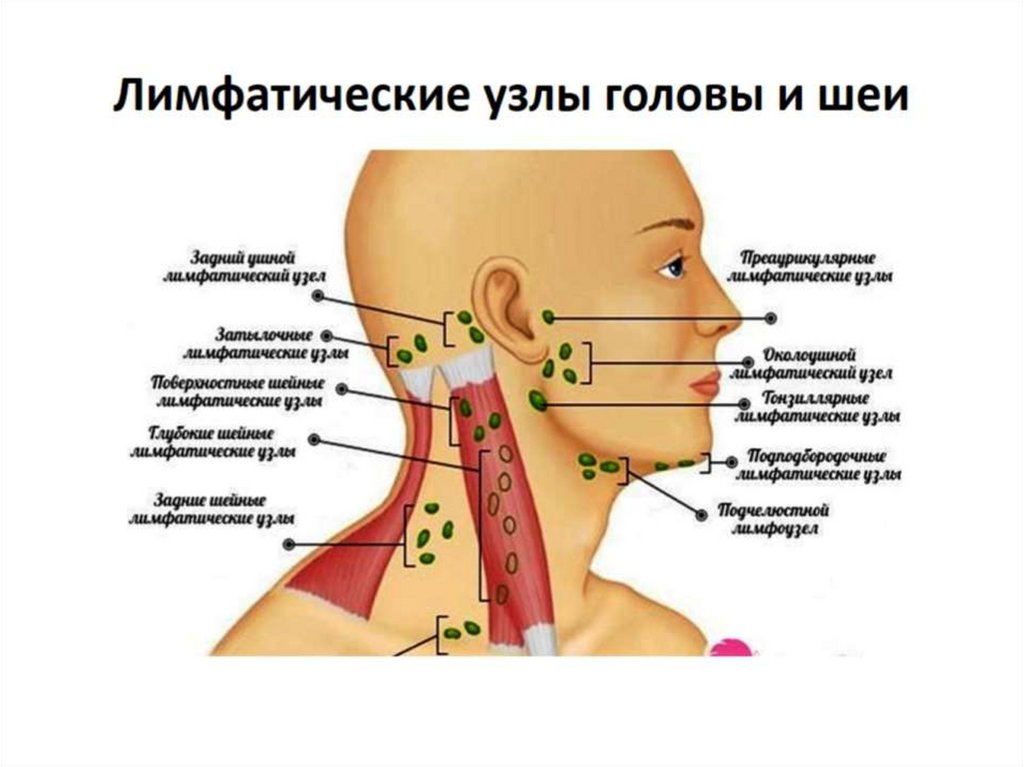
Лимфатические узлы собирают и фильтруют жидкости, продукты жизнедеятельности и потенциально опасные патогены. В организме человека сотни лимфатических узлов. Ниже перечислены лимфатические узлы, которые люди могут увидеть или прощупать:
В организме человека сотни лимфатических узлов. Ниже перечислены лимфатические узлы, которые люди могут увидеть или прощупать:
- Подчелюстные
- Шейные
- Подмышечные
- Паховые
Лимфатическая жидкость циркулирует по всему телу, входя и выходя из лимфатических узлов, прежде чем вернуться в грудную клетку. При этом лимфатические узлы улавливают и нейтрализуют опасные патогены (микробы, вирусы и продукты жизнедеятельности организма). Лимфатические узлы фильтруют жидкость и возвращают ее в кровоток вместе с необходимыми солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают в борьбе с болезнями, уничтожая бактерии, скопившиеся в лимфатической жидкости организма. Когда человек заболевает острой инфекцией, лимфатические узлы могут увеличиваться. Отек вызван активацией иммунных клеток в лимфатических узлах.
Расположение припухлости часто связано с пораженной областью. Инфекция уха, например, может привести к припуханию лимфатических узлов в ухе, а инфекция верхних дыхательных путей может привести к увеличению лимфатических узлов на шее.
Инфекция уха, например, может привести к припуханию лимфатических узлов в ухе, а инфекция верхних дыхательных путей может привести к увеличению лимфатических узлов на шее.
Классификация шейных лимфоузлов (ЛУ)
Уровень IA: Субментальная область
Эти ЛУ расположены внутри треугольника, образованного передним брюшком двубрюшных мышц (с обеих сторон) и подъязычной костью с нижней стороны.
Уровень IB: Подчелюстная область
Эти ЛУ расположены внутри треугольника, образованного передним и задним брюшками двубрюшной мышцы на нижней стороне и телом нижней челюсти на верхней стороне. Следует подчеркнуть, что при иссечении ЛУ на этом уровне поднижнечелюстная железа должна быть включена в резецируемый материал.
Уровень IIA и IIB: Верхняя яремная группа
Это ЛУ, которые окружают верхнюю часть внутренней яремной вены (ВЯВ). Они расширяются от основания черепа кверху до уровня нижнего края подъязычной кости книзу. Спереди граничит с боковыми краями грудино-подъязычной и шилоподъязычной мышц.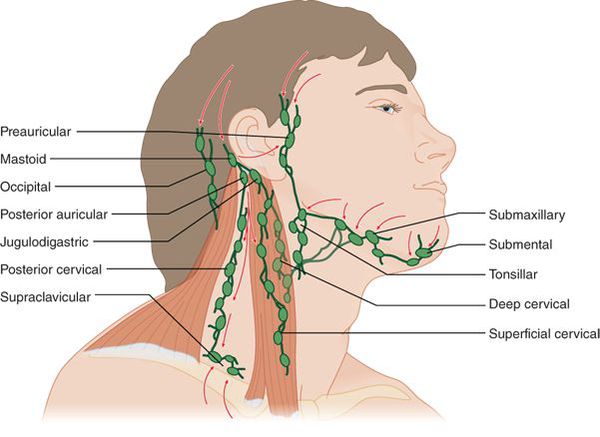 Сзади они ограничены задним краем грудино-ключично-сосцевидной мышцы.
Сзади они ограничены задним краем грудино-ключично-сосцевидной мышцы.
ЛУ уровня IIA расположены кпереди от вертикальной плоскости спинномозгового добавочного нерва, тогда как ЛУ уровня IIB расположены кзади от этой плоскости. Вертикальная плоскость в задней части поднижнечелюстной железы рентгенографически разделяет ЛУ уровня IB и уровня IIA.
Уровень III: Средняя яремная группа
Эти лимфоузлы расположены в средней трети ВЯВ и простирается от нижнего края подъязычной кости вверху до нижнего края перстневидного хряща внизу. Передняя граница также представлена латеральной границей грудино-подъязычной мышцы, а задняя граница представлена задней границей грудино-ключично-сосцевидной мышцы. К этой категории относится яремно-подъязычный ЛУ.
Уровень IV: Нижняя яремная группа
Эти ЛУ идут от нижнего края перстневидного хряща к ключице и находятся вокруг нижней трети ВЯВ. Эта группа граничит спереди с латеральной границей грудино-подъязычной мышцы и сзади с задним краем грудино-ключично-сосцевидной мышцы. Следует отметить, что лимфоузел «Вирхова» попадает в эту категорию.
Следует отметить, что лимфоузел «Вирхова» попадает в эту категорию.
Уровни VA и VB: Группа заднего треугольника
Верхняя граница этой группы определяется конвергенцией трапециевидной и грудино-ключично-сосцевидной мышцей, а нижняя граница образована ключицей. Передняя граница определяется задним краем грудино-ключично-сосцевидной мышцы, а задняя граница образована передним краем трапециевидной мышцы.
Лимфоузлы уровня VA и VB разделены воображаемой горизонтальной плоскостью, которая отмечает нижнюю границу перстневидного хряща. ЛУ уровня VA содержат спинальные вспомогательные ЛУ, тогда как ЛУ уровня VB включают узлы, расположенные вокруг поперечных шейных сосудов и надключичных ЛУ.
Уровень VI: Группа центрального сектора
Этот уровень содержит претрахеальные, паратрахеальные, преперстневидные (дельфийские) и перитиреоидные ЛУ (включая ЛУ, расположенные вдоль возвратных гортанных нервов). Эта область простирается от подъязычной кости вверху до надгрудинной вырезки внизу.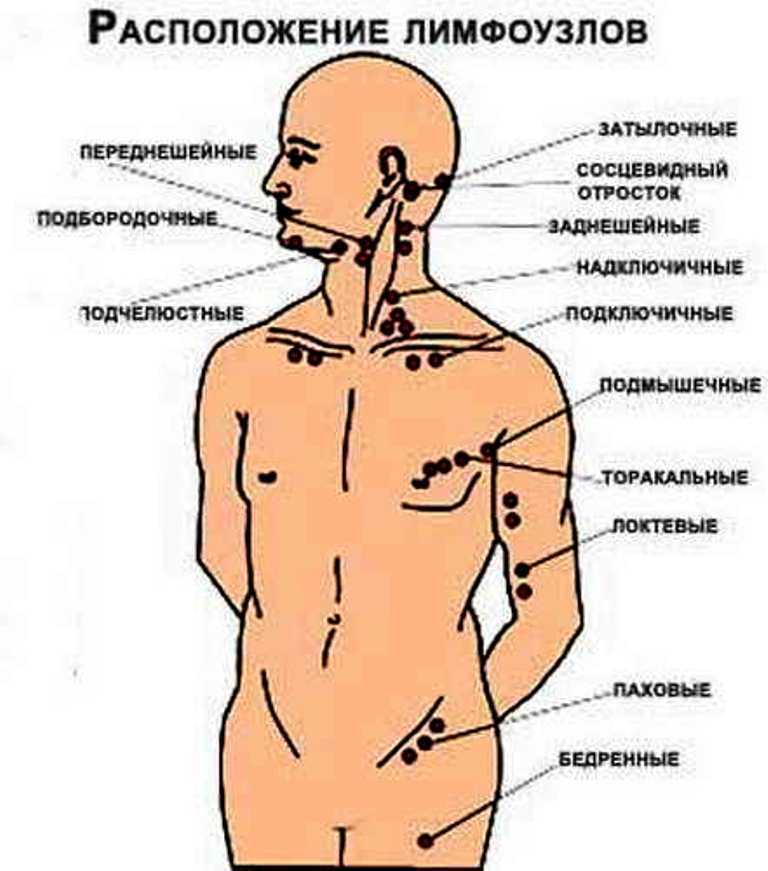 Латерально она ограничена общими сонными артериями (ОСА).
Латерально она ограничена общими сонными артериями (ОСА).
Патофизиология
Лимфатические узлы являются частью ретикулоэндотелиальной системы, которая также включает моноциты крови, макрофаги соединительной ткани, тимус, селезенку, костный мозг, кости, лимфоидную ткань, связанную со слизистой оболочкой внутренних органов, лимфатические вены и лимфатическую жидкость, находящуюся в интерстициальной жидкости.
Лимфатическая жидкость циркулирует по всей лимфатической системе, проходя от органов через лимфатические капилляры, лимфатические артерии и, в конечном итоге, лимфатические узлы для фильтрации чужеродных агентов. Инородные вещества поглощаются лимфоидным клеткам, вызывая их пролиферацию и расширение. Клеточный рост в лимфоидных фолликулах можно увидеть под микроскопом в виде множественных митотических фигур. У пациентов может развиться локальная болезненность, когда лимфатические узлы расширяются в результате увеличения нагрузки.
Развитие В-клеток начинается с плюрипотентных стволовых клеток костного мозга. В-клетки, которые эффективно конструируют свои тяжелые цепи иммуноглобулина, перемещаются в зародышевые центры, обеспечивая разнообразие антител за счет соматической гипермутации. Считается, что В-клеточные лимфомы вызываются изменениями соматической гипермутации и хромосомными транслокациями.
В-клетки, которые эффективно конструируют свои тяжелые цепи иммуноглобулина, перемещаются в зародышевые центры, обеспечивая разнообразие антител за счет соматической гипермутации. Считается, что В-клеточные лимфомы вызываются изменениями соматической гипермутации и хромосомными транслокациями.
Развитие Т-клеток также начинается с плюрипотентных стволовых клеток, которые созревают в коре тимуса. Т-клетки инициируют определенные перестройки в рецепторе Т-клеток, находясь в коре тимуса. Считается, что лимфогенез Т-клеток вызывается хромосомными транслокациями на уровне рецепторов Т-клеток.
Некроз фолликулов лимфатических узлов может развиваться в результате различных заболеваний, в том числе воспалительных, инфекционных и злокачественных. Преобладание нейтрофильных инфильтратов указывает на бактериальное заболевание, тогда как преобладание лимфоцитарных инфильтратов может указывать на вирусную инфекцию. Однако врачи должны иметь в виду, что этиология увеличения лимфоузлов различается; лимфомы, лейкемии, туберкулез или даже системная волчанка могут быть подходящим диагнозом в определенных клинических условиях.
Что вызывает увеличение лимфатических узлов на шее?
Как правило, опухшие лимфатические узлы на шее являются признаком того, что ваша иммунная система борется, чтобы защитить ваш организм от болезни, вызванной чужеродным агентом, таким как вирус, паразит или бактерия. Увеличение шейных лимфатических узлов обычно вызывается заболеваниями, поражающими органы вблизи шеи, такими как инфицированный зуб, простуда, грипп, тонзиллит, инфекция уха или горла, стенокардия и флегмона.
Различные состояния могут вызвать увеличение лимфатических узлов на шее:
Вирусные инфекции:
Наиболее частой причиной являются:
- Вирусная инфекция верхних дыхательных путей, такая как простуда или грипп
- Вирус иммунодефицита человека: ВИЧ
- Вирус простого герпеса
- Аденовирус
- Мононуклеоз, вызванный вирусом Эпштейна Бара
- Цитомегаловирус
Бактериальные инфекции:
- Стрептококковая инфекция ротоглотки, вызванная стрептококком
- Туберкулез
- Стафилококк
- Сифилис (инфекция, передающаяся половым путем)
- Болезнь кошачьих царапин
Паразитарные инфекции:
- Токсоплазмоз
- Лейшманиоз
Более серьезные заболевания также могут привести к увеличению лимфатических узлов по всему телу.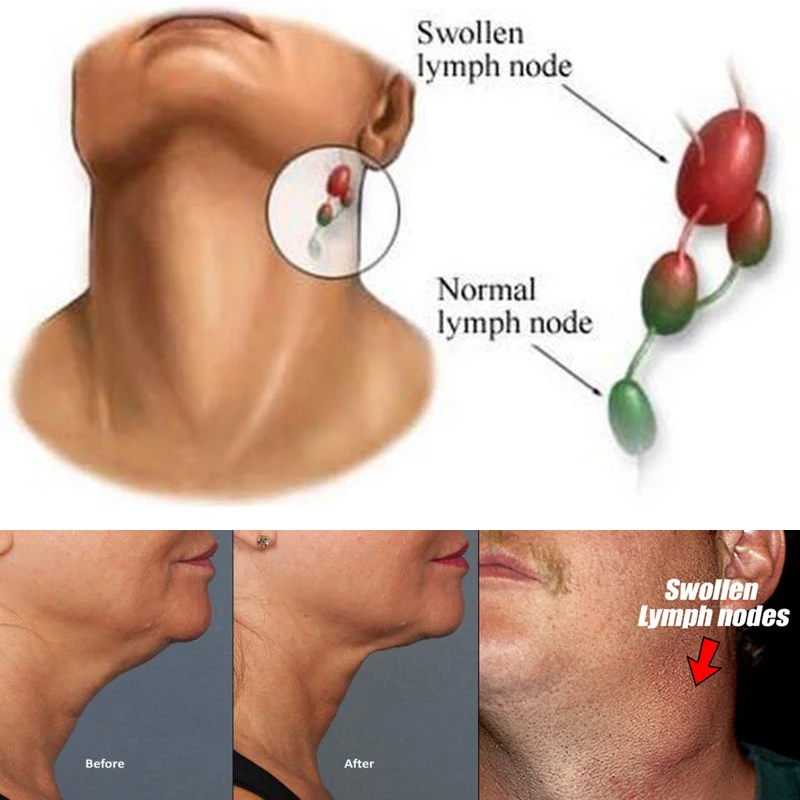
Аутоиммунные заболевания:
- Системная красная волчанка
- Ревматоидный артрит
Онкологические заболевания:
Иногда опухшие лимфатические узлы на шее могут быть признаком рака, который распространился на лимфатические железы:
- Неходжкинская лимфома
- Лейкемия
- Рак легких
- Метастатический рак
Рак можно заподозрить, если увеличенный шейный лимфатический узел длительно не уменьшается или увеличивается со временем, безболезнен и с трудом двигается. Грамотный врач поможет поставить правильный диагноз.
Иногда некоторые лекарства могут вызвать увеличение лимфатических узлов на шее, включая иммунизацию против брюшного тифа.
Каковы симптомы увеличенных лимфатических узлов шеи?
Симптомы широко разнообразны и часто связаны с основным заболеванием, вызывающим увеличение шейных лимфатических узлов:
- Локализованная боль
- Высокая температура
- Увеличение отечности
- Повышение температуры в пораженной зоне
- Слабость
- Затруднение глотания, дыхания или движения
- Ночная потливость
- Утомляемость
Необходимо постоянно помнить обо всех аспектах полного анамнеза и тщательного физикального осмотра. Нужно обратить внимание на следующие события анамнеза:
Нужно обратить внимание на следующие события анамнеза:
- История заболевания: местоположение, боль — если да, интенсивность, качество, начало, провоцирующие факторы, олегчющие факторы
- Медицинский анамнез: Крайне важно понять прошлую историю болезни пациента, поскольку это может дать представление о причине лимфаденопатии (например, ВИЧ / СПИД, отдаленная история неходжкинской лимфомы).
- Медикаменты: Некоторые лекарства могут вызывать обратимую лимфаденопатию (например, цефалоспорины, фенитоин)
- Социальный нанмнез: Важно понимать условия жизни, токсическое воздействие, употребление алкоголя, сигарет и рекреационных наркотиков, наличие домашних животных, контакт с животными и недавние поездки.
- Сексуальный анамнез: Необходимо знать количество сексуальных партнеров, являются ли они сексуально активными с мужчинами, женщинами или обоими; использование средств защиты, история инфекций, передаваемых половым путем, и партнеров, которые знали о заболеваниях, передающихся половым путем.

- Хирургический анамнез: Узнайте, какие процедуры были выполнены и когда они произошли, а также как быстро развилась лимфаденопатия (т. Е. Послеоперационная лимфаденопатия)
- Семейный анамнез: Очень важно определить, есть ли в семейном анамнезе рак.
Физикальное обследование включает в себя следующее:
- Жизненно важные показатели: температура, кровяное давление, частота сердечных сокращений, частота дыхания и насыщение кислородом важны для определения того, является ли пациент гемодинамически стабильным. Это может помочь отличить сепсис от других заболеваний.
- Необходимо провести полное физическое обследование, включая осмотр головы, ушей, носа, горла и щитовидной железы. Аускультация легких и сердца, а также пальпация при спленомегалии и гепатомегалии. Следует проводить тщательное обследование кожи, включая пальпацию, где это необходимо, для поиска высыпаний, поражений и узелков.

- При пальпации лимфаденопатии помните о местоположении, размере, жесткости и дискомфорте.
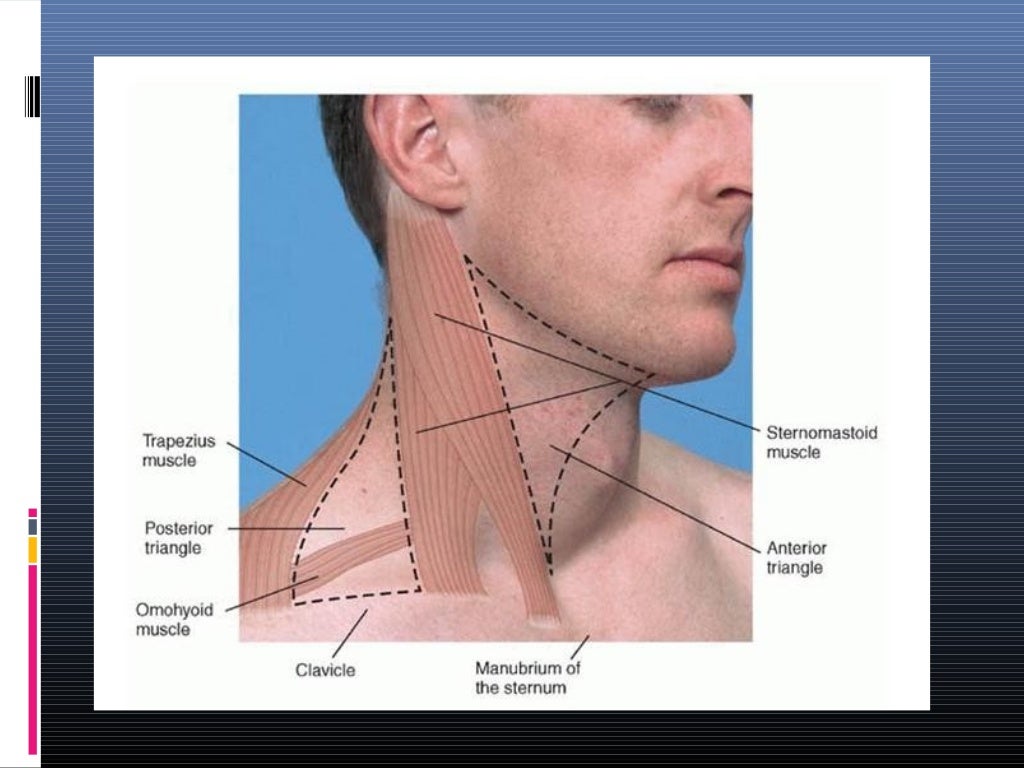
Местоположение:
- Грудино-ключично-сосцевидная мышца расположена выше и ниже передних шейных лимфатических узлов. Лимфатические узлы в задней шейной области располагаются позади грудино-ключично-сосцевидной мышцы.
- Кроме того, двусторонне проверьте надключичную, подмышечную и паховую лимфаденопатию.
- Местная лимфаденопатия означает более ограниченное заболевание, чем обширная лимфаденопатия.
- Размер:
- Шейные и подмышечные лимфатические узлы в норме редко бывают больше 1 см; надключичные узлы редко бывают больше 0,5 см, и паховые узлы редко бывают больше 1,5 см.
- Твердость:
- В целом, подвижный лимфатический узел, менее подозрителен на злокачественное заболевание.
- Боль:
- Боль может быть признаком воспаления или острой реакции на инфекцию, но она редко бывает в случае злокачественного процесса.

Тем не менее, иногда увеличенный лимфатический узел в шее также может протекать бессимптомно без каких-либо признаков, кроме отека.
Как диагностируется увеличенный лимфатический узел шеи?
Помимо истории болезни и точного физикального осмотра, врач оценит характеристики узла:
- Его размер
- Его консистенция
- Болезненность
- Спаянность с окружающими тканями
- Форму
- Мягкость
- Температуру
- Текстуру
Вы должны раскрыть все подробности своему врачу, чтобы получить наилучшие результаты: вас недавно поцарапала кошка или собака? Вы едите недоваренное мясо? Вы недавно путешествовали? У вас было рискованное сексуальное поведение? Честный ответ на все эти вопросы является важным шагом в быстром определении правильного диагноза. Кроме того, некоторые дополнительные тесты могут быть необходимы, чтобы помочь определить причину:
- Анализы крови: помогут оценить ваше общее состояние здоровья и обнаружить некоторые скрытые заболевания
- Визуализирующие исследования: например, рентгенологическое и ультразвуковое сканирование, которые помогут обнаружить опухоли или источники инфекции
- Биопсия:
 Он заключается в том, чтобы сделать небольшой разрез и взять небольшой образец из опухшего лимфатического узла шеи, чтобы выполнить микроскопическое исследование в лаборатории.
Он заключается в том, чтобы сделать небольшой разрез и взять небольшой образец из опухшего лимфатического узла шеи, чтобы выполнить микроскопическое исследование в лаборатории.
Как обнаружить увеличнный лимфатический узел шеи?
Вы можете самостоятельно обнаружить опухший лимфатический узел на шее.
Вот несколько простых и легких шагов, которые вы можете выполнить:
- Прочувствуйте лимфатический узел потиранием круговыми движениями кончиками пальцев
- Осторожно нажмите на шею
- Сравните лимфоузлы с обеих сторон шеи
Если у вас увеличенный лимфатический узел, вы легко обнаружите его, потому что опухшие лимфатические узлы на шее кажутся больше, чем обычно, мягкими на ощупь, иногда болезненными и теплыми, что является признаками воспаления. Вы также можете чувствовать боль при выполнении резких движений. Некоторые общие симптомы могут выявить эти опухшие узлы.
Как часто мы должны проверять лимфатические узлы шеи?
Рекомендуется проверять лимфатические узлы один раз в месяц, чтобы обнаружить бессимптомные увеличенные лимфатические узлы шеи на ранней стадии.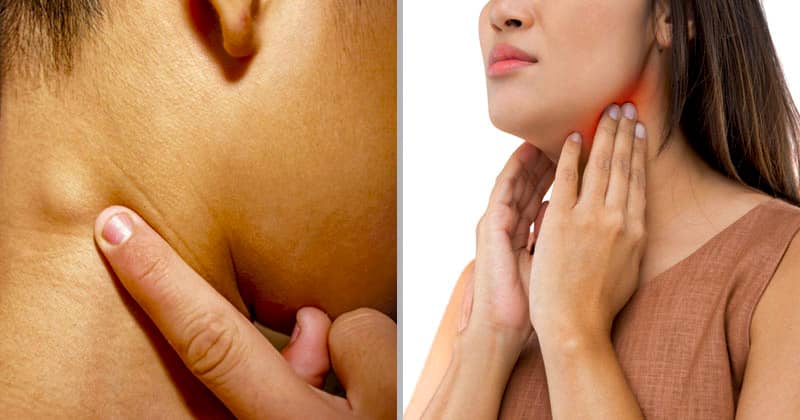
Лечение увеличенных лимфатических узлов
Специального набора для лечения увеличенных лимфатических узлов на шее не существует. Все зависит от основной причины. Если опухший шейный лимфатический узел не является серьезной болезнью, то он исчезнет сам по себе через несколько дней даже без какого-либо лечения. Вы можете принять некоторые средства для облегчения определенных симптомов, такие как жаропонижающие и обезболивающие, если это необходимо. Не забывайте хорошо отдыхать, это может помочь.
Если опухший шейный лимфатический узел вызван бактериальной или вирусной инфекцией, врач назначит антибиотики или противовирусные препараты для его лечения. При устранении инфекционного агента увеличенный лимфатический узел возвращается к своему нормальному размеру.
Когда причиной увеличения шейного лимфатического узла является опухоль, врач выберет для вас наилучший вариант лечения, удалив весь узел, используя лучевую терапию, химиотерапию или комбинацию методов лечения.
Осложнения увеличенных лимфатических узлов шеи
Как уже объяснялось, опухший шейный лимфатический узел может быть нормальной реакцией организма на болезнь.
Во многих случаях он обычно уменьшается сам по себе в течение нескольких недель. Тем не менее, шейный узел может оставаться увеличенным даже после лечения болезни, и этот хронически опухший лимфатический узел на шее приводит к ряду осложнений. Эти осложнения зависят от причины опухшего шейного лимфатического узла.
Например, если причина инфекционная, а шейную лимфаденопатию не лечить, может развиться абсцесс, представляющий собой скопление гноя под кожей, что может стать серьезной проблемой, требующей хирургического лечения. В противном случае запущенный воспаленный лимфатический узел шеи может стать причиной распространения инфекции в кровь, вызывая септицемию, что является опасным для жизни состоянием.
Дифференциальная диагностика
Из-за разнообразия причин лимфаденопатии врачи часто сталкиваются с диагностическими трудностями. Чтобы устранить путаницу и повысить точность диагностики, соберите полный анамнез и физические данные, разработайте набор дифференциальных диагнозов и классифицируйте их на основе их представления.
Чтобы устранить путаницу и повысить точность диагностики, соберите полный анамнез и физические данные, разработайте набор дифференциальных диагнозов и классифицируйте их на основе их представления.
Причины лимфаденопатии:
- Злокачественные: Лимфаденопатия может вызывать тревогу при таких диагнозах, как метастатический рак молочной железы, саркома Капоши, лейкемия, лимфома, метастатическое заболевание (например, рак желудка) и злокачественные заболевания кожи, если данные анамнеза и физикальное обследование совпадают.
- Аутоиммунные: некоторые иммуноопосредованные заболевания, такие как дерматомиозит, болезнь Кавасаки, ревматоидный артрит, саркоидоз, синдром Шегрена, болезнь Стилла и системная красная волчанка, могут вызывать аномалии лимфатических узлов.
- Инфекционные: различные инфекции могут вызывать доброкачественные изменения в лимфатических узлах. Медицинские работники могут рассмотреть инфекции многих типов, таких как бактериальные, вирусные и другие:
- Бактериальные заболевания включают бруцеллез, болезнь кошачьих царапин, бактериальный фарингит, сифилис, туберкулез, туляремию и брюшной тиф.

- Цитомегаловирус, гепатит, простой герпес, ВИЧ, мононуклеоз, краснуха, вирусный фарингит — все это вирусные инфекции.
- Лекарства: Медикаментозное лечение часто может вызывать доброкачественное увеличение лимфатических узлов. Аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, препараты золота, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак являются примерами этих лекарств
Когда обращаться к врачу при увеличенном лимфатическом узле на шее?
Самое время обратиться за медицинской помощью, если:
- Узлы внезапно опухли без видимой причины
- Узлы остаются увеличенными более двух недель
- Вам трудно дышать или глотать
- У вас постоянная высокая температура и ночная потливость
- У вас необъяснимая потеря веса или потеря аппетита
- Опухший лимфатический узел шеи со временем становится больше
- Опухший лимфатический узел болезненный или трудно двигается
Если вы заметили один или несколько из этих симптомов, не медлите с обращением к врачу как можно скорее.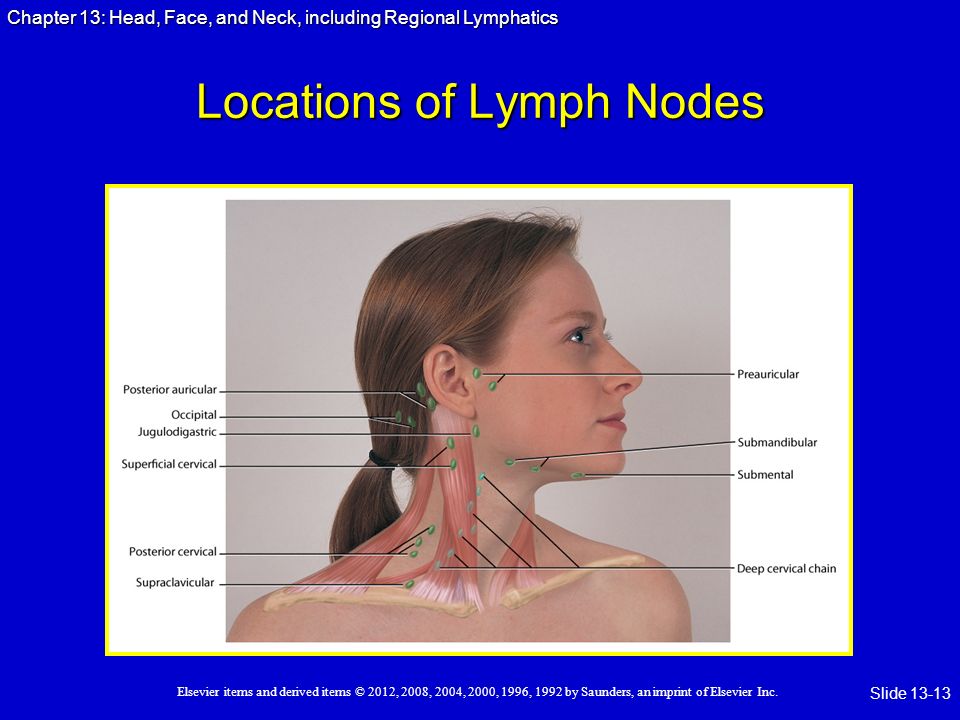 Вы можете начать с посещения своего лечащего врача, который сможет диагностировать ваши проблемы, обсудив ваши симптомы, проведя медицинский осмотр и, возможно, некоторые биологические тесты, чтобы оценить ваш случай и либо назначить лечение, либо направить вас к специалисту (гематологу, инфекционисту, онкологу или хирургу), в зависимости от причины увеличения шейного лимфатического узла.
Вы можете начать с посещения своего лечащего врача, который сможет диагностировать ваши проблемы, обсудив ваши симптомы, проведя медицинский осмотр и, возможно, некоторые биологические тесты, чтобы оценить ваш случай и либо назначить лечение, либо направить вас к специалисту (гематологу, инфекционисту, онкологу или хирургу), в зависимости от причины увеличения шейного лимфатического узла.
Прогноз
- Увеличение лимфатических узлов у молодых людей (например, детей) часто является доброкачественным и связано с инфекцией. Есть несколько исключений из нормы, особенно если анамнез и физические показатели пациента подозревают персистирующую инфекцию, рак или аутоиммунные расстройства.
- Другие факторы риска, которые могут быть плохими прогностическими показателями, включают пожилой возраст, продолжительность лимфаденопатии (> 4 недель), широко распространенную лимфаденопатию, мужской пол, отсутствие уменьшения размера узла и системные признаки, такие как лихорадка, ночная потливость, потеря веса и гепатоспленомегалия.

Профилактика увеличенных лимфатических узлов
Единственный способ избежать увеличения лимфатических узлов — избегать ситуаций, которые могут привести к ним. Ниже приведены некоторые действия, которые вы можете предпринять:
- Поддерживайте хорошую гигиену полости рта, чтобы сохранить ваши зубы и десны здоровыми.
- Часто мойте руки.
- Получите иммунизацию против таких заболеваний, как опоясывающий лишай, туберкулез и грипп.
- Избегайте делиться едой, напитками или личными вещами, такими как полотенца, с кем-то, у кого есть инфекционное вирусоподобное заболевание или простуда.
- Во время полового акта используйте презервативы или другие барьерные методы.
- Если у вас есть неблагоприятная или аллергическая реакция на лекарства, поговорите со своим врачом.
- Не позволяйте своим домашним кошкам играть на улице и не позволяйте им контактировать с дикими кошками.
Подводя итоги:
Увеличение шейных лимфатических узлов является одним из наиболее распространенных лимфаденитов.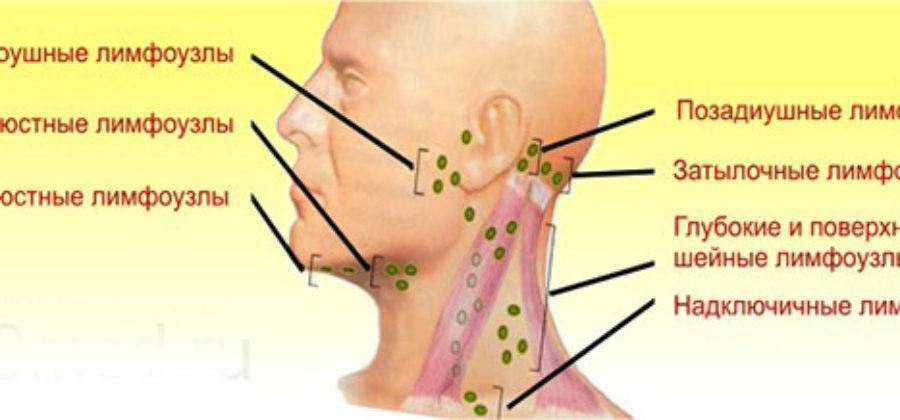 Обычно они появляются как реакция организма на различные состояния, таких, как инфекция. Это симптом, но не болезнь. Увеличенные лимфатические узлы на шее, как правило, исчезают спонтанно в течение короткого периода времени и без какого-либо лечения.
Обычно они появляются как реакция организма на различные состояния, таких, как инфекция. Это симптом, но не болезнь. Увеличенные лимфатические узлы на шее, как правило, исчезают спонтанно в течение короткого периода времени и без какого-либо лечения.
Тем не менее, важно обратиться к врачу, чтобы диагностировать причину этого и решить, нужно ли вам лечение, особенно когда вы испытываете некоторые специфические симптомы, такие как постоянная высокая температура, затрудненное глотание или дыхание и ночная потливость. Только выявление точной причины опухшего лимфатического узла шеи может помочь определить правильное лечение.
Лимфаденит лица и шеи / Липецкая городская стоматологическая поликлиника №1
Для чего нужны лимфоузлы на лице и где они расположены
Лимфатические узлы на лице выполняют функцию своеобразных фильтров лимфы от токсичных веществ. Это защитная реакция особенно важна на лице. Размещение лимфоузлов:
За обеими ушными раковинами на голове На шее под ушами немного смещены наперед Под челюстью снизу Под бородой Под глазами
Причины воспаления лимфоузлов лица
Лицевые лимфоузлы выполняют роль «охранников» организма в целом. И они чутко реагируют на вторжение любой инфекции или начало воспалительного процесса в теле человека.
И они чутко реагируют на вторжение любой инфекции или начало воспалительного процесса в теле человека.
Воспаление лимфоузлов на лице может стать следствием таких неприятностей, как:
Инфекционное заболевание (простуда, грипп, ринит, гайморит, ангина) Туберкулез Стоматологические проблемы (пародонтоз, кариес) Снижение иммунитета Кожные заболевания на лице Аллергия Отит Пародонтит
Воспаление лимфатических узлов на лице чаще случается в результате переохлаждения человека.
Лимфаденит лицевого узла
Воспаление лимфатических узлов на лице сигнализирует, что в организме человека присутствует инфекция и эритроциты «кинулись в бой». И стоит не только лечить лимфоузлы на лице, но провести полную диагностику состояния здоровья для обнаружения основной проблемы.
Главной причиной лимфаденита лицевых узлов являются кожные заболевания: угри, акне.
Расположение лимфатических узлов
Лимфаденит околоушных и заушных узлов
Уплотнение лимфатических узлов на лице возле ушей – это спутник воспалительных процессов, которые происходят в ухе или слюнной железе, или заболеваний горла.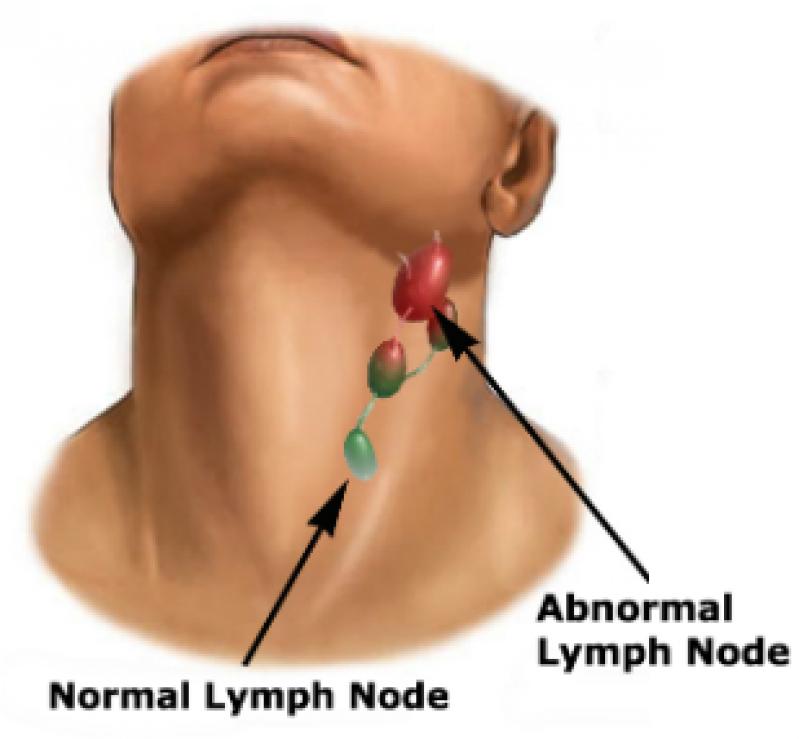
У детей наблюдается уплотнение околоушных и заушных узлов на лице при краснухе, ветряной оспе. Нередки такие аллергические проявления на вакцинацию. Для более точного постановления диагноза стоит обратиться к хирургу.
Увеличение узлов в нижней части лица
Лимфатические узлы в нижней части лица могут воспалиться по разным причинам:
Стоматологические проблемы (воспаление десен, кариес) Сиалоаденит
При этих заболеваниях происходит интенсивный вывод продуктов распада эритроцитов из участков воспаления. Лимфатические узлы в нижней части тела не успевают фильтровать лимфу. Это становится причиной застоя в узле и, как следствие, его воспаления.
Лимфадениты лицевой области симптомы
Воспаление лимфатических узлов на лице происходит при длительном застое лимфы в самом узле. Основные симптомы:
Уплотнения кожи в данном участке Покраснение и зуд Болезненные ощущения при надавливании Повышенная температура тела
Нередки случаи гнойного воспаления лимфоузлов на лице.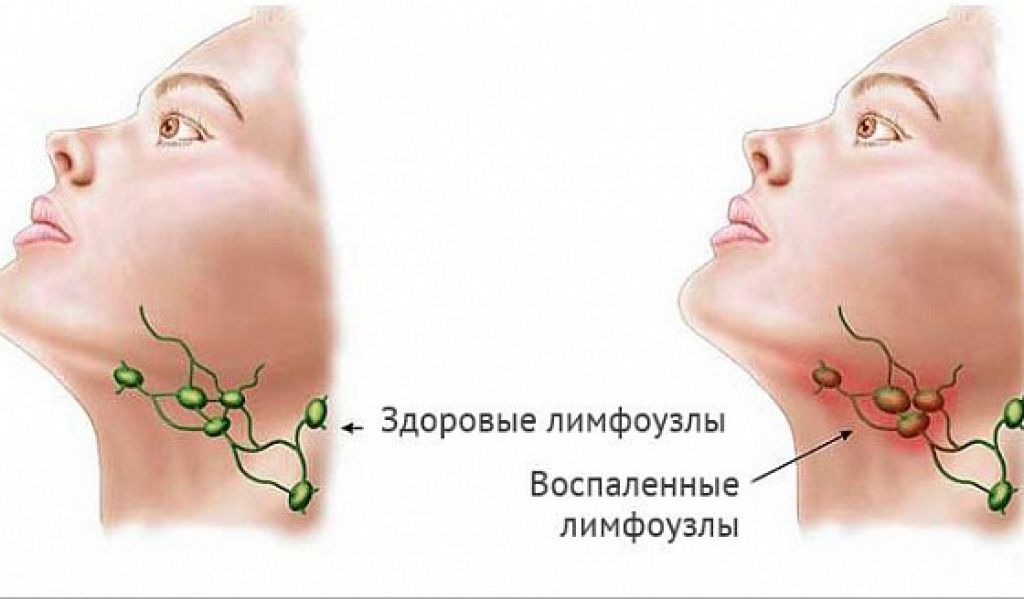 При таком осложнении в самом узле происходит накопления гноя. Окончательное выздоровления больного происходит после извлечения гнойных накоплений. Он может прорвать сам или удалить с помощью незначительного хирургического вмешательства.
При таком осложнении в самом узле происходит накопления гноя. Окончательное выздоровления больного происходит после извлечения гнойных накоплений. Он может прорвать сам или удалить с помощью незначительного хирургического вмешательства.
Запомните! Воспалительные процессы лимфоузлов на лице – это не совсем невинная болезнь. Она может привести к серьезным осложнениям:
Менингит Энцефалит
Категорически запрещено занимается самостоятельным лечением воспаления лимфоузлов на лице.
Виды лимфаденитов
Лимфаденит лицевых узлов бывает:
Острый Хронический Специфический лимфаденит Неспецифический лимфаденит
Для острой формы заболеваний лимфоузлов на лице характерно быстрое появление болезненных симптомов:
Уплотнение очага Покраснение кожи Накопления гноя Повышения температуры тела Болезненные ощущения при нажатии
Хронический лимфаденит:
Длительное протекание воспаления Нечетко выраженная локализация очага «Затухание» болезни на длительное время Обострение при ослаблении иммунной системы
Специфический лимфаденит на лице проявляется как сопутствующие проявления таких заболеваний, как:
СПИД Сифилис Туберкулез
Неспецифический лимфаденит проявляется после попадания в лимфу различных инфекционных бактерий:
Стрептококки Стафилококки Различные токсины
Если в лимфоузле на лице накапливается гной – это гнойной лимфаденит.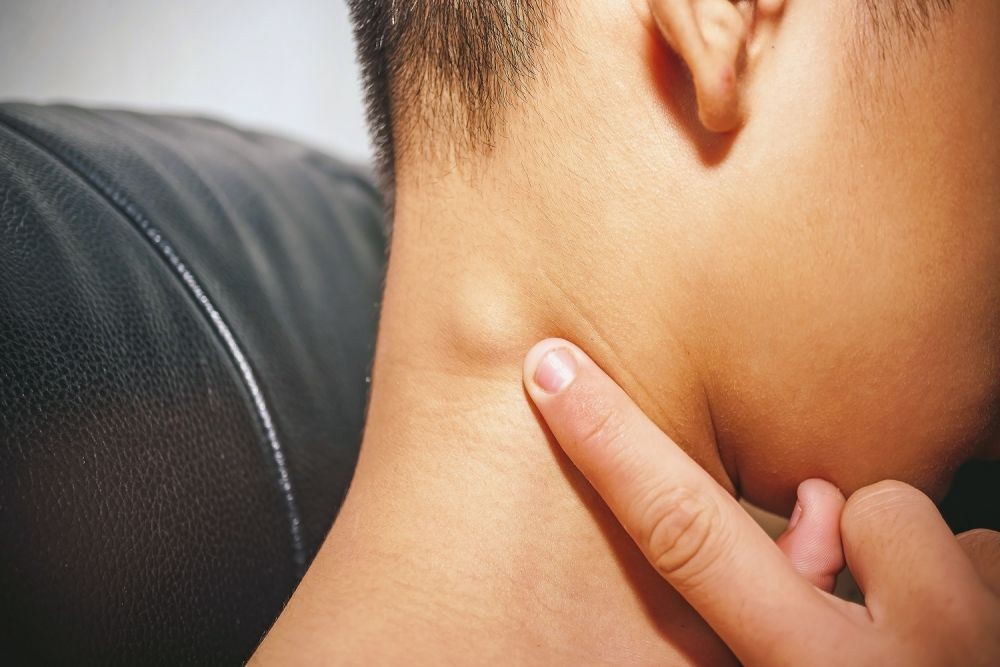
Диагностика
Как отмечалось выше, лимфаденит – это один из сигналов организма о том, что в теле человека происходят воспалительные процессы. И стоит произвести полную диагностику, чтобы найти основную причину. Ведь устранив симптомы – не избавишься от основной проблемы.
Проводя обследование, врач обращает повышенное внимание на местоположение воспаленных лимфатических узлов. Если они находятся возле уха – это может указывать на отит. Гнойное воспаление узла на лице – это чаще всего следствие подкожных абсцессов.
Гнойные воспаленные лимфатические узлы на лице в большинство случаях лечатся с помощью хирургического вмешательства. Но нередки случаи, что гнойник разрывается. Очень хорошо, если при этом содержимое выходит наружу. Бывает, что гной попадает внутрь. Тогда хирургическое вмешательство просто обязательно при более тщательном подходе. Нужна общая анестезия и длительный процесс чистки пораженного участка лица.
ПрофилактикаИзбежать воспалительных процессов в лимфоузле вполне несложно:
Проследите за укреплением иммунной системы. Это поможет избежать простудных, вирусных заболеваний. Элементарная гигиена полости рта, ушей избавит вас от застоя лимфы на этих участках лица. Не пропускайте график обязательной вакцинации. Старайтесь избегать воздействия аллергенов на организм. Несложные правила избавят вас от болевых ощущений при лимфадените и укрепят организм.
Это поможет избежать простудных, вирусных заболеваний. Элементарная гигиена полости рта, ушей избавит вас от застоя лимфы на этих участках лица. Не пропускайте график обязательной вакцинации. Старайтесь избегать воздействия аллергенов на организм. Несложные правила избавят вас от болевых ощущений при лимфадените и укрепят организм.
Лихорадка кошачьих царапин: причины, симптомы и диагностика
Что такое лихорадка кошачьих царапин?
Лихорадка кошачьих царапин, также называемая болезнью кошачьих царапин (БКЦ), представляет собой бактериальную инфекцию. Болезнь получила свое название, потому что люди заражаются ею от кошек, инфицированных бактериями Bartonella henselae .
По оценкам Центров по контролю и профилактике заболеваний (CDC), у 12 000 человек будет диагностирована лихорадка кошачьих царапин, и 500 человек будут госпитализированы каждый год в Соединенных Штатах. Число случаев резко возросло 9 января.0005 — , возможно, в связи с увеличением усыновления котят — и в период с августа по ноябрь.
Вы можете заразиться лихорадкой от кошачьих царапин от укуса или царапины от инфицированной кошки. Вы также можете заразиться, если слюна зараженной кошки попадет в открытую рану или коснется белков ваших глаз. Иногда вы можете заразиться от блох или клещей, переносящих бактерию.
Вы не можете заразиться болезнью кошачьих царапин от другого человека.
Любой, кто владеет кошкой или общается с ней, рискует заразиться лихорадкой кошачьих царапин.
CDC сообщает, что лихорадка кошачьих царапин наиболее распространена в южной части Соединенных Штатов и наиболее распространена среди детей в возрасте от 5 до 9 лет. Люди, которые были госпитализированы, чаще, чем амбулаторные пациенты, были мужчинами, хотя большинство людей, которым поставили диагноз, — женщины.
Если у вас ослаблена иммунная система, у вас повышен риск серьезно заболеть лихорадкой кошачьих царапин. В эту категорию могут попасть беременные или живущие с:
- рак
- диабет
- ВИЧ или СПИД
- трансплантированные органы
Кошки могут быть переносчиками B. henselae , но обычно они не заболевают бактериями. По этой причине вы не всегда можете сказать, являются ли они носителями. Кошки, вероятно, заражаются бактериями от инфицированных блох. В очень редких случаях люди могут заразиться бактериями непосредственно от блох. По данным CDC, около 40 процентов кошек в какой-то момент своей жизни являются переносчиками бактерий, чаще всего в детстве. Лечение кошек обычно не рекомендуется.
henselae , но обычно они не заболевают бактериями. По этой причине вы не всегда можете сказать, являются ли они носителями. Кошки, вероятно, заражаются бактериями от инфицированных блох. В очень редких случаях люди могут заразиться бактериями непосредственно от блох. По данным CDC, около 40 процентов кошек в какой-то момент своей жизни являются переносчиками бактерий, чаще всего в детстве. Лечение кошек обычно не рекомендуется.
Общие симптомы лихорадки кошачьих царапин включают:
- шишку или волдырь в месте укуса или царапины
- опухшие лимфатические узлы возле места укуса или царапины
- утомляемость
- головные боли
- выше 37°C, но ниже 37°C
- боли в теле
Менее распространенные симптомы лихорадки кошачьих царапин включают:
Редкие симптомы лихорадки кошачьих царапин могут быть связаны с более тяжелой формой заболевания. Эти симптомы включают:
- боль в спине
- озноб
- боль в животе
- боль в суставах
- сыпь
- длительная лихорадка Другие симптомы, такие как увеличение лимфатических узлов, могут не проявляться в течение нескольких дней или недель.
 Опухшие лимфатические узлы обычно возникают в период от одной до трех недель.
Опухшие лимфатические узлы обычно возникают в период от одной до трех недель.Состояния, которые могут быть ошибочно приняты за лихорадку кошачьих царапин, включают:
- лимфаденит, воспалительное заболевание, приводящее к увеличению лимфатических узлов
- бруцеллез, инфекция, передающаяся от домашнего скота человеку, проявляющаяся гриппоподобными симптомами и увеличением лимфатических узлов
- венерическая лимфогранулема, инфекция, передающаяся половым путем (ИППП), которая приводит к поражению кожи в месте заражения; поражение может превратиться в приподнятую шишку или волдырь, за которым следует опухание лимфатических узлов
- Болезнь Лайма, передающаяся клещами инфекция, которая проявляется начальными симптомами сыпи в виде мишени до развития гриппоподобных симптомов
Если ваш врач считает, что у вас может быть лихорадка от кошачьих царапин, он проведет медицинский осмотр. Лихорадку от кошачьих царапин трудно диагностировать только по симптомам.
 Врач может поставить точный диагноз, выполнив анализ крови на полимеразную цепную реакцию (ПЦР), чтобы определить, присутствуют ли в вашем организме бактерии B. henselae .
Врач может поставить точный диагноз, выполнив анализ крови на полимеразную цепную реакцию (ПЦР), чтобы определить, присутствуют ли в вашем организме бактерии B. henselae .Существует несколько возможных, но редких осложнений лихорадки кошачьих царапин.
Энцефалопатия
Энцефалопатия — это заболевание головного мозга, которое может возникнуть при распространении бактерий в головной мозг. В некоторых случаях энцефалопатия приводит к необратимому повреждению головного мозга или смерти.
Нейроретинит
Нейроретинит — воспаление зрительного нерва и сетчатки. Это вызывает помутнение зрения. Воспаление может возникнуть, когда бактерии, вызывающие лихорадку от кошачьих царапин, попадают в глаза. Зрение обычно улучшается после исчезновения инфекции.
Остеомиелит
Остеомиелит — это бактериальная инфекция костей, которая может привести к повреждению костей. В некоторых случаях повреждение кости настолько тяжелое, что необходима ампутация.

Глазогландулярный синдром Парино
Глазогландулярный синдром Парино — глазная инфекция с симптомами, сходными с конъюнктивитом. Лихорадка кошачьих царапин является одной из наиболее частых причин этого синдрома. Это может быть результатом прямого попадания B. henselae в глаза или попадания бактерий в глаза через кровоток. Синдром обычно хорошо поддается лечению антибиотиками. В редких случаях необходима операция по удалению инфицированной ткани из глаза.
Лихорадка от кошачьих царапин обычно не является серьезной и не требует лечения. Антибиотики могут лечить людей с серьезными случаями лихорадки кошачьих царапин или ослабленной иммунной системой.
Азитромицин (Зитромакс) используется для быстрого уменьшения объема лимфатических узлов. Обычно его назначают на пять дней. Другие антибиотики, иногда используемые для лечения лихорадки кошачьих царапин, включают:
- ципрофлоксацин (ципро)
- рифампин (рифадин)
- тетрациклин (сумицин)
- триметоприм-сульфаметоксазол (Бактрим, Септра)
Время лечения и дозировка этих антибиотиков варьируются в зависимости от каждого клинического случая, но они могут длиться от пяти дней до двух недель.
 Поговорите со своим врачом о возможных лекарственных взаимодействиях. Лекарственные взаимодействия также возможны, если вы употребляете алкоголь.
Поговорите со своим врачом о возможных лекарственных взаимодействиях. Лекарственные взаимодействия также возможны, если вы употребляете алкоголь.Волдырь или шишка могут оставаться на коже от одной до трех недель. Опухшие лимфатические узлы обычно исчезают через два-четыре месяца, но могут длиться от шести месяцев до года и более. Они также могут привести к другим осложнениям.
Вы можете предотвратить лихорадку от кошачьих царапин, избегая контакта с кошками. Если у вас есть кошка, избегайте грубой игры, которая может привести к тому, что вас поцарапают или укусят. Вы также можете подстригать им когти, чтобы уменьшить количество царапин. Мытье рук после игры с кошкой также может помочь предотвратить заболевание. Не позволяйте кошке лизать или царапать глаза, рот или открытые раны. Вы и ваши питомцы также должны избегать диких кошек.
Держите кошку в помещении и применяйте противоблошиные препараты, чтобы снизить риск заражения вашей кошки В. henselae .
 Проверьте свою кошку на наличие блох с помощью расчески от блох и контролируйте блох в вашем доме с помощью частого пылесоса. При необходимости агентство по борьбе с вредителями может уничтожить блох в вашем доме.
Проверьте свою кошку на наличие блох с помощью расчески от блох и контролируйте блох в вашем доме с помощью частого пылесоса. При необходимости агентство по борьбе с вредителями может уничтожить блох в вашем доме.Поскольку молодые кошки и котята с большей вероятностью переносят болезнь, люди с ослабленной иммунной системой могут снизить риск заражения этой болезнью, взяв кошку старшего возраста вместо котенка.
Многие случаи лихорадки от кошачьих царапин проходят самостоятельно, но в некоторых случаях все же требуется врачебная помощь. Позвоните врачу, если вы или ваш ребенок были поцарапаны или укушены кошкой и испытываете следующие симптомы:
- опухшие или болезненные лимфатические узлы
- кажется, что рана не заживает через несколько дней
- покраснение вокруг раны расширяется
- лихорадка развивается через несколько дней после укуса
Если вы уже если у вас диагностирована лихорадка кошачьих царапин, вам следует как можно скорее обратиться к врачу, если вы испытываете:
- усиление болей в лимфатических узлах
- высокую температуру
- чувство недомогания
- новые симптомы
Большинство людей выздоравливают без лечения, а те, кто нуждается в лечении, обычно выздоравливают с помощью антибиотиков.
 В некоторых случаях у людей развиваются серьезные осложнения от бактерий. Эти осложнения чаще возникают у людей с ослабленной иммунной системой.
В некоторых случаях у людей развиваются серьезные осложнения от бактерий. Эти осложнения чаще возникают у людей с ослабленной иммунной системой.Опухоли шеи и опухшие железы — Cadillac, MI
Перейти к содержанию
У вас болит горло, головная боль и усталость? Возможно, у вас опухли лимфатические узлы, также называемые «опухшими железами». Как правило, если ваши железы опухли, это свидетельствует о том, что ваш организм борется с инфекцией или другим типом болезни. Это может быть признаком чего-то более серьезного, например, рака.
Назначение лимфатических узлов
Помогая вашему организму бороться с инфекциями и другими заболеваниями, лимфатические узлы имеют форму фасоли, небольшие массы тканевых компонентов большой лимфатической системы. Когда лимфатическая жидкость движется по вашему телу, лимфоциты (иммунные клетки) в лимфатических узлах захватывают вирусы, бактерии и другие потенциально вредные вещества и уничтожают их.
 Это помогает предотвратить дальнейшее распространение этих патогенов.
Это помогает предотвратить дальнейшее распространение этих патогенов.Места
Без сомнения, вы уже знаете о лимфатических узлах, обнаруженных у вас на шее. Однако на самом деле у вас есть сотни лимфатических узлов, расположенных по всему телу. Ваши миндалины также классифицируются как лимфатические ткани. Иногда они могут опухать и воспаляться, чтобы бороться с такими заболеваниями, как тонзиллит. Это состояние чаще всего встречается у детей, но взрослые также могут заразиться им. Другие области тела, где вы можете почувствовать опухшие лимфатические узлы, включают:
- За ушами
- Под челюстью
- Нижняя часть затылка
- Ваши подмышки
- Область паха
Симптомы и признаки
В нормальных условиях вы не должны ощущать свои железы. Обычно они имеют диаметр около полутора сантиметров. Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиться вдвое или втрое по сравнению с обычным размером.
 В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают:
В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают:- Боль или болезненность при надавливании
- Боль в горле, лихорадка и/или язвы во рту
- Теплая, красная и опухшая кожа над железой
- Железы, которые кажутся «бугорчатыми»
Причины и опасения
Мягкие, болезненные и подвижные опухшие железы обычно являются признаками воспаления или инфекции. Лимфатические узлы, которые безболезненны, тверды на ощупь и сопротивляются движению, нуждаются в дальнейшем обследовании у специалиста по голове и шее, поскольку они могут быть предупреждающими признаками более серьезных заболеваний. Наиболее распространенные причины опухших желез включают в себя:
- Бактериальные инфекции, включая острый фарингит
- Инфицированные зубы или язвы во рту
- Вирусные инфекции, включая мононуклеоз, также известный как «моно»
- Кожные инфекции
- Ушные инфекции
- Заболевания, передающиеся половым путем, также известные как ЗППП
- Раковые заболевания, такие как болезнь Ходжкина, неходжкинская лимфома, лейкемия и рак молочной железы
- Иммунодефицитные состояния, такие как ревматоидный артрит (РА), волчанка и ВИЧ-инфекция
- Возможные побочные эффекты от вакцин или других видов лекарств
Решения и опции
После лечения болезни и общего улучшения состояния лимфатические узлы должны вернуться к норме.
 Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете:
Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете:- Безрецептурные обезболивающие: Тайленол (ацетаминофен) и противовоспалительные препараты, такие как Адвил (ибупрофен), уменьшают отек и воспаление. Однако никогда не давайте аспирин ребенку, так как существует значительный риск развития синдрома Рея. .
- Теплые влажные компрессы: нанесите на пораженные участки для успокаивающего эффекта.
- Отдых: обязательно много отдыхайте, так как это помогает вашему телу оправиться от болезни.
Когда обратиться к врачу
Есть некоторые симптомы и признаки того, что опухшие железы требуют лечения у медицинского работника. Дополнительное лечение может потребоваться, если опухшие железы сопровождаются:
- Высокая температура (более 104 градусов по Фаренгейту)
- Затрудненное дыхание
- Проблемы с глотанием
- Ночные поты
- Необъяснимая потеря веса
- Покраснение кожи поверх увеличенных лимфатических узлов
- Большие опухшие узлы, очень чувствительные, твердые на ощупь и не уменьшающиеся в размерах
Резюме
Большинство случаев опухания желез не вызывают особого беспокойства.


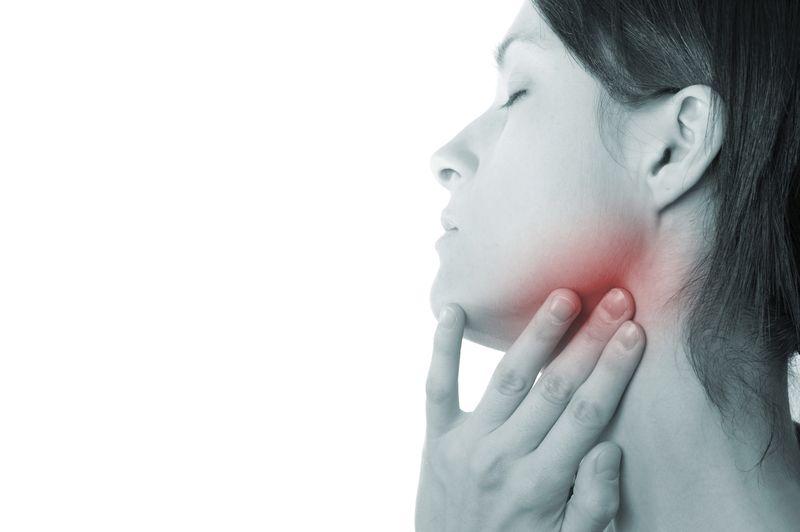
 Он заключается в том, чтобы сделать небольшой разрез и взять небольшой образец из опухшего лимфатического узла шеи, чтобы выполнить микроскопическое исследование в лаборатории.
Он заключается в том, чтобы сделать небольшой разрез и взять небольшой образец из опухшего лимфатического узла шеи, чтобы выполнить микроскопическое исследование в лаборатории. 
 Опухшие лимфатические узлы обычно возникают в период от одной до трех недель.
Опухшие лимфатические узлы обычно возникают в период от одной до трех недель.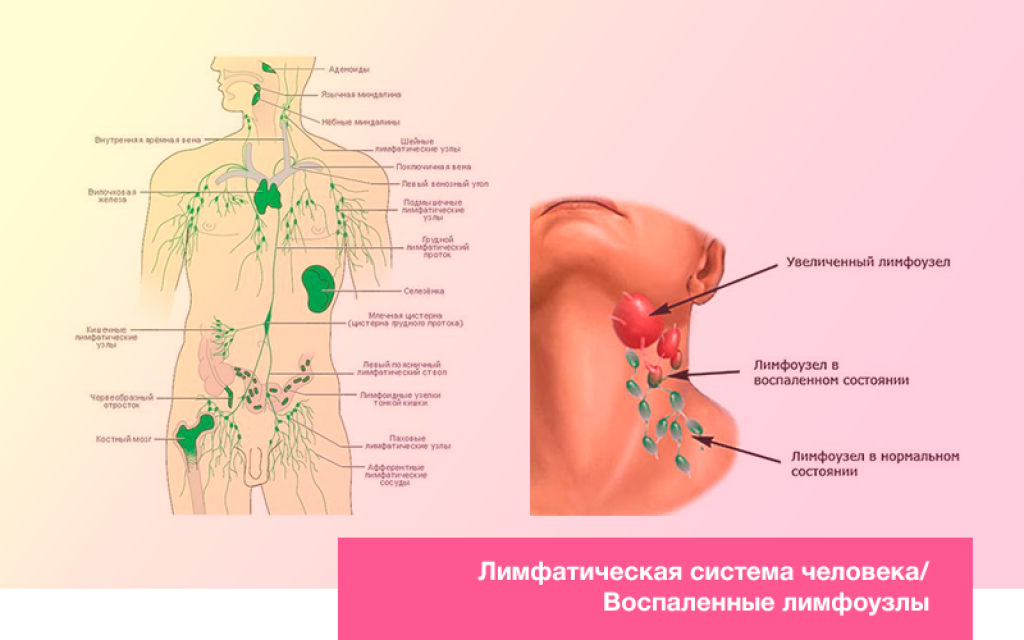 Врач может поставить точный диагноз, выполнив анализ крови на полимеразную цепную реакцию (ПЦР), чтобы определить, присутствуют ли в вашем организме бактерии B. henselae .
Врач может поставить точный диагноз, выполнив анализ крови на полимеразную цепную реакцию (ПЦР), чтобы определить, присутствуют ли в вашем организме бактерии B. henselae .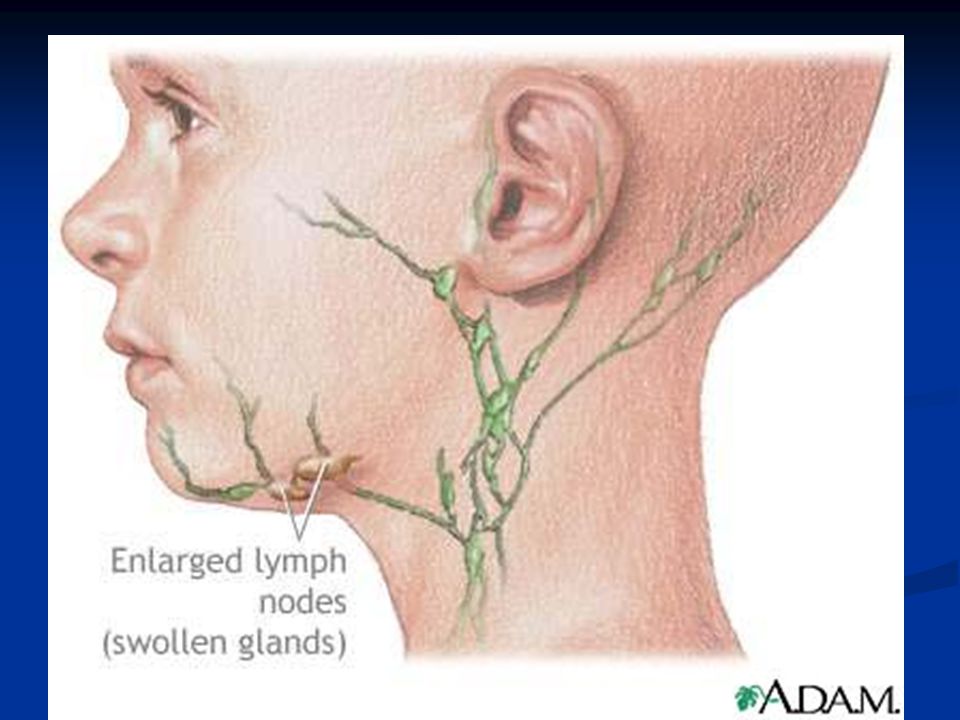
 Поговорите со своим врачом о возможных лекарственных взаимодействиях. Лекарственные взаимодействия также возможны, если вы употребляете алкоголь.
Поговорите со своим врачом о возможных лекарственных взаимодействиях. Лекарственные взаимодействия также возможны, если вы употребляете алкоголь. Проверьте свою кошку на наличие блох с помощью расчески от блох и контролируйте блох в вашем доме с помощью частого пылесоса. При необходимости агентство по борьбе с вредителями может уничтожить блох в вашем доме.
Проверьте свою кошку на наличие блох с помощью расчески от блох и контролируйте блох в вашем доме с помощью частого пылесоса. При необходимости агентство по борьбе с вредителями может уничтожить блох в вашем доме.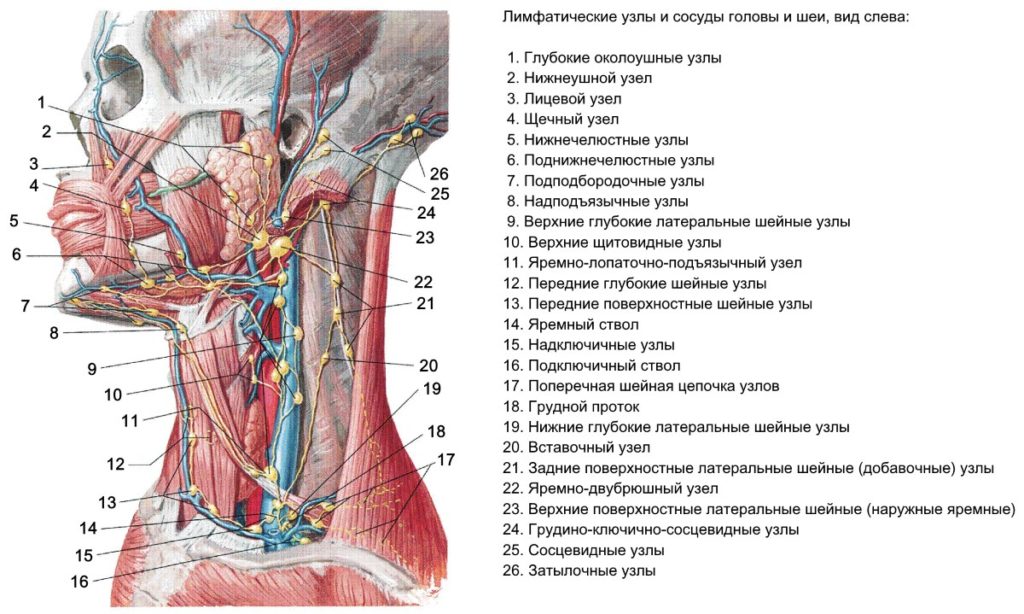 В некоторых случаях у людей развиваются серьезные осложнения от бактерий. Эти осложнения чаще возникают у людей с ослабленной иммунной системой.
В некоторых случаях у людей развиваются серьезные осложнения от бактерий. Эти осложнения чаще возникают у людей с ослабленной иммунной системой.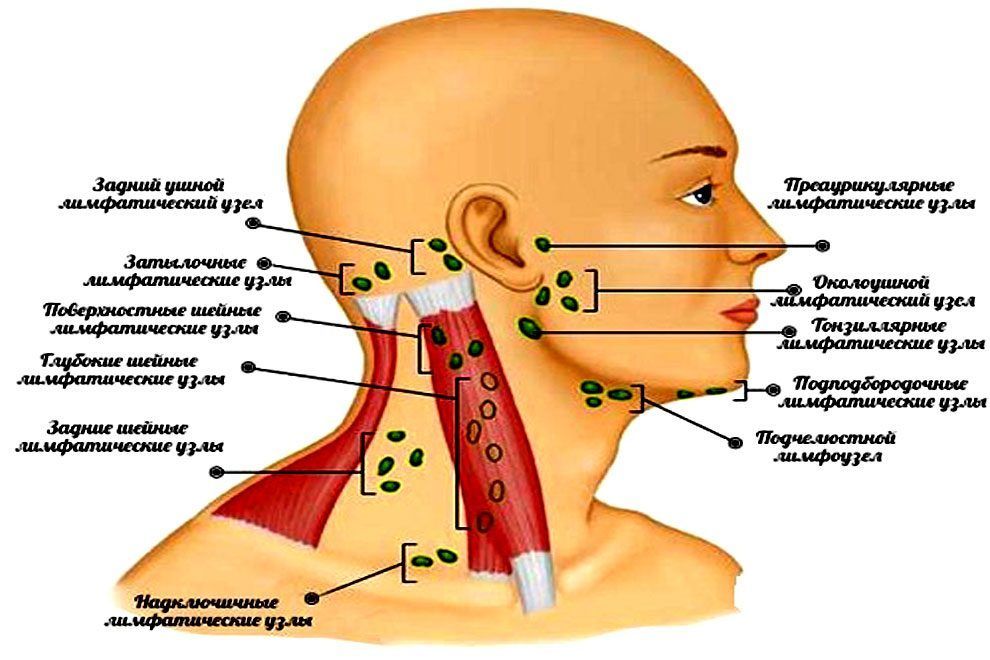 Это помогает предотвратить дальнейшее распространение этих патогенов.
Это помогает предотвратить дальнейшее распространение этих патогенов. В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают:
В этот момент их можно очень легко прощупать. Дополнительные признаки и симптомы опухших желез включают: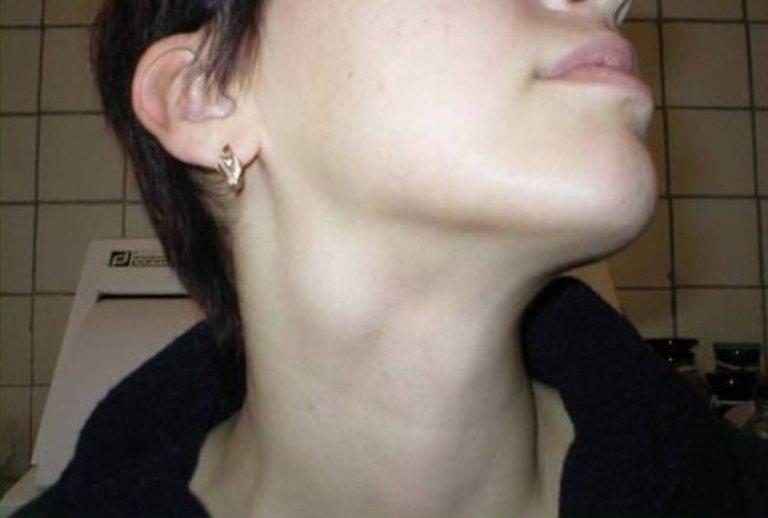 Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете:
Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут помочь уменьшить боль и дискомфорт, которые вы испытываете: