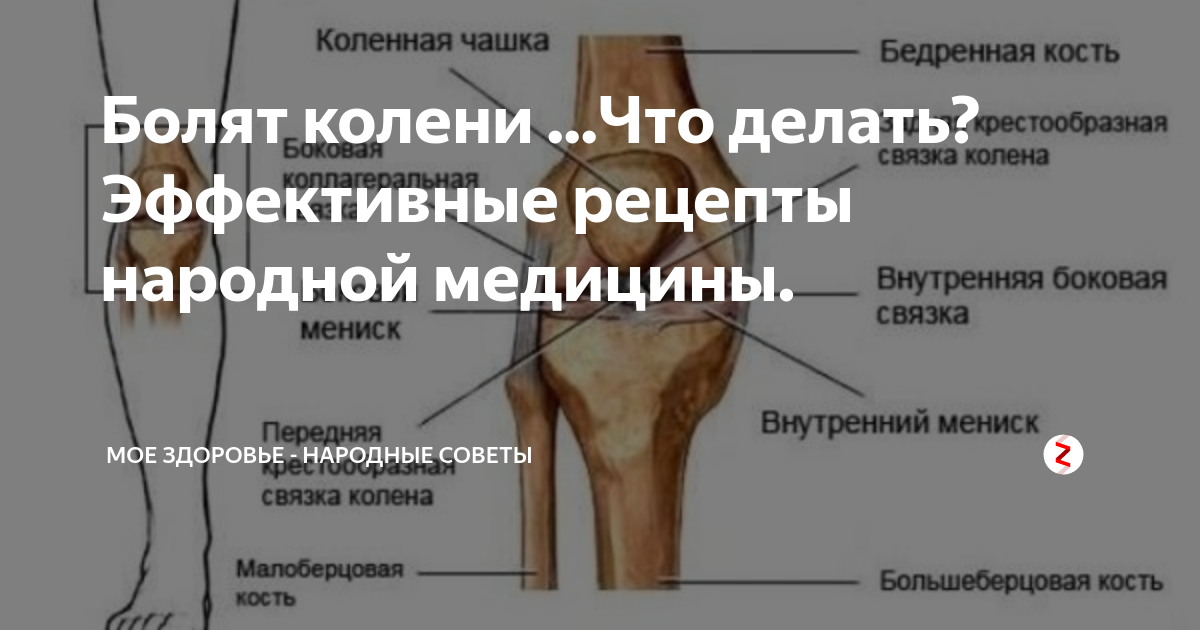
к какому врачу обратиться, причины и лечение
Заболевания коленного сустава и прилегающих к нему мышц и сухожилий – одна из наиболее частых патологий опорно-двигательного аппарата. Чаще всего болезни диагностируют у людей преклонного возраста, профессиональных спортсменов, жалуются на неприятные ощущения в коленках и дети.
Оглавление:
- Почему ощущается боль?
- Приступы у ребенка
- Суставные патологии
- Возможные околосуставные заболевания
- Когда нужна помощь врача?
- Способы терапии
Причины появления боли под коленом
Это профессиональное заболевание спортсменов. Из-за постоянных чрезмерных физических нагрузок суставы быстро изнашиваются, что приводит к деформации хрящевой ткани, появлению дискомфорта при сгибании, движении. Спровоцировать неприятные ощущения может и тяжелая работа, вследствие которой начинаются патологические процессы.
Боль часто возникает после хирургических вмешательств, инфекций.
Причины условно разделяют на 3 группы:
- патологические изменения в коленном суставе;
- околосуставные заболевания, которые негативно сказываются на состоянии коленок;
- прочие недуги, которые провоцируют ухудшение костной и хрящевой ткани.
Боль в коленках сзади может возникнуть из-за недостаточного разогрева мышц перед тренировкой, длительного пребывания в неудобной позе, при плоскостопии, поясничном остеохондрозе, ношении обуви на каблуках. Неприятные симптомы при сгибании и движении часто возникают при сильном физическом переутомлении.
Почему появляется боль под коленкой у детей?
Тянущие ощущения возникают во время интенсивного роста, что наблюдается в пубертатном возрасте. Если неприятные симптомы не проходят долго, становятся сильнее, сопровождаются воспалительными процессами, отечностью, опухолями, то необходимо обратиться к врачу – такие признаки могут свидетельствовать о вывихе, растяжении, разрыве связок, переломе или смещении чашечки.
Постоянная сильная боль у ребенка возникает при генетической предрасположенности к заболеваниям опорно-двигательной системы. Дискомфорт сзади коленки свидетельствовует об инфицировании дермы, воспалении костей, нервов, врожденном дефекте сустава. Точный диагноз сможет поставить хирург-ортопед или невролог.
О каких суставных болезнях может свидетельствовать боль в области колена?
Распространенные суставные патологии:
1. Воспалительный процесс, который возник при повреждении сустава, с кровотечениями и разрывами тканей. При этом сильный отек и покраснение могут отсутствовать, появляется небольшая припухлость, усиливается спазм при сгибе и ходьбе, во время пальпации подколенной ямки.
2. Киста Бейкера – новообразование доброкачественного характера, чаще всего возникает у женщин старше 35 лет, часто заболевание поражает сразу оба колена. Патологические процессы могут протекать безболезненно, сопровождаются отечностью, припухлостью. Причины – хронический синовит, артроз, остеопороз.
3. Полостные образования в менисках – сопровождаются тянущей болью, при первичном осмотре патологию не всегда удается выявить. Причины появления – травмы, профессиональное занятие спортом.
4. Разрыв мениска – резкая боль возникнает во время тренировок, при неаккуратных движениях. Такая патология часто развивается на фоне артроза. Требуется немедленная медицинская помощь, в противном случае начнутся необратимые изменения, которые могут стать причиной потери трудоспособности.
5. Артрит – болезнь практически всегда протекает в острой форме в силу особенностей строения колена. Болевой синдром интенсивный, не исчезает после приема обезболивающих препаратов, коленка опухает, двигательные функции снижаются, в стадии обострения человек вообще не ходит.
Суставные заболевания требует незамедлительного лечения, поскольку патологические изменения в хрящевой ткани протекают быстро. Если не обратиться вовремя к врачу, двигательные функции начнут ухудшаться, чтобы избежать инвалидности, потребуется хирургическое вмешательство.
Основные околосуставные патологии
Ноющая боль вокруг коленки бывает вызвана воспалением сухожилий, мышц, суставной сумки. Такие патологии менее опасны, нежели поражение непосредственно сустава, легче поддаются лечению, вероятность развития инвалидности минимальна. Правильную схему терапии сможет подобрать только лечащий врач.
Виды околосуставных заболеваний:
- Опухоли берцовых нервов – редкая патология, которая имеет ярко выраженную клиническую картину, диагностировать ее можно на ранней стадии. Возникает постоянная тянущая боль, она распространяется вокруг коленки, захватывает икры.
- Нарушение функций кровеносных структур в колене или около него – варикоз, тромбозы, аневризма, воспаления нервных окончаний. Возникает сильный приступ, отдает в ступню, усиливается при малейшем движении.
- Бурсит, тендинит – воспалительные процессы в сухожилиях возникают после травм, сопровождаются сильной ноющей болью, повышением температуры в области колена.

- Сосудистые заболевания сопровождаются признаками интоксикации, начинается онемение конечностей, дискомфорт проявляется незначительно.
Не следует пытаться самостоятельно поставить диагноз, многие заболевания имеют схожую клиническую картину, сразу отличить их под силу не каждому специалисту.
Когда следует обратиться к врачу?
Если болит нога позади колена, неприятные ощущения носят кратковременный или периодический характер, не провоцируют общее ухудшение самочувствия, то поводов для беспокойства нет. Возможно, это вызвано небольшим растяжением после тренировок, физической нагрузки, длительной пешей прогулкой. Но если состояние не улучшается в течение нескольких дней, появляются дополнительные симптомы заболевания, то необходимо срочно проконсультироваться со специалистом – своевременная диагностика и правильное лечение поможет предотвратить развитие осложнений.
При каких признаках требуется медицинская помощь:
- длительная тянущая боль, резкие и сильные приступы;
- неприятные ощущения усиливаются при сгибании колена, не проходят даже в состоянии покоя;
- постоянная ноющая боль, которая отдает в другие части тела, сопровождается ухудшением кровообращения, потерей чувствительности;
- сустав опухает, появляются отечность, покраснения;
- повышается температура тела без других признаков простуды;
- резкий спазм, который стремительно усиливается, обезболивающие препараты не приносят облегчения;
- кожа вокруг коленки становится горячей;
- ухудшаются двигательные функции;
- появляются гематомы неизвестного происхождения под коленкой или немного выше.
Выбор специалиста зависит от характера боли. Если неприятные ощущения возникли после падения, ушиба, травмы, необходима помощь травматолога, хирурга-ортопеда. При потере чувствительности, онемении конечности требуется консультация невролога.
При появлении дискомфорта в колене сзади неясной этиологии, нужно посетить терапевта, сделать рентген, МРТ, КТ. На основании полученных данных обследования будет поставлен предварительный диагноз, врач выпишет направление к специалисту.
Методы лечения
Лечение направлено на устранение воспалительного процесса, боли, восстановления хрящевой ткани, предотвращение потери подвижности сустава.
Основные виды лекарственных средств:
- нестероидные противовоспалительные препараты – Найз, Ибупрофен;
- анальгетики – Нурофен, Парацетамол;
- глюкокортикостероиды – Дипроспан, помогают устранить сильный болевой синдром, предотвратить развитие дегенеративных процессов в колене;
- хондропротекторы – Структум, Ферматрон, позволяют восстановить хрящевую ткань;
- антибактериальные лекарственные средства назначают при гнойных воспалениях.

При кистах и гнойном воспалении сустава делают пункцию. Хирургическое вмешательство необходимо при разрыве мениска, аневризме – современные методы позволяют провести манипуляции через небольшие надрезы, что уменьшает продолжительность восстановительного периода. Если ткани сустава сильно разрушены, проводят эндопротезирование – заменяют колено полностью или частично.
В качестве дополнительных методов лечения используют физиотерапию – ультразвук, УВЧ. После травм и повреждения нервных окончаний назначают массаж, иглоукалывание, лечебную физкультуру. Необходимо тщательно фиксировать сустав, придерживаться специальной диеты.
При появлении неприятных симптомов необходимо пройти полное обследование, чтобы выявить причину болезни. Без надлежащего и своевременного лечения возможно ухудшение двигательных функций, инвалидность.
ВСП.RU — Восточно-Сибирская правда
Многим людям знакомы проблемы с ногами. Боль в ногах принято считать возрастными изменениями. Хотя это совсем не так. Жизнь лишается всякой радости, когда в ногах есть тяжесть, венозные сеточки и отеки. Чтобы решить проблему как можно скорее стоит обратиться к хорошему специалисту, чтобы получить необходимую помощь.
Куда обратиться
Для начала необходим осмотр участкового терапевта, который осмотрит ноги, направит на необходимые анализы и обследования. Только после того, как результаты будут готовы, терапевт направит к специалисту более узкого профиля. Им может стать хирург, флеболог, ортопед, невролог и пр.
Возможно, вы, наверняка, знаете какое у вас заболевание. В таком случае можете обратиться непосредственно к нужному специалисту. Подойдите в регистратуру поликлиники со своим диагнозом, и вам подскажут к кому именно стоит обратиться.
Боль имеет разный характер
Стоит обратиться к сосудистому хирургу или флебологу, если в течение дня боль имеет тянущий характер, ноги хочется закинуть повыше. Скорее всего, это проблемы с венами. Сосудистый хирург также окажет помощь, если в икрах чувствуется сжимающая боль. Причина может крыться в атеросклерозе.
Скорее всего, это проблемы с венами. Сосудистый хирург также окажет помощь, если в икрах чувствуется сжимающая боль. Причина может крыться в атеросклерозе.
При остеохондрозе обращайтесь к вертебрологу или неврологу. Распознать болезнь поможет постреливающая боль в ногах.
Существует еще одно серьезное заболевание – тромбоз артерий. Признаком является боль в области тромбов. Лечением этой болезни должен заниматься хирург.
Часто, боль сосредотачивается в коленях. Это может говорить об артрите коленных суставов. В таких случаях лечение будет проводить также хирург.
К травматологу стоит обращаться, если ваша боль – следствие травм.
Помните, что боль в ногах может привести к очень тяжелым последствиям. Своевременная диагностика и выяснение причины болезни поможет скорее выздороветь.
Если вы хотите вызвать флеболога, рекомендуем Вам обратиться за помощью к специалистам компании, сайт которой расположен по ссылке dom.
 medi-center.ru! Профессионал своего дела всегда к вашим услугам!
medi-center.ru! Профессионал своего дела всегда к вашим услугам!Болят колени: причины и лечение
Колени могут болеть в любом возрасте и по самым разным причинам, даже из-за ношения неподходящей обуви.
Дело в том, что ежедневно на коленные суставы оказываются нагрузки. Они могут быть легкими, например при ходьбе, и сильными – при регулярных занятиях спортом, частых ушибах, переносе тяжестей и пр.
Однако не только физические нагрузки и травмы – причины болей. Ими могут быть воспалительные заболевания и даже опухоли.
В любом случае, боль в колене – это признак патологических процессов и повод обратиться к врачу.
Почему болят колени
Основными причинами, по которым болят колени, являются:
Травмы
Чаще всего они встречаются у легкоатлетов и футболистов из-за постоянного трения надколенника о кость бедра, а также частых падений и ударов. Однако в особой группе риска непрофессиональные спортсмены, которые могут повредить колени из-за неправильной техники бега.
Классификация травм: ушибы, вывихи коленной чашечки (реже колена), разрывы связок, переломы и повреждения мянисков. Чаще всего их сопровождает ноющая боль в коленях.
Воспалительные процессы
Привести к ним могут хронические травмы, аллергические реакции, нарушения обменных процессов и инфекции. Последние могут распространяться даже из-за царапины. Зачастую патологии сопровождаются накоплением жидкости в суставе. В частности, при тандените боли локализуются чуть ниже колена и усиливаются при сгибании-разгибании.
К ним относятся: артрит, липоартрит, бурсит, синовит и тендинит.
Аутоимунные заболевания
В большинстве своем это хронические болезни, которые возникают из-за того, что организм начинает вырабатывать антитела к здоровым клеткам и тканям. Собственная иммунная система начинает воспринимать суставы как врагов и атакует их.
По этой причине могут возникать следующие заболевания: ревматизм, ревматоидный артрит, реактивный артрит.
Дегенеративные изменения тканей
Связаны с процессами старения и изнашиванием суставов. Чаще всего встречаются у пожилых людей. Обратить эти изменения вспять невозможно, но лечить необходимо, чтобы не доводить проблему до хирургического вмешательства.
Чаще всего встречаются у пожилых людей. Обратить эти изменения вспять невозможно, но лечить необходимо, чтобы не доводить проблему до хирургического вмешательства.
Виды дегенеративных нарушений: остеоартроз, остеохондропатия, менископатия, тендопатия.
Опухоли и образование кисты
Они поражают сустав и околосуставные ткани из-за чего и возникает боль. В частности, неприятные ощущения сзади колен могут быть симптомом образования кисты. Однако болеть колени могут и из-за других онкопроцессов: рак молочной железы, рак легкого и пр.
Классификация заболеваний: киста Бейкера, доброкачественные и злокачественные опухоли.
Психосоматика
В этом случае эмоциональные переживания трансформируются в физические ощущения. То есть боли напрямую зависят от психологических факторов. Их особенность в том, что они непостоянны, не связаны с физическими нагрузками и другими провоцирующими факторами.
К какому врачу обратиться
Выбор врача напрямую зависит от причин болей. Если вы раньше не сталкивались с подобными проблемами, то лучше всего начать с похода к терапевту. Он проведет осмотр и поставит предварительный диагноз, на основании которого направит к специалисту узкого профиля.
Если вы раньше не сталкивались с подобными проблемами, то лучше всего начать с похода к терапевту. Он проведет осмотр и поставит предварительный диагноз, на основании которого направит к специалисту узкого профиля.
Итак, какие доктора помогают при болях в коленях:
Травматолог
Если вы заметили, что болезненные ощущения появились после ушиба, падения или другой травмы, то лучше сразу обратиться к этому специалисту.
Хирург
При более серьезных проблемах, например при разрыве связок или мяниска, уже не обойтись без помощи хирурга. Также записаться к нему на прием следует при острой боли и опухоли колена, сопровождающейся повышенной температурой.
Невролог
Этот специалист помогает восстановить нормальную работу коленного сустава, которая может быть нарушена в результате длительного периода неподвижности, например после перелома.
Ревматолог
Если причина болей в колене – аутоимунное заболевание или начальная стадия остеоартроза, то помочь может именно этот врач. Однако при серьезных деформациях костно-мышечной системы нужно идти к ортопеду.
Однако при серьезных деформациях костно-мышечной системы нужно идти к ортопеду.
Ортопед
Существует ряд проблем, которые негативно отражаются на состоянии коленных суставов: плоскостопия, искривление позвоночника и ног. В таких случаях справиться с первопричиной болей помогает именно этот специалист.
Инфекционист
К этому врачу следует обратиться, если у вас покраснело колено, и вы предполагаете, что причиной могла стать инфекция. Например, вас укусил клещ, вы поранились при разделывании мяса, вас поцарапало животное и пр.
Массажист и физиотерапевт
Вне зависимости от причины болей эти доктора помогают ускорить выздоровление и избежать проблем с коленными суставами в будущем.
Лечение болей в коленях
Что же лучше помогает при боли в колене? Во-первых, покой. Когда болит коленный сустав, желательно максимально ограничить движение и наложить фиксирующую повязку.
Категорически запрещается использовать согревающие компрессы и массаж. Затем нужно обратиться к врачу, который назначит лечение на основании поставленного диагноза.
Затем нужно обратиться к врачу, который назначит лечение на основании поставленного диагноза.
Полный комплекс восстановления состоит из приема медикаментов и физиотерапевтических процедур.
запись на прием, консультации, цены — Флебологический центр, Тула.
В 1998-2004 гг. обучался на лечебном факультете Нижегородской Государственной Медицинской Академии. Квалификация «ВРАЧ» по специальности «Лечебное дело», диплом с отличием. Окончил интернатуру по специальности «хирургия».
Прошел специализацию и обучение по трансфузиологии, физиотерапии, организации здравоохранения и общественному здоровью, медицинской реабилитации, остеопатии, терапии, диетологии.
Регулярно проходит обучение в международных медицинских организациях. Имеет международные дипломы по специальностям:
— «Система ЗОЖ для женщин. Диетология. Тренинг» (PTHEA-Academy, USA)
— «Спортивный диетолог-нутриционист» (PTHEA-Academy, USA)
— «Прикладная гомотоксикология» (International Academy for Homotoxicology, German)
— «Персональный тренер по бодибилдингу и фитнесу» (PTHEA-Academy, USA).
Повышение квалификации в Университете Пенсильвании (USA), Университете Джона Хопкинса (USA), Университете Колорадо (USA), Университете Дьюка (USA), WOCPM (France), European Hedache Federation (Germany), Deep Longevity.
Член редакционного совета журнала «Anti-age косметология и медицина». Заведующий кафедрой превентивной, функциональной и anti-age медицины Российской Академии медико-социальной реабилитации.
Автор более 100 научных статей и методических руководств, соавтор первого отечественного учебника «Возрастная и гендерная косметология». Постоянный спикер российских и международных конференций по мануальной медицине, трансфузиологии, диетологии, реабилитации, эстетической и антивозрастной медицине; визитирующий преподаватель.
В 2011г. награждён премией администрации Тульской области для поддержки талантливой молодёжи в номинации «Научно-техническое творчество и учебно-исследовательская деятельность» как куратор проекта по внедрению в клиническую практику метода гемоозонотерапии.
В 2014г. номинировался на звание «Лучший врач службы крови 2014».
В 2017г. авторская методика Lasmens-терапии была выдвинута на участие в конкурсе на лучшую отечественную разработку в области фотоники в номинации «Лазерное оборудование для медицины и технологии (способы) лечения с использованием лазерного излучения».
В 2017г. получен специальный приз «Лучшие лимфодренажные техники» на чемпионате «Лучший массажист года».
Автор 14 изобретений и новых методик в различных областях здравоохранения. Судья международных чемпионатов по аппаратной косметологии и массажу. Участник ТВ- и радиопередач «О самом главном», «Следуй за нами», «Медиадоктор» и др.
В 2019г. в Нью-Йорке, США защищена докторская диссертация на тему «Антивозрастные стратегии: превенция и терапия».
Член российских и международных профессиональных сообществ: Ассоциация Остеопатов, Национальная Федерация Массажистов, Российская Лига Массажистов и Косметологов, Российское Общество Врачей Восстановительной Медицины, курортологов и физиотерапевтов, Союз Реабилитологов России, Национальная Ассоциация Экспертов по проблемам в области ДЦП и сопряжённым заболеваниям, Российское межрегиональное Общество по Изучению Боли, Национальная Ассоциация Клинического Питания, Национальное Общество Диетологов, Общество Антивозрастной Медицины, Ассоциация Врачей Интегральной Превентивной и Антивозрастной Медицины PreventAge, Национальная Академия Активного Долголетия, Ассоциация Междисциплинарной Медицины, Ассоциация специалистов в области фармакологии, биологии и медицины, Профессиональная Ассоциация Рефлексотерапевтов России, Московское Общество Гемафереза, Ассоциация Российских Озонотерапевтов, Лазерная Ассоциация, Международное Общество Гомотоксикологии и Антропософской Медицины, Научное Общество Профессиональной Ассоциации Натуротерапевтов, Международная Ассоциация специалистов Терапевтического Тейпирования, Всемирная Ассоциация Профессиональных Тренеров и Специалистов По Здоровью Человека, Ассоциация Профессиональных Тренеров Америки, Лига Здоровья Нации, Евро-Азиатская Ассоциация Специалистов Эстетической Медицины, Общество По Организации Здравоохранения и Общественного Здоровья, Российская Нейропсихиатрическая Ассоциация, Евразийская Ассоциация Терапевтов, Международное Общество Изучения Головной Боли, Федерация Лабораторной Медицины, Ассоциация «Качественные Медицинские Технологии», Северо-Западное Общество по изучению боли, Общество специалистов поддерживающей терапии в онкологии.
Боль в ягодице – возможные причины возникновения
Содержание
Ягодица состоит из мышц, жировых тканей и множества различных кровяных сосудов и нервных окончаний, повреждения которых чреваты опасностью для общего здоровья человека. Возникновение боли в ягодице может свидетельствовать о различных патологиях мышечной, нервной, соединительной или костной ткани. Они, в свою очередь, могут быть вызваны травмой пояснично-крестцового отдела, инфекционным и воспалительным процессом, заболеванием мышц и связок ягодичной области.
Болезненные ощущения способны возникать как непосредственно в самой ягодице, так и отдаваться в эту зону при поражениях других органов (внутренних органов, позвоночника, крестца, копчика). Также они могут распространяться на всю нижнюю конечность, бедро, поясницу, паховую область.
В зависимости от того, что явилось первопричиной боли в ягодице, характер болевого синдрома в данной области может сильно отличаться. Это может быть как едва ощутимый дискомфорт, так и довольно мучительная боль. Поэтому настолько важна профессиональная диагностика – только поняв, из-за чего возникли болевые ощущения, удается не только ликвидировать их, но и вылечить основное заболевание и не допустить его осложнения.
Это может быть как едва ощутимый дискомфорт, так и довольно мучительная боль. Поэтому настолько важна профессиональная диагностика – только поняв, из-за чего возникли болевые ощущения, удается не только ликвидировать их, но и вылечить основное заболевание и не допустить его осложнения.
Почему может возникать боль в ягодице?
Рассмотрим основные причины болезненных ощущений в ягодичной области:
- Травма ягодицы. При ударах или падениях могут возникнуть ушибы мягких тканей ягодиц, которые характеризуются болью при сидении и нажатии на травмированную область. Движения также становятся болезненными. Однако спустя несколько дней такие боли обычно проходят. Куда опаснее вывихи или переломы бедер или тазовой области. В таких случаях боль в ягодицах нестерпимая, а любые движения становятся невозможными, и единственное действие в данном случае – это вызов скорой помощи. Также существует такой вид травм, как вывих или перелом копчика.
 При нем человек может сохранять трудоспособность, но может и испытывать пульсирующие и резкие боли. Обычно при травмах копчика боль усиливается при длительном сидении и подъеме со стула. Может распространяться на паховую область.
При нем человек может сохранять трудоспособность, но может и испытывать пульсирующие и резкие боли. Обычно при травмах копчика боль усиливается при длительном сидении и подъеме со стула. Может распространяться на паховую область. - Неправильное выполнение внутримышечного укола. Иногда после внутримышечной инъекции в зону ягодицы возникает боль, которая не проходит длительный срок. Это может быть следствием повреждения нервных окончаний, кровеносных сосудов, нерассасывания лекарственного средства, проникновения инфекции вместе с иглой. При таких симптомах, как покраснение кожи ягодицы в месте укола, пульсирующая боль, отек, уплотнение, нужно срочно обратиться к врачу, так как это чревато развитием абсцесса.
- Поражение структур ягодичной области. Воспалительным процессам подвержены следующие участки и составляющие этой зоны:
- Кожный покров. Из-за проникновения болезнетворных микроорганизмов могут возникать фурункулы, эктимы, язвочки.

- Подкожно-жировая клетчатка. При таком заболевании, как панникулит, могут образовываться инфильтраты, которые сдавливают кровеносные сосуды и нервы внутри.
- Сухожилия мышц. Боль характеризуется стиханием при отсутствии движения и усилением при ходьбе.
- Седалищный нерв. Воспаление седалищного нерва – ишиас, возникает при сдавливании этого нерва. Боль чувствуется во всей ягодичной зоне и отдает в ногу, усиливается во время сидения, может «простреливать» во время подъема со стула.
- Мышцы. К примеру, удар или неправильная техника укола может привести к гипер��онусу (стойкому перенапряжению) грушевидной мышцы, которая сдавит седалищный нерв и спровоцирует ишиас.
- Костная ткань. Речь идет о туберкулезной инфекции, гнойном, доброкачественном или злокачественном поражении. Боль в ягодице изначально может быть слабовыраженной, но сильно развиться по мере прогрессирования основного заболевания.
- Кожный покров. Из-за проникновения болезнетворных микроорганизмов могут возникать фурункулы, эктимы, язвочки.
- Остеохондроз поясничного и крестцового отдела позвоночника.
 Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус.
Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус. - Повышенная нагрузка на нижние конечности. Обычно боль в таком случае тянущая, сопровождающаяся и в пояснице и бедрах. Часто возникает у непривыкших к серьезным физическим нагрузкам людей.
Диагностика причин боли в ягодицах и их лечение
Чаще всего заболеваниями этой области занимаются хирурги, ортопеды, неврологи, травматологи, дерматологи. Изначально вы можете обратиться к врачу общего профиля – терапевту, который направит вас к соответствующему специалисту.
Для диагностики причины болей в ягодице применяют:
- общий анализ, биохимический анализ крови;
- биопсию ткани;
- исследование синовиальной жидкости;
- физикальный осмотр;
- рентгенографию;
- магнитно-резонансную томографию;
- компьютерную томографию;
- ультразвуковое исследование;
- электромиографию;
- проверку рефлексов и силы в нижних конечностях;
- туберкулиновую пробу.

Исходя из результатов выбранного комплекса диагностики, пациенту могут быть назначены:
Обращайтесь в медицинский центр «Шифа»!
В нашем медицинском центре мы используем лучшее диагностическое оборудование современных брендов, что позволяет нам проводить точные и достоверные исследования, не ошибаясь с диагнозом. После выяснения причин болезненного синдрома в зоне ягодиц вам будет назначено грамотное и профессиональное лечение.
Что делать, если колено опухло и болит?
Почти все заболевания и травмы коленного сустава сопровождаются развитием отека и воспалением мягких тканей. Если у вас распухло колено и при этом болит – причин может быть множество.
Возможные причины опухоли и боли
- Повреждение коленных связок. При разрыве, растяжении или другом повреждении связок колена оно заметно опухает, появляется сильная резкая боль и чувство неустойчивости. Например, если повреждена передняя крестовидная связка – сильная боль и неустойчивость сустава не позволят вам наступать на больную ногу, ходить будет практически невозможно.

- Воспаление сухожилий – тендинит. Сухожилия – это толстые плотные волокна соединительной ткани, с помощью которых мышцы прикрепляются к костям. При их раздражении, воспалении или повреждении колено опухает, а при ходьбе, беге или вращательных движениях в суставе появляется резкая боль.
- Воспаление суставной сумки (бурсит) приводит к воспалению, ярко выраженной опухоли и покраснению мягких тканей вокруг коленного сустава. При сгибании ноги возникает сильная боль.
- Смещение коленной чашечки сопровождается опухолью, дискомфортом, затруднением ходьбы. При распрямлении ноги боль усиливается, иногда распрямить ногу до конца не удается.
- Ушиб коленного сустава сопровождается опухолью, покраснением и болью при движениях.
- Ревматоидный артрит – изнурительное хроническое заболевание, при котором колено может быть постоянно опухшим и болеть при любых движениях, особенно сильно по утрам.
- Остеопороз сопровождается опухолью и болями различной степени выраженности, при движениях сустава возникает дискомфорт.
 Часто боли метеозависимы (усиливаются перед любыми погодными изменениями).
Часто боли метеозависимы (усиливаются перед любыми погодными изменениями). - Септический артрит сопровождается опухолью, покраснением, болью, иногда – лихорадкой.
- При подагре колено болит, опухает, появляется покраснение, внезапно возникает сильная боль, которая длится несколько дней, а затем утихает.
Как видите, причин появления опухоли и боли в колене множество, и самостоятельно определить, почему они возникли именно в вашем конкретном случае – невозможно. Для этого следует обратиться за медицинской помощью.
Методы диагностики и лечение
После осмотра больного колена врач может назначить рентгенологическое исследование, компьютерную томографию (КТ) либо МРТ. Если возможно наличие инфекции – потребуется сдать анализ крови. В некоторых случаях для уточнения диагноза выполняется пункция сустава: через небольшой прокол берется на анализ образец крови или внутрисуставной жидкости.
Лечение будет полностью зависеть от установленного диагноза.
Доврачебная помощь
Если вы чувствуете сильный дискомфорт и интенсивную боль в колене – до обращения к врачу можно попробовать снять эти симптомы. Вот методы быстрого домашнего лечения:
- Дать колену отдых, постараться по возможности не нагружать больную ногу.
- На 15–20 минут приложить к суставу лед для уменьшения отека и боли. Если льда под рукой нет – можно воспользоваться любым предметом из морозилки (подойдет и пакет мороженых пельменей, и кусок мерзлого мяса).
- Компресс из настойки цветов конского каштана. На 50 г цветов взять 500 мл водки, смесь настаивать в стеклянной посуде неделю в сухом прохладном месте, затем растирать колено на ночь или при усилении болей.
- Компресс из смеси йода, камфарного, медицинского спирта (взятых в пропорции 1:1:1) и 10-ти таблеток анальгина. Анальгин растворить в смеси спиртов и йода, сделать компресс на больное колено. Держать примерно 30 минут, затем, когда боль утихнет, аккуратно смыть теплой водой и походить какое-то время
Если вам удалось на время снять боль – это не повод откладывать визит к врачу.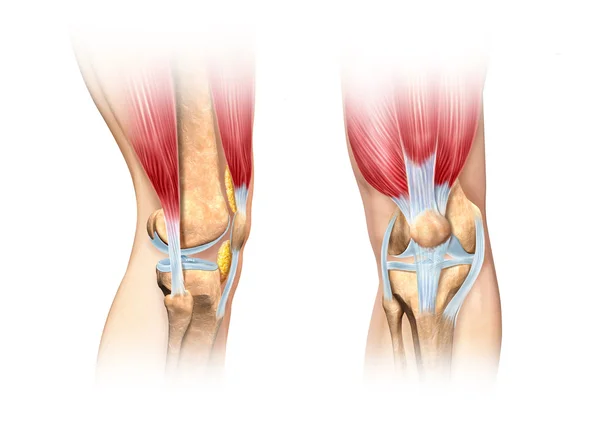 Не ждите осложнений, старайтесь решить проблему сразу!
Не ждите осложнений, старайтесь решить проблему сразу!
Факторы риска
Получить травму колена или заболеть артритом может каждый из нас, но есть категории людей, которые постоянно находятся в группе риска:
- Люди с избыточным весом. Лишний вес существенно увеличивает нагрузку на колени даже при обычной ходьбе, из-за чего суставы могут деформироваться и разрушаться.
- Люди, деятельность которых связана с высокими физическими нагрузками, например, спортсмены.
- У женщин после 40 лет существенно возрастает риск развития остеопороза, также в целом представители слабого пола более склонны к разрыву коленных связок, чем мужчины.
- Люди, ведущие малоподвижный образ жизни, у которых наблюдается недостаток гибкости мышц. Такие мышцы хуже поддерживают коленный сустав и не сглаживают нагрузки на него.
- Люди с определенными анатомическими особенностями, например, плоскостопием или ногами разной длины.
Если вы знаете, что находитесь в группе риска – старайтесь не нагружать чрезмерно колени без веских на то оснований. Людям с избыточным весом стоит подумать о коррекции образа жизни и питания, ведь лишний вес отражается не только на суставах, но и на сердце, сосудах и других внутренних органах. И не относитесь к своему здоровью легкомысленно – боль и опухоль колена должны стать поводом скорейшего обращения к врачу.
Людям с избыточным весом стоит подумать о коррекции образа жизни и питания, ведь лишний вес отражается не только на суставах, но и на сердце, сосудах и других внутренних органах. И не относитесь к своему здоровью легкомысленно – боль и опухоль колена должны стать поводом скорейшего обращения к врачу.
Источник sustavzdorov.ru
Появление ощутимых болезненных уплотнений: описание болезни, причины, симптомы, стоимость лечения в Москве
Болезненные уплотнения, появляющиеся за ухом или в области носа, не просто вызывают дискомфорт, но в ряде случаев могут представлять серьёзную опасность. Оставлять явление без внимания и лечения категорически не рекомендуется, так как эти нарушения могут оказаться злокачественным новообразованием или серьёзным абсцессом.
Шишка за ухом, в мочке уха или в области носа может появляться в любом возрасте. Пол, также как и возраст, не влияет на вероятность развития патологии. В том случае если уплотнение не проходит в течение 5 дней, а также если оно стремительно растёт и присутствуют симптомы общей интоксикации, такие как повышенная температура и общая слабость, – надо срочно посетить врача.
В том случае если уплотнение не проходит в течение 5 дней, а также если оно стремительно растёт и присутствуют симптомы общей интоксикации, такие как повышенная температура и общая слабость, – надо срочно посетить врача.
За помощью можно обратиться первоначально к ЛОР-врачу или терапевту. После осмотра при необходимости пациента направят на приём к хирургу или онкологу. В большинстве же случаев лечение проводится отоларингологом.
Причины появления
Появляться уплотнения в области уха или носа могут по многим причинам. Установить их перед началом лечения очень важно, так как это является залогом того, что дальнейшая терапия будет максимально эффективной. Образовываться уплотнения могут по таким причинам:
- развитие злокачественного процесса в тканях слизистой, мягких тканях или лимфатическом узле;
- воспаление лимфатического узла – болезненное уплотнение за ухом при котором появляется интоксикация организма;
- хронические воспалительные заболевания ушей;
- хронические воспалительные заболевания носоглотки – уплотнения в носу появляются при длительном отсутствии лечения;
- закупорка сальной железы, из-за чего её содержимое перестаёт выделяться наружу и развивается уплотнение;
- фиброма – обычно проявляется как небольшой шарик в мочке уха;
- серьёзные гормональные изменения в организме – часто вызывают уплотнения;
- разрастание лимфатической ткани аденоидов – приводит к появлению уплотнения и шишек в полости носа;
- резкое снижение активности иммунной системы;
- травматическое повреждение, после которого развивается внутреннее воспаление.
 Появляется уплотнение в мочки уха шарик, крупное воспаление за ухом или в области носа;
Появляется уплотнение в мочки уха шарик, крупное воспаление за ухом или в области носа; - занесение инфекции при прокалывании уха из-за недостаточной стерильности инструмента – может иметь место при проколе мочки уха или его верхней части для вдевания серёжек. При этом уплотнение в мочек уха болит и гноится. Кожа краснеет;
- начало образования фурункула;
- инородное тело в тканях;
- доброкачественные новообразования;
- злокачественные опухоли.
Точно понять, что стало причиной проблемы и как её лечить, может определить только врач после осмотра пациента и в ряде случаев дополнительного обследования с применением современных приборов и проведением необходимых анализов.
Виды уплотнений
Уплотнения, появляющиеся в тканях за ухом, в мочке уха или в области носа, разделяют на несколько видов. В зависимости от того к какому из них относится диагностированное уплотнение, назначается и необходимая терапия./the-knee-87291355-594bc78a5f9b58f0fce52b54.jpg) Ошибка на этом этапе диагностики будет причиной не эффективности лечения или даже ухудшения состояния пациента.
Ошибка на этом этапе диагностики будет причиной не эффективности лечения или даже ухудшения состояния пациента.
- Атерома – уплотнение, которое возникает по причине закупорки сальной железы и сопровождается слабой болезненностью. Появляться такое уплотнение может в любой части тела, но чаще всего затрагивает мочку уха, область за ухом и кожу около крыльев носа. На ощупь образовании воспринимается как небольшой шарик, наполненный жидкостью, которая переливается, если на него надавливают. Перерождение данного уплотнения в злокачественное невозможно.
- Липома (жировик). Болезненность при этом уплотнении появляется из-за давления на ткани. Образование доброкачественное, имеющее большой размер. В редких случаях липома может перерождаться в злокачественную опухоль, из-за чего подлежит удалению в обязательном порядке.
- Полип – шишка в носу у ребёнка и взрослого появляется не редко и является доброкачественной.
- Фиброма. Это твердая шишка, которая вызывает болевые ощущения только из-за сдавливания окружающих тканей.
 На таком фоне любое прикосновение вызывает болезненные ощущения. Явление носит наследственный характер. Это доброкачественный вид новообразований.
На таком фоне любое прикосновение вызывает болезненные ощущения. Явление носит наследственный характер. Это доброкачественный вид новообразований. - Лимфаденит. При проблеме происходит воспаление лимфатического узла. При этом уплотнение за ухом оказывается достаточно болезненным и сопровождается покраснением кожи, зудом и жжением. Также могут иметь место и общие признаки интоксикации. Когда у детей шишка за ухом болит сильно, они могут расчёсывать её усугубляя болезнь.
- Мастоидит. Проблема возникает как последствие отита, который не был пролечен правильно. В результате инфекционная жидкость наполняет поры кости и приводит к появлению за ухом твёрдого очень болезненного уплотнения, которое быстро увеличивается в размерах. При таком нарушении появляется выраженная слабость, повышается температура, а общее самочувствие больного серьезно нарушается. При проблеме появляется уплотнение под ухом.
- Злокачественные новообразования. В зависимости от вида, могут иметь различные проявления, но в большинстве своём они все склонны к быстрому росту и сопровождаются не только болезненностью, а и небольшим повышением температуры.
 При этом уплотнение в мочке уха болит, шарик опухоли имеет неприятный цвет и сразу обращает на себя внимание. Лечение требуется срочное. Прогноз является относительно благоприятным в том случае, если уплотнение обнаружено своевременно.
При этом уплотнение в мочке уха болит, шарик опухоли имеет неприятный цвет и сразу обращает на себя внимание. Лечение требуется срочное. Прогноз является относительно благоприятным в том случае, если уплотнение обнаружено своевременно. - Фурункул. Гнойно-некротическое воспаление волосяного фолликула, которое вызывается болезнетворными бактериями на фоне понижения активности иммунной системы. На этапе инфильтрата проявляется только очень болезненным уплотнением, которое постепенно переходит в характерный гнойник. Часто из-за этого появляется шишка в носу.
- Последствия ушибов. После повреждений уплотнения в тканях, которые сопровождаются болезненностью, могут сохраняться до 10 дней. Часто наблюдается и образование синяка.
- Последствия поражения клещом. Если клещ был удалён некачественно, из-за чего его голова осталась в тканях, то после их зарастания может развиваться внутреннее нагноение, вследствие которого появляется мягкое болезненное уплотнение.
 Оно может увеличиваться в размерах.
Оно может увеличиваться в размерах.
К какому бы виду уплотнение не относилось, его надо показать врачу. Болевые ощущения получится устранить только после проведения необходимой терапии. Сами уплотнения проходят крайне редко, и рассчитывать на это не следует.
Диагностика
При первичном обращении пациента врач проводит его опрос относительно времени обнаружения уплотнения и возможного присутствия провоцирующих факторов, а также проводит осмотр и прощупывание проблемной области. После этого, если возможно, ставится первичный диагноз или назначаются диагностические анализы и обследования. При подозрении на злокачественный процесс в тканях пациента направляют на консультацию к онкологу. Для точной постановки диагноза применяются такие диагностические методы и анализы:
- риноскопия – при наличии уплотнений внутри носа;
- компьютерная томография или магнитно-резонансная томография черепа;
- УЗИ лимфатических узлов – в обязательном порядке проводится при уплотнении в их области;
- УЗИ уплотнения – необходимо для определения его точных размеров, содержимого и связанности с окружающими тканями.

При подозрении на раковую опухоль показано проведение биопсии. Также больному могут быть назначены анализы крови и общее обследование организма для исключения присутствия метастаз. Уплотнение на носу и в области уха не часто бывает злокачественным.
Когда обращаться к врачу
Если у вас время от времени болят колени, вы не одиноки. Боль и скованность в коленях — две наиболее частые причины, по которым люди обращаются к хирургу-ортопеду. Боль в коленях может возникать в любой возрастной группе, от детей и подростков до взрослых и пожилых людей. Часто боль в коленях проходит сама по себе или при консервативном лечении в домашних условиях. Однако иногда боль в коленях может сигнализировать о таком состоянии, как ACL или разрыв мениска, которое требует лечения у врача.Узнайте о наиболее распространенных причинах боли в коленях, о некоторых домашних процедурах, которые можно попробовать, и о том, когда следует обратиться к врачу по поводу боли в коленях, которая не проходит.
Распространенные причины боли в коленях
Причина боли в колене может зависеть от вашего возраста, веса, уровня активности и других факторов риска. Некоторые из наиболее распространенных причин боли в коленях:
Артрит, включая ревматоидный артрит, псориатический артрит или остеоартрит коленного сустава
Киста Бейкера, представляющая собой доброкачественное скопление жидкости за коленным суставом
Бурсит, который представляет собой воспаление смазывающего мешка расположено вокруг коленного сустава
Вывих колена или надколенника
Переломы
Инфекция коленных костей или суставов
Воспаление из-за растяжения связок колена или растяжения мышцы
Болезнь Осгуда-Шлаттера который включает в себя «боли роста», вызванные воспалением верхней части голени у подростков.

Травмы, вызванные чрезмерным перенапряжением в результате занятий спортом, например, боли в коленях от бега или повторяющихся приседаний.Другие виды деятельности, которые могут вызвать боль в коленях при сгибании, включают садоводство, обучение и уход за маленькими детьми, уход за больными и работу на дому, а также строительство.
Разрыв связки или хряща, включая разрыв ACL, разрыв MCL и разрыв мениска
Износ сустава из-за избыточного веса
Лечение боли в коленях в домашних условиях
Если у вас появилась боль в колене, которая не была вызвана травмой (травмой) колена, и нет видимой деформации коленного сустава, вы можете попробовать вылечить ее в домашних условиях.Чтобы избавиться от боли в коленях дома:
Прикладывайте лед к верхней части колена на 15 минут, чередуя 15 минут без льда. Обязательно поместите полотенце или другой барьер между кожей и пакетом со льдом, чтобы не поранить кожу.

Поднимите колено на подушках, чтобы уменьшить любой небольшой отек. Вы также можете спать с подушкой под коленями, чтобы посмотреть, помогает ли она от боли.
Обеспечьте отдых в колене, избегая любых действий, вызывающих боль, включая удержание веса.Если вы думаете, что боль вызвана повторяющимися действиями, попробуйте чередовать занятия, например плавание в течение нескольких недель вместо бега.
Примите безрецептурные нестероидные противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) или напроксен натрия (Алив).
Носите компрессионный рукав в течение нескольких дней, чтобы обеспечить поддержку коленного сустава.
Когда обращаться к врачу по поводу боли в колене
Каждый раз, когда боль в колене возникает в результате травмы, такой как автомобильная авария или спортивная травма, вам следует обратиться к врачу, чтобы исключить структурное повреждение сустава как причину боли. Вам также следует проконсультироваться с врачом, если боль в коленях не проходит, даже периодически, более пары недель.
Вам также следует проконсультироваться с врачом, если боль в коленях не проходит, даже периодически, более пары недель.
Вам следует немедленно обратиться за медицинской помощью или позвонить 911, если боль в колене сопровождается:
Лихорадка выше 101 градуса по Фаренгейту, что может быть признаком инфекции
Неспособность вообще нести какой-либо вес на теле пораженная нога
Невозможность произвольно сгибать колено (никогда не пытайтесь манипулировать поврежденным коленом руками)
Онемение в голени, стопе или пальцах ног
Покраснение и / или жар в области коленного сустава
Внезапный сильный отек колена и голени
Видимая деформация коленного сустава или голени
Боль в колене, связанная с травмой, сначала будет оценена врачом отделения неотложной помощи, который затем может вызвать хирурга-ортопеда для диагностики и лечения. Если у вас хроническая боль в коленях, требующая внимания, вы можете начать с посещения вашего основного лечащего врача. Ваш врач может направить вас к специалисту в области ортопедии или спортивной медицины для дальнейшего обследования, диагностики и лечения. Вы также можете записаться на прием непосредственно к ортопеду, но помните, что некоторые страховые компании требуют, чтобы вы получали направление перед посещением специалиста.
Если у вас хроническая боль в коленях, требующая внимания, вы можете начать с посещения вашего основного лечащего врача. Ваш врач может направить вас к специалисту в области ортопедии или спортивной медицины для дальнейшего обследования, диагностики и лечения. Вы также можете записаться на прием непосредственно к ортопеду, но помните, что некоторые страховые компании требуют, чтобы вы получали направление перед посещением специалиста.
В зависимости от причины боли в колене вы также можете работать с физиотерапевтами, гидротерапевтами или другими медицинскими работниками, чтобы как можно скорее снова встать на ноги.
Боль в коленях может быть неприятностью, из-за которой вы пропускаете работу или сокращаете занятия фитнесом. Немедленно обратившись за медицинской помощью при боли в коленях, которая сохраняется дольше недели или двух, вы сможете вылечить это состояние с помощью консервативных мер, которые уменьшат боль и быстро вернут вас к действию.
К какому типу врача следует обратиться при боли в коленях?
Боль в суставах — распространенная проблема. Боль в суставах может возникнуть у того, кто не занимается спортом, как и у того, кто бегает каждый день.Когда вы испытываете боль, важно понимать, что может происходить, чтобы вы могли выбрать лучшее лечение.
Боль в суставах может возникнуть у того, кто не занимается спортом, как и у того, кто бегает каждый день.Когда вы испытываете боль, важно понимать, что может происходить, чтобы вы могли выбрать лучшее лечение.
Типы боли в коленях
Колени могут болеть и опухать по разным причинам. Вот некоторые из самых распространенных.
- Вспышка старой травмы. Если вы ранее повредили колено, у вас могут быть проблемы с коленями.
- Остеоартроз. Это часто встречается у людей старше 60 лет, хотя может появиться и раньше.
- Болезнь Осгуда-Шлаттера.Эта боль возникает из-за чрезмерного использования и раздражения сухожилия в колене. Это часто вызывает болезненную шишку ниже колена, где сухожилие соединяется с коленной чашечкой, и особенно часто встречается у подростков (13 или 14 лет).
- Тендинит. Это опухание сухожилий колена, часто вызываемое чрезмерным использованием. Это обычное явление у спортсменов — один из видов тендинита называется «колено прыгуна».

- Бурсит. Бурса — это мешок с жидкостью, который смягчает и защищает коленный сустав. В каждом колене их несколько.Неоднократное сгибание сустава, падение или чрезмерное использование могут вызвать раздражение сумки и вызвать боль и отек.
Как найти врача по поводу боли в колене
Если у вас болят коленные суставы, будет полезно обратиться к врачу, который поможет диагностировать причину. Ваш лечащий врач — хорошее место для начала. Они проведут тщательное обследование, а также могут заказать рентген или МРТ.
В некоторых случаях вас могут направить к специалисту-ортопеду, который предоставит вам более конкретную информацию о вашем состоянии.Если вам не нравится диагноз врача, не стесняйтесь обратиться за помощью к другому специалисту.
Возможные методы лечения боли в коленях
Поскольку у боли в коленях очень много разных причин, не существует единого лечения, которое могло бы помочь. Однако есть несколько вариантов, которые может предложить ваш врач.
- Упритесь в колено. Если ваша боль является результатом травмы или чрезмерного использования, врач может попросить вас дать отдых колену в течение нескольких дней или недель. Это поможет воспаленным участкам вернуться в нормальное состояние, и боль утихнет.
- Заморозьте колено. Так же, как и отдых, лед помогает снять отек и ускорить заживление некоторых травм.
- Сожмите коленный сустав. Ваш врач может назначить коленный бандаж или другую эластичную повязку, чтобы уменьшить отек и усилить поддержку сустава.
- Примите противовоспалительное обезболивающее. Определенные обезболивающие также могут уменьшить отек и ускорить заживление. Наиболее известны препараты, содержащие ибупрофен. Обязательно внимательно следите за дозировкой, чтобы избежать побочных эффектов.
- Упражнения для укрепления и растяжки. Ваш врач, скорее всего, назначит упражнения, которые помогут вам укрепить колено и предотвратить будущие травмы. Обязательно соблюдайте режим, чтобы избежать боли в будущем.

- Лечебная процедура. В некоторых случаях вам может потребоваться медицинская помощь, чтобы облегчить боль в коленях. Если у вас бурсит, вам может потребоваться отток жидкости из сустава. Операция может потребоваться, если у вас есть костные фрагменты или вывих коленной чашечки. Наконец, в крайних случаях может быть рекомендована операция по замене коленного сустава.
Боль в коленях может быть очень неприятной и болезненной, но, к счастью, существует множество методов лечения этого распространенного недуга. Обязательно обратитесь к врачу для постановки правильного диагноза и следуйте данному плану лечения. Прежде всего, не возвращайтесь к обычному уровню активности, пока не избавитесь от боли. Слишком ранняя активность может нанести непоправимый урон.
За здоровье!
(Обратите внимание: эта статья не предназначена для использования в качестве медицинского совета или замены надлежащей медицинской помощи.Если у вас возникнут какие-либо вопросы или опасения по поводу вашего здоровья, обратитесь к врачу. )
)
Хотите узнать больше о данных поставщика? Загрузите нашу техническую документацию о проблемах, связанных с исправлением данных поставщика, или свяжитесь с нами, чтобы обсудить, как мы можем помочь улучшить ваш каталог.
Нужно ли мне идти к ревматологу или ортопеду?
28 сентября 2018 г.
С тегами:
Из-за большого количества совпадений между медицинскими дисциплинами и специализациями человеку часто бывает трудно определить, к какому типу врача обратиться для решения своей проблемы.
Это особенно актуально для ортопедии и ревматологии, поскольку оба этих типа врачей лечат боли в суставах.
Ортопеды — хирурги, которые занимаются лечением заболеваний и травм костей и суставов, таких как артрит, остеоартрит и телесные травмы. Ревматологи — это терапевты, специализирующиеся на аутоиммунных заболеваниях и нехирургическом лечении таких заболеваний, как артрит, когда лекарства и / или физиотерапия могут обеспечить надлежащее лечение.
Важно понимать области, в которых работают эти две специальности, чтобы принять обоснованное решение.
Выбор между ортопедом и ревматологомСначала посетите своего лечащего врача (PCP) для медицинского осмотра и обсуждения своих симптомов. Они могут заказать рентген, анализы крови и другие обследования на предмет аномалий и провести первоначальную оценку. На этом этапе они могут прописать обезболивающие.
Начальная терапия вашего PCP может сработать, поэтому вам, возможно, не придется идти дальше. Или ваш PCP может решить дать вам направление к ортопеду или ревматологу, в зависимости от ваших потребностей.
Ниже приведены подробные пояснения по каждому типу специалистов.
Чем занимается ревматолог? Ревматология изучает причины, влияние и методы лечения воспалительных аутоиммунных заболеваний в организме человека. При аутоиммунном заболевании собственная иммунная система пациента дает сбой и направляет свою атаку на его собственную здоровую ткань тела, а не на вторжение или внешние возбудители болезни.
Ревматологи могут быть терапевтами или педиатрами, имеющими дополнительную подготовку и квалификацию.У них есть опыт диагностики и лечения многих из более чем 100 системных форм взрослых, юношеских и височных артритов. Здесь лечат механические заболевания суставов, костей, мышц, мягких и соединительных тканей.
Ревматологи, которых часто называют «артритами», лечат и многие другие заболевания.
К инвалидизирующим, иногда смертельным заболеваниям, которые исследуют и лечат ревматологи:
- Антифосфолипидный синдром (APS)
- Дерматомиозит
- Красная роза
- Фибромиалгия
- Подагра
- Волчанка (СКВ)
- Миозит
- Ревматическая полимиалгия (PMR)
- Саркоидоз
- Склеродермия
- Синдром Шегрена
- Васкулит
Ваш основной лечащий врач может направить вас к ревматологу, если у вас возникнут:
- Боль в нескольких суставах
- Боль в суставах без травм
- Боль в суставах или опорно-двигательном аппарате, сопровождающаяся болью в груди, усталостью, лихорадкой, сыпью или скованностью (особенно при пробуждении)
- Боль в суставах после укуса клеща
- Боль в суставах вместе с болью в спине
- Боль в суставах при псориазе
- Мышечная боль сама по себе или с другими симптомами
- Недавние головные или мышечные боли
- Боль в спине самостоятельно или с болью в ноге
- Продолжающаяся температура, потливость или потеря веса, которые не могут быть объяснены
- Отклонения от нормы в анализах крови, указывающие на ревматизм
Ортопеды занимаются заболеваниями, травмами, профилактикой, лечением и восстановлением скелетной системы и связанных с ней суставов, связок и мышц.
Ортопеды и хирурги-ортопеды проходят специальную подготовку в области диагностики и лечения заболеваний костей и суставов. Они используют множество методов тестирования, чтобы помочь в диагностике и лечении.
Ваш основной лечащий врач может направить вас к ортопеду, если у вас есть:
- Боль в суставах или опорно-двигательном аппарате вследствие травмы
- Прогрессирующая боль в бедре или колене, усиливающаяся при переноске тяжестей
- Сильная и инвалидизирующая боль в суставах
- Артрит колена или бедра средней или тяжелой степени
- Отсутствие других методов лечения боли в суставах
- Необходимость замены сустава
Врач-ортопед лечит такие состояния, как:
- Артрит
- Нервная боль
- Суставы, требующие хирургического вмешательства
- Сколиоз
- Боль в шее
- Боль в спине
- Грыжа межпозвоночного диска
- Ишиас
- Остеопороз
- Защемленный нерв
- Невропатия
- Хлыст
Ваш PCP направит вас в правильном направлении в отношении того, к какому специалисту вам необходимо обратиться для дальнейшего лечения ваших проблем со здоровьем. Многие планы медицинского страхования требуют, чтобы основной лечащий врач сначала направил пациента к специалисту-консультанту, прежде чем посещение этого специалиста будет покрыто вашим планом.
Многие планы медицинского страхования требуют, чтобы основной лечащий врач сначала направил пациента к специалисту-консультанту, прежде чем посещение этого специалиста будет покрыто вашим планом.
Если вы страдаете от боли или инвалидности из-за артрита, телесной травмы, травмы или несчастного случая (особенно с повреждением костей), вам может помочь ортопед. Персонал Orthopaedic Associates использует как передовые методы лечения, так и традиционные методы лечения для лечения различных ортопедических состояний.
Чтобы получить дополнительную информацию или запланировать консультацию, позвоните по телефону (440) 892-1440 или заполните нашу простую в использовании онлайн-форму запроса на прием.Мы с нетерпением ждем вашего ответа.
Причины, симптомы, лечение и профилактика
Обзор
Почему у подростка болят колени?
Боль в коленях встречается не только у пожилых людей. Несмотря на молодость, у вашего подростка тоже могут появиться боли в коленях.
Несмотря на молодость, у вашего подростка тоже могут появиться боли в коленях.
Боль в коленях у подростков является обычным результатом чрезмерного использования, но также возникает в результате конкретных травм колена (в результате удара по колену, падений, аномального скручивания или сгибания) и медицинских состояний, влияющих на колено. Боль в колене также может быть временной и не связана с травмой, а скорее с изменением уровня активности или занятий спортом вашего подростка.
Из-за множества разных причин боли в коленях, если ваш подросток жалуется на боль, будет разумно проверить это. Никогда не думайте, что боль в коленях у подростка — это просто боли роста.Это не типичная причина боли в коленях у подростка.
Симптомы и причины
Каковы причины боли в коленях у подростков?
Распространенные проблемы с болью в коленях у подростков можно разделить на три типа:
- Боль в передней части колена, также называемая пателлофеморальной болью.

- Травмы связок и сухожилий колена или самой коленной чашечки.
- Заболевания, поражающие колено.
Боль в передней части колена возникает, когда коленная чашечка подростка вырывается из бороздки из-за повышенного давления. Повышенное давление на коленный сустав вызывают:
- Аномальное вращение бедра из-за дисбаланса мышечной силы и гибкости бедер.
- Неправильные методы обучения или оборудование.
- Плохая гибкость мышц бедра, поддерживающих коленный сустав.Слабость или стеснение в мышцах бедра.
- Чрезмерное использование колена из-за повторяющегося сгибания колена во время бега, прыжков и других действий.
- Проблемы с выравниванием, например, неправильное выравнивание коленной чашечки в колене или плоскостопие, которое изменяет нормальную походку.
Боль в коленях в результате растяжения связок, деформаций и разрывов связок и сухожилий или травм других мягких тканей. Эти условия включают:
- Разрыв мениска: Разрыв хряща между верхней (бедренной) и нижней (большеберцовой) костями ноги.
- Травмы связок: это повреждения передней крестообразной связки (ПКС), задней крестообразной связки, боковой коллатеральной связки и медиальной коллатеральной связки.
- Тендинит: сухожилия воспаляются или раздражаются из-за травмы. К сухожилиям колена относятся сухожилие четырехглавой мышцы (соединяет передние мышцы бедра с коленной чашечкой) и сухожилие надколенника (соединяет коленную чашечку с большеберцовой костью).
- Бурсит: отек одного из мешочков с жидкостью в колене, который смягчает колено.
- Вывих коленной чашечки. Это неправильное положение коленной чашечки.
Заболевания, которые могут повлиять на колено подростка, включают:
- Болезнь Осгуда-Шлаттера: это болезненное состояние возникает примерно на дюйм ниже коленной чашечки, где сухожилие надколенника прикрепляется к костной возвышенности на большеберцовой кости (кость голени). Это состояние чаще встречается у мужчин и, как считается, связано с чрезмерной нагрузкой на мышцы бедра.
- Синдром Синдлинга-Ларсена Йоханссона: Это повреждение пластинки роста в нижней части коленной чашечки.Травма вызвана повторяющимися сокращениями мышцы бедра (например, бегом или прыжками) в период роста.
- Юношеский артрит: это ревматоидный артрит, вызывающий боль, отек, скованность и потерю подвижности в суставах, в том числе в коленях.
- Рассекающий остеохондрит: Это отделение части суставного хряща и кости непосредственно под ним от остальной кости. Что касается колена, это может произойти в верхней части бедренной кости (бедренной кости), называемой медиальным мыщелком бедренной кости.
Какие виды спорта вызывают боль в коленях у подростков?
Любой спорт или деятельность, связанная с бегом и прыжками, обычно может вызвать боль в коленях у подростка. Игра в нескольких командах и в нескольких видах спорта с большей вероятностью вызовет боль в коленях.
Какие условия могут влиять на оба колена одновременно?
К состояниям, которые могут одновременно повлиять на оба колена вашего подростка, относятся:
- Боль в передней части колена (одно колено может быть поражено сильнее, чем другое).
- Болезнь Осгуда-Шлаттерса.
Каковы симптомы боли в коленях у подростков?
Симптомы зависят от того, что вызывает у подростка боль в коленях.
Боль в переднем колене:
- Боль начинается постепенно; ухудшается при активности.
- Тупая, ноющая боль за коленной чашечкой, ниже колена или по бокам коленной чашечки.
- Приливы боли и ощущение скрежета при повторном сгибании колена (прыжки, бег и т. Д.).
- Слабость мышцы бедра (четырехглавой мышцы, «квадрицепса») (поздний симптом).
- Подгибается колено (уступает место) (поздний симптом).
Травма (удар) колена:
- Треск, щелканье, потрескивание в коленях при сгибании (ходьба, лазание из положения сидя-стоя).
- Колено с замками или пряжками.
Осгуд-Шлаттер:
- Боль на костном выступе.
- Боль, которая меняется и усиливается во время или сразу после активности.
- Уменьшена дальность передвижения.
- Проблемы с походкой (ходьбой).
- Слабость.
- Проблемы с балансировкой.
Синдром Синдлинга-Ларсена Йоханссона:
- Боль, болезненность и припухлость в нижней части коленной чашечки.
- Проблемы с балансировкой.
- Проблемы с походкой.
- Жесткость.
Ювенильный артрит:
- Проблемы с переносом веса на пораженную ногу; хромает с утра.
- Покраснение, отек, тепло, скованность и болезненность в суставах, в том числе в коленях.
- Симптомы приходят и уходят.
Рассекающий остеохондрит:
- Тупая боль, скованность и припухлость в колене.
- Совместное нажатие.
- Проблемы с походкой.
- Слабость.
- Проблемы с балансировкой.
Диагностика и тесты
Как диагностируется боль в колене у подростков?
Ваш лечащий врач спросит о боли в коленях у вашего подростка:
- Есть ли известная причина боли в колене (например, удар в колено), возникает ли она при определенных движениях (например, боль при беге, прыжках или сгибании колена) или нет конкретного известного события?
- Как долго длится боль?
- Где на колене или вокруг него вы чувствуете боль?
- Боль будит вас по ночам?
Ваш провайдер проведет медицинский осмотр, проверив:
- Стабильность наколенника и колена.
- Выравнивание голени, коленной чашечки и бедра.
- Диапазон движений бедер и колен.
- Сила, гибкость, упругость мышц бедра.
Ваш врач может заказать визуализацию, включая рентген (для исследования костей), компьютерную томографию или МРТ (для исследования мягких тканей, таких как сухожилия, связки).
Ведение и лечение
Как лечится боль в коленях у подростков?
Лечение зависит от причины боли вашего подростка.
Боль от чрезмерной нагрузки и общие советы по лечению боли в коленях:
- Приложите лед к колену. Лед, завернутый в полотенце, снимает воспаление и отек. Применяйте до 20 минут за раз.
- Принимайте противовоспалительные средства, такие как ибупрофен (Advil®, Motrin®), напроксен (Aleve®) или аспирин, чтобы уменьшить боль и отек.
- Отдых. Отдых позволяет тканям заживать. Вашему подростку следует отдохнуть от занятий, которые вызвали боль.
- Используйте компрессию (эластичные бинты) вокруг колена, если это предписано вашим лечащим врачом или физиотерапевтом.
- Поднимите колено, чтобы уменьшить отек. Держите травмированное колено выше уровня сердца, когда подросток сидит или обледеняет его.
- Выполните план физиотерапии. Физическая терапия может помочь облегчить боль, уменьшить отек, увеличить силу и гибкость, улучшить диапазон движений, увеличить скорость и выносливость, а также улучшить координацию и равновесие. Физиотерапевты обучают укрепляющим упражнениям и упражнениям на растяжку и могут порекомендовать подтяжки, стельки или другие ортопедические приспособления.
- Похудеть при избыточном весе. Избыточный вес создает нагрузку на коленный сустав.
Болезнь Осгуда-Шлаттера:
- Принимайте противовоспалительные средства, чтобы уменьшить боль.
- Приложите лед, чтобы уменьшить боль и отек.
- Выполните программу упражнений.
- Снимите боль и дискомфорт с помощью электротерапии (используется электрический ток) и / или гидротерапии (используется вода).
Синдром Синдлинга-Ларсена Йоханссона:
- Принимайте противовоспалительные средства, чтобы уменьшить боль.
- Приложите лед, чтобы уменьшить боль и отек.
- Примите участие в программе растяжки и укрепления.
- Снимите боль и дискомфорт с помощью электротерапии (используется электрический ток) и / или гидротерапии (используется вода).
- Манипуляции и массаж.
Ювенильный артрит:
- Придерживайтесь программы упражнений для укрепления мышц.
- Используйте шины, скобы и / или ортопедические приспособления в соответствии с предписаниями.
- Рассмотрите возможность гидротерапии.
- Обратитесь к ревматологу.
Рассекающий остеохондрит:
- Криотерапия (холодотерапия).
- Электротерапия и / или гидротерапия.
- Программа упражнений.
- Процедуры для мягких тканей, включая миофасциальный релиз, триггерные точки, массаж.
Лечение связок:
- Переучить технику прыжков с помощью физиотерапии.
- Укрепляет бедра и бедра, чтобы лучше защитить колени.
- Хирургия.
Простые нехирургические средства — это все, что нужно для снятия большинства болей в коленях у подростков. Однако, поскольку существует так много потенциальных причин боли в коленях, некоторые состояния требуют хирургического вмешательства — особенно те, которые возникают из-за разрывов мягких тканей и травм, приводящих к переломам костей. Вы и ваш лечащий врач обсудите все варианты лечения и разработаете план лечения, который обычно начинается с нехирургических методов, если только операция не является единственным методом лечения.
Профилактика
Можно ли предотвратить боль в коленях у подростков?
Большинство болей в коленях, вызванных травмами или чрезмерным использованием (не вызванными заболеваниями), можно предотвратить с помощью некоторого внимания и работы вашего подростка, в том числе:
- Убедитесь, что ваш подросток носит обувь, подходящую для занятия / спорта, а также наколенники и защитные приспособления для ног (в зависимости от занятия).Заменить изношенную обувь и снаряжение.
- Займитесь упражнениями для тренировки силы мышц. Проконсультируйтесь с тренером, чтобы убедиться в соблюдении правильной формы и положения тела. Всегда делайте упражнения на разминку и охлаждение до и после тренировки.
- Поддерживайте гибкость мышц с помощью упражнений на растяжку или йоги.
- Не занимайтесь деятельностью, которая вызывает или усугубляет боль в коленях.
Перспективы / Прогноз
Каковы перспективы для подростков с болями в коленях?
Большинство болей в коленях у подростков можно контролировать с помощью простых методов лечения.Однако многие разрывы мягких тканей и переломы костей требуют хирургического вмешательства. Большинство подростков выздоравливают без долгосрочных проблем, если они следуют плану выздоровления, предоставленному их лечащими врачами. Поскольку существует множество причин боли в коленях, не забудьте спросить у своего врача конкретную информацию о долгосрочном прогнозе состояния колена вашего подростка.
Жить с
Когда мне следует проверить боль в коленях у подростка у врача?
Запишитесь на прием к врачу, если:
- Боль вашего подростка длилась более двух недель или в любое время, когда уровень боли усиливается.
- Колено вашего подростка красное, опухшее или теплое на ощупь.
- Ваш подросток не может опереться на ногу; они хромают.
- Колено вашего подростка «заблокировано» и не может двигаться.
- Кажется, что коленная чашечка вашего подростка соскользнула с места или колено выглядело искривленным.
- У вашего подростка болят колени во время или после физической активности.
- Слышен болезненный хлопок или щелчок в колене подростка.
- Колено вашего подростка не имеет силы или полного диапазона движений.
- Боль вашего подростка будит его по ночам.
Когда мне следует обратиться к врачу по поводу бурсита коленного сустава?
Вы испытываете неприятный отек в колене или кожа на колене стала красной и болезненной? У вас может быть бурсит коленного сустава или воспаление сумки колена.
Коленный бурсит может возникнуть в любой части колена — выше, ниже или в коленной чашечке. Бурсы — это небольшие наполненные жидкостью мешочки в коленном суставе. Они предотвращают трение различных тканей колена друг о друга, что может вызвать неподвижность и мучительную боль.При развитии коленного бурсита бурса воспаляется. Коленный бурсит обычно является временным заболеванием, и вы можете полностью выздороветь после лечения.
Симптомы
Симптомы коленного бурсита включают болезненность и припухлость в колене. Вы также можете почувствовать тепло при прикосновении. Бурсит может вызвать боль при движении колена и ограничить диапазон движений колена.
Причины
Бурсит коленного сустава может быть вызван разными причинами. Вот наиболее частые причины этого состояния:
· Атлетические травмы Конкретные виды спорта, в которых игроки переносят удары и часто падают на колени, часто имеют повышенный риск коленного бурсита.Некоторые примеры включают борьбу, волейбол и футбол. Кроме того, чрезмерная нагрузка на колени во время бега или прыжков может вызвать воспаление синовиальной сумки стопы, что также может вызвать бурсит.
· Продолжительное стояние на коленях Продолжительное стояние на коленях повреждает бурсу и снижает подвижность суставов. Если вы занимаетесь какой-либо деятельностью, связанной с пребыванием на коленях в течение нескольких часов, у вас повышается риск развития коленного бурсита. Некоторые примеры этих занятий — сантехник, ландшафтный дизайн и плотницкие работы.
· Ожирение Некоторые типы коленного бурсита могут быть вызваны сильным давлением на колени. Из-за этого люди с избыточным весом имеют более высокий риск развития коленного бурсита.
· Остеоартрит Бурсит коленного сустава чаще встречается у людей с такими заболеваниями, как остеоартрит.
Когда обращаться за помощью к врачу
Если вы подозреваете, что у вас бурсит коленного сустава, лучше всего как можно скорее обратиться к врачу.Колено — сложный сустав, состоящий из множества мышц, костей, сухожилий и других тканей. Он подвержен множеству травм, и бурсит — лишь одна из них. Часто вы можете испытывать перекрывающиеся симптомы (например, боль, отек, болезненность) с множеством заболеваний колена.
Если врач проверит состояние вашего колена, вы получите правильный диагноз и правильное лечение. Хотя бурсит не является опасным состоянием и поддается лечению, откладывание диагноза и лечения может вызвать ненужную боль и симптомы.Для быстрого и эффективного выздоровления вам следует получить диагностику и лечение вскоре после появления симптомов.
Диагноз врача
Лучшее, что можно сделать, если вы испытываете боль, отек или воспаление в колене, — это пройти обследование. Ваш врач проведет физический осмотр вашего колена и спросит о ваших симптомах, образе жизни и других состояниях здоровья. Ваш врач может также запросить визуализацию, чтобы заглянуть внутрь вашего колена. Используя всю собранную информацию, ваш врач поставит вам диагноз и порекомендует лечение.
ЛечениеЛечение бурсита коленного сустава обычно включает комбинацию методов лечения. Это включает отдых, обледенение, компрессию и поднятие колена (RICE). Ваш врач может также назначить лекарства для контроля болевых симптомов и, в некоторых случаях, для лечения инфекции. Ваше лечение может также включать физиотерапию для повышения гибкости и укрепления мышц колена.
В большинстве случаев бурсит коленного сустава можно эффективно лечить без хирургического вмешательства.Однако, если у вас хронический бурсит, который не поддается лечению другими методами, вам может потребоваться операция для решения проблемы.
Ортопедическая помощь в Южном Техасе
В Центре ортопедической хирургии и спортивной медицины мы гарантируем, что пациенты получат медицинское обслуживание высочайшего качества. Используя современное оборудование и оборудование, наши специалисты могут точно диагностировать ваше состояние и порекомендовать лучшие доступные методы лечения. Позвоните нам прямо сейчас по телефону ( 210) 692-7400 или запишитесь на прием.
9 Причины опухших колен, говорят врачи
Колено — самый большой сустав в теле (и один из самых сложных), а это значит, что он также является одним из наиболее проблемных. Это может включать ряд проблем — от хронических состояний до острых травм — которые вызывают отек сустава. Отек, известный в медицине как отек, может затруднять или даже причинять боль при повседневных движениях, таких как ходьба и приседание.
Но для того, чтобы сдуть воздух, вы должны выяснить, что вызывает опухшие колени, чтобы найти лучшее лечение.Здесь врачи объясняют девять распространенных виновников колен баллонов.
1. Вы получили травму.Независимо от того, упал ли вы во время тренировки или просто ударился о журнальный столик, отек — это нормальная реакция на травмы, в том числе на травмы вокруг колен. На самом деле, травмы — самая частая причина опухших колен, которую Джеймс Гладстон, доктор медицинских наук, руководитель спортивной медицины в The Mount Sinai Health System, видит у более молодых и здоровых пациентов.
«Травмы сигнализируют о воспалительной реакции в организме, которая вызывает отек», — сказал доктор.Гладстон объясняет. Сразу после травмы приток крови к поврежденной области увеличивается, доставляя прилив жидкости, белков и лейкоцитов, необходимых для начала процесса заживления. В результате травмированный участок становится красным и опухшим.
Две распространенные травмы колена: разрыв передней крестообразной связки (связка, которая проходит через переднюю часть колена и соединяет кости бедра и голени) и разорванный мениск (хрящ, служащий подушкой между костями бедра и голени).
2. Ваши суставы изнашиваются артритом.Универсальный термин для обозначения воспаления сустава, артрит особенно часто встречается в коленях. Он развивается с течением времени (часто по мере того, как вы становитесь старше) и обычно вызывает опухание, жесткость, болезненность или затруднение движения колен.
По данным Американской академии хирургов-ортопедов, колени чаще всего поражаются двумя формами артрита: остеоартритом и ревматоидным артритом. При остеоартрите (наиболее распространенной форме) хрящи в коленном суставе, защищающие концы костей, со временем изнашиваются.Между тем, при ревматоидном артрите иммунная система атакует сустав, повреждая его соединительные ткани и кости.
3. Возможно, у вас подагра.Технически это форма артрита, подагра возникает, когда высокий уровень мочевой кислоты (которая естественным образом содержится в организме) вызывает накопление кристаллов уратов в суставе, что приводит к сильной боли, отеку и покраснению, согласно клинике Майо. .
Хотя подагра часто поднимает свою уродливую головку в суставе у основания большого пальца ноги, она может поражать другие суставы по всему телу, включая колени, запястья и пальцы.По словам Дэна Паулла, доктора медицины, основателя и генерального директора Easy Orthopaedics, подагра часто возникает в наших конечностях, потому что эти суставы, как правило, имеют более низкую температуру — среду, более благоприятную для образования кристаллов.
Новички, скорее всего, не испытают подагру в коленях, однако люди с историей этого состояния могут обнаружить, что она проявляется в разных суставах, добавляет доктор Гладстон. По данным U.U., мужчины, люди с избыточным весом и люди с семейным анамнезом чаще страдают подагрой.С. Национальная медицинская библиотека.
4. … или псевдоподагра.Псевдоподагра, также известная как «ложная подагра» или болезнь отложения дигидрата пирофосфата кальция (CPPD), также может вызывать отек коленного сустава. Как и подагра, псевдоподагра также считается формой артрита. В отличие от подагры, она в первую очередь поражает запястья и колени. При псевдоподаграх форма кристаллов кальция накапливается в суставных хрящах и жидкости, вызывая ту же внезапную боль в суставах и отек, что и подагра.
По данным клиники Кливленда, псевдоподагра обычно поражает людей старше 60 лет. Люди, у которых есть остеоартрит, проблемы с щитовидной железой, метаболизмом или заболеванием почек, также более склонны к этому.
5. Виноват бурсит.Бурсит, который часто путают с артритом (но в значительной степени отличается от него), является еще одним заболеванием, которое может вызвать опухание колен. «Бурсит — это реакция, при которой воспаляются мешочки с жидкостью, кровеносные сосуды и нервные окончания, которые смягчают ваши суставы, называемые сумками, — объясняет доктор.Гладстон. Как правило, бурсит возникает в передней части колен в результате чрезмерного давления и трения в суставе с течением времени.
«Эти маленькие кровеносные сосуды кровоточат, а бурса выделяет лишнюю жидкость, которая создает гигантский раздутый мешочек — похожий на пузырь жидкости прямо под кожей», — говорит доктор Гладстон. Эти воспаленные мешочки, которые могут принимать любую форму и размер, может быть невероятно болезненным, чтобы на них давить.
Бурсит чаще всего встречается у людей, которые много работают на коленях, таких как плотники, сантехники и плиточники, говорит доктор.Гладстон. Однако хорошее падение тоже может вызвать бурсит.
6. Или у вас может быть киста Бейкера.Кисты Бейкера, также известные как подколенные или синовиальные кисты, представляют собой заполненные жидкостью шишки, которые образуются на тыльной стороне колена. По словам доктора Гладстона, они довольно распространены и не о чем беспокоиться.
«Глубоко внутри коленного сустава между костями находится слой тонкой ткани, называемый« капсулой », — объясняет доктор Гладстон. Когда какое-либо повреждение вызывает опухоль в коленном суставе, давление выталкивает лишнюю жидкость из капсулы за коленный сустав, по сути создавая нечто похожее на опухший шар на задней части колена.
Обычно кисты Бейкера не слишком болезненны, они часто возникают в результате артрита или острой травмы колена. В некоторых случаях они исчезают сами по себе, но часто возникают снова, если не лечить основную причину.
7. Может скрываться инфекция.Инфекция коленного сустава, пожалуй, самая страшная причина опухания колена, требует поспешного обращения к врачу. Когда инфекция попадает в коленный сустав, «колено быстро становится опухшим, красным и горячим», — говорит доктор.Гладстон. Если не лечить, инфекция может поразить все тело, вызывая лихорадку и дрожь.
Хотя плохо очищенная рана на колене может привести к инфекции, инфекции в других частях тела (например, инфекции мочевыводящих путей или дыхательных путей) могут проникнуть через кровоток в суставы, объясняет доктор Гладстон.
8. Это симптом болезни Лайма.Часто таинственная болезнь Лайма — бактериальная инфекция, передающаяся человеку через укус клеща, — со временем может поражать суставы, если ее не лечить.«Каждый раз, когда я вижу у кого-то опухание колена, которое не имеет смысла по какой-либо другой причине, я думаю о Лайме», — говорит доктор Гладстон.
«Каждый раз, когда я вижу, что у кого-то опухшее колено не имеет смысла, я думаю о Лайме»
«Мы не до конца понимаем, как работает Лайм, но это может проявляться по-разному, включая отек суставов», — объясняет он. По данным Центров по контролю и профилактике заболеваний (CDC), колени особенно подвержены тяжелому артриту, связанному с болезнью Лайма, боли и отекам.
Однако стоит отметить, что эти симптомы проявляются по мере развития болезни (от нескольких дней до месяцев после первого укуса). Ранние признаки болезни Лайма включают характерную сыпь в форме яблока и симптомы гриппа, такие как усталость, жар, головные боли, мышечные боли и жесткость шеи. Учитывая неясные механизмы Лайма, лечение относительно простое и включает курс антибиотиков, чтобы стереть бактерии из организма.
9. Возможно, у вас аутоиммунное заболевание.Помимо ревматоидного артрита, ряд других аутоиммунных состояний, при которых иммунная система атакует организм различными способами, могут способствовать отеку и боли во всем теле, в том числе в коленях. (По данным Американской ассоциации аутоиммунных заболеваний, существует более 100 видов аутоиммунных заболеваний.)
«Хотя системные аутоиммунные заболевания, такие как волчанка, встречаются реже, они могут вызывать опухоль», — говорит доктор Гладстон. Подобно Лайму, эти состояния могут объяснить воспаление в коленях, хотя ничто другое не может.Наряду с болью и отеком люди с аутоиммунными заболеваниями часто испытывают хроническую усталость, мышечные боли и низкую температуру.
Будьте в курсе последних научно обоснованных новостей о здоровье, фитнесе и питании, подписавшись на информационный бюллетень Prevention.com здесь . Для дополнительного удовольствия подписывайтесь на нас на Instagram .
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Chondromalacia Patellae | Причины, симптомы. Упражнения и лечение
Хондромаляция надколенника — это повреждение хряща в задней части коленной чашечки (надколенника). Обычно рекомендуется избегать чрезмерной нагрузки на колено и проходить физиотерапию, которая в большинстве случаев эффективна.
Что такое надколенник?
Коленная чашечка — это коленная кость. Он находится внутри сухожилия четырехглавой мышцы.Это большое сухожилие мощных мышц бедра (четырехглавой мышцы) обвивает надколенник и входит в верхнюю часть кости голени (большеберцовая кость). Четырехглавая мышца выпрямляет ногу.
Тыльная сторона надколенника покрыта гладким хрящом. Это помогает надколеннику скользить по нижней части бедренной кости, когда вы выпрямляете ногу.
Что такое хондромаляция надколенника?
Хондромаляция надколенника — это повреждение хряща коленной чашечки (надколенника). Это похоже на размягчение или износ хряща.
Шероховатость или повреждение могут варьироваться от незначительных до серьезных.
Примечание о терминологии
Chondromalacia patellae накладывается на состояние колена, известное как пателлофеморальный болевой синдром. Это термин, используемый врачами для описания боли в передней части колена, которая может быть вызвана различными причинами, но, похоже, не связана с серьезной проблемой, такой как серьезный артрит или травма. См. Также отдельную брошюру «Боль в коленях (пателлофеморальная боль)».
Что вызывает хондромаляцию надколенника?
Chondromalacia patellae чаще всего встречается у молодых людей и подростков.Это чаще встречается у женщин. Причина повреждения хряща не ясна. Считается, что коленная чашечка (надколенник) может тереться о нижнюю часть бедренной кости (бедра) вместо того, чтобы плавно скользить по ней. Это может повредить хрящ надколенника. Ситуации, в которых это более вероятно, включают следующие:
- Чрезмерное использование колена, например, в определенных видах спорта.
- У некоторых людей могут быть небольшие проблемы с выравниванием колена. Это может привести к тому, что надколенник будет тереться о нижнюю часть бедра, а не скользить по ней.Это может быть связано с особенностями развития колена. Или это может быть из-за дисбаланса мышц вокруг колена — например, большой четырехглавой мышцы выше колена. Если одна сторона четырехглавой мышцы тянется сильнее, чем другая, надколенник может не скользить плавно и может тереться с одной стороны.
- Сочетание проблемы с выравниванием (как указано выше) и чрезмерного использования в занятиях спортом может быть наиболее частой причиной развития хондромаляции надколенника.
- Травма колена может способствовать — возможно, повторные небольшие травмы или стрессы из-за занятий спортом или из-за слабости связок (гипермобильные суставы).
- У пожилых людей он может развиваться как часть процесса старения, когда происходит износ хрящей многих суставов.
Что вызывает боль в задней части колена?
Доктор Сара Джарвис MBE
Симптомы хондромаляции надколенника
- Боль в области колена. Боль обычно возникает в передней части колена, вокруг или за коленной чашечкой (надколенником). Боль обычно усиливается при подъеме или спуске по лестнице. Это может быть вызвано длительным сидением (с согнутыми коленями).
- Скрежет, скрежет или шум при движении колена (крепитация).
- Редко жидкий отек (выпот) коленного сустава.
Как диагностируется хондромаляция надколенника?
Обычно предварительный диагноз ставится на основании ваших симптомов и осмотра колена врачом. Это будет скорее рабочий диагноз, чем окончательный, потому что хрящ невозможно увидеть без дополнительных анализов (см. Ниже). В этой ситуации, когда нет доказательств хондромаляции, некоторые врачи называют боль пателлофеморальным болевым синдромом или болью в передней части колена.Это не имеет значения, так как лечение будет таким же (см. Ниже).
Нужны ли тесты?
Часто тесты не нужны, так как лечение можно начать на основании рабочего диагноза хондромаляции.
Тесты могут использоваться в некоторых ситуациях либо для подтверждения диагноза, либо для исключения других причин. Например, если диагноз неясен или симптомы не улучшаются после лечения. Можно использовать следующие тесты:
Варианты лечения Chondromalacia patellae
- Избегайте чрезмерных нагрузок на колено — до тех пор, пока боль не утихнет.Симптомы обычно улучшаются со временем, если не злоупотреблять коленом.
- Обезболивающие — парацетамол может быть рекомендован для облегчения боли. Противовоспалительные средства, такие как ибупрофен, могут быть полезны при боли в краткосрочной перспективе, но нет никаких доказательств того, что они приносят какую-либо пользу в долгосрочной перспективе.
- Физиотерапия — улучшение силы мышц в области колена снижает нагрузку на колено. Кроме того, специальные упражнения могут помочь исправить проблемы с выравниванием и балансом мышц вокруг колена.Например, вас могут научить делать упражнения, которые укрепляют внутреннюю сторону четырехглавой мышцы.
- Тейпирование коленной чашечки (надколенника) — это возможное лечение, которое может уменьшить боль. Клейкая лента накладывается на надколенник, чтобы изменить выравнивание или способ движения надколенника. Некоторые люди находят это полезным. Некоторые физиотерапевты могут предложить лечение тейпом надколенника.
Хирургия
Хирургия обычно не требуется, но ее можно рекомендовать, если вышеуказанные методы лечения не помогли.Артроскопическая операция — это обычная операция. В колено вставлена миниатюрная гибкая камера. Хирург видит внутреннюю часть коленного сустава и хрящ, а затем может оперировать через трубку камеры, используя очень тонкие инструменты. Возможные хирургические методы лечения следующие:
- Плотные связки на стороне надколенника можно разрезать, чтобы надколенник лучше выровнялся и двигался более плавно.
- Разглаживание или бритье хряща за надколенником.
- В редких случаях, если все другие варианты не помогают, надколенник можно удалить (колено все еще может функционировать без него).
Каковы перспективы?
Прогноз (прогноз) хороший.

 При нем человек может сохранять трудоспособность, но может и испытывать пульсирующие и резкие боли. Обычно при травмах копчика боль усиливается при длительном сидении и подъеме со стула. Может распространяться на паховую область.
При нем человек может сохранять трудоспособность, но может и испытывать пульсирующие и резкие боли. Обычно при травмах копчика боль усиливается при длительном сидении и подъеме со стула. Может распространяться на паховую область.
 Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус.
Боль появляется в ягодицах, пояснице, бедрах, отдает в ноги. Возрастает во время ходьбы и при физических нагрузках. В мышцах ягодицы может возникнуть гипертонус.

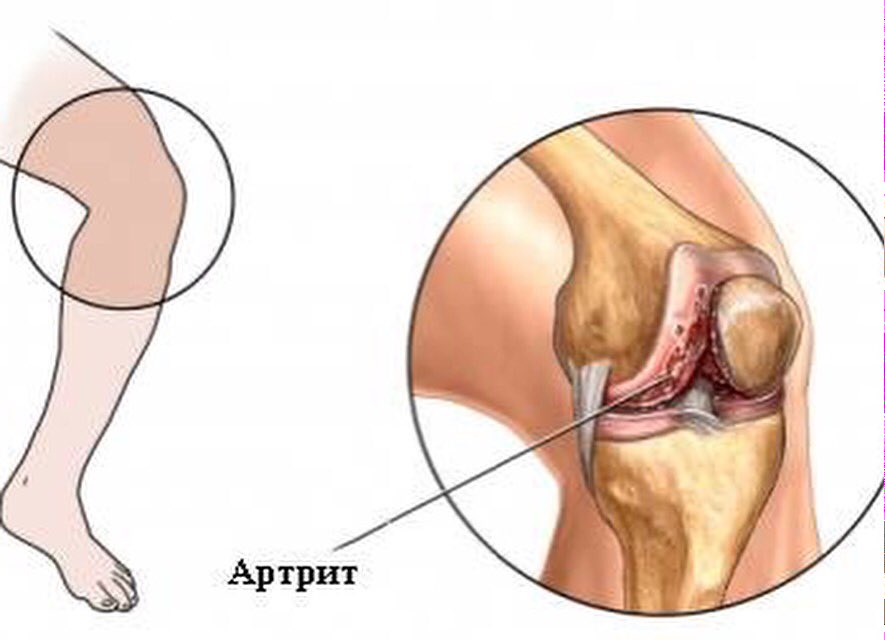 Часто боли метеозависимы (усиливаются перед любыми погодными изменениями).
Часто боли метеозависимы (усиливаются перед любыми погодными изменениями). Появляется уплотнение в мочки уха шарик, крупное воспаление за ухом или в области носа;
Появляется уплотнение в мочки уха шарик, крупное воспаление за ухом или в области носа; На таком фоне любое прикосновение вызывает болезненные ощущения. Явление носит наследственный характер. Это доброкачественный вид новообразований.
На таком фоне любое прикосновение вызывает болезненные ощущения. Явление носит наследственный характер. Это доброкачественный вид новообразований. При этом уплотнение в мочке уха болит, шарик опухоли имеет неприятный цвет и сразу обращает на себя внимание. Лечение требуется срочное. Прогноз является относительно благоприятным в том случае, если уплотнение обнаружено своевременно.
При этом уплотнение в мочке уха болит, шарик опухоли имеет неприятный цвет и сразу обращает на себя внимание. Лечение требуется срочное. Прогноз является относительно благоприятным в том случае, если уплотнение обнаружено своевременно. Оно может увеличиваться в размерах.
Оно может увеличиваться в размерах.