Новорожденный и баллы по шкале Апгар: самые главные цифры. Оценка новорожденного по шкале Апгар: что означают баллы
В 1952 году американский врач-анестезиолог Вирджиния Апгар на конгрессе анестезиологов официально представила систему оценки состояния новорожденного в первые минуты жизни. С тех пор состояние здоровья новорожденного оценивается по пяти показателям: дыханию, сердцебиению, мышечному тонусу, рефлексам и цвету кожных покровов.
Подсчет баллов по Шкале Апгар
Новорожденного младенца осматривают и присваивают 0, 1 или 2 балла по каждому из признаков. Оценка в 2 балла в родильном зале считается высшей и означает, что признак выражен ярко, 1 балл — выражен слабо, 0 баллов — признак отсутствует. При самом лучшем стечении обстоятельств общий счет баллов равен 10. Подсчет баллов проводят дважды: на первой и пятой минуте жизни. Поэтому оценки по Апгар всегда две, например, 8/9 баллов. Очень редко младенцы набирают 10 баллов в первую минуту жизни.
Состояние детей, которые набирают результат от 7 до 10 баллов, считается хорошим или превосходным, и им обычно требуется лишь обычный уход. Те, кто набрал от 4 до 6 баллов, находятся в удовлетворительном состоянии, и им могут оказаться нужны лишь некоторые реанимационные процедуры. Немедленная реанимация для спасения жизни необходима тем, чей результат ниже 4.
Если младенца на первой минуте жизни оценивают на 4–6 баллов, ему более тщательно прочищают дыхательные пути, помещают под лампу с лучистым теплом для дополнительного согревания, обеспечивают дополнительную подачу кислорода.
Показатели для оценки состояния новорожденного
Теперь остановимся подробнее на тех самых признаках, по которым происходит оценка младенца на 1-й и 5-й, а при плохих показателях — и на 10-й минуте жизни.
Работа сердца. У новорожденного сердечко бьется очень часто, совершая до 130–140 ударов в минуту. Поэтому частота сердцебиений свыше 100 в минуту оценивается в 2 балла. Если же малыш испытывал нехватку кислорода во внутриутробном периоде или во время родов, то наряду с изменением других показателей у него происходит замедление сердцебиения. Соответственно, пульс менее 100 ударов в минуту оценивается в 1 балл, отсутствие пульсовой волны — 0 баллов.
Если же малыш испытывал нехватку кислорода во внутриутробном периоде или во время родов, то наряду с изменением других показателей у него происходит замедление сердцебиения. Соответственно, пульс менее 100 ударов в минуту оценивается в 1 балл, отсутствие пульсовой волны — 0 баллов.
Частота дыхания. Малыш может совершать до 40–45 дыхательных движений в минуту, то есть делает вдох-выдох практически каждую секунду. Кроме того, кроха громко сообщает миру о своем появлении. Это оценивается по максимуму — в 2 балла. Если голос новорожденного больше напоминает стон, а не победный клич, если его дыхание медленное, затрудненное и нерегулярное, то ребенок получит 1 балл. Отсутствие дыхательных движений и крика — 0 баллов.
Мышечный тонус. В норме у всех новорожденных повышен тонус мышц-сгибателей. Именно поэтому они находятся в определенной позе: голова приведена к груди, кисти сжаты в кулачки, руки согнуты в локтевых, а ноги — в коленных и тазобедренных суставах, в положении на боку голова слегка запрокинута. При этом движения малыша избыточны, нескоординированны, хаотичны. Он может дрыгать ножками и размахивать ручками совершенно не в лад — тем не менее, как раз такое поведение заслуживает высшего балла. Если конечности ребенка лишь слегка согнуты, а движения — вялые и редкие, за это ставится 1 балл. Отсутствие активных движений и слабый мышечный тонус — 0 баллов.
При этом движения малыша избыточны, нескоординированны, хаотичны. Он может дрыгать ножками и размахивать ручками совершенно не в лад — тем не менее, как раз такое поведение заслуживает высшего балла. Если конечности ребенка лишь слегка согнуты, а движения — вялые и редкие, за это ставится 1 балл. Отсутствие активных движений и слабый мышечный тонус — 0 баллов.
Рефлексы. Важнейшие безусловные рефлексы начинают функционировать у детей непосредственно после рождения. Первый крик и первый вдох являются рефлекторными. Сосательный и глотательные рефлексы позволяют крохе насыщаться материнским молоком. Больше всего родителей поражают рефлексы ходьбы и ползанья: младенца кладут на животик, подталкивают под пяточки, и только что родившийся малыш преодолевает расстояние в несколько десятков сантиметров; а поставленный (с поддержкой под мышки) на ровную поверхность, он словно выполняет команду «шире шаг!». Если все эти врожденные рефлексы проявляются в полной мере, маленький человечек определенно заслуживает 2 очередных балла.
Цвет кожных покровов. Цвет кожных покровов у новорожденного варьируется от бледно- до ярко-розового, что оценивается в 2 балла. У младенцев с другим цветом кожи (например, мулатов) обследуются белки глаз, цвет слизистых оболочек рта, губы, ладони и нижние поверхности стоп. Дети, появившиеся на свет путем кесарева сечения, чаще всего не испытывают затруднений при прохождении родовых путей, поэтому цвет их кожи обычно лучше и они набирают 2 балла по этому признаку. Если у малыша имеется синюшность ручек и ножек, то ставится 1 балл. При равномерно бледном или синюшном цвете кожных покровов ставится 0 баллов.
| 0 баллов | 1 балл | ||
| Пульс | Отсутствует | Менее 100 уд./мин | Более 100 уд. /мин /мин |
| Дыхание | Отсутствует | Медленное, нерегулярное | Хорошее, крик |
| Мышечный тонус | Слабый | Сгибает ручки и ножки | Активно двигается |
| Рефлексы | Отсутствует | Слабо выражены | Вызываются |
| Цвет кожи | Синюшный, бледный | Нормальный, но синюшные ручки и ножки | Нормальный по всему телу |
Объективная субъективность
В принципе, данная оценка, несмотря на то, что выставляется она по довольно объективным показателям, является весьма субъективной для прогноза будущего состояния организма ребенка. Однозначно сказать, что малыш, которому поставили 10 баллов по шкале Апгар, здоровее того, кто получил всего 7 баллов, нельзя. Это означает только то, что в первом случае новорожденный нормально дышит, у него розовые кожные покровы и слизистые, он достаточно громко кричит, у него хорошо выражены рефлексы.
Результаты, полученные малышом при рождении по шкале Апгар, выглядят примерно следующим образом:
| Баллы | Результат |
| 10-7 | Оптимально, норма |
| 5-6 | Легкие отклонения в состоянии здоровья |
| 3-4 | Средние отклонения в состоянии здоровья |
| 0-2 | Сильные отклонения в состоянии здоровья |
Низкая оценка по данной шкале может быть связана как с одномоментной ситуацией при рождении (острой гипоксией или асфиксией), так и с хроническим состоянием младенца (хронической гипоксией), а также его общей физиологической незрелостью (например, в случае недоношенности).
Наиболее частой причиной низкой оценки по шкале Апгар становится именно гипоксия — патологическое состояние, связанное с кислородной недостаточностью ребенка во время беременности и в родах. Реже при низкой оценке по шкале Апгар у ребенка выявляются признаки физиологической незрелости: вялость, пассивность, сниженный мышечный тонус, подозрительное спокойствие малыша, который не реагирует на грязный подгузник, подолгу спит и редко требует есть.
Реже при низкой оценке по шкале Апгар у ребенка выявляются признаки физиологической незрелости: вялость, пассивность, сниженный мышечный тонус, подозрительное спокойствие малыша, который не реагирует на грязный подгузник, подолгу спит и редко требует есть.
Шкалу, названную впоследствии по фамилии составившего ее врача, Вирджиния Апгар разработала для медсестер, чтобы те могли быстро определить, какому малышу следует оказывать повышенное внимание.
При низкой оценке по шкале Апгар на 1-й минуте жизни малыша крайне важна положительная динамика — прибавка 2 и более баллов к 5-й минуте жизни. В этом случае с большой долей вероятности можно говорить о благоприятном прогнозе. Ребенок с низкой оценкой требует особого внимания врачей не только в родильном доме: возможно, ему потребуется определенное лечение и последующее медицинское наблюдение у участкового педиатра.
Оценка по шкале Апгар — и низкая и высокая — это не диагноз, не приговор и не печать брака или знак качества на ребенке. Это — сигнал для акушера и неонатолога об объеме проводимых мероприятий в родовом зале и необходимости реанимации. После этого проводятся дополнительные обследования: клинические анализы крови, мочи, исследование на внутриутробные инфекции, УЗИ-диагностика, нейросонография — и разрабатывается план последующего медицинского наблюдения, лечения и реабилитации.
Это — сигнал для акушера и неонатолога об объеме проводимых мероприятий в родовом зале и необходимости реанимации. После этого проводятся дополнительные обследования: клинические анализы крови, мочи, исследование на внутриутробные инфекции, УЗИ-диагностика, нейросонография — и разрабатывается план последующего медицинского наблюдения, лечения и реабилитации.
Шкала Апгар: о чем говорят баллы и когда стоит беспокоиться — Дети
Сразу после родов врач-неонатолог рассказывает новоиспеченной мамочке о состоянии здоровья малыша и сообщает количество баллов, которое получил ребенок. Так доктор дает оценку кожным покровам, дыханию, рефлексам. В статье поговорим подробнее о том, как применяется шкала Апгар — как по ней оценивают новорожденного, о чем стоит знать мамам, какие показатели считаются нормальными.
Содержание статьи
Что такое «шкала Апгар»?
Это универсальная система оценки состояния здоровья новорожденных. Ее разработала в 1952 году Вирджиния Апгар — врач-анестезиолог из США. Она предложила несколько критериев и систему баллов, которые врач дает малышу. По результатам обследования оценивается, здоровый ли ребенок либо нужна срочная помощь.
Она предложила несколько критериев и систему баллов, которые врач дает малышу. По результатам обследования оценивается, здоровый ли ребенок либо нужна срочная помощь.
Шкала Вирджинии Апгар — важная часть пропедевтики болезней детей. Система позволяет решать важные задачи: быстро оценить состояние ребенка, сделать прогнозы и вовремя принять меры при подозрении на врожденные патологии или осложнения внутриутробного и неонатального периода. Диагностику проводят как после естественных родов, так и после операции кесарева сечения. По результатам могут проводиться дополнительные обследования для мамы и малыша.
В педиатрической пропедевтике были попытки других исследователей внедрить системы оценки здоровья новорожденных. Но они брали за основу только мышечный тонус ребенка и предлагали оценивать сердцебиение лишь в тяжелых случаях. Практика показала, что только комплексный алгоритм обследования, предложенный Вирджинией Апгар, эффективен в решении задач неонатологов.
Когда проводится оценка по шкале Апгар для новорожденных?
Диагностику проводят через 1 минуту и через 5 минут после рождения. При проведении реанимационных мероприятий — дополнительно через 10 минут после родов. Оценка включает два числа — это баллы, которые ставит врач-неонатолог при осмотре ребенка. Например, если доктор поставил 8/9 баллов, это означает, что на 1 минуте жизни состояние младенца было на 8 баллов, а через 5 минут улучшилось до 9.
При проведении реанимационных мероприятий — дополнительно через 10 минут после родов. Оценка включает два числа — это баллы, которые ставит врач-неонатолог при осмотре ребенка. Например, если доктор поставил 8/9 баллов, это означает, что на 1 минуте жизни состояние младенца было на 8 баллов, а через 5 минут улучшилось до 9.
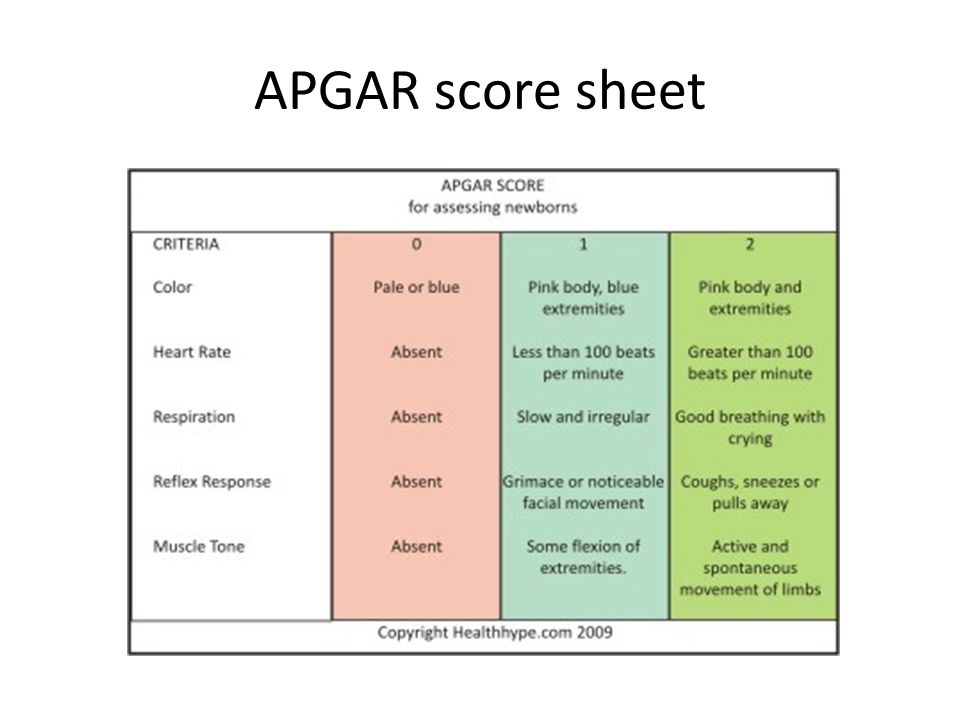
Алгоритм обследования подразумевает 5 критериев, каждому из которых присваивается от 0 до 2 баллов. Общая сумма от 0 до 10 баллов характеризует состояние новорожденного в текущий момент обследования.
Оценка — не диагноз. Но она важна для врача, поскольку позволяет сделать прогнозы насчет дальнейшего ведения малыша. Доктор определяет, будет ли ребенок лежать с мамой в общей палате или его нужно поместить в ПИТ, а может быть даже вызвать бригаду реаниматологов и перевезти новорожденного в детскую больницу.
Расшифровка шкалы Апгар: показатели и нормы
Нормальным показателем считаются значения от 7 до 10 баллов. Для оценки применяются следующие критерии:
- Сердцебиение.
 В норме должно быть более 100 ударов в минуту — тогда ставят максимальные 2 балла. При частоте меньше 100 ударов ставится 1 балл. Если сокращения единичные либо отсутствуют — 0 баллов.
В норме должно быть более 100 ударов в минуту — тогда ставят максимальные 2 балла. При частоте меньше 100 ударов ставится 1 балл. Если сокращения единичные либо отсутствуют — 0 баллов. - Дыхание и крик. Младенец должен кричать сразу громко — в этом случае ему выставляют 2 балла. Если крик малыша негромкий, при этом наблюдаются другие клинические признаки нарушения дыхания (менее 40‒45 вдохов в минуту), ставят 1 балл. Отсутствие дыхания и крика — 0 баллов — и в этом случае ребенок уже точно не получит оценку даже 7/7 баллов и выше.
- Оттенок кожи. Врач акцентирует внимание на ладонях, ступнях, губах, слизистой оболочке рта. 2 балла выставляется при розовом цвете кожи. 1 балл означает, что присутствует синюшность, при белой коже с синюшным оттенком ставят 0 баллов.
- Мышечный тонус. Малыши энергично шевелят ручками и ножками, ощутив свободу после пребывания в животике. 2 балла означает, что малыш активно двигается, если же движения редкие, не динамичные — ставят 1 балл.
 Результат 0 баллов значит, что кроха лежит без движения.
Результат 0 баллов значит, что кроха лежит без движения. - Рефлексы. Сразу при рождении инстинктивно возникают крик и вдох, дальше присоединяются другие рефлексы — сосательный, глотательный, хватательный. Если малыш кричит, чихает, даже кашляет, то доктор поставит 2 балла, при слабых реакциях на внешний мир и сниженной активности — 1 балл, при отсутствии рефлексов — 0 баллов.
Максимальное значение — 10 баллов, но такая оценка встречается редко. Есть множество факторов, которые могут влиять на состояние новорожденного в первые минуты жизни, но при этом не быть критичными для него в дальнейшем. Например, сниженная оценка возможна, если женщине ставили наркотические анальгетики. Подобные препараты часто применяют при затяжных естественных родах, и при операции кесарева сечения. Также некоторые клинические нарушения бывают при внутриутробной гипоксии. Поэтому 7/8, 8/8 баллов, не значит, что малыш болен. Зачастую такие младенцы быстро крепнут и «догоняют» детей с более высокими значениями.
Таблица шкалы Апгар для новорожденных
Для упрощения восприятия расшифровки представлены в таблице:
Идеальный результат — это 9/9 и 10/10 баллов. Но даже 7 или 8 баллов, особенно когда вторая оценка выше первой означают, что ребенок адаптируется к внешней среде, и его здоровье не вызывает опасений.
Результаты 5‒7 баллов не указывают на ярко выраженную патологию, но требуют пристального внимания к здоровью ребенка, дополнительных обследований, пребывания в ПИТ. После выписки таких детей всегда наблюдает невропатолог, а при необходимости другие специалисты.
При оценке менее 5 баллов состояние расценивается как тяжелое — ребенку требуется реанимация, а чаще всего — помещение в специальный стационар.
Даже если у вашего крохи не такие высокие баллы, как хотелось бы, не отчаивайтесь и доверьтесь врачам. Большинство ситуаций поправимо. Главное — ваше спокойствие и терпение.
Такая важная веха в развитии языка
Не смейтесь, но способность вашего ребенка указывать на то, что он или она хочет, является одним из явных признаков высокоразвитого человеческого существа. Итак, когда дети начинают показывать пальцем?
Итак, когда дети начинают показывать пальцем?
Дети учатся показывать пальцем в возрасте от 12 до 18 месяцев. Детское указание является ключевой вехой в развитии языка тела наряду с маханием на прощание и другими жестами. Почему эта способность важна? Как скоро вы должны встревожиться, если ваш ребенок не показывает пальцем? Давайте погрузимся немного глубже, чтобы узнать.
Указывать действительно так важно?
Да. Хотя это зависит от того, как часто или рано дети будут указывать, это их способ взаимодействия со своим миром. Это также одна из самых ранних форм общения для вашего малыша; просто естественный следующий шаг в его или ее способности общаться. Дети, указывающие на вещи, которые они видят или даже хотят, являются важной вехой в развитии.
Почему мой ребенок показывает пальцем?
Ваш ребенок получает баллы по разным причинам! Они делают это, чтобы выразить себя, выразить желания, поделиться опытом с другими, привлечь внимание к кому-то или чему-то и даже сослаться на вещи, которых уже нет. Чаще всего ваш ребенок показывает пальцем, чтобы сообщить что-то конкретное.
Чаще всего ваш ребенок показывает пальцем, чтобы сообщить что-то конкретное.
Когда дети начинают показывать пальцем?
Указание пальцем — это всего лишь один из способов физического или невербального общения ребенка. Другие включают жесты рук, махание руками, махание руками на прощание или поднятие рук в воздух, чтобы попросить, чтобы их несли.
Время начала этих жестов зависит от того, кого вы спросите. Однако в среднем ваш ребенок будет делать одно или все из них в возрасте от 12 до 18 месяцев.
Декларативное указание
Указание на нужный объект известно как декларативное указание. Это когда ваш ребенок указывает, чтобы показать что-то кому-то еще.
Императивное указание
Когда ребенок указывает на что-то, что он хочет, в надежде, что вы получите это для него, называется императивным указанием.
Совместное внимание
Способность вашего малыша указывать на что-либо, чтобы привлечь ваше внимание, является важной вехой в развитии и называется совместным вниманием. Это также один из самых ранних признаков социального взаимодействия.
Это также один из самых ранних признаков социального взаимодействия.
Вехи развития Указание
Указание ребенку — это лишь одна из многих вех в развитии мозга вашего ребенка. Он включает в себя сочетание крупной моторики и языковых навыков, включая зрительно-моторную координацию. Если вы хотите научиться лучше читать язык тела ребенка, вам поможет знакомство с этапами развития указывания.
Преимущества указывания на ребенка в раннем возрасте
Показывание малышом и использование жестов вашим ребенком является отличным предиктором его или ее словарного запаса в будущем. Указание в основном прокладывает путь к развитию речи. Чаще первым словом ребенка будет то, на что он или она указывал ранее.
Другие важные вехи развития включают:
- Малыш машет рукой на прощание (в возрасте от 9 до 12 месяцев)
- Хлопает в ладоши (9 месяцев)
Простые способы помочь ребенку с указыванием
Указание пальцем важно для развития ребенка. Мы в ADAM & Mila хотим, чтобы вам было легко помочь своему ребенку с его или ее развитием ребенка. Вот несколько советов и простых практических идей.
Мы в ADAM & Mila хотим, чтобы вам было легко помочь своему ребенку с его или ее развитием ребенка. Вот несколько советов и простых практических идей.
- Научите вашего ребенка подписывать . Детский язык жестов — один из эффективных способов научить вашего ребенка показывать пальцем.
- Моделирование поведения . Это можно сделать легко! Когда вы читаете книги своему малышу, указывайте на картинки или конкретные предметы, которые вы видите.
- Мыльные пузыри . Если вы пускаете пузыри для своего ребенка и лопаете пузыри пальцами, скоро ваш ребенок тоже будет использовать свой палец, чтобы лопать их!
Узнайте больше о развлечениях для малышей здесь
Список основных этапов обучения ребенка
Ниже приводится обзор 11 различных этапов развития указывания от рождения до двухлетнего возраста.
Проявляет активный или незаинтересованный интерес
Веха развития появляется в возрасте от 1 до 6 месяцев.
В течение первых шести месяцев жизни вашего ребенка он или она будут проявлять признаки активного интереса к людям или объектам с помощью взгляда и языка тела в течение не менее одной минуты. Ваш ребенок также будет делать это, чтобы избежать взаимодействия. Примеры включают улыбку и отворачивание, которые часто происходят во время взаимодействия родителей и детей.
Жесты для продолжения или остановки деятельности
Веха развития появляется в возрасте от 4 до 5 месяцев.
Вполне вероятно, что в этом возрасте ваш ребенок подаст жест, чтобы вы продолжили любимое занятие, или остановится, когда он или она больше не хочет этого делать. Примеры такого поведения включают размахивание руками или отворачивание более чем на несколько секунд.
Поднимает руки к родителям
Веха развития появляется в возрасте от 5 до 9 месяцев.
Когда ваш ребенок младше, в возрасте от 5 до 7 месяцев, он может делать это просто для того, чтобы быть ближе к своим родителям или доверенному опекуну. Когда он становится старше, от 5 до 9 месяцев; когда ваш ребенок делает это, он в основном просит, чтобы его спасли от странных или незнакомых ситуаций.
Когда он становится старше, от 5 до 9 месяцев; когда ваш ребенок делает это, он в основном просит, чтобы его спасли от странных или незнакомых ситуаций.
Waves Bye-Bye
Веха развития появляется в возрасте от 6 до 9 месяцев.
Как приятно впервые увидеть, как ваш малыш машет рукой на прощание. В этом возрасте ваш ребенок, вероятно, не понимает всего смысла этого и может подождать, чтобы сделать это, когда человек скроется из поля зрения. Волна вашего ребенка может варьироваться. Он может использовать свою руку или просто слегка раскрыть ладонь, когда она находится рядом с ним.
Игрушка «Протягивает руку»
Веха развития появляется в возрасте от 9 до 12 месяцев.
Когда ваша малышка хочет, чтобы вы посмотрели на что-то, она протягивает это, чтобы сообщить, что она хочет, чтобы вы это сделали. Она сделает это для одобрения, подтверждения, объяснения или для того, чтобы поделиться. Кроме того, она будет попеременно переводить взгляд с вас на объект.
Понимает Указание
Веха развития появляется в возрасте от 12 до 14 месяцев.
В этом возрасте вы сможете лучше понять, чего хочет ваш малыш. Это потому, что теперь она понимает, что если она чего-то хочет, она может просто указать на это. Кроме того, она будет попеременно переводить взгляд с вас на объект, чтобы показать, что она этого хочет.
Волны до свидания без подражания
Веха развития появляется в возрасте от 12 до 15 месяцев.
Вашему ребенку больше не нужно видеть, как вы или другой человек машете рукой «до свидания», чтобы помахать ему в ответ. Моделирование больше не нужно. Достаточно словесных сигналов, чтобы ваш ребенок ответил волной. В этом возрасте махающий жест вашего ребенка также намного более развит.
Дает игрушки по запросу
Веха развития появляется в возрасте от 12 до 15 месяцев.
Когда ваш малыш хочет, чтобы вы посмотрели, поделились, объяснили или помогли с предметом или игрушкой, он спонтанно даст вам это. После этого между вами может быть небольшая перепалка, прежде чем он начнет играть с вами в игрушку.
После этого между вами может быть небольшая перепалка, прежде чем он начнет играть с вами в игрушку.
Жесты, указывающие на потребность
Веха развития возникает в возрасте от 12 до 19 месяцев.
Как определить, что нужно вашему ребенку? В этом возрасте ваш малыш использует комбинацию обычных жестов. Такие, как протягивание рук, показывание, качание головой, показ, скручивание ладоней, взятие руки взрослого для сообщения «хочу», «помогите», «поднимите меня», «не хочу», «все прошло», и «скажи мне, что это такое».
Указывает на удаленные объекты
Веха развития появляется в возрасте от 17 до 19 месяцев.
Вы можете заметить, что ваш ребенок смотрит в окно, замечает далекие звуки или указывает на что-то, что находится слишком далеко, чтобы до него можно было дотянуться. Чтобы привлечь внимание к тем отдаленным объектам, ваш малыш спонтанно указывает на них. Примеры удаленных объектов включают самолеты, пожарные машины, автомобили, птиц, солнце или луну.
Хватание Толкание и вытягивание
Веха развития наступает в возрасте от 18 до 24 месяцев.
В этом возрасте вербальное общение еще ограничено. Чтобы сообщить о своих желаниях и потребностях другим детям, ваш ребенок может использовать агрессивные физические жесты, такие как хватание, толкание или вытягивание. Это ее способ сказать другому ребенку: «Я хочу это», «Это моя игрушка» или «Поиграй со мной».
Большинство младенцев начинают самостоятельно указывать на предметы в возрасте от 12 до 15 месяцев. Однако важно помнить, что каждый ребенок учится в своем собственном темпе. Итак, не волнуйтесь! Всегда говорите со своим педиатром о серьезных проблемах. В противном случае попробуйте заняться с ребенком чем-нибудь, чтобы помочь ему с другими вехами развития, и не забывайте получать удовольствие!
Мы надеемся, что эта статья была вам полезна. Мы хотели бы знать, что вы думаете! Пожалуйста, поделитесь нашей статьей с теми, кому она может быть полезна.
Сделай другу одолжение! – Поделитесь этим замечательным ресурсом с теми, кому он может быть полезен
Ваш ребенок в родовых путях Информация | Гора Синай
Плечевое предлежание; неправильное представление; тазовое предлежание; головное предлежание; фетальная ложь; Эмбриональное отношение; Опущение плода; фетальная станция; Кардинальные движения; Родовые пути; Родовые пути
Во время родов ваш ребенок должен пройти через ваши тазовые кости, чтобы добраться до входа во влагалище. Цель состоит в том, чтобы найти самый простой выход. Определенные положения тела придают ребенку меньшую форму, что облегчает ему прохождение через этот узкий проход.
Наилучшее положение для прохождения ребенка через таз – голова вниз, тело обращено к спине матери. Это положение называется передним затылком.
Роды на самом деле представляют собой серию из четырех стадий, кульминацией которых являются собственно роды и короткий период после них. Для получения более подробной информации об экстренном родоразрешении см. информацию о родах, экстренном родоразрешении.
Для получения более подробной информации об экстренном родоразрешении см. информацию о родах, экстренном родоразрешении.
Экстренные меры показаны, когда роды неизбежны, а медицинский работник отсутствует. Признаки поздних родов включают разрыв амниотического мешка, раскрытие шейки матки и появление головки ребенка у входа во влагалище.
Экстренные меры показаны, когда роды неизбежны, а медицинский работник отсутствует. Признаки поздних родов включают разрыв амниотического мешка, раскрытие шейки матки и появление головки ребенка у входа во влагалище.
Головное (головой вперед) предлежание считается нормальным, но тазовое предлежание (сначала ногами или ягодицами) может быть очень трудным и даже опасным для матери и ребенка.
При нормальной беременности ребенок располагается в матке головкой вниз.
Термин предлежание плода относится к той части тела вашего ребенка, которая находится ближе всего к родовым путям. В большинстве доношенных беременностей ребенок располагается головкой вниз или головкой в матке.
В большинстве доношенных беременностей ребенок располагается головкой вниз или головкой в матке.
Информация
Определенные термины используются для описания положения ребенка и его движения по родовым путям.
ФЕТАЛЬНАЯ СТАНЦИЯ
Фетальная станция относится к тому месту, где в тазу находится предлежащая часть.
- Представляющая часть. Предлежащая часть — это часть плода, которая ведет его через родовые пути. Чаще всего это голова ребенка, но это может быть и плечо, и ягодицы, и ступни.
- Ишиальные ости. Это костяные точки на тазу матери. В норме седалищные ости являются самой узкой частью таза.
- 0 станция. Это когда голова ребенка находится на одном уровне с седалищными отростками. Говорят, что ребенок «помолвлен», когда большая часть головы вошла в таз.
- Если предлежащая часть лежит над седалищными остями, станция указывается как отрицательное число от -1 до -5.

У будущих мам головка ребенка может зафиксироваться на 36-й неделе беременности. Однако помолвка может произойти позже во время беременности или даже во время родов.
ЛОЖЬ ПЛОДА
Это относится к тому, как позвоночник ребенка совпадает с позвоночником матери. Позвоночник вашего ребенка находится между головой и копчиком.
Ваш ребенок чаще всего принимает положение в тазу до начала родов.
- Если позвоночник вашего ребенка проходит в том же направлении (параллельно), что и ваш позвоночник, говорят, что ребенок находится в продольном положении. Почти все младенцы находятся в продольном положении.
- Если ребенок лежит на боку (под углом 90 градусов к позвоночнику), говорят, что он лежит на боку.
ПОЛОЖЕНИЕ ПЛОДА
Положение плода описывает положение частей тела вашего ребенка.
Нормальное положение плода обычно называют положением плода.
- Голова прижата к груди.
- Руки и ноги подтянуты к центру груди.

Аномальные позы плода включают головку, которая запрокинута назад, поэтому бровь или лицо выявляются первыми. Другие части тела могут располагаться за спиной. Когда это произойдет, предлежащая часть будет больше по мере прохождения через таз. Это усложняет доставку.
ПРЕДСТАВЛЕНИЕ ПРИ РОДАХ
Представление при родах описывает положение ребенка при прохождении по родовым путям для родов.
Наилучшее положение для вашего ребенка внутри матки во время родов — головкой вниз. Это называется головным предлежанием.
- В этом положении ребенку легче и безопаснее пройти через родовые пути. Головное предлежание встречается примерно в 97% родов.
- Существуют различные типы головного предлежания, которые зависят от положения конечностей и головы ребенка (позиции плода).
Если ваш ребенок находится в любом положении, кроме головы вниз, врач может порекомендовать кесарево сечение.
Ягодичное предлежание – это когда попка ребенка опущена вниз. Тазовое предлежание происходит примерно в 3% случаев. Существует несколько типов тазового предлежания:
Тазовое предлежание происходит примерно в 3% случаев. Существует несколько типов тазового предлежания:
- Полное тазовое предлежание — это когда сначала присутствуют ягодицы, а бедра и колени согнуты.
- Ягодичный таз – это когда бедра согнуты так, что ноги прямые и полностью подтянуты к груди.
- Другие положения тазового предлежания возникают, когда стопы или колени присутствуют в первую очередь.
Плечо, рука или туловище могут быть обнаружены первыми, если плод находится в поперечном положении. Этот тип презентации встречается менее чем в 1% случаев. Поперечная ложь чаще встречается, если вы рожаете раньше срока или у вас двойня или тройня.
КАРДИНАЛЬНЫЕ ДВИЖЕНИЯ РОДОВ
Когда ваш ребенок проходит через родовые пути, его голова меняет положение. Эти изменения необходимы для того, чтобы ваш ребенок приспосабливался и двигался в вашем тазу. Эти движения головы вашего ребенка называются кардинальными движениями родов.
Помолвка
- Это когда самая широкая часть головы вашего ребенка входит в таз.

- Engagement сообщает вашему лечащему врачу, что ваш таз достаточно велик, чтобы головка ребенка могла двигаться вниз (опускаться).
Опускание
- Это когда головка вашего ребенка опускается (опускается) дальше через таз.
- Чаще всего опущение происходит во время родов, либо при раскрытии шейки матки, либо после начала потуг.
Сгибание
- Во время спуска голова ребенка сгибается вниз так, чтобы подбородок касался груди.
- Когда подбородок согнут, головке ребенка легче пройти через таз.
Внутреннее вращение
- По мере того, как головка ребенка будет опускаться дальше, чаще всего голова будет вращаться так, что затылок окажется чуть ниже лобковой кости. Это помогает голове соответствовать форме вашего таза.
- Обычно ребенок лежит лицом вниз к вашему позвоночнику.
- Иногда ребенок поворачивается лицом к лобковой кости.

- Когда голова вашего ребенка поворачивается, вытягивается или сгибается во время родов, тело остается в таком положении, когда одно плечо опущено к позвоночнику, а одно плечо поднято к животу.
Удлинитель
- Когда ваш ребенок достигает входа во влагалище, обычно затылок соприкасается с лобковой костью.
- В этот момент родовые пути изгибаются вверх, и голова ребенка должна откинуться назад. Он вращается под и вокруг лобковой кости.
Вращение наружу
- После рождения голова ребенка повернется на четверть оборота, чтобы оказаться на одной линии с телом.
Изгнание
- После извлечения головки верхнее плечо вводят под лобковую кость.
- После плеча остальные части тела обычно доставляются без проблем.
Барт WH.
 В норме должно быть более 100 ударов в минуту — тогда ставят максимальные 2 балла. При частоте меньше 100 ударов ставится 1 балл. Если сокращения единичные либо отсутствуют — 0 баллов.
В норме должно быть более 100 ударов в минуту — тогда ставят максимальные 2 балла. При частоте меньше 100 ударов ставится 1 балл. Если сокращения единичные либо отсутствуют — 0 баллов. Результат 0 баллов значит, что кроха лежит без движения.
Результат 0 баллов значит, что кроха лежит без движения.