степени, причины, симптомы, диагностика и лечение в Москве в Центре Хирургии «СМ-Клиника»
Общие сведения
Коксартроз или артроз тазобедренного сустава – хроническое заболевание, провоцирующее постепенное разрушение костной и хрящевой ткани. Развивается болезнь медленно, начинаясь с незначительных изменений в структуре хряща, и приводит в итоге к целому комплексу патологических реакций.
Виды
В зависимости от степени тяжести выделяют три стадии артроза тазобедренного сустава.
- На первой стадии пациент отмечает небольшую болезненность, дискомфорт в области тазобедренного сочленения после длительной ходьбы, физических нагрузок, подъема вверх. В некоторых случаях неприятные ощущения могут распространяться на бедро и колено.
- Вторая стадия характеризуется усилением дискомфорта, невозможностью отвести ногу в сторону без появления боли, которая плавно переходит в зону паха и бедра. На рентгенограмме можно заметить признаки костных разрастаний и явное сужение суставной щели.

По причине возникновения артроз тазобедренного сустава бывает также первичным, когда заболевание развивается самостоятельно, и вторичным, если пусковым механизмом послужили травма, инфекция или эндокринные нарушения.
Симптомы
Проявляется заболевание одинаково во всех случаях, вне зависимости от исходной причины патологии. Основными признаками артроза тазобедренного сустава служат:
- ограниченная подвижность;
- боль в районе таза «стреляющего» характера, переходящая в пах или бедро и усиливающаяся к вечеру;
- укорочение ноги с поврежденной стороны, что вызывает хромоту, изменение походки;
- ощущение скованности, спазма мышц после ходьбы, бега, подъема по лестнице, длительного сидения.

Коксартроз – хроническая патология, которая развивается планомерно с чередованием периодов обострения и ремиссии.
Диагностика
На первичном приеме врач оценивает имеющиеся клинические симптомы артроза тазобедренного сустава, проводит пальпацию, исследование объема движения и другие тесты.
Инструментальная диагностика включает:
- обзорную рентгенографию области таза;
- осевую рентгенографию;
- УЗИ мягких тканей.
При необходимости выполняется МРТ или КТ, по показаниям назначается пункция суставной полости. Дополнительно проводится стандартный комплекс лабораторных исследований.
Операции при артрозе тазобедренного сустава
Общей целью лечения при артрозе является купирование симптомов, сохранение максимальной подвижности тазобедренного сустава в зависимости от степени тяжести и предупреждение дальнейшего развития заболевания. Консервативная тактика применяется только в отношении начальной стадии патологии и включает в себя медикаментозные средства, методы физиотерапии и использование ортопедических конструкций.
В случае выраженных повреждений на 2 и 3 стадиях показано хирургическое вмешательство. К способам оперативного лечения относятся:
- остеотомия – операция, в ходе которой бедренную кость в проксимальном отделе искусственно ломают, удаляют лишние участки и придают с помощью фиксаторов ей новую форму;
- артродез – методика, предполагающая закрепление тазобедренного сустава в неподвижном положении;
- эндопротезирование – операция, в процессе которой поврежденный сустав полностью или частично заменяют на искусственный аналог.
Выбор способа хирургического лечения артроза тазобедренного сустава зависит от стадии патологии, выраженности симптомов, возраста и индивидуальных особенностей здоровья пациента.
Реабилитация
При неосложненном течении заболевания восстановление после операции проходит быстро: уже на 4–7 день пациент сможет самостоятельно передвигаться при помощи вспомогательных точек опоры. Общий срок реабилитации зависит от ряда факторов:
Общий срок реабилитации зависит от ряда факторов:
- возраста и веса пациента;
- вида проведенного лечения;
- исходной тяжести коксартроза;
- наличия других заболеваний.
В период восстановления необходимо тщательно соблюдать все рекомендации лечащего врача, не перегружать организм физическими нагрузками. Общая длительность реабилитации составляет от 3 недель до 4 месяцев.
Вопрос и ответ
Да, это одна из самых распространенных причин развития заболевания у мужчин.
Физиотерапевтические методики помогают разрабатывать поврежденную область, улучшают циркуляцию крови, помогают доставить лекарства в нужную область, снимают отечность и воспаление.
Источники
Коксартроз, артроз тазобедренных суставов – симптомы, виды и лечение
СОДЕРЖАНИЕ:
- Причины
- Симптомы
- Диагностика
- Лечение
- Лечение в клинике «Тибет»
- Осложнения
- Профилактика
- Частые вопросы
Артроз тазобедренного сустава, или коксартроз – это хроническое заболевание сустава, которое сопровождается прогрессирующим разрушением суставного хряща.
Со временем патологический процесс распространяется на суставную капсулу (с развитием капсулита, периартроза), синовиальную оболочку (с развитием синовита), кости (остеоартроз), провоцирует воспаление мышц и связок, мышечную атрофию, укорочение конечности.
Коксартроз бывает односторонним или двусторонним, его развитие может быть быстрым или медленным. Среди всех хронических заболеваний суставов он занимает одно из ведущих мест по распространенности, особенно в возрасте старше 40 лет. Это объясняется тем, что на тазобедренный сустав приходится существенная нагрузка, связанная с прямохождением и массой тела.
Это важно!
Медикаментозные средства лечения коксартроза имеют симптоматический характер. НПВС, гормональные препараты, хондропротекторы могут уменьшить болевые симптомы, сопутствующее воспаление, замедлить разрушение суставного хряща. Но они не влияют на процесс развития заболевания, так как не воздействуют на его причину.
Чтобы избежать худшего сценария и не только повысить качество жизни, но и предотвратить осложнения, становить развитие заболевания и обратить его вспять, необходимо воздействовать на причину коксартроза.
В клинике «Тибет» для этого применяется комплексная, немедикаментозная терапия методами восточной рефлексо-, фито- и физиотерапии, которая дает позитивные результаты более чем в 90% случаев коксартроза 1 – 2 степени. При коксартрозе 3-й степени удается облегчить состояние, повысить качество жизни, замедлить развитие заболевания за исключением случаев, когда показана хирургическая операция.
Причины
Тазобедренный сустав – самое крупное сочленение тела, образуемое вертлюжной впадиной подвздошной кости и головкой бедренной кости.
При движениях головка бедренной кости работает как шарнир. Гиалиновый хрящ, покрывающий суставные поверхности, и синовиальная смазка обеспечивают свободное скольжение.
Если синовиальной жидкости оказывается недостаточно и/или ее свойства изменяются, это становится причиной трения в суставе. В результате гиалиновый хрящ обезвоживается, стирается, растрескивается. От него могут отрываться фрагменты, образующие «мыши» в суставной полости.
Это важно!
Артроз тазобедренного сустава – это дегенеративно-дистрофическое заболевание. Это указывает на его природу – дегенеративные изменения тканей на фоне их голодания (дистрофии). Другое распространенное заболевание из этой обширной группы – остеохондроз позвоночника, который нередко сопутствует коксартрозу.
Суть заболевания состоит в том, что процесс обновления гиалинового хряща по той или иной причине начинает отставать от процесса его износа.
Причиной этого может быть, например, замедленная выработка коллагена в организме или его недостаточное поступление к суставу из-за плохого кровоснабжения.
Провоцирующим фактором артроза тазобедренного сустава нередко служат повышенные или неправильные нагрузки из-за:
- ожирения (избыточного веса).

- тяжелой работы (поднятия тяжестей),
- занятий спортом (особенно прыжками, бегом, тяжелой атлетикой),
- сколиоз, лордоз позвоночника,
- плоскостопие.
В развитии коксартроза играет роль наследственный фактор, однако само по себе заболевание по наследству не передается. Можно говорить лишь о врожденной предрасположенности к нему.
Коксартроз нередко развивается из-за врожденных анатомических аномалий – подвывиха, дисплазии тазобедренного сустава.
Симптомы коксартроза
Основные симптомы тазобедренного артроза – боль, тугоподвижность, ограничение объема движений в суставе, хромота.
На ранней стадии боль возникает эпизодически, только во время физических нагрузок (например, при подъеме или спускании по лестнице, приседаниях), после длительной ходьбы, стояния на ногах. Ходьба сопровождается похрустыванием, поскрипыванием в суставе.
Суставная боль (артралгия) может возникнуть также после длительного пребывания в статичной, неудобной позе.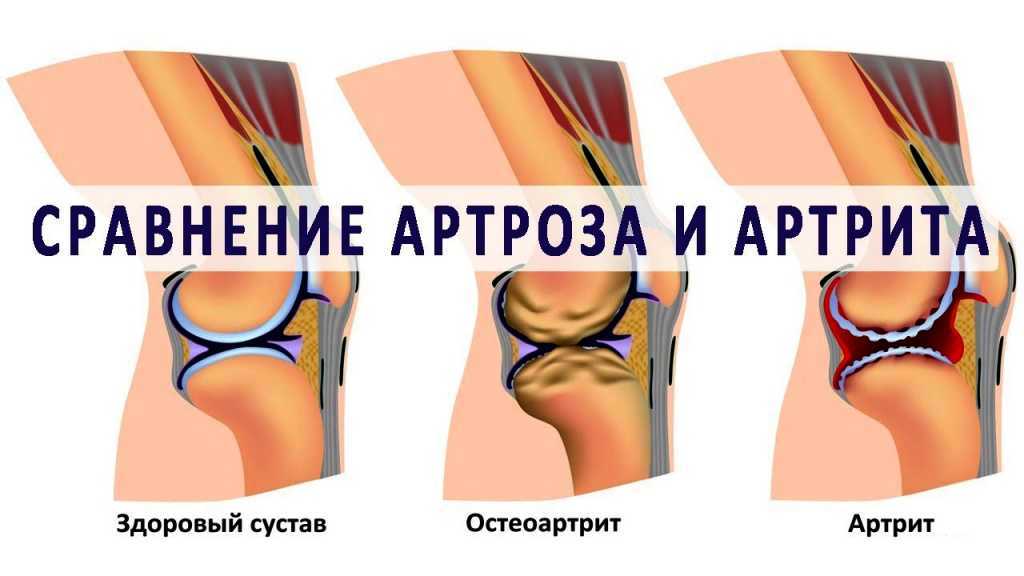 Так называемые «стартовые боли» возникают после длительной неподвижности, в начале движений и обычно проходят в течение 30 минут по мере того, как нога «расхаживается».
Так называемые «стартовые боли» возникают после длительной неподвижности, в начале движений и обычно проходят в течение 30 минут по мере того, как нога «расхаживается».
С присоединением воспаления мышечно-связочного аппарата, синовиальной оболочки возможны такие симптомы как припухлость, покраснение в области сустава. В этом случае боль становится постоянной.
Кулбужев Мурат Султанович Врач-рефлексотерапевт, невролог Стаж 30 летКоксартроз, как правило, развивается медленно. Длительное время возможно бессимптомное развитие заболевания. На этом этапе могут проявляться такие симптомы как — ожирение, хронические заболевания дыхательных путей (хронический бронхит, др.), частые простудные заболевания.
Особенность таких болезней стоит в том, что возникнув, они никогда не проходят сами сбой. Нужны значительные усилия, чтобы замедлить развитие заболевания, а тем более, чтобы остановить его и обратить вспять. Поэтому большое значение имеет ранняя диагностика артрозов. Важно начать лечение заболевания при появлении уже первых его симптомов.
Чем больше пройдет времени от диагностирования коксартроза до начала его лечения, тем больше времени и сил оно потребует, и тем меньших результатов от него можно будет ожидать.
Боль при коксартрозе бывает локализованной или иррадиирующей (в область паха, бедро, колено, поясницу, крестец, копчик).
- Симптомы коксартроза 1 стадии.
При коксартрозе 1 степени рентгеновский снимок показывает сужение суставной щели менее чем на 50%. Боль имеет умеренный характер, возникает только при нагрузках, движениях, а в покое стихает. Движения в суставе не ограничены. - Симптомы коксартроза 2 стадии.
Коксартроз 2 степени означает сужение суставной щели более чем на 50%. Тазобедренный сустав деформируется, на снимке виды костные разрастания (остеофиты), которые образуются для компенсации нагрузок. Объем движений сокращается, они становятся все более затрудненными. Боль имеет более интенсивный и продолжительный характер, походка изменяется, развивается хромота.
Объем движений сокращается, они становятся все более затрудненными. Боль имеет более интенсивный и продолжительный характер, походка изменяется, развивается хромота. - Симптомы коксартроза 3 стадии.
При коксартрозе 3 степени боль не зависит от движений, становится постоянной. Суставная щель практически исчезает (сужение более чем на 70%). На рентгеновском снимке видны «суставные мыши», разросшиеся остеофиты, значительная деформация костей. Движения резко ограничены, сустав практически утрачивает подвижность. Происходит укорочение ноги на фоне мышечной атрофии.
В зависимости от области поражения коксартроз бывает локализованным или генерализированным, одно- или двусторонним.
Если заболевание развивается как самостоятельная патология, оно называется первичным, если на фоне травмы или основного заболевания (эндокринного, обменного) – вторичным.
В зависимости от выраженности симптомов, различают малосимптомную и манифестную (с яркой клинической картиной) форму коксартроза, а по скорости развития заболевания – быстро или медленно прогрессирующую.
Быстрое прогрессирование заболевания означает появление симптомов в течение первых четырех лет после начала развития, медленное – после пяти лет бессимптомного течения.
Диагностика тазобедренного артроза
При диагностике коксартроза врач должен отличить его от заболеваний со схожей симптоматикой, в первую очередь, от синовита, коксита (воспаления тазобедренного сустава), а также от пояснично-крестцового остеохондроза.
На первичном приеме врач расспрашивает пациента о симптомах, давности их возникновения, обстоятельствах, при которых происходит усиление боли. Далее он изучает анамнез, чтобы определить первичный или вторичный характер патологии, обращая внимание на сопутствующие заболевания.
При внешнем осмотре врач оценивает объем движений в суставе, подвижность, мышечный тонус, сравнивает длину ног.
После этого проводится аппаратная диагностика (рентгенография, МРТ, УЗИ):
- Рентгеновский снимок. Показывает величину суставной щели, по сужению которой можно судить о степени разрушения гиалинового хряща и стадии заболевания.
 Также на рентгеновском снимке можно увидеть костные деформации, остеофиты, «суставные мыши».
Также на рентгеновском снимке можно увидеть костные деформации, остеофиты, «суставные мыши». - Магнитно-резонансная томография. Дает более подробную информацию, позволяет оценить состояние хрящевых тканей, характер и степень их разрушения, исследовать связки, кровеносные ссуды, синовиальную оболочку, капсулу сустава. МРТ считается более информативным средством диагностики тазобедренного артроза.
- Артроскопия. Это метод визуального смотра сустава посредством миниатюрной видеокамеры (артроскопа), относится к малоинвазивным диагностическим операциям. Артроскоп вводится в суставную полость и передает изображение по стекловолоконному проводнику на монитор компьютера.
Лечение коксартроза
Медикаментозное лечение тазобедренного артроза состоит в облегчении болевого синдрома, уменьшении воспаления. С этой целью применяются нестероидные противовоспалительные средства (НПВС) на основе диклофенака, ибупрофена, пироксикама, кетопрофена, др. в виде мазей, инъекций или перорально.
в виде мазей, инъекций или перорально.
При интенсивной боли возможно применение обезболивающей блокады (инъекции анальгетика в сустав).
При сильном воспалении, которое не купируется НПВС, применяются инъекции в сустав гормональных препаратов (кортикостероидов), таких как дипроспан, др.
Для облегчения скольжения в суставе, увеличения объема синовиальной смазки применяют инъекции в суставную полость гиалуроновой кислоты.
Для улучшения кровоснабжения могут быть назначены сосудорасширяющие препараты.
Для замедления развития заболевания назначают хондропротекторы, содержащие глюкозамин, хондроитин.
На поздней стадии заболевания, при невозможности консервативного лечения проводится хирургическая операция, при которой сустав заменяется эндопротезом (керамическим, титановым или пластиковым).
Лечение в клинике «Тибет»
Бегишев Рафаэль Аркадьевич Врач-рефлексотерапевт, невролог Стаж 47 летКак показывает практика, локальное воздействие на очаг заболевания, без учета взаимосвязей в единой системе организма, зачастую бывает неэффективным.
Чтобы остановить развитие заболевания и инициировать восстановление сустава, нужно устранить причину, по которой началось разрушение гиалинового хряща.
Для этого в клинике «Тибет» применяется комплексная терапия, направленная на восстановление баланса основы Слизь, которая отвечает не только за смазку суставов и стояние хрящевых тканей, но также за обмен веществ, иммунитет, гормональную регуляцию. В результате коксартроз лечится как частное проявление дисбаланса этой основы одновременно с сопутствующими заболеваниями, включая избыточный вес и другие патологии.
Лечение проводится комплексными сеансами, которые включают несколько методов восточной рефлексо-, физиотерапии на фоне фитотерапии тибетской медицины.
- Моксотерапия.
Точечные прогревания полынными сигарами и конусами в области пораженного сустава сочетаются с прогреванием биоактивных точек на меридианах тела. Локальное воздействие создает приток крови, улучшает местное кровообращение, стимулирует регенерацию гиалинового хряща. Воздействие на меридианы тела помогает восстановить баланс основы Слизь в целом, устранить первопричину коксартроза. Процедура оказывает мощное иммуномодулирующее, противовоспалительное действие и считается одним из лучших средств лечения болезней холода на фоне дисбаланса Слизи.
Локальное воздействие создает приток крови, улучшает местное кровообращение, стимулирует регенерацию гиалинового хряща. Воздействие на меридианы тела помогает восстановить баланс основы Слизь в целом, устранить первопричину коксартроза. Процедура оказывает мощное иммуномодулирующее, противовоспалительное действие и считается одним из лучших средств лечения болезней холода на фоне дисбаланса Слизи. - Иглоукалывание.
Процедура оказывает противовоспалительное действие, помогает оттоку экссудата из суставной полости, активизирует процессы метаболизма, регенерации тканей, помогает улучшить кровообращение. Акупунктура по биоактивным точкам печени стимулирует синтез коллагена – строительного материала суставных хрящей. - Фитотерапия.
Фитопрепараты, применяемые при коксартрозе, ускоряют обменные процессы, помогают повысить уровень тепла тела, улучшить кровообращение. Кроме того, они оказывают противовоспалительное, иммуномодулирующее и хондропротекторное действие.
- Точечный массаж.
Воздействие сильными нажатиями на биоактивные точки меридианов тела усиливает действие акупунктуры. Локальный массаж в области пораженного сустава улучшает местное кровообращение, ускоряет заживление, восстановление суставных и околосуставных тканей. - Гирудотерапия.
Лечение медицинскими пиявками усиливает общий терапевтический эффект – улучшает кровоснабжение суставов, оказывает дополнительное иммуномодулирующее, противовоспалительное действие.
Из мягких методов лечения применяется коррекция питания и образа жизни, а также лечебная физкультура (ЛФК).
Это важно!
Такое сочетание местного и общего воздействия при коксартрозе, как правило, показывает высокую эффективность. Длительность лечебного сеанса составляет 1 – 1,5 часа. Курс лечения включает 10 – 15 сеансов, которые проводятся через день. После его окончания делается контрольное исследование (МРТ или рентген), чтобы оценить достигнутые результаты.
Осложнения
На 2-й стадии дегенеративно-дистрофического заболевания к нему обычно присоединяется воспалительный процесс – воспаление синовиальной оболочки, сумки (синовит, бурсит), тендовагинит.
На поздней стадии заболевания вырастает риск патологических переломов костей, вывихов сустава, смещения головки бедренной кости и ее проникновения в область малого таза.
Из-за укорочения ноги на фоне мышечной атрофии происходит перекос таза, развивается пояснично-крестцовый остеохондроз.
Самое серьезное осложнение тазобедренного артроза – асептический некроз головки бедренной кости.
Профилактика
Для профилактики тазобедренного артроза следует избегать факторов, провоцирующих дисбаланс основы Слизь.
Цой Александр Николаевич Врач-рефлексотерапевт, невролог Стаж 32 годаХорошее средство профилактики развития коксартроза – пешие прогулки, плаванье, подвижные игры на свежем воздухе. При этом следует избегать поднятия тяжестей, а также интенсивных ударных нагрузок на суставы во время прыжков, бега.
Важная часть профилактики коксартроза – поддержание нормального индекса массы тела.
Частые вопросы
Самолечение коксартроза опасно тем, что оно воздействует на только симптомы, а не на причину заболевания. В результате дегенеративно-дистрофический процесс продолжает развиваться, это приводит к потере времени и позднему началу лечения. В этом смысле особенно опасно длительное применение нестероидных противовоспалительных мазей (НПВС). Согревающие пластыри, горячие компрессы помогают улучшить местное кровообращение, но одного этого недостаточно, чтобы остановить развитие болезни. Необходимо комплексное применение лечебных процедур (моксотерапии, иглоукалывания, др.), которое требует квалификации врача.
Для профилактики болезней холода, включая артрозы суставов, пища должна быть согревающей, горячей, легкой – это такие продукты как рыба, нежирное мясо птицы, баранина, морепродукты, яйца, орехи. Следует избегать макаронных и хлебобулочных изделий из мягкой пшеницы, манной, пшенной круп, бобовых, сырых овощей, цитрусовых, не злоупотреблять молоком и молочными изделиями, сахаром, сливочным маслом и другими охлаждающими продуктами. Эти правила полезно соблюдать как для профилактики артрозов, так и при их наличии.
Следует избегать макаронных и хлебобулочных изделий из мягкой пшеницы, манной, пшенной круп, бобовых, сырых овощей, цитрусовых, не злоупотреблять молоком и молочными изделиями, сахаром, сливочным маслом и другими охлаждающими продуктами. Эти правила полезно соблюдать как для профилактики артрозов, так и при их наличии.
Как показывает опыт клиники «Тибет», комплексная терапия дает позитивный эффект более чем в 80% случаев коксартроза при условии воздействия на организм в целом в сочетании с местными процедурами. Конкретные результаты зависят от стадии, степени заболевания, возраста и других индивидуальных особенностей. При артрозе 1 – 2 степени обычно удается остановить развитие болезни, начать восстановление суставов, на 3-й стадии – замедлить процесс, улучшить качество жизни.
Литература
- Заболотных И. И. Болезни суставов. — СПб., 2005.
- Назаренко Г. И. Коксартроз. — М.: Медицина, 2005.
- Корж А. А. Диспластический коксартроз (хирургическая профилактика и лечение).
 — М.: Медицина, 1986.
— М.: Медицина, 1986. - Волокитина Е. А. Комплексная диагностика коксартроза. — Минск, 2000.
- Доэрти М. Клиническая диагностика болезней суставов. — Минск: Тивали, 1993.
- Шевцов В. И. Основные принципы лечения двухстороннего коксартроза. — Курган, 2000.
- Шляхто Е. В. Болезни суставов. — СПб., 2000.
- Мазуров В. И. Остеоартроз. — СПб., 2000.
- Беленький А.Г. Гиалуронат (остенил) в лечении коксартроза. — Научно-практическая ревматология, 2006.
- Реабилитация больных после эндопротезирования тазобедренного сустава: Пособие для врачей. – Н. Новгород, 2000.
- Светлова М.С. Остеоартроз тазобедренного сустава: клиника, диагностика, подходы к лечению. — Современная ревматология, 2013.
- Чжуд-ши, пер. с тибет., предисл., примеч., указ. Д. Б. Дашиева. – М.: Восточная литература, 2001.
Воспалительный артрит тазобедренного сустава — OrthoInfo
Существует множество видов артрита, которые могут поражать тазобедренный сустав и затруднять повседневную деятельность.
Наиболее распространенным типом является остеоартрит (ОА), невоспалительный артрит. Также известный как дегенеративный артрит, ОА связан с возрастным износом или травмой; это не результат измененного иммунного ответа организма. ОА обычно вызывает болезненные симптомы у людей среднего возраста.
Под воспалительным артритом понимается любой тип артрита, вызванный гиперактивностью иммунной системы. Эти типы артрита также известны как аутоиммунные заболевания. В отличие от остеоартрита, воспалительный артрит поражает людей всех возрастов, часто проявляя признаки в раннем взрослом возрасте. Эти заболевания в основном поражают суставы, но могут поражать и другие органы, такие как глаза, легкие, сердце, желудочно-кишечный тракт (ЖКТ) и кожу.
Это распространенные типы воспалительного артрита, которые могут вызывать симптомы в тазобедренном суставе:
- Ревматоидный артрит
- Анкилозирующий спондилит
- Псориатический артрит
Менее распространенные типы воспалительного артрита, поражающего тазобедренный сустав, включают:
- Системная красная волчанка
- Реактивный артрит
- Артрит, связанный с воспалительным заболеванием кишечника
- Ювенильный воспалительный артрит (ЮИА)
- Саркоидоз
- Артрит, вызванный ингибиторами иммунных контрольных точек (химиотерапия)
Существуют также типы воспалительного артрита, которые не являются аутоиммунными по своей природе. Эти заболевания также могут вызывать симптомы в тазобедренном суставе:
Эти заболевания также могут вызывать симптомы в тазобедренном суставе:
- Подагра (кристаллическая болезнь мочевой кислоты)
- Псевдоподагра (CPPD – болезнь отложения дегидрата пирофосфата кальция)
- Септический артрит (вызванный вирусной или бактериальной инфекцией)
- Лайм-артрит (вызванный болезнью Лайма)
Хотя воспалительный артрит неизлечим, в лечении достигнуты многочисленные успехи, особенно в разработке новых лекарств. Ранняя диагностика и лечение могут помочь пациентам сохранить подвижность и функцию, предотвращая серьезное повреждение сустава.
Тазобедренный сустав представляет собой шаровидный сустав. Впадина образована вертлужной впадиной, которая является частью кости большого таза. Мяч – это головка бедренной кости, которая является верхним концом бедренной кости (бедренной кости).
Гладкая ткань, называемая суставным хрящом, покрывает поверхность шара и гнезда. Он создает гладкую поверхность с низким коэффициентом трения, которая помогает костям легко скользить друг относительно друга. Поверхность сустава покрыта тонкой оболочкой, называемой синовиальной оболочкой. В здоровом бедре синовиальная оболочка вырабатывает небольшое количество жидкости, которая смазывает хрящ и помогает двигаться.
Поверхность сустава покрыта тонкой оболочкой, называемой синовиальной оболочкой. В здоровом бедре синовиальная оболочка вырабатывает небольшое количество жидкости, которая смазывает хрящ и помогает двигаться.
Анатомия бедра.
Это наиболее распространенные типы воспалительного артрита, поражающие тазобедренный сустав.
Ревматоидный артритПри ревматоидном артрите синовиальная оболочка утолщается, набухает и вырабатывает химические вещества, которые атакуют и разрушают суставной хрящ, покрывающий кость. Ревматоидный артрит часто поражает один и тот же сустав с обеих сторон тела, поэтому могут быть поражены оба бедра.
Анкилозирующий спондилитАнкилозирующий спондилит вызывает воспаление позвоночника и крупных суставов, включая тазобедренные, что приводит к скованности и боли. это может вызвать эрозию крестцово-подвздошного сустава и сращение позвоночника (бамбуковый позвоночник).
Псориатический артрит
Псориатический артрит — это форма артрита, которой страдают некоторые люди, страдающие псориазом — кожным заболеванием, вызывающим появление красных пятен с шелушением.
- Суставы при псориатическом артрите могут быть красными, опухшими и теплыми.
- Колбасоподобный отек может возникать на пальцах рук и ног.
- Видны изменения на ногтях, похожие на ямки.
- У некоторых больных возникают боли в области копчика (копчика).
У человека с воспалительным артритом иммунной системе организма не хватает способности к саморегуляции, и иммунная система включается сама на себя. Инвазия иммунных клеток в ткани вызывает воспаление там, где оно не нужно, а производство химических веществ вызывает повреждение пораженных тканей.
Точная причина воспалительного артрита неизвестна, хотя есть данные о том, что генетика играет роль в развитии некоторых форм заболевания.
Воспалительный артрит может вызывать общие симптомы во всем теле, такие как лихорадка, потеря аппетита и утомляемость. Бедро, пораженное воспалительным артритом, будет болезненным и жестким. Есть и другие симптомы:
- Тупая, ноющая боль в паху, наружной поверхности бедра, колене или ягодицах
- Ограниченный диапазон движения
- Боль, которая усиливается по утрам или после сидения или отдыха в течение некоторого времени, но уменьшается при физической нагрузке
- Боль в суставе настолько сильная, что вызывает хромоту или затрудняет ходьбу
К началу
Пациенты с подозрением на воспалительный артрит тазобедренного сустава должны быть осмотрены ревматологом. Это врач, который специализируется на пациентах с аутоиммунными заболеваниями.
Это врач, который специализируется на пациентах с аутоиммунными заболеваниями.
У пациентов с длительно текущим воспалительным артритом или у тех, кто не реагирует на медикаментозное лечение, в конечном итоге происходит разрушение сустава, что может привести к его замене.
Во время первичного осмотра врач задаст вопросы о вашей истории болезни и ваших симптомах, затем проведет медицинский осмотр и назначит диагностические тесты.
Физикальное обследованиеВо время физического осмотра врач оценит диапазон движений бедра. Усиление боли и ограничение при некоторых движениях может быть признаком воспалительного артрита. Врач также будет искать хромоту или другие проблемы с вашей походкой (то, как вы ходите) из-за тугоподвижности бедра.
Рентген Рентгеновские снимки — это визуализирующие тесты, которые создают подробные изображения плотных структур, таких как кость. Рентгенография пораженного артритом тазобедренного сустава покажет, есть ли истончение или эрозия костей, потеря суставной щели или избыток жидкости в суставе.
(слева) На этом рентгеновском снимке показано нормальное бедро. (справа) На этом рентгеновском снимке показан воспалительный артрит с уменьшением суставной щели.
Воспроизведено с разрешения JF Sarwak, изд.: Essentials of Musculoskeletal Care, изд. 4. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2010 г.
Анализы крови
Анализы крови, такие как скорость оседания (СОЭ) и С-реактивный белок (СРБ), являются индикаторами воспалительного артрита. Антитела, такие как ревматоидный фактор, антинуклеарные антитела и антицитруллиновые пептиды, могут быть полезны в диагностике воспалительного артрита.
Хотя воспалительный артрит неизлечим, существует ряд вариантов лечения, которые могут помочь предотвратить разрушение суставов. Воспалительный артрит часто лечит команда медицинских работников, включая ревматологов, физиотерапевтов и эрготерапевтов, социальных работников, специалистов по реабилитации и хирургов-ортопедов.
План лечения ваших симптомов будет зависеть от вашего воспалительного заболевания. Достижения в лечении воспалительного артрита резко изменили жизнь людей с этими заболеваниями. Воспалительный артрит часто можно хорошо контролировать с помощью лекарств, и он может перейти в ремиссию при лечении на ранних стадиях заболевания.
Нестероидные противовоспалительные препараты (НПВП). Такие препараты, как напроксен и ибупрофен, могут облегчить боль и уменьшить воспаление. НПВП доступны как в безрецептурных, так и в рецептурных формах.
Кортикостероиды. Такие лекарства, как преднизолон, являются сильными противовоспалительными средствами и могут подавлять иммунную систему. Их можно принимать перорально или в виде инъекций.
Инъекции в бедро, такие как кортикостероиды, гиалуроновая кислота или обогащенная тромбоцитами плазма (PRP), также могут помочь контролировать боль.
Болезнь-модифицирующие противоревматические препараты (БМАРП). Эти препараты воздействуют на иммунную систему, помогая замедлить прогрессирование заболевания. Метотрексат является часто назначаемым DMARD.
Эти препараты воздействуют на иммунную систему, помогая замедлить прогрессирование заболевания. Метотрексат является часто назначаемым DMARD.
На рынке появилось несколько новых препаратов, известных как биопрепараты, генно-инженерные белки, воздействующие на определенные части иммунной системы, вызывающие воспаление. Эти препараты могут быть очень эффективны для пациентов с ревматоидным артритом, псориатическим артритом и другими формами аутоиммунного воспалительного артрита.
Физиотерапия. Специальные упражнения могут помочь увеличить диапазон движений бедра и укрепить мышцы, поддерживающие сустав.
Кроме того, регулярные умеренные физические нагрузки могут снизить скованность и повысить выносливость. Плавание является предпочтительным упражнением для людей с анкилозирующим спондилитом, поскольку подвижность позвоночника может быть ограничена.
Вспомогательные устройства. Использование трости, ходунков, обувного рога с длинной ручкой или рукоятки может облегчить вам выполнение повседневных задач.
Если нехирургические методы лечения недостаточно облегчают боль, врач может порекомендовать хирургическое вмешательство. Тип выполняемой операции зависит от нескольких факторов, в том числе:
- Ваш возраст
- Состояние тазобедренного сустава
- Какое заболевание вызывает у вас воспалительный артрит
- Прогрессирование болезни
Наиболее распространенные хирургические процедуры, выполняемые при воспалительном артрите тазобедренного сустава, включают полную замену тазобедренного сустава и синовэктомию.
Полная замена тазобедренного сустава. Ваш врач удалит поврежденный хрящ и кость, затем установит новые металлические или пластиковые суставные поверхности, чтобы восстановить функцию бедра. Полная замена тазобедренного сустава часто рекомендуется пациентам с ревматоидным артритом или анкилозирующим спондилоартритом для облегчения боли и улучшения диапазона движений.
При тотальном эндопротезировании тазобедренного сустава головка бедренной кости и гнездо заменяются искусственным устройством.
Синовэктомия. Синовэктомия проводится для удаления части или всей оболочки сустава (синовиальной оболочки). Он может быть эффективным, если болезнь ограничена слизистой оболочкой сустава и не затрагивает суставной хрящ, покрывающий кости. Как правило, процедура используется для лечения только ранних стадий воспалительного артрита.
Ваш врач обсудит с вами различные хирургические варианты. Не стесняйтесь спрашивать, почему рекомендуется конкретная процедура и какой результат вы можете ожидать.
Осложнения. Несмотря на то, что осложнения возможны при любой операции, ваш врач примет меры для минимизации рисков. К наиболее частым осложнениям операции относятся:
- Инфекция
- Чрезмерное кровотечение
- Сгустки крови
- Повреждение кровеносных сосудов или артерий
- Вывих (при полной замене тазобедренного сустава)
- Неравенство длины конечностей (при полной замене тазобедренного сустава)
Перед операцией врач обсудит с вами все возможные осложнения.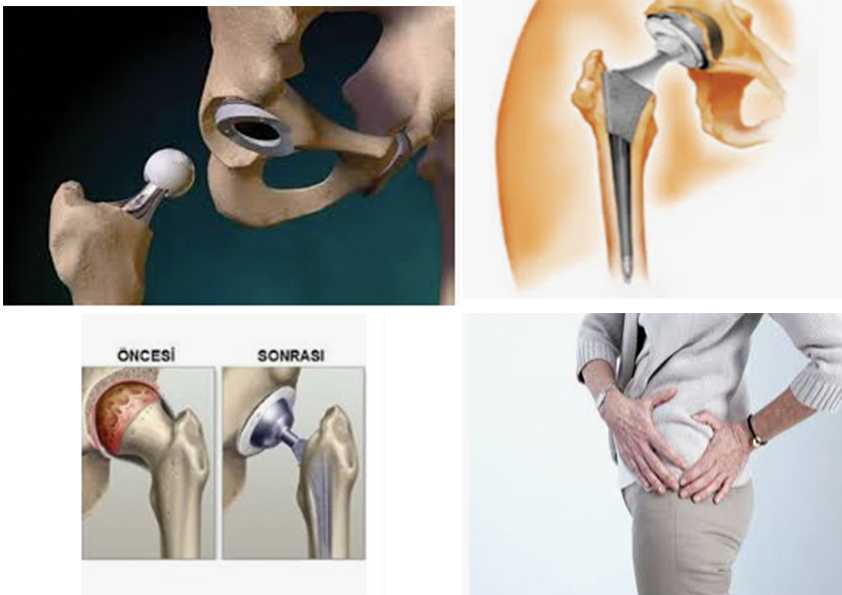
Восстановление. Сколько времени потребуется для восстановления и возобновления повседневной деятельности, зависит от нескольких факторов, в том числе от общего состояния здоровья и типа хирургической операции. Первоначально вам может понадобиться трость, ходунки или костыли для ходьбы. Ваш врач может порекомендовать физиотерапию, чтобы помочь вам восстановить силу бедра и восстановить диапазон движений.
Воспалительный артрит тазобедренного сустава может вызывать широкий спектр инвалидизирующих симптомов. Сегодня новые лекарства могут предотвратить прогрессирование заболевания и разрушение суставов, а раннее лечение может помочь сохранить тазобедренный сустав.
В случаях прогрессирования серьезного повреждения суставов хирургическое вмешательство может облегчить боль, увеличить подвижность и помочь вернуться к повседневной жизни. Тотальное эндопротезирование тазобедренного сустава — одна из самых успешных операций во всей медицине.
К началу
Остеоартроз тазобедренного сустава | Arthritis Foundation
Остеоартрит тазобедренного сустава
ОА тазобедренного сустава может ограничить вашу повседневную жизнь, но лечение может облегчить вашу боль.
Дженнифер Катбертсон | Обновлено 15 октября 2021 г.
Бедро является вторым по величине суставом, несущим нагрузку, уступает только коленному суставу. Это шаровидный сустав с гнездом, образованным частью тазовой кости (вертлужной впадины) и верхним концом бедренной кости (бедренной кости) в виде шара.
Гладкий, скользкий хрящ покрывает поверхности шара и гнезда. Он смягчает и защищает кости, позволяя им легко двигаться. При ОА, дегенеративном заболевании суставов, хрящ со временем изнашивается. Концы костей становятся шероховатыми, а пространство в суставе сужается с меньшим количеством хрящей. Кости трутся друг о друга, и костные шпоры растут, вызывая боль.
Причины остеоартроза тазобедренного сустава
Единой причины остеоартрита не существует. Эти факторы повышают вероятность его развития.
- Возраст.
- Семейная история.
- Травма бедра, пусть и застарелая.
- Избыточный вес или ожирение.

- Неправильный рост тазобедренного сустава, известный как дисплазия тазобедренного сустава.
Симптомы остеоартроза тазобедренного сустава
Симптомы обычно развиваются медленно и со временем ухудшаются. Вы можете чувствовать себя хуже утром или после того, как некоторое время посидите или отдохнете.
- Боль в паху является наиболее распространенным симптомом. Вы также можете чувствовать боль в бедре, ягодицах или вниз по ноге до колена.
- Крепитация — это скрежещущий шум и «запирание» или «прилипание», которые вы чувствуете, когда двигаете бедром.
- Скованность в тазобедренном суставе затрудняет ходьбу или сгибание.
- Снижение диапазона движений в бедре может повлиять на вашу способность ходить и вызвать хромоту.
Диагностика остеоартроза тазобедренного сустава
Чтобы поставить диагноз, ваш врач задаст вам вопросы и осмотрит ваше тело на наличие этих признаков и симптомов.
- Как далеко ваше бедро будет двигаться в разных направлениях.
- Признаки травмы.
- Скрежетание (крепитация) при ходьбе.
- Проблемы с походкой.
- Боль при надавливании на бедро.
Ваш врач также, скорее всего, направит вас на рентген, который может показать истончение суставной щели, любые изменения кости и костные наросты (костные точки по краям сустава). Иногда можно использовать магнитно-резонансную томографию (МРТ) или другие методы визуализации, чтобы получить изображение бедра, которое включает как кость, так и мягкие ткани.
Лечение тазобедренного сустава OA
Лекарства от ОА нет. Однако вы можете вылечить свои симптомы и найти облегчение боли.
Немедикаментозное лечение
Попробуйте эти основы ухода за собой, чтобы уменьшить боль и скованность и помочь вам лучше ходить.
- Кремы для местного применения, содержащие такие ингредиенты, как капсаицин, камфора или КБД.

- Упражнения, особенно аквааэробика и плавание, являются хорошим выбором.
- Физиотерапия или трудотерапия.
- Потеря веса.
- Трость или ходунки.
- Горячие или холодные компрессы, иглоукалывание, массаж.
Медикаментозное лечение
Когда боль мешает вам делать то, что вам нужно, могут помочь лекарства.
- Пероральные препараты, включающие ацетаминофен ( Tylenol ) и нестероидные противовоспалительные препараты (НПВП, такие как Advil и Aleve ), могут облегчить боль.
- Гель или кремы, содержащие НПВП ( Voltaren ), лидокаин ( Aspercreme ) или слицилаты, которые можно втирать в больное место.
- Кортикостероиды (глюкокортикоиды), также называемые «стероидами», можно принимать внутрь или вводить в суставы. Инъекции обеспечивают кратковременное облегчение и могут вводиться до трех или четырех раз в год.
Хирургическое лечение
Если боль не проходит даже при самолечении и лечении, врач может порекомендовать операцию.


 Чем больше пройдет времени от диагностирования коксартроза до начала его лечения, тем больше времени и сил оно потребует, и тем меньших результатов от него можно будет ожидать.
Чем больше пройдет времени от диагностирования коксартроза до начала его лечения, тем больше времени и сил оно потребует, и тем меньших результатов от него можно будет ожидать. Объем движений сокращается, они становятся все более затрудненными. Боль имеет более интенсивный и продолжительный характер, походка изменяется, развивается хромота.
Объем движений сокращается, они становятся все более затрудненными. Боль имеет более интенсивный и продолжительный характер, походка изменяется, развивается хромота. Также на рентгеновском снимке можно увидеть костные деформации, остеофиты, «суставные мыши».
Также на рентгеновском снимке можно увидеть костные деформации, остеофиты, «суставные мыши». Чтобы остановить развитие заболевания и инициировать восстановление сустава, нужно устранить причину, по которой началось разрушение гиалинового хряща.
Чтобы остановить развитие заболевания и инициировать восстановление сустава, нужно устранить причину, по которой началось разрушение гиалинового хряща. Локальное воздействие создает приток крови, улучшает местное кровообращение, стимулирует регенерацию гиалинового хряща. Воздействие на меридианы тела помогает восстановить баланс основы Слизь в целом, устранить первопричину коксартроза. Процедура оказывает мощное иммуномодулирующее, противовоспалительное действие и считается одним из лучших средств лечения болезней холода на фоне дисбаланса Слизи.
Локальное воздействие создает приток крови, улучшает местное кровообращение, стимулирует регенерацию гиалинового хряща. Воздействие на меридианы тела помогает восстановить баланс основы Слизь в целом, устранить первопричину коксартроза. Процедура оказывает мощное иммуномодулирующее, противовоспалительное действие и считается одним из лучших средств лечения болезней холода на фоне дисбаланса Слизи.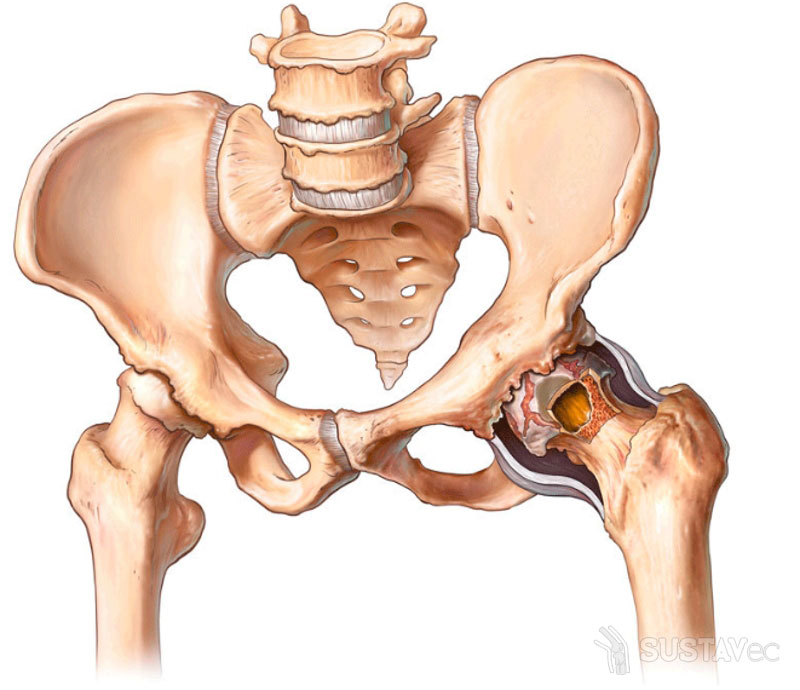
 Важная часть профилактики коксартроза – поддержание нормального индекса массы тела.
Важная часть профилактики коксартроза – поддержание нормального индекса массы тела. — М.: Медицина, 1986.
— М.: Медицина, 1986.
