Артроз голеностопного сустава. Диагностика и лечение в Санкт-Петербурге
Артроз голеностопного сустава – активный дегенеративный процесс, результатом которого является полное разрушение тканей сустава. Просвет суставной щели постепенно уменьшается, поверхность костей теряет гладкость, на них появляются прерывистые участки и уплотнения, в костях образуются специфические пустоты, разрастаются участки костей, прилегающих к краям сустава. По причине изменения формы сустава, голень относительно своей оси отклоняется. Очень важно своевременно начать лечение артроза.
Причины и симптомы артроза.
Заболевание возникает вследствие лишнего веса, нарушения обменных процессов, перенесенных травм, а также после воспалительных заболеваний хрящевой ткани. Симптомы артроза голеностопного сустава, особенно в начальной стадии, зачастую не внушают опасений. Беспокоят непривычная утомляемость, усталость в ногах, незначительные боли, которые пациент списывает на график работы и количество проведенных на ногах часов.
Нередко такая ситуация наблюдается у спортсменов, когда наступает посттравматический артроз голеностопного сустава, причиной которого является повышенная физическая нагрузка. Обычно на незначительные боли и ограничение движений никто из них не обращает внимания, но такая травма может послужить началом дегенеративно-дистрофических изменений. При действии данных факторов происходит нарушение нормального физиологического питания хряща, изменяется обмен веществ и в результате он истончается, показатель его прочности падает, и он начинает постепенно разрушаться. Также в полости сустава могут откладываться соли кальция, что вызывает разрастание остеофитов, в результате этого сустав деформируется и развивается так называемый деформирующий артроз голеностопного сустава.
Лечение артроза
Выделяют три стадии артроза голеностопного сустава, которые различаются как по степени поражения сустава, так и по симптоматике. В начальной, самой первой стадии болезни не наблюдается ярко выраженных клинических проявлений. Появляются болезненные ощущения после незначительных физических нагрузок на сустав, наблюдается его быстрая утомляемость. Если в данное время не проигнорировать состояние организма и начать лечение артроза, вовремя обратиться к специалисту за помощью и пройти ряд исследований для диагностики, таких как магнитно-резонансная томография и рентген, то м ожно избежать последствий, к которым приводят «запущенные» случаи болезни.
Появляются болезненные ощущения после незначительных физических нагрузок на сустав, наблюдается его быстрая утомляемость. Если в данное время не проигнорировать состояние организма и начать лечение артроза, вовремя обратиться к специалисту за помощью и пройти ряд исследований для диагностики, таких как магнитно-резонансная томография и рентген, то м ожно избежать последствий, к которым приводят «запущенные» случаи болезни.
По мере прогрессирования артроза болезненность в области голеностопного сустава усиливается, становится интенсивной, особенно при совершении движений, в дальнейшем приобретает постоянный характер с тенденцией к росту, сохраняясь даже в ночные периоды.Кроме боли отмечается прогрессирующее ограничение подвижности, в отдельных случаях наблюдается полная потеря двигательной функции. Со временем голеностопный сустав опухает, увеличивается в объёме, появляются характерные признаки деформации, такие как хруст и иные посторонние звуки, возникающие непосредственно при совершении движений в области сустава. Через определённый промежуток времени, деформация приобретает выраженный характер, наблюдаются разнообразные искривления в области стопы. Для передвижения больные применяют трость или костыль.
Через определённый промежуток времени, деформация приобретает выраженный характер, наблюдаются разнообразные искривления в области стопы. Для передвижения больные применяют трость или костыль.
Лечение артроза голеностопного сустава
В тяжёлых, «запущенных» случаях для лечения артроза могут применяться различные хирургические методы. К ним можно отнести: протезы синовиальной жидкости, эндопротезирование голеностопного сустава, создание артродеза. Одним из самых эффективных способов купирования проявлений артроза, является использование протезов синовиальной жидкости.
Они представляют собой полимерные синтетические вещества, которые обладают хорошими показателями вязкости и биосовместимости. Ведённые в полость сустава, они защищают суставной хрящ и смазку трущихся поверхностей.
Также при лечении данного заболевание применяется метод плазмотерапии PRP
Полная замена голеностопного сустава искусственным протезом носит название эндопротезирование.
Эта операция является крайне сложной и высокотехнологичной. Полимерный материал протеза имеет низкий показатель трения и обеспечивает хорошее скольжение суставных поверхностей. В результате восстанавливается полный объём движений в суставе на продолжительное время. В самых тяжёлых и запущенных случаях заболевания для лечения необходимо создание артродеза. Под этим термином понимают оперативное обездвиживание замыкание голеностопного сустава.
Полимерный материал протеза имеет низкий показатель трения и обеспечивает хорошее скольжение суставных поверхностей. В результате восстанавливается полный объём движений в суставе на продолжительное время. В самых тяжёлых и запущенных случаях заболевания для лечения необходимо создание артродеза. Под этим термином понимают оперативное обездвиживание замыкание голеностопного сустава.
После того как начато лечение артроза суставов и проведено хирургическое вмешательство любые движения в данном суставе становятся невозможными. Однако может происходить частичное компенсирование за счёт иных суставов стопы, что не приводит к значительным расстройствам функции все конечности.
Появление малейших признаков заболевания, является поводом обратиться к врачу. Не оставайтесь наедине с вашей проблемой, мы готовы Вам помочь и подобрать тот вид лечения который необходим именно Вам.
степени, причины, симптомы, диагностика и лечение в Москве в Центре Хирургии «СМ-Клиника»
Общие сведения
Артроз голеностопного сустава – состояние, при котором в хрящевой ткани происходят изменения дегенеративного характера. Заболевание в равной степени встречается как у пожилых людей, так и в более молодом возрасте, что обусловлено травмами, воспалительными процессами, интенсивными физическими нагрузками.
Заболевание в равной степени встречается как у пожилых людей, так и в более молодом возрасте, что обусловлено травмами, воспалительными процессами, интенсивными физическими нагрузками.
Виды
В зависимости от проявления симптомов и степени тяжести патологии выделяют три стадии развития артроза голеностопного сустава, каждая из которых имеет свои характерные особенности.
- Первая стадия сопровождается изменением синовиальной жидкости и незначительным нарушением целостности хрящевой ткани, что отражается в виде легкой боли, дискомфорта при движении или после сильной нагрузки.
- На второй стадии хрящевая ткань становится менее устойчивой к функциональным нагрузкам и начинает планомерно разрушаться. Одновременно могут формироваться костные разрастания (остеофиты). Боль при движении усиливается, наблюдается тугоподвижность сустава.
- Третья стадия сопровождается полным истончением тканей и образованием больших участков разрушения.
 Боль становится постоянной, при этом конечность деформируется, отклоняется от основной оси, а движение заметно ограничивается.
Боль становится постоянной, при этом конечность деформируется, отклоняется от основной оси, а движение заметно ограничивается.
Симптомы артроза голеностопного сустава
По мере своего развития повреждение голеностопного сустава сопровождается выраженными клиническими признаками, к которым относятся:
- боль различной интенсивности при ходьбе, беге, которая утихает в состоянии покоя;
- ощущение скованности движения;
- изменение походки;
- уплотнение, деформация сустава;
- появление при движении щелчков, хруста в голеностопе;
- частые растяжения, вывихи.
Человек, страдающий артрозом голеностопа, все чаще подворачивает поврежденную ногу, что обусловлено ослаблением связок и мышц. При этом на поздних стадиях патологии боль может доставлять неудобство не только при движении, но и в состоянии покоя.
Диагностика
В ходе обследования пациента подробно опрашивают, собирают описание имеющихся признаков заболевания, выявляют возможные причины, которые могли привести к артрозу голеностопного сустава.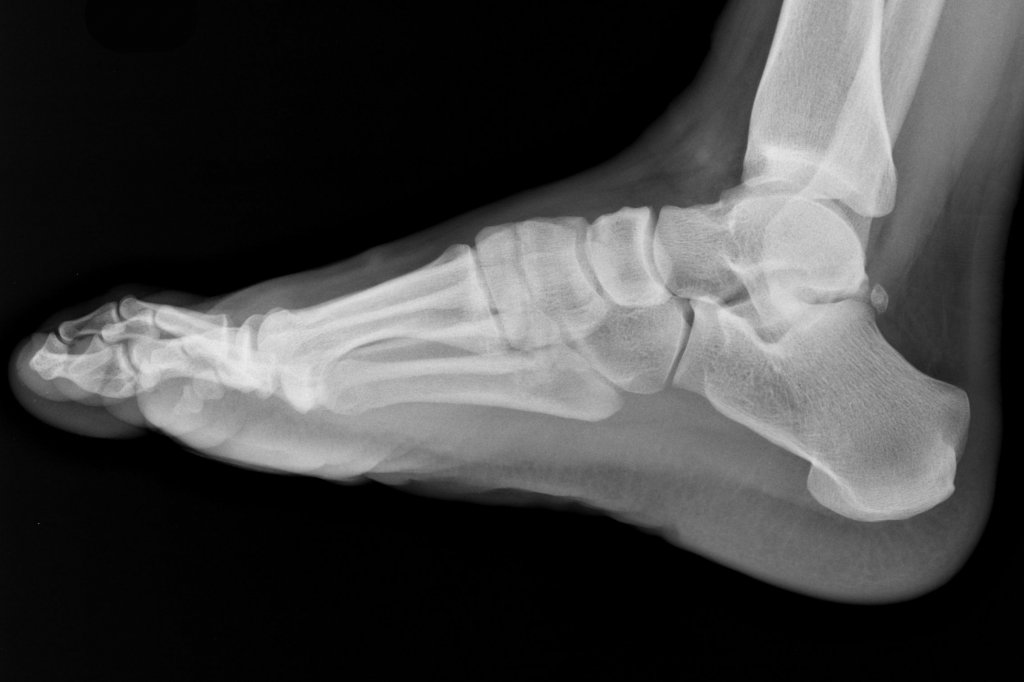 Для уточнения степени повреждений проводят ряд исследований, в который могут входить:
Для уточнения степени повреждений проводят ряд исследований, в который могут входить:
- УЗИ сустава и окружающих тканей;
- МРТ или КТ;
- рентгенологическое обследование;
- диагностическая артроскопия.
Дополнительно выполняется комплекс стандартных лабораторных исследований, необходимый для оценки общего состояния здоровья, выявления воспалительного процесса.
Операции при артрозе голеностопного сустава
Тактика лечения артроза голеностопного сустава зависит от степени проявления симптомов, причины патологии, а также от уровня общего здоровья и возраста пациента. Консервативные способы терапии, представленные медикаментозной поддержкой и курсом ЛФК, используются только в случае начальной стадии заболевания.
Хирургическими методами лечения артроза голеностопного сустава выступают:
- эндопротезирование, в ходе которого поврежденный участок полностью или частично заменяют на биосинтетический материал;
- артродез, целью которого является фиксация сустава в одном положении, позволяющем восстановить опорную функцию конечности;
- артроскопия, с помощью которой можно провести пластику пораженных тканей, удалить из полости наркотизированные участки и доставить необходимые лекарства непосредственно в очаг воспаления.

Выбор конкретного способа операции при артрозе голеностопного сустава зависит от причин и стадии заболевания. Важную роль также играют состояние пациента в целом, наличие других хронических патологий, вероятных противопоказаний.
Экспертное мнение врача
Реабилитация
В зависимости от исходного состояния тканей и выбранной тактики лечения период восстановления занимает от 1 до 3 месяцев. В это время необходимо:
- ежедневно разрабатывать сустав по заранее оговоренной с врачом программе;
- не предпринимать самостоятельных попыток увеличивать нагрузку, даже если нет боли и ограничения в движении;
- регулярно проходить профилактические осмотры;
- придерживаться принципов здорового питания и образа жизни.
На время реабилитации специалисты также назначат курс медикаментозной поддерживающей терапии и физиопроцедуры.
Вопрос и ответ
Да, но только как поддерживающая методика в комплексе с другими физиотерапевтическими процедурами во время реабилитации. Самостоятельно избавить пациента от заболевания мануальные техники воздействия не способны.
Самостоятельно избавить пациента от заболевания мануальные техники воздействия не способны.
К сожалению, именно профессиональные спортсмены чаще всего встречаются с этим заболеванием в молодом возрасте. В группу риска можно включить волейбол, футбол, баскетбол, занятия бегом и спортивной ходьбой. Реже артроз поражает горнолыжников и прыгунов с трамплина.
Источники
Лечение Голеностопный сустав — Ортопедия Руслана Сергиенко
Полный спектр ортопедических услуг: от диагностики, до полного выздоровления
Голеностопный сустав◉
◉ Боль в стопе
◉ Заболевания стопы
◉ Травмы стопы
Проблемі голеностопного сустава
Подробнее
Заболевания стопы
Подробнее
Подробнее
Подробнее
Подробнее
Подробнее
Подробнее
Подробнее
Травмы стопы
Подробнее
Подробнее
Подробнее
Записаться на консультацию
10 лет на рынке медицинских услуг Украины
> 25 лет опыта у ведущих специалистов
- Анна Вовченко и Руслан Сергиенко – лидеры мнения среди ортопедов
> 150 000 консультаций
> 7 500 операций
Все виды обезболивания
Операционный блок — по мировым стандартам
Наличие всех медикаментов и расходных материалов
Одноместные палаты
Трёхразовое питание
Послеоперационная реабилитация
Прозрачность ценообразования
Этот сайт использует файлы cookie, чтобы ваше пользование сайтом было удобнее.
Узнать больше о файлах cookie и с Политикой использования cookies. Нажимая ОК, вы соглашаетесь с ней.
Полезная информация об артрозе стоп (посттравматический артроз голеностопного сустава, подошвенный фасцеит и др.)
Причинами боли в стопе могут быть:
- острые и повторяющиеся травмы, болезни или их сочетание. Это можно наблюдать в спорте, при особых условиях трудовой деятельности, связанных с физической активностью и большими нагрузками на стопу.
- неудачное биомеханическое положение, такое как ошение тесной обуви и туфель на высоких каблуках может вызвать боль в подушечках стопы. Плотно зашнурованная обувь может стать причиной боли или синяков в подъеме стопы.
Некоторые виды травм
Такие повреждения стопы как надрыв связок, растяжение мышцы, ушибы и переломы случаются внезапно (остро). Надрывы, растяжения, переломы, ушибы могут быть результатом одиночного или комбинированного стресса стопы. Растяжение стопы или лодыжки происходит при чрезмерном натяжении и надрыве тканей связок, соединяющих кости. Стопа болит и при слабых связках суставов.
Стопа болит и при слабых связках суставов.
Бурса мышцы или фасция стопы могут быть растянуты при перенапряжении, большой нагрузке, ушибе или порезе (например, если наступить на острый предмет). Тендинит ахиллова сухожилия -распространенная травма сухожилия, которое крепится на задней части пятки.
Повреждение костей и суставов стопы может быть вызвано одним ударом, подворачиванием ноги или также многократными травмами, которые могут привести к перелому. Травмы тупой силы, например, когда кто-то наступит на ногу, могут вызвать не только ушиб или синяк, но и повреждение мышц и связок. Непосредственный удар по стопе может вызвать ушиб, разрыв кожи или даже перелом костей. Метатарзалгия — боль в плюсневом отделе стопы.
Термином «каменный ушиб» обычно называют конкретную локализованную боль и болезненность в нижней части стопы. У спортсменов в результате большой нагрузки часто происходит растяжение связок у основания большого пальца. Травма ногтя может сопровождаться кровоизлиянием под ноготь и потерей ногтя. В результате частых травм и ушибов костей, мышц, связок стопы может развиться разрастание кости, известное как шпора или костный нарост.
В результате частых травм и ушибов костей, мышц, связок стопы может развиться разрастание кости, известное как шпора или костный нарост.
Некоторые виды инфекций
Стопа болит также при вирусной и грибковой инфекции. Сахарный диабет, болезнь Хансена, артрит, подагра и общие заболевания также могут стать причиной болей в стопе. Расстройства нервов на ногах может вызвать онемение и ощущение жжения в стопе, это явление известно как периферическая нейропатия.
Причиной раздражения и боли в стопе могут стать подошвенные бородавки, вызванные инфекцией. Стопа атлета — грибковое заболевание, причиняющее немало страданий. Если стопа болит, следует осмотреть ногти, возможно причина тому вросший ноготь. Вросший ноготь — это процесс врастания ногтевой пластинки в ткани кожи, сопровождающийся воспалением и вызывающий боль.
Чувство трения или жжения на поверхности стопы, как правило, первые признаки мозолей. Зуд и жжение между пальцами или по всей стопе признак инфекции или грибкового заболевания (стопа атлета). Боль и покраснение в области ногтя говорит о врастании ногтя.
Боль и покраснение в области ногтя говорит о врастании ногтя.
Когда следует обратиться к врачу?
Если стопа болит и это мешает нормальным движениям, если движение причиняет боль, следует обратиться к врачу. Необходимо лечение стопы, если: имеется видимая деформация, нарушены функции стопы, возникает болезненность, боль сопровождается отеком или изменением цвета кожи, пальцев стопы, повышается температура в травмированной области стопы, к больному месту невозможно дотронуться и вы не можете передвигаться обычным способом.
У врача
Специалист осмотрит визуально и физически состояние стопы в покое, при движении с нагрузкой или без нее.
Врач прощупает подошву и свод стопы, чтобы определить явную деформацию, болезненность, любые нарушения и изменения в костях стопы и ее свода.
Проверит, как функционируют мышцы. Этот осмотр может включать ощупывание стопы, поворачивание ее руками, движение против сопротивления, возможно, вас попросят пройтись или пробежаться.
Врач проверит чувствительность подошвы, чтобы определить, не повреждены ли нервы.
Чтобы установить, имеются ли повреждения или какие-либо нарушения костей или мягких тканей, назначают рентген или МРТ.
Затем в соответствии с причиной боли в стопе назначается лечение.
СОВЕТЫ для облегчения своего состояния до похода к врачу:
- дайте ноге отдых,
- приложите лед,
- наложите тугую повязку,
- держите ноги в приподнятом положении.
- можно принять обезболивающие лекарства, которые продаются в аптеках без рецепта.
Медицинское лечение
Как только определены причины, отчего стопа болит, и оценена тяжесть, назначается лечение, коррекционные и реабилитационные меры.
Использование квалифицированным медицинским персоналом физиотерапии такой , как ультразвук, различные виды электростимуляции, свето терапия (лазер), и / или мануальная терапия для снятия боли, улучшения кровообращения в травмированной области стопы, что способствует заживлению.
Ограничения двигательной активности.
Замена двигательной активности, усугубляющей боль. Бег нежелателен, т.к. телу приходится испытывать толчки при соприкосновении с землей. Заменой ему могут быть велосипедная езда, эллиптические тренажеры, плавание, лыжный тренажер, — они минимизируют нагрузку и способствуют поддержанию физической формы стопы.
Коррекционные профилактические меры
Замена обуви или использование других супинаторов.
Тщательный правильный подбор обуви, включая комбинацию носков и шнурков, чтобы избежать трения и сдавливания стопы.
Дополнительная поддержка для стопы, используемая в обуви: супинаторы, подушечки, ортопедические стельки, помогающие поддерживать стопу в нужном положении.
Спортивная обувь по мере использования и старения теряет эластичность подошв. Опыт показывает, что обувь следует менять раз в полгода, а если она используется постоянно, то и чаще. Использование сменных стелек улучшает поглощение энергии и поддержку стопы. Идеально, если стельки будут изготовлены индивидуально для вас
Идеально, если стельки будут изготовлены индивидуально для вас
Биомеханику стопы можно улучшить и с помощью свободно продающихся ортопедических средств.
Укрепление функций мышц
Иногда для укрепления травмированной области и улучшения стабильности назначают физические упражнения.
Упражнения на повышение гибкости поддерживают длину мышцы. Гибкие и тренированные мышцы легче уберечь от травм.
Иногда необходимо использование соответствующих лекарственных средств для снятия воспаления и симптомов болезни.
Возможно и хирургическое вмешательство в некоторых случаях.
ВАЖНО! Постоянное наблюдение врача вплоть до полного выздоровления.
После окончания лечения необходимо наблюдение врача, регулярные проверки, рентген.
ПРЕДОСТЕРЕЖЕНИЕ!
Прежде, чем приступить к физическим упражнениям, необходимо принять во внимание некоторые моменты. Насколько крепко ваше здоровье? В первую очередь, необходимо посоветоваться с врачом, он оценит состояние вашей сердечно-сосудистой системы, возможные противопоказания, нежелательные медицинские проблемы. Если у вас есть такие заболевания, как подагра, сахарный диабет, артрит и невропатия, то предварительно необходимо лечение.
Если у вас есть такие заболевания, как подагра, сахарный диабет, артрит и невропатия, то предварительно необходимо лечение.
Правильно подобрать комплекс тренировок вам помогут специалисты спортивной медицины, ортопеды, физиотерапевты. До начала тренировок предварительная подготовка может помочь сократить риск боли. При любом виде деятельности важно соблюдение техники, это поможет правильно выполнять упражнения и избежать травм. При этом важна роль инструктора, с его помощью вы разовьете хорошую биомеханику и сможете избавиться от боли в стопе.
По мере снятия боли и восстановления мышечной силы и гибкости стопы можно постепенно возвращаться к обычным нагрузкам. При возобновлении физической активности после лечения стопы необходимо учитывать те же факторы, что и при первоначальных тренировках. Боль в стопе может быть вызвана слишком большой нагрузкой и выполнением какого-либо движения слишком быстро. Если стопа болит, игнорировать боль не следует, так как это может привести к усугублению проблемы. В разное время года и боль в стопе может быть разной.
В разное время года и боль в стопе может быть разной.
Стресс стопы всегда связан с нагрузками на нее. Если ноги не тренированы и не готовы к увеличению нагрузок в начале нового сезона, мышечные растяжения, расколотая голень, тенденит — дистрофия сухожилий — неизбежны.
Если стопа болит, оптимальную программу физической тренировки необходимо начинать с осмотра и совета специалиста и разумного планирования.
Программа физической тренировки должна включать такие компоненты, как укрепление мышц пресса, основных мышц, упражнения на гибкость в соответствии с целями тренировки или видом спорта.
КОРОТКО О ГЛАВНОМ
- Стопа — сложный анатомический механизм, подверженный влиянию внутренних заболеваний организма или заболевания самой стопы.
- 2. Свод стопы первым принимает на себя нагрузку и регулирует силу, передаваемую телу при столкновении тела с землей.
- Если стопа болит и эта боль препятствует привычным движениям, необходимо обратиться к врачу.

- Лечение стопы зависит от причины, вызывающей боль, и может включать медикаментозное лечение, укрепление, растяжение и использование физиотерапии.
__________________________________________________________________________
Посттравматический артроз голеностопного сустава – это форма артроза голеностопного сустава, который был вызван непосредственной травмой. Симптомы артроза могут проявиться через годы после полученной травмы.
Симптомы этого заболевания включают:
Боль
Болезненность
Отек вокруг сустава
Неподвижность голеностопного сустава
Деформация сустава
Нестабильность
Костные шпоры, формирующие шишки вокруг сустава
Как узнать, есть ли у меня это заболевание?
Лечение посттравматического артроза голеностопного сустава проводится только под наблюдением врача
Может потребоваться хирургическое вмешательство, когда не инвазивные методы лечения при артрозе перестают быть эффективными.
Операции включают:
Артроскопию.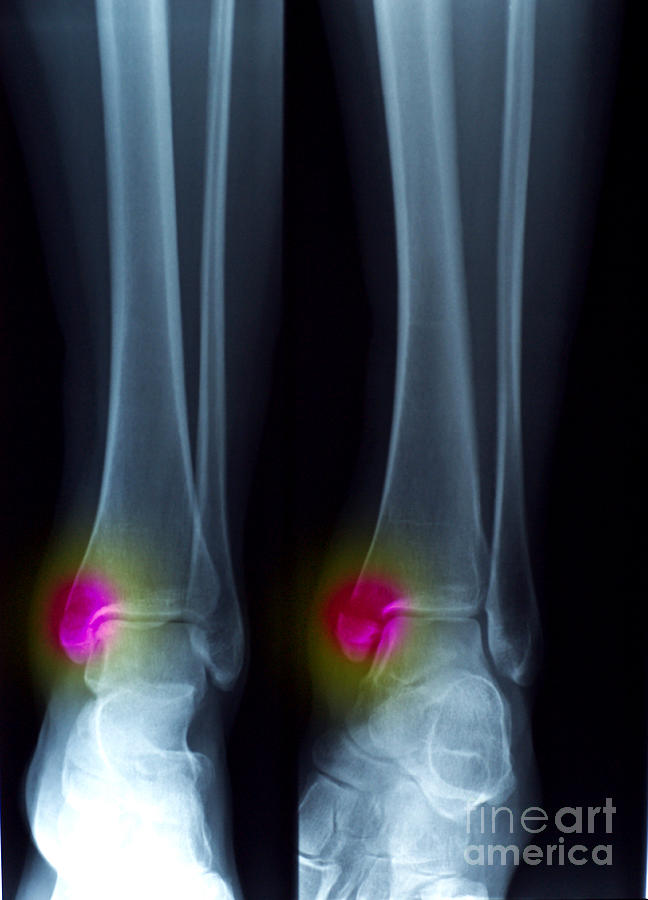 Делаю небольшие разрезы, хирург может удалить костные шпоры или участки поврежденной поверхности кости.
Делаю небольшие разрезы, хирург может удалить костные шпоры или участки поврежденной поверхности кости.
Артродез (соединение). Хирург полностью соединяет кости сустава, делая одну длинную кость.
Артропластика (замена сустава). Поврежденный голеностопный сустав заменяется искусственным имплантатом.
________________________________________________________________________________
Подошвенный фасцеит
Своды стопы амортизируют все нагрузки при движении, ходьбе, беге. Повреждения подошвенной фасции часто являются причиной боли свода стопы. Подошвенная фасция — широкий фиброзный тяж, идущий от пяточной кости к передней части стопы и поддерживающий свод. При повреждении подошвенной фасции возникающее воспаление вызывает боль в своде стопы. Высокий подъем или плоскостопие тоже могут вызвать боль вследствие деформации стопы.
Повторное перенапряжение одной и той же структуры стопы может вызвать усталостные переломы, тендинит, подошвенный фасциит и острый или хронический остеоартрит. При растяжении подошвенной фасции ощущается боль в нижней части стопы от пятки до основания пальцев. Растяжение свода стопы также может усилить или уменьшить боли в подошвенной фасции.
При растяжении подошвенной фасции ощущается боль в нижней части стопы от пятки до основания пальцев. Растяжение свода стопы также может усилить или уменьшить боли в подошвенной фасции.
В легких случаях подошвенного фасциита боль может уменьшиться при «разогреве» мягких тканей стопы; однако она снова может усилиться при повышении нагрузки на стопу. В более серьезных случаях подошвенного фасциита при перенапряжении свода стопы боль усиливается. При подошвенном фасциите стопа особенно болит по утрам, пока она не «разогрета» ходьбой. Если стопа болит ночью, это может быть не только признаком подошвенного фасцита, но и некоторых других заболеваний.
Карта сайта | ГБУЗ РБ Городская клиническая больница №21 г. Уфы
Карта сайта | ГБУЗ РБ Городская клиническая больница №21 г. Уфы- Размер:
- A
- A
- A
- Цвет:
- C
- C
- C
- C
- C
- Изображения
- Вкл.

- Выкл.
- Вкл.
|
|
Остеоартроз голеностопного сустава: лечение и симптомы
Сустав между стопой и голенью выдерживает нагрузки, которые в 7 раз превышают массу тела человека. Остеоартроз голеностопного сустава (деформирующий остеоартроз, артрит, ОГС) делает передвижение болезненным и трудным. Заболевание медленно, но целенаправленно подвергает дистрофическим, воспалительным изменениям не только хрящи, но и все остальные элементы сустава, включая капсулу, оболочку, костную ткань. Кроме того, могут пострадать мышцы и связки. Все это может привести к частичной или полной инвалидности.
Остеоартроз голеностопного сустава (деформирующий остеоартроз, артрит, ОГС) делает передвижение болезненным и трудным. Заболевание медленно, но целенаправленно подвергает дистрофическим, воспалительным изменениям не только хрящи, но и все остальные элементы сустава, включая капсулу, оболочку, костную ткань. Кроме того, могут пострадать мышцы и связки. Все это может привести к частичной или полной инвалидности.
Согласно проведенным исследованиям, вероятность загреметь в травмпункт из-за разрывов, растяжений связок или сухожилий при диагнозе ОГС возрастает втрое!
Артрит голеностопа хоть и часто встречается у пожилых людей, может возникать и у молодых пациентов, даже подростков и маленьких детей. Это случается как из-за врожденных особенностей организма или ношения обуви на высоком каблуке, так и из-за чрезмерных силовых нагрузок на суставы или дефицита физической активности. Как же развивается артроз и что с этим делать?
Деформирующий остеоартроз голеностопного сустава: как появляется?
Голеностопный сустав не обладает собственной сосудистой системой, поэтому при метаболических сбоях, которые вызваны старением, усиленными тренировками или другими факторами, нарушается и питание хрящевых тканей. Из-за нехватки «стройматериалов» и важных микроэлементов снижается внутриклеточный метаболизм, хрящ плохо и медленно восстанавливается, его основная структура постепенно меняется.
Из-за нехватки «стройматериалов» и важных микроэлементов снижается внутриклеточный метаболизм, хрящ плохо и медленно восстанавливается, его основная структура постепенно меняется.
Хондроитин и глюкозамин синтезируются реже и в маленьких объемах, которых не хватает для поддержки и своевременного восстановления сустава. Отсюда – потеря эластичности, амортизационных свойств и прочности, формирование костных наростов. В дальнейшем, если запустить болезнь и не знать, как лечить остеохондроз голеностопного сустава, хрящ продолжит разрушаться.
На начальных этапах болезни симптомы остеоартроза голеностопного сустава беспокоят редко. Иногда появляется боль, но она проходит так же быстро, как и началась.
Факторы, которые могут спровоцировать ОГС:
-
Неправильное питание. Организму не хватает белка, жирных кислот и прочих необходимых веществ.
-
Неудобная обувь.
 Например, туфли на высоких каблуках.
Например, туфли на высоких каблуках.
-
Наследственность.
-
Возрастные изменения.
-
Повышенные спортивные нагрузки. К примеру, бокс или танцы. Также велик риск появления артроза при резком прекращении занятий спортом.
-
Лишний вес. Излишний вес существенно увеличивает давление на суставы.
-
Плоскостопие, высокий рост, врожденная дисплазия.
-
Сопутствующие заболевания, такие как диабет, гемофилия, остеохондральные расстройства или атеросклероз сосудов. Может возникать вследствие проблем с гормонами или щитовидкой. Особенно в зоне риска женщины в период климакса.
-
Малоподвижность. Дефицит ежедневной физической активности ослабляет мышцы, из-за чего ощутимо возрастает нагрузка на суставы.

-
Что еще потенциально влияет на развитие остеоартроза голеностопного сустава?
-
Переохлаждение ног. Например, мерзнут ноги из-за того, что обувь не соответствует сезону.
-
Ношение тяжестей. Особо часто артроз диагностируется у грузчиков.
-
Травмы в области голеностопа. Любые вывихи и переломы могут обусловить трещины в хрящевой ткани. Если не заметить микротравму и не вылечить вовремя, серьезных последствий и диагнозов не избежать.
Помимо этого, предпосылками послужат разная длина ног (из-за смещения нагрузки), поражение внутренних органов, деформация пальцев ног. Работа, которая предусматривает, что человек будет долго стоять в течение всего рабочего дня, тоже нередко становится отягчающим фактором наряду с ожирением.
Симптомы остеоартроза голеностопного сустава
Главная проблема выявления симптомов и лечения остеоартроза голеностопного сустава в том, что заболевание почти не проявляет себя на начальных этапах. По статистике люди склонны игнорировать боль после или во время физических нагрузок, которая стихает и исчезает в состоянии покоя.
По статистике люди склонны игнорировать боль после или во время физических нагрузок, которая стихает и исчезает в состоянии покоя.
При остеоартрозе голеностопного сустава пациентов тревожат:
-
Ноющая боль. В частности, утренняя, которая пропадает через 2-3 часа.
-
Скованность движений. Неприятно, больно, трудно вращать стопой, делать круговые движения.
-
Отечность в зоне голени и нижней части лодыжки.
-
Глухой хруст или щелчки.
Людям, которым диагностировали деформирующий остеоартроз голеностопного сустава, тяжело подниматься на лестнице и даже ходить. Отсутствие терапии через несколько месяцев или лет (в зависимости от индивидуальной клинической картины) приводит к потере трудоспособности.
2 степени остеоартроз голеностопного сустава, которые еще можно вылечить медикаментозно:
-
1 степень остеоартроза голеностопного сустава.
 На рентгене трудно распознать артроз. Иногда протекает почти бессимптомно – пациенты отмечают только локальные редкие боли при больших нагрузках, быструю утомляемость. После отдыха спазмы мгновенно исчезают. И хотя внешне изменений вообще нет, внутри хрящ разрушается, а синовиальной жидкости для смазки уже не хватает. Поставка питательных веществ в очаги воспаления затрудняется, что провоцирует последующее разрушение, трение костей друг о друга.
На рентгене трудно распознать артроз. Иногда протекает почти бессимптомно – пациенты отмечают только локальные редкие боли при больших нагрузках, быструю утомляемость. После отдыха спазмы мгновенно исчезают. И хотя внешне изменений вообще нет, внутри хрящ разрушается, а синовиальной жидкости для смазки уже не хватает. Поставка питательных веществ в очаги воспаления затрудняется, что провоцирует последующее разрушение, трение костей друг о друга.
-
2 степень остеоартроза голеностопного сустава. Боль становится ярче, присутствует продолжительное время даже в состоянии покоя, отдыха. Температура в зоне лодыжки повышается (на ощупь горячая), при прощупывании появляются жалобы на боль, можно заметить небольшую отечность. Рентгенография четко показывается наличие остеоартроза. Этой стадии свойственны хромота, колющие боли и громкий хруст, усиление боли по пробуждению.
Если 1 степень остеоартроза голеностопного сустава поддается относительно быстрому лечению и купированию сопровождающих симптомов без хирургического вмешательства, то на третьей стадии операции вряд ли получится избежать. 3 степень характеризуется выраженным визуальным искривлением, деформацией сустава, смещением костей, очень сильными болевыми ощущениями при попытке принять вертикальное положение, боль отдается выше, распространяется на икру, колено и всю ногу, не проходит даже ночью. На 4 фазе наблюдается полное разрушение сустава и обширные костные наросты.
3 степень характеризуется выраженным визуальным искривлением, деформацией сустава, смещением костей, очень сильными болевыми ощущениями при попытке принять вертикальное положение, боль отдается выше, распространяется на икру, колено и всю ногу, не проходит даже ночью. На 4 фазе наблюдается полное разрушение сустава и обширные костные наросты.
Внимание! Без необходимого лечения деформирующий остеоартроз голеностопного сустава будет прогрессировать, приводить к нарушению осанки и походки. Особенно быстро это случается в преклонном возрасте, когда мышцы и организма в целом очень ослаблены, а нормализовать обменные процессы довольно трудно.
Диагностика артроза голеностопного сустава
С целью диагностики и назначения терапии обращаются к ревматологу, ортопеду-травматологу или специалисту артрологу. Доктор проводит опрос, пальпирует пораженную область, отправляет на рентген, МРТ, КТ и/или сдачу лабораторных тестов.
Лечение остеоартроза голеностопного сустава
Тактика лечения остеоартроза голеностопного сустава будет отличаться в зависимости от особенностей пациента и стадии заболевания.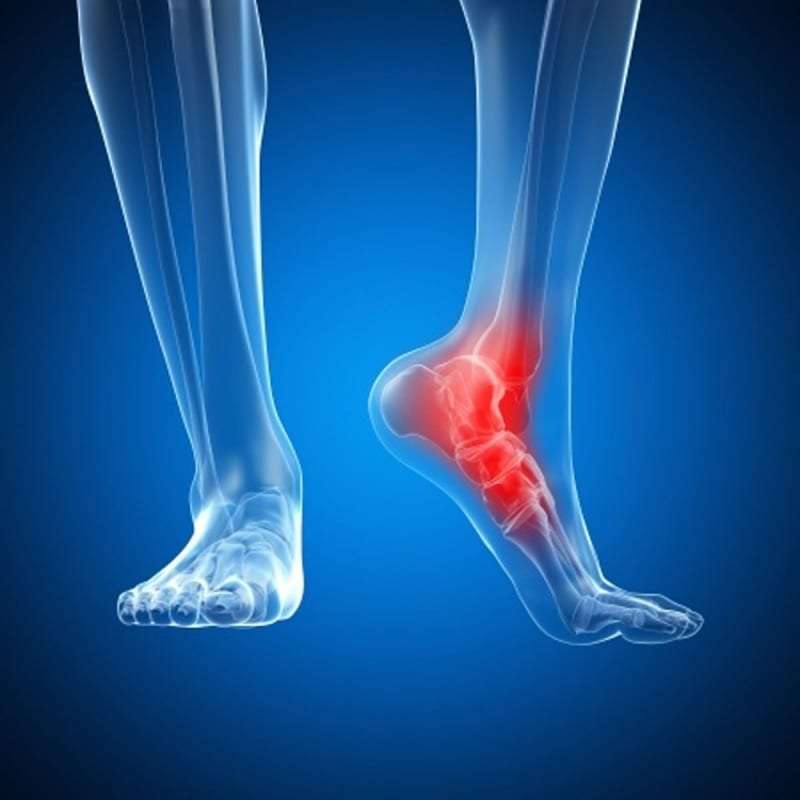 Например, людям с избыточным весом показана диета, которая предполагает сброс лишней массы. Если ожирения нет, нужно просто придерживаться правил правильного питания, добавить в рацион больше источников белка, серы и селена, витаминов.
Например, людям с избыточным весом показана диета, которая предполагает сброс лишней массы. Если ожирения нет, нужно просто придерживаться правил правильного питания, добавить в рацион больше источников белка, серы и селена, витаминов.
Основные задачи – купировать боль, вернуть функциональную способность стопы, урегулировать обменные процессы, убрать воспаление.
В целом терапия строится на:
-
Приеме препаратов. Медикаментозное лечение деформирующего остеоартроза голеностопного сустава подразумевает курс нестероидных противовоспалительных средств (НВПС), витаминов, болеутоляющих для снятия болевого синдрома, хондропротекторов.
-
Лечебной физкультуре. Минимум тяжелых нагрузок. Назначается комплекс безопасных упражнений, которые укрепляют мышечный каркас, но не перегружают голеностоп и другие суставы. ЛФК нужно заниматься ежедневно. Время занятий составляет 15-30 минут.
 Разрешают заниматься гимнастикой в воде.
Разрешают заниматься гимнастикой в воде.
-
Подборе специальной ортопедической обуви хорошей для фиксации голеностопа.
-
Лечебном массаже, который расслабляет спазмированную мускулатуру, улучшает обменные процессы в мягких тканях вокруг сустава.
-
Физиотерапии. Рекомендуется оказывать на сустав воздействие ультразвуком, магнитными полями, лечебной грязью, электрическим током, а также ультрафиолетовым, инфракрасным излучением. Это все активизирует жизненные силы организма, помогает устранить отечность, уменьшить болевой синдром и улучшить проникновение медикаментов в пораженную область.
Комплексный подход ускоряет процесс заживления и улучшает самочувствие. Сами по себе такие вспомогательные методы, как ЛФК, массаж, физиотерапевтические процедуры, анальгетики направлены на облегчение состояния, поверхностного устранения симптомов, но не на регенерацию самого хряща. В самых запущенных случаях, когда терапия не дает результатов, требуется операция. Например, хирургическое удаление остеофитов (наростов) или поврежденного хряща, его замена искусственными материалами (металлическими или керамическими имплантатами).
В самых запущенных случаях, когда терапия не дает результатов, требуется операция. Например, хирургическое удаление остеофитов (наростов) или поврежденного хряща, его замена искусственными материалами (металлическими или керамическими имплантатами).
Как лечить остеоартроз голеностопного сустава с помощью хондропротекторов?
Основную роль в лечении остеоартроза голеностопного сустава играют хондропротекторы, группа препаратов, основной состав которых представлен глюкозамином и хондроитином. Именно глюкозамин и хондроитин сульфат, а не болеутоляющие или НВПС, работают на возобновление и укрепление хрящевой ткани. Недостаток этих естественных строительных материалов и запускает разрушение сустава, что заканчивается артрозом. Артракам – один из эффективных хондропротекторов отечественного производства, который:
-
Постепенно уменьшает и затем вовсе устраняет потребность в анальгетиках.
-
Восстанавливает хрящевую ткань.

-
Увеличивает синтез синовиальной жидкости, которая препятствует трению костей.
-
Повышает износостойкость суставов.
-
Подавляет воспаление.
Глюкозамин принимает участие в укреплении хряща, предупреждает активизацию воспалительных процессов, хондроитин тормозит разрушение, восстанавливает обмен веществ. Они оба возвращают подвижность и гибкость голеностопному суставу. Действуют не сразу, только после накапливания в организме. Артракам рекомендован для профилактики людям с избыточным весом, спортсменам и пожилым.
Артроз – опасное заболевание, которое может предшествовать инвалидности. Лишь своевременная забота об организме и прием хондропротекторов позволяют сохранить голеностопные суставы здоровыми и сильными!
Артроз голеностопного сустава
Артроз голеностопного сустава представляет собой изнашивание сустава, поражающее сустав, соединяющий стопу и голень.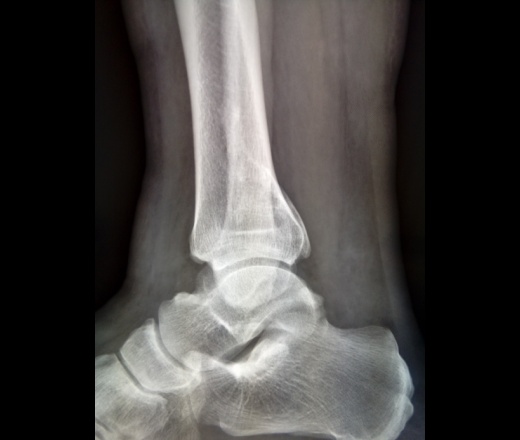 Типичными симптомами являются сначала боль при первых шагах после периода отдыха, а затем усиливающаяся боль после длительной нагрузки на стопу. Как может выглядеть лечение, можно ли лечить артроз голеностопного сустава консервативно или необходима операция на стопе, можно решить только после тщательного обследования стопы.
Типичными симптомами являются сначала боль при первых шагах после периода отдыха, а затем усиливающаяся боль после длительной нагрузки на стопу. Как может выглядеть лечение, можно ли лечить артроз голеностопного сустава консервативно или необходима операция на стопе, можно решить только после тщательного обследования стопы.
Доктор Тонио Готтлиб — хирург стопы и признанный эксперт в области заболеваний стопы. Независимо от того, нужен ли вам первичный осмотр или второе мнение, он будет рад предоставить вам надежный диагноз и обоснованное предложение терапии, которое учитывает всю стопу и связанную с ней статику тела. Запишитесь на индивидуальную встречу прямо сейчас!
Запишитесь на прием прямо сейчас!
Что такое артроз голеностопного сустава?
Верхний голеностопный сустав позволяет поднимать и опускать стопу, задний нижний голеностопный сустав (подтаранный) и передний нижний голеностопный сустав (хопар) позволяют поднимать наружный и внутренний края стопы.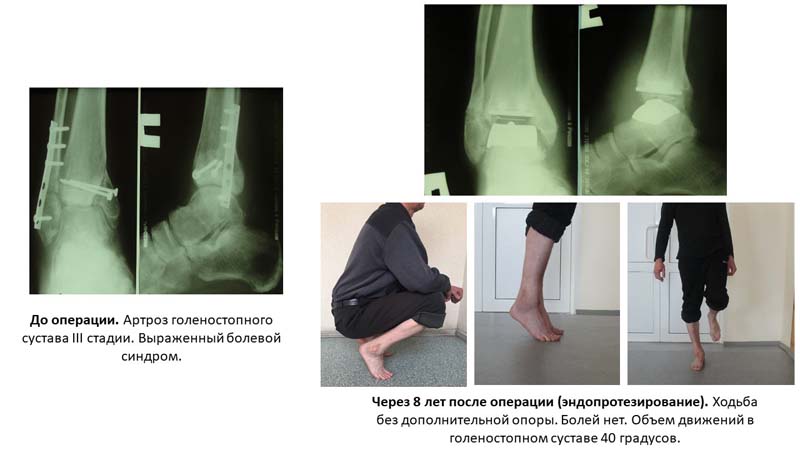
Термин «артроз» происходит от древнегреческого слова «arthron» — «сустав», суффикс «ose» указывает на болезненное состояние. В медицине под артрозом понимают дегенеративное заболевание суставов, то есть заболевание, вызванное износом или старением, так называемое изнашивание суставов.
Остеоартроз голеностопного сустава обычно возникает в результате износа суставного хряща. Суставная щель, т. е. полость между хрящевыми поверхностями сустава, сужается, и сустав постепенно теряет «амортизирующую способность». Это приводит к боли и, в конечном итоге, к ограничению движений.
В отличие от остеоартрита тазобедренного и коленного суставов, остеоартрит голеностопного сустава чаще поражает молодых людей. Взгляд на причины этого заболевания суставов показывает, почему это так.
Каковы наиболее распространенные причины артрита голеностопного сустава?
Артроз голеностопного сустава может иметь различные причины. В большинстве случаев возникает в результате травм суставов. К другим причинам относятся неправильная нагрузка на сустав в результате неправильного положения стопы, постоянные перегрузки, а также отсутствие физических упражнений, а также воспаление и нарушение обмена веществ. На развитие и течение этого дегенеративного заболевания суставов, вероятно, также влияют генетические факторы.
К другим причинам относятся неправильная нагрузка на сустав в результате неправильного положения стопы, постоянные перегрузки, а также отсутствие физических упражнений, а также воспаление и нарушение обмена веществ. На развитие и течение этого дегенеративного заболевания суставов, вероятно, также влияют генетические факторы.
При детальном рассмотрении артрита голеностопного сустава часто можно выделить несколько аспектов, которые влияют друг на друга:
- Биомеханические факторы: повреждение хрящевого слоя из-за перегрузки и нарушения сети коллагеновых волокон; позже повторное «восстановление» незначительных повреждений нижележащих суставных костей может снизить их эластичность и, таким образом, привести к увеличению нагрузки на хрящ.
- Биохимические факторы: Нарушение образования коллагена в хрящевых клетках; позже связанные с артрозом изменения в суставной оболочке могут неблагоприятно изменить состав «суставной смазки» (синовиальной жидкости), так что она хуже «смазывает» и питает сустав.

Остеоартроз (артроз) и ревматоидный артрит: в чем разница между первичным и вторичным артрозом голеностопного сустава?
Для начала целенаправленной терапии необходим точный диагноз артроза голеностопного сустава.
Артроз (остеоартрит) представляет собой дегенерацию суставов без (первичный артроз) или с (вторичным) узнаваемым триггером.
- Первичный артроз развивается исключительно вследствие возрастного износа. Вероятно, здесь также играют роль генетические факторы, которые определяют качество хрящевого слоя, в частности, в суставе. Симптомы обычно развиваются постепенно и только медленно ухудшаются, хотя сустав в основном подвергается сильной нагрузке из-за своего положения. Почти у всех развивается первичный артроз; даже никто не страдает от этого.
- Вторичный артроз возникает в результате травмы или заболевания сустава, которое также может иметь давность несколько лет. Голеностопный сустав сравнительно часто поражается растяжениями или «подкручиванием» стопы из-за его строения и высокой нагрузки.
 Это может привести как к травмам связок, так и к переломам костей. Соответственно распространен вторичный артроз голеностопного сустава в результате таких травм, также известный как посттравматический артроз голеностопного сустава.
Это может привести как к травмам связок, так и к переломам костей. Соответственно распространен вторичный артроз голеностопного сустава в результате таких травм, также известный как посттравматический артроз голеностопного сустава.
Артроз голеностопного сустава в результате разрыва связки
Кости голеностопного сустава стабилизированы прочными, мало растяжимыми связками (связками), состоящими из волокон соединительной ткани. Растянутая или разорванная связка может повлиять на стабильность голеностопного сустава и вызвать смещение вовлеченных костей.
Такое смещение приводит к повышенному трению в суставе, а в некоторых случаях организм также реагирует воспалением или образованием костных наростов. Все эти факторы воздействуют на хрящевую ткань и тем самым препятствуют плавному скольжению сустава.
Нестабильность сустава, травмы и несчастные случаи как причины артрита голеностопного сустава во время неспешных прогулок или даже во время занятий спортом (20% всех спортивных травм поражают голеностопные суставы).

Типичным механизмом несчастного случая является супинация, в просторечии также называемая «вывих лодыжки»: стопа соскальзывает при шаге и выворачивается за внешний край, так что удерживающий аппарат голеностопного сустава резко перенатягивается. Скручивание в другую сторону, через внутренний край стопы, называется пронационной травмой. Возможны следующие травмы голеностопного сустава:
- Растяжение связок и растяжение связок (деформация): Резкое перенапряжение связок и капсулы сустава, разрыв некоторых волокон соединительной ткани, но общая структура остается неповрежденной. Повреждение мелких кровеносных сосудов часто приводит к образованию кровоподтеков (гематом, в просторечии «синяков»).
- Разрыв связок (разрыв связок): здесь происходит полный разрыв волокон соединительной ткани; особенно типичен разрыв наружной связки верхнего голеностопного сустава. Связочные структуры между икроножной костью и голенью (так называемый синдесмоз) также могут повреждаться и, таким образом, приводить к полной нестабильности вилки голеностопного сустава в верхнем голеностопном суставе.

- Повреждение хряща или смещение фрагментов хряща и кости: может проявляться как рассекающий остеохондроз на различных стадиях (растворение костной ткани в отграниченном участке поверхности сустава, что приводит к дегенеративным изменениям хряща) и приводит к так называемому терять тело. Поврежденное хрящевое вещество отслаивается и оставляет участок дефекта, который остается в виде свободно подвижного фрагмента в суставе.
- Перелом кости (перелом): При переломе лодыжки, в просторечии известном как перелом лодыжки, в зависимости от течения несчастного случая происходит перелом наружной и/или внутренней лодыжки, т.е. суставного отростка голени и/или или большеберцовой кости, часто в сочетании с разрывом связки.
Эти травмы могут привести к неправильному положению голеностопного сустава, что способствует износу хряща, а также может способствовать воспалению или развитию костных наростов. Так развивается классический, вторичный артроз голеностопного сустава.
Позвольте доктору Готлибу посоветовать вам сейчас!
Нарушения положения как триггеры артроза голеностопного сустава
Деформации голеностопного сустава могут быть не только следствием травм, но и присутствовать с рождения. Типичными примерами являются врожденные деформации стопы, такие как высокий свод стопы, плоскостопие или косолапость.
Здесь суставной хрящ также может нагружаться однобоко или неправильно в течение многих лет, что ускоряет износ пораженного участка.
Артроз голеностопного сустава в результате перегрузки
Весь вес тела приходится на голеностопный сустав. Избыточный вес также может привести к перегрузке сустава и способствовать развитию артроза голеностопного сустава. Точно так же очень интенсивный спорт также может привести к артрозу голеностопного сустава, если суставной хрящ изнашивается больше, чем обычно.
Артроз голеностопного сустава из-за малоподвижного образа жизни
Регулярные физические упражнения в соответствии с возрастом поддерживают вас в форме — это также относится к голеностопным суставам. Движение сустава стимулирует процесс регенерации хряща. Недостаток движения может привести к тому, что в организме не воспроизводится достаточное количество хрящевых клеток, хрящевой слой в суставе сморщивается и, таким образом, развивается артроз.
Движение сустава стимулирует процесс регенерации хряща. Недостаток движения может привести к тому, что в организме не воспроизводится достаточное количество хрящевых клеток, хрящевой слой в суставе сморщивается и, таким образом, развивается артроз.
Ревматоидный артрит, поскольку воспаление или метаболические нарушения могут вызывать артрит голеностопного сустава
Внутренние заболевания, такие как ревматизм или подагра, а также некоторые неврологические заболевания также могут поражать суставной хрящ через воспалительные процессы в организме. Наиболее частым деструктивным заболеванием суставов является ревматоидный артрит.
Страдаете ли вы от болей в голеностопном суставе и страдаете ли вы одной из вышеупомянутых клинических картин? Лучше всего записаться на осмотр к берлинскому специалисту по стопам доктору Тонио Готтлибу. Его обширный опыт в области артроза голеностопного сустава также может помочь вам снова избавиться от боли благодаря обоснованному диагнозу и рекомендациям по лечению, ориентированным на вашу индивидуальную проблему.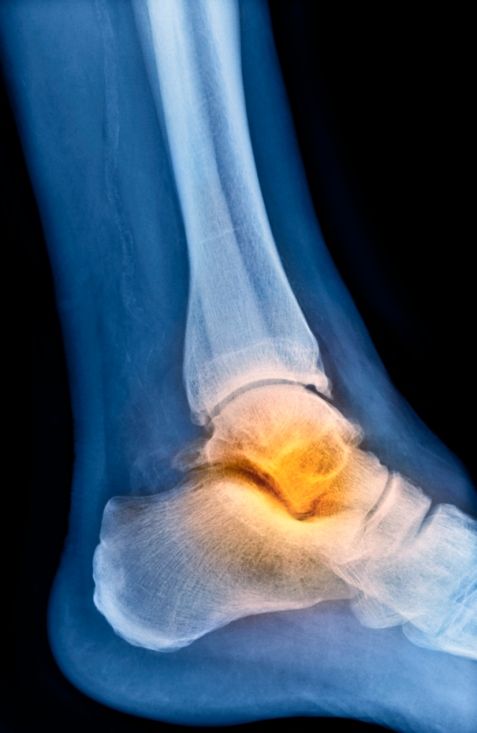
Д-р Тонио Готлиб советует:
«Не медлите с болью или проблемами с голеностопным суставом и обратитесь к специалисту, который специализируется на хирургии стопы и заболеваниях стопы. Тогда лечение может быть успешным с самого начала».
Как протекает заболевание при артрозе голеностопного сустава?
Остеоартроз обычно проходит несколько стадий, которые врач может легко оценить с помощью современных методов диагностики. В первую очередь он исследует состояние суставного хряща: Для оценки течения заболевания можно использовать шкалу Кельгрена:
- Здоровый хрящ: Поверхность хряща гладкая, блестящая, скользкая, хрящевое вещество белое, эластичное, выполняет функцию «амортизатора». «. (0 класс)
- Размягчение хряща: Поверхность суставного хряща еще гладкая, но теряет блеск и приобретает матовый серо-желтый цвет. Хрящевое вещество размягчается и становится более восприимчивым к травмам.
 Этот «тихий артроз» пока не вызывает каких-либо заметных симптомов. (1 класс)
Этот «тихий артроз» пока не вызывает каких-либо заметных симптомов. (1 класс) - Поверхностное повреждение хряща: Изменяется структура соединительной ткани в хряще, поверхность становится более шероховатой и неровной, увеличивается истираемость хряща. Кроме того, уже могут возникать более глубокие дефекты хрящевого вещества. Сустав иногда болит. (2 класс)
- Более глубокие трещины и повреждения хряща: По мере прогрессирования артроза на поверхности суставного хряща появляются явные трещины и отслаиваются первые фрагменты хряща. Это приводит к «костному заусенцу», когда суставные поверхности больше не покрыты защитным хрящевым слоем — кость обнажается и часто покрыта рубцовой тканью. Этот «манифестный артроз» проявляется постоянной болью и ограничением движения. (3 класс)
- Повреждение костей: При особо тяжелом артрозе голеностопного сустава развивается язва, которая разрушает уже незащищенную поверхность кости и обнажает костный мозг.
 В зонах основного напряжения сустава развиваются полости (псевдокисты), часть которых заполнена жидкостью, а по краям образуются костные разрастания (краевые экзостозы). (4 класс)
В зонах основного напряжения сустава развиваются полости (псевдокисты), часть которых заполнена жидкостью, а по краям образуются костные разрастания (краевые экзостозы). (4 класс)
Скорость прогрессирования артроза голеностопного сустава у разных людей разная. Однако в основном структурные изменения развиваются медленно и постепенно. Часто организм активно пытается противодействовать – реагирует на нестабильность и неправильную нагрузку сустава образованием костных выростов (остеофитов) для стабилизации сустава. Однако это приводит к усилению окостенения и уменьшению подвижности сустава. Остеоартрит также может вызывать воспаление, которое вызывает отек и боль.
После тщательного осмотра хирург стопы доктор Тонио Готтлиб может точно сказать, на какой стадии артрита голеностопного сустава вы находитесь. Прислушайтесь к своему организму и запишитесь на прием к специалисту! Доктор Готтлиб является не только опытным хирургом стопы и оператором, но и активно исследует тему хирургии голеностопного сустава и лечит своих пациентов в соответствии с современными научными данными.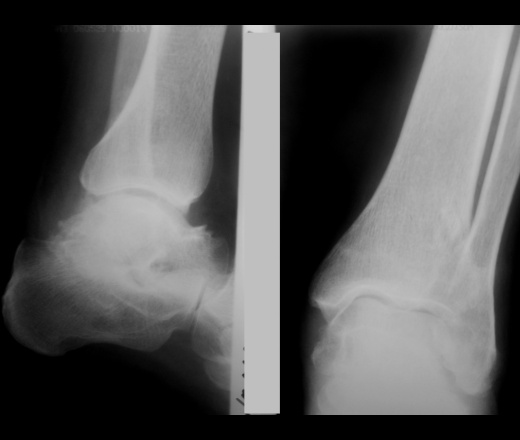
Каковы симптомы артроза голеностопного сустава?
Артроз в голеностопном суставе развивается медленно и может выражаться различной меняющейся симптоматикой. Очень важно, чтобы пораженная лодыжка была осмотрена специалистом по ногам после спортивных травм или повседневных несчастных случаев, таких как вывих лодыжки. Таким образом, вы можете избежать долгосрочных повреждений.
Какие ощущения при артрозе голеностопного сустава?
Первыми неопределенными признаками артрита голеностопного сустава могут быть глубокая боль. Позже пострадавшие чувствуют боль от физической нагрузки, например, после длительных прогулок или занятий спортом. Характерна также так называемая стартовая боль, возникающая при первых шагах утром или после длительного отдыха. Диапазон движений уменьшается.
При прогрессирующем артрозе голеностопного сустава сустав обычно также заметно деформируется и окостеневает, что часто приводит к хронической боли в положении покоя.
Другими типичными симптомами артрита голеностопного сустава являются:
- колющая боль и
- боль, доходящая до стопы и голени,
- кроме того Симптомы захвата,
- хрустящие звуки (crepatitio), а также
- отек голеностопного сустава.

При артрозе голеностопного сустава могут возникать неспецифические боли и в прилежащих суставах. Это связано с ограничением объема пораженного сустава.
Запишитесь на прием прямо сейчас!
Когда целесообразна операция при артрозе голеностопного сустава?
При артрите голеностопного сустава на ранних стадиях консервативное нехирургическое лечение часто может обеспечить эффективное облегчение.
Однако, если голеностопный сустав уже подвергся дегенеративным изменениям, так что консервативная терапия не приносит облегчения, и вы продолжаете испытывать сильную боль, вам следует рассмотреть вопрос об операции. Чтобы вы могли принять взвешенное решение, особенно если вы еще не совсем уверены, часто бывает полезно получить компетентное второе мнение.
Какая хирургическая процедура лучше всего подходит для вас, зависит от точного диагноза. В основном возможны следующие операции на голеностопном суставе:
- Артроскопия голеностопного сустава (эндоскопия суставов, а также промывание суставов): при этой минимально инвазивной процедуре хирург использует специальный эндоскоп (артроскоп) для удаления свободных и выступающих фрагментов хряща и кости, которые оказывают давление на суставы.
 воспалительный раздражитель в суставе.
воспалительный раздражитель в суставе. - Коррекция оси голеностопного сустава (остеотомия): эта операция исправляет неправильное положение путем хирургического выравнивания костей, которые отклоняются от оси здорового сустава и, таким образом, создают неправильную нагрузку на сустав. Цель коррекции — уравновесить распределение нагрузки на голеностопный сустав и при этом предотвратить прогрессирование артроза.
- Артродез голеностопного сустава (спондилодез): этот стандартный метод лечения артрита голеностопного сустава включает сращивание верхнего голеностопного сустава. Хирург стопы удаляет все остатки хряща и укрепляет верхнюю часть голеностопного сустава, привинчивая лодыжку к большеберцовой кости, чтобы впоследствии кости срослись. После фазы заживления стопа снова полностью нагружается и обычно позволяет безболезненно ходить. Однако сращение голеностопного сустава приводит к увеличению нагрузки на суставы предплюсны и, таким образом, увеличивает риск сопутствующего артрита.
 Поэтому рекомендуется регулярный последующий уход у специалиста по стопам, чтобы противодействовать возможным проблемам на ранней стадии.
Поэтому рекомендуется регулярный последующий уход у специалиста по стопам, чтобы противодействовать возможным проблемам на ранней стадии. - Протез голеностопного сустава: Как и в случае с тазобедренным и коленным суставом, естественный сустав голеностопного сустава также можно заменить эндопротезом. Протез состоит из нескольких частей и выдвижного корпуса. Он вставляется хирургическим путем, срастается с костной тканью на этапе заживления, а затем обеспечивает очень естественное движение. В случае остеопороза или крайних деформаций голени или стопы имплантация эндопротеза иногда может быть сложной или невозможной.
Доктор Тонио Готлиб — специалист по всем видам хирургии голеностопного сустава. С ним вы в умелых руках при артрите голеностопного сустава. После постановки диагноза он даст четкие рекомендации по лечению. Назначьте встречу с его практикой и получите представление о его опыте для себя.
Операция при артрозе голеностопного сустава: как долго человек не может работать?
В зависимости от хирургического метода и вашего личного процесса заживления может пройти от восьми до двенадцати недель, прежде чем вы снова сможете полностью нагружать лодыжку.
Таким образом, продолжительность вашей нетрудоспособности также зависит от вашей профессии. Вы можете вернуться к сидячей работе через две-три недели, для работы, требующей физических усилий, лучше проконсультироваться с врачом.
Когда возможна консервативная терапия артроза голеностопного сустава?
Консервативное лечение особенно подходит для ранних стадий артроза голеностопного сустава. В большинстве случаев невозможно обратить вспять повреждение, которое уже произошло с костями и хрящами. Цель – замедлить прогрессирование заболевания и как можно дольше сохранить голеностопный сустав.
Эти консервативные методы лечения могут помочь вам укрепить или, по возможности, сохранить лодыжку:
- Ортопедическая обувь для улучшения перекатывания при ходьбе
- Физиотерапия для снятия боли
- Диета для суставов, т. е. продукты с укрепляющими хрящи и противовоспалительными ингредиентами
- Повязки для суставов
Чтобы максимально предотвратить прогрессирование артроза, следует воздержаться от занятий спортом с сильными ударными нагрузками, например, от бега трусцой, тенниса или сквоша. Вы страдаете артрозом голеностопного сустава на ранней стадии? Врач-педиатр д-р Готлиб является для вас идеальным контактным лицом как для консервативного, так и для хирургического лечения. Всемирно известный хирург стопы проведет осмотр и подробно проконсультирует вас по поводу лечения, которое будет оптимально соответствовать вашим потребностям.
Вы страдаете артрозом голеностопного сустава на ранней стадии? Врач-педиатр д-р Готлиб является для вас идеальным контактным лицом как для консервативного, так и для хирургического лечения. Всемирно известный хирург стопы проведет осмотр и подробно проконсультирует вас по поводу лечения, которое будет оптимально соответствовать вашим потребностям.
Д-р Тонио Готлиб советует:
«Леностопный сустав особенно важен для координации походки и осанки. Чем раньше будет обнаружен и вылечен артрит голеностопного сустава, тем больше шансов на сохранение подвижности голеностопного сустава».
Запишитесь на прием прямо сейчас!
Как предотвратить артрит голеностопного сустава?
Вы можете предотвратить артроз голеностопного сустава с помощью регулярных упражнений, которые щадят суставы: езда на велосипеде и плавание хороши, но вам следует избегать занятий спортом с частыми остановками и движениями, а также прыжковыми движениями (особенно с мячом).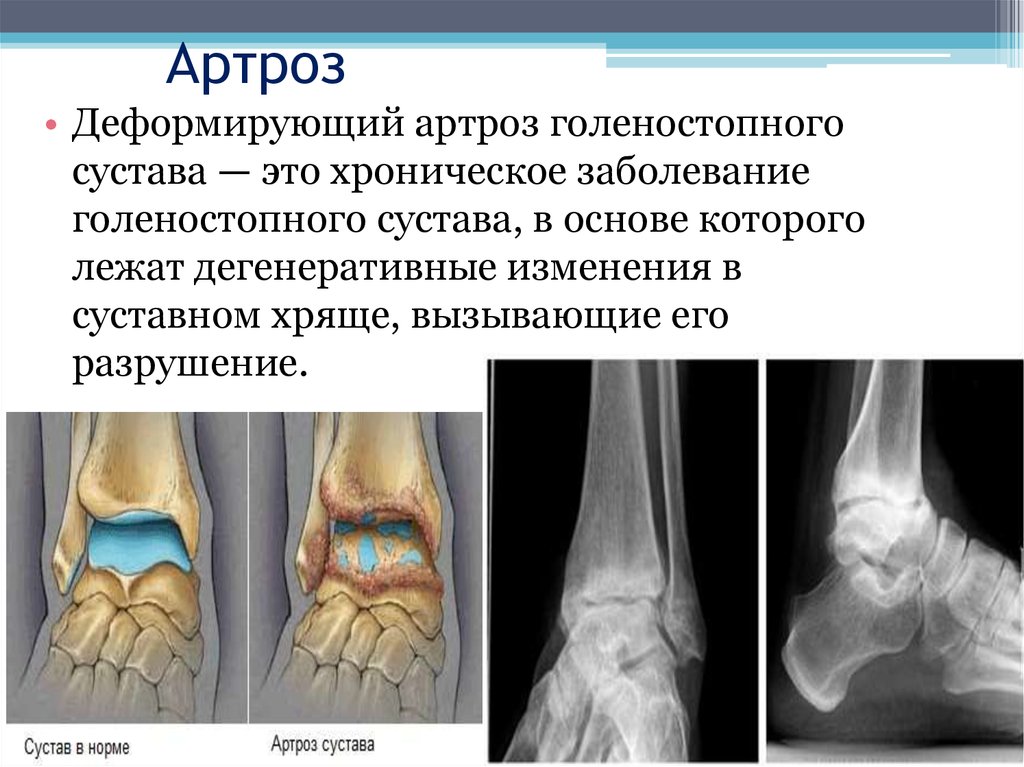
Ради ваших суставов вы должны стремиться к здоровому нормальному весу или поддерживать его; многочисленные исследования также доказывают положительные дополнительные эффекты диеты с низким содержанием жира и мяса.
При необходимости врач также порекомендует лечебную физкультуру и ортопедическую обувь или стельки для разгрузки стоп.
диагностика, симптомы и лечение. Clínica Universidad de Navarra
Остеоартрит голеностопного сустава — это прогрессирующий износ суставных поверхностей голеностопного, большеберцового, таранного и малоберцового суставов.
Остеоартроз голеностопного сустава не так обычен, как тазобедренный или коленный, но он приводит к тому, что человек, страдающий им, видит, что его жизнь и способность двигаться очень ограничены.
Лодыжка действует как отличный амортизатор нижней конечности и распределяет силы в каждой ноге, наполовину вперед и наполовину назад. Эту функцию выполняет кость позади лодыжки, таранная кость, которая со временем изнашивается.
Вам нужно удаленное второе мнение?
Наши специалисты проведут медицинское обследование, не выходя из дома.
Я ХОЧУ УДАЛЕННОЕ ВТОРОЕ МНЕНИЕ
Каковы симптомы остеоартрита голеностопного сустава?
Больной ощущает боль в горле самой стопы, чувство давления, из-за чего он еще больше утомляется и затрудняет ходьбу.
Кроме того, время ходьбы уменьшается, и человек не может пройти несколько метров подряд.
Концом процесса является невозможность ходить пешком, поэтому человек всегда должен выбирать использование транспорта.
Наиболее распространенные симптомы:
- Боль в суставах.
- Функциональная инвалидность.
- Воспаление сустава.
- Потеря прочности.
- Суставная ригидность.
Есть ли у вас какие-либо из этих симптомов?
У вас может быть остеоартроз голеностопного сустава
Записаться на прием к нашим специалистам
Что вызывает остеоартроз голеностопного сустава?
Причины износа при остеоартрите голеностопного сустава кроются, с одной стороны, в последствиях травм и переломов, но также могут быть связаны с последствиями остеохондрита голеностопного сустава.
Наконец, мы также находим остеоартрит голеностопного сустава без известной причины или идиопатический.
Как предотвратить остеоартроз голеностопного сустава?
Некоторые гигиенические и консервативные меры могут замедлить прогрессирование остеоартроза.
Совет неизбежно предполагает модификацию деятельности. Контактные виды спорта, бег, прыжки и повороты не рекомендуются.
Упражнения в бассейне, бодибилдинг и езда на велосипеде настоятельно рекомендуются для поддержания подвижности и силы. Кроме того, они помогают поддерживать соответствующий вес, ведь логично, что лишний вес ухудшает симптомы и прогноз.
Как диагностируется остеоартроз голеностопного сустава?
Медицинский анамнез важен для диагностики остеоартрита голеностопного сустава с акцентом на травматический анамнез, которому был подвергнут голеностопный сустав. Далее исследуются болевые точки, внешний вид сустава с возможными его деформациями, подвижность сустава и характер ходьбы.
Визуальная диагностика основана на простом рентгенологическом исследовании. Рентгенологическое исследование позволяет диагностировать остеоартроз и его эволюционное состояние, оценить костно-хрящевые поражения и уточнить положение остеофитов и инородных тел.
В большинстве случаев дальнейшие тесты визуализации не требуются. Иногда полезно дополнить визуализирующее исследование такими тестами, как МРТ или КТ. С их помощью можно лучше оценить характеристики остеоартрита и поражение других соседних суставов.
Как лечится остеоартроз голеностопного сустава?
Целью лечения является облегчение боли и поддержание функциональной способности
- Лечение артроза голеностопного сустава
Начальное лечение остеоартроза голеностопного сустава основано на использовании стелек для лучшего прилегания стопы и уменьшения силы удара при ходьбе по голеностопному суставу.
Инфильтрация гиалуроновой кислотой или кортикостероидами также дала хорошие результаты при начальных степенях артроза. В более запущенных случаях рекомендуется хирургическое вмешательство.
В более запущенных случаях рекомендуется хирургическое вмешательство.
Артроскопия голеностопного сустава позволяет провести санацию или очистку сустава с минимальным разрезом и быстрым восстановлением.
Артродез или фиксация голеностопного сустава выполняется в очень тяжелых случаях, когда деструкция сустава очень очевидна. Остальные суставы обеспечивают движение голеностопного сустава.
В отдельных случаях можно выбрать тотальный протез голеностопного сустава, позволяющий сохранить подвижность сустава. В большинстве случаев у пациентов с прогрессирующим артрозом голеностопного сустава лучшим вариантом является фиксация, поскольку даже при потере подвижности повышается качество жизни.
Голеностопный протез обеспечивает большую подвижность, но риск расшатывания и мобилизации или износа компонентов высок, если выполняется значительная физическая нагрузка и в течение многих лет.
Запросить дополнительную информацию об этом лечении
Где лечить?
В НАВАРРЕ И МАДРИДЕ
Отделение ортопедической хирургии и травматологии
Клиники Университета Наварры
Отделение ортопедической хирургии и травматологии охватывает весь спектр врожденных или приобретенных заболеваний опорно-двигательного аппарата, включая травмы и их последствия.
С 1986 года Clinica Universidad de Navarra располагает превосходным банком костно-сухожильной ткани для костной пластики и предлагает наилучшие терапевтические альтернативы.
Организованы в отделениях по уходу
- Бедро и колено.
- Позвоночник.
- Верхняя конечность.
- Детская ортопедия.
- Лодыжка и стопа.
- Опухоли опорно-двигательного аппарата.
Почему именно в клинике?
- Специалисты в области артроскопической хирургии.
- Высококвалифицированные специалисты, применяющие новаторские методики лечения травматических повреждений.
- Один из центров с наибольшим опытом лечения опухолей костей.
Наше отделение ортопедической хирургии и травматологии
Наша команда профессионалов
Доступ ко всему медицинскому персоналу Клиники
Безопаснее, чем когда-либо, чтобы продолжать заботиться о вас
Мы еженедельно обновляем протоколы безопасности с учетом последних научных данных и знаний лучших международных центров, с которыми мы сотрудничаем.
Знайте 5 советов по безопасной помощи
Частная клиника лечения артроза голеностопного сустава в Лондоне | Частное лечение и хирургия стопы и лодыжки
ЧАСТНОЕ ЛЕЧЕНИЕ И ХИРУРГИЯ СТОПЫ И ГОЛЕДИ
Голеностопный сустав состоит из трех костей, одного сустава и справляется, в среднем, с 3000-4000 шагов в день. Если вы испытываете боль, причиной может быть износ хряща, известный как артроз голеностопного сустава.
Наши специалисты в клинике Schoen провели интенсивное исследование артроза голеностопного сустава и могут предложить вам наилучшее лечение для увеличения подвижности, уменьшения боли и улучшения качества вашей жизни.
В Schoen Clinic мы тщательно оцениваем ваши симптомы и, используя наш набор диагностических изображений, можем поставить вам быстрый и точный диагноз.
Артроз голеностопного сустава, также известный как остеоартрит голеностопного сустава, представляет собой особый тип артрита голеностопного сустава, возникающий из-за износа. Начальными симптомами может быть тупая боль, часто после длительных периодов отдыха, или ограниченный диапазон движений, однако хроническая боль в состоянии покоя, отек и хруст сустава также распространены при дальнейшем развитии повреждения.
Начальными симптомами может быть тупая боль, часто после длительных периодов отдыха, или ограниченный диапазон движений, однако хроническая боль в состоянии покоя, отек и хруст сустава также распространены при дальнейшем развитии повреждения.
Артроз голеностопного сустава обычно возникает из-за старения или частого использования суставов при занятиях спортом, упражнениями или другими видами деятельности.
Ваше путешествие для лечения артроза голеностопного сустава в Лондоне начинается сегодня. Чтобы получить быстрый доступ к исключительному частному медицинскому обслуживанию в Schoen Clinic London, вы можете воспользоваться своей медицинской страховкой или просто оплатить свое лечение самостоятельно. Позвоните команде напрямую по телефону +44 20 4571 6508 или напишите нам по электронной почте сегодня.
Как устроен голеностопный сустав?
Голеностопный сустав находится между голенью и стопой.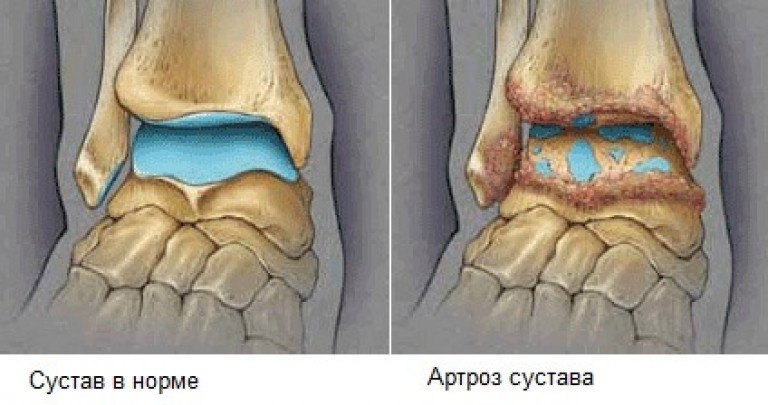 Он делится на верхний и нижний голеностопный сустав. Верхний голеностопный сустав состоит из трех костей: голени, малоберцовой кости и лодыжки. Для предотвращения болезненного трения вовлеченных костей друг о друга при каждом движении и травмирования их контактная поверхность внутри сустава покрыта гладким эластичным хрящевым слоем. Если этот защитный «амортизатор» теряется, ваши кости сближаются, полость сустава сужается, т. е. износ сустава или артроз голеностопного сустава.
Он делится на верхний и нижний голеностопный сустав. Верхний голеностопный сустав состоит из трех костей: голени, малоберцовой кости и лодыжки. Для предотвращения болезненного трения вовлеченных костей друг о друга при каждом движении и травмирования их контактная поверхность внутри сустава покрыта гладким эластичным хрящевым слоем. Если этот защитный «амортизатор» теряется, ваши кости сближаются, полость сустава сужается, т. е. износ сустава или артроз голеностопного сустава.
Артроз голеностопного сустава может проявляться по-разному, и симптомы зависят от тяжести поражения голеностопного сустава. Ниже мы перечислили некоторые из наиболее распространенных признаков и симптомов, связанных с артрозом голеностопного сустава, чтобы помочь вам в лечении голеностопного сустава.
- Тугоподвижность в голеностопном суставе
- Боль при движении
- Боль, усиливающаяся при напряженной деятельности
- Отек или воспаление
- Усиление боли после периодов покоя
- Ощущение нестабильности в суставе
Начните лечение уже сегодня. Чтобы получить быстрый доступ к исключительному частному медицинскому обслуживанию в Schoen Clinic London, вы можете воспользоваться своей медицинской страховкой или просто оплатить свое лечение самостоятельно. Позвоните команде напрямую по телефону +44 20 4571 6508 или напишите нам по электронной почте сегодня.
Чтобы получить быстрый доступ к исключительному частному медицинскому обслуживанию в Schoen Clinic London, вы можете воспользоваться своей медицинской страховкой или просто оплатить свое лечение самостоятельно. Позвоните команде напрямую по телефону +44 20 4571 6508 или напишите нам по электронной почте сегодня.
Во время консультации ваш специалист составит вместе с вами исчерпывающий анамнез, подробно описав все предыдущие несчастные случаи с переломами костей, нестабильными связками или воспалительными заболеваниями суставов. Будет проведен медицинский осмотр для оценки любой болезненности или припухлости в лодыжке, и, скорее всего, потребуется наблюдение за вашей походкой. Это определит, как боль или тугоподвижность суставов будут затронуты во время ходьбы. Если после физического осмотра вам потребуется визуализация, в Schoen Clinic London есть специальный комплект для визуализации и диагностики с современным оборудованием, которое поможет в дальнейших исследованиях.
После обследования и постановки точного диагноза мы предложим вам идеальный план лечения.
Проверенные методы: рентген и МРТ
Рентгеновские снимки позволяют увидеть полость сустава. Проведение рентгена в положении больного стоя позволяет получать изображения в двух плоскостях под нагрузкой. Это помогает определить точную стадию артроза голеностопного сустава, поскольку мы можем измерить расстояние между отдельными костями сустава. Чем уже суставная щель, тем больше вероятность повреждения или износа большого количества хряща. Рентген также позволяет увидеть костные шпоры, которые негативно влияют на ваше состояние и, в свою очередь, могут повлиять на качество вашей жизни.
В некоторых случаях может потребоваться магнитно-резонансная томография (МРТ) для более качественной оценки суставного хряща. МРТ также позволяет выявить потенциальное повреждение сухожилий и связок.
Чтобы лучше показать возможные деформации сустава, мы можем сделать компьютерную томографию. Здесь ваша кость показана более точно, чем на рентгене или МРТ.
Здесь ваша кость показана более точно, чем на рентгене или МРТ.
При подозрении на ревматизм или выраженных признаках воспаления можно провести анализ крови для уточнения причины артроза.
Начните лечение уже сегодня. Чтобы получить быстрый доступ к исключительному частному медицинскому обслуживанию в Schoen Clinic London, вы можете воспользоваться своей медицинской страховкой или просто оплатить свое лечение самостоятельно. Позвоните команде напрямую по телефону +44 20 4571 6508 или напишите нам по электронной почте сегодня.
ЧАСТНЫЕ БЕЗХИРУРГИЧЕСКИЕ ЛЕЧЕНИЯ АРТРОЗА
Ортопедические стельки и лечебная физкультура при артрите голеностопного сустава
Одним из вариантов облегчения симптомов артроза без хирургического вмешательства являются ортопедические стельки. Если перекатывающееся движение вашей стопы корректируется подошвой вашей обуви, это может значительно уменьшить ваши симптомы. Различные производители уже предлагают обувь с закругленной подошвой. В качестве альтернативы сапожник-ортопед может вставить в вашу повседневную обувь ортопедическую стельку, которая поможет удерживать голеностопный сустав в правильном положении и стабилизировать стопу.
Различные производители уже предлагают обувь с закругленной подошвой. В качестве альтернативы сапожник-ортопед может вставить в вашу повседневную обувь ортопедическую стельку, которая поможет удерживать голеностопный сустав в правильном положении и стабилизировать стопу.
Существуют и другие возможные варианты лечения, не связанные с хирургическим вмешательством, и наши специалисты смогут посоветовать их. Изменение образа жизни, минимизация высокоинтенсивных занятий или переход на другие виды физической активности, которые снижают нагрузку на суставы, например плавание, что может быть очень полезным. Физическая терапия для улучшения мышечной силы вокруг сустава может облегчить нагрузку на сустав. Ваш консультант может также назначить противовоспалительные или обезболивающие препараты или вспомогательные устройства, такие как брекеты. В Schoen Clinic мы будем работать с вами, чтобы найти лучшее решение.
ЧАСТНЫЕ ВАРИАНТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АРТРОЗА ГОЛЕНОСТЕЙ
Артроскопия голеностопного сустава в Лондоне
Если на рентгеновском снимке видны костные шпоры, их можно удалить с помощью эндоскопа (артроскопия). Во время артроскопии мы вводим в сустав небольшую камеру через небольшой разрез, а хирургические инструменты — через второй разрез. Это позволяет нам удалять даже относительно большие костные наросты с сохранением тканей. Хотя полностью вылечить артроз таким образом невозможно, мы добиваемся значительного уменьшения боли и большей свободы движений. Этот тип операции может быть полезен на ранних стадиях артрита.
Во время артроскопии мы вводим в сустав небольшую камеру через небольшой разрез, а хирургические инструменты — через второй разрез. Это позволяет нам удалять даже относительно большие костные наросты с сохранением тканей. Хотя полностью вылечить артроз таким образом невозможно, мы добиваемся значительного уменьшения боли и большей свободы движений. Этот тип операции может быть полезен на ранних стадиях артрита.
Артродез голеностопного сустава (слияние), также известный как искусственный анклиоз
Это включает удаление разрушенного хряща из сустава и надежное прикручивание лодыжки к голени. Обе кости прочно срастутся вместе через 6-12 недель, и вы снова сможете нагружать ногу. Ограничивая усиление разрушенными суставными частями, в большинстве случаев можно сохранить значительную подвижность заднего отдела стопы. Для многих пациентов эта процедура может быть выполнена с помощью артроскопии, но также возможно проведение процедуры во время открытой операции. Сегодня спондилодез или искусственный анкилоз осуществляется таким образом, чтобы переход на искусственный голеностопный сустав был возможен в какой-то момент в будущем.
Сегодня спондилодез или искусственный анкилоз осуществляется таким образом, чтобы переход на искусственный голеностопный сустав был возможен в какой-то момент в будущем.
Искусственный голеностопный сустав (протез)
В то время как более консервативные методы лечения могут оказаться эффективными на ранних стадиях артроза голеностопного сустава, при более серьезных повреждениях может потребоваться хирургическое вмешательство. Если лодыжка не подлежит восстановлению, также можно заменить верхний голеностопный сустав искусственным в хирургии, чтобы добиться подвижности в голеностопном суставе. От 85 до 90% вставленных заменителей остаются целыми даже через десять лет. Однако при расшатывании в будущем искусственный голеностопный сустав можно будет заменить.
Остались вопросы? Ниже наши специалисты ответили на все часто задаваемые вопросы об артрозе голеностопного сустава и вариантах его лечения.
Артроз голеностопного сустава, также известный как остеоартрит голеностопного сустава, представляет собой заболевание, связанное с износом хряща, окружающего голеностопный сустав. Обычно симптомы проявляются в виде отека, боли и скованности в пораженной области.
Обычно симптомы проявляются в виде отека, боли и скованности в пораженной области.
Термин «артрит» относится к целому ряду состояний, одним из которых является артроз. Артроз является наиболее часто диагностируемым типом артрита и также известен как остеоартрит.
Артроз возникает в результате износа или интенсивного использования. Чтобы уменьшить вероятность развития артроза голеностопного сустава, который требует хирургического вмешательства, важно уменьшить нагрузку на сустав. Способы сделать это могут включать ортопедическую обувь и изменение образа жизни, чтобы уменьшить деятельность высокой интенсивности.
Выполняется под общей анестезией. Ваш хирург делает надрез и удаляет поврежденные и изношенные части голеностопного сустава. После удаления хирург вставит металлические, пластиковые или керамические компоненты, которые естественным образом соединятся с оставшейся костью. После закрытия раны швами или скобками будет наложена временная повязка.
После операции вам нужно будет избегать нагрузки на прооперированную ногу в течение нескольких недель, однако ваш консультант обсудит это с вами дополнительно. Большинство пациентов могут начать ходить на костылях через 2-3 недели, однако в течение нескольких недель и месяцев после операции по замене голеностопного сустава потребуются изменения образа жизни. Действия, требующие приложения веса в этой области, такие как вождение автомобиля, легкие упражнения и даже работа, могут быть невозможны в течение нескольких месяцев после этого.
Большинство пациентов могут начать ходить на костылях через 2-3 недели, однако в течение нескольких недель и месяцев после операции по замене голеностопного сустава потребуются изменения образа жизни. Действия, требующие приложения веса в этой области, такие как вождение автомобиля, легкие упражнения и даже работа, могут быть невозможны в течение нескольких месяцев после этого.
Наши специалисты по стопе и голеностопному суставу находятся в авангарде своей области. Благодаря многопрофильной команде и основанному на данных подходу к качественным результатам и уходу в Schoen Clinic London мы поможем вам встать на ноги наиболее эффективным способом.
Начните лечение уже сегодня. Чтобы получить быстрый доступ к исключительному частному медицинскому обслуживанию в Schoen Clinic London, вы можете воспользоваться своей медицинской страховкой или просто оплатить свое лечение самостоятельно. Позвоните команде напрямую по телефону +44 20 4571 6508 или напишите нам по электронной почте сегодня.
ОтделыВсе
Места
Специалист
По выбранным параметрам не найдено ни одного человека
Г-н Али Аббасян
Хирург-ортопед-консультант
Стопа и лодыжка
Г-н Кумар Кунасингам
Хирург-ортопед-консультант
Стопа и голеностопный сустав
Мистер Дин Майкл
Консультант -ортопедический хирург
Foot & Ancle
HIP & CONTE
Артроз ноги и лодыжка — хирургия
Причины Остеоартрита у Ankle
Есть разные причины.0003
Посттравматический
Остеоартрит может возникнуть после несчастного случая. Например, когда лодыжка ломается или растягивается несколько раз. Повреждение хряща может произойти одновременно с травмой лодыжки, но также может произойти позже в результате повреждения лодыжки. Последний называется посттравматическим остеоартрозом. Это результат того, что лодыжка стала менее стабильной после травмы. Хрящ изнашивается быстрее из-за нестабильных движений. Посттравматический остеоартрит иногда может вызывать проблемы только спустя годы после травмы.
Это результат того, что лодыжка стала менее стабильной после травмы. Хрящ изнашивается быстрее из-за нестабильных движений. Посттравматический остеоартрит иногда может вызывать проблемы только спустя годы после травмы.
Воспаление
Воспаление сустава может поражать хрящ, например, при ревматоидном артрите (ревматизме). Это также приводит к тому, что слой хряща истончается или полностью исчезает. Это может произойти в любом возрасте. Обычно поражаются обе лодыжки/ступни, а остеоартрит часто обнаруживается и в других суставах тела.
Неизвестная причина
Хрящевой слой в суставе иногда изнашивается без видимой причины. Изнашивание приводит к тому, что слой хряща в конце кости истончается, и в конце концов нижележащая кость может (частично) обнажаться. На кости могут встречаться грубые выступы (остеофиты или клювы попугаев). Их можно почувствовать и увидеть. Жидкость может скапливаться внутри сустава и вокруг него, вызывая отек. Боль и отек затрудняют движения и делают их болезненными. Эта форма остеоартрита наиболее распространена среди пожилых людей и часто является наследственной.
Эта форма остеоартрита наиболее распространена среди пожилых людей и часто является наследственной.
Жалобы на голеностопный сустав
Следующие жалобы соответствуют остеоартрозу голеностопного сустава:
— Боль при движении/начале движения и после длительного напряжения
— Скованность (утром)
— Боль при неподвижности
— Отек лодыжки
— Аномальное положение голеностопного сустава и/или стопы
Диагноз
Лучший способ установить остеоартроз голеностопного сустава — через Рентгенограмма голеностопного сустава. Голеностопный сустав (articulatio talocruralis или верхний шарнирный сустав) находится рядом с articulatio talocalcaneonavicularis или нижним шарнирным суставом (соединение между пяточной костью и таранной или голеностопной костью). Остеоартроз также может возникать в нижнем шарнирном суставе, что также может вызвать боль в лодыжке. Рентген обычно показывает, есть ли износ в одном или обоих суставах. В некоторых случаях может быть необходимо выполнить сканирование, чтобы получить больше уверенности в диагнозе.
В некоторых случаях может быть необходимо выполнить сканирование, чтобы получить больше уверенности в диагнозе.
Лечение
Существуют хирургические и нехирургические методы лечения остеоартрита голеностопного сустава. Первоначально нехирургическое лечение пытаются облегчить жалобы. Существует несколько видов лечения остеоартроза. Тип, тяжесть и степень остеоартрита определят наиболее эффективное лечение для вас.
Нехирургические варианты:
- Совет по выбору обуви
- Вставки для обуви
- Обувь ортопедическая
- Ортез или трость
- Инфильтрация кортизоном
- Инфильтрация гиалуроновой кислотой (гель)
Хирургические опции:
- Очистка сустава:
Хирургия замочной скважины может быть полезна в следующих случаях:
1. Повреждение суставного хряща или окружающих мягких тканей : Голеностопный сустав покрыт суставным хрящом. Хрящ гладкий, и его функция заключается в обеспечении гибкого движения суставов. Локализованное повреждение хряща может произойти после травмы лодыжки, такой как растяжение связок лодыжки. Период между моментом травмы и проявлением каких-либо жалоб иногда длительный, нередко свыше года. Лодыжка болезненна, ощущается нестабильной и может опухнуть. В некоторых случаях лодыжка может быть заблокирована, и появляется ощущение невозможности двигаться. Мы называем это суставной мышью (свободный фрагмент хряща) в суставе.
Хрящ гладкий, и его функция заключается в обеспечении гибкого движения суставов. Локализованное повреждение хряща может произойти после травмы лодыжки, такой как растяжение связок лодыжки. Период между моментом травмы и проявлением каких-либо жалоб иногда длительный, нередко свыше года. Лодыжка болезненна, ощущается нестабильной и может опухнуть. В некоторых случаях лодыжка может быть заблокирована, и появляется ощущение невозможности двигаться. Мы называем это суставной мышью (свободный фрагмент хряща) в суставе.
2. Ущемление (ущемление лодыжки из-за разрастания кости или утолщения слизистой оболочки): Может быть защемление лодыжки (также называемое ущемлением) спереди или сзади. Это вызывает боль при движении стопы вверх или вниз. Движение голеностопного сустава становится ограниченным, а капсула в передней или задней части голеностопного сустава защемляется. Если лодыжка защемлена спереди, это также называется «лодыжкой футболиста» и может возникнуть при частом растяжении связок лодыжки.
Хирург вводит камеру и другие инструменты в сустав через два или три небольших разреза размером со шов. Специалист может работать в суставе, используя все виды маленьких плоскогубцев и типа пылесоса (бритвы). Лодыжку можно оперировать спереди или сзади, в зависимости от того, где возникла проблема. Сустав «очищается» во время хирургии замочной скважины. Это относительно незначительная процедура, обычно выполняемая в амбулаторных условиях. Хирург удаляет поврежденный хрящ и костные выступы внутри и вокруг сустава, используя маленькие плоскогубцы и бритвы (типа небольших пылесосов). Эта операция полезна на ранней стадии остеоартрита. Если операция прошла успешно, жалобы уменьшаются, но обычно не исчезают полностью. До достижения максимального эффекта может пройти несколько месяцев. Обычно вы можете нагружать прооперированную лодыжку сразу после операции. В некоторых случаях может потребоваться не нагружать лодыжку в течение нескольких недель, и вам придется использовать костыли для ходьбы. Большинство пациентов (75-80%) довольны конечным результатом этой операции. К сожалению, существует также риск того, что примерно у 5% пациентов эта операция усугубит жалобы. При остеоартрозе голеностопного сустава чистка сустава полезна на ранних стадиях остеоартроза.
Большинство пациентов (75-80%) довольны конечным результатом этой операции. К сожалению, существует также риск того, что примерно у 5% пациентов эта операция усугубит жалобы. При остеоартрозе голеностопного сустава чистка сустава полезна на ранних стадиях остеоартроза.
- Иммобилизация сустава:
Артродез включает скрепление костей сустава вместе. В голеностопном суставе это означает, что большеберцовая кость прикреплена к таранной кости. В результате голеностопный сустав обездвижен. Иммобилизация голеностопного сустава, как правило, является относительно успешной операцией. Хотя вы больше не можете использовать сустав как обычно, потому что он не может сгибаться, боль значительно уменьшается или полностью исчезает. Это облегчает передвижение. При иммобилизации сустава оставшийся хрящ в суставе удаляется. Обычно это делается с помощью хирургии замочной скважины. Концы кости совмещают в правильном положении и закрепляют винтами под кожей. Если в суставе ниже лодыжки также наблюдается остеоартрит, иногда через пятку можно вставить большой металлический стержень, который удерживает на месте и лодыжку, и нижний шарнирный сустав, что называется двойным спондилодезом.
После операции: после операции требуется гипс. Через несколько недель обычно можно перейти на прогулочный ботинок. В среднем костям требуется десять недель, чтобы правильно срастись, но есть исключения, когда это может занять намного больше времени.
Подвижность стопы: после успешной операции по иммобилизации голеностопного сустава пациенты могут функционировать относительно нормально. Самым большим недостатком этой операции является то, что лодыжка больше не может двигаться. Это мешает стопе правильно перекатывать или стоять на цыпочках. В суставах средней части стопы все еще есть движение, поэтому кажется, что лодыжка все еще может немного двигаться. После этой операции мало кто нуждается в подгонке обуви. Ходить босиком может оказаться труднее, чем в обуви (люди с жесткими лодыжками будут немного прихрамывать при ходьбе босиком). Большинство людей могут просто возобновить свою прежнюю работу после этой операции. Большинство из них будут несколько ограничены в своих спортивных занятиях, таких как бег и прыжки. В целом можно нормально заниматься такими видами спорта, как плавание, гольф и езда на велосипеде.
В целом можно нормально заниматься такими видами спорта, как плавание, гольф и езда на велосипеде.
- Замена шарнира:
При эндопротезировании голеностопного сустава изношенный сустав заменяется протезом. В ходе процедуры из лодыжки удаляется ограниченное количество кости, а вместо нее вставляется металлическая крышка с твердым пластиковым компонентом между ними.
Протез голеностопного сустава состоит из трех частей:
Металлический (хром-кобальт) компонент для большеберцовой кости
Металлический (хром-кобальт) компонент для таранной кости
Пластмассовый (полиэтиленовый) компонент, который вставляется между двумя другими частями
Для фиксации двух металлических компонентов на месте не используется костный цемент. Сзади они покрыты гидроксиапатитом, который способствует врастанию кости, в результате чего протез как бы врастает в исходную кость. Компоненты протеза доступны в различных размерах, чтобы максимально походить на ваш оригинальный сустав. Пластиковый компонент бывает разной толщины для достижения идеального баланса связок; новый голеностопный сустав не должен быть ни слишком свободным, ни слишком жестким.
Пластиковый компонент бывает разной толщины для достижения идеального баланса связок; новый голеностопный сустав не должен быть ни слишком свободным, ни слишком жестким.
После операции: Обычно вы можете вернуться домой через несколько дней . После процедуры накладывается стандартный гипс. В принципе, при выписке этот гипс заменяется прогулочным ботинком, а значит, вы уже можете нагружать оперированную ногу. Лодыжка может быть болезненной в течение первых нескольких дней после процедуры. Вам будет назначена необходимая обезболивающая терапия, чтобы контролировать ее. Боль будет постепенно уменьшаться. В течение первых нескольких недель рекомендуется регулярно приподнимать ногу, так как она имеет тенденцию опухать, если на нее ложится вес в течение длительного времени, вызывая усиливающуюся боль. В течение первых нескольких недель важно регулярно прикладывать лед к лодыжке, чтобы предотвратить отек стопы. При гипсовой иммобилизации проводят антитромботическую профилактику (инъекции флебита). Он состоит из ежедневных инъекций для предотвращения флебита или образования тромбов и эмболии. Швы обычно снимаются во время консультации через пару недель. Вы можете попробовать носить обычную (просторную) обувь, если это возможно, примерно через четыре недели. Тем не менее, в некоторых случаях все же остается некоторая опухоль, которая постепенно спадает. Поэтому первое время лучше избегать ношения тесной обуви.
Он состоит из ежедневных инъекций для предотвращения флебита или образования тромбов и эмболии. Швы обычно снимаются во время консультации через пару недель. Вы можете попробовать носить обычную (просторную) обувь, если это возможно, примерно через четыре недели. Тем не менее, в некоторых случаях все же остается некоторая опухоль, которая постепенно спадает. Поэтому первое время лучше избегать ношения тесной обуви.
Восстановление
Важно тренировать подвижность пальцев ног . В принципе, вы можете начать прямо сейчас в своем гипсе. После заживления раны и снятия гипса мы советуем вам тренировать подвижность пальцев ног и голеностопного сустава в воде, чередуя ванны (чередуя холодную и горячую воду). Это помогает суставам быстрее снова стать гибкими, а отечность спадет быстрее. Тем не менее, вы должны иметь в виду, что 90–101 отек стопы и голеностопного сустава не является ненормальным в первые несколько месяцев . Также рекомендуется физиотерапия. Физиотерапевт может провести дополнительный лимфодренаж и быстрее сделать корректируемый сустав подвижным. Нормальной походке также можно научиться заново. Шрам со временем постепенно исчезнет. После снятия гипса вы можете увлажнить стопу и помассировать шрам, нанеся крем для ног или увлажняющее средство. Это сделает кожу эластичной и улучшит внешний вид шрама. Кроме того, в течение первого года лучше беречь шрам от прямых солнечных лучей.
Физиотерапевт может провести дополнительный лимфодренаж и быстрее сделать корректируемый сустав подвижным. Нормальной походке также можно научиться заново. Шрам со временем постепенно исчезнет. После снятия гипса вы можете увлажнить стопу и помассировать шрам, нанеся крем для ног или увлажняющее средство. Это сделает кожу эластичной и улучшит внешний вид шрама. Кроме того, в течение первого года лучше беречь шрам от прямых солнечных лучей.
Ожидания
Протез голеностопного сустава должен быть безболезненным, стабильным и подвижным . Не следует ожидать нормального движения (как при нормальной лодыжке). Тем не менее, движения, которое у вас есть, будет более чем достаточно для вашей повседневной жизни. Разрешены такие виды спорта, как плавание и езда на велосипеде. Ходьба также разрешена. Однако заниматься бегом не рекомендуется. Вождение обычно возможно снова через шесть-восемь недель. Ожидаемый срок службы протеза: исследования показали, что через 15 лет 90% протезов все еще в хорошем состоянии. Однако многое зависит от активности больного. Если протез отсоединяется, существуют методы его потенциальной замены.
Однако многое зависит от активности больного. Если протез отсоединяется, существуют методы его потенциальной замены.
Возможные осложнения после операций на голеностопном суставе
Следующий неисчерпывающий список осложнений может возникнуть после операции.
— Отек лодыжки: очень распространен и обычно сохраняется от двух до четырех месяцев. Отек обычно увеличивается в течение дня.
— Инфицированная рана: как и при любом хирургическом вмешательстве, рана может инфицироваться, несмотря на принятые меры. Обычно это лечится правильными антибиотиками.
— Тромбоз глубоких вен, флебит и тромбоэмболия легочной артерии: это осложнение все еще может возникнуть, несмотря на назначение антикоагулянтов. Это связано с образованием тромбов в венах, которые иногда могут попасть в легкие (эмболия). Это требует госпитализации для декомпрессионной терапии, которую обычно приходится продолжать дома в виде лекарств.
— Потеря чувствительности: из-за того, что кожные нервы пересекают некоторые области, где сделаны разрезы, это может привести к прямой травме или в результате ретракции раны (ушиб нерва). Это вызывает временную или, в редких случаях, постоянную потерю чувствительности в части стопы.
Это вызывает временную или, в редких случаях, постоянную потерю чувствительности в части стопы.
— РСД: это неожиданное локальное нарушение кровоснабжения с начальным выраженным отеком, ощущением жара на ощупь, покалыванием, потливостью, липкостью и блеском кожи, а также локальным остеопорозом. При появлении этих признаков необходимо срочно обратиться к врачу, так как быстрое лечение обычно обеспечивает благоприятный прогноз.
— Расшатывание или нарушение врастания кости: несмотря на наилучшие методы фиксации, в некоторых случаях кость имеет недостаточную способность к заживлению. В результате кость не срастается с протезом. Может потребоваться вторая процедура.
— Риски, связанные с анестезией: их лучше обсудить с вашим анестезиологом.
Этот контент был написан: д-р Стейн Муэрманс, д-р Марк ван Дейк, д-р Ян Ван Ост
артроз голеностопного сустава
Опубликовано 31 декабря 2020 г. | Комментарии к записи Результаты тотального эндопротезирования голеностопного сустава у 71 пациента с периодом наблюдения от 6 месяцев до 7 лет отключены
Кирилл Сергеевич Михайлов 1* , Александр Юрьевич Кочиш 2 , Александр Александрович Булатов 3 , Евгений П. Сорокин
Сорокин
Журнал 1 (10 13 ) The Foot and Ankle Online:
Целью настоящего исследования был анализ результатов лечения больных артритом голеностопного сустава (ГС) на основании анализа после операции с тотальным эндопротезированием голеностопного сустава. Мы оценили эффективность замены АК (71 пациент). Все больные были разделены на две группы: проспективную (через 6, 12 и 24 мес) и ретроспективную (через 3, 5 и 7 лет). Результаты оценивали с помощью визуальной аналоговой шкалы (ВАШ) и 100-балльной шкалы AOFAS; мы также проводили рентгенологическое исследование. Что касается замены AJ, мы выявили значительный фактор риска для наиболее частого осложнения, которым была асептическая нестабильность компонентов имплантата. Тотальное эндопротезирование голеностопного сустава (ТАР) обеспечивает хорошие или удовлетворительные результаты лечения у подавляющего большинства обследованных больных при отсутствии осложнений: 100% по ВАШ и 96% по шкале AOFAS через 2 года; 100% по обеим шкалам через 3 года; 92,3% по обеим шкалам через 5 лет; и 85,7% по обеим шкалам через 7 лет. При этом динамика различных изучаемых показателей в целом была сходной, но имелись и некоторые различия.
При этом динамика различных изучаемых показателей в целом была сходной, но имелись и некоторые различия.
Ключевые слова: голеностопный сустав, артроз голеностопного сустава, эндопротезирование голеностопного сустава, факторы риска неблагоприятных исходов лечения.0002 1 – к.м.н., научный сотрудник, ФГБОУ ВО «Российский научно-исследовательский институт травматологии и ортопедии им. Вредена», Санкт-Петербург, Россия
2 – профессор, ФГБОУ ВО «Российский научно-исследовательский институт травматологии и ортопедии им. Вредена»
3 – к.м.н. Травматология и ортопедия
4 – к.м.н., научный сотрудник, ФГБУ «ВНИИТО им. Вредена»
* – Автор для переписки: [email protected]
Совершенствование методов оперативного лечения больных с поздними стадиями деформирующего артроза голеностопного сустава (ГС) является одной из приоритетных задач современной травматологии и ортопедии [1, 2]. В настоящее время больным с указанной патологией выполняются два основных вида оперативного вмешательства: первый — артродез ПК, применяемый с момента зарождения хирургической ортопедии, и второй — тотальное эндопротезирование голеностопного сустава (ТАР), применяемый в клинической практике с 1970-х [3, 4] и быстро стал общепринятым методом. По данным литературы, оба указанных метода хирургического лечения имеют преимущества и недостатки, а также показывают разные результаты в настоящее время по сравнению с прошлым. Поэтому выбор одного из этих методов представляет определенные трудности. Показания и противопоказания к выполнению любой из этих операций обсуждаются в следующих статьях [5, 6, 7, 8, 9].]. Операции каждого типа нередко сопровождаются осложнениями и патологическими состояниями, существенно ухудшающими результат лечения как в ближайшей, так и в отдаленной перспективе. В частности, после спондилодеза СД у больных часто развиваются дегенеративно-дистрофические изменения в суставах среднего отдела стопы, кроме того, компенсаторные нагрузки вышележащих крупных суставов нижней конечности приводят к усилению развития болевого синдрома [7]. .
По данным литературы, оба указанных метода хирургического лечения имеют преимущества и недостатки, а также показывают разные результаты в настоящее время по сравнению с прошлым. Поэтому выбор одного из этих методов представляет определенные трудности. Показания и противопоказания к выполнению любой из этих операций обсуждаются в следующих статьях [5, 6, 7, 8, 9].]. Операции каждого типа нередко сопровождаются осложнениями и патологическими состояниями, существенно ухудшающими результат лечения как в ближайшей, так и в отдаленной перспективе. В частности, после спондилодеза СД у больных часто развиваются дегенеративно-дистрофические изменения в суставах среднего отдела стопы, кроме того, компенсаторные нагрузки вышележащих крупных суставов нижней конечности приводят к усилению развития болевого синдрома [7]. .
Рисунок 1 а. Деформации костей, образующих голеностопный сустав, у больных с последствиями травм голеностопного сустава подгруппы: а-рентгенограммы больного С. , 53 лет, с последствиями перелома дистального метафиза большеберцовой кости; б. Рентгенограмма больного С.Х., 36 лет, с последствием переломов обеих лодыжек.
, 53 лет, с последствиями перелома дистального метафиза большеберцовой кости; б. Рентгенограмма больного С.Х., 36 лет, с последствием переломов обеих лодыжек.
Операции с ТАР повышают риск развития в будущем ряда патологических состояний, таких как разрушение установленных конструкций протезов, асептическая нестабильность их компонентов и глубокая перипротезная инфекция [10, 11, 12]. Поэтому к внедрению TAR в клиническую практику во всем мире подходят с осторожностью. Действительно, согласно немецкому регистру операций, артродез КС проводится примерно в 3 раза чаще, чем его эндопротезирование; количество ежегодно устанавливаемых эндопротезов КС составляет около 1300 [13].
С другой стороны, в соответствующей литературе также имеются предложения некоторых ортопедов значительно расширить показания к эндопротезированию КС [14, 15]. В частности, имеются публикации, описывающие операции при углах варусной или вальгусной деформации в этом суставе более 200 [16, 17, 18], на месте опухолевого поражения большеберцовой или таранной кости [19], при дефектах таранной кости [16, 17, 18]. 20], а также при переломе ранее проведенного артродеза КС [21, 22, 23]. Анализ литературы по данной теме убедил нас в том, что сравнительная эффективность спондилодеза и ТАР-операций, особенно в отношении отдаленных результатов, а также факторы риска развития ряда патологических состояний изучены недостаточно и нуждаются в дальнейшем изучении. .
20], а также при переломе ранее проведенного артродеза КС [21, 22, 23]. Анализ литературы по данной теме убедил нас в том, что сравнительная эффективность спондилодеза и ТАР-операций, особенно в отношении отдаленных результатов, а также факторы риска развития ряда патологических состояний изучены недостаточно и нуждаются в дальнейшем изучении. .
Материалы и методы
Нами был проведен анализ 71 пациента, перенесших TAR с использованием трех имплантатов третьего поколения: Mobility (DePuy) 27, Hintegra (NewDeal) 37 и STAR (Waldemar Link) 7. Пол и возраст характеристики пациентов приведены в таблице 1 для сравнения. Рентгенологическое исследование показало, что у большинства пациентов была поздняя стадия артрита голеностопного сустава и было основано на классификации Kellgren et al. [24]. Выявлено, что у 15 (21,1%) больных был артроз II стадии, у 41 (57,8%) — артроз III стадии, у 15 (21,1%) — артроз IV стадии (табл. 2).
Следует отметить, что патологические изменения суставных частей костей, образующих КС, обнаруживались преимущественно у больных с последствиями травм этого сустава. Так, деформации дистального метафиза большеберцовой кости после переломов имели место у 10 (11,5%) больных (рис. 1, а) и у 27 (51,9%) — голеностопного сустава (рис. 1, б), при этом у 5 (9,6%) — выраженные деформации. таранной кости в этой клинической подгруппе. Среди больных с заболеваниями АЖ, приведшими к развитию деформирующего артроза, таких наблюдений было всего два: у одного пациента (5,3%) с деформацией дистального метафиза большеберцовой кости и у другого (5,3%) со значительной деформацией таранной кости.
Так, деформации дистального метафиза большеберцовой кости после переломов имели место у 10 (11,5%) больных (рис. 1, а) и у 27 (51,9%) — голеностопного сустава (рис. 1, б), при этом у 5 (9,6%) — выраженные деформации. таранной кости в этой клинической подгруппе. Среди больных с заболеваниями АЖ, приведшими к развитию деформирующего артроза, таких наблюдений было всего два: у одного пациента (5,3%) с деформацией дистального метафиза большеберцовой кости и у другого (5,3%) со значительной деформацией таранной кости.
Всем пациентам мы проводили объективное и рентгенологическое обследование стоп, включая рентгенологический анализ с необходимыми проекциями, а также пациенты заполняли визуальную аналоговую шкалу (ВАШ) и баллы Американского общества ортопедии стопы и голеностопного сустава (AOFAS). . Следует отметить, что все пациенты, включенные в исследование, были оперированы в клинике одной бригадой хирургов во избежание различий в результате лечения из-за различных операционных методик и оборудования. Следует отметить, что в целом все пациенты рассматриваемой клинической группы имели баллы по ВАШ от 6 до 10 и по AOFAS от 12 до 34, что соответствует категориям плохой оценки. Кроме того, у них имелись выраженные ограничения амплитуды движений в пораженных ПК (от 16° до 27°), что было значительно хуже нормальных показателей (в среднем 39°).±5°). Все эти изменения характерны для поздних стадий развития деформирующего артроза голеностопного сустава (табл. 3).
Следует отметить, что в целом все пациенты рассматриваемой клинической группы имели баллы по ВАШ от 6 до 10 и по AOFAS от 12 до 34, что соответствует категориям плохой оценки. Кроме того, у них имелись выраженные ограничения амплитуды движений в пораженных ПК (от 16° до 27°), что было значительно хуже нормальных показателей (в среднем 39°).±5°). Все эти изменения характерны для поздних стадий развития деформирующего артроза голеностопного сустава (табл. 3).
| Средний возраст (лет) | Секс | Всего | |
| М | Ф | ||
| 48,1±4,2 | 29 (40,9%) | 42 (59,1%) | 71 (100%) |
Таблица 1 Возраст и пол больных первой клинической группы.
| II | III | IV | Всего | ||||
| нет | % | н | % | н | % | н | % |
| 15 | 21,1 | 41 | 57,8 | 15 | 21,1 | 71 | 100 |
Таблица 2 Стадии артроза голеностопного сустава.
| АОФАС | ВАС | Амплитуда движения |
| 25,0±2,0 | 8,5±0,7 | 24,0±3,4° |
Таблица 3 Дооперационные клинико-функциональные показатели у больных.
Результаты
Наиболее частой причиной неудовлетворительных результатов лечения в сроки от 6 мес до 7 лет после операции была асептическая нестабильность компонентов КС. Поэтому особое внимание в нашей работе уделялось выявлению значимых факторов риска возникновения этого формирующегося патологического состояния. Нами установлено, что в проспективной группе больных рентгенологические признаки нестабильности установленных конструкций наблюдались через 2 года после операции у 6 (19)..4%) у 31 больного под диспансерным наблюдением. Однако о наличии выраженного болевого синдрома и существенном снижении функциональных возможностей, потребовавших проведения повторной операции (фузии), сообщил только один (3,2%) пациент проспективной группы.
В ретроспективной группе от 3 до 7 лет после лечения рентгенологические признаки нестабильности компонентов КС зарегистрированы у 16 (40%) из 40 наблюдаемых пациентов. Кроме того, по шкалам ВАШ и AOFAS у больных с данным осложнением средние значения этих показателей были хуже (R<0,01), чем у остальных пациентов группы. Однако пересмотренные процедуры, включающие удаление нестабильных имплантатов с последующим двусуставным спондилодезом голеностопного и подтаранного суставов, были проведены только с блокировкой интрамедуллярных стержней у 7 (43,8%) из 16 пациентов, а у остальных 9больные предпочли сохранить установленные эндопротезы. Следует особо отметить, что у этих 9 пациентов были только рентгенологические признаки нестабильности компонентов эндопротеза без существенной миграции костного ложа, и у них был удовлетворительный функциональный результат.
Пример удовлетворительного функционального результата можно наблюдать (рис. 2) через 5 лет после ТАР при наличии рентгенологических признаков нестабильности установленной конструкции. Однако необходимо отметить, что больной не требовал высокой функциональной нагрузки от оперированного АС.
Однако необходимо отметить, что больной не требовал высокой функциональной нагрузки от оперированного АС.
Особое внимание в нашем исследовании уделялось выявлению факторов риска развития асептической нестабильности эндопротезов КС. Поиск проводился по двум группам факторов, отмеченным в соответствующей литературе [4, 15, 17, 22, 25, 26, 27, 28]. В первую группу факторов риска вошли различные деформации костей, образующих КС. Во вторую группу в качестве значимых факторов вошли возраст пациентов, связанные с ними физические нагрузки и функциональные нагрузки на оперированные суставы. Следует отметить, что такие анализы проводились отдельно в проспективной группе (31 пациент) и в ретроспективной группе (40 пациентов). Результаты представлены в таблицах 4 и 5.
Анализ показал, что риск асептической нестабильности компонентов эндопротеза КС во все сроки наблюдения был четко связан с предшествующими переломами костей, образующих сустав. Как видно, такие переломы имели место у 5 из 6 пациентов с данным патологическим состоянием в проспективной группе и у 13 из 16 пациентов в ретроспективной группе. Кроме того, мы наблюдали, что подавляющее большинство этих состояний (21 из 22 или 95,5%) возникало у пациентов в возрасте до 55 лет. Доля пациентов с асептической нестабильностью имплантата в группе пациентов моложе 55 лет составила 34,4% (21 из 61) и только 10% (1 из 10) в группе пациентов 55 лет и старше. Следует также отметить, что в 19 г.(86,4%) из 22 случаев асептической нестабильности компонентов эндопротеза эти пациенты в послеоперационном периоде выполняли мероприятия, связанные с высокими функциональными нагрузками на КС.
Кроме того, мы наблюдали, что подавляющее большинство этих состояний (21 из 22 или 95,5%) возникало у пациентов в возрасте до 55 лет. Доля пациентов с асептической нестабильностью имплантата в группе пациентов моложе 55 лет составила 34,4% (21 из 61) и только 10% (1 из 10) в группе пациентов 55 лет и старше. Следует также отметить, что в 19 г.(86,4%) из 22 случаев асептической нестабильности компонентов эндопротеза эти пациенты в послеоперационном периоде выполняли мероприятия, связанные с высокими функциональными нагрузками на КС.
Анализ моделей, установленных в качестве имплантатов AJ у пациентов с диагностированной асептической нестабильностью имплантата, не выявил существенных преимуществ ни для одной из трех используемых конструкций.
Рисунок 2 Результат через 5 лет после тотального эндопротезирования голеностопного сустава (слева) у пациента 42 лет с использованием имплантата Hintera (NewDeal). а) Рентгенологические признаки нестабильности эндопротеза: небольшое смещение назад большеберцового компонента и провисание таранного компонента за счет уменьшения высоты таранной кости; б) Удовлетворительный функциональный результат: 3 балла по ВАШ и 69баллов по шкале AOFAS.
Имплантаты третьего поколения Изучаемые имплантаты имели сходную клиническую эффективность в отношении развития обсуждаемых патологических состояний. В результате анализа выявлены следующие значимые факторы риска асептической нестабильности компонентов эндопротеза КС: предшествующие переломы костей, образующих сустав, возраст до 55 лет, высокая функциональная нагрузка на оперированные суставы в послеоперационном периоде.
Обсуждение
Комплексное изучение результатов эндопротезирования голеностопного сустава сроком до 7 лет, проведенное в проспективной (31 человек) и ретроспективной (40 человек) подгруппах пациентов, позволило сделать некоторые обобщения, представленные в данном разделе.
В первую очередь показано, что операции с эндопротезом AJ при отсутствии осложнений обеспечили хорошие или удовлетворительные результаты лечения у подавляющего большинства обследованных больных: 100% по ВАШ и 96% по шкале AOFAS через 2 года ; 100% по обеим шкалам через 3 года; 92,3% по обеим шкалам через 5 лет; и 85,7% через 7 лет. При этом динамика различных изучаемых показателей в целом была сходной, но имелись и некоторые различия.
При этом динамика различных изучаемых показателей в целом была сходной, но имелись и некоторые различия.
В частности, выраженность боли в области оперированного сустава, оцениваемая по ВАШ, была минимальной через 2 года после операции и в дальнейшем постепенно нарастала, достигая максимума к 10-летнему наблюдению. Функциональные возможности КС, определяемые по шкале AOFAS, достигали максимального среднего значения через 6 мес после хирургического лечения, сохранялись на этом уровне до 3 лет, а затем постепенно снижались в течение последующих 7 лет наблюдения. Различные показатели биомеханики походки на стороне оперированных суставов постепенно улучшались в течение первых 3 лет после имплантации искусственных КС, а затем постепенно ухудшались к 7-летнему периоду наблюдения. Амплитуда движений в АК (сгибание/разгибание) увеличивалась после эндопротезирования в среднем лишь на 3–40° и достигала максимальных средних значений, соответствующих примерно 75% нормы, через 6 мес. В дальнейшем объем таких движений постепенно уменьшался и составил в среднем 46% от нормы через 7 лет после операции.
Однако следует особо отметить, что у обследованных больных, не имевших признаков асептической нестабильности установленных компонентов АЖ, средние значения практически всех изучаемых показателей (кроме амплитуды движений) даже через 7 лет после проведенные операции были достоверно лучше (P<0,05) соответствующих дооперационных показателей.
| Анамнез | Возраст больных, лет | Всего | |
| 20–39 | 40–54 | ||
| Перелом дистального метафиза большеберцовой кости | – | 3 (50%) | 3 (50%) |
| Перелом костей лодыжки | – | 1 (16,7%) | 1 (16,7%) |
| Перелом таранной кости | 1 (16,7%) | – | 1 (16,7%) |
| Деформирующий артроз голеностопного сустава | – | 1 (16,7%) | 1 (16,7%) |
| Итого | 1 (16,7%) | 5 (83,3%) | 6 (100%) |
Таблица 4 Анамнез и возраст пациентов с асептической нестабильностью эндопротезов голеностопного сустава через 2 года после операции.
| Анамнез | Возраст больных, лет | Всего | ||
| 20–39 | 40–54 | 55 лет и старше | ||
| Перелом дистального метафиза большеберцовой кости | – | 3 (18,8%) | – | 3 (18,8%) |
| Перелом костей лодыжки | 2 (12,5%) | 2 (12,5%) | – | 4 (25%) |
| Перелом таранной кости | – | 6 (37,5%) | – | 6 (37,5%) |
| Деформирующий артроз голеностопного сустава | 1 (6,3%) | 1 (6,3%) | 1(6,3%) | 3 (18,7%) |
| Итого | 3 (18,8%) | 12 (75%) | 1(6,3%) | 16 (100%) |
Таблица 5 Анамнез и возраст пациентов с асептической нестабильностью эндопротезов голеностопного сустава в сроки от 3 до 7 лет после операции.
Приведенные выше результаты нашего исследования в целом совпадают с аналогичными данными литературы. В частности, известно, что анализ результатов эндопротезирования Hintegra (NewDeal) в сроки от 1 года до 5 лет показал увеличение балла по шкале AOFAS в среднем с 40,3 до 85,0 баллов [24]. В другой публикации представлены результаты применения эндопротеза Mobility (De Puy) у 233 пациентов со средним сроком наблюдения 32,8 мес [25]. Отмечено, что функция суставов после установки данного эндопротеза улучшилась по шкале AOFAS в среднем с 48,2 до 84,1 балла, а болевой синдром по ВАШ регрессировал в среднем с 7,7 до 1,7 балла. Однако объем движений в оперированных КС улучшился в среднем только на 2,1° (с 19.8° до 21.9°), что вполне согласуется с полученными нами данными.
Направленный сравнительный анализ наших клинических данных позволил заключить, что в отдаленном послеоперационном периоде (3–7 лет после перенесенных операций) достоверных и достоверных (Р<0,05) различий в значениях клинико-функциональные показатели (по шкалам ВАШ и AOFAS) при использовании трех различных моделей имплантатов AJ: Hintegra (NewDeal), Mobility (De Puy) и STAR (Waldemar Link). Таким образом, было показано, что исследуемые имплантаты третьего поколения обладают вполне сопоставимой клинической эффективностью у тех пациентов, у которых не наблюдается асептического расшатывания установленных конструкций.
Таким образом, было показано, что исследуемые имплантаты третьего поколения обладают вполне сопоставимой клинической эффективностью у тех пациентов, у которых не наблюдается асептического расшатывания установленных конструкций.
Анализ моделей установленных имплантатов AJ у пациентов с диагностированной асептической нестабильностью имплантатов также не выявил значимого преимущества какой-либо из трех использованных конструкций. Однако в проспективной группе через 2 года после операции нестабильность эндопротеза Mobility (De Puy) наблюдалась в 3 (30%) из 10 случаев, аналогичное состояние после установки конструкции Hintegra (New Deal) зафиксировано в 3 (14,3%) из 21 больного. Несмотря на выявленные различия, на наш взгляд, этих данных недостаточно для однозначного суждения о преимуществах одной из этих моделей эндопротеза над другой.
Наши исследования показали, что асептическая нестабильность различных компонентов эндопротезов ПК является частым неудовлетворительным исходом операций. В частности, это произошло у 6 (19,4%) из 31 пациента проспективной клинической подгруппы к 2-летнему сроку наблюдения после оперативного лечения. В ретроспективной подгруппе у 16 (40%) из 40 пациентов это патологическое состояние было в отдаленном периоде (от 3 до 7 лет) после оперативного лечения. На наш взгляд, доля пациентов с данным состоянием в ретроспективной клинической подгруппе была настолько высока, что пациенты с асептической нестабильностью имплантатов целенаправленно обращались в стационар, где им выполняли первичную имплантацию эндопротеза ПК. В то же время больные с хорошим клиническим и функциональным результатом не всегда соглашались на дополнительное обследование в отдаленные сроки после оперативного лечения. Вполне вероятно, что при обследовании не 40 больных, а всех 116 больных, оперированных в РНИИТО им. Р. Р. Вредена в 2003–2011 гг. доля больных с обсуждаемыми неудовлетворительными исходами была бы значительно ниже.
В частности, это произошло у 6 (19,4%) из 31 пациента проспективной клинической подгруппы к 2-летнему сроку наблюдения после оперативного лечения. В ретроспективной подгруппе у 16 (40%) из 40 пациентов это патологическое состояние было в отдаленном периоде (от 3 до 7 лет) после оперативного лечения. На наш взгляд, доля пациентов с данным состоянием в ретроспективной клинической подгруппе была настолько высока, что пациенты с асептической нестабильностью имплантатов целенаправленно обращались в стационар, где им выполняли первичную имплантацию эндопротеза ПК. В то же время больные с хорошим клиническим и функциональным результатом не всегда соглашались на дополнительное обследование в отдаленные сроки после оперативного лечения. Вполне вероятно, что при обследовании не 40 больных, а всех 116 больных, оперированных в РНИИТО им. Р. Р. Вредена в 2003–2011 гг. доля больных с обсуждаемыми неудовлетворительными исходами была бы значительно ниже.
Информация, которую мы получили, в целом совпала с информацией других исследователей. Так, по данным различных зарубежных авторов, процент больных с асептической нестабильностью компонентов эндопротеза ПКС колеблется от 3 до 13,7 % в первые 5 лет после операции [26-27] и от 16 до 32 % в течение 5-10 лет. лет после операции [28-29].
Так, по данным различных зарубежных авторов, процент больных с асептической нестабильностью компонентов эндопротеза ПКС колеблется от 3 до 13,7 % в первые 5 лет после операции [26-27] и от 16 до 32 % в течение 5-10 лет. лет после операции [28-29].
В ретроспективной подгруппе наших пациентов анализ случаев асептической нестабильности компонентов эндопротезов КС показал, что наибольшее их количество и, соответственно, наибольшие доли от числа обследованных пациентов были зарегистрированы в течение 3 лет ( 5 случаев или 17,2%) и 5 лет (10 случаев или 43,5%) после перенесенных операций. К 7-летнему периоду наблюдения эти показатели снизились (1 случай или 12,5%), а у 3 пациентов, обследованных через 10 лет, признаков асептической нестабильности имплантатов не выявлено. Кроме того, отмечено, что через 3 года после оперативного лечения на рентгенограммах больных с рассматриваемым патологическим состоянием выявлялись признаки разрыхления только в большеберцовых компонентах, а в более поздние сроки наблюдения (через 5 и 7 лет) — признаки зафиксирована нестабильность большеберцового и таранного компонентов. Таким образом, на основании полученных данных можно предположить, что обычно сначала расшатываются большеберцовые компоненты эндопротезов, а затем с течением времени развивается нестабильность и в таранных компонентах имплантатов.
Таким образом, на основании полученных данных можно предположить, что обычно сначала расшатываются большеберцовые компоненты эндопротезов, а затем с течением времени развивается нестабильность и в таранных компонентах имплантатов.
Следует отметить, что наличие рентгенологических признаков асептической нестабильности эндопротеза ПК, снижение функциональных возможностей оперированных суставов (по шкале AOFAS) и повышение интенсивности боли (по ВАШ) имеют существенные индивидуальные различия. Поэтому больные с асептической нестабильностью не всегда соглашаются на повторную операцию, предполагающую удаление имплантатов и артродез АК. В частности, такие ревизионные операции были выполнены только у 1 (16,7%) из 6 пациентов в проспективной подгруппе и у 7 (43,8%) из 16 пациентов в ретроспективной подгруппе. Таким образом, большинство наших пациентов с асептической нестабильностью компонентов установленного эндопротеза предпочли сохранить установленные имплантаты и отказались от артродеза КС.
Описанные выше факты свидетельствуют о том, что рентгенологические признаки нестабильности компонентов АС не всегда имеют выраженные клинические проявления. На наш взгляд, эта особенность объясняет большой разброс количества неудовлетворительных результатов, обсуждаемых в публикациях разных авторов. Также следует отметить, что в нашей работе учитывались рентгенологические признаки асептической нестабильности установленных имплантатов, что и определило достаточно высокий процент пациентов с такими отрицательными результатами.
Особое внимание в нашем исследовании было уделено определению факторов риска развития асептической нестабильности эндопротезов ПК. Выявлены следующие факторы: технические погрешности позиционирования компонентов эндопротеза, молодой возраст пациентов (до 55 лет) и связанные с этим высокие функциональные нагрузки на оперированные суставы, а также деформации большеберцовой и таранной костей, образующих суставную кость. поверхности КС, возникшие в результате ранее полученных травм. Принимая это во внимание, становится понятным, почему доля больных с рассматриваемым патологическим состоянием была выше в подгруппе больных с последствиями травм голеностопного сустава (ПГОС), чем в подгруппе с заболеваниями этого сустава (ЗДАС). Однако анализ показал, что фактором риска развития данного состояния является не столько наличие в анамнезе травм КС, сколько имеющиеся деформации большеберцовой и таранной костей.
Принимая это во внимание, становится понятным, почему доля больных с рассматриваемым патологическим состоянием была выше в подгруппе больных с последствиями травм голеностопного сустава (ПГОС), чем в подгруппе с заболеваниями этого сустава (ЗДАС). Однако анализ показал, что фактором риска развития данного состояния является не столько наличие в анамнезе травм КС, сколько имеющиеся деформации большеберцовой и таранной костей.
Следует отметить, что, по данным специальной литературы, технические ошибки имплантации считаются важной причиной асептической нестабильности эндопротезов ПК, что предопределяет до 15% неудовлетворительных результатов. Некоторые авторы отмечают, что соотношение позиционирования большеберцового и таранного компонентов оказывает прямое влияние на возникновение боли и нестабильности компонентов имплантата. Правильная хирургическая техника и правильное расположение компонентов эндопротеза относительно механической оси способствовали увеличению долговечности установленных конструкций [30-32].
Некоторые авторы разработали собственные классификации обсуждаемых неудовлетворительных результатов. Например, Glazebrook и соавторы (2009) предложили разделить негативные результаты на высокоценные, среднеценные и малоценные результаты. При этом инфекция в области операционного доступа и асептическая нестабильность протеза были весьма значимы; ошибки при имплантации были умеренно значимы; а трудности при заживлении послеоперационных ран были незначительными. Следует отметить, что в связи с техническими трудностями установки эндопротезов AJ и обеспечения хорошей интеграции с костной тканью проблема асептической нестабильности таких имплантатов до сих пор полностью не устранена. Он продолжает оставаться актуальным. Сопутствующий сильный болевой синдром и снижение функциональных возможностей являются частыми причинами ревизионных операций.
Также следует отметить, что в специальной литературе имеются публикации с указаниями на прямую связь между развитием асептического расшатывания компонентов ПК и причинами выраженных деформаций суставных поверхностей большеберцовой и таранной костей [33- 34], а также молодой возраст и высокая двигательная активность больных, определяющие повышенные функциональные нагрузки на оперированные суставы [35].
Литература
- Тихилов Р.М. Опыт эндопротезирования голеностопного сустава в Российском НИИ травматологии и ортопедии им. Р.Р. Вредена/р.М.//Тихилов [и др.]. Вестн. травматология и ортопедия Н. Н. Приорова. – 2009 г.. – № 3. – С. 56-60.
- Мерфи Л., Хелмик К.Г. Воздействие остеоартрита в Соединенных Штатах: взгляд на здоровье населения: популяционный обзор четвертой по частоте причины госпитализации взрослых в США. Ортоп Нурс 2012;31:85–91.
- Стоянов А.В., Емельянов В.Г., Плиев Д.Г., и др. Эндопротезирование голеностопного сустава (обзор). Травматология и ортопедия России. 2011;(1):144–52. (на рус.)
- Hintermann, B. Тотальное эндопротезирование голеностопного сустава: обзор истории, современные концепции и перспективы на будущее. Нью-Йорк: Спрингер; 2005.
- Джордан Р.В., Чахал Г.С., Чепмен А. Лучше всего лечить терминальный артроз голеностопного сустава с помощью тотального эндопротезирования голеностопного сустава или артродеза? Систематический обзор.
 Ад Ортоп. 2014;2014:986285.
Ад Ортоп. 2014;2014:986285. - Корышков Н.А., Ларионов С.В., Мурашова Н.А., и соавт. Анестезия при операциях на стопе и голеностопном суставе (обзор). Травматология и ортопедия России. 2012;(3):118–26. (на рус.)
- Чоу Л.Б., Кафлин М.Т., Хансен С. мл. и др. Остеоартроз голеностопного сустава: роль эндопротезирования. J Am Acad Orthop Surg. 2008;16:249–59.
- Глейзбрук М.А., Арсено К., Данбар М. Доказательная классификация осложнений тотального эндопротезирования голеностопного сустава. Стопа лодыжки Int. 2009;30:945–9.
- Цзян Дж.Дж., Шиппер О.Н., Уайт Н. и др. Сравнение периоперационных осложнений и результатов госпитализации после артродеза голеностопного сустава по сравнению с тотальной артропластикой голеностопного сустава с 2002 по 2011 год. Foot Ankle Int. 2015;36:360–8.
- Боркоски С.Л., Манковецкий М., Приссел М. и др. Полиартикулярный сепсис, возникший в результате предшествующей тотальной замены голеностопного сустава. Clin Podiatr Med Surg.
 2013;30:97–100.
2013;30:97–100. - Schipper ON, Haddad SL, Pytel P, et al. Гистологический анализ раннего остеолиза при тотальном эндопротезировании голеностопного сустава. Стопа лодыжки Int. 2017; 38: 351–9.
- Lee AY, Ha AS, Petscavage JM, et al. Тотальное эндопротезирование голеностопного сустава: рентгенографическое исследование результатов. Am J Рентгенол. 2013; 200:1310–6.
- Костуй Т., Прейс М., Вальтер М. и др. Немецкий регистр тотального эндопротезирования голеностопного сустава Немецкого общества стопы и голеностопного сустава (D. A. F.) – представление дизайна и достоверности данных, а также первых результатов. Z Orthop Unfall. 2014; 152:446–54. (на немецком языке)
- Bibbo C. Противоречия в полной замене голеностопного сустава. Clin Podiatr Med Surg. 2013;30:21–34.
- Кутзи Дж.К. Хирургические стратегии: реконструкция латеральной связки как часть лечения варусной деформации голеностопного сустава с заменой голеностопного сустава. Стопа лодыжки Int.
 2010; 31: 267–74.
2010; 31: 267–74. - Шуберт Дж. М., Кристенсен Дж. К., Зайденстрикер К. Л. Тотальное эндопротезирование голеностопного сустава при выраженной вальгусной деформации: техника и хирургическая тактика. J Foot Хирургия лодыжки. 2017;56:618–27..
- Hobson SA, Karantana A, Dhar S. Полная замена голеностопного сустава у пациентов со значительной предоперационной деформацией заднего отдела стопы. J Bone Joint Surg Br. 2009 г.;91:481–6.
- Reddy SC, Mann JA, Mann RA, et al. Коррекция деформации коронарной плоскости от средней до тяжелой степени с помощью протеза STAR голеностопного сустава. Стопа лодыжки Int. 2011; 32: 659–64. Опечатка в: Foot Ankle Int. 2011 сен;32(9):vi.
- Lampert C. Протез голеностопного сустава при дефектах кости. Ортопад. 2011;40:978–83. (На немецком).
- Михайлов К.С., Емельянов В.Г., Булатов А.А. Этапное двустороннее эндопротезирование голеностопного сустава при лечении больного с тяжелым дефектом таранной кости (клинический случай).
 Травматология и ортопедия России. 2013;(2):105–10. (на русском языке)
Травматология и ортопедия России. 2013;(2):105–10. (на русском языке) - Atkinson HD, Daniels TR, Klejman S, et al. Пред- и послеоперационный анализ походки после перехода от большеберцово-пяточного спондилодеза к тотальному эндопротезированию голеностопного сустава. Стопа лодыжки Int. 2010;31:927–32.
- Хинтерманн Б., Барг А., Кнупп М. и др. Конверсия болезненного артродеза голеностопного сустава в тотальное эндопротезирование голеностопного сустава. J Bone Joint Surg Am. 2009;91:850–8.
- Хинтерманн Б., Барг А., Кнупп М. и др. Конверсия болезненного артродеза голеностопного сустава в тотальное эндопротезирование голеностопного сустава. Хирургическая техника. J Bone Joint Surg Am. 2010;92 Приложение 1 Пт 1: 55–66.
- Hintermann, B. Голеностопный сустав HINTEGRA: краткосрочные и среднесрочные результаты. Ортопад. – 2006. – Бд. 35, Ч. 5. – С. 533-545.
- Риппштейн, П.Ф. Тотальная замена голеностопного сустава с использованием нового трехкомпонентного имплантата.
 J Bone Joint Surg. – 2011. – Вып. 93-А, N 15. – С. 1426-1435.
J Bone Joint Surg. – 2011. – Вып. 93-А, N 15. – С. 1426-1435. - Anderson, T. Бесцементные полные протезы лодыжки STAR. Последующее наблюдение за пятьдесят одной лодыжкой в течение трех-восьми лет. J Bone Joint Surg. – 2003. – Вып. 85-А. – С. 1321-1329.
- Barg, A. Тотальное эндопротезирование голеностопного сустава с использованием HINTEGRA, трехкомпонентной системы без ограничений: хирургическая техника и подводные камни. Стопа лодыжки Clin. – 2012. – Вып. 17, № 4. – С. 607-635.
- Preyssas, P. Тотальное эндопротезирование голеностопного сустава – трехкомпонентное тотальное эндопротезирование голеностопного сустава в западной Франции: рентгенологическое исследование. Ортоп Трауматол. Surg. Рез. – 2012. – Вып. 98. – С. 31-40.
- Barg, A. HINTEGRA тотальное эндопротезирование голеностопного сустава: анализ выживаемости у 684 пациентов. J Bone Joint Surg. Являюсь. – 2013. – Вып. 95, N 13. – С.1175-1183.
- Бонасия, Делавэр Тотальная замена голеностопного сустава: зачем, когда и как? Айова Ортоп.
 Ж. – 2010. – Вып. 30. – С. 119-130.
Ж. – 2010. – Вып. 30. – С. 119-130. - Парк, Дж.С. Тотальное эндопротезирование голеностопного сустава. Нью-Йоркский госпиталь Джт. Дис. – 2011. – Вып. 69. – С. 27-35.
- Нг, С.Ю. Полная замена голеностопного сустава при ревматоидном артрите голеностопного сустава. Стопа лодыжки Clin. – 2012. – Вып. 17, № 4. – С. 555-564.
- Вуд, П.Л. Полная замена голеностопного сустава: результаты 100 тотальных замен голеностопного сустава Mobility. J Bone Joint Surg. – 2010. – Вып. 92-Б, № 7. – С. 958-962.
- Weatherall, J.M. Посттравматический артрит голеностопного сустава. Булл Хосп. Джт. – 2013. – Вып. 71, № 1. – С. 104-112.
- Уинтерс, Б.С. Применение аллотрансплантата в суставосохраняющей хирургии при остеохондральных поражениях голеностопного сустава и остеоартрозе. Стопа лодыжки Clin. – 2013. – Вып. 18, № 3. – С. 529-542.
Остеоартрит голеностопного сустава — Physiopedia
Оригинальные редакторы — Thijs Van Liefferinge
Лучшие участники — Скотт Бакстон , Рэйчел Лоу , Aminat Analade , Kim Jackson , Admin , Maartene Cnudde , Thijsringe van Liefringe 9115. , Кэролайн Акст , Арне Ван Де Винкель , Шаймаа Эльдиб , Эбби Райт , Лорен Лопес , Джессиф Белл ,160, Оладжумоке Огунлейе , Эван Томас , Аммар Сухайл , Видья Ачарья и Руча Гадгил
, Кэролайн Акст , Арне Ван Де Винкель , Шаймаа Эльдиб , Эбби Райт , Лорен Лопес , Джессиф Белл ,160, Оладжумоке Огунлейе , Эван Томас , Аммар Сухайл , Видья Ачарья и Руча Гадгил
Содержание
- 1 Определение и описание
- 2 Клинически значимая анатомия
- 2.1 Голеностопный сустав
- 2.2 Подтаранный сустав
- 2.3 Мускулатура
- 2.4 Задний отдел — поверхностный
- 2,5 Задний отсек — глубокий
- 2.6 Боковой отсек
- 2.7 Передний отдел
- Обучающие видеоролики по анатомии 2.8
- 3 Эпидемиология и этиология
- 3.1 Эпидемиология
- 3.2 Этиология
- 3.2.1 Первичный остеоартроз
- 3.2.2 Вторичный остеоартрит
- 4 Характеристики и клиническая картина
- 5 Дифференциальная диагностика
- 6 Показатели результатов
- 7 Осмотр
- 8 Медицинский менеджмент
- 9 Управление физической терапией
- 10 Каталожные номера
Остеоартрит голеностопного сустава — это возникновение остеоартрита (ОА) в голеностопном суставе. Голеностопный сустав состоит из двух синовиальных суставов, а именно голеностопного сустава и подтаранного сустава. В обоих суставах остеоартроз может быть диагностирован в медиальном и латеральном отделах.
Голеностопный сустав состоит из двух синовиальных суставов, а именно голеностопного сустава и подтаранного сустава. В обоих суставах остеоартроз может быть диагностирован в медиальном и латеральном отделах.
Голеностопный сустав гораздо реже поражается артритом, чем другие крупные суставы. Причины этого включают различия в суставном хряще, подвижности суставов и восприимчивость хряща к медиаторам воспаления. Голеностопный сустав имеет относительно хорошую локализацию и конформность, таранная кость прочно связана с трех сторон малоберцовой костью, большеберцовым плафоном и медиальной лодыжкой и их прочными связочными связями. Эта конструкция потенциально дает лодыжке лучший профиль нагрузки на хрящ. Наиболее частой причиной терминальной стадии артрита голеностопного сустава является травма. Дополнительные причинные факторы включают артропатии, хроническую нестабильность голеностопного сустава, смещение и некоторые медицинские состояния, такие как гемофилия.
Клинически значимая анатомия[править | править источник]
Остеоартрит голеностопного сустава может возникать в суставах голеностопного сустава, двумя основными из которых являются голеностопный (истинный голеностопный сустав) и подтаранный суставы [1] [2] . Существует также третий голеностопный сустав, нижний большеберцово-малоберцовый сустав, который действительно способствует движению в голеностопном суставе, но гораздо меньше, чем его аналоги [3] , и впоследствии будет уделяться меньше внимания.
Существует также третий голеностопный сустав, нижний большеберцово-малоберцовый сустав, который действительно способствует движению в голеностопном суставе, но гораздо меньше, чем его аналоги [3] , и впоследствии будет уделяться меньше внимания.
Всякий раз, рассматривая анатомию конкретного сустава, важно обращать внимание и учитывать влияние суставов выше и ниже вашего конкретного сустава, в данном случае колена и стопы, особенно, как это было показано. что различия в характеристиках стопы и колена влияют на частоту остеоартрита [4] . В качестве быстрого рассмотрения подумайте о 28 костях и 30 суставах стопы, примерно о 100 связках и о влиянии всего этого на биомеханику, баланс и походку, а также о последующем влиянии на голеностопный и подтаранный суставы [5] .
Голеностопный сустав[править | изменить источник]
Голеностопный сустав представляет собой синовиальный шарнирный сустав, состоящий из покрытых гиалином суставных поверхностей таранной, большеберцовой и малоберцовой костей, обеспечивающий тыльное сгибание до 20 градусов и подошвенное сгибание до 50 градусов. Дистальные концы большеберцовой и малоберцовой костей прочно скреплены связками медиального (дельтовидного) и латерального связочного комплекса голеностопного сустава, которые могут быть повреждены и способствовать развитию артрита голеностопного сустава (растяжение связок голеностопного сустава). Связки удерживают большеберцовую и малоберцовую кости в виде глубокой скобки, в которой находится таранная кость 9.0690 [3] .
Дистальные концы большеберцовой и малоберцовой костей прочно скреплены связками медиального (дельтовидного) и латерального связочного комплекса голеностопного сустава, которые могут быть повреждены и способствовать развитию артрита голеностопного сустава (растяжение связок голеностопного сустава). Связки удерживают большеберцовую и малоберцовую кости в виде глубокой скобки, в которой находится таранная кость 9.0690 [3] .
Таранная кость
- КРЫША сустава — дистальная нижняя поверхность большеберцовой кости
- МЕДИАЛЬНАЯ СТОРОНА сустава образована медиальной лодыжкой большеберцовой кости
- ЛАТЕРАЛЬНАЯ СТОРОНА сустава образована латеральной лодыжкой малоберцовой кости
Суставная часть таранной кости имеет вид цилиндра и плотно входит в скобу, образованную синдесмозом большеберцовой и малоберцовой костей, при осмотре на таранной кости суставная поверхность спереди шире, чем сзади. Впоследствии это увеличивает конгруэнтность и стабильность этого сустава, когда он находится в тыльном сгибании. Поскольку это синовиальный сустав, присутствует мембрана, а также фиброзная мембрана, обеспечивающая те же функции, что и синовиальная мембрана любого другого синовиального сустава [3][3][3]
Впоследствии это увеличивает конгруэнтность и стабильность этого сустава, когда он находится в тыльном сгибании. Поскольку это синовиальный сустав, присутствует мембрана, а также фиброзная мембрана, обеспечивающая те же функции, что и синовиальная мембрана любого другого синовиального сустава [3][3][3]
Подтаранный сустав[править | править код]
Суставы стопы (таранная кость удалена)
Подтаранный сустав также известен как таранно-пяточный сустав и находится между:
- Большая задняя пяточная фасетка на нижней поверхности таранной кости; и
- Соответствующая задняя фасетка на верхней поверхности пяточной кости [3]
Этот сустав, благодаря своей ориентации, допускает инверсионные (0-35°) и эверсионные (0-25°) движения, разорванные это должно означать, что сустав допускает некоторое скольжение и вращение. Он известен как простой синовиальный мыщелковый сустав. Существует большое количество крепких связок, поддерживающих:
- Передняя таранно-пяточная связка
- Задняя таранно-пяточная связка
- Латеральная таранно-пяточная связка
- медиальная таранно-пяточная связка
Мускулатура[edit | править исходный код]
Мышцы, действующие на стопу и голеностопный сустав, могут не принимать непосредственного участия в базовом патологическом понимании остеоартрита голеностопного сустава, однако они могут способствовать более сложной этиологии, но важно обеспечить целенаправленную, специфическую реабилитацию остеоартрита голеностопного сустава. ОА лодыжки. Проще говоря, на эти суставы действует большое количество мышц, и они действуют так же, как запястье и кисть, это может помочь вашему применению и функциональному пониманию.
ОА лодыжки. Проще говоря, на эти суставы действует большое количество мышц, и они действуют так же, как запястье и кисть, это может помочь вашему применению и функциональному пониманию.
Вот неполный список некоторых основных мышц голени и стопы, учитывайте их при реабилитации и механизме патологии.
Задний отдел — поверхностный[править | править источник]
- Икроножная
- Плантарис
- Камбаловидная
Задний отдел — Глубокий[править | править источник]
- Поплитеус
- Длинный сгибатель большого пальца стопы
- Длинный сгибатель пальцев
- Задняя большеберцовая мышца
Боковой отдел[edit | править источник]
- Peroneus Longus
- Короткая малоберцовая мышца
Передний отдел[edit | править источник]
- Передняя большеберцовая мышца
- Длинный разгибатель большого пальца стопы
- Длинный разгибатель пальцев
- Peroneus Tertius
Обучающие видео по анатомии [edit | источник редактирования]
youtube.com/embed/lPLdoFQlZXQ?» frameborder=»0″ allowfullscreen=»true»>[6]
| [7] | [8] |
| [9] | [10] |
Эпидемиология[править | править источник]
Идиопатический остеоартрит является наиболее распространенным заболеванием суставов в мире, и, по оценкам, около 1% ОА возникает в голеностопном суставе, что, учитывая частоту встречаемости, является относительно редким [11] . ОА обычно поражает население среднего и пожилого возраста и реже в возрасте до 40 лет, но не невозможно. Причинами обычно являются повреждения суставов, вторичные по отношению к воспалительным изменениям, травмам, инфекциям, сосудистым или неврологическим нарушениям и плохой биомеханике. Эти биомеханические нарушения могут быть вызваны чрезмерной слабостью суставов, ожирением, мышечной слабостью и длиной мышц, на все из которых физиотерапия может повлиять и изменить, что делает физиотерапию эффективным вариантом лечения для рассмотрения [12] [13] .
ОА обычно поражает население среднего и пожилого возраста и реже в возрасте до 40 лет, но не невозможно. Причинами обычно являются повреждения суставов, вторичные по отношению к воспалительным изменениям, травмам, инфекциям, сосудистым или неврологическим нарушениям и плохой биомеханике. Эти биомеханические нарушения могут быть вызваны чрезмерной слабостью суставов, ожирением, мышечной слабостью и длиной мышц, на все из которых физиотерапия может повлиять и изменить, что делает физиотерапию эффективным вариантом лечения для рассмотрения [12] [13] .
Чаще всего артрит голеностопного сустава является вторичным по отношению к травме или ревматоидному артриту. Это было подтверждено Saltzman et al., которые проанализировали различные причины артрита голеностопного сустава у пациентов, проходивших лечение в ортопедическом отделении Университета Айовы, принимая во внимание текущую и предыдущую историю болезни и механизмы травмы, а также текущую клиническую картину. Из 639 случаев в период с 1999 по 2004 год 70% были посттравматическими, 12% были связаны с ревматоидным заболеванием и только 7% были связаны с идиопатическим остеоартритом. Таким образом, это можно считать уникальным явлением по сравнению с другими артритами голеностопного сустава [14] .
Из 639 случаев в период с 1999 по 2004 год 70% были посттравматическими, 12% были связаны с ревматоидным заболеванием и только 7% были связаны с идиопатическим остеоартритом. Таким образом, это можно считать уникальным явлением по сравнению с другими артритами голеностопного сустава [14] .
Этиология[править | править код]
Существует 2 типа остеоартрита: первичный и вторичный
Первичный остеоартроз[править | править код]
Это форма остеоартрита, при которой вы не знаете, что может спровоцировать заболевание. Вы ничего не можете сделать из анамнеза, ни из клинического, ни из рентгенологического исследования [15] .
По сравнению с результатами, опубликованными для коленного и тазобедренного суставов, первичный ОА голеностопного сустава встречается значительно реже. Хотя происходит ранняя дегенерация хряща, прогрессирование до тяжелых степеней дегенерации наблюдается не часто [16] . Считается, что это явление вызвано уникальными анатомическими, биомеханическими и хрящевыми характеристиками голеностопного сустава. В частности, лодыжка имеет меньшую площадь контакта, чем тазобедренный или коленный, в схеме несущей нагрузки, и, следовательно, распределение давления отличается, что объясняет различия между суставами [17] . В голеностопном суставе также имеется относительно более высокая резистентность хряща, что может защитить его от дегенеративных изменений, ведущих к первичному ОА. Это более высокое сопротивление хряща в голеностопном суставе связано с тем, что голеностопный сустав представляет собой, прежде всего, шарнирное соединение с конгруэнтными поверхностями при высокой нагрузке, что позволяет ему выдерживать большие давления [18] . Хотя голеностопный хрящ тоньше по сравнению с коленным или тазобедренным хрящом, он демонстрирует более высокую компрессионную жесткость и плотность протеогликанов, более низкую деградацию матрикса и меньшую реакцию на катаболические стимуляции.
Считается, что это явление вызвано уникальными анатомическими, биомеханическими и хрящевыми характеристиками голеностопного сустава. В частности, лодыжка имеет меньшую площадь контакта, чем тазобедренный или коленный, в схеме несущей нагрузки, и, следовательно, распределение давления отличается, что объясняет различия между суставами [17] . В голеностопном суставе также имеется относительно более высокая резистентность хряща, что может защитить его от дегенеративных изменений, ведущих к первичному ОА. Это более высокое сопротивление хряща в голеностопном суставе связано с тем, что голеностопный сустав представляет собой, прежде всего, шарнирное соединение с конгруэнтными поверхностями при высокой нагрузке, что позволяет ему выдерживать большие давления [18] . Хотя голеностопный хрящ тоньше по сравнению с коленным или тазобедренным хрящом, он демонстрирует более высокую компрессионную жесткость и плотность протеогликанов, более низкую деградацию матрикса и меньшую реакцию на катаболические стимуляции. Таким образом, голеностопный сустав, как правило, не является местом первичного ОА (это происходит только примерно в 7% всех случаев ОА голеностопного сустава [11] .
Таким образом, голеностопный сустав, как правило, не является местом первичного ОА (это происходит только примерно в 7% всех случаев ОА голеностопного сустава [11] .
Вторичный остеоартрит травмой, нарушением обмена веществ, врожденными пороками развития, преждевременной менопаузой и т. д. Иногда может случиться так, что пациентка страдает вторичным остеоартрозом в возрасте до 40 лет.
В большинстве случаев ОА голеностопного сустава развивается вторично по отношению к травмам, таким как переломы лодыжек, большеберцового плафона, таранной кости, возможно некоторое варусное смещение , а также потенциально травмы связок голеностопного сустава [12] . Механизм повреждения связок, приводящий к ОА, может быть двояким: либо острое костно-хрящевое поражение, которое может возникнуть при тяжелых растяжениях связок голеностопного сустава, либо хроническое изменение механики голеностопного сустава, приводящее к повторяющейся дегенерации хряща, как при рецидивирующей или хронической нестабильности голеностопного сустава [19] . В связи с тем, что этот вторичный механизм является основной причиной ОА голеностопного сустава, пациенты обычно моложе, чем пациенты с первичным ОА.
В связи с тем, что этот вторичный механизм является основной причиной ОА голеностопного сустава, пациенты обычно моложе, чем пациенты с первичным ОА.
Характеристики и клиническая картина[править | править код]
Как и при остеоартрите любого сустава, существуют субъективные и объективные закономерности, соответствующие симптомам остеоартрита, о которых вам необходимо знать. Ниже приведена таблица с наиболее распространенными признаками.
| Боль в суставах | Обычно поражает от 1 до нескольких суставов одновременно Коварное начало, медленное прогрессирование с течением времени Переменная интенсивность Потенциально рецидивирующий и прерывистый Хуже в весовой нагрузке Сначала облегчение после отдыха Может возникать сильная ночная боль |
| Жесткость | Кратковременная утренняя скованность (<30 минут) Кратковременная скованность, связанная с бездействием |
| Отек | Некоторые пациенты сообщают о припухлости, легком выпоте и деформации |
| Возраст | Обычно 40 лет+ |
| Системные симптомы | Отсутствует |
| Внешний вид | Отек над поверхностями костей и мягких тканей Защитное положение покоя Деформация Общая мышечная атрофия |
| На ощупь | Отсутствие тепла Отек костный или выпотной Выпот холодный и малый Суставная нежность Околосуставная болезненность |
| Движение | Грубая крепитация Уменьшить ПЗУ Слабые местные мышцы |
| Субъективные маркеры | Утренняя скованность Ручной труд Слабая боль с некоторыми периодами сильной Глубокая боль «Хруст, щелчки» Например, согреть колено, чтобы облегчить боль Ухудшение при ходьбе по лестнице или беге |
Как и при любом подозрении на патологию суставов, важно различать механическую и воспалительную патологию. Это особенно справедливо для голеностопного сустава, поскольку мы знаем, что частота воспалительной причины остеоартрита голеностопного сустава выше, чем первичный или вторичный остеоартрит.
Это особенно справедливо для голеностопного сустава, поскольку мы знаем, что частота воспалительной причины остеоартрита голеностопного сустава выше, чем первичный или вторичный остеоартрит.
- Визуальная аналоговая шкала (ВАШ) для определения боли в голеностопном суставе при ОА.
- Гониометр для определения объема движений двух синовиальных суставов голеностопного сустава.
- Индекс прерывистой и постоянной боли при остеоартрозе (ICOAP)
- Алгофункциональный индекс (AFI)
- Индекс остеоартрита университетов Западного Онтарио и Макмастера (WOMAC) Последние три — это анкеты для определения артроза голеностопного сустава [21]
- Индекс динамической походки
- Индекс инвалидности Освестри
- Индекс инвалидности стопы и голеностопного сустава
Объективное обследование остеоартрита голеностопного сустава состоит из [22] [23] [21] :
- Наблюдение, в частности:
- Отек/выпот голеностопного сустава (и степень этого отека)
- Активный воспалительный процесс
- Походка
- Поиск мышечной атрофии
- Выражение боли
- Деформация сустава
- Пальпация:
- Ощупывание в глубине суставных поверхностей суставов, поиск специфической болезненности и воспроизведение симптомов пациента
- Ощущение крепитации при движении
- Ощупывание типа припухлости/выпота
- Термощуп
- Любая потеря чувствительности при дерматомном паттерне
- Основные инструменты объектива
- ROM активный и пассивный, любые ограничения, ощущение крепитации, где начинается боль или скованность, воспроизведение симптомов
- Сила, любая слабость в определенных мышцах или группах в целом
- Функциональные задачи, такие как приседания, шаги, приседания и быстрая смена направления
- Специальные тесты
- Наклон талара для проверки нестабильности
- Передний и задний выдвижной ящик для проверки на нестабильность и артрокинематику
- Равновесие и проприоцепция, такие как стойка на одной ноге
В зависимости от типа и тяжести ОА существует несколько медикаментозных и нехирургических методов лечения:
- Противовоспалительный препарат для борьбы с периодическим воспалением.

- Внутрисуставная инъекция кортикостероидов, препарата, уменьшающего воспаление.
- Инъекция гиалуроновой кислоты в сустав. Это повышение вязкости относится к концепции замещения синовиальной жидкости внутрисуставными инъекциями гиалуроновой кислоты для облегчения боли, связанной с ОА [23] [24] [25] .
Существуют также хирургические методы лечения. Какое хирургическое лечение требуется, зависит от локализации ОА, тяжести поражения сустава и степени тяжести состояния. Иногда требуется более одного вида хирургического лечения [23] . Наиболее распространенными хирургическими вмешательствами при ОА голеностопного сустава являются:
- чистка сустава с помощью операции «замочная скважина»: артроскопия.
- фиксация сустава: артродез.
- Замена сустава: протез голеностопного сустава [26] .
Управление физической терапией[править | править источник]
Недавние исследования показывают, что умеренные физические нагрузки (физическая активность) безопасны и эффективны для лечения ОА голеностопного сустава. Эта физическая активность приводит к уменьшению боли, укреплению мышц вокруг лодыжки, улучшению диапазона движений и улучшению баланса, координации и стабильности лодыжки, что способствует улучшению физической функции. Эти упражнения должны выполняться под наблюдением физиотерапевта [21] [22] [27]
Эта физическая активность приводит к уменьшению боли, укреплению мышц вокруг лодыжки, улучшению диапазона движений и улучшению баланса, координации и стабильности лодыжки, что способствует улучшению физической функции. Эти упражнения должны выполняться под наблюдением физиотерапевта [21] [22] [27]
- Упражнение: наиболее эффективно, когда оно состоит из комбинации:
- Силовая тренировка: упражнения для укрепления мышц икроножной, камбаловидной, передней большеберцовой и малоберцовой мышц (повторяющиеся упражнения с Терабандом).
- Тренировка на выносливость: упражнения для увеличения аэробных возможностей. Рекомендуются беговые тренировки и езда на велосипеде.
- Мобилизующие упражнения: комплекс двигательных упражнений. Рекомендуются упражнения, включающие подошвенное сгибание, тыльное сгибание, инверсию и выворот голеностопного сустава.
- Тренировка баланса и проприоцепции при нестабильности голеностопного сустава.
 Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания.
Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания. - Также рекомендуются функциональные упражнения, такие как стояние на одной ноге, ходьба по различным поверхностям, приседание и вставание, вставание из положения лежа, подъем по лестнице, так как эти упражнения включают несколько компонентов одновременно [21] [22] .
- Гидротерапия: рекомендована международными стандартами. Это может быть полезно в тех случаях, когда боль слишком сильна, чтобы выполнять упражнения на суше. Некоторые исследования показывают, что плавание и упражнения в воде (включая подошвенное сгибание, тыльное сгибание, инверсию и выворот лодыжки) отлично подходят для пациентов с ОА. Обеспечивает релаксацию (в случае принятия теплой ванны), уменьшение боли и улучшение подвижности [21] .
- Пассивная мобилизация: включает мобилизацию для подошвенного сгибания, тыльного сгибания, инверсии и выворота голеностопного сустава.
 Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] .
Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] . - Массаж: мышц голеностопного сустава. Это неэффективно при ОА голеностопного сустава. Однако осторожный и последовательный массаж болевой точки может привести к временному избавлению от локализованной боли [21] .
- Термотерапия: может быть эффективна для разогрева тканей (в случае очень тугоподвижных суставов) перед тренировкой. Пациентам с проблемами также полезно расслабиться. При воспалении сустава применение холодных компрессов со льдом обозначено [21] .
- Электротерапия: эффективность лечения ОА голеностопного сустава не доказана. Его можно рассматривать, если есть сильная боль, и тогда он служит для поддержки упражнения [21] .
- Ультразвук: не рекомендуется при лечении ОА голеностопного сустава [21] .
- Использование как лазера, так и ЧЭНС может оказать существенное влияние на остеоартрит.
 Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28]
Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28] - Внешние поддерживающие устройства: эффективность при ОА голеностопного сустава не доказана. Однако корсеты, тейпы и вставки в обувь могут помочь снять боль [21] .
- Рекомендуется обучение пациента и самопомощь. [29]
- ↑ Физиотерапия на бульваре. (2009) Остеоартрит голеностопного сустава. http://www.parkwayphysiotherapy.ca/article.php?aid=122.fckLR
- ↑ Reginster JY, Pelletier JP, Martel-Pelletier J, Henrotin Y, редакторы. Остеоартрит: клинические и экспериментальные аспекты. Springer Science & Business Media; 2012 6 декабря.
- ↑ 3,0 3,1 3.2 3.3 Дрейк, Р. Фогль, А. Митчелл, А. Грей. Анатомия для студентов. 2-е изд. 2010: 609. Черчилль Ливингстон: Эльзевир: Филадельфия.
- ↑ Reilly, A. Barker, L. Shamley D. Sandall S. Влияние характеристик стопы на локализацию остеоартрита нижних конечностей.
 Стопа и лодыжка International. 2006;(3):206-211
Стопа и лодыжка International. 2006;(3):206-211 - ↑ Американская академия хирургов-ортопедов. Артрит стопы и голеностопного сустава (2008 г.) [ОНЛАЙН] Доступно по адресу: http://orthoinfo.aaos.org/topic.cfm?topic=a00209Проверено 05.10.2014
- ↑ Голеностопный сустав — Зона анатомии — доступно на https://www.youtube.com/watch?v=lPLdoFQlZXQ
- ↑ Мышцы голени — Часть 1 — Задний отдел — Зона анатомии. Доступно по адресу https://www.youtube.com/watch?v=F1J0HbV2n5s.
- ↑ Мышцы ноги. Часть 2. Передний и боковой отделы. Анатомическая зона.
- ↑ Muscles of the Foot Part 1 — Anatomy Zone — доступно на https://www.youtube.com/watch?v=ocUiJYXebHs
- ↑ Muscles of the Foot Part 2 — Anatomy Zone — доступно на https://www.youtube.com/watch?v=aOBHTkSamWw
- ↑ 11.0 11.1 Московиц RW. Остеоартроз, диагностика и лечение. Компания WB Saunders; 1984.
- ↑ 12,0 12,1 Вальдеррабано В.
 , Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6.
, Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6. - ↑ Чжан И, Джордан Дж.М. Эпидемиология остеоартроза. Клиники гериатрической медицины. 2010 1 августа; 26 (3): 355-69.
- ↑ Saltzman CL, Salamon ML, Blanchard GM, Huff T, Hayes A, Buckwalter JA, Amendola A. Эпидемиология артрита голеностопного сустава: отчет о последовательном исследовании 639 пациентов из третичного ортопедического центра. Ортопедический журнал Айовы. 2005; 25:44.
- ↑ http://www.physio-pedia.com/Остеоартрит
- ↑ Muehleman C, Berzins A, Koepp H, Eger W, Cole AA, Kuettner KE, Sumner DR. Плотность кости таранной кости человека не увеличивается с показателем дегенерации хряща. Анатомический отчет: официальное издание Американской ассоциации анатомов. 2002 1 февраля; 266 (2): 81-6.
- ↑ Кимидзука М., Куросава Х., Фукубаяси Т. Нагрузка на голеностопный сустав.
 Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9.
Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9. - ↑ Винарский Г.Т., Гринвальд А.С. Математическая модель голеностопного сустава человека. Журнал биомеханики. 1983 г., 1 января; 16 (4): 241–51.
- ↑ Muehleman C, Berzins A, Koepp H, Eger W, Cole AA, Kuettner KE, Sumner DR. Плотность кости таранной кости человека не увеличивается с показателем дегенерации хряща. Анатомический отчет: официальное издание Американской ассоциации анатомов. 2002 1 февраля; 266 (2): 81-6.
- ↑ Абхишек А., Доэрти М. Диагностика и клиническая картина остеоартрита. Клиника ревматических заболеваний. 2013 1 февраля; 39(1):45-66.
- ↑ 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 Vogels EM, Hendriks HJ, Van Baar ME, Dekker J, Hopman- Rock M, Oostendorp RA, Hulligie WA, Bloo H, Hilberdink WK, Munneke M, Verhoef J.
 KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34.
KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34. - ↑ 22.0 22.1 22.2 Ван Нугтерен К., Винкель Д., редакторы. Onderzoek en behandeling van artrose en artritis. Бон Стафлеу ван Логхум; 2010 13 мая.
- ↑ 23,0 23,1 23,2 Patientenbelangen. (2008) Voeten enkelartrose. http://www.patientenbelangen.nl/docs/File/Folders/Voet-en-enkelartrose.pdf.fckLR
- ↑ Сун С.Ф., Чжоу Ю.Дж., Хсу К.В., Чен В.Л. Гиалуроновая кислота в лечении артроза голеностопного сустава. Текущие обзоры в скелетно-мышечной медицине. 2009 г.Июн; 2(2):78-82.
- ↑ Кондуа А.Х., Бейкер III CL, Бейкер-младший CL. Лечение боли в суставах при остеоартрите: безопасность и эффективность hylan GF 20. Журнал исследований боли. 2009;2:87.
- ↑ Зальцман К.Л., Кадоко Р.Г., Су Дж.С. Лечение изолированного остеоартроза голеностопного сустава артродезом или полной заменой голеностопного сустава: сравнение ранних результатов.

 Боль становится постоянной, при этом конечность деформируется, отклоняется от основной оси, а движение заметно ограничивается.
Боль становится постоянной, при этом конечность деформируется, отклоняется от основной оси, а движение заметно ограничивается.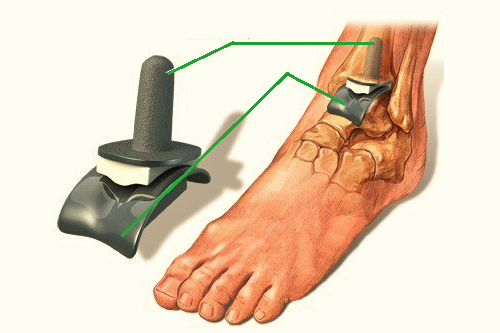


 Например, туфли на высоких каблуках.
Например, туфли на высоких каблуках.

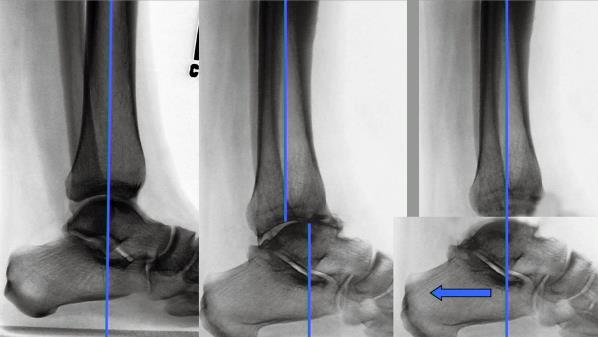 На рентгене трудно распознать артроз. Иногда протекает почти бессимптомно – пациенты отмечают только локальные редкие боли при больших нагрузках, быструю утомляемость. После отдыха спазмы мгновенно исчезают. И хотя внешне изменений вообще нет, внутри хрящ разрушается, а синовиальной жидкости для смазки уже не хватает. Поставка питательных веществ в очаги воспаления затрудняется, что провоцирует последующее разрушение, трение костей друг о друга.
На рентгене трудно распознать артроз. Иногда протекает почти бессимптомно – пациенты отмечают только локальные редкие боли при больших нагрузках, быструю утомляемость. После отдыха спазмы мгновенно исчезают. И хотя внешне изменений вообще нет, внутри хрящ разрушается, а синовиальной жидкости для смазки уже не хватает. Поставка питательных веществ в очаги воспаления затрудняется, что провоцирует последующее разрушение, трение костей друг о друга.
 Разрешают заниматься гимнастикой в воде.
Разрешают заниматься гимнастикой в воде.

 Это может привести как к травмам связок, так и к переломам костей. Соответственно распространен вторичный артроз голеностопного сустава в результате таких травм, также известный как посттравматический артроз голеностопного сустава.
Это может привести как к травмам связок, так и к переломам костей. Соответственно распространен вторичный артроз голеностопного сустава в результате таких травм, также известный как посттравматический артроз голеностопного сустава.
 Этот «тихий артроз» пока не вызывает каких-либо заметных симптомов. (1 класс)
Этот «тихий артроз» пока не вызывает каких-либо заметных симптомов. (1 класс) В зонах основного напряжения сустава развиваются полости (псевдокисты), часть которых заполнена жидкостью, а по краям образуются костные разрастания (краевые экзостозы). (4 класс)
В зонах основного напряжения сустава развиваются полости (псевдокисты), часть которых заполнена жидкостью, а по краям образуются костные разрастания (краевые экзостозы). (4 класс)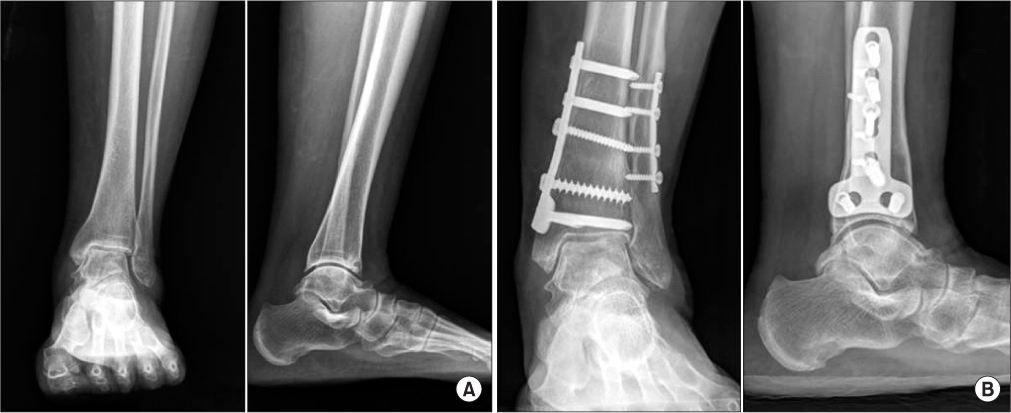
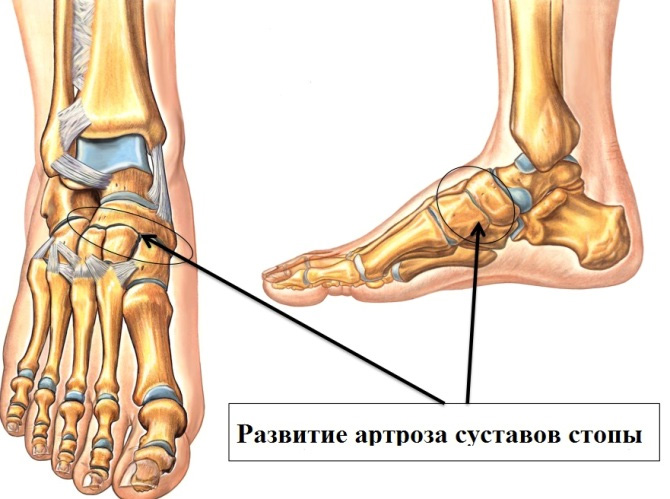 воспалительный раздражитель в суставе.
воспалительный раздражитель в суставе.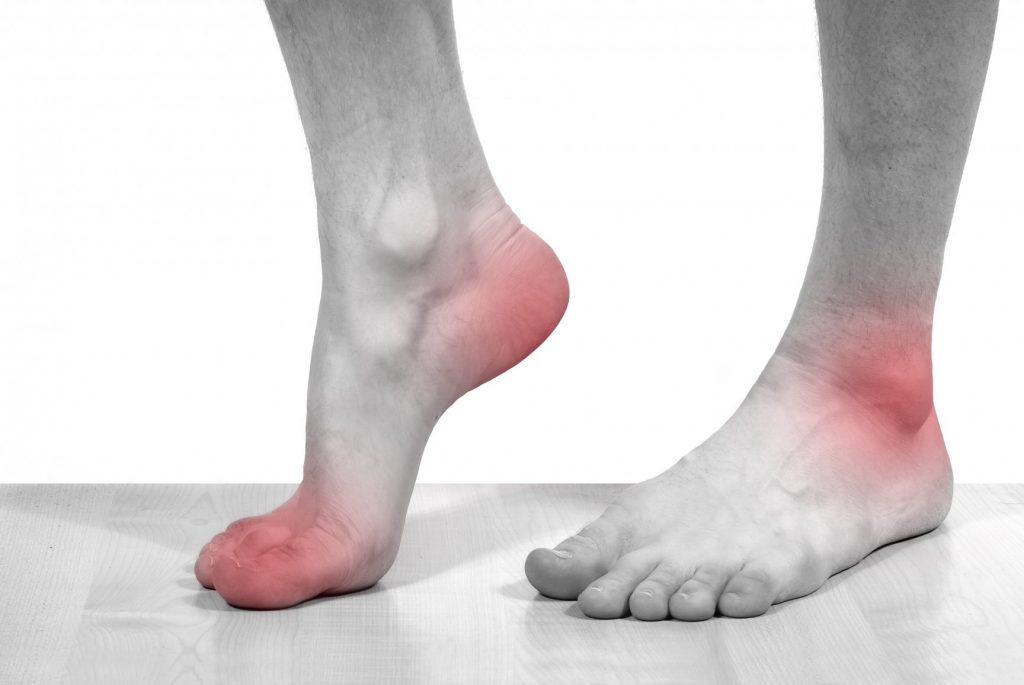 Поэтому рекомендуется регулярный последующий уход у специалиста по стопам, чтобы противодействовать возможным проблемам на ранней стадии.
Поэтому рекомендуется регулярный последующий уход у специалиста по стопам, чтобы противодействовать возможным проблемам на ранней стадии.