Артроз голеностопного сустава
Голеностопный сустав соединяет кости голени с таранной костью стопы. Как и во всех суставах, суставные части костей покрыты гиалиновым хрящом и заключены в плотную капсулу, заполненную синовиальной жидкостью. Синовиальная жидкость снижает трение, возникающее при движении в суставе, обеспечивает обмен веществ в тканях сустава. В голеностопном суставе осуществляется подошвенное и тыльное сгибание стопы, и небольшие движения в боковые стороны. Этот сустав несет большую нагрузку, на него воздействует весь вес нашего тела и поэтому он подвержен частой травматизации, что приводит к развитию остеоартроза.
Еще одной причиной развития артроза является остеохондроз и грыжи межпозвоночных дисков поясничного отдела позвоночника. Еще одной причиной развития остеоартроза голеностопного сустава является ущемление нервных окончаний в поясничном отделе позвоночника, возникающее при остеохондрозе и грыжах межпозвонковых дисков. При этом происходит нарушение в работе мышц стопы и голени.
Механизм развития остеоартроза заключается в постепенном разрушении тканей образующих сустав. Травмы, в том числе и микроскопические и нарушения питания гиалинового хряща приводят к тому, что он начинает истончаться, теряет свою прочность и в нем начинают появляться трещины. В этих трещинах откладываются соли кальция еще больше разрушающие хрящ. Происходит разрастание костной ткани, принимающей участие в образовании сустава, что приводит к его деформации. Поэтому это заболевание еще называют деформирующий остеоартрит.
Помимо перечисленных выше причин к развитию остеоартрита могут приводить заболевания обмена веществ (сахарный диабет, заболевания щитовидной железы, подагра), при которых в организме человека накапливаются вредные вещества, вызывающие повреждение хрящевой ткани. Еще одной немаловажной причиной развития остеоартроза голеностопного сустава является лишний вес. При этом не только происходят различные нарушения обменных процессов, но и значительно увеличивается избыточная нагрузка на сустав.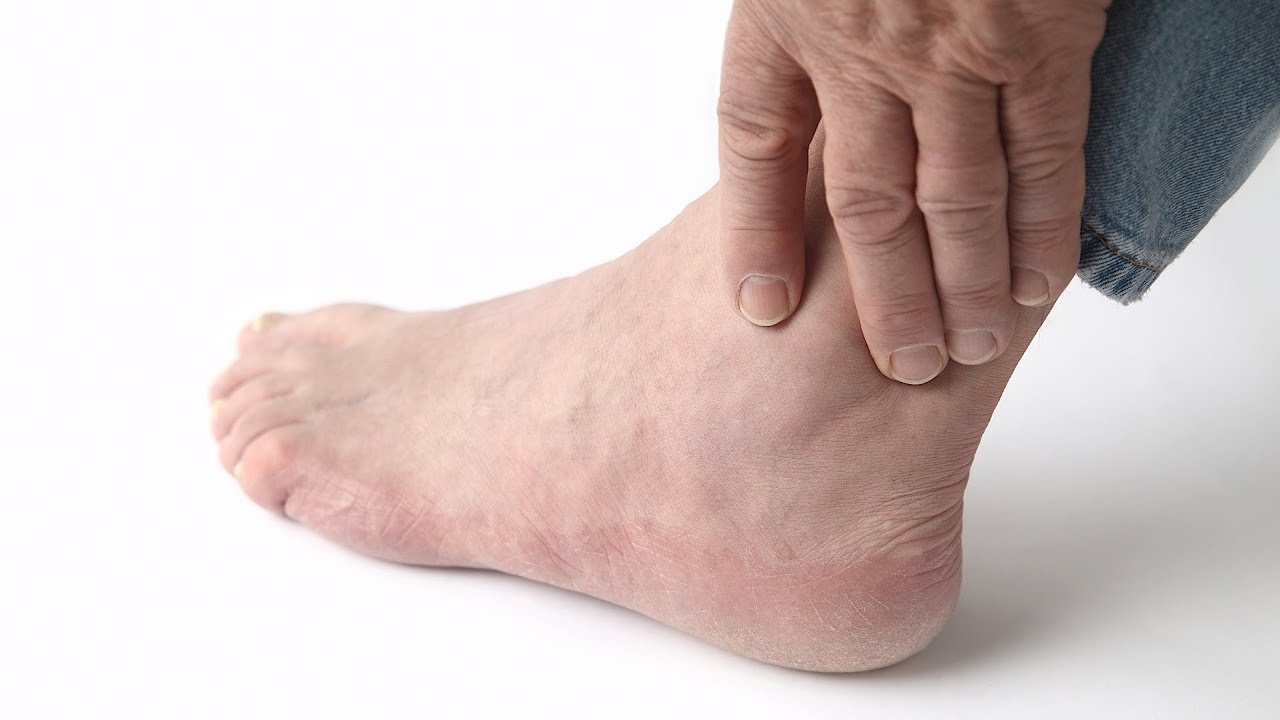
Остеоартроз приводит к деформации сустава различной степени выраженности. В самом начале заболевания этот симптом можно выявить только при рентгенологическом исследовании или при магниторезонансной томографии. Если заболевание будет выявлено на ранних стадиях своего развития, то развитие деформации можно предотвратить или значительно замедлить. Вот почему важно своевременное обращение к врачу!
Еще одним симптомом остеоартроза является боль, усиливающаяся при нагрузке на сустав, а также под утро. При первых движениях после длительного отдыха (например, после сна) больные ощущают скованность в суставе. В области сустава может появляться припухлость, что является признаком вялотекущего реактивного воспаления в нем. Деформация суставных поверхностей, снижение эластичности капсулы и связок приводят к появлению при движении в голеностопном суставе хруста, щелчков и шума трения.
Лечение артроза голеностопного сустава
Остеоартроз голеностопного сустава обычно хорошо поддается лечению, но только в том случае, если суставные поверхности не достигли значительного разрушения. Лечение заболевания заключается не только в снятии признаков воспаления и боли, но и в улучшении кровоснабжения, а также обменных процессов суставной ткани. Для того чтобы оценить степень деформации сустава, выявить причину возникновения болезни, и правильно подобрать метод терапии больному необходимо пройти обследование (лабораторное, инструментальное).
Консервативная терапия деформирующего остеоартроза голеностопного сустава включает в себя медикаментозное лечение, занятия лечебной физкультурой, физиотерапевтическое воздействие, мануальную терапию, коррекцию питания. При отсутствии эффекта от консервативной терапии, при полном разрушении полости сустава показано хирургическое лечение.
Лечение голеностопных суставов также подразумевает использование методик мануальной терапии, которая позволяет вернуть сустав в его нормальное положение, проводятся сеансы лечебного массажа, который улучшает кровоток и тканевый обмен, снимает спазм и повышает функциональные возможности сустава. Специалисты центра подберут программу физиотерапевтических процедур для лечения суставов ног и разработают программу упражнений лечебной физкультуры. Мы предлагаем разнообразные процедуры, обеспечивая комфорт и безопасность наших пациентов. Боли в суставах ног пройдут — и вы вновь сможете получать удовольствие от полноты движений.
В настоящее время в лечебной практике ОА широко применяют имплантаты синовиальной жидкости — препараты гиалуроновой кислоты с высоким молекулярным весом. Они улучшают эластичность и вязкость эндогенного гиалуронана. Это фактически аналог синовиальной жидкости в суставах. Защищая болевые рецепторы, препараты гиалуроновой кислоты устраняют болевой синдром, улучшают подвижность сустава за счет улучшения амортизации (эластичности), увеличивают смазку внутрисуставных тканей, защищая суставной хрящ от медиаторов воспаления.
При отторжении некротизированного участка гиалинового хряща и формировании «свободного тела», операция направлена на удаление или фиксацию «свободного тела». Для определения хирургической тактики врачу необходимо получить дополнительную информацию о состоянии коленного сустава, для чего может быть назначены дополнительные методы исследования, такие как МРТ и рентгенография.
У некоторых пациентов возможно выполнение артроскопической операции. При этом хирургические инструменты в полость голеностопного сустава вводятся через миниатюрные проколы, а хирургическая операция проводится под контролем миниатюрной видеокамеры — эндоскопа. Если участок некротизированной кости расположен в функционально значимой зоне, то необходимо, по возможности, максимально восстановить конгруентность суставной поверхности путем фиксации при помощи металлофиксаторов свободного тела. В некоторых случаях проводится замещение некротизированного участка кости трансплантатом кусочком кости. При тяжелых степенях деформации голеностопного сустава используется эндопротезирование голеностопного сустава.
причины, симптомы, комплексное и эффективное лечение
Плюсы лечения в нашей клинике:
|
Развивается постепенно, неизбежно прогрессирует, причиняет боль, ограничивает движения вплоть до невозможности совершать даже элементарные действия – всё это об артрозе. Если его, конечно, не лечить. Забудьте о протезах и уколах – в клинике доктора Олега Савяка вы получите современную, безболезненную и консервативную терапию по лучшим европейским канонам
Что такое артроз и как проявляется
Это дегенеративно-дистрофическая болезнь, которая носит хронический характер (не нужно путать с артритом – воспалительным процессом). В первую очередь поражается хрящ. Нарушается кровоснабжение, ткань истончается. На более поздних стадиях развития появляются костные разрастания – деформация.
В первую очередь поражается хрящ. Нарушается кровоснабжение, ткань истончается. На более поздних стадиях развития появляются костные разрастания – деформация.
Поначалу дискомфорт появляется больше по утрам и во время движения, потом боль преследует, даже когда человек находится в состоянии покоя. В запущенных случаях страдают мышцы и другие суставы.
Почему возникает артроз голеностопа
Артроз – в большинстве случаев удел пожилых людей. Однако в последние годы болезнь молодеет и появляется у пациентов моложе 45. Наиболее распространённые причины:
- травмы и микроповреждения;
- операции на голеностопе;
- лишний вес;
- большая нагрузка: длительное стояние, занятия спортом;
- постоянное ношение высоких каблуков;
- наследственная предрасположенность;
- малоподвижный образ жизни;
- подагра, сахарный диабет, остеохондроз (как провоцирующие факторы).
Лечение артроза голеностопного сустава в специализированном медцентре
Чтобы не доводить неприятный недуг до максимального развития, важно как можно скорее начать адекватное лечение в нашей клинике. Это гарантия его успешности, эффективности и устойчивости. Кроме того, на ранних стадиях потребуется меньшее количество сеансов.
Вам будет назначена комплексная терапия. Она включает:
- мануальные практики;
- артротерапию – авторский метод без рывков и ударов;
- программу лечебной гимнастики, разработанную индивидуально;
- массаж;
- вытяжение голеностопа на специальном тракционном столе;
- физиопроцедуры;
- приём хондопротекторов.
Лечение артроза должно сопровождаться изменением образа жизни – двигательная активность, коррекция веса.
Звоните и записывайтесь на обследование к нам прямо сейчас – подарите себе здоровье!
симптомы болезни, способы лечения и как проводится операция в клинике МЕДСИ
Переломы костей голени (большеберцовой и малоберцовой) и костей заднего отдела стопы (таранной и пяточной) приводят к возникновению деформирующего артроза голеностопного и подтаранного суставов. Это заболевание возникает также вследствие дегенеративно-дистрофических изменений, вызванных ревматическими и неврологическими болезнями, пожилым возрастом пациента.
Данная болезнь характеризуется истончением и гибелью суставного хряща, образованием костных выростов – «шипов», деформацией нижней конечности. Пациента беспокоят постоянные боли, отеки области голени, ограничение амплитуды движений в голеностопном суставе, снижение опорности нижней конечности. Отеки и деформация конечности приводят к постоянным неудобствам с выбором и ношением обуви. Данное заболевание характеризуется необратимостью изменений, поэтому консервативные методы лечения обладают непродолжительным эффектом только на ранних стадиях заболевания (обычно I-II), с наступлением III стадии они становятся неэффективными и даже ускоряют разрушение сустава.
Высокоэффективным современным способом лечения данного заболевания является одномоментное артродезирование голеностопного и подтаранного суставов стержнем с блокированием. Операция артродезирования заключается в одновременном замыкании суставных поверхностей голеностопного и подтаранного суставов в правильном анатомическом положении, с внутренней фиксацией специальным стержнем. Подобные вмешательства артродезирования голеностопного сустава уже более 25 лет широко выполняются в зарубежных клиниках и стали «золотым стандартом» для пациентов с выраженным артрозом голеностопного сустава, деформацией нижней трети голени и заднего отдела стопы. А также в случаях, когда эндопротезирование невозможно или неэффективно. В нашей стране данная высокотехнологическая операция выполняется только в единичных крупных федеральных клиниках, ожидание очереди на артродезирование голеностопного сустава может затянуться на многие месяцы, к сожалению эта операция недоступна большинству пациентов.
В нашей стране данная высокотехнологическая операция выполняется только в единичных крупных федеральных клиниках, ожидание очереди на артродезирование голеностопного сустава может затянуться на многие месяцы, к сожалению эта операция недоступна большинству пациентов.
Подобные операции успешно проводятся с использованием новейших имплантов импортного производства ведущих медицинских фирм в Центре хирургии стопы клиники Медси Санкт-Петербург:
- Предоперационное обследование и оперативное лечение выполняются в один день, без длительного ожидания
- Операция артродезирования голеностопного сустава производится из небольших доступов, надежно ликвидирует болевой синдром, восстанавливает форму и опорность нижней конечности
- Фиксирующий имплант находится внутри костной ткани, не беспокоит пациента, не «звенит» при досмотре в аэропортах
- Гипсовая иммобилизация не применяется, в виду небольшой травматичности операции
- Реабилитация осуществляется в короткие сроки с началом ранней нагрузки на конечность
- Металлоконструкции могут находиться в организме пожизненно – они совершенно безопасны. При желании пациента, через определенное время после артродезирования голеностопного сустава, их несложно удалить через небольшие проколы в коже
- Оперативная помощь оказывается пациентам из всех регионов Российской Федерации, стран ближнего и дальнего зарубежья
Показания к артродезированию голеностопного сустава:
- Выраженный деформирующий артроз голеностопного и подтаранного суставов (II-III стадия)
- Неправильно сросшиеся переломы таранной, пяточной костей и костей голени
- Деформация голени и голеностопного сустава в результате ревматических, аутоиммунных, неврологических заболеваний (ревматоидный артрит, синдром Рейтера, нейрогенная деформация Шарко-Мари и пр.)
- Деформация голени из-за неправильно-выполненных оперативных вмешательств на костях и суставах нижней конечности
- Осложнения после эндопротезирования голеностопного сустава
- Противопоказания к выполнению первичного или повторного эндопротезирования голеностопного сустава
Современная европейская хирургия стопы и голеностопного сустава без боли, очередей, длительной реабилитации и гипса!
Лечение и профилактика артроза голеностопного сустава в Ярославле
Предоставляя свои персональные данные Пользователь даёт согласие на обработку, хранение и использование своих персональных данных на основании ФЗ № 152-ФЗ «О персональных данных» от 27. 07.2006 г. в следующих целях:
07.2006 г. в следующих целях:
Осуществление клиентской поддержки Получения Пользователем информации о маркетинговых событиях Проведения аудита и прочих внутренних исследований с целью повышения качества предоставляемых услуг.
Под персональными данными подразумевается любая информация личного характера, позволяющая установить личность Пользователя/Покупателя такая как:
- Фамилия, Имя, Отчество
- Контактный телефон
- Адрес электронной почты
- Почтовый адрес
Персональные данные Пользователей хранятся исключительно на электронных носителях и обрабатываются с использованием автоматизированных систем, за исключением случаев, когда неавтоматизированная обработка персональных данных необходима в связи с исполнением требований законодательства.
Компания обязуется не передавать полученные персональные данные третьим лицам, за исключением следующих случаев:
По запросам уполномоченных органов государственной власти РФ только по основаниям и в порядке, установленным законодательством РФ Стратегическим партнерам, которые работают с Компанией для предоставления продуктов и услуг, или тем из них, которые помогают Компании реализовывать продукты и услуги потребителям. Мы предоставляем третьим лицам минимальный объем персональных данных, необходимый только для оказания требуемой услуги или проведения необходимой транзакции.
Компания оставляет за собой право вносить изменения в одностороннем порядке в настоящие правила, при условии, что изменения не противоречат действующему законодательству РФ. Изменения условий настоящих правил вступают в силу после их публикации на Сайте.
Лечение приобретенного плоскостопия и артроза голеностопного сустава|Частная клиника Конфратернитет
Лечение приобретенного плоскостопия и артроза голеностопного сустава в Австрии
/Ноябрь, 2019/ Артроз голеностопного сустава — это хроническое заболевание, которое приводит к износу и постепенному разрушению суставного хряща в нижнем и/или верхнем голеностопном суставе. Речь идет о дегенеративных или вызванных травмой изменениях.
Профессор Ханс-Йорг Трнка, практикующий ортопед в центре хирургии стопы частной клиники «Конфратернитет» (Privatklinik Confraternität, Вена) имеет многолетний опыт и компетенцию в области лечения заболеваний голеностопного сустава.
Артроз голеностопного сустава (артроз верхнего голеностопного сустава)
Артроз в области верхнего голеностопного сустава относится к часто встречающимся дегенеративным заболеваниям опорно-двигательного аппарата. Помимо изнашивания суставов, вызванного возрастными факторами, а также травм, причинами артроза является также, например, предшествующий перелом лодыжки, который ведет к множественным дегенеративным изменениям хряща.
Какие симптомы позволяют заметить артроз голеностопного сустава?
Голеностопный сустав — это относительно небольшой сустав. При ходьбе, беге, прыжках и танцах он переносит вес всего тела и физическую силу на стопу. Возможные симптомы при артрозе голеностопного сустава — тянущие, стартовые боли (в начале движения), иррадиирующая боль в стопу или голень, а также стреляющие боли при боковых качательных движениях.
Как происходит постановка диагноза?
Диагноз ставится на основе снимков рентген, в некоторых случаях требуется МРТ. Исследование можно сделать в частной клинике «Конфратернитет» без длительного времени ожидания.
Какие консервативные методы лечения эффективны для лечения артроза?
К консервативным методам относятся тренировки по наращиванию мускулатуры, лечебная гимнастика и прежде всего применение соответствующей обуви. Цель терапии — устранить болевые ощущения и ограничение движения.
Когда необходима операция, и какие методы операций существуют?
На запущенных стадиях, когда консервативная терапия больше не приносит желаемых результатов, чтобы освободить пациентов от постоянной боли и обеспечить свободу движений, рассматривается оперативное вмешательство. Существуют следующие методы операций на голеностопном суставе:
Артродез
При артродезе верхнего голеностопного сустава или операции, нацеленной на полное обездвижение пораженного сустава, удаляется остаток хряща, затем сустав фиксируется двумя или тремя специальными шурупами. После операции накладывается гипс, в котором пациент должен пребывать 2 недели в лежачем состоянии. После этого накладывается гипс на 6-8 недель, в котором можно передвигаться.
Эндопротезирование
При этой операции сустав заменяется на искусственный, сделанный из высококачественных материалов, совместимых с тканями организма. Специальное покрытие на задней поверхности имплантата обеспечивает прочную и стабильную связь имплантата с костями. Свободно скользящий пластмассовый вкладыш, находящийся между металлическими частями обеспечивает естественные движения. Протез устанавливается без использования цемента.
Сколько длится пребывание в клинике и последующая реабилитация?
Пребывание в стационаре длится от 2 до 5 дней. Оперированная нога фиксируется гипсом, на который возможно осуществлять нагрузку. Она остается обездвиженной на 6-8 недель. Для достижения долговременного успеха после операции решающую роль играет физиотерапия. Она обеспечивает здоровую, стабильную и нормальную походку.
Для достижения долговременного успеха после операции решающую роль играет физиотерапия. Она обеспечивает здоровую, стабильную и нормальную походку.
Лечение приобретенного плоскостопия в частной клинике «Конфратернитет» в Вене
В отличие от врожденного приобретенное плоскостопие развивается в процессе жизни. Профессор Ханс-Йорг Трнка — практикующий ортопед в частной клинике «Конфратернитет» в Вене имеет многолетний опыт и компетенцию в области патологий стопы, к которым в том числе относится приобретенное плоскостопие.
Когда можно говорить о диагнозе «приобретенное плоскостопие», и по каким причинам оно появляется?
Здоровый скелет стопы имеет естественный изгиб, а при плоскостопии этот изгиб отсутствует — в положении стоя ступня почти или полностью прилегает к поверхности пола. В большинстве случаев плоскостопие приобретенное, однако, в редких случаев оно бывает врожденным.
Причинами приобретенного плоскостопия являются заболевания сухожилий, слабые мышцы или связки. Излишний вес тоже относится к факторам риска.
Какие жалобы появляются при плоскостопии?
Появляются боли в области медиальной лодыжки и ступни, а также на внутренней стороне стопы. Помимо этого могут быть затруднены ходьба и определенные движения. Пациенты испытывают трудности в выборе обуви, которая впоследствии очень быстро изнашивается.
Если пациенты страдают плоскостопием длительное время, то они могут жаловаться на боли в области коленных или тазобедренных суставов, так как опорно-двигательный аппарат пытается скомпенсировать слабость свода стопы, которая обычно сопровождает деформацию.
Когда можно решить проблему консервативными методами, а когда необходима операция?
Если начать лечение своевременно, можно достичь больших результатов при помощи физиотерапии, применения специальных ортопедических стелек, фиксации, а также медикаментозной терапии (при воспалении сухожилия задней большеберцовой мышцы).
Операция показана пациентам с ярко выраженным плоскостопием и в случаях, когда консервативное лечение не приносит желаемого успеха, а также при воспалении сухожилия задней большеберцовой мышцы (начиная с 2 стадии заболевания).
Как проходит операция?
На сегодняшний день существуют различные техники операций. Оптимальная стратегия лечения разрабатывается индивидуально в зависимости от точного диагноза.
При воспалении сухожилия задней большеберцовой мышцы на 2 стадии сухожилие заменяется частью сухожилия из другой части тела пациента, кроме того, при операции смещается пяточная кость. На 3 или 4 стадии деформации несколько суставов закрепляются в оптимальной позиции, чтобы не повлиять на движение перекатывания стопы. В течение операции также бывают необходимы такие мероприятия как коррекция положения среднего отдела стопы или манипуляции на ахиллесовом сухожилии.
Как долго необходимо оставаться в стационаре после операции и сколько длится период восстановления?
Пребывание в клинике длится обычно 2-5 дней. Если было удлинено сухожилие, на стопу нельзя давать нагрузку в течение 6 недель, при артродезе — оперативном искусственном создании неподвижности сустава — 12 недель. Обычно через 10 — 12 недель, когда пациенты уже могут уверенно ходить, допускается обычная нагрузка на стопу. Начало спортивной активности зависит от конкретного случая и обсуждается с лечащим врачом.
Центр хирургии стопы в частной клинике «Конфратернитет»
Центр хирургии стопы в частной клинике «Конфратернитет» в Вене предлагает широкий спектр медицинских услуг пациентам с различными заболеваниями стопы и деформацией нижних конечностей. К услугам относятся многопрофильное выяснение причин, самые современные консервативные и оперативные методы лечения, послеоперационная реабилитация и терапия с целью как можно быстрее вернуть пациента к нормальной активной жизни. Помимо узких специалистов с блестящей экспертной компетенцией, к которым относится профессор Трнка, в центре также работает команда специалистов смежных специальностей. Они располагают многолетним опытом и знаниями в области заболеваний стопы, спортивной ортопедии, а также реабилитации и физиотерапии.
Они располагают многолетним опытом и знаниями в области заболеваний стопы, спортивной ортопедии, а также реабилитации и физиотерапии.
Клиника располагает необходимой медицинской инфраструктурой, которая позволяет проводить операции на высочайшем уровне. Также пациентам предлагается отличный сервис и послеоперационный уход.
Более подробную информацию Вы можете получить в международном отделе клиники или на частной консультации у врача.
• Частная клиника «Голденес Кройц» (Privatklinik Goldenes Kreuz, Вена)• Частная клиника «Верле» (Privatklinik Wehrle, Зальцбург)
• Частная клиника «Грац Рагнитц» (Privatklinik Graz Ragnitz, Штирия)
• Реабилитационный центр «Мальхерхоф Баден» (Klinikum Malcherhof Baden)
Как предприятие, управляющее частными и государственными медицинскими учреждениями, PremiQaMed Group имеет в своем распоряжении 750 койко-мест. Штат сотрудников насчитывает более 1500 человек.
Компания предлагает своим пациентам индивидуальные профилактические программы и лечение в различных направлениях медицины: кардиология; онкология; неврология; ортопедия; дерматология; хирургия; урология; гинекология; стоматология; радиология и т.д.
PremiQaMed сотрудничает только с самыми надежными партнерами, которые предоставляют качественные туристические услуги: трансфер, размещение в гостиницах, экскурсионные и культурные программы, в том числе — для родственников пациентов.
Кроме того, компания организует поддержку при получении въездных виз. В международном отделении PremiQaMed работает русскоговорящий врач и переводчики с медицинским образованием, которые помогают пациентам в течение всего времени их пребывания в клиниках.
Компания всегда беспокоится о комфорте своих клиентов. Первоклассно оборудованные одно- и двухместные палаты в частных клиниках предоставляют сервис на уровне качественного четырехзвездного отеля. В каждой из них есть кабельное телевидение, телефон, ванная комната, мини-бар, собственная терраса или балкон.
Предмет особенной гордости компании — присвоенный клиникам PremiQaMed знак качества Best Health Austria, единственный в медицинской отрасли страны, признанный во Европейском Союзе. Получить его можно только после тщательной ежегодной проверки более чем по 130 критериям, в числе которых образование и квалификация врачей, качество используемых продуктов питания, соблюдение норм гигиены, эффективность медицинских процедур и многое другое.
Получить консультацию на русском языке по услугам компании PremiQaMed Privatkliniken GmbH можно по телефону: +43 (0) 1 586 28 40 334 или по эл. почте: [email protected]
Компания PremiQaMed Privatkliniken GmbH («ПремиКаМед Приватклиникен ГмбХ» (PremiQaMed Group)) работает в области управления медицинскими учреждениями (частными клиниками) по всей Австрии (Österreich) и имеет более чем 20-летний опыт. PremiQaMed управляет амбулаториями и стационарами, а также реабилитационными центрами.
О ПРОТИВОПОКАЗАНИЯХ И ПОБОЧНЫХ ДЕЙСТВИЯХ СПРАШИВАЙТЕ У ВРАЧА.
#premiqamed #премикамед #медицина #лечение #лечениезаграницей #здоровье #диагностика #диагноз #методылечения #врачи #хирург #пациенты #клиника #частнаяклиника #европа #австрия #вена
Контактная информация:
PremiQaMed Privatkliniken GmbH («ПремиКаМед Приватклиникен ГмбХ»)
Артроскопические методы лечения деформирующего артроза голеностопного сустава
На правах рукописи.
Лычагии Алексей Владимирович
Артроскопические методы лечения деформирующего артроза голеностопного сустава
14.00.22. — травматология и ортопедия.
Автореферат диссертации на соискание ученой степени кандидата медицинских наук.
Москва ‘
2008
003453289
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Московская медицинская академия им. И.М.Сеченова» Федерального агентства по здравоохранению и социальному развитию Российской федерации Научный руководитель:
И.М.Сеченова» Федерального агентства по здравоохранению и социальному развитию Российской федерации Научный руководитель:
Доктор медицинских наук, профессор Кавалерский
Геннадий Михайлович
Официальные оппоненты:
Доктор медицинских наук, профессор Клюквин
Иван Юрьевич Доктор медицинских наук, профессор Иванников
Сергей Викторович Ведущая организация: Российский Государственный Медицинский Университет
Защита состоится «_» _2008 г. в_часов
на заседании диссертационного совета Д 208.040.11в Московской медицинской академии им. И.М.Сеченова по адресу: 119991, г. Москва, ул.Трубецкая, д.8, стр.2
С диссертацией можно ознакомиться в научной библиотеке Московской медицинской
Академии им. И.М.Сеченова по адресу 117998, Москва, Нахимовский проспект, д. 49.
Автореферат разослан «_»_2008 г.
Ученый секретарь Диссертационного Совета Тельпухов
Доктор медицинских наук, профессор Владимир Иванович
Актуальность темы.
Важное медицинское и социально-экономическое значение проблемы лечения больных с дегенеративно-дистрофическими заболеваниями суставов обусловлено значительной частотой данной патологии и высокой степенью инвалндизацни, в связи, с чем актуально постоянное совершенствование методов ее лечения. Деформирующий остеоартроз голеностопного сустава — заболевание, которое занимает одно из ведущих мест среди причин стойкой утраты трудоспособности и инвалидности.
Большинство исследователей расценивают эту патологию как полиэтиологический процесс, и наиболее значимыми этиологическими факторами считаются следующие: биомеханические, воспалительные, метаболические, эндокринные, ишемические.
Однако наиболее частой причиной развития деформирующего остео-артроза голеностопного сустава являются последствия острой или хронической травмы Количество повреждений голеностопного сустава, по данным отечественной и зарубежной литературы, составляют от б до 12% повреждений опорно-двигательного аппарата.
Повреждения голеностопного сустава с нарушением конгруэнтности суставных поверхностей — перелом лодыжек с разрывом дистального межберцового синдесмоза, отрыв больших фрагментов переднего и заднего края большеберцовой кости, разрушении дистального эпифиза большебер-цовой кости, занимают ведущее место в данной группе по тяжести повреждений. При такой травме неудовлетворительные исходы лечения, с развитием деформирующего артроза, по данным литературы достигают 25%.
Деформирующий артроз голеностопного сустава до настоящего времени является одним из наиболее трудно поддающихся лечению заболеванием, поражающим опорно-двигательный аппарат.
При этом внутрисуставные изменения служат отправной точкой в механизме развития взаимосвязанных анатомических и функциональных на-
рушений изначально на уровне голеностопного сустава, а затем и вышележащих структурах конечностей, таза и позвоночника.
Лечение и реабилитация больных с деформирующим артрозом голеностопного сустава до настоящего времени представляет определенные сложности Традиционно применяемые консервативные методы лечения, включают в себя медикаментозную терапию, физиотерапевтическое лечение, кинезотерапию, различные реабилитационные мероприятия, направленные на замедление или прекращение прогрессирования дегенеративных изменений в хряще и субхондральной кости, уменьшение боли и воспаления, улучшение функции сустава. Однако весь арсенал консервативных мероприятий позволяет приостановить прогрессирование деформирующего артроза и субъективно улучшить состояние больного лишь на некоторое, порой весьма непродолжительное, время.
Лечение, предпринятое без учета характера и выраженности патологического процесса существенно не влияет на улучшение качества жизни больных с деформирующим артрозом голеностопного сустава.
Среди современных технологий, позволяющих на качественно новом уровне подойти к проблеме диагностики и лечения патологии голеностопного сустава, особый интерес представляет артроскопия, позволяющая не только провести точную диагностику и дать детальную характеристику дегенеративно-дистрофическим изменениям, затронувших голеностопный сустав, но и провести комплекс лечебных мероприятий, позволяющих нормализовать внутрисуставную среду.
В то же время, артроскопия голеностопного сустава до сих пор не получила широкого распространения.
Таким образом, несмотря на распространенность деформирующего артроза голеностопного сустава, до настоящего времени не выработано четкой стратегии лечения, не используются в полной мере возможности современной медицины в отношении малоинвазивных технологий. В связи
с этим весьма актуальной представляется разработка системы лечебно-диагностнческих и реабилитационных мероприятий при остеоартрозах голеностопного сустава, основанной на комплексном подходе с учетом этиологии, стадий патологического процесса, степени поражения внутрисуставных структур, использовании возможностей артроскопии, поэтапном контроле за восстановлением функции сустава, позволяющей добиться улучшения качества жизни пациентов.
Цель исследования
Разработать тактику хирургического лечения деформирующего артроза голеностопного сустава с использованием артроскопии, позволяющую улучшить результаты лечения и повысить качество жизни пациентов.
Задачи :
1. Изучить возможности артроскопического метода диагностики и лечения при деформирующем артрозе голеностопного сустава.
2. Определить показания и оценить результаты санационной артроскопии голеностопного сустава при его остеоартрозе.
3. Разработать диагностическую и лечебную тактику при переднем им-пинджмент синдроме голеностопного сустава.
4. Определить показания и оценить результаты артродезирования голеностопного сустава с использованием артроскопии.
5. Разработать систему комплексного лечения деформирующего артроза голеностопного сустава включающую, артроскопические методики и реабилитационные мероприятия.
Научная новизна
1. Впервые будут определены показания к выполнению артроскопиче-ских операций при деформирующем артрозе голеностопного сустава
с учетом стадии патологического процесса, включая санационные, корригирующие мероприятия и артродезирование
2. Будет создана система комплексного лечения пациентов с деформирующим артрозом голеностопного сустава с использованием артрос-копии, медикаментозной терапии и реабилитационных мероприятий.
Будет создана система комплексного лечения пациентов с деформирующим артрозом голеностопного сустава с использованием артрос-копии, медикаментозной терапии и реабилитационных мероприятий.
Практическая значимость
1. Использование артроскопии позволяет улучшить результаты лечения пациентов с деформирующим артрозом голеностопного сустава и добиться существенного улучшения качества жизни.
2. Артроскопия голеностопного сустава при деформирующем артрозе может быть выполнена с использованием стандартного оборудования. Являясь высокоэффективным и безопасным методом, она позволяет избежать послеоперационных осложнений, сократить сроки реабилитации и пребывания в стационаре.
Положения, выносимые па защиту
1. Применение артроскопии в лечении деформирующего артроза голеностопного сустава позволяет существенно повысить эффективность лечения при минимальных сроках пребывания пациентов в стационаре.
2. Сочетание артроскопического метода с рациональной медикаментозной терапией и реабилитационными мероприятиями позволяет в короткие сроки добиться восстановления функции голеностопного сустава или значительного повышения качества жизни пациентов.
Апробация работы
Результаты исследований и основные положения диссертации обсуждены и доложены на:
1. На научно-практической конференции — Минимально-инвазивпые и эндоскопические технологии в травматологии и ортопедии — Ялта 2002
2. На научно-практической конференции с международным участием-Новые подходы в диагностике и лечении травм и заболеваний тазобедренного н коленного суставов. Киев, 2004
Работа апробирована на совместном заседании сотрудников кафедры травматологии, ортопедии и медицины катастроф ММА им И.М.Сеченова 27 июня 2008 года.
Публикация результатов исследования
По материалам диссертации опубликовано 8 печатных работ.
Внедрение результатов работы
Предложенная методика лечения больных, страдающих деформирующим артрозом голеностопного сустава, внедрена и используется в ГКБ им. С.П. Боткина, ГКБ №67, институте ревматологии РАМН РФ.
С.П. Боткина, ГКБ №67, институте ревматологии РАМН РФ.
Структура и объем работы
Работа изложена на 154 страницах текста и состоит из введения, обзора литературы, четырех глав собственных исследований, заключения, выводов и библиографии. Работа иллюстрирована 19 рисунками, 32 таблицами. Указатель литературы содержит 232 источника, из них 98 отечественных и 134 — иностранных.
Работа выполнена в Московской медицинской академии им. И.М.Сеченова на кафедре травматологии, ортопедии и медицины катастроф.
Исследование выполнено в отделении травматологии №27, отделении ортопедии №51 ГКБ им. С.П. Боткина г.Москвы и отделении ортопедии института ревматологии РАМН РФ в период с 2000 по 2006 гг. Основана на анализе результатов лечения 32 больных страдающих деформирующим артрозом голеностопного сустава.
Из находившихся под наблюдением 32 больных было 18 мужчин и 14 женщин. Возраст больных колебался от 16 до 64 лет. Большинство пациентов (71,8%) находилось в возрасте от 21 до 60 лет (трудоспособный возраст).
У семерых пациентов профессиональная деятельность была связана с физическими нагрузками.
В работе использованы следующие методы исследования: клинический, рентгенологический (включая компьютерную томографию), магнитно-резонансная томография, артросколический
В исследуемой группе пациентов в большинстве случаев (71,9%) деформирующий артроз развился вследствие полученной травмы.
По результатам проведенного исследования определяли стадию деформирующего артроза. В наблюдаемых группах преобладали II (37,5%) и III (50%) стадии.
Рис.№1 Стадии деформирующего артроза у наблюдаемых больных
Для оценки функции голеностопного сустава была использована модифицированная шкала, разработанная Д.Д. Черкес-Заде с соавт., (1999г). Шкала включает 10 позиций, что позволяет дать объективную оценку биомеханических параметров, характеризующих функциональные возможности голеностопного сустава. Изучались такие показатели, как болевой синдром и наличие параартикулярного отека, двигательная активность, максимальная прогулочная дистанция, ходьба по поверхности, нарушение походки, амплитуда тыльного и подошвенного сгибания, инверсия и эверсия, стабильность сустава, прилегание стопы к поверхности при ходьбе, наличие признаков деформирующего артроза на рентгенограммах. Данные функционального исследования голеностопных суставов выражались в баллах по пятибалльной шкале. Каждая группа включает в себя от трех до пяти показателей, соответствующих системе оценок.
Изучались такие показатели, как болевой синдром и наличие параартикулярного отека, двигательная активность, максимальная прогулочная дистанция, ходьба по поверхности, нарушение походки, амплитуда тыльного и подошвенного сгибания, инверсия и эверсия, стабильность сустава, прилегание стопы к поверхности при ходьбе, наличие признаков деформирующего артроза на рентгенограммах. Данные функционального исследования голеностопных суставов выражались в баллах по пятибалльной шкале. Каждая группа включает в себя от трех до пяти показателей, соответствующих системе оценок.
Согласно данной шкале, при общей сумме 45-50 баллов функция признавалось отличной, от 39 до 44 — хорошей. От 31 до 38 — удовлетворительной, ниже 30 баллов — неудовлетворительной.
В зависимости от стадии заболевания и степени функциональных нарушений была избранна различная лечебная тактика, в соответствие с чем пациенты были распределены по трем группам (табл.№1).
При I-II стадии заболевания мы стремились восстановить функцию сустава или существенно улучшить ее; при III стадии заболевания выполняли операцию артродезирования.
1 С i:i in» <або- Мею 1 i»p>piii<n ipi Hilf
лена г t i.-oio лечении (О 1НП|| IIIIIII
1
группа п= 10
группа п = 6
группа п= 16
1-11 стадия Санациовная арт- 31,7 баллов
роскопня («удовлетворит ельно»)
1-11 стадия Санационная арт- 32,4 баллов
с передним роскопия + («удовлетворительно») ичпинджмент Резекция остсофи-синдромом та
III стадия Артросконический 18,3 баллов
ар тродез («неудов летори гел ыю»)
Таблица№1. Распределение пациентов по группам. Все операции выполняли с использованием артроскопических методик. При выполнении артроскопии применяли антеромедиальный, антеролате-ральный и постериолатеральный доступы. Использование данных доступов позволило нам во всех случаях добиться достаточной визуализации и выполнить все необходимые манипуляции в рамках поставленных нами задач.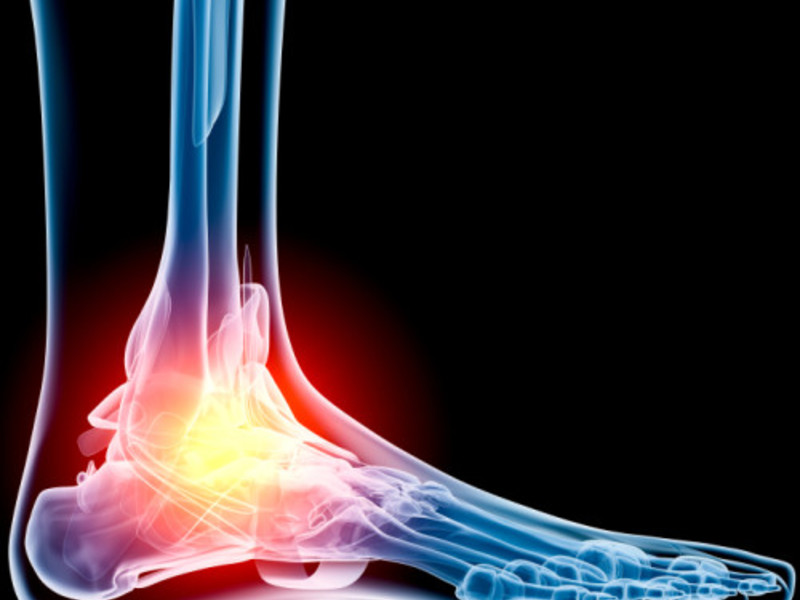
Лечение пациентов первой группы (санационная артроскопии).
В 1 группу вошло 10 пациентов с деформирующим артрозом голеностопного сустава I — II стадий.
Показанием к операции явилось: болевой синдром (все пациенты в исследуемой группе неоднократно проходили курсы консервативного лечения без эффекта), ограничение двигательной активности. Средний бальный показатель в этой группе составил 31,7, что находится в диапазоне «удовлетворительно». При рентгенологическом обследовании в данной группе пациентов выявлен деформирующий артроз I — II стадии, позволяло надеяться на улучшение или восстановление функции голеностопного сустава.
При выполнении санационной артроскопии мы применяли методы мануальной и петлевой дистракции.
В ходе санационной артроскопии выполняли коррекцию суставных поверхностей, удаление хондромных тел, иссечение и удаление спаек и гипертрофированной синовиальной оболочки, тунеллизацию дефектов хрящевого покрова.
Проведение этих мероприятий позволило улучшить состояние внутрисуставной среды голеностопного сустава.
В дальнейшем пациентам проводили курс реабилитационного лечения. Внешнюю иммобилизацию не применяли, пассивные движения в суставе разрешали на 2-е сутки после операции, активные на 7 сутки, полную нагрузку при наличии хондропатии 1-2 степеней через 2 недели после операции, при наличии хондропатии 3-4 степеней и выполненной тонелизации -через 5 недель с момента операции.
С целью дальнейшей коррекции синовиальной среды сустава в послеоперационном периоде внутрисуставно вводили препараты гиалуроновой кислоты (остенил, ферматрон, дьюралан) по рекомендованной схеме.
Оценка результатов функции голеностопного сустава у пациентов 1-ой группы показала, что уже через 8 недель после операции средний показатель улучшился в 1,3 раза, перейдя в диапазон «хорошо», а через б месяцев — в 1,46 раза перейдя в диапазон «отлично» (рис.2).
До лечения Через 8 Через 6 недель месяцев
Рисунок №2.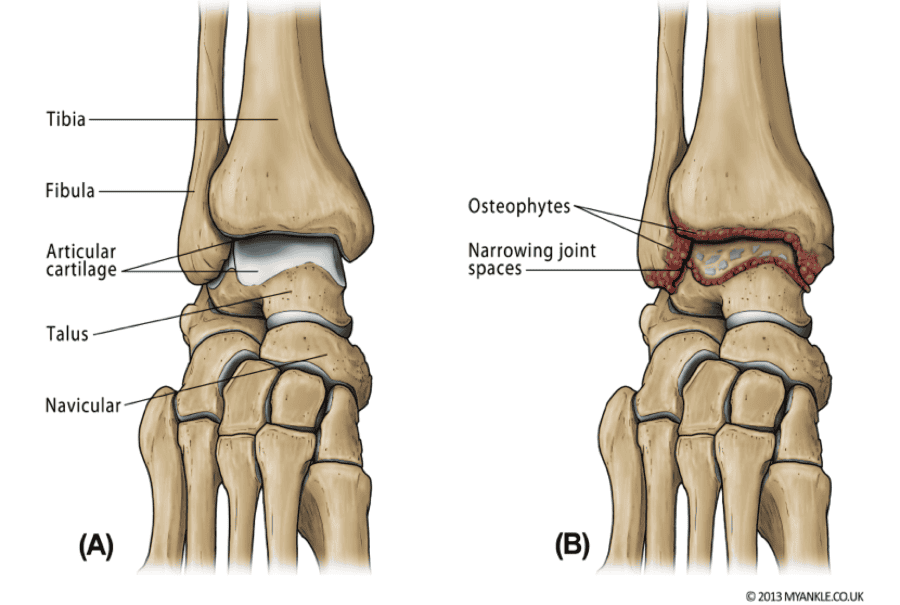 Динамика средних показателей оценки функции голеностопного сустава у пациентов 1 группы (в баллах).
Динамика средних показателей оценки функции голеностопного сустава у пациентов 1 группы (в баллах).
Следует отметить, что не только средний показатель, но и показатель функции голеностопного сустава у каждого пациента к б месяцам наблюдений перешел в диапазон «отлично».
Сроки пребывания пациентов в стационаре составил от 1 до 3 дней.
Результаты лечения пациентов 1-ой группы показали, что применяемый комплексный подход с использованием санационной артроскопии, внутрисуставных инъекций препаратов гиалуроновой кислоты в послеоперационном периоде и ранней разработки движений в голеностопном суставе позволили добиться отличных результатов.
Лечение пациентов второй группы (санационная артросколия с резекцией остеофита).
Во вторую группу вошло б пациентов с передним импинджмент синдромом на фоне деформирующего артроза 1-11 стадии, при этом у 5 пациентов причиной развития патологических изменений явилась травма.
Показанием к операции явилось: болевой синдром (все пациенты в исследуемой группе неоднократно проходили курсы консервативного лечения без эффекта), ограничение двигательной активности. Средний бальный показатель в этой группе составил 32,4, что говорит о значительном нарушении функции. При рентгенологическом обследовании в данной группе пациентов выявлен деформирующий артроз I — II стадии, с наличием остеофита переднего края эпифиза берцовой кости.
Выявленные клиноко-рентгенологические изменения позволяли надеяться на восстановление или улучшение функции голеностопного сустава.
Основной задачей оперативного лечения считали резекцию переднего остеофита с целью увеличения объема движений в суставе и устранения механического ограничивающего и раздражающего фактора.
Для определения оптимального уровня резекции проводили сравнение с рентгенограммами противоположенного голеностопного сустава.
После выполнения операционных доступов выполняли диагностическую артроскопию голеностопного сустава. Осмотр полости сустава был, как правило, затруднен в связи с выраженным артрофиброзом переднего отдела, вследствие хронического синовита и наличия остеофита. Тогда сначала выполняли дебридмент переднего отдела сустава и резекцию остеофита, а затем продолжали ревизию.
Осмотр полости сустава был, как правило, затруднен в связи с выраженным артрофиброзом переднего отдела, вследствие хронического синовита и наличия остеофита. Тогда сначала выполняли дебридмент переднего отдела сустава и резекцию остеофита, а затем продолжали ревизию.
Резекцию экзостозов выполняли мотошейвером или артроскопическим остеотомом.
После выполнения резекции производили детальный осмотр полости сустава для выявления возможных свободных тел или наличия сопутствующей внутрисуставной патологии, что определяло дальнейший ход операции и последующую тактику лечения.
В трех случаях наличие экзостоза вызывало реактивное воспаление синовиальной оболочки сустава; что повлекло необходимость выполнить парциальную синовэктомию.
Оценка функции голеностопного сустава у пациентов второй группы показала, что через 8 недель после операции средний показатель улучшился в 1,3 раза (на 9,9 баллов), перейдя в диапазон «хорошо», а через б месяцев наблюдения в 1,45 раза (на 14,7 баллов), переведя общую оценку в диапазон «отлично». (рнс.№3)
До лечения
Через 8 недель
Через 6 месяцев
Рисунок №3 Динамика средних показателей оценки функции голеностопного сустава у пациентов 2 группы (в баллах).
Сроки пребывания пациентов в стационаре составил от 2-х до 3-х дней. Результаты лечения пациентов 2-ой группы показали, что применяемый комплексный подход включающий артроскопическую резекцию остеофита, дебридменг суставных поверхностей и санирующие мероприятия,
внутрисуставные инъекции препаратов гналуроновои кислоты в послеоперационном периоде и раннюю разработку двнжеиии в голеностопном суставе позволило добиться отличных результатов.
В диапазон «отлично» перешлнк 6 месяцам наблюдения н индивидуальные оценки каждого пациента.
Лечение пациентов третьей группы (артроекопический артродез).
В 3-ю группу вошло 16 пациентов со III стадиен деформирующего артроза голеностопного сустава.
Показанием к операции явилось: выраженный болевой синдром со значительным нарушением функции (средний показатель в группе по балльной шкале функциональной оценки 27,4), резкое ограничение активности (все больные в этой группе передвигались с помощью костылей или на инвалидном кресле), резкое ограничение амплитуды движений в голеностопном суставе, рентгенологические признаки деформирующего артроза III стадии.
Этим больным мы выполнили артродез голеностопного сустава артрос-копическим методом.
Артроекопический артродез голеностопного сустава выполняли с использованием стандартных артроскопических инструментов и техники, операция состояла из трех этапов:
1 удаление всего гиалинового хряща и аваскуляризированной субхонд-ральной кости
2 установка стопы в нейтральную позицию
3 трансмаллеолярная фиксация двумя (иногда тремя) трансмаллеоляр-ными винтами.
Дистракцию осуществляли с помощью инвазивных приспособлений вследствие выраженной ригидности голеностопного сустава при III стадии
заболевания. Дистрактор накладывали по латеральной поверхности. Далее выполняли артроскопию с ревизией и дебридментом полости сустава.
После обработки суставных поверхностей до появления кровоточащих участков на протяжении всех соприкасающихся поверхностей, проводили две направляющие спицы для последующего введения кашолированных 7мм винтов чрезкожно в тело таранной кости’ одна через метафизарную область малоберцовой кости, другая через метафизарную зону берцовой кости.
Далее определяли длину винтов и под контролем ЭОП вводили их по спице, обеспечивая компрессию и некоторое медиальное смещение. Раны зашивали синтетическим материалом, накладывали асептическую повязку, заднюю лонгету с мягкой подложкой или ортез.
Иммобилизацию продолжали до 8 недель. Этапный рентгенконтроль проводили через 4 недели. Если имелись рентгенологические признаки формирующегося анкилоза — разрешали дозированную нагрузку на конечность в ортезе или повязке. Нагрузку увеличивали поэтапно до полной к 8-ой неделе наблюдения, после этого проводили следующий рентгенконтроль. При наличии признаков сформированного анкилоза иммобилизацию прекращали и переводили пациента на ходьбу без дополнительной опоры. Всем пациентам рекомендовали стандартный курс ЛФК, направленный на предотвращение гипотрофии мышц нижней конечности.
Нагрузку увеличивали поэтапно до полной к 8-ой неделе наблюдения, после этого проводили следующий рентгенконтроль. При наличии признаков сформированного анкилоза иммобилизацию прекращали и переводили пациента на ходьбу без дополнительной опоры. Всем пациентам рекомендовали стандартный курс ЛФК, направленный на предотвращение гипотрофии мышц нижней конечности.
У всех пациентов состоялся анкилоз в средние сроки 8,5 недель с восстановлением опорности конечности, что значительно лучше чем при выполнении артродеза традиционными «открытыми» методами. (рис.№4)
I 1
Рисунок №4. Сроки формирования анкилоза.
Пациенты, которым был выполнен артродез, до операции имели выраженное нарушение функции голеностопного сустава, а после операции эта функция отсутствовала. Поэтому в данной группе мы применяли объективную оценку состоятельности анкилоза по данным рентгенологического обследования. Кроме того мы оценивали такие параметры как походка, состояние мягких тканей области голеностопного сустава, наличие отека и его связь с физической нагрузкой, двигательная активность, необходимость использования опоры при ходьбе, необходимость использования ортопедической обуви, максимальная прогулочная дистанция. Каждый из показателей оценивали по пятибалльной шкале. В соответствии с получен-J ными баллами определяли результат лечения как «неудовлетворитель-
|
нын», «удовлетворительный», «хороший» и «отличный».
Средние показатели результатов у пациентов III группы показали, что у
всех пациентов был достигнут «отличный» (81.3%) или «хороший»
(18,7%) результат. i
Отдавая предпочтение артроскопическому методу артродезирования, мы руководствовались следующими преимуществами данного метода.
• малая травматичность метода;
• возможность проведения максимально ранней реабилитации;
• сокращение сроков стационарного лечения;
• отсутствие послеоперационного дискомфорта
• улучшение качества жизни
• применим к пациентам пожилого и старческого возраста, страдающих сахарным диабетом, сосудистыми, кожными, аутоиммунными и другими заболеваниями
Сроки пребывания пациентов в стационаре составил от 3-х до 5-и дней. Анализ результатов лечения показал, что применяемый метод артроскопи-ческого артродезирования является минимально травматичным, относительно данной патологии, высокоэффективным, экономически выгодным оперативным пособием, учитывая затраты лекарственных препаратов на лечение, сроки пребывания в стационаре и последующий реабилитационный период
Анализ результатов лечения показал, что применяемый метод артроскопи-ческого артродезирования является минимально травматичным, относительно данной патологии, высокоэффективным, экономически выгодным оперативным пособием, учитывая затраты лекарственных препаратов на лечение, сроки пребывания в стационаре и последующий реабилитационный период
ВЫВОДЫ
1. Наиболее частой причиной развития деформирующего артроза голеностопного сустава является механическая травма в сочетании с нерациональной лечебной тактикой в остром периоде и неполноценной реабилитацией.
2 Артроскопия голеностопного сустава позволяет полноценно и нетравматично выполнить широкий спектр воздействий — от ревизии и санации до артродезирования, причем пребывание этих пациентов в стационаре сводится к минимуму (в среднем 2,6 дня).
3. Санацнонная артроскопия, проводимая при деформирующем артрозе голеностопного сустава 1-Н стадий, позволила добиться 90% отличных и хороших результатов с полным восстановлением трудоспособности у всех пациентов.
4. При переднем импинджмент синдроме голеностопного сустава арт-роскопическая коррекция является методом выбора и позволяет добиться отличных и хороших результатов при I и II стадиях остеоарт-роза.
5. При деформирующем артрозе голеностопного сустава III стадии показано артродезирование. Использование артроскопнческих методик артродезирвания позволяет добиться у всех пациентов костного анкилоза в сроки до 8,5 недель.
6. Сочетание артроскопии с внутрисуставным введением препаратов гиалуроновой кислоты и ранней реабилитацией позволяет добиться отличных и хороших результатов в 93,8% наблюдений и существенно повысить качество жизни у всех пациентов.
Практические рекомендации.
1. Для профилактики развития посттравматических артрозов голеностопного сустава следует в ранние сроки после травмы следует выполнять точную репозицию и стабильную внутреннюю фиксацию переломов с ранней разработкой движений в суставе.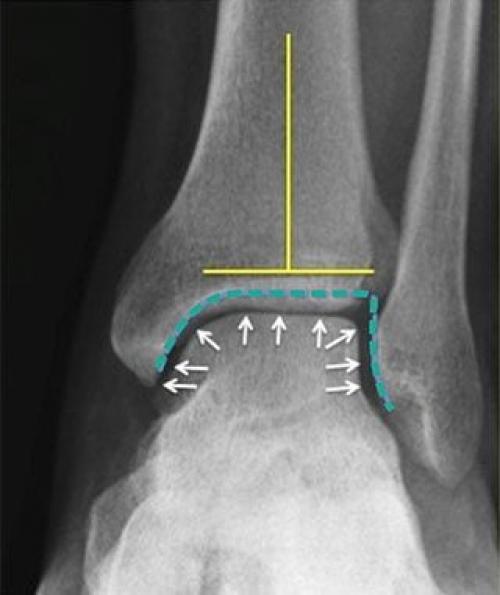
2. При лечении деформирующего артроза голеностопного сустава артроскопия является высокоэффективной методикой которую следует широко применять
3. При выполнении артроскопического артродеза голеностопного сустава следует применять инвазивные методы дистракции.
4. При переднем импинджмент синдроме голеностопного сустава арт-роскопия является практически единственным безопасным и эффективным методом лечения.
5. Пациентам с хондропатией II-IV степеней в послеоперационном периоде следует проводить курс внутрисуставного введения препаратов гиалуроновой кислоты.
6. Артроскопическая обработка суставных поверхностей при артродези-ровании голеностопного сустава имеет безусловные преимущества перед «открытыми» методами, значительно снижая риск осложнений и несостоятельности артродеза.
Список публикаций по теме диссертации
1 Архипов C.B., Лычагин A.B., Современные аспекты лечения посттравматического деформирующего артроза голеностопного сустава // Вестник травматологии и ортопедии-2000-№4-С.64-67
2. Мусалатов Х.А., Архипов C.B., Лычагин A.B., Хирургическое лечение дегенеративно-дистрофических заболеваний голеностопного сустава артроскопическим методом.// Съезд травматологов-ортопедов России, 7-й-Новосибирск, 2002-С.450
3. Архипов C.B., Лычагин A.B., Лечение деформирующего артроза голеностопного сустава артроскопическим методом.// Минимально-инвазивные и эндоскопические технологии в травматологии и ортопе-дии-Ялта 2002
4. Архипов C.B., Лычагнн А.В.,Артродезироваипе голеностопного сустава артроскопическнм методом.// Нучно-практическая конференция-Человек и его здоровье -СанктПетербург 2003
5. Лычагин A.B., Архипов C.B., Лечение переднего нмпинджмент синдрома голеностопного сустава артроскопическнм методом//Скорая медицинская помощь,V конгресс Российского артроскопического общества -Санкт-Петербург, с.-57, 2003
6. Архипов C.B., Лычагин A.B., Малоинвазивный метод артродезнровання голеностопного сустава. // Научно-практическая конференция-Новые технологии в лечении и реабилитации больных с патологией суставов-Курган, 2004
// Научно-практическая конференция-Новые технологии в лечении и реабилитации больных с патологией суставов-Курган, 2004
7. Кавалерский Г.М., Архипов С.В , Дрогни А Р., Лычагин А В., Артроде-зирование голеностопного сустава артроскопическнм методом.// Научно-практическая конференция с международным участием- Новые подходы в диагностике и лечении травм и заболевании тазобедренного и коленного суставов- Киев, 2004
8. Кавалерский Г.М., Архипов С.В , Дрогни А.Р., Лычагнн А.В , Малотравматичный метод артродезнровання голеностопного сустава // Пироговская студенческая научная конференция; Вестник РГМУ, 2005, №3 ст.42.
Подписано в печать 15.10.2008 г. Тираж 100 экз. Заказ № 1975АА Отпечатано в типографии «АллА Принт» Тел.: (495) 621-86-07 Факс: (495) 621-70-09 www.allaprint.ru
причины, симптомы, диагностика, лечение, профилактика
Представляет собой хроническое воспалительное поражение суставного хряща, развивающееся по мере прогрессирования поражения других суставных структур.
ПричиныРазвитие первичного артроза происходит самостоятельно и не связано с какими-либо видимыми причинами. Вторичная патология развивается на фоне предрасполагающих факторов. В обеих случаях в основе механизма развития недуга кроется нарушение обмена веществ в хрящевых тканях.
Чаще всего развитие недуга связывают с:
травматическими поражениями суставов, такими как переломы лодыжки или таранной кости, а также разрывы и надрывы связок;
хирургическим вмешательством на голеностопном суставе;
чрезмерной массой тела;
ношением неудобной обуви и обуви на высоких каблуках;
постоянными микротравмами;
выраженными физическими нагрузками, связанными с занятием спортом, длительной ходьбой и продолжительным нахождением в положении стоя;
заболеваниями и состояниями, обусловленными обменными нарушениями, такими как сахарный диабет либо подагра;
гормональными и эндокринными дисфункциями;
ревматическими заболеваниями;
остеохондрозом поясничного отдела позвоночника, а также межпозвоночными грыжами, а также другими состояниями, обусловленными ущемлением нервных окончаний и расстройством функции мышц голени и стопы;
врожденными аномалиями развития;
неспецифическими гнойными артритами, артритами при специфических инфекционных заболеваниях;
генетической предрасположенностью;
тяжелой экологической обстановкой.
На начальной стадии заболевания у пациента отмечается быстрая утомляемость в конечности и незначительные боли при физической нагрузке. При прогрессировании заболевания боль становится более выраженной и может возникать в ночное время. С течением времени отмечается появление деформации сустава, а также уменьшение в нем амплитуды движения и его отека. По мере развития заболевания при движении в суставе появляется характерный хруст, а на поздних стадиях развитие контрактуры. Опора на пораженную конечность затруднена, в результате чего пациенту при ходьбе приходится использовать трость или костыль.
Такие больные могут жаловаться на появление стартовых болей, даже после непродолжительного отдыха, быструю утомляемость при физических нагрузках, возникновение хруста, щелчков и скрипа при движении. Помимо этого, у пациента могут возникать боли в ночное время, опухание и покраснение сустава в период обострения.
В следствии нестабильности сустава больной может часто подворачивать ногу, в результате чего у него отмечается развитие растяжений и надрыва связок. На поздних стадиях недуга у больного отмечается развитие скованности и ограничения подвижности, а стечением времени появляется деформация сустава.
ДиагностикаПри подозрении на артроз голеностопного сустава больному проводится физикальный осмотр, сбор анамнеза и анализ жалоб. Для подтверждения диагноза может потребоваться назначение лабораторно-диагностических мероприятий, таких как рентгенография голеностопного сустава: на наличие артроза указывает сужение суставной щели, разрастание остеофитов в области края суставной поверхности, на более поздних стадиях недуга отмечается появление кистовидных образований и остеосклероза субхондральной зоны кости. Иногда может потребоваться проведение магниторезонансной томографии.
ЛечениеЗаболевание требует комплексного лечения. Важнейшую роль в замедлении прогрессирования недуга играет образ жизни и правильный режим двигательной активности, в результате этого пациенту потребуется проведение мероприятий, направленных на снижение веса и оптимизацию нагрузок на ногу. Также отличные результаты дает использование в период ремиссии лечебной физкультуры, массажа и физиотерапевтических процедур.
Также отличные результаты дает использование в период ремиссии лечебной физкультуры, массажа и физиотерапевтических процедур.
В период обострения заболевания пациенту назначается медикаментозное лечение, основанное на использовании анальгетиков, нестероидных противовоспалительных средств, глюкокортикостероидов и антибиотикотерапии.
ПрофилактикаПрофилактика развития артроза голеностопного сустава основана на коррекции образа жизни, рациона питания, массы тела пациента, а также на отказе от вредных привычек и своевременном лечении инфекционных заболеваний и травм голеностопного сустава.
Артроз голеностопного сустава — Европейское общество стопы и голеностопного сустава
Определение
Остеоартрит можно определить как наличие дегенеративных поражений, износа, местного или общего уменьшения и / или потери хряща на уровне сустава. К этому могут привести несколько механических причин: повторные растяжения связок, нестабильность, перенесенные переломы, костно-хрящевые травмы… На рентгенограммах мы видим асимметричное сужение суставной щели, уплотнение подлежащей кости, образование костной ткани, образование кист,….
В случае артрита происходит более однородное разрушение хряща из-за, часто, аутоиммунных заболеваний, таких как ревматоидный артрит, псориаз,… Это почти всегда означает, что капсула слабее и более низкого качества, в результате чего она Иногда бывает сложно сохранить подвижность сустава. Затем необходимо сделать выбор между повышенным риском рецидива и выполнением артродеза. На рентгенограммах суставная щель поражена более симметрично.
Лечение
Перед описанием различных операций следует упомянуть, что почти все пациенты получают инфильтрацию кортизоном заранее с двумя целями:
— Диагностическая цель: за исключением запущенного остеоартрита, у нас есть подтверждение того, что остеоартрит является причиной боли, если есть улучшение;
— Лечебное назначение: если боли больше нет, лечение для вас — вот такой инфильтрат.
В зависимости от возраста, веса, повседневной активности, анамнеза сустава, профессиональной деятельности… как в случае остеоартрита, так и артрита, могут быть предложены безоперационные методы лечения:
— Ортопедическая обувь: эта обувь на заказ, индивидуально подобранная для каждого синдрома, определенно является ценной альтернативой, если операция невозможна или вы не готовы к ней. Не бойтесь, в ассортименте (полу) ортопедической обуви тоже есть мода.
Хирургическое лечение
В зависимости от возраста, веса, повседневной активности, анамнеза сустава, профессиональной деятельности возможно различное хирургическое лечение:
Артроскопия: в некоторых случаях мы считаем, что основное бремя боль, от которой вы страдаете, находится там, где присутствует рост кости, а не или, по крайней мере, намного менее глубоко внутри самого сустава.Эти «остеофиты», как мы их называем, на самом деле являются защитным механизмом сустава, который перераспределяет давление на большую площадь поверхности. Снижение давления на квадратный миллиметр, которое следует из этого, должно привести к уменьшению болевых ощущений. Мы почти всегда находим этот рост костей на противоположных сторонах сустава. Затем, когда сустав двигается, мягкие ткани между остеофитами сжимаются и через некоторое время воспаляются. Это дает возможность вызвать боль, которую вы хорошо знаете во время консультации.Если боль заметна и инъекция местного анестетика или инъекция кортизона уменьшила боль как минимум на 50%, мы можем подозревать, что ваши жалобы в основном возникают из-за конфликта между остеофитами. В этом случае вы являетесь кандидатом на диагностическую артроскопическую операцию, во время которой обрабатывается соответствующая часть сустава для уменьшения воспаления.
Можно сказать, что, несмотря на все меры предосторожности, успешность такой операции, в зависимости от степени основного остеоартрита, составляет около 50%.Худшее, что может с вами случиться, — это то, что преобладает глубокая боль внутри сустава из-за уже существующего остеоартрита. Если это произойдет, мы вернемся к тому, с чего начали до операции, и тогда следует подумать о артродезе или протезировании.
Если это произойдет, мы вернемся к тому, с чего начали до операции, и тогда следует подумать о артродезе или протезировании.
Супрамаллеолярная и / или пяточная остеотомия: Когда сустав не параллелен земле, а поражен этим смещением только на одной стороне сустава, мы можем предложить супрамаллеолярную или пяточную остеотомию.Цель состоит в том, чтобы вернуть в равновесие силу тяжести и другие силы, действующие вокруг этого сустава, и позволить им перейти на основную и все еще здоровую часть. В очень конкретных случаях это стоит делать, и это может помочь выиграть несколько лет, прежде чем придется переключиться на артродез или протез.
Артродез : В запущенных случаях остеоартрита или артрита это лечение остается золотым стандартом. Сустав фиксируется в нейтральном положении с помощью открытой хирургии или артроскопии.Преимущества заключаются в том, что это очень надежная операция с явно положительными результатами на протяжении многих лет и что это единая процедура. Недостатки — запрет на лодыжку и пластырь в течение 2 месяцев после операции, а главным образом то, что через неопределенный срок (20-30 лет) могут возникнуть дегенеративные нарушения в соседних суставах. Они должны частично взять на себя подвижность лодыжки.
Протез: При этом больной сустав заменяется искусственным.Если в соседних суставах, независимо от того, имеют ли они симптомы или нет, есть признаки остеоартрита, и если вы продолжаете поддерживать подвижность суставов, мы можем имплантировать протез.
Преимущества заключаются в сохранении подвижности, благодаря чему обеспечивается защита соседних суставов, а также в том, что пациенты, носящие ходунки, могут наклоняться уже через 3 недели. Однако основным недостатком является то, что протез голеностопного сустава имеет более короткий срок службы, чем протез колена или бедра. Часто через 10-15 лет приходится делать ревизию протезом или артродезом.
Массивное аллотрансплантат или дистракционное эндопротезирование: это более экспериментальные операции, результаты которых менее надежны. С массивным свежезамороженным аллотрансплантатом мы имплантируем сустав, соответствующий размеру недавно умершего донора, вместо искусственного сустава. Однако часто возникает раннее заболевание хряща с разрушением костного трансплантата.
С массивным свежезамороженным аллотрансплантатом мы имплантируем сустав, соответствующий размеру недавно умершего донора, вместо искусственного сустава. Однако часто возникает раннее заболевание хряща с разрушением костного трансплантата.
При артропластике с дистракцией голеностопного сустава внешний фиксатор накладывается на голеностопный сустав на несколько месяцев, и голеностопный сустав растягивается.Таким образом, есть надежда, что между поверхностями стыка будет уложен слой, полный отвердителей.
Нехирургические методы лечения артрита голеностопного сустава
Поскольку многие патологии приводят к болям в лодыжке, точный диагноз является ключом к выбору наиболее эффективного лечения.
Дегенеративный артрит — обычное заболевание среди населения в целом, и во многих случаях его можно отнести к каким-либо предшествующим травмам в более раннем возрасте. Такие травмы могут включать растяжение связок голеностопного сустава или более серьезную травму, например перелом голеностопного сустава, и были продемонстрированы у артисток балета. 1 Однако развитие дегенеративного артрита считается обычным заболеванием жизни, и, когда оно возникает на уровне комплекса голеностопного сустава, часто может быть связано с изменениями нормальной функции стопы. Muehleman et al. Показали на 1060 взрослых трупных образцах большую склонность к дегенерации коленного сустава, чем голеностопного сустава; тем не менее, они не наблюдали случаев дегенерации голеностопного сустава, которая не сопровождалась бы более серьезной дегенерацией или вообще дегенерацией ипсилатерального коленного сустава. 2 Из-за механики голеностопного сустава и распределения давления дегенеративное заболевание голеностопного сустава относительно минимально по сравнению с коленным. 3 Также было высказано предположение, что дегенерация хряща может быть результатом аберраций в метаболизме внеклеточного матрикса. 4
Пациенты с общей болью в голеностопном суставе нуждаются в тщательном обследовании для точного диагноза, поскольку термин «голеностопный сустав» является относительно неспецифическим анатомическим термином и для пациента может означать практически все в области сустава, включая подтаранный сустав. комплекс малоберцового сухожилия и / или прикрепление ахиллова сухожилия — тогда как для практикующего врача это обычно означает патологию тибиофибулярного сустава таранной кости.
комплекс малоберцового сухожилия и / или прикрепление ахиллова сухожилия — тогда как для практикующего врача это обычно означает патологию тибиофибулярного сустава таранной кости.
Для тех медработников, которые обычно имеют дело с патологией нижних конечностей, «боль в лодыжке» в лучшем случае является расплывчатой жалобой, которая дает им только область для начала обследования. Чаще всего задействовано одновременно более одного генератора боли, что может привести к более сложному принятию решения о лечении. К сожалению, пациентам с дегенеративными изменениями, обнаруживаемыми на рентгеновском снимке, часто ставят диагноз «артрит», хотя на самом деле это может или не может способствовать общей «суставной» боли или какой-либо из них.
Заблуждения о диагнозе
Как мы видим в таблице 1, существует множество состояний, часто описываемых пациентами как «боль в лодыжке». Мы слишком часто оцениваем пациентов, у которых было диагностировано дегенеративное заболевание суставов голеностопного сустава исключительно на основании рентгенологического исследования, и в настоящее время они проходят лечение нестероидными противовоспалительными препаратами (НПВП), хотя на самом деле у них есть подтаранный сустав. дисфункция, синдром пазухи предплюсны или часто стенозирующий теносиновит малоберцовых сухожилий.Точный диагноз важен для устранения этих других возможных генераторов, так как многие пациенты в возрасте от 50 до 70 лет будут иметь некоторые рентгенологические свидетельства дегенерации, и их лечение считается безуспешным, поскольку им была назначена обычная схема лечения «артрита», хотя на самом деле их настоящая этиология боли до сих пор не выяснена.
Травма голеностопного сустава
Большинство растяжений голеностопного сустава имеют инверсионный тип с первичной травмой боковых коллатеральных связок и вызывают значительное количество обращений в отделение неотложной помощи, частота которых ранее оценивалась в 2 раза. 15 на 1000 человеко-лет в период с 2002 по 2006 год. 5 Чаще всего эти растяжения или деформации носят легкий характер, с травмой, включающей частичный или полный разрыв передней таранно-малоберцовой связки (ATFL), и травмированный пациент выздоравливает через 6-8 дней. недель без последствий. В одном исследовании, в котором оценивали 113 пациентов, которые перенесли 133 растяжения лодыжек, 6,5% закончили с повреждением хряща таранной кости, что привело к костно-хрящевому поражению. 6 Эти типы поражений не выявляются рентгенологически во время травмы, чаще всего проявляются симптомами более чем через 3 месяца после травмы, а затем их редко можно увидеть при простой пленочной рентгенографии.Компьютерная томография или магнитно-резонансная томография (МРТ) являются окончательными и объективными тестами, позволяющими исключить эту травму.
15 на 1000 человеко-лет в период с 2002 по 2006 год. 5 Чаще всего эти растяжения или деформации носят легкий характер, с травмой, включающей частичный или полный разрыв передней таранно-малоберцовой связки (ATFL), и травмированный пациент выздоравливает через 6-8 дней. недель без последствий. В одном исследовании, в котором оценивали 113 пациентов, которые перенесли 133 растяжения лодыжек, 6,5% закончили с повреждением хряща таранной кости, что привело к костно-хрящевому поражению. 6 Эти типы поражений не выявляются рентгенологически во время травмы, чаще всего проявляются симптомами более чем через 3 месяца после травмы, а затем их редко можно увидеть при простой пленочной рентгенографии.Компьютерная томография или магнитно-резонансная томография (МРТ) являются окончательными и объективными тестами, позволяющими исключить эту травму.
Поскольку существует очень много различных тканей, которые могут быть повреждены во время растяжения связок голеностопного сустава, необходимо, чтобы медработник знал о них и понимал, что редко бывает изолированная патология с тяжелой травмой.
Рис. 1. На этом рентгеновском снимке хорошо сохранившаяся суставная щель соответствует от медиального до латерального в передней проекции без несоответствия суставных поверхностей.AP, переднезадний
Рис. 2. На виде сбоку той же лодыжки, показанной на Рис. 1, нет никаких признаков артрита, и есть нормальная суставная щель от задней части к передней. Нет никаких свидетельств переднего таранно-большеберцового соударения.
Рис. 3. Этот пример представляет собой тяжелую дегенеративную болезнь голеностопного сустава с суставной щелью, отмеченной только на небольшом участке медиального желоба. Эта лодыжка требует сращения или полной замены сустава и не поддается лечению адъювантными средствами.
Клиническая оценка
Чтобы упростить клиническую оценку болезненной голеностопного сустава, рекомендуется разделить голеностопный сустав на медиальный и латеральный, передний и задний, в дополнение к внутрикапсулярному и экстракапсулярному (рисунки 1-3). . Затем вы можете, основываясь на своих анатомических знаниях, получить первоначальное представление о патологии, чтобы можно было провести соответствующую оценку. Таблица 2 показывает категоризацию возможных патологий на основе этой простой концепции и дает практикующему хорошее представление о том, какие дополнительные тесты могут быть полезны.
. Затем вы можете, основываясь на своих анатомических знаниях, получить первоначальное представление о патологии, чтобы можно было провести соответствующую оценку. Таблица 2 показывает категоризацию возможных патологий на основе этой простой концепции и дает практикующему хорошее представление о том, какие дополнительные тесты могут быть полезны.
Пациент, обращающийся с жалобой «у меня везде болит лодыжка», представляет собой головоломку для практикующего врача (и для действительно точного диагноза требуется более клиническая оценка), в отличие от пациента, который может быстро и точно определить, где находится его лодыжка. болит. Во время анамнеза текущего заболевания полезно обозначить не только описание типа и уровня боли, но и то, какой тип физической активности или физических упражнений усугубляет ее, начинает ли она болеть через определенный период времени (это дает врача («исходный уровень», к которому можно вернуться после лечения), а также тип обуви, которую пациент носит чаще всего.
Диагноз
Первоначально клиническая оценка должна включать объем и тип диапазона движений голеностопного сустава как с разогнутым, так и согнутым коленом, так как это определит, есть ли какие-либо ограничения для экскурсии голеностопного сустава, т.е. определяется как эквинус. По определению, должно быть не менее 10 градусов тыльного сгибания из нейтрального положения при полностью разогнутом колене. Если нет, то какова величина тыльного сгибания при согнутом колене? Если он больше 10 градусов, теперь вы знаете, что у пациента есть икроножная мышца, и это может способствовать боли в лодыжке.Является ли их диапазон движений плавным или появляется решетка, когда практикующий врач перемещает сустав пациента в диапазоне движений, что указывает на износ и дегенерацию хряща? Есть ли только боль при принудительном переворачивании? Вероятно, это указывает на патологию, связанную с ATFL. Есть ли боль при пальпации ниже боковой лодыжки, и если да, то есть ли боль по ходу малоберцовых сухожилий? Это может указывать на тендинопатию, что потребует дополнительных диагностических исследований, таких как МРТ или диагностический ультразвук с высоким разрешением, чтобы определить степень повреждения. Боль в заднем отделе голеностопного сустава, вероятно, указывает на что-то простое, например тендинопатию ахиллова сухожилия или болезненный os trigonum. Еще один клинический тест, позволяющий определить, есть ли os trigonum и является ли он источником боли, — это принудительное сгибание большого пальца стопы в тыльное сгибание. Сухожилие длинного сгибателя большого пальца стопы примыкает к этой костной структуре, и боль в этом тесте указывает на то, что, возможно, произошло нарушение синхондроза, и это является источником боли.
Боль в заднем отделе голеностопного сустава, вероятно, указывает на что-то простое, например тендинопатию ахиллова сухожилия или болезненный os trigonum. Еще один клинический тест, позволяющий определить, есть ли os trigonum и является ли он источником боли, — это принудительное сгибание большого пальца стопы в тыльное сгибание. Сухожилие длинного сгибателя большого пальца стопы примыкает к этой костной структуре, и боль в этом тесте указывает на то, что, возможно, произошло нарушение синхондроза, и это является источником боли.
Боль в медиальной части голеностопного сустава может указывать на проблему с дельтовидной связкой, скрытый перелом медиальной лодыжки или если боль возникает при пальпации дистальнее медиальной лодыжки, потенциально это проблема с сухожилием задней большеберцовой кости, которое является очень часто встречается у женщин среднего возраста.
У пациентов с болью в передней части голеностопного сустава может наблюдаться переднее ущемление между таранной костью и передней частью большеберцовой кости (рисунки 4 и 5). Рентгенограммы очень помогут в этом диагнозе.
Рис. 4. Это та же лодыжка, что и на рис. 3, но нет никаких признаков суставной щели. Остеофиты отчетливо видны сзади с передним ударом.
Рис. 5. Этот вид врезки показывает умеренную дегенерацию с потерей суставной щели как в медиальном, так и в боковом желобах, но есть нормальное пространство с относительно хорошей конгруэнтностью между таранной костью и большеберцовой поверхностью.
Нервные защемления общих и поверхностных малоберцовых нервов очень распространены, но часто никогда не диагностируются и могут возникнуть в результате простого растяжения связок голеностопного сустава. Оцените общий малоберцовый нерв проксимально на уровне шейки малоберцовой кости, чтобы увидеть, есть ли признак провокации или признак Тинеля. Какова сила тыльного сгибания большого пальца стопы по сравнению с другой стороной? Это может указывать на то, что боль пациента в «лодыжке» на самом деле является отраженной болью от защемления общего малоберцового нерва.
Поверхностное ущемление малоберцового нерва также часто не распознается, но клиницист должен помнить, что там, где нерв проходит из глубокого отсека в поверхностное подкожное пространство, есть отверстие, которое у некоторых пациентов очень маленькое и может привести к защемлению после простого растяжение связок лодыжки. Место для этого обычно находится на 12-15 см проксимальнее латеральной лодыжки на полпути между гребнем большеберцовой кости и малоберцовой костью.
Наконец, необходимо осмотреть пазуху предплюсны.Поскольку он расположен чуть дальше от голеностопного сустава, практикующие должны быть осторожны, чтобы не перепутать эти близкие, но анатомически разные области во время оценки. Несмотря на то, что не существует реальных визуальных исследований, которые помогли бы диагностировать синдром синус-предплюсны, простая блокада местной анестезией в эту область является убедительным подтверждением, если после блока наблюдается значительное облегчение боли. См. Таблицу 3 для других возможных диагнозов боли в лодыжке.
В ситуациях «генерализованной» боли в голеностопном суставе один простой и надежный метод, помогающий поставить клинический диагноз, — это определить, вызваны ли симптомы, исходящие от голеностопного сустава, дегенерацией хряща или другим внутренним заболеванием, а не экстракапсулярным источником. (например, тендинопатия малоберцовой кости) путем местной анестезии сустава лидокаином.При условии, что врач не проникает в какой-либо агент подкожно до внутрисуставного введения, облегчение боли у пациента подтверждает, что их симптомы, скорее всего, связаны исключительно с проблемой внутри самого сустава, а не с чем-то внешним, например синдромом синуса предплюсны. . Обычно для проведения такой блокады достаточно от 3 до 6 мл лидокаина, и пациенту рекомендуется подождать около 10 минут перед оценкой и проверкой ее при ходьбе.
Лечение
Консервативное нехирургическое лечение дегенеративного артрита голеностопного сустава включает множество различных подходов, начиная от фиксации и простых инъекций кортикостероидов до вискозиметрических добавок, использования аутологичных концентратов тромбоцитов, таких как обогащенная тромбоцитами плазма (PRP), и появляющейся технологии аутологичного ствола. клеточная терапия с использованием концентрата аспирата костного мозга (BMAC) (Таблица 4, стр. 56).Гиалиновый хрящ, независимо от того, какой сустав обсуждается, представляет собой сложную ткань со сложной биохимией, интересными вязкоупругими свойствами и имеет склонность к регенерации с использованием PRP и BMAC.
клеточная терапия с использованием концентрата аспирата костного мозга (BMAC) (Таблица 4, стр. 56).Гиалиновый хрящ, независимо от того, какой сустав обсуждается, представляет собой сложную ткань со сложной биохимией, интересными вязкоупругими свойствами и имеет склонность к регенерации с использованием PRP и BMAC.
Пищевые добавки
Неомыляемые хондроитин, глюкозамин и авокадо-соевые вещества продемонстрировали некоторое уменьшение боли, связанной с симптомами остеоартрита. Считается, что они модулируют пути воспалительных и деградационных ферментов.Следует отметить, что были идентифицированы и изучены и другие пути, имеющие биохимическое значение. Есть некоторые предположения, что при испытаниях на животных использование этих типов добавок после травмы хряща может замедлить течение остеоартрита. Это еще не было продемонстрировано на людях. Противоречивые результаты были получены в ходе исследования вмешательства при лечении глюкозамина / хондроитинового артрита, финансируемого Национальным институтом здравоохранения. 7 Комбинации и однократные введения хондроитина и глюкозамина оказались лучше, чем плацебо, но не до уровня статистической значимости.По сравнению с плацебо ответ пациента на глюкозамин был на 3,9% выше (P = 0,30), ответ пациента на хондроитин был на 5,3% выше (P = 0,17), а ответ на комбинированное лечение был на 6,5% выше (P = 0,09). По сравнению с плацебо, у пациентов с умеренным и тяжелым дегенеративным артритом, получавших комбинированную терапию, были некоторые свидетельства клинического улучшения, на самом деле весьма статистически значимое, по сравнению с плацебо (79,2% против 54,3%, P = 0,002). 7
Viscosupplementation
Viscosupplementation, осуществляемое простой инъекцией, является обычным методом лечения коленного сустава, а все чаще — голеностопного сустава и других суставов. 8 Синовиальная жидкость, как известно, является амортизатором, обеспечивает жизненно важное питание гиалинового хряща и играет важную роль в стимулировании пролиферации хондроцитов. Также было показано, что при дегенеративном артрите синовиальная жидкость уменьшается объемно. 9
Эндогенная гиалуроновая кислота вырабатывается синовиоцитами и фибробластами, находящимися в суставе. Было показано, что добавление экзогенной гиалуроновой кислоты оказывает хондропротекторное действие за счет подавления ферментативных путей, связанных с остеоартритом, и подавляет ноцицепторы.Интересно, что также было показано, что он увеличивает или стимулирует выработку эндогенной гиалуроновой кислоты и способствует процессу восстановления тканей хряща. 9
Biologics
Богатая тромбоцитами плазма (PRP) широко изучалась на протяжении более двух десятилетий с первым применением в сердечно-сосудистой хирургии, но гораздо больше работы было выполнено Марксом в области ускорения заживления костей в челюстно-лицевой хирургии. 10-12 Эффективность восстановления хрящевых дефектов на всю толщину была продемонстрирована клинически. 13,14 Чтобы его можно было определить как продукт, богатый тромбоцитами, должно быть увеличение количества жизнеспособных тромбоцитов по сравнению с нормальным исходным уровнем в 200000 до некоторого уровня, превышающего естественный выход, обычно в 5 раз. Важно отметить, что разные типы процессоров различаются. Считается, что уровень 4-6x наиболее предпочтителен, а уровни выше 6x на самом деле могут быть ингибирующими.
Лечение PRP простое, безопасное и легко поддается инъекции. Как аутологичный концентрат тромбоцитов, он получил название «супрафизиологический», который обеспечивает высокий уровень факторов роста до уровня повреждения и, как было обнаружено, предотвращает развитие остеоартрита на модели кролика. 15,16 Тромбоцит содержит в своей альфа-грануле множество как идентифицированных, но еще не идентифицированных факторов роста, гемостатических белков, белков адгезии и цитокинов. Обязательно понимать, что помимо значительных различий в выходе тромбоцитов от производителя к производителю, существуют также огромные различия в методике, которые могут повлиять на эффективность лечения PRP в любой мышечно-скелетной ткани. 9 Это может включать запрет на активацию тромбоцитов до точного размещения ткани и самого размещения ткани.Тромбоциты активируются либо смесью тромбина, либо при контакте с коллагеном. Еще одним преимуществом использования PRP является его бактерицидное действие, особенно в отношении бактерий Staphylococcus aureus и Escherichia coli. Вероятность заражения от инъекции аутологичной PRP мала, где-то в диапазоне 1: 50 000 случаев. Интересно, что недавнее исследование Батисты и др. Показало лучшие результаты заживления костей с помощью PRP по сравнению с аспиратом костного мозга. 17
BMAC
Хотя некоторые могут рассматривать использование BMAC в качестве хирургической процедуры для лечения дегенеративного артрита, основываясь на том факте, что должен быть какой-то сбор из гребня подвздошной кости или другого источника костного мозга, метод получения костный мозг делается чрескожно с небольшой аспирацией и небольшой травмой для пациента.Процедуру удобно проводить в офисе под простой местной анестезией.
Костный мозг является основным источником мезенхимальных стволовых клеток в организме человека, и даже в аспирате костного мозга они встречаются довольно редко. Костный мозг также содержит гемопоэтические стволовые клетки. Эти плюрипотентные клетки могут быть сконцентрированы в стерильных клинических условиях без отправки в лабораторию для их культивирования, но могут быть эффективно обработаны примерно за 15 минут. Затем клетки могут быть введены в дегенеративный сустав или любой тип ткани, если на то пошло.Было показано, что BMAC улучшает восстановление хряща на всю толщину. 18 Кроме того, аутологичные гемопоэтические стволовые клетки остаются вне каких-либо споров или дискуссий, которые часто возникают при работе с клетками, полученными из пуповинной крови плода.
Ортопедические устройства
Хотя существует несколько рецензируемых работ, посвященных эффективности лечения любого состояния стопы с помощью индивидуальных ортопедических устройств, 19 можно эмпирически сказать, например, что пациент, который имеет тяжелую деформацию плоскостопия (pes valgo planus), может значительно выиграть, просто обеспечив лучшее механическое выравнивание стопы.При тяжелой пронации, как при плоскостопии, наблюдается инверсия, подошвенное сгибание и приведение таранной кости в пазу комплекса голеностопного сустава, что может вызвать значительный механический сдвиг хряща с последующим развитием дегенеративной дегенерации голеностопного сустава.
Рис. 6. На этом рентгеновском снимке виден сильный наклон таранной кости из-за неудачной хирургической коррекции, и это показывает, насколько важно при хирургическом лечении тяжелого перелома лодыжки получить анатомическое исправление.Эта лодыжка потребует сращивания.
Резюме
Боль в голеностопном суставе является обычным явлением, и чаще всего она имеет многофакторный характер. Простая постановка диагноза пациенту с «дегенеративным артритом» голеностопного сустава не дает лечащему врачу никакой реальной подсказки относительно того, почему он возник, и является ли он на самом деле истинным источником боли пациента. Если имеется сопутствующее патомеханическое состояние, такое как тяжелая форма плоской подошвы pes valgo или крайнее поражение (рис.6), бесполезно просто лечить голеностопный сустав любым из вышеупомянутых методов без одновременного устранения аберрантной механики, которая привела к перерождение.Существует так много различных патологий, которые можно классифицировать как «боль в лодыжке», поэтому необходимо исключить такие состояния, как тендинопатия малоберцовой кости, синдром синуса предплюсны, синдром соударения передней голени, синдесмотическое повреждение и т.д. обрабатывали.
Последнее обновление: 19 июня 2012 г.
Терминальная стадия артрита голеностопного сустава и полная замена голеностопного сустава
Введение
Тяжелый артрит голеностопного сустава является результатом прогрессирующего износа подушки суставного хряща, выстилающей сустав, что в конечном итоге приводит к измельчению поверхности сустава костью о кость.
Левое изображение показывает нормальную лодыжку; на изображении справа показана лодыжка на «конечной стадии» артрита.
Этот артрит «конечной стадии» вызывает боль в сочетании с потерей функции и подвижности, что серьезно ограничивает нормальную активность. Когда эта конечная стадия достигается и неоперационные возможности (такие как лекарства, инъекции и фиксация) исчерпаны, пациентам предлагаются три метода хирургического лечения: артродез голеностопного сустава (также известный как артродез), полная замена голеностопного сустава (TAR). и, в некоторых случаях, дистракционная артропластика.
В нашем интервью с доктором Деландом мы в первую очередь сосредоточились на одном варианте, в частности, на тотальном эндопротезировании голеностопного сустава, и на его эволюции в оперативную процедуру, которая сегодня имеет большие перспективы в качестве действительной альтернативы артродезу голеностопного сустава для некоторых пациентов.
Варианты лечения терминального артрита голеностопного сустава
Традиционно, когда пациенты сталкиваются с терминальной стадией артрита, пациенты подвергаются процедуре слияния или артродеза , создавая необработанные костные поверхности, которые скрепляются металлическими пластинами и / или винтами до тех пор, пока костные поверхности не соединятся или не срастутся.Цель сварки — зафиксировать соединение в правильном положении; боль снимается за счет потери подвижности в голеностопном суставе. Лодыжку обычно накладывают примерно на 8-12 недель (до полного закрепления сращения).
Артрит голеностопного сустава после процедуры артродеза.
Эта процедура по-прежнему помогает пациентам как обезболивающее. Однако есть опасения относительно процедур артродеза. Поскольку сращение голеностопного сустава приводит к потере подвижности, суставы, окружающие лодыжку, сгибаются и растягиваются для компенсации.Хотя это позволяет большинству пациентов с искусственным слиянием ходить без хромоты, основная проблема заключается в том, что эти соседние суставы сами рискуют стать артритом.
В качестве альтернативы, полная замена голеностопного сустава — это относительно новая процедура, современный принятый дизайн получил широкое распространение только в конце 1990-х годов. Вместо процесса слияния, эта процедура основана на замене артритных поверхностей искусственным имплантатом, который состоит из двух или трех компонентов, которые скользят друг относительно друга с использованием материалов с низким коэффициентом трения.Основное преимущество — облегчение боли с сохранением подвижности голеностопного сустава.
Артрит голеностопного сустава, после которого произведена полная замена голеностопного сустава.
Хотя долгосрочных (> 10 лет) исследований TAR нет, эта процедура требует более короткого периода иммобилизации и, как было показано, обеспечивает функциональный диапазон движений в голеностопном суставе, позволяя пациентам активно участвовать в повседневных задачах (и малотравматичный спорт). Что еще более важно, TAR приводит к меньшей нагрузке на окружающие суставы, что также снижает риск артрита в этих областях.
Третий вариант для некоторых пациентов с терминальной стадией артрита — это процедура, называемая дистракционной артропластикой, хирургический процесс, направленный на более молодых пациентов, который включает в себя размещение лодыжки в каркас штифтов, вставленных в кости, а затем медленную регулировку этого каркаса, чтобы отвлечь (развести) стыковые поверхности. Теоретически это помогает организму регенерировать хрящ лодыжки.
Для того, чтобы процедура прошла успешно, стопа пациента должна быть правильно выровнена.Фиксатор, удерживающий штифты вокруг лодыжки, обычно находится на месте в течение десяти недель; улучшение постепенное, но через год боль в лодыжке, как правило, значительно уменьшается. Исследования показывают, что эффективность этой процедуры составляет 60%.
Определение правильного лечения
Независимо от состояния голеностопного сустава каждому пациенту потребуется лечение, которое индивидуально соответствует его потребностям. Факторы, определяющие правильное лечение, включают возраст (как правило, кандидаты на ТАР в возрасте 50 лет и старше), уровень активности, вес тела, качество костной ткани, общее положение стопы, стабильность и степень тяжести артрита.
Чтобы определить некоторые из этих факторов, врач проведет медицинский осмотр и назначит рентген.
Как правило, кандидаты на полную замену голеностопного сустава обладают хорошей подвижностью, хорошей костной массой и ровным расположением стопы. Если TAR считается подходящим лечением, доктор Деланд подчеркивает, что выбор хирурга со значительным опытом жизненно важен. «Ни один хирург не должен делать только одну или две из этих процедур TAR в год — у них очень быстро возникнут проблемы», — объясняет он.«Вы должны знать о выравнивании стопы и об имплантате. Исследования показывают, что при выполнении этой процедуры требуется крутая кривая обучения ».
Хирург, хорошо разбирающийся в этой процедуре, сможет определить лучший тип имплантата для пациента.
Имплантаты для полной замены голеностопного сустава
Трудности создания эффективного имплантата для полной замены голеностопного сустава в значительной степени связаны со сложным движением в голеностопном суставе. Центр вращения или ось голеностопного сустава не остается постоянным во время движения.«Уловка» состоит в том, чтобы учесть силы вращения при движении в диапазоне сгибания и разгибания.
Имплантаты для полной замены голеностопного сустава прошли через несколько поколений дизайна и материалов. Доктор Деланд ожидает значительного прогресса в ближайшем будущем, но подчеркивает, что результаты долгосрочных исследований необходимы для определения эффективности этих имплантатов. Деланд говорит, что, хотя процедура требует высокой хирургической точности, он воодушевлен прогрессом, достигнутым в последние годы при полной замене голеностопного сустава.
«Теперь нам нужно посмотреть, как работает следующее поколение», — отмечает он. «Будут некоторые текущие проблемы, связанные с дизайном и используемыми материалами, но это многообещающее время».
Заключение
Когда артрит голеностопного сустава перешел в запущенную стадию, когда нехирургические методы лечения перестают быть эффективными, доступны несколько вариантов. При определении наилучшего лечения для каждого пациента хирург-ортопед, специализирующийся на хирургии стопы и голеностопного сустава, учитывает множество факторов, включая возраст, уровень активности, массу тела, качество костей, выравнивание и тяжесть артрита.
Артродез (артродез голеностопного сустава) был традиционным «золотым стандартом» лечения артрита конечной стадии голеностопного сустава. Тем не менее, за последние два десятилетия полная замена голеностопного сустава стала для многих пациентов эффективной альтернативой. Важно проконсультироваться со специалистом по стопе и голеностопному суставу, который разбирается в факторах, влияющих на состояние голеностопного сустава, и может порекомендовать лучший вариант облегчения боли при артрите в голеностопном суставе.
Размещено: 06.09.2008
Резюме Майка Элвина
Авторы
% PDF-1.7 % 1277 0 объект > endobj xref 1277 114 0000000044 00000 н. 0000003552 00000 н. 0000003858 00000 н. 0000003889 00000 н. 0000003964 00000 н. 0000004408 00000 н. 0000018545 00000 п. 0000030585 00000 п. 0000042643 00000 п. 0000054080 00000 п. 0000065598 00000 п. 0000076790 00000 н. 0000088959 00000 п. 0000101893 00000 н. 0000102256 00000 н. 0000102373 00000 п. 0000102489 00000 н. 0000102625 00000 н. 0000103144 00000 п. 0000103187 00000 п. 0000158113 00000 н. 0000158243 00000 н. 0000158781 00000 н. 0000158824 00000 н. 0000187122 00000 н. 0000187245 00000 н. 0000187777 00000 н. 0000187900 00000 н. 0000188008 00000 н. 0000188109 00000 н. 0000188478 00000 н. 0000188745 00000 н. 00001 00000 н. 0000190708 00000 н. 0000190998 00000 н. 0000191066 00000 н. 0000191285 00000 н. 0000191896 00000 н. 0000192094 00000 н. 0000192391 00000 н. 0000192470 00000 н. 0000192693 00000 н. 0000193126 00000 н. 0000193324 00000 н. 0000193580 00000 н. 0000193976 00000 н. 0000194595 00000 н. 0000195117 00000 н. 0000201439 00000 н. 0000201799 00000 н. 0000202084 00000 н. 0000205163 00000 н. 0000205337 00000 н. 0000205532 00000 н. 0000205749 00000 н. 0000205992 00000 н. 0000206456 00000 н. 0000206871 00000 н. 0000212504 00000 н. 0000234172 00000 п. 0000252047 00000 н. 0000252141 00000 п. 0000252235 00000 н. 0000252328 00000 н. 0000252421 00000 н. 0000252513 00000 н. 0000252606 00000 н. 0000252698 00000 н. 0000252791 00000 н. 0000252883 00000 н. 0000252976 00000 н. 0000253068 00000 н. 0000253161 00000 н. 0000253254 00000 н. 0000253346 00000 н. 0000253439 00000 н. 0000253531 00000 н. 0000253624 00000 н. 0000253716 00000 н. 0000253809 00000 н. 0000253901 00000 н. 0000253993 00000 н. 0000254084 00000 н. 0000254176 00000 н. 0000254267 00000 н. 0000254358 00000 н. 0000254448 00000 н. 0000254542 00000 н. 0000254636 00000 н. 0000254730 00000 н. 0000254824 00000 н. 0000254918 00000 н. 0000255012 00000 н. 0000255106 00000 н. 0000255322 00000 н. 0000255485 00000 н. 0000255646 00000 н. 0000255809 00000 н. 0000255971 00000 н. 0000256134 00000 н. 0000256297 00000 н. 0000256460 00000 н. 0000256618 00000 н. 0000256794 00000 н. 0000256973 00000 н. 0000257138 00000 н. 0000257294 00000 н. 0000257358 00000 н. 0000257700 00000 н. 0000257809 00000 н. 0000257933 00000 н. 0000258055 00000 н. 0000258173 00000 н. 0000002640 00000 н. трейлер ] / Корень 1278 0 R >> startxref 0 %% EOF 1390 0 объект > поток xc«b` ~ `A 4 c0? 0X = 62U«?, hCp7GxEZ.NRqEx «3ZW | C 1b} Z [, Zr_JEcVZS’lPx {W {N3cIέl2G / Cn! } g *. ~ s,:} ‘2f.S6
Артроз стопы и голеностопного сустава
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое остеоартрит?
Остеоартрит — это заболевание, характеризующееся разрушением и, в конечном итоге, потерей хрящевой ткани в одном или нескольких суставах. Хрящ (соединительная ткань на концах костей в суставах) защищает и смягчает кости во время движения.Когда хрящ разрушается или теряется, развиваются симптомы, которые могут ограничивать способность легко выполнять повседневные действия.
Остеоартрит также известен как дегенеративный артрит, что отражает его природу, возникающую как часть процесса старения. Остеоартрит, как наиболее распространенная форма артрита, поражает миллионы американцев. Некоторые люди называют остеоартрит просто артритом, хотя существует множество различных типов артрита.
Остеоартрит возникает в различных суставах по всему телу, включая руки, ноги, позвоночник, бедра и колени.В стопе заболевание чаще всего возникает в области большого пальца стопы, но также часто встречается в средней части стопы и лодыжке.
Причины
Остеоартрит считается болезнью, связанной с физическим износом, потому что хрящ в суставе изнашивается при повторяющихся нагрузках и использовании с течением времени. По мере того, как хрящ разрушается и истончается, кости теряют защитное покрытие и в конечном итоге могут тереться, вызывая боль и воспаление сустава.
Травма также может привести к остеоартриту, хотя для развития состояния могут пройти месяцы или годы после травмы.Например, остеоартрит большого пальца ноги часто возникает из-за удара ногой, защемления пальца ноги или падения чего-либо на палец ноги. Остеоартрит средней части стопы часто возникает из-за падения на него чего-либо, растяжения связок или перелома. В голеностопном суставе остеоартрит обычно вызывается переломом, а иногда и сильным растяжением связок.
Иногда остеоартрит развивается в результате неправильной механики стопы, например, плоскостопия или высокого свода стопы. Плоскостопие снижает стабильность связок (полос ткани, соединяющей кости), что приводит к чрезмерной нагрузке на суставы, что может вызвать артрит.Высокая дуга жесткая и лишена подвижности, что приводит к защемлению суставов, что увеличивает риск артрита.
Симптомы
Люди с остеоартрозом стопы или голеностопного сустава в различной степени испытывают одно или несколько из следующих состояний:
- Боль и скованность в суставе
- Припухлость в суставе или рядом с ним
- Затруднение при ходьбе или сгибание сустава
У некоторых пациентов с остеоартритом также развивается костная шпора (костный выступ) в пораженном суставе.Давление обуви может вызвать боль в месте костной шпоры, а в некоторых случаях на ее поверхности могут образовываться волдыри или мозоли. Костные шпоры также могут ограничивать подвижность сустава.
Диагноз
При диагностике остеоартрита хирург стопы и голеностопного сустава тщательно исследует стопу, выявляя припухлость в суставе, ограниченную подвижность и боль при движении. В некоторых случаях может отмечаться деформация и / или увеличение (шпора) сустава. Для оценки степени заболевания может быть назначен рентген.
Нехирургическое лечение
Чтобы облегчить симптомы, хирург может начать лечение остеоартрита одним или несколькими из следующих нехирургических подходов:
- Пероральные препараты. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, часто помогают уменьшить воспаление и боль. Иногда требуется рецепт на стероидные препараты для адекватного уменьшения симптомов.
- Ортопедические приспособления. Нестандартные ортопедические приспособления (вкладыши для обуви) часто назначают для обеспечения поддержки, улучшения механических свойств стопы или амортизации, чтобы уменьшить боль.
- Распорка. Фиксация, которая ограничивает движения и поддерживает сустав, может уменьшить боль во время ходьбы и предотвратить дальнейшую деформацию.
- Иммобилизация. Для того, чтобы воспаление исчезло, может потребоваться защита стопы от движения с помощью гипса или съемного гипсового ботинка.
- Инъекции стероидов. В некоторых случаях в пораженный сустав делают инъекции стероидов для введения противовоспалительного лекарства.
- Физиотерапия. Упражнения для укрепления мышц, особенно при остеоартрозе голеностопного сустава, могут дать пациенту большую стабильность и помочь ему или ей избежать травм, которые могут ухудшить его состояние.
Когда требуется операция?
Когда остеоартрит значительно прогрессирует или не удается вылечить нехирургическим лечением, может быть рекомендовано хирургическое вмешательство. В запущенных случаях единственным вариантом может быть операция.Цель операции — уменьшить боль и улучшить функцию. Хирург стопы и голеностопного сустава учитывает ряд факторов при выборе процедуры, наиболее подходящей для состояния и образа жизни пациента.
Артрит средней части стопы
Используется с разрешения: Footeducation.com: Артрит средней части стопы
Артрит средней части стопы характеризуется болью и припухлостью в средней части стопы, усиливающейся при стоянии и ходьбе. Часто бывает связанный костный выступ на верхней части стопы.Обычно симптомы развиваются постепенно с течением времени, хотя это может произойти после серьезной травмы средней части стопы, такой как травма Лисфранка. Безоперационное лечение, состоящее в использовании удобной обуви с жесткой подошвой, изменении активности и похудании, может быть весьма эффективным. Если безоперационное лечение не дает результатов, пациентам может быть полезна операция по сращению суставов средней части стопы, пораженных артритом.
Фон
Стопа состоит из 26 отдельных костей, работающих вместе, чтобы нести вес тела. Там, где они соединяются друг с другом, можно найти хрящ, который помогает сгладить их движение, когда они проходят друг мимо друга.Как можно догадаться, существует значительная сила, которая проходит через эти суставы во время нормальной повседневной деятельности, так как ступня толкает нас вперед во время ходьбы или бега. Если этот хрящ изнашивается (состояние, известное как артрит), сила, воздействующая на эти суставы, может вызвать боль, поскольку кость начинает тереться о кость. «Середина стопы» стопы аналогична сочленению или формированию сустава между нашими запястьями и кистью. Кости предплюсны, особенно клинопись и кубовидная форма, соединяют длинные трубчатые плюсневые кости, образующие переднюю часть стопы.Некоторые суставы средней части стопы, например, на внутренней стороне стопы, более гибкие и имеют движение, необходимое для адаптации к неровным поверхностям. Когда артрит поражает суставы средней части стопы, это называется артритом средней части стопы.
Клиническая презентация
Пациенты с артритом средней части стопы будут испытывать дискомфорт под средней частью стопы, часто связанный с длительным стоянием или ходьбой. Это также может быть усугублено ношением обуви, особенно если жесткая кожаная обувь давит вниз на верхнюю часть стопы.Некоторые пациенты также сообщают о боли при первых шагах по утрам или после длительного сидения, традиционно называемой «пусковой» болью. Иногда в анамнезе имеется серьезная травма средней части стопы, например, травма Лисфранка. Чаще всего артрит средней части стопы возникает просто из-за постепенного износа.
Медицинский осмотр
Физический осмотр может выявить опухоль в средней части стопы, но чаще наблюдается общая болезненность в средней части стопы, особенно над пораженными суставами.Костный выступ в средней части стопы, известный как остеофит, часто пальпируется в результате основного артрита.
Важно отметить, однако, что не все костные выступы в средней части стопы представляют собой артрит. Нередко у людей возникает местное раздражение при ношении обуви из-за обычного костного выступа, известного как предплюсневой выступ. Это не обязательно означает значительный артрит средней части стопы.
Визуальные исследования
Рентгеновские снимки с опорой на вес обычно демонстрируют потерю суставной щели в суставах средней части стопы, что характерно для артрита.Чаще всего поражается сустав между средней и передней частью стопы (предплюсневно-плюсневой сустав), хотя могут быть вовлечены и другие суставы.
Лечение
Безоперационное лечение
Артрит среднего отдела стопы часто можно успешно лечить без хирургического вмешательства. Ключевые компоненты безоперационного лечения:
- Комфортная обувь с жесткой подошвой: жесткая подошва ограничивает силу, сосредоточенную в средней части стопы. Точно так же небольшой качающийся контур обуви поможет рассеять силу от средней части стопы и плавно подняться по ноге
- Обувь с более мягким верхом: если верхняя часть обуви сделана из сетчатого материала, а не из жесткой кожи, прямое давление на артрит может быть уменьшено и, таким образом, уменьшится боль.
- Избегайте слишком тугой завязки шнурков: если шнурки остаются немного свободными, давление на среднюю часть стопы, пораженную артритом, оказывается меньше
- Модификация активности: Модификация активности, такая как избегание жестких воздействий, таких как бег или длительная ходьба, также может быть полезна для ограничения симптомов.Упражнения без нагрузки (например, плавание, аквариум, велотренажер) поощряются, чтобы помочь сохранить активность и похудеть
- Снижение веса: потеря лишнего веса поможет уменьшить силу, проходящую через среднюю часть стопы, пораженную артритом, на каждом шаге
- Растяжение икр (улучшение гибкости соседних суставов): ненужные движения или напряжение в средней части стопы можно уменьшить, растягивая икроножную мышцу (икроножный комплекс и пяточный шнур).
- Противовоспалительные препараты: Нестероидные противовоспалительные препараты (НПВП) также могут быть полезны
- Без нагрузки: уменьшение нагрузки на среднюю часть стопы с помощью вспомогательных устройств, таких как трость, колено ходунки или костыли, может быть кратковременным, если симптомы усилились.
- Инъекции: Периодические инъекции кортикостероидов в пораженные суставы средней части стопы могут помочь облегчить болевые симптомы, хотя обычно только временно
Оперативное лечение
Пациенты могут иметь две проблемы, связанные с артритом среднего отдела стопы; боль в тыльной части (верхней части) стопы из-за шпор артритного сустава (выступающая костная ткань), хуже в закрытой обуви или боль, возникающая из-за самого сустава, пораженного артритом.
Симптомы, связанные с местным выступом костей, могут быть улучшены после удаления костных шпор, хотя это делается редко, потому что это не меняет основной артрит, и костные шпоры обычно возвращаются.
В большинстве случаев основным симптомом является боль в суставе, пораженном артритом. Поэтому, если операция считается необходимой, часто необходимо сращивать пораженные суставы (сращение средней части стопы). Это влечет за собой придание шероховатости противоположным поверхностям костей и фиксацию костей вместе пластинами, винтами или скобами, чтобы две кости слились вместе в одну большую кость.Устранение движения через суставы, пораженные артритом, устраняет боль, исходящую от этих суставов. По сути, он превращает болезненный скованный сустав в безболезненный скованный сустав. Однако слияние средней части стопы не исключает того, что боль в других суставах и других областях стопы продолжает быть симптоматической. Этот тип операции требует прочной фиксации и периода отсутствия нагрузки (или ограниченной нагрузки) в течение 6-12 недель.
Возможные осложнения
Осложнения операции могут включать:
- Несращение (кости не срастаются вместе)
- Отсроченное сращение (кости медленно заживают вместе)
- Инфекция
- Проблемы заживления ран
- Повреждение или раздражение нерва
- Тромбоз глубоких вен (ТГВ или тромб)
- Тромбоэмболия легочной артерии (ТЭЛА)
- Снятие крепежа
- Артрит соседнего сустава: в соседних суставах со временем может развиться артрит в результате изменения биомеханики стопы из-за артрита и сращения суставов
Кроме того, пациенты могут испытывать постоянную боль, поскольку сращение сустава средней части стопы не снимает боли, исходящей из других областей стопы, таких как сухожилия, связки или другие суставы.
Лечение артрита голеностопного сустава Беверли-Хиллз, Калифорния | Sherman Oaks
Давайте познакомимся с голеностопным суставом:
Голеностопный сустав играет очень важную роль в походке и продвижении тела вперед, когда оно сгибается вниз и отталкивается от земли. С каждым шагом этому суставу передается значительная сила и давление. Голеностопный сустав имеет сложную конструкцию, которая принимает на себя эти силы, в то же время имея большую часть своего движения в направлении сгибания, сохраняя при этом жесткость при движении из стороны в сторону и при вращении.Он имеет анатомию врезного типа, что делает его более сложным, чем тазобедренные или коленные суставы. Кости, составляющие голеностопный сустав: таранная кость (голеностопная кость), латеральная лодыжка малоберцовой кости (внешняя кость ноги), большеберцовый плафон (кость ноги) и медиальная лодыжка большеберцовой кости (внутренняя кость ноги). Нормальный голеностопный сустав должен иметь полный диапазон движений около 70 градусов (20 сгибаний вверх и 50 сгибаний вниз) для нормальной функции. Когда есть ограниченное движение голеностопного сустава, он не может эффективно продвигать тело вперед, что приводит к тому, что другие суставы тела компенсируют это, добавляя отмены напряжения через остальную часть стопы и нижнюю конечность.Из-за такой неэффективной походки разовьются боль и усталость.
Что такое артрит?
Артрит — заболевание суставов. Артрит — это просто повреждение хряща сустава. Каждая движущаяся часть тела имеет сустав между движущимися костями. Хрящ — это материал, который лежит на поверхности каждой кости сустава. Если бы между суставом не было хряща, две кости захотели бы соединиться. Хрящ принимает на себя большое давление и силу и может очень эффективно поглощать эти силы.Однако хрящ не является прочным, когда к нему прилагается сдвигающая сила или когда он сломан. Артрит — это прогрессирующее заболевание, которое само по себе усугубляется. Даже небольшое количество поврежденного хряща приводит к неравномерному давлению внутри сустава, и кости будут перемещаться по поврежденной поверхности и разрушать все больше и больше хряща, пока не произойдет больший контакт с костью. Любое повреждение хряща сустава называется артритом.
Есть много типов артрита.Некоторые заболевания, такие как ревматоидный артрит, являются аутоиммунной проблемой, когда организм атакует собственный хрящ. Этот вид артрита одинаково влияет на все тело. Остеоартрит или дегенеративное заболевание суставов (DJD) — это проблема, которая поражает только один сустав за раз. Должна быть внешняя сила, такая как перелом кости и сустава, или биомеханическая деформация, которая приводит к разрушению сустава.
Что такое артрит голеностопного сустава?
Артрит голеностопного сустава определяется как любое повреждение хряща голеностопного сустава.Артрит голеностопного сустава обычно представляет собой форму остеоартрита. Обычно это поражает одну лодыжку, но может быть и симметричным. По мере того, как хрящ начинает изнашиваться, а лодыжка сгибается с каждым шагом, кости трутся о изношенный дефект. Это постоянное давление постоянно увеличивает количество поврежденного хряща. Пространство между костями становится все меньше и меньше, что ограничивает сгибание лодыжки при ходьбе. Из-за ограниченного изгиба кости сжимаются друг с другом, что приводит к еще большему повреждению хряща.Постоянное заклинивание сустава стимулирует дополнительный рост костей, который проявляется как шпора или рост костной выпуклости в передней части сустава. Эта шпора дополнительно ограничивает движение сустава, ускоряя повреждение сустава. Это становится порочным кругом прогрессирующего ущерба. При артрите движения в суставе болезненны. Артрит всегда прогрессирует и всегда будет ухудшаться. По мере старения населения возрастает потребность в операции по замене суставов, и голеностопный сустав не является исключением.
Каковы симптомы артрита голеностопного сустава?
Пациенты будут жаловаться на боли в суставе. Боль будет слабой или сильной, в зависимости от степени повреждения хряща. На ранних стадиях артрита голеностопного сустава и у пациентов с небольшими хрящевыми пустотами (поражение таранного купола / десный остеохондрит) будут жаловаться на глубокую ноющую боль, которую трудно определить. Сустав будет меньше двигаться и будет иметь меньший диапазон движений, чем раньше. Движение в суставе становится болезненным и изнуряющим.Пациенты будут жаловаться на чувство скованности в суставе. Дополнительное костное образование (костная шпора) может появляться по бокам сустава, а иногда. Эта шпора также ограничивает подвижность сустава. Вокруг сустава может увеличиваться отек, который будет появляться и исчезать в зависимости от активности и раздражения. Более тяжелый артрит приведет к более стойкому отеку и утолщению вокруг сустава. Обувь на высоком каблуке становится сложнее носить, потому что лодыжка недостаточно сгибается. Действия, требующие нагрузки на лодыжку, станут болезненными и трудными.На более поздних стадиях даже ходьба станет болезненной. В покое обычно нет боли. Некоторые пациенты слышат треск и треск сустава при его движении.
Что вызывает артрит голеностопного сустава?
Внешняя сила или внутренняя биомеханическая деформация могут вызвать артрит голеностопного сустава. Спортсмены, солдаты, артисты балета, строители и другие люди, которые предъявляют повышенные требования к суставу большого пальца ноги, в конечном итоге могут заболеть артритом. Постоянные микроповреждения сустава в результате этих действий в конечном итоге приводят к значительной потере хрящевой ткани.Биомеханический недостаток структуры костей лодыжки может привести к повреждению сустава. Структурные аномалии приводят к плохой подвижности голеностопного сустава, что приводит к хронической микротравме и артриту. Сильное растяжение связок голеностопного сустава, множественные легкие растяжения голеностопного сустава и нестабильность голеностопного сустава могут хронически травмировать хрящ голеностопного сустава, что приводит к артриту. Переломы голеностопного сустава приводят к артриту. Кость хорошо заживает после перелома, в то время как хрящ заживает с трудом.Это означает, что после перелома поверхность сустава будет повреждена, что приведет к хронической микротравме и прогрессирующему артриту сустава. Смещение сустава, например, после плохого заживления перелома или растяжения связок голеностопного сустава, может привести к артриту. Хроническая подагра может привести к артриту голеностопного сустава.
Как диагностируется артрит голеностопного сустава?
Диагноз ставится просто на основании клинического осмотра и рентгеновских снимков пациента. Доктор Сумех выслушает жалобы, симптомы и цели пациента.Обследование включает в себя практический анализ стопы и лодыжки пациента и оценку походки. Будут получены цифровые рентгеновские снимки (рентгеновские снимки) голеностопного сустава, которые будут рассмотрены вместе с пациентом. Положение костей и суставов, оцениваемое на рентгеновских снимках, помогает определить степень деформации и любые связанные с ней деформации. В некоторых случаях МРТ или КТ используются для определения качества кости и хряща.
Как лечится артрит голеностопного сустава?
Доктор Сумех разъясняет, что ранняя диагностика и лечение артрита голеностопного сустава являются ключом к успешному лечению, более быстрому выздоровлению и безболезненному образу жизни.
Консервативное лечение артрита голеностопного сустава:
Суставы не имеют значительного кровоснабжения. По этой причине суставам трудно устранить повреждения самостоятельно.
Консервативные методы лечения зависят от их способности корректировать артрит голеностопного сустава. Этого можно добиться, надев соответствующую обувь или высокие ботинки на жесткой подошве. Обувь с жесткой подошвой уменьшает количество движений в суставе, что снижает боль при каждом шаге. Обувь с коромыслом перекатывает стопу вперед, что снижает подвижность голеностопного сустава.Уменьшение активности, вызывающей боль и повреждение сустава, может помочь уменьшить болезненное воспаление и прогрессирующий износ сустава. Лед и противовоспалительные средства могут уменьшить раздражение при обострении. Изготовленные на заказ ортопедические изделия могут быть важным инструментом для замедления прогрессирования повреждения сустава в случаях биомеханической деформации.
Ортез и функциональные ортопедические приспособления, изготовленные по индивидуальному заказу:
Многим пациентам может помочь простая аккомодация артрита голеностопного сустава.Этого можно добиться, используя изготовленные на заказ ортопедические приспособления или распорки. Изготовленные на заказ ортопедические приспособления могут контролировать некоторые движения в голеностопном суставе и ниже голеностопного сустава, что может снимать некоторые нагрузки на голеностопный сустав. Обычно это эффективно при низком уровне артрита голеностопного сустава. Изготовленные на заказ скобы, называемые ортезом голеностопного сустава (AFO), пересекают голеностопный сустав, могут быть очень эффективными. Они используются, чтобы ограничить количество движений в суставе; меньшее движение может уменьшить боль. Эти скобы могут быть шарнирными, чтобы обеспечить некоторое движение, или отстегнутыми, чтобы не допускать движения.Оба эти устройства изготавливаются на заказ. Снимается слепок стопы и голеностопного сустава с гипсовым материалом в правильном положении для достижения желаемых результатов. Затем формы отправляются в производственную лабораторию вместе с рецептом врача. Как только устройство будет готово, доктор Соомех подгонит устройство к пациенту в офисе.
Физиотерапия:
Физическая терапия может быть неотъемлемой частью консервативного лечения артрита голеностопного сустава. У пациентов с артритом низкой степени тяжести упражнения на диапазон движений при правильном выполнении и с надлежащей фиксацией могут быть полезны для замедления прогрессирования заболевания.Пациентов попросят посещать терапевта до двух раз в неделю в течение нескольких недель.
Инъекционная терапия
Кортикостероиды:
Инъекционные стероиды являются катаболическими. Это означает, что они разрушают ткани. Они используются для уменьшения воспаления и уменьшения рубцов, которые являются вторичной причиной боли в суставе, пораженном артритом. Они не могут восстановить или излечить поврежденный хрящ. Их используют для временного облегчения. Количество рекомендуемых инъекций ограничено.Доктор Сумех предлагает эту инъекцию с небольшим дискомфортом в офисе под контролем ультразвука для точности. После этого вида инъекции нет ограничения активности. Боль большинства пациентов со временем вернется.Замена суставной жидкости (инъекции гиалуроната натрия, Supartz):
Доктор Сумех предлагает инъекционный материал, который может смазывать сустав. Гиалуроновая кислота — это естественный материал, из которого состоит суставной хрящ. Было показано, что введение этого материала в сустав помогает суставу двигаться с меньшим раздражением и повреждением хряща.Это может привести к уменьшению боли в суставе. Некоторые исследования даже показывают легкую регенерацию хряща после этих инъекций. Большинству пациентов для достижения облегчения потребуется несколько инъекций, обычно выполняемых от 2 до 6 раз с интервалом от 1 до 2 недель. Количество инъекций не ограничено. Эта процедура обычно лучше всего подходит для тех пациентов, у которых есть небольшая степень ухудшения сустава. Доктор Сумех предлагает эту инъекцию с небольшим дискомфортом в офисе под контролем ультразвука для точности.Тромбоцитарная плазменная терапия (PRP) с терапией стволовыми клетками с использованием аспирата костного мозга (BMA):
Тромбоциты — это клетки, которые производят лечебные факторы в организме. Когда есть травма, тромбоциты устремляются к этому месту, чтобы начать процесс заживления. При хронической травме в области очень мало тромбоцитов, которые могут помочь в восстановлении. Введение тромбоцитов путем инъекции может привести к более высокой концентрации, которая может лучше способствовать процессу заживления. В офисе у пациента берут небольшое количество крови.Кровь вращается в центрифуге для фильтрации тромбоцитов от других продуктов крови и получения PRP.В костном мозге живут стволовые клетки. Эти клетки не дифференцировались в клетки, которыми они в конечном итоге станут. Когда стволовая клетка находится в среде взрослых клеток, стволовые клетки дифференцируются и становятся взрослой клеткой. Когда аспират костного мозга помещается в сустав, новые клетки могут стать новыми клетками хряща. Забор костного мозга из пяточной кости можно сделать в офисе с небольшим дискомфортом.Пациенту делают укол, чтобы обезболить кожу вокруг пяточной кости. В пяточную кость вводится специальная игла. Затем костный мозг набирают в шприц. Затем продукт центрифугируется для фильтрации стволовых клеток от других продуктов костного мозга и получения BMA. Кожа закрывается одним небольшим швом.
BMA можно комбинировать с PRP и вводить обратно в голеностопный сустав. Это принесет необходимый лечебный потенциал от PRP и новых стволовых клеток из BMA, которые могут стать хрящевыми клетками и исправить небольшие дефекты отсутствующего хряща в суставе.Эта процедура выполняется в офисе.
Пациенту вводят анестетик на уровне голеностопного сустава. Затем смесь PRP / BMA вводится в голеностопный сустав. Пациента помещают в прогулочный ботинок на период от двух до трех недель во время процесса заживления. Некоторым пациентам потребуется дополнительная инъекция через несколько недель после первой. Доктор Сумех выполняет эту процедуру в офисе с небольшим дискомфортом под контролем ультразвука для точности.
Хирургическое лечение артрита голеностопного сустава:
Доктор Сумех всегда порекомендует и попытается консервативное лечение, когда это необходимо. Однако, когда артрит голеностопного сустава становится болезненным, повседневная деятельность становится проблемой, а консервативные методы лечения не помогают, может быть показано хирургическое вмешательство.
Обсуждение операции может быть пугающим. Операция на голеностопном суставе, включая операцию по исправлению артрита, не должна быть болезненной во время выздоровления. При осторожном и внимательном обращении с кожей и мягкими тканями большинство пациентов практически не испытывают боли сразу после операции и в течение всего периода восстановления.Доктор Сумех проявляет большую осторожность и внимание, чтобы свести к минимуму вероятность послеоперационной боли. В случае легкого артрита цель операции — очистить сустав, предотвратить дальнейшее повреждение, способствовать росту новых хрящей, когда это возможно, облегчить боль, позволить вернуться к нормальной обуви и позволить вернуться к физической активности. В случае тяжелого артрита цель состоит в том, чтобы устранить боль и вернуться к какой-либо активности. Доктор Соомех выполняет процедуры в амбулаторных условиях в самых современных медицинских учреждениях.
Существует множество различных процедур и техник для лечения артрита голеностопного сустава.В обязанности хирурга входит исследование каждого конкретного аспекта деформации для каждого отдельного пациента, чтобы сформулировать надлежащую процедуру восстановления. Доктор Сумех будет использовать информацию, полученную из симптомов пациента, возраста, уровня активности, целей образа жизни, тяжести деформации, клинического обследования, походки пациента и рентгеновских снимков, чтобы дать рекомендации по правильной процедуре.
Легкий умеренный артрит голеностопного сустава
Артроскопия голеностопного сустава (очистка голеностопного сустава):
Артроскопия голеностопного сустава — это малоинвазивная процедура с двумя небольшими разрезами в голеностопном суставе с использованием камеры для визуализации сустава.Другой разрез используется для инструментов, помещаемых в сустав для выполнения ремонта. Цель этой процедуры — «очистить» сустав и выиграть у сустава еще немного времени, прежде чем он станет еще более артритическим, и, когда это возможно, будет способствовать росту новых хрящей. Чем раньше в процессе болезни будет проведена эта процедура, тем больше пользы от нее будет для пациента.
Два небольших разреза делают на холке передней части голеностопного сустава. Камера вводится в сустав, и выполняется точное и систематическое обследование сустава.Любое воспаление (синовит), рубцовая ткань, лишняя кость (шпора), плавающие фрагменты хряща и дополнительные фиброзные полосы ткани в суставе удаляются. Участки с отсутствующим хрящом стимулируются различными методами для стимулирования нового роста хряща. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии. Артроскопия голеностопного сустава — это простая, хорошо переносимая амбулаторная процедура, позволяющая сократить время простоя.
Умеренный артрит голеностопного сустава
Трансплантация хряща с терапией стволовыми клетками:
Dr.Сумех — один из немногих хирургов, выполняющих сложные процедуры с использованием трансплантации хряща. Целью этой процедуры является попытка заменить участки отсутствующего хряща новым хрящом. Обычно это выполняется в дополнение к артроскопии голеностопного сустава. Стволовые клетки — это особые клетки, которые еще не решили (дифференцировались), в какой тип ткани они превратятся. Когда эти стволовые клетки помещаются рядом с хрящом, они становятся хрящом. Стволовые клетки можно найти в костном мозге.
Подготавливается и стимулируется область недостающего хряща.Стволовые клетки (аспират костного мозга (BMA)) получают из собственной пяточной кости или кости ноги пациента. Стволовые клетки получают из препарата BMA. В дополнение к BMA, донорский трансплантат человеческого хряща (DeNovo ® ) затем смешивают с BMA. Затем хрящевой трансплантат и комплекс BMA помещают на дефект в суставе и приклеивают на место. Со временем пациент будет встраивать новый хрящевой трансплантат и использовать его как основу для создания нового хряща.Пациента помещают в гипс ниже колена на костыли на срок до 6 недель. Эта процедура требует открытого разреза над голеностопным суставом, который доктор Сумех затем закроет с помощью методов пластической хирургии. Выполняется в амбулаторных условиях.
Трансплантация хряща голеностопного сустава (OATS):
Операция по трансплантации костно-хрящевого аутотрансплантата (OATS) — это процедура, с помощью которой трансплантируется человеческая донорская кость с прикрепленным к ней хрящом для замещения более крупных дефектов хряща. Дефекты, которые связаны с повреждением хряща и кости под ним, называются костно-хрящевым поражением.Этот дефект можно заменить донорской костью. Эта процедура проводится хирургическим путем. Сустав открыт, и область повреждения на лодыжке (таранная кость) удаляется круговым и цилиндрическим образом в кость. Точный кусок кости с прикрепленным хрящом берется из таранной кости человека-донора и помещается в кость пациента в пределах дефекта. Со временем кость пациента будет включать эту новую кость и хрящ. В случаях с большим дефектом процедура модифицируется путем помещения нескольких заглушек из донорской кости и хряща в дефект.Вероятность отторжения кости очень мала. Пациента помещают в гипс ниже колена на костыли на срок до 6 недель. Эта процедура требует открытого разреза над голеностопным суставом, который доктор Сумех затем закроет с помощью методов пластической хирургии. Выполняется в амбулаторных условиях.
Тяжелый артрит голеностопного сустава
Артрит голеностопного сустава:
Пациентам с тяжелым артритом и потерей хряща потребуется более агрессивное лечение. Когда имеется серьезное повреждение хряща или полная потеря хряща, сустав нельзя спасти или спасти.В этих случаях может быть рекомендован артродез голеностопного сустава.
Целью фиксации голеностопного сустава является удаление сустава и устранение всех движений сустава. Нет движения = нет боли. Эта процедура соединяет голеностопную кость (таранную кость) и две кости ног (большеберцовую и малоберцовую) в одну кость. Сращение этого сустава по-прежнему позволяет нормально ходить и некоторую активность. Разрез делается снаружи голеностопного сустава. Часть малоберцовой кости удаляется, и ее снова кладут на кости, чтобы использовать как пластину для усиления сращения.Любые лишние костные шпоры вокруг сустава удаляются. Поверхность каждой кости подготавливается путем удаления всего оставшегося хряща. Две кости соединяются вместе, при этом ступня располагается под углом 90 градусов к ноге, а винты помещаются поперек сустава. Винты удерживают кость в новом исправленном положении, пока кость срастается. Как только кость заживает, винты не нужны и, как правило, не удаляются. Часть малоберцовой кости, которая была удалена, затем помещается обратно и привинчивается к костям лодыжки и ноги через соединенные кости в качестве моста.В некоторых случаях для скрепления костей можно также использовать пластину. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии.
В некоторых случаях доктор Сумех может предложить пациенту добавить аспират костного мозга (BMA) с плазмой, обогащенной тромбоцитами (PRP), для облегчения слияния. Стволовые клетки — это особые клетки, которые еще не решили (дифференцировались), в какой тип ткани они превратятся. Когда эти стволовые клетки помещаются рядом с костью, они становятся костью. Стволовые клетки можно найти в костном мозге.Аспират костного мозга (BMA) получают из собственной пяточной кости пациента. Стволовые клетки получают из BMA и смешивают с PRP (факторами заживления). Затем материал помещается в пространство между костями.
Тотальная замена голеностопного сустава
Доктор Сумех — один из немногих хирургов, имеющих обширную подготовку и опыт выполнения трех основных операций по замене голеностопного сустава. Д-р Сумех тщательно проработает и обследует, чтобы определить, является ли пациент с тяжелым артритом кандидатом на замену голеностопного сустава, и какие меры следует предпринять.Цель этой процедуры — заменить недостающие хрящ и кость новым синтетическим суставом (металл на пластике на металле). Замена голеностопного сустава позволяет добиться некоторой ограниченной безболезненной подвижности сустава. Поскольку кость не движется по кости, это обеспечит безболезненное движение сустава. На суставе большого пальца стопы делается разрез. Любая лишняя кость вокруг сустава удаляется. Поверхность одной стороны сустава (более поврежденная сторона) подготавливается путем удаления всего оставшегося хряща и части кости.